Серопозитивный ювенильный ревматоидный артрит с синдромом Шёгрена: особенности диагностики и выбора терапии (описание случая) | Каледа
1. Petty RE, Laxer RM, Lindsley CB, Wedderburn LR, editors. Textbook of Pediatric Rheumatology. Philadelphia: Elsiever Saunders; 2016. P. 223-7.
2. Ravelli A, Martini A. Juvenile idiopathic arthritis. Lancet. 2007 Mar 3;369(9563): 767-778. doi: 10.1016/S0140-6736(07)60363-8.
3. Алексеева ЕИ. Ювенильный идиопатический артрит: клиническая картина, диагностика, лечение. Вопросы современной педиатрии. 2015;14(1):78-94.
4. Wallace CA, Giannini EH, Spalding SJ, et al. Trial of early aggressive therapy in polyarticular juvenile idiopathic arthritis. Arthritis Rheum. 2012 Jun;64(6):2012-21. doi: 10.1002/art.34343. Epub 2011 Dec 19.
Arthritis Rheum. 2012 Jun;64(6):2012-21. doi: 10.1002/art.34343. Epub 2011 Dec 19.
5. Насонов ЕЛ, Лила АМ. Ревматоидный артрит: достижения и нерешенные проблемы. Терапевтический архив. 2019; 91(5):4-7.
6. Ramos-Casals M, Brito-Zeron P, Font J. The overlap of Sjo gren’s syndrome with other systemic autoimmune diseases. Semin Arthritis Rheum. 2007 Feb;36(4):246-55. Epub 2006 Sep 22.
7. Malagon C, Gomez M, Mosquera C, et al. Juvenile polyautoimmunity in a rheumatology setting. Autoimmun Rev. 2019 Apr;18(4): 369-381. doi: 10.1016/j.autrev.2018.11.006. Epub 2019 Feb 14.
8. Каледа МИ, Никишина ИП, Латыпова АН. Опыт диагностики и лечения синдрома Шёгрена у детей. Педиатрия. Журнал им./GettyImages-653160960-59160a9b3df78c7a8cd9bdd6.jpg)
9. Petty RE, Laxer RM, Lindsley CB, Wedderburn LR, editors. Textbook of Pediatric Rheumatology. Philadelphia: Elsiever Saunders; 2016. P. 431.
10. Movva S, Carsons S. Review of pediatric Sjogren’s syndrome. Pediatr Allergy Immunol Pulmonol. 2014;27(3):1141-6. doi: 10.1089/ped.2013.0326;
11. Stiller M, Golder W, Doring E, Biedermann T. Primary and secondary Sjogren’s syndrome in children-a comparative study. Clin OralInvestig. 2000 Sep;4(3): 176-82.
12. Васильев ВИ. Клиника, диагностика и дифференциальная диагностика болезни Шёгрена. Русский медицинский журнал. 2008;16(10):638-48.
13. Shiboski CH, Shiboski SC, Seror R, et al. 2016 American College of Rheumatology/European League Against Rheumatism classification criteria for primary Sjo gren’s syndrome: a consensus and data-driven methodology involving three international patient cohorts. Ann Rheum Dis. 2017 Jan;76(1):9-16. doi: 10.1136/annrheumdis-2016-210571. Epub 2016 Oct 26.
Shiboski CH, Shiboski SC, Seror R, et al. 2016 American College of Rheumatology/European League Against Rheumatism classification criteria for primary Sjo gren’s syndrome: a consensus and data-driven methodology involving three international patient cohorts. Ann Rheum Dis. 2017 Jan;76(1):9-16. doi: 10.1136/annrheumdis-2016-210571. Epub 2016 Oct 26.
14. Yokogawa N, Lieberman SM, Sherry DD, Vivino FB. Features of childhood Sjo gren’s syndrome in comparison to adult Sjo gren’s syndrome: considerations in establishing child-specific diagnostic criteria. Clin Exp Rheumatol. 2016. Mar-Apr;34(2):343-51. Epub 2016 Jan 20.
15. Mossel E, Delli K, van Nimwegen JF, et al; EULAR US-pSS Study Group. Ultrasonography of major salivary glands compared with parotid and labial gland biopsy and classification criteria in patients with clinically suspected primary Sjo gren’s syndrome.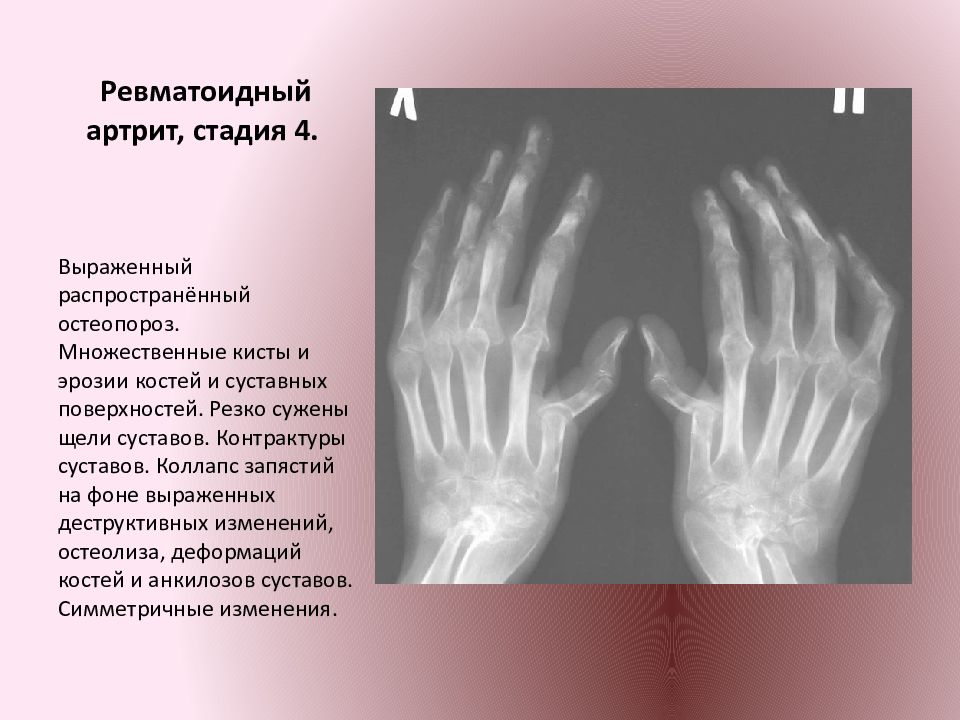 Ann Rheum Dis. 2017 Nov;76(11): 1883-1889. doi:10.1136/annrheumdis-2017-211250. Epub 2017 Jul 28.
Ann Rheum Dis. 2017 Nov;76(11): 1883-1889. doi:10.1136/annrheumdis-2017-211250. Epub 2017 Jul 28.16. Zintzaras E, Voulgarelis M, Moutsopoulos HM. The risk of lymphoma development in autoimmune diseases: a meta-analysis. Arch Intern Med. 2005 Nov 14;165(20):2337-44.
17. Pessler F, Monash B, Rettig P, et al. Sjo gren syndrome in a child: favorable response of the arthritis to TNFalpha blockade. Clin Rheumatol. 2006 Sep;25(5):746-8. Epub 2006 Jan 4. doi: 10.1007/s10067-005-0042-z.
18. Valim V, Trevisani VF, Pasoto SG, et al. Recommendations for the treatment of Sjo gren’s syndrome. Rev Bras Reumatol. 2015 Sep-Oct;55(5):446-57. doi: 10.1016/j.rbr.2015.07.004. Epub 2015 Aug 12.
19. Carsons SE, Vivino FB, Parke A, et al. Treatment Guidelines for Rheumatologic Manifestations of Sjo gren’s Syndrome: Use of Biologic Agents, Management of Fatigue, and Inflammatory Musculoskeletal Pain. Arthritis Care Res (Hoboken). 2017 Apr; 69(4):517-527. doi: 10.1002/acr.22968. Epub 2017 Mar 3.
Carsons SE, Vivino FB, Parke A, et al. Treatment Guidelines for Rheumatologic Manifestations of Sjo gren’s Syndrome: Use of Biologic Agents, Management of Fatigue, and Inflammatory Musculoskeletal Pain. Arthritis Care Res (Hoboken). 2017 Apr; 69(4):517-527. doi: 10.1002/acr.22968. Epub 2017 Mar 3.
20. Shan D, Ledbetter JA, Press OW. Signaling events involved in antiCD20 — induced apoptosis of malignant human B cells. Cancer Immunol Immunother. 2000 Mar; 48(12):673-83. doi: 10.1007/s002620050016;
21. Boye J, Elter T, Engert A. An overview of the current clinical use of the anti-CD20 monoclonal antibody rituximab. Ann Oncol. 2003 Apr;14(4):520-35. doi: 10.1093/annonc/mdg175;
22. Van Vollenhoven RF, Schechtman J, Szczepanski LJ, et al. Safety and tolerability of rituximab in patients with moderate to severe rheumatoid arthritis: Results from the dose-ranging assessment international clinical evaluation of rituximab in rheumatoid arthritis (DANCER) study. Presented at the Annual Scientific Meeting of the American College of Rheumatology in San Diego, California. November 12-17, 2005. ACR Abstract #1922;
Presented at the Annual Scientific Meeting of the American College of Rheumatology in San Diego, California. November 12-17, 2005. ACR Abstract #1922;
24. El-Hallak M, Binstadt BA, Leichtner AM, et al. Clinical effects and safety of rituximab for treatment of refractory pediatric autoimmune diseases. J Pediatr. 2007 Apr;150(4):376-82.. doi: 10.1016/j.jpeds. 2006.10.067F
25. Alexeeva EI, Valieva SI, Bzarova TM, et al. Efficacy and safety of repeat courses of rituximab treatment in patients with severe refractory juvenile idiopathic arthritis. Clin Rheumatol. 2011 Sep;30(9):1163-72. doi: 10.1007/s10067-011-1720-7. Epub 2011 Mar 8.
Alexeeva EI, Valieva SI, Bzarova TM, et al. Efficacy and safety of repeat courses of rituximab treatment in patients with severe refractory juvenile idiopathic arthritis. Clin Rheumatol. 2011 Sep;30(9):1163-72. doi: 10.1007/s10067-011-1720-7. Epub 2011 Mar 8.
Ревматоидный артрит
«Человек простой: если умрет, то и так умрет; если выздоровеет, то и так выздоровеет» попечитель богоугодных заведений Земляника
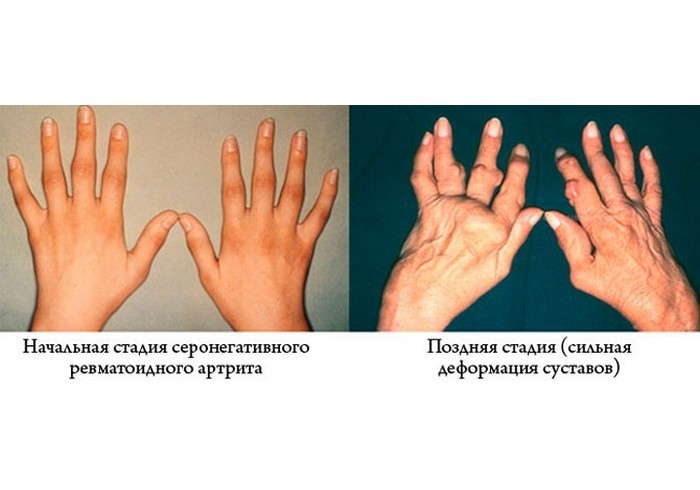
Типичное поражение кистей рук
ОСОБЕННОСТИ РЕВМАТОИДНОГО АРТРИТА
• Утренняя скованность суставов >1 ч.• Поражение суставов кистей рук.
• Полиартрит.
• Симметричность.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ РЕВМАТОИДНОГО АРТРИТА (ACR/EULAR)
• Поражение 2–10 больших суставов: 1 балл.• Поражение 1–3 малых суставов: 2 балла.
• Поражение 4–10 малых суставов: 3 балла.
• Поражение >10 суставов и ≥1 малого: 5 баллов.

Не включаются дистальные межфаланговые, I запястнопястный или I плюснефаланговый суставы.
• Повышение РФ или АЦП ≤3 раз: 2 балла.• Повышение РФ или АЦП >3 раз: 3 балла.
• Повышение СРБ или СОЭ: 1 балл.
• Длительность симптомов ≥6 нед: 1 балл.
Ds ревматоидного артрита: ≥6 баллов.
Рентгенография межфалангового артрита
КЛАССИФИКАЦИЯ РЕВМАТОИДНОГО АРТРИТА (АРР; ACR/EULAR)
Стадии• Очень ранняя: <6 мес.
• Ранняя: 6 мес – 1 год.
• Развернутая: >1 года, типичные симптомы.
• Поздняя: >2 лет, выраженная деструкция, осложнения.
Иммунология
• Ревматоидный фактор (РФ): серопозитивный, серонегативный.
Активность
• Ремиссия (SDAI ≤3.3), низкая (3.4–11), средняя (11.1–26), высокая (SDAI >26).
R cтадия
• I: околосуставной остеопороз.
• II: + сужение суставной щели, единичные эрозии.
• III: + множественные эрозии, подвывихи суставов.
• IV: + костные анкилозы.
Эрозии
• Неэрозивный, эрозивный.
Функциональная недостаточность
• I степень: сохранена профессиональная деятельность.
• II степень: ограничена профессиональная деятельность.
• III степень: ограничена непрофессиональная деятельность.
Магнитно-резонансная томография
Ревматоидный артрит суставов запястья (слева), коленного сустава (справа).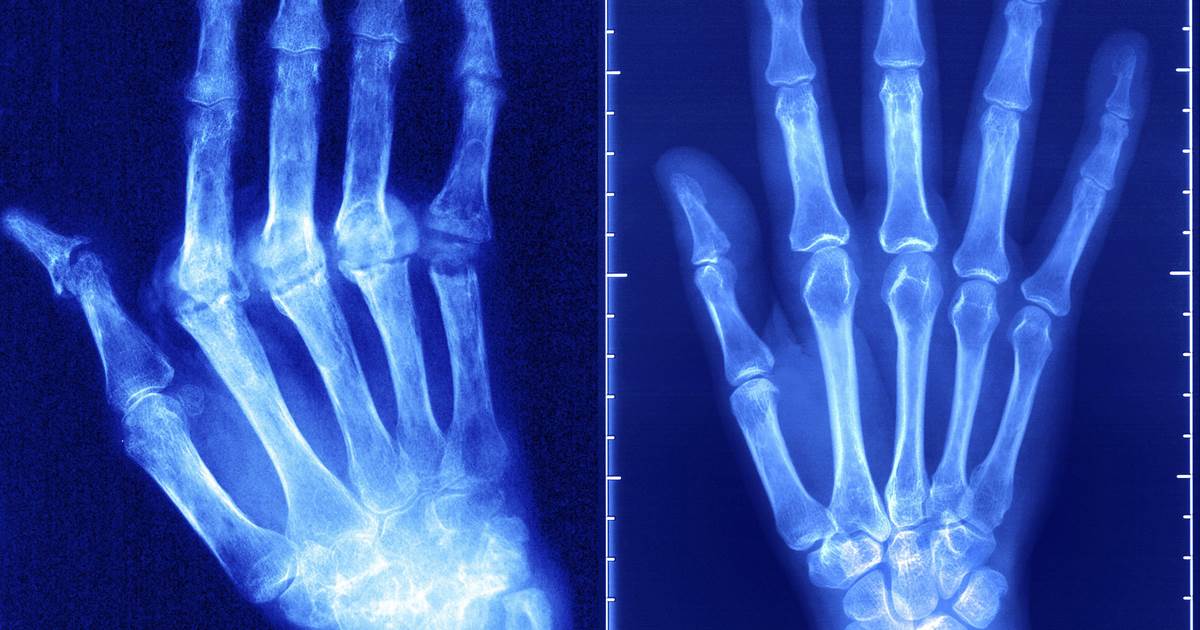 Harper E, 2007.
Harper E, 2007.
ВНЕСУСТАВНЫЕ ПРОЯВЛЕНИЯ
• Ревматоидные узелки.• Кожный васкулит: язвенно-некротический васкулит, инфаркты ногтевого ложа, дигитальный артериит, ливедо-ангиит.
• Васкулит других органов.
• Нейропатия: мононеврит, полинейропатия.
• Плеврит, перикардит: сухой, выпотной.
• Синдром Шегрена.
• Поражение глаз: склерит, эписклерит, васкулит сетчатки.
ОСЛОЖНЕНИЯ
• Системный амилоидоз.• Остеоартроз, остеопороз, остеонекроз.
• Туннельные синдромы: карпального канала, сдавления локтевого, большеберцового нервов.
• Подвывих в атланто-аксиальном суставе.
• Нестабильность шейного отдела позвоночника.
• Атеросклеротические сердечно-сосудистые заболевания.
Артропатия Жакку
Деформация суставов кистей рук без местного воспаления и эрозий, СОЭ 68 мм/ч, СРБ 120 мг/л. Lancet. 2013;381:2108.
АНТИТЕЛА К ЦИТРУЛЛИНИРОВАННЫМ ПЕПТИДАМ
• Циклический цитруллинированный пептид-2: чувствительность 61–77%, специфичность 62–84%.
• Модифицированный цитруллинированный виментин: чувствительность 61–77%, специфичность 83–95%.
ЗАБОЛЕВАНИЯ С АНТИТЕЛАМИ К ЦИТРУЛЛИНИРОВАННЫМ ПЕПТИДАМ
• Парвовирусная артропатия (5%).• Системная красная волчанка (2.5%).
• Гепатит С.
• Сенегативная воспалительная артропатия.
• Спондилоартриты (анкилозирующий, псориатический, Рейтера, болезни кишечника).
• Ревматическая полимиалгия.
• Первичный синдром Шегрена.
• Саркоидоз.
• Фибромилагия.
Липидный парадокс
ЛНП — липопротеины низкой плотности. Myasoedova E, et al. Ann Rheum Dis. 2011;70:482–7.
Критерии ремиссии ревматоидного артрита для исследований (ACR/EULAR)
Полное отсутствие следующих признаков:• Число болезненных и припухших суставов ≤1.
• С-реактивный белок ≤1 мг/дл.
• Индекс SDAI ≤3.3.
Безопасность НПВП при остеоартрозе и ревматоидном артрите
PRECISION.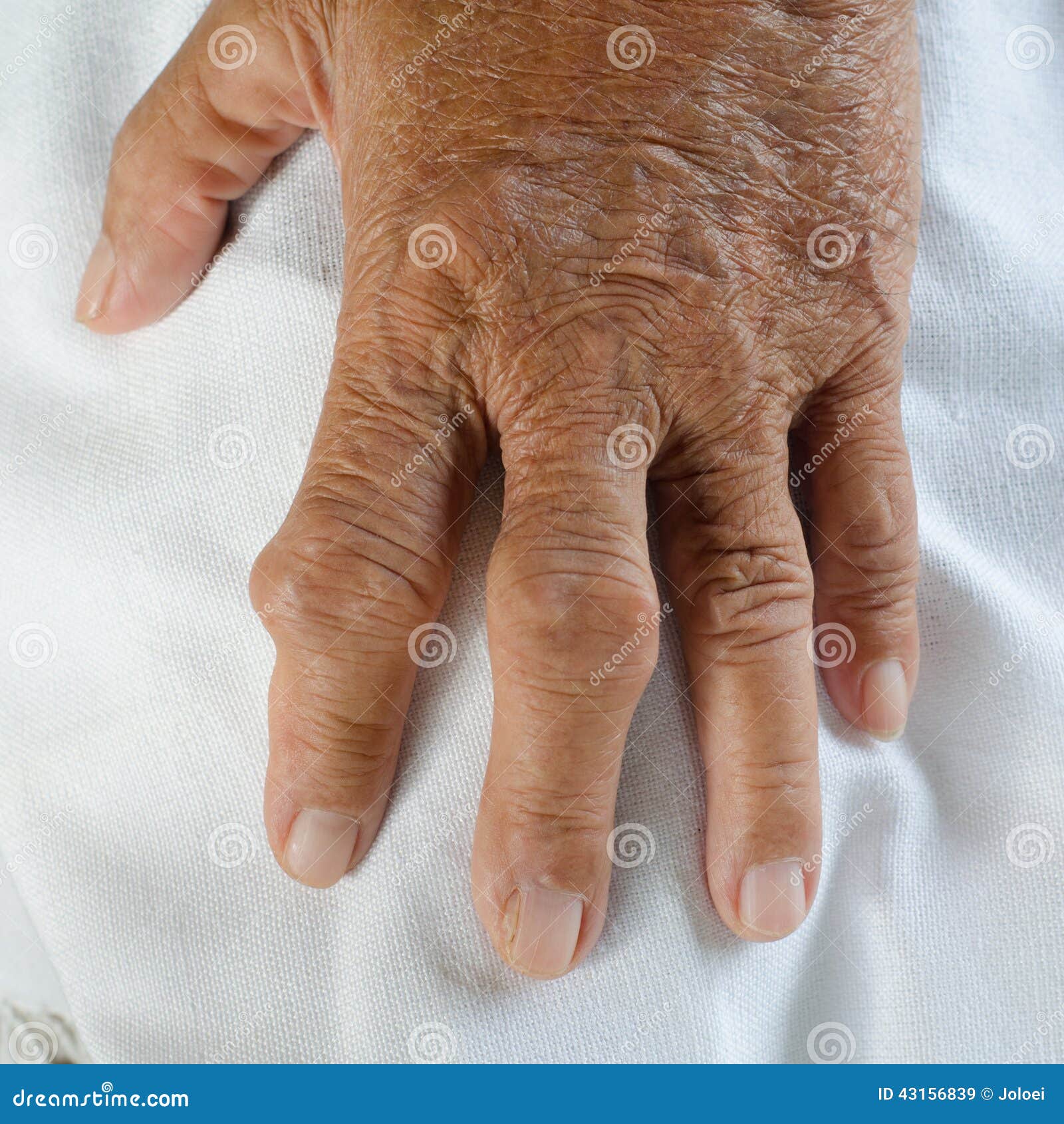 New Engl J Med. 2016;375:2519–29.
New Engl J Med. 2016;375:2519–29.
ФОРМУЛИРОВКА ДИАГНОЗА
□ Ревматоидный артрит, серопозитивный, АЦП+, III стадия, ФН II. AA амилоидоз почек, ХБП 3б. [М05.8]□ Ревматоидный артрит вероятный, серонегативный. [М06.9]
Механизм действия биологических препаратов
Law S, Taylor P. Pharm Res. 2019.
ПОДАВЛЕНИЕ ВОСПАЛЕНИЯ
• Нестероидные противовоспалительные препараты (НПВП): диклофенак, напроксен, нимесулид.• Кортикостероиды системно: преднизолон, метилпреднизолон.
• Кортикостероиды внутрисуставно: бетаметазон.
ВЫБОР БАЗИСНОЙ ТЕРАПИИ (EULAR)
МОДИФИЦИРУЮЩИЕ БОЛЕЗНЬ ПРЕПАРАТЫ
Синтетические• Салазопрепараты: сульфасалазин.
• Цитостатики: метотрексат (25–30 мг/нед внутрь или п/к, максимальная доза 8–12 нед), лефлуномид.
• Ингибиторы янус-киназ: барицитиниб, тофацитиниб, упадацитиниб.
Биологические
• Ингибиторы фактора некроза опухоли: адалимумаб, инфликсимаб, этанерцепт.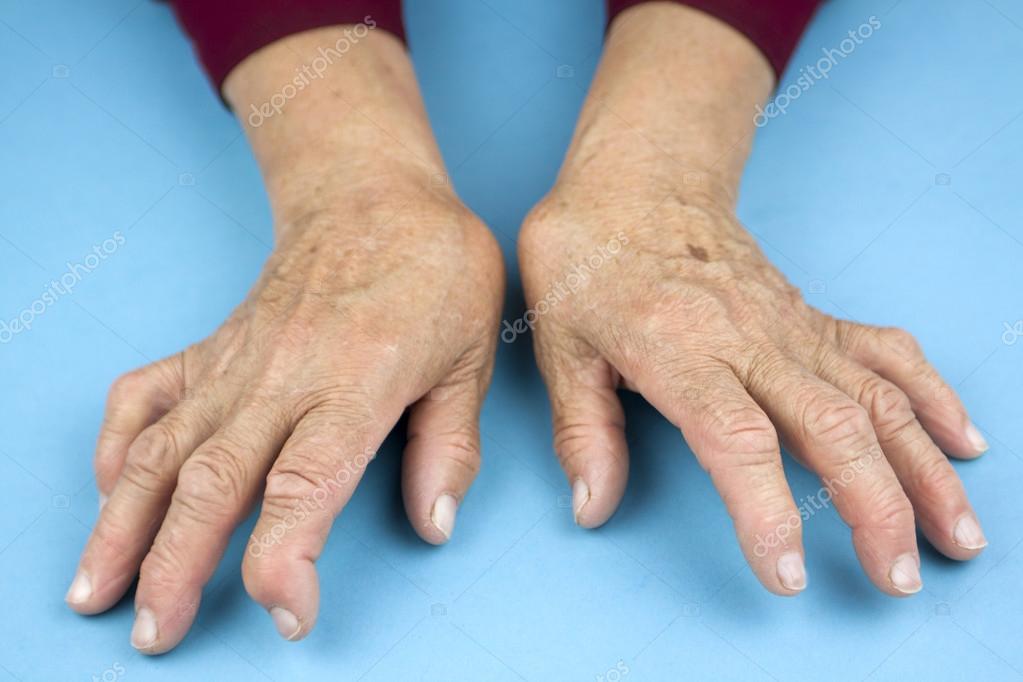
• Антагонисты интерлейкинов: анакинра, тоцилизумаб.
• Другие препараты: абатацепт, ритуксимаб.
Хронический эрозивный серопозитивный артрит у больной хроническим гепатитом С | Ananjeva
1. <div><p>Т.М.Игнатова, З.Г.Апросина, В.В.Серов и соавт. Внепеченочные проявления хронической HCV — инфекции. Росс, мед.жур., 2001, 2, 13-18</p><p>Arnett F.C., Edworth S.М., Bloch D.A. et al. The American Rheumatism Association 1987 revised criteria for classification of rheumatoid arthritis. Arhtr. Rheum., 1988, -31,-315-324</p><p>Buskila D. Hepatitis C-assosiated arthritis. Curr. Opin. Rheumatol., 2000, 12, 295-299</p><p>oshi S., Kuczynski М., Heathcote E.J. Symptomatic and virological response to antiviral therapy in hepatitis С associated with extrahepatic complication of cryoglobulinemia. Dig.Dis.Sci., 2007, 52, 9, 24102417</p><p>Lovy M. R., Starkebaum G., Uberoi S. Hepatitis С infection presenting with rheumatic manifestations: mimic of rheumatoid arthritis. J.Rheumatol., 1996, 23, 979-983</p><p>Nadies S.J. Viral arthritis. In “ Rheumatology” Eds. J.H.Clippel, P.A.Dieppe, (2nd ed.) Mosby, 1997, 2, 7,1-7,12</p><p>Oliveri I., Palazzi C., Padula A. Hepatitis С and arthritis. Rheum. Dis. Clin. North Am., 2003, 29, 1, 111-122.</p><p>Palazzi С., Olivieri I., Cacciatore Р.Е. et al. Management of hepatitis С-related arthritis. Expert Opin. Pharmacother., 2005, 6, 91, 27-34</p><p>Rivera J., Garcia-Monforte A., Pineda A., Millan Nunez-Cortes J. Hepatitis С virus infection presenting as rheumatoid arthritis. Why not? J. Rheumatol. 1999, 26, 2, 420-424</p><p>RosnerL, Rozenbaum М., Toubi E. et.al. The case for hepatitis С arthritis. Semin. Arthr. Rheum., 2004, 33, 375-387</p><p>Sanzone A.M., Begue R.E. Hepatitis С and arthritis: an update. Infect.Dis.Clin. North Am.
R., Starkebaum G., Uberoi S. Hepatitis С infection presenting with rheumatic manifestations: mimic of rheumatoid arthritis. J.Rheumatol., 1996, 23, 979-983</p><p>Nadies S.J. Viral arthritis. In “ Rheumatology” Eds. J.H.Clippel, P.A.Dieppe, (2nd ed.) Mosby, 1997, 2, 7,1-7,12</p><p>Oliveri I., Palazzi C., Padula A. Hepatitis С and arthritis. Rheum. Dis. Clin. North Am., 2003, 29, 1, 111-122.</p><p>Palazzi С., Olivieri I., Cacciatore Р.Е. et al. Management of hepatitis С-related arthritis. Expert Opin. Pharmacother., 2005, 6, 91, 27-34</p><p>Rivera J., Garcia-Monforte A., Pineda A., Millan Nunez-Cortes J. Hepatitis С virus infection presenting as rheumatoid arthritis. Why not? J. Rheumatol. 1999, 26, 2, 420-424</p><p>RosnerL, Rozenbaum М., Toubi E. et.al. The case for hepatitis С arthritis. Semin. Arthr. Rheum., 2004, 33, 375-387</p><p>Sanzone A.M., Begue R.E. Hepatitis С and arthritis: an update. Infect.Dis.Clin. North Am.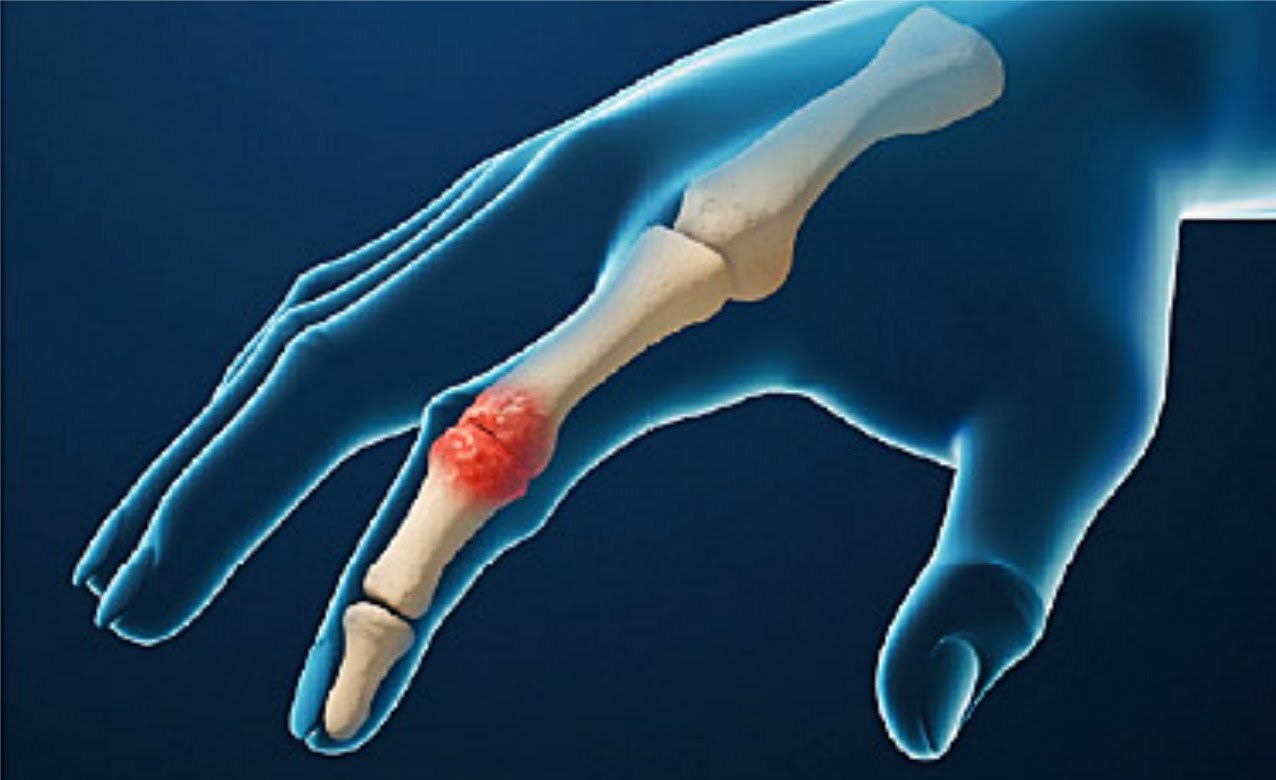 2006, 20, 4, 877-889</p><p>Wilson L.E., Widman D., Dikman S.H., Goveric P.D., Autoimmune disease complicating antiviral therapy for hepatitis С virus infection. Semin. Arhtr. Rheum., 2002, 32, 3, 163-173</p><p>Zuckerman E., Keren D., Rozenbaum М., et al. Hepatitis С virus-related arthritis: characteristics and response to therapy with interferon alpha. Clin. Exp. Rheumatol., 2000, 18, 5, 579-584</p><p>Zuckerman , Yeshurun D., Rosner I. Management of hepatitis С virus-related arthr. Bio.Drugs., 2001, 15, 9, 573-84</p></div><br />
2006, 20, 4, 877-889</p><p>Wilson L.E., Widman D., Dikman S.H., Goveric P.D., Autoimmune disease complicating antiviral therapy for hepatitis С virus infection. Semin. Arhtr. Rheum., 2002, 32, 3, 163-173</p><p>Zuckerman E., Keren D., Rozenbaum М., et al. Hepatitis С virus-related arthritis: characteristics and response to therapy with interferon alpha. Clin. Exp. Rheumatol., 2000, 18, 5, 579-584</p><p>Zuckerman , Yeshurun D., Rosner I. Management of hepatitis С virus-related arthr. Bio.Drugs., 2001, 15, 9, 573-84</p></div><br />
Ревматоидный артрит: описание болезни, причины, симптомы, стоимость лечения в Москве
Разновидностью хронической формы артрита является ревматоидный артрит. Его отличие это затрагивание суставов, находящихся на двух сторонах тела. Такой вид артрита не остается незамеченным. Кроме того, что поражаются суставы, нарушается функционирование внутренних органов.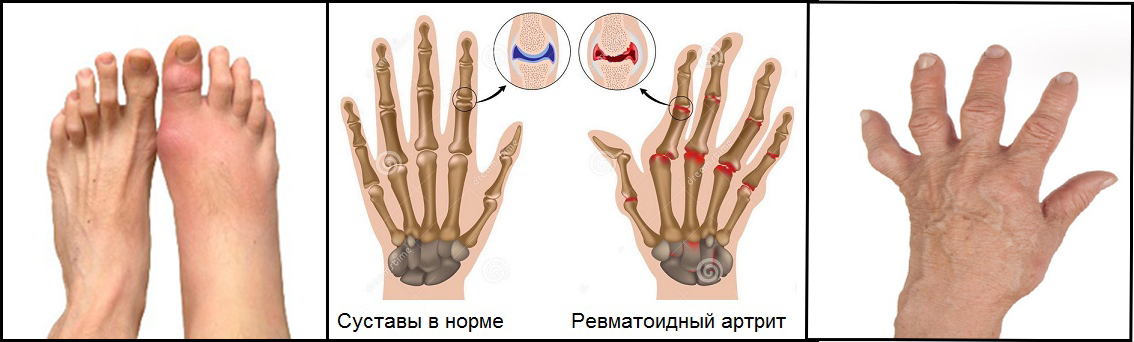 Считается, что заболевание относится к аутоиммунному, когда происходит поражение мелких периферических суставов. Ревматоидный артрит имеет эрозивно-деструктивный характер.
Считается, что заболевание относится к аутоиммунному, когда происходит поражение мелких периферических суставов. Ревматоидный артрит имеет эрозивно-деструктивный характер.
Факты о болезни
-
Относится к опасному аутоиммунному заболеванию, которое приводит к воспалительному процессу в суставах верхних и нижних конечностей.
-
Заболевание может появиться у любого человека, независимо от того, сколько ему лет.
-
В некоторых случаях отсутствует возможность определить первопричину болезни.
-
При ревматоидном артрите частые ремиссии, периоды обострения.
-
В большинстве случаев, происходит симметричное поражение суставов.
-
Заболевание может прогрессировать как медленно, так и быстро.
-
Результат от лечебных мероприятий возможен при своевременном выявлении болезни.

-
Очень редко можно встретить, когда ревматоидный артрит переходит в спонтанную ремиссию.
Учитывая клинические и анатомические признаки, можно выделить некоторые виды заболевания:
1. полиартрит, моноартрит, олигоартрит.
2. при наличии системных выраженных симптомов.
3. диффузное поражение соединительных тканей, которое сопровождается остеоартрозом деформирующего характера.
4. особая неспецифическая форма, наблюдающаяся у детей, возраст которых не превышает 15 лет.
Учитывая иммунологические признаки, ревматоидный артрит может быть: серонегативный, когда ревматоидный фактор отсутствует в сыворотке жидкости сустава, и серопозитивный, когда наблюдается присутствие ревматоидного фактора.
Если говорить о течение заболевания, можно выделить некоторые особенности:
-
В большинстве случаев, заболевание имеет хроническую форму, и способно преследовать человека долгие годы, негативно воздействуя на качество жизни.
 Бывают ситуации, когда симптоматика полностью отсутствует, что случается в крайне редких случаях. Ревматоидный артрит в ходе своего прогрессирования делает из человека инвалида.
Бывают ситуации, когда симптоматика полностью отсутствует, что случается в крайне редких случаях. Ревматоидный артрит в ходе своего прогрессирования делает из человека инвалида.
-
Воспалительный процесс возникает в суставной ткани, которая располагается около него. Кроме этого, может произойти поражение мышц, связок, сухожилий.
-
В некоторых случаях заболевание провоцирует разрушение хрящей, связок, костей, сильную деформацию сустава. В результате множественных исследований выявлено, что деформация суставов может развиваться на начальных этапах заболевания, не учитывая степень выраженности симптоматики.
-
Заболевание может появиться даже у тех людей, которые ведут активный образ жизни, правильно питаются, занимаются спортом. Это свидетельствует о том, что у заболевания есть наследственный фактор.
Почему появляется ревматоидный артрит
К одной из причин, почему развивается и прогрессирует заболевание, относят наличие аутоиммунного заболевания, когда прекращается борьба иммунных клеток с различными негативными факторами (бактерии и вирусы), и начинается атака иммунной системой здоровых тканей. Первоочередно под воздействие попадают суставы. Они воспринимаются лимфоцитами как чужеродное тело. Подобная агрессивная реакция может появиться из-за любого заболевания. Сюда относят острую респираторную вирусную инфекцию, ангину, грипп. Инфекционный или реактивный артрит может стать причиной развития ревматоидного артрита. Начальной причиной является травма или переохлаждение.
Еще одной версией возникновения заболевания является эмоциональное потрясение. Не маленькое количество пациентов с диагнозом ревматоидный артрит замечают, что возникновение болезни связано с перенесенным сильным стрессом. Вызвать развитие заболевания может наследственный фактор. Условной причиной возникновения артрита является экологический фактор. Курение и употребление растений, для обработки которых были использованы химикаты, может привести к этой болезни.
Как проявляется болезнь
К основным признакам ревматоидного артрита относят:
-
Первая стадия заболевания характеризуется поражением мелких суставов на руках, ногах, стопах, запястьях, голенях, локтях.
-
Симметричный захват суставов (под поражение попадают обе верхних или нижних конечности, что отличает ревматоидный артрит от других болезней суставов).
-
У пациента появляются болезненные ощущения, которые способны исчезнуть после активного движения. Это является принципиально важным симптомом, благодаря которому, ревматоидный артрит отличается от ревматического. Спустя некоторое время заболевания начинает прогрессировать, в результате чего, совершение активных движений не приносит результата.
-
Болезненность, в большинстве случаев, появляется утром или днём, вследствие этого человеку трудно почистить зубы, приготовить завтрак или сделать другие привычные процедуры. Когда наступает вечер, болезненные ощущения утихают, но с утра возобновляются. Если заболевание находится на более запущенной стадии, болезненность будет сопровождать человека в любое время суток.
-
С утра у человека тело сковано.
-
Если заболевание находится в стадии обострения, кожные покровы около пораженного сустава приобретают красный оттенок, и становятся горячими на ощупь.
-
Под воздействие воспалительного процесса попадают крупные суставы.
-
Человек замечает, что его состояние ухудшилось, систематически повышается температура тела, ухудшается аппетит, присутствует постоянная слабость, в результате чего, снижается масса тела.
-
Подкожные узелки, располагающиеся в месте пораженного сустава. Им свойственно временное исчезновение и повторное появление. Такие узелки по форме напоминают круг, и в диаметре не превышают двух сантиметров. Они отличаются подвижностью и плотностью. В некоторых случаях локализацией таких узелков может стать затылок, предплечье, лёгкие, миокард.
-
Деформируются суставы, нарушается кровообращение, медленно атрофируются мышцы. Из-за потери суставами подвижности у человека развивается недееспособность и отсутствие самообслуживания.
-
В некоторых случаях симптоматика бывает неспецифической, когда под поражение попадают слюнные железы. Человек замечает, что начали болеть глаза, стали онемевать конечности, и появился дискомфорт в грудной области при глубоком вдохе.
-
С течением болезни человек становится зависимым от погодных условий. Болезненные ощущения усиливаются, если меняется погода, атмосферное давление, время года.
-
Снижается чувствительность рук или ног.
При длительном лечении ревматоидного артрита могут появиться такие признаки:
1. Поражение крупной мускулатуры (бедренная, ягодичная мышца), разгибатели предплечий.
2. кожные покровы становятся сухими и тонкими.
3. образование некроза под ногтевыми пластинами, Что грозит развитием гангрены. Ногтевая пластина становится ломкой, покрывается полосками.
4. под поражение попадает желудочно-кишечный тракт. Кроме этого, наблюдается дисфункция нервной, легочной и зрительной системы. Нарушается работа сердца и сосудов.
5. образование сыпи, язв, маточное и носовое кровотечение.
Какие бывают стадии болезни
Согласно некоторым критериям, классифицируются стадии развития заболевания. Однако к информативным относят результаты рентгеновского снимка.
Начальный этап характеризуется появлением первого признака – утолщается кость. Это является единственным проявлением, заметным при рентгенологическом исследовании. Происходит уплотнение мягких тканей около сустава пальца. В некоторых случаях можно заметить наличие светлых мест, которые имеются на костных тканях. Такие места являются кистами. Если суставная щель узкая, значит, происходит прогрессирование болезни, в последствие чего, начинается следующая стадия.
Во время второй стадии поражаются кости. Первоочередно под воздействие попадают локти и запястья. При расположении эрозивного участка около хряща, ограничивается его подвижность. Может отсутствовать деформация хрящевых тканей, но развивается атрофия мышц, окружающих пораженный сустав. Синовиальная сумка отекает и воспаляется. При обострении она становится горячей, а пациент отмечает появление болезненных ощущений и ломоты.
Третья стадия заболевания характеризуется заметным повреждением и утончением кости. Рентгеновский снимок показывает, что стремительно атрофируются мышцы, сустав деформировался. Если соли начали откладываться на ранних стадиях болезни, то когда наступает третья стадия, рентгеновский снимок показывает четкую кальцификацию. Отложение отличается размерами и формой, структура плотная и рыхлая. В этот период наблюдается значительное ограничение движений суставов.
На четвертой стадии замечается костное нарушение. Во время рентгенологического исследования фиксируется наличие остеопороза, эрозий, кист. Кроме этого, может произойти срастание щелей, полная деформация суставов, атрофия мышц, мягких тканей. Заболевание поражает как верхние, так и нижней конечности. Человек начинает жаловаться на сильную непрекращающуюся боль.
Что такое ревматоидный артрит артрит? Симптомы ревматоидного артрита и лечение суставов
- Главная
- Новости
- Что такое ревматоидный артрит артрит? Симптомы ревматоидного артрита и лечение суставов
Ревматоидный артрит (англ. rheumatoid arthritis) — это системное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита неясной этиологии со сложным аутоиммунным патогенезом.
Название происходит от (др.-греч. ῥεῦμα) что значит «течение», суффикс -оидный означает «подобный», ἄρθρον переводится как «сустав» и суффикс —ит (гр. —itis) обозначает «состояние воспаления».
Причины заболевания на сей день неизвестны. Косвенные данные: увеличение количества лейкоцитов в крови и скорости оседания эритроцитов (СОЭ) — указывают на инфекционную природу процесса. Полагают, что заболевание развивается в результате инфекции, вызывающей нарушения иммунной системы у наследственно предрасположенных лиц; при этом образуются так называемые иммунные комплексы (из антител, вирусов и проч.), которые откладываются в тканях и приводят к повреждению суставов. Но неэффективность лечения РА антибиотиками скорее всего свидетельствует о неправильности такого предположения. Заболевание характеризуется высокой инвалидностью (70 %), которая наступает довольно рано. Основными причинами смерти от заболевания являются инфекционные осложнения и почечная недостаточность.
В классификации по МКБ-10 выделяют следующие формы этой болезни.
1. Серопозитивный ревматоидный артрит.
. Синдром Фелти (ревматоидный артрит со спленомегалией и лейкопенией).
. Ревматоидный артрит с вовлечением других органов и систем.
. Другие ревматоидные артриты.
. Серопозитивный ревматоидный артрит неуточненный.
2. Другие ревматоидные артриты.
. Серонегативный ревматоидный артрит.
. Болезнь Стилла, развившаяся у взрослых.
. Ревматоидный бурсит.
. Ревматоидный узелок.
. Другие уточненные ревматоидные артриты.
. Ревматоидный артрит неуточненный.
3. Юношеский ревматоидный артрит.
Лечение сосредотачивается в основном на облегчении боли, замедлении развития заболевания и восстановлении повреждений с помощью хирургического вмешательства. Раннее обнаружение заболевания с помощью современных средств может значительно сократить вред, который может быть нанесён суставам и другим тканям. Впервые может проявиться после тяжёлой физической нагрузки, эмоционального шока, утомления, в период гормональной перестройки, воздействия неблагоприятных факторов или инфекции.
Современная терапия Системная медикаментозная терапия включает применение четырёх групп препаратов: симптоматическое лечение — нестероидные противовоспалительные препараты (НПВП) и глюкокортикостероиды(ГКС), базисные противоревматические препараты, генно-инженерные биологические (контролирующие течение болезни) препараты цитостатическими иммунодепрессантами. Нестероидные противовоспалительные препараты Современные НПВП оказывают выраженное противовоспалительное действие, которое обусловлено угнетением активности циклооксигеназы (ЦОГ) — ключевого фермента метаболизма арахидоновой кислоты. Особый интерес представляет открытие двух изоформ ЦОГ, которые определены как ЦОГ-1 и ЦОГ-2 и играют разную роль в регуляции синтеза простагландинов (ПГ). Доказано, что НПВП угнетают активность изоформ ЦОГ, но их противовоспалительная активность обусловлена угнетением именно ЦОГ-2. Большинство известных НПВП подавляют прежде всего активность ЦОГ-1, чем и объясняется возникновение таких осложнений, как индуцированная НПВС гастропатия (в частности, образование эрозий и язв), нарушение функции почек, энцефалопатия, гепатотоксичность. Таким образом, в зависимости от характера блокирования ЦОГ, НПВП делят на неселективные и ингибиторы ЦОГ-2 («коксибы»). Представителями относительно селективных ингибиторов ЦОГ-2 являются мелоксикам, лорноксикам и другие представители класса «оксикамов» и нимесулид. Представителями высокоселективных ингибиторов ЦОГ-2 являются целекоксиб и эторикоксиб. Эти препараты имеют минимальные побочные эффекты со стороны желудочно-кишечного тракта при сохранении высокой противовоспалительной и анальгетической активности. Ингибиторы ЦОГ-2 могут использоваться во всех программах лечения ревматоидного артрита, где требуется применение НПВП. Мелоксикам в начале лечения при активности воспалительного процесса назначают по 15 мг/сут, а в дальнейшем переходят на 7,5 мг/сут в качестве поддерживающей терапии. Нимесулид назначается в дозе 100 мг два раза в сутки. Целекоксиб — специфический ингибитор ЦОГ-2 — назначается по 100—200 мг два раза в сутки. Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы. Следует избегать комбинации двух или более НПВП, поскольку их эффективность остаётся неизменной, а риск развития побочных эффектов возрастает. Глюкокортикостероиды Новым подходом является использование высоких доз ГКС (так наз. «пульс-терапия») в комбинации с медленно действующими средствами, что позволяет повысить эффективность последних; комбинаций метотрексата с аминохинолиновыми производными, солями золота, сульфасалазином, а также селективным иммунодепрессантом циклоспорином. При высокой степени активности воспалительного процесса используют ГКС, причём в случаях системных проявлений ревматоидного артрита — в виде пульс-терапии (только ГКС или в сочетании с цитостатиком — циклофосфамидом), без системных проявлений — в виде курсового лечения. ГКС также применяют как поддерживающую противовоспалительную терапию при неэффективности других лекарственных средств. В ряде случаев ГКС используются в качестве локальной терапии. Показаниями к их применению являются: преимущественно моно- или олигоартрит крупных суставов; затянувшийся экссудативный процесс в суставе; преобладание «локального статуса» над системным; наличие противопоказаний к системному использованию ГКС. При внутрисуставном введении депо-формы кортикостероидов оказывают и системное действие. Препаратом выбора является бетаметазона дипропионат («Дипроспан»), оказывающий пролонгированное действие. Базисные антиревматические препараты Основная статья: Базисные препараты при ревматоидном артрите Базисные препараты по-прежнему играют первостепенную роль в комплексной терапии ревматоидного артрита, но сейчас наметился новый подход к их назначению. В отличие от хорошо известной тактики постепенного наращивания терапии ревматоидного артрита («принцип пирамиды»), теперь пропагандируется раннее агрессивное лечение базисными препаратами сразу после установления диагноза, цель которого — модификация течения ревматоидного артрита и обеспечение качественной ремиссии заболевания. Основанием для этого являются отсутствие на ранней стадии ревматоидного артрита паннуса, деформаций, остеопении, тяжёлых осложнений, сформированных аутоиммунными механизмами, высокая вероятность развития ремиссии. Основными лекарственными средствами базисной терапии ревматоидного артрита являются: метотрексат, лефлуномид, сульфасалазин, препараты золота (в настоящее время в России не применяются), пеницилламин, аминохинолиновые препараты (напр., гидроксихлорохин). К средствам резерва относятся циклофосфамид, азатиоприн, циклоспорин. Неэффективные на протяжении 1,5-3 месяцев базисные препараты должны быть заменены или использованы их комбинации с ГКС в малых дозах, что позволяет снизить активность ревматоидного артрита до начала действия первых. Шесть месяцев — критический срок, не позднее которого должна быть подобрана действенная базисная терапия. В процессе лечения базисными препаратами тщательно наблюдают за активностью болезни, а также за появлением и развитием побочных эффектов. Биологические средства При ревматоидном артрите синовиальные мембраны секретируют большое количество фермента глюкозо-6-фосфатдегидрогеназы который также разрушает дисульфидные связи в клеточной мембране. При этом наблюдается «утечка» протеолитических ферментов из клеточных лизосом, которые вызывают повреждения близлежащих костей и хрящей. Организм отвечает на это путём выработки цитокинов, среди которых наиболее известен фактор некроза опухоли (ФНО). Каскады реакций в клетках, которые запускаются цитокинами, ещё больше усугубляют симптомы болезни. Хроническое ревматоидное воспаление, ассоциированное с ФНО, очень часто вызывает повреждения хрящей и суставов, ведущие к физической нетрудоспособности. Для лечения при устойчивости артрита к базисным препаратам используются: (1) Блокаторы цитокинов/хемокинов и их рецепторов (антицитокиновые препараты): Ингибиторы ФНО (антитела к ФНО и «растворимые» рецепторы к ФНО): Адалимумаб («Хумира») Голимумаб («Симпони») Инфликсимаб («Ремикейд») Цертолизумаба пэгол («Симзия») Этанерцепт («Энбрел») Моноклональные антитела к рецепторам к интерлейкину-6 (sIL-6R, mIL-6R) — тоцилизумаб («Актемра») Моноклональные антитела к интерлейкину-1 — анакинра («Кинерет», препарат в РФ не зарегистрирован) Моноклональные антитела к интерлейкинам-12 и 23 — устекинумаб («Стелара») (2) Антилимфоцитарные препараты: Моноклональные антитела к мембранным рецепторам CD20, истощающие пул продуцирующих антитела B-лимфоцитов — ритуксимаб («Мабтера») Гибридные белки CTLA-4 + Fc-IgG1, блокирующие активацию Т-лимфоцитов — абатацепт («Оренсия») (3) Пероральные низкомолекулярные ингибиторы путей внутриклеточной путей передачи сигналов Jak-STAT — тофацитиниб («Яквинус») В период прогрессирования ревматоидного артрита ФНО вырабатывается иммуннокомпетентными клетками, присутствующими в суставе, и обуславливает развитие воспалительного процесса в синовальных мембранах. Повреждения суставов у пациентов с ревматоидным артритом наблюдается в виде сужения суставного пространства между костями и эрозированием костей в суставном пространстве. Клинические испытания моноклональных антител показали, что их применение замедляет повреждение суставов. Перспективным также является использование специфических регуляторов дифференцировки T-лимфоцитов — таких препаратов, как, например, галофугинон. Миорелаксанты Миорелаксанты не эффективны для облегчения болей при ревматоидном артрите.[13] Прогноз Ревматоидный артрит сокращает продолжительность жизни в среднем от 3 до 12 лет[14]. Исследования 2005 года, проведённое Клиникой Майо, показало, что риск сердечных заболеваний в два раза выше у страдающих ревматоидным артритом[15], независимо от других факторов риска, таких как диабет, алкоголизм, повышенный холестерин и ожирение. Механизм, из-за которого повышается риск сердечных заболеваний, неизвестен; наличие хронического воспаления считается значимым фактором[16]. Возможно, использование новых биологических препаратов способно увеличить продолжительность жизни и снизить риски для сердечно-сосудистой системы, а также замедлить развитие атеросклероза[17]. Ограниченные исследования демонстрируют снижение рисков сердечно-сосудистых заболеваний, при этом наблюдается рост общего уровня холестерина при неизменном индексе атерогенности.
Назад3.1.2 Ювенильный ревматоидный артрит (полиартикулярный ювенильный идиопатический артрит серопозитивный [по классификации ILAR])
— Рекомендуется назначение нестероидных противовоспалительных препаратов всем пациентам на этапе обследования при наличии болевого синдрома [3, 5].
Уровень достоверности доказательств C
Комментарии: Рекомендуется применять:
— диклофенак натрия (M01AB)ж,вк (с 6 лет) 2 — 3 мг/кг/сутки,
или
— нимесулид (M01AX) (с 12 лет) 3 — 5 мг/кг/сутки, или
— мелоксикам (M01AC) (с 15 лет) 7,5 — 15 мг/сутки.
Не рекомендуется проведение монотерапии НПВП более 2 мес. у всех пациентов.
— Рекомендуется внутрисуставное введение глюкокортикоидов на любом этапе болезни (при наличии показаний) в качестве сопутствующей терапии [3, 5].
Уровень достоверности доказательств C
Комментарии: Проводят при наличии выраженного артрита. Для введения рекомендуются бетаметазон или триамцинолон ацетонид не чаще 1 раза в 4 мес. В случае обострения артрита чаще, чем 1 раз в 4 мес внутрисуставное введение глюкокортикоидов не рекомендуется.
— Не рекомендуется назначение глюкокортикоидов (перорально, внутривенно, внутрисуставно) до исключения онкологических заболеваний (см. разделы 2, 3) [3, 5].
Уровень достоверности доказательств D
— Рекомендуется назначение иммунодепрессантов и генно-инженерных биологических препаратов [3, 5].
Уровень достоверности доказательств A
Комментарии: не рекомендуется назначение иммунодепрессантов и ГИБП до исключения онкологических заболеваний (см. разделы 2, 3).
— Рекомендуется назначение метотрексата 10 — 15 мг/м2 1 раз в нед подкожно или внутримышечно [3, 5].
Уровень достоверности доказательств C
Комментарии: рекомендуется применение сразу после верификации диагноза при высокой активности болезни вне зависимости от наличия факторов неблагоприятного прогноза.
Контроль эффективности терапии — см. Приложение Г2.
— Рекомендуется назначение метотрексата 10 — 15 мг/м2 1 раз в нед подкожно или внутримышечно [3, 5].
Уровень достоверности доказательств B
Комментарии: рекомендуется применение сразу после верификации диагноза при средней активности болезни и наличии факторов неблагоприятного прогноза. Контроль эффективности терапии — см. Приложение Г2.
— Рекомендуется назначение метотрексата 10 — 15 мг/м2 1 раз в нед подкожно или внутримышечно [3, 5].
Уровень достоверности доказательств B
Комментарии: рекомендуется применение через 1 мес лечения НПВП при низкой активности болезни и наличии факторов неблагоприятного прогноза или при средней активности болезни и отсутствии факторов неблагоприятного прогноза. Контроль эффективности терапии — см. Приложение Г2.1
— Рекомендуется назначение лефлуномида*ж в дозе 0,6 мг/кг/сутки, не выше 20 мг [3, 5].
Уровень достоверности доказательств B
Комментарии: применение лефлуномида рекомендуется при высокой активности болезни и отсутствии факторов неблагоприятного прогноза или при средней активности болезни и наличии факторов неблагоприятного прогноза. Контроль эффективности терапии — см. Приложение Г2.
— Рекомендуется назначение ингибиторов . Адалимумаб (L04AB)ж,вк детям с 13 до 17 лет рекомендуется назначать в дозе 40 мг 1 раз в 2 нед, а детям с 4 до 12 лет — в дозе 24 мг/м2 поверхности тела, максимальная доза составляет 40 мг. Этанерцепт (L04AB)ж,вк рекомендуется назначать в дозе 0,4 мг/кг/введение подкожно 2 раза в нед или 0,8 мг/кг/введение 1 раз в нед [3, 5, 14].
Уровень достоверности доказательств — B
Комментарии: назначение ингибиторов рекомендуется при непереносимости и/или неэффективности метотрексата или лефлуномида через 3 мес (отсутствие 30% улучшения по критериям АКРпеди) при высокой или средней активности болезни вне зависимости от наличия факторов неблагоприятного прогноза ингибиторы ; при неэффективности метотрексата или лефлуномида в течение 6 мес (отсутствие стадии неактивной болезни по критериям C. Wallace) при низкой активности вне зависимости от наличия факторов неблагоприятного прогноза, или непереносимости метотрексата и/или лефлуномида.
Контроль эффективности терапии — см. Приложение Г2.
— Рекомендуется переключение на абатацептж по 10 мг/кг/введение внутривенно по схеме 0, 2, 4-я нед, далее каждые 4 нед в комбинации с метотрексатом [3, 5, 14].
Уровень достоверности доказательств — B
Комментарии: назначение абатацепта рекомендуется при неэффективности ингибиторов в течение 4-х месяцев с высокой активностью болезни вне зависимости от наличия неблагоприятного прогноза, а также пациентам со средней активностью болезни и наличием факторов неблагоприятного прогноза.
Назначение абатацепта рекомендуется пациентам, которые получали больше одного ингибиторов ФНО альфа со средней или высокой активностью болезни вне зависимости от наличия факторов неблагоприятного прогноза или с низкой активностью болезни и наличием факторов неблагоприятного прогноза.
Контроль эффективности терапии — см. Приложение Г2.
— Рекомендуется переключение на тоцилизумабж,вк в дозе 8 мг/кг массы тела на введение у детей с массой тела >= 30 кг и в дозе 12 мг/кг массы тела на введение — у детей с массой тела < 30 кг внутривенно 1 раз в 4 нед, в комбинации или без метотрексата [3, 5, 14].
Уровень достоверности доказательств D
Комментарии: назначение тоцилизумаба рекомендуется при неэффективности ингибиторов , абатацепта (отсутствие 30% улучшения по критериям АКРпеди через 3 мес. и стадии неактивной болезни по критериям C. Wallace — через 6 мес).
Контроль эффективности терапии — см. Приложение Г2.
— Рекомендуется переключение на другой ингибитор . Адалимумаб (L04AB)ж,вк детям с 13 до 17 лет рекомендуется назначать в дозе 40 мг 1 раз в 2 нед, а детям с 4 до 12 лет — в дозе 24 мг/м2 поверхности тела, максимальная доза составляет 40 мг. Этанерцепт (L04AB)ж,вк рекомендуется назначать в дозе 0,4 мг/кг/введение подкожно 2 раза в нед или 0,8 мг/кг/введение 1 раз в нед [3, 5, 14].
Уровень достоверности доказательств C-D
Комментарии: назначение второго ингибитора рекомендуется при неэффективности первого ингибитора в течение 4 мес в случае высокой или средней степени активности болезни вне зависимости от наличия факторов неблагоприятного прогноза; при неэффективности абатацепта в течение 3 мес или тоцилизумаба в течение 4 мес (если были назначены в качестве первого генно-инженерного биологического препарата) в случае высокой активности болезни и наличия факторов неблагоприятного прогноза; при неэффективности абатацепта или тоцилизумаба в течение 6 мес в случае высокой или средней активности болезни вне зависимости от наличия факторов неблагоприятного прогноза).
Контроль эффективности терапии — см. Приложение Г2.
— Рекомендуется переключение на ритуксимаб (L01XC)*ж,вк 375 мг/м2 поверхности тела в неделю в течение 4-х последовательных нед в сочетании с метотрексатом 10 — 15 мг/м2/введение 1 раз в нед подкожно [3, 5, 14].
Уровень достоверности доказательств D
Комментарии: назначение ритуксимаба рекомендуется при неэффективности ингибиторов , абатацепта, тоцилизумаба в сочетании с метотрексатом (отсутствие 30% улучшения по критериям АКРпеди через 3 мес и стадии неактивной болезни по критериям C. Wallace — через 6 мес, и/или обострении системных проявлений). Инфузии ритуксимаба рекомендуется проводить 1 раз в 22 — 24 нед при сохраняющейся активности заболевания. Если после 3-го курса ритуксимаба не достигнута стадия неактивной болезни/ремиссия, лечение рекомендуется прекратить.
Контроль эффективности терапии — см. Приложение Г2.
— Рекомендуется назначение глюкокортикоидов (ГК) (H02AB) в сочетании с перечисленными выше методами лечения [2, 3, 4].
Уровень достоверности доказательств D
Комментарии: назначение преднизолона перорально в дозе 0,25 — 0,5 мг/кг в сутки рекомендуется пациентам с высокой активностью болезни и неэффективностью метотрексата или лефлуномида в максимально переносимой дозировке и генно-инженерных биологических препаратов с высокой активностью болезни с наличием факторов неблагоприятного прогноза.
Проблема диагностики и формулировки диагноза синдрома Фелти | Муравьев Ю.В.
Статья посвящена проблеме, обусловленной отсутствием в медицинской литературе консенсуса относительно формулировки диагноза синдрома Фелти, являющегося ревматоидным артритом с внесуставными (гематологическими) проявлениями.
Введение
В 1924 г. 29-летний американский врач Augustus Roi Felty впервые описал пятерых больных с поразительно похожими симптомами: артритом, спленомегалией и лейкопенией [1]. Спустя 8 лет этот симптомокомплекс после проведения первой спленэктомии стали называть синдромом Фелти (СФ) [2]. Выделение СФ обосновывалось повышенной склонностью таких больных к бактериальной инфекции [3, 4]. Согласно определению, которое приводится академиком В.А. Насоновой в Большой медицинской энциклопедии, СФ — форма ревматоидного артрита (РА), характеризующаяся помимо поражения суставов нейтропенией и спленомегалией [5]. Нейтропению связывали с обнаруживаемыми в большом количестве циркулирующими иммунными комплексами, которые могут нарушать функции нейтрофилов, способствуя их ускоренному фагоцитозу, прежде всего в селезенке [6]. Не исключается большая роль специфических антител к лейкоцитам, в т. ч. нейтрофильным [5]. При СФ в большинстве случаев наблюдается типичное для РА поражение преимущественно мелких суставов кистей и стоп разной степени выраженности. Часто обнаруживаются внесуставные проявления РА: подкожные узелки, полиневропатия, генерализованная лимфаденопатия, гепатомегалия, полисерозит, миокардит, признаки синдрома Шегрена. Повышенная частота возникновения инфекционных заболеваний объясняется снижением основных функций лейкоцитов (фагоцитоза, хемотаксиса, бактерицидной активности). Значительно увеличиваются размеры селезенки, в среднем ее вес при этом синдроме в 4 раза больше нормы. Диагноз ставят на основании появления у больных РА нейтропении и спленомегалии. Дифференциальную диагностику проводят с миелопролиферативными заболеваниями, лимфомами, саркоидозом, туберкулезом, при гепатомегалии — с циррозом печени [5].Примеры формулировки диагноза синдрома Фелти
У врачей, встречающихся с сочетанием у больного РА, нейтропении и спленомегалии, характерным для СФ, обычно возникают проблемы с формулировкой диагноза, что наглядно подтверждается примерами из выписных эпикризов:Ю. А., 1963 г. р. Диагноз: ревматоидный артрит, серопозитивный, поздняя стадия, активность умеренная (DAS28=3,5), эрозивный (рентгенологическая стадия 3), синдром Фелти (гепатоспленомегалия, лейкопения в анамнезе), АЦЦП (+), ФК II.
З. М., 1957 г. р. Диагноз: ревматоидный артрит по типу синдрома Фелти (лейкопения за счет нейтропении, спленомегалия), серопозитивный, неэрозивный, рентгенологическая стадия 2, АЦЦП (+), ФК2.
В. М., 1959 г. р. Диагноз: ревматоидный артрит, серопозитивный, поздняя стадия, активность 2 (DAS28=4,48), эрозивный (рентгенологическая стадия IV), с системными проявлениями (синдром Фелти, гепатоспленомегалия, нейтро- и тромбоцитопения, лейкопения), АЦЦП (+), ФК2.
Приведенные примеры диагнозов делают невозможным статистический анализ СФ, хотя указание на него имеется в каждом из них. Вышеуказанные затруднения с оформлением диагноза и последующим статистическим анализом, по-видимому, обусловлены тем, что в медицинской литературе СФ характеризуется как внесуставное проявление, осложнение или особая форма РА. Согласно Международной статистической классификации болезней и проблем, связанных со здоровьем, 10-го пересмотра, «синдром Фелти, ревматоидный артрит со спленомегалией и лейкопенией» (код М05.0) представлен в разделе «Серопозитивный ревматоидный артрит» (код М05) как самостоятельная болезнь [7]. В Российских клинических рекомендациях «Ревматология» в разделе «Ревматоидный артрит» также можно прочесть: «Особые клинические формы ревматоидного артрита: синдром Фелти» (М05.0) [8, 9]. В действительности клиническое состояние, которое называют СФ, является сочетанием РА и таких внесуставных проявлений, как лейкопения (нейтропения) и спленомегалия.
Варианты клинического течения синдрома Фелти
Ряд авторов считают СФ вариантом тяжелого серопозитивного РА, развившимся после длительного течения примерно у 1% больных и характеризующимся рецидивами локальной и системной инфекции — основной причины смертности при этой патологии [3, 4, 10–13]. Обычно это больные 55–65 лет, преимущественно (60–70%) женщины, со средней длительностью артрита 10–15 лет до возникновения нейтропении и спленомегалии.Полная триада (РА, нейтропения, спленомегалия) не является абсолютным критерием, но стойкая лейкопения и нейтропения с абсолютным числом нейтрофилов менее 1,5×109/л обязательны для того, чтобы классифицировать заболевание как CФ [12]. В действительности нейтропения является наиболее распространенным и важным признаком СФ, в отличие от спленомегалии, которая наблюдается не всегда и не одновременно с нейтропенией [14]. Лейкопенией считают количество лейкоцитов менее 3×109/л с абсолютным числом нейтрофилов менее 2,0×109/л [15], но наибольшее число инфекций наблюдалось при развитии состояния агранулоцитоза, когда число нейтрофилов равнялось 0,5×109/л [14]. Описаны случаи СФ без вовлечения суставов [16–18]. Причем у отдельных больных суставной синдром развивался спустя 9 мес. — 10 лет после возникновения нейтропении. Обращает на себя внимание выраженная деструкция суставов при минимальных проявлениях или отсутствии синовита. Так, из 100 больных СФ, наблюдавшихся в клинике Mayo в течение 5 лет, 35 не потребовалось лечения из-за отсутствия симптомов артрита [3, 12, 17]. СФ может быть асимптоматичным, но обычно проявляется локальной или системной инфекцией, а кожа или легкие наиболее часто инфицируются [19]. Повышение частоты инфекций — наиболее важное следствие нейтропении [15, 19, 20], приводящее к нарастанию смертности [21]. Поэтому очень важен правильный диагноз, поскольку рецидивы бактериальной инфекции можно эффективно контролировать, а неактивная болезнь суставов может отвлечь внимание клиницистов от нейтропении.
Заключение
Таким образом, СФ, который наблюдается как до возникновения поражения суставов, так и после многолетнего течения серопозитивного РА, согласно современным представлениям, целесообразно считать РА с внесуставными проявлениями (нейтропения, спленомегалия) [9, 22–24] и отражать это в диагнозе следующим образом: синдром Фелти (М05.1): ревматоидный артрит, серопозитивный, развернутая стадия, активность I, эрозивный (рентгенологическая стадия IV), с внесуставными проявлениями (нейтропения, спленомегалия), ФК II. Применение унифицированной формулировки диагноза позволит улучшить не только статистический учет, но и мониторинг этой патологии..
Серопозитивный РА против серонегативного РА
Если вам только что поставили диагноз ревматоидный артрит (РА), вы можете задаться вопросом, что ждет вас в будущем. Ответ может заключаться в том, какой из двух основных типов у вас есть.
Серопозитивный RA
Это наиболее распространенный тип (60–80% людей с RA являются серопозитивными). Серопозитивный РА означает, что в вашей крови есть антитела, которые могут атаковать ваше тело и вызвать воспаление суставов. Их называют антициклическими цитруллинированными пептидами (ваш врач может называть их анти-CCP) или антителами против цитруллинированных белков (ACPA).
Ваш врач может сдать вам анализ крови, чтобы определить, есть ли у вас анти-КПК. Но их наличие не всегда означает, что у вас есть РА. Ваш врач позвонит вам после того, как узнает, от чего страдают ваши симптомы.
Серонегативный RA
Серонегативный статус означает, что у вас вообще нет анти-ЦЦП в крови — или у вас их немного. Если у вас все еще есть симптомы РА и отрицательный тест на анти-ЦЦП, то, вероятно, у вас серонегативный РА.
Сходства
Независимо от того, какой диагноз вам поставят, ваши симптомы, вероятно, будут одинаковыми.К ним могут относиться:
Различия
Люди с серопозитивным РА обычно болеют сильнее, чем люди с серонегативным типом. У них также больше шансов:
- Есть узелки (опухшие шишки под кожей)
- Есть васкулит (воспаление кровеносных сосудов)
- Есть ревматоидные проблемы с легкими
- Есть другие заболевания наряду с РА, например сердечно-сосудистые заболевания. Курильщики также имеют больше шансов получить серопозитивный RA
. Если вы серонегативны, но у вас есть симптомы РА, у вас может быть другое заболевание.Например, если вы серонегативны, но в вашем теле есть воспаление, у вас может быть остеоартрит. Это заболевание суставов, при котором хрящи на костях изнашиваются, что приводит к их жесткости.
Лечение
Независимо от того, какой у вас тип РА, ваше лечение, скорее всего, будет таким же.
Вам будет назначено одно или несколько из следующих методов лечения:
Ваш врач может назначить биологическую терапию DMARD. Есть некоторые свидетельства того, что серонегативные люди не реагируют на ритуксимаб DMARD (мабтера).
Продолжение
Эти лекарства не излечивают ваш РА. Они просто облегчат лечение симптомов или замедлят рост болезни.
Ваш врач может также выписать:
В крайнем случае вам могут сделать операцию на суставах или сухожилиях.
Серопозитивный и серонегативный ревматоидный артрит (РА)
РесурсСеропозитивный или серонегативный — это термин, используемый для описания наличия в вашей крови ревматоидного фактора (RF) и анти-CCP (или ACPA); два белка чаще встречаются у людей с
Распечатать ВведениеДиагноз любого заболевания обычно продвигается по четко определенному пути, который состоит из трех частей: история жалобы, анализы крови и, как правило, визуализация (рентген или сканирование).«Серопозитивный / серонегативный» — термин, обозначающий результаты анализов крови.
Что такое серопозитивный / серонегативный?В ходе анализа крови, назначенного врачом для постановки диагноза ревматоидный артрит (РА), в крови проверяется наличие двух белков. Один из них называется ревматоидным фактором (РФ). Это очень старое, но испытанное и проверенное исследование, которое впервые было внедрено в ревматологию в 1940-х годах. Другой тест называется anti-CCP (или ACPA) и является более новым.Anti-CCP более чувствителен, чем RF, и может появиться намного раньше в ходе RA.
Что означают результаты теста?Наличие любого из этих тестов может указывать на наличие RA. Однако серопозитивность — это только один из нескольких критериев, которые делают диагноз РА вероятным (некоторые другие критерии описаны в следующем разделе). Если присутствуют другие критерии диагноза, то серопозитивность является дополнительным решающим фактором.Положительный тест на анти-КПК незначительно сильнее положительного радиочастотного теста для постановки диагноза.
Положительный ревматоидный фактор или анти-КПК означает, что у вас должен быть РА?Положительный результат теста на РФ или анти-КПК не означает, что у вас РА. Должны присутствовать и другие признаки, такие как симптомы боли и отека в суставах, поражение многих суставов воспалением, утренняя скованность в суставах более 45 минут, рентгеновское свидетельство характерного повреждения костей в суставах и внесуставных суставах. особенности RA (имеются в виду особенности, которые находятся вне суставов), такие как узелки.Другие анализы крови, обычно используемые перед диагностикой, включают СОЭ и СРБ, которые измеряют степень воспаления в суставах. Дополнительную информацию об исследованиях крови можно найти в нашей статье «Лабораторные тесты, используемые для диагностики и мониторинга ревматоидного артрита».
Сообщает ли мне этот тест, насколько серьезным может быть мой артрит?Как правило, пациенты с серопозитивной реакцией на РФ и / или анти-ЦЦП с большей вероятностью имеют более тяжелый РА, но ни один из этих тестов не может точно предсказать будущее течение болезни у отдельного пациента.
Какие различия существуют между серопозитивными и серонегативными людьми?Помимо серопозитивных пациентов с большей вероятностью развития более серьезного заболевания, у них также больше шансов иметь внесуставные осложнения (такие как узелки и васкулит — дополнительную информацию см. В отдельных статьях NRAS), чем у серонегативных пациентов. Пациенты, серонегативные по RF и анти-CCP, могут иметь разные формы воспалительного артрита, например, артрит, связанный с псориазом, или спондилоартропатию.
Влияет ли это на лекарства, которые подойдут мне?Хотя эффективность большинства лекарств от РА не зависит от того, является ли кто-либо серопозитивным или серонегативным, данные свидетельствуют о том, что пациенты, которые являются серонегативными как по РФ, так и по анти-ЦЦП, не реагируют на ритуксимаб так же хорошо, как пациенты, которые являются серопозитивными по одному или обоим. .
Обновлено: 04.02.2019
Следующий отзыв: 01.02.2022
Подробнее
Что такое РА?
→Ревматоидный артрит — это аутоиммунное заболевание, а это означает, что такие симптомы, как боль и воспаление, вызваны иммунной системой, атакующей суставы.
Какой у вас тип РА
По словам Дэвида С. Писецки, доктора медицины и профессора медицины и иммунологии Медицинской школы Университета Дьюка в Дареме, штат Северная Каролина, наиболее очевидные различия в случаях РА наблюдаются между серопозитивным и серонегативным заболеванием. -циклические цитруллинированные пептиды (анти-CCP), также называемые антителами против цитруллинированных белков (ACPA). Анти-ЦЦП — это антитела, вырабатываемые против белков в организме, претерпевающих молекулярное изменение в структуре, называемое цитруллинированием.Они присутствуют примерно у 60-80 процентов людей с диагнозом РА. Исследования показали, что у многих людей антитела опережают развитие клинических симптомов на 5-10 лет. Если у вас есть симптомы, соответствующие РА, и положительный тест на антитела, диагноз РА почти наверняка.Ранее серопозитивность определялась по антителу, называемому ревматоидным фактором (RF). Ревматоидный фактор — это антитело, направленное на участки других антител, и его можно обнаружить с помощью различных тестов.В то время как большинство пациентов с антителами против CCP также положительны на ревматоидный фактор, антитела RF могут встречаться у пациентов со многими другими состояниями, включая инфекцию. Анти-CCP более специфичен для RA и становится предпочтительным тестом для определения этого различия.
Серонегативный означает, что тесты не показывают наличие этих антител в вашей крови. «У вас может быть РА, не будучи серопозитивным, но легче соответствовать критериям, если вы положительный», — говорит д-р Писецки.
Помимо наличия или отсутствия антител, существует несколько других различий у людей с серопозитивным и серонегативным РА.Во-первых, люди с серопозитивным или анти-CCP-положительным заболеванием имеют общую последовательность аминокислот, называемую общим эпитопом. Эта общая аминокислотная последовательность кодируется в генетическом сайте или локусе лейкоцитарного антигена человека (HLA), который продуцирует белки, контролирующие иммунные ответы. Неизвестно, как аминокислотная последовательность способствует развитию RA, но было высказано предположение, что она присоединяется к частям белков, называемых цитруллинированными пептидами, и, следовательно, способствует выработке антител против CCP.Интересно, что курение тесно связано с развитием РА у пациентов с общим эпитопом. Ученые считают, что курение вызывает воспаление в легких, что приводит к цитруллинированию белка, что, в свою очередь, индуцирует антитела против CCP у генетически предрасположенных людей с общим эпитопом.
Другие различия связаны с факторами риска, связанными с серопозитивными и серонегативными заболеваниями.
Хотя можно было предсказать, что анти-CCP-отрицательный РА будет более легким заболеванием, это не всегда так.И хотя маловероятно, что человек с серонегативным РА когда-либо станет положительным, у людей с серонегативным заболеванием в конечном итоге может быть диагностировано совсем другое заболевание, говорит доктор Писецки.
Доктор Писецкий приводит следующие примеры:
- У человека с диагнозом серонегативный РА может в конечном итоге развиться кожная сыпь, которая заставит врача изменить диагноз на псориатический артрит.
- Совместные анализы жидкости при РА может привести к диагнозу хронической подагры.
- Иногда остеоартрит можно спутать с серонегативным РА.
Серопозитивный ревматоидный артрит: обзор и многое другое
Ревматоидный артрит (РА) — это хроническое, часто пожизненное аутоиммунное заболевание, которое в первую очередь поражает суставы. Наиболее распространенным типом РА является серопозитивный РА, когда у человека с РА обнаруживаются антитела к антициклическому цитруллинированному пептиду (анти-ЦЦП) и / или к ревматоидному фактору (РФ), которые могут идентифицировать заболевание.
Высокие уровни одного или обоих связаны с воспалением и повышением тяжести заболевания.По определению, у людей с серонегативным РА нет определяемых уровней анти-ЦЦП или РФ.
Серопозитивный РА не означает, что вы должны терять всякую надежду. Многие из текущих вариантов лечения могут позволить людям с РА — независимо от типа РА — замедлить прогрессирование болезни и наслаждаться хорошим качеством жизни.
RF и белки против ЦЦП
Значительное количество людей с РА являются серопозитивными. Развитие РА, его тяжесть и то, является ли он серопозитивным, зависят от ревматоидного фактора и белков анти-CCP.Процент людей с РА, у которых будет положительный результат теста на ревматоидный фактор, составляет 70–90%.
RF — это белковые антитела, вырабатываемые иммунной системой, которые связаны с воспалением суставов. Высокие уровни RF обычно связаны с такими состояниями, как РА, но также встречаются и при других хронических заболеваниях. RF также может быть обнаружен у здоровых людей, а у людей с РА могут быть нормальные / отрицательные уровни RF.
Напротив, анти-CCP более специфичен для РА и может проявиться за много лет до того, как у вас появятся симптомы.Подобно RF-белкам, антитела против CPP связаны с воспалением в суставах и могут даже способствовать прямой атаке на ткани суставов. Сравнительное исследование, проведенное в 2014 году, показало, что антитела против CCP у 69% людей с РА.
Конкретные причины РА неизвестны, хотя исследователи предполагают, что РА связан с комбинацией генетических факторов и факторов окружающей среды. Наследственность серопозитивного РА составляет от 40 до 65%.
Серопозитивные симптомы РА
РА имеет определенный набор симптомов, связанных с ним, и они будут появляться и исчезать на протяжении всей вашей жизни.У вас будут периоды, когда активность заболевания и симптомы будут высокими, — так называемые обострения, — и периоды ремиссии, когда вы будете испытывать лишь несколько симптомов или совсем не испытывать их.
Специфические симптомы РА могут включать:
- Боль и припухлость суставов, особенно кистей и стоп
- Несколько пораженных суставов
- Симметричная боль в суставах — поражены одни и те же суставы с обеих сторон тела.
- Скованность по утрам, которая длится 30 и более минут
- Ухудшение хряща и кости на рентгеновских снимках
- Развитие ревматоидных узелков — твердых комков под кожей возле суставов
Другие симптомы РА, которые также наблюдаются при других аутоиммунных заболеваниях и подобных состояниях, включают:
- Хроническая усталость
- Депрессия
- Анемия
- Мышечная боль
Исследование показывает, что люди с серопозитивным РА, как правило, имеют более серьезные симптомы, чем серонегативные, хотя это относится не ко всем.Результаты лечения могут быть не такими положительными, как при серонегативном РА.
У людей с серопозитивным РА выше вероятность развития осложнений заболевания, включая ревматоидный васкулит (воспаление кровеносных сосудов) и ревматоидное заболевание легких. У них также выше риск возникновения сопутствующих заболеваний РА, таких как сердечно-сосудистые заболевания и депрессия.
Руководство по обсуждению с врачом по ревматоидному артриту
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Серопозитивный против серонегативного
По данным Американского колледжа ревматологии, количество людей, страдающих РА, в США составляет около 1,3 миллиона человек. На самом деле это число не изменилось, но изменилось то, что число людей с серопозитивным РА сократилось.
Анализ клиники Мэйо за 2019 год, опубликованный в журнале Annals of the Rheumatic Diseases, показывает, что с 1985 по 1994 год только 12 из каждых 100000 человек с РА были серонегативными (RF-отрицательными). А с 2005 по 2014 год это число выросло до 20 на каждые 100 000 человек.
Люди с серонегативным RA будут отрицательными на RF и анти-CCP белки. Их диагностируют на основании других критериев РА, таких как опухшие суставы и рентгенологические изменения суставов.
Исследование, опубликованное в 2016 году журналом Rheumatology , показывает, что 38% процентов людей с диагнозом РА являются серонегативными. Иногда люди с серонегативным РА остаются серопозитивными, особенно те, у кого чрезвычайно низкий уровень РФ или анти- КПК ..
Здесь исследователи обнаружили, что серонегативный RA может влиять на запястья, лодыжки и крупные суставы, в то время как серопозитивный RA не вызывает такого же разрушения этих суставов. Серопозитивный RA все еще может вызывать повреждение суставов и инвалидность, но серонегативный RA, по-видимому, влияет на определенные суставы чаще.
Многие эксперты считают, что у людей с серопозитивным РА симптомы заболевания более тяжелые. Тем не менее, некоторые случаи серонегативного ревматоидного артрита могут быть тяжелыми, как показано в отчете BMC Musculoskeletal Disorders за 2015 год.
Исследователи пришли к выводу, что необходимы дальнейшие исследования, чтобы лучше понять отдаленные результаты как серонегативного, так и серопозитивного РА. Кроме того, сравнительное исследование 2018 года, опубликованное PLoS One , показывает, что по сравнению с людьми с серопозитивным РА у людей с серонегативным РА симптомы начинаются с более тяжелых симптомов, но они лучше реагируют на терапию.Кроме того, как серонегативный, так и серопозитивный типы могут иметь схожие рентгенологические повреждения.
Исследователи также отметили, что люди с серонегативным РА лучше реагируют на лечение, чем люди с серопозитивным РА, что может дать некоторое представление о том, почему у них может быть более тяжелое заболевание.
Лечение
Независимо от того, какой у вас тип РА, варианты лечения будут одинаковыми. Лечение будет направлено на снятие боли и воспаления и предотвращение повреждения суставов.Для обоих типов РА лечение включает комбинацию лекарств, изменение образа жизни, дополнительные методы лечения и хирургическое вмешательство.
Лекарства
Ваш врач может назначить одно или несколько из следующих лекарств, чтобы помочь справиться с вашими симптомами:
Изменения образа жизни
Образ жизни, такой как диета и упражнения, могут помочь вам справиться с серопозитивным РА. Соблюдение противовоспалительной диеты может помочь вам уменьшить количество обострений РА. Здоровая диета также может снизить риск других заболеваний, особенно тех, которые считаются сопутствующими РА.
Упражнения помогут сохранить подвижность суставов и укрепить мышцы. Спросите своего врача, как можно безопасно включить упражнения в свой план лечения РА.
Также рекомендуется не курить с RA. Курение связано с более тяжелым заболеванием при РА и может снизить эффективность некоторых методов лечения, которые вы принимаете для лечения РА. Это особенно важно для людей с серопозитивным РА, потому что они не реагируют на лечение, независимо от того, курят они или нет.Взаимодействие с другими людьми
Дополнительные методы лечения
Ваш врач может порекомендовать вам физиотерапию и трудотерапию, чтобы научить вас упражнениям, которые помогут сохранить подвижность и гибкость суставов. Ваш терапевт также может посоветовать способы выполнения повседневных задач, которые не оказывают большого давления на ваши суставы.
Эрготерапевт может посоветовать вспомогательные устройства, чтобы вы не вызывали стресса в болезненных суставах. Сюда входят такие вещи, как трость, крючки для пуговиц, которые помогут вам одеться, или ричер, который поможет вам хватать предметы, не дотянувшись до них.
Хирургия
Когда лекарства не могут предотвратить или замедлить повреждение костей и суставов, ваш врач может предложить операцию. Хирургия может помочь восстановить способность использовать сустав, уменьшить боль и улучшить функцию.
Слово от Verywell
Серопозитивный ревматоидный артрит неизлечим, но эффективное лечение означает, что вы по-прежнему можете наслаждаться хорошим качеством жизни. Вам следует обратиться к врачу, как только вы начнете испытывать симптомы РА.Ранняя диагностика и лечение потенциально могут означать меньшее количество заболеваний суставов и снижение прогрессирования заболевания.
Типы ревматоидного артрита — серопозитивный или серонегативный RA
Ревматоидный артрит (РА) — это аутоиммунное заболевание, при котором иммунная система атакует части тела, что приводит к воспалению суставов. Хотя точная причина РА до сих пор остается загадкой, считается, что инфекция может сбить с толку иммунную систему, заставляя ее атаковать суставы.Ученые считают, что два химических вещества в нашем организме, в частности фактор некроза опухоли (TNF) и интерлейкин-1, запускают иммунную систему при ревматоидном артрите. Такие симптомы, как боль, скованность и припухлость в нескольких суставах рук, запястий, колен, ступней, плеч, могут развиваться постепенно или внезапно. Симптомы РА очень похожи на симптомы ряда других заболеваний, поэтому правильный диагноз даже при клиническом обследовании, рентгеновских лучах и лабораторных исследованиях может оказаться трудным. Без своевременного лечения болезнь может повредить волокнистые соединительные ткани сустава, что в конечном итоге приведет к повреждению костей.
Существуют разные типы ревматоидного артрита, и понимание того, какой у вас тип РА, поможет определиться с курсом лечения. Диагноз типа РА зависит от ваших симптомов и клинических результатов лабораторных исследований и рентгеновских лучей. Типы РА можно дифференцировать по наличию или отсутствию аутоантитела или белка, продуцируемого организмом, когда он начинает атаковать иммунную систему, называемого ревматоидным фактором (РФ). У вас может быть РА без положительного результата RF, но его наличие помогает указать тип заболевания, присутствующего в организме.Исследования показали, что более 80% людей с ревматоидным артритом имеют положительный результат теста на ревматоидный фактор, который называется положительным (или серопозитивным) ревматоидным артритом. Иногда пациенты с ревматоидным артритом постоянно имеют отрицательный результат теста на ревматоидный фактор, и эта более легкая форма ревматоидного артрита известна как отрицательный (или серонегативный) ревматоидный артрит.
Положительный результат на ревматоидный фактор (серопозитивный) RA
Если в вашей крови положительный результат на присутствие белка, называемого ревматоидным фактором (RF), это указывает на то, что ваше тело может вырабатывать иммунную реакцию на ваши нормальные ткани.RF обычно направляется в сайты, где присутствуют другие антитела. Наличие в организме антициклических цитруллинированных пептидов (анти-ЦЦП) или антител к цитруллинированному белку (АСРА) в организме наряду с физическими симптомами РА у пациента подтверждают диагноз РА. Когда белки в организме меняют свою молекулярную структуру, в организме обнаруживаются анти-ЦЦП. Они обнаруживаются примерно у 60-80% людей с диагнозом РА, и наличие этих антител может быть ранним индикатором начала РА.Антитела могут даже обнаруживаться в анализах крови до появления каких-либо клинических симптомов примерно через 5-10 лет. Антитело RF может присутствовать у пациентов с другими заболеваниями, включая инфекцию, и тест на анти-CCP более специфичен для RA. Вероятность развития РА более чем в четыре раза выше, если у вас есть родственники первой степени родства, у которых был положительный результат теста на РФ.
Ревматоидный фактор отрицательный (серонегативный) RA
Люди с отрицательным результатом теста на наличие антител или РФ в крови считаются серонегативными.Но у них все еще может быть РА. Диагноз не может быть основан только на этом тесте, так как будут приняты во внимание клинические симптомы, рентген и другие лабораторные исследования. Хотя в этом нет уверенности, люди с отрицательным результатом теста RF, вероятно, будут иметь более легкую форму РА, чем те, у кого результат теста положительный.
Существуют и другие различия, которые проявляются у пациентов с серопозитивным и серонегативным RA. Пациенты, у которых тест на серопозитивный или анти-CCP-положительный, имеют общую последовательность аминокислот, также известную как общий эпитоп, кодируемый в генетическом сайте HLA.Этот локус лейкоцитарного антигена человека продуцирует белки для контроля иммунных ответов. В то время как текущие исследования еще не раскрыли, как аминокислотная последовательность способствует RA, но она прикрепляется к частям белков, называемых цитруллинированными пептидами, способствуя выработке антител против CCP. Исследования также связывают курение с развитием РА у пациентов с этим общим аминокислотным эпитопом. Воспаление легких в результате курения вызывает цитруллинирование белка, который продуцирует антитела против CCP у генетически предрасположенных людей с общим эпитопом.
Существуют различия в факторах риска, связанных с серопозитивным и серонегативным заболеванием. Анти-ЦЦП-отрицательный РА не всегда указывает на более легкую форму РА. И хотя для человека с серонегативным РА маловероятно, что он когда-либо станет положительным, это может быть возможным индикатором совершенно другого заболевания, такого как псориатический артрит, подагра или остеоартрит.
Условия перекрытия
Аутоиммунные заболевания имеют много общих симптомов, что делает их диагностику особенно сложной.А у людей, у которых диагностировано одно аутоиммунное заболевание, в конечном итоге может развиться другое. Симптомы таких состояний, как волчанка, фибромиалгия, болезнь Лайма, синдром хронической усталости, невропатия, радикулит, анемия, гипотиреоз и депрессия, имеют частично совпадающие симптомы. РА можно даже спутать с остеоартритом, который даже не является аутоиммунным заболеванием, а вызван ежедневным износом суставов.
Институт костей и суставов Иллинойса насчитывает более 90 врачей-ортопедов и 20 филиалов по всему Чикаго.Мы здесь, чтобы помочь вам двигаться лучше, чтобы вы могли жить лучше.
Серонегативный ревматоидный артрит | UCF Health
На главную »Медицинские услуги UCF» Ревматологи Орландо » Серонегативный ревматоидный артрит
Серонегативный ревматоидный артрит
Ревматоидный артрит — это аутоиммунное воспалительное заболевание, вызванное ошибочной атакой иммунной системы человека и разрушением здоровых клеток в организме.
При ревматоидном артрите организм воспринимает собственные ткани, суставы и органы как инородных захватчиков. Затем иммунная система вырабатывает антитела для атаки на эти здоровые клетки.
Это заболевание поражает суставы и ткани, окружающие суставы (синовиальную ткань), в результате чего суставы и хрящи воспаляются, опухают и становятся жесткими.
Обследование на ревматоидный артрит:
Лицо, страдающее ревматоидным артритом, является либо серонегативным , либо серопозитивным .Серопозитивный диагностируется, когда анализы крови дают положительные результаты (среди других тестов), а серонегативные диагностируются, когда анализы крови дают отрицательные результаты (среди других имеющихся признаков и симптомов).
Для диагностики ревматоидного артрита (RA) проводится анализ крови, который определяет присутствие RF (ревматоидный фактор) и антициклических цитруллинированных пептидов (анти-CCP). (RF и CPP — это антитела, вырабатываемые иммунной системой, когда она работает с перегрузкой, нападая на здоровые ткани организма — что и происходит при наличии RA.)
Если этот анализ крови окажется положительным на RF и анти-CCP, это указывает на серопозитивный ревматоидный артрит. Если результаты этих тестов оказались отрицательными, но у пациента наблюдаются признаки и симптомы ревматоидного артрита, это считается «серонегативным ревматоидным артритом». (Примерно 20% пациентов с РА являются серонегативными.)
Тем не менее, любой тест (RF или анти-CCP) все еще может быть положительным, если RA не присутствует. Это когда ваш ревматолог может назначить рентген и провести физический осмотр, чтобы оценить ваши суставы и определить признаки РА.
В чем разница между ревматоидным артритом и серонегативным ревматоидным артритом?
Отличие заключается в результатах анализа крови. Если результаты анализа крови человека положительны на анти-КПЦ или РФ, или на то и другое, это хороший признак ревматоидного артрита. Если результаты отрицательны как для анти-CCP, так и для РФ, но у человека все еще проявляются множественные признаки и симптомы ревматоидного артрита, это хороший признак серонегативного ревматоидного артрита.
«Серонегативный» просто означает, что у человека нет тех же антител, что и у человека, который является «серопозитивным». Серонегативный человек может иметь настолько низкие уровни RF или анти-CCP в организме, что анализ крови не обнаруживает их присутствия.
По мере дальнейшего прогрессирования ревматоидного артрита уровни анти-CCP и RF могут увеличиваться, что изменит диагноз с серонегативного ревматоидного артрита на серопозитивный ревматоидный артрит.
Кроме того, следует знать и о других распространенных типах артрита.Остеоартрит известен как артрит «изнашивания», но влияет на ваше тело по-разному. Существуют явные различия между остеоартритом и ревматоидным артритом. Кроме того, существует псориатический артрит, хроническое воспалительное заболевание, поражающее кожу и суставы. Есть признаки псориатического артрита, на которые следует обратить внимание, например красные воспаленные участки кожи.
Как диагностируется серонегативный ревматоидный артрит?
Серонегативный ревматоидный артрит диагностируется с помощью серии анализов, включая анализы крови, рентген и физикальное обследование.
Анализы крови не всегда точны, потому что все люди разные, поэтому уровень антител, которыми обладает каждый человек, может быть разным. Количество антител также зависит от тяжести заболевания. При раннем РА антитела вырабатываются гораздо медленнее, чем при более прогрессирующих стадиях РА. Некоторые тесты не обнаруживают таких низких уровней антител и дают отрицательные результаты.
Для диагностики серонегативного ревматоидного артрита в крови проводят тест на ревматоидный фактор (RF) и тест на антициклические цитруллинированные пептиды (анти-ЦЦП).Если эти тесты показывают положительные результаты, также проводится рентген и физикальное обследование для точной диагностики РА. (РА трудно диагностировать, потому что многие признаки и симптомы аналогичны другим заболеваниям.)
Если эти анализы крови показывают отрицательные результаты, рентген и физикальное обследование все еще проводятся, поскольку серонегативный RA все еще может присутствовать. Если результаты рентгена показывают воспаленные или поврежденные суставы, а физикальное обследование указывает на многочисленные симптомы РА, человеку будет поставлен диагноз серонегативный РА.
Вот некоторые из общих признаков и симптомов , которые ваш ревматолог будет искать при диагностике серонегативного РА:
- Боль в суставах
- Жесткость суставов (особенно суставов кистей, колен, локтей, лодыжек, бедер и стоп)
- Отек суставов
- Покраснение суставов
- Суставы, теплые на ощупь
- Стойкие воспаления
- Утренняя скованность
- Мышечная усталость
- Покраснение глаз
- Сухость глаз
Основными критериями, которым будет руководствоваться ваш ревматолог при диагностике серонегативного ревматоидного артрита, являются:
- Отрицательные результаты анализа крови на RF и анти-CCP
- Симметричные симптомы (человек испытывает боль как слева, и справа)
- Симптомы полиартрита (поражаются сразу несколько суставов, поскольку РА является системным заболеванием)
- Воспалительное состояние
Факторы риска серонегативного ревматоидного артрита
Существует множество факторов, которые могут повысить риск развития серонегативного ревматоидного артрита:
- Генетика и семейный анамнез
- Медицинский анамнез (предыдущие инфекции или вирусы)
- Курение
- Воздействие определенных химических веществ, минералов и загрязнителей воздуха
- Пол (70% людей с РА — женщины)
- Возраст (РА — обычно встречается у людей в возрасте от 40 до 60 лет)
Серонегативный RA и серопозитивный RA имеют большинство общих факторов риска.Хотя исследования показали, что ожирение и курение оказывают значительное влияние на развитие серонегативного РА.
Генетика играет важную роль в типе РА, который развивается у человека. (Вариации генов лейкоцитарного антигена человека (HLA) обычно наблюдаются у людей с серонегативным и серопозитивным RA, а также с псориатическим артритом. Также известно, что вариации генов однонуклеотидного полиморфизма (SNP) увеличивают риск развития серонегативного RA. )
Лечение серонегативного ревматоидного артрита
Так же, как серопозитивный ревматоидный артрит, серонегативный ревматоидный артрит нельзя вылечить.
Лечение этого заболевания направлено на облегчение боли и дискомфорта, связанных с воспалением во всем теле. Лечение также может замедлить прогрессирование этого заболевания или полностью остановить его.
Важно прислушиваться к своему телу и осознавать признаки и симптомы РА, потому что чем раньше мы сможем обнаружить это заболевание, тем больше у нас шансов замедлить его прогрессирование. Серонегативный RA вызывает серьезные повреждения суставов и костей, потому что организм атакует синовиальные ткани, которые смягчают кости.Когда синовиальная ткань и поддерживающий хрящ разрушаются, кости больше не имеют необходимой подкладки, и они начинают тереться друг о друга, что со временем разрушает кости.
Лекарства
Симптомы серонегативного ревматоидного артрита можно лечить с помощью НПВП, таких как ибупрофен. НПВП — это нестероидные противовоспалительные препараты, которые уменьшают воспаление и облегчают боль, связанную с отеком суставов. Эти лекарства могут увеличить диапазон движений, поскольку они уменьшают отек, который вызывает скованность и препятствует движению.
Другие лекарства, в частности противоревматические препараты, модифицирующие болезнь (DMARD), можно принимать для замедления повреждения суставов, вызванного серонегативным RA. Сульфасалазин является обычным DMARD, используемым для замедления прогрессирования серонегативного псориатического артрита RA и .
Внутрисуставные инъекции
Внутрисуставные инъекции кортикостероидов, гиалуроновой кислоты, BOTOX® и плазмы, обогащенной тромбоцитами (PRP), могут быть эффективными методами уменьшения воспаления в пораженных суставах.Эти инъекции также могут облегчить боль и улучшить физическое состояние.
Лечебные травы
Существует ряд лечебных трав, которые, как известно, уменьшают симптомы серонегативного ревматоидного артрита и помогают пациентам справиться с этим заболеванием. Добавки, содержащие примулу вечернюю, рыбий жир, ладан, шиповник, куркуму, пробиотики или глюкозамин, могут помочь облегчить пораженные суставы и улучшить диапазон движений.
Обязательно посоветуйтесь со своим ревматологом, прежде чем добавлять какие-либо добавки в свой рацион.Эти ингредиенты могут вызывать побочные эффекты или нежелательные реакции при смешивании с лекарствами.
Терапия
Физиотерапия может быть невероятно ценным методом лечения пациентов с серонегативным РА. Поскольку это заболевание вызывает уменьшение диапазона движений из-за воспаления суставов и разрушения хрящей, физиотерапия может помочь восстановить подвижность, обучая пациентов новым способам передвижения своего тела для выполнения повседневных дел.
Исследования показывают, что завершение терапии «более чем в два раза увеличивает вероятность того, что пациенты с серонегативным ревматоидным артритом ответят на лечение антиревматическими препаратами, модифицирующими болезнь (DMARD)».
Привычки здорового образа жизни
Никакие добавки, инъекции или лекарства не принесут вам такой же пользы, как здоровый образ жизни. Соблюдение здорового образа жизни может в первую очередь предотвратить развитие этого расстройства.
Регулярные упражнения имеют решающее значение для поддержания подвижности суставов и создания необходимой силы для поддержания надлежащей подвижности. Физические упражнения также важны для поддержания здорового веса, что снижает ваши шансы на развитие или прогрессирование этого расстройства.
Богатая питательными веществами диета, состоящая из цельного зерна, фруктов, специй (особенно имбиря и куркумы) и жирных кислот, может уменьшить или предотвратить воспаление и поддержать сильную иммунную систему.
Хирургический
Если серонегативный РА прогрессирует до более поздних стадий, повышается риск повреждения суставов и хрящей. В этих случаях реконструктивные операции или операции по замене суставов могут быть необходимыми мерами для восстановления физических функций и уменьшения боли.
Ваш ревматолог обсудит с вами варианты хирургического лечения, если этот метод окажется лучшим вариантом для вашего состояния.
Независимо от того, какой метод лечения вы и ваш ревматолог решите лучше всего для вас, очень важно лечить серонегативный РА до того, как он прогрессирует и нанесет серьезный вред организму. Чем дольше это заболевание остается без лечения или незамеченным, тем больший ущерб нанесен и тем более интенсивным может быть требуемый метод лечения.
Когда вы посещаете наш отдел ревматологической службы UCF по номеру , мы проявляем сочувствие к лечению вашего заболевания и помогаем вам управлять его симптомами. Мы стремимся создать индивидуальный план лечения, который решит ваши проблемы, смягчит любые неприятные симптомы, и соответствуют вашему образу жизни.
Наш ревматолог, доктор Мария Фарук, обучена и сертифицирована в проведении ультразвукового исследования опорно-двигательного аппарата и инъекций под ультразвуковым контролем, чтобы помочь пациенту облегчить состояние с минимальным дискомфортом с использованием точных методов.
Она является членом Американского колледжа ревматологии и Американского колледжа врачей и любит помогать пациентам, выявляя и диагностируя причину их симптомов, и находя соответствующие методы лечения, которые улучшают их качество жизни и облегчают симптомы.
Запишитесь на прием к ведущему ревматологу в Лейк-Нона, Орландо сегодня!
Источники:
https://www.medpagetoday.com/rheumatology/arthritis/83435
https: // www.arthritis.org/health-wellness/treatment/complementary-therapies/supplements-and-vitamins/supplement-and-herb-guide-for-arthritis-symptoms
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6254991/
https://www.cdc.gov/arthritis/basics/rheumatoid-arthritis.html
https://www.hss.edu/conditions_understanding-rheumatoid-arthritis-lab-tests-results.asp
Серопозитивный РА: каковы факты об этом типе РА?
Дженнифер Фриман, MDДоктор медицины (М.D.) в 2008 году из UT Health San Antonio, хирург в TRACC Dallas
27 октября 2018 г. 4 мин чтения
Диагноз ревматоидного артрита (РА) делится на два основных типа: серопозитивный и серонегативный. Серопозитивный — наиболее частый диагноз среди пациентов с РА. Серопозитивность означает, что ваши анализы крови показывают присутствие антител, которые, как предполагается, вызывают симптомы РА.
Считается, что серопозитивный РА имеет более тяжелое и тяжелое течение симптомов, чем серонегативные пациенты.Однако, если у вас серопозитивный РА, не теряйте надежду. Это не всегда так. Текущие варианты лечения, доступные для серопозитивных пациентов, могут позволить больным РА предотвратить прогрессирование заболевания и при этом наслаждаться качеством своей жизни.
Что такое серопозитивный РА?
У человека с диагнозом серопозитивная кровь содержит антитела, которые могут атаковать его тело и вызывать воспаление суставов. Это то, что, по подозрению врачей, вызывает симптомы РА. Специфические антитела в крови серопозитивных пациентов представляют собой ревматоидный фактор или анти-ЦЦП, или и то, и другое.
Хотя ваш анализ крови может указать на присутствие этих антител, он не обязательно может привести к диагнозу РА. Определенный набор других клинических симптомов также должен проявляться, чтобы правильно диагностировать РА.
Симптомы серопозитивного RA
Помимо положительных результатов анализа крови, серопозитивные пациенты с РА страдают от определенного набора клинических симптомов в течение по крайней мере 6 недель подряд. Эти симптомы включают, но не ограничиваются:
- — Боль и припухлость в суставах
- — Поражение нескольких суставов
- — Симметричные (обе стороны тела) суставные симптомы
- — Утренняя скованность, продолжающаяся регулярно более 30 минут
- — Результаты рентгеновского исследования, указывающие на повреждение костей и хрящей
- — Появление ревматоидных узелков
Помимо явных признаков РА, врачам также необходимо знать о других симптомах, которые можно легко принять за другие заболевания.Эти симптомы указывают на общий уровень воспаления в организме. К ним часто относятся:
- — Субфебрильная температура
- — Хроническая усталость
- — Хроническая болезнь
- — Депрессия
Когда все эти части сложены вместе, создается общая картина правильного диагноза, серопозитивного РА.
Как диагностируется серопозитивный РА?
Чтобы диагностировать у серопозитивного пациента РА, у пациента должен быть положительный результат теста на наличие ревматоидного фактора и / или антител к ЦЦП.Однако между ними есть разница. Тестирование на анти-ЦКП новее и более чувствительно, чем тестирование на ревматоидный фактор. Анти-КПК также могут появиться за несколько лет до того, как у пациента появятся какие-либо признаки РА. Это в отличие от тестов на ревматоидный фактор, которые обычно дают положительный результат в течение года после появления симптомов.
Ревматоидный фактор и анти-ЦКП
Положительный результат теста на анти-КПК и / или ревматоидный фактор не обязательно означает, что у пациента РА.Положительный результат теста на ревматоидный фактор имеет 70-80-процентную вероятность того, что будет диагностирован РА. Остальные 20-30% имеют положительный результат теста на ревматоидный фактор, но не имеют диагноза РА. Положительный результат на анти-ЦЦП с большей вероятностью приведет к полному диагнозу РА.
Эти антитела могут вызывать ряд различных состояний. Например, положительный результат теста на ревматоидный фактор может указывать на то, что у пациента гепатит С. Вот почему положительный результат теста на ревматоидный фактор и анти-КПК приводит к гораздо более точному диагнозу.
Достижение полной диагностики
Для постановки полного диагноза пациент должен также четко демонстрировать характер клинических симптомов РА, как описано выше, в дополнение к положительным результатам анализа крови. Результаты рентгена также являются полезной добавкой в диагностике заболевания. Результаты рентгена, которые указывают на паттерны эрозии костей и разрушения хряща, позволяют врачам поставить полный диагноз.
Также могут быть выполнены другие анализы крови, такие как скорость оседания эритроцитов (СОЭ) и С-реактивный белок (СРБ), которые определяют степень воспаления в организме.Это старые формы тестирования, но они все еще используются как очень надежные методы диагностики РА.
Хотя серопозитивные результаты обычно являются хорошим индикатором РА, полный диагноз обычно не ставится, если только у пациента не преобладают клинические признаки и симптомы.
Серопозитивный прогноз РА
После того, как пациенту был поставлен диагноз серопозитивного РА, это становится гораздо более полезным для сужения вариантов лечения. Это связано с тем, что, как правило, врачи обнаруживают, что у серопозитивных пациентов с РА на протяжении всего течения болезни наблюдается более тяжелый набор симптомов по сравнению с серонегативными пациентами, хотя есть много исключений.
Дополнительные осложнения, такие как ревматоидные узелки или васкулит, более вероятны у серопозитивных пациентов с РА. Ревматоидные проблемы с легкими также чаще встречаются у серопозитивных пациентов.
Серопозитивные пациенты также более склонны к развитию других состояний наряду с симптомами РА. Например, сердечно-сосудистые заболевания также связаны с серопозитивным РА.
Несмотря на эти типичные исходы, ни один диагноз не может точно предсказать точный прогноз для серопозитивных пациентов с РА.В игре просто слишком много других переменных, поэтому прогрессирование варьируется от пациента к пациенту.
Лечение серопозитивного РА
Как и все формы артрита, лечение серопозитивного РА направлено на купирование боли и предотвращение или ограничение дальнейшего повреждения суставов. Лечение серопозитивного РА может включать в себя прием лекарств, отпускаемых по рецепту и без рецепта, физиотерапию и трудотерапию, уход на дому и даже хирургическое вмешательство.
Лекарства
Есть несколько специальных лекарств, которые помогают лечить серопозитивные симптомы РА.Наиболее специфический тип лекарств называется противоревматическим лекарственным средством, изменяющим заболевание (DMARD). Эти препараты помогают замедлить прогрессирование РА и предотвратить дальнейшее повреждение суставов. Метотрексат — один из самых известных доступных БПВП.
Помимо препаратов, разработанных специально для серопозитивного РА, пациенты могут также принимать нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен. Воспаление также можно контролировать с помощью стероидных препаратов, таких как преднизон.
Терапия
Терапевты, специализирующиеся на работе с пациентами с РА, помогают изменить повседневные привычки и снизить нагрузку на суставы.Также для пациентов доступны специальные устройства и инструменты, позволяющие им продолжать свою повседневную деятельность, предотвращая дальнейшее повреждение суставов.
Уход на дому
Пациентам с серопозитивным РА рекомендуются регулярные физические упражнения. Это помогает поддерживать подвижность суставов и наращивать мышечную силу. Во время обострения чередование горячих и холодных компрессов может помочь справиться с местным воспалением и болью. Важно соблюдать здоровую диету, чтобы ограничить восприимчивость к инфекциям и болезням.
Хирургия
Иногда может потребоваться операция для исправления серьезного повреждения суставов. Когда суставы деформируются, хирургические процедуры могут помочь уменьшить боль и улучшить подвижность суставов. В некоторых случаях может быть рекомендована полная замена суставов.

 Бывают ситуации, когда симптоматика полностью отсутствует, что случается в крайне редких случаях. Ревматоидный артрит в ходе своего прогрессирования делает из человека инвалида.
Бывают ситуации, когда симптоматика полностью отсутствует, что случается в крайне редких случаях. Ревматоидный артрит в ходе своего прогрессирования делает из человека инвалида.