Как лечить спину в домашних условиях
Люмбаго (прострел) – это внезапно происходящая приступообразная боль в поясной области, которая длится от 5-10 минут до 5-6 часов.
Симптоматика усиливается во время движений больного, чихании, ходьбе, кашле, физической нагрузке, переходит на задненаружные поверхности ног и ягодицы. Такие пациенты всегда находятся в вынужденной позе из-за напряжения мышц спины и невозможности полностью разогнуться. Длительность боли различная, может быть как 5-15 минут, так и 2-3 часа, иногда затягивается на несколько суток.
Чаще появляется вследствие остеохондроза позвоночника и межпозвоночных грыж. Люмбаго распространен среди мужчин в возрасте 28—38 лет. Зачастую данную патологию сложно отличить от радикулита. В некоторых случаях происходит люмбоишиалгия – совмещение прострела с ишиасом. При этом характер болевых ощущений усугубляется, проникая глубоко в мышцы, кости, связки в виде прострелов, пульсации, прокола.
Содержание
- Что это такое?
- Причины
- Симптомы люмбаго
- Диагностика
- Чем лечить люмбаго?
- Диета
- Массаж и лечебная гимнастика
- Люмбаго с ишиасом, что это такое и как лечить?
- Профилактика
Что это такое?
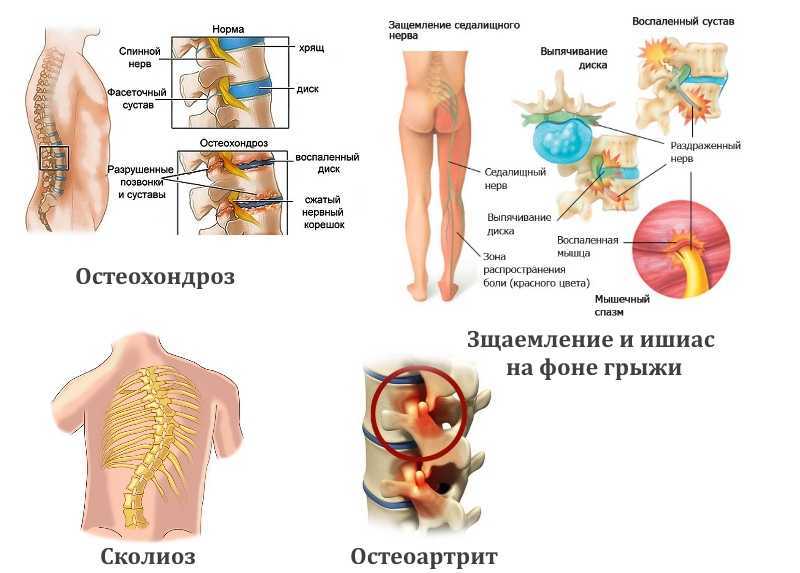
Люмбаго — это собирательное понятие, объединяющее в себя группу патологических состояний, характеризующихся дистрофическими и дегенеративными процессами в позвоночнике.
Один из самых распространенных видов дорсопатий – это остеохондроз позвоночника, сопровождающийся ухудшением свойств межпозвонковых дисков в виде уменьшения их эластичности и высоты. Процесс этот проходит длительно и не сопровождается люмбаго. В крайнем случае, возникает люмбалгия – ноющая боль в пояснице. А вот люмбаго – это следствие типичного осложнения остеохондроза – дисковой грыжи.
Причины
Эффективное лечение люмбаго невозможно без установления основного диагноза. Снять острую боль – лишь мера первой помощи пациенту. Если патология, вызвавшая симптомы люмбаго, не будет устранена, рецидивы в дальнейшем неизбежны.
Среди основных причин люмбаго можно выделить:
- Искривление позвоночника (сколиоз, патологический лордоз).
- Травмы. При чрезмерных физических усилиях возможны надрывы связок, выбухание или смещение дисков.
- Остеохондроз. В результате длительного течения болезни происходит смещение позвонков относительно друг друга, появляются остеофиты (костные выросты), развивается деформация и повреждение связок, межпозвоночных дисков.

- Аномалии строения позвоночника. В группе риска — до 30% всего населения. Среди врожденных патологий встречаются: добавочные и недостающие позвонки в поясничном и крестцовом отделах, неправильная форма, расположение и соединение позвонков и их частей, расщепление дужек.
- Спондилит. Ткани тел позвонков повреждаются в результате воспалительного процесса инфекционного характера.
- Опухоли. Позвоночник, как и другие органы, может быть поражен опухолью. Разрушительное воздействие на позвонки оказывают доброкачественные новообразования костной ткани (остеомы, остеобластомы), сосудистые гемангиомы, злокачественные остеосаркомы, метастатические очаги.
- Спондилоартрит. Воспаление, вызванное неинфекционными патологиями – болезнью Бехтерева, псориазом и другими заболеваниями ревматологического профиля.
Симптомы люмбаго
Симптоматика люмбаго (по-народному «прострел») возникают по следующим причинам:
- Ущемление нервного волокна в толще мышцы при переохлаждении и поднятии тяжестей;
- Изменение подвижности межпозвонковых сегментов.
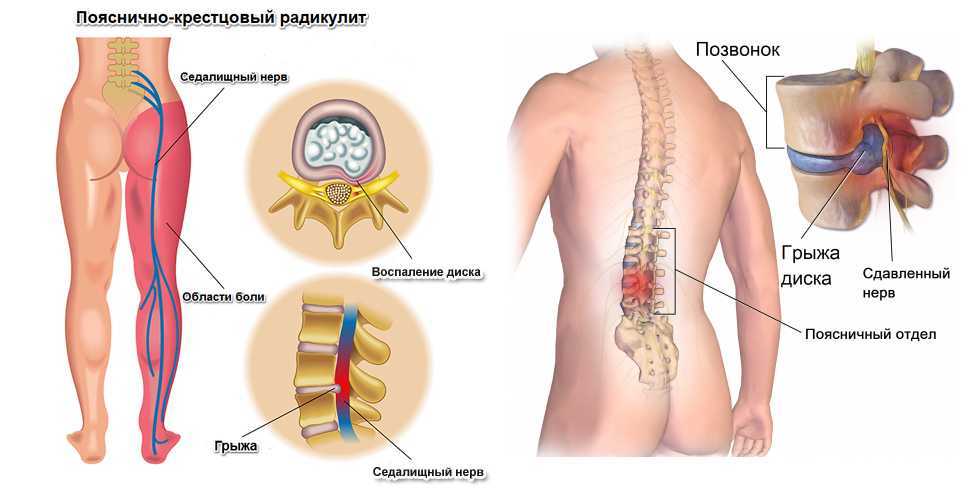
 Через межпозвонковые диски проходят нервные стволы, которые могут ущемляться при грыжевом выпячивании, остеохондрозе, спондилезе;
Через межпозвонковые диски проходят нервные стволы, которые могут ущемляться при грыжевом выпячивании, остеохондрозе, спондилезе; - При длительном положении человека на животе во время сна с подтянутыми ногами.
Симптомы прострела появляются чаще всего после переохлаждения или поднятия тяжестей. При малейшем повороте, наклоне, совершении движений у человека появляются болевые ощущения, которые мешают разогнуть поясничный отдел позвоночника.
Клинические признаки формируются в зависимости от причины заболевания:
- При спастических мышечных сокращениях – разлитые болевые ощущения в спине;
- При остеохондрозе – локальный болевой синдром позвоночника;
- При межпозвонковой грыже – боль с иррадиацией в ягодицы и нижние конечности;
- При гиперлордозе – периодические ноющие боли в течение 1-2 дней.
Врачи-терапевты и неврологи знают, что диагноз люмбаго можно устанавливать тогда, когда человек жалуется на прострел после того, как он постоял под струей воды. Неприятные ощущения больной чувствует уже после выхода из ванной комнаты, а вынужденная поза возникает через несколько минут – так начинается люмбаго.
Неприятные ощущения больной чувствует уже после выхода из ванной комнаты, а вынужденная поза возникает через несколько минут – так начинается люмбаго.
Заболевание продолжается 1-2 дня (при остеохондрозе) или несколько месяцев (при межпозвонковой грыже).
Диагностика
Когда у пациента болит поясница, одного клинического осмотра для постановки диагноза становится мало. Требуется применение дополнительных методов исследования, результаты которых достоверно подтвердят предположение врача. Учитывая разнообразие причин люмбаго, диагностическую ценность могут составлять такие процедуры:
- Рентгенография позвоночника.
- Томография (компьютерная или магнитно-резонансная).
- Денситометрия (определение минеральной плотности кости).
- Биохимический анализ крови (ревмопробы, показатели воспаления, кальций, иммунограмма, онкомаркеры).
Обследование должно включать осмотр профильных специалистов: вертебролога, травматолога, ревматолога или онколога. Полученные результаты позволяют сделать окончательное заключение о причине люмбаго у пациента.
Полученные результаты позволяют сделать окончательное заключение о причине люмбаго у пациента.
Чем лечить люмбаго?
В комплексную терапию входят различные методики лечения люмбаго – медикаментозная, физиотерапевтическая и альтернативная. Лечение проводится поэтапно. На первом этапе в домашних условиях купируются болевые симптомы, затем начинается комплексная терапия по устранению причинного фактора.
В остром периоде больному обычно назначают:
- Спазмолитики. Такие, как Баралгин, Папаверин. Эти препараты позволяют уменьшить болезненный спазм мышц.
- Анальгетики – негормональные противовоспалительные лекарства, обладающие выраженной обезболивающей эффективностью. Например, Диклофенак, Кетонал, Ибупрофен, Дексалгин. Многие из этих лекарственных средств производятся в формах для наружного применения, что позволяет проводить комбинированное лечение.
- Диуретики для уменьшения отечности тканей в области поясницы. Чаще всего назначают Фуросемид. Чтобы предупредить развитие дефицита калия, который вымывается из организма под действием мочегонных лекарств, больным параллельно выписывают Панангин.

- Специальный бандаж для фиксации пораженного участка позвоночника.
По окончании острого периода больным назначают физиопроцедуры, массаж, рефлексотерапию и занятия ЛФК. Эти лечебные меры помогают окончательно устранить мышечный спазм и вернуть нормальную подвижность пояснице.
Если в ходе обследования больного была выявлена какая-то патология позвоночника, после устранения болевого синдрома необходимо обязательно ее пролечить. В случае межпозвоночных грыж и смещения позвонков может потребоваться даже оперативное вмешательство.
Диета
В период лечения люмбаго больному требуется соблюдение диеты. Рацион составляется на основе таких продуктов:
- нежирная говядина или курятина;
- рыба нежирных сортов;
- молочные продукты невысокой жирности;
- различные крупы;
- овощи и свежая зелень;
- фрукты, ягоды, натуральные соки.
Следует совсем отказаться от жирной и раздражающей пищи: копченостей, солений, маринадов, специй и пряностей, жирного мяса или сала. Мучные и сладкие блюда можно употреблять в умеренном количестве. Алкоголь исключить полностью.
Мучные и сладкие блюда можно употреблять в умеренном количестве. Алкоголь исключить полностью.
Массаж и лечебная гимнастика
Легкий массаж при развитии приступа люмбаго обеспечивает улучшение местного кровообращения, нормализацию тока лимфы, устранение болевого синдрома, отечности и воспаления. При этом допустимо применять только мягкие приемы в области поясницы. К ним относят растирание, поглаживание, разминание. От серьезных воздействий в период обострения лучше отказаться.
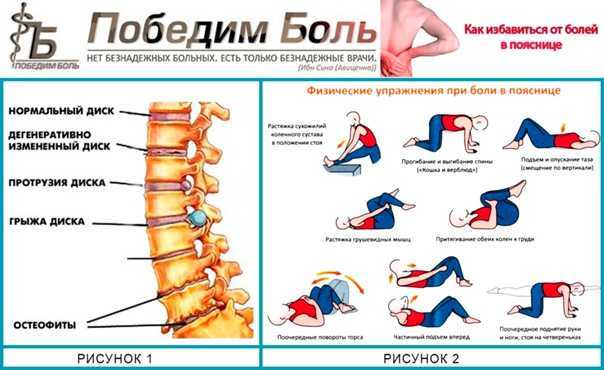
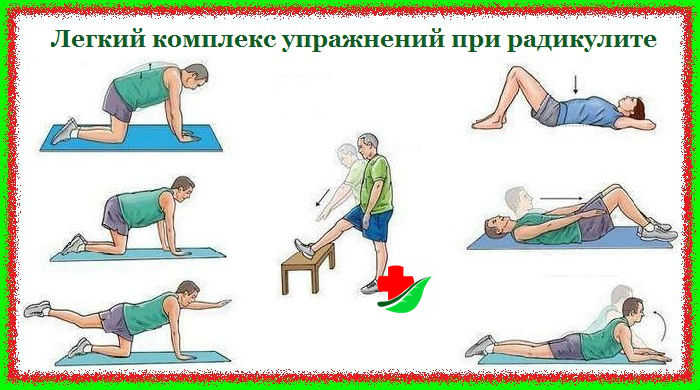
Во время приступа люмбаго любые физические нагрузки противопоказаны. Однако это вовсе не означает, что нужно лежать без движения. Лечебная гимнастика может включать такие упражнения, как вращение стопами, сгибание пальцев, поднимание и опускание рук и ног. Также можно выполнять дыхательные упражнения.
С 3-4 дня заболевания список допустимых движений можно расширить. Упражнения при люмбаго могут включать следующее:
- приподнимание таза из положения лежа;
- разведение в стороны согнутых коленей;
- подтягивание стоп к ягодицам;
- подъемы головы с напряжением пресса;
- округление и расслабление спины.

Через неделю можно выполнять медленные махи ногами, стоя на руках и коленях. Также допускается поднимать плечевой пояс, лежа на спине с согнутыми ногами. Благодаря систематическому выполнению полезных упражнений удается активизировать кровообращение, нормализовать подвижность поясницы, растянуть мышечную ткань и позвоночник.
Люмбаго с ишиасом, что это такое и как лечить?
Люмбаго – интенсивная резкая боль в пояснице, внезапно возникающая при наклоне, поднятии тяжестей, кашле, чихании. Люмбаго приводит к резкому ограничению движений.
Больной не может разогнуться, а иногда даже глубокое дыхание вызывает сильную боль. Если боль локализирована в небольшом участке на пояснице, то это люмбаго. Если же неприятные ощущения при этом распространяются на ягодицу, бедро, голень и пальцы ноги, то это люмбаго с ишиасом.
- Острая боль в пояснице;
- Жжение или покалывание по ходу седалищного нерва;
- Затрудненное движение всей ногой или ступней;
- Онемение в ягодице и в ноге;
- Изменение походки;
- Постоянная ноющая боль в ягодице, задней поверхности бедра, подколенной ямке, голени, стопе;
- Сильная стреляющая боль при вставании и смене положения.

Боль усиливается при сидении и несколько ослабевает при ходьбе или в лежачем положении. Практически всегда поражается только одна нога.
Лечение люмбаго с ишиасом направлено на снятие воспаления в нервных корешках. Применяют описанные в основной части статьи нестероидные противовоспалительные средства, миорелаксанты и витамины группы В.
Профилактика
Чтобы предупредить возникновение острой боли в пояснице, необходимо:
- Беречься от сквозняков.
- Укреплять мышцы спины, для этого следует делать зарядку.
- Не курить.
- Заниматься плаваньем.
- Избегать долгого нахождения в одной позе.
- Давать себе щадящие физические нагрузки.
- При ношении грузов распределять вес на две руки.
- Спать на полужестком или ортопедическом матрасе.
- Следить, чтобы рацион был сбалансированный.
- Если есть заболевание остеохондроз своевременно его лечить.
- Поднимать тяжести с прямым позвоночником.
 Если необходимо при этом сгибать ноги в коленях.
Если необходимо при этом сгибать ноги в коленях.
Когда люмбаго возникло из-за неосторожности, а в позвоночнике нет серьёзных нарушений, то соблюдая предписания врача и постельный режим, больной в течение двух недель выздоровеет. Следует узнать причины, что привели к болезни и провести курс лечения для устранения их.
Боль в спине — ООО Медицина
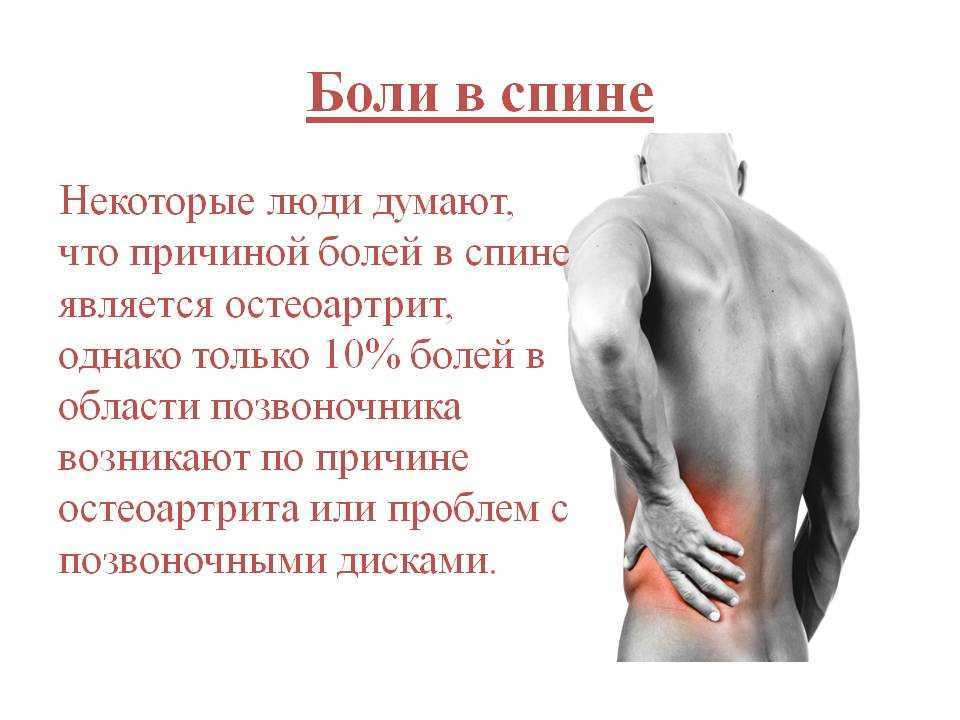
Боль в спине является одной из наиболее распространенных причин, по которой люди обращаются к врачу и теряют трудоспособность, кроме того, она является также одной из основных причин инвалидности во всем мире.
К счастью, вы можете принять меры для предотвращения или облегчения большинства эпизодов болей в спине. Даже если боль в спине возникла, простое лечение на дому и умеренная физическая активность часто излечивают вашу спину в течение нескольких недель и сохраняют ее работоспособность. Хирургические вмешательства достаточно редко требуются для лечения болей в спине.
СимптомыБоль в спине может варьироваться от легкого дискомфорта в мышцах до ощущения стреляющей, жгучей или колющей боли.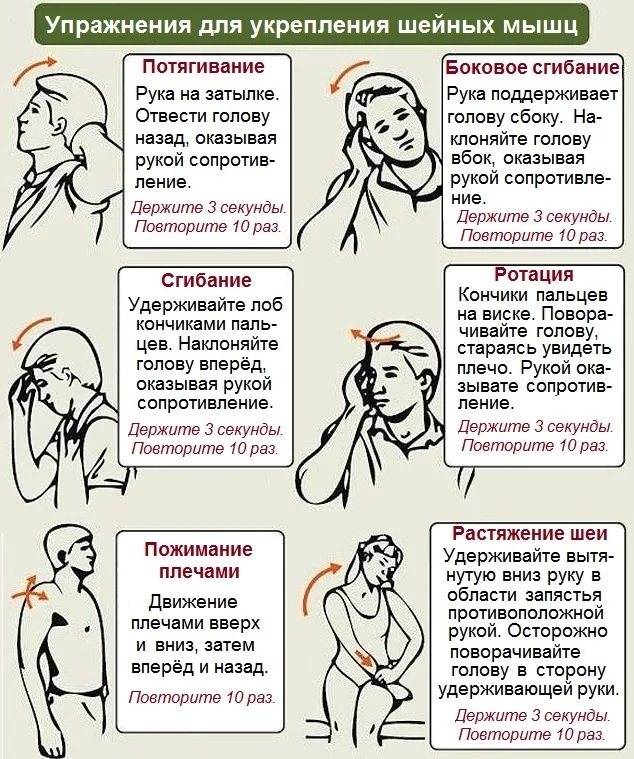 Кроме того, боль может иррадиировать вниз по ноге или усиливаться при сгибании, скручивании, подъеме, стоянии или ходьбе.
Кроме того, боль может иррадиировать вниз по ноге или усиливаться при сгибании, скручивании, подъеме, стоянии или ходьбе.
В большинстве случаев боль в спине постепенно проходит сама собой при лечении в домашних условиях в течение нескольких недель.
Обратитесь к врачу, если боль в спине:
– сохраняется в течение нескольких недель
– является сильной и не улучшается в покое
– распространяется вниз по одной или обеим ногам, особенно если боль распространяется ниже колена
– вызывает слабость, онемение или покалывание в одной или обеих ногах
– сопровождается необъяснимой потерей веса
В редких случаях боль в спине может сигнализировать о серьезных проблемах со здоровьем.
Немедленно обратитесь за медицинской помощью, если:
– онемение или покалывание вокруг половых органов или ягодиц
– трудности с мочеиспусканием
– потеря контроля над мочевым пузырем или кишечником – недержание мочи/кала
– боль в спине ощущается совместно с болью в грудной клетке или области сердца
– боль в спине сопровождается лихорадкой
– боль возникла после падения, удара в спину, или автомобильной аварии
ПричиныБоль в спине часто развивается без какой-либо специфической причины, которую ваш врач мог бы определить с помощью тестов или визуализации на КТ/МРТ. Наиболее частые состояния, связанные с болью в спине, включают:
Наиболее частые состояния, связанные с болью в спине, включают:
Перерастяжение мышц или связок. Многократное поднятие тяжестей или внезапное неловкое движение может привести к растяжению мышц спины и связок позвоночника. Если у вас снижена физическая активность и вы находитесь в плохой физической форме, постоянная нагрузка на спину может травмировать мышечную ткань и вызывать болезненное мышечное напряжение.
Протрузии и грыжи дисков. Диски действуют как «подушки» между позвонками в позвоночнике. Мягкий материал внутри диска может выпячиваться (протрузия) или фиброзное кольцо межпозвонкового диска может разрываться (грыжа), вызывая воспаление и сдавление нерва. Однако у вас может быть протрузия или грыжа диска без болей в спине. Протрузии и грыжи часто являются случайной находкой, когда вам делают рентген позвоночника по какой-либо другой причине.
Артрит. Остеоартрит наиболее часто поражает нижнюю часть спины. В некоторых случаях артрит позвоночника может привести к сужению пространства вокруг спинного мозга, что называется спинальным стенозом.
Остеопороз. При остеопорозе значительно снижается плотность костной ткани. В связи с чем могут происходить компрессионные переломы.
Факторы рискаБоли в спине могут возникать у любого человека, даже у детей и подростков. Данные факторы могут повысить риск развития болей в спине:
Возраст. Боль в спине чаще возникает по мере взросления, начиная примерно с 30–40 лет.
Недостаток упражнений. Слабые, нетренированные мышцы спины и живота могут привести к болям в спине.
Лишний вес. Избыточная масса тела создает дополнительную нагрузку на позвоночник и мышцы спины.
Сопутствующие заболевания. Некоторые виды системных и онкологических заболеваний могут вызывать боли в спине.
Неправильный подъем предметов. Использование спины вместо ног во время подъема тяжелых предметов, может привести к болям в спине.
Психологические факторы. Люди, склонные к депрессии и тревоге, больше подвержены риску болей в спине.
Люди, склонные к депрессии и тревоге, больше подвержены риску болей в спине.
Курение. Курильщики имеют повышенный риск возникновения болей в спине. Это может произойти из-за того, что курение способно провоцировать хронический кашель, что в свою очередь, может привести к грыже межпозвонкового диска. Курение также может уменьшить приток крови к позвоночнику и увеличить риск развития остеопороза.
ПрофилактикаВы можете избежать болей в спине или предотвратить их повторение, улучшив свою физическую форму, тренированность, а также изучая и практикуя правильную механику тела.
Чтобы спина была здоровой и сильной:
Упражнения. Регулярные аэробные упражнения с низкой нагрузкой — те, которые не напрягают и не трясут спину, — могут повысить силу и выносливость спины, а также улучшить работу мышц. Ходьба и плавание являются прекрасным выбором. Поговорите со своим лечащим врачом о том, какой вид физической активности вам лучше подойдет.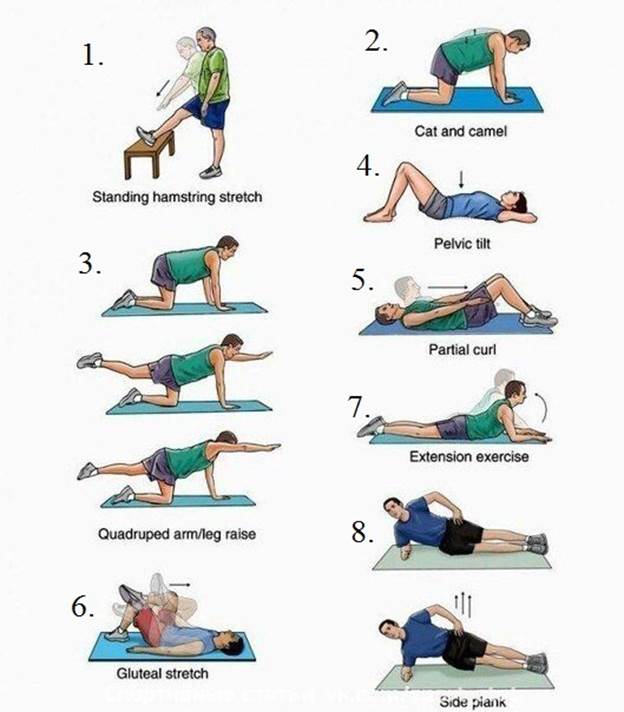
Развитие мышечной силы и гибкости. Упражнения для брюшного пресса и мышц спины, помогают создать условия для их синхронной работы и создают естественный корсет для вашей спины.
Поддерживайте здоровый вес. Лишний вес создает дополнительную нагрузку на позвоночник и мышцы спины. Если у вас избыточный вес, снижение веса может сильно снизить риск возникновения боли в спине.
Бросайте курить. Курение увеличивает риск болей в спине. Риск увеличивается с увеличением количества выкуриваемых сигарет в день, поэтому отказ от курения снижает этот риск.
Избегайте движений, которые скручивают или напрягают спину. Используйте свое тело правильно:
Стой с умом. Не сутультесь. Сохраняйте нейтральное положение таза. Если вам приходится стоять в течение длительного времени, чередуйте нагрузку на ноги. Хорошая осанка и тренированные мышцы снижают нагрузку на спину.
Сиди с умом. Выберите стул с хорошей поддержкой поясницы, подлокотниками и поворотным основанием. Положив подушку или свернутое полотенце под поясницу, можно сохранить ее физиологический изгиб. Держите колени и бедра на одном уровне. Часто меняйте позу, по крайней мере, каждые полчаса.
Положив подушку или свернутое полотенце под поясницу, можно сохранить ее физиологический изгиб. Держите колени и бедра на одном уровне. Часто меняйте позу, по крайней мере, каждые полчаса.
Поднимай предметы с умом. Избегайте подъема тяжестей, если это возможно, но, если вам необходимо поднять что-то тяжелое, позвольте ногам делать эту работу. Держите спину прямо — без скручиваний — и сгибайте только колени. Держите груз близко к телу. Найдите партнера, который мог бы помочь вам, если объект тяжелый или неудобный.
Диагностика и лечение при боли в спине
Ранее мы отметили, что в большинстве случаев боль в спине постепенно проходит в течение нескольких недель сама собой. Но стоит всегда помнить, что необходимо обратитесь к врачу, если боль в спине:
– сохраняется в течение нескольких недель
– является сильной и не улучшается в покое
– распространяется вниз по одной или обеим ногам, особенно если боль распространяется ниже колена
– вызывает слабость, онемение или покалывание в одной или обеих ногах
– сопровождается необъяснимой потерей веса
В редких случаях боль в спине может сигнализировать о серьезных проблемах со здоровьем.
Немедленно обратитесь за медицинской помощью, если:
– онемение или покалывание вокруг половых органов или ягодиц
– трудности с мочеиспусканием
– потеря контроля над мочевым пузырем или кишечником – недержание мочи/кала
– боль в спине ощущается совместно с болью в грудной клетке или области сердца
– боль в спине сопровождается лихорадкой
– боль возникла после падения, удара в спину, или автомобильной аварии
Ваш врач осмотрит вашу спину и оценит вашу способность сидеть, стоять, ходить и поднимать ноги. Кроме того, врач может также попросить вас оценить вашу боль по шкале от 0 до 10 и поговорить с вами о том, насколько хорошо вы справляетесь с болью. Эти оценки помогают определить врачу степень интенсивности боли, локализацию боли, а также предположить причину её возникновения, как долго вы способны двигаться, прежде чем боль заставит вас остановиться, и есть ли у вас избыточное напряжение в мышцах. Кроме того, врач поможет исключить более серьезные причины болей в спине.
Если есть основания подозревать, что боль в спине вызвана определенным заболеванием, врач может назначить одну или несколько диагностических процедур:
– Рентгенография. Рентгенологические снимки показывают расположение ваших костей, наличие у вас артрита или переломов костей. Однако, одни лишь рентгенологические снимки не покажут проблем со спинным мозгом, мышцами, нервами или межпозвоночными дисками.
– МРТ или КТ. Данные методы диагностики генерируют изображения, которые могут выявить грыжи межпозвоночных дисков, проблемы с костями, мышцами, связками, сухожилиями, нервами и кровеносными сосудами.
– Анализы крови. Общий анализ крови, биохимический анализ крови, ревматологические факторы помочь определить, есть ли у вас инфекция или другое состояние, которое может вызывать боль в спине.
– Электромиография (ЭМГ) измеряет электрические импульсы, производимые нервами, и реакции ваших мышц. Этот тест может подтвердить компрессию нерва, вызванную грыжей межпозвоночного диска или сужением позвоночного канала (спинальный стеноз).
Лечение
В большинстве случаев боль в спине проходит в течение месяца. Однако все люди разные, и боль в спине — это многофакторное, сложное состояние. У некоторых пациентов боль может не проходит в течение нескольких месяцев, и лишь у немногих наблюдается постоянная сильная боль. Нестероидные противовоспалительные средства в сочетании с использованием сухого тепла достаточно эффективное лечение в домашних условия. Постельный режим не рекомендуется – сохраняйте повседневную активность, по мере возможности.
Продолжайте свою деятельность столько, сколько сможете вытерпеть. Попробуйте легкую активность, такую как ходьба и повседневная деятельность. Прекратите деятельность, которая усиливает боль, но не избегайте активности из страха перед болью. Если домашнее лечение не помогает через несколько недель, врач может предложить более сильные лекарства или другие методы лечения.
Лекарственные средства
В зависимости от типа болей в спине врач может порекомендовать следующие препараты: НПВП. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен натрия, могут облегчить боль в спине. Принимайте эти лекарства только по назначению врача. Чрезмерное употребление НПВП может вызвать серьезные побочные эффекты и осложнения имеющихся заболеваний. Миорелаксанты. Если легкая или умеренная боль в спине не уменьшается при приеме НПВП, врач может также назначить миорелаксант для снижение напряжение в мышцах. Миорелаксанты могут вызвать головокружение и сонливость, поэтому всегда необходима консультация врача перед приемом того или иного препарата.
Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен натрия, могут облегчить боль в спине. Принимайте эти лекарства только по назначению врача. Чрезмерное употребление НПВП может вызвать серьезные побочные эффекты и осложнения имеющихся заболеваний. Миорелаксанты. Если легкая или умеренная боль в спине не уменьшается при приеме НПВП, врач может также назначить миорелаксант для снижение напряжение в мышцах. Миорелаксанты могут вызвать головокружение и сонливость, поэтому всегда необходима консультация врача перед приемом того или иного препарата.
Местные обезболивающие. Данный вид лекарственных средств доставляют обезболивающие вещества через кожу в виде кремов, бальзамов, мазей или пластырей. Опиодные анальгетики. Препараты, содержащие опиоиды, например трамадол, можно использовать в течение короткого времени под пристальным наблюдением врача, если НПВП в сочетании с миорелаксантами не дали необходимого эффекта и если наблюдается сильно выраженный болевой синдром. Антидепрессанты. Было показано, что некоторые типы антидепрессантов, особенно дулоксетин и трициклические антидепрессанты, такие как амитриптилин, облегчают хроническую боль в спине независимо от их влияния на депрессию.
Антидепрессанты. Было показано, что некоторые типы антидепрессантов, особенно дулоксетин и трициклические антидепрессанты, такие как амитриптилин, облегчают хроническую боль в спине независимо от их влияния на депрессию.
Физиотерапия. Ваш врач может порекомендовать вам упражнения для повышения гибкости, укрепления мышц спины и живота и улучшения осанки. Регулярная умеренная физическая активность может помочь предотвратить возвращение боли. Врач также предоставит информацию о том, как изменить свои движения во время эпизода боли в спине, чтобы избежать обострения болевых симптомов при сохранении активности.
Альтернативная медицина
Ряд альтернативных методов лечения может облегчить симптомы боли в спине. Всегда обсуждайте преимущества и риски со своим врачом, прежде чем начинать новую альтернативную терапию.
Остеопатия. Мягкие манипулятивные остеопатические техники на позвоночнике являются эффективным методом купирования болевого синдрома. Остеопат тестирует подвижность позвоночника, мышц и связок. После тестирование, производятся мануальные манипуляции способные расслабить окружающие позвоночник ткани, а также увеличить подвижность самого позвоночника, что в свою очередь снимает болевой синдром.
Остеопат тестирует подвижность позвоночника, мышц и связок. После тестирование, производятся мануальные манипуляции способные расслабить окружающие позвоночник ткани, а также увеличить подвижность самого позвоночника, что в свою очередь снимает болевой синдром.
Иглоукалывание. Специалист по акупунктуре вводит тонкие стерилизованные иглы в кожу в определенные точки тела. Современные научные данных указывает на то, что иглоукалывание может быть эффективным методом при лечении болей в спине. Массаж. Если боль в спине вызвана напряжением или переутомлением мышц, массаж может быть достаточно эффективным средством.
Йога. Существует множество видов йоги, это обширная дисциплина, которая включает в себя практику определенных поз, дыхательные упражнения и техники релаксации. Йога может растянуть и укрепить мышцы, а также улучшить осанку. Начинать занятия необходимо с инструктором, который расскажет о технике травмобезопасности. Забота о благополучии своей спины заключается в регулярной физической активности, соблюдении адекватного режима сна и бодрствования, регулярном и разнообразном питании, стабильном эмоциональном фоне. При появлении болей в спине обязательно проконсультируйтесь со своим доктором. Будьте здоровы!
При появлении болей в спине обязательно проконсультируйтесь со своим доктором. Будьте здоровы!
Автор: Мельченко Данил Александрович
Врач-невролог, остеопат
Вернуться →
5 средств от ишиаса при болях в пояснице и ногах
Эти 5 методов лечения ишиаса в домашних условиях являются хорошим вариантом для людей, которые недавно начали испытывать боль в седалищном нерве или чья боль в пояснице и ногах не является сильной.
by Neel Anand, M.D. Professor of Orthopaedic Surgery, Director of Spine Trauma
Medical Reviewer
Shaheen Lakhan, M.D.
Medical Reviewer
Shaheen Lakhan, M.D.
Большинство людей знают, что означает ишиас — боль в пояснице, которая иррадиирует вниз в левую или правую ягодицу в ногу, а иногда и в стопу.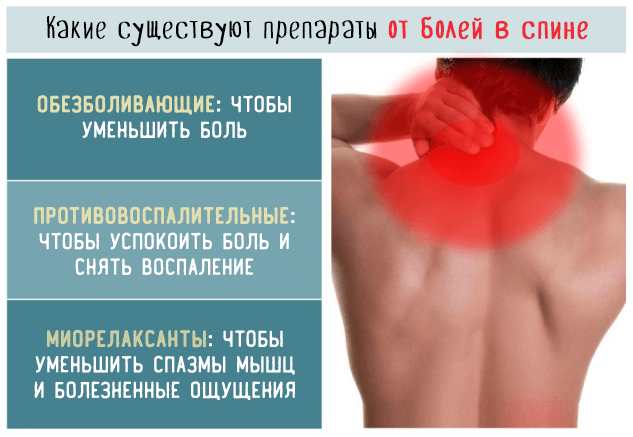 В некоторых случаях боль может быть мучительной, и, хотя в это может быть трудно поверить, ишиас часто проходит в течение трех месяцев при консервативном лечении. Упомянутое здесь «консервативное лечение» представляет собой неинвазивные методы лечения, которые можно проводить в комфортной домашней обстановке.
В некоторых случаях боль может быть мучительной, и, хотя в это может быть трудно поверить, ишиас часто проходит в течение трех месяцев при консервативном лечении. Упомянутое здесь «консервативное лечение» представляет собой неинвазивные методы лечения, которые можно проводить в комфортной домашней обстановке.
Приведенные ниже пять методов лечения ишиаса в домашних условиях являются хорошими вариантами для людей, которые недавно начали испытывать боль в седалищном нерве или чья боль не является сильной, но перед применением любого из этих методов лечения в домашних условиях получите одобрение своего врача . Если вы болеете ишиасом в течение нескольких недель или испытываете изнурительную боль в пояснице и ногах, вам следует обратиться к врачу.
Легкие физические упражнения в течение дня могут облегчить ишиас. Источник фото: 123RF.com.
Ишиас в домашних условиях Совет № 1: тренироваться можно
Может показаться неестественным заниматься спортом, когда вы испытываете боль, но исследования показывают, что слишком долгий отдых может усугубить симптомы со стороны спины и ног.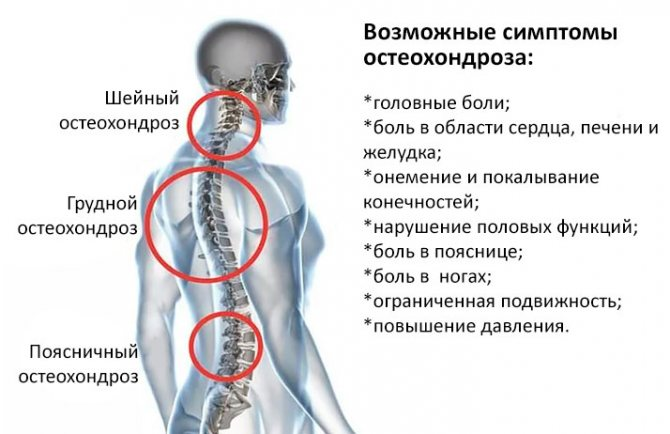 Вместо этого включите в свой день легкие упражнения, чтобы облегчить ишиас. Ключ нежный : Упражнения не должны быть болезненными или напряженными.
Вместо этого включите в свой день легкие упражнения, чтобы облегчить ишиас. Ключ нежный : Упражнения не должны быть болезненными или напряженными.
Прогулка по кварталу — отличный пример физической активности, которая укрепляет позвоночник, не нанося ему дополнительных повреждений. В дополнение к укреплению вашего позвоночника (например, упражнения на кор, такие как планка; более сильный позвоночник лучше защищает от боли), упражнения вызывают выброс эндорфинов, чтобы уменьшить ваше восприятие боли.
Ишиас в домашних условиях Совет № 2: Растяжка
Включите нежную растяжку в свой распорядок дня. Растяжка — отличный способ улучшить гибкость позвоночника и диапазон движений, а также укрепить корпус и силу позвоночника. Кроме того, большинство растяжек достаточно просты, чтобы их можно было выполнять во время просмотра новостей или любимого фильма.
Вот несколько легких упражнений на растяжку, которые помогут облегчить боль при седалищном нерве.
Поза лежащего голубя
Лягте на спину, поставьте одну ногу на пол, колено направлено вверх.
Скрестите лодыжку другой ноги с коленом
Наклонитесь вперед — при необходимости оторвите верхнюю часть спины от пола — и возьмитесь обеими руками за голень
Подтяните ноги к груди
Повторите от трех до пяти раз
Задержитесь не менее чем на пять вдохов и выдохов
Поворот на спину
Лягте на спину и подтяните колени к груди так высоко, как вам удобно
Расправьте руки
Опустите обе ноги в одну сторону; поверните голову в противоположном направлении
Задержитесь не менее чем на пять вдохов
Вернитесь в исходное положение и повторите в другую сторону
Повторите в обе стороны от 3 до 5 раз
Сидя Наклон впередСядьте прямо, ноги вытянуты перед собой, ступни согнуты
Вдохните и поднимите руки над головой
Выдохните и потянитесь пальцами к пальцам ног, а грудью к бедрам
Задержитесь не менее чем на пять вдохов и выдохов, затем расслабьтесь
Повторите 3-5 раз
Станьте на четвереньки с нейтральным положением позвоночника
Вдохните и прогните спину; опустите живот к полу
Выдохните и пройдите в нейтральное положение, пока ваша спина не прогнется, верхняя часть спины не потянется к потолку
Вернитесь в нейтральное положение
Повторите от 10 до 15 раз
9988 -СобакиВстаньте на четвереньки с нейтральным положением позвоночника
Вдохните, выпрямляя и поднимая противоположную руку и ногу (ваша левая нога направлена вперед, а правая нога — назад, или наоборот)
Задержитесь не менее чем на пять вдохов
Вернитесь в нейтральное положение и повторите с другой рукой и ногой
Повторите от трех до пяти раз и грелка
Попеременная терапия теплом и льдом может обеспечить немедленное облегчение боли в седалищном нерве.
 Лед может помочь уменьшить воспаление, а тепло стимулирует приток крови к болезненной области (что ускоряет заживление). Тепло и лед также могут помочь облегчить болезненные мышечные спазмы, которые часто сопровождают ишиас. Прикладывайте пакет со льдом к болезненной области на 15 минут каждый час, а затем прикладывайте тепло на 15 минут каждые два-три часа. Не забывайте всегда использовать барьер (например, полотенце) для защиты кожи при использовании тепла или льда, и никогда не спите во время лечения теплом или льдом.
Лед может помочь уменьшить воспаление, а тепло стимулирует приток крови к болезненной области (что ускоряет заживление). Тепло и лед также могут помочь облегчить болезненные мышечные спазмы, которые часто сопровождают ишиас. Прикладывайте пакет со льдом к болезненной области на 15 минут каждый час, а затем прикладывайте тепло на 15 минут каждые два-три часа. Не забывайте всегда использовать барьер (например, полотенце) для защиты кожи при использовании тепла или льда, и никогда не спите во время лечения теплом или льдом.Ишиас в домашних условиях Совет № 4: освежите свою осанку
Работаете ли вы за столом или отдыхаете дома, если вы слишком долго остаетесь в одном и том же положении, вы можете обнаружить, что ваша боль при ишиасе усиливается. Изменение позы каждые 20 минут и использование правильной осанки может помочь снять нагрузку с позвоночника и уменьшить боль при ишиасе.
Ишиас в домашних условиях Совет № 5: Обратитесь в аптечку
Безрецептурные (OTC) нестероидные противовоспалительные препараты (НПВП) могут облегчить симптомы ишиаса, когда они подействуют.
 НПВП могут быть хорошим вариантом, потому что они снимают воспаление и боль, в отличие от ацетаминофена (тайленола), который только уменьшает боль.
НПВП могут быть хорошим вариантом, потому что они снимают воспаление и боль, в отличие от ацетаминофена (тайленола), который только уменьшает боль.Однако НПВП несут в себе риски для здоровья, о которых вы должны знать перед их применением, поэтому сначала обязательно обсудите их безопасность со своим врачом . Примеры безрецептурных НПВП включают ибупрофен (Адвил, Мотрин), аспирин (Экотрин) и напроксен (Алив).
Когда ваш ишиас требует визита к врачу
Важно понимать, когда лечение на дому не облегчает ваш ишиас. Если эти методы лечения не помогают, возможно, пришло время обратиться к вашему личному врачу или специалисту по позвоночнику.
Люди избегают доктора по разным причинам. Возможно, вы не знаете, как использовать свою медицинскую страховку, или у вас ее нет. Или, возможно, вы просто не любите ходить к врачу и предпочитаете подход «блаженство в неведении».
Какой бы ни была причина, некоторые симптомы ишиаса действительно требуют неотложной медицинской помощи.
 В редких случаях промедление с оказанием медицинской помощи может привести к необратимому повреждению нерва.
В редких случаях промедление с оказанием медицинской помощи может привести к необратимому повреждению нерва.Если вы испытываете что-либо из следующего, как можно скорее обратитесь к врачу:
У вас сильная боль в нижней части спины и ногах
У вас есть симптомы со стороны нервной системы, такие как слабость, онемение, покалывание или боль, похожая на удар током
Ваша боль не проходит после две недели
Ваша боль усиливается, даже при лечении в домашних условиях
У вас наблюдается потеря контроля над кишечником и/или мочевым пузырем
Облегчение сильной боли при ишиасе не всегда требует экстремального лечения подход. Облегчение боли в седалищном нерве в домашних условиях с помощью легких упражнений, ледяной и тепловой терапии, правильной осанки и лекарств может ускорить выздоровление. Но самое важное, что вы можете сделать при болях в пояснице и ногах, — это относиться к ним серьезно: всегда звоните своему врачу, если вы не чувствуете облегчения.

- Ананд Н. Что каждый должен знать об ишиасе. Новости США и мировой отчет . https://health.usnews.com/health-care/for-better/articles/2018-02-01/что-все-должны-знать-об-ишиасе. Опубликовано 1 февраля 2018 г. По состоянию на 6 августа 2018 г.
- Боль в пояснице. FamilyDoctor.org: Американская академия семейных врачей. https://familydoctor.org/condition/low-back-pain/. Последнее обновление: 13 ноября 2017 г. По состоянию на 6 августа 2018 г.
- Ишиас: все, что вам нужно знать о боли в седалищном нерве. Доктор НДТВ. https://doctor.ndtv.com/living-healthy/sciatica-all-you-need-to-know-about-sciatic-nerve-pain-1886281. Последнее обновление: 20 июля 2018 г. По состоянию на 6 августа 2018 г.
Познакомьтесь с нашим писателем
Нил Ананд, доктор медицинских наук
Опытный хирург, высоко ценимый своими пациентами, коллегами и общественностью, доктор Нил Ананд является профессором ортопедической хирургии и директором отделения травм позвоночника в знаменитом центре Cedars-Sinai.

Боль в спине | Национальный институт неврологических расстройств и инсульта
На этой странице
Что такое боль в спине?
Боль в спине — одна из наиболее частых причин, по которой люди обращаются к врачу или пропускают рабочие дни. Боль в спине может варьироваться по интенсивности от тупой, постоянной боли до внезапной, острой или стреляющей боли. Боли в спине бывают двух типов:
- Острая (кратковременная) боль в спине длится от нескольких дней до нескольких недель. Обычно это проходит само по себе в течение нескольких дней при уходе за собой, и не происходит долговременной потери функции.
- Хроническая боль в спине — это боль, которая продолжается в течение 12 недель или дольше, даже после устранения первоначальной травмы или основной причины боли в спине.
Факторы риска боли в пояснице
- Возраст: первый приступ боли в пояснице обычно возникает в возрасте от 30 до 50 лет и может стать более распространенным с возрастом.

- Уровень физической подготовки: Боль в спине чаще встречается у людей, которые не в хорошей физической форме, так как их мышцы не могут должным образом поддерживать позвоночник.
- Увеличение веса: избыточный вес, ожирение или быстрое значительное увеличение веса могут вызвать нагрузку на спину и вызвать боль.
- Генетика. Некоторые причины болей в спине, такие как анкилозирующий спондилоартрит (форма артрита, поражающая позвоночник), имеют генетический компонент.
- Факторы, связанные с работой: работа, требующая подъема тяжестей, толкания или вытягивания, скручивания или вибрации позвоночника, может повредить спину, как и сидение за столом в течение всего дня, особенно если у вас плохая осанка или вы сидите на стуле с недостаточной поддержка спины.
- Психическое здоровье: тревога, настроение и депрессия могут влиять на то, как вы воспринимаете боль в спине, а стресс может вызывать мышечное напряжение.
- Курение: это может ограничить приток крови и кислорода к вашим дискам, что приведет к их более быстрой дегенерации.

- Перегрузка рюкзака у детей: Рюкзак, перегруженный школьными учебниками и принадлежностями, может напрячь спину и вызвать мышечную усталость.
Рекомендации по поддержанию здоровья спины
- Избегайте движений, которые трясут или напрягают спину.
- Регулярно делайте физические упражнения, чтобы ваши мышцы были сильными и гибкими. Проконсультируйтесь с врачом, чтобы получить список упражнений с низкой ударной нагрузкой, соответствующих возрасту, которые специально предназначены для укрепления мышц нижней части спины и брюшного пресса.
- Поддерживайте здоровый вес и соблюдайте питательную диету, которая способствует росту новых костей.
- Используйте эргономичную мебель и оборудование дома и на работе.
- Часто меняйте сидячее положение и периодически прогуливайтесь по офису или аккуратно разминайте мышцы, чтобы снять напряжение. Поставьте ноги на низкий табурет или стопку книг, если долго сидите.
- Носите удобную обувь на низком каблуке.

- Сон на боку с согнутыми коленями в позе эмбриона может помочь раскрыть суставы позвоночника и уменьшить давление за счет уменьшения искривления позвоночника. Всегда спите на твердой поверхности.
- Не пытайтесь поднимать слишком тяжелые предметы. Поднимайтесь с колен, держите спину прямой, а предметы близко к телу.
- Бросить курить. Курение уменьшает приток крови к нижней части позвоночника, что может способствовать дегенерации межпозвонковых дисков. Курение также увеличивает риск развития остеопороза и препятствует заживлению. Кашель из-за интенсивного курения также может вызвать боль в спине.
file-medical
Узнайте о клинических испытаниях
Клинические испытания — это исследования, которые позволяют нам больше узнать о заболеваниях и улучшить лечение. Они могут помочь пациентам узнать о новых и предстоящих вариантах лечения.
Как я или мой близкий человек могу помочь улучшить уход за людьми с болями в спине?
Рассмотрите возможность участия в клинических испытаниях, чтобы клиницисты и ученые могли больше узнать о боли в спине.


 Через межпозвонковые диски проходят нервные стволы, которые могут ущемляться при грыжевом выпячивании, остеохондрозе, спондилезе;
Через межпозвонковые диски проходят нервные стволы, которые могут ущемляться при грыжевом выпячивании, остеохондрозе, спондилезе;

 Если необходимо при этом сгибать ноги в коленях.
Если необходимо при этом сгибать ноги в коленях. Лед может помочь уменьшить воспаление, а тепло стимулирует приток крови к болезненной области (что ускоряет заживление). Тепло и лед также могут помочь облегчить болезненные мышечные спазмы, которые часто сопровождают ишиас. Прикладывайте пакет со льдом к болезненной области на 15 минут каждый час, а затем прикладывайте тепло на 15 минут каждые два-три часа. Не забывайте всегда использовать барьер (например, полотенце) для защиты кожи при использовании тепла или льда, и никогда не спите во время лечения теплом или льдом.
Лед может помочь уменьшить воспаление, а тепло стимулирует приток крови к болезненной области (что ускоряет заживление). Тепло и лед также могут помочь облегчить болезненные мышечные спазмы, которые часто сопровождают ишиас. Прикладывайте пакет со льдом к болезненной области на 15 минут каждый час, а затем прикладывайте тепло на 15 минут каждые два-три часа. Не забывайте всегда использовать барьер (например, полотенце) для защиты кожи при использовании тепла или льда, и никогда не спите во время лечения теплом или льдом.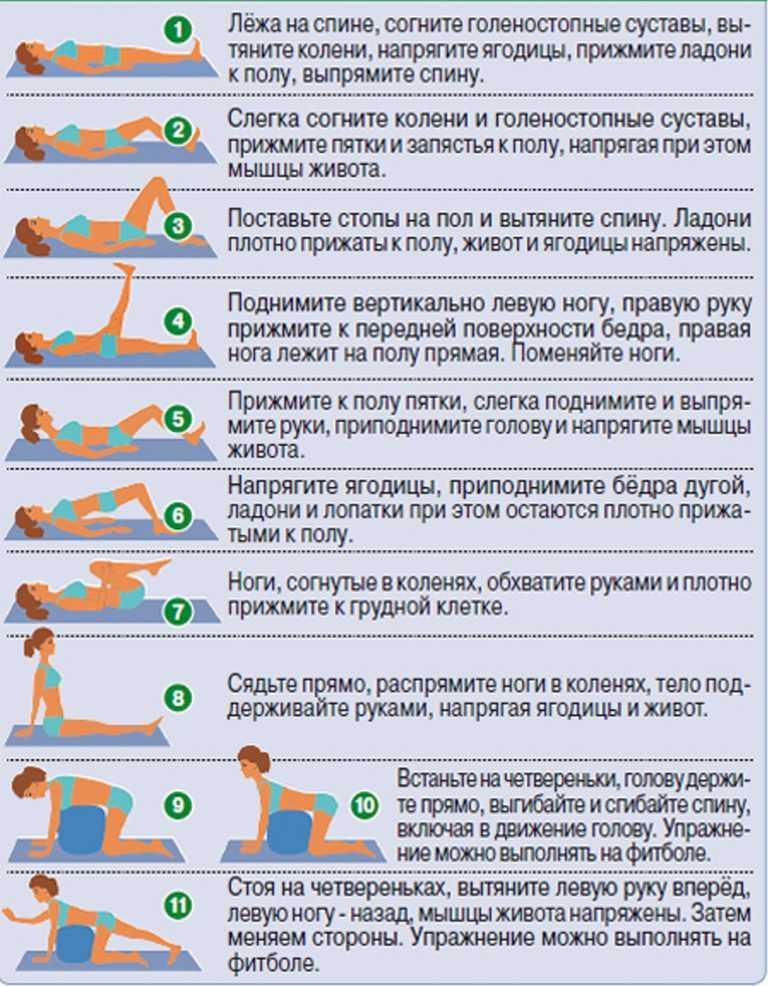 НПВП могут быть хорошим вариантом, потому что они снимают воспаление и боль, в отличие от ацетаминофена (тайленола), который только уменьшает боль.
НПВП могут быть хорошим вариантом, потому что они снимают воспаление и боль, в отличие от ацетаминофена (тайленола), который только уменьшает боль. В редких случаях промедление с оказанием медицинской помощи может привести к необратимому повреждению нерва.
В редких случаях промедление с оказанием медицинской помощи может привести к необратимому повреждению нерва.