Артроз — Neonatus
Гонартроз (артроз коленного сустава) — это дегенеративно-дистрофическое заболевание коленного сустава, характеризующееся разрушением хрящевой ткани, деформацией сустава и нарушением его функции.
Причины возникновения:
- Избыточная масса тела, которая приводит к увеличению нагрузки на сустав.
- Травмы коленных суставов (разрывы связок, менисков, переломы, трещины).
- Нарушение общей биомеханики тела.
Диагноз гонартроз выставляется ортопедом на основании жалоб пациента, данных объективного осмотра и инструментальных исследований.
В настоящее время наряду с традиционной рентгенографией для диагностики гонартроза используются такие современные методики, как компьютерная томография коленного сустава, позволяющая детально изучить патологические изменения костных структур и МРТ, применяемая для выявления изменений в мягких тканях.
Среди медикаментозного лечения чаще применяются нестероидные противовоспалительные препараты и хондропротекторы, позволяющие снять воспаление и снизить болевой синдром.
Пациенту с гонартрозом могут порекомендовать использовать специальные ортезы или индивидуальные стельки.
Для замедления дегенеративных процессов в суставе при гонартрозе очень важно соблюдать определенные правила: заниматься физкультурой, избегая излишних нагрузок на сустав, выбирать удобную обувь, следить за весом, правильно организовать режим дня (чередование нагрузки и отдыха, выполнение специальных упражнений).
Остеопатия при артрозе коленного сустава
Остеопатическая работа с самим суставом помогает наладить обменные процессы и улучшить регенерацию на местном уровне.
Остеопатия способна:
- Найти биомеханические нарушения в теле, которые приводят к травме сустава;
- Поменять состояние осанки в целом, чтобы разгрузить пораженное колено и помочь организму целиком, что поможет остановить прогрессирование процесса и снизить степень поражения.
Чтобы закрепить результат полученного остеопатического лечения, смотрите упражнения для коленного сустава в нашем видео
Преимущества остеопатического лечения позвоночника в медицинском центре «Неонатус Санус»
Наша клиника остеопатии и неврологии на Васильевском острове «Неонатус Санус» имеет большой практический опыт профилактики и лечении дегенеративно-дистрофических заболеваний крупных суставов.
Особенностью остеопатического лечения болей в суставах является его глобальность в поисках причин дегенеративно-дистрофических процессов и их устранение, будь то уже забытые травмы или общее нарушение положение тела в пространстве и сколиоз. Так или иначе, работа будет направлена на лечение множества причин, приводящих к нарушению работы опорно-двигательного аппарата. Основной целью остеопатического лечения является восстановление биомеханики суставов и других анатомических структур, для правильного распределения нагрузки, а также восстановление кровоснабжения спинного мозга, что в свою очередь устраняет болевой синдром, улучшает состояние опорно-двигательного аппарата, способствует активному образу жизни и препятствует преждевременному старению организма.
В нашей клинике работают опытные врачи-остеопаты, неврологи. Преимуществом является безлекарственный подход к лечению, возможность консультации у одного из лучших ортопедов Санкт-Петербурга и возможность проведения курса профессионального медицинского массажа.
В нашем центре вы можете получить хорошее обследование, лечение и рекомендации от ведущих специалистов Санкт-Петербурга.
Лучшие остеопаты-неврологи ведут прием в нашей клинике:- Калиновская Ольга Юрьевна — доктор остеопатии, невролог, главный врач клиники.
- Золотов Олег Николаевич — доктор остеопатии, невролог
- Богданов Сергей Владимирович — доктор остеопатии, невролог
Реабилитация после замены коленного сустава — как проходит восстановление, сколько длится послеоперационный период | МАМР
Эндопротезирование – хирургическое лечение, направленное на восстановление сустава, поврежденного дегенеративно-дистрофическими процессами. Реабилитационные мероприятия после замены коленного сустава порой оказываются более важными для здоровья пациента, чем сама операция. От реабилитации зависит успех хирургического вмешательства, полноценность двигательных способностей сустава и качество дальнейшей жизни. Для ускорения процесса восстановления подвижности сустава важно, чтобы лечащий доктор или инструктор ЛФК обладали знаниями принципов биомеханики и онтогенеза, согласно которым тело человека — это единый механизм, и при регулярном систематическом воздействии на определенные точки или органы, улучшается состояние ранее поврежденного и прооперированного колена, пациент обучается новым движениям.
Виды эндопротезирования
Операция по замене коленного сустава – основной способ избежать инвалидного кресла. Хирургическое вмешательство проводится, когда сложную патологию уже невозможно устранить путем. В зависимости от объема повреждений различают следующие виды эндопротезирования:
Тотальное – полное замещение коленного сустава протезом. Операция проводится в случае повреждения тканей на 70%.
Частичное – замена имплантом определенного участка. Щадящую методику применяют, если сустав поврежден менее чем на 50%.
Причиной поражения коленного сустава может стать прыжок с высоты, хронический артроз, артрит, гонартроз, удар в колено. Костная и хрящевая ткань разрушается из-за нарушения кровотока и трофики.
Предоперационная подготовка
Основные осложнения эндопротезирования – развитие контрактур, атрофия мышц, тромбоз вен или синовит (скопление лишней жидкости в суставной сумке). Причиной их появления считается отсутствие подготовки к операции. Дело в том, что манипуляцию по замене коленного сустава чаще всего проводят пожилым людям, здоровье которых подорвано хроническими болезнями.
Дело в том, что манипуляцию по замене коленного сустава чаще всего проводят пожилым людям, здоровье которых подорвано хроническими болезнями.
Чтобы предупредить развитие осложнений в период реабилитации, к операции нужно готовиться. Пациент должен пройти курс физиопроцедур, ЛФК и массажа. Они улучшат кровообращение в коленном суставе и повысят мышечный тонус. В результате реабилитация после операции пройдет успешнее. Кроме того, необходимо улучшить работоспособность рук, поскольку именно они возьмут на себя основную нагрузку после операции. Рекомендованы такие виды физической активности:
Реабилитация после эндопротезирования
Главная задача восстановительного периода после операции – постепенное возвращение пациенту возможности самостоятельно передвигаться. Реабилитация после замены коленного сустава состоит из трех этапов: раннего (3 недели), позднего (до 6 месяцев) и отдаленного (до года). Послеоперационное восстановление ускоряют физиотерапевтическими процедурами и лечебной физкультурой. Программа реабилитации разрабатывается индивидуально с учетом причины замены коленного сустава, возраста и состояния здоровья пациента.
Программа реабилитации разрабатывается индивидуально с учетом причины замены коленного сустава, возраста и состояния здоровья пациента.
Реабилитация после эндопротезирования выполняет следующие задачи:
снятие болевого синдрома и отека;
улучшение кровообращения и трофики тканей;
налаживание подвижности протеза;
купирование воспалительного процесса;
укрепление мышц;
восстановление амплитуды движений.
СРМ-терапия в ранний послеоперационный период
С первого дня после эндопротезирования для пассивной разработки коленного сустава используют аппараты механотерапии Artromot или Kinetec. Они позволяют контролировать интенсивность физической нагрузки: индивидуально подбирается амплитуда, скорость и частота. Ежедневно угол сгибания увеличивают на 10°, пока не достигнуто 90° при самостоятельном сгибании. Электронный пульт позволяет легко устанавливать скорость и паузы в растяжении сустава. На дисплее отображается достигнутое значение разгибания и сгибания.
На дисплее отображается достигнутое значение разгибания и сгибания.
Конструкция СРМ-тренажеров анатомически правильная, основанная на физиологии функционирования коленного сустава. Постоянное движение способствует быстрому восстановлению травмированных тканей, сводит к минимуму вероятность образования контрактур и тугоподвижности. Во время сеанса пациенты отмечают полное расслабление мышц и отсутствие болевых ощущений. Преимущество механического аппарата – возможность разрабатывать сустав 3-4 раза в день, чего нельзя сделать путем упражнений ЛФК. Далее искусственный сустав разрабатывают на специальных установках — ортотиках. Они восстанавливают баланс и координацию движений. Комплекс позволяет оценить функциональное состояние суставов и мышц. В аппарате Biodex реализованы такие возможности:
пассивный режим – предусмотрено изменение скорости для преодоления рефлекса растяжения и дальнейшей помощи в движении;
изометрический режим – для повышения статической силы мышц при наличии болевого синдрома;
изотонический режим – для активной тренировки костно-суставного аппарата.

С помощью панели управления можно контролировать или изменять различные параметры: скорость, вращающий момент, амплитуду движения. Реабилитационный комплекс Biodex позволяет сочетать динамические и статические мышечные нагрузки.
Лечебная физкультура
Программа ЛФК направлена не только на разработку колена, но и возобновление нейронных связей. Инструктор контролирует продолжительность и интенсивность занятий. Применяются фитнес-мячи, гантели, эспандеры и другой спортивный инвентарь. Миофасциальный релиз (кинезитерапия) проводится с использованием специальных роликов. Упражнения выполняются на стропах. Они сочетают одновременную разгрузку одних мышц и точечную проработку других.
Курс лечебной физкультуры послеоперационной реабилитации должен поочередно затрагивать все участки нижней конечности и включать такие упражнения:
Сгибание и разгибание голеностопного сустава. Сначала носок тянут на себя, а затем – в противоположную сторону. Упражнение повторяют 10 раз.

Отведение ноги в сторону, лежа в постели. Конечность отводят в бок, скользя по поверхности, затем возвращают на место. При этом носок стопы должен быть направлен вверх.
Сгибание колена до 90° с последующим разгибанием. Упражнение выполняется в горизонтальном положении. Ногу плавно тянут на себя, пока не достигнут в колене прямого угла. Затем конечность возвращают в исходное положение – вытягивают вперед, скользя по поверхности. Начинают с малой амплитуды, постепенно ее увеличивая.
Напряжение четырехглавой бедренной мышцы и активизация конечности. В лежачем положении ногу приподнимают вверх до уровня 30 см от поверхности. В таком положении ее задерживают 5-8 секунд. Делают 10 подходов с интервалом 2 минуты.
Попеременное сокращение ягодичных, задних и передних мышц бедра. Такой гимнастический прием нормализует трофику тканей, повышает мускульный тонус.

Через 5-6 дней после операции начинают осваивать ходьбу на брусьях, беговой дорожке или ступенчатому тренажеру. Применяют велоэргометр, оснащенный электронной системой для контроля над ходом тренировки. Встроенный компьютер позволяет настраивать скорость движения, время и дистанцию. Количество подходов определяется врачом. Постепенно увеличивают длительность нахождения на ногах.
Для повышения эффективности лечебной физкультуры назначают физиотерапевтические процедуры: ударно-волновую терапию, ультразвук, электростимуляцию мышц, магнито- и лазеротерапию. В центре реабилитации проводятся занятия в воде, курс массажей, грязетерапия и бальнеолечение. Физиопроцедуры улучшают кровоснабжение, стимулируют обменные процессы, успокаивают нервную систему. Для улучшения регенерации используется мануальная терапия, классический ручной и лимфодренажный массаж.
Реабилитация позднего периода
После выписки пациент пользуется костылями 5-7 недель, затем начинает учиться ходить самостоятельно. В лежачем положении можно выполнять следующее:
В лежачем положении можно выполнять следующее:
сгибать ноги в коленях, расположившись на животе;
лечь на спину и сделать планку, опираясь на здоровую стопу и лопатки.
В положении сидя рекомендуется делать такие упражнения:
одновременное сгибание и разгибание пальцев ног;
вращение стопами за и против часовой стрелки;
поднятие ноги, не сгибая колена;
раскачивание конечностей в воздухе в течение нескольких секунд.
Упражнения, выполняемые стоя:
сгибание ноги вперед и назад, облокотившись на стул;
подъемы на носочки;
«сползание» по стене;
полуприседания с опорой;
выпады назад;
перекаты с пятки на носок.
Интенсивность упражнений увеличивают постепенно. Количество повторов – не более 15 раз. Врач-реабилитолог С.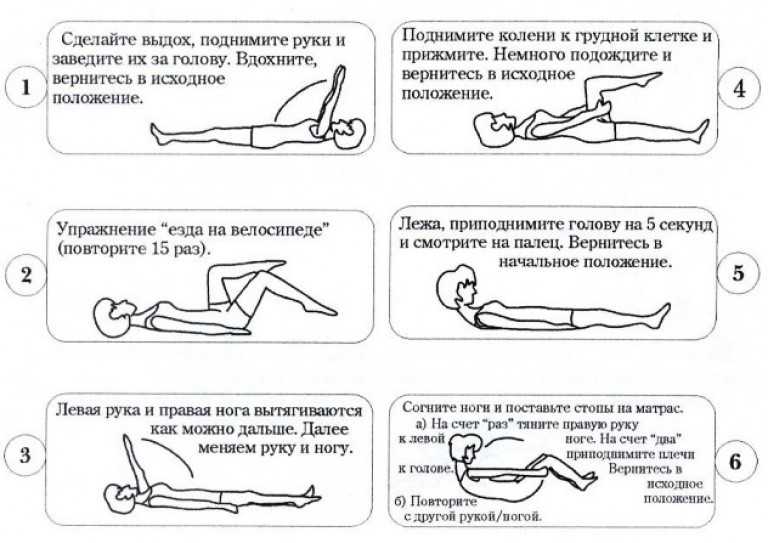 Бубновский, разработавший комплекс упражнений, рекомендует делать все медленно, избегать резких движений. Главное условие – не должно быть болей и отека. Через 1,5 месяца после операции по замене сустава можно приступить к занятиям ЛФК.
Бубновский, разработавший комплекс упражнений, рекомендует делать все медленно, избегать резких движений. Главное условие – не должно быть болей и отека. Через 1,5 месяца после операции по замене сустава можно приступить к занятиям ЛФК.
Отдаленный восстановительный период
Цель завершающего этапа реабилитации – полное восстановление движений и подготовка к полноценной жизни. На отдаленном этапе разрешается посещать тренажерный зал. Можно заняться видом спорта с умеренными нагрузками: скандинавской ходьбой, плаванием, ездой на велосипеде. Реабилитация на завершающем этапе включает такие ежедневные упражнения: «ножницы», «велосипед», хождение на полусогнутых ногах с помощью опоры.
Нельзя поднимать тяжести, подвергать сустав высоким физическим нагрузкам. Запрещено играть в футбол, баскетбол или волейбол. При соблюдении рекомендаций врача работоспособность возвращается через 1,5-3 месяца после операции.
Возможные осложнения послеоперационного периода
Эндопротез – кинематическая конструкция из керамики или металла с полимерными вставками.
нагноение;
скопление эксудата в суставной сумке;
воспаление мягких тканей;
закупорка вены тромбом;
вывих эндопротеза;
развитие спаечного процесса.
Первый раз нужно посетить ортопеда спустя 8-10 недель после операции, даже при отсутствии жалоб. В дальнейшем специалиста посещают 1 раз в 2-3 года. Людям, перенесшим эндопротезирование коленного сустава, необходимо регулярно выполнять упражнения. Именно нагрузки продлевают срок службы нового сустава, отвечают за его слаженную работу.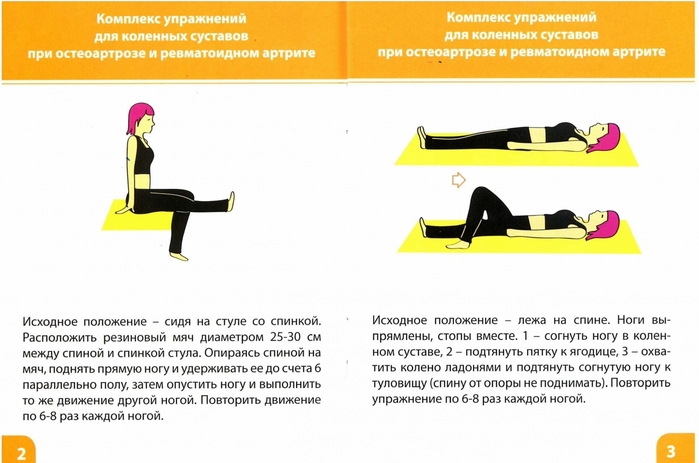 При соблюдении рекомендаций врача эндопротезы колена прослужат 20-25 лет, а движение будет свободным и естественным.
При соблюдении рекомендаций врача эндопротезы колена прослужат 20-25 лет, а движение будет свободным и естественным.
В МАМР разработаны практические курсы по реабилитации колена на основе принципов биомеханики. Вы сможете изучить современные реабилитационные технологии, которые используют в своей практике врачи Европы и прогрессивные российские эксперты физиотерапии и ортопедии.
Гонартроз (род остеоартрита), Травмы и повреждения коленного хряща | Видеореха
Гонартроз – процесс дегенерации хрящей коленного сустава, который со временем может привести к дегенеративным изменениям в других структурах колена и его суставной капсуле, костях, связках и вызвать боль и ограничение подвижности сустава.
Причин таких изменений хряща может быть много: процесс старения, избыточный вес, деформации стопы или колена (варусное или вальгусное положение стопы/колена), чрезмерная и неправильно используемая физическая активность, падения и удары по колену, которые воздействуют на хрящ, синдромы перенапряжения коленного сустава, гормональные нарушения, генетическая предрасположенность и др.
Может быть первичный или вторичный артроз, или в данном случае гонартроз. Первичные артрозы – это те, при которых нагрузка нормальная, а причины, приводящие к дегенеративным изменениям, неизвестны, идиопатические. Вторичный артроз хряща вызывается перегрузкой коленного сустава, острыми травмами, врожденными аномалиями хряща, воспалением, метаболическими или гормональными нарушениями и др.
Возникающие симптомы — боль при определенных движениях, которая со временем и прогрессированием хряща может присоединиться к повреждению капсулы увеличиваться и длиться дольше, пока не станет постоянным. Повреждение хряща имеет 4 стадии, от первой, где повреждение очень небольшое и боль возникает только при некоторых движениях, до четвертой стадии, когда хряща не осталось, кости полностью обнажены, присутствует отек костей, боли постоянны и присутствуют крепитации. в колене при каждом сделанном в нем движении. Можно увидеть отек колена, нестабильность и искривление колена, а также могут быть ограничения подвижности колена из-за обширного повреждения сустава.
Лечение может быть консервативным или хирургическим, более молодым и физически активным людям может быть предложен хирургический подход, если у них уже имеется высокий уровень повреждения хряща, чтобы гарантировать сохранение функциональности колена в течение долгого времени. Пожилое население обычно лечится консервативно. Следует отметить, что повреждения хряща необратимы, т.е. хрящ не может излечиться или восстановиться сам по себе, его можно только заменить, а его дальнейшее повреждение можно замедлить или остановить. Реабилитация в обоих случаях направлена на обеспечение полной амплитуды движений в коленном суставе, укрепление всех мышц бедра, чтобы эти активные стабилизаторы могли взять на себя большую нагрузку и разгрузить хрящ. Упражнения на стабильность колена также следует использовать в процессе, чтобы обеспечить функциональность колена.
Профилактика: правильное и своевременное лечение ранее полученных травм/повреждений коленного сустава с использованием профилактических упражнений на укрепление мышц бедра и стабилизации коленного сустава у населения с повышенным риском повреждения хряща (спортсмены, пожилые люди) и т.


