Боль в желудке, тошнита, рвота
Статьи
Выявим патологию органов желудочно-кишечного тракта с помощью эндоскопии в течение 35 минут
с использованием Японского оборудования Pentax!
Пахомова Юлия Александровна
15летВрачебный стаж
и опыт работы
Специалист
высокого уровня
Запишитесь сейчас и пройдите диагностику без очереди!
Всего за2 000
Звоните
+7(495) 374-03-53
Запись к доктору!Уточняйте свободное время для записи по телефону
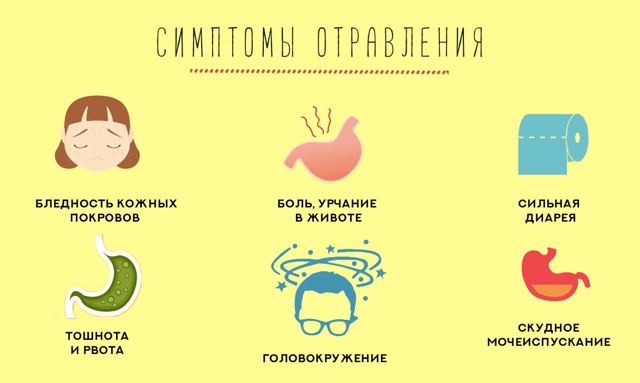
Тошнота и боль в желудкеЭто симптомы, с которыми хотя бы раз в жизни доводилось сталкиваться каждому человеку. Такие симптомы не дают нам нормально работать, передвигаться. Чем же вызвана боль в желудке и тошнота, рвота?
СимптомыНа появление болевых синдромов влияют разные причины и факторы, которые у каждого индивидуальны. Постоянные боли в желудке и подташнивание появляются в связи с неправильным питанием. Это один из главных признаков возникновения таких болей. Болевые синдромы и рвота вызваны нарушениями желудочно-кишечного тракта.
Постоянные боли в желудке и подташнивание появляются в связи с неправильным питанием. Это один из главных признаков возникновения таких болей. Болевые синдромы и рвота вызваны нарушениями желудочно-кишечного тракта.
Записаться на прием
Пройдите осмотр у врача, в нашем центре «КДС Клиник» по адресу: Дмитровское ш., д. 81
Специалисты выделяют
- Последствие переедания,
- Алкогольную интоксикацию,
- Пищевое отравление,
- Инфекции,
- Аллергии.
Наиболее распространенной причиной боли в желудке после еды является сама пища, которую Вы употребляете. При первых проявлениях болевых синдромов нужно изменить свое меню
В любом случае при появлении первых признаков, которые тревожат Ваш организм, Вам следует в срочном порядке обратиться к эксперту. Врач направит каждого пациента на сдачу анализов и на прохождение обследований. В частной медицинской клинике под названием „КДС Клиник” оперативно окажут первую медицинскую помощь
В любое время Вас проконсультируют врачи клиники, которые в кратчайшие сроки найдут причину недомогания. Специалисты направят Вас на сдачу анализов, проведут обследования на современном оборудовании
Специалисты направят Вас на сдачу анализов, проведут обследования на современном оборудовании
Необходимо сдать следующие анализы
Для точного выявления причин недомоганий, необходимо сдать некоторые анализы и исследования. Это необходимо для того, чтобы на раннем этапе выявить возможные проблемы в работе толстого кишечника.
Биохимический анализ кровиУЗИ органов брюшной полостиГастроскопия (ЭГДС)
Учитывая рост онкологических заболеваний за последние годы, в частности рак толстого кишечника, людям после 45 лет и ранее при наличии жалоб, в нашей клинике сможете пройти Колоноскопию (в том числе во сне)
Врачи эндоскописты
Для диагностики причин в первую очередь необходимо обратиться к доктору
Крапчатов Михаил Юрьевич
Эндоскопист
Стоимость приема 3000 ₽
Записаться на прием
Карцев Алексей Георгиевич
Эндоскопист
Стоимость приема 3000 ₽
Записаться на прием
Пройдите Гастроскопию и Колоноскопию во сне, за 20 минут (под седацией) и узнайте состояние Вашего ЖКТ за 1 прием!
Сделать ГастроскопиюСделать Колоноскопию
Видеоролики по Гастроскопии и Колоноскопии
Причины боли в желудке, тошноты, рвоты
Всех причин, которые могли вызвать тошноту, рвоту и боли в желудке — не сосчитать. У каждого причина болезни является индивидуальной.
У каждого причина болезни является индивидуальной.Отравление, употребление не свежих или несовместимых продуктовЧастой причиной боли в желудке и тошноты является употребление испорченных или просроченных продуктов. Рекомендуем внимательно следить за сроком годности продуктов и правильно хранить. Не перекусывайте в подозрительных местах общего питания, где может быть нарушена гигиена. Причинами тошноты и рвоты могут стать одновременное употребление несовместимых продуктов, при переваривании которых организм вырабатывает разные вещества, что и провоцирует рвотный рефлекс. Для снятия симптома отравления достаточно выпить активированного угля или слабого раствора пищевой соды
Неправильное питание, фастфудыОсновной причиной является неправильное питание и излишнее употребление фастфуда. Каждый организм индивидуален. Он может не перенести тяжелых нагрузок, даже если ранее не возникало подобных проблем. В таком случае пациент ощущает дискомфорт в желудке, режущие острые боли, изжогу, ощущение тошноты и даже рвоту.
Алкогольная интоксикацияТошнота, рвота и сильные боли в желудке возникают после алкогольной интоксикации. При употреблении чрезмерного количества алкогольных напитков на следующий день состояние человеческого организма ухудшается. Пациент замечает сильную боль в желудке, головную боль, тошноту, рвоту, головокружение и повышение температуры. В таких случаях советуем обильно пить чистую воду и принимать препараты, влияющие на систему желудочно-кишечного тракта. В случае алкогольной интоксикации желательно как можно скорее очистить организм
ГастритСильная боль в желудке и тошнота появляются при гастрите на всех стадиях. Специалисты квалифицируют ноющую и режущую боль. Болевой синдром возникает после приема пищи на протяжении до полутора часа. Больной ощущает сильную изжогу и дискомфорт в желудке. При гастрите пациенту приписывают лекарства и назначают индивидуальную диету. Заниматься самолечением категорически запрещено, так как только доктор знает особенности Вашего организма.
Больной ощущает сильную изжогу и дискомфорт в желудке. При гастрите пациенту приписывают лекарства и назначают индивидуальную диету. Заниматься самолечением категорически запрещено, так как только доктор знает особенности Вашего организма.
ПанкреатитСледующей причиной, которая характеризуется болями в желудке и тошнотой, является панкреатит. При панкреатите у пациента наблюдаются сильные режущие боли в верхней части живота. В некоторых случаях размер живота увеличивается. Расстройства желудочно-кишечного тракта, в том числе и запоры, сопровождают панкреатит.
Язва двенадцатиперстной кишки является причиной болей в желудкеБолезнь сопровождается дискомфортом в области живота, рвотой. Язва сопровождается острыми болями. Язва двенадцатиперстной кишки появляется при нерегулярном и неправильном питании, при злоупотреблении алкогольными напитками. Изначально у человека появляется гастрит, который перерастает в язвенную болезнь.
Причиной болей в животе и тошноты у женщин является беременностьТакое состояние женского организма наблюдается на ранних сроках в первом триместре беременности. Токсикоз не подлежит лечению. Это нормальное состояние организма, которое вызвано изменениями гормонального фона и организма в целом. Специалисты выделяют случаи, когда женщины находятся в критическом состоянии и не могут перенести сильного токсикоза. В таком случае будущим мамам приписывают специальные препараты.
Токсикоз не подлежит лечению. Это нормальное состояние организма, которое вызвано изменениями гормонального фона и организма в целом. Специалисты выделяют случаи, когда женщины находятся в критическом состоянии и не могут перенести сильного токсикоза. В таком случае будущим мамам приписывают специальные препараты.
Критические дниУ женщин появляется тошнота и боль в желудке при критических днях.
Чтобы записаться на консультацию либо на обследование в частную клинику
«КДС Клиник», оставьте заявку на официальном сайте
и менеджеры свяжутся с Вами в ближайшее время
Остались вопросы? Звоните, мы обязательно Вам поможем!
8 (495) 374-03-63
причины тошноты и боли желудка у беременных
{{if type === ‘partner-stocks’}}
{{/if}}
{{/if}} {{each list}}${this} {{if isGorzdrav}}
Удалить
{{/if}}
{{/each}} {{/if}} Поиск по лекарствам, болезням, веществу: ДЕРМАКОСМЕТИКА, SOLGAR, NaturAge, ТераФлю, СтрепсилсГлавная
Статьи
Что делать, если болит желудок при беременности
У беременных женщин происходят гормональные изменения, из-за которых могут обостряться хронические болезни или появляться новые заболевания. Система пищеварения тоже перестраивается. Поэтому многие жалуются, что болит желудок при беременности, хотя раньше такого симптома не было. Чтобы не пропустить серьезную патологию и вовремя начать лечение, можно научиться отличать разные болезненные состояния и устранять их причины.
Система пищеварения тоже перестраивается. Поэтому многие жалуются, что болит желудок при беременности, хотя раньше такого симптома не было. Чтобы не пропустить серьезную патологию и вовремя начать лечение, можно научиться отличать разные болезненные состояния и устранять их причины.
Как понять, что болит именно желудок
Если положить три пальца по средней линии на область чуть ниже мечевидного отростка, который соединяет правую и левую половины ребер, можно обнаружить приблизительное положение желудка. Это полый мышечный орган, который обычно располагается почти вертикально. Его железы вырабатывают соляную кислоту и слизь, которая не позволяет переваривать стенки органа и предотвращает повреждение.
Если слизистая оболочка воспаляется, появляется боль. Она может быть острой, режущей, жгучей, ноющей и локализуется в межреберной области, немного ниже и левее мечевидного отростка грудины. Голодные боли во время беременности не редкость, иногда они сопровождаются тошнотой, отрыжкой, появляются ночью во сне. При некоторых заболеваниях болезненность усиливается после приема пищи.
При некоторых заболеваниях болезненность усиливается после приема пищи.
Но для желудочных патологии не характерна опоясывающая боль, чувство распирания в правом подреберье, горечь во рту, спазмы в нижних отделах живота. Это признаки заболеваний поджелудочной железы, печени или кишечника.
Причины болей в желудке у беременных
После наступления беременности в яичниках усиленно синтезируется прогестерон, а с 12 недели его вырабатывает плацента. Одна из функций этого гормона – снижение тонуса гладкой мускулатуры внутренних органов, чтобы матка не сокращалась и не отторгала эмбрион. Но одновременно под влияние прогестерона попадает и мускулатура пищеварительного тракта. Поэтому у беременных замедляется перистальтика, расслабляется мышечный сфинктер, расположенный между желудком и пищеводом.
С увеличением срока гестации матка растет и смещает органы. Поэтому желудок переходит из вертикального положения в горизонтальное. Одновременно увеличивается внутрибрюшное давление, желудочный сок во время переваривания пищи может забрасываться в пищевод и обжигать слизистую оболочку.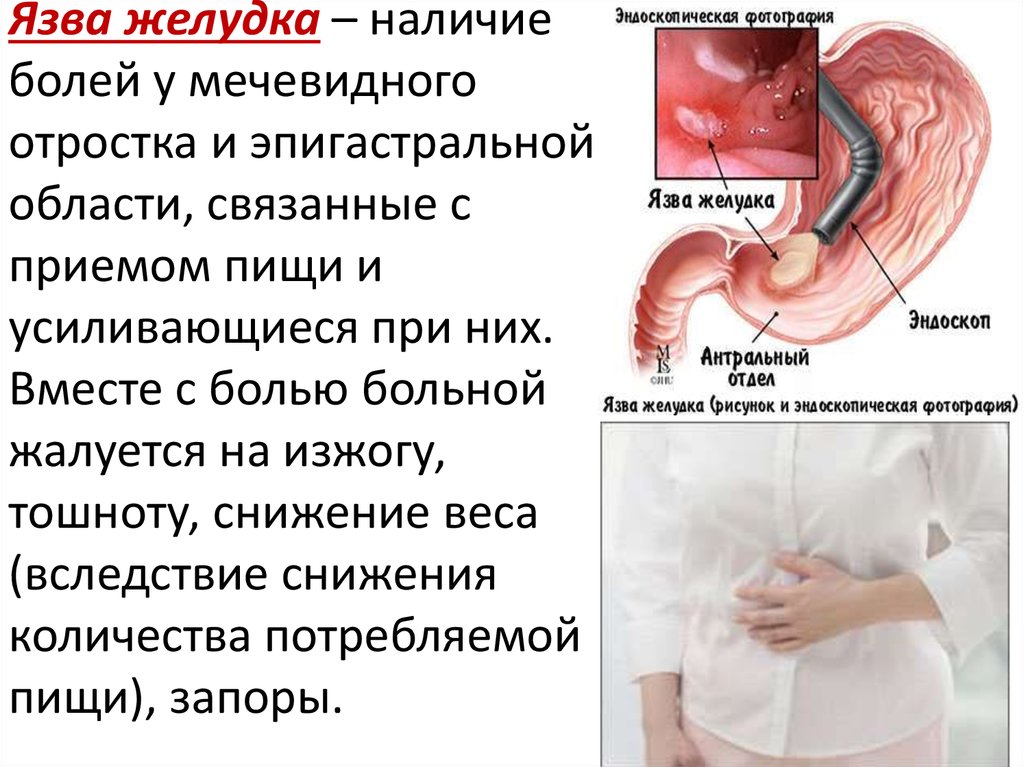 Этот процесс более выражен после тридцати недель, но первые признаки могут появиться уже на раннем сроке.
Этот процесс более выражен после тридцати недель, но первые признаки могут появиться уже на раннем сроке.
Характер болей при обострении гастрита
Причины сильных болей в животе могут быть связаны с острым гастритом или обострением хронического. К нему приводят различные факторы:
- неполноценное питание – нехватка белка, железа или витаминов;
- раздражающее действие лекарств – антибиотиков, нестероидных противовоспалительных средств;
- инфекции – чаще присутствие бактерии хеликобактер пилори;
- влияние вредных веществ – злоупотребление алкоголем, курение, а также работа на вредном производстве.
Болезнь может обостряться при стрессах, отсутствии режима питания или подагре, хронических патологиях почек.
При обострении гастрита живот начинает болеть после еды, ощущения усиливаются при переедании из-за растяжения стенок желудка. Часто симптомы связаны с употреблением острой, жареной, жирной пищи или газированных напитков.
Если при хроническом воспалении желудка снижена секреция соляной кислоты, то симптомы болезни менее выражены.
Особенности болей при язвенной болезни желудка или эрозии слизистой
У большинства беременных симптомы язвенной болезни исчезают благодаря снижению кислотности и увеличению выработки слизи. Но у 1 из 4000 женщин патология обостряется. Это происходит в осенне-весенний период в 1 или 3 триместре.
Для язвы характерны сильные голодные боли, которые беспокоят между приемами пищи или ночью. Женщину часто тошнит, иногда появляется рвота, которая облегчает состояние. Дополнительные симптомы – изжога, отрыжка кислым, запоры.
Если язву не лечить, развивается анемия, а в тяжелых случаях желудочно-кишечное кровотечение. В последнем случае беременную будет рвать свернувшейся кровью, которая напоминает кофейную гущу, боль в животе станет сильной, упадет артериальное давление, а кожа побледнеет.
Иногда после переедания или физического напряжения возникает перфорация язвы и образуется сквозное отверстие в стенке желудка. При этом в животе болит очень сильно и нестерпимо остро, на коже выступает липкий пот, сухость во рту, усиливается жажда. Рвота при перфорации язвы бывает редко. Затем появляется метеоризм и через два часа состояние улучшается, но это видимость благополучия. Позже у беременной развивается перитонит.
Кровотечение и перфорация язвы опасны для беременной и плода. При появлении первых симптомов нужно вызвать скорую. Иначе высока вероятность смерти от осложнений.
Другие причины болей в желудке
На поздних сроках боли в желудке беспокоят чаще, и они не всегда связаны с гастритом или язвой. Иногда виноваты другие заболевания или особенности образа жизни:
- переедание;
- употребление несвежей пищи;
- раздражающее влияние острых, соленых, кислых или жирных блюд;
- стрессы или нервное перенапряжение;
- большой перерыв между приемами пищи;
- сопутствующие заболевания печение, желчного пузыря или кишечника;
- хронические запоры;
- токсикоз;
- острые инфекции, в том числе пищевая токсикоинфекция.

Иногда за желудочной болью маскируется воспаление двенадцатиперстной кишки, или дуоденит. Патология чаще возникает в 1 триместре или за 4-5 недель до родов. Для дуоденита характерны ночные голодные боли, которые уменьшаются после приема пищи. У беременных снижается аппетит, беспокоит тошнота, рвота, чувство распирания в верхних отделах живота.
Боли в желудке на ранних сроках беременности
По статистике, от 21 до 80% женщин впервые во время беременности сталкиваются с патологией пищеварительного тракта, причем симптомы появляются уже на раннем сроке гестации. Они могут быть связаны с токсикозом. Почему он развивается, точно неизвестно, но его связывают с нарушением гормональной и нервной регуляции обмена веществ в организме. Это приводит к появлению тошноты, рвоты, слюнотечения, постепенному обезвоживанию и ухудшению состояния. В тяжелых случаях у беременной нарушается обмен жиров и углеводов, снижается масса тела.
Если женщину часто тошнит и рвет, слизистая оболочка пищевода раздражается и воспаляется. Поэтому с первых недель возникает боль в желудке.
Поэтому с первых недель возникает боль в желудке.
Из-за токсикоза у беременной появляется отвращение к определенным видам пищи или запахам, снижается аппетит. Нерегулярное питание может усилить болезненность в желудке, а позже привести к гастриту.
Лечение болей в желудке во время беременности
При выборе метода лечения у беременных нужно соблюдать осторожность. Многие лекарства опасны для плода, поэтому подбирать схему терапии должен врач-терапевт. Он же проведет обследование, чтобы отличить токсикоз раннего срока от обострения гастрита, язвенной болезни или другой патологии.
Беременной назначают диету. Из рациона исключают все острые, раздражающие продукты. Нельзя употреблять кофе, крепкий чай, газированные напитки, шоколад, жирные и жареные блюда, которые расслабляют сфинктер пищевода. Рекомендуют питание маленькими порциями, но не реже 5 раз в сутки.
Для уменьшения боли используют обволакивающие препараты. Они не всасываются в кровоток, поэтому не навредят плоду, но защищают слизистую оболочку желудка и облегчают состояние. В дополнение к ним врачи рекомендуют пить чай из цветков ромашки или соплодий ольхи, который обладает вяжущим и противовоспалительным свойством.
В дополнение к ним врачи рекомендуют пить чай из цветков ромашки или соплодий ольхи, который обладает вяжущим и противовоспалительным свойством.
Беременным с обострением хронического гастрита или язвы дополнительно для облегчения боли назначают спазмолитики на основе дротаверина или папаверина. Также помогают препараты, увеличивающие тонус кишечника, в состав которых входит метоклопрамид.
Как уменьшить желудочную боль или предотвратить ее появление?
Чтобы не заболеть во время беременности или предотвратить появление проблем с пищеварением, нужно придерживаться правильного питания. Для этого блюда варят, тушат, запекают, готовят из овощей, злаков, кисломолочных продуктов и нежирного мяса. Острые приправы, жареные и жирные блюда, другую тяжелую пищу на время беременности нужно исключить.
Чтобы облегчить состояние, нельзя переедать в течение дня, лучше поесть 5 раз, но маленькими порциями. Спать на голодный желудок плохо, но вредит и поздний ужин. Поэтому его можно заменить стаканом несладкого йогурта или кефира.
Врачи не рекомендуют ложиться сразу после еды, так выше риск попадания содержимого желудка в пищевод и появления изжоги. Чтобы этого избежать, нужно посидеть в удобном кресле в течение часа или выйти на прогулку.
Избежать появления желудочной боли, вызванной язвой или гастритом, можно, если до беременности пройти обследование. Для этого нужно обратиться к врачу, сдать анализ на хеликобактера и сделать фиброгастродуоденоскопию. При подтверждении диагноза терапевт назначит лечение, которое предотвратит изжогу и тяжелые осложнения для будущей мамы.
почему болит желудок, что делать при острой и сильной боли
Что такое боль в желудке
Боль в области желудка называют гастралгией. Ее причиной может быть множество факторов. Это и серьезные патологии внутренних органов, и незначительное недомогание временного характера, например, после слишком обильной еды.
Боль в желудке легко спутать с неприятными ощущениями в других органах, расположенных в брюшной полости и забрюшинном пространстве:
- тонком и толстом кишечнике,
- почках,
- аппендиксе,
- селезенке,
- желчном пузыре,
- печени,
- поджелудочной железе.

Часто боль в желудке сопровождается другими симптомами нарушений работы желудочно-кишечного тракта — тошнотой, рвотой, диареей.
Как болит желудок
Чтобы определить, что болит именно желудок, нужно представлять его анатомию. Желудок располагается в брюшной полости сразу под диафрагмой. Его форма и размер постоянно меняются в зависимости от количества съеденной пищи. Большая часть органа расположена слева непосредственно под ребрами, а меньшая — сразу под грудиной (рис. 1). Эта область называется эпигастральной.
Рисунок 1. Где находится желудок в теле человека. Источник: МедПорталК задней стенке желудка примыкают поджелудочная железа, селезенка и верхняя часть левой почки.
Боль в желудке обычно локализуется в верхней части живота — эпигастрии, но в этой же области болевые ощущения могут появляться при панкреатите, желчнокаменной болезни и даже при инфаркте миокарда и аневризме аорты (рис. 2).
Рисунок 2. Причина боли в зависимости от локализации. Источник: МедПортал
Источник: МедПорталОстрая и сильная «кинжальная» боль характерна для прободения язвы желудка и перитонита. При расстройстве желудка боль локализуется слева под ребрами, признак хронического гастрита с пониженной кислотностью — боль в середине живота, при поражении тела желудка жалобы связаны с болезненными ощущениями над пупком.
Но локализация боли — не однозначный признак заболеваний желудка. Например, боль в левой части живота часто возникает при остеохондрозе и сердечно-сосудистых патологиях. У женщин такая боль может появляться при патологиях яичников и матки.
С наибольшей вероятностью о проблемах с желудком свидетельствует боль, появляющаяся после еды или при длительном перерыве между приемами пищи. Но и в этом случае установить ее причину можно только после всестороннего обследования.
Почему болит желудок
Боль в желудке может быть вызвана ситуационными причинами, не угрожающими здоровью человека, и очень серьезными патологиями внутренних органов.
К ситуационным факторам относятся:
- Метеоризм (вздутие живота) — состояние, при котором в желудке скапливаются газы, распирающие орган изнутри и вызывающие болезненные ощущения.
 Скопление газов обычно связано с неправильным питанием, малоподвижным образом жизни.
Скопление газов обычно связано с неправильным питанием, малоподвижным образом жизни. - Запор. Причины запоров в основном связаны с употреблением большого количества жирной еды и сдобы, недостатком в рационе свежих фруктов и овощей, гиподинамией.
- Предменструальный синдром часто вызывает боли, по характеру и локализации напоминающие желудочные.
- Синдром раздраженного кишечника и другие функциональные нарушения работы пищеварительного тракта.
- Растяжение связок во время беременности.
Боли, вызванные ситуационными факторами, носят временный характер и достаточно быстро проходят без помощи врача и приема лекарственных препаратов. Длительные боли — сигнал, говорящий о серьезных проблемах со здоровьем.
Заболевания, вызывающие боль в желудке:
- Гастрит — острое или хроническое воспаление слизистой оболочки желудка, самая частая причина боли. Заболевание в большинстве случаев вызывает бактерия Helicobacter pylori.
 Обострение патологии и сильная боль в желудке могут быть связаны с неправильным пищевым поведением, нервным перенапряжением, приемом некоторых лекарств.
Обострение патологии и сильная боль в желудке могут быть связаны с неправильным пищевым поведением, нервным перенапряжением, приемом некоторых лекарств. - Язва желудка и двенадцатиперстной кишки возникает на фоне хронического гастрита, проблем с кровоснабжением слизистой оболочки желудка и некоторых других заболеваний. Язва проявляется болями в желудке при больших перерывах между едой и в ночное время (голодные боли).
- Панкреатит — воспаление поджелудочной железы. Панкреатический сок, выделяемый железой, нейтрализует соляную кислоту. При недостаточной выработке сока кислота раздражает слизистую оболочку желудка, вызывая боль.
- Болезнь Крона — хронический воспалительный процесс во всех отделах кишечника.
- Холецистит — воспаление желчного пузыря. Нарушение процесса оттока желчи — одна из причин воспаления слизистой желудка и боли.
- Поражение слизистой оболочки желудка бактерией Helicobacter pylori и другими видами патогенной микрофлоры.
 Гастрит и язва желудка часто развиваются вследствие инфекционных заболеваний органов пищеварения.
Гастрит и язва желудка часто развиваются вследствие инфекционных заболеваний органов пищеварения. - Опухоли желудка любой этиологии. Сильная боль — один из симптомов рака желудка, но она может быть вызвана и доброкачественными образованиями — полипами, липомами, невриномами и другими.
Боль может быть вызвана и заболеваниями, не связанными с самим желудком: острым аппендицитом, колитом, спазмом диафрагмы, тромбозом сосудов кишечника, ишемической болезнью сердца и другими (рис. 3).
Рисунок 3. Причины боли в верхней и нижней частях живота. ГЭРБ — гастроэзофагеальная рефлюксная болезнь. Источник: verywellhealth.com
Виды боли в желудке
Боль в желудке значительно различается по характеру и интенсивности в зависимости от вызвавших ее причин. Точное описание болевого синдрома значительно облегчает диагностику патологии. Но необходимо помнить, что один и тот же фактор может вызывать боли различной интенсивности и характера. Разобраться в причинах собственной боли вам поможет наш тест.
Острая боль
Острые сильные спазмы в желудке — признак развития патологического процесса. Приступы обычно быстро проходят, но повторяются через короткий промежуток времени. Интенсивность приступов боли зависит от степени поражения органов и тканей.
Острая боль требует незамедлительного обращения к врачу, так как вызвавшие ее причины могут привести к трагическому исходу. Этот симптом характерен для:
- острого гастрита,
- отравления пищевыми продуктами, химикатами и ядовитыми веществами,
- инфекционного поражения внутренних органов,
- язвенной болезни,
- острого панкреатита и холецистита,
- острого аппендицита.
Острая боль в желудке часто сопровождается тошнотой и рвотой. Кроме заболеваний желудка, острую боль в эпигастрии могут вызвать легочные патологии, болезни диафрагмы, сердечно-сосудистой системы, в частности, инфаркт миокарда.
Самолечение при острой боли в желудке противопоказано, диагноз может установить только врач после полного обследования.
Сильная
Сильная боль появляется при остром гастрите, синдроме раздраженного кишечника, отравлении, язве желудка и двенадцатиперстной кишки, остром панкреатите.
Для правильной диагностики причин сильной боли важно наличие сопутствующих симптомов. Тошнота и рвота — признаки острого гастрита, отравления, желчной колики. Язвенная болезнь сопровождается изжогой и кислой отрыжкой, синдром раздраженного кишечника — диареей и метеоризмом.
Интенсивность боли — достаточно субъективное ощущение, поэтому для правильной диагностики необходимо полное обследование.
Резкая
Резкая боль может быть признаком попадания в желудок агрессивных химических веществ, например, кислот или щелочей. Ожог слизистой оболочки желудка вызывает и испорченная пища.
Такая боль в области выше пупка — симптом острого аппендицита. Кроме того, резкие боли иногда возникают при новообразованиях в желудке и поджелудочной железе, при осложнениях язвенной болезни, когда в прилегающих тканях развиваются спаечные процессы.
Режущая
Тупая режущая боль характерна для острого панкреатита. Если боль охватывает весь живот, а в эпигастральной области ощущаются сильные рези, то с большой долей вероятности можно предположить прободение язвы. Любое движение при этом вызывает усиление боли, поэтому человек принимает «позу зародыша», согнув колени и прижав их к груди.
Рези в желудке могут быть спровоцированы приемом некоторых лекарственных средств, например, нестероидных противовоспалительных препаратов и жаропонижающих средств.
Ноющая
Ноющая боль после приема пищи — признак повышенной кислотности желудочного сока. Такая боль часто возникает при расстройстве желудка, неправильном питании, слишком большом объеме съеденной пищи.
Причиной ноющей боли может быть хронический гастрит, язва желудка вне периода обострения, инфекция или злокачественная опухоль.Желудок ноет после злоупотребления алкоголем, переедания, употребления несвежих продуктов.
Тянущая
Тянущая боль часто возникает у беременных из-за давления на органы пищеварения увеличивающейся в размерах маткой. Подобные ощущения знакомы и большинству кормящих матерей.Такая боль может возникать также при гастрите и холецистите.
Подобные ощущения знакомы и большинству кормящих матерей.Такая боль может возникать также при гастрите и холецистите.
Постоянные боли
Постоянная боль часто присутствует при онкологических заболеваниях желудка на поздних стадиях. Такие жалобы возникают и при запущенных гастритах, язве желудка и других воспалительных заболеваниях. Постоянная боль в желудке может быть следствием длительного стресса, злоупотребления спиртными напитками, неправильного питания.
Периодические боли
Периодические боли могут быть не связаны с желудочными патологиями и проходить без медицинского вмешательства. Иногда боль в животе возникает после приема непривычной пищи, при вздутии живота, запоре.
Боли до еды
Боль после длительного перерыва в еде характерна для язвы двенадцатиперстной кишки.Также, если боль возникает на голодный желудок, можно предположить наличие воспалительного процесса на слизистой — гастрита или гастродуоденита.
Тошнота и боль
Сочетание подобных симптомов характерно для пищевого отравления, приема большой дозы алкоголя, злоупотребления жирной пищей. Тошнота и боль в желудке часто беспокоят женщин в первом триместре беременности.Подобное состояние может возникнуть на фоне стресса и некоторых неврологических расстройств.
Тошнота и боль в желудке часто беспокоят женщин в первом триместре беременности.Подобное состояние может возникнуть на фоне стресса и некоторых неврологических расстройств.
Ночные боли в желудке
Чаще всего ночью желудок болит из-за раздражения слизистой оболочки соляной кислотой и пепсином — ферментом желудочного сока. Ночные боли могут быть следствием переедания во время ужина, длительного стресса, чрезмерных физических нагрузок и воспалительных процессов в желудке.
Боль в желудке при коронавирусе
Боль в желудке не является типичным симптомом COVID-19, но в редких случаях проблемы в пищеварительной системе начинаются при попадании вируса в организм орально-фекальным способом.
Примерно у 10% инфицированных отмечают тошноту, рвоту, диарею и резь в желудке. В единичных случаях болезнь протекает с симптомами, схожими с проявлениями серозного перитонита. Боль в желудке при коронавирусе характерна для молодых пациентов.
Когда обратиться к врачу?
Любая боль в желудке требует консультации с врачом-гастроэнтерологом, но в некоторых случаях необходимо незамедлительно вызывать скоропомощную бригаду (рис. 4). Срочно обратиться к врачу нужно при следующих симптомах:
4). Срочно обратиться к врачу нужно при следующих симптомах:
- сильная боль после травмы;
- высокая температура;
- стул с примесью крови;
- постоянная тошнота и рвота;
- резкая потеря веса;
- желтые кожные покровы;
- боль при касании живота.
Важно! Рак желудка часто, хотя и не всегда, сопровождается специфическими симптомами:
- Ректальным кровотечением, следами крови в стуле,
- Стойким отсутствием аппетита,
- Необъяснимой потерей веса,
- Усталостью,
- Жаром,
- Анемией.
Диагностика
Диагностика направлена на выяснение причин болей в желудке и выявление основного заболевания.
В первую очередь врач-гастроэнтеролог собирает анамнез, выясняя:
- локализацию боли — весь живот или ограничение определенной областью;
- характер боли — колющая, режущая, постоянная, периодическая и т.
 д.;
д.; - когда появляется боль: утром или вечером, до или после еды, длительность приступа, связь с алкоголем или определенными продуктами;
- отдает ли боль в другие органы;
- какие лекарства принимаются;
- нет ли беременности;
- были ли травмы живота.
В зависимости от анамнеза назначают инструментальные и лабораторные методы исследования:
- УЗИ органов брюшной полости;
- эндоскопия желудка;
- рентгенография;
- pH-метрия;
- анализ кала.
Как лечить
Терапия при болях в желудке направлена на лечение основного заболевания.
Консервативное лечение включает купирование симптоматики, снятие болей и вывод токсинов.
Хирургическое лечение назначается при отсутствии эффекта от приема лекарственных препаратов и при обнаружении злокачественных опухолей.
Первая помощь при боли в желудке
При болях в желудке лучше отказаться на время от еды и спокойно полежать. Не стоит сразу принимать обезболивающие препараты, так как они могут вызвать раздражение слизистой и усугубить состояние.
Не стоит сразу принимать обезболивающие препараты, так как они могут вызвать раздражение слизистой и усугубить состояние.
Если вас мучает боль в желудке:
- замените еду теплым питьем и маложирным бульоном;
- необходимо лечь, прижав, насколько это возможно, колени к животу;
- положите на живот холодное полотенце;
- массируйте живот круговыми движениями;
- при отравлении примите активированный уголь или другие абсорбенты;
- пейте как можно больше простой чистой воды.
Как можно скорее обратиться за медицинской помощью.
Препараты
Выбор лекарственных препаратов обусловлен причиной болей в желудке. Врач может назначить:
- антисекреторные средства, снижающие кислотность;
- антациды, нейтрализующие среду желудка;
- спазмолитики для снятия болевых ощущений;
- прокинетики для стимуляции перистальтики кишечника;
- гастропротекторы для защиты слизистой желудка от агрессивного воздействия.

Схему лечения может подобрать только врач, опираясь на результаты обследования.
Диета
Любая боль в желудке требует щадящей диеты. Не нужно заставлять себя есть при отсутствии аппетита.
Есть следует регулярно, избегать острого, копченого и жареного, не есть слишком горячую еду, обязательно завтракать. Лучшие продукты при болях в желудке — это бананы, рис, яблочное пюре и тосты (рис. 5).
Рисунок 5. Правила питания при болях в желудке. Источник: МедПорталНародные средства
При боли в желудке хорошо помогают отвары и настои из ягод и овощей:
- настой из крыжовника (залить несколько ягод стаканов воды и кипятить 15 мин, пить каждые 2 часа),
- картофельный сок (три раза в день перед едой),
- настой рябины (по столовой ложке перед едой),
- сок белокочанной капусты, огуречный, гранатовый, айвовый сок (пить перед едой),
- отвар из измельченного овса,
- настой ржаных отрубей,
- сироп из одуванчиков,
- настой из семян укропа,
- отвар омелы белой.

В аптеках представлен широкий ассортимент растительных чаев для нормализации работы желудка, но перед употреблением любого растительного средства нужно проконсультироваться с врачом.
Заключение
Боль в животе требует индивидуального подхода. В первую очередь необходимо установить причину недомогания и строго следовать врачебным рекомендациям. Предотвратить нежелательные явления поможет правильное питание и здоровый образ жизни.
Источники
- Hunt R., Quigley E., Abbas Z., Eliakim A., Emmanuel A., Goh K.L., et al. Coping with common gastrointestinal symptoms in the community: A global perspective on heartburn, constipation, bloating, and abdominal pain/discomfort May 2013. J Clin Gastroenterol 2014; 48(7):567-78.
- Vivas D.A. Diagnostic laparoscopy for chronic abdominal pain / David A. Vivas; Richmond University Hospital [Электронный ресурс]. — 2012. — http://www.downstatesurgery.org/files/cases/ ChronicAbdominalPain.pdf
Что делать, если переел: как восстановить желудок после шашлыка и алкоголя | 74.
 ruВсе новости
ruВсе новостиСколько будут получать за службу мобилизованные россияне? Спойлер: на первый взгляд кажется, что не очень много
Соавтор «военных» поправок в Уголовный кодекс: «Выбор между смертью и тюрьмой не стоит»
«Трактор» на выезде уступил «Торпедо»
300 тысяч запасников отправятся на границу с Украиной: новости СВО и частичной мобилизации за 21 сентября
Кого призовут? И что будет, если отказаться? Юрист разобрал указ президента и законы о мобилизации
В центре Челябинска прошли задержания
Схватились за сердце: как справиться с тревогой прямо сейчас — 4 простых приема и рейтинг лучших успокоительных
Медицинский юрист рассказал, кого по состоянию здоровья точно не призовут при мобилизации
Меня призывают в армию. Что взять с собой
Что делать, если я женщина и подлежу мобилизации? Подробная инструкция
Президент объявил частичную мобилизацию. Кто пойдет служить первым?
Кто пойдет служить первым?
Стало известно, попадают ли выпускники военных кафедр под частичную мобилизацию
Будут ли призывать тех, кто прошел альтернативную службу? Отвечает юрист
Кто имеет право на отсрочку — выжимка из федерального закона
В центре Челябинска из-за ремонта теплотрассы ограничат движение троллейбусов и автомобилей
Кого призовут, а кому дадут отсрочку: всё о частичной мобилизации в России
«Уйти на фронт — самое легкое решение». Депутат Госдумы из Челябинска высказался о частичной мобилизации
Всё, что надо знать о частичной мобилизации, — в одном видео
Никто никуда не летит? Разбираемся, можно ли отправиться в отпуск в условиях частичной мобилизации
На улицах Челябинска завоют сирены, оповещающие о ЧС
Что будет с ипотекой мобилизованных? Отвечают юристы
Изучаем военный билет: что означают коды специальностей у тех, кто в запасе (полная расшифровка)
Что означает добровольная сдача в плен и кого мобилизуют в первую очередь — интервью с председателем комитета Госдумы по обороне
Работа найдется.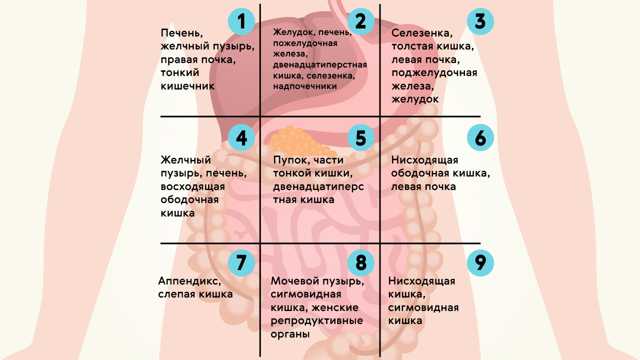 Смотрим, какие вакансии есть у оборонных предприятий в Челябинской области
Смотрим, какие вакансии есть у оборонных предприятий в Челябинской области
Мобилизуют ли с категорией годности В? Юрист объясняет, кого могут призвать в армию
Призванным по мобилизации «запасникам» будут те же выплаты, что и у контрактников
Кому положена отсрочка при мобилизации: инфографика
Врач рассказала, как понять, что вы стареете слишком быстро
Что делать тем, кто живет в городе не по прописке? Разбираемся в тонкостях вызова на службу по мобилизации
На фронт с дипломом: выясняем, подлежат ли мобилизации выпускники военной кафедры ЮУрГУ
Перекроют ли выезды за границу из-за частичной мобилизации в России? Отвечает юрист
В Кремле объяснили, почему было принято решение о частичной мобилизации
Пора заняться садом: какие плодово-ягодные культуры нужно сажать именно осенью и как правильно это сделать
В Госдуме объяснили, смогут ли мужчины выехать за границу во время частичной мобилизации
Рынок рухнул после объявления мобилизации. Экономист — о том, что делать с деньгами
Экономист — о том, что делать с деньгами
«Повестки могут начать приходить на этой неделе»: как именно будут призывать на службу по мобилизации
«Скорректировать планы и отменить отпуска»: Алексей Текслер сделал заявление о частичной мобилизации
В каком порядке призывают на службу при мобилизации: инфографика
В армию по мобилизации призовут 300 тысяч человек
Все новости
С точки зрения здоровья, лучше всего запивать шашлык обычной водой, но если хочется алкоголя — подойдет вино
Фото: Дарья Селенская / Городские порталы
Поделиться
Выходные заканчиваются, впереди трудовые будни, а позади у многих дачные посиделки с шашлыками и алкоголем. Если такими посиделками вы в праздничные дни увлекались достаточно активно, то они могут не пройти незаметно для организма. Конечно, лучше бы с самого начала было не увлекаться, но сделанного не воротишь, поэтому сегодня в рубрике «Что у вас болит?» разбираемся, как восстановиться после праздников.
Зная, что планируется застолье с обилием вкусной, но не самой полезной еды, стоит заранее купить ферменты. Если не купили заранее — надеемся, у вас под рукой есть аптека. Полиферментные препараты можно применить, если почувствуете тяжесть в желудке, тошноту, отрыжку или просто с едой в качестве профилактики, если знаете, что такие последствия свойственны вашему организму. Диетологи советуют использовать препараты с 10 тысячами международных единиц (это написано на упаковке, можно также уточнить у фармацевта).
Если вы переели так, что уже не до ферментов, то экстренный способ помочь желудку, к сожалению, только один — вызвать рвоту. До этого лучше не доводить, но иногда выбора уже нет. Кстати, если человек перебрал с алкоголем, то это тоже лучший выход.
— Если кто-то перебрал и появляется рвота — нужно дать ему обычной чуть теплой воды, как минимум пол литра, и устроить промывание желудка. Чем раньше, тем лучше, — говорит гастроэнтеролог Галина Барташевич. — За счет того, что во время рвоты произошла потеря электролитов, после необходима минеральная вода без газа для восстановления электролитного баланса. Минимум два стакана придется выпить мелкими глотками не торопясь. Если какое-то время уже прошло, то поможет прием энтеросорбентов.
— За счет того, что во время рвоты произошла потеря электролитов, после необходима минеральная вода без газа для восстановления электролитного баланса. Минимум два стакана придется выпить мелкими глотками не торопясь. Если какое-то время уже прошло, то поможет прием энтеросорбентов.
Если у перебравшего появляется не только рвота, но и спутанное сознание — разговор идет об отравлении, и тут уже может понадобиться скорая. Если человек в сознании и всё понимает, но симптомы не проходят — можно обратиться к врачам в приемный покой.
К сожалению, последствия майских шашлыков могут преследовать нас не один вечер. Регулярные переедания могут привести к серьезным последствиям, но даже разовая акция может быть опасна.
— Разовые переедания особенно опасны для людей с хроническими заболеваниями, не только пищеварительного тракта, но и сердечно-сосудистой системы, при сахарном диабете, когда в обычной жизни вне праздника — диетическое питание. Таким образом, праздничные переедания повышают риски обострения хронического гастрита, холецистита, панкреатита, — говорит гастроэнтеролог Вероника Черанева.
Если у вас есть хроническое заболевание, то при обострении нужно обратиться к врачу или начать самостоятельно выписанную вам ранее терапию — для многих пациентов врачи заранее разрабатывают лекарственные схемы на случай обострения. Главное, пользуйтесь назначениями врача, а не советами из интернета.
Но и здоровым людям после открытия шашлычного сезона может быть нелегко.
— Если человек переел — шашлыки, салаты на майонезе, сложносочиненные салаты, разные виды сыров, копченостей вперемешку с алкоголем — на следующий день одним ферментом безусловно не обойтись, — говорит Галина Барташевич. — Выходом из такого питания может быть овсяная кашка, легкие гарниры, например, цветная капуста или брокколи, несложные супы-пюре, приготовленные на нежирных кусках мяса и адекватное потребление жидкости. Можно выпить 1–2 стакана минеральной воды без газа, обязательно под прикрытием полиферментных препаратов и спазмолитиков. Если человек понимает, что он не может самостоятельно прийти в форму (сохраняются тошнота, повышенное газообразование, неустойчивый стул, боли в животе. — Прим. ред.) безусловно лучше вовремя обратиться на прием к гастроэнтерологу, который оценит состояние печени и поджелудочной железы, чтобы понять насколько они пострадали.
— Прим. ред.) безусловно лучше вовремя обратиться на прием к гастроэнтерологу, который оценит состояние печени и поджелудочной железы, чтобы понять насколько они пострадали.
Если боль в животе острая или есть «симптомы тревоги» (боль возникла ночью, сочетается с повышением температуры, есть кровь в стуле, есть рвота с кровью) — это уже повод вызвать скорую. Симптомы, которые вы списываете на переедание или отравление, могут оказаться более грозными и свидетельствовать о серьезных проблемах. Подробнее о боли в животе мы рассказывали в этом материале.
Если же проблема не в еде, а в алкоголе, то по мнению специалистов, с похмелья лучше всего вообще ничего не есть, только пить много воды. Организму нужно как можно скорее избавиться от ядов, и вода поможет справиться с этим быстрее всего. Хорошо помогают напитки с мочегонным эффектом: минералка, кисломолочные продукты, безалкогольное пиво, зеленый чай. Чего точно стоит избегать, так это жирной пищи, которые многие используют для борьбы с последствиями вечеринки — она только усилит нагрузку на печень. Если есть все-таки очень хочется, то в этом материале мы подобрали щадящее похмельное меню на любой вкус.
Если есть все-таки очень хочется, то в этом материале мы подобрали щадящее похмельное меню на любой вкус.
Зная, что у вас запланировано застолье, вечеринка или поездка на шашлыки, готовиться к этому нужно заранее. Никогда не ходите на застолья голодным и не смешивайте алкогольные напитки — это базовые правила безопасности для вашего здоровья после. Что касается еды, то лучше бы это была не жареная картошка и не салаты с майонезом — то есть, не тяжелая еда. Больше зелени, легких салатов и гарниров.
— Мы прекрасно помним принцип диетологии, что мясо, даже не шашлык, желательно есть не с простыми углеводами, не с картошкой жареной или давленой, а все-таки с овощами, — говорит Галина Барташевич. — В нарезку — болгарский перец, зелень, салаты, зеленые огурчики, с добавлением томатной пасты вместо кетчупа. То есть надо понимать, что макать мясо в майонез или кетчуп не есть хорошо, хотя достаточно традиционно. Лучше томатная паста. Потому что там не будет добавок, стабилизаторов и всего остального.
Немаловажно не только с чем вы едите шашлык, но и как вы его готовите. В этом материале мы с врачами разбираемся какой рецепт шашлыка самый полезный и безопасный.
По теме
10 июня 2022, 16:37
«70 талонов на город-миллионник»: челябинка пожаловалась на плохую организацию дней здоровья в «Юности»
Екатерина Бормотова
Журналист национальной редакции
АлкогольБарбекюЕдаПеченьШашлыкиМайские праздникиПоджелудочная железаЖелудокБолезни ЖКТ
- ЛАЙК1
- СМЕХ51
- УДИВЛЕНИЕ0
- ГНЕВ0
- ПЕЧАЛЬ0
Увидели опечатку? Выделите фрагмент и нажмите Ctrl+Enter
КОММЕНТАРИИ21
Читать все комментарииДобавить комментарийНовости СМИ2
Новости СМИ2
Тошнота и рвота после еды — причины, симптомы и лечение, как снять чувство тошноты
Соавтор, редактор и медицинский эксперт — Климович Элина Валерьевна.
Количество просмотров: 86 794
Дата последнего обновления: 20. 12.2021 г.
12.2021 г.
Среднее время прочтения: 5 минут
Переполненный желудок не может справиться со слишком большим количеством еды, вследствие чего его моторные функции нарушаются. И вместо того, чтобы перемещать пищу к кишечнику, где продолжатся и завершатся пищеварительные процессы, он толкает ее вверх – в пищевод и ротовую полость.
Симптомы
Тошнота проявляется неприятным ощущением в верхней части живота, которое часто описывают как «сосущее», «тянущее» чувство. К этому могут присоединиться слабость, головокружение, повышенное слюноотделение, бледность кожи. А по мере развития тошнота часто завершается рвотой – непроизвольным извержением содержимого желудка наружу через рот.
Тошнота после еды, завершившаяся опорожнением желудка, после чего наступило чувство облегчения, чаще всего свидетельствует о неправильном питании или переедании.
Причины тошноты и рвоты
Пищевая аллергия
Некоторые продукты питания имеют свойство вызывать тошноту и приводить к рвоте, если у человека наблюдается индивидуальная непереносимость данных продуктов или повышенная чувствительность иммунной системы (аллергия).
Неправильное питание
Чувство тошноты – естественное последствие переедания (как постоянного, так и эпизодического). Особенно ярко такой симптом может проявиться при потреблении в пищу жирной, жареной, острой пищи. В этом случае к переполнению желудка чрезмерно большой порцией присоединяется неспособность пищеварительных соков обработать «тяжелую» еду.
Отравление
Тошнота может быть одним из симптомов пищевого отравления, наступившего по причине употребления несвежей или некачественно приготовленной еды, продуктов с истекшим сроком годности, воды из-под крана и пр.
Излишнее употребление алкоголя
Рвота, вызванная потреблением алкогольных напитков, – сложная реакция, в развитии которой участвует не только ЖКТ, но и нервная система. В желудке алкоголь разрушает защитный слой слизистой и нарушает моторику, а нервная система, реагируя на него как на яд, активирует процессы для его выведения из организма, т. е. провоцирует рвоту.
Курение
Кроме того, что составляющие табака вызывают нарушения перистальтики (сокращений стенок желудка и кишечника), компоненты табачного дыма, проглатываемые со слюной, раздражают стенки желудка и могут стать причиной тошноты.
Психологические факторы
Чрезмерные психоэмоциональные нагрузки, недостаток отдыха, пребывание в режиме стресса – все это серьезно влияет на работу ЖКТ, который может отреагировать запорами, поносами, вздутием живота, тошнотой или рвотой.
Нарушение работы органов пищеварительной системы
Чувство тошноты, равно как и рвота, не являются самостоятельными заболеваниями – это симптомы, которые могут говорить о каких-либо нарушениях здоровья пищеварительной системы, особенно если эти симптомы наблюдаются часто или регулярно.
Как предотвратить рвоту после еды
Тошнота после еды, причиной которой стало переедание или тяжелая пища, не обязательно завершится рвотой. Чтобы не допустить нежелательного развития событий и снять дискомфорт, следует выполнить всего несколько рекомендаций.
В первую очередь необходимо обеспечить приток свежего воздуха: открыть окна или выйти на балкон, на улицу и глубоко подышать.
После этого желательно выпить стакан чистой негазированной воды комнатной температуры.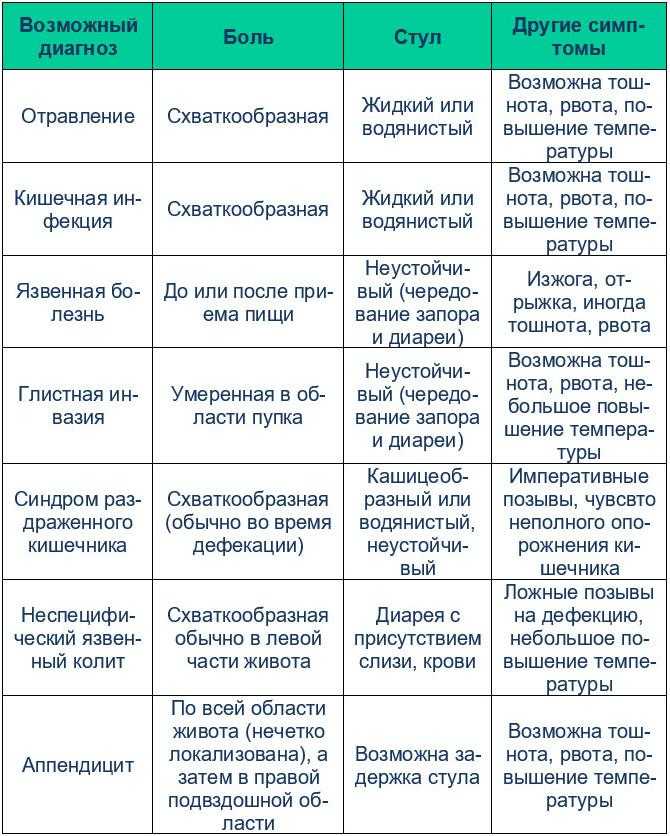 Избегайте приема горячих напитков или, наоборот, охлажденных – высокие и низкие температуры еще сильнее нарушат моторные функции желудка, усугубляя чувство тошноты.
Избегайте приема горячих напитков или, наоборот, охлажденных – высокие и низкие температуры еще сильнее нарушат моторные функции желудка, усугубляя чувство тошноты.
Теперь примите удобное положение сидя или полулежа и сведите к минимуму физическую активность на некоторое время, пока тошнота и угроза рвоты после еды не пройдет.
Помощь при тошноте
Ведение здорового образа жизни
Курение, употребление алкогольных напитков, малоподвижный образ жизни, несоблюдение режима дня – эти факторы негативно влияют как на здоровье ЖКТ, вызывая несварение и тошноту, так и на состояние всего организма в целом.
Коррекция питания и диета
Здоровое питание подразумевает не только правильный подбор продуктов, контроль их свежести и качества приготовления, но также прием пищи в строго определенное время, умеренные порции, избегание продуктов, вредных для желудка.
После того как острый приступ тошноты прошел, продумайте дальнейшее питание: оно не должно включать в себя жирных, острых, жареных, сладких, слишком горячих и холодных блюд. Следите за тем, чтобы порции были небольшими, в идеале – разбейте дневное количество еды на 5–6 приемов.
Следите за тем, чтобы порции были небольшими, в идеале – разбейте дневное количество еды на 5–6 приемов.
Когда следует обратиться к врачу
Единичные эпизоды рвоты редко являются поводом для беспокойства. Но при многократно повторяющихся приступах, когда причина этих симптомов неизвестна, необходимо обратиться к врачу. Особенно внимательно нужно отнестись к рвоте, которая сопровождается головной болью, упадком сил, сонливостью, нарушением сознания и ухудшением общего состояния. Чувство тошноты и рвота могут развиваться после травм головы и внутренних органов. В этом случае необходимо обязательное обращение к врачу и проведение обследования.
Почему тошнит по утрам на голодный желудок — причины и как лечить дома
Чаще всего с тошнотой по утрам на голодный желудок, сталкиваются беременные женщины, из-за интоксикации, но не редки случаи, когда данная проблема встречается у мужского пола или даже детей
Не стоит сильно переживать, если Вы столкнулись с такой проблемой единожды, вполне вероятно, что это банальное отравление. Но, если тошнота по утрам натощак не проходит, стоит незамедлительно обратиться ко врачу. Некоторые люди, привыкли справлять с данной проблемой народными средствами и лекарственными препаратами и им действительно становится лучше, но стоит учесть, что вероятней всего, сама болезнь или патология продолжает развиваться. И как следствие, перейдет в более серьезную форму. Именно поэтому, так важно обратиться ко врачу, который выяснит причину утренней тошноты и назначит максимально эффективное лечение.
Но, если тошнота по утрам натощак не проходит, стоит незамедлительно обратиться ко врачу. Некоторые люди, привыкли справлять с данной проблемой народными средствами и лекарственными препаратами и им действительно становится лучше, но стоит учесть, что вероятней всего, сама болезнь или патология продолжает развиваться. И как следствие, перейдет в более серьезную форму. Именно поэтому, так важно обратиться ко врачу, который выяснит причину утренней тошноты и назначит максимально эффективное лечение.
Возможные болезни
Чаще всего, утренняя тошнота на голодный желудок, может свидетельствовать о наличии следующих заболеваниях:
- Гастрит (желудочные язвы) — это крайне распространенное заболевание, которое может вызывать не только утреннюю тошноту, но и ряд других, крайне неприятных симптомов. Это происходит из-за воспалительных процессах в 12-перстной кишки. Больного также может мучить: жжение, вздутие желудка во время и после приема пищи, изжогу.
- Воспаление поджелудочной (панкреатит) — тоже характеризуется тошнотой по утрам, а также после приема жирной или жаренной пищи.
 Данной заболевание легко спутать с гастритом из-за схожести симптомов, но при панкреатите у больного начинаются проблемы со стулом и неприятного, горького привкуса во рту.
Данной заболевание легко спутать с гастритом из-за схожести симптомов, но при панкреатите у больного начинаются проблемы со стулом и неприятного, горького привкуса во рту. - Аппендицит – тошнота скорее всего отойдет на второй план, после того как начнет проявляться нестерпимая боль в правом боку.
- Воспаление желчного пузыря (холецестит) — данное заболевание, также может сопровождаться утренними приступами тошноты. Сопутствующими симптомами являются боль в правом подреберье и избыточное газообразование.
Другие причины возникновения тошноты по утрам
После исключения из списка причин, вышеперечисленные заболевания, то можно рассмотреть следующие причины:
- Беременность. Интоксикация и тошнота по утрам часто встречает у беременных, особенно на начальных сроках. Это нормальная реакция организма на значительные изменения и гормональную перестройку. Очень важно, при беременности полностью исключить лекарства для лечения пищеварительного тракта. Данные средства могут крайне негативно сказать на здоровье пациентки, будущего ребенка и течении беременности.
 Поэтому, Вам придется перетерпеть данный недуг и обойтись народными средствами, но обязательно проконсультируйтесь с врачом.
Поэтому, Вам придется перетерпеть данный недуг и обойтись народными средствами, но обязательно проконсультируйтесь с врачом. - Мигрень. Утренняя тошнота натощак, может предшествовать сильной головной боли. Вы скорее всего ещё почувствуете сильный шум и повышенную чувствительность к запахам.
- Повышенное артериальное давление (гипертония). Проблема утренней тошноты может сопровождаться головной болью и головокружение. Если Вы своевременно не обратите внимание на данные симптомы, то рискуете запустить данное заболевание, что в свою очередь может привести к инсульту.
- Сердечнососудистые заболевания – реже тошнота натощак появляется при сердечной недостаточности или развивающемся инфаркте миокарда. Если тошнота сопровождается болью, чувством тяжести и стягивания за грудиной, онемением или покалыванием в одной половине туловища, необходимо как можно скорее обратиться за медицинской помощью, так как это может быть начинающийся инфаркт миокарда.
- Повышенное внутричерепное давление – тошнота и срыгивание у грудничка могут возникнуть при повышении давления внутри желудочков головного мозга.

Что делать, если тошнит по утрам
Важно понимать, что регулярная утренняя тошнота — это сигнал о наличии патологии или заболевания и заниматься самолечением крайне не желательно. Обязательно обратитесь на осмотр ко врачу, но если такой возможности в данный момент у Вас нет, есть несколько действенных способов, которые помогут уменьшить или на время избавиться от данной проблемы:
- Медикаменты. Нужно быть очень аккуратным и Вы должны быть уверены в том, что утренняя тошнота, это не причина беременности или заболевание кишечника.
- Напитки из корня имбиря, мяты и лимона. Вы можете сделать настои из данных средств для максимально эффекта, просто добавив их в стакан и залив кипятком, через 15 минут у Вас будет очень эффективное и безопасное (при отсутствии аллергий) средство от утренней тошноты. ВЫ также, можете просто добавить их в горячей чай.
- Лекарственный сбор – если тошнота неотступно мучит по утрам, можно попробовать сбор из мяты, коры дуба и чистотела.
 Для приготовления напитка берут по 1 ч л листьев мяты, сушеной коры дуба и измельченного чистотела, заливают 0,5 л кипятка и на водяной бане кипят 10 минут. После отвар остужают и процеживают, принимают по 1 ст л 3-5 раз в день перед едой.
Для приготовления напитка берут по 1 ч л листьев мяты, сушеной коры дуба и измельченного чистотела, заливают 0,5 л кипятка и на водяной бане кипят 10 минут. После отвар остужают и процеживают, принимают по 1 ст л 3-5 раз в день перед едой. - При беременности. Есть небольшие хитрости, которыми Вы можете воспользоваться. Например не вставайте быстро с кровати, употребляйте побольше жидкости. Исключите из своего рациона жирную и тяжелую пищу. Питайтесь небольшими порциями несколько раз в день.
Советы по здоровому питанию, чтобы избежать запоров
В этой статье
- Обычные причины запора
- Клетчатка помогает облегчить запор
- Советы по рациону для здоровья пищеварительного.
Никто не любит думать, не говоря уже о том, чтобы говорить о запорах, но почти у каждого он есть в тот или иной момент. Более 40 миллионов человек в США болеют им довольно часто. Так что, если у вас проблемы с животиком, вы не одиноки. В большинстве случаев это длится недолго, и простые изменения могут помочь вашей пищеварительной системе снова работать без сбоев.

Распространенные причины запоров
Чтобы понять, как предотвратить запор, полезно знать, что его вызывает. Когда пища проходит через толстую кишку, ваше тело поглощает воду из нее, а то, что остается, превращается в стул. Ваши мышцы перемещают его через толстую кишку в прямую кишку, где он проходит. Когда это движение замедляется, ваша толстая кишка вытягивает слишком много воды. Стул становится сухим и затрудненным, вызывая запор.
Проблема часто возникает из-за диеты с низким содержанием клетчатки или высоким содержанием жиров, отсутствия физических упражнений и недостаточного употребления жидкости. Некоторые лекарства, которые вы не принимаете, когда вы чувствуете позыв, злоупотребление слабительными и беременностью также могут привести к запорам.
Клетчатка помогает при запорах
Если ваш кишечник стал вялым, вам не нужно спешить покупать слабительное. Большинству людей они не нужны при легких запорах. Вместо этого посмотрите на свой рацион.
 Получаете ли вы достаточное количество клетчатки?
Получаете ли вы достаточное количество клетчатки?Клетчатка — это часть растительной пищи, которую организм не может расщепить. Когда вы едите продукты, в которых его много, дополнительный объем помогает сохранить мягкость стула и ускорить пищеварение.
Все продукты растительного происхождения, включая фрукты, овощи, цельнозерновые продукты и бобовые, содержат клетчатку. Академия питания и диетологии рекомендует 25 граммов в день для женщин и 38 граммов для мужчин. После 50 лет нам нужно меньше клетчатки — около 21 грамма для женщин и 30 граммов для мужчин. К сожалению, большинство из нас получает только около 15 граммов в день, что может помочь объяснить, почему так много людей страдают запорами.
Примеры продуктов с высоким содержанием клетчатки:
- 1/2 чашки фасоли: 9,5 г
- 1 маленькая груша: 4,4 г
- 1/4 чашки фиников: 3,6 г
- 1 яблоко среднего размера: 3,3 г 9006 г 9006 1 средний сладкий картофель: 4,8 г
Советы по питанию для здоровья пищеварительной системы
Простые изменения могут улучшить вашу диету и помочь избавиться от запоров:
- Добавьте овощи.
 Вам не нужно считать граммы клетчатки, чтобы получить необходимое количество. Вместо этого старайтесь съедать 2 чашки фруктов и 2 1/2 чашки овощей каждый день. Приготовьте бутерброды с жареными овощами, добавьте к еде салат вместо картофеля фри, купите предварительно нарезанные овощи, чтобы перекусить их нежирным соусом, держите миску с фруктами полной для удобного и здорового перекуса и добавляйте нарезанные сухофрукты в овсянку. и крупы.
Вам не нужно считать граммы клетчатки, чтобы получить необходимое количество. Вместо этого старайтесь съедать 2 чашки фруктов и 2 1/2 чашки овощей каждый день. Приготовьте бутерброды с жареными овощами, добавьте к еде салат вместо картофеля фри, купите предварительно нарезанные овощи, чтобы перекусить их нежирным соусом, держите миску с фруктами полной для удобного и здорового перекуса и добавляйте нарезанные сухофрукты в овсянку. и крупы. - Иди за зерном. Замените белый хлеб, белый рис и обычные макаронные изделия цельнозерновым хлебом, макаронами из цельной пшеницы и коричневым рисом. Ешьте больше цельного овса, многозерновых хлопьев и цельнозерновых крекеров, но обязательно выбирайте продукты с низким содержанием жира и сахара. Перекусывайте воздушным попкорном вместо чипсов. Когда вы покупаете хлопья, выбирайте те бренды, которые содержат не менее 5 граммов клетчатки на порцию.
- Наварите фасоль. Заменяйте мясо фасолью или блюдом из бобовых не реже одного или двух раз в неделю.
 Добавляйте вареную фасоль в салаты, а в качестве основных блюд попробуйте бобовые супы и тушеные блюда.
Добавляйте вареную фасоль в салаты, а в качестве основных блюд попробуйте бобовые супы и тушеные блюда. - Добавляйте клетчатку постепенно. Медленно вносите изменения в течение недели или около того — если вы будете потреблять клетчатку слишком быстро, вы можете почувствовать вздутие живота и газообразование. Будьте терпеливы — вашему организму может потребоваться время, чтобы приспособиться.
- Рассмотрите вариант добавки с клетчаткой. Если у вас есть проблемы с получением достаточного количества клетчатки в вашем рационе, может помочь добавка. Также называемые объемообразующими слабительными, они, как правило, безопасны. Просто обязательно поговорите со своим врачом, прежде чем использовать их, так как они могут сделать некоторые лекарства неэффективными.
- Не допускайте обезвоживания. Если вы добавляете в свой рацион больше клетчатки с пищей или добавками, обязательно пейте больше жидкости. Выбирайте низкокалорийные или бескалорийные напитки — сладкие газированные напитки и фруктовые напитки добавят дополнительные калории, которые вам не нужны.

Избавьтесь от запоров с помощью упражнений
Упражнения не только поддерживают вашу физическую форму, они могут помочь вам оставаться в форме. Это может помочь пище быстрее продвигаться по толстой кишке. Не всегда легко найти время для активности, но попробуйте эти советы:
- Начните тренироваться примерно по 20 минут 3 дня в неделю и увеличьте до 30 минут пять или более дней в неделю. Всегда консультируйтесь со своим врачом, прежде чем начинать какой-либо план фитнеса.
- Мало времени? В течение дня делайте перерывы — три 10-минутные прогулки считаются как одна 30-минутная тренировка.
Запор: когда обращаться к врачу
В большинстве случаев здоровые изменения в вашем рационе питания и занятиях спортом сгладят любые проблемы с пищеварением. Но если вы применяли эти советы в течение 3 недель и не заметили изменений, поговорите со своим врачом. Они могут предложить вам принимать слабительное в течение нескольких дней, чтобы переобучить ваш организм.
 Вам также следует немедленно позвонить своему врачу, если вы заметили кровь в стуле, боль в животе или похудели без каких-либо усилий.
Вам также следует немедленно позвонить своему врачу, если вы заметили кровь в стуле, боль в животе или похудели без каких-либо усилий.Симптомы, причины, лечение и профилактика
Что такое сердечный приступ?
Сердечный приступ случается, когда что-то блокирует приток крови к сердцу, из-за чего оно не может получать необходимый ему кислород.
Каждый год более миллиона американцев переносят сердечные приступы. Сердечные приступы также называют инфарктами миокарда (ИМ). «Мио» означает мышцу, «кардиальный» относится к сердцу, а «инфаркт» означает смерть ткани из-за недостатка кровоснабжения. Эта гибель тканей может привести к необратимому повреждению сердечной мышцы..
Симптомы сердечного приступа
Симптомы сердечного приступа включают:
- Дискомфорт, давление, тяжесть, стеснение, сдавливание или боль в груди, руке или ниже грудины
- Дискомфорт, который распространяется на спину, челюсть, горло
- Ощущение полноты, несварения желудка или удушья (может ощущаться как изжога)
- Потливость, расстройство желудка, рвота или головокружение
- Сильная слабость, тревога, усталость или одышка
- Учащенное или неравномерное сердцебиение
Симптомы могут различаться от человека к человеку или от одного сердечного приступа к другому.
 Женщины чаще имеют следующие симптомы сердечного приступа:
Женщины чаще имеют следующие симптомы сердечного приступа:- Необычная усталость
- Одышка
- Тошнота или рвота
- Головокружение или предобморочное состояние
- Дискомфорт в кишечнике. Это может быть похоже на несварение желудка.
- Дискомфорт в шее, плече или верхней части спины
При некоторых сердечных приступах вы не заметите никаких симптомов («немой» инфаркт миокарда). Это чаще встречается у людей, страдающих диабетом.
Стенокардия
Стенокардия не является заболеванием. Это симптом, и иногда он может сигнализировать о сердечном приступе. Ощущения могут возникать при обычной деятельности или нагрузке, но затем исчезают в покое или при приеме нитроглицерина.
Вы можете почувствовать:
- Давление, боль, сдавливание или чувство распирания в центре грудной клетки
- Боль или дискомфорт в плече, руке, спине, шее или челюсти
Позвоните 911, если это ухудшается, длится более 5 минут или не улучшается после приема нитроглицерина.
 Врачи называют это «нестабильной» стенокардией, и это экстренная ситуация, которая может быть связана с сердечным приступом, который вот-вот произойдет.
Врачи называют это «нестабильной» стенокардией, и это экстренная ситуация, которая может быть связана с сердечным приступом, который вот-вот произойдет.Если вместо этого у вас «стабильная» стенокардия, которая является наиболее распространенным типом, ваши симптомы обычно возникают с предсказуемыми триггерами (такими как сильные эмоции, физическая активность, экстремально высокие и низкие температуры или даже тяжелая еда). Симптомы исчезают, если вы отдыхаете или принимаете нитроглицерин, который прописал вам врач. Если нет, позвоните по номеру 911.
Причины сердечного приступа
Сердечная мышца нуждается в постоянном притоке богатой кислородом крови. Ваши коронарные артерии обеспечивают ваше сердце критическим кровоснабжением. Если у вас ишемическая болезнь сердца, эти артерии становятся узкими, и кровь не может течь так, как должна. Когда ваше кровоснабжение блокируется, у вас случается сердечный приступ.
Жир, кальций, белки и воспалительные клетки накапливаются в артериях, образуя бляшки.
 Эти отложения налета твердые снаружи и мягкие и кашицеобразные внутри.
Эти отложения налета твердые снаружи и мягкие и кашицеобразные внутри.Когда налет твердый, внешняя оболочка трескается. Это называется разрыв. Тромбоциты (дискообразные вещества в крови, которые помогают ей сворачиваться) попадают в эту область, и вокруг бляшки образуются кровяные сгустки. Если сгусток крови блокирует вашу артерию, ваша сердечная мышца испытывает кислородное голодание. Мышечные клетки вскоре умирают, вызывая необратимые повреждения.
В редких случаях спазм коронарной артерии также может вызвать сердечный приступ. Во время этого коронарного спазма ваши артерии сужаются или спазмируются, перекрывая приток крови к сердечной мышце (ишемия). Это может произойти, когда вы находитесь в состоянии покоя и даже если у вас нет серьезной ишемической болезни сердца.
Каждая коронарная артерия доставляет кровь к разным частям сердечной мышцы. Насколько сильно повреждена мышца, зависит от размера области, которую снабжает закупоренная артерия, и времени между атакой и лечением.

Ваша сердечная мышца начинает восстанавливаться вскоре после сердечного приступа. Это занимает около 8 недель. Так же, как и при кожной ране, на поврежденном участке образуется рубец. Но новая рубцовая ткань не движется так, как должна. Таким образом, ваше сердце не может работать так сильно после сердечного приступа. Степень влияния на эту способность к перекачиванию зависит от размера и расположения рубца.
Что делать, если у меня сердечный приступ?
После сердечного приступа вам необходимо быстрое лечение, чтобы открыть заблокированную артерию и уменьшить ущерб. При первых признаках сердечного приступа звоните 911. Лучшее время для лечения сердечного приступа — 1-2 часа после появления симптомов. Ожидание дольше означает больший ущерб для вашего сердца и более низкие шансы на выживание.
Если вы позвонили в службу экстренной помощи и ожидаете ее прибытия, разжуйте таблетку аспирина (325 мг). Аспирин является мощным ингибитором образования тромбов и может снизить риск смерти от сердечного приступа на 25%.

Что делать, если у кого-то еще случился сердечный приступ?
Позвоните по номеру 911 и начните СЛР (сердечно-легочную реанимацию), если у кого-то произойдет остановка сердца, то есть когда сердцебиение остановилось и человек не отвечает. СЛР не перезапускает сердце; но он поддерживает жизнь человека до прибытия медицинской помощи.
Простое в использовании устройство под названием AED (автоматический внешний дефибриллятор) доступно во многих общественных местах и может использоваться практически любым человеком для лечения остановки сердца. Это устройство работает, возвращая сердце к нормальному ритму.
Вот как пользоваться АНД:
1. Проверка реакции
- Взрослому или ребенку старшего возраста следует кричать и встряхивать человека, чтобы убедиться, что он без сознания. Не используйте AED на человеке в сознании.
- Ущипнуть кожу младенца или ребенка младшего возраста. Никогда не трясите маленького ребенка.

- Проверить дыхание и пульс. При отсутствии или неравномерности подготовьтесь к использованию АВД как можно скорее.
2. Подготовьтесь к использованию AED
- Убедитесь, что человек находится в сухом месте и вдали от луж или воды.
- Проверьте наличие пирсинга или очертания имплантированного медицинского устройства, такого как кардиостимулятор или имплантируемый дефибриллятор.
- Подушечки AED должны располагаться на расстоянии не менее 1 дюйма от пирсинга или имплантированных устройств.
3. Используйте AED
Для новорожденных, младенцев и детей до 8 лет по возможности используйте педиатрический AED. Если нет, используйте AED для взрослых.
- Включите АНД.
- Вытереть грудь насухо.
- Прикрепите подкладки.
- При необходимости подключите разъем.
- Убедитесь, что никто не касается человека.
- Нажмите кнопку «Анализ».
- Если рекомендуется электрошок, проверьте еще раз, чтобы убедиться, что никто не касается человека.

- Нажмите кнопку «Шок».
- Запустить или возобновить продолжение сжатия.
- Следуйте подсказкам AED.
4. Продолжить СЛР
- Через 2 минуты СЛР проверьте сердечный ритм пострадавшего. Если он по-прежнему отсутствует или неровен, дайте им еще один удар током.
- Если разряд не нужен, продолжайте СЛР до тех пор, пока не прибудет неотложная помощь или пострадавший не начнет двигаться.
- Оставайтесь с человеком, пока не прибудет помощь.
Диагностика сердечного приступа
Работники скорой медицинской помощи спросят вас о ваших симптомах и проведут несколько анализов.
Анализы для диагностики сердечного приступа
Ваш врач может назначить анализы, в том числе:
ЭКГ: Этот простой тест, также известный как электрокардиограмма или ЭКГ, регистрирует электрическую активность сердца. Он может сказать, насколько ваша сердечная мышца была повреждена и где.
 Он также может контролировать частоту сердечных сокращений и ритм.
Он также может контролировать частоту сердечных сокращений и ритм.Анализы крови: Несколько анализов крови, часто проводимых каждые 4–8 часов, могут помочь диагностировать сердечный приступ и обнаружить продолжающееся повреждение сердца. Различные уровни сердечных ферментов в крови могут указывать на повреждение сердечной мышцы. Эти ферменты обычно находятся внутри клеток вашего сердца. Когда эти клетки повреждены, их содержимое, включая ферменты, попадает в кровоток. Измеряя уровни этих ферментов, врач может определить размер сердечного приступа и время его начала. Тесты также могут измерять уровень тропонина. Тропонины — это белки внутри клеток сердца, которые высвобождаются, когда клетки повреждаются из-за отсутствия кровоснабжения сердца.
Эхокардиография: В этом ультразвуковом исследовании звуковые волны отражаются от вашего сердца для создания изображений. Его можно использовать во время и после сердечного приступа, чтобы узнать, как работает ваше сердце и какие области не работают должным образом.
 «Эхо» также может сказать, были ли повреждены какие-либо части вашего сердца (клапаны, перегородка и т. д.) во время сердечного приступа.
«Эхо» также может сказать, были ли повреждены какие-либо части вашего сердца (клапаны, перегородка и т. д.) во время сердечного приступа.Катетеризация сердца: Вам может потребоваться катетеризация сердца, также называемая катетеризацией сердца, в первые часы сердечного приступа, если лекарства не помогают при ишемии или симптомах. Сердечная катетеризация может дать изображение заблокированной артерии и помочь вашему врачу принять решение о лечении.
При этой процедуре катетер (тонкая полая трубка) вставляется в кровеносный сосуд в паху или на запястье и проводится до сердца. Краситель используется для выделения артерий вашего сердца. Затем ваш врач может определить закупорки, которые часто лечат с помощью ангиопластики или стентов, чтобы открыть артерию и восстановить кровоток. Ваш врач может провести несколько тестов для оценки состояния вашего сердца. Внутривенный разжижитель крови является вариантом для открытия артерии, если катетеризация сердца недоступна.

Стресс-тест: Ваш врач может провести тест на беговой дорожке или радионуклидное сканирование, чтобы проверить, есть ли риск повторного сердечного приступа в других областях сердца.
Лечение сердечного приступа
Сердечный приступ — это неотложное состояние, требующее неотложной медицинской помощи для предотвращения необратимого повреждения сердца или смерти. Лечение часто начинается в машине скорой помощи, если вы позвонили в службу 911, или в отделении неотложной помощи, если кто-то другой отвез вас в больницу.
Какие препараты используются для лечения сердечного приступа?
В отделении неотложной помощи или больнице вы быстро получите лекарства для предотвращения дальнейшего свертывания крови в сердце и уменьшения нагрузки на сердце. Медикаментозная терапия направлена на разрушение или предотвращение образования тромбов, предотвращение накопления и прилипания тромбоцитов к бляшке, стабилизацию бляшки и предотвращение дальнейшей ишемии.

Вы должны получить эти лекарства как можно скорее (в течение 1 или 2 часов после начала сердечного приступа, если это возможно), чтобы ограничить повреждение сердца.
Препараты, применяемые при сердечном приступе, могут включать:
- Аспирин для остановки свертывания крови, что может усугубить сердечный приступ
- Другие антитромбоцитарные препараты, такие как клопидогрел (Plavix), прасугрел (Effient) или тикагрелор (Brilinta) для остановки свертывания крови
- Тромболитическая терапия («разрушители тромбов» ) для растворения тромбов в артериях сердца
- Любая комбинация этих препаратов
Другие препараты, назначаемые во время или после сердечного приступа, улучшают работу сердца, расширяют кровеносные сосуды, уменьшают боль и помогают избежать опасного для жизни сердечного приступа ритмы.
Существуют ли другие методы лечения сердечного приступа?
Лечение может также включать процедуру по открытию закупоренных артерий.

Катетеризация сердца: Катетеризацию сердца можно использовать не только для получения изображения артерий, но и для процедур (таких как ангиография или стентирование) для открытия суженных или закупоренных артерий.
Баллонная ангиопластика: При необходимости эту процедуру можно проводить во время катетеризации сердца. Катетер с баллоном (тонкая полая трубка) вводится в закупоренную артерию сердца. Баллон осторожно надувают, чтобы прижать бляшку наружу к стенкам артерии, открыть артерию и улучшить кровоток. В большинстве случаев это не делается без установки стента.
Установка стента: В этой процедуре небольшая трубка вводится через катетер в заблокированную артерию, чтобы «подпирать» ее в открытом состоянии. Стент обычно изготавливается из металла и является постоянным. Он также может быть изготовлен из материала, который ваше тело поглощает с течением времени. Некоторые стенты содержат лекарство, которое помогает предотвратить повторную закупорку артерии.

Шунтирование: В первые дни после сердечного приступа вам может быть назначено шунтирование для восстановления кровоснабжения сердца. Ваш хирург перенаправит кровоток вокруг заблокированной артерии, обычно используя кровеносный сосуд из ноги или груди. Они могут обойти несколько артерий.
Что происходит в кардиологическом отделении (CCU)?
Если у вас был сердечный приступ, вы, как правило, остаетесь в отделении интенсивной терапии не менее 24–36 часов. После прохождения критической фазы вы будете продолжать получать различные лекарства, в том числе:
- Бета-блокаторы для замедления работы сердца
- Нитраты для увеличения сердечного кровотока
- Препараты для разжижения крови, такие как аспирин, Брилинта, клопидогрел, , гепарин или плавикс для предотвращения дальнейшего свертывания крови
- ингибиторы АПФ для восстановления сердечной мышцы
- Статины — препараты для снижения уровня холестерина, такие как аторвастатин и симвастатин — помогают восстановить сердечную мышцу и снижают риск повторного сердечного приступа
Пока вы находитесь в больнице, медицинский персонал будет постоянно контролировать ваше сердце с помощью ЭКГ в случае, если у вас развиваются необычные сердечные ритмы.

Некоторым людям может потребоваться кардиостимулятор — устройство с батарейным питанием, помогающее поддерживать стабильный сердечный ритм. Если у вас опасная аритмия, известная как фибрилляция желудочков, медицинские работники будут бить вас электрическим током в грудь.
Лечение не лечит ишемическую болезнь сердца. У тебя все еще может случиться еще один сердечный приступ. Но вы можете предпринять шаги, чтобы сделать это менее вероятным.
Советы по предотвращению сердечного приступа
Целью после сердечного приступа является сохранение здоровья сердца и снижение риска повторного сердечного приступа. Принимайте лекарства в соответствии с указаниями, внесите изменения в здоровый образ жизни, регулярно посещайте врача для осмотра сердца и подумайте о программе кардиореабилитации.
Почему мне нужно принимать лекарства после сердечного приступа?
После сердечного приступа вы можете принимать определенные лекарства для:
- предотвращения образования тромбов
- улучшения работы сердца
- предотвращения образования бляшек путем снижения уровня холестерина давление, контролировать боль в груди и лечить сердечную недостаточность.

Знайте названия своих лекарств, для чего они используются и когда вам нужно их принимать. Обсудите свои лекарства со своим врачом или медсестрой. Составьте список всех ваших лекарств и берите его с собой при каждом посещении врача. Если у вас есть вопросы о них, спросите своего врача или фармацевта.
Звучит просто, но не пропускайте прием лекарств. Многие люди не принимают лекарства так, как им сказал врач. Выясните, что мешает вам принимать лекарство — это могут быть побочные эффекты, стоимость или забывчивость, — и обратитесь за помощью к врачу.
Какие изменения образа жизни необходимы после сердечного приступа?
Чтобы не допустить ухудшения состояния сердца и предотвратить новый сердечный приступ, следуйте советам своего врача. Возможно, вам придется изменить свой образ жизни. Вот некоторые изменения, которые вы можете внести, чтобы снизить риск и направить вас на путь к более здоровой жизни:
Бросьте курить: Курение значительно повышает риск сердечных приступов и инсультов.
 Поговорите со своим врачом о том, как бросить курить. Вы также окажете услугу своим друзьям и семье, поскольку пассивное курение также может привести к сердечным заболеваниям. Вы также можете позвонить на горячую линию 800-QUIT-NOW и посетить веб-сайт smokefree.gov.
Поговорите со своим врачом о том, как бросить курить. Вы также окажете услугу своим друзьям и семье, поскольку пассивное курение также может привести к сердечным заболеваниям. Вы также можете позвонить на горячую линию 800-QUIT-NOW и посетить веб-сайт smokefree.gov.Поддерживайте здоровую массу тела: Если у вас избыточный вес или ожирение, вам не нужно худеть, чтобы снизить риск сердечного приступа или инсульта. Если вы потеряете от 5% до 10% своего веса, вы улучшите показатели холестерина и снизите кровяное давление и уровень сахара в крови.
Следуйте плану упражнений: Умеренная физическая активность снижает вероятность сердечного приступа. Он также может снизить кровяное давление и уровень ЛПНП или «плохого» холестерина, повысить уровень ЛПВП или «хорошего» холестерина и помочь вам поддерживать здоровый вес.
Стремитесь к 30-минутным упражнениям, которые заставят ваше сердце биться быстрее, по крайней мере, 5 дней в неделю.
 Быстрая ходьба или плавание — хороший выбор. В остальные 2 дня занимайтесь силовыми тренировками, например, поднятием тяжестей. Если у вас плотный график, разбейте тренировку на небольшие части.
Быстрая ходьба или плавание — хороший выбор. В остальные 2 дня занимайтесь силовыми тренировками, например, поднятием тяжестей. Если у вас плотный график, разбейте тренировку на небольшие части.Соблюдайте диету, полезную для сердца: Наполните свою тарелку различными фруктами, овощами, бобами и нежирным мясом, например птицей без кожицы. Также увеличьте потребление цельнозерновых продуктов, таких как овсянка, лебеда и коричневый рис, а также рыбы, особенно содержащей омега-3 жирные кислоты, такой как лосось, форель и сельдь.
Авокадо, оливковое масло и семена льна также содержат омега-3, как и некоторые орехи и семена. Обезжиренные молочные продукты или молочные продукты с низким содержанием жира, такие как молоко, йогурт и сыр, также являются лучшим выбором для здоровья вашего сердца, чем продукты с более высоким содержанием жира.
Сократите потребление нездоровой пищи: Держитесь подальше от обработанных или приготовленных продуктов, которые часто содержат большое количество соли и сахара.
 Они также наполнены консервантами. Избегайте жирной говядины, сливочного масла, жареной пищи и пальмового масла. Все продукты с высоким содержанием насыщенных жиров.
Они также наполнены консервантами. Избегайте жирной говядины, сливочного масла, жареной пищи и пальмового масла. Все продукты с высоким содержанием насыщенных жиров.Откажитесь от сладких напитков, таких как газированные напитки и фруктовый пунш, которые могут привести к увеличению веса. То же самое можно сказать и о упакованной выпечке, такой как печенье, пирожные и пироги. Они богаты трансжирами и могут повысить уровень холестерина.
Ограничение алкоголя: Если вы еще не пьете, не начинайте. Если вы пьете, ограничьте количество выпитого. Рекомендуется не более одной порции в день, если вы женщина, и не более двух порций в день, если вы мужчина. Алкоголь повышает частоту сердечных сокращений и кровяное давление. Это также увеличивает уровень жира в крови и может привести к увеличению веса.
Регулярно проверяйте уровень холестерина, артериального давления и уровня сахара (глюкозы) в крови: Если у вас диабет, убедитесь, что он находится под контролем.
 Отслеживание этих цифр может помочь вам быть более осведомленным об изменениях, которые вам необходимо внести, чтобы сохранить эти уровни в нормальных пределах.
Отслеживание этих цифр может помочь вам быть более осведомленным об изменениях, которые вам необходимо внести, чтобы сохранить эти уровни в нормальных пределах.Борьба со стрессом: Иногда вы можете испытывать тревогу или разочарование. Убедитесь, что вы рассказываете своей семье и друзьям о том, что происходит. Группы поддержки могут помочь вам узнать, как другие приспосабливаются к жизни после сердечного приступа или инсульта.
Вы можете поговорить со специалистом в области психического здоровья или спросить своего врача о программе управления стрессом. Вы также можете уменьшить стресс с помощью большого количества физической активности и практик для разума и тела, таких как медитация.
Обратите внимание на свои симптомы: Не надейтесь, что они исчезнут. Обратитесь к врачу, если почувствуете что-то необычное, например одышку, изменения сердечного ритма или сильную усталость. Кроме того, следите за болью в челюсти или спине, тошнотой или рвотой, потливостью или гриппоподобными симптомами.

Зачем мне проходить кардиореабилитацию?
Если у вас был сердечный приступ или у вас диагностировано заболевание сердца, врач может порекомендовать кардиологическую реабилитацию. Вы будете работать с командой экспертов, чтобы улучшить свое здоровье и избежать проблем в будущем.
В вашу команду могут входить врачи и медсестры, а также специалисты по физическим упражнениям, питанию, физиотерапии, трудотерапии и психическому здоровью. Они составят программу под ваши нужды. Они также могут помочь вам внести изменения в вашу повседневную жизнь. Если вы будете придерживаться этого, это может иметь большое значение для вашего выздоровления и общего самочувствия.
Когда я снова увижу своего врача после выписки из больницы?
Запишитесь на прием к врачу в течение 4–6 недель после выписки из больницы после сердечного приступа. Ваш врач захочет проверить ваше выздоровление. Возможно, вам потребуется регулярно проходить стресс-тест.
 Эти тесты могут помочь вашему врачу обнаружить или замедлить закупорку коронарных артерий и спланировать лечение.
Эти тесты могут помочь вашему врачу обнаружить или замедлить закупорку коронарных артерий и спланировать лечение.Позвоните своему врачу, если у вас есть такие симптомы, как боль в груди, которая возникает чаще, усиливается, длится дольше или распространяется на другие области; одышка, особенно во время отдыха; головокружение; или неравномерное сердцебиение.
Тошнота и рвота: причины, лечение и осложнения
Что такое тошнота и рвота?
Рвота – это неконтролируемый рефлекс, при котором содержимое желудка выбрасывается через рот. Это также называется «быть больным» или «блевать». Тошнота — это термин, описывающий ощущение, что вас может вырвать, но на самом деле это не рвота.
Тошнота и рвота являются очень распространенными симптомами и могут быть вызваны целым рядом факторов. Они встречаются как у детей, так и у взрослых, хотя, вероятно, чаще всего встречаются у беременных женщин и людей, проходящих лечение от рака.
Тошнота и рвота могут возникать вместе или по отдельности.
 Они могут быть вызваны рядом физических и психологических состояний.
Они могут быть вызваны рядом физических и психологических состояний.Тошнота
Наиболее частыми причинами тошноты являются сильная боль — обычно из-за травмы или болезни — и первый триместр беременности. Существует также ряд других относительно распространенных причин, в том числе:
- укачивание
- эмоциональный стресс
- расстройство желудка
- пищевое отравление
- вирусы
- воздействие химических токсинов
Если у вас камни в желчном пузыре, вы также можете почувствовать тошноту.
Вы можете обнаружить, что некоторые запахи вызывают чувство тошноты. Это очень распространенный симптом в первом триместре беременности, хотя он также может возникать у небеременных людей. Вызванная беременностью тошнота обычно проходит ко второму или третьему триместру.
Рвота у детей
Наиболее частыми причинами рвоты у детей являются вирусные инфекции и пищевые отравления. Однако рвота также может быть вызвана:
- сильной морской болезнью
- кашлем
- высокой температурой
- перееданием
У очень маленьких детей непроходимость кишечника также может вызывать постоянную рвоту.
 Кишечник может быть заблокирован аномальным утолщением мышц, грыжей, камнями в желчном пузыре или опухолями. Это необычно, но должно быть исследовано, если у младенца возникает необъяснимая рвота.
Кишечник может быть заблокирован аномальным утолщением мышц, грыжей, камнями в желчном пузыре или опухолями. Это необычно, но должно быть исследовано, если у младенца возникает необъяснимая рвота.Рвота у взрослых
У большинства взрослых рвота бывает редко. Когда это происходит, рвота обычно вызывается бактериальной или вирусной инфекцией или типом пищевого отравления. В некоторых случаях рвота может быть следствием и других заболеваний, особенно если они сопровождаются головной болью или высокой температурой.
Хронические заболевания желудка
Хронические или долговременные заболевания желудка часто могут вызывать тошноту и рвоту. Эти состояния могут сопровождаться другими симптомами, такими как диарея, запор и боль в животе. Эти хронические состояния включают пищевую непереносимость, такую как глютеновая болезнь и непереносимость молочного белка и лактозы.
Синдром раздраженного кишечника (СРК) — это распространенное заболевание желудка, которое вызывает вздутие живота, тошноту, рвоту, изжогу, усталость и спазмы.
 Это происходит, когда части кишечника становятся сверхактивными. Врачи обычно диагностируют СРК, выявляя симптомы и исключая другие заболевания желудка и кишечника.
Это происходит, когда части кишечника становятся сверхактивными. Врачи обычно диагностируют СРК, выявляя симптомы и исключая другие заболевания желудка и кишечника.Болезнь Крона — это воспалительное заболевание кишечника, которое обычно поражает кишечник, хотя может возникать в любом отделе пищеварительного тракта. Болезнь Крона — это аутоиммунное заболевание, при котором организм атакует собственную здоровую ткань кишечника, вызывая воспаление, тошноту, рвоту и боль.
Врачи обычно диагностируют болезнь Крона с помощью колоноскопии — процедуры, при которой используется небольшая камера для исследования толстой кишки. Иногда им также требуется образец стула, чтобы помочь диагностировать состояние.
Образ жизни
Определенный образ жизни может повысить вероятность появления тошноты и рвоты.
Потребление большого количества алкоголя может привести к повреждению слизистой оболочки кишечника. Алкоголь также может реагировать с желудочной кислотой. Оба они вызывают тошноту и рвоту.
 В некоторых случаях чрезмерное употребление алкоголя также может вызвать кровотечение в пищеварительном тракте.
В некоторых случаях чрезмерное употребление алкоголя также может вызвать кровотечение в пищеварительном тракте.Расстройства пищевого поведения
Расстройство пищевого поведения — это когда человек корректирует свои привычки в еде и поведение на основе нездорового образа тела. Это может вызвать тошноту и рвоту.
Булимия — это расстройство пищевого поведения, при котором человек намеренно вызывает рвоту, чтобы очистить желудок от съеденной пищи. Люди с анорексией также могут чувствовать тошноту из-за голодания и избытка желудочной кислоты.
Серьезные состояния
Хотя редко, рвота иногда может возникать как симптом более серьезного состояния, в том числе:
- менингит
- аппендицит
- сотрясение мозга
- опухоль головного мозга
- мигрень
Если вас постоянно тошнит, обратитесь к врачу.
Обратитесь за медицинской помощью, если у вас тошнота или рвота в течение более недели. В большинстве случаев рвота проходит в течение 6–24 часов после первого эпизода.

Дети младше 6 лет
Обратитесь за неотложной помощью для любого ребенка младше 6 лет, у которого:
- рвота и диарея
- рвота снарядами
- проявляются симптомы обезвоживания, такие как морщинистая кожа, раздражительность, слабый пульс или помутнение сознания
- рвота в течение более двух или трех часов °C)
- не мочился более шести часов
старше 6 лет
Обратитесь за неотложной помощью для детей старше 6 лет, если:
- рвота длится более 24 часов
- есть симптомы обезвоживания
- ребенок не мочился более шести часов
- ребенок выглядит сбитым с толку или вялым
- у ребенка температура выше 102°F (39°C) имеют любой из следующих симптомов:
- сильная головная боль
- ригидность затылочных мышц
- вялость
- спутанность сознания
- кровь в рвоте
- учащенный пульс
- учащенное дыхание°C)
- снижение чувствительности
- сильная или постоянная боль в животе
Для облегчения тошноты и рвоты можно использовать ряд методов, включая домашние средства и лекарства.

Самолечение тошноты
Лечение тошноты в домашних условиях:
- Употребляйте только легкие, простые продукты, такие как хлеб и крекеры.
- Избегайте любых продуктов с сильным вкусом, очень сладких, жирных или жареных.
- Пейте холодные напитки.
- Избегайте любых действий после еды.
- Выпейте чашку имбирного чая.
Самолечение рвоты
- Ешьте чаще и меньшими порциями.
- Выпейте большое количество чистой жидкости, чтобы избежать обезвоживания, но пейте ее небольшими глотками за раз.
- Избегайте твердой пищи любого вида, пока рвота не прекратится.
- Остальные.
- Избегайте приема лекарств, которые могут вызвать расстройство желудка, таких как нестероидные противовоспалительные препараты или кортикостероиды.
- Используйте раствор для пероральной регидратации, чтобы заменить потерянные электролиты.
Медицинская помощь
Прежде чем прописать лекарство, врач задаст вам вопросы о том, когда начались тошнота и рвота и когда они были наиболее выраженными.
 Они также могут спросить вас о ваших привычках в еде и о том, облегчает ли что-либо рвоту и тошноту.
Они также могут спросить вас о ваших привычках в еде и о том, облегчает ли что-либо рвоту и тошноту.Ряд отпускаемых по рецепту лекарств может контролировать тошноту и рвоту, в том числе лекарства, которые вы можете использовать во время беременности. К ним относятся прометазин (фенерган), дифенгидрамин (бенадрил), триметобензамид (тиган) и ондансетрон (зофран).
В большинстве случаев тошнота и рвота проходят сами по себе, если только у вас нет основного хронического заболевания.
Однако постоянная рвота может вызвать обезвоживание и недоедание. Вы также можете обнаружить, что ваши волосы и ногти становятся слабыми и ломкими, а постоянная рвота разрушает зубную эмаль.
Вы можете избежать тошноты, если в течение дня едите небольшими порциями, едите медленно и отдыхаете после еды. Некоторые люди считают, что отказ от определенных групп продуктов и острой пищи предотвращает тошноту.
Если вас начинает тошнить, съешьте простые крекеры перед тем, как встать, и постарайтесь есть продукты с высоким содержанием белка, такие как сыр, нежирное мясо или орехи, перед сном.

Если вас рвет, попробуйте выпить небольшое количество сладкой жидкости, такой как газировка или фруктовый сок. Употребление имбирного эля или имбиря поможет успокоить желудок. Избегайте кислых соков, таких как апельсиновый сок. Они могут еще больше расстроить ваш желудок.
Лекарства, отпускаемые без рецепта, такие как меклизин (бонин) и дименгидринат (драмамин), могут уменьшить последствия укачивания. Ограничьте перекусы во время автомобильных поездок и смотрите прямо в переднее окно, если вы склонны к укачиванию.
Как остановить рвоту: советы и средства правовой защиты
Тошнота — это тошнота или общее расстройство желудка, во время которого вас может тошнить, а может и не рвать. Рвота может быть реакцией на тошноту, а также на попытки организма избавиться от вирусов, бактерий и вредных веществ.
Тошнота и рвота, вызванные похмельем, морской болезнью или болезнью, можно вылечить в домашних условиях с помощью нескольких универсальных средств.
Читайте дальше, чтобы узнать, как остановить рвоту и тошноту, а также о признаках того, когда лучше обратиться к врачу для дальнейшего лечения.

Тошнота может быть связана с различными причинами и состояниями. Они могут включать, но не ограничиваются:
- Motion Heamness
- Гастроэзофагеальная рефлюксная болезнь (GERD)
- Мигрень
- Утреннее обучение
- Сторонные эффекты лекарств, такие как химиотерапевтические препараты
- Food Coising
- Food Allergies 9000 9000
- 5
- Food Coisoning
- Allergies 9000 9000
- 5 кишечные инфекции или гастроэнтерит
- язвы
- кишечная непроходимость
- стресс и тревога
Хотя тошноту можно чувствовать без рвоты, тошнота иногда может предшествовать рвоте.
Причины рвоты часто совпадают с причинами основной тошноты. Это может включать острые заболевания, такие как гастроэнтерит, или долгосрочные проблемы, такие как ГЭРБ.
Ваш мозг, а не желудок, сообщает телу, когда следует рвать. Рвота часто является способом вашего тела удалить вредное вещество, такое как бактерии.

Также возможно чувство тошноты без рвоты. Хотя в некоторых случаях тошнота может пройти после рвоты.
Рвота у детей обычно вызывается вирусными заболеваниями и не обязательно требует лечения, если рвота не сильная.
Как правило, вы можете уменьшить количество рвоты, изменив рацион вашего ребенка. Как правило, вы можете отказаться от твердой пищи на срок до 24 часов и предложить вместо нее:
- ледяные чипсы
- воду
- растворы электролитов
- фруктовое мороженое
становится обезвоженным. Употребление твердой пищи может вызвать усиление рвоты, что приведет к дальнейшему обезвоживанию организма.
По этой причине педиатр может рекомендовать жидкую диету в течение 12–24 часов. Поговорите с врачом или педиатром, если вашего ребенка также рвет жидкостью.
Кроме того, ваш ребенок должен лежать на боку, чтобы свести к минимуму вероятность того, что он вдыхает рвотные массы в дыхательные пути.
Лекарства и альтернативные методы лечения обычно не рекомендуются детям без разрешения врача.

Дальнейшее лечение рвоты зависит от основной причины. Если вы не знаете точную причину рвоты, вам следует избегать приема лекарств без предварительной консультации с врачом.
Лекарства, отпускаемые без рецепта (OTC), такие как противорвотные средства, иногда могут использоваться для купирования расстройства желудка, тошноты и рвоты. Безрецептурные лекарства от тошноты могут включать пепто-бисмол и каопектат, которые содержат субсалицилат висмута.
Эти лекарства помогают защитить слизистую оболочку желудка и уменьшить рвоту, вызванную пищевым отравлением.
Безрецептурные антигистаминные препараты или блокаторы Н2-рецепторов, такие как дименгидринат (Драмамин) и меклизин (Бонин, Travel-Ease) — это другие типы противорвотных средств, которые могут помочь остановить рвоту, вызванную укачиванием.
Блокируют рецепторы гистамина h2, ответственные за стимуляцию рвоты. Побочные эффекты антигистаминных препаратов могут включать:
- сухость во рту
- затуманенное зрение
- сонливость
- Не принимайте более одного противорвотного препарата одновременно, так как они могут иметь схожие активные ингредиенты.

- Не давайте препараты субсалицилата висмута детям младше 12 лет.
- Не давайте препараты субсалицилата висмута детям или подросткам, больным гриппом или ветряной оспой, так как это может увеличить риск развития синдрома Рея.
- Спросите у врача или фармацевта о возможном взаимодействии с лекарствами, если вы принимаете другие безрецептурные или отпускаемые по рецепту лекарства, такие как препараты для разжижения крови.
- Узнайте у врача или фармацевта, безопасны ли противорвотные препараты, если у вас есть определенные сопутствующие заболевания, такие как болезни сердца, астма или заболевания щитовидной железы.
Сухие крекеры, такие как содовые крекеры или соленые напитки, являются проверенным средством от тошноты. Считается, что они помогают поглощать желудочные кислоты.
При утреннем недомогании попробуйте съесть несколько крекеров перед тем, как встать с постели, чтобы успокоить желудок.
Другие безвкусные продукты, такие как сухие тосты или белый рис, также полезны при лечении желудочно-кишечного тракта.

Избегайте употребления соленой, острой или жирной пищи, которая может еще больше раздражать желудок.
Также важно, чтобы вы продолжали пить достаточное количество жидкости, чтобы предотвратить обезвоживание, когда вы начинаете есть мягкую твердую пищу.
Сделайте глубокий вдох, вдыхая воздух через нос в легкие. Ваш живот должен расширяться при вдохе. Медленно выдыхайте через рот или нос и расслабляйте живот после каждого вдоха.
Повторите это несколько раз. Вы можете использовать изображение ниже, чтобы помочь себе в темпе.
Поделиться на Pinterest
Исследование, проведенное в 2020 году, показало, что глубокое контролируемое дыхание может быть полезным для снижения частоты тошноты и рвоты у людей, проходящих лечение от рака.
Согласно обзору 2017 года, это может быть связано с эффектами глубокого дыхания диафрагмой, которое может активировать парасимпатическую нервную систему.
Глубокое дыхание также может помочь успокоить беспокойство, которое может возникнуть, когда вы плохо себя чувствуете.

Акупрессура — это популярное средство традиционной китайской медицины, которое также может облегчить тошноту и последующую рвоту. Он использует давление для стимуляции определенных точек тела для облегчения симптомов.
Акупрессуру запястья могут предпочесть люди, которые не хотят есть или пить что-либо из-за тошноты.
Надавливание на точку Neiguan (P-6) на ладонной стороне предплечья рядом с запястьем может облегчить тошноту и рвоту.
Чтобы помассировать эту точку давления:
- Поместите три пальца на запястье.
- Положите большой палец под указательный.
- Массируйте эту точку твердыми круговыми движениями в течение двух-трех минут.
- Повторить на другом запястье.
Поделиться на Pinterest
Если у вас частая рвота, очень важно пить много жидкости, чтобы предотвратить обезвоживание, даже если вас снова вырвет. Пейте жидкость медленно. Чрезмерное употребление алкоголя при расстройстве желудка может вызвать еще большую рвоту.

Жидкости, которые помогают избежать обезвоживания и могут облегчить тошноту, включают:
- травяной или мятный чай
- лимонад
- воду
Вы также можете сосать лед или леденцы, чтобы избежать обезвоживания.
Если врач считает, что вы обезвожены из-за рвоты, он может назначить вам внутривенное (в/в) введение жидкостей.
Имбирь
Добавки с имбирем были одним из наиболее широко изученных средств от тошноты и рвоты.
Согласно обзору исследований 2016 года, имбирь безопасен и эффективен для профилактики и лечения тошноты и рвоты у беременных женщин и людей, проходящих химиотерапию.
Обзор также показал, что активные ингредиенты имбиря, гингеролы и шогаолы, могут помочь ускорить опорожнение желудка и уменьшить утреннее недомогание.
Тем не менее, если вы беременны или кормите грудью, лучше проконсультироваться с врачом, прежде чем принимать имбирь или любую другую пищевую добавку.
Когда вас тошнит, вы можете медленно выпить чашку теплого имбирного чая.
 Или медленно съешьте небольшой кусочек свежего корня имбиря или засахаренного имбиря.
Или медленно съешьте небольшой кусочек свежего корня имбиря или засахаренного имбиря.Вы также можете приготовить чай из свежего имбиря, добавив чайную ложку свеженатертого корня имбиря в один стакан кипятка. Крутите до желаемой крепости. Вы можете процедить чай перед употреблением, если хотите.
Фенхель
Считается, что семена фенхеля успокаивают пищеварительный тракт. Исследования на животных показывают, что фенхель может способствовать здоровому пищеварению, но исследования фенхеля на людях для облегчения рвоты отсутствуют.
Тем не менее, неподтвержденные данные свидетельствуют о том, что, возможно, стоит выпить чашку чая с фенхелем в следующий раз, когда приступы тошноты.
Чтобы приготовить чай из фенхеля, добавьте примерно чайную ложку семян фенхеля в один стакан кипятка. Настоять до желаемой крепости и процедить перед употреблением.
Гвоздика
Гвоздика используется как народное средство от тошноты и рвоты.
Исследование, проведенное в Китае в 2021 году, не смогло более широко подтвердить такие преимущества.
 Но все же можете попробовать гвоздику либо местно, либо в виде чая, если врач даст вам добро.
Но все же можете попробовать гвоздику либо местно, либо в виде чая, если врач даст вам добро.Чтобы приготовить гвоздичный чай, залейте одну чашку кипятка примерно одной чайной ложкой гвоздики. Настоять до желаемой крепости и процедить перед употреблением.
Ароматерапия может облегчить тошноту и рвоту, хотя исследования ее эффективности неоднозначны.
Чтобы заниматься ароматерапией, попробуйте глубоко дышать с открытой бутылкой эфирного масла, диффузором эфирного масла или капните несколько капель на ватный тампон.
ароматы, которые, как полагают, влияют на тошноту, могут включать в себя:
- гвоздика
- Лимон
- Имбирь
- Lavender
- Chamomile
- ROSE
- Fennel 5 Peppermint
7, но вы не имеете Assersatoration
- 5. состоянии, проконсультируйтесь с врачом, прежде чем распылять эфирные масла. По данным Американской академии аллергии, астмы и иммунологии (AAAI), использование эфирных масел у некоторых людей может усугубить проблемы с дыханием.

Не во всех случаях тошноты и рвоты требуется визит к врачу, особенно если симптомы легкие и временные. Тем не менее, вам следует обратиться к врачу, если:
- Вас или вашего ребенка рвет более 24 часов.
- Кровь в рвоте.
- У вас есть признаки обезвоживания, такие как редкое мочеиспускание, темная моча и сухость во рту.
- Рвота приходит и проходит больше месяца.
- Вы теряете вес из-за длительной тошноты и рвоты.
Когда рвота является неотложным состоянием
Иногда рвота может быть признаком неотложной ситуации. Если вы испытываете какие-либо из следующих симптомов, а также тошноту и рвоту, попросите кого-нибудь отвезти вас в больницу или обратитесь в местную службу неотложной медицинской помощи.
Эти симптомы могут включать:
- боль в груди
- сильную боль в животе
- нечеткость зрения
- головокружение или обморок
- высокую температуру
- ригидность затылочных мышц
- холодная, липкая, бледная кожа
- сильная головная боль
- неспособность удерживать пищу или жидкости в течение 12 часов
Кроме того, вам следует немедленно обратиться за помощью, если вы считаете, что ваши симптомы связаны с отравлением.
 Получите помощь в токсикологическом центре онлайн или позвоните по телефону (800) 222-1222.
Получите помощь в токсикологическом центре онлайн или позвоните по телефону (800) 222-1222.Острую тошноту и рвоту обычно можно лечить дома. Рвота из-за желудочного гриппа или пищевого отравления может потребовать медицинской помощи, особенно если вас рвало более одного дня.
Не забывайте пить достаточное количество жидкости, чтобы избежать обезвоживания, и придерживайтесь легкой диеты после возобновления приема твердой пищи.
Если вас беспокоит постоянная или повторяющаяся тошнота или рвота или какие-либо симптомы обезвоживания, подумайте о том, чтобы обратиться к врачу для дальнейшего лечения.
В зависимости от основных причин врач может порекомендовать лекарства, а также внутривенное введение жидкостей для лечения обезвоживания.
Прочитайте эту статью на испанском языке.
Вирусный гастроэнтерит (желудочный грипп) — симптомы и причины
Обзор
Вирусный гастроэнтерит — это кишечная инфекция, которая включает такие признаки и симптомы, как водянистая диарея, желудочные спазмы, тошнота или рвота, а иногда и лихорадка.

Наиболее распространенный путь развития вирусного гастроэнтерита, часто называемый желудочным гриппом, — это контакт с инфицированным человеком или употребление зараженной пищи или воды. Если в остальном вы здоровы, вы, скорее всего, выздоровеете без осложнений. Но для младенцев, пожилых людей и людей с ослабленной иммунной системой вирусный гастроэнтерит может быть смертельным.
Эффективного лечения вирусного гастроэнтерита не существует, поэтому ключевую роль играет профилактика. Избегайте пищи и воды, которые могут быть заражены, и тщательно и часто мойте руки.
Товары и услуги
- Книга: Справочник по домашним средствам клиники Мэйо
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание гастроэнтерит
Желудок, тонкая кишка и толстая кишка (толстая кишка) являются частью вашего пищеварительного тракта, который перерабатывает пищу, которую вы едите.
 Вирусный гастроэнтерит – это воспаление этих органов, вызванное вирусом.
Вирусный гастроэнтерит – это воспаление этих органов, вызванное вирусом.Хотя его обычно называют желудочным гриппом, гастроэнтерит — это не то же самое, что грипп. Грипп (грипп) поражает только вашу дыхательную систему — нос, горло и легкие. С другой стороны, гастроэнтерит поражает кишечник, вызывая такие признаки и симптомы, как:
- Водянистая, обычно бескровная диарея — кровавая диарея обычно означает, что у вас другая, более тяжелая инфекция
- Тошнота, рвота или и то, и другое
- Спазмы и боли в животе
- Периодические боли в мышцах или головная боль
- Субфебрильная лихорадка
В зависимости от причины симптомы вирусного гастроэнтерита могут проявиться в течение 1–3 дней после заражения и могут варьироваться от легких до тяжелых. Симптомы обычно длятся всего день или два, но иногда они могут длиться до 14 дней.
Поскольку симптомы схожи, вирусную диарею легко спутать с диареей, вызванной бактериями, такими как Clostridioides difficile, сальмонелла и кишечная палочка, или паразитами, такими как лямблии.

Когда обращаться к врачу
Если вы взрослый, позвоните своему поставщику медицинских услуг, если:
- Вы не в состоянии удерживать жидкость в течение 24 часов
- У вас рвота или диарея в течение более двух дней
- Вас рвет кровью
- Вы обезвожены — признаки обезвоживания включают чрезмерную жажду, сухость во рту, темно-желтую мочу или малое количество мочи или ее полное отсутствие, а также сильную слабость, головокружение или предобморочное состояние
- Вы заметили кровь в стуле
- У вас сильная боль в животе
- У вас температура выше 104 F (40 C)
Для младенцев и детей
Немедленно обратитесь к лечащему врачу вашего ребенка, если у вашего ребенка:
- Температура 102 F (38,9С) или выше
- Кажется усталым или очень раздражительным
- Испытывает сильный дискомфорт или боль
- Кровавый понос
- Кажется обезвоженным — наблюдайте за признаками обезвоживания у больных младенцев и детей, сравнивая, сколько они пьют и мочится, с нормальным для них количеством, а также наблюдая за такими признаками, как сухость во рту, жажда и плач без слез
Если у вас есть младенец, помните, что срыгивание может быть повседневным явлением для вашего ребенка, а рвота — нет.
 Младенцы рвут по разным причинам, многие из которых могут потребовать медицинской помощи.
Младенцы рвут по разным причинам, многие из которых могут потребовать медицинской помощи.Немедленно позвоните врачу вашего ребенка, если ваш ребенок:
- У него частая рвота
- У него не было мокрого подгузника в течение шести часов
- Кровавый стул или сильная диарея
- Имеет запавший мягкий участок (родничок) на макушке
- Сухость во рту или плач без слез
- Необычно сонный, сонливый или невосприимчивый
Записаться на прием в клинику Mayo
Из клиники Mayo на ваш почтовый ящик
Зарегистрируйтесь бесплатно и будьте в курсе последних научных достижений, советов по здоровью и актуальных тем, связанных со здоровьем, таких как COVID-19, а также экспертных знаний по управлению здоровьем.
Чтобы предоставить вам наиболее актуальную и полезную информацию, а также понять, какие информация полезна, мы можем объединить вашу электронную почту и информацию об использовании веб-сайта с другая информация о вас, которой мы располагаем.
 Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.
Если вы пациент клиники Майо, это может
включать защищенную информацию о здоровье. Если мы объединим эту информацию с вашей защищенной
медицинской информации, мы будем рассматривать всю эту информацию как
информацию и будет использовать или раскрывать эту информацию только так, как указано в нашем уведомлении о
практики конфиденциальности. Вы можете отказаться от получения сообщений по электронной почте в любое время, нажав на
ссылка для отписки в письме.Причины
Наиболее вероятно, что вы заразитесь вирусным гастроэнтеритом, если съедите или выпьете зараженную пищу или воду. Вы также можете заболеть гастроэнтеритом, если будете пользоваться одной посудой, полотенцами или едой с кем-то, у кого есть один из вирусов, вызывающих это заболевание.
Многие вирусы могут вызывать гастроэнтерит, в том числе:
Норовирусы.
 И дети, и взрослые страдают от норовирусов, которые являются наиболее распространенной причиной болезней пищевого происхождения во всем мире. Норовирусная инфекция может распространиться по семьям и сообществам. Особенно вероятно распространение среди людей в замкнутых пространствах.
И дети, и взрослые страдают от норовирусов, которые являются наиболее распространенной причиной болезней пищевого происхождения во всем мире. Норовирусная инфекция может распространиться по семьям и сообществам. Особенно вероятно распространение среди людей в замкнутых пространствах.В большинстве случаев вы подхватываете вирус через зараженную пищу или воду. Но он также может распространяться между людьми, которые находятся в тесном контакте или делятся едой. Вы также можете заразиться вирусом, прикоснувшись к поверхности, зараженной норовирусом, а затем прикоснувшись ко рту.
Ротавирус. Во всем мире это наиболее частая причина вирусного гастроэнтерита у детей, которые обычно заражаются, когда берут в рот пальцы или другие предметы, зараженные вирусом. Он также может распространяться через зараженную пищу. Инфекция протекает наиболее тяжело у младенцев и детей младшего возраста.
Взрослые, инфицированные ротавирусом, могут не иметь симптомов, но все же могут распространять болезнь.
 Это вызывает особую озабоченность в учреждениях, таких как дома престарелых, потому что взрослые с вирусом неосознанно могут передать вирус другим. В некоторых странах, в том числе в США, доступна вакцина против вирусного гастроэнтерита, которая, по-видимому, эффективна для предотвращения инфекции.
Это вызывает особую озабоченность в учреждениях, таких как дома престарелых, потому что взрослые с вирусом неосознанно могут передать вирус другим. В некоторых странах, в том числе в США, доступна вакцина против вирусного гастроэнтерита, которая, по-видимому, эффективна для предотвращения инфекции.
Некоторые моллюски, особенно сырые или недоваренные устрицы, также могут вызвать у вас тошноту. Загрязненная питьевая вода является причиной вирусной диареи. Но во многих случаях вирус передается, когда кто-то с вирусом касается пищи, которую вы едите, не моя руки после посещения туалета.
Факторы риска
Гастроэнтерит встречается во всем мире и может поражать людей всех возрастов.
Люди, которые могут быть более восприимчивы к гастроэнтериту, включают:
- Маленькие дети. Дети в детских садах или начальных школах могут быть особенно уязвимы, потому что для созревания иммунной системы ребенка требуется время.
- Пожилые люди.
 Иммунная система взрослых обычно становится менее эффективной в более позднем возрасте. Пожилые люди в домах престарелых уязвимы, потому что их иммунная система ослабевает. Они также живут в тесном контакте с другими людьми, которые могут передавать микробы.
Иммунная система взрослых обычно становится менее эффективной в более позднем возрасте. Пожилые люди в домах престарелых уязвимы, потому что их иммунная система ослабевает. Они также живут в тесном контакте с другими людьми, которые могут передавать микробы. - Школьники или жители общежитий. Везде, где группы людей собираются вместе в тесноте, может быть среда для передачи кишечной инфекции.
- Любой человек с ослабленной иммунной системой. Если ваша устойчивость к инфекции низкая — например, если ваша иммунная система ослаблена ВИЧ/СПИДом, химиотерапией или другим заболеванием — вы можете подвергаться особому риску.
У каждого желудочно-кишечного вируса есть сезон, когда он наиболее активен. Например, если вы живете в Северном полушарии, у вас больше шансов заразиться ротавирусной или норовирусной инфекцией зимой и весной.
Осложнения
Основным осложнением вирусного гастроэнтерита является дегидратация — тяжелая потеря воды, необходимых солей и минералов.
 Если вы здоровы и пьете достаточно, чтобы восполнить потерю жидкости из-за рвоты и диареи, обезвоживание не должно быть проблемой.
Если вы здоровы и пьете достаточно, чтобы восполнить потерю жидкости из-за рвоты и диареи, обезвоживание не должно быть проблемой.Младенцы, пожилые люди и люди с ослабленной иммунной системой могут сильно обезвоживаться, если теряют больше жидкости, чем могут восполнить. Может потребоваться госпитализация, чтобы восполнить потерянную жидкость через капельницу на руках. Обезвоживание редко может привести к смерти.
Профилактика
Наилучший способ предотвращения распространения кишечных инфекций – это соблюдение следующих мер предосторожности:
- Сделайте ребенку прививку. Вакцина против гастроэнтерита, вызванного ротавирусом, доступна в некоторых странах, включая США. Вакцина, вводимая детям в первый год жизни, оказалась эффективной в предотвращении тяжелых симптомов этого заболевания.
Тщательно вымойте руки. И убедитесь, что ваши дети тоже. Если ваши дети старше, научите их мыть руки, особенно после посещения туалета.

Мойте руки после смены подгузников, а также перед приготовлением или приемом пищи. Лучше всего использовать теплую воду с мылом и хорошо тереть руки не менее 20 секунд. Промойте вокруг кутикулы, под ногтями и в складках рук. Затем тщательно промойте. Носите с собой дезинфицирующие салфетки и дезинфицирующее средство для рук на случай, если мыло и вода недоступны.
- Используйте отдельные личные вещи дома. Избегайте совместного использования столовых приборов, стаканов и тарелок. Используйте отдельные полотенца в ванной комнате.
- Безопасное приготовление пищи. Мойте все фрукты и овощи перед едой. Очищайте кухонные поверхности перед приготовлением на них пищи. Избегайте приготовления пищи, если вы больны.
- Держитесь подальше. По возможности избегайте тесного контакта с теми, у кого есть вирус.
- Дезинфекция твердых поверхностей. Если у кого-то в вашем доме есть вирусный гастроэнтерит, продезинфицируйте твердые поверхности, такие как прилавки, краны и дверные ручки, смесью из 5–25 столовых ложек (от 73 до 369 миллилитров) бытового отбеливателя на 1 галлон (3,8 литра) воды.

- Не прикасайтесь к белью, которое могло подвергнуться воздействию вируса. Если у кого-то в вашем доме есть вирусный гастроэнтерит, надевайте перчатки, прикасаясь к белью. Стирайте одежду и постельное белье в горячей воде и сушите их при самой высокой температуре. Тщательно мойте руки после прикосновения к белью.
- Проверьте свой детский сад. Убедитесь, что в центре есть отдельные комнаты для смены подгузников и приготовления или подачи еды. В комнате со столиком для пеленания должна быть раковина, а также гигиенический способ утилизации подгузников.
Примите меры предосторожности во время путешествия
Когда вы путешествуете в другие страны, вы можете заболеть от зараженной пищи или воды. Вы можете снизить риск, следуя этим советам:
- Пейте только хорошо закупоренную воду в бутылках или газированную воду.
- Избегайте кубиков льда, так как они могут быть сделаны из загрязненной воды.

- Используйте бутилированную воду для чистки зубов.
- Избегайте сырых продуктов, включая очищенные фрукты, сырые овощи и салаты, к которым прикасались руки человека.
- Избегайте недоваренного мяса и рыбы.
Дополнительная информация
- Прививка от гриппа: предотвратит ли она желудочный грипп?
- Желудочный грипп: как долго я заразен?
Персонал клиники Мэйо
Сопутствующие товары
Товары и услуги
Диарея и рвота — NHS
Диарея и рвота часто встречаются у взрослых, детей и младенцев. Они часто вызваны желудочным жуком и должны прекратиться через несколько дней.
Рекомендации одинаковы, если у вас диарея и рвота вместе или по отдельности.
Как лечить диарею и рвоту самостоятельно
Обычно вы можете лечить себя или своего ребенка дома.
 Самое главное – пить много жидкости, чтобы избежать обезвоживания.
Самое главное – пить много жидкости, чтобы избежать обезвоживания.Делать
оставайтесь дома и отдыхайте побольше
пейте много жидкости, например воду или тыкву – делайте маленькие глотки, если вас тошнит
продолжайте кормить ребенка грудью или из бутылочки – если он заболел, попробуйте кормить его небольшими порциями чаще, чем обычно
давайте детям, получающим смесь или твердую пищу, небольшие глотки воды между кормлениями
ешьте, когда чувствуете, что можете – вам не нужно есть или избегать каких-либо определенных продуктов
примите парацетамол, если вы испытываете дискомфорт – ознакомьтесь с информационным листком, прежде чем давать его ребенку
Не
не пейте фруктовые соки и газированные напитки – они могут усилить диарею
не разбавляйте детскую смесь – используйте ее в обычной концентрации
не давайте детям до 12 лет лекарство от диареи
не давать аспирин детям до 16 лет
Как долго длятся диарея и рвота
У взрослых и детей:
- диарея обычно прекращается в течение 5–7 дней
- рвота обычно прекращается в течение 1–2 дней
Диарея и рвота могут легко распространяться
Важный: Важный
Не ходите в школу или на работу, пока не перестанете болеть или не будет диареи в течение как минимум 2 дней.

Если у вас также высокая температура или вы плохо себя чувствуете, чтобы заниматься своими обычными делами, постарайтесь оставаться дома и избегать контактов с другими людьми, пока вам не станет лучше.
Во избежание распространения инфекции:
Делать
часто мойте руки водой с мылом
стирать любую одежду или постельное белье, на которые попали какашки или рвотные массы, отдельно при горячей стирке
мыть сиденья унитазов, ручки смыва, краны, поверхности и дверные ручки каждый день
Не
не готовить еду для других людей, если это возможно
не делитесь полотенцами, фланелью, столовыми приборами или посудой
не пользоваться бассейном в течение 2 недель после исчезновения симптомов
Фармацевт может помочь при диарее и рвоте
Обратитесь к фармацевту, если:
- у вас или вашего ребенка (старше 5 лет) есть признаки обезвоживания, такие как темная, вонючая моча или мочеиспускание реже, чем обычно
- вам нужно остановить диарею на несколько часов
Они могу порекомендовать:
- пакетики для пероральной регидратации, которые вы смешиваете с водой для приготовления напитка
- лекарство для остановки диареи на несколько часов (например, лоперамид) – не подходит для детей младше 12 лет
Информация:
Позвоните в аптеку или свяжитесь с ними через Интернет, прежде чем идти лично.
 Вы можете заказать доставку лекарств или попросить кого-нибудь забрать их.
Вы можете заказать доставку лекарств или попросить кого-нибудь забрать их.Срочный совет: Получите консультацию по номеру 111 сейчас, если:
- вы беспокоитесь о ребенке в возрасте до 12 месяцев
- ваш ребенок прекращает кормление грудью или из бутылочки во время болезни
- ребенок в возрасте до 5 лет имеет признаки обезвоживания – например, меньше мокрых подгузников
- у вас или вашего ребенка (старше 5 лет) все еще есть признаки обезвоживания после использования пакетиков для пероральной регидратации
- вы или ваш ребенок продолжаете болеть и не можете удерживать жидкость
- у вас или вашего ребенка кровавый понос или кровотечение из дна
- у вас или у вашего ребенка понос длится более 7 дней или рвота длится более 2 дней
111 подскажет, что делать.
 Они могут договориться о телефонном звонке медсестры или врача, если они вам нужны.
Они могут договориться о телефонном звонке медсестры или врача, если они вам нужны.Зайдите на сайт 111.nhs.uk или позвоните по номеру 111.
Другие способы получить помощьЗапишитесь на срочный прием к врачу общей практики
Врач общей практики может вам помочь.
Спросите своего врача общей практики о срочном приеме.
Прежде чем идти туда, проконсультируйтесь с врачом общей практики. Врач общей практики может поговорить с вами по телефону.
Требуются немедленные действия: позвоните по номеру 999 или обратитесь в службу неотложной помощи, если вы или ваш ребенок:
- рвота с кровью или рвота, похожая на молотый кофе
- зеленая или желто-зеленая рвота
- возможно проглотил что-то ядовитое
- ригидность затылочных мышц и боль при взгляде на яркий свет
- внезапная сильная головная боль или боль в животе
- Тяжелая боль:
- всегда рядом и так плохо, что трудно думать или говорить
- ты не можешь спать
- очень трудно двигаться, вставать с постели, ходить в ванную, умываться или одеваться
- Умеренная боль:
- всегда рядом
- мешает сосредоточиться или уснуть
- вы можете встать, умыться или одеться
- Легкая боль:
- приходит и уходит
- раздражает, но не мешает заниматься повседневными делами
Причины диареи и рвоты
Вы, вероятно, не будете точно знать, в чем причина, но основные причины диареи и рвоты лечатся одинаково.



 Скопление газов обычно связано с неправильным питанием, малоподвижным образом жизни.
Скопление газов обычно связано с неправильным питанием, малоподвижным образом жизни. д.;
д.;

 Данной заболевание легко спутать с гастритом из-за схожести симптомов, но при панкреатите у больного начинаются проблемы со стулом и неприятного, горького привкуса во рту.
Данной заболевание легко спутать с гастритом из-за схожести симптомов, но при панкреатите у больного начинаются проблемы со стулом и неприятного, горького привкуса во рту.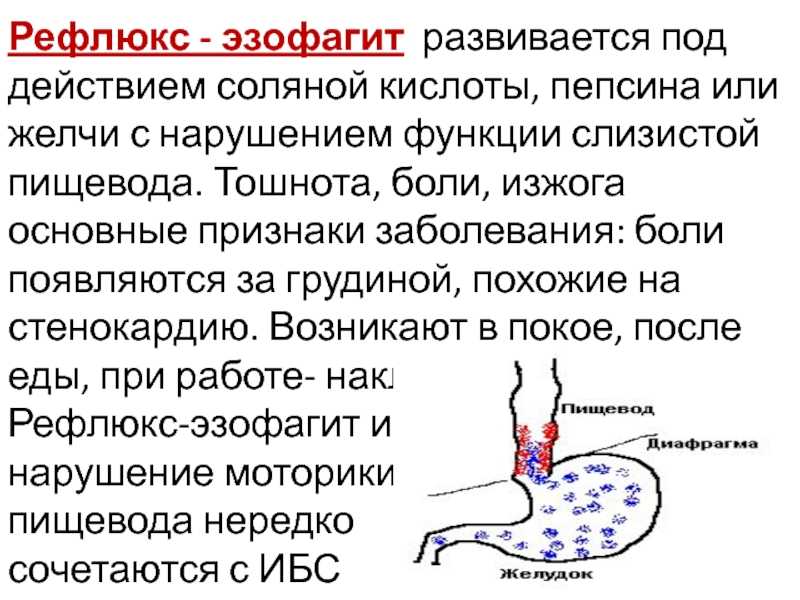 Поэтому, Вам придется перетерпеть данный недуг и обойтись народными средствами, но обязательно проконсультируйтесь с врачом.
Поэтому, Вам придется перетерпеть данный недуг и обойтись народными средствами, но обязательно проконсультируйтесь с врачом.
 Для приготовления напитка берут по 1 ч л листьев мяты, сушеной коры дуба и измельченного чистотела, заливают 0,5 л кипятка и на водяной бане кипят 10 минут. После отвар остужают и процеживают, принимают по 1 ст л 3-5 раз в день перед едой.
Для приготовления напитка берут по 1 ч л листьев мяты, сушеной коры дуба и измельченного чистотела, заливают 0,5 л кипятка и на водяной бане кипят 10 минут. После отвар остужают и процеживают, принимают по 1 ст л 3-5 раз в день перед едой.
 Получаете ли вы достаточное количество клетчатки?
Получаете ли вы достаточное количество клетчатки? Вам не нужно считать граммы клетчатки, чтобы получить необходимое количество. Вместо этого старайтесь съедать 2 чашки фруктов и 2 1/2 чашки овощей каждый день. Приготовьте бутерброды с жареными овощами, добавьте к еде салат вместо картофеля фри, купите предварительно нарезанные овощи, чтобы перекусить их нежирным соусом, держите миску с фруктами полной для удобного и здорового перекуса и добавляйте нарезанные сухофрукты в овсянку. и крупы.
Вам не нужно считать граммы клетчатки, чтобы получить необходимое количество. Вместо этого старайтесь съедать 2 чашки фруктов и 2 1/2 чашки овощей каждый день. Приготовьте бутерброды с жареными овощами, добавьте к еде салат вместо картофеля фри, купите предварительно нарезанные овощи, чтобы перекусить их нежирным соусом, держите миску с фруктами полной для удобного и здорового перекуса и добавляйте нарезанные сухофрукты в овсянку. и крупы. Добавляйте вареную фасоль в салаты, а в качестве основных блюд попробуйте бобовые супы и тушеные блюда.
Добавляйте вареную фасоль в салаты, а в качестве основных блюд попробуйте бобовые супы и тушеные блюда.
 Вам также следует немедленно позвонить своему врачу, если вы заметили кровь в стуле, боль в животе или похудели без каких-либо усилий.
Вам также следует немедленно позвонить своему врачу, если вы заметили кровь в стуле, боль в животе или похудели без каких-либо усилий. Женщины чаще имеют следующие симптомы сердечного приступа:
Женщины чаще имеют следующие симптомы сердечного приступа: Врачи называют это «нестабильной» стенокардией, и это экстренная ситуация, которая может быть связана с сердечным приступом, который вот-вот произойдет.
Врачи называют это «нестабильной» стенокардией, и это экстренная ситуация, которая может быть связана с сердечным приступом, который вот-вот произойдет. Эти отложения налета твердые снаружи и мягкие и кашицеобразные внутри.
Эти отложения налета твердые снаружи и мягкие и кашицеобразные внутри.
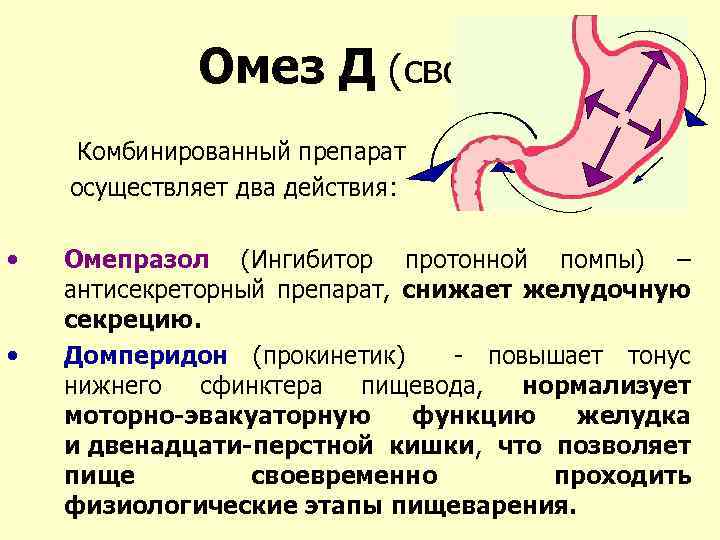
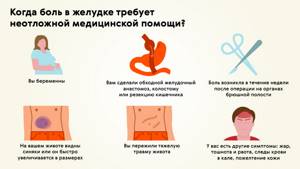

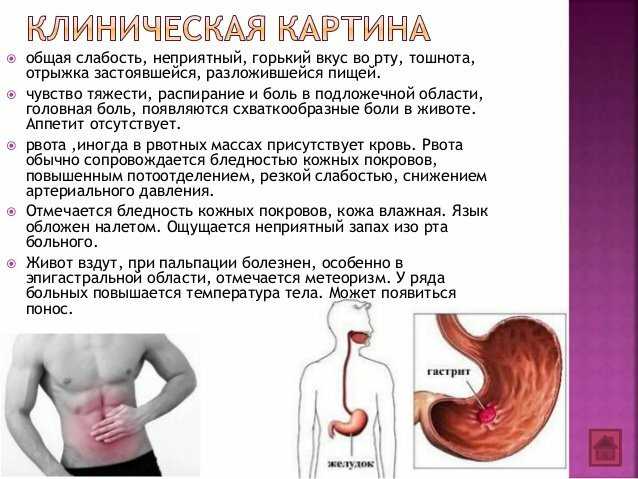 Он также может контролировать частоту сердечных сокращений и ритм.
Он также может контролировать частоту сердечных сокращений и ритм. «Эхо» также может сказать, были ли повреждены какие-либо части вашего сердца (клапаны, перегородка и т. д.) во время сердечного приступа.
«Эхо» также может сказать, были ли повреждены какие-либо части вашего сердца (клапаны, перегородка и т. д.) во время сердечного приступа.