Врожденный вывих бедра у детей
Что такое врожденный вывих бедра и как он появляется у ребенка?
Врожденный вывих бедра (ВВБ) — это патология тазобедренного сустава, при которой головка бедра расположена вне вертлужной впадины (то есть занимает неправильное положение) и деформирована. Встречается она примерно у 5-7 детей на 1 000 новорожденных, причем у девочек чаще, чем у мальчиков. Наибольшее распространение она имеет в Европе. Чаще она наблюдается у детей от первой беременности и иногда сочетается с другими ортопедическими патологиями, например, мышечной кривошеей или косолапостью.
По сути, ВВБ — это крайняя степень выраженности дисплазии тазобедренного сустава: предвывих или подвывих также являются проявлениями дисплазии, но при этом головка хотя и расположена неправильно, находится внутри вертлужной впадины. Неправильное положение развивается из-за внутриутробного нарушения развития ткани, формирующей сустав. Примерно в четверти случаев причина генетическая.
ВВБ бывает односторонним или двусторонним (затрагивает один сустав или оба). До XIX века он считался неизлечимым, но в настоящее время детские ортопеды успешно справляются даже со сложными случаями.
Как понять, что у ребенка врожденный вывих бедра?
Чем раньше выявлена патология, тем быстрее и легче будет коррекция — это относится практически ко всем заболеваниям опорно-двигательного аппарата у детей. В идеале постановка диагноза должна начаться ее в роддоме или сразу после выписки — при осмотре новорожденного в возрасте 4-7 дней. Однако проблему удается распознать не всегда. Для раннего выявления ДТБС всем грудничкам в возрасте 1 месяц нужно сделать УЗИ тазобедренных суставов. Это скрининговый метод, позволяющий определить проблему как можно раньше у максимального числа детей. Если при этом возникнет подозрение на ДТБС, проводится внеплановая консультация ортопеда, может быть назначена рентгенография.
Следующий плановый прием у детского ортопеда младенец проходит в возрасте 3 месяцев. Если до этого времени родителей настораживает неодинаковая длина ножек, асимметричное расположение кожных складок на ножках, ограничение отведения одного или обоих бедер (норма 80-90 градусов), уплощение ягодичной области то, что она стопа вывернута наружу больше, чем другая, лучше всего записаться на прием в поликлинику, не дожидаясь планового приема.
Врачам-специалистам доступно еще несколько способов диагностики ДТБС, которую потом можно подтвердить с помощью УЗИ или рентгенограммы. Например, для детей с ВВБ младше 3 месяцев характерен симптом Макса-Ортолани: если согнуть ножки малыша под прямым углом, привести их к средней линии и развести в стороны, слышен щелчок с той стороны, где есть дисплазия.
Следующий этап, когда патология заметна уже невооруженным взглядом, наступает в 1-1,5 года малыша. Такие дети, как правило, начинают ходить позже сверстников, и патология сустава отражается на походке и позвоночнике.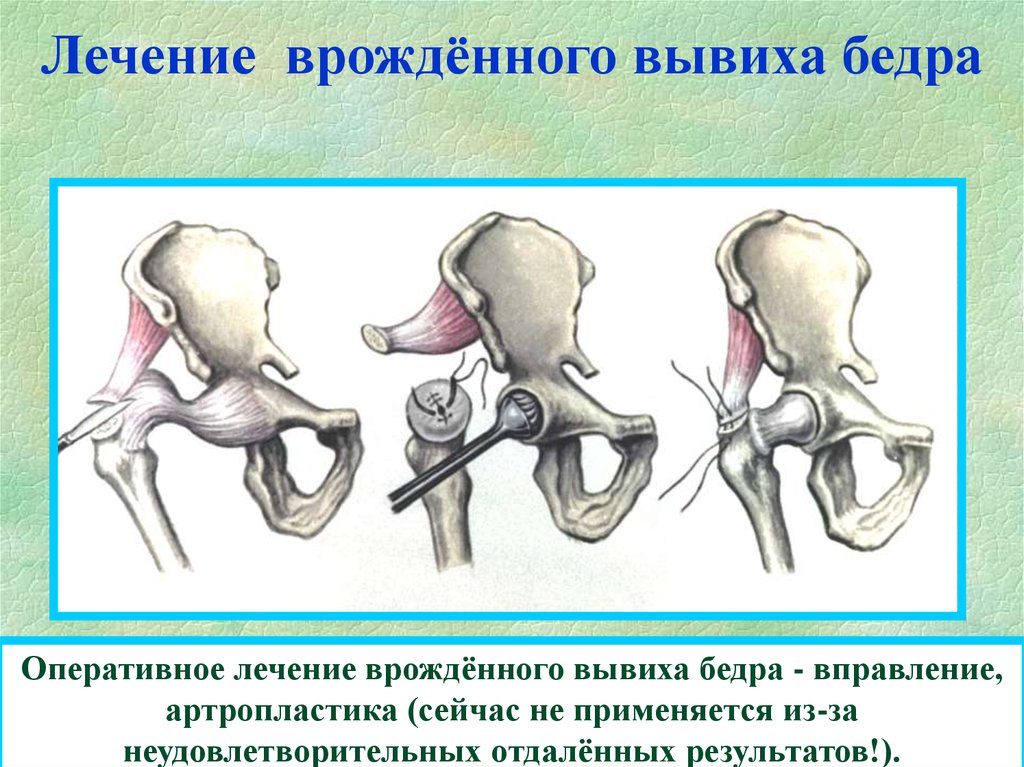 Если форма ВВБ односторонняя, развивается хромота, а корпус постоянно наклонен в сторону, что провоцирует сколиоз. При двусторонней форме появляется «утиная» походка враскачку, когда человек переваливается с одной стороны на другую.
Если форма ВВБ односторонняя, развивается хромота, а корпус постоянно наклонен в сторону, что провоцирует сколиоз. При двусторонней форме появляется «утиная» походка враскачку, когда человек переваливается с одной стороны на другую.
Выявление ВВБ в этом возрасте уже считается поздней диагностикой. Однако даже если не удалось поставить диагноз раньше, пройти лечение нужно обязательно. Иначе после 3 лет у пациента появляются боли при ходьбе, а к 25-30 годам развивается диспластический коксартроз, который сопровождается ограничением подвижности сустава и болями и лечится только с помощью установки искусственного сустава.
Как лечат врожденный вывих бедра?
Целью лечения является восстановление опороспособности головки бедра в вертлужной впадине, а для этого сустав должен постоянно находиться в правильном положении. Придание ему верного положения — длительный процесс, и следует настроиться на то, что коррекция займет от полугода до года. Чем раньше оно начнется, тем скорее закончится и тем более комфортным оно будет для малыша.
Для детей первых трех месяцев жизни прогноз благоприятный. В этом случае первоначально для фиксации ножек применяется широкое пеленание, затем &mdash: какое-либо из широко используемых ортопедических устройств (подушка Фрейка, стремена Павлика, шины Виленского, в зависимости от того, что рекомендует доктор). Грудничок привыкает к этим устройствам очень быстро, и уже через несколько дней они не доставляют ему дискомфорта. Периодически врач осматривает ножки, а также делается УЗИ (а позднее — рентген) для контроля положения сустава. Лечение обычно сопровождается гимнастикой, массажем и поддерживающей физиотерапией.
Если ВВБ был диагностирован у позже 1 года или носит сложный характер, или если консервативное лечение не дало результата, может встать вопрос об операции. Существует несколько вариантов оперативного восстановления сустава. Эти операции выполняются высокопрофессиональными детскими хирургами в специализированных детских больницах.
Диагностика и лечение дисплазии тазобедренного сустава и врожденного вывиха бедра у детей
PAEDIATRIC SURGERY.UKRAINE.2019.1(62):90-98; DOI 10.15574/PS.2019.62.90
Левицкий А. Ф., Головатюк Д. В., Карабенюк А. В., Витязь В. Н.
Национальный медицинский университет имени А.А. Богомольца, г. Киев, Украина
Дисплазия тазобедренного сустава и врожденный вывих бедра обусловлены внутриутробным нарушением развития плода, и их развитие зависит от многих эндогенных и экзогенных факторов, таких как наследственность, пол, влияние женских половых гормонов, а также влияние гормона релаксина. На процесс формирования тазобедренных суставов влияют и механические факторы, ограничивающие движения плода и препятствующие его нормальному расположению в матке (тазововое, ножное или поперечное предлежание): многоплодная беременность, аномалии развития и заболевания матки (дворогая матка, седловидная матка, опухоли матки), деформации костей таза различного генеза, маловодие и многоводие. Отдельной патологией выделяют тератогенный вывих бедра. При клиническом обследовании определяются следующие симптомы, характерные для дисплазии тазобедренного сустава и врожденного вывиха бедра: симптом Иоахимсталя, Маркса–Ортолани, Барлоу, Пельтесона, Дюпиетрена, Дюшена–Тределенбурга, асиметрия кожных складок, укорочение конечности на больной стороне. Диагноз должен быть подтвержден результатами сонографии (у детей в возрасте до 5 мес.) или рентгенографии (у детей в возрасте старше 5 мес.). Максимально раннее начало лечения обеспечивает эффективность консервативного лечения, которое включает ЛФК, массаж, применение различных отводящих устройств (профилактические штанишки, стремена Павлика, шина Кошли, подушка Фрейки, аппарат типа Гневковского), вытяжение «over head», закрытое вправление вывиха бедра под наркозом. Показаниями к оперативному лечению являются: отсутствие возможности закрытого вправления врожденного вывиха бедра (высокий вывих, значительная степень антеторсии и вальгусной деформаци шейки бедра, значительная степень недоразвития вертлужной впадины), релюксация после закрытого вправления врожденного вывиха бедра; диагностирование врожденного вывиха бедра в возрасте старше двух лет.
Отдельной патологией выделяют тератогенный вывих бедра. При клиническом обследовании определяются следующие симптомы, характерные для дисплазии тазобедренного сустава и врожденного вывиха бедра: симптом Иоахимсталя, Маркса–Ортолани, Барлоу, Пельтесона, Дюпиетрена, Дюшена–Тределенбурга, асиметрия кожных складок, укорочение конечности на больной стороне. Диагноз должен быть подтвержден результатами сонографии (у детей в возрасте до 5 мес.) или рентгенографии (у детей в возрасте старше 5 мес.). Максимально раннее начало лечения обеспечивает эффективность консервативного лечения, которое включает ЛФК, массаж, применение различных отводящих устройств (профилактические штанишки, стремена Павлика, шина Кошли, подушка Фрейки, аппарат типа Гневковского), вытяжение «over head», закрытое вправление вывиха бедра под наркозом. Показаниями к оперативному лечению являются: отсутствие возможности закрытого вправления врожденного вывиха бедра (высокий вывих, значительная степень антеторсии и вальгусной деформаци шейки бедра, значительная степень недоразвития вертлужной впадины), релюксация после закрытого вправления врожденного вывиха бедра; диагностирование врожденного вывиха бедра в возрасте старше двух лет.
Ключевые слова: тазобедренный сустав, дисплазия, врожденный вывих бедра, дети.__
ЛИТЕРАТУРА
1. Барта О. (1972). Врожденный вывих бедер и его раннее консервативное лечение. Будапешт: Изд-во АН Венгрии: 215.
2. Бодня АИ, Гарбузняк ИН, Корж НА, Климовицкий ВГ и др. (2014). Курс лекций по ортопедии и травматологии. 3-е изд. Под ред. ВФ. Прозоровского. Харьков: Коллегиум: 464.
3. Вовченко АЯ, Куценок ЯБ, Зинченко ВВ, Демьян ЮЮ. (2004). Наш опыт ультразвуковой диагностики дисплазии тазобедренного сустава.
4. Волков МВ, Тер-Егиазаров ГМ, Юкина ГП. (1972). Врожденный вывих бедра Москва: Медицина:170.
5. Граф Р, Фаркас П, Лерхер К и др. (2001). Ультрасонография в диагностике и лечении дисплазии тазобедренного сустава у детей. Руководство по сонографии тазобедренного сустава. Vilnius: Med diagnost centras: 42.
6. Корольков АИ. (2008). Восстановительное лечение детей после повторных хирургических вмешательств при рецидивах врожденного вывиха и подвывиха бедра. Вестник физиотерапии и курортологии. 3: 76–80.
7. Корольков ОІ. (2011). Рецидиви уродженого вивиху та підвивиху стегна. Харків: 35.
8. Крись-Пугач АП, Бурин МД. (2002). Обстеження та діагностика опорно-рухових розладів у дітей. Київ: Хмельницький: 215.
9. Куценок ЯБ, Рулла ЭА, Мельник ВВ. (1992). Врожденная дисплазия тазобедренного сустава, врожденный подвывих и вывих бедра. Киев: Здоровье:184.
10. Про затвердження Протоколів діагностики та лікування захворювань та травм опорно-рухового апарату у дітей. Наказ МОЗ України від 26.07.2006 №521. http://www.moz.gov.ua.
Наказ МОЗ України від 26.07.2006 №521. http://www.moz.gov.ua.
11. Пыков МИ, Ватолин КВ. (2001). Детская ультразвуковая диагностика. Москва: Видар: 680.
12. Шевцов ВИ, Макушин ВД, Тепленький МП, Атманский ИА. (2006). Лечение врожденного вывиха бедра (новые технологии остеосинтеза модулями аппарата Илизарова). Курган: Зауралье: 1000.
13. Hensinger RN. (1979). Congenital Dislocation of the Hip. Clinical Symposium: 31.
14. Tadjan Mihran O. (1996). Clinical pediatrics orthopedics: the art of diagnosis and principles of management. APPLETTON&LANGE? Stamford, CT: 270.
15. Tonnis D. (1987). Congenital dysplasia and dislocation of the hip in children and adult. New York: Springer: 461. https://doi.org/10.1007/978-3-642-71038-4
Статья поступила в редакцию 01.11.2018 г., принята к печати 04.03. 2019 г.
2019 г.
Врожденный вывих бедра — лечение в Москве | Лечим дисплазию тазобедренного сустава у детей
Врождённый вывих бедра – патологическое состояние тазобедренного сустава, характеризующееся разобщением суставных поверхностей головки бедренной кости и вертлужной впадины, вследствие дисплазии. Чаще всего процесс бывает односторонним, но возможно поражение обоих суставов.
Этиология
Существует несколько теорий образования врождённого вывиха.
-
Порок первичной закладки. Нарушения возникают в период зародышевой закладки тазобедренного сустава. Проявляется аплазией (недоразвитием) части или целого сустава.
-
Предвывих бедра. Возникает в результате растяжения капсулы и выскальзывания головки из впадины из-за анатомических особенностей тазобедренного сустава или неправильного положения плода в утробе матери, например, при тазовом предлежании.

-
Дисплазия тазобедренного сустава. Наиболее частая причина развития врождённого вывиха бедра. Возникает в результате наследственного нарушения формирования сустава.
Клиника
Врождённый вывих бедра проявляется с первых дней жизни ребёнка. Основные симптомы:
-
Асимметрия кожных складок в области нижних конечностей.
-
Симптом «щелчка» при сгибании и отведении бёдер, обусловленный перескакиванием головки бедренной кости через задненижний край вертлужной впадины. Проявляется в возрасте до 2-3 месяцев.
-
Ограничение объёма движений в области поражённого сустава в возрасте до 1 года.
-
Укорочение нижней конечности с поражённой стороны, нарушение походки. Проявляется на более поздних сроках, когда ребёнок начинает стоять и ходить,
При отсутствии диагностических осмотров ребёнка и несвоевременном лечении, во взрослом возрасте возможно развитие диспластического коксартроза, что приводит к полному нарушению функций тазобедренного сустава и инвалидизации больного.
Диагностика
Врождённый вывих бедра должен быть диагностирован на максимально ранних сроках. Помимо клинического осмотра выполняется УЗИ и рентгенография тазобедренных суставов.
УЗИ — стандарт диагностики дисплазии тазобедренного сустава. Выявляются нарушения развития как костных, так и хрящевых структур тазобедренного сустава.
Рентгенография выполняется для уточнения постановки диагноза врождённого вывиха бедра. Определяется нарушение положения бедренной кости по отношению к вертлужной впадине.
Лечение
При ранней диагностике врождённого вывиха, на стадии дисплазии тазобедренного сустава проводится консервативное лечение, принципом которого является придание ножкам ребёнка положения разведения с сохранением движений в суставе.
Хирургическое лечение бывает одномоментное и двухэтапное.
Одномоментное оперативное вмешательство выполняется детям до 2 лет. Оно заключается в закрытом или открытом вправлении вывиха. Закрытое вправление относится к консервативному типу лечения, заключается в вытяжении по методике «over head» в течение 10-25 дней, с последующей фиксацией в кокситной гипсовой повязке в течение 8 месяцев, затем фиксация продолжается в отводящей шине в течение 2-4 месяцев. Нагрузка на нижние конечности разрешается не раньше, чем через 1 год после вправления вывиха. В течение всего курса лечения должна выполняться реабилитация.
Оно заключается в закрытом или открытом вправлении вывиха. Закрытое вправление относится к консервативному типу лечения, заключается в вытяжении по методике «over head» в течение 10-25 дней, с последующей фиксацией в кокситной гипсовой повязке в течение 8 месяцев, затем фиксация продолжается в отводящей шине в течение 2-4 месяцев. Нагрузка на нижние конечности разрешается не раньше, чем через 1 год после вправления вывиха. В течение всего курса лечения должна выполняться реабилитация.
Открытое вправление выполняется при безуспешности или невозможности закрытого вправления. Во время операции производится доступ к тазобедренному суставу, ревизия и удаление внутрисуставных препятствий. Затем производится вправление головки во впадину, фиксация спицей, и послеоперационная фиксация в кокситной гипсовой повязке сроком до 3 недель. Далее спица удаляется, пациент укладывается в специальную гипсовую кроватку и начинает разработку движений в тазобедренном суставе. Нагрузка на нижние конечности разрешается через 3 месяца после операции.
Этапы лечения врождённого вывиха бедра хирургически
Двухэтапный метод лечения врождённого вывиха бедра разработан в отделении детской ортопедии ЦИТО им. Н.Н. Приорова.
-
Первый этап заключается в остеотомии бедренной кости с наложением дистракционного аппарата. В послеоперационном периоде выполняется окончательное низведение головки до уровня вертлужной впадины в течение 14-18 дней.
-
Вторым этапом выполняется демонтаж аппарата, вправление головки бедренной кости и остеотомия таза по Солтеру. В послеоперационном периоде нижние конечности фиксируют в кокситной гипсовой повязке в течение 6 недель. После снятия повязки проводится курс реабилитации, который повторяют каждые 3 месяца. Нагрузка на нижние конечности разрешается через 4-5 месяцев после консолидации остеотомий.
После выполнения данного вида хирургического лечения пациенты нуждаются в постоянном диспансерном наблюдении.
Для получения более подробной информации о Лечение врождённого вывиха бедра хирургически в нашем центре детской костной патологии и подростковой ортопедии Вы можете обратиться к нам по телефону или записаться на примем через форму записи.
Продолжая работу с сайтом, вы даете согласие на использование файлов cookie.
Врожденный вывих бедра у детей
Детская клиника АО «Медицина»
(клиника академика Ройтберга)
Записаться к врачу
12 февраля 2020
Любая патология у ребенка вызывает особую тревогу у его родителей. Независимо от типа и тяжести заболевания, врачи с максимальной тщательностью проводят диагностику, назначают лечение и ведут наблюдение за маленьким пациентом. Особого внимания заслуживают болезни, которые появились еще в момент рождения малыша.
Врожденный вывих бедра – это врожденный порок новорожденных детей, который проявляется в виде нарушения формирования всех элементов тазобедренного сустава. Порок заметен сразу после рождения, иногда проявляется уже в период беременности.
Если вовремя не обнаружить заболевание, ребенок будет заметно хромать уже во время своих первых шагов. Это распространенное явление встречается у 4-12% детей.
Если не заметить вывих, придется проводить сложную операцию. В дальнейшем отсутствие лечения проводит к инвалидности. Признаки врожденного вывиха бедра квалифицированным врачам с многолетним опытом работы заметны сразу. Именно такие специалисты работают в АО «Медицина» (клиника академика Ройтберга).
Врожденный вывих бедра, рекомендации при котором включают в себя массаж, гимнастику и пеленание, не зависит от ушибов или других повреждений ребенка. Это врожденная патология, которая не может возникнуть после обычного ушиба. Также проход сквозь родовые пути лишь провоцирует уже существующую патологию.
Классификация
Врожденный вывих бедра подразделяется по степени смещения:
- предвывих – капсула тазобедренного сустава растянута, из-за чего он может иногда смещаться, на этом этапе выздоровление может произойти без оперативного вмешательства, если соблюдается необходимый уход за суставами;
- подвывих – сустав остается в области лимбуса, но уже заметно смещен вверх, дальнейшее нормальное развитие возможно только после избавления от аддукторной контрактуры, в редких случаях это получается сделать при помощи массажа, гимнастики и пеленания, головка либо самостоятельно придет в норму, либо патология перерастет в вывих;
- вывих – головка бедра располагается за пределами лимбуса, у верхнего края подвздошной кости, при отведении сустава головка соскальзывает, такая степень может проявиться сразу при рождении или развиться позже.
Чаще всего врожденный вывих бедра у детей проявляется из-за:
- неверной формы суставной впадины;
- недоразвитой хрящевой ткани;
- ослабленных связок суставов;
- неверным углом между шейкой бедра и головкой.

У девочек патология встречается в 5 раз чаще, чем у мальчиков.
Симптомы
Симптоматика является характерной, однако из-за того что суставы закрыты плотным слоем мышц и кожи, патологию выявляют по косвенным признакам.
Врожденный вывих бедра у детей можно заметить по следующим симптомам:
- Своеобразный щелчок. Врачи всегда проверяют ноги младенцев, сгибая и разгибая их, в том числе, чтобы выявить дисплазию тазобедренного сустава. Уложив малыша на спину и согнув ему обе ножки можно услышать щелчок, который характеризует вправление вывихнутого бедра.
- Неверный угол разведения. Ребенка также укладывают на спину, ноги разводят в стороны. Если угол разведения составляет менее 90° – это говорит о врожденном вывихе бедра.
- Укорочение одной из конечностей. Если вытянуть детские ножки прямо, можно заметить укорочение одной из них. Одна коленная чашечка будет расположена выше другой. Поврежденный сустав можно выявить по такому необычному дефекту.

- Вывернутая стопа. Поврежденная стопа будет вывернута наружу, это легко определить, когда ребенок расслаблен.
- Хромота. Детки, которые уже научились ходить, заметно хромают, ходят как уточки.
- Ассиметричные кожные складки на нижней части тела обычно сильно бросаются в глаза. Это один из явных признаков дисплазии.
Врожденный вывих бедра у детей легко лечится на ранних стадиях. В дальнейшем патология вызывает сильные болезненные ощущения.
Доктора по сей день не знают главную причину врожденного вывиха бедра. Однако есть ряд факторов, влияющих на патологию:
- гормон релаксин, который вырабатывает женский организм, он провоцирует излишнее размягчение тканей;
- если таз ребенка в утробе длительное время остается в одном положении, то сустав под давлением начинает деформироваться;
- малый объем околоплодной жидкости не дает плоду передвигаться так, как ему удобно, это тоже провоцирует симптомы врожденного вывиха бедра;
- сильный токсикоз влияет на процесс роста плода;
- если малыш весит более 4 кг, то причиной врожденного вывиха бедра может стать родовая деятельность, сустав повреждается во время выхода из родовых путей;
- у молодых мамочек возрастом до 20 лет уровень гормона релаксина намного выше, чем у созревшей женщины, это увеличивает риски размягчения тканей, как следствие формирование патологии;
- инфекции, передающиеся плоду, также вызывают симптомы врожденного вывиха бедра;
- поздняя беременность также выступает причиной развития патологии, после 35 лет проявляются хронические заболевания, ухудшается кровообращение, это сказывает на формировании плода.

К сожалению, несмотря на всю бдительность ортопедов, к возрасту 5-6 лет признаки врожденного вывиха бедра проявляются у большего количества детей.
Осложнения
Диагностика врожденного вывиха бедра проводится детским ортопедом с интервалом в 1-2 месяца, чтобы выявить болезнь еще в детстве. Если оставить все как есть, уже к 4-5 годам ребенок начнет сильно хромать, будет чувствовать боль. Спустя 10-20 лет начнется артроз тазобедренного сустава, который сократит возможности передвижения больного. В конечном итоге человек станет инвалидом.
Также у таких деток наблюдается:
- сколиоз;
- остеохондроз;
- одна нога короче другой;
- плоскостопие;
- кривая осанка.
Неправильно функционирующий сустав перекладывает большую часть нагрузки на позвоночник, что провоцирует такие осложнения. Лечения врожденного вывиха бедра после осложнений забирает много сил и материальных средств.
Когда следует обратиться к врачу?
Как показывает многолетняя врачебная практика, успех выздоровления при врожденном вывихе бедра напрямую зависит от скорости реакции родителей и врачей. Чем раньше будет проведено консервативное лечение или оперативное вмешательство, тем меньше осложнений будет у малыша.
Чем раньше будет проведено консервативное лечение или оперативное вмешательство, тем меньше осложнений будет у малыша.
Лечение
Лечение врожденного вывиха бедра начинается еще в утробе, а затем развивается после рождения. Не зря детей плотно пеленают и тщательно проверяют каждые несколько недель.
Диагностика врожденного вывиха бедра должна проверяться сразу после рождения малыша, к сожалению, это не всегда происходит. После роддома ребенка несколько раз проверяет детский ортопед, если болезнь так и не была выявлена, могут проявляться боли, странная походка.
При обнаружении отклонений родители должны сразу отправиться к детскому ортопеду. Лечение необходимо начинать сразу после выявления болезни. Чем раньше начнется лечение, тем выше шанс избежать операции и осложнений.
Лечение врожденного вывиха бедра может проводиться без вмешательства хирургов. Если вывих не перешел в серьезную степень, то ребенку могут наложить шину, которая фиксирует ноги в определенном положении. Это позволит суставу правильно развиваться.
Это позволит суставу правильно развиваться.
Оперативное вмешательство. Операция назначается детям в возрасте до 5 лет. С каждым годом эффект от лечения будет все меньше. Во время процедуры углубляется вертлужная впадина.
При врожденном вывихе бедра рекомендации заключаются в моментальном лечении. Врач-ортопед может назначить гимнастику, покажет, как правильно пеленать малыша, однако такие методы помогут только новорожденным.
Как записаться к детскому ортопеду?
Записаться к детскому ортопеду можно с помощью формы на сайте или по телефону +7 (495) 775-73-60 (заявки принимаются круглосуточно).
Нашими специалистами осуществляется точная диагностика и оперативное лечение любых детских патологий. Специалисты имеют большой опыт работы, а также высокую профессиональную квалификацию. Во время работы используется современное оборудование, а также инновационные методы исследования и терапии.
Мы располагаемся по адресу: Москва, 2-й Тверской-Ямской переулок, дом 10, метро «Маяковская». Если у вас имеются какие-либо вопросы, то вы можете их задать администраторам колл-центра.
Если у вас имеются какие-либо вопросы, то вы можете их задать администраторам колл-центра.
Модуль веб-форм не установлен.
Лицензии и сертификаты
Лечение врожденного вывиха бедра
Лечение врожденного вывиха бедра у детей
Центр восстановительной медицины BRT специализируется на лечении врождённого вывиха бедра. Мы используем эффективную методику лечения без операций, наложений шин, гипса и т.д. Существуют всем известные методы такие как массаж и ЛФК, это пассивное восстановление дающее не очень высокие результаты. Мы лечим вывих бедра активными методиками, которые позволяют добиваться положительных и стабильных результатов.
Авторская методика не имеет возрастных ограничений и позволяет работать в том числе с новорожденными младенцами.
В основе методики лечения применяемой в клинике BRT лежит принцип коррекции мышечного
дисбаланса в звеньях опорно-двигательного аппарата человека. Любое заболевание связано с мышечным дисбалансом приводит к проблемам с костями и крупными суставами.
Любое заболевание связано с мышечным дисбалансом приводит к проблемам с костями и крупными суставами.
При обычных традиционных методах лечения врождённого вывиха бедра не работают с мышцами. Гипс и нахождение в шинах не способствуют развитию мышц. Так как мышечная обвязка недоразвита она не может удержать сустав.
У Ани врожденный двухсторонний вывих тазобедренных суставов. После рождения Анечка провела полтора года в гипсе. Врачи говорили, что она не сможет ходить. Но она не только пошла, попав в Центр нейрореабилитации BRT она смогла танцевать.
Уникальная методика лечения
Наш метод позволяет восстановить работу глубокой фиксационной
мускулатуры, мышечно-суставной баланс, а также убрать смещения
и деформации в отделах опорно-двигательного аппарата в области таза, позвоночника и
суставов.
Набор манипуляций и упражнений подбирается индивидуально. Для каждой группы мышц используются свои специализированные тренажеры.
Суть методики заключается в избирательном воздействии на целевые группы глубоких мышц при помощи запатентованных тренажеров. Эти мышцы невозможно контролировать сознанием и тренировать на обычных фитнес-тренажерах.
На основании многолетнего клинического опыта специалисты клиники знают какие слои мышечных групп нужно задействовать. В специальных тренажерных модулях задаются точные амплитуды, сила, угол нагрузки, тем самым позволяя вовлечь в процесс нужные целевые группы глубоких мышц.
Особенности лечения в нашей клинике:
1
Помогаем в сложных случаях
Наша методика восстанавливает пациентов после тяжелых переломов позвоночника. Лечение врожденного вывиха бедра для нас относительно простая задача.
Лечение врожденного вывиха бедра для нас относительно простая задача.
2
Долгосрочные результаты
Лечение в нашей клинике дает результат на долгие годы. Мы не только убираем проблему, но и восстанавливаем конфигурацию позвоночника и мышечный баланс.
3
Индивидуальный подход
С каждым пациентом работает персональный инструктор-методист, который следит за ходом лечения и при необходимости корректирует комплекс упражнений.
Фельденкрайз метод в реабилитации двигательных нарушений у детей
Метод Фельденкрайза известен своей эффективностью для широкого спектра нарушений развития и самых разных
ограничений : ДЦП, сколиоз, врожденный вывих бедра. В основе работы лежит понимание, что движения организует мозг
а не мышцы как таковые. Мозг способен обучаться (создавать новые связи) и эта способность присутствует в
каждом ребенке, независимо от наличия особенностей.
Фельденкрайз метод FI (функциональная интеграция)- это индивидуальные невербальные сеансы, на которых очень мягко и осторожно происходит обучение движению, «обучение» нервной системы выполнять наиболее эффективные и наименее энергозатратные движения. Метод направлен на замещение нежелательных патернов (привычек), вызывающих боль и дискомфорт при движении, на максимально эффективные и лояльные для организма в целом.
Методика направлена на обучение мозга и нервной системы, а не на тренировку какой-то конкретной группы мышц. В процессе сеанса нервная система пациента индивидуально подбирает путь выполнения того или иного движения, вместо того, чтобы он принимал конкретную позу или выполнял упражнение по команде.
При помощи данного обучающего процесса нервной системы собственные биологические импульсы и силы развития
ребенка освобождаются от препятствующих ограничений и, одновременно, получают поддержку. Целью является
предотвращение или максимальное сдерживание последствий спастического паралича, нарушений координации
движений, постуральных нарушений и задержки психического развития, который иначе повлияют на дальнейший
ход развития ребенка.
Целью является
предотвращение или максимальное сдерживание последствий спастического паралича, нарушений координации
движений, постуральных нарушений и задержки психического развития, который иначе повлияют на дальнейший
ход развития ребенка.
Блюм Николай Эвальевич
Основатель центра нейрореабилитации BRT, автор уникальной реабилитационной методики, кандидат биологических наук, действующий член союза реабилитологов России и Ассоциации междисциплинарной медицины
Опыт 25 лет
Разработчик уникального тренажёрного комплекса, который имеет широкий спектр применения при решении реабилитационных задач у детей и взрослых.
Гассан Татьяна Анатольевна
Врач, детский хирург-ортопед высшей категории, доктор медицинских наук, профессор кафедры детской хирургии РНИМУ им. Н.И. Пирогова. Хирург отделения реконструктивно-пластической микрохирургии Российской детской клинической больницы.
Опыт 34 года
Профессор кафедры детской хирургии РНИМУ им. Н.И.Пирогова. Удостоена премии в области науки и техники за разработку и внедрение криогенных технологий.
Корнев Андрей Владимирович
Старший инструктор реабилитационного зала. Специалист по реабилитации, лечебной физкультуре, функциональной реабилитации, стопотерапии, эрготерапевт. Специалист по изготовлению индивидуальных ортопедических стелек из вспененного этиленвинилацетана.
Опыт 14 лет
Участник научно-практических конференций по вопросам лечебной физкультуры и методам реабилитации.
Ранняя диагностика и лечение врожденного вывиха бедренной кости у детей первых 6 месяцев жизни
1. Абальмасова Е.А., Демидик В.Д. Прогнозирование развития тазобедренного сустава после консервативного вправления врожденного вывиха бедра. Ортопедия, травматология и протезирование. 1976, №6, 713
2. Андрианов В.Л., Морару А. Т., Федорова Л.Е. Выявление и лечение врожденного вывиха бедра у новорожденных и детей первого года жизни. Реф.докл. (научн.-исслед. дет. ортоп. ин-т. 9-я научн. сессия ин-та). Л., 1964, 92-94
Т., Федорова Л.Е. Выявление и лечение врожденного вывиха бедра у новорожденных и детей первого года жизни. Реф.докл. (научн.-исслед. дет. ортоп. ин-т. 9-я научн. сессия ин-та). Л., 1964, 92-94
3. Асфандияров Р.И. Врожденный вывих бедра и дисплазия тазобедренного сустава в свете анатомо-эмбриологических исследований. Автореф. докт. дисс. М., 1973
4. Ахтамов А. Методика и результаты функционального лечения врожденного вывиха бедра у детей раннего возраста. Дис. .канд.мед.наук-Ташкент, 1989.
5. Ахтямов И.Ф. Новые способы коррекции дисплазии вертлужной впадины. Казан, мед. жури. .1993г.-т.74, №2.-с.87-92
6. Балявичюте Д. «Эхоскопическая диагностика врожденного вывиха бедра». Проблемы травматологии и ортопедии. Таллин, 1990, т. 1, с. 176
7. Барта О. Врожденный вывих бедра и его раннее коснервативное лечение.-Будапешт, 1972г.-214с.
8. Баубинас П.А. Наш метод лечения врожденного вывиха бедра. Реф. докл. (научн.-исслед. дет. ортоп. ин-т им. Г.И. Турнера, 9-я научная сессия инта). Л., 1964, 119-120
Л., 1964, 119-120
9. Баубинас П.А. Консервативное лечение врожденного вывиха бедра у детей (функциональный метод лечения на специальной шине). Автореферат канд. дисс. Каунас, 1965
10. Ю.Баубинас П.А Особенности лечения врожденного вывиха бедра по методике Баубинаса. Пробл. Травм, и ортоп. Таллин, 1990, т.1, с. 178
11. П.Берг Е.П. О рентгенологическом определении степени торсии верхнего конца бедренной кости. Сб. тр. Рижского НИИТО. Рига, 1961, т.6. с. 405408
12. Биезинь А.П., Круминь К.А. Опыт диагностики врожденного вывиха в тазобедренном суставе у новорожденных и его раннего лечения. Тр. Рижск. ин-та травматолог, и ортоп. Рига, 1961, вып.№5, 201-212
13. Богданов Ф.Р. Врожденный вывих бедра и его лечение. Ортоп., травм. И протез., 1960, 5, 18-23
14. Бондарь З.И. Раннее лечение дисплазии тазобедренного сустава в условиях родильного дома. Материалы 1 съезда травм.-ортоп. Белоруссии. Минск, 1965, 246-247
15. Вашкевич Д.Б. Восстановление функции тазобедренного сустава после консервативного лечения врожденного вывиха бедра. Восстановительное лечение последствий. Н. Новгород, 1991, с.64-71
Восстановительное лечение последствий. Н. Новгород, 1991, с.64-71
16. Вашкевич Д.Б. Экспресс-диагностика и реабилитация детей с врожденным вывихом бедра в неонатальном периоде. Дис.канд.мед.наук. Н. Новгород, 1999, с. 18
17. Виленский В.Я. Принципы раннего функционального лечения врожденного вывиха бедра. Реф. докл. (научн -исслед. дет. ортоп. ин-т. 9-я научная сессия ин-та). JI., 1964, 89-92
18. Виленский В.Я. Диагностика и функциональное лечение врожденного вывиха бедра на первом году жизни. Москва, «Медицина», 1971г.
19. Вовченко А.Я Учебно-тренировочная компьютерная программа ультразвуковой оценки формирования тазобедренного сустава у новорожденных и детей первого года жизни. Актуальные вопросы медицинской радиологии. Челябинск, 1997, с. 147-148
20. Вовченко А.Я., Куценок Я.Б. Применение ультразвукового исследования в диагностике и мониторинге у детей с заболеваниями тазобедренного сустава.//Сб. тезисов «Актуальные вопросы детской травматологии и ортопедии» Москва, 2001г. -с.55
-с.55
21. Волков М.В., Горбунова Р.Л., Елизарова И.П., Моисеева Е.Н. Ранняя диагностика и лечение дисплазии тазобедренных суставов в условиях родильного дома. Педиатрия, 1964, №8, 28-34
22. Волков М.В. Актуальные вопросы лечения врожденного вывиха бедра у детей. Матер. 1-го съезда травматологов-ортопедов Белоруссии. Минск, 1965,253-254
23. Волков М.В. Диагностика и лечение врожденного вывиха бедра у детей. М., Медицина, 1969, с.96.
24. Волков М.В., Тер-Ешазаров Г.М., Юкина Г.П. Врожденный вывих бедра. Москва «Медицина», 1972г, 159с.
25. Волков М.В., Любошин Н.А. Ошибки и осложнения в диагностике и лечении повреждений тазобедренного сустава у детей. Ортоп., травматология и протезирование. -1972г. №4 — с. 1-8
26. Волков М.В. Некоторые вопросы современного консервативного лечения врожденного вывиха бедра у детей. Ортопедия, травматология и протезирование, 1964,10, 9-14
27. Вреден P.P. Врожденный вывих в тазобедренном суставе. Практическое руководство по ортопедии. Л., 1936, 127-156
Л., 1936, 127-156
28. Гиязов А.И. Дистрофические изменения головки бедренной кости после консервативного лечения врожденного вывиха бедра. Сб. науч. Тр. Ташкент, 1988, с. 12-14
29. Гончарова М.Н. Врожденный вывих бедра у детей и современные методы его лечения. Реф. докл. (научн.-исслед. дет. орт. ин-т, 9-я науч. сессия инта). Л., 1964, 77-79
30. Гончарова М.Н., Калёнов В.Е., Колпакова Л.В., Тихоненков Е.С. Морфологические и рентгенологические особенности тазобедренных суставов у плодов и новорожденных в норме и при дисплазии. Ортопедия, травматология и протезирование. —1972. №4 — с.8-13
31. Горбунова Р.Л., Елизарова И.П., Осьминина А.Т. Дисплазия и вывих тазобедренного сустава у новорожденных. М. — Медицина-1976г.
32. Грацианский В.П. Варусные искривления шейки бедра. Дисс. докт. Л., 1951
33. Догонадзе М.А. Дистрофические изменения головки бедренной кости после лечения врожденного вывиха бедра у детей.// Ортопедия, травматология и протезирование,-1988г. -№10-с.34-37
-№10-с.34-37
34. Долсцкий С .Я., Лёнюшкин А.И. Гнойно-воспалительные заболевания новорожденных.-М.: Медицнна.-1965г.-283с.
35. Жвания Г.А. Выявление и лечение врожденного вывиха бедра в раннем детском возрасте. Реф. докл. (научн.-исслед. дет. орт. ин-т, 9-я науч. сессия ин-та). Л., 1964, 136-139
36. Золотова Н.Н. Лечение патологического вывиха бедра у детей. Автореф. дисс. канд.мед.н.-Л.-1991 г.
37. Исаков Ю.Ф., Бурков И.В. Острая и хроническая хирургическая инфекция. В кн.’//Исаков Ю.Ф., Долецкий С.Я. Детская хирургия.-М.-1971г.-с.113-150
38. Исаков Ю.Ф. Детская хирургия.-М., Медицина.-199 .-с.
39. Кадыров М. Показания, методы и результаты лечения врожденного вывиха бедра у детей младшего возраста (от 1,5 до 3 лет).: Дисс. .канд. мед. наук,-Ташкент, 1985г.-160с.
40. Кадыров М. Тактика лечения детей с патологическим вывихом бедра. Актуальные проблемы костно-суставного туберкулеза. Ташкент, 1989, с. 132
41. Каленов В.Е. Ошибки в интерпретации рентгенограммы тазобедренных суставов, связанные с погрешностями в укладке. Сб. Ленингр. Л., 1972, с.9-14
Сб. Ленингр. Л., 1972, с.9-14
42. Камоско М.М. Врожденный вывих бедра при нестабильности тазобедренного сустава у детей до 3-х летнего возраста (клиники, этиология, хирургическое лечение): Дисс.канд.мед.наук.- С-Петербург, 1994г.- 136с.
43. Коваль Д.Е. Торсия бедренной кости при врожденном вывихе бедра. Матер. 1 съезда травм.-ортопед. Белоруссии. Минск, 1965, 275-277
44. Косинская Н.С. Нарушения развития костно-суставного аппарата. Медицина. Л.-1966г.-с.11-23
45. Кралина С.Э. Опыт консервативного лечения врожденного вывиха бедра у детей младшего возраста.// Новое в решении актуальных проблемтравматологии и ортопедии: Конференция молодых ученых. Москва, 2000г.-с.20-21
46. Кралина С.Э. Лечение врожденного вывиха бедра у детей от 6 месяцев до 3-х лет. Дисс.канд.мед.наук.-Москва, 2002г.-142с.
47. Краснов А.И., Поздникин Ю.И. 20-летний опыт лечения врожденной и приобретенной патологией тазобедренного сустава у детей и подростков
48. Круминь К.А. Упрощенная фиксирующая гипсовая повязка при врожденном вывихе бедра у детей грудного возраста. Ортоп., травм. И протез. 1956, 2,45-46
Ортоп., травм. И протез. 1956, 2,45-46
49. Круминь К.А., Терауде И.А. Ранняя диагностика и лечение врожденного вывиха в тазобедренном суставе у новорожденных. Ортоп., травм., и протез. 1959, II, 51-54
50. Круминь К.А. О диагнозе и тактике лечения при дисплазии тазобедренного сустава. Труды нн-та (Риж. науч.-исслед. ин-т травм, и ортоп.) 1961, т.6, 349-361
51. Круминь К.А. Роль центрирования головки бедренной кости при лечении врожденного вывиха. Тр. Рижск. Ин-та травм, и ортоп. Рига, 1960, 4, 141150
52. Крышова Н.А., Зеликин ИЛО. Клинико-гистологическая картина изменений в центральной нервной системе при врожденном вывихе бедра. В кн.: 4 науч. Годичная сессия 1950г.-Л., 1956г.-с.64-65
53. Курдиани Э.Г. О невправимых врожденных вывихах бедра, неустойчивых и ложных вправлениях у детей младшего возраста. Орт., травм, и протез. 1962, 5, 52-55
54. Куценок Я.Б., Коваль Д.Е. Рентгенологическое измерение углов проксимального отдела бедренной кости и угла фронтальной инклинации вертлужной впадины. Ортопедия, травматология и протезирование.-1976.-№9.-с.57-61
Ортопедия, травматология и протезирование.-1976.-№9.-с.57-61
55. Куценок Я.Б., Рулла Э.А., Мельник В.В. Врожденная дисплазия тазобедренного сустава. Врожденные подвывих и вывих бедра.- Киев, 1992г.- 180с.
56. Лактаева Л.Е. К вопросу о консервативном лечении врожденного вывиха бедра у детей. Современные вопросы хирургии дет. возраста. Москва, 1965, 173-178
57. Ласков Л.С. К методике рентгенологического исследования тазобедренных суставов при врожденном вывихе бедра. Реф. докл. (научн.-исслед. дет. орт. ин-т, 9-я науч. сессия ин-та). Л., 1964, 143-145
58. Леванова И.В. Ранняя диагностика дисплазии тазобедренного сустава и показания к различным методам лечения у детей в возрасте до 3-х месяцев: Автореф. Дисс.канд.мед.наук.-Москва, 1991г.-12с.
59. Лузина Е.В. Диагностика смещения головки бедренной кости у детей методом рентгенометрии тазобедренного сустава. Повреждения и заболевания опорно-двигательного аппарата. Ташкент, 1981, с.46-49
60. Майкова-Строганова B. C., Рохлин Д.Г. Кости и суставы в рентгеновском изображении. М., 1957.
C., Рохлин Д.Г. Кости и суставы в рентгеновском изображении. М., 1957.
61. Макушин В.Д., Тепленький М.Т. Лечение детей с двусторонним врожденным вывихом бедра.//Гений ортопедии,-1998г.-№4-с. 129-130
62. Малахов О.А., Кожевников О.В., Грибова И.В., Крапина С.Э. Наш опыт лечения врожденного вывиха бедра у детей разного возраста.// Вестник травматологии и ортопедии им. Н.Н. Приорова,-2000г. -№4-с.26-31
63. Малахов О.А., Морозов А.К., Ограев Е.В., Косова И.А. Развитие тазобедренного сустава у детей и подростков (экспериментальное анатомо-рентгенологическое исследование). Вестник травматологии и ортопедии им. Н.Н. Приорова, 2002г.- ЖЗ.-с.70-75
64. Малахова С.О. Артроскопия тазобедренного сустава (клинико-экспериментальное исследование).: Автореф. дисс.канд.мед.наук-Москва, 2001 г.-с.22
65. Маркс В.О. основные вехи в лечении врожденного вывиха бедра. Сб. научн. Трудов (Ереванск. научн.-исслед. ин-ттравмат. и ортопед). 1961, 6, 187-192
66. Маркс В.О. Современное состояние вопроса о врожденном вывихе бедра. Материалы 1-го съезда травм.-ортоп. респ. Прибалтики. Рига, 1964, 424426
Материалы 1-го съезда травм.-ортоп. респ. Прибалтики. Рига, 1964, 424426
67. Маркс В.О., Белецкий В.Г. Пренатальное развитие тазобедренного сустава у человека. Морфогенез и структура человека и животных,-Минск, 1970г.-с.82
68. Махотина Н.С. Эффективность УЗИ тазобедренных суставов при врожденном вывихе бедра и дисплазии. Соврем. Диагн. Технологии на службе здравоохр. Омск, 1998, с. 282-283
69. Методика раннего консервативного лечения детей с врожденным ввихом бедра.: Пособие для врачей С.-Петербург, 1999г.-15с.
70. Микеладзе К.М. «Раннее выявление и лечение врожденного вывиха бедра у детей до 1 года жизни» Канд. дисс., Тбилиси, 1965
71. Мирзоева И.И. Углы шейки бедренной кости. Ортопедия, травматология и протезирование.-1969.-№Ю.-с.89
72. Мовшович И.А., Виленский В.Я. Об оссификации головок бедренных костей. Ортопедия, травматология и протезирование.-1972.-№4.-с.13-18
73. Мовшович И.А. Оперативная ортопедия.-Москва «Медицина».- 1994г.-с.445
74. Морару А.Т. Артрография тазобедренного сустава при врожденном вывихе бедра. Восстановительное лечение в травматологии и ортопедии. Кишинев, 1978, с.87-89
Морару А.Т. Артрография тазобедренного сустава при врожденном вывихе бедра. Восстановительное лечение в травматологии и ортопедии. Кишинев, 1978, с.87-89
75. Нечволодова O.JI. Ренгенологическая диагностика. Руководство травматология и ортопедия, в З-хт.-Москва «Медицина», 1997г.-т.1.-с.96-97
76. Никифорова Е.К., Горбунова Р.Л., Цхакая К.М. Аппараты для лечения врожденного вывиха бедра у новорожденных. Методические указания по применению новых травматологических и ортопедических аппаратов и инструментов. 1962, выи. 2, 54-57
77. Османов Р.Ю. Патогенетическое обоснование лечения врожденного вывиха бедра с первых дней жизни ребенка: Дисс.д-ра мед. Наук,-Москва, 1988г.-332с.
78. Осьмининна А.Т. Клиническая анатомия тазобедренных суставов новорожденных (анатомо-рентгенологическое исследование). Автореф. дис. .канд.мед.наук.-М, 1968г.
79. Островерхое Г.Е., Лубоцкий Д.Н., Бомаш Ю.М. Оперативная хирургия и топографическая анатомия. М.-Медицина-1972г.
80. Пермяков М. В. Функциональное лечение врожденного вывиха бедра у детей постнатального периода. Автореф. дисс.канд.мед.наук.-Н.Новгород.-1998г.-18с.
В. Функциональное лечение врожденного вывиха бедра у детей постнатального периода. Автореф. дисс.канд.мед.наук.-Н.Новгород.-1998г.-18с.
81. Петрик А.И., Сахио Г.П., Рудой М.В. и др. Профилактика и раннее лечение детей с врожденным вывихом бедра. Ортпедия, травматология и протезирование.-Киев.-1988г.-№13.-с.22-24
82. Поздникин Ю.И. Роль артрографии в ранней диагностике патологического состояния тазобедренного сустава. JT., 1975, с. 100
83. Поздникин Ю.И. Дистрофические изменения тазобедренного сустава при лечении врожденного вывиха бедра. Л., 1986, с.32-38
84. Поздникин Ю.И. Причины плохих результатов лечения вывиха бедра у детей. Патология крупных суставов ндр. Актуальные вопросы дет. травм, и ортопед.: Материалы симпоз. Дет. орт.-травм-в в г.Ижевске 2-5 июня 1998г. С.-Петербург, 1998г. — с. 118-120
85. Рейнберг С.А. Рентгенодиагностика заболеваний костей и суставов.- М.: Медицина, 1964, с.345
86. Рустамова У.М. Роль комплексного рентгенологического исследования в диагностике, выборе способа лечения и прогнозе исхода при врожденном вывихе и подвывихе бедра у детей до 3-х лет.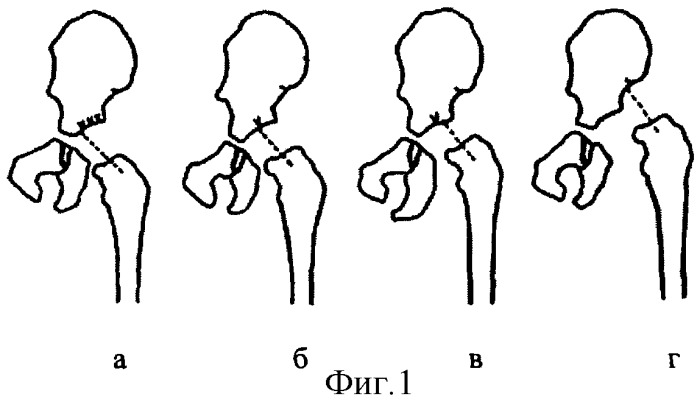 Дис. .канд.мед.наук, Ташкент.-1991г.-с. 140
Дис. .канд.мед.наук, Ташкент.-1991г.-с. 140
87. Садофьева В.И. Рентгенодиагностика врожденного вывиха бедра у детей первых месяцев жизни. Матер. 1 съезда травм.-ортопед. Белоруссии. Минск, 1965,334-336
88. Садофьева В.И. Рентген-функциональная диагностика заболеваний опорпо-двигательного аппарата у детей. Д., 1986, с.54-68
89. Садофьева В.И. Нормальная рентгеноанатомия костно-суставной системы у детей. Л., 1990-С.216
90. Самков А.С. Ортопедические осложнения гематогенного остеомиелита у детей.: Дисс.канд.мед.н.-M.-l984г., 198с.
91. Сапарова К.Г. Врожденный вывих бедра (некоторые вопросы патогенеза, клиники и консервативного лечения).: Дисс.,канд.мед.наук, Акмола 1996г.-20с.
92. Семыкин Г.И., Счастный С.А., Щукин С.И., Зубенко В.Г., Морозов А.А., Козинцев В.И. «Методические рекомендации по применению электромагнитного аппарата КАСКАД» Москва, 1995г.
93. Соколовский A.M., Соколовский О.А. Патологический вывих бедра : выс.шк., 1997г.
94. Ю2. Стаматин С.И., Морару А.Т. Диагностика и лечение врожденного вывиха бедра. Кишинев, 1986г, 156
Стаматин С.И., Морару А.Т. Диагностика и лечение врожденного вывиха бедра. Кишинев, 1986г, 156
95. Тер-Егиазаров Г.М., Юкина Г.П. Лечение врожденного вывиха бедра на первом году жизни ребенка. Реф. докл. (научн. исслед. дет. орт. ин-т, 9-я науч. сессия ин-та). Л., 1964, 89.
96. Ю8.Филлипк1ш М.И., Ватолин К.В., Пыков М.И. Эхотомографическая оценка нормальных тазобедренных суставов у новорожденных. Вестн. Рентгенологии и радиологии.-1991г.-№2.-с.91-92
97. ПО.Усикова Т.Я. Функциональная методика лечения врожденной патологии тазобедренных суставов у детей в возрасте до 3 лет. Ортопедия, травматология и протезирование, 1988, в. 18, с. 24-27 Ш.Чаклин В.Д. Ортопедия. 1957, кн. II, 594-601
98. Шихабудинова П.А. Анализ консервативного и оперативного лечения патологического вывиха бедра у детей раннего возраста. Детская хирургия, 2000, №3, с.53
99. Шнейдеров З.И. «Наш опыт лечения врожденного вывиха бедра у детей на первом году жизни» Тр.юбил. научная сессии, посвящ.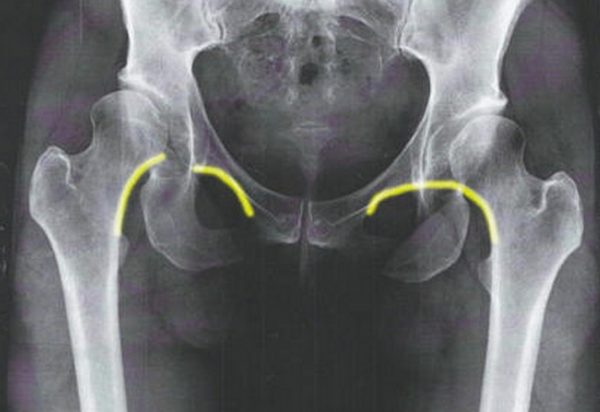 100-летию со дня рождения Г.И. Турнера. Ленинград, 1959, 198-208
100-летию со дня рождения Г.И. Турнера. Ленинград, 1959, 198-208
100. П8Л0кина Г.П. Диагностика и лечение дисплазии, подвывиха и вывиха бедра у детей первого года жизни. Автореферат дисс. кандмед.наук. Москва, 1968г, 28
101. Янакова O.M., Садофьева В.И. Процесс формирования тазобедренного сустава у детей первых месяцев жизни по данным сонографии. Ортопедия, травматология и протезирование.- 1992г.-№1.-с.25-28
102. Benjamin В., Khan M. Hip involvment in childhood brucellosis .// J. Bone and Joint Surg., 1994. №4, 76-в, p. 544-547
103. Borges J , Kumar S., Guille B. Congenital dislocation of the hip in boys,// J. Bone and Joint Surg., 1995. №7-77-a,: p. 975-983.
104. Castelein R.M., Sauter A.J., de Vieger M., van Linge B. Natural hystory of ultrasound hip abnormalities in clinically normal newborns. J Pediatr Orthop В 1992: 12: 423-427
105. Coleman SS. Congenital dysplasia of the hip in the Navajo infant. Clin Orthop 56:179-193, 1968
106. Dagan R. Managment of acute hematogenous osteomyelitis and septic arthritis in the pediatric patient.//Pediatr Infect Dis. J.- 1992.-vol.l2.-l-p.88-93
Managment of acute hematogenous osteomyelitis and septic arthritis in the pediatric patient.//Pediatr Infect Dis. J.- 1992.-vol.l2.-l-p.88-93
107. Fujioka F, Terayama K, Sugimoto N, Tanikawa H. Long-term results of CDH treated with the Pavlik harness. J Pediatr Orthop 15:747-752, 1995
108. Fujioka F„ Terayama K., Sugimoto N., Tanikawa II. Long-term results of congenital dislocation of the hip treated with the Pavlik harness. J Pediatr Orthop 15: 747-752, 1995.
109. Graf R., Tschaunder C. Sonography of the infant hip: sources of error: progress and current clinical relevance. Radiologe 1994; 34: 30-38
110. Graf R. The acetabular labrum in infants.// Orthopaede. 1998 — 27(10) — p. 670-674.
111. Hilgenreiner WH. Early diagnosis and early treatment of CDH, Med Klin 21:385-1389,1925
112. Holen К J., Tegnander A., Bredland Т., Johansen O.J., Saether O.D., Eik-Nes S.H., Terjesen T. Universal or selective screening of the neonatal hip using ultrasound? J Bone Joint Surg (Br) 2002; 84-B:886-890
113. Kalamchi A, MacEwen GD. Avascular necrosis following treatment of congenital dislocation of the hip. J Bone Joint Surg (Am) 1980, 62-A: 876-878
Kalamchi A, MacEwen GD. Avascular necrosis following treatment of congenital dislocation of the hip. J Bone Joint Surg (Am) 1980, 62-A: 876-878
114. Mah E.T., LeQuesnc G.W., Gent R.J., Paterson D.C. Ultrasonic features of acute osteomyelitis in children. J Bone Joint Surg (Br) 1994; 76-B; 969-974
115. Malvitz ТА, Weistein SL. Closed reduction for congenital dysplasia of the hip. Functional and radiographic results after an average of thirty years. J Bone Joint Surg 76A: 1777-1792, 1994
116. Mitchell GP. Problems in the early diagnosis and managment of congenital dislocation of the hip. J Bone Joint Surg (Br) 1972; 54-B:4-12
117. Murphy S., Ganz R., Muller V. The prognosis in untreated dysplasia of the hip.// J. Bone and Joint Surg., 1995. №7- 77-a — p.985-988 138,Oestereich D. Imagining of the skeleton and soft tissue in children’s.// Curr.Opin. Radiol.-1991, dec.-p.889-894
118. Parsch K., Wiedmann H. Diagnose und Therapie der septischen arthritis (coxitis).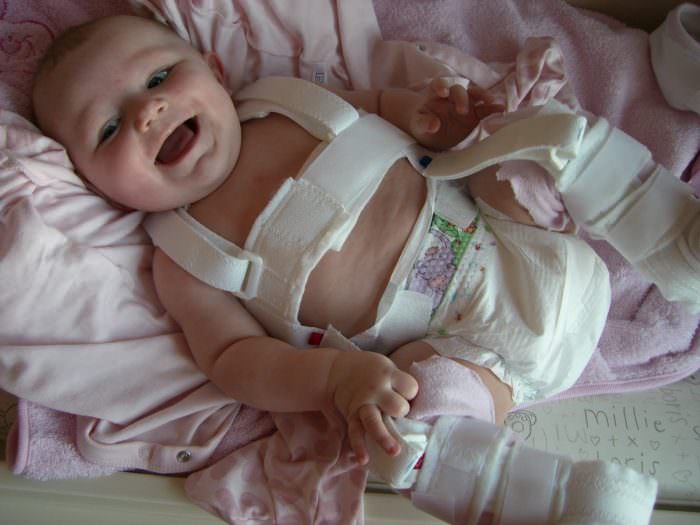 // Z.Orthop. 1990.-Bd.l28.-s.396-403
// Z.Orthop. 1990.-Bd.l28.-s.396-403
119. Peterson H.A., Klassen R.A., McLeod R.A. The use of Computerised tomography in dislocation of the hip and femoral neck anteversion in children. J. Bone Jt. Surgeon. 1981, vol.63B, №2, p.l98-208
120. Richard MS, William BP, Jeffrey F. Untreated acetabular dysplasia of the hip in the Navajo. Clin Orthop 356: 108-116, 1999
121. Skaggs P., Kaminsky C., Tolo V., Kay R., Reynolds R. Variability in measurement of acetabular index in normal and dysplastic hips, before and after reduction.// J Ped Orthop. 1998-18(6)- p.799-801
122. Suzuki R. Complications of the treatment of congenital dislocation of the hip by the Pavlik harness. Int Orthop 1979; 3:77-79
123. Suzuki S. Ultrasound and the Pavlik harness in CDH. J Bone Joint Surg (Br) 1993; 75-B:483-487
124. Suzuki S, Yamamuro T. Avascular necrosis in patients treated with the Pavlik harness for congenital dislocation of the hip. J Bone Joint Surg (Am) 1990;72-A:1048-1055
125. Terjesen Т., Holen K.J., Tegnander A. Hip abnormalities detected by ultrasound in clinically normal newborn infants. J Bone Joint Surg (Br) 1996: 78-B: 636-640
Terjesen Т., Holen K.J., Tegnander A. Hip abnormalities detected by ultrasound in clinically normal newborn infants. J Bone Joint Surg (Br) 1996: 78-B: 636-640
126. Tonnis D. Normal values of the hip joint for evaluation of X-rays in children and adults. Clin Orthop 119:39-47, 1975
127. Yamamuro T, Chene S-H. A radiological study on the development of the hip joint in normal infants. J Jap Orthop Ass 1975; 49:421-439
128. Weinstein SL. Natural history of congenital dysplasia of the hip and hip dysplasia.// Clin Orthop. 1987- 225:62-76
129. Wientroub S., Grill F. Current concepts review ultrasonography in developmental dysplasia of the hip.// J Bone Joint Surg.-2000.-82-A- №7. -p.1004-1012
130. Wientroub S., Grill F. Current concepts review ultrasonography in developmental dysplasia of the hip.// J. Bone and Joint Surg., 2000. №7, 82-A. -p. 1004-1013
Врожденный вывих (дисплазия) тазобедренного сустава (DDH) — OrthoInfo
Бедро представляет собой шаровидный сустав. В нормальном бедре шар на верхнем конце бедренной кости (бедренной кости) плотно входит в гнездо, которое является частью большой тазовой кости. У младенцев и детей с дисплазией развития (вывихом) тазобедренного сустава (ДДТ) тазобедренный сустав не сформировался нормально. Шарик не закреплен в гнезде и может быть легко вывихнут.
В нормальном бедре шар на верхнем конце бедренной кости (бедренной кости) плотно входит в гнездо, которое является частью большой тазовой кости. У младенцев и детей с дисплазией развития (вывихом) тазобедренного сустава (ДДТ) тазобедренный сустав не сформировался нормально. Шарик не закреплен в гнезде и может быть легко вывихнут.
Хотя DDH чаще всего присутствует при рождении, она также может развиться в течение первого года жизни ребенка. Недавние исследования показывают, что дети, чьи ноги туго запеленаты с прямыми бедрами и коленями, подвергаются значительно более высокому риску развития DDH после рождения. Учитывая популярность пеленания, родителям важно научиться безопасно пеленать своих детей и понимать, что неправильное пеленание может привести к таким проблемам, как DDH.
Во всех случаях DDH лунка (вертлужная впадина) неглубокая, а это означает, что головка бедренной кости (бедренной кости) не может плотно войти в лунку. Иногда растягиваются связки, удерживающие сустав на месте. Степень расшатывания или нестабильности тазобедренного сустава у детей с DDH различается.
Степень расшатывания или нестабильности тазобедренного сустава у детей с DDH различается.
- Вывих. В наиболее тяжелых случаях DDH головка бедренной кости полностью выходит из суставной щели.
- Подвижный. В этих случаях головка бедренной кости лежит внутри вертлужной впадины, но ее можно легко вытолкнуть из вертлужной впадины при физикальном обследовании.
- Подвывих. В легких случаях DDH головка бедренной кости просто болтается в гнезде. Во время физического осмотра кость может перемещаться внутри лунки, но не смещается.
( Левый ) В нормальном тазобедренном суставе головка бедренной кости плотно прилегает к тазобедренному суставу. ( справа ) В тяжелых случаях DDH бедренная кость полностью выходит из тазобедренного сустава (вывихнута).
В Соединенных Штатах примерно 1–2 ребенка на 1000 рождаются с DDH. Педиатры проводят скрининг на DDH при первом осмотре новорожденного и при каждом последующем осмотре здорового ребенка.
DDH, как правило, передается по наследству. Он может присутствовать в любом бедре и у любого человека. Обычно поражает левое бедро и чаще встречается у:
- девочек
- Первенцы
- Младенцы, рожденные в тазовом предлежании (особенно с поднятыми стопами к плечам). Американская академия педиатрии в настоящее время рекомендует ультразвуковой скрининг DDH всем детям женского пола с тазовым предлежанием.
- Семейный анамнез DDH (родители или братья и сестры)
- Маловодие (низкий уровень амниотической жидкости)
У некоторых детей, рожденных с вывихом бедра, внешние признаки отсутствуют.
Обратитесь к педиатру, если у вашего ребенка:
- Ноги разной длины
- Неровные кожные складки на бедре
- Меньшая подвижность или гибкость с одной стороны
- Хромота, ходьба на носках или вразваливающуюся походку
К началу
В дополнение к визуальным признакам врач вашего ребенка проведет тщательный физикальный осмотр для проверки наличия DDH, например, выслушает и прощупает «стук» при перемещении бедра в разные положения. Врач будет использовать определенные маневры, чтобы определить, можно ли вывихнуть бедро и/или вернуть его в правильное положение.
Врач будет использовать определенные маневры, чтобы определить, можно ли вывихнуть бедро и/или вернуть его в правильное положение.
Во время осмотра врач вашего ребенка будет определенным образом маневрировать ногами и бедрами вашего ребенка, чтобы обнаружить нестабильность бедра.
Воспроизведено и адаптировано из JF Sarwak, изд.: Essentials of Musculoskeletal Care, изд. 4. Роузмонт, Иллинойс, Американская академия хирургов-ортопедов, 2010 г.
Новорожденных, у которых выявлен повышенный риск DDH, часто обследуют с помощью ультразвука, который может создавать изображения тазовых костей. Младенцам старшего возраста и детям старшего возраста может быть сделана рентгенограмма тазобедренного сустава, чтобы получить подробные изображения тазобедренного сустава.
- При обнаружении DDH при рождении его обычно можно исправить с помощью ремня безопасности или бандажа.
- Если бедро не вывихнуто при рождении, это состояние можно не заметить, пока ребенок не начнет ходить.
 В это время лечение более сложное, с менее предсказуемыми результатами.
В это время лечение более сложное, с менее предсказуемыми результатами.
Методы лечения зависят от возраста ребенка, а также от тяжести DDH.
Новорожденные. Ребенка можно поместить в мягкое позиционирующее устройство, называемое привязью Павлика, на срок от 1 до 3 месяцев, чтобы бедренная кость оставалась в гнезде. Этот специальный бандаж предназначен для удержания бедра в правильном положении, обеспечивая при этом свободное движение ног и легкий уход за подгузником. Привязь Павлика помогает натянуть связки вокруг тазобедренного сустава и способствует нормальному формированию тазобедренного сустава.
Новорожденных можно пристегивать ремнями Павлика на срок от 1 до 3 месяцев для лечения DDH.
Родители играют важную роль в обеспечении эффективности привязи. Ваш врач и медицинский персонал научат вас, как безопасно выполнять ежедневные задачи по уходу, такие как подгузник, купание, кормление и одевание. Очень важно посещать все запланированные визиты вашего ребенка в клинику, чтобы врач мог проверить бедро и посадку страховочной привязи Pavlik.
Очень важно посещать все запланированные визиты вашего ребенка в клинику, чтобы врач мог проверить бедро и посадку страховочной привязи Pavlik.
от 1 месяца до 6 месяцев. Как и при лечении новорожденных, бедренная кость ребенка перемещается в гнезде с помощью ремня безопасности или аналогичного устройства. Этот метод обычно эффективен даже при изначально вывихнутых бедрах.
Сколько времени ребенку потребуется привязь, варьируется. Обычно его носят постоянно в течение не менее 6 недель, а затем частично в течение дополнительных 6 недель.
Если бедро не удерживается на месте с помощью ремней безопасности, врач вашего ребенка может попробовать отводящий бандаж из более прочного материала, который будет удерживать ноги вашего ребенка в правильном положении.
В некоторых случаях требуется процедура закрытой репозиции. Врач вашего ребенка осторожно переместит бедренную кость вашего ребенка в правильное положение, а затем наложит гипсовую повязку (колосовидный гипс), чтобы удерживать кости на месте. Эта процедура проводится, когда ребенок находится под наркозом.
Эта процедура проводится, когда ребенок находится под наркозом.
Уход за ребенком в колосовидной повязке требует специальных инструкций. Врач вашего ребенка и медицинский персонал научат вас, как выполнять повседневные действия, поддерживать гипсовую повязку и выявлять любые проблемы.
От 6 месяцев до 2 лет. Младенцам более старшего возраста также проводят закрытую репозицию и колосовидную повязку. Натяжение кожи можно использовать в течение нескольких недель до репозиции бедренной кости. Вытяжение кожи подготавливает мягкие ткани вокруг бедра к изменению положения кости. Это можно сделать дома или в больнице.
Хирургическое лечениеОт 6 месяцев до 2 лет. Если процедура закрытой репозиции не приводит к правильному положению бедренной кости, необходима открытая операция. При этой процедуре делается надрез на бедре ребенка, что позволяет хирургу четко видеть кости и мягкие ткани.
В некоторых случаях бедренную кость укорачивают, чтобы кость правильно вошла в гнездо.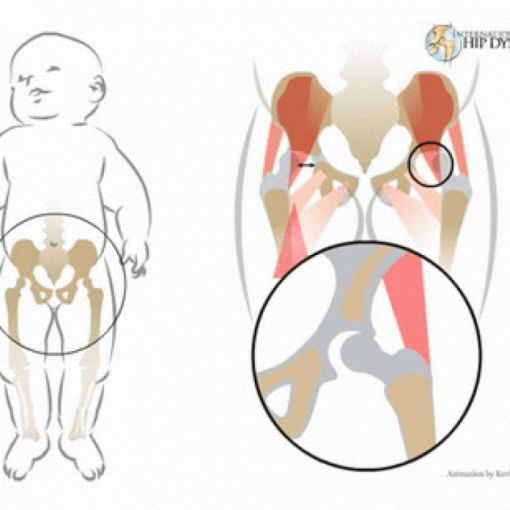 Во время операции делаются рентгеновские снимки, чтобы убедиться, что кости находятся на своем месте. После этого на ребенка накладывают гипсовую повязку, чтобы сохранить правильное положение бедра.
Во время операции делаются рентгеновские снимки, чтобы убедиться, что кости находятся на своем месте. После этого на ребенка накладывают гипсовую повязку, чтобы сохранить правильное положение бедра.
Старше 2 лет. У некоторых детей рыхлость усиливается по мере того, как ребенок растет и становится более активным. Открытая операция, как правило, необходима для выравнивания тазобедренного сустава. Колючая повязка обычно применяется для удержания бедра в суставной впадине.
ВосстановлениеМногим детям с ДДГ требуется гипсовая повязка и/или корсет, чтобы удерживать тазовую кость в суставе во время заживления. Гипс может понадобиться на 2-3 месяца. Врач вашего ребенка может изменить гипс в течение этого периода времени.
Рентгенологическое исследование и другие регулярные последующие наблюдения необходимы после лечения DDH до тех пор, пока рост ребенка не завершится.
Осложнения- У детей, пролеченных с помощью колосовидной повязки, может отставать ходьба.
 Однако после снятия гипса развитие ходьбы продолжается нормально.
Однако после снятия гипса развитие ходьбы продолжается нормально. - Привязь «Павлик» и другие приспособления для позиционирования могут вызвать раздражение кожи вокруг лямок, и может остаться разница в длине ног. В редких случаях положение в позе Павлика также может вызвать компрессию нерва в ноге с потерей подвижности. Нерв почти всегда восстанавливается, если жгут снимается или регулируется.
- Нарушения роста верхней части бедренной кости встречаются редко, но могут возникать из-за нарушения кровоснабжения зоны роста бедренной кости.
- Даже после надлежащего лечения неглубокая тазобедренная впадина может сохраняться, и в раннем детстве может потребоваться хирургическое вмешательство для восстановления нормальной анатомии тазобедренного сустава.
При ранней диагностике и успешном лечении у детей может развиться нормальный тазобедренный сустав, и у него не должно быть ограничений в функциях. Без лечения DDH может привести к боли и остеоартриту в раннем взрослом возрасте. Это может привести к разнице в длине ног или снижению подвижности.
Это может привести к разнице в длине ног или снижению подвижности.
Даже при соответствующем лечении деформация тазобедренного сустава и остеоартрит могут развиться в более позднем возрасте. Это особенно верно, когда лечение начинается после 2 лет.
Чтобы помочь врачам в лечении дисплазии тазобедренного сустава у детей, Американская академия хирургов-ортопедов провела исследование, чтобы предоставить некоторые полезные рекомендации. Это только рекомендации, и они могут не применяться во всех случаях. Для получения дополнительной информации: Дисплазия тазобедренного сустава, связанная с развитием у детей. Руководство по клинической практике (CPG) | Американская академия хирургов-ортопедов (aaos.org)
К началу
Отзыв членов
POSNA (Педиатрическое ортопедическое общество Северной Америки)
Педиатрическое ортопедическое общество Северной Америки (POSNA) представляет собой группу квалифицированных/сертифицированных советом хирургов-ортопедов, которые прошли специальную подготовку по уходу за опорно-двигательным аппаратом у детей. .
.
Узнайте больше по этой теме на веб-сайте POSNA OrthoKids:
Дисплазия бедра, связанная с развитием
Подвывих бедра, вывих и наблюдение у детей с церебральным параличом (ДЦП)
Дети с церебральным параличом (ДЦП) подвержены риску подвывиха и вывиха бедра. Подвывих и вывих бедра возникают при смещении тазобедренного сустава. Это происходит медленно с течением времени. Медленный подвывих и вывих у детей с церебральным параличом — это не то же самое, что внезапный болезненный вывих бедра, который может произойти после травмы.
Тазобедренный сустав представляет собой шаровидный сустав. Головка бедренной кости (верхняя часть бедренной кости) представляет собой шар, а часть таза, которая встречается с верхним концом бедренной кости, представляет собой гнездо. Когда этот сустав работает правильно, шар свободно перемещается в суставе, а нога движется без боли. Когда шар не полностью находится в гнезде, это называется подвывихом бедра. Подвывих бедра может привести к ограничению диапазона движений бедра и изменению роста бедренной кости и тазовой кости. Со временем подвывих бедра может стать вывихом, когда тазобедренный сустав вообще не находится в суставной впадине, что может вызвать боль.
Подвывих бедра может привести к ограничению диапазона движений бедра и изменению роста бедренной кости и тазовой кости. Со временем подвывих бедра может стать вывихом, когда тазобедренный сустав вообще не находится в суставной впадине, что может вызвать боль.
Вывих бедра может случиться только с одним бедром, с одним бедром, а затем с другим бедром или с обоими бедрами одновременно. Дети с ДЦП, которые могут ходить самостоятельно или с небольшой помощью, имеют меньший риск вывиха бедра, чем дети, которые не могут ходить самостоятельно.
Как возникают подвывихи и вывихи бедраПродолжаются исследования, чтобы понять, почему у людей с ДЦП возникают подвывихи и вывихи бедра. Считается, что причин много.
- Это может быть вызвано отсутствием нагрузки на ноги. По мере того, как ребенок растет и развивается, форма костей меняется в зависимости от нагрузки (стоя или при ходьбе). Это помогает удерживать бедро в гнезде.
 Если ребенок не несет веса, бедро не может правильно развиваться.
Если ребенок не несет веса, бедро не может правильно развиваться. - Другая причина может быть связана с мышечным тонусом и спастичностью (как мышцы сокращаются или остаются напряженными). У многих людей с ДЦП мышцы, которые сводят ноги вместе и приводят их в сидячее положение, гораздо более напряжены, чем мышцы, которые разводят ноги в стороны и выпрямляют бедра. Это повышенное натяжение повышает риск вывиха бедра.
Вывихи бедра у пациентов с ДЦП могут быть болезненными. У некоторых боль возникает только при смещении бедра в сторону, например, при смене подгузника или купании. Для других боль постоянна независимо от положения. Вывихи бедра, которые раньше не вызывали дискомфорта, могут стать болезненными.
Наблюдение за тазобедренными суставами У детей с ДЦП важно контролировать тазобедренные суставы с помощью частых рентгенологических и физических осмотров. Это называется наблюдением за бедрами. Это помогает обнаружить проблемы, чтобы их можно было лечить на ранней стадии.
Это помогает обнаружить проблемы, чтобы их можно было лечить на ранней стадии.
Наблюдение за тазобедренным суставом не может уберечь бедро от подвывиха и не может избежать необходимости хирургического вмешательства. Тем не менее, мониторинг тазобедренного сустава может снизить вероятность его вывиха, помогая лечащему персоналу разработать план оказания наилучшей помощи вашему ребенку.
Каждому ребенку с церебральным параличом необходим как минимум один рентген бедер. Обычно это делается в возрасте 2 лет или вскоре после постановки диагноза ХП. В зависимости от возраста ребенка, функционального уровня и наличия опасений по поводу подвывиха или вывиха бедра во время обследования будет проведено больше рентгенов тазобедренных суставов.
Медицинские работники следуют стандартному плану ухода, основанному на риске вывиха вашего ребенка, чтобы решить, когда ему требуется рентген. Например, дети, которые ходят, обычно имеют мало рентгеновских снимков. Это связано с уменьшением вероятности подвывиха и вывиха бедра.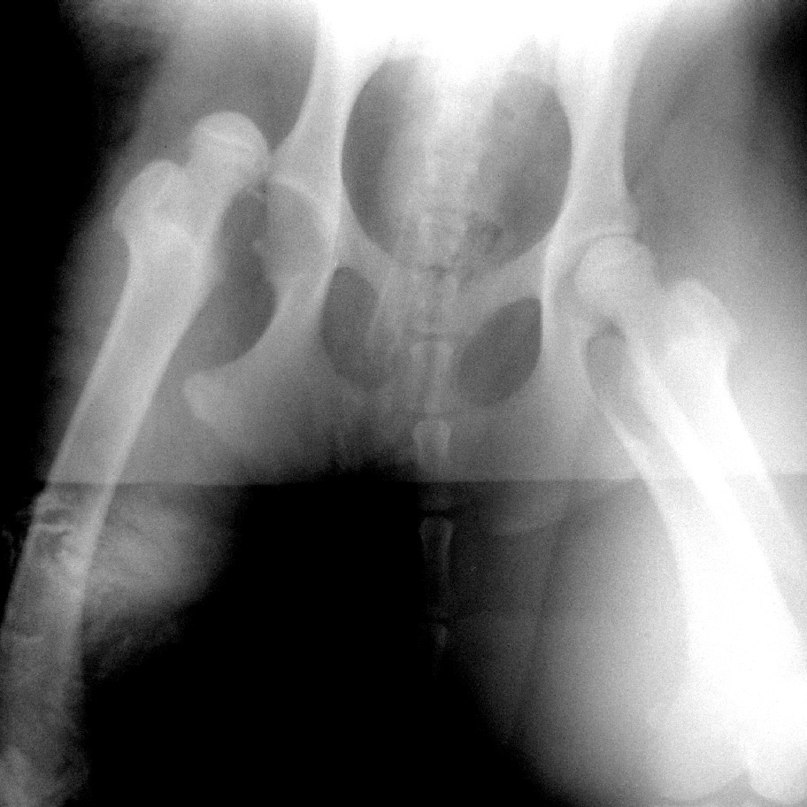 Дети, у которых есть проблемы с ходьбой, часто имеют более высокий уровень подвывиха тазобедренного сустава, и каждый год им делают один или более рентгеновских снимков. Определенные результаты физического осмотра или рентгена могут потребовать, чтобы ваш ребенок чаще проходил рентген.
Дети, у которых есть проблемы с ходьбой, часто имеют более высокий уровень подвывиха тазобедренного сустава, и каждый год им делают один или более рентгеновских снимков. Определенные результаты физического осмотра или рентгена могут потребовать, чтобы ваш ребенок чаще проходил рентген.
Единственный способ узнать, есть ли вывих бедра, — сделать рентген. Однако есть некоторые признаки и симптомы, которые могут указывать на то, что бедро выходит из сустава:
- дискомфорт при движении бедра
- одна нога любит перекрещивать другую и с трудом раздвигается
- одна нога короче другой
- подушечку бедра можно прощупать позади ягодиц или сбоку от бедра (ощущение, как мячик для гольфа движется, когда нога движется) (Изображение 3, стр. 1)
Рентгенологи просматривают рентгеновский снимок, чтобы увидеть, какая часть бедренной кости не покрыта тазовой впадиной. В Национальной детской больнице есть стандартный способ получения этих рентгеновских снимков и их просмотра рентгенологом. Этот процесс снижает вероятность ошибок. На основании этих результатов поставщики принимают решение о том, какое последующее наблюдение необходимо вашему ребенку.
В Национальной детской больнице есть стандартный способ получения этих рентгеновских снимков и их просмотра рентгенологом. Этот процесс снижает вероятность ошибок. На основании этих результатов поставщики принимают решение о том, какое последующее наблюдение необходимо вашему ребенку.
Ортопедическая хирургия может быть рекомендована при наличии:
- большое изменение в том, насколько гнездо закрывает мяч за короткий промежуток времени
- только небольшое покрытие головки бедренной кости
- изменение в медицинском осмотре вашего ребенка
Наблюдение за тазобедренным суставом может проводиться в любом отделении Национальной детской больницы. Если бедра вашего ребенка остаются стабильными и у него низкий риск вывиха бедра, он может продолжать наблюдаться у своего текущего врача. Если у вас есть опасения или у вашего ребенка более высокий риск вывиха бедра, его могут направить к хирургу-ортопеду для дополнительной оценки и обсуждения.
Подвывих бедра, вывих и наблюдение за детьми с церебральным параличом (ДЦП) (PDF)
HH-II-253 | Copyright 2020, Национальная детская больница
Травматические вывихи бедра у детей и подростков: подводные камни и осложнения
Обзор
. 2009 Январь; 17 (1): 15-21.
doi: 10.5435/00124635-200
0-00003.
Хосе А Эррера-Сото 1 , Чарльз Т. Прайс
принадлежность
- 1 Детская ортопедическая стипендиальная программа, Региональный медицинский центр Орландо, Орландо, Флорида 32806, США.
- PMID: 19136423
- DOI:
10.
 5435/00124635-200
5435/00124635-2000-00003
Review
José A Herrera-Soto et al. J Am Acad Orthop Surg. 2009 Январь
. 2009 Январь; 17 (1): 15-21.
doi: 10.5435/00124635-200
0-00003.
Авторы
Хосе А. Эррера-Сото 1 , Чарльз Т Прайс
принадлежность
- 1 Детская ортопедическая стипендиальная программа, Региональный медицинский центр Орландо, Орландо, Флорида 32806, США.
- PMID: 19136423
- DOI:
10.
 5435/00124635-200
5435/00124635-2000-00003
Абстрактный
Травматический вывих бедра у детей встречается редко. Отсутствие знакомства с тактикой лечащего врача может привести к осложнениям. Вывих бедра у детей раннего возраста может произойти при незначительной травме; у подростков для получения травматического полного вывиха бедра требуется большее усилие. Преходящий вывих бедра со спонтанным, но неполным вправлением является диагностической ошибкой, которая может возникнуть у подростков. Любое асимметричное расширение тазобедренного сустава требует дополнительного обследования. Большинство вывихов у детей можно вправить легкими манипуляциями. Срочное вправление бедра в течение 6 часов после травмы снижает риск остеонекроза. Однако закрытую репозицию у подростков следует проводить с осторожностью из-за риска смещения головки бедренной кости во время манипуляции. Открытая репозиция показана, когда закрытая репозиция не удалась или когда после попытки закрытой репозиции имеется интерпозиция кости или мягких тканей.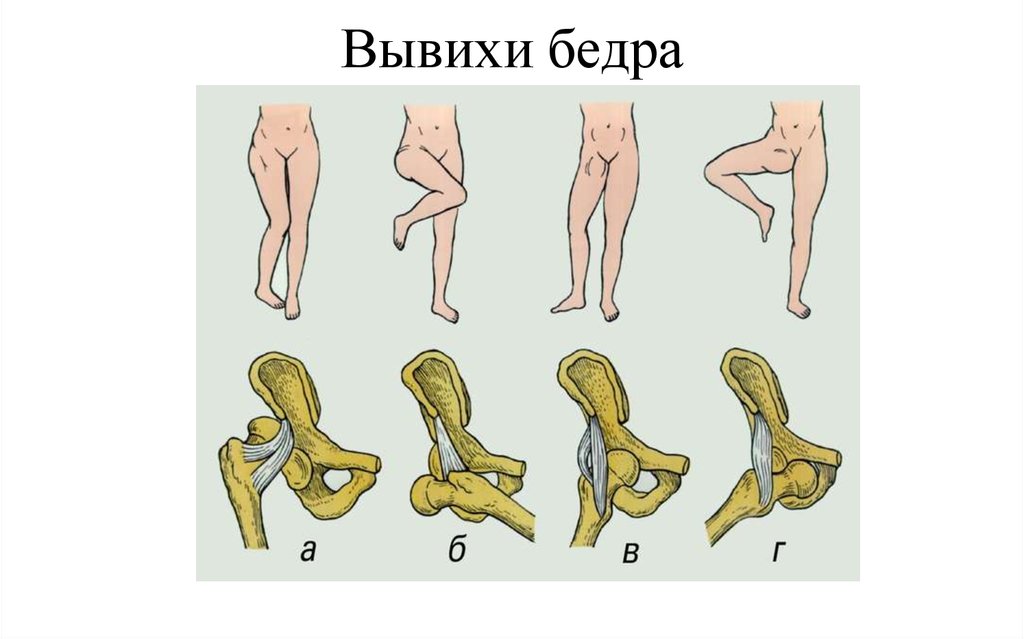 Поздние осложнения включают остеонекроз, большой тазик и остеоартрит.
Поздние осложнения включают остеонекроз, большой тазик и остеоартрит.
Похожие статьи
Позднее и раннее вправление травматических вывихов бедра: метаанализ.
Ахмед Г., Шираз С., Риаз М., Ибрагим Т. Ахмед Г. и др. Eur J Orthop Surg Traumatol. 2017 дек; 27(8):1109-1116. doi: 10.1007/s00590-017-1988-7. Epub 2017 3 июня. Eur J Orthop Surg Traumatol. 2017. PMID: 28578459 Обзор.
Травматический вывих бедра в детском возрасте. Отчет о 26 случаях и обзор литературы.
Барке А. Баркет А. Акта Ортоп Сканд. 1979 окт; 50 (5): 549-53. дои: 10.3109/17453677
9803. Акта Ортоп Сканд. 1979. PMID: 525321
Вывих бедра: оценка и лечение.

Фоулк Д.М., Маллис Б.Х. Фоулк Д.М. и др. J Am Acad Orthop Surg. 2010 апр;18(4):199-209. doi: 10.5435/00124635-201004000-00003. J Am Acad Orthop Surg. 2010. PMID: 20357229 Обзор.
Травматический передний вывих бедра у ребенка 12 лет.
Гупта В., Каур М., Кунду З.С., Каплия А., Сингх Д. Гупта В. и др. Чин Дж Трауматол. 2013;16(2):122-5. Чин Дж Трауматол. 2013. PMID: 23540904
Актуальность МРТ после закрытого вправления травматического вывиха бедра у детей.
Стрювинд К.М., фон Рюден К., Таннхаймер А., Бюрен В., Шнайдмюллер Д. Стрювинд С.М. и соавт. Z Orthop Unfall. 2018 Октябрь; 156 (5): 586-591. doi: 10.1055/a-0600-2979. Эпаб 2018 14 мая. Z Orthop Unfall.
 2018.
PMID: 29758582
Немецкий.
2018.
PMID: 29758582
Немецкий.
Посмотреть все похожие статьи
Цитируется
Травматический вывих бедра, связанный с переломами проксимального отдела бедренной кости у детей: систематический обзор.
Харам О., Одагиу Э., Флореа С., Теванов И., Карп М., Улици А. Харам О и др. Дети (Базель). 2022 25 апреля; 9 (5): 612. дои: 10.3390/дети
12. Дети (Базель). 2022. PMID: 35626789 Бесплатная статья ЧВК. Обзор.Травматические вывихи бедра у пациентов моложе 16 лет: опыт одного центра со средним периодом наблюдения 10,4 года.
Абул М.С., Чолак И., Гюмюшташ С.А., Онай Т. Абул М.С. и др. Индийский Дж. Ортоп. 2021 22 ноября; 56 (4): 587-591.
 doi: 10.1007/s43465-021-00564-6. электронная коллекция 2022 апр.
Индийский Дж. Ортоп. 2021.
PMID: 35342522
doi: 10.1007/s43465-021-00564-6. электронная коллекция 2022 апр.
Индийский Дж. Ортоп. 2021.
PMID: 35342522Реваскуляризация некротизированной головки бедренной кости после травматического открытого переднего вывиха бедра у ребенка: клинический случай.
Момии К., Хамаи С., Мотомура Г., Кубота К., Киёхара М., Ямамото Т., Накашима Ю. Момии К. и др. J Med Case Rep. 16 августа 2019 г .; 13 (1): 254. doi: 10.1186/s13256-019-2192-7. Представитель J Med, 2019 г. PMID: 31416479 Бесплатная статья ЧВК.
Травматический обтюраторный вывих бедра с маргинальным переломом головки бедренной кости у 15-летнего подростка: отчет о высокоэнергетической травме и обзор литературы.
Дюран Ю., Брюйер С., Саглини М., Мишель-Траверсо А.
 Дюран И. и соавт.
Деловой представитель Ортоп. 2018 16 июля; 2018:7268032. дои: 10.1155/2018/7268032. Электронная коллекция 2018.
Деловой представитель Ортоп. 2018.
PMID: 30123600
Бесплатная статья ЧВК.
Дюран И. и соавт.
Деловой представитель Ортоп. 2018 16 июля; 2018:7268032. дои: 10.1155/2018/7268032. Электронная коллекция 2018.
Деловой представитель Ортоп. 2018.
PMID: 30123600
Бесплатная статья ЧВК.Phelgmasia Cerulea Dolens диагностируется с помощью УЗИ в месте оказания медицинской помощи.
Шредер М., Шоретт А., Сингх С., Будхрам Г. Шредер М. и соавт. Clin Pract Cases Emerg Med. 2017 13 марта; 1 (2): 104–107. doi: 10.5811/cpcem.2016.12.32716. Электронная коллекция 2017 май. Clin Pract Cases Emerg Med. 2017. PMID: 29849409 Бесплатная статья ЧВК.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
Клинические практические рекомендации: Вывих бедра
Ориентировочный индекс перелома
См. также: та
Вывих бедра — Клиника переломов
также: та
Вывих бедра — Клиника переломов
- Резюме
- Как они классифицируются?
- Насколько они распространены и как они возникают?
- Как они выглядят — клинически?
- Какие рентгенологические исследования следует назначить?
- Как они выглядят на рентгене?
- Когда требуется вправление (безоперационное и оперативное)?
- Нужно ли мне сейчас обращаться к ортопеду?
- Каково обычное лечение неотложной помощи при этой травме?
- Какое сопровождение требуется?
- Какой совет дать родителям?
- Каковы возможные осложнения, связанные с этой травмой?
ЭД управление |
2. Как они классифицируются?
Вывихи бедра можно описать по направлению вывиха. Головка бедренной кости может быть смещена кзади (наиболее часто), кпереди или очень редко книзу.
Вывихи бедра также можно охарактеризовать по наличию сочетанных повреждений:
- Вывих без перелома (чаще всего)
- Вывих с переломом, напр. перелом вертлужной впадины, головки бедра или шейки бедра
Это редкие травмы. У детей старшего возраста они обычно возникают в результате серьезной травмы, такой как автомобильная авария или падение с высоты. У детей младшего возраста ( <5 лет) вывих бедра может произойти после незначительной травмы.
У детей младшего возраста ( <5 лет) вывих бедра может произойти после незначительной травмы.
✓ | Ключом к клиническому диагнозу является аномальное положение конечности, при которой больной совершенно не может двигаться. |
Пациенту будет неудобно, и он не захочет двигать больной ногой. Пораженная нога будет казаться короче, чем неповрежденная сторона.
Задний вывих – нога обычно приведена и ротирована внутрь, а бедро находится в согнутом положении, как указано выше
Передний вывих (редко) — нога обычно отведена и ротирована наружу.
5. Какие радиологические исследования следует назначить?
Для подтверждения диагноза необходимо выполнить переднезаднюю (переднезаднюю) рентгенографию таза, а затем еще одно вправление для подтверждения успеха.
Следует организовать постредукционную МРТ. МРТ предпочтительнее КТ, так как она позволяет лучше обнаружить свободные тела, повреждения хрящей и защемление губ, особенно у детей младшего возраста.
6. Как они выглядят на рентгене?
Задний вывих левого бедра у двух разных пациентов.
Задний вывих правого бедра с переломом костного края вертлужной впадины как кверху (длинная стрелка), так и книзу (короткая стрелка). Некоторые повреждения вертлужной впадины являются чисто хрящевыми, поэтому рекомендуется МРТ после репозиции.
7. Когда требуется вправление (неоперативное и оперативное)?Все вывихи бедра требуют срочного вправления. Длительный вывих сопряжен с гораздо более высоким риском аваскулярного некроза головки бедренной кости, а также болезненным для ребенка.
Вправление должно происходить в операционной, так как степень седации и мышечной релаксации, которые могут быть достигнуты там, позволяют более контролируемо перемещать травму и снижать вероятность ятрогенного повреждения, а попытки закрытого вправления не всегда успешны. Ограниченный доступ в операционную может сместить расчет соотношения риск:польза в пользу уменьшения процедурной седации в отделении неотложной помощи.
Ограниченный доступ в операционную может сместить расчет соотношения риск:польза в пользу уменьшения процедурной седации в отделении неотложной помощи.
Да. Все вывихи тазобедренного сустава требуют быстрой ортопедической оценки.
9. Каково обычное лечение неотложной помощи при этой травме?Убедитесь, что обеспечено адекватное обезболивание, и проверьте любые другие травмы в ходе полного вторичного обследования травм.
При всех вывихах бедра требуется немедленная ортопедическая оценка и лечение.
Лечение любого сопутствующего перелома рассматривается в отдельном руководстве
10. Какие последующие действия необходимы?Любое последующее наблюдение должно быть организовано ортопедической службой. Обычно это требует длительного наблюдения для выявления асептического некроза.
11. Что посоветовать родителям?
Что посоветовать родителям? Ребенка осмотрит и пролечит ближайший дежурный ортопед. Важно, чтобы это было ускорено.
Могут быть осложнения, связанные с этой травмой; команда ортопедов обсудит это с родителями. После репозиции потребуется постоянный ортопедический уход.
12. Каковы потенциальные осложнения, связанные с этой травмой? Аваскулярный некроз (АВН) головки бедренной кости является наиболее частым осложнением. Это может произойти из-за нарушения кровоснабжения головки бедренной кости в результате травмы. Сообщается, что риск составляет от 3 до 15%. Было показано, что риск является значительным, если бедро не редуцировано в течение 6 часов после травмы.
Другие осложнения встречаются реже, но включают
- повреждение нерва (2-10%)
- головка бедренной кости над наростом (coxa magna)
- остеоартроз (травмы с переломами вертлужной впадины)
- рецидивирующий вывих
- задержка роста
Справочная литература (установка неотложной помощи)См.
клиники переломов , чтобы узнать о других возможных осложнениях.
McCarthy JM, Noonan K. Переломы и травматические вывихи бедра у детей. В Роквуд и Уилкинс Переломы у детей , 7-е изд. Бити Дж. Х., Кассер Дж. Р. (редакторы). Липпинкотт Уильямс и Уилкинс, Филадельфия, 2010 г., стр. 769.-96.
Mehlman CT и др. Травматический вывих бедра у детей. Длительное наблюдение за 42 пациентами. Clin Orthop Relat Relat Res. 2000;(376):68-79
Thanacharoenpanich S, et al МРТ лучше, чем КТ, для выявления структурных патологий после травматических задних вывихов бедра у детей и подростков. J Педиатр Ортоп. 2020;40(2):86-92.
Vialle R, Odent T, Pannier S, и др. . Травматический вывих бедра в детском возрасте. J Pediat Ortho 2005; 25(2): 138-44.
Последнее обновление: ноябрь 2020 г.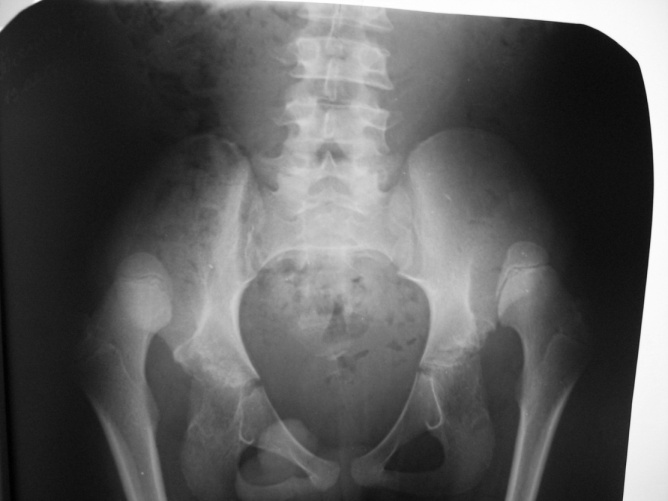
Врожденный вывих бедра: причины, симптомы и диагностика
Что такое врожденный вывих бедра?
Врожденный вывих бедра (ВПС) возникает, когда ребенок рождается с нестабильным бедром. Это вызвано аномальным формированием тазобедренного сустава на ранних стадиях развития плода. Другое название этого состояния — «развивающаяся дисплазия тазобедренного сустава». Эта нестабильность ухудшается по мере роста вашего ребенка.
Шаровидный сустав тазобедренного сустава ребенка иногда может смещаться. Это означает, что шарик будет выскальзывать из гнезда при движении. Иногда сустав может полностью вывихнуться. По данным американского семейного врача, один из 1000 младенцев рождается с вывихом бедра.
Причина ИБС во многих случаях неизвестна. Способствующие факторы включают низкий уровень амниотической жидкости в матке, тазовое предлежание, которое возникает, когда ваш ребенок рождается бедрами вперед, и семейный анамнез этого состояния. Заключение в матке также может вызвать ИБС или способствовать ему. Вот почему у вашего ребенка больше шансов заболеть этим заболеванием, если вы беременны в первый раз. Ваша матка ранее не была растянута.
Вот почему у вашего ребенка больше шансов заболеть этим заболеванием, если вы беременны в первый раз. Ваша матка ранее не была растянута.
ИБС чаще встречается у девочек, чем у мальчиков. Но любой младенец может иметь состояние. Вот почему врач вашего ребенка будет регулярно проверять вашего новорожденного на наличие признаков вывиха бедра. Они также продолжат осматривать бедра вашего ребенка на профилактических осмотрах в течение первого года жизни.
Симптомов ИБС может и не быть, поэтому врач и медсестра вашего ребенка будут регулярно проводить тесты на это заболевание. Если у вашего ребенка есть симптомы, они могут включать:
- ноги, которые выворачиваются наружу или кажутся разной длины
- ограниченный диапазон движений
- складки на ногах и ягодицах, которые становятся неровными, когда ноги разгибаются
- задержка развития общей моторики, которая влияет на то, как ваш ребенок сидит, ползает и ходит
Скрининг на ИБС проводится при рождении и в течение первый год жизни вашего ребенка. Наиболее распространенным методом скрининга является физический осмотр. Врач вашего ребенка будет осторожно маневрировать бедром и ногами вашего ребенка, прислушиваясь к щелкающим или лязгающим звукам, которые могут указывать на вывих. Этот экзамен состоит из двух тестов:
Наиболее распространенным методом скрининга является физический осмотр. Врач вашего ребенка будет осторожно маневрировать бедром и ногами вашего ребенка, прислушиваясь к щелкающим или лязгающим звукам, которые могут указывать на вывих. Этот экзамен состоит из двух тестов:
- Во время теста Ортолани лечащий врач вашего ребенка приложит восходящую силу, одновременно отводя бедро ребенка от тела. Движение от тела называется абдукцией.
- Во время теста Барлоу лечащий врач вашего ребенка будет применять силу, направленную вниз, и перемещать бедро вашего ребенка поперек тела. Движение к телу называется аддукцией.
Эти тесты точны только до того, как вашему ребенку исполнится 3 месяца. У младенцев старшего возраста и детей признаки, указывающие на ИБС, включают хромоту, ограниченное отведение и разницу в длине ног, если у них поражено одно бедро.
Визуализирующие исследования могут подтвердить диагноз ИБС. Врачи проводят УЗИ для детей младше 6 месяцев.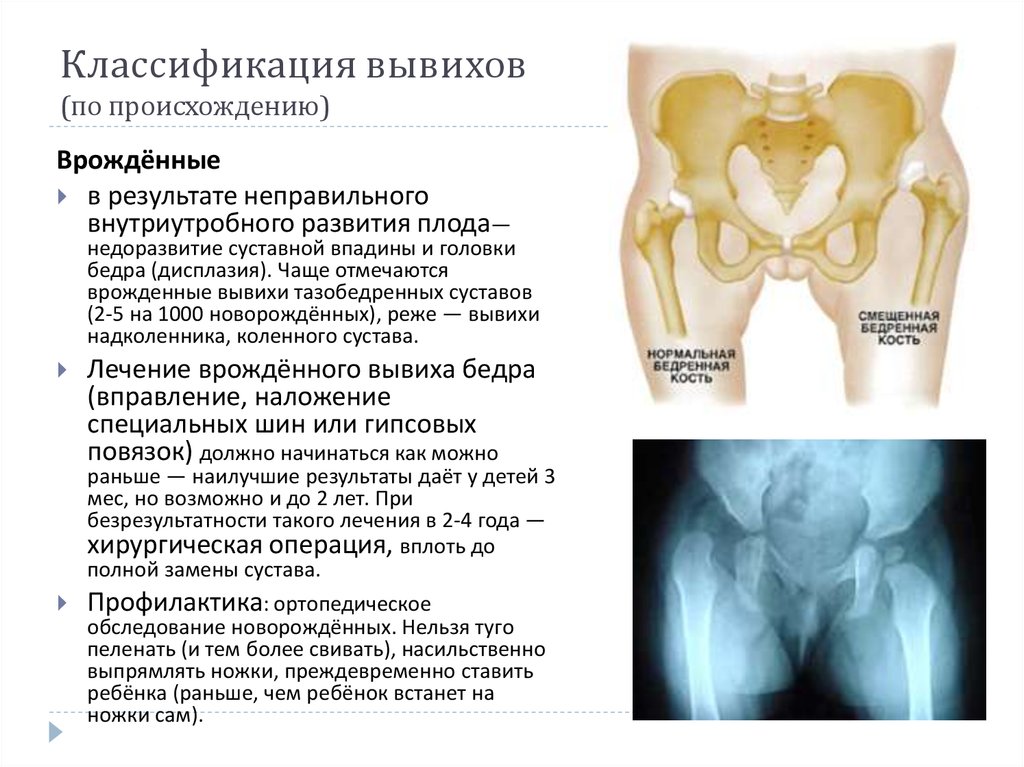 Они используют рентгеновские лучи для обследования младенцев и детей старшего возраста.
Они используют рентгеновские лучи для обследования младенцев и детей старшего возраста.
Если вашему ребенку меньше 6 месяцев и у него диагностирован ИБС, скорее всего, ему подойдет привязь Павлика. Этот жгут вдавливает их тазобедренные суставы в суставы. Жгут отводит бедро, фиксируя ноги в лягушачьем положении. Ваш ребенок может носить привязь от 6 до 12 недель, в зависимости от возраста и тяжести состояния. Возможно, вашему ребенку придется носить привязь полный или неполный рабочий день.
Вашему ребенку может потребоваться хирургическое вмешательство, если лечение с использованием привязи Павлика окажется безуспешным, или если Ваш ребенок слишком велик для использования привязи. Операция проводится под общей анестезией и может включать введение бедра в гнездо, что называется закрытой репозицией. Или хирург удлинит сухожилия вашего ребенка и устранит другие препятствия, прежде чем позиционировать бедро. Это называется открытой редукцией. После того, как бедро вашего ребенка будет помещено в нужное положение, его бедра и ноги будут находиться в гипсовой повязке не менее 12 недель.
Если вашему ребенку 18 месяцев или больше или он плохо ответил на лечение, ему может потребоваться остеотомия бедра или таза для реконструкции бедра. Это означает, что хирург разделит или изменит форму головки бедренной кости (шарика тазобедренного сустава) или вертлужной впадины таза (тазобедренного сустава).
Вы не можете предотвратить ИБС. Важно приводить вашего ребенка на регулярные осмотры, чтобы его врач мог как можно скорее выявить и вылечить заболевание. Возможно, вы захотите убедиться, что их врач осмотрел вашего новорожденного на наличие признаков вывиха бедра, прежде чем вы покинете больницу после родов.
Узнать больше: Осмотры детей »
Сложное или инвазивное лечение вряд ли потребуется, если ваш врач рано выявляет ИБС и ваш ребенок лечился с помощью страховочной привязи Павлика. По оценкам, от 80 до 95 процентов случаев, выявленных на ранней стадии, получают успешное лечение, в зависимости от тяжести состояния.
Хирургические методы лечения различаются по степени успеха.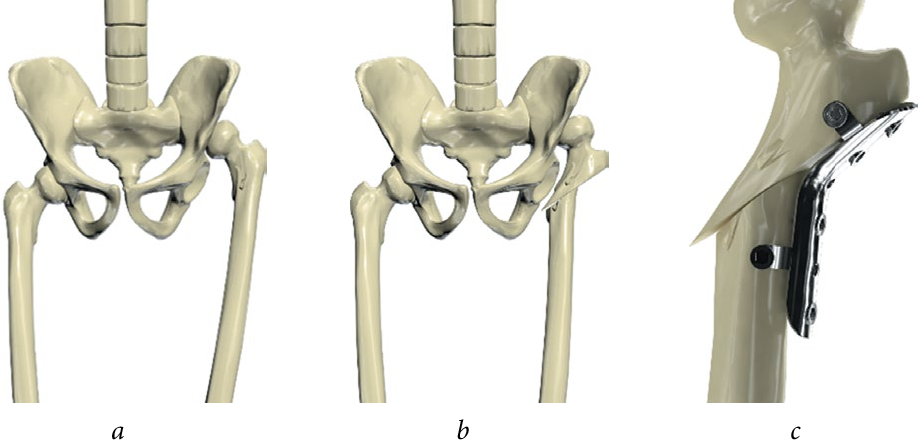 В некоторых случаях требуется только одна процедура, а в других требуется много операций и годы наблюдения. ИБС, которую не удалось успешно вылечить в раннем детстве, может привести к раннему артриту и сильным болям в более позднем возрасте, что может потребовать тотальной операции по замене тазобедренного сустава.
В некоторых случаях требуется только одна процедура, а в других требуется много операций и годы наблюдения. ИБС, которую не удалось успешно вылечить в раннем детстве, может привести к раннему артриту и сильным болям в более позднем возрасте, что может потребовать тотальной операции по замене тазобедренного сустава.
Если ИБС вашего ребенка успешно вылечили, он, скорее всего, продолжит регулярно посещать ортопеда, чтобы убедиться, что болезнь не вернется и что его бедро растет нормально.
Дисплазия тазобедренного сустава | Бостонская детская больница
Что такое дисплазия тазобедренного сустава?
Тазобедренный сустав представляет собой шаровидный сустав. В норме шар в верхней части бедренной кости входит в тазобедренную впадину. Дисплазия тазобедренного сустава возникает, когда тазобедренный сустав не развит должным образом, а суставная впадина (вертлужная впадина) слишком мелкая. Это позволяет шару (головке бедра) частично или полностью выскользнуть из сустава. Дисплазия тазобедренного сустава варьируется от легкой аномалии до полного вывиха бедра.
Это позволяет шару (головке бедра) частично или полностью выскользнуть из сустава. Дисплазия тазобедренного сустава варьируется от легкой аномалии до полного вывиха бедра.
Тяжелые случаи дисплазии тазобедренных суставов обычно диагностируются во время планового обследования в течение первых нескольких месяцев жизни ребенка. В других случаях проблема может стать заметной только по мере того, как ребенок растет и становится более активным.
Дисплазия тазобедренного сустава поддается лечению. Однако, если его не лечить, это может привести к необратимому повреждению, которое вызовет боль и потерю функции в более позднем возрасте. Это основная причина раннего артрита тазобедренного сустава в возрасте до 60 лет. Тяжесть состояния и позднее его выявление увеличивают риск артрита. Таким образом, мониторинг и раннее вмешательство важны для снижения риска боли и инвалидности у ребенка во взрослом возрасте.
Кто пострадал?
Дисплазия тазобедренного сустава может возникнуть у любого человека в любом возрасте. Хотя считается, что она развивается после рождения, у ребенка с легкой дисплазией симптомы могут отсутствовать в течение многих лет или даже десятилетий.
Хотя считается, что она развивается после рождения, у ребенка с легкой дисплазией симптомы могут отсутствовать в течение многих лет или даже десятилетий.
- Дисплазия тазобедренного сустава у младенцев известна как детская дисплазия тазобедренного сустава, связанная с развитием (DDH) .
- При диагностике у подростков и молодых людей ее иногда называют дисплазией вертлужной впадины .
Возраст, в котором дети старшего возраста и молодые люди с дисплазией тазобедренного сустава начинают замечать симптомы, зависит от тяжести состояния и уровня их активности. У спортсменов, которые сильно нагружают бедра, участвуя в танцах, хоккее, футболе или легкой атлетике, симптомы могут появиться раньше.
Познакомьтесь с Луизой
Недиагностированная дисплазия тазобедренного сустава вызывала такую сильную боль в колене, что у этой бывшей звезды легкой атлетики иногда были проблемы с ходьбой после соревнований.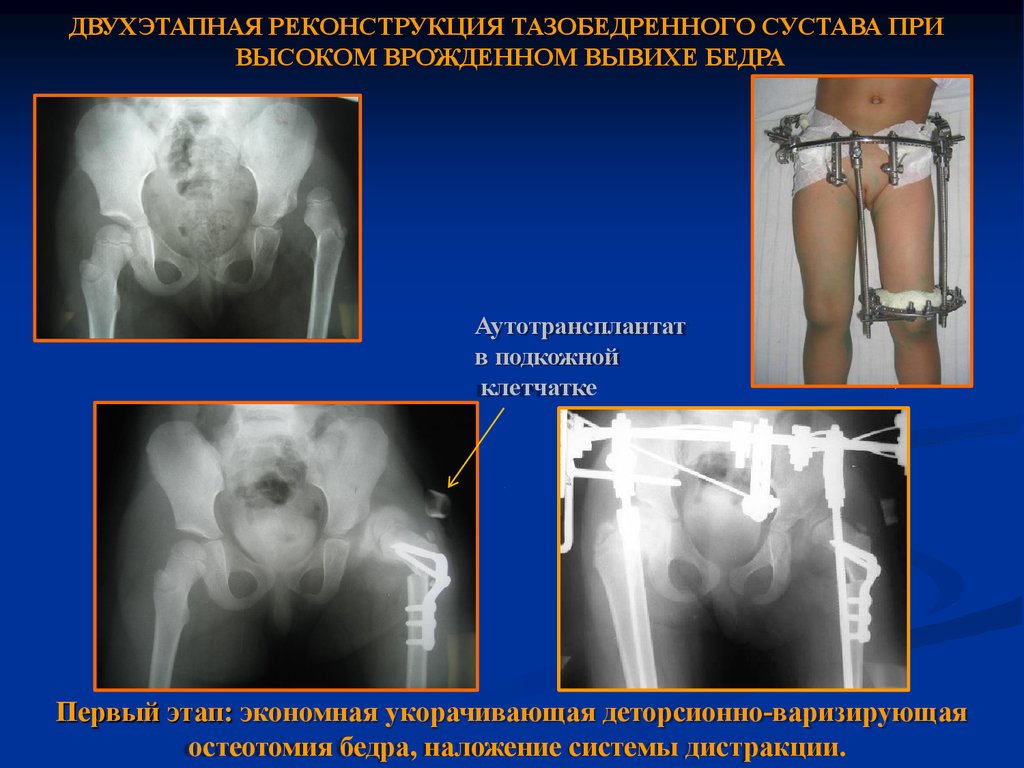 После хирургического вмешательства и получения степени в области медицины она вернулась к любимому спорту.
После хирургического вмешательства и получения степени в области медицины она вернулась к любимому спорту.
Прочитать ее историю
Девочки и женщины в два-четыре раза чаще, чем мальчики, страдают дисплазией тазобедренного сустава. Это также имеет тенденцию поражать первенцев и тех, у кого есть близкий член семьи с проблемами тазобедренного сустава. У некоторых людей с дисплазией тазобедренного сустава поражено только одно бедро, а у других — оба бедра.
У мальчиков это состояние, как правило, сопровождается другими проблемами с тазобедренным суставом. К ним относятся ретроверсия вертлужной впадины (когда тазобедренный сустав вырастает слишком далеко за головку бедренной кости) или поражения САМ (дополнительный рост кости на поверхности кости, вызывающий дополнительное трение и повреждение сустава).
Дисплазию тазобедренного сустава иногда путают с ущемлением тазобедренного сустава, которое возникает, когда на вертлужной впадине или головке бедренной кости разрастается дополнительная кость. Неправильная форма создает трение внутри сустава и изнашивает хрящ. У некоторых пациентов есть оба состояния, оба из которых вызывают боль в бедре, и их легко спутать. Однако это разные проблемы, требующие разного лечения.
Неправильная форма создает трение внутри сустава и изнашивает хрящ. У некоторых пациентов есть оба состояния, оба из которых вызывают боль в бедре, и их легко спутать. Однако это разные проблемы, требующие разного лечения.
Изображение
Изображение
Вообще говоря, лечение дисплазии тазобедренного сустава как можно раньше может свести к минимуму повреждение суставов и снизить вероятность раннего развития артрита.
Как мы лечим дисплазию тазобедренного сустава
Программа сохранения тазобедренного сустава у детей и подростков в Бостонской детской больнице находится в авангарде исследований и инноваций. Мы объединяем специализированный опыт в нехирургическом и хирургическом лечении со структурированной физиотерапией, чтобы помочь детям, подросткам и молодым людям жить здоровой и активной жизнью.
Наша команда лечила тысячи детей с любой степенью сложности и степени тяжести деформации тазобедренного сустава. Наши специалисты по тазобедренному суставу первыми внедрили минимально инвазивные процедуры, а также открытые хирургические методы, чтобы помочь лечить пациентов всех возрастов. Ежегодно мы выполняем больше процедур периацетабулярной остеотомии (ПАО), чем любая другая больница в стране, и помогли сотням спортсменов вернуться к любимым занятиям.
Ежегодно мы выполняем больше процедур периацетабулярной остеотомии (ПАО), чем любая другая больница в стране, и помогли сотням спортсменов вернуться к любимым занятиям.
У нас есть опыт лечения вас или вашего ребенка. Наша цель та же, что и ваша: помочь вам выздороветь, чтобы вы могли вернуться к здоровому образу жизни и избавлению от боли.
Ресурсы для пациентов
Загрузите эти информационные бюллетени, чтобы узнать больше о дисплазии тазобедренного сустава и вариантах лечения.
- информационный бюллетень: дисплазия тазобедренного сустава, связанная с развитием (DDH)
- информационный бюллетень: Упряжь Павлика Информационный бюллетень
- : дисплазия тазобедренного сустава у подростков и молодых людей
Дисплазия тазобедренного сустава | Дисплазия тазобедренного сустава у подростков
Что такое дисплазия тазобедренных суставов у подростков?
Дисплазия тазобедренного сустава возникает, когда вертлужная впадина (вертлужная впадина) не развивается должным образом и слишком мелкая, чтобы полностью покрыть головку бедренной кости (головку бедренной кости). Многие подростки и молодые люди с этим заболеванием родились с дисплазией тазобедренного сустава (DDH). У других ранее здоровые бедра не развивались должным образом по мере роста их костей и тела.
Многие подростки и молодые люди с этим заболеванием родились с дисплазией тазобедренного сустава (DDH). У других ранее здоровые бедра не развивались должным образом по мере роста их костей и тела.
Познакомьтесь с Аланой и Николь
Спустя полтора года после операции на бедре Николь все еще сомневалась в своих физических возможностях. Все изменилось, когда она встретила Алану, еще одну танцовщицу, перенесшую такую же операцию. Эта случайная встреча стала поворотным моментом в исцелении обоих танцоров.
Прочитать их историю
Состояние варьируется от легкой аномалии тазобедренного сустава до полного вывиха бедра. По мере того, как дети становятся более активными и требуют большего от своих ног, плохо прилегающий тазобедренный сустав становится нестабильным. Нестабильность повреждает хрящ внутри сустава, что со временем становится все более болезненным.
Важно не игнорировать боль в бедре.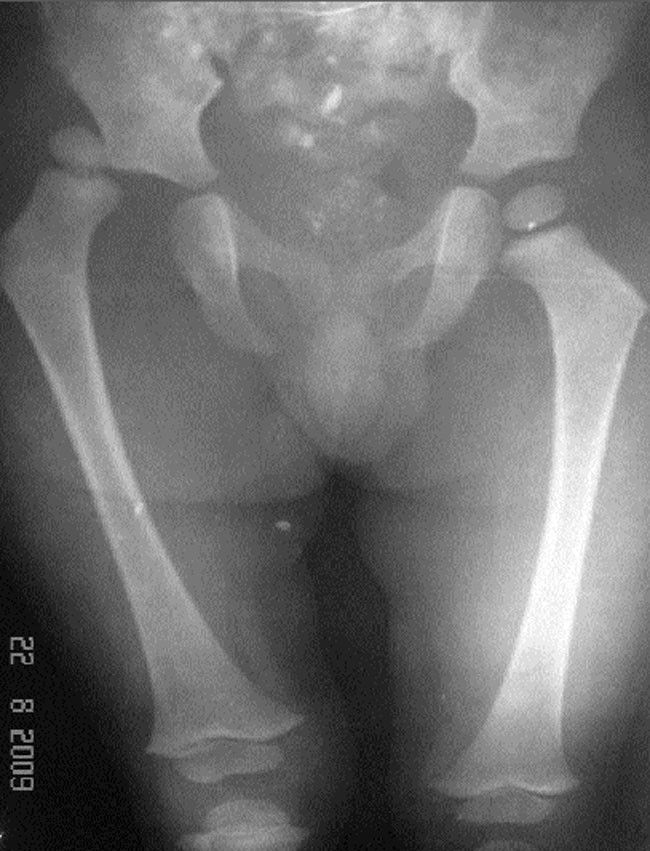 Дисплазия тазобедренного сустава поддается лечению, но ранняя диагностика и лечение имеют решающее значение для предотвращения необратимых повреждений.
Дисплазия тазобедренного сустава поддается лечению, но ранняя диагностика и лечение имеют решающее значение для предотвращения необратимых повреждений.
Каковы симптомы дисплазии тазобедренного сустава у подростков и молодых людей?
У подростков или молодых людей может появиться хромота или боль в бедре спереди или в паху. Для других первым признаком является боль в колене. Вы можете услышать щелкающий звук в бедре. По мере того, как повреждение прогрессирует, вам может быть все более и более болезненно заниматься спортом и другими видами деятельности. Без лечения боль будет продолжать усиливаться.
Что вызывает дисплазию тазобедренного сустава у подростков и молодых людей?
Некоторые подростки и молодые люди рождаются с легким DDH, который становится симптоматическим по мере взросления. Тем не менее, тазобедренный сустав продолжает развиваться в подростковом возрасте и иногда не развивается должным образом, даже если вы не родились с DDH. Врачи не уверены, почему это происходит, но они знают, что это состояние поражает девочек в два-четыре раза чаще, чем мальчиков.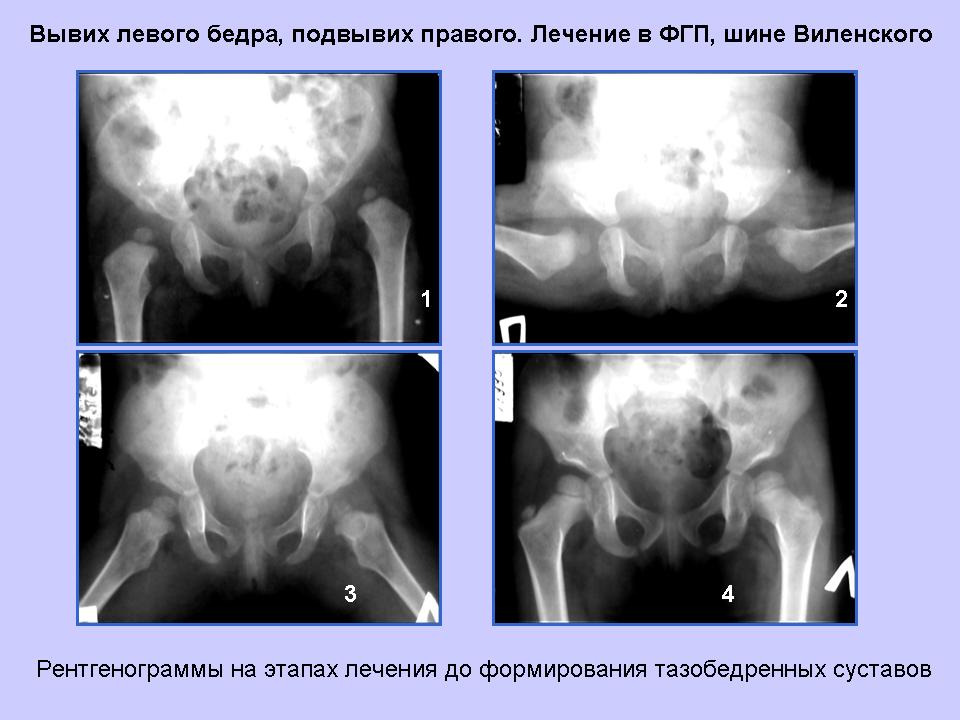 Люди, у которых есть близкие родственники с проблемами тазобедренного сустава, также подвержены более высокому риску.
Люди, у которых есть близкие родственники с проблемами тазобедренного сустава, также подвержены более высокому риску.
Изображение
Изображение
Как диагностируется дисплазия тазобедренного сустава у подростков и молодых людей?
Врачи обычно используют различные тесты, чтобы определить, является ли дисплазия источником боли в бедре у подростков и молодых людей.
Первым шагом является тщательный сбор анамнеза пациента и медицинский осмотр. Врач проверит диапазон движений вашего бедра. Они могут заказать визуализирующие исследования, такие как рентген, МРТ или компьютерная томография, чтобы подтвердить диагноз. Диагностическая инъекция под ультразвуковым контролем может помочь врачу определить место боли в бедре с большей точностью.
Как лечить дисплазию тазобедренного сустава у подростков и молодых людей?
Целью лечения является восстановление нормальной функции тазобедренного сустава и устранение болей. Ваше лечение будет зависеть от тяжести вашего состояния.
Варианты нехирургического лечения подростков и молодых людей
Случаи дисплазии тазобедренного сустава легкой и средней степени тяжести часто лечат с помощью физиотерапии и нестероидных противовоспалительных препаратов (НПВП). Если вы продолжаете испытывать боль после этих процедур, ваш врач может предложить операцию.
Хирургические варианты для подростков и молодых людей
Периацетабулярная остеотомия (PAO) — основной хирургический метод лечения подростков и молодых людей с дисплазией тазобедренного сустава. ПАО может служить пожизненным лечением, если проводится до того, как в суставе возникнет серьезное повреждение.
Целями PAO являются:
- уменьшение или устранение боли
- максимизируй функцию бедра
- позволяют вернуться к занятиям спортом или другой деятельностью
Дисплазия тазобедренного сустава | Дисплазия тазобедренного сустава у младенцев
Что такое дисплазия тазобедренных суставов у младенцев?
Дисплазия тазобедренного сустава у младенцев, также известная как дисплазия тазобедренного сустава, связанная с развитием (DDH) , возникает, когда тазобедренная впадина ребенка (вертлужная впадина) слишком мелкая, чтобы покрыть головку бедренной кости (головку бедренной кости) для правильного прилегания.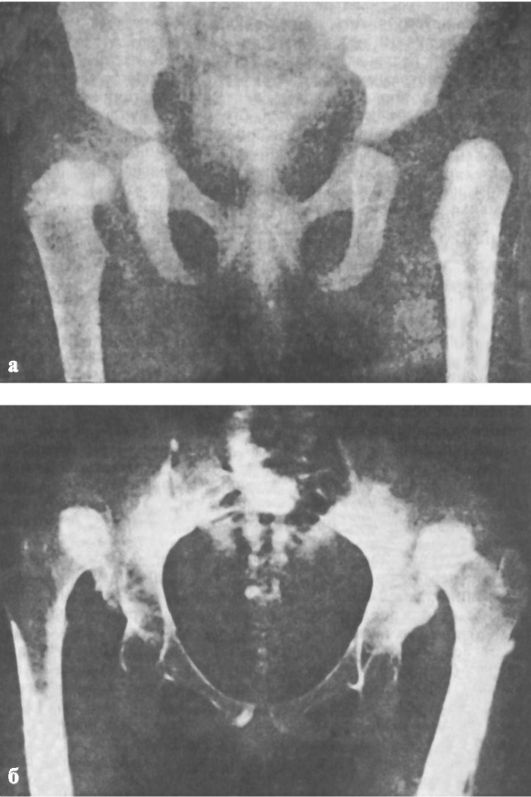 DDH варьируется по степени тяжести. У некоторых детей наблюдается незначительная слабость в одном или обоих тазобедренных суставах. У других малышей шарик легко полностью выходит из гнезда.
DDH варьируется по степени тяжести. У некоторых детей наблюдается незначительная слабость в одном или обоих тазобедренных суставах. У других малышей шарик легко полностью выходит из гнезда.
Изображение
Каковы симптомы дисплазии тазобедренного сустава у младенцев?
Многим детям с DDH диагностируют в течение первых нескольких месяцев жизни.
Общие симптомы DDH у младенцев могут включать:
- Нога на стороне пораженного бедра может казаться короче.
- Складки кожи бедра или ягодиц могут выглядеть неровными.
- Может быть ощущение хлопка при движении бедра.
Что вызывает дисплазию тазобедренного сустава у детей?
Точная причина неизвестна, но врачи считают, что несколько факторов увеличивают риск развития дисплазии тазобедренного сустава у ребенка:
- семейная история DDH у родителя или другого близкого родственника Пол
- — девочки в два-четыре раза чаще страдают этим заболеванием
- новорожденных, у которых плотнее прилегание к матке, чем у более поздних детей
- тазовое предлежание во время беременности
- тугое пеленание с вытянутыми ногами
Затвор : Младенцы, чьи ягодицы находятся ниже головы, когда их мать беременна ими, часто заканчивают тем, что одна или обе ноги вытянуты в частично прямом положении, а не согнуты в позе эмбриона. К сожалению, такое положение может помешать правильному развитию тазобедренного сустава развивающегося ребенка.
К сожалению, такое положение может помешать правильному развитию тазобедренного сустава развивающегося ребенка.
Тугое пеленание: Обертывание ног ребенка в прямом положении может помешать здоровому развитию сустава. Если вы пеленаете своего ребенка, вы можете плотно обхватить его руки и туловище, но не забудьте оставить место для его ног, чтобы они могли сгибаться и двигаться.
История Анжелы
Анджеле было 5 лет, когда родители привезли ее в Бостонскую детскую больницу, где у нее диагностировали дисплазию обоих тазобедренных суставов.
Как диагностируется дисплазия тазобедренного сустава?
Младенцы в США регулярно проходят скрининг на дисплазию тазобедренного сустава. Во время осмотра врач спросит об истории вашего ребенка, в том числе о его положении во время беременности. Они также спросят, есть ли какие-либо проблемы с тазобедренным суставом на стороне любого из родителей.
Врач проведет медицинский осмотр и назначит диагностические тесты, чтобы получить подробные изображения бедра вашего ребенка. Типичные тесты могут включать:
Типичные тесты могут включать:
- УЗИ (сонограмма): УЗИ использует высокочастотные звуковые волны для создания изображений головки бедренной кости (шарик) и вертлужной впадины (гнездо). Это предпочтительный способ диагностики дисплазии тазобедренного сустава у детей в возрасте до 6 месяцев.
- Рентген: когда ребенку исполняется 6 месяцев и на головке бедренной кости начинает формироваться кость, рентген более надежен, чем УЗИ.
Как лечить дисплазию тазобедренного сустава?
Лечение вашего ребенка будет зависеть от тяжести его состояния. Целью лечения является восстановление нормальной функции тазобедренного сустава путем коррекции положения или структуры сустава.
Варианты нехирургического лечения
Наблюдение
Если вашему ребенку 3 месяца или меньше и его бедро достаточно стабильно, врач может наблюдать за развитием вертлужной впадины и головки бедренной кости. Есть большая вероятность того, что сустав сформируется сам по себе, когда ваш ребенок вырастет.
Привязь «Павлик»
Если бедро вашего ребенка нестабильно или недостаточно глубокое, врач может порекомендовать привязь «Павлик». Привязь Pavlik используется для младенцев в возрасте до четырех месяцев, чтобы удерживать их бедра на месте, позволяя их ногам двигаться. Ребенок обычно носит привязь весь день и ночь, пока его бедро не стабилизируется, а УЗИ не покажет, что его бедро развивается нормально. Обычно это занимает от восьми до двенадцати недель. Врач вашего ребенка скажет вам, сколько часов в день ваш ребенок должен носить страховочную привязь. Обычно дети носят шлейку 24 часа в сутки.
Изображение
Пока ваш ребенок носит страховочную привязь, его врач будет часто осматривать бедро и использовать визуализирующие тесты для наблюдения за его развитием. После успешного лечения ваш ребенок должен будет продолжать регулярно посещать врача в течение следующих нескольких лет, чтобы следить за развитием и ростом своего тазобедренного сустава.
Как правило, детские бедра успешно лечатся привязью Павлика. Но у некоторых детей бедра по-прежнему частично или полностью вывихнуты. В этом случае врач вашего ребенка может порекомендовать другой тип корсета, который называется 9.0010 абдукционная скоба . Отводящий бандаж изготовлен из легкого материала, который поддерживает бедра и таз вашего ребенка. Если бедро вашего ребенка становится стабильным с помощью корсета для отведения, он будет носить бандаж в течение примерно восьми-двенадцати недель. Если отводящая скоба не стабилизирует бедро, вашему ребенку может потребоваться операция.
Изображение
Варианты хирургического лечения младенцев
Закрытое вправление
Если у вашего ребенка сохраняется частичный или полный вывих бедра, несмотря на использование привязи и корсета Павлика, ему может потребоваться хирургическое вмешательство. Под анестезией врач вводит очень тонкую иглу в бедро ребенка и вводит контрастное вещество, чтобы он мог четко видеть шар и лунку. Этот тест называется артрограмма .
Этот тест называется артрограмма .
Процесс установки шара обратно в лунку после артрограммы известен как закрытая репозиция . После того, как бедро установлено на место, техники наложат на ребенка гипсовую повязку . Этот гипс простирается чуть ниже подмышек до ног и удерживает бедро на месте. Различные гипсовые повязки покрывают разное количество ног ребенка в зависимости от состояния его бедер. Дети обычно носят гипсовую повязку от трех до шести месяцев. Гипс будет меняться время от времени по мере роста вашего ребенка.
Открытое вправление
Если закрытое вправление не помогает, врач вашего ребенка может порекомендовать открытое вправление . Для этого хирург делает надрез и перемещает бедро, чтобы оно могло нормально расти и функционировать. Особенности процедуры зависят от состояния вашего ребенка, но она может включать в себя изменение формы тазобедренного сустава, изменение направления головки бедренной кости или исправление вывиха. После операции вашему ребенку нужно будет носить гипсовую повязку, пока он заживает.
После операции вашему ребенку нужно будет носить гипсовую повязку, пока он заживает.
Последующее наблюдение
Любой младенец, прооперированный по поводу дисплазии тазобедренного сустава, должен периодически находиться под наблюдением ортопеда, пока он не достигнет физической зрелости. При регулярных посещениях врач-ортопед будет следить за их бедром, чтобы убедиться, что оно нормально развивается по мере роста. Ранняя диагностика и лечение любой новой аномалии повысит вероятность того, что ваш ребенок вырастет активным и не будет болеть в бедре на протяжении всего детства, подросткового возраста и взрослой жизни.
Повлияет ли лечение на способность моего ребенка ходить?
В зависимости от возраста во время лечения ваш ребенок может начать ходить позже, чем другие дети. Однако после успешного лечения дети обычно начинают ходить так же хорошо, как и другие дети. Напротив, дети с нелеченой дисплазией тазобедренных суставов часто позже начинают ходить, и многие из них хромают.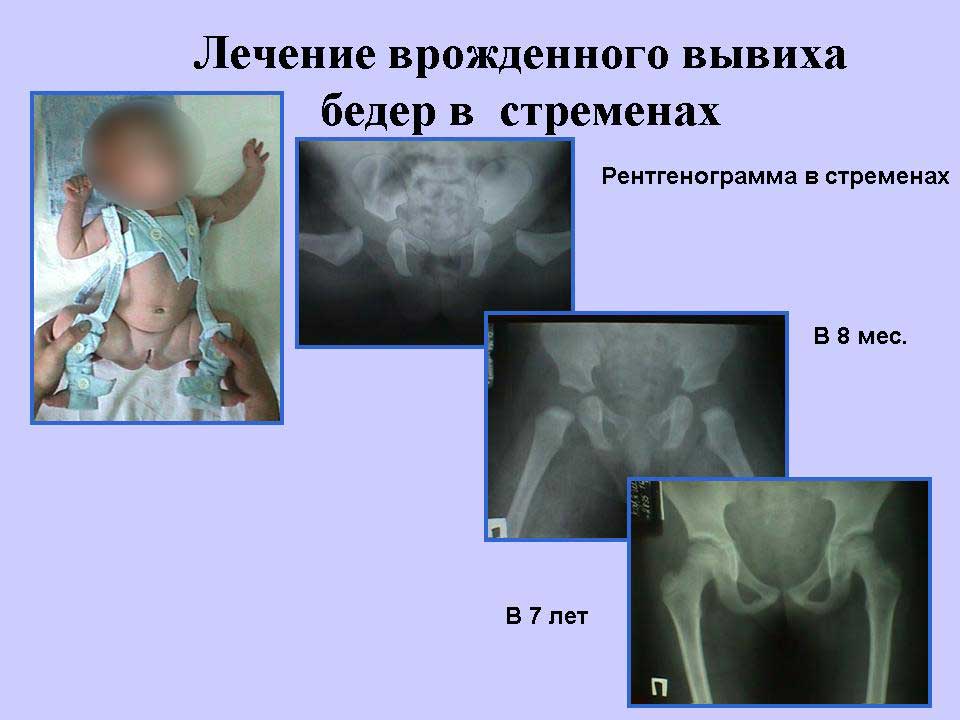

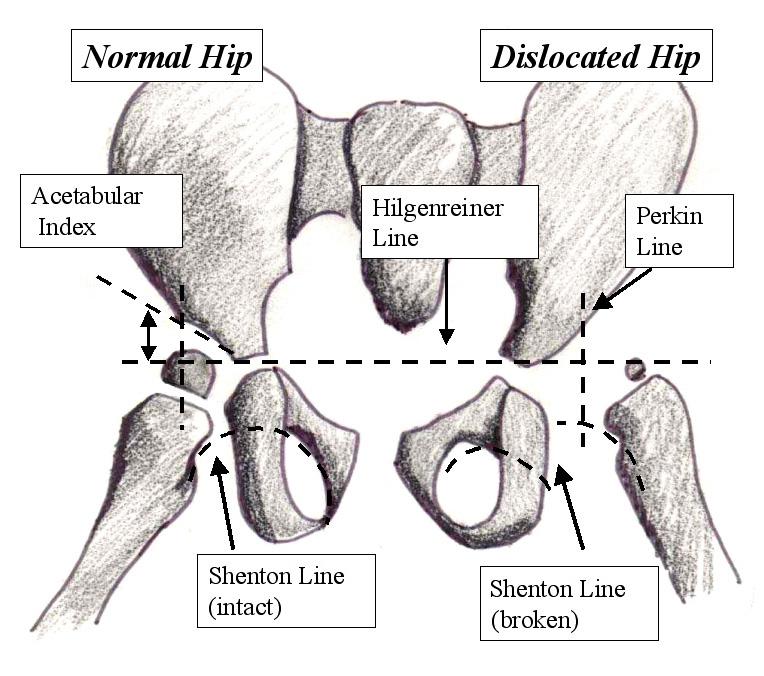

 В это время лечение более сложное, с менее предсказуемыми результатами.
В это время лечение более сложное, с менее предсказуемыми результатами. Однако после снятия гипса развитие ходьбы продолжается нормально.
Однако после снятия гипса развитие ходьбы продолжается нормально.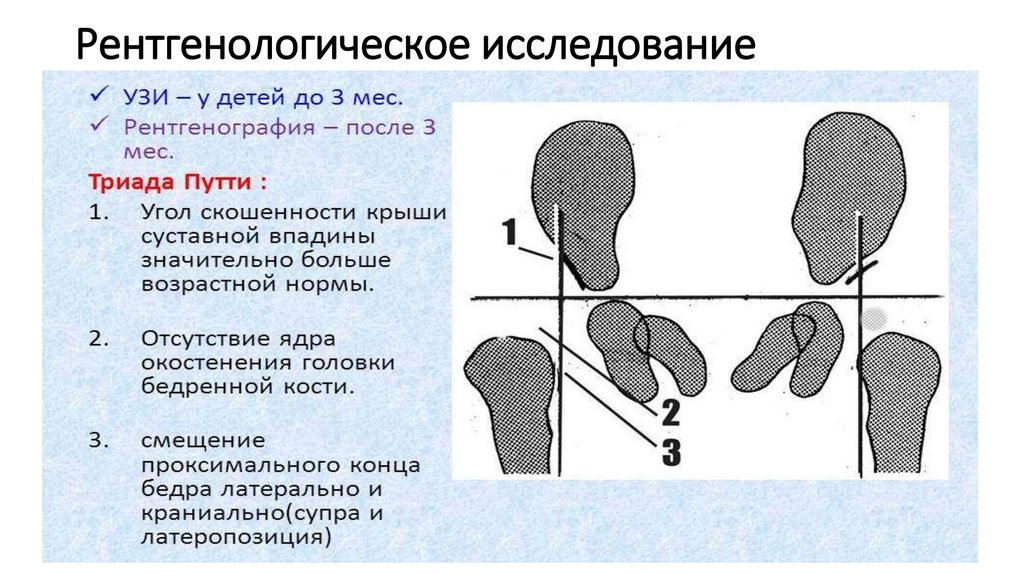 Если ребенок не несет веса, бедро не может правильно развиваться.
Если ребенок не несет веса, бедро не может правильно развиваться. 5435/00124635-200
5435/00124635-200 5435/00124635-200
5435/00124635-200
 2018.
PMID: 29758582
Немецкий.
2018.
PMID: 29758582
Немецкий. doi: 10.1007/s43465-021-00564-6. электронная коллекция 2022 апр.
Индийский Дж. Ортоп. 2021.
PMID: 35342522
doi: 10.1007/s43465-021-00564-6. электронная коллекция 2022 апр.
Индийский Дж. Ортоп. 2021.
PMID: 35342522 Дюран И. и соавт.
Деловой представитель Ортоп. 2018 16 июля; 2018:7268032. дои: 10.1155/2018/7268032. Электронная коллекция 2018.
Деловой представитель Ортоп. 2018.
PMID: 30123600
Бесплатная статья ЧВК.
Дюран И. и соавт.
Деловой представитель Ортоп. 2018 16 июля; 2018:7268032. дои: 10.1155/2018/7268032. Электронная коллекция 2018.
Деловой представитель Ортоп. 2018.
PMID: 30123600
Бесплатная статья ЧВК. Как правило, это результат серьезной травмы.
Как правило, это результат серьезной травмы.  клиники переломов , чтобы узнать о других возможных осложнениях.
клиники переломов , чтобы узнать о других возможных осложнениях.