Вывихи бедренной кости в тазобедренном суставе (в т.ч. вывихи головки эндопротеза, эндопротезирование тазобедренного сустава, перипротезные переломы)
Тазобедренный сустав самый большой и мощный сустав в человеческом теле, отвечающий за такие функции, как движения бедрами, подъем и опускание, сгибание и разгибание ног, а также принимающий участие в наклонах корпуса. Вывих бедренной кости в тазобедренном суставе – это травма, при которой происходит смещение головки бедренной кости за пределы вертлужной впадины. Данные вывихи составляют не более 5% от числа всехвывихов. Вывихи можно разделить на 2 типа: передние и задние вывихи. Передние вывихи встречаются крайне редко и представляют собой смещение головки бедренной кости вниз с разрывом капсулы сустава. Задний вывих случается чаще, в результате него головка тазобедренного сустава выскакивает назад.
В случаях, когда тазобедренный сустав утрачивает свои функции (стирается гладкий хрящ, который обеспечивает легкоескольжение головки бедра в вертлужной впадине) и любые движения вызывают нестерпимую боль, пациентам проводят операцию эндопротезирования. Эндопротез – это искусственный заменитель какого-либо органа человека (выполняющий его функцию), который располагается внутри тела человека. Эндопротезирование тазобедренного сустава – это операция по замене пораженных компонентов сустава на эндопротез, которыйо бладает анатомической формой здорового сустава и дает возможностьосуществлятьполный объём движений. Вывихи поле такой операции происходят весьма редко, но случаются, и в основном это вывихи головки эндопротеза.
Основные причины травматизации.
Чаще всего такие травмы происходят при дорожно-транспортных происшествиях, также при падениях с высоты, при взрывах и обвалах.
- Причинами вывихов головки эндопротеза являются:
- Суставные поверхностисоприкасаются плохо
- Избыточная масса тела
- Чрезмерная нагрузка на искусственный сустав после операции
- Возможное проникновение в полость сустава инфекции
- Некачественная установка эндопротеза
- Истирание суставов и др.

Признаки вывиха.
Симптомы вывихов здорового сустава и эндопротеза одинаковы.
- Острая боль в районе бедра
- Встать на травмированную ногу невыносимо
- Невозможность совершать движения в тазобедренном суставе.
- Явная деформация тазобедренного сустава (в зависимости от вида вывиха)
- Вынужденное положение ноги (в зависимости от вида вывиха)
- Усиление боли при попытке каких-либо движений травмированной ногой
- Отечность и кровоизлияние в области ягодицы, паха и бедренной кости
Диагностика.
Включает в себя:
Специалисты.
Лечение.
Лечение должно проводиться в отделении травматологии квалифицированными специалистами.
- Вывих бедренной кости без каких-либо осложнений вправляют под общим наркозом закрытым способом (с помощью различных методик вправления).
- Оперативное лечение показано в случаях, когда к вывиху добавляются переломы шейки или кости бедра. (Если при вывихе бедра повреждается хрящ (что может привести в отдаленном периоде к коксартрозу), возникает необходимость в эндопротезировании тазобедренного сустава).
- Наложение гипсовой лонгеты или скелетного вытяжения на 3-4 недели.
- После этого в течение 10 недель пациенту рекомендуют ходить на костылях и назначают реабилитационные процедуры.
Реабилитация.
Процесс восстановления после вывиха бедра:
- Физиотерапия
- Лечебная гимнастика
- Массаж
- Витаминотерапия
При соблюдении всех рекомендаций врачей – прогноз выздоровления благоприятный.
Перипротезные переломы.
Перипротезные переломы могут возникнуть после эндопротезирования. Представляют собой перелом в зоне компонентов эндопротеза. Это серьезное осложнение, требующее хирургического вмешательства. Из-за развития остеопороза лечение этих переломов затруднено.
БОЛЬ В ТАЗОБЕДРЕННОМ СУСТАВЕ | orto.lv
Боль, которую вызывает заболевание тазобедренного сустава, отдается в пах, нижнюю часть спины, ноги (колено и в редких случаях ниже) или мышцу тазобедренного сустава. Поэтому не всегда люди связывают такую боль с проблемами в тазобедренном суставе.
Врач обнаружит и оценит настоящие причины боли. Зачастую проблемы с тазобедренным суставом могут комбинироваться с заболеваниями позвоночника и коленного сустава. Поэтому важно выполнить точную диагностику, чтобы определить причины боли и выбрать соответствующее лечение.
Зачастую для диагностики используют обезболивающие инъекции в тазобедренный сустав (которые делают под контролем УЗИ), чтобы, ненадолго убрав боль в тазобедренном суставе, можно было оценить, сохраняются ли другие боли, и уточнить их причину. Учитывая, что клиника ORTO специализируется на лечении заболеваний опорно-двигательного аппарата, вы в одном месте можете получить помощь и консультации травматолога-ортопеда, спинального хирурга и невролога.
Обратитесь к ортопеду-травматологу, если:
- боль в бедре не проходит в течение нескольких дней;
- вы просыпаетесь от боли ночью;
- вы вынуждены часто менять позы, когда стоите или сидите из-за боли или чувства дискомфорта в тазобедренном суставе.
Боль в паху. Нередко вместе с болью в тазобедренном суставе чувствуется боль в паху. Эта боль напоминает напряжение, пульсацию. Если боль в тазобедренном суставе находится в районе ягодиц, а не в паху, это может указывать на компрессию седалищного нерва или воспаление тазобедренного сустава.
Боль в нижней части спины — один из наиболее характерных признаков боли в тазобедренном суставе. Боль обычно описывают как тупую и пульсирующую. Если причину не лечить, есть риск появления серьезных ограничений движений.
Боль в ноге может быть вызвана проблемами в тазобедренном суставе.
 Например, боль, вызванная проблемами в тазобедренном суставе, может отдаваться как в пах, так и в ногу, включая колено. Отдающаяся боль может проявляться в слабости или зуде. Если боль в ноге не проходит в течение нескольких дней, желательно обратиться к травматологу-ортопеду, чтобы выяснить причину боли.
Например, боль, вызванная проблемами в тазобедренном суставе, может отдаваться как в пах, так и в ногу, включая колено. Отдающаяся боль может проявляться в слабости или зуде. Если боль в ноге не проходит в течение нескольких дней, желательно обратиться к травматологу-ортопеду, чтобы выяснить причину боли.Скованность и ощущение «зацепки» — характерные признаки остеоартрита тазобедренного сустава. Однако они могут быть последствиями, например, ревматоидного артрита.
Ограниченные движения в тазобедренном суставе могут быть признаком травмы или деформирующего остеоартрита. Ограничения движения в тазобедренном суставе могут проявляться, например, в виде сложностей или невозможности нагнуться, чтобы обуться/разуться. Может быть сложно или даже невозможно подниматься и спускаться по лестнице.
Хромота. При проблемах с тазобедренным суставом зачастую ходьба вызывает сложности и боль, поэтому человек хромает. Если вы заметили, что хромаете из-за боли, немедленно обратитесь к травматологу-ортопеду. В противном случае, стараясь уменьшить боль, вы неосознанно держите больной тазобедренный сустав выше другого. В результате появляется привычка, которая постепенно меняет механику опорно-двигательного аппарата. Длина ноги уменьшается, поскольку часть бедренной кости поднята выше бедренной кости второй ноги. У таких пациентов после операции на поврежденном тазобедренном суставе сохраняется разная длина ног. Необходим длительный курс лечебной гимнастики, чтобы постепенно восстановить правильное расположение тазобедренного сустава и выровнять длину ног.
Хруст в тазобедренном суставе. Похожий на хруст звук производят связки, когда человек встает, ходит или другим образом двигает тазобедренным суставом. Если хруст безболезненный, он не говорит ничего плохого о состоянии здоровья. Хруст в тазобедренном суставе, сопровождающийся болью, может указывать на повреждение в тазобедренном суставе.
 Если хруст в тазобедренном суставе болезненный, следует обратиться к травматологу-ортопеду, чтобы выяснить причину и начать соответствующее лечение.
Если хруст в тазобедренном суставе болезненный, следует обратиться к травматологу-ортопеду, чтобы выяснить причину и начать соответствующее лечение.Проблемы «от бедра». Как поддержать тазобедренный сустав при коксартрозе | Здоровая жизнь | Здоровье
При запущенной стадии болезни не обойтись без операции по замене пострадавшего сустава искусственным. Но подобное развитие событий можно предотвратить.
Кто рискует?
Причин, предрасполагающих к развитию коксартроза, немало. Это и нарушение кровообращения в суставе, и биохимические изменения в хряще, вызванные гормональными изменениями, нарушением обменных процессов в организме, и перегрузка сустава, которой чаще всего подвержены люди с избыточной массой тела, а также профессиональные спортсмены.
К развитию артроза тазобедренного сустава могут также привести инфекционные процессы и воспаление в зоне сустава, патологии позвоночного столба (сколиоз, кифоз) и стопы (плоскостопие).
Причиной коксартроза может быть и врождённая патология тазобедренного сустава — недоразвитие так называемой вертлужной впадины, из-за чего головка бедренной кости не полностью входит в сустав.
Какая боль!
Человеку, страдающему коксартрозом, не позавидуешь: сильные болевые ощущения в области тазобедренного сустава, которые могут отдавать в колено, переднюю и боковую поверхности бедра, в поясницу и даже в пах, подчас мешают не только полноценно ходить, но и сидеть, лежать.
В конце концов доходит до того, что из-за мучительных болей пациенты уже не могут самостоятельно передвигаться, из-за чего вынуждены использовать специальные приспособления — трости, костыли, ходунки.
Источник бед — разрушение хрящевой ткани. Поначалу в ней образуются микротрещины. Со временем, в процессе прогрессирования артроза, на месте истончённой хрящевой ткани образуются костные наросты (остеофиты). Происходят изменения и в тканях, окружающих сустав: утолщение капсулы сустава, воспаление сухожильных сумок, спастическое сокращение мышц.
Срочно к врачу!
Правда, на начальной стадии, когда лучше всего и начинать лечение, боли в тазобедренном суставе могут быть слабо выражены. Именно поэтому пациенты сразу не спешат обращаться к врачу, надеясь, что боли пройдут сами по себе.
И это самая главная и распространённая ошибка, которая приводит к потере времени и разрушению сустава. Специалисты не устают повторять: как только появились боли в тазобедренном суставе, не раздумывайте, идите к опытному специалисту, который не только определит степень повреждения сустава, но и назначит оптимальный метод лечения.
При начальных проявлениях болезни его основа — разгрузка поражённого сустава (без длительной ходьбы, стояния и частых подъёмов по лестнице), лечебная физкультура, направленная на улучшение подвижности сустава, физиотерапия, иглорефлексотерапия, массаж.
В острый период коксартроза, а также при развёрнутой его стадии специалисты назначают пациенту нестероидные противовоспалительные, сосудорасширяющие препараты, миорелаксанты, расслабляющие и устраняющие напряжение в мышцах, окружающих больной сустав, а при необходимости — внутрисуставные инъекции гормональных стероидных препаратов.
Особую роль в лечении и профилактике развития коксартроза (независимо от его стадии) специалисты отводят хондропротекторам, которые влияют на саму природу артроза и способствуют лучшему питанию хряща. Эти препараты биологического действия безопасно устраняют медленно тлеющее хроническое воспаление в суставе и позволяют в конце концов снизить приём небезобидных для организма обезболивающих препаратов или отказаться от них вовсе. Чем раньше начать их приём, тем лучше будет результат.
Для постановки точного диагноза при коксартрозе не обойтись без: рентгенологического обследования тазобедренных суставов, ультразвукового исследования области малого таза, а при необходимости без магнитно-резонансной или компьютерной томографии, которые позволяют выявить болезнь на самой начальной стадии развития, когда она ещё не сопровождается ярко выраженой симптоматикой.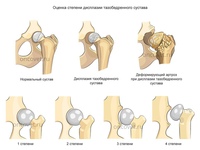
Смотрите также:
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ИЗНОСОМ КОМПОНЕНТОВ ЭНДОПРОТЕЗА -Наши новости
Эндопротезирование — метод лечения заболеваний и травм крупных суставов, распространенный по всему миру. И с каждым годом количество операций по замене сустава на искусственный только растет.
Эндопротезирование широко используется в лечебной практике более 30 лет. «Ранние» эндопротезы были рассчитаны на 20 лет, то естественным образом 10 лет назад стали появляться первые пациенты, нуждающиеся в замене имплантов.
С тех пор количество людей с «изношенными» эндопротезами увеличивается от года к году. Наиболее часто протезируется тазобедренный сустав.
Как же проявляет себя имплант, срок службы которого уже вышел?
БОЛЬ. Пациенты начинают активно жаловаться на боли постоянного характера в паховой области или бедре. При ходьбе обычно боли усиливаются, также пациенты отмечают со временем прогрессирование болевого синдрома.
ДАННЫЕ ОБСЛЕДОВАНИЯ С ПОМОЩЬЮ РЕНТГЕНОГРАФИИ. На рентгенограммах можно увидеть несимметричное расположение «головки» эндопротеза, т.е. её децентрация (из-за многолетней выработки полиэтиленового вкладыша). В области бедренного компонента эндопротеза («ножки»), можно увидеть участки резкого разрежения костной ткани в виде прозрачных пятен с еле заметными тонкими контурами бедренной кости.
В процессе эксплуатации импланта появляются продукты износа полиэтиленого вкладыша в результате постоянного трения головки эндопротеза при движениях в суставе. Эти продукты износа, вступая во взаимодействие с окружающей биологической средой организма, образуют так называемый «детрит». Детрит имеет пагубное воздействие на костную ткань, разрушая её и тем самым вызывая «нестабильность» компонентов эндопротеза, которая в свою очередь проявляется выраженными болями и нарушением функции сустава.
Единственный метод лечения в таком случае — замена компонентов эндопротеза. Чаще приходится менять весь протез полностью. В отличие от первичного эндопротезирования, операция по замене имплантов значительно труднее технически, проходит длительнее по времени, тяжелее переносится пациентами. Это связано с необходимостью убрать установленные импланты и распространенный детрит, далее оценить возможность установки новых компонентов, учитывая «дефекты» костной ткани.
В отличие от первичного эндопротезирования, операция по замене имплантов значительно труднее технически, проходит длительнее по времени, тяжелее переносится пациентами. Это связано с необходимостью убрать установленные импланты и распространенный детрит, далее оценить возможность установки новых компонентов, учитывая «дефекты» костной ткани.
Используются специальные ревизионные импланты, в ходе операции также приходить прибегать к дополнительным методам решения проблем дефицита костной ткани для достижения стабильности компонентов в послеоперационном периоде: применяются аугменты (специальные металлические элементы из особых пористых сплавов для создания опоры «чашки» эндопротеза), костные трансплантаты, синтетические костезамещающие материалы, костный цемент и другие технические и биологические методики.
ЛЕЧЕНИЕ ПАЦИЕНТОВ С ИЗНОСОМ КОМПОНЕНТОВ ЭНДОПРОТЕЗА
Эндопротезирование — метод лечения заболеваний и травм крупных суставов, распространенный по всему миру. И с каждым годом количество операций по замене сустава на искусственный только растет.
Эндопротезирование широко используется в лечебной практике более 30 лет. «Ранние» эндопротезы были рассчитаны на 20 лет, то естественным образом 10 лет назад стали появляться первые пациенты, нуждающиеся в замене имплантов.
С тех пор количество людей с «изношенными» эндопротезами увеличивается от года к году. Наиболее часто протезируется тазобедренный сустав.
Как же проявляет себя имплант, срок службы которого уже вышел?
БОЛЬ. Пациенты начинают активно жаловаться на боли постоянного характера в паховой области или бедре. При ходьбе обычно боли усиливаются, также пациенты отмечают со временем прогрессирование болевого синдрома.
ДАННЫЕ ОБСЛЕДОВАНИЯ С ПОМОЩЬЮ РЕНТГЕНОГРАФИИ. На рентгенограммах можно увидеть несимметричное расположение «головки» эндопротеза, т.е. её децентрация (из-за многолетней выработки полиэтиленового вкладыша). В области бедренного компонента эндопротеза («ножки»), можно увидеть участки резкого разрежения костной ткани в виде прозрачных пятен с еле заметными тонкими контурами бедренной кости.
В области бедренного компонента эндопротеза («ножки»), можно увидеть участки резкого разрежения костной ткани в виде прозрачных пятен с еле заметными тонкими контурами бедренной кости.
В процессе эксплуатации импланта появляются продукты износа полиэтиленого вкладыша в результате постоянного трения головки эндопротеза при движениях в суставе. Эти продукты износа, вступая во взаимодействие с окружающей биологической средой организма, образуют так называемый «детрит». Детрит имеет пагубное воздействие на костную ткань, разрушая её и тем самым вызывая «нестабильность» компонентов эндопротеза, которая в свою очередь проявляется выраженными болями и нарушением функции сустава.
Единственный метод лечения в таком случае — замена компонентов эндопротеза. Чаще приходится менять весь протез полностью. В отличие от первичного эндопротезирования, операция по замене имплантов значительно труднее технически, проходит длительнее по времени, тяжелее переносится пациентами. Это связано с необходимостью убрать установленные импланты и распространенный детрит, далее оценить возможность установки новых компонентов, учитывая «дефекты» костной ткани.
Используются специальные ревизионные импланты, в ходе операции также приходить прибегать к дополнительным методам решения проблем дефицита костной ткани для достижения стабильности компонентов в послеоперационном периоде: применяются аугменты (специальные металлические элементы из особых пористых сплавов для создания опоры «чашки» эндопротеза), костные трансплантаты, синтетические костезамещающие материалы, костный цемент и другие технические и биологические методики.
Клинический случай
(Ревизионную операцию выполнял заведующий 3 травматологическим отделением
Николаев Валерий Михайлович, лечащий врач: Попов Роман Иванович)
Пациентка 64 лет перенесла эндопротезирование 15 лет назад. За год до поступления отметила боли в области оперированного сустава, существенно усилившиеся за последние три месяца.
На рентгенограммых выявлены признаки нестабильности бедренного компонента эндопротеза, а также разрушение тазового компонента за счёт «истирания» полиэтилена головкой эндопротеза.
Принято решение о выполнение оперативного вмешательства – ревизионного эндопротезирования тазобедренного сустава. В данном случае для заполнения костных дефектов использованы костные трансплантаты в верхнем отделе бедренной кости. В качестве узла трения в эндопротезе была установлена пара трения «керамика по керамике» (т.е. керамическая головка и керамический вкладыш в чашку). Ожидается, что это позволит эндопротезу прослужить более 25 лет и обеспечить высокий функциональный результат.
На контрольном осмотре через 1 год функциональный результат оценен как «отличный». Пациентка ведет активный образ жизни и довольна результатом повторной операции.
Вывихи бедра после тотального эндопротезирования тазобедренного сустава Текст научной статьи по специальности «Клиническая медицина»
I
Лкарю, що практикуе
To General Practitioner
Травма
УДК 616.728.2-089-77:617.582-001.6 КАНЗЮБА А.И.
ГВУЗ «Ужгородский национальный университет», медицинский факультет, кафедра общей хирургии с курсами травматологии, оперативной хирургии и судебной медицины, г. Ужгород, Украина
ВЫВИХИ БЕДРА ПОСЛЕ ТОТАЛЬНОГО ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА
Резюме. Цель исследования — анализ собственных наблюдений вывихов бедра после первичной тотальной артропластики тазобедренного сустава, идентификация предрасполагающих факторов и оптимизация программы реабилитации пациентов. Идентификация предрасполагающих факторов проведена на основании данных дооперационного клинико-рентгенологического обследования, интраоперационных наблюдений и анализа особенностей реабилитационного периода 844 пациентов, перенесших тотальную артропластику тазобедренных суставов.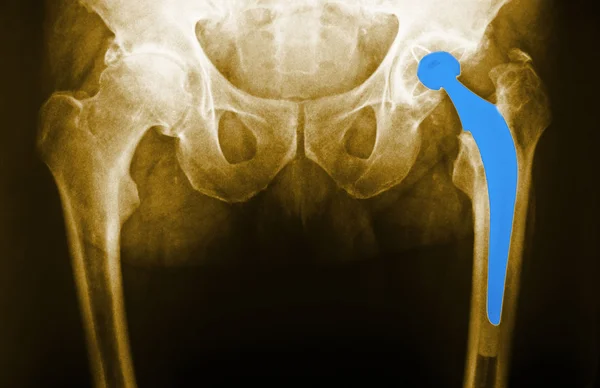 Вывихи после операции отмечены у 69 пациентов (7,56 %). Выделены следующие факторы: нарушение двигательного режима в раннем послеоперационном периоде; осевые деформации на уровне бедра, коленного сустава, голени и стопы, нарушающие двигательную и опорную функцию оперированной конечности. Необходимость в ревизионных вмешательствах на тазобедренном суставе по поводу повторяющихся вывихов была обусловлена недостаточной антеверзи-ей ацетабулярного компонента. Планирование первичной артропластики, включая выбор имплантата и хирургического доступа, долккно осуществляться с учетом общесоматического и психоэмоционального состояния пациента, локальных и системных биомеханических нарушений. В реабилитационном периоде необходим индивидуальный выбор программы восстановительного лечения. Ключевые слова: тазобедренный сустав, эндопротезирование, вывихи.
Вывихи после операции отмечены у 69 пациентов (7,56 %). Выделены следующие факторы: нарушение двигательного режима в раннем послеоперационном периоде; осевые деформации на уровне бедра, коленного сустава, голени и стопы, нарушающие двигательную и опорную функцию оперированной конечности. Необходимость в ревизионных вмешательствах на тазобедренном суставе по поводу повторяющихся вывихов была обусловлена недостаточной антеверзи-ей ацетабулярного компонента. Планирование первичной артропластики, включая выбор имплантата и хирургического доступа, долккно осуществляться с учетом общесоматического и психоэмоционального состояния пациента, локальных и системных биомеханических нарушений. В реабилитационном периоде необходим индивидуальный выбор программы восстановительного лечения. Ключевые слова: тазобедренный сустав, эндопротезирование, вывихи.
Введение
Вывихи бедра после первичной тотальной артропластики тазобедренного сустава относятся к наиболее частым осложнениям, занимают третье место среди причин ревизионных операций (после нестабильности и инфекционных процессов) [1, 12, 21, 22].
Вывихи причиняют пациенту неожиданные и значительные физические страдания. Помимо этого, и пациент, и оперирующий хирург испытывают психоэмоциональный стресс в связи с сомнениями в правильности выполненной операции и возможными последствиями [8]. Частота вывихов после первичной артропластики, по данным разных авторов, варьирует от 0,3 до 12,9 % [1—3, 5, 9, 12]. После первого эпизода вероятность повторных вывихов составляет около 33 % [16].
Авторы акцентируют внимание на повторяющихся подвывихах в искусственных суставах. О них не всегда сообщают пациенты, не всегда проводятся исследования для установления причин нестабильности. При этом их частота варьирует от 2 до 5,5 % [8, 16].
Большинство вывихов (от 50 до 70 %) наблюдается в течение первых 3—6 мес. после операции — ранние вывихи. Их связывают с нарушением («неадекватностью») двигательного режима. Вторичные вывихи наблюдаются в период от 3—6 месяцев до 5 лет (15—20 % от всех вывихов) и обусловлены увеличением подвижности в искусственном суставе. Поздние выви-
хи — спустя 5 и более лет после операции и связаны с износом полиэтиленового вкладыша. Средний срок их проявления — 11,3 года, а частота может достигать 32 % [12, 16].
Авторы систематизируют факторы, предрасполагающие к вывихам:
1. Сопутствующие заболевания нервно-мышечного аппарата, врожденные заболевания нервной системы (психические расстройства или умственная несостоятельность [10], применение нейротоксических веществ (алкоголь, наркотики) [15].
2. Особенности поражения тазобедренного сустава, приведшего к артропластике (асептический некроз головки бедренной кости, прогрессирующая дисплазия, последствия переломов проксимального отдела бедренной кости и реконструктивных операций) [5].
3. Факторы, связанные с особенностями хирургического вмешательства: выбор хирургического доступа к тазобедренному суставу; пространственное расположение компонентов эндопротеза; профиль вкладыша
Адрес для переписки с автором: Канзюба А.И.
E-mail: [email protected]
© Канзюба А.И., 2016 © «Травма», 2016 © Заславский А.Ю., 2016
в ацетабулярный компонент; размер головки эндопро-теза; величина достигнутого офсета; опыт хирурга [2, 8, 11, 19].
Согласно наблюдениям авторов, чаще вывихи отмечаются при использовании заднелатерального доступа [14]. Установлена «безопасная зона» ориентации ацетабулярного компонента. Минимальная частота вывихов при инклинации «чашки» 48 ± 10° и антевер-зии 24 ± 10° [9]. Стабильность искусственного сустава значительно повышается при использовании головок диаметром 32 мм и более [8, 12]. Большое значение имеют возможности и условия адаптации пациента с определенными биомеханическими нарушениями к изменяющимся после операции параметрам опоры и движения. Риск возникновения вывихов выше среди оперированных женщин, пациентов с ожирением и у пациентов в возрасте старше 70 лет [6, 17, 23].
Наиболее трудной и ответственной является имплантация ацетабулярного компонента при дисплазии тазобедренного сустава. При этом частота вывихов после ПАП при дисплазии варьирует на уровне 2,9 % и зависит главным образом от угла антеверзии вертлуж-ного компонента, а также от диаметра головки бедренного компонента [7, 11].
Одной из главных причин повторяющихся вывихов признается импинджмент между шейкой бедренного компонента эндопротеза и краем искусственной верт-лужной впадины [10].
Исследованиями установлено, что после артропла-стики тазобедренного сустава изменяются углы наклона таза в сагиттальной плоскости [13]. В результате этого изменяются углы антеверзии и фронтальной инклинации имплантированной вертлужной впадины относительно заданных во время операции параметров [4, 18, 20]. При изменении угла наклона таза кзади более чем на 20° возможен задний импинджмент, который приводит к нестабильности и переднему вывиху бедра. В связи с этим авторы отмечают значение величины офсета. Он должен обеспечивать стабильность сустава при необходимом объеме движений — наружную ротацию в положении разгибания конечности 30° и внутреннюю ротацию 40° в положении сгибания в тазобедренном суставе 90° [13, 18].
Риск вывихов снижается при использовании им-плантов с головками большего диаметра, «чашек» с двойной мобильностью и бедренных компонентов со съемным конусом, позволяющим интраоперационно выбрать оптимальные пространственные параметры шейки (длину, угол наклона, угол антеторсии) и величину офсета [1, 2, 8].
Цель исследования: анализ собственных наблюдений вывихов бедра после первичной тотальной ар-тропластики тазобедренного сустава, идентификация предрасполагающих факторов и оптимизация программы реабилитации пациентов.
Материал и методы
После 912 операций первичной тотальной артро-пластики тазобедренного сустава (844 пациента) на-
блюдали 69 случаев первичных вывихов бедра (7,56 %). Среди 69 пациентов было 28 женщин в возрасте от 37 до 71 года (средний возраст 54,0 ± 3,6 года) и 41 мужчина в возрасте от 42 до 66 лет (средний возраст 55,0 ± 2,7 года). Показаниями к первичной тотальной артропла-стике были коксартроз 3-й стадии — 39, идиопатиче-ский асептический некроз головки бедренной кости 3-4-й стадии — 16, диспластический коксартроз — 7, переломы и ложные суставы шейки бедренной кости — 3, артрозоартрит тазобедренного сустава после консервативного или хирургического лечения переломов вертлужной впадины — 4. Факторы, способствующие возникновению вывихов, идентифицировались на основании данных дооперационного клинико-рент-генологического обследования, интраоперационных наблюдений и анализа особенностей реабилитационного периода. Ревизионные вмешательства по поводу повторяющихся вывихов выполнены у 4 пациентов. Частота вывихов значительно ниже при имплантации протезов с головками больших размеров.
Результаты и обсуждение
Интраоперационная проверка стабильности имплантированного эндопротеза предполагает оценку пространственного расположения ацетабулярного и бедренного компонентов, а также визуальное подтверждение отсутствия импичмента между задним краем «чашки» и шейкой имплантата или костным массивом большого вертела.
Большинство вывихов бедра (у 65 пациентов) наблюдались в течение первых 4—6 недель после операции. У 38 из них вывихи рецидивировали от 2 до 6 раз. После устранения вывихов и проведения комплексного восстановительного лечения в течение 3—4 месяцев в последующем искусственный сустав оставался стабильным, обеспечивая хорошие и отличные функциональные результаты. В связи с этим, по нашему мнению, не все случаи вывихов следует расценивать как осложнения. К осложнениям мы относим те случаи повторяющихся вывихов, которые требовали выполнения ревизионных операций на тазобедренном суставе.
Среди 512 пациентов, которым имплантированы эндопротезы с головкой диаметром 28 мм, вывихи наблюдались у 55 чел. (10,74 %). При использовании головок диаметром 32 и 36 мм в группе из 332 пациентов вывихи отмечены у 14 (4,48 %). В первой группе намного чаще наблюдались рецидивирующие вывихи.
Необходимость в ревизионном вмешательстве на тазобедренном суставе возникла у 4 пациентов в связи с повторяющимися задними вывихами, причиной которых явилась недостаточная антеверзия ацетабулярного компонента. При первичной артропластике использован заднелатеральный доступ. Ревизионное вмешательство заключалось в реимплантации «чашки» протеза с изменением ее пространственной ориентации.
При ретроспективном анализе наблюдавшихся ранних вывихов мы выделяем следующие предрасполагающие факторы:
1. Нарушение режима движений в оперированном тазобедренном суставе — наиболее частая (88,4 %) причина вывихов. Характер вывиха зависел от хирургического доступа к тазобедренному суставу. При лате-рально-заднем доступе возникали задние вывихи при избыточной внутренней ротации в положении сгибания в тазобедренном суставе. При использовании ла-терально-переднего доступа наблюдались передние вывихи в положении разгибания в тазобедренном суставе и наружной ротации бедра. Вывихи возникали при неконтролируемых движениях оперированной конечности. В связи с этим риск вывихов выше у пациентов с избыточной массой тела, в пожилом и старческом возрасте, при преходящих нарушениях сознания, сопровождающихся общей мышечной гипотонией или общим гипертонусом (гипогликемия, судорожный приступ эпилепсии) в первые дни после перенесенной артропластики.
Вывихи возникали при неконтролируемых движениях оперированной конечности. В связи с этим риск вывихов выше у пациентов с избыточной массой тела, в пожилом и старческом возрасте, при преходящих нарушениях сознания, сопровождающихся общей мышечной гипотонией или общим гипертонусом (гипогликемия, судорожный приступ эпилепсии) в первые дни после перенесенной артропластики.
Условия, способствующие возникновению вывиха, — сохраняющаяся контрактура и дисбаланс мышц тазового пояса, а также гипотрофия мышц оперированной конечности, прогрессирующая в течение первых 4—6 недель после операции. В связи с этим после операции пациенты нуждаются в наблюдении до устранения вынужденного порочного положения оперированной конечности и восстановления активных движений в оперированном суставе в оптимальном безопасном объеме с учетом конкретных индивидуальных особенностей.
У пациентов с тяжелым поражением обоих тазобедренных суставов и статической деформацией позвоночного столба при определении последовательности выполнения оперативных вмешательств следует учитывать возможности и условия адаптации пациента с определенными биомеханическими нарушениями к изменяющимся после операции параметрам опоры и движений. При возникающей разнице в длине ног после артропластики одного из суставов рекомендуем компенсацию укорочения противоположной конечности за счет обуви.
2. Осевые деформации оперированной конечности — на уровне бедра, коленного сустава, голени и стопы.
У 4 пациентов вывихи бедра в раннем послеоперационном периоде были обусловлены особенностями опоры на оперированную конечность в связи с имеющимися до операции осевыми деформациями. Посттравматическая (после перенесенного перелома плюсневых костей) эквинусная деформация переднего отдела стопы отмечена у 1 пациента, посттравматическая варусная деформация коленного сустава — у 2.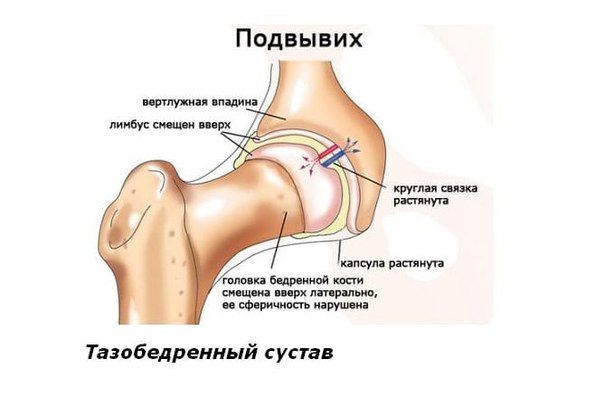 Операции эндопротезирования тазобедренного сустава были выполнены с применением латерально-переднего хирургического доступа. Вынужденная наружная ротация конечности во время ходьбы обусловила повторяющиеся передние вывихи бедра.
Операции эндопротезирования тазобедренного сустава были выполнены с применением латерально-переднего хирургического доступа. Вынужденная наружная ротация конечности во время ходьбы обусловила повторяющиеся передние вывихи бедра.
В 1 случае повторяющиеся задние вывихи бедра после первичной артропластики, выполненной по поводу
застарелого перелома вертлужной впадины с применением заднего хирургического доступа, были обусловлены осевой деформацией в связи с неправильно консолидированным переломом диафиза бедренной кости с неустраненным ротационным смещением кнаружи дистального фрагмента.
У всех 4 пациентов вывихи бедра прекратились после хирургической коррекции имеющихся деформаций (корригирующая остеотомия переднего отдела стопы — 1, корригирующая подмыщелковая остеотомия большеберцовой кости голени — 1, эндопротези-рование коленного сустава — 1, корригирующая остеотомия диафиза бедренной кости — 1).
3. Функциональная несостоятельность мышц тазового пояса после предшествующих реконструктивных операций на тазобедренном суставе.
Доминирование этого фактора мы наблюдали у 17 пациентов. Четверо из них ранее были оперированы по поводу ложных суставов шейки бедренной кости, 6 — по поводу переломов вертлужной впадины.
Наиболее сложную ситуацию мы наблюдали у 7 пациентов с диспластическим коксартрозом. Что касается прогрессирующей дисплазии тазобедренного сустава, то начиная с детского возраста они перенесли от 1 до 3 реконструктивных операций на проксимальном отделе бедренной кости. Технические особенности имплантации эндопротеза были обусловлены выраженной гипотрофией и рубцовыми изменениями ягодичных мышц, выраженной комбинированной контрактурой, наличием параартикулярных оссификатов, необходимостью низведения бедра и невозможностью восстановить офсет в связи с деформацией вертельной области.
В этих условиях для обеспечения стабильности искусственного сустава мы применяли чрескостную фиксацию мышц, формировали дубликатуру капсулы сустава, а при ее дефектах выполняли пластику местными тканями. После операции пациентам рекомендовали пребывание на кровати в течение 5—7 дней до устранения мышечной контрактуры и восстановления активных движений в искусственном тазобедренном суставе.
При синдроме прогрессирующей дисплазии в связи с мелкой вертлужной впадиной ацетабулярный компонент в ряде случаев располагали более вертикально с углом инклинации 38—40°. При этом вывихи бедра не случались. Это подтверждает данные литературы о том, что угол наклона «чаши» (или угол входа в вертлужную впадину) не является определяющим при повторяющихся вывихах бедра. Более важно избрать правильный угол антеверзии «чашки» с учетом применяемого доступа, особенно при наличии дефекта передней стенки вертлужной впадины [9].
У двух пациентов спустя 4 и 4,5 года после первичной артропластики вывихи бедра произошли в результате падения в состоянии алкогольного опьянения. После закрытого вправления в течение последующих 9 лет наблюдения пациенты не испытывают функциональных ограничений.
Заключение
Возможность вывихов бедра после первичной ар-тропластики тазобедренного сустава определяется большим количеством факторов. Большинство вывихов происходит в течение первых 3—4 месяцев после операции, наиболее частой причиной их (88,4 %) является нарушение пациентом двигательного режима в периоде реабилитации. Необходимость в ревизионных вмешательствах на тазобедренном суставе по поводу повторяющихся вывихов была обусловлена недостаточной антеверзией ацетабулярного компонента. Планирование операции, включая выбор конструкции имплантата и хирургического доступа, должно осуществляться с учетом общесоматического и психоэмоционального статуса пациента, локальных и системных биомеханических нарушений. В реабилитационном периоде необходим индивидуальный выбор программы восстановительного лечения.
В реабилитационном периоде необходим индивидуальный выбор программы восстановительного лечения.
Список литературы
1. Achieving stability and lower-limb length in total hip arthroplasty /K. Berend, S. Sporer, R. Sierra et al. // J. Bone Joint. Surg. Am. — 2010. — № 92. — P. 2737-2752.
2. A comparative and retrospective study of three hundred and twenty primary Chanley type hip replacements with minimal follow up of ten years to assess whether a dual mobility cup has a decreased dislocation risk/ J.H. Caton, J.L. Prudhon, A. Ferreira et al. // Intrnational Orthopaedics. — Vol. 38, № 6. — P. 1125-1129.
3. An analysis of the risk of hip dislocation with a contemporary total joint registry / M. Khatod, Т. Barber, Е. Paxton, R. Namba, D. Fithian et al. // Clin. Orthop. Relat. Res. — 2006. — № 447. — P. 19-23.
4. Argenson Pelvic tilt measurement before and after total hip arthroplasty / B. Blondel, S. Parratte, P. Tropiano et al. // Orthopaedics & Traumatology: Surgery & Research. — 2009. — Vol. 95, № 8. — P. 568-572.
5. Berry D.J. The cumulative long-term risk of dislocation after primary Charnley total hip arthroplasty / D.J. Berry, М. Von Knoch, C.D. Schleck, W.S. Harmsen // J. Bone. Joint. Surg. Am. — 2004. — № 86. — Р. 9-14.
6. Bettin C.C. Hip instability after total hip replacement / C. Bettin, М. Ford, W. Mihalko // Seminars in Arthroplasty. — 2013. — Vol. 24, № 2. — P. 94-98.
7. Boyle M. Early Results of Total Hip Arthroplasty in Patients With Developmental Dysplasia of the Hip Compared With Patients With Osteoarthritis/M. Boyle, C. Frampton, H.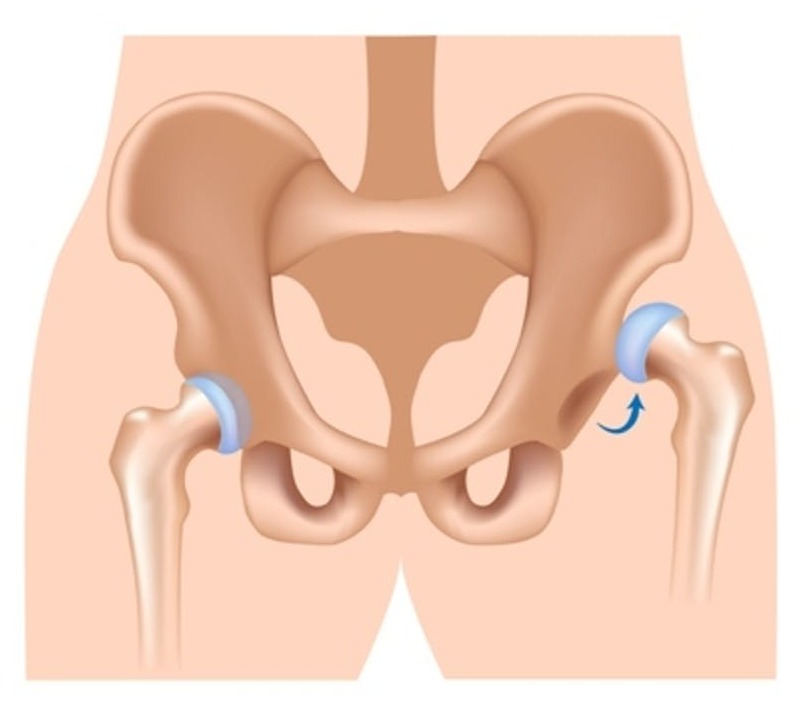 Crawford // The Journal of Arthroplasty. — 2012. — Vol. 27, № 3. — P. 386-390.
Crawford // The Journal of Arthroplasty. — 2012. — Vol. 27, № 3. — P. 386-390.
8. Charissoux J. Surgical. Surgical management of recurrent dislocation after total hip arthroplasty / J. Charissoux, Y. Asloum, P. Marcheix// Orthopaedics & Traumatology: Surgery & Research. — 2014. — Vol. 100, № 1, Suppl. -P. 25-34.
9. Cup Position Alone Does Not Predict Risk of Dislocation After Hip Arthroplasty / C. Esposito, B. Gladnick, Y.Y. Lee et al. // The Journal of Arthroplasty. — 2015. — Vol. 30, № 1. — P. 109-113.
10. Detecting cause of dislocation after total hip arthroplasty by patient-specific four-dimensional motion analysis / Н. Miki, N. Sugano, К. Yonenobu et al. // Clinical Biome-canics. — 2013. — Vol. 28, № 2. — P. 182-186.
11. Dislocation After Total Hip Arthroplasty Among Patients With Developmental Dysplasia of the Hip / L. Wang, R. Trousdale, S. Ai et al. // The Journal Arthroplasty. — 2012. — Vol. 27, № 5. — P. 764-769.
12. Dislocation Rates Following Primary Total Hip Arthroplasty Have Plateaued in the Medicare Population / al. Goel,
E. Lau, K. Ong et al. // The Journal of Arthroplasty. — 2015. — Vol. 30, № 5. — P. 743-746.
13. Effects of posterior pelvic tilt on anterior instability in total hip arthroplasty: A parametric experimental modeling evaluation / T. Sato, Y. Nakashima, al. Matsushita et al. // Clinical Biomecanics. — 2013. — Vol. 28, № 2. — P. 178-181.
14. Ji H. Dislocation After Total Hip Arthroplasty: A Randomized Clinical Trial of a Posterior Approach and a Modified Lateral Approach / H.M. Ji, K.C. Kim, Y.K. Lee, Y.C. Ha //The Journal of Arthroplasty. — 2012. — Vol. 27, № 3. — P. 378-385.
Ha //The Journal of Arthroplasty. — 2012. — Vol. 27, № 3. — P. 378-385.
15. Jolles B. Factors predisposing to dislocation after primary total hip arthroplasty. A multivariate analysis / В. Jolles, Р. Zangger, P. Leyvraz // The Journal of Arthroplasty. — 2002. — № 17. — P. 282-288.
16. Luxations et subluxations des prostheses totals de hanche. Extrait de prothèse totale de hanche. Les choix/ D. Huten,
F. Langlais //13 mises au point en chirurgie de la hanche. Cahiers’ enseignement de la Sofcot. — Paris, 2012. — P. 118-164.
17. Making the Case for Anterior Total Hip Arthroplasty / B.M. Wegman, T.J. Aleto, A. Aggarwal, B.S. Bol // Replacement — The Hip — Selected papers from the 12th Annual Spring Meeting, Las Vegas, May 2011 // Seminars in Arthroplasty. — 2012. — Vol. 23, № 3. — P. 149-154.
18. Philippot R. Fessy Pelvic balance in sagittal and Lewin-nek reference planes in the standing, supine and sitting positions / R. Philippot, J. Wegrzyn, F. Farizon // Orthop. Traumatol. Surg. Res. — 2009. — № 95. — Р. 70-76.
19. Soong M. Dislocation after total hip arthroplasty / М. Soong, Н. Rubash, W. Macaulay // J. Am. Acad. Orthop. Surg. — 2004. — Vol. 12, № 5. — P. 314-321.
20. Taki N. Change in Pelvic Tilt Angle 2 to 4 Years After Total Hip Arthroplasty / N. Taki, N. Mitsugi, Y. Mochida, Y. Akamatsu // The Journal of Arthroplasty. — 2012. — Vol. 27, № 6. — Р. 940-944.
21. The double-mobility acetabular component in revision total hip replacement. The United Kingdom Experience/N. Va-sukutty, R. Middleton, E. Matthews et al. // J. Bone Joint. Surg. Br. антату та шрурпчного доступу, мае здшснюватися з урахуванням загальносоматичного та психоемоцгйного стану пашента, локальних та системних бюмехатчних порушень. У реабштацшному перiодi необхщним е тдивадуальний вмбiр програми вщновлювального лшування.
антату та шрурпчного доступу, мае здшснюватися з урахуванням загальносоматичного та психоемоцгйного стану пашента, локальних та системних бюмехатчних порушень. У реабштацшному перiодi необхщним е тдивадуальний вмбiр програми вщновлювального лшування.
Ключовi слова: кульшовий суглоб, ендопротезування, вивихи.
Kanziuba A.I.
SHEE «Uzhgorod National University», Medical Faculty, Department of General Surgery with Courses in Traumatology, Operative Surgery and Forensic Medicine, Uzhgorod, Ukraine
HIP DISLOCATION AFTER TOTAL HIP ARTHROPLASTY
Summary. The purpose of research was the analysis of own observations of hip dislocations after primary total hip arthroplasty, the identification ofpredisposing factors and optimization of program of rehabilitation of patients. Predisposing factors were identified on the basis of preoperative clinical and radiological examination, intraoperative observation and analysis of the features of the rehabilitation period of 844 patients undergone total hip arthroplasty. Dislocations after surgery were noted in 69 (7.56 %) cases. The following factors were identified: violation of the movement mode in the early postoperative period, the axial deformation on the level of the hip, knee, shin and foot, which violate the function of support and movement of the operated limb. Necessity of revision surgery on the hip joint in the repeated dislocations has been caused due to a lack of anteversion of acetabular component. Planning primary arthroplasty, including the choice of implant and surgical approach, there must be taken into account the physical and mental state of the patient, local and systemic biomechanical disorders. The rehabilitation period is required an individual choice of a program of rehabilitation treatment.
Key words: hip joint, arthroplasty, dislocations.
Синдром щелкающего бедра | KinesioPro
Синдром щелкающего бедраСиндром щелкающего бедра — это явление, которое характеризуется ощущением щелчков и/или щелкающими звуками, возникающими внутри или вокруг тазобедренного сустава при его движении. Данное состояние имеет множество причин. По происхождению их можно классифицировать как внешние, внутренние и внутрисуставные. Для большинства людей это состояние является просто раздражающим фактором, но в некоторых случаях оно может приводить к боли и слабости, снижающим функциональную активность человека.
- Внешняя причина (встречается наиболее часто) — илиотибиальный тракт vs большой вертел бедренной кости.
- Внутренняя причина — сухожилие подвздошно-поясничной мышцы vs костный выступ таза.
- Внутрисуставные причины — поврежденный хрящ и/или свободное тело внутри тазобедренного сустава, что также может приводить к блоку сустава.
Эпидемиология/Этиология
Синдром щелкающего бедра или coxa saltans встречается у 10% населения, причем женщины страдают чаще мужчин. Однако, нет никаких статистических данных, свидетельствующих, что пол играет существенную роль. Щелчки в бедре чаще возникают у людей, чья деятельность связана с такими видами физической активности, как танцы, футбол, гимнастика и бег, т.е. в тех случаях, когда есть условия для возникновения травмы вследствие чрезмерного использования.
Характеристика/Клиническая Картина
В большинстве случаев данная проблема имеет доброкачественных характер. Однако, некоторые пациенты могут испытывать боль или слабость во время сгибания и разгибания бедра, что существенным образом снижает их функциональную активность и качество жизни.
Друзья, 27-28 марта в Москве состоится семинар Юрия Сдобникова «Анализ бега, диагностика нарушений.
Профилактика и лечение травм нижних конечностей». Узнать подробнее…
У людей с синдромом щелкающего бедра вследствие наружной причины щелчки или боль возникают постепенно и локализуются в области большого вертела бедренной кости. Этому не обязательно должна предшествовать травма. Клиническая картина достаточно явная: щелки возникают при сгибании и разгибании бедра. Иногда пациенты жалуются на ощущение вывиха бедра. Люди с симптомами щелкающего бедра также могут иметь coxa vara (варусное положение шейки бедренной кости), фиброзную рубцовую ткань, выступающий большой вертел, маленький боковой размер таза и последствия операции по поводу передне-латеральной нестабильности коленного сустава.
Проблема щелчков в бедре вследствие внутренней причины также имеет постепенное начало и не связана с предшествующим травматическим событием. Такие пациенты жалуются на болезненное ощущение, которое возникает у них в глубине паховой области при разгибании и внутренней ротации бедра. Эти движения сопровождается щелчками.
Пациенты с щелчками вследствие внутрисуставной причины рассказывают о внезапном начале заболевания, связывая его с предшествующей травмой. Источниками щелчков могут быть повреждения суставной капсулы, свободные тела, оседающие в вертлужной впадине или синовиальных складках, разорванная суставная губа и синовиальный хондроматоз).
Дифференциальная диагностика
- Внутрисуставные поражения тазобедренного сустава.
- Вертельный бурсит.
- Подвздошно-поясничный бурсит.
- Синдром илиотибиального тракта.
- Синдром подвздошно-поясничной мышцы: патология тазобедренного сустава, характеризующаяся щелчками в бедре вследствие внутренней причины, тендинита подвздошно-поясничного мышцы и подвздошно-поясничного бурсита.
Оценочные шкалы
- Функциональная шкала нижней конечности (Lower Extremity Functional Scale (LEFS)).
- Шкала оценки ограничения функций тазобедренного сустава и исхода остеоартрита (Hip Disability and Osteoarthritis Outcome Score (HOOS)).

Обследование
Обследование пациента с синдромом щелкающего бедра должно включать анализ симптомов пациента: распространенность, локализация, время возникновения, длительность существования заболевания, боль и дееспособность, влияние на активность. Brignall и Stainsby обнаружили, что средняя продолжительность существования симптомов у таких пациентов составляла 2 года и 2 месяца. Вообще, пациент сам может легко указать, где его проблема. Визуальная аналоговая шкала (ВАШ) также может использоваться для измерения интенсивности боли.
Читайте также статью: Дифференциальная диагностика пателлофеморальной и тибиофеморальной боли.
Клиническое обследование должно состоять из следующих тестов:
- Пальпация (наиболее болезненная область — это большой вертел бедренной кости и латеральная граница большой ягодичной мышцы).
- Анализ походки и паттерна движений.
- Демонстрация щелчков.
- Амплитуда движений тазобедренного сустава.
- Мышечное тестирование.
- Тестирование поясницы и коленного сустава с целью дифференциальной диагностики.
Специальные тесты
Внешняя причина:
- Тест Обера. Хотя данный тест используется для оценки илиотибиального тракта, его также можно использовать для диагностики синдрома щелкающего бедра.
- Пальпация области большого вертела во время сгибания, разгибания, внутренней и наружной ротации бедра.
- Brignall и соавт, использовали специальный диагностический тест, перед проведением которого пациент располагался на здоровом боку с подушкой под ягодицей, а пораженная нога находилась в состоянии приведения. Удерживая колено в разогнутом положении, пациент сгибает и разгибает ногу. При этом в области большого вертела могут раздаваться щелчки.
- Hula-Hoop-тест: приведение и круговое вращение бедра также может провоцировать щелчки.
- FABER-тест может применяться для дифференциальной диагностики щелчков вследствие внешней причины от щелчков следствие внутренней причины.
 Расположив бедро в положении сгибания, отведения и наружной ротации и пассивно перемещая его в положение разгибания, приведения и внутренней ротации, можно спровоцировать слышимые и/или ощутимые щелчки.
Расположив бедро в положении сгибания, отведения и наружной ротации и пассивно перемещая его в положение разгибания, приведения и внутренней ротации, можно спровоцировать слышимые и/или ощутимые щелчки.
Внутренняя причина:
- Тест Стинчфилда: пациент лежит на спине с согнутым под 30° бедром, терапевт просит его согнуть бедро полностью и оказывает сопротивление. Боль в паху указывает на положительный результат теста.
- Тест Томаса.
- Подвздошно-поясничный стресс-тест.
Для более точной дифференциальной диагностики наружной и внутренней причины синдрома щелкающего бедра можно использовать ультразвуковое исследование в реальном времени. Этот метод заменил рентгеноскопию с ее возможностью прямой и неинвазивной идентификацией сухожилий поясничной и подвздошно-поясничной мышц и других движений капсулы тазобедренного сустава.
В целом, было показано, что сообщения пациента о щелкающем бедре можно расценивать как клинику синдрома щелкающего бедра. Причем внешняя причина может быть подтверждена в ходе клинического осмотра, а внутренняя причина — только посредством ультразвука.
Лечение
Как упоминалось ранее, большинство случаев синдрома щелкающего бедра бессимптомно и не требуют вмешательства. Однако, в некоторых случаях, характеризующихся болью и/или ограничением физической активности, могут потребоваться лечебные мероприятия.
Консервативное лечение
Это первый и наиболее предпочтительный подход к лечению, который включает методы, широко используемые для лечения распространенных форм тендинопатий: отдых, лед, нестероидные противовоспалительные препараты (НПВП), инъекции кортикостероидов или лидокаина, физиотерапевтическое воздействие.
Хирургическое вмешательство
Рекомендуется только в крайних случаях, когда консервативное лечение не помогло. Основная цель — это удлинить и расслабить напряженные сухожилия/связки и устранить патологии, которые наиболее часто связаны с синдромом щелкающего бедра. В настоящее время существуют некоторые разногласия в том, какой тип хирургического лечения предпочесть, исходя из имеющейся классификации. Тем не менее, исследователи согласны с тем, что при необходимости хирургического вмешательства, артроскопическая операция обеспечивает лучшие результаты и меньше осложнений, чем традиционный открытый способ.
В настоящее время существуют некоторые разногласия в том, какой тип хирургического лечения предпочесть, исходя из имеющейся классификации. Тем не менее, исследователи согласны с тем, что при необходимости хирургического вмешательства, артроскопическая операция обеспечивает лучшие результаты и меньше осложнений, чем традиционный открытый способ.
Физическая терапия
По сравнению с массивом литературы, посвященной хирургическому лечению, существует недостаточное количество доказательств для конкретных мероприятий, ориентированных на консервативное ведение пациентов с синдромом щелкающего бедра и/или тендинитом вовлеченных структур. Учитывая, что это состояние классифицируется как синдром, физиотерапевт должен быть готов обнаружить несколько аномалий, каждая из которых требует индивидуального рассмотрения, т.е. результаты обследования каждого пациента определяют тактику лечения.
Поскольку механизм травмы и направленность оперативного вмешательства связаны с чрезмерным укорочением сухожилия подвздошно-поясничной мышцы и илиотибиального тракта, пациенты могут почувствовать улучшение от растяжения илиотибиального тракта и структур передней части бедра (по разным исследованиям уровень доказательности 5, 2B, 2А).
Andres и соавт. провели систематический обзор лечебных мероприятий при тендините и определили, что упражнения в эксцентрическом режиме показали наилучшие результаты в уменьшении боли и увеличении функции по сравнению с другими физиотерапевтическими вмешательствами (уровень доказательности 2А).
Также было опубликовано тематическое исследование, которое свидетельствует о полном исчезновении боли в случае синдрома щелкающего бедра. Был выполнен миофасциальный релиз напрягателя широкой фасции бедра, средней и большой ягодичных мышц, приводящих мышц бедра, а также подобрана программа для укрепления мышц, отводящих бедро (уровень доказательности 4).
Систематический Кохрейновской обзор не показал никаких преимуществ поперечного фрикционного массажа по сравнению с другими методами лечения (уровень доказательности 1А).
Важно, чтобы пациент был обучен избегать движений, которые вызывают боль и/или щелчки. Как только боль и дискомфорт будут устранены, а также будет достигнуто увеличение амплитуды движений тазобедренного сустава, пациента важно обучить правильно двигаться. Это позволяет предотвратить возобновление симптоматики в будущем.
Источник: Physiopedia — Snapping Hip Syndrome.
Щелкающее бедро — Травмаорто
Синдром щелкающего бедра, как логично следует из названия — это щелчки в бедре или в тазобедренном суставе, возникающие при движениях, часто сопровождающиеся болью. Иногда при щелчках бывает не только боль, но и чувство пружинящего сопротивления движению, сменяющимся чувством провала в пустоту. В медицине щелкающее бедро называют еще латинским термином coxa saltans.
По причине происхождения щелчков этот синдром делится на три типа: наружный, внутренний и внутрисуставной.
При наружном типе синдрома боль и щелчки возникают снаружи, в области большого вертела, вызываются трением подвздошно-большеберцового тракта об этот вертел (тем же обусловлены щелчки) и часто сопровождаются вертельным бурситом (трохантеритом).
Внутренний тип синдрома щелкающего бедра обусловлен механической проблемой непосредственно рядом с тазобедренным суставом. В подавляющем большинстве случаев боль и щелчки обусловлены перекатом подвздошно-поясничной мышцы через головку бедренной кости. Боль провоцируется высокими сгибаниями бедра. Этот тип встречается чаще всего и поэтому мы остановимся ниже на нем более подробно.
Внутрисуставной тип синдрома вызван проблемами внутри сустава, т.е. обусловлен изменением структур, находящимися внутри капсулы сустава. Эти могут быть разрывы вертлужной губы, свободные внутрисуставные тела (суставные мыши), хондроматоз или остеоартроз (артроз, коксартроз) тазобедренного сустава. Кроме того, этот тип синдрома бывает вызван повреждением тазобедренного сустава от сильного бокового удара по бедру, что происходит, например, при падении на большой вертел бедренной кости. Возникает сильное соударение головки бедренной кости и дна вертлужной впадины с последующей гибелью суставного хряща. На магнитно-резонансной томограмме при этом виден измененный сигнал от головки бедренной кости, напоминающий остеонекроз, и иногда заметен дефект хряща. О разрыве вертлужной губы говорит недавняя травма в анамнезе. Боль, непосредственно не связанная с травмой, может быть вызвана разрывом дистрофически измененной вертлужной губы или пороком развития тазобедренного сустава, например его дисплазией или синдромом бедренно-вертлужного соударения (импинджемент-синдромом).
Возникает сильное соударение головки бедренной кости и дна вертлужной впадины с последующей гибелью суставного хряща. На магнитно-резонансной томограмме при этом виден измененный сигнал от головки бедренной кости, напоминающий остеонекроз, и иногда заметен дефект хряща. О разрыве вертлужной губы говорит недавняя травма в анамнезе. Боль, непосредственно не связанная с травмой, может быть вызвана разрывом дистрофически измененной вертлужной губы или пороком развития тазобедренного сустава, например его дисплазией или синдромом бедренно-вертлужного соударения (импинджемент-синдромом).
Боль в области тазобедренного сустава может быть вызвана не только местными причинами, но и такими заболеваниями и состояниями, как паховая грыжа, ущемление нервов, поясничная радикулопатия, остеопериостит лобковой кости, усталостные переломы тазовых костей или шейки бедренной кости, а также нестабильность тазобедренного сустава. Последняя проявляется своеобразным нарушением походки: больная нога во время ходьбы отведена и повернута наружу.
Синдром щелкающего бедра (coxa saltans), внутренний тип
Подвздошно-поясничная мышца состоит из двух мышц, соединяющихся только у места прикрепления: большой поясничной мышцы и подвздошной мышцы. К данной мышце можно отнести и непостоянную малую поясничную мышцу. Подвздошно-поясничная мышца крепится к малому вертелу бедренной кости и в основном отвечает за сгибание бедра.
Сухожилие подвздошно-поясничной мышцы прилежит спереди к капсуле тазобедренного сустава так, что от вертлужной губы (хрящевого валика, окаймляющего вертлужную впадину) его отделяет всего несколько миллиметров. В этом месте еще есть подвздошно-гребенчатая сумка, которая у каждого пятого человека сообщается с тазобедренным суставом. При синдроме щелкающего бедра бывает воспаление этой сумки (подвздошно-гребенчатый бурсит).
Суть внутреннего типа щелкающего бедра состоит в том, что при движениях в тазобедренном суставе сухожилие подвздошно-поясничной мышцы перекатывается через шейку, головку бедренной кости и вертлужную губу тазобедренного сустава, что и сопровождается болезненным щелчком. Эти перекаты травмируют саму подвздошно-поясничную мышцу и ее сухожилие, что приводит к ее воспалению (тендиниту или тендовагиниту подвздошно-поясничной мышцы). Кроме того, как мы уже отмечали, в этом месте есть подвздошно-гребенчатая сумка, которая тоже может воспаляться при травматизации (подвздошно-гребенчатый бурсит).
Эти перекаты травмируют саму подвздошно-поясничную мышцу и ее сухожилие, что приводит к ее воспалению (тендиниту или тендовагиниту подвздошно-поясничной мышцы). Кроме того, как мы уже отмечали, в этом месте есть подвздошно-гребенчатая сумка, которая тоже может воспаляться при травматизации (подвздошно-гребенчатый бурсит).
Диагноз
Болезнь начинается с появления неприятных щелчков в паху, возникающих, вначале редко, а затем все более часто при сгибании и разгибании бедра. Боль носит глубокий, тупой характер и ощущается как правило в паху, а точнее в любом месте между верхней передней подвздошной остью и паховой складкой — чаще всего на уровне нижней передней подвздошной ости. Вместо щелчков больные могут жаловаться на неприятное пружинящее ощущение в тазобедренном суставе, мешающее движению или на чувство, будто сустав заедает. Спортсмены часто описывают слабость и непослушность отстающей ноги во время ее сгибания. При тяжелом тендините подвздошно-поясничной мышцы даже приходится приподнимать больную ногу руками, садясь в машину или ложась на смотровой стол.
Сообщите врачу об истории заболевания — это поможет отличить внутренний тип синдрома щелкающего бедра от других причин боли в паху. Внутренний тип синдрома щелкающего бедра похож на внутрисуставной тип, возникающий при разрыве вертлужной губы. Тщательный анамнез заболевания поможет врачу определить истинную причину щелчков и болей. В частности, разрыв вертлужной губы отличается от внутреннего типа тем, что обычно связан с недавней травмой или с аномалиями тазовых и бедренных костей, как правило заметными на рентгенограммах. Однако, не все так просто, и бывают разрывы дегенеративно измененной вертлужной губы, которые возникают без какой-либо травмы.
Для подтверждения внутреннего типа синдрома щелкающего бедра врач проводит специальную пробу: при возвращении согнутого, отведенного и повернутого наружу бедра в естественное положение при внутреннем типе возникает щелчок. Во время этого движения натягивается сухожилие подвздошно-поясничной мышцы, которое скользит по подвздошно-лобковому возвышению тазовой кости, по головке и шейке бедренной кости. Часто боль и щелчок в паху возникают при каждом повторении этой пробы. Помимо того что щелчок ощущается больным, его часто слышит или чувствует врач, пальпируя паховую область больного во время выполнения пробы. Повторное выполнение пробы вызывает боль в паху.
При разрыве вертлужной губы или синдроме бедренно-вертлужного соударения (импинждемент синдром тазобедренного сустава) боль возникает от противоположного движения: сгибания, приведения и внутреннего вращения свободно вытянутого бедра, что приводит передневерхнюю поверхность головки и шейки бедренной кости в соприкосновение с передневерхней частью вертельной губы.
Диагноз можно также поставить с помощью динамического УЗИ, однако точность этого исследования во многом зависит от выполняющего его врача.
На магнитно-резонансной томографии можно увидеть изменения самой подвздошно-поясничной мышцы, ее сухожилия, подвздошно-гребенчатой сумки или передней части капсулы тазобедренного сустава. Эти изменения зачастую настолько тонкие, что их удается различить, только сравнивая один тазобедренный сустав с другим на высокочетких снимках, сделанных мощным томографом. Основным признаком внутреннего типа синдрома щелкающего бедра на магнитно-резонансных томограммах является отек рядом с сухожилием подвздошно-поясничной мышцы.
Магнитно-резонансная томограмма (поперечный срез). Признаки внутреннего типа щелкающего бедра: воспаленное и утолщенное сухожилие подвздошно-поясничной мышцы (синяя стрелка), рядом с сухожилием отек (рыжая стрелка указывает на просветление). 1 — края вертлужной впадины (кость), 2 — хрящевая вертлужная губа (темный треугольник у края вертлужной впадины), 3 — головка бедренной кости, 4 — шейка бедренной кости. Утолщение сухожилия подвздошно-поясничной мышцы часто выявляется в сравнении с томограммой противоположного сустава
Утолщение сухожилия подвздошно-поясничной мышцы часто выявляется в сравнении с томограммой противоположного сустава Лечение
Консервативное лечение. Основывается на исключении провоцирующих боль движений, особенно высокого (более чем на 90°) сгибания бедра, и приеме нестероидных противовоспалительных препаратов (ибупрофен, диклофенак и др.) Помогают также упражнения на растяжку подвздошно-поясничной мышцы и физиотерапевтические процедуры, в частности криотерапия и электростимуляция.
Для облегчения симптомов иногда прибегают к инъекциям глюкокортикоидов во влагалище сухожилия подвздошно-поясничной мышцы. Инъекции проводятся под контролем УЗИ или рентгеноскопии. Рекомендуемая смесь содержит гидрокортизон или дипроспан, лидокаин и/или бупивакаин. Инъекцию проводят под местной анестезией иглой для люмбальной пункции. Иглу вводят во влагалище сухожилия подвздошно-поясничной мышцы, к лежащей под сухожилием подвздошно-гребенчатой сумке. Если инъекция оказала лишь частичный или временный эффект, ее выполняют повторно.
Хирургическое лечение. К хирургическому лечению прибегают в тех редких случаях, когда консервативные методы не дают ожидаемых результатов. Цель хирургического лечения состоит в том, чтобы ослабить натяжение сухожилия подвздошно-поясничной мышцы, которое трется о тазовую и бедренную кость во время сгибания и разгибания бедра, и одновременно сохранить силу сгибателей бедра.
К предложенным операциям относятся открытая тенотомия подвздошно-поясничной мышцы в месте ее прикрепления к малому вертелу (что надолго снижает силу сгибания бедра и поэтому не рекомендуется для спортсменов), открытая пересадка подвздошно-поясничной мышцы на более проксимальную, верхнюю часть бедренной кости и артроскопическая пересадка подвздошно-поясничной мышцы через передний доступ к тазобедренному суставу.
Осложнения
Инъекции глюкокортикоидов, по-видимому, не повышают риск разрыва сухожилия подвздошно-поясничной мышцы, в отличие от инъекций при воспалениях других сухожилий (например, тенопатии ахиллова сухожилия). После инъекции возможно временное обострение симптомов (на 1-2 дня). Если, несмотря на инъекцию, симптомы сохраняются, необходимо исключить другие, в первую очередь внутрисуставные причины боли в паху, сочетающиеся с механическими симптомами. С этой целью проводится магнитно-резонансная артрография.
После инъекции возможно временное обострение симптомов (на 1-2 дня). Если, несмотря на инъекцию, симптомы сохраняются, необходимо исключить другие, в первую очередь внутрисуставные причины боли в паху, сочетающиеся с механическими симптомами. С этой целью проводится магнитно-резонансная артрография.
Во время операции важно не задеть бедренный нерв. Выделив подвздошно-поясничную мышцу, нужно убедиться в том, что она реагирует на электростимуляцию нерва, и только затем пересекать сухожилие. В пределах оперативного поля залегает латеральный кожный нерв бедра, поэтому после операции возможно онемение передней поверхности бедра, о чем надо предупредить больного. Ожидается также слабость при сгибании бедра, постепенно проходящая во время реабилитации. При отсечении сухожилия подвздошно-поясничной мышцы от малого вертела слабость может сохраняться надолго, поэтому для спортсменов предпочтительны другие оперативные методики.
Прогноз
После начала консервативного лечения: отказа от провоцирующих боль движений, приема нестероидных противовоспалительных препаратов и лечебной физкультуры обычно быстро наступает улучшение, и через 1—4 недели даже спортсмены могут возобновить тренировки. Если быстрого улучшения не происходит, показана инъекция глюкокортикоидов, после которой через 1—2 недели в большинстве случаев боль и щелчки проходят.
Полностью предотвратить внутренний тип синдрома щелкающего бедра сложно, однако распознавание его на ранней стадии и устранение провоцирующих его движений (в частности — высокого сгибания бедра, которое считают главной причиной этого синдрома) позволяет облегчить тяжесть и уменьшить продолжительность болезни. Кроме того, определенную пользу может принести растяжка мышц — сгибателей бедра во время разминки перед тренировками.
В подготовке использовались материалы:
Dobbs MB et al: Surgical correction of the snapping iliopsoas tendon in adolescents. J Bone Joint Surg Am 2002;84-A(3):420.
Gruen GS et al: The surgical treatment of internal snapping hip. Am J Sports Med 2002;30(4):607.
Am J Sports Med 2002;30(4):607.
Wahl CJ et al: Internal coxa saltans (snapping hip) as a result of overtraining: a report of 3 cases in professi-onal athletes with a review of causes and the role of ultrasound in early diagnosis and management. Am J Sports Med 2004;32(5):1302.
Byrd JW: Lateral impact injury. A source of occult hip pathology. Clin Sports Med 2001;20(4):801.
Kelly ВТ et al: Hip arthroscopy: current indications, treatment options, and management issues. Am J Sports Med 2003;31(6):1020.
Seldes RM et al: Anatomy, histologic features, and vascularity of the adult acetabular labrum. Clin Orthop 2001;Feb(382):232.
Статья предназначена исключительно для всестороннего информирования о заболевании и о тактике его лечения. Помните, что самолечение может навредить Вашему здоровью. Обратитесь к врачу.
Что делать, если у вас выскакивает бедро
Кузов предназначен для работы с обычными травмами, вызванными износом и разрывом. Небольшие синяки или растяжения являются обычным явлением для всех, особенно для спортсменов. Однако, когда люди достигают пенсионного возраста, их тело становится более подверженным травмам. Одна травма, которая может повредить бедра, — это серьезный вывих. Если бедра страдают от этого состояния, тазобедренный сустав может физически выскочить не на своем месте. Вывих бедра может быть очень болезненным и вызывать стресс. Что ты будешь делать дальше? Следуйте этой информации о том, что делать, если ваше бедро выскакивает не на своем месте.
Как выскакивает бедро?
Чтобы вывести бедро наружу, это означает, что шарнир и впадина бедра расходятся. Мяч выпадает из гнезда, и бедро выскакивает не на своем месте. К сожалению, как только бедро выскакивает, обычно возникает перелом костей и сильная боль в бедре. Чтобы бедро вышло из впадины, требуется большая сила. Если это произойдет, боль сразу же покроет бедро и даже доходит до ноги. При вывихе бедра бедро остается уязвимым, так как оно отделено от остального тела.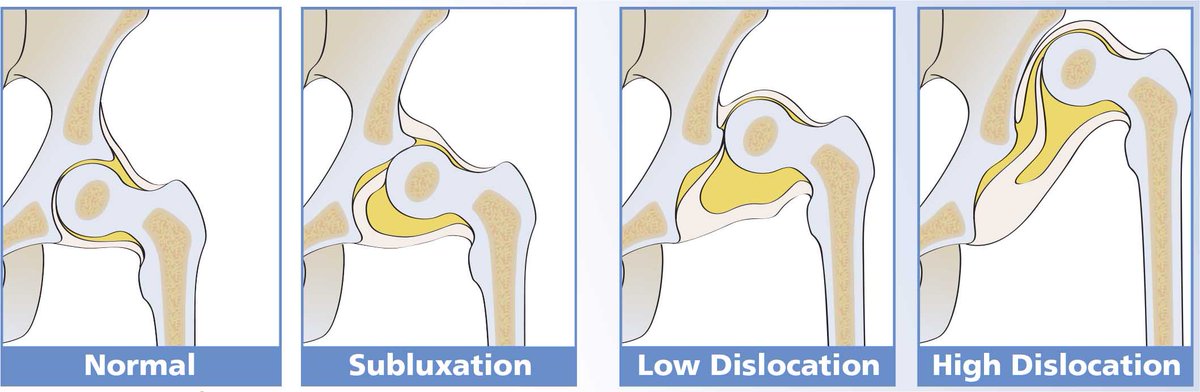
Что делать после вывиха?
Как только бедро выскочит или вывихнет, обратитесь за помощью или обратитесь в отделение неотложной помощи. Бедро будет испытывать хроническую боль, поэтому в учреждении неотложной медицинской помощи можно будет вылечить боль до того, как человек получит реальное лечение. Не пытайтесь вернуть бедро на место. После травмы все бедро будет чувствительным. Попытка исправить вывих может нанести еще больший ущерб. Слишком сильное давление на бедренную кость может привести к перелому бедра или необратимому повреждению нерва.Не ходите и не давите на бедро. Обратитесь к врачу, который немедленно позаботится о вывихе бедра.
Вернется ли бедро в нормальное положение?
Да, бедро может вернуться в свое нормальное положение после длительного отдыха и реабилитации. Лечение и восстановление вывиха бедра зависят от травмы, симптомов и причин. Если бедро вылезает наружу впервые, повреждение может быть не слишком серьезным. Однако, если бедро постоянно выпадает с места, это может быть ранним признаком остеопороза.Поскольку кости теряют плотность и структуру, бедра при остеопорозе легко повреждаются вывихами. Врачу необходимо будет вылечить травму бедра, а также слабые кости и хроническую боль в бедре.
Хьюстонская больница врачей предлагает неотложную медицинскую помощь, а также современные ортопедические услуги. Вывих бедра может произойти быстро, но экспертный диагноз может выявить потенциальные проблемы, которые могут повредить бедра.
3 типа синдрома защелкивания бедра
Люди, которые хлопают, щелкают или щелкают бедрами во время определенных движений, страдают синдромом щелчка бедра, также известным как тазобедренный сустав или тазобедренный сустав.Некоторые люди издают слышимый щелчок, когда сгибаются в бедре. У других людей можно увидеть щелчки бедер, и их мышцы бедер заметно вздрагивают при определенных движениях. Третьи могут чувствовать хлопки или защемления в тазобедренном суставе.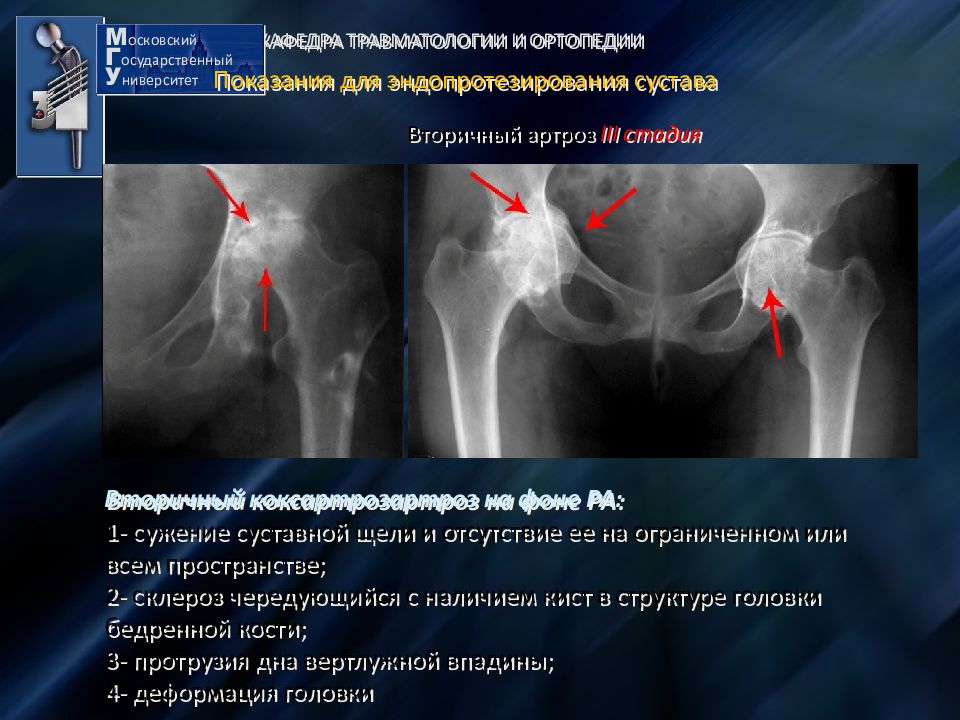
Почему происходит хруст бедра? На этой странице рассматриваются три типа защемления бедра и их основные причины. Хотя эти состояния часто безвредны, иногда они могут привести к повреждению суставов и боли.
Посмотреть видео о синдроме щелчка бедра
объявление
1.Внутренняя защелка бедра (передняя часть бедра)
Первый тип защемления бедра возникает, когда сухожилие скользит по выступающим костным структурам в передней части тазобедренного сустава, создавая напряжение и затем расслабляясь с «щелчком».
Сохранить Пример внутреннего защелкивания бедра, когда сухожилие подвздошно-поясничной мышцы защелкивается над подвздошно-гребенчатым выступом
тазовой кости.
Внутреннее защелкивание бедра обычно возникает, когда:
- Сухожилие подвздошно-поясничной мышцы, которое соединяет две внутренние мышцы бедра с бедренной костью, перемещается по выступу тазовой кости, называемому подвздошно-гребенчатым возвышением.
- Прямая мышца бедра, обычно называемая четырехглавой мышцей, движется по округлой головке бедренной кости, обычно известной как «шар» шарнирно-шарнирного сустава бедра.
Сухожилие подвздошно-поясничной мышцы и прямая мышца бедра обычно называют сгибателями бедра.
Люди с синдромом внутреннего защемления бедра могут испытывать:
- Хлопок в бедре при беге; когда бедро выпрямлено из согнутого положения более чем на 90 градусов, например, при подъеме из сидячего положения; или когда бедро поворачивает ногу от тела.
- Хлопок в бедре, сопровождающийся резкой внезапной болью в передней части бедра, глубоко в паху,
- Боль, усиливающаяся при физической нагрузке, поскольку повторяющееся раздражение вызывает воспаление сухожилий.
- Постепенное появление болезненных симптомов — боль могла начаться как легкое раздражение и усиливаться в течение недель или месяцев.

См. Общие травмы при беге: боль в бедре или бедре
См. Признаки и симптомы атлетической травмы паха
Внутреннее защелкивание бедра — это наиболее распространенный тип защелкивания бедра.Это связано с болезненным воспалением бурсы, расположенной в передней части тазобедренного сустава. Это воспаление называется подвздошно-поясничным бурситом.
В этой статье:
2. Внешняя привязка бедра
Второй тип защемления бедра возникает, когда мышца или сухожилие скользит по узловатой кости в верхней части бедра (бедренной кости), называемой большим вертелом. Это скольжение создает напряжение, за которым следует расслабление и ощущение щелчка с внешней стороны бедра.
СохранитьПример внешнего защелкивания бедра, при котором пояс IT перекрывает большой вертел.
Внешний щелчок бедра возникает, когда:
- Подвздошно-большеберцовый бандаж (IT-бандаж) скользит по округлому выступу бедренной кости (бедренной кости), который называется большим вертелом. IT-бандаж представляет собой широкую полосу фиброзной ткани, которая простирается вниз по внешней стороне верхней части ноги, от таза до колена.
- Большая ягодичная мышца скользит по большому вертлу.
Внешний щелчок может быть признаком того, что подвздошно-большеберцовая связка или большая ягодичная мышца напряжены.
Люди с синдромом внешнего защелкивания бедра могут заметить:
- Щелчок обычно происходит при сгибании и разгибании бедра, например, при беге или подъеме по лестнице. Щелчки бедер также могут быть заметны при игре в гольф или переноске тяжелого груза, например продуктов или тяжелого рюкзака.
- Хлопок в бедре сопровождается резкой внезапной болью снаружи бедра.
- Кажется, что бедро вот-вот выскочит из гнезда при щелчке (это не так).
- Боль, усиливающаяся при физической нагрузке, поскольку повторяющееся раздражение вызывает воспаление сухожилий.
- Выталкивающее бедро часто можно увидеть как разрыв IT-бандажа или ягодичной мышцы, из-за чего покрывающая его кожа вздрагивает.

- Болезненные симптомы развиваются постепенно; боль может начаться с легкого раздражения и усилиться в течение недель или месяцев.
Синдром внешнего защелкивания бедра часто сопровождается болезненной болезненностью с внешней стороны бедра, что позволяет предположить, что у спортсмена может быть тип тазобедренного бурсита, называемый вертельным бурситом.
Этот синдром также связан с узким IT-диапазоном, иногда его называют синдромом IT-диапазона.
См. Симптомы синдрома IT-браслета
объявление
3. Щелчок по бедру из-за травмы хряща
Как справиться со слезами на тазобедренной губе СохранитьРазрыв верхней губы может вызвать ощущение щелчка в бедре. Читать Как справиться со слезами на бедре
Проблема в самом тазобедренном суставе может вызвать этот третий тип защемления бедра.Например, защемление бедра может быть вызвано:
- Разрыв вертлужной впадины верхней губы — это повреждение жесткого гибкого хряща, который окружает тазобедренную впадину, как прокладка. Слеза может вызвать ощущение щелчка, а также боль в паховой области. Одно исследование показало, что разрыв вертлужной впадины составляет 80% случаев внутрисуставного защемления тазобедренного сустава. 1
- Повреждение суставного хряща, , которое покрывает поверхности костей в местах их сочленения или соприкосновения друг с другом.Этот хрящ снижает трение между костями в суставе, и он может быть поврежден внезапно из-за травмы или со временем из-за артрита.
- Свободные тела из материала в бедре , которые нарушают нормальную биомеханику сустава и вызывают ощущение захвата или щелчка. Например, после травмы фрагмент мягкой ткани или кости может оторваться и оказаться зажатым между подушечкой бедра и впадиной.
См. Раздел «Диагностика разрыва лабральной мышцы бедра»
Обрыв бедра из-за повреждения хряща может возникнуть внезапно и может быть вызван падением или другой травмой.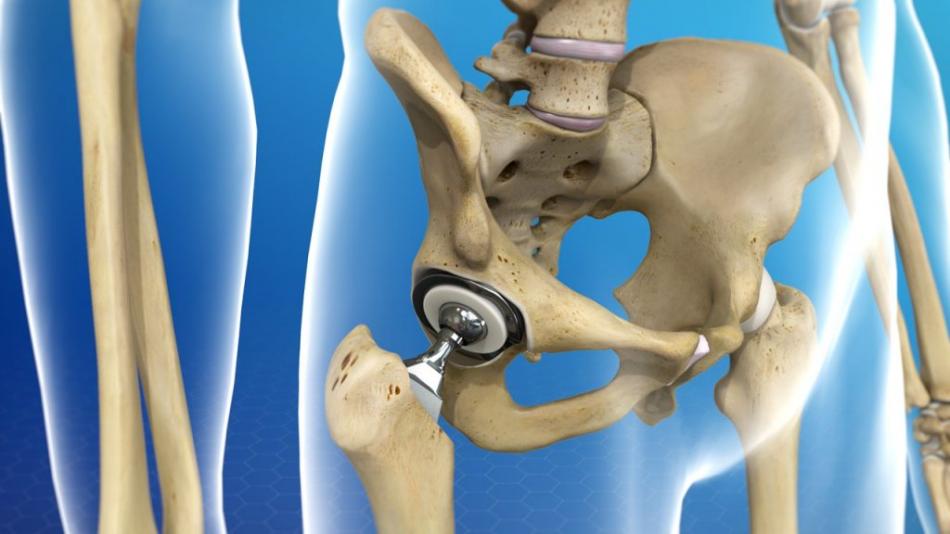 Это часто сопровождается ощущением захвата и / или ограниченным диапазоном движений в бедре.
Это часто сопровождается ощущением захвата и / или ограниченным диапазоном движений в бедре.
Людям с синдромом ломающегося бедра с болезненными симптомами следует проконсультироваться с врачом. Медицинский работник может поставить точный диагноз и помочь разработать план лечения, чтобы облегчить боль и минимизировать возможное повреждение суставов в будущем.
Список литературы
- 1. Ямамото Y, Хамада Y, Ide T, Usui I. Артроскопическая хирургия для лечения внутрисуставного защелкивания бедра.Артроскопия. 2005; 21 (9): 1120-5.
Лечение синдрома ломкого тазобедренного сустава
Синдром щелчка бедра обычно вызывает хлопок, щелчок или щелчок бедра, который можно услышать и / или увидеть, но это не больно. Люди, которые действительно испытывают боль в бедре, обычно могут контролировать свои симптомы с помощью безоперационного лечения. Если нехирургические методы лечения не работают, может быть рекомендовано хирургическое вмешательство.
Смотреть: видео о лечении синдрома ломкого тазобедренного сустава
объявление
Нехирургические методы лечения синдрома защемления бедра
Ниже приведены нехирургические методы лечения, которые обычно рекомендуются для облегчения боли, вызванной синдромом сломанного бедра:
Отдых
Людям с синдромом ломающегося бедра рекомендуется избегать движений, которые вызывают ощущение щелчка, хлопка или щелчка.Отдых снижает раздражение суставов и позволяет зажить пораженному сухожилию, мышце или сумке. Если при ходьбе происходит внутреннее защелкивание бедра, пациенту можно посоветовать ходить с немного вывернутой ногой, так как это может минимизировать защелкивание бедра.
См. The P.R.I.C.E. Принципы протокола
НПВП и ингибиторы ЦОГ-2
Прием нестероидных противовоспалительных препаратов (НПВП) или ингибиторов ЦОГ-2 в течение ограниченного периода времени может облегчить воспаление и боль в бедре.
Физиотерапия
Лицензированный физиотерапевт может помочь ослабить напряжение и ускорить заживление мышц и сухожилий, которые вызывают внешнее и внутреннее защемление бедра.У физиотерапевта могут работать:
- Растяжка. Людям с внешним защелкиванием бедра может быть полезно растягивать ИТ-браслет. Людям с внутренним хрустом бедра может помочь растяжение сгибателей бедра.
- Массаж. Точно так же, как растяжка может помочь ослабить сухожилия и мышцы, массаж глубоких тканей или массаж триггерных точек может помочь уменьшить мышечное напряжение и уменьшить симптомы ломкости бедра.
- Переподготовка. Повышение физической осведомленности спортсмена, улучшение осанки и изменение формы могут изменить биомеханику бедра и улучшить симптомы.
- УЗИ. Заживление сухожилий и мышц может быть ускорено с помощью ультразвука, который использует высокочастотные звуковые волны для стимуляции мягких тканей под кожей.
- Ионтофорез. Это лечение использует слабый электрический ток для введения противовоспалительного лекарства (например, дексаметазона) через здоровую кожу в больную область. Врач или физиотерапевт может порекомендовать ионтофорез пациенту, который не переносит инъекции или хочет избежать инъекций.
Инъекции стероидов
Врач может порекомендовать инъекцию стероидов, если боль от синдрома ломающегося бедра мешает повседневной жизни. С помощью медицинской визуализации (например, ультразвука) можно сделать инъекцию стероида в сумку бедра или тонкую оболочку, которая окружает сухожилие. (Инъекции не делаются непосредственно в сухожилие, потому что кортикостероиды могут ослабить сухожилия).
Если нехирургическое лечение не помогает облегчить симптомы тазобедренного сустава, врач может порекомендовать операцию.
См. Раздел «Рассмотрение операции при боли в бедре»
В этой статье:
Хирургическое лечение синдрома защемления бедра
В некоторых случаях врач может предложить операцию для облегчения симптомов синдрома защемления бедра. Тип операции будет зависеть от основной причины перелома бедра.
Тип операции будет зависеть от основной причины перелома бедра.
- Освобождение ремешка IT иногда рекомендуется людям с постоянным и болезненным синдромом защемления внутренней части бедра. Во время операции врач делает стратегические разрезы в сухожилии подвздошно-поясничной мышцы, чтобы удлинить его, снизить напряжение и вероятность слома бедра.
- Освобождение сухожилия подвздошно-поясничной мышцы иногда рекомендуется людям с постоянным и болезненным синдромом защемления внутренней части бедра. Во время операции врач делает стратегические разрезы в сухожилии подвздошно-поясничной мышцы, чтобы удлинить его, снизить напряжение и вероятность слома бедра.
- Артроскопическая санация тазобедренного сустава может быть уместной, если защемление бедра вызвано травмой хряща, которая привела к тому, что отдельные части хряща попали в шарнирный сустав бедра.Хирург делает небольшой разрез, чтобы войти в полость тазобедренного сустава и удалить мусор.
- Восстановление вертлужной впадины может быть рекомендовано, если рентгеновские снимки и МРТ показывают наличие разрыва хрящевого кольца вокруг суставной впадины бедра или вертлужной впадины. Эта операция обычно проводится артроскопически, поэтому требуются только небольшие разрезы.
См. Лечение синдрома IT-браслета
См. Рекомендуемые методы лечения слезы на тазобедренной губе
Эти операции имеют потенциальные преимущества и риски. Каждая операция является выборной, что означает, что пациент может взвесить все за и против и решить, проводить ли ее.
См. Различные виды хирургии боли в бедре
объявление
Диагностика защемления бедра
Имейте в виду, что перед началом лечения необходимо поставить точный диагноз. Бедро — это сложный сустав, расположенный глубоко внутри тела, поэтому диагностика проблем с тазобедренным суставом может быть сложной задачей. Врач начнет с опроса пациента и проведения медицинского осмотра. Могут быть заказаны медицинские снимки, такие как рентген и МРТ.
Смотреть: видео о диагностике боли в бедре
Для диагностики синдрома защемления бедра врач должен исключить другие состояния, которые могут вызывать аналогичные симптомы.Эти условия включают, но не ограничиваются:
- Артрит тазобедренного сустава, дегенерация тазобедренного сустава, которая может вызывать боль и ограничивать движения.
- Meralgia paresthetica, компрессия латерального кожного нерва бедра, вызывающая боль и онемение бедра.
- Опухоли бедра , которые могут изменять биомеханику бедра.
- Синовит тазобедренного сустава, или воспаление слизистой оболочки тазобедренного сустава, которое вызывает отек и симптомы, иногда напоминающие синдром перелома бедра.
После постановки диагноза можно порекомендовать лечение.
Pop, Click, Snap: синдром защелкивания бедра
Во время определенных движений часто слышен хлопок, щелчок или щелчок в тазобедренном суставе; это состояние называется синдромом щелчка бедра. Ощущение щелчка чаще всего вызывается скольжением сухожилия или мышцы бедра по кости — сухожилие или мышца туго натягиваются, когда они натягиваются на костный выступ, а затем отрываются, когда напряжение снимается.
Посмотреть видео о синдроме щелчка бедра
Сохранить Внутренний щелчок по бедру, который вызывает ощущение щелчка в передней части тазобедренного сустава,
— наиболее распространенная форма щелчка бедра.
По оценкам экспертов, от 5% до 10% населения ломаются бедра без каких-либо других симптомов или боли, и никакого лечения не требуется. 1 Однако для небольшого числа людей ломание бедра не только раздражает, но также может сопровождаться болью и требует лечения.
объявление
Как щелчок по бедру или выскакивание бедра вызывают боль?
Люди с синдромом ломкого бедра чаще всего чувствуют боль, если:
- Щелкающая мышца или сухожилие раздражаются и воспаляются. Во время щелчка мышца или сухожилие неудобно растягиваются и напрягаются, поскольку они натягиваются на костный выступ, а затем ломаются, когда напряжение снимается. Повторяющийся с течением времени процесс может привести к раздражению, повреждению и боли мышц или сухожилий.
- Щелчок приводит к болезненному бурситу бедра. Щелкающее сухожилие или мышца могут раздражать близлежащую сумку, смазывающую, заполненную жидкостью структуру, которая обычно снижает трение между костью и мягкими тканями. Это раздражение может вызвать воспаление бурсы — состояние, называемое бурситом тазобедренного сустава.
Узнайте больше о тазобедренном (вертельном) бурсите на Arthritis-health.com.
У некоторых людей ощущение щелчка и тазобедренного бурсита приводит к болезненным симптомам.
Кто подвержен риску синдрома защелкивания бедра?
Синдром защемления бедра может повлиять на кого угодно, но некоторые люди подвержены более высокому риску:
- Спортсмены, которые регулярно используют экстремальный диапазон движений бедер, например танцоры, футболисты и люди, занимающиеся боевыми искусствами (например,грамм. каратэ).
- Молодые люди, у которых наблюдается всплеск роста, могут испачкаться дополнительными пятнами на мышцах и сухожилиях.
- Люди, перенесшие определенные операции на бедре или колене.
- Люди, у которых резко повысился уровень активности за короткий период времени.
Человек с синдромом ломающегося бедра обычно может сломать бедро по своему желанию. Он или она может сделать щелчок бедром определенным движением, например, вставать из положения сидя, ходить, пинать ногу или выворачивать ногу наружу.
В этой статье:
Различные типы синдрома защемления бедра
Существует три типа синдрома защелкивания бедра:
- Внутренний щелчок по бедру, который вызывает щелчок в области паха
См. Растяжение и травмы паха
- Внешний щелчок по бедру, , который вызывает щелчок по внешней стороне бедра
- Тазобедренный перелом в результате повреждения хряща; в прошлом это называлось внутрисуставным щелчком бедра 2
реклама
Третий тип защемления бедра указывает на механическое повреждение тазобедренного сустава.Этот тип щелчка бедра часто сопровождается уменьшением диапазона движений.
Знание, какой тип синдрома защемления бедра у спортсмена, поможет составить план лечения.
Список литературы
- 1.Byrd JW. Щелчок по бедру. Oper Tech Sports Med. 2005; 13: 46-54. Как цитируется в Lewis CL. Внесуставное защелкивание бедра: обзор литературы. Спортивное здоровье. 2010; 2 (3): 186-190. DOI: 10,1177 / 1941738109357298.
- 2.Musick SR, Bhimji SS. Синдром защелкивания бедра.[Обновлено 2 октября 2017 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2018 Янв. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK448200/
Синдром защелкивания бедра: причины, симптомы и лечение
Синдром защелкивания бедра, иногда называемый тазобедренным суставом танцора, представляет собой состояние, при котором вы слышите щелкающий звук или чувствуете ощущение щелчка в бедре, когда идете, бежите, встаете со стула или качаете ногу. Для большинства людей это состояние — не более чем раздражение, и единственным признаком является щелкающий звук или само ощущение.Но для танцоров или спортсменов симптомы синдрома защемления бедра могут также включать боль и слабость, которые мешают производительности.
Причины синдрома защелкивания тазобедренного сустава
В большинстве случаев щелканье вызывается движением мышцы или сухожилия по костной структуре в бедре.
Чаще всего это место находится на внешней стороне бедра, где связка соединительной ткани, известная как подвздошно-большеберцовая связка, проходит над выступающей частью бедренной кости, называемой большим вертелом. Когда вы встаете прямо, повязка находится за вертелом.Однако, когда вы сгибаете бедро, полоса перемещается впереди вертела. Это может вызвать щелчок.
Продолжение
Сухожилие подвздошно-поясничной мышцы, которое соединяется с внутренней частью верхней части бедра, также может ломаться при движении бедра.
Еще одно место защелкивания — это место, где шар в верхней части бедренной кости входит в гнездо в тазу, образуя тазобедренный сустав. Щелчок происходит, когда сухожилие прямой мышцы бедра, которое проходит от внутренней части бедренной кости вверх через таз, движется вперед и назад через мяч при сгибании и выпрямлении бедра.
Реже разрыв хряща или кусочки сломанного хряща или кости в суставной щели могут вызвать трещину, или ослабленный кусок хряща может вызвать защемление бедра. Это может вызвать боль и инвалидность.
Лечение синдрома защелкивания бедра
Если синдром защелкивания бедра не является болезненным или вызывает затруднения при занятиях спортом или другими видами деятельности, многие люди не обращаются к врачу и не получают лечения.
При незначительной боли при щелчковом синдроме попробуйте домашнее лечение, например:
- Снижение или изменение активности
- Прикладывание льда
- Использование безрецептурных обезболивающих
Продолжение
При более сильной боли или боли, которая не проходит улучшиться с помощью домашнего лечения, обратитесь к врачу.
Часто может помочь физиотерапия с упором на растяжку, укрепление и выравнивание. Иногда лечение с помощью инъекции кортикостероидов в эту область может уменьшить воспаление. В редких случаях врачи могут порекомендовать операцию.
Растяжение при синдроме щелкающего тазобедренного сустава
Рекомендуемые упражнения для лечения синдрома щелкающего тазобедренного сустава будут варьироваться в зависимости от типа синдрома щелчка бедра. Растяжки при синдроме защелкивания бедра могут включать:
Растяжка четырехглавой мышцы. Встаньте на расстоянии вытянутой руки от стены, положите руку напротив болезненного бедра к стене для поддержки. Другой рукой возьмитесь за щиколотку больной ноги и, удерживая колени вместе, подтяните щиколотку к ягодицам. Удерживайте от 30 до 60 секунд и отпустите. Повторить трижды.
Растяжка подколенного сухожилия. Лягте спиной на пол в дверном проеме так, чтобы ваша верхняя часть тела находилась с одной стороны дверного проема, а нижняя часть тела — с другой, а болезненное бедро касалось дверной коробки.Поднимите больную ногу и упритесь ею в стену рядом с дверной коробкой. Удерживайте от 30 до 60 секунд, а затем опустите. Повторить трижды.
Продолжение
Piriformis stretch. Лежа на спине, согнув оба колена, поставьте стопу неповрежденной ноги на пол и положите щиколотку больной ноги на колено неповрежденной ноги. Возьмитесь за бедро неповрежденной ноги и подтяните колено к груди. Удерживайте от 30 до 60 секунд и отпустите. Повторить трижды.
Растяжение подвздошно-большеберцовой ленты. Встав, ноги вместе, скрестите неповрежденную ногу перед болезненной ногой, затем наклонитесь и коснитесь пальцами ног. Задержитесь на 30 секунд, затем вернитесь в исходное положение. Повторить трижды.
OrthoKids — Привязка бедра
Описание Щелчок бедра — это состояние, при котором пациент замечает ощущение захвата или щелчка при движении бедра. Ощущение может сопровождаться шумом и / или болью. Иногда это может быть даже ощущение, что бедро «поддается» или «выходит из гнезда».”Типы защелкивания бедра Щелчки вызваны различными структурами мягких тканей вокруг бедра. Это , а не бедро входит и выходит из розетки.
- Сухожилие сгибателя бедра (поясничная мышца ) — это сухожилие находится в передней части бедра или в паху и может перекрывать переднюю часть тазовой кости. Сгибатель бедра имеет тенденцию ломаться, когда бедро переводится из согнутого в прямое положение. Это может быть вызвано тугим или воспаленным сухожилием сгибателя бедра.Это называется внутренним защелкиванием бедра.
- Подвздошно-большеберцовый бандаж (IT-бандаж) — это большая полоса ткани, которая проходит по боковой стороне ноги и может перекрывать выступ на бедренной кости, называемый большим вертелом. Боль обычно распространяется над костью на стороне бедра. Эти щелчки или хлопки могут возникать при ходьбе. Иногда из-за того, что щелчок или хлопок настолько большие, что их можно увидеть, глядя на бедро. Часто пациенты описывают это ощущение, будто их бедро выходит из гнезда.Причины включают тугую IT-повязку, слабые мышцы бедра или их комбинацию. Это называется внешним защелкиванием бедра.
- Подколенные сухожилия (за бедром) — это встречается реже, но может возникнуть.
- Тазобедренный сустав — иногда защемление в тазобедренном суставе может быть вызвано проблемами в тазобедренном суставе, такими как разрыв верхней губы (хряща вокруг тазобедренного сустава).
Осмотр
Стресс-тест поясничной мышцы — палец указывает на сгибатель бедра, который может быть болезненным или ломающимся
Врач будет двигать бедром во всех направлениях и прощупывать (прощупывать) участки мягких тканей вокруг бедра.Ваш врач может воспроизвести ваши симптомы, двигая бедром, и он также может спросить вас, можете ли вы заставить бедро щелкнуть для них. Ваш врач проверит ваш сгибатель бедра и ИТ-бандаж на герметичность (гибкость), а также проверит наличие слабости вокруг бедра.XRays и тесты Рентген обычно не показывает причину перелома бедра, но врач может назначить его, чтобы не пропустить другие проблемы с костями или суставами.
МРТ требуется очень редко, чтобы решить проблему с разрывом бедра.Ваш врач может назначить его, если он обеспокоен тем, что ваша боль вызвана чем-то другим, например, разрывом хряща или проблемой суставов.
Лечение Лечение перелома бедра зависит от того, насколько сильно вы чувствуете боль. Варианты могут варьироваться от отдыха, от физических нагрузок до физиотерапии. Если боль слабая, врач может посоветовать вам несколько упражнений на растяжку и упражнения, которые нужно начинать дома. Если щелчок не вызывает болезненных ощущений, наиболее важными вещами, которые может дать ваш врач, могут быть заверения и объяснения.Полезно знать, что бедро не входит и не выходит из гнезда. Вывих бедра случается очень редко и обычно требует значительных усилий, например, в автомобильной аварии.
Очень редко требуются какие-либо процедуры для защемления бедра, но в некоторых случаях могут иметь место инъекции или даже хирургическое вмешательство.
Примеры растяжек включают выпад бегунов для сухожилия сгибателя бедра в передней части бедра и растяжку, показанную на рисунке 4, для IT-бандажа на внешней стороне бедра. Для более гибких пациентов, таких как танцоры и гимнасты, поза голубя в йоге может быть полезна для растяжки обеих областей.
Растяжка сгибателей бедра
Поза голубя
Результаты Фактический щелчок бедра может не исчезнуть полностью, но если есть боль или дискомфорт, сопровождающий щелчок, большинство пациентов чувствуют облегчение после отдыха, физиотерапии и программы домашних упражнений.Дополнительная информация
Q: Что вызывает ломку бедра? Хлопок бедра может быть вызван захватом или защелкиванием мягких тканей вокруг бедра, включая сгибатель бедра (в передней части бедра), подвздошно-большеберцовый бандаж (на стороне бедра) и подколенные сухожилия (за бедром).Реже защелкивание бедра может произойти из-за разрыва хряща внутри бедра.
Q: Нужно ли мне обращаться к врачу по поводу защемления бедра (моего ребенка)? Если щелчок болит, обязательно обратитесь к врачу. Если щелчок вызывает шум или ощущение, которое не причиняет боли, нет необходимости планировать посещение для этого.
Q: Означает ли защелкивание бедра, что бедро моего (ребенка) выходит из гнезда? Нет.Бедра РЕДКО выходят из розетки, и когда они появляются, это обычно что-то врожденное (рожденное с этим) или вызванное серьезной аварией, например, автомобильной аварией. Чаще щелчок происходит из-за защемления и трения сухожилия.
В: Потребуется ли операция по поводу сломанного бедра? Хирургическое вмешательство требуется редко.
Q: Сколько потребуется физиотерапии? Количество терапии варьируется от пациента к пациенту.Если пациенты могут выполнять домашнюю программу упражнений, потребуется лишь несколько посещений терапевта. Если щелчок не вызывает боли и не вызывает каких-либо проблем, то терапия или лечение может не потребоваться.
Q: Что мой терапевт будет делать со мной (или моим ребенком)? Ваш терапевт, скорее всего, поможет растянуть область привязки и поработать над силой корпуса в бедрах и средней части. Ваш терапевт может также сосредоточиться на оценке конкретного вида спорта, чтобы убедиться в правильности формы бега, прыжков, танцев и вашей физической активности в целом.
В: Отойдёт ли когда-нибудь у меня (или у моего ребенка) ломкое бедро? Цель состоит в том, чтобы уменьшить боль, возникающую при щелчке, но само щелканье не может полностью прекратиться.
Как раздвинуть бедро: 6 способов
Трещины в бедре или дискомфорт могут вызвать у кого-то желание растянуть или «щелкнуть» бедром, чтобы вернуться на место. Чтобы безопасно делать это дома, важно выучить правильную технику.
Бедро — это главный сустав тела.Это важно для веса и движения. Некоторые факторы, которые могут повлиять на здоровье бедра, включают возраст, вес, беременность и травмы.
Иногда кажется, что бедра человека не выровнены должным образом. В некоторых случаях единственной проблемой может быть тугой тазобедренный сустав. В других случаях сжатие бедра может вызывать боль или треск.
Продолжайте читать, чтобы узнать, как безопасно разблокировать бедро в домашних условиях и когда обратиться к врачу.
Есть несколько способов разблокировать бедро дома.Некоторые из самых безопасных методов перечислены ниже. Как и при любой растяжке, человек должен сначала разогреться, чтобы улучшить кровоток и гибкость.
1. Выпад в сторону
Выпад в сторону растягивает ноги и бедра.
Для выпада в сторону человек должен сделать следующее:
- Встаньте прямо, широко расставив ступни.
- Наклонитесь влево и согните левое колено.
- Потянитесь настолько, насколько вам удобно, и удерживайте позу несколько секунд.
- Повторить с противоположной стороны.
2. Растяжка «бабочка»
Растяжка «бабочка» — хорошее упражнение для растяжки бедер и улучшения гибкости. Во время растяжки люди могут чувствовать, как их бедро «хлопает».
Чтобы выполнить растяжку «бабочка», человек должен сделать следующее:
- Сесть на пол, согнув обе ноги в коленях так, чтобы подошвы каждой ступни соприкасались.
- Сидя, держите спину прямо.
- Ладонями каждой руки осторожно прижмите колени к земле.
- Удерживайте позу несколько секунд, прежде чем осторожно отпустить колени.
Для небольшого изменения растяжки баттерфляем Американский совет по упражнениям (ACE) рекомендует растяжку ягодиц сидя.
Растяжка ягодиц сидя начинается в том же положении сидя, что и растяжка баттерфляем.
Однако вместо того, чтобы соприкасаться подошвами стоп, человек засовывает одну ногу в противоположное бедро. Затем они должны наклониться вперед и удерживать позу около 30 секунд.
3. Вращение бедра в кресле
Подобно растяжке «бабочка», человек может растягивать одну сторону бедер за раз, сидя на стуле. Для этого они должны выполнить следующие действия:
- Сядьте прямо в кресле, твердо стоя обеими ногами на полу.
- Поднимите правую ногу так, чтобы правая лодыжка находилась поверх левого колена.
- Ладонью правой руки осторожно подтолкните правое колено к полу и удерживайте в течение нескольких секунд.
- Повторить растяжку с противоположной стороны.
4. Поза голубя
Поза голубя поможет растянуть заднюю часть бедра. Это одна из самых сложных поз и может потребовать некоторой практики. Однако большинство людей в какой-то степени должны уметь это делать.
В идеале люди должны выполнять позу голубя на мягком коврике, чтобы обеспечить комфорт и предотвратить травмы.
Чтобы выполнить позу голубя, человек должен сделать следующее:
- Принять позу на руках и коленях.
- Вытяните правое колено вперед так, чтобы оно находилось сразу за правым запястьем.
- Вытяните левую ногу за туловище.
- Поставьте правую ступню за левое запястье так, чтобы внешний край ступни касался коврика.
- Опустите бедра и левую ногу как можно ближе к коврику.
- Удерживайте позу 20–30 секунд.
- Повторить с противоположной стороны.
5. Растяжка сгибателей бедра на коленях
ACE рекомендует растяжку сгибателей бедра на коленях для расслабления и улучшения общего состояния бедра.
Чтобы выполнить растяжку сгибателей бедра на коленях, человек должен сделать следующее:
- Начните с положения на одной ноге на коленях, положив левое колено на пол.
- Согните правое колено вперед, поставив правую ногу на пол.
- Держите спину прямо и мягко напрягите левую ягодицу.
- Осторожно переместите туловище вперед, пока не почувствуете растяжение.
- Повторить с противоположной стороны.
6. Вращение туловища стоя
Бедро можно растягивать или «хлопать» стоя.Для этого человек должен попробовать следующее:
- Встаньте, ноги на ширине плеч.
- Сложите обе руки вместе перед телом на уровне груди.
- Осторожно поверните верхнюю часть тела влево до упора, удерживая нижнюю часть тела в неподвижном положении.
- Удерживайте это положение несколько секунд.
- Медленно вернитесь в центр.
- Повторить с противоположной стороны.
Существуют определенные риски и меры предосторожности, о которых человек должен знать, пытаясь разблокировать бедро дома.К ним относятся:
Разминка
Перед растяжкой бедер важно несколько минут разминаться. Недостаточная разминка может привести к растяжению и травме мышц, вызывая боль.
Избегайте резких резких движений
При растяжении человек должен избегать резких резких движений. Это может привести к травмам мышц и сухожилий.
Избегание определенных растяжек
Человек не должен делать никаких растяжек, которые ему не удобны. Сюда входят растяжки, которые могут вывести человека из равновесия и увеличить риск падения.
Людям также следует избегать любых растяжек бедер, которые вызывают дополнительную боль или дискомфорт. Если человек начинает растяжку бедра, и это вызывает боль, ему следует прекратить растяжку.
Обращение к специалисту
Некоторые люди испытывают боль в бедре в результате травмы. В этих случаях им не следует пытаться растянуть бедро без указаний врача.
Медицинский термин для обозначения трещин в суставах — крепитация. Самая частая причина крепитации — задержка воздуха внутри сустава.
Это может произойти по нескольким причинам, включая воспаление сустава и тугой или ограниченный сустав.
К другим потенциальным причинам крепитации относятся следующие состояния:
- Артрит: заболевание, вызывающее боль в суставах и воспаление.
 Профилактика и лечение травм нижних конечностей». Узнать подробнее…
Профилактика и лечение травм нижних конечностей». Узнать подробнее…

