Замена, эндопротезирование коленного сустава, цена в СПб
В данном разделе хотелось бы остановиться на некоторых отдельных аспектах эндопротезирования коленного сустава и, по возможности, ответить на наиболее часто задаваемые вопросы, возникающие у пациентов перед операцией по замене коленного сустава.
Коленный сустав является самым крупным в опорно-двигательной системе человека, его функциональные способности обеспечиваются совместной работой костных структур, вне- и внутрисуставных мягкотканных образований. В связи с неуклонным ростом числа пациентов, нуждающихся в хирургических вмешательствах по замене коленного сустава, мировая тенденция характеризуется увеличением количества данных операций по сравнению с замещением всех остальных суставов конечностей.
Эндопротезировпание коленного сустава является одним из наиболее значительных достижений ортопедии ХХ века., которое впервые было выполнено в 1968 году. Прошли годы. Совершенствование хирургических материалов и техники значительно повысило эффективность этой операции.
Эндопротезирвоание зачастую является единственным способом восстановления утраченной функции конечности. Сегодня данный метод является одним из самых действенных в лечении терминальных стадий гонартроза.
Благодаря использованию современных высококачественных имплантов, бережному отношению к мягким тканям, прецизионной технике оперативного вмешательства пациент может вставать и ходить уже через несколько часов после операции.
Применение методики мультимодальной аналгезии позволило значительно уменьшить интенсивность болевого синдрома в послеоперационном периоде. Таким образом, нет необходимости длительного пребывания в стационаре. Уже через 3 — 4 дня после операции пациент может вернуться домой.
Основными показаниями к эндопротезированию коленного сустава, на фоне несостоятельности консервативной терапии являются:
-
Прогрессирующий болевой синдром.

-
Усиление тугоподвижности сустава (формирование контрактуры).
-
Деформация в области сустава.
Суть операции эндопротезирования сводится к тому, что суставные поверхности бедренной и большеберцовой кости замещаются металлическими имплантами из специального сплава, между которыми помещается полиэтиленовая вставка для обеспечения скольжения.
Вот так выглядит один из наиболее распространенных эндопротезов коленного сустава.
Для того, чтобы установить имплант в области передней поверхности коленного сустава выполняется разрез. Длина разреза зависит от размера самого сустава и объема подкожной жировой клетчатки. Чем больше жировой слой, тем больший разрез необходим для манипуляций на суставе.
Для того чтобы закрепить эндопротез суставным поверхностям бедренной и большеберцовой кости придается определенная геометрическая форма. С помощью костного цемента на подготовленные поверхности устанавливаются компоненты эндопротеза. После чего внутренняя поверхность сустава обкалывается специальным анестезирующим раствором, длительного действия и рана ушивается.
Какие материалы используются для изготовления современных эндопротезов?
-
Бедренный (верхний) компонент состоит из одной металлической части, которая чаще всего изготавливается из кобальт-хром-молибденового сплава (используемого также в зубном протезировании). Некоторые производители для повышения износостойкости дополнительно покрывают сочленяющуюся поверхность бедренного компонента слоем керамики, нитрида титана, а также другими материалами.
-
Большеберцовый (нижний) компонент состоит из двух частей: металлической (сталь, кобальт-хром-молибденовый или титановый сплав) и вкладыша из высокомолекулярного полиэтилена.

-
Надколенниковый компонент, как правило, изготавливается из полиэтилена, реже имеет металлическую основу.Подробнее ознакомиться с составом сплавов и внешним видом компонентов можно на официальных сайтах компаний — производителей.
Как фиксируется эндопротез?
Для фиксации компонентов эндопротеза используется костный цемент. Такой способ фиксации доказал свою простоту, безопасность и надежность, и на сегодняшний день может считаться «золотым стандартом».
Выполняется ли при операции протезирование надколенника?
Эндопротезы, используемые в нашей клинике при артропластике коленного сустава, в основном, замещают два отдела коленного сустава — бедренно-большеберцовое сочленение. Реже применяется тотальное протезирование, при котором заменяется также и бедренно-надколенниковый сустав.
Сколько длится эндопротезирование коленного сустава?
Время операции при эндопротезировании в большинстве случаев составляет около 1—1,5 часа. Это средние значения, которые могут в значительной степени, изменяться и зависят от многих моментов.
Большой ли разрез выполняется при операции?
Величина разреза колеблется в зависимости от размера сустава и выраженности подкожного жирового слоя (ПЖК). Соответственно, чем больше сустав и объем ПЖК, тем больше разрез, и наоборот. В среднем, разрез производится длиной около 15 см.
Сколько нужно находиться в стационаре?
Общее время пребывания в стационаре составляет 3-5 дней. Дальнейшее лечение проводится амбулаторно.
Какая анестезия будет выполнена?
Анестезиологическое пособие при эндопротезировании коленного сустава может отличаться у разных пациентов и определяется индивидуально после предоперационного обследования и осмотра анестезиолога. Чаще всего применяются различные виды комбинированной анестезии.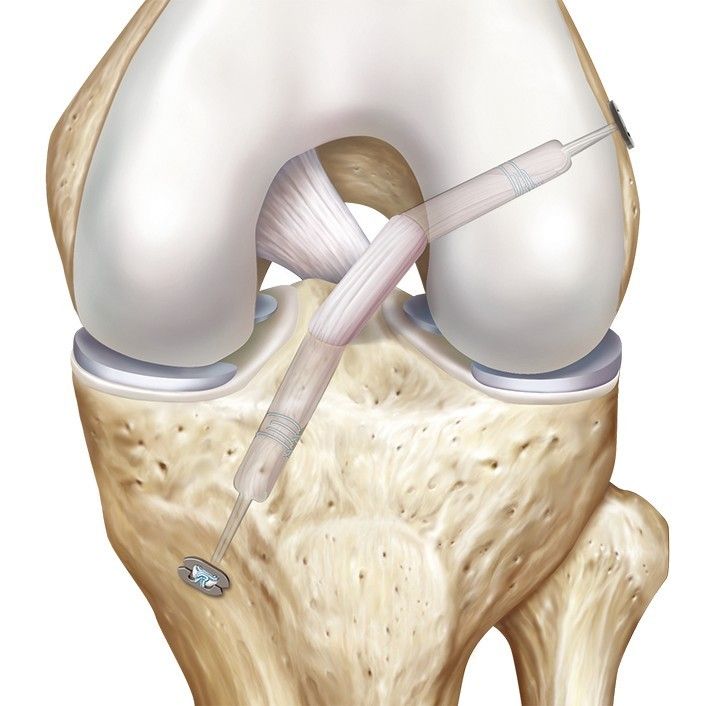
Потребуется ли переливание крови после операции?
Переливание компонентов донорской крови на данный момент является относительно редким мероприятием после эндопротезирования и требуется, в основном, в случае тяжелого поражения сустава, предшествующего операции.
Нужно ли будет находиться в палате интенсивной терапии после операции?
Обычно после операции пациент находится в палате отделения травматологии. Уже через несколько часов после операции можно передвигаться самостоятельно, при помощи ходунков или костылей. Послеоперационное пребывание в палате интенсивной терапии требуется в редких случаях и обусловлено наличием какой-либо серьезной сопутствующей патологии.
Как проводится профилактика тромбоэмболических осложнений?
Основным методом профилактики тромбозов является ранняя активизация пациента. Для профилактики тромбоэмболических осложнений применяются специальные препараты — антикоагулянты, которые нужно будет принимать в течение нескольких недель после операции. Помимо медикаментозной терапии показано применение компрессионного трикотажа в послеоперационном периоде на срок до 6 недель. Использование компрессионного трикотажа в данном случае более предпочтительно, чем использование эластичных бинтов. Немаловажную роль также играет ранняя активизация пациента и ЛФК.
Когда можно вставать после операции?
Вставать и самостоятельно передвигаться можно уже после полного восстановления чувствительности в ноге (обычно через 5-6 часов после операции) Первый раз подняться с кровати поможет наш инструктор ЛФК или дежурная медсестра.
Как долго придется использовать костыли?
Наступать на оперированную ногу можно в день операции. Костыли и другие средства опоры используются только для страховки от падения. Как правило, рекомендуется использование дополнительных средств опоры не более 4-х недель после операции. От них можно отказаться и раньше, если пациент чувствуете себя достаточно уверенно.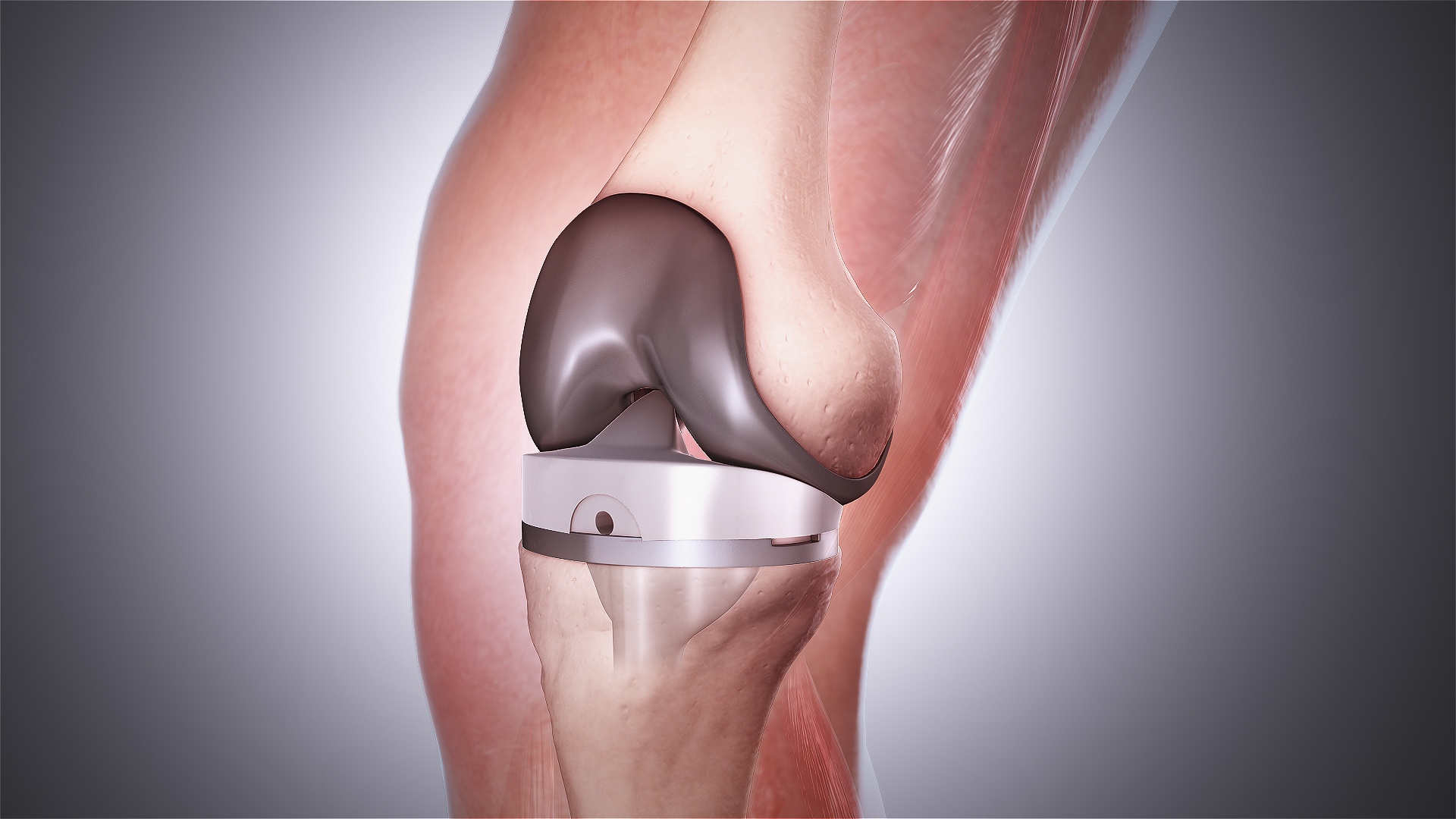
Более подробно эти и другие вопросы Вы можете обсудить со своим лечащим врачом. Также некоторые ответы можно найти в памятке для пациента.
Полезные материалы
Артроскопия коленного сустава. Разрыв ПКС
Анатомия
Коленный сустав – не только самый крупный в организме человека, но и самый сложный. Он образован тремя костями: бедренной костью сверху, большеберцовой костью снизу, а спереди от этих костей располагается надколенник (коленная чашечка). Как бедренная, так и большеберцовая кость имеют по два расширяющихся костных выступа – мыщелка: наружный и внутренний. Наружный мыщелок еще называют латеральным (от латинского слова lateralis – наружный), а внутренний – медиальным (от латинского слова medialis — внутренний). Основное движение коленного сустава – это сгибание, при этом надколенник ложится в специальную борозду между наружным и внутренним мыщелками бедренной кости.
Контактирующие поверхности бедренной, большеберцовой костей и надколенника покрыты гладким хрящом, который облегчает скольжение.
Между бедренной и большеберцовой костью есть мениски – хрящевые прослойки полулунной формы, которые увеличивают стабильность сустава, повышая площадь контакта костей, работают как амортизаторы и выполняют некоторые другие важные функции.
Стабильность костей друг относительно друга обеспечивается за счет связок коленного сустава. К наиболее важным связкам коленного сустава относятся:
- Крестообразные связки, которые удерживают голень от смещения кпереди (передняя крестообразная связка) и кзади (задняя крестообразная связка).
- Большеберцовая коллатеральная связка (внутренняя боковая связка), которая удерживает голень от отклонения кнаружи.
- Малоберцовая коллатеральная связка (наружная боковая связка), которая удерживает голень от отклонения кнутри.

Передняя крестообразная связка находится в самом центре коленного сустава, сверху прикрепляется к наружному мыщелку бедренной кости, после чего идет вниз и немного кнаружи и прикрепляется к углублению на большеберцовой кости (переднее межмыщелковое поле), где часть ее волокон соединяются с менисками. Перпендикулярно передней крестообразной связке кзади от нее располагается задняя крестообразная связка, и если посмотреть на эти связки спереди, то можно увидеть, как они образуют крест, что и дало этим связкам такое название — крестообразные связки. Средняя длина передней крестообразной связки — 3 сантиметра, а ширина — 7-12 мм.
Передняя крестообразная связка, как и другие связки, в основном состоит из прочных коллагеновых волокон, которые практически не растягиваются. Эти волокна внутри связки закручены по спирали под углом в 110 градусов. Исходя из мест прикрепления связки и ее хода (сверху вниз, спереди назад и снаружи кнутри) становиться понятна ее роль: передняя крестообразная связка удерживает голень от смещения кпереди и кнутри.
Анатомия связок коленного сустава: ПКС — передняя крестообразная связка, ЗКС -задняя крестообразная связка
В составе передней крестообразной связки выделяют два пучка: передне-внутренний и задне-наружный. Такая двухпучковая структура передней крестообразной связки обеспечивает лучшую стабильность в коленном суставе при разных углах сгибания. Некоторые ученые даже выделяют третий — промежуточный пучок.
Передне-внутренний пучок в полтора раза длиннее задне-наружного (в среднем 37,7 мм против 20,7 мм) и шире (8,5 мм и 7,7 мм). При работе сустава эти два пучка находятся в сложном взаимодействии. При разогнутом колене они почти параллельны друг другу, если смотреть на них сбоку и перекрещиваются, если смотреть на них спереди. Если колено согнуть, то передне-внутренний пучок удлинняется, а задне-наружный — укорачивается.
Передняя крестообразная связка коленного сустава: двухпучковая структура.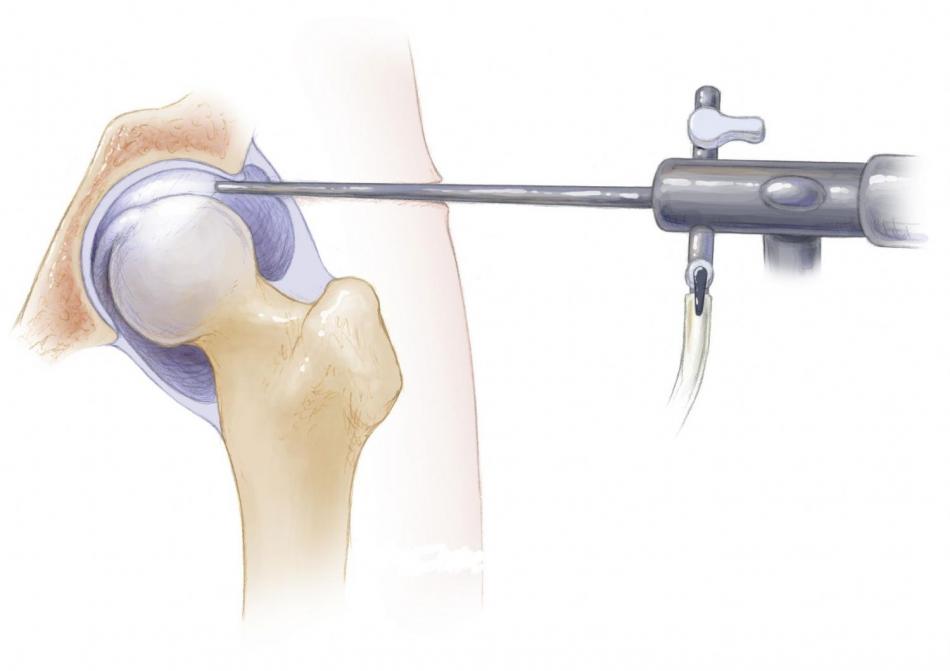 ПВ — передне-внутренний пучок (синяя линия), ЗН — задне-наружный (зеленая линия). Слева — вид сбоку, колено разогнуто; в центре — вид сбоку, колено согнуто; справа — вид спереди, колено разогнуто
ПВ — передне-внутренний пучок (синяя линия), ЗН — задне-наружный (зеленая линия). Слева — вид сбоку, колено разогнуто; в центре — вид сбоку, колено согнуто; справа — вид спереди, колено разогнуто
Помимо того, что передняя крестообразная связка коленного сустава выполняет стабилизационную функцию (удерживает голень от смещения вперед и кнутри), в ней есть еще и нервные окончания, которые сигнализируют о том, в камо положении, согнутом или разогнутом находится коленный сустав.
Передняя крестообразная связка практически не имеет кровеносных сосудов.
Причины разрыва передней крестообразной связки и причины
Растяжения и повреждения передней крестообразной связки являются очень распространенной травмой. Например в США ежегодно диагностируется около 200 тысяч разрывов передней крестообразной связки, из них в 100 тысячах случаев выполняется операция по реконструкции (пластике) передней крестообразной связки. Среди всех других связок колена передняя крестообразная травмируется чаще всего, например, разрывы передней крестообразной связки происходят в 15-30 раз чаще, чем разрывы задней крестообразной связки. В спорте разрыв передней крестообразной связки у женщин происходит в 4-10 раз чаще, чем мужчины.
Исходя из функции, которую выполняет передняя крестообразная связка (удерживание голени от смещения вперед и кнутри), становится понятным и механиз травмы, при котором происходит растяжение или разрыв передней крестообразной связки. Как правило кручение на порной ноге, когда корпус с бедром вращается наружу, а голень со стопой остаются на месте.
Однако на самом деле механизм и причины разрыва передней крестообразной связки сложнее. Принципиально в качестве причин разрыва передней крестообразной связки можно выделить прямую травму (контактный механизм: удар по голени, бедру) и непрямую травму (неконтактный механизм: кручение на ноге при резком торможении, приземление после прыжка и т.д.).
Отклонение голени кнаружи и кручение бедра кнутри. Этот механизм разрыва передней крестообразной связки самый распространенный. Часто такой разрыв передней крестообразной связки происходит в гандболе, баскетболе, футболе и волейболе, когда при беге нужно резко развернуться или при приземлении после прыжка с разворотом корпуса кнутри от опорной ноги. При таком механизме травмы может произойти и разрыв внутреннего мениска. Если такое движение будет очень сильным, то возможен разрыв трех структур: передней крестообразной связки, внутреннего мениска и внутренней боковой связки. Такое повреждение коленного сустава еще называют «несчастливой триадой» или «взрывом коленного сустава». Это название прижилось по имени хирурга O’Donoghue, которые его впервые описал в 1950 году.
Этот механизм разрыва передней крестообразной связки самый распространенный. Часто такой разрыв передней крестообразной связки происходит в гандболе, баскетболе, футболе и волейболе, когда при беге нужно резко развернуться или при приземлении после прыжка с разворотом корпуса кнутри от опорной ноги. При таком механизме травмы может произойти и разрыв внутреннего мениска. Если такое движение будет очень сильным, то возможен разрыв трех структур: передней крестообразной связки, внутреннего мениска и внутренней боковой связки. Такое повреждение коленного сустава еще называют «несчастливой триадой» или «взрывом коленного сустава». Это название прижилось по имени хирурга O’Donoghue, которые его впервые описал в 1950 году.
«Несчастливая триада»: при сильном отклонении голени кнаружи и вращении бедра кнутри возможен разрыв трех структур: передней крестообразной связки (1), внутреннего мениска (2) и внутренней боковой связки (3)
Отклонение голени кнутри и кручение бедра кнаружи. Этот механизм разрыва передней крестообразной связки коленного сустава противоположен предыдущему, при этом тоже возможен разрыв мениска, но наружного.
Фантом-стопа. Этот механизм разрыва возможен при падении с горных лыж. Например, при падении назад правая лыжа задирается вверх и только ее задний конец соприкасается со снегом. Как только лыжа входит в снег (край лыжи и олицетворяет «призрачную стопу»), она делает поворот и обусловливает внешнее вращение голени (пронация). Коленный сустав при этом согнут под прямым углом. Этот механизм может привести и к ихолировнному повреждению (полному или частичному разрыву) передней крестообразной связки без повреждения менисков и других структур (задне-латерального угла).
Механизм, обусловленный лыжным ботинком. Чаще всего разрывы передней крестообразной связки по этому механизму происходят у горнолыжников, которые носят более высокие и жесткие ботинки. Например, при падении назад верхняя часть ботинка передает нагрузку на верхнюю часть голени большеберцовой кости по типу «выдвижного ящика». Бедро кость смещается назад, а голень удерживается задним краем высокого ботинка. Передняя крестообразная связка натягивается и рвется. Фиксированный наклон вперед во всех современных лыжных ботинках способствует такому типу разрыва.
Например, при падении назад верхняя часть ботинка передает нагрузку на верхнюю часть голени большеберцовой кости по типу «выдвижного ящика». Бедро кость смещается назад, а голень удерживается задним краем высокого ботинка. Передняя крестообразная связка натягивается и рвется. Фиксированный наклон вперед во всех современных лыжных ботинках способствует такому типу разрыва.
Контактные механизмы. Разрыв передней крестообразной связки может произойти в результате прямого удара по колену, бедру или голени. При этом может произойти отклонение голени кнаружи, кнутри или кпереди. Разрыв передней крестообразной связки может произойти и в результате переразгибания колена (гиперэкстензии). Гиперэкстензия может быть вызвана как прямым ударом по колену спереди, так и ударом по нижней части голени. Кроме того разрыв передней крестообразной связки при сильном ударе ко верхней части голени сзади. Контактные механизмы травмы встречаются редко.
Факторы, которые способствуют разрыву передней крестообразной связки
Угол между бедром и голенью. Если смотреть на скелет спереди, то можно увидеть как бедро соединяется с голенью под углом, который называют углом квадрицепса или Q-углом. Размер угла Q определяется шириной таза. У женщин таз более широкий, чем у мужчин, поэтому у женщин и Q-угол больше, чем у мужчин. Большой угол Q приводит к тому, что при отклонении голени кнаружи нагрузка на переднюю крестообразную связку больше и поэтому она легче рвется.
Q-угол у мужчин и женщин
Ширина межмыщелковой вырезки (Notch-вырезка). Передняя крестообразная связка находится в коленном суставе в межмыщелковой вырезке. У женщин она уже, чем у мужчин и при движениях в коленном суставе пространство вокруг передней крестообразной связки меньше, и она может даже тереться о край наружного мыщелка бедренной костичто способствует разрыву. При вращении голени с распрямлением в колене узкая межмыщелковая вырезка может зажать переднюю крестообразную связку и разорвать ее.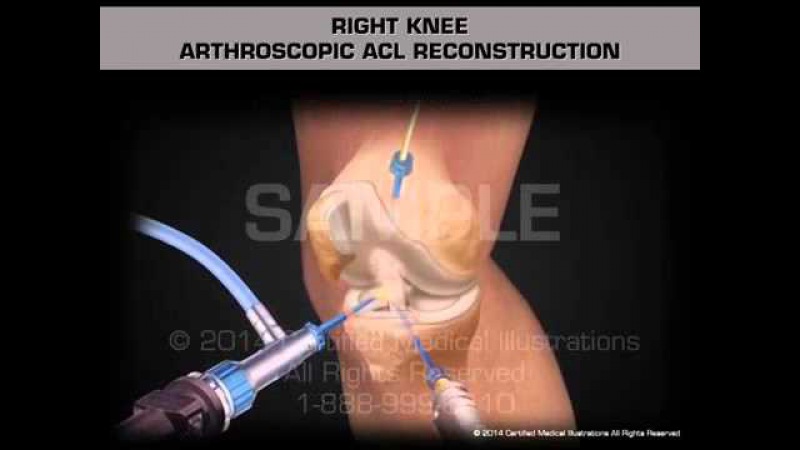
Межмыщелковая вырезка (обведена красным цветом) у женщин уже, чем у мужчин, что способствует разрыву передней крестообразной связки
Сила мышц бедра. Помимо связок важную роль в стабильности коленного сустава играют мышцы бедра, которые своими сухожилиями крепятся к большеберцовой кости голени. У женщин мышцы бедра слабее чем у мужчин, и поэтому в обеспечении стабильности коленного сустава большая нагрузка приходится на переднюю крестообразную связку.
Согласованность мышц бедра. Передние мышцы бедра (четырехглавая мышца бедра или квадрицепс) и задние мышцы бедра у женщин работают по другому, чем у мужчин. При согнутом колене женский квадрицепс сокращается сильнее, что выдвигает голень вперед, натягивая переднюю крестообразную связку. В тоже время задние мышцы бедра, которые препятствуют сдвиганию голени вперед, реагируют медленнее, чем у мужчин. Тем самым создаются предпосылки для разрыва передней крестообразной связки.
Гормональный профиль. Возможно, что разрыву передней крестообразной связки способствуют некоторые гормоны (эстроген и прогестерон). Некоторые ученые считают, что они уменьшают и прочность вех связок, не только передней крестообразной, и их эластичность. Эта эластичность (связки способны растягиваться на 4-5% от своей длины, не разрываясь при этом) вообще защищает от многих травм, позволяя поглотить больше энергии, прежде чем порвутся связки.
Все эти факторы в комплексе объясняют большую вероятность разрыва передней крестообразной связки у женщин, однако каждый из этих фактором может работать и у мужчин? например, у мужчин тоже бывает увеличенный Q-угол или узкая межмыщелковая вырезка.
Профилактика
В спорте разрывы передней крестообразной связки чаще встречаются у женщин, но в обычной жизни они встречаются одинаково часто как у мужчин, так и у женщин. Профилактика разрывов передней крестообразной связки касается, в основном, только спорта, и включает в себя обязательные разминки, укрепляющие и проприоцептивные тренировки, а также изменение техники бега, прыжков и рывковых движений. К сожалению, в настоящее время общепринятой программы профилактики травм передней крестообразной связки не существует.
К сожалению, в настоящее время общепринятой программы профилактики травм передней крестообразной связки не существует.
Какие бывают повреждения передней крестообразной связки?
Как мы уже упоминали, передняя крестообразная связка до определенного предела может растягиваться (на 4-5% от своей длины). Если сила будет большей, то может произойти частичный разрыв связки (микроразрыв отдельных волокон), а если сила будет еще большей, то произойдет частичный разрыв, и, наконец, если сила будет еще увеличиваться, то произойдет полный разрыв передней крестообразной связки.
|
Классификация повреждений передней крестообразной свзки американской медицинской ассоциации спотивных травм (American Medical Association for Athletic Injuries) |
|
|
I степень: |
малые растяжения передней крестообразной связки (микроразрывы). Характеризуются болью, умеренным ограничением движений в суставе, умеренным отеком коленного сустава, сохранением стабильности сустава |
|
II степень: |
умеренные растяжения связки (частичные разрывы). Имеют такие же признаки, что и малые растяжения, но эта травма склонна многократно повторяться, так как после частичного разрыва связка становится менее прочной и ее повторная травма может произойти гораздо легче |
|
III степень: |
полные разрывы. Выраженная боль, отек, ограничение движений, часто нарушение опороспособности, нестабильность коленного сустава. |
Однако на самом деле вариантов повреждений передней крестообразной связки больше.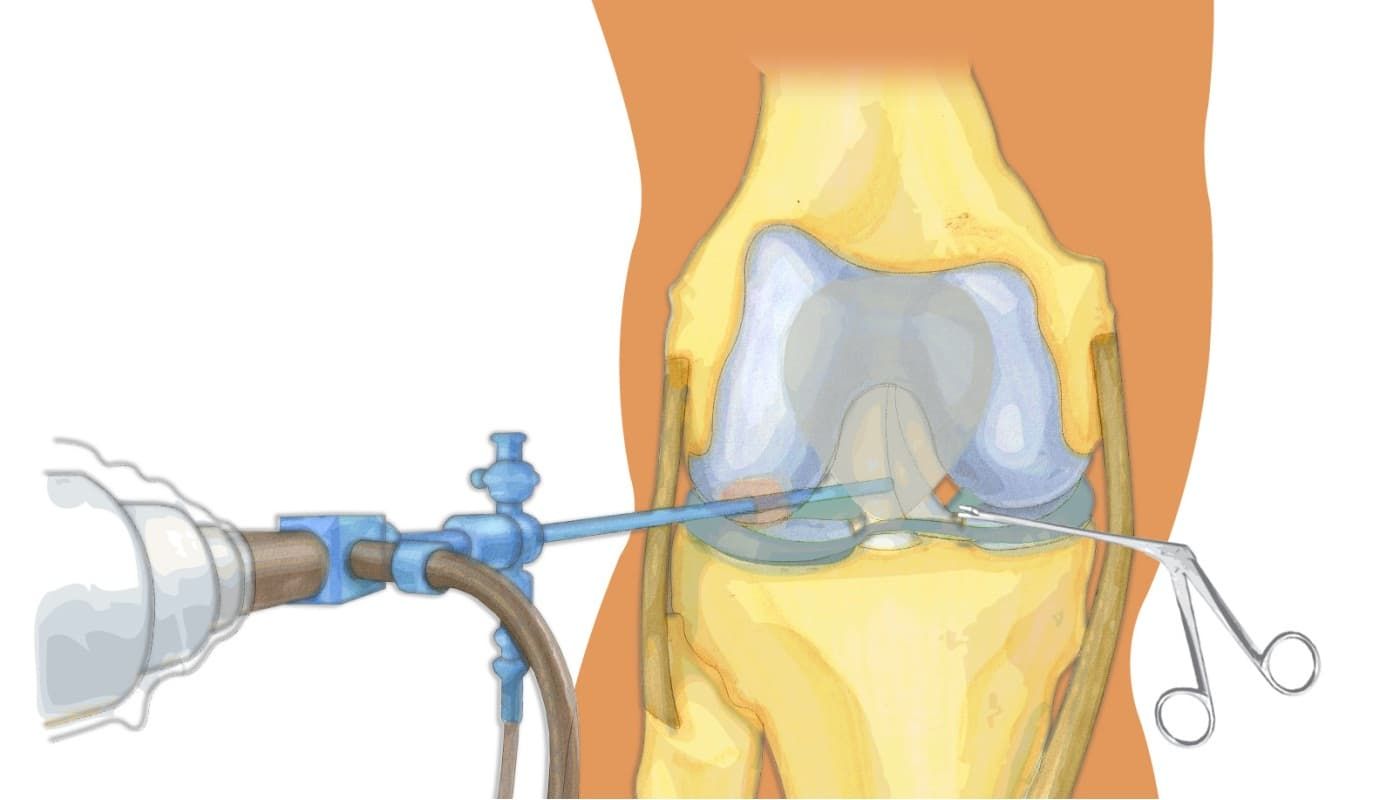 Например, как мы уже упоминали, у передней крестообразной связки есть два пучка. Бывают разрывы одного из пучков (передне-внутреннего или задне-наружного). При этом оторвавшийся пучок передней крестообразной связки может болтаться в коленном суставе и блокировать движения, давая картину, похожую на блок коленного сустава при разрыве мениска.
Например, как мы уже упоминали, у передней крестообразной связки есть два пучка. Бывают разрывы одного из пучков (передне-внутреннего или задне-наружного). При этом оторвавшийся пучок передней крестообразной связки может болтаться в коленном суставе и блокировать движения, давая картину, похожую на блок коленного сустава при разрыве мениска.
Кроме того, возможен и так называемый перелом Сегонда. Иногда его называют отрывным переломом межмыщелкового возвышения.
Перелом Сегонда (отрыв передней крестообразной связки от места прикрепления к большеберцовой кости с костным блоком). На рентгенограмме справа показан не только перелом Сегонда в месте прикрепления передней крестообразной связки (синяя стрелка), но и в месте прикрепления наружной боковой связки (рыжая стрелка)
Кроме того, как мы мы уже отмечали, разрыв передней крестообразной связки может сочетаться с разрывами менисков и других связок коленного сустава (задней крестообразной, наружной боковой, внутренней боковой).
Симптомы разрыва передней крестообразной связки
Повреждению передней крестообразной связки обычно предшествует травма коленного сустава, сразу после которой возникает боль и сильный отек колена. При разрыве передней крестообразной связки часто слышно треск, однако это неспецифический признак, который бывает и при разрывах других связок коленного сустава. Кроме того, в момент травмы возможно ощущение «вывихивания» голени кпереди или вбок. В таких случаях нужно обратиться к врачу.
Прежде всего врач-травматолог выяснит механизм травмы, который поможет заподозрить не только повреждение передней крестообразной связки, но и других структур (например, задней крестообразной связки, наружной и внутренней боковых коллатеральных связок).
При разрыве передней крестообразной связки в полость сустава попадает кровь — такое состояние называют гемартрозом. В первые несколько дней после травмы этот гемартроз и боль могут быть настолько выражены, что полноценное обследование сустава руками врача невозможно, а именно благодаря обследованию руками врача и может быть поставлен диагноз разрыва передней крестообразной связки. Такое обследование может быть выполнено позже, когда острая боль и гемартроз пройдут. Как правило к этому моменту и обнаруживается нестабильность коленного сустава или ощущение «провала» в нем. Это происходит ввиду того, что разованная передняя крестообразная связка не удерживает голень от смещения кпереди и кнутри (антеромедиальная или передне-внутренняя нестабильность голени в коленном суставе).
Такое обследование может быть выполнено позже, когда острая боль и гемартроз пройдут. Как правило к этому моменту и обнаруживается нестабильность коленного сустава или ощущение «провала» в нем. Это происходит ввиду того, что разованная передняя крестообразная связка не удерживает голень от смещения кпереди и кнутри (антеромедиальная или передне-внутренняя нестабильность голени в коленном суставе).
Диагноз разрыва передней крестообразной связки
После того, как врач тщательно ознакомиться с механизмом травмы, он начнет тестировать Ваши коленные суставы. В первую очередь обследуют здоровое колено, чтобы ознакомить пациента с техникой осмотра, а так же для того, чтобы имелась возможность сравнить результаты тестов на здоровой и больной ноге. Для выявления передней нестабильности голени в коленном суставе существует ряд специальных тестов. Принцип этих тестов состоит в том, что врач-травматолог провоцирует голень смещаться кпереди, и, если передняя крестообразная связка разорвана и не выполняет своей функции, то голень будет поддаваться и смещаться. Существует три основных теста, которые определяют передне-внутреннюю нестабильность голени в коленном суставе: тест переднего выдвижного ящика, тест «pivot shift» и тест Лахмана (Lachman).
Тест переднего выдвижного ящика. Нога согнута в колене под прямым углом, врач тащит голень на себя, оценивая ее смещение в сравнении со здоровым коленом. Дополнительно тест выполняется с поворотом стопы внутрь и наружу
Если тест переднего выдвижного ящика дал сомнительные результаты, то для более точного измерения нестабильности голени в коленном суставе используется специальный прибор — артрометр, который позволяет оценить подвижность голени с точностью до миллиметра
Pivot shift тест или тест Jerk
Тест Лахмана (Lachman). Пробу проводят при согнутом под углом 20—30 градусов колене.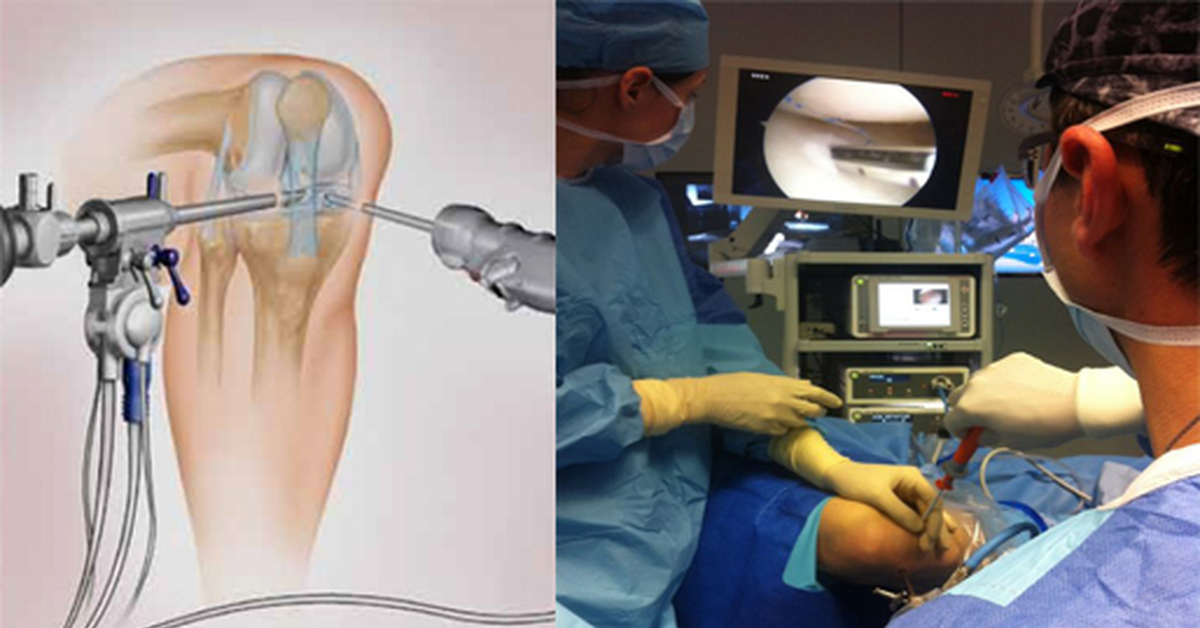 Оценивают степень смещения голени вперед, а также ощущения в момент остановки. Недостаточность функции переднецй крестообразной связк4и или переднюю нестабильность голени разделяют на три степени, основываясь на сравнении со здоровой ногой. Первой степени соответствует увеличение смещения на 1—5 мм (т.е. подвижность голени больной ноги на 1-5 мм больше, чем на здоровой), второй — на 6—10 мм, третьей — более чем на 10 мм.
Оценивают степень смещения голени вперед, а также ощущения в момент остановки. Недостаточность функции переднецй крестообразной связк4и или переднюю нестабильность голени разделяют на три степени, основываясь на сравнении со здоровой ногой. Первой степени соответствует увеличение смещения на 1—5 мм (т.е. подвижность голени больной ноги на 1-5 мм больше, чем на здоровой), второй — на 6—10 мм, третьей — более чем на 10 мм.
Как мы уже отмечали, в первые несколько дней после травмы боль в колене и гемартроз делают такое обследование невозможным, но, если сразу после травмы не упустить время, то есть провести осмотр до того, как разовьется отек и больной начнет инстинктивно сопротивляться манипуляциям врачато, то эти тесты воможны. Уменьшить боль и улучшить качество обследования можно, аспирировав (удалив шприцом) из сустава кровь.
При тщательном сборе анамнеза и внимательном осмотре, тестировании сустава разрыв передней крестообразной связки можно диагностировать без дополнительных методов исследования. Но, так как необходимо исключить и другие травмы (переломы мыщелков большеберцовой и мыщелков бедренной костей, переломы надколенника, перелом Сегонда, разрывы менисков, боковых связок и др.), врач использует и другие, инструментальные методы обследования (рентгенографию, магнитно-резонансную томографию, УЗИ).
Лучевая диагностика. Для исключения переломов выполняют рентгенографию коленного сустава в стандартных проекциях. Перелом Сегонда, упомянутый выше, представляет собой отрывной перелом участка мыщелка большеберцовой кости. Чаще этот перелом встречается у детей и подростков. Следующий по ценности метод для обнаружения сопутствующих травм — магнитно-резонансная томография. Точность ее для диагностики разрыва передней крестообразной связки составляет 95% или более, но обычно использование магнитно-резонансной томографии (МРТ) является подстраховкой, поскольку диагноз часто очевиден при обследовании руками. Более того, МРТ может быть даже вредным, поскольку исследование может показать «страшный» разрыв связки, а на самом деле он не будет давать нестабильности — и в такой ситуации врач и пациент могут склониться к ненужной операции. Среди ортопедов, травматологов, спортивных врачей есть даже специальное обозначение таких случаев — VOMIT, что является англоязычной аббревиатурой victim of modern imaging techniques (жертва современных изуализирующих методов обследования, к которым относится и МРТ).
Среди ортопедов, травматологов, спортивных врачей есть даже специальное обозначение таких случаев — VOMIT, что является англоязычной аббревиатурой victim of modern imaging techniques (жертва современных изуализирующих методов обследования, к которым относится и МРТ).
В 80% случаев на магнитно-резонансных томограммах обнаруживают также поднадкостничные гематомы в области наружного мыщелка бедренной кости и наружной части большеберцовой кости.
Магнитно-резонансная томография коленного сустава. Слева — нормальная передняя крестообразная связка. На снимке она выглядит как равномерный темный тяж. Справа — разрыв передней крестообразной связки в ее верхней части. Связка на снимке не целая и светлая.
Лечение
Разрыв передней крестообразной связки совершенно не означает, что единственным возможным методом лечения такой травмы будет операция. Показанием к операции является не сам факт разрыва передней крестообразной связки, а развившаяся вследствие разрыва передне-внутренняя нестабильность голени в коленном суставе. Частичные разрывы передней крестообразной связки в большинстве случаев не приводят к нестабильности голени, поскольку оставшаяся часть связки может вполне успешно стабилизировать голень в коленном суставе. Полные разрывы также не всегда приводят к нестабильности. Например, оторвавшаяся передняя крестообразная связка может подпаяться к задней крестообразной связке и при неспротивных нагрузках в таком случае нестабильности не будет, и, соотеветственно, такое состояние не будет требовать операции. Стоит еще раз отметить, что передняя крестообразная связка хоь и главный стабилизатор, но не единственный (существуют и другие связки, мышцы, капсула сустава), и даже при полном разрыве оставшиеся неповрежденными структуры могут обеспечивать стабильность при определенном уровне физических нагрузок.
Прежде чем мы поговорим о лечении, стоит разделить повреждения и разрывы передней крестообразной связки по давности. Можно выделить свежие повреждения, когда после травмы колена прошло несколько дней, в колене имеется кровь (гемартроз) и еще ярко выражена боль. Несвежие случаи (до 3-5 недель), когда отек спадает, но связка еще не срослась (имеется ввиду возможность «подпаивания» передней крестообразной связки к задней или срастание частичного микроразрыва). И, наконец, спустя 3-5 недель после травмы можно выделить период, когда все нарушения функции сустава обусловлены только недостаточностью поврежденной передней крестообразной связки, а не болью или отеком острой травмы.
Можно выделить свежие повреждения, когда после травмы колена прошло несколько дней, в колене имеется кровь (гемартроз) и еще ярко выражена боль. Несвежие случаи (до 3-5 недель), когда отек спадает, но связка еще не срослась (имеется ввиду возможность «подпаивания» передней крестообразной связки к задней или срастание частичного микроразрыва). И, наконец, спустя 3-5 недель после травмы можно выделить период, когда все нарушения функции сустава обусловлены только недостаточностью поврежденной передней крестообразной связки, а не болью или отеком острой травмы.
В остром периоде, когда повреждение (растяжение, частичный или полный разрыв) передней крестообразной связки свежее, лечение направлено на снятие боли и отека (гемартроза) коленного сустава. Сразу после травмы не пытайтесь передвигаться без посторонней помощи, желательно вообще не наступать на травмированную ногу — ведь нагрузка может усугубить внутрисуставные повреждения. Сразу после травмы (и в первые 2-3 суток) нужно прикладывать холод, применять противовоспалительные препараты (обезбаливающие таблетки, капсулы). Важен покой для коленного сустава — который подразумевает ограничение и осевой нагрузки на ногу (нельзя наступать на ногу или можно наступать с частичной опорой), и амплитуды движений. Для ограничения амплиитуды движений может использоваться гипсовая лонгета, которая полностью исключит движения к коленном суставе, или ортез, который позволяет как полностью запрещать движения, так и ограничивать их в заданной амплитуде за счет специальных регулируемых шарниров. При наличии выраженного гемартроза необходимо отсасывать шприцом скапливающуюся в коленном суставе кровь — это позволит значительно снизить боль.
Ортез на коленный сустав
Во втором периоде (несвежий разрыв), который начинается после купирования острой боли в коленном суставе и гемартроза, начинают постепенно восстанавливать движения и приступают к тренировке мышц. Физические упражнения, которые укрепляют подколенные мышцы и четырехглавую мышцу бедра, помогут быстрее возвратить нормальную подвижность в суставе.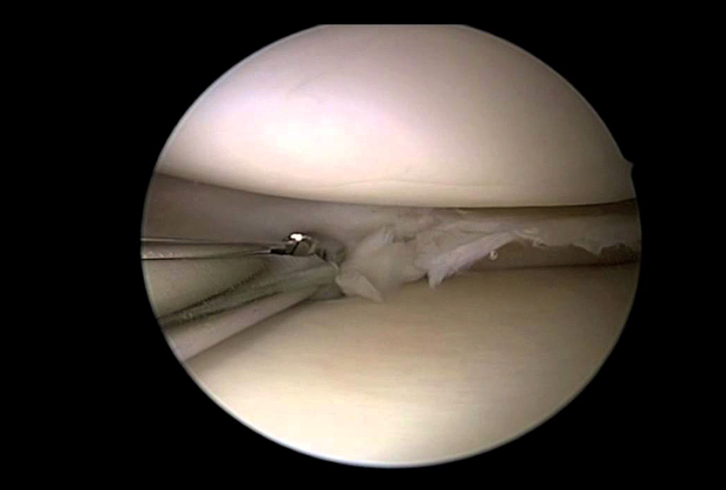 Тренированные мышцы сами по себе могут стабилизировать коленный сустав, что очень важно при повреждении передней крестообразной связки. Если нет каких-либо других повреждений (связок, менисков), то упражнения выполняют с нарастающей амплитудой и интеснивностью, исключая только лишь те движения, которые провоцируют нестабильность. Для ограничения этих движений целесообразно все время использовать ортез для коленного сустава. Спустя 3-5 недель после травмы, после восстановления амплитуды движений и силы мышц, ортез снимают и еще больше увеличивают активность.
Тренированные мышцы сами по себе могут стабилизировать коленный сустав, что очень важно при повреждении передней крестообразной связки. Если нет каких-либо других повреждений (связок, менисков), то упражнения выполняют с нарастающей амплитудой и интеснивностью, исключая только лишь те движения, которые провоцируют нестабильность. Для ограничения этих движений целесообразно все время использовать ортез для коленного сустава. Спустя 3-5 недель после травмы, после восстановления амплитуды движений и силы мышц, ортез снимают и еще больше увеличивают активность.
Широко распространенная практика полного обездвиживания коленного сустава гипсовой лонгетой на 5-6 недель неправильна, так как она может привести к стойкому ограничению движений в суставе (контрактуре), атрофии мышц. Конечно же, если повреждению передней крестообразной связки сопутствуют другие травмы структур колена (мениски, другие связки), то тактика лечения во втором периоде может быть другой, например, врач может обоснованно полностью запретить движения в коленном суставе или, наоборот, рекомендовать безотлагательную операцию.
В третьем периоде сустав оценивают с «чистого листа». Грубо говоря, если на нужном уровне физической активности нет признаков нестабильности, то консервативное лечение можно считать успешным. Если при нужном уровне физической активности имеются признаки нестабильности (боль, непослушность колена, выскальзывание, подкашивание и т.д.), то переднюю крестообразную связку можно признать несостоятельной и выходом в такой ситуации может быть операция. Однако важно понимать, что уровень физической активности после прекращения второго периода, когда проводилась иммобилизация, т.е. полное или частичное обездвиживание ортезом, восстанавливается не сразу, а за несколько недель. При этом важно продолжать тренировать передние и задние мышцы бедра, которые могут компенсировать разорванную переднюю крестообразную связку. Если после всего этого сохраняется нестабильность коленного сустава при нужных физических нагрузках, то ставится диагноз хронической передне-медиальной нестабильности, которая лечится только операцией.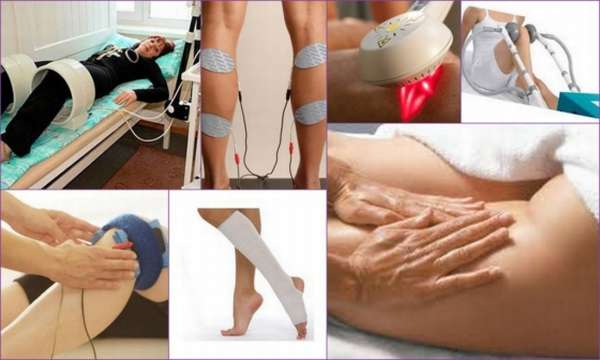
Консервативное, т.е. безоперационное лечение изолированных повреждений передней крестообразной связки рекомендуется или может быть эффективным в случаях, когда:
- при частичных разрыв без признаков нестабильности в остром периоде
- при полных разрывах без признаков нестабильности в повседневной жизни у спортсменов, которые более не планируют возвращаться в спорт
- при низких физических запросах (малоподвижный образ жизни).
- у детей и подростков с незакрытыми зонами роста кости
- у пожилых людей (разрывы связки у детей и у пожилых встречаются редко — около 5% случаев от числа всех разрывов)
Консервативное лечение травм передней крестообразной связки обычно не дает хороших результатов у людей, возвращающихся к интенсивным спортивным занятиям. Боль, отек и нестабильность периодически возникают у 56—89% спортсменов с разрывами передней крестообразной связки после консервативного лечения. Важно отметить, что нестабильность увеличивает риск последующих травм внутрисуставных структур (менисков, других связок). Кроме того, в нестабильном коленном суставе сильнее изнашивается хрящ, что приводит к развитию артроза коленного сустава. Без операции вероятность возвращения в профессиональный спорт после полных разрывов передней крестообразной связки составляет не более 20%.
У профессиональных спортсменов операция по восстановлению передней крестообразной связки может быть выполнена и сразу после травмы, т.е. без этапа консервативного лечения. Кроме того, безотлагательная операция может быть целесообразной и в том случае, если разрыву передней крестообразной связки сопутствует и повреждение других внутрисуставных структур. Например, при сопутствующем разрыве мениска его оторванный и болтающийся лоскут может блокировать движения в коленном суставе и, соответственно, полноценное консервативное движение в таком случае не возможно в принципе.
Хирургическое лечение. Операцию делают в том случае, если после консервативного лечения стабильность сустава не соответствует требованиям физической активности.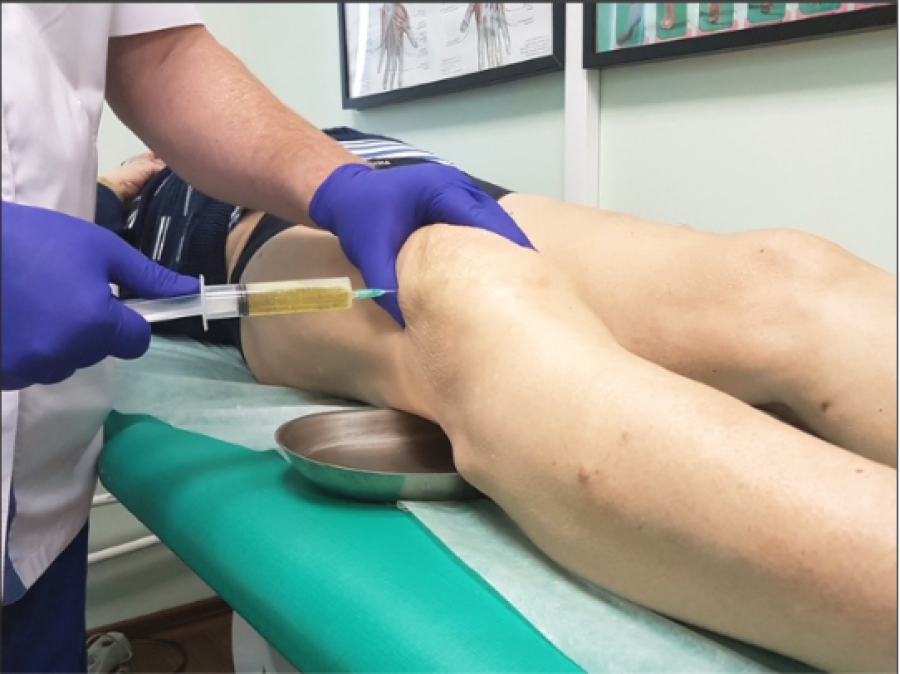 Стоит отметить, что операция дает наилучшие результаты на фоне хороших движений в коленном суставе и сильных мышц, что еще раз подчеркивает важность консервативного этапа лечения. В среднем операции по восстановлению передней крестообразной связки у неспортсменов делают через 6 месяцев после разрыва, но это не значит, что позже операцию делать не нужно. Бывает, что ее делают и через 5-7 лет после травмы. В принципе операция может быть выполнена на любом сроке после травмы, за исключением тех случаев, когда в коленном суставе на фоне разрыва передней крестообразной связки и последовавшей за ним нестабильности коленного сустава развился выраженный артроз.
Стоит отметить, что операция дает наилучшие результаты на фоне хороших движений в коленном суставе и сильных мышц, что еще раз подчеркивает важность консервативного этапа лечения. В среднем операции по восстановлению передней крестообразной связки у неспортсменов делают через 6 месяцев после разрыва, но это не значит, что позже операцию делать не нужно. Бывает, что ее делают и через 5-7 лет после травмы. В принципе операция может быть выполнена на любом сроке после травмы, за исключением тех случаев, когда в коленном суставе на фоне разрыва передней крестообразной связки и последовавшей за ним нестабильности коленного сустава развился выраженный артроз.
Идеальный кандидат на операцию — это молодой подвижный человек с объективными (т.е. обнаруживаемыми врачом) и субъективными (ощущаемыми пациентом) признаками нестабильности, желающий заниматься спортом, где необходимы частые рывковые движения и прыжки. Напротив, для больных постарше, с имеющимся дегенеративными изменениями в суставе, не участвующих в соревнованиях и без жалоб на нестабильность сустава больше подходят консервативное лечение, лечебная физкультура.
Сшить разорвавшуюся переднюю крестообразную связку невозможно — для ее восстановления используются трансплантаты, т.е. другие сухожилия (аутотрансплантат из связки надколенника, аутотрансплантат из подколенных сухожилий, аллотрансплантаты) или синтетические протеы. Исключение, пожалуй, только одно — перелом Сегонда (отрыв межмыщелкового возвышения). В таком случае оторвавшийся вместе со связкой костный блок можно фиксировать на свое место.
Схема операции при переломе Сегонда
Еще при первых попытках хирургического восстановления передней крестообразной связки было замечено, что простое сшивание не дает хороших результатов, да это часто и невозможно технически. Начались поиски оптимального способа реконструкции с помощью различных материалов: от искусственных до ауто- и аллотрансплантатов. Аутотрансплантаты — это связки или сухожилия, которые берутся у самого пациента из другого места (связка надколенника, сухожилия хамстринг-мышц и др.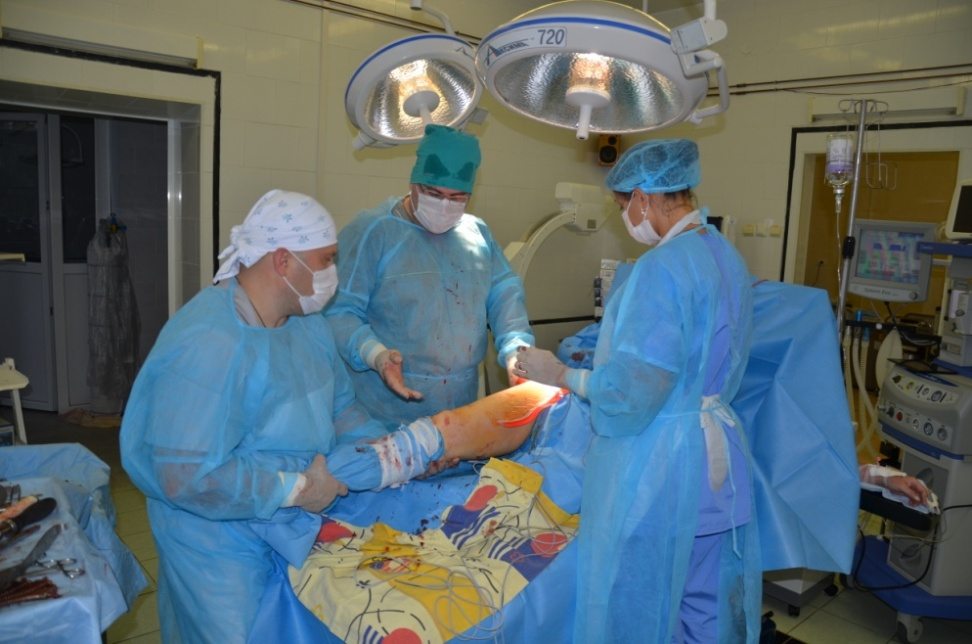 ). Аллотрасплантаты — специально обработанные связки или сухожилия других людей.
). Аллотрасплантаты — специально обработанные связки или сухожилия других людей.
Операцию по восстановлению передней крестообразной связки называют «пластикой передней крестообразной связки» или «стабилизацией коленного сустава». Суть операции заключается в том, что разорвавшуюся связку убирают, а вместо нее ставят заменитель. Сейчас такие операции выполняются малотравматично благодаря артроскопии. Суть артроскопических операций заключается в том, что их выполняют без разрезов, а через маленькие проколы длинной по 1-2 сантиметра. Через один из проколов в сустав вводят артроскоп (оптическую часть видеокамеры), что позволяет осматривать коленный сустав изнутри. Во время операции хирург смотрит на монитор и видит все, что происходит в данный момент в суставе, с большим увеличением – от 40 до 60 раз. Через другой прокол вводят минниатюрные инструменты, которыми и выполняют операцию. Артроскопия позволяет выполнять тончайшие манипуляции на коленном суставе с минимальным повреждением окружающих структур и самого сустава (например, сшивание или удаление части менисков, пересадка хряща, реконструкция связок). Во время операции хирург смотрит на монитор и видит все, что происходит в данный момент в суставе, с большим увеличением – от 40 до 60 раз. Использование современных инструментов и высокочувствительной оптики позволяет выполнять тончайшие манипуляции на коленном суставе с минимальным повреждением окружающих структур и самого сустава (например, сшивание или удаление части менисков, пересадка хряща, реконструкция связок) – и все это через 2–3 небольших разреза.
Артроскопия коленного сустава
Восстановленная передняя крестообразная связка в идеале должна по прочности, расположению и функции соответствовать неповрежденной. Проблема прочности решается за счет адекватного выбора материала для пластики, и первостепенным становится расположение трансплантата. Обычно его проводят через каналы в большеберцовой и бедренной костях таким образом, чтобы позиция трансплантата максимально точно соотвтетствовала нормальной связке.
Для успешной реконструкции необходимо подобрать правильную степень натяжения трансплантата и прочно фиксировать его. Натяжение трансплантата определяет его функциональность: слабо натянутый трансплантат не обеспечивает стабильности коленного сустава, туго натянутый — может порваться или ограничить амплитуду движений в коленном суставе.
Реконструкция связкой надколенника. Эта связка соединяет надколенник с большеберцовой костью. Аутотрансплантат отсекают от большеберцовой кости и надколенника с костными фрагментами, таким образом получается связка с костными блоками на концах. В большеберцовой и бедренной костях просверливаются каналы, выходящие в полость коленного сустава. Внутренние отверстия этих каналов в суставе находятся в тех же самых местах, где находились места прикрепления передней крестообразной связки. Трансплантат связки проводится в полость сустава через канал большеберцовой кости. Концы трансплантата протеза фиксируются в костных каналах при помощи специальных металлических или биополимерных рассасывающихся винтов. Титановый винт очень прочный, но он не рассасывается, что при возможных последующих операциях будет создавать технические трудности. В целом у молодых пациентов мы считаем более предпочтительными рассасывающиеся винты. Иногда такой трансплантат называют BTB-трансплантатом от английской аббревиатуры BTB: bone-tendon-bone (кость-сухожилие-кость). Именно эти костные блоки трансплантата фиксируются в каналах бедренной и большеберцовой кости винтами. Такая фиксация имеет важное преимущество: костный блок трансплантата быстрее срастается со стенками канала — за 2—3 недели, что значительно меньше срока прочного прирастания сухожилия к кости, что требуется, например, у трансплантата из подколенных сухожилий. Края разрезанной связки надколенника, откуда был взят трансплантат, зашиваются.
Схема операции пластики передней крестообразной связки трансплантаом из связки надколенника (BTB-трансплантат)
Принцип фиксации костного блока трансплантата титановым или рассасывающимся винтом
Рентгенограмма после операции стабилизации коленного сустава BTB-трансплантатом.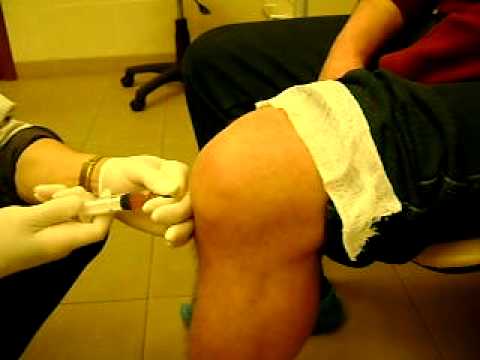 Костные блоки фикированы титановыми винтами, которые хорошо видны на рентгенограмме. Рассасывающиеся винты рентгенпрозрачны и поэтому не видны.
Костные блоки фикированы титановыми винтами, которые хорошо видны на рентгенограмме. Рассасывающиеся винты рентгенпрозрачны и поэтому не видны.
Артроскопическая стабилизация коленного сустава: пластика передней крестообразной связки BTB — трансплантатом (из связки надколенника с костными блоками надколенника и бугристости большеберцовой кости)
Аутотрансплантат из подколенных сухожилий. Иногда этот трансплантат называют еще хамстринг-трансплантатом. В качестве материала для пересадки используется сухожилие полусухожильной мышцы бедра, которое забтирают специальным инструментом (стриппером) через разрез длинной 3-4 сантиметра.
После забора сухожилия полусухожильной мышцы его складывают пополам, прошивают и, точно также как и при описанном выше BTB-трансплантате, просверливают каналы в бедренной и большеберцовой костях, через которые проводят новую связку, натягивают и фиксируют ее. Иногда для пластики забирают не одно сухожилие, а два (из полусухожильной, нежной или полуперепончатой мышц). Вариантов фиксации такого трансплантата больше, чем BTB — скобы, пуговицы, пины, винты и т.д.
Варианты фиксации бедренной части трансплантата: A — EndoButton, Б — винт Mulch В — TransFix, Г — RigidFix, Д — рассасывающийся винт, Е — EZLoc.
Варианты фиксации большеберцовой части трансплантата: A — накладка AO с винтами, Б — WasherLoc, В — накладка с шипами и винт, Г — скобы, Д — нитями к винту (Suture-post fixation), Е — рассасывающийся винт, Ж — IntraFix, З — система GTS (гильза и распирающий винт).
Послеоперационные рентгенограммы (слева — проекция спереди, справа — боковая проекция): аутотрансплантат не виден, так как он состоит из мягкой сухожильной ткани. Фиксация бедренной части трансплантата системой эндобаттон (Еndobutton фирмы
Фиксация бедренной части трансплантата системой эндобаттон (Еndobutton фирмы
Smith & Nephew, США), а большеберцовая часть фиксирована скобой.
Среди травматологов до сих пор не существует единого мнения о том, какой аутотрансплантат лучше. Реконструкция аутотрансплантатом из связки надколенника травматичнее и восстановление после такой операции протекает сложнее из-за травмирования данной связки. Но зато считается, что такая операция надежнее, костные блоки трансплантата быстрее срастаются со стенками каналов, сколено более стабильно, лучше выдерживает нагрузки. Хотя если хирург хорошо освоил технику выполнения операции по реконструкции из подколенных сухожилий, получаются сравнимые результаты. При второй методике операции (из сухожилия полусухожильной мышцы) получается меньше разрезов и в будущем будет практически незаметно, что была операция на колене. При первой методике (из связки надколенника) об операции будет напоминать 5-сантиметровый рубец на месте разреза, через который забирали часть связки надколенника. Но и он часто малозаметен.
Аллотрансплантаты — это ткани, полученные от донора. После смерти человека передняя крестообразная связка или другая связка забирается и отсылается в банк тканей. Там она проверяется на все инфекции, стерилизуется и замораживается. Когда необходима операция врач отправляет запрос в банк тканей и получает нужный аллотрансплантат. Источником аллотрансплантата могут быть связка надколенника, подколенные сухожилия или ахиллово сухожилие. Преимущество этого метода заключается в том, что хирургу не приходится вырезать трансплантат из организма пациента, нарушая его нормальные связки или сухожилия. Такая операция длится меньше, т.к. не тратится время на выделение трансплантата. У аллотрансплантатов существует риск неприживления. В нашей стране такие операции практически не выполняются.
Для лучшего восстановления двухпучковой структуры передней крестообразной связки существуют и методики двухпучковой реконструкции, когда устанавливаются два трансплантата или один, состоящий из двух ручков.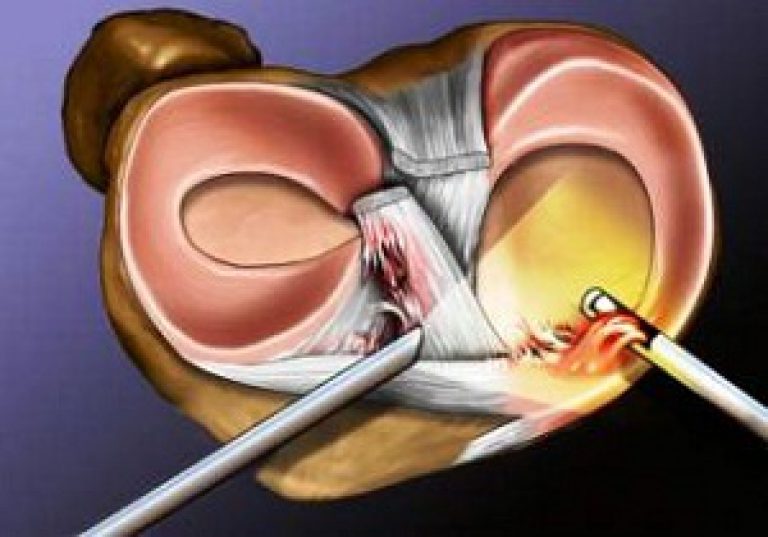
Осложнения
Вероятность успеха при реконструкции передней крестообразной связки очень высока, тем не менее осложнения все же возможны. Одно из наиболее частых — ограничение подвижности коленного сустава (контрактура). Для профилактики сустав полностью разгибают сразу после операции и поддерживают в разогнутом состоянии. Как можно раньше начинают упражнения, увеличивающие амплитуду движений, стараясь достигнуть 90° сгибания за неделю. Кроме того, важно сохранить подвижность надколенника, чтобы по возможности уменьшить рубцевание связок, соединяющих его с бедренной костью. Другое возможное осложнение — боль в переднем отделе коленного сустава (пателло-феморальный артроз), которая возможна после забора BTB-трансплантата. Также после забора BTB-трансплантата бывают редкие переломы надколенника или разрывы его связки, откуда забирался трансплантат.
Кроме того операция может быть неуспешной -трансплантат может порваться или от может вырваться из костных каналов. В таком случае приходится делать еще одну операцию, ревизионную. Для предотвращения этого осложнения важно тщательно выбирать места проведения костных каналов и жестко фиксировать трансплантат, а сам пациент должен четко соблюдать все рекомендации в послеоперационном периоде, во время реабилитации. В литературе описаны единичные случаи компартмент синдрома после пластики передней крестообразной связки.
Прогноз
Цель операции по пластике восстановления передней крестообразной связки — как можно быстрее вернуть больного к желаемому уровню физической активности и избежать осложнений, к которым в первую очередь относится артроз. Совершенствование хирургической техники и методов реабилитации привело к тому, что более 90% больных продолжают заниматься спортом и полностью удовлетворены результатами лечения. Средний срок реабилитации составляет 4—6 месяцев, но некоторые профессиональные спортсмены с успехом приступают к соревнованиям и через 3 мес. Критерии допуска к спортивным занятиям могут отличаться, но всегда ориентируются в той или иной мере на результаты функциональных проб, ощущения больного и данные осмотра. Наиболее общепринятые критерии следующие: восстановление амплитуды движений, увеличение смещаемости голени по данным гониометрии не более чем на 2—3 мм по сравнению со здоровой ногой, сила четырехглавой мышцы не менее 85% от нормы, восстановление силы задней группы мышц бедра, все функциональные показатели составляют не менее 85% нормы.
Критерии допуска к спортивным занятиям могут отличаться, но всегда ориентируются в той или иной мере на результаты функциональных проб, ощущения больного и данные осмотра. Наиболее общепринятые критерии следующие: восстановление амплитуды движений, увеличение смещаемости голени по данным гониометрии не более чем на 2—3 мм по сравнению со здоровой ногой, сила четырехглавой мышцы не менее 85% от нормы, восстановление силы задней группы мышц бедра, все функциональные показатели составляют не менее 85% нормы.
Тотальное эндопротезирование коленного сустава
Тотальное эндопротезирование коленного сустава
Эндопротезирование коленного сустава – это полная замена изношенного сустава искусственным.
Цель эндопротезирования коленного сустава – возвращение привычного образа жизни пациента, восстановление функции сустава и мышечной силы, исчезновение болевого синдрома.
Показания:
- неэффективность или неудовлетворенность пациента консервативным лечением
- прогрессирование заболевания
- наличие артроза коленного сустава III и IV степени
- заболевания сердечно-сосудистой, бронхиально-легочной системы в стадии декомпенсации
- наличие очага гнойной инфекции (тонзиллиты, кариозные зубы, хронические гаймориты и отиты, гнойничковые заболевания кожи)
- психические или нейромышечные расстройства
- активная или латентная инфекция в области сустава давностью менее 3-х месяцев
- незрелость скелета
- невозможность передвижения
- полиаллергия
- острые заболевания сосудов нижних конечностей (тромбофлебит, тромбоэмболия)
- онкологические заболевания
- хронические соматическме заболевания
- печеночная недостаточность
- гормональная остеопатия
- ожирение 3 степени
- Общее медицинское обследование у лечащего врача.
 Это нужно для того, чтобы выявить и компенсировать до операции возможные проблемы со здоровьем, например, диабет или повышенное артериальное давление.
Это нужно для того, чтобы выявить и компенсировать до операции возможные проблемы со здоровьем, например, диабет или повышенное артериальное давление. - Необходимо закончить любое начатое стоматологическое лечение, чтобы не допустить попадания микробов из ротовой полости в кровоток и инфицирования сустава.
- Вам может понадобиться помощь во время принятия душа, при пользовании туалетом, приготовлении пищи, стирке, работе по дому, совершении покупок, посещении врача и выполнении физических упражнений на протяжении нескольких недель. Заранее обсудите это с членами своей семьи или с друзьями.
- Подготовьте свой дом к периоду восстановления после операции. Убедитесь, что в нем исключен риск упасть или споткнуться.
- Запишите название всех лекарственных препаратов, которые Вы принимаете, а также дозировку и время приема. Возможно, Вам потребуется взять их с собой, если Вы поступите в клинику заранее.
- Не стоит принимать пищу или пить что-либо (даже воду) после полуночи в ночь перед операцией. По этому вопросу проконсультируйтесь с хирургом. Анестезиолог может назначить лекарство, которое следует принять вечером перед операцией.
Для реабилитации необходимо как можно быстрее восстановить движение в нижней конечности и коленном суставе. В связи с этим начинать вставать с постели и ходить необходимо почти сразу же после операции.
В общей сложности пациент проводит в клинике около 5-7 дней, во время которых под контролем врачей-реабилитологов начинает двигаться. Возвращение к привычному образу жизни происходит в срок от 3 недель до 3 месяцев.
В ООО «ММЦ «СОГАЗ» возможно провести эндопротезирование коленного сустава в удобное для Вас время. Для этого необходимо записаться на консультацию к травматологу, где врач определит показания и противопоказания к эндопротезированию, проведет все необходимые исследования и подберет соответствующий протез, а также расскажет о возможных рисках и осложнениях после операции.
Артроскопическая пластика — Официальный сайт ФГБУЗ КБ №85 ФМБА России
О связках коленного сустава
Коленный сустав это один из крупных, мощных суставов опорно-двигательного аппарата человека. Помимо костных структур (мыщелки бедренной и большеберцовой костей и надколенника), коленный сустав представлен капсульно-связочным аппаратом. Внутри коленного сустава находятся мениски и крестообразные связки, передняя и задняя. Снаружи боковые, латеральная и медиальная связки.
Крестообразные связки это внутренние стабилизаторы (удерживатели) сустава. Передняя крестообразная связка (ПКС) — это плотный тяж длиной до 4 см., располагается косо от медиального мыщелка большеберцовой кости до латерального мыщелка бедра. Задняя крестообразная связка длиной до 3 см.
Располагается от латерального мыщелка большеберцовой кости до медиального мыщелка бедра. Учитывая законы биомеханики, каждая связка коленного сустава выполняет функцию стабилизатора сустава.
Травмы связочного аппарата коленного сустава
Травмы связочного аппарата коленного сустава часто происходят у спортсменов и людей, ведущих активный образ жизни. Повреждение передней крестообразной связки коленного сустава происходит при ротационной травме, когда тело по инерции вращается вокруг своей оси, а опорная нога фиксирована на месте.
При прямой травме, когда прямой удар высокой энергии попадает в область коленного сустава. Соответственно механизм травмы характеризует повреждения определенных связок коленного сустава, но, как правило, эти повреждения комбинированные, то есть страдают связки и мениски.
Видео — артроскопическая пластика связки коленного сустава, 3:23 мин, 9,8 Мб.
Диагностика повреждений
Диагностика повреждений связок коленного сустава дает возможность точно и своевременно установить наличие повреждений. Клиническая диагностика включает в себя набор тестов, симптомов, которые позволяют врачу травматологу установить диагноз. Симптом Лахмана, ПВЯ (передний выдвижной ящик), ЗВЯ (задний выдвижной ящик) — симптомы проверяющие переднезаднюю стабильность коленного сустава.
Тест на боковую девиацию голени говорит от боковой стабильности сустава. В остром периоде травмы — основными симптомами являются — боль, отек (гемартроз — кровь в полости сустава), стойкое ограничение движений в коленном суставе. Инструментальная диагностика повреждений коленного сустава используется в нашей клинике. Ведущим методом является МРТ магнитно-резонансная томография.
Лечение повреждений связок коленного сустава
При острой травме необходимо создать покой для поврежденной конечности, иммобилизация. Мы являемся приверженцами современных взглядов на лечение повреждений связочного аппарата коленного сустава. Это значит , что в острый период травмы операция по восстановлению связок коленного сустава не показана.
-
операционная медсестра
готовит инструмент для артроскопии -
взятие аутотрансплантата
при артросокпической пластике -
фиксация аутотрансплантата
передней крестообразной связки винтом
Период выжидания после травмы может достигать 2-3 недель, когда посттравматические процессы пройдут. В этот период пациент восстанавливает нейромышечную проводимость в поврежденной конечности.
В нашей клинике активно используются методы оперативного лечения повреждений крестообразных, боковых связок коленного сустава. Артроскопическая реконструкция (пластика) передней крестообразной связки проводится на высоком уровне. Это малоинвазивная операция, из разреза 5-7 см. берется аутотрансплантат.
В основном мы применяем аутотрансплантаты (собственные ткани пациента), для формирования связок. В последнее время мы используем биорезорбируемые фиксаторы, которые в течение 1-3 лет рассасываются в теле человека. Эта методика с использованием данных фиксаторов, учитывая биомеханику сустава, позволяет стабилизировать поврежденный коленный сустава.
Учитывая минимальные разрезы и минимальное повреждение мягких тканей — заживление ран протекает без осложнений. После таких операций мы рекомендуем носить ортез на оперированной конечности до 3 недель. Это позволяет рубцеванию и заживлению имплантированной связки.
Видео — пластика латеральной боковой связки коленного сустава, 1:34 мин, 4,9 Мб.
Артроскопическая пластика связок коленного сустава проводится бесплатно в рамках ВМП
При медицинских показаниях и наличии квот по направлению в нашем центре проводятся операции за счет средств, выделяемых по программе оказания высокотехнологичной медицинской помощи (ВМП)
Подробно о программе высокотехнологичной медицинской помощи
Реабилитация после операции
В нашем центре травматологии и ортопедии есть уникальная возможность проходить курс полной реабилитации и восстановительного лечения, на базе отделения восстановительного лечения.
В этот курс входит методы физиотерапии, электромиостимуляция, лечебная физкультура для восстановления коленного сустава на специальном, современном оборудовании.
Наличие такой реабилитации «под одной крышей», дает нашим пациентам возможность в полном объеме и кратчайшие сроки восстановить функцию конечности и организма в целом.
Видеоотзывы о пластике передней крестообразной связки
Фомичева О.С. — пластика передней крестообразной связки
Сергей, 26 лет — пластика передней крестообразной связки
Попехина А.В. — разрыв передней крестообразной связки
Пациент Зернов С.Н. — артроскопическая пластика
Эндопротезирование коленного сустава в Тюмени, медицинский центр Medical City
Эндопротезирование коленного сустава
При эндопротезировании сустава его изношенные компоненты заменяют прочными и надежными имплантами, которые имеют анатомическую форму здорового сустава и позволяют выполнять весь объём движений.
Если при наличии артроза оперативные и неоперативные мероприятия по реабилитации сустава не улучшают состояние здоровья, а общая мобильность организма нарушена, то замена сустава – единственный способ вернуть ее.
Замена изношенных элементов коленного сустава показана при артрозе, ревматоидном артрите, аваскулярном некрозе, наличии костной опухоли. Анатомическая форма имплантов полностью повторяет здоровый сустав, что позволяет выполнять весь объем движений, недоступных ранее.
Во время операции хирурги «Medical City» заменяют поврежденные суставные поверхности биосовместимыми конструкциями, обеспечивающими плавное и безболезненное движение в суставе. Таким образом, воссоздается естественная кинематика колена. После операции имплант прослужит вам долгое время, а занятия спортом можно будет продолжить в привычном объеме.
После такой операции опорная функция восстанавливается всего за 2 дня. Вы навсегда освободитесь от боли и вернетесь к активному образу жизни.
Преимущества эндопротезирования:
-
индивидуальный подбор имплантов различного производства и материала;
-
с биодеградирующими имплантами можно проходить МРТ обследования;
-
после операции пациенты встают на ноги уже на следующий день;
-
возможны занятия спортом.
Почему стоит ехать в Тюмень ради этой услуги?
«Medical City» – это масштабный проект Тюменской области, который объединил ведущие клиники, больницы и центры региона.
-
Опытные врачи «Medical City» осуществляют комплексное лечение с использованием новых методик и оборудования. С момента прибытия в Тюмень и до полного выздоровления вы находитесь под чутким наблюдением специалистов.
-
Вам не нужно беспокоиться о дороге и проживании! Мы организуем для вас трансфер от дома до медицинского центра и поселим вас в лучших отелях города.
-
У вас не возникнет проблем с визами, вы не столкнетесь с языковым барьером. У нас лечение в разы доступнее, чем в Европе.
-
В период реабилитации «Medical City» организует для вас культурно- развлекательную программу по туристическим местам города.
Помните, что здоровье – это самое ценное, что есть у человека. «Medical City» поможет оперативно решить проблемы со здоровьем и вернуться к полноценной жизни.
Пришлите вашу медицинскую документацию, и мы бесплатно проконсультируем вас и предложим подходящий вариант лечения!
[Частичное эндопротезирование коленного сустава по Repicci: суставосохраняющее лечение артроза]
У многих пациентов артроз (разрушение хрящевых поверхностей) поражает лишь некоторые отделы коленного сустава. Как правило наиболее расположенными к износу относятся внутренний мениск коленного сустава, а также область, которая находится за надколенником. Наблюдается данная ситуация зачастую у пациентов, страдающих усиленной формой варусной деформации ног (варусный гонартроз). Наиболее подходящим методом лечения пациентов с таким заболеванием является частичное эндопротезирование коленного сустава, сохраняющее здоровые элемент кости и хряща и замещающая лишь поврежденные участки.
Анатомия коленного сустава: У многих пациентов артроз (разрушение хрящевых поверхностей) поражает лишь некоторые отделы коленного сустава. Как правило наиболее расположенными к износу относятся внутренний мениск коленного сустава, а также область, которая находится за надколенником. © Istockphoto.com, MedicalArtIncЧастичное эндопротезирование коленного сустава по Repicci, было разработано американским ортопедом доктором Джоном Репиччи (Dr. John Repicci). Эту методику называют еще и одномыщелковое эндопротезирование, так как оно покрывает только один из двух мыщелков бедренной кости. Современные структуры эндопротезов коленного сустава имеют как бедренные, так и большеберцовые компоненты. Во время операции хирург использует металлические вкладыши-имплантаты, которые в комбинации со скользящими полиэтиленовыми компонентами образуют искусственные суставы, практически полностью повторяющие форму собственных. Именно поэтому однополюсный эндопротез коленного сустава называют еще и «скользящий протез». Как правило, низкая травматичность данного малоинвазивного вмешательства позволяет пациенту осуществлять нагрузки на колено уже через один день после операции. Благодаря щадящей методике эндопротезирования по Repicci пациент не ощущает присутствия инородного тела в колене, координация движений и коленного сустава происходит почти как раньше. Кроме того, методика Repicci обеспечивает более продолжительное сохранение здоровых участков колена, чем полное эндопротезирование и дает возможность вернуться к прежней спортивной активности.
Кому подходит частичное эндопротезирование коленного сустава по Repicci?
Эндопротезирование по Repicci — это суставосохраняющее лечение травм суставного хряща коленного сустава. Нагрузки на колено разрешается возобновить сразу же после операции. В отличие от тотального эндопротезирования данная методика позволяет, в особенности, молодым и спортивно активным людям вернуться привычной жизни.
Так, пациенту сохраняют значительную часть собственного сустава, а именно 80 %. Заболеваниями, залогом успешного лечения которых является эндопротезирование по Repicci являются, например, Болезнь Альбека (остеонекроз коленного сустава), гонартроз (износ хрящевой поверхности коленного сустава) либо остеохондральные поражения (травмы костей, находящихся под суставным хрящом). Стоит обратить внимание на то, что эндопротезирование по методу Repicci не подходит для лечения более обширных повреждений костей и суставного хряща.
Из-за относительно продолжительной устойчивости (10-15 лет) эндопротезирование Repicci предлагается в основном более молодым пациентам. Эта конструкция может предотвратить или даже избежать необходимости полного эндопротезирования в течение многих лет.
Преимущества операции
- Уменьшение боли в коленном суставе
- Возможность возобновления физических нагрузок
- Малоинвазивная хирургия
- Сохранение связок
- Сохранение глубокой чувствительности коленного сустава
- Костесохраняющая операция — оптимальная исходная позиция для полного эндопротезирования коленного сустава
- Естественная подвижность
- Короткое послеоперационное лечение
- Устойчивость эндопротеза
- Задержка операции полной замены коленного сустава
- Возможность занятия почти всеми видами спорта
- Подходит для аллергиков
- Пониженный риск заражения и послеоперационных осложнений
- Более короткое послеоперационное лечение чем после тотального эндопротезирования
Кто из врачей Геленк Клиники в г. Фрайбург является специалистом по имплантации эндопротеза Repicci?
В специализированной ортопедической клинике Геленк Клиник (Gelenk-Klinik) в г. Фрайбург ценят особое отношение между врачами и пациентами. Это значит, что Ваш лечащий врач будет наблюдать Вас от составления анамнеза до самой операции. Таким образом, у Вас будет компетентное контактное лицо — человек, который хорошо осведомлен о Вашем заболевании и сможет в любое время ответить на все Ваши вопросы. Специалистами немецкой ортопедической клиники Геленк-Клиник по эндопротезированию коленного сустава являются д-р Петер Баум, проф. д-р Свен Остермайер, а также приват-доцент, доктор медицинских наук Бастиан Марквас. Примерно 60 % всех операций на колене являются щадящими. Именно поэтому специализированная ортопедическая клиника Геленк-Клиник (Gelenk-Klinik) является ведущим медицинским учреждением в данной области.
Кроме того, Геленк-Клиника — это известный сертифицированный центр эндопротезирования предоставляющий ортопедические и хирургические услуги самого высокого уровня. Сертификат соответствия медицинским стандартам проверяется ежегодно. Результаты показывают, что врачи Геленк-Клиники придерживаются строжайших норм профессиональной пригодности к работе с пациентами, проведению диагностики и документации проведенных хирургических вмешательств. Благодаря полной отдаче своему делу, медицине в целом, а также высокому профессионализму в области ортопедического лечения, инвестиций в современные методы диагностики и постоянное применение инновационной ортопедии, медицинский центр эндопротезирования Геленк-Клиник в г. Гунделфинген под Фрайбургом стал ведущим медицинским учреждением суставосохраняющей ортопедии и эндопротезирования не только в федеральной земле Баден-Вюртемберг, но и в Германии.
Насколько успешно проходит лечение артроза коленного сустава при помощи однополюсного эндопротезирования по Repicci?
Насколько успешным будет частичное эндопротезирование коленного сустава зависит в особенности от опыта работы оперирующего хирурга. . Одно убедительное исследование показало, что хороших результатов добиваются лишь те врачи, 20% всех проведенных операций которых проходили в рамках однополюсной замены коленного сустава. Оптимальный результат для обеспечения успешного исхода хирургического вмешательства — это 40%. В ортопедической клинике Геленк-клиник данный коэффициент составляет все 60 %.
Результаты новых исследований доказывают, что более 50 % всех пациентов, страдающих артрозом коленного сустава, подходят для вышеуказанных суставосохраняющих методик. Этот результат был получен при помощи обследования 115-ти пациентов, прошедших полное и частичное эндопротезирование коленного сустава. Улучшенная подвижность колена у пациентов с однополюсным протезом наблюдалась уже после выписки из клиники (77° по сравнению с 67° после тотального эндопротезирования. Спустя 6 недель после операции подвижность колена после частичной замены стала значительно лучше (115° по сравнению 110°). Эндопротез Repicci обеспечивает так же и более короткое пребывание в реабилитационной клинике.
Подготовка: что происходит перед операцией?
Сначала врач направляет Вас на комплексное клиническое обследование и визуализационную диагностику. Затем проводится беседа с пациентом и физический осмотр коленного сустава, во время которого выясняются причины и продолжительность болевого синдрома. Рентгенография колена под нагрузкой показывает состояние суставного хряща. На основании полученного изображения врач может сделать заключение касательно градуса артрозного искривления. Актуальный снимок МРТ предоставляет информацию о структуре мягких тканей, а также о возможных повреждениях сухожилий и связок.
Консультация ортопедов и анестезиологов
После окончательного направления на операцию лечащий врач объясняет пациенту ход вмешательства, а также возможные осложнения. После этого проводится беседа с анестезиологом, который еще раз проверяет состояние здоровья пациента перед наркозом. Как правило операция проводится на следующий день после согласия врачей.
Эндопротезирование коленного сустава по Repicci
Артроскопическое (малоинвазивное) обследование коленного сустава перед самим эндопротезированием помогает принять окончательное решение касательно операционной методики по лечению артроза. Во время данной процедуры специалисты проверяют состояние области коленного сустава, которую необходимо сохранить. Артроскопия и эндопротезирование проводятся одновременно.
Иногда артроскопия коленного сустава может привести к исключению возможности эндопротезирования: если имеющееся повреждение суставного хряща можно устранить при помощи регенерационных методов, как например аутологичная трансплантация хондроцитов, то хирурги берут небольшое количество хрящевых клеток и выращивают их в лаборатории.
Как проходит имплантация эндопротеза Repicci?
Для разработки суставосохраняющего метода лечения артроза колена американский стоматолог и ортопед д-р Репиччи использовал щадящие технологии из области стоматологии. Также, как и зубные вкладки инлей (Inlay) металлические либо пластмассовые вкладыши заменяют изношенную часть коленного сустава. Все связки и участки колена с неповрежденным суставным хрящомм при этом сохраняются. Процесс прогрессирования дегенеративного артроза прекращается при помощи частичного эндопротеза. По сравнению с тотальным эндопротезированием однополюсный эндопротез позволяет сохранить более 80% собственных биологических структур коленного сустава.
Продолжительность данного хирургического вмешательства составляет около полутора часов. Операция является малоинвазивной и требует лишь небольших разрезов. Таким образом этот щадящий метод предотвращает инфекционные заболевания, а также возможные осложнения. После имплантации эндопротеза Repicci на колене остаются минимальные рубцы размером в 2-3 см.
Искусственные коленные суставы, произведённые из хорошо усваиваемых материалов, способствуют значительному сокращению реабилитационного периода. Кроме того, длительные исследования доказали прочность данных конструкций. Залогом долголетия эндопротеза является высокоточность с которой врач помещает имплант относительно линии нагрузки индивидуального коленного сустава. Таким образом успех эндопротезирования зависит от операционного опыта и навыков хирурга.
Какой вид наркоза применяется при проведении хирургического вмешательства?
Как правило эндопротезирование коленного сустава проходит под общим наркозом. Однако с целью предотвращения определённого риска врачи иногда используют возможность инъекции спинальной анестезии. Для этого анестезиолог делает укол анестетика прямо в позвоночный канал пояснично-крестцового отдела позвоночника. Во время такой операции пациент находится при полном сознании. Какой вид наркоза подходит пациенту определяется в индивидуальном порядке, во время беседы с анестезиологом. При этом наши специалисты учитывают все имеющиеся показатели, а также физическое состояние больного. Практикующие анестезиологи Геленк Клиники во Фрайбурге являются профессионалами в области обеих вышеназванных методов.
Будет ли болеть колено после операции по эндопротезированию?
Каждое хирургическое вмешательство связано с определенной болью. Как правило мы стараемся свести послеоперационные болевые ощущения к минимуму. В основном, перед операцией анестезиолог проводит медикаментозную блокаду, обезболивающую колено примерно на 30 часов. После этого самая сильная болевая волна уже позади и лечение можно проводить уже при помощи обычных медикаментов. Наша цель — это максимальное освобождение пациента от боли.
Условия размещения в Геленк клинике
Отдельная палата в Геленк-клинике в г. Гундельфинген, Германия.Как правило, во время стационарного пребывания в клинике Вы находитесь в отдельной палате с душем и туалетом. Кроме того, мы предоставляем Вам полотенца, халат и тапочки. Так же, Вы можете пользоваться мини-баром и сейфом. В каждой палате есть окно. С собой необходимо иметь лишь собственные медикаменты, удобную одежду и ночное белье. После операции по эндопротезированию коленного сустава мы гарантируем круглосуточный уход в лице квалифицированного обслуживающего персонала и опытных физиотерапевтов. В основном, срок пребывания в стационаре после операции составляет 5 дней. Члены Вашей семьи могут остановиться в отеле, который находиться в нескольких шагах ходьбы от клиники. Мы с удовольствием позаботимся о резервации номера в гостинице.
На что нужно обратить внимание после операции
Для снижения боли и отечности сразу колено необходимо охладить и держать в приподнятом положении. В первый день после операции разрешается вставать и осуществлять нагрузки на колено при помощи физиотерапевта. В течение трёх дней после операции на колено одевается специальный протез, обездвиживающий коленный сустав и предотвращающий сгибание. Примерно через 2 недели снимаются швы, после чего снова можно будет принять душ.
Кроме того, мы предоставим Вам костыли с опорой на локоть для того, чтобы Вы смогли контролировать нагрузки на колено. Процесс профилактики тромбоза на время невозможности оказания полных нагрузок является обязательным. На этом этапе очень важным элементом является физиотерапевтическое лечение с целью противодействия потере мышечной массы и сохранения функций коленного сустава.
Тест на подвижность является одной из обязательных процедур после операции. Мобильность сустава в 90 ° должна быть достигнута как можно скорее. От этого зависят возможность возобновления таких повседневных занятий, такие как сидение, езда на велосипеде и вождение автомобиля. Цель эндопротеза Repicci — это скорейшее возвращение подвижности пациента. © Gelenk-Klinik- Пребывание в стационаре: 5 дней
- Рекомендуемое время пребывания в клинике: 10 дней
- Когда возможен обратный полет: через10 дней после операции
- Когда разрешается обратный полет:через 10 дней
- Когда можно принять душ: через 14 дней
- Рекомендуемая продолжительность больничного: 2 недели (в зависимости от сферы деятельности)
- Когда снимаются швы: через 14 дней
- Амбулаторная физиотерапия: 2-4 недели
- Стационарная реабилитация (рекомендуется): 2 недели
- Когда разрешается снова сесть за руль: через 6 недель
Сколько стоит частичное эндопротезирование коленного сустава по Repicci?
Кроме стоимости самого хирургического лечения , лечение артроза коленного сустава при помощи частичного эндопротезирования подразумевает диагностику, приемы врачей, а также дополнительные ресурсы, как например локтевые костыли. Таким образом, сумма может составлять от 1.500 до 2000 евро. Если после пребывания в Геленк Клинике Вам потребуется физиотерапевтическое лечение, мы с удовольствием поможем Вам и составим предварительную смету расходов. Информацию касательно стоимости проживания в отеле, а также последующего лечения в реабилитационной клинике Вы сможете найти на интернет странице самой клиники.
Подходит ли частичное эндопротезирование коленного сустава по Repicci мне?
Для того, чтобы окончательно оценить состояние коленного сустава, нам потребуются МРТ и рентгеновские снимки пациента, на основании которых врачи смогут ответить на вопрос подходит ли Вам данная методика. Окончательное решение принимается лишь после обследования у специалиста.
Если эндопротезирование по Repicci окажется не самым подходящим решением для Вас, опытные сотрудники нашего медицинского центра с удовольствием предоставят Вам информацию касательно альтернативных методик лечения. Для лечения артроза коленного сустава высококвалифицированные специалисты ортопедической Геленк-Клиники в г. Фрайбург предлагают полный спектр артроскопических и открытых операций.
Как записаться на прием и на саму операцию иностранному пациенту?
Для того, чтобы оценить состояние коленного сустава необходимо предоставить результаты МРТ диагностики, а также — рентгеновские снимки. После просмотра пересланных изображений в течение 1-2 рабочих дней Вы получите всю необходимую информацию, предложение по лечению, а также смету расходов на хирургическое лечение.
Иностранные пациенты могут записаться на прием к специалисту Геленк Клиники в короткие сроки, соответствующие их планам. Если Вам потребуется отложить поездку, мы возвращаем предоплату в полном объёме.
Для иностранных пациентов мы стараемся свести промежуток времени между предварительным обследованием и хирургическим вмешательством к минимуму. Таким образом Вам не нужно будет приезжать в клинику несколько раз. Во время амбулаторного и стационарного пребывания в Геленк Клинике в г. Фрайбург наш персонал отдела управления делами пациента, владеющий несколькими языками (английский, русский, испанский, португальский) ответит на все, интересующие Вас вопросы. Кроме того, мы предоставляет переводчика (например, на арабский), оплата которого производится пациентом самостоятельно. Так же, мы с удовольствием поможем Вам в организации трансфера, поиске гостиницы и подскажем как провести свободное время в Германии Вам и Вашим родственникам.
Реабилитация после эндопротезирования коленного сустава в Москве
Эндопротезирование коленного сустава — сложная операция, после которой пациент не может сразу вернуться к привычному образ жизни. Колено может болеть и ощущаться как «инородное», и пациенту необходима реабилитация. Курс процедур позволяет ускорить процесс выздоровления, адаптироваться к протезу и избежать осложнений (в их число входят бактериальные инфекции протеза, тромбоз вен конечностей, смещение протеза и другие).
Грамотная реабилитация после эндопротезирования коленного сустава дает удивительные результаты: подвижность эндопротеза после завершения курса длительностью 3-4 месяца может составлять 90%, и пациент практически не будет ощущать ограничений физической активности.
Восстановление коленного сустава после эндопротезирования
Главной целью реабилитации является адаптация пациента к суставу, врач учит больного двигаться и ходить с учетом всех особенностей эндопротеза. Также особое внимание уделяется профилактике возможных заболеваний.
Реабилитация должна быть комплексной: важно, чтобы с пациентом работала бригада врачей (реабилитолог, специалист по ЛФК, физиотерапевт, психолог и др.), постоянно отслеживающая реабилитационный прогресс и, при необходимости, корректирующая восстановительную программу. Методы реабилитации должны дополнять друг друга, а не замещать.
Еще один важный принцип реабилитации — раннее начало. Уже через несколько часов после операции можно приступать к выполнению пассивных или простых активных упражнений, делать массаж, проводить физиопроцедуры. Но пациент должен быть готов, что восстановление займет длительное время.
Что противопоказано в период реабилитации
Самолечение или отсутствие грамотной реабилитации может привести к серьезным последствиям. Слишком интенсивные нагрузки на сустав чреваты осложнениями, равно как и нарушение основных принципов восстановления: комплексности, индивидуального подхода, последовательности и непрерывности.
Подбирать программу восстановления может только врач на основе индивидуальных данных пациента, особенностей его здоровья и других параметров.
Каждый метод реабилитации имеет свои противопоказания. К наиболее серьезным относятся сахарный диабет, туберкулез, злокачественные образования, нарушения свертываемости крови, терминальная почечная недостаточность, острые инфекционные заболевания, хронические патологии в стадии обострения и др. Все противопоказания перед назначением курса процедур уточняет врач.
Комплекс мер по восстановлению колена после операции
- ЛФК с инструктором: он контролирует технику выполнения упражнений и увеличивает нагрузку, когда это необходимо;
- медикаментозная терапия: лекарства помогают купировать болевой синдром, остановить воспалительные процессы и др.;
- физиотерапия: к наиболее популярным методам относятся электрофорез, УВЧ, магнитотерапия и др.;
- занятия с психологом и психотерапевтом: психолог помогает поверить в успех терапии и не бросить лечение, также врач работает с теми, кто не смог восстановиться по тем или иным причинам;
- правильное питание: при необходимости врач составляет диету.
При выборе методов терапии необходимо принимать во внимание индивидуальные особенности пациента, его анамнез, возраст, общее состояние и другие факторы, от которых зависит качество и период реабилитации.
ЛФК после эндопротезирования коленного сустава
Эндопротез достаточно хорошо приживается в организме человека, но он также должен и хорошо удерживаться. «Фиксируют» его мышцы и сухожилия. Разработать и укрепить их помогает ЛФК: сначала пациент выполняет простые упражнения, постепенно они становятся все более сложными. В среднем уже через 2-3 месяца колено начинает полноценно функционировать. Но не стоит оставлять занятия, так как дальнейшие тренировки помогут укрепить сустав.
Первые дни после операции пациент учится делать элементарные движения: садиться, вставать, ходить при помощи различных приспособлений — начать стоит с нескольких шагов и увеличивать продолжительность прогулок постепенно. Позже пациент начинает ходить по лестнице. Полезным будет поочередное сгибание коленей в положениях стоя и лежа. На поздних этапах показана ходьба, плавание, йога, гольф, езда на велосипеде, танцы, боулинг, гребля. От других видов спорта рекомендуется отказаться. Но, конечно, все физические нагрузки должны дополняться ЛФК под присмотром инструктора.
Наш центр оснащен оборудованием для различных видов терапии и диагностики, большим количеством тренажеров, в том числе с биологической обратной связью. Пациентам с ограниченными возможностями обеспечена максимальная безопасность (поручни, пандусы, широкие дверные проемы, беспороговое покрытие и др.), чтобы реабилитация после эндопротезирования коленного сустава проходила максимально быстро и комфортно. Каждый пациент находится под постоянным наблюдением медицинского персонала, что гарантирует ему своевременную помощь при необходимости.
Видео замены коленного сустава — потрясающие хирургические кадры
Вы когда-нибудь задумывались, как на видео выглядит операция по замене коленного сустава? Мы предлагаем вам одни из лучших видов операционного стола.
Видеозаписи замены коленного сустава
Если вы планируете операцию по замене коленного сустава по поводу остеоартрита (ОА), вам, вероятно, интересно, что именно происходит, когда вы ложитесь на операционный стол. Мы просмотрели на YouTube лучшие видеоролики об операции по замене коленного сустава, чтобы вы могли увидеть операционный стол с высоты птичьего полета.
ПРЕДУПРЕЖДЕНИЕ — Следующие видео содержат графическое содержание реальных операций, на усмотрение зрителя.
Как вы увидите из видео по замене коленного сустава, процедура довольно инвазивная. В течение двух часов хирург-ортопед отпилит кость и прикрепит протез коленного сустава к надколеннику, бедру и большеберцовой кости.
Щелкните меню в верхнем левом углу видео ниже, чтобы просмотреть весь список воспроизведения.
Видео плейлист по замене коленного сустава
Этапы операции по замене коленного сустава
- Первичный разрез: С помощью скальпеля сделают разрез по центру коленной чашечки, чтобы обеспечить доступ ко всему суставу.
- Перемещение коленной чашечки: Чтобы получить доступ к концу бедренной кости и голени, задняя часть колена будет осторожно перемещена в сторону сустава.
- Препарирование бедренной кости: Кость отпиливается, чтобы создать гладкую поверхность для прикрепляемого бедренного имплантата.
- Бедренный имплантат: Формальный имплант прикрепляется к недавно обнаженной кости.
- Подготовка большеберцовой кости: Кость отпиливается от большеберцовой кости, чтобы создать поверхность для большеберцового имплантата.
- Имплантат большеберцовой кости: Имплантат большеберцовой кости цементируется на недавно обнаженной гладкой кости.
- Подготовка надколенника: Нижняя сторона надколенника стачивается и сплющивается.
- Повторная регулировка надколенника: Пластиковый протез фиксируется на недавно обнаженной кости.
- Заключение процедуры: Перед закрытием сустава хирурги пассивно перемещают колено, чтобы убедиться, что протезный имплант функционирует правильно.
Альтернативы хирургии коленного сустава
Решение о замене коленного сустава не должно восприниматься легкомысленно. Однако, в зависимости от вашей ситуации, это может быть единственный жизнеспособный вариант. При этом одно исследование показало, что более операций на колене были неподходящими. 1 . У пациентов либо не было достаточно серьезных симптомов, чтобы потребовать хирургического вмешательства, либо они были слишком молоды, либо у них не было достаточно серьезных повреждений коленного сустава.
Хирургия колена — это последнее средство.Рекомендуется исчерпать все варианты консервативного лечения. Чтобы получить полное представление о безоперационном лечении тяжелого ОА коленного сустава, ознакомьтесь с этим руководством.
Одна из основных причин, по которой пациенту рекомендуется операция по замене коленного сустава, заключается в том, что у него возникает боль в колене кость о кость. В этой ситуации трение костных поверхностей коленного сустава между собой вызывает воспаление, костные шпоры, скованность и боль. Операция по замене коленного сустава помогает отсечь поврежденную кость и заменить ее искусственной металлической поверхностью.Это проверенное долгосрочное решение для улучшения функции суставов и уменьшения боли в коленях, но могут ли их менее инвазивные варианты добиться аналогичного улучшения функции и облегчения боли?
Трехкамерная разгрузка — это новое захватывающее средство для лечения тяжелого остеоартрита коленного сустава. Здесь вместо того, чтобы заменять поврежденные участки, их разгружают. В новом типе коленного бандажа — гибридном бандаже экзоскелета — используется пружинная технология для обеспечения дополнительной поддержки сустава, снижая давление до 64%. 2 .Чтобы узнать больше об этом нововведении, нажмите кнопку ниже.
Прочие ресурсы
Полная замена коленного сустава — Американская академия хирургов-ортопедов (AAOS)
Список литературы
- Риддл, Д. Л., Джиранек, В. А., и Хейс, К. В. (2014). Использование проверенного алгоритма для оценки целесообразности тотального эндопротезирования коленного сустава в США: многоцентровое продольное когортное исследование. Артрит и ревматология, 66 (8), 2134-2143.
- McGibbon, C. & Mohamed, A. Снижение нагрузки на колено с помощью механической скобы с накоплением энергии. Канадское общество биомеханики (2018)
Часто задаваемые вопросы
Что происходит во время операции на колене?Во время полной замены коленного сустава поверхность надколенника, большеберцовой кости и бедра срезается пилой для кости, создавая платформу для имплантата. После того, как соединение подготовлено, металлические компоненты коленного сустава прикрепляются с помощью клея, похожего на цемент.
Сколько времени занимает операция по замене коленного сустава?Операция по замене коленного сустава занимает 1-3 часа в зависимости от сложности.
Как долго длится боль после операции на колене?Боль в колене может длиться 6-12 месяцев, а иногда и дольше. Траектория восстановления очень уникальна для каждого человека.
Хирургия коленного сустава: типы и восстановление
Хирургия коленного суставаПри структурном повреждении колена может потребоваться операция.Он также может понадобиться, если боль в колене не подействовала на другие методы обезболивания из-за структурных повреждений или других состояний, таких как остеоартрит. Если вы выберете операцию, врач-анестезиолог избавит вас от боли во время операции. Как специалисты по обезболиванию, врачи-анестезиологи также играют ключевую роль в облегчении боли и восстановлении после операции. Это послеоперационное обезболивание имеет решающее значение для эффективного участия в физиотерапии и реабилитации.
Какие виды хирургии колена?Наиболее распространенные операции на коленях включают артроскопию — хирургический метод, используемый для лечения многих различных типов проблем с коленями — или замену коленного сустава.
Артроскопическая хирургия
Артроскопия — это тип хирургии замочной скважины, используемый для диагностики и лечения широкого спектра проблем с коленом. Операция «замочная скважина» — это операция, при которой длинные тонкие инструменты вводятся в тело пациента через небольшие разрезы.
При артроскопической хирургии коленного сустава хирург вводит зонд с маленькой камерой, называемой артроскопом, в коленный сустав. Прицел отображает изображения на видеомониторе, чтобы помочь хирургу в работе. Хирургические инструменты вводятся в сустав через второй разрез.
Американская академия хирургов-ортопедов описывает следующие наиболее распространенные артроскопические процедуры для коленного сустава:
- Удаление или восстановление разорванного мениска — типа хряща в колене, который смягчает и стабилизирует сустав
- Реконструкция разорванной передней крестообразной связки (ПКС), которая является связкой, которая помогает стабилизировать коленный сустав
- Удаление воспаленной синовиальной (соединительной) ткани
- Обрезка поврежденного суставного хряща
- Удаление рыхлых фрагментов кости или хряща
- Лечение проблем с надколенником (коленной чашечкой)
- Лечение сепсиса (инфекции) коленного сустава
Эндопротез коленного сустава
При операции по замене коленного сустава хирург удаляет поврежденные части коленного сустава и заменяет их новыми частями из таких материалов, как металл, керамика или пластик.Вопреки названию процедуры, хирург не заменяет весь коленный сустав.
После операции по замене коленного сустава у вас может возникнуть временная боль в новом суставе. Тем не менее физиотерапию часто можно начинать на следующий день после операции. Физическая активность после операции считается залогом успеха. Это делает послеоперационное обезболивание особенно важным, чтобы вы могли вести активный образ жизни и эффективно участвовать в физиотерапии.
Ожидается, что замена коленного сустава прослужит не менее 15 лет; некоторые последние 20 лет или дольше.Поскольку замена коленного сустава не длится вечно, возраст является фактором при выборе между хирургическим вмешательством и другими альтернативами обезболивания.
Какой вид анестезии мне следует использовать?Ваш выбор анестетика зависит от многих факторов, таких как выполняемая операция, ваши факторы риска и ваши предпочтения. Ваш выбор может повлиять на риск осложнений, стоимость и время, проведенное в медицинском учреждении. Это также может повлиять на то, как быстро вы сможете начать физиотерапию.
Всегда консультируйтесь со своим врачом-анестезиологом по поводу наиболее подходящего для вас варианта.
- Регионарная анестезия — распространенный вариант артроскопической хирургии. Он вызывает онемение только той части тела, которая требует хирургического вмешательства. Вы остаетесь бодрствующим и осознающим. Регионарная анестезия включает спинальную или эпидуральную анестезию и блокаду периферических нервов. Некоторые исследования показали, что региональная анестезия может обеспечить лучший контроль боли и привести к более быстрой реабилитации и меньшему количеству осложнений, чем общая анестезия.
- Местная анестезия может быть вариантом артроскопической хирургии, хотя она используется реже.Одноразовая инъекция вызывает онемение только небольшого участка вокруг операционного поля. Преимущества местной анестезии включают меньший риск осложнений, меньшую стоимость и более быструю выписку из медицинского учреждения.
- Общая анестезия, при которой вы теряете сознание во время операции, иногда используется для замены коленного сустава. Но региональная анестезия также может быть вариантом этой операции.
Вам следует рассмотреть несколько вариантов обезболивания после операции на колене.Эти варианты следует обсудить со специалистом по обезболиванию, который может объяснить плюсы и минусы каждого варианта или комбинации вариантов, включая эффективность, потенциальные побочные эффекты, возможность привыкания и влияние на процесс выздоровления. Врачи-анестезиологи, специализирующиеся на обезболивании, могут работать с вами до и после операции по плану, адаптированному к вашему состоянию, личному анамнезу и предпочтениям.
Вот некоторые из вариантов, которые следует рассмотреть и обсудить:
- Анальгетики, такие как ацетаминофен (тайленол). Они действуют исключительно для облегчения боли.
- Противовоспалительные препараты, такие как аспирин, ибупрофен и напроксен натрия. Они снимают боль и уменьшают воспаление.
- Блокада периферических нервов. Они включают инъекцию анестетика в определенные нервы, чтобы блокировать болевые сигналы между мозгом и коленом.
- Опиоиды . Эти препараты, которые блокируют сигналы боли в мозг, иногда необходимы для облегчения сильной или постоянной боли, но пациенты должны принимать их только по мере необходимости и использовать как можно более низкие дозы.Наблюдение специалиста по обезболиванию важно, потому что опиоиды могут вызывать привыкание.
- Мультимодальная терапия. Обычно используется для обезболивания после операции по замене коленного сустава и обычно включает опиоиды и один или несколько дополнительных методов обезболивания. Мультимодальная терапия может улучшить контроль боли при ограничении употребления опиоидов.
Важно рассмотреть все варианты после консультации со специалистом по обезболиванию. Например, недавнее исследование показало, что пациенты, перенесшие минимально инвазивную замену коленного сустава, покидали больницу раньше и с меньшей болью, когда им давали комбинацию лекарств, которые действуют с помощью разных механизмов для контроля боли, вместо того, чтобы полагаться на один тип обезболивающего.
Врач-анестезиолог работает с вашей хирургической бригадой, чтобы оценить, контролировать и контролировать ваше лечение до, во время и после операции, обеспечивая анестезию, руководя командой анестезиологической помощи и обеспечивая вашу оптимальную безопасность.
Видео о частичной замене коленного суставаNYC | Доктор Фредерик Бюхель, младший
Операция по частичной замене коленного сустава Запись видео пациента
Меня зовут Пол. Я всю жизнь прожил в Нью-Йорке, жил в Квинсе, бывший пожарный Нью-Йорка на пенсии.За годы моей карьеры я перенес пару операций на колене, и за это время мой мениск несколько раз восстанавливался, и хрящ разрушился. И около пяти или шести лет я испытывал сильную боль, я ходил к другим врачам, и они всегда говорили, что, знаете, в конечном итоге вам придется полностью заменить колено, и я был борясь с этим зубом и гвоздем. Я подслушал через другого врача о частичной замене коленного сустава, провел небольшое исследование и встретился с доктором.Бючел с моей женой и мной. Он объяснил, что он собирается делать, свои процедуры. Он объяснил, как пойдет выздоровление, и ответил на все мои вопросы, вопросы моей жены о том, что для этого нужно. И мы были уверены, и я решил пойти с доктором Бюхелем и сделать операцию.
Доктор Бюхель произвел частичную замену коленного сустава на моем левом колене. У меня была кость на кость на том колене. Было очень больно. Он объяснил, что это будет с помощью робототехники, и объяснил всю процедуру, и он просто дал мне столько уверенности в том, насколько точной будет процедура, и что это значительно уменьшит боль, которую я испытываю, и у меня не будет никаких осложнения от этого.
Я, наверное, попал в больницу в 8 часов утра, операция была около 11, и я выходил из больницы к 8 часам ночи. Он хотел, чтобы я просто делал автомат для льда. Он хотел, чтобы я принимал Адвил и Тайленол от боли. Он дал мне еще кое-что, более сильнодействующее, я принимал, может быть, один или два из них на всю процедуру, начиная со дня операции. У меня не было … большую часть времени, мне это не было нужно. Я уже в порядке. Прошло чуть больше трех недель. Я сейчас не принимаю Адвил и Тайленол.Они дали мне ходунка, чтобы я мог дойти до машины, и это был ходунок. На следующий день я использовал трость в течение одного дня. В следующий понедельник или вторник у меня был терапевт, и они объяснили мне, что они собираются делать, насчет… научить меня ходить и пользоваться тростью. Они были так впечатлены, что я просто гуляла. Я вошел и вышел, без проблем.
Моя операция была в четверг. День выборов был, знаете ли, четырьмя днями позже. Я голосовал. Я вошел в школу и увидел человека, сидящего на скамейке, и у него была открыта вся нога.У него был длинный шрам на передней коленной чашечке. Я спросил его: «Когда ты это сделал?» и он сказал: «Около шести недель назад, семь недель назад». И он спросил меня, я сказал: «У меня было это четыре дня назад». И он был шокирован, типа: «У тебя было четыре дня, и ты идешь?» И я сказал: «Ага». Он был … он был шокирован, и он сказал, что хотел бы знать, что он может сделать частичное. И я подумал, что чувствую себя прекрасно. Так что в тот момент я знал, что сделал правильный выбор.
Замена коленного сустава — NHS — Recovery
Время восстановления может варьироваться в зависимости от человека и типа перенесенной операции.Важно следовать советам больницы по уходу за коленом.
После операции
В хирургическом отделении вам могут дать переключатель, который позволит вам самостоятельно принимать обезболивающие с безопасным темпом. Вам также могут дать кислород через маску или трубки. При необходимости вам сделают переливание крови.
У вас на колене будет большая повязка, чтобы защитить рану. После операции можно установить трубку, чтобы слить кровь с места операции и предотвратить ее скопление внутри раны.
Повязку на рану будут регулярно менять, пока она не заживет.
Узнайте больше о том, что происходит после операции.
Как скоро я встану?
Персонал поможет вам как можно быстрее встать и пройтись. Если вам сделали операцию по замочной скважине или вы проходите расширенную программу восстановления, вы можете ходить в тот же день, когда была сделана операция. Как правило, вам помогут встать в течение 12–24 часов после операции.
Приветствуется ходьба с костылями или каркасом. Большинство людей могут самостоятельно ходить с палками примерно через неделю.
Во время вашего пребывания в больнице физиотерапевт научит вас упражнениям, которые помогут укрепить ваше колено. Обычно их можно начать на следующий день после операции. Важно следовать советам физиотерапевта, чтобы избежать осложнений или вывиха нового сустава.
Первоначальный дискомфорт при ходьбе и физических упражнениях является нормальным, а ноги и ступни могут опухать.
Вас могут поставить на тренажер пассивного движения, чтобы восстановить движение в колене и ноге. Эта опора будет медленно двигать вашим коленом, пока вы в постели. Это помогает уменьшить отек, удерживая ногу в приподнятом положении, и помогает улучшить кровообращение.
Возвращаюсь домой
Обычно вы будете в больнице от 3 до 5 дней, в зависимости от вашего прогресса и типа замены коленного сустава. Пациенты, которым сделали частичную замену коленного сустава, обычно остаются в больнице меньше.
Если вы в целом здоровы и здоровы, хирург может предложить программу ускоренного восстановления, при которой вы начинаете ходить в день операции и будете выписаны в течение 1–3 дней.
Узнайте больше о том, как вернуться в нормальное состояние после операции.
Восстановление дома
Сначала вы можете почувствовать сильную усталость, а для заживления мышц и тканей, окружающих новое колено, потребуется время. Следуйте советам хирургической бригады и позвоните своему терапевту, если у вас есть какие-либо особые проблемы или вопросы.
После выписки из больницы вы можете иметь право на помощь на дому в течение 6 недель, и могут быть вспомогательные средства, которые могут вам помочь. Вы также можете попросить кого-нибудь помочь вам в течение недели или около того.
Упражнения, которые дает вам физиотерапевт, являются важной частью вашего выздоровления. Очень важно, чтобы вы продолжили заниматься ими, когда окажетесь дома. За вашей реабилитацией будет наблюдать физиотерапевт.
Через какое время я почувствую себя нормально?
Через 6 недель после операции вы сможете перестать пользоваться костылями или ходунками и вернуться к обычному досугу.Однако может потребоваться до 3 месяцев, чтобы боль и отек улеглись. На исчезновение опухоли ног может уйти до года.
Ваше новое колено будет восстанавливаться в течение 2 лет после операции. За это время заживет рубцовая ткань, а мышцы можно будет восстановить с помощью упражнений.
Даже после выздоровления лучше избегать экстремальных движений или занятий спортом, где есть риск падения, таких как катание на лыжах или горных велосипедах. Ваш врач или физиотерапевт могут посоветовать вам.
Когда я снова смогу водить машину?
Вы можете возобновить вождение, когда сможете согнуть колено достаточно, чтобы садиться в машину и выходить из нее и правильно управлять автомобилем.
Обычно это происходит через 6-8 недель после операции, но посоветуйтесь с физиотерапевтом или врачом, безопасно ли вам управлять автомобилем.
Когда я смогу вернуться на работу?
Это зависит от вашей работы, но обычно вы можете вернуться к работе через 6–12 недель после операции.
Когда я могу делать работу по дому?
В течение первых 3 месяцев вы должны уметь выполнять легкую работу по дому, например вытирать пыль и мыть посуду.
Избегайте тяжелых работ, таких как уборка пылесосом и смена кроватей. Не стойте долго, так как это может вызвать отек лодыжек и не растягиваться или наклоняться в течение первых 6 недель.
Как это повлияет на мою сексуальную жизнь?
Вы можете обнаружить, что операция улучшит вашу сексуальную жизнь. Ваш хирург может посоветовать, когда вы снова сможете заняться сексом. Если вы будете осторожны, все пройдет через 6-8 недель. Избегайте активного секса и положений на коленях.
Придется ли мне вернуться в больницу?
Вам назначат амбулаторный прием для проверки вашего прогресса, обычно через 6–12 недель после замены коленного сустава.
Мне понадобится новое колено?
Колено можно заменять столько раз, сколько необходимо, хотя результаты каждый раз оказываются менее эффективными. Восстановление может занять больше времени, но после выздоровления результаты обычно хорошие.
Уход за новым коленом
- Продолжайте принимать любые назначенные обезболивающие или противовоспалительные средства, чтобы облегчить боль и отек
- используйте вспомогательные приспособления для ходьбы, но старайтесь постепенно уменьшать нагрузку на них, поскольку ваша нога становится сильнее
- Продолжайте упражнения, чтобы помочь предотвратить скованность, но не заставляйте колено
- не сидите со скрещенными ногами в течение первых 6 недель после операции
- не кладите подушку под колено во время сна, так как это может привести к необратимому сгибанию колена
- Не перекручивайте колено
- Носить поддерживающую обувь на улице
- не становитесь на прооперированное колено, пока ваш хирург не скажет, что вы можете.
- поднимайте ногу, сидя, и прикладывайте пакет со льдом (или пакет с замороженным горошком), завернутый в кухонное полотенце, на 20 минут каждые 3 или 4 часа, чтобы уменьшить отек
Последняя проверка страницы: 2 августа 2019 г.
Срок следующего рассмотрения: 2 августа 2022 г.
видеотека | ДокторMonesmith | Врач для замены тазобедренного и коленного суставов
Лечение и восстановление артрита тазобедренного и коленного суставов
Доктор Монесмит и его сотрудники предоставляют видеоинформацию о боли в бедре и колене, артрите, операции по замене суставов и восстановлении. Узнайте больше о вариантах лечения боли в бедре и колене, подготовьтесь к предстоящему приему или операции или выполните физиотерапевтические упражнения дома после операции.
Все видео находятся на соответствующих страницах веб-сайтов и на YouTube.
Познакомьтесь с доктором Монсмитом
Познакомьтесь с доктором Эриком Монсмитом, когда он расскажет, почему он стал врачом, о своей философии ухода и многом другом.
Подробнее
Программа упражнений на колено для позднего послеоперационного периода колено
Доктор Монсмит предлагает упражнения для укрепления нижних конечностей.
Подробнее
Программа упражнений для тазобедренного сустава — Поздние послеоперационные тазобедренные суставы
Доктор.Эрик Монсмит предлагает вам упражнения, которые помогут укрепить нижние конечности.
Подробнее
Полная замена тазобедренного сустава
Доктор Монсмит объясняет, что происходит во время операции по замене тазобедренного сустава.
Подробнее
Хирургия замены коленного сустава
Доктор Монсмит выполняет полную замену коленного сустава в больнице ОртоИнди. Заявление об ограничении ответственности: изображения в этом видео могут рассматриваться как графические.
Подробнее
Полная замена коленного сустава
Доктор Монсмит объясняет, что происходит при полной операции по замене коленного сустава.
Подробнее
После операции
Ким Голец, Пенсильвания, объясняет, чего ожидать после операции по замене сустава.
Подробнее
Операция по полной замене тазобедренного сустава
Доктор.Эрик Монсмит проводит полную операцию по замене тазобедренного сустава в больнице ОртоИнди.
Подробнее
Перед операцией
Доктор Монсмит объясняет процесс перед операцией по замене сустава.
Подробнее
Хирургические риски и осложнения
Помните о потенциальных рисках, связанных с операцией по замене суставов.
Подробнее
Упражнения для колен перед операцией перед операцией
Специалист по полной замене суставов, Dr.Эрик Монсмит демонстрирует упражнение, которое его пациенты должны выполнять перед операцией по замене коленного сустава.
Подробнее
Ранние послеоперационные упражнения на колено
Доктор Эрик Монсмит, специалист по полной замене сустава, демонстрирует упражнение, которое его пациенты должны выполнять сразу после операции по замене коленного сустава.
Подробнее
Упражнения на тазобедренный сустав в раннем послеоперационном периоде
Специалист по полной замене суставов, Dr.Эрик Монсмит демонстрирует упражнение, которое его пациенты должны выполнять сразу после операции по замене тазобедренного сустава.
Подробнее
Вебинар по тотальной хирургии суставов
Д-р Эрик Монсмит, врач ортодонтического тотального сустава, обсуждает операцию тотального эндопротезирования суставов.
Подробнее
Когда требуется замена коленного сустава
У 85–90% людей, которым проводят полную замену коленного сустава, используемые имплантаты коленного сустава служат от 15 до 20 лет.Это означает, что некоторым пациентам, которым в более молодом возрасте сделали замену коленного сустава, в конечном итоге может потребоваться вторая операция для очистки поверхностей кости и повторной фиксации имплантатов. Другим может потребоваться полная замена одного или нескольких имплантатов новыми. Это называется ревизией тотального эндопротезирования коленного сустава или ревизией коленного сустава.
Что такое ревизия колена?
Ревизия коленного сустава — это замена протезных имплантатов у человека, которому ранее была произведена полная замена коленного сустава.В этой операции, известной как «повторная операция», оригинальный протез удаляется и устанавливается новый протез.
Некоторые ревизии коленного сустава могут потребовать замены только одного имплантата, тогда как другие требуют полной замены всех протезов, которые были имплантированы во время первоначальной операции по замене коленного сустава (известной как «ревизионная полная замена коленного сустава»). Полная ревизия этого типа — сложная процедура, которая требует тщательного предоперационного планирования, специальных имплантатов и инструментов, длительного времени операции и владения сложными хирургическими методами.
Кому нужна повторная операция на колене?
Ревизия колена может потребоваться любому, у кого протезный имплант коленного сустава выходит из строя из-за травмы или износа, или у кого есть инфекция в области вокруг имплантата.
У пожилых людей, перенесших замену коленного сустава, искусственные имплантаты коленного сустава могут служить всю жизнь. Но у более молодых пациентов, особенно у тех, кто ведет активный образ жизни, коленные протезы могут в конечном итоге выйти из строя, что потребует второй замены в более позднем возрасте.
Наиболее частые причины, по которым люди нуждаются в ревизии коленного сустава:
- Инфекция: риск заражения от тотального эндопротезирования коленного сустава составляет менее 1%, но когда инфекции действительно возникают, необходима ревизия коленного сустава того или иного типа.
- Нестабильность: это происходит, когда мягкие ткани вокруг колена не могут обеспечить стабильность, необходимую для адекватного функционирования при стоянии или ходьбе.
- Скованность: у некоторых пациентов вокруг колена может образовываться чрезмерная рубцовая ткань, что мешает суставу полностью двигаться.
- Износ: это может включать расшатывание или поломку компонентов протеза из-за трения с течением времени.
Ревизия коленного сустава
Видео: просмотр пошаговой анимации процедуры ревизии колена
Назад в игру Истории пациентов
Типы операций по замене коленного сустава и восстановление
Когда мне нужна операция по замене коленного сустава?
Если после принятия мер самопомощи по-прежнему сохраняется сильная боль в колене, возможно, пришло время для операции по замене коленного сустава.Эксперты Banner Health помогут вам в этом процессе. Поговорите со своим врачом, чтобы узнать, подходит ли вам операция по замене коленного сустава.
Типы операций по замене коленного сустава
Существует два разных типа операций по замене коленного сустава. Ваш врач определит для вас лучший вариант в зависимости от вашего прогноза.
Полная замена коленного сустава
Операция по полной замене коленного сустава — это процедура, при которой поврежденные части колена заменяются искусственными частями.Искусственные части обычно изготавливаются из металла и пластика. Во время этой операции мышцы и связки вокруг колен разделяются, чтобы обнажить коленный сустав. Концы большеберцовой и бедренной костей удаляются, а искусственные части цементируются.
Операция по замене коленного сустава обычно проводится людям старше 55 лет, чьи колени повреждены в результате травмы, артрита или других заболеваний суставов, вызывающих сильную боль в колене.
Частичная замена коленного сустава
Операция по частичной замене коленного сустава является альтернативой полной замене коленного сустава.Пациенты являются кандидатами на этот тип хирургии, когда повреждение обнаружено только в одной конкретной части колена. Частичная замена коленного сустава может помочь облегчить боль внутри (медиальной), внешней (боковой) или надколенной части колена.
Операции по частичной замене коленного сустава удаляют поврежденную ткань и заменяют ее протезом. Для частичной замены коленного сустава требуется меньший разрез, что означает меньшее время восстановления для пациентов.
Как подготовиться к операции по замене коленного сустава?
Чтобы подготовиться к операции по замене коленного сустава, ваш врач обсудит риски операции, порекомендует вам другие встречи, сообщит вам, какие лекарства вам нужны, чтобы прекратить прием перед операцией, и проинформирует вас о том, что вы следует взять с собой в больницу.
Ваш врач даст вам более конкретные инструкции в зависимости от ваших конкретных условий.
Каково время восстановления после операции по замене коленного сустава?
После операции ваш врач будет следить за любыми осложнениями, связанными с инфекцией или анестезией.
Очень важно как можно скорее встать, начать двигаться и использовать новое колено. В течение 24 часов после операции ваш физиотерапевт поможет вам разработать план укрепления мышц и поможет вам ходить со вспомогательным устройством.Пациентам потребуется вспомогательное устройство и регулярная физиотерапия в течение примерно шести-двенадцати недель после операции по замене коленного сустава.
Сообщите своему врачу, если вы заметите какие-либо другие осложнения после операции, например, перекос протеза, аллергическую реакцию или жесткое колено.
После заживления полной замены коленного сустава новый сустав должен прослужить около 20 лет или дольше. Если вам сделали частичную операцию по замене коленного сустава, вам, скорее всего, понадобится повторная операция примерно через десять лет.
Комплексная программа полной замены коленного суставаBanner Health предоставляет нашим пациентам подробную дорожную карту о том, чего ожидать до, во время и после хирургической процедуры замены коленного сустава. Кроме того, наши ортопедические навигаторы ответят на вопросы и проведут вас через ваш хирургический путь.

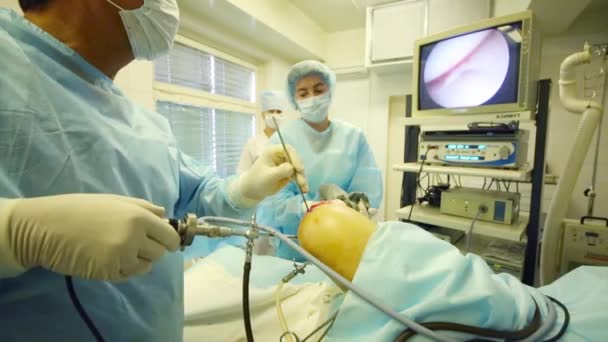
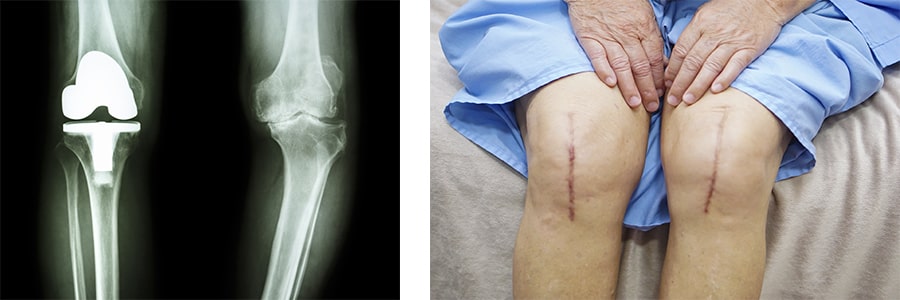 Это нужно для того, чтобы выявить и компенсировать до операции возможные проблемы со здоровьем, например, диабет или повышенное артериальное давление.
Это нужно для того, чтобы выявить и компенсировать до операции возможные проблемы со здоровьем, например, диабет или повышенное артериальное давление.