Ушиб икроножной мышцы — симптомы, первая помощь и лечение
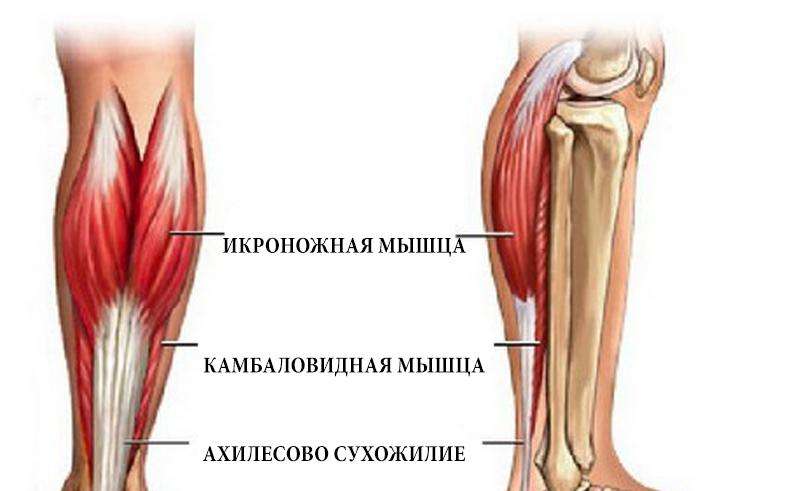
Икроножная мышца — важнейший участок нижней конечности, задействуется при беге, ходьбе и других видах нагрузок на ноги. Формируют ее два крупных пучка волокон, которые начинаются от бедренной кости.
Ушиб икроножной мышцы — распространенная травма ноги, лечить которую необходимо под контролем специалиста, особенно при серьезном повреждении тканей.
Чем характеризуется травма мышцы икры
Под ушибом икроножной мышцы понимают закрытое механическое повреждение мягких тканей ноги. Чаще всего ушиб не приводит к нарушению анатомической целостности мышцы, хотя в серьезных случаях возможны растяжение или даже разрыв мышечных волокон. Ушиб случается внезапно, действует на организм ограниченно по времени.
В большинстве ситуаций травма такого рода исходит от:
- удара тупым, тяжелым предметом;
- падения на твердую поверхность.
Обычно травмирование мышцы в области голени носит локальный характер, при этом может затрагивать не только мышечные волокна, но и подкожную клетчатку и сухожилия.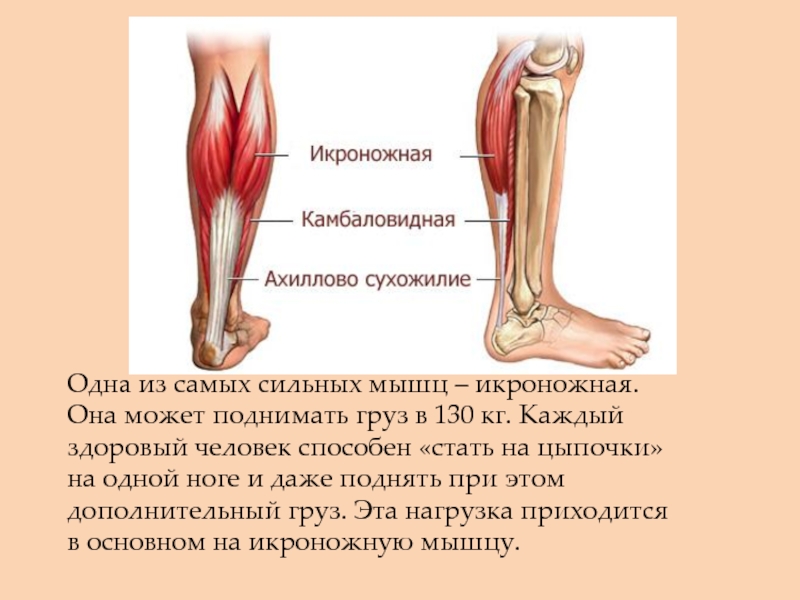 Почти всегда возникает закрытое повреждение кожи, реже нарушается целостность кожного покрова.
Почти всегда возникает закрытое повреждение кожи, реже нарушается целостность кожного покрова.
Травма икроножной мышцы присуща спортсменам, причем по симптоматике ее трудно отличить от прочих травматических поражений этой зоны (например, от растяжения, острого перенапряжения мышцы).
Получение ушиба икры редко имеет тяжелые последствия для человека, так как эта область тела обладает высокой устойчивостью к механическому воздействию. Но часто патологические изменения после травмы наблюдаются не только в мягких тканях, но и в сосудах, нервных окончаниях.
к содержанию ↑Важно! Лечение ушиба икроножной мышцы должно быть своевременным — в противном случае ее волокна становятся уязвимыми, нога не может переносить нагрузки, подвержена различным воспалительным заболеваниям.
Причины патологии
Спортсмены, занимающиеся гимнастикой, легкой атлетикой, футболом, контактными видами спорта, прыжками в длину, рискуют заполучить ушиб икроножной мышцы чаще остальных людей. Прямой удар или падение на конечность при подобных занятиях — не редкость.
Прямой удар или падение на конечность при подобных занятиях — не редкость.
Часто спортсмены игнорируют правильное лечение, продолжая заниматься с подобной травмой, что только усиливает боль и отек ноги, вызывает опасность развития осложнений.
Ушиб мышечных волокон может случиться с человеком и в обычной жизни — при бытовой травме, падении с высоты, во время падения на льду, после травмы на рабочем месте. Нередко ушиб при разного рода падениях сопутствует растяжению икры, представляющему собой частичный разрыв крепящих волокон, которые присоединяют мышцу к сухожилию.
Кто более подвержен повреждению икроножной мышцы? Факторы риска:
- регулярное выполнение упражнений без разминки, разогрева;
- слишком интенсивные физические нагрузки, постоянное перенапряжение мышц;
- работа в неестественном для мышц конечностей положении.
Признаки травмы икроножной мышцы
Если повреждение в таком месте, как икра, легкой степени, то лишь незначительно нарушает микроциркуляцию крови. Вначале происходит спазмирование мелких сосудов в ушибленном месте, затем те резко расширяются. Из-за нарушения целостности капилляров и увеличения проницаемости их стенок ткани пропитываются застойной жидкостью. Спустя несколько минут или часов на месте травмы можно заметить отек.
Вначале происходит спазмирование мелких сосудов в ушибленном месте, затем те резко расширяются. Из-за нарушения целостности капилляров и увеличения проницаемости их стенок ткани пропитываются застойной жидкостью. Спустя несколько минут или часов на месте травмы можно заметить отек.
Разрыв сосудов вызывает кровоизлияние под кожу или в толщу мышцы, и чем крупнее пораженный сосуд, тем серьезнее кровотечение. Множественное повреждение сосудов приводит к тому, что через некоторое время появляется гематома (синяк), которая может присутствовать до 10 – 20 дней и больше. Боль в неосложненных случаях обычно выражена умеренно, но по мере прогрессирования отека способна усиливаться.
Сильный удар по ноге вызывает более серьезные последствия. Возможен разрыв мышцы, при этом его симптомы проявляются сразу по мере возникновения:
- чувство сильного удара по задней стороне ноги;
- резкая, сильная боль;
- ощущение хлопка, надрыва в ноге;
- быстрое появление кровоподтека;
- ограничение подвижности конечности;
- хромота;
- боль при попытке встать на ногу.

Еще один вариант осложнений, который может произойти при мощном ударе по ноге — размозжение мягких тканей. Это вызывает кровотечение, воспаление и отмирание пораженных волокон. Синяк при такой травме глубокий, крупный, болезненный и способен не проходить месяцами.
к содержанию ↑Что предпринять пострадавшему
Желательно при первой возможности обратиться за помощью к врачу — в поликлинику или в травмпункт. Ушиб икроножной мышцы легкой степени можно лечить дома без обращения к специалисту, правда, самостоятельно установить диагноз проблематично. В некоторых случаях придется выполнить УЗИ или МРТ мягких тканей, если есть подозрение на компрессию сосудов, нервных стволов.
Действия человека при ушибе должны быть следующими:
- Обеспечить полный покой для поврежденной ноги, положить ее в возвышенное положение для улучшения оттока крови (идеальный вариант — держать так ногу около суток).
- Не пытаться вставать на больную ногу, не прыгать, не бегать, не заниматься спортом.

- Приложить к ноге холодный компресс — пузырь или бутылку с холодной водой, лед в пакете и т. д. Держать компресс 10 – 15 минут, повторять процедуры 4 раза в день.
к содержанию ↑Важно! Греть ногу в течение 3 – 5 дней с момента травмы нельзя!
Как лечить ушиб икры
Лечение ушиба икроножной мышцы при помощи холода в первые часы после травмы позволяет уменьшить кровоизлияние в ткани. Хорошо помогает давящая повязка из эластичного бинта, которая не даст появиться сильным отекам, но слишком передавливать конечность нельзя.
Если кровоизлияние под кожей значительное, необходимо откачивание свернувшейся крови, что достигается путем проведения пункции. С пятого дня рекомендуются физиопроцедуры (УВЧ, тепловые компрессы, ванночки).
Ходить в период восстановления следует на костылях. Хирургическое лечение назначается при крупных очагах кровоизлияния и заключается во вскрытии гематомы, дренировании полости и ушивании разреза.
Для лечения ушиба применяются следующие медикаменты:
- Новокаин для блокад — при сильной боли в мышце;
- масляные растворы для изготовления рассасывающих повязок;
- нестероидные противовоспалительные препараты в таблетках, уколах, мазях для уменьшения отека, боли, воспаления.
Реабилитация
Реабилитация после ушиба может занять длительное время:
- при серьезных травмах — до 8 недель;
- при легких — до 1 – 2 недель.
После стихания болевых ощущений (примерно с 10 – 12 дня) нужно начинать массаж мышцы движениями снизу верх, понемногу растягивать ногу. Упражнения на растяжку длятся не более 1 – 5 минут и выполняются очень осторожно.
При правильном подходе выздоровление будет полным, а поврежденная нога в будущем не даст о себе знать при перегрузках и спортивных тренировках.
Лечение надрывов мышц
Надрыв мышц – это серьезная и достаточно частая травма. Если не прибегать к лечению, могут возникнуть неприятные последствия. Лечение надрывов мышц – это комплекс процедур, направленных на избавление человека от болевых синдромов, удаление крови из образовавшейся в месте надрыва гематомы, проведение реабилитационных мер для заживления травмы и возвращения к нормальной жизнедеятельности.
Если не прибегать к лечению, могут возникнуть неприятные последствия. Лечение надрывов мышц – это комплекс процедур, направленных на избавление человека от болевых синдромов, удаление крови из образовавшейся в месте надрыва гематомы, проведение реабилитационных мер для заживления травмы и возвращения к нормальной жизнедеятельности.
Лечение мышц необходимо проводить для того, чтобы не привести к таким осложнениям, как воспаление крови в гематоме и полному разрыву мышц, поскольку последствия этого могут быть самыми пагубными – вплоть до полной потери подвижности конечности, которая подверглась травме.
Что же такое Лечение надрывов мышц?
Надрыв икроножной мышцы довольно часто возникает у спортсменов в результате рывка, при отталкивании от земли или, наоборот, приземлении с большой высоты. Кроме того, надрывы мышц могут произойти во время быстрого бега на длинные или короткие дистанции.
Также надрыв икроножной мышцы могут получить далекие от спорта люди. Он может возникнуть вследствие падения с высоты, любительской игры в футбол, падения со скейтборда. У детей – во время обычных игр с друзьями во дворе (догонялки, лазанье по деревьям, прыжки в длину).
Он может возникнуть вследствие падения с высоты, любительской игры в футбол, падения со скейтборда. У детей – во время обычных игр с друзьями во дворе (догонялки, лазанье по деревьям, прыжки в длину).
Симптомы и причины надрыва мышцы
Симптомы надрыва любой мышцы (например, мышцы бедра) одинаковы:
- резкая боль в момент травмы;
- болезненные или дискомфортные ощущения после травмы, усиливающиеся при попытках пошевелить ногой, подняться;
- отек в области надрыва.
При возникновении болезненных ощущений, тем более при подозрении на повреждение мышцы необходимо незамедлительно обратиться к специалисту медицинского центра.
Диагностика повреждения мышцы
Для подтверждения надрыва мышц пациенту необходимо пройти УЗИ. Ультразвуковое обследование подтвердит или опровергнет наличие травмы. В случае подтверждения УЗИ позволит выявить гематому, если она образовалась./pain-in-achilles-tendon-184860713-5bd1d12dc9e77c005179d015.jpg) Это очень важно, чтобы вовремя эвакуировать из нее кровь и не допустить воспаления.
Это очень важно, чтобы вовремя эвакуировать из нее кровь и не допустить воспаления.
Возможен и такой вариант, что гематома может не определяться. В таких случаях специалист назначает блокаду нервов новокаином, чтобы обезболить травмированную мышцу. Блокада производится либо каждый день, либо через 2-3 дня, по решению врача и при наличии сильных болей.
Мероприятия, проводимые для лечения надрыва мышцы
Помимо проведения инфильтрационной блокады, врач может назначить комплекс мероприятий.
1. Прием медицинского препарата – обычно специалисты назначают Вобэнзим в количестве от 9 до 15 таблеток в день. Данный препарат способствует ускоренному заживлению травмированных мышц, активизирует восстановительные процессы. Вобэнзим принимают на протяжении не менее двух недель, зачастую его употребление растягивается до трех недель. Единственное противопоказание – детский возраст пациента. Если ребенку меньше 5 лет, принимать препарат не рекомендуется.
2. Для местного применения пациенту прописывают гепариносодержащие мази, чтобы избежать свертываемости крови в поврежденной мышце.
3. Для обеспечения покоя и обездвижения поврежденных мышц на травмированную область конечности накладывается гипс или производится любая другая фиксация болезненной зоны в целях ее неподвижности.
4. В случае если гематома не была обнаружена с помощью УЗИ, но образовалась, кровь необходимо удалить – как вариант, с помощью гирудотерапии.
5. Если не был произведен весь необходимый комплекс мер по реабилитации поврежденной мышцы и, как результат, возник полный разрыв, проводят хирургическое вмешательство.
Обычным пациентам всех вышеописанных мер оказывается достаточно для реабилитации мышц после надрывов в течение трех недель. Что касается спортсменов, то им требуются особые условия, соответствующие уровню их физической подготовки. Зачастую тренировки начинаются уже на пятый день после травмы – правда, касаются они лишь тех мышц тела, которые находятся выше уровня пояса.
На десятый день после травмы допускается начало тренировок в бассейне. Что касается бега, то он должен быть гладким, после него на пораженную область налагается лед. В любом случае решение о тренировках принимает лечащий врач.
Растяжение сухожилия: диагностика и лечение
В сети клиник «Столица» для ускорения восстановления после повреждения связок, сухожилий, хряща, синовиальной оболочки, при артрозах можно пройти высокотехнологичное лечение собственной обогащённой тромбоцитами плазмой (PRP терапию).
Сухожилие является продолжением мышцы, которое крепится к кости, передавая усилие при сокращении мышечных волокон.
Растяжение сухожилия относится к закрытым повреждениям и анатомически представляет собой частичное повреждение, или разволокнение части составляющих его соединительнотканных волокон. Повреждение более половины толщины сухожилия называют его разрывом, поскольку функция мышцы утрачивается, а малейшее усилие разрывает его окончательно.
Виды растяжения
Различают травматические и патологические растяжения сухожилий. Первые возникают вследствие приложения чрезмерного внешнего усилия, которое действует в противоположном направлении действию сокращающейся мышцы (наглядный пример в спорте – армреслинг). Вторые являются следствием дегенеративно-дистрофических процессов и происходят, когда сухожилие теряет прочность (периартриты, артрозы, миозиты, аналогичные травмы в анамнезе и др.). При консервативном лечении повреждений сухожилий их волокна срастаются посредством рубца, что не обеспечивает достаточной прочности и чревато полным разрывом сухожилия в дальнейшем.
Диагностика растяжений сухожилий
Общими симптомами растяжения сухожилий являются локальная боль, отек, гематома, западение тканей в области разрыва и отсутствие функции поврежденной мышцы, при полном повреждении сухожилия.
При подозрении на растяжение сухожилия проводят рентгенографию, поскольку разрыв у места прикрепления к кости иногда сопровождается отрывом ее кортикального слоя. Степень растяжения на рентгенограмме не определяется.
В сети клиник «Столица» в любое время суток доступны компьютерная томография (КТ) и магнитно-резонансный томограф (МРТ), визуализирующие степень повреждения.
Разрывы и растяжение на руке
На верхней конечности чаще других наблюдают:
- Растяжение и разрывы сухожилия длинной головки бицепса. Пик патологии: правосторонние повреждения у мужчин 40-50 лет. Симптомы: острая боль, мягкотканое западение на передненаружной поверхности плеча в верхней трети и шаровидная припухлость в нижней трети плеча по передней поверхности. Определяется значительное ослабление силы сгибания предплечья.
- Растяжение и разрывы сухожилий разгибателей пальцев. Повреждение чаще локализуется в области ногтевых фаланг и проявляется симптомом молоткообразных пальцев.
 Активные движения ногтевыми фалангами отсутствуют. Чаще страдают 2 и 5 пальцы.
Активные движения ногтевыми фалангами отсутствуют. Чаще страдают 2 и 5 пальцы. - сухожилий сгибателей пальцев. Повреждение чаще является следствием производственных травм и происходит при насильственном разгибании пальцев, например, когда рабочий несет груз. Клиника характеризуется невозможностью сжать в кулак поврежденные пальцы.
Растяжение на ноге
На нижней конечности чаще других наблюдают:
- Разрывы и растяжение ахиллова сухожилия. Повреждение чаще локализовано на 2-3 см выше пяточного бугра слева. В группе риска легкоатлеты, акробаты, артисты балета. Травма, как правило, сопровождается звуком рвущейся материи (парусины). После исчезновения острой боли и отека функцию тыльного сгибания стопы берут на себя другие мышцы, но пострадавший не может встать на носочки и удержаться. Через 2-3 месяца определяется атрофия (визуальное уменьшение объема) икроножной мышцы.
- Растяжение и разрывы сухожилия четырехглавой мышцы. Как правило, повреждение волокон происходит в области надколенника.
 Клиника повреждения характеризуется ослаблением силы разгибания голени и невозможностью удержать ногу на весу в разогнутом положении. В нижней трети бедра наблюдается западение тканей.
Клиника повреждения характеризуется ослаблением силы разгибания голени и невозможностью удержать ногу на весу в разогнутом положении. В нижней трети бедра наблюдается западение тканей.
Лечение растяжения и разрывов сухожилий
Консервативное лечение возможно только при незначительных растяжениях при удовлетворительной мышечной функции и незначительном разволокнении сухожилия, подтвержденном УЗИ, или томографическими методами (КТ и МРТ). Лечение растяжения сухожилий на руке проводят иммобилизацией конечности (фиксируя не менее 2-х суставов) и физиотерапией, которая ускоряет регенерацию. Позднее приступают к массажу , ЛФК и водным процедурам.
Травматологи сети клиник «Столица» при необходимости используют малоинвазивную оперативную технику. В некоторых случаях возможно применение артроскопической техники при восстановлении сухожилий. Вмешательство производят под регионарным или общим обезболиванием, которое проводит анестезиолог центра.
При подозрении на разрыв или растяжение сухожилий и мышц обращайтесь в сеть клиник «Столица». Качественная своевременная диагностика и квалифицированная медицинская помощь – залог скорейшего восстановления функции мышцы, снижение риска осложнений и неблагоприятных последствий травмы.
Боли в области икры: дифференциальный диагноз
В статье представлен дифференциальный диагноз болевого синдрома в области икроножной мышцы, развивающегося вследствие хронической венозной недостаточности, острой венозной недостаточности, хронической артериальной недостаточности, острой артериальной недостаточности, остеохондроза, остеоартроза, полинейропатии, дерматомиозита, миозита, фибромиалгии, травмы мышц.
Боли в области икроножной мышцы (икры) – универсальный симптом, который может наблюдаться при большом количестве заболеваний.
Основной мышечный массив задней поверхности голени (икра) образован двумя мышцами – располагающейся поверхностно икроножной мышцей и более глубоко расположенной камбаловидной мышцей. Сухожилия этих мышц объединяются вместе и прикрепляются к пяточной кости, образуя т.н. ахиллово сухожилие. Мышцы икры обеспечивают движение в голеностопном суставе (сгибание и разгибание), что необходимо для обеспечения ходьбы, удержания равновесия тела в вертикальном положении и амортизации при движениях.
Артериальное кровоснабжение икроножной мышцы происходит из собственных артерий, берущих начало из подколенной артерии. Венозный отток осуществляется по сопровождающим артерии венам, которые в толще мышцы образуют широкие выстланные эндотелием полости – суральные синусы. Иннервируются вышеуказанные мышцы из большеберцового нерва (L3-4).
Хроническая венозная недостаточность.
На сегодняшний день в генезе боли при хронических заболеваниях вен выделяют три основных компонента: дистензионный, ишемический и воспалительный.
Дистензионный компонент возникает вследствие перерастяжения венозной стенки избытком крови при нарушении механизмов ее оттока. Подобные нарушения могут быть следствием дисфункции мышечно-венозной помпы, играющей ведующую роль в обеспечении венозного оттока в вертикальном положении тела. Застой крови в венах голени может возникать в результате снижения активности мышц икры, например вследствие длительного пребывания в неподвижном вертикальном или сидячем положении, в результате поражения клапанного аппарата поверхностных (варикозная болезнь) или глубоких (посттромботический синдром) вен, что сопровождается нарушением нормального центростремительного движения крови и ее забросом в дистальные отделы при каждом мышечном сокращении (рефлюкс), а также при поражении соответствующих мышц и смежных с ними суставов. Подобные боли часто возникают после длительных статических нагрузок и легко купируют ночным отдыхом и/или путем придания конечностям возвышенного положения.
Воспалительный компонент является отражением общепринятой на сегодняшний день концепции лейкоцитарной агрессии, как ведующего компонента патогенеза хронических заболеваний вен. Суть ее заключается в том, что при уменьшении скорости венозного оттока и появлении признаков венозного стаза в венах голени происходит лейкоцитарно-эндотелиальное взаимодействие с экспрессией ссответвующих адгезивных молекул на поверхности клеток, что приводит к миграции белых кровяных телец в толщу сосудистой стенки и их дегрануляции. Освобожденные свободные радикалы кислорода, протеолитические ферменты и цитокины оказывают не только повреждающее воздействие на структурные компоненты венозной стенки, в первую очередь, коллагеновый каркас, но и активируют безмиелиновые С-ноцицепторы, отвечающие за передачу болевого импульса. Таким образом, воспалительный компонент венозной боли отражает не только застой крови в венах голени, но и процесс активного развития хронических заболеваний вен, который может в итоге привести к появлению варикозной трансформации. Присоединение воспалительного компонента делает венозную боль более стойкой и не купирующейся возвышенным положением конечности и ночным отдыхом.
Ишемический компонент связан с тяжелыми воспалительными изменениями венозной стенки с запустеванием vasa vasorum, что приводит к серьезной морфологической перестройке страдающих вен. Следует предполагать, что ишемический компонент встречается при тяжелых формах хронических заболеваний вен и может обеспечивать постоянную болезненность самих варикозных узлов.
Классические боли при венозной недостаточности носят тупой распирающий характер, усиливаются после длительного пребывания в положении стоя или сидя, уменьшаются или полностью проходят после ночного отдыха или придания конечности возвышенного положения. Часто боли сопровождаются преходящим отеком мягких тканей в области нижней трети голени и судорогами икроножной мышцы в ночные часы.
Острая венозная недостаточность – тромбоз глубоких вен голени. В результате внезапного затруднения венозного оттока из нижних конечностей и развития острого венозного полнокровия могут наблюдаться весьма интенсивные постоянные распирающие боли в области икроножной мышцы, незначительно уменьшающиеся при придании конечности возвышенного положения, сопровождающиеся увеличением объема мышцы и ее уплотнением, цианозом кожи и усилением подкожного сосудистого рисунка. Степень выраженности симптомов будет зависеть от локализации тромбоза – чем больше вен окажется вовлечено в процесс, тем более острыми будут проявления. При изолированном тромбозе суральных синусов могут наблюдаться умеренной интенсивности четко локализованные боли, усиливающиеся при подошвенном сгибании голеностопного сустава и при надавливании в место проекции синуса на кожу.
Хроническая артериальная недостаточность развивается вследствие окклюзии артерий атеросклеротическим или аутоиммунно-воспалительным процессом. В подобных случаях мышцы испытывают кислородное голодание, переходят на анаэробный путь метаболизма, что приводит к накоплению кислых продуктов, раздражающих болевые рецепторы. При артериальной недостаточности боли в икроножных мышцах наблюдаются при ходьбе и вынуждают человека остановиться (синдром «перемежающейся хромоты»), на начальных стадиях процесса в покое боли не беспокоят. Боли сопровождаются похолоданием конечностей, зябкостью, кожа становится бледной, шелушащейся, легко ранимой, теряется волосяной покров. При прогрессировании заболевания мышцы и подкожная клетчатка истончаются.
Острая артериальная недостаточность – внезапная закупорка артерий вследствие ее тромбоза или эмболии приводит к остро возникшей ишемии конечности. В этом случае боли в икроножной мышцы будут наблюдаться в покое, носить интенсивные характер, сопровождаться нарушениями чувствительности и двигательной функции вплоть до развития паралича и мышечной контрактуры.
Остеохондроз поясничного отдела позвоночника (корешковый синдром) – вторая по частоте причина появления болей в области икроножных мышц. В основе лежит сдавление корешка спинномозгового нерва в месте его выхода из позвоночного канала. В результате возникают проецированные боли в том месте, куда идут нервные волокна – в том числе в область икры. При этом боли могут быть связаны как с компрессией нервов и генерацией в них болевых импульсов, так и с тоническим мышечным сокращением и последующим развитием фиброзно-дистрофических изменений в мышечной ткани. При корешковом синдроме боли связаны с определенными движениями и изменением положения тела (например, наклон туловища вперед, в стороны, сгибание конечности в тазобедренном суставе). Как правило, боли усиливаются при длительном пребывании в провоцирующем положении и уменьшаются после разминки, лечебной физкультуры, массажа, тепловых воздействий. При мышечно-тоническом синдроме возможно обнаружить участки повышенного тонуса в воде плотных болезненных очагов в тоще мышцы. Со временем мышца может диффузно уплотняться в связи с развитием в ней фиброзных изменений. Впоследствии в связи с нарушением вегетативной иннервации может происходить присоединение застойного (вазодилатация) или ишемического (вазоконстрикция) компонента болевого синдрома.
Периферическая полинейропатия может быть осложнением сахарного диабета, следствием токсического воздействия на организм этилового спирта и пр. Для диабетической полинейропатии характерно сочетание ночных или утренних болей в покое, локализующихся в дистальных отделах нижних конечностей, с ощущениями ползанья мурашек, жжения, онемения, мышечной слабостью и снижением кожной и (в первую очередь) вибрационной чувствительности. При этом боли могут носить очень интенсивный характер. Поражение вегетативных нервов может приводить к трофическим нарушениям и присоединению сосудистого компонента болевого синдрома.
Неврит большеберцового нерва характеризуется болями приступообразного характера, возникающими по ходу нервных волокон. При этом в промежутках между приступами боль полностью отсутствует.
Патология коленных суставов – в первую очередь, остеоартроз – характеризуется болями в околосуставной области при нагрузке. Боли локализуются преимущественно в области передней и внутренней поверхностей коленного сустава, усиливаются при длительном пребывании в вертикальном положении тела, при долгой ходьбе. Особенно характерно усиление болей при подъеме и особенно спуске по лестнице. На начальных стадиях заболевания в покое боли полностью проходят (при этом не требуется придавать конечности возвышенное положение). При развитии активного воспаления могут появляться боли в начале движения и утренняя скованность в суставах. В процессе развития заболевания возможно присоединение мышечно-тонического компонента болевого синдрома, при котором икроножная мышца находится в постоянном напряжении и становится плотной и болезненной при пальпации. При скоплении выпота в полости сустава могут образовываться ограниченные ее скопления в заворотах суставной капсулы – кисты Беккера, которые могут усугублять болевой синдром, сдавливать нервы и вены с развитием нейропатического и сосудистого компонента.
Дерматомиозит, полимиозит – аутоиммунное воспаление мышечной ткани, характеризующиеся постоянными тупыми упорными болями, усиливающимися при движениях в голеностопном суставе, в сочетании с мышечной слабостью и симптомами интоксикации. Мышцы становятся отечными, болезненными при пальпации, со временем может наблюдаться их уплотнение, тяжистость, узловатость, фиброз, образование кальцинатов вплоть до полной атрофии. При аутоиммунных заболеваниях, как правило, выявляются поражения других органов и систем, в первую очередь кожи: эритема и отек периорбитальной области, шелушащаяся эритема пальцев и кистей, покраснение околоногтевых валиков, очаги гиперпигментации-депигментации кожи – при дерматомиозите; отек-индурация-атрофия кожи при склеродермии, эритема на лице, поражение почек, сердца при волчанке и пр. Между тем, поражение икроножных мышц при аутоиммунных миозитах встречается нечасто.
Миозиты также могут быть проявлением онкологических, паразитарных заболеваний (трихинеллез, токсоплазмоз, цистицеркоз) или являться осложнением простуды, травмы или перенапряжения икроножной мышцы.
Фибромиалгия – хроническое аутоиммунное заболевание мышечной ткани — редко сопровождается изолированными болями в икроножных мышцах. Чаще наблюдаются интенсивные постоянные боли и выраженная мышечная слабость в проксимальных мышцах поясов конечностей. Также отмечается продолжительная утренняя скованность, и болезненность в специфических точках при пальпации.
Перенапряжение, растяжение, разрыв мышцы могут сопровождаться выраженными интенсивными болями в зоне повреждения, резко усиливающимися при попытках движений. Могут присоединяться явления воспаления (миозит).
Статья добавлена 24 июля 2014 г.
УЗИ костно-мышечной системы: повреждения нижней конечности. Часть 2
Авторы: Nathaniel B. Meyer, Jon A. Jacobson, Vivek Kalia, Sung Moon Kim
ЛодыжкаРазрыв медиальной головки икроножной мышцыРазрыв медиальной головки икроножной мышцы, называемый “теннисной ногой”, чаще всего поражает спортсменов среднего возраста, которые отмечают острую боль в середине голени при одновременном активном подошвенном сгибании голеностопного сустава и разгибании колена.
При оценке симптомов, подозрительных для разрыва, врач должен рассмотреть альтернативный диагноз тромбоза глубоких вен, который также может быть связан с симптомами.
Медиальная головка икроножной мышцы лучше всего оценивается в продольной плоскости. Ультразвуковые характеристики разрыва включают нарушение нормального чередования линейного гиперэхогенного и гипоэхогенного проявления в дистальном миотендиновом соединении, где гипоэхогенное кровоизлияние заменяет нормальный конусообразный внешний вид дистального аспекта (рис. 10).
Большие разрывы характеризуются ретракцией и разнородной жидкостью, проксимально простирающейся между мышечными брюшками медиальной головки икроножной мышцы и подошвы.
Рисунок 10: 30-летняя женщина с разрывом головки икроножной мышцы в средней части (теннисная нога).
Ультрасонография длинной оси голени до дистальной медиальной головки икроножной мышцы (MG) демонстрирует нерегулярный и гипоэхогенный дистальный миотендиновый переход (наконечники стрел) с небольшой гипоэхогенной гематомой (изогнутые стрелки) между MG и камбаловидной мышцой (S). Сравните с нормальным внешним видом мышц (стрелки).
Пациенты с разрывом сухожилия подошвенного сустава описывают внезапное начало боли в икроножной мышце, которая ощущается так, как будто их ударили кулаком, или им оказали прямое воздействие, подобно пациентам, получившим травму медиальной головки икроножной мышцы.
Подошвенная мышца начинается вдоль задней верхней части латерального мыщелка бедра, причем мышцы распространяются вниз и медиально вдоль задней части колена. Длинное и тонкое подошвенное сухожилие, расположенные между подошвенной и медиальной головкой икроножной мышцы, заканчивается либо на пяточной кости, примыкающей к заднему медиальному аспекту ахиллова сухожилия, либо на самом ахилловом сухожилии.
На УЗИ разрыв подошвенного сустава диагностируется по отсутствию нормального сухожилия подошвенного сустава с неоднородно гипоэхогенной жидкостью, представляющей гематому в ее предполагаемом месте между подошвой и медиальной головкой икроножной мышцы (рис. 11).
Рисунок 11: 32-летняя женщина с разрывом подошвы.
Ультрасонография длинной оси голени до медиальной головки икроножной мышцы (MG) демонстрирует гетерогенную гипоэхогенную гематому (наконечники стрел), сопровождающую медиальную головку икроножной мышцы и камбаловидной мышцы (S). Подошвенного сухожилия не выявлено.
Повреждение ахиллова сухожилия, как правило, поражает спортсменов в третьем-шестом десятилетиях жизни и является результатом внезапного или повторяющегося резистентной дорсифлексии.
Анатомически сухожилие получает пучки от медиальной и латеральной головок икроножных мышц, а также от подошвы. Хотя существует вариабельность, так как сухожилие прогрессирует дистально, вращение сухожильных волокон происходит приблизительно на 90 °, так что волокна из подошвенной мышцы, которые находятся глубоко в проксимальном направлении, становятся медиальными при введении в пяточную кость.
В отличие от других сухожилий, ахиллово сухожилие не имеет сухожильной оболочки. Вместо этого ахиллово сухожилие окружено одним слоем клеток, называемым паратеноном.
При ультразвуковом исследовании нормальный паратенон определяется как тонкая, слегка эхогенная линия, инкапсулирующая сухожилие. Воспаление высокососудистого паратенона приводит к боли в задней части голеностопного сустава и называется паратенонитом.
Воспаленный паратенон набухает с фибробластами и воспалительным экссудатом, что приводит к утолщению и гипоэхогенному проявлению на ультразвуке. (рис. 12)
Рисунок 12: 44-летняя женщина с ахилловым паратенонитом.
A, B. Ультрасонография короткой оси (A) и длинной оси (B) ахиллова сухожилия (ACH) показывает утолщенную и неоднородно гипоэхогенную рыхлую ткань (наконечники стрел)
Повреждение ахиллова сухожилия может происходить на миотендиновом соединении, в области приблизительно на 2-6 см проксимальнее места крепления, обычно называемого «критической зоной» или реже на месте пяточной кости.
Обычно сухожилие является гиперэхогенным, фибриллярным и имеет равномерную толщину по длинной оси. Тендиноз может проявляться в виде веретенообразного утолщения и гипоэхогенности сухожилия с возможной гиперемией из-за неоваскуляризации, которая коррелирует с симптомами пациента (рис. 13).
Безэховые расщелины представляют собой частичные разрывы; утолщение сухожилия до более 10 мм с внутренней неоднородностью свидетельствует о частичном разрыве в дополнение к тендинозу. Гиперемия на цветном допплере и растяжение ретрокальканеальной сумки (более 2,5 мм) могут дополнительно подтвердить этот последний диагноз.
Рисунок 13: 61-летняя женщина с ахилловым тендинозом.
A, B. Ультрасонография длинной оси (A) и короткой оси (B) ахиллова сухожилия показывает длинный сегмент утолщенного сухожилия. Эта зона разделена жидкостью примерно на 2-6 см проксимальнее задней части пяточной кости (CAL). Также отмечается гиперемия, представляющая паратендинит (наконечник стрелки).
При полном разрыве ахиллова сухожилия на всю толщину наблюдается ретракция волокон проксимального сухожилия и положительный тест Томпсона, где сдавливание голени не приводит к нормальному подошвенному сгибанию стопы.
На ультразвуке отведенные сухожильные волокна волнистые и нерегулярные с неоднородно гипоэхогенной промежуточной жидкостью. Важно документировать как качество пней, так и остаточный разрыв между пнями сухожилий во время дорсифлексии, поскольку это помогает направлять принятие клинических решений относительно хирургического и нехирургического лечения (рис. 14). Разрывы полной толщины присутствуют в виде разрывов сухожилий и ретракции во время динамической оценки с пассивным подошвенным сгибанием и дорсифлексией.
Использование динамической визуализации, которая демонстрирует разрыв сухожилия, является важным компонентом ультразвукового исследования для достижения высокой точности при диагностике разрыва по всей толщине.
Рисунок 14: 50-летняя женщина с разрывом ахиллова сухожилия на всю толщину.
Ультрасонография длинной оси до ахиллова сухожилия демонстрирует разрыв полной толщины с втягиванием проксимального и дистального краев (наконечники стрел). Обратите внимание на гетерогенную гематому (H) и эхогенный жир (изогнутые стрелки).
Частая причина задне-боковых болей в голеностопном суставе – это подверженные травматизации перонеальные сухожилия. В то время как длинная малоберцовая мышца (ДММ), возникающая проксимально из малоберцовой кости и большеберцовой кости, имеет свое миотендиновое соединение задолго до того, как оно достигает лодыжки, малая малоберцовая мышца (МММ), исходящая из дистальной малоберцовой кости, сужается дистально к латеральной лодыжке, где сухожилия проходят сзади в ретромаллеолярном желобке. МММ обычно находится в контакте с малоберцовой костью между костью и ДММ, что, вероятно, объясняет ее предрасположенность к травме в этом месте.
При ультразвуковом исследовании перинеальный тендиноз проявляется как гипоэхогенность с возможным увеличением сухожилия. Безэховые расщелины указывают на наложенный разрыв. Безэховая расщелина, которая распространяется на поверхность сухожилия, обычно МММ, называется продольной разрывной трещиной (рис. 15).
Полный разрыв на всю толщину представляет собой разрыв сухожилия с ретракцией.
Рисунок 15: 59-летняя женщина с продольным разрывом короткой малоберцовой мышцы.
Ультрасонография короткой оси до сухожилия длинной малоберцовой мышцы (PL) на уровне дистальной части малоберцовой кости (F) демонстрирует продольный разрыв короткой малоберцовой мышцы с двумя отдельными пучками (наконечниками стрел) с гипоэхогенным тендосиновитом (изогнутые стрелки).
Ненормальное движение сухожилий малоберцовых мышц может привести к щелчкам, боли и повреждению сухожилий, и его лучше всего оценивать с помощью ультразвука во время динамической визуализации с изгибанием лодыжки и вывертом.
Подвывих и вывих сухожилий являются последствиями повреждения верхней перинеальной сетчатки, которая обычно удерживает сухожилия вдоль задней малоберцовой кости в ретромаллеолярном желобке.
При повреждении или разрыве сетчатка может быть гипоэхогенной или прерывистой, с или без отрывного фрагмента. Во время стресс-маневров с дорсифлексией и выворотом одно или оба перонеальных сухожилия могут частично смещаться вперед и латерально от своего нормального положения (подвывих) или полностью смещаться (вывих) и возвращаться во время отдыха.(рис. 16)
Рисунок 16: 57-летняя женщина с подвывихом / вывихом малоберцового сухожилия.
A, B. Поперечное УЗИ на дистальной части малоберцовой кости (F) в покое (A) и во время сгибания наружу (B) и выворачивания демонстрирует аномально утолщенную верхнюю поддерживающую связку (наконечники стрел), которая отделена от малоберцовой кости. Это демонстрирует передний вывих длинной малоберцовой мышцы (PL) и подвывих короткой малоберцовой мышцы (PB).
Одна из наиболее биомеханически важных связок голеностопного сустава, передняя талофибулярная связка (ПТФС) также является наиболее частой травмой и является результатом аномального напряжения инверсии.
Чтобы идентифицировать связку, либо пальпируйте, либо найдите крайний дистальный конец малоберцовой кости с помощью ультразвука в поперечной плоскости. Затем сдвиньте датчик немного вперед, пока малоберцовая кость и таранная кость не окажутся в поле зрения. Наклонно ориентированная ПТФС может быть слегка гипоэхогенной от анизотропии, но изменение угла датчика маневром пятка-носок должно выявить нормальный эхогенный фибриллярный рисунок.
Повреждения ПТФС приводят к появлению признаков, сходных с другими повреждениями связок. При остром частичном разрыве связка гипоэхогенная с сохранением некоторых неповрежденных волокон. При остром разрыве полной толщины волокна прерывисты или отсутствуют, их заменяет гетерогенная гематома (рис. 17). Отрывные разрывы идентифицируются как эхогенные очаги, прилегающие к участкам связочного крепления. Динамическая визуализация может помочь отличить разрыв частичной или полной толщины.
При хроническом разрыве связка может отсутствовать, истончаться или утолщаться, но у пациента не должно быть связанных симптомов с давлением датчика. При подозрении на повреждение боковой связки голеностопного сустава следует также оценить пяточно-малоберцовую связку, которая проявляется как гипоэхогенная и утолщенная связка, прилегающая к телу пяточной кости (рис. 18).
Рисунок 17: 17-летняя девочка с острым разрывом талофибулярной связки.
Ультрасонография над переднелатеральной частью лодыжки в поперечной плоскости демонстрирует полное разрушение передней связки талофибулярного отдела с нерегулярными и потертыми большеберцовыми и малоберцовыми пеньками (наконечниками стрел) и гетерогенной гипоэхогенной гематомой (H). Т, большеберцовая кость; F, малоберцовая кость.
Рисунок 18: 17-летний мальчик с острым разрывом пяточно-фибулярной связки.
УЗИ латеральной лодыжки в наклонной корональной плоскости показывает утолщенную, гипоэхогенную и нерегулярную пяточно-фибулярную связку (наконечники стрел), соответствующую разрыву. PL, длинная малоберцовая мышца; PB, короткая малоберцовая мышца; C, пяточная кость.
Во время вывиха голеностопного сустава первой из поврежденных синдесмотических связок голеностопного сустава является передняя нижняя большеберцовая связка (ПНБС).
Идекнтификация: сначала ориентируем датчик над передней талофибулярной связкой, затем поворачиваем медиальную сторону датчика так, чтобы он был наклонным, а фибриллярная связка попала в поле зрения. Результирующая плоскость визуализации должна быть аналогична таковой для пяточно-фибулярной связки, но на большеберцовой стороне малоберцовой кости.
Разрывы связок будут проявляться как гипоэхогенное утолщение или перерыв целостности (Рис. 19).
Рисунок 19: 49-летняя женщина с острым разрывом передней большеберцовой связки.
УЗИ в поперечной косой плоскости на уровне дистальной части большеберцовой кости демонстрирует полное разрушение передней большеберцовой связки с неравномерностью оставшихся пней (наконечников стрел) и гетерогенной гипоэхогенной промежуточной жидкостью (H). Т, большеберцовая кость; F, малоберцовая кость.
Однако если ПНБС получила травму, то повреждение межкостной мембраны, обычно называемое «растяжением голеностопного сустава», следует исключить, так как это может привести к задержке заживления и выздоровлению, нестабильности и ускоренным дегенеративным изменениям.
Межкостная мембрана идентифицируется как тонкая эхогенная линейная структура между голенью и малоберцовой костью и может быть прерывистой, утолщенной и гипоэхогенной при повреждении. Динамическая визуализация может быть полезным инструментом для оценки целостности, оцениваемой путем измерения свободного пространства в большеберцовой кости на расстоянии 1 см от линии сустава.
Обычно должна быть минимальная разница в измерениях свободного пространства в большеберцовой кости между внутренним и внешним вращением в голеностопном суставе (обычно разница менее 2 мм, но до 5 мм). Значительное расширение свободного пространства при наружном вращении свидетельствует о повреждении межкостной мембраны.
Мышечная грыжаМышечные грыжи часто представляют диагностическую дилемму. Мышечная грыжа возникает, когда нормальная мышца выступает из своего нормального анатомического компартмента через дефект в вышележащей фасции. 89% мышечных грыж встречаются в нижних конечностях, чаще всего вовлекающих переднюю большеберцовую мышцу, но также часто вовлекающих мышцы малоберцовой кости. Боль, связанная с этим объектом, может быть связана с преходящим удушением мышц или поверхностным захватом нервов; однако некоторые описывают корреляцию с синдромом хронической компартментальной нагрузки, который может служить альтернативной этиологией боли.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Загрузите руководство по уходу прямо сейчас
Во время ультразвуковой оценки некоторые технические соображения могут улучшить точность диагностики. Образование следует пальпировать вручную и маркировать рукой.
Нормальная фасция должна появляться в виде тонкой эхогенной линии, непосредственно расположенной над мышцей. Мышечная грыжа диагностируется, когда визуализация демонстрирует дефект в эхогенной фасции с частью основной мышцы, выступающей через и над фасцией, часто принимая форму гриба (Рис. 20). Грыжа мышц может быть несколько менее эхогенной, чем соседние нормальные мышцы, и может быть вторичной по отношению к анизотропии или атрофии. Иногда отмечается, что кровеносные сосуды пересекают фасцию в месте дефекта и предполагаются в качестве потенциальной причины очаговой слабости фасций.
Рисунок 20: 21-летний мужчина с грыжей передней большеберцовой мышцы.
A, B. Продольное (A) и поперечное (B) УЗИ передней части ноги демонстрирует дефект глубокой фасции (стрелки), что покрывает переднюю часть большеберцовой кости (TA). Мышечные волокна видно в грыже через дефект в вышележащем подкожном жире (наконечники стрел). Т, большеберцовая кость.
Дистанционный бег может привести к хронической боли в пятке. Одной из причин этого типа боли является повторяющаяся микротравма подошвенного апоневроза, что приводит к подошвенной фасциопатии. Воспаление в этом состоянии отсутствует, поэтому понятие фасциит не следует использовать.
Ультразвуковые особенности подошвенной фасциопатии включают утолщенный (более 4 мм) и гипоэхогенной апоневроз вблизи его пяточной области (рис. 21). Безехова расщелина может наблюдаться при интерстициальном разрыве, и, реже, полный разрыв демонстрирует ретракцию разрывных апоневротических волокон с промежуточной гетерогенной гематомой.
Костная энтезопатпатическая шпора при бугристости пяточной кости может присутствовать у лиц с симптомами или без симптомов.
Рисунок 21: 53-летний мужчина с подошвенной фасциопатиею.
УЗИ длинной оси стопы к подошвенной фасции показывает аномально утолщенной и гипоэхогенная пидошовенну фасцию (наконечники стрел). Видимая небольшая пяточная шпора (стрелки). CAL, пяточная кость.
Источник
признаки растяжения, что делать, лечение
Связки соединяют ткани суставов и костей и состоят из соединительных волокон. Несмотря на эластичность и прочность, в результате травмы они могут внезапно повредиться. Это чревато не только растяжением, но и частичным либо полным разрывом. Небольшое растяжение удается вылечить самостоятельно, а при разрывах обязательно нужно посетить врача. Учитывая, что после травмы непрофессионалу сложно понять, насколько серьезно повреждение, желательно сразу обратиться в травмпункт и пройти обследование.
Растяжение не считают серьезной травмой, и правильный уход обеспечит быстрое выздоровление без последствий. Но если недооценить серьезность травмы и не оказать своевременно при растяжении связок первую помощь, бывают и осложнения. Понять, что предпринятых мер недостаточно, можно по таким симптомам, проявляющимся в первые 3 дня:
- повысилась температура;
- боль нарастает;
- сохраняется либо усиливается ограничение подвижности;
- проявляется отечность и покраснение кожи.
Перечисленные симптомы — повод срочно обратиться к врачу!
Основные причины и признаки растяжения связок
Растяжению подвергаются связки на ногах в области коленного и голеностопного сустава, реже — на локтевом сгибе. Часто травмы возникают в результате физической активности, во время прыжков и бега. Причина — в резких движениях без предварительного разогрева мышц. Кроме того, растяжение голеностопа случается в результате ношения неудобной обуви. Нередко жертвами становятся любительницы высоких неустойчивых каблуков. При растяжении возникает сильная боль, слабость в мышцах возле поврежденного сустава, отек, иногда гематома (синяк) из-за подкожного кровоизлияния. Движения усиливают болевые ощущения.
Ощущения при разных степенях растяжения
Лечение назначается в зависимости степени растяжения связок. Зная симптомы, можно примерно определить тяжесть повреждения, оказать первую помощь и принять решение о срочности вызова медиков.
С учетом числа поврежденных связок и мышечных тканей выделяют 3 степени:
- Легкая травма с несильной болью, отека практически не бывает. Растяжение не мешает двигаться и заниматься привычными делами. Особого лечения не требуется, но желательно снизить нагрузку до выздоровления.
- Средняя тяжесть повреждений с одиночными разрывами тканей. Боль постоянная, есть гематомы и отеки. Лечение займет около 1–2 месяцев в домашних условиях под контролем травматолога.
- Полный разрыв тканей, сильная боль, многочисленные гематомы и отеки. Требуется срочная врачебная помощь в стационаре. При тяжелом растяжении прогноз неблагоприятный. Восстановление займет много времени.
Этапы реабилитации
При серьезном растяжении врач назначает комплексное лечение, чтобы облегчить состояние пострадавшего и ускорить процесс восстановления. Назначаются медикаменты, лечебная физкультура, физиотерапевтические процедуры. Длительность лечения зависит от степени повреждения, возраста и особенностей здоровья пациента, а также от того, была ли оказана первая помощь после травмы.
Медикаменты назначаются для уменьшения болевого синдрома и избавления от отека. Как правило, врачи выписывают обезболивающие мази и противовоспалительные препараты. После того как отечность спадет, назначают согревающие препараты локального действия. Дополняют терапию ангиопротекторами и рассасывающими мазями.
Для улучшения циркуляции крови и лимфатической жидкости, а также ускорения восстановления и предупреждения осложнений в виде ускоренного срастания тканей, хромоты и иных негативных последствий, назначают следующие физиопроцедуры:
- криотерапию;
- электрофорез;
- ультразвук;
- УВЧ;
- магнитные токи;
- амплипульстерапию.
Травматолог или физиотерапевт определит длительность и количество процедур.
Меры профилактики
Для предупреждения растяжения связок нужно соблюдать следующие рекомендации травматологов:
- выбирать комфортную повседневную обувь;
- использовать специальную спортивную обувь и аксессуары для защиты связок во время повышенных нагрузок;
- регулярно делать зарядку или гимнастику, поддерживая тонус связок и мышц;
- избегать физического перенапряжения;
- на скользкой дороге двигаться медленно и аккуратно.
Лечебная физкультура: базовые принципы выполнения упражнений
Начинать лечебную физкультуру можно только с разрешения травматолога. В некоторых случаях простые упражнения можно выполнять уже спустя 3 дня после травмы, но активно тренироваться начинают примерно через месяц с момента повреждения. Упражнения подбираются инструктором с учетом характера и степени травмы. Цель — улучшить циркуляцию крови, укрепить мускулатуру и связки. Если на занятии возникает боль, зарядку останавливают и переносят на следующий день. Совсем исключать из реабилитации зарядку нельзя: мышцы и связки заменятся соединительной тканью, что ограничит их подвижность.
Растяжка — важнейшая часть лечебной физкультуры. Она необходима, чтобы избежать спазма травмированных мышц и связок. Как правило, упражнение длится 15 секунд, а за день нужно повторить его 2–3 раза. При хронических травмах продолжительность растяжки увеличивают до 30 секунд, а число повторов до 3–5 раз за день. Если вы все делаете правильно, то на следующий день не почувствуете боли. Если же возникает дискомфорт, это говорит о перенапряжении мышц, и интенсивность растяжки снижают.
Правильная доврачебная помощь
При растяжении связок оказание первой медицинской помощи сводится к таким мероприятиям:
- Обеспечить покой пострадавшему — усадить или уложить так, чтобы поврежденная конечность не двигалась. Чтобы снизить отечность, желательно чуть приподнять руку или ногу.
- Приложить холод. Это уменьшит отек и болевой синдром. В пакет насыпают лед, если его нет, используют грелку с холодной водой. Прикладывают к поврежденному участку на 15 минут, делают получасовой перерыв и повторяют. Хорошо, если есть специальная охлаждающая повязка, обеспечивающая безопасный холод в течение 2 часов.
- Защитить от перегрузки. Больной сустав фиксируют эластичным бинтом.
- Мази и противовоспалительные средства от боли и отеков следует применять только по назначению специалиста.
Перечисленных мер первой помощи при растяжении связок вполне достаточно, чтобы уменьшить боль. В следующие 2 дня важно обеспечить поврежденной конечности фиксацию и покой. За это время боль и отек должны снизиться до минимума. Далее остается начать постепенно и понемногу нагружать конечность. Полное выздоровление наступает через 2–3 недели.
Советы специалистов-травматологов
Растяжение часто случается у спортсменов, поэтому в их аптечке постоянно есть средства для устранения боли, иммобилизации сустава и скорейшего выздоровления. Травматологи рекомендуют всем людям пополнить аптечку специальными медицинскими изделиями, которые могут пригодиться в случае травмы.
Самофиксирующийся эластичный бинт при растяжении — отличное решение для лечения поврежденных сухожилий. Изделие изготавливается из ткани особой структуры, не имеет в своем составе латекса (только полиамид, хлопок и вискозу). Остается лишь подобрать подходящую ширину бинта и всегда иметь его под рукой. В отличие от обычных эластичных бинтов, новые медицинские перевязочные материалы обладают стойкостью к стерилизации, обработке рентгеном, высоким температурам (можно прогладить утюгом), пропускают воздух и отводят влагу от кожи.
Травматологи рекомендуют не только спортсменам, но и всем активным людям купить самофиксирующийся современный бинт. Затраты окупятся его долгим сроком службы — даже при многоразовом использовании материал сохраняет форму. Если потребуется первая помощь при растяжении связок, этот бинт выручит и взрослого, и ребенка, и пожилого человека.
симптомы и лечение в домашних условиях
Большинство людей ходят, бегают, ходят на цыпочках, прыгают и приседают исключительно автоматически и не задумываются дважды о том, что позволяет им делать это легко, свободно и почти без усилий. Пока не произойдет довольно неприятная и довольно болезненная травма — выкрутка икроножной мышцы.
Вам придется забыть о беге, вы не сможете стоять на носках и будете ходить только с сильной хромотой и с болью, пронизывающей всю ногу. Иногда даже не понятно, как это произошло. В какой-то момент почти внезапно у меня заболела икра, и она не собиралась успокаиваться. Даже наступить на эту ногу проблематично, и тогда естественно возникает вопрос: что такое растяжение икроножной мышцы, что делать и, конечно, как лечить?
Факторы и причины растяжения
Несмотря на описанный в предыдущем абзаце случай, который может подтвердить любой, сама икроножная мышца не может быть повреждена. Он довольно гибкий и очень быстро сжимается и расширяется. Поэтому получить такую травму лежа на диване или прогулкой в развлекательных целях невозможно. Но как только человек начинает тренироваться, отправляется в поход или просто бросается к автобусу, который просто закрывает дверь, риск перекручивания увеличивается в мгновение ока. Существует четыре основных причины травм икроножных мышц.
- Чрезмерная нагрузка на связки икр. Проще говоря, мышца была вынуждена растягиваться больше, чем она могла.
- Быстрое сокращение икроножной мышцы. Обратное движение. Мышечные волокна не выдерживают сокращения.
- Монотонные длительные усилия, ведущие к мышечной усталости, что приводит к снижению гибкости и травмам.
- Физическое внешнее воздействие. Простое попадание в икроножную мышцу может привести не только к вывиху, но и к разрыву связки.
После тщательного изучения всех четырех пунктов можно с уверенностью сказать, что занятия спортом, упражнения на свежем воздухе или просто неожиданно резкие движения могут привести к травме икроножной мышцы. Это не значит, что завтра вам больше не придется ходить на стадион или спортзал и забыть о долгих прогулках на природе с рюкзаком на плечах. Точно нет. Все, что вам нужно сделать, это начинать каждую тренировку с разминки всех групп мышц, а не только икроножных мышц, и вы будете планировать свой походный маршрут таким образом, чтобы свести к минимуму падения, прыжки и другие экстремальные явления.
Симптомы растяжения
Симптом легкого скручивания легко может описать начинающий спортсмен. Это называется «вспомогательной болью», которая почти всегда возникает после первой тренировки. Боль не сильная, ноющая и усиливается при движении или напряжении травмированной мышцы. Это вызвано микротрещинами в мышечных волокнах, которые довольно быстро отрастают.
В случае сильного растяжения травмированный человек чувствует себя так, как будто его ударили по икре. Если сразу после этого не прекратить напрягать мышцы, травма усугубится и станет невозможно не только ходить на цыпочках, но и сгибать и отводить стопу.
Если мы слышим неприятный характерный щелчок или одиночный щелчок, и сократимость спадает — перелом настолько серьезен, что требует довольно длительного лечения.
Возникающие синяки или отеки говорят о том, что вам нужно обездвижить ногу и срочно обратиться в отделение неотложной помощи.
Виды и степени растяжения
Типы поворотов были описаны в предыдущей главе, но степень сложности — тема для отдельного разговора.
- 1 степень. Это микроразрывы. Лечение практически не требуется. Рекомендуется снизить интенсивность тренировок и других нагрузок на 1-2 дня.
- 2 степень. Частичный разрыв мышечных волокон. Лечение аналогично, но не ограничивается 1-2 днями.
- 3-я степень. Полный разрыв мышц и сухожилий, требующий хирургического вмешательства, и полное выздоровление может занять шесть месяцев.
Первая помощь
Если вы явно чувствуете характернуюболи и осознать, что вы напрягли икроножную мышцу, прежде всего перестаньте грузить травмированную ногу. Рекомендуется приложить к поврежденной мышце лед или бутылку с холодной водой. Это предотвратит образование синяков и снизит вероятность внутримышечного кровоизлияния. Плотно, но не плотно свяжите икры эластичной повязкой, чтобы не было отека.
При подозрении на травму третьей степени следует обездвижить ногу в согнутом положении и немедленно обратиться за помощью. к доктору.
Диагностика
Профессиональный и опытный хирург-травматолог может обнаружить растяжение связок икры за считанные минуты. Однако сложность и тяжесть травмы, от которых зависит качество и продолжительность лечения, можно оценить только на основании рентгеновской или магнитно-резонансной томографии.
Лечебные процедуры
В этом разделе следует опустить примеры с операцией и синдромом из первого упражнения. В первом случае лечение проходит в больнице, где медперсонал знает, что и когда делать, и не нуждается в советах со стороны. А во втором случае никакого лечения не требуется, только относительное спокойствие для поврежденной мышцы.
Однако, если вы решили лечить себя дома после растяжения связок средней тяжести, стоит соблюдать следующие правила:
- В первые два дня необходимо обеспечить пострадавшей ноге полноценный отдых.
- Вы можете уменьшить боль, приняв обезболивающие. В этом случае следует проявлять осторожность, а в случае сильного отека следует исключить ибупрофен и аспирин, разжижающие кровь.
- Чтобы снизить артериальное давление на травмированную мышцу, вы должны держать ногу немного выше уровня сердца.
- Каждые 5 часов прикладывать холодный компресс на 15-20 минут.
- На ночь нанесите охлаждающий гель или мазь на травмированный участок.
- Через 5-7 дней можно втирать согревающими мазями два раза в день.
- Одновременно следует начать делать легкие разминки и массаж.
- Также стоит пройти физиотерапевтические процедуры в соответствии с рекомендациями врача.
[wpmfc_cab_si] Лечение в домашних условиях, как видите, несложно, но перед этим лечением нужно сходить к врачу и прислушаться к его рекомендациям. [/ wpmfc_cab_si].
Профилактика
Никто не застрахован от случайных падений, неосторожных растяжений и неожиданных потрясений, особенно люди, которые ведут активный образ жизни, занимаются спортом и с удовольствием проводят время на природе. Однако это не означает, что вывих икроножных мышц в какой-то степени гарантирован. Элементарные методы профилактики позволяют снизить этот риск до минимума. Любой спортсмен скажет вам, что никогда не следует максимально нагружать мышцы, которые не разогреваются. Поэтому перед каждым активным занятием следует делать разминку. В целом ежедневную утреннюю зарядку никто не отменял. Он не только согреет все ваши мышцы, но и откроет легкие после сна и ускорит кровоток. Это также поднимет вам настроение на весь день, что является важной составляющей вашего успеха.
Симптомы, лечение, растяжка и восстановление
Растянутая или растянутая икроножная мышца поражает мышцы и сухожилия задней части голени.
Человек может чувствовать боль в:
Деформация относится к поврежденной мышце или сухожилию. Сухожилия — это связки ткани, соединяющие мышцы с костями. Растяжение возникает, когда волокна мышцы или сухожилия частично или полностью разрываются.
В этой статье мы обсуждаем симптомы растяжения икроножной мышцы и объясняем, как врачи диагностируют и лечат это.Мы также предоставляем список полезных растяжек, которые люди могут использовать для восстановления.
Поделиться на Pinterest Человек с растянутой икроножной мышцей может испытывать мышечные судороги, отек и покраснение.Симптомы растяжения икроножной мышцы различаются в зависимости от тяжести травмы. Легкое растяжение мышц может вызвать боль, похожую на послетренировочную.
Сильное напряжение может вызвать сильную, даже изнурительную боль, из-за которой ходьба может быть затруднена или невозможна до заживления мышц.
Другие симптомы растяжения икроножной мышцы включают:
- отек
- покраснение
- мышечные судороги или спазмы
- снижение подвижности
Люди могут потянуть мышцу голени, если они: заниматься спортом
Врач может диагностировать растяжение икроножной мышцы, проведя медицинский осмотр, во время которого он проверит наличие отека , синяки и покраснение.Они также могут попросить человека описать любые недавние изменения в их обычном режиме физической активности.
Мышечные травмы делятся на три широкие категории или «степени» в зависимости от тяжести симптомов человека и степени повреждения мышц.
- Степень 1 (легкая) : Травмы 1 степени вызывают минимальное повреждение мышц, хотя во время травмы может возникнуть острая боль. Этот тип травмы имеет низкий риск долгосрочных осложнений.
- Степень 2 (умеренная) : Травмы 2 степени вызывают умеренное повреждение мышц, и люди с этой категорией мышечной травмы могут испытывать трудности при ходьбе.Они часто испытывают острую боль, которая усиливается, когда они сгибают или разгибают стопу.
- Степень 3 (тяжелая) : Травма 3 степени — это полный разрыв мышцы, который может вызвать значительный синяк и отек голени.
Как правило, человек с растянутой или растянутой икроножной мышцей должен отдыхать, чтобы предотвратить дальнейшее повреждение мышцы.
Врач может порекомендовать дополнительные методы лечения и лекарства в зависимости от тяжести травмы.
Следующие процедуры могут облегчить симптомы у людей с легким растяжением:
- Ледяная и тепловая терапия .Люди могут использовать холодный компресс, чтобы уменьшить воспаление и облегчить мышечную боль в течение первых 2 дней, когда им следует прикладывать холодный компресс к теленку на 20 минут до восьми раз в день. По истечении этого времени горячие компрессы помогут уменьшить болезненность и жесткость мышц.
- Бинты и повязки . Обертывание травмированного теленка эластичным бинтом или компрессионным носком может помочь предотвратить отек и воспаление.
- Высота травмированной ноги . Люди могут положить ногу на подушку, свернутое одеяло или полотенце.Это поможет уменьшить отек.
- Безрецептурные обезболивающие . Люди могут принимать болеутоляющее, например ибупрофен, для облегчения боли и уменьшения воспаления.
В зависимости от серьезности травмы на заживление растянутой икроножной мышцы может потребоваться несколько недель или месяцев. Врач может порекомендовать операцию для лечения сильно растянутой или разорванной икроножной мышцы.
Мышечные травмы могут повредить близлежащие кровеносные сосуды, что может вызвать локальное кровотечение под кожей.
Клетки крови, которые собираются в мышечной ткани, могут образовывать гематому или сгусток крови. Врач может использовать малоинвазивную процедуру, называемую аспирацией, для лечения гематомы.
Некоторые действия, например ходьба, бег или занятия командными видами спорта, могут еще больше повредить растянутую икроножную мышцу. Людям следует отдыхать и избегать физических нагрузок, пока их икроножные мышцы заживают.
Однако можно использовать мягкую растяжку и физиотерапию для поддержания подвижности и стабилизации коленных и голеностопных суставов во время их заживления.
Полезные упражнения на растяжку включают:
Растяжка стоя на стене
- Встаньте перед стеной и плотно прижмите обе руки к стене на уровне плеч.
- Сделайте шаг здоровой ногой к стене, удерживая травмированную ногу прямо.
- Согните переднее колено так, чтобы бедра и грудь двигались к стене. Аккуратно сделайте изгиб более глубоким, чтобы слегка растянуть заднюю ногу.
- Удерживайте это положение 15–30 секунд и отпустите.
Растяжка с подъемом носка стоя
- Найдите стену, столешницу или стул, за которые можно держаться для равновесия.
- Положите книгу на пол.
- Поставьте подушечки стопы на книгу и держите пятки на полу.
- Осторожно наклонитесь вперед, держа колени прямыми.
- Для большей растяжки попробуйте использовать более толстую книгу.
Подъем пятки стоя
- Встаньте лицом к стене, столешнице или спинке стула, чтобы держаться за нее для равновесия.
- Поднимите тело на подушечках стоп.
- Задержитесь в этом положении 3–5 секунд, а затем опустите пятки на землю.
- Для дополнительной растяжки попробуйте поднять пятку, стоя на блоке или тяжелой книге.
Сгибание стопы
- Сядьте на пол, вытянув обе ноги перед телом.
- Потянитесь вперед и оберните вокруг ступней эластичную ленту, пару колготок или другую скрученную ткань.
- Удерживая ноги прямыми, осторожно согните ступню назад, удерживая пятку на полу.
- Попытайтесь подтянуть пальцы ног к телу, чтобы усилить растяжку.
- Удерживайте растяжку 3-5 секунд.
Большинству людей с растянутой икроножной мышцей операция не требуется. Если дать травмированной ноге отдых и держать ее в приподнятом положении, это ускорит процесс выздоровления.
Людям следует дождаться полного заживления икроножных мышц, прежде чем возобновлять свои обычные физические нагрузки.
Использование мышцы до ее заживления может привести к тому, что начальная травма будет заживать дольше. В некоторых случаях это может даже вызвать вторую травму.
Без лечения растяжение икроножной мышцы может рецидивировать или со временем ухудшиться.Поврежденные мышечные волокна могут превратиться в толстую рубцовую ткань в результате процесса, называемого фиброзом. Рубцовая ткань, образующаяся между здоровыми мышечными волокнами, может снизить мышечную силу и гибкость.
Люди могут рассмотреть возможность обращения за медицинской помощью по поводу растянутой икроножной мышцы, если они:
- недавно получили еще одну серьезную травму
- испытывают трудности при ходьбе
- находят лечение в домашних условиях, например, отдых с применением пакета со льдом, или использование безрецептурных обезболивающих, неэффективно.
Растяжение икроножной мышцы — частая травма, особенно когда человек выполняет новые или интенсивные упражнения.
В большинстве случаев люди могут лечить растянутую икроножную мышцу в домашних условиях с помощью отдыха, холодных и горячих компрессов и подъема.
Если травма серьезная или боль не проходит со временем, лучше всего обратиться к врачу для диагностики и лечения.
Что такое разрыв мышцы желудочно-кишечного тракта
Разрыв икроножной мышцы — это серьезное внезапное повреждение икроножной мышцы. Эта мышца помогает сгибать голень. Это также помогает вам делать быстрые движения, такие как прыжки и спринт.Повреждение этой мышцы иногда называют «теннисной ногой».
Как сказать
gas-trok-NEE-mee-us
Что вызывает разрыв икроножной мышцы?
Эта травма может случиться, если вы сделаете резкое быстрое движение, которое чрезмерно растянет мышцу. К таким движениям относятся прыжки или быстрая смена направления. Люди, которые занимаются такими видами спорта, как теннис или баскетбол, чаще страдают от такого разрыва мышц. Слишком много упражнений или недостаточная разминка могут ослабить икроножную мышцу.
Симптомы разрыва икроножной мышцы
Во время травмы вы можете услышать хлопающий звук или почувствовать разрывание в икре. Другие симптомы включают:
Лечение разрыва икроножной мышцы
Лечение зависит от степени тяжести разрыва мышцы. Серьезность также повлияет на то, сколько времени потребуется на заживление. Процедуры могут включать:
Отдых. Избегайте ходьбы или других видов деятельности, вызывающих боль.
Лед. Прикладывание льда к травмированному участку может уменьшить отек.
Высота. Если подпирать икры немного выше уровня сердца, это может уменьшить отек.
Лекарства, отпускаемые по рецепту или без рецепта. Помогают уменьшить боль и отек.
Ботинки для ходьбы или костыли. Ваш лечащий врач может снабдить вас одним из этих устройств, чтобы помочь вам двигаться без боли.
Каблуки. Они помещаются в вашу обувь. Когда вы их носите, ваша икра не будет растягиваться так сильно, что облегчит боль.
Гильза сжатия. Возможно, вам придется надеть один из них, чтобы уменьшить отек и предотвратить образование тромбов в травмированной ноге.
Упражнения для укрепления и растяжки. Определенные упражнения могут помочь вам восстановить силу и гибкость икры.
Осложнения разрыва икроножной мышцы
Слабость икры
Синдром острого компартмента, когда давление в мышцах стопы увеличивается и препятствует кровотоку
Тромбоз глубоких вен, когда тромбы образуются в вены ног
Когда звонить своему врачу
Немедленно звоните своему врачу, если у вас есть что-либо из перечисленного:
Лихорадка 100.4 ° F (38 ° C) или выше, или по указанию врача
Озноб
Боль, усиливающаяся, несмотря на прием обезболивающих и отдых
Симптомы, которые не проходят или ухудшаются
Новые симптомы
Лечение острых разрывов икр | ЗапускPhysio
Написано Томом Гумом, старшим физиотерапевтом в The Physio Rooms Брайтоне. Следуйте за Томом в Twitter.
Боль в икроножной мышце у бегунов — довольно частое явление, которое может стать постоянным раздражителем.К счастью, он обычно хорошо поддается лечению, и есть много простых упражнений, которые вы можете сделать, чтобы помочь ему восстановиться. Это первая из серии статей о травмах икры, которые помогут вам на раннем этапе лечения разрыва икры. В последующих статьях будут рассмотрены нетравматическая боль в икроножных мышцах и восстановление силы и гибкости.
Икры состоит из двух больших мышц — икроножной и камбаловидной, а также более мелкой мышцы, называемой подошвенной. Gastrocnemius — это более поверхностная из мышц, под которой находится камбаловидная мышца.Gastroc. имеет две головы и пересекает голеностопный и коленный суставы, что делает его несколько уязвимым для травм. Повреждения камбаловидной мышцы встречаются гораздо реже. В одном исследовании 141 пациента, направленного на УЗИ после деформации теленка, только у 1 была разорвана камбаловидная мышца, а у 94 — травмы желудка.
Травма икры
Икра обычно травмируется из-за резких движений, которые сгибают голеностопный сустав (сгибают его вверх) при нагрузке. В случае икроножной мышцы это часто происходит с прямым коленом, так как затем мышца растягивается на 2 сустава.Такие действия, как быстрые выпады (часто встречаются при ракетках) или ускорение до спринта во время бега, являются частыми причинами травм икр. Это может также произойти, когда мышца утомляется после бега на длинные дистанции.
Во время травмы икры многие люди описывают внезапное ощущение удара в заднюю часть ноги. Отек является обычным явлением, и вначале может быть трудно ходить. При более легких травмах икр люди иногда могут продолжать заниматься спортом во время травмы, но после нее боль становится более сильной.Из двух головок мышцы медиальная головка (с внутренней стороны голени) травмируется чаще, чем латеральная головка (снаружи).
При лечении острой травмы икр занимается ПОЛИЦИЯ (ранее RICE). При мышечных травмах противовоспалительные препараты в настоящее время не рекомендуются, особенно в первые 48 часов, поскольку считается, что они задерживают заживление. Как и при любых травмах, RunningPhysio рекомендует обратиться к соответствующему специалисту в области здравоохранения. В случае травм икр это особенно важно, так как существует риск тромбоза глубоких вен (ТГВ).
Симптомы ТГВ включают боль, отек и болезненность голени, часто сопровождающиеся теплом и покраснением кожи. К сожалению, это часто общие симптомы после травмы икры даже без ТГВ. Во многих случаях обнаруживается, что у людей, направляемых для исследования на подозрение на ТГВ, его нет, однако, если есть сомнения, проверьте его, поскольку ТГВ является серьезным заболеванием и может привести к тромбоэмболии легочной артерии, которая потенциально опасна для жизни.
Лечение травмы икры во многом зависит от степени тяжести (сроки, указанные ниже, являются приблизительными и могут значительно различаться у разных людей), но я следую этим принципам лечения травм икры;
- Уважайте процесс исцеления
- Разрешить период относительного покоя
- Поддерживать гибкость и силу икр там, где это возможно, но выполнять упражнения в пределах боли
- Постепенно возобновляйте деятельность, которая включает растяжение или нагрузку на икроножные мышцы
- Восстановить любые недостатки, которые существуют после процесса заживления (это может включать силу, мощность, выносливость или объем икр, снижение гибкости икр, изменение контроля движений и т. Д.).)
При легкой травме икроножной мышцы симптомы будут слабыми с минимальным отеком, вы сможете ходить без посторонней помощи с легким дискомфортом, но резкие движения, которые растягивают или воздействуют на икроножные мышцы, могут вызвать усиление боли. Первоначальное лечение включает отдых в течение 2-3 дней, после чего часто можно возобновить легкие кросс-тренировки, при условии, что они не вызывают боли. Это может включать плавание или езду на велосипеде (с низким сопротивлением), но следует избегать ударов, сильного сопротивления или резких движений. Как только симптомы исчезнут, вы можете начать легкую пробежку на беговой дорожке и посмотреть, как вы себя чувствуете, прежде чем постепенно возвращаться к тренировкам.Срок для этого варьируется от 1 до 4 недель в зависимости от травмы и человека. Когда вы все же вернетесь к бегу, сначала избегайте тренировок на холмах и скоростной работы, так как это увеличивает нагрузку на икроножные мышцы.
Умеренно тяжелые травмы икр требуют немного большей осторожности. На ранних стадиях будет заметный отек и дискомфорт. Вы сможете ходить без посторонней помощи, но с некоторыми трудностями и болью. Любые движения, вызывающие даже небольшое напряжение или нагрузку на икры, могут быть болезненными.Это может включать подъем или спуск по лестнице, движение лодыжки или давление на икры.
Первые 2-3 дня, вероятно, будут сопровождаться кровотечением в мышцах и значительным отеком. На этих острых стадиях вам нужно более внимательно относиться к отдыху, подъемам и льду, и я бы не рекомендовал кросс-тренинг. Вам может быть полезно немного разгрузить теленка. Это можно сделать, вставив в обувь клин для пятки, обвязав икры ремнями или даже надев туфли на каблуке (хотя, вероятно, что-то стабильное, а не шпильки!).Это должна быть краткосрочная стратегия, и вы должны стремиться ходить в обычной обуви или босиком, как только это будет удобно.
К 4-7 дню вы можете почувствовать себя достаточно комфортно, чтобы начать очень щадящие упражнения для икр. Просто двигайте ступней вверх и вниз, сначала согнутые в коленях, а затем прямо. Двигайтесь настолько далеко, насколько вам удобно — не переживайте боль. Обычно лучше всего немного и часто — примерно 10-15 повторений 3 раза в день. Цель состоит в том, чтобы стимулировать сокращение и расслабление мышц, это должно помочь снять отек и сохранить гибкость.
После седьмого дня вы обычно находитесь в подострой фазе травмы. Мышца все еще заживает, и эта новая ткань будет уязвимой, поэтому вы должны избегать чрезмерной нагрузки на нее. Когда дело доходит до исцеления, тело великолепно, и к этому стоит относиться с уважением. Мы часто стремимся ускорить процесс, но, возможно, по правде говоря, наша цель состоит в том, чтобы создать лучшую среду, позволяющую вещам заживать с нормальной скоростью. Во время заживления важно поддерживать гибкость и силу икроножных мышц, но это не должно происходить за счет процесса заживления.
Примерно с 7 по 21 день после травмы рубцовая ткань все еще развивается, но обычно не обладает достаточной прочностью, чтобы выдерживать большие нагрузки. В результате я бы избегал статических растяжек в этот период, вместо этого использовал бы 2 традиционных растяжки икры (на фото ниже), но выполнял их динамически, . Вместо того, чтобы двигаться, пока не почувствуете растяжение и удерживайте его, просто сосредоточьтесь на контролируемых, мягких движениях безболезненно. В качестве альтернативы мини-присед — простой способ сохранить подвижность лодыжки.Вы также можете начать подъем на носки с опорой, если можете — делайте это на обеих ногах (а не только на одной) — поднимайтесь на пальцы ног и медленно опускайтесь. Обычно вы можете возобновить кросс-тренинг через 2–3 недели после травмы, но не допускайте боли и избегайте нагрузок и нагрузок.
Через 3-4 недели после травмы икры рубцовая ткань обычно достаточно развита, чтобы выдержать небольшую нагрузку, на этом этапе вы можете начать статическую растяжку икры, если вам удобно. В этом случае растяните и икроножные, и камбаловидные мышцы, используя описанные выше техники и удерживая их около 30 секунд в течение 3-5 повторений.На этом этапе вы часто можете прогрессировать в силовой работе, если вам удобно, попробуйте подъемы на носки на одной ноге на более слабой стороне. Делайте столько, сколько удобно, и постепенно увеличивайте, пока не сможете сделать то же самое на обеих ногах. Прекратите, если больно!
Тяжелые травмы икр могут привести к полному разрыву икроножной мышцы. Появится значительный отек, боль и может развиться гематома. Возможно, вы не сможете ходить без костылей, даже в этом случае вам будет сложно выдержать нагрузку, и многие люди предпочитают прыгать! Лечение этих травм значительно варьируется и будет проводиться вашим консультантом или физиотерапевтом.
Заключительные мысли: травмы икр могут быть болезненными и потенциально изнурительными и должны быть оценены медицинским работником, чтобы исключить серьезные осложнения, такие как ТГВ. Как всегда на RunningPhysio, если есть сомнения, проверьте его. Большинство разрывов теленка хорошо поддаются лечению, но процесс заживления необходимо соблюдать, и важно не делать слишком много слишком быстро.
Растяжение или растяжение бедра или икры | Ортопедия и колено
Обзор
Растяжение бедер или икр возникает, когда эти мышечные волокна повреждаются, часто в результате резкого движения, которое создает чрезмерную нагрузку на мышцы и вызывает их разрыв.С другой стороны, растяжение связок бедра или голени возникает, когда эти связки растягиваются или разрываются.
Несмотря на то, что степень тяжести растяжений и растяжений варьируется, симптомы обычно включают синяки, болезненность и припухлость в пораженной области, которые могут усиливаться при ходьбе.
Лечение будет зависеть от тяжести травмы. Большинство легких растяжений и растяжений можно лечить в домашних условиях. Позвоните своему врачу, если ваша боль или отек сильные и мешают вам ходить, или если ваши симптомы не улучшаются со временем с помощью домашних средств.
Причины деформации бедра или икры или растяжения связок
Общие причины деформации или растяжения бедра включают:
- Слабость, дисбаланс, скованность или утомляемость в ногах
- Неправильная техника тренировки
- Недостаточный прогрев перед тренировкой
Деформации телят часто вызываются:
- Перетягивание
- Резкие отталкивания
- Прыжки
- Резкое изменение направления движения при беге или занятии спортом
Факторы риска растяжения или растяжения бедра или голени
У вас может быть повышенный риск растяжения или растяжения бедра, если вы:
- Имеют напряженные мышцы подколенного сухожилия или четырехглавой мышцы
- Резко и резко увеличивайте интенсивность упражнений
- Не соблюдайте надлежащую технику упражнений
У вас может быть повышенный риск растяжения икры или растяжения связок, если вы:
- У вас напряженные мышцы голени или голени
- старше
Симптомы растяжения или растяжения бедра или голени
Основным признаком растяжения или растяжения бедра является боль в бедре, напоминающая тянущее или тянущее ощущение.
Дополнительные признаки и симптомы могут включать:
- Боль при ходьбе или использовании пораженной мышцы
- Ушиб, отек или болезненность пораженного бедра
- Слышать «хлопок» или «щелчок» во время травмы
Общие симптомы деформации и растяжения икры включают:
- Ушиб, припухлость или болезненность пораженного теленка
- Ощущение резкой боли в икре
Предотвращение растяжения или растяжения бедра или икры
Хотя некоторые деформации и растяжения являются следствием несчастных случаев, которые трудно предотвратить, вы можете снизить риск растяжения или растяжения коленного сустава с помощью:
- Ношение соответствующей поддерживающей обуви при тренировке
- Всегда разминаться перед тренировкой
- Растяжка и укрепление мышц ног
- Внесение изменений в свой режим тренировок постепенно, а не внезапно
Диагностика растяжения или растяжения бедра или голени
При диагностике растяжения или растяжения бедра или голени ваш врач проведет медицинский осмотр и спросит о событии, которое стало причиной вашей травмы.В некоторых случаях, если есть подозрение на более серьезную травму, ваш врач может также назначить рентген или МРТ.
Лечение растяжения или растяжения бедра или голени
После консультации с врачом вы, как правило, можете лечить легкие растяжения и деформации икр или бедер в домашних условиях по:
- Уплотнение, обледенение, сжатие и подъем стыка
- Прием безрецептурных противовоспалительных средств
- После курса физиотерапии, назначенного вашим врачом
Когда обращаться за помощью
Позвоните своему врачу, если у вас сильная боль или отек в области, которая препятствует вашей способности ходить, или если ваши симптомы не улучшаются со временем с помощью домашних средств.
Следующие шаги
Ваш врач оценит ваши симптомы и соответственно предложит диагноз и план лечения.
Симптомы, причины и варианты лечения деформации телят
Варианты лечения и профилактики деформации телят
Отдых
Основным лечением при слабом или умеренном растяжении икр является отдых. Только в тяжелых случаях, когда большая часть мышцы разорвана, необходимы другие вмешательства, например хирургическое вмешательство. Первоначальное лечение легких или умеренных штаммов заключается в купировании боли и ограничении любого кровотечения.Отдых означает реже использовать телят в течение определенного периода времени — даже если возможно, полностью прекратить использование.
- Постельный режим или ограничения активности: Отдых может включать постельный режим, но чаще включает снижение активности, особенно тех, которые сгибают или поднимают лодыжку, например бег, прыжки, остановки и рывки, а также балет.
- Высокие прогулочные ботинки: Возможно, ваш врач пропишет «высокие прогулочные ботинки», которые изолируют стопу в таком положении, которое не напрягает икроножные мышцы для ускорения заживления.
Компрессионные чулки
Если травма повторяется или часто, можно использовать компрессионные чулки или компрессионные носки, чтобы уменьшить образование синяка в мышечной ткани. Синяк может усугубить травму, поскольку кровь является раздражителем и может вызвать усиление воспаления, если она находится за пределами сердца и кровеносных сосудов. В тяжелых случаях синяк может вызвать синдром компартмента, при котором повышенное давление угрожает жизнеспособности тканей теленка.
Обезболивающие и лед
В течение первых двух дней лед может быть уместным и полезным в качестве средства уменьшения боли и отека в голени. Однако по прошествии первых двух дней часто необходимо использовать более сильное обезболивающее, чтобы контролировать отек. Если кровотечения нет, то для купирования боли можно использовать нестероидные противовоспалительные препараты (НПВП). Поскольку НПВП могут нарушить способность организма останавливать кровотечение естественным путем, их использование должно быть ограничено при подозрении на кровотечение.
Растяжка и нагревание
Растяжка важна в процессе заживления, поскольку она снижает жесткость и ограничивает укорочение мышечных волокон из-за недостаточного использования и степени рубцевания, что может еще больше ограничить диапазон ваших движений. После самых ранних стадий заживления применение тепла может расслабить мышцы и позволить им растянуться дальше. Также рекомендуется растянуть противоположные мышцы, подняв пальцы ног к небу. Ни одна из этих растяжек не должна вызывать боли.Со временем пределы растяжения без причинения боли будут увеличиваться до тех пор, пока икроножная мышца не будет полностью растянута, и в этот момент могут потребоваться более агрессивные растяжки для дальнейшего улучшения заживления.
Хирургия
В случаях, когда мышца была полностью разорвана или оторвана от кости, важно повторно соединить мышцу, чтобы восстановить некоторые элементы функции голени. Это требует неотложной операции. Даже после операции вам потребуются повторные визиты к врачу и, по крайней мере, шесть месяцев для достижения максимальной потенциальной функции.Целью операции будет повторное прикрепление мышцы к точке на кости, чтобы снова можно было согнуть лодыжку и колено.
Справочник по деформации икр
Деформации икр являются результатом внезапного растяжения или длительного чрезмерного использования икроножных мышц, мышц, расположенных в задней части нижней части ноги. Деформации телят могут повлиять на кого угодно, но особенно уязвимы те, кто занимается физически сложными и динамичными видами спорта.
Растяжения икр характеризуются внезапной острой болью, а травмированные мышцы также могут быть жесткими и болезненными на ощупь.Боль возникает в результате разрыва мышечных волокон в ноге, причем количество разорванных волокон напрямую зависит от тяжести травмы. Многие из нас испытали некоторую степень растяжения икр в какой-то момент своей жизни, и большинство из нас легко сможет определить, когда мы натянули икры. Но существуют разные уровни деформации телят, некоторые из которых более серьезны, чем другие, поэтому давайте посмотрим на три разных типа деформации телят и последствия каждого из них.
Первая степень
Первая степень — наименее серьезный из трех уровней деформации телят.Люди, которые испытывают напряжение первой степени, будут чувствовать некоторую боль и повышенную чувствительность, и мышцы, вероятно, будут чувствовать себя немного напряженными, но это почти так же плохо, как и бывает, хотя они могут не испытать эти симптомы должным образом до следующего дня. Деформация икр считается первой степенью, если было затронуто менее 25% мышечных волокон, поэтому большинство людей смогут продолжить свою деятельность через несколько минут.
Штаммы телят первой степени обычно полностью заживают в течение 2–4 недель, но есть несколько вещей, которые вы можете сделать, чтобы ускорить этот процесс.Начните с прикладывания пакетов со льдом к мышцам на 15 минут 4 или 5 раз в день. На этом этапе восстановления важно отдыхать и держать ногу в приподнятом положении. Если у вас есть ортез на икры, это также поможет уменьшить боль и ускорить восстановление для всех классов. Примерно через 3 дня, когда вы почувствуете себя более комфортно, двигая мышцами, вам следует делать несколько очень легких растяжек несколько раз в день, постепенно увеличивая усилия, которые вы прилагаете к растяжке.
Вторая степень
Деформация икр второй степени охватывает довольно широкий диапазон повреждений, так как любая деформация икроножных мышц, которая приводит к разрыву от 25% до 90% мышечных волокон, будет классифицироваться как деформация второй степени.Однако разница между растяжением первой степени и растяжением второй степени весьма заметна. Люди с растяжением второй степени будут чувствовать гораздо более сильную боль и могут, но не должны продолжать занятия. Вначале они почувствуют более острую боль, а в ближайшие дни и недели у них появятся синяки, отек и скованность.
Чтобы ускорить выздоровление, первую неделю следует провести в состоянии покоя с приподнятыми ногами. Прикладывайте пакет со льдом на пятнадцать минут каждые пару часов и подумайте о том, чтобы передвигаться с помощью костылей.Вы можете начать легкую растяжку после недели отдыха и перейти к более сложной растяжке через две недели. Для полного выздоровления обычно требуется 4-8 недель.
Класс 3
Деформация икр 3 степени предназначена для тех, у кого разорвано более 90% мышечных волокон или мышца полностью разорвана. Тот, кто испытывает растяжение икр третьей степени, испытает немедленную мучительную боль. Они не смогут продолжать занятия и вообще не смогут двигать икроножными мышцами.В этом случае посещение врача — единственный вариант, и весьма вероятно хирургическое вмешательство. Типичное время восстановления для штамма третьей степени составляет 3-4 месяца.
Растяжение икр (вытягивание икроножной мышцы) лечение и симптомы
ПлантарисИкроножная мышца находится в задней части голени и состоит из трех мышц: подошвенной, икроножной и камбаловидной. Эти 3 мышцы называются «трехглавой мышцей», и они прикрепляются к ахиллову сухожилию.
Они отвечают за разгибание стопы (подошвенное сгибание) и сгибание ноги в коленном суставе.
GastrocnemiusАхиллово сухожилие прикрепляется к пяточной кости (пяточной кости). Камбаловидная мышца находится глубоко в икроножной мышце, а подошвенная мышца и часть ее сухожилия расположены между этими двумя мышцами.
СолеусРастяжение икры возникает в результате разрыва или растяжения этих мышц. Когда мышца растягивается, в мышечных волокнах возникают небольшие микротрещины. Сила этих разрывов зависит от глубины и внезапности растяжения. Существует три различных степени деформации икр: 1-я степень — легкое напряжение, 2-я степень — умеренная или сильная боль, и 3-я степень — полный разрыв.
Что
вызывает деформацию теленка?Растяжение икроножных мышц происходит при чрезмерном растяжении икроножных мышц. Это может быть вызвано внезапным резким движением или чрезмерным использованием.
- Недостаточный разогрев или охлаждение — частая причина напряжения икр.
- Внезапное изменение направления.
- Резкое движение или увеличение скорости может привести к разрыву или напряжению икроножных мышц.
- Восхождение или бег в гору.
- Избыточная пронация.
- Ношение неподходящей обуви.
Каковы симптомы штамма телят
- Внезапная резкая боль в голени.
- Боль в икре, обычно в средней части голени.
- Боль при сопротивлении подошвенному сгибанию (заостренный палец) или при стоянии на заостренном пальце.
- Ощущение удара сзади по голени.
- Ощущение жжения / покалывания.
- Воспаление голени.
- Можно почувствовать комок.
- Ушиб голени в результате внутреннего кровотечения.
- Сложность опоры на весы.
- Герметичность
Штамм телят обычно можно разделить на 3 степени.
Деформация 1 степени Симптомы:- Небольшая припухлость и синяк.
- Мышцы могут ощущаться стянутыми и болеть при растяжении.
- Боль / дискомфорт могут ощущаться после активности и могут длиться от 2 до 5 дней
- Боль возникает немедленно.
- Мышца может быть болезненной на ощупь.
- Воспаление.
- Через несколько дней после травмы синяк появится ниже места частичного разрыва.
- Мышца ощущается напряженной и болезненной при сопротивлении подошвенному сгибанию (указывает на палец).
- Боль ощущается сразу же, она может ощущаться как жжение или колоть.
- Мышца нежная на ощупь.
- Возникло воспаление.
- В месте разрыва можно почувствовать комок мышечной ткани.
- Через несколько дней после травмы ниже места разрыва появится синяк.
- Боль ощущается при ходьбе или нагрузке.
- Невозможно сократить мышцу, так как мышца полностью разорвана.
Лечение деформации телят
Важно не игнорировать деформацию икр, так как это может вызвать дальнейшее повреждение и привести к деформации 3 степени.Чем раньше начнется лечение, тем лучше результат. В 1 степени выздоровление занимает примерно 2 недели. У штаммов 2 степени восстановление может занять до 5-8 недель, а у штаммов 3 степени — до 3-4 месяцев.
Подставка: для предотвращения дальнейшего повреждения.
В подострой (от 3 дней до 3 недель) и хронической стадии (от 3 недель до 2 лет) важно, чтобы тренировки были адаптированы таким образом, чтобы избегать прыжков или любых упражнений, вызывающих чрезмерную нагрузку на икроножную или камбаловидную мышцу.
Физиотерапевт, спортивный массажист или спортивный терапевт может посоветовать, когда следует возобновить упражнения и какие упражнения будут уместными.
Обработка льдом: Лед, можно применять в течение 10-15 минут, каждые 2-3 часа в острой и подострой стадии (частота может быть уменьшена по мере выздоровления и может продолжаться столько, сколько будет необходимо) . Ледяные повязки — эффективный способ применения ледяной терапии. В подострой стадии (3 дня — 3 недели) может применяться тепловая терапия.
Compr ession: для уменьшения отека и ограничения движений.
Обвязка обеспечивает поддержку.При полном разрыве врач может назначить гипсовую повязку для стабилизации.
Высота: Гравитация способствует лимфатическому дренажу и венозному оттоку.
НПВП (противовоспалительные средства) и парацетамол можно принимать для облегчения боли. В случае возможных побочных эффектов следует обратиться за медицинской помощью.
Ортопедия может предотвратить чрезмерное столкновение. Поэтому стоит проконсультироваться с ортопедом, который проведет анализ походки и посоветует подходящую обувь.
Кинезиологическое тейпирование способствует восстановлению за счет лимфодренажа и восстановления поврежденных тканей.
Врач или физиотерапевт могут порекомендовать МРТ для оценки степени разрыва. В тяжелых случаях может быть проведена операция.
Физиотерапевт может назначить лечение ультразвуком, звуковыми волнами; который ускоряет процесс восстановления, разрушая ткани и растягивая их. Это также может помочь облегчить боль.
Массаж может помочь в восстановлении, улучшить подвижность суставов и диапазон движений.Его нельзя назначать в острой стадии. Если есть какое-либо основное заболевание, например, сердечное заболевание, перед массажем важно проконсультироваться с врачом.
Физиотерапевт или спортивный массажист может порекомендовать укрепляющие, гибкие и проприоцептивные упражнения в подострой и хронической стадии выздоровления.
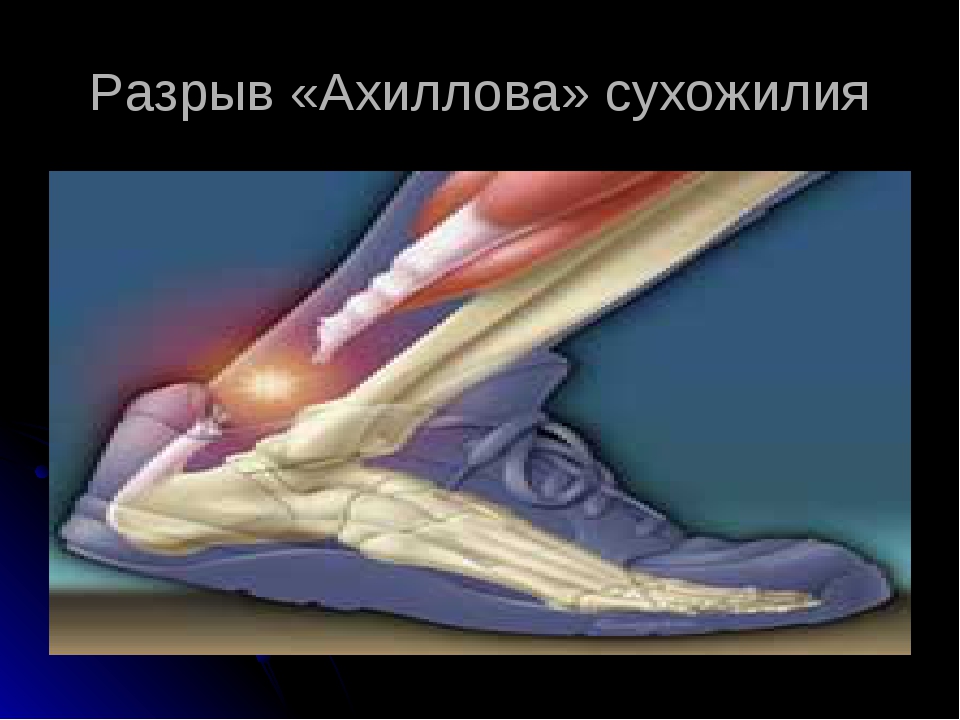

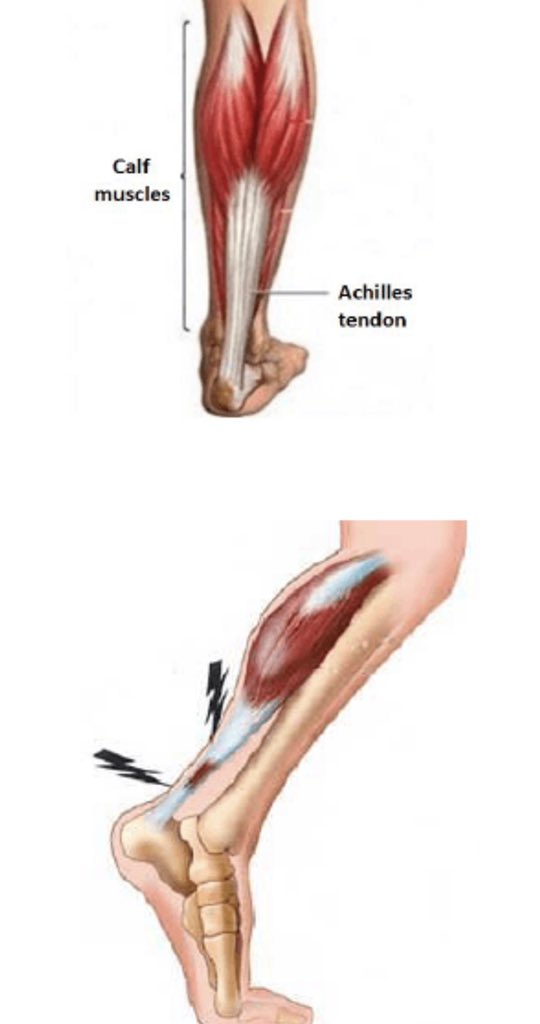
 Активные движения ногтевыми фалангами отсутствуют. Чаще страдают 2 и 5 пальцы.
Активные движения ногтевыми фалангами отсутствуют. Чаще страдают 2 и 5 пальцы. Клиника повреждения характеризуется ослаблением силы разгибания голени и невозможностью удержать ногу на весу в разогнутом положении. В нижней трети бедра наблюдается западение тканей.
Клиника повреждения характеризуется ослаблением силы разгибания голени и невозможностью удержать ногу на весу в разогнутом положении. В нижней трети бедра наблюдается западение тканей.