ГАСТРИТ – КОГДА ЖЕЛУДОК «НЕДОВОЛЕН»
17.Дек.2019
Гастрит – самое распространенное заболевание желудочно-кишечного тракта. Данный диагноз больные часто себе ставят сами. Часто можно услышать: «У меня тяжесть в желудке, значит у меня гастрит»
И… это первое заблуждение пациента. Термин гастрит используется для обозначения различных по течению и происхождению воспалительных и структурных изменений слизистой оболочки желудка. Следовательно, установить точный диагноз, руководствуясь чувством тяжести, как минимум неправильно.
В силу множества структурных изменений слизистой желудка, клинически гастрит является длительно протекающим заболеванием, со следующей симптоматикой: во-первых, это болевой синдром (острый, тупой, давящий), который беспокоит и заставляет обратиться к врачу. Боли возникают в подложечной (или эпигастральной) области, ипроявляются обычно через 1,5 — 2 часа после еды. Во-вторых, имеет место так называемый диспептический синдром, который наблюдается у большинства больных и выражен чувством жжения в подложечной области (изжога), отрыжкой кислым, что говорит о забросе содержимого желудка в пищевод (рефлюкс), также могут быть тошнота и рвота при обострении.
Гастриты делятся на острый и хронический. Острый- воспаление слизистой оболочки желудка, возникающее при воздействии недоброкачественной пищи, либо употреблении некоторых лекарств.
Хронический гастрит – длительно текущее воспалительное поражение слизистой желудка, характеризующееся структурной перестройкой и нарушением секреторной, моторной и инкреторной (синтез гастроинтестинальных гормонов) функций желудка.
ЧТО ДЕЛАТЬ, КОГДА ПЛОХО?
При появлении первых жалоб, болевого синдрома и/или ощущения тяжести, распирания в животе, отрыжки, изжоги кислым, плохого самочувствия, необходимо сразу же обратиться к врачу, потому что гастрит может осложниться язвенной болезнью и даже раком желудка.
В первую очередь врач собирает анамнез: изучает длительность недомогания, характер питания пациента, наличие стрессовых ситуаций.
 Из наиболее измененных участков при эндоскопии берут биопсию (кусочек ткани) для гистологического исследования (метод, при котором исследуется строение ткани для исключения раков и предраковых заболеваний желудка). Также при эндоскопии возможно проведение измерения кислотности содержимого желудка.
Из наиболее измененных участков при эндоскопии берут биопсию (кусочек ткани) для гистологического исследования (метод, при котором исследуется строение ткани для исключения раков и предраковых заболеваний желудка). Также при эндоскопии возможно проведение измерения кислотности содержимого желудка.ПОМОЩЬ ПРИ ОБОСТРЕНИИ
При купировании приступа острого гастрита, для очищения желудка необходимо выпить 2-3 стакана воды и вызвать рвоту. При химических отравлениях промывания желудка проводят с помощью толстого желудочного зонда. Промывание проводится до чистых промывных вод. В течение первых двух суток пища не принимается, назначается водно-чайная диета. Затем диету расширяют, включая в рацион слизистые супы и каши, кисели, сухари из белой муки, яйцо всмятку. Для устранения болей применяют спазмолитики (к примеру, но-шпа) и антациды (например, Гевискон, Ренни).
 В частности,исключить жареные блюда, наваристые мясные и рыбные бульоны, не переедать, есть по 5 – 6 раз в сутки. Не употреблять продукты, способствующие изжоге: крепкий чай, кофе, шоколад, газированные напитки, алкоголь, лук чеснок, сливочное масло. Употреблять отварное мясо, отварную рыбу, пищу приготовленную на пару, супы из протертых круп (геркулес, рис). По возможности, исключить из рациона капусту, бобовые, молоко – продукты, способствующие метеоризму.
В частности,исключить жареные блюда, наваристые мясные и рыбные бульоны, не переедать, есть по 5 – 6 раз в сутки. Не употреблять продукты, способствующие изжоге: крепкий чай, кофе, шоколад, газированные напитки, алкоголь, лук чеснок, сливочное масло. Употреблять отварное мясо, отварную рыбу, пищу приготовленную на пару, супы из протертых круп (геркулес, рис). По возможности, исключить из рациона капусту, бобовые, молоко – продукты, способствующие метеоризму.Медикаментозную терапию назначает лечащий врач по завершению определенных обследований и исследований.
Будьте здоровы!
Ирина Лазарева
врач-терапевт БУ «Няганская городская поликлиника»
Причины тошноты – справочник Омега-Киев
Тошнота – одно из наиболее мучительных состояний человеческого организма. Чувство тошноты не позволяет полноценно наслаждаться жизнью, портит аппетит и навеивает чувство слабости. Также, тошнота является симптомом множества опасных для жизни болезней. Если тошнота не проходит после рвоты, а сопровождает человека более нескольких дней – необходимо обратиться в медицинский центр и пройти комплексное обследование. Только диагностика и сопутствующие симптомы смогут определить причину постоянной тошноты.
Если тошнота не проходит после рвоты, а сопровождает человека более нескольких дней – необходимо обратиться в медицинский центр и пройти комплексное обследование. Только диагностика и сопутствующие симптомы смогут определить причину постоянной тошноты.
Причины регулярной тошноты:
- Прием медикаментов. Некоторые препараты, помимо прямого медикаментозного воздействия на организм, могут вызывать побочные действия. Одним из наиболее распространенным является тошнота, вялость и слабость. Тошноту может спровоцировать длительный прием противогельминтных и противовирусных средств. Также, при лечении антибиотиками, необходимо принимать препарат, нормализующий микрофлору желудка. Если не соблюдать комплексного приема – возникает чувство тошноты и слабости;
- Желчнокаменная болезнь. Болезнь, при которой происходит образование застоя желчи с последующим образованием камней. Одним из симптомов является тошнота, боль внизу живота, отсутствие аппетита;
- Холецистит. Это заболевание характеризуется образованием камней и воспаления стенок желчного пузыря.
 Одним из главных симптомов болезни является постоянное чувство тошноты, особенно активизирующееся во время приема пищи. Помимо тошноты, болезнь проявляется привкусом металла во рту и сильной изжогой;
Одним из главных симптомов болезни является постоянное чувство тошноты, особенно активизирующееся во время приема пищи. Помимо тошноты, болезнь проявляется привкусом металла во рту и сильной изжогой; - Гастрит. Болезнь является признаком воспаления слизистой оболочки желудка. Раздраженные стенки желудка провоцируют чувство тошноты, особенно во время, или после приема еды. Гастрит необходимо лечить медикаментозно, а также придерживаться специальной диеты;
- Отравление. Эта причина тошноты является наиболее распространенной, ведь испорченные продукты питания могут не терять собственный вкус и приниматься в пищу. При отравлении, человека мучает тошнота, позывы к рвоте, диарея, головная боль и сильное чувство слабости. Если резко повышается температура – необходимо обратиться в клинику и пройти медикаментозную терапию;
- Артериальная гипертензия. Довольно часто, повышение давления в кровеносных сосудах сопровождается чувством тошноты, а, следовательно, слабостью, головокружением и отсутствием аппетита.
 После приема специальных медикаментов, нормализующих кровяное давление, чувство тошноты исчезает;
После приема специальных медикаментов, нормализующих кровяное давление, чувство тошноты исчезает; - Сотрясение мозга. При сильных ушибах головы, пациента мучает тошнота и рвота. Причиной симптома являются нарушения в нормальном функционировании центральной нервной системы;
- Панкреатит. При воспалении поджелудочной железы, возникает опоясывающая боль, чувство тошноты и отсутствие аппетита;
- Вестибулярный аппарат. Слабый вестибулярный аппарат является причиной внезапной тошноты во время поездок на машине, автобусе и метро. Особенно таким людям тяжело побороть чувство тошноты при взлете и посадке самолета;
- Кишечные инфекции. При заражении кишечной инфекцией, человек ощущает сильное чувство тошноты, сопровождающееся рвотой. Помимо этих симптомов, возникает сильная боль в животе, общая слабость и может повышаться температура. Инфекции кишечника не следует лечить самостоятельно, нужно обратиться к врачу и пройти медикаментозную терапию;
- Мигрень. Для этой невралгической проблемы характерны сильные, длительные и регулярные боли, которые сопровождаются чувством тошноты и апатией;
- Сердечно-сосудистые заболевания.
 При инфаркте миокарда нарушается кровоснабжение организма, которое влечет за собой резкую боль, чувство удушья, нехватки воздуха и тошноты;
При инфаркте миокарда нарушается кровоснабжение организма, которое влечет за собой резкую боль, чувство удушья, нехватки воздуха и тошноты; - Голодание и диеты. Девушки, которые длительный период находятся на жестких диетах, ограничивают организм в необходимом количестве витаминов, белков и углеводов. Дефицит питательных веществ приводит к истощению организма, чувству тошноты и упадку сил.
Тошнота в критические дни и в период беременности
Во время менструального цикла, в организме женщины происходят изменения, а также повышается внутричерепное давление. Именно это является причиной постоянной тошноты, рвотных позывов, головокружения и чувства общей слабости. Критическое состояние может длится несколько дней, а потом бесследно исчезать до следующей менструации.
В период беременности, женский организм переживает большое количество гормональных изменений. Поэтому на раннем сроке беременности, многих женщин мучает токсикоз. От тошноты не существует лекарств, поэтому следует много находится на свежем воздухе и правильно питаться. Примерно после 15 недели, токсикоз бесследно отступает.
Примерно после 15 недели, токсикоз бесследно отступает.
Гастропарез — NHS
Гастропарез — это длительное (хроническое) состояние, при котором желудок не может нормально опорожняться. Пища проходит через желудок медленнее, чем обычно.
Считается, что это результат проблемы с нервами и мышцами, которые контролируют опорожнение желудка.
Если эти нервы повреждены, мышцы желудка могут работать неправильно, и движение пищи может замедлиться.
Симптомы гастропареза
Симптомы гастропареза могут включать:
- тошноту (тошнота) и рвота
- потеря аппетита
- потеря веса
- вздутие живота
- боль в животе
Эти симптомы могут быть легкими или тяжелыми и имеют тенденцию появляться и исчезать.
Когда обращаться за медицинской помощью
Обратитесь к врачу общей практики, если вы испытываете симптомы гастропареза, так как это может привести к некоторым потенциально серьезным осложнениям.
К этим осложнениям относятся:
- обезвоживание вследствие повторяющейся рвоты
- гастроэзофагеальная рефлюксная болезнь (ГЭРБ) – когда желудочная кислота просачивается из желудка в пищевод достаточное количество питательных веществ
- непредсказуемый уровень сахара в крови – это особый риск для людей с диабетом
Причины гастропареза
Во многих случаях гастропареза нет очевидной причины. Это известно как идиопатический гастропарез.
Известные причины гастропареза включают:
- плохо контролируемый диабет 1 типа или диабет 2 типа
- осложнение некоторых видов хирургических вмешательств, таких как бариатрическая хирургия или удаление части желудка (гастрэктомия)
Другие возможные причины гастропареза включают:
- Болезнь Паркинсона – состояние, при котором часть мозга постепенно повреждается в течение многих лет
- склеродермия – редкое заболевание, при котором появляются твердые, утолщенные участки кожи, а иногда и проблемы с внутренними органами и кровеносными сосудами
- амилоидоз – группа редких, но серьезных заболеваний, вызванных отложением аномального белка в тканях и органах по всему телу
Диагностика гастропареза
Чтобы диагностировать гастропарез, врач общей практики спросит о ваших симптомах и истории болезни и может организовать для вас анализ крови.
Вас могут направить в больницу для прохождения некоторых из следующих тестов:
- Рентгенография с барием — когда вы проглатываете жидкость, содержащую химический барий, что видно на рентгеновском снимке и показывает, как жидкость проходит через вашу пищеварительную систему
- сканирование опорожнения желудка — вы едите пищу (часто яйца), содержащие очень небольшое количество радиоактивного вещества, которое видно на скане. Гастропарез диагностируется, если более 10 % пищи все еще находится в желудке через 4 часа после еды
- Беспроводной капсульный тест – вы проглатываете небольшое электронное устройство, которое отправляет информацию о том, как быстро она движется по пищеварительному тракту, на записывающее устройство.
- эндоскопия – тонкая гибкая трубка (эндоскоп) вводится через горло в желудок для осмотра слизистой оболочки желудка и исключения других возможных причин
Лечение гастропареза
лечение может помочь вам контролировать состояние.
Изменение диеты
Эти советы могут оказаться полезными:
- вместо 3-х разового питания попробуйте есть чаще и меньшими порциями – это означает, что в вашем желудке будет меньше пищи, и она будет легче проходить через ваш организм
- старайтесь есть мягкую и жидкую пищу – ее легче переваривать
- тщательно пережевывайте пищу перед тем, как проглотить ее
- пейте негазированные жидкости при каждом приеме пищи
Также может помочь избегать определенных продуктов, которые трудно перевариваются, например, яблок с кожей или продукты с высоким содержанием клетчатки, такие как апельсины и брокколи, а также продукты с высоким содержанием жира, которые также могут замедлить пищеварение.
Лекарства
Следующие лекарства могут быть назначены для облегчения ваших симптомов:
- домперидон – который принимают перед едой, чтобы сократить мышцы желудка и помочь продвижению пищи
- эритромицин – антибиотик, который также помогает сократить желудок и может способствовать продвижению пищи
- противорвотные средства – лекарства, которые могут помочь остановить вас от плохого самочувствия или тошноты
Однако доказательства того, что эти лекарства облегчают симптомы гастропареза, относительно ограничены, и они могут вызывать побочные эффекты. Ваш врач должен обсудить с вами потенциальные риски и преимущества.
Ваш врач должен обсудить с вами потенциальные риски и преимущества.
Домперидон следует принимать только в самой низкой эффективной дозе в течение как можно более короткого времени из-за небольшого риска потенциально серьезных побочных эффектов, связанных с сердцем.
Электрическая стимуляция
Если диетические изменения и лекарства не помогают вашим симптомам, может быть рекомендовано относительно новое лечение, называемое гастроэлектрической стимуляцией. Однако в настоящее время многие органы NHS обычно не финансируют это.
Гастроэлектрическая стимуляция включает хирургическую имплантацию работающего от батареи устройства под кожу живота.
Два электрода, прикрепленные к этому устройству, фиксируются к мышцам нижней части живота. Они посылают электрические импульсы, чтобы помочь стимулировать мышцы, участвующие в контроле прохождения пищи через желудок. Устройство включается с помощью ручного внешнего управления.
Устройство включается с помощью ручного внешнего управления.
Эффективность этого лечения может значительно различаться. Не все будут реагировать на это, и для многих людей, которые реагируют, эффект в значительной степени исчезнет в течение 12 месяцев. Это означает, что электрическая стимуляция подходит не всем пациентам с гастропарезом.
Существует также небольшая вероятность того, что эта процедура приведет к осложнениям, требующим удаления устройства, таким как:
- инфекция
- смещение и перемещение устройства
- образование отверстия в стенке желудка
Поговорите со своим хирургом о возможных рисках. Вы также можете ознакомиться с рекомендациями Национального института здравоохранения и передового опыта (NICE) по гастроэлектрической стимуляции при гастропарезе.
Инъекции ботулотоксина
Более тяжелые случаи гастропареза иногда можно лечить путем инъекции ботулинического токсина в клапан между желудком и тонкой кишкой.
Это расслабляет клапан и держит его открытым в течение более длительного периода времени, чтобы пища могла проходить через него.
Инъекцию делают через тонкую гибкую трубку (эндоскоп), которую вводят через горло в желудок.
Это довольно новый метод лечения, некоторые исследования показали, что он может быть не очень эффективным, поэтому не все врачи рекомендуют его.
Зонд для питания
Если у вас чрезвычайно тяжелый гастропарез, который не улучшается с помощью диеты или лекарств, может быть рекомендован питательный зонд.
Доступны различные типы временных и постоянных зондов для кормления.
Сначала вам могут предложить временный зонд для кормления, называемый назоеюнальным зондом. Он вводится в пищеварительный тракт через нос и доставляет питательные вещества прямо в тонкую кишку.
Зонд для кормления также можно ввести в кишечник через разрез (разрез), сделанный в животе. Это известно как еюностомия.
Жидкая пища может подаваться через трубку, которая направляется прямо в кишечник для всасывания, минуя желудок.
Поговорите со своим врачом о рисках и преимуществах каждого типа зонда для кормления.
Альтернативным методом питания при тяжелом гастропарезе является внутривенное (парентеральное) питание. Здесь жидкие питательные вещества доставляются в кровоток через катетер, вставленный в крупную вену.
Хирургия
Некоторым людям может помочь операция по введению трубки в желудок через живот. Эту трубку можно периодически открывать для выпуска газов и уменьшения вздутия живота. 9( гастроеюностомия)
Эти операции могут уменьшить ваши симптомы, позволяя пище легче проходить через желудок.
Ваш врач может объяснить, подходят ли вам какие-либо процедуры, и обсудить возможные связанные с этим риски.
Рекомендации для людей с диабетом
Гастропарез означает, что ваша пища переваривается медленно и в непредсказуемое время. Если у вас также есть диабет, это может иметь большое влияние на уровень сахара в крови.
Нервы желудка могут быть повреждены высоким уровнем глюкозы в крови, поэтому важно держать уровень глюкозы в крови под контролем, если у вас диабет.
Ваш врач может сообщить вам о любых изменениях, которые вам может потребоваться внести в свой рацион или лекарства. Например, если вы принимаете инсулин, вам может потребоваться разделить дозу до и после еды и ввести инсулин в области, где всасывание обычно происходит медленнее, например, в бедро.
Вам также необходимо часто проверять уровень глюкозы в крови после еды.
Последняя проверка страницы: 14 октября 2019 г.
Дата следующей проверки: 14 октября 2022 г.
Рак желудка: симптомы и признаки
Поиск
Утверждено редакционной коллегией Cancer.Net, 12/2021
НА ЭТОЙ СТРАНИЦЕ: Вы узнаете больше об изменениях и других вещах, которые могут сигнализировать о проблеме, которая может потребовать медицинской помощи. Используйте меню для просмотра других страниц.
У больных раком желудка могут наблюдаться следующие симптомы или признаки. Симптомы – это изменения, которые вы можете почувствовать в своем теле. Признаки — это изменения в чем-то измеряемом, например, при измерении артериального давления или выполнении лабораторного анализа. Вместе симптомы и признаки могут помочь описать медицинскую проблему. Иногда у людей с раком желудка отсутствуют какие-либо симптомы и признаки, описанные ниже. Или причиной может быть заболевание, не являющееся раком.
Рак желудка обычно не обнаруживается на ранней стадии, поскольку он часто не вызывает специфических симптомов. В настоящее время не рекомендуется проводить скрининг на рак желудка до появления симптомов или признаков. Как правило, у людей чаще диагностируют рак желудка после появления симптомов и признаков.
Когда симптомы все же возникают, они могут быть нечеткими и включать перечисленные ниже. Важно помнить, что эти симптомы также могут быть вызваны многими другими заболеваниями, такими как желудочный вирус или язва.
Расстройство желудка или изжога
Боль или дискомфорт в животе
Тошнота и рвота, особенно рвота твердой пищей вскоре после еды
Диарея или запор
Вздутие живота после еды
Потеря аппетита
Ощущение застревания пищи в горле во время еды
Симптомы прогрессирующего рака желудка могут включать:
Слабость и усталость
Рвота кровью или наличие крови в стуле
Необъяснимая потеря веса
Если вас беспокоят какие-либо изменения, которые вы испытываете, поговорите со своим врачом.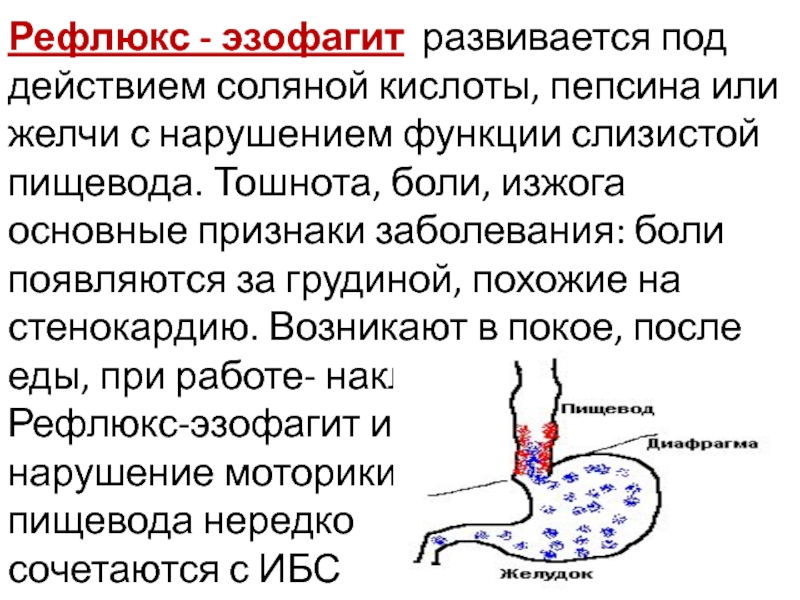
 Одним из главных симптомов болезни является постоянное чувство тошноты, особенно активизирующееся во время приема пищи. Помимо тошноты, болезнь проявляется привкусом металла во рту и сильной изжогой;
Одним из главных симптомов болезни является постоянное чувство тошноты, особенно активизирующееся во время приема пищи. Помимо тошноты, болезнь проявляется привкусом металла во рту и сильной изжогой; После приема специальных медикаментов, нормализующих кровяное давление, чувство тошноты исчезает;
После приема специальных медикаментов, нормализующих кровяное давление, чувство тошноты исчезает; При инфаркте миокарда нарушается кровоснабжение организма, которое влечет за собой резкую боль, чувство удушья, нехватки воздуха и тошноты;
При инфаркте миокарда нарушается кровоснабжение организма, которое влечет за собой резкую боль, чувство удушья, нехватки воздуха и тошноты;