Причины шевеления в животе без беременности
Шевеления в животе знакомы многим женщинам, которые хотя бы раз находились в положении. Но вот иногда с этим симптомы обращаются люди, которые не находятся в состоянии беременности. Поэтому возникает вопрос, что может шевелиться внизу живота?
Чувство, что в животе что-то шевелится, знакомо многим людям. Причины могут скрываться в различных процессах: вздутии живота, движениях внутри, подвижности мышечных структур, странных звуках без болезненных ощущений.
Период вынашивания ребенка
Чаще всего шевеление внизу живота возникает у женщины репродуктивного возраста. Причиной такого явления становится беременность. Большинство знакомы с теми чувствами, когда будущий малыш дает о себе знать, толкаясь о стенки маточной полости.
Первый раз плод начинает шевелиться тогда, когда ему исполняется три-пять недель. Это связано с тем, что сердца будущего малыша уже начало биться. К сожалению, в этот момент беременная еще ничего чувствует, ведь размер плода совсем мал.
Первые шевеления появляются примерно с 12-20 недели. Все зависит от того, как располагается плод относительно матки, какая беременность по счету и каково телосложение будущей мамы.
Врачи выяснили, что движения ребенка зависят от некоторых факторов:
- Активность плода повышается ближе к вечеру.
- Шевеления напрямую зависят от настроения мамы. Если женщина испытывает страх или плачет, то малыш будет вести себя тихо.
- Ребенок становится спокойнее, когда женщина занимается физическими нагрузками. Лучше почаще отдыхать.
- После приема пищи двигательная активность плода повышается.
- Звуки окружающей среды влияют на движение плода. Если его что-то пугает или играет спокойная музыка, то малыш будет тихим.
- Ребенок начинает активно двигаться, если мама заняла неудобную позу.
По мере роста ребенка движения становятся осознанными. А вот если малыш спит, то он перестает шевелиться на некоторое время.
Перистальтика кишечного тракта
Почему возникают шевеления в животе без беременности? Возможно причина скрывается в активной перистальтике пищеварительного тракта. Чтобы пища начала передвигаться, кишечник должен совершать волнообразные сокращения. Такой процесс в практике называют перистальтикой.
Чтобы пища начала передвигаться, кишечник должен совершать волнообразные сокращения. Такой процесс в практике называют перистальтикой.
Ощущение шевеления может возникать с любой стороны: справа, слева, внизу и вверху живота. Это связано с тем, что пищеварительный тракт имеет большую длину. Он колеблется от 10 сантиметров до 10 метров.
Активность пищеварительной системы зависит от рациона питания, состояния здоровья человека, особенности нервной системы. Если человек полностью здоров, то перистальтика не доставляет никакого дискомфорта.
Паразитарная инфекция в желудке
Почему в животе что-то шевелится? Шевеления в левом боку живота можно объяснить при наличии паразитов в организме. Многие пациенту отрицают этот факт, ведь принято считать, что глисты — это заболевания нечистоплотных людей.
Но в этом нет ничего зазорного, ведь гельминты могут попасть в организм не только через грязные руки, но и плохо вымытые овощи и фрукты, необработанное мясо или во время ковыряния в земле или песке при посадках на даче.
При этом человек не только будет жаловаться на то, что в животе что-то шевелится, но и на другие симптомы:
- тошноту, периодическую рвоту;
- понос и запор;
- боль в животе;
- повышение или, наоборот, отсутствие аппетита;
- повышение температуры.
Если возникает чувство шевеления в кишке, то нужно как можно скорее посетить врача и сдать анализ. Не стоит бояться того, если диагноз подтвердится. Пациенту пропишут курс медикаментозной терапии и строгую диету.
Повышенное газообразование в животе
Если наблюдается шевеление в животе, но не беременность, то возможно причиной стало повышенное газообразование. Любой процесс переваривания пищи сопровождается выделением газов. Повышенном газообразование, по статистическим данным, страдают более 40 процентов людей.
При нормальном состоянии в пищеварительном тракте находится около 200 миллилитров газов. Но выделение наблюдается не меньше 600 миллилитров.
При усилении выделении газов наблюдается раздувание кишечного тракта, вздутие живота, урчание, боль. Причинами патологического процесса становятся заглатывание большого количества воздуха, нарушение микрофлоры кишечного тракта, нарушение ферментной функции, употребление газообразующих продуктов.
Причинами патологического процесса становятся заглатывание большого количества воздуха, нарушение микрофлоры кишечного тракта, нарушение ферментной функции, употребление газообразующих продуктов.
Образования в брюшной полости
Почему в животе ощущение шевеления? Одной из неприятных причин считается формирование опухоли, которая постепенно начинает разрастаться. При отсутствии своевременного лечения пациент начнет жаловаться на болезненные ощущения, тошноту, рвоту, дискомфорт, увеличение живота.
Существенную опасность для человека представляют спаечные процессы, опухоли в области кишечника, желудка или печени, полипы. Чтобы подтвердить диагноз, необходимо пройти обследование, которое заключается в рентгенографии с контрастом и ультразвуковой диагностике.
youtube.com/embed/GYRUPwsafbg» frameborder=»0″ gesture=»media» allow=»encrypted-media» allowfullscreen=»»/>Сокращение органов
Шевелиться внутри живота может маточная полость у женщин. Этот процесс чаще всего наблюдается во время месячных, когда активно сокращается матка, чтобы вытолкнуть лишний слой эндометрия.
Лечения этот процесс не требует. Но если шевеление сопровождается спазмом, то можно принять обезболивающее или спазмолитик.
Очень часто сокращения наблюдаются в ночное время, когда человек находится в состоянии покоя. Этот процесс не должен вызывать беспокойство, если он не сопровождаются болью.
Многие люди на приеме у врача жалуются на то, как будто что-то шевелится в боку. Некоторые даже переживают за то, что в их организме поселились паразиты. Но в некоторых случаях диагноз не подтверждается, а вся причина кроется в нервном перенапряжении. Чтобы избавиться от такого чувства, больному прописывают успокаивающие средства. Если патология все же подтверждается, то назначается медикаментозная терапия, строгая диета, активный образ жизни и отказ от вредных привычек.
Тук-тук, кто в теремочке живет? Шевеления плода – когда возникают впервые, частота и характер, методы подсчета, опасные симптомы.
Пожалуй, ощущения шевеления малыша – это одно из самых ожидаемых и волнующих событий для беременных. Конечно, о состоянии беременности женщина узнает гораздо раньше, по достоверным способам – анализ крови на ХГЧ, УЗИ, осмотр. Но именно момент шевеления привносит в беременность ощущение связи между мамой и малышом, становясь той самой волшебной нитью между двумя родными сердцами. Чем более волнительно женщина ожидает дня шевеления и имеет богатую фантазию, тем более красочно описывается это ощущение, а срок зачастую нереален по своим фактическим возможностям.
Случай из практики: «Доктор, Вы можете мне не верить, но я совершенно точно чувствовала неделю назад как разорвался фолликул, а яйцеклетка вылетела в трубу, пару дней она катилась по трубе и нырнула в пухлую слизистую, а вот сейчас вгрызается в нее.
Пузырьки в бокале шампанского, плавное прикосновение хвостика рыбки, порхание бабочки, легкая щекотка – вот как трогательно описывают первые ощущения шевелений своего ребенка в утробе будущие мамы. И как же не хочется расстраивать прозаичными «перистальтика и движение газа по петлям кишечника». Пусть уж рыбки и бабочки, в конце концов, для медицины это не существенно, а #скоромама получает хорошее настроение, что гораздо важнее много!
Первые шевеления достоверно шевеления можно ощутить на сроке 20 недель, а точнее в период с 18 до 22 недели. Это своеобразный экватор беременности, ровно середина.
Шевеления плода на разных сроках беременности
День первого шевеления – это не день действительно первых движений плод, а начало их ощущений. Двигательная активность плода начинается уже на сроке 7-8 акушерских недель, но это спонтанные мышечные сокращения и трактовать их как настоящие шевеления нельзя. Это тест проведения импульсов нервной системе к мышечным пучкам зародыша.
Плод растет и к 12-14 неделе возможности его развития позволяют совершать активные движения ручками и ножками, отталкиваться от стенок матки, кувыркаться и свободно плавать в полости матки. Размеры плода позволяют ему совершать интенсивные движения, почти не соприкасаясь к стенкам матки, поэтому в этот период движения есть, а ощущений нет. Это период первого пренатального комбинированного скрининга и проведение ультразвукового исследования на этом сроке для многих будущих мам становится запоминающимся событием – плод «похож на человека» и «он шевелится!». За первыми движениями малыша следуют вторые, третьи и с каждым днем все более отчётливо мама ощущает их в разных частях живота — то справа, то слева, посередине, вверху и внизу.
Размеры плода позволяют ему совершать интенсивные движения, почти не соприкасаясь к стенкам матки, поэтому в этот период движения есть, а ощущений нет. Это период первого пренатального комбинированного скрининга и проведение ультразвукового исследования на этом сроке для многих будущих мам становится запоминающимся событием – плод «похож на человека» и «он шевелится!». За первыми движениями малыша следуют вторые, третьи и с каждым днем все более отчётливо мама ощущает их в разных частях живота — то справа, то слева, посередине, вверху и внизу.
С 18-20 недели начинается период активного формирования мышц и это требует от малыша выполнения движений разной интенсивности и направления. То есть нам кажется, что плод ничем не занят и просто сучит ножками и сосет пальчик, а на само деле выполняется сложная и ответственная работа! Широкий диапазон движений позволяет разработать правильные движения суставов, формирует сухожилия и тренирует функцию групп мышц – этакая внутриутробная аквааэробика.
К 30 неделе, как правило, плод занимает постоянное положение в полости матки и принимает вынужденную позу, так называемую овоидную, похожую на овал – головка согнута, ручки и ножки прижаты к туловищу. Если голова плода располагается внизу, это называется головным предлежанием и основная часть шевелений ощущается в верхних отделах живота, справа и слева от пупка. При тазовом положении плода мелкие и частые движения ощущаются в нижних отделах живота, тогда как размашистые движения головки концентрируются вверху. На этом сроке практически каждое движение ребенка воспринимается отчетливо, поскольку свободного пространства очень мало и стенки матки как бы обхватывают плод.
После 34-36 недель движения плода становятся более ограниченными, плавными, перекатывающимися и зависят от положения тела матери – на любое стеснение плод реагирует движением, поскольку резко ограничен в пространстве. На сроке 38 недель и далее происходит опущение живота и небольшое перемещение плода в нижние отделы, что практически делает невозможным привычные шевеления и плод ограничивается мелкими движениями – «затихает, готовится к родам, экономит силы»
Из форумов: «Мой мочевой пузырь – чей-то личный враг, иначе как объяснить его круглосуточное выжимание?», «Ощущение, что из моих внутренних органов скоро получится скоро получится фарш», «Во мне живет спортсмен – боксер или футболист, а может и целая команда!».
Режим сна — периоды сна и бодрствования
В первую половину беременности плод проводит практически все время во сне, пробуждаясь крайне редко. По сути, это состояние даже нельзя назвать полноценным сном, поскольку оно не имеет фаз активности и представляет из себя постоянный покой. После 20 недели периоды появляются периоды активности плода, которые непродолжительны и бессистемны. Время от времени малыш совершает движения, толчки, покачивается и вновь погружается в состояние покоя.
По сути, это состояние даже нельзя назвать полноценным сном, поскольку оно не имеет фаз активности и представляет из себя постоянный покой. После 20 недели периоды появляются периоды активности плода, которые непродолжительны и бессистемны. Время от времени малыш совершает движения, толчки, покачивается и вновь погружается в состояние покоя.
С 28 недель период покоя плода уже можно трактовать как настоящий сон, соответствующий «быстрому» сну взрослых людей, а с 30 недели появляется, и фаза «медленного» сна. По УЗИ можно видеть, как меняется выражение лица в разные периоды – в быструю фазу веки дрожат, а мимика активна и кажется, что малыш хмурится или улыбается, а в медленную фазу личико безмятежно и расслаблено. К 36 неделям устанавливается цикличность активности с преобладанием глубоко сна, и эта привычка настолько устойчива, что и после рождения в первое время младенец спит, как и в утробе матери – по 16-29 часов в сутки.
Режимы сна и бодрствования плода не всегда совпадают с материнскими, зачастую случается ровно наоборот, малыш просыпается в момент засыпания мамы.
Иногда мамы связывают периоды бодрствования малыша с определёнными ситуациями — после еды, при прослушивании музыки, эмоциональном разговоре, при поглаживании животика и т.д. На диалоге «мама-малыш» формируется целая система общения, беременные читают сказки, включают классическую музыку, «угощают» малыша шоколадом и мороженым, получая взамен сокровенные толчки и пинки как реакцию на заботу и любовь. Действительно, малыши могут проявить двигательную активность, реагирую на резкое повышение глюкозы в крови, изменении концентрации определённых гормонов и положение тела беременной.
Характер шевелений — как часто шевелится плод?
Начну с того, что характер, частота и интенсивность шевелений – это не самый достоверный критерий благополучия плода. Многое зависит от положения плода в матке, строения материнского организма, эмоциональности и чувствительности женщины, индивидуальных особенностях характера плода. Шевеления плода для оценки течения беременности и здоровья плода можно использовать только в качестве косвенного «датчика».
Многое зависит от положения плода в матке, строения материнского организма, эмоциональности и чувствительности женщины, индивидуальных особенностях характера плода. Шевеления плода для оценки течения беременности и здоровья плода можно использовать только в качестве косвенного «датчика».
В современном акушерстве существуют методов достоверной оценки состояния плода – это УЗИ с допплерометрией и КТГ, объективные методы исследования, которые исключают эмоциональную составляющую. К сожалению, даже эти методы не всегда дают однозначной информации о текущей ситуации и прогнозах, но максимально точные данные о состоянии плода мы в состоянии получить только с их помощью. До 1971 года шевеление плода не считалось объективным критерием состояния беременности, на это обращали внимание только в самых выраженных случаях – отсутствие шевеления в течение суток, например.
Далее были разработаны специальные «календари шевелений», в современном мире их заменили различные приложения и варианты онлайн-календарей. Однако, их прикладное значение все более сводится к психотерапевтическому, эффект контроля дает беременной ощущение спокойствие и уверенность. Но это если мама устойчива, в случаях лабильного восприятия подобные календари могут стать причиной повышения тревожности и волнения.
Однако, их прикладное значение все более сводится к психотерапевтическому, эффект контроля дает беременной ощущение спокойствие и уверенность. Но это если мама устойчива, в случаях лабильного восприятия подобные календари могут стать причиной повышения тревожности и волнения.
Случай из практики: одна очень беспокойная беременная провела за весь период 25 УЗИ и более 50 КТГ, потому что ее календарь шевелений ежедневно фиксировал «активность и гипоксию» и советовал обратить внимание. Она и обращала. При этом ни одно исследование не показало никаких нарушений, тем не менее календарь велел и был услышан. Родилась здоровая чудесная девочка. Прошли годы. Как-то раз мне пришлось прервать прием из-за шума в коридоре. Выглянула и увидела ту самую маму, бегущую за малышкой. Она летела по длинному коридору, срывая по пути объявления со стен, снося сумки, стулья, громко смеясь и веселясь, симпатичная и щекастая. Мама улыбнулась, — а вот наша гипоксия!
Методы самостоятельной оценки шевелений плода
Несмотря на то, что методы самостоятельной оценки лишены объективности, иногда в них возникает потребность – например, при ограниченной доступности медицинской помощи. Это довольно простые методы, для которых не требуется никакого оборудования.
Это довольно простые методы, для которых не требуется никакого оборудования.
1. Метод Пирсона – «считай до десяти». Этот метод можно использовать с 28 недель беременности. Счет начинается с 9:00 и заканчивается в 21:00. На графике фиксируется каждое десятое шевеление плода. Если количество таких пометок не достигает десяти, то это повод сообщить врачу о низкой активности плода и обсудить необходимость дополнительных обследований.
2. Метод Кардиффа предполагает фиксирование промежутка времени, в течение которого плод совершает десять движений.
3. Метод Садовски рекомендует следующее: ежедневно, после ужина, с 19:00 до 23:00 производится отсчет всех движений плода – больших и малых. Счет шевелений проводится беременной, лежа на левом боку. При фиксации десяти движений, можно закончить счет. Если за 4 часа количество движений составило менее 10, это повод для дополнительного обследования.
Когда стоит беспокоиться?
1. Грозный признак, требующий незамедлительного посещения врача – полное отсутствие каких-либо шевелений в течение 6 часов. Речь идет о сроке более 32 недель и фиксации полного покоя после попыток «разбудить» малыша – поглаживании живота, щипков кожи, приема сладкой пищи (шоколадка, банан, сок и т.д.), нахождение в положение лежа на левом боку и т.д.
Грозный признак, требующий незамедлительного посещения врача – полное отсутствие каких-либо шевелений в течение 6 часов. Речь идет о сроке более 32 недель и фиксации полного покоя после попыток «разбудить» малыша – поглаживании живота, щипков кожи, приема сладкой пищи (шоколадка, банан, сок и т.д.), нахождение в положение лежа на левом боку и т.д.
2. Изменение ритма шевелений – резкая активация или замедление. Непривычное поведения малыша не всегда является признаком страдания, зачастую это связано просто с его перемещением в матке. Плод может располагаться спиной к передней брюшной стенке мамы – и тогда ощущения менее отчетливы, чем если к животу примыкают ручки и ножки. Как правило, мамы беспокоятся при бурных шевелениях плода, считая это признаком гипоксии или иных нарушений. Не исключается, что чрезмерно интенсивные, особенно подрагивающие и подергивающие движения свидетельствуют о проблеме. Но наиболее опасна обратная ситуация — именно вялые, редкие и слабые шевеления могут быть симптомами недостаточности кровообращения и гипоксии (кислородного голодания). Это имеет очевидное объяснение – при недостатке кислорода природа переводит функционирование организма в режим «сохранения энергии» и плод снижает двигательную активность.
Это имеет очевидное объяснение – при недостатке кислорода природа переводит функционирование организма в режим «сохранения энергии» и плод снижает двигательную активность.
что происходит в животе, развитие малыша, ощущение шевеления, размер плода в норме
Опубликовано: 02.06.2017
Время на чтение: 5 мин.
Количество прочтений: 2826
17-я неделя беременности (19-я акушерская) признана гинекологами довольно спокойной: состояние будущей мамы более стабильно, чем на ранних сроках; токсикоз, который мучает многих в первом триместре, отступает. Именно в этот период чаще всего будущая мама может ощутить первые толчки и шевеления ребенка, особенно если беременность не первая. С психологической точки зрения период считается благоприятным, так как женщина уже осознала, что беременна и скоро у нее появится малыш. Семнадцатая неделя характеризует начало 5-го месяца, а это значит, что почти половина пути вынашивания плода пройдена. На этом сроке, как и на других, также происходят определенные изменения.
Семнадцатая неделя характеризует начало 5-го месяца, а это значит, что почти половина пути вынашивания плода пройдена. На этом сроке, как и на других, также происходят определенные изменения.
Что происходит с женщиной на 17-й неделе беременности
- • Тело. Изменения касаются матки, которая несколько увеличивается в размерах к данному сроку, смещая некоторые внутренние органы, что может вызывать тянущую боль внизу живота, в районе поясницы и копчика. Животик также увеличивается в размерах, начинает выступать и быть заметным.
- • Ощущения. На этом сроке особенно чувствуется нагрузка на сердце, поэтому весьма важно избегать переутомлений. Шевеления и толчки ребенка, как правило, приносят только положительные эмоции и не доставляют дискомфорта. К тому же они носят нерегулярный характер, а некоторые женщины впервые почувствуют движения своего малыша несколько позже (в период с 18-й по 22-ю неделю). Также может появиться изжога как следствие сдавливания кишечника из-за подъема и увеличения матки.
 Из-за роста живота могут возникнуть проблемы со сном ввиду сложности принятия удобной позы.
Из-за роста живота могут возникнуть проблемы со сном ввиду сложности принятия удобной позы. - • Выделения. Если они имеют привычный цвет, консистенцию и запах, причин для обращения к врачу нет. Насторожить должны любые нестандартные изменения, например зеленоватый оттенок или творожистая консистенция. В частности, у многих беременных женщин может в период вынашивания ребенка обостриться молочница.
- • Отеки. Как правило, эта проблема касается ног вследствие задержки жидкости в организме. Если отеки несильные и не доставляют неприятных ощущений, повода обращаться за медицинской помощью нет. Для снижения задержки жидкости рекомендуется не злоупотреблять соленой пищей.
- • Внешность. Изменения могут коснуться лица. У некоторых будущих мам наблюдаются увеличение губ и носа, а также появление постоянного румянца на щеках.
- • Вес. Довольно часто будущих мамочек интересует вопрос, сколько килограммов они наберут в период беременности. Чтобы сделать индивидуальный расчет и понять, какая прибавка будет нормой именно для вас, рекомендуется воспользоваться специальным калькулятором набора веса.
 В среднем считается, что на 17-й неделе беременности будущая мама становится тяжелее на 3–5 кг (этот параметр зависит от индекса массы тела).
В среднем считается, что на 17-й неделе беременности будущая мама становится тяжелее на 3–5 кг (этот параметр зависит от индекса массы тела).
Что происходит с плодом на 17-й неделе беременности
17-я неделя беременности характеризуется новыми этапами развития ребенка. В частности, начинает работать его иммунная система и в организме маленького человечка вырабатываются такие гормоны, как интерферон и иммуноглобулин. Помимо этого, плод начинает накапливать прообраз подкожной жировой прослойки. Сама кожа малыша получает большую чувствительность, особенно это характерно для животика и ягодиц. Практически окончательно завершает свое развитие сердце, которое активно качает кровь. Также начинают хорошо функционировать надпочечники, выделяя гормоны. Размер плода на этом сроке напоминает крупную картофелину в длину примерно 10–14 сантиметров, вес растет и может достигать 140–200 граммов. Малыш уже довольно развит, он может слышать звуки, доносящиеся извне, чувствовать свет и прикосновения к животу мамы. Кроме этого, происходит закладка основы для формирования постоянных зубов.
Кроме этого, происходит закладка основы для формирования постоянных зубов.
Образ жизни будущей мамы
Питание на 17-й неделе беременности остается прежним. В нем преобладают овощи, нежирное мясо, жирная рыба, молочные продукты. При запорах может помочь курага и чернослив, при изжоге – кисель. При частых судорогах нужно увеличить потребление молочных продуктов для получения кальция. Важно полноценно отдыхать, соблюдая режим дня. Спать разрешено только на боку, подложив под живот и между ног небольшую подушку. Следует контролировать вес и не допускать прибавок свыше положенных норм. Бороться с лишним жиром поможет ходьба, плавание, йога, гимнастика для беременных. Нельзя сцеживать выделяющееся молозиво – это может спровоцировать сокращение матки. Чтобы оно не пачкало одежду, используйте специальные прокладки. Старайтесь не сидеть, закинув ногу на ногу. Это перегружает кости и мышцы таза и затрудняет кровоток в брюшной области.
Какие обследования и анализы может назначить врач на 17-й неделе беременности
На 17-й неделе при нормальном течении беременности особых обследований и специальных анализов обычно не проводится. Как правило, УЗИ и необходимые анализы сдаются планово на более раннем сроке. Если этого не было сделано, то врач назначит скрининг на синдром Дауна, анализы крови на АПФ и ХГЧ. Ультразвуковое исследование плода (УЗИ) на 17-й неделе беременности не проводится, но при желании будущей мамы его можно провести. Оно безвредно как для женщины, так и для плода и может помочь определить некоторые возможные отклонения в развитии малыша. На картинке будущие родители могут увидеть, как выглядит и где находится их ребенок. Также плод обычно начинает активно двигаться, так как шум датчика привлекает его внимание и заставляет шевелиться. Также в зависимости от предлежания УЗИ позволяет определить пол малыша. Проведение ультразвукового исследования помимо наблюдения за развитием ребенка также определяет состояние матки, хорошо ли сформировалась плацента и какой объем околоплодных вод у будущей мамы. Все показатели анализов оцениваются в комплексе, и при необходимости или подозрении на какие-либо отклонения врач назначит дополнительные тесты.
Как правило, УЗИ и необходимые анализы сдаются планово на более раннем сроке. Если этого не было сделано, то врач назначит скрининг на синдром Дауна, анализы крови на АПФ и ХГЧ. Ультразвуковое исследование плода (УЗИ) на 17-й неделе беременности не проводится, но при желании будущей мамы его можно провести. Оно безвредно как для женщины, так и для плода и может помочь определить некоторые возможные отклонения в развитии малыша. На картинке будущие родители могут увидеть, как выглядит и где находится их ребенок. Также плод обычно начинает активно двигаться, так как шум датчика привлекает его внимание и заставляет шевелиться. Также в зависимости от предлежания УЗИ позволяет определить пол малыша. Проведение ультразвукового исследования помимо наблюдения за развитием ребенка также определяет состояние матки, хорошо ли сформировалась плацента и какой объем околоплодных вод у будущей мамы. Все показатели анализов оцениваются в комплексе, и при необходимости или подозрении на какие-либо отклонения врач назначит дополнительные тесты.
Какого режима питания
следует придерживаться в период беременности
Продукты, которые составляют рацион беременной женщины, должны быть качественными и свежими. Также весьма важен баланс белков, жиров и углеводов. В этот период организм будущей мамы должен получать витамины и микроэлементы не только для собственного стабильного функционирования, но и для обеспечения развития и роста малыша (в приоритете кальций и железо). Желательно придерживаться правильного питания, состоящего из частых приемов пищи небольшими порциями. Это снизит вероятность вздутий, изжоги, переедания, отеков и прочих неприятных последствий. Необходимо включить в свой рацион большое количество овощей и фруктов, нежирные сорта мяса, рыбу и молочные продукты. Употребление крепкого чая, кофе, жирной, жареной и острой пищи следует снизить. При необходимости можно дополнительно принимать витамины, не забыв при этом проконсультироваться с наблюдающим врачом.
Какие лекарства можно принимать на 17-й неделе беременности
Прием лекарственных препаратов и БАДов в период беременности не рекомендован. Однако на этом сроке возможно ослабление иммунной системы будущей мамы вследствие формирования ее у малыша. Это может привести к простудным заболеваниям и прочим инфекциям. При возникновении признаков ОРВИ не рекомендуется проводить самостоятельное лечение. Лучше обратиться к наблюдающему врачу, который назначит лечение в зависимости от симптомов. Существует несколько основных правил, к которым, в частности, относится запрет на прием антибиотиков. Кроме этого, при использовании народных средств также следует проконсультироваться с врачом.
Однако на этом сроке возможно ослабление иммунной системы будущей мамы вследствие формирования ее у малыша. Это может привести к простудным заболеваниям и прочим инфекциям. При возникновении признаков ОРВИ не рекомендуется проводить самостоятельное лечение. Лучше обратиться к наблюдающему врачу, который назначит лечение в зависимости от симптомов. Существует несколько основных правил, к которым, в частности, относится запрет на прием антибиотиков. Кроме этого, при использовании народных средств также следует проконсультироваться с врачом.
Какой образ жизни рекомендуется вести на 17-й неделе беременности
При нормальном самочувствии отменять физические нагрузки не стоит. Однако рекомендуется снизить их интенсивность. Для беременных есть специальные виды спорта, например йога. Также при отсутствии противопоказаний полезны плаванье и пешие прогулки на свежем воздухе. Беременной женщине следует избегать стрессовых ситуаций и любых волнений. Кроме этого, не рекомендуется громкое прослушивание музыки: резкие звуки могут вызывать у малыша неприятные ощущения.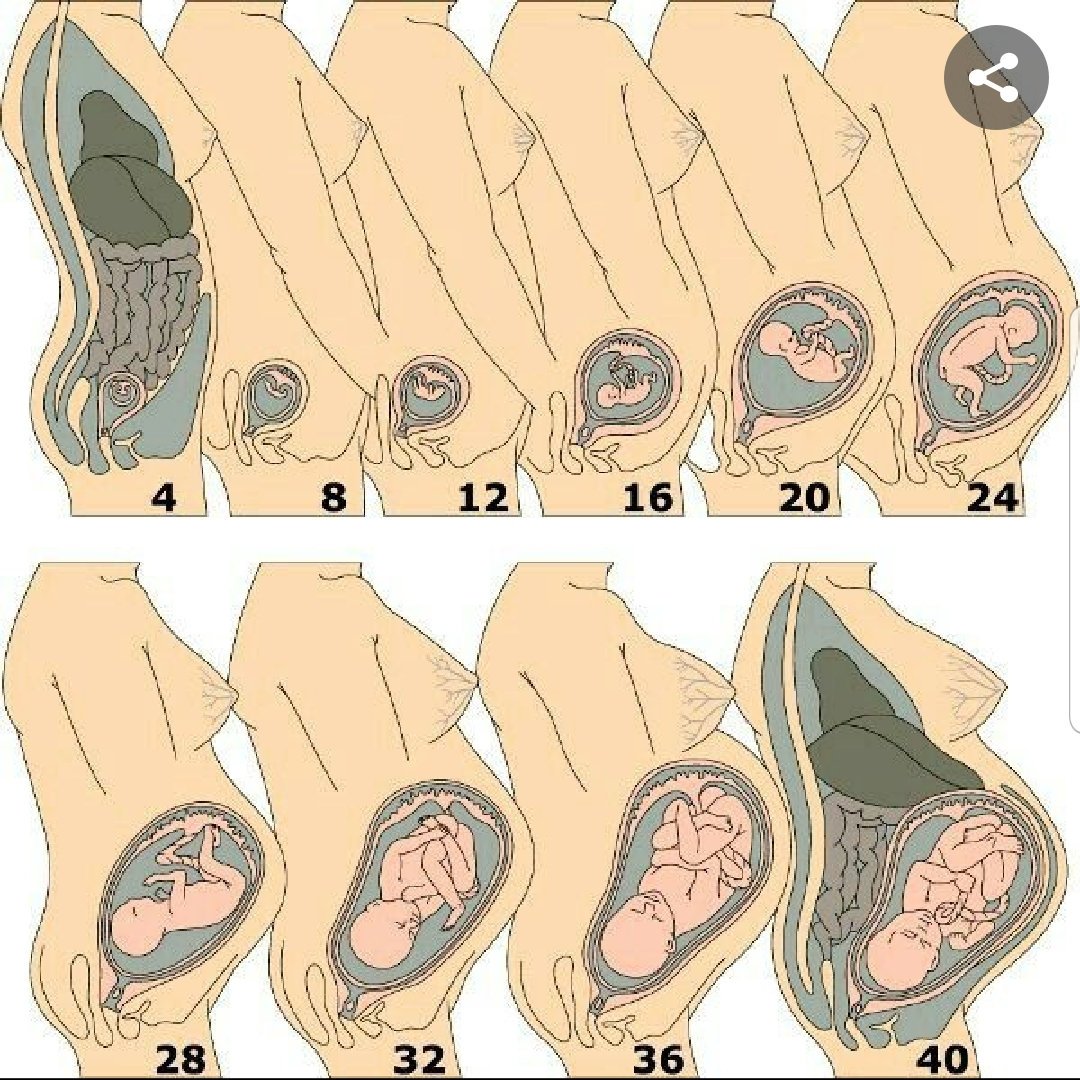 Частый отдых и полноценный сон – это одни из основных факторов спокойного протекания беременности. Также не рекомендуется длительное время проводить в положении стоя, так как это может грозить обострением варикозного расширения вен. Для его профилактики по вечерам можно делать расслабляющие ванночки для ног, а также отдыхать, немного приподняв ноги, например уложив их на мягкий валик. Интимная близость на данном сроке при отсутствии противопоказаний полезна. Она помогает расслабить внутренние мышцы и способствует выработке гормона эндорфина.
Частый отдых и полноценный сон – это одни из основных факторов спокойного протекания беременности. Также не рекомендуется длительное время проводить в положении стоя, так как это может грозить обострением варикозного расширения вен. Для его профилактики по вечерам можно делать расслабляющие ванночки для ног, а также отдыхать, немного приподняв ноги, например уложив их на мягкий валик. Интимная близость на данном сроке при отсутствии противопоказаний полезна. Она помогает расслабить внутренние мышцы и способствует выработке гормона эндорфина.
Какую одежду рекомендуется носить
Следует избегать перетягивания и сдавливания живота тугими резинками и поясами. Покупать одежду рекомендуется в специализированных магазинах для беременных. Консультанты помогут вам подобрать удобный гардероб в соответствии с вашим вкусом. Одежда для беременных, как правило, выполнена из натуральных тканей, благодаря чему снижается вероятность возникновения аллергической реакции. Рекомендуется отдавать предпочтение свободному покрою. Особое внимание следует уделить нижнему белью. При правильном подборе размера и модели оно не только не будет доставлять дискомфорта, но и будет служить хорошей поддержкой груди и живота. Также весьма важна обувь. Поскольку в период беременности женщина весит несколько больше, то увеличивается нагрузка на ноги и позвоночный отдел. Чтобы снизить напряжение, рекомендуется носить удобную обувь без каблуков.
Особое внимание следует уделить нижнему белью. При правильном подборе размера и модели оно не только не будет доставлять дискомфорта, но и будет служить хорошей поддержкой груди и живота. Также весьма важна обувь. Поскольку в период беременности женщина весит несколько больше, то увеличивается нагрузка на ноги и позвоночный отдел. Чтобы снизить напряжение, рекомендуется носить удобную обувь без каблуков.
Есть ли психологическая связь будущей мамы с малышом
Считается, что тесная связь мамы с ребенком формируется именно на этапе беременности. К женщине приходит осознание принадлежности к созданию чуда – рождению нового человека. В период беременности многие врачи рекомендуют разговаривать со своим будущим малышом, петь ему песенки и рассказывать сказки. Также неплохо приобщить к этому процессу папу ребенка. Помимо звуковых ощущений ребенок способен чувствовать прикосновения к животу мамы. Частое поглаживание и круговые движения нередко успокаивают ребенка при его сильной активности. Независимо от того, на каком сроке беременности вы находитесь, важно соблюдать режим сна и отдыха, не перенапрягаться и не нервничать. Вынашивание ребенка – это ответственный труд, который под силу только женщине. Семнадцатая неделя беременности является хорошим периодом, в дальнейшем с будущей мамой и ее малышом будут продолжать происходить изменения, так как каждая неделя имеет свои особенности. Тщательно следите за здоровьем и не стесняйтесь лишний раз проконсультироваться со своим наблюдающим врачом.
Независимо от того, на каком сроке беременности вы находитесь, важно соблюдать режим сна и отдыха, не перенапрягаться и не нервничать. Вынашивание ребенка – это ответственный труд, который под силу только женщине. Семнадцатая неделя беременности является хорошим периодом, в дальнейшем с будущей мамой и ее малышом будут продолжать происходить изменения, так как каждая неделя имеет свои особенности. Тщательно следите за здоровьем и не стесняйтесь лишний раз проконсультироваться со своим наблюдающим врачом.
Оцените статью
(Количество голосов: 2, в среднем 5.0)Немножко беременна. Ученые объяснили загадочное поведение женщин
https://ria.ru/20190526/1554882392.html
Немножко беременна. Ученые объяснили загадочное поведение женщин
Немножко беременна. Ученые объяснили загадочное поведение женщин
Ситуация, когда женщина узнает о своем положении лишь в момент родов, не столь исключительна, как считали раньше. Ученые называют это скрытой беременностью, и… РИА Новости, 26.05.2019
Ученые называют это скрытой беременностью, и… РИА Новости, 26.05.2019
2019-05-26T08:00
2019-05-26T08:00
2019-05-26T08:04
беременность
австралия
финляндия
наука
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn23.img.ria.ru/images/155485/24/1554852474_0:0:1152:648_1920x0_80_0_0_9f08586f17f0088377ed4e3050704dce.jpg
МОСКВА, 26 мая — РИА Новости, Татьяна Пичугина. Ситуация, когда женщина узнает о своем положении лишь в момент родов, не столь исключительна, как считали раньше. Ученые называют это скрытой беременностью, и такое возможно среди представительниц всех слоев общества. У этого явления не только психофизиологические, но и социальные причины. Зачем скрывать беременность в наши дниВ прошлые эпохи обстоятельства, строгие общественные нравы порой вынуждали незамужнюю молодую женщину тщательно скрывать беременность. Если она заявляла, что не знала о своем состоянии, ей, конечно, не верили. С тех пор в медицине существуют понятие «отрицаемой» или «скрываемой» беременности. Социолог из Финляндии описывает, как в 1861 году в городе Уусикаупунки судили 25-летнюю горничную за убийство новорожденного. На суде она утверждала, что не знала о беременности, не имела месячных последние три года, не чувствовала движений в утробе. Выяснилось, однако, что за месяц до родов подсудимая посетила доктора с жалобой на сильные боли в животе. Тот заподозрил беременность и рекомендовал оставить работу. Горничная родила где-то на болотах зимой мертвого младенца и спрятала тело. Суд обвинил ее во лжи, приговорил к 24 ударам плети и двум годам каторги. Подобное бывает и в наши дни, причем с внешне благополучными гражданами. Медики, как правило, подозревают у таких психические отклонения. Ученые из Швейцарии перечисляют типичные признаки пациенток, отрицающих беременность: юный возраст, низкий интеллект и социально-экономический статус, социальная изоляция, сексуальная неграмотность. Приводят такой пример.
С тех пор в медицине существуют понятие «отрицаемой» или «скрываемой» беременности. Социолог из Финляндии описывает, как в 1861 году в городе Уусикаупунки судили 25-летнюю горничную за убийство новорожденного. На суде она утверждала, что не знала о беременности, не имела месячных последние три года, не чувствовала движений в утробе. Выяснилось, однако, что за месяц до родов подсудимая посетила доктора с жалобой на сильные боли в животе. Тот заподозрил беременность и рекомендовал оставить работу. Горничная родила где-то на болотах зимой мертвого младенца и спрятала тело. Суд обвинил ее во лжи, приговорил к 24 ударам плети и двум годам каторги. Подобное бывает и в наши дни, причем с внешне благополучными гражданами. Медики, как правило, подозревают у таких психические отклонения. Ученые из Швейцарии перечисляют типичные признаки пациенток, отрицающих беременность: юный возраст, низкий интеллект и социально-экономический статус, социальная изоляция, сексуальная неграмотность. Приводят такой пример. В Лозанне скорая доставила в больницу 19-летнюю пациентку с сильным кровотечением и судорогами. Анализ на гормон беременности оказался положительным, было ясно, что она недавно рожала. Девушка страдала задержкой развития, у нее был лишний вес, на сканах МРТ выявили опухоль мозга. Только спустя сутки она призналась в травматичных родах прямо дома. Беременность скрывала из-за сложных отношений с родителями. Кто ее партнер, не сообщила. Когда признаки отсутствуютИтальянские ученые из Медицинской и хирургической школы Милана (Италия) обсуждают другой инцидент. В 2015 году в акушерское отделение одной из больниц доставили 25-летнюю замужнюю женщину, родившую дома без посторонней помощи. Хотя у нее уже был ребенок, пациентка уверяла, что о второй беременности не знала, в весе не прибавляла и движений плода не замечала. Все это время принимала гормональные контрацептивы. Ее супруг тоже ничего не подозревал. Обследование не выявило ни психических отклонений, ни признаков домашнего насилия.
В Лозанне скорая доставила в больницу 19-летнюю пациентку с сильным кровотечением и судорогами. Анализ на гормон беременности оказался положительным, было ясно, что она недавно рожала. Девушка страдала задержкой развития, у нее был лишний вес, на сканах МРТ выявили опухоль мозга. Только спустя сутки она призналась в травматичных родах прямо дома. Беременность скрывала из-за сложных отношений с родителями. Кто ее партнер, не сообщила. Когда признаки отсутствуютИтальянские ученые из Медицинской и хирургической школы Милана (Италия) обсуждают другой инцидент. В 2015 году в акушерское отделение одной из больниц доставили 25-летнюю замужнюю женщину, родившую дома без посторонней помощи. Хотя у нее уже был ребенок, пациентка уверяла, что о второй беременности не знала, в весе не прибавляла и движений плода не замечала. Все это время принимала гормональные контрацептивы. Ее супруг тоже ничего не подозревал. Обследование не выявило ни психических отклонений, ни признаков домашнего насилия. К счастью, ребенок родился здоровым. Подобных историй немало в научной литературе. Ученые допускают, что женщина может не осознавать беременность. И дело не всегда в психологии. Порой симптомы неявные или их нет совсем. Беременная не замечает, что поправилась, не испытывает тошноты, у нее нерегулярный цикл, нет толчков плода. Ее положение не распознают родственники, муж и даже лечащий врач. Медики из госпиталя города Торки (Великобритания) сообщили о 23-летней пациентке, которую привезли на скорой из-за сильных болей в спине. Анализ показал, что она беременна. Ее перевели в акушерское отделение, где на следующее утро пациентка родила здорового мальчика с помощью кесарева сечения. Девушка уверяла, что принимала оральные противозачаточные, не пропустила ни таблетки. Живот не заметила, поскольку и так была с лишним весом. О беременности не знал и ее парень. А терапевт, которого она посетила накануне, лечил ее от мочеполовой инфекции. Организм пытается схитритьПо данным многолетних исследований, одна из 475 женщин узнает о беременности на последних неделях, одна из двух с половиной тысяч — только во время родов.
К счастью, ребенок родился здоровым. Подобных историй немало в научной литературе. Ученые допускают, что женщина может не осознавать беременность. И дело не всегда в психологии. Порой симптомы неявные или их нет совсем. Беременная не замечает, что поправилась, не испытывает тошноты, у нее нерегулярный цикл, нет толчков плода. Ее положение не распознают родственники, муж и даже лечащий врач. Медики из госпиталя города Торки (Великобритания) сообщили о 23-летней пациентке, которую привезли на скорой из-за сильных болей в спине. Анализ показал, что она беременна. Ее перевели в акушерское отделение, где на следующее утро пациентка родила здорового мальчика с помощью кесарева сечения. Девушка уверяла, что принимала оральные противозачаточные, не пропустила ни таблетки. Живот не заметила, поскольку и так была с лишним весом. О беременности не знал и ее парень. А терапевт, которого она посетила накануне, лечил ее от мочеполовой инфекции. Организм пытается схитритьПо данным многолетних исследований, одна из 475 женщин узнает о беременности на последних неделях, одна из двух с половиной тысяч — только во время родов. То есть это не такая уж редкость. Врачи предупреждают: скрываемая беременность опасна для здоровья матери и ребенка. Женщина ведет привычный образ жизни, может употреблять алкоголь, курить, заниматься не подобающими ее положению делами. Без должного медицинского сопровождения роды наступают внезапно в самом неподходящем месте, нередко преждевременно. Очень велик риск травмы или гибели новорожденного. В 2006 году итальянский психолог Марко дель Гуидичи проанализировал статистику подобных инцидентов и предложил переосмыслить их причины. Он не нашел связи между психическими отклонениями и отрицанием беременности. Например, в Австралии в 27 случаях у 48 процентов пациенток выявили психические расстройства, а в Германии на 62 случая психически нездоровых — только 13 процентов. Гуидичи обращает внимание на то, что, отрицая беременность, практически все женщины ссылаются на отсутствие симптомов, в частности тошноты. К слову, ее испытывают далеко не все обычные беременные — лишь 26 процентов.
То есть это не такая уж редкость. Врачи предупреждают: скрываемая беременность опасна для здоровья матери и ребенка. Женщина ведет привычный образ жизни, может употреблять алкоголь, курить, заниматься не подобающими ее положению делами. Без должного медицинского сопровождения роды наступают внезапно в самом неподходящем месте, нередко преждевременно. Очень велик риск травмы или гибели новорожденного. В 2006 году итальянский психолог Марко дель Гуидичи проанализировал статистику подобных инцидентов и предложил переосмыслить их причины. Он не нашел связи между психическими отклонениями и отрицанием беременности. Например, в Австралии в 27 случаях у 48 процентов пациенток выявили психические расстройства, а в Германии на 62 случая психически нездоровых — только 13 процентов. Гуидичи обращает внимание на то, что, отрицая беременность, практически все женщины ссылаются на отсутствие симптомов, в частности тошноты. К слову, ее испытывают далеко не все обычные беременные — лишь 26 процентов. Многие ученые отмечают, что скрывающие беременность часто отказываются от детей, высок риск младенческой смертности. Но у Гуидичи другая информация. Например, за два года наблюдений в Австралии не было ни одного отказа, эмоционального неприятия младенца, пренебрежения материнскими обязанностями. Женщины способны принять ситуацию, многие испытывают чувство вины перед ребенком. Нужно, впрочем, учесть, что не все случаи скрываемой беременности попадают в зону внимания медиков. Гуидичи допускает, что отсутствие симптомов беременности порой выгодно организму — например, при дефектах плода или в условиях сильного стресса, когда требуется экономия ресурсов матери. На это указывает то, что у более 20 процентов скрывающих беременность рождаются дети с недостаточным весом (менее 2,5 килограмма), в то время как в среднем по популяции — у семи процентов. Ученый предлагает новый термин — скрытая беременность (cryptic pregnancy), чтобы подчеркнуть бессознательную природу этого явления. Американские исследователи разбирают сразу несколько случаев скрытой беременности и называют факторы, которые к ней ведут: неаккуратный тест в домашних условиях, лишний вес, диагностированное ранее бесплодие, нерегулярный цикл, стресс, психические расстройства.
Многие ученые отмечают, что скрывающие беременность часто отказываются от детей, высок риск младенческой смертности. Но у Гуидичи другая информация. Например, за два года наблюдений в Австралии не было ни одного отказа, эмоционального неприятия младенца, пренебрежения материнскими обязанностями. Женщины способны принять ситуацию, многие испытывают чувство вины перед ребенком. Нужно, впрочем, учесть, что не все случаи скрываемой беременности попадают в зону внимания медиков. Гуидичи допускает, что отсутствие симптомов беременности порой выгодно организму — например, при дефектах плода или в условиях сильного стресса, когда требуется экономия ресурсов матери. На это указывает то, что у более 20 процентов скрывающих беременность рождаются дети с недостаточным весом (менее 2,5 килограмма), в то время как в среднем по популяции — у семи процентов. Ученый предлагает новый термин — скрытая беременность (cryptic pregnancy), чтобы подчеркнуть бессознательную природу этого явления. Американские исследователи разбирают сразу несколько случаев скрытой беременности и называют факторы, которые к ней ведут: неаккуратный тест в домашних условиях, лишний вес, диагностированное ранее бесплодие, нерегулярный цикл, стресс, психические расстройства. Медики рекомендуют отделениям скорой помощи проверять на беременность всех женщин репродуктивного возраста, поступивших с болями в животе или еще с хотя бы одним подозрительным симптомом.
Медики рекомендуют отделениям скорой помощи проверять на беременность всех женщин репродуктивного возраста, поступивших с болями в животе или еще с хотя бы одним подозрительным симптомом.
https://ria.ru/20190105/1549054757.html
https://ria.ru/20190226/1551347983.html
https://ria.ru/20181130/1533952599.html
https://ria.ru/20180821/1526890023.html
австралия
финляндия
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn21.img.ria.ru/images/155485/21/1554852105_171:0:2902:2048_1920x0_80_0_0_244cdad78513af2c2139f30d762d8ecd.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
беременность, австралия, финляндия
МОСКВА, 26 мая — РИА Новости, Татьяна Пичугина. Ситуация, когда женщина узнает о своем положении лишь в момент родов, не столь исключительна, как считали раньше. Ученые называют это скрытой беременностью, и такое возможно среди представительниц всех слоев общества. У этого явления не только психофизиологические, но и социальные причины.
Зачем скрывать беременность в наши дни
В прошлые эпохи обстоятельства, строгие общественные нравы порой вынуждали незамужнюю молодую женщину тщательно скрывать беременность. Если она заявляла, что не знала о своем состоянии, ей, конечно, не верили. С тех пор в медицине существуют понятие «отрицаемой» или «скрываемой» беременности.
Социолог из Финляндии описывает, как в 1861 году в городе Уусикаупунки судили 25-летнюю горничную за убийство новорожденного. На суде она утверждала, что не знала о беременности, не имела месячных последние три года, не чувствовала движений в утробе.Выяснилось, однако, что за месяц до родов подсудимая посетила доктора с жалобой на сильные боли в животе. Тот заподозрил беременность и рекомендовал оставить работу. Горничная родила где-то на болотах зимой мертвого младенца и спрятала тело. Суд обвинил ее во лжи, приговорил к 24 ударам плети и двум годам каторги.
Подобное бывает и в наши дни, причем с внешне благополучными гражданами. Медики, как правило, подозревают у таких психические отклонения. Ученые из Швейцарии перечисляют типичные признаки пациенток, отрицающих беременность: юный возраст, низкий интеллект и социально-экономический статус, социальная изоляция, сексуальная неграмотность.Приводят такой пример. В Лозанне скорая доставила в больницу 19-летнюю пациентку с сильным кровотечением и судорогами. Анализ на гормон беременности оказался положительным, было ясно, что она недавно рожала.
Девушка страдала задержкой развития, у нее был лишний вес, на сканах МРТ выявили опухоль мозга. Только спустя сутки она призналась в травматичных родах прямо дома. Беременность скрывала из-за сложных отношений с родителями. Кто ее партнер, не сообщила.
5 января 2019, 17:35
В США находившаяся больше десяти лет в коме женщина родила ребенкаКогда признаки отсутствуют
Итальянские ученые из Медицинской и хирургической школы Милана (Италия) обсуждают другой инцидент.В 2015 году в акушерское отделение одной из больниц доставили 25-летнюю замужнюю женщину, родившую дома без посторонней помощи. Хотя у нее уже был ребенок, пациентка уверяла, что о второй беременности не знала, в весе не прибавляла и движений плода не замечала. Все это время принимала гормональные контрацептивы. Ее супруг тоже ничего не подозревал.
Обследование не выявило ни психических отклонений, ни признаков домашнего насилия. К счастью, ребенок родился здоровым.
Подобных историй немало в научной литературе. Ученые допускают, что женщина может не осознавать беременность. И дело не всегда в психологии. Порой симптомы неявные или их нет совсем. Беременная не замечает, что поправилась, не испытывает тошноты, у нее нерегулярный цикл, нет толчков плода. Ее положение не распознают родственники, муж и даже лечащий врач.
Медики из госпиталя города Торки (Великобритания) сообщили о 23-летней пациентке, которую привезли на скорой из-за сильных болей в спине. Анализ показал, что она беременна. Ее перевели в акушерское отделение, где на следующее утро пациентка родила здорового мальчика с помощью кесарева сечения.Девушка уверяла, что принимала оральные противозачаточные, не пропустила ни таблетки. Живот не заметила, поскольку и так была с лишним весом. О беременности не знал и ее парень. А терапевт, которого она посетила накануне, лечил ее от мочеполовой инфекции.
26 февраля 2019, 08:00НаукаБегали на четвереньках, лаяли и рычали. Можно ли перевоспитать детей-мауглиОрганизм пытается схитрить
По данным многолетних исследований, одна из 475 женщин узнает о беременности на последних неделях, одна из двух с половиной тысяч — только во время родов. То есть это не такая уж редкость.
Врачи предупреждают: скрываемая беременность опасна для здоровья матери и ребенка. Женщина ведет привычный образ жизни, может употреблять алкоголь, курить, заниматься не подобающими ее положению делами. Без должного медицинского сопровождения роды наступают внезапно в самом неподходящем месте, нередко преждевременно. Очень велик риск травмы или гибели новорожденного.
В 2006 году итальянский психолог Марко дель Гуидичи проанализировал статистику подобных инцидентов и предложил переосмыслить их причины. Он не нашел связи между психическими отклонениями и отрицанием беременности. Например, в Австралии в 27 случаях у 48 процентов пациенток выявили психические расстройства, а в Германии на 62 случая психически нездоровых — только 13 процентов. 30 ноября 2018, 08:00НаукаВ Китае родились первые дети с измененной ДНК. Почему этому никто не радГуидичи обращает внимание на то, что, отрицая беременность, практически все женщины ссылаются на отсутствие симптомов, в частности тошноты. К слову, ее испытывают далеко не все обычные беременные — лишь 26 процентов.
Многие ученые отмечают, что скрывающие беременность часто отказываются от детей, высок риск младенческой смертности. Но у Гуидичи другая информация. Например, за два года наблюдений в Австралии не было ни одного отказа, эмоционального неприятия младенца, пренебрежения материнскими обязанностями. Женщины способны принять ситуацию, многие испытывают чувство вины перед ребенком. Нужно, впрочем, учесть, что не все случаи скрываемой беременности попадают в зону внимания медиков.
Гуидичи допускает, что отсутствие симптомов беременности порой выгодно организму — например, при дефектах плода или в условиях сильного стресса, когда требуется экономия ресурсов матери. На это указывает то, что у более 20 процентов скрывающих беременность рождаются дети с недостаточным весом (менее 2,5 килограмма), в то время как в среднем по популяции — у семи процентов.
Ученый предлагает новый термин — скрытая беременность (cryptic pregnancy), чтобы подчеркнуть бессознательную природу этого явления.
Американские исследователи разбирают сразу несколько случаев скрытой беременности и называют факторы, которые к ней ведут: неаккуратный тест в домашних условиях, лишний вес, диагностированное ранее бесплодие, нерегулярный цикл, стресс, психические расстройства.Медики рекомендуют отделениям скорой помощи проверять на беременность всех женщин репродуктивного возраста, поступивших с болями в животе или еще с хотя бы одним подозрительным симптомом.
21 августа 2018, 08:00НаукаСекс или деньги? Ученые поняли, почему на Земле рождается больше мальчиковПочему малыш не шевелится в животе
Если ребенок мало шевелится
Ребенок не шевелится в животе у мамы до определенного срока, потом же его движения считаются одним из самых значимых факторов, свидетельствующих о хорошем здоровье плода или, наоборот, проблемах. По какой причине ребенок мало шевелится и стоит ли волноваться по этому поводу? Разберем эти вопросы.
Первые движения плода женщины замечают только в середине беременности. Да, плод начинает двигаться намного раньше, но он настолько маленький, соответственно, его прикосновения к стенкам матки настолько невесомые, что мама их не чувствует. Нередко ребенок не шевелится в 18 недель — даже на таком сроке, когда его вес около 200 граммов, что немало. Обычно в это время ребенка чувствуют женщины, которые уже имеют собственных детей, то есть могут легко и безошибочно понять, когда малыш дает о себе знать легкими постукиваниями. Даже вопрос почему ребенок не шевелится на 19 неделе не должен волновать первородящих, так как они, как правило, ощущают перемещения ребенка ровно в середине срока — в 20 недель.
Волноваться нужно в том случае, если ребенок не шевелится в животе 2 дня, тогда как срок уже более 20-22 недель. Более того, даже сутки отсутствия движений плода может быть очень опасным симптомом — признаком острой нехватки кислорода. И если ребенок не шевелится целый день, и у вас никак не получается спровоцировать его передвижения в матке — имеет смысл срочным образом обратиться к врачу. Если это день — можно внепланово сходить на консультацию к своему доктору. Если на дворе ночь, но вам очень тревожно — съездить в роддом. Вам как минимум прослушают с помощью акушерского стетоскопа сердцебиение ребенка. А на следующий день, если все более-менее в порядке, направят на УЗИ (допплерографию) или КТГ.
Еще одна причина почему ребенок не шевелится целый день — это близкие роды. Перед ними ребенок обычно затихает. И основной причиной такого затишья является его большой размер. Теперь мама ощущает не перемещение ребенка в матке, а выпячивание его конечностей. Малыш может сделать даже больно своей маме, если упрется своими ножками ей в ребра.
И все же, как часто ребенок должен шевелиться в материнской утробе, что об этом говорят сами врачи? Общепризнанное мнение, что не менее 10 раз в сутки. Если шевелений меньше, при этом срок беременности значительно перевалил за середину — есть смысл обратиться к врачу. Только он сможет развеять ваши сомнения.
Почему сильно шевелится ребенок
Ребенок сильно толкается в животе — во время беременности многие женщины беспокоятся по этой причине. Но не меньше будущих мам, которых, напротив, пугает отсутствие движения в утробе. И тех и других интересует, как должен шевелиться ребенок в норме? Но организм у каждой беременной женщины индивидуален, и советы со стороны не всегда оказываются применимы к той или иной ситуации.
Обычно первые шевеления ощущаются в период с 18 по 22 недели. С трудом уловимые шевеления, со временем сменяются активными, сильными толчками. Почему необычно сильно шевелится ребенок в утробе? На интенсивность шевелений влияют несколько факторов.
1. Срок беременности. Увеличивается срок – малыш растет, крепнет и становится сильнее. Именно поэтому легкие толчки на больших сроках превращаются в очень чувствительные «пинки». С 24 по 32 неделю — период бурного роста ребенка, именно в это время движение внутри особо ощутимо. Количество шевелений уменьшается к моменту родов, но сила не перестает расти.
2. Питание. Если ребенок активно шевелится, то ему, возможно, не хватает кислорода или питания. Относительные признаки этого можно увидеть на УЗИ. Это преждевременное созревание плаценты, например.
3. Внешние факторы. Интенсивная реакция малыша происходит на воздействия извне. Примерами внешних раздражителей могут служить: голос папы или мамы, громкая музыка, звук в метро, сигнал машины или просто чья-то рука на «домике» ребенка.
4. Режим. Бодрствование крохи в животе мамы происходит далеко не всегда, у него индивидуальный режим. Сон занимает основное время, в среднем, он спит по 3 часа, с последующим коротким перерывом. На силу толчков оказывает влияние темперамент или настроение малыша.
5. Эмоции мамы. Активная реакция на мамино настроение начинается примерно с 25 недели беременности. Плохое настроение нередко вызывает активные движения ребенка, но некоторые дети, наоборот, затихают и ждут изменения «атмосферы». Долгое пребывание в одной позе, например, за компьютером, могут спровоцировать кроху на движения, что будет звучать, как призыв к смене роду деятельности, так называемая просьба подвигаться — это распространенная причина почему ребенок сильно толкается в животе у мамы.
Определенные моменты требуют бдительности. Начиная с 25 недели малыш должен шевелиться примерно 10 раз в час. Но может совсем не двигаться в течение 3 часов, так как это нормальное время для непрерывного сна. При регулярных движениях плода мамочке не стоит волноваться. Причина насторожиться – если ребенок сильно толкается в животе продолжительное время, без перерывов. Это может предвещать гипоксию – нехватку кислорода. Острую недостаточность кислорода может диагностировать врач, прослушав сердечные тона плода, а также, назначив специальное УЗИ. Основная задача при гипоксии – улучшение питания малыша. Возможно, потребуется госпитализация. Но не стоит тревожиться раньше времени. Многие мамочки обладают повышенной бдительностью и паникуют по поводу и без. При пассивности плода рекомендуется съесть что-то сладкое и сделать гимнастику. Если малыш ответил – все в порядке, в противном случае следует повторить то же самое через 2-3 часа, возможно, он просто спит.
Спокойствие и позитивный настрой – залог здоровья мамы и крохи в любые периоды жизни и развития.
Для будущих родителей большое значение имеют первые движения плода в утробе матери. Впервые они обнаруживаются в середине беременности.
В первую беременность движения малыша начинают ощущаться позже, чем во второй и последующие разы. Иногда это явление еще не рожавшие женщины путают со спазмами мышц, газообразованием и т. д. Почему так происходит? Брюшная стенка растягивается и становится более чувствительной.
Когда женщина начинает ощущать шевеления плода?
Большинство будущих мам интересует, когда малыш начнет толкаться. Чаще всего первые движения замечаются в середине 4-го – начале 5-го месяца. Назвать точную дату невозможно, потому что она индивидуальна. Иногда ребенок начинает шевелиться раньше, иногда – чуть позже. В пределах указанных двух недель начало шевелений считается нормой.
Эволюция ощущений в животе у будущей матери
По мере протекания беременности и развития плода соответственно изменяются характер и частота шевелений. За этим необходимо следить, чтобы вовремя обратиться к врачу при обнаружении тревожных признаков. Необходимо сообщить специалисту, когда малыш начал шевелиться, насколько активно он это делает.
В середине второго триместра беременные начинают по-настоящему ощущать шевеления малыша (однако он совершает хаотичные движения уже с 3-го месяца). Некоторые описывают ощущения как порхание бабочек в животе. По мере своего развития плод двигается все активнее, и к 22-й неделе чувствовать это должны все беременные (см. также: как часто должен шевелиться ребенок на 23-й неделе беременности?).
Ребенок не просто хаотично шевелится весь день, он совершает различные действия. На ультразвуковом исследовании замечают, как плод глотает жидкость, вращает головкой, сучит руками, трогает пуповину и т. д. Если ребенок переворачивается, наблюдается изменение формы живота.
Ближе к родам толчки в большей степени ощущаются в правом боку, если ребенок расположен вниз головой. Они часто доставляют дискомфорт, и чтобы его избежать, можно наклониться вперед или лечь на бок. Также на поздних сроках голова или ягодицы фиксируются у входа в малый таз, плод двигается меньше, т. к. ему тесно. Однако некоторые малыши начинают толкаться сильнее.
Как шевелится ребенок непосредственно перед родами?
В большинстве случаев движения становятся менее интенсивными. Это объясняется двумя факторами:
- Плод уже большой, но продолжает развиваться. Матка способна растягиваться, однако она не безразмерная. Ближе к родам плоду становится мало места, поэтому он стеснен в движениях. Также в конце срока гестации матка опускается таким образом, что малыш фиксируется между тазовыми костями, что еще больше ограничивает его.
- Плод перед родами принимает вертикальное положение, когда ранее находился в горизонтальном, – он находится в животе вниз головой. Большая часть толчков приходится на верхний отдел матки, который отличается наименьшей чувствительностью.
Плод сохраняет постоянную двигательную активность, но беременная женщина испытывает совершенно разные ощущения во втором и третьем триместрах. Во втором живот “ходит ходуном”, сквозь кожу можно увидеть стопу или руку малыша. Ближе к родам заметить подобное уже нельзя.
Почему ребенок может мало шевелиться или перестать это делать?
Не всегда плохо, когда малыш стал шевелиться меньше или вовсе не проявляет двигательной активности. На это могут повлиять физиологические причины. В других случаях стоит задуматься о неправильном течении беременности. Так или иначе, когда плод перестал толкаться, необходимо обратиться к врачу за получением консультации.
Физиологические причины
Если движения не ощущаются более 3-х часов, следует попытаться расшевелить малыша – например, поесть сладостей или попить сладкий чай, около часа полежать на левом боку, прогуляться, походить по лестнице. Ребенок должен отреагировать на подобные действия.
Как правило, женщина ближе к концу беременности распознает циклы сна и бодрствования малыша, знает все его привычки и предпочтения, поэтому не особо волнуется, когда он затихает. Чрезмерная забота о движениях в животе, равно как и абсолютное отсутствие внимания к данному явлению, не приветствуется.
Поводы для беспокойства
Иногда плод не шевелится или двигается менее активно в результате недостатка кислорода. Об этом может говорить спокойствие малыша в течение дня, когда мама бодрствует и знает, что обычно в это время он не спит. В таком случае необходимо обратиться к врачу. Если обратиться к гинекологу сразу же нет возможности, следует вызвать скорую помощь.
Врачи специальным прибором послушают сердцебиение плода, которое в норме составляет 120–160 ударов в минуту. Если в целом показатели нормальные, проводится кардиотокографическое исследование, позволяющее оценить сокращения сердца малыша, его общее состояние и выявить гипоксию.
Данное обследование занимает около получаса. Если в ходе него не была выявлена двигательная реакция, беременную просят активно подвигаться, затем исследование проводят заново.
При подтверждении гипоксии назначается лечение, которое зависит от выраженности патологии. При незначительных отклонениях за беременностью постоянно наблюдают, периодически проводятся различные обследования. Если симптомы гипоксии ярко выражены, необходимо срочное родоразрешение. В зависимости от состояния беременной прибегают к кесареву сечению или стимуляции родов.
Как правильно проверять шевеления в домашних условиях?
Каждой будущей матери необходимо считать, как часто шевелится плод в течение дня. Особое внимание этому рекомендуется уделить в третьем триместре. За световой день ребенок должен шевелиться не менее 10 раз.
Существуют тесты, помогающие проверить активность малыша в домашних условиях. Рекомендуется обзавестись картой, которую можно взять у врача или составить самостоятельно. Ежедневно в ней отмечаются все движения малыша в течение определенного отрезка времени.
Следующий способ носит название «методика Садовски». После ужина беременной нужно лечь на левую сторону и посчитать число движений, учитывая даже едва уловимые. За час плод должен пошевелиться 10 раз, если число движений меньше, нужно посчитать их еще на протяжении часа. Следует обеспокоиться, если вечером после приема пищи ребенок пошевелился менее 10 раз за 2 часа.
Срок 30 недель. Малыш каждый день активно шевелится, иногда пнет так, что дышать сложно становится. А сегодня ребенок в животе не шевелится целый день! На прошлой недели была на узи, сказали, что все хорошо. Очень переживаю. Это нормально или нужно срочно бежать к врачу?
Похожие статьи:
У нас был тоже такой случай. Жена целый день его не чувствовала. Проснулись посреди ночи и поехали в больницу. Послушали сердечко бьется. Врач сказала, что это нормально. Учитывая то, что жена с утра по гостям ходила и ела как не в себя.
Я бы в таком случае сходила к врачу. Как минимум, чтобы прослушать сердцебиение.Хотя можно и самой послушать, если есть слушалка обычная. которой врачи при кашле слушают. Вы будете и свое сердце слышать, но сердцебиение малыша отличается, когда услышите, то поймете.
Вспомните что вы ели и пили накануне. Иногда зависит от употребляемых нами продуктов. Я во время беременности летом захотела пива безалкогольного. Очень сильно. Знала , что нельзя, но не удержалась и выпила два больших глотка. Хоть оно и без градусов было , но доченька моя не шевелилась полутора суток. Я тогда очень испугалась. Мама меня отругала, но сказала , что она видимо отсыпалась)))
Слишком большая активность тоже не есть хорошо. Всего должно быть в меру. Попробуйте принять меры . Самый действенный способ достучаться до него. Приложите кусочек льда на пару секунд к животу. Малыш обязательно отреагирует. А вот если будет тишина, то ноги в руки и бегом в больницу.
У меня вообще днем ооочень редко шевелился ребенок. Зато ночью, наверное там футбол гонял. Спать ночами не могла. И я никогда не задумывалась о том , что он днем не шевелится. Я думаю ничего страшного нет. Если вчера был активным в утробе, а сегодня спокойно. То еще рано паниковать. Возможно ночью шевелился, но менее активно. А вы спали, вот и не почувствовали.
30 недель — это как бы еще не последние недели. Меня в этот период активно пинали, особенно если сижу как-то неудобно для малыша или если поздно ночью не сплю. А когда все нормально , то тишина… Может вы просто в суточных ритмах не сходитесь? Хорошо, что на УЗИ было все в норме, но это не повод терять бдительность. Я бы все же сходила ко врачу. Лучше перестраховаться. Пусть послушают — если все хорошо, то и переживать нечего.
мой пузожитель тоже замирал на последних неделях, я тоже нервничала из-за этого. мой гинеколог сказала что такое бывает, и что из-за этого нервничать не надо, дабы чадо не пугать. А вообще он просто спит, их очень успокаивают наши монотонные дела, и к ночи, начнет гуляться, вот посмотрите. Берегите свои нервы мамочка)))
Для начала нужно принять меры, что бы ребенок зашевелился. Попробуйте сьесть что то очень сладкое или выпить стакан очень холодной воды, изменится внутреннея температура тела и ребенок должен будет совершить какие то движения. Если через два часа после этого ни каких шевелений нет, то лучше сразу обратиться к гинекологу.
Шевеления в животе знакомы многим женщинам, которые хотя бы раз находились в положении. Но вот иногда с этим симптомы обращаются люди, которые не находятся в состоянии беременности. Поэтому возникает вопрос, что может шевелиться внизу живота?
Чувство, что в животе что-то шевелится, знакомо многим людям. Причины могут скрываться в различных процессах: вздутии живота, движениях внутри, подвижности мышечных структур, странных звуках без болезненных ощущений.
Период вынашивания ребенка
Чаще всего шевеление внизу живота возникает у женщины репродуктивного возраста. Причиной такого явления становится беременность. Большинство знакомы с теми чувствами, когда будущий малыш дает о себе знать, толкаясь о стенки маточной полости.
Первый раз плод начинает шевелиться тогда, когда ему исполняется три-пять недель. Это связано с тем, что сердца будущего малыша уже начало биться. К сожалению, в этот момент беременная еще ничего чувствует, ведь размер плода совсем мал.
Первые шевеления появляются примерно с 12-20 недели. Все зависит от того, как располагается плод относительно матки, какая беременность по счету и каково телосложение будущей мамы.
Врачи выяснили, что движения ребенка зависят от некоторых факторов:
- Активность плода повышается ближе к вечеру.
- Шевеления напрямую зависят от настроения мамы. Если женщина испытывает страх или плачет, то малыш будет вести себя тихо.
- Ребенок становится спокойнее, когда женщина занимается физическими нагрузками. Лучше почаще отдыхать.
- После приема пищи двигательная активность плода повышается.
- Звуки окружающей среды влияют на движение плода. Если его что-то пугает или играет спокойная музыка, то малыш будет тихим.
- Ребенок начинает активно двигаться, если мама заняла неудобную позу.
По мере роста ребенка движения становятся осознанными. А вот если малыш спит, то он перестает шевелиться на некоторое время.
Перистальтика кишечного тракта
Почему возникают шевеления в животе без беременности? Возможно причина скрывается в активной перистальтике пищеварительного тракта. Чтобы пища начала передвигаться, кишечник должен совершать волнообразные сокращения. Такой процесс в практике называют перистальтикой.
Ощущение шевеления может возникать с любой стороны: справа, слева, внизу и вверху живота. Это связано с тем, что пищеварительный тракт имеет большую длину. Он колеблется от 10 сантиметров до 10 метров.
Активность пищеварительной системы зависит от рациона питания, состояния здоровья человека, особенности нервной системы. Если человек полностью здоров, то перистальтика не доставляет никакого дискомфорта.
Паразитарная инфекция в желудке
Почему в животе что-то шевелится? Шевеления в левом боку живота можно объяснить при наличии паразитов в организме. Многие пациенту отрицают этот факт, ведь принято считать, что глисты — это заболевания нечистоплотных людей.
Но в этом нет ничего зазорного, ведь гельминты могут попасть в организм не только через грязные руки, но и плохо вымытые овощи и фрукты, необработанное мясо или во время ковыряния в земле или песке при посадках на даче.
При этом человек не только будет жаловаться на то, что в животе что-то шевелится, но и на другие симптомы:
- тошноту, периодическую рвоту;
- понос и запор;
- боль в животе;
- повышение или, наоборот, отсутствие аппетита;
- повышение температуры.
Если возникает чувство шевеления в кишке, то нужно как можно скорее посетить врача и сдать анализ. Не стоит бояться того, если диагноз подтвердится. Пациенту пропишут курс медикаментозной терапии и строгую диету.
Повышенное газообразование в животе
Если наблюдается шевеление в животе, но не беременность, то возможно причиной стало повышенное газообразование. Любой процесс переваривания пищи сопровождается выделением газов. Повышенном газообразование, по статистическим данным, страдают более 40 процентов людей.
При нормальном состоянии в пищеварительном тракте находится около 200 миллилитров газов. Но выделение наблюдается не меньше 600 миллилитров.
При усилении выделении газов наблюдается раздувание кишечного тракта, вздутие живота, урчание, боль. Причинами патологического процесса становятся заглатывание большого количества воздуха, нарушение микрофлоры кишечного тракта, нарушение ферментной функции, употребление газообразующих продуктов.
Образования в брюшной полости
Почему в животе ощущение шевеления? Одной из неприятных причин считается формирование опухоли, которая постепенно начинает разрастаться. При отсутствии своевременного лечения пациент начнет жаловаться на болезненные ощущения, тошноту, рвоту, дискомфорт, увеличение живота.
Существенную опасность для человека представляют спаечные процессы, опухоли в области кишечника, желудка или печени, полипы. Чтобы подтвердить диагноз, необходимо пройти обследование, которое заключается в рентгенографии с контрастом и ультразвуковой диагностике.
Сокращение органов
Шевелиться внутри живота может маточная полость у женщин. Этот процесс чаще всего наблюдается во время месячных, когда активно сокращается матка, чтобы вытолкнуть лишний слой эндометрия.
Лечения этот процесс не требует. Но если шевеление сопровождается спазмом, то можно принять обезболивающее или спазмолитик.
Очень часто сокращения наблюдаются в ночное время, когда человек находится в состоянии покоя. Этот процесс не должен вызывать беспокойство, если он не сопровождаются болью.
Многие люди на приеме у врача жалуются на то, как будто что-то шевелится в боку. Некоторые даже переживают за то, что в их организме поселились паразиты. Но в некоторых случаях диагноз не подтверждается, а вся причина кроется в нервном перенапряжении. Чтобы избавиться от такого чувства, больному прописывают успокаивающие средства. Если патология все же подтверждается, то назначается медикаментозная терапия, строгая диета, активный образ жизни и отказ от вредных привычек.
Пульсирующие толчки при беременности — Все о детях
Содержание статьи:
Пульсация внизу живота при беременности
С момента постановки на учет ваш гинеколог будет присматриваться и прислушиваться к вашему животику при каждом осмотре. А уж вы тем более будете устремлять на него все свое внимание. Каждая беременная женщина с нетерпением ждет округления пузика, оценивает его форму. размер и, конечно же, анализирует свои ощущения. Многих женщин настораживает пульсация внизу живота при беременности, которую они ощущают на разных сроках. Но сказать наверняка, что это может быть, нельзя. Во-первых, причин возможно несколько, во-вторых, пульсацией беременные называют очень разные ощущения: то, что для одних постукивает, двигается, шевелится или сокращается, для других пульсирует. Поэтому с вопросом, что может означать пульсация внизу живота при беременности, лучше всего будет обратиться к вашему ведущему гинекологу. Мы же рассмотрим лишь вероятные причины этого странного и в некоторых случаях настораживающего явления.
Привет от малыша
Подавляющее большинство «бывалых» мамочек заверит вас в том, что пульсация внизу живота во время беременности является ничем иным как иканием плода. Врачи подтвердят: малыши действительно частенько икают в материнской утробе. Это происходит в результате заглатывания ребеночком околоплодных вод. с 28 недели он начинает совершать глотательные движения, чтобы после рождения суметь самостоятельно питаться и дышать. В процессе заглатывания укрепляются мышцы, совершенствуется пищеварительная система и желудочно-кишечный тракт крохи. Так что это своего рода тренировка.
Икота плода при беременности сопровождается ритмичными подергиваниями животика, вы ощущаете сокращение мышц. У всех она бывает разной по продолжительности – от нескольких секунд до часа. При этом, как правило, вздрагивает весь живот, хотя вы можете чувствовать «источник» лишь в нижней его части. Икота плода нередко вызывает дискомфортные ощущения у будущей мамы, особенно, если она часто повторяется и подолгу не прекращается. А некоторые женщины и вовсе не ощущают никакой икоты: это объясняется более низким порогом чувствительности.
Ущемление полой вены
Вторая и наиболее вероятная причина ощущения пульсации внизу живота при беременности не столь умилительна, как первая. Врачи склоняются к тому, что это пульсирует полая вена, проходящая справа вдоль позвоночника. В зависимости от положения тела мамы и ребеночка полая вена может пережиматься, что медики называют «синдромом сдавления нижней полой вены». Синдром начинает проявляться ориентировочно с 25 недели беременности, хотя может и раньше.
Как известно, матка во время беременности все время растет, увеличиваясь по весу и в размере. Малыш тоже не отстает, и вместе они оказывают определенное давление на низ живота. При этом может ущемляться нижняя полая вена, по которой происходит транспортировка венозной крови – женщина чувствует пульсацию внизу живота, а при сильном сдавливании может ощущать головокружение. тошноту и даже терять сознание. Особое давление на вену происходит, когда мама лежит на спине, из-за чего врачи призывают отказаться от такой позы для сна и отдыха уже со второго триместра.
Первое шевеление плода
Как мы уже говорили, пульсация в понимании каждой из нас – это не всегда одни и те же ощущения. Есть мамы, которые утверждают, будто так они впервые услышали своего ребеночка. Так что не исключено, что и в вашем случае пульсация внизу живота при беременности оказалась первым шевелением плода. Но, конечно, здесь многое зависит от того, на каком вы сейчас сроке.
Опасно ли это?
Большинство женщин способно отличить шевеление, икоту ребенка и пульсацию друг от друга. Они утверждают, что пульсация внизу живота в их случае – это точно не икота. Тогда, скорее всего, это все же вена, в которой пульсирует ваша же кровь, то есть ритм может совпадать.
Даже если вы не знаете, почему пульсирует живот, не стройте лишних догадок. Чаще всего пульсация не представляет никакой опасности. Между прочим, вполне вероятно, что вы настолько чувствительны, что ощущаете движение крови по сосудам (ведь объемы перегоняемой по ним крови в это время сильно увеличиваются). Насчет икания плода, то некоторые врачи утверждают, что его можно рассматривать как показатель нормального развития. А пульсирование вены можно остановить, сменив положение тела.
Тем не менее, есть несколько маленьких «но». Старайтесь все же избегать сдавливания нижней полой вены (не ложитесь на спину). Если икание (по вашему мнению) малыша повторяется слишком часто и не прекращается слишком долго, и тем более если от раза к разу его интенсивность и продолжительность нарастают, то необходимо пройти дополнительные обследования, чтобы исключить вероятную гипоксию плода (когда он испытывает недостаток кислорода). Любые ваши сомнение может развеять врач: не стесняйтесь и проведайте его раньше планового осмотра, если вас что-либо тревожит. Если же пульсация внизу живота сопровождается болью, то следует немедленно обратиться к врачу.
Пусть вас больше ничего не беспокоит! Будьте счастливы!
Специально дляberemennost.net – Елена Кичак
Пульсация внизу живота при беременности
Беременность, особенно первая, для каждой женщины – это период волнительный, беспокойный и желанный. Кроме всего прочего, одной из ранних причин похода к гинекологу, являются пульсирующие ощущения внизу живота. Далеко не каждая будущая мама осведомлена о процессах беременности и изменениях, которыми планирует удивить ее собственный организм. Кроме того, самостоятельно с высокой точностью определить клинику возникающих ощущений при беременности не только невозможно, но и не нужно. И уж точно нельзя их попросту игнорировать. Вероятной причиной подобных ощущений, скорее всего, и является сам факт беременности, но может быть и признаком развивающихся негативных патологий.
Пульсация внизу живота при беременности: что это?
- Периодические отрывистые толчки в области живота может чувствовать каждый человек. Зачастую подобные ощущения являются нормальной временной реакцией организма на движение крови по нижней полой вене. Прочие сопутствующие факторы могут привести к более сильным спазмам венозной артерии, что передается на расположенные вблизи органы брюшной полости.
- Подобными факторами могут служить физические нагрузки, сильный стресс либо сдавливание полой вены при длительном нахождении в неудобной позе.
- Зачастую пульсация такого плана не причиняет болезненных ощущений и проходит достаточно быстро. Чтобы ослабить спазм, достаточно на 10 – 15 минут принять положение лежа на боку и расслабиться.
- Не стоит исключать и тот факт, что встречаются случаи пульсации в животе при аневризме аорты. В этом случае ощущения сопровождаются нарастающей болью с центром в середине живота. Подобные симптомы требуют немедленного врачебного вмешательства.
- Но чаще всего чувства легкой отрывистой пульсации, дислоцирующейся преимущественно внизу живота, ощущают именно женщины в положении. Такой симптом является одним из самых первых идентификаторов развивающейся жизни. Зачастую он совершенно неопасен ни для будущей мамочки, ни для ребенка, а, значит, не должен вызывать особых волнений.
Пульсация по срокам: причины и меры
Пульсирует живот при беременности на ранних сроках
Наряду с прочими признаками развития плода, в первом триместре появляются периодические несильные толчки в области паха. Конечно, каждая женщина описывает и воспринимает подобные симптомы по-разному, но независимо от этого, ощущения схожи.
- Многие осведомленные мамочки, подготовленные к реалиям беременности, воспринимают пульсирующие толчки в животе в качестве признака зарождения новой жизни. Другие же, воспринимают это в качестве гипертонуса матки, паникуют и стремятся срочно лечь в стационар на сохранение беременности. Третьи же, могут и вовсе не замечать перемен и даже не подозревать о развитии новой жизни.
- Тем не менее каждый из вариантов развития ситуации, каким бы абсурдным он ни казался на первый взгляд, вполне может иметь место. Поэтому любые перемены в организме, особенно длительные, ни в коем случае нельзя игнорировать. Однозначно установить причину и назначить лечение может только врач после тщательной диагностики состояния.
- Первой рекомендацией врача при появившейся пульсации живота во время беременности будет анализ скрининга, который однозначно определит наличие либо отсутствие угрозы для малыша. Исключительно после определения этиологии клинической картины можно приступать к возможной терапии в столь деликатном положении. Важно помнить, что любые медикаментозные назначения, особенно на ранних сроках беременности, могут привести к опасным мутациям в развитии плода и спровоцировать аномалии внутриутробного развития.
Пульсирует живот при беременности во 2 и 3 триместрах
Если к концу первого триместра беременная все же ощущает пульсацию внизу живота, это еще не значит, что это однозначный симптом патологии, однако, и ее исключать не стоит. Дело в том, что на смену ранним признакам беременности приходят другие ощущения, которые также являются вполне нормальными последствиями развития новой жизни.
- Если периодические спазмы в животе после 1 триместра не прошли, а лечение, если оно было, не помогло, вероятно, этого было недостаточно для устранения причины симптома. Подобную патологию нельзя пускать на самотек и врач обязан предпринять другие меры по выявлению этиологии и предотвращению возможных последствий.
- Однако не все так печально, и низ живота может пульсировать при беременности и на более поздних сроках. Причиной тому может быть достаточно распространенная икота у малыша, о которой мы поговорим ниже. Подобную ситуацию, если она часто докучает, можно корректировать только по согласованию с врачом и по строжайшей схеме. Кроме этого, есть и более щадящие меры, например, специальная дыхательная гимнастика. Многие мамочки хорошо отзываются об эффективности подобной терапии даже на 30 недели беременности, когда у будущего малыша уже развивается полноценный глотательный рефлекс.
- На 25 – 28 неделях пульсирующая боль внизу живота при беременности может стать причиной защемления полой вены. Такая патология может привести не только к нарушению нормального кровотока в организме женщины, но и привести к угрожающему дефициту венозной крови у плода. В этом случае наблюдается симптоматика следующего плана:
- женщина ощущает резкий скачок давления в области живота;
- затем следует приступ головокружения и тошноты;
- резкая усталость и спад активности;
- в некоторых случаях перепад давления настолько сильный и резкий, что будущая мамочка может потерять сознание либо же ненадолго потерять ориентацию.
- Тем не менее именно в этой ситуации ни в коем случае не нужно ложиться, ведь в горизонтальном положении давление на полую вену только увеличится. К сожалению, в такой ситуации может помочь только врачебное вмешательство, поэтому при подобных симптомах срочно вызывайте скорую помощь.
- В последнем триместре беременности, примерно, на 32 – 33 неделе, легкая периодическая пульсация внизу живота без болевых ощущений является результатом активности малыша. В этой ситуации будущая мамочка может слегка поглаживать животик круговыми движениями, чтобы успокоить малютку и избавиться от не всегда приятных ощущений. Если же подобные меры не помогают, а приступы учащаются, необходимо обратиться к врачу на плановое УЗИ, чтобы точно определить причину таких проявлений.
Пульсация при беременности: классификация по причинам
Рассмотрим более подробно самые вероятные источники пульсирующих толчков внизу живота у будущих мам и их природу.
Причина №1: икота
- Как мы уже писали выше, поводом для неприятных ощущений в животе может послужить икота малыша.
- Во время развития глотательных рефлексов ребенок может случайно заглатывать околоплодные воды, в результате от большого количества жидкости он начинает икать. Эта теория проверена и полностью подтверждена практикующими акушерами-гинекологами.
- Дело в том, что именно таким образом начиная с 28 недели беременности, ребенок начинает полноценно тренировать свою пищеварительную систему к новым условиям.
- Зачастую именно эту причину легко идентифицировать по незначительным подергиваниям животика мамы, которыми сопровождаются толчки.
- Несмотря на то что многие симптомы при беременности обычно проявляются во время бодрствования малыша, именно икота никак с этим не связана. Вполне нормально, когда женщина ощущает последствия как ночью, так и днем. Кроме этого. Продолжительность совершенно не поддается никаким фиксированным нормам и может длиться как несколько минут, так и до часа.
Причина №2: защемление полой вены
- При появлении ощущения толчков внизу живота на более поздних сроках, зачастую врачи диагностирую такую патологию, как синдром сдавливания полой вены. Чаще всего с подобной проблемой беременная женщина может столкнуть после 25 недели беременности.
- Частичное или даже полное защемление венозной артерии происходит из-за растущей матки, которая сдавливает все органы малого таза и низ живота, зачастую ограничивая нормальное кровообращение в организме женщины. Именно такая причина может вызвать не просто пульсирование, но даже боль и возможное развитие патологии у ребенка.
- Дабы предупредить подобную ситуацию акушеры-гинекологи советуют беременным женщинам в 3 триместре меньше отдыхать на спине, поскольку именно такое положение провоцирует еще большее давление матки на вену.
Причина №3: шевеление ребенка
- Самой безопасной и ожидаемой причиной небольших толчков в области низа живота на поздних сроках – это шевеление ребенка. Однако и в этом случае ощущения могут быть самые необычные, от приятных долгожданных, до дискомфортных.
- Многие будущие мамочки часто путают пульсацию с первыми шевелениями малыша, поэтому в любом случае врач однозначно должен исключить все негативные факторы, прежде чем сделать положительное заключение об отсутствии негативных факторов в развитии беременности.
Несет ли пульсация опасность?
- Если, будучи в положении, вы заметите необычную боль в области живота или паха, немедленно обратитесь к вашему врачу. Только на основе правильной диагностики и обследования можно однозначно ответить на вопрос: «Почему?» И уж поверьте, беременность – это не тот случай, где можно проверять свой организм на стойкость и пускать все на самотек.
- Даже с ранних сроков беременности врачи рекомендуют меньше лежать на спине и больше проводить времени на боку. Так вы уменьшите текущую нагрузку на полую вену и предупредите ее сдавливание.
- Если в середине беременности вы начали ощущать незначительные толчки и, списав все на икоту, не посетили врача, помните, что слишком частая икота также подозрительна. В этом случае обязательно обратитесь к врачу, и пройдите обследование на предмет развития гипоксии у ребенка.
- Если в какой-то момент обычная пульсация при беременности начала причинять вам боль, немедленно обратитесь к врачу.
Как определить опасную пульсацию: советы
- Если толчки в области живота сопровождаются отчетливой болью, которая отдает в поясницу, это может свидетельствовать о начале схваток. Естественно, если срок вынашивания еще не близится к родоразрешению, подобные симптомы крайне опасны для ребенка.
- Подобные ощущения часто сопровождаются реакцией цепного спазма, когда в тонус приходят не только мышцы матки, но и пресса, спины, а также мочеиспускательного канала, что сопровождается частыми позывами в туалет.
- Зачастую боль и спазмы имеют ритмичный характер: напряжение сменяется расслаблением и наоборот. Если в этот момент вы находитесь на сроке меньше 37 недель, срочно звоните врачу и не откладывайте его посещение ни на минуту. Зачастую в этот период могут происходить так называемые пробные схватки, которые, без должного контроля, могут закончиться плачевно для беременности.
- При серьезном защемлении полой вены симптомы могут проявиться отчетливо и быстро, однако, не всегда все так плачевно. Подобные симптомы могут появиться также при незначительном сжатии артерии, например, находясь в неудобном положении. Если при смене положения, например, набок, спазмы и болевые ощущения пройдут, модно повременить с обращением к врачу. Однако впредь более тщательно контролировать свое тело и не делать резких движений.
- Если же ощущения не проходят более 20 минут, а лишь нарастают, без врача уж точно не обойтись. Даже если спазмы и не спровоцируют преждевременные роды, защемление кровеносного сосуда может привести к гипоксии плода и развитию патологий.
Как убрать пульсацию в животе?
- Прежде всего, при возникновении любого дискомфорта во время беременности, будущая мама должна думать о ребенке и о том, как не причинить ему вреда. Поэтому специалисты крайне не рекомендуют принимать любые препараты, даже самые безобидные и натуральные.
- Зато акушеры-гинекологи советуют женщинам как можно больше двигаться, естественно, без сильных нагрузок и общаться с ребеночком. Многие беременные отмечают высокую эффективность разговоров с малышом, что именно после бесед тревожные симптомы вскоре отступают и больше не возвращаются.
- Часто пульсацию внизу живота при беременности путают с шевелением ребенка. Это легко проверить, ведь шевеления зачастую проходят, стоит лишь положить ладонь на округленный животик.
- Ложные схватки при беременности на любом сроке отличаются длительной тупой и отрывистой болью. Если боль не прекращается более 20 минут, нужно срочно обратиться к врачу.
- Ситуацию с защемленной полой веной можно решить с помощью смены позы, дыхательной гимнастики и повышенной активности. Если сразу ни один из приемов не помогает, нужно обратиться к врачу.
Описанные выше методы можно применять на ранних сроках беременности, на 2 и 3 триместре, однако, если женщина ощущает толчки на 36 неделе, вариант только один – дышать. В общем, внимательное отношение к своему телу, забота о своем здоровье и благополучии малыша – это залог успешной беременности и своевременного предупреждения любых патологических процессов во время вынашивания.
Пульсация внизу живота при беременности
Во время беременности женщина с нетерпением ждет, когда ее фигура изменится. Особого внимания удостаивается живот – пространство, где растет и развивается малыш. Оценивая происходящие изменения, будущая мама уделяет форме и размерам живота, а также прислушивается к собственным ощущениям. Многих женщин настораживает пульсация, возникающая в области лона на самых разных сроках. Что это такое и о чем говорит пульсация внизу живота во время беременности?
Возможные причины
Под пульсацией внизу живота беременные женщины понимают различные состояния. Разная чувствительность и восприимчивость к сигналам тела определяет самые причудливые интерпретации этого явления. Одним будущим мамам кажется, что они буквально слышат сердцебиение плода. Другие утверждают, что за ритмичной пульсацией однозначно определяются шевеления малыша. Нередко пульсацию путают с болезненными ощущениями, возникающими при патологии беременности. В ряде случаев для выяснения причины такого состояния требуется обследование у специалиста.
Вероятные причины пульсации внизу живота:
Икота плода
Длительная ритмичная пульсация в области лона на сроке после 20 недель беременности может быть связана с икотой плода. Ощутить пульсацию можно, положив руку на живот между лобковой костью и пупком. На поздних сроках беременности икота плода воспринимается достаточно отчетливо без дополнительных манипуляций.
Почему малыш икает? Точная причина икоты плода до сих пор не известна. По одной из версий икота возникает в тот момент, когда малыш заглатывает околоплодные воды. Амниотическая жидкость, попадая в ротовую полость и пищевод, раздражает рецепторы слизистой оболочки, что в свою очередь провоцирует икание. Такая икота совершенно безопасна для плода. Напротив, заглатывание околоплодных вод постепенно подготавливает пищеварительный тракт ребенка к принятию пищи.
По другой версии икота – не что иное, как проявление хронической гипоксии плода. Испытывая нехватку кислорода, малыш таким образом пытается компенсировать свое состояние. Продолжительность приступов икоты при гипоксии может быть различной – от нескольких минут до получаса. Хроническая гипоксия – весьма опасное состояние. При отсутствии адекватной терапии такое явление может привести к задержке развития плода и возникновению серьезных проблем со здоровьем после рождения.
Как узнать причину икоты у плода? Пройти обследование у гинеколога. Выяснить, страдает ли малыш от гипоксии, можно с помощью УЗИ и КТГ. При проведении УЗИ оценивается рост и вес плода, определяется состояние его внутренних органов и головного мозга. Обязательно оценивается скорость кровотока в сосудах матки, плаценты и пуповины. При выявлении любых отклонений врач может назначить лечение, призванное улучшить кровоток и снизить риск развития серьезных осложнений у плода.
КТГ (кардиотокография) проводится на сроке после 32 недель. К животику беременной женщины присоединяется специальный датчик, с помощью которого оценивается сердцебиение плода. При выявлении патологии также проводится терапия, направленная на улучшение маточно-плацентарного кровотока и устранение последствий хронической гипоксии плода.
Шевеления плода
В период с 16 по 24 неделю шевеления плода воспринимаются не слишком отчетливо. Только в III триместре беременная женщина может однозначно отличить пинки маленьких ножек от других ощущений. На более ранних сроках движения малыша похожи на легкие всплески, щекотку или пульсацию. Такая пульсация ощущается чуть выше лона, обычно только с одной стороны. Поначалу пульсация, связанная с шевелениями плода, будет возникать один-два раза в день. Со временем малыш будет двигаться все активнее, и вскоре будущая мама уже не сможет перепутать шевеления плода с другими ощущениями в животе.
Правильно оценить шевеления плода во II триместре достаточно сложно. До 24 недель будущая мама ощущает далеко не все движения малыша. Только самые сильные пинки ножек или повороты всем туловищем воспринимаются женщиной. Насторожить должно отсутствие любых шевелений в течение суток. Повышенная активность плода также является сигналом неполадок в организме. В этих ситуациях необходимо обязательно обратиться к врачу.
Сдавление нижней полой вены
Нижняя полая вена – самая крупная вена человеческого тела. Она собирает кровь с нижних конечностей и проходит как раз там, где размещается увеличившаяся матка вместе с малышом. Пульсация внизу живота, не похожая на икоту или шевеления плода, может быть связана с пережатием нижней полой вены. Такое состояние возникает преимущественно на сроке после 28 недель, когда давление на вену и другие органы брюшной полости значительно возрастает.
При сдавлении нижней полой вены пульсация внизу живота ощущается достаточно отчетливо. Если положить ладонь на область между лобковой костью и пупком, можно однозначно ощутить движение крови по сосуду. Частота пульсации совпадает с частотой сердечных сокращений матери и позволяет отличить это состояние от других причин пульсации во время беременности.
Пульсация при сдавлении нижней полой вены усиливается в положении лежа на спине. В этой позиции матка сильнее давит на вену, что приводит к нарушению кровотока в ней. Сдавление нижней полой вены также сопровождается другими симптомами:
- головокружение;
- шум в ушах;
- мелькание мушек перед глазами;
- тошнота.
Сдавление нижней полой вены может привести к потере сознания. При появлении первых неприятных ощущений нужно сменить позу: перевернуться на бок, сесть или медленно встать с постели. Если пульсация усиливается, нарастает слабость, усиливается головокружение, необходимо срочно вызвать врача.
Сдавление нижней полой вены, сопровождающееся пульсацией, опасно не только для женщины, но и для ее малыша. При пережатии крупного сосуда нарушается кровоток в органах малого таза и плаценте. Ухудшение кровотока приводит к кратковременной гипоксии плода, что неблагоприятно сказывается на его дальнейшем развитии.
Угроза прерывания беременности
Пульсация внизу живота, сопровождающаяся болью или любым выраженным дискомфортом, может свидетельствовать о неполадках в организме. Такое состояние возникает при повышении тонуса матки. Гипертонус миометрия – опасное явление, способное привести к самопроизвольному выкидышу или преждевременным родам. При появлении любых необычных и тем более болезненных ощущений необходимо обязательно обратиться к врачу.
Пульсация внизу живота на ранних сроках беременности
По статистике каждая четвертая женщина ощущает пульсацию над лоном еще в I триместре. Подобный симптом считается одним из самых первых признаков беременности. Нередко будущая мама узнает о зарождении новой жизни только после того, как начинает прислушиваться к собственным ощущениям. Пульсация внизу живота – одно из подтверждений успешного зачатия и повод пройти обследование. Точно узнать о беременности можно с помощью аптечного теста или анализа крови на ХГЧ.
Почему возникает пульсация внизу живота на ранних сроках? После зачатия ребенка усиливается кровоток в органах малого таза. Матка постепенно увеличивается, перераспределяется движение крови по сосудам. Все это повышает нагрузку на нижнюю полую вену, пульсация которой и ощущается на ранних сроках. Лучше всего пульсацию воспринимают женщины астенического телосложения с небольшим запасом подкожно-жировой клетчатки. Будущие мамы с нормальным и избыточным весом ощущают пульсацию нижней полой вены преимущественно во II и III триместрах беременности.
Что делать?
Пульсация внизу живота – не повод для паники. В большинстве случаев такое состояние не несет опасности для женщины и плода. По статистике до 80% всех будущих мам сталкиваются с подобным явлением во время беременности. Как отличить норму от патологии?
- Положите ладони в область пульсации. Подсчитайте пульс. Частота пульсации совпадает с частотой сокращений вашего сердца? Вероятно, под вашими руками ощущается движение крови в нижней полой вене. Смените положение тела. Следите за своими ощущениями: возможно развитие головокружения и обморока.
- Отследите, как часто возникает пульсация внизу живота. Прислушайтесь к своим ощущениям. Возможно, за пульсацией вы сможете ощутить легкие пинки маленьких ножек. Малыш дает о себе знать, и со временем его движения будут становиться все активнее. Наберитесь терпения.
- Пульсация внизу живота ритмичная, но не похожа на ваш собственный пульс? Вероятно, ваш малыш икает. Отследите, как часто икает ребенок, как ведет себя после прекращения икоты. Если на фоне подобной пульсации шевеления плода усиливаются или, напротив, становятся менее активными, обратитесь к врачу. Такое состояние может свидетельствовать о развитии гипоксии плода.
- Пульсация внизу живота сопровождается болью или кровянистыми выделениями из половых путей? Срочно обратитесь к врачу. Такой симптом говорит о высоком риске прерывания беременности.
При появлении любых вопросов и сомнений не лишним будет посоветоваться со специалистом. Опытный доктор сумеет вовремя выявить патологию или развеять все сомнения и тревоги по поводу состояния вашего малыша.
Автор: врач акушер-гинеколог Екатерина Сибилева
Источники: http://beremennost.net/pulsatsiya-vnizu-zhivota-pri-beremennosti, http://new.beremennuyu.ru/pulsaciya-vnizu-zhivota-pri-beremennosti, http://spuzom.com/pulsaciya-vnizu-zhivota-pri-beremennosti.html
Source: bydy-mamoy.ru
Читайте также
Помошь при выкидыше на ранних сроках
При выкидыше происходит отторжение плода от эндометрия – внутренней оболочки матки. По утверждениям специалистов, две из 10 беременностей, установленных клинически, заканчиваются самопроизвольным абортом. Необходимо более подробно разобраться в причинах, симптомах и методах борьбы с выкидышем.
Как происходит выкидыш на раннем сроке беременности
Этот процесс занимает три последовательных этапа. Сначала погибает плод, после чего происходит его отслоение от эндометриального слоя. Проявляется это тем, что начинается кровотечение.
На третьем этапе из полости матки выводится все, что отслоилось. Процесс может быть полным или неполным. На ранних сроках – пять-шесть недель – процесс напоминает обычные месячные. Им характерны болезненные и гораздо более неприятные ощущения. Узнать о том, что это был именно выкидыш на раннем сроке можно, сдав анализы на соотношение ХГЧ в крови.
Симптомы выкидыша
Предвестниками самопроизвольного аборта становятся спазмы в области живота, судороги или кровянистые выделения. Однако проявляются они далеко не всегда. Необходимо отметить наиболее типичные проявления представленного состояния и их основные характеристики.
Температура
На небольшом сроке гипертермия вполне может не наблюдаться. Повышение температуры далеко не самый частый из симптомов. В некоторых случаях показатели градусника действительно поднимаются до 38 и более градусов.
При этом, когда гипертермия сопровождается рядом дополнительных симптомов, вероятен септический выкидыш. Таковы его признаки:
- сильные боли в области живота и в глубине влагалища;
- повышение тонуса матки, которое ощущается толчками внутри;
- острый, резкий и неприятный запах.
Все это указывает на то, что присоединилась инфекция. В подобном случае настоятельно рекомендована экстренная госпитализация, чтобы остановить развитие процесса. Самолечением или применением народных рецептов лучше не заниматься.
Выделения
Выкидыш на раннем сроке действительно может сопровождаться выделениями. Они могут быть привычными, как во время менструации. Также выделения могут оказаться мажущими, незначительными.
Секреция коричневого цвета, скудная, намного реже заканчивается самопроизвольным абортом. Чаще всего на подобное указывают обильные и ярко-красные выделения. Именно кровь в норме появляется при отторжении плода от внутреннего слоя матки.
Боли
Выраженность неприятных и специфических ощущений может отличаться друг от друга в зависимости от срока беременности. Вероятно присоединение боли, похожей на менструальную. Чаще всего подобный признак указывает на выкидыш на раннем сроке – не больше шести недель.
Вероятны спастические боли в области живота, которые тянут в области спины. Их сила может изменяться от незаметных до гораздо более ярко выраженных. В самых редких случаях, когда клиническая картина осложняется длительным течением, подобное приводит к шоковому состоянию.
Еще одно типичное проявление болей – это неприятные ощущения в области спины или живота. Только после этого идентифицируют выделения. Подобная ситуация наиболее характерна для самопроизвольного аборта на седьмой-восьмой неделе беременности.
Причины выкидыша
Первым фактором являются генетические аномалии в развитии плода. Именно они чаще всего приводят к выкидышу на раннем сроке. Нарушения могут выражаться в качественных или количественных сбоях в хромосомах. В связи с этим женский организм распознает дефект, а потому не дает подобному плоду развиваться далее. Чаще всего подобное отторжение отмечается на третьей неделе беременности.
Следующей причиной того, что развился выкидыш на раннем сроке, могут оказаться нарушения в работе эндокринной железы. Гормоны определяют не только успешность и регулярность цикла, но и то, насколько хорошо плод прикреплен к слизистой поверхности матки. Если вследствие сбоя в работе щитовидной железы эндометрий не способен обеспечить плод всеми необходимыми компонентами, беременность не пройдет удачно. Чаще всего выкидыш происходит вначале или в конце четвертой недели.
Другие причины, почему беременность прерывается:
- Резус-конфликт. Если у родителей разные резус-факторы, то риск, что произойдет выкидыш после первых недель беременности, значительно увеличивается. Происходит подобное, если у женщины отрицательный резус, а у ребенка – положительный, наследованный от отца. В подобной ситуации женский организм распознает плод как инородный объект. Поэтому происходит его выделение из матки. Своевременная диагностика позволяет сохранить ребенка за счет полноценной медикаментозной терапии.
- Заболевания, которые передаются половым путем, другие инфекции. Подобные проблемные состояния тоже приводят к самопроизвольному прерыванию беременности. В этом случае эмбрион инфицирован на самой ранней стадии. Именно поэтому организм будет воспринимать его как инородный объект. В связи с этим уже на пятой неделе произойдет выкидыш.
- Ранее перенесенные аборты. Еще одна частая причина, почему произошел выкидыш. Аборт – это огромный стресс для репродуктивной системы, который приводит к истончению слизистой оболочки матки. Именно поэтому риск невынашивания плода может оказаться более значительным.
Не следует исключать из списка травмы, повреждения живота. Резкое давление на брюшину, в том числе при поднятии тяжестей, может спровоцировать прерывание беременности. Также в представленном списке находятся сильные стрессы, переживания и депрессивное состояние. Все, что нарушает нормальное состояние женщины, может привести к серьезным последствиям.
Как избежать выкидыша
Основной задачей лечения является снятие напряжения в области матки. Не менее важно будет остановить кровотечение и продлить беременность, но лишь при том условии, что зародыш является жизнеспособным. Чем быстрее будет оказана врачебная помощь, тем выше вероятность сохранения плода, без необходимости определять предполагаемые сроки выкидышей.
Помогут в этом наши специалисты. Только у нас наиболее квалифицированные и опытные врачи, которые точно знают, как осуществлять лечение даже в самых сложных случаях. Они проведут полноценную диагностику и назначат наиболее эффективные, действенные лекарства.
Медикаментозное лечение
Применяют гормональные препараты. Они на раннем сроке обуславливают нормальное течение беременности. Эффективными являются медикаменты на основе гормона прогестерона.
- Применение кровоостанавливающих препаратов. В случае с беременными женщинами используют капельницы с такими средствами, как Дицинон или Транексам. Они необходимы для остановки кровотечения.
- Спазмолитики. Специалисты рекомендуют инъекции Дротаверина с последующим переходом на такие обезболивающие таблетки, как Но-шпа. Также применяют суппозитории Папаверин, капельницы с добавлением магнезии. Все они необходимы в целях снятия ряда признаков патологического состояния, а именно повышенного тонуса матки и ярко выраженных болей.
- Использование Токоферола. Витамин Е – незаменимый компонент для женщин, в том числе беременных. Он обеспечивает нормальную и полноценную работу яичников. Также Токоферол укрепляет сосудистые стенки, исключает образование тромбов.
- Седативные препараты. Применяют пустырник или настойку валерианы. Представленная мера рекомендована при повышенной раздражимости или нервозности беременной.
Чтобы исключить выкидыш на раннем сроке, специалисты нашей клиники рекомендуют глюкокортикостероиды. Применяют Дексаметазон или Метипред. Их назначают пациентам с диагностированными иммунными нарушениями, которые могут привести к прерыванию беременности на раннем сроке.
Дополнительно может быть установлено специальное разгрузочное кольцо. Представленная процедура осуществляется во втором триместре, а точнее после 20 недели вынашивания плода.
Снимают такое устройство не ранее 38 недели. Оно необходимо женщине, чтобы сохранить правильное положение матки. Также разгрузочное кольцо позволяет предупредить преждевременные роды.
Дополнительные меры
Чтобы выкидыш на раннем сроке не наступил, рекомендуется отказаться от физических нагрузок. Особенно если это касается прыжков, подъема тяжестей. Сохранить беременность поможет покой, отсутствие резкой физической активности и соблюдение постельного режима.
Еще одной мерой профилактики станет исключение резких движений. На любых сроках беременности они могут спровоцировать отслоение эмбриона или привести к серьезным осложнениям в его развитии.
Исключить ранний выкидыш позволит:
- эмоциональное спокойствие и отсутствие стрессов;
- отказ от принятия горячей ванны или посещения бани, сауны – это связано с тем, что высокие температуры провоцируют усиление кровотечения, а также отслоение плода;
- ограничение половых контактов – если есть угроза, что произойдет ранний выкидыш, от занятий сексом отказываются;
- исключение алкоголя, никотиновой зависимости.
Также важно отказаться от употребления ряда продуктов. Запрет касается шоколада, кофе и любых других напитков с содержанием кофеина. Ни в коем случае не стоит заниматься самолечением. Дело в том, что применение препаратов без назначения специалиста только усугубит ситуацию. Не рекомендуется применять и народные средства, чтобы остановить кровотечение, снять боли. Все лекарства и используемые рецепты должны согласовываться со специалистом, потому что велика вероятность нанесения вреда эмбриону.
Исключить такую проблему, как ранний выкидыш, действительно можно. Необходимо соблюдать все меры безопасности, полноценно и своевременно лечиться. Именно в таком случае беременность завершится рождением здорового ребенка.
Спазмы желудка: причины, диагностика и лечение
Спазмы желудка возникают, когда сокращаются мышцы желудка или кишечника. Эти спазмы могут различаться по интенсивности и продолжительности.
В большинстве случаев спазмы желудка не повреждают организм, но могут указывать на основное заболевание, требующее внимания.
Узнайте больше о спазмах желудка в этой статье, включая их причины и доступные варианты лечения.
Известно, что следующие состояния вызывают спазмы желудка:
1.Запор
Поделиться на PinterestСуществует множество возможных причин спазмов желудка, включая газы, растяжение мышц, синдром раздраженного кишечника и запоры.Спазмы и судороги — частые симптомы запора.
Другие симптомы включают:
- малое опорожнение кишечника (обычно менее трех в неделю)
- малый или твердый стул
- вздутие живота
- напряжение перед дефекацией
2. Обезвоживание
Обезвоживание может вызвать нарушение баланса электролитов в организме (особенно натрия и калия).Мышцы нуждаются в этих питательных веществах для правильного функционирования, поэтому они могут начать схватываться и спазмировать, когда им не хватает.
Дополнительные симптомы обезвоживания:
- темная моча
- головокружение
- сильная жажда
- головная боль
3. Газ
Слишком много газа в желудке может вызвать спазмы, поскольку мышцы кишечника напрягаются, чтобы позволить из газа.
Избыток газа также может вызывать:
- вздутие живота
- чувство переполнения
- боли в животе
4.Гастрит и гастроэнтерит
Гастрит — это воспаление желудка, а гастроэнтерит — это воспаление как желудка, так и кишечника. Эти состояния обычно вызваны инфекциями.
Гастрит и гастроэнтерит также могут вызывать следующие симптомы:
- вздутие живота
- тошнота
- боль в желудке
- рвота
- диарея (только в случае гастроэнтерита)
5. Подвздошная кишка и гастропарез
переваренная пища проходит через кишечник тела благодаря волнообразным мышечным сокращениям, называемым перистальтикой.Когда перистальтика замедляется или прекращается на любой стадии кишечника, это называется кишечной непроходимостью.
Несколько факторов могут вызвать кишечную непроходимость, в том числе:
- инфекция
- воспаление
- отсутствие активности
- хирургическое вмешательство
- употребление наркотиков
Другие симптомы кишечной непроходимости включают:
- дискомфорт в животе
- тошноту
- рвоту
Непроходимость кишечника, затрагивающая желудок, известна как гастропарез.Это также может вызвать спазмы желудка, особенно после еды.
6. Инфекционный колит
Колит — это воспаление толстой кишки. Есть много разновидностей колита. Если воспаление вызвано инфекцией, это называется инфекционным колитом.
Помимо спазмов желудка, симптомы инфекционного колита включают:
- обезвоживание
- диарею
- частое опорожнение кишечника
Инфекционный колит может быть вызван употреблением зараженной пищи или воды, содержащей патогены, такие как E.coli , Salmonella или Giardia .
7. Воспалительное заболевание кишечника
Воспалительное заболевание кишечника или ВЗК — это термин, обозначающий группу хронических состояний, включающих воспаление пищеварительного тракта. ВЗК поражает до 1,6 миллиона человек в Соединенных Штатах.
Наиболее распространенными типами ВЗК являются болезнь Крона и язвенный колит. Оба состояния вызывают спазмы и другие симптомы, в том числе:
- запор
- диарею
- усталость
- лихорадку
- частые позывы к дефекации
- потеря веса
8.Синдром раздраженного кишечника
Синдром раздраженного кишечника (СРК) — это функциональное расстройство пищеварения, при котором пищеварительный тракт выглядит неповрежденным, но все же вызывает симптомы.
От него страдают от 10 до 15 процентов людей во всем мире, что делает его наиболее распространенным функциональным расстройством пищеварения.
Наряду со спазмами желудка, причиной СРК являются:
- боль в животе
- вздутие живота
- запор
- диарея
- газы
9.Ишемический энтерит и колит
Когда плохое кровоснабжение вызывает воспаление толстой кишки, это называется ишемическим колитом. Когда эта проблема поражает тонкий кишечник, это называется ишемическим энтеритом.
Оба состояния приводят к спазмам желудка и другим симптомам, включая:
- диарея
- лихорадка
- потеря аппетита
- тошнота
- рвота
10. Мышечное напряжение
Слишком интенсивная или частая работа мышц живота может привести к спазму желудка.Наибольшему риску подвержены люди, которые регулярно делают скручивания и приседания.
Другие симптомы растяжения мышц:
- боль, усиливающаяся при движении
- нежные мышцы
Изменения в организме, происходящие во время беременности, могут привести к спазму желудка. В большинстве случаев спазмы желудка во время беременности не являются поводом для беспокойства. Однако женщинам, у которых наблюдаются регулярные спазмы или спазмы, которые болезненны, следует обратиться к врачу.
Следующее может вызвать спазмы во время беременности:
Сокращения Брэкстона-Хикса
Поделиться на Pinterest Сокращения Брэкстона-Хикса могут быть причиной спазмов желудка у беременных.Брэкстон-Хикс известны подделками. Схватки обычно происходят в третьем триместре, хотя в некоторых случаях они могут начаться во втором триместре.
Сокращения Брэкстона-Хикса — это когда мышцы матки напрягаются и напрягаются в течение от 30 секунд до 2 минут перед тем, как расслабиться. Обычно схватки следующие:
- нечастые
- нерегулярные по интенсивности
- более неудобные, чем болезненные
Сокращения, которые скорее проходят, чем усиливаются, скорее всего, являются схватками Брэкстона-Хикса, особенно если они происходят раньше ожидаемых родов.
Газ
Многие беременные женщины испытывают газы из-за повышенного уровня гормона прогестерона в организме.
Хотя прогестерон необходим для здоровой беременности, он также вызывает расслабление мышц кишечника, что замедляет пищеварение и приводит к скоплению газов.
Растяжка мышц
Мышцы живота и матки растягиваются на протяжении всей беременности, чтобы приспособиться к растущему ребенку. По мере того как мышцы растягиваются, они могут слегка спазмировать или вызывать приступы боли.
Некоторый уровень мышечной боли и спазмов является нормальным явлением во время беременности, но сильная боль, сопровождающаяся кровотечением или лихорадкой, требует неотложной медицинской помощи.
Ребенок шевелится
Когда растущий ребенок пинается или шевелится, он может ощущаться как спазм, особенно во втором триместре. Обычно эти толчки сильнее и выражены в третьем триместре и будут отличаться от спазма.
Врач может диагностировать основную причину спазмов желудка на основании:
- физического осмотра
- истории болезни
- анализов крови
- визуализирующих тестов, таких как УЗИ или компьютерной томографии
Они также спросят человека о их симптомы, когда они начались, и есть ли у спазмов какие-либо триггеры.
Врач может попросить человека вести журнал, когда возникают спазмы, что они ели в тот день и выполняли ли они какие-либо физические нагрузки, чтобы помочь определить причину.
Во многих случаях спазмы желудка проходят сами по себе и не вызывают беспокойства. Однако сильные или частые спазмы желудка могут указывать на более серьезное заболевание, которое следует исследовать.
Если человек испытывает какие-либо из следующих симптомов, ему следует немедленно обратиться за медицинской помощью:
- кровь в стуле
- боль в груди
- затрудненное дыхание
- эмоциональное расстройство из-за спазмов
- лихорадка
- сильная боль
- рвота
- кожа становится желтой
- потеря веса
Лечение спазмов желудка будет зависеть от основной причины.Возможные варианты:
Домашние средства
Поделиться на Pinterest Для лечения спазмов желудка можно рекомендовать умеренное употребление воды и спортивные напитки.Многие люди избавляются от спазмов желудка с помощью домашних средств. Беременным женщинам следует поговорить со своим врачом, прежде чем использовать домашние средства, поскольку они могут быть неподходящими или безопасными для использования во время беременности.
Некоторые домашние средства, которые могут быть эффективными, включают:
- Отдых . Люди, испытывающие спазмы из-за мышечного напряжения, могут найти облегчение, дав отдых мышцам живота и избегая упражнений для брюшного пресса.
- Нагрев . Если приложить к животу грелку или бутылку с горячей водой, можно расслабить мышцы и облегчить спазмы.
- Массаж . Мягкий массаж мышц живота может улучшить кровоток и облегчить судороги и спазмы.
- Гидратация . Обильное питье может помочь избежать обезвоживания, которое может вызвать спазмы желудка или усугубить их. Спортивные напитки, восполняющие электролиты, также могут помочь, но их следует употреблять в умеренных количествах, так как они часто содержат большое количество сахара.
- Ванны с английской солью . Горячие ванны с английской солью — популярное домашнее средство от многих спазмов и спазмов. Теплая вода расслабляет мышцы, а соль Эпсома богата магнием, который помогает при мышечных спазмах.
Лекарства
Для лечения желудочных спазмов доступны как безрецептурные, так и отпускаемые по рецепту лекарства. Используемое лекарство будет зависеть от основной причины спазмов желудка.
Типы лекарств, которые могут быть рекомендованы, включают:
- Аминосалицилаты и кортикостероиды .Эти препараты могут использоваться для лечения форм ВЗК.
- Антациды или ингибиторы протонной помпы (ИПП) . Эти лекарства снижают уровень желудочного сока, который может способствовать возникновению спазмов, связанных с гастритом.
- Антибиотики . Их можно прописать при бактериальных инфекциях, вызывающих гастрит или гастроэнтерит.
- Спазмолитические препараты . При использовании этих препаратов у людей с СРК может наблюдаться уменьшение спазмов.
- Обезболивающие .Ибупрофен (Адвил, Мотрин) или ацетаминофен (Тайленол) могут помочь облегчить боль.
Следующие шаги могут помочь предотвратить возникновение спазмов желудка:
Сохранение водного баланса . Обезвоживание приводит к спазмам желудка, поэтому важно пить достаточно жидкости. Также может потребоваться более высокий уровень жидкости в жаркую погоду и во время интенсивных тренировок.
Правильное выполнение упражнений . Не перенапрягайте мышцы, это может привести к спазмам и травмам. Правильная форма при выполнении упражнений, постоянный водный баланс и планирование регулярных периодов отдыха могут помочь предотвратить спазмы.
Избегайте проблемных продуктов . Известно, что некоторые продукты вызывают расстройство пищеварения, спазмы желудка и другие симптомы. Подумайте об ограничении употребления алкоголя, острой и жирной пищи.
Внесение других диетических изменений, если необходимо . Люди с гастритом, СРК и ВЗК могут обнаружить, что изменение диеты облегчает их симптомы. Например, ограничение потребления клетчатки может уменьшить болезненное газообразование. Может быть полезно поработать с врачом или диетологом, чтобы определить, что есть и чего избегать.
Управление основными условиями . Спазмы желудка, связанные с такими состояниями, как СРК или ВЗК, могут исчезнуть или уменьшиться, если состояние находится под контролем с помощью лекарств, изменения образа жизни или того и другого.
Прогноз для людей со спазмами желудка зависит от основной причины. Спазмы желудка часто проходят при минимальном лечении или без него. Однако в других случаях им требуется медицинская помощь.
Для улучшения внешнего вида человеку следует быстро обратиться к врачу, если спазмы желудка сохраняются или усиливаются, или если они сопровождаются кровавым стулом, лихорадкой или рвотой.
Эссенциальный тремор: симптомы, причины и диагностика
Эссенциальный тремор — это неврологическое заболевание и двигательное расстройство, которое вызывает непроизвольное дрожание или дрожание части тела, такой как руки, голова или челюсть.
Эссенциальный тремор — наиболее распространенное двигательное расстройство, и около 10 миллионов человек в США страдают от него.
Эссенциальный тремор обычно возникает сам по себе, без других неврологических симптомов, хотя у некоторых людей, например, также могут быть проблемы с равновесием.
Многие люди с болезнью Паркинсона испытывают тремор, но эссенциальный тремор и болезнь Паркинсона — разные вещи. Эксперты все еще исследуют возможные связи между ними.
В этой статье мы описываем симптомы, причины, диагностику и лечение эссенциального тремора.
Основным признаком эссенциального тремора является дрожь, особенно в руках. Человек не может контролировать это движение, которое, как правило, имеет ритмичный рисунок. Это может быть движение вверх-вниз или из стороны в сторону.
Эссенциальный тремор обычно поражает обе стороны тела, но может быть более заметным на одной стороне. У человека может быть тремор:
- лицо
- голова
- шея
- руки
- руки
- туловище
- голос
- ноги и ступни, реже
Эссенциальный тремор обычно не возникает в состоянии покоя . Это может произойти во время таких действий, как еда и питье, бритье, нанесение макияжа или письмо. Человек также может заметить это, когда протягивает руки.
Тремор прогрессирующий, что означает, что со временем он имеет тенденцию становиться более сильным. Это может затруднить повседневные действия, такие как питье из стакана, завязывание шнурков или письмо.
Человек с эссенциальным тремором может также испытывать:
- изменения в походке
- изменения мышления
- депрессия
- тревога
- изменения личности
- атаксия, снижение способности координировать произвольные движения
- потеря слуха и обоняния, у некоторых людей
Эссенциальный тремор является неврологическим заболеванием и двигательным расстройством.Тремор возникает при неправильной передаче сигналов между нервами и мышцами, с которыми они связаны, но точная причина остается неясной.
Могут быть генетические факторы, затрагивающие определенные хромосомы или нервную систему, но исследования еще не подтвердили это. По данным Национальной организации по редким заболеваниям (NORD), 17–50% случаев эссенциального тремора могут быть наследственными.
Риск развития эссенциального тремора увеличивается с возрастом, но он может быть у любого, в том числе у детей.
Могут быть связи между эссенциальным тремором и:
Некоторые эксперты предположили, что люди с эссенциальным тремором могут иметь более высокий риск развития других неврологических состояний, таких как болезнь Паркинсона и потеря слуха, особенно если тремор начинается после достижения возраста. 65 лет.
По данным NORD, риск развития болезни Альцгеймера также может быть выше.
Узнайте больше о причинах дрожания рук.
Триггеры
Некоторые факторы могут сделать эссенциальный тремор более выраженным.К ним относятся:
Употребление алкоголя может усилить тремор во время похмелья в краткосрочной перспективе, а при развитии зависимости — в долгосрочной перспективе.
В то время как небольшое исследование с участием 10 человек показало, что тремор уменьшился через 45 минут после употребления алкоголя, употребление алкоголя не является лечением эссенциального тремора и может увеличить риск многих серьезных проблем со здоровьем.
Тест на эссенциальный тремор отсутствует. Вместо этого врач имеет тенденцию:
- изучить симптомы пациента
- спросить об его личной и семейной истории болезни
- спросить о любых лекарствах
- провести медицинский осмотр
- провести некоторые тесты, если это необходимо, чтобы исключить другие условия
Чтобы оценить тремор, врач может попросить пациента:
- налить и выпить воды
- прикоснуться пальцами к носу
- держать руки перед собой
- написать
- нарисовать спираль
Они также будут оценивать:
- мышечную силу и тонус
- сухожильные рефлексы
- походку
- осанку и координацию
- способность чувствовать определенные ощущения
Тесты для исключения других состояний могут включать анализ крови для проверки уровня гормонов щитовидной железы и МРТ головного мозга.
Если эссенциальный тремор легкий, лечение может не потребоваться. Если это влияет на качество жизни или способность выполнять повседневные задачи, врач может порекомендовать один из следующих подходов.
Лекарства от эссенциального тремора
Следующие типы лекарств могут уменьшить тремор:
Врачи чаще всего назначают пропранолол или примидон, хотя 30–50% людей сообщают, что эти препараты не приносят пользы.
Также могут помочь инъекции ботокса. Возможным побочным эффектом является мышечная слабость, но обычно она временная.
Глубокая стимуляция мозга
Врач может порекомендовать глубокую стимуляцию мозга (DBS). Это включает использование методов визуализации для определения местоположения таламуса, части мозга, которая помогает контролировать движение.
Затем хирург вставляет электрод в область и имплантируемый генератор импульсов под кожу груди. Два соединены небольшой проволокой. Генератор помогает контролировать тремор, посылая электрический ток в мозг.
Исследование 34 человек с эссенциальным тремором показало, что DBS снижает тремор примерно на 80% и улучшает почерк почти на 70%.Последующая оценка 12 участников через 90,7 месяцев после операции показала, что улучшение было стойким.
Осложнения процедуры включают:
- головные боли
- боль после операции
- судороги
- кровотечение и отек в головном мозге
DBS может помочь при треморе, но не вылечит повреждение нервов и не остановит его ухудшение . Кроме того, это не улучшит деменцию или другие типы когнитивных нарушений.
Таламотомия
Другой вариант хирургического вмешательства — это таламотомия.Это включает в себя создание небольшого поражения в таламусе, чтобы заблокировать мозговую деятельность, вызывающую тремор.
Выполнение этого разреза на одной стороне может помочь уменьшить тремор на одной стороне тела. Операция с обеих сторон невозможна, так как это может привести к тяжелой инвалидности.
Новые методы менее инвазивны и включают использование сфокусированного излучения или ультразвука, чтобы вызвать то же поражение, что и хирургическое вмешательство.
Однако риск осложнений перевешивает преимущества для большинства людей.По этой причине врачи не часто рекомендуют операцию и всегда рекомендуют в первую очередь лекарства.
Физиотерапия
Физическая терапия для повышения физической осведомленности может улучшить качество жизни людей с эссенциальным тремором.
Хотя мало исследований поддерживает этот подход, тематическое исследование 2017 года показывает, что он может помочь.
61-летний мужчина, ранее проходивший DBS, участвовал в тренировках, направленных на равновесие, функциональное движение и стабильность.Через 14 недель участник заметил улучшения в скорости ходьбы, равновесии и выполнении повседневных задач. Риск падений также снизился.
Эссенциальный тремор — это неврологическое заболевание и двигательное расстройство, которое приводит к дрожанию. Часто поражаются руки и голова, но могут поражаться и другие области, например конечности и туловище. Специалисты точно не знают, почему он развивается, но генетика может сыграть роль.
Если симптомы легкие, лечение может не потребоваться. Если тремор влияет на качество жизни, врач может порекомендовать лекарства, физиотерапию, операцию или их сочетание.
Признаки и симптомы гестационной трофобластической болезни
Важно сообщить врачу обо всех ненормальных симптомах, которые возникают у вас во время беременности. Ваш врач может заподозрить у вас гестационную трофобластическую болезнь (GTD) на основании типичного набора признаков и симптомов.
Полные пузырно-заносные родинки (молярная беременность)
Большинство из этих признаков и симптомов (за исключением кровотечения) сейчас наблюдаются реже, чем в прошлом, потому что они, как правило, возникают на поздних стадиях болезни.Большинству женщин с ГТД в настоящее время ставят диагноз на ранней стадии из-за использования анализов крови и УЗИ на ранних сроках беременности.
Вагинальное кровотечение: Почти у всех женщин с полными пузырно-пузырчатыми пятнами во время беременности наблюдаются нерегулярные вагинальные кровотечения. Несколько реже бывает с частичными родинками. Кровотечение обычно начинается в первом триместре (13 недель) беременности. У женщин с GTD из влагалища часто выделяются сгустки крови или водянистые коричневые выделения. Иногда кусочки родинки, напоминающие гроздь винограда, отделяются от матки и выходят через влагалище.Это кровотечение часто побуждает врача назначать ультразвуковое исследование (обсуждается далее в этом разделе), которое может помочь диагностировать молярную беременность.
Анемия: В случае серьезного или продолжительного кровотечения организм женщины не может заменять эритроциты так быстро, как они теряются. Это может привести к анемии (низкому количеству эритроцитов). Симптомы могут включать усталость и одышку, особенно при физической активности.
Вздутие живота: Матка и брюшная полость (живот) могут увеличиваться быстрее при полной молярной беременности, чем при нормальной беременности.Аномальное увеличение матки встречается примерно у 1 из 4 женщин с полными родинками, но редко у женщин с частичными родинками. Это может не наблюдаться на ранних сроках беременности и чаще проявляется во втором триместре.
Кисты яичников: ХГЧ ( хорионический гонадотропин человека), гормон, вырабатываемый опухолью, может вызывать образование кист, заполненных жидкостью, в яичниках. Эти кисты могут быть достаточно большими, чтобы вызвать вздутие живота. Они возникают только при очень высоком уровне ХГЧ.Несмотря на то, что они могут стать довольно большими, они обычно проходят сами по себе примерно через 8 недель после удаления молярной беременности. Иногда яичники могут нарушить кровоснабжение (перекрут ). Это может вызвать сильную боль и лечится хирургическим вмешательством по удалению кисты или процедурой слива жидкости внутри кисты.
Рвота: Многие женщины испытывают тошноту и рвоту во время типичной беременности. Однако при GTD рвота может быть более частой и сильной, чем обычно.
Преэклампсия: Преэклампсия (токсикоз беременности) может возникать как осложнение нормальной беременности (обычно в третьем триместре). Если это происходит на более ранних сроках беременности (например, в первом или начале второго триместра), это может быть признаком полной молярной беременности. Преэклампсия может вызвать такие проблемы, как высокое кровяное давление, головная боль, преувеличенные рефлексы, отек рук или ног и утечка слишком большого количества белка в мочу. Он поражает небольшое количество женщин с полными родинками, но редко встречается у женщин с частичными родинками.
Гипертиреоз: У некоторых женщин с полными пузырно-заносными образованиями имеется гипертиреоз (сверхактивная щитовидная железа). Это происходит только у женщин с очень высоким уровнем ХГЧ в крови. Симптомы гипертиреоза могут включать учащенное сердцебиение, теплую кожу, потливость, проблемы с переносимостью тепла и легкий тремор (тремор). Это происходит менее чем у 10% женщин с полной молярной беременностью.
Частичные пузырно-заносные родинки
Признаки и симптомы частичных пузырно-заносных пятен сходны с признаками полных родинок, но часто менее серьезны.К ним относятся:
- Вагинальное кровотечение
- Низкое количество эритроцитов (анемия)
- Вздутие живота (живота)
- Киста яичника
- Преэклампсия (токсическая беременность)
Некоторые симптомы, которые наблюдаются при полных родинках, такие как частая рвота или сверхактивная щитовидная железа, редко, если вообще возникают, возникают при частичных родинках.
Частичные родинки часто диагностируются после выкидыша.Молярная беременность обнаруживается, когда матка соскабливается во время всасывания и выскабливания (D&C), а продукты зачатия исследуются под микроскопом.
Инвазивные родинки и хориокарцинома
Эти более инвазивные формы гестационной трофобластической болезни (GTD) иногда развиваются после полного удаления родинки. Они реже возникают после частичной родинки. Хориокарцинома также может развиться после нормальной беременности, внематочной беременности (когда плод растет вне матки, например, внутри маточной трубы) или выкидыша.Симптомы могут включать:
Кровотечение: Наиболее частым симптомом является вагинальное кровотечение. В редких случаях опухоль прорастает через стенку матки, что может вызвать кровотечение в брюшную полость и сильную боль в животе.
Инфекция: В больших опухолях некоторые опухолевые клетки могут погибнуть, создавая область, где могут расти бактерии. Может развиться инфекция, которая может вызвать выделения из влагалища, тазовые судороги и лихорадку.
Вздутие живота: Подобно пузырным заносам, более инвазивные формы GTD могут расширять матку, вызывая вздутие живота.ХГЧ, гормон, вырабатываемый опухолью (см. Анализы крови и мочи в разделе «Как диагностируется гестационная трофобластическая болезнь?»), Может вызывать образование кист, заполненных жидкостью (так называемые цисты тека лютеина ), в яичниках, которые могут быть большими и могут также способствуют вздутию живота.
Симптомы со стороны легких: Легкое является частым местом отдаленного распространения GTD. Распространение на легкие может вызвать кашель с кровью, сухой кашель, боль в груди или затрудненное дыхание.
Масса влагалища: Эти опухоли иногда могут распространяться на влагалище и вызывать вагинальное кровотечение или гнойные выделения.Врач также может заметить раковую опухоль во влагалище во время гинекологического осмотра.
Другие симптомы отдаленного распространения: Симптомы зависят от места распространения GTD. Если GTD распространился на мозг, симптомы могут включать головную боль, рвоту, головокружение, судороги или паралич одной стороны тела. Распространение на печень может вызвать боль в животе и пожелтение кожи или глаз (желтуха).
Иногда хориокарцинома не вызывает симптомов, но ее можно заподозрить, потому что у женщины положительный тест на беременность, но на УЗИ не видно плода.
Трофобластические опухоли плацентарной зоны
Трофобластические опухоли в области плаценты (PSTT) редко распространяются на отдаленные участки. Чаще они врастают в стенку матки
.Кровотечение: Наиболее частым симптомом ТГПТ является вагинальное кровотечение. Если опухоль прорастает через стенку матки, это может вызвать кровотечение в брюшную полость и сильную боль в животе.
Вздутие живота: По мере роста в стенке матки PSTT могут увеличивать матку.
Эпителиоидные трофобластические опухоли
Самый частый симптом эпителиоидной трофобластической опухоли (ЭТТ) — вагинальное кровотечение. Другие симптомы будут зависеть от того, где он распространился. Например, если он распространился на легкие, пациент может кашлять или испытывать одышку. ЭТТ также распространились в кишечник, где они могут вызвать боль в животе, тошноту и рвоту.
Многие признаки и симптомы GTD также могут быть вызваны другими состояниями.Тем не менее, если у вас есть какие-либо из них, важно сразу же обратиться к врачу, чтобы можно было найти причину и при необходимости лечить.
Симптомы абдоминальной эпилепсии и методы лечения у детей и взрослых
Абдоминальная эпилепсия — это исключительно редкий синдром эпилепсии, который чаще встречается у детей. При абдоминальной эпилепсии судорожная активность вызывает абдоминальные симптомы. Например, это может вызвать боль и тошноту. Противосудорожные препараты могут улучшить симптомы.
Абдоминальная эпилепсия настолько редка, что некоторые эксперты сомневаются в ее существовании.Боль в животе часто встречается у людей с эпилепсией и без нее. Так что, возможно, боль в животе случайна, а не вызвана припадками.
Каковы симптомы абдоминальной эпилепсии?
Об абдоминальной эпилепсии известно немного. За последние сорок лет в медицинских журналах было зарегистрировано всего 36 случаев.
Считается, что при абдоминальной эпилепсии возникают судороги, которые в первую очередь влияют на пищеварительную систему. Результат — желудочно-кишечные симптомы.Эти симптомы включают:
- боль в животе, обычно резкую или схваткообразную и продолжающуюся от секунд до минут
- тошноту и / или рвоту
- усталость, летаргию или сон после приступов
- измененный уровень сознания, например спутанность сознания или отсутствие реакции
- судорожные припадки, известные как генерализованные тонико-клонические припадки
У людей с абдоминальной эпилепсией наблюдаются разные симптомы. Кроме того, симптомы могут варьироваться у одного и того же человека от одного раза к другому.Например, во время одного эпизода у человека могут быть судорожные припадки и боль в животе. Тогда у человека могут возникнуть боли только в животе во время очередного приступа.
Что вызывает абдоминальную эпилепсию?
Никто не знает, что вызывает абдоминальную эпилепсию. Поскольку это заболевание встречается очень редко, качественных исследований не существует. Было слишком мало зарегистрированных случаев, чтобы определить факторы риска, генетические факторы или другие потенциальные причины.
Как диагностируется абдоминальная эпилепсия?
Диагностика абдоминальной эпилепсии может включать дискуссию о курице или яйце.Приступам при эпилепсии иногда предшествуют определенные симптомы. Эти шаблоны симптомов называются аурами. Непосредственно перед приступом некоторые люди с эпилепсией могут почувствовать запах чего-то, чего нет. Другие могут видеть мигающие огни.
Ауры с абдоминальными симптомами часто встречаются при эпилепсии. Вы можете назвать это интуицией. Тошнота, боль, метеоризм или голод могут предвещать приступ. Но являются ли симптомы со стороны брюшной полости доказательством припадков сами по себе?
Некоторые эксперты считают, что абдоминальная эпилепсия следует ставить, когда абдоминальные симптомы являются основным проявлением судорожной активности.
Продолжение
Они предлагают следующие критерии для диагностики абдоминальной эпилепсии:
- Периодические абдоминальные симптомы, которые невозможно объяснить после обширного медицинского обследования, включая анализы крови, визуализацию и эндоскопию
- симптомы, указывающие на центральную нервную систему. системная проблема (например, спутанность сознания или летаргия)
- аномальная электроэнцефалограмма (ЭЭГ)
- стойкое отсутствие абдоминальных симптомов во время приема лекарств от эпилепсии
Медицинское и неврологическое обследование может включать:
- сканирование компьютерной томографии (КТ) брюшная полость и головной мозг
- магнитно-резонансная томография (МРТ) головного мозга
- УЗИ брюшной полости
- эндоскопия желудочно-кишечного тракта, верхняя (через рот), нижняя (через прямая кишка) или обе
- кровь тесты
- электроэнцефалограмма (ЭЭГ)
Что такое лечение брюшной полости E пилепсия?
Абдоминальная эпилепсия лечится, как и другие формы эпилепсии, противосудорожными препаратами.Часто используется дилантин (фенитоин). Однако, поскольку контролируемых исследований не существует, другие препараты могут быть столь же эффективными.
В известных случаях абдоминальной эпилепсии лечение эпилептическими препаратами обычно значительно уменьшает абдоминальные симптомы. Однако это не доказательство того, что абдоминальные симптомы были вызваны судорогами. Лекарства от эпилепсии действуют на нервы в целом. Они могут просто облегчить боль в животе таким способом или с помощью эффекта плацебо.
Что вызывает неконтролируемые судороги или дрожь? | Наука | Углубленный отчет о науке и технологиях | DW
Приступы тряски или судороги могут очень беспокоить.Больной может внезапно потерять контроль над частями или всем своим телом. Иногда из-за такой тряски или судорог человек может упасть на землю и даже потерять сознание.
Симптомы могут быть разными. Иногда они появляются вместе, в других случаях могут возникать по отдельности. Приступы могут длиться несколько секунд или даже минут, прежде чем они утихнут, часто когда человек начинает двигаться.
Многочисленные причины
Обезвоживание или недостаток жидкости часто является возможной причиной.Человеческое тело примерно на 70% состоит из воды, а мозг — на 90%. Вода снабжает наши клетки питательными веществами и кислородом, одновременно смывая отходы через почки.
Подробнее : Болезнь Паркинсона развивается в желудке?
Если человек не пьет достаточно воды, обильно потеет или теряет жидкость из-за рвоты или диареи, это нарушает водный баланс в организме. Если жидкость не пополняется быстро, кровь сгущается, и все тело переходит в состояние тревоги и, таким образом, начинает сводить судороги или трястись.
Риск обезвоживания особенно высок среди детей и пожилых людей. По мере того как с возрастом чувство жажды ослабевает, пожилые люди просто не осознают, что им не хватает жидкости. Гипогликемия или низкий уровень сахара в крови также могут вызывать судороги.
Например, человек, который напряг свое тело, страдает от боли, истощен или выпивает слишком много кофеина, может испытывать сильную дрожь, явление, известное как физиологический тремор. Когда тело холодное, мышцы начинают подергиваться, чтобы согреться и не допустить переохлаждения.Вот почему мы дрожим, как только температура нашего тела опускается ниже 35 градусов по Цельсию (95 градусов по Фаренгейту).
Возможный признак серьезного заболевания
Однако причины спазмов или тряски также могут быть связаны с болезнью. Часто такие припадки являются симптомом эпилепсии. Но они также могут быть вызваны нарушением кровообращения или повреждением головного мозга или церебральной оболочки.
Эпилептические припадки являются «неспровоцированными», то есть они не имеют очевидной причины и повторяются.Частично они могут быть вызваны заболеванием мозга, инсультом или опухолями — феноменом, известным как симптоматическая эпилепсия.
Приступы неэпилептических судорог возникают при раздражении мозга, например, лекарствами, инфекцией или лихорадкой.
Дрожание в состоянии покоя или во время движения
Ключевым моментом является то, когда возникают такие толчки, то есть происходят ли они, когда человек неподвижен или находится в движении. Если тряска нарушает моторику человека, заставляя его раскачиваться или ходить с необычно широкими ногами, это может быть признаком повреждения мозга.
Однако иногда, когда человек находится в состоянии покоя, возникает тряска, из-за чего невозможно напрячь определенные мышцы, чтобы удерживать их в неподвижном состоянии. Наиболее распространенной формой такого тремора в состоянии покоя является болезнь Паркинсона.
Еще более распространенными являются так называемые эссенциальные треморы. Вероятно, это наследственные неврологические двигательные расстройства, которые проявляются в возрасте от 20 до 60 лет и со временем ухудшаются. Симптомы эссенциального тремора легче всего увидеть, когда человек вынужден сохранять стрессовое положение тела в течение длительного периода времени или когда он хочет сделать определенное движение.Симптомы часто поражают руки или руки, а иногда и голову, и даже голос.
Комплексная, а не удаленная диагностика
Упражнения на расслабление часто могут помочь человеку избежать судорог, поскольку стресс и напряжение могут усугубить дрожь. Также следует избегать алкоголя и кофеина. Однако, если человек страдает от тремора, связанного с болезнью, это может быть признаком более серьезного заболевания.
Подробнее : Действительно ли никотин защищает от болезни Паркинсона?
В конечном счете, только комплексные диагнозы, такие как магнитно-резонансная томография (МРТ), компьютерная томография (КТ) или электроэнцефалография (ЭЭГ), могут обеспечить ясность.Удаленный диагноз редко дает ответы.
Витамин B12 или анемия, вызванная недостаточностью фолиевой кислоты — Осложнения
Поскольку большинство случаев дефицита витамина B12 или фолиевой кислоты можно легко и эффективно лечить, осложнения возникают редко.
Но иногда могут развиваться осложнения, особенно если вы в течение некоторого времени испытывали дефицит любого из витаминов.
Осложнения анемии
Все типы анемии, независимо от причины, могут привести к сердечным и легочным осложнениям, поскольку сердце изо всех сил пытается перекачивать кислород к жизненно важным органам.
Взрослые с тяжелой анемией подвержены риску развития:
- аномально быстрое сердцебиение (тахикардия)
- Сердечная недостаточность, при которой сердце не может перекачивать достаточно крови по телу при правильном давлении
Осложнения дефицита витамина B12
Недостаток витамина B12 (с анемией или без нее) может вызвать осложнения.
Неврологические изменения
Недостаток витамина B12 может вызвать неврологические проблемы, влияющие на вашу нервную систему, например:
Если неврологические проблемы действительно развиваются, они могут быть необратимыми.
Бесплодие
Дефицит витамина B12 иногда может привести к временному бесплодию, невозможности зачать ребенка.
Это обычно улучшается при соответствующем лечении витамином B12.
Рак желудка
Если у вас дефицит витамина B12, вызванный злокачественной анемией, состоянием, при котором ваша иммунная система атакует здоровые клетки желудка, риск развития рака желудка повышается.
Дефекты нервной трубки
Если вы беременны, недостаток витамина B12 может увеличить риск развития у вашего ребенка серьезного врожденного порока, известного как дефект нервной трубки.
Нервная трубка — это узкий канал, который в конечном итоге формирует головной и спинной мозг.
Примеры дефектов нервной трубки:
- spina bifida — когда позвоночник ребенка не развивается должным образом
- анэнцефалия — ребенок рождается без частей мозга и черепа
- энцефалоцеле — мембрана или покрытый кожей мешок, содержащий часть мозга, выталкивается из отверстия в черепе
Узнайте, как снизить риск развития дефекта нервной трубки у вашего ребенка
Осложнения дефицита фолиевой кислоты
Недостаток фолиевой кислоты (с анемией или без нее) также может вызывать осложнения.
Бесплодие
Как и недостаток витамина B12, дефицит фолиевой кислоты также может повлиять на вашу фертильность.
Но это только временно, и его обычно можно исправить с помощью добавок фолиевой кислоты.
Сердечно-сосудистые заболевания
Исследования показали, что недостаток фолиевой кислоты в организме может увеличить риск сердечно-сосудистых заболеваний (ССЗ).
Сердечно-сосудистые заболевания — это общий термин, обозначающий заболевание сердца или кровеносных сосудов, такое как ишемическая болезнь сердца.
Рак
Исследования показали, что дефицит фолиевой кислоты может увеличить риск некоторых видов рака, например рака толстой кишки.
Проблемы при родах
Недостаток фолиевой кислоты во время беременности может увеличить риск преждевременного рождения ребенка (до 37-й недели беременности) или низкого веса при рождении.
Также может быть повышен риск отслойки плаценты. Это серьезное заболевание, при котором плацента начинает выходить изнутри стенки матки, вызывая боль в животе (животе) и кровотечение из влагалища.
Дефекты нервной трубки и фолиевая кислота
Как и дефицит витамина B12, недостаток фолиевой кислоты также может повлиять на рост и развитие будущего ребенка в утробе (матке).
Это увеличивает риск развития дефектов нервной трубки, таких как расщелина позвоночника, у будущего ребенка.
Всем женщинам, которые могут забеременеть, рекомендуется ежедневный прием фолиевой кислоты.
Вы должны принимать 400 мкг фолиевой кислоты каждый день до беременности и до 12 недель беременности.
Последняя проверка страницы: 23 мая 2019 г.
Срок следующего рассмотрения: 23 мая 2022 г.
распространенных симптомов третьего триместра | EvergreenHealth
Схватки Брэкстона-Хикса
Сокращения Брэкстона-Хикса — это безболезненные случайные сокращения внизу живота и паха, часто с ощущением сжатия матки.
Это «разминка» перед схватками, которая может происходить во 2-м и 3-м триместре.
С другой стороны, если вы испытываете своевременные и / или регулярные схватки, попробуйте лечь и выпить жидкости, и позвоните нам, они не уменьшатся и не исчезнут с помощью этих мер.
Судороги ног
Судороги ног могут возникать особенно ночью и обычно в икрах.
Согните пальцы ног к ноге, если это произойдет, и помассируйте икры, пока она не исчезнет.
Не показывайте пальцами ног при растяжке.
Изжога
Изжога может быть следствием вялого пищеварения или расширения матки.
- есть несколько небольших приемов пищи в день вместо трех больших
- Избегайте триггеров (жареные продукты, шоколад, мята перечная, чеснок, лук)
- Пейте много жидкости
- не ложитесь спать 2-3 часа после ужина.
Антациды (Tums, Mylanta, Maalox) и лекарства, такие как Zantac или Tagamet, можно принимать для облегчения состояния.
Запор
Запор поражает не менее половины всех беременных женщин и вызван повышенным содержанием прогестерона, который замедляет процесс пищеварения.
- Постарайтесь есть регулярно
- Пейте много жидкости
- ежедневно заниматься спортом
- есть фрукты, овощи и зерновые с высоким содержанием клетчатки
- попробуйте пищевые добавки с клетчаткой (Metamucil, Citrucel) или легкое слабительное (например, магнезийное молоко.
Одышка
Ваши легкие обрабатывают больше воздуха, чем до беременности, из-за чего вы можете дышать немного быстрее и чувствовать одышку.
Свяжитесь с нами, если вы испытываете боль в груди, особенно если она локализована в одну или другую сторону.
Боль в круглой связке
Круглые связки поддерживают матку в тазу. По мере роста матки связки растягиваются и утолщаются, чтобы приспосабливаться к ней и поддерживать ее.
Эти изменения могут вызывать боль в одной или обеих сторонах таза.
Боль может начаться глубоко в паху и двигаться вверх и наружу по направлению к бедрам. Это может также проявляться в виде тупой боли после активного дня.
Чтобы облегчить дискомфорт, вы можете попробовать:
- теплые ванны
- согните колени к животу
- лежа на боку с подушкой под живот
- при необходимости уменьшите активность.
Боль в бедре и спине
По мере наступления беременности ребенок набирает вес и оказывает большее давление на вашу спину, в то время как гормоны расслабляют суставы между вашими тазовыми костями.
- сидеть на стульях с хорошей опорой для спины
- приложить тепло и / или лед к болезненным участкам
Обратитесь в наш офис, если боль не проходит или сопровождается другими симптомами.
Набухание
Отток крови из вен во время беременности затруднен, и может наблюдаться задержка жидкости в ногах, лодыжках, лице и руках.
- Пейте много жидкости
- Поднимите ноги ночью
Частое мочеиспускание
Избыточное давление на мочевой пузырь может вызвать учащение мочеиспускания или утечку мочи, особенно при смехе, кашле или чихании.
Следите за признаками инфекции мочевого пузыря, такими как жжение при мочеиспускании, лихорадка или кровь в моче, и звоните своему врачу, если эти симптомы присутствуют.
Обратитесь к своему врачу, если во время беременности у вас возникнет что-либо из следующего.
- умеренное или сильное вагинальное кровотечение или тканевое отхождение
- Любое вагинальное кровотечение, сопровождающееся болью, спазмами, лихорадкой или ознобом
- своевременные, регулярные схватки без отдыха и жидкости
- Сильная постоянная головная боль, особенно с головокружением, обмороком, тошнотой, рвотой или нарушением зрения
- Боль в тазу средней или сильной степени
- Боль с лихорадкой или кровотечением
- Рвота с болью или лихорадкой
- озноб или жар (101 градус и выше)
 Из-за роста живота могут возникнуть проблемы со сном ввиду сложности принятия удобной позы.
Из-за роста живота могут возникнуть проблемы со сном ввиду сложности принятия удобной позы. В среднем считается, что на 17-й неделе беременности будущая мама становится тяжелее на 3–5 кг (этот параметр зависит от индекса массы тела).
В среднем считается, что на 17-й неделе беременности будущая мама становится тяжелее на 3–5 кг (этот параметр зависит от индекса массы тела).