Пояснично-крестцовый радикулит: |симптомы | методы лечения
Пояснично-крестцовый радикулит – это воспаление нервных корешков, отходящих от спинного мозга на уровне поясницы и крестца (radix по-гречески – «корешок»). Основные причины пояснично-крестцового радикулита – дистрофические изменения позвоночных структур при остеохондрозе.
Спровоцировать такое заболевание могут врожденные дефекты (сакрализация), инфекционные поражения (туберкулез, грипп), а также травмы и переохлаждение. Иногда оно развивается как осложнение менингита и энцефалита.
Пояснично-крестцовый радикулит: симптомы
Ведущий симптом – боль разной интенсивности. Она бывает ноющей и хронической, а бывает жгучей и резкой. Иногда болевой приступ застает человека внезапно, при попытке разогнуть спину, но сделать это до конца не удается, и новые попытки только усиливают боль.
Приступ может начаться после переохлаждения, тяжелого физического труда или долгого пребывания в одной позе. Болевой синдром нередко отдает в ногу. В тяжелых случаях нарушается функция тазовых органов.
Болевой синдром нередко отдает в ногу. В тяжелых случаях нарушается функция тазовых органов.
Механизм развития
Позвоночник формируют позвонки, разделенные межпозвоночными дисками. Посередине находится позвоночный канал со спинным мозгом внутри: по разные стороны от него отходят спинномозговые нервы.
Одни из них отвечают за двигательные функции, другие – за чувствительность. Все они проходят через фораминальные отверстия и иннервируют разные участки тела и внутренние органы.
Если тот или иной нерв сдавливают патологические структуры, возникает целый набор двигательных и чувствительных нарушений, которые и являются типичными признаками радикулита.
К какому врачу обращаться
Диагностикой и лечением радикулита занимаются неврологи, при необходимости привлекаются другие узкие специалисты – вертебрологи, травматологи-ортопеды, нейрохирурги. Комплексная терапия может проводиться с участием мануального, физио- и рефлексотерапевта.
Как распознать пояснично-крестцовый радикулит
При подозрении на защемление нервного корешка врач направит на рентген, который выполняется в прямой и боковой проекции. С его помощью выявляются межпозвоночные грыжи, вывихи, переломы, дефекты и смещения позвонков.
С целью исключения дегенеративных нарушений в позвоночнике делают спондилограмму. Для подтверждения инфекционной природы воспаления показана люмбальная пункция, по результатам которой определяются такие патологии, как менингит и энцефалит.
Диагностика может включать МРТ, КТ позвоночника, миелографию, лабораторные анализы крови.
Лечение
Комплекс лечебных мероприятий зависит от выраженности симптоматики и причины болезни. В лечении применяются как медикаментозные, так и немедикаментозные средства. В тяжелых случаях прибегают к хирургическому вмешательству.
Медикаментозное лечение
Для снятия острой боли, воспаления и мышечных спазмов назначаются нестероидные противовоспалительные средства НПВС. Это препараты на основе диклофенака, нимесулида, ибупрофена, мелоксикама.
Это препараты на основе диклофенака, нимесулида, ибупрофена, мелоксикама.
Выбор лекарственной формы зависит от интенсивности симптомов: сильные боли устраняют с помощью внутримышечных уколов, умеренный болевой синдром поддается купированию таблетками. В остром периоде дополнительно могут применяться местные средства – мази, гели и кремы.
Препаратами второго выбора являются стероиды – Гидрокортизон, Дексаметазон, Дипроспан. Они обладают мощным противовоспалительным эффектом.
Если НПВС с гормонами неэффективны, то выполняют лечебные блокады с Лидокаином и Новокаином.
Расслабить спазмированные мышцы помогают спазмолитики и миорелаксанты (Мидокалм). При наличии отечности назначают диуретики и сульфат магния. Отекшие ткани оказывают дополнительное давление на нерв, поэтому вывод излишков жидкости значительно облегчает состояние.
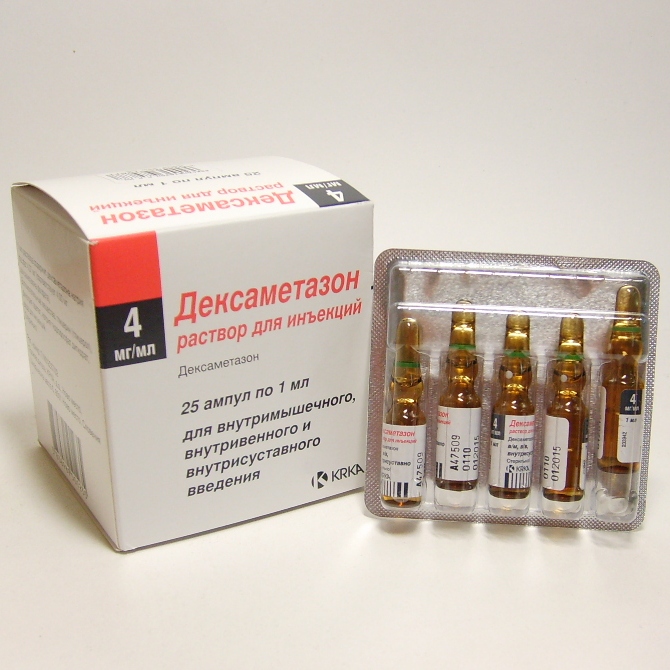 Лечение радикулита поясничного отдела включает также витамины группы В, которые улучшают нервную проводимость. Наиболее часто используются Мильгамма и Нейромультивит.
Лечение радикулита поясничного отдела включает также витамины группы В, которые улучшают нервную проводимость. Наиболее часто используются Мильгамма и Нейромультивит.Если болезнь имеет неинфекционное происхождение, то могут назначаться мази с согревающим эффектом – на основе скипидара, змеиного и пчелиного ядов, камфары. Они снимают боль благодаря местно-раздражающему действию.
Немедикаментозное лечение
Немедикаментозные методы применяют после ослабления острых симптомов, когда сильной боли уже нет. Их задача – укрепление мышечного корсета, улучшение кровоснабжения пояснично-крестцового отдела и стимуляция процессов восстановления. Ускорить выздоровление помогают:
- физиопроцедуры – лазер, ультрафиолет, магнит, электрофорез с болеутоляющими средствами, гормонами, лечебные грязи;
- массажные сеансы с применением мягких техник, позволяющих избежать повторного защемления нерва;
- специальные упражнения, которые покажет инструктор лечебной физкультуры, помогают снять лишнюю нагрузку с позвоночника и улучшить осанку;
- рефлексотерапия;
- мануальная терапия;
- тракционное вытяжение сухим или подводным способом.

Хирургическое лечение
К операции прибегают в случае невозможности консервативного устранения компрессии нервного корешка. В ходе хирургического вмешательства врач иссекает часть диска, если причиной радикулита стала грыжа, или увеличивает фораминальное отверстие для выхода нерва.
Профилактика
Профилактические меры для предотвращения радикулита несложные:
- грамотная организация спального места. Удобная кровать – это упругий матрас средней жесткости и небольшая подушка средней толщины. Идеальный выбор – ортопедические спальные принадлежности;
- полноценное и сбалансированное питание не только обеспечит организм полезными витаминами и минералами, но и поспособствует сохранению нормального веса;
- адекватная физическая активность.
 Для спины вреден тяжелый труд, поэтому по возможности стоит уменьшить нагрузку. Гиподинамия также грозит негативными последствиями для позвоночника, и заниматься физкультурой стоит минимум 1 раз в неделю.
Для спины вреден тяжелый труд, поэтому по возможности стоит уменьшить нагрузку. Гиподинамия также грозит негативными последствиями для позвоночника, и заниматься физкультурой стоит минимум 1 раз в неделю.
Врачи нашего центра уже много лет работают с пациентами, страдающими радикулитом. При своевременном обращении прогноз всегда благоприятный. У нас вы получите полноценное лечение, начиная с осмотра и диагностики, и заканчивая советами по коррекции образа жизни.
Записывайтесь на прием по телефону +375 29 628 85 82
Лучшие обезболивающие лекарства от радикулита
Лучшие обезболивающие лекарства от радикулита — список противовоспалительных таблеток и препаратов в 2022 годуГимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 16 августа, 2022
Сильная боль в спине – один из основных признаков развития радикулита.
В этой статье разберемся, что принять при радикулите поясничного отдела для обезболивания, и помогут ли препараты из аптеки при тяжелом приступе болезни.
Содержание статьи:
- 1 Цель лечения препаратами
- 2 Какие группы препаратов применяют
- 3 Противовоспалительные
- 3.1 Противопоказания
- 4 Обезболивающее
- 4.1 Противопоказания
- 5 Миорелаксанты
- 5.1 Противопоказания
- 6 Хондропротекторы
- 6.1 Противопоказания
- 7 Метаболические препараты
- 7.1 Противопоказания
- 8 Побочные эффекты: что делать?
- 9 Противопоказания
- 10 Список использованной литературы:
Цель лечения препаратами
Основная причина, по которой мы лечимся в этот период – желание избавиться от боли.
Терапия заболеваний поясницы несет в себе ряд целей:
- Снять боль. Подавить главный из проявляющихся симптомов, и самый неприятный.
- Улучшить функциональность нервной системы на пострадавших участках.
- Уменьшить или убрать воспаление, спровоцировавшее болезненность в пояснице, груди или шее.
- Остановить дегенеративные процессы в позвоночнике. Как можно дольше сохранять хрящевые ткани и кости от разрушения, подпитывать их.
- Снизить патологический тонус мышц во время обострения болезни.
- Улучшить кровообращение, а с ним и насыщение клеток кислородом.
- Активизировать метаболизм.
- Вывести из тела лишнюю жидкость.
 Это уменьшает отеки и давление на пораженные участки, снижает боль.
Это уменьшает отеки и давление на пораженные участки, снижает боль.
Определить, что принимать при радикулите, какие таблетки можно выпить, решают врачи, которые назначают лечение исходя из причин возникновения болезни и особенностей организма. Занимаясь самолечением, можно не только не добиться результата, но и ухудшить положение, вызвав боль и нарушения других систем.
Какие группы препаратов применяют
При первых симптомах остеохондроза поясницы или радикулита, каждый стремится узнать, какие лучшие лекарства принимать и названия эффективных таблеток, которые можно купить в аптеке.
Противовоспалительные
Лечение радикулита поясничного отдела без нестероидных лекарств, только с помощью мазей, практически невозможно, ведь противовоспалительные препараты от радикулита в таблетках — это наиболее эффективное средство у женщин и мужчин.
Терапевтические эффекты средств этой группы – противовоспалительное, болеутоляющее и жаропонижающее. Они действуют комплексно, не только снимая неприятные ощущения, но и способствуя уменьшению воспаления, а значит, и исчезновению причины развития болезни. Нестероидные противовоспалительные назначают всем, обращающимся за помощью с проблемами, вызванными дегенеративными процессами в области позвоночника и тазобедренного сустава.
Они действуют комплексно, не только снимая неприятные ощущения, но и способствуя уменьшению воспаления, а значит, и исчезновению причины развития болезни. Нестероидные противовоспалительные назначают всем, обращающимся за помощью с проблемами, вызванными дегенеративными процессами в области позвоночника и тазобедренного сустава.
Они не только снимают симптомы, но и устраняют первоисточник.
Нестероидные противовоспалительные назначают всем, обращающимся за помощью с проблемами, вызванными дегенеративными процессами в области позвоночника и тазобедренного сустава. Они не только снимают симптомы, но и устраняют первоисточник.
Дозировки и длительность курса НПВП должен подбирать только врач. В основе таблеток лежит сильное действующее вещество, способное привести к негативным побочным эффектам, поэтому не рекомендуется самостоятельно подбирать таблетки этого типа. Обычно курс начинается с ударной дозы, быстро купирующей боль, а затем снижается по мере выздоровления пациента.
Противопоказания
Так как в состав лекарств входят мощные действенные вещества, то у них есть противопоказания:
- Беременность. Врачи стараются избежать назначений НПВП в течение всех 9 месяцев. Однако использование их возможно вплоть до 3 семестра.
- Период лактации, поскольку вещество может передаться ребенку с молоком.
- Язвенные заболевания кишечника и желудка.
- Заболевания почек в период обострения.
- Проблемы с сердечно-сосудистой системой.
- Применения для детей младше 15 лет.
Но главным противопоказанием является аллергическая реакция на компоненты. В случае, если она проявляется, терапию надо сразу же отменить, а затем подобрать другую, в составе котороой не будет аллергена. Срочность замены обусловлена тем, что на первых этапах лечения НПВП принимаются большими дозами.
Обезболивающее
При проявлении основного симптома радикулита и остеохондроза, особенно у пожилых людей, важно знать, какие обезболивающие таблетки можно принять в качестве сильного средства, а какие препараты не помогут.
Лекарства этого типа прописываются при обращении с легкими или средними болями, так как с более серьезной ситуацией справиться таблетки не смогут. При сильной боли назначают уколы, ставят блокаду.
Обезболивающие лекарства используются только как дополнение к основной терапии. Их задача – снять раздражающий симптом. Но вылечить радикулит или облегчить его течение они не могут. Об этом часто забывают те, кто предпочитает лечиться самостоятельно, а не обращаться к специалистам.
При этом заболевании купирование боли без прохождения полноценной терапии может привести к усилению воспаления. В некоторых случаях вплоть до необходимости оперативного вмешательства.
Противопоказания
Прием обезболивающих препаратов до прохождения полноценного обследования, может осложнить работу врачу. Ведь по особенностям боли при первой встрече специалист определяет о причину плохого самочувствия. После приема обезбола невозможно понять без аппаратных исследований, что вызвало неприятные ощущения: радикулит, остеохондроз, воспаление почек, заболевания желудочно-кишечного тракта.
Ведь по особенностям боли при первой встрече специалист определяет о причину плохого самочувствия. После приема обезбола невозможно понять без аппаратных исследований, что вызвало неприятные ощущения: радикулит, остеохондроз, воспаление почек, заболевания желудочно-кишечного тракта.
Противопоказания к применению лекарств этого типа:
- Аллергическая реакция на составные элементы. В таком случае можно поменять препарат с учетом непереносимости конкретного вещества.
- Количество сердечных сокращений менее 60 раз в минуту.
- Наличие заболеваний сердечно-сосудистой системы в период обострения.
- Наследственная или приобретенная склонность к кровотечениям.
- Регулярно пониженное давление или периодические приступы, приводящие к его резкому снижению.
- Фиброзы тканей как в месте воспаления, так и в области сердечной мышцы.

Для домашнего использования врачи рекомендуют применять лекарственные средства, только первоначально подобранные лечащим специалистом в ограниченной дозе. Передозировка или потеря результативности из-за слишком длительного употребления – часто встречающаяся ситуация.
Миорелаксанты
Препараты этого типа используются при любом типе поражения нервных корешков в области спины. Особенно, когда болезненные ощущения вызваны дегенеративными изменениями в позвоночнике или развившимся воспалением.
Средства – миорелаксанты необходимы для того, чтобы снизить возбудимость нервных волокон, пронизывающих мышцы, и обеспечить постоянное необходимое расслабление мышечной ткани. В таком случае снижается уровень давления на нервные корешки, что приводит к уменьшению болевых ощущений. Также искусственная расслабленность помогает избежать судорог.
После приема миорелаксантов к человеку возвращается способность двигаться с прежней легкостью, пропадает скованность движений, характерная для радикулита. Они помогают постепенно улучшить состояние больного до приемлемого для занятия лечебной физкультурой. [2]
Они помогают постепенно улучшить состояние больного до приемлемого для занятия лечебной физкультурой. [2]
Противопоказания
Врачи не рекомендуют использовать лекарства этого типа людям, которым необходима быстрота реакции. Поэтому после приема крайне не рекомендуется садиться за руль.
Полное ограничение на прием миорелаксантов накладывается в нескольких случаях:
- Почечной недостаточности, находящейся в острой фазе заболевания или ставшей хронической.
- При выявленной непереносимости одного из компонентов. В этом случае могут попробовать поменять препарат, на лекарство с аналогичным действием, но другим составом.
- Наличии эпилепсии. Склонности к судорожным припадкам. Действующие вещества в лекарстве могут спровоцировать начало приступа или увеличить их частоту.
- Атеросклероз сосудов головного мозга.

Прописывают лекарство с осторожностью и учетом особенности состояния при:
- Выявленном нарушении кровообращения головного мозга.
- Пожилым людям с имеющимися хроническими заболеваниями.
- Детям, не достигшим возраста 12 лет.
- Женщинам в период беременности или лактации.
- Людям с язвой желудка или кишечника, особенно в острой форме.
Миорелаксанты играют огромную роль в восстановлении самочувствия в период обострения радикулита, однако они имеют и побочные эффекты. При их приеме необходимо помнить, что лекарство влияет на весь организм, а значит может расслабить и другие группы мышц.
Хондропротекторы
Среди списков, объясняющих, какие таблетки пьют при радикулите, присутствуют хондропротекторы. Этот тип лекарств – незаменимое средство в случае, если болезненные ощущения и воспаление вызваны началом или развитием дегенеративных процессов в области позвоночника или тазобедренных и плечевых суставов.
Воздействие препаратов уже на начальном этапе снижает воспаление тканей в области поражения. Это приводит к снижению давления на корешки нервов, а значит и к уменьшению боли, испытываемой пациентом. Постепенно, по мере прохождения курса лечения, хондропротекторы постепенно благотворно воздействуют на ткани, останавливая их разрушения и помогая даже сформировать новые.
Использование препаратов этой группы позволяет снизить дозировку НПВП, которые оказывают более тяжелое воздействие на организм. Избавление от побочных эффектов облегчает лечение и позволяет его продлить.
Кроме таблеток, хондропротекторы выпускают также в виде гелей, мазей и составов для инъекций. [3]
Противопоказания
По сравнению с другими лекарственными препаратами, использующимися для лечения радикулита, хондропротекторы имеют короткий список противопоказаний. Гели и мази нельзя наносить на поврежденную кожу.
Таблетки не выписывают, если:
- Выявлена непереносимость какого-либо компонента средства.

- При беременности в любом триместре.
- В период лактации.
- При этом для лекарств этого типа в другой форме список противопоказаний расширен.
Метаболические препараты
Лекарства этой группы используют для поддержания здоровья человека и стабилизации периферического кровоснабжения.
Если радикулит отрицательно влияет на кровеносную систему, лишая нормального питания окружающие ткани, что особенно опасно в случае шейного типа, то лечащий врач назначает ряд метаболических препаратов.
Метаболики снижают вязкость крови, избавляясь от проблемы застоя, лучше подводят кислород и питательные вещества к местам воспаления, что приводит к его постепенному снижению.
Противопоказания
Таблетки не выписываются в нескольких случаях:
- После недавней сильной кровопотери.
- При перенесенном остром инфаркте миокарда.

- Если организм склонен к образованию кровотечений.
- Период обострения язвенной болезни.
- Беременность, период лактации.
- Сильная почечная недостаточность.
Также врачи с осторожностью применяют препараты данной группы для людей с пониженным артериальным давлением или выявленной аритмией
Можно ли лечить радикулит антибиотиками или другими средствами, должен решать врач при прохождении полноценного обследования. К ним прибегают только в случае обнаружения заражения определенными типами опасных инфекций. Воспаление в области позвоночного столба, приводящее к защемлению нервных корешков – это опаснейшее состояние, спровоцировать которое может ряд негативных воздействий. Поэтому лечение назначают комплексное, многоступенчатое, учитывающее особенности здоровья конкретного пациента. [4] При этом самолечение, даже проверенными знакомыми методами, легко может привести к тяжелым последствиям, развитию сложных патологий внутренних систем.
Побочные эффекты: что делать?
Даже самое эффективное, лучшее средство от радикулита поясницы и других отделов, спазмолитики или таблетки другой направленности, могут ухудшить самочувствие на любой период. Виной тому становятся побочные эффекты, приводящие к более тяжелым последствиям, чем само первоначальное заболевание.
Однако с большинством неприятных ощущений после приема таблеток можно бороться.
Если у вас проявилась местная аллергическая реакция. Кожа начала чесаться и шелушиться, сильно покраснела или даже опухла, то необходимо начать принимать антигистаминное лекарство и снизить дозу средств от радикулита.
При появлении тошноты после приема препаратов проводится симптоматическое воздействие. Нужно выпить побольше чистой воды или принять таблетку от тошноты.
Однако если негативные эффекты не только не проходят, но и усугубляются, то необходимо срочно обратиться к лечащему врачу. После выяснения причин подобной реакции организма, он сможет изменить порядок приема средства или вовсе заменит его на новое.
В некоторых случаях негативный эффект, особенно со стороны эндокринной системы или желудочно-кишечного тракта, вызван не только приемом препарата, но и воздействием других методик лечения радикулита. В таком случае корректируется вся терапия.
Стоит помнить, что таблетки, лекарство от поясничного радикулита – серьезный медикамент, регулярное применение которого имеет не только позитивные, но и негативные последствия. Используйте лекарство только по той схеме лечения при радикулите, которую прописал врач. [5] Не увеличивайте самостоятельно дозу или частоту приема лекарства. Подобное может привести к тяжелым последствиям.
Противопоказания
Иногда противовоспалительные таблетки при радикулите поясничного отдела, даже входящие в список самых лучших средств от боли, могут принести не только облегчение, но сильнейшие проблемы для организма.
Для избавления от этой болезни используются высокоэффективные средства, но у них много противопоказаний, при которых такие лекарства не прописывают. Ненадолго снимая боль, они приносят организму непоправимый вред.
Ненадолго снимая боль, они приносят организму непоправимый вред.
Чаще всего в список тех, кому нельзя принимать препараты от радикулита, попадают:
- Беременные женщины. Для некоторых средств есть ограничения только на определённый триместр, но большинство лекарств могут негативно сказаться на здоровье матери и ребенка в любой из месяцев вынашивания плода.
- Период лактации. В это время все опасные вещества, попадающие в организм матери, передаются и новорождённому, что может крайне негативно сказаться на его развитии.
- Язва желудка или желудочно-кишечного тракта в период обострения хронического заболевания.
- Открывшиеся желудочно-кишечные кровотечения. Или генетическая предрасположенность к подобной проблеме.
- Заболевания, влияющие на свертываемость крови.
- Юный возраст.
 В зависимости от действующего вещества, некоторые препараты можно принимать детям от 3 лет. В то время как другие запрещены до совершеннолетия.
В зависимости от действующего вещества, некоторые препараты можно принимать детям от 3 лет. В то время как другие запрещены до совершеннолетия.
Также каждое из лекарств имеет список запретов, ограничения. Это касается совместимости с лекарствами других групп. Перед тем как начать принимать дополнительные таблетки, проконсультируйтесь с лечащим врачом.
В таких случаях, чтобы обезболить радикулит, используют местные средства или применяют физические упражнения, подбирают другие, более щадящие лекарства. Для того, чтобы не испытывать на себе побочных эффектов или по ошибке не принять опасный для вас препарат, необходимо оставить подбор терапии профессионалу. Врач, проведя необходимые исследования в клинике, сможет решить проблему периодических болей в безопасной для организма форме.
Список использованной литературы:
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат Фазылжанович
Записаться к специалисту
×
Лекарства, упражнения и альтернативные методы лечения
Автор: Мэри Энн Данкин
До 4 из каждых 10 человек в какой-то момент своей жизни страдают ишиасом или раздражением седалищного нерва. Этот нерв выходит с обеих сторон нижнего отдела позвоночника и проходит через таз и ягодицы. Затем нерв проходит по задней части каждой верхней части ноги, прежде чем он разделится в колене на ветви, идущие к ступням.
Все, что оказывает давление или раздражает этот нерв, может вызвать боль, отдающую в заднюю часть ягодицы или бедра. Ощущение боли может варьироваться в широких пределах. Ишиас может ощущаться как легкая боль; резкое ощущение жжения; или сильный дискомфорт. Ишиас также может вызывать чувство онемения, слабости и покалывания.
Ощущение боли может варьироваться в широких пределах. Ишиас может ощущаться как легкая боль; резкое ощущение жжения; или сильный дискомфорт. Ишиас также может вызывать чувство онемения, слабости и покалывания.
Боль может усиливаться при длительном сидении, вставании, кашле, чихании, скручивании, подъеме или натуживании. Лечение седалищной боли варьируется от горячих и холодных компрессов и лекарств до упражнений и дополнительных и альтернативных средств.
Лекарства для облегчения боли при ишиасе
При ишиасе можно использовать несколько типов лекарств. Пероральные препараты включают:
- Безрецептурные обезболивающие, такие как ацетаминофен, аспирин или НПВП (такие как ибупрофен [Адвил, Мотрин], кетопрофен или напроксен [Алив])
- Миорелаксанты, отпускаемые по рецепту, для облегчения мышечных спазмов
- Антидепрессанты при хронической боли в пояснице
- Лекарства, отпускаемые по рецепту, при более сильной боли
Не давайте аспирин ребенку в возрасте 18 лет и младше из-за повышенного риска болезни Рейе синдром.
В некоторых случаях в пространство вокруг спинномозгового нерва вводят стероидный препарат. Исследования показывают, что эти инъекции имеют умеренный эффект, когда раздражение вызвано давлением грыжи или разрыва диска.
Физиотерапия ишиаса
Боль при ишиасе может мешать вам вести активный образ жизни. Но постельный режим не рекомендуется в качестве основного лечения. Чтобы справиться с новой болью при ишиасе, вы можете обнаружить, что определенные позы и действия более удобны, чем другие.
Если симптомы не являются серьезными, но сохраняются более двух недель, врач может порекомендовать физиотерапию. Правильные упражнения действительно могут помочь уменьшить боль при ишиале. Они также могут обеспечить кондиционирование, чтобы предотвратить возвращение боли.
Рекомендуемые упражнения зависят от причины ишиаса. Важно работать со специалистом, имеющим опыт работы с людьми с ишиасом. Также важно выполнять упражнения строго по инструкции.
Чтобы получить правильное направление, вы, скорее всего, будете работать с одним из следующих специалистов:
- Физиотерапевт
- Физиотерапевт — врач, специализирующийся на физической медицине
Дополнительные и альтернативные средства для облегчения боли при ишиасе
Некоторые люди находят облегчение боли с помощью дополнительных и альтернативных методов лечения, таких как биологическая обратная связь и иглоукалывание. Имейте в виду, однако, что научные исследования не показали, что эти методы лечения помогают при ишиасе.
Имейте в виду, однако, что научные исследования не показали, что эти методы лечения помогают при ишиасе.
Биологическая обратная связь — это техника, позволяющая контролировать процессы в организме, такие как частота сердечных сокращений, кровяное давление и мышечное напряжение. Он работает с использованием машины, которая предоставляет информацию о рассматриваемом процессе. Отобразив эту информацию, человек часто может найти способы добиться сознательного контроля над этими процессами. Вероятно, наиболее распространенным применением биологической обратной связи является лечение стресса и состояний, связанных со стрессом.
Акупунктура — это процедура, при которой тонкие иглы вводятся в определенные места на коже, называемые точками акупунктуры. Точки располагаются вдоль меридианов, или каналов. Считается, что каналы проводят ци, которая считается энергией или жизненной силой тела. Теория использования акупунктуры заключается в том, что считается, что боль возникает в результате дисбаланса или блокировки потока ци. Предполагается, что иглоукалывание устраняет эти блокировки и восстанавливает баланс.
Предполагается, что иглоукалывание устраняет эти блокировки и восстанавливает баланс.
Одна из теорий состоит в том, что стимуляция этих точек производит эффект, стимулируя центральную нервную систему. Это, в свою очередь, вызовет высвобождение химических веществ, которые либо изменяют ощущение боли, либо вызывают другие изменения, способствующие ощущению благополучия.
Хирургическое лечение ишиаса
Только очень небольшому проценту людей с ишиасом требуется хирургическое вмешательство. Если боль от ишиаса сохраняется в течение как минимум 6 недель, несмотря на лечение, вас могут направить к специалисту. В этот момент операция может быть вариантом. Целью операции является устранение причины ишиаса. Например, если грыжа межпозвонкового диска сдавливает нерв, операция по устранению проблемы может облегчить боль при ишиасе.
Если симптомы ишиаса выражены или прогрессируют, необходимо немедленно обратиться к специалисту.
Причины, симптомы, диагностика и лечение
Автор: WebMD Editorial Contributors
Боли в спине бывают разных форм и размеров. Он может вспыхнуть сразу после травмы или появляться медленно и загадочно в течение нескольких месяцев. Это может быть внезапным и кратковременным (острым) или длительным (хроническим).
Он может вспыхнуть сразу после травмы или появляться медленно и загадочно в течение нескольких месяцев. Это может быть внезапным и кратковременным (острым) или длительным (хроническим).
Лекарства, отпускаемые без рецепта, помогают при некоторых видах болей в спине, но только сильнодействующие лекарства и хирургическое вмешательство могут устранить другие.
Иногда трудно определить источник боли в спине, но в других случаях его легко определить. Ишиас — один из тех, который довольно просто идентифицировать. Домашние средства могут работать быстро, поэтому вам, возможно, даже не придется вызывать врача.
Как проявляется ишиас
Ишиас обычно начинается с грыжи диска в поясничном (нижнем) отделе позвоночника. Ваши позвонки (кости, составляющие позвоночник) разделены и защищены плоскими, гибкими, круглыми дисками соединительной ткани. Когда диск изнашивается — либо из-за травмы, либо просто из-за многолетнего использования — его мягкий центр может начать выдавливаться из твердого внешнего кольца.
Грыжа межпозвоночного диска может оказывать давление на окружающие его нервы. Это может вызвать сильную боль, если это седалищный нерв.
Седалищный нерв — самый длинный нерв в теле. Она начинается в нижней части спины и разделяется на бедра, ягодицы, ноги и ступни с обеих сторон. Костные шпоры и спинальный стеноз (сужение) также могут оказывать давление на седалищный нерв в нижней части спины. Когда это происходит, это может вызвать много проблем на всем протяжении нерва.
Наиболее характерным признаком ишиаса является боль, иррадиирующая из поясницы в спину, бок или ноги. Она может варьироваться от легкой боли до острой, сильной боли. Вы также можете почувствовать онемение, покалывание и слабость в ноге или стопе.
Факторы риска
Возраст. Большинству людей, страдающих ишиасом, от 30 до 50 лет.
Вес. Лишние килограммы могут оказывать давление на позвоночник, а это значит, что люди с избыточным весом и беременные женщины имеют больше шансов получить грыжу межпозвоночного диска.
Диабет может вызвать повреждение нервов.
Ваша работа. Поднятие большого количества тяжестей или длительное сидение могут повредить диски.
Лечение
Большинство людей с ишиасом выздоравливают в течение нескольких недель без хирургического вмешательства. Безрецептурные обезболивающие, такие как ибупрофен (Адвил) и напроксен натрия (Алив), могут помочь облегчить боль, хотя они должны быть лишь кратковременным решением.
Ваш врач также может порекомендовать прикладывать холодные компрессы к нижней части спины на пару дней, а затем перейти на горячие компрессы на несколько дней после этого. Есть также много хороших растяжек для облегчения болей в пояснице и седалищном нерве.
Если у вас радикулит, вашим первым побуждением может быть отдых и расслабление, но на самом деле важнее продолжать двигаться. Если вы будете сидеть неподвижно, нерв в этом месте будет продолжать раздражаться. Пребывание в движении уменьшит воспаление.
 Для спины вреден тяжелый труд, поэтому по возможности стоит уменьшить нагрузку. Гиподинамия также грозит негативными последствиями для позвоночника, и заниматься физкультурой стоит минимум 1 раз в неделю.
Для спины вреден тяжелый труд, поэтому по возможности стоит уменьшить нагрузку. Гиподинамия также грозит негативными последствиями для позвоночника, и заниматься физкультурой стоит минимум 1 раз в неделю. Это уменьшает отеки и давление на пораженные участки, снижает боль.
Это уменьшает отеки и давление на пораженные участки, снижает боль.


 В зависимости от действующего вещества, некоторые препараты можно принимать детям от 3 лет. В то время как другие запрещены до совершеннолетия.
В зависимости от действующего вещества, некоторые препараты можно принимать детям от 3 лет. В то время как другие запрещены до совершеннолетия.