Зуд, причины его появления и методы лечения
Зуд часто становится одним из основных симптомов многих заболеваний — иногда обычной сухости кожи, или — симптомом тяжелых онкологических заболеваний, нередко при этом являясь причиной бессонницы и психоэмоционального дискомфорта человека.
Многие пациенты оценивают тяжесть своего заболевания по интенсивности зуда, а не по выраженности кожных проявлений.
Несмотря на многочисленные исследования, механизмы зуда остаются во многом неясными. Ранее зуд рассматривали как особую форму боли, однако в настоящее время большинство ученых придерживается мнения, что зуд является самостоятельным ощущением. В пользу этого свидетельствует, например, тот факт, что зуд можно вызвать только в поверхностных слоях кожи, слизистой роговицы и слизистых, пограничных с кожей, тогда как боль возникает в самых разных органах и частях тела. Кроме этого, можно вызвать любую степень зуда без боли и наоборот.
Виды зуда
На основании современных представлений о механизмах возникновении зуда выделяют 4 его типа:
-
Пруритоцептивный зуд возникает при воспалении, повреждении или сухости кожи (зуд при чесотке, крапивнице, укусе насекомого).

-
Невропатический зуд наблюдается при повреждении нервной системы и часто сочетается с расстройствами чувствительности (например, при опухолях головного мозга).
-
Нейрогенным называют зуд, возникающий без признаков повреждения структур нервной системы (например, зуд при застое желчи).
-
Особой формой является психогенный зуд — тяжелый, длительный, не сопровождающийся какими-либо кожными заболеваниями. Основой такого состояния является, как правило, подавленное эмоциональное состояние.
Стоит отметить, что характер зуда при различных заболеваниях отличается. Так, например, при атопическом дерматите формируются многочисленные расчесы, а при крапивнице, наоборот, несмотря на интенсивный зуд, расчесы обычно не наблюдаются. Зуд при чесотке имеет тенденцию усиливаться в вечернее и ночное время. Пациенты с герпесом описывают испытываемый ими зуд как ощущение жжения, а аквагенный зуд (при контакте с водой) характеризуется возникновением чувства покалывания.
Методы лечения зуда
Общие рекомендация для пациентов с кожным зудом включают диету с исключением острой, соленой пищи, кофе и алкоголя, избегание перегревания и контакта с горячей водой, раздражающими тканями и химическими веществами (стиральные порошки, чистящие средства и др.), а также щелочными мылами, усиливающими сухость кожи. Регулярно (до нескольких раз в день) рекомендуется наносить на зудящие участки увлажняющие (на основе вазелина или глицерина) и охлаждающие средства (например, крем с ментолом). При воспалительных процессах кожи применяют местные стероиды, а также новейшие негормональные средства – ингибиторы кальциневрина (такролимус и пимекролимус), которые обладают выраженным противовоспалительным и противозудным эффектом и, в отличие от гормональных средств, не вызывают таких нежелательных побочных эффектов, как, например, атрофия (истончение) кожи.
Однако успех терапии зуда во многом зависит от возможности устранения состояний, его вызвавших. Специалисты Отделения дерматовенерологии EMC уделяют особое внимание данной проблеме. В ходе лечения пациенту предлагается детальное обследование, согласно протоколу AWMF-Leitlinie (Ассоциация научных медицинских обществ в Германии e.V.). Опыт высококвалифицированных врачей помогает выявить причины зуда, что в сочетании с комплексным, индивидуально подобранным лечением позволяет добиться максимальных результатов при терапии; важным фактором также является применение широкого спектра возможностей и методов обследования — как лабораторных, так и инструментальных.
В ходе лечения пациенту предлагается детальное обследование, согласно протоколу AWMF-Leitlinie (Ассоциация научных медицинских обществ в Германии e.V.). Опыт высококвалифицированных врачей помогает выявить причины зуда, что в сочетании с комплексным, индивидуально подобранным лечением позволяет добиться максимальных результатов при терапии; важным фактором также является применение широкого спектра возможностей и методов обследования — как лабораторных, так и инструментальных.
При интенсивном зуде специалистами назначаются внутрь антигистаминные препараты. Они уменьшают вызываемые гистамином повышение проницаемости капилляров, отек тканей и зуд. Наиболее современные средства — II и III поколений — обладают длительным действием и почти не вызывают побочных явлений со стороны нервной системы (заторможенности, сонливости и др.).
Антигистаминные препараты наиболее эффективны при крапивнице, атопическом дерматите, однако их можно использовать и при зуде другого происхождения. В тяжелых случаях, не поддающихся лечению антигистаминными средствами, применяют препараты, направленные на уменьшение нервной возбудимости — антидепрессанты, нейролептики др.
В тяжелых случаях, не поддающихся лечению антигистаминными средствами, применяют препараты, направленные на уменьшение нервной возбудимости — антидепрессанты, нейролептики др.
В последние годы в зарубежной литературе появляется большое количество сообщений об успешном применении антиконвульсантов (габапентин, прегабалин) при хроническом зуде. Наиболее эффективно применение данной группы препаратов при брахиорадиальном, сенильном (старческом) и невропатическом зуде.
При холестатическом зуде, возникающем в результате застоя желчи, используют холестирамин, действие которого заключается в поглощении желчных кислот. За счет снижения содержания желчных кислот в сыворотке уменьшается их отложение в коже, что ведет к ослаблению кожного зуда.
В комплексном лечении зуда в качестве эффективных методов используются и физиотерапевтические методы – светолечение, иглорефлексотерапия и др.
Светолечение (фототерапия) — способ лечения, при котором пациент подвергается воздействию яркого света от искусственных источников с определенными длинами волн: лазеры, светоизлучающие диоды, флуоресцентные лампы, дихроические лампы, или лампы очень яркого света, излучающие полный спектр дневного света.
С помощью иглорефлексотерапии (иглоукалывания, акупунктуры) воздействие происходит на биологически активные точки организма (точки акупунктуры) посредством специальных игл. Через точки акупунктуры зоны кожных покровов можно избирательно влиять на отдельные функции человеческого тела, кроме того, иглорефлексотерапия оказывает общее оздоравливающее действие на весь организм.
Как избавиться от зуда кожи?
2020.04.25
Почему меня беспокоит зуд кожи?Вы чувствуете зуд и неумолимое желание чесаться? Чувствуете зуд в спине и не достигаетe этого места?
Часто бывает трудно определить или объяснить причину этого. Это может быть элементарной причиной, но также может быть симптомом более серьезного поражения кожи, такого как сыпь или заболевание.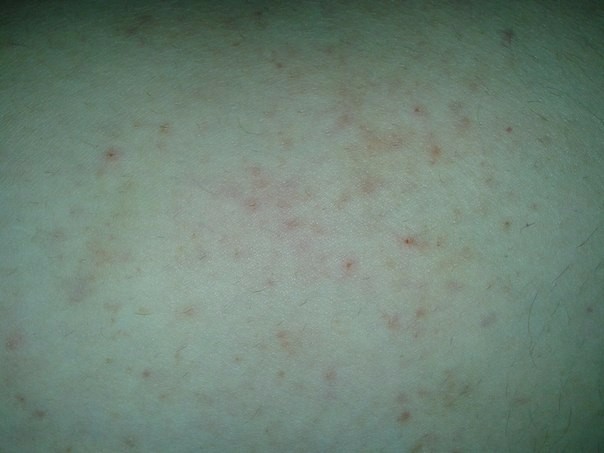
Начните с самых простых решений. Попробуйте другую ткань, позаботьтесь о своей коже и избегайте всего, что, по вашему мнению, может вызвать зуд. Если это не поможет, поговорите с врачом, который осмотрит вас для получения совета и назначит соответствующее лечение.
Может быть, ваша кожа сухая?
Если ваша кожа сухая, это часто приводит к неприятному зуду. Обострения чаще встречаются зимой, когда воздух в помещении высыхает. С возрастом ваша кожа также высыхает чаще и быстрее.
Чтобы уменьшить зуд, вызванный сухой кожей:
- После купания используйте увлажняющий крем, пока ваша кожа еще влажная, а также чаще меняйте одежду.
- Пейте много жидкости, чтобы избежать обезвоживания.
- Используйте увлажнитель.
- Примите короткий душ и не используйте слишком горячую воду.
- Используйте мягкое увлажняющее мыло.
- Есть ли сыпь в зудящих областях?
Если у вас есть зудящее место и вы заметили покраснение или сыпь, скорее всего, проблема в вашей коже. Это может произойти из-за:
Это может произойти из-за:
Грибковые и бактериальные инфекции, такие как импетиго и фолликулит.
Укус насекомого: Когда вас укусил комар или паук, вы обычно это знаете. Укусы блох и клещей диагностировать сложнее, поскольку они выглядят как сыпь. Комары могут вызывать чувство отека и сильный зуд.
Экзема или атопический дерматит: сухая, чешуйчатая перхоть или гнойные высыпания на коже. Не ясно, что вызывает это, но зуд очень распространен. Дети чаще страдают от астмы и аллергии в своей семье. Экзема может ухудшиться из-за определенных пищевых аллергий. Эти места очень зудят.
Контактный дерматит: эта зудящая сыпь вызвана реакцией на то, что касается вашей кожи. Возможно, вам придется провести детективную работу, чтобы выяснить причины этого. Это могут быть металлы в ваших украшениях или химикаты в косметике, туалетных и чистящих средствах. Прекратите использовать или носить то, что, по вашему мнению, может быть причиной, и проверьте зуд.
Может ли это быть поверхность кожи или внутренняя проблема тела?
Кожа человека часто отражает, если что-то идет не так внутри тела, поэтому зуд может быть признаком более глубоких проблем в организме.
Крапивница: это форма аллергии. Выступающие участки появляются на коже, которые изолированы или сливаются в группы, и обычно зудят. Это вызвано стрессом, жарой, физическими упражнениями или пребыванием на солнце.
Псориаз: хроническое рецидивирующее заболевание, которое поражает кожу и (в тяжелых случаях) суставы. Это происходит, когда поверхностные клетки кожи начинают размножаться слишком быстро. Кожа выглядит так, как будто она покрыта чешуей, которая иногда болит, и на затылке остаются красные пятна. Мужчины и женщины болеют одинаково.
Беременность: более 1 из 10 беременных женщин считают, что зуд является проблемой. Причины варьируются от безвредных высыпаний до более серьезных заболеваний (таких как дисфункция печени).
Лекарства: некоторые лекарства могут вызывать зуд кожи даже при отсутствии признаков сыпи или раздражения. Поговорите с врачом, если зуд становится слишком неприятным. Эти лекарства известны врачам. Это:
Лекарства от высокого кровяного давления называются ингибиторами АПФ
Аллопуринол для лечения подагры
Амиодарон используется для лечения проблем с сердечным ритмом
Мочевые препараты
Гидроксиэтилцеллюлоза (используется во время операции)
Отпускаемые по рецепту обезболивающие, называемые опиоидами
Статины для снижения высокого уровня холестерина
Обезболивающие: ацетаминофен, ибупрофен и др.
Некоторые нервные заболевания.
Ваша нервная система иногда посылает ложные сигналы от нервов, иннервирующих кожу, поэтому мы начинаем ощущать зуд, хотя, поскольку для этого нет явной причины, сыпи нет, но ваша кожа может раздражаться от царапин или оттираний. Это может произойти при следующих заболеваниях:
- опоясывающий лишай
- Рассеянный склероз
- ход
- Опухоль головного мозга
- Повреждение нерва
Может быть, это просто психологическая причина?
Если врач не находит физической причины, причина может быть психологической, так как некоторые психические состояния побуждают людей кусать.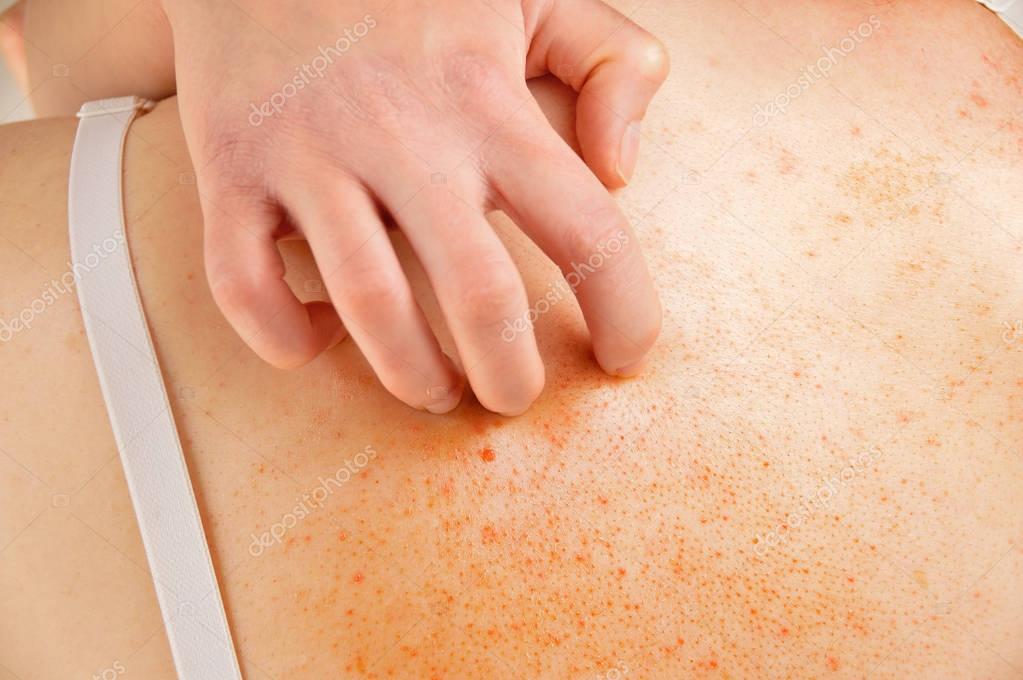 Они могут чувствовать, что что-то ползет по их коже. Сыпь отсутствует, но кожа может быть повреждена царапинами. Это происходит, когда у вас есть:
Они могут чувствовать, что что-то ползет по их коже. Сыпь отсутствует, но кожа может быть повреждена царапинами. Это происходит, когда у вас есть:
- депрессия
- тревожность
- Обсессивно-компульсивное расстройство
- психоз
- трихотилломания
Очень редкие случаи:
Зуд обычно имеет простую, общую причину. Но в некоторых случаях, если это не проходит, это может быть признаком серьезного заболевания, такого как:
- Болезнь почек
- Болезнь печени
- Проблемы со щитовидной железой
- Некоторые виды рака, особенно болезнь Ходжкина
- диабет
- Дефицит железа
- ВИЧ
Зуд может ощущаться после лечения некоторых из следующих заболеваний:
- почечный диализ
- химиотерапия
- радиотерапия
ЕСЛИ ПРОСТЫE МЕРЫ НЕ РАБОТАЮТ — НЕМЕДЛЕННО ОБРАТИТЕСЬ К ВАШЕМУ ВРАЧУ
С чистого лица.
 Высыпания на коже могут говорить о серьёзных заболеваниях | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Высыпания на коже могут говорить о серьёзных заболеваниях | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕПеренервничали? Могут появиться пятна на теле. Проблемы с желудком? Обсыпало лицо. Пожалуй, многие испытывали это на себе. Недаром кожу называют зеркалом организма.
Какие сигналы посылает наше тело, о чём говорят высыпания и чем они могут обернуться, рассказал дерматовенеролог высшей категории Тверского областного центра имени Аваева Андрей Гармонов.
Сигнал изнутри
Екатерина Евсеева, «АиФ-Тверь»: Андрей Александрович, говорят, по высыпаниям на коже можно определить куда более серьёзные болезни. Это так?
Дерматовенеролог высшей категории Тверского областного центра имени Аваева Андрей Гармонов. Фото: Из личного архива/ Андрей ГармоновАндрей Гармонов: Кожа — своеобразная лакмусовая бумажка, реагирующая на сбой в работе внутренних органов. Многие высыпания на лице, теле, конечностях — тревожный звонок от организма, его попытка предупредить о происходящих внутри изменениях. Давайте посмотрим сверху вниз. Если высыпания появились на волосистой части головы, это говорит о нарушениях обмена веществ. Здесь находятся сальные железы. При гормональном сбое салоотделение повышается. Образуется благоприятная среда для микроорганизмов, идёт воспаление фолликул. Чаще всего это приводит к появлению себореи. Она может быть в виде перхоти, зуда, шелушащихся пятен на волосистом покрове и т.д. Многие покупают специальные шампуни, моют голову каждый день, но волосы всё равно быстро становятся грязными, а зуд не проходит.
Давайте посмотрим сверху вниз. Если высыпания появились на волосистой части головы, это говорит о нарушениях обмена веществ. Здесь находятся сальные железы. При гормональном сбое салоотделение повышается. Образуется благоприятная среда для микроорганизмов, идёт воспаление фолликул. Чаще всего это приводит к появлению себореи. Она может быть в виде перхоти, зуда, шелушащихся пятен на волосистом покрове и т.д. Многие покупают специальные шампуни, моют голову каждый день, но волосы всё равно быстро становятся грязными, а зуд не проходит.
Нужно не просто снимать симптомы, а искать причину заболевания. Выпадение волос может говорить о проблемах с шейным отделом позвоночника. Поредение волос, плохой рост, ломкость — всё это зависит от кровообращения головы. Если в шее что-то защемило, значит, кровь стала хуже поступать в те или иные органы. При снижении иммунитета и гормональных изменениях возрастает активность демодекса (подкожного клеща). Зачастую это проявляется в виде красных пятен и угревой сыпи на лице. Часто демодекс появляется даже на ресницах, как осложнение возникают блефариты, конъюнктивиты. Люди лечатся у офтальмолога, а на самом деле им нужно к дерматологу. Сыпь около рта свидетельствует о проблемах с желудочно-кишечным трактом. Из-за проблем с поясничным отделом позвоночника могут возникать пятна и шелушения на ногах, а также грибковые заболевания стоп и ногтей. Неправильное питание, неподходящая бытовая химия или косметика тоже могут стать причиной кожных высыпаний.
Часто демодекс появляется даже на ресницах, как осложнение возникают блефариты, конъюнктивиты. Люди лечатся у офтальмолога, а на самом деле им нужно к дерматологу. Сыпь около рта свидетельствует о проблемах с желудочно-кишечным трактом. Из-за проблем с поясничным отделом позвоночника могут возникать пятна и шелушения на ногах, а также грибковые заболевания стоп и ногтей. Неправильное питание, неподходящая бытовая химия или косметика тоже могут стать причиной кожных высыпаний.
При этом не все пятна лечит дерматолог. Иногда за помощью нужно идти к гинекологу-эндокринологу, андрологу-урологу, гастроэнтерологу и т.д.
Сыпь от стресса
— Проблемы на коже многие пытаются исправить сами. Сегодня столько мазей — казалось бы, и к врачу не надо идти!
— Нашего человека хлебом не корми — дай самому себе диагноз поставить. Многие любят лечиться травами, но большинство из них — сильные аллергены. Самолечением заниматься нельзя. Высыпания часто похожи между собой, однако то, что применимо при лечении одной сыпи, может быть противопоказано при другой. Самодеятельность способна привести к тяжёлым последствиям. Тем более некоторые кожные заболевания и вовсе не лечатся, с ними приходится жить. Это псориаз, экзема, атопический дерматит, тяжёлые формы угревой болезни. Бывает, многие тянут с лечением, надеясь, что само пройдёт. Если организм даёт сигнал, прислушайтесь!
Самодеятельность способна привести к тяжёлым последствиям. Тем более некоторые кожные заболевания и вовсе не лечатся, с ними приходится жить. Это псориаз, экзема, атопический дерматит, тяжёлые формы угревой болезни. Бывает, многие тянут с лечением, надеясь, что само пройдёт. Если организм даёт сигнал, прислушайтесь!
— Какие кожные заболевания распространены среди жителей Тверской области?
— За последние годы выросло число вирусных инфекций: герпесы, папилломы и другие. Нередко люди обращаются с атопическими дерматитами и крапивницами. Много пациентов с псориазом, причём это не зависит от возраста и пола. Псориаз неизлечим, но можно добиться ремиссии на долгие годы. В период обострения из-за сильнейших высыпаний, напоминающих струпья, таким больным часто приходится сталкиваться с брезгливым отношением со стороны окружающих. Однако заразиться псориазом нельзя. Заболевание передаётся генетически (причём даже через два-три поколения) либо приобретается в течение жизни. Спровоцировать его может, например, сильнейший стресс. Человек пережил смерть близких, автокатастрофу, у него серьёзные проблемы на работе — всё это может сказаться на коже. Вообще, многие кожные заболевания вызваны нервными расстройствами.
Спровоцировать его может, например, сильнейший стресс. Человек пережил смерть близких, автокатастрофу, у него серьёзные проблемы на работе — всё это может сказаться на коже. Вообще, многие кожные заболевания вызваны нервными расстройствами.
Какая отвратительная «рожа»!
— Ещё одна мучительная «болячка» — рожистые воспаления, именуемые в народе «рожей». Из-за чего они возникают?
— Рожистое воспаление выглядит как сильное покраснение кожи. Обычно оно появляется на ногах и руках, реже — на лице и туловище. «Рожа» всегда начинается одинаково: высокая температура, озноб, головные и мышечные боли. Её нередко путают с гриппом. Чаще всего к рожистым воспалениям рук и ног приводит травма кожи — ссадины, царапины, трещины, ушибы. Если не начать лечение вовремя, могут возникнуть серьёзные осложнения, вплоть до поражения лимфоузлов и сосудов. Рожистое воспаление лечится от десяти дней до трёх месяцев. Это зависит от того, какая часть тела повреждена, от возраста и хронических болезней человека. Кожные заболевания очень «любит» сахарный диабет. Если пациент страдает этим недугом, лечение осложняется. От «рожи» помогают антибиотики, мази, примочки, кремы. Чтобы не случилось рецидива, нужно раз в полгода проходить профилактический осмотр у дерматолога, а также не запускать хроническое заболевание, которое у вас есть.
Кожные заболевания очень «любит» сахарный диабет. Если пациент страдает этим недугом, лечение осложняется. От «рожи» помогают антибиотики, мази, примочки, кремы. Чтобы не случилось рецидива, нужно раз в полгода проходить профилактический осмотр у дерматолога, а также не запускать хроническое заболевание, которое у вас есть.
Кожные заболевания очень «любит» сахарный диабет. Если пациент страдает этим недугом, лечение осложняется
По квоте — хоть в Москву
— В Твери с кожными проблемами можно обратиться за помощью в Центр имени Аваева. Но что делать жителям районов, где нет дерматологов?
— За последние годы в регионе частично решили вопрос с нехваткой специалистов. Сейчас по области работают 35 дерматовенерологов. Они распределены так, чтобы на каждые 100 км был свой врач. Получается, почти на каждый район — свой специалист. Дерматологи есть в Торопце, Нелидове, Ржеве, Конакове, Вышнем Волочке и других городах Тверской области. Специалисты нашего центра часто и сами выезжают в районы. Иногда врачи из глубинки звонят и говорят, что больному нужно за консультацией в Тверь, а денег у того нет. В таком случае мне присылают фотографию пациента. Изучаем состояние кожи по фотографиям, коллегиально назначаем лечение. Стараемся найти выход из любой ситуации.
Специалисты нашего центра часто и сами выезжают в районы. Иногда врачи из глубинки звонят и говорят, что больному нужно за консультацией в Тверь, а денег у того нет. В таком случае мне присылают фотографию пациента. Изучаем состояние кожи по фотографиям, коллегиально назначаем лечение. Стараемся найти выход из любой ситуации.
— Помощь в вашем центре бесплатная?
— Конечно! По полисам обязательного медицинского страхования мы принимаем бесплатно. Сотрудничаем и с кожными центрами Москвы и Санкт-Петербурга: ФГБУ «Государственный научный центр дерматовенерологии и косметологии» МЗ РФ, НИИ медицинской микологии им.
П.Н. Кашкина и др. По квотам жители нашей области также могут пройти лечение в федеральных клиниках, мы даём направления в случаях тяжелого торпидного течения заболевания. Каждый житель Тверской области при необходимости может запросто записаться на бесплатную консультацию к федеральным специалистам. Это можно сделать через сайт того или иного центра.
Общие рекомендации по уходу за кожей
- Не выходите на солнце и в ветреную погоду без защитных средств.
- Предпочитайте душ, а не ванну, после которой кожа становится более сухой. Умываясь, используйте тёплую воду.
- Для поддержания красоты кожи пейте больше воды: примерно восемь стаканов в день.
- Ежедневно ешьте фрукты и овощи, которые богаты антиоксидантами. Это позволит поддерживать красоту и здоровье кожи.
- Высыпайтесь, чтобы ваша кожа светилась здоровьем. Организму нужно 7-9 часов сна.
- Откажитесь от курения. Из-за этой вредной привычки цвет лица становится тусклым, а кожа быстрее стареет.
Смотрите также:
Откуда берётся сыпь на теле и что с этим делать
Сыпь на теле — распространённое явление. Чаще всего она не вредит здоровью: мелкие красные пятнышки, прыщики, пузырьки портят внешний вид, чешутся, но довольно быстро исчезают сами собой.
Однако иногда высыпания могут быть симптомами серьёзных и даже опасных для жизни нарушений.
Когда надо срочно обратиться к врачу
Как можно быстрее идите к терапевту, дерматологу, в ближайшее отделение неотложной помощи или вызывайте скорую помощь, если :
- Сыпь распространилась по всему телу.
- Сыпь сопровождается жаром. Температура выше 38,3 °C указывает на острый воспалительный процесс.
- Сыпь на теле появилась внезапно и становится всё гуще. Это может быть признаком мощной аллергической реакции, которая рискует перерасти в отёк Квинке или даже анафилактический шок. Будьте особенно внимательными, если сыпь появилась в районе лица и шеи. Если заметите, что становится сложно дышать, немедленно набирайте 103 или 112.
- Сыпь идёт пузырьками. То есть на месте многочисленных красных пятнышек начинают появляться наполненные жидкостью пузыри.
- К высыпаниям больно прикасаться.
- Сыпь на теле сильно зудит, и вы легко расчёсываете её до крови.
 В этом случае есть риск занести в ранки инфекцию и получить заражение крови.
В этом случае есть риск занести в ранки инфекцию и получить заражение крови.
Если угрожающих симптомов нет, выдыхайте. Скорее всего, ничего страшного с вами не происходит.
Сейчас читают 🔥
Каковы причины сыпи на теле
Зачастую с ходу определить, откуда взялись высыпания, сложно. Вот несколько наиболее распространённых вариантов .
Укусы насекомых
Фото: Maxop‑Plus / ShutterstockОткрыть изображение
Закрыть
Укус комара или, положим, пчелы опознать легко: на его месте возникает округлая плотная припухлость, которая чешется или болит. С сыпью такое повреждение кожи не перепутаешь. Но есть насекомые, чьи укусы похожи на высыпания. Это, например, блохи — постельные или песчаные.
Если зудящие красные точки на коже вы обнаружили с утра или после пляжа, возможно, вас искусали.
Фотоаллергия
Фото: wolfness72 / ShutterstockОткрыть изображение
Закрыть
Она же — аллергическая реакция на ультрафиолет («солнечное отравление»).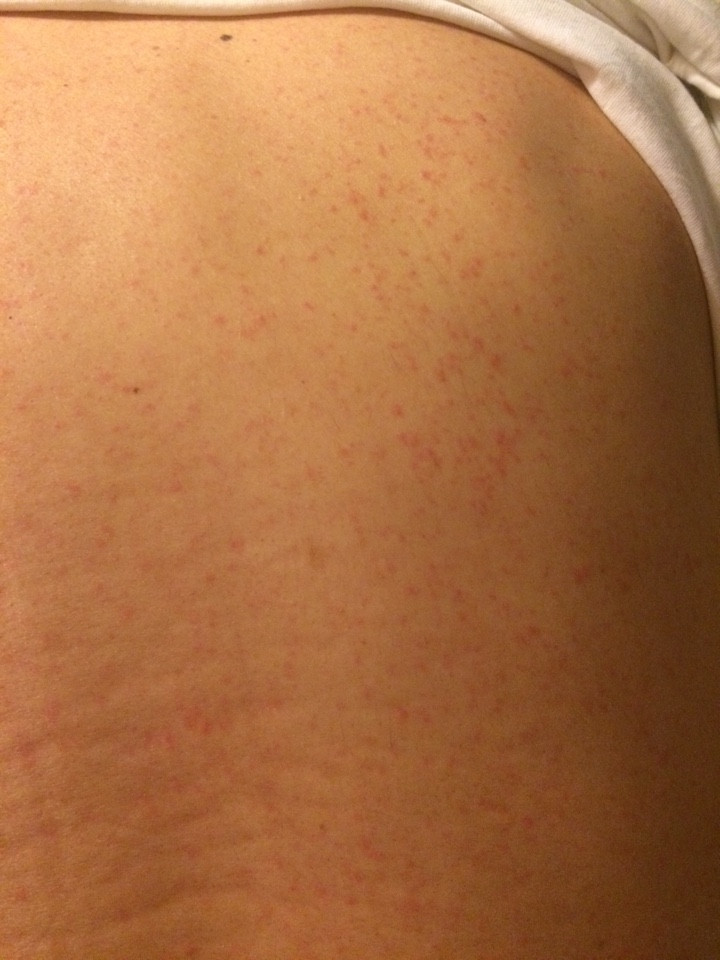 Сыпь при этом может быть разной:
Сыпь при этом может быть разной:
- мелкие зудящие покраснения;
- прыщики телесного цвета, на ощупь похожие на наждачную бумагу;
- волдыри;
- пятна отчётливого красного цвета, стремящиеся слиться в единое целое.
Чаще всего аллергия на солнце возникает из‑за того, что при загаре на коже присутствовало какое‑то вредное вещество — крем, лосьон, лекарственное средство, сок растения — и ультрафиолет превратил его в аллерген. Другой вариант: вы принимаете лекарство, из‑за которого кожа стала чувствительной к солнцу.
Контактный дерматит
Фото: Juergen Faelchle / ShutterstockОткрыть изображение
Закрыть
Возникает, когда на кожу попадает какое‑то токсичное вещество (аллерген) и эпидермис в ответ реагирует раздражением и высыпаниями. Аллергенами нередко выступают:
- Сок или пыльца некоторых растений, например ядовитого плюща или крапивы. Кожная реакция на пыльцу крапивы настолько распространена, что характерную сыпь на коже называют крапивницей.

- Латекс.
- Некоторые металлы, которые могут содержаться в бижутерии, заколках для волос, брелоках для ключей. Чаще всего аллергия возникает на никель, кобальт, хром, медь.
- Различные косметические продукты — от кремов до туалетной воды.
- Красители в дешёвой одежде.
Аллергия на лекарства
Фото: ARZTSAMUI / ShutterstockОткрыть изображение
Закрыть
Высыпания и зуд могут быть побочными эффектами некоторых препаратов, например антибиотиков. Если вы недавно начали принимать новое лекарство, загляните в инструкцию. Заодно проверьте, нет ли там упоминания о том, что препарат имеет фотосенсибилизирующий (то есть повышающий чувствительность к солнечному свету) эффект.
Поллиноз
Фото: namtipStudio / ShutterstockОткрыть изображение
Закрыть
Он же — аллергия на пыльцу. Этот вариант можно заподозрить, если сыпь появилась на фоне других признаков аллергической реакции:
- насморка;
- слезящихся глаз;
- навязчивого кашля или чихания.

Пищевая аллергия
Фото: Africa Studio / ShutterstockОткрыть изображение
Закрыть
Может проявлять себя как крапивницей, появляющейся на разных участках тела, так и алыми высыпаниями на щеках (этот симптом более характерен для маленьких детей).
Самыми распространёнными продуктами‑аллергенами считаются :
- яйца;
- молоко;
- арахис и лесные орехи;
- рыба и ракообразные;
- пшеница;
- соя.
Инфекции кожи
Сыпь может появляться из‑за бактерий, грибков, вирусов, атакующих эпидермис.
Например, при стригущем лишае возникают округлые зудящие пятна с яркой каймой. Эта грибковая инфекция, вопреки стереотипам, может атаковать не только волосистую часть головы, но и любой другой участок кожи.
Фото: Phubes Juwattana / ShutterstockОткрыть изображение
Закрыть
Пример вирусной инфекции — контагиозный моллюск. Это заболевание даёт о себе знать выпуклыми красновато‑коричневыми и, что важно, твёрдыми бугорками диаметром 1–5 мм, которые могут появиться на любом участке тела. Несмотря на название, никакой моллюск под кожей не живёт. Это реакция кожи на вирус.
Несмотря на название, никакой моллюск под кожей не живёт. Это реакция кожи на вирус.
Открыть изображение
Закрыть
Что делать, если появилась сыпь на теле
Симптомы, при которых надо как можно быстрее обратиться к врачу, описаны выше. Если у вас их нет, можно попробовать справиться с сыпью в домашних условиях .
- Следите за чистотой кожи. Утром, вечером и по мере загрязнения аккуратно промывайте её тёплой водой и мягким мылом без запаха. Пока сыпь не сойдёт, откажитесь от использования жёстких мочалок и щёток.
- Носите одежду из мягких и дышащих тканей. Раздражённая кожа должна дышать.
- Контролируйте влажность воздуха в помещении, где вы находитесь. Оптимальное значение — 40–60%.
- Исключите из рациона продукты — потенциальные аллергены.
- Если сыпь возникла после того, как вы начали пользоваться новой косметикой, на время откажитесь от неё. И проследите за своим состоянием.
- Увлажняйте кожу.
 Это уменьшит зуд и поможет эпидермису быстрее восстановиться. Лучше всего наносить увлажняющие средства сразу после душа или ванны. Пользуйтесь только гипоаллергенными кремами, лосьонами или гелями.
Это уменьшит зуд и поможет эпидермису быстрее восстановиться. Лучше всего наносить увлажняющие средства сразу после душа или ванны. Пользуйтесь только гипоаллергенными кремами, лосьонами или гелями.
Если зуд настолько силён, что вы не можете о нём забыть, проконсультируйтесь с дерматологом или терапевтом. Врач порекомендует антигистаминные лекарства или аптечные мази, которые помогут снизить неприятные ощущения.
Обратиться к врачу стоит и в том случае, если сыпь не уменьшается спустя день‑два или кажется вам необычной, необъяснимой, вызывает беспокойство. Медик поставит точный диагноз и назначит наиболее эффективное лечение.
Читайте также 🧐
Лечение атопического дерматита у взрослых — Запись на прием онлайн в г. Сочи
Атопический дерматит — это хроническая дерматологическая болезнь, для которой характерно воспаление поверхностного слоя эпидермиса, сильный зуд, сухость и наличие специфических высыпаний. Это заболевание выявляется еще в грудном возрасте у человека, после чего сопровождает его на протяжении всей жизни. При его течении периоды улучшения сменяются обострениями. Болезнь не только влияет на общее состояние здоровье человека, но также приводит к эстетическим и психологическим проблемам. Регулярные высыпания на коже, зуд и высокая сухость создают дискомфорт, что мешает нормальной жизни. Очень часто дерматологические проблемы сказываются на психоэмоциональном состоянии пациента. Обычно такие люди замыкаются в себе, трудно идут на контакт с посторонними, в основном их подавляет депрессия, они страдают от бессонницы и других нервных расстройств. Полностью излечить его невозможно, но с помощью комплексной терапии можно улучшить состояние.
Это заболевание выявляется еще в грудном возрасте у человека, после чего сопровождает его на протяжении всей жизни. При его течении периоды улучшения сменяются обострениями. Болезнь не только влияет на общее состояние здоровье человека, но также приводит к эстетическим и психологическим проблемам. Регулярные высыпания на коже, зуд и высокая сухость создают дискомфорт, что мешает нормальной жизни. Очень часто дерматологические проблемы сказываются на психоэмоциональном состоянии пациента. Обычно такие люди замыкаются в себе, трудно идут на контакт с посторонними, в основном их подавляет депрессия, они страдают от бессонницы и других нервных расстройств. Полностью излечить его невозможно, но с помощью комплексной терапии можно улучшить состояние.
Специфика течения заболевания у детей
У новорожденного в возрасте до трех месяцев дерматологическая болезнь проявляет себя, прежде всего, внешними симптомами на коже. Любые изменения состояния эпидермиса характеризуются следующими стадиями:
- экссудация — выделение природной жидкости с содержанием белка и другими клетками на поверхность кожи;
- образование «серозных колодцев» — мокнущих пораженных участков эпидермиса, которые самостоятельно вскрываются и проводят к вытеканию гнойного содержимого на поверхность.
 Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану;
Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану; - появление корочек;
- отшелушивание клеток.
Они появляются в основном на коже лица (за исключением носогубной области), на локтях и коленях. Зуд кожи может быть очень сильным, что приводит к беспокойству и плаксивости малыша. А расчесывание ранок усугубляет процесс течения дерматологического заболевания, что приводит к нарушению сна и другим неврологическим проблемам.
Атопический дерматит у подростка
Для ребенка в подростковом возрасте для этой формы дерматологического заболевания характерно образование больших болезненных папул. Верхние слои эпидермиса являются толстыми, рисунок кровеносных сосудов усилен, а пигментация явно нарушена. При расчесывании и механическом воздействии на кожу появляются геморрагические корки в основном в области около глаз, уголков рта, груди, кистей, локтей и коленок. У подростка наблюдается устойчивая форма светлого дермографизма кожи. Лечение в этой стадии каждому пациенту назначается квалифицированным специалистом в индивидуальном порядке.
Лечение в этой стадии каждому пациенту назначается квалифицированным специалистом в индивидуальном порядке.
Атопический дерматит у зрелых пациентов
Терапия этого кожного заболевания у взрослых имеет свою специфику. Обычно оно проходит после полового созревания. Если этого не происходит, то оно остается с человеком на оставшуюся жизнь. В медицинской практике были зафиксированы случаи самоизлечения болезни у ребенка в период его активного роста. Однако повышенная чувствительность кожного покрова может сохраниться.
Болезнь у взрослого сочетает все вышеописанные симптомы. Поверхностный слой эпидермиса очень сухой, рисунок сосудистой сеточки сильно выражен, пигментация явно изменена. При сильном расчесывании кожного покрова может присоединиться инфекция, которая часто усугубляет течение заболевания. Периоды обострения и улучшения состояния больного сменяют друг друга через определенные промежутки времени.
Появление осложнений в процессе течения атопического дерматита
В основном все осложнения при этом заболевании связаны с механическим повреждением поверхностного слоя эпидермиса, в результате чего внутрь может быть занесена любая инфекция. При нарушении покрова кожи также снижается иммунная система, а это является благоприятной средой для размножения болезнетворных микроорганизмов. Все эти факторы в совокупности значительно усложняют лечение болезни.
При нарушении покрова кожи также снижается иммунная система, а это является благоприятной средой для размножения болезнетворных микроорганизмов. Все эти факторы в совокупности значительно усложняют лечение болезни.
Самыми распространенными осложнениями атопии являются бактериальные. При проникновении внутрь поврежденного участка бактерий может развиться гнойное поражение – пиодермия. Возбудителями этого дерматологического заболевания являются гноеродные кокки, в том числе стрептококки, гонококки, а также стафилококки. Популярными симптомами этой болезни являются гнойные высыпания на коже тела и лица. При подсушивании они образуют желтые корки. Другими признаками пиодермии являются сильное утомление, слабость и повышение температуры.
Помимо бактериальных осложнений к атопическому дерматиту часто присоединяются различные вирусные поражения. При них на коже появляются разнообразные высыпания, в том числе везикулы (образования с прозрачной жидкостью). В основном вирусные поражения наблюдаются в области кожи лица и слизистых оболочек.
В основном вирусные поражения наблюдаются в области кожи лица и слизистых оболочек.
Еще одним частым осложнением этого типа дерматита, которое характерно для детского возраста, является грибковое поражение. Очень часто у грудничков появляется молочница, возбудителем которой является грибок кандида. Дерматит у зрелых людей, к которому присоединяется грибок, проявляется различными признаками, в том числе образованием налета в кожных складочках.
Причины появления атопического дерматита
Как вылечить атопический дерматит? Для этого важно выявить его первопричину. Как показывает медицинская практика, он может быть вызван совокупностью внешних и внутренних факторов. Это дерматологическое заболевание относится к числу генетически обусловленных, поэтому у родителей, которые страдают от него, очень часто рождаются дети с аналогичными симптомами. Врачи подтвердили, что у пациентов, среди родственников которых были зафиксированы случаи атопического дерматита, практически в 50% имеется предрасположенность к различным аллергическим реакциям. В том случае, когда у ребенка оба родителя подвержены атопическому дерматиту, вероятность рождения ребенка с аналогичным дерматологическим заболеванием составляет около 80 процентов.
В том случае, когда у ребенка оба родителя подвержены атопическому дерматиту, вероятность рождения ребенка с аналогичным дерматологическим заболеванием составляет около 80 процентов.
Выявить генетическую предрасположенность и наличие этого заболевания можно уже на первом году жизни. Обычно они проявляются в виде специфической аллергической реакции – воспаления и появления высыпаний на коже. Признаки обязательно проявляются до 5-6 летнего возраста. Если аллергии не появляется и в школьном возрасте, то родители с атопическим дерматитом могут быть спокойны относительно заболевания у своего малыша. Однако иногда симптомы этого заболевания могут появиться и в подростковом возрасте. Их могут усугубить различные факторы, к которым относятся:
- снижение иммунной системы;
- неблагоприятная экологическая обстановка;
- климат – высокая температура или влажность;
- несбалансированное питание;
- нехватка витаминов и железа;
- инфекции;
- психологические факторы и другие.

В основном этот вид дерматита сопровождают другие аллергические болезни – ринит или бронхиальная астма. Полностью его вылечить нельзя, но с помощью специфических процедур и медицинских препаратов можно значительно улучшить состояние кожного покрова и качество жизни. При систематическом их проведении можно добиться ремиссии.
Как вылечить атопический дерматит? Для ответа на этот непростой вопрос необходимо изначально разобрать классификацию. Согласно исследованиям врачей можно выделить несколько ее форм – стадию обострения, ремиссию и этап, предшествующий усугублению. Он называется неполной ремиссией. Полная ремиссия означает оздоровление организма и отсутствие симптомов. Также формы заболевания классифицируются в зависимости от возраста – можно выделить младенческую (от 1 до 3 лет), детскую (от 4 до 12 лет), юношескую (т 13 до 18 лет) и взрослую (после 19 лет).
Также в зависимости от степени выраженности симптомов этого заболевания специалисты выделяют три разные формы – легкую, среднюю и тяжелую. Такое разделение обусловлено продолжительностью периодов ухудшения, а также остротой клинических проявлений.
Такое разделение обусловлено продолжительностью периодов ухудшения, а также остротой клинических проявлений.
Признаки атопического дерматита
Первые симптомы этого заболевания у ребенка от рождения до полугода, но только в том случае, если он имеет склонность к аллергическим реакциям. Врачи определили, что груднички, которые находятся на грудном вскармливании, в меньшей степени подвержены появлению аллергии. Им вместе с материнским молоком передаются антитела, которые помогают неокрепшему организму бороться с аллергенами. Также первые признаки могут появиться при введении прикорма, который обычно начинается в возрасте полугода, или при переходе на адаптированную молочную смесь.
В период полового созревания, при котором происходит активная выработка гормонов, у более половины пациентов все симптомы атопии полностью проходят. Однако если они остались, то они будут доставлять дискомфорт до конца жизни человека. Обычно первичные формы атопии переходят во взрослую, симптомы которой являются более выраженными.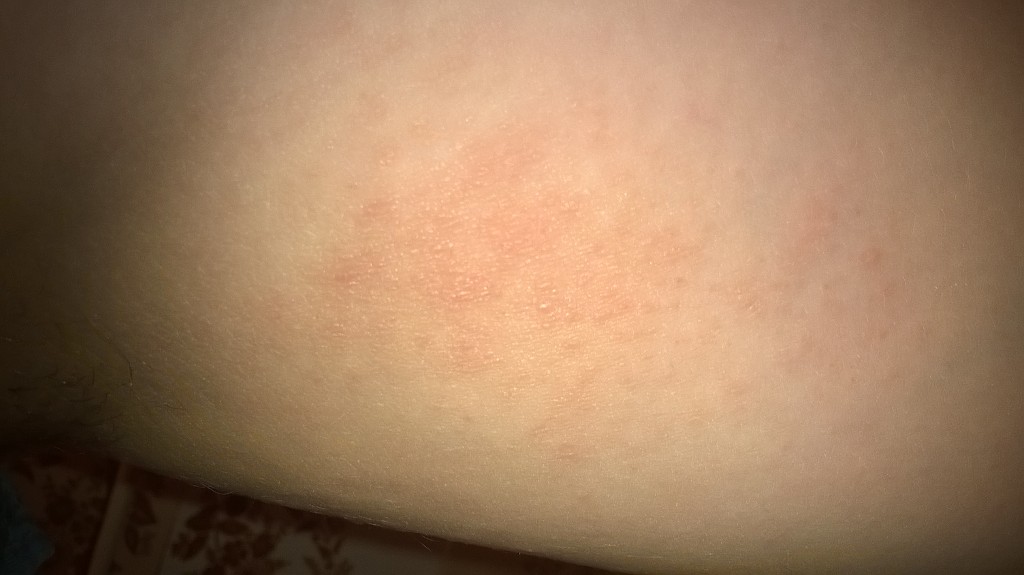
По особенностям течения болезни врачи выделяют две стадии – острую и хроническую. Для каждой из них свойственна своя симптоматика и степень выраженности клинических симптомов. В первом варианте наблюдается изменение оттенка в пораженных участках, гиперемия и сильный отек. В некоторых других случаях течение болезни могут усугубить многочисленные высыпания в форме узелков, эрозивные образования, сухость и повышенное шелушение. Самый характерный признак атопии – это выделение природной жидкости с содержанием белком и других клеток на поверхности кожи. Это приводит к образованию мокнущих ран и язвочек. При постоянном расчесывании этих образований к дерматиту может присоединиться вирусная или бактериальная инфекция, что приведет к различным осложнениям и усугублению течения заболевания. Самым опасным из них являются появление папул и пустул.
Для хронической формы течения этой болезни свойственно утолщение кожи и появление на ней заметного рисунка. Для нее также характерны следующие признаки:
- многочисленные морщины в области нижних век у ребенка;
- кожа на ступнях отечная с множественными маленькими трещинками;
- аллопеция в области затылка.

У зрелых людей можно выделить и другие симптомы течения болезни. Характерный признак этого дерматологического недуга для разных форм – это сильнейший зуд. Другие симптомы могут изменяться в зависимости от возраста человека.
Терапия атопического дерматита
Если у ребенка, подростка или взрослого человека были обнаружены признаки атопии и диагноз был подтвержден, то важно своевременно начать комплексное лечение. Оно направлено на достижение определенных задач, в том числе:
- удаление токсинов и аллергенов из организма;
- уменьшение выраженности симптомов аллергии;
- снижение повышенной чувствительности организма к определенным аллергическим веществам;
- облегчение сильного зуда;
- терапия вторично присоединенных инфекций;
- предотвращение обострения болезни.
Атопия, причины которой могут варьироваться в зависимости от возраста и состояния здоровья пациента, не может быть полностью вылечена.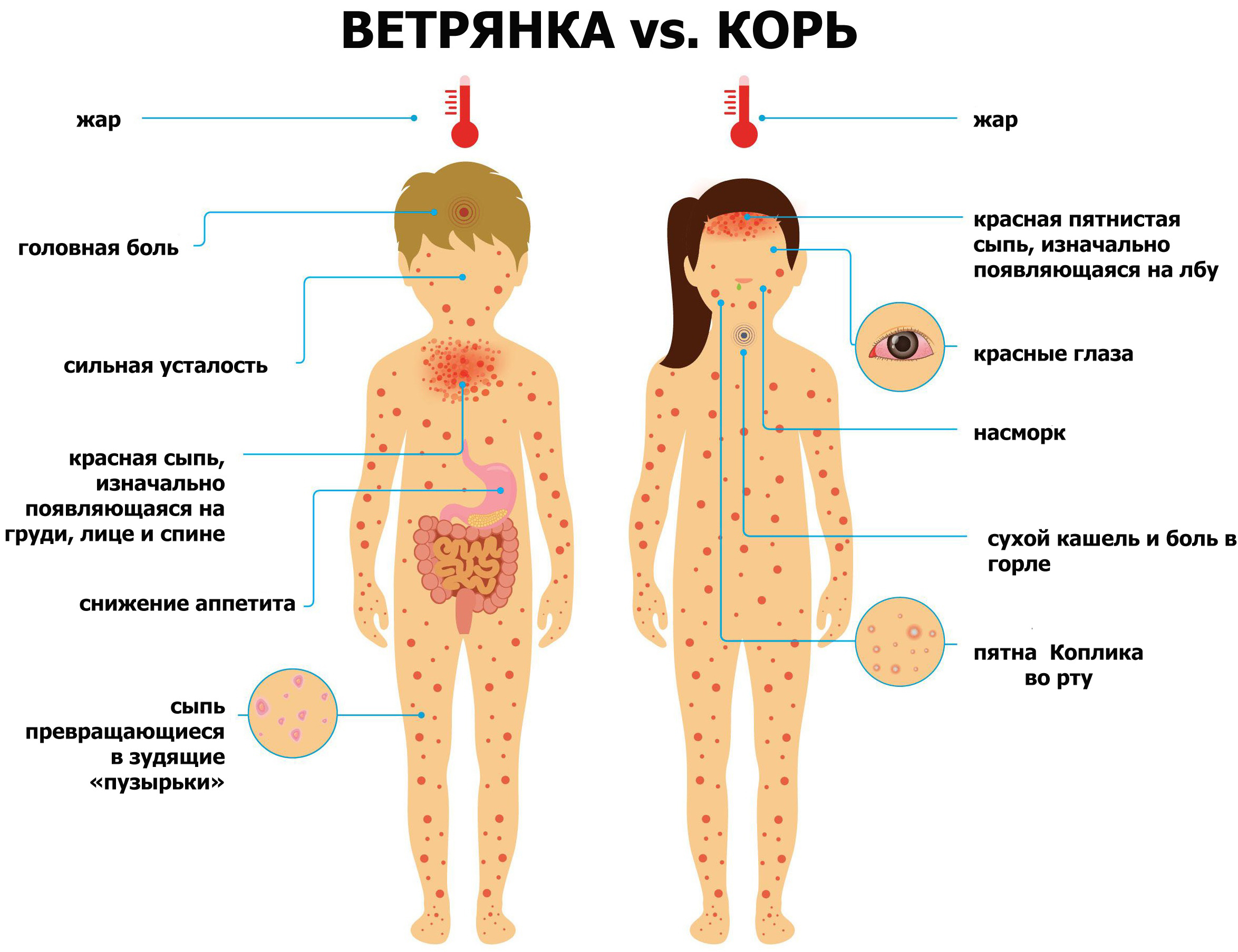 Но медикаментозная и немедикаментозная терапия могут значительно облегчить состояние пациента. Для этого больному важно соблюдать все рекомендации специалиста.
Но медикаментозная и немедикаментозная терапия могут значительно облегчить состояние пациента. Для этого больному важно соблюдать все рекомендации специалиста.
Сбалансированное питание при заболевании
Для предотвращения рецидива и облегчения состояния здоровья пациента в период обострения течения болезни необходимо грамотно подобрать рацион. Он не должен включать продукты питания, которые содержат большое количество аллергенов. Особенно к нему нужно внимательно отнестись при кормлении детей грудного возраста, в этом случае все ограничения накладываются на маму. Из ее рациона необходимо исключить все продукты, на которые у малыша есть повышенная чувствительность. Обычно к ним относятся молочные продукты и яйца куриц.
Также в рацион не следует включать жирную, жареную и соленую пищу, копченые колбасы, рыбу и мясо с большим содержанием жира, сильно окрашенные продукты. Также не стоит употреблять сладкие блюда, цитрусовые, орехи, а также рыбью икру и грибы, поскольку они оказывают сильное влияние на желудочно-кишечный тракт.
При приготовлении пищи пациенту следует уменьшить количество соли, также не следует употреблять маринованные и соленые консервированные блюда. Для восполнения потребности в полезных веществах, которые содержатся в некоторых запрещенных продуктах, можно принимать жир в таблетках. Для получения более подробной информации о составлении сбалансированного рациона необходимо обратиться за консультацией к диетологу. Он сможет подобрать индивидуальный план питания.
Медикаментозное лечение атопического дерматита
При терапии этого заболевания первоочередной целью являются устранение дискомфортного зуда. Он приводит к постоянному расчесыванию, которое может стать причиной инфицирования пораженного участка и привести к другим более опасным осложнениям. Для борьбы с этим неприятным симптомом атопии врачи назначают прием специальных лекарств.
Антигистаминные средства хорошо устраняют зуд кожи, но также убирают излишний отек на слизистых. Это позволяет предупредить распространенные осложнения течения дерматологической болезни. Важно принимать во внимание, что регулярный прием большинства таких препаратов может стать причиной того, что организм в дальнейшем выработает к ним отсутствие восприимчивости. Это приведет к тому, что медикамент перестанет действовать. Чтобы этого избежать, специалисты рекомендуют не принимать антигистаминные препараты более недели. Также многие подобные лекарства (Супрастин, Диазолин, а также Тавигил и другие) обладают легким расслабляющим действием, что важно учитывать тем людям, работа которых связана с высоким вниманием.
Это позволяет предупредить распространенные осложнения течения дерматологической болезни. Важно принимать во внимание, что регулярный прием большинства таких препаратов может стать причиной того, что организм в дальнейшем выработает к ним отсутствие восприимчивости. Это приведет к тому, что медикамент перестанет действовать. Чтобы этого избежать, специалисты рекомендуют не принимать антигистаминные препараты более недели. Также многие подобные лекарства (Супрастин, Диазолин, а также Тавигил и другие) обладают легким расслабляющим действием, что важно учитывать тем людям, работа которых связана с высоким вниманием.
Существует несколько лекарственных средств против аллергии на гормональной основе. Их прием возможен только на протяжении короткого периода времени с плавным снижением количества. Его используют только при наличии сильнейшего зуда, а также при отсутствии эффекта от использования других лекарственных средств и медикаментов.
При наличии симптомов интоксикации врач может назначить дополнительный прием сорбирующих веществ. Они связывают аллергены и выводят их из организма. Ребенку подходят энтеросорбенты, к которым относятся уголь, полисорб, энтеросгель и другие.
Они связывают аллергены и выводят их из организма. Ребенку подходят энтеросорбенты, к которым относятся уголь, полисорб, энтеросгель и другие.
Интенсивное лечение атопии осуществляется при выраженных симптомах с применением капельниц для введения некоторых медикаментов внутрь, в том числе физиологического раствора. В очень тяжелых ситуациях может быть назначено очищение крови. В зависимости от самочувствия такая процедура проводится каждый день или несколько раз в неделю.
Важное значение в терапии многих дерматологических заболеваний имеет применение специальных препаратов наружного действия – мазей, кремов, гелей и других косметических средств. Врачи-дерматологи часто подбирают для терапии кортикостероиды. Наиболее распространенным является Элидел. Главное достоинство этого медикамента заключается в возможности его использования для лечения маленьких детей от рождения до 3 месяцев.
Если на коже пациента есть мокнущие раны и язвы, то они нуждаются в просушивании. Для этого используются специальные косметические препараты. Подбор лекарственных средств зависит от расположения поражений, стадии болезни и особенностей больного.
Для этого используются специальные косметические препараты. Подбор лекарственных средств зависит от расположения поражений, стадии болезни и особенностей больного.
При присоединении вторичной вирусной или бактериальной инфекции пациентам назначается антибактериальная терапия. Подбор лекарств в этом случае должен быть основан на результатах анализов, проведенных с целью определения возбудителя. С антибиотиками может быть назначен одновременно препарат для укрепления иммунной системы и предотвращения развития дисбактериоза кишечника.
Терапия атопии может быть назначена только квалифицированным специалистом после тщательной диагностики состояния больного. Для достижения максимального эффекта программа лечения подбирается индивидуально.
Профилактика появления атопического дерматита
Терапия этого заболевания у людей зрелого возраста требует соблюдения профилактических мероприятий. Сегодня это дерматологическое заболевание не поддается полному излечению, поскольку оно возникает при наличии факторов, которые не зависят от человека. Но при грамотном подходе к лечению любой пациент может облегчить течение болезни, улучшить самочувствие и снизить симптомы обострения. Для этого важно избегать определенных факторов, что позволит предупредить рецидив.
Но при грамотном подходе к лечению любой пациент может облегчить течение болезни, улучшить самочувствие и снизить симптомы обострения. Для этого важно избегать определенных факторов, что позволит предупредить рецидив.
Все мероприятия, проводимые в рамках профилактики, можно разделить на первичные и вторичные. К первой группе относится в первую очередь внимательное ведение женщины во время подготовки к родам. Важно предотвращать развитие сильного токсикоза и прием сильнодействующих лекарственных препаратов. Беременная должна сбалансировано питаться и отказаться от употребления некоторых продуктов питания, которые могут привести к появлению аллергии.
Новорожденный ребенок должен на протяжении максимально возможного периода времени находиться на грудном вскармливании. Не рекомендуется рано вводить прикорм и переводить малыша на адаптированную молочную смесь. Кормящая мама тоже должна внимательно следить за своим питанием и исключать из него высокоаллергенные продукты, с осторожностью подходить к употреблению овощей и фруктов. Не следует при ГВ принимать сильнодействующие медикаментозные препараты.
Не следует при ГВ принимать сильнодействующие медикаментозные препараты.
Вторичные меры профилактики направлены на предотвращение воздействия внешних факторов, которые провоцируют появление аллергии. Важно внимательно подходить к уходу за кожей и не использовать косметику, которая содержит опасные химические красители, ароматические вещества и другие агрессивные компоненты.
Также стоит отказаться от ношения сильно обтягивающего нижнего белья, использования жестких мочалок, горячей воды. Важно осуществлять комплексный уход за кожей, который включает увлажнение, питание и защиту от неблагоприятных внешних факторов.
Больным с атопией внимательно следует подойти к выбору профессиональной деятельности. Она не должна быть связана с концентрацией внимания и контактом с химическими реагентами, пылью, маслами.
Аллергия у детей, фото различной сыпи на теле, лице и спине
Не секрет, что кожа малышей очень нежная и зачастую покрывается сыпью или краснеет. Прежде всего, это сигнал о том, что организм малыша подвергается воздействию неблагоприятных факторов.
Прежде всего, это сигнал о том, что организм малыша подвергается воздействию неблагоприятных факторов.
Родители должны ознакомиться с инструкцией сыпь на теле у ребенка фото с пояснениями, чтобы не пугаться при первых проявления, а помочь своему ребенку.
У родителей должны быть четкие представления что делать, если сыпь у ребенка.
Сыпь на теле у ребенка фото с пояснениями
Плохая экология и продукты питания, которые не соответствуют стандартам – первопричина большинства заболеваний. Но порой мы сами провоцируем сыпь на теле у ребенка.Таким провоцирующими факторами могут быть: применение лекарств без предварительного обследования, использование агрессивной бытовой химии при уборке, стирке детского белья и мойке посуды.
Включение в меню ребенка большого количества сладостей или цитрусовых, применение неподходящей молочной смеси, не соблюдение гигиены в быту и питании. Установив причины, есть шансы восстановить здоровье ребенка.
Аллергическая сыпь у детей фото
Реакцией организма ребенка на аллергены является сыпь аллергического характера. Это грозный симптом, говорящий о том, что необходимо аллергены необходимо установить и исключить возможность их воздействия.
Если не принять меры, то аллергия будет развиваться и перейдет в тяжелые неизлечимые формы. Факторами риска являются продукты содержащие аллергены: шоколад, мед, цитрусовые, шиповник, яйца, молочные смеси.
При первых признаках аллергической сыпи бить тревогу рано, но сигнал организма ребенка не должен остаться без внимания.
Подсказка родителям аллергическая сыпь у детей фото:
Младенцы получать аллергены с молоком матери. Например, если мама съест много апельсинов, то после кормления ребенка на его коже вскоре появится сыпь. Беременные женщины могут наградить своего малыша аллергией, если будут неправильно питаться.
Известны случаи, когда применяя отвар шиповника в больших количествах, мама спровоцировала аллергию у своего малыша, который начал страдать спустя месяц после рождения.
Наследственные факторы также имеют значение, и если в семье страдали таким грозным заболеванием, то те или иные формы аллергии будут наблюдаться у детей.
Сыпь у ребенка по всему телу без температуры
Эритема токсическая может быть причиной сыпи без температуры. Красные пятна неправильной формы покрывают девяносто процентов тела. Сыпь у ребенка по всему телу без температуры проходит через три дня по мере выведения токсинов из организма. Вода на полисорбе или других сорбентах поможет вывести токсины.
Сыпь акне случается у малышей до полугода. Если регулярно купать ребенка с детским мылом, сыпь уходит бесследно. Сальные железы восстанавливают работу, а кожа становится чистой и красивой. Деткам необходимо больше воздушных ванн и чистота, меньше химии, хорошее питание и забота.
Аллергическая сыпь почти никогда не сопровождается температурой, но может привести к шоку и даже удушью.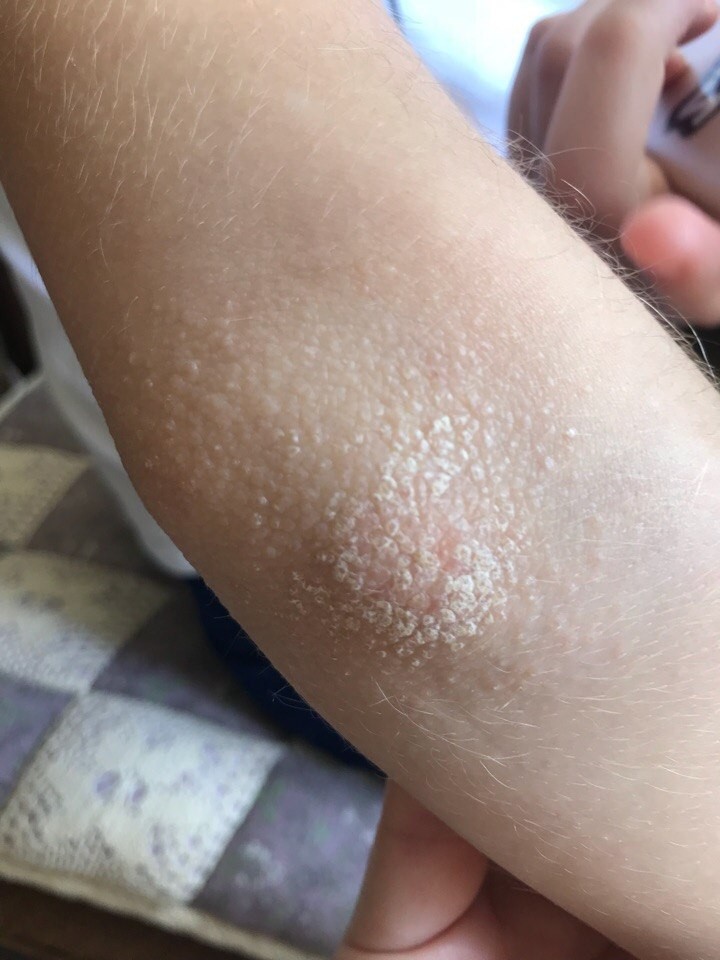 Особенно пугаться не стоит, если это единичный случай, но при повторении сыпи следует установить аллергены и пройти лечение.
Особенно пугаться не стоит, если это единичный случай, но при повторении сыпи следует установить аллергены и пройти лечение.
Следствием аллергии может быть астма или псориаз. В детстве легче восстановить нормальную работу иммунной системы. Если запустить аллергию, оставив без лечения, то последствия могут быть ужасающими.
В хронической стадии аллергии организм уничтожает себя сам.
Сыпь при энтеровирусной инфекции у детей фото
Если сыпь появилась на лице, теле ребенка и сопровождается тошнотой, рвотой поносом, то есть все основания полагать, что малыш подхватил энтеровирусную инфекцию. Боли в животе также говорят о вирусе. Распознать сыпь при энтеровирусной инфекции у детей фото поможет:
Такая сыпь имеет конфигурацию красных мелких узелков, с локализацией множества узелков в области груди и спины, руках и ногах, лице.
На слизистых оболочках рта и миндалинах также может проявляться сыпь. При этом ребенок испытывает боль при глотании, пропадает аппетит.
К врачу обращаться необходимо сразу, поскольку сыпь очень похожа на проявления кори и потребуется обследование и сбор анализов. После установления диагноза необходимо принимать назначения врача. Как правило, вирусная сыпь сопровождается кашлем и насморком, но проходит в течение пяти или семи суток бесследно.
Сыпь на спине у ребенка
Высыпания на спине сопровождаются зудом и малыш испытывает дискомфорт, плачет. Такая локализация сыпи характерна при потнице, когда ребенка чрезмерно укутывают или редко моют. При потнице сыпь на спине ребенка розового цвета и очень мелкая, зудит.
Гнойничковые прыщи на спине проявляются при везикулопусулезе. Они наполнены жидкостью и постоянно лопаются, доставляя страдания, при этом заражают участки кожи вокруг. Купать ребенка при таких симптомах нельзя. Обрабатывать лопающиеся пузырьки необходимо зеленкой, чтобы не заражаться вновь.
Сыпь при скарлатине также локализуется на спине.
Если до появления сыпи отмечалась температура и болела голова, то это признаки скарлатины – инфекционного заболевания. Следует быстро обратиться к врачу за помощью и сделать анализы. Лечение поможет избежать осложнений.
Даже солнечные ванны могут вызвать сыпь на спине ребенка. Лучшее время для загара – утро и вечер, а днем кожа ребенка может покрыться волдырями в результате солнечного ожога. Снять покраснение поможет молочко после загара или обычная сметана.
Сыпь на животе у ребенка
При пищевой аллергии в первую очередь проявляется сыпь на животе. Например, если ребенок съест ведерко клубники, то через три часа покроется сыпью, начиная с живота и до макушки, руки и ноги. Обязательно будет зуд, а ребенок будет обеспокоен.
Сыпь на животе у ребенка может появиться при псориазе – тяжелом иммунном заболевании. Но псориазу обычно предшествует другое иммунное заболевание – аллергия. Такая сыпь сначала в виде небольших розовых папул покрытых белыми чешуйками появляется в области пупка и между ребрами, внизу живота, но если чешуйку удалить, то папула становится кровавой.
Такая сыпь сначала в виде небольших розовых папул покрытых белыми чешуйками появляется в области пупка и между ребрами, внизу живота, но если чешуйку удалить, то папула становится кровавой.
При чесотке инфекционной также в первую очередь порывается сыпью живот. При этом на папуле видны темные точки – там гнездятся чесоточные клещи. При чесотке врач – инфекционист назначает специальные препараты и мази, изолирует больного от окружающих.
- Чтобы ребенок не заболел чесоткой дома и в детском саду надо чаще менять бельё нательное и постельное, избегать контактов с больными.
Читайте детальнее Симптомы чесотки и первые признаки
Проявление сыпи при различных заболеваниях – всего лишь видимая часть поражения тканей человека. Большую часть мы не видим, потому что внутренние органы и кровь страдают сильнее.
Красная сыпь на теле у ребенка
Сопровождаемая температурой красная сыпь на теле у ребенка бывает при краснухе — инфекционном заболевании.
Заразиться можно легко, а протекает краснуха тяжело, порой с осложнениями. При краснухе также увеличиваются лимфоузлы. После принятия лечения и восстановления здоровья в режиме карантина заболевание отступает, а кожа становится чистой.
Страшным симптомом менингококковой инфекции является сыпь красная в виде звездочек. Это кровоизлияния сосудов под кожей. Цвет может быть и багрово – синюшним. При первых признаках такой сыпи родители должны везти ребенка в больницу и лучше сразу в инфекционную. Там быстрее сделают нужные анализы.
Сыпь при скарлатине также красного цвета. Она начинается под мышками, а потом опускается вниз. В конце заболевания кожа шелушится и белеет.
Корь отличается сыпью красного цвета. Не только тело ребенка, но и лицо за сутки может покрыться сплошным красным пятном.
отзывы женский форум мам вуманик ру (беременность, дети, лечение и другое)
Adblock detector
Аллергическая сыпь у детей и покраснения
Аллергические реакции у детей – это специфический ответ иммунитета на различные раздражители. Чаще всего ими оказывается какие-либо вещества из внешней среды, воспринимаемые как раздражающие.
Чаще всего ими оказывается какие-либо вещества из внешней среды, воспринимаемые как раздражающие.
В подавляющем большинстве случаев это не угрожает жизни, однако предпринять восстановительные мероприятия все-таки рекомендуется.
К тому же, родители должны знать все о видах сыпи и причинах возникновения аллергии.
Виды различной сыпи у детей с описанием и фотографиями
Аллергия на разных частях тела может отвечать за разные нарушения и реакции организма. Рассмотрим самые частые из них.
Покраснение на руках
Фото аллергической сыпи у детей
Аллергия на руках или вокруг них, в особенности у ребенка, чаще всего представляет собой реакцию на употребление в больших количествах сахара, продуктов с его содержанием, цитрусовых и остальных пищевых аллергенов. Аллергические поражения образуются на коже локтевых и коленных суставов, могут выглядеть как одно большое пятно. Дерматологи обращают внимание на то, что:
- подобные реакции встречаются у взрослых, если они употребляют низкокачественные продукты питания;
- при постоянном контакте с аллергенами, аллергия получает хроническую форму, что будет сопряжено с шелушением, утолщением кожного покрова или сыпью, напоминающей крапивницу;
- реакция непосредственно в области кистей рук может ассоциироваться с повышенной степенью чувствительности к холоду.

В таких ситуациях кожа вокруг рук оказывается красной, подсушенной и чрезвычайно болезненной.
Сыпь на бедрах
Факторы формирования сыпи на бедрах у детей могут быть различными. Например, речь может идти об аллергическом дерматите, проникновении в организм инфекционных агентов или ослабленном иммунитете.
Кроме этого, у ребенка могут возникнуть проблемы в работе пищеварительной системы, также влиять на образование высыпаний или мелких пятен на коже бедер может нерациональное питание.
Все о том, что делать, когда сыпь на теле у взрослого чешется здесь.
Не менее частой причиной высыпания на кожном покрове оказывается излишне тесное и некомфортное белье, одежда из материалов синтетического происхождения. Все это будет провоцировать у ребенка раздражение на восприимчивой коже тела, иногда переходя в сыпь, которая может выглядеть по-разному.
Проявление аллергии на попе у ребенка
Аллергия в области попе у ребенка начинается вследствие нерационального питания. В подавляющем большинстве случаев она образуется на других частях тела.
В подавляющем большинстве случаев она образуется на других частях тела.
Если сыпью затронута исключительно попа, то с вероятностью в 90% можно говорить о том, что это потница.
Аллергические мелкие высыпания могут быть откликом организма на шерсть домашних или диких животных, бытовую химию, а также пыль и сезонную пыльцу растений.
Детская аллергия на порошок с фото
Фото аллергии у ребенка на порошок
К ведущим факторам развития непереносимости стирального порошка в детском возрасте причисляют недостаточную деятельность иммунной системы. Иммунитет у ребенка и его организм не являются сформированными до конца, а потому не всегда могут адекватно реагировать на новые, проникающие извне белки. Примечательно, что с молекулярной точки зрения могут выглядеть по-разному.
Не является совершенным и кожный покров ребенка. Дело в том, что кожа всего тела еще очень нежная и уязвимая, а потому достаточно остро может реагировать на любое внешнее воздействие (даже если ребенок не аллергик).
Через тонкий эпидермис все химические молекулы стирального или чистящего порошка проникают быстро. Они провоцируют местную или общую симптоматику аллергии, сыпи.
Проявляться она может вокруг рта, выглядеть как пятно или мелкие поражения – такая детская форма должна пролечиваться как можно быстрее.
Причины сыпи вокруг рта
Сыпь вокруг рта у ребенка чаще всего является свидетельством аллергии. Дерматологи обращают внимание на то, что:
- в подавляющем большинстве случаев аллергическое поражение встречается после употребления молока, яиц или орехов;
- такая болезнь, помимо высыпаний в области поясницы, может проявляться слезоточивостью, заложенностью носа, незначительными отеками губ и глаз;
- в усугубленных случаях формируется тошнота, рвотные позывы и диарея.
Совет: Мелкая сыпь вокруг или возле области рта может возникнуть у ребенка от постоянного использования пустышки из латекса, а потому следует избавляться от нее.
Кроме этого, целая россыпь мелких прыщиков формируется вокруг рта в качестве реакции на прививку, такую реакцию рекомендуется вывести как можно скорее.
Пищевая аллергия у детей
Внешние проявления пищевой аллергии могут оказаться самыми разными. У ребенка пищевая аллергия часто сопряжена с проявлениями диатеза. К самым распространенным и серьезным пищевым аллергенам причисляют коровье молоко. По оценкам аллергологов именно оно фактором формирования пищевой аллергии у детей в 90% случаев. Прочитать про аллергию на смесь у грудничка можно в этой статье.
Вторым по степени значимости и частоте встречаемости аллергеном являются белки рыб. Они могут провоцировать раздражение даже в виде пупырышек, которые будут выглядеть по-разному: бывают разрозненными, слившимися или мелкими.
Реакция на творог
Говоря об аллергической реакции на творог, необходимо понимать, что это перекрестный вид патологии. Формируется состояние при наличии предрасположенности к аналогичным реакциям на продукты, в которых присутствует любой вид белка молока.
Помимо наследственных факторов, аллергия на творог у ребенка на теле или вокруг рта может оказаться следствием гипоксии плода. Речь идет о периоде во время родов или на всем протяжении беременности.
Речь идет о периоде во время родов или на всем протяжении беременности.
Кроме этого, детская сыпь, затрагивающая подбородок, может возникнуть вследствие острых вирусных инфекций. Они могут быть перенесены младенцем при пищевых поражениях, которые могут выглядеть по-разному.
Следствием этого оказывается нарушенная микрофлора в области кишечника.
Аллергия у ребенка на кефир
Кефир тоже может оказаться аллергеном для детского организма, например, при реакции на чужеродный белок. Настоятельно рекомендуется обратить внимание на то, что:
- вероятна индивидуальная непереносимость кисломолочного продукта, при которой иммунитет не принимает его, и формируются трудности в процессе переваривания;
- очень часто аллергия или сыпь вокруг рта у ребенка не представляют собой опасное или угрожающие для жизни заболеванием;
- однако в некоторых ситуациях для детского организма это может оказаться серьезнейшей угрозой, как и контакт с порошком.
Если верить статистическим данным, то в 50% случаев подобной аллергии у ребенка отмечается выздоровление к концу его первого года жизни без изменения меню. В течение же последующих трех-пяти лет практически 80-90% детей перестают страдать представленным заболеванием, становясь как взрослые.
В течение же последующих трех-пяти лет практически 80-90% детей перестают страдать представленным заболеванием, становясь как взрослые.
Аллергическая реакция на курицу
Считается, что непереносимость куриного мяса более свойственна детям, чем взрослым. Аллергеном является не сама разновидность мяса, а белки. Речь идет о сывороточном альбумине и пурине, других компонентах, которые могут провоцировать наиболее тяжелую разновидность аллергической реакции, а именно анафилактический шок.
Не менее серьезные симптомы или мелкие покраснения связаны с присутствием побочных продуктов в мясе. Это могут быть антибиотики и витаминные компоненты, которыми откармливалась птица. Еще один фактор появления сыпи или детской красной кожи, пятен – это остатки чешуек покрова или перьев на мясе. И, наконец, последний фактор – это генетическая предрасположенность.
Потому, когда родители имеют представленную разновидность аллергии, очень велика вероятность образования аналогичного ответа и у ребенка. При этом все его тело может покрыться пятнами, которые могут выглядеть по-разному. О том, как справиться с аллергической реакцией по типу крапивницы тут.
При этом все его тело может покрыться пятнами, которые могут выглядеть по-разному. О том, как справиться с аллергической реакцией по типу крапивницы тут.
Чем и как лечить аллергию у детей
Анализы (пробы) на аллергию
Для проверки наличия аллергии в детском возрасте могут применяться самые разные методики и пробы. Например, обследование методом укола (так называемое прик-тестирование) или царапины (скарификационный тест).
Последние применяются существенно реже и помогают установить, какие аллергены могут иметь значение в развитии симптомов в детском возрасте. Далее нашли широкое применение исследования специфических антител и провокационные тестирования.
Кожное тестирование и исследование крови на IgE указывают на те аллергены, которые потенциально могут вызвать аллергию у ребенка. Например, провоцировать белые или бесцветные точки, насморк и другие реакции.
Диета и меню при аллергии у детей
Диета при аллергических реакциях нацелена на уменьшение воздействия пищевых и других агентов на организм ребенка. Необходимо обратить внимание на то, что изменение детского рациона должно:
Необходимо обратить внимание на то, что изменение детского рациона должно:
- способствовать тому, чтобы формировались все необходимые условия для стабилизации деятельности органов пищеварения;
- рекомендуется отказаться от таких продуктов и блюд, которые характеризуются повышенной активностью в плане формирования аллергии на бедрах, груди, животе или губах, а также щеках;
- не меньшее значение должно отводиться методике кулинарной обработки блюд.
Совет: Очень важно для исключения аллергии и сыпи, в том числе и геморрагической, подготавливать на пару, запекать или отваривать.
В детском меню без опасений могут находиться все крупы (помимо манной). Это же касается кисломолочных наименований, например, биокефира или йогуртов без каких-либо добавок.
Не следует забывать о допустимости употребления постного мяса (курицы, говядины), овощей и подавляющего большинства сезонных фруктов.
Предварительно важно убедиться в отсутствии аллергии на них Также допускается употребление масел – оливкового, подсолнечного и даже сливочного.
Этот пищевой компонент в особенности полезно добавлять к салатам. Все про то, как проявляется ветрянка в этом тексте.
Цинковая болтушка
Основные свойства цинковой болтушки ассоциируются с присутствием в ней оксида цинка. Он позволяет денатурировать белки, что в полной мере обуславливает возникновение антисептического эффекта.
Представленное средство при аллергии у ребенка, даже на пищевые и стиральные средства, подсушивает ранки (они могут выглядеть по-разному) и образует протекционные пленки. Таким образом создаются препятствия для проникновения микробов.
Перед применением цинковой болтушки или порошка рекомендуется проконсультироваться с педиатром, чтобы не усугубить заболевание.
Циндол – способ применения
Алгоритм применения такого средства, как Циндол достаточно прост. Говоря об этом, обращают внимание на то, что сначала рекомендуется тщательно очистить кожный покров и подсушить его при помощи полотенца. Флакон со средством от аллергических высыпаний хорошенько встряхивают, чтобы эффективнее их лечить. Далее необходимо будет:
- при помощи ватной палочки состав наносится на пораженные места кожи – делать это необходимо равномерно, чтобы излечить даже мелкоточечный вид;
- дождаться полноценного высыхания на кожном покрове;
- отказаться от смывания представленного средства даже в детском возрасте.
За тем, чтобы ребенок не трогал обработанную область, может следить няня. Необходимо отметить также, что Циндол может применяться беременными или кормящими представительницами женского пола.
Частые вопросы
Какие есть детские болезни с высыпаниями на коже
С образованием высыпаний на коже сопряжены некоторые заболевания, лечение которых необходимо. Это может быть корь, краснуха (ей характерны больше красные пятна). Кроме этого, вероятно возникновение ветрянки, скарлатины, менингококковой инфекции или даже паразитарной чесотки. Краснота и бесцветные пятна на коже образуются под влиянием потницы.
Что делать, если ребенок покрылся красными пятнами по всему телу
В том случае, когда у ребенка по всему телу возникли красные пятна, настоятельно рекомендуется обратиться к специалисту. Это должен быть дерматолог или терапевт.
Попытки самостоятельного лечения или применения каких-либо народных средств являются запрещенными, потому что могут появиться различные осложнения, видные даже на фото.
О том, что такое холодовая аллергия у детей рассказывается в этом тексте.
Можно ли мыться при крапивнице
Мыть или купать ребенка при наличии у него крапивницы можно. Однако следует учитывать множество нюансов. Первым из них является то, что аллергия или сыпь у ребенка при купании может усиливаться, распространяться на другие части тела. В связи с этим температурные показатели воды должны составлять не больше 37 градусов. Кроме этого, следует учитывать, что:
- использовать мочалки, скрабы или детские было бы неправильно, потому что они провоцируют раздражающее воздействие и способствуют усилению зуда;
- достаточно выделить для того чтобы купаться не меньше 10-15 минут;
- кожный покров после купания рекомендуется аккуратно обмокнуть полотенцем, однако тереть его не следует.
После этого можно будет использовать для того чтобы мыться увлажняющий или питательный состав. Ребенка правильнее всего купать в ванночках с использованием всевозможных трав (безусловно, предварительно убеждаются в их безопасности). Перед купанием ванну рекомендуется тщательно промыть, чтобы в ней не было каких-либо моющих или чистящих, стиральных порошков. Гели или средства для душа не должны включать в себя вредные добавки, красители и отдушки, чтобы применение было полностью безопасным.
Правильнее всего приобретать гипоаллергенную косметику (не Ушастый нянь), предназначенную для восприимчивой кожи, чтобы ее оттенок не изменился на красный. Поэтому предварительно правильнее всего будет изучить описание.
Как очистить организм от аллергенов
Совет: Очищение организма от аллергенов в детском возрасте должно проводиться в обязательном порядке.
Прежде всего, при наличии паразитов необходимо с ними бороться, чтобы не образовалась инфекция или излишне активный инфекционный фон. Далее может потребоваться полноценное очищение кишечника, включащее в себя гидроколонотерапию и специальные клизмы.
Кроме этого, при детской сыпи и кожных аллергиях на кефир, творог, цитрусовые и даже порошки может потребоваться восстановление области микрофлоры кишечника.
Особенное значение должно уделяться витаминизации организма и пересмотру рациона для исключения всех вредных продуктов.
При подобном грамотном подходе очищение организма от аллергенов окажется в максимальной степени результативным и избавит даже от малейших признаков.
Аллергия на спине
› Аллергия на теле
Появление сыпи на спине сопровождается дискомфортом с дальнейшим образованием зуда. Существует различные факторы, провоцирующие образование высыпаний. Один из самых часто встречаемых – аллергия. Сыпь на спине требуется лечить с помощью специалистов, потому что необходимо установить истинную причину её проявления.
Причины аллергических высыпаний
Аллергия на спине проявляется в виде сыпи различного вида. Она может быть спровоцирована нижеследующими факторами:
- пыльцой различных видов цветущих растений;
- использование лекарственных средств без наблюдения у лечащего специалиста;
- применение средств личной гигиены или косметического рода низкого качества;
- гормональные перебои организма;
- использование в рационе питания продуктов с высоким уровнем аллергенов;
- предрасположенность на генетическом уровне;
- отсутствие правильного ухода за кожным покровом спины при наличии значительного выделения пота;
- ношение синтетической одежды.
Симптомы при сыпи от аллергии
Высыпания на спине могут сопровождаться основными и сопутствующими признаками. Их проявления зависит от спровоцировавшего патологию аллергена. К основным симптомам относятся:
- образование шелушения кожного покрова и зуд на спине;
- образуется чётко выраженный дерматит на спине, с проявлением красноты на коже;
- при тяжёлых формах патологии может фиксироваться повышенная раздражительность, что обусловлено негативным влиянием аллергенов на нервную систему человека;
- может наблюдаться повышение температуры тела.
При первоначальном проявлении признаков следует обратиться к врачам, особенно если спина постоянно чешется. Это позволит исключить более существенных осложнений.
Аллергические проявления в области спины у взрослого
К сопутствующим признакам относят:
- дальнейшее распространение сыпи по всему кожному покрову больного, при этом наблюдается сухость кожи и возникновение зуда;
- на спине больного появились красные пятна, водянистые или гнойные образования, а также иные, визуально фиксируемые, формы сыпей;
- общее ослабление состояния организма, скоротечная утомляемость, потеря аппетита, сонливость и вялость;
- нарушения в функционировании желудочно-кишечного тракта.
Медикаментозная терапия
При обнаружении первоначальных признаков аллергических высыпаний необходимо обратиться за помощью к узкопрофильным специалистам. Они проведут осмотр пациента, на основании которого направят на сдачу требуемых анализов. В дальнейшем будет составлен требуемый курс терапии, который направлен на подавление первоисточников возбуждения сыпи.
Специалисты могут предпринять нижеследующие меры для борьбы с аллергической сыпью на спине:
- Назначить приём антигистаминных препаратов. Среди наиболее используемых выделяются Зодак и Лоратадин. Они предназначены для снятия раздражения и зуда на спине. Также могут быть назначены препараты местного применения в виде гелей и мазей.
- Для пациента составляется определенный рацион, который предусматривает исключение продуктов питания с наличием аллергена. Как правило, не допускается употребление сладкого, копчёности и алкогольной продукции.
- Применение лекарственных средств на основе ментола или камфоры.
- При тяжёлых формах патологии назначают терапию новокаином.
Лечение в домашних условиях
Не рекомендуется заниматься самолечением, но в жизни случается всякое. Порой жизненные обстоятельства складываются так, что на сиюминутное обращение в больницу нет времени. Аллергическое высыпание, образовавшееся на спине, можно излечить в домашних условиях, только в том случае, если на спине проявились незначительные по размерам красные пятна.
В первую очередь больному следует скорректировать свой образ жизни. Осуществляется мытьё всего тела как минимум один раз в сутки. При выполнении тяжёлых физических работ, способствующих повышенному выделению пота, купаться необходимо сразу по их завершению. Рекомендуется приурочить ванные процедуры к ночному сну. При купании обязательно использовать мыло и мочалку.
Рекомендуется двухразовое принятие бани за месяц. Это позволит распарить кожный покров, по окончанию процедуры необходимо нанести на тело очищающий скраб или специальные средства для очистки и сужения пор. При выборе такого средства необходимо учитывать имеющийся в организме аллерген, чтобы не усугубить заболевание.
Сыпь на спине предполагает изменение питания у взрослого. Для этого потребуется использовать в рационе только здоровую пищу, исключая провоцирующую аллергию продукты питания.
Если у больного образовались волдыри на спине, которые постоянно чешутся, следует осуществить очистку кожного покрова. В дальнейшем произвести обработку антисептическими средствами. Следует использовать только чистую одежду, особенно это касается нижнего белья. Женщинам следует уделить повышенное внимание бюстгальтеру.
Необходимо, чтобы он соответствовал по размерам и не натирал бретелькой участки спины. Именно в данных местах может произойти распространение высыпаний. Для носки рекомендуется использовать одежду из натуральных материалов. При стирке важно использовать высококачественные порошки.
Нужно регулярно осуществлять замену постельного белья.
Для лечения можно воспользоваться народными средствами. Их использование должно выполняться с предосторожностью, чтобы не усугубить течение заболевания. Из народных средств можно использовать перечисленные рецепты:
- Для обогащения организма витаминами, выпивать по три стакана сока из свежей моркови.
- Для борьбы с гнойной сыпью необходимо использовать охлаждённый сок из листьев алоэ.
- Приём теплых ванн с отваром травяных сборов и морской солью.
- Для излечения мелкой сыпи можно воспользоваться маслом чайного дерева.
- Выполнять натирание поражённого участка спины спиртовыми настойками на целебных травах.
- Чистотел можно использовать для проведения ванных процедур или протирания сыпи.
- Компресс из разбавленного лимонного сока.
- Настойка семян пажитника на спирту.
- Для очищения кожного покрова можно использовать простоквашу или кефир.
- Использовать компресс из череды, крапивы или шалфея для снятия болевых признаков.
- Для устранения зуда можно воспользоваться маслом из семян чёрного тмина.
При проведении лечения в домашних условиях необходимо при первой возможности обратиться в больницу.
Виды высыпаний
Ответная реакция кожного покрова спины на аллергию может проявиться следующими видами сыпи:
- Везикулы – представляют собой прыщ наполненный сукровицей или прозрачной суспензией. Размер везикулы может достигать десяти миллиметров в диаметре. При вскрытии прыща, на его месте образуется язвочка.
- Пустулы – воспалительное новообразование на коже, полость которого заполнена гноем.
- Папулы – визуально представляют собой выпирающий из кожи бугорок с узловатой формой. Размер папул зависит от степени поражения сальной железы.
- Бугорки – подкожное воспалительное образование, которое можно свести только с помощью медикаментов.
- Красные пятна различного размера на спине.
- Розеолы – образования в форме пятен с различными оттенками красного цвета. Характерной особенностью является принятие белой окраски при надавливании.
- Волдыри – пузырьки различных размеров с содержанием воздуха или прозрачной суспензией.
- Геморрагии – подкожные новообразования, спровоцированные кровопролитием из имеющихся высыпаний.
- Узелки – твёрдые прыщи без полостного пространства.
Неаллергические причины возникновения сыпи на спине
Для назначения правильного лечения необходимо точно установить диагноз. Аллергия не единственная причина образования сыпи на спине у взрослого. Довольно часто, сыпь возникает в результате инфекционного заражения или проблем с кровеносной системой. Среди наиболее встречаемых причин можно выделить следующие:
- Гормональные перемены. Наблюдение гормонального сбоя, чаще всего, отмечается при менструальном цикле у женщин и в момент полового созревания подростков. Но не исключены и другие факторы, среди которых протекание беременности и сильная психологическая нагрузка. Аллергическая сыпь, образовавшаяся на спине у взрослого человека, может быть излечена путём восстановления гормонального фона.
- Скарлатина. Инфекционное заболевание сложного характера. Приводит к высыпаниям, которые сопровождаются шелушением кожного покрова. Вирус может передаваться воздушно-капельным путём. При протекании болезни могут проявляться мигрени, повышенная температура тела, поражения носоглотки.
- Ветрянка. Также приводит к сыпи, в том числе на спине. Возбудителем заболевания является вирус герпеса. Высыпания проявляются, как волдыри на спине и всему телу, которые постоянно чешутся. Зуд проходит после вскрытия пузырьковых образований. Появление сыпи на кожном покрове наблюдается по истечению четырнадцати дней после инфицирования. Постепенно происходит открытие пузырьковых образований, с дальнейшим покрытием коркой. При этом наблюдается повышенная температура тела. Образование сыпи у взрослого приводит к тяжёлому течению болезни.
- Лишай и грибковые поражения. Данная причина образования сыпи на спине, обусловлена отсутствием должного гигиенического ухода за кожным покровом. Как правило, возникает на фоне ослабленной иммунной системы. Грязная кожа способствует созданию благоприятной среды для размножения грибка. Это влечёт за собой появление красноты, зуда и шелушения кожи. Наиболее опасной формой заболевания является опоясывающий лишай, который способен привести к самым различным осложнениям.
- Краснуха. Для данного вида заболевания характерно проявление сыпи в виде мелких красноватых точек. Несёт в себе большую опасность при проявлении во время беременности, может негативно сказаться на формировании плода. Ярко выраженная симптоматика наступает через десять дней после заражения.
- Корь. Относится к бактериальным типам патологии. При заражении организма, наблюдается образование мелкой красной сыпи на спине и других участках кожного покрова. Как правило, выраженная симптоматика наступает через семь дней после инфицирования. Болезнь сопровождается признаками простуды. При осложненной форме протекания кори, сыпь может охватить кожный покров спины сплошным слоем.
- Психологические особенности индивидуума способствуют образованию сыпи на спине. Как правило, обуславливается перенапряжением и стрессовыми ситуациями.
- Фолликулит. Инфекционное заболевание, приводящее к образованию гнойных высыпаний на спине. Образование прыща происходит в месте роста волос. Гнойные пузырьки со временем лопаются, образуя в поражённом участке язвочку. При тяжёлых формах протекания патологии, на месте прыщей формируется рубец.
- Псориаз. Является хроническим заболеванием с различной периодичностью проявления. Высыпания могут принимать различную форму и размеры, в зависимости от тяжести поражения. Появление сыпи сопровождается зудом и шелушением кожного покрова.
Профилактика
Мероприятия по профилактике аллергической сыпи сводятся к исключению попадания в организм аллергена. Для этого необходимо питаться здоровой пищей, соблюдать личную гигиену, искоренить вредные привычки и заниматься спортом. Для поддержания иммунной системы необходимо употреблять различные витаминные комплексы.
Сыпь на пояснице в виде красных пятен
Сыпь на пояснице является крайне неприятным недугом. Появление покраснения или угревых сыпей должно сопровождаться незамедлительным лечением.
В противном случае, экзема на спине приведёт к потере чувствительности поражённого участка. Может начаться распространение сыпи по всему кожному покрову. На месте новообразований могут сформироваться язвочки и рубцы.
Для исключения осложнений необходимо пройти курс терапии под наблюдением врача.
Аллергия на спине Ссылка на основную публикацию
Поделиться в соц. сетях
Сухая кожа на ногах
Причины сухой кожи на ногах
Проблемы сухости кожи на ногах наиболее часто проявляются в осенне-зимний период. Именно в этот период года большинство женщин уделяет особое внимание уходу за кожей, отдавая предпочтение рукам и лицу. Однако забывать о ногах также не стоит, ведь неправильный или отсутствующий уход за ними может привести к довольно серьезным проблемам – заболеваниям кожи, ухудшением кровотока в них и так далее.
Основной причиной очень сухой кожи ног является недостаток нужного ей количества влаги. Первыми же признаками того, что кожа на ногах получает слишком мало влаги, является ее шелушение, втянутость, появление трещинок и зуд.
При этом необходимо отметить, что недостаток воды в эпидермисе на ногах может быть обусловлен несколькими причинами, среди которых:
- Нарушение циркуляции крови. Если кровообращение в организме нарушено, то и ткани будут получать слишком малое количество влаги и питания.
- Ношение тесной одежды, которая препятствует нормальному кровотоку в коже ног, что может привести не только к ее сухости, но и варикозному расширению вен.
- Ношение синтетической одежды, которая не дает возможности коже дышать, что также оказывает влияние на ее водный баланс.
- Неправильно подобранные средства по уходу за ногами, содержащие большое количество щелочей.
- Недостаток витаминов в организме, особенно витаминов А, Е и В.
- Возрастные изменения.
Появились признаки сухой кожи на ногах: что делать
Если вы стали замечать наличие у себя описанных выше признаков сухости кожи, то не стоит откладывать решение этой проблемы в долгий ящик, поскольку без должного ухода она только усугубиться.
Для обеспечения кожи необходимым ей питанием и количеством влаги следует подобрать правильный комплекс мероприятий по уходу за ногами. При этом доверить подбор средств и процедур желательно профессионалам.
Опытные косметологи и дерматологи медицинского центра ИмиджЛаб владеют наиболее прогрессивными и эффективными методами борьбы с сухой кожей на ногах и осуществляют индивидуальный подход к каждому клиенту, что позволяет избавляться от проблемы любой степени сложности в минимальные сроки.
Основными же методами борьбы с очень сухой кожей на ногах являются:
- Разнообразные увлажняющие косметические средства, в том числе маски;
- Диета, основанная на употреблении продуктов, насыщенных жирными кислотами, витаминами А, Е и другими полезными веществами;
- Аппаратное лечение, например, аппаратный педикюр в случае сухой кожи стоп.
Экзема и сухая кожа на ногах
Основной причиной сухой кожи на пятках и стопах на сегодняшний день является такое довольно распространенное заболевание, как суха экзема (экзематозный дерматит). Такому заболеванию подвержены как женщины, так и мужчины, причем, экзема склонна к медленному течению с периодическими обострениями, которые чаще всего возникают в холодное время года.
Экзема нуждается в максимально оперативной диагностики и лечении, поэтому появление первых признаков сухости кожи на стопах стоит обратиться к специалисту, чтобы вовремя предупредить развитие болезни и не дать перерасти ей в хроническую форму.
Таким образом, сухая кожа на ногах не должна восприниматься в качестве несущественной косметологической проблемы, с которой можно справиться самостоятельно, так как отсутствие профессионального подхода может привести к довольно значительным проблемам не только с самой кожей, но и здоровьем в целом.
Инфекционная эритема, синдром пощечины или пятое заболевание
Инфекционная эритема вызывается парвовирусом B19. Он включает в себя субфебрильную температуру, усталость и сыпь по всему телу, особенно на щеках.
Его иногда называют «синдромом пощечины», потому что сыпь образует щеки, или «пятой болезнью», поскольку раньше она занимала 5-е место среди общей группы детских болезней с похожими высыпаниями. Это были корь, краснуха (немецкая корь), скарлатина и болезнь Герцога.
Вирус может поражать любой возраст, но чаще всего встречается в возрасте от 5 до 14 лет, и особенно у детей от 5 до 7 лет. Большинство людей заражаются только один раз, и тогда они становятся невосприимчивыми. Чаще встречается весной.
Инфекционная эритема поражает только людей. Некоторые типы парвовирусов могут поражать животных, но люди и животные не могут заразиться парвовирусом B19 друг от друга.
Эффекты обычно легкие, но могут возникнуть опасные для жизни осложнения.Американский остеопатический колледж дерматологии (AOCD) описывает его как «относительно распространенное и умеренно заразное».
Поделиться на Pinterest Инфекционную эритему иногда называют синдромом пощечины, потому что от сыпи щеки становятся красными.Симптомы обычно легкие. Они практически не требуют лечения.
Примерно у каждого третьего пациента симптомы отсутствуют. Ребенок может заразиться инфекцией, даже не заметив этого.
Инкубационный период составляет от 13 до 18 дней. В это время болезнь заразна.
Симптомы обычно не появляются на этой стадии, поэтому они могут распространяться, пока люди не знают, что они у них есть. Как только появляется сыпь, пациент перестает быть заразным.
Возможные ранние симптомы
Около 10 процентов людей будут иметь симптомы простуды в течение 5-10 дней на ранних стадиях.
Возможные симптомы:
Однако это встречается реже.
Основные симптомы
По мере развития вируса возможны следующие признаки и симптомы:
- незначительное повышение температуры тела
- симптомы гриппа
- насморк
- заложенный нос
- усталость
- боль в горле
Сыпь появляется в три стадии.
На щеках может появиться пятнистая красная сыпь. Появляются красные папулы. Они группируются в течение нескольких часов, образуя красные, слегка опухшие, теплые бляшки. Они не влияют на нос или рот.
Примерно через 4 дня на руках и туловище может появиться сеть красных отметин. Они образуют ажурный узор.
Третий этап — повторный. Он невидим, но на солнце или под воздействием тепла может появиться. Примерно через 3 недели сыпь обычно исчезает, но может длиться от 1 до 6 недель.
Сыпь может вызывать зуд, но редко бывает болезненной. Поскольку это проявляется ближе к концу болезни, его можно принять за сыпь, вызванную приемом лекарств, или за другое заболевание.
Менее распространенные симптомы:
- тошнота, диарея или и то и другое
- боль в животе
- артралгия или боль в суставах, обычно только у взрослых
Взрослые могут испытывать боль и болезненность суставов, особенно кистей и запястий. , колени и лодыжки. Боль в суставах может длиться от 2 недель до года.
В редких случаях взрослый может испытывать неврологические или сердечно-сосудистые проблемы.
Парвовирус B19 — это одноцепочечный вирус, поражающий эритроциты в костном мозге.
Вирус распространяется между людьми через воздух, слюну или в результате тесного контакта.
Наиболее распространенная форма передачи — чихание или кашель, а иногда и контакт рук.
Он может быстро распространяться в местах скопления большого количества людей, таких как школы, детские сады и ясли.Редко передача может происходить через продукты крови.
Существуют версии вируса для собак и кошек, называемые парвовирусом собак и вирусом панлейкопении кошек, но парвовирус B19 заражает только людей. Человек не может заразиться пятой болезнью от животного, а животное не может заразиться от человека.
Как только появляется сыпь, человек больше не заразен. Они могут проводить время с другими людьми, и они не передадут болезнь.
Хотя парвовирус чаще всего поражает школьников младшего возраста в зимние и весенние месяцы, им могут быть подвержены люди любого возраста.
Признаки и симптомы инфекционной эритемы, как правило, легко обнаружить, поэтому диагностика обычно не вызывает затруднений. Иногда ее путают со скарлатиной, но сыпь бывает иной.
Тесты для подтверждения наличия вируса обычно не заказываются.
Около 50 процентов всех взрослых имеют иммунитет к парвовирусным инфекциям, вероятно, потому, что они перенесли инфекцию в детстве, даже если это осталось незамеченным.
Анализы крови
Иногда врач может порекомендовать анализ крови для проверки на антитела.
Это может произойти, если пациент:
- беременна
- имеет ослабленную иммунную систему, например, из-за ВИЧ или СПИДа
- имеет хроническое нарушение эритроцитов, такое как серповидно-клеточная анемия
В зависимости от результата возможны следующие действия:
Результаты показывают, что у пациента иммунитет. : никаких дальнейших действий не требуется, так как повторное заражение невозможно.
Результаты показывают недавнюю парвовирусную инфекцию. : могут быть назначены дополнительные анализы, чтобы выяснить, требуют ли лечения какие-либо осложнения, например анемия.
Результаты показывают, что беременная женщина инфицирована : дополнительные тесты, включая ультразвуковое сканирование и дополнительные анализы крови, позволят контролировать развивающийся плод на предмет осложнений
В большинстве случаев лечение не требуется, но лекарства могут помочь уменьшить симптомы.
Сыпь : лечение обычно не требуется.
Зуд : антигистаминные препараты могут помочь при сильном кожном зуде.
Головная боль, лихорадка и симптомы простуды : врач может порекомендовать тайленол (парацетамол) или ибупрофен.Детям младшего возраста можно принимать обезболивающие в жидкой форме. Важно уточнить дозировку и частоту использования у квалифицированного фармацевта, врача или прочитав брошюру с общедоступной информацией (PIL), находящуюся на упаковке.
Боли и припухлость в суставах : врач может порекомендовать покой и назначить противовоспалительное средство, такое как ибупрофен. В большинстве случаев отдаленных последствий нет, и боль проходит в течение нескольких дней или недель.
Пейте и отдыхайте : употребление большого количества жидкости, особенно воды, и достаточный отдых могут облегчить симптомы и ускорить выздоровление.
Тяжелая анемия : может потребоваться госпитализация и переливание крови.
Ослабленная иммунная система : пациенты могут быть госпитализированы и антитела могут быть получены путем переливания крови.
Беременность : врач будет внимательно наблюдать за плодом. Если есть признаки анемии, ЗСН или отека, может быть назначено переливание крови. Это снизит риск выкидыша.
Большинство людей не испытывают осложнений.Однако парвовирус B19 может вызывать проблемы с производством красных кровяных телец, и это может повлиять на некоторых пациентов.
Беременность : плод может подвергаться риску, если у беременной женщины пятое заболевание.
Если беременная женщина заразится, существует небольшой риск того, что это может повлиять на развивающийся плод, и небольшой риск выкидыша. Риск внутриутробной гибели плода составляет от 2 до 6 процентов.
Однако риск инфицирования во время беременности очень мал, и риск осложнений для плода еще меньше.
Вероятность того, что женщина заболеет пятой болезнью во время беременности, составляет 1 из 3, а среди тех, кто ею болеет, — примерно 3 процента — вероятность осложнений у плода.
Одним из возможных осложнений является водянка плода, которая может привести к застойной сердечной недостаточности (ЗСН) и тяжелой форме отека из-за тяжелой анемии.
Нарушения крови, такие как серповидно-клеточная анемия : инфекция парвовирусом B19 может привести к острой тяжелой анемии у детей с наследственной анемией.
Ослабленная иммунная система : реципиенты трансплантата органов и люди с такими заболеваниями, как ВИЧ или СПИД, имеют более высокий риск развития проблем с костным мозгом, ведущих к хронической анемии.
Артрит : боль в суставах может поражать мелкие суставы рук и ног, особенно у взрослых подростков, но также и у 8 процентов детей младшего возраста. Симптомы могут напоминать симптомы ревматоидного артрита. Симптомы редко продолжаются более нескольких недель или месяцев, и редко возникают долгосрочные повреждения.
В настоящее время не существует вакцины, защищающей людей от инфекции парвовирусом B19. Те, кто был инфицирован, обладают иммунитетом и не могут заразиться снова.
Соблюдение правил гигиены рук помогает остановить распространение инфекции.
Сенная лихорадка (аллергический ринит): симптомы, причины и лечение
Сенная лихорадка или аллергический ринит — распространенное состояние с симптомами, похожими на симптомы простуды. Может быть чихание, заложенность носа, насморк и давление в носовых пазухах.
Это вызвано аллергической реакцией на вещества, переносимые по воздуху, такие как пыльца.Время года, когда это происходит, зависит от того, на какое вещество или аллерген реагирует человек.
Несмотря на название, сенная лихорадка не означает, что у человека аллергия на сено или лихорадка. Сено вряд ли может быть аллергеном, а температура — не симптомом.
Аллергический ринит — пятое по распространенности заболевание в Соединенных Штатах (США).
Эта статья о сенной лихорадке или аллергическом рините. О неаллергическом рините можно прочитать здесь.
Краткие сведения о сенной лихорадке
- Аллергический ринит, часто называемый сенной лихорадкой, может вызывать чихание, заложенность или насморк, слезотечение и зуд носа, глаз или неба.
- В США в 2016 году сенная лихорадка была диагностирована у 20 миллионов человек в возрасте 18 лет и старше, или 8,2 процента взрослого населения. Девять процентов детей, или 6,1 миллиона, получили диагноз.
- Сезонный аллергический ринит чаще встречается весной, летом и ранней осенью.
- Симптомы обычно вызваны аллергической чувствительностью к пыльце деревьев, трав или сорняков или к спорам плесени, переносимым по воздуху.
- Лечение включает предотвращение, устранение или уменьшение воздействия аллергенов, лекарства и иммунотерапию или прививки от аллергии.
Симптомы могут проявляться в разное время года, в зависимости от того, на какое вещество у пациента аллергия.
Человек, страдающий аллергией на пыльцу обыкновенную, будет иметь более серьезные симптомы при высоком количестве пыльцы.
Общие симптомы включают:
- чихание
- слезотечение
- зуд в горле
- заложенный, зуд или насморк
Тяжелые симптомы могут включать:
- потливость
- головные боли
- потеря обоняния и вкуса
- лицевая боль, вызванная закупоркой носовых пазух
- зуд, распространяющийся из горла в нос и уши
Некоторые люди могут испытывать усталость или утомляемость, раздражительность и бессонницу.
Люди, страдающие астмой, могут испытывать более сильное свистящее дыхание и одышку в то время, когда симптомы сенной лихорадки являются обычными.
Ряд безрецептурных препаратов может помочь справиться с сенной лихорадкой. Иногда лучше всего сочетание двух или трех. Врач может посоветовать варианты.
Лекарства
К ним относятся:
Антигистаминные спреи или таблетки : обычно доступные без рецепта, они останавливают высвобождение химического гистамина. Обычно они эффективно снимают симптомы насморка, зуда и чихания, но не разблокируют заложенность носовых пазух.Старые антигистаминные препараты могут вызвать сонливость.
Глазные капли : уменьшают зуд и отек в глазах. Обычно они используются вместе с другими лекарствами. Глазные капли часто содержат кромогликат.
Назальные кортикостероиды : Эти спреи лечат воспаление, вызванное сенной лихорадкой. Они предлагают безопасное и эффективное долгосрочное лечение. На проявление преимуществ может уйти неделя.
Примеры включают флутиказон (Flonase), флутиказон (Veramyst), мометазон (Nasonex) и беклометазон (Beconase).
Может появиться неприятный запах или вкус, раздражение носа.
Пероральные кортикостероиды : Тяжелые симптомы сенной лихорадки могут хорошо поддаваться лечению таблетками преднизона, назначенными врачом. Они предназначены только для краткосрочного использования. Длительное употребление связано с катарактой, мышечной слабостью и остеопорозом.
Иммунотерапия : Иммунотерапия может обеспечить долгосрочное облегчение, постепенно снижая чувствительность иммунной системы к аллергенам, вызывающим симптомы. Обычно его принимают в виде уколов от аллергии или сублингвальных капель для людей, у которых симптомы серьезны и не исчезли после других методов лечения.
Иммунотерапия может привести к стойкой ремиссии симптомов аллергии и помочь предотвратить развитие астмы и новых аллергий.
Уколы делает врач, но сублингвальную иммунотерапию или лекарства, растворяемые под языком, можно принимать дома.
Альтернативные методы лечения
Альтернативные методы лечения сенной лихорадки включают иглоукалывание, но результаты исследований не подтвердили значительных улучшений.
Не рекомендуются никакие лечебные травы.
Во время беременности важно проконсультироваться с врачом, прежде чем принимать какие-либо лекарства, чтобы предотвратить возможное неблагоприятное воздействие на развитие плода.
Диагноз
Чтобы назначить правильное лечение, врач изучит симптомы и спросит о личном и семейном медицинском анамнезе.
Анализ крови или кожи может определить, на какое вещество у пациента аллергия.
При кожной пробе кожа прокалывается небольшим количеством известного аллергена.
Анализ крови покажет уровень антител IgE.Он будет высоким, если присутствует аллергия. Тест занимает около 20 минут.
Нулевые антитела IgE указывают на отсутствие чувствительности, а 6 — на очень высокую чувствительность.
Другой кожный укол-тест включает введение аллергена под кожу и проверку реакции примерно через 20 минут.
Сенная лихорадка — это аллергическая реакция на вещества, переносимые воздухом, например на пыльцу.
Аллергия возникает, когда иммунная система принимает безвредное вещество за вредное, и организм выделяет химические вещества для борьбы с ним.
Эта реакция и вызывает симптомы.
Аллергены — это часто встречающиеся вещества, на которые иммунная система большинства людей либо не реагирует, либо реагирует очень слабо.
Однако некоторым людям требуется лечение, поскольку их симптомы затрудняют выполнение повседневных задач.
Лечение не может устранить симптомы, но может уменьшить их влияние.
Человек не может предотвратить развитие аллергии, но люди, страдающие сенной лихорадкой, могут найти некоторые стратегии, полезные для минимизации воздействия.
Вот несколько советов:
- Следите за количеством пыльцы в уязвимые месяцы. Информация доступна через Интернет и другие средства массовой информации. Количество пыльцы обычно выше во влажные и ветреные недождливые дни и ранним вечером.
- Держите окна и двери закрытыми при высоком содержании пыльцы.
- Избегайте стрижки газона в уязвимые месяцы, выбирайте дни с низким содержанием пыльцы для садоводства и держитесь подальше от травянистых участков, когда количество пыльцы велико.
- Регулярно опрыскивайте глаза прохладной водой, чтобы успокоить их и очистить от пыльцы.
- Примите душ и переоденьтесь после того, как войдете в дом, когда количество пыльцы будет высоким.
- Используйте защитные очки, чтобы защитить глаза от пыльцы.
- Наденьте головной убор, чтобы пыльца не скапливалась в волосах и не попадала на глаза и лицо.
- Установите в свой автомобиль пыльцевый фильтр и водите машину с закрытыми окнами в самое частое время.
- Не держите в доме цветы.
- По возможности очищайте все поверхности, полы и ковры от пыли.
- Выбирайте пылесос с хорошим фильтром.
- Используйте подстилку, защищающую от клещей.
- Используйте осушитель для предотвращения образования плесени.
- Держитесь подальше от сигаретного дыма и бросьте курить, если вы курите.
- Мойте домашних животных, когда они заходят в помещение в день с высоким содержанием пыльцы, или пригладьте их шерсть влажной тканью.
- Смажьте вазелином внутренние края ноздрей, так как он помогает предотвратить проникновение пыльцы.
- Спросите у врача план, если вы знаете, что время вашей чувствительности не за горами.
Сенная лихорадка возникает, когда иммунная система принимает обычно безвредное вещество, передающееся по воздуху, за угрозу.
Организм вырабатывает антитело, называемое иммуноглобулином E (IgE), чтобы атаковать угрозу, и высвобождает химический гистамин. Гистамин вызывает симптомы.
Триггеры сезонной сенной лихорадки включают пыльцу и споры, которые вызывают симптомы только в определенное время года.
Примеры триггеров сенной лихорадки:
- пыльца деревьев весной
- пыльца травы поздней весной и летом
- пыльца сорняков, особенно осенью
- споры грибов и плесени, чаще встречаются в теплую погоду
Другое триггеры включают шерсть домашних животных или перхоть, пылевых клещей, плесень и тараканую пыль. Раздражителями, которые могут вызвать симптомы сенной лихорадки, являются сигаретный дым, духи и выхлопные газы дизельного топлива.
Факторы риска
Некоторые факторы повышают риск сенной лихорадки.
Генетические факторы : Если у близкого родственника есть сенная лихорадка или другая аллергия, риск выше.
Другая аллергия или астма : Люди с другой аллергией или астмой также чаще болеют сенной лихорадкой.
Пол и возраст : До подросткового возраста сенная лихорадка чаще встречается среди мальчиков, но после подросткового возраста чаще страдают женщины.
Дата рождения : Люди, родившиеся в период высокого сезона пыльцы, имеют несколько более высокий риск развития сенной лихорадки.
Вторичный дым : Воздействие сигаретного дыма в первые годы жизни увеличивает риск сенной лихорадки.
Другие факторы включают принадлежность к первенству, выходца из небольшой семьи или семьи с более высоким доходом. Эти последние три фактора риска могут быть связаны с детскими инфекциями.
Младенец, у которого было меньше детских инфекций, может иметь более высокий риск аутоиммунных проблем в дальнейшей жизни.
В настоящее время лекарства от сенной лихорадки нет. Тем не менее, симптомы можно контролировать в течение года, когда много пыльцы.
Чтобы обработка работала в первый год, ее следует начинать за 3 месяца до сезона распространения пыльцы.
Продолжение лечения может иметь эффект уменьшения симптомов, повышения иммунитета к аллергену и повышения качества жизни. Было показано, что трехлетний курс лечения приводит к длительной десенсибилизации по отношению к пыльце.
Однако, если симптомы не улучшаются значительно через год, лечение следует прекратить, поскольку оно вряд ли сработает.
Сенная лихорадка может стать более серьезной, переместившись в легкие и перейдя в аллергическую астму. У людей с аллергией на пыльцу также повышается вероятность развития других аллергий, например, пищевой непереносимости.
Сильная сенная лихорадка может также сделать слизистые оболочки носа более чувствительными к другим раздражителям, таким как сигаретный дым или сухой воздух. Это может привести к синуситу.
Что это такое и почему это происходит?
Гной представляет собой беловато-желтую, желтую или коричнево-желтую жидкость, богатую белком, называемую «ликвор пурис» , которая накапливается в месте инфекции.
Он состоит из скопления мертвых лейкоцитов, которые образуются, когда иммунная система организма реагирует на инфекцию.
Когда нарост находится на поверхности кожи или рядом с ней, это называется пустулой или прыщиком. Скопление гноя в замкнутом пространстве тканей называется абсцессом.
Краткая информация о гное
- Гной — естественный результат борьбы с инфекцией организма.
- Гной может быть желтым, зеленым или коричневым, а в некоторых случаях может иметь неприятный запах.
- Если после операции появился гной, немедленно обратитесь к врачу.
- Небольшие скопления гноя можно справиться самостоятельно в домашних условиях.
- Более крупные или менее доступные скопления гноя могут потребовать хирургического вмешательства и наложения дренажного канала.
Гной — это результат автоматической реакции естественной иммунной системы организма на инфекцию, обычно вызываемую бактериями или грибками.
Лейкоциты, или белые кровяные тельца, образуются в костном мозге. Они атакуют организмы, вызывающие инфекцию.
Нейтрофилы, разновидность лейкоцитов, имеют особую задачу — атаковать вредные грибы или бактерии.
По этой причине гной также содержит мертвые бактерии.
Макрофаги, другой тип лейкоцитов, обнаруживают инородные тела и запускают сигнальную систему в виде небольших белковых молекул, передающих клеточные сигналы, называемых цитокинами.
Цитокины предупреждают нейтрофилы, и эти нейтрофилы фильтруются из кровотока в пораженный участок.
Быстрое накопление нейтрофилов в конечном итоге приводит к появлению гноя.
Гной — признак инфекции.
Гной после операции свидетельствует о наличии послеоперационного осложнения в виде инфекции.
Людям, у которых после операции обнаруживаются выделения гноя, следует немедленно сообщить об этом своему врачу.
У пациента с ослабленным иммунитетом система может некорректно реагировать. Может быть инфекция без гноя.
Это может произойти, если человек:
- получает химиотерапию
- принимает иммунодепрессанты после трансплантации органов
- имеет ВИЧ
- плохо контролируется диабет.
Врач, скорее всего, пропишет антибиотик, возможно, мазь для местного применения.
Антибиотики помогают лейкоцитам атаковать инфекцию. Это ускоряет процесс заживления и предотвращает дальнейшие осложнения с инфекцией.
Если есть абсцесс, может потребоваться его дренирование, и может потребоваться специальная программа ухода за разрезом.
Беловато-желтый, желтый, желто-коричневый и зеленоватый цвет гноя — результат накопления мертвых нейтрофилов.
Гной иногда может быть зеленым, потому что некоторые белые кровяные тельца производят зеленый антибактериальный белок, называемый миелопероксидазой.
Бактерия под названием Pseudomonas aeruginosa (P. aeruginosa) продуцирует зеленый пигмент под названием пиоцианин.
Гной от инфекций, вызванных P. aeruginosa , имеет особенно неприятный запах.
Если кровь попадает в пораженный участок, желтоватый или зеленоватый цвет также может иметь красный оттенок.
Основная причина гноя является основной целью лечения, и стратегия будет зависеть от причины.
Домашние процедуры
Если гной скапливается близко к поверхности кожи, например, в виде прыщей, медицинское вмешательство не требуется. Гной можно отвести в домашних условиях.
Смочите полотенце теплой водой и подержите его против инфицированного гноя в течение 5 минут, чтобы уменьшить отек и открыть прыщ или кожный абсцесс для более быстрого процесса заживления.
Клиническое вмешательство
Пациенты, перенесшие операцию и заметившие выделения гноя, не должны применять безрецептурные кремы с антибиотиками, алкоголь или перекись.
Им следует обратиться к своему врачу или хирургу.
Большие или труднодоступные абсцессы также должны лечиться врачом.
Врач попытается создать отверстие, чтобы гной мог сочиться или выйти. Также могут потребоваться лекарства.
Лечение для удаления гноя может потребоваться в следующих случаях:
Рецидивирующий средний отит или воспаление среднего уха : Это может привести к повторному появлению избытка жидкости в среднем ухе.Специалисту может потребоваться вставить втулку в барабанную перепонку, чтобы помочь эвакуировать эту жидкость.
Втулки — это небольшие пластиковые трубки, которые вставляются в ухо.
Помимо слива жидкости, люверсы также пропускают воздух в пространство за барабанной перепонкой, снижая риск скопления жидкости в будущем.
Абсцессы : Антибиотики могут лечить абсцессы меньшего размера, но иногда они неэффективны.
Врачу может потребоваться вставить дренажный канал, чтобы помочь быстро удалить гной.
Для удаления гноя можно использовать хирургический дренаж.
Это трубчатая конструкция, которая может быть прикреплена или не прикреплена к всасывающему насосу.
Септический артрит : Если инфекция развивается в суставе или переходит из другой части тела в сустав, в суставе может образоваться гной и общее воспаление.
После определения бактерии, вызывающей инфекцию, врач назначит курс внутривенного введения антибиотиков.Это может длиться много недель.
Для удаления гноя может потребоваться дренаж сустава.
Гибкая трубка с видеокамерой на конце, называемая артроскопом, вводится в сустав через крошечный разрез.
Это устройство помогает врачу вставить отсасывающую и дренажную трубки вокруг сустава для удаления инфицированной синовиальной жидкости.
Артроцентез — это другая процедура.
Он включает удаление инфицированной жидкости с помощью иглы. Извлеченная жидкость исследуется на наличие бактерий, и артроцентез повторяется каждый день до тех пор, пока в жидкости не исчезнут бактерии.
Что это за сыпь ?: с картинками
Вы когда-нибудь гуглили: «Что это за сыпь?» Возможно, вы искали себя, своего ребенка или «друга».
Скорее всего, у вас в жизни была одна-две сыпи. W шляпа это сыпь? Сыпь — это временное высыпание на коже. Обычно это проявляется в виде красных пятен или покраснения. Иногда он может быть сухим, чешуйчатым или зудящим.
На самом деле ваша кожа покрыта триллионами насекомых, называемых микроорганизмами, и вместе они составляют микробиом вашей кожи.Когда они уравновешены и счастливы, ваша кожа тоже. Сыпь, такая как экзема и дерматит, возникает, когда микробиом вашей кожи не сбалансирован. Узнайте больше о микробиоме своей кожи, послушав наш подкаст «Мое удивительное тело».
Существует много типов сыпи, включая экзему, крапивницу и тепловую сыпь. Некоторые высыпания могут быть временными или хроническими. Иногда сыпь может быть признаком серьезного заболевания, например кори, поэтому важно обратиться за медицинской помощью, если вас беспокоит сыпь.
Мы перечислили некоторые распространенные высыпания, их симптомы и способы их лечения. Сыпь, о которой мы говорим, обычно возникает на вашем лице, а иногда и на других частях тела. Если у вас «внизу» сыпь, это может быть признаком ИППП, и мы рекомендуем вам поговорить со своим терапевтом или пройти обследование сексуального здоровья.
Экзема
Экзема — это кожное заболевание, поражающее детей и взрослых. Это чаще встречается у детей, у 66 процентов больных экземой диагноз диагностируется в возрасте до двух лет.Обычно они вырастают из экземы к подростковому возрасту. Еще это можно назвать атопической экземой, атопическим дерматитом и аллергической экземой.
Мы точно не знаем, что вызывает экзему, но мы знаем, что иногда она может быть генетической. Один из генов, связанных с экземой, называется филаггрин, и люди, страдающие экземой, часто имеют дефект, который снижает способность их кожи восстанавливать себя после травмы. Это также позволяет аллергенам проникать в более глубокие слои кожи. У людей с экземой могут быть и другие заболевания, например сенная лихорадка или астма.
Некоторые триггеры, которые вызывают и усугубляют экзему, включают:
- сухость кожи
- царапины на пораженном участке
- вирусные или бактериальные инфекции
- химикаты из бассейнов
- песок, особенно из песочниц
- некоторые типы ковров или травы
- животные или клещи домашней пыли
- аллергены, которыми вы можете дышать, например, пыльца
- искусственные красители и консерванты
- духи, мыло и химикаты
- шерстяные или синтетические ткани
- тепло или очень жаркие помещения
- стресс
Экзема вызывает очень зудящие, чешуйчатые, красные пятна кожи, обычно на щеках, в локтевых складках и под коленями.
Ваш врач сможет диагностировать у вас экзему и посоветовать подходящий план лечения. Самый эффективный способ облегчить симптомы и вылечить экзему — это поддерживать кожу хорошо увлажненной, ежедневно нанося на нее увлажняющий крем без запаха. Также лучше избегать зуда, чтобы уменьшить повреждение кожи, что может увеличить вероятность заражения.
В коже есть особые клетки, которые обладают иммунной функцией. Экзема вызывает нарушение барьерной функции кожи. Иногда дети, больные экземой, более склонны к развитию аллергии.Посторонние белки проникают через поврежденную кожу и активируют иммунные клетки.
По этой причине важно не использовать кремы, содержащие пищевые ингредиенты. например овес, козье молоко, миндальное масло. Использование кремов, содержащих пищевые ингредиенты, может вызвать развитие аллергии на эти продукты.
Контактный дерматит
Контактный дерматит — это воспаление кожи. Существует два типа контактного дерматита, который возникает, когда ваша кожа касается чего-то, от чего она становится красной и воспаленной.Аллергический контактный дерматит — это воспаление кожи после контакта с аллергеном, например, с растениями. Если ваша кожа подвергается воздействию раздражителя, например косметических средств, в течение длительного периода времени, это называется контактным дерматитом, вызывающим раздражение.
Контактный дерматит может привести к тому, что кожа станет:
- потрескавшейся
- красной
- волдырями
- утолщенной
- сухой
- зудящей
Сыпь должна исчезнуть медленно, если вы избегаете вещества, вызывающего раздражение или реакцию .Если сыпь вызывает дискомфорт или не проходит, обратитесь к врачу. Они смогут помочь вам с лечением и найти аллерген или раздражитель.
Тепловая сыпь
Тепловая сыпь часто возникает летом и обычно безвредна. Это также известно как потница или потница. Тепловая сыпь возникает из-за закупорки и воспаления потовых протоков.
Симптомы могут длиться 2–3 дня и могут включать крошечные красные пятна или волдыри, ощущение зуда или покалывания, покраснение или легкую припухлость в этой области.Чаще встречается на потных участках тела. Подмышки, спина, под грудью, грудь, пах или изгибы локтей и колен — все это области, которые могут быть затронуты.
Чтобы снизить риск тепловой сыпи, вам следует сохранять прохладу в жаркие месяцы, регулярно пить воду, носить легкую одежду и держаться подальше от тепла. Тепловая сыпь иногда может быть первым признаком связанных с жарой состояний, таких как тепловой удар или истощение, которые требуют неотложной помощи.
Тепловая сыпь обычно проходит сама по себе.Вам следует обратиться к врачу, если сыпь усиливается или держится более 3 дней. Если волдыри инфицированы желтым или зеленым гноем, если у вас жар или вы чувствуете себя плохо, вам следует обратиться к врачу.
Крапивница
Крапивница, также известная как крапивница или крапивница, представляет собой кожную сыпь, которая возникает, когда организм производит гистамин. Гистамин — это белок, который ваше тело использует для борьбы с вирусами и бактериями, но когда у вас крапивница, ваше тело может реагировать на раздражитель.
Симптомы крапивницы включают бугристую красную сыпь. Иногда шишки могут больше походить на ваш нормальный цвет кожи и могут вызывать сильный зуд. Причина возникновения крапивницы иногда неизвестна, но может быть вызвана аллергической реакцией, приемом лекарств или инфекцией.
Иногда крапивница может развиться через несколько дней или недель, но настоящая крапивница может длиться от пары часов до 6 недель. Вам следует обратиться к врачу, если сыпь держится дольше 6 недель или если вас это беспокоит.
Крапивница обычно безвредна, но иногда может быть признаком анафилаксии.Анафилаксия требует неотложной медицинской помощи. Если вы или ваш ребенок испытываете затрудненное дыхание, кажется, что у вас опухший язык или горло, или если вы потеряли сознание, немедленно позвоните в службу экстренной помощи Triple Zero (000).
Розацеа
Розацеа или розовые угри — это неинфекционное распространенное воспаление кожи, которое поражает только лицо. Это вызывает покраснение, покраснение и иногда прыщи на лице, хотя это не то же самое, что прыщи.
Первые признаки розацеа могут включать частое покраснение или покраснение кожи, и обычно проявляются в возрасте от 30 до 50 лет.Причина неизвестна, лечения нет, и, к сожалению, с возрастом симптомы ухудшаются.
Симптомы розацеа:
- частое покраснение, покраснение или покраснение щек, носа, подбородка или лба
- стойкое покраснение, похожее на продолжающийся солнечный ожог
- небольшие видимые кровеносные сосуды на вашем лице
- бугорки или прыщи на лице, которые могут ужалить или обжечь
- красные или раздраженные глаза или опухшие веки
У некоторых людей розацеа также может быть вызвана воздействием солнца, жаркой погоды, острой пищи, физических упражнений или определенных лекарств и средств по уходу за кожей.Поговорите со своим врачом или специалистом по коже для получения рекомендаций по контролю симптомов.
Если вас беспокоит сыпь или она связана с сильной головной болью, ригидностью шеи, лихорадкой или рвотой и тошнотой, вам следует обратиться к врачу или позвонить в 13 HEALTH (13 43 25 84) для получения медицинской консультации.
Дополнительная информация
Health Direct
Воспитание детей
Австралийская ассоциация экземы
Подкаст My Amazing Body — Микробиом кожи
Самые распространенные кожные высыпания, которые вы получаете во взрослом возрасте
Сыпь, которую вы получаете, часто меняется вместе с вами возраст.Прежде чем попробовать домашнее лечение, поймите, что стоит за высыпанием.
Опубликовано от Featured Provider Tyler Olson во вторник, 22 сентября 2020 г.
Сыпь может появиться в любом возрасте и практически от чего угодно. Зудящий свитер. Жаркий летний день. Даже то, что никогда не касалось вашей кожи.
Ваша кожа — самый большой орган вашего тела.И есть ряд вещей, которые могут вызвать появление пятен, шишек, волдырей, чешуек, пятен или просто общего покраснения.
Сыпь — наиболее частое заболевание кожи у взрослых.
Сыпь — это не конкретный диагноз. Это просто любое заметное изменение текстуры или цвета вашей кожи. Большинство кожных высыпаний проходят так же быстро, как и появляются. Они могут быть небольшими и простыми в лечении. Но прежде чем подумать о применении небольшого количества лосьона для снятия зуда, вы должны точно понять, какая у вас сыпь.
К счастью, наиболее распространенные типы кожной сыпи у взрослых — это высыпания, которые обычно можно переждать, вылечить безрецептурными лекарствами или разрешить с помощью основного лечащего врача. Тайлер Олсон, доктор медицины, врач семейной медицины в клинике Айовы в Джонстоне, помогает развеять опасения по поводу высыпаний, которые у вас, скорее всего, появятся во взрослом возрасте.
Видя пятна?
Поговорите со своим врачом, чтобы снять зуд и снять покраснение
Запланировать сейчас
1.Экзема
У большинства людей экзема ассоциируется с зудом у детей, но вы можете заразиться ею и у взрослых. Это самая распространенная кожная сыпь, от которой страдают более 31 миллиона американцев. Экзема проявляется зудящими красными воспаленными участками кожи светлых тонов. В более темных тонах кожи он выглядит коричневым, пурпурным, серым или пепельным.
Экзема — это не то, что вы можете заразиться от кого-то другого. Вместо этого это кожная реакция, вызванная вашей иммунной системой, генетическими факторами и факторами окружающей среды.Но это может быть хроническое заболевание кожи. Атопический дерматит — это хронический воспалительный тип экземы, который может начаться в детстве, но снова появиться во взрослом возрасте. Он вспыхивает в ответ на стресс, смену погоды, плохой сон и раздражающие ткани или продукты. Избегать этих триггеров — первый шаг лечения, но нежный уход за кожей, ежедневный увлажняющий крем и здоровый сон имеют большое значение.
2. Контактный дерматит
Наиболее вероятным источником этой сыпи является аллергическая реакция, при которой ваша кожа контактирует с раздражителем.Возможно, у вас была кисть с ядовитым плющом, оставившая после себя линейчатую или полосатую сыпь. Никель и резина — менее известные, но частые причины контактного дерматита. Но у вас может быть аллергия на что угодно, от определенного типа ткани до химического вещества в стиральном порошке.
Аллергический контактный дерматит обычно проявляется через несколько дней, поэтому не всегда легко определить источник. У вас может появиться зуд, покраснение или опухание кожи, а рядом с местом контакта могут появиться волдыри.Лучшее средство — вообще избегать аллергена или раздражителя. Вы также можете нанести крем с гидрокортизоном или принять пероральный антигистаминный препарат, чтобы облегчить зуд.
«Одной из наиболее распространенных, но неожиданных причин контактного дерматита на самом деле является распространенное лекарство: неомицин, содержащийся в креме с тройным антибиотиком», — говорит доктор Олсон. «Примерно один из 10 пациентов имеет такую реакцию на местный неомицин».
3. Целлюлит
Хотя большинство высыпаний вызвано вирусными инфекциями, они также могут быть результатом бактериальных инфекций.По словам доктора Олсона, целлюлит — это наиболее распространенная кожная сыпь, вызываемая бактериями. Если вы чувствуете покраснение, отек и боль, которые это вызывает, вам необходимо обратиться к врачу.
При отсутствии лечения целлюлит может вызвать серьезное повреждение тканей и распространиться на более глубокие ткани, такие как мышцы и кости. Или, что более важно, это может вызвать инфекцию кровотока, называемую сепсисом. К счастью, это случается редко, потому что целлюлит лечится антибиотиками.
Не всегда ясно, как бактерии, вызывающие целлюлит, попадают в ваш организм, но известно, что они проникают через кожные разрывы.Очистка и уход за любыми ранами, порезами, царапинами или волдырями помогает предотвратить образование целлюлита и других бактериальных кожных инфекций.
4. Битумная черепица
Если в детстве вы болели ветряной оспой, у вас больше шансов получить эту болезненную сыпь после 50 лет (хотя она все еще появляется время от времени у подростков и молодых людей). Опоясывающий лишай и ветряная оспа происходят от одного и того же вируса. Он остается в организме даже после того, как сыпь от ветрянки исчезла, и может быть повторно активирована в зрелом возрасте, обычно во время стресса.
Хотя опоясывающий лишай вызывается тем же вирусом, что и ветряная оспа, сыпь в результате может сильно отличаться. Опоясывающий лишай характеризуется локализацией на одной стороне лица или туловища. Группы маленьких прозрачных волдырей не вызывают зуда. Они болезненны. Боль может длиться неделями и месяцами после того, как исчезнет сыпь — состояние, называемое постгерпетической невралгией.
«Это состояние, по поводу которого вам, вероятно, следует обратиться к врачу, особенно если сыпь затрагивает лицо, поскольку в редких случаях оно может повлиять на зрение или слух», -Олсон советует. «Если вы сразу же обратитесь к врачу, вам часто могут прописать лекарства, которые помогут уменьшить боль и уменьшить распространение сыпи».
Примерно каждый третий человек заболеет опоясывающим лишаем в течение своей жизни. Но, как и от ветряной оспы, есть эффективная вакцина. Вы можете предотвратить вспышку опоясывающего лишая, сделав прививку в местной поликлинике после того, как вам исполнится 50 лет.
5. Розовый лишай
Розовый лишай — менее известная, но относительно распространенная сыпь, которая может быть результатом вируса.Он начинается с большого розового или красного овала. Через пару дней — или даже пару недель — он распространяется с более мелкими чешуйчатыми пятнами, образующимися на груди или спине. По форме сыпь приобретает вид вечнозеленого растения, в результате чего отрубевидный лишай получил прозвище «сыпь на рождественской елке».
У вас больше шансов получить отрубевидный лишай весной или осенью, когда вы молоды, до того, как вам исполнится 30 лет. Это не заразно и не навсегда. Обычно она проходит сама по себе, но это может занять до 12 недель.Тем временем вы можете соблюдать правила гигиены кожи, принимать пероральные антигистаминные препараты и наносить местные кремы от зуда, чтобы не поцарапать.
6. Розацеа
Более 16 миллионов человек страдают розацеа, кожным заболеванием, которое приводит к покраснению и розовому лицу. У вас также могут появиться видимые кровеносные сосуды и маленькие красные бугорки, наполненные жидкостью. Сыпь от купероза может появиться на щеках, лбу, подбородке и кончике носа, придавая вам румянец.
Розацеа обычно поражает людей со светлой кожей в возрасте от 30 до 50 лет.Сыпь приходит и уходит. Он может исчезать на долгие годы, только чтобы извергнуться снова. Со временем ваша кожа может не вернуться к своему первоначальному цвету, когда розацеа перейдет в стадию ремиссии, в результате чего у вас будет розовый или красный оттенок кожи.
«Легкую форму розацеа часто можно лечить, избегая таких факторов, как макияж, продукты, которые заставляют вас покраснеть, или чрезмерное пребывание на солнце», — говорит доктор Олсон. «Если сыпь не проходит, можно использовать антибактериальные средства для мытья рук, кремы для местного применения и лекарства, отпускаемые по рецепту. Если симптомы розацеа действительно стойкие, есть процедуры и дополнительные лекарства, которые вы можете получить у дерматолога.”
Обратитесь за помощью, если ваша сыпь распространяется или проявляется другими симптомами.
Хотя многие кожные высыпания не выглядят эстетично, большинство из них не опасны для жизни. Ваша сыпь может исчезнуть сама по себе. И обычно вы можете помочь с этим с помощью небольшого количества лосьона или местного лечения.
Некоторые высыпания могут выйти из-под контроля или быть признаком чего-то большего, например, инфекции или серьезной аллергической реакции. Доктор Олсон советует вам обратиться за медицинской помощью, если у вашей сыпи есть какие-либо из этих признаков:
- Лихорадка — Реакции на лекарства и серьезные инфекции, вызванные корью или бактериями, могут вызывать лихорадку.Каждый раз, когда у вас появляется и сыпь, и жар, вам следует назначить встречу в тот же день с вашим лечащим врачом.
- Быстрое распространение — Сыпь на коже, которая появляется внезапно, обычно сигнализирует об аллергической реакции или серьезной инфекции. Позвоните своему поставщику медицинских услуг. Если у вас затруднено дыхание, звоните 9-1-1.
- Волдыри — Множество волдырей высыпаний, где неровности превращаются в заполненные жидкостью карманы. Избегайте царапин и трещин. Если волдыри находятся рядом с глазами или ртом, лучше обратиться к врачу раньше, чем позже.
- Инфекция — Причина, по которой вы не хотите чесать волдыри, заключается в том, что вы можете распространить инфекцию. Если вы заметили желтую или зеленую жидкость, отек, корку, красные полосы или теплую кожу, ваша сыпь может быть инфицирована.
- Боль — За исключением опоясывающего лишая и целлюлита, большинство высыпаний не вызывают значительной боли. Если у вас болит сыпь, позвоните своему врачу или обратитесь в службу неотложной помощи.
Ваша кожа — важный диагностический инструмент — один из немногих, которые есть в вашем распоряжении.Каждый раз, когда вы замечаете кожную сыпь или какое-либо другое место, вызывающее беспокойство, стоит позвонить своему лечащему врачу. Они могут помочь вам быстро избавиться от сыпи и выздороветь на пути к выздоровлению — или при необходимости направят к дерматологу.
Познакомьтесь с этим рекомендованным поставщиком
Подробнее о:
Семейная медицина
Тайлер Олсон, доктор медицины, три года практиковал в районе Де-Мойн, прежде чем поступить в клинику Айовы.Он решил присоединиться к клинике Айовы из-за ее давней репутации в обществе и счастлив работать в такой клинике, ориентированной на пациентов.
Доктор Олсон всегда был … Подробнее
Прием новых пациентов
Запланировать сейчас
Другая первичная помощь
Теги
- семейная медицина
- первичная помощь
Сыпь и кожные заболевания | Общие типы и методы лечения
По данным Американской академии дерматологии, большинство высыпаний не опасны для жизни.Их можно лечить с помощью безрецептурных антигистаминных препаратов, лосьонов или кремов с кортизоном, снимающих зуд и отек. Они могут пройти сами по себе через несколько дней или недель.
Например, распространенный тип сыпи — контактный дерматит. Он вызывает покраснение и зуд в ответ на раздражитель окружающей среды, который касается кожи, например, ядовитый плющ, мыло, косметику или бытовую химию. Обычно это лечится лекарствами, отпускаемыми без рецепта, и избеганием раздражителя, вызвавшего сыпь.Это неудобно, но не является серьезным или заразным.
Однако некоторые высыпания могут быть признаком серьезных проблем со здоровьем или аллергических реакций. Например, сыпь под названием синдром Стивенса-Джонсона (SJS) требует неотложной медицинской помощи. SJS вызывается тяжелой аллергической реакцией на лекарство и может быть опасным для жизни.
Дерматологи или аллергологи — это врачи, специализирующиеся на высыпаниях и проблемах с кожей. Всегда консультируйтесь с врачом, прежде чем лечить серьезную сыпь самостоятельно, чтобы не ухудшить состояние.
Крапивница
Крапивница или крапивница — очень распространенный тип зудящей, красной или кожной сыпи, которая иногда вызывает ожоги или укусы. Обычно это проявляется в виде рубцов, шишек или бляшек на коже, называемых волдырями. Они могут появляться на любой части тела, перемещаться, менять форму или исчезать и появляться снова.
Факт
Крапивница поражает около 20 процентов людей в какой-то момент их жизни.
Хроническая крапивница появляется почти ежедневно и может длиться несколько месяцев, в то время как острая крапивница может длиться всего несколько дней. Эта сыпь обычно вызвана аллергией на лекарство или пищу, но другие причины включают стресс или инфекции.
Крапивница обычно проходит сама по себе. Но серьезные случаи, которые длятся дольше, могут потребовать укола или перорального приема лекарств. В редких случаях крапивница может вызвать отек дыхательных путей, затрудняющий дыхание.
Общие триггеры крапивницы включают:- Антибиотики, такие как пенициллин и НПВП, такие как аспирин и ибупрофен
- Укусы или укусы насекомых
- Переливания крови
- Некоторые продукты, особенно яйца, арахис, моллюски и орехи
- Некоторые растения
- Воздействие латекса
- Инфекции, вызванные бактериями, такие как инфекции мочевыводящих путей и ангина
- Инфекции, вызываемые вирусами, такие как инфекционный мононуклеоз, гепатит и простуда
- Перхоть домашних животных
- Пыльца
- Давление, тепло, холод, солнце, упражнения или физические раздражители
Лечение состоит из антигистаминных препаратов, холодных компрессов для снятия зуда и местных кортикостероидов или противовоспалительных препаратов, таких как преднизон.
Контактный дерматит возникает, когда кожа сталкивается с раздражителем, таким как ядовитый дуб или ядовитый плющ, бытовыми химикатами, дезинфицирующими средствами для рук, мылом или некоторыми металлами, такими как никель или золото. Иногда реакция может возникнуть после пребывания на солнце.
Симптомы контактного дерматита включают:- Волдыри или неровности, которые могут быть заполнены или не заполнены прозрачной жидкостью
- Раздраженная, красная и опухшая кожа
- Зуд
- Кожа, которая кажется горячей или нежной
Сыпь может появиться через несколько часов или дней после контакта с раздражителем.Может помочь промывание кожи водой с мылом сразу после контакта с раздражителем. Врачи могут назначить кремы или пероральные препараты, чтобы помочь заживлению кожи и уменьшить зуд.
Аллергологи могут провести патч-тест, чтобы выяснить, что вызывает раздражение. Пластырь содержит общие раздражители, такие как краска для волос, резина или ароматизаторы. Пациенты носят пластырь около двух дней, затем врач проверяет результаты.
Экзема
Экзема, также называемая атопическим дерматитом, представляет собой хроническое длительное заболевание, которое проявляется в виде сыпи с покраснением, отеком, растрескиванием и сильным зудом.Обычно он появляется на руках, ногах и щеках. Это может затронуть любого человека в любом возрасте, но обычно начинается в детстве.
Сыпь приходит и уходит, а иногда полностью исчезает. Когда сыпь активна, ее называют обострением. По данным Национальной ассоциации экземы, это распространенное заболевание, которым страдают около 18 миллионов взрослых американцев.
Симптомы атопического дерматита включают:- Чешуйчатая, сухая кожа
- Покраснение
- Зуд
- Сыпь на щеках, ногах и / или руках
- Вспышки сопровождаются открытыми, мокнущими или твердыми язвами в тяжелых случаях
Лечение включает в себя лекарства, уход за кожей во избежание высыхания кожи и фототерапию — вид терапии, при которой для контроля высыпаний используется ультрафиолетовый свет.
Псориаз
Псориаз — это аутоиммунное заболевание, которое проявляется чешуйчатой, шелушащейся, зудящей и жгучей сыпью. У людей с псориазом клетки кожи растут слишком быстро. Это заставляет клетки накапливаться на поверхности кожи, вызывая покраснение и воспаление.
Факт
Из восьми миллионов американцев, больных псориазом, от 15 до 30 процентов заболевают псориатическим артритом, состоянием, которое вызывает отек, боль и повреждение суставов, подобное ревматоидному артриту.
Обычно поражает кожу головы, колени и локти, но, по данным Национального фонда псориаза, он может появиться в любом месте — даже на гениталиях и ногтях. Это также связано с другими заболеваниями, такими как депрессия, болезни сердца и диабет.
Общие симптомы псориаза включают толстые выступающие участки кожи, называемые бляшками. Эти пятна могут быть светло-розовыми или темно-красными и покрыты слоем серебристой сухой кожи, называемой чешуей.Его внешний вид и конкретные симптомы зависят от типа псориаза.
Лечение включает пероральные препараты, мази и кремы для местного применения, а также фототерапию.
Волчанка
Волчанка — это хроническое аутоиммунное заболевание, которое заставляет иммунную систему атаковать здоровые клетки и ткани. Поражает внутренние органы, суставы и кожу. У людей с волчанкой часто появляется сыпь в форме бабочки на носу и щеках.Существует четыре вида волчанки: системная красная волчанка (СКВ), кожная волчанка, лекарственная волчанка и неонатальная волчанка. СКВ — самый распространенный вид.
Факт
Девять из 10 больных волчанкой — женщины.
Волчанка может поразить любого, но чаще всего встречается у женщин в возрасте от 15 до 44 лет.Поскольку волчанка является аутоиммунным заболеванием, она поражает все тело.
Симптомы волчанки включают:- Сыпь в форме бабочки на щеках и носу
- Боль в груди при глубоком вдохе
- Усталость
- Выпадение волос
- Головные боли
- Боль и припухлость в суставах
- Легкая лихорадка
- Чувствительность к солнечному свету
- Язвы в носу или во рту
Лекарства от волчанки включают нестероидные противовоспалительные препараты (НПВП), противомалярийные препараты, такие как гидроксихлорохин, кортикостероиды, такие как преднизон, и специфические ингибиторы BLyS, такие как белимумаб.
Тепловая сыпь
Тепловая сыпь или потница — это красная зудящая сыпь, состоящая из небольших «колючих» шишек, которые выглядят как скопление прыщиков или маленьких волдырей. Чаще всего встречается у детей, но может случиться с кем угодно. Вызывает сыпь влажная жаркая погода.
Чаще всего появляется в паху, шее, в складках локтей и подмышек.Тепловая сыпь возникает, когда чрезмерный пот задерживается в порах. Обычно это проходит через три-четыре дня.
Сохранение прохлады и сухости — лучшее лечение тепловой сыпи. Его успокаивают прохладные компрессы и свободная одежда. Использование кремов или мазей может заблокировать поры, поэтому врачи их не рекомендуют. Но легкий лосьон, такой как каламин, может помочь от зуда.
Сыпь, вызванная инфекцией или заболеванием
Иногда кожная сыпь возникает из-за болезни или инфекции.Инфекции могут быть бактериальными, вирусными или грибковыми.
Битумная черепица
Опоясывающий лишай проявляется как болезненная сыпь с волдырями на одной стороне лица или тела. По данным Центров по контролю и профилактике заболеваний, на образование и заживление волдырей уходит от семи до 10 дней. Но до появления сыпи в пораженном месте будет покалывание, боль и зуд. Другие симптомы включают жар, головную боль, расстройство желудка и озноб.
Ветряная оспа
Отличительный признак ветрянки — зудящая сыпь, поражающая все тело.Его часто сопровождают пузыри, наполненные жидкостью, которые со временем покрываются коркой. Болезнь длится от четырех до семи дней. Люди, прошедшие вакцинацию, по-прежнему болеют, но в более легкой форме.
ВИЧ
Поскольку у людей с ВИЧ ослаблена иммунная система и они принимают лекарства, влияющие на иммунную систему, у них может развиться зудящая красная сыпь. Это может быть вызвано инфекцией или реакцией на лекарства. Большинство этих высыпаний проходят сами по себе, но некоторые высыпания, вызванные приемом лекарств, могут быть серьезными.Обязательно поговорите со своим врачом.
Корь
Помимо головной боли, высокой температуры, красных водянистых глаз и кашля, у людей с вирусной инфекцией кори появляется красная пятнистая сыпь по всему телу примерно через три-пять дней после заражения. Обычно он начинается на лице и распространяется вниз до ступней.
Сифилис
Сифилис — это заболевание, передающееся половым путем, которое проявляется в виде кожных язв на первоначальном месте инфекции, обычно вокруг гениталий, ануса или рта.По мере развития это может вызвать кожную сыпь и увеличение лимфатических узлов.
Розеола
Розеола — это вирусное заболевание, обычно поражающее детей в возрасте от шести месяцев до двух лет. У детей будет высокая температура, и когда она спадет, у них появится кожная сыпь. Сыпь выглядит как розовато-красные выпуклые пятна на туловище. Эти пятна становятся белыми при прикосновении. Розеола может распространяться на лицо, шею, ноги и руки.
Болезнь Лайма
Отличительным признаком болезни Лайма — болезни, вызванной укусом инфицированного клеща, является сыпь, называемая мигрирующей эритемой.Это случается у 70-80 процентов людей с болезнью Лайма. Он выглядит как мишень и может достигать 12 дюймов в поперечнике. Зуд бывает редко.
Сыпь, вызванная лекарствами
Одним из побочных эффектов лекарств может быть кожная сыпь. Некоторые из них представляют собой незначительные реакции, которые проходят через несколько дней без лечения. Но другие могут быть опасными для жизни.
Амоксициллин Сыпь
Неаллергическая амоксициллиновая сыпь — частый побочный эффект антибиотика амоксициллина, особенно если это лекарство впервые. По данным клиники OakLeaf, от 5 до 10 процентов детей, принимающих его, разовьется эта сыпь. Обычно это не опасно и проходит примерно через три дня. Сыпь выглядит как розовые пятна, которые могут немного выступать на туловище, но могут распространяться на лицо, ноги и руки.
Аллергическая сыпь на амоксициллин более опасна и начинается в течение двух часов после первой дозы.Обычно это вызывает сильный зуд и может вызвать проблемы с дыханием.
Информация о побочных эффектах
Узнайте о кожной сыпи и других побочных эффектах, связанных с лекарствами, отпускаемыми по рецепту.
Посмотреть побочные эффектыСиндром Стивенса-Джонсона (SJS)
Синдром Стивенса-Джонсона (SJS) — это серьезная кожная реакция, которая возникает у большинства людей в ответ на прием лекарств.Первый признак заболевания — повышение температуры тела с симптомами гриппа. Затем появляется шелушащаяся кожная сыпь, напоминающая сильный ожог горячей водой.
Он грубый и очень болезненный. Он начинается на груди и лице, а затем распространяется на другие части тела. Он повреждает слизистые оболочки во рту, что приводит к затруднению глотания и дыхания. Он также может распространиться на гениталии, глаза и мочевыводящие пути.
SJS потенциально опасен для жизни и требует неотложной медицинской помощи.
Большая многоформная эритема (EMM)
Большая многоформная эритема (EMM) — это тип кожной эритемы, которая возникает в ответ на лечение, подобно SJS. Он сопровождается лихорадкой, красными зудящими пятнами по всему телу и язвами во рту, гениталиях и губах. Пятна могут напоминать «яблочко» с красным кольцом вокруг красного центра.
Как и SJS, EMM требует неотложной медицинской помощи и может привести к летальному исходу.
Кожные заболевания
Некоторые кожные заболевания могут напоминать высыпания, но не имеют типичных симптомов других высыпаний.
Витилиго
Витилиго может напоминать сыпь, потому что вызывает обесцвечивание кожи, но это не сыпь. Это состояние, при котором кожа теряет цвет. Он вызывает молочно-белые пятна кожи на лице, руках, ногах и руках. У людей с витилиго также могут быть белые волосы на голове, бороде, ресницах и бровях.
Розацеа
Розацеа — это кожное заболевание, которое также может поражать глаза. Он вызывает прыщи и покраснение на лице и часто встречается у светлокожих людей.Другие симптомы включают опухший нос, маленькие красные линии под кожей, частое покраснение, толстую кожу и зудящие сухие глаза.
Когда обращаться за лечением
Большинство высыпаний не опасны для жизни, но некоторые симптомы могут указывать на более серьезное заболевание. Американская академия дерматологии рекомендует людям обращаться за медицинской помощью, если у них есть какие-либо из следующих симптомов.
- Сыпь по всему телу
- У вас есть признаки инфекции, такие как отек, желтая или зеленая жидкость, корки, боль, тепло или красная полоса, исходящая от сыпи
- У вас болит сыпь
- Волдыри при сыпи превращаются в открытые язвы, особенно вокруг рта, глаз или половых органов
- Сыпь сопровождается лихорадкой, что является потенциальным признаком аллергической реакции или инфекции (опоясывающий лишай, корь, скарлатина).
- Сыпь появляется внезапно и быстро распространяется
18 изображений типичной кожной сыпи
Ваша кожа — самый большой орган вашего тела, поэтому неудивительно, что многие из них могут (и делают) с ней не так.Сыпь на коже — распространенная проблема, которая может затронуть практически любого, независимо от вашего возраста, гигиены или истории болезни.
«Сыпь — это, по сути, воспаление на коже, которое может быть вызвано либо внешним воздействием, либо внутренним фактором», — говорит Джошуа Зейхнер, доктор медицины, директор косметических и клинических исследований в области дерматологии больницы Mount Sinai в Нью-Йорке. По сути, сыпь — это способ вашей кожи сказать вам, что что-то не так, независимо от того, подверглись ли вы воздействию раздражителя или у вас есть основное заболевание.
Объединяющим признаком всех высыпаний является воспаление, — объясняет доктор Цайхнер. Воспаление может быть незначительным или сильно повлиять на цвет, текстуру или ощущение вашей кожи — все зависит от типа и степени тяжести вашей сыпи. (Примечание: некоторые хронические кожные заболевания, перечисленные ниже, такие как акне и розацеа, не могут считаться дерматологами высыпаниями, но их симптомы и методы лечения достаточно похожи на другие высыпания, чтобы включать их.)
Что вызывает кожную сыпь?
Опять же, когда дело доходит до основных причин высыпаний, они, как правило, делятся на две основные категории: снаружи внутрь и наизнанку, — объясняет д-р.Цайхнер. Несколько отличительных черт делают их идентификацию и лечение уникальными.
Внешние высыпания, такие как контактный дерматит и стригущий лишай, возникают в результате прямого воздействия внешнего раздражителя, аллергена или организма. Раздражители (вещества, такие как бытовые чистящие средства и химические вещества, которые могут повлиять на кого угодно) и аллергены (вещества, такие как латекс и ядовитый плющ, которые влияют только на людей с определенной аллергией) могут вызывать сыпь, такую как контактный дерматит. Между тем, организмы, живущие на коже, вызывают такие состояния, как стригущий лишай и чесотка.
Высыпания наизнанку возникают в результате генетических заболеваний, аллергии или инфекций. Генетическая сыпь, такая как экзема или псориаз, возникает из-за того, что ваша кожа или иммунная система вырабатывают их. Аллергические высыпания, такие как сыпь от лекарств, возникают при приеме внутрь аллергена, включая определенные продукты или лекарства. И вирусные инфекции, такие как корь, также могут вызывать сыпь.
Многие из этих высыпаний можно устранить при правильном лечении, за исключением высыпаний наизнанку, вызванных генетикой. «Наши тела генетически запрограммированы на работу определенным образом, и, хотя мы можем держать симптомы под контролем, у нас не обязательно есть постоянное излечение», — говорит доктор.Цайхнер объясняет.
Как определить типичные высыпания на коже и их симптомы
Размер и расположение — это первое, на что следует обратить внимание при попытке определить сыпь. «Что-то, что локализовано с четкими границами, обычно является работой снаружи внутрь», — говорит доктор Цайхнер, в то время как работа наизнанку «может привести к красной злой сыпи по всему телу». Следующие признаки, на которые следует обратить внимание, — это форма, цвет и текстура сыпи.
«Если ваши безрецептурные продукты не работают, вы страдаете от сыпи в течение недели или около того, и она не улучшается, вам следует обратиться к сертифицированному дерматологу», -Цайхнер говорит. «Это то, чему нас учат, и лечение зависит от правильного диагноза». Обязательно сообщите своему врачу, как долго у вас была сыпь и какие-либо другие симптомы, которые вы испытывали (например, лихорадка или затрудненное дыхание).
Впереди вы найдете фотографии типичных высыпаний на коже, а также симптомы, на которые следует обратить внимание. Важно отметить, что сыпь может выглядеть по-разному в зависимости от тона вашей кожи. Некоторые условия могут не вызывать обесцвечивание более темной кожи, поэтому, если вы не уверены, обратитесь к дерматологу, который поставит правильный диагноз.
1 Экзема
Как это выглядит : В медицине экзема называется атопическим дерматитом. Это общий термин для обозначения ряда кожных заболеваний, характеризующихся покраснением, пятнами, шелушением, сухой, потрескавшейся или твердой кожей, которая может выделять прозрачную жидкость при расчесывании. Обычно они скапливаются на внутренней стороне локтей и колен, но могут появляться где угодно на коже.
Другие симптомы, на которые следует обратить внимание : Экзема обычно вызывает зуд и наиболее часто встречается у молодых людей, хотя у многих взрослых кожа также склонна к экземе.По оценкам Национального института здоровья, около 30% американцев, в основном дети и подростки, страдают от экземы. По словам доктора Цайхнера, холодная, сухая погода и чрезмерное пребывание в воде могут усугубить состояние.
2 Контактный дерматит
Как это выглядит : Контактный дерматит имеет те же симптомы, что и выше, и может представлять собой красную сыпь, которая выглядит чешуйчатой или волдырями, в зависимости от причины и степени тяжести.Эта сыпь часто имеет четкую границу.
Другие симптомы на заметку : Контактный дерматит появляется после воздействия раздражителя или аллергена, и это наиболее распространенная сыпь, вызванная внешними факторами, говорит доктор Цайхнер. (Это могут быть определенные химические вещества, кислоты, растительные вещества, металлы и многое другое.) Аллергены обычно вызывают блестящую, волдыри, зудящую сыпь, а раздражители, как правило, вызывают сухую, чешуйчатую и менее зудящую сыпь. Он может появиться через несколько часов или дней после заражения.
3 Стригущий лишай
Как это выглядит : Стригущий лишай — распространенная кожная инфекция, вызываемая грибком. Он получил свое название от круглой сыпи, которая часто бывает красной, опухшей и потрескавшейся.
Другие симптомы, на которые следует обратить внимание : Эта сыпь вызывает зуд и может вызвать выпадение волос на коже головы. Этот же грибок также вызывает зуд стопы спортсмена и зуд спортсмена. Стригущий лишай заразен, поэтому во время обострения не прикасайтесь к людям и домашним животным и не делитесь с другими предметами, например полотенцами.
4 Розацеа
Как это выглядит : Розацеа вызывает покраснение и толстую кожу лица, обычно сгруппированную в центре. Легкое покраснение, ощущение покалывания и маленькие, заполненные гноем прыщики — другие общие признаки этого состояния, которое часто путают с высыпаниями прыщей.
Другие симптомы, на которые следует обратить внимание : При розацеа кожа может казаться грубой, неровной или теплой на ощупь. Покраснение обычно появляется на лбу, носу, щеках и подбородке.Красные, зудящие, чувствительные глаза также связаны с этим заболеванием. Триггеры включают «острую пищу, горячие напитки, алкоголь, экстремальные температуры, а также физический и эмоциональный стресс», — объясняет доктор Цайхнер.
5 Псориаз
Как выглядит : Псориаз вызывает появление участков утолщенной кожи, чаще всего с серебряными чешуйчатыми чешуйками. Обычно он находится на локтях, ступнях, коленях, ладонях и коже черепа.
Другие симптомы, на которые следует обратить внимание : Контрольные весы отличают псориаз от других высыпаний.По данным CDC, до 20% людей с псориазом также страдают псориатическим артритом. Псориаз не заразен; это происходит из-за «чрезмерной активности иммунной системы, приводящей к воспалению кожи», — объясняет доктор Цайхнер.
Правое изображение предоставлено Тимом Кубаки
6 Крапивница
Как это выглядит : Крапивница — это приподнятые рубцы на коже, которые кажутся красными или обесцвеченными. Они варьируются по размеру от небольших шишек до более крупных пятен.
Другие симптомы, на которые следует обратить внимание : Крапивница чаще всего является результатом воздействия аллергенов и может быть признаком серьезной аллергической реакции. Крапивница может не вызывать обесцвечивания более темной кожи, поэтому будьте осторожны, чтобы не пропустить выступающие пятна или рубцы — это может быть признаком крапивницы.
7 Угревая сыпь
Как это выглядит : Угри вызывают красные, обесцвеченные бугорки на коже, а также белые точки, черные точки и кисты.
Другие симптомы, на которые следует обратить внимание : Акне — наиболее распространенное заболевание кожи, поражающее американцев, говорит доктор Цайхнер, так что у вас, вероятно, уже есть опыт борьбы с прыщами. Причины различны, но часто кроются в избытке жира и бактерий на лице, груди или спине, которые могут быть вызваны гормональными проблемами, стрессом, некоторыми продуктами питания и раздражающими продуктами.
8 Опоясывающий лишай
Как это выглядит : Опоясывающий лишай, также известный как опоясывающий лишай, представляет собой пузырчатую сыпь.Он часто появляется полосой или в верхнем квадранте головы, но только на одной стороне тела.
Другие симптомы, на которые следует обратить внимание : Волдыри болезненны и иногда сопровождаются лихорадкой, головной болью и ознобом. Местное покалывание или боль являются обычным явлением до появления волдырей. Опоясывающий лишай может повредить глаза и даже вызвать потерю зрения. Заболевание вызывается тем же вирусом, что и ветряная оспа.
Изображение внизу: Престон Хант
9 Себорейный дерматит
Как это выглядит : Себорейный дерматит — это форма экземы, которая характеризуется появлением чешуйчатых, жирных или жирных пятен на коже, обычно на коже черепа.
Другие симптомы, на которые следует обратить внимание : Это состояние вызывает зуд и может вызвать перхоть и скопление на коже головы. Он также часто встречается на других жирных участках кожи, например на лице и груди, и его трудно лечить. Доктор Цайхнер объясняет, что, хотя точная причина себорейного дерматита неизвестна, организм слишком остро реагирует на дрожжи на жирных участках кожи, вызывая образование толстых шелушащихся наростов.
Изображение верхнего изображения: Amras666
10 Периоральный дерматит
Как это выглядит : Как и себорейный дерматит, периоральный дерматит вызывает покраснение, воспаление кожи и небольшие пустулы вокруг носа и рта.
Другие симптомы, на которые следует обратить внимание : Вспышки могут вызывать зуд и дискомфорт, и их часто путают с прыщами. Причина периорального дерматита неизвестна, но с этим заболеванием связано чрезмерное использование местных кортикостероидов.
11 Чесотка
Как это выглядит : Чесотка — это обесцвеченная пятнистая сыпь, которая может напоминать прыщик на любых пораженных участках кожи. Пациенты также могут заметить крошечные морщинки на коже в том месте, где заросли клещи.
Другие симптомы, на которые следует обратить внимание : Чесотка очень сильный зуд, который обычно усиливается ночью. В отличие от других высыпаний в этом списке, эта вызвана заражением клещами. Он очень заразен и легко распространяется при контакте кожи с кожей в людных местах.
Изображение сверху: Cixia
Изображение снизу: Тим Кубаки
12 Наркотическая сыпь
Как это выглядит : Лекарственная сыпь обычно бывает пятнистой, зудящей и красной и может покрывать большие участки кожи.Они могут появиться через несколько дней или недель после приема лекарств.
Другие симптомы, на которые следует обратить внимание : Лекарственная сыпь может быть побочным эффектом или реакцией на новое лекарство; почти любое лекарство может вызвать лекарственную сыпь, но наиболее частыми виновниками являются антибиотики и НПВП. Сыпь может быть не повод для беспокойства, но она может быть признаком серьезной аллергической реакции, особенно если она сочетается с затрудненным дыханием. Немедленно обратитесь к врачу, если у вас возникнут эти симптомы.
13 Красный плоский лишай
Как это выглядит : Пурпурные легионы на внутренней стороне рук, ног, запястий или лодыжек могут указывать на красный плоский лишай, кожную сыпь, вызванную чрезмерной реакцией иммунной системы.
Другие симптомы, на которые следует обратить внимание : Легионы обычно зудят и могут вызывать обесцвечивание кожи по мере заживления. Красный плоский лишай не имеет одной причины — болезни, аллергии и стресс могут спровоцировать высыпания. Это не заразно.
Изображение справа: Джеймс Хейлман, доктор медицины
14 Корь
Как это выглядит : Корь вызывает плоские красные пятна, покрывающие огромные участки кожи.Сыпь часто появляется на лице у линии роста волос, а затем распространяется на стопы.
Другие симптомы, на которые следует обратить внимание : Сыпь сопровождается гриппоподобными симптомами, включая высокую температуру, кашель и насморк. Конъюнктивит (розовый глаз) также распространен. Молодые люди могут столкнуться с серьезными осложнениями кори, поэтому обратитесь к своему врачу, если вы подозреваете заражение болезнью. Корь распространяется, когда инфицированный человек кашляет или чихает, и, по данным CDC, это одно из самых заразных заболеваний.
Верхнее изображение: Майк Блит
15 Заболевания рук, ног и рта
Как это выглядит : Болезнь кистей, стоп и рта названа в честь характерных плоских красных пятен, которые появляются на ладонях, подошвах стоп и вокруг рта.
Другие симптомы, на которые следует обратить внимание : Пятна со временем могут образовывать пузыри. Также могут появиться симптомы простуды, включая жар и потерю аппетита.Обычно это несерьезно, но очень заразно и может быстро распространяться через кожный контакт или респираторную передачу среди людей любого возраста, особенно в школах.
16 Укус клеща
Как это выглядит : Самая узнаваемая реакция в этом списке — это бычья сыпь — большая красная, похожая на мишень сыпь, которая сигнализирует о ранних стадиях болезни Лайма от укуса инфицированного черноногого клеща. Однако многие укусы клещей не вызывают сыпи; он появляется примерно у 70-80% пациентов с болезнью Лайма.
Другие симптомы, на которые следует обратить внимание : Вы можете обнаружить клеща, прикрепленного к вам, прежде чем появится сыпь, которая обычно вызывает зуд. В частности, бычья сыпь является верным признаком болезни Лайма, хотя у некоторых пациентов она никогда не возникает, поэтому следите за своими симптомами и сообщите врачу, как только заметите их.
17 Волчанка
Как это выглядит : Волчанка, хроническое аутоиммунное заболевание, вызывающее воспаление во всем теле, часто проявляется красной сыпью в форме бабочки на щеках и носу.Обычно это ухудшается на солнце.
Другие симптомы, на которые следует обратить внимание : Хотя сыпь не оставляет рубцов, она может вызвать обесцвечивание после того, как исчезнет. Сыпь в виде бабочки отличается от язв и чешуйчатых повреждений, также вызванных волчанкой.

 В этом случае есть риск занести в ранки инфекцию и получить заражение крови.
В этом случае есть риск занести в ранки инфекцию и получить заражение крови.

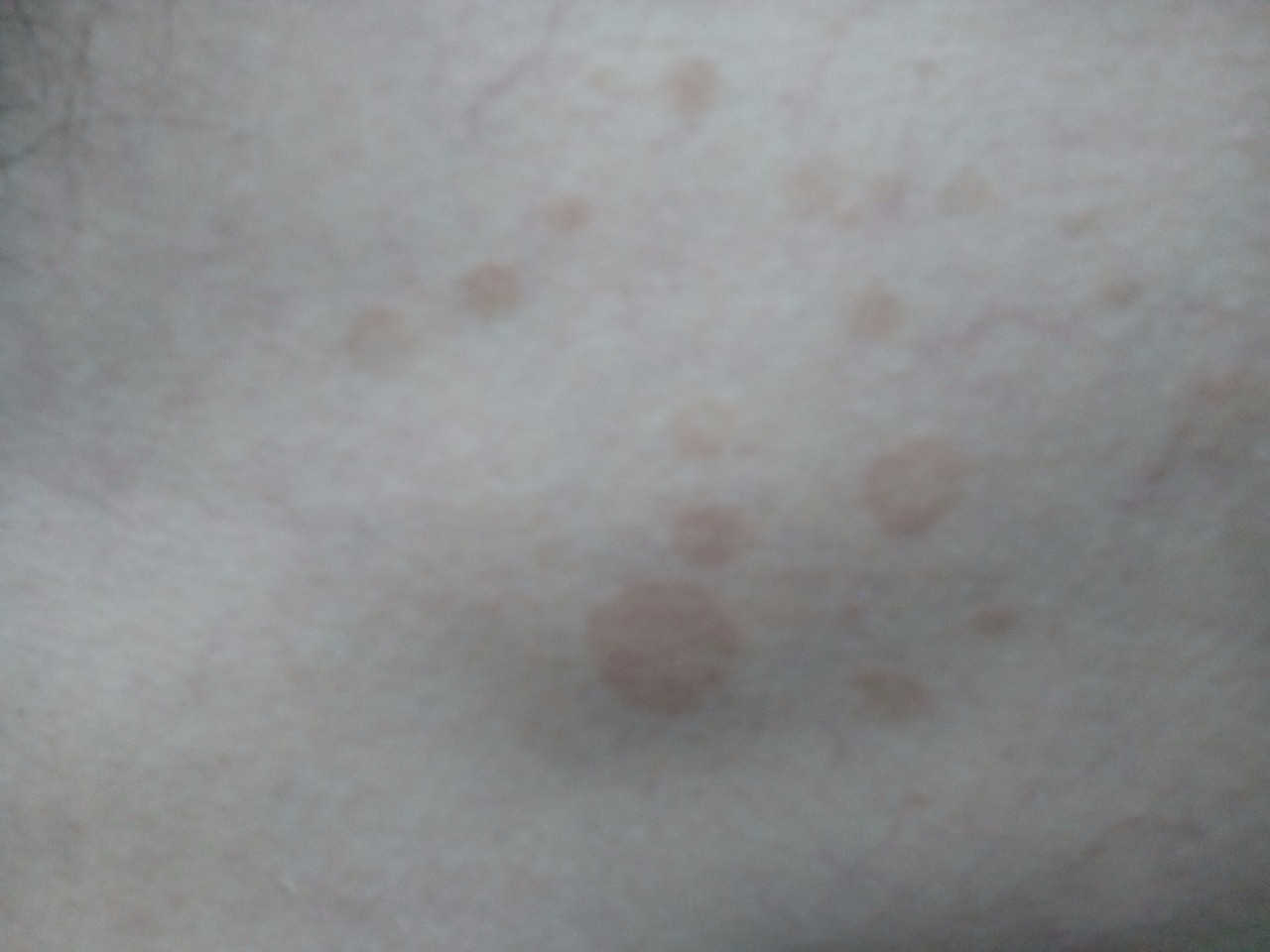 Это уменьшит зуд и поможет эпидермису быстрее восстановиться. Лучше всего наносить увлажняющие средства сразу после душа или ванны. Пользуйтесь только гипоаллергенными кремами, лосьонами или гелями.
Это уменьшит зуд и поможет эпидермису быстрее восстановиться. Лучше всего наносить увлажняющие средства сразу после душа или ванны. Пользуйтесь только гипоаллергенными кремами, лосьонами или гелями. Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану;
Обычно при сильном расчесывании такие эрозивные образования могут превратиться в огромную рану;

 Если до появления сыпи отмечалась температура и болела голова, то это признаки скарлатины – инфекционного заболевания. Следует быстро обратиться к врачу за помощью и сделать анализы. Лечение поможет избежать осложнений.
Если до появления сыпи отмечалась температура и болела голова, то это признаки скарлатины – инфекционного заболевания. Следует быстро обратиться к врачу за помощью и сделать анализы. Лечение поможет избежать осложнений.
