Анатомия
Тема: Кости верхних конечностей. Соединения костей конечностей.
План:
- Кости пояса верхних конечностей
- Кости свободной верхней конечности
- Соединения костей верхней конечности
Скелет верхних конечностей подразделяют на два отдела: скелет пояса верхней конечности (плечевого пояса) и скелет свободной верхней конечности.
Кости пояса верхней конечности
Скелет пояса верхней конечности образуют две парные кости: лопатка и ключица.
Лопатка (scapula) — плоская кость, на которой различают две поверхности (реберная и
дорсальная), три края (верхний, медиальный и латеральный) и три угла (латеральный, верхний и нижний).
Латеральный угол утолщен, на нем имеется суставная впадина для сочленения с плечевой костью. Выше
суставной впадины располагается клювовидный отросток.
Ключица (clavicula) — S-образно изогнутая кость, имеющая тело и два конца — грудинный и акромиальный. Грудинный конец утолщен и соединяется с рукояткой грудины. Акромиальный конец уплощен, соединяется с акромионом лопатки. Латеральная часть ключицы выпуклостью обращена назад, а медиальная — вперед.
Кости свободной верхней конечности
Скелет свободной верхней конечности (руки) включает плечевую кость, кости предплечья и кости кисти.
Плечевая кость (humerus) — длинная трубчатая кость, состоит из тела (диафиза) и двух концов (эпифизов). На проксимальвом конце имеется головка, отделенная от остальной кости анатомической шейкой. Ниже анатомической шейки с наружной стороны расположены два возвышения: большой и малый бугорки, разделенные межбугорковой бороздой. Дистальнее бугорков находится слегка суженный участок кости — хирургическая шейка. Такое название обусловлено тем, что переломы кости происходят чаще в этом месте.
Верхняя часть тела плечевой кости имеет цилиндрическую форму, а нижняя — трехгранную. В средней
трети тела плечевой кости сзади спирально проходит борозда лучевого нерва. Дистальный конец кости
утолщен и носит название мыщелка плечевой кости. По бокам он имеет выступы — медиальный и
латеральный надмыщелки, а снизу расположены головка мыщелка плечевой кости для соединения с лучевой
костью и блок плечевой кости для сочленения с локтевой костью.
Кости предплечья: лучевая расположена латерально, локтевая; занимает медиальное положение . Они относятся к длинным трубчатым костям.
Лучевая кость (radius) состоит из тела и двух концов. На проксимальном конце расположена головка, а
на ней — суставная ямка, с помощью которой лучевая кость сочленяется с головкой мыщелка плечевой
кости. На головке лучевой кости имеется также суставная окружность для соединения с локтевой костью.
Ниже головки находится шейка, а под ней — бугристость лучевой кости. На теле различают три
поверхности и три края. Острый край обращен к такому же по форме краю локтевой кости и называется
межкостным. На дистальном расширенном конце лучевой кости имеются запястная суставная поверхность (для
сочленения с проксимальным рядом костей запястья) и локтевая вырезка (для сочленения с локтевой
костью).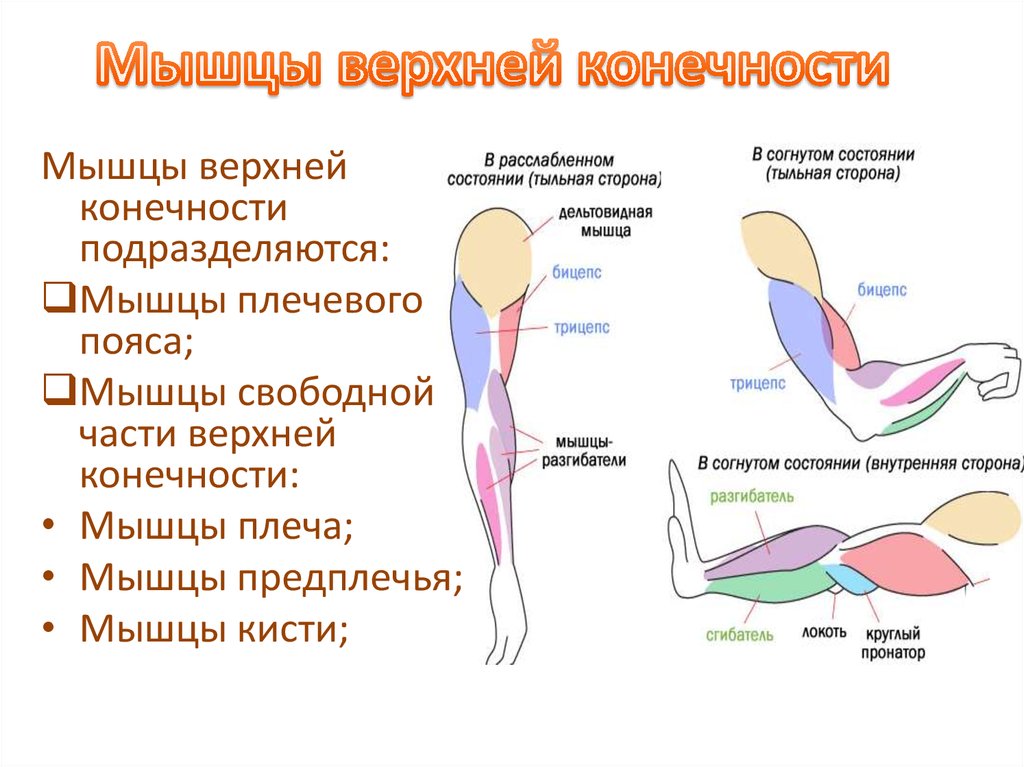
Локтевая кость (ulna) состоит из тела и двух концов. На утолщенном проксимальном конце имеются венечный и локтевой отростки; ими ограничена блоковидная вырезка. С латеральной стороны у основания венечного отростка находится лучевая вырезка. Ниже венечного отростка имеется бугристость локтевой кости.
Тело кости трехгранной формы, и на нем различают три поверхности и три края. Дистальный конец образует головку локтевой кости. Поверхность головки, обращенная к лучевой кости, закруглена; на ней расположена суставная окружность для соединения с вырезкой этой кости. С медиальной стороны от головки отходит вниз шиловидный отросток.
Кости кисти разделяются на кости запястья, пястные кости и фаланги (пальцев).
Кости запястья — ossa carpi (carpalia) расположены в два ряда. Проксимальный ряд составляют (в
направлении от лучевой кости к локтевой) ладьевидная, полулунная, трехгранная, гороховидная кости.
Кости запястья лежат не в одной плоскости: с тыльной стороны они образуют выпуклость, а с ладонной — вогнутость в виде желоба — борозду запястья. Эта борозда углубляется медиально расположенной гороховидной костью и крючком крючковидной кости, латерально — бугорком кости-трапеции.
Пястные кости в количестве пяти являются короткими трубчатыми костями. В каждой из них различают основание, тело и головку. Счет костей ведется со стороны большого пальца: I, II и т. д.
Фаланги пальцев относятся к трубчатым костям. Большой палец имеет две фаланги: проксимальную и
дистальную. У каждого из остальных пальцев по три фаланги: проксимальная, средняя и дистальная.
Соединения костей верхней конечности
Грудино-ключичный сустав (articulatio sternoclavicularis) образуется грудинным концом ключицы с ключичной вырезкой рукоятки грудины. Внутри полости сустава находится суставной диск, который разделяет полость сустава на две части. Наличие диска обеспечивает возможность движения в суставе вокруг трех осей: сагиттальной — движения вверх и вниз, вертикальной — вперед и назад; вокруг фронтальной оси возможны вращательные движения. Этот сустав укреплен связками (межключичной и др.).
Акромиально-ключичный сустав (articulatio acromiclavicularis) образован акромиальным концом ключицы и акромионом лопатки, по форме плоский; движения в нем незначительны.
Плечевой сустав (articulatio humeri) образован головкой плечевой кости и суставной впадиной лопатки ,
дополненной по ее краю суставной губой.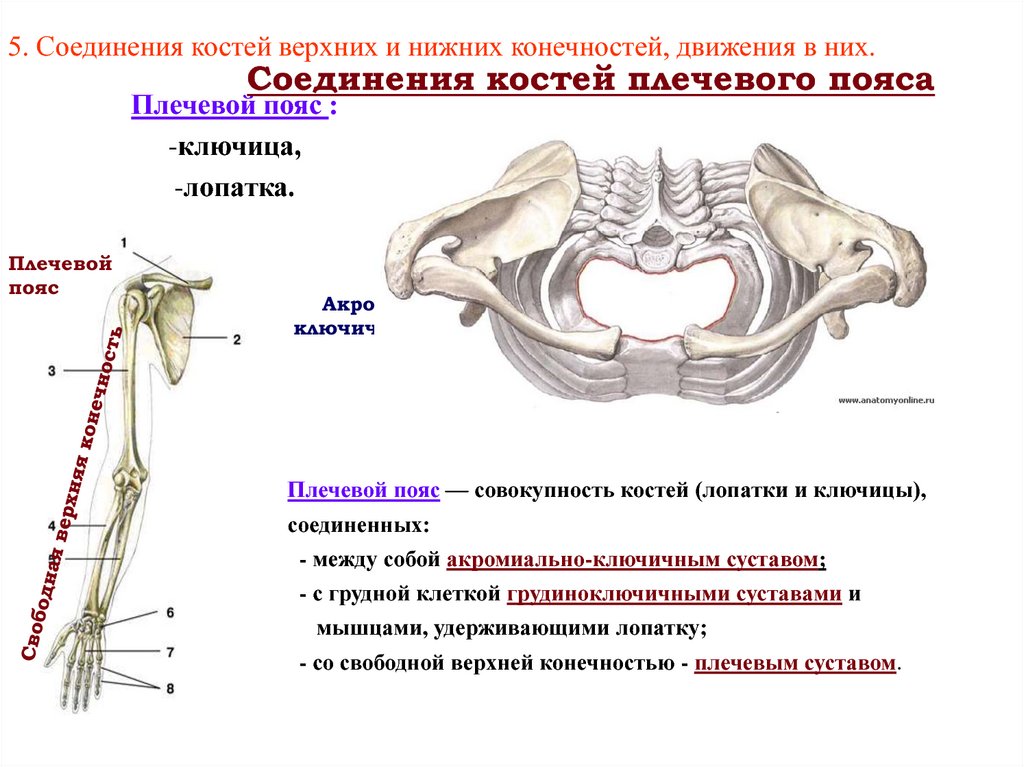 Суставная капсула тонкая. В ее верхнюю часть вплетаются
волокна клювовидно-плечевой связки. Сустав укрепляется главным образом за счет мышц, особенно длинной
головки двуглавой мышцы, сухожилие которой проходит через полость сустава. Кроме того, в укреплении
сустава принимает участие вне-суставная клювовидно-акромиальная связка — своеобразный свод,
препятствующий отведению руки в суставе выше горизонтальной линии. Отведение руки выше этой линии
осуществляется за счет движения в плечевом поясе.
Суставная капсула тонкая. В ее верхнюю часть вплетаются
волокна клювовидно-плечевой связки. Сустав укрепляется главным образом за счет мышц, особенно длинной
головки двуглавой мышцы, сухожилие которой проходит через полость сустава. Кроме того, в укреплении
сустава принимает участие вне-суставная клювовидно-акромиальная связка — своеобразный свод,
препятствующий отведению руки в суставе выше горизонтальной линии. Отведение руки выше этой линии
осуществляется за счет движения в плечевом поясе.
Плечевой сустав — самый подвижный сустав тела человека. Его форма шаровидная. В нем возможны движения вокруг трех осей: фронтальной — сгибание и разгибание; сагиттальной — отведение и приведение; вертикальной — вращение. Кроме того, в этом суставе возможно круговое движение.
Локтевой сустав (articulatio cubiti) образован тремя костями: дистальным концом плечевой кости и
проксимальными концами локтевой и лучевой костей . В нем различают три сустава: пле-челоктевой,
плечелучевой и проксимальный лучелоктевой. Все три сустава объединены общей капсулой и имеют общую
суставную полость. Сустав укреплен по бокам лучевой и локтевой коллатеральными связками. Вокруг
головки лучевой кости проходит прочная кольцевая связка лучевой кости.
В нем различают три сустава: пле-челоктевой,
плечелучевой и проксимальный лучелоктевой. Все три сустава объединены общей капсулой и имеют общую
суставную полость. Сустав укреплен по бокам лучевой и локтевой коллатеральными связками. Вокруг
головки лучевой кости проходит прочная кольцевая связка лучевой кости.
Плечелоктевой сустав блоковидный по форме, в нем возможны сгибание и разгибание предплечья. Плечелучевой сустав шаровидный.
Соединения костей предплечья.
Лучевая и локтевая кости соединяются посредством проксимального и дистального лучелоктевого сустава и
межкостной перепонки (мембраны) предплечья. Лучелок-тевые суставы образованы вырезками и суставными
окружностями на соответствующих концах костей предплечья, причем проксимальный сустав входит в состав
локтевого, а дистальный имеет свою капсулу. Оба сустава составляют комбинированный сустав, допускающий
вращение лучевой кости вокруг локтевой. Вращение внутрь называется пронацией, а вращение наружу
— супинацией-. Вместе с лучевой костью происходит вращение кисти.
Оба сустава составляют комбинированный сустав, допускающий
вращение лучевой кости вокруг локтевой. Вращение внутрь называется пронацией, а вращение наружу
— супинацией-. Вместе с лучевой костью происходит вращение кисти.
Межкостная перепонка предплечья находится между телами двух костей и прикреплена к их межкостным краям.
Лучезапястный сустав (articulatio radiocarpea) образован дистальным концом лучевой кости и проксимальным рядом костей запястья, исключая гороховидную кость . Локтевая кость в образовании сустава не участвует. Сустав укреплен лучевой и локтевой коллатеральными связками запястья и связками, проходящими по его ладонной и тыльной сторонам. Сустав имеет эллипсовидную форму; в нем возможны следующие движения: сгибание и разгибание, отведение и приведение, а также круговые движения кисти.
Межзапястный сустав образован дистальным и проксимальным рядами костей запястья. Суставная полость
имеет S-образную форму. Функционально он связан с лучезапястным суставом; вместе они составляют
комбинированный сустав кисти.
Суставная полость
имеет S-образную форму. Функционально он связан с лучезапястным суставом; вместе они составляют
комбинированный сустав кисти.
Запястно-пястные суставы образованы дистальным рядом костей запястья и основанием пястных костей. Следует выделить первый
запястно-пястный сустав большого пальца кисти (сочленение кости-трапеции с I пястной костью). Он имеет седловидную форму и отличается большой подвижностью. В нем возможны движения: сгибание и разгибание большого пальца (вместе с пястной костью), отведение и приведение; кроме того, возможны круговые движения. Остальные запястно-пястные суставы плоские по форме, малоподвижные.
Пястно-фаланговые суставы образованы головками пястных костей и основаниями проксимальных фаланг. По
форме эти суставы шаровидные; в них возможны сгибание и разгибание, отведение и приведение пальцев, а
также пассивные вращательные движения.
Межфаланговые суставы по форме блоковидные, в них возможно сгибание и разгибание фаланг пальцев.
Контрольные вопросы:
- Из каких костей состоит пояс верхних конечностей. 2. Особенности строения лопатки и ключицы. З. Отделы свободной верхней конечности. 4. Плечевая кость, особенности строения. 5. Кости предплечья. 6. Особенности строения и функции костей кисти 7. Соединения костей верхней конечности.
КТ верхних конечностей (КТ рук) в Москве — цены и запись на диагностику онлайн на Meds.ru
Введите направление или название услуги
Введите район или метро
Сеть клиник Клиника Семейная
Клиника Семейная Измайловская
Клиника Семейная Измайловская
ул.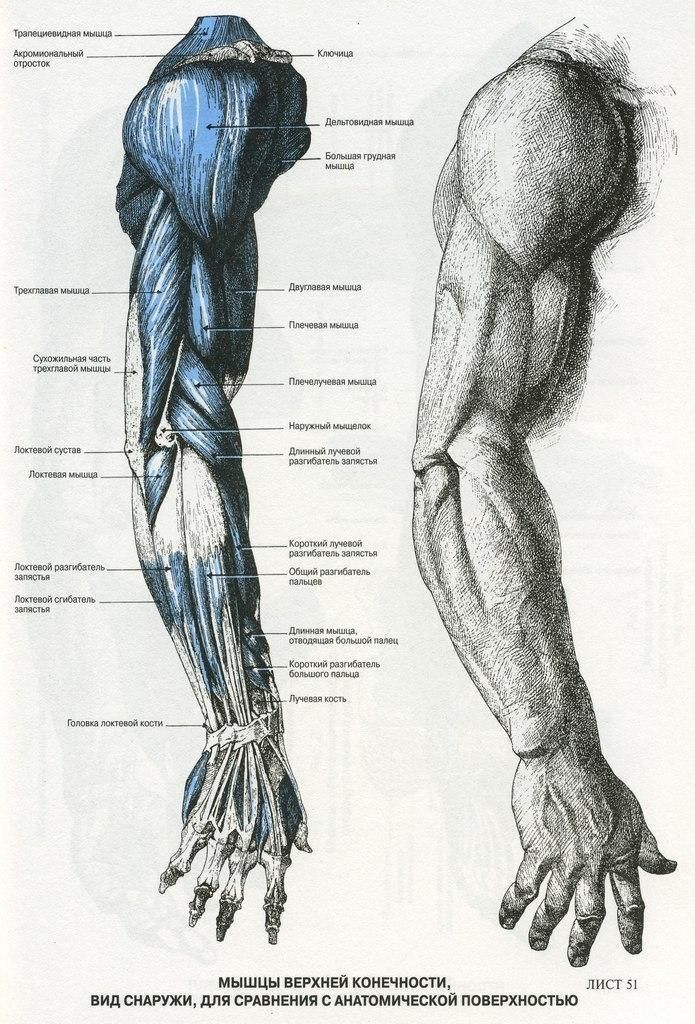 Первомайская, д. 42
Первомайская, д. 42
08:00-21:00
Пн-Пт 08:00-21:00
Cб 09:00-21:00
Вс 09:00-21:00
В клинике «Семейная» на Измайловской, благодаря особой атмосфере и должному вниманию, каждый пациент чувствует себя комфортно. «Семейная» на Измайловской — современный лечебно-диагностический центр, оснащенный инновационным оборудованием, с помощью которого удается диагностировать патологию на ранней стадии развития, поставить правильный диагноз, определить лечебную тактику. Клиника обслуживает пациентов всех возрастов, включая новорожденных.
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 116-78-00
Клиника Семейная м.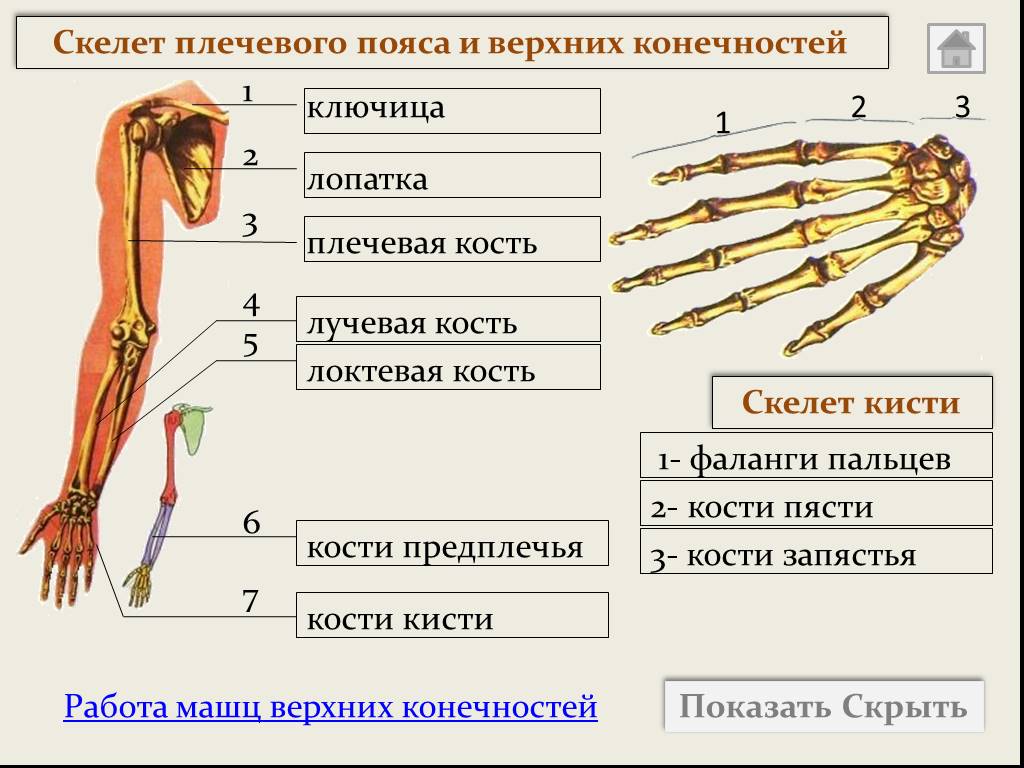 Университет
Университет
пр-т Университетский, д. 4
Университет 8 21
Академическая 5 21
Ленинский проспект 16 33
Хирургическая Клиника Семейная
Госпитальная пл. , д. 2, ст. 1
, д. 2, ст. 1
Бауманская 8 20
Авиамоторная 8 27
Соколиная Гора 11 50
Римская 22 34
Клиника Семейная Каширская
Каширское ш.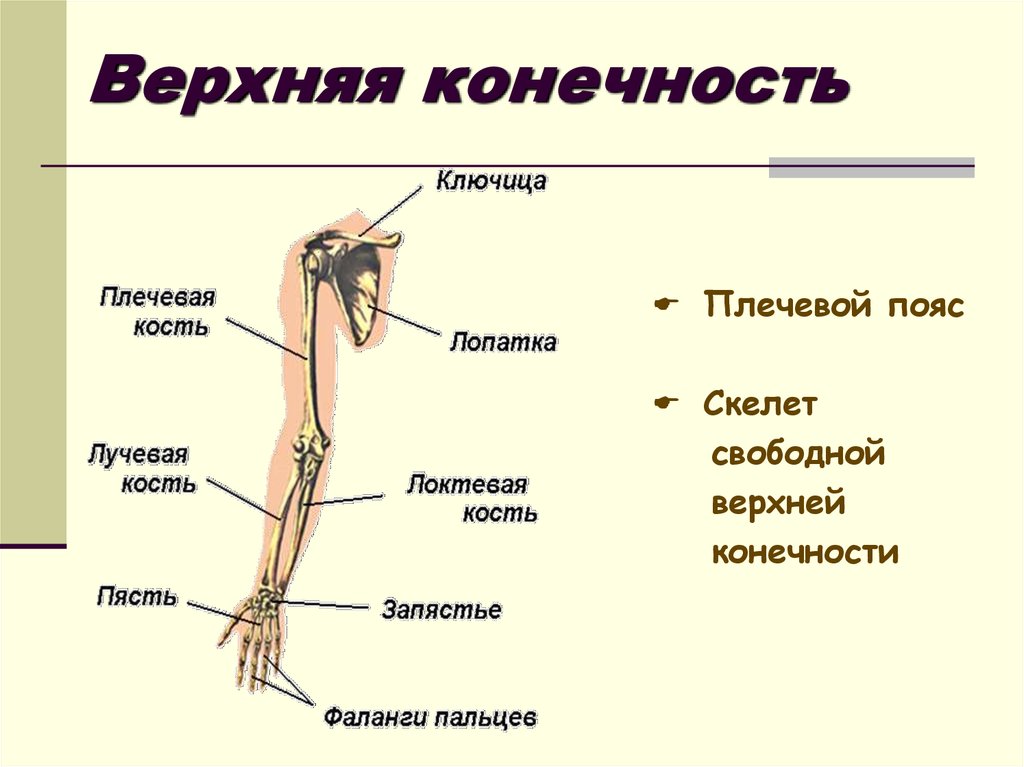 , д. 56, стр. 1
, д. 56, стр. 1
Каширская 31 7
Кантемировская 4 22
Клиника Семейная Полежаевская
Хорошевское ш. , д. 80
, д. 80
Полежаевская 2 7
Хорошево 4 14
Динамо 12 38
Клиника Семейная на Речном вокзале
ул.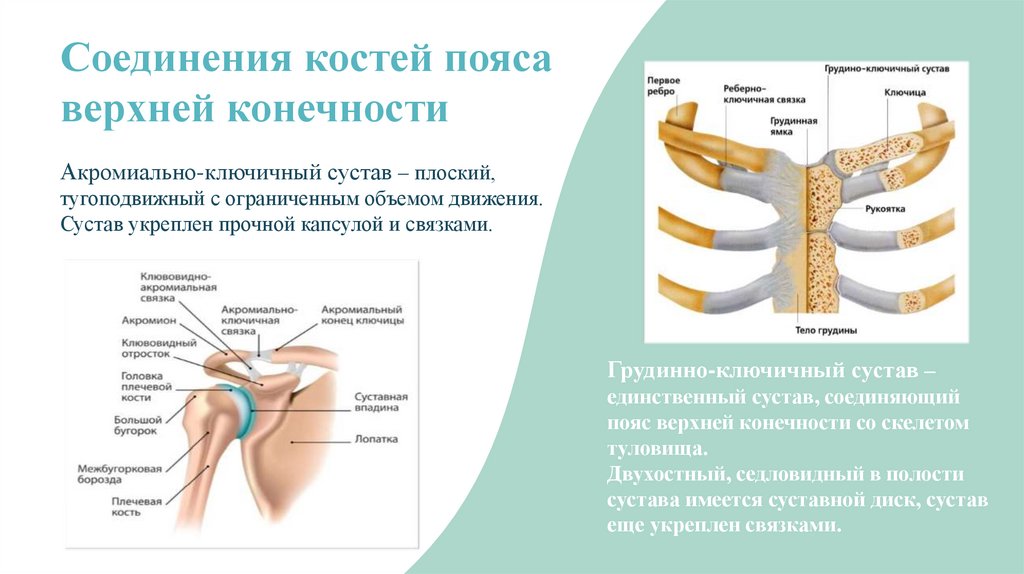 Фестивальная, д. 4
Фестивальная, д. 4
Речной вокзал 9 11
Ховрино 7 33
Водный стадион 11 27
Клиника Семейная Пл.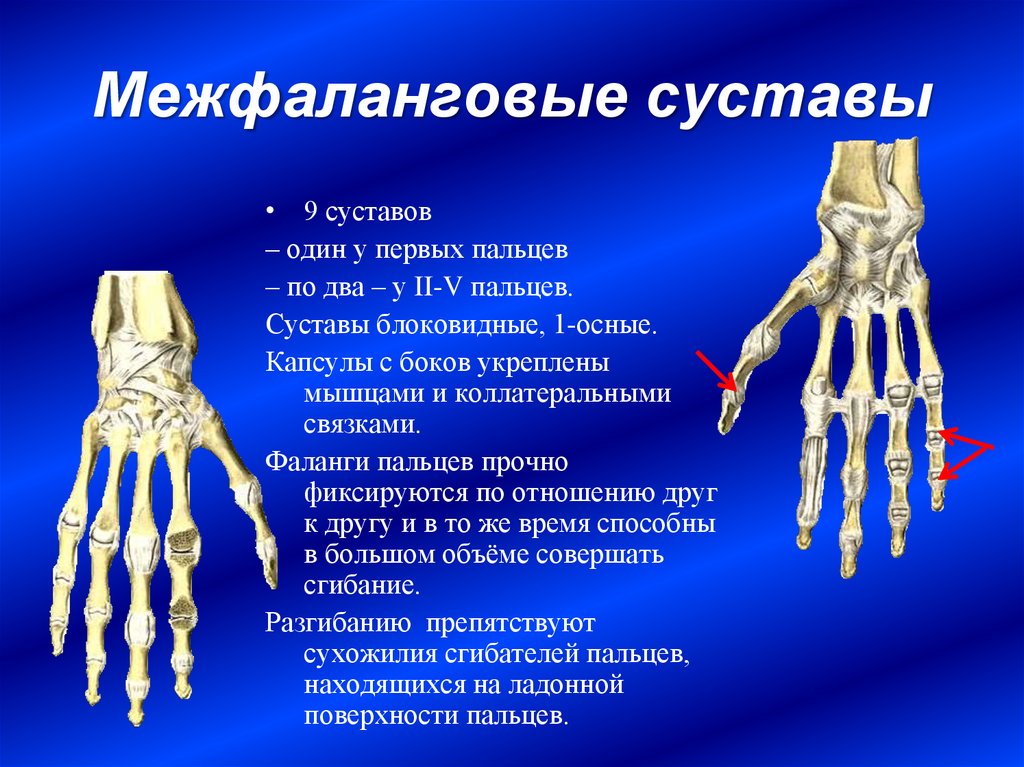 Ильича
Ильича
ул. Сергия Радонежского, д. 5/2, стр. 1
Римская 6 1
Площадь Ильича 6 1
Таганская 20 23
Клиника Семейная Сходненская
ул. Героев Панфиловцев, д. 1
Героев Панфиловцев, д. 1
Сходненская 5 3
Планерная 5 12
Клиника Семейная Киевская
Брянская ул. , д.3
, д.3
Киевская 5 3
Клиника №1 в Люблино
Клиника №1 в Люблино
ул. Краснодарская, д. 52, корп. 2
08:00-21:00
Пн-Пт 08:00-21:00
Cб 08:00-20:00
Вс 08:00-20:00
Медучреждение «Клиника №1» в Люблино — многопрофильная клиника, которая предлагает своим клиентам широкий спектр диагностических, профилактических, терапевтических, операционных и других медицинских услуг.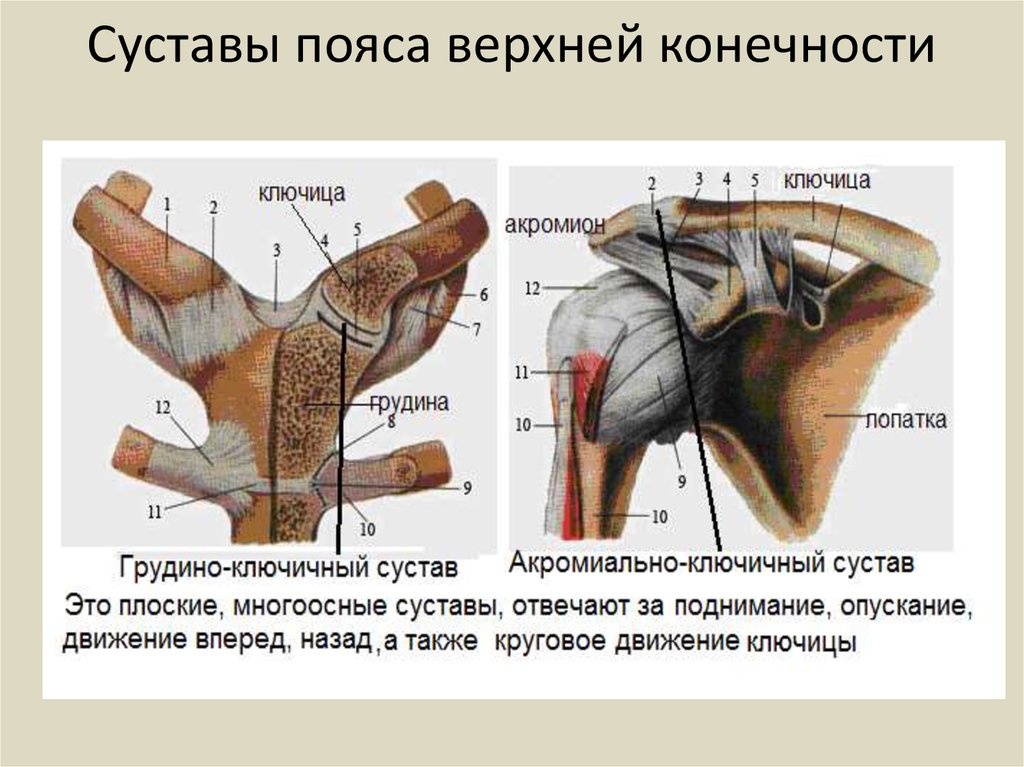 Главное направление работы больницы — комплексная диагностика и терапия заболеваний опорно-двигательного аппарата.
Главное направление работы больницы — комплексная диагностика и терапия заболеваний опорно-двигательного аппарата.
- 4200 КТ кисти
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 116-78-00
Клиника Здоровья на Курской
Клиника Здоровья на Курской
Подсосенский переулок, д. 17
17
09:00-21:00
Пн-Пт 09:00-21:00
Cб 10:00-18:00
Вс 10:00-18:00
Лечебный центр «Клиника Здоровья» — это многопрофильное медучреждение, специалисты которого не только быстро и точно определяют терапевтический план, но и составляют рекомендации по профилактике обострений и консультируют по поводу особенностей течения реабилитационного периода.
- 819017000 КТ сосудов верхних конечностей с контрастом
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 116-78-00
Юсуповская больница
Юсуповская больница
ул.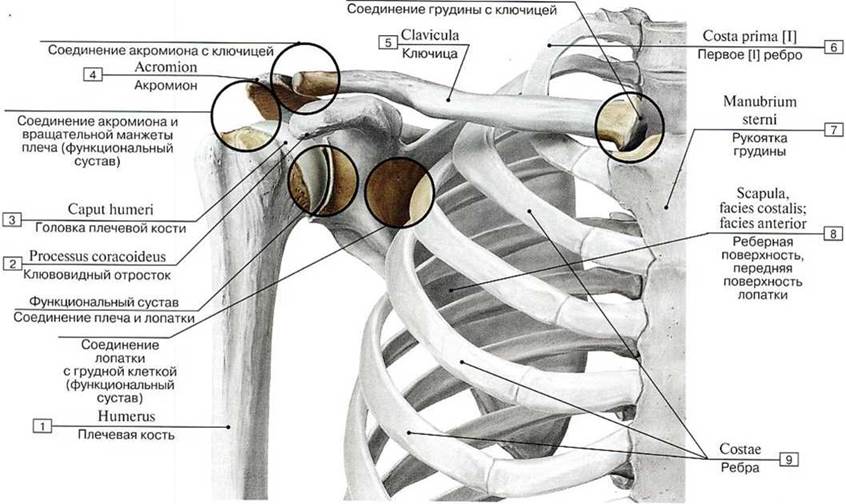 Нагорная, д. 17, корп. 6
Нагорная, д. 17, корп. 6
08:00-22:00
Пн-Пт 08:00-22:00
Cб 08:00-22:00
Вс 08:00-22:00
Специализированная медицинская клиника «Юсуповская больница» создана в 2011 году, ориентирована на реабилитацию и паллиативную терапию в области онкологии и неврологических заболеваний.
- от 7290 КТ кисти от
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 116-78-00
Сеть клиник Будь Здоров
Будь здоров на Фрунзенской
Будь здоров на Фрунзенской
пр-т Комсомольский, д.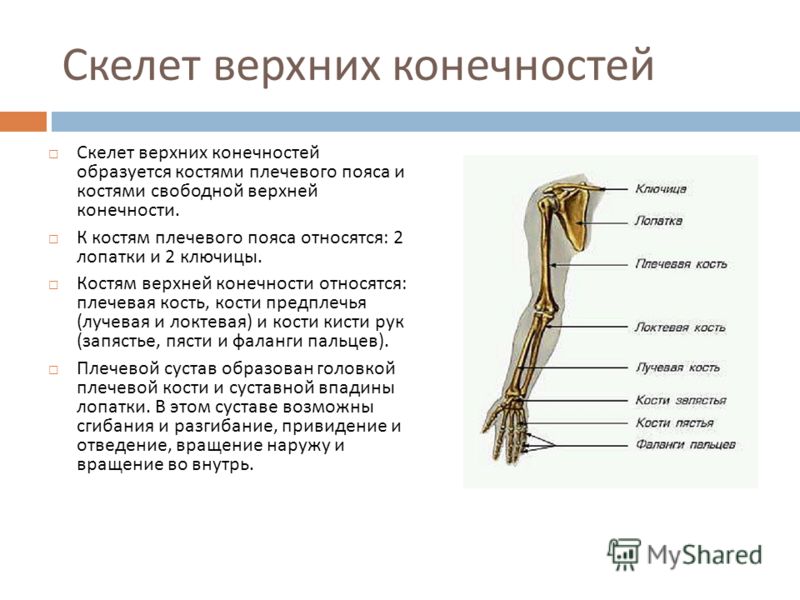 28
28
08:00-21:00
Пн-Пт 08:00-21:00
Cб 08:00-21:00
Вс 08:00-21:00
Медицинская клиника широкого профиля «Будь здоров» на Фрунзенской — это филиал сети клиник столицы, занимающихся диагностикой и лечением заболеваний. Пациентов принимают квалифицированные доктора различных направлений.
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 116-78-00
Будь здоров на Сухаревской
ул. Последний переулок, д. 28
Сухаревская 12 5
Трубная 5 10
Цветной бульвар 10 9
Чистые пруды 9 12
Медицинский центр в Коломенском
Медицинский центр в Коломенском
ул.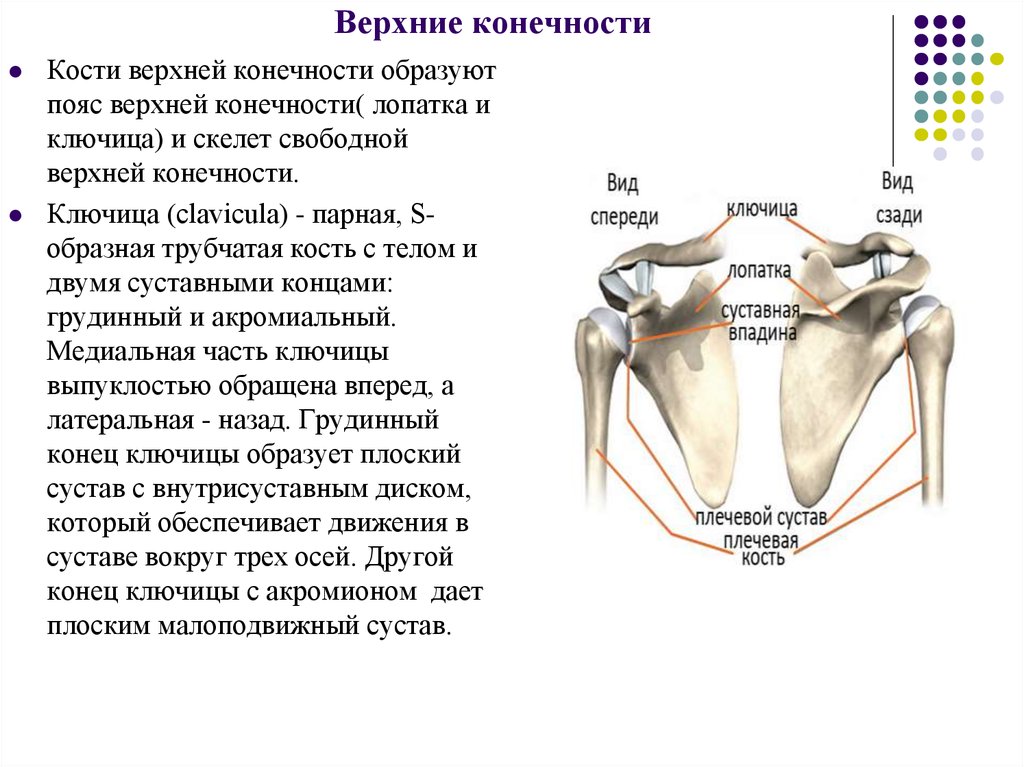 Высокая, д. 19, к. 2
Высокая, д. 19, к. 2
08:00-21:00
Пн-Пт 08:00-21:00
Cб 08:00-21:00
Вс 08:00-21:00
Клиника широкого профиля «Медицинский центр в Коломенском» — это лечебно-диагностическое медучреждение, которое предлагает большой выбор медицинских услуг по доступным ценам. Проводится эффективное лечение, информативная диагностика, действенная профилактика заболевания разного профиля. Главное направление работы медцентра — комплексная диагностика и терапевтическое лечение междисциплинарных клинических случаев.
- 6670 КТ сосудов верхней конечности
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 116-78-00
Медицинский центр в Жулебино
Медицинский центр в Жулебино
Жулебинский б-р, д. 10, кор.6
10, кор.6
08:00-20:00
Пн-Пт 08:00-20:00
Cб 08:00-18:00
Вс 09:00-17:00
Клинико-диагностический центр в Жулебино — это филиал медицинского центра в Коломенском (МЦК), в котором благодаря высокой квалификации врачей пациент получит необходимую консультацию, пройдет диагностику и эффективное лечение.
- 6670 КТ верхних конечностей (КТ рук)
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 116-78-00
Кости верхней конечности
Цели обучения
- Определить отделы верхней конечности и описать кости в каждой области
- Перечислите кости и костные ориентиры, сочленяющиеся в каждом суставе верхней конечности
Верхняя конечность разделена на три области.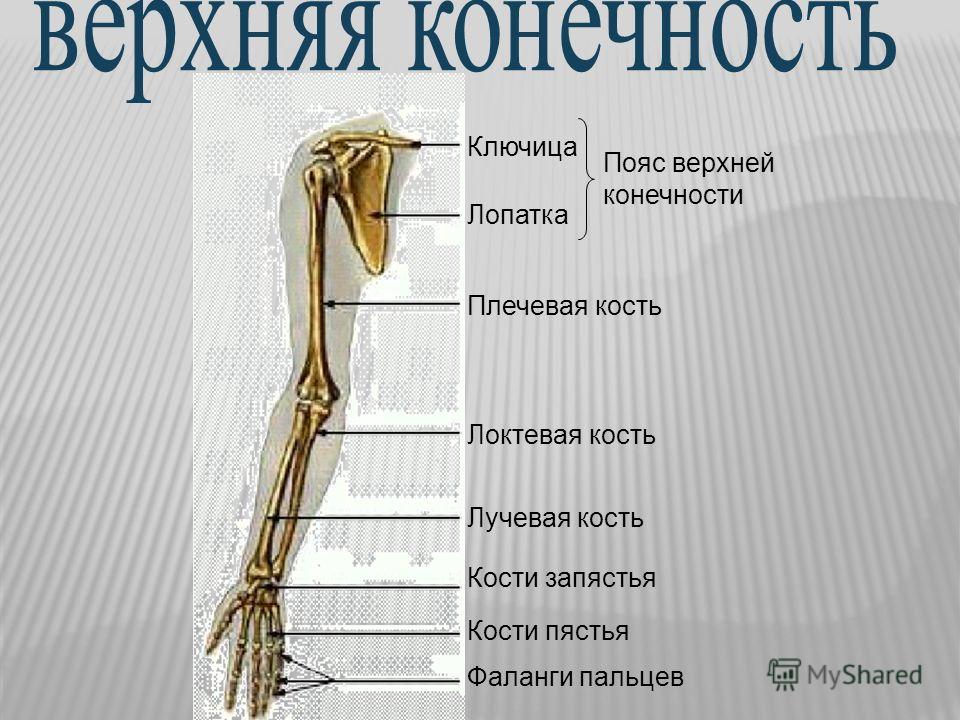 Они состоят из руки , расположенной между плечевым и локтевым суставами; предплечье , которое находится между локтевым и лучезапястным суставами; и рука , который расположен дистальнее запястья. В каждой верхней конечности по 30 костей. Плечевая кость – это единственная кость плеча, а локтевая (медиально) и лучевая (латеральная) – парные кости предплечья. Основание кисти состоит из восьми костей, каждая из которых называется запястной костью , а ладонь состоит из пяти костей, каждая из которых называется пястной костью . Пальцы и большой палец содержат в общей сложности 14 костей, каждая из которых представляет собой фаланга кисти .
Они состоят из руки , расположенной между плечевым и локтевым суставами; предплечье , которое находится между локтевым и лучезапястным суставами; и рука , который расположен дистальнее запястья. В каждой верхней конечности по 30 костей. Плечевая кость – это единственная кость плеча, а локтевая (медиально) и лучевая (латеральная) – парные кости предплечья. Основание кисти состоит из восьми костей, каждая из которых называется запястной костью , а ладонь состоит из пяти костей, каждая из которых называется пястной костью . Пальцы и большой палец содержат в общей сложности 14 костей, каждая из которых представляет собой фаланга кисти .
Плечевая кость
Рисунок 1. Плечевая кость и локтевой сустав. Плечевая кость — единственная кость в плечевой области. Он сочленяется с лучевой и локтевой костями предплечья, образуя локтевой сустав.
Плечевая кость — единственная кость в области плеча (рис. 1). На его проксимальном конце находится головка плечевой кости . Это большая, круглая, гладкая область, обращенная медиально. Головка соединяется с суставной впадиной лопатки, образуя плечевой (плечевой) сустав. Граница гладкой области головы составляет анатомическая шейка плечевой кости. На латеральной стороне проксимального отдела плечевой кости находится расширенная костная область, называемая большим бугорком . Меньший малый бугорок плечевой кости находится на передней поверхности плечевой кости. И большие, и малые бугорки служат местами прикрепления мышц, действующих поперек плечевого сустава. Между большим и малым бугорками проходит узкая межбугорковая борозда (борозда) , известная также как двуглавая бороздка , поскольку она обеспечивает проход для сухожилия двуглавой мышцы плеча. Хирургическая шейка расположена у основания расширенного проксимального конца плечевой кости, где она соединяется с узким диафизом плечевой кости . Хирургическая шейка является частым местом переломов рук. Дельтовидная бугристость представляет собой шероховатую V-образную область, расположенную на латеральной стороне в середине диафиза плечевой кости. Как следует из названия, это место прикрепления дельтовидной мышцы.
Хирургическая шейка является частым местом переломов рук. Дельтовидная бугристость представляет собой шероховатую V-образную область, расположенную на латеральной стороне в середине диафиза плечевой кости. Как следует из названия, это место прикрепления дельтовидной мышцы.
В дистальном отделе плечевая кость уплощается. Видный костный выступ на медиальной стороне – это медиальный надмыщелок плечевой кости . Латеральный надмыщелок плечевой кости гораздо меньшего размера находится на латеральной стороне дистального отдела плечевой кости. Шероховатый гребень кости над латеральным надмыщелком представляет собой латеральный надмыщелковый гребень . Все эти области являются точками крепления мышц, действующих на предплечье, запястье и кисть. Мощные хватательные мышцы передней части предплечья отходят от медиального надмыщелка, который, таким образом, крупнее и крепче латерального надмыщелка, дающего начало более слабым задним мышцам предплечья.
Дистальный конец плечевой кости имеет две зоны сочленения, которые соединяются с локтевой и лучевой костями предплечья, образуя локтевой сустав . Более медиальной из этих областей является блок , веретенообразная или шкивная область (блок = «шкив»), которая сочленяется с локтевой костью. Непосредственно латеральнее блока находится capitulum («маленькая головка»), выпуклая структура, расположенная на передней поверхности дистального отдела плечевой кости. Capitulum сочленяется с лучевой костью предплечья. Прямо над этими костными участками находятся два небольших углубления. В этих пространствах размещаются кости предплечья, когда локоть полностью согнут (согнут). Над блоком находится венечная ямка , которая принимает венечный отросток локтевой кости, а над головкой находится лучевая ямка , которая принимает головку лучевой кости при сгибании в локтевом суставе. Точно так же задняя часть плечевой кости имеет ямку локтевого отростка , более крупную депрессию, которая принимает локтевой отросток локтевой кости, когда предплечье полностью разогнуто.
Локтевая кость
Рисунок 2. Локтевая и лучевая кости. Локтевая кость расположена на медиальной стороне предплечья, а лучевая кость — на латеральной стороне. Эти кости соединены между собой межкостной перепонкой.
Локтевая кость — это медиальная кость предплечья. Он проходит параллельно лучевой кости, которая является латеральной костью предплечья (рис. 2). Проксимальный конец локтевой кости напоминает серповидный ключ с большой С-образной блоковой выемкой . Эта область сочленяется с блоком плечевой кости как частью локтевого сустава. Нижний край блоковой вырезки образован выступающим краем кости, называемым венечным отростком локтевой кости . Чуть ниже этого на передней части локтевой кости находится шероховатая область, называемая 9.0011 локтевая бугристость . С латеральной стороны и немного ниже блоковой вырезки находится небольшая гладкая область, называемая лучевой вырезкой локтевой кости . Эта область является местом сочленения проксимального отдела лучевой кости и локтевой кости, образуя проксимальный лучелоктевой сустав . Задняя и верхняя части проксимального отдела локтевой кости составляют локтевой отросток , который образует костный кончик локтевого сустава.
Эта область является местом сочленения проксимального отдела лучевой кости и локтевой кости, образуя проксимальный лучелоктевой сустав . Задняя и верхняя части проксимального отдела локтевой кости составляют локтевой отросток , который образует костный кончик локтевого сустава.
Дистальнее стержень локтевой кости . Боковая сторона диафиза образует гребень, называемый межкостной границей локтевой кости . Это линия прикрепления межкостной перепонки предплечья , листка плотной соединительной ткани, соединяющего локтевую и лучевую кости. Небольшая округлая область, образующая дистальный конец, – это головка локтевой кости . С задней стороны головки локтевой кости выступает шиловидный отросток локтевой кости , короткий костный выступ. Он служит точкой прикрепления соединительнотканной структуры, соединяющей дистальные концы локтевой и лучевой костей.
В анатомическом положении с полностью выпрямленным локтем и ладонями вперед рука и предплечье не образуют прямой линии. Вместо этого предплечье отклоняется латерально на 5–15 градусов от линии руки. Это отклонение называется углом переноса. Это позволяет предплечью и кисти свободно раскачиваться или нести предмет, не задев бедро. Угол переноски больше у женщин, чтобы приспособиться к их более широкому тазу.
Вместо этого предплечье отклоняется латерально на 5–15 градусов от линии руки. Это отклонение называется углом переноса. Это позволяет предплечью и кисти свободно раскачиваться или нести предмет, не задев бедро. Угол переноски больше у женщин, чтобы приспособиться к их более широкому тазу.
Лучевая кость
Лучевая кость проходит параллельно локтевой кости на латеральной (большой) стороне предплечья (см. Рисунок 2). головка лучевой кости представляет собой дискообразную структуру, образующую проксимальный конец. Небольшое углубление на поверхности головки соединяется с головкой плечевой кости как частью локтевого сустава, тогда как гладкий внешний край головки соединяется с лучевой вырезкой локтевой кости в проксимальном лучелоктевом суставе.
Шейка радиуса – это суженная область непосредственно под расширенной головкой. Ниже этой точки на медиальной стороне расположен лучевой бугорок 9.0012, костный выступ овальной формы, служащий точкой прикрепления мышц.
Стержень радиуса слегка изогнут и имеет небольшой выступ вдоль медиальной стороны. Этот гребень образует межкостную границу лучевой кости , которая, как и аналогичная граница локтевой кости, является линией прикрепления межкостной перепонки, соединяющей две кости предплечья.
Дистальный конец лучевой кости имеет гладкую поверхность для сочленения с двумя костями запястья с образованием лучезапястного сустава или лучезапястного сустава (рис. 3 и 4). На медиальной стороне дистального отдела лучевой кости находится локтевая вырезка лучевой кости . Это неглубокое углубление соединяется с головкой локтевой кости, которые вместе образуют дистальный лучелоктевой сустав . Латеральный конец лучевой кости имеет заостренный выступ, называемый шиловидным отростком лучевой кости . Это обеспечивает прикрепление связок, которые поддерживают боковую сторону лучезапястного сустава. По сравнению с шиловидным отростком локтевой кости шиловидный отросток лучевой кости выступает более дистально, тем самым ограничивая диапазон движений при латеральных отклонениях кисти в лучезапястном суставе.
По сравнению с шиловидным отростком локтевой кости шиловидный отросток лучевой кости выступает более дистально, тем самым ограничивая диапазон движений при латеральных отклонениях кисти в лучезапястном суставе.
Посмотрите это видео, чтобы узнать, как переломы дистального отдела лучевой кости могут повлиять на лучезапястный сустав. Объясните проблемы, которые могут возникнуть, если перелом дистального отдела лучевой кости затрагивает суставную поверхность лучезапястного сустава запястья.
Кости запястья
Запястье и основание кисти образованы рядом восьми мелких костей запястья (см. Рисунок 3). Кости запястья расположены в два ряда, образуя проксимальный ряд из четырех костей запястья и дистальный ряд из четырех костей запястья. Кости в проксимальном ряду, идущие от латеральной стороны (большого пальца) к медиальной стороне, — это ладьевидная («лодковидная»), полулунная («луновидная»), трехгранная («треугольная») и гороховидная («гороховидная») кости. Небольшая округлая гороховидная кость сочленяется с передней поверхностью трехгранной кости. Таким образом, гороховидная кость выступает вперед, где она образует костную шишку, которую можно прощупать у медиального основания ладони. Дистальные кости (от латерального к медиальному): трапеция («стол»), трапеция («напоминает стол»), головчатая («головообразная») и крючковидная («крючковатая кость»). Крыловидная кость характеризуется заметным костным выступом на передней стороне, называемым крючком крючковидной кости .
Небольшая округлая гороховидная кость сочленяется с передней поверхностью трехгранной кости. Таким образом, гороховидная кость выступает вперед, где она образует костную шишку, которую можно прощупать у медиального основания ладони. Дистальные кости (от латерального к медиальному): трапеция («стол»), трапеция («напоминает стол»), головчатая («головообразная») и крючковидная («крючковатая кость»). Крыловидная кость характеризуется заметным костным выступом на передней стороне, называемым крючком крючковидной кости .
Рисунок 3. Кости запястья и кисти. Восемь костей запястья составляют основу кисти. Они расположены в проксимальный и дистальный ряды по четыре кости в каждом. Пястные кости образуют ладонь. Большой и остальные пальцы состоят из костей фаланги.
Мнемоника, помогающая запомнить расположение костей запястья, звучит так: «До свидания, мизинец, а вот и большой палец». Эта мнемоника начинается с латеральной стороны и называет проксимальные кости от латеральной к медиальной (ладьевидная, полулунная, трехгранная, гороховидная), затем делает разворот, чтобы назвать дистальные кости от медиальной к латеральной (крышевидная, головчатая, трапециевидная, трапециевидная). . Таким образом, он начинается и заканчивается на боковой стороне.
Эта мнемоника начинается с латеральной стороны и называет проксимальные кости от латеральной к медиальной (ладьевидная, полулунная, трехгранная, гороховидная), затем делает разворот, чтобы назвать дистальные кости от медиальной к латеральной (крышевидная, головчатая, трапециевидная, трапециевидная). . Таким образом, он начинается и заканчивается на боковой стороне.
Рисунок 4. Кости кисти. На этой рентгенограмме показано положение костей в руке. Обратите внимание на кости запястья, образующие основание руки. (кредит: модификация работы Трейса Мика)
Кости запястья составляют основу кисти. Это видно на рентгенограмме (рентгеновском изображении) руки, которая показывает взаимосвязь костей кисти и кожных складок руки (см. Рисунок 4). Внутри костей запястья четыре проксимальные кости соединяются друг с другом связками, образуя единое целое. Только три из этих костей, ладьевидная, полулунная и трехгранная, входят в состав лучезапястного сустава. Ладьевидная и полулунная кости сочленяются непосредственно с дистальным концом лучевой кости, тогда как трехгранная кость сочленяется с фиброзно-хрящевой подушечкой, которая охватывает лучевую кость и шиловидный отросток локтевой кости. Таким образом, дистальный конец локтевой кости не сочленяется напрямую ни с одной из костей запястья.
Таким образом, дистальный конец локтевой кости не сочленяется напрямую ни с одной из костей запястья.
Четыре дистальные кости запястья также удерживаются вместе связками. Проксимальный и дистальный ряды костей запястья сочленяются друг с другом, образуя среднезапястный сустав (см. рисунок 4). Вместе лучезапястный и среднезапястный суставы отвечают за все движения руки в запястье. Дистальные кости запястья также сочленяются с пястными костями кисти.
Рисунок 5. Кистевой туннель. Кистевой туннель — это проход, по которому девять мышечных сухожилий и большой нерв входят в кисть из передней части предплечья. Стенки и дно запястного канала образованы U-образной группой костей запястья, а крыша образована удерживателем сгибателей, прочной связкой, соединяющей кости спереди.
В сочлененной руке кости запястья образуют U-образную группу. Сильная связка, называемая удерживателем сгибателей , охватывает верхнюю часть этой U-образной области, поддерживая эту группу костей запястья. Удерживатель сгибателей прикрепляется латерально к трапециевидной и ладьевидной костям, а медиально к крючковидной и гороховидной костям. Вместе кости запястья и удерживатель сгибателей образуют проход, называемый запястным туннелем , при этом кости запястья образуют стенки и дно, а удерживатель сгибателей образует крышу этого пространства (рис. 5).
Удерживатель сгибателей прикрепляется латерально к трапециевидной и ладьевидной костям, а медиально к крючковидной и гороховидной костям. Вместе кости запястья и удерживатель сгибателей образуют проход, называемый запястным туннелем , при этом кости запястья образуют стенки и дно, а удерживатель сгибателей образует крышу этого пространства (рис. 5).
Сухожилия девяти мышц передней части предплечья и важный нерв проходят через этот узкий туннель, попадая в кисть. Чрезмерное использование мышечных сухожилий или травма запястья могут вызвать воспаление и отек в этом пространстве. Это вызывает сдавление нерва, что приводит к синдрому запястного канала, который характеризуется болью или онемением, а также мышечной слабостью в тех областях руки, которые снабжаются этим нервом.
Пястные кости
Ладонь содержит пять удлиненных пястных костей. Эти кости лежат между костями запястья и костями пальцев и большого пальца (см. Рисунок 3). Проксимальный конец каждой пястной кости сочленяется с одной из дистальных костей запястья. Каждое из этих сочленений представляет собой запястно-пястный сустав (см. рисунок 4). Расширенный дистальный конец каждой пястной кости сочленяется в пястно-фаланговом суставе с проксимальной фалангой большого или одного из пальцев. Дистальный конец также образует костяшки кисти у основания пальцев. Пястные кости пронумерованы от 1 до 5, начиная с большого пальца.
Каждое из этих сочленений представляет собой запястно-пястный сустав (см. рисунок 4). Расширенный дистальный конец каждой пястной кости сочленяется в пястно-фаланговом суставе с проксимальной фалангой большого или одного из пальцев. Дистальный конец также образует костяшки кисти у основания пальцев. Пястные кости пронумерованы от 1 до 5, начиная с большого пальца.
Первая пястная кость у основания большого пальца отделена от других пястных костей. Это дает ему свободу движений, независимую от других пястных костей, что очень важно для подвижности большого пальца. Остальные пястные кости соединяются вместе, образуя ладонь. Вторая и третья пястные кости прочно закреплены на месте и неподвижны. Тем не менее, четвертая и пятая пястные кости имеют ограниченную передне-заднюю подвижность, движение, которое больше для пятой кости. Эта подвижность важна при силовом захвате рукой (рис. 6). Движение этих костей вперед, особенно пятой пястной кости, увеличивает силу контакта медиальной руки во время захвата.
Рисунок 6. Рука во время захвата. При сильном сжатии — сравните (б) и (а) — четвертая и особенно пятая плюсневые кости тянутся вперед. Это увеличивает контакт между объектом и внутренней стороной руки, тем самым повышая твердость захвата.
Кости фаланги
Пальцы и большой палец содержат 14 костей, каждая из которых называется костью фаланги (множественное число = фаланги ), названной в честь древнегреческой фаланги (прямоугольный блок воинов). Большой палец ( pollex ) представляет собой цифру 1 и имеет две фаланги, проксимальную фалангу и дистальную фалангу (см. Рисунок 3). Каждый палец со 2-го (указательный) по 5-й (мизинец) состоит из трех фаланг, которые называются костями проксимальной, средней и дистальной фаланги. Межфаланговый сустав — это одно из сочленений между соседними фалангами пальцев (см. Рисунок 4).
Посетите этот сайт, чтобы изучить кости и суставы руки. Что такое три дуги руки и каково их значение при захвате предмета?
Заболевания аппендикулярной системы: переломы костей верхних конечностей
Из-за того, что мы постоянно пользуемся руками и остальными верхними конечностями, травма любой из этих областей приведет к значительной потере функциональных возможностей. Многие переломы возникают в результате резкого падения на вытянутую руку. Возникающая в результате передача силы вверх по конечности может привести к перелому плечевой, лучевой или ладьевидной костей. Эти травмы особенно часто встречаются у пожилых людей, кости которых ослаблены из-за остеопороза.
Многие переломы возникают в результате резкого падения на вытянутую руку. Возникающая в результате передача силы вверх по конечности может привести к перелому плечевой, лучевой или ладьевидной костей. Эти травмы особенно часто встречаются у пожилых людей, кости которых ослаблены из-за остеопороза.
Рисунок 7. Переломы плечевой и лучевой костей. Падения или прямые удары могут привести к переломам хирургической шейки или диафиза плечевой кости. Падение на локоть может привести к перелому дистального отдела плечевой кости. Перелом Коллеса дистального отдела лучевой кости является наиболее частым переломом предплечья.
Падение на кисть или локоть, а также прямые удары по руке могут привести к перелому плечевой кости (Рисунок 7). После падения переломы хирургической шейки, области, в которой расширенный проксимальный конец плечевой кости соединяется с диафизом, могут привести к вколоченному перелому, при котором дистальная часть плечевой кости вдавливается в проксимальную часть. Падения или удары по руке также могут привести к поперечным или спиральным переломам диафиза плечевой кости.
Падения или удары по руке также могут привести к поперечным или спиральным переломам диафиза плечевой кости.
У детей падение на кончик локтя часто приводит к перелому дистального отдела плечевой кости. В них локтевой отросток локтевой кости смещается вверх, что приводит к перелому дистального отдела плечевой кости над обоими надмыщелками (надмыщелковый перелом) или к перелому между надмыщелками, таким образом отделяя один или оба надмыщелка от тела плечевой кости. (межмыщелковый перелом). При этих травмах непосредственным поводом для беспокойства является возможное сдавление артерии предплечья из-за отека окружающих тканей. Если происходит компрессия, возникающая в результате ишемия (недостаток кислорода) из-за снижения кровотока может быстро привести к непоправимому повреждению мышц предплечья. Кроме того, четыре основных нерва для мышц плеча и верхних конечностей тесно связаны с различными областями плечевой кости, и, таким образом, переломы плечевой кости также могут повредить эти нервы.
Еще одна частая травма после падения на вытянутую руку — перелом Коллеса («collees») дистального отдела лучевой кости (см. Рисунок 7). Это включает в себя полный поперечный перелом дистального отдела лучевой кости, который смещает отделенный дистальный фрагмент лучевой кости назад и вверх. Эта травма приводит к характерному изгибу предплечья чуть выше запястья в виде «обеденной вилки» из-за смещения кисти назад. Это наиболее частый перелом предплечья и частая травма у лиц старше 50 лет, особенно у пожилых женщин с остеопорозом. Это также часто происходит после падения на руку на высокой скорости во время катания на сноуборде или коньках.
Чаще всего ломается ладьевидная кость запястья, часто в результате падения на кисть. Глубокая боль в латеральной части запястья может привести к первоначальному диагнозу растяжения связок запястья, но рентгенограмма, сделанная через несколько недель после травмы, когда спадет отек тканей, покажет перелом. Из-за плохого кровоснабжения ладьевидной кости заживление будет медленным и существует опасность некроза кости и последующего дегенеративного заболевания суставов запястья.
Посмотрите это видео, чтобы узнать о переломе Коллеса, переломе дистального отдела лучевой кости, обычно вызванном падением на вытянутую руку. Когда потребуется операция и как в этом случае будет вправлен перелом?
Анатомия, плечо и верхняя конечность, плечелопаточный сустав — StatPearls
Введение
Плечево-плечевой сустав структурно является шаровидным суставом и функционально считается диартродиальным многоосным суставом.[1] Глено-плечевое сочленение включает головку плечевой кости с суставной впадиной лопатки и представляет собой основное сочленение плечевого пояса. Последний также включает мелкие сочленения грудино-ключичного (SC), акромиально-ключичного (AC) и лопаточно-грудного суставов. Плечевой сустав считается самым подвижным суставом человеческого тела.[2][5] Статические и динамические стабилизирующие конструкции допускают экстремальные степени движения в нескольких плоскостях тела, что предрасполагает сустав к явлениям нестабильности.
Плечевой сустав считается самым подвижным суставом человеческого тела.[2][5] Статические и динамические стабилизирующие конструкции допускают экстремальные степени движения в нескольких плоскостях тела, что предрасполагает сустав к явлениям нестабильности.
Структура и функция
Плечевой сустав представляет собой шаровидный сустав, включающий сложное динамическое сочленение между гленоидом лопатки и проксимальным отделом плечевой кости. В частности, это головка плечевой кости, которая контактирует с суставной впадиной (или ямкой) лопатки. Сочленяющиеся поверхности обоих имеют выстилку из суставного хряща. Полость гленоида представляет собой неглубокий костный элемент, структурно углубленный фиброзно-хрящевым ободком, суставной губой, который охватывает костную периферию свода. Верхняя губа является продолжением сухожилия двуглавой мышцы плеча в его верхней части.
Из-за рыхлой суставной капсулы и относительного размера головки плечевой кости по сравнению с неглубокой суставной ямкой (соотношение площади поверхности 4:1) это один из самых подвижных суставов в организме человека. Эта повышенная подвижность способствует тому, что он является наиболее часто вывихиваемым суставом.
Эта повышенная подвижность способствует тому, что он является наиболее часто вывихиваемым суставом.
Плечевой сустав окружен суставной капсулой, которая инкапсулирует структуры сустава в фиброзную оболочку. Структурно капсула сустава огибает анатомическую шейку плечевой кости до края суставной ямки. В то время как суставная капсула сама по себе представляет собой непрерывную поддерживающую структуру, окружающую сочленяющиеся элементы, капсуло-плечевые комплексы включают важные характерные утолщенные тяжи, составляющие плечелопаточные связки. Впервые описан в 1829 г., плечелопаточные связки не действуют как традиционные связки, которые несут чистое растягивающее усилие по всей своей длине, а скорее плечелопаточные связки натягиваются в различных положениях отведения и вращения плечевой кости.[6][7] Синовиальная оболочка образует внутреннюю поверхность суставной капсулы. Эта мембрана вырабатывает синовиальную жидкость для уменьшения трения между суставными поверхностями.[8]
В дополнение к синовиальной жидкости, уменьшающей трение внутри сустава, также присутствуют множественные синовиальные сумки . Эти сумки функционально действуют как подушка между суставными структурами, такими как сухожилия. Наиболее клинически значимыми являются субакромиальные и подлопаточные сумки. Их множество, в том числе:
Эти сумки функционально действуют как подушка между суставными структурами, такими как сухожилия. Наиболее клинически значимыми являются субакромиальные и подлопаточные сумки. Их множество, в том числе:
Субакромиальная/субдельтовидная сумка — Эта структура находится между дельтовидной мышцей и суставной капсулой в верхнелатеральной части сустава. Это поверхностно по отношению к сухожилию надостной мышцы. Эта бурса уменьшает трение под дельтовидной мышцей, позволяя увеличить диапазон движений. Эта бурса, за исключением анатомических вариантов, обычно не сообщается с самим плечевым суставом.
Подклювовидная сумка — Эта сумка находится между клювовидным отростком и подлопаточной мышцей.
Подлопаточная сумка — расположена между сухожилием подлопаточной мышцы и капсулой. Его функция заключается в уменьшении фрикционного повреждения подлопаточной мышцы во время движений в плечевом суставе, особенно во время внутренней ротации.

Статические стабилизирующие структуры включают костно-суставную анатомию и конгруэнтность сустава, суставную губу, плечевые связки, капсулу сустава и отрицательное внутрисуставное давление [9]:
Плечевые связки — Эти три связки, состоящие из верхней, средней и нижней связок, вместе образуют капсулу плечевого сустава, соединяющую суставную ямку с плечевой костью. Благодаря своему расположению они защищают плечо и предотвращают его вывих вперед — эта группа связок выполняет функцию основных стабилизаторов сустава.
Корако-ключичная связка — Эта связка состоит из коноидной и трапециевидной связок и простирается от клювовидного отростка до ключицы. Он функционирует для поддержания положения ключицы в сочетании с акромиально-ключичной связкой. Сильные силы могут разорвать эти связки при травмах акромиально-ключичного сустава.
Корако-плечевая связка — Эта связка поддерживает верхнюю часть капсулы сустава.
 Это плотная волокнистая структура, соединяющая основание клювовидного отростка с большим и малым буграми. В начале связка тонкая и широкая, около 2 см в диаметре у основания клювовидного отростка. Латерально CHL разделяется на две отдельные полосы, которые охватывают сухожилие длинной головки бицепса на проксимальном протяжении бицепсальной борозды.
Это плотная волокнистая структура, соединяющая основание клювовидного отростка с большим и малым буграми. В начале связка тонкая и широкая, около 2 см в диаметре у основания клювовидного отростка. Латерально CHL разделяется на две отдельные полосы, которые охватывают сухожилие длинной головки бицепса на проксимальном протяжении бицепсальной борозды.
Динамические стабилизирующие структуры включают сухожилие длинной головки двуглавой мышцы плеча, мышцы-вращатели манжеты плеча, ротаторный интервал и окололопаточные мышцы.
Система блоков мягких тканей и сухожилие длинной головки бицепса (LHBT) [10] [11]
Подлопаточная мышца имеет поверхностные и глубокие волокна, которые охватывают межбугорковую борозду, образуя «крышу» и «дно» соответственно. Эти волокна также сливаются с волокнами надостной мышцы и комплекса верхней плече-лопаточной связки/клювовидно-плечевой связки. Эти структуры плотно прилегают к малому бугорку, создавая проксимальную и медиальную части системы шкивов, а отростки мягких тканей служат для дальнейшего охвата LHBT в бицепитальной бороздке.
 Как только LHBT выходит из борозды, она поворачивает на 30–40 градусов и направляется к супрагленоидному бугорку и суставной губе. Таким образом, проксимальные мягкотканные элементы борозды особенно важны для общей стабильности всего двуглавого комплекса.
Как только LHBT выходит из борозды, она поворачивает на 30–40 градусов и направляется к супрагленоидному бугорку и суставной губе. Таким образом, проксимальные мягкотканные элементы борозды особенно важны для общей стабильности всего двуглавого комплекса.
Плечевой сустав обладает способностью обеспечивать экстремальный диапазон движений в нескольких плоскостях.[12]
Сгибание – Определяется как приведение верхней конечности вперед в сагиттальной плоскости. Обычный диапазон движения составляет 180 градусов. Основными сгибателями плеча являются передняя дельтовидная, клювовидно-плечевая и большая грудная мышцы. Двуглавая мышца плеча также слабо помогает в этом действии.
Удлинение — Определяется как перемещение верхней конечности кзади в сагиттальной плоскости. Нормальный диапазон движения составляет от 45 до 60 градусов. Основными разгибателями плеча являются задняя дельтовидная мышца, широчайшая мышца спины и большая круглая мышца.

Внутреннее вращение — определяется как вращение к средней линии вдоль вертикальной оси. Нормальный диапазон движений – от 70 до 90 градусов. К мышцам внутреннего вращения относятся подлопаточная, большая грудная, широчайшая мышца спины, большая круглая мышца и передняя часть дельтовидной мышцы.
Внешнее вращение — определяется как вращение от средней линии вдоль вертикальной оси. Нормальный диапазон движения составляет 90 градусов. В первую очередь за движение отвечают подостная и малая круглая мышцы.
Аддукция — Определяется как приведение верхней конечности к средней линии во фронтальной плоскости. Большая грудная, широчайшая мышца спины и большая круглая мышца — это мышцы, в первую очередь ответственные за приведение плеча.
Отведение — Определяется как отведение верхней конечности от средней линии во фронтальной плоскости. Нормальный диапазон движения – 150 градусов. Из-за способности дифференцировать несколько патологий по диапазону движения плечевого сустава в этой плоскости движения важно понимать, как различные мышцы участвуют в этом действии.
 [12]
[12]
I. Надостная мышца отвечает за первые от 0 до 15 градусов отведения[13]
II. Средние волокна дельтовидной мышцы отвечают за отведение примерно от 15 до 90 градусов после [14]
III. Вращение лопатки за счет действия трапециевидной и передней зубчатой мышц позволяет отведение более чем на 90 градусов
Эмбриология
Развитие скелетного плеча состоит из обеих форм процессов окостенения. Ключица подвергается внутримембранозной оссификации, которая представляет собой прямое отложение кости в мезенхиму. Остальные костные структуры плеча формируются за счет эндохондральной оссификации.[15] Зародышевый листок мезодермы образует почти всю соединительную ткань опорно-двигательного аппарата, включая плечевой сустав. Скелетно-мышечные аномалии и аномалии конечностей, обусловленные как экологическими, так и генетическими факторами, являются одной из самых больших групп врожденных аномалий.
Кровоснабжение и лимфатическая система
Плечевой сустав получает кровоснабжение через заднюю и переднюю артерии, огибающие плечевую кость, обе из которых являются ветвями подмышечной артерии. Преобладающее артериальное кровоснабжение головки плечевой кости осуществляется через заднюю огибающую плечевую артерию. Дугообразная артерия является продолжением восходящей ветви передней огибающей плечевой кости. Он входит в бицепитальную борозду и кровоснабжает большую часть головки плечевой кости. Ветвь щитошейного ствола, подлопаточная артерия и ее ветви также участвуют в кровоснабжении плеча.[17]
Преобладающее артериальное кровоснабжение головки плечевой кости осуществляется через заднюю огибающую плечевую артерию. Дугообразная артерия является продолжением восходящей ветви передней огибающей плечевой кости. Он входит в бицепитальную борозду и кровоснабжает большую часть головки плечевой кости. Ветвь щитошейного ствола, подлопаточная артерия и ее ветви также участвуют в кровоснабжении плеча.[17]
Большинство лимфатических узлов верхней конечности расположены в подмышечной впадине. В зависимости от расположения их можно разделить на пять основных групп: грудные, подлопаточные, плечевые, центральные и апикальные. Выносящие сосуды, идущие от верхушечных подмышечных узлов, проходят через шейно-подмышечный канал, а затем сходятся, образуя подключичный лимфатический ствол. Этот ствол будет либо продолжать входить в правый венозный угол, либо впадать непосредственно в грудной проток справа и слева соответственно. Удаление и анализ подмышечных лимфатических узлов часто является важным инструментом для определения стадии рака молочной железы. Прерывание оттока лимфы от верхней конечности может, однако, привести к лимфедеме, состоянию, при котором скопление лимфы в подкожной клетчатке приводит к болезненному отеку верхней конечности.[18]
Прерывание оттока лимфы от верхней конечности может, однако, привести к лимфедеме, состоянию, при котором скопление лимфы в подкожной клетчатке приводит к болезненному отеку верхней конечности.[18]
Нервы
Иннервация плечевого сустава осуществляется надлопаточным, латеральным грудным и подмышечным нервами. Все нервы, иннервирующие плечевой сустав, исходят из плечевого сплетения, которое представляет собой сеть нервов, образованных вентральными ветвями четырех нижних шейных нервов и первого грудного нерва (С5, С6, С7, С8 и Т1). Анатомия подмышечного нерва имеет решающее значение, поскольку он расположен близко к плечевому суставу. Подмышечный нерв начинается от заднего пучка плечевого сплетения, идет вдоль подлопаточной мышцы к ее нижнему краю, а затем проходит вплотную вдоль капсулы нижнего плечевого сустава. Затем она проходит кзади от плечевой кости, огибает хирургическую шейку плечевой кости вместе с задней огибающей артерией, проходящей в глубокой дельтовидной фасции.
Мышцы
Четыре мышцы, составляющие вращательную манжету плеча, это надостная, подостная, подлопаточная и малая круглая. Основная биомеханическая роль ротаторной манжеты заключается в стабилизации плечевого сустава за счет прижатия головки плечевой кости к гленоиду. Таким образом, мышцы вращательной манжеты плеча действуют как динамические стабилизаторы плечевого сустава. В дополнение к вращательной манжете, LHBT имеет спорный вклад и общую роль в стабильности плечевого сустава. Текущее консенсусное соглашение заключается в том, что стабилизирующая роль LHBT в отношении плечевого сустава становится более важной и / или актуальной в условиях дисфункции вращательной манжеты плеча.
Надостная мышца в первую очередь отводит плечо и отвечает за первые 15 градусов отведения. Подостная и малая круглая мышцы способствуют внешней ротации плеча. Подлопаточная мышца способствует внутреннему вращению плеча. Надостная и подостная мышцы иннервируются надлопаточным нервом. Малая круглая мышца иннервируется подмышечным нервом, а подлопаточная мышца — подлопаточным нервом.
Клиническое значение
Вывихи плеча
Плечевой сустав на сегодняшний день является наиболее часто вывихиваемым суставом тела, на его долю приходится до 45% вывихов. Передний вывих составляет 96% случаев и часто является результатом силы, направленной на плечевой сустав, когда рука находится в отведении и наружной ротации. Задний вывих является вторым наиболее распространенным направлением вывиха, на его долю приходится от 2% до 4% случаев. Задние вывихи обычно вызываются непрямыми механизмами, такими как поражение электрическим током или судороги, вызывающие сокращение относительно сильных внутренних ротаторов плеча (широчайших мышц спины, большой грудной и подлопаточной мышц).
Вывих плечевого сустава встречается примерно 17 случаев на 100 000 человек в год, с пиком заболеваемости среди мужчин в возрасте от 21 до 30 лет и женщин в возрасте от 61 до 80 лет. Лечение обычно включает анальгетики и закрытую репозицию, при этом некоторым пациентам требуется последующая хирургическая коррекция, особенно пациентам с одновременными повреждениями мягких тканей, приводящими к повторяющимся вывихам плеча. Подмышечный нерв проходит в непосредственной близости от плечевого сустава и огибает шейку плечевой кости и может быть поврежден во время вывиха или последующих попыток вправления вывихнутого сустава. Повреждение подмышечных нервов вызывает потерю чувствительности над латеральной частью плеча и паралич дельтовидной мышцы. Повреждения Хилла-Сакса (ударный перелом заднелатеральной головки плечевой кости относительно передненижнего суставного отростка) и поражения Банкарта (отслоение передненижнего отдела верхней губы с отрывным переломом или без него) также могут возникать после переднего вывиха. Частота рецидивов вывиха плечевого сустава составляет в среднем около 50%; однако существует значительное увеличение риска рецидива с более молодым возрастом первоначального вывиха [23].
Подмышечный нерв проходит в непосредственной близости от плечевого сустава и огибает шейку плечевой кости и может быть поврежден во время вывиха или последующих попыток вправления вывихнутого сустава. Повреждение подмышечных нервов вызывает потерю чувствительности над латеральной частью плеча и паралич дельтовидной мышцы. Повреждения Хилла-Сакса (ударный перелом заднелатеральной головки плечевой кости относительно передненижнего суставного отростка) и поражения Банкарта (отслоение передненижнего отдела верхней губы с отрывным переломом или без него) также могут возникать после переднего вывиха. Частота рецидивов вывиха плечевого сустава составляет в среднем около 50%; однако существует значительное увеличение риска рецидива с более молодым возрастом первоначального вывиха [23].
Адгезивный капсулит
Адгезивный капсулит — это заболевание с невыясненной причиной, при котором плечевая капсула воспаляется и становится жесткой, что значительно ограничивает движение и может вызывать хроническую боль. Боль обычно постоянная, усиливается ночью. Заболеваемость составляет примерно 3% населения в целом, с некоторыми разногласиями по поводу этого числа из-за опасений гипердиагностики этого расстройства. Чаще встречается у женщин в возрасте от 40 до 70 лет.[24] Факторы риска адгезивного капсулита включают сахарный диабет, заболевания соединительной ткани, заболевания щитовидной железы и болезни сердца. Он также ассоциируется с побочным эффектом специфической высокоактивной антиретровирусной терапии.[25] Лечение включает физиотерапию и трудотерапию, медикаментозное лечение (анальгетики/НПВП), внутрисуставную инъекцию стероидов и, в редких случаях, хирургическое вмешательство. Возможны также манипуляции под общей анестезией, которые разрушают рубцовую ткань и спайки внутри сустава. Со временем большинство людей восстанавливают приблизительно 90% диапазона движений плеча.
Боль обычно постоянная, усиливается ночью. Заболеваемость составляет примерно 3% населения в целом, с некоторыми разногласиями по поводу этого числа из-за опасений гипердиагностики этого расстройства. Чаще встречается у женщин в возрасте от 40 до 70 лет.[24] Факторы риска адгезивного капсулита включают сахарный диабет, заболевания соединительной ткани, заболевания щитовидной железы и болезни сердца. Он также ассоциируется с побочным эффектом специфической высокоактивной антиретровирусной терапии.[25] Лечение включает физиотерапию и трудотерапию, медикаментозное лечение (анальгетики/НПВП), внутрисуставную инъекцию стероидов и, в редких случаях, хирургическое вмешательство. Возможны также манипуляции под общей анестезией, которые разрушают рубцовую ткань и спайки внутри сустава. Со временем большинство людей восстанавливают приблизительно 90% диапазона движений плеча.
Травмы вращательной манжеты плеча [19]
Сухожилия вращательной манжеты плеча часто испытывают большие нагрузки, так как они выполняют функцию стабилизации плечевого сустава. Таким образом, патология этих сухожилий вращательной манжеты плеча встречается относительно часто. Заболевания ротаторной манжеты являются наиболее частым источником боли в плече при посещении отделения первичной медико-санитарной помощи.[26] Существует широкий спектр патологии, включая субакромиальный бурсит, тендинит вращательной манжеты плеча, импинджмент плеча и разрывы вращательной манжеты плеча. Пациенты с импинджментом/субакромиальным бурситом часто жалуются на боль при движении над головой. У большинства пациентов симптомы исчезнут благодаря правильно разработанным и выполненным программам физиотерапии. Однако, если пациенты не улучшаются после периода консервативного лечения, часто необходима оценка хирургом-ортопедом и/или специалистом по спортивной медицине. Разрывы сухожилий вращательной манжеты плеча могут быть хроническими из-за дегенерации сухожилия или ущемления плеча, или могут быть острыми после травмы. Это может быть разрыв частичной или полной толщины.
Таким образом, патология этих сухожилий вращательной манжеты плеча встречается относительно часто. Заболевания ротаторной манжеты являются наиболее частым источником боли в плече при посещении отделения первичной медико-санитарной помощи.[26] Существует широкий спектр патологии, включая субакромиальный бурсит, тендинит вращательной манжеты плеча, импинджмент плеча и разрывы вращательной манжеты плеча. Пациенты с импинджментом/субакромиальным бурситом часто жалуются на боль при движении над головой. У большинства пациентов симптомы исчезнут благодаря правильно разработанным и выполненным программам физиотерапии. Однако, если пациенты не улучшаются после периода консервативного лечения, часто необходима оценка хирургом-ортопедом и/или специалистом по спортивной медицине. Разрывы сухожилий вращательной манжеты плеча могут быть хроническими из-за дегенерации сухожилия или ущемления плеча, или могут быть острыми после травмы. Это может быть разрыв частичной или полной толщины.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.

Комментарий к этой статье.
Рис. Добавил (подробнее…)
Ссылки
- 1.
McCausland C, Sawyer E, Eovaldi BJ, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, плечо и верхняя конечность, мышцы плеча. [PubMed: 30521257]
- 2.
Cowan PT, Mudreac A, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, спина, лопатка. [PubMed: 30285370]
- 3.
Эпперсон Т.Н., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, грудино-ключичный сустав. [В паблике: 30725943]
- 4.
Мостафа Э., Имонуго О., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 8 августа 2022 г. Анатомия, плечо и верхняя конечность, плечевая кость.
 [PubMed: 30521242]
[PubMed: 30521242]- 5.
Rugg CM, Hettrich CM, Ortiz S, Wolf BR, Группа нестабильности плеча MOON. Чжан АЛ. Хирургическая стабилизация впервые возникших вывихов плеча: многоцентровый анализ. J плечо локоть Surg. 2018 апр; 27 (4): 674-685. [В паблике: 29321108]
- 6.
Итоигава Ю., Итои Э. Анатомия капсулолабрального комплекса и ротаторного интервала, связанные с нестабильностью плечевого сустава. Knee Surg Sports Traumatol Artrosc. 2016 февраля; 24 (2): 343-9. [PubMed: 26704796]
- 7.
Burkart AC, Debski RE. Анатомия и функция плечевых связок при передней нестабильности плеча. Clin Orthop Relat Relat Res. 2002 июль; (400): 32-9. [PubMed: 12072743]
- 8.
Ян С., Серор Дж., Кляйн Дж. Смазка суставного хряща. Анну Рев Биомед Инж. 2016 11 июля; 18: 235-58. [В паблике: 27420572]
- 9.
Кади Р., Миланц А., Шахабпур М. Анатомия плеча и нормальные варианты. J Belg Soc Radiol.
 16 декабря 2017 г .; 101 (Приложение 2): 3. [Бесплатная статья PMC: PMC6251069] [PubMed: 30498801]
16 декабря 2017 г .; 101 (Приложение 2): 3. [Бесплатная статья PMC: PMC6251069] [PubMed: 30498801]- 10.
Varacallo M, Seaman TJ, Mair SD. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Вывих и нестабильность сухожилия бицепса. [PubMed: 30475566]
- 11.
Тивана М.С., Чарлик М., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 30 августа 2022 г. Анатомия, плечо и верхняя конечность, бицепс. [В паблике: 30137823]
- 12.
Бахш В., Никандри Г. Анатомия и физикальное обследование плеча. Sports Med Arthrosc Rev. 2018 Sep;26(3):e10-e22. [PubMed: 30059442]
- 13.
Марувада С., Мадразо-Ибарра А., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 31 марта 2022 г. Анатомия вращательной манжеты плеча. [PubMed: 28722874]
- 14.
Эльзани А., Варакалло М.
 StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 15 мая 2022 г. Анатомия, плечо и верхняя конечность, дельтовидная мышца. [В паблике: 30725741]
StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 15 мая 2022 г. Анатомия, плечо и верхняя конечность, дельтовидная мышца. [В паблике: 30725741]- 15.
Хайленд С., Чарлик М., Варакалло М. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 25 июля 2022 г. Анатомия, плечо и верхняя конечность, ключица. [PubMed: 30252246]
- 16.
Pencle FJ, Varacallo M. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Перелом проксимального отдела плечевой кости. [PubMed: 29262220]
- 17.
Макклелланд Д., Паксинос А. Анатомия четырехугольника со ссылкой на синдром четырехугольника. J плечо локоть Surg. 2008 г., январь-февраль; 17(1):162-4. [В паблике: 17993281]
- 18.
Suami H, Koelmeyer L, Mackie H, Boyages J. Характер лимфодренажа после диссекции подмышечного узла влияет на тяжесть лимфедемы руки: обзор исследований на животных и клинических изображений.
 Сур Онкол. 2018 дек; 27 (4): 743-750. [PubMed: 30449502]
Сур Онкол. 2018 дек; 27 (4): 743-750. [PubMed: 30449502]- 19.
Варакалло М., Эль Битар Ю., Майр С.Д. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Тендинит вращательной манжеты плеча. [PubMed: 30335303]
- 20.
Варакалло М., Эль-Битар И., Майр С.Д. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Синдром вращательной манжеты плеча. [PubMed: 30285401]
- 21.
Варакалло М., Майр С.Д. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 4 сентября 2022 г. Тендинит и тендинопатия проксимального бицепса. [PubMed: 30422594]
- 22.
Везеридис П.С., Измаил К.Р., Джонс К.Дж., Петрильяно Ф.А. Плечевая дислокационная артропатия: этиология, диагностика и лечение. J Am Acad Orthop Surg. 201901 апреля; 27(7):227-235. [PubMed: 30278009]
- 23.
Хатри К., Арора Х.
