лечение и симптомы, цены в СПБ
Спондилоартроз пояснично-крестцового отдела позвоночника — дегенеративное заболевание, которое проявляется прогрессирующими костно-хрящевыми разрастаниями в суставах пояснично-крестцового отдела позвоночника. Развитие этого патологического состояния отрицательно влияет на подвижность межпозвоночных суставов и крестцово-подвздошного сочленения и со временем без лечения может привести к инвалидности.
Оставьте заявку на прием врача мануального терапевта
Администратор перезвонит в течение 5 минут, ответит на ваши вопросы и проинструктирует по дальнейшим действиям.
Нажимая кнопку «отправить», вы даете согласие на обработку ваших персональных данных
Причины появления спондилоартроза
- заболевания, сопровождающиеся нарушением синтеза костной и хрящевой ткани;
- плоскостопие и дефекты суставов нижних конечностей;
- метаболические нарушения;
- патологические изменения позвоночника любой этиологии;
- избыточная и неравномерная нагрузка на позвоночник;
- травмы поясницы и крестцовой области.

Симптомы спондилоартроза пояснично-крестцового отдела позвоночника
- скованность движений, снижение амплитуды сгибания и разгибания позвоночника;
- общая слабость, повышенная утомляемость и непереносимость физических нагрузок;
- прострелы в крестец от поясницы;
- приступообразная пронизывающая боль от области поясницы до ягодиц, отдающая в ноги.
Стадии спондилоартроза
- Явных симптомов не наблюдается, так как подвижность позвоночника все еще сохраняется. На этой стадии спондилоартроз обычно обнаруживают случайно, например в ходе рентгенографии. Лечение патологии на этом этапе существенно замедляет ее развитие и предотвращает инвалидизацию;
- Боли в спине приобретают хронический характер. В месте поражения на коже иногда видны покраснение и припухлость. Это связано с развитием прогрессирующих явлений фиброзирования в веществе межпозвоночных дисков и связанных с этим процессом метаболических нарушений в мягких тканях вокруг позвоночного столба;
- Терминальная стадия.
 Остеофиты из-за своих размеров начинают повреждать нервные окончания. Эта стадия проявляется сильным болевым синдромом и мышечным напряжением, появляются прострелы в конечностях. При этой стадии назначается хирургическое удаление остеофитов. Без хирургического вмешательства остеофиты полностью передавливают нервные окончания, что приводит к параличу.
Остеофиты из-за своих размеров начинают повреждать нервные окончания. Эта стадия проявляется сильным болевым синдромом и мышечным напряжением, появляются прострелы в конечностях. При этой стадии назначается хирургическое удаление остеофитов. Без хирургического вмешательства остеофиты полностью передавливают нервные окончания, что приводит к параличу.
Первичная консультация мануального терапевта
от 2000 ₽
Наши имеют большой опыт в диагностике, лечении и координации ухода за пациентами.
Диагностика спондилоартроза
Профильный специалист в этой области — врач-вертебролог. Именно он собирает анамнез и назначает лабораторные исследования. После подтверждения диагноза пациенту назначается комплексное лечение, включающее в себя медикаментозную и физиотерапевтическую поддержку. В случае неэффективности лечения или запущенности заболевания проводится хирургическое вмешательство для разделения отдельных позвонков и возвращения позвоночнику и крестцу необходимой подвижности.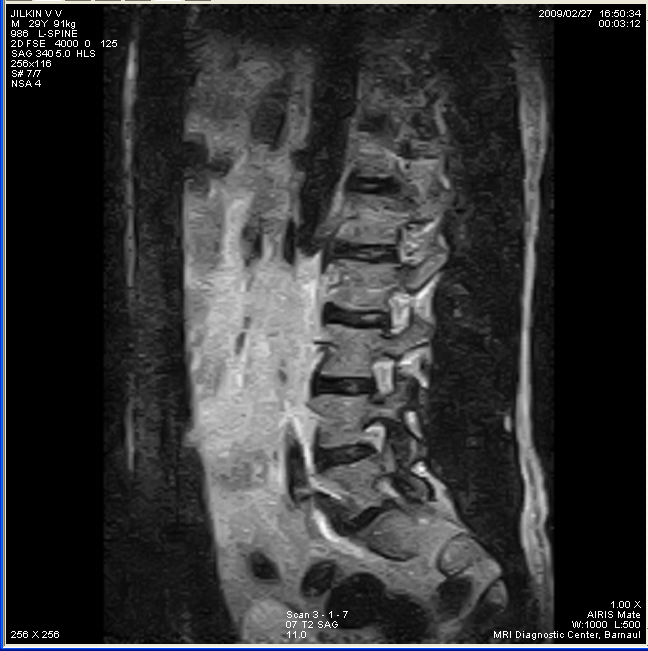
Если Вас беспокоят один или несколько перечисленных выше симптомов, имеет смысл немедленно обратиться за консультацией к квалифицированному специалисту. Вертебрологи, остеологи и хирурги клиники Долголетие в Санкт-Петербурге имеют большой клинический опыт. Нашим клиентам гарантируется абсолютная безопасность проводимых процедур. Доверяя нам свое здоровье, Вы получите полный объем необходимой медицинской помощи. Запись на консультацию профильного специалиста на сайте клиники ведется круглосуточно.
Содержание статьи:
- Причины появления спондилоартроза
- Симптомы спондилоартроза пояснично-крестцового отдела позвоночника
- Стадии спондилоартроза
- Диагностика спондилоартроза
- Преимущества клиники
- Врачи
- Акции
Оставьте заявку на прием врача мануального терапевта
Администратор перезвонит в течение 5 минут, ответит на ваши вопросы и проинструктирует по дальнейшим действиям.
Нажимая кнопку «отправить», вы даете согласие на обработку ваших персональных данных
Преимущества клиники
Анонимность и деликатность, клиентоориентированный сервис
Точная и быстрая диагностика экспертного класса
Более 50 квалифицированных врачей различных специальностей
Более 27 лет на рынке медицинских услуг
Медицинские услуги «замкнутолого цикла». Гарантия результата
Отзывы людей, которым вы можете доверять
Врачи
Дочилов Константин Витальевич
Врач остеопат, невролог высшей категории
Стаж: с 1994 года
Федоров Николай Александрович
Врач мануальный терапевт, невролог, остеопат, вертебролог, рефлексотерапевт, высшей категории
Стаж: c 2000 года
все акции
Акции
«Здоровые ножки» — консультация флеболога + УЗИ вен
31 октября, 2022
Малая Посадская ул. д. 7/4
Акция: капельница «Золушка»
31 октября, 2022
Крестьянский переулок, д. 4
4
Блефаропластика
31 октября, 2022
Малая Посадская ул. д. 7/4
Где пройти лечение?
Лечение спондилоартроза поясницы | Артромедцентр
Спондилоартроз – известное и распространенное заболевание поясничного отдела позвоночника. Преимущественно, патология пояснично-крестцового отдела развивается у людей, старше 50-55 лет, но иногда возникает у лиц, занимающихся тяжким физическим трудом, испытывающих трудности с лишним весом или получивших травму позвоночного столба.
Спондилоартроз поясничной области позвоночника поражает суставы, соединяющие позвонки. Из всех разновидностей, данное заболевание считается вполне безопасным, но только в начале своего развития. Последующее прогрессирование патологии приводит к проблемам с передвижениями, может вызвать онемение отдельных участков поясничного отдела и другие осложнения.
Причины спондилоартроза
Главная причина спондилоартроза в поясничном отделе — старение. Фасеточные суставы в позвоночнике изнашиваются, слабеют, что приводит к образованию симптомов остеоартрита.
Вызвать заболевание может ряд других причин:
- травмы, растяжения суставов в поясничном отделе;
- процесс разрушения межпозвонковых дисков, уменьшается расстояние между ними, увеличивается риск возникновения остеофитов;
- экстензия (движение туловища назад) создает высокое давление на сустав, что также может деформировать его;
- серьезная травма позвоночника и, в особенности, поясничного отдела может вызвать спондилоартроз;
- врожденная предрасположенность, унаследование заболевания у кого-то из родителей или дальних родственников может являться причиной спондилоартроза;
- постоянные нагрузки на позвоночник, ношение тяжестей или занятия силовыми видами спорта.
Все эти причины могут стать провокаторами болезни.
Симптоматические проявления
Симптоматические признаки будут возникать в зависимости от того, какой элемент позвоночника в поясничной области был поврежден. На агрессивность и частотность симптомов также влияет состояние нервных окончаний в пораженном отделе.
Симптомы периодичны, непостоянны, варьируются от незначительных признаков до тяжелых. У пациента могут присутствовать следующие проявления спондилоартроза:
- болевые ощущения в пояснице — частый симптом. Дискомфорт распространяется на седалищный отдел, может затрагивать нижние конечности;
- частые спазмы в мышцах, приводящие к необходимости сменить позу;
- ограниченность в подвижности, пациент не может разогнуться или наклонить туловище в сторону, в некоторых случаях занятие вертикального положения вызывает массу трудностей;
- отсутствие прежней координации движений, больной может оступаться;
- сидение провоцирует меньше болевых ощущений, чем лежание;
- искривление позвоночника в поясничном отделе, возникновение лордоза;
- присутствие стенозоподобной симптоматики;
- скованные ощущения, особенно после длительного сна или нахождения в неподвижном состоянии, спина постоянно напряжена;
- боль после занятия физической деятельностью, переноса тяжестей;
- повышенная отечность в области дегенерировавших фасеточных суставов.

Симптомы нельзя назвать специфичными. Большинство заболеваний, связанных с поражением позвоночного столба, обладают схожими признаками.
Диагностика
Если болевые или дискомфортные ощущения в спине продолжаются свыше 14 дней и приобретают хронический характер, нужно посетить больницу для проведения диагностики.
Этап диагностирования делится на две части: сбор анамнеза и инструментальное обследование. Первая часть нужна врачу для того, чтобы иметь представление о том, с чем предстоит столкнуться, вторая – составление клинической картины.
Полностью изучается история болезни больного, собираются воедино присутствующие симптомы, агрессивность и частотность болей. Врачу важно знать, когда негативные признаки впервые проявились, чтобы исключить неподходящие заболевания.
Специалист будет изучать не только пациента, но и его семью. Спондилоартроз – патология, передающаяся наследственным путём, не обязательно от родителей. Проблемы со спиной могли быть у более дальних родственников.
После устного опроса следует визуальный осмотр. Врач дает оценку состояния пациента на текущий момент, изучает нервную проводимость, подвижность суставов. Осмотр не позволяет установить точный диагноз, но дает возможность исключить посторонние болезни.
Инструментальная диагностика
После устного опроса и физического осмотра следует черёд инструментальной диагностики. Для изучения используются следующие методы:
- Рентген. Позволяет установить наличие повреждений позвоночного столба, присутствие злокачественных новообразований – остеофитов. Если травма есть, врач оценит её масштабность и примет срочные меры.
- ПЭТ. Полное сканирование костей с целью исключения возможных воспалительных реакций, злокачественной опухоли и инфекционных заболеваний.
- КТ. Нужно для оценки состояния спинального канала и окружающих его структур.
- МРТ. Позволяет увидеть морфологическую картину спинного мозга, оценить состояние нервных окончаний, позвонков и самого позвоночного столба.

Все эти меры необязательны. ПЭТ, КТ и МРТ – вспомогательная инструментальная диагностика, которая нужна для составления правдивой клинической картины. Симптомы спондилоартроза пояснично-крестцового отдела сильно схожи с другими заболеваниями, поэтому врач должен быть уверен, что ставит правильный диагноз.
Лечение спондилоартроза пояснично-крестцового отдела позвоночника
Терапия спондилоартроза пояснично-крестцового отдела ставит одновременно несколько целей:
- устранение негативной симптоматики, уменьшение агрессивности болевых ощущений и скованности в пораженном участке спины;
- замедление процесса патологического разрушения или видоизменения суставов и костей.
Врачи предпочитают использовать консервативные методы без прямого вмешательства специалистов. Но если симптомы обостряются, патологические процессы продолжают развиваться, у врачей не остается другого выбора.
Но, в большинстве случаев, для лечения спондилоартроза пояснично-крестцового отдела достаточно только консервативной терапии. Вот несколько наиболее популярных способов:
Вот несколько наиболее популярных способов:
- Лечебная физическая культура (ЛФК). Ряд упражнений, направленных на укрепление мышц в поясничной области. Если натренировать мышечную структуру, возрастет устойчивость позвоночника, уменьшится нагрузка на него.
- Уменьшение массы тела. Ожирение – одна из причин развития спондилоартроза пояснично-крестцового отдела. Большая масса тела нагружает позвоночник в 3-4 раза больше, чем обычно. Бороться с этой проблемой можно разными способами: диетой и физическими упражнениями, выполнение которых должен контролировать специалист.
- Лечение спондилоартроза пояснично-крестцового отдела позвоночника медикаментами. Используется несколько групп лекарственных средств: противовоспалительные, обезболивающие, от отёков. Каждый препарат назначается с целью уменьшения болевых ощущений и подавления чувства скованности в поясничном отделе.
- Использование тепла и холода. При помощи тепла расслабляется мышечная структура, что удобно и эффективно во время физических упражнений.
 Холод помогает устранить боль, снизить воспалительную реакцию.
Холод помогает устранить боль, снизить воспалительную реакцию. - Мануальная терапия. Очень востребованный способ, основанный на специальных манипуляциях в пояснично-крестцовом отделе позвоночника. Конечно, полностью восстановить пораженный участок не удастся, но можно откорректировать структуру позвоночного столба, что положительно повлияет на мобильность.
- Массаж. Помогает расслабить мышцы, снизить нагрузку на них. Если симптомы патологии не вошли в острую форму, проводить процедуру можно самостоятельно, но после консультации у врача. Частый массаж запрещен.
Для лечения спондилоартроза пояснично-крестцового отдела позвоночника используют и другие методы: иглоукалывание, магнитную терапию, эпидуральные инъекции, слабый ток. Все вышеперечисленные способы не опасны для здоровья человека, обладают минимальным количеством побочных эффектов и противопоказаний, что делает их незаменимыми при патологии позвоночного столба.
Возможные осложнения
Спондилоартроз часто вызывает различные осложнения, но они имеют кратковременный характер и проходят во время терапии. Но продолжительные дегенеративные изменения ведут к стенозу позвоночнику, который опасен купирование спинного мозга и нервных окончаний. В будущем это обернется параличом или частичным онемением некоторых частей спины.
Но продолжительные дегенеративные изменения ведут к стенозу позвоночнику, который опасен купирование спинного мозга и нервных окончаний. В будущем это обернется параличом или частичным онемением некоторых частей спины.
Самостоятельная помощь
Если нет времени на посещение больницы или болевые ощущения не дают туда добраться, можно попробовать оказать себе помощь самостоятельно. Делать это нужно с осторожностью, чтобы не спровоцировать ухудшение ситуации.
Используются следующие советы:
- Спать с подушкой между ног. Уменьшает количество и агрессивность болей.
- Использовать попеременно тепло и холод в пораженной поясничной области.
- Не поднимать тяжелые предметы, исключить возможные физические нагрузки.
- Приобрести ортопедическую подушку и матрас. Специальные предметы помогают держать позвоночник в тонусе, снижают нагрузку на мышцы.
- Придерживаться диеты. Лишняя масса – прямой провокатор спондилоартроза.
Эти меры всего лишь временны, они не являются прямой терапией заболевания. Если ситуация начнет резко ухудшаться, нужно сразу же посетить больницу или вызвать скорую помощь на дом.
Если ситуация начнет резко ухудшаться, нужно сразу же посетить больницу или вызвать скорую помощь на дом.
Возможные прогнозы
При спондилоартрозе пояснично-крестцового отдела позвоночника почти всегда положительные прогнозы. Болезнь не считается неизлечимой, при своевременно оказанной помощи можно выздороветь за 6-8 месяцев.
Согласно врачебной статистике, у 70% пациентов всегда положительная реакция на консервативную терапию. Спустя 14-16 дней наблюдаются первые улучшения, снижается частотности боли, повышается мобильность пораженных позвонков. При объединении с медикаментозной терапией успехи наблюдаются гораздо раньше.
У большинства больных отсутствуют какие-либо симптомы спондилоартроза, что затрудняет диагностирование. Признаки могут проявиться позже, но уже в развернутой форме.
У некоторых пациентов развивается стойкая хроническая боль, от которой не спасают болеутоляющие и упражнения. Эти случаи особенные, без прямого врачебного вмешательства можно обойтись очень редко.
Как только первичный симптом спондилоартроза пояснично-крестцового отдела позвоночника дал о себе знать, нужно обращаться в больницу. Если вовремя среагировать, можно подавить заболевание ещё на стадии развития и сохранить состояние позвоночного столба.
Преимущества MBST-терапии
Инновационная MBST-терапия является последним словом медицины в лечении спондилоартроза. Эта методика основывается на воздействии на клетки человека, провоцирует их обновление и восстановление.
Метод универсален, может быть назначен как при слабых травмах, так и серьезных повреждениях поясничного отдела. Результатом процедуры становится уменьшение болевых ощущений и симптоматических проявлений в целом, восстановление поврежденных фасеточных суставов или хрящевой ткани, повышение мобильности позвонков.
Почему MBST-терапия настолько востребована? Это неинвазивный, безболезненный и абсолютно безопасный метод, который не требует вмешательства со стороны хирургов.
Спондилоартроз поясничного отдела позвоночника [УВТ]
Спондилоартроз поясничного отдела позвоночника – это воспалительно-дегенеративное изменение суставной ткани позвонков.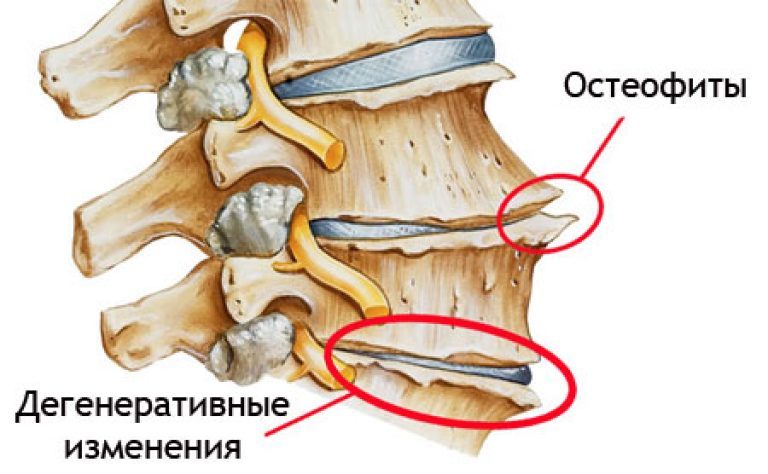 Заболевание развивается постепенно, требует обращения к ортопеду или вертебрологу. Пациенту составляют комплексное лечение на основании результатов пройденного им исследования.
Заболевание развивается постепенно, требует обращения к ортопеду или вертебрологу. Пациенту составляют комплексное лечение на основании результатов пройденного им исследования.
1. Причины поясничного спондилоартроза
2. Симптомы
3. Виды спондилоартроза поясничного отдела позвоночника
4. Лечение поясничного спондилоартроза
4.1. Лечение ударно-волновой терапией
5. Диагностика
Причины поясничного спондилоартроза
Опасность патологического процесса заключается в истончении и последующей деструкции хряща. На фоне его разрушения изменяется суставная капсула, мышечная ткань, связочный аппарат. Череду неблагоприятных явлений дополняет формирование краевых разрастаний (остеофитов).
Причины развития заболевания:
- Неравномерное распределение нагрузки на позвоночный столб. Подобное происходит вследствие асимметрии фасеточных суставов.
- Врождённые нарушения строения позвонков (сращение крестца и V позвонка поясничного отдела, образование дополнительного позвонка).

- Чрезмерная физическая активность (профессиональная деятельность, ненормированные спортивные нагрузки).
К группе риска развития спондилоартроза поясничного отдела относятся лица, перенесшие повреждения спины, и люди, страдающие ожирением 2-4 степени. Физиологическое старение организма – один из неблагоприятных факторов. Потеря костной тканью большого объёма кальция создаёт условие для развития патологии.
Симптомы
Спондилоартроз поясничного отдела позвоночника характеризуется несколькими клиническими проявлениями:
- Болевой синдром. По мере развития воспалительного процесса, в пораженном сегменте вертебральной части возникает сильная боль. Начальная стадия заболевания не сопровождается существенными неприятными ощущениями, практически не привлекает внимание пациента. Это одна из причин запоздалого обращения к врачу.
- На 1,2 стадии проявления патологии не настолько сильны, чтобы ограничивать подвижность. Наблюдается лишь повышенная утомляемость спины после длительной ходьбы.
 На 3,4 стадии функциональные возможности сведены до минимума. Из-за болевого синдрома и чувства скованности в спине, пациент теряет возможность самообслуживания.
На 3,4 стадии функциональные возможности сведены до минимума. Из-за болевого синдрома и чувства скованности в спине, пациент теряет возможность самообслуживания. - Головокружение, проблемы с вестибулярным аппаратом.
- Головная боль различного характера и степени интенсивности.
- Парестезии – мнимое ощущение перемещающихся по телу насекомых, пациенту кажется, что по его коже перемещаются мурашки. Это доставляет психологический дискомфорт.
Наблюдается непривычная слабость в руках. Попытка наклониться вперед или в стороны сопровождается острой болью, необходимостью сменить положение тела.
Виды спондилоартроза поясничного отдела позвоночника
На основании диагностических сведений, врач определяет, какой именно вид патологии у конкретного пациента:
- Дегенеративный. Хрящевая часть позвонков имеет плоскую форму. Эта характеристика напрямую связана с потерей им эластичности.
- Деформирующий. Изменяется размер и форма позвонков. Явления провоцируют формирование костных наростов, которые по мере своего прогрессирования, смещают хрящи.
 Это необратимый процесс. Для подтверждения диагноза проводят рентгенологическое исследование.
Это необратимый процесс. Для подтверждения диагноза проводят рентгенологическое исследование. - Анкилозирующий. Позвоночник деформируется, теряет эластичность. Нарушение свойственно лицам молодого возраста, преимущественно поражает мужчин.
- Полисегментарный. Патология характеризуется развитием одновременно на нескольких участках позвоночного столба.
Вид спондилоартроза не определяют до получения результатов диагностики, поскольку первые 3 формы похожи по клиническим проявлениям.
Лечение поясничного спондилоартроза
Терапия заболевания предполагает введение нестероидных противовоспалительных средств (НПВС) – Диклофенака, Вольтарена, Индометацина. Препараты этого ряда снижают болевые ощущения, частично восстанавливают двигательную активность. Длительность эффекта зависит от вида, стадии патологии, индивидуальной чувствительности пациента.
Не менее важными препаратами являются хондропротекторы. Глюкозамин и Хондроитина сульфат воздействуют на хрящевую ткань, купируют симптоматику рассматриваемого заболевания, что позволяет:
- свести частоту обострений до минимума;
- нормализовать подвижность за счёт снятия боли и скованности в спине;
- приостановить процесс разрушения хрящевой ткани позвоночного столба;
- не допустить вовлечение в воспалительно-дегенеративный процесс здоровых позвонков.

Указанные хондропротекторы известны положительным профилем переносимости. Лекарства безопасны для здоровья.
Дополнительно проводят гормонотерапию – для купирования воспалительного процесса. Чаще назначают Дексаметазон небольшими дозировками или Преднизолон – по схеме. Предписание витаминов позволяет нормализовать приток крови к тканям, улучшить обменные процессы. Врач рекомендует вводить B1, B2, B6, B12 – они наиболее эффективны в этом случае.
Местное нанесение лечебных гелей и мазей направлено на уменьшение боли в спине, что позволяет полноценно отдохнуть.
Врач назначает диетическое питание, активную лечебную гимнастику, систематическое посещение массажа. Пациент нуждается в ортезировании – применении фиксирующего пояса, корсета. Если специалист не видит противопоказаний к этому, то рассматривается вариант проведения иглоукалывания. Закрепить положительный результат помогут физиотерапевтические процедуры.
Лечение ударно-волновой терапией
Применение ударно-волновой терапии для устранения спондилоартроза поясничного отдела позвоночника позволяет добиться снижения на него статико-динамической нагрузки. Преимущество методики – нормализация кровообращения, что позволяет направить активные вещества лекарств к очагу патологии. Процедура способствует достижению терапевтического эффекта.
Преимущество методики – нормализация кровообращения, что позволяет направить активные вещества лекарств к очагу патологии. Процедура способствует достижению терапевтического эффекта.
Второе преимущества методики – возможность снижения болевых ощущений, снятия скованности, восстановления подвижности.
Третий положительный момент – уменьшение расхода лекарственных препаратов. Боль и остальные неприятные симптомы отступают, и необходимость введения анальгетиков – устраняется самостоятельно.
Метод имеет небольшой перечень противопоказаний, что повышает шанс на прохождение процедуры.
Диагностика
Выявить наличие заболевания можно благодаря следующим видам исследования:
- Опрос, осмотр. Немаловажную информацию специалист узнаёт из анамнеза пациента – перенесенные патологии, травмы; особенности труда.
- Лабораторный анализ крови, мочи. В средах выявляют повышение уровня лейкоцитов, что говорит о наличии активного воспалительного процесса.
- Рентгенологическое исследование.

- МРТ, КТ – сложные методы лучевой визуализации направлены на определение спектра поражения, стадии болезни.
Другие диагностические процедуры зависят от особенностей заболевания, сопутствующих нарушений.
Спондилоартроз поясничного отдела позвоночника – тяжёлое заболевание. Оно предполагает лабораторную и аппаратную диагностику. Задача пациента – не прерывать терапевтический курс при первых признаках улучшения самочувствия. Положительная динамика – ещё не признак полного устранения воспаления.
Поясничный отдел позвоночника | Ключ скелетно-мышечной системы
Наблюдение
Общее наблюдение за лицом, позой и походкой пациента предупредит исследователя о серьезности состояния. Пациенты с острой болью обычно выглядят уставшими. Возможно, они приняли анталгическую позу со сгибанием или поясничный сколиоз, что обычно указывает на острое запирание спины, возможно, из-за повреждения диска. Поясничное боковое смещение является патогномоничным для поражения диска (Porter 19). 95). Пациенты могут быть не в состоянии сидеть во время обследования из-за дискомфорта от этой конкретной позы. Их походка может быть беспокойной из-за осторожных шагов, явно опасающихся спровоцировать приступы боли внезапными движениями или болью при нагрузке. Опущение стопы может быть заметно при ходьбе и наводит на мысль о вовлечении нервного корешка L4, влияющего на переднюю большеберцовую мышцу и нарушающего ее функцию.
95). Пациенты могут быть не в состоянии сидеть во время обследования из-за дискомфорта от этой конкретной позы. Их походка может быть беспокойной из-за осторожных шагов, явно опасающихся спровоцировать приступы боли внезапными движениями или болью при нагрузке. Опущение стопы может быть заметно при ходьбе и наводит на мысль о вовлечении нервного корешка L4, влияющего на переднюю большеберцовую мышцу и нарушающего ее функцию.
В рамке на странице 379 перечислены «красные флажки» для возможного наличия серьезной патологии, которую следует выслушивать и выявлять в ходе субъективного и объективного обследования. По отдельности многие из флагов могут иметь ограниченное значение, но клиницист должен учитывать общий профиль пациента и решать, существуют ли противопоказания к лечению и/или показано ли дальнейшее направление к врачу.
Анамнез (субъективное обследование)
Сбор анамнеза особенно важен для суставов позвоночника. Vroomen и коллеги (1999) опубликовали систематический обзор диагностической ценности анамнеза и обследования пациентов с подозрением на ишиас, установив, что анамнезу таких событий уделяется очень мало внимания. Распределение боли было единственным чувствительным признаком уровня грыжи диска, с поднятием прямой ноги, казалось бы, чувствительным признаком, а поднятие скрещенной прямой ноги явным индикатором компрессии нервного корешка. В литературе существуют разногласия относительно значения снижения мышечной силы, потери чувствительности и измененных рефлексов как признаков поражения нервных корешков, и неясно, значительно ли физикальное обследование увеличивает диагностическую ценность анамнеза.
Распределение боли было единственным чувствительным признаком уровня грыжи диска, с поднятием прямой ноги, казалось бы, чувствительным признаком, а поднятие скрещенной прямой ноги явным индикатором компрессии нервного корешка. В литературе существуют разногласия относительно значения снижения мышечной силы, потери чувствительности и измененных рефлексов как признаков поражения нервных корешков, и неясно, значительно ли физикальное обследование увеличивает диагностическую ценность анамнеза.
Существует тесная взаимосвязь между признаками и симптомами со стороны поясничного отдела позвоночника, крестцово-подвздошного сустава и тазобедренного сустава. Сбор анамнеза поможет в дифференциальной диагностике, но состояния в каждой из этих областей могут сосуществовать. Серьезные патологии могут поражать позвоночник, такие как злокачественные новообразования, инфекции, спондилоартропатии или переломы, но они составляют небольшой процент проблем по сравнению с механическими повреждениями нижней части спины (Swezey, 1993). Рентгенологические данные могут вводить в заблуждение, особенно когда выявляются дегенеративные изменения при остеоартрозе, которые могут быть болезненными, а могут и не быть. Точно так же спондилолиз, прогрессирующий до спондилолистеза, встречается примерно у 5% взрослых, но симптоматичен только у половины из них (Swezey 19).93).
Рентгенологические данные могут вводить в заблуждение, особенно когда выявляются дегенеративные изменения при остеоартрозе, которые могут быть болезненными, а могут и не быть. Точно так же спондилолиз, прогрессирующий до спондилолистеза, встречается примерно у 5% взрослых, но симптоматичен только у половины из них (Swezey 19).93).
Возраст, род занятий, занятия спортом, увлечения и образ жизни пациента могут указывать на провоцирующие механизмы. Часто инцидент, спровоцировавший приступ боли в спине, может быть относительно незначительным, хотя факторы, предрасполагающие к этому событию, могли действовать в течение некоторого времени. В то время как излечение будет первоначальной целью лечения данного инцидента, в конечном итоге управление состоянием и предотвращение рецидива станет обязанностью пациента. Пациентам потребуются советы и рекомендации по лечению состояния их спины для предотвращения хронизации.
Многие профессии связаны с подвижным образом жизни, напр.
Обследование пациентов с хронической болью в пояснице представляет собой особую проблему для клинициста. Эмоциональные, экологические и производственные факторы могут влиять на восприятие боли, в то время как монотонность или неудовлетворенность на работе или дома имеют значение (Osti & Cullum 1994). Необходимо проводить различие между истинными физическими симптомами текущего состояния и симптомами, относящимися к психосоциальным факторам, влияющим на то, как пациент реагирует на боль (см. выше). Следует выяснить возможность вторичных факторов усиления, связанных с инвалидностью, или наличие психологических или социальных стрессов, которые могут предрасполагать пациента к хроническим болевым расстройствам (Swezey 19).
Место боли укажет на ее происхождение (см. гл. 1). Поясничная боль обычно локализуется в спине и ягодицах или сегментарно ощущается в конечностях. Крестцово-подвздошная боль может быть односторонней, ощущаться в ягодице или, чаще, в паху и иногда отдавать в ногу. Тазобедренный сустав может давать область боли в ягодице, соответствующую сегменту L3, боль в паху или боль, иррадиирующую вниз по переднемедиальной поверхности бедра и голени к медиальной части лодыжки. Дуральная боль является многосегментарной и может быть центральной или двусторонней. Давление на гильзу корешка твердой мозговой оболочки будет передаваться сегментарно на соответствующий дерматом. При надавливании на нервный корешок боль передается в соответствующую конечность с сопутствующими симптомами парестезии на дистальном конце дерматома.
Vucetic и коллеги (1995) рассмотрели трудности, с которыми сталкиваются пациенты при точном словесном описании боли. Они поддерживают использование болевых рисунков, получение которых может занять несколько минут, но результат можно понять с первого взгляда. Waddell (1992) предупреждает, что на то, как пациент рисует боль, влияет эмоциональный дистресс, и что неанатомические, широко распространенные и увеличенные рисунки говорят о дистрессе пациента, а не о физических характеристиках боли.
Они поддерживают использование болевых рисунков, получение которых может занять несколько минут, но результат можно понять с первого взгляда. Waddell (1992) предупреждает, что на то, как пациент рисует боль, влияет эмоциональный дистресс, и что неанатомические, широко распространенные и увеличенные рисунки говорят о дистрессе пациента, а не о физических характеристиках боли.
распространение боли даст представление не только о ее происхождении, но и о тяжести или раздражительности поражения. Как правило, чем более периферически распространяется боль, тем больше источник раздражения. Механическое повреждение из-за смещения поясничного диска вызывает центральную или одностороннюю боль в спине или ягодицах. Если боль перемещается в ногу, она обычно прекращается или уменьшается в спине. Боль вне скелетно-мышечного происхождения не следует этой модели, и серьезные поражения вызывают усиливающуюся распространяющуюся боль, при этом боль в спине остается такой же сильной, как и периферическая.
Начало и продолжительность боли могут помочь в выборе лечения (см. ниже). В самых общих чертах, внезапное начало боли может реагировать на манипуляции, в то время как постепенное начало боли может лучше реагировать на тракцию. Для принятия решения о лечении необходимо будет обдумать всю клиническую картину, что может противоречить этим практическим правилам.
Характер и способ возникновения имеют важное значение. Пациент может вспомнить точное время и способ начала, которые могли включать согнутую и повернутую позу. Если в провоцирующем эпизоде участвовал подъем, то это мог быть только незначительный вес. Если пациент сообщает о постепенном появлении боли, следует дополнительно расспросить его о предыдущей активности. Небольшой травматический инцидент за некоторое время до появления болей в спине или сохранение позы с устойчивым сгибанием могло быть достаточным, чтобы спровоцировать симптомы.
Постепенное начало дегенеративного остеоартроза характерно для дугообразных суставов и тазобедренных суставов, в то время как подвывих крестцово-подвздошного сустава может возникнуть с внезапным началом. Серьезная патология развивается коварно.
Серьезная патология развивается коварно.
Если речь идет о травме, следует установить точный характер травмы и исключить любой возможный перелом. Прямая травма может привести к ушибам мягких тканей, в то время как перелом может затрагивать остистый отросток, поперечный отросток, межсуставную часть, тело позвонка или концевую пластинку позвонка. Компрессионные переломы тел позвонков часто встречаются у всадников и при падении с высоты и затрагивают уязвимую губчатую кость тела позвонка (Hartley 19).95). Повреждения при гиперфлексии могут вызывать повреждения связок или затрагивать капсулу дуговидно-физарного сустава, в то время как травмы при гиперэкстензии сдавливают дугообразные суставы. Обе силы могут повредить межпозвонковый диск.
Необходимо учитывать симптомы и поведение . Поведение боли укажет на раздражительность состояния пациента и даст ключ к дифференциальной диагностике. Серьезные патологии позвоночника, в том числе переломы, опухоли или инфекции, встречаются относительно редко, составляя менее 1% всех медицинских случаев, наблюдаемых при обследовании позвоночника.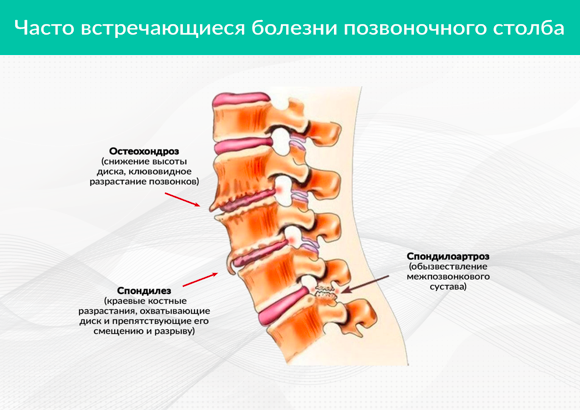 Несмотря на это, клиницист должен внимательно следить за клиническими показателями, которые требуют более тщательного изучения, чем основное клиническое обследование (Sizer et al, 2007).
Несмотря на это, клиницист должен внимательно следить за клиническими показателями, которые требуют более тщательного изучения, чем основное клиническое обследование (Sizer et al, 2007).
Следует установить характер всех предшествующих эпизодов болей в спине, так как при поражении диска обычно появляется картина постепенного ухудшения и увеличения эпизодов боли.
Механизмы, посредством которых грыжа диска может вызывать боль, обсуждались ранее в этой главе. Типичная картина боли при грыже диска обычно представляет собой центральную боль, которая перемещается латерально. Когда боль перемещается латерально, центральная боль обычно прекращается или уменьшается. Постепенно нарастающая центральная боль, сопровождаемая нарастающей болью в ногах, свидетельствует о серьезной патологии, и эта боль обычно не уменьшается ни в покое, ни в состоянии физической активности.
Важна ежедневная картина боли, и, как правило, поражение диска вызывает либо боль в виде боли, которая уменьшается сразу после отдыха и усиливается в течение дня, либо, поскольку диск впитывает воду в течение ночи, пациент может ощущаться усиление болей при нагрузке утром из-за повышенного давления на чувствительные ткани. Пациенты могут достаточно хорошо спать ночью, так как они обычно могут найти удобное положение.
Пациенты могут достаточно хорошо спать ночью, так как они обычно могут найти удобное положение.
Механическая боль может вызвать реакцию включения/выключения за счет сжатия или деформации чувствительных к боли структур. Это может включать само кольцо или структуры в позвоночном канале. Больной с поражением диска обычно жалуется на боль при движении, стихающую в покое. Изменение давления на диск влияет на боль, и она, как правило, усиливается в положении сидя и согнувшись, чем в положении стоя или лежа. При остром защемлении спины небольшие движения могут вызвать утонченную жгучую боль.
Материал грыжи диска может вызывать воспалительную реакцию, приводящую к химической боли. Химическая боль характеризуется постоянной болью, связанной с утренней скованностью. Более острая боль также может быть связана с химическим раздражением, поскольку нервные окончания становятся сенсибилизированными и реагируют на более низкий порог стимуляции. Важно дифференцировать механическую боль в спине от воспалительного артрита и поражений крестцово-подвздошного сустава с учетом других факторов, поскольку они также вызывают боль, связанную с утренней скованностью.
Корешковая боль, как правило, представляет собой сильную пронзающую боль, часто жгучего характера, которая ощущается в области распространения дерматома, связанного с нервным корешком. Ишиас обычно связан с патологией поясничного диска и возникает, если вовлечены нервные корешки L4–L5, S1 или S2. Если задействованы более высокие уровни, боль будет аналогичным образом отнесена к соответствующему сегменту.
Язык, используемый пациентами для описания качества их боли, указывает на баланс между физическими и эмоциональными элементами их боли. Такие слова, как «пульсация», «жжение», «покалывание» и «стрельба», описывают сенсорный характер боли; эмоциональные характеристики выражаются такими словами, как «тошнотворный», «несчастный», «невыносимый» и «истощающий», или голосовыми жалобами, такими как стоны, стоны и вздохи (Waddell 19).92, 1998).
Другие симптомы, описанные пациентом, позволяют провести дифференциальную диагностику, противопоказания к лечению, а также тяжесть или раздражительность поражения. Повышение давления при кашле, чихании, смехе или натуживании может усилить боль в спине, и это основной симптом твердой мозговой оболочки. Парестезии обычно ощущаются на дистальном конце дерматома и являются симптомом компрессии нервных корешков. Подтверждением этому служат объективные признаки компрессии, мышечная слабость, изменение чувствительности и снижение или отсутствие рефлексов.
Повышение давления при кашле, чихании, смехе или натуживании может усилить боль в спине, и это основной симптом твердой мозговой оболочки. Парестезии обычно ощущаются на дистальном конце дерматома и являются симптомом компрессии нервных корешков. Подтверждением этому служат объективные признаки компрессии, мышечная слабость, изменение чувствительности и снижение или отсутствие рефлексов.
Необходимо задать конкретные вопросы, касающиеся боли или парестезии в области промежности и половых органов, а также функции мочевого пузыря и кишечника. Наличие любого из этих симптомов указывает на компрессию нервного корешка S4 на преганглионарном уровне, что может привести к необратимому повреждению, и указывает на немедленное направление к хирургу. Переходная зона существует в преганглионарной области между периферической и центральной нервной системами, и восстановление не может происходить через переходную зону, если нерв поврежден (Huang et al 2007). В этом исследовании изучается возможность хирургического восстановления нерва для стимулирования регенерации, но восстановление проводилось у крыс только на этой стадии.
Манипуляции в этих случаях категорически противопоказаны. Важны симптомы затрудненного мочеиспускания, неспособность удерживать мочу или отсутствие чувствительности при вскрытии кишечника. Нередко частое мочеиспускание или затруднение дефекации связаны с усилием при острой поясничной боли.
Двусторонний ишиас с объективными неврологическими признаками и двусторонним ограничением подъема прямой ноги предполагает массивное центральное выпячивание, сдавливающее конский хвост через заднюю продольную связку, с возможным разрывом связки (Cyriax 1982). Это абсолютное противопоказание к манипуляциям, так как ухудшение ситуации может привести к необратимому повреждению конского хвоста, о чем говорилось выше. Симптомы компрессии конского хвоста следует отличать от многосегментарной дуральной иррадиации боли в обе ноги, при которой может быть двустороннее ограничение подъема прямой ноги, но отсутствуют неврологические симптомы.
Опрос пациента о поражении других суставов покажет наличие воспалительного артрита или тенденцию к дегенеративному остеоартрозу.
Предыдущая история болезни и текущее общее состояние здоровья пациента помогут исключить возможную серьезную патологию, прошлую или настоящую. Необъяснимая недавняя потеря веса может быть значимой при системном заболевании или злокачественном новообразовании. Висцеральные поражения могут отдавать боль в спину, например. почек, аневризмы аорты или гинекологических заболеваний. Инфекции должны быть очевидны, у нездорового пациента должна быть лихорадка. Злокачественные новообразования могут поражать поясничную и тазовую области, но характер болевого синдрома обычно не соответствует скелетно-мышечному происхождению. Первичная опухоль в анамнезе может указывать на вторичную опухоль как на возможную причину болей в спине. Серьезные состояния вызывают непрекращающуюся боль; ночная боль обычно является характерной чертой, из-за которой пациент выглядит уставшим и больным. А также предыдущую историю болезни, установить любые текущие условия и лечение. Изучите другие предыдущие или текущие проблемы с опорно-двигательным аппаратом с предыдущими эпизодами текущей жалобы, любым назначенным лечением и результатами лечения.
Лекарства , принимаемые пациентом, будут указывать на его текущее состояние здоровья, а также предупреждать исследователя о возможных противопоказаниях к лечению. Антикоагулянтная терапия и длительный прием пероральных стероидов являются противопоказаниями к манипуляциям. Полезно знать, какие анальгетики принимаются и как часто. Это указывает на тяжесть состояния и может использоваться в качестве объективного маркера прогрессирования лечения, при этом потребность в меньшем обезболивании указывает на положительное улучшение. Если пациенты в настоящее время принимают антидепрессанты, это может указывать на их эмоциональное состояние и, возможно, исключать возможность манипулирования ими. Однако при принятии этого решения необходима осторожность, поскольку антидепрессанты можно использовать в низких дозах в качестве дополнения к анальгетикам при болях в спине.
Красные флаги: поясничный отдел позвоночника
• Молодые: до 20
• Пожилые люди: первый эпизод более 55
• Насильственная травма
• Прошлый Прогрессирующая боль
• Синдром конского хвоста
• Непрекращающаяся ночная боль
• Системное недомогание
• Необъяснимая потеря веса
• Злоупотребление наркотиками и ВИЧ
• Длительный прием системных стероидов
• Распространенные неврологические признаки и симптомы
• Нарушение походки
• Боль в грудной клетке
Только участники со статусом Gold могут продолжать чтение. Войдите или зарегистрируйтесь, чтобы продолжить
Войдите или зарегистрируйтесь, чтобы продолжить
Теги: Практический подход к ортопедической медицине Практический подход
5 июня 2016 г. | Опубликовано администратором в ОРТОПЕДИЧЕСКАЯ | Комментарии к записи Поясничный отдел 9 отключены0010
Премиум темы WordPress от UFO Themes
Тема WordPress по темам НЛО
Раздел 15, глава 2: Радиология и дегенеративный спондилолистез: Учебник ортопедии Уилесса относительно нижележащего, без дефекта межсуставной части, обусловленного дегенеративными изменениями.
1-3 DS обычно называют антеролистезом, хотя он также может быть ретролистезом, но в меньшей степени. Наиболее распространенным уровнем СД является L4-L5, за которым следует L5-S1, при этом антеролистез чаще встречается на уровне L4-L5, а ретролистез чаще встречается на уровне L5-S1 и у лиц с уменьшенным лордозом. 4-11 Целью этой главы является предоставление наилучшей стратегии визуализации для постановки диагноза СД. Клиническая оценка с тщательным физикальным обследованием и детальным изучением симптоматики является важным шагом в диагностике СД. Клиническая картина СД имеет широкий спектр: от полного отсутствия симптомов до болей в спине с корешковыми симптомами или без них, болей в ногах, нейрогенной хромоты, мышечной слабости и т. д. 4-12 Подробная информация о клинической оценке симптоматики содержится в Разделе 15 Главы 1 данной публикации. Когда симптоматика и физикальное обследование указывают на СД, рентгенологическая визуализация используется для подтверждения диагноза и, возможно, также дает рекомендации относительно клинической значимости СД по отношению к другим рентгенологическим данным.
Клиническая оценка с тщательным физикальным обследованием и детальным изучением симптоматики является важным шагом в диагностике СД. Клиническая картина СД имеет широкий спектр: от полного отсутствия симптомов до болей в спине с корешковыми симптомами или без них, болей в ногах, нейрогенной хромоты, мышечной слабости и т. д. 4-12 Подробная информация о клинической оценке симптоматики содержится в Разделе 15 Главы 1 данной публикации. Когда симптоматика и физикальное обследование указывают на СД, рентгенологическая визуализация используется для подтверждения диагноза и, возможно, также дает рекомендации относительно клинической значимости СД по отношению к другим рентгенологическим данным.РЕНТГЕНОГРАФИИ В ДИАГНОСТИКЕ СД
Стандартные рентгенограммы в переднезадней (AP) и боковой проекциях в нейтральном положении считаются наиболее подходящим методом визуализации для выявления СД. 1,13,14 Сколиоз и/или боковое смещение оцениваются на переднезадних изображениях, тогда как высота тела позвонка и сагиттальное смещение лучше всего оцениваются на боковых рентгенограммах. 2 Для достижения механического воздействия исследования рекомендуют получать эти изображения в положении стоя, 1,12,15-19 , поскольку до 1/3 DS будет пропущено при визуализации, выполненной в положении лежа. 16,18,20,21 Например, Segebarth et al. недавно исследовали 416 пациентов с дегенеративными заболеваниями позвоночника, которым выполняли МРТ в положении лежа и рентгенограммы в положении стоя (сгибание/разгибание и боковые). 18 У 109 пациентов был обнаружен СД на рентгенограммах в положении стоя, однако у 31 из них диагноз не был выявлен на МРТ в положении лежа. 18 Это подчеркивает важность проведения визуализирующих исследований с весовой нагрузкой при диагностике и оценке степени СД.
2 Для достижения механического воздействия исследования рекомендуют получать эти изображения в положении стоя, 1,12,15-19 , поскольку до 1/3 DS будет пропущено при визуализации, выполненной в положении лежа. 16,18,20,21 Например, Segebarth et al. недавно исследовали 416 пациентов с дегенеративными заболеваниями позвоночника, которым выполняли МРТ в положении лежа и рентгенограммы в положении стоя (сгибание/разгибание и боковые). 18 У 109 пациентов был обнаружен СД на рентгенограммах в положении стоя, однако у 31 из них диагноз не был выявлен на МРТ в положении лежа. 18 Это подчеркивает важность проведения визуализирующих исследований с весовой нагрузкой при диагностике и оценке степени СД.
На рентгенограммах особенно хорошо видно переднелистез одного позвонка по отношению к нижележащему без дефекта межсуставной части (рис. 2-1). 14 Примеры сопутствующих изменений, которые могут быть обнаружены на рентгенограммах: сужение дискового пространства, поражение замыкательной пластинки, остеофиты и склероз фасеточных суставов. 4,5,21,22 Кроме того, СД часто сопровождается дегенеративным сколиозом, иногда даже с элементами ротационной трансляции, что может представлять диагностическую проблему. Что касается выравнивания, дегенеративные изменения позвоночника могут, в дополнение к сагиттальному смещению, привести к кифотическому углу диска на пораженном уровне. 23 Сагиттально ориентированные фасеточные суставы также связаны с наличием СД, хотя в первую очередь с передним, а не задним перемещением. 11
4,5,21,22 Кроме того, СД часто сопровождается дегенеративным сколиозом, иногда даже с элементами ротационной трансляции, что может представлять диагностическую проблему. Что касается выравнивания, дегенеративные изменения позвоночника могут, в дополнение к сагиттальному смещению, привести к кифотическому углу диска на пораженном уровне. 23 Сагиттально ориентированные фасеточные суставы также связаны с наличием СД, хотя в первую очередь с передним, а не задним перемещением. 11
РИСУНОК 2-1. Рентгенограмма поясничного отдела позвоночника в сагиттальной плоскости, демонстрирующая антеролистез L4 со спондилоартрозом.
Неправильное расположение отростков позвоночника на боковых рентгенограммах можно увидеть при СД из-за переднего смещения всего позвонка, поскольку нервная дуга не повреждена, в отличие от истмического спондилолиза. 5 Косая передне-задняя проекция, или «собака скотти», традиционно используется для выявления истмического спондилолистеза и может выявить ошейник на «собаке», что позволяет отличить истмический спондилолистез от СД. 2,4,5 Однако недавнее исследование не показало повышенной специфичности и чувствительности при выявлении спондилолиза путем добавления косых проекций по сравнению с одними стандартными проекциями. 24
2,4,5 Однако недавнее исследование не показало повышенной специфичности и чувствительности при выявлении спондилолиза путем добавления косых проекций по сравнению с одними стандартными проекциями. 24
МЕТОДИКИ ИЗМЕРЕНИЯ
Величина сагиттального смещения часто называется «скольжением» и измеряется в боковой проекции (рис. 2-2). 23,25 Два метода обычно используются для оценки спондилолистеза, независимо от его типа (истмический или дегенеративный): Классификация Мейердинга 26 и метод Тайларда, 27 соответственно. В классификации Мейердинга верхняя часть нижнего позвонка делится на квартили в сагиттальной проекции и оценивается I-IV, что соответствует смещению верхнего позвонка в I, II, III или IV четвертях соответственно (рис. 2-3А). ). Степень V относится к тому, когда один позвонок полностью соскользнул с нижнего позвонка, то есть спондилоптоз. 3 Согласно Taillard, сагиттальное смещение классифицируется в процентах смещения верхнего позвонка относительно верхней части нижнего позвонка (рис. 2-3B). Большинство авторов отдают предпочтение методу Тайларда из-за более высокой воспроизводимости. 4,5,28 Что касается прогрессии, проскальзывание ≥ 20 % считается значимым, поскольку сообщалось об ошибке до 15 % в измерениях внутри/между наблюдателями. 5,28,29
2-3B). Большинство авторов отдают предпочтение методу Тайларда из-за более высокой воспроизводимости. 4,5,28 Что касается прогрессии, проскальзывание ≥ 20 % считается значимым, поскольку сообщалось об ошибке до 15 % в измерениях внутри/между наблюдателями. 5,28,29
РИСУНОК 2-2. Схематическое изображение техники измерения для оценки степени сагиттального смещения. В сагиттальной проекции линия проводится вдоль верхней замыкательной пластинки нижнего позвонка (А). Перпендикулярные линии проведены вдоль задней границы верхнего позвонка (В) и нижнего позвонка (С) соответственно. Расстояние между B) и C) на уровне A) измеряют для получения степени сагиттального смещения (D). (Любезно предоставлено доктором Хебелкой).
РИСУНОК 2-3. Схематические иллюстрации классификации Мейердинга ( A ) и метода Тайларда ( B ) соответственно. В классификации Мейердинга тела нижних позвонков делятся на квартили (I-IV). Спондилолистез классифицируется по тому, на сколько квартилей верхний позвонок нависает над телом нижнего позвонка. С помощью метода Тайларда рассчитывается процент смещения верхнего позвонка относительно верхней части нижнего позвонка (A/B)x100. (Любезно предоставлено доктором Хебелкой).
Спондилолистез классифицируется по тому, на сколько квартилей верхний позвонок нависает над телом нижнего позвонка. С помощью метода Тайларда рассчитывается процент смещения верхнего позвонка относительно верхней части нижнего позвонка (A/B)x100. (Любезно предоставлено доктором Хебелкой).
МЕЖПОЗВОНОЧНАЯ НЕСТАБИЛЬНОСТЬ
Часто считается, что СД связан с патологическим движением позвонков, т. е. нестабильностью. 21,25 Эта теория нестабильности основана на случайных находках повышенной трансляции при функциональной визуализации. Эта теория также способствовала популярности хирургического спондилодеза у пациентов со спинальным стенозом, нуждающихся в декомпрессионной хирургии с целью стабилизации сегмента DS. 23,30 Недавнее рандомизированное контролируемое исследование (РКИ) ставит под сомнение эту теорию нестабильности, показывая отсутствие клинической пользы от использования спондилодеза в качестве дополнения к декомпрессии у пациентов с СД. 31 Таким образом, необходимо подвергнуть сомнению важность визуализации и того, как определить потенциальную «нестабильность» у пациентов с СД. Тем не менее, функциональная визуализация по-прежнему широко используется, и объем литературы о «нестабильности» СД и о том, как ее лучше визуализировать, обширен, поэтому эта тема будет кратко освещена здесь.
Тем не менее, функциональная визуализация по-прежнему широко используется, и объем литературы о «нестабильности» СД и о том, как ее лучше визуализировать, обширен, поэтому эта тема будет кратко освещена здесь.
ФУНКЦИОНАЛЬНЫЕ РЕНТГЕНОВСКИЕ СНИМКИ
Диапазон сегментарной подвижности позвонков при СД широк, не существует общепринятого определения ни термина «нестабильность», ни методов визуализации, которые следует применять для ее проверки – отсутствуют единые эталонные стандарты. 1 Различные исследования также сообщают о противоречивых результатах относительно связи между симптомами и скольжением DS, обнаруженным с помощью радиологии. 8,9,21,32,33
Для количественной оценки подвижности при СД многие врачи используют методы функциональной визуализации, такие как рентгенограммы бокового сгибания/разгибания, поскольку они могут выявить повышенную трансляцию. 15,34-39 Разница в смещении позвонков ≤ 3 мм между сгибанием и разгибанием (функциональная рентгенограмма) наблюдалась у большинства бессимптомных субъектов. 3,40,41 Кроме того, у 42% бессимптомных пациентов сообщалось о статическом смещении > 3 мм на рентгенограммах в разгибании или сгибании. 34 Таким образом, во многих исследованиях пороговое значение > 3 мм было признано признаком аномального сагиттального смещения, 21,31,42-45 , в то время как другие принимают изменение смещения на ≥ 8% или ≥ 4 мм. . 7,34,46-48
3,40,41 Кроме того, у 42% бессимптомных пациентов сообщалось о статическом смещении > 3 мм на рентгенограммах в разгибании или сгибании. 34 Таким образом, во многих исследованиях пороговое значение > 3 мм было признано признаком аномального сагиттального смещения, 21,31,42-45 , в то время как другие принимают изменение смещения на ≥ 8% или ≥ 4 мм. . 7,34,46-48
Из-за своей простоты, низкой стоимости и широкой доступности рентгенограммы в сгибании/разгибании являются наиболее широко используемым методом функциональной визуализации нестабильности ДС. 21,38,49-51 Knutsson et al. были одними из первых, кто заявил, что рентгенограммы при сгибании/разгибании выявляют нестабильность, и многие последователи также утверждали, что такая функциональная визуализация важна для оценки степени патологической трансляции при СД. 52 Функциональные рентгенограммы в нескольких исследованиях выявили изменения, которые не видны на обычных рентгенограммах. 6,16,25,44,46,47 Например, Cabraja et al. обнаружили то, что они определили как патологическое скольжение у 11% из 100 исследованных ими пациентов со спондилолистезом (83% DS) с рентгенограммами в сгибании/разгибании, которые не были видны на рентгенограммах в положении стоя/лежа. 46 Несмотря на результаты этого исследования, у большинства пациентов рентгенограммы в положении стоя по сравнению с рентгенограммами в лежачем положении показывают большее сагиттальное смещение по сравнению с рентгенограммами в сгибании/разгибании. 46 Некоторые другие специалисты поддерживают использование рентгенограмм в положении стоя/на спине вместо рентгенограмм в сгибании/разгибании. 15,16,18,46 Что касается заднего смещения, сообщалось о повышенной частоте рядом с анкилозированными или сросшимися дисками. Например, ретролистез был показан в послеоперационном периоде в 15% сегментов от краниального до сросшегося диска на расширенных рентгенограммах. 53
6,16,25,44,46,47 Например, Cabraja et al. обнаружили то, что они определили как патологическое скольжение у 11% из 100 исследованных ими пациентов со спондилолистезом (83% DS) с рентгенограммами в сгибании/разгибании, которые не были видны на рентгенограммах в положении стоя/лежа. 46 Несмотря на результаты этого исследования, у большинства пациентов рентгенограммы в положении стоя по сравнению с рентгенограммами в лежачем положении показывают большее сагиттальное смещение по сравнению с рентгенограммами в сгибании/разгибании. 46 Некоторые другие специалисты поддерживают использование рентгенограмм в положении стоя/на спине вместо рентгенограмм в сгибании/разгибании. 15,16,18,46 Что касается заднего смещения, сообщалось о повышенной частоте рядом с анкилозированными или сросшимися дисками. Например, ретролистез был показан в послеоперационном периоде в 15% сегментов от краниального до сросшегося диска на расширенных рентгенограммах. 53
Были предложены различные другие методы функциональной визуализации, такие как функциональные рентгенограммы в положении сидя и рентгенограммы с тракцией/сжатием, в то время как другие утверждают, что сгибание/разгибание в положении лежа предпочтительнее для выявления движения в сегменте с СД. 25,47,48,54,55 Аргументом в пользу последнего является то, что вызванные болью спазмы в параспинальных мышцах подавляются в положении лежа и, следовательно, могут лучше выявлять движения в сегменте, чем в положении стоя. 46-48,54,56
25,47,48,54,55 Аргументом в пользу последнего является то, что вызванные болью спазмы в параспинальных мышцах подавляются в положении лежа и, следовательно, могут лучше выявлять движения в сегменте, чем в положении стоя. 46-48,54,56
Важно подчеркнуть, что хотя методы функциональной визуализации могут выявлять/увеличивать смещение и движение в сегменте позвоночника, это не является синонимом необходимых изменений в принятии клинических решений. Например, Фёрст и др. показали в своем РКИ, что, несмотря на сагиттальное смещение более 7 мм на боковых рентгенограммах, не было различий в клинических исходах по сравнению с декомпрессией в сочетании со спондилодезом и только декомпрессией. 31 Подавляющее большинство врачей сегодня считают, что дополнительная ценность методов функциональной визуализации ограничена в обычной клинической ситуации. 15,18,20,21,40,57 Еще одной важной причиной, по которой рутинное использование функциональной визуализации подвергается сомнению, является нестандартизированный метод, т. е. отсутствие рутинных эталонных стандартов и воспроизводимости. 20 Позиционирование пациента относительно рентгеновского луча, различия в коэффициенте увеличения, наклоне и вращении позвонков могут повлиять на воспроизводимость при вариациях измерений до 10–15%. 28,38,50,58 Дополнительными аргументами в пользу ограниченной ценности функциональных рентгенограмм являются большие различия в общей популяции и уменьшенный диапазон движений позвоночника у пациентов, страдающих от боли. 40,57,59,60
е. отсутствие рутинных эталонных стандартов и воспроизводимости. 20 Позиционирование пациента относительно рентгеновского луча, различия в коэффициенте увеличения, наклоне и вращении позвонков могут повлиять на воспроизводимость при вариациях измерений до 10–15%. 28,38,50,58 Дополнительными аргументами в пользу ограниченной ценности функциональных рентгенограмм являются большие различия в общей популяции и уменьшенный диапазон движений позвоночника у пациентов, страдающих от боли. 40,57,59,60
Подводя итог, принимая во внимание ограниченные данные о его ценности, стоимости и лучевой нагрузке, использование рутинной функциональной визуализации не рекомендуется. 1,35 Функциональную визуализацию скорее следует использовать для клинически сложных пациентов, у которых результаты исследований могут повлиять на терапию. 15,20,35,36
МАГНИТНО-РЕЗОНАНСНАЯ ИЗОБРАЖЕНИЕ (МРТ) И ДС
МРТ является наиболее подходящим методом визуализации стеноза позвоночного канала или фораминального стеноза, сопровождающего ДС. 1,2,4,14,22,61 Другими признаками МРТ, часто сопровождающими СД, являются гипертрофия и выпот фасеточных суставов, синовиальные кисты, остеоартрит высокой степени и утолщение желтой связки. 1,4,62,63 МРТ позвоночника должна как минимум включать обычные сагиттальные и аксиальные Т1- и Т2-взвешенные последовательности. 2,22 Не существует общепринятых количественных критериев, по которым параметры МРТ лучше всего подходят для оценки спинального стеноза. Примерами различных используемых измерений являются площадь поперечного сечения дурального мешка, переднезадний диаметр костного позвоночного канала, диаметр фораминального отверстия, высота и угол латерального углубления и расстояние между связками. 61,64 Т1-взвешенное изображение дает подробную информацию об анатомических структурах основных мягких тканей и патологии в них, в то время как Т2-взвешенное изображение лучше всего подходит для визуализации позвоночного канала и фораминальных карманов.
1,2,4,14,22,61 Другими признаками МРТ, часто сопровождающими СД, являются гипертрофия и выпот фасеточных суставов, синовиальные кисты, остеоартрит высокой степени и утолщение желтой связки. 1,4,62,63 МРТ позвоночника должна как минимум включать обычные сагиттальные и аксиальные Т1- и Т2-взвешенные последовательности. 2,22 Не существует общепринятых количественных критериев, по которым параметры МРТ лучше всего подходят для оценки спинального стеноза. Примерами различных используемых измерений являются площадь поперечного сечения дурального мешка, переднезадний диаметр костного позвоночного канала, диаметр фораминального отверстия, высота и угол латерального углубления и расстояние между связками. 61,64 Т1-взвешенное изображение дает подробную информацию об анатомических структурах основных мягких тканей и патологии в них, в то время как Т2-взвешенное изображение лучше всего подходит для визуализации позвоночного канала и фораминальных карманов. 3 Площадь поперечного сечения твердой мозговой оболочки и переднезадний диаметр твердой мозговой оболочки лучше всего оцениваются на аксиальных Т2-взвешенных изображениях, в то время как парасагиттальные изображения могут отображать ущемление нервных корешков остеофитами или протрузией диска на уровне отверстий. 3 Уменьшение количества жира, окружающего корешок в отверстиях, является качественным параметром, указывающим на фораминальный стеноз, поражающий нервный корешок (рис. 2-4). В 2010 году Барз и соавт. ввел «признак положительной седиментации», при котором нервные корешки «плавают» в твердой мозговой оболочке, в отличие от того, что из-за силы тяжести они спрессованы вместе в задней части твердой мозговой оболочки на аксиальных МРТ-изображениях в положении лежа (рис. 2-5). ). Сообщалось, что этот признак, отсутствие оседания нервных корешков, связан с симптомами стеноза поясничного отдела позвоночника. 65,66
3 Площадь поперечного сечения твердой мозговой оболочки и переднезадний диаметр твердой мозговой оболочки лучше всего оцениваются на аксиальных Т2-взвешенных изображениях, в то время как парасагиттальные изображения могут отображать ущемление нервных корешков остеофитами или протрузией диска на уровне отверстий. 3 Уменьшение количества жира, окружающего корешок в отверстиях, является качественным параметром, указывающим на фораминальный стеноз, поражающий нервный корешок (рис. 2-4). В 2010 году Барз и соавт. ввел «признак положительной седиментации», при котором нервные корешки «плавают» в твердой мозговой оболочке, в отличие от того, что из-за силы тяжести они спрессованы вместе в задней части твердой мозговой оболочки на аксиальных МРТ-изображениях в положении лежа (рис. 2-5). ). Сообщалось, что этот признак, отсутствие оседания нервных корешков, связан с симптомами стеноза поясничного отдела позвоночника. 65,66
РИСУНОК 2-4. Т2-взвешенные сагиттальные МРТ-изображения DS на уровне L4-L5 в среднесагиттальной проекции (A), парасагиттальной проекции (B) и аксиальной проекции на уровне скольжения (C). Виден фораминальный стеноз с уменьшением жировой ткани вокруг нервного корешка (В).
Т2-взвешенные сагиттальные МРТ-изображения DS на уровне L4-L5 в среднесагиттальной проекции (A), парасагиттальной проекции (B) и аксиальной проекции на уровне скольжения (C). Виден фораминальный стеноз с уменьшением жировой ткани вокруг нервного корешка (В).
РИСУНОК 2-5. Т2-взвешенные аксиальные МРТ-изображения, иллюстрирующие положительный признак седиментации на уровне соскальзывания DS (A) по сравнению с верхним уровнем позвоночника с седиментацией нервных корешков (B) у того же пациента.
Выпот в фасеточных суставах очень характерен для DS 16,62,63,67 и, по-видимому, имеет линейную корреляцию со степенью скольжения. 39,42,63,68,69 Размер выпота в фасеточных суставах, который лучше всего виден на аксиальных Т2-взвешенных изображениях, измеряется на наибольшем расстоянии между суставными поверхностями (рис. 2-6). В соответствии с рекомендациями Североамериканского общества позвоночника (NASS) от 2016 г., выпот в фасеточных суставах > 1,5 мм на МРТ в положении лежа свидетельствует о ДС, и если он обнаружен без предшествующих рентгенограмм, рекомендуется боковая рентгенограмма в положении стоя, поскольку ДС может быть скрытым/уменьшенным в положении лежа на спине и выпотом в фасеточных суставах. указывают на возможные движения пораженного сегмента. 1,39,42,62,68
указывают на возможные движения пораженного сегмента. 1,39,42,62,68
РИСУНОК 2-6. Т2-взвешенное аксиальное изображение на уровне скольжения DS, иллюстрирующее уменьшение площади позвоночного канала, гипертрофию желтой связки и выпот в фасеточных суставах ( A ). Размер выпота в фасеточных суставах измеряют на наибольшем расстоянии между суставными поверхностями, как показано на ( B ) (стрелки).
ФУНКЦИОНАЛЬНАЯ МРТ-ИЗОБРАЖЕНИЕ
Развитие открытых систем МРТ открывает новые возможности для визуализации позвоночника в различных положениях (стоя, сидя, сгибание/разгибание). Сообщалось, что как осевая нагрузка во время МРТ (alMRI), так и МРТ в вертикальном положении, подобно функциональным рентгенограммам, выявляют / увеличивают скольжение DS по сравнению с положением на спине. 12,19,44,70,71 Например, алМРТ показала уменьшение площади поперечного сечения твердой мозговой оболочки по сравнению с МРТ в положении лежа без нагрузки 71,72 а МРТ, выполненная в положении сидя, может выявить антеролистез в большей степени степени и у большего количества пациентов по сравнению с МРТ в положении лежа. 70 Недавно Splendiani et al. исследовали, как изменение положения МРТ с лежачего на вертикальное влияло на изменения позвоночника, такие как грыжи дисков, стеноз позвоночника, сагиттальное смещение и угол поясничного лордоза у 4305 пациентов с болью в пояснице. 44 1178 из этих пациентов имели сагиттальное смещение (> 3 мм) на МРТ в положении лежа или в вертикальном положении. МРТ в вертикальном положении выявила значительные изменения, определяемые как появление или усиление изменений между положениями, у 715 из этих 1178 пациентов. Эти методы МРТ предоставляют прекрасную возможность исследовать влияние кинематики на структуры позвоночника, таким образом, потенциально добавляя клиническую полезную информацию для отдельных пациентов с СД. Однако, как и в случае с функциональной рентгенограммой, доказательств недостаточно, чтобы рекомендовать или не рекомендовать рутинную функциональную МРТ. 1,21 Вместо этого алМРТ или МРТ в вертикальном положении следует использовать только в отдельных случаях, когда МРТ/рентгенограммы в положении лежа дают отрицательный результат, но симптомы указывают на нейрогенную хромоту.
70 Недавно Splendiani et al. исследовали, как изменение положения МРТ с лежачего на вертикальное влияло на изменения позвоночника, такие как грыжи дисков, стеноз позвоночника, сагиттальное смещение и угол поясничного лордоза у 4305 пациентов с болью в пояснице. 44 1178 из этих пациентов имели сагиттальное смещение (> 3 мм) на МРТ в положении лежа или в вертикальном положении. МРТ в вертикальном положении выявила значительные изменения, определяемые как появление или усиление изменений между положениями, у 715 из этих 1178 пациентов. Эти методы МРТ предоставляют прекрасную возможность исследовать влияние кинематики на структуры позвоночника, таким образом, потенциально добавляя клиническую полезную информацию для отдельных пациентов с СД. Однако, как и в случае с функциональной рентгенограммой, доказательств недостаточно, чтобы рекомендовать или не рекомендовать рутинную функциональную МРТ. 1,21 Вместо этого алМРТ или МРТ в вертикальном положении следует использовать только в отдельных случаях, когда МРТ/рентгенограммы в положении лежа дают отрицательный результат, но симптомы указывают на нейрогенную хромоту. 12 Важно помнить, что вопрос не в том, можно ли доказать повышенное проскальзывание каким-либо методом, а в том, дополняет ли эта информация клиническое решение относительно лечения. Необходимы проспективные исследования с соответствующей мощностью, чтобы лучше оценить полезность функциональной МРТ для выявления и оценки стеноза при СД. 1
12 Важно помнить, что вопрос не в том, можно ли доказать повышенное проскальзывание каким-либо методом, а в том, дополняет ли эта информация клиническое решение относительно лечения. Необходимы проспективные исследования с соответствующей мощностью, чтобы лучше оценить полезность функциональной МРТ для выявления и оценки стеноза при СД. 1
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ (КТ) И ДС
С развитием техники МРТ, позволяющей получить более подробную анатомическую информацию без облучения, значение компьютерной томографии (КТ) в отношении ДС уменьшилось. Тем не менее, КТ все еще может иметь значение, в первую очередь для оценки деталей костных структур, таких как дегенеративные изменения фасеточных суставов и костные отростки, выступающие в позвоночный канал, вызывающие центральное и формальное сужение (рис. 2-7). 22 У пациентов с противопоказаниями к МРТ, у которых клиницисты подозревают СД с сопутствующим спинальным и/или фораминальным стенозом, рекомендуется КТ-миелография. 1,2,14,22 КТ-миелография также может быть полезной в послеоперационном периоде, когда артефакты от хирургических инструментов часто ограничивают оценку МРТ. 22 Высокое радиационное воздействие, бывший недостаток КТ, уменьшилось, так как аппаратное и программное обеспечение КТ постоянно развивается. Поэтому «протоколы низкодозовой КТ», которые снижают дозу облучения без ущерба для качества изображения, могут стать потенциальными инструментами для оценки биомеханики позвоночника, поскольку они обеспечивают возможность получения трехмерных изображений позвоночника с высоким разрешением. 73-75 Например, Försth et al. сообщили, что трехмерная (3D) КТ обеспечивает инструмент для безопасного, надежного и высокоточного измерения трехмерных движений позвоночника. 76
1,2,14,22 КТ-миелография также может быть полезной в послеоперационном периоде, когда артефакты от хирургических инструментов часто ограничивают оценку МРТ. 22 Высокое радиационное воздействие, бывший недостаток КТ, уменьшилось, так как аппаратное и программное обеспечение КТ постоянно развивается. Поэтому «протоколы низкодозовой КТ», которые снижают дозу облучения без ущерба для качества изображения, могут стать потенциальными инструментами для оценки биомеханики позвоночника, поскольку они обеспечивают возможность получения трехмерных изображений позвоночника с высоким разрешением. 73-75 Например, Försth et al. сообщили, что трехмерная (3D) КТ обеспечивает инструмент для безопасного, надежного и высокоточного измерения трехмерных движений позвоночника. 76
РИСУНОК 2-7. Аксиальное КТ-изображение на уровне скольжения DS, иллюстрирующее остеоартроз фасеточных суставов с остеофитами.
ССЫЛКИ
- Matz PG, Meagher RJ, Lamer T, et al.
 Краткий обзор руководства: основанное на доказательствах клиническое руководство по диагностике и лечению дегенеративного поясничного спондилолистеза. Спайн Дж. 2016;16(3):439-448.
Краткий обзор руководства: основанное на доказательствах клиническое руководство по диагностике и лечению дегенеративного поясничного спондилолистеза. Спайн Дж. 2016;16(3):439-448. - Thornhill BA, Green DJ, Schoenfeld AH. Методы визуализации для диагностики спондилолистеза. В: Волловик А., Сарвахи В., ред. Спондилолистез. Бостон, Массачусетс: Springer; 2015: 59-94.
- O’Dell MC, Kohler NJ, Harshman BK, et al. Дегенеративные заболевания позвоночника и другие спондилоартропатии. В: Саба Л., изд. Визуализация таза, опорно-двигательного аппарата и специальные приложения для САПР. Бока-Ратон, Флорида: Taylor & Francis Group, LLC; 2016: 179-203.
- Каличман Л, Хантер Д.Дж. Диагностика и консервативное лечение дегенеративного поясничного спондилолистеза. Европейский позвоночник Дж. 2008;17(3):327-335.
- Батт С., Сайфуддин А. Визуализация поясничного спондилолистеза. Клин Радиол. 2005;60(5):533-546.
- Postacchini F, Perugia D. Дегенеративный поясничный спондилолистез.
 Часть I: этиология, патогенез, патоморфология и клиника. Итал J Ортоп Трауматол. 1991;17(2):165-173.
Часть I: этиология, патогенез, патоморфология и клиника. Итал J Ортоп Трауматол. 1991;17(2):165-173. - Cinotti G, Postacchini F, Fassari F, Urso S. Предрасполагающие факторы дегенеративного спондилолистеза. Рентгенологическое и КТ исследование. Инт Ортоп. 1997;21(5):337-342.
- Каличман Л., Ким Д.Х., Ли Л., Гермази А., Беркин В., Хантер Д.Дж. Спондилолиз и спондилолистез: распространенность и связь с болью в пояснице у взрослого населения. Позвоночник. 2009 г.;34(2):199-205.
- Дегенеративный поясничный спондилолистез: эпидемиологическая перспектива: Копенгагенское исследование остеоартрита. Позвоночник. 2007;32(1):120-125.
- Lehmann T, Brand R. Нестабильность нижнепоясничного отдела позвоночника. Ортоп Транс. 1983;7(97):155-163.
- Berlemann U, Jeszenszky DJ, Bühler DW, Harms J. Механизмы ретролистеза в нижнем поясничном отделе позвоночника. Рентгенологическое исследование. Акта Ортоп Бельгия. 1999;65(4):472-477.
- Джаякумар П., Ннади С.
 , Сайфуддин А., Максвини Э., Кейси А. Динамический дегенеративный поясничный спондилолистез: диагностика с помощью магнитно-резонансной томографии с осевой нагрузкой. Позвоночник. 2006;31(10):E298-301.
, Сайфуддин А., Максвини Э., Кейси А. Динамический дегенеративный поясничный спондилолистез: диагностика с помощью магнитно-резонансной томографии с осевой нагрузкой. Позвоночник. 2006;31(10):E298-301. - Отани К., Окава А., Синомия К., Накаи О. Спондилолистез с редукцией постурального скольжения показывает различные паттерны движений при видеофлюороскопическом анализе. J Ортоп Sci. 2005;10(2):152-159.
- Watters WC 3rd, Bono CM, Gilbert TJ и др. Основанное на доказательствах клиническое руководство по диагностике и лечению дегенеративного поясничного спондилолистеза. Спайн Дж. 2009;9(7):609-614.
- Hammouri QM, Haims AH, Simpson AK, Alqaqa A, Grauer JN. Полезность динамических рентгенограмм сгибания-разгибания в начальной оценке дегенеративного поясничного отдела позвоночника. Позвоночник. 2007;32(21):2361-2364.
- Корецкий ТД, Фишгрунд ЮС. Дегенеративный спондилолистез. J Техника расстройств позвоночника. 2015;28(7):236-241.
- Фриберг О. Функциональная рентгенография поясничного отдела позвоночника.
 Энн Мед. 1989;21(5):341-346.
Энн Мед. 1989;21(5):341-346. - Segebarth B, Kurd MF, Haug PH, Davis R. Рутинная визуализация в вертикальном положении для оценки дегенеративного поясничного стеноза: частота дегенеративного спондилолистеза, пропущенного при МРТ в положении лежа. J Техника расстройств позвоночника. 2015;28(10):394-397.
- Канно Х., Одзава Х., Коидзуми Ю. и др. Изменения поясничного спондилолистеза на МРТ с аксиальной нагрузкой: воспроизводят ли они позиционные изменения степени олистеза, наблюдаемые на рентгенограммах в положении стоя? Спайн Дж. 2015;15(6):1255-1262.
- Низард Р.С., Вайбир М., Ларедо Д.Д. Рентгенологическая оценка поясничной межпозвонковой нестабильности и дегенеративного спондилолистеза. Радиол Клин Норт Ам. 2001;39(1):55-71, v-vi.
- Леоне А., Гульельми Г., Кассар-Пулличино В.Н., Бономо Л. Межпозвонковая нестабильность поясничного отдела: обзор. Радиология. 2007;245(1):62-77.
- Симунд Р., Турнхер М., Сундгрен П.С. Как визуализировать пациентов с болью в позвоночнике.
 Евр Дж Радиол. 2015;84(5):757-764.
Евр Дж Радиол. 2015;84(5):757-764. - Kepler CK, Hilibrand AS, Sayadipour A, et al. Клиническая и рентгенологическая классификация дегенеративного спондилолистеза (CARDS). Спайн Дж. 2015;15(8):1804-1811.
- Бек Н.А., Миллер Р., Болдуин К. и соавт. Помогают ли косые проекции в диагностике спондилолиза у подростков? J Bone Joint Surg Am. 2013;95(10):e65.
- Dupuis PR, Yong-Hing K, Cassidy JD, Kirkaldy-Willis WH. Рентгенологическая диагностика дегенеративной нестабильности поясничного отдела позвоночника. Позвоночник. 1985;10(3):262-276.
- Мейердинг, Х.В. Спондилолистез. Хирургический гинекологический акушер. 1932;54:371-377.
- Taillard W. [Спондилолистез у детей и подростков]. Акта Ортоп Сканд. 1954;24(2):115-144.
- Danielson B, Frennered K, Irstam L. Рентгенологическая оценка спондилолистеза. I. Исследование вариаций измерений. Акта Радиол. 1988;29(3):345-351.
- Danielson B, Frennered K, Selvik G, Irstam L. Рентгенологическая оценка спондилолистеза.
 II. Оценка прогресса. Акта Радиол. 1989;30(1):65-68.
II. Оценка прогресса. Акта Радиол. 1989;30(1):65-68. - Нортон Р.П., Бьянко К., Клифто С., Эррико Т.Дж., Бендо Дж.А. Дегенеративный спондилолистез: анализ общенациональной базы данных стационарных пациентов. Позвоночник. 2015;40(15):1219-1227.
- Фёрст П., Олафссон Г., Карлссон Т. и др. Рандомизированное контролируемое исследование хирургии слияния при стенозе поясничного отдела позвоночника. N Engl J Med. 2016;374(15):1413-1423.
- Мацунага С., Саку Т., Моризоно Ю., Масуда А., Демирташ А.М. Естественная история дегенеративного спондилолистеза. Патогенез и закономерное течение скольжения. Позвоночник. 1990;15(11):1204-1210.
- Maigne JY, Lapeyre E, Morvan G, Chatellier G. Боль сразу после того, как вы сядете и уменьшится при вставании, часто связана с рентгенологической нестабильностью поясничного отдела или выраженной передней потерей дискового пространства. Позвоночник. 2003;28(12):1327-1334.
- Боден SD, Визель SW. Пояснично-крестцовое сегментарное движение у здоровых людей.
 Правильно ли мы измеряли нестабильность? Позвоночник. 1990;15(6):571-576.
Правильно ли мы измеряли нестабильность? Позвоночник. 1990;15(6):571-576. - Câmara JR, Keen JR, Asgarzadie F. Функциональная рентгенография при обследовании спондилолистеза. AJR Am J Рентгенол. 2015;204(4):W461-W469.
- Питканен М.Т., Маннинен Х.И., Линдгрен К.А., Сихвонен Т.А., Айраксинен О., Соймакаллио С. Сегментарная нестабильность поясничного отдела позвоночника при рентгенографии сгибания-разгибания может быть предсказана с помощью обычной рентгенографии. Клин Радиол. 2002;57(7):632-639.
- Пеннинг Л., Бликман мл. Нестабильность поясничного спондилолистеза: рентгенологическое исследование нескольких концепций. AJR Am J Рентгенол. 1980;134(2):293-301.
- Shaffer WO, Spratt KF, Weinstein J, Lehmann TR, Goel V. Премия Volvo 1990 года в области клинических наук. Согласованность и точность рентгенограмм для измерения сагиттальной трансляции в поясничном позвоночно-двигательном сегменте. Экспериментальная модель. Позвоночник. 1990;15(8):741-750.
- Симмондс А.
 М., Рамперсо Ю.Р., Дворжак М.Ф., Деа Н., Мельник А.Д., Фишер К.Г. Определение внутренней стабильности дегенеративного спондилолистеза: систематический обзор. J Нейрохирург позвоночника. 2015;23(2):178-189.
М., Рамперсо Ю.Р., Дворжак М.Ф., Деа Н., Мельник А.Д., Фишер К.Г. Определение внутренней стабильности дегенеративного спондилолистеза: систематический обзор. J Нейрохирург позвоночника. 2015;23(2):178-189. - Hayes MA, Howard TC, Gruel CR, Kopta JA. Рентгенографическая оценка сгибания-разгибания поясничного отдела позвоночника у бессимптомных лиц. Позвоночник. 1989;14(3):327-331.
- Tallroth K, Alaranta H, Soukka A. Подвижность поясницы у бессимптомных людей. J Заболевания позвоночника. 1992;5(4):481-484.
- Cho BY, Murovic JA, Park J. Визуализация корреляции степени дегенеративного спондилолистеза L4-5 с соответствующим количеством фасеточной жидкости. J Нейрохирург позвоночника. 2009;11(5):614-619.
- Канемура А., Доита М., Касахара К., Суми М., Куросака М., Игучи Т. Влияние факторов сагиттальной нестабильности на клинические симптомы поясничного отдела позвоночника. J Техника расстройств позвоночника. 2009;22(7):479-485.
- Сплендиани А., Перри М.
 , Граттакасо Г. и др. Магнитно-резонансная томография (МРТ) поясничного отдела позвоночника на специальном аппарате G-scan в вертикальном положении: ретроспективное исследование и наш 10-летний опыт с 4305 пациентами. Радиол Мед. 2016;121(1):38-44.
, Граттакасо Г. и др. Магнитно-резонансная томография (МРТ) поясничного отдела позвоночника на специальном аппарате G-scan в вертикальном положении: ретроспективное исследование и наш 10-летний опыт с 4305 пациентами. Радиол Мед. 2016;121(1):38-44. - Игучи Т., Ваками Т., Курихара А., Касахара К., Йошия С., Нисида К. Поясничный многоуровневый дегенеративный спондилолистез: рентгенологическая оценка и факторы, связанные с антеролистезом и ретролистезом. J Техника расстройств позвоночника. 2002;15(2):93-99.
- Cabraja M, Mohamed E, Koeppen D, Kroppenstedt S. Анализ сегментарной подвижности с различными поясничными рентгенограммами у пациентов с симптомами спондилолистеза. Европейский позвоночник J. 2012;21(2):256-261.
- Wood KB, Popp CA, Transfeldt EE, Geissele AE. Рентгенологическая оценка нестабильности при спондилолистезе. Позвоночник. 1994;19(15):1697-1703.
- Ланди А., Грегори Ф., Маротта Н., Доннарумма П., Дельфини Р. Скрытый спондилолистез: неустановленная причина болей в пояснице? Проспективное исследование использования динамических проекций в положении стоя и лежа для индивидуализации поясничной нестабильности.
 Нейрорадиология. 2015;57(6):583-588.
Нейрорадиология. 2015;57(6):583-588. - Pitkänen M, Manninen H. Рентгенограммы бокового наклона и сгибания-разгибания при нестабильности поясничного отдела позвоночника. Клин Радиол. 1994;49(2):109-114.
- Питканен М., Маннинен Х.И., Линдгрер К.А., Турунен М., Айраксинен О. Ограниченная полезность тракционно-компрессионных пленок при рентгенографической диагностике нестабильности поясничного отдела позвоночника. Сравнение с пленками на сгибание-разгибание. Позвоночник. 1997;22(2):193-197.
- Blumenthal C, Curran J, Benzel EC, et al. Рентгенологические предикторы отсроченной нестабильности после декомпрессии без спондилодеза при дегенеративном поясничном спондилолистезе I степени. J Нейрохирург позвоночника. 2013;18(4):340-346.
- Knutsson F. Нестабильность, связанная с дегенерацией диска в поясничном отделе позвоночника. Акта Радиол. 1944; 25(5-6):593-609.
- Aota Y, Kumano K, Hirabayashi S. Постфузионная нестабильность в соседних сегментах после жесткой фиксации транспедикулярными винтами при дегенеративных заболеваниях поясничного отдела позвоночника.
 J Заболевания позвоночника. 1995;8(6):464-473.
J Заболевания позвоночника. 1995;8(6):464-473. - Friberg O. Поясничная нестабильность: динамический подход с помощью тракционно-компрессионной рентгенографии. Позвоночник. 1987;12(2):119-129.
- Putto E, Tallroth K. Рентгенограммы в разгибании и сгибании для исследования движения поясничного отдела позвоночника. Сравнение двух методов. Позвоночник. 1990;15(2):107-110.
- Калебо П., Кадзиолка Р., Свэрд Л., Захриссон Б.Е. Стрессовые представления в сравнительной оценке спондилолитического спондилолистеза. Скелетный радиол. 1989;17(8):570-575.
- Dvorák J, Panjabi MM, Novotny JE, Chang DG, Grob D. Клиническая валидация рентгенограмм функционального сгибания-разгибания поясничного отдела позвоночника. Позвоночник. 1991;16(8):943-950.
- Каррино Дж.А., Лурье Дж.Д., Тостесон А.Н. и др. Поясничный отдел позвоночника: достоверность результатов МРТ. Радиология. 2009;250(1):161-170.
- Сенгупта Д.К., Херковиц Х.Н. Дегенеративный спондилолистез: обзор современных тенденций и противоречий.
 Позвоночник. 2005;30(6 Приложение):S71-81.
Позвоночник. 2005;30(6 Приложение):S71-81. - МакГрегор А.Х., Андертон Л., Гедройц В.М., Джонсон Дж., Хьюз С.П. Применение интервенционной открытой МРТ для оценки кинематики поясничного отдела позвоночника у больных со спондилолистезом. Позвоночник. 2002;27(14):1582-1586.
- Стеурер Дж., Ронер С., Гнаннт Р., Ходлер Дж.; Исследовательское сотрудничество LumbSten. Количественные радиологические критерии диагностики стеноза поясничного отдела позвоночника: систематический обзор литературы. BMC Расстройство опорно-двигательного аппарата. 2011;12:175.
- Chaput C, Padon D, Rush J, Lenehan E, Rahm M. Значение повышенного сигнала жидкости при магнитно-резонансной томографии в поясничных фасетках в связи с дегенеративным спондилолистезом. Позвоночник. 2007;32(17):1883-1887.
- Латтиг Ф., Фекете Т.Ф., Гроб Д., Кляйнштюк Ф.С., Есенски Д., Мэннион А.Ф. Выпот в дугоотростчатых суставах на МРТ: признак нестабильности при дегенеративном спондилолистезе? Eur Spine J.
 2012;21(2):276-281.
2012;21(2):276-281. - Mamisch N, Brumann M, Hodler J, et al. Рентгенологические критерии диагностики стеноза позвоночника: результаты обследования по методу Дельфи. Радиология. 2012;264(1):174-179.
- Барз Т., Меллох М., Штауб Л.П. и др. Признак оседания нервного корешка: оценка нового рентгенологического признака стеноза поясничного отдела позвоночника. Позвоночник. 2010;35(8):892-897.
- Zhang L, Chen R, Xie P, Zhang W, Yang Y, Rong L. Диагностическое значение признака оседания нервных корешков, радиологического признака с использованием магнитно-резонансной томографии, для выявления стеноза поясничного отдела позвоночника: метаанализ. Скелетный радиол. 2015;44(4):519-527.
- Caterini R, Mancini F, Bisicchia S, Maglione P, Farsetti P. Корреляция между преувеличенной жидкостью в поясничных фасеточных суставах и дегенеративным спондилолистезом: проспективное исследование 52 пациентов. J Ортоп Трауматол. 2011;12(2):87-91.
- Oishi Y, Murase M, Hayashi Y, Ogawa T, Hamawaki J.
 Меньший фасеточный выпот в связи с рестабилизацией во время операции у японских пациентов с поясничным дегенеративным спондилолистезом. J Нейрохирург позвоночника. 2010;12(1):88-95.
Меньший фасеточный выпот в связи с рестабилизацией во время операции у японских пациентов с поясничным дегенеративным спондилолистезом. J Нейрохирург позвоночника. 2010;12(1):88-95. - Снодди М.С., Селатицкий Дж.А., Сиваганесан А., Энгстром С.М., МакГирт М.Дж., Девин С.Дж. Может ли жидкость в фасеточных суставах на МРТ и динамическая нестабильность быть предиктором уменьшения болей в спине после спондилодеза поясничного отдела по поводу дегенеративного спондилолистеза? Eur Spine J. 2016;25(8):2408-2415.
- Феррейро Перес А., Гарсия Исидро М., Айербе Э., Кастедо Дж., Джинкинс Дж.Р. Оценка грыжи межпозвонкового диска и гипермобильной межсегментарной нестабильности у симптомных взрослых пациентов, подвергающихся МРТ шейного или пояснично-крестцового отделов позвоночника в положении лежа и в положении стоя. Евр Дж Радиол. 2007;62(3):444-448.
- Одзава Х., Канно Х., Коидзуми Ю. и др. Динамические изменения площади поперечного сечения дурального мешка на МРТ с аксиальной нагрузкой: есть ли разница между дегенеративным спондилолистезом и спинальным стенозом? AJNR Am J Нейрорадиол.
 2012;33(6):1191-1197.
2012;33(6):1191-1197. - Hansson T, Suzuki N, Hebelka H, Gaulitz A. Сужение поясничного отдела позвоночника во время МРТ с нагрузкой: влияние диска и желтой связки. Европейский позвоночник Дж. 2009;18(5):679-686.
- Сведмарк П., Вайденхилм Л., Немет Г. и др. Модельные исследования сегментарного движения в поясничном отделе позвоночника с использованием полуавтоматической программы объемного слияния. Компьютерный Surg. 2008;13(1):14-22.
- Сведмарк П., Таллберг Т., Ноз М.Е. и др. Трехмерные движения фасеточных суставов поясничного отдела позвоночника и сегментарные движения: исследование in vivo здоровых людей новым неинвазивным методом. Европейский позвоночник Дж. 2012; 21 (4): 599-605.
- Сведмарк П., Берг С., Ноз М.Е. и др. Новый метод компьютерной томографии для оценки трехмерных движений в дугоотростчатых суставах и позвонках поясничного отдела у пациентов до и после ТДР. Биомед Рез Инт. 2015;2015:260703.
- Försth P. О хирургии стеноза поясничного отдела позвоночника.
 В: Цифровые всеобъемлющие резюме Упсальских диссертаций медицинского факультета 1135. Уппсала, Швеция: Acta Universitatis Upsaliensis; 2015.
В: Цифровые всеобъемлющие резюме Упсальских диссертаций медицинского факультета 1135. Уппсала, Швеция: Acta Universitatis Upsaliensis; 2015.
Синдром тазобедренного сустава: неприятная клиническая сущность
11 февраля 2020 г.
Специальность:
- Ортопедическая хирургия
Категория:
- Клиническое совершенство
- Обновления исследований
Введение
Синдром тазобедренного сустава (HiSS), характеризующийся одновременным дегенеративным артритом тазобедренного сустава и поясничным стенозом, представляет собой состояние, которое становится все более распространенным по мере старения нашего сообщества. 1 Впервые выявлено в 1983 как трудное для диагностики и лечения состояние, правильный источник инвалидности считался критически важным, чтобы избежать ошибочного назначения лечения. 2,3 Варианты HiSS подразделяются на четыре основные категории: простые, сложные, вторичные и неправильно диагностированные. Простой имеет четкий первоисточник симптомов, в то время как сложный не имеет окончательного первоисточника. Вторичная имеет патологии как тазобедренного сустава, так и позвоночника, при этом взаимосвязанные эффекты каждой патологии способствуют другой. Наконец, те люди, у которых был неправильно диагностирован, получали плохо подходящее лечение, вторичное по отношению к ошибочно приписанной первичной патологии. 2,4,5
2,3 Варианты HiSS подразделяются на четыре основные категории: простые, сложные, вторичные и неправильно диагностированные. Простой имеет четкий первоисточник симптомов, в то время как сложный не имеет окончательного первоисточника. Вторичная имеет патологии как тазобедренного сустава, так и позвоночника, при этом взаимосвязанные эффекты каждой патологии способствуют другой. Наконец, те люди, у которых был неправильно диагностирован, получали плохо подходящее лечение, вторичное по отношению к ошибочно приписанной первичной патологии. 2,4,5
Боли в поясничном отделе позвоночника, тазовом поясе и тазобедренном суставе перекрываются, поскольку координированные движения в этих областях взаимосвязаны. Это может проявляться структурными, кинетическими или физиологическими нарушениями в комбинированной вариации. Эта сложная патология затрудняет принятие клинических решений относительно того, какие процедуры и в каком порядке принесут наибольшую пользу. 5 Определение диагноза, этиологии симптомов и правильного лечения остается сложной задачей при лечении HiSS.
Эпидемиология
Хотя точная распространенность сосуществующих патологий тазобедренного и поясничного отделов позвоночника неизвестна, чрезвычайно распространены дегенеративные патологии тазобедренного и поясничного отделов позвоночника. У взрослых старше 60 лет от 19% до 47%, по оценкам, имеют спинальный стеноз, 6 , а распространенность аксиального спондилоартроза и анкилозирующего спондилита оценивается как 0,35%. 7 Тазобедренный сустав является одним из наиболее часто поражаемых суставов при остеоартрите (ОА) из-за высокой нагрузки на него в осевом направлении. Рентгенологические признаки ОА тазобедренного сустава составляют 27% у пациентов в возрасте 45 лет и старше, а частота симптоматического ОА тазобедренного сустава составляет 9%. 8,9
Диагностическая загадка: дифференциация патологий тазобедренного сустава и позвоночника
Пациенты с патологией тазобедренного сустава или позвоночника могут отдавать боль в нижней части спины, ягодичной области, паху, бедре и колене как в бедренной, седалищной и запирательной мышцах нервы проходят от поясничного отдела позвоночника через область большого бедра. Несколько диагностических инструментов могут помочь распознать первичную патологию тазобедренного сустава или позвоночника.
Несколько диагностических инструментов могут помочь распознать первичную патологию тазобедренного сустава или позвоночника.
Анамнез
Пациенты с болью в паху в семь раз чаще имеют симптоматическую патологию тазобедренного сустава независимо от наличия заболевания позвоночника. 10 Боль, описываемая как ноющая, особенно когда она воспроизводится при нагрузке, предполагает механическую боль в бедре, связанную с ОА. С другой стороны, боль, описываемая как покалывающая, шокоподобная или жгучая, больше соответствует радикулопатии и предполагает люмбальную патологию, когда сопровождается нарушением кожной чувствительности по дерматомному типу. 4
Физикальное обследование
Анализы, указывающие на первичную патологию тазобедренного сустава
Наблюдение за походкой может дать важную информацию для дифференциальной диагностики. Анталгическая походка с укороченной фазой опоры предполагает механическую тазовую боль, вторичную по отношению к дегенерации тазобедренного сустава. 11 Походка Тренделенбурга наблюдается при патологии тазобедренного сустава или позвоночника. При патологии тазобедренного сустава это связано со слабостью и болью отводящих мышц; при патологии позвоночника это связано со слабостью миотома L4-S1. Хромота, ограниченная внутренняя ротация или боль в конце внутренней ротации предполагают первичную патологию тазобедренного сустава с сопутствующей патологией позвоночника или без нее. 10 Боль в паху больше связана с первичной патологией тазобедренного сустава.
11 Походка Тренделенбурга наблюдается при патологии тазобедренного сустава или позвоночника. При патологии тазобедренного сустава это связано со слабостью и болью отводящих мышц; при патологии позвоночника это связано со слабостью миотома L4-S1. Хромота, ограниченная внутренняя ротация или боль в конце внутренней ротации предполагают первичную патологию тазобедренного сустава с сопутствующей патологией позвоночника или без нее. 10 Боль в паху больше связана с первичной патологией тазобедренного сустава.
Анализы, указывающие на первичную патологию позвоночника
Результаты физикального осмотра менее чувствительны к люмбальным патологиям, поскольку они проявляются весьма разнообразными симптомами. Сенсорные, двигательные и рефлекторные нарушения могут присутствовать у пациентов с поясничными радикулопатиями, которые могут локализовать пораженный корешок нерва (таблица 1). Хотя признак напряжения бедренной кости менее чем на 20% чувствителен к поясничному стенозу, положительный результат в пять раз чаще обнаруживается у пациентов с поясничным стенозом, чем с изолированной патологией тазобедренного сустава, и указывает на верхнепоясничную радикулопатию. 10,12 Положительная прямая или контралатеральная прямая нога также соответствует нижнепоясничной радикулопатии. Боль при разгибании в тесте с наклоном вперед соответствует поясничному стенозу или нестабильности, а воспроизведение боли при прямой пальпации поясничного отдела позвоночника указывает на патологию позвоночника.
10,12 Положительная прямая или контралатеральная прямая нога также соответствует нижнепоясничной радикулопатии. Боль при разгибании в тесте с наклоном вперед соответствует поясничному стенозу или нестабильности, а воспроизведение боли при прямой пальпации поясничного отдела позвоночника указывает на патологию позвоночника.
Визуализация и инъекции
Местные инъекции часто используются для подтверждения этиологии симптомов у пациентов с HiSS после получения рентгенологических признаков патологии. Тем не менее, визуализация должна коррелировать с результатами физикального обследования, поскольку у многих пациентов с рентгенологическими признаками дегенерации симптомы отсутствуют.
Тазобедренный сустав
Для оценки тазобедренного сустава можно использовать стандартную переднезаднюю рентгенографию таза в положении стоя, боковую перекрестную рентгенограмму и рентгенограмму «лягушачьей лапки» (например, рис. 1). КТ и переднезадние рентгенограммы можно использовать для оценки выравнивания и позиционирования как собственного тазобедренного сустава, так и компонентов эндопротезирования, включая антеверсию и наклон вертлужной впадины, бедренный вариант и наклон, смещение бедра и несоответствие длины ноги. Уменьшение боли при инъекции в бедро под рентгеноскопическим контролем у пациентов с рентгенологическим ОА свидетельствует о первичной патологии тазобедренного сустава, а неполное обезболивание или отсутствие обезболивания предполагает патологию поясничного отдела позвоночника. 1 Облегчение боли при внутрисуставной инъекции бупивакаина оказалось на 87 % чувствительным и на 100 % специфичным для первичной патологии тазобедренного сустава. 13
1). КТ и переднезадние рентгенограммы можно использовать для оценки выравнивания и позиционирования как собственного тазобедренного сустава, так и компонентов эндопротезирования, включая антеверсию и наклон вертлужной впадины, бедренный вариант и наклон, смещение бедра и несоответствие длины ноги. Уменьшение боли при инъекции в бедро под рентгеноскопическим контролем у пациентов с рентгенологическим ОА свидетельствует о первичной патологии тазобедренного сустава, а неполное обезболивание или отсутствие обезболивания предполагает патологию поясничного отдела позвоночника. 1 Облегчение боли при внутрисуставной инъекции бупивакаина оказалось на 87 % чувствительным и на 100 % специфичным для первичной патологии тазобедренного сустава. 13
Позвоночник
Рентгенограммы в переднезаднем и боковом сгибании-разгибании являются тестами первой линии при подозрении на патологию поясничного отдела, а боковые рентгенограммы стоя в полный рост должны быть получены для определения искривления позвоночника и позвоночно-тазового сагиттального баланса (рис. 2 и 3). ). МРТ поясничного отдела позвоночника используется для оценки ущемления мягких тканей и костей, включая компрессию нервных корешков и спинного мозга (рис. 4). Облегчение боли при эпидуральной инъекции стероидов (ESI) предполагает первичную патологию позвоночника. Однако состояние пациентов, у которых ЭСИ не облегчили боль, может улучшиться после поясничной декомпрессии [9].0169 12 , поэтому отрицательный ответ на ESI не должен исключать поясничный отдел позвоночника как основную причину симптомов.
2 и 3). ). МРТ поясничного отдела позвоночника используется для оценки ущемления мягких тканей и костей, включая компрессию нервных корешков и спинного мозга (рис. 4). Облегчение боли при эпидуральной инъекции стероидов (ESI) предполагает первичную патологию позвоночника. Однако состояние пациентов, у которых ЭСИ не облегчили боль, может улучшиться после поясничной декомпрессии [9].0169 12 , поэтому отрицательный ответ на ESI не должен исключать поясничный отдел позвоночника как основную причину симптомов.
На рисунках 1, 2 и 4 представлены клинические рентгенограммы одного и того же пациента. Их клиническая картина – левосторонняя боль в нижней части спины, ягодицах, бедре и паху без явной корешковой патологии. Итак, это бедро или позвоночник, или и то, и другое?
Последствия неправильного диагноза
Последствия неправильного диагноза или неправильной характеристики HiSS могут варьироваться от просто продолжающихся симптомов боли и дискомфорта до посторонних хирургических процедур с неудачными результатами, осложнениями и последующими повторными операциями. Компенсаторные изменения, возникающие вторично по отношению к измененным параметрам тазобедренного сустава после операции на бедре или позвоночнике, могут быть источником длительной боли и осложнений.
Компенсаторные изменения, возникающие вторично по отношению к измененным параметрам тазобедренного сустава после операции на бедре или позвоночнике, могут быть источником длительной боли и осложнений.
После тотального эндопротезирования тазобедренного сустава (THA) у пациентов с заболеваниями поясничного отдела позвоночника (пояснично-крестцовый спондилез, грыжа поясничного диска, приобретенный спондилолистез и дегенеративное заболевание диска) значительно повышается риск осложнений, наиболее частым из которых является вывих бедра при протезировании. 5,14
У пациентов с предшествующим спондилодезом частота осложнений, включая ревизию вывиха, расшатывание и любые осложнения, связанные с протезированием, была значительно выше в течение 24 месяцев. 15-17 Интересно, что при лечении сопутствующих патологий тазобедренного сустава и позвоночника ТЭТБС до спондилодеза связана с уменьшением частоты вывихов бедра и ревизионных операций по сравнению со спондилодезом до ТЭТС, что свидетельствует об оптимизированной хронологии. 18
18
Пациенты с предшествующим спондилодезом поясничного отдела позвоночника, особенно распространяющимся на таз, ставят под угрозу их позвоночно-тазовую аккомодацию, способность таза обеспечивать повышенное движение, необходимое для изменения позы.19Крестцовый наклон и наклон таза имеют решающее значение для определения диапазона позвоночно-тазовой аккомодации, уменьшение которого в сочетании с усилением поясничного лордоза может привести к задней нестабильности бедра (рис. 4-6). 20
В частности, сгибательная деформация бедра вызывает ротацию таза вперед и развитие компенсаторного гиперлордоза поясничного отдела позвоночника. 3 Коррекция этого гиперлордоза может уменьшить охват передней вертлужной впадины, что в конечном итоге ускорит дегенерацию тазобедренного сустава. 3 Компенсационный гиперлордоз поясничного отдела позвоночника может привести к фораминальному стенозу и корешковым симптомам. 2,4 Эти измененные спинно-тазовые кинематики воздействуют на диапазон положения вертлужной впадины с уменьшением наклона таза, вызывая ретроверсию вертлужной впадины, в то время как увеличение наклона таза вызывает антеверсию вертлужной впадины, что увеличивает риск вывиха. 4
4
Текущие исследования
Было показано, что влияние ТЭЛА на параметры выравнивания позвоночника и таза уменьшает не только боль в бедре, но и боль в пояснице. 21-24 У пациентов, перенесших эндопротезирование тазобедренного сустава по поводу ОА с болями в пояснице перед операцией, уменьшение симптомов связано с улучшением параметров тазобедренного сустава и коррекцией антеверсии шейки бедра при артрите. 22,23 У двух третей пациентов с сосуществующими патологиями тазобедренного сустава и позвоночника с болью в поясничном отделе после ТЭБ боли уменьшились, при этом половина исходной популяции пациентов имела известные заболевания позвоночника. 21
В нескольких исследованиях изучались механизмы, при которых патология поясничного отдела позвоночника влияет на бедро; однако существует ограниченное количество литературы, описывающей механизм, с помощью которого патология тазобедренного сустава влияет на позвоночник. 25,26 Кроме того, в этих исследованиях не исследуется активная динамическая кинематика пациента, которая имеет решающее значение для понимания взаимосвязи между бедром и позвоночником при HiSS.
25,26 Кроме того, в этих исследованиях не исследуется активная динамическая кинематика пациента, которая имеет решающее значение для понимания взаимосвязи между бедром и позвоночником при HiSS.
Текущая перспективная работа в лаборатории биодинамики отделения ортопедической хирургии Питтсбургского университета (BDL) направлена на то, чтобы лучше описать динамическую взаимосвязь этих координированных патологий суставов. В частности, исследователи изучают изменения в поясничной кинематике, которые приводят к разрешению болей в пояснице после тотального эндопротезирования тазобедренного сустава. Это исследование включает использование пользовательской системы отслеживания модели кости на основе объемных данных для мониторинга трехмерной кинематики кости на протяжении всего цикла ходьбы. 27-32 При использовании двухпроекционной рентгенографии изображения поясничного отдела записываются, когда испытуемый ходит в выбранном им темпе. Эти данные вместе с компьютерной томографией используются для завершения трехмерной скелетной реконструкции динамического движения 27 (рис. 7). Исследования проводятся до и после ТЭЛА для количественной оценки динамических кинематических изменений поясничного отдела позвоночника при ходьбе, поскольку многие пациенты испытывают боль в вертикальном положении и при ходьбе. Это исследование также надеется определить статические и кинематические диагностические параметры для прогнозирования разрешения боли в пояснице у пациентов, получающих ТЭЛА. С результатами этого исследования BDL призван помочь в клинической диагностике и принятии терапевтических решений у пациентов с HiSS.
7). Исследования проводятся до и после ТЭЛА для количественной оценки динамических кинематических изменений поясничного отдела позвоночника при ходьбе, поскольку многие пациенты испытывают боль в вертикальном положении и при ходьбе. Это исследование также надеется определить статические и кинематические диагностические параметры для прогнозирования разрешения боли в пояснице у пациентов, получающих ТЭЛА. С результатами этого исследования BDL призван помочь в клинической диагностике и принятии терапевтических решений у пациентов с HiSS.
Авторы
Spencer E. Talentino, BS
MS II, Медицинский факультет Питтсбургского университета
Tom W. Evashwick-Rogler, MS
MS II, Медицинский факультет Университета Питтсбурга
, 5 MD
Врач-резидент, отделение ортопедической хирургии, Медицинская школа Университета Питтсбурга
Майкл О’Мэлли, MD
Доцент, отделение ортопедической хирургии, Медицинская школа Университета Питтсбурга, отделение эндопротезирования
Jeremy D. Shaw MD, MS
Shaw MD, MS
Доцент кафедры ортопедической хирургии Медицинской школы Университета Питтсбурга, отделение хирургии позвоночника
Ссылки
1 Devin CJ, et al. Синдром тазобедренного сустава. J Am Acad Orthop Surg. 2012 г.; 20(7): 434-442.
2 Offierski CM, MacNab I. Синдром тазобедренного сустава. Позвоночник (Фила Па, 1976). 1983 год; 8(3): 316-21.
3 Окузу Ю. и др. Синдром бедра и позвоночника: угол антеверсии вертлужной впадины связан с передним наклоном таза и поясничным гиперлордозом у пациентов с дисплазией вертлужной впадины: ретроспективное исследование. JB JS Открытый доступ. 2019; 4(1): e0025.
4 Buckland AJ, et al. Отличие патологии тазобедренного сустава от патологии поясничного отдела позвоночника: ключевые моменты оценки и лечения. J Am Acad Orthop Surg. 2017; 25(2): е23-е34.
5 Prather H, van Dillen L. Связь между тазобедренным суставом и поясничным отделом позвоночника (синдром тазобедренного сустава), связанная с принятием клинических решений пациентами с пояснично-тазовой болью. ПМ&Р. 2019; 11(С1): С64-С72.
ПМ&Р. 2019; 11(С1): С64-С72.
6 Каличман Л. и др. Распространенность спинального стеноза и связь с симптомами: исследование Framingham. Спайн Дж. 2009 г.; 9(7): 545-550.
7 Strand V и др. Распространенность аксиального спондилоартрита в ревматологической практике США: оценка критериев международного общества спондилоартрита в сравнении с клиническим диагнозом эксперта-ревматолога. Res помощи артрита (Hoboken). 2013; 65(8): 1299-1306.
8 Jordan JM, et al. Распространенность симптомов тазобедренного сустава, рентгенологического и симптоматического остеоартрита тазобедренного сустава у афроамериканцев и представителей европеоидной расы: проект остеоартрита округа Джонстон. J Ревматол. 2009 г.; 36(4): 809-815.
9 Lawrence RC, et al. Оценки распространенности артрита и других ревматических состояний в Соединенных Штатах. Часть II. Ревмирующий артрит. 2008 г.; 58(1): 26-35.
10 Brown MD, et al. Дифференциальная диагностика заболеваний тазобедренного сустава и заболеваний позвоночника. Clin Orthop Relat Relat Res. 2004 г.; (419): 280-284.
Clin Orthop Relat Relat Res. 2004 г.; (419): 280-284.
11 ДеФрода С.Ф., Дэниелс А.Х., Дерен М.Э. Отличие радикулопатии от артропатии нижних конечностей. Am J Med. 2016; 129(10): 1124.e1-7.
12 Weinstein JN, et al. Хирургическое по сравнению с консервативным лечением поясничного дегенеративного спондилолистеза. Четырехлетние результаты в рандомизированных и обсервационных когортах исследования результатов лечения пациентов с позвоночником (SPORT). J Bone Joint Surg Am. 2009 г.; 91(6): 1295-1304.
13 Кляйнер Дж. Б., Торн Р. П., Курд Дж. Г. Значение инъекции бупивакаина в бедро в дифференциации коксартроза от невропатии нижних конечностей. J Ревматол. 1991 год; 18(3): 422-427.
14 Blizzard DJ и др. Влияние заболеваний и деформации поясничного отдела позвоночника на общие результаты эндопротезирования тазобедренного сустава. Ортопедия. 2017; 40(3): е520-е525.
15 Барри Дж. Дж. и др. Ранние результаты первичного тотального эндопротезирования тазобедренного сустава после предшествующего спондилодеза поясничного отдела позвоночника. J Артропластика. 2017; 32(2): 470-474.
J Артропластика. 2017; 32(2): 470-474.
16 Фан Д., Бедерман С.С., Шварцкопф Р. Влияние сагиттальной деформации позвоночника на антеверсию вертлужного компонента при тотальном эндопротезировании тазобедренного сустава. Костный сустав Дж. 2015; 97-б(8): 1017-1023.
17 York PJ, et al. Связь тазовой заболеваемости с послеоперационным тотальным вывихом тазобедренного сустава у пациентов с поясничным спондилодезом. Инт Ортоп. 2018; 42(10): 2301-2306.
18 Малкани А.Л., и др. Влияет ли время первичного тотального эндопротезирования тазобедренного сустава до или после спондилодеза поясничного отдела позвоночника на частоту вывихов и ревизий? J Артропластика. 2019; 34(5): 907-911.
19 Лазеннек Ю.Ю., Брюссон А., Руссо М.А. Пояснично-тазово-бедренный баланс на боковых рентгенограммах сидя и стоя. Orthop Traumatol Surg Res. 2013; 99 (1 Дополнение): S87-103.
20 Мудрик К.А., Мелвин Дж.С., Спрингер Б.Д. Поздняя задняя нестабильность тазобедренного сустава после пояснично-позвоночного спондилодеза. Артропласт сегодня. 2015 г.; 1(2): 25-29.
Артропласт сегодня. 2015 г.; 1(2): 25-29.
21 Парвизи Дж. и др. Боль в спине и тотальное эндопротезирование тазобедренного сустава: проспективное исследование естественной истории. Clin Orthop Relat Relat Res. 2010 г.; 468(5): 1325-1330.
22 Пьяццолла А. и др. Изменения параметров позвоночника и уменьшение болей в пояснице за счет антеверсии шейки бедра у пациентов с тяжелым односторонним первичным остеоартрозом тазобедренного сустава, перенесших тотальную замену тазобедренного сустава. Европейский позвоночник J. 2018; 27(1): 125-134.
23 Weng W, et al. Влияние тотального эндопротезирования тазобедренного сустава на сагиттальное выравнивание позвоночника, таза и ног и боли в пояснице у пациентов с тяжелым остеоартрозом тазобедренного сустава. Европейский позвоночник Дж. 2016; 25(11): 3608-3614.
24 Бен-Галим П. и др. Синдром тазобедренного сустава: влияние тотальной операции по замене тазобедренного сустава на боль в пояснице при тяжелом остеоартрите тазобедренного сустава. Позвоночник (Фила Па, 1976). 2007 г.; 32(19): 2099-2102.
Позвоночник (Фила Па, 1976). 2007 г.; 32(19): 2099-2102.
25 Шум Г.Л., Кросби Дж., Ли Р.Ю. Влияние боли в пояснице на кинематику и совместную координацию поясничного отдела позвоночника и тазобедренного сустава во время выполнения упражнений из положения сидя в положение стоя и из положения стоя в положение сидя. Позвоночник (Фила Па 1976). 2005 г.; 30(17): 1998-2004 гг.
26 Игава Т. и др. Кинетические и кинематические переменные, влияющие на сгибание туловища при ходьбе по ровной поверхности у пациентов со стенозом поясничного отдела позвоночника. ПЛОС Один. 2018; 13(5): e0197228.
27 Домбровский М.Е., и соавт. ПРИЗ ISSLS В БИОИНЖЕНЕРНОЙ НАУКЕ 2018: Динамическая визуализация дегенеративного спондилолистеза выявляет среднюю динамическую нестабильность поясничного отдела, не выявляемую на статических клинических рентгенограммах. Европейский позвоночник J. 2018; 27(4): 752-762.
28 Айянгар А. и др. Распределение поясничного вращения L2-S1 между отдельными сегментами движения во время задачи динамического подъема.
 Остеофиты из-за своих размеров начинают повреждать нервные окончания. Эта стадия проявляется сильным болевым синдромом и мышечным напряжением, появляются прострелы в конечностях. При этой стадии назначается хирургическое удаление остеофитов. Без хирургического вмешательства остеофиты полностью передавливают нервные окончания, что приводит к параличу.
Остеофиты из-за своих размеров начинают повреждать нервные окончания. Эта стадия проявляется сильным болевым синдромом и мышечным напряжением, появляются прострелы в конечностях. При этой стадии назначается хирургическое удаление остеофитов. Без хирургического вмешательства остеофиты полностью передавливают нервные окончания, что приводит к параличу.

 Холод помогает устранить боль, снизить воспалительную реакцию.
Холод помогает устранить боль, снизить воспалительную реакцию.
 На 3,4 стадии функциональные возможности сведены до минимума. Из-за болевого синдрома и чувства скованности в спине, пациент теряет возможность самообслуживания.
На 3,4 стадии функциональные возможности сведены до минимума. Из-за болевого синдрома и чувства скованности в спине, пациент теряет возможность самообслуживания. Это необратимый процесс. Для подтверждения диагноза проводят рентгенологическое исследование.
Это необратимый процесс. Для подтверждения диагноза проводят рентгенологическое исследование.