Скачки артериального давления
| Социальные гарантии для пенсионеров! Льготный прием 55+! Одна процедура PRP регенерации тканей стоимостью 21800р. БЕСПЛАТНО! (подробности акции по ссылке…): |
- ПРИЕМ ВЕДЕТ: хирург с 45 летним опытом работы;
- Сотни пациентов уже избежали операции по ампутации ног;
- Предотвращение грозных осложнений варикоза и других сосудистых заболеваний;
- Уникальная безоперационная регенеративная пластика трофических язв.
Идеальным значением артериального давления у взрослого принято считать 120/80 мм. рт. ст. У этой идеальной величины есть разброс показаний, которые так же вписываются в норму здорового человека: 110/70 – 130/85 мм. рт. ст. Другими словами изменения артериального давления являются нормой и зависят от огромного числа факторов: погоды, ветра, дождя, стоите вы или идете, лежите или бежите.
Надо понимать, что редкие эпизоды подъема давления не опасны, беспокоиться стоит лишь в случае, когда это начинает происходить регулярно и часто.
Отправить заявку
Тест: проведите первичную диагностику самостоятельно
Пройти тест
Признаки резкого повышения давления:
Головная боль, головокружение, «мушки» перед глазами, боль или дискомфорт в области сердца, тахикардия (чувство сердцебиения)
Признаки резкого снижения давления:
Тошнота, потемнение в глазах, головная боль. Пониженное давления сопровождается слабостью и сонливостью.
Методы диагностики
Магнитно-резонансная томография
Наиболее эффективный и доступный метод исследования, представляющий информацию в 3d объеме. Снимки МРТ наглядная иллюстрация того, что происходит в данный момент с позвоночником, суставами или другими структурами пациента.
Рентгенологическое исследование
Метод быстрой оценки состояния внутренних структур при помощи получения изображения посредством рентгеновского излучения, прошедшего сквозь объект. Быстро, недорого, информативно.
Быстро, недорого, информативно.
УЛЬТРАЗВУКОВАЯ ДИАГНОСТИКА
Исследование организма при помощи ультразвуковых волн. Возможность оценить органы в движении. Проходя через структуры различной плотности ультразвук отражается от них — это и дает картину состояния на момент исследования.
Биохимический анализ
Это анализ крови. Покажи мне свои анализы- и врач скажет, кто ты. Это самый быстрый и точных способов узнать все о биохимических процессах, протекающих в организме больного. Недорого, быстро, эффективно.
Электрокардиограмма (ЭКГ)
Электрокардиография-это исследование электрической активности сердца. Для измерения накладываются специальные электроды, кардиограф фиксирует изменения в работе сердца и отображает их в виде кардиограммы.
Распространенные причины повышения давления:
- Общеизвестный факт, что употребление кофе, поднимает артериальное давление. Причиной этого называется сужение кровеносных сосудов.
 Однако стоит помнить, что эффект кофеина крайне низок в общих числах.
Однако стоит помнить, что эффект кофеина крайне низок в общих числах. - Повышение артериального давления порой бывает связано с употреблением пищи. Как правило, страдают этим люди с высокой чувствительностью к определенной пище, например, к соли: потребление ими пересоленной еды нередко сопровождается повышением артериального давления.
- Стресс для здорового человека проходит незаметно. Однако регулярные стрессовые ситуации в итоге приводят многочисленным проблемам. Во время стресса часть кровеносных сосудов сужается, и сердце вынуждено усиливать свою работу по прокачке крови. Как следствие, регулярные стрессы могут привести к хроническим скачкам давления.
- Табакокурение и употребление алкоголя пагубно влияют на сосуды, часто приводят к их спазмам, а значит к повышению артериального давления.
- Еще одна опасная причина повышения давления – усталость надпочечников. Именно они регулируют гормоны в нашем организме, и сбой в их работе мгновенно отражается на артериальном давлении.
 Такое может произойти после продолжительной болезни или в результате сильного (или хронического) стресса
Такое может произойти после продолжительной болезни или в результате сильного (или хронического) стресса - И последняя причина, о которой стоит сказать отдельно, это остеохондроз позвоночника, а точнее – шейного отдела позвоночника. Уже сам по себе остеохондроз является причиной регулярных скачков артериального давления. Но зачастую он влечет за собой и другие опасные патологии: грыжи, сподилезы, сподилоартрозы, стенозы. Как правило повышения давления про остеохондрозу сопровождается онемением рук, головокружением, головной болью, нередко – боль в плече или руке.
В клинике MEDICUS представлен полный спектр помощи при скачках артериального давления и если Вам нужна помощь записывайтесь в он-лайн -регистратуре по форме записи с сайта или по телефону 986-66-36.
ПАКЕТНЫЕ ПРЕДЛОЖЕНИЯ ОТ ЛДЦ «MEDICUS» НА ОБСЛЕДОВАНИЯ ПОЗВОНОЧНИКА И СУСТАВОВ В АПРЕЛЕ!
Обследование при головных болях
Прием ведет вертебролог со стажем работы более 30 лет.
Полное обследование шейного отдела с осмотром сосудов шеи назначается при головных болях, головокружениях, давлении.
- УЗИ шейного отдела,
- Доплерография магистральных сосудов шеи,
- Выявление причин повышенного давления,
- Расшифровка результатов диагностики,
- Консультация специалиста и назначение схемы лечения.
СТОИМОСТЬ ПО ПРОГРАММЕ 990Р. 7100Р.
Обследование шейного отдела
Прием ведет вертебролог со стажем работы более 30 лет.
Назначается при болях в шее, головных болях, онемении и боли верхних конечностей.
- УЗИ шейного отдела,
- Сбор анамнеза,
- Выявление причин повышенного давления, головокружений,
- Расшифровка результатов диагностики,
- Консультация специалиста и назначение схемы лечения.
СТОИМОСТЬ ПО ПРОГРАММЕ 490Р. 3900Р
Обследование поясничной зоны
Прием ведет вертебролог со стажем работы более 30 лет.
Назначается при радикулите, протрузиях. межпозвонковых грыжах.
- Сбор анамнеза.
- УЗИ пояснично-кресцового отдела позвоночника,
- Консультация специалиста.
- Расшифровка результатов диагностики врачем вертебрологом,
- Назначение схемы лечения.
СТОИМОСТЬ ПО ПРОГРАММЕ 490Р. 3900Р
Обследование суставов
Прием ведет ортопед со стажем работы более 30 лет.
Назначается при всех видах боли, отеках, скованности в суставе.
- Парная диагностика суставов на выбор (коленые, тазобедренные, голеностопные, плечевые),
- Обследование капсулы сустава на наличие выпота, мягких тканей,
- Проведение ротационных, амплитудных тестов,
- Расшифровка анализов и назначение лечения.
СТОИМОСТЬ ПО ПРОГРАММЕ 490Р. 5200Р
Обследование при ишиасе
Прием ведет вертебролог со стажем работы более 30 лет.
Назначается при болях в спине, ягодице, задней поверхности бедра, нижней конечности.
- Сбор анамнеза.
- УЗИ пояснично-кресцового отдела позвоночника,
- УЗИ тазобедренного сустава,
- Расшифровка результатов диагностики врачем вертебрологом,
- Назначение схемы лечения.
СТОИМОСТЬ ПО ПРОГРАММЕ 990Р. 5400Р
Методы лечения
Реконструкция сустава
1 процедура к курсу БЕСПЛАТНО!
Внедрение в капсулу сустава органической сыворотки с гиалуроновой кислотой. В результате происходит реконструкция хряща Подробнее…
Нейропротективная терапия
Скидка -10%! Только 3 дня!
Нейропротекторы-препараты нового поколения, которые способны восстановить проводимость импульсов в нервных тканях. Подробнее…
Плазмоцитоферез
1 процедура к курсу БЕСПЛАТНО!
Лечение и заживлению хряща факторами роста. Восстановления тканей сустава очищенной тромбоцитарной кровью. Подробнее…
Восстановления тканей сустава очищенной тромбоцитарной кровью. Подробнее…
Трансдермальная терапия
Скидка -25%! Только 3 дня!
Введение глитеросольвата титана в больной сустав уникальный метод доставки лекарства без операции и болезненных уколов. Подробнее…
Ультрафонофорез
Скидка -25%! Только 3 дня!
Это инновационный способ введение лекарственных средств при помощи ультразвука, который обладает уникальной способностью разрыхлять ткан. Подробнее…
КВЧ терапия
Скидка -25%! Только 3 дня!
Это перспективный метод физиотерапии за которым большое будущее. В жизни волны такого диапазона не доходят до земли, распыляясь в атмосфере. Аппарат генерирует эти волны сам. Подробнее…
Инфузионная терапия
Комбинации лекарственных средств для капельного введения через вену. Высокая усвояемость и быстрое достижение терапевтического действия ставят инфузионную терапию Подробнее…
Блокада
1 процедура к курсу БЕСПЛАТНО!
Блокада сустава или позвоночника — это способ быстрой помощи суставу или спине. При острой боли блокада помогает оперативно снять болевой синдром и помочь локально Подробнее…
При острой боли блокада помогает оперативно снять болевой синдром и помочь локально Подробнее…
Введение хондропротекторов
«HONDRO» в переводе с латыни означает «хрящ» и этим все сказано. Введение хрящевых клеток в поврежденные сегменты позвоночника Подробнее…
Аутогемотерапия
Лечение при помощи клеток аутокрови пациента. Введение крови осуществляется внутримышечно, что провоцирует организм на усиленную борьбу с хронической инфекцией, нагноениями и трофическими язвами, иммунитет усиливается и эффективно противостоит новым заражениям. Подробнее…
Лечение лазером
Инфракрасное излечение длиной волны 0,8-0,9 мкм воздействует на внутренний очаг проблемы. Так снимается воспаление, отек и боль в суставе. Дегенеративные процессы в суставе затухают так как обменные процессы внутри сустава ускоряются во много раз. Подробнее…
Пелоидная терапия
Питание и рост хрящевых клеток при помощи наложения пелоидных повязок. Основа поставляется с озера Сиваш, где добываются грязи с высокой концентрацией микроводоросли Дуналиела Салина, которая богата бета-каротином.
Таблица давления:
| меньше 100/60 мм. рт. ст. | гипотония |
| 100/60 – 110/70 мм. рт. ст. | низкое нормальное |
| 110/70 – 130/85 мм. рт. ст. | нормальное |
| 120/80 мм. рт. ст. | идеальное |
| 130/85 – 139/90 мм. рт. ст. | нормальное |
| выше 140/90 мм. рт. ст. | гипертония |
Наши пациенты
Познакомьтесь с нашими пациентами
Возраст64 годаДиагнозАртроз 2 ст.Результат леченияПациент доволен
Сергей Игоревич «Лечился в поликлинике…эффекта особого не дало! После первой процедуры плазмоцитофореза чувствую наполнение в суставе, подвижность улучшилась!»
Возраст70 летДиагнозОстеоартрозРезультат леченияПациент доволен
Галина Федоровна «Во время процедуры плазмоцитофореза чувствовалось небольшое распирание, а потом все стало хорошо! Клиника мне помогла!»
Возраст70 летДиагнозОстеохондрозРезультат леченияПациентка довольна
Людмила Емельяновна «В нашем возрасте главное сохранить ясность ума и возможность передвигаться. Уже посоветовала клинику своим подругам!»
Уже посоветовала клинику своим подругам!»
Возраст72 годаДиагнозОстеохондроз, артрозРезультат леченияПациент доволен
Борис Хазиевич «У меня были боли в пояснице и в тазобедренном суставе. После лечения я стал засыпать без болей, я нормально сплю!»
Возраст77 летДиагнозОстеоартрозРезультат леченияПрошли боли
Тамара Григорьевна «У меня очень болела коленная чашечка, я не могла ходить. Сейчас мне восстанавливают сустав и я хожу без болей! Уже после 2-й процедуры наступило улучшение.»
Возраст60 летДиагнозОстеопороз, артрозРезультат леченияБоли прошли
Ханс Харвиг «Я из Голландии, я не мог ходить и стоять без костылей, ни в Германии ни в Голландии мне не могли помочь. Здесь помогли. Сейчас болей нет, я доволен.»
Здесь помогли. Сейчас болей нет, я доволен.»
Возраст66 летДиагнозОстеоартрозРезультат леченияПациент доволен
Владимир Михайлович «В коленных суставах при вставании, приседании была высокая болевая чувствительность. В поликлинике мне должным образом не помогли. А здесь все вовремя, спокойно и без нервов!»
Возраст65 летДиагнозАртритРезультат леченияДоволен полностью
Елена Антоновна «Была очень сильная боль в колене, я не могла даже ходить. И после первой процедуры мне очень и очень помогло. Мне хотелось сразу бежать, но врач не разрешил бегать.»
Возраст71 годДиагнозТрофическая язваРезультат леченияПроведена аутодермопластика
Людмила Викторовна За месяц Людмила Викторовна избавилась от язвы! А после аутодермопластики не осталось и следа, что язва была! Теперь у нее здоровая нога, язва затянулась!
Возраст64 годаДиагнозАртроз 3 степениРезультат леченияБоль прошла
Валентина Алексеевна Уже после 1-го введения жидкого протеза в капсулу сустава колено стало разгибаться, увеличилась амплитуда движения сустава, улучшилось качество жизни пациентки.
Мы знаем, как сделать жизнь наших пациентов лучше
- Социальные ГАРАНТИИ для пенсионеров, инвалидов, блокадников, участников ВОВ.
- Возврат НДФЛ за медицинские услуги — минус 13% от стоимости процедуры.
- ТЫСЯЧИ ПАЦИЕНТОВ избавились от инвалидности и костылей благодаря нашей помощи.
- Новейшие швейцарские ТЕХНОЛОГИИ, которых нет в поликлиниках.
*Вы можете использовать скидочные карты всех медицинских центров Санкт-Петербурга при лечении в ЛДЦ Медикус.
Позвоним в удобное для Вас время
986-66-36
Не терпите боль! Запишитесь на БЕСПЛАТНУЮ процедуру блокады, плазмы или PRP!
Записаться
Скачет давление? Лечите атлант!
Гипертония — одно из самых распространённых заболеваний в мире. Только по официальным данным, этим коварным недугом страдают 2 миллиарда человек. Кроме того, ежегодно «заложниками» таких грозных осложнений гипертонической болезни, как инфаркт и инсульт, оказываются 50 миллионов жителей Земного шара! Как бороться с этим недугом, советует врач-вертеброневролог, кандидат
Кроме того, ежегодно «заложниками» таких грозных осложнений гипертонической болезни, как инфаркт и инсульт, оказываются 50 миллионов жителей Земного шара! Как бороться с этим недугом, советует врач-вертеброневролог, кандидат
медицинских наук Александр ШИШОНИН.
В борьбе с повышенным давлением можно выделить две основные тенденции. Первая — попытки скорректировать его путём приёма лекарств трёх разных типов действия:
— препаратов, блокирующих сердечную деятельность;
— медикаментов, увеличивающих просвет капилляров;
— средств, действующих как мочегонное, выводя из организма воду и тем самым снижая объём циркулирующей в сосудах крови.
Вторая тенденция заключается в том, что эти же три задачи решаются за счёт фитотерапевтических и диетных подходов.
Популярны также смешанные способы борьбы с гипертонией, использующие и медикаменты, и фитотерапию, и диету. Но, несмотря на такое разнообразие методик, количество страдающих и погибающих от её осложнений пациентов слишком велико.
Спасение, как это ни странно, пришло к нам из мануальной терапии. Выяснилось, что у пациентов с неврологическими симптомами при вправлении первого шейного позвонка («атланта»), кроме этих симптомов, проходила ещё и мучившая их годами гипертония. Исследования доказали, что именно атлант, в случае его смещения или подвывиха (вследствие возрастного остеохондроза или в результате травмы шеи) вызывает стойкий подъём артериального давления. Почему? Потому что через него к центру регуляции давления в головном мозге идут позвоночные артерии. В результате смещения атланта они частично передавливаются и центр, компенсируя возникающую при этом нехватку кислорода, заставляет сердце поднять давление, чтобы кровь поступила в мозг в необходимом количестве. Выяснилось также, что в более чем 90% случаев гипертония является не самостоятельным заболеванием, а результатом смещения атланта и при его вправлении проходит.
Диагностика по льду
Как выявить, не связана ли ваша гипертония с атлантом? Конечно, самый надёжный способ — профессиональное ультразвуковое сканирование сосудов шеи и рентгенография шейного отдела позвоночника. Но есть и несколько способов-тестов, которые можно провести самостоятельно.
Но есть и несколько способов-тестов, которые можно провести самостоятельно.
ТЕСТ № 1
Измерьте артериальное давление в спокойном состоянии, далее поверните голову до упора вправо и подержите это положение в течение трёх минут и измерьте давление, такую же процедуру повторите слева. Если после правого или левого удерживания измерение показывает подъём давления, то почти наверняка имеется подвывих или смещение атланта.
ТЕСТ № 2
При скачке давления, вместо того чтобы сразу пить таблетку, возьмите кусочек льда из морозильника и на 30 секунд приложите его под основание черепа (прямо на кожу!). Через 5 минут измерьте давление — если оно снизилось, то это вне всяких сомнений «шалит» атлант.
ТЕСТ № 3
Ведите дневник утреннего и вечернего измерений артериального давления — если утренние цифры почти всегда выше вечерних, то это, скорее всего, тоже «шалости» атланта.
Гимнастика и японская традиция
Способы борьбы с нестабильностью атланта можно разделить на две группы. Первая — это методики профессиональной помощи в тяжёлых случаях некорректируемой препаратами гипертонии (на этой группе остановимся в конце статьи).
Первая — это методики профессиональной помощи в тяжёлых случаях некорректируемой препаратами гипертонии (на этой группе остановимся в конце статьи).
Вторая — самостоятельное лечение «подручными средствами» более лёгких форм атлантозависимой гипертонии.
Основным методом здесь являются различные гимнастики для шейного отдела позвоночника. Приведу один из эффективных комплексов упражнений по стабилизации и вправлению атланта в домашних условиях. Выполняйте его по утрам в течение одного-двух месяцев, и вы получите помощь в нелёгкой борьбе с давлением.
Первые две недели повторяйте каждое упражнение по пять раз ежедневно. Далее делайте их через день по семь раз. Перед выполнением обязательно проведите разминку шейно-грудного отдела позвоночника (например, отожмитесь от пола, стола или стены — в зависимости от степени вашей физической подготовки).
«Метроном»
Наклоните голову к правому плечу, зафиксируйте положение на 30 секунд и вернитесь в исходное положение. Выполните наклон в другую сторону.
Выполните наклон в другую сторону.
«Пружина»
Опустите подбородок вниз, зафиксируйте положение на несколько секунд, а затем вытяните его вперёд и слегка вверх (вновь зафиксируйте положение).
«Гусь»
Исходное положение — шея выпрямлена, подбородок параллельно полу. Вытяните голову вперёд (подбородок не опускайте и не поднимайте), из этого положения поверните её вправо и потянитесь подбородком к правому плечу. Зафиксируйте положение и вернитесь в ИП. Повторите в другую сторону.
«Взгляд в небо»
Поверните голову вправо до максимально возможного положения, зафиксируйте положение на 30 секунд. Выполните упражнение в другую сторону.
«Рамка»
Как и предыдущее, но включите в работу ещё и плечевой пояс. Для этого положите ладонь правой руки на левое плечо (локоть параллельно полу, ладонь второй руки — на колене), поверните голову вправо, держите напряжение 30 секунд. Поменяйте положение рук и повторите в другую сторону.
«Факир»
Вновь поменяйте положение рук. Теперь через стороны поднимите их вверх, слегка согните в локтях и соедините ладони над головой. Выполняйте повороты как в предыдущих упражнениях, не забывая фиксировать положение головы.
«Цапля»
Исходное положение — сидя, руки на коленях, подбородок параллельно полу. Отводите выпрямленные руки вниз и слегка назад, голову при этом тяните вверх. Держите напряжение 30 секунд и возвращайтесь в ИП.
В завершение комплекса потяните мышцы. Для этого надавите ладонью правой руки на левую сторону головы и наклоните её к правому плечу. Повторите растяжку в другую сторону.
Хороший эффект можно получить, если совместить гимнастику для шеи с дыхательной — она способствует насыщению крови кислородом и ускоряет тем самым клиническое действие гимнастики для шеи. Таким образом результат будет более выраженным и стойким. Рекомендую к применению гимнастики таких известных мастеров «дыхательного дела», как Стрельникова, Бутейко, Фролов и другие.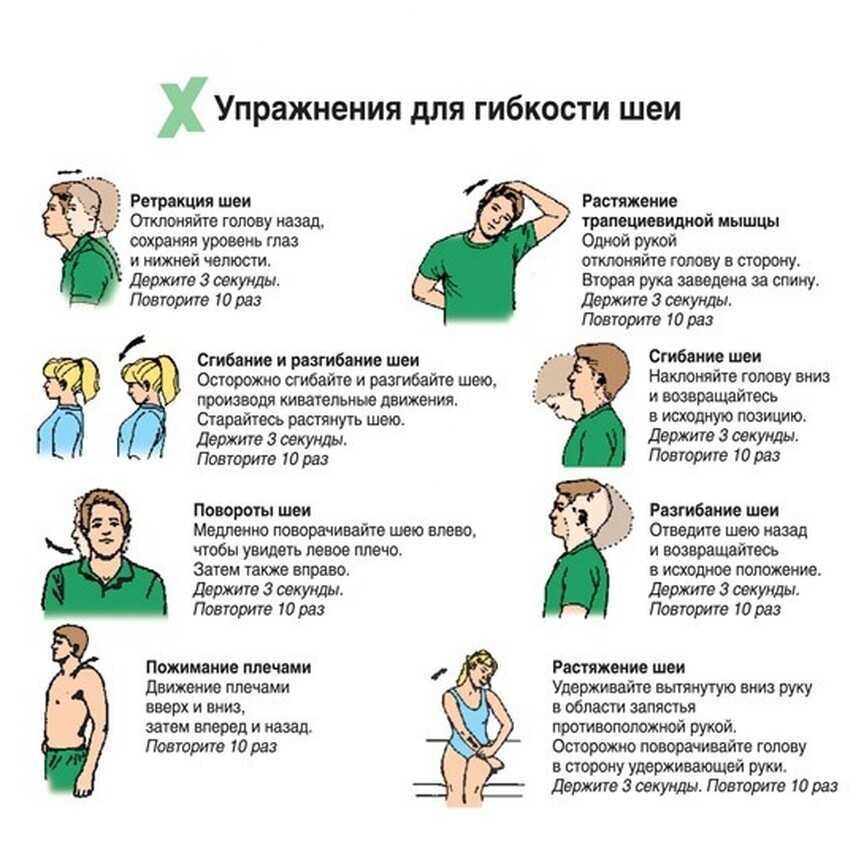 Пробуйте разные системы и выберите ту, которая лучше всего подойдёт вам по ощущениям и комфорту.
Пробуйте разные системы и выберите ту, которая лучше всего подойдёт вам по ощущениям и комфорту.
Интересно, что страной, в которой зарегистрирован самый низкий уровень гипертонии, инфарктов и инсультов, является Япония. По мнению специалистов, дело здесь в такой народной традиции, как разминание членами семьи друг другу перед сном шеи и воротниковой зоны в течение 15—20 минут. Я часто рекомендую пациентам применять «японскую традицию» в своей семье, и почти всегда это приводит к дополнительным положительным результатам. Только помните, что такой массаж должен быть мягким и деликатным, а не агрессивным или резким.
Долой дискомфорт!
Важным фактором в выздоровлении при самостоятельном лечении «атлантозависимой» гипертонии играет снижение психологического дискомфорта. Тут на помощь приходит фитотерапия, а также приём препаратов магния и витаминов группы В.
Вот пара рецептов, которые я часто рекомендую своим пациентам в качестве мягкой фитопсихологической поддержки.
• Берём по 25 мл настоек боярышника, пустырника, валокордина и валерианы и доливаем до 1 литра чистой водой. «Напиток» храним в холодильнике и употребляем по 50 мл на ночь.
• Смешиваем по 1 ст. ложке корня валерианы, травы пустырника, чабреца и мяты. Кипятим в 500 мл воды 5 минут, остужаем и фильтруем. Отвар принимаем по 50 мл на ночь.
• Хороший психотерапевтический эффект также даёт постоянное употребление чая с чабрецом или мятой.
Если приведённые выше рекомендации не привели к положительному результату, такая гипертония уже не пройдёт и, скорее всего, приведёт к развитию одного из самых частых осложнений — ишемического инсульта. В этом случае без помощи врача, занимающегося решением неврологических проблем, связанных с шейным отделом позвоночника, не обойтись.
Александр ШИШОНИН
Скачки давления
- Главная >
- Симптомы >
- Скачки давления
- Улучшаем кровообращение
- Нормализуем артериальное давление
- Прием врача до и после МРТ
На консультации невролог:
- Проведет осмотр;
- Выслушает жалобы пациента;
- Поставит предварительный диагноз;
- При необходимости направит на дополнительные исследования, которые можно пройти в нашем центре;
- назначит индивидуальный курс лечения.

Что такое скачки давления
Артериальным называют давление, которое кровь оказывает на стенки кровеносных сосудов. У здорового человека оно обычно составляет 120/80 мм рт. ст. Однако некоторые бытовые факторы и патологические причины способны провоцировать резкие повышения артериального давления до потенциально опасных для жизни человека значений. В таких случаях требуются срочное обращение к врачу, тщательная диагностика для определения точной причины скачков давления и серьезное лечение.
Причины скачков давления
Хорошо известно, что перепады давления могут быть вызваны
стрессом, погодными условиями, употреблением стимулирующих средств,
например кофе, или приемом лекарственных препаратов. Однако не менее
часто резкое измененеие показателей артериального давления связано с
причинами патологического характера: вегетососудистой дистонией,
гипертонией, травмами головы и шеи.
В последнее время все чаще причиной скачков давления становится остеохондроз шейного отдела позвоночника и его всевозможные осложнения: протрузия, грыжа межпозвоночного диска, синдром позвоночной артерии, шейный радикулит.
Повышение давления при остеохондрозе наблюдается в 80% случаев заболевания. Обусловлено это тем, что дегенеративно-дистрофические изменения в структуре межпозвоночных дисков и позвонков в шейном отделе позвоночника неизбежно нарушают нормальную работу кровеносных сосудов, питающих определенные участки головного мозга. Частичное или полное пережатие позвоночной артерии и снижение кровотока по ней вынуждают организм повышать артериальное давление с целью компенсации недостатка кровоснабжения продолговатого мозга, мозжечка, внутреннего уха и части коры головного мозга.
При остеохондрозе артериальная гипертензия сочетается с другими
симптомами заболевания: болью в шее, плече и руке, головными болями,
головокружением, онемением пальцев рук, хрустом при движениях
головой или шумом в ушах. Скачки артериального давления при
остеохондрозе обычно усугубляются в периоды обострения основного
заболевания, разница давлений в это время нередко достигает 50-60 мм
рт. ст. в течение одного часа.
Скачки артериального давления при
остеохондрозе обычно усугубляются в периоды обострения основного
заболевания, разница давлений в это время нередко достигает 50-60 мм
рт. ст. в течение одного часа.
Схожий механизм нарушения мозгового кровообращения и повышения артериального давления наблюдается также при сколиозе, нестабильности шейных позвонков и шейном миозите.
Лечение скачков давления в клинике МАРТ
Постоянные перепады давления являются серьезным поводом для обращения к врачу. Только специалист после проведения ряда исследований может установить точную причину скачущего давления и назначить адекватное лечение.
Самолечение в данном случае недопустимо, поскольку резкие изменения артериального давления, даже при незначительное его повышении, со временем могут увеличить риск развития ишемической болезни сердца и инсульта.
При подозрении на остеохондроз или какое-либо его осложнение,
обследование в медицинском центре МАРТ начинается с проведения МРТ
шейного отдела позвоночника. В случае подтверждения диагноза
назначается курс комплексной терапии основного заболевания, в
который могут входить массаж шейно-воротниковой зоны,
физиотерапевтические процедуры и, при возможности, занятия лечебной
физкультурой.
В случае подтверждения диагноза
назначается курс комплексной терапии основного заболевания, в
который могут входить массаж шейно-воротниковой зоны,
физиотерапевтические процедуры и, при возможности, занятия лечебной
физкультурой.
Правильно подобранная комплексная терапия основного заболевания позволяет нормализовать показатели давления без прибегания к медикаментозному лечению.
Запишитесь в медицинский центр МАРТ в СПб (см.
карту)
по телефону: 8 (812) 308-00-18, 8 (921) 947-22-61 или оставьте заявку на сайте.
г. Санкт-Петербург
Малый пр. В.О., д. 54, к. 3
8 (812) 308-00-18
8 (921) 947-22-61
Записаться на прием
© 2014 — 2022. ООО Медицинский центр «МАРТ»
Имеются противопоказания. Проконсультируйтесь с
врачом. 16+
Информация на сайте не является публичной
офертой и носит справочный характер (ст. 437 ГК РФ).
437 ГК РФ).
Разработка,
ведение и продвижение сайта spb123.ru
Мы используем cookies! Продолжая пользоваться сайтом, вы соглашаетесь на использование cookies.
Шейный остеохондроз, высокое давление — вопрос от пациента медицинского центра ГУТА КЛИНИК
УЗИ
Дудин
Михаил Михайлович
Врач УЗД
Карпочев
Максим Викторович
Врач УЗД, ведущий специалист
Баранова
Юлия Викторовна
Акушер-гинеколог, гинеколог-эндокринолог, врач УЗД
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Николаева
Марина Вячеславовна
Врач УЗД
Шуленина
Людмила Викторовна
Врач функциональной диагностики, врач УЗД
Бусуёк
Наталия Петровна
Уролог-андролог, нефролог, врач УЗД
Рентгенология
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Андрианова
Вера Николаевна
Рентгенолог
Бунак
Марк Сергеевич
Рентгенолог
Масри
Амир Гази
Рентгенолог
Дубровин
Владислав Андреевич
Рентгенолог
Терапия
Горбачева
Елена Владимировна
Кардиолог, терапевт
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Мирошникова
Регина Ринатовна
Терапевт
Физиотерапия
Филипенко
Марина Николаевна
Физиотерапевт
Кардиология
Горбачева
Елена Владимировна
Кардиолог, терапевт
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Аудиология и слухопротезирование
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Колтышева
Екатерина Борисовна
Врач функциональной диагностики
Левина
Юлия Викторовна
Сурдолог-оториноларинголог
Неврология и мануальная терапия
Замерград
Максим Валерьевич
Невролог, консультант Центра головокружения и нарушения равновесия
Небожин
Александр Иванович
Мануальный терапевт, невролог
Екушева
Евгения Викторовна
Невролог-алголог
Толстенева
Александра Игоревна
Невролог, детский невролог
Новиков
Сергей Александрович
Невролог, руководитель Центра алгологии
Ильченко
Георгий Петрович
Травматолог-ортопед (вертебролог)
Лабораторные анализы
Черняева
Наталья Владимировна
Врач КЛД
Дерматология и трихология
Шуляк
Ирина Степановна
Дерматолог, трихолог, косметолог
Массаж
Ермуш
Станислав Геннадьевич
Массажист
Крашенинникова
Екатерина Михайловна
Детский массажист, врач ЛФК
Эндокринология
Бахтеева
Ирина Владимировна
Эндокринолог
Альфарадж
Анас
Эндокринолог
Гудожникова
Татьяна Сергеевна
Эндокринолог, диетолог
Аллергология-иммунология
Азарова
Эльвира Викторовна
Аллерголог-иммунолог
Стационар
Антоненко
Дмитрий Валерьевич
Анестезиолог-реаниматолог
Сагалович
Михаил Абрамович
Анестезиолог-реаниматолог
Ларченко
Евгений Владимирович
Анестезиолог-реаниматолог
Ильин
Владислав Валерьевич
Анестезиолог-реаниматолог
Кропачев
Александр Викторович
Анестезиолог-реаниматолог
Абрамкин
Николай Алексеевич
Анестезиолог-реаниматолог
Бычкова
Елена Владимировна
Анестезиолог-реаниматолог
Монастырев
Андрей Владимирович
Анестезиолог-реаниматолог
Флебология
Даньков
Дмитрий Васильевич
Консультация по поводу операции за 1р.
Косметология
Шуляк
Ирина Степановна
Дерматолог, трихолог, косметолог
Гепатология
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Комкова
Эльвира Равиловна
Гастроэнтеролог
Титов
Валерий Викторович
Хирург, гастроэнтеролог
Гинекология
Душкина
Ирина Александровна
Акушер-гинеколог, гинеколог-эндокринолог
Горский
Сергей Леонидович
Ведущий хирург-гинеколог
Афанасьев
Максим Станиславович
Акушер-гинеколог, онкогинеколог
Баранова
Юлия Викторовна
Акушер-гинеколог, гинеколог-эндокринолог, врач УЗД
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Моисеева
Анастасия Олеговна
Акушер-гинеколог
Проктология
Мормышев
Вячеслав Николаевич
Проктолог
Додусов
Вениамин Викторович
Проктолог
Педиатрия
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Небожин
Александр Иванович
Мануальный терапевт, невролог
Харина
Дарья Всеволодовна
Оториноларинголог, фониатр
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Строк
Ирина Викторовна
Педиатр, неонатолог
Фроловская
Людмила Викторовна
Акушер-гинеколог, врач УЗД
Толстенева
Александра Игоревна
Невролог, детский невролог
Цибиков
Илья Владимирович
Травматолог-ортопед
Криворотько
Михаил Сергеевич
Травматолог-ортопед
Азарова
Эльвира Викторовна
Аллерголог-иммунолог
Никитенко
Иван Евгеньевич
Консультация по поводу операции за 1р.
Эндоскопия
Хайдурова
Татьяна Константиновна
Эндоскопист
Центр травматологии и ортопедии
ЛОР (оториноларингология)
Боклин
Андрей Кузьмич
Оториноларинголог-хирург
Марковская
Наталья Геннадьевна
Оториноларинголог
Харина
Дарья Всеволодовна
Оториноларинголог, фониатр
Коршунова
Наталья Александровна
Оториноларинголог
Джафарова
Марьям Зауровна
Хирург-оториноларинголог
Бебчук
Герман Борисович
Оториноларинголог, хирург
Еловиков
Владислав Алексеевич
Оториноларинголог
Фациус
Елена Александровна
Оториноларинголог, сомнолог
Мельников
Александр Юзефович
Сомнолог, руководитель Центра медицины сна
Гастроэнтерология
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Комкова
Эльвира Равиловна
Гастроэнтеролог
Титов
Валерий Викторович
Хирург, гастроэнтеролог
Урология-андрология
Амосов
Никита Александрович
Уролог — андролог
Шакир
Фуад
Хирург-уролог, андролог
Бусуёк
Наталия Петровна
Уролог-андролог, нефролог, врач УЗД
Коломиец
Дмитрий Владимирович
Уролог, андролог
Стоматология. Терапия
Терапия
Лукиных
Вероника Андреевна
Стоматолог-терапевт, стоматолог-хирург, детский стоматолог.
Хирургия
Кипарисов
Владислав Борисович
Хирург
Мещеряков
Виталий Львович
Хирург
Дубровина
Юлия Игоревна
Хирург
Евстратов
Роман Михайлович
Хирург, маммолог, онколог
Титов
Валерий Викторович
Хирург, гастроэнтеролог
Психотерапия
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Лукшина
Анна Александровна
Психотерапевт
Офтальмология
Миронкова
Елена Александровна
Офтальмолог
Баева
Алёна Витальевна
Офтальмолог
Афанасова
Ирина Владимировна
Офтальмолог, детский офтальмолог
Центр головокружения и расстройств равновесия
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Замерград
Максим Валерьевич
Невролог, консультант Центра головокружения и нарушения равновесия
Колтышева
Екатерина Борисовна
Врач функциональной диагностики
Мельников
Олег Анатольевич
Отоневролог, руководитель Центра головокружения и нарушения равновесия
Травматология и ортопедия
Герасимов
Денис Олегович
Консультация по поводу операции за 1р.
Цибиков
Илья Владимирович
Травматолог-ортопед
Криворотько
Михаил Сергеевич
Травматолог-ортопед
Николаев
Антон Валерьевич
Травматолог-ортопед
Загородний
Николай Васильевич
Травматолог-ортопед
Ильченко
Георгий Петрович
Травматолог-ортопед (вертебролог)
Никитенко
Иван Евгеньевич
Консультация по поводу операции за 1р.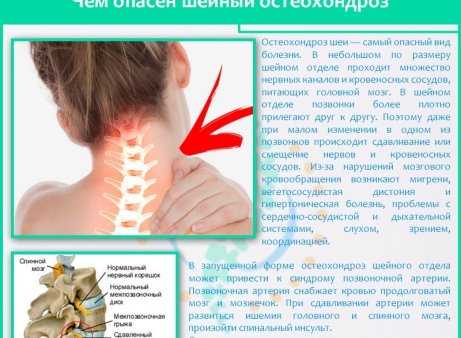
Кутепов
Илья Александрович
Травматолог-ортопед
Вахутина
Виктория Юрьевна
Консультация по поводу операции за 1р.
Кубашев
Александр Андреевич
Травматолог-ортопед
Омельченко
Константин Анатольевич
Травматолог-ортопед
Трихология
МРТ Ingenia 3.0T
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Бунак
Марк Сергеевич
Рентгенолог
Масри
Амир Гази
Рентгенолог
Дубровин
Владислав Андреевич
Рентгенолог
Компьютерная томография (КТ)
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Бунак
Марк Сергеевич
Рентгенолог
Масри
Амир Гази
Рентгенолог
Дубровин
Владислав Андреевич
Рентгенолог
Маммография
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Денситометрия
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Нефрология
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Бусуёк
Наталия Петровна
Уролог-андролог, нефролог, врач УЗД
Центр нефрологии ГУТА КЛИНИК
Детская стоматология
Лукиных
Вероника Андреевна
Стоматолог-терапевт, стоматолог-хирург, детский стоматолог.
Стоматология. Хирургия
Кулиш
Александр Александрович
Стоматолог-хирург, имплантолог
Лукиных
Вероника Андреевна
Стоматолог-терапевт, стоматолог-хирург, детский стоматолог.
Стоматология. Ортопедия
Богословский
Владимир Александрович
Стоматолог-ортопед, гнатолог
Сбикин
Антон Юрьевич
Стоматолог-ортопед, гнатолог
Диагностика COVID-19
Маммология
Евстратов
Роман Михайлович
Хирург, маммолог, онколог
Межецкий
Эдуард Петрович
Консультация по поводу операции за 1р.
Online-консультация врача от 2 200 ₽
Паукова
Марина Владимировна
Сурдолог-оториноларинголог
Душкина
Ирина Александровна
Акушер-гинеколог, гинеколог-эндокринолог
Карданова
Ольга Дмитриевна
Кардиолог, терапевт (ведущий специалист)
Марковская
Наталья Геннадьевна
Оториноларинголог
Шашкова
Татьяна Валерьевна
Терапевт, кардиолог
Поддо
Галина Николаевна
Психотерапевт (ведущий специалист)
Комиссаренко
Ирина Арсеньевна
Гастроэнтеролог, терапевт, кардиолог
Харина
Дарья Всеволодовна
Оториноларинголог, фониатр
Маркина
Елена Александровна
Нефролог, руководитель Центра нефрологии
Бахтеева
Ирина Владимировна
Эндокринолог
Строк
Ирина Викторовна
Педиатр, неонатолог
Баранова
Юлия Викторовна
Акушер-гинеколог, гинеколог-эндокринолог, врач УЗД
Коршунова
Наталья Александровна
Оториноларинголог
Герасимов
Денис Олегович
Консультация по поводу операции за 1р.
Толстенева
Александра Игоревна
Невролог, детский невролог
Комкова
Эльвира Равиловна
Гастроэнтеролог
Даньков
Дмитрий Васильевич
Консультация по поводу операции за 1р.
Шуляк
Ирина Степановна
Дерматолог, трихолог, косметолог
Амосов
Никита Александрович
Уролог — андролог
Филатова
Екатерина Евгеньевна
Ревматолог
Депозитная система
Служба помощи на дому
Медицинские справки
Стоматология. Имплантология
Имплантология
Кулиш
Александр Александрович
Стоматолог-хирург, имплантолог
МРТ открытого типа
Кивасев
Станислав Александрович
Рентгенолог, замдиректора по лучевой диагностике
Мухин
Андрей Андреевич
Рентгенолог
Звездина
Дарья Максимовна
Рентгенолог
Бунак
Марк Сергеевич
Рентгенолог
Масри
Амир Гази
Рентгенолог
Дубровин
Владислав Андреевич
Рентгенолог
Центр маммологии
Стоматология. Ортодонтия
Ортодонтия
Шафоростова
Екатерина Васильевна
Стоматолог-ортодонт
Ревматология
Ушакова
Мария Анатольевна
Ревматолог
Старовойтова
Майя Николаевна
Ревматолог
Филатова
Екатерина Евгеньевна
Ревматолог
Вакцинация от COVID-19
Центр алгологии
Функциональная диагностика
Дневной стационар
Ультратонкие виниры (E-max) по мировым стандартам качества
Стоматология: специальные предложения
Элайнеры 3D Smile – невидимое исправление прикуса
Брекет-системы Damon – «золотой стандарт» ортодонтии
Имплантация зубов системами Astra Tech и Osstem
Восстановление и протезирование зубов
Информация о работе ГУТА КЛИНИК в системе ОМС
Центр медицины сна
Фациус
Елена Александровна
Оториноларинголог, сомнолог
Мельников
Александр Юзефович
Сомнолог, руководитель Центра медицины сна
Диагностика в ГУТА КЛИНИК
Скачки давления при шейном остеохондрозе: симптомы и лечение
Артериальная гипертония – одна из наиболее распространенных патологий сердечно-сосудистой системы. Риск заболевания увеличивается с возрастом, но также причиной его развития становятся проблемы с позвоночником. Исследования врачей подтверждают связь между остеохондрозом шейного отдела и повышенным давлением. Нельзя игнорировать симптомы болезни, своевременная диагностика и лечение поможет вернуться к нормальной жизни без боли и головокружения.
Риск заболевания увеличивается с возрастом, но также причиной его развития становятся проблемы с позвоночником. Исследования врачей подтверждают связь между остеохондрозом шейного отдела и повышенным давлением. Нельзя игнорировать симптомы болезни, своевременная диагностика и лечение поможет вернуться к нормальной жизни без боли и головокружения.
Содержание
- Причины повышения давления при шейном остеохондрозе
- Клиническая картина
- Методы диагностики
- Способы лечения
- Фармакология
- Народные средства
- Физиотерапия
- Массаж и мануальная терапия
- Лечебная гимнастика
- Профилактика
Причины повышения давления при шейном остеохондрозе
Патологии позвоночника – распространенное явление у людей после 35-40 лет. Шейный остеохондроз может проявиться и в более раннем возрасте. Недуг приводит к высыханию гиалиновых пластинок, истончению и разрыву фиброзного кольца, выпячиванию пульпозного ядра. Межпозвоночные диски утрачивают функцию амортизаторов, наблюдается протрузия, образование костных наростов, смещение позвонков в результате патологической подвижности.
Факторы, провоцирующие развитие хондроза:
- предрасположенность к патологиям позвоночника;
- неправильная осанка, малоподвижный образ жизни и сидячая работа;
- травмы;
- избыточный вес;
- высокая физическая нагрузка на работе или во время спортивных тренировок;
- частые стрессы.
Дегенеративно-дистрофические изменения, характерные для остеохондроза, приводят к уменьшению спинномозгового канала, сдавливанию нервных корешков и сосудов. Неврологические защемления особенно заметны при выпячивании диска. Из-за нестабильности шейного сегмента смещается ось позвоночника. Спинальные центры иннервации сердца, головы, конечностей, грудной клетки испытывают повышенную нагрузку, повышается частота сокращения сердечной мышцы.
Через шейный отдел проходит позвоночная артерия, отвечающая за кровоснабжение головного мозга. Патологические трансформации приводят к компрессии основного сосуда и его ответвлений. Негативное влияние на систему кровоснабжения также оказывает разрастание остеофитов. Недостаточное снабжение кислородом головного мозга приводит к гипоксии, нарушается его питание и функции.
Недостаточное снабжение кислородом головного мозга приводит к гипоксии, нарушается его питание и функции.
Хроническое защемление позвоночных нервов провоцирует к спазмирование сосудов, вызывающее артериальную гипертензию или гипертонию. Болезнь характеризуется повышенным давлением более 150/100 мм рт.ст., нарушением сердечного ритма (аритмией). Наблюдаются также скачки давления, когда АД самостоятельно снижается до нормальных или пониженных показателей. Таким образом мозг пытается отрегулировать оптимальный объем кровоснабжения.
Клиническая картина
Клиническая картина заболевания позволяет установить связь между остеохондрозом шейного отдела позвоночника и повышением артериального давления. В некоторых случаях патология позвоночника выявляется, когда давление начинает скакать. На 1-2 стадии болезни еще не проявляются характерные симптомы хондроза, но артерия страдает от защемления. При недостаточном поступлении крови возрастает внутричерепное давление. Начинает сильно болеть голова в затылочной области.
Начинает сильно болеть голова в затылочной области.
Низкое или высокое давление является следствием дегенеративно-дистрофических процессов, происходящих в позвоночнике. Также состояние сопровождается симптомами, характерными для гипертонии и гипотонии:
- головокружение и головная боль;
- чувство тошноты;
- нарушение зрения, появление черных точек перед глазами;
- шум в ушах;
- ощущение кома в горле;
- боль в шее и плечах, онемение конечностей;
- учащенный пульс, отдышка;
- нарушенная координация движений.
При отсутствии лечения артериальная гипертензия прогрессирует, случаются гипертонические кризы. Болезнь может спровоцировать инсульт.
Методы диагностики
Шейный остеохондроз на снимке МРТЕсли скачет давление, кружится голова, шумит в ушах необходимо обращаться к терапевту. Врач выслушает жалобы, соберет анамнез, измерит давление и даст направление на анализы. Для оценки состояния больного назначается инструментальное обследование:
- компьютерная или магнитно-резонансная томография;
- рентген шейного отдела в нескольких проекциях;
- ультразвуковое допплерография сосудов шеи и головы;
- электрокардиограмма.

Также больной должен сдать кровь на общий и биохимический анализ. Кроме терапевта необходимо посетить кардиолога и невролога. На основании результатов обследования и рекомендаций специалистов выбирается тактика лечения.
Способы лечения
Если давление больного не поднимается до критических показателей, лечение проводится амбулаторно. Сложность выбора терапии связана с необходимостью воздействия в нескольких направлениях:
- снижение болевого синдрома;
- купирование воспалительных процессов;
- нормализация АД;
- снятие компрессии и восстановление полноценной функциональности вегетативной нервной системы.
Для нормализации состояния пациента назначается комплекс мероприятий, включающий медикаментозные препараты, физиотерапию, лечебную гимнастику, ношение ортопедических бандажей. В качестве дополнительных процедур проводят лечение народными методами.
Для некоторых процедур высокое давление является противопоказанием, поэтому в первую очередь его приводят к нормальным показателям.
Фармакология
Гипотензивные средства последнего поколенияНормализовать артериальное давление при остеохондрозе грудного и шейного отдела можно с помощью лекарственных средств. Ориентировочные цифры оптимального АД 120/80, чтобы приблизиться к ним, больным назначают гипотензивные препараты:
- Эгилок;
- Эналаприл;
- Допегит;
- Конкор.
Медикаментозная терапия включает диуретики или мочегонные средства. Они уменьшают общее количество жидкости в тканях, в том числе и объем крови. Выписываются таблетки, улучшающие микроциркуляцию крови, спазмолитики.
Привести в норму АД можно не только принимая таблетки. Не менее важным является соблюдение режима дня и правильного рациона. Человек должен спать не менее 6 часов, отказаться от острой и соленой пищи, стимуляторов в виде чая и кофе.
Народные средства
Параллельно с применением назначенных препаратов для лечения скачков артериального давления при шейном остеохондрозе можно приготовить отвары и настойки аптечных трав:
- Пустырник.
 Трава обладает мочегонным, общеукрепляющим, антибактериальным и успокаивающим действием. В аптеках продают настойку пустырника на спирте, но ее можно приготовить и в домашних условиях. Потребуется сухая трава и 70% спирт. Ингредиенты смешивают в пропорции 1:5, выдерживают 1 месяц. Настойка обладает выраженным седативным и гипотензивным действием. Для беременных женщин и детей готовят отвар. Потребуется 15 г травы на 200 мл воды. Пустырник заливают кипятком и держат на медленном огне 5 минут. Состав процеживают и принимают 3 раза в день.
Трава обладает мочегонным, общеукрепляющим, антибактериальным и успокаивающим действием. В аптеках продают настойку пустырника на спирте, но ее можно приготовить и в домашних условиях. Потребуется сухая трава и 70% спирт. Ингредиенты смешивают в пропорции 1:5, выдерживают 1 месяц. Настойка обладает выраженным седативным и гипотензивным действием. Для беременных женщин и детей готовят отвар. Потребуется 15 г травы на 200 мл воды. Пустырник заливают кипятком и держат на медленном огне 5 минут. Состав процеживают и принимают 3 раза в день. - Боярышник. Настойка плодов боярышника показана при стрессах, расстройстве сна, гипертонии, нарушении сердечного ритма. Дома сухие ягоды заваривают и настаивают в термосе или настаивают на спирту (водке). Берется 150 г сухих или 300 г свежих плодов и заливается 500 мл спирта. Состав настаивают 21 день, затем процеживают, отжимая боярышник. Принимает 1/3 стакана 2-3 раза в день.
Физиотерапия
Физиотерапевтические процедуры эффективны при лечении патологий опорно-двигательного аппарата. Они активно воздействуют на биологические процессы в организме, не дают негативных последствий как лекарственные препараты. Среди рекомендуемых процедур:
Они активно воздействуют на биологические процессы в организме, не дают негативных последствий как лекарственные препараты. Среди рекомендуемых процедур:
- Электрофорез – комплексный метод сочетающий воздействие электрического тока и лекарственных препаратов. Терапия быстро купирует воспаление, снимает отечность и боль.
- УВЧ – ультравысокочастотная терапия с помощью электромагнитного поля оказывают прогревающее действие, проникающее в ткани и органы пациента. Процедура показана при восстановлении после травм и воспалительных процессов. Она снимает спазм сосудов, стимулирует регенерацию.
- Ультразвук – метод оказывает массажное, тепловое и физико-химическое действие. Под влиянием ультразвука ускоряются обменные процессы, улучшается кровообращение, снижается АД.
- Магнитотерапия – процедура популярна при лечении остеохондроза благодаря множеству положительных терапевтических эффектов. После курса воздействия магнитного поля пропадает отечность, уменьшается воспаление и боль, активизируется иммунитет, повышается эластичность сосудов.

Снять мышечное напряжение, вызывающее спазм нервов и сосудов, поможет ношение шейного бандажа. Специальный ортопедический воротник удерживает позвоночник в естественном положении, увеличивает просвет между сегментами.
Массаж и мануальная терапия
Лечить остеохондроз можно с помощью альтернативной медицины. Мануальный терапевт использует различные методики, позволяющие расслабить мышцы, освободить от защемления нервные корешки. Специалист выполняет вытяжение позвонков, возвращает на место сдвинувшиеся сегменты. На начальной стадии остеохондроза достаточно проведения 4-5 процедур.
Массаж шейной зоны полезная процедура, которую можно производить самостоятельно. Она помогает снять напряженность и усталость в шее после долгого нахождения в статичной позе. Освоив технику массажа легко избавиться от неврологических проблем и болевого синдрома. Процедура начинается с поглаживания для разогрева мышц. Направление движения сверху вниз. Далее переходят к энергичному растиранию ладонями. Для достижения лучшего эффекта используются эфирные масла, мед, согревающая мазь. Следующий этап – разминание. Массаж заканчивается постукиванием по шее ребром ладони.
Для достижения лучшего эффекта используются эфирные масла, мед, согревающая мазь. Следующий этап – разминание. Массаж заканчивается постукиванием по шее ребром ладони.
Лечебная гимнастика
Гимнастика для шейного отдела от Александра Шишонина показана при гипертонии и проблемах позвоночника. Упражнения предотвращают сжатие шейных артерий, помогают сдерживать АД в норме. Занятия проводятся сидя, движения должны быть плавными, дыхание ритмичным. Базовый курс состоит из 8 простых упражнений, включающих повороты головы вправо и влево, наклоны вперед и назад, разведение рук. В каждой позиции необходимо задержаться на 10-15 секунд. На начальном этапе занятия проводятся ежедневно, затем 3 раза в неделю.
Гимнастика не является полноценным методом лечения, но очень эффективна в комплексе с медикаментозными препаратами и физиотерапией.
Профилактика
Чтобы не допустить повторения проблемы и предотвратить ее возникновение в будущем, существуют профилактические советы врачей:
- Отказаться от курения и употребления алкоголя.

- Следить за рационом, исключить жирную, соленую, острую еду. Контролировать вес, не допускать ожирения.
- Чаще гулять пешком на свежем воздухе, вести активный образ жизни.
- Избегать стрессов, научиться расслабляться, используя техники йоги.
- Разумно рассчитывать физическую нагрузку, избегать переутомления.
- Организовать полноценный отдых и сон в ночное время.
Между остеохондрозом шеи и гипертонией существует прямая взаимосвязь. Чтобы не подвергать здоровье опасности, важно вести активный образ жизни, отказаться от вредных привычек, выполнять специальные гимнастические упражнения. Поддержание позвоночника в здоровом состоянии позволит нормализовать артериальное давление.
Шейный остеохондроз и артериальное давление.
 Причины его повышения и понижения. Скачки давления при шейном остеохондрозе
Причины его повышения и понижения. Скачки давления при шейном остеохондрозеСидячая работа в офисах, многочасовое сидение за компьютером, нежелание посещать спортзалы и совершать пешеходные прогулки неуклонно приводят к нагрузкам на шейный отдел позвоночника. При остеохондрозе патологический процесс развивается в тканях позвоночника, это может привести к появлению отклонений показателей АД выше и ниже нормы.
Изучение учеными вопроса, может ли давление повышаться из-за остеохондроза, показало, что взаимосвязь присутствует. При этом чаще колебания АД отмечаются у больных с наличием шейного остеохондроза, а также межпозвоночных грыж, остеофитов и протрузий в этом отделе.
В числе сигналов о развитии патологии есть также и такое явление, как скачки артериального давления, и это уже тот случай, когда признак, казалось бы, не самой серьезной болезни может моментально выбить человека из колеи. Может ли состояние позвоночника влиять на давление?
Как остеохондроз влияет на давление?
При заболевании шейного отдела негативные последствия при отсутствии адекватного лечения не заставят себя ждать, потому что здесь кровеносные сосуды расположены близко к позвоночнику и они тесно взаимосвязаны с нервными волокнами. Даже незначительные нарушения могут привести к проблемам и вызвать повышение давления при шейном остеохондрозе.
Даже незначительные нарушения могут привести к проблемам и вызвать повышение давления при шейном остеохондрозе.
Общие причины
Следует понимать, что большинство причин, по которым повышается артериальное давление, могут обусловливать и развитие деструктивных изменений позвонков. К ним относятся:
- Постоянные стрессы.
- Низкая двигательная активность.
- Избыточный вес.
- Метаболические нарушения.
- Наследственная предрасположенность.
- Проблемы с кровообращением.
Итак, может ли при шейном остеохондрозе подниматься давление? Из вышесказанного, можно сделать вывод, что деструкция в позвонках относится к одним из многих причин, по которым развивается гипертония, но это не является единственным фактором. Наличие патологии позвоночника только позволяет предположить ее причастность к повышению АД. Но это не исключает и возможность параллельного течения двух заболеваний, независимо друг от друга.
Какая взаимосвязь между шейным остеохондрозом и гипертонией?
В каналах, сформированных поперечными отростками шейных позвонков расположена позвоночная артерия, несущая кровь в вертебро-базилярный бассейн головного мозга, который, в свою очередь, снабжает кровью ствол мозга, затылочную область, мозжечок, внутреннее ухо.
При напряжении мышц, повреждении или смещении позвонков эта артерия становится зажатой с разных сторон, что нарушает гемодинамику, замедляет естественный приток артериальной крови к мозгу, начинается нарушение кровообращения головного мозга, которое может протекать как в острой, так и в хронической форме.
- Чтобы устранить появившуюся нехватку крови, для нормальной работы головного мозга организм провоцирует гипертонию.
- Недостаток питания клеток мозга чреват тяжелыми последствиями для организма, поэтому в кровеносное русло выбрасываются специальные вещества, ускоряющие кровоток.
- Сужение просвета сосуда приводит к пульсационным выбросам этих веществ, вот почему привычные лекарственные средства для борьбы с гипертонией в этом случае неэффективны и способны нанести непоправимый вред здоровью.
Есть связь колебаний давления и у больных грудным остеохондрозом из-за артерий, расположенных близко к позвоночнику, которые могут также пережиматься и повышать АД. Сосуды, которые поставляют с кровью питание и кислород для задних отделов мозга, проходят через узкие боковые каналы, образованные остистыми отростками. А они несут ответственность за функции регуляции тонуса сосудов, дыхания и ритма сердца.
Сосуды, которые поставляют с кровью питание и кислород для задних отделов мозга, проходят через узкие боковые каналы, образованные остистыми отростками. А они несут ответственность за функции регуляции тонуса сосудов, дыхания и ритма сердца.
В шейном отделе позвоночника находятся и нервные центры, которые отвечают за снабжение кровью головного и спинного мозга. При нарушениях структуры дисков происходит зажим или ущемление сосудисто-нервного пучка, что вызывает кислородное голодание и недостаточность питания мозговых клеток. Этот факт и объясняет скачки давления при шейном остеохондрозе.
При нарушениях структуры и функций позвонков развиваются осложнения:
- Дисциркуляторная энцефалопатия. Отмечается хроническим состоянием с нарушениями, связанными с недостатком кровоснабжения.
- Вертебро-базилярная недостаточность. Преходящее явление, которое может возникать при кислородном голодании клеток мозга.
- Синдром позвоночной артерии. Развивается при нарушении кровотока по позвоночным артериям, которые несут в мозг до 30% от общего объема крови.

Это и есть основные причины, по которым возникает повышение давления при остеохондрозе шейного отдела.
Может ли скакать давление при остеохондрозе?
Артериальное давление отражает работу кровеносной системы, оказывает влияние на общее самочувствие и метаболизм в организме. При пережатии сосудов отмечаются следующие изменения:
- Когда пережат сосуд, чтобы устранить дефицит крови, сначала организм самостоятельно ускоряет кровоток, что приводит к развитию гипертонии.
- Если нормализовать поступление крови не получается ускорением кровотока, организм затормаживает обменные процессы, что приводит к снижению давления при остеохондрозе шейного отдела (артериальная гипотония).
- Анатомически головной мозг, расположенный в черепной коробке, окружен спинномозговой жидкостью (ликвором), как бы плавает в ней. Расширенные кровеносные сосуды порой перекрывают внутримозговые каналы, по которым ликвор циркулирует, что неминуемо приводит к повышению внутричерепного давления.
 Этот процесс сопровождается появлением сильнейших головных болей, для устранения которых организм «выключает» некоторые области головного мозга, что приводит к появлению черных точек в глазах, выраженной усталости и даже к потере сознания.
Этот процесс сопровождается появлением сильнейших головных болей, для устранения которых организм «выключает» некоторые области головного мозга, что приводит к появлению черных точек в глазах, выраженной усталости и даже к потере сознания. - Самым частым явлением при патологии позвоночника признаны скачки показателей давления. При пережатии сосуда АД поднимается и понижается, если кровоток нормализуется, оно становится нормальным.
Симптомы
При наличии остеохондроза и гипертонии может возникать, помимо высокого давления:
- выраженные головные боли часто постоянного характера с головокружением;
- боли в области шейного отдела;
- потемнение в глазах и другие нарушения зрения;
- колебания показателей АД без явных причин;
- появление болезненности в плечевом поясе и верхних конечностях;
- возможно появление онемения, похолодания пальцев;
- постоянная усталость;
- появление звона в ушах;
- повышение внутриглазного давления;
- нарушение координации движений.

В таком случае, можно предполагать, что повышенное давление при остеохондрозе шейного отдела возникает по причине развития нарушений в позвоночнике, особенно, если обычное лечение препаратами от гипертонии не дает выраженных результатов, и показатели АД сохраняются высокими.
Симптомы при понижении давления:
- слабость;
- сонливость;
- тошнота;
- склонность к укачиванию;
- головокружения;
- раздражительность и пр.
Как лечить высокое давление при шейном остеохондрозе?
При остеохондрозе в совокупности с таким фактором, как повышение давления, рекомендуется комплексное лечение. Оно должно быть ориентировано как на прием антигипертензивных средств, так и на снятие воспалительного и болевого синдрома при патологических изменениях в позвонках. Но существуют и особенности терапии при сочетании данных заболеваний.
Диагностированием и лечением перепадов давления на фоне остеохондроза занимаются такие специалисты, как невролог и более узкий специалист – вертебролог (ортопед, специализирующийся на проблемах с позвоночником).
Основные направления в лечении при таком комплексе диагнозов, как шейный остеохондроз и повышенное давление, должны включать методики, направленные на:
- исключение сосудистой дистонии;
- нормализацию реологических свойств крови;
- снятие нейромышечной симптоматики;
- улучшение мозгового кровотока;
- питание клеток мозга;
- регулировку симпатической нервной системы.
Медикаменты
По вопросу о том, как лечить давление при шейном остеохондрозе, следует обратиться к специалисту, поскольку многие препараты от давления или противовоспалительные средства могут навредить, особенно при развитии серьезных осложнений. Для такого лечения обычно используются:
- Миорелаксанты. При выраженном спазме мышц шеи вначале рекомендуется парентеральное введение (подкожно, внутримышечно), а потом пациент переходит на таблетированную форму.
- Для предупреждения острых сердечных состояний рекомендуется использовать комбинированные препараты с содержанием антагониста кальция и ингибитора АПФ.
 Эти вещества в совокупности вызывают минимум побочных эффектов и предохраняют органы-мишени от повреждения.
Эти вещества в совокупности вызывают минимум побочных эффектов и предохраняют органы-мишени от повреждения. - Немалую роль при такой терапии играют препараты, которые улучшают мозговое кровообращение и устраняют имеющиеся симптомы церебральной недостаточности.
Внимание! Все лекарственные препараты можно принимать только по назначению лечащего врача. Нельзя заниматься самолечением.
Прочие способы
Но не только лекарства способны улучшить состояние при совокупности высокого АД и нарушения структуры позвоночника. Кроме препаратов, врач может рекомендовать следующие мероприятия:
- Ношение специального жесткого воротника. В период обострения остеохондроза он оказывает помощь, разгружая позвонки и снимая напряжение со спазмированных мышц. Это приводит, в свою очередь, к нормализации кровообращения.
- Мануальная терапия. Позволяет вернуть позвонкам их нормальное физиологическое положение и запустить реакции на восстановление.
 Снимает зажимы в мышцах и устраняет передавливание сосудов и нервов.
Снимает зажимы в мышцах и устраняет передавливание сосудов и нервов. - Классический массаж. Помогает улучшить питание в межпозвоночных дисках, усиливает приток крови, ускоряет обмен.
- Физиопроцедуры. Помогают снять боль и напряжение.
- Лечебная физкультура. Используется после снятия первичного обострения. Помогает укрепить мышцы и вернуть позвонкам нормальную подвижность.
- Растирания и компрессы, как на основе лекарственных синтезируемых средств, так и с использованием натуральных веществ растительного и животного происхождения.
Теперь понятен ответ на вопрос, может ли быть давление от шейного остеохондроза. Эти два заболевания могут не только идти параллельно, но и ухудшать течение друг друга. Ни в коем случае нельзя запускать одно и лечить другое.
Терапевтические мероприятия должны быть комплексными, с учетом особенностей пациента и наличия прочих патологий. Самолечение и обращение исключительно к народным методам лечения могут привести к самым неприятным последствиям.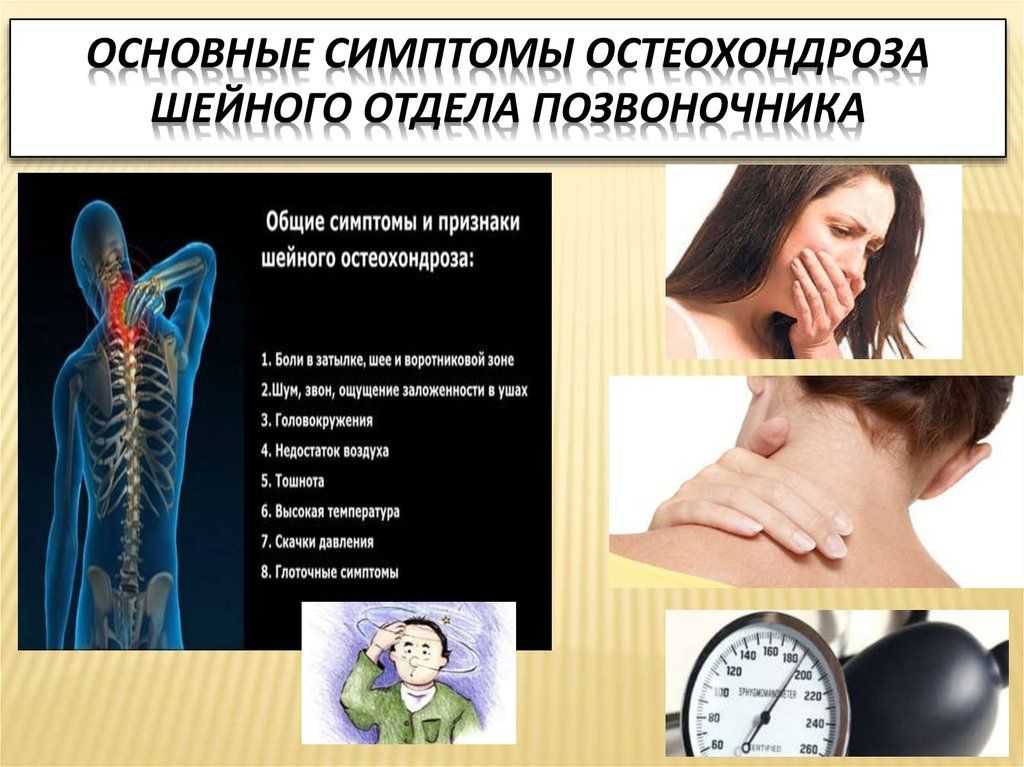
Для того чтобы правильно подобрать лечение, следует обращаться только к высококвалифицированным специалистам.
Профилактические меры
В качестве профилактики можно выделить такие основные аспекты:
- Правильный режим дня, который исключает возможные нервные и физические перегрузки. В распорядок обязательно стоит включить прогулки на свежем воздухе, сбалансированное питание, а также программу избавления от вредных привычек.
- Утренняя зарядка и максимальная двигательная активность в течение дня.
- Контроль своего здоровья и своевременное обращение за квалифицированной помощью.
Отказ от ответственности
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями 🙂
Оставьте комментарий
Комментарии для сайта Cackle
Шейный остеохондроз — StatPearls
Непрерывное обучение
Дегенеративный остеохондроз шейного отдела позвоночника обычно развивается у стареющего населения в равной степени по половому признаку. Пациенты чаще всего обращаются с болью. Боль или в сочетании с другими неврологическими симптомами может потребоваться хирургическое вмешательство. Варианты лечения варьируются от неоперативных мер до декомпрессии, инструментального спондилодеза или комбинации ламинопластики или инструментовки или их комбинации. В этой главе будут рассмотрены анатомия, естественное течение, этиология, патофизиология, оценка и варианты лечения. В этом упражнении описываются причины, профилактика и лечение пациентов с заболеванием шейного отдела позвоночника, а также подчеркивается важность необходимости в межпрофессиональной команде.
В этом упражнении описываются причины, профилактика и лечение пациентов с заболеванием шейного отдела позвоночника, а также подчеркивается важность необходимости в межпрофессиональной команде.
Цели:
Опишите факторы риска развития шейного остеохондроза.
Определите различные группы пациентов и соответствующие им симптомы.
Ознакомьтесь с тестами физического осмотра и различными методами визуализации, чтобы помочь в диагностике остеохондроза шейного отдела позвоночника.
Опишите варианты лечения, как консервативные, так и оперативные, а также возможные осложнения каждого из них.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Дегенеративный остеохондроз шейного отдела позвоночника обычно развивается у стареющего населения в равной степени в зависимости от пола пациента. Пациенты чаще всего обращаются с болью. Боль или в сочетании с другими неврологическими симптомами может потребоваться хирургическое вмешательство. Варианты лечения варьируются от неоперативных мер до декомпрессии, инструментального спондилодеза или комбинации ламинопластики или инструментовки или их комбинации. В этой главе будут рассмотрены анатомия, естественное течение, этиология, патофизиология, оценка и варианты лечения.
Боль или в сочетании с другими неврологическими симптомами может потребоваться хирургическое вмешательство. Варианты лечения варьируются от неоперативных мер до декомпрессии, инструментального спондилодеза или комбинации ламинопластики или инструментовки или их комбинации. В этой главе будут рассмотрены анатомия, естественное течение, этиология, патофизиология, оценка и варианты лечения.
Шейный отдел позвоночника от С1 до С7 обеспечивает исключительную функциональность и диапазон движений. Верхний шейный отдел позвоночника, С1 (атлант, который сочленяется с затылком) и С2 (ось) являются узкоспециализированными, допуская значительный диапазон движений (вращение, сгибание, разгибание и наклон в сторону), связанных с ориентацией фасеточных суставов. для большего вращения. Структуры, прилегающие к шейным позвонкам, включают спинной мозг и нервные корешки, кровеносные сосуды, а также трахею и пищевод.
Межпозвонковый диск (МПД) располагается от уровня С2-С3 вниз, способствует подвижности и стабилизации шейного отдела позвоночника. В отличие от грудных и поясничных позвонков, шейные позвонки имеют уникальный костный выступ, называемый крючковидным отростком, который сочленяется с соседним уровнем, образуя сустав Люшка или унковертебральный сустав. Этот сустав помогает укрепить МПД и обеспечивает дополнительную стабильность и подвижность.[1] МПД представляет собой сложную структуру, состоящую в основном из двух частей: расположенного на периферии фиброзного кольца (AF) и расположенного в центре студенистого ядра (NP), которые отвечают за его функцию распределения нагрузки. Передняя и задняя продольные связки укрепляют МПД.
В отличие от грудных и поясничных позвонков, шейные позвонки имеют уникальный костный выступ, называемый крючковидным отростком, который сочленяется с соседним уровнем, образуя сустав Люшка или унковертебральный сустав. Этот сустав помогает укрепить МПД и обеспечивает дополнительную стабильность и подвижность.[1] МПД представляет собой сложную структуру, состоящую в основном из двух частей: расположенного на периферии фиброзного кольца (AF) и расположенного в центре студенистого ядра (NP), которые отвечают за его функцию распределения нагрузки. Передняя и задняя продольные связки укрепляют МПД.
AF межпозвонковых дисков в основном состоит из коллагена I типа в слоях (ламеллы), протеогликанов, гликопротеинов, эластических волокон и клеток, секретирующих внеклеточный матрикс (ECM). Эти слои коллагена имеют уникальное положение, чтобы сформировать прочную оболочку для внутреннего содержимого, NP.
НЧ имеет гелеобразную консистенцию, состоящую в основном из воды, которая уменьшается с возрастом (~90% при рождении и 70% к 60 годам). Оставшееся меньшинство содержимого NP состоит из коллагена II типа и протеогликанов. Важнейшим протеогликаном в НП является аггрекан, который при связывании с гиалуроновой кислотой помогает удерживать воду внутри НП, обеспечивая устойчивость к нагрузкам.
Оставшееся меньшинство содержимого NP состоит из коллагена II типа и протеогликанов. Важнейшим протеогликаном в НП является аггрекан, который при связывании с гиалуроновой кислотой помогает удерживать воду внутри НП, обеспечивая устойчивость к нагрузкам.
После первых лет жизни МПД становится крупнейшей бессосудистой структурой в организме. Большая часть питания поступает за счет диффузии метаболитов из замыкательных пластин позвонков. Со временем МПД начинает терять не только свое содержание воды, но и запас протеогликанов, что приводит к более фиброзной консистенции НП и последующему растрескиванию, поскольку концевые пластинки этих позвонков кальцифицируются с возрастом.
Существуют различные типы грыж НП. Если НП образует грыжу, но остается ограниченным кольцом, это называется протрузией диска. Однако НЧ также могут проникать через поврежденные волокна кольца, а содержимое НЧ может выдавливаться через дефект в кольце, что называется экструзией диска. Кроме того, фрагменты NP могут быть отделены от экструдированного материала диска, что приводит к секвестрации диска.
Дегенеративный процесс шейного отдела позвоночника подразделяется на три отдельные стадии: (1) дисфункция, (2) нестабильность и (3) стабилизация. Дисфункция возникает в возрасте от 15 до 45 лет. На этой стадии в фиброзном кольце могут возникать радиальные и циркулярные разрывы, сопровождающиеся локализованным синовитом фасеточных суставов. Нестабильность (2) может возникать у людей в возрасте от 35 до 70 лет. Эта стадия характеризуется разрушением внутреннего диска с прогрессирующей резорбцией, а также дегенерацией фасеточных суставов. Это состояние приводит к завершающей стадии процесса, стабилизации, наступающей чаще всего после 60 лет. Здесь гипертрофированная кость развивается вокруг фасеточных суставов, а также диска, что способствует жесткости и возможному анкилозу позвоночника.
Интересно, что каждый сегмент позвоночника может находиться на разной стадии дегенерации. Один уровень может завершать стадию дисфункции, а другой — начинать фазу стабилизации. Грыжи диска, по-видимому, возникают в результате фазы дисфункции и нестабильности, в то время как спинальный стеноз возникает в результате поздней стадии нестабильности и ранней стадии стабилизации в результате костного разрастания и сужения дискового пространства. По этой причине можно найти пациент, у которого сегменты шейного отдела позвоночника имеют сочетание грыж диска и спинального стеноза на разных уровнях. С5-6 чаще всего поражается из-за биомеханики шейного отдела позвоночника.
По этой причине можно найти пациент, у которого сегменты шейного отдела позвоночника имеют сочетание грыж диска и спинального стеноза на разных уровнях. С5-6 чаще всего поражается из-за биомеханики шейного отдела позвоночника.
При обсуждении естественного течения остеохондроза шейного отдела позвоночника и вариантов лечения пациенты с симптомами могут испытывать множество симптомов от прерывистой или постоянной боли, наряду с возможными неврологическими симптомами без боли. Пациенты обычно получают консервативное лечение, когда испытывают непрогрессирующую боль и/или минимальные неврологические проблемы. Если операция необходима, она обычно является плановой, и ее можно отложить в надежде на симптоматическое улучшение. Однако исключением являются пациенты с диагнозом цервикальная миелопатия, которым необходимо более срочное хирургическое лечение, чтобы избежать прогрессирования заболевания.
Правильная диагностика и лечение спондилолитической цервикальной миелопатии может быть чрезвычайно сложной задачей, особенно у пациентов с продолжающейся аксиальной болью в шее или даже без нее с возможной радикулопатией. Следует также знать, что у 20% пациентов со стенозом шейного отдела позвоночника также может быть стеноз поясничного отдела позвоночника. В то время как многие пациенты могут иметь прямой диагноз с подробным сбором анамнеза и физическим обследованием, сопровождаемым подтверждающими методами визуализации, существует значительная подгруппа пациентов, которые испытывают боль без неврологических симптомов (кроме возможных сенсорных изменений) и у которых визуализация не может легко коррелировать с физическими данными. результаты экзамена. Именно в таких случаях другие диагностические методы должны поддерживать тщательный сбор анамнеза и физическое обследование для постановки точного диагноза. Таким образом, систематическая оценка необходима для надлежащей и адекватной диагностики и лечения этих пациентов.
Следует также знать, что у 20% пациентов со стенозом шейного отдела позвоночника также может быть стеноз поясничного отдела позвоночника. В то время как многие пациенты могут иметь прямой диагноз с подробным сбором анамнеза и физическим обследованием, сопровождаемым подтверждающими методами визуализации, существует значительная подгруппа пациентов, которые испытывают боль без неврологических симптомов (кроме возможных сенсорных изменений) и у которых визуализация не может легко коррелировать с физическими данными. результаты экзамена. Именно в таких случаях другие диагностические методы должны поддерживать тщательный сбор анамнеза и физическое обследование для постановки точного диагноза. Таким образом, систематическая оценка необходима для надлежащей и адекватной диагностики и лечения этих пациентов.
Этиология
Поскольку МПД зависит от диффузии межпозвонковых концевых пластинок для питания, дегенерация шейки матки является нормальной частью старения, которая начинается рано — на втором десятилетии жизни. По мере того, как диски теряют содержание воды, они могут становиться менее податливыми и трескаться, что приводит к уменьшению высоты диска и коллапсу. Это изменение выравнивания может дополнительно усилить нагрузку на заднюю часть шейного отдела позвоночника, а также привести к спондилотическим изменениям (например, к гипертрофии фасеточных суставов). Менее гидратированный НП, по мере его дегенерации, нагрузка шейного отдела позвоночника и повышенные силы, воздействующие на НП, далее передаются на ФП, который затем начинает разрываться и трескаться, ослабляя ФП. Это приводит к тому, что МПД теряет высоту, так как AF начинает выпячиваться и увеличиваться в диаметре, а затем трескаться.
По мере того, как диски теряют содержание воды, они могут становиться менее податливыми и трескаться, что приводит к уменьшению высоты диска и коллапсу. Это изменение выравнивания может дополнительно усилить нагрузку на заднюю часть шейного отдела позвоночника, а также привести к спондилотическим изменениям (например, к гипертрофии фасеточных суставов). Менее гидратированный НП, по мере его дегенерации, нагрузка шейного отдела позвоночника и повышенные силы, воздействующие на НП, далее передаются на ФП, который затем начинает разрываться и трескаться, ослабляя ФП. Это приводит к тому, что МПД теряет высоту, так как AF начинает выпячиваться и увеличиваться в диаметре, а затем трескаться.
В процессе старения некоторые факторы окружающей среды и генетические факторы могут предрасполагать людей к развитию остеохондроза шейного отдела позвоночника. Интересно, что с увеличением использования электроники (например, портативных устройств, таких как смартфоны) в сидячем положении хроническое сгибание шеи может привести к увеличению нагрузки на диски. В нейтральном положении головка весит примерно 12 фунтов (5,4 кг). При увеличении сгибания относительный вес дисков увеличивается до 27 фунтов (12,2 кг) при 15 градусах, 40 фунтов (18,1 кг) при 30 градусах, 49фунтов (22,2 кг) при 45 градусах и 60 фунтов (27,2 кг) при 60 градусах сгибания. Этот хронически добавленный вес вызывает более хроническую нагрузку на МПД, особенно НП, плохую диффузию и питание МПД и последующую дегенерацию.
В нейтральном положении головка весит примерно 12 фунтов (5,4 кг). При увеличении сгибания относительный вес дисков увеличивается до 27 фунтов (12,2 кг) при 15 градусах, 40 фунтов (18,1 кг) при 30 градусах, 49фунтов (22,2 кг) при 45 градусах и 60 фунтов (27,2 кг) при 60 градусах сгибания. Этот хронически добавленный вес вызывает более хроническую нагрузку на МПД, особенно НП, плохую диффузию и питание МПД и последующую дегенерацию.
Другие возможные факторы риска и причины были объектами исследований, включая курение, профессию, генетику, атеросклероз, контактные виды спорта и предшествующие операции. Однако исследования обнаружили противоречивые данные, демонстрирующие неопределенный вклад индекса массы тела, пола, спорта, курения и употребления алкоголя. Гор и др. не продемонстрировали доказательств того, что курение сигарет является причиной дегенерации шейного отдела позвоночника. Также не было обнаружено, что такие виды спорта, как тяжелая атлетика, увеличивают риск дегенерации. [5]
[5]
Эпидемиология
Подобно поясничному отделу позвоночника, дегенерация дисков шейного отдела позвоночника является естественным возрастным явлением. Распространенность шейного DDD увеличивается с возрастом независимо от симптоматики пациента (или ее отсутствия) [6][7]. Литература показала, что в избранной популяции четверть пациентов в возрасте до 40 лет имели признаки дегенерации или сужения диска на одном уровне. Это свидетельство было обнаружено примерно у 60% пациентов той же популяции старше 40 лет.[8] Лехто и др. продемонстрировали аналогичные результаты у бессимптомных пациентов старше 40 лет, у которых у 62% были обнаружены отклонения на МРТ [9].]
В японском исследовании с участием 497 бессимптомных пациентов Matsumoto et al. показали, что почти 90% пациентов (мужчин и женщин) старше 60 лет имели аномальные результаты, в то время как 17% и 12% мужчин и женщин соответственно в возрасте 20 лет имели аномалии. [10] Несколько исследований подтвердили, что наиболее распространенным уровнем дегенерации диска является С5-6, а вторым наиболее распространенным является С6-7. Исследования также показали, что цервикальный DDD был связан с поясничными дегенеративными изменениями как у мужчин, так и у женщин, но проявлялся в более позднем возрасте. Связь также была обнаружена в распределении боли в шейно-плече-плечевой области у пациентов с умеренным и тяжелым цервикальным DDD [9].][10][11]
Исследования также показали, что цервикальный DDD был связан с поясничными дегенеративными изменениями как у мужчин, так и у женщин, но проявлялся в более позднем возрасте. Связь также была обнаружена в распределении боли в шейно-плече-плечевой области у пациентов с умеренным и тяжелым цервикальным DDD [9].][10][11]
Патофизиология
Патофизиология остеохондроза шейного отдела позвоночника сопоставима с грудным и поясничным отделами позвоночника. Как правило, физиологические изменения сначала происходят в пульпозном ядре, после чего следует прогрессирующая дегенерация фиброзного кольца. Этот нормальный дегенеративный процесс может привести к экструзии компонентов ядра. Сегменты начинают становиться гипермобильными, что приводит к дополнительным дегенеративным артритическим изменениям и нестабильности. В отличие от поясничного отдела позвоночника эти гипертрофические изменения в основном возникают в крючковидном отростке, который образует вентральную стенку отверстия (унковертебральный сустав). Фасеточные суставы и тела позвонков также со временем начинают испытывать эти гипертрофические изменения из-за измененных нагрузок. Как упоминалось выше, эти изменения приводят к тугоподвижности и уменьшению подвижности шейного отдела позвоночника.
Фасеточные суставы и тела позвонков также со временем начинают испытывать эти гипертрофические изменения из-за измененных нагрузок. Как упоминалось выше, эти изменения приводят к тугоподвижности и уменьшению подвижности шейного отдела позвоночника.
После возникновения HNP боль, которая является наиболее частым признаком CDD, зависит от пораженного уровня и расположения грыжи. Однако HNP также может протекать бессимптомно. Большинство грыж возникает заднелатерально, учитывая более тонкую и слабую структуру AF в этой области из-за того, что PLL (задняя продольная связка) не покрывает эту область так плотно. Учитывая заднелатеральное расположение нервного корешка, HNP может вызывать боль двумя способами: один из них ганглий задних корешков (DRG) сдавливается, проявляющиеся симптомы обычно следуют дерматомному образцу. Однако, если HNP находится непосредственно сзади, второй путь заключается в том, что может произойти сдавление спинного мозга с симптомами, расположенными дистальнее травмы.
Анамнез и физикальное исследование
Тщательный сбор анамнеза имеет первостепенное значение, чтобы гарантировать, что имеющиеся симптомы вызваны дегенеративными изменениями, а не более серьезными состояниями. Обсуждение с пациентом возможных конституциональных симптомов (потеря веса, лихорадка, озноб и/или потливость) и инфекций может иметь решающее значение, наряду с онкологическим анамнезом и травмами. Если боль является присутствующим симптомом, необходим подробный анамнез боли, такой как функциональное ограничение, интенсивность, начало, облегчение и обострение симптомов, лучевая терапия и сопутствующие симптомы. Обязательным условием является исчерпывающий анамнез неврологических жалоб, таких как слабость, потеря чувствительности и походка.
Физикальное обследование всегда должно начинаться с осмотра жизненно важных органов пациента (т. е. лихорадки). Необходимо тщательное неврологическое обследование, которое, как минимум, должно включать исследование моторики верхних и нижних конечностей, обследование черепных нервов, оценку походки и равновесия, чувствительности и рефлексов (включая рефлексы Гофмана и Бабинского) и любой клонус. Диапазон движения шейного отдела позвоночника должен подвергаться оценке обеих степеней движения и выявлению любых симптомов.
Диапазон движения шейного отдела позвоночника должен подвергаться оценке обеих степеней движения и выявлению любых симптомов.
Чаще всего пациенты обращаются с осевой болью в шее и затруднениями при движении [12]. Небольшая часть пациентов может жаловаться на головные боли, в то время как другие, как правило, страдают от болей в плече.[13] Односторонние корешковые симптомы также довольно распространены и чаще всего возникают в результате заднелатеральной грыжи диска и остеофитов, расположенных в нервном отверстии.
Другие признаки и симптомы включают изменения глубоких сухожильных рефлексов, мышечную атрофию, гипестезию, парестезию или слабость, проявляющиеся специфическими признаками нервных корешков. Значительная часть движений сгибания/разгибания шейного отдела позвоночника происходит между C4-C6. Интересно, что исследования показывают, что в промежутке C5-C6 наблюдается самая ранняя и наиболее значительная степень дегенерации.[14] Наиболее часто при протрузии диска поражаются нервные корешки С6 и С7. C6 находится между C5-C6.[15]
C6 находится между C5-C6.[15]
Провокационная проба, такая как проба Сперлинга и проба отведения (разгрузки) плеча, позволяет выявить любые корешковые симптомы. Признак Лермитта также может помочь диагностировать возможную цервикальную миелопатию. Необходима оценка параспинальной мускулатуры на наличие спазма и триггерных точек. Оценка верхней конечности также была бы полезна, чтобы помочь в дальнейшем различить имеющиеся симптомы. Например, пациент может жаловаться на неясное онемение и покалывание в руке, которые могут быть вторичными по отношению к синдрому запястного канала, синдрому двойного раздавливания или шейной радикулопатии.[16]
Заболевание шейного диска может протекать бессимптомно, а дегенеративные изменения обнаруживаются только при визуализации, такой как компьютерная томография, рентген или МРТ. Заднелатеральный симптоматический HNP проявляется дерматомной болью, миотомальной слабостью или сенсорными изменениями. Наиболее частый HNP находится на уровне C6-7, непосредственно перед нервным корешком C7. При воспалении или сдавлении нервного корешка С7 пациент жалуется на боль от шеи, иррадиирующую в латеральную часть предплечья, а затем в ладонь и возможную иррадиацию в средний палец. Мышечная слабость может присутствовать в ипсилатеральной трехглавой мышце, что затрудняет разгибание в локтевом суставе. Рефлекс трицепса также может быть угнетенным и асимметричным.
При воспалении или сдавлении нервного корешка С7 пациент жалуется на боль от шеи, иррадиирующую в латеральную часть предплечья, а затем в ладонь и возможную иррадиацию в средний палец. Мышечная слабость может присутствовать в ипсилатеральной трехглавой мышце, что затрудняет разгибание в локтевом суставе. Рефлекс трицепса также может быть угнетенным и асимметричным.
Компрессия корня C5 может проявляться болью в шее, иррадиирующей в плечо, наряду с болью в области лопатки. Может поражаться дельтовидная мышца, может возникать слабость при отведении плеча, наружной ротации и сгибании в локтевом суставе. Двуглавый и плечелучевой рефлексы также могут быть угнетены и асимметричны.
При поражении нерва С6 боль в шее иррадиирует в шею, от плеча до большого и указательного пальцев, в дополнение к окололопаточной боли. Этот нервный корешок иннервирует бицепс вместе с разгибателями запястья, и может присутствовать слабость при сгибании локтя и разгибании запястья. Двуглавый и плечелучевой рефлексы также могут быть угнетены и асимметричны.
Нервный корешок C8 обеспечивает чувствительность от шеи до медиальной части предплечья и медиальной части кисти. Иннервируемыми группами мышц являются разгибатели пальцев, и может возникать слабость при разгибании большого пальца.
Подобно нервному корешку C8, нервный корешок T1, когда он поражен, проявляется болью в шее, иррадиирующей в медиальную часть руки и предплечья, но редко переходит в кисть. Сначала может присутствовать слабость тыльных межкостных мышц.
Тяжелый шейный спондилез, оссификация задней продольной связки, грыжа диска или любая их комбинация могут вызывать шейную спондилотической миелопатию. Это состояние чаще всего возникает у пациентов в возрасте 50 лет и старше. Признаки и симптомы широко варьируются и уникальны, они описывают их ноги как одеревеневшие и/или деревянные. Некоторые могут жаловаться на онемение и покалывание, распространяющееся от кончиков пальцев к кистям рук, как будто они были в перчатках).[17] Написание и другие функции мелкой моторики (ловкость) также могут измениться. Также могут присутствовать гиперрефлексия, положительный симптом Хоффмана, клонус голеностопного сустава и рефлекс Бабинского. Возможны нарушения походки. В тяжелых случаях могут возникнуть изменения мочевого пузыря и кишечника.[18]
Также могут присутствовать гиперрефлексия, положительный симптом Хоффмана, клонус голеностопного сустава и рефлекс Бабинского. Возможны нарушения походки. В тяжелых случаях могут возникнуть изменения мочевого пузыря и кишечника.[18]
Оценка
Лабораторные исследования могут помочь в диагностике, особенно если инфекция (например, болезнь Лайма), аутоиммунный артрит или нарушение обмена веществ (дефицит фолиевой кислоты или витамина B12) занимает важное место в дифференциальном диагнозе. ОАК с дифференциалом вместе с СОЭ и СРБ также необходимы; однако все они недостаточно специфичны для инфекции позвоночника. Посев крови также может быть показан при подозрении на инфекцию.
Визуализацию следует начинать с рентгенографической оценки, которая может указывать на уменьшение нормального шейного лордоза, гипертрофические изменения и сужение дискового пространства. Они также помогают исключить дополнительные проблемы, такие как переломы или нестабильность. Компьютерная томография (КТ) также может быть полезной для предоперационного планирования, особенно у пациентов с дорсальными остеофитами и OPLL. МРТ является золотым стандартом для пациентов, рассматривающих дегенерацию шейного отдела позвоночника в качестве потенциального диагноза, поскольку видны связки, диск и нервные структуры. Магнитно-резонансная томография (МР) позволяет оценить как мягкие ткани, так и костные структуры, а также точно измерить функционально значимые размеры позвоночного канала и спинного мозга в различных плоскостях [19].]
МРТ является золотым стандартом для пациентов, рассматривающих дегенерацию шейного отдела позвоночника в качестве потенциального диагноза, поскольку видны связки, диск и нервные структуры. Магнитно-резонансная томография (МР) позволяет оценить как мягкие ткани, так и костные структуры, а также точно измерить функционально значимые размеры позвоночного канала и спинного мозга в различных плоскостях [19].]
Уменьшение ширины позвоночного канала повышает риск компрессии шейного отдела спинного мозга и миелопатии.[20] Поскольку пространство вокруг спинного мозга относительно уменьшается в нижних сегментах шейного отдела позвоночника, риск на этих уровнях выше.[21][22][23]. На МРТ внутренние дисковые пространства, как правило, имеют умеренно высокую интенсивность сигнала, а окружающий край, фиброзное кольцо, имеет низкую интенсивность сигнала. Область средней интенсивности на спине демонстрирует центральные или парацентральные грыжи диска в дисковое пространство. У пациентов с миелопатией изначально могут отсутствовать изменения спинного мозга, но со временем они могут появиться. Эти изменения проявляются гиперинтенсивностью на уровне компрессии спинного мозга с отеком спинного мозга или даже миеломаляцией.
Эти изменения проявляются гиперинтенсивностью на уровне компрессии спинного мозга с отеком спинного мозга или даже миеломаляцией.
Также важно отметить дополнительные методы, помогающие исключить другие потенциальные диагнозы. Например, ЭМГ может быть полезна для исключения компрессионной и/или периферической невропатии, вызванной профессиональным воздействием, диабетом или дефицитом фолиевой кислоты/витамина B12.
Лечение/управление
Лечение заболеваний шейных дисков сосредоточено на уменьшении боли, улучшении функции и минимизации рецидивов и продолжительности симптомов. Лечение обычно проводится консервативно и может привести к оперативному вмешательству.
Нерабочий
Консервативные методы включают отдых, модификацию активности, фармакологические препараты, физиотерапию, манипуляции, различные виды инъекций и иглоукалывание. Первоначальная краткосрочная иммобилизация может быть полезной. Лекарства могут обеспечить симптоматическое облегчение. Они могут включать нестероидные противовоспалительные препараты (НПВП), стероиды и/или миорелаксанты. НПВП обычно используются и обеспечивают облегчение за счет вмешательства в синтез простагландинов, что приводит к ингибированию воспалительного каскада.
Они могут включать нестероидные противовоспалительные препараты (НПВП), стероиды и/или миорелаксанты. НПВП обычно используются и обеспечивают облегчение за счет вмешательства в синтез простагландинов, что приводит к ингибированию воспалительного каскада.
Стероиды могут быть полезны при начальном лечении для краткосрочного использования, поскольку они связаны с вредными побочными эффектами. Миорелаксанты являются вариантом, когда пациенты испытывают мышечные спазмы. Гросс и др. продемонстрированная мобилизация шейки матки и манипуляции могут обеспечить немедленное или краткосрочное облегчение боли в шее [24]. Препараты класса ГАМК, такие как габапентин и ингибиторы обратного захвата серотонина, также могут быть рассмотрены. Трициклические антидепрессанты также могут играть роль. Клиницисты должны избегать использования опиоидов.
Шейный воротник может быть рекомендован пациентам с непреодолимой болью в шее. Существуют разногласия по поводу эффективности вытяжения шейного отдела позвоночника для лечения HNP, поскольку нет никаких доказательств, позволяющих предположить уменьшение степени грыжи диска. Однако это может позволить провести некоторую нейрофораминальную декомпрессию.
Однако это может позволить провести некоторую нейрофораминальную декомпрессию.
Физиотерапию следует начинать в самом начале алгоритма лечения. Должны использоваться пассивные методы, которые включают, помимо прочего, тепло, механическое вытяжение, массаж и мягкий шейный воротник.[26] Было показано, что тепло уменьшает боль и уменьшает мышечные спазмы. Имеющиеся данные свидетельствуют о том, что криотерапия может помочь уменьшить воспаление и уменьшить защиту мышц.][30] Массаж области интенсивности позволяет механически стимулировать ее, что приводит к увеличению кровообращения и способствует расслаблению мышц.[31] Вытяжение шейки матки может позволить отвлечь суставы и потенциально уменьшить давление на нервные корешки/диски; это может улучшить эпидуральный кровоток в этой области и уменьшить боль, воспаление и спазмы.
Активные методы также должны быть частью реабилитации. К ним относятся аэробная подготовка, динамическая тренировка мышц, изометрические упражнения и упражнения на диапазон движений. Тренировка осанки может помочь. Изометрические упражнения позволяют укрепить паравертебральные мышцы, избегая определенных движений, которые могут вызвать боль. Недавние отчеты предполагают, что не было убедительных доказательств того, что пациентам с хронической болью в шее следует выполнять упражнения на укрепление шеи и упражнения на растяжку.[32]
Тренировка осанки может помочь. Изометрические упражнения позволяют укрепить паравертебральные мышцы, избегая определенных движений, которые могут вызвать боль. Недавние отчеты предполагают, что не было убедительных доказательств того, что пациентам с хронической болью в шее следует выполнять упражнения на укрепление шеи и упражнения на растяжку.[32]
Как указывалось ранее, диагностика и лечение цервикальной миелопатии могут быть трудными и непредсказуемыми. У некоторых пациентов может развиться быстрое появление и исчезновение симптомов, в то время как у некоторых может наблюдаться плато в симптомах, но в целом это обычно прогрессирует, поскольку временная шкала может варьироваться. К сожалению, спонтанное улучшение происходит редко. Иногда может потребоваться тщательное наблюдение за пациентами с симптомами, которые, по-видимому, не прогрессируют и являются легкими.
Оперативное лечение
Пациентам, которые не реагируют на консервативное лечение, особенно тем, кто испытывает непреодолимую боль, прогрессирующий или значительный неврологический дефицит, миелопатию, может потребоваться хирургическое вмешательство. Одним из хирургических вариантов является декомпрессия. Процедуры декомпрессии могут включать спондилодез с инструментами или без них. Однако, как правило, большинство декомпрессий будет состоять из спондилодеза, чтобы свести к минимуму возможность послеоперационной деформации.
Одним из хирургических вариантов является декомпрессия. Процедуры декомпрессии могут включать спондилодез с инструментами или без них. Однако, как правило, большинство декомпрессий будет состоять из спондилодеза, чтобы свести к минимуму возможность послеоперационной деформации.
Обезболивающие процедуры также могут быть полезны. Инъекции нервных корешков или эпидуральные инъекции стероидов можно использовать не только как диагностический инструмент, но и как терапевтический. Однако они не лишены нежелательных осложнений.[34][35] Исторически также использовалась инъекция в триггерную точку, но нет доказательств ее долгосрочной эффективности.
Существует множество хирургических доступов к шейному отделу позвоночника. Обычно нервные структуры сдавливаются спереди; следовательно, передний доступ необходим для непосредственного удаления диска, что вызывает декомпрессию и, скорее всего, будет включать спондилодез (ACDF). Доступом выбора у пациентов с нормальным или кифотическим расположением является передний доступ, поскольку ламинэктомия у этих пациентов может в дальнейшем вызвать кифоз, вторичный по отношению к происходящей дестабилизации [36]. Во время ACDF удаляются компрессионные и дегенеративные структуры со слиянием сегментов, прилегающих к декомпрессии. Кроме того, несколько дисков могут быть удалены с помощью многоуровневого спондилодеза (с трансплантатом или без него). Для многоуровневой декомпрессии может потребоваться корпорэктомия с трансплантацией распорки. Переднюю шейную пластину можно вставить для повышения стабильности и более ранней мобилизации. Дистракция через дисковое пространство межтеловым имплантатом может привести к дальнейшей непрямой декомпрессии нервного отверстия.
Во время ACDF удаляются компрессионные и дегенеративные структуры со слиянием сегментов, прилегающих к декомпрессии. Кроме того, несколько дисков могут быть удалены с помощью многоуровневого спондилодеза (с трансплантатом или без него). Для многоуровневой декомпрессии может потребоваться корпорэктомия с трансплантацией распорки. Переднюю шейную пластину можно вставить для повышения стабильности и более ранней мобилизации. Дистракция через дисковое пространство межтеловым имплантатом может привести к дальнейшей непрямой декомпрессии нервного отверстия.
Некоторые исследования демонстрируют скорость слияния до 94% после ACDF.[37] Тем не менее, для успешного спондилодеза ключевыми являются правильный отбор пациентов и точные оперативные методы. Текущая литература показывает поддержку значительного симптоматического улучшения у большинства пациентов. [38, 39, 40]. Хотя рецидивирующие симптомы, вечернее ухудшение, все еще может возникать, скорее всего, вторично по отношению к дегенерации смежного уровня к сращению. Кроме того, неврологические нарушения встречаются редко (0,01%).[41] Другими потенциальными причинами осложнений являются рассечение мягких тканей при использовании переднего доступа с последующей пластикой и покрытием. Во время диссекции возвратный гортанный нерв может быть поврежден, вызывая паралич, что может привести к осиплости голоса. Кроме того, пищевод и/или трахея могут быть повреждены, возможно перфорированы, а трансплантат может смещаться и оседать. Охриплость и/или дисфазия могут отмечаться в послеоперационном периоде, особенно при оперированных более высоких уровнях или при многоуровневых случаях.
Кроме того, неврологические нарушения встречаются редко (0,01%).[41] Другими потенциальными причинами осложнений являются рассечение мягких тканей при использовании переднего доступа с последующей пластикой и покрытием. Во время диссекции возвратный гортанный нерв может быть поврежден, вызывая паралич, что может привести к осиплости голоса. Кроме того, пищевод и/или трахея могут быть повреждены, возможно перфорированы, а трансплантат может смещаться и оседать. Охриплость и/или дисфазия могут отмечаться в послеоперационном периоде, особенно при оперированных более высоких уровнях или при многоуровневых случаях.
Когда непрямая декомпрессия оправдана, можно использовать задний доступ к спинному мозгу. Этот подход в основном подходит для пациентов с нейтральным или лордотическим выравниванием шейного отдела позвоночника. Кроме того, задний доступ весьма полезен у пациентов с многоуровневой компрессией и врожденным стенозом, обычно вовлекающим C3-C6 или C7. Мышцы, прикрепляющиеся ко второму шейному сегменту, защищены, чтобы избежать прогрессирующего кифоза и послеоперационной боли в шее. Задняя декомпрессия обеспечивает спинному мозгу дополнительное пространство, удаляя диск/костные гребни, сдавливающиеся спереди. Варианты включают ламинэктомию (со спондилодезом или без него) или открытую ламинопластику. Оба из них могут достичь одной и той же цели, чтобы увеличить диаметр канала.
Задняя декомпрессия обеспечивает спинному мозгу дополнительное пространство, удаляя диск/костные гребни, сдавливающиеся спереди. Варианты включают ламинэктомию (со спондилодезом или без него) или открытую ламинопластику. Оба из них могут достичь одной и той же цели, чтобы увеличить диаметр канала.
Хайсмит и др. показали схожие неврологические исходы между ними, но у пациентов, перенесших ламинэктомию со слиянием, была меньшая боль в шее по сравнению с ламинопластикой. Если присутствует боль в шее, для решения этой проблемы следует выполнить слияние, поскольку просто выполнение декомпрессии может обеспечить неврологическое восстановление, но не изменить боль от DDD. Ламинопластика обычно предназначена для пациентов со сдавлением спинного мозга без или с минимальной болью в шее. Ламинопластика может свести к минимуму риск послеоперационного кифоза у пациентов с нейтральным или лордотическим отделом позвоночника. В настоящее время ламинэктомии обычно сопровождаются инструментальным спондилодезом, который повышает стабильность и может поддерживать или восстанавливать лордоз. Лис и др. продемонстрировали удовлетворительные результаты у 70–80% пациентов, перенесших ламинэктомию.[43] Хирабаяши и др. описали экспансивную открытую ламинопластику, которая показала хорошие результаты у 66% пациентов [44]. Тем не менее, эти методы не лишены осложнений, которые варьируются от гематомы, повреждения твердой мозговой оболочки, паралича, послеоперационного паралича С5 и постламинэктомического кифоза и боли в шее. Более того, фораминотомия является вариантом прямой декомпрессии нервных корешков у пациентов только с радикулопатией.
Лис и др. продемонстрировали удовлетворительные результаты у 70–80% пациентов, перенесших ламинэктомию.[43] Хирабаяши и др. описали экспансивную открытую ламинопластику, которая показала хорошие результаты у 66% пациентов [44]. Тем не менее, эти методы не лишены осложнений, которые варьируются от гематомы, повреждения твердой мозговой оболочки, паралича, послеоперационного паралича С5 и постламинэктомического кифоза и боли в шее. Более того, фораминотомия является вариантом прямой декомпрессии нервных корешков у пациентов только с радикулопатией.
В последнее время стало популярным эндопротезирование шейных дисков. Некоторые исследования не показывают существенной разницы между спондилодезом и артропластикой в отношении частоты ревизий через два года после операции.[45] Однако эта процедура показана не при остеохондрозе, а при грыжах межпозвоночных дисков.
Комбинированный доступ (передний и задний) может быть необходим, когда показана многоуровневая корпорэктомия или когда наблюдается снижение качества кости вследствие метаболического состояния пациента.
Дифференциальный диагноз
Крепеальная плексопатия
Синдром запястного/кубитального туннеля
Периферическая невропатия или неврит
Сложный региональный боли.
Злокачественное новообразование (опухоль Панкоста при невропатических симптомах)
Миофасциальная боль
Cervical spondylosis
Sprained ligaments
Cervical sprain and strain
Rheumatologic disorder
Fibromyalgia
Shoulder pathology/rotator cuff injury
Thoracic outlet syndrome
Infectious этиология/остеодисцит
Прогноз
Прогноз и развитие болезни трудно предсказать, и они сильно варьируют от пациента к пациенту. В статье, опубликованной в 1956, Clark и коллеги наблюдали за 120 пациентами с шейным спондилезом. Они обнаружили, что у 75% пациентов течение заболевания ослабевало эпизодически, у 20% пациентов симптомы прогрессировали постепенно, а у 5% пациентов симптомы проявлялись быстро. [46]
[46]
Несколько лет спустя Lees et al. еще раз продемонстрировали непредсказуемость болезни.[43] В своем исследовании 37 пациентов Nurick et al. обнаружили, что была начальная фаза ухудшения, затем непрогрессирующая фаза, которая в некоторых случаях длилась годами. Пожилые пациенты были более склонны к дальнейшему ухудшению состояния [47]. В другом исследовании состояние 26 % пациентов ухудшилось, 38 % осталось стабильным, а более чем у одной трети состояние улучшилось.[48]
Осложнения
Пациенты с поражением шейных дисков могут испытывать значительное влияние боли и инвалидности, часто не коррелирующих с уровнем патологических изменений в самих дисках. Эта инвалидность может привести к потере продуктивных дней на работе, ухудшению ролей в личной жизни, а также к общему ухудшению здоровья из-за более малоподвижного образа жизни. Неврологические осложнения могут возникать, как указано выше, с потерей функции нижних конечностей и недержанием мочи, что является очень катастрофическим, хотя и редким осложнением при миелопатии.
Сдерживание и обучение пациентов
Болезнь шейного отдела позвоночника потенциально может привести к огромному заболеванию, ведущему к ухудшению качества жизни и инвалидности. Пациенты, обеспокоенные дегенерацией шейных дисков, должны получить информацию о своем диагнозе. Ранняя диагностика является обязательной и может помочь избежать потенциальных нарушений или ограничений. Врачи первичного звена также должны учиться, чтобы не пропускать общие признаки физического осмотра. Если это касается лечащего врача пациента, должна существовать система направлений.
Улучшение результатов работы медицинской бригады
Пациенты с цервикальным заболеванием диска нуждаются в межпрофессиональном подходе. Физиотерапевты могут помочь не только с острыми обострениями, но и предотвратить хронические проблемы, которые станут постоянными. Они также играют жизненно важную роль в обучении пациентов правильной осанке и домашним упражнениям.
Клиницисты, такие как лечащий врач пациента, их физиотерапевты, неврологи, ортопеды и/или нейрохирурги, должны работать вместе с пациентом для составления краткого плана диагностики и лечения (включая консервативный и/или оперативный подход). Цервикальные эпидуральные инъекции, фасеточные блокады, инъекции нервных корешков, когда это оправдано, должны выполняться врачом по обезболиванию, имеющим значительный опыт, учитывая катастрофические последствия осложнения.] Учитывая возможную инвалидность и воздействие, получение механизмов преодоления невероятно важно, и поставщики психиатрических услуг играют решающую роль. Они могут помочь в развитии навыков с помощью когнитивно-поведенческой терапии (КПТ) и уменьшении боли с помощью биологической обратной связи.
Цервикальные эпидуральные инъекции, фасеточные блокады, инъекции нервных корешков, когда это оправдано, должны выполняться врачом по обезболиванию, имеющим значительный опыт, учитывая катастрофические последствия осложнения.] Учитывая возможную инвалидность и воздействие, получение механизмов преодоления невероятно важно, и поставщики психиатрических услуг играют решающую роль. Они могут помочь в развитии навыков с помощью когнитивно-поведенческой терапии (КПТ) и уменьшении боли с помощью биологической обратной связи.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Каталожные номера
- 1.
Шедид Д., Бензел Э.К. Анатомия шейного спондилеза: патофизиология и биомеханика. Нейрохирургия. 2007 Январь; 60 (1 Приложение 1 1): S7-13. [PubMed: 17204889]
- 2.
Fardon DF, Williams AL, Dohring EJ, Murtagh FR, Gabriel Rothman SL, Sze GK.
 Номенклатура поясничных дисков: версия 2.0: Рекомендации объединенных целевых групп Североамериканского общества позвоночника, Американского общества радиологии позвоночника и Американского общества нейрорадиологии. Spine J. 01 ноября 2014 г .; 14 (11): 2525-45. [В паблике: 24768732]
Номенклатура поясничных дисков: версия 2.0: Рекомендации объединенных целевых групп Североамериканского общества позвоночника, Американского общества радиологии позвоночника и Американского общества нейрорадиологии. Spine J. 01 ноября 2014 г .; 14 (11): 2525-45. [В паблике: 24768732]- 3.
Фрост Б.А., Камареро-Эспиноса С., Фостер Э.Дж. Материалы для позвоночника: анатомия, проблемы и решения. Материалы (Базель). 14 января 2019 г., 12(2) [бесплатная статья PMC: PMC6356370] [PubMed: 30646556]
- 4.
Battié MC, Videman T. Дегенерация поясничного диска: эпидемиология и генетика. J Bone Joint Surg Am. 2006 Апрель;88 Приложение 2:3-9. [PubMed: 16595435]
- 5.
Гор Д.Р., Каррера Г.Ф., Глейзер С.Т. Курение и дегенеративные изменения шейного отдела позвоночника: рентгенологическое исследование. Spine J. 2006 г., сентябрь-октябрь; 6 (5): 557-60. [В паблике: 16934727]
- 6.
Гор Др. Рентгенологические данные шейного отдела позвоночника у бессимптомных лиц: десятилетнее наблюдение.
 Позвоночник (Фила Па, 1976). 2001 15 ноября; 26 (22): 2463-6. [PubMed: 11707711]
Позвоночник (Фила Па, 1976). 2001 15 ноября; 26 (22): 2463-6. [PubMed: 11707711]- 7.
Окада Э., Мацумото М., Ичихара Д., Тиба К., Тояма Ю., Фудзивара Х., Момошима С., Нишиваки Ю., Хасимото Т., Огава Дж., Ватанабэ М., Такахата Т. Старение шейного отдела позвоночника у здоровых добровольцев: 10-летнее продольное магнитно-резонансное исследование. Позвоночник (Фила Па 1976). 2009 01 апреля; 34 (7): 706-12. [PubMed: 19333104]
- 8.
Боден С.Д., МакКоуин П.Р., Дэвис Д.О., Дина Т.С., Марк А.С., Визель С. Аномальные магнитно-резонансные томограммы шейного отдела позвоночника у бессимптомных субъектов. Проспективное расследование. J Bone Joint Surg Am. 1990 г., сен; 72 (8): 1178-84. [PubMed: 2398088]
- 9.
Лехто И.Дж., Тертти М.О., Кому М.Е., Пааянен Х.Е., Туоминен Дж., Кормано М.Дж. Возрастные изменения МРТ при 0,1 Т в шейных дисках у бессимптомных субъектов. Нейрорадиология. 1994;36(1):49-53. [PubMed: 8107998]
- 10.

Matsumoto M, Fujimura Y, Suzuki N, Nishi Y, Nakamura M, Yabe Y, Shiga H. МРТ шейных межпозвонковых дисков у бессимптомных субъектов. J Bone Joint Surg Br. 1998 г., январь; 80 (1): 19–24. [PubMed: 9460946]
- 11.
Лоуренс Дж.С. Дегенерация диска. Его частота и связь с симптомами. Энн Реум Дис. 1969 март; 28(2):121-38. [Бесплатная статья PMC: PMC1031120] [PubMed: 4237972]
- 12.
Хеллер Дж.Г. Синдромы дегенеративного заболевания шейки матки. Ортоп Клин Норт Ам. 1992 г., июль; 23(3):381-94. [PubMed: 1620533]
- 13.
Нильссон Н. Распространенность цервикогенной головной боли в случайной выборке населения в возрасте 20-59 лет. Позвоночник (Фила Па, 1976). 1995 01 сентября; 20 (17): 1884-8. [PubMed: 8560336]
- 14.
Холмс А., Ван С., Хан Чж., Данг Г.Т. Объем и характер сгибательно-разгибательных движений в шейном отделе позвоночника. Позвоночник (Фила Па 1976). 1994 15 ноября; 19 (22): 2505-10.
 [PubMed: 7855673]
[PubMed: 7855673]- 15.
Монтгомери Д.М., Брауэр Р.С. Шейная спондилотическая миелопатия. Клинический синдром и естественное течение. Ортоп Клин Норт Ам. 1992 г., июль; 23 (3): 487–93. [PubMed: 1620540]
- 16.
Маланга Г.А., Ландес П., Надлер С.Ф. Провокационные пробы при обследовании шейного отдела позвоночника: историческая основа и научный анализ. Врач боли. 2003 Апрель; 6 (2): 199-205. [PubMed: 16883381]
- 17.
Voskuhl RR, Hinton RC. Нарушение чувствительности в руках вследствие спондилотического сдавления шейного отдела спинного мозга. Арх Нейрол. 1990 март; 47(3):309-11. [PubMed: 2310314]
- 18.
Айер С., Ким Х.Дж. Шейная радикулопатия. Curr Rev Musculoskelet Med. 2016 сен;9(3):272-80. [Бесплатная статья PMC: PMC4958381] [PubMed: 27250042]
- 19.
Ulbrich EJ, Schraner C, Boesch C, Hodler J, Busato A, Anderson SE, Eigenheer S, Zimmermann H, Sturzenegger M.
 Нормативная МРТ шейки матки размеры позвоночного канала. Радиология. 2014 апрель; 271(1):172-82. [В паблике: 24475792]
Нормативная МРТ шейки матки размеры позвоночного канала. Радиология. 2014 апрель; 271(1):172-82. [В паблике: 24475792]- 20.
Yanase M, Matsuyama Y, Hirose K, Takagi H, Yamada M, Iwata H, Ishiguro N. Измерение объема шейного отдела спинного мозга на МРТ. J Техника расстройств позвоночника. 2006 апр; 19 (2): 125-9. [PubMed: 16760787]
- 21.
Tierney RT, Maldjian C, Mattacola CG, Straub SJ, Sitler MR. Показатели стеноза шейного отдела позвоночника у нормальных субъектов. Джей Атл Трейн. 2002 г., июнь; 37 (2): 190–193. [Бесплатная статья PMC: PMC164344] [PubMed: 12937434]
- 22.
Торг Дж.С., Наранджа Р.Дж., Павлов Х., Галинат Б.Дж., Уоррен Р., Стайн Р.А. Связь развития сужения шейного отдела позвоночника с обратимыми и необратимыми повреждениями шейного отдела спинного мозга у футболистов. J Bone Joint Surg Am. 1996 г., сен; 78 (9): 1308-14. [PubMed: 8816644]
- 23.
Morishita Y, Naito M, Wang JC.
 Стеноз шейного отдела позвоночника: различия между стенозом на нижнешейном и многосегментном уровнях. Инт Ортоп. 2011 окт; 35 (10): 1517-22. [Бесплатная статья PMC: PMC3174302] [PubMed: 21113592]. Манипуляции или мобилизация при болях в шее. Cochrane Database Syst Rev. 2010 Jan 20;(1):CD004249. [PubMed: 20091561]
Стеноз шейного отдела позвоночника: различия между стенозом на нижнешейном и многосегментном уровнях. Инт Ортоп. 2011 окт; 35 (10): 1517-22. [Бесплатная статья PMC: PMC3174302] [PubMed: 21113592]. Манипуляции или мобилизация при болях в шее. Cochrane Database Syst Rev. 2010 Jan 20;(1):CD004249. [PubMed: 20091561]- 25.
Harris PR. Вытяжение шейки матки. Обзор литературы и рекомендаций по лечению. физ. тер. 1977 г., август; 57 (8): 910-4. [PubMed: 877159]
- 26.
Tan JC, Nordin M. Роль физиотерапии в лечении заболеваний шейных дисков. Ортоп Клин Норт Ам. 1992 июля; 23 (3): 435-49. [PubMed: 1620537]
- 27.
McCray RE, Patton NJ. Обезболивание в триггерных точках: сравнение влажного тепла и коротковолновой диатермии. J Orthop Sports Phys Ther. 1984;5(4):175-8. [PubMed: 18806417]
- 28.
FOUNTAIN FP, GERSTEN JW, SENGIR O. Уменьшение мышечного спазма, вызванного ультразвуком, горячими компрессами и инфракрасным излучением.
 Arch Phys Med Rehabil. 1960 июль; 41: 293-8. [PubMed: 13824160]
Arch Phys Med Rehabil. 1960 июль; 41: 293-8. [PubMed: 13824160]- 29.
Пангаркар С., Ли П.С. Консервативное лечение болей в шее: медикаменты, физиотерапия и физические упражнения. Phys Med Rehabil Clin N Am. 2011 авг.; 22(3):503-20, ix. [PubMed: 21824590]
- 30.
Гарра Г., Сингер А.Дж., Лено Р., Тайра Б.Р., Гупта Н., Матайкутти Б., Тоде Х.Дж. Тепловые или холодные компрессы при растяжении шеи и спины: рандомизированное контролируемое исследование эффективности. Академия скорой медицинской помощи. 2010 май; 17(5):484-9. [PubMed: 20536800]
- 31.
Patel KC, Gross A, Graham N, Goldsmith CH, Ezzo J, Morien A, Peloso PM. Массаж при механических заболеваниях шеи. Cochrane Database Syst Rev. 2012 Sep 12;(9):CD004871. [PubMed: 22972078]
- 32.
Kay TM, Gross A, Goldsmith CH, Rutherford S, Voth S, Hoving JL, Brønfort G, Santaguida PL. Упражнения при механических заболеваниях шеи. Cochrane Database Syst Rev.
 2012 Aug 15;(8):CD004250. [PubMed: 22895940]
2012 Aug 15;(8):CD004250. [PubMed: 22895940]- 33.
Сури А., Чаббра Р.П., Мехта В.С., Гайквад С., Пандей Р.М. Влияние изменений интрамедуллярного сигнала на исход операции у больных с шейной спондилотической миелопатией. Spine J. 2003, январь-февраль; 3(1):33-45. [В паблике: 14589243]
- 34.
Hodges SD, Castleberg RL, Miller T, Ward R, Thornburg C. Цервикальная эпидуральная инъекция стероидов при внутреннем повреждении спинного мозга. Два отчетных случая. Позвоночник (Фила Па, 1976). 1998 01 октября; 23 (19): 2137-42; обсуждение 2141-2. [PubMed: 9794061]
- 35.
McLain RF, Fry M, Hecht ST. Преходящий паралич, связанный с эпидуральной инъекцией стероидов. J Заболевания позвоночника. 1997 окт; 10 (5): 441-4. [PubMed: 9355063]
- 36.
Rahme R, Boubez G, Bouthillier A, Moumdjian R. Острая деформация в виде лебединой шеи и компрессия спинного мозга после цервикальной ламинэктомии. Может J Neurol Sci.
 2009 июль; 36 (4): 504-6. [PubMed: 19650366]
2009 июль; 36 (4): 504-6. [PubMed: 19650366]- 37.
Фонтас К.Н., Капсалаки Э.З., Николакакос Л.Г., Смисон Х.Ф., Джонстон К.В., Григорян А.А., Ли Г.П., Робинсон Д.С. Передняя шейная дискэктомия и осложнения, связанные со сращением. Позвоночник (Фила Па, 1976). 2007 01 октября; 32 (21): 2310-7. [PubMed: 17
1]- 38.
Бернард Т.Н., Белое Облако Т.С. Шейная спондилотическая миелопатия и миелорадикулопатия. Передняя декомпрессия и стабилизация аутогенным трансплантатом из малоберцовой кости. Clin Orthop Relat Relat Res. 1987 г., август; (221): 149–60. [PubMed: 3608294]
- 39.
Эмери С.Э., Болман Х.Х., Болеста М.Дж., Джонс П.К. Передняя шейная декомпрессия и артродез для лечения шейной спондилотической миелопатии. От двух до семнадцати лет наблюдения. J Bone Joint Surg Am. 1998 июля; 80 (7): 941-51. [PubMed: 9697998]
- 40.
Okada K, Shirasaki N, Hayashi H, Oka S, Hosoya T. Лечение цервикальной спондилотической миелопатии путем расширения позвоночного канала спереди с последующим артродезом.
 J Bone Joint Surg Am. 1991 март; 73(3):352-64. [PubMed: 2002073]
J Bone Joint Surg Am. 1991 март; 73(3):352-64. [PubMed: 2002073]- 41.
Флинн ТБ. Неврологические осложнения переднего шейного межтелового спондилодеза. Позвоночник (Фила Па, 1976). 1982 ноябрь-декабрь; 7(6):536-9. [PubMed: 7167824]
- 42.
Хайсмит Дж.М., Дхолл С.С., Хайд Р.В., Родтс Г.Е., Мумманени П.В. Лечение стенотической миелопатии шейки матки: сравнение стоимости и результатов ламинопластики по сравнению с ламинэктомией и латеральным массовым слиянием. J Нейрохирург позвоночника. 2011 май; 14(5):619-25. [PubMed: 21388285]
- 43.
LEES F, TURNER JW. ЕСТЕСТВЕННОЕ ТЕЧЕНИЕ И ПРОГНОЗ ШЕЙНОГО СПОНДИЛЕЗА. Br Med J. 1963, 28 декабря; 2 (5373): 1607–10. [Бесплатная статья PMC: PMC1873933] [PubMed: 14066179]
- 44.
Hirabayashi K, Watanabe K, Wakano K, Suzuki N, Satomi K, Ishii Y. Экспансивная открытая ламинопластика при стенозирующей миелопатии шейного отдела позвоночника. Позвоночник (Фила Па, 1976).
 1983 окт; 8 (7): 693-9. [PubMed: 6420895]
1983 окт; 8 (7): 693-9. [PubMed: 6420895]- 45.
Robertson JT, Papadopoulos SM, Traynelis VC. Оценка заболевания смежных сегментов у пациентов, перенесших спондилодез шейки матки или эндопротезирование: проспективное 2-летнее исследование. J Нейрохирург позвоночника. 2005 г., декабрь; 3(6):417-23. [В паблике: 16381202]
- 46.
КЛАРК Э., РОБИНСОН ПК. Цервикальная миелопатия: осложнение шейного спондилеза. Мозг. 1956 г., сен; 79 (3): 483–510. [PubMed: 13364095]
- 47.
Нурик С. Патогенез заболевания спинного мозга, связанного с шейным спондилезом. Мозг. 1972;95(1):87-100. [PubMed: 5023093]
- 48.
Эпштейн Дж.А., Джанин Ю., Каррас Р., Лавин Л.С. Сравнительное исследование лечения шейной спондилотической миелорадикулопатии. Опыт лечения 50 пациентов с помощью обширной ламинэктомии, фораминотомии и иссечения остеофитов за последние 10 лет. Acta Neurochir (Вена). 1982;61(1-3):89-104. [PubMed: 6280455]
- 49.

Шрайбер А.Л., McDonald BP, Kia F, Fried GW. Цервикальные эпидуральные инъекции стероидов и травмы спинного мозга. Spine J. 2016 Oct;16(10):1163-1166. [PubMed: 26383496]
- 50.
Urits I, Hubble A, Peterson E, Orhurhu V, Ernst CA, Kaye AD, Viswanath O. Обновление когнитивной терапии для лечения хронической боли: всесторонний обзор. Curr Pain Headache Rep. 2019 Jul 10; 23 (8): 57. [В паблике: 31292747]
- 51.
Куо Ю.Л., Ван П.С., Ко П.Ю., Хуан К.И., Цай Ю.Дж. Немедленное воздействие постуральной биологической обратной связи в режиме реального времени на положение позвоночника, мышечную активность и воспринимаемую тяжесть боли у взрослых с болью в шее. Осанка походки. 2019 Январь; 67: 187-193. [PubMed: 30359957]
Боль в шее – причины, диагностика и лечение
Боль в шее – это боль, которая начинается в шее и может быть связана с иррадиацией боли в одну или обе руки. Боль в шее может быть вызвана рядом нарушений или заболеваний, поражающих любые ткани шеи, нервы, кости, суставы, связки или мышцы. Шейный отдел позвоночника, шейный отдел позвоночника, состоит из семи костей (С1-С7 позвонков), которые отделены друг от друга межпозвонковыми дисками. Эти диски позволяют позвоночнику свободно двигаться и действуют как амортизаторы во время активности.
Шейный отдел позвоночника, шейный отдел позвоночника, состоит из семи костей (С1-С7 позвонков), которые отделены друг от друга межпозвонковыми дисками. Эти диски позволяют позвоночнику свободно двигаться и действуют как амортизаторы во время активности.
Каждая позвоночная кость имеет отверстие, образующее сплошное полое продольное пространство, проходящее по всей длине спины. Это пространство, называемое спинномозговым каналом , является областью, через которую проходят спинной мозг и нервные пучки. Спинной мозг омывается спинномозговой жидкостью (ЦСЖ) и окружен защитным слоем, называемым твердой мозговой оболочкой, кожистым мешком.
На уровне каждого позвонка пара спинномозговых нервов выходит через небольшие отверстия, называемые отверстиями (одно слева и одно справа). Эти нервы снабжают мышцы, кожу и ткани тела и, таким образом, обеспечивают чувствительность и движение всех частей тела. Нежный спинной мозг и нервы защищены суспензией спинномозговой жидкости в твердой мозговой оболочке, а затем костными позвонками. Костные позвонки дополнительно поддерживаются прочными связками и мышцами, которые связывают их и обеспечивают безопасное движение.
Костные позвонки дополнительно поддерживаются прочными связками и мышцами, которые связывают их и обеспечивают безопасное движение.
Посетите страницу «Анатомия мозга», чтобы получить дополнительную информацию об частях мозга.
Боль в шее может быть вызвана артритом, дегенерацией диска, сужением позвоночного канала, воспалением мышц, напряжением или травмой. В редких случаях это может быть признаком рака или менингита. При серьезных проблемах с шеей следует проконсультироваться с лечащим врачом и часто со специалистом, например нейрохирургом, для постановки точного диагноза и назначения лечения.
Возраст, травмы, неправильная осанка или такие заболевания, как артрит, могут привести к дегенерации костей или суставов шейного отдела позвоночника, вызывая грыжу диска или образование костных шпор. Внезапная серьезная травма шеи может также способствовать грыже диска, хлыстовой травме, разрушению кровеносных сосудов, повреждению позвоночника и в крайних случаях может привести к необратимому параличу. Грыжи межпозвоночных дисков или костные наросты могут вызывать сужение позвоночного канала или небольших отверстий, через которые выходят корешки спинномозговых нервов, оказывая давление на спинной мозг или нервы.
Грыжи межпозвоночных дисков или костные наросты могут вызывать сужение позвоночного канала или небольших отверстий, через которые выходят корешки спинномозговых нервов, оказывая давление на спинной мозг или нервы.
Давление на спинной мозг в шейном отделе может быть серьезной проблемой, поскольку практически все нервы, идущие к остальным частям тела, должны проходить через шею, чтобы достичь конечного пункта назначения (руки, грудь, живот, ноги). Это потенциально может поставить под угрозу функцию многих важных органов. Давление на нерв может привести к онемению, боли или слабости в области руки, иннервируемой нервом.
Цервикальный стеноз возникает, когда позвоночный канал сужается и сдавливает спинной мозг, и чаще всего вызывается дегенерацией, связанной со старением. (См. также: Страница пациента с шейным отделом позвоночника AANS). Диски в позвоночнике, которые разделяют позвонки и амортизируют их, могут высыхать. В результате пространство между позвонками сжимается, и диски теряют способность действовать как амортизаторы. При этом кости и связки, составляющие позвоночник, становятся менее податливыми и утолщаются. Эти изменения приводят к сужению позвоночного канала. Кроме того, дегенеративные изменения, связанные со стенозом шейки матки, могут поражать позвонки, способствуя росту костных шпор, сдавливающих нервные корешки. Легкий стеноз можно лечить консервативно в течение длительного периода времени, пока симптомы ограничиваются болью в шее. Тяжелый стеноз может сдавливать спинной мозг, вызывая травму, и требует обращения к нейрохирургу.
При этом кости и связки, составляющие позвоночник, становятся менее податливыми и утолщаются. Эти изменения приводят к сужению позвоночного канала. Кроме того, дегенеративные изменения, связанные со стенозом шейки матки, могут поражать позвонки, способствуя росту костных шпор, сдавливающих нервные корешки. Легкий стеноз можно лечить консервативно в течение длительного периода времени, пока симптомы ограничиваются болью в шее. Тяжелый стеноз может сдавливать спинной мозг, вызывая травму, и требует обращения к нейрохирургу.
Нормальная МРТ шейного отдела позвоночника от Radiopeadia
Симптомы травмы шеи включают ригидность шеи, боль в плече или руке, головную боль, лицевую боль и головокружение. Боль от автомобильной травмы может быть вызвана разрывами мышц или травмами суставов между позвонками. Другими причинами боли являются разрыв связок или повреждение диска. Консервативное лечение этих травм включает обезболивающие препараты, снижение физической активности и лечебную физкультуру.
В дополнение к боли в шее сдавление нервных корешков или спинного мозга грыжей межпозвоночного диска или костной шпорой может привести к:
- Боль в руке
- Онемение или слабость в руке или предплечье
- Покалывание в пальцах или кисти
- Трудности с равновесием и ходьбой
- Слабость в руках или ногах
Людей с болью в шее можно направить к нейрохирургу из-за боли в шее, плече или покалывания и онемения в руках или слабости.
Следует обратиться к нейрохирургу по поводу боли в шее, если:
- Возникает после травмы или удара по голове
- Лихорадка или головная боль сопровождают боль в шее
- Ригидность шеи не позволяет пациенту коснуться грудью подбородка
- Боль пронзает одну руку
- Покалывание, онемение или слабость в руках или кистях
- Симптомы со стороны шеи, связанные со слабостью в ногах или потерей координации в руках или ногах
- Боль не купируется безрецептурным обезболивающим
- Боль не проходит через неделю
Диагноз ставится нейрохирургом на основании анамнеза, симптомов, физикального осмотра и, при необходимости, результатов диагностических исследований. Некоторые пациенты могут лечиться консервативно, а затем пройти визуализирующие исследования, если лекарства и физиотерапия неэффективны. Эти тесты могут включать:
Некоторые пациенты могут лечиться консервативно, а затем пройти визуализирующие исследования, если лекарства и физиотерапия неэффективны. Эти тесты могут включать:
- Компьютерная томография (КТ или компьютерная томография)
- Дискография
- Электромиография (ЭМГ)
- Исследования нервной проводимости (NCS)
- Магнитно-резонансная томография (МРТ)
- Миелограмма
- Селективная блокада нервных корешков
- Рентген
Большинство причин болей в шее не опасны для жизни и проходят со временем и консервативным лечением. Определение стратегии лечения зависит главным образом от определения локализации и причины боли. Хотя боль в шее может быть довольно изнурительной и болезненной, консервативное лечение может облегчить многие симптомы. Врач может назначить лекарства для уменьшения боли или воспаления и миорелаксанты, чтобы дать время для заживления. Сокращение физической активности или ношение шейного воротника может помочь обеспечить поддержку позвоночника, уменьшить подвижность и уменьшить боль и раздражение. Инъекции в триггерные точки, включая кортикостероиды, могут временно облегчить боль. Иногда могут быть рекомендованы эпидуральные стероиды. Консервативное лечение может продолжаться от шести до восьми недель.
Сокращение физической активности или ношение шейного воротника может помочь обеспечить поддержку позвоночника, уменьшить подвижность и уменьшить боль и раздражение. Инъекции в триггерные точки, включая кортикостероиды, могут временно облегчить боль. Иногда могут быть рекомендованы эпидуральные стероиды. Консервативное лечение может продолжаться от шести до восьми недель.
Если пациент испытывает слабость или онемение в руках или ногах, немедленно обратитесь к врачу. Если пациент перенес какую-либо травму и в настоящее время испытывает боль в шее со слабостью или онемением, рекомендуется срочная консультация нейрохирурга.
Если консервативное лечение боли в шее не приносит облегчения, может потребоваться хирургическое вмешательство. Пациенты могут быть кандидатами на операцию, если:
- Консервативная терапия не помогает
- Пациент испытывает снижение функции из-за постоянной боли
- У пациента прогрессируют неврологические симптомы, затрагивающие руки и ноги
- Пациент испытывает трудности с равновесием или ходьбой
- Состояние здоровья пациента хорошее
Существует несколько различных хирургических процедур, которые можно использовать, выбор зависит от особенностей каждого случая. Также есть варианты подходов спереди или сзади шеи. Во многих случаях выполняется спондилодез, хотя в некоторых случаях может использоваться простая декомпрессия или замена диска искусственным. Спондилодез — это операция, при которой создается прочное соединение между двумя или более позвонками. Различные устройства (такие как винты или пластины) могут использоваться для улучшения спондилодеза и поддержки нестабильных участков шейного отдела позвоночника. Эта процедура может помочь укрепить и стабилизировать позвоночник и, таким образом, облегчить сильную и хроническую боль в шее. Факторы, которые помогают определить тип хирургического лечения, включают специфику заболевания диска и наличие или отсутствие давления на спинной мозг или корешки спинномозговых нервов. Другие факторы включают возраст, как долго у пациента было заболевание, другие медицинские условия и была ли предыдущая операция на шейном отделе позвоночника.
Также есть варианты подходов спереди или сзади шеи. Во многих случаях выполняется спондилодез, хотя в некоторых случаях может использоваться простая декомпрессия или замена диска искусственным. Спондилодез — это операция, при которой создается прочное соединение между двумя или более позвонками. Различные устройства (такие как винты или пластины) могут использоваться для улучшения спондилодеза и поддержки нестабильных участков шейного отдела позвоночника. Эта процедура может помочь укрепить и стабилизировать позвоночник и, таким образом, облегчить сильную и хроническую боль в шее. Факторы, которые помогают определить тип хирургического лечения, включают специфику заболевания диска и наличие или отсутствие давления на спинной мозг или корешки спинномозговых нервов. Другие факторы включают возраст, как долго у пациента было заболевание, другие медицинские условия и была ли предыдущая операция на шейном отделе позвоночника.
Если пациент курит, ему или ей следует попытаться бросить. Курение повреждает структуры и архитектуру позвоночника и замедляет процесс заживления. При избыточном весе пациенту следует попытаться похудеть. Было показано, что как курение, так и ожирение отрицательно влияют на исход операции по спондилодезу.
Курение повреждает структуры и архитектуру позвоночника и замедляет процесс заживления. При избыточном весе пациенту следует попытаться похудеть. Было показано, что как курение, так и ожирение отрицательно влияют на исход операции по спондилодезу.
Пользу операции всегда следует тщательно сопоставлять с ее риском. Хотя большой процент пациентов с болью в шее сообщают о значительном облегчении боли после операции, нет гарантии, что операция поможет каждому человеку.
Если боль в шее проходит с помощью нехирургического консервативного лечения, последующее наблюдение, скорее всего, будет проводиться по мере необходимости или в случае возвращения симптомов. Если пациент подвергается хирургическому вмешательству, последующее наблюдение зависит от каждого типа процедуры.
Страницы пациентов AANS создаются профессиональными нейрохирургами с целью предоставления полезной информации общественности.
Alex P. Michael, MD
Важно
AANS не поддерживает какие-либо методы лечения, процедуры, продукты или врачей, упомянутых в этих информационных бюллетенях для пациентов. Эта предоставленная информация является образовательной услугой и не предназначена для использования в качестве медицинской консультации. Любой, кто ищет конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в вашем районе с помощью онлайн-инструмента AANS «Найти сертифицированного нейрохирурга».
Эта предоставленная информация является образовательной услугой и не предназначена для использования в качестве медицинской консультации. Любой, кто ищет конкретный нейрохирургический совет или помощь, должен проконсультироваться со своим нейрохирургом или найти его в вашем районе с помощью онлайн-инструмента AANS «Найти сертифицированного нейрохирурга».
Стеноз шейного отдела позвоночника Симптомы, диагностика и лечение
Стеноз шейного отдела позвоночника — это широкий термин, обозначающий ряд симптомов, которые могут возникнуть в результате сужения позвоночного канала в области шеи. Это может быть связано с возрастом, травмой или дегенерацией.
Спинной канал представляет собой длинный туннель, который проходит по центру позвоночника. Этот канал находится непосредственно за костными блоками или позвонками, которые формируют позвоночник. Он содержит спинной мозг и нервные корешки. При сужении позвоночного канала возможно сдавление спинного мозга и нервных корешков. Это известно как стеноз цервикального канала .
Это известно как стеноз цервикального канала .
Спинномозговые нервы («нервные корешки») выходят из шейного отдела позвоночника, проходя через межпозвонковые отверстия. Затем нервы перемещаются к рукам, где они контролируют ощущения и движения. При сужении межпозвонковых отверстий нервные корешки могут сдавливаться. Это известно как цервикальный фораминальный стеноз .
Таким образом, стеноз цервикального канала и фораминального стеноза вызываются одними и теми же основными процессами и могут проявляться схожим образом. Эти два состояния часто сосуществуют и в широком смысле могут называться стенозом шейного отдела позвоночника.
НА ЭТОЙ СТРАНИЦЕ
- Что вызывает стеноз шейного отдела позвоночника?
- Симптомы
- Диагностика
- Лечение
ЧТО ВЫЗЫВАЕТ ШЕЙНО-ПОЗВОНОЧНЫЙ СТЕНОЗ?
Стеноз шейного отдела позвоночника может быть постепенным результатом старения и износа позвоночника. Это также может произойти в результате генетической предрасположенности. Это также может быть результатом пролапса межпозвонкового диска.
Это также может произойти в результате генетической предрасположенности. Это также может быть результатом пролапса межпозвонкового диска.
По мере старения человека или вследствие чрезмерного «износа» происходит ряд процессов:
- Межпозвонковый диск теряет большую часть содержащейся в нем воды («обезвоживание» или «высыхание»). В результате диски уменьшаются в высоте и выпячиваются назад по направлению к позвоночному каналу и межпозвонковым отверстиям.
- Фасеточные суставы (мелкие суставы позвоночника, которые удерживают тела позвонков вместе) и связки также утолщаются и твердеют, что еще больше сужает позвоночный канал и межпозвонковые отверстия.
- Часто образуются костные шпоры (остеофиты), сдавливающие нервы или спинной мозг.
- Спондилолистез, соскальзывание вперед одной позвоночной кости («позвонка») по другой, также может возникать и приводить к компрессии.
Конечным результатом образования всех этих дополнительных тканей является сдавливание самых мягких структур позвоночника. К сожалению, это спинной мозг и нервы.
К сожалению, это спинной мозг и нервы.
СИМПТОМЫ
Симптомы, связанные с компрессией спинного мозга и/или нервов, включают:
- Боль в руке или кисти
- Недержание кишечника или мочевого пузыря
- Дисбаланс при ходьбе
- Отсутствие координации и «неуклюжесть»
- Боль в шее
- Боль в плече
- Слабость в руках или ногах
Стеноз в шейном отделе позвоночника может поражать:
- Спинномозговые нервы, вызывающие боль в руке (радикулопатию)
- Спинной мозг, приводящий к нарушению равновесия и координации (миелопатия)
При сильном защемлении спинномозговых нервов может развиться радикулопатия, пациент может испытывать постоянную боль в руке, а также онемение и слабость. Когда межпозвонковые отверстия («нейрофорамины») уменьшаются в размерах из-за скопления окружающих тканей, нервы реагируют на давление отечностью. Это вызывает дополнительное давление и раздражение нервов. Сдавление нервов обычно усиливается, когда пациент разгибает шею (но иногда усиливается, когда подбородок находится на груди), и это обычно усиливает боль в руке.
Сдавление нервов обычно усиливается, когда пациент разгибает шею (но иногда усиливается, когда подбородок находится на груди), и это обычно усиливает боль в руке.
Сдавление спинного мозга может привести к миелопатии. Это необратимая слабость и потеря мышечной массы мышц рук, кистей, иногда ног. Могут развиться проблемы с балансом и координацией, а также недержание кишечника и мочевого пузыря.
Симптомы стеноза шейного отдела позвоночника могут быть очень слабыми или даже отсутствовать даже при наличии значительного стеноза. Это связано с тем, что спинной мозг в некоторой степени способен приспосабливаться. Однако внезапная или сильная сила, такая как автомобильная авария или падение, может привести к серьезным симптомам у пациента с ранее существовавшим стенозом шейки матки. Медицинский термин для одного из таких синдромов — «синдром центрального шнура».
ДИАГНОСТИКА
Чтобы определить причину ваших симптомов, ваш нейрохирург или спинальный хирург может потребовать несколько рентгенологических исследований. Обычно это компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Обычно это компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
В некоторых ситуациях, например, когда невозможно сделать МРТ, вам также может быть назначена миелограмма КТ, при которой КТ выполняется после введения контрастного вещества в спинномозговой канал.
Проблемы с плечом иногда можно спутать с болью из-за давления на нервные корешки, и может быть назначено УЗИ плеча и/или МРТ или получено заключение ортопеда.
ЛЕЧЕНИЕ
Стеноз шейного отдела позвоночника почти всегда в первую очередь лечится консервативно.
Лекарства
Используются лекарства для облегчения боли и уменьшения воспаления. Можно использовать обезболивающие, такие как парацетамол и кодеин. Нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен и напроксен, также могут использоваться для облегчения боли, а также уменьшения воспаления и отека. Другие потенциальные лекарства включают короткий курс кортикостероидов (преднизолон, кортизон), а также лекарства от нервных болей (например, прегабалин).

Физиотерапия
Другие нехирургические методы лечения стеноза шейного отдела позвоночника включают физиотерапию, хиропрактику, иглоукалывание и остеопатию. Физиотерапия может также включать использование тепла или пакетов со льдом, ультразвук, электрическую стимуляцию и массаж. Эти процедуры могут расслабить напряженные мышцы и облегчить боль или дискомфорт.
Инъекция оболочки нерва
В более тяжелых случаях вокруг сдавленного нерва можно вводить местный анестетик (трансфораминальная инъекция оболочки нерва), что может иметь как диагностическое, так и терапевтическое значение.
Хирургия
Тяжелые или неэффективные случаи стеноза позвоночника могут потребовать хирургического вмешательства. Существует несколько видов хирургических вмешательств, направленных на снижение давления на спинной мозг и нервы, а также на укрепление позвоночника. К ним относятся:
- Передняя шейная декомпрессия и спондилодез
- Шейная артропластика (установка искусственного диска)
- Шейная ламинэктомия
- Фораминотомия с замочной скважиной
- Задняя шейная декомпрессия и спондилодез
Симптомы шпор шейных костей
- Заболевания позвоночника
- Лечение позвоночника
- Обезболивающее
- Прожектор для персонала
Боль в шее ограничивает образ жизни. В конце концов, когда такое простое действие, как поворот головы, вызывает у вас боль, это может повлиять на вашу карьеру, способность наслаждаться семейной жизнью и личное благополучие.
В конце концов, когда такое простое действие, как поворот головы, вызывает у вас боль, это может повлиять на вашу карьеру, способность наслаждаться семейной жизнью и личное благополучие.
Люди испытывают боль в шее по разным причинам. В эпоху, когда многие часы проводят за компьютером или наслаждаются временем, сгорбившись над мобильными устройствами, неудивительно, что боль в шее царит безраздельно. Во многих случаях боль в шее возникает из-за мышечных проблем, вызванных плохой осанкой или личными привычками. Однако в других случаях дискомфорт в шее может быть вызван основными заболеваниями, такими как остеоартрит, или травмами, такими как хлыстовая травма.
Некоторые пациенты обнаруживают, что причиной их многострадальной боли в шее являются костные разрастания позвоночника, известные как остеофиты. Эти наросты, широко известные как костные шпоры, могут ограничивать подвижность суставов и вызывать компрессию нервов.
Итак, какая основная сила вызывает развитие этих костных отростков? Как узнать, могут ли они быть у вас? И, самое главное, что можно сделать, чтобы облегчить дискомфорт? Это руководство поможет вам лучше понять предупреждающие признаки шпор шейного отдела позвоночника, а также различные варианты лечения, которые врачи используют для их устранения.
Что такое шейный отдел позвоночника
Шейный отдел позвоночника — это семь позвонков, соединяющих основание черепа с верхней частью спины. Полости внутри позвонков, известные как позвоночный канал, содержат и защищают спинной мозг. Являясь одним из основных компонентов центральной нервной системы, гигантский пучок нервов, известный как спинной мозг, служит для передачи и получения сообщений между вашим мозгом и остальной частью вашего тела.
Кроме того, шея служит для поддержки головы и всех ее движений. Это нелегкий подвиг, учитывая, что средняя голова весит примерно столько же, сколько шар для боулинга.
Кроме того, сеть мышц, сухожилий и связок укрепляет шейные позвонки. Эти мягкие ткани обеспечивают структуру, поддержку и гибкость шеи. Таким образом, задняя часть каждого позвонка содержит фасеточный сустав, который позволяет позвоночнику изгибаться. Эти суставы окружены хрящами и вырабатывают жидкость, которая способствует гибкости и подвижности сустава. Кроме того, нервы от спинного мозга расходятся к остальной части вашего тела через отверстия между этими суставами.
Кроме того, нервы от спинного мозга расходятся к остальной части вашего тела через отверстия между этими суставами.
Что такое костные шпоры?
Костные шпоры представляют собой выросты костей, которые развиваются по краям позвонков. Тем не менее, костные шпоры также могут возникать практически на любой кости вашего тела. На самом деле, они часто образуются в суставах, где две или более костей соединяются для создания движения.
Костные шпоры могут развиваться по разным причинам. Хорошо это или плохо, но они являются нормальной частью естественного процесса старения. С возрастом нормальный износ позвоночника может привести к разрушению защитного хряща. Это отсутствие хряща подвергает наши кости воздействию силы измельчения других костей, вызывая воспаление и вызывая структурные изменения в наших суставах.
Шпоры шейных костей обычно возникают в результате дегенеративных заболеваний позвоночника, таких как остеоартрит. Эти состояния изменяют структуру наших дисков, суставов и связок.
Кроме того, наши кости представляют собой живые ткани, способные к самовосстановлению. Когда есть структурные проблемы с костями и мягкими тканями, медленно формируются отложения кальция, чтобы укрепить поврежденную область. Эти отложения создают аномалии, известные как костные шпоры. В некоторых случаях мы даже не знаем, что у нас есть костные шпоры. В других случаях шпоры сдавливают близлежащие нервы, вызывая болезненные и часто изнурительные состояния.
Общие симптомы шпоры шейной кости
Болезненная костная шпора может вызывать различные симптомы. Хотя некоторые из них доставляют незначительные неудобства, другие могут серьезно нарушить вашу способность функционировать. К симптомам шпоры шейных позвонков относятся:
- Ноющая или тупая боль в шее, которая может усиливаться при физической активности
- Мышечные спазмы или судороги
- Снижение подвижности и жесткости
- Головные боли, особенно интенсивные по бокам или в затылке.
 Иногда эта боль ощущается за глазом или даже ближе к макушке, в зависимости от пораженного нервного корешка.
Иногда эта боль ощущается за глазом или даже ближе к макушке, в зависимости от пораженного нервного корешка. - Ударная боль, иррадиирующая от шеи в плечо и руку. Во многих случаях боль классифицируется как односторонняя (или возникающая только на одной стороне тела). Этот тип боли известен как шейная радикулопатия.
- Если костная шпора поражает спинной мозг, может возникнуть состояние, известное как цервикальная миелопатия. Это включает в себя потерю равновесия и координации, а также слабость или онемение рук и кистей.
- Хотя это и необычно, человек может испытывать трудности с дыханием или глотанием. Кроме того, потеря контроля над кишечником или мочевым пузырем является еще одним редким, но невероятно серьезным симптомом. Эти симптомы часто требуют немедленной медицинской помощи.
Шпоры шейных костей имеют некоторые общие характеристики с другими заболеваниями позвоночника, часто имитируя симптомы спинального стеноза. Если вышеуказанные симптомы сохраняются или продолжают ухудшаться, проконсультируйтесь с врачом или ортопедом по поводу вашей боли.
Диагностика шпор шейных костей
Поскольку костные шпоры являются отростками обычных костей, современные медицинские технологии позволяют довольно легко их обнаружить. Сначала врач проведет тщательный медицинский осмотр. Сюда входит сбор информации о ваших симптомах, истории болезни и личных привычках. Ваш врач также проведет медицинский осмотр для выявления мышечной слабости и других состояний, связанных с костными шпорами (например, цервикальной миелопатии).
Чтобы подтвердить наличие костных наростов, врач может назначить дополнительное диагностическое обследование. Этот процесс обычно начинается с рентгена, чтобы получить четкое изображение шейного отдела позвоночника. Если эти результаты неубедительны, может потребоваться расширенная визуализация. Это включает в себя компьютерную томографию или МРТ. Эти методы дадут вашему врачу более полную картину причин, вызывающих боль в шее. Наконец, ваш врач может назначить исследование нервной проводимости и/или электромиограмму, чтобы определить конкретное расположение пораженных нервов.
Варианты лечения шпор шейной кости
Если ваши симптомы не являются серьезными, ваш врач обычно начинает с консервативного лечения. В большинстве случаев это поможет при болях в шее и повысит подвижность и работоспособность. Эти нехирургические методы лечения могут включать:
- Область отдыха: Несколько дней воздержания от любых физических нагрузок, связанных с шеей, могут уменьшить острую боль и воспаление. В течение этого периода отдыха врач может порекомендовать использовать лед или согревающий компресс.
- Обезболивающие: Как правило, в качестве начального курса лечения ваш врач предлагает безрецептурные или противовоспалительные препараты и обезболивающие. Если это не сработает, он или она может вместо этого заказать вам лекарства, отпускаемые по рецепту. Если эти препараты по-прежнему не приносят вам адекватного облегчения через несколько недель, ваш врач может назначить эпидуральные инъекции стероидов. Во время этого лечения ваш врач введет кортикостероидное лекарство непосредственно в пораженный участок, чтобы заблокировать болевые сигналы.

- Физиотерапия: Физиотерапевт может выполнять и назначать упражнения, такие как растяжка шеи, для укрепления мышц, поддерживающих шею. Кроме того, он или она может предложить определенные модификации деятельности, такие как базовые техники для улучшения осанки. Даже простые изменения осанки могут предотвратить ухудшение ваших симптомов.
- Целостная терапия: Определенные комплексные методы лечения, такие как акупунктура или хиропрактика, могут помочь уменьшить боль и улучшить подвижность шеи.
Хирургическое лечение остеофитов
Если после нескольких недель консервативного лечения вы не достигли необходимого облегчения, может быть доступно хирургическое лечение. Хотя эти методы лечения требуются редко, они могут быть невероятно полезными для окончательного устранения боли в шее, связанной с костными шпорами. Некоторые из этих минимально инвазивных методов лечения включают:
- Ламинэктомия : процедура удаления костных наростов и других тканей, вызывающих компрессию нервов.
 Это создает больше пространства для адекватного функционирования спинномозговых нервов.
Это создает больше пространства для адекватного функционирования спинномозговых нервов. - ACDF : При котором ваш хирург получает доступ к позвоночнику через небольшой разрез в передней части шеи, чтобы удалить поврежденный диск, вызванный выступающей костной шпорой. Впоследствии кости вокруг удаленного диска срастаются с помощью костного трансплантата для стабилизации области.
- Задняя шейная ламинопластика : Если костная шпора сдавливает спинной мозг, хирург может войти через заднюю часть шеи, чтобы уменьшить давление. Это часто включает разрез кости возле позвоночника, известной как пластинка, чтобы она открывалась и давала спинному мозгу больше места для заживления.
Благодаря использованию новейших технологий эти хирургические процедуры могут быть «минимально инвазивными» (или приводить к минимальной травме позвоночника). Это позволяет меньше шрамов и боли. Кроме того, поскольку эти типы процедур вызывают меньше повреждений мягких тканей, чем открытые операции, время восстановления обычно значительно короче.
Обращение за лечением боли в шее
Если вы испытываете сильную боль в шее из-за костных шпор, наша бригада хирургов в Advanced Spine Center готова помочь. Мы специализируемся как на нехирургических, так и на хирургических методах лечения, чтобы помочь вам найти наиболее подходящую помощь при проблемах с шеей и позвоночником.
Записавшись на прием в Advanced Spine Center сегодня, вы можете быть уверены, что наша междисциплинарная, прошедшая стажировку команда специалистов по позвоночнику займется вашим делом. Оттуда вы можете рассчитывать на индивидуальный план лечения, основанный на вашем состоянии, предпочтениях и целях восстановления. Мы предоставим вам знания о новейших консервативных методах лечения, а также о наиболее эффективных хирургических подходах, которые помогут вам вернуться к своей жизни — без боли.
Предыдущее сообщение >>
Доктор Чарльз А. Гатто, доктор медицинских наук
Доктор Джейсон Э. Лоуэнштейн, доктор медицинских наук
Доктор Джордж С.
 Насиф, доктор медицинских наук
Насиф, доктор медицинских наукТаня Луго, PA-C
, PA-C
Мэтью Хиршхорн, PA-C
Мишель Ломан, PA-C
Реальные пациенты
5,0
Шейная спондилотическая миелопатия (сдавление спинного мозга)
Шейная спондилотическая миелопатия (CSM) — это заболевание шеи, которое возникает, когда спинной мозг сжимается — или сдавливается — из-за изменений износа, которые происходят в позвоночнике, когда мы возраст. Заболевание обычно возникает у пациентов старше 50 лет.
Поскольку спинной мозг проводит нервные импульсы ко многим областям тела, пациенты с CSM могут испытывать широкий спектр симптомов. Слабость и онемение кистей и предплечий, потеря равновесия и координации, а также боль в шее могут возникнуть в результате нарушения нормального прохождения нервных импульсов через спинной мозг.
Как устроен позвоночник?
Ваш позвоночник состоит из 24 костей, называемых позвонками, которые расположены друг над другом.
Семь маленьких позвонков, которые начинаются у основания черепа и образуют шею, составляют шейный отдел позвоночника.
Другие части позвоночника включают:
Спинной мозг и нервы. Спинной мозг простирается от черепа до нижней части спины и проходит через среднюю часть каждого сложенного позвонка, называемого центральным каналом. Нервы отходят от спинного мозга через отверстия в позвонках (отверстия) и передают сообщения между головным мозгом и мышцами.
Межпозвонковые диски. Между вашими позвонками находятся гибкие межпозвоночные диски. Они действуют как амортизаторы при ходьбе или беге.
Межпозвонковые диски плоские и круглые, толщиной около полдюйма. Они состоят из двух компонентов:
- Фиброзное кольцо. Это жесткое гибкое внешнее кольцо диска.
- Студенистое ядро. Это мягкий, желеобразный центр диска.

Что вызывает CSM?
Шейная спондилотическая миелопатия (CSM) вызывается изменениями, происходящими в позвоночнике с возрастом. Эти изменения в дисках часто называют артритом или спондилезом.
Дегенерация шейного диска
Костные шпоры. По мере старения диски в позвоночнике теряют высоту и начинают выпячиваться. Они также теряют содержание воды, начинают высыхать и становятся более жесткими. Эта проблема вызывает оседание или коллапс дискового пространства и потерю высоты дискового пространства.
По мере того, как диски теряют высоту, позвонки сближаются. Тело реагирует на коллапс диска, формируя больше кости, называемой костными шпорами, вокруг диска, чтобы укрепить его. Эти костные шпоры способствуют жесткости позвоночника. Они также могут сужать позвоночный канал, сдавливая или сдавливая спинной мозг.
Грыжа диска. Грыжа диска возникает, когда его желеобразный центр (пульпозное ядро) упирается в его наружное кольцо (фиброзное кольцо). Если диск сильно изношен или поврежден, ядро может продавливаться насквозь. Когда грыжа межпозвонкового диска выпячивается в сторону позвоночного канала, она может оказывать давление на спинной мозг или нервные корешки.
Если диск сильно изношен или поврежден, ядро может продавливаться насквозь. Когда грыжа межпозвонкового диска выпячивается в сторону позвоночного канала, она может оказывать давление на спинной мозг или нервные корешки.
Поскольку диски с возрастом изнашиваются, они становятся более склонными к образованию грыж. Грыжа диска часто возникает при подъеме, вытягивании, сгибании или скручивании.
Другие причины миелопатии
Миелопатия также может быть вызвана другими состояниями, вызывающими компрессию спинного мозга. Хотя эти условия не связаны с дегенерацией диска, они могут привести к тем же симптомам, что и CSM.
Ревматоидный артрит. Ревматоидный артрит является аутоиммунным заболеванием. Это означает, что иммунная система атакует собственные ткани. При ревматоидном артрите иммунные клетки атакуют синовиальную оболочку, тонкую мембрану, покрывающую суставы.
Набухание синовиальной оболочки может привести к боли и тугоподвижности, а в тяжелых случаях — к разрушению фасеточных суставов в шейном отделе позвоночника. Когда это происходит, верхний позвонок может скользить вперед поверх нижнего позвонка, уменьшая пространство, доступное для спинного мозга.
Когда это происходит, верхний позвонок может скользить вперед поверх нижнего позвонка, уменьшая пространство, доступное для спинного мозга.
Травмы. Травма шеи, например, в результате автомобильной аварии, занятий спортом или падения, также может привести к миелопатии. Например, автомобильное столкновение «задним концом» может привести к гиперэкстензии, движению шеи назад за ее нормальные пределы, или гиперфлексии, движению шеи вперед за ее нормальные пределы. Поскольку эти типы травм часто поражают мышцы и связки, поддерживающие позвонки, они могут привести к компрессии спинного мозга.
Каковы симптомы CSM?
Как правило, симптомы CSM развиваются медленно и неуклонно прогрессируют в течение нескольких лет. Однако у некоторых пациентов состояние может ухудшаться быстрее.
Пациенты с CSM могут испытывать комбинацию следующих симптомов:
- Покалывание или онемение в руках, пальцах или кистях
- Слабость мышц рук, плеч или кистей.
 У вас могут возникнуть проблемы с захватом и удержанием предметов.
У вас могут возникнуть проблемы с захватом и удержанием предметов. - Дисбаланс и другие проблемы с координацией. У вас могут возникнуть проблемы с ходьбой или вы можете упасть. При миелопатии нет ощущения вращения или «головокружения». Скорее, ваша голова и глаза чувствуют себя устойчивыми, но ваше тело чувствует себя неспособным выполнить то, что вы пытаетесь сделать.
- Потеря мелкой моторики. У вас могут возникнуть трудности с почерком, застегиванием одежды, подбором монет или кормлением.
- Боль или скованность в шее
Лечение распространенных заболеваний шейного отдела позвоночника
С шеей или шейным отделом позвоночника может возникнуть множество различных проблем, особенно с возрастом. Лечение заболеваний шеи может варьироваться от консервативного подхода, включающего отдых и лекарства, отпускаемые без рецепта, до операции на позвоночнике. Заболевания шеи могут возникать с возрастом, при травмах или заболеваниях или при сочетании факторов. В этом блоге описываются распространенные заболевания шейного отдела позвоночника и способы их лечения.
В этом блоге описываются распространенные заболевания шейного отдела позвоночника и способы их лечения.
Дегенеративные заболевания шеи
Дегенеративные процессы старения происходят с разной скоростью и в разных местах на теле в зависимости от уникальных особенностей человека. Известно, что факторы, влияющие на дегенеративные заболевания позвоночника, включают:
- Образ жизни
- Рабочие шаблоны
- Диета
- Генетика
Шейный спондилез это общий термин, охватывающий ряд дегенеративных состояний, включая дегенеративное заболевание диска (DDD) и спинальный стеноз, сужение позвоночника. Они могут возникать с и без:
- Дегенеративные фасеточные суставы, то есть суставы, которые позволяют позвоночнику сгибаться и скручиваться
- Образование остеофитов или костных разрастаний, также называемых костными шпорами
- Грыжа диска
Один единственный компонент в качестве диагноза в этих случаях встречается редко.
Дегенеративная болезнь диска
Считается, что процесс остеохондроза начинается в фиброзном кольце — или жесткой внешней части межпозвонкового диска, которая окружает более мягкое ядро — с изменениями структуры и химического состава концентрических слоев. Со временем эти слои теряют содержание воды и белкового протеогликана. Эта потеря изменяет механические свойства диска, делая его менее устойчивым к нагрузкам и деформации.
Дегенеративное заболевание может поражать фасеточные суставы , поскольку изменения в структуре и функции диска вызывают изменения суставных фасеток, особенно гипертрофию или разрастание. Это происходит в результате перенаправления сжимающих нагрузок с передних и средних колонн на задние элементы позвоночника.
Также может быть гипертрофия тел позвонков, прилегающих к дегенерирующему диску. Эти костные разрастания известны как остеофиты или костные шпоры.
Прогрессирующая дегенерация диска или травматическое событие, затрагивающее диск, может привести к тому, что фиброзное кольцо не сможет адекватно содержать студенистое ядро, мягкое внутреннее ядро позвоночного диска. Это известно как грыжа студенистого ядра (HNP) или грыжа диска.
Это известно как грыжа студенистого ядра (HNP) или грыжа диска.
Симптомы грыжи диска
Грыжа диска может иметь разную степень. В некоторых случаях диск выпячивается. В случаях выпячивания диска, когда есть легкие симптомы, редко требуется хирургическое вмешательство. Они обычно исчезают при консервативном лечении.
В случаях грыжи или экструзии с умеренными или тяжелыми симптомами возможно консервативное лечение.
Симптомы грыжи диска могут включать:
- Боль в шее
- Боль в плече
- Боль в руке
- Дистезии или ненормальные ощущения
- Анестезия или потеря чувствительности
Симптомы могут напоминать туннельный синдром запястного сустава, проблемы с вращательной манжетой плеча или подагру.
Спинальный стеноз
Состояния, называемые «спинальный стеноз», могут незначительно отличаться. Центральный стеноз предполагает сужение центральной части позвоночного канала. Фораминальный стеноз включает сужение отверстия — костной дуги, в которой находятся корешки спинномозговых нервов, — что приводит к давлению на выходящие нервные корешки.
Симптомы могут включать:
- Боль в шее
- Боль
- Дистезии рук и кистей
- Анестезия рук и кистей
Боль может затрагивать обе стороны тела.
Диагноз стеноза позвоночника обычно ставится с помощью осмотра пациента и МРТ или компьютерной томографии (КТ). Консервативное лечение обычно включает покой, нестероидные противовоспалительные препараты (НПВП), физиотерапию и эпидуральные инъекции стероидов.
Шейная спондилотическая миелопатия
Наиболее частым типом дисфункции спинного мозга у пациентов старше 55 лет является шейная спондилотическая миелопатия, протекающая с неврологическими симптомами. Начало обычно коварное, с длительными периодами стойкой инвалидности и эпизодами ее ухудшения. Первым признаком обычно является спастичность походки, за которой следует онемение верхних конечностей и потеря контроля над мелкой моторикой рук.
Симптомы включают:
- Боль в шее, подлопаточной области или плече
- Наркоз или парестезии верхних конечностей
- Сенсорные изменения нижних конечностей
- Двигательная слабость в верхних или нижних конечностях
- Затруднения походки
В отличие от большинства дегенеративных состояний спины и шеи, консервативное лечение не рекомендуется при шейной спондилотической миелопатии. Выполнение операции на позвоночнике относительно рано — в течение одного года после появления симптомов — обычно приводит к значительному улучшению неврологического прогноза.
Выполнение операции на позвоночнике относительно рано — в течение одного года после появления симптомов — обычно приводит к значительному улучшению неврологического прогноза.
Задержка хирургического лечения может привести к необратимому ухудшению состояния пациента. Какой вид хирургии позвоночника имеет смысл , может зависеть от анатомии пациента и лордоза или искривления пораженных сегментов позвоночника, а также от предпочтений хирурга. Они могут включать:
- Задний шейный спондилодез
- Ламинопластика
Хирургическое лечение может включать дополнительную процедуру переднего спондилодеза для устранения спондилеза или дегенерации дисков.
Шейный спондилез без миелопатии
При этом состоянии может потребоваться хирургическая помощь для устранения корешковых или иррадиирующих и неврологических симптомов, а не для устранения аксиальной боли в шее. Тип процедуры, необходимой для лечения, может зависеть от анатомии пациента и лордоза или искривления пораженных сегментов позвоночника, а также от предпочтений хирурга. Хирургическое лечение может включать:
Хирургическое лечение может включать:
- Переднюю шейную дискэктомию и спондилодез
- Передняя шейная корпорэктомия
- Дополнительный задний инструментальный спондилодез, в некоторых случаях
Хирургическое лечение
Передняя шейная дискэктомия и слияние (ACDF): Эта процедура включает удаление диска и декомпрессию, а также костный трансплантат или другой материал для спондилодеза. Пластины обычно вживляются. Он имеет высокий уровень успеха на уровне выше 90 процентов.
Передняя шейная корпэктомия (и слияние): Это хирургическое лечение многоуровневого спондилеза и спондилотического миелопатии включает удаление диска и позвонка, декомпрессию и костный трансплантат или другой материал для спондилодеза. Он всегда включает покрытие.
Задний шейный спондилодез: Это хирургическое лечение шейной спондилотической миелопатии включает декомпрессию и костный трансплантат или другой материал для спондилодеза.
 Однако стоит помнить, что эффект кофеина крайне низок в общих числах.
Однако стоит помнить, что эффект кофеина крайне низок в общих числах. Такое может произойти после продолжительной болезни или в результате сильного (или хронического) стресса
Такое может произойти после продолжительной болезни или в результате сильного (или хронического) стресса

 Трава обладает мочегонным, общеукрепляющим, антибактериальным и успокаивающим действием. В аптеках продают настойку пустырника на спирте, но ее можно приготовить и в домашних условиях. Потребуется сухая трава и 70% спирт. Ингредиенты смешивают в пропорции 1:5, выдерживают 1 месяц. Настойка обладает выраженным седативным и гипотензивным действием. Для беременных женщин и детей готовят отвар. Потребуется 15 г травы на 200 мл воды. Пустырник заливают кипятком и держат на медленном огне 5 минут. Состав процеживают и принимают 3 раза в день.
Трава обладает мочегонным, общеукрепляющим, антибактериальным и успокаивающим действием. В аптеках продают настойку пустырника на спирте, но ее можно приготовить и в домашних условиях. Потребуется сухая трава и 70% спирт. Ингредиенты смешивают в пропорции 1:5, выдерживают 1 месяц. Настойка обладает выраженным седативным и гипотензивным действием. Для беременных женщин и детей готовят отвар. Потребуется 15 г травы на 200 мл воды. Пустырник заливают кипятком и держат на медленном огне 5 минут. Состав процеживают и принимают 3 раза в день.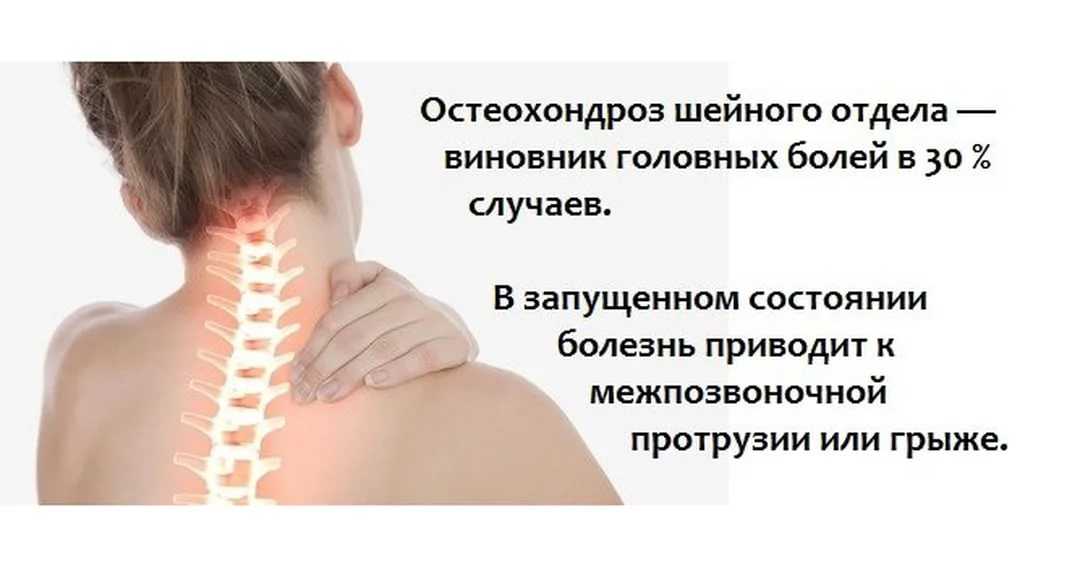


 Этот процесс сопровождается появлением сильнейших головных болей, для устранения которых организм «выключает» некоторые области головного мозга, что приводит к появлению черных точек в глазах, выраженной усталости и даже к потере сознания.
Этот процесс сопровождается появлением сильнейших головных болей, для устранения которых организм «выключает» некоторые области головного мозга, что приводит к появлению черных точек в глазах, выраженной усталости и даже к потере сознания.
 Эти вещества в совокупности вызывают минимум побочных эффектов и предохраняют органы-мишени от повреждения.
Эти вещества в совокупности вызывают минимум побочных эффектов и предохраняют органы-мишени от повреждения. Снимает зажимы в мышцах и устраняет передавливание сосудов и нервов.
Снимает зажимы в мышцах и устраняет передавливание сосудов и нервов.