Ювенильный ревматоидный артрит у детей: синдром Стилла — особенности клинического течения, современные подходы к терапии | #07/15
Актуальной проблемой детской ревматологии являются хронические воспалительные заболевания суставов. Для обозначения этой группы болезней в настоящее время принят термин «ювенильный идиопатический артрит (ЮИА)» [1, 3].
ЮИА — это гетерогенная группа заболеваний, включающая различные нозологические формы: ювенильный ревматоидный артрит (ЮРА), псориатический артрит, спондилоартриты, хронические артриты неуточненной этиологии [5]. Эти заболевания имеют тенденцию к хроническому течению, снижающему качество жизни больного ребенка и быстро приводящему к инвалидизации, а особенностью поражений является то, что повреждаются не только суставы, но и другие органы и системы организма. В этом смысле показательным является ЮРА — заболевание, которое обычно поздно диагностируется, т. к. его начало проявляется повышением температуры, сыпью, болью в горле, что часто расценивается как банальная вирусная или бактериальная инфекция [4, 6].
Синдром Стилла — это системный вариант ЮРА, характеризующийся преобладанием пролиферативных изменений в суставах, быстрым развитием деформации суставов, контрактур, поражением шейного отдела позвоночника в сочетании с лимфаденопатией, гепатоспленомегалией, гипохромной анемией, умеренным лейкоцитозом, сыпью, лихорадкой и полисерозитом.
Синдром Стилла у детей обычно начинается остро, сопровождается гектической лихорадкой, часто первым симптомом заболевания становится боль в горле. Всегда имеет место наличие кожных изменений в виде летучей пятнисто-папулезной сыпи, располагающейся на туловище и конечностях. Сыпь исчезает при надавливании и значительно усиливается при лихорадке и на высоте активности патологического процесса. Сохраняется длительное время, может появляться при обострении заболевания (рис. 1).
Распространенность заболевания составляет 0,01–0,001%, болеют дети любого возраста, девочки — в 1,5–2 раза чаще мальчиков [2, 7]. Этиология и патогенез заболевания изучены недостаточно.
До 1997 г. основной задачей при лечении ЮРА, в том числе синдрома Стилла, было снятие симптомов заболевания: боли, воспаления суставов, гуморальной активности. Однако эта тактика не позволяла предотвратить прогрессирование заболевания и возникновения тяжелых осложнений. В настоящее время имеется большой арсенал препаратов новой группы (моноклональные антитела, блокирующие биологическую активность фактора некроза опухоли (ФНО-α), интерлейкинов и поверхностные антигены лимфоцитов; рекомбинантные молекулы, представляющие собой рецепторы различных цитокинов, и аналоги молекул, участвующих в активации Т-клеток), действие которых в большинстве случаев достигает конечной цели — ремиссии болезни (Treat tu Target — T2 T) [6, 7].
Представляем клинический случай.
В мае 2014 г. в педиатрическое отделение МОНИКИ из районной больницы переведена больная Б. 17 лет. Жалобы при поступлении на подъем температуры до фебрильных цифр, летучую сыпь, боли в суставах кистей, стоп, утреннюю скованность, выраженную головную боль, слабость. Из анамнеза жизни известно, что ребенок из социально неблагополучной среды (семья неполная, мать ребенка злоупотребляет спиртным, у старшего брата — туберкулез легких).
Анамнез заболевания: весной 2013 г., после эпизода сильных болей в горле, отмечалась фебрильная лихорадка, сопровождаемая резкой болезненностью суставов, летучей полиморфной сыпью. Получала симптоматическое лечение. В связи с нарастанием болевого синдрома, появлением утренней скованности в апреле 2014 г. девочка была госпитализирована в стационар по месту жительства. В анализах крови: умеренное снижение гемоглобина (97 г/л), эритроцитов (3 × 1012/л), тромбоцитов (180 × 109/л), высокий лейкоцитоз (22 × 109/л), повышение скорости оседания эритроцитов (СОЭ) (43 мм/ч). По данным ультразвукового исследования органов брюшной полости — умеренная гепатоспленомегалия, электрокардиографии — выраженная синусовая тахикардия. Ребенок консультирован фтизиатром — данных за туберкулез нет. Была назначена массивная антибактериальная терапия. Состояние несколько стабилизировалось после подключения противовоспалительной терапии, и ребенок был выписан домой.
В анализах крови: умеренное снижение гемоглобина (97 г/л), эритроцитов (3 × 1012/л), тромбоцитов (180 × 109/л), высокий лейкоцитоз (22 × 109/л), повышение скорости оседания эритроцитов (СОЭ) (43 мм/ч). По данным ультразвукового исследования органов брюшной полости — умеренная гепатоспленомегалия, электрокардиографии — выраженная синусовая тахикардия. Ребенок консультирован фтизиатром — данных за туберкулез нет. Была назначена массивная антибактериальная терапия. Состояние несколько стабилизировалось после подключения противовоспалительной терапии, и ребенок был выписан домой.
Через 2 недели состояние девочки ухудшилось. Появились эпизоды гипертермии, сопровождаемые высыпаниями, артралгиями и общей интоксикацией, болями в животе, в связи с чем она была повторно госпитализирована. Ребенок консультирован онкологом — данных за онкологическую патологию не выявлено, по данным стернальной пункции — признаки неспецифического раздражения красного костного ростка.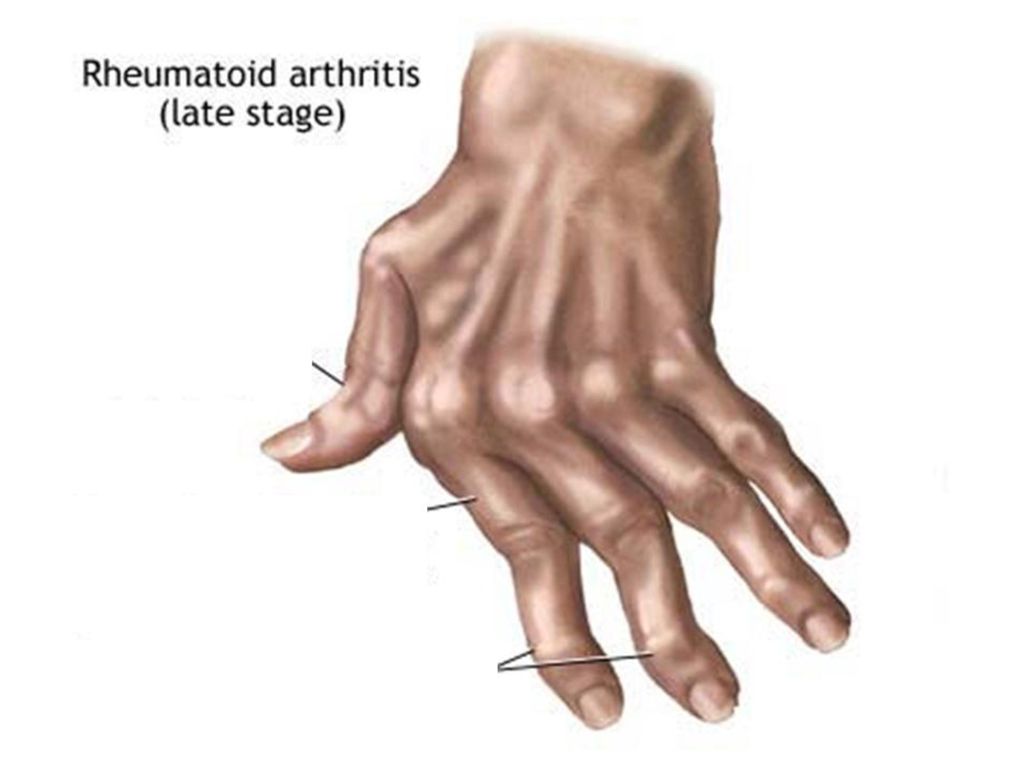 Назначен дексаметазон в низких дозах, состояние стабилизировалось, и ребенок вновь был выписан домой. Однако через 2 недели состояние девочки вновь ухудшилось, появились жалобы на кашель, подъемы температуры. Ребенок вновь госпитализирован в стационар по месту жительства, а оттуда переведен в педиатрическое отделение МОНИКИ.
Назначен дексаметазон в низких дозах, состояние стабилизировалось, и ребенок вновь был выписан домой. Однако через 2 недели состояние девочки вновь ухудшилось, появились жалобы на кашель, подъемы температуры. Ребенок вновь госпитализирован в стационар по месту жительства, а оттуда переведен в педиатрическое отделение МОНИКИ.
При поступлении в отделение состояние больной тяжелое за счет симптомов интоксикации. Девочка замкнута, плохо идет на контакт, астенического телосложения, пониженного питания. Вес 50 кг, рост — 161 см, за год отмечается снижение массы тела на 13 кг. Кожные покровы бледные. При подъемах температуры на коже лица, спины, груди появляется пятнисто-папулезная сыпь по типу красного дермографизма. Зев рыхлый. В легких дыхание везикулярное, хрипов нет. Границы относительной сердечной тупости в пределах возрастной нормы. Тоны ясные, ритмичные. Тахикардия до 100 уд./мин. Систолический шум на основании сердца. Артериальное давление (АД) 115/60 мм рт. ст. Печень +2 см из-под края реберной дуги. Селезенка пальпируется. Физиологические отправления в норме. Неврологической симптоматики не выявлено. По данным обследования в отделении при поступлении: гемоглобин — 84 × 10
Селезенка пальпируется. Физиологические отправления в норме. Неврологической симптоматики не выявлено. По данным обследования в отделении при поступлении: гемоглобин — 84 × 10
Установлен диагноз: ювенильный ревматоидный артрит, системная форма. Олигоартикулярный вариант. Синдром Стилла. Проведено 2 курса пульс-терапии преднизолоном в дозе 500 мг/сутки по 3 дня. Назначен метотрексат в дозе 15 мг на 1 м2 поверхности тела. В связи с высокой клинической активностью и неэффективностью терапии глюкокортикостероидами и цитостатиками ребенок переведен в университетскую клинику детской клинической больницы Первого МГМУ им. М. И. Сеченова для инициации лечения тоцилизумабом (моноклональными антителами к рецептору интерлейкина-6 — плеотропного цитокина, эффекты которого включают активацию Т-клеток и остеокластов, индукцию выработки аутоантител). Состояние ребенка на фоне проводимой терапии стабилизировалось. Не лихорадит. Купировались сыпь и болевой синдром. Формула крови, СРБ нормализовались.
Таким образом, синдром Стилла у детей характеризуется сложностью дифференциальной диагностики, а одной из причин тяжести заболевания у данного пациента можно считать позднюю диагностику и несвоевременность начала патогенетической терапии.
Литература
- Алексеева Е. И., Шахбазян И. Е. Принципы патогенетической терапии тяжелых системных вариантов ювенильного ревматоидного артрита. М., 2002. 127 с.
- Заболеваемость населения России в 2012 году. Статистические материалы / Министерство здравоохранения Российской Федерации. ФГБУ «Центральный научно-исследовательский институт организации и информатизации здравоохранения» Минздрава. М., 2013.
- Кузьмина Н. Н., Воронцов И. М., Никишина И. П., Салугина С. О. Эволюция взглядов на терминологию и классификацию ювенильных хронических артритов // Научно-практическая ревматология. 2000, № 1, с. 41–45.
- Статистический сборник «Дети России».
 Федеральная служба государственной статистики (Росстат), Детский фонд ООН (UNICEF), 2010.
Федеральная служба государственной статистики (Росстат), Детский фонд ООН (UNICEF), 2010. - Ювенильный артрит: клинические рекомендации для педиатров. Детская ревматология / Под ред. А. А. Баранова, Е. И. Алексеевой; Науч. центр здоровья детей РАМН, Первый МГМУ им. И. М. Сеченова. М.: ПедиатрЪ, 2013. 120 с.
- Cassidy J. T., Petty R. E. Textbook of pediatric rheumatology. New York, Edinburg, Melbourne, Tokyo, 2001.
- Petty R. E., Southwood T. R., Baum J. et al. Revision of the Proposed Classification Criteria for Juvenile Idiopathic Arthritis: Durban, 1997. The Journal of Rheumatology. 1998, 25: 10, 1991–1994. Источник информации: http://www.ivanhoe.com/home/p_home.cfm по материалам American College of Rheumatology Annual Scientific Meeting in Orlando, Fla., Oct. 23–28, 2003.
Ю. В. Котова, кандидат медицинских наук
Т. А. Бокова1, доктор медицинских наук, профессор
ГБУЗ МО МОНИКИ им. М. Ф. Владимирского, Москва
М. Ф. Владимирского, Москва
1 Контактная информация: [email protected]
Системная форма ювенильного идиопатического артрита (диагностика и лечение)
В 1897 г. сэр Дж.Ф. Стилл описал синдром, включающий хронический артрит, лихорадку, аденопатию и спленомегалию. Первоначально этот симптомокомплекс носил название «синдром Стилла», а позднее стал рассматриваться как системная форма ювенильного ревматоидного артрита. В соответствии с современной классификацией Международной лиги ревматологических ассоциаций (ILAR) системный ювенильный идиопатический артрит (ЮИА) определяется у ребенка в возрасте до 16 лет при наличии артрита, с предшествующей или сопутствующей лихорадкой в течение 2 нед., в сочетании с преходящими, летучими эритематозными высыпаниями, серозитом, генерализованной лимфаденопатией, гепатомегалией и/или спленомегалией. Течение системной формы заболевания имеет свои особенности – чаще суставной синдром появляется в то же время, что и внесуставные проявления. Однако возможно отсроченное появление стойкого суставного синдрома с превалированием в дебюте ЮИА лихорадки, сыпи, лимфаденопатии, гепатоспленомегалии, полисерозита [3–8]. В таком случае говорят об аллергосептическом варианте ЮИА.
Однако возможно отсроченное появление стойкого суставного синдрома с превалированием в дебюте ЮИА лихорадки, сыпи, лимфаденопатии, гепатоспленомегалии, полисерозита [3–8]. В таком случае говорят об аллергосептическом варианте ЮИА.
Аллергосептический вариант системной формы ЮИА стал известен сравнительно недавно – с 1960–х гг. Впервые симптомокомплекс, включающий в себя лихорадку, артралгии, аллергическую сыпь, лимфаденопатию, реже – гепатоспленомегалию и высокий нейтрофильный лейкоцитоз, был описан Висслером в 1943 г. Из–за клинического сходства с сепсисом он получил название «аллергический субсепсис». В последующем Висслер и Фанкони, как и другие авторы, пришли к выводу, что это заболевание имеет аутоиммунную природу и нередко трансформируется в ревматоидный артрит [5,6].
В нашей клинике этот вариант ЮИА изучается с 1979 г. На основании имеющихся данных о существовании системной формы ЮИА с острым манифестным началом болезни (высокая упорная лихорадка, полиморфная аллергическая сыпь, лимфаденопатия, отсроченный суставной синдром (от нескольких недель до нескольких месяцев), значительный нейтрофильный лейкоцитоз и повышение СОЭ) этот синдром под названием аллергосептического был внесен в отечественную рабочую классификацию [4]. Данная классификация, помимо аллергосептического варианта системной формы ЮИА, выделяет вариант Стилла. Его характерное отличие – появление с самого начала заболевания прогрессирующего полиартрита, быстро приобретающего характер генерализованного поражения суставов.
Данная классификация, помимо аллергосептического варианта системной формы ЮИА, выделяет вариант Стилла. Его характерное отличие – появление с самого начала заболевания прогрессирующего полиартрита, быстро приобретающего характер генерализованного поражения суставов.
Ранее североамериканские ревматологи предложили выделять два варианта системной формы ЮИА: с выраженными системными проявлениями без активного артрита и с активным артритом [8]. Эти формы являются аналогами аллергосептического варианта и варианта Стилла в отечественной классификации. В настоящее время выделение двух вариантов системной формы ЮИА получило подтверждение на основании патогенетических различий. Это отражено в критериях Американского колледжа ревматологов (ACR) [8].
Суставной синдром при аллергосептическом варианте ЮИА характеризуется ограниченным, преходящим олигоартритом, артралгиями или даже отсутствием в дебюте заболевания явных суставных поражений, что значительно затрудняет раннюю диагностику ЮИА. Мы наблюдали детей, у которых стойкие симметричные изменения в суставах, позволяющие окончательно подтвердить диагноз ЮИА, сформировались только через 2–3 года от начала заболевания. У 2 больных с системным вариантом ЮИА, наблюдаемых нами, суставной синдром развился только на 7–м году от начала наблюдения.
Мы наблюдали детей, у которых стойкие симметричные изменения в суставах, позволяющие окончательно подтвердить диагноз ЮИА, сформировались только через 2–3 года от начала заболевания. У 2 больных с системным вариантом ЮИА, наблюдаемых нами, суставной синдром развился только на 7–м году от начала наблюдения.
Локализация суставных поражений при этом варианте также своеобразна. Как правило, в процесс вовлекаются крупные суставы – коленные, часто – тазобедренные, реже – голеностопные и суставы кистей и стоп. В крупных суставах довольно быстро развиваются деструктивные изменения: разволокнение хряща, костные эрозии, причем этот процесс быстро прогрессирует, приводя к значительному разрушению, например, головки бедренной кости.
Для аллергосептического синдрома свойственен и особый характер лихорадки: она обычно появляется ранним утром, начиная с 5–6 ч, после сильного озноба. Продолжительность лихорадки составляет 3–4 ч, затем наступает резкое падение температуры, сопровождающееся проливным потом. При снижении температуры больные чувствуют себя неплохо.
При снижении температуры больные чувствуют себя неплохо.
Начало лихорадки часто совпадает с появлением кожных высыпаний. Сыпь при аллергосептическом синдроме носит упорный характер и, так же как лихорадка, может длиться месяцами. Локализуется она на туловище и разгибательных поверхностях конечностей, обычно полиморфна, наблюдаются групповые скопления на боковых поверхностях груди и на бедрах. Очень типична так называемая «линейная» сыпь, представляющая собой скопления мелких элементов в виде линий длиной до 1–2 см.
С самого начала болезни при аллергосептическом синдроме наблюдаются высокий лейкоцитоз, достигающий 30 000 – 40 000, нейтрофиллез, тромбоцитоз и высокая СОЭ.
Несмотря на то, что системный ЮИА рассматривается как форма ЮИА, возможно, он является отдельной нозологической единицей, так как имеются существенные отличия в патогенезе, клинической картине, ответе на противоревматическую терапию, прогнозе и осложнениях [8].
Этиология системного ЮИА, как и в целом ЮИА, до настоящего времени остается неизвестной. В основе заболевания лежит активация клеточного и гуморального звеньев иммунитета, предположительно в ответ на появление чужеродного или на измененный собственный антиген. В результате сложных взаимодействий активированные Т–лимфоциты, макрофаги, фибробласты, синовиоциты вырабатывают провоспалительные цитокины, вызывающие каскад патологических изменений с развитием прогрессирующего воспаления в полости сустава. При этом такие системные проявления ЮИА, как лихорадка, сыпь, лимфаденопатия, похудание и др. больше связывают с повышением синтеза и активностью интерлейкинов ИЛ–1, ИЛ–6, чем с активацией фактора некроза опухоли (ФНО–α). Неконтролируемые реакции иммунной системы приводят к развитию хронического воспаления, необратимых изменений в суставах и экстраартикулярных проявлений [3,4].
В основе заболевания лежит активация клеточного и гуморального звеньев иммунитета, предположительно в ответ на появление чужеродного или на измененный собственный антиген. В результате сложных взаимодействий активированные Т–лимфоциты, макрофаги, фибробласты, синовиоциты вырабатывают провоспалительные цитокины, вызывающие каскад патологических изменений с развитием прогрессирующего воспаления в полости сустава. При этом такие системные проявления ЮИА, как лихорадка, сыпь, лимфаденопатия, похудание и др. больше связывают с повышением синтеза и активностью интерлейкинов ИЛ–1, ИЛ–6, чем с активацией фактора некроза опухоли (ФНО–α). Неконтролируемые реакции иммунной системы приводят к развитию хронического воспаления, необратимых изменений в суставах и экстраартикулярных проявлений [3,4].
Диагностика системного ЮИА наиболее сложна в случае развития аллергосептического синдрома, когда суставной синдром отсутствует или слабо выражен, а в клинической картине доминируют гектическая лихорадка, сыпь, поражения внутренних органов. Так как этот симптомокомплекс присущ не только ревматическим, но и другим заболеваниям, диагноз системной формы ЮИА ставится методом исключения такой патологии, как сепсис, инфекции (иерсиниоз, токсоплазмоз и др.), онкогематология, солидные опухоли, диффузные болезни соединительной ткани (СКВ, ИДМ, системные васкулиты), периодическая болезнь, хронические заболевания кишечника (НЯК, болезнь Крона), аутовоспалительные синдромы.
Так как этот симптомокомплекс присущ не только ревматическим, но и другим заболеваниям, диагноз системной формы ЮИА ставится методом исключения такой патологии, как сепсис, инфекции (иерсиниоз, токсоплазмоз и др.), онкогематология, солидные опухоли, диффузные болезни соединительной ткани (СКВ, ИДМ, системные васкулиты), периодическая болезнь, хронические заболевания кишечника (НЯК, болезнь Крона), аутовоспалительные синдромы.
Для проведения дифференциальной диагностики необходимо использовать следующие методы: посевы биологических сред на флору с определением чувствительности; серологические методы для исключения ряда инфекций; иммунологические исследования; биопсию костного мозга; компьютерную томографию и/или магнитно–резонансную томографию грудной и брюшной полостей, головного мозга; эндоскопические исследования; прокальцитониновый тест. Наиболее важным является исключение онкогематологических заболеваний, проведение пункции костного мозга до назначения глюкокортикоидов.
Особое значение в последние годы приобрел метод определения уровня прокальцитонина, который позволяет дифференцировать лихорадку, развивающуюся при аутоиммунных заболеваниях, в том числе при ЮИА, от лихорадки, обусловленной бактериальной инфекцией. Известно, что при сепсисе и даже при локальном инфекционном процессе отмечается повышение уровня прокальцитонина, в то время как при системной форме ЮИА, несмотря на ее высокую клинико–лабораторную активность, уровень прокальцитонина остается в норме.
Известно, что при сепсисе и даже при локальном инфекционном процессе отмечается повышение уровня прокальцитонина, в то время как при системной форме ЮИА, несмотря на ее высокую клинико–лабораторную активность, уровень прокальцитонина остается в норме.
Вариант Стилла (или системная форма ЮИА с активным артритом) не сложен для диагностики, так как основной критерий ЮИА – полиартрит присутствует с самого начала заболевания. Для этого варианта характерно поражение также шейного отдела позвоночника, возможно вовлечение височно–нижнечелюстных суставов, в то время как внесуставные проявления обычно менее выражены, чем при аллергосептическом варианте.
Лечение системного ЮИА до последнего времени являлось чрезвычайно трудной задачей. В комплексе терапии использовались нестероидные противовоспалительные препараты, парентеральные глюкокортикоиды, внутривенный иммуноглобулин в сочетании с традиционной иммуносупрессивной терапией. Пульс–терапия метилпреднизолоном в дозе 15–20 мг/кг оказывает быстрый противовоспалительный эффект и позволяет избежать развития тяжелых жизнеугрожающих состояний, таких как синдром активации макрофагов, прервать лихорадку и развитие висцеритов. По данным A.O. Adebajo и M.A. Hall, до 17% пациентов с системным ЮИА на фоне пульс–терапии метилпреднизолоном достигают ремиссии [9]. Однако у большинства больных эффект пульс–терапии метилпреднизолоном – временный и не позволяет предотвратить дальнейшее развитие заболевания. Пероральные глюкокортикоиды после первоначального эффекта при снижении дозы перестают контролировать заболевание, а также приводят к развитию тяжелых осложнений – отставанию в росте, ожирению, развитию вторичного синдрома Иценко–Кушинга, артериальной гипертензии и остеопороза [3,4]. Обоснованность назначения внутривенного иммуноглобулина дискутировалась детскими ревматологами, однако было доказано, что препарат эффективен при раннем назначении у части больных [10,11]. Эффективность метотрексата, являющегося препаратом «номер один» для всех других вариантов ЮИА, при системной форме недостаточна [7,12].
По данным A.O. Adebajo и M.A. Hall, до 17% пациентов с системным ЮИА на фоне пульс–терапии метилпреднизолоном достигают ремиссии [9]. Однако у большинства больных эффект пульс–терапии метилпреднизолоном – временный и не позволяет предотвратить дальнейшее развитие заболевания. Пероральные глюкокортикоиды после первоначального эффекта при снижении дозы перестают контролировать заболевание, а также приводят к развитию тяжелых осложнений – отставанию в росте, ожирению, развитию вторичного синдрома Иценко–Кушинга, артериальной гипертензии и остеопороза [3,4]. Обоснованность назначения внутривенного иммуноглобулина дискутировалась детскими ревматологами, однако было доказано, что препарат эффективен при раннем назначении у части больных [10,11]. Эффективность метотрексата, являющегося препаратом «номер один» для всех других вариантов ЮИА, при системной форме недостаточна [7,12].
Отсутствие эффекта традиционных лекарственных препаратов побуждает врачей к поиску новых возможностей лечения данного заболевания. На сегодняшний день решением этой проблемы стали генно–инженерные биологические препараты. Особенностью препаратов данной группы является селективное ингибирование определенных факторов патогенеза ЮИА. Одними из первых биологических препаратов явились ингибиторы ФНО–α. Однако, по данным международных клинических исследований, использование ингибиторов ФНО–α у детей с системной формой ЮИА далеко не всегда позволяет достичь желаемого результата [13]. Это связано с разными патогенетическими механизмами развития системной и суставной форм ЮИА. Ингибиторы ФНО–α могут использоваться при лечении варианта Стилла с активным артритом, без явных внесуставных проявлений [7]. В то же время лечение этими препаратами аллергосептического варианта (системной формы с выраженными системными проявлениями без активного артрита) редко бывает успешным, так как развитие системных проявлений в основном обусловлено гиперпродукцией ИЛ–6, а также ИЛ–1.
На сегодняшний день решением этой проблемы стали генно–инженерные биологические препараты. Особенностью препаратов данной группы является селективное ингибирование определенных факторов патогенеза ЮИА. Одними из первых биологических препаратов явились ингибиторы ФНО–α. Однако, по данным международных клинических исследований, использование ингибиторов ФНО–α у детей с системной формой ЮИА далеко не всегда позволяет достичь желаемого результата [13]. Это связано с разными патогенетическими механизмами развития системной и суставной форм ЮИА. Ингибиторы ФНО–α могут использоваться при лечении варианта Стилла с активным артритом, без явных внесуставных проявлений [7]. В то же время лечение этими препаратами аллергосептического варианта (системной формы с выраженными системными проявлениями без активного артрита) редко бывает успешным, так как развитие системных проявлений в основном обусловлено гиперпродукцией ИЛ–6, а также ИЛ–1.
Препаратом, селективно блокирующим ИЛ–6, является тоцилизумаб (Актемра). Тоцилизумаб (Актемра) – первое рекомбинантное гуманизированное моноклональное антитело к человеческому рецептору ИЛ–6 из подкласса иммуноглобулинов IgG1. Тоцилизумаб селективно связывается и подавляет как растворимые, так и мембранные рецепторы ИЛ–6. Известно, что ИЛ–6 является многофункциональным цитокином, вырабатываемым различными типами клеток, участвующих в паракринной регуляции, системных физиологических и патологических процессах, таких как стимуляция секреции иммуноглобулина, активация Т–клеток, стимуляция выработки белков острой фазы в печени и гемопоэза.
Тоцилизумаб (Актемра) – первое рекомбинантное гуманизированное моноклональное антитело к человеческому рецептору ИЛ–6 из подкласса иммуноглобулинов IgG1. Тоцилизумаб селективно связывается и подавляет как растворимые, так и мембранные рецепторы ИЛ–6. Известно, что ИЛ–6 является многофункциональным цитокином, вырабатываемым различными типами клеток, участвующих в паракринной регуляции, системных физиологических и патологических процессах, таких как стимуляция секреции иммуноглобулина, активация Т–клеток, стимуляция выработки белков острой фазы в печени и гемопоэза.
В настоящее время еще нет обширных данных по длительному применению тоцилизумаба (Актемры) в детском возрасте. Исследования тоцилизумаба длятся около 5 лет, и за это время Актемра зарекомендовала себя как очень эффективный препарат именно для лечения системной формы ЮИА [14,15]. Наиболее полная информация о применении тоцилизумаба при системной форме ЮИА представлена в рандомизированном двойном слепом плацебо–контролируемом клиническом исследовании S. Yokota et al. [14]. В настоящее время уже завершилась 3–я фаза испытаний, в которой продемонстрирована высокая эффективность и безопасность Актемры. Через 48 нед. применения тоцилизумаба, по данным исследования, отмечено купирование лихорадки, сыпи, снижение лабораторной активности. Это подтверждено достижением улучшения по критериям Американского колледжа ревматологов. Так, улучшение ACRpedi 30 достигнуто у 98% пациентов, ACRpedi 50 – у 94%, ACRpedi 70 – у 90%, показано стойкое сохранение эффекта с течением времени. В ходе данного клинического испытания была продемонстрирована удовлетворительная переносимость тоцилизумаба (Актемры), что делает оправданным его применение у пациентов с системной формой ЮИА. Эффективность препарата по данным клинического исследования не вызывает сомнений.
Yokota et al. [14]. В настоящее время уже завершилась 3–я фаза испытаний, в которой продемонстрирована высокая эффективность и безопасность Актемры. Через 48 нед. применения тоцилизумаба, по данным исследования, отмечено купирование лихорадки, сыпи, снижение лабораторной активности. Это подтверждено достижением улучшения по критериям Американского колледжа ревматологов. Так, улучшение ACRpedi 30 достигнуто у 98% пациентов, ACRpedi 50 – у 94%, ACRpedi 70 – у 90%, показано стойкое сохранение эффекта с течением времени. В ходе данного клинического испытания была продемонстрирована удовлетворительная переносимость тоцилизумаба (Актемры), что делает оправданным его применение у пациентов с системной формой ЮИА. Эффективность препарата по данным клинического исследования не вызывает сомнений.
Не менее важным является способ применения препарата. Тоцилизумаб вводится внутривенно 1 раз в 2 нед., доза рассчитывается исходя из веса пациента. Детям с массой тела 30 кг и более препарат вводится в дозе 8 мг/кг, с массой менее 30 кг – в дозе 12 мг/кг. Во время введения препарата ребенок должен находиться в стационаре под наблюдением врача, для того чтобы в случае возникновения осложнений они были немедленно купированы.
Во время введения препарата ребенок должен находиться в стационаре под наблюдением врача, для того чтобы в случае возникновения осложнений они были немедленно купированы.
Эффективность и безопасность тоцилизумаба были подтверждены и российским опытом лечения тяжелого системного ЮИА [15]. Собственный опыт применения тоцилизумаба у 12 пациентов с системным ЮИА показал быстрое достижение эффекта, купирование как клинических, так и лабораторных показателей активности в течение первых 4 нед. у всех больных. Ни у одного пациента не выявлено осложнений и нежелательных реакций на введение препарата. На сегодняшний день тоцилизумаб – первый и единственный препарат, зарегистрированный для лечения системного ЮИА. Препарат может назначаться детям в возрасте 2 лет и старше.
Таким образом, диагностика и лечение системной формы ЮИА представляют собой сложную проблему, решение которой возможно при тщательном проведении диагностического поиска и назначении современной терапии, в том числе биологического препарата тоцилизумаб.
Литература
1. Still G.F. On a form of chronic Joint disease in children // Medico–Chirurgical Transaction. 1897. Vol. 80. P. 47–60.
2. Petty R.E., Southwood T.R., Manners P. et al. International League of Association for Rheumatology classification of JIA: second revision Edmonton // J. Rheumatology. 2001. Vol. 31. № 2. P. 390–392.
3. Алексеева Е.И., Литвицкий П.Ф. Ювенильный ревматоидный артрит: этиология, патогенез, клиника, алгоритмы диагностики и лечения. Руководство для врачей, преподавателей, научных сотрудников / под общей ред. А.А. Баранова. М.: ВЕДИ, 2007. 368 с.
4. Жолобова Е.С., Шахбазян И.Е., Улыбина О.В., Афонина Е.Ю. Руководство по детской ревматологии / под ред. Н.А. Геппе, Н.С. Подчерняевой, Г.А. Лыскиной. М.: ГЭОТАР–Медиа, 2011. С. 162–245.
5. Фанкони Г., Вальгран А. Руководство по детским болезням. М., 1960. С. 347.
6. Wissler H. Helv. // Paediatr. Acta. 1958. Vol. 13. P. 405.
7. Beukelman T., Patkar N.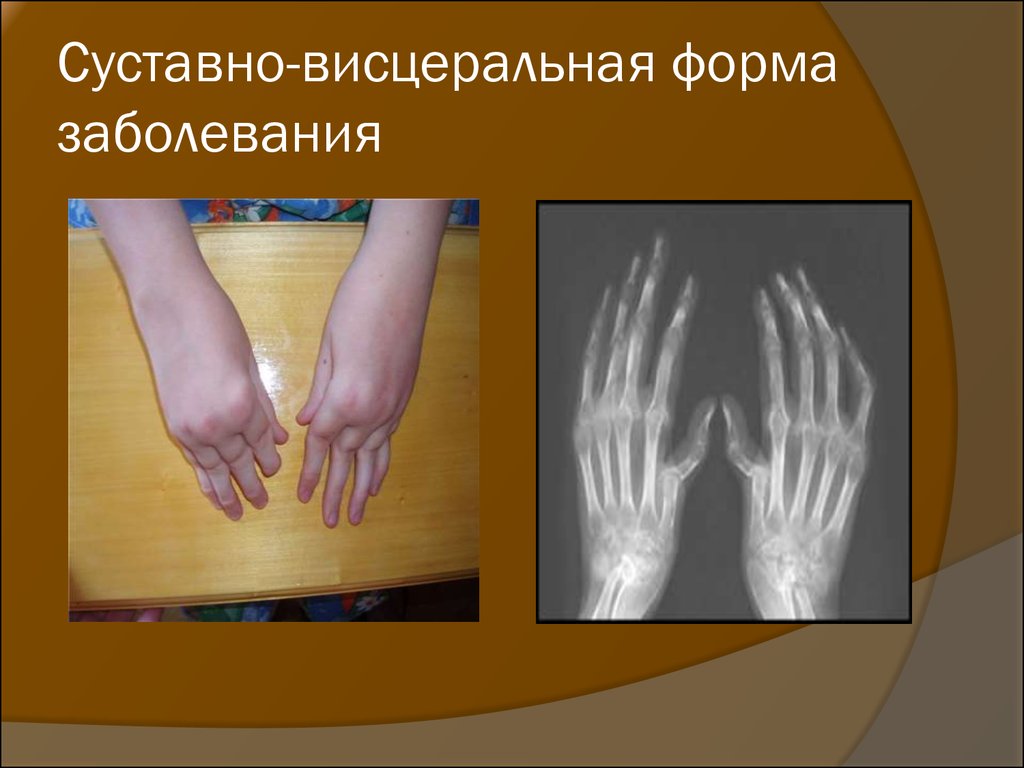 M., Saag K.G. et al. 2011 American College of Rheumatology. Recommendations for the Treatment of Juvenile Idiopathic Arthritis: Initiation and Safety Monitoring of Therapeutic Agents for the Treatment of Arthritis and Systemic Features //Arthritis Care & Research. 2011. Vol. 63. № 4. P. 465–482.
M., Saag K.G. et al. 2011 American College of Rheumatology. Recommendations for the Treatment of Juvenile Idiopathic Arthritis: Initiation and Safety Monitoring of Therapeutic Agents for the Treatment of Arthritis and Systemic Features //Arthritis Care & Research. 2011. Vol. 63. № 4. P. 465–482.
8. Gurion R., Lehman T.J.A., Moorthy L.N. Systemic Arthritis in Children: A Review of Clinical Presentation and Treatment // International Journal of Inflammation. 2012. P. 16.
9. Adebajo A.O., Hall M.A. The use of intravenous pulse dmethylprednisolone in the treatment of systemic–onset juvenilechronic arthritis // British Journal of Rheumatology. 1998. Vol. 37. № 11. P. 1240–1242.
10. Laxer R.M., Schneider R. Systemic–onset juvenile chronic arthritis // Oxford Textbook of Rheumatology. 2004. Oxford University Press, Oxford, UK. P. 798–810.
11. Алексеева Е.И., Шахбазян И.Е., Жолобова Е.С. Иммуноглобулин для внутривенного введения – необходимый компонент лечения тяжелого системного ювенильного артрита // Педиатрическая фармакология. 2003. Т. 1. № 3. С. 35–41.
2003. Т. 1. № 3. С. 35–41.
12. Kimball A.B., Summers R.M., Turner M. et al. Randomized, placebo–controlled, crossover trial of low–dose oral methotrexate in children with extended oligoarticular or systemic arthritis // Arthritis & Rheumatism. 2000. Vol. 43. № 8. P. 1849–1857.
13. Kimura Y., Pinho P., Walco G. et al. Etanercept treatment in patients with refractory systemic onset juvenile rheumatoid arthritis // Journal of Rheumatology. 2005. Vol. 32. № 5. P. 935–942.
14. Yokota S. et al. Efficacy and safety of tocilizumab in patients with systemic–onset juvenile idiopathic arthritis: a randomised, double–blind, placebo–controlled, withdrawal phase III trial // Lancet. 2008. Vol. 371. P. 998–1006.
15. Алексеева Е.И., Денисова Р.В., Валиева С.И. и др. Эффективность и безопасность тоцилизумаба у больных тяжелым системным ЮИА // Вопросы современной педиатрии. 2011. Т. 10. № 3. С. 24–32.
Болезнь Стилла у детейЛечение ребенка — детские болезни, консультации, опыт.
 | Лечение ребенка
| Лечение ребенкаСодержание:
|
Болезнь Стилла признана формой артрита. Заболевание тяжелое, требующее глубокой диагностики. Выявление недуга часто происходит до 16 лет (как правило, в возрасте трех-пяти лет). Болеют как мальчики, так и девочки.
Фото: Артрит
Описано заболевание было в 1897 году британцем Джорджем Стиллом. Ранее считалось, что патологии подвержены исключительно дети, но с течением времени эта информация была опровержение: взрослых недуг может настичь с аналогичной долей вероятности. В последнее время распространенность недуга несколько возросла.
Фото: Болезнь Стилла
При болезни происходит воспалительное поражение суставов. При этом наблюдается системный воспалительный процесс во всем организме.
Болезнь Стилла опасна тем, что развивается совершенно неожиданно у вполне здорового ранее ребенка. Особенно «любит» болезнь детей, не достигших возраста семи лет.
Фото: Воспалительное поражение суставов
До сегодняшнего дня врачи так и не сумели с уверенностью указать на причины развития патологии, даже несмотря на проведение многочисленных исследований. Между тем, существует предположение относительно ее инфекционной природы. Возбудитель остается не определен. В некоторых случаях происходит выявление вируса краснухи, в иных – цитомегаловируса. В числе возможных возбудителей также числятся вирусы парагриппа, Эпштейн-Барр, микоплазмы и эшерихии.
Фото: Вирус краснухи
Современные медики не исключают, что заболевание может носить наследственный характер, однако подтверждения тому нет.
Болезни присуще острое начало. Температура поднимается до 39 градусов. Ее удержание на данной отметке наблюдается очень долго, но лихорадка не носит постоянного характера. Подъем температуры обычно происходит в вечерне время и сопровождается сильным ознобом. К утру показатели несколько падают, ввиду чего происходит большое потоотделение.
Еще один симптом недуга – сыпь. Иногда высыпания проявляются исключительно при подъеме температуры. При этом сыпь может иметь сразу несколько видов – от папулы до эритемы узловатой. Сыпь не доставляет дискомфорта, то есть не жжет и не чешется.
Фото:Высыпания при болезни Стилла
На начальном этапе болезни проявляется воспаление одного сустава. Несколько позже происходит вовлечение в патологический процесс височно-челюстных, коленных, голеностопных, лучезапястных, тазобедренных, межфаланговых и локтевых суставов. Наиболее ярким симптомом болезни является воспаление межфаланговых суставов, что позволяет произвести дифференциальный анализ, вовремя отбросив предположения о развитии ревматической лихорадки, системной красной волчанки и ревматоидного артрита.
У 65% заболевших наблюдается лимфаденит. Как правило, увеличению подлежат шейные лимфатические узлы. Они сохраняют подвижность и имеют плотную консистенцию. Многие пациенты предъявляют жалобы и на боль в горле, возникающую в самом начале болезни. Может развиться воспаление сосудистой оболочки глаз.
Болезнь Стилла у детей оказывает воздействие на легочную систему и сердце. Не исключаются проявления плеврита, пневмонита и перикардита. Намного реже происходит выявление миокардита и эндокардита.
Больной ребенок жалуется на возникающую тошноту. Наблюдаются рвотные позывы, потеря аппетита и снижение массы тела. Выражен болевой синдром.
Фото: Плохое самочувствие у ребенка
Выявление болезни у детей – процесс несколько затруднительный, что обуславливает использование сразу нескольких видов диагностики. Как правило, установить патологию удается благодаря проведению следующих мероприятий:
Как правило, установить патологию удается благодаря проведению следующих мероприятий:
- Сдача анализа крови
- Бактериальный посев крови
- Биопсия лимфатических узлов
- Рентгенография
- Ультразвуковое исследование
- ЭКГ
Фото:ЭКГ
Поставить ребенку точный диагноз может исключительно врач-травматолог, уже имевший дело с такой болезнью.
Необходим дифференциальный анализ заболевания с ревматоидным артритом, лимфомой, гранулезным гепатитом, системным васкулитом и псориатическим артритом.
Фото: Псориатический артрит
Терапия при болезни Стилла требует комплексного подхода. В основе лечения лежит прием нестероидных противовоспалительных препаратов. Таковые помогают уменьшить болевые проявления, снизить покраснение на коже. Продолжительность курса варьируется от 1 до 3 месяцев. При выборе лекарства специалист руководствуется их безопасностью по отношению к ребенку того или иного возраста.
Фото: Терапия требует комплексного подхода
Необходимы детям с таким диагнозом и стероидные гормоны (Дексаметазон). Врачи не исключают эффективности цитостатиков (Циклофосфамид), способствующих угнетению клеточного роста. Особенно показаны препараты такого плана при тяжелых формах недуга.
Нельзя обойти стороной и такой момент, как реабилитационные мероприятия. Такое лечение направлено на улучшение качества жизни ребенка, имеющего суставные заболевания. В ходе реабилитационной программы происходит восстановление всех функций и снижение процента инвалидности.
Фото: Стероидные гормоны
Безусловно, заменить традиционное лечение народным невозможно. С разрешения лечащего ребенка врача родители могут лишь облегчить боль и несколько снизить дискомфорт своего чада посредством сосновых ванн (используется хвойный отвар, настоянный не менее 10 часов) и семечек из косточек вишни (нужно разбить косточку, изъять семечку, а после измельчения большого их количества выполнять компрессы).
Фото:Хвойный отвар
Порой болезнь совершенно неожиданно может перейти в рецидивирующую или хроническую форму. У 40% детей выздоровление обычно наступает спустя полгода после начала лечения. Хроническая форма, названная наиболее тяжелой, нередко протекает с полиартритом. Болезнь, в свою очередь, ведет к ограничению суставной активности.
Фото:Полиартрит
Специфических профилактических мер, к сожалению, не существует. Чтобы предупредить у ребенка болезнь Стилла, родителям следует своевременно производить профилактику простудных заболеваний (закалять ребенка, организовать для него полноценный отдых, следить за рационом). Также необходима санация воспалительных очагов.
[Болезнь Стилла у детей и взрослых]
Сохранить цитату в файл
Формат: Резюме (текст)PubMedPMIDAbstract (текст)CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Не удалось загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Эл. адрес:
(изменить)
адрес:
(изменить)
Который день? Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый рабочий день
Который день? ВоскресеньеПонедельникВторникСредаЧетвергПятницаСуббота
Формат отчета: SummarySummary (text)AbstractAbstract (text)PubMed
Отправить максимум: 1 шт. 5 шт. 10 шт. 20 шт. 50 шт. 100 шт. 200 шт.
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
Полнотекстовые ссылки
Спрингер
Полнотекстовые ссылки
Обзор
. 2017 сен; 76 (7): 595-608.
2017 сен; 76 (7): 595-608.
doi: 10.1007/s00393-017-0358-5.
[Статья в немецкий]
C M Hedrich 1 , К. Гюнтер 2 , М. Арингер 3
Принадлежности
- 1 Государственное учреждение педиатрической ревматологии и иммунологии, клиника и поликлиника для детской и молодежной медицины, Университетская клиника Карла Густава Каруса, Технический университет Дрездена, Fetscherstr. 74, 01307, Дрезден, Германия. [email protected].
- 2 Клиника и поликлиника дерматологии, Университетская клиника Карла Густава Каруса, Технический университет Дрездена, Дрезден, Германия.

- 3 Bereich Ревматология, Медицинская клиника и поликлиника III, Университетская клиника Карла Густава Каруса, Технический университет Дрездена, Дрезден, Германия.
- PMID: 28755070
- DOI: 10.1007/s00393-017-0358-5
Обзор
[Статья в немецкий]
C M Hedrich et al. Z Ревматол. 2017 Сентябрь
. 2017 сен; 76 (7): 595-608.
doi: 10.1007/s00393-017-0358-5.
Авторы
КМ Хедрих 1 , К.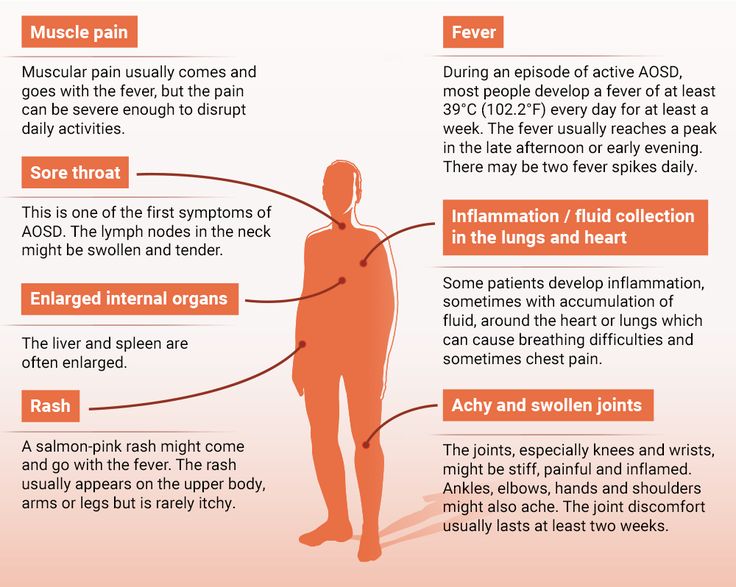 Гюнтер 2 , М. Арингер 3
Гюнтер 2 , М. Арингер 3
Принадлежности
- 1 Государственное учреждение педиатрической ревматологии и иммунологии, клиника и поликлиника для детской и молодежной медицины, Университетская клиника Карла Густава Каруса, Технический университет Дрездена, Fetscherstr. 74, 01307, Дрезден, Германия. [email protected].
- 2 Клиника и поликлиника дерматологии, Университетская клиника Карла Густава Каруса, Технический университет Дрездена, Дрезден, Германия.
- 3 Bereich Ревматология, Медицинская клиника и поликлиника III, Университетская клиника Карла Густава Каруса, Технический университет Дрездена, Дрезден, Германия.
- PMID: 28755070
- DOI:
10.
 1007/s00393-017-0358-5
1007/s00393-017-0358-5
Абстрактный
Системный ювенильный идиопатический артрит (сЮИА) характеризуется лихорадкой, артритом и другими признаками системного воспаления. Исторически сложилось так, что сЮИА был назван болезнью Стилла в честь Джорджа Фредерика Стилла, который впервые сообщил о пациентах. У лиц, которые проявляются после 16 900 71 900 72 лет со дня рождения, диагностируют болезнь Стилла с началом во взрослом возрасте (AOSD). Патофизиология сЮИА и AOSD до конца не изучена. Повышенная активация инфламмасом и экспрессия провоспалительных цитокинов играют центральную роль. Белки S100, которые могут активировать Toll-подобные рецепторы, тем самым поддерживая петли положительной обратной связи, также были обнаружены в повышенных количествах в сыворотке пациентов с сЮИА. Снижение экспрессии иммуномодулирующего цитокина IL-10 может дополнительно способствовать активации иммунных клеток и продукции провоспалительных молекул. Здесь мы обсуждаем клиническую картину, дифференциальные диагнозы, современное понимание патофизиологии и варианты лечения сЮИА и AOSD.
Здесь мы обсуждаем клиническую картину, дифференциальные диагнозы, современное понимание патофизиологии и варианты лечения сЮИА и AOSD.
Ключевые слова: Болезнь Стилла с началом во взрослом возрасте; цитокины; инфламмасома; системный ювенильный идиопатический артрит; Уход.
Похожие статьи
Болезнь Стилла у детей и взрослых.
Хедрих С.М., Гюнтер С., Арингер М. Хедрих С.М. и соавт. Hautarzt. 2017 июнь; 68 (6): 497-511. дои: 10.1007/s00105-017-3983-7. Hautarzt. 2017. PMID: 28451698 Обзор. Немецкий.
[Синдром Стилла — сходства и различия между ювенильной и взрослой формами].
Регель А., Фёлль Д., Кригель М.А.
 Регель А. и др.
Z Ревматол. 2022 фев; 81 (1): 22-27. doi: 10.1007/s00393-021-01117-w. Epub 2021 4 ноября.
Z Ревматол. 2022.
PMID: 34735597
Обзор.
Немецкий.
Регель А. и др.
Z Ревматол. 2022 фев; 81 (1): 22-27. doi: 10.1007/s00393-021-01117-w. Epub 2021 4 ноября.
Z Ревматол. 2022.
PMID: 34735597
Обзор.
Немецкий.«Болезнь Стилла с началом в подростковом возрасте»: характеристики и исход по сравнению с болезнью Стилла с началом во взрослом возрасте.
Люти Ф., Зуфферей П., Хофер М.Ф., Со А.К. Люти Ф. и др. Клин Эксперт Ревматол. 2002 г., май-июнь; 20(3):427-30. Клин Эксперт Ревматол. 2002. PMID: 12102485
Многоцентровое исследование пациентов с болезнью Стилла во взрослом возрасте по сравнению с системным ювенильным идиопатическим артритом.
Пай С., Тюркчапар Н., Калёнджу М., Симшек И., Беян Э., Эртенли И., Озтюрк М.А., Дюзгюн Н., Эрдем Х.
 , Озбалкан З., Кираз С., Киникли Г., Бесбас Н., Динч А., Атеш А., Олмез У., Калгюнери М., Айдынтуг О.Т., Баккалоглу А., Туран М., Тургай М., Карааслан Й., Топалоглу Р., Думан М., Озен С.; Анкарская группа по изучению ревматологии.
Пэй С и др.
Клин Ревматол. 2006 Сентябрь; 25 (5): 639-44. doi: 10.1007/s10067-005-0138-5. Epub 2005, 20 декабря.
Клин Ревматол. 2006.
PMID: 16365690
, Озбалкан З., Кираз С., Киникли Г., Бесбас Н., Динч А., Атеш А., Олмез У., Калгюнери М., Айдынтуг О.Т., Баккалоглу А., Туран М., Тургай М., Карааслан Й., Топалоглу Р., Думан М., Озен С.; Анкарская группа по изучению ревматологии.
Пэй С и др.
Клин Ревматол. 2006 Сентябрь; 25 (5): 639-44. doi: 10.1007/s10067-005-0138-5. Epub 2005, 20 декабря.
Клин Ревматол. 2006.
PMID: 16365690Молекулярно-генетический анализ синдромов периодической лихорадки: дополнительная роль в диагностике болезни Стилла у взрослых.
Ли Х., Абрамова И., Чесони С., Яо К. Ли Х и др. Клин Ревматол. 2018 авг; 37(8):2021-2026. doi: 10.1007/s10067-018-4178-z. Epub 2018 17 июня. Клин Ревматол. 2018. PMID: 29909561 Обзор.
Посмотреть все похожие статьи
Цитируется
Различные хронические заболевания, подпадающие под определение ювенильного идиопатического артрита.

Sur LM, Gaga R, Duca E, Sur G, Lupan I, Sur D, Samasca G, Lazea C, Lazar C. Сур Л.М. и др. Жизнь (Базель). 2021 27 апреля; 11 (5): 398. doi: 10.3390/life11050398. Жизнь (Базель). 2021. PMID: 33925491 Бесплатная статья ЧВК. Обзор.
Неэкссудативный фарингит с перемежающейся лихорадкой.
Бюхель А.С., Юнгехюльсинг М. Бюхель А.С. и др. ХНО. 2021 авг; 69 (8): 671-673. doi: 10.1007/s00106-020-00938-6. ХНО. 2021. PMID: 32886130 Немецкий. Аннотация недоступна.
[синдром Шницлера].
Геллрих Ф.Ф., Гюнтер К. Геллрих Ф.Ф. и соавт. Z Ревматол. 2019 фев; 78 (1): 43-54. doi: 10.1007/s00393-019-0591-1. Z Ревматол. 2019. PMID: 30666414 Немецкий.

[синдром Шницлера].
Геллрих Ф.Ф., Гюнтер К. Геллрих Ф.Ф. и соавт. Hautarzt. 2018 сен; 69 (9): 761-772. doi: 10.1007/s00105-018-4250-2. Hautarzt. 2018. PMID: 30167710 Немецкий.
Применение критериев классификации Международной лиги ревматизма для системного ювенильного идиопатического артрита в качестве прогностического фактора у пациентов с болезнью Стилла у взрослых.
Ян Дж.В., Ли Э., Сео Дж.И., Чон Дж.И., Сух Ч., Ким Х.А. Ян Дж. В. и др. Pediatr Rheumatol Online J. 2018 25 января; 16 (1): 9. doi: 10.1186/s12969-018-0225-1. Pediatr Rheumatol Online J. 2018. PMID: 29370863 Бесплатная статья ЧВК.
использованная литература
- Ревмирующий артрит.
 2008 авг; 58 (8): 2443-52
—
пабмед
2008 авг; 58 (8): 2443-52
—
пабмед
- Ревмирующий артрит.
- J Эксперт Мед. 2005 2 мая; 201(9):1479-86 — пабмед
- Ревмирующий артрит. 2002 янв; 46 (1): 232-7 — пабмед
- Артрит Ревматолог. 2014 июнь; 66 (6): 1405-13 — пабмед
- F1000Prime Rep.
 2014 Апр 01;6:21
—
пабмед
2014 Апр 01;6:21
—
пабмед
- F1000Prime Rep.
Типы публикаций
термины MeSH
вещества
Полнотекстовые ссылки
Спрингер
Укажите
Формат: ААД АПА МДА НЛМ
Отправить по телефону
Факты о болезни Стилла, ювенильном артрите и ревматоидном артрите »).
 SJIA иногда называют педиатрической болезнью Стилла, названной в честь врача, впервые сообщившего о ней у детей в конце 1800-х годов. 9На 0005
SJIA иногда называют педиатрической болезнью Стилла, названной в честь врача, впервые сообщившего о ней у детей в конце 1800-х годов. 9На 0005SJIA приходится около 10 процентов случаев JIA, говорит Джей Мехта, доктор медицинских наук, детский ревматолог и заместитель директора программы резидентуры по педиатрии в Детской больнице Филадельфии, а также доцент клинической педиатрии в Школе Перельмана Пенсильванского университета. медицины. Согласно данным переписи 2015 года, ЮИА поражает от 1 из 1000 до 1 из 2500 детей, или от 30 000 до 75 000 детей в США.
Связанные: На что похожа боль при артрите?
Когда заболевание развивается после 16 лет, оно называется болезнью Стилла с началом во взрослом возрасте (AOSD). «До 10 процентов случаев ревматоидного артрита у взрослых в США могут быть AOSD», — говорит Брайан Голден, доктор медицинских наук, клинический адъюнкт-профессор медицины в отделении ревматологии Медицинского центра Лангоне при Нью-Йоркском университете в Нью-Йорке.
AOSD обычно поражает молодых людей в возрасте от 16 до 35 лет, но может развиться в любом возрасте. AOSD — это, по сути, то же заболевание, что и сЮИА, но менее распространенное, чем сЮИА, по нескольким причинам. «У маленьких детей иммунная система довольно наивна и быстро обрабатывает новые воздействия, но по мере того, как мы становимся старше, наша иммунная система созревает, и мы можем распознавать больше воздействий, основываясь на предыдущем опыте», — говорит Анджали Сура, доктор медицинских наук, детский ревматолог. в университетской больнице SUNY Upstate в Сиракузах, штат Нью-Йорк, который лечил как детей, так и молодых людей.
Кроме того, заболевания, поражающие врожденную иммунную систему, включая Стиллса, имеют тенденцию появляться в более молодом возрасте, чем заболевания, поражающие адаптивную иммунную систему, такие как ревматоидный артрит, объясняет она. «Вероятно также, что есть некоторые генетические факторы и факторы окружающей среды, но мы не знаем наверняка», — добавляет она.
Связанный: Спортсмен прерван: артрит перенаправил путь Чаркандрика Уэста в НФЛ
Что вызывает артрит у детей и молодых людей, например, с ЮИА и AOSD?
Болезнь возникает из-за сверхактивной врожденной иммунной системы, что отличает ее от большинства других типов хронического артрита, при которых задействована адаптивная иммунная система. (Адаптивная иммунная система вырабатывает специфические антитела к определенным веществам, тогда как врожденная система запускает более общий ответ). SJIA и AOSD являются системными, то есть они влияют на весь организм, а также идиопатическими, то есть причина неизвестна. Хотя SJIA и AOSD являются заболеваниями иммунной системы, они не считаются аутоиммунными, как большинство типов ревматоидного артрита, волчанки или синдрома Шегрена; вместо этого они считаются аутовоспалительными заболеваниями.
Никто точно не знает, почему врожденная иммунная система выходит из строя, хотя это может быть реакцией на инфекцию или иметь генетический компонент. «Но не все с генетическими маркерами заболевают, и не у всех с болезнью есть генетические маркеры», — говорит доктор Мехта.
«Но не все с генетическими маркерами заболевают, и не у всех с болезнью есть генетические маркеры», — говорит доктор Мехта.
Симптомы включают:
- Ежедневная высокая температура 102 градуса по Фаренгейту или выше, которая держится около четырех часов и обычно достигает пика во второй половине дня, но может возникать в любое время (Для диагноза сЮИА лихорадка должна присутствовать в течение двух или более недели.)
- Сыпь лососево-розового цвета, которая может появиться где угодно, но часто проявляется на конечностях и туловище, появляется и исчезает — часто вместе с лихорадкой у взрослых) и суставы шейного отдела позвоночника (у детей)
- Генерализованная мышечная боль (миалгия)
- Отек лимфатических узлов
Во многих случаях сыпь и лихорадка возникают одновременно, за которыми следуют боль в суставах и воспаление от нескольких дней до месяцев, говорит доктор Сура. Но она также наблюдала случаи, когда суставные симптомы развивались первыми или не развивались вовсе, особенно если пациенты были диагностированы на ранней стадии и начали лечение, тем самым предотвращая прогрессирование заболевания.
Связанный: Ревматоидный артрит меняет вас
Традиционно считается, что у детей примерно у одной трети больных сЮИА будет эпизод «раз и все»: у них появляются начальные симптомы, ставят диагноз, начинают лекарства, которые подавляют симптомы и могут в конечном итоге сократить некоторые или все их лекарства, говорит Мехта, добавляя, что сценарий «один и готово» растет благодаря более раннему и более широкому использованию биологических препаратов (см. Ниже).
Согласно опыту Мехты и некоторым недавним публикациям, более половины детей, начавших принимать блокаторы ИЛ-1, быстро достигают ремиссии и могут прекратить прием лекарств. Остальные пациенты с сЮИА будут иметь одну из двух траекторий: у них будут ремиссии с периодами обострений или постоянная активность заболевания с воспалением и артритом. «Многие дети перерастают сЮИА, но у нас нет достоверных данных об этом, поскольку они переходят к взрослым ревматологам, и мы часто не знаем результатов», — говорит Мехта.
Примерно в 10% случаев сЮИА (и реже у взрослых) может развиться потенциально смертельное осложнение, называемое синдромом активации макрофагов (MAS). При MAS наблюдается обширное системное воспаление, которое может поражать любой орган, включая сердце и легкие. Признаки MAS включают неослабевающую высокую температуру, увеличение лимфатических узлов, увеличение селезенки и печени. Раннее лечение имеет жизненно важное значение, так как это состояние приводит к смерти примерно в 8 процентах случаев.
Родственный: Повышение настроения и повышение осведомленности об артрите благодаря езде на велосипеде
Некоторые более ранние исследования показали, что у взрослых примерно у одной трети пациентов с AOSD будет один эпизод лихорадки, сыпи или симптомов боли в суставах (или комбинация двух или больше из них), это недолговечно и не рецидивирует, хотя некоторые эксперты считают, что более частое и раннее использование биологических препаратов может остановить прогрессирование болезни у некоторых молодых взрослых пациентов. Для остальных пациентов заболевание, вероятно, будет хроническим, будь то периодические эпизоды каждые несколько недель, месяцев или лет или постоянные симптомы. «Нам действительно нужны более качественные и новые данные, чтобы точно знать, как поживают взрослые пациенты», — говорит Сура.
Для остальных пациентов заболевание, вероятно, будет хроническим, будь то периодические эпизоды каждые несколько недель, месяцев или лет или постоянные симптомы. «Нам действительно нужны более качественные и новые данные, чтобы точно знать, как поживают взрослые пациенты», — говорит Сура.
Диагностика системного ювенильного идиопатического артрита (ЮИА) и болезни Стилла у взрослых (БСЮА)
Поскольку не существует жестких и быстрых анализов крови на сЮИА или БАСД, врачи должны диагностировать заболевание на основании симптомов, исключая другие заболевания, и оценивая определенные биологические маркеры. Результаты анализов крови, которые могут указывать на SJIA или AOSD, включают:
- Высокий уровень ферритина (белок, который хранит железо)
- Высокий уровень лейкоцитов (высокий уровень может указывать на иммунное расстройство или воспалительное состояние)
- Высокий уровень интерлейкина 1 (тип белка, вырабатываемого иммунными клетками, который может указывать на воспаление)
- Высокая скорость оседания эритроцитов
- Высокий уровень С-реактивного белка
(Обратите внимание, что фактор ревматоидного артрита обычно отрицательный
Костно-мышечная рентгенограмма и УЗИ также используются для оценки поражения суставов в целях диагностики и достижения ремиссии.
Некоторые состояния часто исключаются до того, как врачи рассмотрят сЮИА или AOSD. И поскольку это заболевание имеет общие черты с другими более распространенными состояниями, может возникнуть задержка в диагностике и лечении. Это особенно касается сЮИА, поскольку нелеченный сЮИА может ухудшить рост опорно-двигательного аппарата (так же, как и ЮИА).
«Педиатры часто пробуют антибиотики для лечения того, что они считают перемежающимися вирусными инфекциями, затем они направляют ребенка к онкологу, который исключает рак, иногда с помощью биопсии костного мозга», — говорит Мехта. Часто только после того, как ребенок получит отрицательный результат на рак, его направляют к ревматологу, что приводит к задержке диагноза на недели или месяцы. «В идеале педиатр направит ребенка к детскому ревматологу, — говорит Мехта. Но в стране всего около 400 детских ревматологов, что затрудняет процесс направления. Часто ревматологи, лечащие взрослых, в конечном итоге диагностируют сЮИА у детей.
У взрослых врачи могут сначала заподозрить хроническую инфекцию или рак иммунной системы, например лимфому. По словам доктора Голден, другие состояния, которые врач первичной медико-санитарной помощи захочет исключить, — это туберкулез, бактериальный эндокардит и ревматическая лихорадка. Как только они будут устранены, врач может направить пациента к ревматологу, который затем рассмотрит ревматологические заболевания, такие как AOSD.
Лечение AOSD и SJIA
Первым курсом лечения AOSD часто являются противовоспалительные препараты, включая нестероидные противовоспалительные препараты (НПВП) и кортикостероиды, за которыми следуют биологические препараты, препараты, которые часто вводят инъекционно или инфузионно и которые блокируют активность воспалительных цитокинов. Поскольку для лечения сЮИА одобрено больше лекарств, чем для лечения AOSD, врачи обычно лечат AOSD некоторыми из тех же препаратов, что и сЮИА.
«Сначала назначение пациентам НПВП и стероидов, чтобы взять болезнь под контроль, а затем использование других препаратов, таких как биологические препараты, дает хороший ответ», — говорит Голден, добавляя, что некоторые пациенты могут полностью отказаться от лекарств. Хотя некоторые исследования показывают, что традиционное лекарство от ревматоидного артрита метотрексат (Rasuvo, Trexall) менее эффективно при SJIA и AOSD, некоторые врачи назначают его как способ снизить дозировку стероидов, необходимых для контроля воспаления; Долгосрочное использование стероидов может увеличить риск остеопороза, катаракты, увеличения веса, диабета, риска сердечно-сосудистых заболеваний и многого другого, говорит Голден. (Некоторые исследования показали, что метотрексат менее эффективен при AOSD и SJIA, чем при других состояниях РА.)
Хотя некоторые исследования показывают, что традиционное лекарство от ревматоидного артрита метотрексат (Rasuvo, Trexall) менее эффективно при SJIA и AOSD, некоторые врачи назначают его как способ снизить дозировку стероидов, необходимых для контроля воспаления; Долгосрочное использование стероидов может увеличить риск остеопороза, катаракты, увеличения веса, диабета, риска сердечно-сосудистых заболеваний и многого другого, говорит Голден. (Некоторые исследования показали, что метотрексат менее эффективен при AOSD и SJIA, чем при других состояниях РА.)
Наибольшая область исследований как для AOSD, так и для SJIA связана с биологическими препаратами, включая Kineret (анакинра), Actemra (тоцилизумаб) и Ilaris (канакинумаб), которые блокируют цитокины IL-1 и цитокины IL-6, оба из которых, как полагают, играют роль в заболевании. Врачи также могут использовать блокатор ИЛ-1 Аркалист (рилонацепт) или Кевзара (сурилумаб), новый блокатор ИЛ-6.
В настоящее время проводятся новые исследования блокаторов IL-18, поскольку уровень цитокинов IL-18 может быть повышен у пациентов с MAS, а знание статуса IL-18 человека может предсказать, у кого с большей вероятностью разовьется MAS. Однако тесты еще не поступили в продажу.
Однако тесты еще не поступили в продажу.
А для тех, чье заболевание устойчиво к блокаторам IL-1 и IL-6, ингибиторы JAK (ингибиторы Янус-киназы) являются многообещающими, согласно исследованию, опубликованному в ноябре 2018 года в Current Rheumatology Reports , хотя все еще необходимы крупные испытания на пациентах. полностью понять их эффективность.
При сЮИА пациентам с легким течением заболевания часто начинают прием НПВП, и они могут добиться хороших результатов только на этом лечении. Однако для людей с умеренным или тяжелым заболеванием биологические препараты часто являются первым шагом к тому, чтобы взять симптомы под контроль. (Стероиды редко используются у детей из-за опасений по поводу их влияния на рост.)
Врачи недавно узнали, что у детей с тяжелым или длительно существующим сЮИА может развиться заболевание легких с такими симптомами, как одышка, учащенное дыхание и кашель, что потребует дополнительного лечения, говорит Мехта. Причина развития заболевания легких и оптимальное лечение его до сих пор исследуются.
Поскольку многие препараты, используемые для лечения сЮИА, AOSD и РА, подавляют иммунную систему, пациенты должны тщательно контролироваться на наличие инфекций. Но все эксперты согласны с тем, что риски, связанные с побочными эффектами лекарств, вызывают гораздо меньше беспокойства, чем риски, связанные с отсутствием агрессивного лечения этого состояния. «Пациенты боятся лечения, но я подчеркиваю для них, что неконтролируемое заболевание гораздо более рискованно, особенно если учесть опасность развития MAS», — говорит Сура. И результат обнадеживает тех, кто проходит лечение от наркотиков: «Дети, как правило, очень хорошо переносят лечение, и мы можем предотвратить долгосрочные последствия болезни», — говорит Мехта.
В дополнение к лекарственной терапии регулярная физическая активность, особенно для детей, которые все еще растут и развиваются, является ключом к сохранению гибкости суставов и силы мышц (что важно для поддержки суставов) и помогает уменьшить боль.
Нарушения сна связаны с ревматоидным артритом
У больных РА наблюдается высокая распространенность нарушений сна — первое место в списке занимают апноэ во сне и синдром беспокойных ног.
Мерил Дэвидс Ландау
Лучшие продукты, которые нравятся людям с ревматоидным артритом
ЛУЧШЕЕ ОТ ТИППИ: Когда вы имеете дело с болью в суставах, иногда вам нужна небольшая помощь, чтобы добиться цели. Вот некоторые из самых желанных (одобренных RA)…
Обезболивание при ревматоидном артрите
Джозеф Беннингтон-Кастро7 лучших летних фруктов при ревматоидном артрите
Самое лучшее время, чтобы начать включать эти полезные для РА фрукты в свой рацион. Они богаты питательными веществами и антиоксидантами, которые …
By Beth Levine
Типпи Ревматоидный артрит: советы по жизни с ревматоидным артритом
ByЮвенильный артрит | Болезнь Стилла | JRA
Также называется: детский артрит, ЮРА, ювенильный идиопатический артрит, болезнь Стилла
На этой странице
Основы
- Резюме
- Начните здесь
- Диагностика и тесты
- Лечение и терапия
Узнать больше
- Связанные вопросы
- Особенности
- Генетика
Смотрите, играйте и учитесь
- Ссылки недоступны
Исследования
- Статистика и исследования
- Клинические испытания
- Журнальная статья
Ресурсы
- Справочная служба
- Найти эксперта
Для вас
- Дети
- Раздаточные материалы для пациентов
Ювенильный артрит (ЮА) — это артрит, который встречается у детей. Это вызывает отек суставов, боль, скованность и потерю подвижности. Он может поражать любой сустав, но чаще поражает колени, руки и ноги. В некоторых случаях могут поражаться и внутренние органы.
Это вызывает отек суставов, боль, скованность и потерю подвижности. Он может поражать любой сустав, но чаще поражает колени, руки и ноги. В некоторых случаях могут поражаться и внутренние органы.
Наиболее распространенным типом ЮА у детей является ювенильный идиопатический артрит. Есть несколько других форм артрита, поражающих детей.
Ранним признаком ЮА может быть хромота по утрам. Симптомы могут приходить и уходить. У некоторых детей бывает только одно или два обострения. У других есть симптомы, которые никогда не исчезнут. JA может вызывать проблемы роста и воспаление глаз у некоторых детей.
Никто точно не знает, что вызывает ЮА. Большинство типов являются аутоиммунными расстройствами. Это означает, что ваша иммунная система, которая обычно помогает организму бороться с инфекциями, атакует собственные ткани организма.
ЮА трудно диагностировать. Ваш лечащий врач может провести медицинский осмотр, лабораторные анализы и рентген. Группа поставщиков обычно лечит ЮА. Лекарства и физиотерапия могут помочь сохранить подвижность и уменьшить отек и боль. Они также могут помочь предотвратить и лечить осложнения.
Лекарства и физиотерапия могут помочь сохранить подвижность и уменьшить отек и боль. Они также могут помочь предотвратить и лечить осложнения.
NIH: Национальный институт артрита, скелетно-мышечных и кожных заболеваний
- Детский артрит: когда боль в суставах поражает детей (Национальные институты здоровья) Также на Испанский
- Ювенильный артрит (Американский колледж ревматологии) Также на Испанский
- Ювенильный идиопатический артрит (Фонд Немур)
- Что такое ювенильный идиопатический артрит (ЮИА)? (Национальный институт артрита, заболеваний опорно-двигательного аппарата и кожи) Также на Испанский
- Привлечение детей к лечению (Фонд артрита)
- Кто такой детский ревматолог? (Американская академия педиатрии) Также на Испанский
- Что нужно знать людям с ревматоидным артритом об остеопорозе (Национальный институт артрита, заболеваний опорно-двигательного аппарата и кожи)
- Ювенильный артрит, связанный с энтезитом (Фонд Немур)
- Олигоартикулярный ювенильный идиопатический артрит (Фонд Немур)
- Полиартикулярный ювенильный идиопатический артрит (Фонд Немур)
- Системный ювенильный идиопатический артрит (Фонд Немур)
- Артрит в цифрах: книга достоверных фактов и цифр (Фонд артрита) — PDF
- ClinicalTrials.
 gov: артрит, юношеский
(Национальные институты здоровья)
gov: артрит, юношеский
(Национальные институты здоровья)
- Статья: Перевод пациентов с ювенильным идиопатическим артритом на лечение взрослых: Северные.
 ..
.. - Статья: Сбор важных элементов данных о ювенильном идиопатическом артрите: инициативы по улучшению…
- Статья: Нарушение функции слюны при ювенильном идиопатическом олигоартикулярном артрите является.

 Федеральная служба государственной статистики (Росстат), Детский фонд ООН (UNICEF), 2010.
Федеральная служба государственной статистики (Росстат), Детский фонд ООН (UNICEF), 2010.
 1007/s00393-017-0358-5
1007/s00393-017-0358-5 Регель А. и др.
Z Ревматол. 2022 фев; 81 (1): 22-27. doi: 10.1007/s00393-021-01117-w. Epub 2021 4 ноября.
Z Ревматол. 2022.
PMID: 34735597
Обзор.
Немецкий.
Регель А. и др.
Z Ревматол. 2022 фев; 81 (1): 22-27. doi: 10.1007/s00393-021-01117-w. Epub 2021 4 ноября.
Z Ревматол. 2022.
PMID: 34735597
Обзор.
Немецкий. , Озбалкан З., Кираз С., Киникли Г., Бесбас Н., Динч А., Атеш А., Олмез У., Калгюнери М., Айдынтуг О.Т., Баккалоглу А., Туран М., Тургай М., Карааслан Й., Топалоглу Р., Думан М., Озен С.; Анкарская группа по изучению ревматологии.
Пэй С и др.
Клин Ревматол. 2006 Сентябрь; 25 (5): 639-44. doi: 10.1007/s10067-005-0138-5. Epub 2005, 20 декабря.
Клин Ревматол. 2006.
PMID: 16365690
, Озбалкан З., Кираз С., Киникли Г., Бесбас Н., Динч А., Атеш А., Олмез У., Калгюнери М., Айдынтуг О.Т., Баккалоглу А., Туран М., Тургай М., Карааслан Й., Топалоглу Р., Думан М., Озен С.; Анкарская группа по изучению ревматологии.
Пэй С и др.
Клин Ревматол. 2006 Сентябрь; 25 (5): 639-44. doi: 10.1007/s10067-005-0138-5. Epub 2005, 20 декабря.
Клин Ревматол. 2006.
PMID: 16365690

 2008 авг; 58 (8): 2443-52
—
пабмед
2008 авг; 58 (8): 2443-52
—
пабмед 2014 Апр 01;6:21
—
пабмед
2014 Апр 01;6:21
—
пабмед gov: артрит, юношеский
(Национальные институты здоровья)
gov: артрит, юношеский
(Национальные институты здоровья) ..
..