Как распознать спондилоартроз | Справочник медицинской лаборатории Оптимум (Сочи, Адлер)
Получить результаты анализов
- Главная
- Как распознать болезнь
- Заболевания опорно-двигательного аппарата
- Спондилоартроз
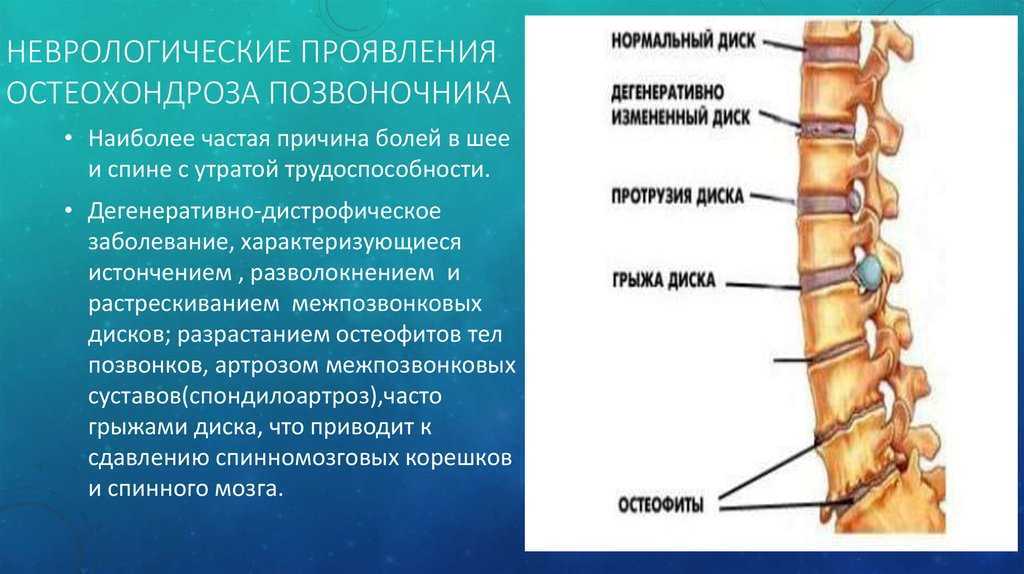
Спондилоартроз представляет собой дегенеративно-дистрофический процесс, который протекает во всех структурах фасеточных сочленений (соединяющих между собой позвонки заднего сегмента позвоночного столба) – суставной и хрящевой тканях, межпозвонковых капсулах, околосуставных мышцах и связках. Выраженные патологические изменения провоцируют развитие неврологических нарушений. Чаще всего недуг поражает пожилых людей, но в последнее время его диагностируют и у пациентов молодого возраста.
Причины спондилоартроза
Возникновение деформации межпозвоночных суставов может быть вызвано:
- врожденными патологиями развития позвоночника;
- травмами;
- нарушением обмена веществ;
- остеохондрозом;
- изменением осанки;
- статической нагрузкой на позвоночный столб;
- длительным физическим перенапряжением;
- плоскостопием.

Симптомы и первые признаки
Основным клиническим проявлением спондилоартроза считаются ноющие болезненные ощущения в пораженном отделе позвоночника, которые усиливаются при ходьбе и физической нагрузке. Прогрессирование патологического процесса приводит к появлению скованности движений в утреннее время и усилению болей.
Поражение шейного отдела характеризуется болью в шее, иррадиирующей в затылок, лопатку, надпдечье и руку. При поясничном спондилоартрозе наблюдается хронический болевой синдром, сочетающийся со скованностью, которая возникает после сна, длительного пребывания за рулем автомобиля либо компьютером. После выполнения разминки боли проходят.
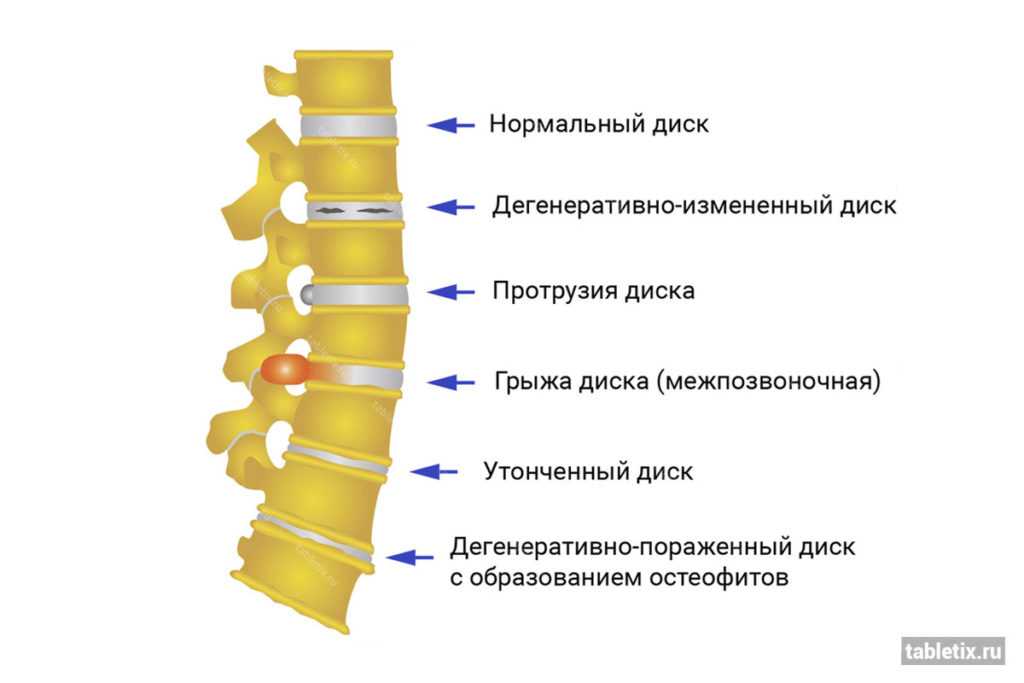
При развитии генерализованной хондропатии (дегенеративных изменениях костной и хрящевой ткани суставов) одновременно поражаются фасеточные и периферические сочленения, что приводит к изменению межпозвонковых дисков, которое сопровождается:
- истончением фиброзного кольца;
- смещением внутренней части диска из центра к периферии;
- формированием грыжи;
- поражением сухожилий манжеты плеча и пятки;
- воспалением локтевых, коленных, тазобедренных и лучезапястных суставов.

Методы диагностики
Для диагностирования спондилоартроза практикующие ортопеды-травматологи и вертебрологи используют итоговые данные:
1. Анамнеза.
2. Тщательного осмотра пациента.
3. Диагностических блокад – на наличие дегенеративных изменений указывает уменьшение болевого синдрома после введения смеси глюкокортикоидов и новокаина.
4. Инструментального обследования:
- рентгенографии позвоночного столба;
- радиоизотопного сканирования;
- мульти-спиральной компьютерной ангиографии;
- дуплексного сканирования сосудов;
- магнитно-резонансной и компьютерной томографии.
5. Лабораторных исследований:
- гемограммы – для выявления маркеров воспалительного процесса;
- биохимического анализа крови – для определения уровня содержания глюкозы, тиреоидных гормонов, креатинина, мочевины, общего белка и его фракций, кальция;
- серологического скрининга – для выявления аутоиммунных антител.

Лечение
При спондилоартрозе лечебные мероприятия направлены на устранение болевого синдрома, рациональное распределение нагрузки на позвоночный столб и предотвращение прогрессирования дегенеративных изменений. Пациенту назначают:
- нестероидные противовоспалительные препараты;
- миорелаксанты;
- блокады фасетчатых суставов;
- магнитотерапию;
- хондропротекторы;
- лечебную физкультуру;
- физиотерапевтические процедуры;
- ношение корсетов.
Отсутствие успешности консервативной терапии является показанием для хирургического вмешательства – установления специального имплантата между пораженными позвонками.
ᐈ Спондилоартроз — Диагностика и Лечение в Киеве ✔️
Болезни костей и суставов появляются в основном у пенсионеров. По данным исследований, в 85% случаев спондилоартроз находят у пациентов из категории 60+, в остальных он встречается у людей моложе 35 лет.
В этой статье:
Спондилоартроз – что это за болезнь
Это опасное дегенеративное изменение тканей, затрагивающее все части дугоотросчатых суставов, включая хрящи, кость, связки и мышцы вокруг. Данное явление принято считать одним из видов остеоартроза. При выраженном поражении у человека проявляются неврологические нарушения. Если вовремя их не вылечить, то сустав потеряет функциональность, из-за чего его придется удалить.
Причины возникновения
Факторы развития нарушения кроются в естественном возрастном изменении ткани. Уже после 25 лет количество синовиальной жидкости снижается, поэтому хрящи теряют прочность и гибкость.
Кроме того, важное значение в зарождении спондилоартроза играет малоподвижный образ жизни. В таком случае суставы получают слишком мало питания и разрушаются. Даже у молодых людей встречаются предпосылки для развития опасной болезни.
Также повышают риск возникновения дегенеративных процессов следующие болезни:
- Остеохондроз.

- Тяжелые травмы позвоночника (особенно подвывихи суставов).
- Неправильное строение скелета, например сакрализация, люмбализация, асимметричное расположение дугоотросчатых суставов.
- Ожирение.
- Аутоиммунные патологии.
- Наследственная предрасположенность.
Симптомы и первые признаки
Главным признаком спондилоартроза является болевой синдром в поврежденном отделе позвоночника. Он чаще всего имеет ноющий характер, может отдавать в ноги и руки или усиливаться при долгом нахождении в одной позе. После небольшой разминки боль ослабевает.
Возникновение синдрома можно объяснить следующими причинами:
- компрессией нервных окончаний;
- суставной болью;
- болью в мышцах, которая обостряется при надавливании.
Кроме того, у пациентов иногда обнаруживают утреннюю скованность. Она связана с разрастанием остеофитов. На первых этапах развития болезни уже через час человек может свободно двигаться, а на поздних функциональность позвонков ограничена в течение всего дня.
Основные виды
У патологии есть только 3 основных вида, которые выделены по месту локализации. Они тоже подразделяются, но уже на основе сопутствующих заболеваний или разрушений.
Шейный спондилоартроз
Этот тип поражает маленькие подвижные суставы шеи. Он возникает в основном у людей старше 50 лет, однако у молодых встречается не менее часто. У последних появление спондилоартроза связано с травмами, аномальным развитием скелета.
Шейный тип крайне редко бывает изолированным и сочетается со спондилезом, остеохондрозом.
Дегенеративные изменения провоцируют возникновение разных симптомов, например неврологические расстройства, ухудшение кровоснабжения мозга, потемнение в глазах.
Грудной спондилоартроз
Грудной тип патологии затрагивает гиалиновый хрящ и другие части фасеточных суставов. Он диагностируется редко, только на последних стадиях заболевания, и возникает из-за тяжелых травм, нарушения осанки, хронических заболеваний опорно-двигательного аппарата.
При повреждении грудного отдела у пациента отмечают:
- Сильную боль в груди, особенно после занятий спортом, прогулок. В запущенной стадии она сохраняется независимо от активности.
- Дискомфорт, усиливающийся при смене погоды.
- Снижение подвижности позвонков вплоть до 100%.
- Неприятные ощущения после глубокого вдоха.
- Атрофирование мышц спины.
Спондилоартроз поясничного отдела
Он выявляется крайне часто у людей, связанных по роду деятельности с сидячим образом жизни, имеющих травмы кобчика и т.д.
Симптомы:
- Боль. На начальной стадии почти не мешает пациенту, но на последних не утихает, из-за чего проблемы возникают даже при лежании.
- Высокая утомляемость спины.
- Головокружение.
- Головная боль.
- Парестезия. Это ощущение, что по телу ползают насекомые. Оно возникает из-за неврологических изменений.

Стадии развития заболевания
Клинические этапы развития:
- Первая. Боль отсутствует, появляется нарушение в паравертебральных связках.
- Вторая. Разрушаются фиброзные кольца межпозвоночных дисков, развивается болевой синдром, возникает скованность.
- Третья. Растут остеофиты, повреждается связочный аппарат.
- Четвертая. Происходят структурные изменения суставов, циркуляция крови происходит иначе.
К какому врачу обратиться
Чтобы правильно выбрать специалиста, нужно обратить внимание на источник и характер боли:
- При воспалительном или дистрофическом процессе в суставах следует посетить ревматолога.
- Ортопед-травматолог изучит состояние тканей на первых стадиях, когда еще не произошло развитие сопутствующих патологий.
- Если деформация костей и суставов оказала влияние на нервные сплетения, необходимо обследоваться у невролога.
Методы диагностики
Для точно определения первопричин и места локализации дегенеративных процессов проводят рентгенографию, компьютерную томографию, МРТ. При исследовании очагов воспаления рядом с дугоотросчатыми суставами используют радиоизотопное сканирование спины.
При исследовании очагов воспаления рядом с дугоотросчатыми суставами используют радиоизотопное сканирование спины.
А для обнаружения синдрома позвоночной артерии применяют МСКТ-ангиографию. В редких ситуациях вводят диагностические блокады.
Если у пациента произошло уменьшение или полное исчезновение болевого синдрома, то у него точно есть спондилоартроз.
Оборудование Центра для диагностики
МРТ аппарат Toshiba Vantage Elan 1.5 тесла
УЗИ аппарат Philips AFFINITY 50
Рентгеновский комплекс «Radspeed» SHIMADZU
УЗИ аппарат GE LOGIQ F8
Способы лечения
Методику лечения выбирает врач в соответствии с тяжестью повреждений тканей, наличием сопутствующих болезней. Чаще всего специалисты ограничивают его медикаментозным курсом, а хирургическое вмешательство проводят только в самых крайних случаях, когда сустав невозможно восстановить.
Лечение спондилоартроза
Лечение спондилоартроза проводится согласно установленного диагноза и выявленной причине, которая привела к его появлению
- При выявлении причины спондилоартроза ее нужно устранить.

- Снять вторичное воспаление в суставе.
- Улучшить подвижность в суставе.
- При нестабильности сустава – нужно сустав позвоночника стабилизировать.
- Улучшить питание хряща, постараться частично или полностью восстановить хрящ.
Почему стоит обратиться в клинику «Меддиагностика» в Киеве
Украинский Институт мышечно-скелетной медицины и неврологии, при котором расположен Центр «Меддиагностика» разработал и на протяжении последних более чем 12 лет применяет уникальный метод лечения и профилактики артрозов суставов, в том числе спондилоартроза. Метод называется «Артротерапия». Он позволяет улучшить питание хряща и в большинстве случаев восстановить его упругие характеристики. Таким образом – улучшить функцию сустава при спондилоартрозе.
Кто диагностирует и лечит боли в суставах
Гонгальский Владимир Владимирович
Доктор медицинских наук, ортопед-травматолог, невролог, вертеброневролог
Копыл Евгений Геннадиевич
Ортопед-травматолог, вертебролог
Шитюк Михаил Юрьевич
Врач ортопед-травматолог, вертебролог
Жандаров Сергей Владимирович
Врач кардио-ревматолог
Максимов Григорий Александрович
Помощник директора
Отзывы о лечении суставов в Центре «Меддиагностика»
Читать
Медикаментозная терапия
Больному назначают комплекс препаратов, которые в комбинации решают проблемы, связанные с болью, спазмами в мышечной ткани и разрушением хрящей.
Он может включать:
- НПВС.
- Спазмолитики.
- Кортикостероиды.
- Миорелаксанты.
- Хондропротекторы.
- Витамины.
Из-за медленного восстановления суставов первую оценку можно провести только через 1–2 месяца. Если человек чувствует боль после приема пероральных таблеток, ему вводят блокады со смесями из глюкокортикостероидов и т.д.
Немедикаментозная
Немедикаментозные методики направлены на:
- Снятие спазмов (в таком случае помогают мануальное лечение и электронейростимуляция).
- Поддержание и повышение подвижности суставной ткани (используется лечебная физкультура).
При возникновении депрессивных и тревожных состояний рекомендуется посещение психотерапевта и групповых занятий ЛФК.
Хирургический способ
К нему прибегают крайне редко.
Для лечения спондилоартроза проводят деструкцию фасеточных нервов с помощью:
- радиочастотной абляции;
- криокоагуляции;
- лазерной вапоризации.

Противопоказания при спондилоартрозе
Пациентам со спондилоартрозом запрещены:
- Нагрузки на суставы. Необходимо отказаться от длительного нахождения в одной позе, подъема тяжестей. Для разгрузки желательно использовать трость и ортопедическую обувь.
- Избыточный вес. В таком случае человеку назначают диету.
- Занятия спортом. Подразумеваются резкие движения (такие присутствуют в контактных видах спорта, борьбе), бег на длительные дистанции, подъем штанги, гантелей.
Возможные осложнения
Если не начать лечение вовремя, то у человека появятся:
- Межпозвоночные грыжи.
- Паралич.
- Сколиоз.
- Тромбоз.
А в запущенной стадии пациент становится инвалидом, т.к. никакие современные методики не способны спасти ткани при структурном изменении всего сустава.
Профилактические мероприятия
Профилактика показана как пожилым здоровым людям, так и больным (для замедления прогрессирования патологии).
Рекомендации:
- Поддерживать нормальный вес.
- Регулярно заниматься спортом, например плавать, делать утреннюю разминку.
- Принимать витамины для здоровья костей.
- Избегать травм позвоночника, суставов или своевременно лечить их.
- Носить ортопедическую обувь, подобрать правильный матрас.
Эффективным лечение может быть только при верном диагнозе. Диагностика и лечение спондилоартроза проводится в Центре «Меддиагностика» по адресу г. Киев, переулок Строителей, дом 4, левый берег, 250 м от метро Дарница.
Гонгальский Владимир Владимирович
Доктор медицинских наук. Руководитель Украинского Института мышечно-скелетной медицина и неврологии, профессор НМУ
Записаться на приём Как проехать
Аксиальный спондилоартрит — воспалительный артрит позвоночника
Боль в спине и шее является одной из самых распространенных проблем со здоровьем в мире, а воспалительный артрит позвоночника, который теперь известен как аксиальный спондилоартрит (AxSpA), может быть основной причиной боли в позвоночнике.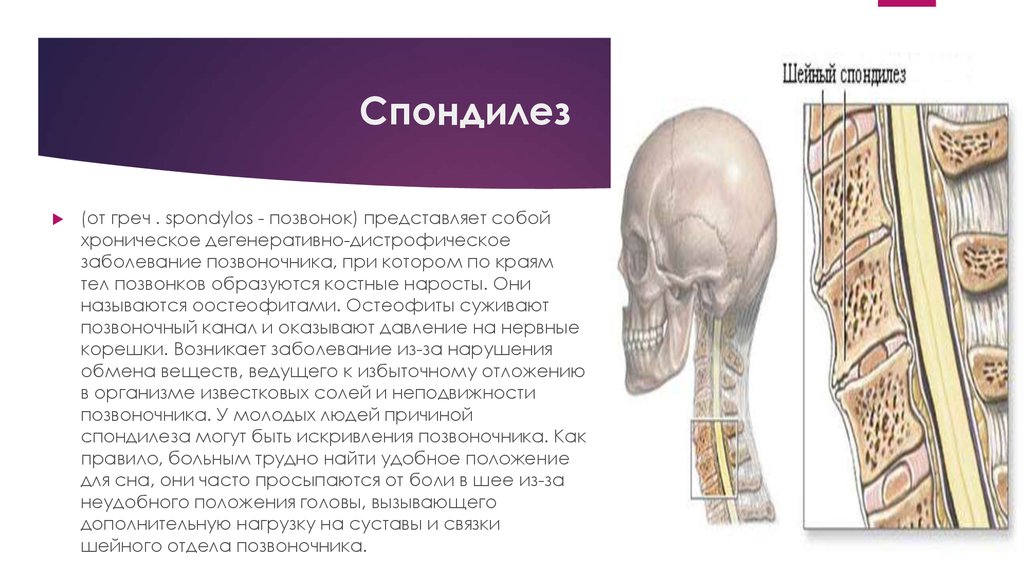 Анкилозирующий спондилоартрит – это тип AxSpA, поражающий позвоночник.
Анкилозирующий спондилоартрит – это тип AxSpA, поражающий позвоночник.
Насколько распространен AxSpA? Некоторые эксперты считают воспалительный артрит причиной до трети случаев болей в пояснице¹, в то время как другое исследование показало, что около 1% населения США страдает аксиальным спондилоартритом² 9.0005
В этой статье рассматриваются основы AxSpA, включая различные типы воспалительного артрита позвоночника, симптомы, факторы риска и методы лечения.
Аксиальный спондилоартрит — новый термин для описания воспалительного артрита, развивающегося в позвоночнике и/или крестцово-подвздошных суставах. Источник фото: iStock.com.
Аксиальный спондилоартрит Определено Спондилоартрит — это большая категория артритных заболеваний, которая включает две подкатегории: аксиальный спондилоартрит и периферический спондилоартрит. Аксиальный спондилоартрит — новый термин для описания воспалительного артрита, развивающегося в позвоночнике и/или крестцово-подвздошных суставах. Периферический спондилоартрит относится к воспалению, возникающему в других частях тела. Если у вас есть AxSpA, у вас также может развиться периферический спондилоартрит (и наоборот).
Периферический спондилоартрит относится к воспалению, возникающему в других частях тела. Если у вас есть AxSpA, у вас также может развиться периферический спондилоартрит (и наоборот).
Важно понимать, что воспалительные причины болей в спине отличаются от механических болей в спине. Механическая боль в спине — это боль, связанная с движением, вызванная травмой, износом или факторами образа жизни (например, спортивная травма, автомобильная авария или длительная неправильная осанка), тогда как воспалительная боль в спине является результатом патологического процесса, который поражает фасеточный сустав. суставы и entheses , где сухожилия и связки соединяются с костями позвоночника (позвонками).
Существует множество типов AxSpA. Ниже приведены распространенные типы AxSpA:
Анкилозирующий спондилит (АС) также называется рентгенографическим аксиальным спондилоартритом , так как эта форма AxSpA вызывает изменения в крестцово-подвздошных суставах, которые хорошо видны на рентгенограмме.
 В тяжелых случаях АС может вызвать образование новой кости, что приводит к срастанию позвоночника.
В тяжелых случаях АС может вызвать образование новой кости, что приводит к срастанию позвоночника.Псориатический артрит связан с шелушащейся чешуйчатой кожной сыпью, известной как псориаз, которая может проявляться до или после поражения суставов. Псориатический артрит может развиваться в позвоночнике, хотя чаще поражает более мелкие суставы (например, пальцы рук и ног).
Энтеропатический артрит связан с воспалительным заболеванием кишечника (ВЗК). Когда возникают вспышки ВЗК, то же самое происходит и с болями в суставах.
Реактивный артрит , также известный как синдром Рейтера, представляет собой форму воспалительного артрита, вызванную инфекцией. Реактивный артрит обычно вызывает боль в нижней части спины, которая проходит без лечения.
Ювенильный спондилоартрит диагностируется, когда симптомы воспалительного артрита позвоночника начинаются в детстве.
Несмотря на то, что воспалительный артрит позвоночника вызывает различные уровни боли и инвалидности, у большинства людей с этим заболеванием наблюдается комбинация следующих симптомов:
Боль в спине и/или шее
Тугоподвижность позвоночника/уменьшенный диапазон движений в спине и шее (тяжелые формы анкилозирующего спондилита могут привести к полной потере гибкости позвоночника)
Боль в позвоночнике, начавшаяся постепенно и сохраняется более 3 месяцев
Боль, которая усиливается после отдыха и ослабевает при физической нагрузке
Области отека или болезненности в позвоночнике
Головные боли (вызванные воспалением шейных суставов)
Боль в бедре (связанная с болью в суставах, связанной с АС)
Неврологические симптомы (например, боль, онемение, слабость) в руках и ногах (это может указывать на то, что воспаление сдавливает спинномозговые нервы)
Слабость и утомляемость
Симптомы, связанные с глазами, включая нечеткость зрения, боль в глазах и слезотечение (некоторые формы AxSpA могут вызывать воспаление глаз)
Артрит других суставов тела, включая колени, пятки, и ноги
Болезненные процессы, которые приводят к воспалительному артриту позвоночника, изучены недостаточно, поэтому во многих случаях точная причина AxSpA неизвестна.
Некоторые формы воспалительного артрита позвоночника имеют генетическую связь, поэтому врачи считают, что это состояние может передаваться по наследству. Люди с геном человеческого лейкоцитарного антигена (HLA) B27 имеют повышенный риск развития аксиального спондилоартрита.
Хотя причина не ясна, врачи связывают воспалительный артрит позвоночника с несколькими другими факторами риска:
Возраст : AxSpA обычно развивается у молодых людей до 45 лет. Симптомы обычно появляются в возрасте от 20 до 30 лет. возраст.
Пол: Мужчины более склонны к развитию АС, но мужчины и женщины заболевают другими формами AxSpA с одинаковой частотой.
Вес : Люди, страдающие ожирением, подвержены большему риску развития этого заболевания.
Сопутствующие заболевания : Наличие других заболеваний, таких как диабет, псориаз и синдром раздраженного кишечника, повышает риск развития AxSpA.

Курение: Курильщики испытывают более тяжелые симптомы воспалительного артрита позвоночника по сравнению с некурящими.
Диагностика воспалительного артрита позвоночника обычно требует комбинации диагностических инструментов. Ваш врач сначала ознакомится с вашей историей болезни и симптомами вместе с вами. Затем он или она проведет физический осмотр, чтобы понять ваши функциональные способности, локализацию боли и ее тяжесть.
Затем ваш врач может назначить анализы крови, которые покажут, есть ли у вас какие-либо генетические маркеры воспалительного артрита.
Ваш врач может также назначить томографию, чтобы подтвердить и/или исключить другие причины вашей боли. Рентгенологическое исследование является типичным визуализирующим тестом первой линии, и оно может выявить повреждение суставов. Ваш врач может также назначить более сложные методы визуализации — МРТ, компьютерную томографию, миелографию, УЗИ или сканирование костей — для детального изучения костей и мягких тканей (например, суставов, нервов) позвоночника.
Ваш врач может также провести тесты на конкретных суставах, включая аспирацию сустава (сбор синовиальной жидкости из сустава) и/или диагностическую инъекцию (введение в сустав обезболивающего средства, чтобы определить, облегчает ли оно боль).
У меня диагностировали аксиальный спондилоартрит — что теперь?Известие о том, что у вас одна из форм воспалительного артрита позвоночника, может вызвать смешанные эмоции, в том числе облегчение от понимания того, почему вы испытываете боль, и страх перед тем, как это состояние может изменить ваше будущее. К счастью, сегодня доступны методы лечения, которые могут остановить прогрессирование повреждения суставов и свести к минимуму влияние аксиального спондилоартрита на вашу жизнь.
Цели лечения аксиального спондилоартритаПосле того, как вам поставили диагноз AxSpA, вы будете работать со своим специалистом по позвоночнику и ревматологом, чтобы обсудить план лечения. Ваш врач должен изучить несколько методов лечения, но цели, скорее всего, будут двоякими:
Справиться с болью
Остановить дальнейшее повреждение суставов
Планы лечения не являются универсальными. Ваш врач учтет вашу личную историю болезни и опыт воспалительного артрита (например, тип, тяжесть) при разработке плана лечения.
Ваш врач учтет вашу личную историю болезни и опыт воспалительного артрита (например, тип, тяжесть) при разработке плана лечения.
Никакое лечение не может обратить вспять повреждение суставов, но лекарства эффективно замедляют дальнейшее повреждение суставов. Вот почему медикаментозная терапия считается краеугольным камнем большинства планов лечения воспалительного артрита позвоночника.
Ваш врач может порекомендовать один или комбинацию следующих препаратов для снятия воспалительной боли и замедления дальнейшего повреждения суставов:
Нестероидные противовоспалительные препараты (НПВП), которые уменьшают боль и воспаление, доступны без рецепта или по рецепту.
Инъекции кортикостероидов обеспечивают целенаправленное облегчение боли и воспаления в определенном суставе.
Болезнь-модифицирующие противоревматические препараты (БМАРП), такие как сульфасалазин, являются отпускаемыми по рецепту лекарствами, которые обеспечивают долгосрочный контроль воспаления.

Биопрепараты : Биопрепараты действуют на ограничение сверхактивной воспалительной реакции иммунной системы. Типы биологических препаратов, обычно назначаемых для AxSpA, включают ингибиторы фактора некроза опухоли (TNF), ингибиторы B-клеток, ингибиторы интерлейкина (IL) и ингибиторы T-клеток. Если вы не реагируете на один тип биологического препарата, ваш врач может попробовать другой биологический препарат, чтобы увидеть, лучше ли он справляется с болью и воспалением.
Лекарства помогут замедлить дальнейшее повреждение суставов, но они не являются единственным вариантом лечения.
AxSpA может вызвать ригидность, тугоподвижность и боль, которые могут затруднить повседневные действия, такие как одевание, подъем по лестнице и даже поворот головы. Ваш врач может порекомендовать физиотерапию, упражнения, тренировку осанки и/или изменение образа жизни, чтобы обеспечить улучшенную подвижность и устойчивое обезболивание при воспалительном артрите позвоночника. Эти нехирургические методы лечения также могут помочь предотвратить серьезные осложнения позвоночника, связанные с артритом.
Эти нехирургические методы лечения также могут помочь предотвратить серьезные осложнения позвоночника, связанные с артритом.
Ваш врач может направить вас к физиотерапевту для разработки физиотерапии и режима упражнений с учетом вашего конкретного состояния и целей. Хотя созданная программа активности предназначена специально для вас, она, скорее всего, будет направлена на укрепление позвоночника и улучшение диапазона движений и подвижности. Вы можете работать с физиотерапевтом в клинике, где вы изучите действия и упражнения, которые лучше всего сохранят вашу функцию. После этого вы сможете выполнять эти упражнения дома. Включение упражнений и физиотерапии в ваш распорядок дня — один из лучших способов свести к минимуму боль и увеличить вашу подвижность.
Тренировка осанки — еще один элемент физиотерапии, который может быть частью плана лечения AxSpA. Если у вас диагностирован анкилозирующий спондилоартрит (АС), тип AxSpA, тренировка осанки особенно важна для смягчения формирования жесткой «горбатой» позы в верхней части спины. Эта деформация позвоночника может оказать огромное влияние на качество вашей жизни, но тренировка осанки может свести к минимуму это серьезное осложнение АС.
Эта деформация позвоночника может оказать огромное влияние на качество вашей жизни, но тренировка осанки может свести к минимуму это серьезное осложнение АС.
Если у вас есть определенные факторы образа жизни или привычки, которые могут помешать вашему лечению, такие как курение, избыточный вес или проблемы с психическим и эмоциональным здоровьем, ваш врач может также включить изменения образа жизни в план лечения AxSpA. Отказ от курения, программы контроля веса и группы поддержки артрита могут помочь вам достичь долгосрочных целей лечения.
Требует ли аксиальный спондилоартрит операции на позвоночнике? В большинстве случаев AxSpA не требуется операции на позвоночнике. Однако, если вы пробовали нехирургические методы лечения без успеха, ваш артрит подвергает риску ваш спинной мозг (например, из-за образования перелома позвоночника) и / или ваше состояние оказывает серьезное негативное влияние на качество вашей жизни, Вы можете быть кандидатом на операцию.
Цели операции на позвоночнике при AxSpA включают:
Декомпрессия позвоночника : Артрит может привести к переломам позвоночника и костным наростам, которые давят на спинной мозг и/или окружающие нервные корешки. Это может вызвать иррадиирующую нервную боль и, в самом серьезном случае, паралич.
Вправление позвоночника : В тяжелых случаях АС позвоночник может искривляться в «горбатую» деформацию.
Стабилизация позвоночника : Операция по стабилизации позвоночника известна как спондилодез (с использованием инструментов или без них). Сращивание позвоночных костей вместе может устранить проблемное движение в позвоночнике, предотвращая повреждение спинного мозга.
Этих целей можно достичь несколькими хирургическими процедурами, в том числе:
Ламинэктомия : Эта процедура снимает компрессию корешков спинномозговых нервов путем удаления пластинки, костной части на задней части каждого позвонка.
 Эта процедура помогает снять нервную боль.
Эта процедура помогает снять нервную боль.Остеотомия: При этой процедуре хирург разрезает позвоночные кости и выравнивает их, чтобы исправить деформацию позвоночника. Чтобы обеспечить правильное заживление позвоночника и его неподвижность, хирург может выполнить спондилодез после процедуры.
Если ваш врач рекомендует операцию на позвоночнике, важно заранее как можно больше узнать об этой процедуре: почему она рекомендуется, каким будет восстановление и ожидаемый результат.
Поддерживайте связь с врачом Если у вас диагностирован аксиальный спондилоартрит, знайте, что существует несколько вариантов лечения, которые помогут справиться с болью и предотвратить дальнейшее повреждение суставов. Лекарства, физиотерапия, физические упражнения и даже операции на позвоночнике могут помочь вам лучше жить с воспалительным артритом позвоночника. Важно поддерживать открытые и честные отношения со своим врачом на протяжении всего пути лечения — не игнорируйте и не скрывайте свою боль.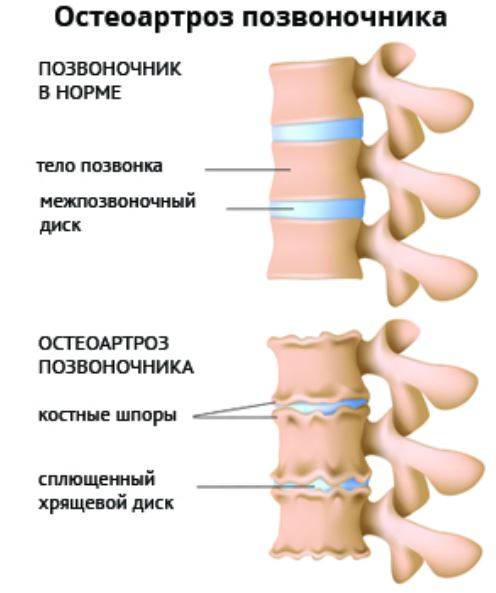 Если лечение не работает должным образом, сообщите об этом своему врачу. Если одно лечение не работает, может быть другое, которое даст вам лучшее качество жизни.
Если лечение не работает должным образом, сообщите об этом своему врачу. Если одно лечение не работает, может быть другое, которое даст вам лучшее качество жизни.
Ссылки
1. Может ли боль в спине быть вызвана воспалением? Баптистская больница Новой Англии Beth Israel Lahey Health. https://www.nebh.org/blog/could-your-back-pain-be-caused-by-inflammation/. Опубликовано 5 марта 2019 г. По состоянию на 2 марта 2020 г.
2. Эпидемиология аксиального спондилоартрита. Сеть управляемых рынков AJMC. https://www.ajmc.com/insights/understanding-axial-spondyloarthritis/epidemiology-of-axial-spondyloarthritis. Опубликовано 27 декабря 2018 г. По состоянию на 2 марта 2020 г.
Источники
Ю. Д.Т., ван Туберген А. Обучение пациентов: Аксиальный спондилоартрит, включая анкилозирующий спондилит (за пределами основ). До настоящего времени. https://www.uptodate.com/contents/axial-spondyloarthritis-включая-ankylosing-spondylitis-beyond-the-basics. Последнее обновление 7 января 2020 г. По состоянию на 2 марта 2020 г.
Последнее обновление 7 января 2020 г. По состоянию на 2 марта 2020 г.
Артрит позвоночника (артрит спины или шеи). Медицина Джона Хопкинса. https://www.hopkinsmedicine.org/health/conditions-and-diseases/spinal-arthritis. По состоянию на 2 марта 2020 г.
Лечение аксиального спондилоартрита. Сеть управляемых рынков AJMC. https://www.ajmc.com/insights/understanding-axial-spondyloarthritis/treating-axial-spondyloarthritis. Опубликовано 17 января 2019 г. По состоянию на 2 марта 2020 г.
Хирургия анкилозирующего спондилита. Центр мозга и позвоночника Вейла Корнелла. https://weillcornellbrainandspine.org/condition/ankylosing-spondylitis/surgery-ankylosing-spondylitis. Последнее обновление: июнь 2017 г. По состоянию на 2 марта 2020 г.
Лечение аксиального спондилоартрита. Сеть управляемых рынков AJMC. https://www.ajmc.com/insights/understanding-axial-spondyloarthritis/axial-spondyloarthritis-and-quality-of-life. Опубликовано 10 января 2019 г.. По состоянию на 2 марта 2020 г.
Примечания. Эта статья была первоначально опубликована 11 марта 2020 г. и последний раз обновлялась 23 июля 2022 г. Healthcare Network Bassett Healthcare Network
Доктор Реджинальд Найт является сертифицированным хирургом-ортопедом, прошедшим обучение в стипендии. Обширный опыт доктора Найта и его ориентация на пациента отличали его как выдающегося врача. Его практика хирургии позвоночника насчитывает два десятилетия и не ограничивается областью позвоночника или возрастом пациента.
Общие сведения о спондилоартрите Что вам нужно знать
Спондилоартрит (СпА) относится к семейству близкородственных заболеваний, имеющих общие черты, главным из которых является воспалительный артрит позвоночника и других суставов. Спондилоартрит часто начинается у молодых людей, а симптомы обычно проявляются в возрасте до 45 лет. склероз (БАС), комбинированный.
Эти состояния в настоящее время сгруппированы в две пересекающиеся категории:
- Аксиальный спондилоартрит , который характеризуется воспалительной болью и артритом в позвоночнике и бедрах.

- Периферический спондилоартрит , характеризующийся воспалительной болью и артритом в периферических суставах и сухожилиях, кроме позвоночника.
У человека могут быть как осевые, так и периферические симптомы. Преобладающие симптомы (осевые или периферические) определяют категорию и конкретный диагноз.
Аксиальный спондилоартрит (аксСпА)
Характерным симптомом аксиального спондилоартрита (аксСпА) является воспалительная боль в спине, часто характеризующаяся тупой болью, ощущаемой глубоко в нижней части спины или ягодицах. Это связано с воспалением крестцово-подвздошных суставов, которые соединяют нижнюю часть позвоночника с тазом.
Воспалительная боль в спине обычно начинается в возрасте до 45 лет, развивается постепенно, сохраняется более трех месяцев, уменьшается при физической активности, но не в состоянии покоя, и может вызывать утреннюю скованность, которая длится 30 минут или дольше. Хотя в первую очередь поражается нижняя часть спины, у некоторых людей воспалительная боль может начаться в шее или других областях. Могут поражаться и другие суставы и органы, в том числе бедра, плечи, глаза (ирит), кишечник (воспалительное заболевание кишечника) и кожа (псориаз).
Могут поражаться и другие суставы и органы, в том числе бедра, плечи, глаза (ирит), кишечник (воспалительное заболевание кишечника) и кожа (псориаз).
AxSpA — это широкая категория, в которую входят люди с характерными изменениями костей или сращением позвоночника и без них. Врачи дополнительно классифицируют взрослых как страдающих одним из двух типов аксСпА:
- Рентгенологический аксСпА, чаще называемый анкилозирующим спондилитом , при котором на рентгенограмме можно увидеть изменения костей или срастание в позвоночнике; или
- Нерентгенографический аксСпА, без характерных изменений кости или сращения, видимых на рентгенограмме.
Анкилозирующий спондилит (АС) / Рентгенологический аксиальный спондилоартрит
При анкилозирующем спондилите (АС) воспаление в позвоночнике приводит к изменениям, видимым на рентгенограммах.
Со временем воспаление может привести к изменениям в костях, включая анкилоз – образование новой кости, в результате чего участки позвоночника срастаются в фиксированном неподвижном положении. АС также может поражать другие участки тела, такие как шея, бедра, ребра, пятки и другие суставы.
АС также может поражать другие участки тела, такие как шея, бедра, ребра, пятки и другие суставы.
Об анкилозирующем спондилите
Нерентгенографический аксиальный спондилоартрит (nr-axSpA)
Не у всех людей с аксСпА изменения костей видны на рентгеновских снимках. Когда присутствуют другие признаки и симптомы аксСпА, но изменения позвоночника не видны на рентгенограмме, диагноз ставится нерентгенологически аксиальный спондилоартрит (нр-аксСпА). Таким образом, АС и нр-аксСпА относятся к одному и тому же спектру заболеваний аксСпА и проявляются многими схожими симптомами. Основное отличие состоит в том, что у пациентов с нр-аксСпА на рентгенограммах не видно костных изменений, хотя воспаление можно обнаружить с помощью МРТ. У некоторых людей с nr-axSpA развивается АС, хотя у многих этого не происходит.
Периферический спондилоартрит (псА)
Периферический спондилоартрит (псА) характеризуется воспалением и болью в суставах и/или сухожилиях, преимущественно расположенных за пределами позвоночника. Обычно поражаются суставы рук, запястий, локтей, плеч, коленей, лодыжек и стоп. Воспаление сухожилий может возникать на пальцах рук или ног (дактилит) или в местах прикрепления сухожилий и связок к костям (энтезит). Могут поражаться и другие органы, в том числе глаза (ирит), кишечник (воспалительное заболевание кишечника) и кожа (псориаз).
Обычно поражаются суставы рук, запястий, локтей, плеч, коленей, лодыжек и стоп. Воспаление сухожилий может возникать на пальцах рук или ног (дактилит) или в местах прикрепления сухожилий и связок к костям (энтезит). Могут поражаться и другие органы, в том числе глаза (ирит), кишечник (воспалительное заболевание кишечника) и кожа (псориаз).
PSpA охватывает ряд различных, хотя и тесно связанных состояний, включая псориатический артрит, энтеропатический артрит, реактивный артрит и недифференцированный артрит.
Псориатический артрит (ПсА)
Псориатический артрит (ПсА) часто вызывает воспаление, боль и отек мелких суставов рук и ног. Могут поражаться и другие суставы, включая запястья, колени и лодыжки. У большинства людей с ПсА возникает кожная сыпь, называемая псориазом, которая вызывает появление чешуйчатых пятен. В большинстве случаев псориаз предшествует артриту. У некоторых людей будет «колбасовидный палец» с отеком пальца ноги или ноги между суставами и вокруг суставов — это называется дактилит. Часть людей с псориатическим артритом также имеют боль и скованность в позвоночнике.
Часть людей с псориатическим артритом также имеют боль и скованность в позвоночнике.
О псориатическом артрите
Энтеропатический артрит (EnA)
Артрит, связанный с воспалительным заболеванием кишечника
преобладающий признак энтеропатического артрита (ЭнА). Симптомы могут включать хроническую диарею, боль в животе, потерю веса и/или кровь в стуле. Наиболее распространенными типами воспалительных заболеваний кишечника являются болезнь Крона, язвенный колит и недифференцированный колит.
Об энтеропатическом артрите
Реактивный артрит (РеА)
При реактивном артрите (РеА) инфекция в кишечнике или мочевыводящих путях обычно возникает до развития воспаления в суставах. Таким образом, считается, что это происходит как реакция на инфекцию. РеА может вызывать воспаление и боль в суставах, коже, глазах, мочевом пузыре, половых органах и слизистых оболочках. Нечасто это также может повлиять на позвоночник. РеА имеет тенденцию к ограниченному течению, при этом симптомы обычно исчезают через 3–12 месяцев. Однако это состояние имеет тенденцию повторяться, и у некоторых людей с РеА развивается хроническая форма артрита.
Однако это состояние имеет тенденцию повторяться, и у некоторых людей с РеА развивается хроническая форма артрита.
О реактивном артрите
Недифференцированный спондилоартрит (USpA)
Люди с недифференцированным спондилоартритом (USpA) имеют симптомы и особенности заболевания, характерные для спондилоартрита, но их заболевание не подпадает под другую категорию SpA. Например, у взрослого может быть ирит, боль в пятке (энтезит) и отек колена, без боли в спине, псориаз, недавняя инфекция или кишечные симптомы. Сочетание признаков заболевания у этого человека предполагает наличие спондилоартрита, но может не подпадать под категории анкилозирующего спондилоартрита, псориатического артрита, реактивного артрита, нерентгенологического спондилоартрита или энтеропатического артрита.
О недифференцированном спондилоартрите
Ювенильный спондилоартрит (ЮСпА)
Примечание о детях со спондилоартритом: Когда симптомы СпА появляются в детстве, говорят, что у ребенка ювенильный спондилоартрит (ЮСпА).





 В тяжелых случаях АС может вызвать образование новой кости, что приводит к срастанию позвоночника.
В тяжелых случаях АС может вызвать образование новой кости, что приводит к срастанию позвоночника.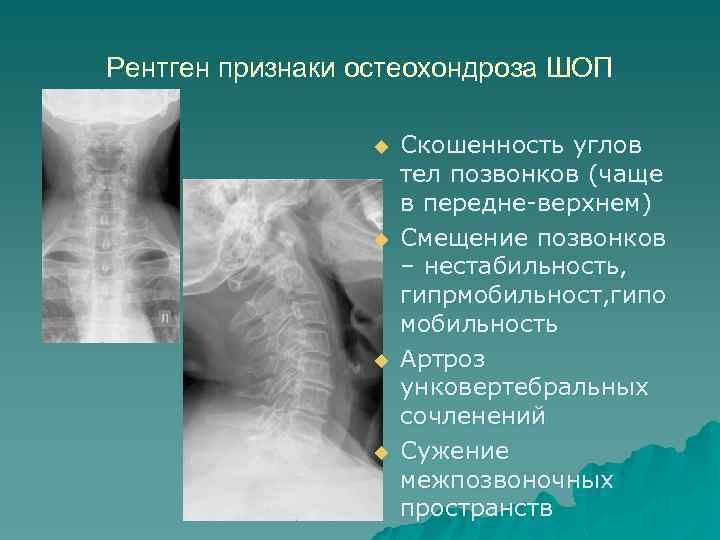
 Эта процедура помогает снять нервную боль.
Эта процедура помогает снять нервную боль.