Одышка при остеохондрозе: причины, симптомы и лечение
В последнее время многих людей все чаще беспокоит возникновение одышки при остеохондрозе, симптомы и проявления которой свидетельствуют о прогрессировании заболевания.
Одышка, или диспноэ, — это ощущение нехватки воздуха. Человек пытается вздохнуть как можно глубже или совершить частные дыхательные движения с целью восполнить недостаток кислорода. Это происходит вследствие нарушения процесса дыхания, причин которому может быть множество. По статистике, одной из наиболее распространенных причин одышки является остеохондроз.
Остеохондроз — это хроническое заболевание позвоночника, характеризующееся изменениями в структуре суставных дисков и соединяющих их хрящей.
Остеохондрозом страдают прежде всего люди, ведущие малоподвижный образ жизни. Вынужденная поза, неправильная осанка, вредные привычки и избыточный вес нередко становятся источниками болезни. Чрезмерные нагрузки, в том числе занятия спортом и тяжелая физическая работа, также губительны для суставов и могут привести к серьезным проблемам со здоровьем.
Появление одышки при остеохондрозе — опасный предвестник обострения болезни шейного и грудного отделов позвоночника.
Причины возникновения одышки
Почему же так тяжело дышать при остеохондрозе? Развитие остеохондроза шейного и грудного отделов позвоночника происходит в процессе разрастания позвонков и, как следствие, сдавливания межпозвоночных дисков, что неизменно приводит к поражению верхнего отдела позвоночного столба. При этом повреждается нерв диафрагмы, вплотную расположенный к позвоночнику, в итоге возникают проблемы с дыханием, появляется одышка, а иногда и приступы удушья.
Одышка при остеохондрозе грудного отдела позвоночника зачастую вызвана деформацией грудной клетки, что провоцирует нарушение работы внутренних органов, в частности сердца и легких. Изменение строения грудной клетки может произойти в результате искривления позвоночника, произошедшего по причине нарушения обмена веществ в межпозвоночных дисках и неравномерной нагрузки на них. Так, длительное сидение, например, за рабочим столом в офисе или партой в учебном классе, может стать причиной развития сколиоза.
Так, длительное сидение, например, за рабочим столом в офисе или партой в учебном классе, может стать причиной развития сколиоза.
Одышка при шейном остеохондрозе возникает в результате защемления нервов и кровеносных сосудов, что препятствует свободному доступу крови к клеткам мозга. Это может вызвать кислородное голодание, при котором мозг не получает необходимых питательных веществ и может погибнуть вовсе. Даже незначительное кислородное голодание может сильно сказаться на общем самочувствии.
Затрудненное дыхание снижает уровень работоспособности, из-за отсутствия достаточного количества кислорода ухудшается память, концентрация внимания, может нарушиться обмен веществ в организме. Все это не позволяет человеку, заболевшему остеохондрозом, жить полноценной жизнью.
Симптомы одышки
Опасность такого заболевания, как остеохондроз, заключается в том, что о наличии его симптоматики в конкретном клиническом случае не всегда можно судить однозначно. При диагностике остеохондроз несложно спутать с другими болезнями.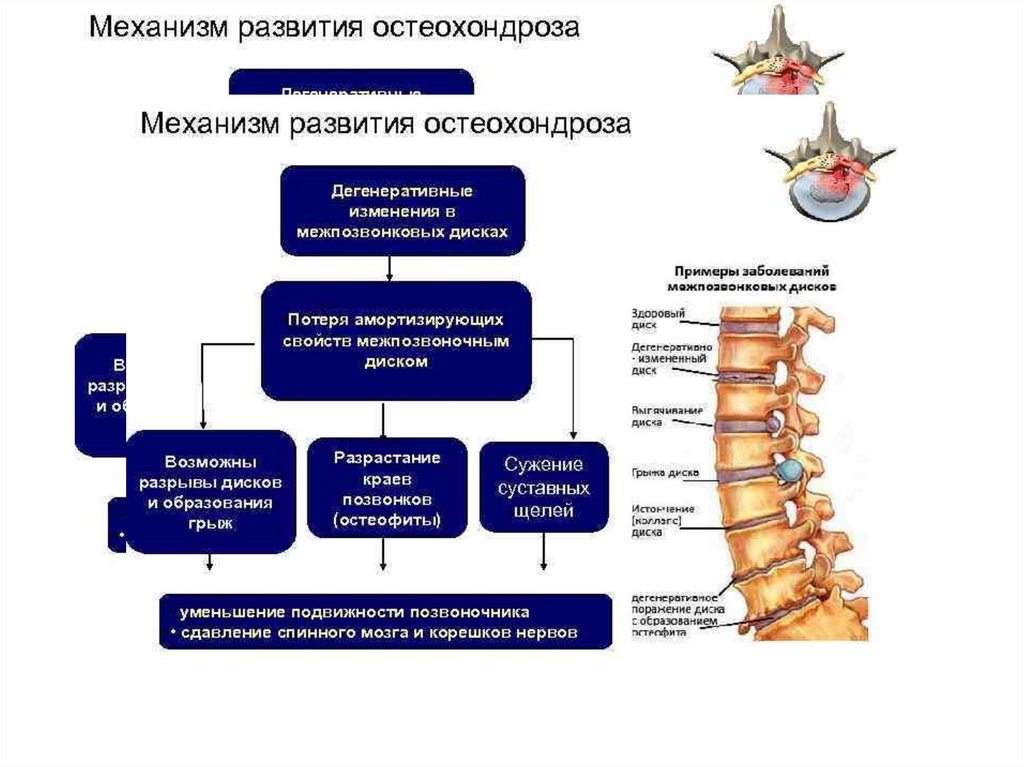 Так, появление затрудненного дыхания у пациента может указывать на туберкулез легких, стенокардию, инфаркт миокарда, пневмонию, межреберную невралгию, онкологию и т.д. Поэтому при обращении за помощью необходимо прежде всего уточнить, бывает ли у вас одышка при физических нагрузках или, например, подъеме по лестнице.
Так, появление затрудненного дыхания у пациента может указывать на туберкулез легких, стенокардию, инфаркт миокарда, пневмонию, межреберную невралгию, онкологию и т.д. Поэтому при обращении за помощью необходимо прежде всего уточнить, бывает ли у вас одышка при физических нагрузках или, например, подъеме по лестнице.
Специалисты утверждают, что в настоящее время затруднение дыхания является одним из главных признаков остеохондроза, и одышка — повод для немедленного обращения к врачу.
Наряду с основными проявлениями остеохондроза — ноющей, а нередко и острой болью в соответствующем отделе позвоночника — выделяют следующие симптомы одышки:
- учащенное, поверхностное дыхание;
- боли в груди при вдохе и выдохе;
- тянущая, давящая боль в области сердца, правом подреберье;
- слабость и сонливость;
- частые приступы головной боли;
- ощущение кома в горле;
- сложности при поднятии рук, наклонах и поворотах туловища и шеи;
- спазмы мышц спины;
- онемение рук и кончиков пальцев рук;
- синюшность носогубного треугольника;
- ухудшение зрения;
- появление храпа во сне;
- плохое общее самочувствие.

Читайте также: Возникновение вспышек в глазах при остеохондрозе шеи
Профилактика и лечение
Диагностировать остеохондроз и определить комплекс мер, направленных на терапию заболевания, может только профессионал. Лечение одышки при остеохондрозе начинается в первую очередь и происходит параллельно с терапией самой болезни.
Одышка при грудном остеохондрозе лечится иначе, чем при заболевании шейного отдела позвоночника. Поэтому при первых признаках остеохондроза и появлении одышки следует записаться на прием к врачу.
После осмотра и сбора анамнеза доктор направит вас на анализы и обследования, по результатам которых будет составлен план лечения. Пациенту могут быть назначены лекарственные средства в виде таблеток и инъекций, прописаны различные мази и кремы для облегчения проявлений болезни.
Самолечение или игнорирование симптомов остеохондроза может спровоцировать развитие хронической формы заболевания и привести к серьезным осложнениям и последствиям вплоть до инвалидности и летального исхода.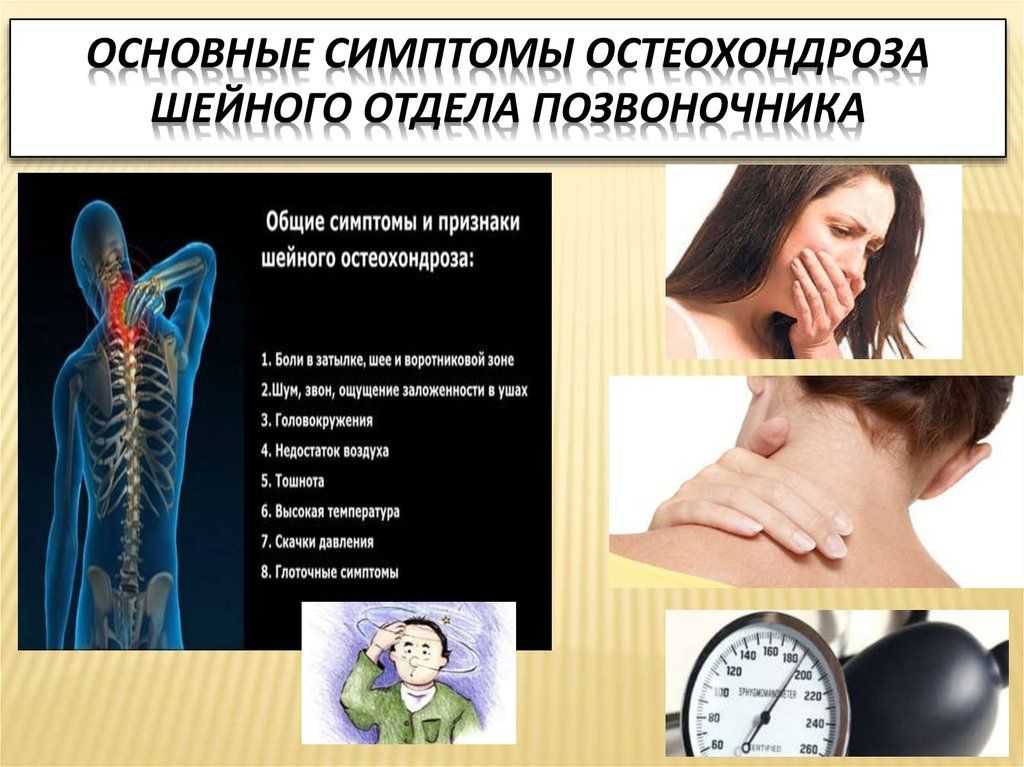
Медики уверяют, что практически каждый случай остеохондроза уникален. И лечиться препаратами, которые доктор назначил, например, соседу, значит, навредить своему здоровью и отсрочить выздоровление. Врачи настоятельно рекомендуют отказаться от приема обезболивающих препаратов, лишь на время избавляющих от неприятных симптомов болезни. Стремление заболевшего притупить боль осложняет работу врача, препятствует правильной постановке диагноза и верному назначению лечения.
Из всех доступных способов облегчения проявлений одышки при остеохондрозе врачи советуют применять наиболее эффективные, проверенные на опыте варианты:
- В случае когда вдруг стало трудно дышать или двигаться, необходимо принять горячую ванну для ног с добавлением порошка горчицы. Для этого понадобится емкость, высота которой должна доходить до уровня колен. Эта простая процедура значительно уменьшит тяжесть при вдохе и выдохе.

- Устранить проявления одышки помогут ингаляции с эфирными маслами цитрусовых, мяты или эвкалипта. Можно приготовить ингаляцию на основе отвара из картофельной кожуры или шелухи лука.
- Для быстрой нормализации дыхания можно использовать спреи для астматиков. Однако данные препараты не рекомендуется использовать без рецепта. За назначением можно обратиться к участковому врачу в поликлинике.
- Боль при движении диафрагмы во время дыхания уменьшают нестероидные анальгетики. Подобрать подходящее средство можно, проконсультировавшись с врачом.
- Купировать приступ одышки поможет инъекция адреналина, введение которой производится под контролем за изменениями артериального давления. Поэтому при появлении признаков начинающегося удушья стоит позвонить в скорую помощь.
С целью профилактики одышки при остеохондрозе специалисты призывают выполнять ряд несложных правил, соблюдение которых возможно только при условии самодисциплины.
Для того чтобы не допустить возникновение одышки, необходимо ежедневно выполнять специально разработанную гимнастику для укрепления и развития мышц груди и шеи. О ней вам на приеме расскажет врач. Кроме того, доктор пропишет комплекс дыхательных упражнений на тот случай, если одышка застанет вас врасплох. Для сна предлагается использовать ортопедические матрасы и подушки.
О ней вам на приеме расскажет врач. Кроме того, доктор пропишет комплекс дыхательных упражнений на тот случай, если одышка застанет вас врасплох. Для сна предлагается использовать ортопедические матрасы и подушки.
Watch this video on YouTube
Заключение
Регулярные прогулки пешком на свежем воздухе, ингаляции с эфирными маслами, сбалансированное питание и закаливание помогут снизить количество неприятных проявлений одышки, а отказ от вредных привычек, самоконтроль и следование предписаниям врачей позволят вскоре забыть об остеохондрозе.
Может быть интересно: Профилактические мероприятия от шейного остеохондроза
Одышка при остеохондрозе, симптомы
Содержание↓[показать]
Остеохондроз – это заболевание, при котором происходит дегенеративный процесс в межпозвонковых дисках с последующим вовлечением тел смежных позвонков, межпозвонковых суставов и связочного аппарата позвоночника. Одышка при остеохондрозе грудного отдела позвоночника часто возникает одновременно с болью. Врачи Юсуповской больницы для обследования пациентов, страдающих остеохондрозом, используют диагностическую аппаратуру ведущих мировых производителей. Поскольку боль в грудной клетке и одышка может быть проявлением не только остеохондроза, но и заболеваний сердца, врачи проводят дифференциальную диагностику этих заболеваний.
Одышка при остеохондрозе грудного отдела позвоночника часто возникает одновременно с болью. Врачи Юсуповской больницы для обследования пациентов, страдающих остеохондрозом, используют диагностическую аппаратуру ведущих мировых производителей. Поскольку боль в грудной клетке и одышка может быть проявлением не только остеохондроза, но и заболеваний сердца, врачи проводят дифференциальную диагностику этих заболеваний.
После выявления точной причины одышки неврологи назначают новейшие лекарственные препараты, обладающие высокой эффективностью и минимальным спектром побочных эффектов, проводят немедикаментозное лечение. Реабилитологи составляют индивидуальный комплекс упражнений, которые позволяют ускорить процесс выздоровления. Тяжёлые случаи остеохондроза, симптом которого является выраженная одышка, обсуждают на заседании Экспертного Совета с участием профессоров, доцентов, врачей высшей категории. Ведущие специалисты в области вертебрологии коллегиально вырабатывают тактику ведения пациентов.
Может ли быть одышка при грудном остеохондрозе
Чаще всего одышка бывает при остеохондрозе грудного и шейного отделов позвоночника. Одышка проявляется не сразу. Сначала у пациента возникают кратковременные приступы, во время которых ему становится тяжело дышать. После физической нагрузки или быстрой ходьбы приступ проходит. На подобные проявления заболевания большинство пациентов сразу не обращают внимания. Со временем процесс усугубляется, одышка беспокоит постоянно, нарушает качество жизни.
Остеохондроз грудного отдела проявляется следующими симптомами:
- Болью в грудной клетке;
- Чувством тяжести в груди;
- Нарушением трудоспособности.
При появлении одышки у пациента, страдающего остеохондрозом, появляется поверхностное учащённое дыхание, возникает ощущение нехватки воздуха. Больной не может глубоко вдохнуть из-за выраженной боли. Одышка приводит к гипоксии (кислородному голоданию) головного мозга. У пациентов развиваются следующие симптомы:
- Общая слабость, сонливость на протяжении всего дня;
- Головокружения, регулярные головные боли;
- Нарушения концентрации внимания и памяти;
- Частое зевание;
- Помутнение в глазах.

При ущемлении вегетативных нервных корешков пациент может ощущать ком в горле, боль в области сердца, мышечную слабость и онемение конечностей.
Диагностика остеохондроза
Неврологи Юсуповской больницы проводят диагностику остеохондроза с помощью следующих методов исследования:
- Физикального;
- Инструментального;
- Лабораторного.
Врач проводит обследование пациента, определяет характерные признаки сдавления или ущемления нервных корешков. Определить изменения в анатомическом строении позвонков позволяют рентгенография, компьютерная томография. С их помощью врач может визуализировать смещение позвонков относительно друг друга, их деформацию, уплощение, неодинаковую высоту, определить наличие новообразований и межпозвонковых грыж.
Чтобы дифференцировать неврологическую симптоматику, назначают электромиографию. Изменения лабораторных показателей не являются специфическими. Они применяются с целью дифференциальной диагностики остеохондроза с воспалительными и аутоиммунными процессами.
При остеохондрозе часто возникает одышка и отражённые боли, которые имитируют заболевания внутренних органов: ишемическую болезнь сердца, панкреатит, язвенную болезнь, синдром раздражённого кишечника. Для дифференциальной диагностики врачи Юсуповской больницы проводят дополнительное обследование с помощью электрокардиографии, ультразвукового исследования, ангиографии. При наличии одышки выполняют спирометрию, пациента консультирует пульмонолог и кардиолог.
Прицельное исследование пораженного межпозвонкового диска проводят при помощи дискографии. Для определения степени и локализации поражения нервных путей применяют электрофизиологические исследования (электронейрографию, вызванные потенциалы, электромиографию).
Лечение одышки при остеохондрозе
Основным методом лечения одышки при остеохондрозе является купирование болевого синдрома. После уменьшения болевых ощущений у пациента возникает возможность свободно дышать. Для профилактики одышки при остеохондрозе грудного отдела позвоночника врачи рекомендуют пациенту специальную гимнастику или йогу, плавание в бассейне. Специалисты клиники реабилитации проводят сеансы массажа, рефлексотерапии. Полезны прогулки на свежем воздухе, отказ от курения, правильное питание.
Специалисты клиники реабилитации проводят сеансы массажа, рефлексотерапии. Полезны прогулки на свежем воздухе, отказ от курения, правильное питание.
Главной целью лечения обострений остеохондроза является подавление болевых ощущений и устранение рефлекторного напряжения мышц, скованности движения. В течение первых дней приступа, сопровождающегося одышкой, пациенту обеспечивают строгий постельный режим. Для фиксирования тела в нужном положении и уменьшения нагрузки на позвоночник используют специальные ортопедические корсеты и воротники.
При острых и сильных болях используют анальгетики центрального действия (трамадол) и препараты, которые влияют на центральные механизмы возникновения боли (бензодиазепины). Они способствуют релаксации мышц, уменьшают страх и беспокойство и страх, улучшают психическое состояние пациента. Одышка уменьшается. С помощью миорелаксантов (тизанидина баклофена, мидокалма) снимают рефлекторный спазм мышц. Противосудорожные препараты при остеохондрозе оказывают обезболивающее действие, которое связанно с влиянием на центральные механизмы образования боли. Наиболее часто с этой целью врачи назначают карбамазепин.
Наиболее часто с этой целью врачи назначают карбамазепин.
Одышка и боль при остеохондрозе проходит после паравертебральной блокады с местными анестетиками. Наиболее эффективным средством снятия боли при остеохондрозе являются нестероидные противовоспалительные препараты. Они угнетают выработку фермента, который отвечает за развитие реакции воспаления. Подавление его синтеза приводит к стойкому уменьшению воспаления, снижению отёка тканей и уменьшению болевого синдрома. При сильных болях нестероидные противовоспалительные средства вводят внутримышечно, затем пациенты принимают таблетки внутрь.
Наиболее часто применяются следующие нестероидные противовоспалительные средства:
- Диклоберл;
- Мелоксикам;
- Пироксикам;
- Целекоксиб;
- Нимесулид;
- Ибупрофен.
В состав комплексной терапии остеохондроза включают сосудистые, витаминные и мочегонные препараты. Физиотерапевты для снятия боли и уменьшения одышки при остеохондрозе применяют физиотерапевтические процедуры. Реабилитологи проводят сеансы мануальной и миофасциальной терапии, лечебной физкультуры. Ингаляционные препараты при одышке, возникшей по причине остеохондроза грудного отдела позвоночника, не применяют.
Реабилитологи проводят сеансы мануальной и миофасциальной терапии, лечебной физкультуры. Ингаляционные препараты при одышке, возникшей по причине остеохондроза грудного отдела позвоночника, не применяют.
При неэффективности консервативного лечения, особенно в случаях компрессии нервно-сосудистых образований, проводится хирургическое лечение. Нейрохирурги клиник-партнёров выполняют инновационные декомпрессивно-стабилизирующие оперативные вмешательства. После стабилизации состояния пациента ему предлагают санаторно-курортное лечение. При наличии одышки при остеохондрозе записывайтесь на приём к неврологу Юсуповской больницы он лайн или позвонив по телефону.
Лечение шейного и грудного остеохондроза.
Остеохондроз – это поражение хрящей и костных тканей, которое может появиться в любой части опорно-двигательного аппарата. Как правило, говоря об остеохондрозе, подразумевают дистрофические процессы, которые возникают именно в позвонках, суставах и межпозвонковых дисках.
Основные виды.
Остеохондроз различают по локации поражения:
- Шейный.
- Грудной.
- Рассеянный – когда поражается несколько отделов позвоночника.
- Пояснично-крестцовый.
Стадии.
Как правило, больной остеохондрозом проходит сквозь следующие четыре стадии заболевания:
- 1. Первоначально, когда процесс поражения находится на первой стадии, изменения могут быть не видны даже на рентгеновских снимках. Что касается неприятных ощущений, то они могут выражаться в быстрой утомляемости спины, а также в небольшом дискомфорте.
- 2. Далее происходят изменения подвижности хрящей, уплотнение и сближение дисков позвоночника, сдавливание нервных окончаний, поражение студенистого ядра. На втором этапе пациент может почувствовать вполне явственные боли.
- 3. Третья стадия характеризуется высыханием фиброзного кольца, потерей подвижности, смещением дисков, появлением характерных вывихов.
 При этом болезненные ощущения становятся сильнее, периодически появляются резкие боли, которые могут «простреливать» через весь позвоночник.
При этом болезненные ощущения становятся сильнее, периодически появляются резкие боли, которые могут «простреливать» через весь позвоночник. - 4. Далее следует последняя четвёртая стадия, в ходе которой рубцовая ткань заменяет хрящ, происходит полное сращивание и деформация дисков, разрастание позвонков. На этом этапе боль становится слабее, но полностью не покидает пациента. Больной отдел позвоночника не сгибается, движение человека затрудняется.
Симптоматика.
Симптомы остеохондроза – это, прежде всего, онемение рук и ног, ломота, спазмы в мышцах, затруднение при движениях, болезненные ощущения в позвоночнике. Боль ощущается при резких движениях, кашле, физических нагрузках.
Также можно выделить симптомы при конкретных видах остеохондроза:
- Шейный: головокружения, боли в голове, шум в ушах, а также болезненные ощущения в руках.
- Грудной: болезненные ощущения в сердце, груди, желудке и лёгких.
- Поясничный: боли в нижних конечностях, спине, пахе.

Причины появления.
К появлению первичного остеохондроза относят слабый связочный аппарат, врождённые дефекты и патологии. Что касается вторичного типа данного заболевания, то на его возникновение влияют следующие факторы:
- 1. Травмы (включая ушибы, переломы и прочее).
- 2. Неверное распределение веса при физических нагрузках.
- 3. Нарушение осанки в связи с ношением каблуков, сутулостью, принятием несимметричных поз во время сидения, сна на мягких матрацах.
- 4. Лишний вес.
- 5. Изменения тканей в связи со старением организма.
- 6. Плохой обмен веществ, нарушение метаболизма.
- 7. Инфекции.
- 8. Интоксикация (в частности, алкоголем).
- 9. Неправильное питание, малоподвижный образ жизни.
- 10. Курение.
- 11. Недостаток жидкости, нарушение водно-солевого баланса.
- 12. Чрезмерные физические нагрузки, либо, наоборот, слабое физическое развитие, резкое прекращение тренировок.

- 13. Регулярный подъём тяжестей.
- 14. Другое.
Диагностика
Остеохондроз лечит врач-невролог, который и составляет чёткий план диагностики и соответствующих обследований:
- 1. Прежде всего, проводится тщательная консультация, на которой пациент рассказывает о своём образе жизни и привычках, а врач анализирует ситуацию
- 2. Далее проводится осмотр пациента в различных положениях – доктор прощупывает позвоночник и окружающие его ткани, когда пациент находится в стоячем, лежачем и сидячем положениях.
- 3. Также проводятся физиотерапевтические исследования – в частности, делаются рентгеновские снимки, проводится компьютерная или магнитно-резонансная томография. Именно на основании полученных результатов устанавливается точный диагноз.
- 4. Иногда может потребоваться проведение исследований нервной системы и кровеносных сосудов.
Лечение.
Если после проведения диагностики диагноз подтверждается, то лечащим врачом назначается план лечения остеохондроза. В зависимости от стадии заболевания могут быть применены разные методы лечения и восстановления всех функций организма. Если состояние не критическое, то может быть назначено консервативное лечение, при котором устраняются болезненные ощущения, а также предотвращаются дальнейшие нарушения в позвоночнике. Однако в некоторых случаях требуется оперативное вмешательство.
В зависимости от стадии заболевания могут быть применены разные методы лечения и восстановления всех функций организма. Если состояние не критическое, то может быть назначено консервативное лечение, при котором устраняются болезненные ощущения, а также предотвращаются дальнейшие нарушения в позвоночнике. Однако в некоторых случаях требуется оперативное вмешательство.
При лечении остеохондроза врач может назначить следующие процедуры:
- Приём медикаментов, лекарственных средств.
- Лечебная гимнастика (ЛФК).
- Курс массажа.
- Вытяжение позвоночника.
- Электростимуляция, магнитотерапия.
- Рефлексотерапия.
В случае проведения оперативного вмешательства после осуществления процедур потребуется курс реабилитации. В нашей клинике отделения неврологии и реабилитации тесно сотрудничают, что позволяет пациенту восстановить утраченные функции и прийти в нужную форму в кратчайшие сроки.
Остеохондроз 2 степени: особенности заболевания
Дегенеративные и дистрофические изменения в позвоночном столбе именуются остеохондрозом. Если такое заболевание локализуется в верхней части спины и прогрессирует, вполне возможно, что вам поставят диагноз остеохондроз 2 степени грудного отдела. Нужно понимать, что представляет собой такое заболевание, чем проявляется и как лечится.
Если такое заболевание локализуется в верхней части спины и прогрессирует, вполне возможно, что вам поставят диагноз остеохондроз 2 степени грудного отдела. Нужно понимать, что представляет собой такое заболевание, чем проявляется и как лечится.
Особенности второй стадии остеохондроза грудного отдела позвоночника
Остеохондроз второй степени появляется в том случае, если первая степень не была своевременно выявлена и вылечена. Заболевание склонно быстро прогрессировать без надлежащего лечения. К особенностям течения болезни на этой стадии относится то, что недуг вызывает осложнения и сопутствующие неприятные явления. А именно:
- трещины в межпозвоночных дисках;
- возникновение грыж;
- возникновение неврологической симптоматики.
На этой стадии симптоматика уже выявлена достаточно ярко, а человек часто испытывает существенный дискомфорт, который не позволяет отложить посещение врача. Лечение остеохондроза грудного отдела 2 степени будет более сложным, если сравнивать с первой степенью, но вместе с тем его реально вылечить без операции.
Лечение остеохондроза грудного отдела 2 степени будет более сложным, если сравнивать с первой степенью, но вместе с тем его реально вылечить без операции.
Характерные симптомы
По симптоматике остеохондроз может напоминать множество заболеваний. Из-за специфики болей и их локализации болезнь может маскироваться под стенокардию, воспаление легких или даже инфаркт. Однако грамотный врач всегда сможет распознать остеохондроз по:
- Болям в грудине, усиливающимся при монотонной работе или при долгом нахождении в одной и той же позе.
- Болезненность при подъеме рук.
- Сопровождению болями наклонов и поворотов туловища.
- Ситуации, когда глубоко вдохнуть у пациента не получается либо это сопровождается болью.
- Давящим и сковывающим ощущениям в грудине.
Это далеко не полный перечень симптомов, которыми может сопровождаться остеохондроз 2 степени грудного отдела позвоночника. Стоит узнать о его проявлениях подробнее.
Стоит узнать о его проявлениях подробнее.
Наличие стойких, простреливающих, сковывающих и ноющих болей
Остеохондроз приводит к тому, что расстояние между позвонками в грудном или поясничном отделе сокращается, из-за чего происходят ущемления нервной ткани. Любое воздействие на нервный корешок сопровождается болью, характеристики которой могут меняться, в зависимости от места сдавливания и остроты заболевания.
Частое онемение рук с потерей чувствительности в пальцах
Этот признак также связан с тем, что ущемлены нервы. Именно они отвечают за полноценное функционирование конечностей, а также за нормальную чувствительность кожи. Если у человека возникают ощущения жжения, покалывания, руки немеют, значит нужно искать причину такого явления в воспалении нервных корешков.
Учащение сердечного ритма на фоне усиления боли в грудине
Остеохондроз грудного отдела позвоночника 2 степени иногда проявляет себя тахикардией. Ей часто сопутствует головокружение, беспричинное чувство тревоги и дискомфорт, при этом сердце пациента может быть абсолютно здоровым. Все дело в том, что при остеохондрозе деформируются структуры позвоночного столба в грудном отделе, что может привести к ущемлению позвоночной артерии, которая отвечает за питание головного мозга. Однако такой симптом, по разным данным, появляется в 10-28% случаев.
Ей часто сопутствует головокружение, беспричинное чувство тревоги и дискомфорт, при этом сердце пациента может быть абсолютно здоровым. Все дело в том, что при остеохондрозе деформируются структуры позвоночного столба в грудном отделе, что может привести к ущемлению позвоночной артерии, которая отвечает за питание головного мозга. Однако такой симптом, по разным данным, появляется в 10-28% случаев.
Учащенное дыхание и чувство нехватки кислорода
Из-за того, что возникают нарушения в сосудистой системе, органы и ткани организма не могут полноценно получать кислород. Вследствие этого человек испытывает нехватку кислорода, что является очень неприятным ощущением. Кроме того, грудной остеохондроз 2 степени, лечение которого описано на этой странице, практически всегда сопровождается болями в грудине. Соответственно, глубоко вдохнуть человеку становится больно, потому приходится дышать чаще, вдыхая меньший объем воздуха. Ухудшиться ситуация может на фоне избыточного веса пациента.
Методы лечения
Лечение грудного остеохондроза 2 степени должен назначать врач-невролог с опытом. В противном случае прием медикаментов и процедуры могут не только не принести желаемого результата, но и навредить, поскольку самостоятельный диагноз был ошибочным. Рекомендуем обратиться к врачу как можно скорее, чтобы обследоваться и определить причину болей и неприятных симптомов.
Медикаментозное лечение
Существенное различие между первой и второй степенями остеохондроза заключается в том, что на второй обязательно нужно медикаментозное лечение. Остеохондроз грудного отдела на 2 стадии лечится приемом:
- препаратов, направленных на устранение воспаления, нестероидного характера;
- расслабляющих мускулатуру лекарств, которые помогают избавиться от боли;
- медикаментов, необходимых для восстановления хрящевой ткани и улучшения ее качества, которые именуются «хондропротекторы».
Дозировка и наименование препарата подбираются индивидуально, врач исходит из особенностей вашего организма, а также сопутствующих остеохондрозу проявлений.
Физиотерапия
При возникновении симптомов остеохондроза 2 степени грудного отдела позвоночника и подтверждении диагноза в дополнение к медикаментам часто назначают посещение кабинета физиотерапевта. Как самостоятельный метод лечения физиотерапия выступать не может, однако она способна существенно повысить эффективность лекарств, облегчает болевой синдром, а также улучшает самочувствие человека. В качестве физиотерапевтических методов могут применяться электрофорез, лазеротерапия, магнитотерапия, а также иглоукалывание. Все виды процедур может выполнять только профессионал.
Массаж
Лечение остеохондроза грудного отдела позвоночника 2 степени часто включает в себя массажи. Они назначаются только в случае отсутствия противопоказаний, которыми могут быть болезни крови, онкология и прочие состояния. Массаж способен существенно улучшить самочувствие, поскольку в процессе воздействия обеспечивается полноценное снабжение мягких тканей и костных структур кровью. Находящиеся в напряжении мышцы расслабляются, а ослабленные мускулы тонизируются специальными воздействиями.
Находящиеся в напряжении мышцы расслабляются, а ослабленные мускулы тонизируются специальными воздействиями.
Гимнастика и физкультура
Для избавления от грудного остеохондроза 2 степени обязательно нужно будет выполнять разные упражнения. Они являются одними из важнейших составляющих лечения, ведь часто причиной болезни является именно недостаток движения. В такой ситуации после окончания курса массажей и приема медикаментов заболевание вернется вновь и, вполне возможно, в более тяжелой форме. Нельзя проводить тренировки в том случае, если болезнь находится в острой стадии, нужно дождаться улучшения самочувствия и тогда приступать к гимнастике. Комплекс подбирает врач, исходя из вашей ситуации. Однако можно воспользоваться существующими наборами упражнений и приступить к их выполнению, ориентируясь на собственные ощущения. В случае ухудшения самочувствия нужно немедленно прекратить занятия или убавить нагрузки.
Профилактика
Чтобы не задумываться, что значит диагноз остеохондроз 2 степени грудного отдела позвоночника, лучше всего предупредить это заболевание. Для этого достаточно обеспечить себе правильный режим труда и отдыха, обратить внимание на правильную осанку и научиться правильно держать спину во время сидения и ходьбы. Кроме того, полезными будут умеренные физические нагрузки, к примеру плавание в бассейне, прогулки на свежем воздухе или утренние пробежки, особенно если у вас сидячий образ жизни. Желательно отказаться от вредных привычек и сбалансировать рацион таким образом, чтобы в нем был максимум микроэлементов и витаминов. Также лучше всего обращать внимание на удобную обувь. Для сна рекомендуется приобрести ортопедический матрац и подушку. Если вы много времени проводите в сидячем положении, лучше всего приобрести стул с анатомической спинкой.
Для этого достаточно обеспечить себе правильный режим труда и отдыха, обратить внимание на правильную осанку и научиться правильно держать спину во время сидения и ходьбы. Кроме того, полезными будут умеренные физические нагрузки, к примеру плавание в бассейне, прогулки на свежем воздухе или утренние пробежки, особенно если у вас сидячий образ жизни. Желательно отказаться от вредных привычек и сбалансировать рацион таким образом, чтобы в нем был максимум микроэлементов и витаминов. Также лучше всего обращать внимание на удобную обувь. Для сна рекомендуется приобрести ортопедический матрац и подушку. Если вы много времени проводите в сидячем положении, лучше всего приобрести стул с анатомической спинкой.
Лечение остеохондроза в СПб в клинике «Запад-Восток»
Остеохондроз — причина сильнейших болей. Такая болезнь, как остеохондроз (симптомы, лечение его обсудим ниже) может коснуться каждого, так как это заболевание не возрастное, оно заставляет страдать как пожилых, так и юных людей. До сих пор точно не известны причины возникновения того или иного вида остеохондроза, но предполагается, что он возникает из-за нарушения обмена веществ, слабого физического развития, генетической предрасположенности.
До сих пор точно не известны причины возникновения того или иного вида остеохондроза, но предполагается, что он возникает из-за нарушения обмена веществ, слабого физического развития, генетической предрасположенности.
Лечение остеохондроза позвоночника — откладывать нельзя!
Лечение остеохондроза позвоночника требуется срочно, особенно, если данное заболевание осложнено еще и межпозвоночной грыжей. Болевые ощущения становятся просто невыносимыми. Это мучение появляется из-за того, что межпозвонковые диски не выдерживают нагрузки и выпячиваются. Таким образом, задеваются нервные отростки, вызывая их воспаление и, соответственно, возникает боль.
Образуется из-за недопустимой нагрузки, что тоже может являться следствием плохой физической формы, потому как когда слабеет мышечный корсет, даже малейшая нагрузка может стать причиной патологических изменений. В этом случае срочно нужно лечение остеохондроза позвоночника. Откладывать нельзя!
Шейный остеохондроз — симптомы, лечение. Выход есть!
Выход есть!
Полностью излечить остеохондроз невозможно. Деформация хряща – процесс совершенно необратимый. А вот зато провести лечение остеохондроза шейного отдела, как и любого другого вида остеохондроза например, остеохондроз грудной (лечение), приостановить течение болезни и убрать боль можно. Главное — выбрать хорошего лечащего врача. Современный рынок медицинских услуг предлагает широкий выбор таких услуг, как лечение шейного остеохондроза от приема лекарств до хирургического вмешательства.
Лечение остеохондроза шейного отдела
Классическим и самым распространенным считается медикаментозное лечение остеохондроза шейного отдела. Больной принимает обезболивающее, противовоспалительное и противоотечное средство. Таблетки или мази помогают убрать болевой синдром, улучшают кровообращение, расслабляют мышцы и способствуют частичному восстановлению хрящей. Но подобный метод лечения требует определенной цикличности, его приходится повторять время от времени. Если вас беспокоят шейный остеохондроз, лечение необходимо!
Остеохондроз. Симптомы, лечение
Симптомы, лечение
Такое заболевание как «остеохондроз» (симптомы, лечение — перечислены ниже), конечно, лучше всего предотвратить, но если предотвратить не получилось, то внимательно прислушивайтесь к своему организму. Итак, общими симптомами остеохондроза являются:
скованность, уменьшение объема движений;
- боль, спазмы мышц в зоне поражения;
- онемения, нарушения чувствительности.
Рассмотрим подробнее. Вот, например, шейный остеохондроз. Симптомы этого заболевания таковы:
- Боль в шее.
- недостаточная подвижность шейного отдела.
- Хруст при поворотах головы.
- Головная боль.
- Онемение в пальцах кистей рук.
- Боли в плече и ограничение движений в суставе.
- Потери сознания.
- Шум в голове, в ушах, снижение зрения.
Остеохондроз грудной (лечение не затягивайте, если обнаружили у себя это заболевание!). Итак, симптомы грудного остеохондроза:
- Боль в грудном отделе позвоночника, колет в груди.

- Ощущение сдавливания грудной клетки и спины.
- Боль в области лопатки и межлопаточного пространства.
Если вы заметили у себя следующие симптомы, то это говорит о том, что у вас заболевание поясничный остеохондроз (лечение пропишет врач после того, как поставит соответствующий диагноз).
Итак, симптомы поясничного остеохондроза:
- Боли в пояснице, сложно сгибать и разгибать спину.
- Боли в крестце.
- Боли в ногах (вдоль внутренней или внешней поверхности бедер, по задней поверхности ноги, вдоль голени, стопы).
- Боли в ягодицах.
- Боли и нарушения в органах малого таза.
Особую популярность в последние годы завоевала мануальная терапия, она используется при таких заболеваниях, как шейный остеохондроз (лечение мануальной терапией производится в нашей Клинике «Восток-Запад»), поясничный остеохондроз (лечение также вы сможете получить в нашей Клинике), остеохондроз грудной (лечение — в Клинике «Запад-Восток»). И вот тут-то больному нужно быть крайне осторожным, ведь нередко встречаются непрофессионалы. И, пытаясь спастись от одной беды пациенты приобретают другую, более страшную. Известно достаточно случаев, когда после действий мануальщиков люди оказывались в инвалидном кресле.
И вот тут-то больному нужно быть крайне осторожным, ведь нередко встречаются непрофессионалы. И, пытаясь спастись от одной беды пациенты приобретают другую, более страшную. Известно достаточно случаев, когда после действий мануальщиков люди оказывались в инвалидном кресле.
В нашей Многопрофильной Клинике «Запад-Восток» работают высококлассные специалисты, и вы сможете в этом убедиться, если обратитесь со своими проблемами к нам!
Мы приглашаем на профилактические и лечебные процедуры гостей и жителей Петербурга.
Запишитесь на БЕСПЛАТНУЮ консультацию рефлексотерапевта Клиники Запад-Восток СЕГОДНЯ
| Услуга | Цена (за сеанс) |
| Массаж шейного отдела позвоночника и воротниковой зоны (30 мин) | 1700 |
| -области груди (20 мин) | 800 |
| Массаж комплексный по авторской методике (50 минут) | 3000 |
| Массаж аурикулярный (проводит врач рефлексотерапевт) | 1150 |
| Прием врача-рефлексотерапевта первичный | 1800 |
| -повторный | 1400 |
| -Прием (осмотр, консультация) врача-рефлексотерапевта Амёхиной Людмилы Сергеевны первичный | 2400 |
| -Прием (осмотр, консультация) врача-рефлексотерапевта Амёхиной Людмилы Сергеевны повторный | 1800 |
| Прием (осмотр, консультация) врача-гирудотерапевта первичный | 1800 |
| Прием (осмотр, консультация) врача-гирудотерапевта повторный | 1400 |
| Газовые уколы (пневмопунктура), за 1 сеанс, 1 зона | 1700 |
| Газовые уколы (пневмопунктура при заболеваниях половой сферы), за 1 сеанс | 3100 |
| Карбокситерапия — омоложение (носогубные, лоб, межбровные, веки) | 5400 |
| Вегетативный тест (Диагностика состояния органов и систем организма) | 4000 |
| Вегетативный тест (Диагностика состояния органов и систем организма) повторный | 2000 |
| Массаж корпоральный точечный за 1 сеанс | 1500 |
| Подкожное введение лекарственных средств и растворов (фармакопунктура) за 1 процедуру | 1100 |
| -гомеопунктура (за 1 процедуру) | 1100 |
| Цзю-терапия (прогревание полынной сигарой) акупунктурных точек | 550 |
| Рефлексотерапия при заболеваниях периферической нервной системы НА ДОМУ (за 1 сеанс) | 3400 |
| Лазерорефлексотерапия (лазеропунктура) за 1 сеанс | 1600 |
| Электропунктура в рефлексотерапии | 1600 |
| Сеанс рефлексотерапии у главного врача Амехиной Людмилы Сергеевны | 3000 |
симптомы и лечения при шейном остеохондрозе и др.
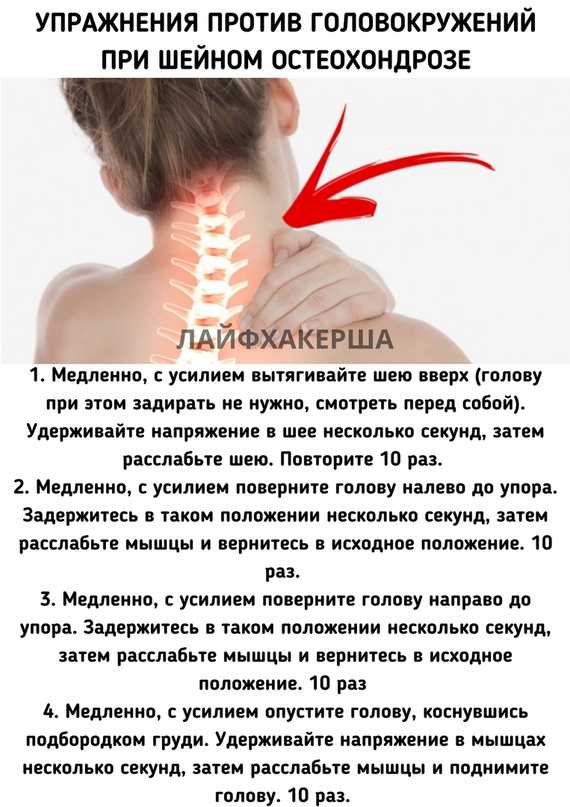
Малоподвижный образ жизни, плохая экология и другие неблагоприятные факторы внешней среды негативно влияют на здоровье, увеличивается количество случаев болезней опорно-двигательного аппарата. Значительную долю среди данных заболеваний составляет остеохондроз. Только при правильно спланированном лечении можно замедлить развитие болезней, избежать возникновения осложнений. Поэтому назначением должен заниматься только опытный врач после проведения диагностики.
Что такое остеохондроз? Разновидности заболевания
При остеохондрозе поражается поверхность суставов позвонков, что часто приводит к деформации или разрушению межпозвонковых дисков. Дегенеративные изменения могут начинаться в любом из отделов позвоночника, что не дает человеку заниматься привычными делами, вызывает сильные боли.
Если ранее заболевание возникало преимущественно в пожилом возрасте, то сегодня может развиваться даже в 18-20-летнем возрасте. В случаях, когда лечение остеохондроза отсутствует, это может стать причиной образования межпозвонковой грыжи.
В зависимости от локализации заболевание классифицируется на такие виды:
- Шейный. Лечение остеохондроза шейного отдела позвоночника самое сложное. Это вид самый опасный среди всех существующих, поэтому при шейном остеохондрозе симптомы и лечение игнорировать нельзя, квалифицированная медицинская помощь нужна как можно быстрее.
- Грудной. Встречается намного реже, чем другие. Симптомы похожи на боли в области сердца, но применение лекарственных сердечных препаратов не помогает снять болезненные ощущения.
- Поясничный. Встречается наиболее часто, потому что нагрузка верхней части тела приходится непосредственно на данный отдел.
Существует также распространенный остеохондроз, при котором патологический процесс развивается в двух и больше отделах позвоночника. Независимо от локализации остеохондроза, лечение должно проводится исключительно под контролем опытных врачей.
Симптомы остеохондроза
В зависимости от того, в каком отделе позвоночника развивается заболевания, проявления остеохондроза могут быть разными:
- Поясничный отдел: болезненные ощущения ноющего характера, которые возникают во время поворотов, наклонов, движения; боли, отдающие в нижнюю конечность, может быть с одной или двух сторон.

- Шейный отдел: головокружения; шум в ушах; «мурашки» перед глазами; постоянные, давящие боли в шее, области затылка, которые могут усиливаться во время наклонов головы, ее поворотов; онемение в руках, жжение, покалывание; ограничение подвижностей пальцев, кистей рук.
- Грудной отдел: болезненные ощущения между лопаток или в области груди опоясывающего, ноющего характера, которые усиливаются во время движений и наклонов; онемение в груди, затруднение дыхания, боль в области сердца, печени, легких, желудка.
На начальных стадиях заболевания выраженность симптомов слабо выражена. Но как только они появляются, нужно записаться на прием к неврологу и пройти обследование. По мере развития остеохондроза даже при минимальной физической нагрузке болезненные ощущения будут усиливаться, впоследствии значительно ограничиться подвижность и
Основные причины развития болезни
Факторы, которые вызывают остеохондроз разных отделов позвоночника могут быть разными:
- постепенная утрата эластичности межпозвоночных дисков с возрастом;
- малоподвижный образ жизни, недостаточная физическая активность, слишком высокие нагрузки, травмирование;
- нарушение обмена веществ, неправильное питание;
- нарушение местного кровообращения;
- нарушение гормонального фона;
- плоскостопие;
- инфекционные болезни и др.

Только врач может точно определить причины остеохондроза и подобрать лечение для их устранения.
Диагностика
Чтобы установить факторы, которые вызвали развитие остеохондроза позвоночника, особенности течения болезни, когда усиливаются болезненные ощущения, врач сначала проводит опрос пациента.
На следующем этапе обследования выполняется осмотр кожного покрова, изучение подвижности позвоночника и суставов, тонуса и силы мышц, скорости рефлексов. После этого определяются болезненные зоны, чувствительность разных участков. Если проблема кроется в области шеи, требуется лечение остеохондроза шейного отдела позвоночника.
В случаях, когда имеются подозрения на протрузию, грыжи диска, повреждения позвонков, врач назначает КТ или МРТ. По результатам исследования подбирается лечение остеохондроза позвоночника
Методы лечения
Лечение шейного остеохондроза у женщин и мужчин, как и других видов заболевания требует комплексного подхода. Основная задача – снять болезненные ощущения, расслабить мышцы, устранить скованность движений. Лечение грудного остеохондроза, как и других отделов позвоночника, нельзя проводить самостоятельно, нужно четко соблюдать предписания врача.
Лечение грудного остеохондроза, как и других отделов позвоночника, нельзя проводить самостоятельно, нужно четко соблюдать предписания врача.
Применяются такие методы:
- Медикаментозные. Лечение остеохондроза поясничного отдела проводится, как правило нестероидными препаратами противовоспалительного действия, которые эффективно обезболивают и снимают воспаление. Также назначаются миорелаксанты для снятия спазмов и боли. Могут также применяться и наружные средства, которые охлаждают или согревают, снимают боль. Врач может назначить и витамины группы В, чтобы нервные ткани быстрее восстанавливались.
- Физиотерапия. Выбор метода зависит от локализации остеохондроза. Процедуры могут комбинироваться, что позволяет достичь высокой эффективности лечения. Врач индивидуально подбирается методы, исходя из степени остеохондроза, наличия противопоказаний и сопутствующих заболеваний.
- Хирургическое вмешательство. Лечение остеохондроза грудного отдела или других отделов только в редких случаях проводится хирургическим путем.
 Решение о необходимости принимается только в самых сложных случаях, когда другие способы не смогли обеспечить требуемую эффективность. Риск повреждения нервных окончаний в позвоночнике, которые регулируют работу организма, очень высокий.
Решение о необходимости принимается только в самых сложных случаях, когда другие способы не смогли обеспечить требуемую эффективность. Риск повреждения нервных окончаний в позвоночнике, которые регулируют работу организма, очень высокий.
После того, как основной курс лечения окончен, составляется индивидуальная программа, чтобы поддержать здоровье позвоночника.
Профилактические меры
Лечение шейного остеохондроза и других отделов позвоночника позволяет избежать осложнений заболевания. Но лучше не допустить, чтобы остеохондроз развивался, для чего нужна профилактика:
- Следить за своей осанкой во время еды и учебы с детства.
- Выработать правильные привычки: следит за позой во время сидения (прямой позвоночник и расслабленные плечи), выбирать такую мебель, которая обеспечивает поддержку спины, равномерно распределяет нагрузку между ягодицами, снимая ее с поясницы.
- Периодически менять положение тела, делать разминку, чтобы расслабиться, не поднимать тяжести рывком, носить рюкзак.

- Не стоять долго в одной позе, особенно если руки подняты, потому что травмируются связки спины и межпозвоночные диски при неестественном изгибе позвоночника.
- Занимаясь на силовых тренажерах, соблюдать правила техники безопасности.
- Подбирать матрас оптимальной твердости, а подушка должна быть такой, чтобы обеспечивалась поддержка шеи.
- При возникновении болей в спине обращаться только к квалифицированным специалистам.
- Обеспечить регулярную умеренную физическую активность.
Своевременное обращение к врачу и лечение остеохондроза отдела позвоночника позволит избежать серьезных осложнений и негативных последствий.
Грудной спондилез: упражнения, симптомы, причины, лечение
Обзор
С возрастом ваши позвонки (позвоночные кости) изнашиваются. Костные диски и суставы могут треснуть.
Для этого не обязательно иметь травму, например падение. Износ любой кости может привести к стрессовому перелому.
Время также может привести к тому, что хрящ, прокладка между вашими костями, станет тоньше. Связки, соединяющие ваши кости, могут утолщаться и становиться менее гибкими.
Связки, соединяющие ваши кости, могут утолщаться и становиться менее гибкими.
Когда эти изменения развиваются в средней части позвоночника, это состояние известно как грудной спондилез.
Грудной отдел позвоночника относится к середине спины. Ваш позвоночник включает в себя еще два отдела в верхней и нижней части грудного отдела.
Шейный отдел позвоночника — это верхний отдел, включающий шею. Поясничный отдел — это нижняя часть спины. Каждый отдел может испытывать спондилез. Грудной спондилез встречается реже, чем поясничный или шейный спондилез.
Спондилез в любой части спины также может возникнуть в результате спортивной травмы, которая вызывает небольшой перелом позвонка. Дети и подростки могут быть особенно уязвимы для этой проблемы, потому что их кости все еще развиваются.
Грудной спондилез не всегда приводит к заметным симптомам. Когда это происходит, вы, как правило, чувствуете скованность или боль, или и то, и другое.
Боль часто возникает из-за того, что изменения в дисках заставляют один или несколько дисков сдавливать нервы, отходящие от спинномозгового канала. Например, ткань может образовать уплотнение вокруг стрессового перелома, чтобы способствовать заживлению кости. Но комок ткани может давить на спинномозговые нервы, вызывая боль или другие симптомы.
Например, ткань может образовать уплотнение вокруг стрессового перелома, чтобы способствовать заживлению кости. Но комок ткани может давить на спинномозговые нервы, вызывая боль или другие симптомы.
Спондилез в любой части спины, включая грудной отдел, может вызывать боль, отдающую вниз в ноги. Боль может усиливаться при физической нагрузке, но уменьшаться при отдыхе.
Ваши ноги могут чувствовать покалывание или онемение. Вы также можете испытывать мышечную слабость в руках и ногах, а также трудности при ходьбе.
Другим осложнением спондилеза является спондилолистез, при котором позвонок соскальзывает вперед и на кость под ним и сдавливает нерв. Это болезненное состояние часто называют защемлением нерва. Проверьте эти упражнения, чтобы облегчить боль.
Грудной спондилез часто является возрастным заболеванием. С каждым годом ваши шансы на развитие какой-либо формы спондилеза увеличиваются. Даже относительно здоровые люди могут испытывать некоторую дегенерацию диска.
Поскольку нагрузка на грудной отдел позвоночника меньше, чем на другие отделы спины, грудной спондилез обычно развивается из-за того, что сначала был шейный или поясничный спондилез. Когда одна часть вашей спины испытывает проблемы, остальная часть позвоночника подвергается большему риску возникновения проблем.
У пожилых людей ежедневная нагрузка на позвоночник просто накапливается со временем. Причиной спондилеза на самом деле может быть сочетание поднятия тяжестей и активного образа жизни. Остеопороз, состояние истончения костей, также связанное с возрастом, может способствовать стрессовым переломам позвонков.
Часть позвонка, наиболее часто связанная со спондилезом, называется pars interarticularis . Pars соединяет два фасеточных сустава на задней части позвонка. Даже очень маленькая трещина в паре может вызвать спондилез.
У молодых людей с позвонками, которые еще растут и развиваются, травма от футбольного мяча или стресс от гимнастики могут привести к спондилезу.
Генетика также может играть роль. Вы можете происходить из семьи, в которой позвоночная кость тоньше.
Когда боли в спине и скованность в спине начинают мешать вашей повседневной деятельности или мешают вам спать или наслаждаться привычным качеством жизни, вам следует обратиться к врачу.
Поскольку боль и покалывание часто ощущаются в ягодицах и ногах, не всегда легко точно определить источник ваших симптомов. Возможно, вы склонны списывать это на проблемы с поясницей, а не на перелом или другую проблему с грудным отделом позвоночника.
В дополнение к сбору вашей истории болезни и вашим текущим симптомам, ваш врач, вероятно, назначит рентген при подозрении на спондилез. Большинство взрослых старше 60 лет имеют признаки спондилеза, которые можно обнаружить на рентгенограмме. Рентгенологическое исследование позволяет выявить локализацию и размер переломов костей.
МРТ-сканирование позволяет получить подробные изображения нервов и мягких тканей вокруг позвоночника. Если ваш врач подозревает защемление нерва, МРТ часто может диагностировать проблему.
Если ваш врач подозревает защемление нерва, МРТ часто может диагностировать проблему.
Цель лечения обычно состоит в том, чтобы по возможности избежать хирургического вмешательства. Симптомы можно контролировать с помощью обезболивающих препаратов и физиотерапии.
Однако, если грудной спондилез давит на нерв, хирургическое вмешательство может уменьшить давление. Хирургические варианты включают:
- дискэктомию, при которой удаляется поврежденный диск
- ламинэктомия, при которой удаляются костные шпоры или пластинка, дуга в задней части позвонка
- ламинопластика, при которой изменяется положение пластинки, чтобы освободить место для нервная ткань в вашем позвоночнике
- спондилодез, который соединяет части вашего позвоночника с трансплантированной костью, со стержнями или винтами или без них, чтобы помочь соединить две или более костей
Ортез для спины может помочь сохранить стабильность позвоночника как после операции, так и вместо операции, пока перелом срастается сам по себе.
Отдых может быть лучшим при грудном спондилезе, пока вы не почувствуете себя лучше. Тем не менее, вы не хотите оставаться прикованным к постели слишком долго. Лежание или сидение в течение длительного времени повышают риск образования тромбов в ногах. Легкая ходьба и другая активность могут быть полезны, но вы должны спросить своего врача, когда начинать и сколько безопасно.
Ваш врач может прописать противовоспалительные препараты, а также обезболивающие, если вы перенесли операцию. Убедитесь, что любые лекарства, которые вы принимаете, находятся под пристальным наблюдением вашего врача.
В зависимости от тяжести вашего состояния и от того, перенесли ли вы операцию, вам, возможно, придется воздерживаться от подъема тяжестей и других действий, требующих наклона или наклона, в течение нескольких недель или нескольких месяцев.
Вы можете приступить к упражнениям на растяжку и укрепление спины, как только ваш врач даст вам добро. Вы можете получить наибольшую пользу от физиотерапии, во время которой вы узнаете правильную технику упражнений для позвоночника.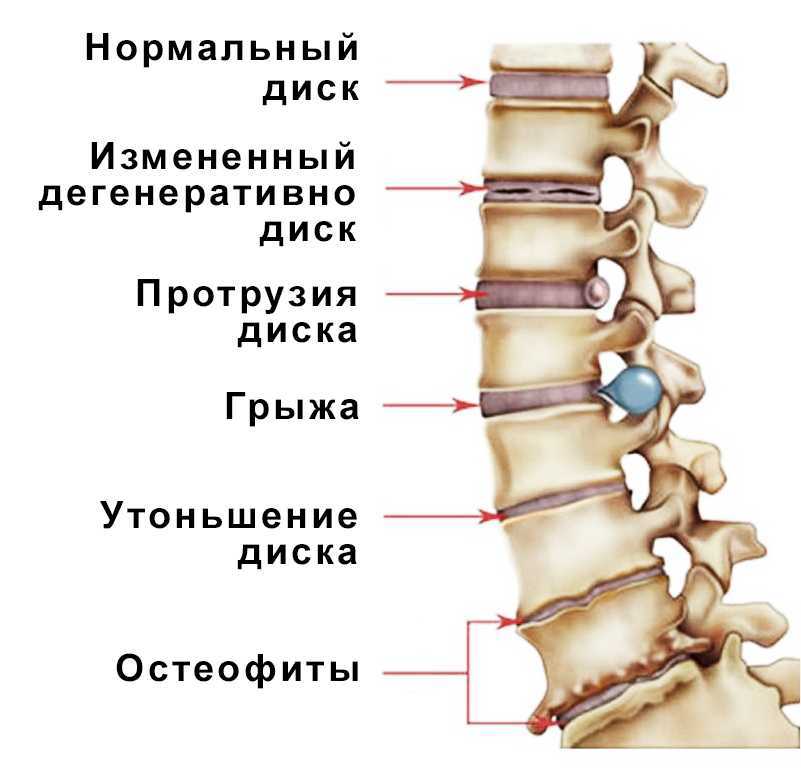
При выполнении упражнений при грудном спондилезе не забывайте следовать указаниям своего врача или физиотерапевта и прекращать занятия при появлении боли.
Упражнения должны быть направлены на улучшение:
- осанки
- диапазона движений
- гибкости мышц
- силы корпуса, так как мышцы живота помогают поддерживать стабильность позвоночника
- силы мышц позвоночника
- управления весом
- общий фитнес
Упражнения для укрепления мышц кора, которые имеют решающее значение для здоровья позвоночника, можно выполнять дома. Тазовый наклон очень прост:
- Лягте на спину и согните ноги в коленях. Поставьте ноги на пол.
- С помощью мышц живота потяните пупок вниз к позвоночнику.
- Задержитесь в этом положении на 10–15 секунд.
- Сделайте паузу и расслабьтесь на несколько секунд.
- Повторить 10 раз.
- Сделайте 3 подхода по 10 повторений.
Поделиться на Pinterest
Еще одно упражнение для укрепления мышц спины называется мостиком:
- Лягте на спину и согните ноги в коленях.
 Поставьте ноги на пол.
Поставьте ноги на пол. - Используйте мышцы ягодиц и спины, чтобы поднять бедра вверх, удерживая плечи на полу.
- Задержитесь в этом положении на 5 секунд.
- Расслабьтесь и опустите бедра.
- Повторить 10 раз.
- Сделайте 3 подхода по 10 повторений.
Поделиться на Pinterest
Плавание — это упражнение с низкой ударной нагрузкой, которое может помочь увеличить силу спины и плеч, диапазон движений и гибкость. Гидротерапия — еще одна процедура в бассейне, которая может помочь облегчить боль и расслабить напряженные мышцы.
Прежде чем приступить к любой форме терапии или любому плану лечения с помощью физических упражнений, обязательно получите зеленый свет от своего врача.
Упражнения для укрепления позвоночника и основных мышц и поддержания гибкости важны, даже если у вас нет симптомов грудного спондилеза. Эти упражнения могут помочь предотвратить или, по крайней мере, отсрочить проблемы со спиной.
Если у вас есть симптомы, не игнорируйте их. Пусть их осмотрит специалист по позвоночнику и разработает план лечения, помня о том, что операция должна рассматриваться как крайняя мера. Игнорирование симптомов может привести к долгосрочным неврологическим проблемам, включая боль, онемение и мышечную слабость.
Пусть их осмотрит специалист по позвоночнику и разработает план лечения, помня о том, что операция должна рассматриваться как крайняя мера. Игнорирование симптомов может привести к долгосрочным неврологическим проблемам, включая боль, онемение и мышечную слабость.
Поставив диагноз и выполнив физиотерапию и другие изменения в образе жизни, вы сможете наслаждаться долгие годы практически без болей в спине.
ЧТО ТАКОЕ СПОНДИЛЕЗ? (ЗНАКИ И СИМПТОМЫ)
Дегенеративный спондилез — это довольно широкий медицинский термин, используемый для описания возрастной дегенерации или разрушения позвоночника. Если ваш врач-ортопед диагностирует у вас спондилез, он или она говорит вам, что боль в спине или шее, а также другие сопутствующие симптомы связаны с возрастом и являются результатом нормального износа жизни.
Если у вас эта форма спондилеза, то какая-то часть вашего позвоночника, будь то сами позвонки, диски между ними или окружающие хрящи или связки, разрушилась до такой степени, что поражаются ваши суставы, что способствует к другому заболеванию, такому как остеоартрит, стеноз позвоночника или сдавление нервов (что приводит к таким проблемам, как ишиас).
Спондилез и остеохондроз
Иногда люди задают вопрос: «Является ли спондилез тем же самым, что и остеохондроз, или DDD?» Ответ: «В основном, да». Термины часто используются взаимозаменяемо. (Третий термин, более точный, чем DDD, — «дегенерация диска».)
Спондилез может быть первоначальным диагнозом, используемым для описания возрастной боли в спине или шее, а также, возможно, некоторого онемения или покалывания в ногах или ступнях. При дальнейшем обследовании и тестировании ваш ортопед может обнаружить, что конкретный источник вашего спондилеза, а также его последствия; например, у вас может быть изношен поясничный диск, из-за которого два позвонка в нижней части спины трутся друг о друга, вызывая рост костных шпор, которые оказывают давление на окружающие нервы.
Некоторые ортопеды предпочитают использовать слово «спондилез», а не термин «дегенеративная болезнь диска», потому что это состояние на самом деле является не болезнью, а механической проблемой — постепенным разрушением дисков между позвонками из-за обычного старения. . (Или, в некоторых случаях, износ, вызванный травматическим повреждением.)
. (Или, в некоторых случаях, износ, вызванный травматическим повреждением.)
Кроме того, этот тип износа не является дегенеративным состоянием в классическом смысле, поскольку он не вызван изменениями в организме на клеточном уровне — и при этом он не становится предсказуемо прогрессивно ухудшающимся с течением времени. (Однако остеоартрит — частый и, возможно, неизбежный результат дегенерации диска — означает дегенеративный, поэтому эти термины часто используются взаимозаменяемо.)
Кто болеет дегенеративным спондилезом? (Факторы риска)
Спондилез может случиться с каждым — фактически, по оценкам, у 80% мужчин и женщин старше 40 лет на рентгеновских снимках могут обнаруживаться те или иные признаки дегенерации позвоночника. Люди с симптомами, как правило, впервые замечают их в возрасте от 20 до 50 лет.
Если вы заметили симптомы в более молодом возрасте, в вашем конкретном случае может быть генетический компонент.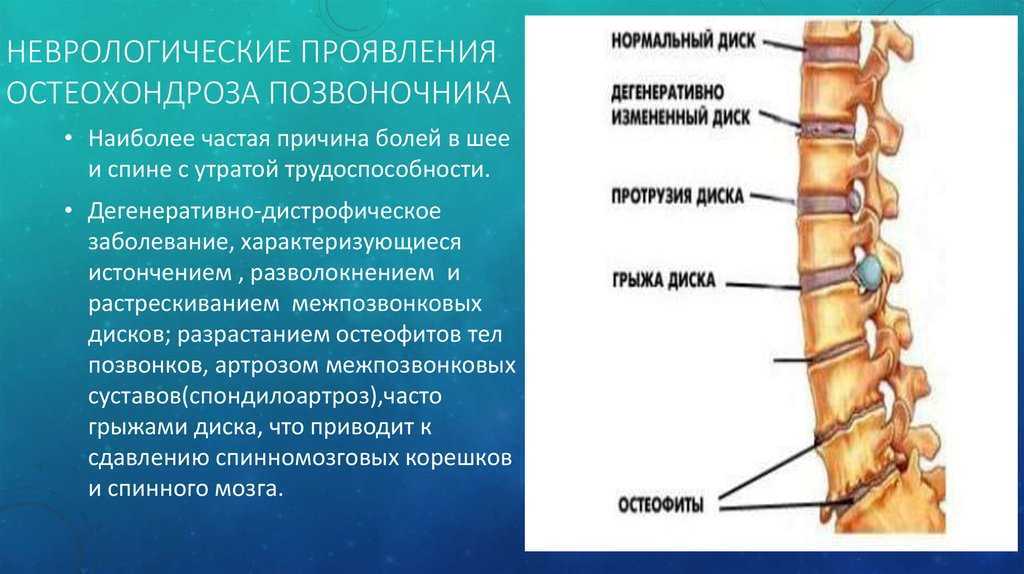 Наличие в анамнезе травм также может увеличить вероятность развития спондилеза. Например, некоторые исследования показывают, что хлыстовая травма, полученная в результате автомобильной аварии, может повысить вероятность того, что спустя годы после аварии вам потребуется операция по восстановлению или удалению поврежденного диска.
Наличие в анамнезе травм также может увеличить вероятность развития спондилеза. Например, некоторые исследования показывают, что хлыстовая травма, полученная в результате автомобильной аварии, может повысить вероятность того, что спустя годы после аварии вам потребуется операция по восстановлению или удалению поврежденного диска.
Но по большей части спондилез является результатом старения. Большинство людей испытают это, когда станут старше, но не всем потребуется (или захочется) медицинское вмешательство.
Причины спондилеза (почему он возникает)
С возрастом наши диски теряют воду и белки; они высыхают, становятся жесткими и ломкими. Повторяющиеся нагрузки на шею или спину могут привести к микроразрывам и другим травмам внешних оболочек.
Действия, которые раньше были легкими — наклониться, чтобы взять коробку с доставкой, размахивать клюшкой для гольфа или даже повернуться, чтобы поздороваться с кем-то позади вас в магазине, — могут привести к травме диска или смещению диска.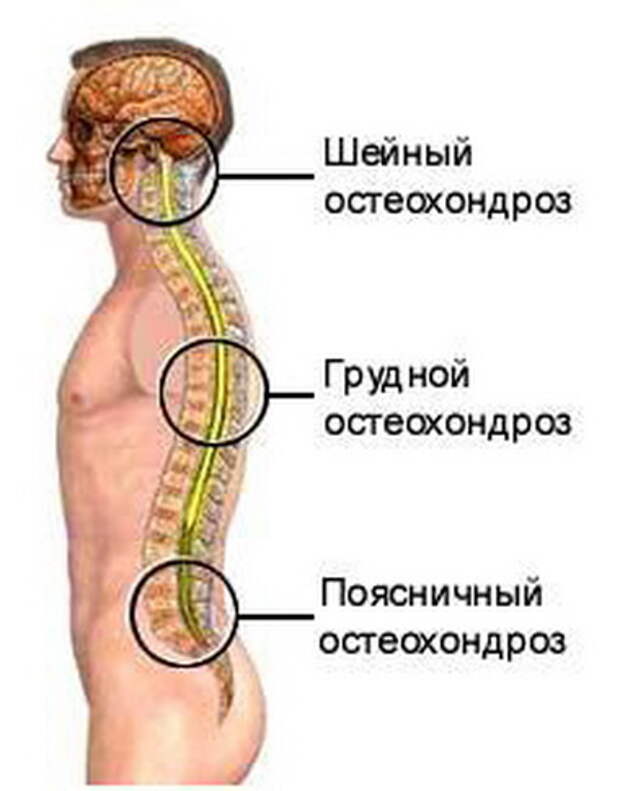 К сожалению, эти травмы не так легко восстанавливаются, когда мы становимся старше.
К сожалению, эти травмы не так легко восстанавливаются, когда мы становимся старше.
Изоляция дисков внутри позвоночника означает, что они не имеют такого же доступа к богатому питательными веществами кровоснабжению, как другие типы коллагена/хрящей в организме (например, внешние части колена, локоть или ахиллово сухожилие). Они не могут быстро восстановиться. Соедините это с потерей воды и белков из-за естественного процесса старения, и это означает, что мы получаем повреждения шеи и спины, на устранение которых может уйти много времени или помощь врача.
Типы спондилеза (где он возникает)
Дегенерация дисков обычно происходит в шейных позвонках (шея) или в поясничных позвонках (нижняя часть спины). После обследования ваш ортопед может поставить вам диагноз шейный спондилез или поясничный спондилез .
Типы симптомов, которые вы испытываете, будут зависеть от степени повреждения пораженного межпозвонкового диска и того, как это повреждение создает эффект домино на окружающие нервы, кости и ткани.
Общие реакции на спондилез включают:
- Костные шпоры. Когда диски изнашиваются и расстояние между позвонками уменьшается, возникающее в результате трение кости о кость может привести к росту дополнительной кости на вершинах и основаниях позвонков. Костные шпоры могут выступать в спинномозговой канал, способствуя спинальному стенозу и компрессии нервов.
- Грыжа диска. Если в поврежденном диске образуется трещина на внешней стенке, гелеобразное вещество внутри может протолкнуться через контейнер, создав выпуклость. Этот выпуклый диск может вдавливаться в окружающий спинномозговой канал и сдавливать нерв. Это часто называют «скользящим диском» или «грыжей диска». Грыжи дисков могут вызывать невралгию, онемение и покалывание.
- Потеря амортизации между позвонками может привести к костным шпорам, как описано выше, и остеоартриту фасеточных суставов позвоночника.
 При артрите основными симптомами будут боль и скованность.
При артрите основными симптомами будут боль и скованность.
- Защемление или воспаление нервов. Грыжа (выпячивание) или грыжа межпозвоночного диска могут оказывать давление на нервы, проходящие через спинномозговой канал. Это часто называют защемлением нерва или компрессией нерва. Когда это сдавление нерва затрагивает нижнюю часть спины и ноги, у пациента может быть диагностировано:
- Когда диск (или что-то другое, например, опухоль или костная шпора) давит на нервный корешок в любом месте позвоночника.
- Ишиас. Когда диск давит на нервные корешки у основания позвоночника, возникают симптомы в ногах и ступнях.
- Миелопатия: Когда грыжа межпозвоночного диска давит на спинной мозг, вызывая повреждение спинного мозга.
- Стеноз. Диски могут давить на отверстия ( foramina ) в позвонках, создавая сужение этого пространства (называемое стеноз ), который может оказывать давление на нервы, проходящие через позвонки.
 Спинальный стеноз , сужение позвоночного канала из-за любого количества факторов (включая костные шпоры или грыжи дисков), также может привести к защемлению нервов.
Спинальный стеноз , сужение позвоночного канала из-за любого количества факторов (включая костные шпоры или грыжи дисков), также может привести к защемлению нервов.
- Защемление или воспаление связок. Грыжи межпозвоночных дисков могут давить на связки так же, как они давят на нервы. Это может вызвать боль и воспаление.
Симптомы спондилеза
У разных людей дегенерация диска протекает по-разному и с различными проявлениями. Симптомы могут различаться в зависимости от локализации и конкретного типа дегенерации диска, а также от того, как это разрушение диска влияет на окружающие нервы и ткани. Вы можете едва заметить проблему, в то время как кто-то другой может испытывать онемение конечностей или хроническую боль в нижней части спины или шее.
Если у вас спондилез, вы можете заметить один или несколько из следующих симптомов, в зависимости от особенностей вашего случая:
- Головные боли
- Потеря контроля над мочевым пузырем
- Мышечные спазмы
- Боль и болезненность в шее, плечах или нижней части спины; боль может усиливаться при стоянии (если она возникает в нижней части спины) или при движении головы (если она возникает в шее)
- Жесткость
- Нежность
- Ощущение покалывания или покалывания, которое иррадиирует вниз по рукам или ногам
- Слабость в руках или ногах
Постановка диагноза спондилеза
Если вы считаете, что у вас может быть спондилез, и ваши симптомы мешают качеству вашей жизни, ваш следующий шаг — записаться на прием к врачу. Спондилез должен быть подтвержден лабораторными исследованиями, такими как рентген, компьютерная томография или магнитно-резонансная томография.
Спондилез должен быть подтвержден лабораторными исследованиями, такими как рентген, компьютерная томография или магнитно-резонансная томография.
После постановки диагноза вы и ваш ортопед можете вместе обсудить варианты лечения. Для дальнейшего обсуждения свяжитесь с Прибрежная ортопедия сегодня по телефону (361) 994-1166 .
Автор статьи: Rob Williams, MD
Причины, факторы риска и симптомы
Спондилез – это тип артрита, вызванный износом позвоночника. Это происходит, когда диски и суставы дегенерируют, когда на позвонках растут костные шпоры, или и то, и другое. Эти изменения могут нарушать подвижность позвоночника и влиять на нервы и другие функции.
Шейный спондилез является наиболее распространенным типом прогрессирующего заболевания, поражающего шею с возрастом.
По данным Американской академии хирургов-ортопедов, более 85 процентов людей старше 60 лет страдают шейным спондилезом.
Другие виды спондилеза развиваются в различных отделах позвоночника:
- Грудной спондилез поражает средний отдел позвоночника.
- Поясничный спондилез поражает нижнюю часть спины.
- Многоуровневый спондилез поражает более одной части позвоночника.
Последствия спондилеза различаются у разных людей, но обычно не вызывают серьезных проблем.
Когда у человека появляются симптомы, это часто боль и скованность, которые имеют тенденцию появляться и исчезать.
Остеоартрит позвоночника — еще одно название спондилеза. Остеоартрит описывает артрит, который возникает в результате износа. Он может поражать любой сустав в организме.
Поделиться на PinterestСпондилез возникает, когда диски и суставы позвоночника дегенерируют с возрастом.Позвоночник помогает структурировать тело и поддерживает большую часть его веса. Он также несет и защищает почти все основные нервные ветви, отходящие от головного мозга.
Позвоночник изогнутый, а не прямой, а шейный, грудной и поясничный отделы позвоночника содержат 24 кости, известные как позвонки.
Между этими позвонками расположены суставы, позволяющие позвоночнику гибко двигаться. Это так называемые фасеточные суставы.
Кроме того, позвонки разделены мягкой эластичной тканью, называемой межпозвонковыми дисками. Они состоят из концевых пластинок хряща и прочного внешнего слоя, фиброзного кольца, окружающего внутреннее ядро, студенистое ядро.
Межпозвонковые диски обеспечивают плавность движений и смягчают любое воздействие на кости.
С возрастом диски становятся суше, тоньше и тверже, и они теряют часть своей амортизирующей способности. Вот почему у пожилых людей вероятность компрессионного перелома позвонка выше, чем у молодых.
Компрессионный перелом позвонка возникает в результате разрушения кости в позвоночнике. Обычно это происходит при остеопорозе.
Фасеточные суставы между позвонками также хуже функционируют с возрастом из-за износа их хрящевых поверхностей.
По мере разрушения хрящей кости начинают тереться друг о друга, вызывая трение.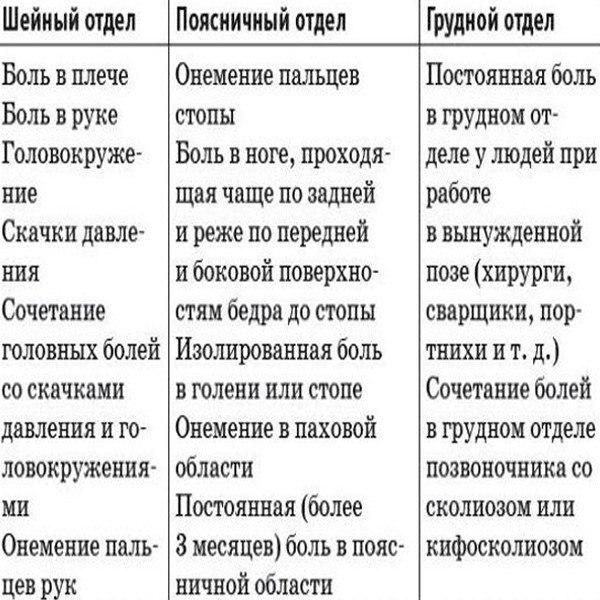 Это может привести к образованию костных разрастаний, называемых костными шпорами.
Это может привести к образованию костных разрастаний, называемых костными шпорами.
Утрата эластичных тканей и образование шпор делают позвоночник более жестким. Обратное движение также становится менее плавным, а трение увеличивается.
Ежедневный износ с течением времени является основной причиной спондилеза.
Эти изменения влияют на людей по-разному, в зависимости от индивидуальных факторов риска.
Факторы риска включают:
- наличие генетической предрасположенности
- ожирение или избыточный вес
- малоподвижный образ жизни с отсутствием физических упражнений
- наличие травм позвоночника или перенесших операцию на позвоночнике повторяющиеся движения или движения с нагрузкой на позвоночник
- психические расстройства, такие как тревога или депрессия
- псориатический артрит
Поделиться на PinterestСимптомы могут включать слабость и покалывание в конечностях.
Большинство людей с возрастным спондилезом не испытывают никаких симптомов. У некоторых людей симптомы проявляются какое-то время, но затем они проходят. Иногда внезапное движение может вызвать симптомы.
У некоторых людей симптомы проявляются какое-то время, но затем они проходят. Иногда внезапное движение может вызвать симптомы.
Обычными симптомами являются скованность и легкая боль, которые усиливаются после определенных движений или длительного бездействия, например, при длительном сидении.
К более тяжелым симптомам относятся:
- ощущение скрежета или хлопков при движении позвоночника
- слабость в руках или ногах
- нарушение координации
- мышечные спазмы и боль
- головные боли
- потеря равновесия и трудности при ходьбе
- потеря контроля над мочевым пузырем или кишечником
Некоторые начальные изменения или симптомы помогают врачам определить тип спондилеза у человека. Согласно исследованию, опубликованному в журнале 9, у других людей те же проблемы могут развиваться как осложнения.0035 BMJ в 2007 году.
Ниже приведены примеры таких изменений:
Спинальный стеноз : Это сужение канала, по которому проходят нервы спинного мозга. Симптомы включают боль в шее или спине, которая может распространяться вниз по ноге, проблемы с ногами, онемение или слабость.
Симптомы включают боль в шее или спине, которая может распространяться вниз по ноге, проблемы с ногами, онемение или слабость.
Шейная радикулопатия : Изменения диска или кости могут вызвать защемление нервов в позвоночнике, что приводит к стреляющей боли, онемению и гиперчувствительности.
Шейная спондилотическая миелопатия : при этом происходит сдавление или сдавливание спинного мозга. Симптомы включают боль и онемение в конечностях, потерю координации в руках, дисбаланс и трудности при ходьбе, а на более поздних стадиях — проблемы с мочевым пузырем.
Сколиоз : Исследования показывают, что может существовать связь между дегенерацией фасеточных суставов и сколиозом у взрослых.
Эти изменения могут ухудшить другие симптомы. Локализация таких симптомов, как боль, будет зависеть от части позвоночника, пораженной спондилезом.
В большинстве случаев спондилез вызывает только легкую, периодическую скованность и боль, и они не нуждаются в лечении.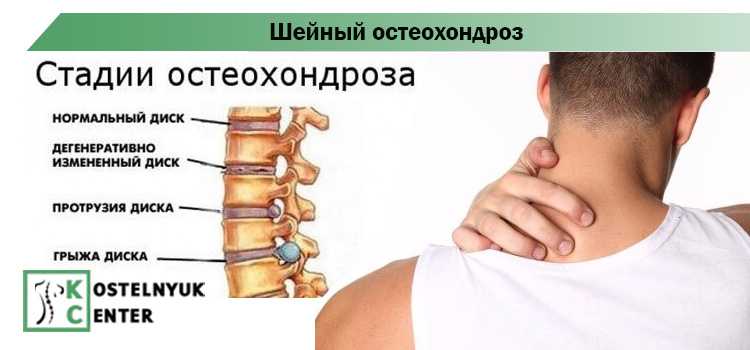
Домашние средства
Если человек испытывает боль, он может попробовать следующее:
- Безрецептурные обезболивающие препараты : Могут помочь нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен.
- Поддержание физической активности : Упражнения с низкой нагрузкой, такие как плавание или ходьба, могут помочь сохранить гибкость и укрепить мышцы, поддерживающие позвоночник.
- Улучшение осанки : Например, сутулость может усилить боль.
- Физиотерапия : Физиотерапевт может предложить специальные упражнения или массаж.
- Опора для спины : Человеку может потребоваться выбрать стул или матрас, который лучше поддерживает спину.
- Отдых в периоды воспаления : Когда симптомы беспокоят, попробуйте немного отдохнуть.
Альтернативные методы лечения
Поделиться на PinterestМассаж от квалифицированного специалиста может помочь уменьшить дискомфорт..jpg)
Некоторые люди используют следующие методы лечения симптомов:
- иглоукалывание
- хиропрактику
- массаж
- ультразвуковое лечение
- электрическую стимуляцию шея.
Лекарства
Если боль сильная или непрекращающаяся, врач может предложить:
- отпускаемые по рецепту обезболивающие препараты
- миорелаксанты, для уменьшения спазмов
- препараты, облегчающие нервную боль
- кремы для местного применения
- стероидные препараты в таблетках или в виде инъекций при сильной боли
- инъекция, сочетающая стероид и анестетик инъекция направлена на облегчение боли за счет уменьшения воспаления. Под контролем рентгена врач вводит стероид в корни пораженных нервов.
Однако стероиды также могут иметь побочные эффекты, поэтому врач обычно старается ограничить их использование.
При использовании лекарств необходимо следовать советам врача.
Врач предложит операцию только в том случае, если симптомы тяжелые и непрекращающиеся и никакое другое лечение не помогло.

Человеку может потребоваться хирургическое вмешательство, если защемление нервов приводит к серьезному онемению, слабости или потере контроля над кишечником или мочевым пузырем, а также если повреждение может ухудшиться без хирургического вмешательства.
Тип операции зависит от проблемы и ее локализации. Врач может определить пораженные участки с помощью технологий визуализации, таких как рентген.
Операция может включать удаление диска или фрагмента кости, который давит на нервы, а затем сращивание близлежащих позвонков. Или хирург может заменить поврежденный диск искусственным.
В прошлом хирургия позвоночника была серьезной операцией. Теперь эндоскопическая хирургия — или хирургия через замочную скважину — может быть вариантом. Это гораздо менее инвазивно, чем открытая хирургия.
По данным Американской ассоциации неврологических хирургов, малоинвазивная хирургия позвоночника сопряжена с меньшим риском, потому что:
- Разрез меньше.

- Меньшая кровопотеря во время операции.
- Вероятность повреждения мышц меньше.
- Восстановление выполняется быстрее.
- Врач может использовать местную анестезию.
Кроме того, снижается риск боли и инфицирования после операции и снижается потребность в лекарствах.
Малоинвазивная хирургия позвоночника часто является амбулаторной процедурой, а это означает, что многие люди возвращаются домой в тот же день.
Однако большинству людей со спондилезом хирургическое вмешательство не требуется. Врач обсудит риски операции на позвоночнике по сравнению с потенциальными преимуществами.
Спондилез — распространенная проблема, поражающая позвоночник, и у большинства людей с возрастом может развиться спондилез в той или иной степени. У многих не будет симптомов, или симптомы будут легкими.
Однако, если боль сильная, а онемение и слабость влияют на качество жизни человека, врач может порекомендовать хирургическое вмешательство.

Лечение шейного и грудного спондилеза – Niel Asher Education
Модель шейного отдела позвоночника со спондилезом
Триггерные точки могут оказывать влияние на развитие и тяжесть шейного спондилоза
Spondylosis — это медицинский термин, а для общего термина, и общий термин, и общий и носитель — это медицинский термин, а для общего износа — общий термин. — общий износ, и общий термин, и общий термин, и общий термин, и общий термин. который возникает в суставах и костях позвоночника с возрастомЭтот термин можно использовать для описания дегенерации шеи — когда это происходит, это называется шейным спондилезом. Когда это происходит в средней части спины, это называется грудным спондилезом.
Шейный спондилез
Наиболее распространенными симптомами шейного спондилеза являются боль в шее, скованность и головные боли.
 Может быть головная боль, возникающая в шее, плече, руках или груди, а также скрежещущий звук или ощущение при повороте шеи.
Может быть головная боль, возникающая в шее, плече, руках или груди, а также скрежещущий звук или ощущение при повороте шеи.Симптомы шейного спондилеза уменьшаются в покое. Симптомы, как правило, наиболее выражены утром и снова в конце дня.
С возрастом диски шейного отдела позвоночника постепенно разрушаются, теряют жидкость и становятся жестче. Начиная с 50 лет диски между позвонками становятся менее губчатыми и обеспечивают меньшую амортизацию.
Кости и связки утолщаются, вторгаясь в пространство позвоночного канала. К тому времени, когда им исполнится 60 лет, около 90% населения будут иметь ту или иную степень шейного спондилеза.
Осанка, занятость, образ жизни и определенные режимы физических упражнений также могут влиять на развитие и тяжесть шейного спондилеза.
Если шейный спондилез приводит к давлению на спинной мозг (цервикальный стеноз), он может повредить нервы — состояние, называемое цервикальной миелопатией, — что приводит к боли и/или покалываниям в руках и ногах, потере чувствительности в руках и ног, потеря координации и трудности при ходьбе, мышечные спазмы и ненормальные рефлексы.

Шейный спондилез обычно диагностируется с помощью физического осмотра, рентгенографии, компьютерной томографии и МРТ. Большинство проблем, вызванных шейным спондилезом, исчезнут, хотя они могут повториться на более позднем этапе.
Лечение
Лечение может включать использование нестероидных противовоспалительных препаратов, инъекции кортикостероидов, кратковременное использование шейных воротников, физиотерапию или хиропрактику, горячую и холодную терапию, физические упражнения и твердую поддержку подушкой.
В небольшом числе случаев, когда консервативное лечение не помогло, может быть рекомендовано хирургическое вмешательство, и примерно в одном из десяти случаев у человека может развиться длительная (хроническая) боль в шее.
Грудной спондилез
Поскольку грудной отдел позвоночника работает не так интенсивно, как поясничный или шейный отдел позвоночника, дегенерация, как правило, начинается в другом месте, прежде чем поразить грудной отдел позвоночника.

Однако это не всегда так, поскольку спондилез может поражать любой отдел позвоночника.
Общие симптомы грудного спондилеза включают: боль и скованность в средней части спины, особенно утром после подъема с постели; покалывание или онемение в ногах, руках, руках или ногах; мышечная слабость; и потеря координации или трудности при ходьбе.
При грудном спондилезе лечение обычно консервативное. Обычно эффективны отдых, изменение образа жизни или рабочих привычек, обезболивающие препараты, физиотерапия, хиропрактика или иглоукалывание, а также терапия триггерных точек.
Хирургическое вмешательство показано только в самых тяжелых случаях.
Терапия триггерных точек
Терапия триггерных точек может помочь уменьшить боль, позволить мышцам вернуться к нормальному функционированию и предотвратить распространение проблемы на другие области, поскольку клиент напрягается в ответ на боль и чрезмерно компенсирует ее с помощью с использованием другого набора мышц.

В случаях шейного спондилеза мы обычно обращаемся к триггерным точкам в верхней части трапециевидной мышцы, мышцах, поднимающих лопатку, полуостистой мышце головы, ременной шейке и подзатылочных мышцах.
При грудном спондилезе мы смотрим на поднимающую лопатку, переднюю зубчатую мышцу, подостную, ромбовидную, многораздельную, широчайшую мышцу спины, лестничную мышцу и прямую мышцу живота.
Терапия триггерных точек должна быть нацелена на естественные «паттерны удерживания», которые организм запускает в ответ на травму.
Это часто помогает решить проблемы с тугоподвижностью и обеспечивает более широкий и менее болезненный диапазон движений.
Ссылки
Найдите специалиста Trigger Point в вашем регионе
больше статей о триггерных точках
Подробнее о замороженном плече
Подробнее о боли на плече
NAT 5-ступенчатая техника плеча
Упражнения на плеч
Сертификация триггерного терапевта
Членство
О курсах NAT
У мануального терапевта или специалиста по физическим упражнениям есть только один способ расширить свой бизнес — получить образование!
Изучение дополнительных навыков расширяет спектр услуг, которые вы предлагаете, и дает больше возможностей для специализации.

Каждый курс NAT разработан с учетом того, что вы уже знаете, чтобы дать вам возможность обслуживать больше клиентов и расширять свою практику с минимальными затратами времени и денег.
Служба поддержки
О Niel Asher Education
Niel Asher Education — ведущий поставщик курсов дистанционного обучения и повышения квалификации.
Основанная в Соединенном Королевстве в 1999 году, мы предоставляем курсы и материалы для дистанционного обучения для терапевтов и других медицинских работников из более чем 40 стран.
Наши курсы аккредитованы более чем 90 профессиональными ассоциациями и национальными аккредитационными учреждениями, включая Национальную академию спортивной медицины (NASM) и Национальный совет по сертификации терапевтического массажа и работы с телом (NCBTMB). Полную информацию обо всех международных аккредитациях курсов можно найти на нашем веб-сайте.
Печатные учебные материалы и другие продукты, предлагаемые на наших веб-сайтах, отправляются по всему миру из наших 3 офисов в Великобритании (Лондон), США (Пенсильвания) и Австралии (Мельбурн).

Подробнее о нас
НАГРАДА NAMTPT
Для нас большая честь получить награду «Отличник образования» от Национальной ассоциации миофасциальных терапевтов триггерных точек.
С 1999 года компания Niel Asher Education получила множество наград за образование и, в частности, за обучение и услуги, предоставляемые в области триггерной терапии.
Прочитать статью полностью
Преподаватели, удостоенные наград
Преподаватели курсов Niel Asher Healthcare завоевали множество престижных наград, в том числе 2 лауреата за выслугу лет: Стюарт Хайндс, лауреат премии Lifetime Achievement, AAMT, 2015, и доктор Джонатан Каттнер, доктор медицинских наук. , лауреат премии Lifetime Achievement, NAMTPT, 2014.
Знакомство с инструкторами
Аккредитация
Если вы являетесь квалифицированным/лицензированным профессиональным мануальным терапевтом или физкультурой/фитнесом NAT, вы можете расширить свои полномочия с помощью сертификата NAT.

В дополнение к национальной аккредитации для непрерывного образования, каждый предлагаемый нами курс включает «Обучающие кредиты NAT». Проходя и завершая курсы, вы можете накопить кредиты NAT, чтобы получить право на сертификацию NAT.
В настоящее время существует 3 уровня сертификации NAT. Сертификация NAT — это ценный способ показать своим клиентам, что вы серьезно относитесь к непрерывному образованию, а также продвигать свои навыки и квалификацию.
Большинство наших курсов имеют аккредитацию CE/CPD/CPE. Полный список аккредитаций CE можно найти, нажав на ссылку ниже.
О сертификации NAT
Техника Нила Ашера
С 1999 года Техника Нила Ашера для лечения триггерных точек была принята более чем 100 000 терапевтов по всему миру и применялась для лечения ряда распространенных скелетно-мышечных травм.
Техника Нила Ашера для лечения замороженного плеча была впервые представлена и опубликована в 1997 году и получила широкое распространение у терапевтов и специалистов по физкультуре, работающих в элитном спорте и легкой атлетике.

Подробнее
Иностранные студенты
Большинство наших курсов доступны в виде «печатной» или «скачиваемой» версии, где бы вы ни жили. купив загружаемую версию, вы получаете немедленный пожизненный доступ ко всем материалам курса. При необходимости тексты курсов можно загрузить и распечатать.
При покупке «печатной» версии вы также получите бесплатный доступ к загружаемой версии.
Мы отправляем товары по всему миру из США, Великобритании и Австралии. Большинство товаров отправляется в течение 24 часов, а доставка БЕСПЛАТНА для всех заказов на сумму более 50 долларов США.
Доставка
С чего начать?
Мы предлагаем более 50 курсов, проводимых ведущими мануальными терапевтами мира. Все курсы пересматриваются ежегодно, и регулярно добавляются новые курсы.
Наши курсы являются модульными и разработаны с учетом того, что вы уже знаете. Для получения дополнительной информации, пожалуйста, посетите наш «С чего начать?» страница.

Начало здесь
Терапия терапии триггерной точки
Нажмите для получения подробной информации
19 ноября 2021 г.
Метки: Шейный спондилез Грудной спондилез
Спондилез – остеоартрит позвоночника
Спондилез (остеоартрит позвоночника) – это дегенеративное заболевание, которое может привести к потере нормальной структуры и функции позвоночника. Хотя старение является основной причиной, локализация и скорость дегенерации индивидуальны. Дегенеративный процесс спондилеза может поражать шейный (шея), грудной (средний отдел спины) или поясничный (нижний отдел спины) отделы позвоночника.
Как спондилез может повлиять на позвоночник:Межпозвонковые диски
С возрастом происходят определенные биохимические изменения, затрагивающие ткани по всему телу. В позвоночнике может быть нарушена структура межпозвонковых дисков (фиброзное кольцо, пластинки, студенистое ядро). Фиброзное кольцо (например, шинообразное) состоит из 60 или более концентрических полос коллагеновых волокон, называемых пластинками. Студенистое ядро представляет собой гелеобразное вещество внутри межпозвонкового диска, окруженное фиброзным кольцом. Коллагеновые волокна образуют ядро вместе с водой и протеогликанами. Дегенеративные эффекты старения могут ослабить структуру фиброзного кольца, вызывая износ или разрыв «протектора шины». Содержание воды в ядре с возрастом уменьшается, влияя на его способность восстанавливаться после сжатия (например, способность поглощать удары). Структурные изменения в результате дегенерации могут уменьшить высоту диска и увеличить риск грыжи диска.
В позвоночнике может быть нарушена структура межпозвонковых дисков (фиброзное кольцо, пластинки, студенистое ядро). Фиброзное кольцо (например, шинообразное) состоит из 60 или более концентрических полос коллагеновых волокон, называемых пластинками. Студенистое ядро представляет собой гелеобразное вещество внутри межпозвонкового диска, окруженное фиброзным кольцом. Коллагеновые волокна образуют ядро вместе с водой и протеогликанами. Дегенеративные эффекты старения могут ослабить структуру фиброзного кольца, вызывая износ или разрыв «протектора шины». Содержание воды в ядре с возрастом уменьшается, влияя на его способность восстанавливаться после сжатия (например, способность поглощать удары). Структурные изменения в результате дегенерации могут уменьшить высоту диска и увеличить риск грыжи диска.Источник фото: SpineUniverse.com.
Фасеточные суставы (или зигапофизарные суставы)
Фасеточные суставы также называются зигапофизарными суставами. Каждое тело позвонка имеет четыре фасеточных сустава, которые работают как шарниры. Это шарнирные (подвижные) суставы позвоночника, которые обеспечивают разгибание, сгибание и вращение. Как и в других суставах, суставные поверхности костей покрыты хрящом. Хрящ — это особый тип соединительной ткани, который обеспечивает самосмазывающуюся поверхность скольжения с низким коэффициентом трения. Дегенерация фасеточных суставов вызывает потерю хряща и образование остеофитов (например, костных шпор). Эти изменения могут вызвать гипертрофию или остеоартрит, также известный как дегенеративное заболевание суставов.
Это шарнирные (подвижные) суставы позвоночника, которые обеспечивают разгибание, сгибание и вращение. Как и в других суставах, суставные поверхности костей покрыты хрящом. Хрящ — это особый тип соединительной ткани, который обеспечивает самосмазывающуюся поверхность скольжения с низким коэффициентом трения. Дегенерация фасеточных суставов вызывает потерю хряща и образование остеофитов (например, костных шпор). Эти изменения могут вызвать гипертрофию или остеоартрит, также известный как дегенеративное заболевание суставов.Кости и связки
Симптомы спондилеза и различные уровни позвоночника
Остеофиты (например, костные шпоры) могут образовываться рядом с концевыми пластинками, что может нарушить кровоснабжение позвонка. Кроме того, концевые пластинки могут стать жесткими из-за склероза; утолщение или уплотнение кости под концевыми пластинками. Связки представляют собой полосы волокнистой ткани, соединяющие структуры позвоночника (например, позвонки) и защищающие от экстремальных движений (например, гиперэкстензии). Однако дегенеративные изменения могут привести к потере прочности связок. Желтая связка (первичная связка позвоночника) может утолщаться и изгибаться кзади (сзади) по направлению к твердой мозговой оболочке (мембране спинного мозга).
Желтая связка (первичная связка позвоночника) может утолщаться и изгибаться кзади (сзади) по направлению к твердой мозговой оболочке (мембране спинного мозга).Шейный отдел (шея)
Сложность анатомии шейного отдела (шейного отдела) и широкий диапазон движений делают этот сегмент позвоночника восприимчивым к нарушениям, связанным с дегенеративными изменениями. Боль в шее из-за спондилеза является распространенным явлением. Боль может распространяться в плечо или вниз по руке. Когда костная шпора (остеофит) вызывает компрессию нервных корешков, может возникнуть слабость конечностей (например, рук). В редких случаях костные отростки, которые формируются в передней части шейного отдела позвоночника, могут вызывать трудности при глотании (дисфагия). У нас есть статья, в которой представлен случай шейного спондилеза; вам обязательно следует прочитать ее, если у вас остеоартроз позвоночника в области шеи.
Грудной отдел (средняя часть спины)
Боль, связанная с дегенеративным заболеванием, часто возникает при сгибании вперед и гиперэкстензии. В грудном отделе позвоночника боль в диске может быть вызвана сгибанием, а фасеточная боль — переразгибанием.Поясничный отдел (нижняя часть спины)
Спондилез часто поражает поясничный отдел позвоночника у людей старше 40 лет. Распространенными жалобами являются боль и утренняя скованность. Обычно вовлекаются несколько уровней (например, более одного позвонка). Поясничный отдел позвоночника несет большую часть веса тела. Следовательно, когда дегенеративные силы нарушают его структурную целостность, активность может сопровождаться симптомами, включая боль. Движение стимулирует болевые волокна в фиброзном кольце и фасеточных суставах. Длительное сидение может вызвать боль и другие симптомы из-за давления на поясничные позвонки. Повторяющиеся движения, такие как подъем и сгибание (например, физический труд), могут усилить боль.
Комментарий Howard S. An, MD
Спондилез является частью процесса старения, и у большинства людей нет симптомов, связанных с рентгенологическими изменениями.
Дискография стремится воспроизвести симптомы пациента, чтобы определить «дискогенный источник» боли. В большинстве случаев консервативное лечение оказывается успешным.
Примечания: эта статья была первоначально опубликована 21 мая 2002 г. и последний раз обновлена 6 сентября 2019 г.
John J. Regan, MD Хирург-ортопед
Доктор Джон Риган, хирург-ортопед, сертифицирован Американским советом по ортопедической хирургии и Американским советом по внутренним болезням. Доктор Риган прошел стажировку в области медицины в больницах-филиалах Университета Эмори по внутренним болезням.
Симптомы спондилеза Причины и лечение | Вашингтон, округ Колумбия
Понимание спондилеза
Наше тело меняется с возрастом, и это может оказать существенное влияние на наше общее состояние здоровья, в том числе на здоровье шеи и спины.
 Спондилез, который иногда называют артритом позвоночника, является частью процесса старения. Со временем у всех будет спондилез, однако симптомы вариабельны и не зависят от того, насколько «плохими» могут быть снимки. Видение большого количества артрита на рентгене не коррелирует с усилением симптомов.
Спондилез, который иногда называют артритом позвоночника, является частью процесса старения. Со временем у всех будет спондилез, однако симптомы вариабельны и не зависят от того, насколько «плохими» могут быть снимки. Видение большого количества артрита на рентгене не коррелирует с усилением симптомов.Позвоночник состоит из небольшой системы костей, называемых позвонками. Эти позвонки разделены дисками. Эти диски предотвращают трение позвонков друг о друга и предотвращают защемление нервов костями. Когда эти диски начинают изнашиваться, у людей начинает развиваться спондилез. Когда это становится проблемой, когда появляются беспокоящие симптомы, которые могут вызвать прогрессирующее неврологическое повреждение.
Симптомы спондилеза
Подобно другим состояниям, симптомы спондилеза могут значительно различаться в зависимости от масштабов и тяжести состояния. Некоторые из наиболее распространенных симптомов спондилеза включают:
- Боль в спине или шее
- Боль, иррадиирующая в руки или плечи
- Ощущение слабости, онемения или покалывания в руках или ногах
- Мышечная скованность, спазмы или боль
- Трудности с балансом
- Недержание кишечника или мочевого пузыря
- Проблемы с мелкой моторикой
Любой, у кого появляются эти симптомы, должен как можно скорее обратиться к врачу для лечения.
 Ранняя диагностика является ключом к предотвращению необратимого неврологического повреждения.
Ранняя диагностика является ключом к предотвращению необратимого неврологического повреждения.Запланируйте консультацию сегодня
Условия, вызывающие спондилез
Существует несколько возможных причин, по которым у кого-то может развиться артрит позвоночника. Некоторые из наиболее распространенных причин спондилеза включают:
- Грыжи межпозвоночных дисков: Если у кого-то в анамнезе была одна или несколько грыж межпозвоночных дисков, существует риск развития спондилеза. Грыжа межпозвоночного диска развивается при разрыве одного из дисков в позвоночнике. Это может привести к тому, что позвонки будут тереться друг о друга, что приведет к воспалению и артриту.
- Дегенеративные диски: у кого-то также может быть диагностирован дегенеративный диск. Диски заполнены жидкостью, которая создает подушку между позвонками. Когда диски дегенерируют, позвонки могут тереться друг о друга, что приводит к спондилезу.
- Костные шпоры: Костные шпоры также могут привести к развитию спондилеза.
 Костные шпоры могут вызывать воспаление, заставляя их тереться о разные части позвоночника. Это может привести к артриту.
Костные шпоры могут вызывать воспаление, заставляя их тереться о разные части позвоночника. Это может привести к артриту.
Вот несколько наиболее распространенных причин, по которым у кого-то может быть диагностирован спондилез.
Факторы риска спондилеза
Существует несколько факторов риска, повышающих вероятность развития спондилеза. К ним относятся:
- Пожилой человек имеет больше шансов получить диагноз спондилез по сравнению с молодым человеком.
- Люди, которые работают на работе, связанной с повторяющимися движениями шеи, более склонны к развитию спондилеза.
- Люди с травмами шеи в анамнезе также подвержены большему риску развития спондилеза.
- Люди, которые курят, подвергаются большему риску развития спондилеза.
- Кто-то, у кого много родственников, у которых был диагностирован спондилез, сам подвергается большему риску развития этого заболевания.

Существует множество факторов риска, повышающих вероятность развития этого заболевания, и это лишь некоторые из наиболее распространенных примеров.
Диагностика спондилеза
Диагностика спондилеза включает несколько этапов. Во время первоначальной консультации с врачом проводится подробная история болезни, а также всестороннее медицинское обследование, чтобы лучше понять вашу конкретную временную шкалу и триггеры боли.
После того, как обследование будет завершено, ваш врач может назначить томографию для более тщательного изучения позвонков и межпозвоночных дисков. Визуализация является ключом к правильной диагностике спондилеза, часто включая рентген пораженного участка. А если требуется дополнительная оценка, можно заказать КТ и МРТ.
Варианты лечения спондилеза
Существует несколько вариантов лечения, которые можно попробовать. Некоторые из наиболее распространенных вариантов лечения включают:
- Физиотерапия.
 Физиотерапию можно использовать для укрепления мышц, связок и сухожилий. Это окажет дополнительную поддержку этому прекрасному, облегчая некоторые симптомы спондилеза.
Физиотерапию можно использовать для укрепления мышц, связок и сухожилий. Это окажет дополнительную поддержку этому прекрасному, облегчая некоторые симптомы спондилеза. - Лекарства: Лекарства также часто используются для лечения симптомов спондилеза. Могут быть рекомендованы безрецептурные противовоспалительные препараты, а также пациентам могут быть назначены инъекции стероидов для дальнейшего уменьшения воспаления.
- Хирургия: в некоторых случаях хирургическое вмешательство может быть рекомендовано в зависимости от тяжести симптомов у пациента или наличия прогрессирующего неврологического повреждения.
План лечения составляется с учетом индивидуальных потребностей. Не всем, у кого диагностирован спондилез, требуется операция.
Профилактика спондилеза
Существует несколько способов предотвращения развития спондилеза. Некоторые из наиболее важных профилактических методов, которые необходимо знать людям, включают:
- Избегайте упражнений с высокой ударной нагрузкой.
 Люди, выполняющие физические упражнения с высокой ударной нагрузкой, подвергаются большему риску развития спондилеза. Это означает, что если сильно стучать по ступням и коленям, это может передаваться на позвоночник, что приводит к артриту.
Люди, выполняющие физические упражнения с высокой ударной нагрузкой, подвергаются большему риску развития спондилеза. Это означает, что если сильно стучать по ступням и коленям, это может передаваться на позвоночник, что приводит к артриту. - Поддержание диапазона движений шеи: люди также должны поддерживать постоянный диапазон движений шеи. Существуют упражнения, которые могут выполнять люди, которые могут увеличить диапазон движений в шее, снижая вероятность спондилеза. Например, даже вращение головы из стороны в сторону несколько раз в день может улучшить диапазон движений.
- Избегайте курения: люди также должны избегать курения. Курение является одним из наиболее важных факторов риска развития спондилеза, и люди, которые избегают курения, имеют меньший риск развития этого заболевания.
Эти простые изменения могут снизить вероятность развития спондилеза.
Прогноз спондилеза
Трудно предсказать прогноз спондилеза.
 Это то, что нужно решать в каждом конкретном случае со специалистом по позвоночнику. Есть люди, которые могут не заметить какого-либо заметного влияния на их общее качество жизни, но есть и люди, которым может потребоваться хирургическое вмешательство для облегчения процесса восстановления.
Это то, что нужно решать в каждом конкретном случае со специалистом по позвоночнику. Есть люди, которые могут не заметить какого-либо заметного влияния на их общее качество жизни, но есть и люди, которым может потребоваться хирургическое вмешательство для облегчения процесса восстановления.Вот почему важно, чтобы люди, у которых наблюдаются какие-либо из перечисленных выше симптомов, как можно быстрее обратились к врачу. Чем раньше будет диагностировано это состояние, тем быстрее можно будет начать процесс лечения. Это может иметь существенное значение в чьем-то общем процессе выздоровления.
Свяжитесь с Институтом позвоночника Вирджинии для лечения спондилеза
В Институте позвоночника Вирджинии наши специалисты по позвоночнику обладают непревзойденным опытом работы с пациентами, страдающими спондилезом. Благодаря модели, ориентированной на пациента, все под одной крышей, мы можем обеспечить повышенный уровень ухода в комплексной среде для лечения. Будучи крупнейшим специализированным центром позвоночника в округе Колумбия, Институт позвоночника Вирджинии может предоставить лечение, которое другие врачи не предлагали своим пациентам, и при этом сделать его персонализированным.

- Разрез меньше.

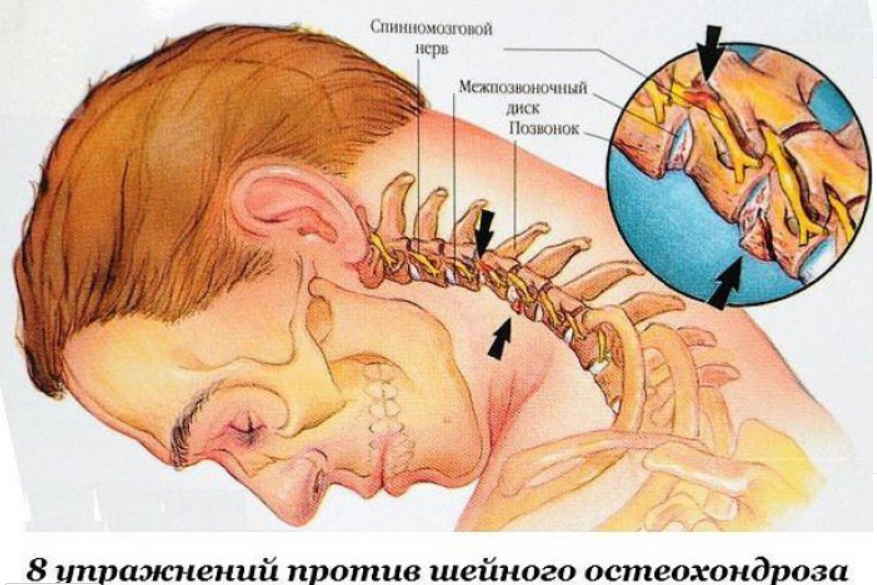

 При этом болезненные ощущения становятся сильнее, периодически появляются резкие боли, которые могут «простреливать» через весь позвоночник.
При этом болезненные ощущения становятся сильнее, периодически появляются резкие боли, которые могут «простреливать» через весь позвоночник.



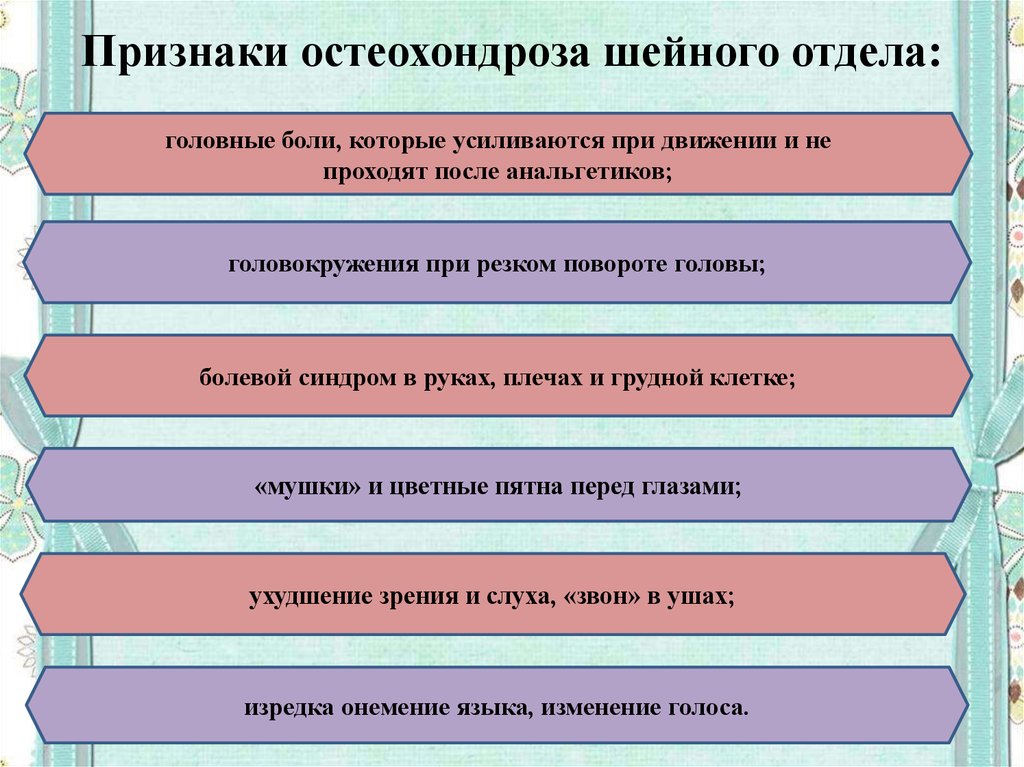
 Решение о необходимости принимается только в самых сложных случаях, когда другие способы не смогли обеспечить требуемую эффективность. Риск повреждения нервных окончаний в позвоночнике, которые регулируют работу организма, очень высокий.
Решение о необходимости принимается только в самых сложных случаях, когда другие способы не смогли обеспечить требуемую эффективность. Риск повреждения нервных окончаний в позвоночнике, которые регулируют работу организма, очень высокий.
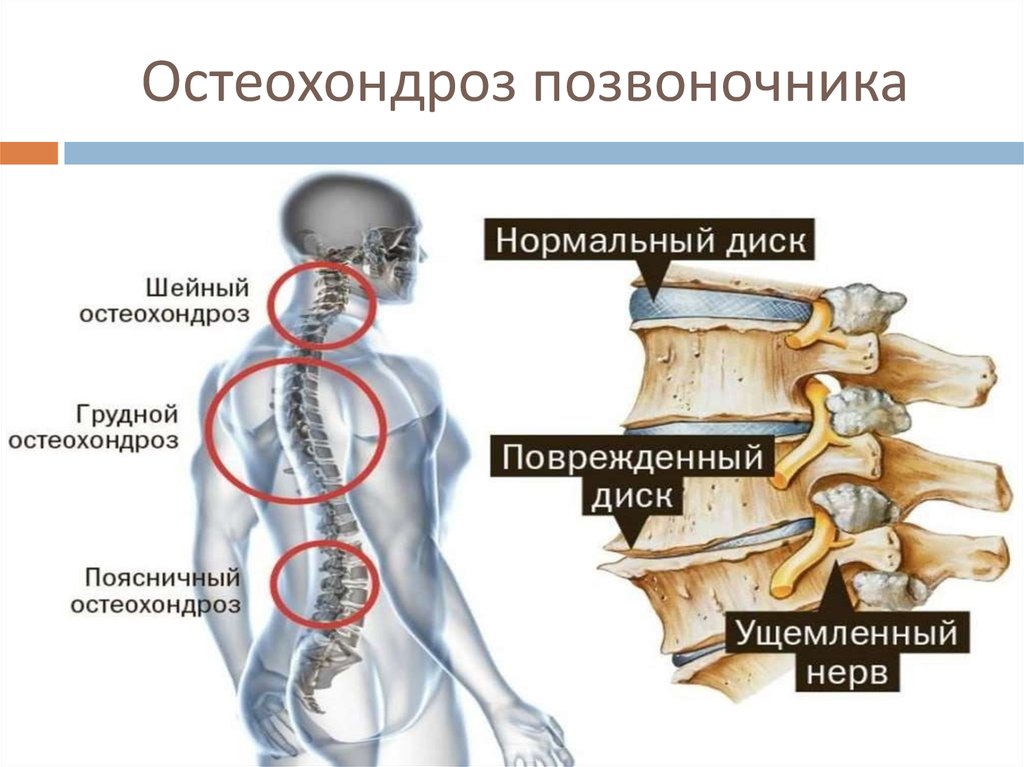 Поставьте ноги на пол.
Поставьте ноги на пол. При артрите основными симптомами будут боль и скованность.
При артрите основными симптомами будут боль и скованность. Спинальный стеноз , сужение позвоночного канала из-за любого количества факторов (включая костные шпоры или грыжи дисков), также может привести к защемлению нервов.
Спинальный стеноз , сужение позвоночного канала из-за любого количества факторов (включая костные шпоры или грыжи дисков), также может привести к защемлению нервов.


 Может быть головная боль, возникающая в шее, плече, руках или груди, а также скрежещущий звук или ощущение при повороте шеи.
Может быть головная боль, возникающая в шее, плече, руках или груди, а также скрежещущий звук или ощущение при повороте шеи.

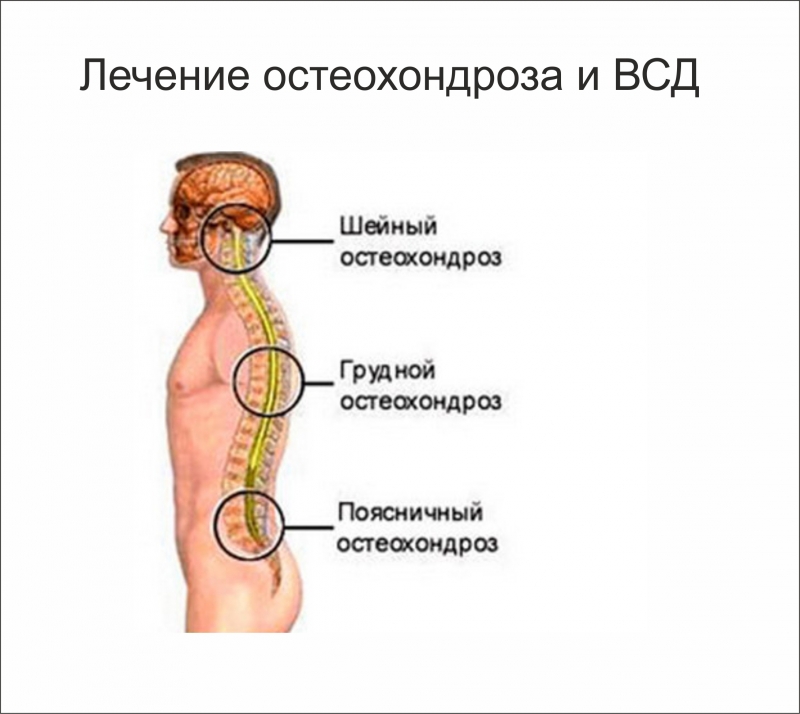
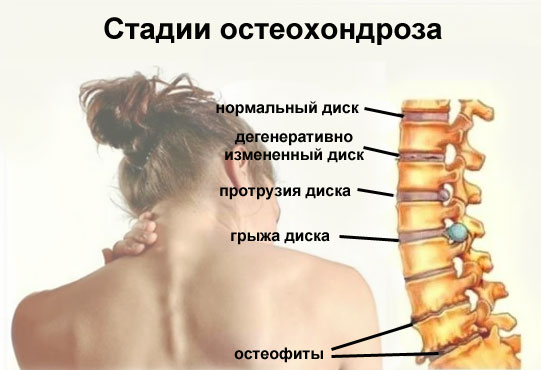




 В позвоночнике может быть нарушена структура межпозвонковых дисков (фиброзное кольцо, пластинки, студенистое ядро). Фиброзное кольцо (например, шинообразное) состоит из 60 или более концентрических полос коллагеновых волокон, называемых пластинками. Студенистое ядро представляет собой гелеобразное вещество внутри межпозвонкового диска, окруженное фиброзным кольцом. Коллагеновые волокна образуют ядро вместе с водой и протеогликанами. Дегенеративные эффекты старения могут ослабить структуру фиброзного кольца, вызывая износ или разрыв «протектора шины». Содержание воды в ядре с возрастом уменьшается, влияя на его способность восстанавливаться после сжатия (например, способность поглощать удары). Структурные изменения в результате дегенерации могут уменьшить высоту диска и увеличить риск грыжи диска.
В позвоночнике может быть нарушена структура межпозвонковых дисков (фиброзное кольцо, пластинки, студенистое ядро). Фиброзное кольцо (например, шинообразное) состоит из 60 или более концентрических полос коллагеновых волокон, называемых пластинками. Студенистое ядро представляет собой гелеобразное вещество внутри межпозвонкового диска, окруженное фиброзным кольцом. Коллагеновые волокна образуют ядро вместе с водой и протеогликанами. Дегенеративные эффекты старения могут ослабить структуру фиброзного кольца, вызывая износ или разрыв «протектора шины». Содержание воды в ядре с возрастом уменьшается, влияя на его способность восстанавливаться после сжатия (например, способность поглощать удары). Структурные изменения в результате дегенерации могут уменьшить высоту диска и увеличить риск грыжи диска. Это шарнирные (подвижные) суставы позвоночника, которые обеспечивают разгибание, сгибание и вращение. Как и в других суставах, суставные поверхности костей покрыты хрящом. Хрящ — это особый тип соединительной ткани, который обеспечивает самосмазывающуюся поверхность скольжения с низким коэффициентом трения. Дегенерация фасеточных суставов вызывает потерю хряща и образование остеофитов (например, костных шпор). Эти изменения могут вызвать гипертрофию или остеоартрит, также известный как дегенеративное заболевание суставов.
Это шарнирные (подвижные) суставы позвоночника, которые обеспечивают разгибание, сгибание и вращение. Как и в других суставах, суставные поверхности костей покрыты хрящом. Хрящ — это особый тип соединительной ткани, который обеспечивает самосмазывающуюся поверхность скольжения с низким коэффициентом трения. Дегенерация фасеточных суставов вызывает потерю хряща и образование остеофитов (например, костных шпор). Эти изменения могут вызвать гипертрофию или остеоартрит, также известный как дегенеративное заболевание суставов.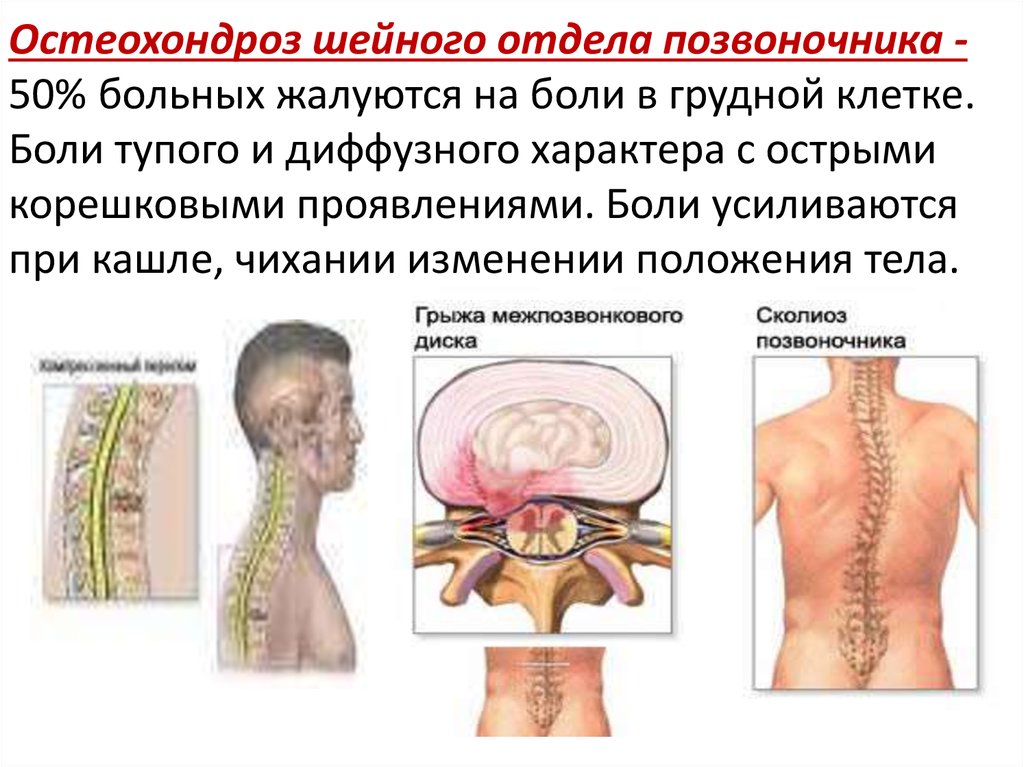 Желтая связка (первичная связка позвоночника) может утолщаться и изгибаться кзади (сзади) по направлению к твердой мозговой оболочке (мембране спинного мозга).
Желтая связка (первичная связка позвоночника) может утолщаться и изгибаться кзади (сзади) по направлению к твердой мозговой оболочке (мембране спинного мозга).

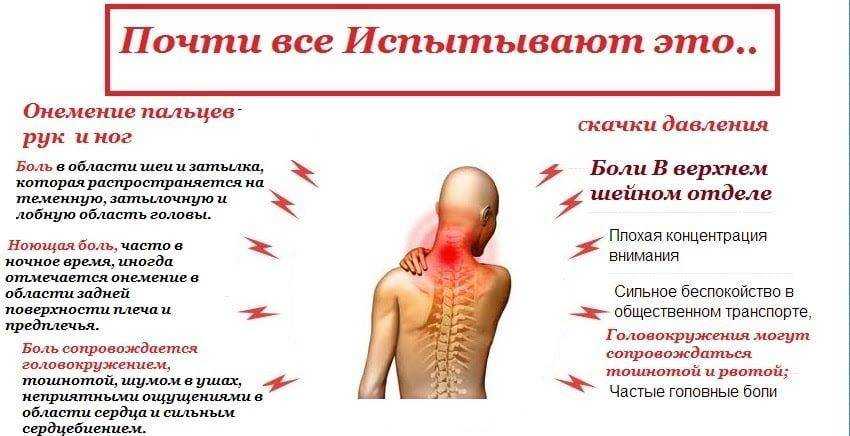 Спондилез, который иногда называют артритом позвоночника, является частью процесса старения. Со временем у всех будет спондилез, однако симптомы вариабельны и не зависят от того, насколько «плохими» могут быть снимки. Видение большого количества артрита на рентгене не коррелирует с усилением симптомов.
Спондилез, который иногда называют артритом позвоночника, является частью процесса старения. Со временем у всех будет спондилез, однако симптомы вариабельны и не зависят от того, насколько «плохими» могут быть снимки. Видение большого количества артрита на рентгене не коррелирует с усилением симптомов. Ранняя диагностика является ключом к предотвращению необратимого неврологического повреждения.
Ранняя диагностика является ключом к предотвращению необратимого неврологического повреждения. Костные шпоры могут вызывать воспаление, заставляя их тереться о разные части позвоночника. Это может привести к артриту.
Костные шпоры могут вызывать воспаление, заставляя их тереться о разные части позвоночника. Это может привести к артриту.
 Физиотерапию можно использовать для укрепления мышц, связок и сухожилий. Это окажет дополнительную поддержку этому прекрасному, облегчая некоторые симптомы спондилеза.
Физиотерапию можно использовать для укрепления мышц, связок и сухожилий. Это окажет дополнительную поддержку этому прекрасному, облегчая некоторые симптомы спондилеза.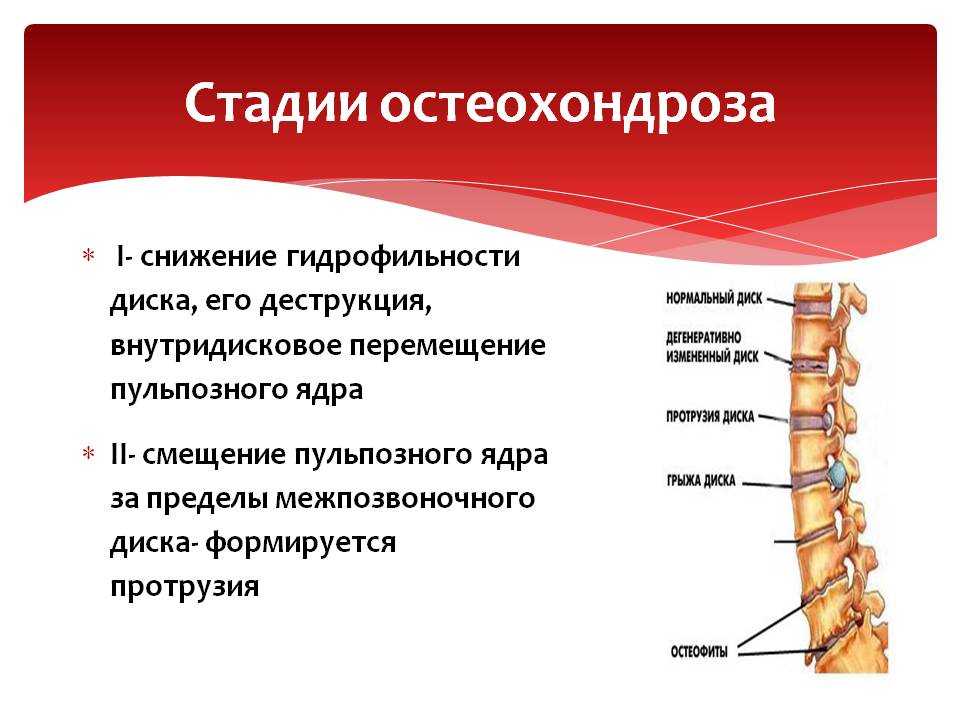 Люди, выполняющие физические упражнения с высокой ударной нагрузкой, подвергаются большему риску развития спондилеза. Это означает, что если сильно стучать по ступням и коленям, это может передаваться на позвоночник, что приводит к артриту.
Люди, выполняющие физические упражнения с высокой ударной нагрузкой, подвергаются большему риску развития спондилеза. Это означает, что если сильно стучать по ступням и коленям, это может передаваться на позвоночник, что приводит к артриту. Это то, что нужно решать в каждом конкретном случае со специалистом по позвоночнику. Есть люди, которые могут не заметить какого-либо заметного влияния на их общее качество жизни, но есть и люди, которым может потребоваться хирургическое вмешательство для облегчения процесса восстановления.
Это то, что нужно решать в каждом конкретном случае со специалистом по позвоночнику. Есть люди, которые могут не заметить какого-либо заметного влияния на их общее качество жизни, но есть и люди, которым может потребоваться хирургическое вмешательство для облегчения процесса восстановления.