Терапевт ФМБА рассказала, как быстро избавиться от шишек после уколов
- Образ жизни
Уколы — не самая приятная процедура, особенно если врач назначает многодневный курс. Многие боятся их с детства — больно. Кроме того, после такого лечения часто на теле остаются синяки или шишки, которые долго рассасываются.
21 августа 20217
- Источник:
- pixabay.com
Шишки от уколов — патологическая реакция организма на введение лекарства. Медики их называют «постинъекционные инфильтраты». По словам врача-терапевта Юлии Кочановой, образуются такие шишки из-за скопления клеток лимфы и крови под кожей.
— Инфильтрату предшествует травмирующее воздействие проникшей иглы, а также еще несколько распространенных факторов. Например, слишком быстрый ввод лекарства, вследствие чего препарат не распространяется по тканям. Также в списке причин маслянистая структура лекарства, аллергия на компоненты препарата, маленькая длина иглы, не проникающая в ткани мышц или напряжение мышц во время инъекции, — объясняет специалист.
Как показал недавнее исследование, более 70% россиян боятся уколов. После опроса жителей 21 города выяснилось, что самые пугливые проживают в Москве, Новосибирске и Казани. Петербуржцы оказались смелее многих — город в этом рейтинге занял лишь 18-ю строчку.
Для появления шишек много времени не надо — они образуются в течение 1-2 часов после укола. Прививка — не исключение.
— Любая вакцина, как и вакцина от COVID-19, может вызвать отечность или шишку в месте укола. Причиной появления инфильтрата может стать побочная реакция — гиперчувствительность к компонентам вакцины, а также другие распространенные факторы, — поясняет доктор.
Читайте также
По словам Юлии Кочановой, шишки в месте укола, как правило, рассасываются за 2-3 дня. Чтобы ускорить процесс, врачи назначают антигистаминные препараты и мази на основе веществ, способствующих разжижению крови, или снимающих воспаление.
Но некоторые предпочитают справляться домашними средствами. Самое популярное — йодная сеточка.
— Для ее нанесения используется 5% раствор йода и ватная палочка. Необходимо нарисовать на месте укола пересекающиеся линии, при этом сторона каждого получившегося квадрата не должна превышать 1 сантиметра, — уточняет доктор.
Есть и другие методы народной медицины: компресс с медом или прополисом, лист капусты, предварительно обваренный кипятком и остуженный, а также мякоть листьев алоэ, закрепленная марлей или пленкой.
— Если и медикаменты, и домашние средства не оказали должного эффекта, а шишки воспаляются, гноятся или болят, следует сразу же обратиться к врачу. Такие признаки могут указывать на развитие абсцесса после занесенной с иглой инфекции, — предупреждает врач.
Автор текста:Анастасия Романова
Сегодня читают
Мгновенный тест на скрытые черты характера: выберите картинку с пляжем, который вам нравится
Против стресса и холестерина: доктор Павлова объяснила, сколько магния нужно человеку в день
Испытано на себе: что будет, если за один раз съесть 100 граммов сала
Профессор Саламатина назвала тревожные симптомы, при которых надо отказаться от поездки на дачу
Врач Жито назвал 5 самых частых причин, почему немеют пальцы на руках
Чем лечить шишки от уколов на ягодицах
По-научному «шишки» от уколов называют постинъекционными инфильтратами ягодиц. «Они представляют собой уплотнения, которые возникают спустя некоторое время после внутримышечной инъекции, — рассказывает Евгения Чайка, заведующая отделением амбулаторной хирургии, врач-хирург Клинико-диагностического центра МЕДСИ на Красной Пресне. — Они являются патологической ответной реакцией организма на введение лекарства, вне зависимости от его типа».
«Они представляют собой уплотнения, которые возникают спустя некоторое время после внутримышечной инъекции, — рассказывает Евгения Чайка, заведующая отделением амбулаторной хирургии, врач-хирург Клинико-диагностического центра МЕДСИ на Красной Пресне. — Они являются патологической ответной реакцией организма на введение лекарства, вне зависимости от его типа».
«Шишки» на ягодицах после укола бывают нескольких видов. «Первый вариант — это инфильтрат, то есть местная реакция, которая характеризуется ответом тканей в месте инъекции — отеком, — объясняет Александр Сахокия, врач-хирург ООО МК «Доктор рядом», аспирант ФУВ кафедры хирургии, отделения хирургической эндокринологии ГБУЗ МО МОНИКИ им. М.Ф. Владимирского. — Второй вариант — гематома. Она появляется от кровоизлияния поврежденного сосуда после инъекции, к сожалению, заранее спрогнозировать это невозможно».
Третий вариант (и самый опасный) — это абсцесс. «Абсцессы — очень болезненные образования с гнойным содержимым и яркой клинической картиной, лечат их только хирургическим путем», — добавляет Евгения Чайка.
По сути, «шишки» — это местная реакция организма на прокол и введение лекарства внутримышечно. Если их не лечить, инфильтраты могут стать абсцессами, что представляет серьезную угрозу для здоровья. «В большинстве случаев у относительно здоровых людей они проходят в течении недели, но бывают и исключения», — замечает Александр Сахокия.
Почему возникают шишки от уколов на ягодицах?
К образованию припухлостей после инъекций может привести несколько факторов.
- Техника введения инъекции. Слышали, что после уколов медсестры с «легкой» рукой «шишки» не появляются? В этом есть доля правды. «Некорректное место внутримышечной инъекции, слишком быстрое введение лекарственного препарата или попадание иглы в нерв или сосуд могут вызвать появление «шишек» после инъекций», — говорит Евгения Чайка. «Также уплотнения могут появляться как реакция на одномоментное введение большого объема препарата, частые инъекции в одно и то же место», — дополняет Булат Юнусов, врач-хирург GMS Clinic.

- Аллергическая реакция. «Она может развиться из-за гиперреакции иммунного ответа на лекарственное вещество», — добавляет Евгения Чайка. Либо — на смесь лекарств.
- «Многие пациенты, делая инъекции самостоятельно, грешат тем, что в одном шприце смешивают несколько разных препаратов, что категорически запрещено. Это может вызвать необратимые осложнения и серьезные аллергические реакции», — говорит Александр Сахокия.
- Консистенция лекарственного препарата. «Чаще всего вызывают припухлости и отеки масляные растворы, — говорит Булат Юнусов. — Это те лекарственные средства, введение которых осуществляется только внутримышечно. Подобные инъекции отличаются более длительным временем рассасывания, а, следовательно, повышенными рисками осложнений».
- Некорректно подобранная игла. «Слишком длинная или слишком короткая игла приводит к тому, что лекарство попадает либо в очень глубокие мышечные слои, либо в подкожно-жировую клетчатку, то есть не доходит до мышечного слоя», — замечает Евгения Чайка.

- Чрезмерное напряжение мышцы во время укола. Внутримышечные инъекции необходимо выполнять при расслабленной мышце и желательно в положении лежа на животе.
- Масса тела пациента. «Телосложение и вес также являются факторами, которые необходимо учитывать при введении инъекций, — добавляет Булат Юнусов. — У тучных пациентов много подкожно-жировой клетчатки. Если в нее попадет лекарственный препарат, это неизбежно приведет к образованию воспалительных изменений (инфильтраты, абсцессы)».
Чтобы шишки от уколов не появлялись, эксперты советуют делать инъекции, соблюдая определенные правила. «Важно использовать иглы подходящей длины и диаметра, выбор зависит от возраста пациента, места введения, объема жидкости, количества мышечной и жировой ткани и вязкости раствора, — говорит Булат Юнусов. — Нужно строго соблюдать правила асептики и антисептики. Выполнять инъекции предпочтительно лежа на кушетке или кровати».
Как лечить шишки на ягодицах
В независимости от того, по какой причине у вас возникли болезненные уплотнения после уколов, лечить их все равно нужно. «Заниматься самолечением, особенно при «свежих» инфильтратах, точно не стоит, так как любой инфильтрат может как рассосаться, так и нагноиться. Сразу объясню, что такое «свежий» инфильтрат. Это уплотнение, которое вы обнаружили сразу после инъекции или он не старше 14 дней. Если инфильтрату 1-2 месяца и более, то вероятность его нагноения достаточно мала, но и вероятность его полного рассасывания также стремится к нулю», — замечает Евгения Чайка.
Если дело не дошло до абсцесса, то можно обойтись довольно простыми средствами — использованием гелей, мазей и компрессов. «Какое конкретно лекарственное средство необходимо вам, кратность и длительность его применения, определяет врач на очном приеме после осмотра и проведения необходимых методов обследования (УЗИ мягких тканей)», — говорит Евгения Чайка.
В домашних условиях гематомы и инфильтраты можно лечить безопасными средствами. «Допустимо умеренное массирование места инъекции, выполнение приседаний и применение холодных компрессов на место отека в первые 1-2 дня после его появления», — напоминает Булат Юнусов.
«Шишки после уколов можно лечить йодной сеточкой, но лучше пойти на прием к врачу-хирургу, чтобы он назначил физиотерапию», — рекомендует Павел Дюпин, врач-терапевт «Бест Клиник».
Физиотерапию назначают как дополнение к основному лечению, что позволяет сократить его сроки. Среди наиболее эффективных методов отмечают:
- Электрофорез — проникновение в кожу и мягкие ткани лечебных препаратов под воздействием электрического поля.
- УВЧ. «Это лечение инфильтрата непрерывным либо импульсным ультравысокочастотным электрополем», — комментирует Евгения Чайка.
- Фототерапия. Облучение проблемных зон ультрафиолетовым светом в узком или широком диапазоне.

Шишки после уколов на ягодицах: когда бить тревогу
Если инъекция сделана правильно и у вас нет аллергии на препарат, скорее всего, отека на ягодицах не будет. «Человек может испытывать легкий дискомфорт после укола, который проходит в течение нескольких минут — после интенсивной ходьбы, приседаний», — предупреждает Булат Юнусов.
Но, если после инъекций у вас возникли некоторые из следующих симптомов, следует обратиться к врачу:
- стойкая сильная боль в месте инъекции;
- длительное покалывание или онемение;
- длительное кровотечение из места укола;
- признаки аллергической реакции, такие как затрудненное дыхание или отек лица;
- покраснение кожи, отек, локальная гипертермия, боль, повышение температуры и другие симптомы системной воспалительной реакции;
- если уплотнение не проходит более 2-х месяцев.
Не откладывайте визит к врачу, поскольку это может иметь серьезные последствия для здоровья.
Липогипертрофия: причины, диагностика и лечение
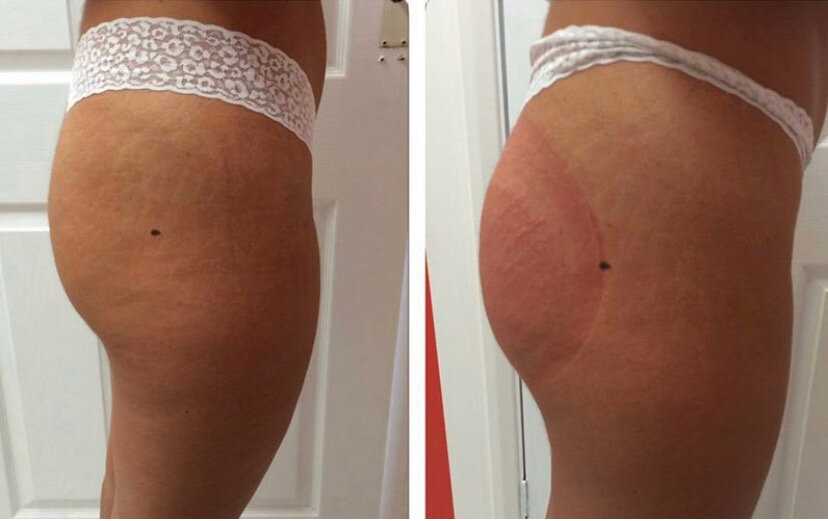
Липогипертрофия представляет собой комок утолщенной ткани, который может развиваться в подкожно-жировом слое. Это часто встречается у людей, которые регулярно получают инъекции при определенных состояниях здоровья, таких как диабет.
Уплотнения не являются опухолями и не являются злокачественными, но могут вызывать задержки всасывания лекарств. Некоторые люди могут также стесняться появления комков.
Однако своевременная диагностика и профилактические меры снизят вероятность рецидива липогипертрофии. Во многих случаях уплотнения постепенно исчезают.
Липогипертрофия — это медицинский термин, обозначающий аномальный рост утолщенной кожной ткани. Обычно это происходит, когда люди регулярно получают подкожные инъекции в один и тот же участок кожи — например, когда человек с диабетом получает регулярные инъекции инсулина.
Опухоли не злокачественные. Однако они могут повлиять на всасывание инсулина, когда человек делает инъекцию в этот участок кожи. Непостоянное всасывание инсулина может привести либо к гипогликемии (низкий уровень сахара в крови), либо к гипергликемии (высокий уровень сахара в крови).
Непостоянное всасывание инсулина может привести либо к гипогликемии (низкий уровень сахара в крови), либо к гипергликемии (высокий уровень сахара в крови).
Некоторые исследования показывают, что шишки могут быть, по крайней мере частично, вызваны липогенным эффектом инсулина, а не физическим повреждением иглами.
Липогипертрофические уплотнения могут различаться по размеру и внешнему виду, хотя основным симптомом является приподнятый участок кожи, часто в месте частой инъекции. Первоначально липогипертрофия может проявляться в виде области немного более толстой кожи, которую может быть трудно заметить только на вид или на ощупь.
Если шишка продолжает расти, площадь ее поверхности может составлять не менее 1 дюйма в диаметре, и она может ощущаться более твердой или плотной, чем другие участки кожи. Хотя пораженная область может быть немного неудобной, она вряд ли вызовет заметную боль.
Однако при наличии инфекции человек может испытывать некоторую боль, а также такие симптомы, как:
- покраснение или воспаление кожи
- кожа горячая или теплая на ощупь
- ощущение зуда
- необычные кровоподтеки или кровотечения
Любой, у кого есть эти симптомы, должен как можно скорее обратиться к врачу, если ему требуется лечение инфекции или другой проблемы.
Несколько факторов повышают вероятность липогипертрофии, в том числе:
- продолжительность лечения инсулином
- возраст человека и индекс массы тела (ИМТ)
- неправильные инъекции
- использование одного и того же места инъекции каждый раз вместо чередования нескольких мест
- частота повторного использования иглы
люди с типом 1 может развиться липогипертрофия из-за необходимости частых инъекций или, возможно, как реакция на инсулин.
Исследование, проведенное в 2020 году с участием 1227 человек, принимающих инсулин для лечения диабета 2 типа, показало, что структурные изменения стареющей кожи могут привести к более высокому риску развития опухолей у людей старше 65 лет.
Чередование мест инъекций является важным модифицируемым фактором риска липогипертрофии. Исследование 2019 года, в котором приняли участие 65 взрослых и 104 ребенка с диабетом 1 типа, показало, что правильные процедуры инфузии и инъекции влияют на здоровье кожи и гликемический контроль.
Мета-анализ в International Journal of Nursing Studies отметил повышенный риск липогипертрофии у людей, которые повторно использовали одну и ту же иглу для нескольких инъекций. Однако разные результаты в каждом исследовании означали, что авторы не могли использовать данные для выработки каких-либо определенных рекомендаций. Кроме того, стоимость дополнительных игл может удержать или помешать некоторым людям изменить эту практику.
Если липогипертрофия вызывает видимые образования, их внешнего вида может быть достаточно, чтобы врачи диагностировали это состояние.
Однако липогипертрофия иногда может быть плоской и не очень заметной, что означает, что врачу может потребоваться провести глубокую пальпацию или использовать такой процесс, как ультразвуковое исследование, для подтверждения диагноза.
Липогипертрофия может уменьшиться в размерах или исчезнуть, если человек чередует инъекции с области. Использование другого участка кожи для инъекций также может предотвратить неравномерное всасывание лекарства.
Врачи могут также порекомендовать медицинские или косметические процедуры, такие как стероиды или липосакция, для удаления любых участков утолщенной кожи, если человек находит их внешний вид надоедливым.
Профилактика
Правильное чередование мест инъекций является важным профилактическим шагом. Человек может проконсультироваться со своим врачом, чтобы узнать о местах инъекций и областях, которые лучше всего подходят для инъекций инсулина.
Места инъекций включают:
- живот, вдали от пупка
- плечо
- верхняя часть ягодицы
- бедро
Инсулин поступает в кровь с разной скоростью из разных мест инъекции, поэтому время инъекции может быть разным. American Diabetes Association отмечает, что организм быстрее всего усваивает инсулин из живота, медленнее из рук и медленнее всего из ягодиц и бедер.
Важно чередовать инъекции в каждом месте инъекции на площади размером с открытку, потому что ограничение инъекций на меньшую область может увеличить риск липогипертрофии. Исследования в Frontiers in Endocrinology обнаружили, что у людей, которые меняли место инъекции в области размером с кредитную карту, вероятность развития липогипертрофии была в 23,2 раза выше, чем у тех, кто использовал область размером с открытку.
Исследования в Frontiers in Endocrinology обнаружили, что у людей, которые меняли место инъекции в области размером с кредитную карту, вероятность развития липогипертрофии была в 23,2 раза выше, чем у тех, кто использовал область размером с открытку.
Регулярные осмотры общих мест инъекций помогут предупредить человека о ранних признаках липогипертрофии, таких как упругость или жесткость под кожей. Сообщение о любых кожных аномалиях врачу также может помочь в раннем выявлении.
Бугорки на коже, вызванные липогипертрофией, не являются злокачественными, но могут мешать усвоению организмом лекарств, таких как инсулин. Также некоторым людям не нравится появление этих шишек на теле.
Профилактика может включать чередование как места инъекции, так и конкретной точки инъекции в каждом месте. Любой, кто считает, что у него липогипертрофия, должен обратиться за советом к своему врачу по поводу чередования инъекций или спросить об использовании другого типа инсулина, системы доставки или иглы.
Липогипертрофия: причины, диагностика и лечение
Липогипертрофия представляет собой комок утолщенной ткани, который может развиваться в подкожно-жировом слое. Это часто встречается у людей, которые регулярно получают инъекции при определенных состояниях здоровья, таких как диабет.
Уплотнения не являются опухолями и не являются злокачественными, но они могут вызывать задержки всасывания лекарств. Некоторые люди могут также стесняться появления комков.
Однако своевременная диагностика и профилактические меры снизят вероятность рецидива липогипертрофии. Во многих случаях уплотнения постепенно исчезают.
Липогипертрофия — это медицинский термин, обозначающий аномальный рост утолщенной кожной ткани. Обычно это происходит, когда люди регулярно получают подкожные инъекции в один и тот же участок кожи — например, когда человек с диабетом получает регулярные инъекции инсулина.
Узлы не злокачественные. Однако они могут повлиять на всасывание инсулина, когда человек делает инъекцию в этот участок кожи. Непостоянное всасывание инсулина может привести либо к гипогликемии (низкий уровень сахара в крови), либо к гипергликемии (высокий уровень сахара в крови).
Непостоянное всасывание инсулина может привести либо к гипогликемии (низкий уровень сахара в крови), либо к гипергликемии (высокий уровень сахара в крови).
Некоторые исследования показывают, что шишки могут быть, по крайней мере частично, вызваны липогенным эффектом инсулина, а не физическим повреждением иглами.
Липогипертрофические уплотнения могут различаться по размеру и внешнему виду, хотя основным симптомом является приподнятый участок кожи, часто в месте частой инъекции. Первоначально липогипертрофия может проявляться в виде области немного более толстой кожи, которую может быть трудно заметить только на вид или на ощупь.
Если шишка продолжает расти, площадь ее поверхности может составлять не менее 1 дюйма в диаметре, и она может ощущаться более твердой или плотной, чем другие участки кожи. Хотя пораженная область может быть немного неудобной, она вряд ли вызовет заметную боль.
Однако при наличии инфекции человек может испытывать некоторую боль, а также такие симптомы, как:
- покраснение или воспаление кожи
- кожа горячая или теплая на ощупь
- ощущение зуда
- необычные синяки или кровотечения
Любой, у кого есть эти симптомы, должен как можно скорее обратиться к врачу на случай, если ему потребуется лечение инфекции или другой проблемы.
Несколько факторов делают липогипертрофию более вероятной, в том числе:
- продолжительность лечения инсулином
- возраст человека и индекс массы тела (ИМТ)
- неправильные инъекции
- использование одного и того же места инъекции каждый раз, а не чередование нескольких мест
- частота повторного использования иглы
У людей с диабетом 1 типа может развиться липогипертрофия из-за необходимости частых инъекций или, возможно, как реакция на инсулин.
Исследование, проведенное в 2020 году с участием 1227 человек, принимающих инсулин для лечения диабета 2 типа, показало, что структурные изменения стареющей кожи могут привести к более высокому риску развития опухолей у людей старше 65 лет.
Чередование мест инъекций является важным модифицируемым фактором риска липогипертрофии. 2019 годИсследование, в котором приняли участие 65 взрослых и 104 ребенка с диабетом 1 типа, показало, что правильный режим инфузии и инъекции влияет на здоровье кожи и гликемический контроль.
Мета-анализ в International Journal of Nursing Studies отметил повышенный риск липогипертрофии у людей, которые повторно использовали одну и ту же иглу для нескольких инъекций. Однако разные результаты в каждом исследовании означали, что авторы не могли использовать данные для выработки каких-либо определенных рекомендаций. Кроме того, стоимость дополнительных игл может удержать или помешать некоторым людям изменить эту практику.
Если липогипертрофия вызывает видимые образования, их внешнего вида может быть достаточно, чтобы врачи диагностировали это состояние.
Однако липогипертрофия иногда может быть плоской и не очень заметной, что означает, что врачу может потребоваться провести глубокую пальпацию или использовать такой процесс, как ультразвуковое исследование, для подтверждения диагноза.
Липогипертрофия может уменьшиться в размерах или исчезнуть, если человек чередует инъекции с области. Использование другого участка кожи для инъекций также может предотвратить неравномерное всасывание лекарства.
Врачи могут также порекомендовать медицинские или косметические процедуры, такие как стероиды или липосакция, для удаления любых участков утолщенной кожи, если человек находит их внешний вид надоедливым.
Профилактика
Правильное чередование мест инъекций является важным профилактическим шагом. Человек может проконсультироваться со своим врачом, чтобы узнать о местах инъекций и областях, которые лучше всего подходят для инъекций инсулина.
Места инъекций включают:
- живот, вдали от пупка
- плечо
- верхняя часть ягодицы
- бедро
Инсулин поступает в кровь с разной скоростью из разных мест инъекции, поэтому время инъекции может быть разным. American Diabetes Association отмечает, что организм быстрее всего усваивает инсулин из живота, медленнее из рук и медленнее всего из ягодиц и бедер.
Важно чередовать инъекции в каждом месте инъекции на площади размером с открытку, потому что ограничение инъекций на меньшую область может увеличить риск липогипертрофии.