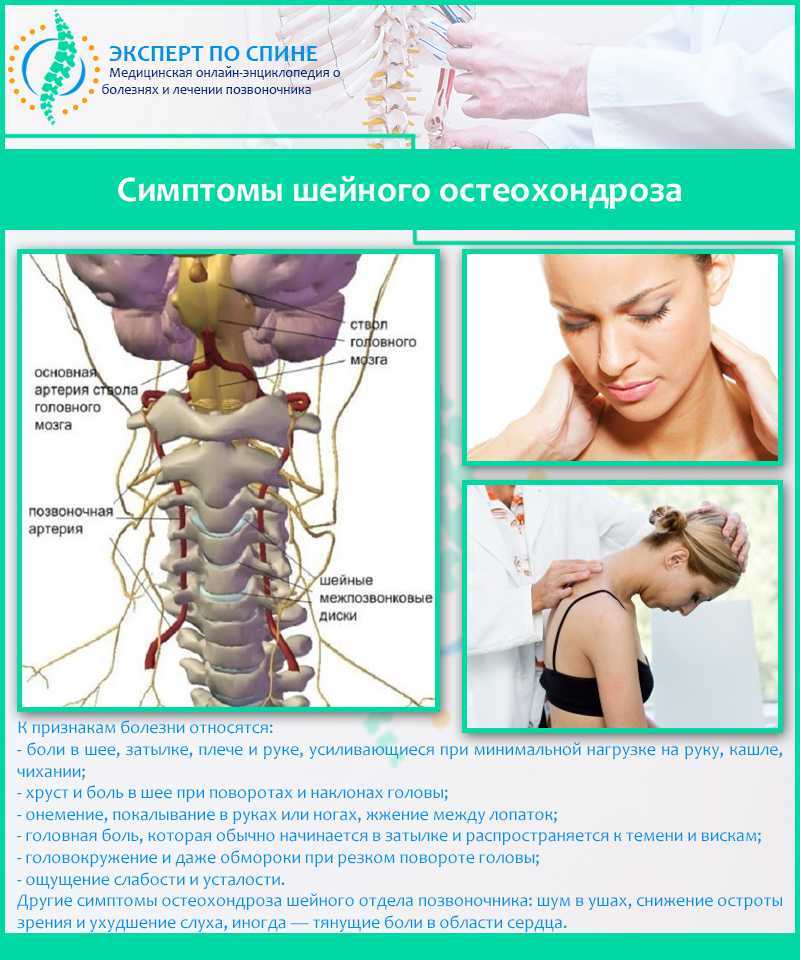
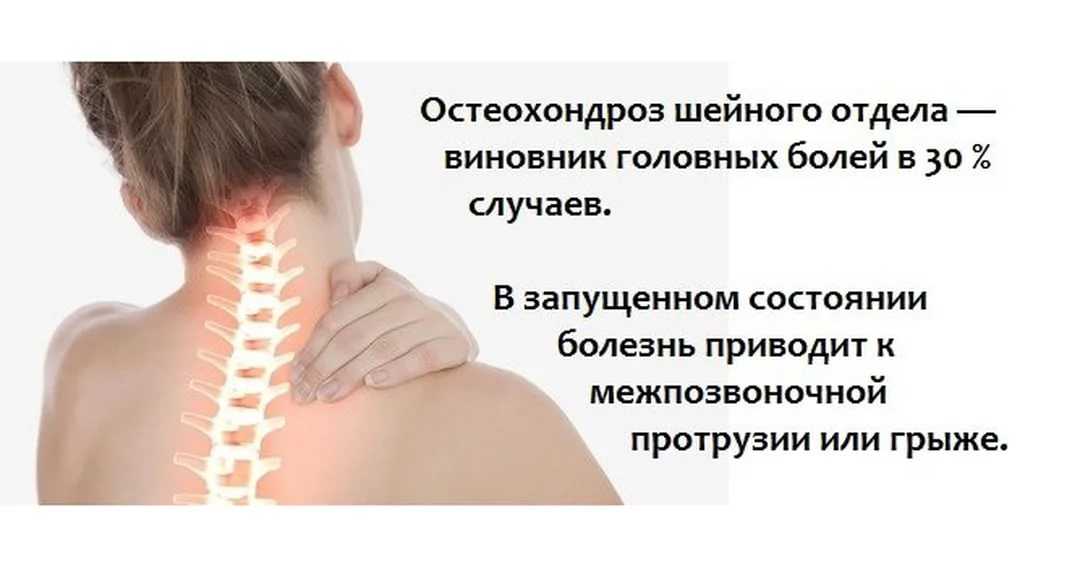
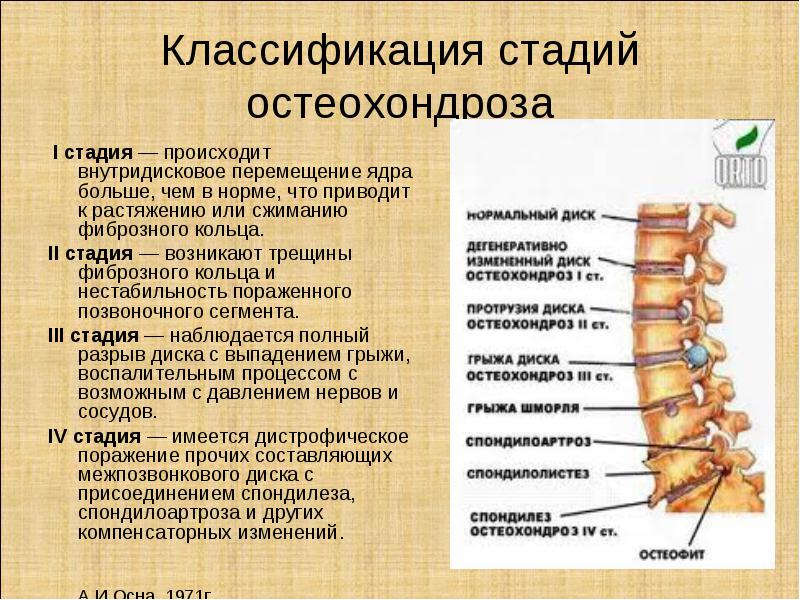
Диагностика шейного спондилеза, также известного как шейный артрит
Шейный артрит — распространенное изнашивающееся состояние, поражающее суставы и диски шеи. Он также известен как шейный спондилез или шейный остеоартрит. Первоначально он развивается из-за возрастного износа хрящей и костей шеи. При этом, хотя возраст часто является основным виновником, существуют и другие факторы, которые приводят к шейному спондилезу.
Заболевание встречается более чем у 90% лиц в возрасте 60 лет и старше. Некоторые люди могут никогда не испытывать симптомов артрита шеи, но у других могут появиться хронические, катастрофические боли и сопровождающая их скованность. Тем не менее, большинство людей с артритом шеи все еще могут выполнять повседневную деятельность как обычно.
Причины артрита шеи
Кости и хрящи позвоночника подвержены возрастному износу, что может привести к артриту шеи. Вот некоторые из наиболее распространенных причин артрита шеи:
- Костные шпоры: Это разрастания костей, возникающие, когда организм пытается нарастить дополнительную кость, чтобы устранить нестабильность позвоночника.
 Это может звучать хорошо, но на самом деле костные шпоры давят на более деликатные участки позвоночника. Одной из таких структур, на которую они оказывают давление, являются спинномозговые нервы, что может вызвать боль.
Это может звучать хорошо, но на самом деле костные шпоры давят на более деликатные участки позвоночника. Одной из таких структур, на которую они оказывают давление, являются спинномозговые нервы, что может вызвать боль. - Обезвоженные позвоночные диски: Между позвоночными костями находятся толстые мягкие желеобразные пончики, также известные как позвоночные диски. Эти диски помогают поглощать удары при поднятии тяжестей, скручиваниях и любых других действиях, оказывающих давление на позвоночник. К сожалению, с возрастом с этими структурами может произойти много плохого. Этот желеобразный материал часто со временем высыхает, что приводит к тому, что позвонки трутся друг о друга больше, чем должны. Это болезненно, и этот процесс может начаться уже в 30 лет.
- Грыжи межпозвоночных дисков: В межпозвонковых дисках также могут образовываться трещины, что приводит к утечке внутреннего подушечного материала. Когда это происходит, материал может давить на спинной мозг и нервы, что приводит к таким симптомам, как онемение рук и боль.

- Травма спинного мозга: Процесс старения может ускориться в случаях, когда у пациента была травма шеи (например, автомобильная авария или падение).
- Чрезмерное использование: некоторые занятия требуют больше повторяющихся движений, чем другие. Эти движения со временем оказывают дополнительное давление на позвоночник, что может привести к ранним возрастным проблемам.
- Жесткость связок: Возрастной износ может привести к ригидности шеи и ограничению движений с течением времени.
Тестирование и диагностика артрита шеи
Одним из первых шагов в выявлении заболевания является исключение других потенциальных проблем, таких как фибромиалгия. Диагностика обычно начинается с физического осмотра, который включает проверку движений и выявление пораженных костей, мышц и нервов.
Ваш врач начнет с того, что задаст ряд вопросов о ваших симптомах. После этого он или она проведет ряд тестов, чтобы определить ваш диагноз.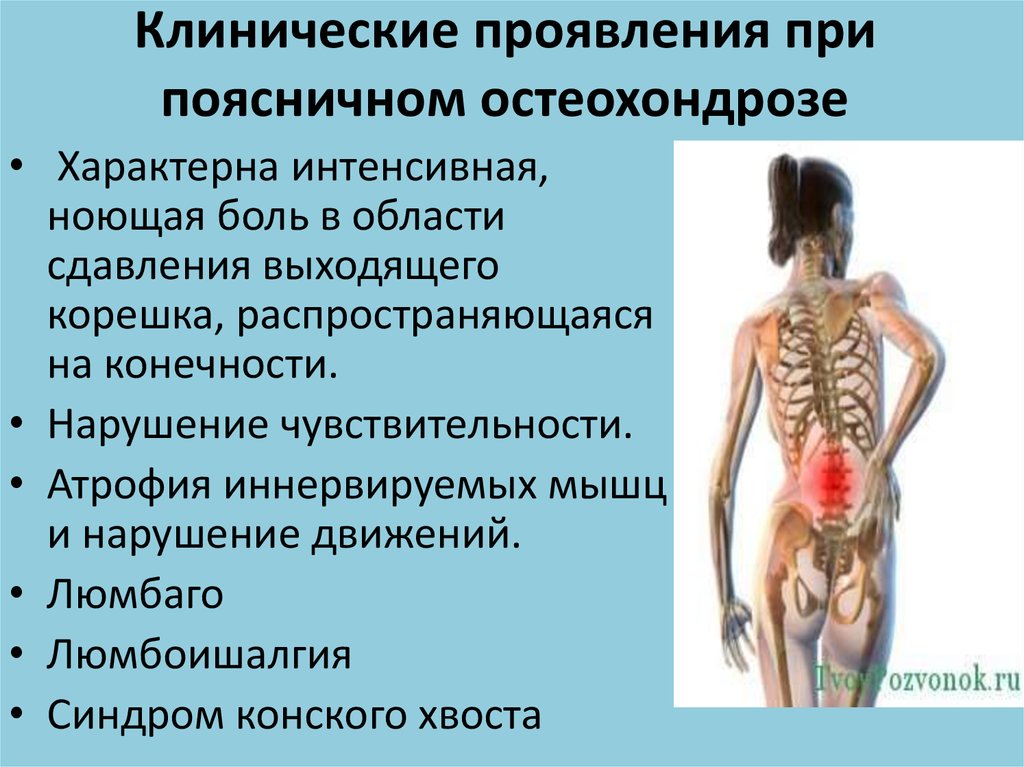 Типичные обследования включают в себя проверку рефлексов, выявление мышечной слабости, а также проверку диапазона движений в шейном отделе позвоночника.
Типичные обследования включают в себя проверку рефлексов, выявление мышечной слабости, а также проверку диапазона движений в шейном отделе позвоночника.
Ваш врач может также захотеть узнать, как вы ходите. Вся эта информация бесценна при постановке диагноза артрита шеи. Это также поможет врачу определить, испытывают ли нервы и спинной мозг слишком большую нагрузку. Если ваш врач подозревает артрит шеи, он или она назначит тесты визуализации, а также исследования функции нервов, чтобы подтвердить свою гипотезу.
Визуализирующие тесты на артрит шеи
Ваш врач может назначить следующие тесты, чтобы подтвердить, является ли артрит шеи основной причиной ваших симптомов:
- Компьютерная томография: Этот тест позволяет получить очень подробные изображения шейного отдела позвоночника. Это более или менее рентгеновская визуализация 2.0.
- Рентгеновское изображение: Ваш врач может назначить этот тест, если он или она подозревает костные шпоры и другие подобные заболевания.

- МРТ-визуализация: МРТ производят изображения с помощью радиоволн и магнитного поля. Этот аппарат помогает вашему врачу определить местонахождение защемленных нервов в вашей системе.
- Миелограмма: Эта процедура использует инъекцию красителя для выделения определенных областей позвоночника. Цель состоит в том, чтобы предоставить рентгеновские снимки и компьютерную томографию более подробные изображения областей, в которые будет вводиться краситель.
- Исследование нервной проводимости: Этот тест проверяет скорость и силу сигналов, которые посылает определенный нерв в вашей спинной системе. Ваш врач поместит на кожу специальные узлы, чтобы определить, где находятся нервы.
- Электромиограмма (ЭМГ): Этот тест позволяет убедиться, что нервы в вашем позвоночнике нормально функционируют, когда они посылают сигналы вашим мышцам. Он также измеряет электрическую активность нервов.

Сюда относятся только наиболее часто используемые тесты для диагностики артрита шеи. На самом деле ваш врач может использовать любое количество диагностических методов в зависимости от специфики вашего состояния. Всегда общайтесь со своим врачом и понимайте, почему и как что-то делается. Ведь это ваше тело.
Артрит шеи: симптомы, на которые следует обратить внимание
Несмотря на то, что 90% людей старше 60 лет страдают артритом шеи, у большинства из них симптомы отсутствуют. При этом, если симптомы действительно возникают, они могут варьироваться от легких до мучительных. Кроме того, эти симптомы могут возникать внезапно или развиваться со временем.
Одним из наиболее распространенных симптомов артрита шеи является боль в области лопатки. Некоторые люди также могут обнаружить, что у них болит рука и фаланги пальцев. Эта боль может усиливаться при следующих условиях:
- Чихание
- Стоя
- Кашель
- Наклон головы назад
- Сидя
Другим симптомом, который часто упоминают пациенты, является мышечная слабость.
Другие симптомы могут включать:
- Головные боли в затылке
- Ригидность шеи, которая со временем постепенно ухудшается
- Неврологические симптомы, такие как покалывание или онемение в плечах и руках. Это также может проявиться и в ногах.
Другие менее часто упоминаемые симптомы включают потерю равновесия и, в более тяжелых случаях, потерю контроля над мочевым пузырем. Если вы испытываете эти симптомы, пожалуйста, немедленно обратитесь за медицинской помощью.
Лечение артрита шеи
Очень редко случаи артрита шеи требуют хирургического вмешательства. В большинстве случаев нехирургические методы работают лучше всего и чрезвычайно эффективны. Такие примеры могут включать:
- Лекарства: В зависимости от ваших симптомов это может включать миорелаксанты, наркотики, противоэпилептические препараты, инъекции стероидов и многое другое.

- Физиотерапия: Ваш врач может порекомендовать физиотерапевта, который поможет вам при артрите шеи. Это позволит вам растянуть мышцы шеи и плеч, что в итоге сделает их сильнее и поможет облегчить боль.
- Другие консервативные методы: Ваш врач может также порекомендовать менее часто упоминаемые методы лечения, такие как иглоукалывание, йога или исправление осанки.
Если ваше состояние не отвечает на эти формы лечения, ваш врач может порекомендовать вам операцию. Это может включать удаление костных шпор, частей шейных позвонков или грыж межпозвоночных дисков.
Если вы испытываете какие-либо из перечисленных выше симптомов, свяжитесь с нами по телефону (855) 210-0899. В New York City Spine вы найдете эффективное учреждение, полное увлеченных своим делом сотрудников, которые позаботятся о том, чтобы составить для вас план лечения, который наилучшим образом соответствует вашим конкретным потребностям.
Диагностика и лечение цервикальной спондилотической миелопатии — NYC
Записаться на прием
Наша команда специалистов по доступу поможет вам записаться на прием к нужным вам специалистам.
Шейный = относящийся к позвоночнику в области шеи
Спондилотический = имеющий отношение к дегенерации позвоночника
Миелопатия = поражение спинного мозга
Шейная спондилотическая миелопатия представляет собой поражение спинного мозга в области шеи.
Спинной мозг начинается у основания головного мозга и проходит через позвоночный канал, закрытую трубку, состоящую из костей, хрящей и связок позвоночника. Спинной мозг передает электрохимические сигналы между головным мозгом и телом. Спинной мозг окружен несколькими миллиметрами пространства, заполненного жидкостью, что помогает защитить его от травм и обеспечивает гибкость без повреждения спинного мозга.
Миелопатия, или поражение спинного мозга, может возникать по ряду причин. Наиболее распространенной причиной миелопатии является сдавление или сдавливание спинного мозга. Это сжатие нарушает нормальную нервную передачу. Артрит позвоночника, или спондилез, является наиболее распространенной причиной сдавления спинного мозга.
Спондилез относится к дегенеративным или возрастным изменениям в позвоночнике. Эти изменения включают дегенерацию диска, костные шпоры и утолщение связок.
Шейная спондилотическая миелопатия, таким образом, представляет собой миелопатию (поражение спинного мозга), вызванную спондилезом (дегенерацией) шейного отдела позвоночника (шеи). Он поражает волокна спинного мозга, передающие импульсы в руки, кисти и ноги. В результате это может вызвать слабость, онемение, покалывание или, в редких случаях, боль в этих областях.
Симптомы
Симптомы шейной спондилотической миелопатии зависят от уровня(ей) пораженного спинного мозга и характера поражения.
Симптомы могут включать:
- онемение рук
- неуклюжесть рук
- слабость руки и/или кисти
- ригидность ног («ходьба как робот»)
- потеря равновесия
- срочное мочеиспускание
- боль в шее – может присутствовать, но обычно не является серьезной жалобой
Время появления симптомов и их прогрессирования варьируется от человека к человеку.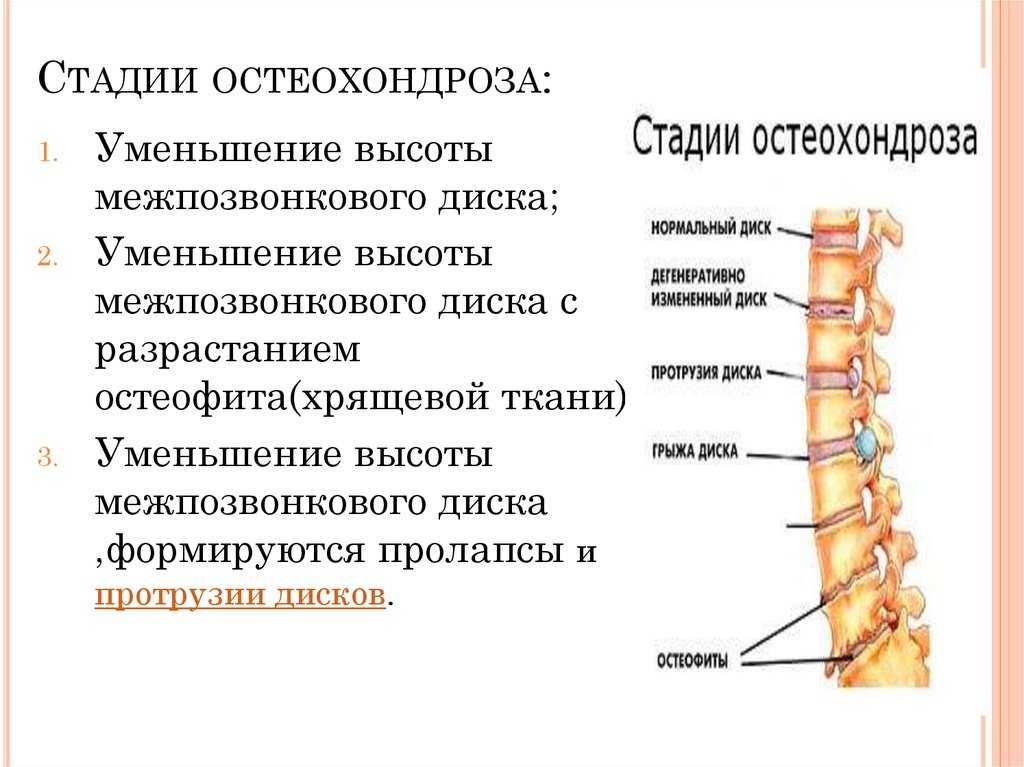 Скорость прогрессирования симптомов также может меняться с течением времени. Симптомы могут быстро прогрессировать в течение определенного периода времени, а затем вступить в период стабилизации. С другой стороны, симптомы могут прогрессировать медленно, но неуклонно.
Скорость прогрессирования симптомов также может меняться с течением времени. Симптомы могут быстро прогрессировать в течение определенного периода времени, а затем вступить в период стабилизации. С другой стороны, симптомы могут прогрессировать медленно, но неуклонно.
Диагностика
Поскольку шейная спондилотическая миелопатия может вызывать симптомы, сходные с другими состояниями, а у пациентов могут проявляться различные симптомы, диагностика шейной спондилотической миелопатии может быть затруднена. Хирург оценит историю болезни пациента и проведет осмотр. Хирург может назначить различные диагностические процедуры, чтобы исключить другие возможные состояния. Возможные тесты включают:
- Постмиелографическая компьютерная томография (миело-КТ) : состоит из рентгеновских снимков, полученных после введения рентгеноконтрастного вещества в спинномозговую жидкость посредством люмбальной пункции. Эта процедура может предоставить полезные изображения внутренней части позвоночного канала и выявить углубления в спинномозговом мешке, вызванные выпячиванием дисков или костными наростами, которые могут сдавливать спинной мозг или нервы.

- Магнитно-резонансная томография (МРТ) : лучший метод визуализации спинного мозга, нервных корешков, межпозвонковых дисков и связок. МРТ можно использовать для получения изображений шейного отдела позвоночника и спинного мозга с высоким разрешением.
Факторы риска
Шейная спондилотическая миелопатия вызывается спондилезом или возрастной дегенерацией. Фактически, шейная спондилотическая миелопатия является наиболее распространенным заболеванием позвоночника у американцев старше 55 лет. Общие дегенеративные изменения включают костные шпоры (остеофиты), выпуклости дисков и утолщение связок. Эти изменения могут сужать позвоночный канал, вторгаясь в заполненное жидкостью пространство вокруг спинного мозга. В конце концов этот стеноз или сужение может сдавить спинной мозг. Возникающее сдавление (сдавливание) повреждает нежные волокна спинного мозга.
Лечение
Основное лечение шейной спондилотической миелопатии заключается в декомпрессии спинного мозга (устранении его давления). Операция проводится для предотвращения прогрессирования симптомов. Другими словами, цель операции — просто предотвратить ухудшение симптомов. Повреждения, произошедшие в самом спинном мозге, могут зажить, но предсказать степень заживления невозможно. Прогноз в каждом случае разный.
Операция проводится для предотвращения прогрессирования симптомов. Другими словами, цель операции — просто предотвратить ухудшение симптомов. Повреждения, произошедшие в самом спинном мозге, могут зажить, но предсказать степень заживления невозможно. Прогноз в каждом случае разный.
Нейрохирурги больницы позвоночника при Неврологическом институте Нью-Йорка имеют опыт оценки случаев шейной спондилотической миелопатии, составления индивидуальных планов лечения и проведения декомпрессионных операций. Точная выбранная процедура зависит от местоположения и типа стеноза, общего положения шейного отдела позвоночника и многих других факторов.
Хирург может проводить операцию спереди шеи, что называется передним доступом. Эти хирургические процедуры могут включать следующее:
- передняя шейная дискэктомия и спондилодез
- передняя шейная корпорэктомия
В других ситуациях хирург может выполнять операцию с задней части шеи, что называется задним доступом.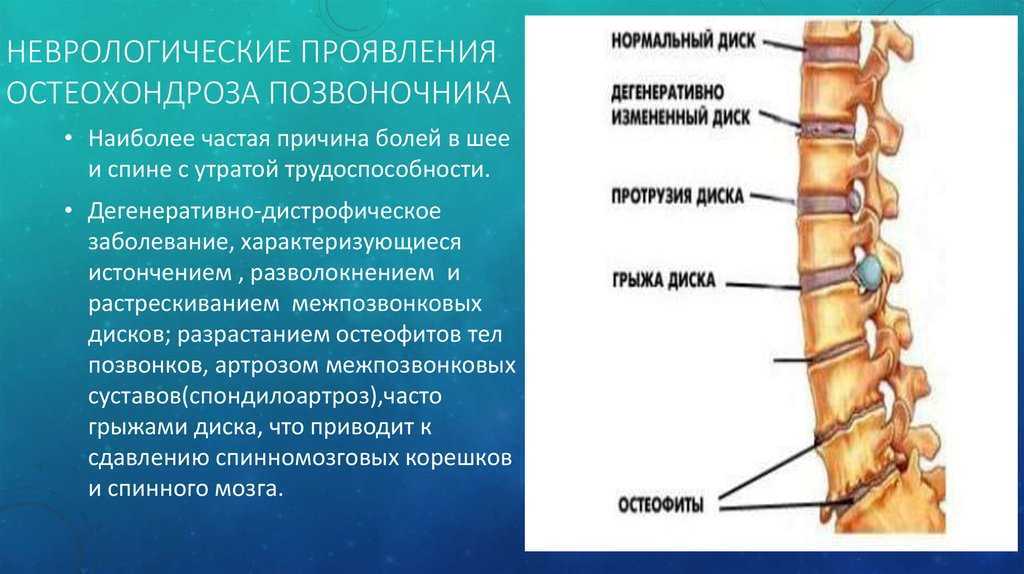
 Это может звучать хорошо, но на самом деле костные шпоры давят на более деликатные участки позвоночника. Одной из таких структур, на которую они оказывают давление, являются спинномозговые нервы, что может вызвать боль.
Это может звучать хорошо, но на самом деле костные шпоры давят на более деликатные участки позвоночника. Одной из таких структур, на которую они оказывают давление, являются спинномозговые нервы, что может вызвать боль.