Школа для пациентов с ревматическими заболеваниями
Ревматические заболевания – одна из главных причин временной нетрудоспособности населения. Возможностям лечения этих заболеваний была посвящена прошедшая сегодня в БУ «Республиканская клиническая больница» школа для пациентов ревматологического профиля. Медицинские специалисты обсудили с больными современные возможности терапии ревматоидного артрита и анкилозирующего спондилита, распространенность которых ежегодно растет.
Участником школы стал к.м.н., заведующий отделением ревматологии клиники им. Э.Э. Эйхвальда Северо-Западного медицинского университета им.Мечникова Михаил Шостак. Михаил Степанович осмотрел и дал рекомендации по лечению пациентов ревматологического отделения Республиканской больницы. В рамках школы специалист из Санкт-Петербурга рассказал пациентам, врачам и студентам о методиках лечения ревматоидного артрита. Михаил Степанович подчеркнул, что чем раньше диагностируется это заболевание, тем эффективнее лечение. Показаниями для обращения к ревматологу являются припухлость хотя бы одного периферического сустава (к периферическим относятся мелкие суставы стопы и кисти), утренняя скованность длительностью от 30 минут и др. Участники школы обсудили диагностику и стадии ревматоидного артрита.
Показаниями для обращения к ревматологу являются припухлость хотя бы одного периферического сустава (к периферическим относятся мелкие суставы стопы и кисти), утренняя скованность длительностью от 30 минут и др. Участники школы обсудили диагностику и стадии ревматоидного артрита.
«Для определения заболевания необходима рентгенография грудной клетки. Это исследование не только выявляет ревматоидное поражение, но также и сопутствующие поражения легких, таких как туберкулез и ХОБЛ. К системным проявлениям артрита относятся кожный васкулит, нейропатия, плеврит и другие заболевания. Если вы болеете артритом, то нужно избегать стрессовых ситуаций, отказаться от курения и следить за весом. Также необходимы умеренные физические нагрузки», – отметил Михаил Шостак. Пациентам и врачам лектор рассказал о методах лечения, направленных на достижение ремиссии и снижение риска коморбидных заболеваний, а также увеличение продолжительности жизни пациентов с ревматоидным артритом. Одним из эффективных методик является проведение поликомпонентной иммуномодулирующей терапии с включением генно-инженерных биологических лекарственных препаратов, гормональных и химиотерапевтических лекарственных препаратов. Подобный высокотехнологичный вид терапии применяется в Республиканской больнице и используется при системных воспалительных ревматических заболеваниях, таких как системная красная волчанка, а также серопозитивном ревматоидном артрите, серонегативном ревматоидном артрите, анкилозирующем спондилите.
Подобный высокотехнологичный вид терапии применяется в Республиканской больнице и используется при системных воспалительных ревматических заболеваниях, таких как системная красная волчанка, а также серопозитивном ревматоидном артрите, серонегативном ревматоидном артрите, анкилозирующем спондилите.
Для пациентов прошел мастер-класс по лечебной физкультуре, направленный на тренировку мышц. Важность лечебной физкультуры отметила к.м.н., доцент кафедры госпитальной терапии №1 Чувашского государственного университета им. И.Н. Ульянова Инна Башкова. Инна Борисовна рассказала пациентам об анкилозирующем спондилите, первым клиническим симптомом которого являются боли в спине (в состоянии покоя). Развитие этой патологии может привести к поражению почек, сердца, сильной инвалидизации пациента, эндопротезированию суставов.
Во время лекции Инна Борисовна обсудила с врачами и пациентами отрицательную роль курения, а также эффективность нестероидных противовоспалительных препаратов при лечении больных с анкилозирующим спондилитом. Лечебная физкультура при этом помогает уменьшить боль, улучшить функции позвоночника и суставов и повысить трудоспособность пациента. Пациенты смогли задать лекторам интересующие их вопросы. В заключении была отмечена важность подобных совместных школ врачей и пациентов.
Лечебная физкультура при этом помогает уменьшить боль, улучшить функции позвоночника и суставов и повысить трудоспособность пациента. Пациенты смогли задать лекторам интересующие их вопросы. В заключении была отмечена важность подобных совместных школ врачей и пациентов.
Что такое ревматоидный артрит артрит? Симптомы ревматоидного артрита и лечение суставов
Ревматоидный артрит (англ. rheumatoid arthritis) — это системное заболевание соединительной ткани с преимущественным поражением мелких суставов по типу эрозивно-деструктивного полиартрита неясной этиологии со сложным аутоиммунным патогенезом.
Название происходит от (др.-греч. ῥεῦμα) что значит «течение», суффикс -оидный означает «подобный», ἄρθρον переводится как «сустав» и суффикс —ит (гр. —itis) обозначает «состояние воспаления».
Причины заболевания на сей день неизвестны. Косвенные данные: увеличение количества лейкоцитов в крови и скорости оседания эритроцитов (СОЭ) — указывают на инфекционную природу процесса. Полагают, что заболевание развивается в результате инфекции, вызывающей нарушения иммунной системы у наследственно предрасположенных лиц; при этом образуются так называемые иммунные комплексы (из антител, вирусов и проч.), которые откладываются в тканях и приводят к повреждению суставов. Но неэффективность лечения РА антибиотиками скорее всего свидетельствует о неправильности такого предположения. Заболевание характеризуется высокой инвалидностью (70 %), которая наступает довольно рано. Основными причинами смерти от заболевания являются инфекционные осложнения и почечная недостаточность.
Полагают, что заболевание развивается в результате инфекции, вызывающей нарушения иммунной системы у наследственно предрасположенных лиц; при этом образуются так называемые иммунные комплексы (из антител, вирусов и проч.), которые откладываются в тканях и приводят к повреждению суставов. Но неэффективность лечения РА антибиотиками скорее всего свидетельствует о неправильности такого предположения. Заболевание характеризуется высокой инвалидностью (70 %), которая наступает довольно рано. Основными причинами смерти от заболевания являются инфекционные осложнения и почечная недостаточность.
В классификации по МКБ-10 выделяют следующие формы этой болезни.
1. Серопозитивный ревматоидный артрит.
. Синдром Фелти (ревматоидный артрит со спленомегалией и лейкопенией).
. Ревматоидный артрит с вовлечением других органов и систем.
. Другие ревматоидные артриты.
. Серопозитивный ревматоидный артрит неуточненный.
2. Другие ревматоидные артриты.
Другие ревматоидные артриты.
. Серонегативный ревматоидный артрит.
. Болезнь Стилла, развившаяся у взрослых.
. Ревматоидный бурсит.
. Ревматоидный узелок.
. Другие уточненные ревматоидные артриты.
. Ревматоидный артрит неуточненный.
3. Юношеский ревматоидный артрит.
Лечение сосредотачивается в основном на облегчении боли, замедлении развития заболевания и восстановлении повреждений с помощью хирургического вмешательства. Раннее обнаружение заболевания с помощью современных средств может значительно сократить вред, который может быть нанесён суставам и другим тканям. Впервые может проявиться после тяжёлой физической нагрузки, эмоционального шока, утомления, в период гормональной перестройки, воздействия неблагоприятных факторов или инфекции.
Современная терапия Системная медикаментозная терапия включает применение четырёх групп препаратов: симптоматическое лечение — нестероидные противовоспалительные препараты (НПВП) и глюкокортикостероиды(ГКС), базисные противоревматические препараты, генно-инженерные биологические (контролирующие течение болезни) препараты цитостатическими иммунодепрессантами.
 Представителями высокоселективных ингибиторов ЦОГ-2 являются целекоксиб и эторикоксиб. Эти препараты имеют минимальные побочные эффекты со стороны желудочно-кишечного тракта при сохранении высокой противовоспалительной и анальгетической активности. Ингибиторы ЦОГ-2 могут использоваться во всех программах лечения ревматоидного артрита, где требуется применение НПВП. Мелоксикам в начале лечения при активности воспалительного процесса назначают по 15 мг/сут, а в дальнейшем переходят на 7,5 мг/сут в качестве поддерживающей терапии. Нимесулид назначается в дозе 100 мг два раза в сутки. Целекоксиб — специфический ингибитор ЦОГ-2 — назначается по 100—200 мг два раза в сутки. Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы. Следует избегать комбинации двух или более НПВП, поскольку их эффективность остаётся неизменной, а риск развития побочных эффектов возрастает. Глюкокортикостероиды Новым подходом является использование высоких доз ГКС (так наз.
Представителями высокоселективных ингибиторов ЦОГ-2 являются целекоксиб и эторикоксиб. Эти препараты имеют минимальные побочные эффекты со стороны желудочно-кишечного тракта при сохранении высокой противовоспалительной и анальгетической активности. Ингибиторы ЦОГ-2 могут использоваться во всех программах лечения ревматоидного артрита, где требуется применение НПВП. Мелоксикам в начале лечения при активности воспалительного процесса назначают по 15 мг/сут, а в дальнейшем переходят на 7,5 мг/сут в качестве поддерживающей терапии. Нимесулид назначается в дозе 100 мг два раза в сутки. Целекоксиб — специфический ингибитор ЦОГ-2 — назначается по 100—200 мг два раза в сутки. Для пожилых людей подбор дозировки препарата не требуется. Однако у пациентов с массой тела ниже средней (50 кг) желательно начинать лечение с самой низкой рекомендованной дозы. Следует избегать комбинации двух или более НПВП, поскольку их эффективность остаётся неизменной, а риск развития побочных эффектов возрастает. Глюкокортикостероиды Новым подходом является использование высоких доз ГКС (так наз.
 Препаратом выбора является бетаметазона дипропионат («Дипроспан»), оказывающий пролонгированное действие. Базисные антиревматические препараты Основная статья: Базисные препараты при ревматоидном артрите Базисные препараты по-прежнему играют первостепенную роль в комплексной терапии ревматоидного артрита, но сейчас наметился новый подход к их назначению. В отличие от хорошо известной тактики постепенного наращивания терапии ревматоидного артрита («принцип пирамиды»), теперь пропагандируется раннее агрессивное лечение базисными препаратами сразу после установления диагноза, цель которого — модификация течения ревматоидного артрита и обеспечение качественной ремиссии заболевания. Основанием для этого являются отсутствие на ранней стадии ревматоидного артрита паннуса, деформаций, остеопении, тяжёлых осложнений, сформированных аутоиммунными механизмами, высокая вероятность развития ремиссии. Основными лекарственными средствами базисной терапии ревматоидного артрита являются: метотрексат, лефлуномид, сульфасалазин, препараты золота (в настоящее время в России не применяются), пеницилламин, аминохинолиновые препараты (напр.
Препаратом выбора является бетаметазона дипропионат («Дипроспан»), оказывающий пролонгированное действие. Базисные антиревматические препараты Основная статья: Базисные препараты при ревматоидном артрите Базисные препараты по-прежнему играют первостепенную роль в комплексной терапии ревматоидного артрита, но сейчас наметился новый подход к их назначению. В отличие от хорошо известной тактики постепенного наращивания терапии ревматоидного артрита («принцип пирамиды»), теперь пропагандируется раннее агрессивное лечение базисными препаратами сразу после установления диагноза, цель которого — модификация течения ревматоидного артрита и обеспечение качественной ремиссии заболевания. Основанием для этого являются отсутствие на ранней стадии ревматоидного артрита паннуса, деформаций, остеопении, тяжёлых осложнений, сформированных аутоиммунными механизмами, высокая вероятность развития ремиссии. Основными лекарственными средствами базисной терапии ревматоидного артрита являются: метотрексат, лефлуномид, сульфасалазин, препараты золота (в настоящее время в России не применяются), пеницилламин, аминохинолиновые препараты (напр.
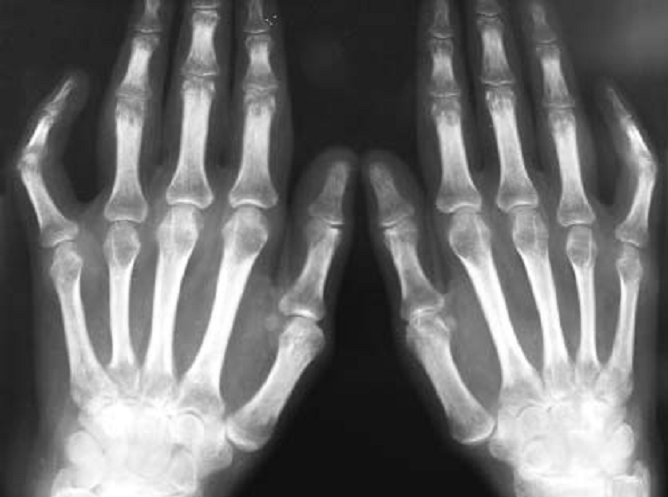
 Повреждения суставов у пациентов с ревматоидным артритом наблюдается в виде сужения суставного пространства между костями и эрозированием костей в суставном пространстве. Клинические испытания моноклональных антител показали, что их применение замедляет повреждение суставов. Перспективным также является использование специфических регуляторов дифференцировки T-лимфоцитов — таких препаратов, как, например, галофугинон. Миорелаксанты Миорелаксанты не эффективны для облегчения болей при ревматоидном артрите.[13] Прогноз Ревматоидный артрит сокращает продолжительность жизни в среднем от 3 до 12 лет[14]. Исследования 2005 года, проведённое Клиникой Майо, показало, что риск сердечных заболеваний в два раза выше у страдающих ревматоидным артритом[15], независимо от других факторов риска, таких как диабет, алкоголизм, повышенный холестерин и ожирение. Механизм, из-за которого повышается риск сердечных заболеваний, неизвестен; наличие хронического воспаления считается значимым фактором[16]. Возможно, использование новых биологических препаратов способно увеличить продолжительность жизни и снизить риски для сердечно-сосудистой системы, а также замедлить развитие атеросклероза[17].
Повреждения суставов у пациентов с ревматоидным артритом наблюдается в виде сужения суставного пространства между костями и эрозированием костей в суставном пространстве. Клинические испытания моноклональных антител показали, что их применение замедляет повреждение суставов. Перспективным также является использование специфических регуляторов дифференцировки T-лимфоцитов — таких препаратов, как, например, галофугинон. Миорелаксанты Миорелаксанты не эффективны для облегчения болей при ревматоидном артрите.[13] Прогноз Ревматоидный артрит сокращает продолжительность жизни в среднем от 3 до 12 лет[14]. Исследования 2005 года, проведённое Клиникой Майо, показало, что риск сердечных заболеваний в два раза выше у страдающих ревматоидным артритом[15], независимо от других факторов риска, таких как диабет, алкоголизм, повышенный холестерин и ожирение. Механизм, из-за которого повышается риск сердечных заболеваний, неизвестен; наличие хронического воспаления считается значимым фактором[16]. Возможно, использование новых биологических препаратов способно увеличить продолжительность жизни и снизить риски для сердечно-сосудистой системы, а также замедлить развитие атеросклероза[17].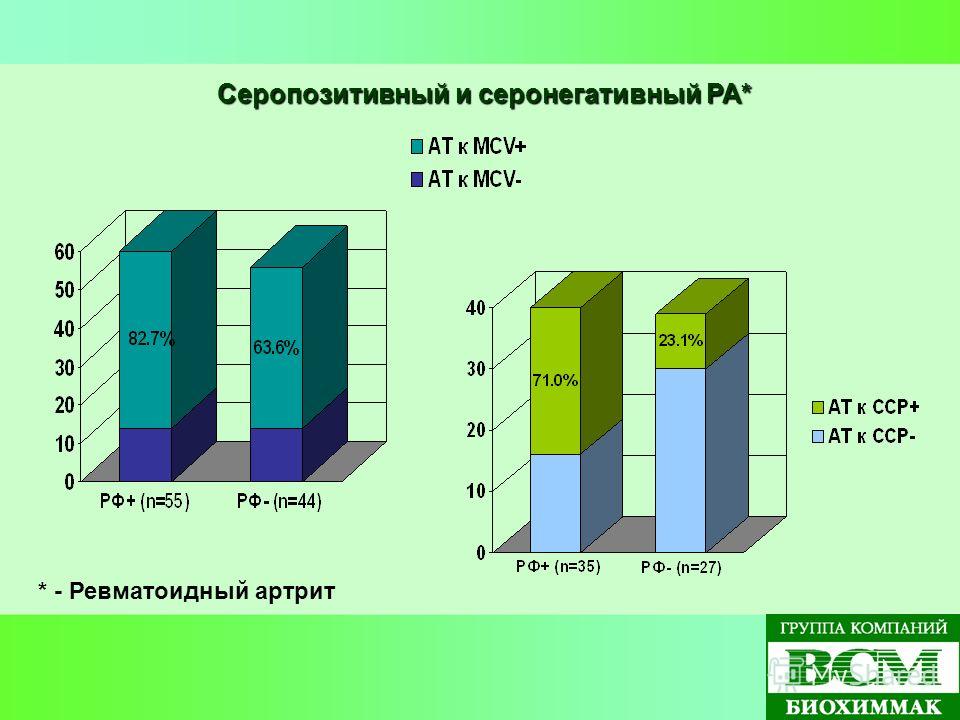
Что это такое и как его лечить
Существует два основных типа ревматоидного артрита (РА) у взрослых: серопозитивный и серонегативный . Оба имеют одинаковые симптомы — боль в суставах, утреннюю скованность, утомляемость, лихорадку, плохой аппетит — но основное различие заключается в анализе крови.
У большинства людей с диагнозом РА анализы крови выявляют аномально высокие уровни антител, называемых ревматоидным фактором (РФ) и антициклическим цитруллиновым пептидом (анти-ЦЦП), которые сигнализируют о том, что иммунная система перегружена и может атаковать здоровые ткани вместо просто иностранных захватчиков, таких как микробы.
Большинство пациентов с ревматоидным артритом серопозитивны: от 50 до 70 процентов пациентов с РА имеют анти-CCP-антитела, а от 65 до 80 процентов имеют антитела к ревматоидному фактору, как показывают исследования.
Однако это означает, что значительное число людей с РА считаются серонегативными, что означает, что в их крови нет ни одного из этих антител.
Имейте в виду, что анализы крови — это лишь часть процесса, который врачи используют для диагностики ревматоидного артрита. Узнайте больше о различных тестах, которые диагностируют РА здесь.
Как анализы крови используются для диагностики ревматоидного артрита?
RF и тесты на анти-ЦЦП не указывают на РА окончательно, потому что у некоторых здоровых людей без РА тест на эти антитела положительный, в то время как у других людей с аутоиммунными проблемами результат отрицательный, говорит Амбрин Хасан, доктор медицинских наук, ревматолог-консультант Allina Health в Миннесота.
Вот почему врачи также учитывают симптомы РА, уровень воспаления и степень припухлости суставов с помощью рентгена и ультразвука.
«Хотя анализы крови на воспалительный артрит могут помочь в диагностике состояния, более важны хороший анамнез и медицинский осмотр», — говорит доктор Хасан. «Диагноз [РА] не должен основываться исключительно на анализах крови».
«Диагноз [РА] не должен основываться исключительно на анализах крови».
Однако, если у вас есть симптомы, характерные для ревматоидного артрита, и у вас положительный результат теста на эти антитела, ваш врач будет уверен, что сможет поставить вам диагноз ревматоидного артрита.
Как врачи диагностируют серонегативный РА?
Людям, у которых нет положительного результата теста на наличие RF и анти-CCP, все же может быть поставлен диагноз ревматоидный артрит на основании их симптомов, физического осмотра их суставов и визуализирующих тестов (рентгеновских и ультразвуковых исследований), которые могут показать закономерности разрушения хрящей и костей.
Интересно, что у некоторых людей, у которых изначально были серонегативные результаты, позже вырабатываются антитела к RF и анти-CCP. Среди людей с более установленным РА процент серопозитивных пациентов возрастает до 80-85 процентов, говорит Константинос Лупасакис, доктор медицинских наук, ревматолог Вашингтонского больничного центра MedStar.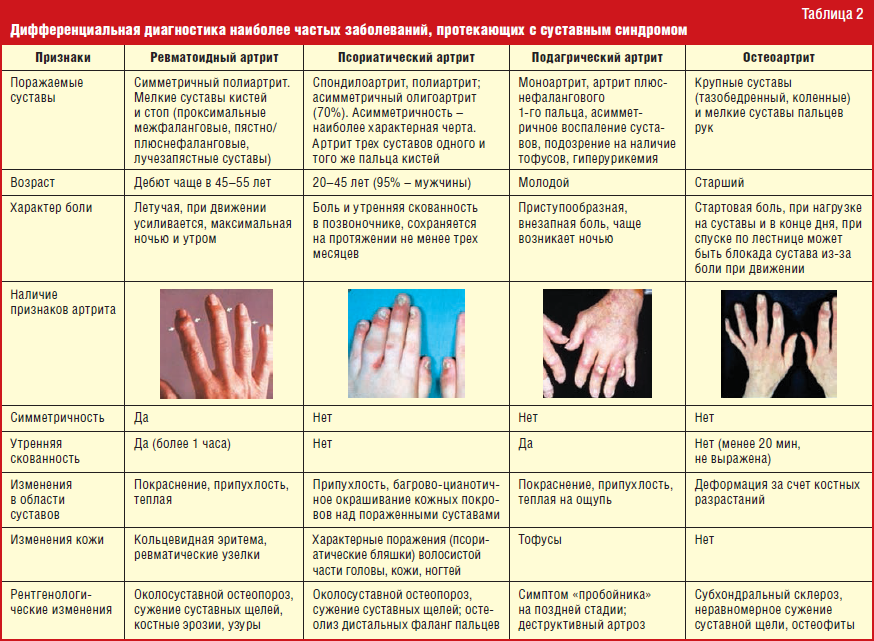
Но у большинства людей с серонегативным РА никогда не вырабатываются антитела, и они становятся серопозитивными.
Поскольку врачи чувствуют себя менее уверенно, диагностируя РА без положительных анализов крови, им необходимо исключить другие состояния, такие как вирусные инфекции, подагра или спондилоартрит (обобщающий термин для таких состояний, как псориатический артрит и реактивный артрит, не связанный с высокий уровень RF и анти-CCP), говорит д-р Лупасакис.
«Мы хотим быть очень осторожными, чтобы ничего не упустить, — говорит д-р Лупасакис. «Есть заболевания, которые могут маскироваться под ревматоидный артрит, и [ваши симптомы] могут быть чем-то другим».
Это может помочь объяснить, почему исследования показывают, что людям с серонегативным ревматоидным артритом часто требуется больше времени, чтобы поставить диагноз и начать лечение, чем людям с серопозитивным ревматоидным артритом, согласно исследованию, представленному на ежегодном собрании Американского колледжа ревматологов в 2017 году.
Является ли серонегативный ревматоидный артрит еще одним видом артрита?
Но серонегативный тест не указывает автоматически на спондилоартрит, который является отдельным заболеванием, говорит он. Два типа воспалительного артрита по-разному влияют на суставы, подтверждает доктор Хасан. В то время как ревматоидный артрит обычно поражает мелкие суставы, такие как руки и ноги, спондилоартрит чаще начинается в нижней части спины или плечах.
Неправильный диагноз может помешать пациентам получить наилучшее лечение. В то время как спондилоартрит имеет свой собственный утвержденный набор методов лечения, серопозитивный и серонегативный ревматоидный артрит лечат одинаково. Оба используют болезнь-модифицирующие антиревматические препараты (DMARD), биопрепараты, кортикостероиды и противовоспалительные болеутоляющие НПВП, такие как аспирин.
Основное отличие состоит в том, что ритуксимаб, вводимый препарат, эффективен только для серопозитивных пациентов, хотя он все равно не входит в число первых препаратов, которые назначит врач, говорит доктор Лупасакис.
Серонегативный и серопозитивный РА: есть ли другие различия?
По данным MedPage Today, прошлые исследования показали, что у серопозитивных пациентов с ревматоидным артритом прогноз был хуже, а заболевание прогрессировало тяжелее, чем у серонегативных пациентов с ревматоидным артритом. Это создало определенную стигму вокруг серонегативного РА — что это «менее тяжелое заболевание» и, возможно, даже требует менее агрессивного лечения.
Однако мышление здесь меняется на основе новых исследований. Например, голландское исследование показало, что у серонегативных пациентов с РА активность заболевания была значительно выше, а функциональные способности хуже, чем у серопозитивных пациентов; с другой стороны, серопозитивные пациенты имели более выраженное поражение суставов.
Исследование, проведенное в Канаде, показало, что в начале исследования показатели активности РА (такие как количество опухших/болезненных суставов или рентгенологические признаки повреждения суставов) были выше у серонегативных пациентов, чем у серопозитивных. Как серонегативные, так и серопозитивные пациенты получали одинаковое лечение. При повторном измерении через два года у серонегативных пациентов с РА наблюдалось значительно большее улучшение некоторых показателей активности заболевания и меньшая эрозия, чем у пациентов с серопозитивным заболеванием.
Как серонегативные, так и серопозитивные пациенты получали одинаковое лечение. При повторном измерении через два года у серонегативных пациентов с РА наблюдалось значительно большее улучшение некоторых показателей активности заболевания и меньшая эрозия, чем у пациентов с серопозитивным заболеванием.
Частично проблема может заключаться в задержке диагностики. Поскольку людям с серонегативным ревматоидным артритом требуется больше времени, чтобы поставить диагноз и начать принимать лекарства, модифицирующие заболевание, они могут упустить важное окно для предотвращения прогрессирования и достижения ремиссии.
Понимание различий между серопозитивными и серонегативными пациентами, а также нюансов внутри каждой из этих групп является постоянной областью исследований. Как серонегативный, так и серопозитивный РА, вероятно, имеют разные подтипы, которые еще не выделены. Персонализация лечения и возможность лучше предсказать, какие пациенты будут лучше себя чувствовать при том или ином виде лечения, являются горячей темой в области ревматологии.
Итог, согласно MedPage: «Пациенты с РА, классифицированные как серонегативные, действительно могут испытывать такой же или более тяжелый уровень активности заболевания, как у серопозитивных пациентов, и, таким образом, могут получить пользу от агрессивных стратегий лечения, которые чаще используются для лечения серопозитивных пациентов».
Когда люди говорят, что серонегативный ревматоидный артрит «не настоящий»
Кейт Митчелл из Бостона слишком хорошо понимает важность постановки правильного диагноза. Ее ревматолог сначала подумал, что у нее псориатический артрит из-за семейного анамнеза псориаза. Поняв, что у нее было только две вспышки псориаза, ее врач предположил, что вместо этого у нее может быть серонегативный ревматоидный артрит. Эти лекарства не сработали так, как они надеялись, поэтому он снова назначил ей лекарства для лечения псориатического артрита, но ее симптомы ухудшились, и у нее развился эндометриоз. Наконец она почувствовала облегчение, когда вернулась к лекарствам от ревматоидного артрита.
«Я не провожу всю свою жизнь в постели или на диване, — говорит она. «Я могу выходить из дома не только на прием к ревматологу, но и по другим делам».
У Митчелл был хороший опыт общения со своим ревматологом, но она говорит, что сталкивалась с другими врачами, которые пытались убедить ее в том, что ее серонегативный ревматоидный артрит не настоящий или что у нее другой тип артрита. Она пытается напомнить себе, что знает свое тело, но «в других случаях это расстраивает и деморализует», — говорит она. Митчелл призывает пациентов не отставать от визитов к врачам, чтобы установить диагноз — будь то серонегативный РА или что-то другое.
«Существует так много болезней и форм артрита, что нет определенного теста для их диагностики», — говорит она. «То, что один врач или один ревматолог говорят, что у вас нет Х-формы артрита, не означает, что у вас нет ни одной из других 100 форм».
Продолжайте читать
- 15 мифов о ревматоидном артрите, в которые нужно перестать верить, Stat
- 14 вещей, которые никогда нельзя говорить больным ревматоидным артритом (и 3, которые вам обязательно следует)
- 4 стадии прогрессирования ревматоидного артрита
Подпишитесь на CreakyJoints
Получайте последние новости об артрите по электронной почте.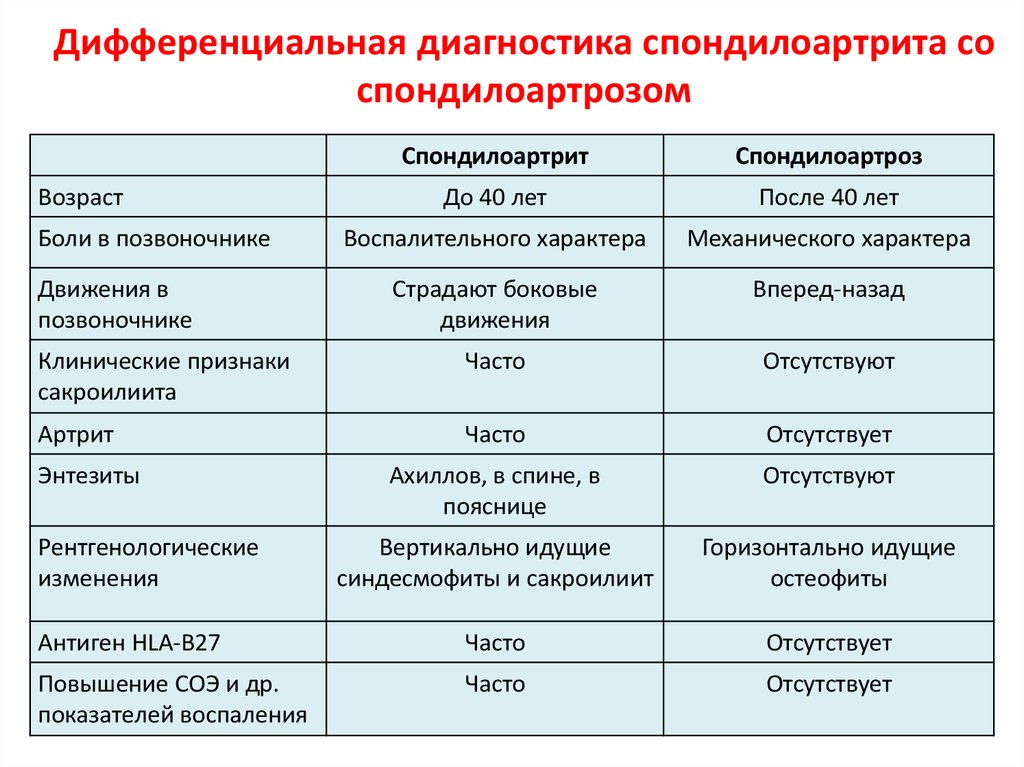 Подпишитесь на CreakyJoints и узнавайте о последних обновлениях исследований и медицинских новостях, которые могут повлиять на вас.
Подпишитесь на CreakyJoints и узнавайте о последних обновлениях исследований и медицинских новостях, которые могут повлиять на вас.
- Электронная почта*
Типы ревматоидного артрита — серопозитивный или серонегативный РА
Ревматоидный артрит (РА) представляет собой аутоиммунное заболевание, при котором иммунная система атакует части тела, что приводит к воспалению суставов. Хотя точная причина ревматоидного артрита до сих пор остается загадкой, считается, что инфекция может сбить с толку иммунную систему, заставив ее начать атаковать суставы. Ученые считают, что два химических вещества в нашем организме, а именно фактор некроза опухоли (ФНО) и интерлейкин-1, запускают иммунную систему при ревматоидном артрите. Такие симптомы, как боль, скованность и припухлость в нескольких суставах рук, запястий, коленей, стоп, плеч, могут развиваться постепенно или возникать внезапно. Симптомы РА очень похожи на ряд других заболеваний, поэтому правильный диагноз даже на основании клинического осмотра, рентгенографии и лабораторных анализов может оказаться затруднительным. Без раннего лечения заболевание может повредить фиброзную соединительную ткань сустава, что в конечном итоге приведет к повреждению костей.
Симптомы РА очень похожи на ряд других заболеваний, поэтому правильный диагноз даже на основании клинического осмотра, рентгенографии и лабораторных анализов может оказаться затруднительным. Без раннего лечения заболевание может повредить фиброзную соединительную ткань сустава, что в конечном итоге приведет к повреждению костей.
Существуют различные типы ревматоидного артрита, и понимание того, какой у вас тип ревматоидного артрита, поможет выбрать курс лечения. Диагноз типа РА зависит от ваших симптомов и клинических результатов лабораторных исследований и рентгенографии. Типы РА можно дифференцировать по наличию или отсутствию аутоантител или белков, вырабатываемых организмом, когда он начинает атаковать иммунную систему, называемых ревматоидным фактором (РФ). У вас может быть ревматоидный артрит без положительного результата РФ, но его наличие помогает определить тип заболевания, присутствующего в организме. Исследования показали, что более 80% людей с ревматоидным артритом имеют положительный результат теста на ревматоидный фактор, который называется положительным (или серопозитивным) ревматоидным артритом. Иногда пациенты с ревматоидным артритом постоянно имеют отрицательный тест на ревматоидный фактор, и эта более легкая форма ревматоидного артрита известна как отрицательный (или серонегативный) ревматоидный артрит.
Иногда пациенты с ревматоидным артритом постоянно имеют отрицательный тест на ревматоидный фактор, и эта более легкая форма ревматоидного артрита известна как отрицательный (или серонегативный) ревматоидный артрит.
Положительный ревматоидный фактор (серопозитивный) RA
Если анализ крови положительный на наличие белка, называемого ревматоидным фактором (RF), это указывает на то, что ваш организм может вырабатывать иммунную реакцию на нормальные ткани. РФ обычно направляется в места, где присутствуют другие антитела. Наличие в организме антициклических цитруллиновых пептидов (анти-ЦЦП) или антител к цитруллиновым белкам (АСРА) наряду с физическими симптомами РА у пациента подтверждает диагноз РА. Когда белки в организме меняют свою молекулярную структуру, в организме обнаруживаются анти-ЦЦП. Они обнаруживаются примерно у 60–80% людей с диагнозом РА, и наличие этих антител может быть ранним индикатором начала РА. Антитела могут даже обнаруживаться в анализах крови до появления каких-либо клинических симптомов примерно через 5–10 лет. Антитела к РФ могут присутствовать у пациентов с другими заболеваниями, включая инфекции, а тест на анти-ЦЦП более специфичен для РА. У вас более чем в четыре раза больше шансов заболеть РА, если у вас есть родственники первой степени родства с положительным результатом теста на РФ.
Антитела к РФ могут присутствовать у пациентов с другими заболеваниями, включая инфекции, а тест на анти-ЦЦП более специфичен для РА. У вас более чем в четыре раза больше шансов заболеть РА, если у вас есть родственники первой степени родства с положительным результатом теста на РФ.
Ревматоидный фактор отрицательный (серонегативный) RA
Людей с отрицательным результатом теста на наличие антител или RF в крови называют серонегативными. Но у них все еще может быть РА. Диагноз не может быть основан только на этом тесте, так как будут приниматься во внимание клинические симптомы, рентген и другие лабораторные тесты. Хотя в этом нет уверенности, люди с отрицательным результатом теста на РФ, вероятно, будут иметь более легкую форму РА, чем те, у кого результат теста положительный.
Существуют некоторые другие различия, которые проявляются у пациентов с серопозитивным и серонегативным РА, которые имеют сероположительный или анти-ЦЦП-положительный результат, имеют общую последовательность аминокислот, также известную как общий эпитоп, закодированный в генетическом сайте HLA. Этот локус лейкоцитарного антигена человека продуцирует белки для контроля иммунных реакций. Хотя текущие исследования еще не выявили, как аминокислотная последовательность способствует ревматоидному артриту, но она может прикрепляться к частям белков, называемым цитруллинированными пептидами, способствуя выработке анти-CCP-антител. Исследования также связывают курение с развитием РА у пациентов с этим общим аминокислотным эпитопом. Воспаление в легких от курения вызывает цитруллинирование белка, которое продуцирует антитела против ЦЦП у генетически предрасположенных людей с общим эпитопом.
Этот локус лейкоцитарного антигена человека продуцирует белки для контроля иммунных реакций. Хотя текущие исследования еще не выявили, как аминокислотная последовательность способствует ревматоидному артриту, но она может прикрепляться к частям белков, называемым цитруллинированными пептидами, способствуя выработке анти-CCP-антител. Исследования также связывают курение с развитием РА у пациентов с этим общим аминокислотным эпитопом. Воспаление в легких от курения вызывает цитруллинирование белка, которое продуцирует антитела против ЦЦП у генетически предрасположенных людей с общим эпитопом.
Существуют различия в факторах риска, связанных с серопозитивным и серонегативным заболеванием. Анти-ЦЦП-отрицательный РА не всегда указывает на более легкую форму заболевания РА. И хотя маловероятно, что человек с серонегативным РА когда-либо станет положительным, в конечном итоге это может быть индикатором другого заболевания, такого как псориатический артрит, подагра или остеоартрит.
Перекрывающиеся состояния
Аутоиммунные заболевания, как правило, проявляют много общих симптомов, что особенно затрудняет их диагностику.