Вопросы беременных • беременность • ответы гинеколога
Если растяжки все же образовались и есть желание их уменьшить, желательно делать это как можно скорее, пока растяжки сравнительно свежие и легче поддаются коррекции. Если вы кормящая мать, перед проведением любых косметических процедур нужно проконсультироваться со своим врачом.Одна из самых распространенных процедур для уменьшения растяжек — это массаж тела. В зависимости от вида массажа он поможет после родов восстановить эластичность кожи, укрепить мускулатуру, стимулировать кровообращение кожи, что в свою очередь способствует образованию коллагена. Для улучшения тонуса кожи рекомендуются обертывания, вакуумный массаж, лимфодренажный массаж, пилинг тела (AHA, химический и абразивный пилинг) поможет уменьшить образовавшиеся растяжки. Нужно учесть, что эти процедуры проводятся курсом, одного или двух раз будет недостаточно. Также процедуры для тела нужно комбинировать с регулярной физической активностью (прогулки, плавание в бассейне, лечебная гимнастика) и сбалансированным, здоровым питанием.
Нередко для уменьшения растяжек используется мезотерапия тела. Это подкожные инъекции натуральных, биологически активных веществ, которые стимулируют самовосстановление кожи, способствуют ее эластичности и тонусу. В процедуре используются микроиглы, при помощи которых под кожу вводятся экстракты растительного и животного происхождения, витамины, аминокислоты и минеральные вещества, которые в виде инъекций воздействуют намного эффективнее, чем традиционные косметические средства. Попадая под кожу, активные вещества воздействуют на определенные места — мезотерапевтические препараты вводятся в малых дозах именно в проблемные зоны. В зависимости от желаемого эффекта можно выбрать различные мезотерапевтические коктейли. Эта процедура проводится курсом, а затем желательна профилактика — повторение процедуры через каждые 3-6 месяцев.
Одна из самых современных процедур для эффективного уменьшения растяжек — это плазмолифтинг, или I-PRF. Это прогрессивный метод лечения, который помогает восстанавливать кожу и улучшать ее состояние.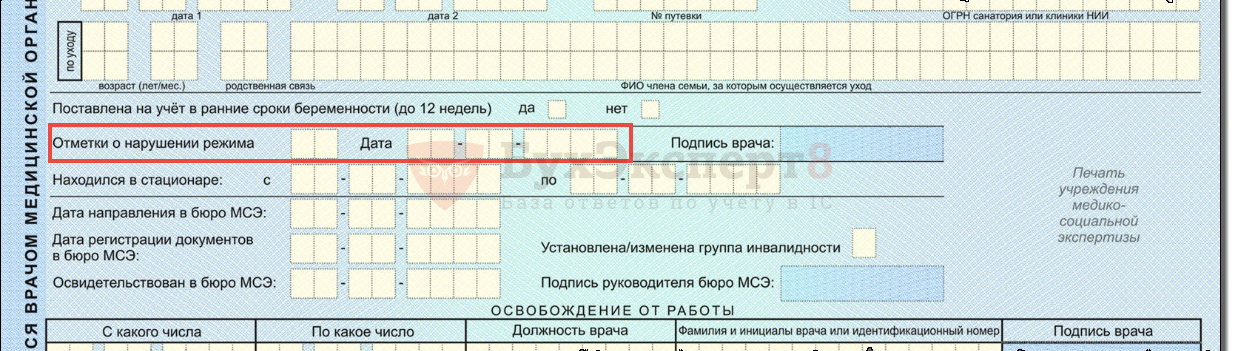 Основное преимущество этого метода — отсутствие побочных эффектов, потому что используется кровь самого пациента, к которой не добавляются другие химические вещества. Таким образом, нет риска аллергических реакций и инфекций. Это надежный и естественный метод, позволяющий улучшить состояние и вид кожи, используя ресурсы самого пациента. Кроме того, во время процедуры пациент чувствует лишь незначительный дискомфорт, потому что используются тонкие иглы, практически не вызывающие болевых ощущений. Во время процедуры после проверки состояния здоровья пациента из вены берется кровь (примерно 15-30 мл), при помощи центрифуги от нее отделяется ценная, обогащенная тромбоцитами плазма. Отделенная плазма путем инъекции вводится в проблемные зоны. В небольшом количестве крови значительно выше концентрация факторов роста тромбоцитов и стволовых клеток, и они воздействуют именно на проблемную зону. Плазма I-PRF в косметологии используется для восстановления и оживления сухой, усталой кожи, улучшения состояния проблемной кожи в случае шрамов и растяжек.
Основное преимущество этого метода — отсутствие побочных эффектов, потому что используется кровь самого пациента, к которой не добавляются другие химические вещества. Таким образом, нет риска аллергических реакций и инфекций. Это надежный и естественный метод, позволяющий улучшить состояние и вид кожи, используя ресурсы самого пациента. Кроме того, во время процедуры пациент чувствует лишь незначительный дискомфорт, потому что используются тонкие иглы, практически не вызывающие болевых ощущений. Во время процедуры после проверки состояния здоровья пациента из вены берется кровь (примерно 15-30 мл), при помощи центрифуги от нее отделяется ценная, обогащенная тромбоцитами плазма. Отделенная плазма путем инъекции вводится в проблемные зоны. В небольшом количестве крови значительно выше концентрация факторов роста тромбоцитов и стволовых клеток, и они воздействуют именно на проблемную зону. Плазма I-PRF в косметологии используется для восстановления и оживления сухой, усталой кожи, улучшения состояния проблемной кожи в случае шрамов и растяжек.
Платное ведение беременности в Екатеринбурге
Ведение беременности в «Новой больнице» нацелено на то, чтобы женщина прошла этот непростой период максимально комфортно и родила здорового ребенка.
Общие особенности услуги
Все больше будущих мам понимают, что услуга платного ведения беременности у опытного доктора даст им ряд преимуществ. Главное из которых — спокойствие, ведь постоянный мониторинг здоровья начинается с первых недель вынашивания плода.Что включает эта услуга в «Новой больнице»?
Способы оплаты: оплата наличными средствами; оплата пластиковыми банковскими картами МИР, VISA, MastercardWoridwide
Планирование беременности
Подготовка к зачатию – период, который требует от молодой пары максимальной ответственности, ведь от подготовки зависит вся беременность и возможность рождения здорового ребенка. В это время необходимо полностью отказаться от всех пагубных привычек, сконцентрировав все силы на заботе о своем здоровье.
Каждая женщина на этом ответственном этапе просто обязана регулярно посещать гинеколога, пройти соответствующие диагностические мероприятия. На основании результатов, полученных в ходе диагностики, врач получает возможность выявить отклонения (если они есть), устранить их и поспособствовать планированию беременности. При этом акушер-гинеколог сделаем поправки на возраст женщины, имеющиеся хронические заболевания и учтет ряд других факторов особенностей организма.
Данная программа обследования позволит комплексно оценить состояние здоровья женщины, которая собирается стать мамой, а также подготовиться к полноценному вынашиванию рождению здорового малыша.
В программу входит:
- Анализ мочи
- Общее лабораторное исследование крови
- RW
- ВИЧ
- HBsАg
- Определение резус-фактора и группы крови
- TORCH-комплекс
- Забор из вены
- ПЦР-Вирус простого герпеса
- Гепатит С
- Хламидиоз ПЦР
- Цитомегаловирус ПЦР
- Цитомегаловирус ПЦР
- ВПЧ 12 генотипов ПЦР
- Мазок на флору
- Онкоцитология с ш/матки
- Забор посева из цервикального канала
- Бак.
 Посев на микрофлору из цервикального канала
Посев на микрофлору из цервикального канала - Посев микоплазмы с определением титра и чувствительности (количественный метод)
- УЗИ ОМТ
- Консультация врача-гинеколога
Программа «Диспансерное наблюдение беременных»
Программа разделена на триместры и соответствует всем стандартам ведения беременных.Плановые УЗИ ,УЗДГ, проведение РАРР-теста (биохимического скрининга первого триместра, необходимого для определения патологии развития плода, и консультации гинеколога-генетика) не включены в стоимость программ.
Скрининг до 16 недель (первый триместр)
До 16 недель беременная женщина должна сделать следующие необходимые анализы и обследования:
- Общие диагностические тесты мочи и крови (последний с подсчетом лейкоцитарной формулы и СОЭ)
- Развернутая биохимия крови
- Определение работы щитовидной железы (гормональный тест)
- Диагностическое обследование свертывающей системы
- Антигенные характеристики эритроцитов, Rh, определение титра антирезусных и антиэритроцитарных антител
- Обследование на ИППП (микоплазму, герпес, хламидии, цитомегаловирус), сифилис, ВИЧ, гепатиты
Скрининг 2-го триместра
Cкрининг на втором этапе вынашивания ребенка включает контроль необходимых анализов и консультации специалистов 1. Консультации:
Консультации:- акушера-гинеколога по ведению беременных до 7 посещений, по показаниям
- терапевта, при необходимости – консультация узкого специалиста
2. Лабораторно — инструментальные методы:
- Анализ мочи общий – перед каждым посещением акушера-гинеколога
- Исследование урины на суточную протеинурию (белок в моче)
- Тест на толерантность к глюкозе
- Анализы крови (общий и биохимия)
- Контрольное обследование на ВИЧ и сифилис
- Контроль свертывающей системы крови
- Наружная гистерография
Cкрининг 3-го триместра
Этот триместр также включает консультации, сдачу необходимых анализов и обследования
2. Диагностические мероприятия:
- Анализы мочи на суточную протеинурию (белок в моче) и общий
- Общий анализ и биохимия крови (развернутые)
- Контроль свертывающей системы крови
- Контрольное обследование на ВИЧ, сифилис, гепатиты В и С
- Антигенные характеристики эритроцитов, Rh-фактор, титр антител
- Мазок из влагалища для определения микрофлоры и онкоцитологии
- Кардиотокография – 3-х кратно начиная с 33-34 недель
Для постановки на учет, согласно требованиям Министерства Здравоохранения нужно сделать следующие исследования:
- Общий анализ мочи
- Общее клиническое исследование крови (развернутый, с подсчетом лейкоцитарной формулы и СОЭ), а также биохимия
- Состояние щитовидной железы
- Диагностическое обследование свертывающей системы
- Группа крови, резус-фактор, определение титра антирезусных и антиэритроцитарных антител
- Диагностика ИППП (микоплазму, герпес, хламидии, цитомегаловирус), сифилис, ВИЧ, гепатиты
- Онкоцитология шейки матки
- Кольпоскопия (по показаниям)
- Подтверждение отсутствия серьезных общих заболеваний, требующих специализированного наблюдения
Преимущества платной услуги
Все больше будущих мам понимают, что платное ведение беременности у опытного доктора даст им ряд преимуществ. Главное из которых — спокойствие за протекание беременности. Вот что мы сообщаем женщинам, которые решили вести у нас свою драгоценную беременность:
Главное из которых — спокойствие за протекание беременности. Вот что мы сообщаем женщинам, которые решили вести у нас свою драгоценную беременность:Мы проводим современную и полную диагностику состояния здоровья будущей мамы и развития ребенка с первых недель беременности в соответствии с приказом минздрава № 572Н от 01.11.2012г., в котором утвержден порядок оказания мед помощи беременным женщинам
Для Вас будет составлена индивидуальная программа ведения беременности с учетом возраста и сопутствующих заболеваний (в том числе акушерской и гинекологической патологии)
Мы понимаем, как важен для будущей мамы постоянный контакт с доктором, поэтому Вы можете не только консультироваться лично, но и звонить своему гинекологу в любое время
Мы поможем с выбором родильного дома и обеспечим преемственность, предоставив акушеру роддома всю необходимую информацию
После рождения малыша Вы сможете с первых дней консультироваться у педиатров детской поликлиники «Новой больницы». Еще во время беременности Вы можете познакомиться с докторами детской поликлиники и определиться к кому из них Вы будете обращаться
Еще во время беременности Вы можете познакомиться с докторами детской поликлиники и определиться к кому из них Вы будете обращаться
Мы понимаем, насколько возрастают расходы будущей мамы. Поэтому, мы стараемся сохранять демократичные цены на программу ведения беременности и даем возможность оплачивать по триместрам. А после рождения ребенка — предоставляем скидки на обслуживание в детской поликлинике
После родов мы продолжаем заботиться о Вашем здоровье: в программу «Диспансерное наблюдение беременной — 3-й триместр» включено одно посещение после родов для контроля течения послеродового периода
Доктора «Новой больницы» Гаспарян Лусинэ Михайловна и Норицина Татьяна Сергеевна помогли появиться на свет уже не одной сотне здоровых малышей.
Врач — акушер — гинеколог
Имеет сертификаты Уральской Государственной медицинской академии и кафедры акушерства – гинекологии РУДН. Г. Москва, ЦГМА Управления делами Президента РФ, г. Москва<br>Владеет кольпоскопией и аргоноплазменной коагуляцией. Занимается проблемами гормональной контрацепции, менопаузальной гормональной терапии, планированием беременности. Консультирует по вопросам патологии органов малого таза, лечению вульвовагинальных инфекций. Ведет прием по наблюдению беременных. Г. Москва, ЦГМА Управления делами Президента РФ, г. Москва<br>Владеет кольпоскопией и аргоноплазменной коагуляцией. Занимается проблемами гормональной контрацепции, менопаузальной гормональной терапии, планированием беременности. Консультирует по вопросам патологии органов малого таза, лечению вульвовагинальных инфекций. Ведет прием по наблюдению беременных.
|
Врач — акушер — гинеколог
| Имеет сертификаты по акушерству и гинекологии, по детской гинекологии, по инфекционным болезням и оппортунистическим инфекциям, по эндокринологии в гинекологии, по современным методам лечения заболеваний шейки матки и радиоволновой хирургии. Имеет свидетельство по ведению школ здоровья, в том числе курсов по подготовке беременных к родам. Ведет гинекологический прием и прием наблюдения беременных. |
Беременным женщинам отказали в постановке на учет на ранних сроках
Юлия на восьмой неделе беременности. Она обратилась в женскую консультацию № 6 г. Владимира. Но там беременной женщине отказали в постановке на учет на раннем сроке. Медики объяснили это большим наплывом будущих мам. Женщин просят прийти попозже, заранее записавшись. И это не единичный случай.
Она обратилась в женскую консультацию № 6 г. Владимира. Но там беременной женщине отказали в постановке на учет на раннем сроке. Медики объяснили это большим наплывом будущих мам. Женщин просят прийти попозже, заранее записавшись. И это не единичный случай.
—
«Призыв» отправил запрос по сложившейся ситуации в департамент здравоохранения администрации Владимирской области. Там были удивлены и пояснили, что готовы разбираться по каждому такому случаю в индивидуальном порядке.
Фото: yandex.ru
Речи быть не может, чтобы не ставить женщину по беременности до 12 недель. Почему это важно? До 12 недель ей в максимальном объеме должны быть проведены скрининговые мероприятия для исключения врожденных аномалий развития плода, для того, чтобы эта беременность, если это необходимо, была своевременно прервана, подчеркнула директор департамента здравоохранения Елена Утемова. Главное, напомнили в облздраве, прописка никакой роли при постановке на учет беременных не играет. Женские консультации не финансируются по душевому принципу. Женщина может встать на учет в любой консультации, которая ей удобна.
Главное, напомнили в облздраве, прописка никакой роли при постановке на учет беременных не играет. Женские консультации не финансируются по душевому принципу. Женщина может встать на учет в любой консультации, которая ей удобна.
Облздрав обещал индивидуально разбираться в таких случаях.
Самое опасное — это перенести коронавирусную инфекцию в начале беременности, до 12 недель, когда идет закладка всех органов и систем, поясняет главный внештатный врач акушер-гинеколог департамента здравоохранения Надежда Туманова. Поэтому наблюдать беременных надо чем раньше, тем лучше.
– До 12 недель мы можем увидеть, что формируются пороки развития, в частности не совместимые с жизнью. Переболел рано ковидом – и отсюда последствия. Преждевременные роды, рождение маловесных детей, с экстремально низкой массой тела. А если пациентка переболевает на поздних сроках, после 30 недель, то, естественно, пороков нет, большую часть беременности она выносила. Но мы всё равно этих женщин и их деток усиленно наблюдаем, – пояснила в интервью «6 каналу» Надежда Туманова.
Потом ажиотажа сейчас нет, наоборот, в пандемию отмечается спад рождаемости, отмечает врач акушер-гинеколог.
С 30 октября во Владимирской области действует обязательная самоизоляция для беременных женщин. Официально они могут выходить на улицу только в нескольких случаях: в магазин, за медицинской помощью, для выгула животных, чтобы выбросить мусор и доехать до дачи. Также можно посещать госучреждения, в которые нельзя обратиться дистанционно.
Ранее «Призыв» рассказывал, как во Владимире лечат беременных от коронавируса.
Читайте по теме
Первый визит к гинекологу при беременности
Олеся #a_medclinic_Василенко о первом визите к акушеру-гинекологу после того, как вы узнали, что беременны.
⠀
Поздравляем, на тесте на беременность – 2 полоски! Что же дальше делать?
⠀
Со всеми вопросами и без вопросов будущая мама должна обратиться на прием к врачу акушеру-гинекологу.
⠀
К первому посещению акушера-гинеколога будет правильным принести все медицинские документы (выписки из стационара, заключения, справки, протоколы исследований), в которых описаны перенесенные заболевания, операции, консультации специалистов, история прошлых беременностей и родов — это позволит врачу более точно сориентировать вас в плане ведения беременности, возможных осложнениях, определить индивидуальный план посещения смежных специалистов, дополнительных необходимых анализов и исследований, частоту ваших встреч.
⠀
И обязательно сообщите врачу дату первого дня последней менструации, или дату возможного зачатия, или дату овуляции, или все вместе, чтобы определиться со сроком беременности и дальнейшими действиями.
⠀
Желательно, если первый прием будет на сроке 5-8 недель, это 1-3 недели задержки менструации.
⠀
Желательно всем, а особенно женщинам с нерегулярным менструальным циклом, с циклом более 30 дней, по возможности сдать анализ крови на общий ХГЧ до приёма врача. Его уровень позволит более точно определиться со сроком беременности и датой выполнения УЗИ для подтверждения прогрессирующей беременности.
⠀
На первом приёме даже на небольшом сроке уже надо определяться с режимом дня, режимом питания, употреблением жидкости, индивидуальным приёмом витаминов и микроэлементов, допустимости физической нагрузки, перелётов, отъездов, определить для себя план посещения врача, сдачи анализов, выполнения скрининговых УЗИ и т.д.
⠀
Когда проводится первое УЗИ?
УЗИ для установления прогрессирующей беременности целесообразно выполнить минимум в 6-7 недель, а это 2-3 недели задержки. На таком сроке с большой долей вероятности будет уже виден эмбрион, его сердечко, будет слышно сердцебиение. Должно быть уже точно видно на сроке 8 и более недель, до этого срока при любых отклонениях врач не имеет право давать заключение о неблагоприятном течении беременности.
На таком сроке с большой долей вероятности будет уже виден эмбрион, его сердечко, будет слышно сердцебиение. Должно быть уже точно видно на сроке 8 и более недель, до этого срока при любых отклонениях врач не имеет право давать заключение о неблагоприятном течении беременности.
Если вы просто переживаете, то желательно выполнить УЗИ на сроке 5 недель беременности (1 неделя задержки), когда в матке уже должно быть видно плодное яйцо.
⠀
Если вы сдадите ХГЧ, то по его уровню точно можно рассчитать, когда искать плодное яйцо при УЗИ: при ХГЧ выше 1000 мЕд/мл оно должно быть видно в матке.
⠀
По приказу Минздрава, постановка женщины на учёт по ведению беременности должна быть выполнена на любом сроке беременности, даже самом маленьком, по мочевому анализу, по результатам сдачи крови на общий ХГЧ, даже когда по данным УЗИ врач не может диагностировать беременность.
⠀
Но по факту, с учётом риска прерывания беременности на малом сроке, неразвивающейся беременности, для уменьшения психологической травмы женщины после обнаружения неудачной беременности, постановка на учёт проводится после того, как вам подтвердят прогрессирующую маточную беременность (а это срок 6-7 недель беременности или 2-3 недели задержки менструации). Дальше вас ждёт волшебный этап вашей жизни под названием – беременность и ещё более чудесный – рождение малыша.
Дальше вас ждёт волшебный этап вашей жизни под названием – беременность и ещё более чудесный – рождение малыша.
⠀
И очень правильно, если вашу беременность будет сопровождать врач акушер-гинеколог, которому вы доверяете. Это снизит возможные риски вашего здоровья и здоровья малыша и сделает вашу беременность спокойной, лёгкой, а вас – уверенной в себе, в малыше и в благоприятном исходе беременности.
⠀
Лёгкой вам беременности!
Зачем нужно ведение беременности
Беременность и роды – это сложный и ответственный период в жизни любой женщины. В это время ей необходимо уделять особое внимание своему организму, от этого зависит здоровье и жизнь ребенка. Будущая мать в течение девяти месяцев должна проходить различные обследования, посещать гинеколога и наблюдаться у терапевта. Это позволит вовремя заметить любые отклонения в развитии плода и спасти ребенка.
Когда нужно начинать ведение беременности
Нет жестких сроков постановки на учет, но чем скорее это произойдет, тем лучше. Обычно ведение беременных начинается на 7–12 неделе после обращения к гинекологу. Женщинам, вставшим на учет в срок до 12 недель, выплачивают единовременное пособие.
Обычно ведение беременных начинается на 7–12 неделе после обращения к гинекологу. Женщинам, вставшим на учет в срок до 12 недель, выплачивают единовременное пособие.
До 7 недели на учет не ставят по причине высокого риска прерывания беременности. А позже 12 недели встают на учет крайне редко, так как в большинстве случаев беременность удается обнаружить намного раньше.
Где и как вставать на учет
До 2010 года для того чтобы стать на учет в поликлинику или женскую консультацию, нужна была постоянная местная регистрация, но сейчас это можно сделать в любой государственной поликлинике при наличии полиса ОМС. Для этого достаточно написать заявление в поликлинике по месту постоянного проживания.
Для того, чтобы встать на учет, нужны следующие документы:
- медицинский полис;
- паспорт;
- СНИЛС.
Кроме того, можно выбирать между бесплатной поликлиникой и платным медицинским центром. При выборе коммерческих клиник следует узнать, предоставляют ли они обменные карты и больничные. Прежде чем выбирать незнакомый медицинский центр, почитайте отзывы о том, как ведут беременность в этом учреждении.
Прежде чем выбирать незнакомый медицинский центр, почитайте отзывы о том, как ведут беременность в этом учреждении.
Как ведут беременность
При постановке на учет врач заведет обменную карту, куда будет вноситься вся информация об обследованиях и состоянии здоровья женщины. Карта состоит из трех талонов, куда вписываются сведения о беременности и родах. Первый заполняется в женской консультации или в клинике, он содержит сведения о беременности. Второй и третий ведутся в роддоме, в них вписывается информация о родах и сведения о новорожденном.
При первом осмотре (с 7 по 12 неделю) гинеколог направит пациентку на прохождение медосмотра и на сдачу ряда анализов. Также он может дать направление на УЗИ (его обычно не делают раньше 10 недель).
С 13 по 28 неделю посещать врача нужно будет раз в месяц. В этот период регулярно проводится УЗИ сердца плода (стетоскопом оно прослушивается с 28 недели). Также будут проводиться анализы крови на уровень альфа-фетопротеина, ХГЧ и эстриола. В этот период появляется возможность определить пол ребенка и при помощи доплерографии исследовать сосуды плода.
В этот период появляется возможность определить пол ребенка и при помощи доплерографии исследовать сосуды плода.
В третьем триместре оформляют декретный отпуск. В этот период посещать врача потребуется дважды в месяц, а после 37 недели один раз в неделю. Если все в порядке, то, кроме обследования при беременности, больше ничего делать не придется.
сети клиник «Медицентр» Вы также можете встать на учет и заключить договор на платное ведение беременности. У наших врачей есть квалификация и опыт, которые помогут вам пройти этот ответственный этап жизни под надежным контролем и родить здорового малыша.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.
 Маршала Жукова 28к2
Маршала Жукова 28к2Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Перинатальный центр — диагностика врожденной и наследственной патологии
Врожденные аномалии развития плода. Что с этим делать?
Наследственные и врожденные заболевания сейчас, как и десять – двадцать лет назад, лидируют среди причин детской инвалидности и младенческой смертности. По данным ВОЗ, 4-6% новорожденных в мире ежегодно появляются на свет с тяжелыми врожденными пороками развития (ВПР) и наследственными болезнями, более 50% из них требуют сложного и крайне дорогостоящего лечения. При этом тяжелые формы ВПР, а также ВПР с летальным исходом выходят на первое место среди причин младенческой смертности. По-прежнему, остро стоит проблема выявления врожденных аномалий на пренатальной стадии развития младенца.
По данным ВОЗ, 4-6% новорожденных в мире ежегодно появляются на свет с тяжелыми врожденными пороками развития (ВПР) и наследственными болезнями, более 50% из них требуют сложного и крайне дорогостоящего лечения. При этом тяжелые формы ВПР, а также ВПР с летальным исходом выходят на первое место среди причин младенческой смертности. По-прежнему, остро стоит проблема выявления врожденных аномалий на пренатальной стадии развития младенца.
Дородовая диагностика и профилактика врожденных и наследственных болезней за последнее десятилетие достигла очень больших успехов в нашей стране. Однако и сейчас статистика не утешает. Даже у здоровых родителей может родиться неполноценный ребенок. Виной тому – плохая экология, стрессы, другие неблагоприятные факторы. Во всем мире давно уже принято говорить о планируемой беременности. Это означает не просто запланировать рождение ребенка на то время, когда вам это удобно – в материальном плане, а пройти полное медицинское обследование. Особенно важно проводить весь комплекс дородовой диагностики и лечения женщинам, которые уже родили ребенка с врожденным пороком и планируют еще иметь детей.
Главное, к чему стремятся врачи – разграничить неперспективные беременности и возможность оказания эффективной медицинской помощи новорожденному с врожденными пороками развития, а это возможно только при своевременной диагностике в период беременности.
Пренатальная диагностика отвечает на вопрос: болен будущий малыш или нет. Обследуют как саму беременную женщину (непрямые методы), так и зародыш (прямые). Неинвазивную диагностику (когда полость матки не затрагивается) желательно проводить всем беременным. Это специальный тест крови и УЗИ. Правда, абсолютно безвредных процедур диагностики в природе не существует вообще. Поэтому даже УЗИ не следует чрезмерно увлекаться.
Каждой беременной женщине необходимо знать следующее.
1. Основная масса врожденных пороков развития (ВПР) формируется до 12 недель беременности. Поэтому этот период беременности является наиболее важным и должен быть свободен от любых вредных воздействий (курение, алкоголь, лекарства, профессиональные вредности и др. ). В этот период следует принимать 400 мкг фолиевой кислоты ежедневно.
). В этот период следует принимать 400 мкг фолиевой кислоты ежедневно.
2. К врачу акушеру-гинекологу в связи с наличием беременности необходимо явиться не позднее 12 недель. Ранняя явка на учет по беременности поощряется государством и предполагает выплату пособия.
3. Ультразвуковое исследование при беременности обязательно и совершенно бесплатно проводится 3 раза (по показаниям – больше): в 11-14, 19-21 и 30-32 недели беременности. Для того чтобы пройти исследование, нужно состоять на учете и записаться заранее. Многие аномалии или пороки развития, которые можно выявить на сроке 11-14 недель, определить позднее невозможно. А их выявление позволяет заранее спланировать родоразрешение, необходимое оперативное вмешательство, план лечения, и, как следствие, сохранить ребенку здоровье.
4. В день проведения первого УЗИ (I скрининг) или в течение 2-3 дней после него из вены берется кровь на биохимический скрининг для выявления группы высокого риска хромосомных аномалий (поломок в генетическом аппарате ребенка). Это обязательное для беременных обследование также проводиться бесплатно.
Это обязательное для беременных обследование также проводиться бесплатно.
Если беременная вошла в группу высокого риска по хромосомным аномалиям, ее и ее лечащего врача оповещают врачи генетики для проведения инвазивной пренатальной диагностики (прокол живота под контролем УЗИ для взятия фрагмента плаценты или околоплодных вод), которая позволяет с точностью 95-98% определить набор хромосом (кариотип) у плода. По выявлении хромосомной аномалии у плода семья решает, вынашивать такую беременность или прерывать.
Исследование крови.Для оценки состояния плода проводится скрининг маркерных эмбриональных сывороточных белков в крови беременной. Они вырабатываются клетками плода и поступают в кровь матери. Концентрация их неодинакова в норме и при различной патологии. Измерение содержания этих веществ на 15-18-й неделе беременности позволяет выявить женщин, рискующих родить ребенка с дефектами развития внутренних органов и с хромосомными аномалиями, прежде всего болезнью Дауна.
УЗИ.Самый распространенный и простой метод пренатальной диагностики – ультразвуковое скринирование. Проведенное в информативные сроки (чаще это 20-я неделя беременности) и на должном уровне, оно позволяет выявить до 70% плодов с видимыми дефектами (пороками) развития. Кроме того, с помощью УЗИ можно определить пол и возраст ребенка, сколько плодов находится в матке, является ли беременность маточной или внематочной, нет ли угрозы выкидыша. К сожалению, возможности ультразвукового исследования не безграничны. Болезнь Дауна, как и другие хромосомные заболевания, УЗИ не определяет. Для этого нужны специальные, более глубокие инвазивные исследования. В настоящее время охват беременных ультразвуковыми исследованиями в регионе достиг высокого показателя (97%). Беременная женщина подвергается ультразвуковому исследованию иногда не два и не три, а десяток раз, и все равно бывают случаи, когда рождаются дети с несовместимым с жизнью пороком.
Инвазивные методы предполагают вторжение в полость матки для забора плодного материала. Обычно это делается так. Иглой прокалывается брюшная стенка беременной женщины, берется кусочек плаценты, пуповинная кровь плода, околоплодная жидкость или ворсинки на конце пуповины. Все манипуляции происходят под контролем ультразвукового аппарата. Затем в лаборатории проводится генетическое исследование клеток плода. Такие операции выполняются строго по показаниям: возраст женщины старше 35-39 лет, наличие в семье ребенка с пороками развития или хромосомной патологией, наследственные заболевания у ближайших родственников, выкидыши на ранних сроках беременности, отклонения или дефекты, обнаруженные УЗИ. Вероятность осложнений инвазивных процедур мала, но она есть. Любое медицинское вторжение в организм потенциально опасно. Возможны случайные механические повреждения стенок матки, плодного пузыря, инфицирование плода, кровотечение, выкидыш. Поэтому, прежде чем направить женщину на такую диагностику, врачи оценивают, насколько риск осложнений меньше, чем вероятность тяжелой болезни у ребенка.
Обычно это делается так. Иглой прокалывается брюшная стенка беременной женщины, берется кусочек плаценты, пуповинная кровь плода, околоплодная жидкость или ворсинки на конце пуповины. Все манипуляции происходят под контролем ультразвукового аппарата. Затем в лаборатории проводится генетическое исследование клеток плода. Такие операции выполняются строго по показаниям: возраст женщины старше 35-39 лет, наличие в семье ребенка с пороками развития или хромосомной патологией, наследственные заболевания у ближайших родственников, выкидыши на ранних сроках беременности, отклонения или дефекты, обнаруженные УЗИ. Вероятность осложнений инвазивных процедур мала, но она есть. Любое медицинское вторжение в организм потенциально опасно. Возможны случайные механические повреждения стенок матки, плодного пузыря, инфицирование плода, кровотечение, выкидыш. Поэтому, прежде чем направить женщину на такую диагностику, врачи оценивают, насколько риск осложнений меньше, чем вероятность тяжелой болезни у ребенка.
Разработка тактики ведения беременности при врожденных аномалиях плода
Если диагностика выявила наследственное заболевание у плода, родители тщательно взвешивают возможности современной медицины и свои собственные в плане лечения и реабилитации ребенка и принимают решение – продолжить вынашивание или прервать беременность.А врач обязан предоставить всю информацию о болезни, возможностях ее лечения, прогнозе жизни и повторном риске при последующих беременностях.
Диагностика до родов не уменьшила число больных детей, но, безусловно, уменьшила число рождающихся с врожденными пороками развития. Мы, как и все прогрессивные врачи, считаем, что прерывание беременности при неблагоприятном прогнозе – иногда необходимая и гуманная задача. Дети, появившиеся на свет с тяжелейшей пожизненной психосоматической патологией, обречены страдать всю жизнь. У современной медицины пока нет решения, как их лечить. И все же, как ни цинично звучит мнение ученых и врачей, но решение – прервать беременность или рожать ребенка при неблагоприятном прогнозе – всегда принимает семья./GettyImages-149262782-56a772375f9b58b7d0ea9430.jpg) Какое бы ни приняли решение родители, врачи Хабаровского перинатального центра готовы прийти на помочь и сделать все возможное, чтобы дети были здоровы, а мамы и папы счастливы.
Какое бы ни приняли решение родители, врачи Хабаровского перинатального центра готовы прийти на помочь и сделать все возможное, чтобы дети были здоровы, а мамы и папы счастливы.
Созданная система оказания медицинской помощи открыла новые возможности для выхаживания детей с врожденной патологией, значительно повысила шансы больных на высокое качество жизни. Но, к сожалению, всерьез задумываться о здоровье малыша будущие мамы начинают с наступлением беременности, а то и после рождения ребенка, когда изменить что-либо бывает поздно. Между тем существуют способы предупредить появление на свет неизлечимо больного ребенка и родить заведомо здоровое дитя. Для этого мы призываем наших пациентов планировать беременность, то есть обследоваться до ее наступления!
Врожденные аномалии развития плода. Что с этим делать?
Наследственные и врожденные заболевания сейчас, как и десять – двадцать лет назад, лидируют среди причин детской инвалидности и младенческой смертности. По данным ВОЗ, 4-6% новорожденных в мире ежегодно появляются на свет с тяжелыми врожденными пороками развития (ВПР) и наследственными болезнями, более 50% из них требуют сложного и крайне дорогостоящего лечения. При этом тяжелые формы ВПР, а также ВПР с летальным исходом выходят на первое место среди причин младенческой смертности. По-прежнему, остро стоит проблема выявления врожденных аномалий на пренатальной стадии развития младенца.
По данным ВОЗ, 4-6% новорожденных в мире ежегодно появляются на свет с тяжелыми врожденными пороками развития (ВПР) и наследственными болезнями, более 50% из них требуют сложного и крайне дорогостоящего лечения. При этом тяжелые формы ВПР, а также ВПР с летальным исходом выходят на первое место среди причин младенческой смертности. По-прежнему, остро стоит проблема выявления врожденных аномалий на пренатальной стадии развития младенца.
Дородовая диагностика и профилактика врожденных и наследственных болезней за последнее десятилетие достигла очень больших успехов в нашей стране. Однако и сейчас статистика не утешает. Даже у здоровых родителей может родиться неполноценный ребенок. Виной тому – плохая экология, стрессы, другие неблагоприятные факторы. Во всем мире давно уже принято говорить о планируемой беременности. Это означает не просто запланировать рождение ребенка на то время, когда вам это удобно – в материальном плане, а пройти полное медицинское обследование. Особенно важно проводить весь комплекс дородовой диагностики и лечения женщинам, которые уже родили ребенка с врожденным пороком и планируют еще иметь детей.
Главное, к чему стремятся врачи – разграничить неперспективные беременности и возможность оказания эффективной медицинской помощи новорожденному с врожденными пороками развития, а это возможно только при своевременной диагностике в период беременности.
Пренатальная диагностика отвечает на вопрос: болен будущий малыш или нет. Обследуют как саму беременную женщину (непрямые методы), так и зародыш (прямые). Неинвазивную диагностику (когда полость матки не затрагивается) желательно проводить всем беременным. Это специальный тест крови и УЗИ. Правда, абсолютно безвредных процедур диагностики в природе не существует вообще. Поэтому даже УЗИ не следует чрезмерно увлекаться.
Каждой беременной женщине необходимо знать следующее.
1. Основная масса врожденных пороков развития (ВПР) формируется до 12 недель беременности. Поэтому этот период беременности является наиболее важным и должен быть свободен от любых вредных воздействий (курение, алкоголь, лекарства, профессиональные вредности и др.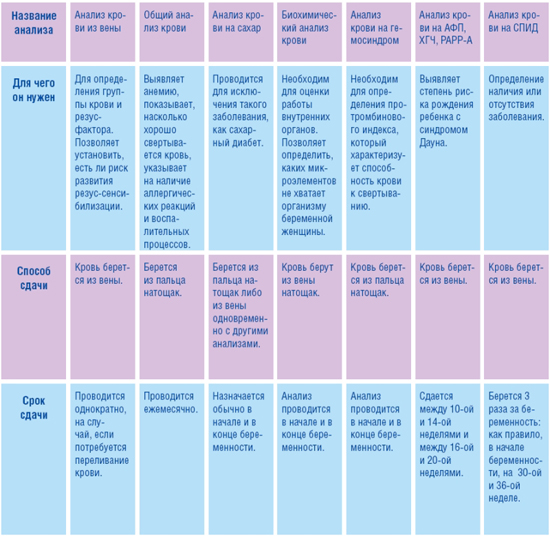 ). В этот период следует принимать 400 мкг фолиевой кислоты ежедневно.
). В этот период следует принимать 400 мкг фолиевой кислоты ежедневно.
2. К врачу акушеру-гинекологу в связи с наличием беременности необходимо явиться не позднее 12 недель. Ранняя явка на учет по беременности поощряется государством и предполагает выплату пособия.
3. Ультразвуковое исследование при беременности обязательно и совершенно бесплатно проводится 3 раза (по показаниям – больше): в 11-14, 19-21 и 30-32 недели беременности. Для того чтобы пройти исследование, нужно состоять на учете и записаться заранее. Многие аномалии или пороки развития, которые можно выявить на сроке 11-14 недель, определить позднее невозможно. А их выявление позволяет заранее спланировать родоразрешение, необходимое оперативное вмешательство, план лечения, и, как следствие, сохранить ребенку здоровье.
4. В день проведения первого УЗИ (I скрининг) или в течение 2-3 дней после него из вены берется кровь на биохимический скрининг для выявления группы высокого риска хромосомных аномалий (поломок в генетическом аппарате ребенка).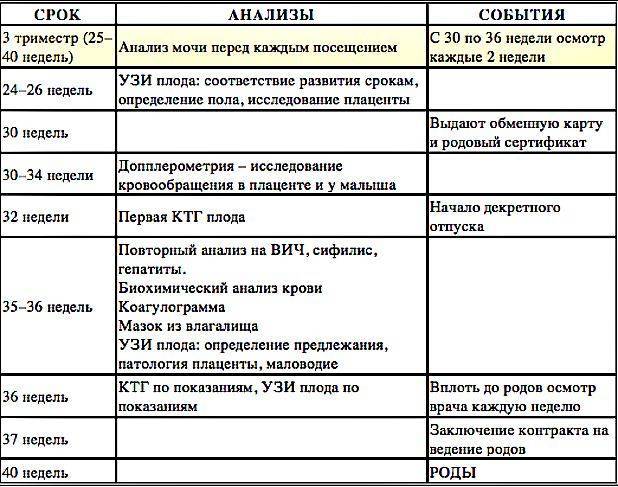 Это обязательное для беременных обследование также проводиться бесплатно.
Это обязательное для беременных обследование также проводиться бесплатно.
Если беременная вошла в группу высокого риска по хромосомным аномалиям, ее и ее лечащего врача оповещают врачи генетики для проведения инвазивной пренатальной диагностики (прокол живота под контролем УЗИ для взятия фрагмента плаценты или околоплодных вод), которая позволяет с точностью 95-98% определить набор хромосом (кариотип) у плода. По выявлении хромосомной аномалии у плода семья решает, вынашивать такую беременность или прерывать.
Исследование крови.Для оценки состояния плода проводится скрининг маркерных эмбриональных сывороточных белков в крови беременной. Они вырабатываются клетками плода и поступают в кровь матери. Концентрация их неодинакова в норме и при различной патологии. Измерение содержания этих веществ на 15-18-й неделе беременности позволяет выявить женщин, рискующих родить ребенка с дефектами развития внутренних органов и с хромосомными аномалиями, прежде всего болезнью Дауна.
УЗИ.Самый распространенный и простой метод пренатальной диагностики – ультразвуковое скринирование. Проведенное в информативные сроки (чаще это 20-я неделя беременности) и на должном уровне, оно позволяет выявить до 70% плодов с видимыми дефектами (пороками) развития. Кроме того, с помощью УЗИ можно определить пол и возраст ребенка, сколько плодов находится в матке, является ли беременность маточной или внематочной, нет ли угрозы выкидыша. К сожалению, возможности ультразвукового исследования не безграничны. Болезнь Дауна, как и другие хромосомные заболевания, УЗИ не определяет. Для этого нужны специальные, более глубокие инвазивные исследования. В настоящее время охват беременных ультразвуковыми исследованиями в регионе достиг высокого показателя (97%). Беременная женщина подвергается ультразвуковому исследованию иногда не два и не три, а десяток раз, и все равно бывают случаи, когда рождаются дети с несовместимым с жизнью пороком.
Инвазивные методы предполагают вторжение в полость матки для забора плодного материала. Обычно это делается так. Иглой прокалывается брюшная стенка беременной женщины, берется кусочек плаценты, пуповинная кровь плода, околоплодная жидкость или ворсинки на конце пуповины. Все манипуляции происходят под контролем ультразвукового аппарата. Затем в лаборатории проводится генетическое исследование клеток плода. Такие операции выполняются строго по показаниям: возраст женщины старше 35-39 лет, наличие в семье ребенка с пороками развития или хромосомной патологией, наследственные заболевания у ближайших родственников, выкидыши на ранних сроках беременности, отклонения или дефекты, обнаруженные УЗИ. Вероятность осложнений инвазивных процедур мала, но она есть. Любое медицинское вторжение в организм потенциально опасно. Возможны случайные механические повреждения стенок матки, плодного пузыря, инфицирование плода, кровотечение, выкидыш. Поэтому, прежде чем направить женщину на такую диагностику, врачи оценивают, насколько риск осложнений меньше, чем вероятность тяжелой болезни у ребенка.
Обычно это делается так. Иглой прокалывается брюшная стенка беременной женщины, берется кусочек плаценты, пуповинная кровь плода, околоплодная жидкость или ворсинки на конце пуповины. Все манипуляции происходят под контролем ультразвукового аппарата. Затем в лаборатории проводится генетическое исследование клеток плода. Такие операции выполняются строго по показаниям: возраст женщины старше 35-39 лет, наличие в семье ребенка с пороками развития или хромосомной патологией, наследственные заболевания у ближайших родственников, выкидыши на ранних сроках беременности, отклонения или дефекты, обнаруженные УЗИ. Вероятность осложнений инвазивных процедур мала, но она есть. Любое медицинское вторжение в организм потенциально опасно. Возможны случайные механические повреждения стенок матки, плодного пузыря, инфицирование плода, кровотечение, выкидыш. Поэтому, прежде чем направить женщину на такую диагностику, врачи оценивают, насколько риск осложнений меньше, чем вероятность тяжелой болезни у ребенка.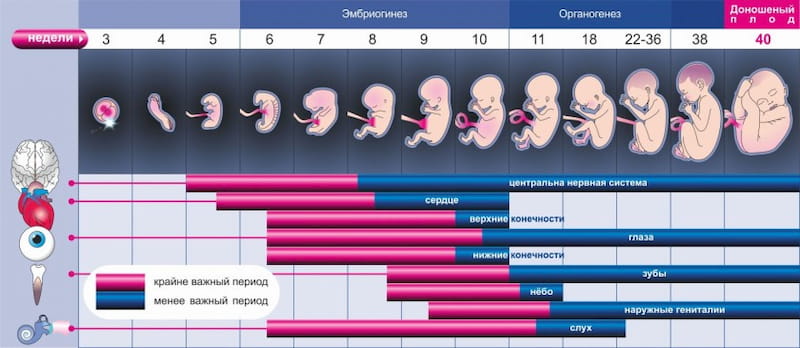
Разработка тактики ведения беременности при врожденных аномалиях плода
Если диагностика выявила наследственное заболевание у плода, родители тщательно взвешивают возможности современной медицины и свои собственные в плане лечения и реабилитации ребенка и принимают решение – продолжить вынашивание или прервать беременность.А врач обязан предоставить всю информацию о болезни, возможностях ее лечения, прогнозе жизни и повторном риске при последующих беременностях.
Диагностика до родов не уменьшила число больных детей, но, безусловно, уменьшила число рождающихся с врожденными пороками развития. Мы, как и все прогрессивные врачи, считаем, что прерывание беременности при неблагоприятном прогнозе – иногда необходимая и гуманная задача. Дети, появившиеся на свет с тяжелейшей пожизненной психосоматической патологией, обречены страдать всю жизнь. У современной медицины пока нет решения, как их лечить. И все же, как ни цинично звучит мнение ученых и врачей, но решение – прервать беременность или рожать ребенка при неблагоприятном прогнозе – всегда принимает семья. Какое бы ни приняли решение родители, врачи Хабаровского перинатального центра готовы прийти на помочь и сделать все возможное, чтобы дети были здоровы, а мамы и папы счастливы.
Какое бы ни приняли решение родители, врачи Хабаровского перинатального центра готовы прийти на помочь и сделать все возможное, чтобы дети были здоровы, а мамы и папы счастливы.
Созданная система оказания медицинской помощи открыла новые возможности для выхаживания детей с врожденной патологией, значительно повысила шансы больных на высокое качество жизни. Но, к сожалению, всерьез задумываться о здоровье малыша будущие мамы начинают с наступлением беременности, а то и после рождения ребенка, когда изменить что-либо бывает поздно. Между тем существуют способы предупредить появление на свет неизлечимо больного ребенка и родить заведомо здоровое дитя. Для этого мы призываем наших пациентов планировать беременность, то есть обследоваться до ее наступления!
Ведение беременности после ЭКО цена в Краснодаре
Беременности, которые наступают в результате лечения бесплодия методами ВРТ, обычно протекают как нормальные физиологические беременности. ЭКО изначально предполагалось проводить пациенткам с трубным фактором бесплодия (при удаленных маточных трубах). Однако в современных условиях встретить только трубный фактор как причину отсутствия наступления беременности крайне сложно. Как правило, обращаются пациенты не только с гинекологической патологией, но и приобретенной соматической.
ЭКО изначально предполагалось проводить пациенткам с трубным фактором бесплодия (при удаленных маточных трубах). Однако в современных условиях встретить только трубный фактор как причину отсутствия наступления беременности крайне сложно. Как правило, обращаются пациенты не только с гинекологической патологией, но и приобретенной соматической.
Именно эти отягощающие факторы и определяют риски прерывания беременности после ВРТ:
-
беременность в возрасте от 35 лет;
-
неблагоприятный гинекологический анамнез;
-
сопутствующее аутоиммунное заболевание;
-
плохое качество спермы и поздний возраст отца;
-
многоплодие;
-
длительное бесплодие неясного генеза;
-
сопутствующие соматические патологии.

В клинике репродукции «ЭМБРИО» ведение беременности после программы ЭКО реализуется квалифицированными специалистами, которые знают все нюансы искусственного оплодотворения и потенциальные риски. Профессиональная помощь значительно увеличивает шансы избежать негативного исхода и родить здорового ребенка. Наступление беременности не является конечной целью, ее необходимо выносить. Важно наблюдаться у специалиста после завершения программы ЭКО.
Стратегия ведения беременности
Беременность устанавливается по концентрации хорионического гонадотропина (ХГЧ) в крови (ХГ) примерно через 2 недели после переноса эмбрионов. Через 3-4 недели проводится УЗИ для визуализации плода в матке и его сердцебиения, для исключения многоплодия, неразвивающейся беременности.
Беременность, наступившая после ЭКО, требует систематического контроля со стороны репродуктолога для определения сроков проведения гормональной терапии. Постановка пациентки на учет по беременности проводится в сроки от 5 до 8 недель. Гормональная поддержка, как правило, длится до срока 12-16-20 недель в зависимости от анамнеза и течения данной беременности.
После проведения процедуры ВРТ пациентка может встать на учет по беременности к акушеру-гинекологу и в клинике репродукции «ЭМБРИО». Ведение беременных в клинике осуществляется согласно Приказу №772н от 1.11.2012 МЗ РФ «Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология»».
Первые признаки беременности после ЭКО
Достоверным тестом диагностики беременности после ЭКО или инсеминации является определение уровня хорионического гонадотропина (ХГЧ) в крови через 12-14 дней после переноса эмбриона или инсеминации. Другие тесты на беременность имеют меньшую достоверность до 60%, поэтому специалисты клиники «ЭМБРИО» рекомендуют именно исследование крови на ХГЧ. При положительном результате врач определяет дальнейшую тактику назначения гормонотерапии, сроки проведения ультразвукового исследования и рекомендует повторить определение уровня ХГЧ через 5-7 дней.
Индивидуальный подход к ведению беременности
На сегодняшний день клиника репродукции «ЭМБРИО» обладает всем современным арсеналом для обследования и ведения беременных. Основной целью репродуктолога является не просто наступление беременности. Наша задача — способствовать рождению здорового малыша.
Для раннего выявления у плода генетических отклонений клиника предлагает один из самых достоверных тестов — неинвазивный пренатальный тест Panorama (NIPT) от американской компании Natera.
Этот тест впервые появился на рынке медицинских услуг в начале 2013 года и был специально разработан для скрининга аномалий хромосом 21, 18, 13 X и Y. Сегодня он доступен не только ведущим клиникам Европы, но и пациентам клиники «ЭМБРИО».
Он позволяет определить степень риска развития у потомства синдрома Дауна и прочих хромосомных патологий. Также тест дает возможность узнать пол будущего ребенка. Неинвазивная методика Panorama способна с высокой эффективностью снизить уровень ложноположительных результатов при диагностике распространенных хромосомных аномалий, в отличие от других методов пренатального скрининга. Данный тест врач может назначить женщине уже на девятой неделе беременности. Он проводится посредством забора крови из вены. Результат обычно готов через 10 рабочих дней.
Ведение беременности после программы ЭКО в клинике «ЭМБРИО» — залог ее завершения успешными родами. Мы заинтересованы в благополучном исходе беременности и делаем для его достижения все возможное.
Почему для вашего ребенка лучше всего не менее 39 недель
Вы думаете о планировании рождения ребенка?
Планирование родов означает, что вы и ваш лечащий врач решаете, когда родить ребенка путем индукции родов или кесарева сечения, вместо того, чтобы ждать, пока роды начнутся сами по себе. В зависимости от вашего здоровья и состояния здоровья ребенка лучше всего запланировать роды. Но раннее планирование родов по немедицинским причинам может вызвать проблемы у вас и ребенка.Если ваша беременность протекает нормально, лучше всего оставаться беременной не менее 39 недель и дождаться, пока роды начнутся сами по себе.
Когда вы планируете рождение ребенка, вы планируете либо индукцию родов, либо кесарево сечение. Стимуляция родов (также называемая стимулированием родов) — это когда ваш врач дает вам лекарство или разбивает воду (также называемый амниотическим мешком), чтобы у вас начались роды перед естественными родами. Вагинальные роды — это когда мышцы матки сокращаются (напрягаются, а затем расслабляются), чтобы помочь ребенку вытолкнуть ребенка через влагалище (также называемое родовым каналом).Большинство младенцев рождаются естественным путем. Кесарево сечение (также называемое кесаревым сечением) — это операция, при которой ваш ребенок рождается через разрез, сделанный вашим врачом на животе и в матке.
У вас может не быть выбора, когда рожать. Если есть проблемы с беременностью или здоровьем ребенка, возможно, вам придется рожать раньше срока. Но если у вас есть выбор и вы планируете запланировать рождение ребенка, подождите, по крайней мере, до 39 недель.
Зачем вашему ребенку 39 недель?
У слишком рано родившихся детей может быть больше проблем со здоровьем при рождении и в более позднем возрасте, чем у детей, родившихся позже.Беременность 39 недель дает вашему ребенку все время, необходимое для развития.
Вашему ребенку необходимо 39 недель в утробе матери, потому что:
- Важным органам, таким как мозг, легкие и печень вашего ребенка, нужно время для развития. Мозг быстрее всего развивается в конце беременности. Мозг ребенка на 35 неделе беременности весит всего две трети от того, что он будет весить на сроке от 39 до 40 недель.
- У него меньше шансов иметь проблемы со здоровьем после рождения, такие как проблемы с дыханием, зрением и слухом.
- Он может набрать больше веса в утробе. Младенцам, рожденным со здоровым весом, легче оставаться в тепле, чем детям, рожденным слишком маленькими.
- Он может сосать, глотать и бодрствовать достаточно долго, чтобы есть после своего рождения. Младенцы, родившиеся рано, иногда не могут этого делать.
- У него меньше шансов иметь проблемы с обучением и проблемы со здоровьем в более позднем возрасте, чем у детей, рожденных до 39 недель.
Может ли планирование ранних родов вызвать проблемы у вас и вашего ребенка?
Да.Иногда сложно определить, когда вы забеременели. Даже при использовании ультразвука срок родов может быть отсрочен на целых 2 недели. Если вы назначили индукцию или кесарево сечение, а свидание отложено на неделю или две, ваш ребенок может родиться слишком рано. Ультразвук использует звуковые волны и экран компьютера, чтобы показать изображение вашего ребенка в утробе матери.
Задач с кесарева сечения:
- Проблемы с дыханием и другие проблемы со здоровьем у вашего ребенка. У детей, рожденных с помощью кесарева сечения, может быть больше проблем с дыханием и других заболеваний, чем у детей, рожденных естественным путем.
- Требуется кесарево сечение при другой беременности. После того, как у вас будет кесарево сечение, у вас может быть больше шансов в будущих беременностях сделать кесарево сечение. Чем больше у вас кесарева сечения, тем больше проблем может возникнуть у вас и вашего ребенка, включая проблемы с плацентой.
- Более долгое восстановление для мамы. Кесарево сечение — серьезная операция. Вам нужно больше времени на восстановление после кесарева сечения, чем после вагинальных родов. После кесарева сечения вы можете провести от 2 до 4 дней в больнице. Затем вам понадобится от 6 до 8 недель после того, как вы вернетесь домой, чтобы полностью выздороветь.У вас также могут быть осложнения после операции, такие как инфекции, кровотечение или образование тромбов. Поэтому важно оставаться на связи со своим врачом даже после того, как вы пойдете домой.
Какие вопросы вы можете задать своему провайдеру о планировании рождения ребенка?
Если вы планируете запланировать рождение ребенка, распечатайте эту статью и возьмите ее с собой на следующий осмотр во время беременности. Задайте эти вопросы:
Если ваш поставщик услуг рекомендует родить ребенка до 39 недель:
- Есть ли проблема с моим здоровьем или здоровьем моего ребенка, из-за которой необходимы роды до 39 недель?
- Могу ли я подождать, пока мне не исполнится 39 недель?
О привлечении к труду
- Зачем нужно стимулировать роды?
- Как вы будете стимулировать мои роды?
- Чего мне ожидать, когда вы стимулируете роды?
- Увеличит ли стимуляция родов шанс, что мне понадобится кесарево сечение?
О наличии кесарева сечения
- Зачем мне кесарево сечение?
- Что я могу ожидать во время и после кесарева сечения?
- Какие проблемы может вызвать кесарево сечение у меня и моего ребенка?
- Могу ли я иметь вагинальные роды при будущей беременности?
См. Также: Инфографика за 39 недель
Последнее обновление: октябрь 2018 г.
Регистрация потери беременности до 24 недель беременности
Дата: май 2018
ПредысторияЧлен парламента Тим Лоутон представил законопроект частного члена, Гражданские партнерства, браки и смерти (регистрация и т. Д.) Законопроект 2017-19 , в Вестминстерский парламент. Этот законопроект включает в себя просьбу к государственному секретарю по вопросам здравоохранения и социальной защиты рассмотреть закон о регистрации выкидышей, произошедших до 24 недель беременности.
Наряду с этим государственный секретарь поручил провести анализ помощи и поддержки в связи с потерей беременности при потере ребенка до 24 недель беременности.
И законопроект, и обзор сосредоточены на том, следует ли изменить закон, чтобы разрешить регистрацию потерь беременности до 24 недель (чтобы это был личный выбор) или потребовать ее (так что это требование закона) .
В настоящее время, если ребенок родился мертвым на сроке 24 недели беременности, мертворождение необходимо зарегистрировать. В настоящее время невозможно зарегистрировать потерю беременности до 24 недель беременности.
Наша позицияПри разработке этой позиции мы проконсультировались с нашими членами, сторонниками и последователями в социальных сетях с помощью онлайн-опроса, получив более 2500 ответов. Мы также провели внешние обсуждения с партнерами в сфере благотворительности и здравоохранения, а также внутренние обсуждения в Ассоциации выкидышей.
Регистрация потери беременности (выкидыш, внематочная или молярная беременность) до 24 недель беременности, несомненно, является важным и эмоциональным вопросом. Многие из пострадавших очень ценят формальное признание своей утраты или своего ребенка и говорят, что это может быть жизненно важной частью процесса горевания. Отсутствие возможности или права зарегистрировать потерю до 24 недель беременности тяжелым бременем для многих людей, перенесших потерю на более раннем сроке беременности.
И наоборот, другие считают, что регистрация может усугубить их страдания, в то время как некоторые не чувствуют необходимости в формальном признании или не придают такое же значение своей потере беременности.
Развивая нашу позицию, мы принимаем во внимание широкий диапазон мнений и опыта, представленных нашими заинтересованными сторонами, и при этом составляем предложения, которые, как нам кажется, будут способствовать большему выбору.
We
support:- изменение закона на дает возможность зарегистрировать убытков, произошедших до 24 недель беременности.
Мы поддерживаем это изменение в законе при следующих условиях:
- Регистрация до 24 недель не должна быть обязательной ; люди должны иметь право выбирать, регистрировать свою потерю или нет.
- Сроки регистрации после убытка должны совпадать с периодом времени, указанным для убытков, возникших после 24 недель , т.е. убытки могут быть зарегистрированы не позднее 42 дней с момента убытка.
- Любые изменения в законе не должны иметь явных или подразумеваемых последствий для прав на аборт или ограничений , установленных действующим законодательством. Ограничения и права на аборты — это отдельный вопрос, и к ним следует относиться как к таковым.
- Должна быть проведена полная национальная консультация с лицами, пострадавшими от потери беременности, медицинскими работниками и благотворительными организациями по любым предлагаемым изменениям, с учетом комментариев до внесения каких-либо изменений в законодательство или текущую практику.Это может быть частью параллельного обзора потери беременности. Эта консультация должна включать обсуждение вопроса о том, будет ли установлен новый «нижний предел» для регистрационных лимитов; то есть будет ли практичным или оправданным разрешить регистрацию любых без исключения потерь в течение любого периода беременности или установить новый лимит до 24 недель.
- Должно быть четкое руководство для женщин и супружеских пар, а также для медицинских работников в отношении любых проверок, которые могут потребоваться для регистрации.
- Физические лица должны быть проинформированы о своих правах в отношении регистрации и иметь поддержку, чтобы они могли сделать свой собственный выбор.
Мы
не поддерживаем :- обязательную регистрацию убытков до 24 недель беременности.
- регистрация убытков до 24 недель беременности на основании каких-либо конкретных характеристик убытков.
Примечания
Вас также могут заинтересовать…
Регистрация потери беременности до 24 недель беременности
4 мая 2018 г.
Еще в феврале мы запросили ваше мнение о возможности регистрации потери беременности это происходит до 24 недель беременности.Мы делимся результатами здесь.
Вопросы
Мы провели онлайн-опрос членов, сторонников и подписчиков в социальных сетях в течение 12 дней, чтобы узнать мнения о предложениях в законопроекте о частных членах Тима Лугтона *, касающемся изменения порядка регистрации потери беременности по закону.
В нем мы спрашивали тех, кто имел личный опыт выкидыша, внематочной беременности или молярной беременности, их мнение о том, следует ли изменить закон: на разрешить регистрацию потерь беременности до 24 недель или на требовать .
Основные выводы- Было 2586 респондентов, из которых 93% заявили, что они сами пережили потерю беременности.
- Подавляющее большинство, 74% , были за , разрешающую регистрацию выкидыша до 24 недель (выкидыш, внематочная или молярная беременность) при любой гестации.
- 23% считает, что это должно быть вариантом только на определенном сроке беременности.Эти пороговые значения сильно различались, от 4 до 23 недель беременности, но чуть менее половины этой группы людей, 11% всех респондентов, предложили 12 недель.
- Таким образом, среди наших респондентов было , подавляющее большинство поддержало разрешение регистрации на потерю беременности до 24 недель .
Следует также отметить, что
- значительное меньшинство, 44% всех респондентов высказались за , требующие регистрации всех потерь беременности (в их число явно входили многие, которые также поддерживали разрешение на регистрацию). )
- 27% поддержал требование регистрироваться только с определенного срока беременности.Опять же, эти пороговые значения варьировались от 4 до 23 недель беременности, но чуть менее половины этой группы людей, 12% всех респондентов, предложили 12 недель.
- Таким образом, среди наших респондентов было не большинства сторонников требования регистрации всех потерь беременности до 24 недель .
У нас было 908 ответов, которые дали нам дополнительную информацию.Наиболее распространенные из них связаны с регистрацией как средством признания жизни ребенка, например:
У меня было несколько выкидышей и внематочная беременность. Зарегистрировать что-либо подобное — значит показать, что это произошло и это имело значение.
Я думаю, вам следует зарегистрироваться, поскольку это оставляет вашему ребенку след на земле. Это позволяет им записываться и быть официальной частью их семьи. Это придаст семьям больше уверенности в том, чтобы свободно говорить о своей утрате.
Аналогичное число подчеркивает важность того, чтобы это был личный выбор, признавая, что то, что подходит для одного человека, не подходит для другого, например:
Я хотел бы, чтобы это был личный выбор. Некоторым людям будет легче зарегистрироваться, но другим будет сложнее.
Не заставляйте женщин юридически закрепить один из самых болезненных моментов в их жизни. Дайте им возможность, но не делайте этого требованием.
Несколько человек отметили, что, хотя они поддерживали разрешение на регистрацию выкидыша, внематочной или молярной беременности, сами они не хотели бы этого делать.
Наша позицияАссоциация выкидышей в целом поддерживает изменение закона:
дает возможность регистрировать потерь, произошедших до 24 недель беременности, при нескольких условиях.Пожалуйста, прочтите наше полное заявление о позиции для получения основных деталей.
* Более подробную информацию о законопроекте и парламентских дебатах на данный момент можно найти здесь: https://services.par Parliament.uk/bills/2017-19/civilpartnershipsmarriagesanddeathsregistrationetc.html
Беременность | Сеть здравоохранения Лихай-Вэлли
Акушерская помощь
Самое важное, что вы можете сделать, чтобы обеспечить безопасную беременность, — это вести здоровый образ жизни, включая планирование и посещение всех дородовых осмотров. В начале первого триместра у вас будут первые визиты к поставщику услуг по уходу за беременными и к медсестре.
Мы в LVHN хотим, чтобы вы могли выбрать поставщика, подходящего для ваших обстоятельств.Вот почему мы предлагаем:
- Врачи акушеры
- Специалисты по материнской медицине для плода
- Сертифицированные медсестры-акушерки
- Врачи передовой практики в офисе, такие как сертифицированные дипломированные практикующие медсестры и фельдшеры
Когда у моего ребенка срок родов?
Ожидается, что вы встретите своего ребенка примерно через девять месяцев после зачатия, но фактическая продолжительность вашей беременности может варьироваться:
- Только 10 процентов родов происходят в предполагаемую дату родов
- Примерно половина будет произведена в течение недели после предполагаемого срока оплаты
- Почти 90 процентов детей рождаются в течение двух недель после предполагаемой даты родов
Во время беременности
Мы делим беременность на три периода, называемых триместрами.Каждый триместр знаменует разные этапы вашей беременности:
Ваш акушерский центр LVHN может порекомендовать тестирование во время беременности. Эти тесты, по большей части безрисковые, предоставляют медицинским работникам полезную информацию, а будущим родителям — спокойствие.
Беременность высокого риска
Существуют различные факторы, которые могут осложнить беременность для вас и вашего ребенка. Ваш поставщик услуг определит любые возможные проблемы и будет отслеживать их на протяжении всей беременности.
Вам могут сообщить, что у вас беременность с высоким риском, если у вас есть хроническое заболевание или определенные факторы риска, которые могут увеличить вероятность осложнений.В некоторых случаях трудности возникают без предупреждения или факторов риска. Но будьте уверены, мы являемся национальным лидером в области ухода за женщинами, состояние которых повышает риск их беременности. Наши врачи-фетологи (перинатологи) специализируются на лечении осложненных беременностей и доступны для вас 24 часа в сутки, семь дней в неделю.
Роды
Вы можете подготовиться к дню рождения своего ребенка, решив, в какой из наших больниц вы будете рожать, а затем зарегистрировавшись для личного пребывания в больнице.
Подготовка к родам также включает участие в дородовых и родительских классах, которые охватывают такие темы, как:
- Техника расслабления и дыхания при родах
- Варианты обезболивания
- Признаки и этапы родов и родоразрешения
- Грудное вскармливание
- Уход за младенцем
В день прибытия наши Центры семейных родов и новорожденных предлагают подход к родам, ориентированный на семью. Мы будем уважать ваши предпочтения во время родов и после родов.Вся наша команда работает над тем, чтобы ваш отдых был безопасным и комфортным, а также для вас и вашей семьи.
После беременности
Послеродовой период начинается после того, как вы родили ребенка. Это длится до тех пор, пока ваше тело не выздоровеет, примерно через шесть-восемь недель.
Запланируйте посещение вашего медработника LVHN через четыре-шесть недель после родов, чтобы убедиться, что ваше тело выздоравливает должным образом. Вы можете использовать это время, чтобы задать вопросы и обсудить проблемы, в том числе:
- Эмоции : Стресс, недостаток сна и гормональные колебания могут сделать вас уязвимыми для детской депрессии и послеродовой депрессии.Важно поделиться своими чувствами со своим врачом, который может предложить ресурсы, которые помогут вам преодолеть эти чувства. Наши лицензированные профессиональные консультанты (LPC), базирующиеся в долине Лихай, готовы помочь вам.
- Грудное вскармливание : То, что вы кормите своего ребенка, — это личный выбор. Если вы предпочитаете грудное вскармливание, наша команда по грудному вскармливанию окажет постоянную поддержку в больнице и когда вы вернетесь домой.
Перед послеродовым визитом ваша личная медсестра проверит вас дома, или вы можете позвонить в офис в любое время, чтобы обсудить ваши проблемы с квалифицированной акушерской медсестрой.
Часто задаваемые вопросы по беременности и родам: Медицинский центр Святой Елизаветы | Семейная больница стюарда
Как мне подготовиться к рождению ребенка?
В Steward® Maternity Services важной частью нашего индивидуального опыта пациентов является обучение и поддержка до и после родов. Предлагается множество занятий, чтобы помочь родителям узнать, чего ожидать, подготовиться к рождению ребенка и быть готовым к рождению ребенка дома.
Могу ли я осмотреть объекты?
Экскурсии по центрам обслуживания беременных Steward предлагаются на регулярной основе, и мы рекомендуем вам и вашему помощнику совершить экскурсию до 34-й недели беременности.
Что делать, если моя беременность высока?
Всем нашим матерям и младенцам уделяется особое внимание, но некоторым требуется более сложная медицинская помощь. Наши больницы могут справиться с осложнениями, включая такие состояния, как многоплодие, преждевременные роды, гестационный диабет или преждевременный разрыв плодных оболочек.
Если вашему ребенку требуется дополнительное внимание, отделение интенсивной терапии новорожденных (NICU) Медицинского центра Св. Елизаветы доступно для оказания помощи новорожденным из любой точки системы.Кроме того, в больнице Святого Семейства и Медицинском центре «Добрый самаритянин» есть ясли особого ухода уровня II.
Кроме того, Steward поддерживает партнерские отношения с MassGeneral для детей, что обеспечивает нашим педиатрическим пациентам доступ к самому современному доступному лечению. Пациенты имеют доступ к внутреннему кабинету MassGeneral для детских педиатров круглосуточно, семь дней в неделю.
Кому мне позвонить, если у меня возникнет срочная ситуация?
Если вам срочно нужна помощь, позвоните в офис акушера.Однако в экстренных случаях звоните 911.
Как выбрать педиатра?
Выбор подходящего врача, который проконсультирует вас о здоровье и благополучии вашего ребенка, а также позаботится о вашем больном ребенке, является важным решением. Вы можете спросить совета у своего акушера, позвоните в Steward DoctorFinder по телефону 800-488-5959, чтобы найти врача в вашем районе.
Вот несколько советов, которые помогут вам выбрать подходящего педиатра:
- Начните поиск педиатра еще до рождения ребенка, чтобы дать себе время лично побеседовать с несколькими врачами.
- Учитывайте расположение кабинета педиатра. Вы хотите, чтобы это было рядом с домом или работой?
- Узнайте часы работы врача и порядок обработки звонков в нерабочее время.
Как мне составить план родов и родов?
План родов — это список желаний, в котором излагается, что вы бы предпочли, чтобы произошло во время родов. Разработка плана поможет вам тщательно продумать свой выбор и подготовить вас к важному дню доставки.
Составьте список вопросов для обсуждения со своим врачом или акушеркой, чтобы вы могли заранее определить и записать свои предпочтения. Варианты плана родов могут варьироваться от лекарств, прививок, оборудования для родов, уровня шума до посетителей во время родов и родов.
Какие у меня варианты родов?
Мы поощряем методы естественного комфорта, о которых вы узнаете на занятиях по подготовке к родам. Мячи для родов и штанги для приседаний доступны в некоторых наших центрах по уходу за ребенком.Также приветствуются дополнительные лица поддержки, такие как тренер по родам или доула.
Какие я могу выбрать обезболивающее?
Если вы решите получить обезболивающее, анестезию проводят наши круглосуточные анестезиологи. Есть обезболивающие, которые можно вводить внутривенно. Рекомендуется заранее обсудить с врачом варианты обезболивания. На занятиях по подготовке к родам также расскажут о вариантах обезболивания во время родов.
Что произойдет, если мне нужно будет сделать кесарево сечение?
Если возникает необходимость в родах вашего ребенка хирургическим путем, наши хирургические кабинеты примыкают к нашим родильно-восстановительным кабинетам. В большинстве случаев вашему партнеру разрешается присоединиться к вам во время кесарева сечения.
Кто может находиться со мной в родильном зале?
Чтобы избежать прерывания медицинской помощи, мы разрешим сопровождать вас во время родов не более чем двум людям. Мы отговариваем других родственников или друзей собираться в коридорах и приказываем им ждать в специально отведенной для них зоне ожидания больницы.Как правило, во время кесарева сечения допускается присутствие одного сопровождающего.
Кто будет ухаживать за мной, кроме моего врача?
С того момента, как вы прибудете в один из центров обслуживания беременных Steward, вам будут поручены профессиональные, опытные медсестры, которые позаботятся о том, чтобы ваши потребности были удовлетворены. Они узнают вас и вашу семью.
Может ли мой другой ребенок или дети находиться со мной в комнате?
Обсудите ваши пожелания с акушером. Если он или она согласны, в вашей комнате могут находиться братья и сестры ребенка, если им от 12 лет.Ответственный взрослый, кроме вашего опорного лица, который чутко относится к их потребностям, должен всегда оставаться с ними.
Если у меня роды в обычное время, куда мне обратиться?
Если вы приедете в Медицинский центр Святой Елизаветы с 6 утра до 8 вечера, войдите через вход Святой Маргариты и зарегистрируйтесь на стойке регистрации.
Если у меня роды в нерабочее время, куда мне обратиться?
Если вы приедете после 20:00, пройдите к входу в отделение неотложной помощи.Вас зарегистрируют, а затем проводят в родильный дом, где вас встретит медсестра.
Где мне парковаться и есть ли услуга парковщика?
Бесплатная услуга парковщика предоставляется в большинстве центров по уходу за ребенком Steward.
Сколько стоит парковка?
Стоимость парковки для посетителей варьируется в разных больницах Стюарда.
Что мне принести в больницу?
Не забудьте взять с собой удостоверение личности с фотографией и страховую карточку, когда придете в больницу.Лучше всего иметь две сумки: одну маленькую для родов и родов, а другую побольше — для вас и ребенка во время вашего пребывания в больнице.
Предлагаемые позиции для работы и доставки включают:
- Бальзам для губ
- Зубная щетка и паста
- Носки
- Закуски для обслуживающего персонала
- Массажные инструменты
- Халат и тапочки
- Имя и телефон педиатра
- Подушки дополнительные
- Номера телефонов для семьи и друзей
Сумка для вас и вашего ребенка может включать:
- Предметы личной гигиены и косметика
- Ночные сорочки, халат и тапочки
- Нижнее белье и бюстгальтеры для кормящих
- Одежда свободного кроя для дома
- Детский костюм для дома
Пожалуйста, оставьте дома ценные вещи, такие как ювелирные изделия, кредитные карты и крупные суммы наличных денег.Больницы не несут ответственности за ваши личные вещи.
Убедитесь, что автокресло правильно установлено. Наши сотрудники не обучены оценивать автокресла и помещать в них ребенка. В день вашей выписки человек, который везет вас и вашего ребенка домой, несет ответственность за правильную установку автокресла и за правильное размещение в нем вашего ребенка.
Как долго я могу оставаться в больнице?
Как долго вы будете находиться в больнице после рождения ребенка, зависит от вашего здоровья и вашего конкретного страхового покрытия.Обычно матери остаются в больнице от 24 до 36 часов после родов через естественные родовые пути и от 48 до 60 часов после кесарева сечения.
Отдельные ли послеродовые палаты?
Мы предлагаем частные послеродовые палаты в большинстве наших больниц. В Медицинском центре Святой Елизаветы есть несколько палаток на двоих. В послеродовом отделении вам будет предоставлен полный спектр услуг, включая консультанта по грудному вскармливанию и поддержку, детский массаж, доступ к каналу для новорожденных и классы по уходу за ребенком.
Есть ли доступ в Интернет?
Steward Maternity Services предлагает бесплатное беспроводное обслуживание, а также проводное соединение в каждой палате.Если вы будете использовать проводное соединение, обязательно возьмите с собой собственные кабели.
Могу ли я использовать свой мобильный телефон?
Мобильными телефонами можно пользоваться во время пребывания в послеродовой палате. В каждой комнате есть телефон, по которому можно в любое время совершить местный звонок. Телефонная карта необходима для междугородних звонков. Друзья и родственники могут добраться до вашей комнаты, позвонив по основному номеру больницы, а затем попросить вашу комнату.
Сколько посетителей я могу принять в послеродовой палате?
Мы рады приветствовать вашего партнера в любое время на протяжении всего вашего пребывания.Когда братья и сестры все же навещают вас, убедитесь, что они не болеют и не подвергались в последнее время каким-либо заразным заболеваниям. Другой взрослый, кроме вас, должен присутствовать, чтобы присматривать за братьями и сестрами.
Хотя мы не рекомендуем конкретное количество посетителей, мы рекомендуем вам использовать это время, чтобы отдохнуть и научиться заботиться о себе и своем новорожденном. Мы также просим всех друзей и родственников быть здоровыми, когда они навещают нас.
Может ли кто-нибудь переночевать со мной?
Один взрослый может остаться с вами на ночь, братьям и сестрам не разрешается ночевать.Питание предоставляется только пациентам, гости могут пообедать в кафетерии больницы.
Может ли мой ребенок «разместиться» со мной?
Младенцы обычно «живут в комнате» с матерями в дневные и вечерние часы. Ваш ребенок может «поселиться» с вами в любое время и на столько времени, сколько вы решите. Когда вам нужно время для себя, наша детская комната с персоналом всегда доступна для вашего малыша.
Как мне узнать, что мой ребенок будет в безопасности?
Каждый центр по уходу за беременными Steward использует самую современную систему безопасности младенцев, чтобы гарантировать безопасность вашего ребенка.Кроме того, все, кто заботится о вас и вашем ребенке, носят больничный бейдж с их фотографией.
Кто-нибудь поможет мне с грудным вскармливанием?
Steward предлагает команду экспертов по грудному вскармливанию всем матерям, которые рожают в наших больницах. Наш медперсонал и консультант по грудному вскармливанию будут доступны, когда вы начнете кормить грудью. Услуги по лактации включают:
- Уроки дородового вскармливания и поддержка
- Послеродовое обучение и поддержка грудного вскармливания
- Раунды лактации сертифицированным консультантом по грудному вскармливанию для пациентов во время их пребывания
- Детский сад специального ухода и поддержка
- Запись на частную консультацию
- Телефонные консультации
- Сотрудничество с местными офисами WIC
- Помощь в установке молокоотсоса
Как мне получить свидетельство о рождении и номер социального страхования для моего ребенка?
Во время вашего пребывания вам будет предложено заполнить требуемые государством формы свидетельства о рождении вашего ребенка, номера социального страхования и отцовства.Свидетельство о рождении, выданное Содружеством Массачусетса, будет отправлено вам по почте позже. Обычно для обработки свидетельств о рождении и номеров социального страхования требуется от четырех до шести недель.
Что происходит, когда я иду домой?
Перед тем, как пойти домой, ваш акушер или акушерка изучит план выписки. Вы и ваш новорожденный можете иметь право на посещение медсестрой на дому после выписки. Пожалуйста, узнайте об этой опции.
Как подготовиться к родам в больнице Woodlands
Встреча новорожденного — повод для праздника и радости в Санкт-Петербурге.Здоровье Люка — Больница Вудлендс. Мы стремимся сделать ваши роды приятными, а ваше пребывание в больнице St. Luke’s Health – The Woodlands — незабываемым. Также важна подготовка к новому добавлению.
Первым шагом к подготовке к родам является предварительная запись в больнице. Регистрация перед доставкой будет служить двум целям. Когда вы прибудете в родильное отделение, процесс госпитализации будет ускорен, а оказание вам медицинской помощи ускорится. Ранняя регистрация также даст вам возможность обсудить любые финансовые вопросы или вопросы о свидетельстве о рождении, которые могут у вас возникнуть.Офис регистрации семейных родовспоможений и свидетельств о рождении открыт с понедельника по пятницу с 6:15 до 17:30 без предварительной записи. Во время пребывания в больнице вы несколько раз встретитесь с членами команды Службы доступа к пациентам (PAS) по разным причинам, таким как обеспечение финансовых договоренностей, оформление всех необходимых больничных документов и заполнение свидетельства о рождении или подтверждения отцовства для пациента. малыш.
В целях обеспечения максимально удобного процесса приема мы просим вас прийти к нам пораньше, чтобы зарегистрироваться.Пожалуйста, заполните регистрацию в больнице между 20–28 неделями беременности.
Вы должны пройти предварительную регистрацию в PAS лично. Приветственный центр расположен в главном вестибюле на первом этаже. Обсуждение и подписание документов о госпитализации занимает примерно 30–45 минут. Во время вашего визита перед регистрацией нам необходимо будет сделать копию вашего удостоверения личности с фотографией и действующей страховой карты. Наши специалисты по страхованию будут более чем рады проверить ваши льготы, чтобы вы знали о любом требуемом залоге до вашего пребывания в больнице.Мы действительно спрашиваем, требуется ли залог, чтобы оплата была произведена или организована до вашего 7-го месяца беременности.
Мы будем рады позаботиться о вас и помочь с любыми вашими потребностями. Пожалуйста, не стесняйтесь обращаться в PAS с любыми вопросами или проблемами, которые могут у вас возникнуть по телефону 936-266-2000.
Предметы, предлагаемые для родов, родоразрешения и послеродового периода
Ниже перечислены некоторые предметы, которые рекомендуется взять с собой в больницу для родов и выздоровления. Здоровье Св. Луки — Больница Вудлендс с нетерпением ждет возможности разделить это захватывающее время с вами и вашей семьей.
- Халат и тапочки для прогулок в коридорах во время пребывания
- Теплые носки (не лучшая пара, если они испачкаются)
- Бюстгальтер для кормления грудью ИЛИ обтягивающий спортивный бюстгальтер, если не кормление грудью (для подавления выработки молока)
- Идущий на дом для мамы — беременность 20 нед. Размер
- Дополнительные подушки с небелыми наволочками (из-за возможности загрязнения, поэтому мы знаем, что они нам не принадлежат)
- Удобная обувь для дома — возможно, вы слишком распухли после родов, чтобы носить тесную обувь.
- Бальзам для губ — вы удивитесь, насколько сухими могут стать ваши губы от дыхания во время родов
- Зубная щетка, зубная паста и / или жидкость для полоскания рта
- Средства для ухода за волосами
- Любые другие туалетные принадлежности, которые могут вам понадобиться (у нас есть мыло Dial)
- Расходные материалы для контактных линз и / или очков
- Косметика
- Детская книжка или что-нибудь еще, на котором вы хотите оставить следы
- Идем домой, одеяло и детское одеяло (мы уважительно просим оставить здесь наше постельное белье для наших следующих пациентов)
- Детское автокресло — УСТАНОВЛЕНО и понятно, как использовать и регулировать
- Питательные закуски для партнера
- Список телефонов и лиц, которым необходимо сообщить о рождении
- Дополнительная бумага и ручка
- Камера и / или видеомагнитофон
- Предметы для массажа (лосьоны, масло или предметы для массажа спины), если вы хотите, чтобы ваш помощник проводил этот вид терапии
- Хороший журнал или книга по уходу за ребенком или грудному вскармливанию (если вы любите читать)
- Колода карт или игр для рожениц
Действия перед родами
- Выберите врача-педиатра
- Убедитесь, что вы зарегистрированы в больнице
- Планирование ухода за детьми для других братьев и сестер
- Стирать детскую одежду и постельное белье
- Проверьте установку автокресла вашего ребенка.Чтобы найти ближайшую станцию проверки безопасности автокресел, посетите сайт www.nhtsa.gov .
Уход за матерями: беременность, роды и родоразрешение
Женское здоровье — охрана материнстваБеременность
Беременность — это волнующее время в жизни многих женщин, но она также может быть сложной или стрессовой, в зависимости от вашей ситуации. Независимо от того, где вы находитесь в пути, мы можем помочь вам создать наилучшие впечатления от беременности для вас и вашей семьи.
Наша команда предлагает высококачественные услуги по уходу за беременными как при обычной беременности, так и при беременности с высоким риском в каждом из наших отделений.Мы с вами на всех этапах вашей беременности. У вас будет один главный акушер для дородового ухода, а также группа помощников врача и других специалистов, таких как сертифицированные медсестры-акушерки (CNMs), чтобы обеспечить непрерывность ухода. Для вашего удобства у нас:
- Один главный акушер или CNM, назначенный вам для всех дородовых посещений
- Электронные пренатальные записи, которые устраняют беспорядочные бумажные документы и предоставляют вам удобный, немедленный доступ ко всей вашей информации с компьютеров в Семейном центре и ER
- Бесплатный тур по беременности и родам, учебные классы по родам, в том числе классы по СЛР и грудному вскармливанию
Наши специалисты имеют опыт лечения как обычных беременностей, так и беременностей с высоким риском, а также таких состояний, как преэклампсия, гестационный диабет и анемия.Мы поможем вам решить любые возникающие проблемы, чтобы обеспечить наилучшее обслуживание и опыт.
Узнайте больше об услугах, которые мы предлагаем в системе Carolinas HealthCare System Blue Ridge, а также о том, что вы можете ожидать на каждом этапе беременности, загрузив наш Prenatal Guide .
Чтобы записаться на прием, звоните: 828-580-4341
Беременность, фитнес и хорошее самочувствие
Оздоровительный центрPhifer, входящий в систему Carolinas HealthCare System Blue Ridge, может помочь вам достичь ваших личных целей в фитнесе во время беременности.Члены PWC получают доступ к таким услугам и удобствам, как массаж для беременных, силовые тренировки и многое другое.
Загрузите листовку Материнское здоровье и благополучие , чтобы узнать больше.
Классы по беременности и родам
Мы считаем, что лучший способ подготовиться к рождению ребенка — это быть хорошо информированными. Чтобы помочь вам понять, чего ожидать на каждом этапе, мы предлагаем бесплатные туры и занятия по родам и уходу за детьми.
Каждый класс преподается дипломированными медсестрами по родовспоможению и содержит подробную информацию в различных областях, таких как роды, уход за младенцами и грудное вскармливание. Регистрация бесплатна, но мы рекомендуем назначать занятия по родам не позднее 20 недель беременности, чтобы быть готовыми к новому прибавлению.
Экскурсия по родильному отделению
Осмотрите отделения для родовспоможения в нашем офисе в Моргантоне во время экскурсии, проводимой одним из наших опытных сотрудников.Мы покажем вам круглосуточное отделение интенсивной терапии второго уровня, которое при необходимости будет доступно для вашего ребенка.
Готовые классы для родов
Этот класс предоставляет информацию о последних месяцах беременности, процессе родов и навыках выживания в родах, а также о раннем послеродовом периоде. Занятия предлагаются в виде трехнедельной вечерней серии. Мы также предлагаем ограниченное субботнее занятие.
Daddy Boot Camp
Уникальный класс отца для отца, который вдохновляет и вооружает мужчин, чтобы они могли уверенно общаться со своими младенцами и поддерживать своих партнеров.
Туры для братьев и сестер
Пригласите свою семью на экскурсию в Семейный центр, чтобы помочь подготовить своих детей к рождению ребенка.
Класс ухода за ребенком
В этом классе вы изучите основы ухода за младенцем, включая пеленание, уход за пуповиной, купание, понимание характеристик новорожденного и многое другое.
Класс грудного вскармливания
Американская академия педиатрии рекомендует кормить грудью, когда это возможно, поскольку исследования показали, что грудное вскармливание положительно влияет на общее состояние здоровья, рост и развитие младенца.Этот класс научит основам грудного вскармливания.
СЛР для младенцев
Знаете ли вы, что делать, если ваш младенец внезапно задохнется или перестанет дышать? Этот класс проводят инструкторы Американской кардиологической ассоциации.
Для получения дополнительной информации о наших классах см. Страницу 11 нашего руководства для беременных .
Чтобы записаться на занятия, позвоните нам по телефону: 828-580-6333
Работа и доставка
Наши современные отделения для родовспоможения в Carolinas HealthCare System Blue Ridge-Morganton удобны и привлекательны, а также оборудованы по последнему слову техники.
- Современные комфортные родильные комнаты
- Размещение — мама и ребенок остаются вместе
- Специализированный хирургический комплект в отделении неотложной помощи и кесарева сечения
- Частные часы для общения между мамой и новорожденным, а также открытые посещения, позволяющие семье и друзьям участвовать в прибытии ребенка
- Консультанты по грудному вскармливанию, сертифицированные Советом
- Магазин лактации находится на этаже
- Центр развлечений для братьев и сестер с играми и развлечениями для других ваших детей
- Комплект для новорожденных с подгузниками, комбинезоном Blue Ridge и другими предметами первой необходимости
Роды и услуги по доставке доступны только в нашем отделении Morganton с нашим отделением интенсивной терапии уровня II, если вашему ребенку потребуется специализированный уход.Если у вас обычная беременность или беременность с высоким риском, наши специалисты предоставят высококачественный индивидуальный уход.
Запишитесь на прием сегодня: 828-580-4341
Уход за новорожденными
Мы предлагаем круглосуточный домашний уход за вашим новорожденным. Наше отделение интенсивной терапии новорожденных (ОИТН) уровня II в Моргантоне оборудовано для ухода за младенцами, рожденными в возрасте от 32 недель, для лечения преждевременных родов, таких как желтуха или проблемы с приемом пищи.
В нашем отделении интенсивной терапии работают неонатологи, специально обученные уходу за младенцами, особенно недоношенными.Мы также сотрудничаем с Atrium Health и Levine Children’s Hospital, в которых есть отделение интенсивной терапии IV уровня, обеспечивающее высочайший уровень ухода за младенцами, в том числе с врожденными дефектами и расстройствами. При необходимости мы можем организовать транспорт, чтобы вы были уверены в том, что вашему младенцу всегда доступен высококлассный уход.Центр лактации
Мы здесь, чтобы поддержать каждую мать в достижении ее личной цели — обеспечивать грудным молоком своего ребенка столько, сколько захотят мама и ребенок. Наш Центр кормления грудью оказывает помощь в кормлении грудью в комфортной, благоприятной обстановке, чтобы оценить любые проблемы, которые могут у вас возникнуть.Мы разработаем индивидуальный план ухода и научим вас и вашу семью грудному вскармливанию до родов и в больнице. Мы будем поддерживать вас столько, сколько потребуется, в том числе после того, как вы вернетесь домой.
Услуги нашего центра лактации включают:
- Индивидуальные инструкции и помощь по установке и фиксации
- Помощь при грудном вскармливании как в больнице, так и после вашего возвращения домой
- Прием дородового кормления грудью
- Проверка веса ребенка
- Классы грудного вскармливания и лактации
- Телефон доверия
- Консультации по питанию
- Вернуться к рабочим встречам
Товары для грудного вскармливания доступны в нашем магазине для кормления грудью, расположенном в комнате 301.
Для вашего удобства мы предоставляем:
- Насосы и продукция Medela (ручная, полностью автоматическая электрическая перекачка или откачка без помощи рук)
- Принадлежности для чистки молокоотсоса и молокоотсоса
- Пакеты для хранения молока
- Подушечки с успокаивающим гелем
- Ланолин
- Нагрудник
- Средства для кормления особого назначения
- Пояс послеродовой поддержки
- Бюстгальтеры для кормления
- Майки для кормящих
- Накачка бюстье
Для получения дополнительной информации или для регистрации звоните по телефону 828-580-6333 .
Назад к женскому здоровью — акушерство, гинекология (акушерство-гинекология) стр.
. Посев на микрофлору из цервикального канала
Посев на микрофлору из цервикального канала