Беременность и коронавирус | Свежая и проверенная информация
В Госпитале Сант Жоан де Деу Барселона работает многопрофильная команда, состоящая из акушеров-гинекологов, педиатров, анестезиологов, акушерок и медсестер, которые ежедневно обновляют официальные рекомендации по текущей вспышке коронавируса SARS-CoV-2. Протокол действий и схема были созданы для защиты здоровья беременных женщин, а также наших специалистов.
Мы можем обеспечить правильный уход и безопасность беременных женщин с последующим наблюдением в нашем госпитале, как здоровых, так и тех, у кого появляются симптомы в течение следующих нескольких дней или, если беременная женщина была инфицирована и заболела коронавирусом COVID-19. Ниже мы собрали основные сомнения и опасения, которые, по нашему мнению, могут возникнуть у беременных женщин, опасающихся за своё здоровья из-за коронавируса.
Если я беременна, я больше подвержена риску, чем население в целом?
Данные, опубликованные до декабря 2021 года, показывают, что беременность является фактором риска и может привести к осложнениям для матери, вызванным инфекцией COVID-19, по сравнению с небеременными женщинами в тех же условиях. Тем не менее, абсолютный риск невелик. Такие последствия, как рост количества абортов, акушерские осложнения или пороки развития плода из-за коронавируса не были зарегистрированы.
Тем не менее, абсолютный риск невелик. Такие последствия, как рост количества абортов, акушерские осложнения или пороки развития плода из-за коронавируса не были зарегистрированы.
Что произойдёт, если я заражусь коронавирусом COVID-19 в период беременности?
Каждый день у нас появляется все больше информации о влиянии COVID-19 на беременных женщин, информация обновляется. Пока что данные свидетельствуют, что нет повышенного риска аборта у беременных с COVID-19. Научные исследования, доступные на сегодняшний день, сообщили о некоторых случаях возможной внутриутробной или перинатальной передачи, но это очень редко, и не похоже, что инфекция COVID-19 может вызвать пороки развития плода. Немногочисленные известные случаи у младенцев, заразившихся коронавирусной инфекцией в первые дни, протекают в легкой форме. У нас нет серьезных случаев.
Что касается осложнений у матери, большинство осложненных пневмоний произошло у невакцинированных беременных женщин, которые находились в третьем триместре беременности или в послеродовом периоде, то есть через несколько недель после родов. Инфекция COVID-19 в первом и втором триместрах беременности связана с небольшим количеством осложнений. Однако из-за осложнений у матери (особенно в третьем триместре беременности) увеличилась частота рождения недоношенных детей.
Инфекция COVID-19 в первом и втором триместрах беременности связана с небольшим количеством осложнений. Однако из-за осложнений у матери (особенно в третьем триместре беременности) увеличилась частота рождения недоношенных детей.
В Госпитале Сант Жоан де Деу Барселона мы рекомендуем начинать лечение гепарином, чтобы избежать образования тромба, продолжительность лечения будет варьироваться. в зависимости от тяжести коронавирусной инфекции и срока беременности.
Рекомендуется ли вакцина от коронавируса во время беременности?
Опубликованные к настоящему времени исследования вакцинации беременных женщин показали, что прививки безопасны как для матери, так и для плода. По этой причине вакцину следует предлагать беременным женщинам так же, как и остальному населению, поскольку ее преимущества перевешивают риск заражения инфекцией COVID-19. Также рекомендуется предлагать вакцинацию беременным с заболеваниями, связанными с повышенным риском осложнений.
Также рекомендуется предлагать вакцинацию беременным с заболеваниями, связанными с повышенным риском осложнений.
Особенно важно предлагать вакцину от коронавируса беременным женщинам с такими патологиями как прегестационный диабет, болезни сердца, ожирение, заболевание почек, тяжелые респираторные заболевания, такие как астма или муковисцидоз, высокое кровяное давление, иммуносупрессия и т.д., а также беременным женщинам с высоким риском заражения коронавирусом.
Текущая рекомендация заключается в том, чтобы мРНК-вакцина (в применении которой уже накоплен достаточный опыт) предлагалась всем беременным женщинам в соответствии с установленными планами вакцинации. Идеальным временем введения прививки является второй триместр беременности, но при высоком эпидемиологическом риске, наличии других сопутствующих заболеваний или факторов риска возможно также назначение вакцины и в первом триместре.
Что касается вакцинации против COVID-19 во время лактации, то компоненты вакцины не были выявлены в молоке, но были обнаружены антитела, и научные общества пропагандируют вакцинацию против COVID-19 во время лактации из-за вероятного дополнительного преимущества передачи антител против коронавируса младенцу.
Как и остальной части населения, беременным женщинам рекомендуется вводить бустерную дозу прививки через 6 месяцев после введения мРНК-вакцины (Pfizer или Moderna) или через 3 месяца в случае первоначальной вакцинации Jansen или Astrazeneca.
Как теперь будет проходить мой контроль беременности?
Госпиталь Сант Жоан де Деу работает с обновленными и постоянно пересматриваемыми протоколами, чтобы гарантировать для обеспечения максимальной безопасности неинфицированных беременных пациенток, а также пациенток, зараженных коронавирусом. Вот почему важно доверять медицинскому персоналу, следовать их рекомендациям и посещать назначенные консультации по наблюдению за беременностью, чтобы обеспечить благополучие как вам, так и вашему ребенку. Если визит может быть проведен дистанционно (например, чтобы предоставить результаты анализов) или его можно отложить на несколько дней, сотрудники центра свяжутся с вами, чтобы дать вам новые инструкции.Беременным женщинам, инфицированным COVID-19, которым ещё рано рожать и у которых легкие симптомы инфекции, рекомендуется использовать меры защиты и соблюдать действующие правила по поводу домашней изоляции. Пациентка будет проинформирована индивидуально нашими специалистами. Акушерский контроль, если это возможно и в зависимости от каждого случая, будет отложен на 7 дней, чтобы максимально избежать контакта с другими беременными женщинами или уязвимыми пациентами. В случае невозможности отложить акушерский контроль, он будет проведен в амбулаторных консультациях поздним утром.
Если визит может быть проведен дистанционно (например, чтобы предоставить результаты анализов) или его можно отложить на несколько дней, сотрудники центра свяжутся с вами, чтобы дать вам новые инструкции.Беременным женщинам, инфицированным COVID-19, которым ещё рано рожать и у которых легкие симптомы инфекции, рекомендуется использовать меры защиты и соблюдать действующие правила по поводу домашней изоляции. Пациентка будет проинформирована индивидуально нашими специалистами. Акушерский контроль, если это возможно и в зависимости от каждого случая, будет отложен на 7 дней, чтобы максимально избежать контакта с другими беременными женщинами или уязвимыми пациентами. В случае невозможности отложить акушерский контроль, он будет проведен в амбулаторных консультациях поздним утром.
Нужно ли обращаться в Отделение неотложной помощи, если если у меня есть симптомы, совместимые с инфекцией COVID-19?
Беременные женщины считаются уязвимой группой населения для инфекции COVID-19, и по этой причине, если у вас повышенная температура, кашель, общее недомогание или диарея, вам следует обратиться в свой центр первичной медико-санитарной помощи или госпиталь, чтобы подтвердить инфекцию, выполнив ПЦР или тест на антиген в зависимости от количества дней, когда появились первые симптомы. Имейте в виду, что в легких случаях, не требующих госпитализации, рекомендуются меры защиты (маска, частая гигиена рук) и избегание контактов с уязвимыми людьми.
Имейте в виду, что в легких случаях, не требующих госпитализации, рекомендуются меры защиты (маска, частая гигиена рук) и избегание контактов с уязвимыми людьми.
Если у вас температура выше 38ºC, которая не спадает при приеме парацетамола, или вы чувствуете одышку, вам следует обратиться в отделение неотложной помощи для завершения исследования и исключения осложнений. Если осложнения, связанные с COVID-19, подтвердятся, вы должны быть госпитализированы в изолированное отделение.
Что мне делать, если мне сказали идти в Отделение неотложной помощи?
Если вам нужно ехать в больницу, вы должны надеть маску, как и остальные люди, и проводить частую гигиену рук. Медицинский персонал может попросить вас подождать в определенном месте, чтобы избежать контакта с уязвимыми пациентами.
Могу ли я передать коронавирус своему ребенку?
Сообщалось о некоторых случаях внутриутробной или перинатальной передачи инфекции COVID-19, но это происходит очень редко и, похоже, коронавирус не связан с пороками развития ребенка при рождении. В редких случаях было описано инфицирование ребенка коронавирусом в течение нескольких дней после его рождения, которое в большинстве случаев сопровождалось легкими симптомами. В настоящее время ведутся исследования, поэтому беременные женщины должны продолжать принимать надлежащие меры предосторожности, чтобы защитить себя от воздействия коронавируса и обращаться за медицинской помощью, если у них появится температура, кашель, одышка или общее недомогание.
В редких случаях было описано инфицирование ребенка коронавирусом в течение нескольких дней после его рождения, которое в большинстве случаев сопровождалось легкими симптомами. В настоящее время ведутся исследования, поэтому беременные женщины должны продолжать принимать надлежащие меры предосторожности, чтобы защитить себя от воздействия коронавируса и обращаться за медицинской помощью, если у них появится температура, кашель, одышка или общее недомогание.
Как будут проходить мои роды, если я заразилась?
Госпиталь Сант Жоан де Деу и другие медицинские центры в Испании
Для оказания помощи всем беременным женщинам, у которых уже подошел срок родов, были созданы специальные протоколы, которые постоянно обновляются, чтобы адаптировать их к последним рекомендациям. Инфекция COVID-19 не является показанием для немедленного прерывания беременности, если у матери нет других осложнений. Время и способ родовспоможения будет определяться в индивидуальном порядке, в соответствии с состоянием матери, сроком беременности и акушерскими условиями.Если нет дополнительных противопоказаний, может быть введена местная или регионарная анестезия (эпидуральная или спинальная).Как правило, рекомендуется раннее пережатие пуповины и быстрое удаление загрязнений кровью на коже новорожденного. Индивидуально и в зависимости от состояния матери и ребенка, кожный контакт может допускаться в определенных случаях.
В любом случае, как мы упоминали ранее, медицинский персонал, который наблюдает вас, даст вам соответствующие указания в зависимости от ситуации, согласно определенным критериям.
Инфекция COVID-19 не является показанием для немедленного прерывания беременности, если у матери нет других осложнений. Время и способ родовспоможения будет определяться в индивидуальном порядке, в соответствии с состоянием матери, сроком беременности и акушерскими условиями.Если нет дополнительных противопоказаний, может быть введена местная или регионарная анестезия (эпидуральная или спинальная).Как правило, рекомендуется раннее пережатие пуповины и быстрое удаление загрязнений кровью на коже новорожденного. Индивидуально и в зависимости от состояния матери и ребенка, кожный контакт может допускаться в определенных случаях.
В любом случае, как мы упоминали ранее, медицинский персонал, который наблюдает вас, даст вам соответствующие указания в зависимости от ситуации, согласно определенным критериям.
Что будет после родов с моим ребенком, если я заразилась коронавирусом COVID-19?
Если с малышом все в порядке и у него нет симптомов, он может находиться в одной палате с матерью, соблюдая необходимые меры предосторожности. Во время госпитализации, если у сопровождающего члена семьи нет симптомов COVID-19 или легкие симптомы, он может оставаться в палате, помогая ухаживать за ребенком и соблюдая те же необходимые меры предосторожности, что и мать. Если у него наблюдаются умеренные или тяжелые симптомы, он должен соблюдать домашнюю изоляцию или обратиться в другой центр для обследования и лечения.
Также, будет проводиться наблюдение новорожденного, ему будет сделан тест ПЦР в первые часы жизни, чтобы проверить, есть ли у него
Во время госпитализации, если у сопровождающего члена семьи нет симптомов COVID-19 или легкие симптомы, он может оставаться в палате, помогая ухаживать за ребенком и соблюдая те же необходимые меры предосторожности, что и мать. Если у него наблюдаются умеренные или тяжелые симптомы, он должен соблюдать домашнюю изоляцию или обратиться в другой центр для обследования и лечения.
Также, будет проводиться наблюдение новорожденного, ему будет сделан тест ПЦР в первые часы жизни, чтобы проверить, есть ли у него
Смогу ли я кормить грудью, если я заражена коронавирусом?
Специалисты настаивают, что грудное вскармливание дает много преимуществ, в том числе и в борьбе против этого коронавируса SARS-CoV-2, например, передача антител от матери к ребенку. По этой причине и с учетом имеющихся данных, Испанское общество неонатологии и Всемирная организация здравоохранения рекомендуют поддерживать грудное вскармливание с рождения, когда это позволяют клинические состояния ребенка и матери, всегда принимая строгие меры защиты (гигиена рук и маска).
Однако в последние дни эти рекомендации менялись и могут измениться, поэтому мы просим вас довериться медицинскому персоналу, который во время родов и в послеродовом периоде сможет сообщить вам о рекомендациях по поводу грудного вскармливания.
По этой причине и с учетом имеющихся данных, Испанское общество неонатологии и Всемирная организация здравоохранения рекомендуют поддерживать грудное вскармливание с рождения, когда это позволяют клинические состояния ребенка и матери, всегда принимая строгие меры защиты (гигиена рук и маска).
Однако в последние дни эти рекомендации менялись и могут измениться, поэтому мы просим вас довериться медицинскому персоналу, который во время родов и в послеродовом периоде сможет сообщить вам о рекомендациях по поводу грудного вскармливания.
Что касается вакцинации от коронавируса в период кормления грудью, то результаты исследований подтвердили, что компоненты вакцины от коронавируса не были обнаружены в молоке, но были обнаружены антитела, поэтому научные общества рекомендуют вакцинацию в период лактации из-за дополнительного преимущества передачи антител младенцу.
Что делать, если мне показана домашняя изоляция?
Необходимо будет предпринять ряд мер, чтобы не заразиться самой или не заразить свою семью, поэтому инфицированный человек: Носить маску: использовать маску, когда вы находитесь в той же комнате, что и остальные люди.Быть внимательным с жидкостями тела: человек, который вступает в контакт с кровью, слизью или другими жидкостями, должен носить маску, халат и одноразовые перчатки. И хорошо мыть руки с мылом.
Часто мыть руки, как и остальные члены семьи.
Проводить частую уборку в доме: в основном, держать в чистоте посуду или предметы, к которым часто прикасаются, такие как ручки, дверные замки, компьютеры, телефоны и ванные комнаты. Рекомендуются чистящие средства с гипохлоритом натрия (две столовые ложки хлоркина литр воды).
Носить маску: использовать маску, когда вы находитесь в той же комнате, что и остальные люди.Быть внимательным с жидкостями тела: человек, который вступает в контакт с кровью, слизью или другими жидкостями, должен носить маску, халат и одноразовые перчатки. И хорошо мыть руки с мылом.
Часто мыть руки, как и остальные члены семьи.
Проводить частую уборку в доме: в основном, держать в чистоте посуду или предметы, к которым часто прикасаются, такие как ручки, дверные замки, компьютеры, телефоны и ванные комнаты. Рекомендуются чистящие средства с гипохлоритом натрия (две столовые ложки хлоркина литр воды).
Что такое коронавирус SARS-CoV-2?
Болезнь COVID-19 вызвана коронавирусом SARS-Cov-2. Болезнь в основном поражает людей в возрасте от 30 до 79 лет, и очень редко встречается у детей в возрасте до 20 лет. У беременных женщин, инфицированных COVID-19, как и у других людей, может быть жар, кашель и одышка.
Дыхательные проблемы появляются, когда инфекция поражает легкие и вызывает пневмонию.
¿Как предотвратить распространение вируса SARS-CoV-2?
Ниже приводим рекомендуемые меры по снижению вероятности заражения коронавирусом.Часто мойте руки с мылом, водой или спиртосодержащими растворами. Особенно важно это делать после посещения общественных мест и при контакте с другими людьми или поверхностями.Старайтесь не касаться лица руками, особенно рта, носа и глаз.Используйте одноразовые салфетки и сразу же вымойте руки. При кашле или чихании прикрывайте рот и нос внутренней частью локтя и сразу же мойте руки. Не делитесь едой, посудой или другими предметами, не помыв их должным образом. Избегайте тесного контакта с людьми с респираторными симптомами.Использование маски не рекомендуется, если не появляются симптомы инфекции
Хронология развития коронавируса SARS-CoV-2
В декабре 2019 г. Муниципальная комиссия здравоохранения и санитарии г. Ухань (провинция Хубэй, Китай) сообщила о группе случаев пневмонии, вызванной неизвестным вирусом.
Муниципальная комиссия здравоохранения и санитарии г. Ухань (провинция Хубэй, Китай) сообщила о группе случаев пневмонии, вызванной неизвестным вирусом.
В течение 2020 и 2021 годов появились разные варианты SARS-CoV2 с разной способностью к скорости заражения, передачи и вызыванию тяжелого течения заболевания.
Гигиена в послеродовом периоде
Поздравляем! Вы стали мамой!
Послеродовой период — не менее важный и ответственный этап в жизни семьи, чем беременность.
Послеродовый период, длится 6-8 недель (начинается после рождения последа и заканчивается, когда органы и системы, изменившиеся во время беременности, возвращаются к первоначальному состоянию).
 Их характер в течение послеродового периода меняется: в первые дни лохии имеют кровяной характер; с 4-го дня их окраска меняется на красновато-коричневую; к 10-му дню они становятся светлыми, жидкими, без примеси крови, а через 3 недели выделений практически нет. Могут появиться неприятные ощущения из-за сокращения матки. Чтобы уменьшить дискомфорт, нагнитесь вперед и легкими движениями помассируйте живот. Если неприятные ощущения в области матки возникают при кормлении, попробуйте выбрать другое положение. Удобно кормить лежа на боку. Живот может побаливать и по другой причине. Это болят мышцы пресса, которые были активно задействованы во время родов, попытайтесь расслабиться или сделать легкий массаж.
Их характер в течение послеродового периода меняется: в первые дни лохии имеют кровяной характер; с 4-го дня их окраска меняется на красновато-коричневую; к 10-му дню они становятся светлыми, жидкими, без примеси крови, а через 3 недели выделений практически нет. Могут появиться неприятные ощущения из-за сокращения матки. Чтобы уменьшить дискомфорт, нагнитесь вперед и легкими движениями помассируйте живот. Если неприятные ощущения в области матки возникают при кормлении, попробуйте выбрать другое положение. Удобно кормить лежа на боку. Живот может побаливать и по другой причине. Это болят мышцы пресса, которые были активно задействованы во время родов, попытайтесь расслабиться или сделать легкий массаж.У большинства некормящих женщин на 6-8-й неделе после родов наступает менструация, чаще она приходит без выхода яйцеклетки из яичника. Однако возможно наступление овуляции и беременности в течение первых месяцев после родов. У кормящих женщин время наступления первой менструации после родов может откладываться на многие месяцы.

Нормальный послеродовый период характеризуется хорошим общим состоянием женщины, нормальной температурой, достаточной лактацией. Для профилактики инфекционных осложнений имеет значение строгое соблюдение санитарно-эпидемиологических требований и правил личной гигиены.
ГИГИЕНА В ПОСЛЕРОДОВОМ ПЕРИОДЕ
Важное значение имеет соблюдение строжайшей чистоты.
- Родильница должна два раза в день (утром и вечером) принимать душ, тогда же мыть молочную железу с мылом, чистить зубы.
- Особое внимание следует обращать на чистоту рук. Ногти должны быть коротко подстрижены, руки нужно чаще мыть с мылом и обязательно перед каждым кормлением ребенка (если руки загрязнены, то можно заразить ребенка, занести инфекцию на соски).
- Среди гигиенических мероприятий особое значение в послеродовом периоде имеет содержание в чистоте наружных половых органов и окружающих их кожных покровов.
- Подмываться следует теплой водой с мылом (жидким с дозатором, т.
 к. на кусковом микробы замечательно себя чувствуют) текучей струей, обмывать половые органы следует спереди назад (от лобка к заднему проходу) после каждого посещения туалета не менее 4-5 раз в день (в туалет нужно ходить именно с такой периодичностью, чтобы наполненный мочевой пузырь не препятствовал сокращению матки ).
к. на кусковом микробы замечательно себя чувствуют) текучей струей, обмывать половые органы следует спереди назад (от лобка к заднему проходу) после каждого посещения туалета не менее 4-5 раз в день (в туалет нужно ходить именно с такой периодичностью, чтобы наполненный мочевой пузырь не препятствовал сокращению матки ).
Перед подмыванием нужно чисто вымыть руки. - Следите за чистотой прокладок, меняйте их через 3-4 часа вне зависимости от наполненности. Удалять прокладки следует движением спереди назад для предотвращения попадания микроорганизмов из заднего прохода во влагалище. При наличии швов на промежности мыть их следует достаточно тщательно – можно просто направить на него струю воды. После подмывания нужно высушить промежность и область швов промакивающими движениями полотенца спереди назад.
- Принимать ванну первые 6 недель после родов запрещается. Это связано с тем, что вход во влагалище еще недостаточно сомкнут и вместе с водой могут проникнуть в него болезнетворные микробы.
 Понятно, что в это время нельзя купаться в бассейне, реке, озере, море.
Понятно, что в это время нельзя купаться в бассейне, реке, озере, море. - Категорически исключается использование утягивающего белья, так как оно оказывает значительное давление на промежность, что нарушает кровообращение, препятствуя заживлению.
- При наличии швов на промежности женщине 7-14 дней (в зависимости от степени повреждения ) нельзя садиться. При этом на унитаз можно садиться уже в первые сутки после родов. Кстати, о туалете. Многие женщины боятся сильной боли и стараются пропускать дефекацию, в итоге нагрузка на мышцы промежности увеличивается и боль усиливается.
Чтобы избежать запора после родов, не употребляйте еду, оказывающую закрепляющий эффект. Если проблема запоров для вас не новость, перед каждым приемом пищи выпивайте столовую ложку растительного масла. Стул будет мягким и никак не повлияет на процесс заживления швов.
- Нательное и постельное бельё должны быть хлопчатобумажные. Нательное меняем ежедневно, постельное – не реже, чем один раз в три–пять дней.

- Особого ухода не требуют швы после кесарева сечения. После того, как снимут швы и повязку, можно принять душ. Не трите сильно мочалкой область шва. С болезненными ощущениями в области передней брюшной стенки поможет справиться послеродовый или послеоперационный бандаж, который нужно носить 4 месяца. Молодых мам часто интересует: не разойдутся ли швы, если носить ребенка на руках? Первые 2-3 месяца после операции рекомендуется поднимать тяжесть не больше веса вашего ребенка.
Случается, что на месте шва возникает покраснение, раздражение, кровянистые или гнойные выделения. Это свидетельствует о нагноении или расхождении швов. Тогда вам немедленно надо обратиться к врачу в женскую консультацию.
Половую жизнь после родов можно возобновлять спустя 6-8 недель. К этому моменту организм женщины уже полностью приходит в норму. Врач посоветует вам средства контрацепции.
Чтобы полностью восстановиться после родов, до следующей беременности должно пройти не менее двух лет.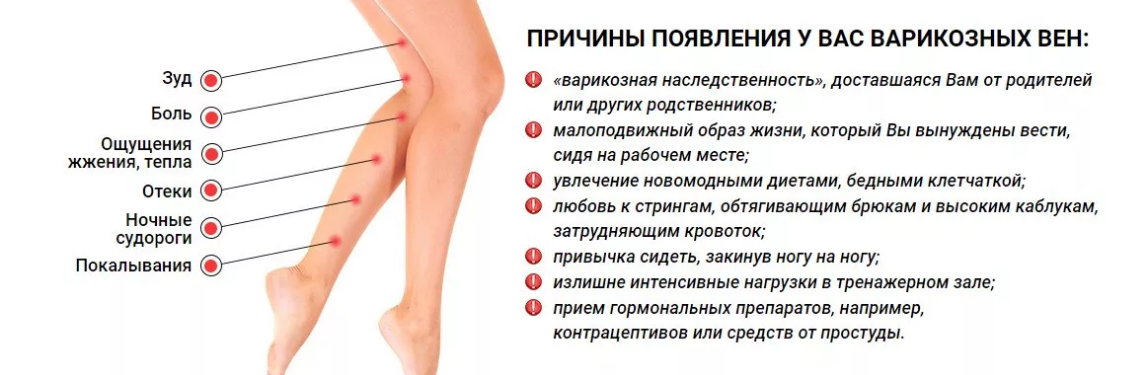
ГРУДНОЕ ВСКАМЛИВАНИЕ
Кормление ребенка должно идти не по часам, а по требованию, в т.ч. в ночное время. В одно кормление прикладывайте ребенка к одной груди, чтобы он сосал долго и получил позднее молоко, которое содержит факторы развития мозга и интеллекта, факторы роста и иммуноглобулины. Позднее молоко идет как молозиво капельками, ребенок сосет его с перерывами. Иногда мама в этот момент думает, что ребенок балуется и отрывает его от груди. Этого делать не нужно. Пусть сам отпустит ее.
Грудное молоко является наилучшим видом пищи для грудного ребенка!
- После того как ребенок насытился, мама должна тщательно ощупать молочную железу. Если грудь мягкая и нигде нет болезненности и уплотнений, то сцеживание не нужно. При необходимости можно обмывать молочные железы теплой водой после кормления, начиная от соска и заканчивая подмышечной впадиной, и просушивать чистым полотенцем.
Очень полезны для груди после родов и воздушные ванны, которые лучше всего принимать после кормления, чтобы дать груди возможность отдохнуть, «подышать». Продолжительность такой воздушной ванны может не превышать 15—20 минут, но польза от нее огромна.
Продолжительность такой воздушной ванны может не превышать 15—20 минут, но польза от нее огромна.
- Следует ежедневно тщательно осматривать сосок, на поверхности которого не должно быть трещин и для профилактики оставить капельку молока на соске и дать ему высохнуть на открытом воздухе.
В качестве основного и единственного продукта для кормления новорожденного должно быть использовано только грудное молоко. Недопустимо применение сосок, рожков и «пустышек», так как это приводит к ослаблению сосания новорожденным и, соответственно, к неполному опорожнению молочной железы, снижению выработки пролактина.
Вас волнует вопрос – не мало ли у меня молока?
Чтобы решить этот вопрос нужно понаблюдать за ребенком, если он мочится более 6 раз в сутки значит получает достаточное количество молока. Причиной уменьшения количества молока может быть:
— редкое кормление перерыв (3 и более часов)
— если не кормите ночью
— короткие кормления или по часам
Чтобы увеличить количество молока, нужно перестроить режим кормления, кормить часто и так долго, как хочет ребенок. Стараться кормить одной грудью, чтобы ребенок высасывал позднее молоко, можно поцедить опорожненную грудь минут 10, тем самым усилится приток молока. Необходимо улучшить питание мамы или применить травяные чаи для усиления лактации.
Стараться кормить одной грудью, чтобы ребенок высасывал позднее молоко, можно поцедить опорожненную грудь минут 10, тем самым усилится приток молока. Необходимо улучшить питание мамы или применить травяные чаи для усиления лактации.
ПИТАНИЕ
Питание кормящей матери должно быть калорийным (3200 ккал), сбалансированным с должным количеством белков, жиров, углеводов, витаминов и микроэлементов. Эта диета будет с преобладанием молочнокислых, белковых продуктов, свежих фруктов и овощей. Пища должна быть богата витаминами и микроэлементами. Следует исключить из рациона питания острые, жирные, жареные, копченые блюда, консервы, колбасы, алкоголь и потенциальные аллергены для ребенка (шоколад, цитрусовые, кофе).
Питание родильницы должно быть 5—6-разовым. Следует так распределить продукты в суточном меню, чтобы те из них, которые богаты белком и значительно труднее перевариваются в желудочно-кишечном тракте (мясо, рыба, крупы), были бы использованы в течение первой половины дня, а во второй половине целесообразно отдать предпочтение молочно-растительной пище.
Состояния, требующие особого внимания
К сожалению, не всегда первый месяц после родов проходит гладко. Могут возникнуть ситуации, когда помощь врача необходима. Следите за своим самочувствием, регулярно измеряйте температуру тела, так как повышение температуры чаще всего является первым признаком осложнений послеродового периода.
Все осложнения послеродового периода можно разделить на несколько групп:
1. Осложнения со стороны матки.
Субинволюция матки – снижение скорости сокращения матки, вследствие задержки в матке послеродовых выделений. Заболевание чаще возникает на 5-7 день после родов, вследствие закрытия канала шейки матки сгустком крови или кусочком плодных оболочек, а также перегибом матки из-за расслабления связочного аппарата.
Инфицирование содержимого матки может привести к воспалительному процессу слизистой оболочки матки — эндометриту. Предрасполагающими факторами возникновения эндометрита являются тяжелые роды, нарушения отделения плаценты во время родов, перенесенные при беременности инфекции половых путей, нарушения иммунитета, аборты. Симптомами заболевания являются: повышение температуры тела, неприятный запах у лохий, ноющая боль внизу живота. При появлении подобных симптомов необходимо обратиться к врачу акушер-гинекологу по месту жительства. Для уточнения диагноза проводится ультразвуковое исследование и, при необходимости, оперативное вмешательство, во время которого удаляют содержимое из полости матки (промывание или выскабливание матки). После оперативного вмешательства обязательно назначают антибиотики.
Симптомами заболевания являются: повышение температуры тела, неприятный запах у лохий, ноющая боль внизу живота. При появлении подобных симптомов необходимо обратиться к врачу акушер-гинекологу по месту жительства. Для уточнения диагноза проводится ультразвуковое исследование и, при необходимости, оперативное вмешательство, во время которого удаляют содержимое из полости матки (промывание или выскабливание матки). После оперативного вмешательства обязательно назначают антибиотики.
2. Осложнения со стороны молочной железы.
Лактостаз – застой молока в молочной железе. При этом грудь набухает и становится болезненной, появляются очаги уплотнений, возможен кратковременный подъем температуры тела. Сам по себе лактостаз не является заболеванием, требуя лишь бережного сцеживания груди, ограничения приема жидкости и частого кормления болезненной грудью. Однако при присоединении инфекции он переходит в лактационный мастит, требующий немедленной медицинской помощи, антибиотикотерапии, а порой и оперативного вмешательства. Вопрос о возможности кормления грудью при мастите решается индивидуально, в зависимости от стадии заболевания.
Вопрос о возможности кормления грудью при мастите решается индивидуально, в зависимости от стадии заболевания.
Еще одно осложнение со стороны груди – это появление трещин на сосках. Основной причиной их появления является неправильное прикладывание ребенка к груди, когда младенец захватывает только сосок, а не всю ареолу. Такой захват очень болезненен для матери – и это главный сигнал опасности. Кормление ребенка не должно причинять боль. Хорошую консультативную и практическую помощь при лактостазах и трещинах сосков оказывают консультанты по грудному вскармливанию. Лечение трещин заключается в обработке соска ранозаживляющими препаратами.
Гипогалактия — недостаточное образование молока. Для того, чтобы увеличить количество молока маме необходимо увеличить частоту кормлений, не пропускать ночные кормления, предлагать ребенку обе груди в одно кормление, больше пить, полноценно питаться и много спать.
3. Осложнения со стороны тканей шейки матки, влагалища и кожи.
Воспаленные раны этих тканей называются послеродовые язвы. При присоединении инфекции эти раны отекают, покрываются гнойным налётом, края их болезненны. С целью лечения они обрабатываются различными антисептиками, иногда требуют хирургической обработки.
4. Осложнения со стороны венозной системы.
Геморроидальные узлы (варикозно расширенные вены прямой кишки) также служат причиной болевых ощущений. При ущемлении они увеличиваются, становятся отечными, напряженными и болезненными. Уменьшить боль помогает тщательная гигиена (душ после каждого посещения туалета), прикладывание льда к промежности. По назначению врача можно использовать некоторые медикаментозные препараты.
Тромбофлебит – заболевание вен, характеризующееся воспалением венозной стенки и тромбированием вены. После родов чаще всего возникает тромбофлебит тазовых вен. Обычно это заболевание возникает на третьей неделе после родов. По симптомам оно очень похоже на эндометрит, но требует другого лечения. Лечением осложнений со стороны венозной системы занимаются хирурги.
Лечением осложнений со стороны венозной системы занимаются хирурги.
Осложнения после родов требуют немедленного лечения, так как могут привести к генерализации процесса – послеродовому перитониту или сепсису. Поэтому, если вас что-либо смущает в вашем состоянии – обязательно обратитесь к врачу.
В женскую консультацию в первый раз надо явиться через 10 дней после выписки из родильного дома.
Желаем вам благополучно провести послеродовый период, воспользовавшись нашими советами.
Раевская Ж.Г. — зав. акушерско-физиологическим отделением УЗ «ГКРД №2»
Покалывание, боли в руках во время беременности? Это может быть синдром запястного канала
Беременность, хотя и радостное время подготовки к рождению ребенка, также сопровождается множеством нежелательных симптомов – от утренней тошноты и усталости до изжоги, болей в спине и отеков. Хотя вы можете ожидать возникновения этих и других симптомов, одним из симптомов, который может стать неожиданностью, является боль, покалывание или онемение в руках и запястьях — признаки синдрома запястного канала.
Синдром запястного канала на самом деле является очень распространенной жалобой во время беременности и может затронуть до 60 процентов беременных женщин. Хотя синдром запястного канала во время беременности обычно носит временный характер, он может вызывать сильный дискомфорт, пока симптомы сохраняются.
Что вызывает туннельный синдром запястья у беременных?
Когда вы беременны, объем вашей крови удваивается. Эта дополнительная жидкость может вызвать повышенное давление и отек по всему телу. Когда опухоль возникает вокруг запястья, она может сдавливать срединный нерв в запястном канале. Срединный нерв обеспечивает чувствительность кисти/пальцев, а также многих мышц руки. Когда срединный нерв сдавливается, это может вызвать онемение, покалывание, боль и слабость в руках, говорит хирург-ортопед Университетской больницы Джонатан Макнин, доктор медицинских наук. Отек рук может усилиться из-за снижения подвижности рук и пальцев. Повторяющиеся действия также могут усугубить симптомы запястного канала.
Симптомы и лечение
Симптомы синдрома запястного канала обычно проявляются в третьем триместре. Симптомы обычно более выражены ночью из-за перераспределения жидкости, а также из-за положения запястья во время сна. Давление в запястном канале может увеличиваться в два-три раза, когда запястье полностью сгибается или разгибается, объясняет доктор Макнин.
Общие симптомы включают:
- Боль в запястье, кистях или пальцах
- Ощущение жжения
- Покалывание
- Онемение
- Слабость
- Снижение ловкости
Хорошей новостью является то, что симптомы синдрома запястного канала, связанного с беременностью, обычно исчезают после родов, хотя может пройти до шести недель после родов, прежде чем они улучшатся, говорит доктор Макнин. Важно внимательно следить за симптомами, поскольку они могут сохраняться и приводить к необратимому повреждению нервов.
Когда дело доходит до лечения симптомов синдрома запястного канала во время беременности, специалисты-ортопеды рекомендуют консервативные методы в качестве первой линии лечения. К ним относятся:
К ним относятся:
- Ношение шины или фиксатора запястья с нейтральным положением запястья во время сна
- Ручная терапия для упражнений, помогающих контролировать отек
- Лекарства — спросите своего врача, есть ли лекарства, такие как нестероидные противовоспалительные препараты . лекарства или стероиды безопасно принимать во время беременности. Инъекция стероидов, вводимая в запястный канал, часто может обеспечить эффективное облегчение, если другие варианты лечения не дали результата.
Хирургия синдрома запястного канала предназначена для случаев, когда консервативное лечение не помогает. Обычно рекомендуется подождать до родов, чтобы пройти операцию, хотя вы можете поговорить со своим врачом о рисках и преимуществах.
Дополнительные действия, которые вы можете выполнять дома для облегчения симптомов запястного канала, включают:
- Часто растягивайте и осторожно встряхивайте запястья и руки, чтобы уменьшить боль и улучшить кровообращение
- Удостоверьтесь, что ваши руки и запястья находятся в правильном положении при выполнении повторяющихся движений, например при наборе текста, уделяя особое внимание удержанию запястий прямыми
- Уменьшение потребления соли для уменьшения отечности
Ссылки по теме
В университетских больницах есть команда специалистов-ортопедов, которые могут диагностировать и лечить синдром запястного канала и другие заболевания рук и запястий. У нас также есть сеть экспертов по женскому здоровью, в том числе сертифицированные акушеры-гинекологи и сертифицированные медсестры-акушерки, которые помогут вам на протяжении всей беременности и окажут помощь при симптомах и состояниях, возникающих в дородовой и послеродовой периоды.
У нас также есть сеть экспертов по женскому здоровью, в том числе сертифицированные акушеры-гинекологи и сертифицированные медсестры-акушерки, которые помогут вам на протяжении всей беременности и окажут помощь при симптомах и состояниях, возникающих в дородовой и послеродовой периоды.
Синдром запястного канала у беременных | Беременность, Беспокойство и дискомфорт, статьи и поддержка
Синдром запястного канала может поражать женщин во время беременности. Узнайте больше о синдроме запястного канала, его симптомах и способах их облегчения.
Покалывание, онемение и боль в руке часто возникают во время беременности и, вероятно, вызваны состоянием, называемым синдромом запястного канала. Обычно это временное явление, и оно должно пройти после рождения ребенка (NHS Choices, 2018).
Что такое синдром запястного канала?
Кистевой туннель — это узкий проход или туннель в запястье. Во время беременности гормональные изменения часто приводят к задержке жидкости (NHS Choices, 2018). Эта жидкость может собираться вокруг лучезапястных суставов и давить на нервы, идущие от предплечья и запястья к кисти через запястный канал.
Эта жидкость может собираться вокруг лучезапястных суставов и давить на нервы, идущие от предплечья и запястья к кисти через запястный канал.
Это давление на эти нервы вызывает синдром запястного канала, симптомы которого включают:
- онемение рук
- покалывание и боль в большом и других пальцах одной или обеих рук
- слабый большой палец или трудности с захватом предметов и выполнением рутинных задач, таких как застегивание пуговиц.
(NHS Choices, 2018)
Эти симптомы могут поражать одну или обе руки и часто могут усиливаться ночью (NICE, 2016; NHS Choices, 2018).
Что такое лечение синдрома запястного канала?
Синдром запястного канала, появляющийся во время беременности, часто проходит в течение нескольких месяцев после рождения ребенка. Вы можете лечить или облегчать свои симптомы во время беременности:
- Избегать или делать частые перерывы в деятельности, которая усугубляет ваши симптомы.
- Ношение шины на запястье на ночь для облегчения симптомов.
 Шина поможет держать запястье в правильном положении и уменьшить давление на нерв. Вы можете купить их в крупных аптеках или в Интернете. Вам нужно будет носить его на ночь в течение как минимум четырех недель, чтобы он начал чувствовать себя лучше.
Шина поможет держать запястье в правильном положении и уменьшить давление на нерв. Вы можете купить их в крупных аптеках или в Интернете. Вам нужно будет носить его на ночь в течение как минимум четырех недель, чтобы он начал чувствовать себя лучше. - Упражнения для рук, иглоукалывание и йога — есть несколько доказательств того, что это может помочь облегчить симптомы.
(НИЦЦА, 2016 г.; выбор NHS, 2018 г.).
Если симптомы запястного канала не улучшаются, становятся тяжелыми или ухудшаются, обратитесь к своему терапевту. В некоторых случаях, если использование шины для запястья не помогло, врач общей практики может порекомендовать инъекцию стероидов (NICE, 2016; NHS Choices, 2018).
Восстановление после синдрома запястного канала
У некоторых мам синдром запястного канала может быть более тяжелым и длиться дольше. Если по прошествии этого времени симптомы запястного канала сохраняются, обратитесь за медицинской помощью к своему врачу общей практики.
Последняя проверка этой страницы в июле 2017 г. курсы, которые являются отличным способом узнать больше о рождении, родах и жизни с новорожденным.
Подружитесь с другими будущими родителями и новыми родителями в вашем районе для поддержки и дружбы, наблюдая за тем, какие мероприятия NCT происходят поблизости.
NHS Choices предоставляет дополнительную информацию о лечении синдрома запястного канала. https://www.nhs.uk/conditions/carpal-tunnel-syndrome/#treatment-from-a-gp
Если вас беспокоят какие-либо серьезные медицинские симптомы, обратитесь к своему врачу общей практики.
Информация от NCT, которой можно доверять
Когда дело доходит до контента, наша цель проста: каждый родитель должен иметь доступ к информации, которой он может доверять.
Все наши статьи были тщательно изучены и основаны на последних данных из авторитетных и надежных источников. Мы создаем наши статьи с дородовыми учителями NCT, послеродовыми лидерами и консультантами по грудному вскармливанию, а также с учеными и представителями соответствующих организаций и благотворительных организаций.
 к. на кусковом микробы замечательно себя чувствуют) текучей струей, обмывать половые органы следует спереди назад (от лобка к заднему проходу) после каждого посещения туалета не менее 4-5 раз в день (в туалет нужно ходить именно с такой периодичностью, чтобы наполненный мочевой пузырь не препятствовал сокращению матки ).
к. на кусковом микробы замечательно себя чувствуют) текучей струей, обмывать половые органы следует спереди назад (от лобка к заднему проходу) после каждого посещения туалета не менее 4-5 раз в день (в туалет нужно ходить именно с такой периодичностью, чтобы наполненный мочевой пузырь не препятствовал сокращению матки ). Понятно, что в это время нельзя купаться в бассейне, реке, озере, море.
Понятно, что в это время нельзя купаться в бассейне, реке, озере, море.
 Шина поможет держать запястье в правильном положении и уменьшить давление на нерв. Вы можете купить их в крупных аптеках или в Интернете. Вам нужно будет носить его на ночь в течение как минимум четырех недель, чтобы он начал чувствовать себя лучше.
Шина поможет держать запястье в правильном положении и уменьшить давление на нерв. Вы можете купить их в крупных аптеках или в Интернете. Вам нужно будет носить его на ночь в течение как минимум четырех недель, чтобы он начал чувствовать себя лучше.