Покраснение глаз
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Покраснение глаз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Выражение «красные глаза» или «синдром красного глаза» употребляют, когда мелкие кровеносные сосуды глаз сильно расширяются, а иногда и лопаются, вызывая общую гиперемию тканей глаза.
Разновидности
Гиперемия, или покраснение глаз (глаза), может ограничиваться очаговыми проявлениями (точечные кровоизлияния) либо носить тотальный характер (покраснение склеры, конъюнктивы и роговицы глаза). В некоторых случаях покраснение не сопровождается дополнительными симптомами, тогда как в других возникают зуд, слезотечение, отек окружающих глаз тканей.
Главными критериями, определяющими необходимость срочной врачебной консультации в таких случаях, служат боль и нарушение зрения.
При описании покраснения глаз офтальмологи используют термин «инъекция». Локализация гиперемированных участков в области глаза позволяет определить, где находится очаг воспаления. Конъюнктивальная, или поверхностная, инъекция сопровождается покраснением конъюнктивы вследствие ее воспалительных изменений. Перикорнеальная (глубокая, цилиарная) инъекция возникает при воспалении наружного слоя склеры или роговицы. Возможна также смешанная инъекция, при которой гиперемированы сосуды конъюнктивы и эписклеры. Если воспалительный процесс захватывает склеру глаза, возникает склеральная инъекция. При глаукоме возможно появление застойной инъекции.
При каких заболеваниях возникает покраснение глаз
Покраснение глаз далеко не всегда свидетельствует о заболевании.
Причины такого состояния могут заключаться в переутомлении глаз из-за высоких нагрузок, особенно при длительной работе за компьютером или при плохом освещении, при использовании неправильно подобранных очков или контактных линз, при плавании под водой, при нахождении на сильном ветру, воздействии раздражающих веществ и употреблении алкоголя.
К числу распространенных причин покраснения глаз относят синдром сухого глаза. Это состояние возникает при пересыхании слезной пленки и сопровождается жжением, ощущением песка в глазах, иногда повышенным слезотечением. Усугублять проявление синдрома сухого глаза может ношение контактных линз.
Собственно глазные заболевания также сопровождаются покраснением, или инъекцией сосудов. В первую очередь следует исключить
Даже незначительное повреждение глаза сопровождается болью, покраснением конъюнктивы, резью, слезотечением, светобоязнью.
Одной из самых распространенных причин покраснения глаза служат инфекционные заболевания: грипп, корь, краснуха, ветряная оспа и скарлатина.
Вирус кори проникает в организм через дыхательные пути и распространяется кровью по всему организму. Он поражает не только кожу, но и слизистые оболочки, вызывая в том числе и покраснение конъюнктивы глаз. При тяжелом течении заболевания появляются слезотечение и светобоязнь, возможно возникновение точечных изъязвлений конъюнктивы и роговицы.
К опасным осложнениям кори относится кератоконъюнктивит, который грозит потерей зрения.
Вирус краснухи, распространяясь по лимфатической системе, проникает в кожу и слизистые оболочки. Попадая на конъюнктиву глаз, вирус вызывает ее покраснение с образованием пузырьков и слезотечение. В переходной складке конъюнктивы возможно скопление слизистого отделяемого.
Ветряная оспа, возбудителем которой является вирус герпеса, также поражает слизистую оболочку глаза. Клинические симптомы заболевания сходны с конъюнктивитом, кератитом и другими воспалительными процессами и включают покраснение конъюнктивы и кожи век, помутнение зрения, боль и слезотечение.
Гиперемия и отек конъюнктивы часто свидетельствуют об инфекционном или аллергическом
Среди специфических конъюнктивитов наиболее опасен гонорейный конъюнктивит (бленнорея), который чреват поражением роговицы.
Конъюнктивиты вирусной природы сопровождаются гиперемией слизистой оболочки глаза и склеры, однако при этом чаще выделения не гнойные, а слизистые.
Для аллергического конъюнктивита характерно острое начало, сопровождаемое сильным зудом, отеком, покраснением конъюнктивы и развитием роговичного синдрома. При тяжелом течении поражается роговица.
При воспалении поверхностного слоя склеры (эписклерит) и вовлечении в процесс всей фиброзной оболочки глаза ( склерит) гиперемию дополняют такие симптомы, как отек, болезненность при надавливании и движении глазного яблока. При эписклерите расширяются поверхностные капилляры, при этом граница покраснения выражена нечетко. В 80% случаев имеет место диффузный эписклерит, сопровождаемый несильной болью, покраснением глаз, слезотечением и светобоязнью. При переходе воспалительного процесса в более глубокие ткани развивается склерит. Он характеризуется расширением петлистой сети сосудов и возникновением перикорнеальной инъекции. Это проявляется образованием пятен сиреневато-фиолетового оттенка на склере вокруг роговицы. Отдельные сосуды не видны, поскольку их закрывает внешняя эписклеральная ткань. Степень гиперемии снижается по направлению к сводам глаза.
При эписклерите расширяются поверхностные капилляры, при этом граница покраснения выражена нечетко. В 80% случаев имеет место диффузный эписклерит, сопровождаемый несильной болью, покраснением глаз, слезотечением и светобоязнью. При переходе воспалительного процесса в более глубокие ткани развивается склерит. Он характеризуется расширением петлистой сети сосудов и возникновением перикорнеальной инъекции. Это проявляется образованием пятен сиреневато-фиолетового оттенка на склере вокруг роговицы. Отдельные сосуды не видны, поскольку их закрывает внешняя эписклеральная ткань. Степень гиперемии снижается по направлению к сводам глаза.
Воспаление роговой оболочки, или кератит, также сопровождается покраснением глаза (перекорнеальная и смешанная инъекция). Помимо этого, для кератита характерны симптомы раздражения роговицы (боль, слезотечение, светобоязнь и блефароспазм – прищуривание), а при отсутствии адекватного лечения – помутнение роговицы.
Чаще всего воспаление на роговице вызывает герпетическая инфекция.
При рецидивах возможно образование язвы, которая захватывает внутренние оболочки (кератоувеит). Клиническими признаками кератита служат гиперемия (перикорнеальная и смешанная инъекция), болевой синдром, признаки раздражения роговой оболочки (блефароспазм, светобоязнь и слезотечение), нарушение прозрачности роговицы.
При отсутствии или неправильном лечении воспалительный процесс может переходить на глубоколежащие структуры глаза – радужку, цилиарное тело.
В этих случаях развивается кератоирит, кератоиридоциклит или кератоувеит. Раздражение и покраснение глаза резко усиливаются. Наблюдается отек век и роговицы. Помутнение роговицы сопровождается ухудшением зрения, а при отсутствии лечения – полной потерей зрения.Застойные явления в сосудах, расположенных вблизи лимба (узкая полоска, разграничивающая роговицу и склеру), выявляются при остром приступе глаукомы и характеризуются локальным покраснением у лимба.
Это заболевание редко начинается остро, и чаще сначала поражается один глаз.
Через небольшой промежуток времени глаукома выявляется и на втором глазу. Застойная форма глаукомы имеет специфические симптомы: помутнение зрения, радужные круги, прогрессирование близорукости, иногда боль или дискомфорт в области глаза. Такую симптоматику дает повышение внутриглазного давления, в результате которого формируются очаги поражения в переднем отрезке глаза. Застойная гиперемия передних цилиарных сосудов заметна уже на развитой стадии заболевания. Расширенные и переполненные кровью сосуды хорошо видны на склере вблизи лимба. Одновременно отмечают тусклость и снижение чувствительности роговицы, расширение зрачка, а иногда изменение его формы, снижение остроты зрения и ограничение полей зрения.
К каким врачам обращаться
Если покраснение глаз проявляется как самостоятельный симптом, необходимо незамедлительно посетить офтальмолога. Покраснение глаз, возникающее при таких инфекционных заболеваниях, как корь, краснуха, ветряная оспа требует консультации
педиатра или
терапевта.
Покраснение глаз, возникающее при таких инфекционных заболеваниях, как корь, краснуха, ветряная оспа требует консультации
педиатра или
терапевта.
Диагностика и обследование
Диагностика заболеваний, которые сопровождаются покраснением глаз, проводится на основании жалоб, опроса и осмотра пациента.
Обращают внимание на возможные провоцирующие факторы (травмы, цветение растений, длительную работу за компьютером) и локализацию гиперемии.
Роговицу, переднюю камеру, радужную оболочку и зрачок исследуют методом бокового освещения и с помощью щелевой лампы. Обязательно измеряют глазное давление с помощью тонометров. При подозрении на синдром сухого глаза врач с помощью специального красителя оценивает состояние слезной пленки, конъюнктивы, мейбомиевых желез. При конъюнктивитах иногда трудно определить этиологию, поэтому необходим анализ крови с определением эозинофилов и СОЭ.
Красный глаз
Отделения и центры
Методы лечения
Методы диагностики
Заболевания и симптомы
Синдром *красного глаза* — это группа заболеваний, которые сопровождаются покраснением глаза или гиперемией.
Покраснение глаз (гиперемия) возникает за счет расширения сосудов конъюнктивы склеры и может сопровождаться слезотечением, зудом, болями, отеком тканей, иногда снижением зрения.
С покраснением глаза сталкивается практически каждый.
Причиной *красного глаза* могут быть внешние факторы, общие заболевания организма (грипп, ОРВИ), воспалительные и не воспалительные заболевания глаз.
Внешние раздражители, вызывающие покраснение глаз
- Воздействие низких и высоких температур, прямых солнечных лучей, ультрафиолетовое излучение, которое может вызвать не только покраснение глаза, а также ожог слизистой оболочки и роговицы. Сильный ветер, вызывающий попадание мелкой пыли, соринок.
- Химические факторы (шампуни, мыло, косметика, хлорированная вода в бассейне и др.)
- Кондиционеры, вызывающие сухость слизистых. Часто страдают работники офисов.
- Аллергены (медицинские препараты, пыль, пух, некоторые растения, шерсть животных и др.
 ).
). - Бани, сауны, водяной пар, перепады температур.
- Неправильное питание, вызывающее авитаминозы, особенно в весенне-зимний период.
- Использование контактных линз. Точнее нарушение режима использования линз.
- Длительная интенсивная работа за компьютером, вызывающая переутомление и развитие синдрома сухого глаза.
Покраснение глаза после воздействия раздражающих факторов, может исчезнуть самостоятельно, в некоторых случаях необходимо лечение.
Инфекционно-воспалительные заболевания глаз, сопровождающиеся покраснением
Наиболее распространенной патологией, вызывающей покраснение глаз, является воспаление конъюнктивы (конъюнктивиты).
От всей глазной патологии конъюнктивиты составляют 30%.
Конъюнктивиты подразделяются на эндогенные и экзогенные. Эндогенные конъюнктивиты возникают на фоне общих заболеваний (натуральной и ветряной оспы. краснухи. кори. геморрагической лихорадки. туберкулеза и т. д. ). Экзогенные конъюнктивиты возникают как самостоятельная патология при непосредственном контакте конъюнктивы с любыми микробами, вирусами или аллергенами. В зависимости от этиологии различают:
). Экзогенные конъюнктивиты возникают как самостоятельная патология при непосредственном контакте конъюнктивы с любыми микробами, вирусами или аллергенами. В зависимости от этиологии различают:
Аденовирусный конъюнктивит — это контагиозное заболевание, которое может приобретать характер эпидемий, например в глазных отделениях и в детских учреждениях. Заболевание может продолжаться от 2-х до 7 недель. Если воспалительный процесс распространяется на роговицу, то возможно снижение остроты зрения. Для лечения аденовирусных конъюнктивитов используют интерферон и интерфероноген. Через 5-7 дней от начала лечения назначаются гормональные капли, в тяжелых случаях пара бульбарные инъекции. Для профилактики вторичной инфекции иногда применяют антибактериальные препараты.
Аллергический конъюнктивит (сенная конъюнктивальная лихорадка) — часто возникает остро, имеет ярко выраженный сезонный характер, сопровождается слезотечением, зудом, отеком век. Сходные симптомы вызываются не пыльцевыми аллергенами (домашняя пыль, перья птиц, споры грибов, перхоть животных и др. ). Такие конъюнктивиты возникают не зависимо от времени года и могут протекать круглогодично. Для диагностики большое значение имеет выявление в соскобе с конъюнктивы эозинофилов. Лечение аллергических конъюнктивитов включает антигистаминные препараты, кортикостероиды, препараты кромоглициевой кислоты и проводится совместно с врачом аллергологом.
). Такие конъюнктивиты возникают не зависимо от времени года и могут протекать круглогодично. Для диагностики большое значение имеет выявление в соскобе с конъюнктивы эозинофилов. Лечение аллергических конъюнктивитов включает антигистаминные препараты, кортикостероиды, препараты кромоглициевой кислоты и проводится совместно с врачом аллергологом.
Сухой конъюнктивит развивается из-за недостаточной функции добавочных слезных железок и часто возникает как проявление компьютерного зрительного синдрома, а также у пациентов с системными заболеваниями (синдром Съегрена), у лиц пожилого возраста и у жителей южных регионов. В лечении используются увлажняющие капли, замещающие слезу, которые назначаются в зависимости от субъективных ощущений несколько раз в день.
Бактериальные конъюнктивиты вызывают различные возбудители (стрептококки, стафилококки, синегнойная палочка, пневмококки). Бактериальная форма конъюнктивита наряду с вирусной отличается высоким уровнем заражения, поэтому очень часто встречается в медицинской практике. Обычно поражается оба глаза. Располагает к заражению снижение защитных функций иммунной системы и заболевания ЛОР органов. Процесс тяжелее протекает у детей. Заболевание возникает чаще осенью и зимой. Для бактериальных конъюнктивитов характерно наличие гнойных отделяемых, отека век, болезненности. В лечении используют антисептики, антибиотики, антигистаминные препараты в виде капель и мази. Успех лечения зависит также и от соблюдения личной гигиены.
Обычно поражается оба глаза. Располагает к заражению снижение защитных функций иммунной системы и заболевания ЛОР органов. Процесс тяжелее протекает у детей. Заболевание возникает чаще осенью и зимой. Для бактериальных конъюнктивитов характерно наличие гнойных отделяемых, отека век, болезненности. В лечении используют антисептики, антибиотики, антигистаминные препараты в виде капель и мази. Успех лечения зависит также и от соблюдения личной гигиены.
Хламидиные конъюнктивиты возникают чаще у молодых людей, сочетаются с заболеваниями мочеполовой системы и характеризуются выраженным отеком конъюнктивы, инфильтрацией переходных складок, слизисто-гнойными отделяемыми, увеличением региональных лимфоузлов. У новорожденных может возникнуть заражение внутриутробно или во время родов от больной матери. Для диагностики применяют цитологические исследования, реакцию ПЦР. Специфичными препаратами для лечения являются антибиотики тетрациклинового ряда и фторхинолоны в каплях и мазях.
Блефариты — это воспаление ресничного края век, которое проявляется покраснением, зудом, уплотнением и отечностью краев век, выпадением и неправильным ростом ресниц. Причиной развития блефарита являются различны — это различные хронические инфекции, заболевания желудочно-кишечного тракта, глистные инвазии, ослабленный иммунитет, сахарный диабет, аллергии, воспалительные заболевания полости рта, носа, клещи. В диагностике играет значение правильный сбор анамнеза, осмотр век под щелевой лампой, бактериологический посев на микрофлору, исследование ресниц на наличие клеща (демодекса). Лечение блефарита комплексное, общее — направленное на устранение причины заболевания, и местное (туалет и массаж век, инстилляции глазных капель, закладывание мазей, физиопроцедуры и др.).
Синдром *красного глаза* сопровождает и другие воспалительные заболевания глаза
Кератиты — воспалительные заболевания прозрачной оболочки глаза или роговицы.
Отличительной особенностью этого заболевания, кроме покраснения глаза, развивается роговичный синдром, который характеризуется светобоязнью, сильными болями, слезотечение, чувством инородного тела в глазу.
Этиология кератитов разнообразна. В 70% причиной кератитов являются вирусы (вирус простого герпеса или герпес Зостер), бактериальные инфекции (стрептококки, стафилококки, синегнойная палочка и др.), специфические возбудители (туберкулез, сифилис, дифтерия и др.) Тяжело протекают и плохо поддаются лечению амебные кератиты, которые возникают у пациентов, пользующихся контактными линзами. Нередко кератиты развиваются при лагофтальме, воспалительных заболеваниях век и слезного мешка.
К факторам, способствующим развитию кератита, можно отнести авитаминоз, сахарный диабет, системные заболевания, поллинозы.
Лечение кератитов проводится в офтальмологическом стационаре и в зависимости от этиологии процесса включает противовирусные, антибактериальные и противогрибковые препараты. Своевременно назначенное лечение может закончиться восстановлением прозрачности роговицы. При глубоком расположения инфильтрата, особенно при язве роговицы развиваются помутнения различной интенсивности, снижающие остроту зрения.
Увеиты — это воспаление сосудистой оболочки глаза чаще эндогенной этиологии.
Наиболее частой этиологией увеитов являются системные заболевания (ревматоидный артрит, болезнь Бехтерева, саркоидоз, подагра). Причиной увеитов могут быть травмы глаза, очаги инфекции в области носоглотки, а также вирусные заболевания (туберкулез, сифилис, хламидиоз, корь). Для заболевания характерно сильное покраснение глаза, боли, снижение зрения, сужение и изменение формы зрачка (при наличии спаек), изменение цвета и рисунка радужной оболочки. Задача офтальмолога выявить причину заболевания, назначить лечение с учетом этиологии. В лечении увеитов основными препаратами являются гормоны (кортикостероиды), антибиотики, мидриатики. Лечение необходимо назначить как можно раньше, чтобы избежать серьезные осложнения.
Синдром *красного глаза* возникает не только при воспалительных заболеваниях глаз
- Гипертоническая болезнь
- Различные аллергические состояния — полинозы, бронхиальная астма, аллергические риниты.

- Заболевания, протекающие с нарушением оттока крови из орбиты — гранулематоз Вегенера, сахарный диабет, системный васкулит.
- Алкогольно- табачные интоксикации.
- Длительный прием антикоагулянтов при заболеваниях крови, когда наряду с покраснением глаза могут возникнуть точечные кровоизлияния в конъюнктиву склеры.
Выраженное покраснение глаза в виде застойной инъекции с сильными болями, иррадиирущими в висок, расширением зрачка и снижением остроты зрения, сопровождает острый приступ глаукомы.
Заболевание возникает внезапно и характеризуется резким повышением внутриглазного давления. Причиной повышения давления является блокада угла передней камеры, в результате чего нарушается отток внутриглазной жидкости. Такое состояние требует оказания неотложной помощи и экстренной госпитализации в офтальмологическое отделение. Пациенту необходимо вызвать скорую помощь и начинать лечение как можно раньше еще до госпитализации. Главное в лечении — это снижение внутриглазного давления. Для этого в каплях назначается Пилокарпин 1-2% каждые 10 минут, мочегонные, обезболивающие, горячие ножные ванны. В стационаре проводится лазерное или хирургическое лечение. При затянувшемся приступе глаукомы возможна безвозвратная потеря остроты зрения из-за поражения зрительного нерва.
Для этого в каплях назначается Пилокарпин 1-2% каждые 10 минут, мочегонные, обезболивающие, горячие ножные ванны. В стационаре проводится лазерное или хирургическое лечение. При затянувшемся приступе глаукомы возможна безвозвратная потеря остроты зрения из-за поражения зрительного нерва.
Любое покраснение глаза требует консультации офтальмолога для выяснения этиологии заболевания и назначения необходимого лечения.
Читайте также
Контактные линзы/контактная коррекция
Зрение является одним из органов чувств, благодаря которому мы узнаем об окружающем мире. Хорошее зрение необходимо для высокого качества жизни. Важнейшей характеристикой в диагностике является острота…
Подробнее
Частичная атрофия зрительного нерва (ЧАЗН)
Зрение — является важнейшей функцией в жизни человека. 70% информации из окружающего мира мы получаем с помощью зрения. Зрительный нерв является одним из важнейших элементов органа зрения. Именно через…
Именно через…
Подробнее
Слепота
Зрение — это уникальный дар, которым наградила нас природа. По-настоящему оценить мы мы это можем лишь когда теряем. При ряде заболеваний возможно снижение зрения иногда почти до полной слепоты. Часто…
Подробнее
Близорукость
Зрение играет для человека огромную роль. Через глаз мы познаем весь удивительный и многообразный мир. 80-90% информации из окружающего мира человек получает с помощью зрения. Поэтому огромной трагедией…
Подробнее
Цистит
Цистит с хроническим течением представляет собой продолжающееся в течение длительного периода времени воспаление с локализацией в слизистой мочевого пузыря. Это сопровождается чувством давления внизу живота…
Подробнее
Внезапная потеря памяти/транзиторная глобальная ишемия
Транзиторная, то есть преходящая потеря памяти возникает у пожилых пациентов, лиц страдающих мигренью. При этом пропадает память на прошлые и настоящие события. Но человек находится в сознании, доступен…
При этом пропадает память на прошлые и настоящие события. Но человек находится в сознании, доступен…
Подробнее
Покраснение глаз после наращивания ресниц – причины и способы устранения
Процедура наращивания синтетических ресничек имеет массу плюсов. Но впечатления от преображения взгляда могут быть испорченными, если по завершении сеанса на глазах появилось покраснение. Стоит ли волноваться, если покраснели глаза после наращивания ресниц? Расскажем, почему это может произойти и когда нельзя медлить с обращением к доктору.
Почему могут краснеть глаза после наращивания ресничек
Появление легкого покраснения глаз по завершении процедуры наращивания – допустимая реакция, ведь в этой зоне несколько часов подряд велась активная работа, и все это время глаза оставались закрытыми. Обычно такое раздражение не сопровождается дополнительными симптомами и через 1-2 часа проходит самостоятельно.
Но есть и другие причины, по которым бывают красные глаза после наращивания ресниц:
- Раздражение парами клея.
 Испарения клеящего состава могут контактировать со слизистой, если лешмейкер неправильно прикрыл нижний ресничный ряд или сильно приподнимает верхнее веко при выполнении процедуры. Также испарения могут раздражать слизистую, если веки при наращивании сомкнуты недостаточно плотно или же клиент приоткрывает глаза (например, разговаривая, пытаясь посмотреть в телефон, моргнуть и т.д.).
Испарения клеящего состава могут контактировать со слизистой, если лешмейкер неправильно прикрыл нижний ресничный ряд или сильно приподнимает верхнее веко при выполнении процедуры. Также испарения могут раздражать слизистую, если веки при наращивании сомкнуты недостаточно плотно или же клиент приоткрывает глаза (например, разговаривая, пытаясь посмотреть в телефон, моргнуть и т.д.). - Аллергия. Индивидуальная чувствительность возможна к любым веществам, используемым в наращивании (клей, праймер, обезжириватель, материал синтетических волосков и т.д.). Проявляется она обычно в течение 2-4 часов после сеанса, но никогда не позже, чем через 24 часа.
- Сверхчувствительность слизистой глаз. Для полной полимеризации клея, который используют для фиксации синтетических ресничек, достаточно 24 часов. И все это время у клиентов с повышенной чувствительностью глаз может держаться покраснение. Причем появляется оно, даже если наращивание выполнено при плотно сомкнутых веках. Такие глаза обычно остро реагируют на любые манипуляции, часто слезятся во время процедуры.

- Раздражение патчами. Покраснение глаз после наращивания ресниц может появиться в результате неправильной изоляции нижних волосков. Если подложка прикреплена чересчур близко к слизистой, она может касаться ее и раздражать. Также если клиент во время процедуры смеется или разговаривает, патчи (даже если они были изначально закреплены корректно) могут смещаться. В результате опять-таки возникает раздражение. Поэтому, если при наращивании появляются какие-либо неприятные ощущения в области глаз, об этом нужно обязательно сообщить мастеру.
- Микротравмы слизистой из-за нарушения технологии крепления искусственных ресниц. Правильно фиксировать синтетические волоски, соблюдая отступ 0,5-1 мм от кожи века. Если лешмейкер крепит их прямо к коже век или к самим корням родных ресничек, синтетический материал может травмировать слизистую.
Также если мастер наносит слишком много клея или не разделяет волоски микробрашем в процессе наращивания, они могут склеиваться между собой, торчать в разные стороны и царапать слизистую.
Сопутствующие симптомы как индикатор возможных причин покраснения
Чтобы более точно установить причину, из-за которой глаза после наращивания ресниц стали красными, обратите внимание на сопутствующие проявления:
- ощущение сухости глаз, припухлость или отечность век свидетельствуют об аллергии на использованные во время процедуры материалы;
- повышенная слезоточивость, постоянная острая боль и ощущение, словно в глаз попал посторонний предмет – это симптомы раздражения и микротравм слизистой;
- сильный зуд, слезотечение, отеки, покраснение глазных яблок и кожи век появляются в результате аллергии на клеящий состав;
- краснота в виде ярко выраженных пятен на белке, острая боль при движении зрачков свидетельствуют о химическом ожоге парами клея.
Наряду с покраснением, сильным отеком и постоянными болевыми ощущениями могут периодически появляться мутные выделения, при движении зрачков возникает острая боль – это указывает на присоединение инфекции, развитие воспалительного процесса.
Что предпринять
Первое, что должен сделать клиент, заметив покраснение после наращивания ресниц, – обратиться за консультацией к доктору. Ни в коем случае нельзя экспериментировать с домашними средствами, самостоятельно применять какие-либо медикаменты – это может негативно отразиться на здоровье глаз.
Если причина в аллергии, будут назначены антигистаминные препараты. Чтобы ликвидировать последствия химического ожога, применяют специальные мази для век или глазные капли. Для облегчения симптомов раздражения после наращивания ресниц – снятия зуда и отечности, увлажнения слизистой и стимуляции регенеративных процессов, также используют глазные капли. Если же речь идет о присоединении инфекции и развитии воспалительного процесса, врач назначит антибактериальную медикаментозную терапию.
Когда причина покраснения глаз скрыта в некачественном наращивании, или симптомы раздражения слизистой сохраняются даже по завершении лечения, нужно обратиться к лешмейкеру для снятия синтетических волосков. Снимать наращенные ресницы самостоятельно не рекомендуется – это в равной степени опасно для глаз и родных волосков.
Снимать наращенные ресницы самостоятельно не рекомендуется – это в равной степени опасно для глаз и родных волосков.
Профилактика
Чтобы предупредить появление красноты после моделирования взгляда с помощью наращивания ресниц, достаточно соблюдать простые рекомендации:
- не прибегать к процедуре, если есть индивидуальная чувствительность к материалам, компонентам клея;
- всегда держать глаза плотно закрытыми во время процедуры;
- не смеяться, не разговаривать, не пытаться посмотреть в телефон или зеркало при наращивании;
- не допускать контакта наращенных волосков с влагой, водой и паром в первые 24 часа после сеанса;
- сразу сообщать мастеру о любых неприятных ощущениях во время выполнения процедуры.
Теперь вам известно все о том, как уберечь глаза от появления красноты и как действовать, если неприятный симптом все же проявился. Доверяйте преображение взгляда только профессионалам специализированных студий или салонов, придерживайтесь простых правил профилактики покраснения глаз после наращивания ресниц, чтобы не рисковать их здоровьем и внешним видом.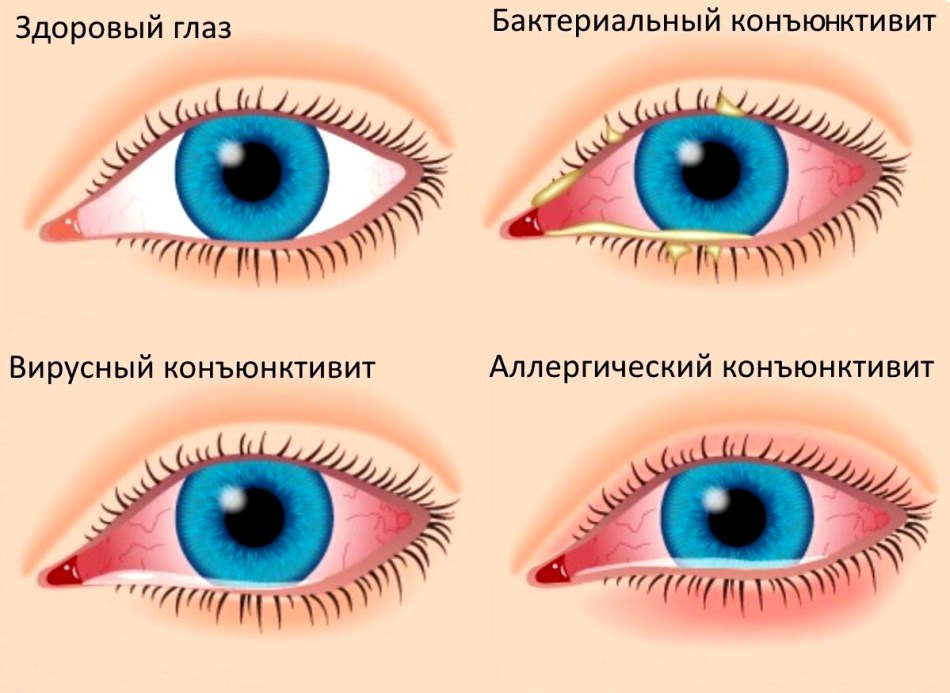
4.3 6 votes
Рейтинг статьи
Красные глаза: список распространенных причин
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
У человека могут быть красные глаза по многим причинам. Например, красные глаза могут указывать на незначительное раздражение или более серьезное состояние, например инфекцию.
Красные или налитые кровью глаза возникают, когда мелкие кровеносные сосуды на поверхности глаза увеличиваются и переполняются кровью.
Одни только красные глаза обычно не являются причиной для беспокойства. Однако, если есть также боль в глазах, слезотечение, сухость или ухудшение зрения, это может указывать на серьезную медицинскую проблему.
В этой статье более подробно рассматриваются некоторые возможные причины красных глаз. Он также охватывает некоторые варианты лечения.
Конъюнктивит, или розовый глаз, представляет собой инфекцию, которая включает отек и раздражение конъюнктивы. Конъюнктива представляет собой тонкую прозрачную мембрану, которая выстилает внутреннюю часть века и изгибается назад, чтобы покрыть белую часть глаза.
Конъюнктива представляет собой тонкую прозрачную мембрану, которая выстилает внутреннюю часть века и изгибается назад, чтобы покрыть белую часть глаза.
Инфекция конъюнктивы раздражает кровеносные сосуды, вызывая их отек. Это воспаление делает белки глаз красноватыми или розовыми.
Вирусы вызывают до 80% всех случаев конъюнктивита. Другие причины включают бактерии, грибки, воздействие химических веществ или аллергенов, инородное тело в глазу и использование контактных линз.
Инфекция обычно распространяется при прямом контакте с зараженными пальцами или личными вещами. Это может быть связано с инфекцией верхних дыхательных путей, и люди могут передавать ее через кашель.
Конъюнктивит часто поражает оба глаза, поскольку инфекция обычно распространяется с одного глаза на другой.
Некоторые признаки и симптомы конъюнктивита включают в себя:
- Зуд Eye
- Избыток раздачи разрывов
- Покраснение
- Выписывание
- Чувствительность к свету
- Плохое зрение
- A Грит.
 обычно диагностируют конъюнктивит, глядя на симптомы и оценивая тип присутствующих выделений. При бактериальном конъюнктивите выделения часто бывают белыми, зелеными или желтыми и могут напоминать гной. Врач также может взять образец выделений для лабораторного анализа.
обычно диагностируют конъюнктивит, глядя на симптомы и оценивая тип присутствующих выделений. При бактериальном конъюнктивите выделения часто бывают белыми, зелеными или желтыми и могут напоминать гной. Врач также может взять образец выделений для лабораторного анализа.Варианты лечения зависят от причины конъюнктивита. Врач порекомендует подходящий вариант. Вирусный конъюнктивит может пройти без лечения и обычно не вызывает каких-либо долгосрочных проблем.
Во избежание распространения конъюнктивита люди должны:
- Часто мыть руки.
- Не трите глаза.
- Избегайте совместного использования глазных капель, косметики, полотенец или наволочек.
- Снимать контактные линзы на ночь.
После того, как конъюнктивит пройдет, человек должен избавиться от любых контактных линз, растворов или косметики для глаз, которые он использовал во время инфекции, чтобы предотвратить повторное заражение.
Получите несколько советов по лечению конъюнктивита в домашних условиях здесь.

Аллергический конъюнктивит может развиться из-за аллергии или раздражителя, такого как пыль, пыльца или шерсть животных. Контактные линзы и раствор для линз также могут вызвать реакцию. Кроме того, если человек слишком долго носит контактные линзы, из-за раздражения может возникнуть конъюнктивит.
Конъюнктивит, вызванный аллергией или раздражителями, не заразен.
Если врач подозревает аллергию, он может провести тест на аллергию, чтобы определить триггер. Однако наиболее распространенной причиной является сезонный аллерген, такой как пыльца.
Человек, который знает, что у него аллергия или повышенная чувствительность к пыльце или другим аллергенам, должен по возможности избегать воздействия.
Язва роговицы — это открытая рана на роговице, которая может возникнуть в результате бактериальной, вирусной, грибковой или паразитарной инфекции. Царапины, ожоги, синдром сухого глаза и состояния, влияющие на функцию век, также могут увеличить риск.
Контактные линзы могут тереться о поверхность глаза и слегка повреждать наружные клетки.
 Это повреждение может позволить болезнетворным микроорганизмам проникнуть в глаз.
Это повреждение может позволить болезнетворным микроорганизмам проникнуть в глаз.Симптомы могут включать в себя:
- Красные глаза
- боль или болезненность. язвы могут привести к потере зрения, поэтому требуется неотложная медицинская помощь. Варианты лечения включают антибиотики и противогрибковые средства. В тяжелых случаях может потребоваться пересадка роговицы.
У человека, чей организм не вырабатывает достаточное количество слез для смазывания и питания глаз, может развиться синдром сухого глаза.
Гормональные изменения, некоторые заболевания и некоторые лекарства могут вызвать синдром сухого глаза. Хроническая сухость глаз может привести к тому, что поверхность глаза станет красной, воспаленной и раздраженной.
Некоторые люди испытывают сухость глаз при COVID-19.
Симптомы синдрома сухого глаза включают:
- покалывание или жжение в глазах
- ощущение, что что-то попало в глаз
- боль и покраснение глаз
- обильные слезы
- дискомфорт при ношении контактных линз
- нечеткость зрения
- усталость глаз
- тягучие выделения из глаз являются следствием основного заболевания.
 При необходимости офтальмолог может провести тесты для измерения слезопродукции.
При необходимости офтальмолог может провести тесты для измерения слезопродукции.В легких случаях могут помочь лекарства, отпускаемые без рецепта, такие как искусственные слезы, гели или мази. Другие варианты включают рецептурные глазные капли и хирургическое вмешательство, в зависимости от тяжести состояния.
Некоторые советы по образу жизни для предотвращения синдрома сухого глаза включают:
- ограничение времени перед экраном
- избегание дыма, ветра и кондиционеров, где это возможно
- ношение солнцезащитных очков с запахом
- достаточный сон
- питье большого количества воды 9 Получите еще несколько советов по лечению синдрома сухого глаза здесь.
- glaucoma
- blepharitis
- cellulitis
- eye lymphoma
- herpes zoster (shingles)
- toxoplasmosis
- uveitis
- травма глаза
- постоянные симптомы
- боль
- потеря зрения
- Зуд Eye
- Избыток раздачи разрывов
- Покраснение
- Выписывание
- Чувствительность к свету
- Плохое зрение
- A Грит. обычно диагностируют конъюнктивит, глядя на симптомы и оценивая тип присутствующих выделений. При бактериальном конъюнктивите выделения часто бывают белыми, зелеными или желтыми и могут напоминать гной. Врач также может взять образец выделений для лабораторного анализа.
Варианты лечения зависят от причины конъюнктивита. Врач порекомендует подходящий вариант. Вирусный конъюнктивит может пройти без лечения и обычно не вызывает каких-либо долгосрочных проблем.
Во избежание распространения конъюнктивита люди должны:
- Часто мыть руки.

- Не трите глаза.
- Избегайте совместного использования глазных капель, косметики, полотенец или наволочек.
- Снимать контактные линзы на ночь.
После того, как конъюнктивит пройдет, человек должен избавиться от любых контактных линз, растворов или косметики для глаз, которые он использовал во время инфекции, чтобы предотвратить повторное заражение.
Получите несколько советов по лечению конъюнктивита в домашних условиях здесь.
Аллергический конъюнктивит может развиться из-за аллергии или раздражителя, такого как пыль, пыльца или шерсть животных. Контактные линзы и раствор для линз также могут вызвать реакцию. Кроме того, если человек слишком долго носит контактные линзы, из-за раздражения может возникнуть конъюнктивит.
Конъюнктивит, вызванный аллергией или раздражителями, не заразен.
Если врач подозревает аллергию, он может провести тест на аллергию, чтобы определить триггер. Однако наиболее распространенной причиной является сезонный аллерген, такой как пыльца.

Человек, который знает, что у него аллергия или повышенная чувствительность к пыльце или другим аллергенам, должен по возможности избегать воздействия.
Язва роговицы — это открытая рана на роговице, которая может возникнуть в результате бактериальной, вирусной, грибковой или паразитарной инфекции. Царапины, ожоги, синдром сухого глаза и состояния, влияющие на функцию век, также могут увеличить риск.
Контактные линзы могут тереться о поверхность глаза и слегка повреждать наружные клетки. Это повреждение может позволить болезнетворным микроорганизмам проникнуть в глаз.
Симптомы могут включать в себя:
- Красные глаза
- боль или болезненность. язвы могут привести к потере зрения, поэтому требуется неотложная медицинская помощь. Варианты лечения включают антибиотики и противогрибковые средства. В тяжелых случаях может потребоваться пересадка роговицы.
У человека, чей организм не вырабатывает достаточное количество слез для смазывания и питания глаз, может развиться синдром сухого глаза.

Гормональные изменения, некоторые заболевания и некоторые лекарства могут вызвать синдром сухого глаза. Хроническая сухость глаз может привести к тому, что поверхность глаза станет красной, воспаленной и раздраженной.
Некоторые люди испытывают сухость глаз при COVID-19.
Симптомы синдрома сухого глаза включают:
- покалывание или жжение в глазах
- ощущение, что что-то попало в глаз
- боль и покраснение глаз
- обильные слезы
- дискомфорт при ношении контактных линз
- нечеткость зрения
- усталость глаз
- тягучие выделения из глаз являются следствием основного заболевания. При необходимости офтальмолог может провести тесты для измерения слезопродукции.
В легких случаях могут помочь лекарства, отпускаемые без рецепта, такие как искусственные слезы, гели или мази. Другие варианты включают рецептурные глазные капли и хирургическое вмешательство, в зависимости от тяжести состояния.
Некоторые советы по образу жизни для предотвращения синдрома сухого глаза включают:
- ограничение времени перед экраном
- избегание дыма, ветра и кондиционеров, где это возможно
- ношение солнцезащитных очков с запахом
- достаточный сон
- питье большого количества воды 9 Получите еще несколько советов по лечению синдрома сухого глаза здесь.
- glaucoma
- blepharitis
- cellulitis
- eye lymphoma
- herpes zoster (shingles)
- toxoplasmosis
- uveitis
- травма глаза
- постоянные симптомы
- боль
- потеря зрения
- Зуд Eye
- Избыток раздачи разрывов
- Покраснение
- Выписывание
- Чувствительность к свету
- Плохое зрение
- A Грит. обычно диагностируют конъюнктивит, глядя на симптомы и оценивая тип присутствующих выделений. При бактериальном конъюнктивите выделения часто бывают белыми, зелеными или желтыми и могут напоминать гной.
 Врач также может взять образец выделений для лабораторного анализа.
Врач также может взять образец выделений для лабораторного анализа.Варианты лечения зависят от причины конъюнктивита. Врач порекомендует подходящий вариант. Вирусный конъюнктивит может пройти без лечения и обычно не вызывает каких-либо долгосрочных проблем.
Во избежание распространения конъюнктивита люди должны:
- Часто мыть руки.
- Не трите глаза.
- Избегайте совместного использования глазных капель, косметики, полотенец или наволочек.
- Снимать контактные линзы на ночь.
После того, как конъюнктивит пройдет, человек должен избавиться от любых контактных линз, растворов или косметики для глаз, которые он использовал во время инфекции, чтобы предотвратить повторное заражение.
Получите несколько советов по лечению конъюнктивита в домашних условиях здесь.
Аллергический конъюнктивит может развиться из-за аллергии или раздражителя, такого как пыль, пыльца или шерсть животных. Контактные линзы и раствор для линз также могут вызвать реакцию.
 Кроме того, если человек слишком долго носит контактные линзы, из-за раздражения может возникнуть конъюнктивит.
Кроме того, если человек слишком долго носит контактные линзы, из-за раздражения может возникнуть конъюнктивит.Конъюнктивит, вызванный аллергией или раздражителями, не заразен.
Если врач подозревает аллергию, он может провести тест на аллергию, чтобы определить триггер. Однако наиболее распространенной причиной является сезонный аллерген, такой как пыльца.
Человек, который знает, что у него аллергия или повышенная чувствительность к пыльце или другим аллергенам, должен по возможности избегать воздействия.
Язва роговицы — это открытая рана на роговице, которая может возникнуть в результате бактериальной, вирусной, грибковой или паразитарной инфекции. Царапины, ожоги, синдром сухого глаза и состояния, влияющие на функцию век, также могут увеличить риск.
Контактные линзы могут тереться о поверхность глаза и слегка повреждать наружные клетки. Это повреждение может позволить болезнетворным микроорганизмам проникнуть в глаз.
Симптомы могут включать в себя:
- Красные глаза
- боль или болезненность.
 язвы могут привести к потере зрения, поэтому требуется неотложная медицинская помощь. Варианты лечения включают антибиотики и противогрибковые средства. В тяжелых случаях может потребоваться пересадка роговицы.
язвы могут привести к потере зрения, поэтому требуется неотложная медицинская помощь. Варианты лечения включают антибиотики и противогрибковые средства. В тяжелых случаях может потребоваться пересадка роговицы.У человека, чей организм не вырабатывает достаточное количество слез для смазывания и питания глаз, может развиться синдром сухого глаза.
Гормональные изменения, некоторые заболевания и некоторые лекарства могут вызвать синдром сухого глаза. Хроническая сухость глаз может привести к тому, что поверхность глаза станет красной, воспаленной и раздраженной.
Некоторые люди испытывают сухость глаз при COVID-19.
Симптомы синдрома сухого глаза включают:
- покалывание или жжение в глазах
- ощущение, что что-то попало в глаз
- боль и покраснение глаз
- обильные слезы
- дискомфорт при ношении контактных линз
- нечеткость зрения
- усталость глаз
- тягучие выделения из глаз являются следствием основного заболевания.
 При необходимости офтальмолог может провести тесты для измерения слезопродукции.
При необходимости офтальмолог может провести тесты для измерения слезопродукции.В легких случаях могут помочь лекарства, отпускаемые без рецепта, такие как искусственные слезы, гели или мази. Другие варианты включают рецептурные глазные капли и хирургическое вмешательство, в зависимости от тяжести состояния.
Некоторые советы по образу жизни для предотвращения синдрома сухого глаза включают:
- ограничение времени перед экраном
- избегание дыма, ветра и кондиционеров, где это возможно
- ношение солнцезащитных очков с запахом
- достаточный сон
- питье большого количества воды 9 Получите еще несколько советов по лечению синдрома сухого глаза здесь.
- glaucoma
- blepharitis
- cellulitis
- eye lymphoma
- herpes zoster (shingles)
- toxoplasmosis
- uveitis
- травма глаза
- постоянные симптомы
- боль
- потеря зрения
Конъюнктива содержит множество кровеносных сосудов и капилляров. Если эти сосуды порвутся, кровь может просочиться в область между конъюнктивой и белком глаза.
Когда это происходит, под конъюнктивой скапливается небольшое количество крови. Это небольшое скопление крови называется субконъюнктивальным кровоизлиянием.
 Небольшое кровотечение под наружной оболочкой глаза вызывает появление ярко-красных пятен на белке глаза.
Небольшое кровотечение под наружной оболочкой глаза вызывает появление ярко-красных пятен на белке глаза.Субконъюнктивальное кровоизлияние может возникнуть в результате незначительной травмы или травмы глаза, включая растирание глаза из-за аллергии.
Общие причины также включают кашель, чихание и напряжение. Люди, страдающие диабетом, с высоким кровяным давлением или принимающие определенные лекарства, такие как препараты для разжижения крови, могут подвергаться более высокому риску.
Субконъюнктивальные кровоизлияния возникают на поверхности глаза. Поскольку они не влияют на роговицу или внутреннюю часть глаза, они не влияют на зрение.
Они обычно безболезненны, и единственными симптомами могут быть красные пятна на белке глаза. Хотя покраснение или кровь в глазу могут выглядеть серьезно, большинство субконъюнктивальных кровоизлияний, как правило, безвредны и проходят сами по себе в течение нескольких дней.
Обычно лечение не требуется. Однако, если возникает раздражение, врач может порекомендовать искусственные слезы.

Что еще может вызвать кровотечение из глаз? Узнайте больше здесь.
Various medical conditions can cause red eyes, such as:
If red eyes occur with other symptoms , человек должен обратиться к врачу.
Красные глаза часто исчезают без лечения, но глазные капли могут помочь уменьшить любой дискомфорт.
Тем не менее, человек должен обратиться за медицинской помощью, если у него есть:
Общие методы лечения включают глазные капли, антибиотики, кремы и пероральные препараты. Большинство случаев покраснения глаз легко поддаются лечению и, если их выявить на ранней стадии, не вызывают каких-либо необратимых долгосрочных повреждений.
Если покраснение глаз является следствием основного заболевания, врач должен лечить это заболевание.


Конъюнктива содержит множество кровеносных сосудов и капилляров. Если эти сосуды порвутся, кровь может просочиться в область между конъюнктивой и белком глаза.
Когда это происходит, под конъюнктивой скапливается небольшое количество крови. Это небольшое скопление крови называется субконъюнктивальным кровоизлиянием. Небольшое кровотечение под наружной оболочкой глаза вызывает появление ярко-красных пятен на белке глаза.
Субконъюнктивальное кровоизлияние может возникнуть в результате незначительной травмы или травмы глаза, включая растирание глаза из-за аллергии.
Общие причины также включают кашель, чихание и напряжение. Люди, страдающие диабетом, с высоким кровяным давлением или принимающие определенные лекарства, такие как препараты для разжижения крови, могут подвергаться более высокому риску.
Субконъюнктивальные кровоизлияния возникают на поверхности глаза. Поскольку они не влияют на роговицу или внутреннюю часть глаза, они не влияют на зрение.

Они обычно безболезненны, и единственными симптомами могут быть красные пятна на белке глаза. Хотя покраснение или кровь в глазу могут выглядеть серьезно, большинство субконъюнктивальных кровоизлияний, как правило, безвредны и проходят сами по себе в течение нескольких дней.
Обычно лечение не требуется. Однако, если возникает раздражение, врач может порекомендовать искусственные слезы.
Что еще может вызвать кровотечение из глаз? Узнайте больше здесь.
Various medical conditions can cause red eyes, such as:
If red eyes occur with other symptoms , человек должен обратиться к врачу.
Красные глаза часто исчезают без лечения, но глазные капли могут помочь уменьшить любой дискомфорт.
Тем не менее, человек должен обратиться за медицинской помощью, если у него есть:
Общие методы лечения включают глазные капли, антибиотики, кремы и пероральные препараты.
 Большинство случаев покраснения глаз легко поддаются лечению и, если их выявить на ранней стадии, не вызывают каких-либо необратимых долгосрочных повреждений.
Большинство случаев покраснения глаз легко поддаются лечению и, если их выявить на ранней стадии, не вызывают каких-либо необратимых долгосрочных повреждений.Если покраснение глаз является следствием основного заболевания, врач должен лечить это заболевание.
Какие глазные капли подходят людям с красными глазами? Узнайте здесь.
Глаза могут стать красными по многим причинам. Часто покраснение проходит без лечения. Однако иногда красные глаза могут быть симптомом или более серьезным заболеванием. Некоторые причины красных глаз могут даже привести к потере зрения.
Любой, кто беспокоится о красных глазах, должен обратиться за медицинской помощью.
Различные типы глазных капель можно приобрести в Интернете здесь.
Прочитайте статью на испанском языке.
Красные глаза: список распространенных причин
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию.
 Вот наш процесс.
Вот наш процесс.У человека могут быть красные глаза по многим причинам. Например, красные глаза могут указывать на незначительное раздражение или более серьезное состояние, например инфекцию.
Красные или налитые кровью глаза возникают, когда мелкие кровеносные сосуды на поверхности глаза увеличиваются и переполняются кровью.
Красные глаза сами по себе обычно не являются причиной для беспокойства. Однако, если есть также боль в глазах, слезотечение, сухость или ухудшение зрения, это может указывать на серьезную медицинскую проблему.
В этой статье более подробно рассматриваются некоторые возможные причины красных глаз. Он также охватывает некоторые варианты лечения.
Конъюнктивит, или розовый глаз, представляет собой инфекцию, которая включает отек и раздражение конъюнктивы. Конъюнктива представляет собой тонкую прозрачную мембрану, которая выстилает внутреннюю часть века и изгибается назад, чтобы покрыть белую часть глаза.
Инфекция конъюнктивы раздражает кровеносные сосуды, вызывая их отек.
 Это воспаление делает белки глаз красноватыми или розовыми.
Это воспаление делает белки глаз красноватыми или розовыми.Вирусы вызывают до 80% всех случаев конъюнктивита. Другие причины включают бактерии, грибки, воздействие химических веществ или аллергенов, инородное тело в глазу и использование контактных линз.
Инфекция обычно распространяется при прямом контакте с зараженными пальцами или личными вещами. Это может быть связано с инфекцией верхних дыхательных путей, и люди могут передавать ее через кашель.
Конъюнктивит часто поражает оба глаза, поскольку инфекция обычно распространяется с одного глаза на другой.
Некоторые признаки и симптомы конъюнктивита включают в себя:
- Часто мыть руки.
Конъюнктива содержит множество кровеносных сосудов и капилляров. Если эти сосуды порвутся, кровь может просочиться в область между конъюнктивой и белком глаза.
Когда это происходит, под конъюнктивой скапливается небольшое количество крови. Это небольшое скопление крови называется субконъюнктивальным кровоизлиянием.
 Небольшое кровотечение под наружной оболочкой глаза вызывает появление ярко-красных пятен на белке глаза.
Небольшое кровотечение под наружной оболочкой глаза вызывает появление ярко-красных пятен на белке глаза.Субконъюнктивальное кровоизлияние может возникнуть в результате незначительной травмы или травмы глаза, включая растирание глаза из-за аллергии.
Общие причины также включают кашель, чихание и напряжение. Люди, страдающие диабетом, с высоким кровяным давлением или принимающие определенные лекарства, такие как препараты для разжижения крови, могут подвергаться более высокому риску.
Субконъюнктивальные кровоизлияния возникают на поверхности глаза. Поскольку они не влияют на роговицу или внутреннюю часть глаза, они не влияют на зрение.
Они обычно безболезненны, и единственными симптомами могут быть красные пятна на белке глаза. Хотя покраснение или кровь в глазу могут выглядеть серьезно, большинство субконъюнктивальных кровоизлияний, как правило, безвредны и проходят сами по себе в течение нескольких дней.
Обычно лечение не требуется. Однако, если возникает раздражение, врач может порекомендовать искусственные слезы.

Что еще может вызвать кровотечение из глаз? Узнайте больше здесь.
Various medical conditions can cause red eyes, such as:
If red eyes occur with other symptoms , человек должен обратиться к врачу.
Красные глаза часто исчезают без лечения, но глазные капли могут помочь уменьшить любой дискомфорт.
Тем не менее, человек должен обратиться за медицинской помощью, если у него есть:
Общие методы лечения включают глазные капли, антибиотики, кремы и пероральные препараты. Большинство случаев покраснения глаз легко поддаются лечению и, если их выявить на ранней стадии, не вызывают каких-либо необратимых долгосрочных повреждений.
Если покраснение глаз является следствием основного заболевания, врач должен лечить это заболевание.

Какие глазные капли подходят людям с красными глазами? Узнайте здесь.
Глаза могут стать красными по многим причинам. Часто покраснение проходит без лечения. Однако иногда красные глаза могут быть симптомом или более серьезным заболеванием. Некоторые причины красных глаз могут даже привести к потере зрения.
Любой, кто беспокоится о красных глазах, должен обратиться за медицинской помощью.
Различные типы глазных капель можно приобрести в Интернете здесь.
Прочитайте статью на испанском языке.
Красные глаза: список распространенных причин
Мы включили продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
У человека могут быть красные глаза по многим причинам. Например, красные глаза могут указывать на незначительное раздражение или более серьезное состояние, например инфекцию.
Красные или налитые кровью глаза возникают, когда мелкие кровеносные сосуды на поверхности глаза увеличиваются и переполняются кровью.

Красные глаза сами по себе обычно не являются причиной для беспокойства. Однако, если есть также боль в глазах, слезотечение, сухость или ухудшение зрения, это может указывать на серьезную медицинскую проблему.
В этой статье более подробно рассматриваются некоторые возможные причины красных глаз. Он также охватывает некоторые варианты лечения.
Конъюнктивит, или розовый глаз, представляет собой инфекцию, которая включает отек и раздражение конъюнктивы. Конъюнктива представляет собой тонкую прозрачную мембрану, которая выстилает внутреннюю часть века и изгибается назад, чтобы покрыть белую часть глаза.
Инфекция конъюнктивы раздражает кровеносные сосуды, вызывая их отек. Это воспаление делает белки глаз красноватыми или розовыми.
Вирусы вызывают до 80% всех случаев конъюнктивита. Другие причины включают бактерии, грибки, воздействие химических веществ или аллергенов, инородное тело в глазу и использование контактных линз.
Инфекция обычно распространяется при прямом контакте с зараженными пальцами или личными вещами.
 Это может быть связано с инфекцией верхних дыхательных путей, и люди могут передавать ее через кашель.
Это может быть связано с инфекцией верхних дыхательных путей, и люди могут передавать ее через кашель.Конъюнктивит часто поражает оба глаза, поскольку инфекция обычно распространяется с одного глаза на другой.
Некоторые признаки и симптомы конъюнктивита включают в себя:
 ).
).
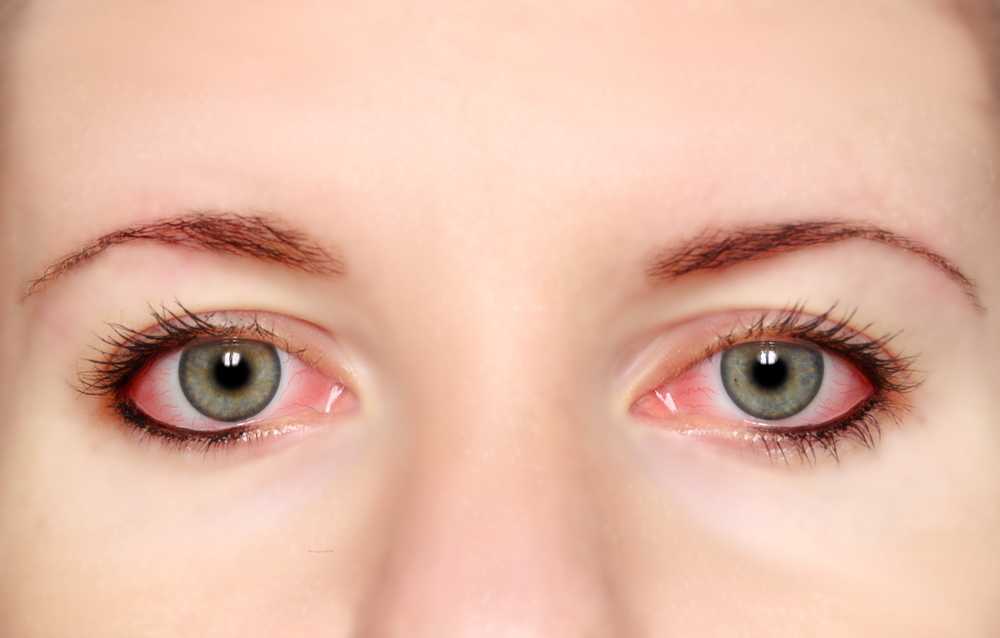 Испарения клеящего состава могут контактировать со слизистой, если лешмейкер неправильно прикрыл нижний ресничный ряд или сильно приподнимает верхнее веко при выполнении процедуры. Также испарения могут раздражать слизистую, если веки при наращивании сомкнуты недостаточно плотно или же клиент приоткрывает глаза (например, разговаривая, пытаясь посмотреть в телефон, моргнуть и т.д.).
Испарения клеящего состава могут контактировать со слизистой, если лешмейкер неправильно прикрыл нижний ресничный ряд или сильно приподнимает верхнее веко при выполнении процедуры. Также испарения могут раздражать слизистую, если веки при наращивании сомкнуты недостаточно плотно или же клиент приоткрывает глаза (например, разговаривая, пытаясь посмотреть в телефон, моргнуть и т.д.).
 обычно диагностируют конъюнктивит, глядя на симптомы и оценивая тип присутствующих выделений. При бактериальном конъюнктивите выделения часто бывают белыми, зелеными или желтыми и могут напоминать гной. Врач также может взять образец выделений для лабораторного анализа.
обычно диагностируют конъюнктивит, глядя на симптомы и оценивая тип присутствующих выделений. При бактериальном конъюнктивите выделения часто бывают белыми, зелеными или желтыми и могут напоминать гной. Врач также может взять образец выделений для лабораторного анализа.
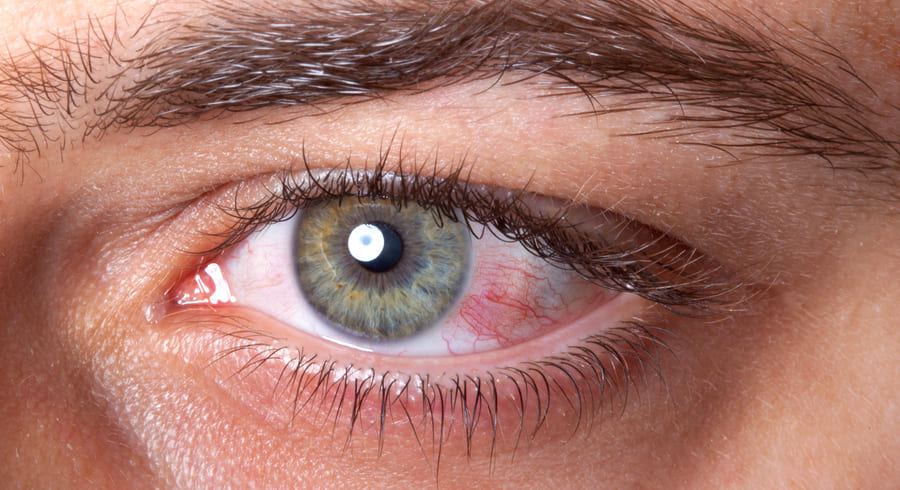 Это повреждение может позволить болезнетворным микроорганизмам проникнуть в глаз.
Это повреждение может позволить болезнетворным микроорганизмам проникнуть в глаз.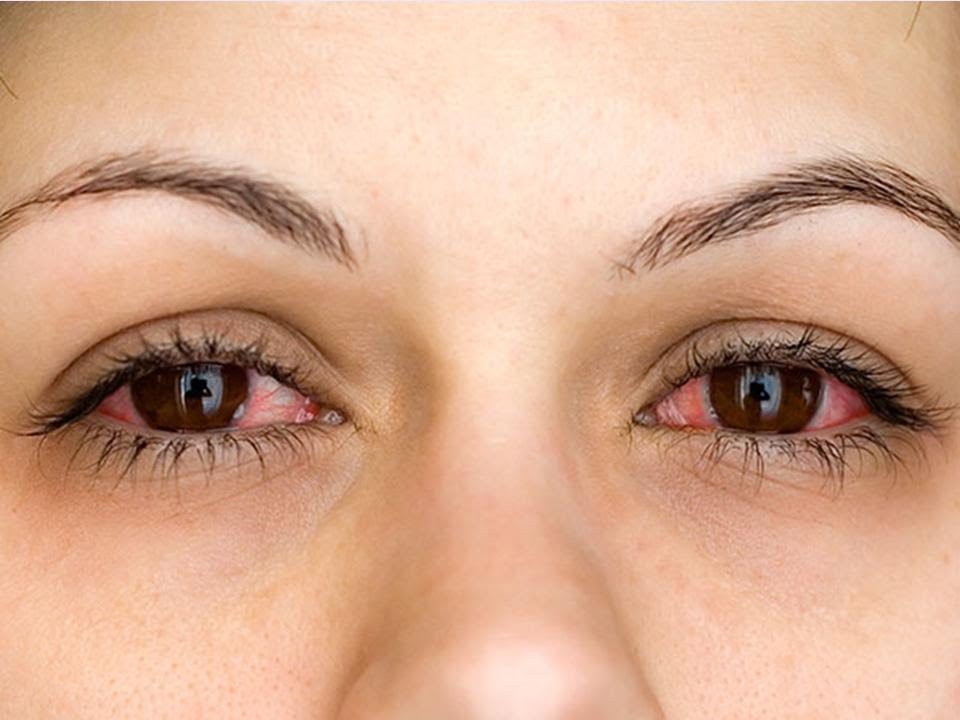 При необходимости офтальмолог может провести тесты для измерения слезопродукции.
При необходимости офтальмолог может провести тесты для измерения слезопродукции.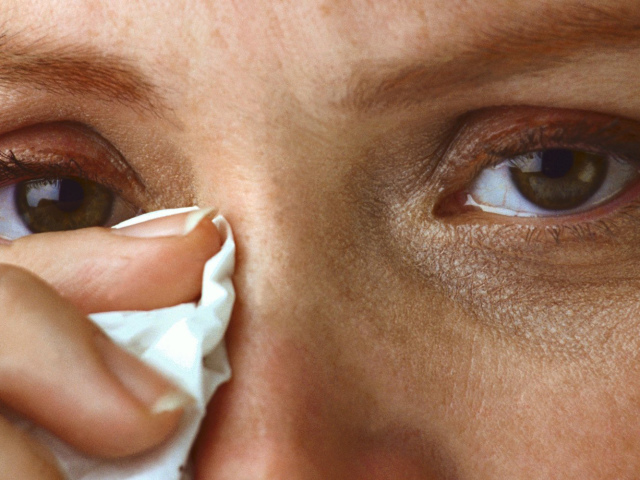 Небольшое кровотечение под наружной оболочкой глаза вызывает появление ярко-красных пятен на белке глаза.
Небольшое кровотечение под наружной оболочкой глаза вызывает появление ярко-красных пятен на белке глаза.
