Ревматизм у детей: причины, симптомы, диагностика
Общие сведения
Ревматизм — острая ревматическая лихорадка (ОРЛ), вызывающая заболевание тканей, а не конкретного органа. При ОРЛ воспаляется соединительная ткань (связки, хрящи, кости, лимфа, кровь и прочие жидкости). Она локализует воспалительные процессы в сердечно-сосудистой системе, что приводит к ревматическому заболеванию сердца.
Причины ревматизма у детей
Болезнь возникает после перенесенных заболеваний, относящихся к стрептококковой группе, таких как:
- ангина,
- фарингит,
- скарлатина,
- тонзиллит.
По статистике, к болезни более, чем взрослые, склонны дети 5–15 лет из-за неустойчивого иммунитета к вирусу. ОРЛ может появиться при наследственной передаче гена, который возбуждает болезнь. Ревматизм возникает лишь у одного из 100 переболевших ангиной. В ротавирусных болезнях имеется антиген, который уничтожается антителами иммунной системы. Антигены стрептококковой инфекции похожи на антигены мышечных клеток сердца, суставов, кожи, нервной системы и мозга.
Антигены стрептококковой инфекции похожи на антигены мышечных клеток сердца, суставов, кожи, нервной системы и мозга.
Разновидности заболевания
Признаки заболевания проявляются на четвертой неделе после ротавирусной болезни. Как правило, сердце и ткани являются первыми пораженными участками.
Разновидности ОРЛ:
- Кардит
Происходит поражение средней мышцы и внутренней оболочки сердца. Дети замечают боль в левой части грудной клетки, повышенную утомляемость, учащенное сердцебиение. При незначительных нагрузках может появиться одышка.
- Полиартрит. Проявляется болью в суставах, покраснением и припухлостью. Не деформирует ткань после воспаления. Чаще всего происходит поражение сгибательных суставов. Возникает у 40–60% переболевших ревматизмом пациентов.
- Кольцевидная эритерма появляется у детей в 7–15% случаев
По размеру может достигать ширины детской ладошки. Это неярко выраженное кольцо с бледным центром.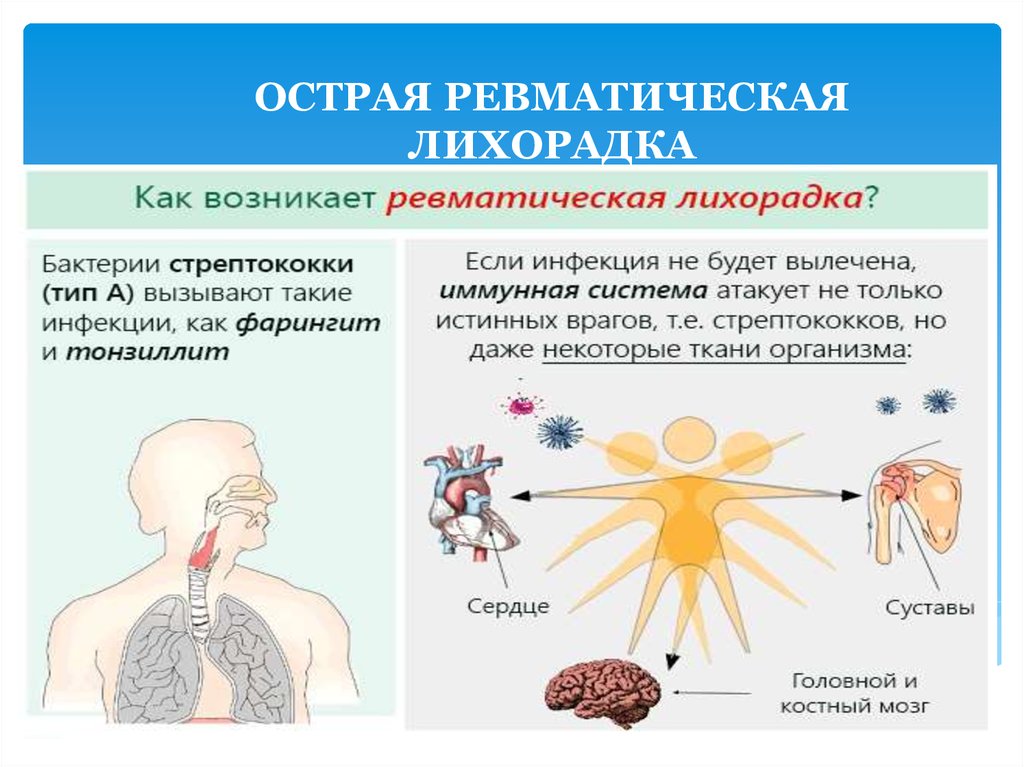 Пятна появляются на животе, груди, шее, руках и проходят бессимптомно.
Пятна появляются на животе, груди, шее, руках и проходят бессимптомно.
- В период тяжелого протекания болезни можно обнаружить подкожные уплотнения – узелки. Чаще всего они находятся в областях крепления сухожилий и суставов. Достигают в размере 2 мм. Они безболезненные, плотные.
- Малой хореей болеют 7–12% детей. Это поражение нервной системы. Чаще болеют девочки 6–15 лет. Болезнь сказывается на эмоциональном состоянии. Ребенок становится плаксивым, раздражительным, ранимым. Наблюдаются затруднение работы конечностей, мышц лица, изменения в походке, нарушается почерк. Длительность болезни — 3–6 месяцев. После выздоровления могут присутствовать остаточные симптомы: утомляемость, нарушение сна, нестабильное настроение.
Диагностика
Для диагностики ревматизма ВОЗ рекомендует применять метод по критериям Джонсона, разделив симптомы на большие и малые группы.
К большим группам относятся все перечисленные заболевания при ОРЛ: болезнь сердца кардит, сыпь в виде эритермы кольцевидной, узелки, хорея, суставная болезнь полиартрит.
Малые группы:
- боли в суставах;
- лихорадка, температура;
- усталость, одышка;
- повышенные показатели скорости оседания эритроцитов в крови;
- обнаружение на ЭКГ внутрипредсердной блокады;
- клапанная недостаточность на ЭХО КГ;
- повышение С-реактивного белка в крови.
Вероятность ОРЛ высока, если подтверждены хотя бы два момента из четырех:
- Обнаружены два критерия из большой группы.
- Есть один критерий из большой группы + 2 критерия из малой.
- Больной ранее перенес стрептококковую инфекцию.
- Есть наследственные признаки болезни.
Для постановки диагноза следует пройти дополнительные обследования:
- сдать клинический и биохимический анализ крови;
- клинический анализ мочи;
- мазок из зева на стрептококк;
- пройти осмотр сердца на ЭКГ, ЭХО КГ, фонокардиографию для фиксирования шумов и тонов сердца, рентгенографию.

Лечение
Лечение ОРЛ основывается на комплексной терапии. Основная цель — устранение стрептококковой инфекции.
Выделяют три сценария лечения ревматизма:
- госпитализация;
- стационарное наблюдение в ревматологическом санатории;
- диспансерное наблюдение.
На первом этапе, когда болезнь протекает тяжело и активно, назначается госпитализация и прописывается снижение физической активности (постельный режим). Рекомендуется придерживаться диеты, которая исключает соль и углеводы; добавить в рацион продукты, содержащие кальций (молоко, творог, капуста, рыба, сыр), фрукты, овощи, зелень. Бороться с инфекцией помогают продукты с высоким белковым содержанием.
Курс антибиотиков составляет 10–14 дней.
Также врач назначает пациенту антибактериальную терапию, оздоровительную гимнастику.
На втором этапе ревматологический санаторий помогает достичь ремиссии, восстановить функции сердечно-сосудистой системы и подвижность суставов.
На третьем этапе ребенок наблюдается в режиме диспансеризации в поликлинике. Терапевт следит за тем, чтобы не было рецидива или прогресса болезни. Применяется терапия антимикробными препаратами.
Прогноз и профилактика
Для первичной профилактики ревматизма у детей нужно следить:
- за сбалансированным питанием;
- соблюдением умеренной физической активности и отдыха ребенка;
- соблюдением благоприятной обстановки вокруг ребенка в бытовом и психологическом плане;
- регулярностью обследований ребенка при наследственной расположенности, перенесенной ротавирусной болезни.
Также важно делать закаливания.
Вторичный этап относится к детям, уже имеющим ревматоидные заболевания. Чтобы избежать или отследить вовремя рецидив, необходимо регулярно проводить обследования у своего лечащего врача.
До 21 года рекомендуется проходить профилактику без пороков сердца после болезни.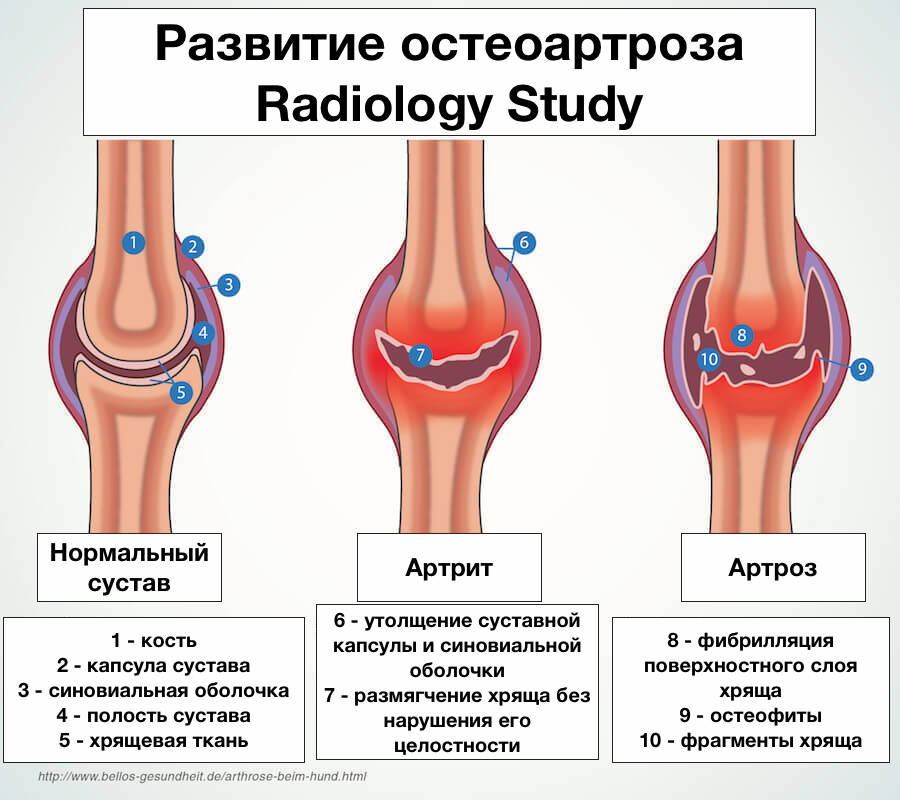 До 40 лет проходят профилактику пациенты, у которых есть поражение сердца. На постоянном контроле находятся те, у кого была на сердце операция.
До 40 лет проходят профилактику пациенты, у которых есть поражение сердца. На постоянном контроле находятся те, у кого была на сердце операция.
Предрасположенность у детей к заболеванию составляет 1–3%. С помощью многолетней практики врачей, устоявшихся проверенных рекомендаций, болезнь можно контролировать. Выполняя своевременное лечение, при первичном ревматизме можно избежать заболевания сердца и рецидива болезни. Медикаментозное лечение — основная и эффективная профилактика ревматизма.
Ревматизм у детей | ОАО Санаторий «Джинал»
Ищенко Татьяна Владимировна, кандидат медицинских наук
С появлением антибиотиков детский ревматизм перестал быть одним из самых распространенных заболеваний среди детей. До появления антибактериальной методики лечения болезнь выявляли у пяти малышей из тысячи. Применение терапевтического курса антибиотиков снизило заболеваемость ревматизмом у детей в 1000 раз.
Однако проблема ранней диагностики и профилактики этого непростого заболевания остается и в наши дни. Нередко врачи попросту не выявляют его в неострой фазе. А вот острую ревматическую лихорадку (ОРЛ) уже ни с чем другим не спутаешь. В таких случаях диагноз ставят однозначный.
Нередко врачи попросту не выявляют его в неострой фазе. А вот острую ревматическую лихорадку (ОРЛ) уже ни с чем другим не спутаешь. В таких случаях диагноз ставят однозначный.
Симптомы и причины развития ревматизма у детей
Аутоиммунная реакция организма – причина развития ревматического синдрома. Иммунная система ошибочно атакует антителами соединительную и хрящевые ткани, сердечную мышцу и другие органы. Причина такого сбоя в иммунитете – разрушение клеток крови стрептолизином, вырабатываемым стрептококковой инфекцией.
Важно знать первые симптомы ревматизма у детей и вовремя обратиться к ревматологу, а не к гастроэнтерологу и прочим специалистам, поскольку симптоматика бывает схожа с отравлением, ОРЗ и другими распространенными детскими болезнями.
-
Заболевание обычно развивается из обостренной ангины (фарингита) или отита. В некоторых редких случаях причиной может стать даже кариес или фурункул.
-
Наиболее уязвимы перед детским ревматизмом в возрасте 6-15 лет.
 У дошкольников острая ревматическая лихорадка встречается крайне редко.
У дошкольников острая ревматическая лихорадка встречается крайне редко. -
Спустя несколько недель (от 1 до 5) после выздоровления от ангины у ребенка может резко подняться температура до 40°С, а также появиться боли в голове и суставах.
-
Под кожным покровом нередко появляются болезненные при нажатии уплотненные узелки.
Разновидности детского ревматизма
-
Острая ревматическая лихорадка. ОРЛ бьет по суставам и провоцирует развитие у детей реактивного артрита. Отек, покраснения и постоянные боли в коленях и лодыжках – главные симптомы. Болевой синдром снимается ацетилсалициловой кислотой, но велика вероятность его возвращения спустя 2-6 дней.
Опасность ОРЛ кроется в большой вероятности ошибочного диагноза. Температура спала, боль прошла, и врачи считают это обычными детскими заболеваниями, связанными с ОРЗ и развитием организма ребенка. Но отсутствие лечения ревматизма приводит к серьезным проблемам с сердцем.
-
ОРЛ и сердечная симптоматика. Отдышка, кашель и учащенный пульс, а иногда и в комплексе с болью в животе и рвотой – признаки острой ревматической лихорадки с поражением сердца. Они могут проявиться спустя несколько недель после перенесенной ангины.
Многие родители и даже врачи списывают такие симптомы ОРЛ на отравление, но промедление может привести к серьезным нарушениям в сердечной мышце. Нужно незамедлительно обратиться к ревматологу и кардиологу.
Поскольку ангина была сравнительно давно, то родители не склонны связывать эти симптомы с перенесенным заболеванием и не упоминают его при обращении к врачу. Со временем тик становится все более заметным. Этот вид детского ревматизма чаще встречается среди девочек.
Ранняя диагностика
Для постановки диагноза ОРЛ необходимо совпадение критериев заболевания в одном из следующем соотношений:
Основные критерии:
-
подергивание;
-
воспаление сердечных оболочек;
-
воспаление суставов;
-
под кожей плотные узелки;
-
красные волдыри.

Второстепенные:
-
температура тела более 38,5°С;
-
боли в суставах;
-
повышенная СОЭ и АСЛО, увеличение реактивного белка.
Лечение ревматизма у детей
Устранение стрептококковой инфекции – главный путь к лечению ОРЛ. Необходимо предпринять необходимые меры как можно раньше.
-
При болях в горле ребенку нужно сделать анализ на стрептококки.
-
Если антибиотики назначили поздно, начинается ОРЛ и для снятия болей назначают ацетилсалициловую кислоту с антибактериальной терапией. Болевой синдром снимается также Панадолом и Нурофеном.
-
Назначенные препараты имеют побочное действие, поэтому важен контроль врача.
-
При отсутствии облегчения в течение суток приема аспирина, нужно срочно вызвать скорую помощь.
Санаторий «Джинал» обладает современной лечебно-профилактической базой для лечения детского ревматизма традиционными и бальнеологическими методиками в условиях целебного климата Кавминвод.
Ревматология : Для родителей
Содержание будет создано здесь автоматически…
Этот информационный бюллетень посвящен ювенильному идиопатическому артриту (ЮИА), его причине, лечению и тому, что это может означать для вашего ребенка и вашей семьи.
Известие о том, что у вашего ребенка ЮИА, может быть шоком, поскольку люди думают, что артрит — это заболевание, которым страдают только пожилые люди. Вы можете чувствовать себя ошеломленным диагнозом ЮИА. Это нормально — есть над чем подумать. У вас, вероятно, будет много вопросов. Вы можете составить список вопросов, чтобы задать их ревматологу вашего ребенка или медицинскому работнику-ревматологу на следующем приеме. Возможно, вам придется услышать ответы несколько раз. Все нормально. Важно, чтобы вы и ваш ребенок знали о ЮИА.
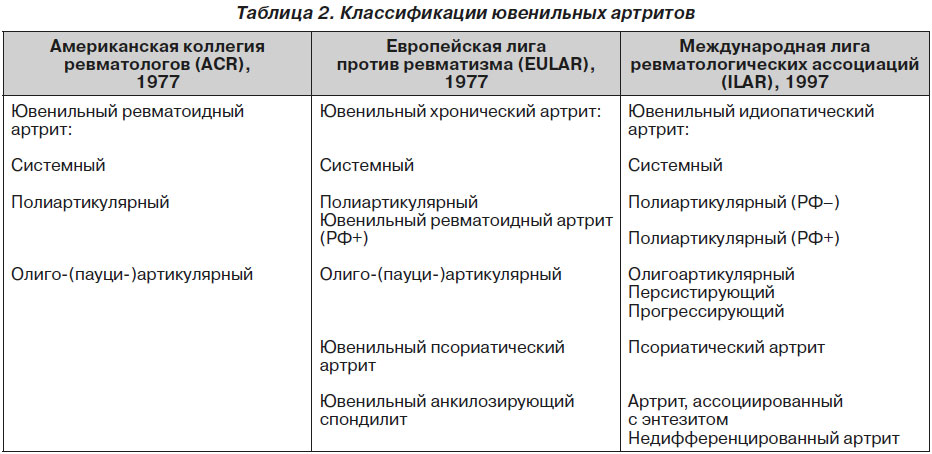
Что такое ювенильный идиопатический артрит?
Ювенильный идиопатический артрит (ЮИА) — это общее название нескольких видов артрита. «Юношеский» означает, что он поражает молодых людей, «идиопатический» означает, что мы не знаем, в чем причина, а «артрит» означает воспаление суставов. Ювенильный идиопатический артрит раньше называли ювенильным хроническим артритом.
(ЖКА). В некоторых странах его называют ювенильным ревматоидным артритом (ЮРА), а иногда люди называют его просто ювенильным артритом (ЮА).
«Юношеский» означает, что он поражает молодых людей, «идиопатический» означает, что мы не знаем, в чем причина, а «артрит» означает воспаление суставов. Ювенильный идиопатический артрит раньше называли ювенильным хроническим артритом.
(ЖКА). В некоторых странах его называют ювенильным ревматоидным артритом (ЮРА), а иногда люди называют его просто ювенильным артритом (ЮА).
ЮИА — это хронический артрит, который начинается у детей в возрасте до 16 лет. Это вызывает воспаление в одном или нескольких суставах в течение 6 недель или дольше.
ЮИА может проявляться по-разному и может различаться по степени тяжести. В основном это поражает суставы и окружающие ткани, хотя может поражать и другие органы, например, глаза. Некоторые из симптомов и признаков воспаленного сустава включают отек сустава, боль, скованность.
(особенно по утрам) и тепло вокруг сустава. У вашего ребенка может не быть всего этого в каждом воспаленном суставе. Реже у вашего ребенка могут быть и другие симптомы, такие как лихорадка, сыпь, потеря аппетита и потеря веса.
Что означает хронический?
Состояния могут быть острыми (возникающими внезапно или кратковременными) или хроническими (продолжающимися дольше, но не обязательно навсегда). ЮИА считается хроническим заболеванием, потому что пораженные суставы воспаляются в течение как минимум 6 недель, а лечение может облегчить состояние. симптомы это не приводит к «лечению». Это означает, что когда у ребенка диагностируют ЮИА, невозможно точно сказать, как долго продлится это состояние. ЮИА может продолжаться в течение месяцев или лет. Иногда симптомы исчезают, обычно после лечения. Это называется ремиссией. Ремиссия может длиться месяцы, годы или всю жизнь. До 50% детей с ЮИА могут достичь полной ремиссии до достижения совершеннолетия.
Насколько распространен ЮИА?
ЮИА поражает как минимум одного ребенка из каждых 1000 в Австралии. В Австралии не менее 5000 детей с ЮИА.
В этом информационном листке рассказывается о ювенильном идиопатическом артрите (ЮИА), его причинах, лечении и возможных последствиях для вашего ребенка и вашей семьи.
Известие о том, что у вашего ребенка ЮИА, может быть шоком, поскольку люди думают, что артрит — это заболевание, которым страдают только пожилые люди. Вы можете чувствовать себя ошеломленным диагнозом ЮИА. Это нормально — есть над чем подумать. У вас, вероятно, будет много вопросов. Вы можете составить список вопросов, чтобы задать их ревматологу вашего ребенка или медицинскому работнику-ревматологу на следующем приеме. Возможно, вам придется услышать ответы несколько раз. Все нормально. Важно, чтобы вы и ваш ребенок знали о ЮИА.
Что вызывает ЮИА?
Нам неизвестны причины ЮИА. Однако мы знаем, что это аутоиммунное заболевание. В нашем организме есть иммунная система, которая борется с микробами или вирусами, чтобы поддерживать наше здоровье. Иногда иммунная система организма ошибочно принимает за что-то нормальную часть тела.
чужеродный (как микроб) и начинает атаковать сам организм. При ЮИА иммунная система атакует суставы. Это называется аутоиммунным процессом. Мы не понимаем точно, как и почему это происходит.
Это называется аутоиммунным процессом. Мы не понимаем точно, как и почему это происходит.
ЮИА не передается по наследству — он не передается от родителей к детям. У двух детей в одной семье редко бывает ЮИА, хотя такое случается. Гены играют роль, но являются лишь одним из факторов, необходимых для развития ЮИА.
Наличие ЮИА не является чьей-либо виной. Нет ничего, что кто-либо сделал или не сделал, что вызвало бы ЮИА. Существуют мифы о том, что ЮИА вызывается переохлаждением, проживанием в холодном климате или употреблением определенных продуктов. Ни один из них на самом деле не способствует ребенку получение ЮИА.
Что происходит с суставами при ЮИА?
В нашем теле много суставов, таких как колени, локти, плечи, бедра. Суставы — это места, где две кости соединяются таким образом, что позволяют нам сгибаться и двигать конечностями. Чтобы сделать эти движения плавными, концы костей покрыты гладкой тканью, называемой хрящом.
(или хрящ), а сустав смазывается небольшим количеством жидкости, называемой синовиальной жидкостью.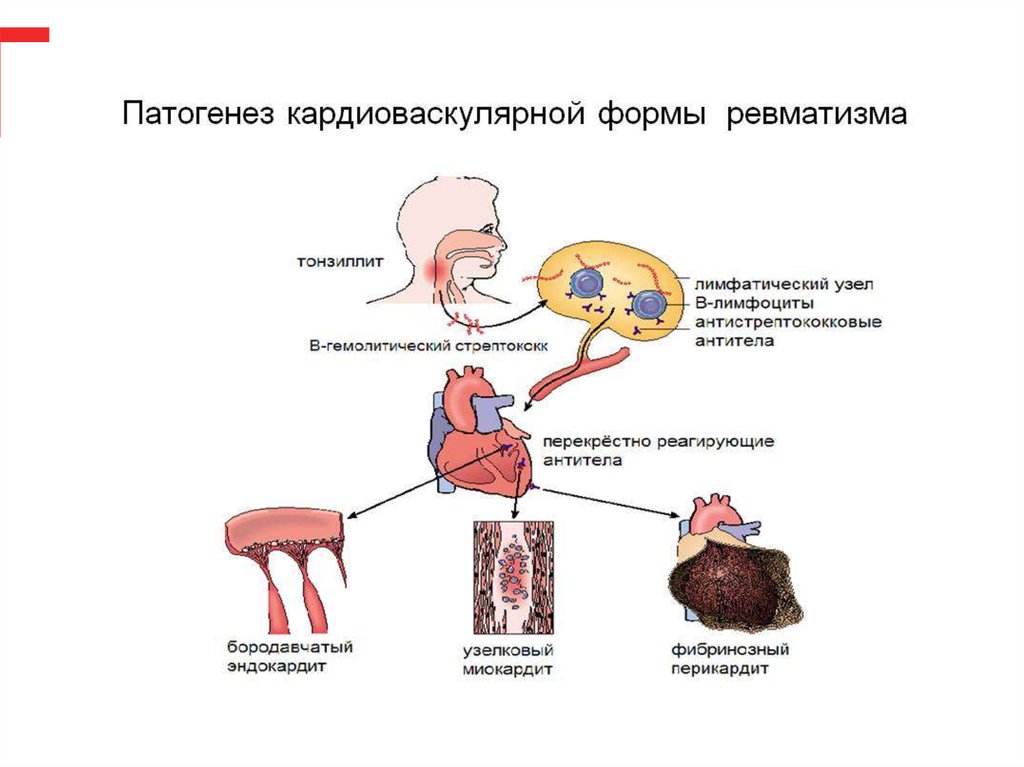 Синовиальная жидкость удерживается внутри сустава капсулой, выстланной тканью, называемой синовиальной оболочкой или выстилкой. При артрите синовиальная оболочка сустава становится
воспаленная и более толстая, чем в норме, капсула заполняется воспалительными клетками, увеличивается количество синовиальной жидкости. Это может сделать сустав опухшим или припухшим. Это вызывает боль и ограничивает подвижность сустава. Часто сустав становится более тугоподвижным после
отдых, поэтому суставы могут быть более скованными и болезненными по утрам. Если воспаление не лечить, оно может повредить сустав, включая хрящ и окружающую кость. Мышцы вокруг сустава могут стать слабыми, и сустав может потерять часть своего диапазона движений.
движение.
Синовиальная жидкость удерживается внутри сустава капсулой, выстланной тканью, называемой синовиальной оболочкой или выстилкой. При артрите синовиальная оболочка сустава становится
воспаленная и более толстая, чем в норме, капсула заполняется воспалительными клетками, увеличивается количество синовиальной жидкости. Это может сделать сустав опухшим или припухшим. Это вызывает боль и ограничивает подвижность сустава. Часто сустав становится более тугоподвижным после
отдых, поэтому суставы могут быть более скованными и болезненными по утрам. Если воспаление не лечить, оно может повредить сустав, включая хрящ и окружающую кость. Мышцы вокруг сустава могут стать слабыми, и сустав может потерять часть своего диапазона движений.
движение.
Как диагностируется ЮИА?
ЮИА часто бывает трудно диагностировать, потому что симптомы могут быть разными у разных детей и могут проявляться как некоторые другие детские болезни. Нет никакого теста, чтобы определить, есть ли у вашего ребенка ЮИА, и часто сначала необходимо исключить другие возможности. Это может
требует времени и может быть трудным для семей, которые хотят знать, что не так, и быстро начать лечение.
Нет никакого теста, чтобы определить, есть ли у вашего ребенка ЮИА, и часто сначала необходимо исключить другие возможности. Это может
требует времени и может быть трудным для семей, которые хотят знать, что не так, и быстро начать лечение.
Ваш лечащий врач задаст вам много вопросов о здоровье вашего ребенка и осмотрит вашего ребенка на наличие воспаления во всех суставах — сустав может быть поражен даже при отсутствии видимой боли или припухлости. Врач вашего ребенка может попросить провести некоторые из следующих тестов:
- Анализы крови для измерения степени воспаления в организме вашего ребенка и для определения общего состояния здоровья вашего ребенка. Анализы крови могут помочь определить, какой тип ЮИА у вашего ребенка.
- Рентгеновские снимки костей и суставов, а иногда и органов, таких как легкие и сердце. Рентген не может подтвердить артрит, но может исключить другие проблемы с костями.
- Сканирование костей для поиска очагов воспаления в организме.

- Электрокардиограф (ЭКГ) для проверки нормальной работы сердца.
- Аспирация костного мозга для выявления заболеваний крови, которые иногда могут быть похожи на ЮИА. Этот тест встречается реже.
Какие существуют типы ЮИА?
Все типы ЮИА вызывают воспаление суставов и начинаются в возрасте до 16 лет. Различные типы ЮИА определяются количеством суставов, которые воспаляются в течение первых шести месяцев, и другими симптомами, которые могут присутствовать.
Олигоартикулярный ЮИА
Это наиболее распространенная форма ЮИА. Около половины (50-60%) детей с ЮИА имеют этот тип. Этот тип ЮИА:
- также называется пауциартикулярным ЮИА — «пауци-» и «олиго-» означают «несколько» или «немного» .
- поражает до четырех суставов в первые шесть месяцев
- обычно поражает крупные суставы, такие как колени и лодыжки
- чаще встречается у девочек, чем у мальчиков
- часто начинается у маленьких детей в возрасте от 2 до 4 лет
- связан с передним увеитом — хроническим воспалением внутри глаза.

Это условие будет объяснено позже.
Различают два типа олигоартикулярного ЮИА в зависимости от количества воспаленных суставов через шесть месяцев:
- Персистирующий олигоартикулярный
Около 75% детей с олигоартикулярным ЮИА имеют персистирующий тип. Дети с этим типом имеют:- воспалено не более четырех суставов через шесть месяцев
- обычно имеют хорошо работающие суставы
- хорошие шансы на ремиссию до наступления совершеннолетия
- Распространенный олигоартикулярный ЮИА
Около 25% детей с олигоартикулярным ЮИА имеют расширенный тип и будут иметь:
• Воспаление до четырех суставов в первые шесть месяцев и
• больше суставов, которые воспаляются через шесть месяцев
• меньше шансов достичь полной ремиссии, чем при стойком олигоартикулярном типе
• при хорошем лечении суставы обычно хорошо работают.
Чаще встречается у девочек, чем у мальчиков, чаще начинается в возрасте от 1 до 12 лет и поражает пять или более суставов в первые шесть месяцев.
Полиартикулярный ЮИА
Около 30% всех детей с ЮИА имеют этот тип. Этот тип ЮИА:
- поражает пять или более суставов в первые шесть месяцев. «Поли-» означает много
- чаще встречается у девочек, чем у мальчиков
- , скорее всего, начнется в возрасте от 1 до 12 лет.
Существует два типа полиартикулярного ЮИА в зависимости от наличия в крови ревматоидного фактора (РФ). RF обычно встречается у взрослых с ревматоидным артритом, хотя его также можно обнаружить у людей, у которых вообще нет артрита.
- Полиартикулярный ЮИА, отрицательный ревматоидный фактор (РФ-)
У большинства детей с полиартикулярным ЮИА в крови отсутствует ревматоидный фактор (РФ-). Этот тип ЮИА:- может воздействовать на ряд суставов
- может различаться по степени серьезности
- может различаться по продолжительности действия
- может наступить ремиссия в более позднем детстве или подростковом возрасте
- может уйти, а затем вернуться, или может остаться во взрослой жизни.

- Полиартикулярный ЮИА, положительный ревматоидный фактор (РФ+)
У небольшого числа детей с полиартикулярным ЮИА (3–5%) в крови обнаруживается ревматоидный фактор (РФ+). Этот тип ЮИА:- чаще поражает мелкие суставы рук и ног, начиная с
- затем может распространиться на другие суставы
- иногда включает узелки под кожей — бугорки над суставами, сухожилиями или точками давления
- больше похож на ревматоидный артрит у взрослых
- чаще всего поражает девочек-подростков
- , скорее всего, останется во взрослой жизни.
Системный ЮИА
Это наименее распространенный тип ЮИА. Системный ЮИА:
- поражает суставы и другие части (системы) тела, такие как кожа или внутренние органы
- часто вызывает лихорадку и сыпь
- реже вызывает воспаление других частей тела, таких как сердце или легкие
- может включать воспаление суставов с самого начала или это может произойти позже
- может случиться с детьми любого возраста
- одинаково влияет на девочек и мальчиков
- переходит в ремиссию через 2-3 года примерно у 50% детей без стойкого поражения суставов.

ЮИА, связанный с энтезитом
ЮИА, связанный с энтезитом, чаще поражает мальчиков, чем девочек.
Энтезит означает воспаление энтезиса — места, где сухожилие соединяется с костью. Этот тип ЮИА:
- поражает как энтезисы, так и суставы. Наиболее часто воспаляется пятка стопы, где ахиллово сухожилие соединяется с костью
- обычно поражает только несколько суставов, чаще всего крупные суставы ног, такие как колени и лодыжки
- чаще поражает мальчиков, чем девочек
- обычно происходит в позднем детстве или подростковом возрасте
- может работать в семьях
- связан с генетическим маркером в крови под названием HLA-B27. Другие члены семьи могут быть носителями генетического маркера, но у них никогда не развивается артрит
- иногда наступает ремиссия, а иногда продолжается и поражает позвоночник
- связан с заболеванием глаз, называемым острым передним увеитом, при котором глаза краснеют, болезненны, слезятся и чувствительны к свету.
 Это не то же самое, что хронический передний увеит при олигоартикулярном ЮИА. Регулярная проверка зрения не требуется, потому что
будут симптомы воспаления глаз, и вы будете знать, чтобы обратиться к врачу.
Это не то же самое, что хронический передний увеит при олигоартикулярном ЮИА. Регулярная проверка зрения не требуется, потому что
будут симптомы воспаления глаз, и вы будете знать, чтобы обратиться к врачу.
Псориатический ЮИА
Этот тип ЮИА:
- связан с псориазом – кожным заболеванием, которое вызывает участки шелушения кожи, в основном на локтях и коленях
- псориаз также может вызывать «ямки» на ногтях — крошечные вмятины на ногтях
- кожные симптомы могут появиться до или после артрита
- ЮИА может быть олигоартикулярным или полиартикулярным
- тяжесть ЮИА может отличаться от тяжести псориаза
- чаще встречается у девочек, чем у мальчиков
- начинается в основном у детей дошкольного возраста или в возрасте около 10 лет
- в семье может быть псориаз.
Неклассифицированный ЮИА
В этом случае ЮИА не подходит ни к одному из вышеперечисленных типов ЮИА.
Что мне следует знать о хроническом переднем увеите?
Хронический передний увеит — это воспаление частей глаза, включая радужную оболочку (цветная часть глаза) и цилиарное тело (мышцы и ткани, участвующие в фокусировке глаза). Это также называется иридоциклитом. Как и при артрите, воспаление
вызывается тем, что иммунная система ошибочно атакует глаз в результате аутоиммунного процесса. Хронический передний увеит протекает бессимптомно. Это не больно, и вы и врач вашего ребенка не можете сказать, есть ли воспаление, просто взглянув на глаз. Однако
если увеит не лечить, он может привести к необратимой потере зрения. Очень важно, чтобы ваш ребенок проходил регулярные осмотры у офтальмолога (офтальмолога-специалиста), чтобы проверить, есть ли воспаление в глазу. Офтальмолог посмотрит на глаз
через щелевую лампу, которая позволяет ему/ей видеть внутри глаза. Это безболезненно. При наличии воспаления его лечат специальными глазными каплями или другими препаратами.
Наиболее подвержены риску развития хронического переднего увеита дети с олигоартикулярным ЮИА с антинуклеарными антителами в крови (АНА-положительные). Примерно у 15-20% детей с олигоартикулярным артритом и примерно у 5% детей с полиартикулярным артритом развивается увеит. Обычно артрит появляется первым, но увеит и артрит развиваются по-разному. Увеит может даже впервые появиться после того, как артрит перешел в стадию ремиссии, поэтому осмотры у офтальмолога все еще необходимы в течение многих лет.
Каково жить с ЮИА?
Симптомы ЮИА меняются со временем, иногда даже изо дня в день. У детей часто бывает время, когда они чувствуют себя намного лучше, а затем время, когда они замечают больше симптомов и чувствуют себя более усталыми, скованными или болезненными. Это называется «вспышка» или «вспышка». Обострения могут
иногда спровоцированы инфекциями, а иногда они происходят без видимой причины. Если у вашего ребенка обострение, вы можете обратиться к своему терапевту, который проведет осмотр суставов и может прописать вашему ребенку некоторые лекарства от воспаления и боли. Вы также можете позвонить
обратитесь к медсестре-инструктору по ревматологии вашего ребенка за консультацией и договоритесь о встрече с ревматологом. Вспышку можно контролировать, изменив лечение на короткое время, пока ЮИА не вернется под контроль.
Вы также можете позвонить
обратитесь к медсестре-инструктору по ревматологии вашего ребенка за консультацией и договоритесь о встрече с ревматологом. Вспышку можно контролировать, изменив лечение на короткое время, пока ЮИА не вернется под контроль.
Ваш ребенок будет нуждаться в лечении до тех пор, пока продолжается ЮИА. Это может измениться по мере изменения ЮИА с течением времени, но он полностью прекращается только тогда, когда наступает полная ремиссия в течение длительного времени.
Подобно тому, как физическое самочувствие вашего ребенка может меняться со временем, вполне вероятно, что на эмоциональное благополучие вашего ребенка может повлиять опыт жизни с ЮИА. Вы и остальные члены вашей семьи также можете чувствовать себя ошеломленными или расстроенными из-за
время от времени ЮИА оказывает влияние на вашу жизнь. Это нормальная часть жизни с хроническим заболеванием. Важно, чтобы вы рассказали об этих чувствах лечащей группе вашего ребенка, чтобы вы, ваш ребенок и семья могли получить поддержку и научиться жить с ними хорошо. ЮИА.
ЮИА.
Как лечить ЮИА?
Поскольку ЮИА влияет на каждого ребенка по-разному, лечение подбирается индивидуально для каждого ребенка.
Основные способы лечения артрита включают:
- препараты для контроля воспаления
- упражнений для хорошей подвижности суставов и силы мышц
- шины для поддержки суставов
- суставные инъекции для уменьшения воспаления в отдельных суставах
- стратегий обезболивания, чтобы уменьшить боль и помочь вашему ребенку справиться с болью
Целями лечения являются:
- уменьшение воспаления
- для уменьшения боли (обычно из-за воспаления)
- для предотвращения (или замедления) повреждения суставов
- , чтобы убедиться, что суставы работают как можно лучше
- , чтобы вернуть вашего ребенка к его обычной деятельности и не дать артриту помешать полноценному и активному образу жизни.

Дополнительную информацию см. в информационном листе «Лечение ЮИА».
Вы и ваш ребенок
Вы и ваш ребенок — самые важные люди в группе лечения. Команда вашего ребенка будет работать вместе, чтобы помочь вам и вашему ребенку справиться с ЮИА. Вы как капитаны команды. Вы должны спросить о предлагаемых методах лечения и о том, как они работают, поэтому вы знаете, что предлагает ваша команда, и можете хорошо с ней работать.
Детский ревматолог
Детские ревматологи — это врачи, занимающиеся лечением детей с артритом. Детский ревматолог назначит лекарства, сделает инъекции в суставы, проследит за развитием артрита у вашего ребенка и выявит побочные эффекты лекарств.
Медицинский инструктор-ревматолог
Медицинский инструктор-ревматолог — это зарегистрированная педиатрическая медсестра, специализирующаяся на уходе за детьми и семьями с ЮИА. Медсестра-инструктор по ревматологии предоставит вам и вашему ребенку образование и поддержку, а также будет координировать лечение вашего ребенка.
Физиотерапевт (физиотерапевт)
Физиотерапевты являются экспертами в области работы суставов и мышц. Физиотерапевты разрабатывают упражнения, чтобы поддерживать подвижность суставов. Дают рекомендации по шинированию и защитному снаряжению. Это может помочь вашему ребенку уменьшить боль и нагрузку на воспаленные суставы.
Эрготерапевт (OT)
Эрготерапевты могут предоставить шины для поддержки суставов и другие приспособления, помогающие вашему ребенку в повседневных делах, таких как одевание или письмо. Они помогают вашему ребенку быть самостоятельным.
Психолог / психиатр / консультант
Психологи и психиатры — специалисты, помогающие детям и семьям справляться с социальными, эмоциональными и поведенческими трудностями и проблемами психического здоровья, такими как депрессия и тревога. Они также могут помочь детям научиться справляться с болью. Консультанты обычно работают с детьми и семьями, которые нуждаются в
поддерживающий человек, с которым можно поговорить.
Врач общей практики вашего ребенка заботится об общем состоянии здоровья вашего ребенка. Свяжитесь со своим семейным врачом, если у вас есть какие-либо опасения по поводу здоровья вашего ребенка, кроме проблем с суставами.
Ортопед
Ортопеды изготавливают ортопедические стельки — вставки, которые носят в обуви для поддержки стопы вашего ребенка.
Офтальмолог/оптометристы
Офтальмологи — это врачи, специализирующиеся на проблемах со зрением. Офтальмологи могут проверить глаза вашего ребенка на наличие признаков увеита. Офтальмолог отличается от оптометриста тем, что он не врач, но может оценить зрение, прописать очки, а также может скрининг на увеит.
Диетолог
Диетологи могут пересмотреть диету вашего ребенка и составить план питания, чтобы сохранить здоровье вашего ребенка. Недостаточный или избыточный вес может быть проблемой при ЮИА.
Специалист по боли
Специалист по боли — это врач, который может предоставить лекарства и другие стратегии для уменьшения боли. Они могут работать с другими специалистами, такими как физиотерапевты и психологи, чтобы помочь вашему ребенку справиться с болью различными способами.
Они могут работать с другими специалистами, такими как физиотерапевты и психологи, чтобы помочь вашему ребенку справиться с болью различными способами.
Хирург-ортопед
Хирурги-ортопеды — это врачи, которые проводят операции на костях и суставах. Ортопедическая хирургия может быть полезна при некоторых проблемах, вызванных ЮИА.
Социальный работник
Социальные работники могут найти общественные ресурсы, чтобы помочь семьям справиться с ЮИА, такие как группы поддержки, финансовая помощь, пенсии по инвалидности или временный уход.
Фармацевт
Фармацевты выдают лекарства вашему ребенку в аптеке. Рекомендуется каждый раз посещать одного и того же фармацевта, чтобы он мог следить за лекарствами вашего ребенка.
Учителя
Учителя и школа очень важны в жизни вашего ребенка и должны знать о состоянии вашего ребенка и его лечении. Если вы хотите, ваш воспитатель-медсестра может поговорить со школой вашего ребенка.
Группы поддержки
Знакомство с другими семьями, в которых есть ребенок с ЮИА, может стать ценным опытом для всей вашей семьи.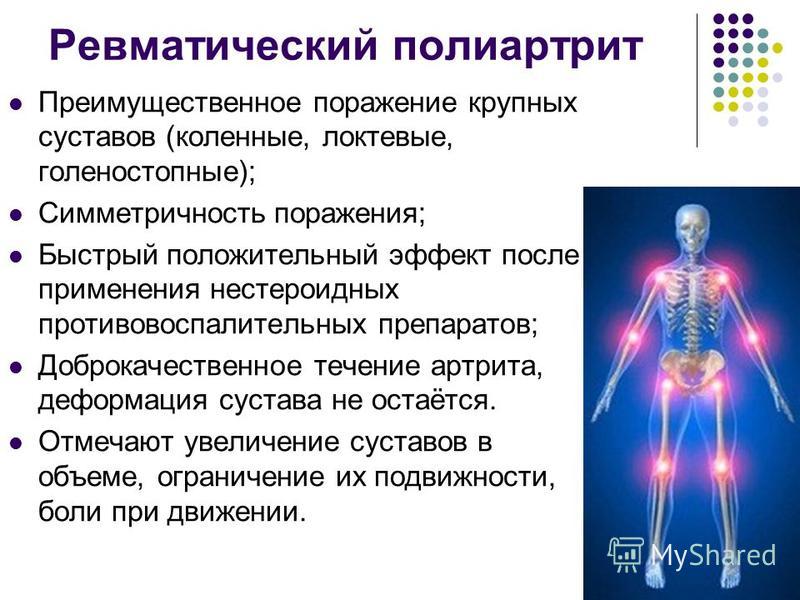 Это может помочь поделиться идеями и опытом с другими семьями, находящимися в такой же ситуации. Местные фонды борьбы с артритом часто организуют группы поддержки для родителей.
и мероприятия для семей.
Это может помочь поделиться идеями и опытом с другими семьями, находящимися в такой же ситуации. Местные фонды борьбы с артритом часто организуют группы поддержки для родителей.
и мероприятия для семей.
Что ждет вашего ребенка в будущем?
Невозможно сказать, как со временем будет развиваться ЮИА у вашего ребенка — ЮИА у каждого ребенка индивидуален. Однако большинство детей с ЮИА вырастают полноценными людьми с активной и интересной жизнью. С помощью лечения большинство ЮИА можно контролировать, а некоторые из длительных срочных последствий удалось избежать.
ЮИА может быть проблемой для вашего ребенка и остальных членов вашей семьи, и будут взлеты и падения. Тем не менее, ваша команда ревматологов предоставит вам и вашей семье лечение, поддержку и стратегии, которые помогут вашему ребенку жить полной и активной жизнью.
Полезные сайты
- Arthritis Australia — предоставляет информацию и услуги поддержки в вашем районе .
- CHOICES for Families of Children with Arthritis – отличный веб-сайт из Великобритании, на котором
информация для родителей и связанный веб-сайт для детей - PRINTO — сайт Европейского общества детской ревматологии
- Американский колледж ревматологии — предоставляет информацию о ЮИА.
(хотя в Америке это называется JRA) - Общество артрита Канады

Ревматическая лихорадка у детей. Условия и лечение
Основные сведения о ревматической лихорадке
- Ревматическая лихорадка — это сложное заболевание, поражающее суставы, кожу, сердце, кровеносные сосуды и головной мозг.
- Возникает после заражения стрептококковыми бактериями, такими как острый фарингит или скарлатина.
- Симптомы могут включать воспаление суставов, небольшие твердые бугорки под кожей, судорожные движения, сыпь и лихорадку.
- Лечение включает антибиотики, противовоспалительные препараты и постельный режим.

- Вашему ребенку необходимо постоянное лечение, чтобы болезнь не вернулась.
Ревматическая лихорадка представляет собой сложное заболевание, поражающее суставы, кожу, сердце, кровеносные сосуды и головной мозг. Встречается в основном у детей в возрасте от 5 до 15 лет. Это аутоиммунное заболевание, возникающее после инфицирования стрептококковыми (стрептококковыми) бактериями. Стрептококковые инфекции включают острый фарингит и скарлатину. Ревматизм чаще бывает зимой и весной. Это связано с тем, что в это время года чаще возникают стрептококковые инфекции горла. Стрептококк заразен. Это означает, что он может передаваться от ребенка к ребенку. Но ревматизм не заразен.
Ревматическая лихорадка является аутоиммунной реакцией на стрептококковые бактерии. Аутоиммунная реакция – это когда организм атакует собственные ткани. Его можно предотвратить, если стрептококковую ангину диагностировать сразу и правильно лечить антибиотиками.
 Ревматизм не распространен в США
Ревматизм не распространен в СШАДети в возрасте от 5 до 15 лет наиболее подвержены риску заболевания ревматизмом. Они подвергаются наибольшему риску, если они:
- Часто болеют стрептококковыми инфекциями горла
- Имеют стрептококковые инфекции, которые не лечились или лечились недостаточно
- Имеют семейный анамнез ревматизма
Симптомы обычно появляются через одну-пять недель после заражения ребенка стрептококковыми бактериями. Симптомы у каждого ребенка могут различаться. Общие симптомы могут включать:
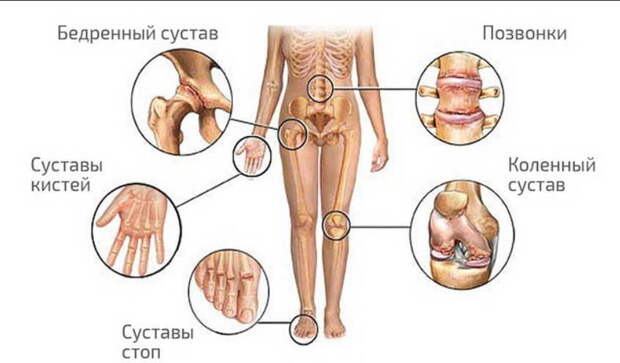
- Воспаление суставов, таких как колени или лодыжки, которое вызывает отек, болезненность и покраснение
- Маленькие, безболезненные, твердые бугорки (узелки) под кожей, часто над участками костей
- Необычные судорожные движения, чаще всего лица и рук. Это часто отмечается по изменению почерка ребенка.
- Красная сыпь с нечеткими краями на туловище, руках или ногах
- Лихорадка
- Потеря веса
- Недостаток энергии (усталость)
- Боли в животе
Эти симптомы могут напоминать другие состояния здоровья.
 Попросите вашего ребенка обратиться к врачу для постановки диагноза.
Попросите вашего ребенка обратиться к врачу для постановки диагноза.Лечащий врач вашего ребенка изучит историю болезни вашего ребенка и проведет медицинский осмотр. Вашему ребенку также могут быть назначены такие анализы, как:
- Анализы крови. Это делается для выявления признаков воспаления, недавней стрептококковой инфекции и других сопутствующих проблем.
- Электрокардиограмма (ЭКГ). Это тест, который регистрирует электрическую активность сердца. Он показывает аномальные ритмы и обнаруживает повреждение сердечной мышцы.
- Посев из горла. Тампоном протирают горло. Это делается для поиска стрептококковых бактерий.
Your child’s healthcare provider will look for:
- Inflammation of the heart
- Inflammation of more than one joint
- Unusual jerky movements
- Small, hard bumps under the skin
- Red, irregular rash
- Fever
- Боль в одном или нескольких суставах
- Предшествующее воспаление сердца
- Изменения картины ЭКГ
- Аномальная СОЭ или С-реактивный белок в анализах крови
Лечение будет зависеть от симптомов, возраста и общего состояния здоровья вашего ребенка.
 Это также будет зависеть от того, насколько тяжелым является состояние.
Это также будет зависеть от того, насколько тяжелым является состояние.Лечение ревматизма часто сочетает в себе следующие три элемента:
- Лечение стрептококка. Первым шагом является лечение стрептококковой инфекции антибиотиками. Это делается, даже если посев из горла отрицательный. Возможно, вашему ребенку придется ежемесячно принимать антибиотики, чтобы предотвратить стрептококковые инфекции в будущем. Это поможет предотвратить повторение ревматической лихорадки и дальнейшее повреждение организма.
- Противовоспалительные препараты. Ваш ребенок может принимать лекарства для уменьшения отека сердечной мышцы. Эти лекарства также помогают облегчить боль в суставах.
- Постельный столик. Продолжительность постельного режима зависит от тяжести болезни вашего ребенка. Постельный режим может составлять от двух до 12 недель.
Поговорите с лечащим врачом вашего ребенка о рисках, преимуществах и возможных побочных эффектах всех лекарств.

Если болезнь серьезно поражает сердце ребенка, это может повредить сердечные клапаны и вызвать сердечные заболевания. В этом случае вашему ребенку могут быть запрещены некоторые виды физической активности и спорта.
Если сердце повреждено, вашему ребенку в будущем потребуется соблюдать особую осторожность при посещении стоматолога. Им, возможно, придется принимать антибиотики перед стоматологической операцией. Это помогает снизить вероятность попадания инфекции в сердце во время стоматологической процедуры. Поговорите с поставщиком медицинских услуг вашего ребенка для получения дополнительной информации.
Многие случаи ревматизма можно предотвратить путем быстрого и правильного лечения ангины антибиотиками.
Наличие ревматической лихорадки повышает вероятность повторного заболевания вашего ребенка. Это самый высокий риск в течение первых трех лет. Вероятность повторного заболевания уменьшается с возрастом и временем.

После перенесенного ревматизма вашему ребенку необходимо ежемесячно принимать антибиотики. Это должно помочь уменьшить вероятность повторного ревматизма. Часто к 18 годам антибиотикотерапия может быть прекращена. Необходимо тщательное наблюдение за лечащим врачом вашего ребенка.
Позвоните поставщику медицинских услуг, если симптомы вашего ребенка ухудшатся или у него появятся новые симптомы.
Лечение ревматологии в Детской национальной больнице
Специалисты-педиатры Детской национальной больницы в Вашингтоне, округ Колумбия, обладают опытом диагностики, лечения и лечения аутоиммунных и воспалительных заболеваний мышц, тканей и суставов растущего ребенка. Узнайте больше о процедурах, которые мы предлагаем.
Узнать о лечении
Помогите детям и сделайте мир лучше
Инвестируйте в будущие лекарства от некоторых из самых разрушительных болезней в жизни. Пожертвуйте сегодня, чтобы помочь большему количеству детей стать сильнее.
 У дошкольников острая ревматическая лихорадка встречается крайне редко.
У дошкольников острая ревматическая лихорадка встречается крайне редко.

 Это не то же самое, что хронический передний увеит при олигоартикулярном ЮИА. Регулярная проверка зрения не требуется, потому что
будут симптомы воспаления глаз, и вы будете знать, чтобы обратиться к врачу.
Это не то же самое, что хронический передний увеит при олигоартикулярном ЮИА. Регулярная проверка зрения не требуется, потому что
будут симптомы воспаления глаз, и вы будете знать, чтобы обратиться к врачу.

 Ревматизм не распространен в США
Ревматизм не распространен в США Попросите вашего ребенка обратиться к врачу для постановки диагноза.
Попросите вашего ребенка обратиться к врачу для постановки диагноза. Это также будет зависеть от того, насколько тяжелым является состояние.
Это также будет зависеть от того, насколько тяжелым является состояние.
