Ревматизм нижних конечностей — Vishpha
21.09.2021
Острая ревматическая лихорадка (ревматизм) представляет собой системное поражение соединительной ткани (суставной ткани, кровеносных сосудов, сердца, кожных покровов), имеет инфекционно-аллергическую этиологию.
При ревматизме нижних конечностей возникают боли в коленных, голеностопных, тазобедренных и др.суставах. Суставная ткань отекает, становится невозможным полноценное выполнение активных движений. Часто после приема нестероидных препаратов, нанесения противовоспалительной мази болевые ощущения стихают. Патология чаще развивается у предрасположенных лиц с высокой реактивностью иммунной системы в результате перенесенных инфекционных болезней, вызываемых различными видами стрептококковой флоры.
Ревматизм связан с проникновением в организм патогенных бактерий. Кроме воспалительного процесса в нижних конечностях заболевание сопровождается лихорадкой.
К деструктивным патологиям околосуставных мягких тканей (внесуставной ревматизм) относятся воспалительные или дистрофические изменения сухожилий, связочного аппарата, зоны прикрепления связок, сухожилий к костной ткани ног, полостей с синовиальной жидкостью, фасций и др. , не связанные с травмированием, инфекциями.
, не связанные с травмированием, инфекциями.
Этиология ревматизма нижних конечностей
Причинами возникновения патологии являются:
- инфекционные болезни, вызываемые грамположительными аэробными организмами, неправильная, неполноценная терапия стрептококковой инфекции;
- дисфункции иммунной системы, патологически усиленный иммунитет, иммунологический дисбаланс;
- наследственная предрасположенность к заболеванию.
Больше шансов заболеть данной патологией имеют те люди, кто чаще подвергается стрептококковым инфекциям.
Признаки ревматизма ног
Стартом для развития патологического процесса служит проникновение в организм инфекционных патогенов, после этого иммунная система начинает выработку иммуноглобулинов для защиты от патогенной флоры. Но сам организм имеет в соединительной ткани схожие по строению молекулы. Поэтому иммунная система начинает вести борьбу с собственными клетками. В результате происходит повреждение соединительной ткани, что вызывает повреждения, деформации нижних конечностей. Воспалительный процесс в ногах при ревматизме характеризуется поражением крупных, средних суставов, повреждением суставной ткани без тяжелой деформации, «летучей» формой поражения суставов нижних конечностей, когда боль переходит от одного сустава к другому.
Воспалительный процесс в ногах при ревматизме характеризуется поражением крупных, средних суставов, повреждением суставной ткани без тяжелой деформации, «летучей» формой поражения суставов нижних конечностей, когда боль переходит от одного сустава к другому.
При ревматизме тазобедренного, коленного, голеностопного и прочих суставов ног пораженные ткани могут отекать, увеличиваться в размерах, нарушая подвижность, вызывая острые боли нижних конечностей, может наблюдаться слабость мускулатуры, непроизвольные телодвижения и пр.
Игнорирование клинических симптомов может обернуться осложнениями, нарушениями в функционировании костно-мышечного аппарата, привести к временной нетрудоспособности человека. Если человек столкнулся с такими симптомами, характерными для ревматизма суставов нижних конечностей, ему следует обратиться к врачу-ревматологу, который назначит соответствующую схему лечения (таблетки, инъекции, физиопроцедуры, мазь и др.), расскажет все про особенности, формы патологии, симптомы при заболевании, как лечить ревматизм колена, ног у взрослых.
Лечение ревматизма предполагает комплексный подход, включает препараты для лечения мышечных болей напряжения, для комплексной симптоматической терапии боли коленей, уменьшающие активность воспалительного процесса в суставах нижних конечностей, например, такие, как предлагает фармацевтическая фабрика Vishpha.
Купить в Украине по доступной цене препарат при ревматизме ног
Фармацевтическая фабрика Vishpha предлагает разнообразный ассортимент высококачественных лекарственных препаратов, в том числе препараты при болях в суставах и мышцах нижних конечностей, для симптоматического лечения суставного ревматизма, обладающие раздражающими, антисептическими свойствами, которые можно купить онлайн, воспользовавшись интернет-сервисом, актуальная цена указана на сайте. Получить заказанный препарат можно в удобно расположенной для вас аптеке. Продажа лекарственных препаратов фармкомпании осуществляется через аптечные пункты Украины, многие из которых работают в круглосуточном режиме 24/7 и имеют удобную локацию для покупателей.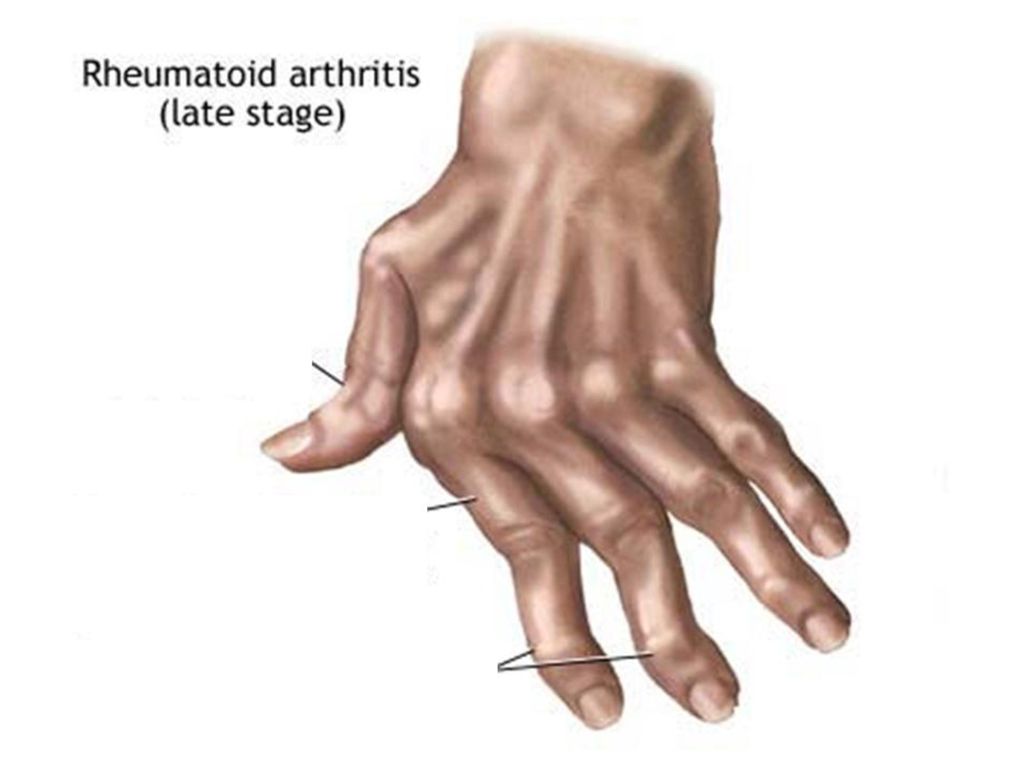
Поделиться статьей:
Ревматизм суставов — симптомы, лечение
Ревматизм — заболевание, которое развивается незаметно и постепенно. В первую очередь оно повреждает наше сердце, кровеносные сосуды и суставы. Потом добирается и до остальных органов: печени, почек и легких. Такая многогранность проявлений ревматизма связана с тем, что он не просто разрушает какой-нибудь один орган. Болезнь поражает целую группу клеток со специфическими свойствами (соединительная ткань), которые встречаются в нашем организме повсюду.
Причины ревматизма
Спровоцировать ревматизм может целый ряд причин: переохлаждение, переутомление, неполноценное питание (мало белков и витаминов), плохая наследственность (в роду уже встречались ревматики). Но самое главное, для болезни нужны особые бактерии — бета-гемолитические стрептококки группы А. Оказавшись внутри нашего организма, они вызывают ангину, фарингит, скарлатину. Только в том случае, если у человека имеются дефекты иммунной системы, отдаленным последствием этой инфекции может стать ревматизм. По статистике лишь 0,3-3% людей, перенесших острую стрептококковую инфекцию, заболевают ревматизмом.
По статистике лишь 0,3-3% людей, перенесших острую стрептококковую инфекцию, заболевают ревматизмом.
При ревматизме стрептококк начинает свою разрушительную деятельность, в ответ на это иммунная система начинает вырабатывать защитные вещества, которые будут уничтожать болезнетворные бактерии, продукты их жизнедеятельности, а заодно и поврежденные клетки собственного организма. У людей, предрасположенных к ревматизму, иммунная система выходит из-под контроля. Разогнавшись во время болезни, она продолжает нарабатывать вещества, способные уничтожать не только стрептококки, но и клетки соединительной ткани. В результате в органах, где этих клеток много, появляются очаги воспаления, которые со временем перерождаются и мешают нормальной работе органа.
Признаки и симптомы ревматизма суставов
Обычно первые признаки ревматизма появляются через две-три недели после ангины или фарингита. Человек начинает чувствовать сильную слабость и боль в суставах, может резко подняться температура.
Иногда болезнь развивается очень скрытно: температура невысокая (около 37,0), слабость умеренная, сердце и суставы работают, как ни в чем не бывало. Обычно человек догадывается о надвигающемся ревматизме только после того, как у него появляются серьезные проблемы с суставами — артриты. Чаще всего болезнь поражает суставы крупные и средние: появляется боль в коленях, локтях, запястьях и стопах. Болевые ощущения могут резко появляться и так же резко пропадать, даже без лечения. Но не стоит заблуждаться — ревматический артрит никуда не исчез.
Еще один важный признак ревматизма — сердечные проблемы: нарушения частоты пульса (слишком быстрый или слишком медленный), перебои в сердечном ритме, боли в сердце. Человека беспокоит выраженная одышка, слабость, потливость, головная боль.
Ревматизм может поражать и нервную систему. При этом возникает непроизвольное подергивание мышц лица, ног или рук, наподобие нервного тика.
Если его не лечить, ревматизм повредит практически все органы, и человек быстро превратится в развалину. Основные несчастья: полиартрит, который может привести к полной обездвиженности, и кардит, который грозит настоящим пороком сердца. У детей чаще встречается острое течение ревматизма: болезнь разворачивается приблизительно за два месяца. У впервые заболевших взрослых на это уходит 3-4 месяца.
Основные несчастья: полиартрит, который может привести к полной обездвиженности, и кардит, который грозит настоящим пороком сердца. У детей чаще встречается острое течение ревматизма: болезнь разворачивается приблизительно за два месяца. У впервые заболевших взрослых на это уходит 3-4 месяца.
Диагноз
Поставить диагноз «ревматизм» может только врач-ревматолог. Чтобы не ошибиться, он должен провести комплексное обследование. Во-первых, назначить общий клинический анализ крови для того, чтобы выявить признаки воспаления. Во-вторых, провести иммунологический анализ крови, чтобы выявить специфичные вещества, характерные для ревматизма. Эти вещества появляются в крови не раньше, чем через неделю после возникновения заболевания и достигают максимума к 3-6 неделе.
Чтобы уточнить степень поражения сердца, необходима консультация кардиолога, электрокардиограмма (ЭКГ) и эхокардиография сердца. Оценить состояние суставов помогут врачи-травматологи и такие малоприятные процедуры как артроскопия, биопсия сустава, диагностическая пункция сустава, исследование суставной жидкости. При ревматическом повреждении других органов могут понадобиться консультации и других врачей.
При ревматическом повреждении других органов могут понадобиться консультации и других врачей.
Ревматизм — лечение
При обострениях ревматизма лечение должно проводиться только в условиях больницы. Очень важно соблюдать постельный режим и выполнять все назначения врача. Больному пропишут лекарства, которые уберут признаки воспаления. Поврежденными суставами займутся врачи-травматологи и мануальные терапевты. В особо тяжелых случаях лекарственные препараты придется вводить прямо в сустав. Кроме того, пациенту назначат физиотерапию. А если ревматизм разбушевался не на шутку — проведут очищение крови от агрессивных веществ (плазмофорез) и другие процедуры.
Профессиональное медицинское оборудование и аппараты для спортивной восстановительной медицины ЭСМА.
На фото представлены следующие модели аппаратов:
Многофункциональный портативный аппарат ЭСМА 12.04 МИНИМАКС
Аппараты ЭСМА терапия
Часто задаваемые вопросы о причинах, симптомах и лечении
Обзор
Ревматоидный артрит — это аутоиммунное заболевание, которое вызывает симптомы в нескольких системах организма.
Что такое ревматоидный артрит?
Ревматоидный артрит (РА) — это хроническое (продолжающееся) аутоиммунное заболевание. Он возникает в суставах с обеих сторон тела, что отличает его от других видов артрита. У вас могут быть симптомы боли и воспаления в:
- Пальцах.
- Руки.
- Запястья
- Колени
- Лодыжки.
- футов.
- Пальцы.
Неконтролируемое воспаление повреждает хрящи, которые обычно действуют как «амортизаторы» в суставах. Со временем это может деформировать ваши суставы. В конце концов, ваша кость сама разрушается. Это может привести к срастанию вашего сустава (попытка вашего тела защитить себя от постоянного раздражения).
Определенные клетки вашей иммунной системы (система борьбы с инфекциями вашего организма) помогают этому процессу. Эти вещества вырабатываются в ваших суставах, но также циркулируют и вызывают симптомы по всему телу. Помимо поражения суставов, ревматоидный артрит иногда поражает и другие части тела, в том числе:
- Кожа.

- Глаза.
- Рот.
- Легкие.
- Сердце.
Кто болеет ревматоидным артритом?
Ревматоидный артрит поражает более 1,3 миллиона человек в США. Это в 2,5 раза чаще встречается у людей, которых при рождении определили как женщину, чем у людей, которых при рождении определили как мужчин.
В каком возрасте начинается ревматоидный артрит?
РА обычно начинает развиваться в возрасте от 30 до 60 лет. Но ревматоидный артрит может развиться у любого человека. У детей и молодых людей — обычно в возрасте от 16 до 40 лет — это называется молодым ревматоидным артритом (ЮРА). У людей, у которых симптомы появляются после 60 лет, это называется ревматоидным артритом с поздним началом (LORA).
Симптомы и причины
Каковы симптомы ревматоидного артрита?
Ревматоидный артрит поражает всех по-разному. У некоторых людей суставные симптомы развиваются в течение нескольких лет. У других людей симптомы ревматоидного артрита быстро прогрессируют. У многих людей есть время с симптомами (обострения), а затем время без симптомов (ремиссия).
У многих людей есть время с симптомами (обострения), а затем время без симптомов (ремиссия).
Симптомы ревматоидного артрита включают:
- Боль, отек, скованность и болезненность более чем в одном суставе.
- Скованность, особенно по утрам или после длительного сидения.
- Боль и скованность в одних и тех же суставах с обеих сторон тела.
- Усталость (крайняя усталость).
- Слабость.
- Лихорадка.
Вызывает ли ревматоидный артрит усталость?
Ревматоидный артрит у всех разный. Но многие люди с РА говорят, что усталость является одним из худших симптомов болезни.
Жизнь с хронической болью может быть утомительной. А усталость может затруднить управление болью. Важно обращать внимание на свое тело и делать перерывы, прежде чем вы слишком устанете.
Каковы симптомы обострения ревматоидного артрита?
Симптомы обострения ревматоидного артрита мало чем отличаются от симптомов ревматоидного артрита. Но у людей с РА бывают взлеты и падения. Обострение — это время, когда у вас появляются значительные симптомы после некоторого улучшения самочувствия. При лечении у вас, вероятно, будут периоды времени, когда вы почувствуете себя лучше. Затем стресс, перемены погоды, определенные продукты питания или инфекции запускают период повышенной активности болезни.
Но у людей с РА бывают взлеты и падения. Обострение — это время, когда у вас появляются значительные симптомы после некоторого улучшения самочувствия. При лечении у вас, вероятно, будут периоды времени, когда вы почувствуете себя лучше. Затем стресс, перемены погоды, определенные продукты питания или инфекции запускают период повышенной активности болезни.
Хотя вы не можете полностью предотвратить вспышки, есть шаги, которые вы можете предпринять, чтобы справиться с ними. Может быть полезно каждый день записывать свои симптомы в дневник вместе с тем, что происходит в вашей жизни. Поделитесь этим журналом со своим ревматологом, который может помочь вам определить триггеры. Затем вы можете управлять этими триггерами.
Что вызывает ревматоидный артрит?
Точная причина ревматоидного артрита неизвестна. Исследователи считают, что это вызвано комбинацией генетики, гормонов и факторов окружающей среды.
Обычно иммунная система защищает организм от болезней. При ревматоидном артрите что-то заставляет вашу иммунную систему атаковать суставы. Причиной может быть инфекция, курение, физический или эмоциональный стресс.
Причиной может быть инфекция, курение, физический или эмоциональный стресс.
Является ли ревматоидный артрит наследственным?
Ученые изучили многие гены как потенциальные факторы риска РА. Определенные генетические вариации и негенетические факторы повышают риск развития ревматоидного артрита. К негенетическим факторам относятся пол и воздействие раздражителей и загрязняющих веществ.
Люди, рожденные с вариациями генов человеческого лейкоцитарного антигена (HLA), более склонны к развитию ревматоидного артрита. Гены HLA помогают вашей иммунной системе различать белки, которые вырабатывает ваш организм, и белки захватчиков, таких как вирусы и бактерии.
Каковы факторы риска развития ревматоидного артрита?
Существует несколько факторов риска развития ревматоидного артрита. К ним относятся:
- Семейный анамнез: У вас больше шансов заболеть ревматоидным артритом, если у вас есть близкий родственник, у которого он также есть.

- Пол: Женщины и люди, которым при рождении был назначен женский пол, в два-три раза более склонны к развитию ревматоидного артрита.
- Курение: Курение повышает риск развития ревматоидного артрита и усугубляет заболевание.
- Ожирение : Вероятность развития ревматоидного артрита выше, если у вас ожирение.
Диагностика и тесты
Как диагностируется ревматоидный артрит?
Ваш лечащий врач может направить вас к врачу, специализирующемуся на артрите (ревматологу). Ревматологи диагностируют у людей ревматоидный артрит на основании комбинации нескольких факторов. Они проведут медицинский осмотр и спросят вас о вашей истории болезни и симптомах. Ваш ревматолог назначит анализы крови и визуализирующие исследования.
Анализы крови определяют воспаление и белки крови (антитела), которые являются признаками ревматоидного артрита. К ним могут относиться:
- Скорость оседания эритроцитов (СОЭ) или «скорость оседания эритроцитов» подтверждает воспаление в ваших суставах.

- С-реактивный белок (СРБ).
- Около 80% людей с РА дают положительный результат на ревматоидный фактор (РФ).
- Около 60-70% людей, живущих с ревматоидным артритом, имеют антитела к циклическим цитруллиновым пептидам (ЦЦП) (белкам).
Ваш ревматолог может назначить визуализирующие обследования для выявления признаков износа суставов. Ревматоидный артрит может привести к износу концов костей в суставах. Тесты визуализации могут включать:
- Рентген.
- УЗИ.
- Магнитно-резонансная томография (МРТ).
В некоторых случаях ваш лечащий врач может наблюдать за вашим самочувствием, прежде чем поставить окончательный диагноз ревматоидного артрита.
Каковы диагностические критерии ревматоидного артрита?
Диагностические критерии — это набор признаков, симптомов и результатов анализов, на которые обращает внимание ваш лечащий врач, прежде чем сообщить вам, что у вас ревматоидный артрит. Они основаны на многолетних исследованиях и клинической практике. У некоторых людей с РА нет всех критериев. Однако, как правило, диагностические критерии ревматоидного артрита включают:
У некоторых людей с РА нет всех критериев. Однако, как правило, диагностические критерии ревматоидного артрита включают:
- Воспалительный артрит в двух или более крупных суставах (плечевые, локтевые, тазобедренные, коленные и голеностопные).
- Воспалительный артрит мелких суставов.
- Положительные тесты на биомаркеры, такие как ревматоидный фактор (RF) или антитела к ЦПК.
- Повышенный уровень СРБ или повышенная скорость седации.
- Ваши симптомы длятся более шести недель.
Управление и лечение
Каковы цели лечения ревматоидного артрита?
Наиболее важной целью лечения ревматоидного артрита является уменьшение болей и припухлости суставов. Это должно помочь сохранить или улучшить функцию сустава. Долгосрочная цель лечения — замедлить или остановить повреждение суставов. Контроль воспаления суставов уменьшает боль и улучшает качество жизни.
Как лечится ревматоидный артрит?
Повреждение суставов обычно происходит в течение первых двух лет после постановки диагноза, поэтому важно обратиться к врачу, если вы заметите симптомы. Лечение ревматоидного артрита в это «окно возможностей» может помочь предотвратить долгосрочные последствия.
Лечение ревматоидного артрита в это «окно возможностей» может помочь предотвратить долгосрочные последствия.
Лечение ревматоидного артрита включает изменение образа жизни, терапию, медицину и хирургию. Ваш поставщик принимает во внимание ваш возраст, состояние здоровья, историю болезни и насколько серьезны ваши симптомы при принятии решения о лечении.
Какие лекарства лечат ревматоидный артрит?
Раннее начало лечения некоторыми препаратами может улучшить долгосрочный результат. Комбинации препаратов могут быть более эффективными и такими же безопасными, как монотерапия.
Существует множество лекарств для уменьшения боли в суставах, отека и воспаления, а также для предотвращения или замедления болезни. Лекарства для лечения ревматоидного артрита включают:
Нестероидные противовоспалительные препараты (НПВП)
Нестероидные противовоспалительные препараты уменьшают боль и воспаление. Среди них такие продукты, как:
- Ибупрофен (Адвил®, Мотрин®).

- Напроксен (Алеве®).
- Аспирин.
Ингибиторы ЦОГ-2
Ингибиторы ЦОГ-2 представляют собой другой вид НПВП. К ним относятся такие продукты, как целекоксиб (Celebrex®). Ингибиторы ЦОГ-2 имеют меньше побочных эффектов кровотечения на ваш желудок, чем типичные НПВП.
Кортикостероиды
Кортикостероиды, также известные как стероиды, также могут помочь при боли и воспалении. К ним относятся преднизолон и кортизон.
Болезнь-модифицирующие противоревматические препараты (БПВП)
В отличие от других НПВП, БПВП фактически могут замедлить процесс болезни, модифицируя вашу иммунную систему. Ваш врач может назначить DMARD отдельно или в сочетании со стероидами или другими препаратами. Общие DMARD включают:
- Метотрексат (Trexall®).
- Гидроксихлорохин (Плаквенил®).
- Сульфасалазин (азульфидин®).
- Лефлуномид (Арава®).
Ингибиторы янус-киназы (JAK)
Ингибиторы JAK — еще один тип DMARD. Ревматологи часто назначают ингибиторы JAK людям, состояние которых не улучшается при приеме только метотрексата. Эти продукты включают:
Ревматологи часто назначают ингибиторы JAK людям, состояние которых не улучшается при приеме только метотрексата. Эти продукты включают:
- Тофацитиниб (Xeljanz®).
- Барацитиниб (Олумиант®).
Биопрепараты
Если вы плохо реагируете на DMARD, ваш лечащий врач может прописать биологически активные препараты (биопрепараты). Биопрепараты нацелены на молекулы, вызывающие воспаление в суставах. Медицинские работники считают, что биологические препараты более эффективны, поскольку они атакуют клетки на более специфичном уровне. Эти продукты включают в себя:
- Этанерцепт (Энбрел®).
- Инфликсимаб (Ремикейд®).
- Адалимумаб (Хумира®).
- Анакинра (Кинарет®).
- Абатацепт (Оренсия®).
- Ритуксимаб (Ритуксан®).
- Цертолизумаб (Cimzia®).
- Голимумаб (Симпони®).
- Тоцилизумаб (Актемра®).
Биопрепараты действуют быстро — в течение двух-шести недель. Ваш врач может назначить их отдельно или в сочетании с DMARD, таким как метотрексат.
Какое лекарство от ревматоидного артрита самое безопасное?
Самый безопасный препарат для лечения ревматоидного артрита — это тот, который приносит максимальную пользу при наименьшем количестве негативных побочных эффектов. Это зависит от вашей истории болезни и тяжести симптомов РА. Ваш поставщик медицинских услуг будет работать с вами над разработкой программы лечения. Лекарства, которые прописывает ваш лечащий врач, будут соответствовать серьезности вашего состояния.
Важно регулярно встречаться со своим лечащим врачом. Они будут следить за любыми побочными эффектами и при необходимости изменят ваше лечение. Ваш поставщик медицинских услуг может назначить анализы, чтобы определить, насколько эффективно ваше лечение и есть ли у вас какие-либо побочные эффекты.
Поможет ли изменение диеты моему ревматоидному артриту?
В сочетании с лечением и лекарствами, рекомендованными вашим лечащим врачом, изменения в диете могут помочь уменьшить воспаление и другие симптомы РА. Но это не вылечит тебя. Вы можете поговорить со своим врачом о добавлении хороших жиров и минимизации плохих жиров, соли и обработанных углеводов. Никакие растительные или пищевые добавки, такие как коллаген, не могут вылечить ревматоидный артрит. Эти диетические изменения являются более безопасными и наиболее успешными, если их контролирует ваш ревматолог.
Но это не вылечит тебя. Вы можете поговорить со своим врачом о добавлении хороших жиров и минимизации плохих жиров, соли и обработанных углеводов. Никакие растительные или пищевые добавки, такие как коллаген, не могут вылечить ревматоидный артрит. Эти диетические изменения являются более безопасными и наиболее успешными, если их контролирует ваш ревматолог.
Но вы можете изменить свой образ жизни, чтобы облегчить симптомы. Ваш ревматолог может порекомендовать снижение веса, чтобы уменьшить нагрузку на воспаленные суставы.
Люди с ревматоидным артритом также имеют более высокий риск ишемической болезни сердца. Высокий уровень холестерина в крови (фактор риска ишемической болезни сердца) может реагировать на изменения в диете. Диетолог может порекомендовать определенные продукты, которые следует есть или избегать, чтобы достичь желаемого уровня холестерина.
Когда для лечения ревматоидного артрита используется хирургия?
Хирургия может помочь восстановить функцию сильно поврежденных суставов.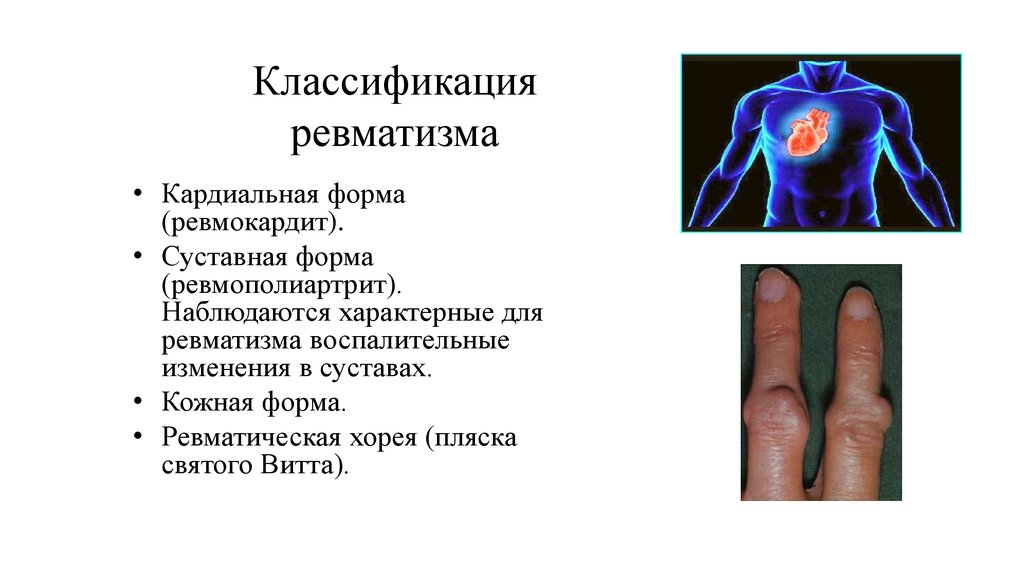 Ваш врач может также порекомендовать операцию, если ваша боль не контролируется лекарствами. Операции по лечению РА включают:
Ваш врач может также порекомендовать операцию, если ваша боль не контролируется лекарствами. Операции по лечению РА включают:
- Замена коленного сустава.
- Замена тазобедренного сустава.
- Другие операции по исправлению деформации.
Перспективы/прогноз
Каков прогноз (перспективы) для людей с ревматоидным артритом?
Хотя лекарства от ревматоидного артрита не существует, существует множество эффективных методов уменьшения боли и воспаления, а также замедления процесса заболевания. Ранняя диагностика и эффективное лечение очень важны.
Какие изменения образа жизни могут помочь при ревматоидном артрите?
Наличие пожизненной болезни, такой как ревматоидный артрит, может привести к тому, что вы не сможете контролировать качество своей жизни. Хотя есть аспекты ревматоидного артрита, которые вы не можете контролировать, есть вещи, которые вы можете сделать, чтобы чувствовать себя лучше, насколько это возможно.
Такие изменения образа жизни включают:
Отдых
При воспалении суставов высок риск повреждения суставов и близлежащих структур мягких тканей (таких как сухожилия и связки). Вот почему вам нужно дать отдых воспаленным суставам. Но для вас по-прежнему важно заниматься спортом. Поддержание хорошего диапазона движений в суставах и хорошая физическая форма в целом важны для борьбы с ревматоидным артритом.
Упражнения
Боль и скованность могут замедлить вас. Некоторые люди с ревматоидным артритом становятся неактивными. Но бездействие может привести к потере подвижности суставов и потере мышечной силы. Это, в свою очередь, снижает стабильность суставов и увеличивает боль и усталость.
Регулярные физические упражнения могут помочь предотвратить или обратить вспять эти эффекты. Возможно, вы захотите начать с посещения физиотерапевта или эрготерапевта за советом о том, как безопасно заниматься спортом. К полезным тренировкам относятся:
- Упражнения на амплитуду движений для сохранения и восстановления подвижности суставов.

- Упражнения для увеличения силы.
- Упражнения для повышения выносливости (ходьба, плавание и езда на велосипеде).
Часто задаваемые вопросы
Каковы ранние признаки ревматоидного артрита?
Ранние признаки ревматоидного артрита включают болезненность или боль в мелких суставах, таких как пальцы рук или ног. Или вы можете заметить боль в более крупном суставе, таком как колено или плечо. Эти ранние признаки РА подобны будильнику, настроенному на вибрацию. Возможно, этого не всегда было достаточно, чтобы привлечь ваше внимание. Но ранние признаки важны, потому что чем раньше у вас будет диагностирован РА, тем раньше можно будет начать лечение. И быстрое лечение может означать, что у вас меньше шансов получить необратимое болезненное повреждение суставов.
Что такое ревматоидный артрит на ранней стадии?
Медицинские работники иногда используют термин «ранний ревматоидный артрит» для описания состояния людей, у которых симптомы ревматоидного артрита наблюдаются менее шести месяцев.
Каковы четыре стадии ревматоидного артрита?
- Стадия 1: На ранней стадии ревматоидного артрита воспаляются ткани вокруг сустава(ов). У вас может быть некоторая боль и скованность. Если бы ваш врач назначил рентген, он бы не увидел деструктивных изменений в ваших костях.
- Стадия 2: Воспаление начало повреждать хрящи суставов. Вы можете заметить скованность и уменьшение диапазона движений.
- Стадия 3: Воспаление настолько сильное, что повреждает кости. У вас будет больше боли, скованности и даже меньший диапазон движений, чем на стадии 2, и вы можете начать видеть физические изменения.
- Стадия 4: На этой стадии воспаление прекращается, но состояние суставов продолжает ухудшаться. У вас будет сильная боль, отек, скованность и потеря подвижности.
Какова нормальная скорость седации при ревматоидном артрите?
Sed rate (скорость оседания эритроцитов, также известная как СОЭ) — это анализ крови, который помогает выявить воспаление в организме. Ваш поставщик медицинских услуг может также использовать этот тест, чтобы наблюдать за прогрессированием вашего РА. Нормальные показатели sed следующие:
Ваш поставщик медицинских услуг может также использовать этот тест, чтобы наблюдать за прогрессированием вашего РА. Нормальные показатели sed следующие:
| Люди, отнесенные к мужскому полу при рождении | Скорость оседания эритроцитов | |
|---|---|---|
| < 50 лет | ≤ 95 мм/ч0358 | |
| > 50 лет | ≤ 20 мм/ч. | ≤ 30 мм/ч |
При ревматоидном артрите скорость седации, вероятно, выше нормы. Для участия в клинических испытаниях, связанных с ревматоидным артритом, обычно требуется СОЭ ≥ 28 мм/ч. При лечении уровень седации может снизиться. Если вы достигаете нормальных диапазонов, перечисленных выше, у вас может быть ремиссия.
Какая разница?
Ревматоидный артрит и остеоартрит
Ревматоидный артрит и остеоартрит являются распространенными причинами боли и скованности в суставах. Но у них разные причины. При остеоартрите воспаление и травмы со временем разрушают хрящ. При ревматоидном артрите иммунная система атакует слизистую оболочку суставов.
При ревматоидном артрите иммунная система атакует слизистую оболочку суставов.
Ревматоидный артрит против подагры
Ревматоидный артрит и подагра являются болезненными типами артрита. Симптомы подагры включают сильную боль, покраснение, скованность, отек и повышение температуры в большом пальце ноги или других суставах. При подагре кристаллы мочевой кислоты вызывают воспаление. При ревматоидном артрите именно ваша иммунная система вызывает повреждение суставов.
Является ли ревматоидный артрит инвалидностью?
Закон об американцах-инвалидах (ADA) гласит, что инвалидность — это физическое или психическое нарушение, ограничивающее одну или несколько основных жизненных функций. Если РА влияет на вашу способность функционировать, вы можете претендовать на пособие по нетрудоспособности от Администрации социального обеспечения.
Может ли ревматоидный артрит пройти?
Нет, ревматоидный артрит не проходит. Это условие, которое у вас будет на всю оставшуюся жизнь. Но у вас могут быть периоды, когда вы не замечаете симптомов. Эти периоды улучшения самочувствия (ремиссии) могут приходить и уходить.
Но у вас могут быть периоды, когда вы не замечаете симптомов. Эти периоды улучшения самочувствия (ремиссии) могут приходить и уходить.
Тем не менее, вред, причиняемый ревматоидным артритом вашим суставам, никуда не делся. Если вы не обратитесь к специалисту по лечению РА, это заболевание может привести к необратимому повреждению хрящей и, в конечном итоге, суставов. РА также может повредить такие органы, как легкие и сердце.
Записка из клиники Кливленда
Если у вас ревматоидный артрит, вы можете чувствовать себя так, как будто всю жизнь катаетесь на американских горках от боли и усталости. Важно поделиться этими чувствами и своими симптомами со своим лечащим врачом. Наряду с рентгеном и анализами крови, то, что вы скажете о качестве своей жизни, поможет определить ваше лечение. Ваш лечащий врач оценит ваши симптомы и порекомендует правильный план лечения в соответствии с вашими потребностями. Большинство людей могут справиться с ревматоидным артритом и по-прежнему заниматься любимым делом.
Симптомы, причины, лечение и прочее
Ревматоидный артрит (РА) — это аутоиммунное заболевание, которое может вызывать боль в суставах, воспаление и повреждение всего тела.
Поражение суставов, вызываемое ревматоидным артритом, обычно происходит на обеих сторонах тела.
Таким образом, если поражен сустав одной из ваших рук или ног, вероятно, будет поражен тот же сустав другой руки или ноги. Это один из способов, которым врачи отличают РА от других форм артрита, таких как остеоартрит (ОА).
Лечение работает лучше всего при ранней диагностике ревматоидного артрита, поэтому важно знать признаки. Читайте дальше, чтобы узнать все, что вы хотите знать о РА, от типов и симптомов до домашних средств, диет и других методов лечения.
РА — хроническое заболевание, характеризующееся симптомами воспаления и боли в суставах. Эти симптомы и признаки усиливаются в периоды, известные как вспышки или обострения. Другие времена известны как периоды ремиссии — это когда симптомы могут полностью исчезнуть.
Симптомы РА обычно поражают суставы рук, запястий и коленей, но могут также поражать ткани и органы по всему телу, включая легкие, сердце и глаза.
Симптомы могут включать:
- боль или ломоту в более чем одном суставе
- тугоподвижность в более чем одном суставе
- болезненность и припухлость в более чем одном суставе
- одинаковые симптомы суставов с обеих сторон тела
- потеря функции суставов и деформации
- усталость
- субфебрильная температура
- потеря аппетита
- слабость
Симптомы могут варьироваться от легких до тяжелых. Важно не игнорировать симптомы, даже если они приходят и уходят. Знание ранних признаков ревматоидного артрита поможет вам и вашему лечащему врачу лучше лечить и управлять им.
Существует ряд генетических факторов и факторов окружающей среды, которые могут увеличить риск развития ревматоидного артрита.
Причины
РА — это аутоиммунное заболевание, возникающее в результате того, что иммунная система вашего организма атакует здоровые ткани организма.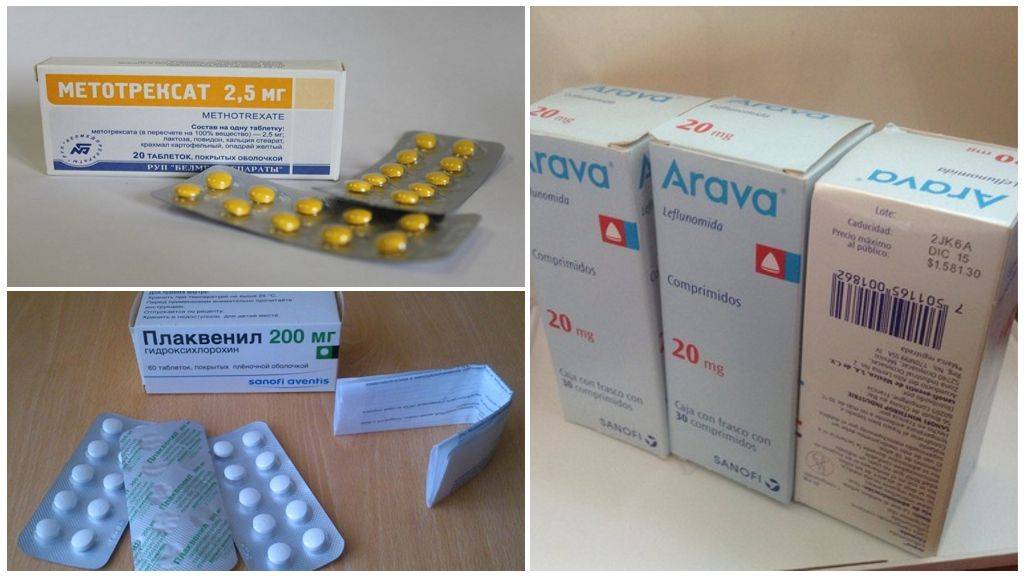 Однако конкретные причины или триггеры РА еще не известны.
Однако конкретные причины или триггеры РА еще не известны.
Если у вас ревматоидный артрит, ваша иммунная система посылает антитела к слизистой оболочке суставов в рамках процесса болезни. Эти антитела атакуют ткани, выстилающие суставы, заставляя клетки выстилки (синовиальные клетки) делиться и способствовать воспалению. Во время этого процесса выделяются химические вещества, которые могут повредить близлежащие кости, хрящи, сухожилия и связки.
Если ревматоидный артрит не лечить, сустав повреждается, теряет форму и выравнивание и в конечном итоге разрушается.
Факторы риска
- Возраст. Наиболее часто РА возникает у взрослых в возрасте 50 лет. Риск продолжает увеличиваться с возрастом для людей, отнесенных к мужскому полу при рождении. РА часто возникает у людей, которым при рождении был назначен женский пол в детородном возрасте.
- Пол. Люди, отнесенные к женскому полу при рождении, в два-три раза более склонны к развитию РА, чем люди, отнесенные к мужскому полу при рождении.

- Генетика. Люди, рожденные с определенными генами, называемыми генотипами HLA класса II, более склонны к развитию ревматоидного артрита. Риск РА может быть самым высоким, когда люди с этими генами страдают ожирением или подвергаются воздействию факторов окружающей среды, таких как курение.
- История живорождений. Люди с яичниками, которые никогда не рожали, могут подвергаться большему риску развития РА, чем рожавшие.
- Воздействие в раннем возрасте. По данным Центров по контролю и профилактике заболеваний, у детей, матери которых курили, риск развития РА вдвое выше, чем у взрослых.
- Курение. Исследования показывают, что люди, которые курят сигареты, подвергаются повышенному риску развития РА.
- Ожирение. Наличие ожирения может увеличить риск развития РА.
- Диета. Высокое потребление натрия, сахара (особенно фруктозы), красного мяса и железа связано с повышенным риском развития РА.

Диагностика РА может занять некоторое время и может потребовать нескольких лабораторных анализов для подтверждения результатов клинического обследования. Ваш поставщик медицинских услуг будет использовать несколько инструментов для диагностики РА.
Сначала они спросят о ваших симптомах и истории болезни. Они также проведут физический осмотр ваших суставов. Это будет включать:
- поиск припухлости и покраснения
- проверка функции суставов и объема движений
- прикосновение к пораженным суставам для проверки их тепла и болезненности
- проверка кожных узелков
- проверка ваших рефлексов и мышечной силы При подозрении
Поскольку ни один тест не может подтвердить диагноз ревматоидного артрита, ваш поставщик медицинских услуг или ревматолог может использовать несколько различных типов тестов.
Они могут проверить вашу кровь на наличие определенных веществ, таких как антитела, или проверить уровень определенных веществ, таких как реагенты острой фазы, которые повышены во время воспалительных состояний. Это может быть признаком РА и помочь в подтверждении диагноза.
Это может быть признаком РА и помочь в подтверждении диагноза.
Они также могут запросить определенные тесты визуализации, такие как УЗИ, рентген или МРТ.
Тесты показывают не только наличие повреждения сустава, но и его серьезность.
Некоторым больным РА также может быть рекомендовано полное обследование и мониторинг других систем органов.
Узнайте больше о процессе диагностики РА.
Существует несколько типов анализов крови, которые помогают вашему лечащему врачу или ревматологу определить, есть ли у вас ревматоидный артрит. Эти тесты включают:
- Тест на ревматоидный фактор. Анализ крови RF проверяет наличие белка, называемого ревматоидным фактором. Высокий уровень ревматоидного фактора связан с аутоиммунными заболеваниями, особенно с РА.
- Тест на антитела к антицитруллиновому пептиду (анти-CCP). Этот тест ищет антитела, связанные с РА. Люди, у которых есть это антитело, обычно болеют этим заболеванием.
 Однако не все больные РА дают положительный результат на это антитело. Тест на анти-ЦЦП более специфичен для РА, чем анализ крови на РФ, и часто дает положительный результат перед тестом на РФ.
Однако не все больные РА дают положительный результат на это антитело. Тест на анти-ЦЦП более специфичен для РА, чем анализ крови на РФ, и часто дает положительный результат перед тестом на РФ. - Тест на антинуклеарные антитела. Панель антинуклеарных антител (ANA) проверяет вашу иммунную систему, чтобы определить, вырабатывает ли она антитела к ядру клеток. Ваш организм часто вырабатывает антитела к АНА в ответ на множество различных типов аутоиммунных состояний, включая ревматоидный артрит.
- Скорость оседания эритроцитов. Тест СОЭ помогает определить степень воспаления в организме. Результат сообщает вашему врачу, присутствует ли воспаление. Однако это не указывает на причину или место воспаления.
- Тест на С-реактивный белок. Тяжелая инфекция или сильное воспаление в любой части тела может привести к тому, что печень выработает С-реактивный белок. Высокие уровни этого воспалительного маркера связаны с РА.

Узнайте больше о различных анализах крови на РА.
Лекарства от ревматоидного артрита не существует, но есть эффективные методы лечения, которые помогут справиться с ним и предотвратить повреждение.
Ревматоидный артрит (РА) может потребовать от пациентов и врачей адаптации, поскольку они выясняют, как лучше лечить симптомы и замедлять прогрессирование заболевания.
В последнее время достижения в стратегиях лечения привели к постоянному улучшению результатов и качества жизни пациентов с ревматоидным артритом. Лечить до цели — это философия лечения, которую ревматологи используют для эффективного лечения этого заболевания.
Целенаправленный подход привел к уменьшению симптомов и более высокому уровню ремиссии у пациентов с РА. Стратегия лечения включает:
- постановку конкретной цели тестирования, которая сигнализирует либо о ремиссии, либо о низкой стадии заболевания made
Лечение ревматоидного артрита помогает справиться с болью и контролировать воспалительную реакцию.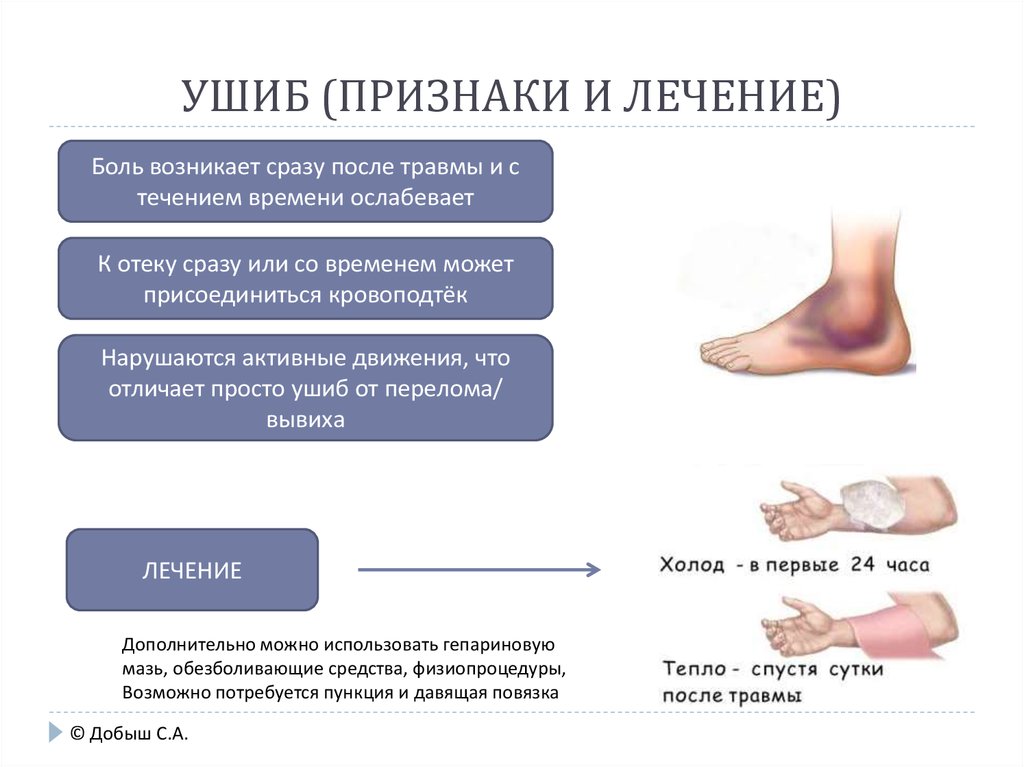 Во многих случаях это может привести к ремиссии. Уменьшение воспаления также может помочь предотвратить дальнейшее повреждение суставов и органов.
Во многих случаях это может привести к ремиссии. Уменьшение воспаления также может помочь предотвратить дальнейшее повреждение суставов и органов.
Лечение может включать:
- лекарства
- альтернативные или домашние средства
- диетические изменения
- определенные виды упражнений
Ваш поставщик медицинских услуг будет работать с вами, чтобы определить лучший план лечения для ваших медицинских потребностей.
Многим эти методы лечения помогают вести активный образ жизни и снижают риск долговременных осложнений.
Узнайте больше о конкретных методах лечения РА и способах лечения обострений.
Существует множество видов лекарств от ревматоидного артрита. Некоторые из этих препаратов помогают уменьшить боль и воспаление при ревматоидном артрите. Другие помогают уменьшить обострения и ограничить ущерб, который РА наносит вашим суставам.
Следующие лекарства, отпускаемые без рецепта, помогают уменьшить боль и воспаление во время обострений РА:
- нестероидные противовоспалительные препараты (НПВП)
- кортикостероиды
- ацетаминофен (уменьшает боль, но не воспаление)
Следующие препараты работать, чтобы замедлить ущерб, который РА может нанести вашему телу:
- Болезнь-модифицирующие противоревматические препараты (БМАРП).
 DMARD работают, блокируя реакцию иммунной системы вашего организма. Это помогает замедлить прогрессирование РА.
DMARD работают, блокируя реакцию иммунной системы вашего организма. Это помогает замедлить прогрессирование РА. - Биопрепараты. Эти биологические DMARD нового поколения обеспечивают целенаправленный ответ на воспаление, а не блокируют реакцию всей иммунной системы вашего организма. Они являются эффективным средством лечения людей, которые недостаточно хорошо реагируют на более традиционные DMARD.
- Ингибиторы янус-киназы (JAK). Это новая подкатегория DMARD, которые блокируют определенные иммунные реакции. Ингибиторы JAK — это препараты, которые ваш лечащий врач может использовать для предотвращения воспаления и предотвращения повреждения суставов, когда DMARD и биологические DMARD вам не подходят.
Некоторые домашние средства и изменение образа жизни могут помочь улучшить качество жизни при ревматоидном артрите. Это включает в себя упражнения, отдых и вспомогательные устройства.
Упражнения
Упражнения с малой ударной нагрузкой могут помочь улучшить диапазон движений в суставах и повысить их подвижность.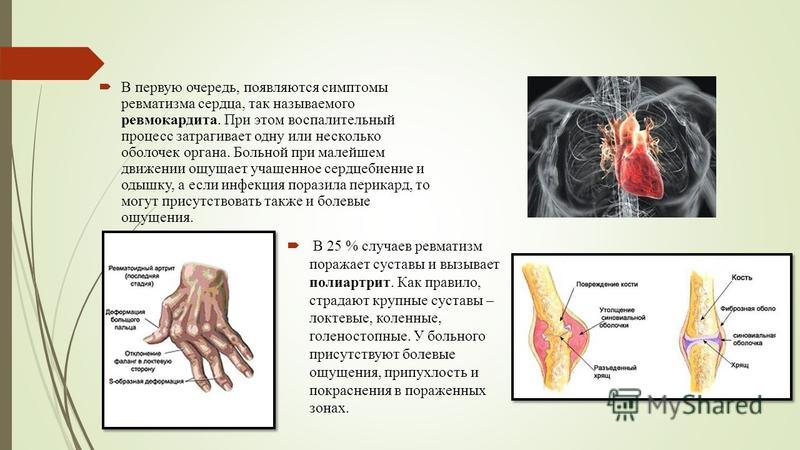 Упражнения также могут укрепить мышцы, что поможет снизить нагрузку на суставы.
Упражнения также могут укрепить мышцы, что поможет снизить нагрузку на суставы.
Вы также можете попробовать мягкую йогу, которая поможет вам восстановить силу и гибкость.
Достаточно отдыхайте
Вам может потребоваться больше отдыха во время обострений и меньше во время ремиссии. Достаточное количество сна поможет уменьшить воспаление и боль, а также усталость.
Применение тепла или холода
Пакеты со льдом или холодные компрессы могут помочь уменьшить воспаление и боль. Они также могут быть эффективны против мышечных спазмов.
Холодные процедуры можно чередовать с горячими, такими как теплый душ и горячие компрессы. Это может помочь уменьшить жесткость.
Попробуйте вспомогательные устройства
Некоторые устройства, такие как шины и скобы, могут удерживать ваши суставы в положении покоя. Это может помочь уменьшить воспаление, но важно делать перерывы в их использовании, чтобы предотвратить «замороженные суставы» (контракторы).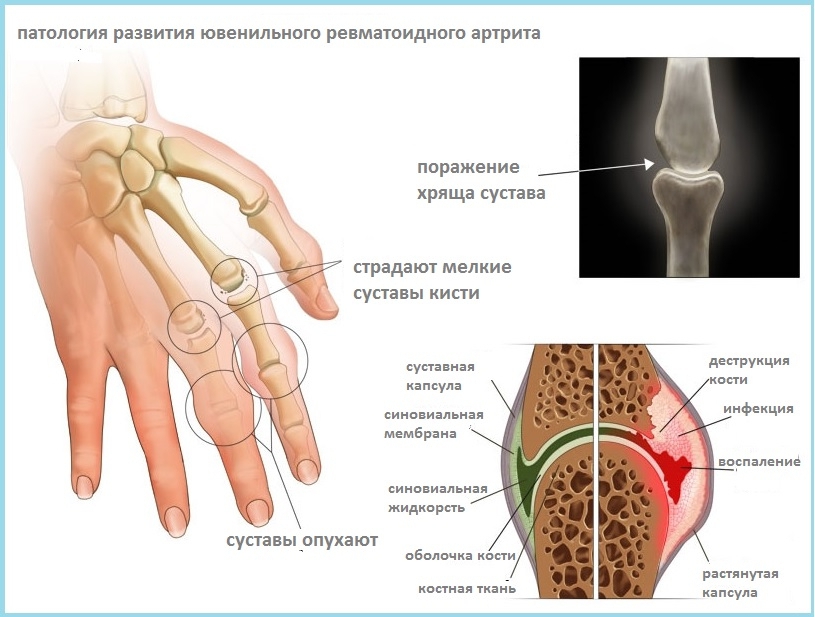
Трости и костыли помогут вам сохранить подвижность даже во время приступов. Вы также можете установить бытовые устройства, такие как поручни и поручни в ванных комнатах и вдоль лестниц.
Узнайте больше об этих и других средствах, которые помогут вам вести жизнь с ревматоидным артритом.
Ваш лечащий врач или диетолог могут порекомендовать противовоспалительную диету, чтобы облегчить ваши симптомы. Этот тип диеты включает в себя продукты, которые содержат много омега-3 жирных кислот.
Продукты с высоким содержанием омега-3 жирных кислот включают:
- жирную рыбу, такую как лосось, тунец, сельдь и скумбрия
- семена чиа
- семена льна
- грецкие орехи
Е и селен также могут помочь уменьшить воспаление. К продуктам с высоким содержанием антиоксидантов относятся:
- ягоды, такие как черника, клюква, ягоды годжи и клубника
- темный шоколад
- шпинат
- фасоль
- орехи пекан
- артишоки
 Выбирайте цельнозерновые продукты, свежие овощи и свежие фрукты. Клубника может быть особенно полезной.
Выбирайте цельнозерновые продукты, свежие овощи и свежие фрукты. Клубника может быть особенно полезной.Продукты, содержащие флавоноиды, также могут помочь в борьбе с воспалением в организме. К ним относятся:
- соевые продукты, такие как тофу и мисо
- ягоды
- зеленый чай
- брокколи
- виноград
То, что вы не едите, так же важно, как и то, что вы едите. Старайтесь избегать триггерных продуктов. К ним относятся обработанные углеводы и насыщенные или транс-жиры.
Отказ от триггерных продуктов и выбор правильных продуктов при соблюдении противовоспалительной диеты может помочь вам справиться с ревматоидным артритом.
Существует несколько различных типов РА. Знание того, какой тип у вас есть, может помочь вашему лечащему врачу выбрать лучший тип лечения для вас.
Типы РА включают:
- Серопозитивный РА. Если у вас серопозитивный ревматоидный артрит, у вас положительный результат анализа крови на ревматоидный фактор или анти-ЦЦП.
 Это означает, что у вас есть антитела, которые заставляют вашу иммунную систему атаковать суставы.
Это означает, что у вас есть антитела, которые заставляют вашу иммунную систему атаковать суставы. - Серонегативный РА. Если у вас отрицательный результат анализа крови на RF и отрицательный результат анти-CCP, но у вас все еще есть симптомы РА, у вас может быть серонегативный РА. Со временем у вас могут выработаться антитела, что изменит ваш диагноз на серопозитивный РА.
- Ювенильный идиопатический артрит (ЮИА). Ювенильный идиопатический артрит относится к РА у детей в возрасте 17 лет и младше. Состояние ранее было известно как ювенильный ревматоидный артрит (ЮРА). Симптомы такие же, как и при других типах РА, но они могут также включать воспаление глаз и проблемы с физическим развитием.
Получите более подробную информацию о типах РА и их различиях.
Серопозитивный ревматоидный артрит является наиболее распространенным типом ревматоидного артрита. Этот тип артрита может передаваться по наследству. Серопозитивный РА может сопровождаться более тяжелыми симптомами, чем серонегативный РА.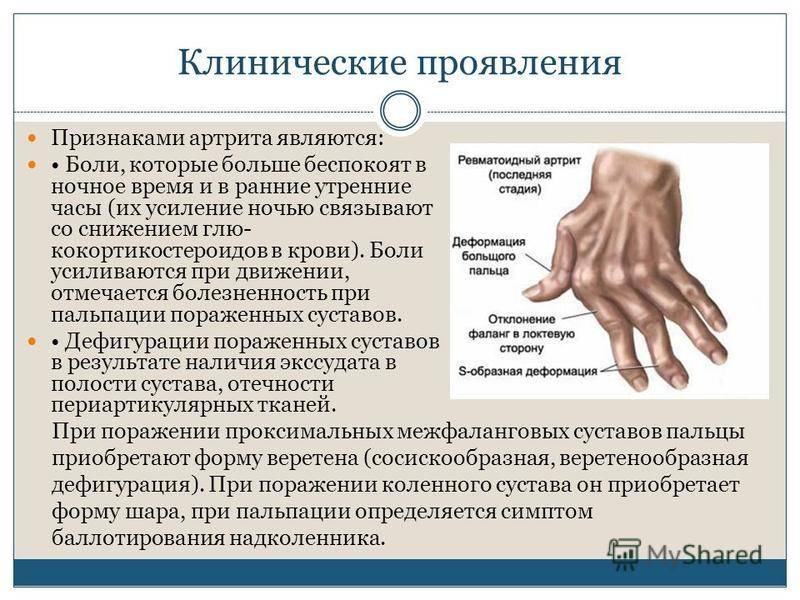
Симптомы серопозитивного РА могут включать в себя:
- Утренняя жесткость длится 30 минут или дольше
- Отек и боль в нескольких суставах
- Обухание и боль в симметричных суставах
- Реуматоидные узлы
- Лихо
РА не всегда ограничивается суставами. У некоторых людей с серопозитивным ревматоидным артритом может наблюдаться воспаление глаз, слюнных желез, нервов, почек, легких, сердца, кожи и кровеносных сосудов.
Артрит кистей рук может начаться с легкого жжения, которое вы почувствуете в конце дня. В конце концов, вы можете испытывать боль, которая не обязательно связана с использованием рук. Эта боль может стать довольно сильной без лечения.
Вы также можете почувствовать:
- отек
- покраснение
- тепло
- тугоподвижность
Если хрящи в ваших суставах изнашиваются, вы можете заметить некоторые деформации рук. У вас также может появиться ощущение скрежета в суставах рук, пальцев и крупных суставах, если хрящ полностью изношен.
По мере прогрессирования заболевания на запястьях, коленях, локтях, лодыжках и вокруг мелких суставов рук обычно развиваются заполненные жидкостью мешочки или синовиальные кисты. Эти кисты не без осложнений, и в некоторых случаях может произойти разрыв сухожилия.
У вас также могут появиться бугорчатые наросты, называемые костными шпорами, в пораженных суставах. Со временем костные шпоры могут затруднить использование рук.
Если у вас ревматоидный артрит на руках, ваш лечащий врач будет работать с вами над упражнениями, которые помогут вам сохранить подвижность и функцию.
Упражнения наряду с другими видами лечения могут помочь уменьшить воспаление и замедлить прогрессирование заболевания.
Посмотрите, как точно выглядят последствия РА на ваших руках.
РА может быть наиболее заметен на руках и ногах, особенно по мере прогрессирования заболевания и особенно, если в настоящее время у вас нет плана лечения.
Часто встречается отек пальцев, запястий, коленей, лодыжек и пальцев ног.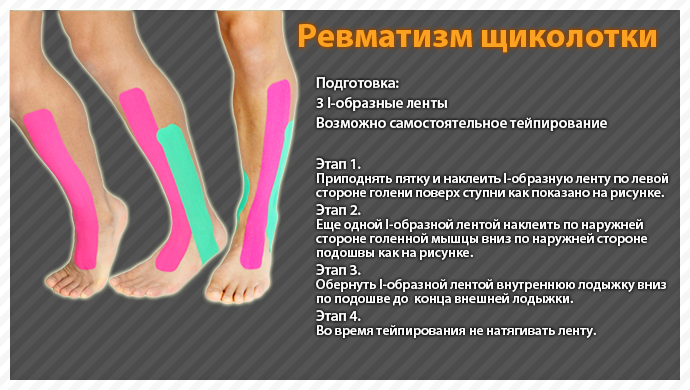 Повреждение связок и отек стопы могут вызвать у человека с ревматоидным артритом проблемы с ходьбой.
Повреждение связок и отек стопы могут вызвать у человека с ревматоидным артритом проблемы с ходьбой.
Если вы не лечитесь от ревматоидного артрита, у вас могут развиться серьезные деформации рук и ног. Деформации кистей и пальцев могут приводить к искривлению, напоминающему когти.
Пальцы ног также могут выглядеть как когти, иногда сгибаясь вверх, а иногда подгибаясь под подушечку стопы.
Вы также можете заметить язвы, узелки, бурсит и мозоли на ногах.
Припухлости, называемые ревматоидными узелками, могут появиться на любом участке тела, где воспалены суставы. Их размер может варьироваться от очень маленького до размера грецкого ореха или больше, и они могут встречаться группами.
Так выглядят ревматоидные узелки и другие видимые признаки РА.
Как и при ревматоидном артрите, у людей с остеоартритом (ОА) могут возникать болезненные ощущения и тугоподвижность суставов, что затрудняет передвижение.
У людей с ОА после продолжительной активности может наблюдаться отек суставов, но ОА не вызывает достаточно выраженной воспалительной реакции, которая приводит к покраснению пораженных суставов.
В отличие от РА, ОА не является аутоиммунным заболеванием. Это связано с естественным износом суставов с возрастом или может развиться в результате травмы.
ОА чаще всего наблюдается у пожилых людей. Однако иногда это можно увидеть у молодых людей, которые чрезмерно используют определенный сустав, например, у теннисистов и других спортсменов, или у тех, кто получил серьезную травму.
РА — аутоиммунное заболевание. Повреждение суставов при РА не вызвано нормальным износом. Это вызвано тем, что ваше тело атакует само себя.
Узнайте больше об этих двух типах артрита.
Ревматоидный артрит не считается наследственным заболеванием, но встречается в некоторых семьях. Это может быть связано с экологическими причинами, генетическими причинами или их комбинацией.
Если у вас есть члены семьи, у которых есть или был ревматоидный артрит, поговорите со своим лечащим врачом, особенно если у вас есть какие-либо симптомы постоянной боли в суставах, отека и скованности, не связанные с чрезмерной нагрузкой или травмой.
Наличие ревматоидного артрита в семейном анамнезе повышает риск заболевания, а ранняя диагностика может существенно повлиять на эффективность лечения.
Итак, вы можете унаследовать РА? Возможно — подробнее здесь.
Наличие ревматоидного артрита может подвергнуть вас повышенному риску развития других осложнений со здоровьем. У некоторых людей также могут развиться осложнения от лекарств, используемых для лечения ревматоидного артрита.
- Преждевременная болезнь сердца. Вероятность развития сердечных заболеваний у людей с РА почти в два раза выше, чем у людей без этого заболевания. Те, у кого есть ожирение и РА, подвергаются наибольшему риску. Ишемическая болезнь сердца является причиной смерти номер один среди людей, страдающих ревматоидным артритом.
- Синдром запястного канала. Синдром запястного канала часто встречается у людей с ревматоидным артритом. Это вызывает боль, онемение или покалывание в руках и пальцах.
 Это вызвано сдавлением нерва в руке, называемого срединным нервом.
Это вызвано сдавлением нерва в руке, называемого срединным нервом. - Интерстициальное заболевание легких. Интерстициальное заболевание легких является первичным легочным проявлением РА и может развиваться при воспалении легких.
- Легочный фиброз. Легочный фиброз — это состояние, которое вызывает рубцевание и ригидность легких и затрудняет дыхание. Плеврит — еще одно болезненное заболевание легких, которое является осложнением РА из-за воспаления слизистой оболочки легких (плевры).
- Боль в груди. Воспаление тканей вокруг сердца может привести к перикардиту, состоянию, вызывающему боль в груди.
- Заболевания глаз. Воспаление глаз при РА может привести к увеиту и склериту, что вызывает покраснение глаз и боль. Это также может привести к синдрому Шегрена, вызывающему сухость глаз.
- Васкулит. Воспаление кровеносных сосудов, известное как васкулит, может привести к утолщению, ослаблению, сужению сосудов и образованию рубцов.
 В серьезных случаях это может повлиять на приток крови к органам вашего тела и быть опасным для жизни.
В серьезных случаях это может повлиять на приток крови к органам вашего тела и быть опасным для жизни. - Поражение суставов. Необратимое повреждение суставов может произойти, если ревматоидный артрит не лечится или не лечится на ранней стадии. Суставы могут сильно деформироваться, а близлежащие сухожилия, кости и хрящи могут быть повреждены. Иногда требуется хирургическое вмешательство, чтобы предотвратить потерю функции сустава.
- Шейная миелопатия. Наличие ревматоидного артрита повышает риск развития цервикальной миелопатии. Это состояние возникает в результате сдавления спинного мозга в области шеи. Это приводит к вывиху суставов в верхней части спинного мозга и может серьезно повлиять на подвижность и привести к необратимому повреждению спинного мозга.
- Пневмония. Пневмония является наиболее часто встречающейся инфекцией у людей с РА.
- Почечная недостаточность. Почечная недостаточность является третьей наиболее частой причиной смерти у людей с РА.
 Люди с РА подвержены повышенному риску как хронической болезни почек (ХБП), так и гломерулонефрита.
Люди с РА подвержены повышенному риску как хронической болезни почек (ХБП), так и гломерулонефрита. - Желудочно-кишечные кровотечения. Желудочно-кишечное кровотечение — это состояние, при котором происходит обильное кровотечение в верхних отделах пищеварительного тракта. Это наиболее частое желудочно-кишечное осложнение у людей с РА, связанное с приемом нестероидных противовоспалительных препаратов (НПВП).
- Панцитопения. Панцитопения — это состояние, которое возникает, когда у человека слишком мало эритроцитов, лейкоцитов и тромбоцитов. Он вызывает три заболевания крови: анемию, лейкопению и тромбоцитопению. Тяжесть анемии коррелирует с тяжестью РА.
- Лимфома. Люди с РА имеют повышенный риск развития как лимфомы Ходжкина (ХЛ), так и неходжкинской лимфомы (НХЛ).
- Подкожные узелки. Это поражения, расположенные глубоко в дерме и подкожных слоях кожи. Они обнаруживаются у 30–40% больных РА и связаны с более тяжелыми заболеваниями.

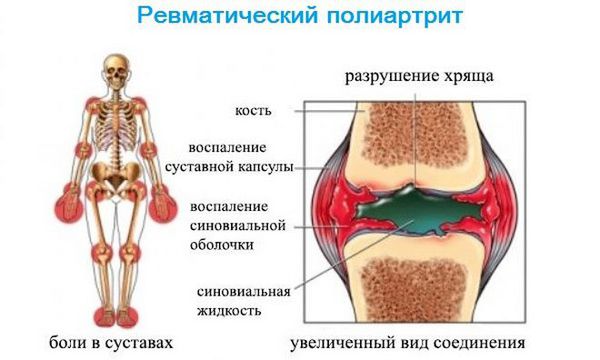





 Однако не все больные РА дают положительный результат на это антитело. Тест на анти-ЦЦП более специфичен для РА, чем анализ крови на РФ, и часто дает положительный результат перед тестом на РФ.
Однако не все больные РА дают положительный результат на это антитело. Тест на анти-ЦЦП более специфичен для РА, чем анализ крови на РФ, и часто дает положительный результат перед тестом на РФ.
 DMARD работают, блокируя реакцию иммунной системы вашего организма. Это помогает замедлить прогрессирование РА.
DMARD работают, блокируя реакцию иммунной системы вашего организма. Это помогает замедлить прогрессирование РА. Это означает, что у вас есть антитела, которые заставляют вашу иммунную систему атаковать суставы.
Это означает, что у вас есть антитела, которые заставляют вашу иммунную систему атаковать суставы. Это вызвано сдавлением нерва в руке, называемого срединным нервом.
Это вызвано сдавлением нерва в руке, называемого срединным нервом. В серьезных случаях это может повлиять на приток крови к органам вашего тела и быть опасным для жизни.
В серьезных случаях это может повлиять на приток крови к органам вашего тела и быть опасным для жизни. Люди с РА подвержены повышенному риску как хронической болезни почек (ХБП), так и гломерулонефрита.
Люди с РА подвержены повышенному риску как хронической болезни почек (ХБП), так и гломерулонефрита.