УЗИ костно-мышечной системы: повреждения нижней конечности. Часть 2
Авторы: Nathaniel B. Meyer, Jon A. Jacobson, Vivek Kalia, Sung Moon Kim
ЛодыжкаРазрыв медиальной головки икроножной мышцыРазрыв медиальной головки икроножной мышцы, называемый “теннисной ногой”, чаще всего поражает спортсменов среднего возраста, которые отмечают острую боль в середине голени при одновременном активном подошвенном сгибании голеностопного сустава и разгибании колена.
При оценке симптомов, подозрительных для разрыва, врач должен рассмотреть альтернативный диагноз тромбоза глубоких вен, который также может быть связан с симптомами.
Медиальная головка икроножной мышцы лучше всего оценивается в продольной плоскости. Ультразвуковые характеристики разрыва включают нарушение нормального чередования линейного гиперэхогенного и гипоэхогенного проявления в дистальном миотендиновом соединении, где гипоэхогенное кровоизлияние заменяет нормальный конусообразный внешний вид дистального аспекта (рис. 10).
10).
Большие разрывы характеризуются ретракцией и разнородной жидкостью, проксимально простирающейся между мышечными брюшками медиальной головки икроножной мышцы и подошвы.
Рисунок 10: 30-летняя женщина с разрывом головки икроножной мышцы в средней части (теннисная нога).
Ультрасонография длинной оси голени до дистальной медиальной головки икроножной мышцы (MG) демонстрирует нерегулярный и гипоэхогенный дистальный миотендиновый переход (наконечники стрел) с небольшой гипоэхогенной гематомой (изогнутые стрелки) между MG и камбаловидной мышцой (S). Сравните с нормальным внешним видом мышц (стрелки).
Пациенты с разрывом сухожилия подошвенного сустава описывают внезапное начало боли в икроножной мышце, которая ощущается так, как будто их ударили кулаком, или им оказали прямое воздействие, подобно пациентам, получившим травму медиальной головки икроножной мышцы.
Подошвенная мышца начинается вдоль задней верхней части латерального мыщелка бедра, причем мышцы распространяются вниз и медиально вдоль задней части колена. Длинное и тонкое подошвенное сухожилие, расположенные между подошвенной и медиальной головкой икроножной мышцы, заканчивается либо на пяточной кости, примыкающей к заднему медиальному аспекту ахиллова сухожилия, либо на самом ахилловом сухожилии.
Длинное и тонкое подошвенное сухожилие, расположенные между подошвенной и медиальной головкой икроножной мышцы, заканчивается либо на пяточной кости, примыкающей к заднему медиальному аспекту ахиллова сухожилия, либо на самом ахилловом сухожилии.
На УЗИ разрыв подошвенного сустава диагностируется по отсутствию нормального сухожилия подошвенного сустава с неоднородно гипоэхогенной жидкостью, представляющей гематому в ее предполагаемом месте между подошвой и медиальной головкой икроножной мышцы (рис. 11).
Рисунок 11: 32-летняя женщина с разрывом подошвы.
Ультрасонография длинной оси голени до медиальной головки икроножной мышцы (MG) демонстрирует гетерогенную гипоэхогенную гематому (наконечники стрел), сопровождающую медиальную головку икроножной мышцы и камбаловидной мышцы (S). Подошвенного сухожилия не выявлено.
Повреждение ахиллова сухожилия, как правило, поражает спортсменов в третьем-шестом десятилетиях жизни и является результатом внезапного или повторяющегося резистентной дорсифлексии.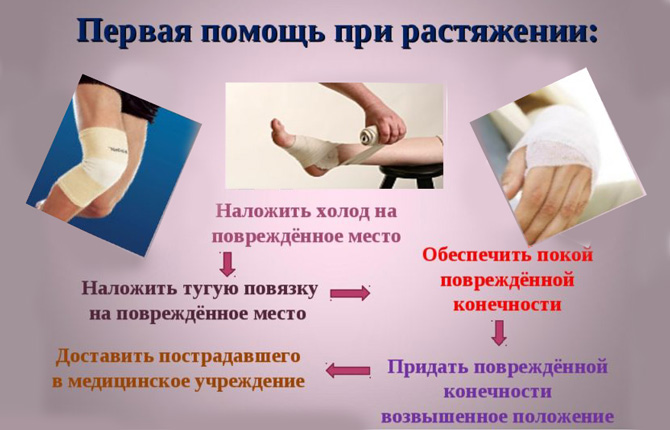
Анатомически сухожилие получает пучки от медиальной и латеральной головок икроножных мышц, а также от подошвы. Хотя существует вариабельность, так как сухожилие прогрессирует дистально, вращение сухожильных волокон происходит приблизительно на 90 °, так что волокна из подошвенной мышцы, которые находятся глубоко в проксимальном направлении, становятся медиальными при введении в пяточную кость.
В отличие от других сухожилий, ахиллово сухожилие не имеет сухожильной оболочки. Вместо этого ахиллово сухожилие окружено одним слоем клеток, называемым паратеноном.
При ультразвуковом исследовании нормальный паратенон определяется как тонкая, слегка эхогенная линия, инкапсулирующая сухожилие. Воспаление высокососудистого паратенона приводит к боли в задней части голеностопного сустава и называется паратенонитом.
Воспаленный паратенон набухает с фибробластами и воспалительным экссудатом, что приводит к утолщению и гипоэхогенному проявлению на ультразвуке. (рис. 12)
Рисунок 12: 44-летняя женщина с ахилловым паратенонитом.
A, B. Ультрасонография короткой оси (A) и длинной оси (B) ахиллова сухожилия (ACH) показывает утолщенную и неоднородно гипоэхогенную рыхлую ткань (наконечники стрел)
Повреждение ахиллова сухожилия может происходить на миотендиновом соединении, в области приблизительно на 2-6 см проксимальнее места крепления, обычно называемого «критической зоной» или реже на месте пяточной кости.
Обычно сухожилие является гиперэхогенным, фибриллярным и имеет равномерную толщину по длинной оси. Тендиноз может проявляться в виде веретенообразного утолщения и гипоэхогенности сухожилия с возможной гиперемией из-за неоваскуляризации, которая коррелирует с симптомами пациента (рис. 13).
Безэховые расщелины представляют собой частичные разрывы; утолщение сухожилия до более 10 мм с внутренней неоднородностью свидетельствует о частичном разрыве в дополнение к тендинозу. Гиперемия на цветном допплере и растяжение ретрокальканеальной сумки (более 2,5 мм) могут дополнительно подтвердить этот последний диагноз.
Рисунок 13: 61-летняя женщина с ахилловым тендинозом.
A, B. Ультрасонография длинной оси (A) и короткой оси (B) ахиллова сухожилия показывает длинный сегмент утолщенного сухожилия. Эта зона разделена жидкостью примерно на 2-6 см проксимальнее задней части пяточной кости (CAL). Также отмечается гиперемия, представляющая паратендинит (наконечник стрелки).
При полном разрыве ахиллова сухожилия на всю толщину наблюдается ретракция волокон проксимального сухожилия и положительный тест Томпсона, где сдавливание голени не приводит к нормальному подошвенному сгибанию стопы.
На ультразвуке отведенные сухожильные волокна волнистые и нерегулярные с неоднородно гипоэхогенной промежуточной жидкостью. Важно документировать как качество пней, так и остаточный разрыв между пнями сухожилий во время дорсифлексии, поскольку это помогает направлять принятие клинических решений относительно хирургического и нехирургического лечения (рис. 14). Разрывы полной толщины присутствуют в виде разрывов сухожилий и ретракции во время динамической оценки с пассивным подошвенным сгибанием и дорсифлексией.
Использование динамической визуализации, которая демонстрирует разрыв сухожилия, является важным компонентом ультразвукового исследования для достижения высокой точности при диагностике разрыва по всей толщине.
Рисунок 14: 50-летняя женщина с разрывом ахиллова сухожилия на всю толщину.
Ультрасонография длинной оси до ахиллова сухожилия демонстрирует разрыв полной толщины с втягиванием проксимального и дистального краев (наконечники стрел). Обратите внимание на гетерогенную гематому (H) и эхогенный жир (изогнутые стрелки).
Частая причина задне-боковых болей в голеностопном суставе – это подверженные травматизации перонеальные сухожилия. В то время как длинная малоберцовая мышца (ДММ), возникающая проксимально из малоберцовой кости и большеберцовой кости, имеет свое миотендиновое соединение задолго до того, как оно достигает лодыжки, малая малоберцовая мышца (МММ), исходящая из дистальной малоберцовой кости, сужается дистально к латеральной лодыжке, где сухожилия проходят сзади в ретромаллеолярном желобке.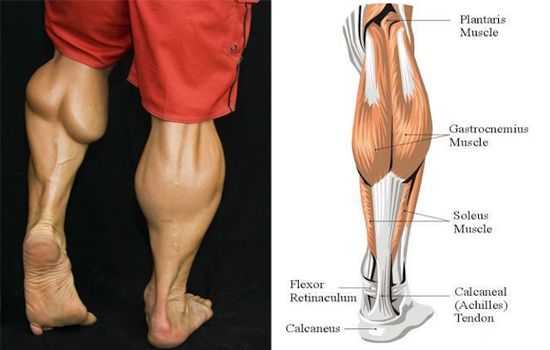 МММ обычно находится в контакте с малоберцовой костью между костью и ДММ, что, вероятно, объясняет ее предрасположенность к травме в этом месте.
МММ обычно находится в контакте с малоберцовой костью между костью и ДММ, что, вероятно, объясняет ее предрасположенность к травме в этом месте.
При ультразвуковом исследовании перинеальный тендиноз проявляется как гипоэхогенность с возможным увеличением сухожилия. Безэховые расщелины указывают на наложенный разрыв. Безэховая расщелина, которая распространяется на поверхность сухожилия, обычно МММ, называется продольной разрывной трещиной (рис. 15).
Полный разрыв на всю толщину представляет собой разрыв сухожилия с ретракцией.
Рисунок 15: 59-летняя женщина с продольным разрывом короткой малоберцовой мышцы.
Ультрасонография короткой оси до сухожилия длинной малоберцовой мышцы (PL) на уровне дистальной части малоберцовой кости (F) демонстрирует продольный разрыв короткой малоберцовой мышцы с двумя отдельными пучками (наконечниками стрел) с гипоэхогенным тендосиновитом (изогнутые стрелки).
Ненормальное движение сухожилий малоберцовых мышц может привести к щелчкам, боли и повреждению сухожилий, и его лучше всего оценивать с помощью ультразвука во время динамической визуализации с изгибанием лодыжки и вывертом.
Подвывих и вывих сухожилий являются последствиями повреждения верхней перинеальной сетчатки, которая обычно удерживает сухожилия вдоль задней малоберцовой кости в ретромаллеолярном желобке.
При повреждении или разрыве сетчатка может быть гипоэхогенной или прерывистой, с или без отрывного фрагмента. Во время стресс-маневров с дорсифлексией и выворотом одно или оба перонеальных сухожилия могут частично смещаться вперед и латерально от своего нормального положения (подвывих) или полностью смещаться (вывих) и возвращаться во время отдыха.(рис. 16)
Рисунок 16: 57-летняя женщина с подвывихом / вывихом малоберцового сухожилия.
A, B. Поперечное УЗИ на дистальной части малоберцовой кости (F) в покое (A) и во время сгибания наружу (B) и выворачивания демонстрирует аномально утолщенную верхнюю поддерживающую связку (наконечники стрел), которая отделена от малоберцовой кости. Это демонстрирует передний вывих длинной малоберцовой мышцы (PL) и подвывих короткой малоберцовой мышцы (PB).
Одна из наиболее биомеханически важных связок голеностопного сустава, передняя талофибулярная связка (ПТФС) также является наиболее частой травмой и является результатом аномального напряжения инверсии.
Чтобы идентифицировать связку, либо пальпируйте, либо найдите крайний дистальный конец малоберцовой кости с помощью ультразвука в поперечной плоскости. Затем сдвиньте датчик немного вперед, пока малоберцовая кость и таранная кость не окажутся в поле зрения. Наклонно ориентированная ПТФС может быть слегка гипоэхогенной от анизотропии, но изменение угла датчика маневром пятка-носок должно выявить нормальный эхогенный фибриллярный рисунок.
Повреждения ПТФС приводят к появлению признаков, сходных с другими повреждениями связок. При остром частичном разрыве связка гипоэхогенная с сохранением некоторых неповрежденных волокон. При остром разрыве полной толщины волокна прерывисты или отсутствуют, их заменяет гетерогенная гематома (рис. 17). Отрывные разрывы идентифицируются как эхогенные очаги, прилегающие к участкам связочного крепления. Динамическая визуализация может помочь отличить разрыв частичной или полной толщины.
17). Отрывные разрывы идентифицируются как эхогенные очаги, прилегающие к участкам связочного крепления. Динамическая визуализация может помочь отличить разрыв частичной или полной толщины.
При хроническом разрыве связка может отсутствовать, истончаться или утолщаться, но у пациента не должно быть связанных симптомов с давлением датчика. При подозрении на повреждение боковой связки голеностопного сустава следует также оценить пяточно-малоберцовую связку, которая проявляется как гипоэхогенная и утолщенная связка, прилегающая к телу пяточной кости (рис. 18).
Рисунок 17: 17-летняя девочка с острым разрывом талофибулярной связки.
Ультрасонография над переднелатеральной частью лодыжки в поперечной плоскости демонстрирует полное разрушение передней связки талофибулярного отдела с нерегулярными и потертыми большеберцовыми и малоберцовыми пеньками (наконечниками стрел) и гетерогенной гипоэхогенной гематомой (H). Т, большеберцовая кость; F, малоберцовая кость.
Рисунок 18: 17-летний мальчик с острым разрывом пяточно-фибулярной связки.
УЗИ латеральной лодыжки в наклонной корональной плоскости показывает утолщенную, гипоэхогенную и нерегулярную пяточно-фибулярную связку (наконечники стрел), соответствующую разрыву. PL, длинная малоберцовая мышца; PB, короткая малоберцовая мышца; C, пяточная кость.
Во время вывиха голеностопного сустава первой из поврежденных синдесмотических связок голеностопного сустава является передняя нижняя большеберцовая связка (ПНБС).
Идекнтификация: сначала ориентируем датчик над передней талофибулярной связкой, затем поворачиваем медиальную сторону датчика так, чтобы он был наклонным, а фибриллярная связка попала в поле зрения. Результирующая плоскость визуализации должна быть аналогична таковой для пяточно-фибулярной связки, но на большеберцовой стороне малоберцовой кости.
Разрывы связок будут проявляться как гипоэхогенное утолщение или перерыв целостности (Рис. 19).
19).
Рисунок 19: 49-летняя женщина с острым разрывом передней большеберцовой связки.
УЗИ в поперечной косой плоскости на уровне дистальной части большеберцовой кости демонстрирует полное разрушение передней большеберцовой связки с неравномерностью оставшихся пней (наконечников стрел) и гетерогенной гипоэхогенной промежуточной жидкостью (H). Т, большеберцовая кость; F, малоберцовая кость.
Однако если ПНБС получила травму, то повреждение межкостной мембраны, обычно называемое «растяжением голеностопного сустава», следует исключить, так как это может привести к задержке заживления и выздоровлению, нестабильности и ускоренным дегенеративным изменениям.
Межкостная мембрана идентифицируется как тонкая эхогенная линейная структура между голенью и малоберцовой костью и может быть прерывистой, утолщенной и гипоэхогенной при повреждении. Динамическая визуализация может быть полезным инструментом для оценки целостности, оцениваемой путем измерения свободного пространства в большеберцовой кости на расстоянии 1 см от линии сустава.
Обычно должна быть минимальная разница в измерениях свободного пространства в большеберцовой кости между внутренним и внешним вращением в голеностопном суставе (обычно разница менее 2 мм, но до 5 мм). Значительное расширение свободного пространства при наружном вращении свидетельствует о повреждении межкостной мембраны.
Мышечная грыжаМышечные грыжи часто представляют диагностическую дилемму. Мышечная грыжа возникает, когда нормальная мышца выступает из своего нормального анатомического компартмента через дефект в вышележащей фасции. 89% мышечных грыж встречаются в нижних конечностях, чаще всего вовлекающих переднюю большеберцовую мышцу, но также часто вовлекающих мышцы малоберцовой кости. Боль, связанная с этим объектом, может быть связана с преходящим удушением мышц или поверхностным захватом нервов; однако некоторые описывают корреляцию с синдромом хронической компартментальной нагрузки, который может служить альтернативной этиологией боли.
ПРАВИЛЬНО ЛИ ВЫ УХАЖИВАЕТЕ ЗА УЗ-АППАРАТОМ?
Скачайте руководство по уходу прямо сейчас
Во время ультразвуковой оценки некоторые технические соображения могут улучшить точность диагностики. Образование следует пальпировать вручную и маркировать рукой.
Образование следует пальпировать вручную и маркировать рукой.
Нормальная фасция должна появляться в виде тонкой эхогенной линии, непосредственно расположенной над мышцей. Мышечная грыжа диагностируется, когда визуализация демонстрирует дефект в эхогенной фасции с частью основной мышцы, выступающей через и над фасцией, часто принимая форму гриба (Рис. 20). Грыжа мышц может быть несколько менее эхогенной, чем соседние нормальные мышцы, и может быть вторичной по отношению к анизотропии или атрофии. Иногда отмечается, что кровеносные сосуды пересекают фасцию в месте дефекта и предполагаются в качестве потенциальной причины очаговой слабости фасций.
Рисунок 20: 21-летний мужчина с грыжей передней большеберцовой мышцы.
A, B. Продольное (A) и поперечное (B) УЗИ передней части ноги демонстрирует дефект глубокой фасции (стрелки), что покрывает переднюю часть большеберцовой кости (TA). Мышечные волокна видно в грыже через дефект в вышележащем подкожном жире (наконечники стрел). Т, большеберцовая кость.
Т, большеберцовая кость.
Дистанционный бег может привести к хронической боли в пятке. Одной из причин этого типа боли является повторяющаяся микротравма подошвенного апоневроза, что приводит к подошвенной фасциопатии. Воспаление в этом состоянии отсутствует, поэтому понятие фасциит не следует использовать.
Ультразвуковые особенности подошвенной фасциопатии включают утолщенный (более 4 мм) и гипоэхогенной апоневроз вблизи его пяточной области (рис. 21). Безехова расщелина может наблюдаться при интерстициальном разрыве, и, реже, полный разрыв демонстрирует ретракцию разрывных апоневротических волокон с промежуточной гетерогенной гематомой.
Костная энтезопатпатическая шпора при бугристости пяточной кости может присутствовать у лиц с симптомами или без симптомов.
Рисунок 21: 53-летний мужчина с подошвенной фасциопатиею.
УЗИ длинной оси стопы к подошвенной фасции показывает аномально утолщенной и гипоэхогенная пидошовенну фасцию (наконечники стрел). Видимая небольшая пяточная шпора (стрелки). CAL, пяточная кость.
Видимая небольшая пяточная шпора (стрелки). CAL, пяточная кость.
Источник
Растяжение мышц задней поверхности голени — Physiotherapist
Голень является жизненно важным биомеханическим элементом во время передвижения, особенно во время движений, требующих взрывной силы и выносливостии [2][3]. Икроножный комплекс является важным компонентом во время двигательной активности и переноса веса. Травмы в этой области влияют на различные спортивные дисциплины и спортсменов [2]. Травмы от растяжения мышц задней поверхности голени обычно возникают в спорте, включающем скоростной бег или повышенные объемы беговой нагрузки, ускорение и замедление, а также во время утомительных условий игры или выступления [2][4].
Растяжение мышц задней поверхности голени — это распространенная мышечная травма, и если ее не лечить должным образом, существует риск повторной травмы и длительного восстановления. Мышечное растяжение обычно возникает в медиальной головке икроножной мышцы или вблизи мышечно-сухожильного соединения.
Клинически значимая анатомия
Задняя поверхность голени состоит из трех мышц:
- Икроножная мышца — в сочетании с камбаловидной, обеспечивает в первую очередь подошвенное сгибание голеностопного сустава и сгибание в коленном суставе [6][7]. Подошвенное сгибание обеспечивает движущую силу во время ходьбы. Несмотря на то, что она охватывает два сустава, икроножная мышца не способна одновременно воздействовать на оба сустава с максимальной силой. Если колено согнуто, икроножная мышца не может обеспечить максимальную мощность в голеностопном суставе и наоборот [6].
- Камбаловидная мышца — расположена под икроножной мышцей в поверхностном заднем отсеке голени. Его основная функция — подошвенное сгибание лодыжки и стабилизация большеберцовой кости на пяточной кости, ограничивающая движение вперед [7].

- Подошвенная мышца — расположена в задне-повеерхностном отсеке икры. Функционально подошвенная мышца не является основным фактором и действует вместе с икроножной мышцей как сгибатель колена, так и подошвенный сгибатель лодыжки [8]
Эти мышцы соединяются вместе, образуя ахиллово сухожилие, и все три мышцы прикрепляются к пяточной кости.
Эпидемиология / Этиология
Растяжения мышц чаще всего возникают в двухсуставных мышцах, таких как хамстринги, прямая мышца бедра и икроножная мышца. Поэтому, когда мы говорим о «растяжении мышц задней поверхности голени», мы часто имеем в виду икроножную мышцу.
Во время занятий спортом, таких как спринт, этим длинным двухсуставным мышцам приходится справляться с высокими внутренними нагрузками и быстрыми изменениями длины мышц и режима сокращения, что приводит к более высокому риску растяжения.
Несмотря на это, сообщалось также, что растяжение икроножных мышц возникает во время медленного удлинения мышц, например, в исполнении артистов балета, а также во время обычных повседневных занятий [9].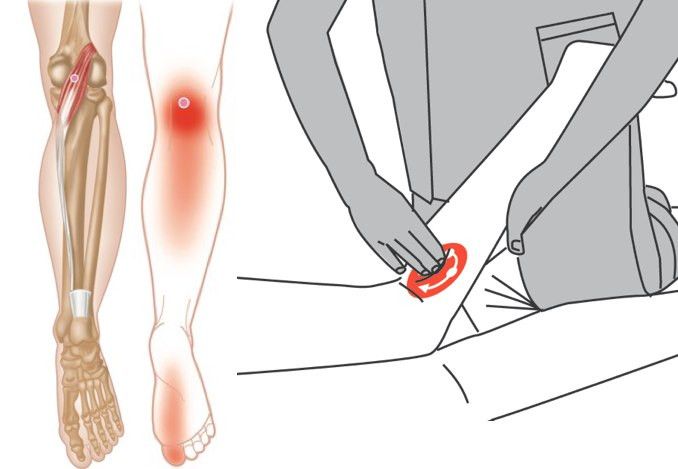
Различные виды спорта, такие как регби, футбол, теннис, легкая атлетика и танцы, подвержены растяжениям мышц задней поверхности голени. В футболе 92 % травм — это мышечные травмы, 13 % из них — травмы мышц задней поверхности голени [4]. В австралийских правилах футбола растяжения мышц задней поверхности голени представляет собой один из самых высоких показателей травм мягких тканей (3,00 на клуб в год), и частота рецидивов составляет 16 % [2].
Характеристики / Клиническая картина
Важно различать растяженияе мышц задней поверхности голени, чтобы сформулировать правильный прогноз, соответствующую программу лечения и профилактику повторных травм [10].
Растяжение чаще всего встречается в медиальной головке икроножной мышцы [7]. Внезапная боль ощущается в икре, и пациент часто сообщает о слышимом или осязаемом «хлопке» в медиальной задней части икры, или у него возникает ощущение, как будто кто-то пнул его в заднюю часть ноги. Сильная боль и отек обычно развиваются в течение следующих 24 часов [11].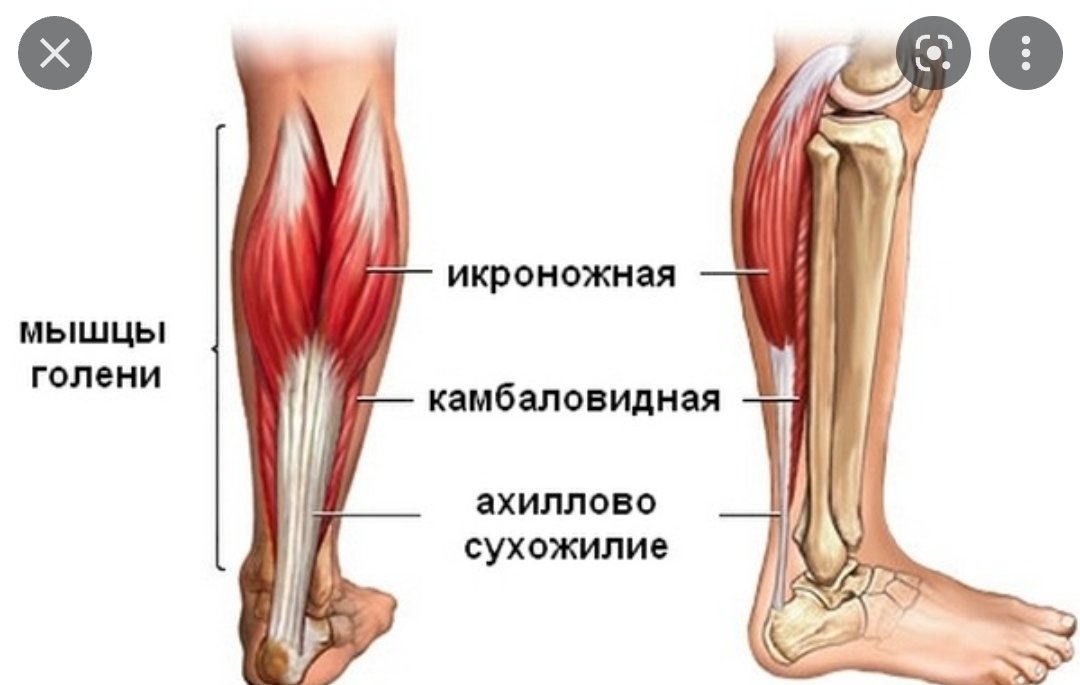 Напряженностью в икроножной мышце также называют “теннисной ногой”, поскольку классическим представителем был теннисист средних лет, который внезапно вытянул колено [7].
Напряженностью в икроножной мышце также называют “теннисной ногой”, поскольку классическим представителем был теннисист средних лет, который внезапно вытянул колено [7].
Растяжение икроножной мышцы
Икроножная мышца считается подверженной высокому риску растяжений, поскольку она пересекает два сустава (коленный и голеностопный) и имеет высокую плотность мышечных волокон второго типа с быстрым сокращением [7]. Разрыв медиальной головки икроножной мышцы происходит из-за эксцентрической силы, прилагаемой к мышце, когда колено вытянуто, а лодыжка дорсифлексирована. Икроножная мышца пытается сократиться в уже удлиненном состоянии, что приводит к разрыву мышцы [12].
Симптомы растяжения икроножной мышцы могут включать субъективные сообщения о внезапной острой боли или ощущении разрыва в задней части голени, часто в медиальной части брюшка икроножной мышцы или в мышечно-сухожильном соединении [5].
При объективной оценке будет [5]:
- Чувствительность при прикосновении в месте травмы
- Припухлость
- Синяки могут появиться в течение нескольких часов или дней
- Растяжение мышцы вызовет боль
- Боль при сопротивлении подошвенному сгибанию
Растяжение камбаловидной мышцы
Камбаловидная мышца повреждается, когда колено находится в сгибании.
Клиника, вероятно, будет похожа на растяжение икроножной мышцы, однако боль может быть немного более дистальной и субъективно ощущаться глубже. О повреждении камбаловидной мышцы может быть недостаточно сообщено из-за неправильного диагноза тромбофлебита или совместных повреждений камбаловидной мышцы с икроножной мышцей [7]. Растяжение камбаловидной мышцы вызывает боль при активации икроножной мышцы или при надавливании на ахиллово сухожилие примерно на 4 см выше точки прикрепления на пяточной кости или выше в икроножной мышце.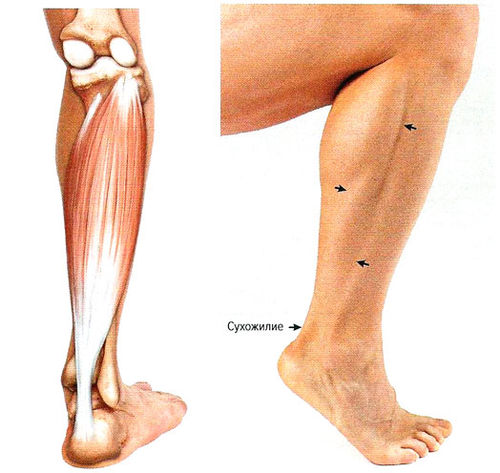
Растяжение подошвенной мышцы
Подошвенная мышца считается в значительной степени рудиментарной и редко участвует в повреждениях голени, хотя она также пересекает как коленный, так и голеностопный сустав [7]. Разрыв подошвенной мышцы может произойти в мышечно-сухожильном соединении с или без сопутствующей гематомы или частичного разрыва медиальной головки икроножной мышцы или камбаловидной мышцы [8]. Повреждение подошвенной мышцы может иметь такие же клинические признаки, как и у икроножной и камбаловидной мышц [15].
В зависимости от степени травмы человек может продолжать заниматься спортом, хотя у него будет некоторый дискомфорт и/или стеснение во время или после занятий. Там, где травмы более серьезные, точный механизм травмы легче вспомнить и/или человек может быть не в состоянии ходить из-за сильной боли.
Классификация напряженности икр
Мышечное повреждение классифицируется от I до III степени, причем III степень является наиболее тяжелой. Лечение и реабилитация зависят от тяжести мышечной травмы.
Лечение и реабилитация зависят от тяжести мышечной травмы.
Дифференциальный диагноз
- Медиальный большеберцовый стресс-синдром (Шинсплинт)
- Ахиллова тендинопатия
- Подошвенная фасциопатия
- Растяжение мышц и/или суставов из-за уменьшения подвижности голеностопного сустава [16].
- Другие травмы голени, связанные со спортом, с теми же симптомами и лечением, что и растяжение икр, обсуждаются ниже.
- Хронический компартмент-синдром [17]. ХКС начинается с легкой боли во время тренировок и может исчезнуть после тренировки. На последних стадиях боль появляется раньше, становится более выраженной и большей продолжительности, вынуждая прекратить деятельность. Распространенными жалобами являются: судороги, парестезии, онемение и слабость в голени. ХКС вызван увеличением внутримышечного кровотока во время тренировки, поэтому повышается давление в отсеках, капилляры сдавливаются и развивается ишемия.
- Синдром защемления подколенной артерии (СЗПА).
 Аномальная взаимосвязь между подколенной артерией и окружающими миофасциальными структурами. Функциональная СЗПА вызван сокращением мышц, часто активным подошвенным сгибанием лодыжки, которое сдавливает артерию между мышцей и глубжележащей костью [18].
Аномальная взаимосвязь между подколенной артерией и окружающими миофасциальными структурами. Функциональная СЗПА вызван сокращением мышц, часто активным подошвенным сгибанием лодыжки, которое сдавливает артерию между мышцей и глубжележащей костью [18]. - Киста Бейкера
Оценка
- Субъективная оценка и тщательный анамнез должны быть учтены на начальном этапе оценки
- Объективная оценка: [19][20]
- Наблюдение за стопой и лодыжкой в положении стоя и лежа
- Диапазон активных движений лодыжки
- Диапазон пассивных движений лодыжки
- Пальпация икры и воспроизведение симптомов
- Тестирование на силу с сопротивлением комплекса стопы и голеностопного сустава
- Тест Томпсона: чтобы исключить разрыв Ахиллова сухожилия
- Тестирование диапазона активных движений с сопротивлением
- Визуализация:
- Ультразвук (УЗИ) считается золотым стандартом. Он также может быть использован для оценки степени поражения мышц и исключения других патологий, таких как разрыв кисты Бейкера и тромбоз глубоких вен [13].

- Ультразвук (УЗИ) считается золотым стандартом. Он также может быть использован для оценки степени поражения мышц и исключения других патологий, таких как разрыв кисты Бейкера и тромбоз глубоких вен [13].
Разрыв икроножной мышцы является наиболее распространенным явлением в видах спорта, которые требуют быстрого ускорения и изменения направления, таких как бег, волейбол и теннис. Растяжение мышц классифицируется с I по III. Чем сильнее напряжение, тем дольше время восстановления. Типичными симптомами являются скованность, изменение цвета и кровоподтеки вокруг напряженной мышцы [14].
I степень: Травма первой степени или легкой степени тяжести является наиболее распространенной и самой незначительной. Острая боль ощущается во время травмы или боли при физической активности. При разрушении мышечных волокон менее чем на 10 % практически отсутствует потеря силы и диапазона движений. Возвращение к спорту ожидается в течение 1-3 недель [22].
II степень: Травма второй степени или средней тяжести — это частичный разрыв мышц, препятствующий деятельности. Наблюдается явная потеря силы и диапазона движений [22] с выраженной болью, отеками и часто синяками. Разрушение мышечных волокон от 10 до 50 %. 3-6 недель — обычный период восстановления для возвращения к полноценной деятельности [14].
3-6 недель — обычный период восстановления для возвращения к полноценной деятельности [14].
III степень: Травма третьей степени или тяжелая травма приводит к полному разрыву мышцы и часто сопровождается гематомой [22]. Обычно присутствуют боль, отек, болезненность и кровоподтеки. Восстановление очень индивидуально и может занять месяцы, прежде чем вы полностью восстановитесь для полного возвращения к активной деятельности [14].
Разрыв: обычно связан с наличием скопления жидкости между подошвенной мышцей и медиальной головкой икроножной мышцы. Это может сопровождаться кровотечением или нет. Измерение собранной жидкости информирует о степени поражения. Степень поражения (частичный или полный разрыв) может быть определена расстоянием между двумя мышцами. Аксиальные УЗИ-сканы наиболее полезны для различения частичного и полного разрыва, так как можно изобразить все мышечное брюшко на одном изображении [13].
Лечение
Деформации голени редко требуют хирургического вмешательства, однако могут потребоваться при полном разрыве.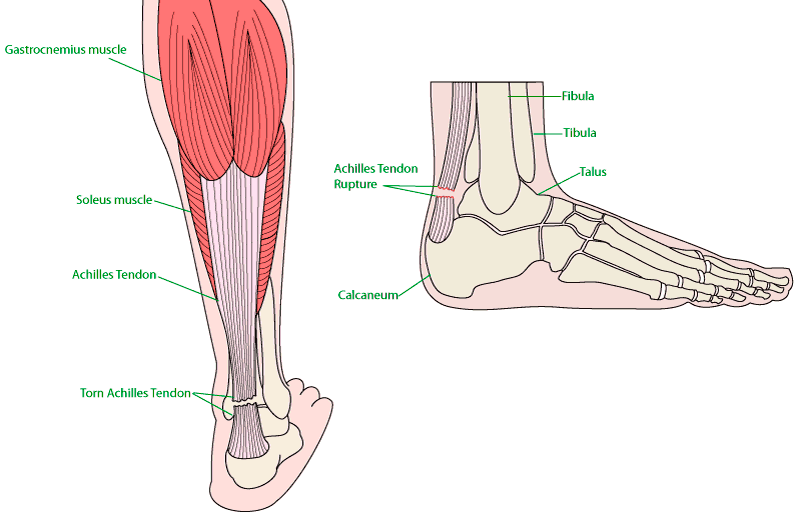
Консервативная терапия включает в себя:
- Лечение травм мягких тканей
- Инъекции стероидов [23]
- Физиотерапия
- Если имеется гематома, ее удаление необходимо как можно быстрее, в противном случае могут возникнуть осложнения, такие как окостенелый миозит.
- В случае более серьезной травмы может быть полезна временная пяточная подкладка для укорочения икроножной мышцы, чтобы уменьшить напряжение в мышце во время ее заживления. Однако может быть целесообразно подложить подкладки в обе туфли, чтобы избежать дисбаланса походки.
Реабилитация
Основное лечение деформации голени состоит в отдыхе и обеспечении достаточного времени для заживления, но в тяжелых случаях необходимо хирургическое вмешательство.
Консервативное лечение включает мягкую пассивную растяжку, изометрию, а затем переход к концентрическим упражнениям [23]. На последних стадиях можно использовать массаж и электротерапию [8].
Цели начального лечения:
- Ограничение кровотечения
- боли
- Предотвращение осложнений [7]
Протоколы лечения травм мягких тканей следует начинать сразу же после получения травмы. Следует применять принципы PEACE и LOVE [24].
Следует применять принципы PEACE и LOVE [24].
Могут быть использованы и другие методы физиотерапии, такие как:
- Можно наложить ленту или эластичный бинт, а ногу приподнять, если возможно [23].
- Если произошло сильное кровотечение, необходимо тщательно контролировать применение НПВП, поскольку они оказывают антитромбоцитарное действие, которое может усилить кровотечение, так же как и преждевременное применение тепла и массажа [7].
- Мягкие пассивные упражнения на растяжку без боли для поддержания диапазона движений в подошвенных сгибателях [25]. На последних стадиях, как только воспаление пройдет, применение поверхностного тепла одновременно со статической растяжкой с низкой нагрузкой улучшает гибкость мышц [23].
- Рекомендуются изотонические упражнения для антагонистов передней большеберцовой мышцы и малоберцовой мышцы, а также легкие упражнения для поврежденной мышцы. Щадящие движения, в пределах болевых ограничений, в первые несколько дней после травмы помогут ускорить заживление [23].

- Обувь на низком каблуке рекомендуется для улучшения походки [25].
- Когда икроножные мышцы могут быть полностью растянуты без боли, можно перейти от мягкого пассивного растяжения к активному растяжению как в согнутом положении колена (камбаловидная мышца), так и в выпрямленном положении колена (икроножная мышца) [23].
- Для полного восстановления следует выполнять постепенные упражнения на нагрузку/укрепление икроножных мышц. Чем раньше начнутся упражнения с нагрузкой, тем быстрее будет восстановление.
- Возвращение к спорту и специальные плиометрические упражнения следует начинать до полного возвращения к спорту.
Растяжения могут вызывать длительную боль, несмотря на адекватное раннее лечение. Результат лечения успешен, когда: боль устранена, икроножная мышца может быть полностью растянута, сила вернулась к норме, мышцы колена и лодыжки в норме и когда исчезла чрезмерная болезненность [23].
Итоги
Боль в икроножной мышце часто возникает из-за растяжения, однако существуют и другие состояния, которые могут вызвать аналогичные симптомы, включая тромбоз глубоких вен и ахиллову тендинопатию или разрыв. Время заживления сильно варьируется в зависимости от тяжести деформации и индивидуальной реакции на лечение.
Время заживления сильно варьируется в зависимости от тяжести деформации и индивидуальной реакции на лечение.
Консервативное лечение, состоящее из дифференцированной программы упражнений, обычно дает желаемый результат при деформациях I-II степени, но в случае разрыва требуется хирургическое вмешательство. Упражнения на силу и выносливость необходимы и способствуют возвращению к активной деятельности.
Источники
- Wikimedia Commons contributors, «File:1123 Muscles of the Leg that Move the Foot and Toes b.png,» Wikimedia Commons, the free media repository, https://commons.wikimedia.org/w/index.php?title=File:1123_Muscles_of_the_Leg_that_Move_the_Foot_and_Toes_b.png&oldid=276846515 (accessed July 25, 2018).
- Green B, Pizzari T. Calf muscle strain injuries in sport: a systematic review of risk factors for injury. British journal of sports medicine. 2017 Aug 1;51(16):1189-94.
- Abe T , Fukashiro S , Harada Y , et al . Relationship between sprint performance and muscle fascicle length in female sprinters.
 J Physiol Anthropol Appl Human Sci 2001;20:141–7.
J Physiol Anthropol Appl Human Sci 2001;20:141–7. - Bengtsson H, Ekstrand J, Hägglund M. Muscle injury rates in professional football increase with fixture congestion: an 11-year follow-up of the UEFA Champions League injury study. British journal of sports medicine. 2013 Aug 1;47(12):743-7.
- Brukner P, Khan K. Clinical sports medicine.3rd ed. Sydney: McGraw Hill, 2006.
- Palastanga N, Field D, Soames R. Anatomy and human movement: structure and function. 5th Ed.Edinurgh: Elsevier,2006.
- Dixon JB. Gastrocnemius vs. soleus strain: how to differentiate and deal with calf muscle injuries. Current reviews in musculoskeletal medicine. 2009 Jun 1;2(2):74-7.
- Spina AA. The plantaris muscle: anatomy, injury, imaging, and treatment. The Journal of the Canadian Chiropractic Association. 2007 Jul;51(3):158.
- Pull MR, Ranson C. Eccentric muscle actions: Implications for injury prevention and rehabilitation. Physical Therapy in Sport. 2007 May 1;8(2):88-97.

- Bryan Dixon J. Gastrocnemius vs. soleus strain: how to differentiate and deal with calf muscle injuries. Current Reviews in Musculoskeletal Medicine. 2009;2(2):74-77. doi:10.1007/s12178-009-9045-8. [L1b]
- Kwak H-S, Han Y-M, Lee S-Y, Kim K-N, Chung GH. Diagnosis and Follow-up US Evaluation of Ruptures of the Medial Head of the Gastrocnemius (“Tennis Leg”). Korean Journal of Radiology. 2006;7(3):193-198.
- Watura C, Harries W. Isolated tear of the tendon to the medial head of gastrocnemius presenting as a painless lump in the calf. Case Reports. 2009 Jan 1;2009:bcr0120091468.
- Flecca D, Tomei A, Ravazzolo N, Martinelli M, Giovagnorio F. US evaluation and diagnosis of rupture of the medial head of the gastrocnemius (tennis leg). Journal of ultrasound. 2007 Dec 1;10(4):194-8.
- Ellen, Mark I., Jeffrey L. Young, and James L. Sarni. «3. Knee and lower extremity injuries.» Archives of physical medicine and rehabilitation 80.5 (1999): S59-S67.
- Meininger, Alexander K.
 , and Jason L. Koh. «Evaluation of the injured runner.» Clinics in sports medicine 31.2 (2012): 203-215.
, and Jason L. Koh. «Evaluation of the injured runner.» Clinics in sports medicine 31.2 (2012): 203-215. - Knight CA., et al. (juni 2001). “Effect of Superficial Heat, Deep Heat, and Active Exercise Warm-up on the Extensibility of the Plantar Flexors.” Physical Therapy, Vol 81 (6), pp. 1206-1214.
- Ellen, Mark I., Jeffrey L. Young, and James L. Sarni. «3. Knee and lower extremity injuries.» Archives of physical medicine and rehabilitation 80.5 (1999): S59-S67.
- Stager, Andrew, and Douglas Clement. «Popliteal artery entrapment syndrome.» Sports Medicine 28.1 (1999): 61-70.
- Marc Roig Pull and Craig Ranson, Eccentric muscle actions: Implications for injury prevention and rehabilitation, Physical Therapy in Sport 8 (2007), no. 2, 88 – 97.
- Dixon JB. Gastrocnemius vs. soleus strain: how to differentiate and deal with calf muscle injuries. Current reviews in musculoskeletal medicine. 2009 Jun 1;2(2):74-7.
- prohealthsys. Gastrocnemius Muscle Test Vizniak.
 Available from: https://www.youtube.com/watch?v=kDU1J1kCMhklast accessed [19.09.2017]
Available from: https://www.youtube.com/watch?v=kDU1J1kCMhklast accessed [19.09.2017] - Nsitem V. Diagnosis and rehabilitation of gastrocnemius muscle tear: a case report. The Journal of the Canadian Chiropractic Association. 2013 Dec;57(4):327.
- Pedret C, Rodas G, Balius R, Capdevila L, Bossy M, Vernooij RW, Alomar X. Return to play after soleus muscle injuries. Orthopaedic journal of sports medicine. 2015 Jul 22;3(7):2325967115595802.
- Dubois B, Esculier JF. Soft-tissue injuries simply need PEACE and LOVE.
- Bartholdy C, Zangger G, Hansen L, Ginnerup‐Nielsen E, Bliddal H, Henriksen M. Local and systemic changes in pain sensitivity after 4 weeks of calf muscle stretching in a nonpainful population: A randomized trial. Pain Practice. 2016 Jul;16(6):696-703.
- AskDoctorJo. Calf pain or strain stretches & exercises. Available from: https://www.youtube.com/watch?v=XibsfBav_04Last accessed [29.09.2017]
Профилактика и лечение болей в икроножных мышцах в Москве
Бесплатный прием
и диагностика
Снятие боли
за 1-2 сеанса
Авторский метод
лечения
Стажировки в США,
Израиле, Германии
Нижняя часть ног ежедневно испытывает колоссальную нагрузку. В норме эта область тела не должна болеть, доставляя дискомфорт. Однако в некоторых ситуациях неприятные ощущения в икроножных мышцах присутствуют, что усложняет ходьбу, причиняет боль во время бега или прыжков. Это бывает связано с усталостью, перенапряжением, травматическим фактором или нарушением сосудистых структур.
В норме эта область тела не должна болеть, доставляя дискомфорт. Однако в некоторых ситуациях неприятные ощущения в икроножных мышцах присутствуют, что усложняет ходьбу, причиняет боль во время бега или прыжков. Это бывает связано с усталостью, перенапряжением, травматическим фактором или нарушением сосудистых структур.
1
Позитивная динамика в 97% случаев
Результаты лечебного курса подтверждаются контрольными снимками МРТ.
2
Отсутствие побочных эффектов
Методы, применяемые в нашей клинике, безопасны и не оказывают побочных действий.
3
Долговременный эффект
Лечение минимизирует риск образования новых грыж в других сегментах, а также рецидив грыжи.
Обычно боль от перенапряжения или длительной нагрузки проходит в течение 36 часов, при более серьезных причинах она остается, что требует от пациента немедленного обращения к врачу. Не игнорируйте длительный дискомфорт, обратитесь за помощью к опытному специалисту. В клинике доктора Длина вам окажут первую помощь, а индивидуально составленная программа терапии позволит забыть о неприятном симптоме.
Не игнорируйте длительный дискомфорт, обратитесь за помощью к опытному специалисту. В клинике доктора Длина вам окажут первую помощь, а индивидуально составленная программа терапии позволит забыть о неприятном симптоме.
Чувство дискомфорта появляется на задней стороне голени от голеностопа ввысь до колена. Икроножная мышца возвышается над камбаловидной мышцей, фиксируясь в области пятки плотным ахилловым сухожилием. Состоит она из двух мясистых головок ― латеральной и медиальной. В состав икроножной мышцы входят мышечные волокна, сухожилия, связки, нервы и кровеносные сосуды.
Любая из этих структур подвержена травмам, инфекциям и другим нарушениям. Многие из этих состояний сопровождаются болью. Дискомфорт в икре бывает постоянным и временным, болевая волна может захватывать всю икроножную мышцу или локализоваться в отдельной области. Она бывает монотонной, пульсирующей и стреляющей, колющей и нарастающей.
Боли в икроножной мышце можно назвать покалывающими, жгущими, приводящими к онемению конечности. Утрату чувствительности принято называть парестезией. Дискомфортные ощущения способны раздражать, доставлять неудобства, а иногда они становятся причиной ограниченной подвижности, когда человек теряет способность сгибать ногу и даже ходить.
Утрату чувствительности принято называть парестезией. Дискомфортные ощущения способны раздражать, доставлять неудобства, а иногда они становятся причиной ограниченной подвижности, когда человек теряет способность сгибать ногу и даже ходить.
Болезненность в икрах возникает по разным причинам. Виной тому может стать случайная травма, мышечный спазм, неврологические нарушения. Однако существуют и серьезные состояния, которые свидетельствуют о развивающейся патологии периферических артерий.
Боль в икре может провоцироваться тромбозом глубоких вен (образование кровяного сгустка). Это опасное для жизни состояние, так как сгусток крови может оторваться и вызвать легочную эмболию, сердечный приступ. Терпеть непрекращающуюся боль в икроножной мышце нельзя. Нужно сразу обратиться к врачу, пройти диагностику и лечение нарушений.
Опасная боль в икреНекоторые боли свидетельствуют о развитии состояний, способных стать причиной инвалидности и летального исхода. Спровоцировать их могут следующие состояния:
Спровоцировать их могут следующие состояния:
- Варикозное расширение вен с осложнением в виде тромбофлебита ― несвоевременная помощь врача может стоить пациенту жизни. Оторвавшийся тромб перекроет артерию и заблокирует ток крови.
- Диабетическая ангиопатия и нейропатия ― часто становится предвестником сахарного диабета, о котором пациент еще не подозревает. Патологию выявляют с помощью анализа крови на сахар.
- Атеросклероз артерий нижних конечностей ― создает благоприятную среду для развития инфаркта за счет закрытия или тотального сужения просвета артерий холестериновыми образованиями (бляшками).
- Облитерирующий эндартериит ― серьезная патология сосудов, которая часто встречается у курильщиков со стажем. Тяжелое последствие этого состояния ― ампутация ног.
Важно не перепутать серьезное отклонение от нормы от легко корректируемой патологии. Часто встречаются такие причины боли в икроножной мышце, как остеохондроз поясничной зоны и сдавливание седалищного нерва, повреждение пучка нервных волокон в области спинного мозга, нарушения суставных соединений таза и колена, синдром грушевидной мышцы, туннельный синдром, рубцовая деформация сухожилий и связок. Вызывают болевые ощущения лишний вес, неудобная обувь, нарушения в развитии стопы, нехватка полезных микро- и макроэлементов в организме.
Вызывают болевые ощущения лишний вес, неудобная обувь, нарушения в развитии стопы, нехватка полезных микро- и макроэлементов в организме.
Распознать развитие патологии можно не только по болевому симптому. Есть и другие признаки нарушений:
- Судороги икроножных мышц чрезвычайно болезненны. Возникают в результате нехватки витаминов и минералов, из-за повышенной мышечной усталости, несбалансированной диеты. Вызывают сложности при ходьбе, длятся от нескольких секунд до нескольких дней.
- Киста Бейкера (грыжа в области колена) вызывается сбором избыточной жидкости в подколенной бурсе. При разрыве оболочки жидкость вытекает наружу. Сопровождается отеком коленного сустава, ухудшением физической активности, синяками вокруг лодыжки.
- Воспаление ахиллова сухожилия (тендинит) вызывают боль в ногах, скованность голеностопного сустава. Становится невозможно встать на цыпочки.
Тромбоз глубоких вен нижних конечностей ― серьезная причина для возникновения болей в икроножной мышце. Тромб может образоваться в области икры или бедра. В этом случае нужна немедленная помощь врача. Общие признаки этого состояния ― покраснение, голени, ощущение разливающегося внутри жара, припухлость. Боль усиливается при дорсифлексии (изгибе стопы вверх). Тромбоз глубоких вен часто развивается после операции или периодов бездействия (длительные перелеты, переезды на автомобиле, вынужденное нахождение в одной позе).
Тромб может образоваться в области икры или бедра. В этом случае нужна немедленная помощь врача. Общие признаки этого состояния ― покраснение, голени, ощущение разливающегося внутри жара, припухлость. Боль усиливается при дорсифлексии (изгибе стопы вверх). Тромбоз глубоких вен часто развивается после операции или периодов бездействия (длительные перелеты, переезды на автомобиле, вынужденное нахождение в одной позе).
Лучший курс лечения боли в икрах зависит от правильной диагностики и определения причины дискомфорта. При слабости икроножных мышц важно развивать силу и выносливость. В этой части помогут справиться специальные упражнения на растяжку. При мышечной травме рекомендуется сочетание упражнений с физиотерапевтическими техниками. Операция проводится только в сложных случаях, если есть риск развития опасных для жизни осложнений или нет эффекта от других методов лечения.
Первое, чему стоит уделить внимание при появлении болей в икрах:
- Прекращение любых упражнений и физических нагрузок.

- До выяснения причины нарушений заниматься спортом и перенапрягаться категорически запрещено.
- Дома и на работе нужно стараться держать ноги в приподнятом состоянии для лучшего оттока крови.
Не нужно сгибать ноги в коленях, лучше всего положить их горизонтально или приподнять на уровень выше таза. Если боль в икроножной мышце не проходит, нужно вызвать врача. Если становится менее интенсивной, следует самостоятельно записаться на прием к специалисту.
Успех лечения на 90% зависит от опыта и квалификации врача.
Бесплатная консультация и диагностика врача
- Мануальный терапевт
- Вертебролог
- Остеопат
- Невролог
На консультации мы проводим тщательную диагностику всего позвоночника и каждого сегмента. Мы точно
определяем какие сегменты и нервные корешки вовлечены и вызывают симптомы боли.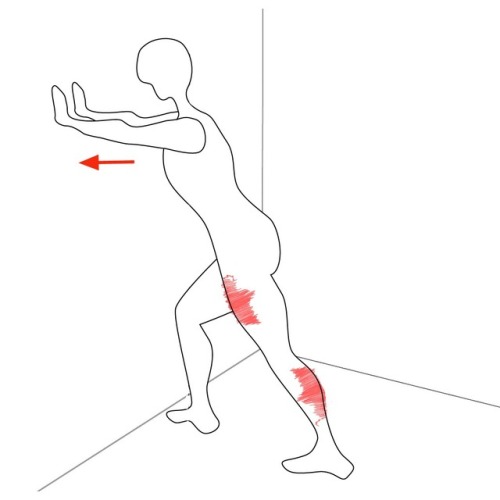 По итогам консультации
даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
По итогам консультации
даем подробные рекомендации по лечению и если необходимо назначаем дополнительную диагностику.
1
Проведем функциональную диагностику позвоночника
2
Выполним манипуляцию, существенно облегчающую боль
3
Составим индивидуальную программу лечения
Запишитесь на бесплатный прием
ДиагностикаВ клинике доктора Длина пациента тщательно обследуют для дифференцирования заболеваний позвоночника, суставных патологий, нарушений кровотока и эндокринного дисбаланса. Доктор выписывает направления на прохождение инструментальных анализов и лабораторной диагностики.
Рекомендовано проведение следующих процедур:
- УЗИ болезненной области и близлежащих участков для исключения вероятности развития опухоли, воздействующей на нервные окончания и сдавливающей кровеносные сосуды.

- Анализы крови (общий клинический, биохимия, на глюкозу).
- Рентген суставов, который при необходимости можно заменить другими визуализирующими методиками (КТ, МРТ).
Опытный врач использует функциональные тесты для определения патологии. В результате полученных данных ставится диагноз и назначаются наиболее подходящие методы лечения нарушений.
ЛечениеЗачастую боль в икроножных мышцах ― сопутствующий признак других заболеваний. Это своеобразный индикатор, клинический симптом. После постановки диагноза врач с уверенностью определяет линию первой помощи. Всего несколько сеансов мануальной терапии помогают справиться с дискомфортом. Эта практика применяется при остеохондрозе, нарушениях суставов, диабетической ангиопатии и нейропатии, варикозе. Таким способом эффективно лечить миофасциальный синдром и иные патологии.
При нарушениях витаминно-минерального баланса назначается витаминотерапия. Восполняются недостаток железа и магния в организме. При этом очень важно на первом этапе обследования исключить внутренние кровотечения и онкологию. Мануальная терапия и остеопатия улучшают баланс между органами и внутренними структурами. Эти методы благоприятно сказываются на состоянии кровеносных сосудов, мышечных тканях. Опытный мануальный терапевт или остеопат за курс процедур способен устранить многие негативные факторы в позвоночном столбе, суставах.
При этом очень важно на первом этапе обследования исключить внутренние кровотечения и онкологию. Мануальная терапия и остеопатия улучшают баланс между органами и внутренними структурами. Эти методы благоприятно сказываются на состоянии кровеносных сосудов, мышечных тканях. Опытный мануальный терапевт или остеопат за курс процедур способен устранить многие негативные факторы в позвоночном столбе, суставах.
Вместе с мануальной терапией в клинике доктора Длина применяются физиотерапия, лечебно-профилактический массаж, рефлексотерапия, кинезиотейпирование. Хорошие результаты дает авторская методика Ди-Тазин терапия и УВТ. Записаться на прием вы можете по телефону +7(499)116-54-52. Наши врачи избавят вас от болей и помогут восстановить утраченный баланс движений.
Нас рекомендуют 94% пациентов.
Спасибо за доверие и ваш выбор.
Материал проверен экспертом
Михайлов Валерий Борисович
Врач мануальный терапевт, вертебролог, невролог
Опыт работы – 23 лет
Видео-отзывы пациентов
Грыжи в пояснице и в шее
В клинику доктора Длина я пришел с проблемами позвоночника. С двумя межпозвонковыми нижними грыжами и две межпозвонковые грыжи в шее. Мне была назначена комплексная программа из 10 шагов. За 4 месяца у меня полностью прошли нижние позвонки и исчезли хрусты в шее…
С двумя межпозвонковыми нижними грыжами и две межпозвонковые грыжи в шее. Мне была назначена комплексная программа из 10 шагов. За 4 месяца у меня полностью прошли нижние позвонки и исчезли хрусты в шее…
Грыжа пояснично-крестцового отдела
«Уже после первого раза спина перестала болеть. Я почувствовал облегчение. Сейчас уже прошел 7 сеансов и спина действительно не болит. Я забывать об этом стал. А вначале болело сильно.»
Воспаление седалищного нерва
«В течение 4 месяцев я страдала от тяжелейшего воспаления седалищного нерва с правой стороны. После первого посещения облегчение наступило сразу в течение шести часов. После 6 курсов боль практически прошла.»
Боли в пояснице и ноге
Яковлева Наталья Михайловна
Заведующий отделением, врач хирург высшей категории, врач онколог-маммолог
Хочу высказать огромную благодарность за то, что меня поставили на ноги в прямом смысле этого слова. Пришла я в клинику полтора месяца назад с выраженными болями в пояснице и ноге. Достаточно длительного характера были эти жалобы и малоэффективным лечение, которое я применяла в прошлом. К счастью я оказалась в клинике доктора Длина и его команды супер профессионалов!
Пришла я в клинику полтора месяца назад с выраженными болями в пояснице и ноге. Достаточно длительного характера были эти жалобы и малоэффективным лечение, которое я применяла в прошлом. К счастью я оказалась в клинике доктора Длина и его команды супер профессионалов!
Остеохондроз шейного отдела
«Обратился 2 месяца назад с остеохондрозом шейного отдела позвоночника. У меня сидячая работа и очень сильно сводило мышцы шеи. Невозможно было работать. До этого обращался к другим докторам, но это проблему мою не решило. За 2 месяца у меня достаточно позитивная динамика. С каждой неделей становится все лучше и лучше.»
Болезнь Бехтерева
«У меня болезнь Бехтерева уже 10 лет. Стали съезжать позвонки, я стала сутулится. Обращалась к другим мануальным терапевтам, очень известным, медийным. В итоге результата я не получила. Уже после 2 сеанса я чувствовала себя гораздо лучше. Сейчас у меня ничего не болит.»
Боли в позвоночнике
«Я пришла с проблемами в спине, в шейном, грудном и поясничном отделе позвоночника. Мне назначили процедуры, сделали массаж, и назначали делать физкультуру дома. От этого мне стало намного легче. Я уже поворачиваю головой. У меня нет болевых ощущений.»
Мне назначили процедуры, сделали массаж, и назначали делать физкультуру дома. От этого мне стало намного легче. Я уже поворачиваю головой. У меня нет болевых ощущений.»
Плечелопаточный периартроз
Я обратилась в клинику с сильной болью в плече. У меня не поднималась рука, я не могла спать по ночам, просыпалась от боли. После первого сеанса процедур мне стало значительно легче. Где-то в середине курса у меня стала подниматься рука, я стала спать по ночам.
Артроз коленного сустава 2 степени
Обратилась с очень серьезным заболеванием. Я не могла ходить, у меня артроз 2 степени коленного сустава. Прошла в Клинике курс лечения и сейчас я иду на полностью 100%.
Межпозвоночная грыжа
«Я пришла в клинику после того, как у меня возникли боли в спине, и оказалась межпозвоночная грыжа. Я обращалась в другие места, но там только снимали приступы боли. Надежду на возвращение к обычной жизни подарил только Сергей Владимирович, его золотые руки!»
Сколиоз
«С подросткового возраста меня беспокоил сколиоз в грудном отделе.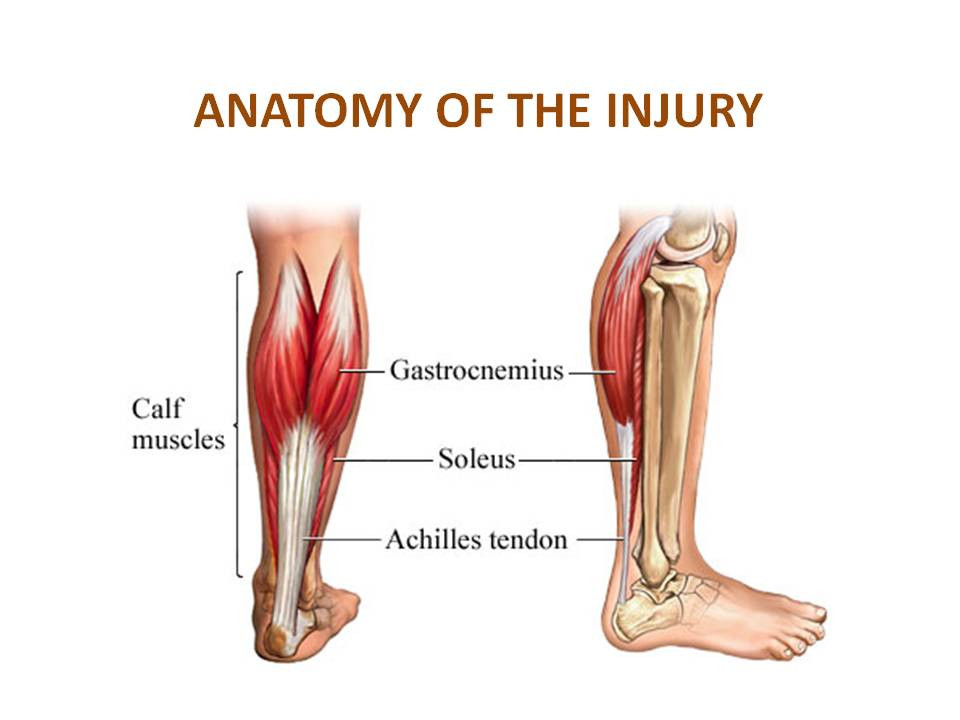 Ощущал чувство дискомфорта, натяжения, периодические боли в позвоночнике. Обращался к различным специалистам, массажисту, остеопату, но сильного эффекта я не почувствовал. После лечения у Длина С.В. у меня практически сейчас ровный позвоночник. В настоящее время не чувствую никаких проблем и дискомфорта.»
Ощущал чувство дискомфорта, натяжения, периодические боли в позвоночнике. Обращался к различным специалистам, массажисту, остеопату, но сильного эффекта я не почувствовал. После лечения у Длина С.В. у меня практически сейчас ровный позвоночник. В настоящее время не чувствую никаких проблем и дискомфорта.»
Межпозвоночная грыжа
«На 5-6 сеанс пошло улучшение. Я чувствовала себя намного лучше. Боль исчезла. Улучшение прогрессировало с каждым разом все больше и больше. Сегодня 10 занятие. Я чувствую себя прекрасно.»
Боли в поясничном и шейном отделе
«Мне 21 год. В клинику я обратился с дискомфортом в поясничном и шейном отделе. Также у меня иногда появлялись острые боли. После прохождения терапии, я ощутил значительное улучшение в спине. У меня отсутствуют боли. Состояние в целом улучшилось.»
Боли в спине
«Вначале пути лечебного очень сильно болела спина. Я уже не могла ходить. Сделаю 5 шагов и останавливаюсь. Весь мой путь состоял из таких остановок. В первую же процедуру я вышла из кабинета с отсутствием боли в позвоночнике.»
Сделаю 5 шагов и останавливаюсь. Весь мой путь состоял из таких остановок. В первую же процедуру я вышла из кабинета с отсутствием боли в позвоночнике.»
Грыжа шейного отдела
«Обратился с проблемой в шее и правая рука у меня сильно заболела. Шея не поворачивалась, рука не поднималась. После 3-го сеанса почувствовал себя лучше. После 5-го пошла на уменьшение вся эта боль. Оказывается у меня в шейном позвонке 2 грыжи. После сеансов я сделал МРТ и одна грыжа уменьшилась. Сейчас стал двигаться, рука заработала.»
Боли в шее
«Я обратился к доктору Длину потому, что у меня очень сильно болела шея с правой стороны. Я 5 лет назад упал на сноуборде, ходил даже к остеопату, но как-то не особо помогло. Сейчас уже все хорошо, остались кое-какие последствия, мышцы были спазмированные. Я когда пришел стальные мышцы были, сейчас очень мягенькая шея.»
Боли в грудном отделе
«Обратился в клинику с болью в спине, а именно в грудном отделе. После 10 сеансов лечения, я мог уже спокойно совершать свои обычные дела, досидеть на работе до обеда, без того, чтобы завыть от боли. Сейчас уже я пришел на корректировку спустя 2 месяца. У меня все отлично, спина не болит.»
После 10 сеансов лечения, я мог уже спокойно совершать свои обычные дела, досидеть на работе до обеда, без того, чтобы завыть от боли. Сейчас уже я пришел на корректировку спустя 2 месяца. У меня все отлично, спина не болит.»
Грыжа и протрузия
«В клинику обратился с грыжей L4-L5 и протрузией L5-S1. Сегодня закончился курс лечения. Болела поясница, сложно было нагибаться. После прохождения курса и получения наставлений в виде физических упражнений, стало намного легче. После месяца лечения не чувствую никаких скованности движений.»
Боли в пояснице и тазобедренном суставе
«Меня с молодых лет беспокоили боли спине. Когда они стали невыносимыми, я обратилась в клинику доктора Длина. Уже после первой процедуры из тазобедренного сустава ушла боль. После третей процедуры простреливающие боли в пояснице прекратились.»
Очень эффективные процедуры
Процедуры очень эффектны оказались. Раньше обращалась в другие клиники и стопроцентно у меня боли не снимались, беспокоили меня. После этого специалиста у меня через три-четыре сеанса функции восстановились, в суставах боль прошла.
Раньше обращалась в другие клиники и стопроцентно у меня боли не снимались, беспокоили меня. После этого специалиста у меня через три-четыре сеанса функции восстановились, в суставах боль прошла.
Обращение сегодня поможет
избежать операции завтра!
Снимем боль и воспаление
После 2-3 лечебных процедур изматывающая боль уходит, вам становится легче.
Устраним причину болезни
Комплексное оздоровление позвоночника улучшает самочувствие: вы ощущаете прилив сил и энергии.
Запустим процесс регенерации
Начинается процесс восстановления поврежденных тканей, грыжи и протрузии уменьшаются.
Укрепим мышечный корсет
Сильные мышцы спины поддерживают позвоночный столб, препятствуя повторному возникновению заболевания.
Мы лечим
- Хроническая компрессия тела позвонка
- Протрузия в шейном отделе позвоночника
- Боли в спине при движениях головой
- Лечение грыжи Шморля – симптомы, причины возникновения
- Лечение остеохондроза поясничного отдела позвоночника
- Межберцовый синдесмоз
ПОСМОТРЕТЬ ВСЁ
Разрыв икроножной мышцы лечение, симптомы, сроки восстановления
Содержание
Лечение мышцы
Как же действовать в ситуации, если произошло внезапное растяжение одной из икроножных мышц. Лечение зависит от реальной тяжести полученного повреждения. «Растяжение новичка» лечится посредством избегания любых нагрузок до момента полного восстановления. Если боль спустя несколько суток исчезает, можно возобновлять тренировки. Заниматься нужно начинать постепенно, непременно перед нагрузками разминать мышцы.
Лечение зависит от реальной тяжести полученного повреждения. «Растяжение новичка» лечится посредством избегания любых нагрузок до момента полного восстановления. Если боль спустя несколько суток исчезает, можно возобновлять тренировки. Заниматься нужно начинать постепенно, непременно перед нагрузками разминать мышцы.
При растяжениях, относящихся к 1 и 2 степени (микроскопические или частичные разрывы волокон мышцы), выполняется консервативное лечение. Оно продолжается две недели для первой степени и 2 месяца для второй. При третьей степени травмы, сопровождающейся полным разрывом икроножной мышцы, необходимо хирургическое вмешательство, после которого курс восстановления занимает около 6 месяцев.
Если произошла травма икроножной мышцы, вызвавшая характерную боль, неотложная помощь заключается в прекращении любых движений, способных нагружать голеностопный сустав и голень. Для предотвращения возникновения внутреннего кровоизлияния, а также обезболивания травмы, к месту повреждения необходимо приложить холод. Для этого можно использовать обычную бутылку, налив в нее холодную воду, если рядом отсутствует лед. Холод держать на ноге минут 20. Однако нельзя прикладывать на открытую кожу лед, иначе возможно обморожение.
Для этого можно использовать обычную бутылку, налив в нее холодную воду, если рядом отсутствует лед. Холод держать на ноге минут 20. Однако нельзя прикладывать на открытую кожу лед, иначе возможно обморожение.
Чтобы предотвратить опухание сустава и его отечность, непременно плотно перебинтуйте голень, используя эластичный бинт. Его не следует слишком затягивать, чтобы избежать нарушение кровообращения и гипоксию тканей мышцы.
Симптомы, свидетельствующие о разрыве связок, вызывают необходимость немедленно зафиксировать ногу, выполнив ее сгибание в колене. После этого срочно требуется доставить пострадавшего в больницу. Там после выполнения МРТ и рентгенографии, установят, насколько тяжела травма, после чего назначат требуемое лечение.
Если нарушения способности двигаться отсутствуют, а симптомы, указывающие на наличие травмы, есть, лечение выполняют так:
- Двое суток полностью исключают любые всякие физические упражнения, способные вызвать мышечное напряжение в голени.
 Используя анальгетики, устраняют болевой синдром. Если заметно опухание суставов, аспирин и ибупрофен применять противопоказано. Эти препараты ухудшают свертываемость крови. Для снятия отечности необходимо поднять выше уровня сердца травмированную ногу – подложив под нее подушки. Желательно прикладывать холод через 5–6 часов на четверть часа. Днем фиксируют мышцу эластичным бинтом, вечером его снимают и применяют охлаждающие мази.
Используя анальгетики, устраняют болевой синдром. Если заметно опухание суставов, аспирин и ибупрофен применять противопоказано. Эти препараты ухудшают свертываемость крови. Для снятия отечности необходимо поднять выше уровня сердца травмированную ногу – подложив под нее подушки. Желательно прикладывать холод через 5–6 часов на четверть часа. Днем фиксируют мышцу эластичным бинтом, вечером его снимают и применяют охлаждающие мази. - Спустя неделю боль немного стихнет. После этого требуется растирать мышцу мазями для восстановления ее эластичности и функциональности. Используют для этого мази, которые улучшают процесс микроциркуляции крови. Икроножную мышцу одновременно разминают, применяя массаж, легкие разминочные упражнения.
- Помогают ускорить время восстановления физиотерапевтические процедуры.
- После полного восстановления работоспособности мышцы полностью пропадает боль, при движении не ощущается дискомфорт. Только тогда можно возобновить привычный активный отдых, а также приступить к тренировкам.
 Непременно вначале требуются минимальные нагрузки после предварительного разогрева мышц.
Непременно вначале требуются минимальные нагрузки после предварительного разогрева мышц.
Симптомы растяжения икроножной мышцы
Многим спортсменам известна такая травма, как растяжение мышц икры. Данная мышца способствует тому, чтобы человек мог держать равновесие вертикальное, сгибал стопы и сустав коленный. Икроножная мышца обеспечивает полноценную двигательную активность, поэтому человек может прыгать, бегать, ходить и приседать. Именно поэтому, травмировать мышцу можно при занятии физическими упражнениями.
Помимо этого, растяжение икроножной мышцы может вызвать активный отдых, а именно: альпинизм лыжная прогулка, туризм. Разрыв волокон может происходить частично, полностью, это и называется растяжением. Патология свидетельствует о разрыве тех связок, которые соединяют пяточную кость с мышцами икры.
Следует отметить, что икроножная мышца способна выдерживать продолжительную, интенсивную нагрузку. Благодаря тому, что мышцы очень эластичные, наблюдается быстрое сокращение и растягивание. Однако, несмотря на такие удивительные качества, свойства, могут быть растяжения.
Однако, несмотря на такие удивительные качества, свойства, могут быть растяжения.
Симптоматика зависит от степени поражения:
- Первая степень характеризуется несильным растяжением, при котором преобладает ноющая болезненность. Если же напрячь голень, болевой синдром заметно усиливается. Подобное состояние присуще тем лицам, которые пришли впервые на тренировку в спортивный зал. После занятий могут появиться микроскопические разрывы в волокнах, которые достаточно быстро срастаются. Что касается икроножной мышцы, то она постепенно тренируется, становится гораздо выносливее.
- Вторая степень растяжения сопровождается острым болевым синдромом. Пострадавшему сложно согнуть стопу, он с усилиями и через боль может встать на цыпочки.
- Третья степень самая опасная, тяжелая, так как разрываются не только связки, но и мышцы с сухожилиями. Во время получения травмы можно услышать щелчок, треск. У больного исчезает мышечное сокращение, стопу невозможно согнуть, поэтому человек не может встать на поврежденную ногу.

Растяжение мышц икры ноги сопровождается припухлостью голени, развитием кровоподтёков, гематом, что является следствием повреждения внутренних кровеносных сосудов.
Диагностика
Внешний осмотр пациента при разрыве мышечных волокон малоинформативен из-за схожести симптоматики почти всех травм голеностопа. Проводится дифференциальная диагностика для исключения перелома трубчатой кости, вывиха или повреждения ахиллова сухожилия. Какие диагностические исследования могут быть проведены:
- рентгенография. С помощью рентгенологического обследования обнаруживаются переломы и трещины в костях;
- МРТ или КТ. Исследование информативно для установления повреждения любых соединительнотканных структур: мышц, связок, сухожилий, мягких тканей.
Если пациент потянул мышцы голени, на это указывает множество специфических симптомов и местных признаков, поэтому для постановки диагноза часто хватает физикального и пальпаторного обследования.
При травмах, полученных во время сильного удара, может потребоваться дополнительная диагностика. Оценить состояние костных и мышечно-связочных структур в случае их растяжения можно с помощью МРТ, ультразвукового и рентгенологического исследования. УЗИ позволяет обнаружить внутритканевые гематомы и локализацию повреждений.
Оценить состояние костных и мышечно-связочных структур в случае их растяжения можно с помощью МРТ, ультразвукового и рентгенологического исследования. УЗИ позволяет обнаружить внутритканевые гематомы и локализацию повреждений.
Перед тем, как составить план лечения, пациенту проводят аппаратное диагностирование
В первые часы важно определить степень повреждения тканей. При риске перелома нужно провести рентген кости
Оценить состояние мягких тканей поможет УЗИ. При риске образования трещин или переломов назначается рентген. В качестве дополнительной диагностики нужно провести МРТ.
Для диагностики любой травмы нижней конечности применяют этапный подход:
- Опрос больного о произошедшей травме и хронических заболеваниях.
- Осмотр повреждённой конечности. Пальпация болезненного участка.
- Инструментальные методы диагностики.
- Рентген-исследование. Используется, если есть признаки нарушения целостности кости. На снимке будут видны трещины и осколки, костные фрагменты.

- УЗИ. Хороший способ выявить поражение суставов, связок и суставных сумок.
Вид исследований или их сочетание выбирает врач исходя из клинической картины.
Лечение растяжения 1 степени тяжести
При незначительной травме лечение заключается в исключении нагрузки на поврежденную мышцу до окончательной ее реабилитации. Весь процесс займет не более 2-3 недель. Затем тренировки можно продолжать, нагружая мышцы ног постепенно. Непосредственно сразу после травмы рекомендуется обездвижить конечность. Чтобы избежать появления гематом, к поврежденному месту следует приложить что-нибудь холодное на 20 минут. Для предупреждения отека голень рекомендуется перемотать марлевой повязкой, однако, нельзя накладывать ее туго – это только замедлит процесс лечения, приведя к нарушению кровообращения. Такие же действия следует проделать в первое время после получения травмы средней и тяжелой степени тяжести.
Доврачебная помощь при растяжении
Холодный компресс для снижения боли и снятия припухлости
Первая помощь при растяжении:
Помочь пострадавшему принять удобное положение и максимально обездвижить пострадавшую конечность.
При сильной боли возможна потеря сознания, поэтому за больным необходим полный контроль
Важно проследить, чтобы голова была приподнята, иначе возможно нарушение дыхания.
Для снижения болевых ощущений и отека к поврежденной области прикладывают лед или холодный компресс.. Если травма легкая и боль терпимая, из больницы пострадавшего отправят лечиться домой
Но когда растяжение сопровождается обширной гематомой и нестерпимой болью, необходимо хирургическое вмешательство. В таком случае разорванные участки волокон сшивают и накладывают повязку
Если травма легкая и боль терпимая, из больницы пострадавшего отправят лечиться домой. Но когда растяжение сопровождается обширной гематомой и нестерпимой болью, необходимо хирургическое вмешательство. В таком случае разорванные участки волокон сшивают и накладывают повязку.
Первая помощь при растяжении икроножных мышц
Для начала нужно обездвижить больного. Обязательно к ушибленному месту приложить лед или что-то холодное. Спортсмены в таких случаях использую специальные спреи для заморозки. Если травма тяжелая, то человек может даже терять сознание, поэтому его нужно максимально безопасно разместить.
Спортсмены в таких случаях использую специальные спреи для заморозки. Если травма тяжелая, то человек может даже терять сознание, поэтому его нужно максимально безопасно разместить.
Если повреждение легкое, то лечение можно проводить дома. В случае сильной и резкой боли, пострадавшего нужно доставить в травмпункт для постановки точного диагноза. Ведь ему может понадобиться срочная операция, если порваны мышцы. Чем раньше ее проведут, тем меньше времени понадобится на полное восстановление. Ведь мышцы, находящиеся в порванном состоянии долгое время, тяжело выровнять и растянуть при накладывании швов.
Важно знать:
- Первые пять суток после растяжения больное место категорически запрещено прогревать. Можно только охлаждать.
- Через неделю для ходьбы под пятку больной ноги в обувь можно подложить специальную вставку. Она уменьшит боль и натяжение мышц.
- К упражнениям можно приступать только на 10 день после легкого растяжения.
- Нельзя сразу возобновлять серьезные нагрузки на больную ногу.

- Желательно первые полгода после травмы носить ортопедическую обувь или хотя бы использовать ортопедические стельки.
- Регулярные нормированные занятия спортом уменьшают риск растяжений икроножных мышц.
- При малейших проблемах нужно обращаться к доктору за советом.
Формируем икроножные мышцы
«Спортивная пружина»
Упражнение № 1
- Станьте прямо и постепенно приподнимитесь на носки, отделяя пятки от пола на максимальную высоту.
- Медленно опустите пятки, почти став на них, а затем поднимите вверх.
- Сделайте подъемы и опускания около сотни раз.
Упражнение № 2
- Возьмите в руки утяжелители или емкости с песком.
- Сделайте такие же «пружинные» движения.
Более сложные «пружины» следует выполнять сначала на одной ноге, затем на второй. Можно действовать аналогично с отягощением, делая 4 сета по 30 повторений.
Подъемы с применением платформы
- Соорудите «ступеньку» – для этого подойдет не только платформа для степа, но и толстая книга.

- Станьте ногами на возвышение так, чтобы пяточки оказались без опоры.
- Поднимитесь на цыпочки, а потом опуститесь и коснитесь пятками пола. При этом максимально растягивайте голеностоп.
Выпрыгивание с отягощением
- Возьмите в руки гантели и присядьте.
- Подпрыгните – такое действие серьезно нагружает икры.
- Повторите упражнение по 10 раз в 2 подхода.
Кроме перечисленных упражнений, для икроножных мышц очень полезны:
- прыжки со скакалкой;
- ходьба по лестнице;
- подъемы на носки в сидячем положении;
- ходьба на носочках;
- пробежки.
Такие тренинги предусматривают чуть более десятка повторений за раз.
Диагностика и лечение растяжения связок тазобедренного сустава
Чтобы поставить верный диагноз, нужно тщательно осмотреть травму, отметить наличие гематом, оценить уровень болевого синдрома
Важно посмотреть на клиническую картину со стороны, для этого следует выпрямить поврежденную ногу.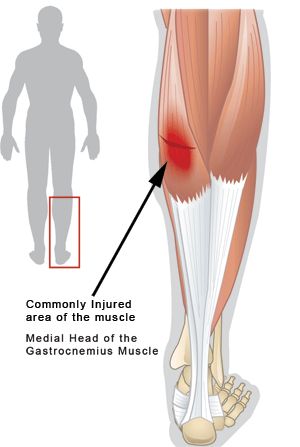 Что касается 1 и 2 степени, то лечение проходит легко, быстро, так как травма незначительная
Что касается 1 и 2 степени, то лечение проходит легко, быстро, так как травма незначительная
При третьей степени наблюдается разрыв мышц, связок, поэтому терапия и последующая реабилитация длятся гораздо дольше.
После получения травмы, важно вовремя защитить сустав, поэтому понадобится холодный компресс, который поможет снять отечность и купировать боль. После этого понадобится эластичный бинт, чтобы обмотать сустав, но не слишком сильно
Основное условие – нельзя совершать даже минимальных движений. При сильных болях следует принять обезболивающее средство и вызвать скорую помощь. Последующее лечение осуществляется под контролем лечащего доктора. Если же врач обнаружит полный разрыв связок тазобедренного сустава, то не обойтись без операции.
Что касается терапии, то врач назначает специальные медикаментозные средства, которые входят в большую группу нестероидных средств. Благодаря их воздействию проходит воспаление. К ним можно отнести:
- Диклофенак;
- Ибупрофен;
- Нимесил и прочие.

Перечисленные лекарства не подходят для продолжительного приема. Что касается дополнительной терапии, отлично помогают холодные компрессы, которые следует прикладывать к больному суставу. Это поможет существенно купировать боль, отек.
Тактика лечения включает в себя такие пункты: иммобилизацию ноги, применение обезболивающих препаратов, курс реабилитации
Во время лечебной терапии необходимо обеспечить суставу бедра полный покой, важно исключить силовую нагрузку. Компрессы изо льда можно применять на небольшой временной промежуток, чтобы не навредить наружной ткани
Общая продолжительность одной процедуры – около десяти минут, но не более этого.
Затем понадобятся теплые компрессы, чтобы улучшить кровообращение, ускорить процессы регенерации, а также предоставить связкам расслабляющий эффект. В редких случаях проводят фиксацию тазобедренного сустава с помощью бинта эластичного, шины. Нельзя затягивать подобную повязку слишком туго, чтобы не причинить вред кровообращению.
В обязательном порядке показана физиотерапия, так как у нее шикарный лечебный эффект. Современная медицина пользуется лазеротерапией, электрофорезом, фонофорезом. Основное условие дальнейшей реабилитации – соблюдение всех рекомендаций доктора, предотвращение силовых нагрузок.
Симптомы растяжения связок стопы
Повреждение связок стопы считается наиболее распространенной травмой, так как более 85% случаев имеют отношение к данному участку ноги. Это и не удивительно, так как стопа испытывает огромную нагрузку, неся на себе всю массу человеческого тела.
Что касается признаков травмы, то о ней свидетельствуют интенсивные боли, припухлость и чрезмерная отечность. Внешний вид сустава становится неестественным, поэтому не обойтись без срочной медицинской помощи
Чтобы предотвратить развитие серьезных осложнений, важно вовремя получить помощь
Учитывая то, что связки состоят из волокон и нервных окончаний, то на разнообразные повреждения они реагируют очень сильными болевыми ощущениями.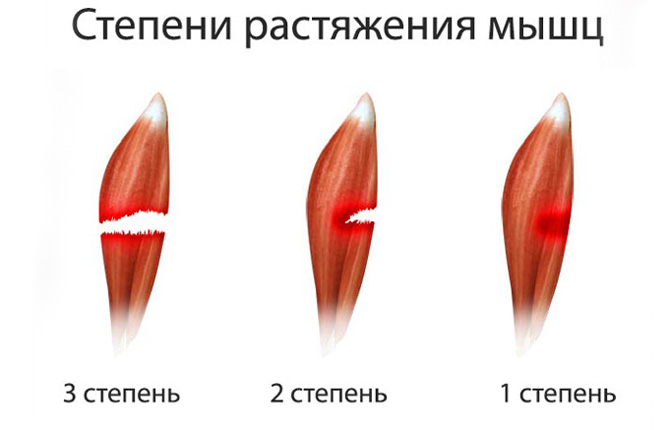 Именно поэтому, основной симптом подобной травмы – сильная боль, усиливающаяся при движении, пальпации.
Именно поэтому, основной симптом подобной травмы – сильная боль, усиливающаяся при движении, пальпации.
На протяжении первых трех суток боль усиливается, образуется гематома. Кроме этого, может подскочить температура тела и не спадать несколько дней. Причиной повышенной температуры являются воспаленные связки. Однако не стоит паниковать, это совершенно безопасно для жизни и здоровья человека. Когда стоит беспокоиться? Если на фоне повышенной температуры тела появляется сильное кровотечение, стоит срочно ехать в больницу и принять анальгетик.
Медики различают следующие степени тяжести данной травмы:
- Для первой степени присуща боль умеренного характера, человек может немного двигать стопой, но не стоит слишком усердствовать. Основная причина болевого синдрома – наличие разрыва мышечных волокон в связке ступни человека.
- Вторая степень характеризуется сильными болями, отсутствует возможность пошевелить ногой. Спустя некоторое время появляется гематома и отек.

- Что касается третье степени, то, как и всегда, она считается самой опасной, тяжелой. Происходит повреждение множества волокон связок, поэтому пострадавший испытывает непрерывную, интенсивную болезненность. Сустав принимает неестественную форму, но не нужно пугаться этого. Если начать своевременное, правильное лечение, симптоматика полностью исчезнет.
Классификация
Выраженность симптомов патологии и ее последствия определяются степенью разрушения мышечно-связочных структур. В травматологии принята следующая классификация травм мышцы:
- Ушиб – поверхностное повреждение мышечных тканей закрытого типа, не приводящее к изменению структуры связочных или мышечных волокон. Возникает вследствие удара, падения или давления на ногу тяжелыми грузами.
- Растяжение – разрыв отдельных волокон без нарушения целостности коллагеновых нитей. Травмы на микроскопическом уровне не приводят к ограничению функций голени.
- Надрыв – частичное разрушение сухожилий и мышц, приводящее к сильным болям и ограничению сократительной активности мышечных волокон.
 При получении травмы пострадавший не может полностью опереться на ногу и прихрамывает во время ходьбы.
При получении травмы пострадавший не может полностью опереться на ногу и прихрамывает во время ходьбы. - Разрыв – полное разрушение мышцы, сопровождающееся хлопком во время повреждения мягких структур. Человек утрачивает способность шевелить стопой и сгибать ногу в колене. В месте разрыва мышечных волокон наблюдается участок западения.
В медицинской практике существует несколько ступеней повреждения икроножной мышцы. На всех стадиях больной ощущает острые боли. Все клинические симптомы выполняют защитную функцию, чтобы в дальнейшем пациент снял лишнюю нагрузку на пострадавшую часть.
Даже если у больного не диагностируют разрыв, в волокнах присутствует микроразрывы, которые могут спровоцировать дальнейшее развитие процесса.
Повреждение икроножной мышцы разделяют на следующие стадии:
- При неостром характере и незначительном растяжении диагностируют первую степень. При таком процессе боль считается умеренной и проявляется спустя несколько часов после травматизации.
 На ноге можно заметить отечность, а сам пациент ощущает скованность движений.
На ноге можно заметить отечность, а сам пациент ощущает скованность движений. - При разрыве части волокон формируется вторая стадия. При таком характере пациент ощущает острую и резкую боль. Отечность мягких тканей формируется практически сразу, но сустав сохраняет свою подвижность.
- На последней степени диагностируется полный разрыв мышечных волокон. При таком процессе происходит отделение мышцы от ахиллова сухожилия. Иногда пациенты замечают патологическую подвижность всего голеностопа. Травматизация сопровождается резкой болью и формированием обширной гематомы.
Если клиническая картина формируется сразу после травмирования, необходимо как можно быстрее обратиться за медицинской помощью. В таком случае с большой вероятностью диагностируют разрыв мышцы.
Вне зависимости от степени важно суметь различить оба вида травматизации и оказать должную помощь
Что может послужить причиной возникновения растяжения мышцы
Икроножная мышца весьма эластична и обладает возможностью выдерживать колоссальные нагрузки. Она может растягиваться и внезапно сжиматься, но порою чрезмерная нагрузка или одно резкое, неправильное движение нижней конечностью может привести к растяжению последней. Но не менее часто встречается и такая травма, как полноценный разрыв икроножной мышцы. Какие действия или ситуации могут стать причиной этого:
Она может растягиваться и внезапно сжиматься, но порою чрезмерная нагрузка или одно резкое, неправильное движение нижней конечностью может привести к растяжению последней. Но не менее часто встречается и такая травма, как полноценный разрыв икроножной мышцы. Какие действия или ситуации могут стать причиной этого:
- Неправильная подготовка мышечной системы (в частности мышц нижних конечностей) перед началом спортивных занятий или перед тяжелой физической работой — внезапная нагрузка на ноги, мышцы которых еще не достаточно разогреты, приводит к растяжению или разрыву вследствие внезапного сжатия икроножной мышцы.
- Выполнение физических упражнений для растяжки мышечной ткани без ее предварительной подготовки, т.е. разогрева.
- Резкое изменение такта функционирования мышцы, при котором последняя вынуждена резко сократиться – такое случается при падениях, любых прыжках, ударах и т.д.
- Чрезмерная нагрузка на ноги, приводящая к переутомлению мышц, а как следствие к их излишнему натяжению.

- Травмирование голени, сопровождающееся повреждением внутренней мышечной ткани, а также сухожилий.
Чтобы вы знали, как правильно подготовить свою мышцу к дальнейшей тяжелой работе и сделать ее более растянутой и эластичной, мы подготовили для вас специальное видео.
Упражнения для растяжки икроножных мышц
Зачем растягивать икроножные мышцы? Таким образом вы сможете снять напряжение после тренировки или сделать тоньше перекачанные мышцы.
«Активные наклоны»
- Сядьте на жесткий коврик, поставьте ноги вместе и сделайте медленный наклон вперед, приближая руки к пальцам нижних конечностей.
- Потяните пальцы ног к себе и одновременно максимально тянитесь к ним, пока не ощутите, что икры достаточно напряжены.
- Замрите в наклоне на четверть минуты, затем повторите упражнение трижды.
Растяжка с широкой постановкой
- Стоя, вытяните одну нижнюю конечность перед собой, другую – сзади.
- Поставьте ноги на максимальную ширину.

- Согните ногу, находящуюся впереди, в коленном суставе, не отделяя пятку второй ноги от пола.
- Не прогибая спину, смотрите прямо перед собой и продолжайте в течение 12 секунд растягивать икру нижней конечности, расположенной сзади вас.
- Сделайте так 5 раз для одной ноги и столько же для второй.
Растяжка на возвышении
- Правой нижней конечностью станьте на ровную поверхность, левую разместите перед собой и поставьте на ступеньку так, чтобы половина стопы оставалась в воздухе.
- Сделайте наклон вперед и уловите ощущение, как растягивается нога, стоящая впереди.
- Замрите на пару секунд, затем выпрямите ногу, частично находящуюся на ступеньке, не отделяя от пола вторую ногу (должно возникнуть жжение).
- Сделайте 5 повторов для каждой ноги.
- Упражнения в домашних условиях
- Упражнения для укрепления мышц ягодиц
- Упражнения для женщин
- Упражнения для груди
Несмотря на то, что спорт – занятие «суровое», с помощью тренировок девушки и женщины могут корректировать свою фигуру как пожелают, например, накачать икры ног или наоборот, делать их тоньше. Упражнения для икроножных мышц легко адаптировать к домашним условиям
Упражнения для икроножных мышц легко адаптировать к домашним условиям
Обязательно уделяйте внимание состоянию своих ножек!
Внимание, только СЕГОДНЯ!
Как вылечить поврежденную мышцу и когда это необходимо
Лечение растяжения икроножной мышцы нужно не во всех случаях. Если травмирование минимально и относится к легкому типу, нет нужды в лечении. Достаточно дать пострадавшей нижней конечности отдохнуть втечение нескольких суток (обычно до 5 – этого времени достаточно, чтобы микроразрывы мышечных волокон зажили, и боль в ноге стихла) и не подвергать ее физическим нагрузкам, также не рекомендуется выполнять тяжелую работу. После нескольких дней покоя постепенно можно снова возвращаться в привычный ритм жизни или же к занятиям спортом, но перед началом последних обязательно нужно выполнять упражнения на разогрев всей мышечной ткани.
Но в данном случае срок восстановления может затянуться приблизительно на полгода – это зависит от серьезности ситуации и индивидуальных способностей к восстановлению после разрыва.
Как лечить полный разрыв мышц? Сначала необходимо обратиться к специалисту и подробно описать ситуацию, при которой произошел разрыв. После этого пациента направят на рентген поврежденной нижней конечности, а при необходимости еще и на магниторезонансную томографию. Пройденные пострадавшим исследования помогут врачу точно определить характер травмы и место ее локализации, а также определить сложность ситуации.
Лечение полного мышечного разрыва невозможно без хирургического вмешательства.
После удачно проведенной операции на протяжении 2-3 недель пациенту назначают обезболивающие препараты. Несколько месяцев после хирургического вмешательства человеку необходимо носить специально предназначенную обувь, но при этом передвигаться нужно лишь при помощи костыля. Спустя, примерно, 3-4 месяца, можно начать посещать физиотерапевтический кабинет, процедуры в котором предназначены для ускоренного сращивания и восстановления мышц. После прохождения физиотерапевтического комплекса процедур, назначенных врачом, можно постепенно начинать заниматься спортом и разрабатывать поврежденную конечность
Но делать это стоит очень осторожно, не напрягая ногу чрезмерно, чтобы не спровоцировать повторения случившейся ситуации
Лечение растяжения икроножной мышцы
Ответ на вопрос, как лечить растяжение икроножной мышцы зависит от степени тяжести травмы. При «растяжении новичка» достаточно не нагружать мышцу до полного ее восстановления (до исчезновения боли), что занимает от 3 до 5 суток. Далее можно продолжить тренировки, начиная с минимальных нагрузок на разогретую мышцу.
При «растяжении новичка» достаточно не нагружать мышцу до полного ее восстановления (до исчезновения боли), что занимает от 3 до 5 суток. Далее можно продолжить тренировки, начиная с минимальных нагрузок на разогретую мышцу.
Растяжения первой степени (микроразрывы незначительного количества мышечных волокон) и второй степени (частичный разрыв мышечных волокон) лечатся консервативно в течение 2-3 недель и 1-2 месяцев. Растяжение связок икроножной мышцы третьей степени тяжести (полный разрыв мышцы или сухожилия) зачастую лечится путем хирургического вмешательства, а полный курс восстановления занимает от трех месяцев до полугода.
Сразу же после травмирования икроножной мышцы, то есть при ощущении характерной боли, необходимо прекратить какие-либо движения, связанные с нагрузкой на голень и голеностоп. Во избежание внутреннего кровоизлияния и развития гематом, а также в качестве наружного анальгетика, к месту локализации боли необходимо приложить холод (лед, бутылка с холодной водой, замороженные продукты) как минимум на 20 минут. Не следует прикладывать лед к открытому участку кожи, чтобы исключить ее повреждение (эффект обморожения). Чтобы предотвратить отечность и опухание сустава, голень необходимо плотно перемотать эластичным бинтом. Не стоит накладывать бинт слишком туго, так как это может привести к нарушению кровообращения и гипоксии мышечной ткани.
Не следует прикладывать лед к открытому участку кожи, чтобы исключить ее повреждение (эффект обморожения). Чтобы предотвратить отечность и опухание сустава, голень необходимо плотно перемотать эластичным бинтом. Не стоит накладывать бинт слишком туго, так как это может привести к нарушению кровообращения и гипоксии мышечной ткани.
Если симптомы указывают на полный разрыв связок икроножной мышцы, то нужно зафиксировать ногу, согнутую в коленном суставе, лонгетом и незамедлительно обратиться в травмпункт, где после проведения ряда исследований (МРТ, рентген) будет установлена сложность травмы и назначено квалифицированное лечение.
Если произошло растяжение связок у ребенка следует сразу обратиться к врачу, который профессионально определит симптомы.
Если же двигательная способность голеностопа не нарушена, и симптомы указывают на среднюю степень тяжести травмы, то лечить разрыв икроножной мышцы нужно по следующей схеме:
1
В течение двух суток после получения травмы необходимо исключать какое-либо напряжение мышц голени (полный покой). Для снятия болевого синдрома можно принимать анальгетики (обезболивающие лекарства), но при сильном опухании сустава противопоказан аспирин и ибупрофен, так как эти препараты влияют на свертываемость крови. Для снижения развития отечности травмированную конечность необходимо держать немного выше уровня сердца (например, лежа на диване, положить ногу на быльце или на подушки). Через каждые 4-6 часов прикладывать холод на 15-20 минут. В течение дня носить эластичный бинт. На ночь наносить охлаждающую мазь или гель (апизартрон, вольтарен эмульгель, кетонал, быструмгель).
Для снятия болевого синдрома можно принимать анальгетики (обезболивающие лекарства), но при сильном опухании сустава противопоказан аспирин и ибупрофен, так как эти препараты влияют на свертываемость крови. Для снижения развития отечности травмированную конечность необходимо держать немного выше уровня сердца (например, лежа на диване, положить ногу на быльце или на подушки). Через каждые 4-6 часов прикладывать холод на 15-20 минут. В течение дня носить эластичный бинт. На ночь наносить охлаждающую мазь или гель (апизартрон, вольтарен эмульгель, кетонал, быструмгель).
2
Не ранее, чем на 5-7 сутки, после полного исчезновения боли, чтобы восстановить эластичность и функциональность мышечных волокон, необходимо делать дважды в сутки растирку согревающими мазями (Бен-Гей, випросал, капсикам), которые улучшают микроциркуляцию в тканях. Также следует разминать икроножную мышцу легким массажем и несложными разминочными упражнениями (например, вращения стопой).
3
Значительно ускоряют восстановительный процесс физиотерапевтические процедуры, такие как диадинамотерапия, магнитотерапия, ультразвуковое лечение.
4
Возобновлять тренировки и активный отдых необходимо после полного восстановления мышцы (отсутствие болей и дискомфорта при полноценных движениях коленного и голеностопного суставов). Следует начинать с минимальных нагрузок на предварительно разогретые мышцы. При возникновении дискомфорта или боли в голени следует немедленно прекратить занятия, во избежание еще большего травмирования.
Берегите себя и помните, что травмированная ранее мышца имеет свою память, и пренебрежительное отношение к ней в дальнейшем чревато серьезными последствиями.
Икроножная мышца обеспечивает вертикальное равновесие человеческого тела, регулирует его баланс при движении, с ее помощью осуществляется приведение стопы, сгибается голень в коленном суставе. Однако, несмотря на устойчивость мышцы к регулярным напряжениям и нагрузкам, она очень подвержена травмам. Ключевое место среди последних занимает растяжение икроножной мышцы – разрыв волокон мышечной ткани и соединительных связок.
Факторы, способные привести к опасному травмированию
Растяжением называют процесс, при котором на волокнах мышцы или на ее связках, с помощью которых она связана с ахилловым сухожилием, возникают микротрещины или частичные разрывы. Причины таких травм могут быть разными, но в основной своей массе связаны со спортом или травмами:
Причины таких травм могут быть разными, но в основной своей массе связаны со спортом или травмами:
- Сильное превышение допустимых естественных нагрузок на ткани мышцы – чрезмерные спортивные тренировки, неловкое падение, прыжок с большой высоты и подобное;
- Активные нагрузки на «холодную» мышцу — без предварительного ее разогрева. В этом случае разрыв связок случается по причине стремительного сокращения неподготовленной к большим усилиям мышцы;
- Хроническое переутомление вследствие длительных и существенных нагрузок на волокна мышцы;
- Сильный ушиб, задевающий мышечную ткань;
- Травмы, сопровождающиеся переломами голени. В этом случае, разрыв связок может быть побочным эффектом травмы.
Заключение
Икроножные мышцы выполняют важнейшую функцию, они обеспечивают человеку вертикальное положение и равновесие при ходьбе и беге. Несмотря на то, что мышечные волокна крайне крепкие, они подвержены частым травмам, особенно растяжениям. В группу риска, безусловно, попадают спортсмены, но обычные люди тоже часто страдают от растяжений. Достаточно перемерзнуть в сырую погоду и связки уже подвержены растяжению. Главное, суметь оказать себе правильно первую помощь
В группу риска, безусловно, попадают спортсмены, но обычные люди тоже часто страдают от растяжений. Достаточно перемерзнуть в сырую погоду и связки уже подвержены растяжению. Главное, суметь оказать себе правильно первую помощь
Обязательно нужно исключить любую нагрузку на больную ногу, к ней важно прикладывать холодное, чтоб уменьшить возможный отек. Ни в коем случае больное место нельзя прогревать, это может привести к серьезным последствиям
Обязательно стоит обратиться к врачу.
Бывают случаи тяжелых травм, при которых происходит разрыв мышечных волокон. В таком случае необходима срочная операция. Восстановительный период при легкой и средней тяжести травмы займет 2-3 месяца. Если была проведена операция, то срок увеличивается до полугода, при этом больному понадобятся костыли, специальная обувь и физиотерапия.
Чтобы избежать возможных травм, следует соблюдать профилактические меры. И обязательно обращаться к доктору при малейших проблемах.
Икроножная или по-другому, двуглавая мышца, представляет собой два пучка мышечных волокон, которые выходят из бедренной кости и вместе с камбаловидной мышцей голени, соединяются в ахиллово сухожилие, укрепленное на кости пятки.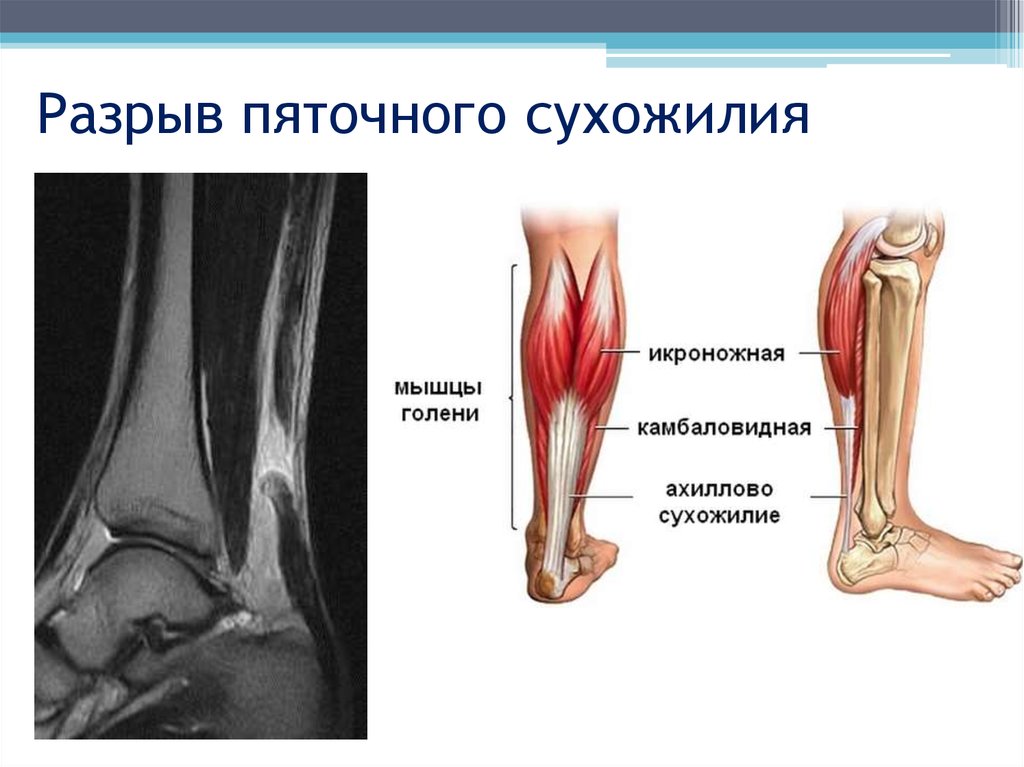 Икроножная мышца наиболее сильная в опорно-двигательной системе человека, так как на нее приходится серьезная нагрузка веса всего тела, которое помимо прочего, требуется поддерживать в состоянии равновесия при ходьбе и других движениях.
Икроножная мышца наиболее сильная в опорно-двигательной системе человека, так как на нее приходится серьезная нагрузка веса всего тела, которое помимо прочего, требуется поддерживать в состоянии равновесия при ходьбе и других движениях.
Все это возможно только при высокой эластичности аппарата мышцы, способности ее выносить существенные длительные нагрузки и практически мгновенно сокращаться, и растягиваться. Однако, нередко все эти достоинства икроножной мышцы, довольно уязвимы. Высочайшие нагрузки часто приводят к ее травмированию – от легкого растяжения связок и сухожилий до полного их разрыва, а иногда даже случаются повреждения мышечных волокон – частичный или полный их разрыв с потерей двигательной функции.
Разрыв мышц и сухожилий
Мышечная ткань, окружающая суставы и обеспечивающая все движения опорно-двигательного аппарата, крепится к костной ткани через сухожилия. Если оказывается чрезмерная нагрузка, волокна мышц могут повреждаться, на них появляются микротрещины, либо они разрываются полностью. Чаще разрыв мышцы происходит именно в том месте, где она крепится к костной ткани, там волокна тоньше всего.
Чаще разрыв мышцы происходит именно в том месте, где она крепится к костной ткани, там волокна тоньше всего.
Тазобедренный сустав – самый крупный в теле человека, окружен большим количеством мышц. При оказании непосильной нагрузки разрыву подвержена абсолютно любая мышца. Но происходит в большинстве случаев повреждение волокон в месте их крепления к седалищному бугру, подвздошному гребню или вертелам (большому и малому). Пространство между мышечными волокнами и сухожилием – мышечно-сухожильный переход.
Разрыв мышцы бедра происходит в момент внезапного сокращения волокон. Механизм повреждения – быстрый, стремительный разгон, сильный удар в область таза, длительная и чрезмерно активная физическая тренировка. Разрыв мышцы возникает в тех случаях, когда человек приступает к физическим упражнениям без должной разминки. Разрыв мышцы бедра может быть следующих видов:
- растяжение волокон по причине оказания на них сильной нагрузки, в данном случае на мышце появляются микроскопические трещины;
- частичный разрыв мышцы, при котором происходит нарушение целостности волокон либо разрыв сухожилия;
- полный разрыв – мышца разрывается в месте ее крепления к костной ткани, происходит ее сокращение, уменьшение в размере.
 Волокна при сокращении сбиваются в комок и отделяются от кости;
Волокна при сокращении сбиваются в комок и отделяются от кости; - перелом отрывного типа, когда оторвавшаяся мышца тянет за собой кусок костной ткани.
Любой разрыв мышцы с одинаковой степенью вероятности происходит у людей вне зависимости от их возраста. К исключениям можно отнести отрывной перелом, который в большинстве случаев диагностируется у детей и людей в возрастной группе от 14 до 20 лет. Повышенная частота отрывных переломов у подростков связана с тем, что они уже могут выполнять физические упражнения с высокой нагрузкой, но их опорно-двигательный аппарат, в том числе сухожилия и мышцы, еще не до конца развиты и укреплены.
Симптоматика и постановка диагнозаРазрыв мышцы бедра происходит, по большей части, во время занятий спортом. В момент повреждения волокон человек испытывает резкий внезапный приступ сильной боли. Если травма случается у детей и подростков, во время отрыва мышцы можно услышать громкий звук, похожий на треск или щелчок.
Механизм травмы мышцы различается, исходя из того, в каком месте произошел разрыв. Разрыв мышцы, которая прикрепляется к седалищному бугру, происходит по причине внезапного и порывистого разгибания коленного сустава и одновременного сгибания сустава бедра. Травма чаще диагностируется у людей, занимающихся лыжным спортом.
Полный или частичный разрыв мышцы, проходящей ниже подвздошной ости, случается в тот момент, когда сустав бедра разгибается, а голень, преодолевая сопротивление квадрицепса, сгибается. Наблюдается данное состояние во время бега на короткие дистанции или при сильном ударе тяжелым предметом нижней конечности.
Травма мышцы, проходящей выше ости, случается при сильном и резком разгибании голени и тазобедренного сустава. Приступ боли, возникающий в момент травмы, будет каждый раз усиливаться, стоит человеку попробовать двигать конечностью или надавливать на место повреждения.
Если повреждается мышца, прикрепленная к седалищному бугру, человек не может сесть, из-за того, что любое сгибание сустава бедра вызывает приступ сильной боли. Когда отрываются волокна, закрепленные к передней подвздошной ости, человеку больно стоять. При отрыве мышцы, расположенной возле лобковой кости, боль локализуется в области паха.
Когда отрываются волокна, закрепленные к передней подвздошной ости, человеку больно стоять. При отрыве мышцы, расположенной возле лобковой кости, боль локализуется в области паха.
По внешним признакам разрыв мышцы имеет схожие симптомы с сильным ушибом, и понять, что именно произошло с конечностью человека, может только врач. При повреждении целостности мышечных волокон травмируются кровеносные сосуды, через кожу проступает кровоподтек, формируется гематома.
Появление гематомы связано с тем, что из-за травмы кровеносных сосудов, мягкая ткань по всей структуре заполняется кровью. Кровоподтек, формирующийся на коже сразу после разрыва мышц, имеет темно-красный, бордовый цвет с синими переливами. Постепенно его цвет меняется. По мере того, как рассасывается кровь, кровоподтек бледнеет, становится зеленоватым и желтым.
Когда происходит разрыв мышцы, прикрепленной к седалищному бугру, при прикосновении к нему усиливается боль. Усиление интенсивности признака отмечается при совершении любых движений бедренным суставом – пассивных и активных. Усиливается боль и в тех случаях, когда сгибается коленный сустав, при этом врач оказывает сопротивление рукой. Это скопление мышечных волокон именуется хамстринг.
Усиливается боль и в тех случаях, когда сгибается коленный сустав, при этом врач оказывает сопротивление рукой. Это скопление мышечных волокон именуется хамстринг.
Повреждение целостности прямой мышцы бедра, расположенной в передней подвздошной ости, проявляется болью в то время, когда голень сгибается, а бедро разгибается. Усиление интенсивности признака отмечается и в те моменты, когда человек разгибает голень, одновременно сгибая тазобедренный сустав. Когда рвутся волокна средней мышцы ягодицы, боль ощущается в момент как пассивных, так и активных движений тазобедренного сустава.
Постановка диагноза включает физиологический осмотр пациента, в ходе которого врач пальпирует поврежденную конечность, расспрашивает пациента о признаках и характере боли. Проводятся тесты с нагрузкой на конечность, которые помогают определить, какая мышцы была повреждена.
Чтобы исключить такую травму, как перелом, проводится рентгенография. На снимке все костные и хрящевые структуры сустава выглядят нормально. Исключение могут составлять те случаи, когда у подростков и детей случается отрывной тип перелома, либо присутствует такое заболевание, как остеохондропатия, развивающаяся вследствие длительного нахождения волокон мышцы в сокращенном состоянии.
Исключение могут составлять те случаи, когда у подростков и детей случается отрывной тип перелома, либо присутствует такое заболевание, как остеохондропатия, развивающаяся вследствие длительного нахождения волокон мышцы в сокращенном состоянии.
На рентгеновских снимках детей и подростков можно увидеть место отрыва куска костной ткани. По частоте клинических случаев отрывной перелом встречается на седалищном бугре, верхней и нижней подвздошной ости. Редко отрывной перелом возникает на большом и малом тазобедренном вертеле, лобковой кости. Если у подростков чаще происходит перелом отрывного типа, то у взрослых пациентов при травме мышечных волокон происходит повреждение мягких структур, но их состояние не представляется возможным определить в ходе рентгенографии.
С целью определения повреждений мягких структур проводится МРТ. В ходе магнитно-резонансной томографии определяется место, где произошел разрыв, а также степень тяжести клинического случая. МРТ показывает обширность кровоизлияний и отечности.
Хамстринг – сочленение мышечных волокон, переплетенных между собой в верхней части седалищного бугра и прикрепляющихся к нему через одно сухожилие. По сути, это задние бедренные мышцы. Название позаимствовано из немецкого языка, которое не имеет русскоязычных аналогов, поэтому медики так и называют данную мышечную группу – хамстринг.
В хамстринг входят три мышцы:
- полусухожильная;
- полуперепончатая:
- бедренная двуглавая.
Термин был введен в обиход в 1988. Что такое хамстринг-синдром? Это появление боли в месте сочленения мышц, крепящихся к седалищному бугру через сухожилие. Появление болевого симптома связано с тем, что на мышечные волокна оказывается частая, чрезмерная физическая нагрузка, из-за чего на мышцах возникают микроскопические трещины. Боль возникает у человека во время напряжений бедренных мышц, при длительном сидении.
Ситуация может усугубиться повреждением седалищного нерва. Когда на мышечных волокнах появляются множественные микроскопические трещины, начинает формироваться воспалительный процесс и отек. Увеличенный в объеме хамстринг давит на седалищный нерв, вызывая его сильное раздражение. Такой процесс в свою очередь становится причиной болевого приступа.
Когда на мышечных волокнах появляются множественные микроскопические трещины, начинает формироваться воспалительный процесс и отек. Увеличенный в объеме хамстринг давит на седалищный нерв, вызывая его сильное раздражение. Такой процесс в свою очередь становится причиной болевого приступа.
Хамстринг-синдром – это профессиональное заболевание людей, которые занимаются следующими спортивными дисциплинами: легкая атлетика, бег на короткие и длинные дистанции. Не исключается появление синдрома у людей, которые не имеют никакого отношения к спорту.
Постановка диагноза при подозрении на хамстринг-синдром включает физиологический осмотр пациента и изучение его основных жалоб. Для уточнения первичного диагноза, определения состояния мягких структур тазобедренного сустава проводится рентгенография и магнитно-резонансная томография.
Среди врачей в странах СНГ хамстринг-синдром по сей день остается слабо изученным, и нередко ставится неправильный диагноз – бурсит бедренного вертела. Терапия хамстринг-синдрома проводится как консервативными методиками, так и хирургическим вмешательством. Предпочтение отдается операции по той причине, что медикаментозное лечение дает лишь кратковременный эффект и по большей части не лечит заболевание, а лишь купирует симптоматическую картину.
Терапия хамстринг-синдрома проводится как консервативными методиками, так и хирургическим вмешательством. Предпочтение отдается операции по той причине, что медикаментозное лечение дает лишь кратковременный эффект и по большей части не лечит заболевание, а лишь купирует симптоматическую картину.
Хирургическое вмешательство, как единственно эффективный метод лечения, подразумевает проведение невролиза. Седалищный нерв высвобождается от давления воспаленных мышечных структур. В ходе операции врач оценивает общее состояние мышцы, и, если есть необходимость, проводится удаление тех волокон, которые были тотально повреждены воспалением.
ТерапияРазрыв сухожилий и мышц лечится преимущественно консервативными, безоперационными методиками. Важно снизить нагрузку на поврежденную ногу, передвигаться рекомендуется с помощью костылей. Чтобы снизить интенсивность болевого симптома, назначаются препараты обезболивающего спектра действия. Чтобы быстрее прошел кровоподтек и отек, прикладываются холодные компрессы.
После того как у человека полностью пройдет боль, делается контрольный рентген. Если на снимке будет видно, что мышечные волокна успешно срослись, специалисты Центра спортивной травматологии и восстановительной медицины в индивидуальном порядке готовят реабилитационную программу, направленную на разработку сросшихся мышц. Нагрузка на ногу должна увеличиваться постепенно.
Операция проводится в тех случаях, когда у детей и подростков диагностирован перелом отрывного типа со смещением костного отломка на несколько сантиметров. Суть хирургического вмешательства – вернуть отломок кости на место, зафиксировав его специальными винтами. Перед тем как прибегнуть к операции при отрывном переломе у взрослого пациента, сначала проводится медикаментозное лечение.
Экстренный случай, когда хирургическое вмешательство проводится без предварительного консервативного лечения – отрыв хамстринга. Фиксатор, применяющийся в ходе операции, имеет якорный тип, он устанавливается к костной ткани, а сухожилие крепится специальными нитками. Какой тип фиксатора выбрать, решает только врач.
Какой тип фиксатора выбрать, решает только врач.
После хирургического вмешательства на ногу накладывается фиксирующая повязка, носить которую нужно не менее 3 недель. Фиксируется нога в немного согнутом состоянии, такое положение позволяет максимально снизить нагрузку на конечность.
Чего ожидать после лечения?Разрыв мышцы успешно лечится, и в будущем не возникнет каких-либо осложнений. Переломы отрывного типа заживает дольше, при такой травме существуют риски повторного разрыва, если человек занимается спортом. Для заживления мышечной ткани понадобится от 1 до 1,5 месяцев. Вернуться в спорт можно через 2-3 месяца.
Возможные осложненияЕсли разрыв мышцы лечился консервативными методиками, существует вероятность того, что в тазобедренном суставе возникнет слабость, из-за чего риск повторного повреждения увеличивается. Если произошел разрыв мышц, прикрепляющихся к седалищному бугру, на волокнах могут впоследствии откладываться кальцинаты. Кальцинаты в свою очередь травмируют мышечные волокна и раздражают нервное окончание, из-за чего у человека возникает приступ боли, ему трудно сидеть и выполнять сгибающие движения тазобедренным суставом.
Кальцинаты в свою очередь травмируют мышечные волокна и раздражают нервное окончание, из-за чего у человека возникает приступ боли, ему трудно сидеть и выполнять сгибающие движения тазобедренным суставом.
При наличии кальцинатов проводится биопсия мышечных волокон. При ярко-выраженной симптоматической картине приходится прибегнуть к хирургическому вмешательству, в ходе которого удаляются скопления кальция, восстанавливаются поврежденные мышечные волокна.
Как предупредить травму?Как указывают врачи-травматологи Центра, как таковой профилактики разрыва мышц не существует. Чтобы снизить вероятность травмы, спортсменам рекомендуется тщательно разминаться перед физической нагрузкой.
Центр ортопедии информирует: растяжение мышц, частичный и полный разрыв мышц
Определение растяжения мышц, частичного и полного разрыва мышц
Врач-ортопед выделяет различные формы повреждения мышц. К самым частым относятся:
- растяжение мышцы
- частичный разрыв мышцы
- полный разрыв мышцы
Разрывы и растяжения мышц часто возникают при занятиях такими видами спорта, при которых необходимы резкое ускорение и торможение, например, футбол, теннис, сквош.
При растяжении мышечных волокон поначалу появляются тянущие боли, которые постепенно усиливаются, мышца становится твёрдой и плотной.
Растяжение мышц, как правило, возникает вследствие внезапного, резкого движения. В отличии от разрыва мышц при растяжении ортопеды не выявляют серьёзного повреждения мышечных волокон.
При частичном разрыве повреждаются лишь отдельные волокна мышцы, например, при резких поворотах или ускорениях. Врачи-ортопеды диагностируют частичный разрыв мышечных волокон чаще всего в икроножных мышцах и мышцах бедра. Как правило, частичный разрыв сопровождается кровоизлиянием (гематомой) и характкризуется резко появившейся интенсивной болью. Если затронуты мышцы голени или бедра, пострадавшие едва могут передвигаться. Мышечное напряжение (мышечный тонус) повышено.
Полный разрыв мышц также проявляется внезапной, резкой и продолжительной болью. Под действием чрезмерной нагрузки пучки мышечных волокон полностью отрываются и отсоединяются от кости, мышца сокращается, а в месте разрыва появляется видимое западение. В некоторых случаях рвётся и хрящевая ткань. При разрыве мышц происходит сильное кровотечение в ткань и практически полностью теряется естественная функция мышцы.
В некоторых случаях рвётся и хрящевая ткань. При разрыве мышц происходит сильное кровотечение в ткань и практически полностью теряется естественная функция мышцы.
Синонимы и похожие термины
Синонимы: разрыв мышечных пучков
Термин на англ. яз: pulled muscle, torn muscle fibre, muscle tear
Описание растяжения мышц, частичного и полного разрыва мышц
Примерно каждая пятая спортивная травма, находящаяся под наблюдением врача-ортопеда, связана с поврежденим мышц, сухожилий и связок. Мышцы составляют около 40 % массы тела, всего у человека насчитывается около 300 мышц. При занятиях спортом или физических нагрузках могут произойти травмы, к числу которых врачи-ортопеды причисляют:
- растяжение мышц
- частичный разрыв мышц
- полный разрыв мышц
По мнению ортопедов растяжение мышц представляет собой самую лёгкую форму из вышеупомянутых травм. При растяжении повреждаются лишь небольшие структурно-функциональные единицы мышечного волокна — так называемые саркомеры. При частичном разрыве мышц повреждаются отдельные мышечные волокна, в то время как при полном разрыве — целиком отрываются мышечные пучки. Полный разрыв мышц является самой тяжёлой из трёх перечисленных травм.
При частичном разрыве мышц повреждаются отдельные мышечные волокна, в то время как при полном разрыве — целиком отрываются мышечные пучки. Полный разрыв мышц является самой тяжёлой из трёх перечисленных травм.
Причины возникновения растяжения мышц, частичного и полного разрыва мышц
Часто причиной травм мышц являются внезапные, резкие, некоординированные движения, а также систематические перенагрузки мышц или же прямое воздействие внешней силы, например, в результате удара по мышце или несчастного случая.
Риск получения травмы возрастает при:
- недостаточной подготовке к физической нагрузке
- недостаточной разминке и растяжке
- перенапряжении мышц
- неправильной тренировке
- перегрузке мышц
- мышечных сокращениях
- больших потерях минеральных веществ по причине обильного потоотделения
- наличии ранее полученных травм
Эффективность назначенного ортопедом лечения (терапии) зависят от формы и тяжести травмы.
Что Вы можете предпринять при растяжении мышц, частичном и полном разрыве мышц
В случае получения травмы мышц необходимо немедленно прекратить тренировку. Врачи-ортопеды рекомендуют прибегнуть к так называемым PECH-правилам оказания первой помощи (в российской аббревиатуре ПЛФП-правила):
- P = покой (Pause)
- E = лед (Eis)
Приложить лёд на место повреждения и охладить его – лёд рекомендуется накладывать не на кожный покров, а, например, на полотенце, чтобы не вызвать обморожения кожи
наложить эластичную тугую повязку на место повреждения
Помимо этого следует обратиться за помощью к врачу-ортопеду для выяснения степени тяжести травмы: растяжение, частичный разрыв отдельных мышечных волокон или же полный разрыв мышц.
Срок, в течении которого Вам необходимо придерживаться щадящего режима, зависит от вида и тяжести полученного повреждения. При растяжении мышц период восстановления, как правило, составляет 1-2 недели, до тех пор пока мышца не будет готова переносить физические нагрузки. При частичном разрыве процесс восстановления может занимать от нескольких недель до нескольких месяцев.
При частичном разрыве процесс восстановления может занимать от нескольких недель до нескольких месяцев.
При занятиях спортом Вам необходимо прислушиваться к сигналам своего организма и ни в коем случае не игнорировать боли. Это лишь усугубит травму и значительно замедлит процесс восстановления.
Помощь специалистов
В зависимости от симптоматики помимо консультации Вашего лечащего врача может последовать подробная диагностика у различных специалистов. К ним относятся:
Что ожидает Вас на приеме у врача-ортопеда?
Прежде чем врач-ортопед начнет обследования, он проведёт беседу (анамнез) о Ваших актуальных жалобах. Помимо этого он также опросит Вас по поводу прошлых жалоб, как и наличия возможных заболеваний.
Следующие вопросы могут Вас ожидать:
- Как давно проявились симптомы?
- Не могли бы Вы точнее описать симптомы и локализовать их?
- Заметили ли Вы какие-либо изменения в процессе симптоматики?
- Испытываете ли Вы дополнительные симптомы, как одышка, боли в области груди, головокружение?
- Испытывали ли Вы уже подобное и выступали ли похожие симптомы в семье?
- Имеются ли на данный момент какие-либо заболевания или наследственная предрасположенность к болезни и находитесь ли Вы в связи с этим на лечении?
- Принимаете ли Вы на данный момент лекарственные препараты?
- Страдаете ли Вы аллергией?
- Часто ли Вы пребываете в состоянии стресса в быту?
Какие лекарственные препараты Вы принимаете регулярно?
Врачу-ортопеду необходим обзор лекарственных препаратов, которые Вы регулярно принимаете. Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у врача окулиста. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Пожалуйста, подготовьте план медикаментов, которые Вы принимаете, в виде таблицы до первого приема у врача окулиста. Образец подобной таблицы Вы найдете по ссылке: Схема приема лекарств.
Обследования (диагностика), проводимые немецкими ортопедами
Исходя из характеристики симптомов, выявленных в процессе анамнеза и Вашего актуального состояния врач-ортопед может прибегнуть к следующим видам обследования:
- общее обследование организма
- рентгеновское обследование
- ультразвуковое исследование (сонография)
- ЯМР-томография
- магнитно-резонансная томография (MРТ)
Лечение (терапия)
Лечение (терапия), проводимая врачом-ортопедом, зависит от степени тяжести травмы мышцы. Существенную роль при выборе терапии играет и возраст пациента. Важно обеспечить повреждённой мышце полный покой и не перегружать её на протяжении лечения.
При растяжении травмированная мышца может подвергаться небольшим физическим нагрузкам уже по прoшествие двух недель. Однако в некоторых случаях процесс восстановления занимает более длительный период времени.
Однако в некоторых случаях процесс восстановления занимает более длительный период времени.
При частичном разрыве могут пройти недели и даже месяцы до полного восстановления мышцы. На месте разрыва мышечных волокон остаются небольшие рубцы. Именно в местах микротравм значительно повышается вероятность повторного разрыва мышц.
При полном разрыве мышцы врач-ортопед часто прибегает к хирургическому вмешательству. Оторванный пучок мышц зашивается, а возникшее кровоизлияние (гематома) удаляется. Тем самым врач-ортопед предотвращает отложение извести (солей кальция), которая препятствует надлежащему функционированию мышцы.
При частичном и полном разрыве мышц врач-ортопед, как правило, проводит курс медикаментозной терапии (приём препаратов ибупрофен и диклофенак), который направлен на уменьшение боли и предотвращение развития воспалительных процессов.
Помимо этого врач может назначить лечебную физкультуру. Однако, если при выполнении упражнений появляются неприятные болезненные ощущения, следует немедленно их прекратить.
При лечении частичного разрыва мышц широкое применение находит электрическая стимуляция мышц (физический метод лечения).
Профилактика
Занимаясь спортом следует придерживаться определённых правил для того, чтобы предотвратить вероятность растяжения и разрыва мышц:
- перед тренировкой хорошо разогревайте мышцы
- старайтесь избегать перегрузки мышц
- носите спортивную обувь, предназначенную для Вашего вида спорта
- прислушивайтесь к своему организму
- носите бандажи или фиксирующие повязки для защиты определённых частей тела от повреждений и травм (например, колена или локтя)
Прогноз
По мнению врачей-ортопедов, прогноз при травмах мышц является благоприятным, поскольку мышцы, как правило, хорошо снабжаются кровью. Однако, процесс заживления зависит от степени тяжести травмы – восстановление может занимать дни, недели или даже месяцы. Важно в этот период не перегружать повреждённые мышцы и придерживаться щадящего режима.
Спустя долгое время без спорта, вы идёте поиграть в баскетбол со своими друзьями, и вы не хотите тратить свое время на разминку, потому что считаете это бесполезным занятием, и поэтому сразу включаетесь в игру. Огромная мотивация и желание показать другим, кто лучший на поле, с самого начала диктуют темп игры. Внезапно, вы хватаете мяч, делаете дриблинг, обводите всех соперников и готовитесь прыгнуть и повиснуть на корзине в стиле Майкла Джордана, но когда вы прыгаете, вы резко ощущаете острую боль в икре.
Вместо того, чтобы заработать еще два очка, вы падаете на землю, хватаясь за больную мышцу. Вы задаетесь вопросом, просто ли вы ее потянули, или же она порвана. Как поступить в такой ситуации? В этой статье вы узнаете, что делать с мышечной травмой, чтобы быстро вернуться в игру, как распознать, растянута ли ваша мышца или уже порвана, и уместно ли использовать холодный компресс для нейтрализации травмы.
Каким образом происходит повреждение мышц?
К сожалению, профессиональные спортсмены и спортсмены-любители часто сталкиваются с различными видами травм. Возможно, вы уже испытывали неприятное растяжение или даже болезненный разрыв мышцы. Такая травма может произойти за доли секунды и возникнуть она может не только во время занятий спортом. Она приходит во время эксцентрического сокращения, когда мышца чрезмерно вытянута. Мы используем мышцы все время в повседневной жизни, например, когда что-то поднимаем или кладем. Когда мышца подвергается чрезмерному напряжению или усилию во время сокращения, ее волокна могут быть повреждены. [1]
Возможно, вы уже испытывали неприятное растяжение или даже болезненный разрыв мышцы. Такая травма может произойти за доли секунды и возникнуть она может не только во время занятий спортом. Она приходит во время эксцентрического сокращения, когда мышца чрезмерно вытянута. Мы используем мышцы все время в повседневной жизни, например, когда что-то поднимаем или кладем. Когда мышца подвергается чрезмерному напряжению или усилию во время сокращения, ее волокна могут быть повреждены. [1]
Это происходит по причине:
- Резкие нагрузки – Быстрое неожиданное движение, например, во время бега, игры в баскетбол или футбол или посадки на автобус.
- Хронические нагрузки – мышечные перегрузки в долгосрочной перспективе, например, при выполнении одного и того же движения снова и снова, как правило, во время игры в теннис или гольф. [2]
Мышца растянута или порвана? Как это распознать?
Мышечные травмы делятся на три группы, в зависимости от их тяжести. Ваш врач поставит вам точный диагноз на основе полного обследования, но вы сами можете понять, насколько серьезна травма, принимая во внимание некоторые симптомы.
Ваш врач поставит вам точный диагноз на основе полного обследования, но вы сами можете понять, насколько серьезна травма, принимая во внимание некоторые симптомы.
1. Легкое повреждение – растянутая мышца
Чувствуете ли вы внезапную боль и напряжение в мышцах? В то же время вы не замечаете никаких отеков, потери силы и подвижности в конечности? Вероятно, вы просто растянули мышцу, что может привести к небольшому повреждению ваших мышечных волокон. В этом нет ничего страшного, но если вы продолжите заниматься какой-либо спортивной деятельностью, вы можете значительно усугубить свою травму. [3–5]
После того, как вы потянули мышцу, вы все еще можете ощущать давление и повышенное напряжение в мышцах в течение нескольких дней. Этот симптом должен исчезнуть примерно через 5-7 дней без применения специального лечения. Время восстановления, конечно, очень индивидуально, и возвращение к полной спортивной нагрузке зависит в основном от степени повреждения мышц, так что в некоторых случаях период лечения может быть продлен до нескольких недель (обычно около 1-3 недель). Только после того, как симптомы исчезнут, вы должны быть осторожны, прежде чем снова начать давать нагрузку своим мышцам. [3-5]
Только после того, как симптомы исчезнут, вы должны быть осторожны, прежде чем снова начать давать нагрузку своим мышцам. [3-5]
2. Умеренное повреждение – частично разорванная мышца
Видите ли вы синяки, небольшую припухлость и ощущаете ли вы сильную боль в месте травмы? Более опытные спортсмены, которые довольно часто страдают от мышечных травм, говорят, что они чувствуют резкий укол в месте травмы, когда они разрывают мышцу, и они могут довольно точно определить, какого рода травма с ними произошла. Другие симптомы разрыва мышцы также включают снижение мышечной силы. [3-5]
Резкое покалывание в мышце, вероятно, вызвано несколькими разорванными мышечными волокнами и частично разорванной мышцей. В момент разрыва, крайне не рекомендуется продолжать напрягать поврежденные мышцы. Такая травма лечится около 2-3 недель, а иногда и значительно дольше, в зависимости от степени повреждения. В большинстве случаев, через месяц можно потихоньку начинать постепенно нагружать мышцы. [3–5]
[3–5]
3. Серьезное повреждение – от частичного до полного разрыва мышцы
В этот критический момент вы, вероятно, почувствовали или даже услышали разрыв самих мышечных волокон. Чувствуете ли вы сильную боль, скованность в мышцах, а также невозможность движения? На месте травмы вы заметили значительные отеки и кровоподтеки? Если вы прикоснетесь к поврежденной мышце, вы почувствуете необычную пульсацию и странные сокращения. [3–5]
Вполне возможно, что вы разорвали несколько мышечных волокон или даже целую мышцу полностью. В момент травмы немедленно прекратите напрягать мышцы и как можно скорее обратитесь к врачу. Заживление обычно длится 4-6 недель, а реабилитация длится 3-6 месяцев, в то время как боль в мышцах может сохраняться и дольше. Опять же, указанные временные интервалы являются ориентировочными, и при полном разрыве мышцы лечение может потребовать больше времени. [3–5]
Вас можуть зацікавити ці продукти:
Первая помощь или что вы должны немедленно сделать для повреждении мышцы?
В случае любой мышечной травмы немедленно прекратите активность, которую вы выполняете. Это предотвратит дальнейшую травму и усугубление повреждения. Что касается порядка действий при первой помощи, то это зависит от тяжести травмы.
Это предотвратит дальнейшую травму и усугубление повреждения. Что касается порядка действий при первой помощи, то это зависит от тяжести травмы.
Как правило, в случае острой травмы опорно-двигательного аппарата рекомендуется:
- покой – больше не нагружайте травмированную конечность,
- наложите эластичную повязку на поврежденную мышцу,
- переместите поврежденную конечность в более высокое положение (выше уровня сердца) – например, лягте на спину и упритесь ногой в стену,
- в зависимости от тяжести травмы, все же рекомендуется приложить лед к пораженному участку. [6]
Если у вас есть признаки разрыва мышцы, такие как, например, синяки в месте травмы, отек или неестественное сокращение мышц, мы рекомендуем вам как можно скорее обратиться к врачу. Они тщательно осмотрят вас и предложат соответствующий курс лечения. В некоторых случаях, полный разрыв мышц требует немедленного хирургического вмешательства, которое может предотвратить необратимое повреждение мышц.
Нужно ли прикладывать холод к конечности или нет?
Когда возникает спортивная травма, обычно место травмы немедленно охлаждают льдом или чем-либо, найденным в морозильной камере или холодильнике. Эта процедура глубоко укоренилась в сознании большинства людей, и, вероятно, немногие сомневаются в ее пригодности. После того, как вы положите замороженные овощи на пораженный участок, вы можете на некоторое время почувствовать облегчение боли. Но это абсолютно не гарантирует ускорение регенерации. [7-8]
В этом отношении, точки зрения людей расходятся, и, по мнению некоторых экспертов, прикладывание льда может негативно повлиять на естественные процессы регенерации организма. Принятие решения о том, следует ли охлаждать поврежденную мышцу, в большей степени зависит от того, помогает ли это лично вам. Однако, в более серьезных случаях, когда боль действительно сильная, лед все же может помочь вам преодолеть неприятные ощущения. [7-8]
Лед, охлаждающие подкладки или холодная вода обычно используются для того, чтобы охладить поврежденные мышцы. Согласно некоторым исследованиям, периодическое охлаждение поврежденных мышц оказывает положительное воздействие на их восстановление, особенно в первые сорок восемь часов после травмы. Положительные эффекты включают в себя сокращение кровеносных сосудов в месте травмы, уменьшение отека, боли и воспаления. Лед не следует прикладывать непосредственно к голой коже, лучше завернуть его в полотенце. Прикладывайте холодные компрессы только к тем участкам, где кожа не повреждена. [9]
Согласно некоторым исследованиям, периодическое охлаждение поврежденных мышц оказывает положительное воздействие на их восстановление, особенно в первые сорок восемь часов после травмы. Положительные эффекты включают в себя сокращение кровеносных сосудов в месте травмы, уменьшение отека, боли и воспаления. Лед не следует прикладывать непосредственно к голой коже, лучше завернуть его в полотенце. Прикладывайте холодные компрессы только к тем участкам, где кожа не повреждена. [9]
Следует ли бороться с воспалением при травме?
Раньше считалось, что воспаление, возникающее в результате травмы, является врагом, против которого необходимо использовать всё доступное оружие (лёд, различные противовоспалительные препараты). Но последние исследования доказывают, что мы, на самом деле, должны заключить перемирие с воспалительным процессом. Хотя его присутствие какое-то время вызывает дискомфорт (отек, боль), в конечном итоге оно вам даже поможет. Воспалительный процесс важен для начала процесса заживления. Конечно, в некоторых случаях, когда воспаление длится дольше, чем следует, и боль мучительна, можно использовать различные лекарства или прибегнуть к охлаждению поврежденной области. [10-11]
Конечно, в некоторых случаях, когда воспаление длится дольше, чем следует, и боль мучительна, можно использовать различные лекарства или прибегнуть к охлаждению поврежденной области. [10-11]
После травмы конечность следует максимально оберегать от любой нагрузки. Или нет?
В первые несколько дней после травмы, старайтесь не слишком нагружать поврежденную мышцу. Время, когда вы сможете полноценно задействовать поврежденную область, зависит от тяжести травмы и рекомендаций вашего врача. Согласно современным исследованиям, в большинстве случаев можно начинать реабилитацию уже на третий день после травмы или операции. Но это всегда будет зависеть от общей степени повреждения.
На самом деле, своевременная и оптимальная нагрузка после травмы может даже помочь в общем лечении травмы и ускорить возвращение нормальной функции мышц. Ваш врач, как правило, будет рекомендовать конкретные упражнения. В идеале, найдите физиотерапевта, который поможет вам с вашим планом реабилитации и восстановлением после травмы. [12]
[12]
- увеличение притока крови и лимфы, способствующие процессам заживления,
- оказываемое воздействие стимулирует регенерацию мышечной ткани,
- сохранение естественной способности к координации движения,
- поддержка диапазона движений в суставах поврежденной руки или ноги,
- более быстрое восстановление и возвращение к нормальной жизнедеятельности. [13]
Каковы факторы риска при мышечных травмах?
Возраст, физическое состояние, общая мышечная сила, различные нарушения баланса, а также общая история травм – все это может способствовать травмам. Спортсмены, у которых в прошлом были травмы опорно-двигательного аппарата, имеют более высокий риск того, что они повторятся в будущем. Например, вы можете наблюдать подобное явление у профессиональных спортсменов, которые всю свою карьеру лечились от одного и того же типа травмы [14-15]
Мышца может регенерироваться самостоятельно, но такая вновь сформированная ткань не идентична исходной ткани. Мелкие растяжения заживают примерно в течение одной-двух недель, более крупным требуется несколько месяцев для заживления. Когда мышца заживает, образуется соединительная рубцовая ткань, которая обладает меньшей степенью эластичности и сокращения, а это, в свою очередь, может проявиться в виде повторных травм в будущем. Многочисленные незажившие разрывы мышечных волокон превращаются в рубцовую ткань, что, в последствии негативно влияет на функцию мышц. [16–18]
Мелкие растяжения заживают примерно в течение одной-двух недель, более крупным требуется несколько месяцев для заживления. Когда мышца заживает, образуется соединительная рубцовая ткань, которая обладает меньшей степенью эластичности и сокращения, а это, в свою очередь, может проявиться в виде повторных травм в будущем. Многочисленные незажившие разрывы мышечных волокон превращаются в рубцовую ткань, что, в последствии негативно влияет на функцию мышц. [16–18]
- Контактные командные виды спорта, такие как футбол, хоккей или регби.
- Виды спорта, которые часто включают в себя прыжки, такие как баскетбол или волейбол.
- Гимнастика, теннис и гольф – они требуют особой подвижности суставов.
- Легкая атлетика – особенно скоростные дисциплины и прыжки.
- Бег, езда на велосипеде, триатлон и другие виды спорта на выносливость – высокий риск травм, связанных с перетренированностью и усталостью.
 [19]
[19]
Эти четыре типа спортивной деятельности чаще всего приводят к травмам мышц. Как их предотвратить?
Во время спортивных занятий важно предотвращать травматизм. План тренировок должен быть адаптирован к уровню вашей физической подготовки и текущему состоянию здоровья. Когда вы чувствуете чрезмерную усталость и истощение, вам лучше отдохнуть и пропустить тренировку. Особенно в теплые летние дни не забывайте о потреблении жидкостей, так как насыщение организма влагой жизненно важно для правильного функционирования всего организма, включая мышцы. Кроме того, обратите внимание на достаточное потребление калорий и питательных веществ из вашего рациона, ведь это будет способствовать регенерации мышц и общей работоспособности. [20]
Вы можете узнать о том, как научиться правильно питаться и что должно содержаться в вашем рационе, из нашей статьи Что Такое Здоровое Питание и Как Научиться Правильно Питаться?
1.
 Перед тренировкой вы пропускаете растяжку и разминку
Перед тренировкой вы пропускаете растяжку и разминкуВремени на разминку нет, поэтому вы сразу хватаетесь за тяжелые веса или начинаете гонять мяч, стремясь забить первый гол. Отсутствие разминки или недостаточное количество времени посвященное ей, является частой причиной травм. Потратьте несколько минут на легкий бег, прыжки со скакалкой, выполнение упражнений ABC и этого будет достаточно для мобилизации ваших суставов. Просто заставьте тело двигаться и дайте ему понять, что в ближайшие несколько минут вы приступите к более интенсивным физическим нагрузкам . [21]
Вы можете узнать больше о необходимости разминки перед тренировкой в нашей статье Упражнения, Растяжка, Разминка и Заминка – действительно ли они важны?
2. У вас небольшой диапазон движений в суставах
Возможно, вы посвящаете недостаточно времени растяжке, и в целом ваша гибкость оставляет желать лучшего. Но в таком случае, любым резким движением, к которому ваше тело не привыкло, вы можете нанести себе болезненную мышечную травму. Вам не нужно тратить по часу на растяжку каждый день, просто старайтесь выполнять упражнения в полном диапазоне движений. Это означает, что вам нужно тренироваться в тренажерном зале с отягощениями в экстремальных положениях, как раз в таких, которые позволят размять ваши суставы и растянуть мышцы.
Вам не нужно тратить по часу на растяжку каждый день, просто старайтесь выполнять упражнения в полном диапазоне движений. Это означает, что вам нужно тренироваться в тренажерном зале с отягощениями в экстремальных положениях, как раз в таких, которые позволят размять ваши суставы и растянуть мышцы.
Однако, всегда обращайте внимание на технически правильное выполнение упражнения. Это улучшит вашу гибкость и подготовит ваше тело к непривычным движениям. Идеально подходят так называемые многосуставные упражнения. К ним относятся приседания, становая тяга, подтягивания, жимы лежа или выпады. [22]
Если вас интересует правильная техника приседания, вы можете узнать об этом больше, прочитав нашу статью Приседания – Правильная Техника, Преимущества и Вариации.
3. Тренировки с чрезмерной нагрузкой
Вы хотите добиться огромных мышц и развить силу, подобную силе Халка, поэтому с каждой тренировкой вы уже не так сильно беспокоитесь о технике, а просто стараетесь сделать как можно больше повторений? Такой подход может иметь неприятные последствия. Вы рискуете получить мышечную травму, которая сделает невозможным возвращение к нормальной жизнедеятельности, не говоря уже о возможности тренироваться, возможно, в течение нескольких недель.
Вы рискуете получить мышечную травму, которая сделает невозможным возвращение к нормальной жизнедеятельности, не говоря уже о возможности тренироваться, возможно, в течение нескольких недель.
Вам лучше постепенно увеличивать нагрузку и думать о том, что вы должны контролировать гантель, а не она вас. Убедитесь, что вы выполняете упражнения правильно, с технической точки зрения, а лучше проконсультируйтесь с опытным тренером, который поможет вам с техникой и разработкой плана по развитию силы. [23]
4. Вы перегружаете свой организм тренировками в течение длительного периода времени
Если вы хотите совершенствовать себя и свое тело, не забывайте давать своему организму и достаточное количество отдыха. Это единственный способ справиться с растущей нагрузкой, необходимой для повышения производительности. Перетренированность может привести к ряду физических и психических проблем. Она также является распространенной причиной спортивных травм. Если вы чувствуете усталость в течение длительного времени, у вас наблюдаются перепады настроения, а обычные тренировки или другие виды деятельности требуют от вас гораздо больших усилий, чем раньше, вам, вероятно, нужно сделать паузу и хорошо выспаться ночью. [24-25]
Если вы чувствуете усталость в течение длительного времени, у вас наблюдаются перепады настроения, а обычные тренировки или другие виды деятельности требуют от вас гораздо больших усилий, чем раньше, вам, вероятно, нужно сделать паузу и хорошо выспаться ночью. [24-25]
Если вы давно чувствуете усталость и не знаете причину, прочтите нашу статью, Почему Вы Все Время Чувствуете Себя Уставшим? Семь наиболее распространенных причин и Способы Их Устранения – статья сможет помочь вам найти причины вашей необъяснимой усталости.
Вывод
При быстром движении, прыжках или поднятии чего-либо тяжелого, мышца может быть растянута или порвана. В этот момент важно сохранять спокойствие и прекратить любое движение – бег или любую другую физическую деятельность. В случае частичного или полного разрыва мышцы рекомендуется обратиться за медицинской консультацией. Своевременная реабилитация играет важную роль в лечении, и проходить она должна предпочтительно под наблюдением физиотерапевта. Лечение может длиться несколько месяцев, и существует повышенный риск повторной травмы, если вы вернетесь к занятиям спортом слишком рано.
Лечение может длиться несколько месяцев, и существует повышенный риск повторной травмы, если вы вернетесь к занятиям спортом слишком рано.
При занятиях некоторыми видами спорта, такими как футбол или баскетбол, вы больше подвержены риску получения травм, чем при занятиях другими видами. Однако, все спортсмены должны заботиться о безопасности и профилактике травм. Важно не пропускать разминку перед тренировкой, правильно дозировать тренировочную нагрузку, а также достаточно отдыхать.
У вас когда-нибудь была растянута или порвана мышца? Поделитесь своим опытом лечения травмы в комментариях. Если вам понравилась статья, обязательно поделитесь ею со своими друзьями, которые наверняка оценят эту полезную информацию.
Глазков Юрий Константинович Главный врач
- травматолог-ортопед
- травматолог-хирург
- спортивный травматолог
- ортопед
Особенности строения
Плечо является отделом пояса верхней конечности, в котором выполняются движения рукой в трех различных направлениях. Стабилизация осуществляется за счет компонентов ротаторной (вращательной) манжеты, к которым относится надостная, подостная, круглая и подлопаточная мышцы, связки, а также хрящевая губа, увеличивающая глубину впадины. Особенности строения приводят к тому, что достаточно часто может повреждаться различные компоненты манжеты, включая надостную мышцу.
Стабилизация осуществляется за счет компонентов ротаторной (вращательной) манжеты, к которым относится надостная, подостная, круглая и подлопаточная мышцы, связки, а также хрящевая губа, увеличивающая глубину впадины. Особенности строения приводят к тому, что достаточно часто может повреждаться различные компоненты манжеты, включая надостную мышцу.
Механизм
Разрыв надостной мышцы плеча
Разрыв надостной мышцы плеча
Разрыв надостной мышцы плеча развивается вследствие реализации патогенетического механизма, суть которого заключается в чрезмерном воздействии, сила которого направлена на удлинение сухожилия (растягивание). Более выраженные изменения в волокнах формируются на фоне дегенеративных или воспалительных изменений. В этом случае перенесенная травма более тяжелая, она затрагивает сразу несколько компонентов плеча.
Этиологические факторы
Изменения, затрагивающие манжету плеча, в частности волокна надостной мышцы, имеют место вследствие падения на вытянутую руку, ее резкого отведения назад или вверх на фоне нагрузки, а также после ушиба области пояса верхней конечности. Вероятность травматических или патологических изменений значительно повышается при наличии таких провоцирующих факторов:
Вероятность травматических или патологических изменений значительно повышается при наличии таких провоцирующих факторов:
- Занятие подвижными видами спорта на любительском или профессиональном уровне, сопровождающимися повышенной нагрузкой на плечо (волейбол, баскетбол, теннис).
- Возраст человека – у молодых людей травму провоцирует повышенная двигательная активность, у пожилых лиц – патологическое изменение свойств соединительной ткани.
- Наличие хронической патологии структур, которая приводит к ослаблению компонентов манжеты (длительное инфекционное или аутоиммунное воспаление).
- Врожденное ослабление структур соединительной ткани, обусловленное нарушением активности определенных генов.
Все провоцирующие факторы обязательно выясняются в ходе выполнения диагностических мероприятий. Это необходимо для выбора наиболее оптимальных лечебных мероприятий, а также определения профилактики травм или патологии.
Разделение на виды
Разрыв компонентов манжеты плеча не является обособленным состоянием. Он классифицируется и разделяется на несколько видов по определенным критериям. По выраженности изменений выделяется:
Он классифицируется и разделяется на несколько видов по определенным критериям. По выраженности изменений выделяется:
виды
Также выделяется изолированное изменение, затрагивающее только сухожилие надостной мышцы, и комбинированное повреждение, при котором в различной степени в процесс вовлекаются другие структуры плеча.
Признаки
Разрыв надостной мышцы проявляется достаточно характерными симптомами, которые включают:
- Резкая боль, которая появляется непосредственно после травмы. В случае постепенного повреждения волокон на фоне патологического процесса болевые ощущения могут усиливаться постепенно.
- Усиление ощущений дискомфорта во время движений в плече, особенно при попытке поднять руку вверх.
- Нарушение стабилизации сустава, при котором может развиваться привычный вывих с частым выходом головки плечевой кости из суставной впадины на фоне обычных нагрузок.
- Появление воспалительных признаков – повреждение сопровождается воспалением тканей и связок (тендинит) с покраснением кожи, ее припухлостью и увеличением плеча в объеме.

Выраженность клинических признаков разрыва волокон сухожилия зависит от тяжести патологии.
Диагностика
УЗИ
Для того чтобы достоверно определить расположение, характер и тяжесть повреждения врач ортопед-травматолог назначает дополнительное обследование. Оно включает методики, позволяющие визуализировать внутренние структуры. В их числе рентгенография, томография с послойным сканированием тканей (визуализация тканей может осуществляться при помощи рентгеновских лучей или эффекта резонанса ядер атомов в магнитном поле), УЗИ компонентов костно-мышечной системы, а также артроскопия (лечебно-диагностическая малоинвазивная методика). Выбор метода обследования определяется результатами осмотра врачом, а также техническими возможностями медицинского учреждения.
Лечение
Терапевтические подходы при разрыве компонентов манжеты плеча, включая надостную мышцу, являются комплексными. Они включают несколько направлений:
- Терапия без хирургических манипуляций – назначение медикаментов (противовоспалительные препараты, витамины, хондропротекторы) и физиотерапевтических процедур (магнитотерапия, озокерит, электрофорез).

- Операция – сегодня преимущественно используется манипуляция с малым повреждением тканей во время доступа (артроскопия). Она обычно назначается при полном разрыве.
- Реабилитация – выполнение специальных упражнений после основного курса терапии, которые позволяют структурам манжеты адаптироваться к нагрузкам.
Длительность всего курса терапии с реабилитацией зависит от степени и локализации изменений, а также направления основных лечебных мероприятий. В среднем она занимает период времени от нескольких месяцев до одного года.
Повреждение связочного аппарата плечевого сустава, привычный вывих плеча, разрыв сухожилий вращательной манжеты, травмы и заболевания акромиально – ключичного сочленения, артроз плечевого сустава, капсулит плечевого сустава, патология сухожилия длинной головки двуглавой мышцы плеча (бицепса)
симптомы, причины, лечение, профилактика в домашних условиях
Что такое растяжение мышц
Растяжение мышц – это травматическое растяжение волокон мышцы. Появляется оно, когда пациент «переборщил» с физическими нагрузками, а также при падениях и других бытовых травмах.
Появляется оно, когда пациент «переборщил» с физическими нагрузками, а также при падениях и других бытовых травмах.
Есть три степени растяжения мышцы:
- При ней небольшое количество волокон терпят разрыв, и у человека появляется боль, она зачастую проходит без вмешательств. Главное – соблюдать покой.
- Здесь сустав отекает, боль усиливается. Уже повод обратиться к врачу.
- Это чаще всего полный разрыв связки, боль невозможно терпеть, появляются нарушения в суставах. Немедленно нужно обратиться к врачу!
Симптомы растяжения мышц у взрослых
Симптомы растяжения мышц довольно выраженные:
- сустав отекает;
- боль усиливается с каждым часом;
- иногда появляется синяк или гематома;
- частично утрачивается функция конечности / сустава.
Причины растяжения мышц у взрослых
В зоне риска находятся те, чья работа связана с поднятием тяжестей, а также те, кто долгое время находится в неудобной позе. Как поясняет специалист, чаще всего люди страдают растяжением икр – мышцы голени и коленные суставы. Под раздачу попадают и верхние конечности – страдают связки рук, особенно в том месте, где запястья. В основном это происходит в те моменты, когда человек падает на вытянутую руку. От растяжения могут пострадать и локоть, и спина.
Под раздачу попадают и верхние конечности – страдают связки рук, особенно в том месте, где запястья. В основном это происходит в те моменты, когда человек падает на вытянутую руку. От растяжения могут пострадать и локоть, и спина.
Причиной растяжения мышц могут стать повышенная температура и, наоборот, охлаждение – когда человек мерзнет, его мышцы становятся деревянными, и из-за этого вероятность их растяжения возрастает.
Следующей причиной является падения на льду зимой, в такие моменты обычно переполнены травмпункты.
Растяжения мышц – частая проблема людей, которые начали заниматься в спортзале и сразу довольно усердно. Многие пропускают и не делают упражнения на разогрев и получают из-за этого травмы рук, ног, спины и шеи.
Лечение растяжения мышц у взрослых
Если у вас растяжение первой степени, то зачастую оно не требует лечения. Вам нужно будет соблюдать покой, и через пару дней боль сама утихнет.
При средней степени тяжести растяжения мышц вас спасут упражнения из лечебной физкультуры, медикаменты, массажи. Лечение сможет назначить физиотерапевт, но строго индивидуально.
Лечение сможет назначить физиотерапевт, но строго индивидуально.
При растяжениях мышц можно использовать бинты и лангеты, они снимают часть нагрузки и фиксируют травмированную мышцу.
К сожалению, бывают и тяжелые случаи, когда может понадобиться хирургическое вмешательство. Это происходит при разрыве.
Диагностика
Как было сказано выше, растяжение первой степени можно лечить лишь покоем. А вот в остальных случаях, когда боль не утихает, место повреждения отекает и беспокоит, стоит обратиться к врачу-травматологу. Если боль нестерпимая, обострилась и возникла ночью, не терпите, езжайте в круглосуточный травмпункт.
Врач осмотрит мышцу, сделает необходимые снимки и назначит вам лечение, исходя из степени повреждения мышцы.
Современные методы лечения
- Покой. Человеку с травмой нужен постельный режим. То есть, на протяжении 48 — 72 часов все физические нагрузки должны отсутствовать. Такой метод помогает при первой степени.
- Прикладывание льда.
 В течение 2 суток каждые два часа на 15 минут прикладывайте лед или замороженное мясо, завернув его в полотенце. Не допустите ожога!
В течение 2 суток каждые два часа на 15 минут прикладывайте лед или замороженное мясо, завернув его в полотенце. Не допустите ожога! - Фиксация. Важно зафиксировать поврежденную мышцу, можно сделать это специальным фиксатором или эластичной повязкой.
- Противовоспалительные препараты. Используйте их после консультации с врачом.
- Мази. Ими можно воспользоваться через несколько дней, для устранения неприятных симптомов.
При грамотном лечении проблема уйдет через 5-10 дней.
При сложных ситуациях и разрывах требуется операция.
Профилактика растяжения мышц у взрослых в домашних условиях
Многие из тех, кто занимается спортом, а особенно новички, пропускают упражнения по разминке. А она как раз является профилактикой растяжения. Запомните – перед тем как приступить к занятиям спорту, будь то бег, упражнения с «железом» в спортзале или даже йога, сделайте разминку, чтобы разогреть суставы. Именно она сбережет вас от серьезных травм.
Именно она сбережет вас от серьезных травм.
Когда поднимаете тяжести, на работе или в быту, нужно основной вес груза переносить на спину и ноги, поднимать нужно за счет движения всего корпуса, а не только рук или ног.
Популярные вопросы и ответы
На популярные вопросы по растяжению мышц нам ответил врач-ортопед Роман Жарин.
Как оказать первую помощь при растяжении мышц?
Первая помощь достаточно простая.
Первым делом нужно положить пациента на горизонтальную поверхность средней жесткости, положение которого приносит минимум дискомфорта.
Второе – это использование нестероидных противовоспалительных препаратов, мази нужно нанести на беспокоящее место.
Однократно, при сильных болях, можно принять обезболивающие, содержащие нестероиды.
И самое главное – покой, покой и еще раз покой.
Когда обращаться к врачу при растяжении мышц?
В принципе, лучше в любом случае обратиться к врачу. Однако если болит не сильно, мази и таблетки помогли, и на следующий день ничего не беспокоит, сразу бежать к врачу не нужно. Но, если возможность обратиться к ортопеду есть, то лучше сделать это, чтобы травмы не повторились.
Однако если болит не сильно, мази и таблетки помогли, и на следующий день ничего не беспокоит, сразу бежать к врачу не нужно. Но, если возможность обратиться к ортопеду есть, то лучше сделать это, чтобы травмы не повторились.
Если же сильные боли, онемение конечностей, слабость в них, потеря функции, то не думая вызываем скорую или едем в травмпункт. Откладывать в таких случаях не нужно. Если самолечение не дает никакой положительной динамики в течение недели и становится хуже, также идем к врачу.
Какие могут быть осложнения при растяжении мышц?
Осложнения – часто это хронизация процесса, когда постоянно болит. Второе – это при затяжном, длительном процессе может присоединиться неврология.
Само по себе растяжение мышц при адекватном лечении и обращении вовремя проблем не представляет.
Сколько длится реабилитация при растяжении мышц?
Реабилитация длится в зависимости от длительности заболевания. Например, если боль и лечение длилось 2 недели, то и реабилитация будет еще 2 недели. То есть, сколько болело, столько и нельзя потом давать нагрузку. После этого срока давать нагрузку можно тоже только постепенно.
То есть, сколько болело, столько и нельзя потом давать нагрузку. После этого срока давать нагрузку можно тоже только постепенно.
Разрыв икроножной мышцы — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Травмы икроножной мышцы распространены как у спортсменов-любителей, так и у спортсменов-спортсменов. В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
Цели:
Опишите механизм повреждения разрывов икроножных мышц у спортсменов.
Опишите шаги оценки для диагностики разрывов икроножных мышц у спортсменов.
Кратко опишите лечение и возможные осложнения ухода за пациентами с разрывами икроножных мышц.
Определить важность улучшения координации помощи между межпрофессиональной командой для улучшения ухода за пациентами и восстановления пациентов с тяжелыми травмами икроножной мышцы.

Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Травмы голени довольно распространены среди спортсменов и затрагивают икроножную, камбаловидную, подколенную и подошвенную мышцы. Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Икроножная мышца является самой поверхностной и объемной мышцей задней части (заднего отдела) голени. Он имеет две головки (латеральную и медиальную), берущие начало от двух соответствующих мыщелков бедренной кости. Несколько волокон также берут начало от капсулы коленного сустава. Мышца прикрепляется к пяточной кости вместе с камбаловидной мышцей с помощью общего, длинного и толстого сухожилия, называемого пяточно-сухожильным или ахилловым сухожилием. Иногда камбаловидную мышцу вместе с двумя головками икроножных мышц рассматривают как единую мышцу и называют трехглавой мышцей голени.
Иногда камбаловидную мышцу вместе с двумя головками икроножных мышц рассматривают как единую мышцу и называют трехглавой мышцей голени.
Эта мышца, иннервируемая большеберцовым нервом и задней большеберцовой артерией, является главным подошвенным сгибателем голеностопного сустава.[2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
Этиология
Икроножная мышца является основной мышцей задней поверхности голени и выступает в качестве основного генератора энергии при беге и прыжках. Она состоит из быстрых и медленных мышечных волокон. Глубоко под икроножной мышцей лежит камбаловидная мышца, которая содержит в основном медленно сокращающиеся мышечные волокна, отвечающие за поддержание силы и выносливости при расширенном подошвенном сгибании. Подошвенная мышца, лежащая между двумя головками икроножной мышцы, обладает минимальной функциональной способностью, но, возможно, помогает при подошвенном сгибании и сгибании колена. Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Подошвенная мышца, лежащая между двумя головками икроножной мышцы, обладает минимальной функциональной способностью, но, возможно, помогает при подошвенном сгибании и сгибании колена. Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Контактные движения, которые включают внезапную эксцентрическую силу, могут привести к разрыву икроножной мышцы, как это происходит во время быстрого отталкивания или прыжковых движений, когда положение голеностопного сустава быстро меняется с подошвенного сгибания на тыльное сгибание. Этот механизм часто встречается у теннисистов и называется «теннисной ногой», при которой быстрое изменение направления, например, при ответном ударе, может привести к медиальной травме икроножной мышцы.[9]
Эпидемиология
Повреждения икроножных мышц обычно возникают у плохо подготовленных спортсменов-мужчин среднего возраста. Они распространены в видах спорта, связанных со взрывными движениями нижних конечностей, таких как футбол, баскетбол, теннис и американский футбол. Они чаще встречаются у спортсменов, которые недостаточно разогреты или утомлены. Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Они чаще встречаются у спортсменов, которые недостаточно разогреты или утомлены. Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Различные виды спорта могут иметь более высокую предрасположенность к определенным травмам икр. Австралийская футбольная лига по правилам обнаружила, что травма камбаловидной мышцы встречается чаще, чем травма икроножной мышцы, с 62% до 24% соответственно. Однако исследование американских футболистов показало, что процент травм икроножной мышцы (74%) выше, чем камбаловидной (15%).[12][13]
Другие риски, связанные с травмой голени, включают растяжение задней поверхности голени в анамнезе и пожилой возраст. История поясничной радикулопатии L5 также коррелирует с повышенным риском деформации икроножной мышцы у пожилых футболистов.
Анамнез и физикальное исследование
Разрыв икроножной мышцы может быть диагностирован клинически и включает повреждение проксимального отдела голени после внезапного толчка во время бега или прыжков. Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Результаты физикального обследования включают припухлость, экхимоз и очаговую болезненность мышц проксимального отдела голени. Разрывы могут проявляться пальпируемым дефектом мышцы. Пациенту будет трудно выполнять подъем на носки. Тест на сжатие Томпсона (используемый для оценки разрыва ахиллова сухожилия) будет отрицательным при нормальном подошвенном сгибании при сдавливании голени.[9]
Оценка
Визуализация обычно не требуется для диагностики травмы икроножной мышцы, но ультразвуковое исследование может быть полезно для оценки тяжести травмы и контроля за восстановлением. Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
МРТ является золотым стандартом для установления повреждений мягких тканей, но требуется только в том случае, если диагноз разрыва икроножной мышцы неясен.[13]
Лечение/управление
Начальное лечение включает отдых до тех пор, пока пациент не сможет ходить, не хромая. Ботинок для ходьбы может понадобиться для ходьбы, если боль сильная. Могут быть полезны подъемы пятки, которые уменьшают тыльное сгибание и растяжение. Пациент должен прикладывать лед на 20 минут четыре раза в день, чтобы уменьшить отек с помощью НПВП или ацетаминофена, чтобы облегчить боль. Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Тяжелые травмы, связанные с неспособностью ходить, поддаются лечению с помощью прогрессивного режима физиотерапии, адаптированного к индивидуальному уровню исходной функции и прогресса пациента. Клиницист должен оценить опухоль и гематому с помощью ультразвука и измерений икр в течение первой недели последующего визита; если он присутствует, пациенту следует продолжать обледенение и использование компрессионного рукава. Пациент может отказаться от костылей по мере переносимости и начать ходить несколько раз в день. Они могут начать подъемы на пятки и постепенно увеличивать количество подходов и повторений с безболезненной целью в 3 подхода по 15 повторений в день, как с согнутыми, так и с прямыми коленями. Пациенту следует продолжать использовать компрессионный рукав, подъемы пятки и прикладывать лед до тех пор, пока не исчезнет отек.[17]
Протокол Альфредсона включает в себя прогрессивную эксцентрическую программу опускания пятки и хорошо задокументирован для реабилитации после травмы ахиллова сухожилия. Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Пациент может начать легкий бег, если он может выполнить 15 подъемов на носки на пораженной ноге с минимальной болью и имеет нормальную походку. Легкий бег может прогрессировать при переносимости, и клиницист должен внимательно наблюдать за признаками нарушения походки. Пациент может увеличить время бега и дистанцию при последующем контрольном посещении, но это увеличение должно быть постепенным, с минимальным увеличением в неделю.
Не существует четкой цели или предельного значения, когда пациенту следует разрешить вернуться к полноценной игре. Эта прогрессия обычно является рекомендацией, когда пациент может без боли выполнить три подхода по 15 подъемов пятки как с согнутым коленом, так и с прямым коленом поврежденной ноги; и способность бегать в течение получаса без боли и нарушения походки. Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Дифференциальная диагностика
Для разрыва икроножной мышцы существует широкая дифференциальная диагностика неотложной и неотложной патологии. Другие мышечные травмы, связанные с икроножными мышцами, включают растяжение камбаловидной мышцы, растяжение подошвенной мышцы или подколенную тендинопатию. Штамм plantaris проявляется аналогично штамму икроножной мышцы, но обычно менее выражен, и боль локализуется более дистально в средней ахилловой области, а не в проксимальном отделе голени. Пациенты обычно имеют полный или почти полный диапазон движений без сильной боли и, как правило, имеют только легкие функциональные нарушения. УЗИ и МРТ могут помочь поставить окончательный диагноз.[16][21]
Растяжение камбаловидной мышцы обычно развивается в результате травмы, вызванной перенапряжением, вторичной по отношению к бегу на длинные дистанции, при котором пациенты отмечают генерализованную глубокую боль в икрах, которая усиливается при сгибании колена или тыльном сгибании лодыжки, например, при беге в гору. [6][16]
[6][16]
Подколенная тендинопатия обычно развивается у бегунов на короткие дистанции, у которых наблюдается боль в боковых отделах колена или в проксимальной задней части голени. Симптомы могут усугубляться или воспроизводиться при беге под уклон. При осмотре выявляется болезненность в месте начала подколенного сухожилия с латеральной стороны латерального мыщелка бедра.[22]
Защемление подколенной артерии проявляется симптомами перемежающейся хромоты во время интенсивных занятий, включающих повторяющиеся подошвенные и тыльные сгибания голеностопного сустава, которые улучшаются в покое. Пациент может подтвердить парестезии педалей или холодные ноги. При осмотре выявляется снижение пульса в дистальных отделах во время активного подошвенного или пассивного тыльного сгибания.[23][24]
Важно дифференцировать травму икроножной мышцы от тендинопатии или разрыва ахиллова сухожилия. Тендинопатия проявляется постепенно усиливающейся болью вдоль сухожилия на расстоянии примерно от 2 до 6 см от места прикрепления пяточной кости и связана с чрезмерным напряжением или повышенной активностью. Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Икроножная, подошвенная и камбаловидная мышцы — это мышцы поверхностного заднего отдела голени. Крайне важно исключить синдром острого компартмента (ОКС), который проявляется быстро усиливающейся болью в ногах. Чаще всего это связано с травмой, но может быть и нетравматическим. Физический осмотр включает в себя напряженные, болезненные мышечные компартменты с болью, несоразмерной осмотру. Подозрение на ОКС требует неотложной хирургической консультации.
Подозрение на ОКС требует неотложной хирургической консультации.
Другие скелетно-мышечные диагнозы, которые следует учитывать, включают синдром хронической нагрузки (CECS), мышечные судороги, связанные с физической нагрузкой, медиальный синдром напряжения большеберцовой кости и остеомиелит. CECS проявляется у бегунов усиливающейся, глубокой болью в определенной области голени или голени, часто двусторонней, начинается во время активности, заканчивается через 10–20 минут после прекращения активности и может быть связана с парестезиями голеностопного сустава и стопы. Физический осмотр часто доброкачественный. Диагноз может быть поставлен путем измерения внутрикамерного давления.
Скелетно-немышечные причины, которые следует учитывать, включают хромоту, тромбоз глубоких вен (ТГВ) и защемление периферических нервов. ТГВ проявляется усиливающейся болью и отеком голени без травм в анамнезе; однако в нескольких сообщениях о случаях ТГВ связывают с травмами голени. Пациенты с ТГВ имеют более генерализованный отек голени и отсутствие очаговой болезненности, обычно связанной с острым растяжением голени. [25][26]
[25][26]
Прогноз
Большинство травм икроножной мышцы заживают без осложнений, со средним временем заживления от нескольких недель до 3-4 месяцев. Полные разрывы или большие гематомы восстанавливаются дольше. Большинство игроков вернутся к полной активности, если будут соблюдать предписанные схемы физиотерапии.[27]
Осложнения
Возникающие осложнения возникают редко, но могут включать синдром острого компартмента или ТГВ. Неявные осложнения редко могут включать оссифицирующий миозит, атрофию голени и чаще легкую слабость голени. Некоторые пациенты отмечают хроническое напряжение в икроножных мышцах с резкими болями во время упражнений после выздоровления.[25][26][28]
Консультации
Разрыв икроножной мышцы редко требует хирургического лечения. При подозрении на компартмент-синдром необходима экстренная консультация ортопеда. Пациентам необходима консультация сосудистого хирурга при подозрении на защемление подколенной артерии.
Сдерживание и обучение пациентов
Обучение пациентов во время реабилитации жизненно важно для выздоровления. Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Улучшение результатов команды здравоохранения
Разрывы икроножных мышц могут привести к значительным функциональным нарушениям у спортсменов, если их не диагностировать и не лечить надлежащим образом. Важнейшее значение имеет межпрофессиональное общение и обучение пациентов. Состояние может быть распознано и вылечено несколькими клиницистами, включая врачей первичной медико-санитарной помощи, фельдшеров, практикующих медсестер, хирургов-ортопедов и физиотерапевтов. Важно исключить неотложные состояния, такие как синдром острого компартмента или тромбоз глубоких вен, и отличить травму от разрыва пяточного сухожилия. При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Отделения для ног, большеберцовая кость (голень), передний отдел, латеральный отдел, малоберцовая кость, глубокий задний отдел, фасция, закрывающая отсеки, поверхностный задний отдел. Предоставлена иллюстрация Бекки Палмер
Рисунок
Мышцы и структуры голени, полусухожильная, двуглавая, полуперепончатая, подколенная ямка, икроножная, камбаловидная, пяточное сухожилие, пяточная мышца. Предоставлено Grey’s Anatomy Plates
Рисунок
Анатомия задней части левой нижней конечности, латеральной лодыжки, пяточного сухожилия, медиальной лодыжки, камбаловидной мышцы, икроножной мышцы, подколенной ямки, двуглавой мышцы бедра, полуперепончатой мышцы, полусухожильной мышцы, подколенного сухожилия, ягодичной складки. Предоставлено Gray’s Anatomy Plates (подробнее…)
Предоставлено Gray’s Anatomy Plates (подробнее…)
Рисунок
На рисунке показано концентрическое сокращение трехглавой мышцы голени с выделением икроножной мышцы. Предоставлено Бруно Бордони, доктором философии
Ссылки
- 1.
Пак К.Б., Джу С.И., Пак Х., Ри И., Шин Дж.К., Абдель-Баки С.В., Ким Х.В. Архитектура мышечного комплекса трицепса голени у пациентов со спастической гемиплегией: влияние на ограниченную полезность теста Сильфвершельда. Дж. Клин Мед. 01; 8 (12) декабря 2019 г. [Бесплатная статья PMC: PMC6947161] [PubMed: 31805732]
- 2.
Родригес В., Рао М.К., Наяк С. Множественные головки икроножных мышц с двуперистым расположением волокон — клинически значимая вариация . J Clin Diagn Res. 2016 авг;10(8):AD01-2. [Бесплатная статья PMC: PMC5028478] [PubMed: 27656426]
- 3.
Honeine JL, Schieppati M, Gagey O, Do MC. Функциональная роль трехглавой мышцы голени при передвижении человека.
 ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]
ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]- 4.
Vieira TM, Minetto MA, Hodson-Tole EF, Botter A. Насколько медиальная икроножная мышца человека способствует крутящему моменту голеностопного сустава за пределами сагиттальной плоскости ? Hum Mov Sci. 2013 авг; 32 (4): 753-67. [Бесплатная статья PMC: PMC37
] [PubMed: 239
- ]
- 5.
Галло Р.А., Плакке М., Сильвис М.Л. Распространенные травмы ног у бегунов на длинные дистанции: анатомо-биомеханический подход. Спортивное здоровье. 2012 ноябрь;4(6):485-95. [Бесплатная статья PMC: PMC3497945] [PubMed: 24179587]
- 6.
Campbell JT. Травма задней части голени. Стопа лодыжки Clin. 2009 Декабрь; 14 (4): 761-71. [PubMed: 19857847]
- 7.
Квак Х.С., Ли К.Б., Хан Ю.М. Разрывы медиальной головки икроножной мышцы («теннисная нога»): клинический исход и компрессионный эффект. Клин Имиджинг. 2006 г., январь-февраль; 30(1):48-53.
 [В паблике: 16377485]
[В паблике: 16377485]- 8.
Грин Б., Пиццари Т. Травмы растяжения икроножных мышц в спорте: систематический обзор факторов риска травм. Бр Дж Спорт Мед. 2017 авг;51(16):1189-1194. [PubMed: 28259848]
- 9.
Миллар АП. Растяжение задней икроножной мускулатуры («теннисная нога»). Am J Sports Med. 1979 г., май-июнь; 7(3):172-4. [PubMed: 464171]
- 10.
Маккин К.А., Мэнсон Н.А., Станиш В.Д. Скелетно-мышечная травма у бегунов-мастеров. Клин Джей Спорт Мед. 2006 март; 16 (2): 149-54. [PubMed: 16603885]
- 11.
Марти Б., Вейдер Дж. П., Миндер К. Э., Абелин Т. Об эпидемиологии беговых травм. Исследование Гран-при Берна 1984 года. Am J Sports Med. 1988 г., май-июнь; 16(3):285-94. [PubMed: 3381988]
- 12.
Waterworth G, Wein S, Gorelik A, Rotstein AH. МРТ-оценка травм голени у игроков Австралийской футбольной лиги: выводы, влияющие на возвращение в игру. Скелетный радиол.
 2017 март; 46(3):343-350. [В паблике: 280]
2017 март; 46(3):343-350. [В паблике: 280]- 13.
Werner BC, Belkin NS, Kennelly S, Weiss L, Barnes RP, Potter HG, Warren RF, Rodeo SA. Острые травмы икроножно-камбаловидного комплекса у спортсменов Национальной футбольной лиги. Ортоп Джей Спорт Мед. 2017 Янв;5(1):2325967116680344. [Бесплатная статья PMC: PMC5298443] [PubMed: 28203595]
- 14.
Hägglund M, Waldén M, Ekstrand J. Факторы риска травм мышц нижних конечностей в профессиональном футболе: исследование травм УЕФА. Am J Sports Med. 2013 г., февраль; 41(2):327-35. [В паблике: 23263293]
- 15.
Orchard JW, Farhart P, Leopold C. Патология поясничного отдела позвоночника и травмы подколенного сухожилия и голени у спортсменов: есть ли связь? Бр Дж Спорт Мед. 2004 авг; 38 (4): 502-4; обсуждение 502-4. [Бесплатная статья PMC: PMC1724866] [PubMed: 15273195]
- 16.
Delgado GJ, Chung CB, Lektrakul N, Azocar P, Botte MJ, Coria D, Bosch E, Resnick D.
 Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]
Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]- 17.
Fields KB, Rigby MD. Мышечные травмы голени у бегунов. Представитель Curr Sports Med, сентябрь-октябрь 2016 г., 15(5):320-4. [PubMed: 27618240]
- 18.
Fahlström M, Jonsson P, Lorentzon R, Alfredson H. Хроническая боль в ахилловом сухожилии лечится эксцентрической тренировкой икроножных мышц. Knee Surg Sports Traumatol Artrosc. 2003 г., сен; 11 (5): 327–333. [PubMed: 12942235]
- 19.
Mafi N, Lorentzon R, Alfredson H. Превосходные краткосрочные результаты эксцентрической тренировки икроножных мышц по сравнению с концентрической тренировкой в рандомизированном проспективном многоцентровом исследовании пациентов с хроническим тендинозом ахиллова сухожилия. Knee Surg Sports Traumatol Artrosc. 2001;9(1):42-7. [PubMed: 11269583]
- 20.

Beyer R, Kongsgaard M, Hougs Kjær B, Øhlenschlæger T, Kjær M, Magnusson SP. Тяжелое медленное сопротивление в сравнении с эксцентрической тренировкой в качестве лечения тендинопатии ахиллова сухожилия: рандомизированное контролируемое исследование. Am J Sports Med. 2015 июль;43(7):1704-11. [PubMed: 26018970]
- 21.
Harmon KJ, Reeder MT, Udermann BE, Murray SR. Изолированный разрыв подошвенного сухожилия у легкоатлета средней школы. Клин Джей Спорт Мед. 2006 июль; 16 (4): 361-3. [В паблике: 16858224]
- 22.
Мэйфилд ГВ. Теносиновит подколенного сухожилия. Am J Sports Med. 1977 г., январь-февраль; 5(1):31-6. [PubMed: 848633]
- 23.
Baltopoulos P, Filippou DK, Sigala F. Синдром ущемления подколенной артерии: анатомический или функциональный синдром? Клин Джей Спорт Мед. 2004 Январь; 14(1):8-12. [PubMed: 14712160]
- 24.
Эдвардс П.Х., Райт М.Л., Хартман Дж.Ф. Практический подход к дифференциальной диагностике хронической боли в ногах у спортсменов.
 Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]
Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]- 25.
Йим Э.С., Фридберг Р.П. История болезни: тромбоз глубоких вен нижних конечностей после интенсивной тренировки икроножных мышц. Представитель Curr Sports Med, ноябрь-декабрь 2012 г.; 11 (6): 282-6. [PubMed: 23147014]
- 26.
Theiss JL, Fink ML, Gerber JP. Тромбоз глубоких вен у молодого марафонца. J Orthop Sports Phys Ther. 2011 Декабрь; 41 (12): 942-7. [PubMed: 22146368]
- 27.
Халлен А., Экстранд Дж. Возвращение к игре после мышечных травм у профессиональных футболистов. J Sports Sci. 2014;32(13):1229-36. [PubMed: 24784885]
- 28.
Обадина ET, Бланкенбейкер Д.Г., Дэвис К.В., Хайнер Дж.П. Ортопедический случай месяца: Оссифицированная масса голени у 32-летней женщины. Clin Orthop Relat Relat Res. 2012 май; 470(5):1522-6. [Бесплатная статья PMC: PMC3314742] [PubMed: 22359271]
Разрыв икроножной мышцы — StatPearls — NCBI Bookshelf
Continuing Education Activity
Травмы икроножной мышцы распространены как у спортсменов-любителей, так и у спортсменов-профессионалов. В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
Цели:
Опишите механизм повреждения разрывов икроножных мышц у спортсменов.
Опишите этапы диагностики разрывов икроножных мышц у спортсменов.
Кратко опишите лечение и возможные осложнения ухода за пациентами с разрывами икроножных мышц.
Определить важность улучшения координации помощи между межпрофессиональной командой для улучшения ухода за пациентами и восстановления пациентов с тяжелыми травмами икроножной мышцы.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Травмы голени довольно распространены среди спортсменов и затрагивают икроножную, камбаловидную, подколенную и подошвенную мышцы. Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Икроножная мышца является самой поверхностной и объемной мышцей задней части (заднего отдела) голени. Он имеет две головки (латеральную и медиальную), берущие начало от двух соответствующих мыщелков бедренной кости. Несколько волокон также берут начало от капсулы коленного сустава. Мышца прикрепляется к пяточной кости вместе с камбаловидной мышцей с помощью общего, длинного и толстого сухожилия, называемого пяточно-сухожильным или ахилловым сухожилием. Иногда камбаловидную мышцу вместе с двумя головками икроножных мышц рассматривают как единую мышцу и называют трехглавой мышцей голени.
Эта мышца, иннервируемая большеберцовым нервом и задней большеберцовой артерией, является главным подошвенным сгибателем голеностопного сустава. [2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
[2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
Этиология
Икроножная мышца является основной мышцей задней поверхности голени и выступает в качестве основного генератора энергии при беге и прыжках. Она состоит из быстрых и медленных мышечных волокон. Глубоко под икроножной мышцей лежит камбаловидная мышца, которая содержит в основном медленно сокращающиеся мышечные волокна, отвечающие за поддержание силы и выносливости при расширенном подошвенном сгибании. Подошвенная мышца, лежащая между двумя головками икроножной мышцы, обладает минимальной функциональной способностью, но, возможно, помогает при подошвенном сгибании и сгибании колена. Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Контактные движения, которые включают внезапную эксцентрическую силу, могут привести к разрыву икроножной мышцы, как это происходит во время быстрого отталкивания или прыжковых движений, когда положение голеностопного сустава быстро меняется с подошвенного сгибания на тыльное сгибание. Этот механизм часто встречается у теннисистов и называется «теннисной ногой», при которой быстрое изменение направления, например, при ответном ударе, может привести к медиальной травме икроножной мышцы.[9]
Эпидемиология
Повреждения икроножных мышц обычно возникают у плохо подготовленных спортсменов-мужчин среднего возраста. Они распространены в видах спорта, связанных со взрывными движениями нижних конечностей, таких как футбол, баскетбол, теннис и американский футбол. Они чаще встречаются у спортсменов, которые недостаточно разогреты или утомлены. Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Различные виды спорта могут иметь более высокую предрасположенность к определенным травмам икр. Австралийская футбольная лига по правилам обнаружила, что травма камбаловидной мышцы встречается чаще, чем травма икроножной мышцы, с 62% до 24% соответственно. Однако исследование американских футболистов показало, что процент травм икроножной мышцы (74%) выше, чем камбаловидной (15%).[12][13]
Другие риски, связанные с травмой голени, включают растяжение задней поверхности голени в анамнезе и пожилой возраст. История поясничной радикулопатии L5 также коррелирует с повышенным риском деформации икроножной мышцы у пожилых футболистов.
Анамнез и физикальное исследование
Разрыв икроножной мышцы может быть диагностирован клинически и включает повреждение проксимального отдела голени после внезапного толчка во время бега или прыжков. Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Результаты физикального обследования включают припухлость, экхимоз и очаговую болезненность мышц проксимального отдела голени. Разрывы могут проявляться пальпируемым дефектом мышцы. Пациенту будет трудно выполнять подъем на носки. Тест на сжатие Томпсона (используемый для оценки разрыва ахиллова сухожилия) будет отрицательным при нормальном подошвенном сгибании при сдавливании голени.[9]
Оценка
Визуализация обычно не требуется для диагностики травмы икроножной мышцы, но ультразвуковое исследование может быть полезно для оценки тяжести травмы и контроля за восстановлением. Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
МРТ является золотым стандартом для установления повреждений мягких тканей, но требуется только в том случае, если диагноз разрыва икроножной мышцы неясен.[13]
Лечение/управление
Начальное лечение включает отдых до тех пор, пока пациент не сможет ходить, не хромая. Ботинок для ходьбы может понадобиться для ходьбы, если боль сильная. Могут быть полезны подъемы пятки, которые уменьшают тыльное сгибание и растяжение. Пациент должен прикладывать лед на 20 минут четыре раза в день, чтобы уменьшить отек с помощью НПВП или ацетаминофена, чтобы облегчить боль. Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Тяжелые травмы, связанные с неспособностью ходить, поддаются лечению с помощью прогрессивного режима физиотерапии, адаптированного к индивидуальному уровню исходной функции и прогресса пациента. Клиницист должен оценить опухоль и гематому с помощью ультразвука и измерений икр в течение первой недели последующего визита; если он присутствует, пациенту следует продолжать обледенение и использование компрессионного рукава. Пациент может отказаться от костылей по мере переносимости и начать ходить несколько раз в день. Они могут начать подъемы на пятки и постепенно увеличивать количество подходов и повторений с безболезненной целью в 3 подхода по 15 повторений в день, как с согнутыми, так и с прямыми коленями. Пациенту следует продолжать использовать компрессионный рукав, подъемы пятки и прикладывать лед до тех пор, пока не исчезнет отек.[17]
Протокол Альфредсона включает в себя прогрессивную эксцентрическую программу опускания пятки и хорошо задокументирован для реабилитации после травмы ахиллова сухожилия. Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Пациент может начать легкий бег, если он может выполнить 15 подъемов на носки на пораженной ноге с минимальной болью и имеет нормальную походку. Легкий бег может прогрессировать при переносимости, и клиницист должен внимательно наблюдать за признаками нарушения походки. Пациент может увеличить время бега и дистанцию при последующем контрольном посещении, но это увеличение должно быть постепенным, с минимальным увеличением в неделю.
Не существует четкой цели или предельного значения, когда пациенту следует разрешить вернуться к полноценной игре. Эта прогрессия обычно является рекомендацией, когда пациент может без боли выполнить три подхода по 15 подъемов пятки как с согнутым коленом, так и с прямым коленом поврежденной ноги; и способность бегать в течение получаса без боли и нарушения походки. Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Дифференциальная диагностика
Для разрыва икроножной мышцы существует широкая дифференциальная диагностика неотложной и неотложной патологии. Другие мышечные травмы, связанные с икроножными мышцами, включают растяжение камбаловидной мышцы, растяжение подошвенной мышцы или подколенную тендинопатию. Штамм plantaris проявляется аналогично штамму икроножной мышцы, но обычно менее выражен, и боль локализуется более дистально в средней ахилловой области, а не в проксимальном отделе голени. Пациенты обычно имеют полный или почти полный диапазон движений без сильной боли и, как правило, имеют только легкие функциональные нарушения. УЗИ и МРТ могут помочь поставить окончательный диагноз.[16][21]
Растяжение камбаловидной мышцы обычно развивается в результате травмы, вызванной перенапряжением, вторичной по отношению к бегу на длинные дистанции, при котором пациенты отмечают генерализованную глубокую боль в икрах, которая усиливается при сгибании колена или тыльном сгибании лодыжки, например, при беге в гору. [6][16]
[6][16]
Подколенная тендинопатия обычно развивается у бегунов на короткие дистанции, у которых наблюдается боль в боковых отделах колена или в проксимальной задней части голени. Симптомы могут усугубляться или воспроизводиться при беге под уклон. При осмотре выявляется болезненность в месте начала подколенного сухожилия с латеральной стороны латерального мыщелка бедра.[22]
Защемление подколенной артерии проявляется симптомами перемежающейся хромоты во время интенсивных занятий, включающих повторяющиеся подошвенные и тыльные сгибания голеностопного сустава, которые улучшаются в покое. Пациент может подтвердить парестезии педалей или холодные ноги. При осмотре выявляется снижение пульса в дистальных отделах во время активного подошвенного или пассивного тыльного сгибания.[23][24]
Важно дифференцировать травму икроножной мышцы от тендинопатии или разрыва ахиллова сухожилия. Тендинопатия проявляется постепенно усиливающейся болью вдоль сухожилия на расстоянии примерно от 2 до 6 см от места прикрепления пяточной кости и связана с чрезмерным напряжением или повышенной активностью. Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Икроножная, подошвенная и камбаловидная мышцы — это мышцы поверхностного заднего отдела голени. Крайне важно исключить синдром острого компартмента (ОКС), который проявляется быстро усиливающейся болью в ногах. Чаще всего это связано с травмой, но может быть и нетравматическим. Физический осмотр включает в себя напряженные, болезненные мышечные компартменты с болью, несоразмерной осмотру. Подозрение на ОКС требует неотложной хирургической консультации.
Подозрение на ОКС требует неотложной хирургической консультации.
Другие скелетно-мышечные диагнозы, которые следует учитывать, включают синдром хронической нагрузки (CECS), мышечные судороги, связанные с физической нагрузкой, медиальный синдром напряжения большеберцовой кости и остеомиелит. CECS проявляется у бегунов усиливающейся, глубокой болью в определенной области голени или голени, часто двусторонней, начинается во время активности, заканчивается через 10–20 минут после прекращения активности и может быть связана с парестезиями голеностопного сустава и стопы. Физический осмотр часто доброкачественный. Диагноз может быть поставлен путем измерения внутрикамерного давления.
Скелетно-немышечные причины, которые следует учитывать, включают хромоту, тромбоз глубоких вен (ТГВ) и защемление периферических нервов. ТГВ проявляется усиливающейся болью и отеком голени без травм в анамнезе; однако в нескольких сообщениях о случаях ТГВ связывают с травмами голени. Пациенты с ТГВ имеют более генерализованный отек голени и отсутствие очаговой болезненности, обычно связанной с острым растяжением голени. [25][26]
[25][26]
Прогноз
Большинство травм икроножной мышцы заживают без осложнений, со средним временем заживления от нескольких недель до 3-4 месяцев. Полные разрывы или большие гематомы восстанавливаются дольше. Большинство игроков вернутся к полной активности, если будут соблюдать предписанные схемы физиотерапии.[27]
Осложнения
Возникающие осложнения возникают редко, но могут включать синдром острого компартмента или ТГВ. Неявные осложнения редко могут включать оссифицирующий миозит, атрофию голени и чаще легкую слабость голени. Некоторые пациенты отмечают хроническое напряжение в икроножных мышцах с резкими болями во время упражнений после выздоровления.[25][26][28]
Консультации
Разрыв икроножной мышцы редко требует хирургического лечения. При подозрении на компартмент-синдром необходима экстренная консультация ортопеда. Пациентам необходима консультация сосудистого хирурга при подозрении на защемление подколенной артерии.
Сдерживание и обучение пациентов
Обучение пациентов во время реабилитации жизненно важно для выздоровления. Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Улучшение результатов команды здравоохранения
Разрывы икроножных мышц могут привести к значительным функциональным нарушениям у спортсменов, если их не диагностировать и не лечить надлежащим образом. Важнейшее значение имеет межпрофессиональное общение и обучение пациентов. Состояние может быть распознано и вылечено несколькими клиницистами, включая врачей первичной медико-санитарной помощи, фельдшеров, практикующих медсестер, хирургов-ортопедов и физиотерапевтов. Важно исключить неотложные состояния, такие как синдром острого компартмента или тромбоз глубоких вен, и отличить травму от разрыва пяточного сухожилия. При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Отделения для ног, большеберцовая кость (голень), передний отдел, латеральный отдел, малоберцовая кость, глубокий задний отдел, фасция, закрывающая отсеки, поверхностный задний отдел. Предоставлена иллюстрация Бекки Палмер
Рисунок
Мышцы и структуры голени, полусухожильная, двуглавая, полуперепончатая, подколенная ямка, икроножная, камбаловидная, пяточное сухожилие, пяточная мышца. Предоставлено Grey’s Anatomy Plates
Рисунок
Анатомия задней части левой нижней конечности, латеральной лодыжки, пяточного сухожилия, медиальной лодыжки, камбаловидной мышцы, икроножной мышцы, подколенной ямки, двуглавой мышцы бедра, полуперепончатой мышцы, полусухожильной мышцы, подколенного сухожилия, ягодичной складки. Предоставлено Gray’s Anatomy Plates (подробнее…)
Предоставлено Gray’s Anatomy Plates (подробнее…)
Рисунок
На рисунке показано концентрическое сокращение трехглавой мышцы голени с выделением икроножной мышцы. Предоставлено Бруно Бордони, доктором философии
Ссылки
- 1.
Пак К.Б., Джу С.И., Пак Х., Ри И., Шин Дж.К., Абдель-Баки С.В., Ким Х.В. Архитектура мышечного комплекса трицепса голени у пациентов со спастической гемиплегией: влияние на ограниченную полезность теста Сильфвершельда. Дж. Клин Мед. 01; 8 (12) декабря 2019 г. [Бесплатная статья PMC: PMC6947161] [PubMed: 31805732]
- 2.
Родригес В., Рао М.К., Наяк С. Множественные головки икроножных мышц с двуперистым расположением волокон — клинически значимая вариация . J Clin Diagn Res. 2016 авг;10(8):AD01-2. [Бесплатная статья PMC: PMC5028478] [PubMed: 27656426]
- 3.
Honeine JL, Schieppati M, Gagey O, Do MC. Функциональная роль трехглавой мышцы голени при передвижении человека.
 ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]
ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]- 4.
Vieira TM, Minetto MA, Hodson-Tole EF, Botter A. Насколько медиальная икроножная мышца человека способствует крутящему моменту голеностопного сустава за пределами сагиттальной плоскости ? Hum Mov Sci. 2013 авг; 32 (4): 753-67. [Бесплатная статья PMC: PMC37
] [PubMed: 239
- ]
- 5.
Галло Р.А., Плакке М., Сильвис М.Л. Распространенные травмы ног у бегунов на длинные дистанции: анатомо-биомеханический подход. Спортивное здоровье. 2012 ноябрь;4(6):485-95. [Бесплатная статья PMC: PMC3497945] [PubMed: 24179587]
- 6.
Campbell JT. Травма задней части голени. Стопа лодыжки Clin. 2009 Декабрь; 14 (4): 761-71. [PubMed: 19857847]
- 7.
Квак Х.С., Ли К.Б., Хан Ю.М. Разрывы медиальной головки икроножной мышцы («теннисная нога»): клинический исход и компрессионный эффект. Клин Имиджинг. 2006 г., январь-февраль; 30(1):48-53.
 [В паблике: 16377485]
[В паблике: 16377485]- 8.
Грин Б., Пиццари Т. Травмы растяжения икроножных мышц в спорте: систематический обзор факторов риска травм. Бр Дж Спорт Мед. 2017 авг;51(16):1189-1194. [PubMed: 28259848]
- 9.
Миллар АП. Растяжение задней икроножной мускулатуры («теннисная нога»). Am J Sports Med. 1979 г., май-июнь; 7(3):172-4. [PubMed: 464171]
- 10.
Маккин К.А., Мэнсон Н.А., Станиш В.Д. Скелетно-мышечная травма у бегунов-мастеров. Клин Джей Спорт Мед. 2006 март; 16 (2): 149-54. [PubMed: 16603885]
- 11.
Марти Б., Вейдер Дж. П., Миндер К. Э., Абелин Т. Об эпидемиологии беговых травм. Исследование Гран-при Берна 1984 года. Am J Sports Med. 1988 г., май-июнь; 16(3):285-94. [PubMed: 3381988]
- 12.
Waterworth G, Wein S, Gorelik A, Rotstein AH. МРТ-оценка травм голени у игроков Австралийской футбольной лиги: выводы, влияющие на возвращение в игру. Скелетный радиол.
 2017 март; 46(3):343-350. [В паблике: 280]
2017 март; 46(3):343-350. [В паблике: 280]- 13.
Werner BC, Belkin NS, Kennelly S, Weiss L, Barnes RP, Potter HG, Warren RF, Rodeo SA. Острые травмы икроножно-камбаловидного комплекса у спортсменов Национальной футбольной лиги. Ортоп Джей Спорт Мед. 2017 Янв;5(1):2325967116680344. [Бесплатная статья PMC: PMC5298443] [PubMed: 28203595]
- 14.
Hägglund M, Waldén M, Ekstrand J. Факторы риска травм мышц нижних конечностей в профессиональном футболе: исследование травм УЕФА. Am J Sports Med. 2013 г., февраль; 41(2):327-35. [В паблике: 23263293]
- 15.
Orchard JW, Farhart P, Leopold C. Патология поясничного отдела позвоночника и травмы подколенного сухожилия и голени у спортсменов: есть ли связь? Бр Дж Спорт Мед. 2004 авг; 38 (4): 502-4; обсуждение 502-4. [Бесплатная статья PMC: PMC1724866] [PubMed: 15273195]
- 16.
Delgado GJ, Chung CB, Lektrakul N, Azocar P, Botte MJ, Coria D, Bosch E, Resnick D.
 Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]
Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]- 17.
Fields KB, Rigby MD. Мышечные травмы голени у бегунов. Представитель Curr Sports Med, сентябрь-октябрь 2016 г., 15(5):320-4. [PubMed: 27618240]
- 18.
Fahlström M, Jonsson P, Lorentzon R, Alfredson H. Хроническая боль в ахилловом сухожилии лечится эксцентрической тренировкой икроножных мышц. Knee Surg Sports Traumatol Artrosc. 2003 г., сен; 11 (5): 327–333. [PubMed: 12942235]
- 19.
Mafi N, Lorentzon R, Alfredson H. Превосходные краткосрочные результаты эксцентрической тренировки икроножных мышц по сравнению с концентрической тренировкой в рандомизированном проспективном многоцентровом исследовании пациентов с хроническим тендинозом ахиллова сухожилия. Knee Surg Sports Traumatol Artrosc. 2001;9(1):42-7. [PubMed: 11269583]
- 20.

Beyer R, Kongsgaard M, Hougs Kjær B, Øhlenschlæger T, Kjær M, Magnusson SP. Тяжелое медленное сопротивление в сравнении с эксцентрической тренировкой в качестве лечения тендинопатии ахиллова сухожилия: рандомизированное контролируемое исследование. Am J Sports Med. 2015 июль;43(7):1704-11. [PubMed: 26018970]
- 21.
Harmon KJ, Reeder MT, Udermann BE, Murray SR. Изолированный разрыв подошвенного сухожилия у легкоатлета средней школы. Клин Джей Спорт Мед. 2006 июль; 16 (4): 361-3. [В паблике: 16858224]
- 22.
Мэйфилд ГВ. Теносиновит подколенного сухожилия. Am J Sports Med. 1977 г., январь-февраль; 5(1):31-6. [PubMed: 848633]
- 23.
Baltopoulos P, Filippou DK, Sigala F. Синдром ущемления подколенной артерии: анатомический или функциональный синдром? Клин Джей Спорт Мед. 2004 Январь; 14(1):8-12. [PubMed: 14712160]
- 24.
Эдвардс П.Х., Райт М.Л., Хартман Дж.Ф. Практический подход к дифференциальной диагностике хронической боли в ногах у спортсменов.
 Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]
Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]- 25.
Йим Э.С., Фридберг Р.П. История болезни: тромбоз глубоких вен нижних конечностей после интенсивной тренировки икроножных мышц. Представитель Curr Sports Med, ноябрь-декабрь 2012 г.; 11 (6): 282-6. [PubMed: 23147014]
- 26.
Theiss JL, Fink ML, Gerber JP. Тромбоз глубоких вен у молодого марафонца. J Orthop Sports Phys Ther. 2011 Декабрь; 41 (12): 942-7. [PubMed: 22146368]
- 27.
Халлен А., Экстранд Дж. Возвращение к игре после мышечных травм у профессиональных футболистов. J Sports Sci. 2014;32(13):1229-36. [PubMed: 24784885]
- 28.
Обадина ET, Бланкенбейкер Д.Г., Дэвис К.В., Хайнер Дж.П. Ортопедический случай месяца: Оссифицированная масса голени у 32-летней женщины. Clin Orthop Relat Relat Res. 2012 май; 470(5):1522-6. [Бесплатная статья PMC: PMC3314742] [PubMed: 22359271]
Разрыв икроножной мышцы — StatPearls — NCBI Bookshelf
Continuing Education Activity
Травмы икроножной мышцы распространены как у спортсменов-любителей, так и у спортсменов-профессионалов. В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
Цели:
Опишите механизм повреждения разрывов икроножных мышц у спортсменов.
Опишите этапы диагностики разрывов икроножных мышц у спортсменов.
Кратко опишите лечение и возможные осложнения ухода за пациентами с разрывами икроножных мышц.
Определить важность улучшения координации помощи между межпрофессиональной командой для улучшения ухода за пациентами и восстановления пациентов с тяжелыми травмами икроножной мышцы.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Травмы голени довольно распространены среди спортсменов и затрагивают икроножную, камбаловидную, подколенную и подошвенную мышцы. Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Икроножная мышца является самой поверхностной и объемной мышцей задней части (заднего отдела) голени. Он имеет две головки (латеральную и медиальную), берущие начало от двух соответствующих мыщелков бедренной кости. Несколько волокон также берут начало от капсулы коленного сустава. Мышца прикрепляется к пяточной кости вместе с камбаловидной мышцей с помощью общего, длинного и толстого сухожилия, называемого пяточно-сухожильным или ахилловым сухожилием. Иногда камбаловидную мышцу вместе с двумя головками икроножных мышц рассматривают как единую мышцу и называют трехглавой мышцей голени.
Эта мышца, иннервируемая большеберцовым нервом и задней большеберцовой артерией, является главным подошвенным сгибателем голеностопного сустава. [2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
[2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
Этиология
Икроножная мышца является основной мышцей задней поверхности голени и выступает в качестве основного генератора энергии при беге и прыжках. Она состоит из быстрых и медленных мышечных волокон. Глубоко под икроножной мышцей лежит камбаловидная мышца, которая содержит в основном медленно сокращающиеся мышечные волокна, отвечающие за поддержание силы и выносливости при расширенном подошвенном сгибании. Подошвенная мышца, лежащая между двумя головками икроножной мышцы, обладает минимальной функциональной способностью, но, возможно, помогает при подошвенном сгибании и сгибании колена. Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Контактные движения, которые включают внезапную эксцентрическую силу, могут привести к разрыву икроножной мышцы, как это происходит во время быстрого отталкивания или прыжковых движений, когда положение голеностопного сустава быстро меняется с подошвенного сгибания на тыльное сгибание. Этот механизм часто встречается у теннисистов и называется «теннисной ногой», при которой быстрое изменение направления, например, при ответном ударе, может привести к медиальной травме икроножной мышцы.[9]
Эпидемиология
Повреждения икроножных мышц обычно возникают у плохо подготовленных спортсменов-мужчин среднего возраста. Они распространены в видах спорта, связанных со взрывными движениями нижних конечностей, таких как футбол, баскетбол, теннис и американский футбол. Они чаще встречаются у спортсменов, которые недостаточно разогреты или утомлены. Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Различные виды спорта могут иметь более высокую предрасположенность к определенным травмам икр. Австралийская футбольная лига по правилам обнаружила, что травма камбаловидной мышцы встречается чаще, чем травма икроножной мышцы, с 62% до 24% соответственно. Однако исследование американских футболистов показало, что процент травм икроножной мышцы (74%) выше, чем камбаловидной (15%).[12][13]
Другие риски, связанные с травмой голени, включают растяжение задней поверхности голени в анамнезе и пожилой возраст. История поясничной радикулопатии L5 также коррелирует с повышенным риском деформации икроножной мышцы у пожилых футболистов.
Анамнез и физикальное исследование
Разрыв икроножной мышцы может быть диагностирован клинически и включает повреждение проксимального отдела голени после внезапного толчка во время бега или прыжков. Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Результаты физикального обследования включают припухлость, экхимоз и очаговую болезненность мышц проксимального отдела голени. Разрывы могут проявляться пальпируемым дефектом мышцы. Пациенту будет трудно выполнять подъем на носки. Тест на сжатие Томпсона (используемый для оценки разрыва ахиллова сухожилия) будет отрицательным при нормальном подошвенном сгибании при сдавливании голени.[9]
Оценка
Визуализация обычно не требуется для диагностики травмы икроножной мышцы, но ультразвуковое исследование может быть полезно для оценки тяжести травмы и контроля за восстановлением. Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
МРТ является золотым стандартом для установления повреждений мягких тканей, но требуется только в том случае, если диагноз разрыва икроножной мышцы неясен.[13]
Лечение/управление
Начальное лечение включает отдых до тех пор, пока пациент не сможет ходить, не хромая. Ботинок для ходьбы может понадобиться для ходьбы, если боль сильная. Могут быть полезны подъемы пятки, которые уменьшают тыльное сгибание и растяжение. Пациент должен прикладывать лед на 20 минут четыре раза в день, чтобы уменьшить отек с помощью НПВП или ацетаминофена, чтобы облегчить боль. Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Тяжелые травмы, связанные с неспособностью ходить, поддаются лечению с помощью прогрессивного режима физиотерапии, адаптированного к индивидуальному уровню исходной функции и прогресса пациента. Клиницист должен оценить опухоль и гематому с помощью ультразвука и измерений икр в течение первой недели последующего визита; если он присутствует, пациенту следует продолжать обледенение и использование компрессионного рукава. Пациент может отказаться от костылей по мере переносимости и начать ходить несколько раз в день. Они могут начать подъемы на пятки и постепенно увеличивать количество подходов и повторений с безболезненной целью в 3 подхода по 15 повторений в день, как с согнутыми, так и с прямыми коленями. Пациенту следует продолжать использовать компрессионный рукав, подъемы пятки и прикладывать лед до тех пор, пока не исчезнет отек.[17]
Протокол Альфредсона включает в себя прогрессивную эксцентрическую программу опускания пятки и хорошо задокументирован для реабилитации после травмы ахиллова сухожилия. Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Пациент может начать легкий бег, если он может выполнить 15 подъемов на носки на пораженной ноге с минимальной болью и имеет нормальную походку. Легкий бег может прогрессировать при переносимости, и клиницист должен внимательно наблюдать за признаками нарушения походки. Пациент может увеличить время бега и дистанцию при последующем контрольном посещении, но это увеличение должно быть постепенным, с минимальным увеличением в неделю.
Не существует четкой цели или предельного значения, когда пациенту следует разрешить вернуться к полноценной игре. Эта прогрессия обычно является рекомендацией, когда пациент может без боли выполнить три подхода по 15 подъемов пятки как с согнутым коленом, так и с прямым коленом поврежденной ноги; и способность бегать в течение получаса без боли и нарушения походки. Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Дифференциальная диагностика
Для разрыва икроножной мышцы существует широкая дифференциальная диагностика неотложной и неотложной патологии. Другие мышечные травмы, связанные с икроножными мышцами, включают растяжение камбаловидной мышцы, растяжение подошвенной мышцы или подколенную тендинопатию. Штамм plantaris проявляется аналогично штамму икроножной мышцы, но обычно менее выражен, и боль локализуется более дистально в средней ахилловой области, а не в проксимальном отделе голени. Пациенты обычно имеют полный или почти полный диапазон движений без сильной боли и, как правило, имеют только легкие функциональные нарушения. УЗИ и МРТ могут помочь поставить окончательный диагноз.[16][21]
Растяжение камбаловидной мышцы обычно развивается в результате травмы, вызванной перенапряжением, вторичной по отношению к бегу на длинные дистанции, при котором пациенты отмечают генерализованную глубокую боль в икрах, которая усиливается при сгибании колена или тыльном сгибании лодыжки, например, при беге в гору. [6][16]
[6][16]
Подколенная тендинопатия обычно развивается у бегунов на короткие дистанции, у которых наблюдается боль в боковых отделах колена или в проксимальной задней части голени. Симптомы могут усугубляться или воспроизводиться при беге под уклон. При осмотре выявляется болезненность в месте начала подколенного сухожилия с латеральной стороны латерального мыщелка бедра.[22]
Защемление подколенной артерии проявляется симптомами перемежающейся хромоты во время интенсивных занятий, включающих повторяющиеся подошвенные и тыльные сгибания голеностопного сустава, которые улучшаются в покое. Пациент может подтвердить парестезии педалей или холодные ноги. При осмотре выявляется снижение пульса в дистальных отделах во время активного подошвенного или пассивного тыльного сгибания.[23][24]
Важно дифференцировать травму икроножной мышцы от тендинопатии или разрыва ахиллова сухожилия. Тендинопатия проявляется постепенно усиливающейся болью вдоль сухожилия на расстоянии примерно от 2 до 6 см от места прикрепления пяточной кости и связана с чрезмерным напряжением или повышенной активностью. Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Икроножная, подошвенная и камбаловидная мышцы — это мышцы поверхностного заднего отдела голени. Крайне важно исключить синдром острого компартмента (ОКС), который проявляется быстро усиливающейся болью в ногах. Чаще всего это связано с травмой, но может быть и нетравматическим. Физический осмотр включает в себя напряженные, болезненные мышечные компартменты с болью, несоразмерной осмотру. Подозрение на ОКС требует неотложной хирургической консультации.
Подозрение на ОКС требует неотложной хирургической консультации.
Другие скелетно-мышечные диагнозы, которые следует учитывать, включают синдром хронической нагрузки (CECS), мышечные судороги, связанные с физической нагрузкой, медиальный синдром напряжения большеберцовой кости и остеомиелит. CECS проявляется у бегунов усиливающейся, глубокой болью в определенной области голени или голени, часто двусторонней, начинается во время активности, заканчивается через 10–20 минут после прекращения активности и может быть связана с парестезиями голеностопного сустава и стопы. Физический осмотр часто доброкачественный. Диагноз может быть поставлен путем измерения внутрикамерного давления.
Скелетно-немышечные причины, которые следует учитывать, включают хромоту, тромбоз глубоких вен (ТГВ) и защемление периферических нервов. ТГВ проявляется усиливающейся болью и отеком голени без травм в анамнезе; однако в нескольких сообщениях о случаях ТГВ связывают с травмами голени. Пациенты с ТГВ имеют более генерализованный отек голени и отсутствие очаговой болезненности, обычно связанной с острым растяжением голени. [25][26]
[25][26]
Прогноз
Большинство травм икроножной мышцы заживают без осложнений, со средним временем заживления от нескольких недель до 3-4 месяцев. Полные разрывы или большие гематомы восстанавливаются дольше. Большинство игроков вернутся к полной активности, если будут соблюдать предписанные схемы физиотерапии.[27]
Осложнения
Возникающие осложнения возникают редко, но могут включать синдром острого компартмента или ТГВ. Неявные осложнения редко могут включать оссифицирующий миозит, атрофию голени и чаще легкую слабость голени. Некоторые пациенты отмечают хроническое напряжение в икроножных мышцах с резкими болями во время упражнений после выздоровления.[25][26][28]
Консультации
Разрыв икроножной мышцы редко требует хирургического лечения. При подозрении на компартмент-синдром необходима экстренная консультация ортопеда. Пациентам необходима консультация сосудистого хирурга при подозрении на защемление подколенной артерии.
Сдерживание и обучение пациентов
Обучение пациентов во время реабилитации жизненно важно для выздоровления. Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Улучшение результатов команды здравоохранения
Разрывы икроножных мышц могут привести к значительным функциональным нарушениям у спортсменов, если их не диагностировать и не лечить надлежащим образом. Важнейшее значение имеет межпрофессиональное общение и обучение пациентов. Состояние может быть распознано и вылечено несколькими клиницистами, включая врачей первичной медико-санитарной помощи, фельдшеров, практикующих медсестер, хирургов-ортопедов и физиотерапевтов. Важно исключить неотложные состояния, такие как синдром острого компартмента или тромбоз глубоких вен, и отличить травму от разрыва пяточного сухожилия. При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Отделения для ног, большеберцовая кость (голень), передний отдел, латеральный отдел, малоберцовая кость, глубокий задний отдел, фасция, закрывающая отсеки, поверхностный задний отдел. Предоставлена иллюстрация Бекки Палмер
Рисунок
Мышцы и структуры голени, полусухожильная, двуглавая, полуперепончатая, подколенная ямка, икроножная, камбаловидная, пяточное сухожилие, пяточная мышца. Предоставлено Grey’s Anatomy Plates
Рисунок
Анатомия задней части левой нижней конечности, латеральной лодыжки, пяточного сухожилия, медиальной лодыжки, камбаловидной мышцы, икроножной мышцы, подколенной ямки, двуглавой мышцы бедра, полуперепончатой мышцы, полусухожильной мышцы, подколенного сухожилия, ягодичной складки. Предоставлено Gray’s Anatomy Plates (подробнее…)
Предоставлено Gray’s Anatomy Plates (подробнее…)
Рисунок
На рисунке показано концентрическое сокращение трехглавой мышцы голени с выделением икроножной мышцы. Предоставлено Бруно Бордони, доктором философии
Ссылки
- 1.
Пак К.Б., Джу С.И., Пак Х., Ри И., Шин Дж.К., Абдель-Баки С.В., Ким Х.В. Архитектура мышечного комплекса трицепса голени у пациентов со спастической гемиплегией: влияние на ограниченную полезность теста Сильфвершельда. Дж. Клин Мед. 01; 8 (12) декабря 2019 г. [Бесплатная статья PMC: PMC6947161] [PubMed: 31805732]
- 2.
Родригес В., Рао М.К., Наяк С. Множественные головки икроножных мышц с двуперистым расположением волокон — клинически значимая вариация . J Clin Diagn Res. 2016 авг;10(8):AD01-2. [Бесплатная статья PMC: PMC5028478] [PubMed: 27656426]
- 3.
Honeine JL, Schieppati M, Gagey O, Do MC. Функциональная роль трехглавой мышцы голени при передвижении человека.
 ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]
ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]- 4.
Vieira TM, Minetto MA, Hodson-Tole EF, Botter A. Насколько медиальная икроножная мышца человека способствует крутящему моменту голеностопного сустава за пределами сагиттальной плоскости ? Hum Mov Sci. 2013 авг; 32 (4): 753-67. [Бесплатная статья PMC: PMC37
] [PubMed: 239
- ]
- 5.
Галло Р.А., Плакке М., Сильвис М.Л. Распространенные травмы ног у бегунов на длинные дистанции: анатомо-биомеханический подход. Спортивное здоровье. 2012 ноябрь;4(6):485-95. [Бесплатная статья PMC: PMC3497945] [PubMed: 24179587]
- 6.
Campbell JT. Травма задней части голени. Стопа лодыжки Clin. 2009 Декабрь; 14 (4): 761-71. [PubMed: 19857847]
- 7.
Квак Х.С., Ли К.Б., Хан Ю.М. Разрывы медиальной головки икроножной мышцы («теннисная нога»): клинический исход и компрессионный эффект. Клин Имиджинг. 2006 г., январь-февраль; 30(1):48-53.
 [В паблике: 16377485]
[В паблике: 16377485]- 8.
Грин Б., Пиццари Т. Травмы растяжения икроножных мышц в спорте: систематический обзор факторов риска травм. Бр Дж Спорт Мед. 2017 авг;51(16):1189-1194. [PubMed: 28259848]
- 9.
Миллар АП. Растяжение задней икроножной мускулатуры («теннисная нога»). Am J Sports Med. 1979 г., май-июнь; 7(3):172-4. [PubMed: 464171]
- 10.
Маккин К.А., Мэнсон Н.А., Станиш В.Д. Скелетно-мышечная травма у бегунов-мастеров. Клин Джей Спорт Мед. 2006 март; 16 (2): 149-54. [PubMed: 16603885]
- 11.
Марти Б., Вейдер Дж. П., Миндер К. Э., Абелин Т. Об эпидемиологии беговых травм. Исследование Гран-при Берна 1984 года. Am J Sports Med. 1988 г., май-июнь; 16(3):285-94. [PubMed: 3381988]
- 12.
Waterworth G, Wein S, Gorelik A, Rotstein AH. МРТ-оценка травм голени у игроков Австралийской футбольной лиги: выводы, влияющие на возвращение в игру. Скелетный радиол.
 2017 март; 46(3):343-350. [В паблике: 280]
2017 март; 46(3):343-350. [В паблике: 280]- 13.
Werner BC, Belkin NS, Kennelly S, Weiss L, Barnes RP, Potter HG, Warren RF, Rodeo SA. Острые травмы икроножно-камбаловидного комплекса у спортсменов Национальной футбольной лиги. Ортоп Джей Спорт Мед. 2017 Янв;5(1):2325967116680344. [Бесплатная статья PMC: PMC5298443] [PubMed: 28203595]
- 14.
Hägglund M, Waldén M, Ekstrand J. Факторы риска травм мышц нижних конечностей в профессиональном футболе: исследование травм УЕФА. Am J Sports Med. 2013 г., февраль; 41(2):327-35. [В паблике: 23263293]
- 15.
Orchard JW, Farhart P, Leopold C. Патология поясничного отдела позвоночника и травмы подколенного сухожилия и голени у спортсменов: есть ли связь? Бр Дж Спорт Мед. 2004 авг; 38 (4): 502-4; обсуждение 502-4. [Бесплатная статья PMC: PMC1724866] [PubMed: 15273195]
- 16.
Delgado GJ, Chung CB, Lektrakul N, Azocar P, Botte MJ, Coria D, Bosch E, Resnick D.
 Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]
Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]- 17.
Fields KB, Rigby MD. Мышечные травмы голени у бегунов. Представитель Curr Sports Med, сентябрь-октябрь 2016 г., 15(5):320-4. [PubMed: 27618240]
- 18.
Fahlström M, Jonsson P, Lorentzon R, Alfredson H. Хроническая боль в ахилловом сухожилии лечится эксцентрической тренировкой икроножных мышц. Knee Surg Sports Traumatol Artrosc. 2003 г., сен; 11 (5): 327–333. [PubMed: 12942235]
- 19.
Mafi N, Lorentzon R, Alfredson H. Превосходные краткосрочные результаты эксцентрической тренировки икроножных мышц по сравнению с концентрической тренировкой в рандомизированном проспективном многоцентровом исследовании пациентов с хроническим тендинозом ахиллова сухожилия. Knee Surg Sports Traumatol Artrosc. 2001;9(1):42-7. [PubMed: 11269583]
- 20.

Beyer R, Kongsgaard M, Hougs Kjær B, Øhlenschlæger T, Kjær M, Magnusson SP. Тяжелое медленное сопротивление в сравнении с эксцентрической тренировкой в качестве лечения тендинопатии ахиллова сухожилия: рандомизированное контролируемое исследование. Am J Sports Med. 2015 июль;43(7):1704-11. [PubMed: 26018970]
- 21.
Harmon KJ, Reeder MT, Udermann BE, Murray SR. Изолированный разрыв подошвенного сухожилия у легкоатлета средней школы. Клин Джей Спорт Мед. 2006 июль; 16 (4): 361-3. [В паблике: 16858224]
- 22.
Мэйфилд ГВ. Теносиновит подколенного сухожилия. Am J Sports Med. 1977 г., январь-февраль; 5(1):31-6. [PubMed: 848633]
- 23.
Baltopoulos P, Filippou DK, Sigala F. Синдром ущемления подколенной артерии: анатомический или функциональный синдром? Клин Джей Спорт Мед. 2004 Январь; 14(1):8-12. [PubMed: 14712160]
- 24.
Эдвардс П.Х., Райт М.Л., Хартман Дж.Ф. Практический подход к дифференциальной диагностике хронической боли в ногах у спортсменов.
 Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]
Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]- 25.
Йим Э.С., Фридберг Р.П. История болезни: тромбоз глубоких вен нижних конечностей после интенсивной тренировки икроножных мышц. Представитель Curr Sports Med, ноябрь-декабрь 2012 г.; 11 (6): 282-6. [PubMed: 23147014]
- 26.
Theiss JL, Fink ML, Gerber JP. Тромбоз глубоких вен у молодого марафонца. J Orthop Sports Phys Ther. 2011 Декабрь; 41 (12): 942-7. [PubMed: 22146368]
- 27.
Халлен А., Экстранд Дж. Возвращение к игре после мышечных травм у профессиональных футболистов. J Sports Sci. 2014;32(13):1229-36. [PubMed: 24784885]
- 28.
Обадина ET, Бланкенбейкер Д.Г., Дэвис К.В., Хайнер Дж.П. Ортопедический случай месяца: Оссифицированная масса голени у 32-летней женщины. Clin Orthop Relat Relat Res. 2012 май; 470(5):1522-6. [Бесплатная статья PMC: PMC3314742] [PubMed: 22359271]
Разрыв икроножной мышцы — StatPearls — NCBI Bookshelf
Continuing Education Activity
Травмы икроножной мышцы распространены как у спортсменов-любителей, так и у спортсменов-профессионалов. В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
Цели:
Опишите механизм повреждения разрывов икроножных мышц у спортсменов.
Опишите этапы диагностики разрывов икроножных мышц у спортсменов.
Кратко опишите лечение и возможные осложнения ухода за пациентами с разрывами икроножных мышц.
Определить важность улучшения координации помощи между межпрофессиональной командой для улучшения ухода за пациентами и восстановления пациентов с тяжелыми травмами икроножной мышцы.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Травмы голени довольно распространены среди спортсменов и затрагивают икроножную, камбаловидную, подколенную и подошвенную мышцы. Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Икроножная мышца является самой поверхностной и объемной мышцей задней части (заднего отдела) голени. Он имеет две головки (латеральную и медиальную), берущие начало от двух соответствующих мыщелков бедренной кости. Несколько волокон также берут начало от капсулы коленного сустава. Мышца прикрепляется к пяточной кости вместе с камбаловидной мышцей с помощью общего, длинного и толстого сухожилия, называемого пяточно-сухожильным или ахилловым сухожилием. Иногда камбаловидную мышцу вместе с двумя головками икроножных мышц рассматривают как единую мышцу и называют трехглавой мышцей голени.
Эта мышца, иннервируемая большеберцовым нервом и задней большеберцовой артерией, является главным подошвенным сгибателем голеностопного сустава. [2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
[2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
Этиология
Икроножная мышца является основной мышцей задней поверхности голени и выступает в качестве основного генератора энергии при беге и прыжках. Она состоит из быстрых и медленных мышечных волокон. Глубоко под икроножной мышцей лежит камбаловидная мышца, которая содержит в основном медленно сокращающиеся мышечные волокна, отвечающие за поддержание силы и выносливости при расширенном подошвенном сгибании. Подошвенная мышца, лежащая между двумя головками икроножной мышцы, обладает минимальной функциональной способностью, но, возможно, помогает при подошвенном сгибании и сгибании колена. Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Контактные движения, которые включают внезапную эксцентрическую силу, могут привести к разрыву икроножной мышцы, как это происходит во время быстрого отталкивания или прыжковых движений, когда положение голеностопного сустава быстро меняется с подошвенного сгибания на тыльное сгибание. Этот механизм часто встречается у теннисистов и называется «теннисной ногой», при которой быстрое изменение направления, например, при ответном ударе, может привести к медиальной травме икроножной мышцы.[9]
Эпидемиология
Повреждения икроножных мышц обычно возникают у плохо подготовленных спортсменов-мужчин среднего возраста. Они распространены в видах спорта, связанных со взрывными движениями нижних конечностей, таких как футбол, баскетбол, теннис и американский футбол. Они чаще встречаются у спортсменов, которые недостаточно разогреты или утомлены. Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Различные виды спорта могут иметь более высокую предрасположенность к определенным травмам икр. Австралийская футбольная лига по правилам обнаружила, что травма камбаловидной мышцы встречается чаще, чем травма икроножной мышцы, с 62% до 24% соответственно. Однако исследование американских футболистов показало, что процент травм икроножной мышцы (74%) выше, чем камбаловидной (15%).[12][13]
Другие риски, связанные с травмой голени, включают растяжение задней поверхности голени в анамнезе и пожилой возраст. История поясничной радикулопатии L5 также коррелирует с повышенным риском деформации икроножной мышцы у пожилых футболистов.
Анамнез и физикальное исследование
Разрыв икроножной мышцы может быть диагностирован клинически и включает повреждение проксимального отдела голени после внезапного толчка во время бега или прыжков. Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Результаты физикального обследования включают припухлость, экхимоз и очаговую болезненность мышц проксимального отдела голени. Разрывы могут проявляться пальпируемым дефектом мышцы. Пациенту будет трудно выполнять подъем на носки. Тест на сжатие Томпсона (используемый для оценки разрыва ахиллова сухожилия) будет отрицательным при нормальном подошвенном сгибании при сдавливании голени.[9]
Оценка
Визуализация обычно не требуется для диагностики травмы икроножной мышцы, но ультразвуковое исследование может быть полезно для оценки тяжести травмы и контроля за восстановлением. Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
МРТ является золотым стандартом для установления повреждений мягких тканей, но требуется только в том случае, если диагноз разрыва икроножной мышцы неясен.[13]
Лечение/управление
Начальное лечение включает отдых до тех пор, пока пациент не сможет ходить, не хромая. Ботинок для ходьбы может понадобиться для ходьбы, если боль сильная. Могут быть полезны подъемы пятки, которые уменьшают тыльное сгибание и растяжение. Пациент должен прикладывать лед на 20 минут четыре раза в день, чтобы уменьшить отек с помощью НПВП или ацетаминофена, чтобы облегчить боль. Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Тяжелые травмы, связанные с неспособностью ходить, поддаются лечению с помощью прогрессивного режима физиотерапии, адаптированного к индивидуальному уровню исходной функции и прогресса пациента. Клиницист должен оценить опухоль и гематому с помощью ультразвука и измерений икр в течение первой недели последующего визита; если он присутствует, пациенту следует продолжать обледенение и использование компрессионного рукава. Пациент может отказаться от костылей по мере переносимости и начать ходить несколько раз в день. Они могут начать подъемы на пятки и постепенно увеличивать количество подходов и повторений с безболезненной целью в 3 подхода по 15 повторений в день, как с согнутыми, так и с прямыми коленями. Пациенту следует продолжать использовать компрессионный рукав, подъемы пятки и прикладывать лед до тех пор, пока не исчезнет отек.[17]
Протокол Альфредсона включает в себя прогрессивную эксцентрическую программу опускания пятки и хорошо задокументирован для реабилитации после травмы ахиллова сухожилия. Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Пациент может начать легкий бег, если он может выполнить 15 подъемов на носки на пораженной ноге с минимальной болью и имеет нормальную походку. Легкий бег может прогрессировать при переносимости, и клиницист должен внимательно наблюдать за признаками нарушения походки. Пациент может увеличить время бега и дистанцию при последующем контрольном посещении, но это увеличение должно быть постепенным, с минимальным увеличением в неделю.
Не существует четкой цели или предельного значения, когда пациенту следует разрешить вернуться к полноценной игре. Эта прогрессия обычно является рекомендацией, когда пациент может без боли выполнить три подхода по 15 подъемов пятки как с согнутым коленом, так и с прямым коленом поврежденной ноги; и способность бегать в течение получаса без боли и нарушения походки. Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Дифференциальная диагностика
Для разрыва икроножной мышцы существует широкая дифференциальная диагностика неотложной и неотложной патологии. Другие мышечные травмы, связанные с икроножными мышцами, включают растяжение камбаловидной мышцы, растяжение подошвенной мышцы или подколенную тендинопатию. Штамм plantaris проявляется аналогично штамму икроножной мышцы, но обычно менее выражен, и боль локализуется более дистально в средней ахилловой области, а не в проксимальном отделе голени. Пациенты обычно имеют полный или почти полный диапазон движений без сильной боли и, как правило, имеют только легкие функциональные нарушения. УЗИ и МРТ могут помочь поставить окончательный диагноз.[16][21]
Растяжение камбаловидной мышцы обычно развивается в результате травмы, вызванной перенапряжением, вторичной по отношению к бегу на длинные дистанции, при котором пациенты отмечают генерализованную глубокую боль в икрах, которая усиливается при сгибании колена или тыльном сгибании лодыжки, например, при беге в гору. [6][16]
[6][16]
Подколенная тендинопатия обычно развивается у бегунов на короткие дистанции, у которых наблюдается боль в боковых отделах колена или в проксимальной задней части голени. Симптомы могут усугубляться или воспроизводиться при беге под уклон. При осмотре выявляется болезненность в месте начала подколенного сухожилия с латеральной стороны латерального мыщелка бедра.[22]
Защемление подколенной артерии проявляется симптомами перемежающейся хромоты во время интенсивных занятий, включающих повторяющиеся подошвенные и тыльные сгибания голеностопного сустава, которые улучшаются в покое. Пациент может подтвердить парестезии педалей или холодные ноги. При осмотре выявляется снижение пульса в дистальных отделах во время активного подошвенного или пассивного тыльного сгибания.[23][24]
Важно дифференцировать травму икроножной мышцы от тендинопатии или разрыва ахиллова сухожилия. Тендинопатия проявляется постепенно усиливающейся болью вдоль сухожилия на расстоянии примерно от 2 до 6 см от места прикрепления пяточной кости и связана с чрезмерным напряжением или повышенной активностью. Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Икроножная, подошвенная и камбаловидная мышцы — это мышцы поверхностного заднего отдела голени. Крайне важно исключить синдром острого компартмента (ОКС), который проявляется быстро усиливающейся болью в ногах. Чаще всего это связано с травмой, но может быть и нетравматическим. Физический осмотр включает в себя напряженные, болезненные мышечные компартменты с болью, несоразмерной осмотру. Подозрение на ОКС требует неотложной хирургической консультации.
Подозрение на ОКС требует неотложной хирургической консультации.
Другие скелетно-мышечные диагнозы, которые следует учитывать, включают синдром хронической нагрузки (CECS), мышечные судороги, связанные с физической нагрузкой, медиальный синдром напряжения большеберцовой кости и остеомиелит. CECS проявляется у бегунов усиливающейся, глубокой болью в определенной области голени или голени, часто двусторонней, начинается во время активности, заканчивается через 10–20 минут после прекращения активности и может быть связана с парестезиями голеностопного сустава и стопы. Физический осмотр часто доброкачественный. Диагноз может быть поставлен путем измерения внутрикамерного давления.
Скелетно-немышечные причины, которые следует учитывать, включают хромоту, тромбоз глубоких вен (ТГВ) и защемление периферических нервов. ТГВ проявляется усиливающейся болью и отеком голени без травм в анамнезе; однако в нескольких сообщениях о случаях ТГВ связывают с травмами голени. Пациенты с ТГВ имеют более генерализованный отек голени и отсутствие очаговой болезненности, обычно связанной с острым растяжением голени. [25][26]
[25][26]
Прогноз
Большинство травм икроножной мышцы заживают без осложнений, со средним временем заживления от нескольких недель до 3-4 месяцев. Полные разрывы или большие гематомы восстанавливаются дольше. Большинство игроков вернутся к полной активности, если будут соблюдать предписанные схемы физиотерапии.[27]
Осложнения
Возникающие осложнения возникают редко, но могут включать синдром острого компартмента или ТГВ. Неявные осложнения редко могут включать оссифицирующий миозит, атрофию голени и чаще легкую слабость голени. Некоторые пациенты отмечают хроническое напряжение в икроножных мышцах с резкими болями во время упражнений после выздоровления.[25][26][28]
Консультации
Разрыв икроножной мышцы редко требует хирургического лечения. При подозрении на компартмент-синдром необходима экстренная консультация ортопеда. Пациентам необходима консультация сосудистого хирурга при подозрении на защемление подколенной артерии.
Сдерживание и обучение пациентов
Обучение пациентов во время реабилитации жизненно важно для выздоровления. Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Улучшение результатов команды здравоохранения
Разрывы икроножных мышц могут привести к значительным функциональным нарушениям у спортсменов, если их не диагностировать и не лечить надлежащим образом. Важнейшее значение имеет межпрофессиональное общение и обучение пациентов. Состояние может быть распознано и вылечено несколькими клиницистами, включая врачей первичной медико-санитарной помощи, фельдшеров, практикующих медсестер, хирургов-ортопедов и физиотерапевтов. Важно исключить неотложные состояния, такие как синдром острого компартмента или тромбоз глубоких вен, и отличить травму от разрыва пяточного сухожилия. При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Отделения для ног, большеберцовая кость (голень), передний отдел, латеральный отдел, малоберцовая кость, глубокий задний отдел, фасция, закрывающая отсеки, поверхностный задний отдел. Предоставлена иллюстрация Бекки Палмер
Рисунок
Мышцы и структуры голени, полусухожильная, двуглавая, полуперепончатая, подколенная ямка, икроножная, камбаловидная, пяточное сухожилие, пяточная мышца. Предоставлено Grey’s Anatomy Plates
Рисунок
Анатомия задней части левой нижней конечности, латеральной лодыжки, пяточного сухожилия, медиальной лодыжки, камбаловидной мышцы, икроножной мышцы, подколенной ямки, двуглавой мышцы бедра, полуперепончатой мышцы, полусухожильной мышцы, подколенного сухожилия, ягодичной складки. Предоставлено Gray’s Anatomy Plates (подробнее…)
Предоставлено Gray’s Anatomy Plates (подробнее…)
Рисунок
На рисунке показано концентрическое сокращение трехглавой мышцы голени с выделением икроножной мышцы. Предоставлено Бруно Бордони, доктором философии
Ссылки
- 1.
Пак К.Б., Джу С.И., Пак Х., Ри И., Шин Дж.К., Абдель-Баки С.В., Ким Х.В. Архитектура мышечного комплекса трицепса голени у пациентов со спастической гемиплегией: влияние на ограниченную полезность теста Сильфвершельда. Дж. Клин Мед. 01; 8 (12) декабря 2019 г. [Бесплатная статья PMC: PMC6947161] [PubMed: 31805732]
- 2.
Родригес В., Рао М.К., Наяк С. Множественные головки икроножных мышц с двуперистым расположением волокон — клинически значимая вариация . J Clin Diagn Res. 2016 авг;10(8):AD01-2. [Бесплатная статья PMC: PMC5028478] [PubMed: 27656426]
- 3.
Honeine JL, Schieppati M, Gagey O, Do MC. Функциональная роль трехглавой мышцы голени при передвижении человека.
 ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]
ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]- 4.
Vieira TM, Minetto MA, Hodson-Tole EF, Botter A. Насколько медиальная икроножная мышца человека способствует крутящему моменту голеностопного сустава за пределами сагиттальной плоскости ? Hum Mov Sci. 2013 авг; 32 (4): 753-67. [Бесплатная статья PMC: PMC37
] [PubMed: 239
- ]
- 5.
Галло Р.А., Плакке М., Сильвис М.Л. Распространенные травмы ног у бегунов на длинные дистанции: анатомо-биомеханический подход. Спортивное здоровье. 2012 ноябрь;4(6):485-95. [Бесплатная статья PMC: PMC3497945] [PubMed: 24179587]
- 6.
Campbell JT. Травма задней части голени. Стопа лодыжки Clin. 2009 Декабрь; 14 (4): 761-71. [PubMed: 19857847]
- 7.
Квак Х.С., Ли К.Б., Хан Ю.М. Разрывы медиальной головки икроножной мышцы («теннисная нога»): клинический исход и компрессионный эффект. Клин Имиджинг. 2006 г., январь-февраль; 30(1):48-53.
 [В паблике: 16377485]
[В паблике: 16377485]- 8.
Грин Б., Пиццари Т. Травмы растяжения икроножных мышц в спорте: систематический обзор факторов риска травм. Бр Дж Спорт Мед. 2017 авг;51(16):1189-1194. [PubMed: 28259848]
- 9.
Миллар АП. Растяжение задней икроножной мускулатуры («теннисная нога»). Am J Sports Med. 1979 г., май-июнь; 7(3):172-4. [PubMed: 464171]
- 10.
Маккин К.А., Мэнсон Н.А., Станиш В.Д. Скелетно-мышечная травма у бегунов-мастеров. Клин Джей Спорт Мед. 2006 март; 16 (2): 149-54. [PubMed: 16603885]
- 11.
Марти Б., Вейдер Дж. П., Миндер К. Э., Абелин Т. Об эпидемиологии беговых травм. Исследование Гран-при Берна 1984 года. Am J Sports Med. 1988 г., май-июнь; 16(3):285-94. [PubMed: 3381988]
- 12.
Waterworth G, Wein S, Gorelik A, Rotstein AH. МРТ-оценка травм голени у игроков Австралийской футбольной лиги: выводы, влияющие на возвращение в игру. Скелетный радиол.
 2017 март; 46(3):343-350. [В паблике: 280]
2017 март; 46(3):343-350. [В паблике: 280]- 13.
Werner BC, Belkin NS, Kennelly S, Weiss L, Barnes RP, Potter HG, Warren RF, Rodeo SA. Острые травмы икроножно-камбаловидного комплекса у спортсменов Национальной футбольной лиги. Ортоп Джей Спорт Мед. 2017 Янв;5(1):2325967116680344. [Бесплатная статья PMC: PMC5298443] [PubMed: 28203595]
- 14.
Hägglund M, Waldén M, Ekstrand J. Факторы риска травм мышц нижних конечностей в профессиональном футболе: исследование травм УЕФА. Am J Sports Med. 2013 г., февраль; 41(2):327-35. [В паблике: 23263293]
- 15.
Orchard JW, Farhart P, Leopold C. Патология поясничного отдела позвоночника и травмы подколенного сухожилия и голени у спортсменов: есть ли связь? Бр Дж Спорт Мед. 2004 авг; 38 (4): 502-4; обсуждение 502-4. [Бесплатная статья PMC: PMC1724866] [PubMed: 15273195]
- 16.
Delgado GJ, Chung CB, Lektrakul N, Azocar P, Botte MJ, Coria D, Bosch E, Resnick D.
 Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]
Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]- 17.
Fields KB, Rigby MD. Мышечные травмы голени у бегунов. Представитель Curr Sports Med, сентябрь-октябрь 2016 г., 15(5):320-4. [PubMed: 27618240]
- 18.
Fahlström M, Jonsson P, Lorentzon R, Alfredson H. Хроническая боль в ахилловом сухожилии лечится эксцентрической тренировкой икроножных мышц. Knee Surg Sports Traumatol Artrosc. 2003 г., сен; 11 (5): 327–333. [PubMed: 12942235]
- 19.
Mafi N, Lorentzon R, Alfredson H. Превосходные краткосрочные результаты эксцентрической тренировки икроножных мышц по сравнению с концентрической тренировкой в рандомизированном проспективном многоцентровом исследовании пациентов с хроническим тендинозом ахиллова сухожилия. Knee Surg Sports Traumatol Artrosc. 2001;9(1):42-7. [PubMed: 11269583]
- 20.

Beyer R, Kongsgaard M, Hougs Kjær B, Øhlenschlæger T, Kjær M, Magnusson SP. Тяжелое медленное сопротивление в сравнении с эксцентрической тренировкой в качестве лечения тендинопатии ахиллова сухожилия: рандомизированное контролируемое исследование. Am J Sports Med. 2015 июль;43(7):1704-11. [PubMed: 26018970]
- 21.
Harmon KJ, Reeder MT, Udermann BE, Murray SR. Изолированный разрыв подошвенного сухожилия у легкоатлета средней школы. Клин Джей Спорт Мед. 2006 июль; 16 (4): 361-3. [В паблике: 16858224]
- 22.
Мэйфилд ГВ. Теносиновит подколенного сухожилия. Am J Sports Med. 1977 г., январь-февраль; 5(1):31-6. [PubMed: 848633]
- 23.
Baltopoulos P, Filippou DK, Sigala F. Синдром ущемления подколенной артерии: анатомический или функциональный синдром? Клин Джей Спорт Мед. 2004 Январь; 14(1):8-12. [PubMed: 14712160]
- 24.
Эдвардс П.Х., Райт М.Л., Хартман Дж.Ф. Практический подход к дифференциальной диагностике хронической боли в ногах у спортсменов.
 Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]
Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]- 25.
Йим Э.С., Фридберг Р.П. История болезни: тромбоз глубоких вен нижних конечностей после интенсивной тренировки икроножных мышц. Представитель Curr Sports Med, ноябрь-декабрь 2012 г.; 11 (6): 282-6. [PubMed: 23147014]
- 26.
Theiss JL, Fink ML, Gerber JP. Тромбоз глубоких вен у молодого марафонца. J Orthop Sports Phys Ther. 2011 Декабрь; 41 (12): 942-7. [PubMed: 22146368]
- 27.
Халлен А., Экстранд Дж. Возвращение к игре после мышечных травм у профессиональных футболистов. J Sports Sci. 2014;32(13):1229-36. [PubMed: 24784885]
- 28.
Обадина ET, Бланкенбейкер Д.Г., Дэвис К.В., Хайнер Дж.П. Ортопедический случай месяца: Оссифицированная масса голени у 32-летней женщины. Clin Orthop Relat Relat Res. 2012 май; 470(5):1522-6. [Бесплатная статья PMC: PMC3314742] [PubMed: 22359271]
Разрыв икроножной мышцы — StatPearls — NCBI Bookshelf
Continuing Education Activity
Травмы икроножной мышцы распространены как у спортсменов-любителей, так и у спортсменов-профессионалов. В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
В этом упражнении описывается оценка, лечение и лечение травм икроножной мышцы. В нем подчеркивается роль межпрофессиональной медицинской бригады в уходе за этими пациентами для улучшения результатов лечения и выздоровления пациентов.
Цели:
Опишите механизм повреждения разрывов икроножных мышц у спортсменов.
Опишите этапы диагностики разрывов икроножных мышц у спортсменов.
Кратко опишите лечение и возможные осложнения ухода за пациентами с разрывами икроножных мышц.
Определить важность улучшения координации помощи между межпрофессиональной командой для улучшения ухода за пациентами и восстановления пациентов с тяжелыми травмами икроножной мышцы.
Получите доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Травмы голени довольно распространены среди спортсменов и затрагивают икроножную, камбаловидную, подколенную и подошвенную мышцы. Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Разрыв икроножной мышцы может привести к сильной боли, хромоте и отеку задней части голени, а также к существенным функциональным нарушениям. Правильная диагностика этой травмы от других травм в этой анатомической области голени имеет важное значение для эффективного лечения и восстановления спортсменов.
Икроножная мышца является самой поверхностной и объемной мышцей задней части (заднего отдела) голени. Он имеет две головки (латеральную и медиальную), берущие начало от двух соответствующих мыщелков бедренной кости. Несколько волокон также берут начало от капсулы коленного сустава. Мышца прикрепляется к пяточной кости вместе с камбаловидной мышцей с помощью общего, длинного и толстого сухожилия, называемого пяточно-сухожильным или ахилловым сухожилием. Иногда камбаловидную мышцу вместе с двумя головками икроножных мышц рассматривают как единую мышцу и называют трехглавой мышцей голени.
Эта мышца, иннервируемая большеберцовым нервом и задней большеберцовой артерией, является главным подошвенным сгибателем голеностопного сустава. [2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
[2] Считалось также, что он способствует развитию движущей силы во время ходьбы. Но недавние исследования ясно показывают, что трехглавая мышца голени не помогает в движении, а только поддерживает тело во время ходьбы и предотвращает падение.[3] Медиальная головка является более крупной, а также мускулистой головкой, и было установлено, что она вносит больший вклад в скручивание голеностопного сустава, чем ее аналог в сагиттальной плоскости.
Этиология
Икроножная мышца является основной мышцей задней поверхности голени и выступает в качестве основного генератора энергии при беге и прыжках. Она состоит из быстрых и медленных мышечных волокон. Глубоко под икроножной мышцей лежит камбаловидная мышца, которая содержит в основном медленно сокращающиеся мышечные волокна, отвечающие за поддержание силы и выносливости при расширенном подошвенном сгибании. Подошвенная мышца, лежащая между двумя головками икроножной мышцы, обладает минимальной функциональной способностью, но, возможно, помогает при подошвенном сгибании и сгибании колена. Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Функция подколенной мышцы заключается в вращении голени внутрь по отношению к бедренной кости и препятствовании наружному вращению голени.[5][6][7][8]
Контактные движения, которые включают внезапную эксцентрическую силу, могут привести к разрыву икроножной мышцы, как это происходит во время быстрого отталкивания или прыжковых движений, когда положение голеностопного сустава быстро меняется с подошвенного сгибания на тыльное сгибание. Этот механизм часто встречается у теннисистов и называется «теннисной ногой», при которой быстрое изменение направления, например, при ответном ударе, может привести к медиальной травме икроножной мышцы.[9]
Эпидемиология
Повреждения икроножных мышц обычно возникают у плохо подготовленных спортсменов-мужчин среднего возраста. Они распространены в видах спорта, связанных со взрывными движениями нижних конечностей, таких как футбол, баскетбол, теннис и американский футбол. Они чаще встречаются у спортсменов, которые недостаточно разогреты или утомлены. Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Большинство травм происходит в мышечно-сухожильном соединении медиальной головки икроножной мышцы или апоневроза между медиальной икроножной и камбаловидной мышцами. Меньшая доля травм приходится на латеральную головку икроножной мышцы.[5][6][10][11]
Различные виды спорта могут иметь более высокую предрасположенность к определенным травмам икр. Австралийская футбольная лига по правилам обнаружила, что травма камбаловидной мышцы встречается чаще, чем травма икроножной мышцы, с 62% до 24% соответственно. Однако исследование американских футболистов показало, что процент травм икроножной мышцы (74%) выше, чем камбаловидной (15%).[12][13]
Другие риски, связанные с травмой голени, включают растяжение задней поверхности голени в анамнезе и пожилой возраст. История поясничной радикулопатии L5 также коррелирует с повышенным риском деформации икроножной мышцы у пожилых футболистов.
Анамнез и физикальное исследование
Разрыв икроножной мышцы может быть диагностирован клинически и включает повреждение проксимального отдела голени после внезапного толчка во время бега или прыжков. Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Пациенты описывают симптомы, включающие ощущение слезотечения или хлопки с болью в области голени. Пациенты одобряют трудности с переносом веса и предпочитают ходить на носочках, чтобы свести к минимуму дискомфорт. Пациенты жалуются на слабость в икроножных мышцах, усиление боли при активном подошвенном сгибании или пассивном тыльном сгибании голеностопного сустава, а также усиление мышечных спазмов.[6][16]
Результаты физикального обследования включают припухлость, экхимоз и очаговую болезненность мышц проксимального отдела голени. Разрывы могут проявляться пальпируемым дефектом мышцы. Пациенту будет трудно выполнять подъем на носки. Тест на сжатие Томпсона (используемый для оценки разрыва ахиллова сухожилия) будет отрицательным при нормальном подошвенном сгибании при сдавливании голени.[9]
Оценка
Визуализация обычно не требуется для диагностики травмы икроножной мышцы, но ультразвуковое исследование может быть полезно для оценки тяжести травмы и контроля за восстановлением. Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
Ультразвук может показать разрыв мышечных волокон в мышечно-сухожильном соединении с гематомой или скоплением жидкости. Скопление жидкости выглядит черным и может присутствовать между камбаловидной мышцей и медиальной головкой икроножной мышцы. Жидкость может увеличиваться в первую неделю после первоначальной травмы, и УЗИ можно повторить при последующих посещениях после травмы, чтобы оценить заживление и если отек не проходит, как ожидалось.
МРТ является золотым стандартом для установления повреждений мягких тканей, но требуется только в том случае, если диагноз разрыва икроножной мышцы неясен.[13]
Лечение/управление
Начальное лечение включает отдых до тех пор, пока пациент не сможет ходить, не хромая. Ботинок для ходьбы может понадобиться для ходьбы, если боль сильная. Могут быть полезны подъемы пятки, которые уменьшают тыльное сгибание и растяжение. Пациент должен прикладывать лед на 20 минут четыре раза в день, чтобы уменьшить отек с помощью НПВП или ацетаминофена, чтобы облегчить боль. Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Компрессионные рукава, давление которых достигает 20–30 мм рт. ст., могут помочь уменьшить образование гематом и ускорить выздоровление.[17]
Тяжелые травмы, связанные с неспособностью ходить, поддаются лечению с помощью прогрессивного режима физиотерапии, адаптированного к индивидуальному уровню исходной функции и прогресса пациента. Клиницист должен оценить опухоль и гематому с помощью ультразвука и измерений икр в течение первой недели последующего визита; если он присутствует, пациенту следует продолжать обледенение и использование компрессионного рукава. Пациент может отказаться от костылей по мере переносимости и начать ходить несколько раз в день. Они могут начать подъемы на пятки и постепенно увеличивать количество подходов и повторений с безболезненной целью в 3 подхода по 15 повторений в день, как с согнутыми, так и с прямыми коленями. Пациенту следует продолжать использовать компрессионный рукав, подъемы пятки и прикладывать лед до тех пор, пока не исчезнет отек.[17]
Протокол Альфредсона включает в себя прогрессивную эксцентрическую программу опускания пятки и хорошо задокументирован для реабилитации после травмы ахиллова сухожилия. Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Этот протокол также может быть вариантом для травм икроножной мышцы, когда икроножная мышца и ахиллово сухожилие работают вместе как часть одного и того же мышечно-сухожильного комплекса.
Пациент может начать легкий бег, если он может выполнить 15 подъемов на носки на пораженной ноге с минимальной болью и имеет нормальную походку. Легкий бег может прогрессировать при переносимости, и клиницист должен внимательно наблюдать за признаками нарушения походки. Пациент может увеличить время бега и дистанцию при последующем контрольном посещении, но это увеличение должно быть постепенным, с минимальным увеличением в неделю.
Не существует четкой цели или предельного значения, когда пациенту следует разрешить вернуться к полноценной игре. Эта прогрессия обычно является рекомендацией, когда пациент может без боли выполнить три подхода по 15 подъемов пятки как с согнутым коленом, так и с прямым коленом поврежденной ноги; и способность бегать в течение получаса без боли и нарушения походки. Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Пациент может ожидать полного выздоровления через 3–4 месяца и должен продолжать носить компрессионные рукава и подъемы пятки в течение нескольких месяцев после возвращения к полноценной игре, после чего он может отказаться от использования самостоятельно [5, 6, 7]. [17]
Дифференциальная диагностика
Для разрыва икроножной мышцы существует широкая дифференциальная диагностика неотложной и неотложной патологии. Другие мышечные травмы, связанные с икроножными мышцами, включают растяжение камбаловидной мышцы, растяжение подошвенной мышцы или подколенную тендинопатию. Штамм plantaris проявляется аналогично штамму икроножной мышцы, но обычно менее выражен, и боль локализуется более дистально в средней ахилловой области, а не в проксимальном отделе голени. Пациенты обычно имеют полный или почти полный диапазон движений без сильной боли и, как правило, имеют только легкие функциональные нарушения. УЗИ и МРТ могут помочь поставить окончательный диагноз.[16][21]
Растяжение камбаловидной мышцы обычно развивается в результате травмы, вызванной перенапряжением, вторичной по отношению к бегу на длинные дистанции, при котором пациенты отмечают генерализованную глубокую боль в икрах, которая усиливается при сгибании колена или тыльном сгибании лодыжки, например, при беге в гору. [6][16]
[6][16]
Подколенная тендинопатия обычно развивается у бегунов на короткие дистанции, у которых наблюдается боль в боковых отделах колена или в проксимальной задней части голени. Симптомы могут усугубляться или воспроизводиться при беге под уклон. При осмотре выявляется болезненность в месте начала подколенного сухожилия с латеральной стороны латерального мыщелка бедра.[22]
Защемление подколенной артерии проявляется симптомами перемежающейся хромоты во время интенсивных занятий, включающих повторяющиеся подошвенные и тыльные сгибания голеностопного сустава, которые улучшаются в покое. Пациент может подтвердить парестезии педалей или холодные ноги. При осмотре выявляется снижение пульса в дистальных отделах во время активного подошвенного или пассивного тыльного сгибания.[23][24]
Важно дифференцировать травму икроножной мышцы от тендинопатии или разрыва ахиллова сухожилия. Тендинопатия проявляется постепенно усиливающейся болью вдоль сухожилия на расстоянии примерно от 2 до 6 см от места прикрепления пяточной кости и связана с чрезмерным напряжением или повышенной активностью. Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Разрыв сухожилия довольно часто встречается у взрослых среднего возраста во время внезапной смены направления деятельности, такой как теннис, прыжки или бег на короткие дистанции. Пациенты часто слышат «хлопок», а физикальное обследование выявляет пальпируемый дефект. Пациенты с полными разрывами, как правило, не могут полностью сгибать стопу, но могут делать это частично с использованием вспомогательных мышц. Положительный сдавливающий тест Томпсона (потеря подошвенного сгибания при сдавливании голени) может быть полезен для диагностики полного разрыва. УЗИ или МРТ также являются вариантами, если диагноз все еще неясен.
Икроножная, подошвенная и камбаловидная мышцы — это мышцы поверхностного заднего отдела голени. Крайне важно исключить синдром острого компартмента (ОКС), который проявляется быстро усиливающейся болью в ногах. Чаще всего это связано с травмой, но может быть и нетравматическим. Физический осмотр включает в себя напряженные, болезненные мышечные компартменты с болью, несоразмерной осмотру. Подозрение на ОКС требует неотложной хирургической консультации.
Подозрение на ОКС требует неотложной хирургической консультации.
Другие скелетно-мышечные диагнозы, которые следует учитывать, включают синдром хронической нагрузки (CECS), мышечные судороги, связанные с физической нагрузкой, медиальный синдром напряжения большеберцовой кости и остеомиелит. CECS проявляется у бегунов усиливающейся, глубокой болью в определенной области голени или голени, часто двусторонней, начинается во время активности, заканчивается через 10–20 минут после прекращения активности и может быть связана с парестезиями голеностопного сустава и стопы. Физический осмотр часто доброкачественный. Диагноз может быть поставлен путем измерения внутрикамерного давления.
Скелетно-немышечные причины, которые следует учитывать, включают хромоту, тромбоз глубоких вен (ТГВ) и защемление периферических нервов. ТГВ проявляется усиливающейся болью и отеком голени без травм в анамнезе; однако в нескольких сообщениях о случаях ТГВ связывают с травмами голени. Пациенты с ТГВ имеют более генерализованный отек голени и отсутствие очаговой болезненности, обычно связанной с острым растяжением голени. [25][26]
[25][26]
Прогноз
Большинство травм икроножной мышцы заживают без осложнений, со средним временем заживления от нескольких недель до 3-4 месяцев. Полные разрывы или большие гематомы восстанавливаются дольше. Большинство игроков вернутся к полной активности, если будут соблюдать предписанные схемы физиотерапии.[27]
Осложнения
Возникающие осложнения возникают редко, но могут включать синдром острого компартмента или ТГВ. Неявные осложнения редко могут включать оссифицирующий миозит, атрофию голени и чаще легкую слабость голени. Некоторые пациенты отмечают хроническое напряжение в икроножных мышцах с резкими болями во время упражнений после выздоровления.[25][26][28]
Консультации
Разрыв икроножной мышцы редко требует хирургического лечения. При подозрении на компартмент-синдром необходима экстренная консультация ортопеда. Пациентам необходима консультация сосудистого хирурга при подозрении на защемление подколенной артерии.
Сдерживание и обучение пациентов
Обучение пациентов во время реабилитации жизненно важно для выздоровления. Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Физиотерапия должна быть индивидуальной для каждого пациента, которая будет варьироваться в зависимости от возраста пациента, исходных функциональных уровней после травмы и способности к восстановлению. Клиницист должен тщательно контролировать походку пациента, объем работы и периоды отдыха на протяжении всей терапии, чтобы спортсмен не переутомлялся сверх установленных пределов, что приводило к задержке заживления, замедлению восстановления или повторной травме.
Улучшение результатов команды здравоохранения
Разрывы икроножных мышц могут привести к значительным функциональным нарушениям у спортсменов, если их не диагностировать и не лечить надлежащим образом. Важнейшее значение имеет межпрофессиональное общение и обучение пациентов. Состояние может быть распознано и вылечено несколькими клиницистами, включая врачей первичной медико-санитарной помощи, фельдшеров, практикующих медсестер, хирургов-ортопедов и физиотерапевтов. Важно исключить неотложные состояния, такие как синдром острого компартмента или тромбоз глубоких вен, и отличить травму от разрыва пяточного сухожилия. При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
При адекватном межпрофессиональном общении и обучении пациентов разрыв икроножной мышцы можно своевременно диагностировать и лечить, чтобы улучшить выздоровление пациента.
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Комментарий к этой статье.
Рисунок
Отделения для ног, большеберцовая кость (голень), передний отдел, латеральный отдел, малоберцовая кость, глубокий задний отдел, фасция, закрывающая отсеки, поверхностный задний отдел. Предоставлена иллюстрация Бекки Палмер
Рисунок
Мышцы и структуры голени, полусухожильная, двуглавая, полуперепончатая, подколенная ямка, икроножная, камбаловидная, пяточное сухожилие, пяточная мышца. Предоставлено Grey’s Anatomy Plates
Рисунок
Анатомия задней части левой нижней конечности, латеральной лодыжки, пяточного сухожилия, медиальной лодыжки, камбаловидной мышцы, икроножной мышцы, подколенной ямки, двуглавой мышцы бедра, полуперепончатой мышцы, полусухожильной мышцы, подколенного сухожилия, ягодичной складки. Предоставлено Gray’s Anatomy Plates (подробнее…)
Предоставлено Gray’s Anatomy Plates (подробнее…)
Рисунок
На рисунке показано концентрическое сокращение трехглавой мышцы голени с выделением икроножной мышцы. Предоставлено Бруно Бордони, доктором философии
Ссылки
- 1.
Пак К.Б., Джу С.И., Пак Х., Ри И., Шин Дж.К., Абдель-Баки С.В., Ким Х.В. Архитектура мышечного комплекса трицепса голени у пациентов со спастической гемиплегией: влияние на ограниченную полезность теста Сильфвершельда. Дж. Клин Мед. 01; 8 (12) декабря 2019 г. [Бесплатная статья PMC: PMC6947161] [PubMed: 31805732]
- 2.
Родригес В., Рао М.К., Наяк С. Множественные головки икроножных мышц с двуперистым расположением волокон — клинически значимая вариация . J Clin Diagn Res. 2016 авг;10(8):AD01-2. [Бесплатная статья PMC: PMC5028478] [PubMed: 27656426]
- 3.
Honeine JL, Schieppati M, Gagey O, Do MC. Функциональная роль трехглавой мышцы голени при передвижении человека.
 ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]
ПЛОС Один. 2013;8(1):e52943. [Бесплатная статья PMC: PMC3547017] [PubMed: 23341916]- 4.
Vieira TM, Minetto MA, Hodson-Tole EF, Botter A. Насколько медиальная икроножная мышца человека способствует крутящему моменту голеностопного сустава за пределами сагиттальной плоскости ? Hum Mov Sci. 2013 авг; 32 (4): 753-67. [Бесплатная статья PMC: PMC37
] [PubMed: 239
- ]
- 5.
Галло Р.А., Плакке М., Сильвис М.Л. Распространенные травмы ног у бегунов на длинные дистанции: анатомо-биомеханический подход. Спортивное здоровье. 2012 ноябрь;4(6):485-95. [Бесплатная статья PMC: PMC3497945] [PubMed: 24179587]
- 6.
Campbell JT. Травма задней части голени. Стопа лодыжки Clin. 2009 Декабрь; 14 (4): 761-71. [PubMed: 19857847]
- 7.
Квак Х.С., Ли К.Б., Хан Ю.М. Разрывы медиальной головки икроножной мышцы («теннисная нога»): клинический исход и компрессионный эффект. Клин Имиджинг. 2006 г., январь-февраль; 30(1):48-53.
 [В паблике: 16377485]
[В паблике: 16377485]- 8.
Грин Б., Пиццари Т. Травмы растяжения икроножных мышц в спорте: систематический обзор факторов риска травм. Бр Дж Спорт Мед. 2017 авг;51(16):1189-1194. [PubMed: 28259848]
- 9.
Миллар АП. Растяжение задней икроножной мускулатуры («теннисная нога»). Am J Sports Med. 1979 г., май-июнь; 7(3):172-4. [PubMed: 464171]
- 10.
Маккин К.А., Мэнсон Н.А., Станиш В.Д. Скелетно-мышечная травма у бегунов-мастеров. Клин Джей Спорт Мед. 2006 март; 16 (2): 149-54. [PubMed: 16603885]
- 11.
Марти Б., Вейдер Дж. П., Миндер К. Э., Абелин Т. Об эпидемиологии беговых травм. Исследование Гран-при Берна 1984 года. Am J Sports Med. 1988 г., май-июнь; 16(3):285-94. [PubMed: 3381988]
- 12.
Waterworth G, Wein S, Gorelik A, Rotstein AH. МРТ-оценка травм голени у игроков Австралийской футбольной лиги: выводы, влияющие на возвращение в игру. Скелетный радиол.
 2017 март; 46(3):343-350. [В паблике: 280]
2017 март; 46(3):343-350. [В паблике: 280]- 13.
Werner BC, Belkin NS, Kennelly S, Weiss L, Barnes RP, Potter HG, Warren RF, Rodeo SA. Острые травмы икроножно-камбаловидного комплекса у спортсменов Национальной футбольной лиги. Ортоп Джей Спорт Мед. 2017 Янв;5(1):2325967116680344. [Бесплатная статья PMC: PMC5298443] [PubMed: 28203595]
- 14.
Hägglund M, Waldén M, Ekstrand J. Факторы риска травм мышц нижних конечностей в профессиональном футболе: исследование травм УЕФА. Am J Sports Med. 2013 г., февраль; 41(2):327-35. [В паблике: 23263293]
- 15.
Orchard JW, Farhart P, Leopold C. Патология поясничного отдела позвоночника и травмы подколенного сухожилия и голени у спортсменов: есть ли связь? Бр Дж Спорт Мед. 2004 авг; 38 (4): 502-4; обсуждение 502-4. [Бесплатная статья PMC: PMC1724866] [PubMed: 15273195]
- 16.
Delgado GJ, Chung CB, Lektrakul N, Azocar P, Botte MJ, Coria D, Bosch E, Resnick D.
 Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]
Теннисный этап: клиническое исследование в США 141 пациента и анатомическое исследование четырех трупов с помощью МРТ и УЗИ. Радиология. 2002 июль; 224 (1): 112-9. [PubMed: 120]- 17.
Fields KB, Rigby MD. Мышечные травмы голени у бегунов. Представитель Curr Sports Med, сентябрь-октябрь 2016 г., 15(5):320-4. [PubMed: 27618240]
- 18.
Fahlström M, Jonsson P, Lorentzon R, Alfredson H. Хроническая боль в ахилловом сухожилии лечится эксцентрической тренировкой икроножных мышц. Knee Surg Sports Traumatol Artrosc. 2003 г., сен; 11 (5): 327–333. [PubMed: 12942235]
- 19.
Mafi N, Lorentzon R, Alfredson H. Превосходные краткосрочные результаты эксцентрической тренировки икроножных мышц по сравнению с концентрической тренировкой в рандомизированном проспективном многоцентровом исследовании пациентов с хроническим тендинозом ахиллова сухожилия. Knee Surg Sports Traumatol Artrosc. 2001;9(1):42-7. [PubMed: 11269583]
- 20.

Beyer R, Kongsgaard M, Hougs Kjær B, Øhlenschlæger T, Kjær M, Magnusson SP. Тяжелое медленное сопротивление в сравнении с эксцентрической тренировкой в качестве лечения тендинопатии ахиллова сухожилия: рандомизированное контролируемое исследование. Am J Sports Med. 2015 июль;43(7):1704-11. [PubMed: 26018970]
- 21.
Harmon KJ, Reeder MT, Udermann BE, Murray SR. Изолированный разрыв подошвенного сухожилия у легкоатлета средней школы. Клин Джей Спорт Мед. 2006 июль; 16 (4): 361-3. [В паблике: 16858224]
- 22.
Мэйфилд ГВ. Теносиновит подколенного сухожилия. Am J Sports Med. 1977 г., январь-февраль; 5(1):31-6. [PubMed: 848633]
- 23.
Baltopoulos P, Filippou DK, Sigala F. Синдром ущемления подколенной артерии: анатомический или функциональный синдром? Клин Джей Спорт Мед. 2004 Январь; 14(1):8-12. [PubMed: 14712160]
- 24.
Эдвардс П.Х., Райт М.Л., Хартман Дж.Ф. Практический подход к дифференциальной диагностике хронической боли в ногах у спортсменов.
 Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]
Am J Sports Med. 2005 авг; 33 (8): 1241-9. [PubMed: 16061959]- 25.
Йим Э.С., Фридберг Р.П. История болезни: тромбоз глубоких вен нижних конечностей после интенсивной тренировки икроножных мышц. Представитель Curr Sports Med, ноябрь-декабрь 2012 г.; 11 (6): 282-6. [PubMed: 23147014]
- 26.
Theiss JL, Fink ML, Gerber JP. Тромбоз глубоких вен у молодого марафонца. J Orthop Sports Phys Ther. 2011 Декабрь; 41 (12): 942-7. [PubMed: 22146368]
- 27.
Халлен А., Экстранд Дж. Возвращение к игре после мышечных травм у профессиональных футболистов. J Sports Sci. 2014;32(13):1229-36. [PubMed: 24784885]
- 28.
Обадина ET, Бланкенбейкер Д.Г., Дэвис К.В., Хайнер Дж.П. Ортопедический случай месяца: Оссифицированная масса голени у 32-летней женщины. Clin Orthop Relat Relat Res. 2012 май; 470(5):1522-6. [Бесплатная статья PMC: PMC3314742] [PubMed: 22359271]
Разрыв икроножной мышцы — Physio Works!
Средства от болей в икрахПродукты для лечения икроножной болиJohn Miller2022-04-17T19:20:47+10:00
Спина, локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL — Электронный миостимулятор
0 из 5
250,00 $Локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $
Как вы лечите тендинопатию ахиллова сухожилия?John Miller2022-08-13T09:34:50+10:00
Как вы лечите тендинопатию ахиллова сухожилия?
Ахиллово сухожилие — одно из самых больших и сильных сухожилий в организме человека. Является продолжением икроножных мышц и прикрепляется к нижней части пяточной кости. «Тендинопатия ахиллова сухожилия» относится к комбинации изменений, поражающих ахиллово сухожилие, обычно из-за чрезмерной нагрузки или хронической чрезмерной нагрузки на сухожилие. Это может произойти у спортсменов и неспортсменов.
Является продолжением икроножных мышц и прикрепляется к нижней части пяточной кости. «Тендинопатия ахиллова сухожилия» относится к комбинации изменений, поражающих ахиллово сухожилие, обычно из-за чрезмерной нагрузки или хронической чрезмерной нагрузки на сухожилие. Это может произойти у спортсменов и неспортсменов.
Варианты лечения:
Конкретный подход, используемый для лечения тендинопатии ахиллова сухожилия, может незначительно отличаться в зависимости от локализации и стадии тендинопатии. Однако есть общие стратегии, которые, как показали исследования, эффективны.
- Изменения активности включают временное сокращение активности, вызывающей более чем легкий дискомфорт.
- Подъем пятки, поддерживающая обувь и разгрузочная лента могут эффективно облегчить острые симптомы.
- Мануальная терапия, включая массаж или сухое иглоукалывание для улучшения подвижности и снятия мышечных спазмов вокруг голени и лодыжки.

- Соответствующие упражнения на нагрузку сухожилий для восстановления гибкости и силы ахиллова сухожилия и окружающих мышц.
- Противовоспалительные препараты могут быть рассмотрены в особо упорных случаях для облегчения острых симптомов.
- Также полезно контролировать другие способствующие факторы, такие как ожирение, диабет и образ жизни.
Ваши физиотерапевты в PhysioWorks проведут диагностику тендинопатии ахиллова сухожилия и выявят любые сопутствующие факторы. Они используют различные стратегии и методы мануальной терапии, чтобы облегчить вашу боль, и проведут вас через специальную программу нагрузки на сухожилия, чтобы восстановить силу сухожилия и позволить вам вернуться к обычным занятиям и занятиям спортом.
Для получения дополнительных рекомендаций относительно тендинопатии ахиллова сухожилия обратитесь в ближайшую клинику PhysioWorkc.
Дополнительная информация: Тендинопатия ахиллова сухожилия
Вопросы и ответы о боли в пятках
Каковы распространенные травмы ног среди молодежи?Каковы распространенные травмы ног у молодежи? John Miller2022-09-18T13:49:27+10:00
Распространенные травмы ног у молодежи
Почему детские травмы отличаются от взрослых?
Травмы ног у подростков
Травмы у подростков отличаются от травм у взрослых главным образом тем, что кости все еще растут. Пластинки роста (physis) представляют собой хрящевые (сильная соединительная ткань) области, из которых кости удлиняются или увеличиваются. Повторяющиеся стрессы или внезапные большие нагрузки могут привести к повреждению этих областей.
Пластинки роста (physis) представляют собой хрящевые (сильная соединительная ткань) области, из которых кости удлиняются или увеличиваются. Повторяющиеся стрессы или внезапные большие нагрузки могут привести к повреждению этих областей.
Обычные травмы ног подростков включают:
Болезнь Осгуда-Шлаттера
Боль в шишке чуть ниже коленной чашечки (бугорок большеберцовой кости). Здесь часто случаются травмы от чрезмерного использования. Бугорок большеберцовой кости является опорной точкой ваших могучих четырехглавых мышц (бедра). Из-за чрезмерного участия в беге и прыжках сухожилие отрывает кость и образует болезненный комок, который остается навсегда. Этот тип травмы реагирует на снижение активности и физиотерапию.
Дополнительная информация: Болезнь Осгуда Шлаттера
Болезнь Синдинга-Ларсена-Йоханссона
Боль в нижнем полюсе надколенника (надколенник). Перенапряжение вызывает болезнь Синдинга-Ларсена-Йоханссона. Из-за чрезмерного участия в беге и прыжках сухожилие отрывает кость от коленной чашечки. Этот тип травмы реагирует на снижение активности и физиотерапию.
Этот тип травмы реагирует на снижение активности и физиотерапию.
Дополнительная информация: Синдром Синдинга Ларсена-Йоханссона
Боль в переднем колене
Боль в переднем колене или пателлофеморальный синдром часто выдают за боли роста. Причиной этой боли является перенапряжение, мышечный дисбаланс, плохая гибкость, неправильное выравнивание или, чаще, их комбинация. Боль в передней части коленного сустава является одной из самых сложных травм колена у подростков, которую необходимо устранить и лечить. Точная диагностика и лечение с помощью физиотерапевта, проявляющего особый интерес к этой проблеме, обычно быстро разрешают состояние.
Дополнительная информация: Пателлофеморальный болевой синдром
Связки колена
Хрящи между костями ног имеют лучшее кровоснабжение и более эластичны у подростков, чем у взрослых. Когда подростки приближаются к концу роста костей, их травмы становятся более похожими на взрослые. Следовательно, более вероятно повреждение мениска и передней крестообразной связки. Повреждения MCL (медиальной коллатеральной связки) возникают в результате бокового удара по колену. Боль ощущается с внутренней стороны (медиально) колена. Повреждения MCL хорошо поддаются защитной фиксации и консервативному лечению.
Повреждения MCL (медиальной коллатеральной связки) возникают в результате бокового удара по колену. Боль ощущается с внутренней стороны (медиально) колена. Повреждения MCL хорошо поддаются защитной фиксации и консервативному лечению.
Дополнительная информация: Травмы связок колена
Травмы передней крестообразной связки
Это серьезное травматическое повреждение колена. Бесконтактные повреждения ПКС становятся более распространенными, чем контактные повреждения ПКС. Девочки-подростки находятся в группе высокого риска. Комбинированные повреждения MCL или менисков встречаются часто. Хирургическая реконструкция необходима, если подросток хочет продолжать заниматься спортом с частыми остановками.
Дополнительная информация: Травма передней крестообразной связки
Травмы мениска
Мениск представляет собой серповидный хрящ между бедром (femur) и голенью (tibia). Травмы мениска обычно возникают в результате скручивания. Отек, защемление и блокировка коленного сустава являются обычным явлением. Если физиотерапевтическое лечение не устраняет эти повреждения в течение шести недель, может потребоваться артроскопическая операция.
Если физиотерапевтическое лечение не устраняет эти повреждения в течение шести недель, может потребоваться артроскопическая операция.
Дополнительная информация: Разрыв мениска, дискоидный мениск
Болезнь Севера
Боль в пятке является обычным явлением у подростков из-за напряжения их ахиллова сухожилия, натягивающего костную точку прикрепления к пятке (пяточную кость). Это распространенная травма от перенапряжения из-за чрезмерных тренировок и соревнований, особенно когда нагрузки резко увеличиваются за короткий период. Уменьшенная гибкость и несоответствие силы мышц и сухожилий могут предрасполагать вас. Физиотерапия, снижение активности, тейпирование и ортопедические стельки — лучшие способы справиться с этим изнурительным состоянием активного молодого спортсмена.
Подробнее: Болезнь Севера
Растяжение связок голеностопного сустава
Растяжение связок голеностопного сустава, вероятно, является наиболее распространенной травмой в спорте. Растяжения связок голеностопного сустава связаны с растяжением связок и обычно возникают при повороте стопы внутрь. Лечение включает активный отдых, лед, компрессию и физиотерапевтическую реабилитацию. При правильном лечении растяжение связок голеностопного сустава обычно проходит через две-шесть недель. Ваш физиотерапевт голеностопного сустава должен проверять даже простые растяжения связок голеностопного сустава, чтобы исключить высокие растяжения связок голеностопного сустава. Остаточная жесткость голеностопного сустава после растяжения может предрасполагать вас к ряду других проблем с нижними конечностями.
Растяжения связок голеностопного сустава связаны с растяжением связок и обычно возникают при повороте стопы внутрь. Лечение включает активный отдых, лед, компрессию и физиотерапевтическую реабилитацию. При правильном лечении растяжение связок голеностопного сустава обычно проходит через две-шесть недель. Ваш физиотерапевт голеностопного сустава должен проверять даже простые растяжения связок голеностопного сустава, чтобы исключить высокие растяжения связок голеностопного сустава. Остаточная жесткость голеностопного сустава после растяжения может предрасполагать вас к ряду других проблем с нижними конечностями.
Дополнительная информация: Растяжение связок лодыжки
Нестабильность надколенника
Нестабильность надколенника (коленной чашечки) может варьироваться от частичного вывиха (подвывиха) до вывиха с переломом. Лечение частичного вывиха консервативное. Вывих с переломом или без него является гораздо более серьезной травмой и обычно требует хирургического вмешательства.
Дополнительная информация: Вывих надколенника
Рассекающий остеохондрит
Отделение кости от ее ложа в коленном суставе называется рассекающим остеохондритом (ОКР). Эта травма обычно возникает из-за одного крупного макрособытия с повторяющейся макротравмой, препятствующей полному заживлению. Эта травма может быть серьезной. Лечение варьируется от покоя до хирургического вмешательства. Мнение хирурга-ортопеда жизненно важно.
Дополнительная информация: Рассекающий ювенильный остеохондрит (JOCD)
Переломы пластины роста
Перелом пластины роста может быть серьезной травмой, препятствующей правильному росту кости. Эти переломы должен лечить хирург-ортопед, так как некоторые из них требуют хирургического вмешательства.
Отрывные переломы
Источник изображения: https://radiologyassistant.nl/pediatrics/hip/hip-pathology-in-children
Отрывной перелом происходит, когда происходит растяжение небольшого сегмента кости, прикрепленного к сухожилию или связке от основной кости. Бедро, локоть и лодыжка являются наиболее частыми местами отрывных переломов нижних конечностей у молодых спортсменов.
Бедро, локоть и лодыжка являются наиболее частыми местами отрывных переломов нижних конечностей у молодых спортсменов.
Лечение отрывного перелома обычно включает активный отдых, лед и защиту пораженного участка. За этим активным периодом отдыха следуют контролируемые упражнения, которые помогают восстановить диапазон движений, улучшить мышечную силу и способствовать заживлению костей. Ваш физиотерапевт должен контролировать ваши упражнения после отрыва. Большинство отрывных переломов срастаются очень хорошо. Возможно, вам придется провести несколько недель на костылях, если у вас отрывной перелом бедра. При отрывном переломе стопы или лодыжки может потребоваться гипсовая повязка или обувь для ходьбы.
Чрезмерный зазор между оторванным костным фрагментом и основной костью в редких случаях может не соединиться естественным образом. Для их воссоединения может потребоваться хирургическое вмешательство. У детей отрывные переломы, затрагивающие зоны роста, также могут потребовать хирургического вмешательства. Все отрывные переломы должны быть осмотрены и лечены вашим доверенным физиотерапевтом или хирургом-ортопедом.
Все отрывные переломы должны быть осмотрены и лечены вашим доверенным физиотерапевтом или хирургом-ортопедом.
Для получения дополнительной информации о спортивной травме в юношеском возрасте обратитесь к физиотерапевту или врачу.
Травмы ног среди молодежи
Таз и бедро
- Болезнь Пертеса
- Эпифиз со смещенной головкой бедренной кости (SCFE)
- Отрывные травмы
Колено
- Болезнь Осгуда-Шлаттера
- Синдинг Ларсен Йохансон Болезнь
- Пателлофеморальный болевой синдром
- Вывих надколенника
- Разрыв мениска
- Дискоидный мениск
- ACL
- Ювенильный рассекающий остеохондрит
Пятка и лодыжка
- Болезнь Севера
- Вывих лодыжки
- Ювенильный рассекающий остеохондрит
Распространенные спортивные травмы среди молодежи и подростков
Распространенные боли в шее и спине среди молодежи
Распространенные травмы рук среди молодежи
Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL – электронный стимулятор мышц
0 из 5
250,00 $Локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $Брекеты и опоры, Идеи рождественских подарков, Тренажеры, Идеи подарков, Массажные инструменты, Осанка
Lockeroom Posture Pro
0 из 5
50,00 $Спина, локоть, тренажеры, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $
Каковы ранние признаки травмы?John Miller2022-09-18T13:49:38+10:00
Острые признаки травмы
Лечение острых травм.

Вот несколько признаков того, что у вас травма. В то время как некоторые травмы сразу бросаются в глаза, другие могут развиваться медленно и постепенно ухудшаться. Если не обращать внимания на оба вида травм, могут развиться хронические проблемы.
Подробную информацию о конкретных травмах см. в разделе «Травмы по частям тела».
Не игнорируйте эти предупреждающие знаки о травмах
Боль в суставах
Боль в суставах, особенно в коленных, голеностопных, локтевых и лучезапястных суставах, никогда не следует игнорировать. Поскольку эти суставы не покрыты мышцами, боль здесь редко имеет мышечное происхождение. Боль в суставах, которая длится более 48 часов, требует профессиональной диагностики.
Нежность
Если вы можете вызвать боль в определенной точке кости, мышцы или сустава, вы можете получить серьезную травму, нажав на нее пальцем. Если то же самое место на другой стороне тела не вызывает такой же боли, вам, вероятно, следует обратиться к врачу.
Отек
Почти все спортивные травмы или травмы опорно-двигательного аппарата вызывают отек. Отек обычно довольно очевиден и его можно увидеть, но иногда вы можете чувствовать, что что-то опухло или «наполнилось», даже если это выглядит нормально. Отек обычно сопровождается болью, покраснением и жаром.
Уменьшение объема движений
Если отек не очевиден, его обычно можно обнаружить, проверив уменьшение объема движений в суставе. Если в суставе есть значительный отек, вы потеряете диапазон движений. Сравните одну сторону тела с другой, чтобы выявить основные различия. Если они есть, вероятно, у вас есть травма, которая требует внимания.
Слабость
Сравните стороны на предмет слабости, выполнив одно и то же задание. Один из способов узнать это — поднять одинаковый вес правой и левой стороной и посмотреть на результат. Или попробуйте перенести вес тела на одну ногу, а затем на другую. Разница в вашей способности поддерживать свой вес — еще один признак травмы, требующей внимания.
Немедленное лечение травм: пошаговые инструкции
- Немедленно прекратите работу.
- Оберните поврежденную часть компрессионной повязкой.
- Приложите лед к поврежденному участку (используйте пакет с дробленым льдом или пакет с замороженными овощами).
- Приподнимите поврежденную часть, чтобы уменьшить отек.
- Проконсультируйтесь со своим лечащим врачом для правильной диагностики любой серьезной травмы.
- Восстановите травму под профессиональным руководством.
- Обратитесь за вторым мнением, если вам не становится лучше.
Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL — электронный стимулятор мышц
0 из 5
250,00 $Брекеты и опоры, Идеи рождественских подарков, Тренажеры, Идеи подарков, Массажные инструменты, Осанка
Lockeroom Posture Pro
0 из 5
50,00 $Локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $Спина, локоть, тренажеры, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $
Спортивные травмы? Что делать? Когда?Джон Миллер2022-09-18T13:49:49+10:00
Elite Sports Injury Management
Вы, наверное, уже знаете, что спортивная травма может повлиять не только на вашу производительность, но и на ваш образ жизни. Последние исследования продолжают значительно менять лечение спортивных травм. Наша задача — быть в курсе последних исследований и заставить их работать на вас.
Последние исследования продолжают значительно менять лечение спортивных травм. Наша задача — быть в курсе последних исследований и заставить их работать на вас.
То, как мы относились к вам в прошлом году, может значительно отличаться от того, как мы относимся к вам в этом году. Хорошей новостью является то, что вы можете извлечь значительную пользу из наших профессиональных знаний.
Что делать при спортивной травме?
Отдых?
Отдых от болезненных упражнений или движения необходим на ранней стадии травмы. «Под лежачий камень вода не течет.» не применяется в большинстве случаев. Эмпирическое правило таково: не делайте ничего, что воспроизводит вашу боль в течение первых двух или трех дней. После этого вам нужно заставить его двигаться, иначе возникнут другие проблемы.
Лед или тепло?
Обычно мы рекомендуем избегать нагревания (и теплового трения) в течение первых 48 часов после травмы. Тепло вызывает кровотечение, которое может быть вредным, если использовать его слишком рано. При травматических повреждениях, таких как растяжения связок, разрывы мышц или ушибы, лед должен помочь уменьшить боль и отек.
При травматических повреждениях, таких как растяжения связок, разрывы мышц или ушибы, лед должен помочь уменьшить боль и отек.
Как только «тепло» выйдет из раны, вы можете использовать согревающие пакеты. Мы рекомендуем 20-минутные аппликации несколько раз в день, чтобы увеличить кровоток и ускорить скорость заживления. Тепло также поможет расслабить мышцы и облегчить боль. Если вы не знаете, что делать, позвоните нам, чтобы обсудить конкретно вашу ситуацию.
Следует ли использовать компрессионную повязку?
Да. Давящая повязка поможет контролировать отек и кровотечение в первые несколько дней. В большинстве случаев компрессионная повязка также поможет поддержать травму, когда вы закладываете новую рубцовую ткань. Это раннее заживление должно помочь уменьшить вашу боль. Некоторым травмам поможет более жесткая поддержка, такая как бандаж или обвязочная лента. Не могли бы вы спросить нас, если вы не уверены, что делать дальше?
Высота?
Гравитация будет способствовать тому, что отек осядет в самой нижней точке. Приподнятое положение в первые несколько дней полезно, особенно при травмах голеностопного сустава или кисти. Подумайте, где ваш ущерб и где ваше сердце. Постарайтесь положить травму выше сердца.
Приподнятое положение в первые несколько дней полезно, особенно при травмах голеностопного сустава или кисти. Подумайте, где ваш ущерб и где ваше сердце. Постарайтесь положить травму выше сердца.
Какое лекарство следует использовать?
Ваш врач или фармацевт может порекомендовать обезболивающие или противовоспалительные препараты. Лучше обратиться за профессиональной консультацией, так как некоторые лекарства могут влиять на другие состояния здоровья, особенно у астматиков.
Когда следует начинать физиотерапию?
В большинстве случаев «ранняя пташка получает червя». Исследователи обнаружили, что вмешательство физиотерапевтического лечения в течение нескольких дней имеет много преимуществ. К ним относятся:
- Быстрое облегчение боли с помощью методов подвижности суставов, массажа и электротерапии
- Улучшение состояния рубцовой ткани с использованием методов, определяющих направление ее формирования
- Чтобы быстрее вернуться к занятиям спортом или работе за счет более быстрого лечения
- Расслабление или укрепление поврежденной области с помощью индивидуально предписанных упражнений
- Улучшение результатов , когда вы вернетесь в спорт – мы обнаружим и поможем вам исправить любые биомеханические сбои, которые могут повлиять на вашу технику или предрасполагать к травмам.

Что, если ничего не делать?
Исследования показывают, что травмы, оставленные без лечения, заживают на дольше и имеют затяжная боль . Они также чаще повторяются и оставляют вас либо с тугоподвижностью суставов, либо с мышечной слабостью. Важно помнить, что симптомы, длящиеся дольше трех месяцев, становятся привычными и их гораздо труднее устранить. Чем раньше вы справитесь со своими симптомами, тем лучше будет результат.
Что насчет артрита?
Ранее поврежденные суставы могут преждевременно заболеть артритом из-за запущенности. Как правило, есть четыре основные причины, по которым у вас развивается артрит:
- Неправильно леченная предыдущая травма (например, старые растяжения суставов или связок)
- Неправильное положение сустава (биомеханические неисправности)
- Тугоподвижность суставов (отсутствие движения ухудшает питание суставов)
- Ослабленные соединения (чрезмерная небрежность приводит к повреждению суставов из-за плохого контроля)
Как насчет вашего возвращения в спорт?
Ваш физиотерапевт проведет вас безопасно вернуться к тому уровню спорта, в котором вы хотите участвовать. Если вам нужно руководство, спросите нас.
Если вам нужно руководство, спросите нас.
Что делать, если вам нужна операция или рентген?
Ваш физиотерапевт не только диагностирует вашу спортивную травму и даст вам «душевное спокойствие», связанное с , но также направит вас в другое место, если это лучше для вас. Подумай об этом. Вы можете быть и напрасно страдать от спортивной травмы. Не могли бы вы воспользоваться нашим советом, чтобы избавиться от боли быстрее? И намного дольше.
Если у вас есть какие-либо вопросы относительно спортивной травмы (или любого другого заболевания), не стесняйтесь обращаться к своему физиотерапевту для обсуждения. Наш дружелюбный персонал будет рад указать вам правильное направление.
Локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL — Электронный миостимулятор
0 из 5
250,00 $Спина, локоть, тренажеры, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $Брекеты и опоры, Идеи рождественских подарков, Тренажеры, Идеи подарков, Массажные инструменты, Осанка
Lockeroom Posture Pro
0 из 5
50,00 $
Что такое клиника острых спортивных травм PhysioWorks?Джон Миллер2022-09-18T13:56:21+10:00
Клиника острых спортивных травм
Как лучше лечить спортивную травму?
Никогда не бывает подходящего момента для травмы. Но мы знаем, что большинство спортивных травм происходит в выходные! Вот почему в PhysioWorks мы открыли клинику острых спортивных травм в ряде наших клиник по понедельникам и вторникам.
Но мы знаем, что большинство спортивных травм происходит в выходные! Вот почему в PhysioWorks мы открыли клинику острых спортивных травм в ряде наших клиник по понедельникам и вторникам.
Компания PhysioWorks открыла клинику острых спортивных травм в наших клиниках в Ашгроув, Клэйфилд и Сандгейт, чтобы помочь в ранней оценке и лечении острых спортивных травм.
Плата за консультацию по острой спортивной травме значительно ниже, чем за обычную консультацию по обследованию и лечению. В большинстве случаев ваше личное здравоохранение покроет полную стоимость вашей полной платы за физиологическое обследование при острой травме.
Зачем обращаться в клинику острых спортивных травм?
Консультация по оценке острой спортивной травмы позволяет нам предоставить вам:
- Быстрый и точный диагноз. Один из наших спортивных физиотерапевтов или опытный физиотерапевт, специализирующийся на спортивных травмах, будет уверенно руководить вашим новым лечением травм.

- Ранняя помощь при острых спортивных травмах, профессиональные консультации и обучение. Что делать на этой неделе?
- Быстрое направление на рентген, УЗИ или МРТ для подтверждения диагноза.
- Быстрое направление к спортивным врачам, врачам общей практики или хирургам, с которыми мы работаем, если это необходимо.
- Немедленная поставка прогулочных ботинок, скоб и костылей напрокат, если это необходимо.
- Недорогие профессиональные услуги.
Дополнительная информация
Чтобы получить более дружеский совет или рекомендации, позвоните в ближайшую клинику и обсудите свои конкретные потребности.
Ashgrove Ph 3366 4221
Clayfield Ph 3862 4544
Sandgate Ph 3269 1122
Ashgrove Clayfield Sandgate
Спина, локоть, тренажеры, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $Брекеты и опоры, Идеи рождественских подарков, Тренажеры, Идеи подарков, Массажные инструменты, Осанка
Lockeroom Posture Pro
0 из 5
50,00 $Локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL – электронный стимулятор мышц
0 из 5
250,00 $
Что такое тендинопатия?John Miller2022-09-18T13:53:28+10:00
Что такое тендинопатия?
Тендинопатия (травмы сухожилий) может развиваться в любом сухожилии тела. Возможно, вы слышали о тендинопатиях, называемых их псевдонимами: тендинит, тендинит, теносиновит и тендиноз. Проще говоря, все они являются патологиями повреждения сухожилий, поэтому медицинское сообщество теперь называет их тендинопатиями.
Возможно, вы слышали о тендинопатиях, называемых их псевдонимами: тендинит, тендинит, теносиновит и тендиноз. Проще говоря, все они являются патологиями повреждения сухожилий, поэтому медицинское сообщество теперь называет их тендинопатиями.
Обычно повреждения сухожилий возникают в трех областях:
- место прикрепления сухожилия (где сухожилие прикрепляется к кости)
- среднее сухожилие (неинсерционная тендинопатия)
- мышечно-сухожильное соединение (где сухожилие прикрепляется к мышце)
Что такое травма сухожилия?
Сухожилия — это прочные волокна, соединяющие мышцы с костями. Большинство травм сухожилий происходит вблизи суставов, например, плечевого, локтевого, коленного и голеностопного. Повреждение сухожилия может показаться внезапным, но обычно оно является результатом повторяющейся перегрузки сухожилия. Как упоминалось ранее, медицинские работники могут использовать разные термины для описания травмы сухожилия. Вы можете услышать:
Тендинит (или тендинит): Это означает «воспаление сухожилия».
Легкое воспаление на самом деле является нормальной реакцией заживления сухожилий на физические упражнения или физическую нагрузку, но оно может стать чрезмерным, когда скорость повреждения превышает ваши способности к заживлению.
Фазы тендинопатии
Неспособность сухожилия адаптироваться к нагрузке достаточно быстро приводит к тому, что сухожилие проходит через четыре фазы повреждения сухожилия. В то время как нормальная адаптация тканей во время первой фазы является здоровой, дальнейшее прогрессирование может привести к гибели клеток сухожилия и последующему разрыву сухожилия.
1. Реактивная тендинопатия
- Фаза адаптации нормальной ткани
- Прогноз: отличный.
- Нормальное восстановление!
2. Дисрепарация сухожилий
- Уровень травм > Уровень восстановления
- Прогноз: Хороший.
- Сухожильная ткань пытается зажить.
- Вы должны предотвратить ухудшение и прогрессирование до необратимой гибели клеток (фаза 3).

3. Дегенеративная тендинопатия
- Происходит гибель клетки
- Прогноз: Плохой!
- Клетки сухожилий умирают!
4. Разрыв или разрыв сухожилия
- Катастрофическое разрушение ткани
- Потеря функции.
- Прогноз: очень плохой.
- Хирургия часто является единственным выходом.
Какая у вас стадия тендинопатии?
Крайне важно пройти профессиональную оценку вашей тендинопатии, чтобы определить ее текущую фазу повреждения. Определение фазы тендинопатии имеет жизненно важное значение для выбора наиболее эффективного лечения, поскольку определенные методы лечения или упражнения следует применять или выполнять только на определенных этапах заживления сухожилий.
Системные факторы риска
Появляется все больше доказательств того, что тендинопатию вызывают не только сухожилия и их перегрузка. Люди с диабетом, женщины в постменопаузе и мужчины с высоким центральным ожирением (жировые отложения), по-видимому, предрасположены к тендинопатиям и должны соблюдать свои тренировочные нагрузки.
Каковы симптомы тендинопатии?
Тендинопатия обычно вызывает боль, скованность и потерю силы в пораженной области.
- При использовании сухожилия боль может усилиться.
- У вас может быть больше боли и скованности в ночное время или при пробуждении утром.
- Область может быть болезненной, красной, теплой или опухшей, если есть воспаление.
- При использовании сухожилия вы можете услышать хрустящий звук или ощущение.
Симптомы повреждения сухожилия могут быть сходными или сочетаться с бурситом.
Как диагностируется травма сухожилия?
Чтобы диагностировать травму сухожилия, ваш физиотерапевт или врач задаст вопросы о вашем прошлом здоровье, симптомах и недавнем режиме упражнений. Они проведут тщательный медицинский осмотр для подтверждения диагноза. Затем они обсудят ваше состояние и разработают индивидуальный план лечения.
Вас могут направить на определенные диагностические тесты, такие как УЗИ или МРТ.
Лечение тендинопатий
Обычно тендинопатии поддаются быстрой и эффективной реабилитации. Тем не менее, существует процент тендинопатий, для эффективного лечения которых могут потребоваться месяцы.
Как упоминалось ранее в этой статье, важно знать, на какой стадии сейчас находится ваша тендинопатия. Ваш физиотерапевт может помочь не только в постановке диагноза, но и направить лечение, чтобы ускорить выздоровление.
Прежде чем обратиться за советом к физиотерапевту или врачу, вы можете начать лечение острой травмы сухожилия в домашних условиях. Для достижения наилучших результатов сразу же начните выполнять следующие действия:
- Дайте отдых болезненной области и избегайте любых действий, которые усиливают боль.
- Прикладывайте лед или холодные компрессы на 20 минут за раз, не чаще 2 раз в час, в течение первых 72 часов. Продолжайте использовать лед, пока это помогает.
- Выполняйте легкие упражнения на диапазон движений и растяжку, чтобы предотвратить скованность.

Когда возвращаться к спорту
Каждая тендинопатия уникальна, поэтому руководствуйтесь оценкой своего физиотерапевта. Будьте терпеливы и придерживайтесь лечебных упражнений и доз нагрузки, назначенных вашим физиотерапевтом. Если вы начнете использовать поврежденное сухожилие слишком рано, это может привести к еще большему повреждению и отбросить вас назад на несколько недель! Могут потребоваться недели или месяцы, чтобы некоторые травмы сухожилий зажили и безопасно справились с возвращением к спортивным нагрузкам.
Предотвращение тендинопатии
Чтобы свести к минимуму повторное повреждение сухожилия, вам могут потребоваться некоторые долгосрочные изменения в ваших физических упражнениях. Их следует обсудить с вашим физиотерапевтом. Некоторые факторы, которые могут повлиять на риск развития тендинопатии, включают:
- Изменение вида спорта/деятельности или техники
- Регулярные профилактические учения.
- Внимательно отслеживайте и записывайте свои тренировочные нагрузки.
 Обсудите нагрузку со своим физиотерапевтом и тренером. У них будут отличные советы.
Обсудите нагрузку со своим физиотерапевтом и тренером. У них будут отличные советы. - Всегда уделяйте время разминке перед тренировкой и заминке/растяжке после тренировки.
Прогноз тендинопатии
В то время как большинство острых тендинопатий могут пройти быстро, для устранения стойких повреждений сухожилий может потребоваться много месяцев. Долгосрочные или повторяющиеся тендинопатии обычно имеют многофакторные причины, которые требуют тщательной оценки и индивидуального плана реабилитации. Исследователи обнаружили, что травмы сухожилий по-разному реагируют на травмы мышц, и могут потребоваться месяцы, чтобы решить проблему или потенциально сделать вас уязвимыми для разрывов сухожилий, которые могут потребовать хирургического вмешательства.
Для получения конкретных рекомендаций относительно вашей тендинопатии обратитесь за советом к своему доверенному медицинскому работнику, который особенно интересуется тендинопатиями.
Распространенные тендинопатииРаспространенные тендинопатииJohn Miller2022-02-26T15:57:29+10:00
Локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $Спина, локоть, тренажеры, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL – электронный стимулятор мышц
0 из 5
250,00 $Брекеты и опоры, Идеи рождественских подарков, Тренажеры, Идеи подарков, Массажные инструменты, Осанка
Lockeroom Posture Pro
0 из 5
50,00 $
Сколько времени нужно, чтобы зажила мышечная травма?John Miller2022-09-18T13:53:42+10:00
Сколько времени нужно, чтобы зажила мышечная травма?
Время восстановления после мышечной травмы зависит от тяжести повреждения. При легком напряжении вы сможете вернуться к нормальной деятельности в течение нескольких дней или недели. При более тяжелых растяжениях восстановление может занять несколько недель и даже месяцев. В тяжелых случаях может потребоваться хирургическая коррекция и послеоперационная физиотерапия.
При легком напряжении вы сможете вернуться к нормальной деятельности в течение нескольких дней или недели. При более тяжелых растяжениях восстановление может занять несколько недель и даже месяцев. В тяжелых случаях может потребоваться хирургическая коррекция и послеоперационная физиотерапия.
При профессиональной оценке и лечении под руководством физиотерапевта большинство мышечных травм полностью восстанавливаются.
Во избежание повторных травм убедитесь, что вы достаточно восстановили свое тело для возвращения к занятиям спортом или работе. Следуйте конкретным инструкциям вашего физиотерапевта. Не занимайтесь физической активностью с высоким риском, пока ваши мышцы не заживут и не укрепятся должным образом.
Общие методы лечения мышечного напряжения
Ваш физиотерапевт может помочь в реабилитации после мышечного напряжения. Пожалуйста, обратитесь к их профессиональному совету, прежде чем самостоятельно лечить травму, чтобы избежать усугубления мышечного напряжения. Это только общие рекомендации, и их не следует рассматривать как индивидуальный совет по лечению.
Это только общие рекомендации, и их не следует рассматривать как индивидуальный совет по лечению.
Лечение острого растяжения мышц
- Раннее лечение травм
- Избегайте факторов ВРЕДА
- Скоба или опора
- Машина ДЕСЯТКИ
Лечение подострой деформации мышц
- Лечение подострой травмы мягких тканей
- Акупунктура и сухие иглы
- Массаж мягких тканей
- Кинезио тейп
- Поддерживающая лента и обвязка
- Электротерапия и местные методы
- Тепловые пакеты
- Лекарства?
Варианты лечения растяжения мышц на поздних стадиях
- Пенный валик
- Упражнения на растяжку
- Силовые упражнения
- Упражнения с замкнутой кинетической цепью
- Эксцентрические упражнения
- Нейродинамика
- Упражнения на проприоцепцию и равновесие
- Упражнения на ловкость и спортивные упражнения
Другие факторы, которые следует учитывать
- Биомеханический анализ
- Методы мобилизации суставов
- Анализ походки
- Выполнение анализа
- Анализ видео
- Преабилитация
- Йога
Общая информация
- Что делать после растяжения мышц или связок?
Техники массажа
- Техника активного высвобождения — ART
- Массаж глубоких тканей
- Лимфодренаж
- Миофасциальный релиз
- Беременность Массаж
- Расслабляющий массаж
- Лечебный массаж
- Спортивный массаж
- Спортивный восстановительный массаж
- Шведский массаж
- Лечебный массаж
- Триггерная терапия
Локоть, тренажер, стопа, рука и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL – электронный стимулятор мышц
0 из 5
250,00 $Спина, локоть, тренажеры, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $Брекеты и опоры, Идеи рождественских подарков, Тренажеры, Идеи подарков, Массажные инструменты, Осанка
Lockeroom Posture Pro
0 из 5
50,00 $
Восстановительный бег: 6 полезных советовJohn Miller2022-08-13T15:54:55+10:00
6 советов по восстановлению после пробежки
Планируете ли вы пробежать марафон, полумарафон, участвовать в благотворительном забеге или просто бегать для удовольствия? Как насчет страха перед болезненностью и усталостью после тренировки? Когда вы заставляете свое тело выполнять интенсивные упражнения или упражнения, к которым оно может быть непривычно, полезно знать, что делать, чтобы помочь восстановиться после мероприятия.
Вот шесть советов, которые помогут вам восстановиться после бега.
1. Питание после пробежки
После тренировки чрезвычайно важно пополнить запасы энергии (гликоген/углеводы, электролиты и белок) и запасы жидкости, потерянные во время тренировки. Это питание поможет организму восстановиться после интенсивных упражнений и поможет вашей иммунной системе, поврежденной практикой.
Углеводы
Когда синтез гликогена является максимальным в течение первого часа после тренировки, съешьте богатую углеводами закуску/прием пищи, которая обеспечивает 1–1,2 г углеводов на 1 кг массы тела.
Белок
Интенсивные упражнения вызывают разрушение мышечной ткани. Белок помогает восстанавливать ткани и способствует адаптации мышц. Незаменимые аминокислоты из высококачественных продуктов, богатых белком, через час после тренировки способствуют восстановлению белка. Обычно рекомендуется 10-20 г белка в первый час после тренировки.
Регидратация
Очень важно восполнить потерю жидкости во время тренировки. Требуются электролиты, особенно натрий, теряемый с потом. Натрий помогает увеличить баланс жидкости после тренировки, уменьшая потерю мочи. Для проверки взвесьтесь до и после забега. Рекомендуемая норма восполнения жидкости – 1 л на каждый 1 кг, потерянный во время соревнований.
Требуются электролиты, особенно натрий, теряемый с потом. Натрий помогает увеличить баланс жидкости после тренировки, уменьшая потерю мочи. Для проверки взвесьтесь до и после забега. Рекомендуемая норма восполнения жидкости – 1 л на каждый 1 кг, потерянный во время соревнований.
Дополнительная информация: спортивный диетолог
2. Упражнения на заминку
Упражнения низкой интенсивности могут помочь удалить накопление молочной кислоты и улучшить кровоток, чтобы снять напряжение и боль в мышцах. Это упражнение можно выполнять в виде легкой пробежки или прогулки после мероприятия или на следующий день. За этим упражнением на заминку может следовать короткая растяжка продолжительностью от 5 до 15 минут, чтобы помочь расслабить напряженные мышцы.
Дополнительная информация:
- 4 причины провести релаксацию
3. Восстановление мягких тканей
К способам восстановления мягких тканей в домашних условиях относятся прокатка пены и ношение компрессионного белья. Пена, катающаяся по спине, ITB, подколенным сухожилиям, квадрицепсам и икрам, значительно помогает восстановлению мягких тканей. Проведите 2x 1-минутные интервалы в каждой области. Вы можете носить компрессионное белье в течение 24 часов после тренировки. Оба метода могут помочь уменьшить мышечную болезненность после тренировки и улучшить восстановление мышечной деятельности.
Пена, катающаяся по спине, ITB, подколенным сухожилиям, квадрицепсам и икрам, значительно помогает восстановлению мягких тканей. Проведите 2x 1-минутные интервалы в каждой области. Вы можете носить компрессионное белье в течение 24 часов после тренировки. Оба метода могут помочь уменьшить мышечную болезненность после тренировки и улучшить восстановление мышечной деятельности.
Дополнительная информация: Ролики из пеноматериала
4. Восстановительный массаж
Восстановительный массаж после пробежки может снизить чрезмерный мышечный тонус после тренировки и увеличить диапазон движений мышц. Массаж также улучшает кровообращение и питание поврежденных тканей, деактивирует симптоматические триггерные точки, уменьшает болезненность после тренировки и отсроченную болезненность мышц (DOMS). Также говорят, что терапия мягких тканей помогает психологическому восстановлению наряду с музыкой, теплыми ваннами и душем для усиления мышечного расслабления и обеспечения заживления.
Дополнительная информация: Восстановительный массаж
5. Лед
Часто ведутся споры о том, полезны ли ледяные ванны (погружение в холодную воду) после тренировки. Что касается бега, лед помогает уменьшить воспаление, возникающее в результате интенсивной активности. Лед может помочь уменьшить болезненность мышц после тренировки.
На следующий день после интенсивной активности вы можете использовать тепло, чтобы расслабить напряженные мышцы. Тепло также способствует притоку крови к области, способствуя восстановлению накопления молочной кислоты.
Подробнее: Ледяная терапия
6. Сон
Хороший ночной сон продолжительностью около 8 часов необходим для восстановления мышц, помимо других биологических функций. Как упоминалось выше, компрессионное белье можно носить перед сном, чтобы ускорить заживление. Вы можете добиться хорошего сна, если в комнате прохладно, темно, тихо и нет отвлекающих электронных устройств. В идеале у человека должен быть хорошо продуманный режим сна, состоящий из упомянутых выше стратегий и избегающий употребления кофеина и чрезмерного потребления жидкости перед сном.
Дополнительная информация: Беговые травмы
Брекеты и опоры, Идеи рождественских подарков, Тренажеры, Идеи подарков, Массажные инструменты, Осанка
Lockeroom Posture Pro
0 из 5
50,00 $Локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL – электронный стимулятор мышц
0 из 5
250,00 $Спина, локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $
Что вызывает мышечную боль после тренировки?John Miller2022-02-26T15:58:16+10:00
Что вызывает мышечную боль после тренировки?
Что вызывает мышечную боль?
Вам знакомо это чувство… ужасная «скованность и боль в мышцах» через день или два после того, как вы сделали немного больше упражнений, чем обычно.
Вскоре после начала тренировки в мышечной ткани накапливается смесь молочной и угольной кислот. Эти кислоты являются отходами мышечных сокращений. Не волнуйся. Эти кислоты являются нормальными. Для производства «энергии» мышцы сжигают накопленный гликоген. Молочная и угольная кислоты являются побочными продуктами этого метаболического процесса.
Хорошей новостью является то, что большинство этих кислот преобразуются обратно в гликоген и восстанавливаются при подготовке к следующей тренировке. Боль и мышечная усталость могут существовать до тех пор, пока уровень кислоты в мышцах не вернется к норме.
Как помогает массаж?
Массаж помогает устранить раздражение, вызванное этими кислотными отходами. Исследования показывают, что массаж может ускорить восстановление мышц намного быстрее, чем просто отдых.
Почему массаж так полезен при занятиях спортом?
Регулярные физические упражнения вызывают множество изменений в организме. Одним из улучшений является увеличение кровеносных сосудов к мышцам для удовлетворения потребности в большем количестве кислорода и питательных веществ. Это увеличение циркуляции помогает устранить отходы и токсины, которые накапливаются в результате физических упражнений. Важно отметить, что для развития улучшенного мышечного кровообращения может потребоваться несколько недель.
Это увеличение циркуляции помогает устранить отходы и токсины, которые накапливаются в результате физических упражнений. Важно отметить, что для развития улучшенного мышечного кровообращения может потребоваться несколько недель.
Пока кровоснабжение не увеличится, у вас будут проблемы с поступлением кислорода и питательных веществ. Это позволяет токсичным отходам накапливаться и застаиваться. Вы почувствуете болезненность, боль и скованность. Многие энтузиасты физических упражнений рассматривают боли как неизбежную цену, которую необходимо заплатить. Обычно это не так.
Как насчет тугоподвижности мышц и суставов?
Массаж снимает скованность мышц и суставов. Использование массажных движений для уменьшения мышечного напряжения и пассивных движений для растяжения соединительной ткани вокруг суставов улучшит вашу работоспособность. Массаж также удлиняет мышцы и сухожилия, чтобы предотвратить травмы.
Как насчет травм мягких тканей и массажа?
Массаж способствует восстановлению после повреждений мягких тканей, таких как вывихи и растяжения. Восстановление тканей ускоряется за счет увеличения кровообращения в поврежденной области. Массажная терапия может помочь ускорить, улучшить выздоровление и уменьшить дискомфорт от травм мягких тканей.
Восстановление тканей ускоряется за счет увеличения кровообращения в поврежденной области. Массажная терапия может помочь ускорить, улучшить выздоровление и уменьшить дискомфорт от травм мягких тканей.
Массаж без лекарств
Массаж без лекарств. Головные боли, бессонница, боли в шее и спине, расстройства пищеварения, в том числе запоры и спазмы толстой кишки, артрит, астма, синдром запястного канала и мышечные боли — вот лишь некоторые из проблем, которые можно решить с помощью массажной терапии.
Дополнительная информация:
Спортивный восстановительный массаж
Когда лучше всего делать спортивный восстановительный массаж?
Ashgrove Ph 3366 4221
Clayfield Ph 3862 4544
Sandgate Ph 3269 1122
Ashgrove Clayfield Sandgate
Брекеты и опоры, Идеи рождественских подарков, Тренажеры, Идеи подарков, Массажные инструменты, Осанка
Lockeroom Posture Pro
0 из 5
50,00 $Локоть, тренажер, стопа, кисть и запястье, колено, эластичная лента, плечо
Рисунок 8 Тренажер
0 из 5
15,00 $Идеи рождественских подарков, электронные массажи, машины EMS, идеи подарков, обезболивание, машина TENS и EMS
NeuroTrac Sports XL — Электронный миостимулятор
0 из 5
250,00 $Спина, локоть, тренажеры, стопа, кисть и запястье, колено, эластичная лента, плечо
Эластичные ленты в упаковке 1,5 м
0 из 5
6,90 $–
38,70 $
Сколько лечения вам потребуется?John Miller2022-09-18T13:55:14+10:00
Когда следует начинать физиотерапию?
В тяжелых случаях лучше начать физиотерапию как можно скорее. Тем не менее, это варьируется от случая к случаю. У вашего физиотерапевта есть несколько изящных приемов, которые помогут вам сразу облегчить боль.
Тем не менее, это варьируется от случая к случаю. У вашего физиотерапевта есть несколько изящных приемов, которые помогут вам сразу облегчить боль.
Если вы не знаете, что делать, позвоните нам для консультации . Мы с радостью поможем вам в трудную минуту. Часто немного успокоения — это все, что вам нужно.
Какое лечение вам потребуется?
После оценки вашей травмы ваш физиотерапевт обсудит с вами тяжесть травмы и оценит количество необходимых процедур. Не бывает двух одинаковых травм.
Ваше лечение будет включать техники и упражнения для восстановления:
- подвижности суставов, связок и мягких тканей
- мышечная сила, мощность и скорость
- баланс и проприоцепция
- советы по профилактике
- улучшение производительности.
Что делать, если вы откладываете лечение?
Исследования показывают, что симптомы, длящиеся дольше, чем три месяца , становятся привычными и их намного труднее решить .

.jpg) Аномальная взаимосвязь между подколенной артерией и окружающими миофасциальными структурами. Функциональная СЗПА вызван сокращением мышц, часто активным подошвенным сгибанием лодыжки, которое сдавливает артерию между мышцей и глубжележащей костью [18].
Аномальная взаимосвязь между подколенной артерией и окружающими миофасциальными структурами. Функциональная СЗПА вызван сокращением мышц, часто активным подошвенным сгибанием лодыжки, которое сдавливает артерию между мышцей и глубжележащей костью [18].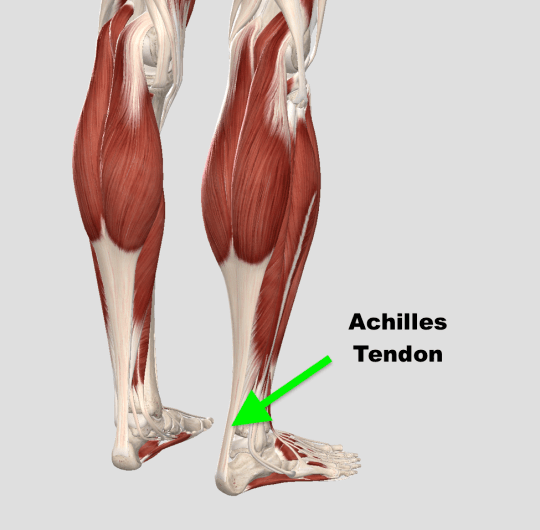
 , and Jason L. Koh. «Evaluation of the injured runner.» Clinics in sports medicine 31.2 (2012): 203-215.
, and Jason L. Koh. «Evaluation of the injured runner.» Clinics in sports medicine 31.2 (2012): 203-215. Available from: https://www.youtube.com/watch?v=kDU1J1kCMhklast accessed [19.09.2017]
Available from: https://www.youtube.com/watch?v=kDU1J1kCMhklast accessed [19.09.2017]

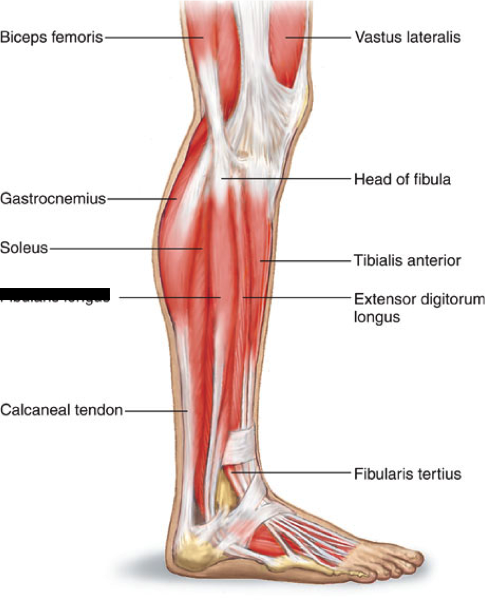 Непременно вначале требуются минимальные нагрузки после предварительного разогрева мышц.
Непременно вначале требуются минимальные нагрузки после предварительного разогрева мышц.
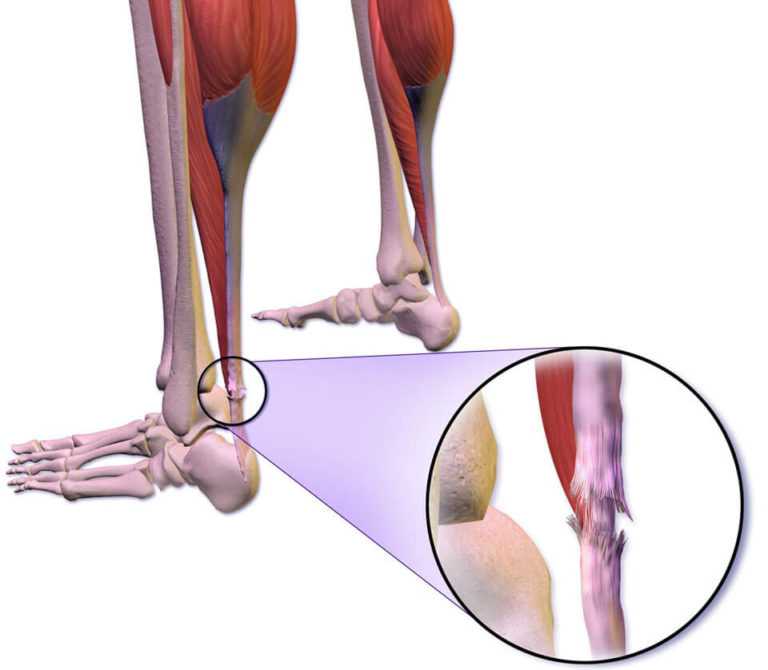



.jpg) При получении травмы пострадавший не может полностью опереться на ногу и прихрамывает во время ходьбы.
При получении травмы пострадавший не может полностью опереться на ногу и прихрамывает во время ходьбы. На ноге можно заметить отечность, а сам пациент ощущает скованность движений.
На ноге можно заметить отечность, а сам пациент ощущает скованность движений.
