Реабилитация после перелома костей предплечья, персональная программа реабилитации по доступной цене
В чем заключается реабилитация после перелома лучевой кости
Сколько длится реабилитация после перелома лучевой кости
Основы реабилитации
Лечебная физкультура для реабилитации после перелома лучевой кости
Особенности восстановления при переломе шиловидного отростка
В чем заключается реабилитация после перелома лучевой кости
Одна из двух костей предплечья – лучевая кость. Она расположена со стороны первого пальца и проходит почти параллельно локтевой кости, находящейся со стороны мизинца. Перелом лучевой кости – одна из самых частых травм опорно-двигательного столба. Как правило, она возникает при неудачном падении на руку. Переломы верхней части лучевой кости и диафиза обычно диагностируют у детей, пациентов молодого и среднего возраста, а переломы лучевой кости в типичном месте – у пожилых людей. В любом случае, требуется реабилитация, позволяющая быстро вернуться к нормальной жизни.
При повреждении лучевой кости применяют консервативную или хирургическую тактику лечения. Операцию назначают только в исключительных случаях.
Для восстановления пациента нужны реабилитационные мероприятия. В них могут входить:
- дыхательные упражнения;
- ЛФК;
- физиотерапия;
- массаж и т.д.
При повреждении лучевой кости сначала соединяют костные отломки. Затем накладывают гипс. При этом фиксируют слегка согнутую руку от основания пальцев до третей части плеча.
Перед тем, как приступить к восстановлению после перелома предплечья, врач изучает историю болезни и особенности здоровья пациента. На основе этого он разрабатывает программу реабилитации.
Сколько длится реабилитация после перелома лучевой кости
Точные сроки восстановления определяются степенью повреждения. Обычно они составляют от тридцати до шестидесяти дней.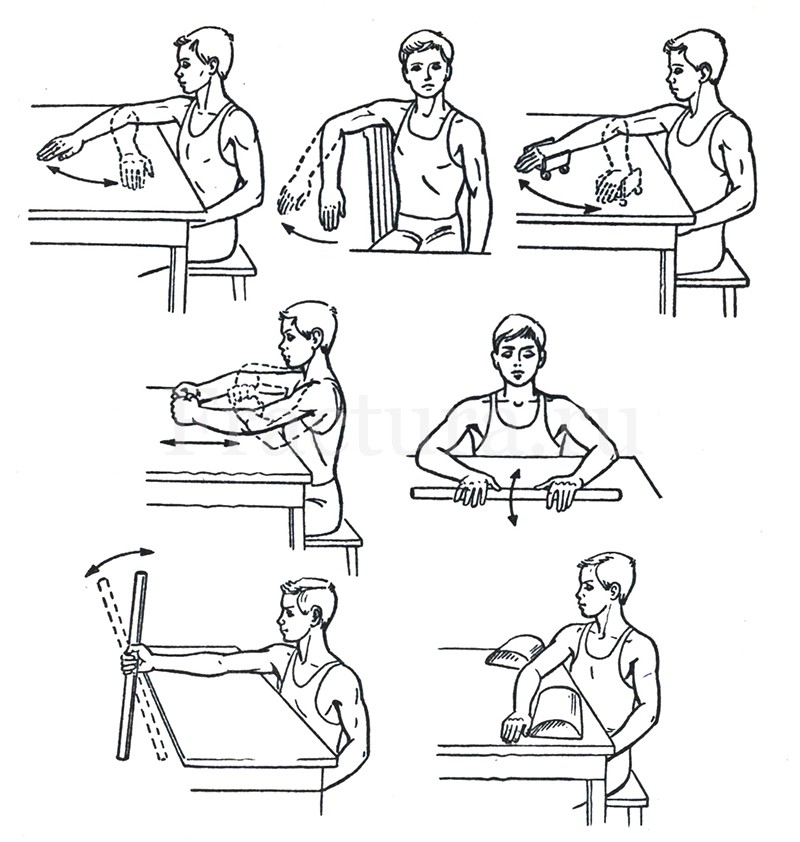 За этот период пациент должен:
За этот период пациент должен:
пройти программу реабилитации, позволяющую предотвратить формирование нестабильности суставов;
научиться равномерно распределять нагрузку, чтобы предупредить осложнения, например, уменьшение объема движений.
Основы реабилитации
Существует несколько направлений восстановления:
1. Мануальная терапия.
Позволяет сформировать двигательный стереотип, чтобы уменьшить риск осложнений, снизить болевые ощущения и повысить подвижность суставов.
2. Массаж.
После курса массажа увеличивается амплитуда движений, ускоряется регенерация тканей, улучшается эластичность сухожилий, мышц, тканей.
3. Кинезиотейпирование.
Метод, при котором на поврежденную область накладывают особые липкие ленты. Кинезиотейпирование необходимо для фиксирования мышц и их подтягивания.
4. Кинезиотерапия.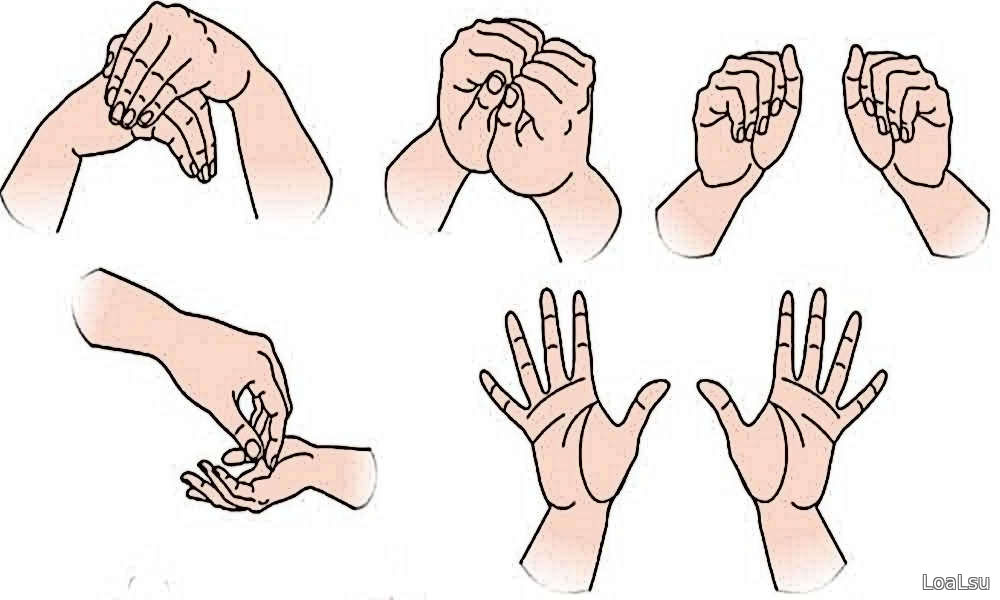
Методика, предназначенная для устранения болей, отечности, а также регенерации тканей.
5. Электростимуляция.
Вид физиотерапии, направленный на поддержание сократительной способности мускулатуры, усиление кровообращения и метаболических процессов в поврежденных тканях.
6. IASTM терапия.
Вариант мануальной техники. Во время IASTM терапии оказывается воздействие на рецепторы, за счет чего суставы становятся более гибкими и подвижными.
7. ЛФК.
Лечебная физическая культура позволяет предотвратить застойные явления, а также нормализовать функции опорно-двигательной системы.
Лечебная физкультура для реабилитации после перелома лучевой кости
В реабилитационном периоде назначают лечебную физкультуру, чтобы быстрее восстановить нарушенные функции и поддерживать мышцы в тонусе. По согласованию с врачом, легкие упражнения можно делать уже на следующие сутки после снятия гипса.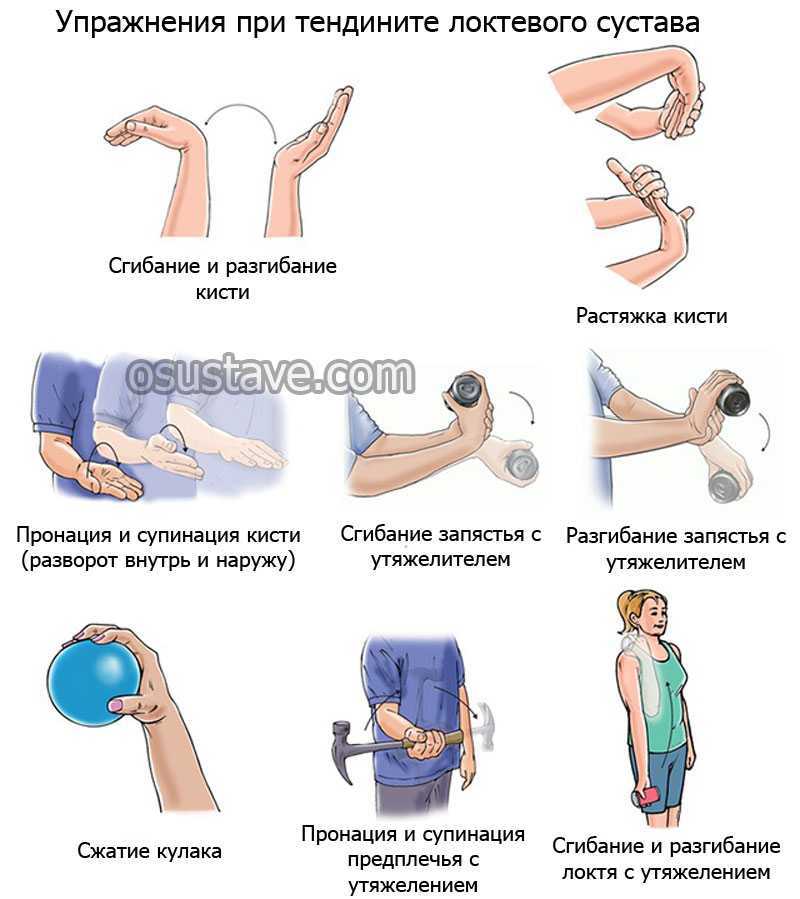
Самое правильное положение для снятия отечности при переломе лучевой кости в типичном месте и после снятия гипса – руки на столе. В этой позиции нужно:
- сгибать пальцы и аккуратно, поддерживая кисть поврежденной руки, совершать движения малой амплитуды в лучезапястном суставе;
- вращать предплечье по кругу относительно продольной оси.
По мере восстановления в реабилитацию после перелома лучевой кости руки вводят упражнения, при которых пациент совершает движения, свесив кисть за пределы стола, но поддерживая ее второй рукой.
Реабилитация после перелома лучевой и локтевой кости со смещением проходит дольше, чем обычная. В программу ЛФК добавляют следующие упражнения:
- поднятие плеч вверх и вниз;
- вращение руками по кругу;
- хлопки вытянутыми руками перед собой и за спиной.
ЛФК
нужно делать регулярно, плавно увеличивая нагрузку.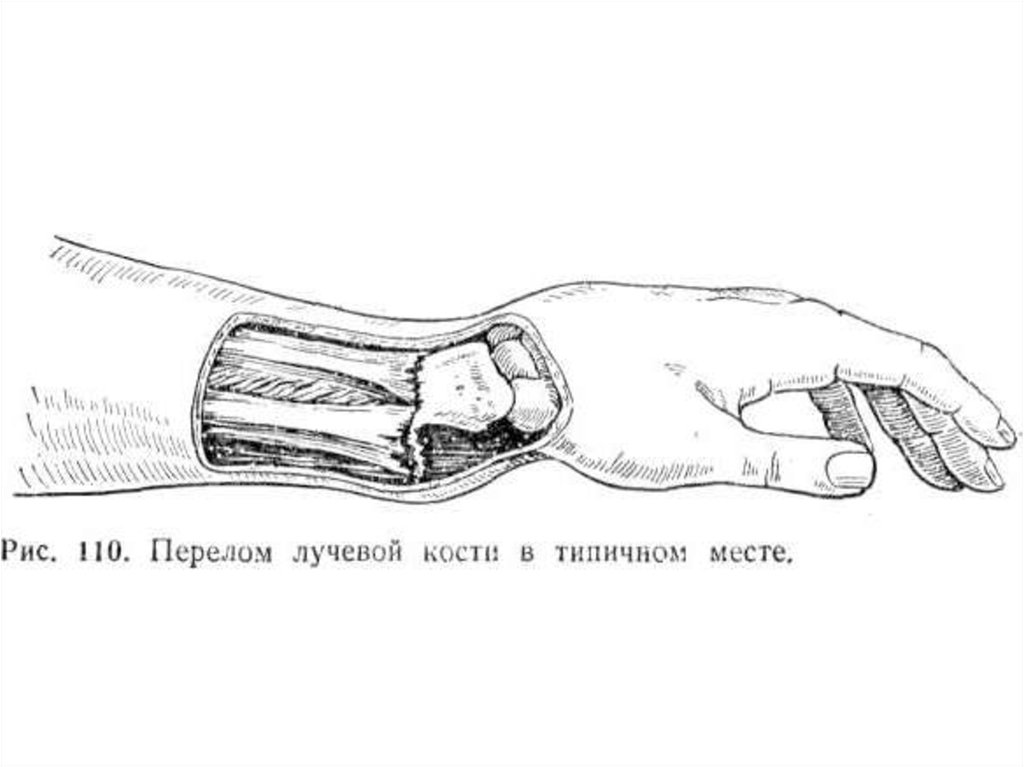
Особенности восстановления при переломе шиловидного отростка
Дистальный конец лучевой кости оканчивается шиловидным отростком. Он является частью лучезапястного сустава. В практике врачей-травматологов часто встречается перелом шиловидного отростка лучевой кости, который можно получить в любом возрасте.
Реабилитация начинается после наложения гипсовой лонгеты. На раннем этапе восстановления рекомендуются регулярные движения пальцами. Это позволяет предотвратить появление скованности пальцев, а также разработать мышцы предплечья. В это же время может проводиться физиолечение, например, УВЧ и магнитотерапия.
Как правило, гипс снимают через 4 недели, предварительно сделав рентген. Пациенту показано ношение ортеза, а также выполнение упражнений ЛФК.
Чтобы восстановление шло быстрее, пациенту рекомендуют массаж. Курс позволяет привести мышцы в тонус, уменьшить отечность тканей и нормализовать кровообращение. Совместно с массажем могут быть назначены физиопроцедуры, например:
- УВЧ;
- магнитотерапия;
- ударно-волновая терапия;
- ультразвук;
- УФО.
Таким образом, при восстановлении после перелома упор делают на ЛФК. Дополнительно применяют другие методы, усиливающие эффективность упражнений.
В нашей клинике вы можете получить консультацию врача-реабилитолога и пройти индивидуальную программу реабилитации, позволяющую быстро вернуться к привычной жизни.
Реабилитация после перелома лучевой кости
Перелом лучевой кости чаще всего происходит при падении на вытянутую руку в типичном месте, непосредственно перед переходом кости в запястный сустав. Эта травма хорошо лечится при своевременном обращении к травматологу. Трубчатая кость вправляется, накладывается гипсовая повязка и пациент в течение месяца ожидает срастания костных тканей. Некоторые ошибочно думают, что реабилитация руки после перелома лучевой кости начинается после проведения контрольного рентгеновского снимка и снятия гипса. Однако о необходимости восстановительных мер следует подумать уже на второй-третий день после травмы и наложения гипса. Фиксирующая повязка должна обездвиживать зону перелома, а кисть и половина ладони остаются подвижными. Именно с этой области и нужно начинать реабилитацию руки.
1. Перекатывать два шарика, размером чуть больше грецкого ореха, можно взять шарики для настольного тенниса. Это упражнение задействует все мышцы и суставы кисти и позволит разработать каждый палец. Упражнение можно делать достаточно долго.
Упражнение можно делать достаточно долго.
2. По согласованию с лечащим врачом можно приступать к разработке кисти с силовой нагрузкой. Для этого выбирается кистевой тренажер (эспандер) с разной степенью жесткости. В течение дня делается по три-четыре подхода по 10-15 сжиманий. Если после упражнений не наблюдается болевых ощущений или увеличения отека, то количество ежедневных подходов можно увеличивать.
3. Сгибание-разгибание пальцев. Срастание кости происходит при активной циркуляции крови. Она поставляет все минералы и коллагеновый белок в место травмы. Отсутствие движения приводит к слабому кровотоку и медленному заживлению, поэтому самые простые сгибательные и разгибательные движения пальцами существенно влияют на процесс образования костной мозоли.
Спустя примерно месяц гипсовую повязку снимают. Делается повторный снимок, чтобы убедиться в правильном сращении костных отломков. Если результат хороший, то еще на две недели накладывается стягивающая повязка с жестким ребром.
В этот период рука получает больше свободы действий и физкультуру стоит активизировать.
4. После снятия гипса можно аккуратно выполнять круговые движения кистью. Амплитуда вращения минимальна, избегайте перегрузок и боли. Движения делаются сначала против часовой стрелки, потом по часовой стрелке.
5. Движение кистью вверх-вниз, из стороны в сторону.
6. Поднять руку вверх, имитируем вкручивание лампочки.
7. Физкультуру при переломе лучевой кости нужно сочетать с тёплыми ванночками, что увеличит эффект. Для этого: в таз горячей воды (38-40°С) добавить две столовые ложки морской соли (можно использовать траву герань, резеда). Опустить руку в воду и без усилий провести комплекс вращательных и сгибательных движений для запястья. После каждой такой процедуры амплитуда сгиба суставов увеличивается на 5-10%.
При переломах необходимо правильно питаться, так как для восстановления повреждённых тканей им необходимо большое количество минералов, витаминов и других полезных веществ. Обязательно включите в своё меню продукты с содержанием кальция (творог, молоко). Не ленитесь заниматься как можно чаще и скоро Ваша рука вернёт весь объём движений и силу мышц.
Обязательно включите в своё меню продукты с содержанием кальция (творог, молоко). Не ленитесь заниматься как можно чаще и скоро Ваша рука вернёт весь объём движений и силу мышц.
Комплекс упражнений при переломах лучевой кости в типичном месте.
(4-6 недель после перелома).
- Исходное положение сидя, руки на поверхности стола ладонью вниз. Активно сгибать пальцы, скользя ими по столу 4-6 раз.
- И.п. то же, предплечье в положении пронации (ладонь вниз). Активное разгибание в лучезапястном суставе при опоре больной руки о стол 3-5 раз.
- И. п. Сидя, здоровая рука подведена под полусогнутую больную руку. Поднимание руки выше горизонтального уровня при поддержке здоровой рукой. 4-6 раз.
- И.п. Сидя, руки согнуты и опираются локтевыми суставами на стол, ладони соприкасаются. Сгибание – разгибание , отведение – приведение в лучезапястных суставах с самопомощью – с помощью здоровой руки. 6-8 раз.
- И.п. Круговые движения в лучезапястных суставах вправо и влево, круги должны быть большого объема.
 4-раз в каждую сторону.
4-раз в каждую сторону. - И.п. Сидя, кисть больной руки свешена на край стола. Сгибание и разгибание и круговые движения в лучезапястном суставе. 5-6 раз.
- И.п. Сидя, руки на поверхности стола. Содружественное движение пронации и супинации предплечья левой и правой руки в медленном темпе 4-5 раз.
- И.п. Сидя кисть больной руки опирается на волейбольный мяч. Перекатывание мяча круговым движением больной руки 4-5 раз в каждую сторону.
- И.п. Руки на поверхности стола, предплечье в среднем положении между пронацией и супинацией или в положении пронации. Свободные активные движения в лучезапястном суставе со скольжением кистью по скользкой поверхности – сгибание – разгибание, отведение – приведение. 3-5 раз.
- И.п. движение «вкручивания лампочки».
врач ЛФК Веремейчик М. А.
Развитие остеопении во время восстановления дистального перелома лучевой кости
1. Shauver M.J., Yin H., Banerjee M., Chung K.C. Текущие и будущие национальные расходы на медицинскую помощь при лечении переломов дистального отдела лучевой кости у пожилых людей. J Hand Surg Am. 2011;36(8):1282–1287. [PubMed] [Google Scholar]
Shauver M.J., Yin H., Banerjee M., Chung K.C. Текущие и будущие национальные расходы на медицинскую помощь при лечении переломов дистального отдела лучевой кости у пожилых людей. J Hand Surg Am. 2011;36(8):1282–1287. [PubMed] [Google Scholar]
2. Lerebours C., Buenzli P.R., Scheiner S., Pivonka P. Многомасштабная механобиологическая модель ремоделирования кости предсказывает специфическую потерю кости в бедренной кости при остеопорозе и механическом неиспользовании. Биомех Модель Механобиол. 2016;15(1):43–67. [PubMed] [Академия Google]
3. Meyer U., de Jong J.J., Bours S.G., et al. Ранние изменения плотности кости, микроархитектоники, резорбции кости и воспаления предсказывают клинический исход через 12 недель после консервативно леченных переломов дистального отдела лучевой кости: предварительное исследование. J Bone Miner Res. 2014;29(9):2065–2073. [PubMed] [Google Scholar]
4. Ингл Б.М., Истелл Р. Потеря кости кисти у женщин после перелома дистального отдела предплечья. Остеопорос Инт. 2001;12(7):610–615. [PubMed] [Google Scholar]
Остеопорос Инт. 2001;12(7):610–615. [PubMed] [Google Scholar]
5. Bloomfield S.A. Неупотребительная остеопения. Curr Osteoporos Rep. 2010;8(2):91–97. [PubMed] [Google Scholar]
6. Хопкинс С.Дж., Томс А.Д., Браун М., Эпплбоам А., Кнапп К.М. Неупотребительная остеопения после перелома ноги у женщин в постменопаузе: последствия для риска перелома бедра и службы связи при переломах. Рентгенография (Лондон) 2018;24(2):151–158. [PubMed] [Google Scholar]
7. Clayton R.A., Gaston M.S., Ralston S.H., Court-Brown C.M., McQueen M.M. Связь между снижением минеральной плотности кости и тяжестью переломов дистального отдела лучевой кости. J Bone Joint Surg Am. 2009 г.;91(3):613–619. [PubMed] [Google Scholar]
8. Фитцпатрик С.К., Каземир Н.Е., Зураковски Д., Дэй К.С., Розенталь Т.Д. Влияние остеопороза на исходы оперативного лечения переломов дистального отдела лучевой кости. J Hand Surg Am. 2012;37(10):2027–2034. [PubMed] [Google Scholar]
9. Giladi A.M., Giberson-Chen C.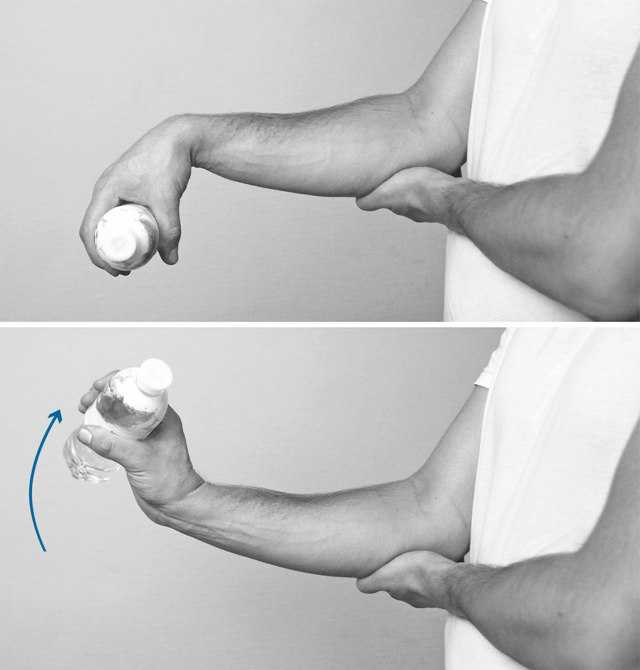 C., Parker A.M., Desale S., Rozental T.D. Соблюдение рекомендаций по рентгенологической клинической практике лечения переломов дистального отдела лучевой кости связано с улучшением результатов и снижением затрат. J Bone Joint Surg Am. 2019;101(20):1829–1837. [PubMed] [Google Scholar]
C., Parker A.M., Desale S., Rozental T.D. Соблюдение рекомендаций по рентгенологической клинической практике лечения переломов дистального отдела лучевой кости связано с улучшением результатов и снижением затрат. J Bone Joint Surg Am. 2019;101(20):1829–1837. [PubMed] [Google Scholar]
10. Schreiber J.J., Kamal R.N., Yao J. Простая оценка общей плотности кости и скрининг остеопороза с использованием стандартных рентгенограмм руки. J Hand Surg Am. 2017;42(4):244–249. [PubMed] [Google Scholar]
11. Несбитт К.С., Файлла Дж.М., Лес К. Оценка факторов нестабильности при переломах дистального отдела лучевой кости у взрослых. J Hand Surg Am. 2004;29(6):1128–1138. [PubMed] [Google Scholar]
12. Mackenney P.J., McQueen M.M., Elton R. Прогнозирование нестабильности при переломах дистального отдела лучевой кости. J Хирургия суставов костей Am . сентябрь 2006 г .; 88 (9): 1944–1951. [PubMed] [Google Scholar]
13. Патель Б., Акил А., Риаз О., Джефферс Р., Диксон Д.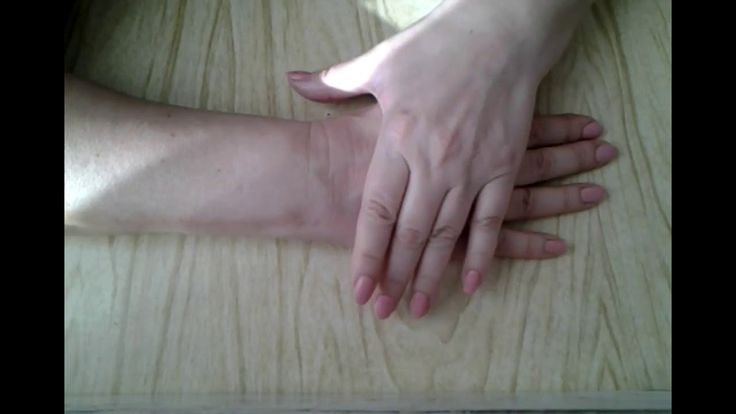 2-й метакарпальный кортикальный индекс как простой инструмент скрининга остеопении. J Bone Metab. 2020;27(4):261–266. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2-й метакарпальный кортикальный индекс как простой инструмент скрининга остеопении. J Bone Metab. 2020;27(4):261–266. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Johnell O., Nilsson B.E. Минеральный состав костей у мужчин с переломами верхнего конца бедренной кости. Инт Ортоп. 1984;7(4):229–231. [PubMed] [Google Scholar]
15. Kannus P., Jarvinen M., Sievanen H., Jarvinen T.A., Oja P., Vuori I. Снижение минеральной плотности костной ткани у мужчин с переломом бедренной кости в анамнезе. J Bone Miner Res. 1994;9(11):1729–1736. [PubMed] [Google Scholar]
16. Ingle B.M., Hay S.M., Bottjer H.M., Eastell R. Изменения костной массы и метаболизма кости после перелома дистального отдела предплечья. Остеопорос Инт. 1999;10(5):399–407. [PubMed] [Google Scholar]
17. Lafontaine M., Hardy D., Delince P. Оценка стабильности переломов дистального отдела лучевой кости. Рана. 1989;20(4):208–210. [PubMed] [Google Scholar]
18. Мейнберг Э.Г., Агель Дж., Робертс К. С., Карам М.Д., Келлам Дж.Ф. Сборник по классификации переломов и вывихов-2018. J Ортопедическая травма. 2018; 32 (Приложение 1): S1–S170. [PubMed] [Академия Google]
С., Карам М.Д., Келлам Дж.Ф. Сборник по классификации переломов и вывихов-2018. J Ортопедическая травма. 2018; 32 (Приложение 1): S1–S170. [PubMed] [Академия Google]
19. Североамериканская ассоциация по изучению ожирения. Клинические рекомендации по выявлению, оценке и лечению избыточного веса и ожирения у взрослых — Доклад о доказательствах. Обес Рез. 1998;6:51С–209С. [PubMed] [Google Scholar]
20. Glassou E.N., Pedersen A.B., Aalund P.K., Mosegaard S.B., Hansen T.B. Зависит ли улучшение качества жизни, связанного со здоровьем, после тотального эндопротезирования тазобедренного сустава от тяжести сопутствующих заболеваний? Акта Ортоп . август 2018 г .; 89 (4): 374–379. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Глассоу Э.Н., Кьорхолт К.К., Хансен Т.Б., Педерсен А.Б. Задержка хирургического вмешательства, риск внутрибольничных инфекций и прогностическое влияние сопутствующей патологии у пациентов с переломом шейки бедра. Датское общенациональное когортное исследование, 2005–2016 гг. Клин Эпидемиол. 2019;11:383–395. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Клин Эпидемиол. 2019;11:383–395. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Earnshaw S.A., Cawte S.A., Worley A., Hosking D.J. Перелом запястья по Коллесу как показатель основного остеопороза у женщин в постменопаузе: проспективное исследование минеральной плотности кости и скорости обмена костной ткани. Остеопорос Инт. 1998;8(1):53–60. [PubMed] [Google Scholar]
23. Klotzbuecher C.M., Ross P.D., Landsman P.B., Abbott TA, III, Berger M. Пациенты с предыдущими переломами имеют повышенный риск будущих переломов: резюме литературы и статистический синтез. J Bone Miner Res. 2000;15(4):721–739. [PubMed] [Google Scholar]
24. Осипов Б., Эмами А.Дж., Кристиансен Б.А. Системная потеря костной массы после перелома. Clin Rev Bone Miner Metab. 2018;16(4):116–130. [Бесплатная статья PMC] [PubMed] [Google Scholar]
25. Ceroni D., Martin X., Delhumeau-Cartier C., Rizzoli R., Kaelin A., Farpour-Lambert N. Действительно ли минеральная масса кости снижена у подростков с первым эпизодом перелома предплечья? Проспективное продольное исследование.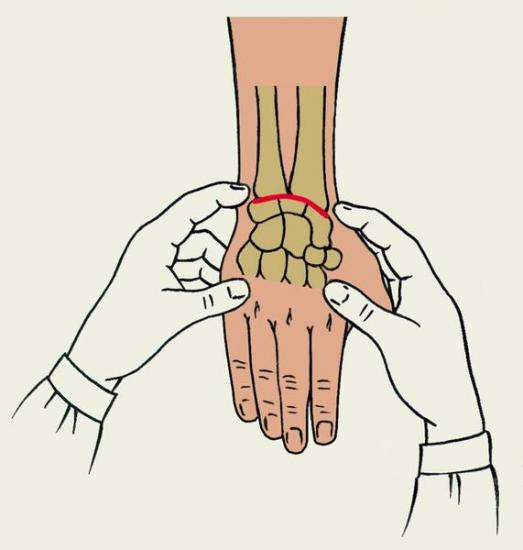 J Педиатр Ортоп. 2012;32(6):579–586. [PubMed] [Google Scholar]
J Педиатр Ортоп. 2012;32(6):579–586. [PubMed] [Google Scholar]
26. Ceroni D., Martin X., Delhumeau C., Rizzoli R., Kaelin A., Farpour-Lambert N. Влияние гипсовой иммобилизации на минеральную массу кости в различных участках подростков с переломами нижних конечностей. J Bone Joint Surg Am. 2012;94(3):208–216. [PubMed] [Google Scholar]
27. Moriishi T., Fukuyama R., Ito M., et al. сеть остеоцитов; отрицательная система регуляции костной массы, усиленная индукцией Rankl в остеобластах и Sost в остеоцитах при разгрузке. ПЛОС Один. 2012;7(6) [бесплатная статья PMC] [PubMed] [Google Scholar]
28. Pathak J.L., Bravenboer N., Luyten F.P., et al. Механическая нагрузка снижает индуцированную воспалением коммуникацию между остеоцитами человека и остеокластами. Кальциф ткани Int. 2015;97(2):169–178. [Бесплатная статья PMC] [PubMed] [Google Scholar]
29. Gaudio A., Pennisi P., Bratengeier C., et al. Повышение уровня склеростина в сыворотке, связанное с маркерами костеобразования и резорбции, у пациентов с потерей костной ткани, вызванной иммобилизацией. J Clin Endocrinol Metab. 2010;95(5):2248–2253. [PubMed] [Google Scholar]
J Clin Endocrinol Metab. 2010;95(5):2248–2253. [PubMed] [Google Scholar]
30. Сарахруди К., Томас А., Альбрехт К., Ахаринежад С. Сильно повышенный уровень склеростина во время заживления переломов у человека. J Orthop Res. 2012;30(10):1549–1555. [PubMed] [Академия Google]
31. Spatz J.M., Fields E.E., Yu E.W., et al. Уровень склеростина в сыворотке увеличивается у здоровых взрослых мужчин во время постельного режима. J Clin Endocrinol Metab. 2012;97(9):E1736–E1740. [PMC free article] [PubMed] [Google Scholar]
32. Частин С.Ф., Мандриченко О., Хельбоштадт Дж.Л., Скелтон Д.А. Ассоциации между объективно измеренным малоподвижным поведением и физической активностью с минеральной плотностью костей у взрослых и пожилых людей, исследование NHANES. Кость. 2014; 64: 254–262. [PubMed] [Академия Google]
33. Келли Г.А., Келли К.С., Корт В.М. Влияние силовых упражнений на землю и суставную реакцию на минеральную плотность костей поясничного отдела позвоночника и шейки бедра у женщин в постменопаузе: метаанализ рандомизированных контролируемых исследований. BMC Расстройство опорно-двигательного аппарата. 20 2012;13:177. [Бесплатная статья PMC] [PubMed] [Google Scholar]
BMC Расстройство опорно-двигательного аппарата. 20 2012;13:177. [Бесплатная статья PMC] [PubMed] [Google Scholar]
34. Perren S.M., Cordey J., Rahn B.A., Gautier E., Schneider E. Ранний временный пороз кости, вызванный имплантатами внутренней фиксации. Реакция на некроз, а не на защиту от стресса? Clin Orthop Relat Relat Res. 1988;(232):139–151. [PubMed] [Google Scholar]
35. Ferguson S.J., UP Wyss, Pichora D.R. Анализ напряжения методом конечных элементов гибридной пластины для фиксации перелома. мед. инж. физ. 1996;18(3):241–250. [PubMed] [Google Scholar]
36. Мацуура Ю., Роккаку Т., Судзуки Т., Торесон А.Р., Ан К.Н., Куниёси К. Оценка атрофии кости после лечения перелома предплечья с использованием нелинейного анализа методом конечных элементов: сравнительное исследование замковых пластин и обычных пластин. J Hand Surg Am. 2017;42(8):659e1–659 e9. [PubMed] [Google Scholar]
37. Hirashima T., Matsuura Y., Suzuki T., Akasaka T., Kanazuka A., Ohtori S. Долгосрочная оценка изменений костной атрофии после фиксации замочной пластиной с использованием анализа методом конечных элементов. перелом диафиза предплечья. J Am Hand S GO. 2021;3(5):240–244. [Бесплатная статья PMC] [PubMed] [Google Scholar]
перелом диафиза предплечья. J Am Hand S GO. 2021;3(5):240–244. [Бесплатная статья PMC] [PubMed] [Google Scholar]
38. Chen Y., Chen X., Li Z., Yan H., Zhou F., Gao W. Безопасность и эффективность оперативного и консервативного лечения дистального отдела лучевой кости переломы у пожилых пациентов: систематический обзор и метаанализ. J Hand Surg Am. 2016;41(3):404–413. [PubMed] [Академия Google]
39. Арора Р., Лутц М., Демл С., Краппингер Д., Хауг Л., Габл М. Проспективное рандомизированное исследование, сравнивающее консервативное лечение с фиксацией ладонной запирающей пластиной при смещенных и нестабильных переломах дистального отдела лучевой кости у пациентов 60 лет. пяти лет и старше. J Bone Joint Surg Am. 2011;93(23):2146–2153. [PubMed] [Google Scholar]
Перелом дистального отдела лучевой кости | Ортопедия и спортивная медицина
Симптомы
При переломе дистального отдела лучевой кости почти всегда в анамнезе будет падение или другая травма. Обычно у вас будет боль и отек в предплечье или запястье. У вас может быть деформация формы запястья, если перелом достаточно серьезный. Наличие синяков (черно-синего цвета) является распространенным явлением. Обратитесь к врачу, если у вас сильная боль в руке, которая мешает вам нормально ею пользоваться. Вы можете обратиться непосредственно к ортопеду (костному врачу), который обычно может сделать рентген прямо в офисе и сказать вам, что происходит. Если кабинет вашего врача закрыт, травма не очень болезненна и запястье не деформировано, обычно можно подождать до следующего дня. Обратитесь в отделение неотложной помощи, если травма очень болезненна, запястье деформировано, у вас онемение или пальцы не розовые. Вы можете защитить запястье шиной, приложить к запястью лед и приподнять его, пока не доберетесь до кабинета врача.
Обычно у вас будет боль и отек в предплечье или запястье. У вас может быть деформация формы запястья, если перелом достаточно серьезный. Наличие синяков (черно-синего цвета) является распространенным явлением. Обратитесь к врачу, если у вас сильная боль в руке, которая мешает вам нормально ею пользоваться. Вы можете обратиться непосредственно к ортопеду (костному врачу), который обычно может сделать рентген прямо в офисе и сказать вам, что происходит. Если кабинет вашего врача закрыт, травма не очень болезненна и запястье не деформировано, обычно можно подождать до следующего дня. Обратитесь в отделение неотложной помощи, если травма очень болезненна, запястье деформировано, у вас онемение или пальцы не розовые. Вы можете защитить запястье шиной, приложить к запястью лед и приподнять его, пока не доберетесь до кабинета врача.
Уход
Существует множество вариантов лечения. Ваш хирург-ортопед расскажет, какие варианты подходят именно вам. Выбор зависит от многих факторов, таких как характер вашего перелома, ваш возраст и уровень активности, а также личные предпочтения вашего хирурга. Ниже приводится общее обсуждение возможных вариантов, чтобы вы имели лучшее представление о том, что может порекомендовать вам ваш хирург-ортопед.
Ниже приводится общее обсуждение возможных вариантов, чтобы вы имели лучшее представление о том, что может порекомендовать вам ваш хирург-ортопед.
Один из вариантов — оставить кость такой, какая она есть, если кость находится в довольно хорошем положении. Ваш врач может наложить гипсовую повязку, пока кость не заживет. Или, если положение (выравнивание) вашей кости является неправильным и, вероятно, будет ограничивать использование вашей руки в будущем, ваш хирург-ортопед может предложить исправить деформацию (медицинский термин для исправления деформации кости — репозиция). Если кость выпрямляется (репонируется) без разреза кожи (разреза), это называется закрытой репозицией. После того, как кость правильно выровнена, на руку можно наложить шину или гипс. Шина обычно используется в течение первых нескольких дней, чтобы обеспечить небольшой нормальный отек. Гипс обычно накладывается от нескольких дней до недели или около того позже, после того, как отек спадает, и меняется через две или три недели, когда отек спадает и гипс ослабевает. Рентгенологическое исследование проводят, в зависимости от характера перелома, либо с недельными интервалами в течение трех недель, а затем через шесть недель (если перелом вправлен или ощущается как нестабильный), или реже, если перелом не вправлен и предполагается, что быть стабильным. Гипс снимают примерно через шесть недель после перелома. В этот момент часто начинают физиотерапию, чтобы помочь улучшить подвижность и функцию поврежденного запястья.
Рентгенологическое исследование проводят, в зависимости от характера перелома, либо с недельными интервалами в течение трех недель, а затем через шесть недель (если перелом вправлен или ощущается как нестабильный), или реже, если перелом не вправлен и предполагается, что быть стабильным. Гипс снимают примерно через шесть недель после перелома. В этот момент часто начинают физиотерапию, чтобы помочь улучшить подвижность и функцию поврежденного запястья.
Если ваш хирург-ортопед считает, что положение кости неприемлемо для будущего функционирования вашей руки и что его нельзя исправить или сохранить в гипсовой повязке, он может порекомендовать операцию. Существует множество способов выполнения хирургического вмешательства, в том числе вправление перелома в операционной без разреза (закрытое вправление) или с разрезом (открытое вправление) для улучшения выравнивания кости. В операционной хирург-ортопед может удерживать кость в правильном положении только с помощью гипсовой повязки или путем введения металлических штифтов (обычно из нержавеющей стали или титана), пластины и винтов, внешнего фиксатора или любой их комбинации. методы.
методы.
Восстановление
Это очень простой вопрос. К сожалению, на него нет простого ответа. Виды переломов дистального отдела лучевой кости настолько разнообразны, а варианты лечения настолько широки, что трудно описать, чего ожидать. Большинство переломов умеренно болезненны в течение от нескольких дней до пары недель. Многие пациенты считают, что использование льда, возвышение (поднятие руки над сердцем) и простые безрецептурные лекарства для облегчения боли — это все, что им нужно. Одной из комбинаций является ибупрофен (продается как дженерик или под торговыми марками Motrin® или Advil®) плюс ацетаминофен (продается под торговой маркой Tylenol®, а также как дженерик, часто помечаемый на коробке как «неаспириновое обезболивающее»). . Комбинация ибупрофена и ацетаминофена гораздо более эффективна, чем каждый из них по отдельности (медицинский термин для этого — синергизм). Если боль сильная, пациенту может потребоваться прием сильнодействующих препаратов, отпускаемых по рецепту, часто наркотических, в течение нескольких дней.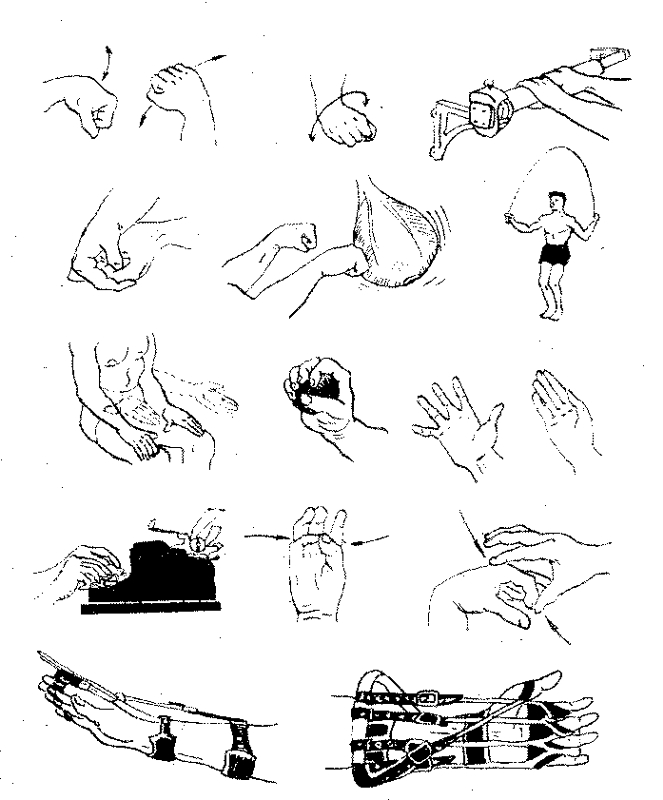 Обсудите эти варианты со своим врачом.
Обсудите эти варианты со своим врачом.
Гипсовые повязки и шины должны быть сухими, поэтому во время душа надевайте полиэтиленовый пакет на руку. Если вы намочите его, он не очень легко высохнет (вы можете попробовать использовать фен в прохладном режиме). Настоящих «водонепроницаемых» гипсов не бывает, но есть варианты со своими плюсами и минусами. Обсудите это со своим врачом.
Большинство хирургических разрезов должны содержаться в чистоте и сухости в течение пяти дней или до тех пор, пока не будут сняты швы (швы), в зависимости от того, что произойдет позже.
Все хотят знать: «Могу ли я вернуться к прежней деятельности и когда?» Это отличный вопрос, который также кажется довольно простым и понятным, но ответ на него сложен. Большинство пациентов возвращаются к своим прежним занятиям, но то, что произойдет в вашем случае, зависит от характера вашей травмы, вида лечения, которое вы и ваш хирург выберете, и от того, как ваше тело отреагирует на лечение. Вам нужно будет обсудить свой случай с вашим врачом для уточнения особенностей вашего случая, но можно сделать некоторые обобщения.
Большинству пациентов снимают гипс примерно через шесть недель.
Большинство пациентов начинают физиотерапию, если их врач сочтет это необходимым, в течение нескольких дней или недель после операции или сразу после снятия последнего гипса.
Большинство пациентов смогут возобновить легкие занятия, такие как плавание или тренировку нижней части тела в тренажерном зале, в течение месяца или двух после снятия гипса или после операции.
Большинство пациентов могут возобновить интенсивные физические нагрузки, такие как катание на лыжах или футбол, через три-шесть месяцев после травмы.
Почти у всех пациентов наблюдается некоторая скованность в запястье, которая обычно уменьшается через месяц или два после снятия гипсовой повязки или после операции и будет продолжать улучшаться в течение как минимум двух лет.
Вы должны ожидать, что ваше восстановление займет не менее года. Вы по-прежнему будете чувствовать некоторую боль при активной деятельности в течение примерно этого времени.
 4-раз в каждую сторону.
4-раз в каждую сторону.