Лечение шейного радикулита в Киеве — цена консультации от 450 грн
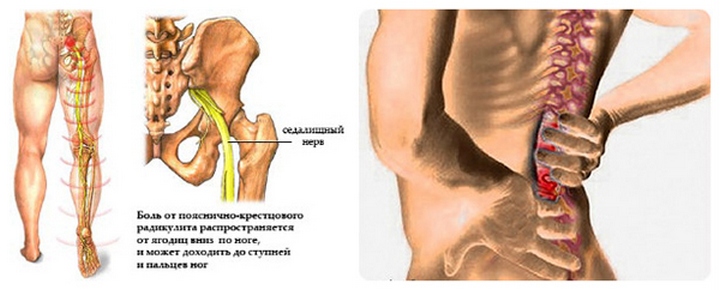
Шейный радикулит — недуг периферической нервной системы, характеризующийся воспалением пучков нервных волокон (нервных корешков), отходящих от спинного мозга в шейном отделе позвоночника.
Цены на лечение шейного радикулита
| Прием врача вертебролога | 550 ₴ | ||||||
| Повторный прием врача вертебролога | 450 ₴ | ||||||
| Паравертебральная блокада (без медикаментов) одноразово | 700 ₴ | ||||||
| Паравертебральная блокада (без медикаментов) курсовое лечение | 500 ₴ | ||||||
Акупунктура | 300 ₴ | ||||||
Аппаратное вытяжение позвоночника (тракомпьютер) | 400 ₴ | ||||||
Электрофорез БТЛ | 200 ₴ | ||||||
Роспись схемы лечения ( консультация + схема лечения) | 700 ₴ | ||||||
Магнитотерапия внешняя | 170 ₴ | ||||||
Магнитотерапия БТЛ | 200 ₴ | ||||||
Ударно-волновая терапия (одна зона) | 500 ₴ | ||||||
Ударно-волновая терапия одной триггерной точки | 300 ₴ | ||||||
Физиотерапия (один сеанс) | 200 ₴ | ||||||
| Показать все | Спрятать | ||||||
Шейный радикулит — недуг периферической нервной системы, характеризующийся воспалением пучков нервных волокон (нервных корешков), отходящих от спинного мозга в шейном отделе позвоночника. При этом заболевании чаще всего поражаются корешки расположенные между четвёртым и шестым позвонками шейного отдела, в который входят всего семь позвонков.
При этом заболевании чаще всего поражаются корешки расположенные между четвёртым и шестым позвонками шейного отдела, в который входят всего семь позвонков.
Данный недуг проявляется в болезненных ощущениях в шее, а также в мышцах рук, в пальцах. Синдром начинается внезапно, часто при наклоне или повороте головы, боль при этом бывает весьма острой. Резкие движения шеи резко усиливают боль, тогда как медленными и осторожными движениями её удаётся утихомирить. Нередко у пациента нарушается сон из-за колющих болей в руках и шее, а выбор безболезненной позы для сна становится трудной задачей. Вследствие шейного радикулита может произойти заметное снижение чувствительности и ослабление мышц рук.
Болезнью страдают гораздо реже, нежели пояснично-крестцовым радикулитом, но следует отметить, что проявления шейного радикулита (болевые синдромы) — гораздо более острые, чем при аналогичном заболевании остальных отделов позвоночника.
Представители обоих полов одинаково подвержены этому заболеванию, наиболее распространенному среди молодых людей 20-35 лет.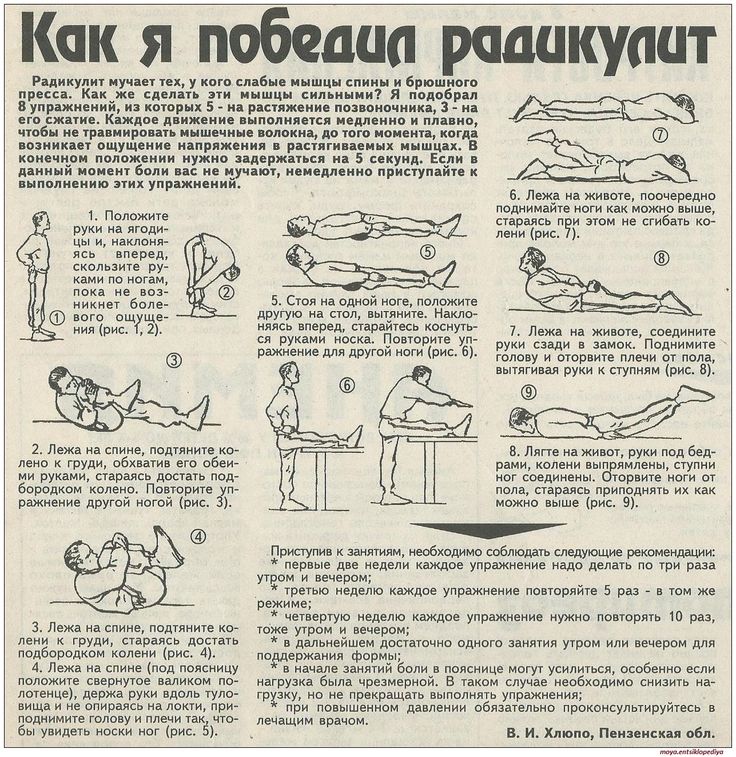 Клиника «Омега-Киев» предлагает широкие аппаратные возможности для диагностики и лечения шейного радикулита на любой стадии развития заболевания.
Клиника «Омега-Киев» предлагает широкие аппаратные возможности для диагностики и лечения шейного радикулита на любой стадии развития заболевания.
Причины шейного радикулита
Существуют разные причины развития болезни.
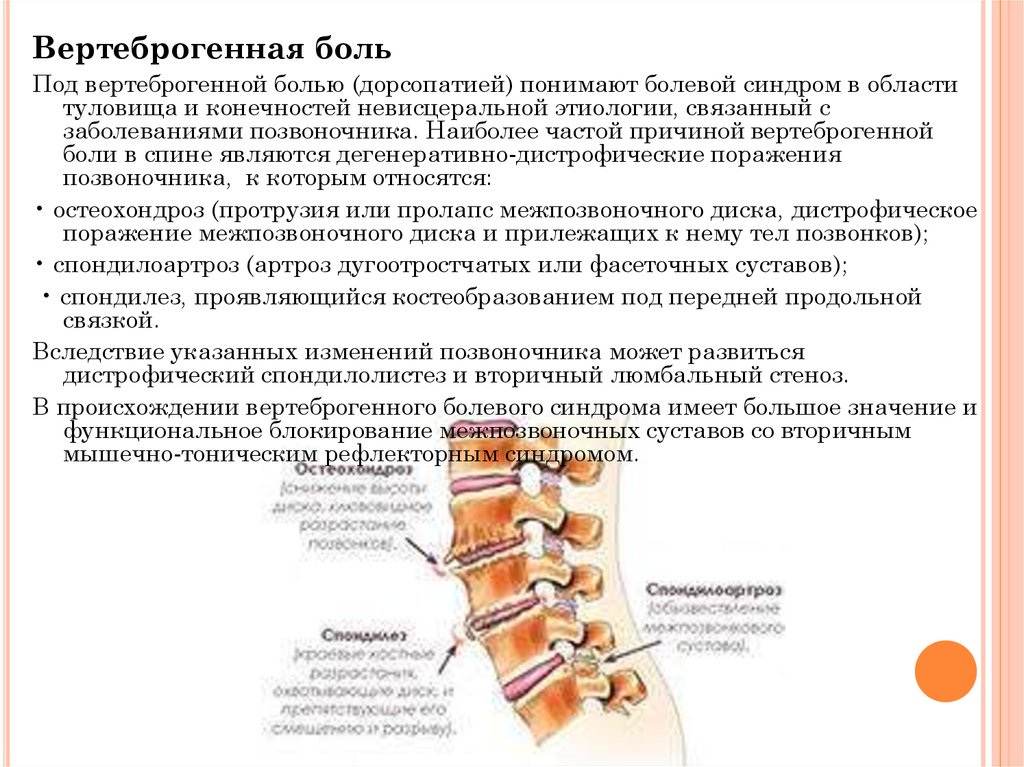
- Самой распространенной является остеохондроз — заболевание позвоночника, при котором выполняющие функцию смягчения нагрузок на хребет межпозвонковые диски теряют упругость и становятся хрупкими. В точках соединения позвонков с пострадавшими дисками формируются паталогические наросты костной ткани — остеофиты, которые, в моменты нагрузок, смещаются вместе с дисками в просвет позвоночного канала и межпозвонковых отверстий, зажимая находящиеся здесь корешки спинного мозга. При остеохондрозе происходят сопровождаемые болевыми синдромами смещения дисков при резких поворотах головы или туловища.
- Иногда причиной шейного радикулита оказывается воспаление мышечных тканей или связок, прилегающих к нерву и раздражающих его межпозвонковый корешок.

- Грыжа межпозвонкового диска в шейном отделе хребта также может спровоцировать шейный радикулит.
- Шейный радикулит может быть вызван гипотермией из-за пребывания в холодной воде, на морозе, сидения на сырых и холодных поверхностях и т.п.
- Заболевание также может возникнуть вследствие интоксикации или как осложнение инфекционного заболевания.
Врачи-вертебрологи
На страницу врачей
Тернопольский
Сергей Петрович
26 лет Стажа Врач-невропатолог первой категории, врач-вертебролог
Волынская
Людмила Александровна
Примак
Ирина Анатольевна
24 года Стажа Старшая медицинская сестра высшей категории
Козак
Наталья Александровна
7 лет Стажа Медицинская сестра
Попова
Дина Владимировна
11 лет Стажа Медицинская сестра
Кисорец
Анжела Евгениевна
3 года Стажа Медицинская сестра
Записаться на прием
заказав обратный звонок или через любимый мессенджер
Заказать звонок
Симптомы шейного радикулита
Основным признаком болезни можно считать резкую боль в шее, возникающую при повороте или наклоне головы. Болеть при этом могут как мышцы, так и межпозвоночные суставы и диски. Боль обычно удаётся утихомирить, двигая шеей плавно и осторожно, поворачивая и наклоняя голову в разные стороны. Тем не менее, синдром тут же возвращается при неудачных резких движениях.
Болеть при этом могут как мышцы, так и межпозвоночные суставы и диски. Боль обычно удаётся утихомирить, двигая шеей плавно и осторожно, поворачивая и наклоняя голову в разные стороны. Тем не менее, синдром тут же возвращается при неудачных резких движениях.
Рецидивы и обострения приступов возможны по разным причинам. К примеру, при инфекции гриппа или других вирусных заболеваний, пациент иногда страдает от острого шейного радикулита, который зато проходит без рецидивов. Если же условием развития шейного радикулита является остеохондроз, следует ожидать повторяющихся время от времени приступов и перехода радикулита в его хроническую форму.
Болевые синдромы могут сопровождаться головокружениями, потерей равновесия, нарушениями слуха и другими последствиями недостаточного кровоснабжения головного мозга. Это характерно для случаев радикулита выработавшегося на почве остеохондроза, спондилёза и подобных недугов.
Для данного заболевания характерно выравнивание шейного лордоза, так как пациенту приносит облегчение ровное и неподвижное положение головы, которое он непроизвольно пытается сохранять.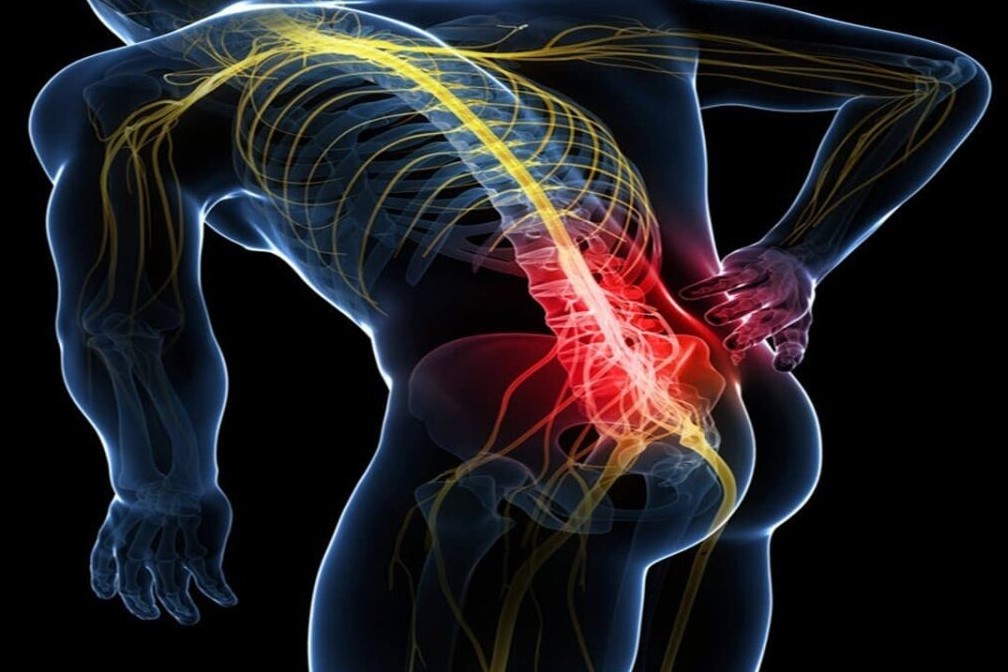
Диагностика шейного радикулита
Диагностика осуществляется путём осмотра врачом-неврологом, который проверяет больного на предмет расстройств чувствительности, рефлексов и силы мышц в районе шеи, спины, рук. Помимо традиционного осмотра используются современные высокотехнологичные методы медицинского исследования:
- компьютерная томография – рентгенологический метод исследования, при котором получают трехмерный снимок проблемной области. В клинике «Омега-Киев» для обследования применят современный аппарат «Philips Brilliance 64».
- магнитно-резонансная томография – получение послойного снимка тканей исследуемой области. В нашей клинике для обследования применяю мощный аппарат «Philips Achieva 1.5T 16ch».
Лечение шейного радикулита
Главной задачей при лечении является ослабление нагрузки на позвонки шейного отдела хребта с целью предотвращения раздражения корешков спинномозговых нервов. Поскольку для этого может потребоваться временное ограничение амплитуды движений головы больного, нередко, врач назначает пациенту ношение шейного бандажа. Если радикулит протекает остро, применяются также противовоспалительные препараты. К мануальной терапии, призванной излечить сам недуг, прибегают уже после снятия болевого синдрома.
Если радикулит протекает остро, применяются также противовоспалительные препараты. К мануальной терапии, призванной излечить сам недуг, прибегают уже после снятия болевого синдрома.
Мануальная терапия играет решающую роль в борьбе с радикулитом. Если начать лечение вовремя, то можно успешно ликвидировать воспаление в нервных корешках, избавить пациента от боли в хребте, снять напряжение мышц. Важной является возможность предотвращения неврологических усложнений.
Профилактика шейного радикулита
Основой профилактики недуга должна стать лечебная гимнастика для укрепления мышц шеи, занятия физкультурой и спортом, а также закаливания, что в комплексе обеспечивает высокую сопротивляемость к охлаждениям и перегрузкам.
Следует помнить, что шейный радикулит чреват искривлением шейных позвонков вследствие удерживания головы в неподвижном состоянии из-за напряжения мышц шеи. Кроме того, одним из последствий игнорирования шейного радикулита может стать усугубление остеохондроза, который является причиной радикулита в абсолютном большинстве случаев. К услугам клиентов клиники «Омега-Киев» представлены все необходимые средства для диагностики и лечения шейного радикулита, а также консультация врача-вертебролога высшей категории.
К услугам клиентов клиники «Омега-Киев» представлены все необходимые средства для диагностики и лечения шейного радикулита, а также консультация врача-вертебролога высшей категории.
Нужна помощь?
Мы Вам позвоним
или воспользуйтесь любимым мессенджером
Автор статьи:
Список литературы
Наши лицензии и аккредитационные сертификаты
На страницу документов
Шейно-плечевой радикулит: симптомы и лечение
Одним из тех заболеваний, которые вызывают у человека порой нестерпимую боль, мешают нормально двигать, работать, отдыхать является радикулит. В данной статье будет рассмотрен частный случай данной патологии – радикулит, локализованный в шейно-плечевой области и его симптомы.
1. Что такое шейно-плечевой радикулит
Шейно плечевой радикулит – это защемление и воспаление нервного корешка в шейном отделе позвоночника.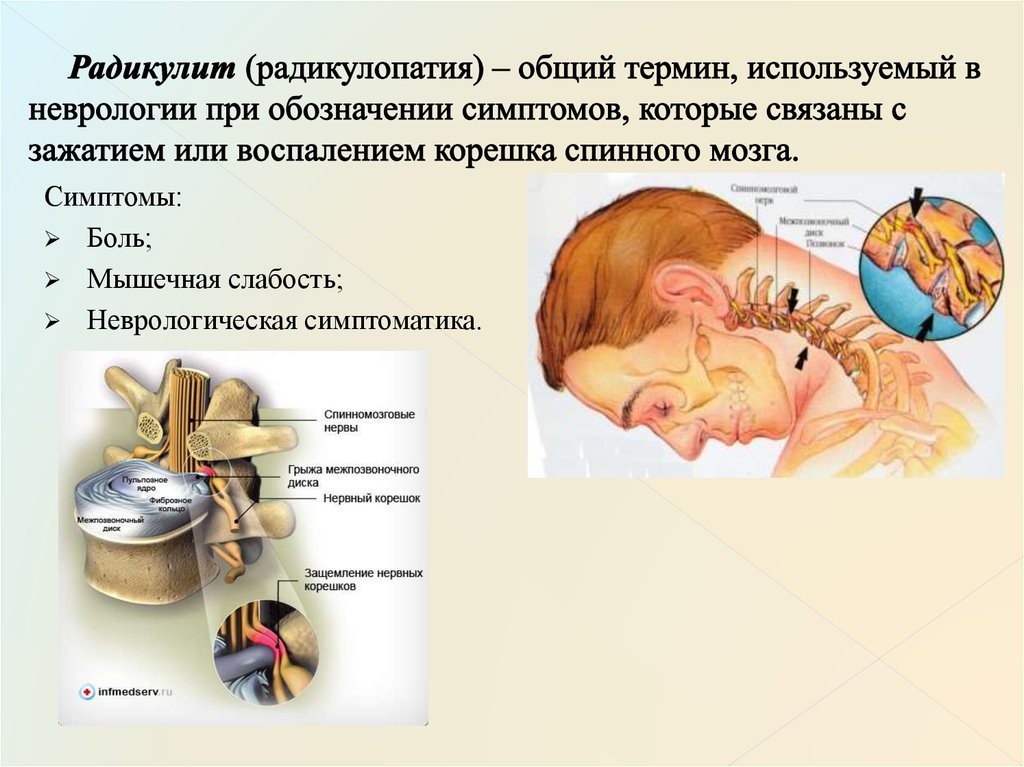 Данное заболевание в последнее время беспокоит человека всё чаше и тревожно то, что заболевание омолаживаются (то есть страдают им не только люди в возрасте, но и молодые).
Данное заболевание в последнее время беспокоит человека всё чаше и тревожно то, что заболевание омолаживаются (то есть страдают им не только люди в возрасте, но и молодые).
2. Что провоцирует шейно-плечевой радикулит
Как правило, радикулит становится заболеванием, которое добавляется к основной патологии, возникшей в организме. Существует несколько основных факторов, которые провоцируют появление радикулита.
2.1 Защемление или воспаление нервов
Случаи воспаления и защемления нервов в шейном отделе – явления частое. Связано это с тем, что именно в этом отделе находится большое количество нервных окончаний, плюс ко всему шея всегда очень подвижна, а неосторожные и резкие движения как раз могут спровоцировать защемление нервных пучков. Среди множества заболеваний, вызывающих воспаление и защемление нервов в шее можно выделить:
- Травматические повреждения позвоночника в области шеи.
- Нарушение работы мышечной ткани, частые судороги.

- Онкологические заболевания.
Радикулит становится следствие описанных выше патологий.
2.2 Межпозвоночная грыжа
Между позвонками находятся межпозвоночные диски. Это своего рода амортизаторы – когда мы ходим, бежим, стоим они смягчают вертикальную нагрузку на позвоночник. С течением времени межпозвоночные диски подвергаются износу, истончаются, теряют влагу, форму и более твердые по структуре позвонки начинают сдавливать их. Под таким давлением диск частично выходит за границы позвонков – так и образуется межпозвоночная грыжа. Грыжа диска выпирает в ту часть позвоночника, где проходят нервные окончания спинного мозга. Нервные пучки сдавливаются, нарушается процесс передачи нервных импульсов – человек начинает чувствовать боль, которая зачастую мешает ему нормально двигаться (поворачивать шею, наклонять голову и так далее). Это и есть радикулит.
2.3 Вирусные инфекционные заболевания
Первые симптомы проявления шейного радикулита человек может начать испытывать в ходе некоторых инфекционных заболеваний (или после их излечения). К таким заболеваниям относят грипп, туберкулез, сифилис, цереброспинальный менингит. При данных патологиях воспалительный процесс протекает во всем организме, включая позвоночник (в частности и его шейный отдел). Воспаление мышц в шейном отделе приводит к сдавливанию нервных корешков спинного мозга – то есть возникает радикулит.
К таким заболеваниям относят грипп, туберкулез, сифилис, цереброспинальный менингит. При данных патологиях воспалительный процесс протекает во всем организме, включая позвоночник (в частности и его шейный отдел). Воспаление мышц в шейном отделе приводит к сдавливанию нервных корешков спинного мозга – то есть возникает радикулит.
2.4 Дистрофические трансформации в позвоночнике
Дистрофические трансформации позвоночника – это следствие потери эластичности межпозвоночных дисков. Причинами таких трансформаций являются лишний вес, сидячий образ жизни, неправильное питание, сутулость. Позвоночник постепенно теряет свою прочность, его сегменты разрушаются, теряют нормальное месторасположения, что и приводит к сдавливанию нервных окончаний, то есть к радикулиту. Самым распространенным заболеванием, которое вызывается дистрофическими изменениями в позвоночнике, является остеохондроз. Иначе говоря, развившийся остеохондроз провоцирует появление радикулита. Также к числу дистрофических заболеваний позвоночника относят хондроз, спондилез, спондилоартроз.
3. Основные симптомы
Шейно-плечевой радикулит может проявляться различными симптомами, которые пациент не всегда может точно и правильно интерпретировать. Поэтому при появлении дискомфорта в шейном отделе (или любых других симптомах, которые будут описаны ниже) нужно обращаться к врачам-неврологам. Качественную медицинскую помощь можно получить в клинике «Энерго», где работаю врачи различных специализаций.
3.1 Недостаточное кровоснабжение головного мозга
Нарушение потока нервных импульсов из-за сдавливание нервов в области шеи может привести к недостаточности кровоснабжения головного мозга. Из-за этого человек может частично утратить способность слышать, координировать свои движения, могут появляться головокружения.
3.2 Внезапные приступы боли в шейном и плечевом отделе
Главный симптом, который невозможно не заметить – это боль в области шеи. Человек может испытывать постоянную ноющую боль, или периодические прострелы в области шеи, а также плечей. Всё зависит от того насколько сильно развился радикулит, насколько сильно сдавлены нервные пучки и что стало причиной этого сдавливания. Возможно, боль возникает при повороте шей влево или вправо, при положении шеи прямо боль стихает.
Всё зависит от того насколько сильно развился радикулит, насколько сильно сдавлены нервные пучки и что стало причиной этого сдавливания. Возможно, боль возникает при повороте шей влево или вправо, при положении шеи прямо боль стихает.
3.3 Снижение силы мышц рук и плеч
Защемление нервных окончаний в шее может привести к снижению тонуса мышц рук и плеч. Человек ощущать слабость в руках, движения рук будут менее координированы, чем ранее. Конечно такой симптом будет мешать нормально справляться практически с любой работой.
3.4 Нарушенная чувствительность в области головы
В пораженной области шеи, а также на отдельных участках головы из-за радикулита может утратиться чувствительность.
4. Стадии шейно-плечевого радикулита
Условно радикулит шеи можно разделить на 2 стадии развития, для которых характерны свои симптомы: Первая неврологическая стадия. Характеризуется сильной болью в шее, отдающей в руку, плечо, лопатку.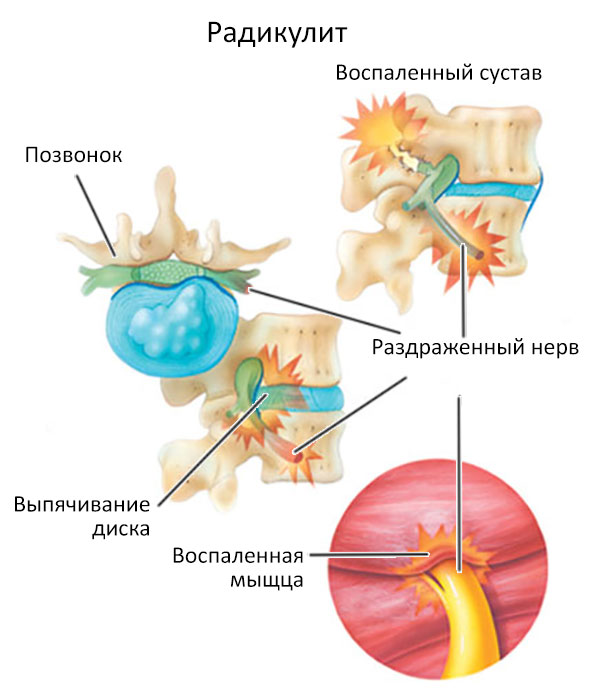 Также отмечаются мышечные спазмы, повышение чувствительности в месте развития патологии. Вторая неврологическая стадия. Отмечается снижение боли, а также снижение тонуса мышц, мышечная атрофия, снижение двигательных рефлексов, сохранение мышечного напряжения и чувствительности паравертебральных точек.
Также отмечаются мышечные спазмы, повышение чувствительности в месте развития патологии. Вторая неврологическая стадия. Отмечается снижение боли, а также снижение тонуса мышц, мышечная атрофия, снижение двигательных рефлексов, сохранение мышечного напряжения и чувствительности паравертебральных точек.
5. Диагностика и лечение заболевания
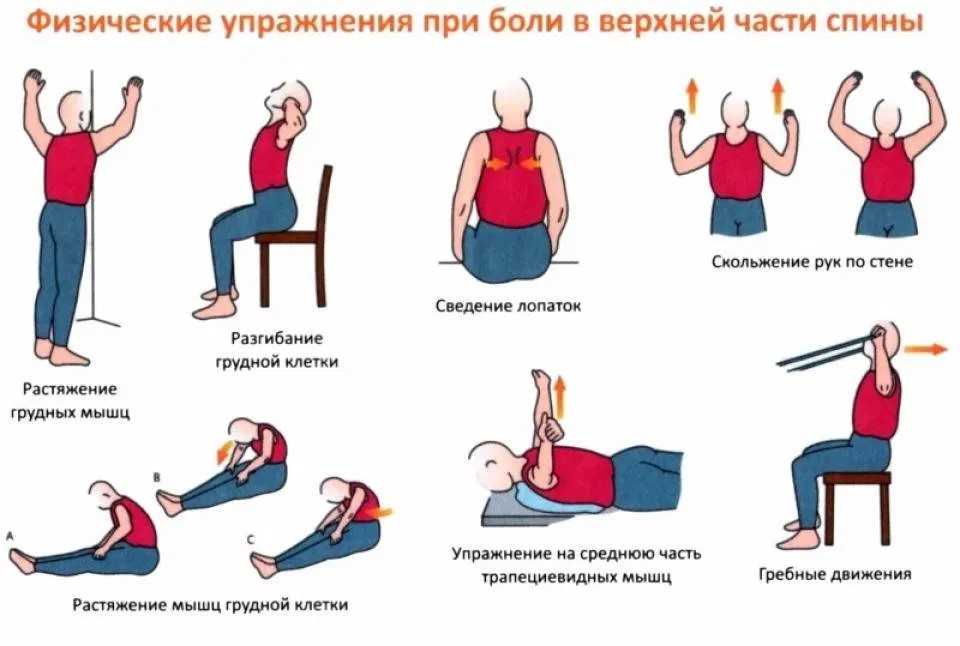
Для лечения шейно-плечевого радикулита чаще всего применяется лечебная физкультура, специальная гимнастика, массаж. Такая терапия направлена на восстановление тонуса мышц, улучшения кровотока, расслабления мышц и устранения сдавливания нервов. При этом все врачи говорят о том, что в периоды обострения боли в шеи, вызванной радикулитом, физичекие упражнения противопоказаны. Сначала необходимо снять боль – можно принять нестероидные противовоспалительные препараты, такие как нурофен, ибупрофен и другие. Как можно лечить шейно-плечевой радикулит, симптомы которого различны, могут рассказать и дать соответствующие назначения врачи-неврологи, физиотерапевты, мануальные терапевты.
6. Профилактика
Главной профилактикой радикулита является активный и правильный образ жизни. Сидячую работу необходимо чередовать с активными физическими упражнениями, прогулками, бегом. Не обязательно ежедневно посещать тренировки – достаточно выполнять каждый день ряд простых физических упражнений, таких как наклоны головы, круговые вращения головы и так далее.
9 Варианты лечения ишиаса при сильной боли в позвоночнике
(602) 944-2900
Назначения на прием Портал для пациентов Онлайн-формы для оплаты счетов для пациентов
(602) 944-2900
Благодаря нашим услугам телемедицины DISC готова позаботиться о вас. Подробнее »
Джастин Филд, доктор медицины
Доктор Филд — сертифицированный хирург-ортопед, прошедший стажировку. Он прошел специальную подготовку в области малоинвазивной хирургии позвоночника и технологий, обеспечивающих защиту движений, таких как замена шейного и поясничного отделов искусственными дисками, а также стабилизация без спондилодеза.
Посмотреть биографию
28 апреля 2022 г.
Боль при ишиасе может казаться всепоглощающей проблемой. Боль пронзает тебя прямо посредине, и ее трудно игнорировать. Несмотря на боль, которую он вызывает, ишиас является симптомом более глубокой проблемы в позвоночнике. Поскольку ишиас возникает, когда что-то защемляет или сдавливает седалищный нерв, лечение ишиаса часто фокусируется на том, что вызывает эту проблему. Во многих случаях причиной ишиаса является другое заболевание позвоночника.
Варианты лечения разнообразны и варьируются от лечения ишиаса в домашних условиях до неинвазивных инъекций или хирургических вмешательств. Вот девять вариантов лечения ишиаса, включая нехирургические и хирургические методы.
Нехирургические методы лечения ишиаса
За некоторыми исключениями, в большинстве случаев ишиаса врачи сначала применяют нехирургические методы лечения. По возможности отказ от хирургического вмешательства сводит к минимуму риски и сокращает время восстановления. Конкретные методы лечения, которые рекомендуют врачи, зависят от уровня боли и состояния. Вот несколько возможных методов лечения, которые ваш врач может порекомендовать, чтобы облегчить боль при ишиасе.
Конкретные методы лечения, которые рекомендуют врачи, зависят от уровня боли и состояния. Вот несколько возможных методов лечения, которые ваш врач может порекомендовать, чтобы облегчить боль при ишиасе.
1. Физиотерапия
Врачи часто назначают физиотерапию пациентам с ишиасом в качестве начальной меры. Если присутствует сильная боль, они обратятся к ней, прежде чем назначать физиотерапию. Физиотерапия при ишиасе может укрепить мышцы и уменьшить воспаление. При этом он помогает облегчить боль и помогает вашему телу восстановиться после ишиаса с течением времени.
Физиотерапия состоит из силовых и аэробных упражнений и упражнений на растяжку. Физиотерапевты адаптируют программы упражнений и физической подготовки к уровню физической подготовки и состоянию здоровья каждого пациента. Ваша рутина должна избегать усугубления боли при ишиасе, в то же время работая с определенными мышцами, чтобы помочь вам преодолеть ее.
При ишиасе физиотерапевтические процедуры обычно сосредоточены на:
- Укреплении позвоночника и мышц брюшного пресса, ягодиц, бедер и нижней части спины.

- Повышение прочности ядра.
- Растяжение напряженных, негибких мышц, таких как подколенные сухожилия или грушевидные мышцы ягодиц.
- Стимулирование кровообращения и обмена жидкости и питательных веществ с помощью легких аэробных упражнений
Физиотерапия может включать в себя ходьбу, плавание, терапию в бассейне, силовые тренировки и упражнения на увеличение диапазона движений.
2. Горячая и холодная терапия
Чередование горячей и холодной терапии может ускорить заживление и облегчить боль. Когда вы чередуете тепло и лед, лед уменьшает воспаление, а тепло увеличивает кровообращение. Уменьшение воспаления снимает боль, а усиление кровообращения способствует заживлению.
Терапия холодом
Помимо уменьшения воспаления, терапия холодом также может облегчить боль за счет:
- Охлаждения мышечных волокон для уменьшения частоты мышечных спазмов
- Сужение кровеносных сосудов и снижение кровотока, вызывающие ощущение онемения
- Снижение нервной проводимости на коже
Вы можете применять холодовую терапию с помощью пакетов со льдом на 15–20 минут за раз. Старайтесь больше не пользоваться льдом, так как вы можете повредить нервы из-за обморожения.
Старайтесь больше не пользоваться льдом, так как вы можете повредить нервы из-за обморожения.
Тепловая терапия
Тепловая терапия оказывает обратное действие на боль при ишиасе. Преимущества тепловой терапии больше применимы к исцелению, чем к облегчению боли. Таким образом, вы должны использовать тепловую терапию после того, как холодовая терапия облегчит вашу боль. Тепловая терапия способствует выздоровлению за счет:
- уменьшения мышечного напряжения и спазмов
- Увеличение подвижности суставов
- Улучшение функции нервной ткани
- Повышение тканевого метаболизма
Вы можете применять теплотерапию с помощью бутылок с горячей водой, горячих компрессов, горячих полотенец или электрических грелок. Вы также должны избегать использования горячих подушечек на коже слишком долго, чтобы предотвратить повреждение кожи.
3. Физическая активность и упражнения
Физическая активность может уменьшить воспаление и улучшить кровообращение. Объем физической активности и упражнений, которые вы можете выполнять, зависит от вашего состояния и уровня боли. Тем не менее, вы должны стремиться оставаться настолько активными, насколько позволяют ваше тело и седалищная боль. Даже если ваша рутина состоит из легкой растяжки или простых занятий йогой, ваше тело все равно может извлечь из этого пользу. Практикуете ли вы ежедневные пятимильные пробежки и тренировки с отягощениями или предпочитаете короткие прогулки и легкую растяжку, делайте столько, сколько позволяет ваше тело.
Объем физической активности и упражнений, которые вы можете выполнять, зависит от вашего состояния и уровня боли. Тем не менее, вы должны стремиться оставаться настолько активными, насколько позволяют ваше тело и седалищная боль. Даже если ваша рутина состоит из легкой растяжки или простых занятий йогой, ваше тело все равно может извлечь из этого пользу. Практикуете ли вы ежедневные пятимильные пробежки и тренировки с отягощениями или предпочитаете короткие прогулки и легкую растяжку, делайте столько, сколько позволяет ваше тело.
Физиотерапевты рекомендуют людям с радикулитом выполнять упражнения, направленные на:
- Силу кора
- Правильная осанка
- Гибкость подколенного сухожилия и поясничного отдела позвоночника
- Надлежащая техника подъема
Хотя некоторое сопротивление и легкий дискомфорт являются нормальными, прекратите упражнения или растяжку, если боль при ишиасе усиливается.
4. Лекарства
Для лечения боли при ишиале врач может назначить обезболивающие препараты в качестве лечения первого порядка. После того, как боль утихнет, они могут обсудить с вами варианты восстановления. Они также могут назначить обезболивающие препараты для затяжной болезненности после сеансов физиотерапии или других процедур лечения седалищного нерва. Обезболивающие препараты — это краткосрочные решения для немедленной боли. Как таковые, они не являются жизнеспособными в качестве постоянного решения для лечения боли.
После того, как боль утихнет, они могут обсудить с вами варианты восстановления. Они также могут назначить обезболивающие препараты для затяжной болезненности после сеансов физиотерапии или других процедур лечения седалищного нерва. Обезболивающие препараты — это краткосрочные решения для немедленной боли. Как таковые, они не являются жизнеспособными в качестве постоянного решения для лечения боли.
Некоторые распространенные лекарства, назначаемые врачами при боли при ишиасе , включают:
- Нестероидные противовоспалительные препараты (НПВП). К ним относятся ибупрофен (Адвил), ацетилсалициловая кислота (Аспирин) и напроксен (Алив).
- Опиоидные анальгетики, такие как оксикодон или трамадол
- Пероральные стероиды, включая преднизолон или метилпреднизолон
5. Эпидуральные инъекции стероидов
Эпидуральные инъекции стероидов (ESI) включают инъекции местных анестетиков и кортикостероидов в эпидуральное пространство позвоночника. Эпидуральное пространство отделяет защитный слой твердой мозговой оболочки вашего спинного мозга от позвонков. В эпидуральном пространстве находятся кровеносные сосуды, соединительная ткань, жировая клетчатка и корешки спинномозговых нервов. Целью ЭСИ является облегчение воспаленных и раздраженных корешков спинномозговых нервов. ЭСИ помогают при радикулите с помощью следующих механизмов:
Эпидуральное пространство отделяет защитный слой твердой мозговой оболочки вашего спинного мозга от позвонков. В эпидуральном пространстве находятся кровеносные сосуды, соединительная ткань, жировая клетчатка и корешки спинномозговых нервов. Целью ЭСИ является облегчение воспаленных и раздраженных корешков спинномозговых нервов. ЭСИ помогают при радикулите с помощью следующих механизмов:
Уменьшение воспаления
Кортикостероиды прерывают последующую выработку воспалительных ферментов, известную как воспалительный каскад. Проще говоря, они ограничивают воспаление раздраженного седалищного нерва.
Облегчение боли
Обезболивание с помощью ESI сводит к минимуму вашу потребность в НПВП или опиоидных обезболивающих препаратах. Опиоидные препараты могут вызывать привыкание, если вы слишком сильно на них полагаетесь.
Продолжение упражнений
Поскольку ЭСИ обеспечивают длительное облегчение боли, они позволяют продолжать физиотерапию, не слишком полагаясь на обезболивающие. Упражнения и физиотерапия укрепляют мышцы вокруг седалищного нерва и увеличивают приток крови к этой области, что способствует ее заживлению.
Упражнения и физиотерапия укрепляют мышцы вокруг седалищного нерва и увеличивают приток крови к этой области, что способствует ее заживлению.
6. Блокада нервных корешков
Как и ESI, блокады нервных корешков представляют собой инъекции, содержащие стероид и местный анестетик. Они работают иначе, чем ESI, потому что блокады нервных корешков нацелены на конкретный нервный корешок, а не на эпидуральное пространство.
При инъекциях блокады нервных корешков для лечения боли при ишиасе врач вводит комбинацию стероидов и анестетиков, локализованную вокруг определенного нервного корешка, который соединяется с седалищным нервом.
ESI может притупить боль при ишиале и уменьшить воспаление. Местная анестезия прерывает нервные сигналы между вашим мозгом и раздраженным нервом. Для сравнения, кортикостероиды помогают блокировать или замедлять воспалительный процесс, который может усилить боль, которую ощущают пациенты. Комбинация местного анестетика и кортикостероида оказывает следующий терапевтический эффект:
- Блокировать разрушительный воспалительный процесс, ответственный за раздражение седалищного нерва и боль.

- Блокирование определенных нервных волокон для передачи меньшего количества болевых сигналов в мозг.
- Уменьшение притока крови к нервным волокнам для уменьшения передачи боли.
Хирургическое лечение ишиаса
Перед операцией врачи обычно изучают неинвазивные методы лечения. Тем не менее, в некоторых случаях ишиаса сначала требуется хирургическое вмешательство. В других случаях ишиаса требуется хирургическое вмешательство после того, как консервативные вмешательства не помогли решить проблему.
Ваш врач может провести операцию в качестве начального лечения, если любое из следующих состояний или травм вызывает вашу боль при ишиасе:
Двусторонний ишиас
Если вы испытываете боль при ишиасе в обеих ногах, это называется двусторонним ишиасом. К частым причинам двустороннего ишиаса относятся грыжи межпозвонковых дисков или спинальный стеноз. Врачи могут предпочесть операцию при двустороннем ишиасе, потому что она часто указывает на прогрессирующие дегенеративные структурные проблемы в позвоночнике.
Синдром конского хвоста
Хотя это случается редко, если развивается синдром конского хвоста, требуется неотложная хирургическая помощь. Синдром конского хвоста возникает, когда травма или состояние сдавливает пучок нервных корешков в нижнем поясничном отделе позвоночника, известный как конский хвост, который включает в себя седалищный нерв. Когда ишиас возникает с синдромом конского хвоста, это обычно двусторонний ишиас. Без своевременного лечения синдром конского хвоста может вызвать паралич нижних конечностей, нарушение контроля над мочевым пузырем или кишечником и трудности при ходьбе.
Опухоли позвоночника
Опухоли позвоночника могут вызывать симптомы, подобные ишиасу. Если вы испытываете ишиас из-за опухоли позвоночника, ваш врач захочет действовать быстро, чтобы удалить опухоль. Если опухоль злокачественная, они захотят удалить опухоль хирургическим путем, чтобы предотвратить ее распространение на другие части тела. Хотя доброкачественная опухоль не вызывает рак, она может вызвать серьезные неврологические проблемы. Поэтому срочное хирургическое удаление доброкачественной опухоли позвоночника остается необходимым.
Хотя доброкачественная опухоль не вызывает рак, она может вызвать серьезные неврологические проблемы. Поэтому срочное хирургическое удаление доброкачественной опухоли позвоночника остается необходимым.
Тяжелые переломы
Компрессионный перелом позвонка в поясничном отделе позвоночника может вызвать симптомы ишиаса. Если перелом достаточно серьезный, для правильного заживления потребуется хирургическое вмешательство.
Ниже приведены некоторые распространенные хирургические методы лечения ишиаса.
7. Микродискэктомия
Ваш врач может порекомендовать микродискэктомию , если грыжа поясничного диска (ГДГ) вызывает у вас боль в поясничном отделе позвоночника. Поскольку микродискэктомия включает небольшой хирургический разрез, она является минимально инвазивной. Микродискэктомия занимает примерно от одного до двух часов. Перед началом процедуры анестезиолог или хирург сделает вам анестезию, чтобы вы не чувствовали боли во время процедуры.
Микродискэктомия выполняется в следующие этапы:
- Ваш хирург сделает небольшой разрез возле грыжи межпозвонкового диска на спине.
- Они будут использовать специальный рентгеновский контроль, известный как флюороскопия, чтобы убедиться, что они достигают правильного местоположения.
- С помощью рентгеноскопии хирург вставит в разрез небольшую стерильную проволоку.
- После введения спицы они вставляют поверх спицы две или три трубки, чтобы осторожно раздвинуть ткани и получить доступ к позвонкам. Каждая вставленная трубка немного больше предыдущей.
- Ваш хирург введет хирургические инструменты через трубку, такие как крошечная камера, свет и различные инструменты.
- С помощью этих инструментов хирург удалит грыжу пораженного диска, чтобы уменьшить давление на спинномозговой нерв.
- После удаления инструментов, трубок и проволоки зашивают и перевязывают операционную рану.
Поскольку микродискэктомия обычно является амбулаторной процедурой, пациенты часто отправляются домой в день операции. После микродискэктомии ваш хирург даст вам инструкции по уходу за раной и восстановлению после операции.
После микродискэктомии ваш хирург даст вам инструкции по уходу за раной и восстановлению после операции.
Ваш врач может порекомендовать вам носить корсет для спины по мере выздоровления. Большинство пациентов возобновляют вождение автомобиля и легкую активность примерно через две недели после операции. Ваш врач попросит вас ограничить сгибание, скручивание и поднятие тяжестей в течение шести недель после процедуры. Через шесть недель большинство пациентов возобновляют обычную деятельность.
В зависимости от вашего состояния и уровня активности вы можете ожидать полного восстановления после микродискэктомии от 12 недель до одного года.
8. Ламинэктомия
Если боль при ишиасе возникает из-за спинального стеноза или костных наростов, врач может предложить ламинэктомию. Спинальный стеноз возникает, когда область вокруг спинного мозга сужается по разным причинам, в том числе из-за костных наростов или разрастаний. Когда это пространство сужается, оно оказывает давление на спинной мозг и нервы.
При ламинэктомии хирург удаляет пластинку позвоночника. Пластинка в каждом позвонке образует крышу над позвоночным каналом. Ламинэктомия обеспечивает свободное движение спинномозговых нервов путем удаления части или всей пластинки. Анестезиолог даст вам общую анестезию до того, как хирург начнет процедуру. Вы будете спать во время ламинэктомии, которая обычно длится от одного до трех часов.
Хирурги обычно выполняют ламинэктомию в несколько этапов:
- Когда вы ложитесь лицом вниз, хирург делает надрез посередине спины.
- Они будут использовать операционный микроскоп, чтобы заглянуть внутрь вашей спины.
- С помощью специальных режущих устройств, известных как кусачки Керрисона, хирург удаляет часть или всю пластинку. Они также удаляют остистый отросток или костную часть, выступающую на каждом позвонке.
- Перед закрытием раны удаляют фрагменты диска, костные наросты и другие ткани.
- Хирург зашивает и перевязывает операционную рану.

Поскольку это открытая операция, пациенты остаются в больнице после поясничной ламинэктомии на одну-три ночи. Большинство пациентов могут водить машину в течение двух недель и возобновить легкую работу через четыре недели. Расчетное время восстановления после поясничной ламинэктомии составляет от четырех месяцев до одного года. Минимально инвазивные варианты процедур ламинэктомии значительно сокращают время восстановления пациентов.
9. Трансфораминальная эндоскопическая поясничная декомпрессия
Трансфораминальная эндоскопическая поясничная декомпрессия (TFELD) — это ультраминимально инвазивное лечение хронической боли при ишиасе или спинальном стенозе, когда консервативные подходы дают ограниченное облегчение. Эта операция направлена на освобождение нервов внутри вашего отверстия, которое представляет собой полый костный туннель, из которого ваш спинной мозг выходит к вашим ногам. Процедура TFELD расширяет это пространство, чтобы уменьшить давление на нервы. Он также может быть идеальным для пациентов, перенесших неудачную операцию на спине.
Он также может быть идеальным для пациентов, перенесших неудачную операцию на спине.
Как эндоскопическая операция, эта амбулаторная процедура требует местной анестезии и легкой седации.
Чтобы выполнить TFELD, хирурги выполняют следующие общие шаги:
- Когда вы лежите на животе, хирург делает разрез ¼ дюйма в нижней части спины.
- В межпозвоночный диск вставляют металлическую трубку диаметром ¼ дюйма, а затем вставляют эндоскоп с прикрепленной камерой для визуализации пораженного нерва.
- Они вводят микрохирургические инструменты, включая лазер, через эндоскоп.
- Для расширения фораминального пространства и декомпрессии пораженного нерва удаляют костные шпоры, грыжи межпозвоночных дисков и другие обломки, сдавливающие нерв.
- Хирург зашивает кожу одним стежком и перевязывает рану.
После процедуры TFELD большинство пациентов возвращаются к работе в течение одной-двух недель.
Как диагностируется радикулит?
Чтобы диагностировать ишиас, ваш врач или специалист по позвоночнику задаст вам различные вопросы о вашей боли и симптомах.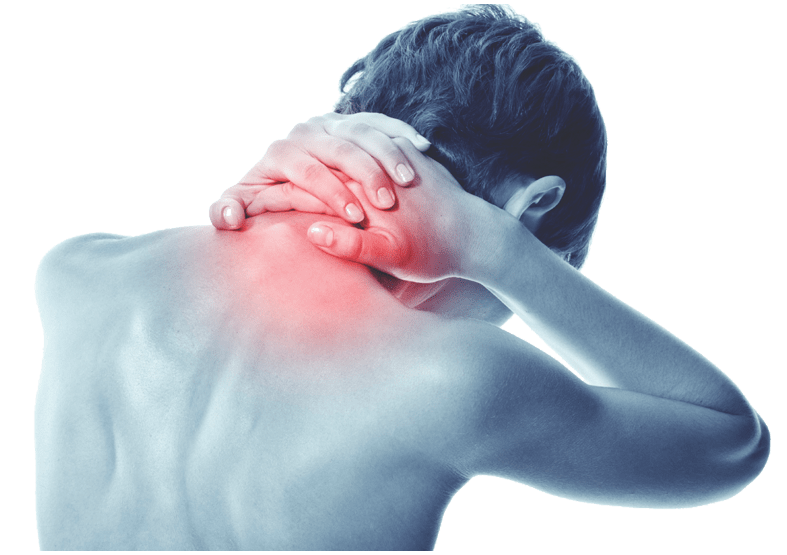 Некоторые из этих вопросов могут включать:
Некоторые из этих вопросов могут включать:
- Когда у вас началась боль?
- Где вы испытываете боль?
- Есть ли что-нибудь, что вызывает боль при ишиасе?
- Как бы вы оценили свою боль по шкале от 1 до 10?
- Каков ваш обычный уровень активности?
- Какие еще симптомы у вас есть кроме боли?
- Насколько ваша боль и симптомы влияют на вашу повседневную жизнь?
В зависимости от ваших ответов, они также могут провести некоторые тесты после физического и неврологического осмотра. Во время физического осмотра они оценят вашу:
- Осанку
- Диапазон движения
- Общее физическое состояние
- Выравнивание и искривление позвоночника
Во время неврологического осмотра врач оценит ваши рефлексы, мышечную силу и нервную функцию, осторожно удерживая ваши ноги и колени в разных положениях. Если они считают, что тестирование необходимо, некоторые стандартные диагностические тесты на ишиас включают:
- Рентген
- Компьютерная томография (КТ)
- Медицинская резонансная томография (МРТ)
- Электромиография/тест скорости нервной проводимости (EMG/NCV)
Узнайте больше о вариантах лечения ишиаса в Desert Institute for Spine Care!
Когда имеешь дело с радикулитом или любой другой проблемой, связанной с позвоночником, полезно знать как можно больше о лучших методах лечения ишиаса. В DISC наши опытные специалисты по позвоночнику обладают экспертными знаниями и способностями в диагностике и лечении ишиаса. Если вам нужна дополнительная информация о вариантах лечения или вы хотите записаться на прием к нашим специалистам по лечению ишиаса, мы можем помочь. Свяжитесь с нами сегодня!
В DISC наши опытные специалисты по позвоночнику обладают экспертными знаниями и способностями в диагностике и лечении ишиаса. Если вам нужна дополнительная информация о вариантах лечения или вы хотите записаться на прием к нашим специалистам по лечению ишиаса, мы можем помочь. Свяжитесь с нами сегодня!
Категории
From the Doc, эндоскопическая хирургия позвоночника, Джастин Филд, ламинэктомия, физиотерапия, радикулит, лечение
Феникс
1635 East Myrtle Avenue
Suite 400
Phoenix, AZ 85020
Восточная долина
3487 S. Mercy Road
Gilbert, AZ 85297
Скоттсдейл
8630 E.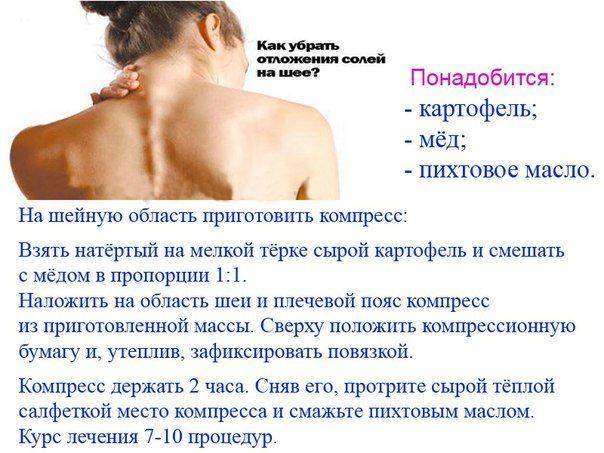 Via de Ventura
Via de Ventura
Suite 210
Scottsdale, AZ 85258
Вест-Вэлли
18700 N. 64th Drive
Suite 105A
Glendale, AZ 85308
ЛИДЕРЫ В МИНИМАЛЬНО-ИНВАЗИВНОМ УХОДЕ ЗА ПОЗВОНОЧНИКОМ
1635 E. Myrtle • Suite 400 • Phoenix, AZ 85020
Тел.: 602-944-2900 • Факс: 602-944-0064
Copyright © 1996-2023 Desert Institute for Spine Care
Дизайн сайта Swarm Interactive
Лечение ишиаса | Здоровье позвоночника
Инфографика:См. 8 основных фактов, которые нужно знать о ишиасе
См. 8 основных фактов, которые нужно знать о ишиасе
Лечение ишиаса может включать как нехирургические, так и хирургические методы.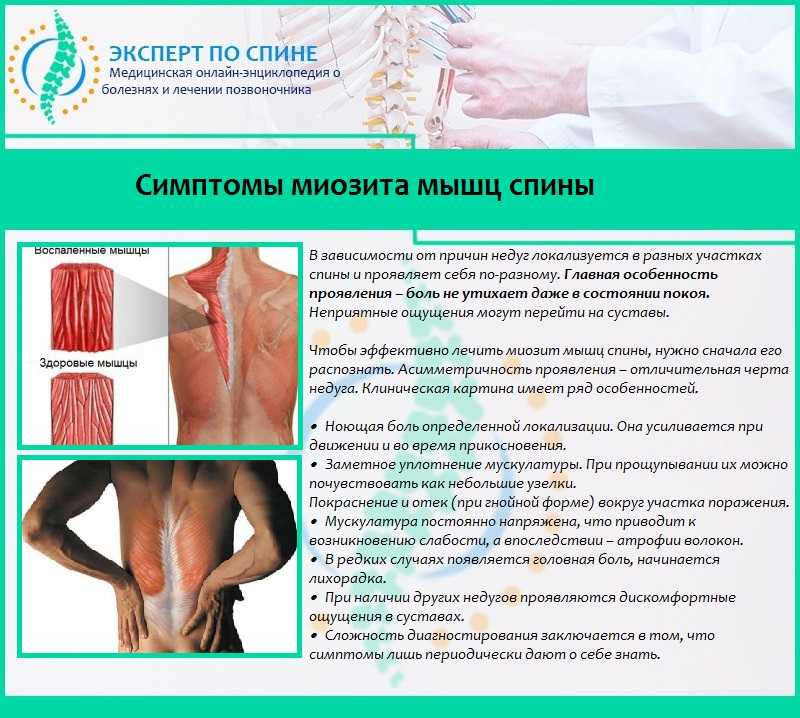 Как правило, сначала пробуют нехирургические методы. Хирургическое вмешательство может быть показано, когда основная причина является тяжелой и/или имеет место прогрессирующий неврологический дефицит, такой как слабость в ногах.
Как правило, сначала пробуют нехирургические методы. Хирургическое вмешательство может быть показано, когда основная причина является тяжелой и/или имеет место прогрессирующий неврологический дефицит, такой как слабость в ногах.
Рекомендуется лечить ишиас как можно раньше, чтобы избежать прогрессирования симптомов.
Нехирургическое лечение ишиаса
Лечение ишиаса первой линии обычно включает некоторую комбинацию физиотерапии, лекарств, терапевтических инъекций и альтернативных методов лечения.
Острый радикулит обычно проходит через 4–6 недель нехирургического лечения. При хроническом ишиасе с болью, длящейся более 8 недель, время лечения может занять больше времени и может зависеть от основной причины. 1 Дэвис Д., Васудеван А. Ишиас. [Обновлено 28 февраля 2019 г.]. В: StatPearls [Интернет]. Остров сокровищ (Флорида): StatPearls Publishing; 2019 Январь-. Доступно по адресу: https://www.ncbi.nlm.nih.gov/books/NBK507908/. , 2 Кумар М. Эпидемиология, патофизиология и симптоматическое лечение ишиаса: обзор. нт. Дж. Фарм. био. Арка 2011, 2.
Эпидемиология, патофизиология и симптоматическое лечение ишиаса: обзор. нт. Дж. Фарм. био. Арка 2011, 2.
реклама
Физиотерапия ишиаса
Физиотерапия включает в себя сочетание силовых упражнений, растяжек и аэробной подготовки и является центральным компонентом почти любого плана лечения ишиаса. Лечебная гимнастика также может быть добавлена к программе физиотерапии.
См. «Физическая терапия для облегчения боли в пояснице»
Лечение ишиаса обычно начинается с нехирургических методов и включает некоторую комбинацию физиотерапии, лекарств, терапевтических инъекций и альтернативных методов лечения. Смотреть сейчас
Цели лечебной физкультуры и упражнений при радикулите включают:
- Укрепление позвоночника и мышц нижней части спины, живота, ягодиц и бедер.
- Увеличить силу ядра
- Растяжка напряженных и негибких мышц, таких как подколенные сухожилия
- Способствовать обмену жидкости и питательных веществ в организме с помощью легких аэробных упражнений, таких как ходьба, плавание или терапия в бассейне
См. Упражнения при ишиасе для облегчения боли при ишиасе
Упражнения при ишиасе для облегчения боли при ишиасе
Хотя может потребоваться некоторый отдых или изменение активности, важно поддерживать как можно большую активность и избегать длительных периодов бездействия или постельного режима.
Просмотр слайд-шоу: 9Упражнения для облегчения боли при ишиасе
Некоторые упражнения для лечения ишиаса могут быть связаны с основной причиной. Обученные медицинские работники, такие как физиотерапевты, физиотерапевты, хиропрактики или квалифицированные сертифицированные спортивные тренеры, могут помочь сформулировать эффективный план лечения для облегчения боли при ишиасе с помощью упражнений и физиотерапии.
В этой статье:
- Что нужно знать об ишиасе
- Симптомы ишиаса
- Причины ишиаса
- Диагностика причины ишиаса
- Лечение ишиаса
- Хирургия ишиаса
- Видео о причинах и симптомах ишиаса
- Видео о лечении ишиаса
Лекарство от боли при ишиасе
Для облегчения боли при ишиасе можно использовать как рецептурные, так и безрецептурные препараты.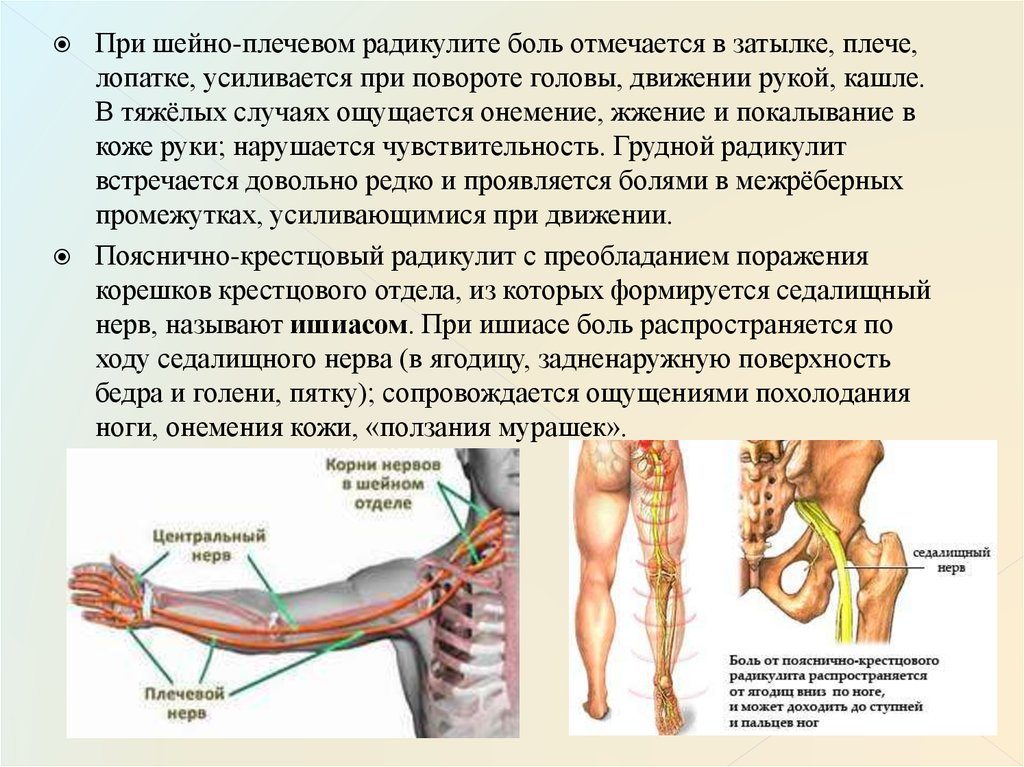 Вот несколько примеров лекарств, используемых для лечения боли при ишиасе:
Вот несколько примеров лекарств, используемых для лечения боли при ишиасе:
- Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен
- Пероральные стероиды, такие как преднизолон
- Противосудорожные препараты, такие как габапентин
- Трициклические антидепрессанты, такие как амитриптилин
- Опиоидные анальгетики, такие как трамадол или оксикодон
Эти препараты обычно принимают для облегчения боли и позволяют пациенту участвовать в физиотерапии. Наркотики, такие как опиоидные анальгетики, обычно назначают на короткое время, чтобы избежать привыкания.
См. Потенциальные риски и осложнения опиоидных препаратов
Хиропрактика при ишиасе
Смотреть: видео о хиропрактике коррекции нижней части спины
Мануальные манипуляции, обычно выполняемые мануальным терапевтом, направлены на улучшение положения позвоночника.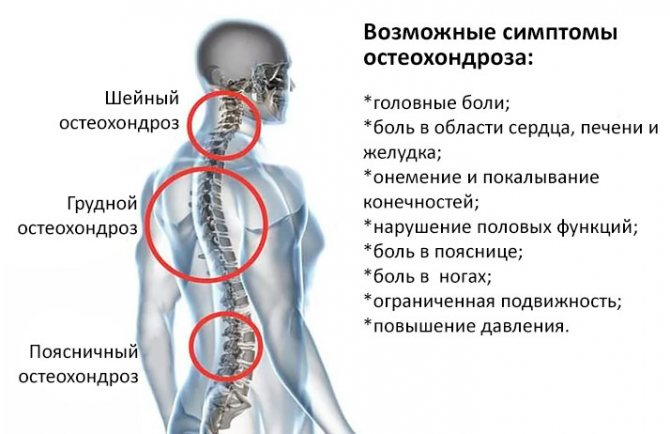 Этот метод может помочь устранить основные состояния, которые могут вызывать боль в седалищном нерве, например грыжу межпозвоночного диска или спинальный стеноз. Ручные манипуляции также могут создать лучшую среду для заживления и не должны быть болезненными.
Этот метод может помочь устранить основные состояния, которые могут вызывать боль в седалищном нерве, например грыжу межпозвоночного диска или спинальный стеноз. Ручные манипуляции также могут создать лучшую среду для заживления и не должны быть болезненными.
Массаж при боли при ишиасе
Определенные виды массажа, такие как глубокий массаж тканей, могут облегчить боль. К преимуществам массажной терапии относятся:
- Улучшение кровообращения, что, в свою очередь, способствует лучшему заживлению в организме
- Расслабление напряженных мышц, которые могут вызывать боль
- Высвобождение эндорфинов — гормонов в организме, действующих как естественные болеутоляющие средства
См. «Массаж при болях в нижней части спины»
Лечебные поясничные инъекции при ишиасе
Лечебные поясничные инъекции могут помочь при болях, вызванных состояниями, поражающими седалищный нерв.
См. Инъекции для облегчения боли в шее и спине
Инъекции используются с целью обеспечения достаточного обезболивания, чтобы позволить пациенту в полной мере участвовать в программе физиотерапии и получать от нее пользу. Инъекции также служат для диагностики источника боли и могут быть использованы для определения нервов-мишеней.
Инъекции также служат для диагностики источника боли и могут быть использованы для определения нервов-мишеней.
Наиболее распространенные типы инъекций для облегчения боли при ишиале включают:
Эпидуральные инъекции стероидов
Эпидуральные инъекции стероидов могут помочь облегчить боль при ишиале, возникающую при таких состояниях, как спинальный стеноз, грыжа диска или остеохондроз. Основные цели этого лечения включают:
- Контроль воспалительной реакции вокруг седалищного нерва из-за химических и механических источников боли, таких как грыжа диска или дегенерация диска.
- Снижают активность иммунной системы, чтобы уменьшить выработку воспалительных клеток в организме.
Стероиды, введенные в эпидуральное пространство, проникают в нервные окончания и другие ткани, рассеивая противовоспалительный эффект на структуры, передающие боль.
См. Эпидуральные инъекции стероидов: риски и побочные эффекты
Эпидуральные инъекции стероидов могут уменьшить боль за счет введения противовоспалительных препаратов в эпидуральное пространство поясничного отдела позвоночника. Смотреть: Эпидуральные инъекции стероидов при болях в спине и ногах Видео
Смотреть: Эпидуральные инъекции стероидов при болях в спине и ногах Видео
Селективная блокада корешков нервов
Инъекции этого типа вводятся вблизи спинномозгового нерва, когда он выходит из межпозвонкового отверстия (костного отверстия между соседними позвонками). Препарат уменьшает воспаление и притупляет боль, передаваемую нервом. Селективная блокада нервных корешков может быть проведена на одном или нескольких нервных корешках от L4 до S3 для контроля боли при ишиасе.
Для большинства терапевтических инъекций результаты сильно различаются. Некоторые люди могут испытывать немедленное и устойчивое облегчение боли, у некоторых может быть облегчение боли только на несколько недель или месяцев, а у некоторых может вообще не быть никакого облегчения боли.
реклама
Приведенный выше список возможных методов лечения ни в коем случае не является исчерпывающим. Всем, кто испытывает боль при ишиасе, рекомендуется проконсультироваться с квалифицированным врачом для лечения.