Остеохондроз грудного отдела – симптомы, причины, признаки, диагностика и лечение в «СМ-Клиника»
Лечением данного заболевания занимается Невролог
- Что такое остеохондроз грудного отдела позвоночника?
- Симптомы остеохондроза грудного отдела позвоночника
- Причины остеохондроза грудного отдела позвоночника
- Диагностика остеохондроза грудного отдела позвоночника
- Консервативное лечение
- Хирургическое лечение
- Врачи
Симптомы остеохондроза грудного отдела позвоночника
Остеохондроз грудного отдела позвоночника имеет наименее выраженную симптоматику в сравнении с другими формами остеохондроза. Главным проявлением болезни является боль в области грудной клетки, проявляющаяся при нагрузках или при длительном пребывании в одной позе. При этом болезненные ощущения могут передаваться на внутренние органы. Часто болезненность усиливается в ночное время суток и во время сна.
Помимо этого при заболевании отмечается изменение температуры верхних и нижних конечностей. У больного могут мерзнуть руки и ноги, сохнуть кожа, возникать онемение.
Другие симптомы остеохондроза грудного отдела:
- болезненные ощущения между лопатками, усиливающиеся при поднятии рук, наклонах корпуса;
- болезненность между ребрами при ходьбе и движении корпуса, усиливающаяся при глубоком вдохе и выдохе;
- чувство скованности и давления в грудном отделе.
Также можно выделить неспецифические симптомы патологии:
- онемение и покалывание участков кожи;
- шелушение кожи конечностей, ломкость ногтей;
- нарушение работы органов ЖКТ.
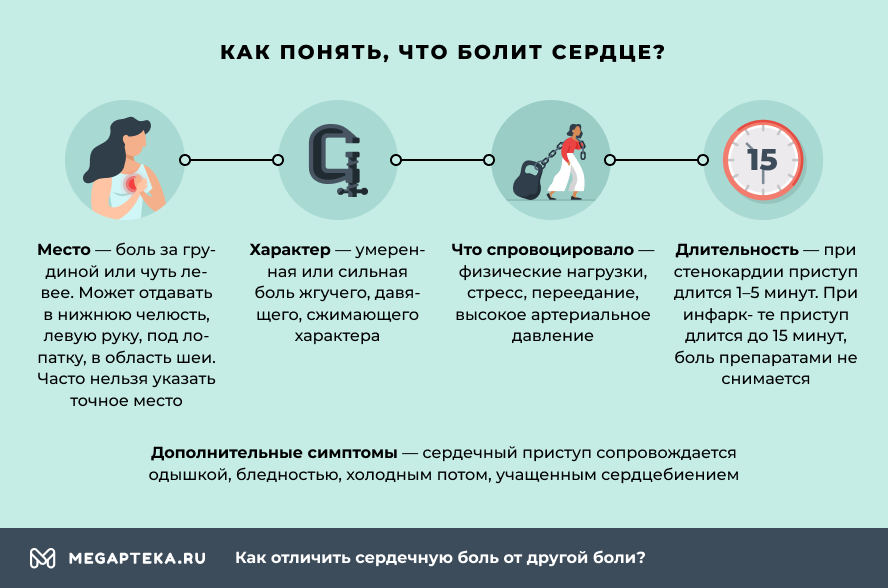
Остановимся на двух важных проявлениях грудного остеохондроза – дорсаго и дорсалгии.
Под дорсаго понимают резкую острую боль в грудине, обычно возникающую при длительном нахождении в одной позе и усиливающуюся при вращении корпусом.
Дорсалгией называется неинтенсивная боль в районе поврежденных межпозвоночных дисков. Болезненность начинается постепенно и продолжается в течение 2-3 недель, периодически усиливаясь и стихая. При этом больной может испытывать нехватку воздуха. Обнаружение любых из указанных симптомов – весомый повод прийти на осмотр к врачу.
Причины остеохондроза грудного отдела позвоночника
Остеохондроз грудного отдела позвоночника встречается реже, чем другие формы этого заболевания – шейный, поясничный и крестцовый остеохондроз. Причина этого кроется в меньшей подвижности грудного отдела, его защищенности ребрами и развитым мышечным корсетом. В связи с этим данная форма патологии редко возникает вследствие чрезмерных физических нагрузок.
Также выделяют дополнительные факторы, способствующие развитию остеохондроза:
- малоподвижный образ жизни, сидячая работа;
- травмы грудной клетки;
- гормональные нарушения;
- сколиоз, кифоз и другие нарушения осанки;
- наследственная предрасположенность;
- аутоиммунные заболевания;
- эндокринные заболевания, нарушение обмена веществ.

Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика остеохондроза грудного отдела позвоночника
Остеохондроз является медленно прогрессирующим заболеванием, требующим своевременной диагностики и лечения. Патологию может определить только квалифицированный специалист с опытом работы в неврологии и травматологии.
На первом приеме врачи медицинского центра «СМ-Клиника» производят осмотр пациента, проводят функциональные пробы. Также во время приема врач опрашивает пациента о локализации боли и наличии других симптомов, сопутствующих патологии позвоночника. После постановки предварительного диагноза пациент направляется на дополнительные обследования с целью окончательного подтверждения первоначального предположения.
Исследования, позволяющие диагностировать остеохондроз грудного отдела:
- рентгенография грудной клетки;
- магнитно-резонансная томография;
- мультиспиральная компьютерная томография.
Помимо этого определить причины развития патологии, а также выявить сопутствующие заболевания помогут следующие исследования: УЗИ органов грудной клетки и брюшной полости, ЭКГ сердца, дуплексное сканирование сосудов, лабораторные исследования крови и мочи.
Лечение остеохондроза грудного отдела
Существует два основных варианта лечения грудного остеохондроза – консервативный и хирургический. Терапия применяется в том случае, если патология была диагностирована на ранних стадиях, и в организме еще не произошли необратимые изменения. Проведение операции необходимо в том случае, если консервативные методы лечения не принесли ожидаемого результата, или если больной обратился в клинику уже на запущенных стадиях.
Терапия применяется в том случае, если патология была диагностирована на ранних стадиях, и в организме еще не произошли необратимые изменения. Проведение операции необходимо в том случае, если консервативные методы лечения не принесли ожидаемого результата, или если больной обратился в клинику уже на запущенных стадиях.
Консервативное лечение
Основная задача терапевтического лечения – остановить дегенеративно-дистрофические процессы в межпозвоночных дисках, снять неприятные симптомы и восстановить подвижность грудного отдела позвоночника. Для этого используются следующие методы:
- Медикаментозное лечение. Применение лекарственных препаратов позволяет снять выраженное воспаление и боль, обеспечить нормальный приток крови к позвоночнику, снять спазмы в мышцах спины. Для этого врач может назначить препараты-анальгетики, противовоспалительные средства, миорелаксанты, хондропротекторы и др.
- Физиотерапевтические процедуры.
 Приемы физиотерапии позволяют уменьшить боль и воспаление, улучшить кровообращение, укрепить мышечный корсет. С этой целью используются: массаж, электрофорез, иглорефлексотерапия, лазеротерапия, магнитотерапия, фонофорез, УВЧ-терапия и др.
Приемы физиотерапии позволяют уменьшить боль и воспаление, улучшить кровообращение, укрепить мышечный корсет. С этой целью используются: массаж, электрофорез, иглорефлексотерапия, лазеротерапия, магнитотерапия, фонофорез, УВЧ-терапия и др. - Лечебная гимнастика. Грамотно составленный комплекс физических упражнений позволит пациенту укрепить мышцы, восстановить подвижность позвоночника и предотвратить дальнейшее развитие остеохондроза.
Хирургическое лечение
В зависимости от клинической картины болезни врачи подбирают оптимальный метод хирургического лечения:
Микродискэктомия – малоинвазивное вмешательство по удалению грыжи межпозвоночного диска.
Декомпрессионно-стабилизирующие операции – применяются при «сдавливании» грыжей нервных спинномозговых структур. Одновременно с декомпрессией спинномозгового корешка может выполняться стабилизация позвоночника (с имплантацией фиксирующей системы).
В многопрофильном медицинском холдинге «СМ-Клиника» проводится как терапевтическое, так и хирургическое лечение остеохондроза грудного отдела позвоночника. В нашей клинике созданы все необходимые условия для комфортного и результативного устранения патологий межпозвоночных дисков вне зависимости от их степени тяжести. Доверьте свое здоровье рукам профессионалов!
>
Заболевания по направлению Невролог
Аденома гипофиза Амнезия Аневризма сосудов головного мозга Атеросклероз сосудов головного мозга Афазия Бессонница Болезнь Альцгеймера Болезнь Паркинсона Боль в спине Брахицефалия Вегетососудистая дистония (ВСД) Вирус Эпштейна-Барра Гемианопсия Гидроцефалия Глазная мигрень Грыжа Шморля Дизартрия Дорсопатии Инсульт Киста головного мозга Межпозвоночная грыжа Межреберная невралгия Менингит Миастения Миофасциальный синдром Нарколепсия Невралгия Невралгия тройничного нерва Неврастения Нейроциркуляторная дистония Нервный тик Нестабильность позвоночника Ночные кошмары Обмороки Остеохондроз Остеохондроз поясничный Остеохондроз шейного отдела позвоночника Полинейропатия Полиомиелит Протрузии межпозвоночных дисков Радикулит Синдром Туретта Синдром хронической тазовой боли Стеноз позвоночного канала Энурез Энцефалопатия
Все врачи
м. ВДНХ
ВДНХ
м. Белорусская
ул. Лесная, д. 57, стр. 1
Переулок Расковой, д. 14/22
м. Молодёжная
м. Текстильщики
м. Динамо
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
м. Юго-Западная
м. Сухаревская
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Остеохондроз симптомы, виды и лечение. Стадии и осложнения от остеохондроза.
Что такое остеохондроз: признаки, симптомы, лечение
Остеохондроз – это дистрофические нарушения в тканях суставного хряща, которые могут быть локализованы в любых суставах, а также в межпозвоночных дисках. Название болезни происходит от греческих слов, означающих «кость» и «хрящ». Остеохондроз развивается из-за физиологического (то есть, нормального, предусмотренного природой) ослабления питания межпозвоночных дисков. Это приводит к тому, что хрящевая ткань плохо восстанавливается даже после незначительных травм. Кроме того, большинство людей, особенно ведущих малоподвижный образ жизни, неравномерно нагружают мышцы спины из-за длительного пребывания в одной позе на рабочем месте, подолгу говорят по телефону, прижав его ухом к плечу, носят сумки на одном плече, используют слишком мягкие матрацы и подушки.
Название болезни происходит от греческих слов, означающих «кость» и «хрящ». Остеохондроз развивается из-за физиологического (то есть, нормального, предусмотренного природой) ослабления питания межпозвоночных дисков. Это приводит к тому, что хрящевая ткань плохо восстанавливается даже после незначительных травм. Кроме того, большинство людей, особенно ведущих малоподвижный образ жизни, неравномерно нагружают мышцы спины из-за длительного пребывания в одной позе на рабочем месте, подолгу говорят по телефону, прижав его ухом к плечу, носят сумки на одном плече, используют слишком мягкие матрацы и подушки.
Причины возникновения остеохондроза
К группе риска развития остеохондроза позвоночника относятся практически все люди среднего и старшего возраста, так как процессы, вызывающие дистрофию тканей хряща, вполне естественные. Факторами риска и причинами возникновения остеохондроза в более выраженных формах являются:
- плоскостопие
- лишний вес
- тяжелые физические нагрузки
- гиподинамия
- наследственность
- травмы позвоночника
Ранее считалось, что остеохондроз позвоночника проявляется в основном после 35-ти лет, однако в последние время с жалобами на боль в спине, вызванную остеохондрозом, обращаются пациенты 18-20-летнего возраста. Вероятные причины распространенности остеохондроза среди молодежи – не только малоподвижный образ жизни, но также частые стрессы и нарушения осанки.
Вероятные причины распространенности остеохондроза среди молодежи – не только малоподвижный образ жизни, но также частые стрессы и нарушения осанки.
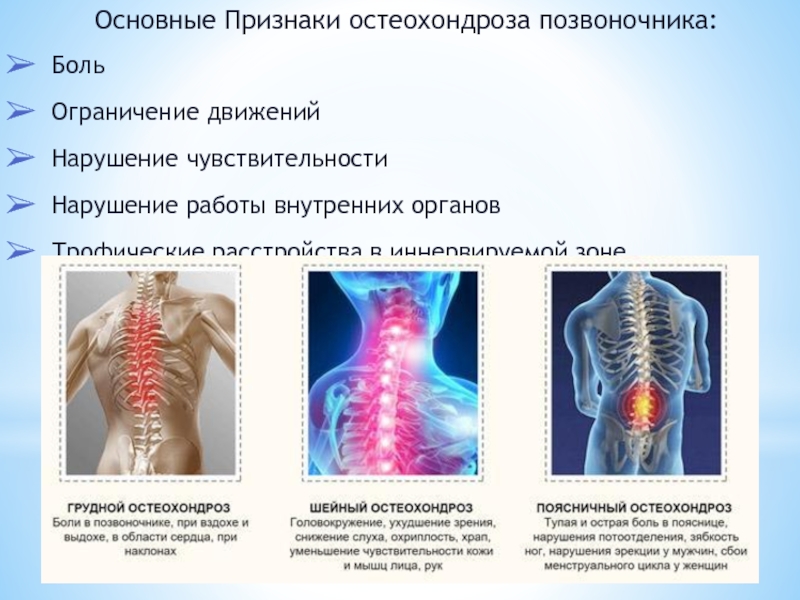
Проявления остеохондроза — боль и ограниченность движений
Различают остеохондроз шейного отдела позвоночника, остеохондроз грудного отдела и остеохондроз поясничного отдела позвоночника. Но независимо от вида заболевания, человек всегда жалуется на боль. В какой части спины она проявляется и отдает ли в конечности, зависит от локализации, то есть, от того, в какой части позвоночника возникли дистрофические процессы. Боль может быть вызвана разными причинами, например, ущемлением (сжатием) нервных корешков или грыжами межпозвоночных дисков. Грыжа диска – это разрыв фиброзного кольца и выпячивание ядра диска, то есть, самой хрящевой ткани. Грыжи межпозвоночных дисков во многих случаях возникают именно на фоне остеохондроза.
У мужчин и у людей с избыточным весом грыжи дисков возникают намного чаще, чем у других
Боль при остеохондрозе может быть различной не только по интенсивности, но и по локализации. При остеохондрозе шейного отдела возникают боли не только в шее, но и в плече, отдают в руку.
При остеохондрозе шейного отдела возникают боли не только в шее, но и в плече, отдают в руку.
Иногда пациенты испытывают головные боли, головокружение.
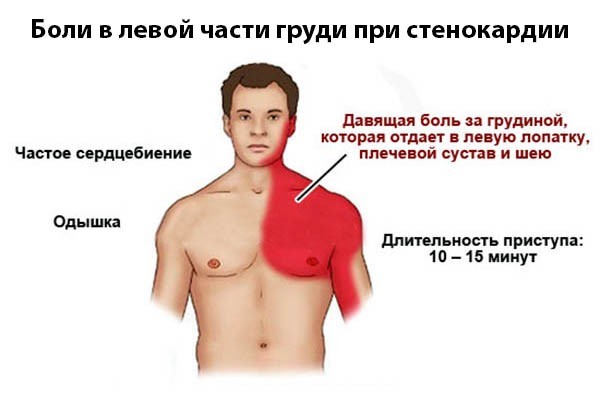
Остеохондроз в грудном отделе позвоночника иногда «имитирует» боль в сердце. Она может усиливаться при различных движениях, быть острой или тянущей.
При остеохондрозе поясничного отдела боль может отдавать в ногу. При наличии грыж межпозвоночных дисков иногда возникает онемение конечности, ее будто «отнимает». Боль в пояснице значительно ограничивает амплитуду движений и может влиять на работу внутренних органов.
Грыжи межпозвоночных дисков возникают преимущественно в шейном и поясничном отделах позвоночника, значительно реже – в грудном отделе.
Осложнения остеохондроза и его лечение
Это заболевание позвоночника связано с болью, поэтому лечение остеохондроза проводить необходимо, чтобы избавиться от нее или значительно уменьшить, повысив, таким образом, качество жизни. Вопрос о том, как вылечить остеохондроз, вызывает множество споров.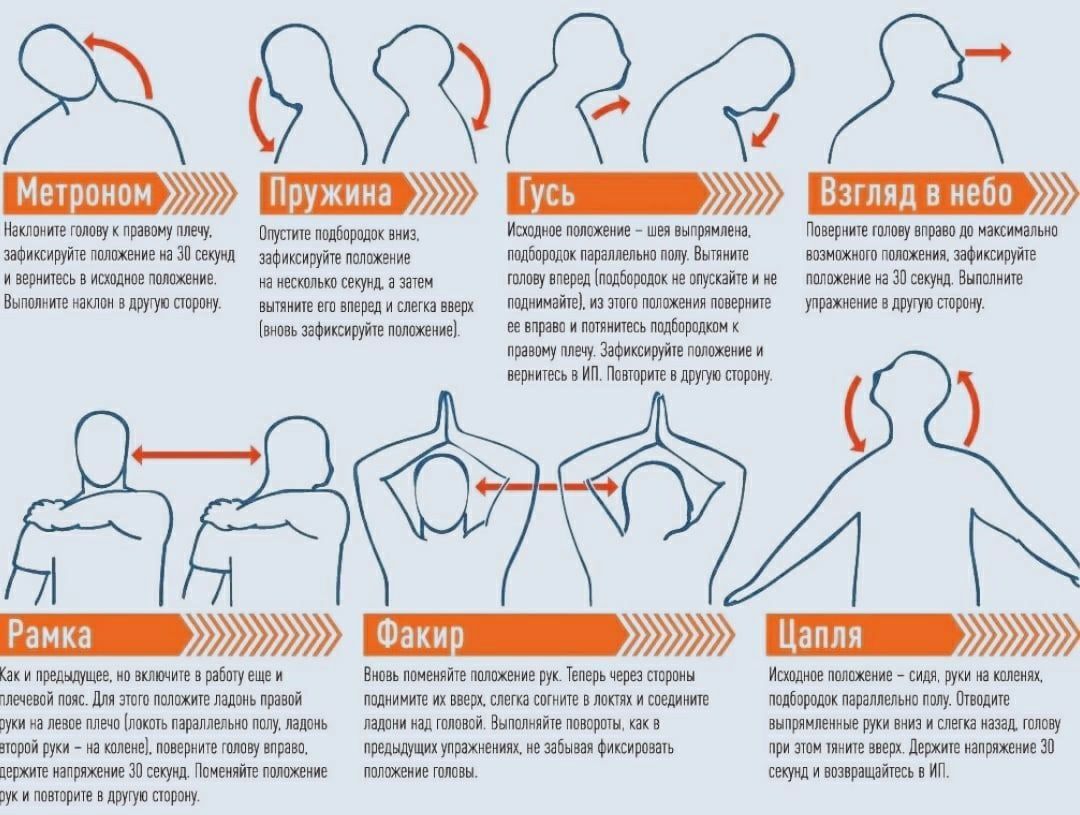 Процесс лечения остеохондроза очень длительный, он связан с восстановлением структур позвоночника и укреплением мышц спины, а при показаниях – и с хирургическим лечением грыж дисков. Все это время надо бороться с болью, так как причина заболевания – дистрофические явления в тканях суставного хряща – необратима, и воздействовать можно в основном на окружающие ткани. Улучшение кровообращения и укрепление мышечного корсета происходит благодаря физиотерапии, массажам, плаванью. Однако боль даже при усердных и регулярных занятиях и процедурах исчезает далеко не сразу.
Процесс лечения остеохондроза очень длительный, он связан с восстановлением структур позвоночника и укреплением мышц спины, а при показаниях – и с хирургическим лечением грыж дисков. Все это время надо бороться с болью, так как причина заболевания – дистрофические явления в тканях суставного хряща – необратима, и воздействовать можно в основном на окружающие ткани. Улучшение кровообращения и укрепление мышечного корсета происходит благодаря физиотерапии, массажам, плаванью. Однако боль даже при усердных и регулярных занятиях и процедурах исчезает далеко не сразу.
Комплексное лечение остеохондроза: дополнительные возможности
Для уменьшения болевого синдрома при остеохондрозе используют нестероидные противовоспалительные препараты наружного и внутреннего применения (к сожалению, их длительный прием в таблетированных формах имеет значительные побочные эффекты), и витамины группы В. Витамины группы B называются нейротропными, так как они способствуют восстановлению функций нервных волокон. Наиболее важными являются Витамин B1 (бенфотиамин) и витамин B6 (пиридоксин), которые содержатся в препарате Мильгамма® таблетки. Бенфотиамин нормализует обменные процессы в поврежденных нервных корешках, а пиридоксин улучшает прохождение нервных импульсов, при этом оба витамина способствуют снижению боли. Витамины группы B при остеохондрозе являются одним из элементов комплексного подхода в терапии.
Наиболее важными являются Витамин B1 (бенфотиамин) и витамин B6 (пиридоксин), которые содержатся в препарате Мильгамма® таблетки. Бенфотиамин нормализует обменные процессы в поврежденных нервных корешках, а пиридоксин улучшает прохождение нервных импульсов, при этом оба витамина способствуют снижению боли. Витамины группы B при остеохондрозе являются одним из элементов комплексного подхода в терапии.
Рассекающий остеохондрит: симптомы, причины и лечение
Рассекающий остеохондрит — редкий диагноз у пациентов всех возрастов. Состояние возникает в результате аномального отделения хряща от кости в суставе и может привести к сильной боли, отеку и ограничению подвижности.
Общая распространенность расслаивающего остеохондрита в США неизвестна. Тем не менее, в мыщелках бедренной кости ОКР имеет большинство примерно 6 случаев на 10 000 мужчин и 3 случая на 10 000 женщин. ОКР возникает в колене 75% раза, локтевом 6% раза и лодыжке 4% раза.
Если вы или ваш близкий страдаете рассекающим остеохондритом, необходимо как можно скорее обратиться за лечением. Доступны несколько вариантов лечения, которые могут помочь уменьшить боль и восстановить функцию пораженного сустава.
Какие бывают виды остеохондрита?
Остеохондрит имеет много типов, каждый со своими симптомами и вариантами лечения. Некоторые из наиболее распространенных типов включают:
- Рассекающий остеохондрит : Этот тип поражает суставы, чаще всего коленный, локтевой или голеностопный. Это вызывает боль, скованность и деформацию.
- Остеохондрит коленного сустава: Этот тип поражает коленный сустав и вызывает боль и скованность. Если не лечить, это может привести к деформации.
- Остеохондрит локтевого сустава: Этот тип поражает локтевой сустав и вызывает боль, слабость и деформацию.

- Рассекающий остеохондрит голеностопного сустава : Этот тип поражает голеностопный сустав и вызывает боль, отек и деформацию.
- Остеохондрит тазобедренного сустава: Вызывает те же боли и другие симптомы, что и вышеуказанные заболевания.
Симптомы рассекающего остеохондрита
Рассекающий остеохондрит (ОКР) — это состояние, возникающее в результате потери кровоснабжения кости . Это приводит к разрушению костей и хрящей. ОКР обычно поражает колено , но также может возникать в локте, лодыжке, и плече.
Симптомы расслаивающего остеохондрита включают:
- Боль в костях : Это наиболее распространенный симптом, который обычно усиливается при физической активности.
 Боль может быть тупой или острой и может иррадиировать от сустава.
Боль может быть тупой или острой и может иррадиировать от сустава. - Тугоподвижность: Сустав может ощущаться скованным и с трудом двигаться.
- Блокировка: Сустав может блокироваться или болеть при попытке его согнуть или разогнуть, например, колено при ходьбе.
- Нестабильность: Может показаться, что сустав поддается.
Если у вас есть какие-либо из этих симптомов, обратитесь к врачу. Они могут выполнить теста для диагностики ОКР . Эти тесты могут включать Рентген, МРТ, и КТ .
Причины рассекающего остеохондрита
Обсессивно-компульсивное расстройство вызывается нарушением кровоснабжения кости. Это может произойти по многим причинам, в том числе:
Причины расслаивающего остеохондрита включают:
- Травма: Удар по пораженному суставу может нарушить приток крови к хрящу и привести к передозировке.

- Чрезмерное использование: Повторяющаяся нагрузка на суставы, например, при занятиях спортом, также может нарушить приток крови к хрящам и привести к передозировке.
- Анатомические аномалии: Аномалии формы костей или суставов могут вызвать дополнительную нагрузку на хрящи и привести к передозировке.
Остеохондроз не имеет какой-либо одной известной причины.
Общие факторы включают стресс кости, снижение кровоснабжения пораженного участка и травму кости. Остеохондроз также может возникнуть в результате занятий спортом и спортивных травм.
Остеохондроз встречается почти исключительно у детей и подростков в возрасте 20 лет . У детей, которые занимаются спортом, чаще развивается остеохондроз. Это чаще встречается у мальчиков, что может быть связано с тем, что мальчики подвержены более высокому риску травм, чем девочки.
Факторы риска развития рассекающего остеохондрита
В этом блоке мы рассмотрим случаи, в которых у людей может развиться это заболевание.
Следующие факторы могут увеличить риск развития обсессивно-компульсивного расстройства:
- Возраст: OD чаще встречается у подростков и молодых людей.
- Пол: OD чаще встречается у мальчиков, чем у девочек.
- Аномалии суставов: Аномалии формы пораженного сустава могут увеличить риск развития OD.
- Семейный анамнез: Наличие члена семьи с передозировкой увеличивает риск развития этого заболевания.
Поэтому, если вы занимаетесь профессиональным спортом, вам следует чаще разминать конечности, много их разогревать перед тренировкой и правильно ухаживать за ними. В случае травмы вы несете ответственность за правильное лечение поврежденной конечности, чтобы у вас не возникло дальнейших проблем с костями.
В случае травмы вы несете ответственность за правильное лечение поврежденной конечности, чтобы у вас не возникло дальнейших проблем с костями.
Возможные осложнения заболевания
Медицинское осложнение – это неблагоприятный исход заболевания, состояния здоровья или лечения. Осложнения могут неблагоприятно повлиять на прогноз или развитие заболевания. Среди осложнений остеохондрита:
- Артрит: Потеря хряща может привести к артриту в пораженном суставе.
- Свободное тело: Мертвые хрящи могут отделяться от кости и плавать в суставе, вызывая боль и воспаление в костях.
- Деформация сустава: Потеря хряща может привести к трению костей в суставе друг о друга, что приведет к деформации.
Осложнения могут существенно мешать здоровой и счастливой жизни, поэтому их тоже нужно лечить. Итак, чтобы получить правильную и практическую помощь, необходимо всегда обращаться к врачу . Только профессиональный врач может поставить правильный диагноз и назначить соответствующие лекарства .
Итак, чтобы получить правильную и практическую помощь, необходимо всегда обращаться к врачу . Только профессиональный врач может поставить правильный диагноз и назначить соответствующие лекарства .
Как предотвратить рассекающий остеохондрит голеностопного сустава?
Для предотвращения этого заболевания человек должен предпринять несколько необходимых шагов. Эти меры чаще всего связаны с тем, что ваша конечность будет ограничена в движениях и не сможет полноценно функционировать в течение определенного времени. Кроме того, он также включает в себя растяжку и другие упражнения для улучшения работы суставов. Среди популярных методов:
- Ношение защитного снаряжения для предотвращения ОКР : Ношение наколенников, налокотников или другого защитного снаряжения может помочь предотвратить травмы суставов.

- Предотвращение чрезмерного использования: Делайте перерывы во время занятий и избегайте повторяющихся движений, чтобы предотвратить травмы от перенапряжения.
- Укрепление мышц: Упражнения для укрепления мышц вокруг суставов помогают поддерживать их и предотвращают травмы.
Растяжка и подобные мероприятия очень полезны для тех, кто занимается тяжелой атлетикой или другими видами спорта. Если вы тренируете разные группы мышц в разные дни, лучше всего растяните на часа или 40 минут в течение дня отдыха. Если вы занимаетесь комплексом «все тело», то перед каждой тренировкой следует разогревать суставы и только потом приступать к занятиям спортом.
Такой подход позволит сохранить целостность суставов на долгие годы и даст шанс прогрессировать в спорте . Помимо этого, растяжка также полезна для людей, которые предпочитают малоподвижный образ жизни и не хотят получить поражения ОКР.
Помимо этого, растяжка также полезна для людей, которые предпочитают малоподвижный образ жизни и не хотят получить поражения ОКР.
Как лечить рассекающий остеохондрит
Терапия является наиболее важным шагом при любом заболевании. Только благодаря правильному лечению и диагностике можно выздороветь и почувствовать себя лучше. Среди распространенных подходов есть:
- Отдых: Избегание действий, которые нагружают пораженный сустав, может помочь предотвратить другие поражения ОКР.
- Лед: Прикладывание льда к пораженному суставу может помочь уменьшить боль и отек. Эта процедура похожа на ситуацию, когда вы получили удар кулаком в конечность и вам нужно облегчить боль.
- Физиотерапия: Упражнения, которые растягивают и укрепляют мышцы вокруг пораженного сустава, могут помочь поддержать его и улучшить диапазон движений.
 Чтобы предотвратить это заболевание, вы должны делать некоторые упражнения каждый день.
Чтобы предотвратить это заболевание, вы должны делать некоторые упражнения каждый день. - Хирургия: В некоторых случаях может потребоваться хирургическое вмешательство для удаления мертвого хряща или сращивания костей в суставе.
Не бойтесь врачей; проконсультируйтесь с вашим терапевтом, чтобы предпринять соответствующие шаги, чтобы выздороветь.
Диагностика рассекающего остеохондрита
Ваш врач спросит о ваших симптомах и истории болезни. Они также проведут медицинский осмотр , включая оценку пораженного сустава.
Визуализирующие исследования, такие как рентген , МРТ или компьютерная томография , могут быть назначены для оценки пораженного сустава.
Bottom Line
Как видите, остеохондрит – достаточно тяжелое заболевание, которое необходимо лечить или предотвращать. Хотя его частота не так высока, это заболевание все же может сильно повлиять на вашу жизнь.
Хотя его частота не так высока, это заболевание все же может сильно повлиять на вашу жизнь.
Предотвратить несложно. И лечение не очень сложное, но может занять много времени. Самое главное подобрать правильное лечение и меры профилактики . А сделать это могут только высококвалифицированные врачи в области неврологии.
Для получения профессиональной помощи позвоните по номеру 214-619-1910 или воспользуйтесь этой кнопкой обратной связи. Вы можете заполнить личную форму здесь, если вы новый пациент. После того, как вы обратитесь к нам, наши менеджеры предоставят все ответы на ваши вопросы и предоставят все необходимые инструкции для получения медицинской помощи.
Помните, что забота о себе может быть опасной, потому что вы не знаете всех нюансов человеческого тела. Лучше обратиться за помощью к опытной команде и быть счастливым.
Часто задаваемые вопросы
- Можно ли вылечить расслаивающий остеохондрит?
Терапия расслаивающего остеохондрита направлена на восстановление нормальной функции суставов, облегчение дискомфорта и предотвращение вероятности развития остеоартрита. Единой терапии, эффективной для всех, не существует. Костные дефекты в детских костях, которые все еще развиваются, заживают с отдыхом и заботой.
Единой терапии, эффективной для всех, не существует. Костные дефекты в детских костях, которые все еще развиваются, заживают с отдыхом и заботой.
- Что произойдет, если не лечить расслаивающий остеохондрит?
Если расслаивающий остеохондрит не лечить, он может привести к разрушению хряща в суставе и разрушению фрагментов кости и хряща в суставе. Рассекающий остеохондрит, если его не лечить, может перейти в артрит. Рассекающий остеохондрит чаще всего поражает коленный, голеностопный и локтевой суставы.
- Как избавиться от расслаивающего остеохондрита?
Двумя подходами:
- Дайте отдых суставам. Если вы повредили колено, избегайте действий, нагружающих суставы, таких как прыжки или бег.
- Физиотерапия. Он включает в себя растяжку, диапазон движений и укрепляющие упражнения для мышц, поддерживающих пораженный сустав.
- У кого может быть остеохондрит?
Рассекающий остеохондрит чаще встречается у детей и подростков в возрасте от 10 до 20 лет, которые очень активно занимаются спортом.
Остеохондроз | Скелетно-мышечный ключ
7 Остеохондроз
7.1 Анатомия, этиология и патогенез
Анатомия. Анатомию см. в главе 7.1 (рис. W7.1).
«Остеохондроз» — очень общий термин, который, строго говоря, означает не что иное, как «заболевание хрящей и костей» (греч. -osis = процесс или состояние). Решающим признаком является вовлечение кости и хряща в эпифиз, апофиз и зону роста растущего скелета. Считается вероятным, что недостаточность кровоснабжения вызывает нарушение энхондральной оссификации. Остеохондроз не имеет ничего общего с острым повреждением росткового хряща.
7.1.1 Что общего у различных форм остеохондроза?
Они развиваются в основном у детей и подростков в фазе роста. Важную роль в развитии остеохондроза играют факторы риска :
• Наследственность: Об этом свидетельствует наличие остеохондроза у членов одной семьи или у близнецов.
• « Метаболический » и « Гормональный » Изменения: Хотя эти изменения трудно определить, они также должны играть роль. Таким образом, остеохондроз развивается, в частности, у детей с задержкой роста (особенно у мальчиков) или у детей с врожденными дисплазиями скелета. Остеохондроз также наблюдается, особенно во время сильных скачков роста.
• Анатомия: Похоже, это играет роль. Некоторые кости и суставы могут быть затронуты из-за некоторого несоответствия суставных поверхностей, что приводит к аномальным силам в этих местах. Дети с врожденной аномалией дискоидного мениска чаще страдают от рассекающего остеохондрита, чем другие дети. Точно так же остеохондроз локтевого сустава гораздо чаще развивается в головке, чем в блоке.
Остеохондроз болезнь а не нормальный вариант окостенения, но поразительно, что места предрасположенности к вариантам совпадают с локализациями остеохондроза.
Остеохондроз проявляется во многих эпифизах и апофизах, а также в области зоны роста. В настоящее время известно около 75 объектов, и большинство из них названы в честь тех, кто первым сообщил о них. Рассекающий остеохондрит не зря отнесен в этой книге к суставным остеохондрозам. В таблице 7.1 намеренно указаны только наиболее важные расстройства; для других заболеваний см. Ссылки к главе 7.1.
Table 7.1 Classification of the osteochondroses based on Siffert
Description |
| Location | ||||||||||||
Суставные (эпифизарные) остеохондроз | Legg–Calvé–Perthes’ disease | Femoral head | ||||||||||||
Freiberg’s disease (Köhler’s disease Type II) | Metatarsal heads II–IV | |||||||||||||
Köhler’s Болезнь Тип I | Ладьевидная кость | |||||||||||||
Болезнь Паннера | ||||||||||||||
Osteochondritis dissecans | Any joint, especially knee, talus, and elbow | |||||||||||||
Nonarticular (apophyseal) osteochondroses | Osgood–Schlatter disease | Бугристость большеберцовой кости | ||||||||||||
Болезнь Синдинга-Ларсена-Йоханссона | Нижний полюс надколенника | |||||||||||||
Sever’s disease | Calcaneal apophysis | |||||||||||||
Osteochondroses of the growth plate | Scheuermann’s disease | Hyaline cartilage end plate, and субхондральная верхняя замыкательная пластинка позвоночника | ||||||||||||
Болезнь Блаунта | Медиальная часть проксимального эпифиза большеберцовой кости |
7.
 1.2 К каким заболеваниям неприменим термин «остеохондроз»?
1.2 К каким заболеваниям неприменим термин «остеохондроз»?Конечно, хрящ и субхондральная кость также могут быть поражены у взрослых, но, как правило, в анамнезе имеется какая-либо форма травмы. По этой причине к остеохондрозам отнесены следующие распространенные случаи , а не :
• Посттравматический остеоартрит.
• Посттравматический остеонекроз (например, купола таранной кости).
Они обычно вторичны по отношению к перелому суставных поверхностей (например, внутрисуставной лучевой перелом или костно-хрящевой перелом).
7.2 Суставные остеохондроз
7.2.1 Болезнь Пертеса
Болезнь Пертеса (синоним: болезнь Легга–Кальве–Пертеса) — остеохондроз головки бедренной кости. Его этиология остается неясной; его патогенез постепенно становится понятным. Болезнь Пертеса имеет самокупирующееся клиническое течение, протекает поэтапно и несет в себе риск неполного выздоровления.
Патология. Неизвестно, почему сосуды, питающие головку бедренной кости, выходят из строя. Также остается неясным, необходима ли одна или несколько ишемических атак для инициации заболевания. Понятие «остеонекроз» недостаточно далеко; в этом состоянии поражаются эпифизарный хрящ, центр окостенения эпифиза, пластинка роста и даже метафиз. Некротический центр окостенения чрезвычайно уязвим к механическим нагрузкам, и существует дисбаланс между деградацией и регенерацией кости. Расстройство является самоограничивающимся; происходит спонтанная реваскуляризация.
Также остается неясным, необходима ли одна или несколько ишемических атак для инициации заболевания. Понятие «остеонекроз» недостаточно далеко; в этом состоянии поражаются эпифизарный хрящ, центр окостенения эпифиза, пластинка роста и даже метафиз. Некротический центр окостенения чрезвычайно уязвим к механическим нагрузкам, и существует дисбаланс между деградацией и регенерацией кости. Расстройство является самоограничивающимся; происходит спонтанная реваскуляризация.
Существует четыре характерных стадии:
• Ранняя стадия: Гибель клеток в костном эпифизе, приводящая к развитию микропереломов. Глубокий слой эпифизарного хряща некротизируется, энхондральное окостенение прекращается.
• Стадия уплотнения: Уплотнение и сужение окостеневшего эпифиза. Хрящ подвергается ранней реваскуляризации и становится гипертрофированным.
• Стадия фрагментации: Фиброзное ремоделирование кости и трабекулярная абсорбция приводят к нестабильности структуры с фрагментацией и дальнейшему уменьшению размера костного эпифиза. Деформация эпифизарного контура и чрезмерный рост эпифизарного хряща приводят к децентрализации головки бедренной кости и, таким образом, к латеральному подвывиху. Сопутствующее поражение метафиза приводит к расширению и укорочению шейки бедра.
Деформация эпифизарного контура и чрезмерный рост эпифизарного хряща приводят к децентрализации головки бедренной кости и, таким образом, к латеральному подвывиху. Сопутствующее поражение метафиза приводит к расширению и укорочению шейки бедра.
• Фаза регенерации: Реваскуляризация головки бедренной кости происходит с образованием новой кости, обычно связанной с неполным восстановлением, хотя редко с полным восстановлением.
Клиническая картина. Расстройство проявляется в возрасте от 3 до 12 лет с пиком в возрасте от 5 до 6 лет. Основной симптом – хромота. Признаки и симптомы на ранней стадии неотличимы от транзиторного синовита. Прогноз болезни Пертеса зависит от раннего выявления.
Рис. 7.1 Болезнь Пертеса. Начальная стадия. (a) Очень тонкие изменения на изображении AP. (б) Типичный субхондральный перелом на лягушке сбоку.
Рис. 7.3 Болезнь Пертеса. Стадия фрагментации. Помимо фрагментации, для этой стадии характерно уплощение эпифиза.
7.3 Болезнь Пертеса. Стадия фрагментации. Помимо фрагментации, для этой стадии характерно уплощение эпифиза.
Рис. 7.2 Рентгенологическое течение болезни Пертеса. (a) Стадия конденсации. (б) Здоровая контралатеральная сторона для сравнения. (c) Стадия фрагментации. (d) Заключительный этап с ремоделированием, уплощением и латерализацией головки бедренной кости.
Рентгенография/КТ. Рентгенодиагностические исследования неадекватны на ранней стадии. Тем не менее, в течение болезни, AP и лягушачьи лапки сбоку полезны для установления диагноза и определения прогноза. Классификация рентгенологических аномалий основана на течении болезни, описанной выше. Использование 3D-реконструкции КТ в первую очередь предназначено для оперативного планирования.
• Начальная стадия: Минимальные рентгенологические признаки:
Расширение суставной щели.
Периартикулярный отек мягких тканей.
Тонкая неровность структуры и контура эпифиза (рис. 7.1).
• Стадия уплотнения: Увеличение плотности и уменьшение размеров костного эпифиза (рис. 7.2а и 7.2б).
• Стадия фрагментации: Уменьшение размера и фрагментация эпифиза (рис. 7.2c–7.5 и W7.2).
• Ступень регенерации (рис. 7.6, 7.7 и W7.3):
Слияние центров окостенения с тенденцией к ремоделированию кости.
Неравномерное расширение физарной пластинки; позднее преждевременное закрытие физа в результате образования эпифизарно-метафизарного мостика.
Поражение метафиза с рентгенопрозрачными полосами, уплотнениями и кистозными поражениями.
• Конечная стадия (рис. 7.2d и 7.8):
Полная реставрация или
Расширение, уплощение и подвывих головки бедренной кости (грибовидная деформация, «плоский тазик») с вторичной гипоплазией вертлужной впадины (предрасположенность для дегенеративного остеоартрита см.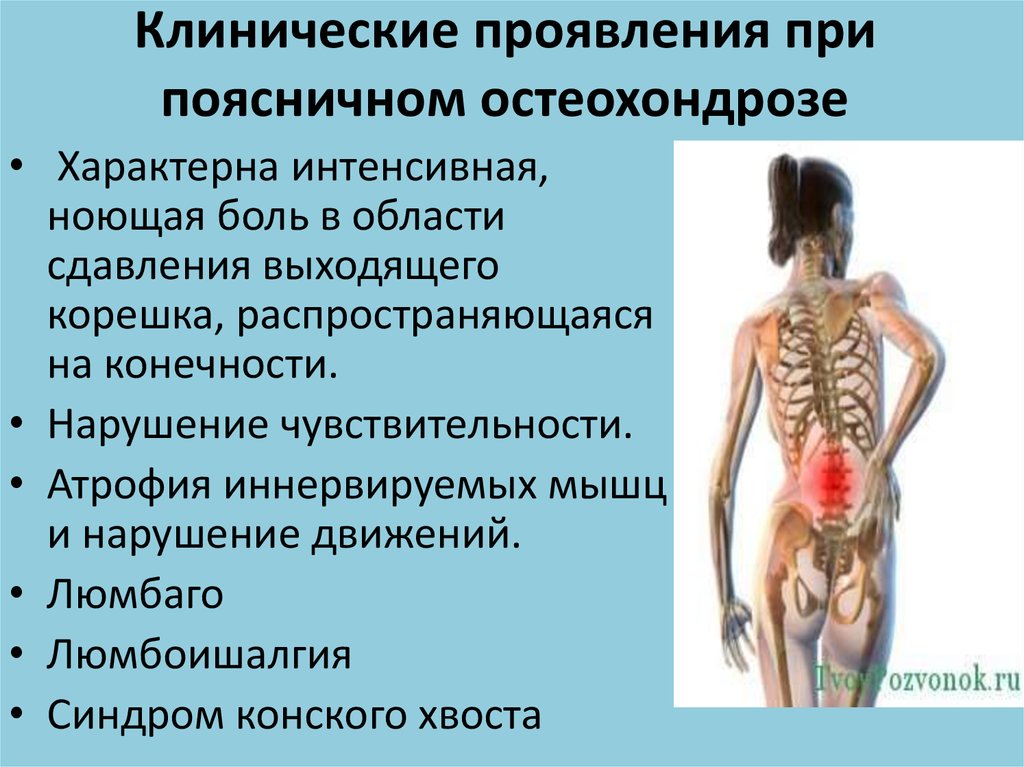 рис. 7.8).
рис. 7.8).
Расширение метафиза и укорочение шейки бедра.
Рис. 7.4 Болезнь Пертеса. Стадия фрагментации. (а) Фрагментация и уплощение эпифиза. (б) Фрагментация не затрагивает весь эпифиз.
Рис. 7.5 Болезнь Пертеса. Стадия фрагментации (см. также рис. W7.2).
Рис. 7.6 Болезнь Пертеса. Стадия регенерации. Боковая кальцификация эпифизарной пластинки и метафизарные кисты расцениваются как признаки высокого риска и предполагают неблагоприятный прогноз.
Рис. 7.7 Болезнь Пертеса. Стадия регенерации (см. также рис. W7.3).
Рис. 7.8 Болезнь Пертеса. Последний этап. Наряду с грибовидной деформацией головки бедренной кости (предостеоартроз) в этом примере также наблюдается большой дефект головки бедренной кости.
Классификация Catterall ( рис.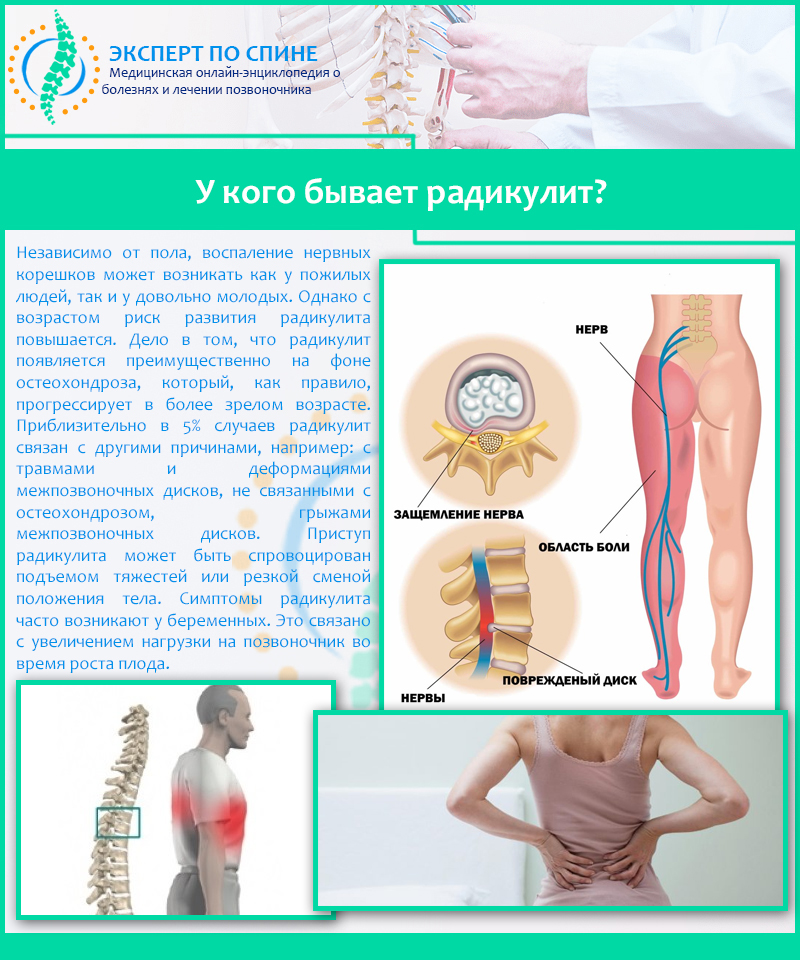 7.9) предоставляет прогностическую информацию для возможного хирургического вмешательства. Стадии III и IV представляют собой тяжелые формы, при которых поражается более половины головки бедренной кости. Кроме того, эти прогностически неблагоприятные рентгенологические признаки ( признаки риска головок ) также следует регистрировать:
7.9) предоставляет прогностическую информацию для возможного хирургического вмешательства. Стадии III и IV представляют собой тяжелые формы, при которых поражается более половины головки бедренной кости. Кроме того, эти прогностически неблагоприятные рентгенологические признаки ( признаки риска головок ) также следует регистрировать:
• Децентрализация головки бедренной кости в латеральном направлении (рис. 7.4а).
• Боковая кальцификация физарной пластинки (рис. 7.5 и 7.6).
• Метафизарное поражение (рис. 7.5 и 7.6).
• Горизонтализация физарной пластины.
Конечная стадия может быть далее классифицирована согласно Stulberg и соавт. (см. Ссылки к главе 7.2.1).
США. Ультразвук обеспечивает подтверждение суставного выпота.
МРТ. В начальной стадии МРТ позволяет провести раннюю диагностику с признаками отека костного мозга в центре окостенения эпифиза, пока рентгенограмма еще ничем не примечательна (рис. 7.10а, б). Корональные с подавлением жира, чувствительные к жидкости, а также коронарные и сагиттальные последовательности T1W полезны для диагностики. При наличии отека костного мозга для определения стадии (ранняя стадия, стадия реваскуляризации) и раннего выявления нарушенной перфузии полезна дополнительная последовательность T1W с подавлением жира и усилением контраста или, что еще лучше, МРТ с динамическим контрастом (рис. 7.11).
7.10а, б). Корональные с подавлением жира, чувствительные к жидкости, а также коронарные и сагиттальные последовательности T1W полезны для диагностики. При наличии отека костного мозга для определения стадии (ранняя стадия, стадия реваскуляризации) и раннего выявления нарушенной перфузии полезна дополнительная последовательность T1W с подавлением жира и усилением контраста или, что еще лучше, МРТ с динамическим контрастом (рис. 7.11).
Серийные МРТ-исследования выявляют развитие зоны некроза и гипертрофию эпифизарного хряща и, таким образом, децентрализацию эпифиза в пределах вертлужной впадины. Заключительная стадия показывает эквивалентный жиру сигнал (рис. 7.10в) или — в зависимости от тяжести течения — усиление склероза с потерей сигнала.
Функциональная МРТ (нейтральное положение, отведение и внутренняя ротация) полезна для предоперационного планирования в фазе неполного восстановления, чтобы документировать степень несоответствия и риск импинджмента между вертлужной впадиной и деформированной головкой бедренной кости.
НУК МЕД. Сканирование костей чувствительно на ранних стадиях, обнаруживая отсутствие или сниженное поглощение индикатора в переднебоковой части головки бедренной кости. Тем не менее, он был в значительной степени заменен МРТ.
ДД.
Транзиторный синовит и синовит другой этиологии. МРТ полезен для дальнейшего исследования сомнительных рентгенологических и/или лабораторных данных и обнаружения суставного выпота на УЗИ.
Другие причины остеонекроза головки бедренной кости. Одновременное развитие двустороннего остеонекроза головок бедренных костей свидетельствует о системном заболевании (серповидноклеточная анемия, гипотиреоз, болезнь Гоше).
Дисплазия Мейера. Это связано с задержкой, неравномерным окостенением головки бедренной кости, что приводит к множественным центрам окостенения. Если клинические и рентгенологические данные неясны, дифференциацию можно провести с помощью МРТ.
Рис. 7.9 Классификация болезни Пертеса по Catterall.
Рис. 7.10 Мониторинг прогрессирования заболевания при левосторонней болезни Пертеса. (а) Ранняя стадия. (b) В конечном итоге происходит полная потеря сигнала. (c) Наконец, жировой костный мозг очевиден в центре и реактивное отложение жирового костного мозга в метафизе. (г) Контрастное усиление в медиальной части эпифиза как признак репарации.
Рис. 7.11 Ранняя диагностика болезни Пертеса в начальной стадии. (Любезно предоставлено M. Anderson, Charlottesville, Virginia, USA.) (a) Отсутствие явного обнаружения отека на изображении T1W. (b) Однако имеются данные о нарушении перфузии головки правой бедренной кости из-за отсутствия поглощения контраста.
7.2.2 Болезнь Фрайберга (остеохондроз головок плюсневых костей)
Для этого состояния также используется термин «болезнь Келера II типа».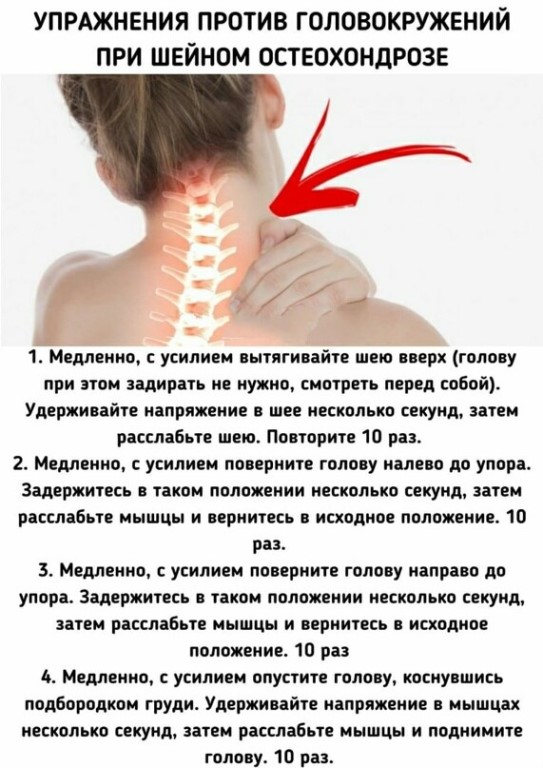 Причина остеохондроза головок плюсневых костей (прежде всего второй плюсневой кости) неясна. Диагноз обычно ставится в подростковом возрасте (девочки болеют чаще, чем мальчики), но также рассматривается как случайная находка во взрослом возрасте.
Причина остеохондроза головок плюсневых костей (прежде всего второй плюсневой кости) неясна. Диагноз обычно ставится в подростковом возрасте (девочки болеют чаще, чем мальчики), но также рассматривается как случайная находка во взрослом возрасте.
Рентгенография. В зависимости от того, когда поставлен диагноз, наблюдаются следующие рентгенологические признаки:
• Уплощение и расширение головки (рис. 7.12).
• Фрагментация.
• Возможно преждевременное закрытие зоны роста.
• Реактивный склероз.
• Суставная щель обычно сохраняется.
• В выраженных случаях наблюдается расширение противоположного основания проксимальной фаланги.
ДД. Недостаточность переломов, связанных с перегрузкой с последующим коллапсом суставной поверхности может привести к сходному внешнему виду головки плюсневой кости (рис. 7.13).
7.2.3 Болезнь Келера I типа
Остеохондроз ладьевидной кости может развиться в возрасте от 2 лет, чаще всего в 4-5-летнем возрасте. Прогноз при болезни Келера I типа очень хороший. Ладьевидная кость приобретает нормальный вид после спонтанного заживления (~ 6–18 месяцев после постановки диагноза). Лишь в редких случаях боль сохраняется после созревания скелета.
Прогноз при болезни Келера I типа очень хороший. Ладьевидная кость приобретает нормальный вид после спонтанного заживления (~ 6–18 месяцев после постановки диагноза). Лишь в редких случаях боль сохраняется после созревания скелета.
Рентгенография/КТ. Обычная рентгенография демонстрирует смешанные участки склероза и просветления в центре окостенения. В других случаях очаг окостенения разрушен и склерозирован (рис. 7.14), иногда только склерозирован, а иногда фрагментирован.
МРТ. МРТ часто используется даже перед рентгенографическим исследованием болезненной стопы неизвестного происхождения, поэтому рентгенолог также может столкнуться с результатами МРТ болезни Келера I типа, обычно склерозом и костным ремоделированием (рис. 7.15).
ДД. Muller – Синдром Вейса. Возраст пациента позволяет избежать путаницы с редким синдромом Мюллера-Вейса (остеонекроз ладьевидной кости предплюсны у взрослых; рис. 7.16).
7.16).
7.2.4 Болезнь Паннера и болезнь Гегемана
Паннера ’ Болезнь – остеохондроз головки плечевой кости у детей в возрасте до 10 лет; чаще болеют мальчики. Большинство этих остеохондрозов заживают спонтанно. Случаи, когда коллапс головки приводит к вторичному остеоартрозу, очень редки. Рентгенологические признаки включают диффузные склеротические изменения центра окостенения латеральной поверхности плечевого сустава, сходные с болезнью Келера, хотя в некоторых случаях наряду с неровностью суставной поверхности наблюдаются смешанные литические и склеротические изменения. Во время спонтанного заживления литическое поражение без неровностей контура наблюдается у подростков непосредственно перед полным слиянием центра окостенения (рис. 7.17 и W7.4). Пациенты с болезнью Паннера не имеют в анамнезе серьезных травм или хронических перегрузок. Однако это также может быть связано с хроническим чрезмерным использованием метательных видов спорта.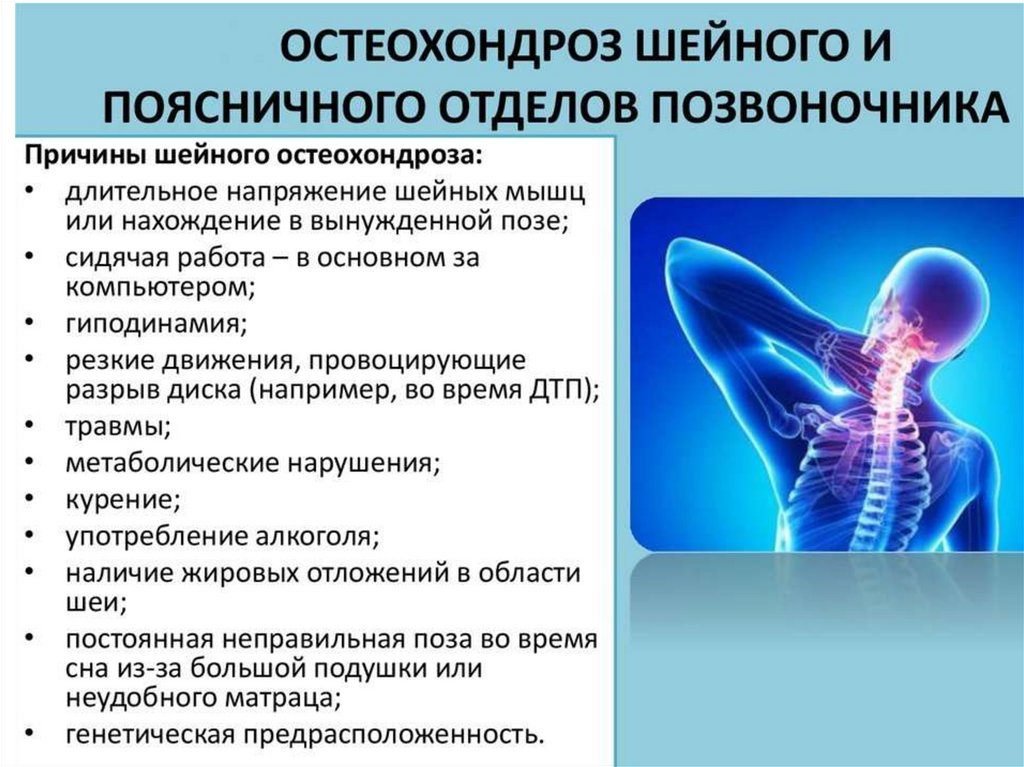
 Приемы физиотерапии позволяют уменьшить боль и воспаление, улучшить кровообращение, укрепить мышечный корсет. С этой целью используются: массаж, электрофорез, иглорефлексотерапия, лазеротерапия, магнитотерапия, фонофорез, УВЧ-терапия и др.
Приемы физиотерапии позволяют уменьшить боль и воспаление, улучшить кровообращение, укрепить мышечный корсет. С этой целью используются: массаж, электрофорез, иглорефлексотерапия, лазеротерапия, магнитотерапия, фонофорез, УВЧ-терапия и др.
 Боль может быть тупой или острой и может иррадиировать от сустава.
Боль может быть тупой или острой и может иррадиировать от сустава.

 Чтобы предотвратить это заболевание, вы должны делать некоторые упражнения каждый день.
Чтобы предотвратить это заболевание, вы должны делать некоторые упражнения каждый день.