Место диуретиков в лечении артериальной гипертензии: пора расставить приоритеты
Резюме. В последние годы появились зарубежные и отечественные публикации, касающиеся спорных аспектов применения тиазидных диуретиков как при монотерапии, так и при комбинированной терапии артериальной гипертензии. В этой связи чрезвычайно важно для практического врача понять оптимальный алгоритм их дифференцированного применения. Но прежде всего необходимо ответить на ряд ключевых вопросов, возникших в отношении тиазидных диуретиков и тиазидсодержащих комбинаций.
В настоящее время не вызывает сомнений необходимость длительной, по сути, пожизненной медикаментозной терапии артериальной гипертензии (АГ). Из всех существующих болезней сердечно-сосудистой системы АГ является наиболее «обеспеченной» с медикаментозной точки зрения и одновременно наиболее сложной с точки зрения выбора конкретного препарата для конкретного больного. Но каким бы мощным ни был препарат, эффективное снижение артериального давления (АД) возможно лишь в том случае, когда больной захочет и будет его регулярно принимать.
Тиазидные и тиазидоподобные диуретики применяются при лечении АГ значительно дольше, чем другие антигипертензивные препараты. В большинстве исследований именно тиазидные и тиазидоподобные диуретики составляли основу антигипертензивной терапии. В частности, в исследовании ALLHAT показано, что применение тиазидоподобных диуретиков эквивалентно по эффективности ингибиторам ангиотензинпревращающего фермента (АПФ) и блокаторам кальциевых каналов в профилактике осложнений ишемической болезни сердца (ИБС) и общей смертности. Основной вывод исследования ALLHAT: низкодозовые диуретики являются препаратами выбора практически у всех больных с АГ из-за преимуществ в профилактике осложнений АГ и меньшей стоимости (ALLHAT Collaborative Research Group, 2000; ALLHAT Officers and Coordinators for the ALLHAT Collaborative Research Group, 2002).
В метаанализе B.M. Psaty и соавторов (1997) показано, что тиазидные диуретики значительно уменьшают вероятность возникновения мозгового инсульта и ИБС, а также снижают смертность от сердечно-сосудистых заболеваний у пациентов с гипертонической болезнью. Вероятность развития мозгового инсульта и застойной сердечной недостаточности наиболее значительно снижается при длительном применении сравнимых доз тиазидных и тиазидоподобных диуретиков (не менее 50 мг гидрохлоротиазида или хлорталидона в сутки). Риск развития ИБС достоверно снижается у пациентов с гипертонической болезнью лишь при применении тиазидных диуретиков в низких дозах.
В последние годы появились зарубежные и отечественные публикации, касающиеся спорных аспектов применения тиазидных диуретиков как при монотерапии, так и при комбинированной терапии АГ. В этой связи чрезвычайно важно для практического врача понять оптимальный алгоритм их дифференцированного применения. Но прежде всего необходимо ответить на ряд ключевых вопросов, возникших в отношении тиазидных диуретиков и тиазидсодержащих комбинаций.
Следует отметить, что диуретики, применяемые сегодня при лечении АГ, не представляют собой однородную группу.
Тиазидные и тиазидоподобные диуретики характеризуются более умеренным натрийуретическим (и диуретическим) эффектом и более продолжительным действием по сравнению с петлевыми диуретиками, что объясняется местом их приложения в нефроне (дистальные извитые канальцы), а также особенностями фармакокинетики (табл. 1) (Преображенский Д.В. и соавт., 2000; Белоусов Ю.Б., Леонова М.В., 2002).
Таблица 1. Фармакокинетические параметры диуретиков, применяемых при лечении гипертонической болезни (Преображенский Д.В. и соавт., 2000)
| Препарат | Биодоступность, % | Т½, ч | Основной путь элиминации |
|---|---|---|---|
| Тиазидные диуретики | |||
| Гидрохлоротиазид | 60–80 | 10–12 (2,5) | Почки |
| Индапамид | 90–100 | 15–25 | Почки + печень (30%) |
| Клопамид | ? | 4–6 | Почки |
| Ксипамид | 70–90 | 5–7 (14) | Почки + печень |
| Метолазон | 50–60 | 8–14 | Почки + печень |
| Хлорталидон | 60–65 | 24–50 | Почки + печень |
| Хлоротиазид | 33–65 | 15–27 (1,5) | Почки + печень |
| Петлевые диуретики | |||
| Буметанид | 60–90 | 0,3–1,5 | Почки + печень |
| Пиретанид | 80–90 | 0,6–1,5 | Почки + печень |
| Торасемид | 80–90 | 0,8–6,0 | Почки + печень |
| Фуросемид | 10–90 | 0,3–3,4 | Почки + печень (40%) |
| Этакриновая кислота | 30–35 | 12 | Почки + печень |
| Калийсберегающие диуретики | |||
| Амилорид | 50 | 6–9 (18–22) | Почки + печень (50%) |
| Спиронолактон | 60–90 | 14 (1,5) | Печень + почки (20%) |
| Триамтерен | 50 | 3–5 | Почки + печень |
Для длительной терапии у пациентов с АГприменяются главным образом тиазидные и тиазидоподобные диуретики, обладающие более длительным натрийуретическим и антигипертензивным действием, чем короткодействующие петлевые диуретики типа буметанида и фуросемида (Преображенский Д.
Тиазидные диуретики (в отличие от петлевых и калийсберегающих диуретиков) снижают экскрецию ионов кальция с мочой. Кальцийсберегающее (гипокальцийурическое) действие тиазидных и тиазидоподобных диуретиков делает их особенно полезными при лечении АГ у больных с сопутствующим остеопорозом. По некоторым наблюдениям, переломы костей гораздо реже отмечаются у пациентов с гипертонической болезнью, леченных тиазидными диуретиками, по сравнению с больными, получавшими другие антигипертензивные препараты (Wasnich R.D. et al., 1995; Feskanich D. et al., 1997).
С учетом особенностей почечных эффектов тиазидные и тиазидоподобные диуретики можно разделить на два поколения. Первое поколение включает производные бензотиадиазина (гидрохлоротиазид, политиазид и др.) и фталимидина (хлорталидон и др.), эффективность и безопасность которых при АГ оценивали в рандомизированных контролируемых исследованиях.
Среди тиазидных диуретиков второго поколения в первую очередь выделяется индапамид. Индапамид обычно описывается среди тиазидных и тиазидоподобных диуретиков, поскольку он вызывает натрийурез и диурез при применении в высоких дозах. Между тем в дозах до 2,5 мг/сут, рекомендуемых для лечения гипертонической болезни, индапамид снижает общее периферическое сосудистое сопротивление на 10–20%, то есть действует в основном как артериальный вазодилататор. Суточный объем мочи существенно не изменяется при лечении индапамидом в дозе 2,5 мг/сут, но увеличивается на 20% при применении препарата в дозе 5 мг/сут.
Существует ретардная форма индапамида с улучшенным фармакокинетическим профилем. В Украине зарегистрирован препарат Хемопамид Ретард компании Hemofarm (Сербия) (Компендиум 2010 — лекарственные препараты, 2010). Хемопамид Ретард таблетки, покрытые оболочкой, пролонгированного действия, обеспечивает постепенное и контролируемое высвобождение действующего вещества (рисунок, табл. 2). Данные табл. 2 и рисунка свидетельствуют о том, что из стандартных таблеток (2,5 мг) в первые 4 ч высвобождается 81,9% активного вещества , а из покрытых оболочкой таблеток пролонгированного действия (1,5 мг) на протяжении такого же времени высвобождается только 22,22%. На представленном графике четко виден пик высвобождения индапамида из стандартных таблеток (через 4 ч), тогда как высвобождение из таблеток с пролонгированным действием постепенное, без пиков.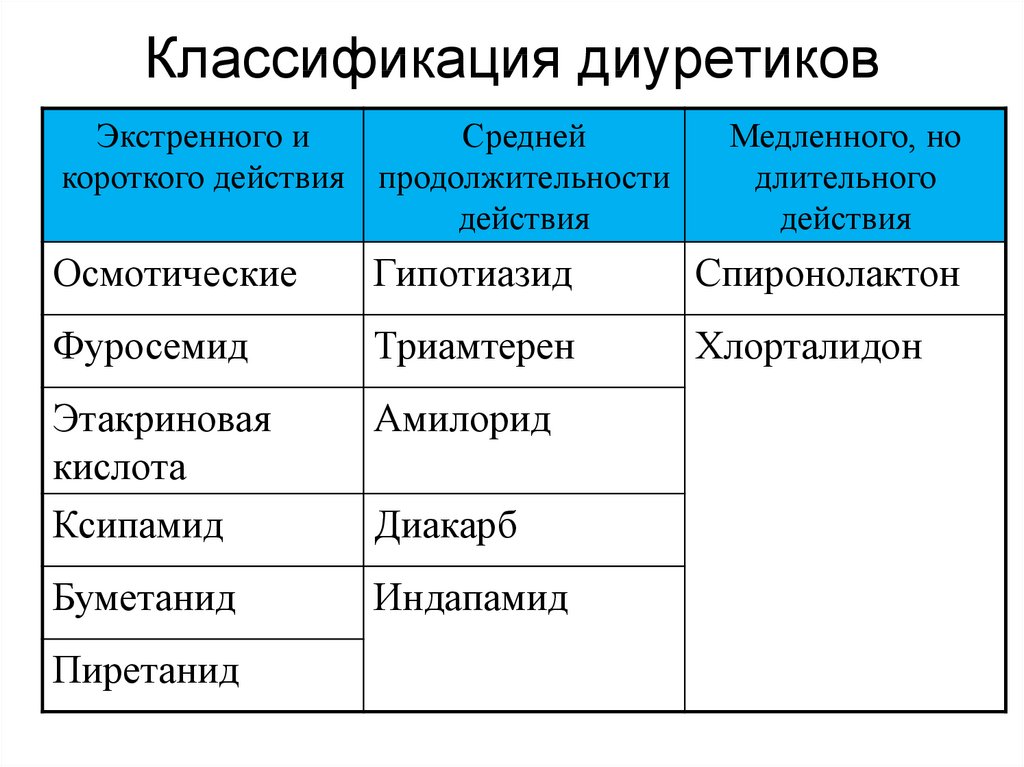

Рисунок
Скорость высвобождения активного вещества из различных лекарственных форм индапамида производства Hemofarm (Сербия)
Таблица 2. Скорость высвобождения активного вещества из различных
лекарственных форм индапамида производства Hemofarm (Сербия)
| Время, ч | Удельный вес высвобожденного индапамида (%) | |
|---|---|---|
| Стандартный индапамид (таблетки 2,5 мг) | Индапамид пролонгированного действия (таблетки 1,5 мг) | |
| 4 | 81,90 | 22,22 |
| 8 | 86,77 | 55,97 |
| 12 | 85,37 | 83,96 |
| 16 | 84,66 | 97,30 |
Индапамид 2,5 мг после перорального приема быстро и полностью всасывается в ЖКТ; биодоступность высокая (93%). Cmax в плазме крови достигается через 1–2 ч после перорального приема. T½ составляет в среднем 14–18 ч, связь с белками плазмы крови — 79%. Связывается также с эластином гладких мышц сосудистой стенки. Метаболизируется в печени. Почками выделяется 60–80% в виде метаболитов (в неизмененном виде — около 5%), через кишечник — 20%. У больных с почечной недостаточностью фармакокинетика практически не изменяется. Не кумулирует.
Связывается также с эластином гладких мышц сосудистой стенки. Метаболизируется в печени. Почками выделяется 60–80% в виде метаболитов (в неизмененном виде — около 5%), через кишечник — 20%. У больных с почечной недостаточностью фармакокинетика практически не изменяется. Не кумулирует.
В ряде клинических исследований доказана сопоставимая гипотензивная эффективность индапамида ретард 1,5 мг и индапамида 2,5 мг как по степени снижения диастолического АД, так и по количеству респондеров (Donnelly R., 1999; цит. по: Леонова М.В., 2010) (табл. 3).
Таблица 3. Гипотензивная эффективность индапамида* в разных лекарственных формах и дозах
| Показатель | Индапамид 2,5 мг | Индапамид ретард 2,5 мг | Индапамид ретард 2 мг | Индапамид ретард 1,5 мг | Плацебо |
|---|---|---|---|---|---|
| Общее число больных | 59 | 56 | 55 | 57 | 58 |
Степень снижения диастолического АД, мм рт. ст. | –10,1 | –10,5 | –8,9 | –11,0 | –5,8 |
| Частота нормализации диастолического АД, % | 44 | 54 | 36 | 56 | 22 |
Между тиазидными и тиазидоподобными диуретиками имеются определенные различия, некоторые из них могут иметь существенное клиническое значение. Так, длительность натрийуретического и антигипертензивного эффектов наиболее часто применяемого тиазидного диуретика гидрохлоротиазида составляет 6–18 ч, в то время как длительность действия индапамида и хлорталидона обычно превышает 24 ч.
До недавнего времени тиазидные диуретики не рекомендовалось применять для длительной монотерапии АГ у больных сахарным диабетом (Mancia G. et al., 2007). Это основывалось не только на наличии диабетогенных побочных реакций при применении тиазидных диуретиков, но и на сообщениях о более высокой смертности больных сахарным диабетом, получавших диуретики по поводу АГ. Так, J.H. Warram и соавторы (1991) выявили, что общая смертность больных сахарным диабетом в 5,1 раза выше среди тех, кто получает диуретики в связи с АГ. Отметим, что смертность больных сахарным диабетом, не получавших антигипертензивной терапии, была всего в 1,6 раза выше, чем больных с нормальным АД.
Отметим, что смертность больных сахарным диабетом, не получавших антигипертензивной терапии, была всего в 1,6 раза выше, чем больных с нормальным АД.
За исключением индапамида, при лечении тиазидными и тиазидоподобными диуретиками скорость клубочковой фильтрации не изменяется или снижается, в связи с чем эти диуретики не рекомендуется применять в качестве монотерапии у больных с АГ и умеренно нарушенной функцией почек (скорость клубочковой фильтрации от 50 до 80 мл/мин).
Наиболее часто при терапии тиазидными диуретиками наблюдаются метаболические (биохимические) побочные реакции: гипокалиемия, гипомагниемия и гиперурикемия. Предполагают, что повышенная частота случаев внезапной смерти пациентов с гипертонической болезнью с гипертрофией левого желудочка (по электрокардиографическим критериям) связана с желудочковыми аритмиями, причиной которых является гипокалиемия, вызванная тиазидными или тиазидоподобными диуретиками (Сидоренко Б.А., Преображенский Д.В., 1998).
Не следует забывать и о том, что при длительном применении тиазидных диуретиков отмечают достоверное повышение уровня холестерина (на 5–10%), содержания триглицеридов (на 10–20%) и глюкозы в крови (Ames R. P., 1996).
P., 1996).
Учитывая, что среди украинской популяции пациентов с АГ число больных с гиперхолестеринемией достигает приблизительно 80%, по-видимому, имеет смысл у больных с высоким метаболическим риском выбирать для терапии метаболически более нейтральный диуретик — индапамид.
Тиазидные диуретики могут вызывать импотенцию. Частота импотенции значительно возрастает при длительном применении препаратов в средних или высоких дозах (>25 мг/сут гидрохлоротиазида или хлорталидона).
При лечении индапамидом менее выражены атерогенные сдвиги в липидном составе крови и реже отмечаются нарушения половой функции у мужчин.
Описаны случаи развития панкреатита, внутрипеченочного холестаза, васкулита, пневмонита, интерстициального нефрита, лейкопении и тромбоцитопении на фоне лечения тиазидными диуретиками.
В данный момент в мировой медицинской общественности идет живая дискуссия по поводу места диуретиков в лечении АГ. Причиной этой дискуссии стала неоднозначность выводов некоторых исследований и их влияния на клиническую практику. В частности, множество вопросов касается обоснованности такого широкого применения гидрохлоротиазида.
В частности, множество вопросов касается обоснованности такого широкого применения гидрохлоротиазида.
Одним из отражений этой дискуссии стал доклад известного американского эксперта д-ра Franz Messerli (Нью-Йорк), который прозвучал во время конгресса Европейского общества по артериальной гипертензии (European Society of Hypertension/ESH) 7–11 июня 2009 г. в Милане и был посвящен гидрохлоротиазиду. Так, д-р Messerli отметил:
1. Во всех исследованиях, в которых получены значимые результаты с гидрохлоротиазидом, его доза была 50 мг, в то время как в клинической практике максимальная доза — 25 мг из-за выраженных побочных эффектов.
2. Для гидрохлоротиазида нет данных по влиянию на прогноз. Исследования, в которых доказано влияние диуретиков на прогноз, проведены с другими препаратами (SHEP и ALLHAT— с хлорталидоном, PROGRESS — с индапамидом).
3. При 24-часовом мониторировании гидрохлоротиазид снижает систолическое АД только на 7,5 мм рт. ст. и диастолическое АД — на 4,6 мм рт. ст. Кроме того, препарат не контролирует давление в самые опасные ночные и предутренние часы.
ст. Кроме того, препарат не контролирует давление в самые опасные ночные и предутренние часы.
4. Нет данных по уменьшению гидрохлоротиазидом количества сердечных событий и инсультов.
В дискуссии принял участие д-р John Chalmers, который согласился с выводами д-ра Messerli, но отметил, что важно дифференцировать диуретики между собой, поскольку у нас есть признанные доказательства преимуществ индапамида и хлорталидона.
Тиазидоподобный диуретик с вазодилатирующими свойствами индапамид обладает некоторыми преимуществами перед гидрохлоротиазидом и хлорталидоном (Kaplan N.M., 1996; Сидоренко Б.А., Преображенский Д.В., 1998). Индапамид отличается от других тиазидных и тиазидоподобных диуретиков тем, что наряду с диуретическим эффектом он оказывает прямое сосудорасширяющее действие на системные и почечные артерии (Campbell D.B., Brackman F., 1990). Периферическая вазодилатация, которая проявляется у индапамида в большей степени, чем натрийуретический эффект, отличает его от всех остальных тиазидных и тиазидоподобных диуретиков. Индапамид усиливает защитную функцию эндотелия, предупреждает агрегацию тромбоцитов, снижает чувствительность сосудистой стенки к прессорным аминам и влияет на продукцию сосудорасширяющих простагландинов, то есть обеспечивает вазопротекцию. Сосудорасширяющее действие индапамида объясняют тем, что он является слабым антагонистом кальция.
Индапамид усиливает защитную функцию эндотелия, предупреждает агрегацию тромбоцитов, снижает чувствительность сосудистой стенки к прессорным аминам и влияет на продукцию сосудорасширяющих простагландинов, то есть обеспечивает вазопротекцию. Сосудорасширяющее действие индапамида объясняют тем, что он является слабым антагонистом кальция.
При такой же, как у других тиазидных и тиазидоподобных диуретиков антигипертензивной эффективности, индапамид не оказывает существенного влияния на липидный состав крови и углеводный обмен. Индапамид не снижает толерантности к глюкозе у больных АГ, в том числе сахарным диабетом, чем выгодно отличается от традиционных диуретиков, которые примерно в 30% случаях вызывают нарушение толерантности к глюкозе (Kaplan N.M., 1996). Высокая эффективность и метаболическая безопасность применения индапамида не вызывают вообще никакого сомнения после опубликования результатов исследований NESTOR, PROGRESS, ADVANCE, HYVET и МИНОТАВР. Не исключено, что это отличие от тиазидных диуретиков связано не только с бо`льшей метаболической нейтральностью индапамида, но и с наличием у него плейотропных эффектов. В крупном рандомизированном исследовании PATS — Post-stroke Antihypertensive Treatment Study (PATS Collaborating Group, 1995) в группе больных, леченных индапамидом в дозе 2,5 мг, уровень АД был на 5/2 мм рт. ст. ниже, чем в контрольной группе (плацебо), что сопровождалось снижением риска развития повторного инсульта на 29%. Польза от антигипертензивной терапии была одинаковой у больных АГ и с нормальным уровнем АД. Результаты исследования PATS послужили основанием для внесения в рекомендации еще одного показания применения диуретиков — вторичная профилактика инсультов.
В крупном рандомизированном исследовании PATS — Post-stroke Antihypertensive Treatment Study (PATS Collaborating Group, 1995) в группе больных, леченных индапамидом в дозе 2,5 мг, уровень АД был на 5/2 мм рт. ст. ниже, чем в контрольной группе (плацебо), что сопровождалось снижением риска развития повторного инсульта на 29%. Польза от антигипертензивной терапии была одинаковой у больных АГ и с нормальным уровнем АД. Результаты исследования PATS послужили основанием для внесения в рекомендации еще одного показания применения диуретиков — вторичная профилактика инсультов.
По способности вызывать регрессию гипертрофии левого желудочка индапамид не уступает ингибиторам АПФ и антагонистам кальция. Высокая антигипертензивная активность препарата сочетается с безопасностью лечения, электролитные изменения на фоне приема индапамида, в том числе длительного, несущественны, поскольку диуретический эффект препарата является субклиническим. При длительном применении у больных с умеренной АГ и нарушением функции почек индапамид повышал скорость клубочковой фильтрации, тогда как гидрохлоротиазид снижал ее (Madkour H. et al., 1996).
et al., 1996).
Индапамид — первый диуретик, специально предназначенный для лечения АГ с учетом ассоциирующихся с ней факторов риска. Среди тиазидных и тиазидоподобных диуретиков индапамид является препаратом выбора для лечения АГ у больных с атерогенной дислипидемией, сахарным диабетом и умеренной почечной недостаточностью (скорость клубочковой фильтрации >50 мл/мин).
В дозах, применяемых при АГ (0,625–2,5 мг/сут), индапамид действует, прежде всего, как артериальный вазодилататор. При его применении в дозе 2,5 мг/сут суточный объем мочи почти не изменяется. Антигипертензивное действие индапамида выражено больше, чем у других представителей этой группы. В дозе 2,5 мг/сут он снижает систолическое АД в среднем на 9–33 мм рт. ст., а диастолическое — на 3–23 мм рт. ст. (Преображенский Д.В. и соавт., 2004).
Можно думать, что диуретик индапамид сыграл ключевую роль в значительном снижении риска повторного инсульта, которое наблюдалось в рандомизированном плацебо-контролируемом исследовании PROGRESS (PROGRESS Collaborative Group, 2001).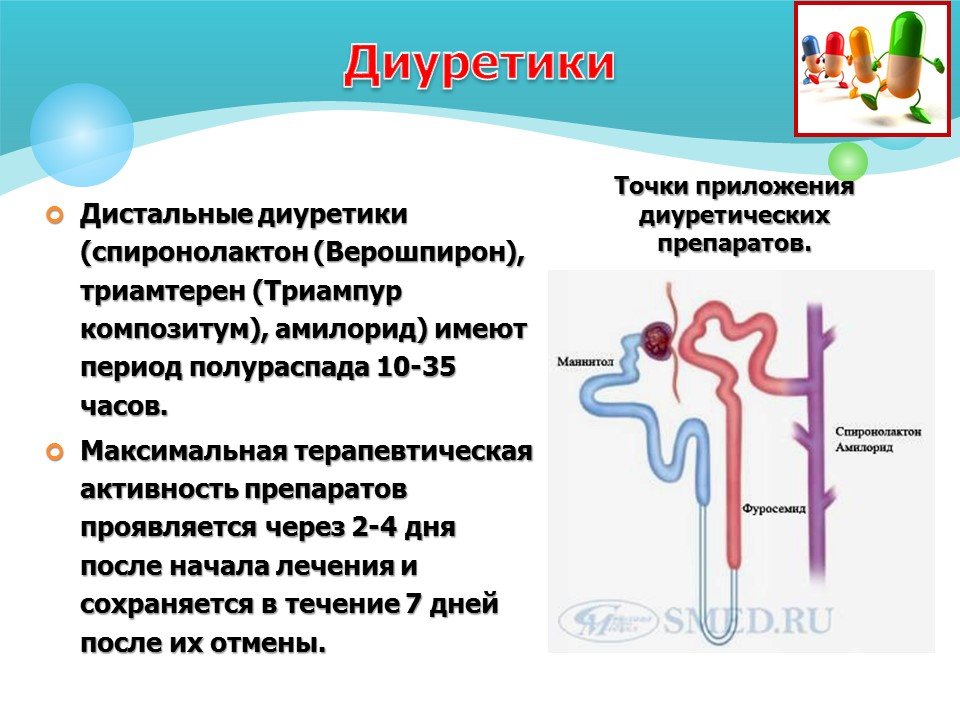 Комбинация периндоприла и индапамида в дозе 2,5 мг вызывала значительное снижение как АД (в среднем на 12/5 — от 30 до 54%), так и риска развития повторного нарушения мозгового кровообращения на 43%.
Комбинация периндоприла и индапамида в дозе 2,5 мг вызывала значительное снижение как АД (в среднем на 12/5 — от 30 до 54%), так и риска развития повторного нарушения мозгового кровообращения на 43%.
Известно, что наличие гипертрофии миокарда левого желудочка повышает риск развития всех осложнений АГ в несколько раз, но особенно хронической сердечной недостаточности (в 4–10 раз по данным Фремингемского исследования).
Проявлением органопротекторных возможностей тиазидоподобного диуретика является возможность вызывать регресс гипертрофии миокарда левого желудочка. Так, по результатам исследования LIVE (Left Ventricular Hypertrophy Regression: Indapamide Versus Enalapril), у больных мягкой и умеренной АГ с гипертрофией левого желудочка при сопоставимом снижении АД установлено более выраженное уменьшение выраженности гипертрофии на фоне лечения индапамидом замедленного высвобождения (sustained release/SR) по сравнению с эналаприлом (Sheridan D.J., 1999; Gosse P. et al., 2000).
Другой независимый фактор риска сердечно-сосудистых осложнений — микроальбуминурия, являющаяся ранним маркером нарушения функции почек (Valmadrid C.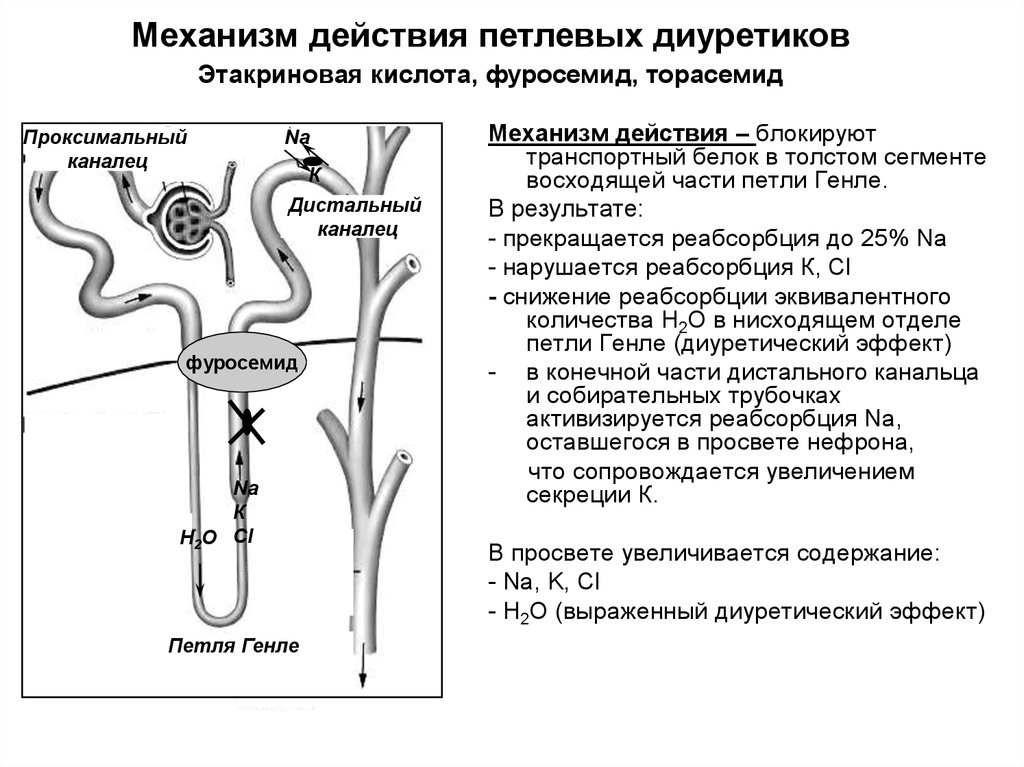 T. et al., 2000). Согласно рекомендациям Европейского общества по артериальной гипертензии и Европейского кардиологического общества (European Society of Hypertension/European Society of Cardiology — ESH/ESC; Mancia G. et al., 2007), наличие микроальбуминурии свидетельствует о поражении органов-мишеней.
T. et al., 2000). Согласно рекомендациям Европейского общества по артериальной гипертензии и Европейского кардиологического общества (European Society of Hypertension/European Society of Cardiology — ESH/ESC; Mancia G. et al., 2007), наличие микроальбуминурии свидетельствует о поражении органов-мишеней.
В рандомизированном сравнительном исследовании NESTOR впервые показана способность тиазидоподобного диуретика индапамида существенно (на 35%) снижать микроальбуминурию (Marre M. et al., 2004) у больных АГ с сахарным диабетом 2-го типа. По антипротеинурическому эффекту индапамид не уступал эналаприлу — представителю эталонного нефропротективного класса ингибиторов АПФ.
Остается большой проблемой лечение больных АГ пожилого возраста, особенно с изолированной систолической АГ. Поэтому особый интерес вызвали данные рандомизированного двойного слепого плацебо-контролируемого исследования X-cellent (London G. et al., 2006). В исследовании сравнивались антигипертензивная эффективность и переносимость индапамида SR, амлодипина и кандесартана у больных АГ, в том числе с изолированной систолической АГ. Снижение систолического АД в общей группе и у пациентов с изолированной систолической АГ на фоне терапии исследуемыми препаратами было сопоставимо. Однако в группе лечения индапамидом SR по сравнению с амлодипином и кандесартаном наблюдалось более выраженное снижение пульсового АД вследствие меньшего влияния на уровень диастолического АД. А известно, что для людей пожилого возраста повышение пульсового АД в настоящее время рассматривается как мощный предиктор смертности.
Снижение систолического АД в общей группе и у пациентов с изолированной систолической АГ на фоне терапии исследуемыми препаратами было сопоставимо. Однако в группе лечения индапамидом SR по сравнению с амлодипином и кандесартаном наблюдалось более выраженное снижение пульсового АД вследствие меньшего влияния на уровень диастолического АД. А известно, что для людей пожилого возраста повышение пульсового АД в настоящее время рассматривается как мощный предиктор смертности.
В рекомендациях ESH/ESC (Mancia G. et al., 2007) отмечалось отсутствие данных по влиянию антигипертензивной терапии на риск развития сердечно-сосудистых осложнений у пациентов в возрасте старше 80 лет. Поэтому с особым нетерпением ждали окончания исследования HYVET (Hypertension in the Very Elderly Trial; Beckett N.S. et al., 2008). Полученные результаты превзошли все ожидания. Так, установлено, что на фоне приема индапамида SR (1,5 мг) наблюдалось снижение риска развития фатального и нефатального инсульта на 30%, смерти от всех причин — на 21%, смерти от сердечно-сосудистых причин — на 23%, развития сердечной недостаточности — на 64%. Таким образом, снижение повышенного АД у лиц в возрасте старше 80 лет приводит к значительному снижению общей смертности, частоты фатального инсульта и сердечной недостаточности, улучшению прогноза больных. На основании результатов исследования HYVET, которые вошли в новые рекомендации ESH/ESC, подтверждена необходимость снижения повышенного АД у больных в возрасте старше 80 лет с помощью индапамида замедленного высвобождения в монотерапии или в комбинации с ингибитором АПФ. Тиазидоподобные диуретики особенно показаны для лечения АГ у больных с хронической сердечной недостаточностью, сахарным диабетом, а также у лиц, перенесших инфаркт миокарда или мозговой инсульт.
Таким образом, снижение повышенного АД у лиц в возрасте старше 80 лет приводит к значительному снижению общей смертности, частоты фатального инсульта и сердечной недостаточности, улучшению прогноза больных. На основании результатов исследования HYVET, которые вошли в новые рекомендации ESH/ESC, подтверждена необходимость снижения повышенного АД у больных в возрасте старше 80 лет с помощью индапамида замедленного высвобождения в монотерапии или в комбинации с ингибитором АПФ. Тиазидоподобные диуретики особенно показаны для лечения АГ у больных с хронической сердечной недостаточностью, сахарным диабетом, а также у лиц, перенесших инфаркт миокарда или мозговой инсульт.
Кальцийсберегающее действие тиазидных и тиазидоподобных диуретиков делает их антигипертензивными препаратами первого ряда у больных с выраженным остеопорозом (люди пожилого возраста или женщины в менопаузальный период) и нефролитиазом (мочекаменной болезнью). Диуретики усиливают эффективность антигипертензивных препаратов, относящихся к четырем другим основным классам, возможно, за исключением антагонистов кальция дигидропиридинового ряда. Наиболее рациональными являются комбинации диуретиков с ингибиторами АПФ и блокаторами АТ1-ангиотензиновых рецепторов. В таких комбинациях диуретики способны контролировать АД у 70–80% больных с мягкой и умеренной формами гипертонической болезни.
Наиболее рациональными являются комбинации диуретиков с ингибиторами АПФ и блокаторами АТ1-ангиотензиновых рецепторов. В таких комбинациях диуретики способны контролировать АД у 70–80% больных с мягкой и умеренной формами гипертонической болезни.
Препараты, содержащие индапамид, могут иметь дополнительные преимущества, поскольку индапамид имеет более выраженные органопротекторные свойства (снижает степень гипертрофии левого желудочка, степень микроальбуминурии, жесткость сосудов, улучшает эндотелиальную функцию и соотношение толщины сосудистой стенки к его просвету) по сравнению с гидрохлоротиазидом, входящим в состав других комбинированных форм.
Примером такой оптимальной комбинации является нефиксированная комбинация ингибитора АПФ и диуретика в препарате Энзикс компании «Hemofarm» (Сербия), содержащем два препарата в одном блистере — эналаприл и индапамид. При применении данного препарата у больных АГ доза диуретика (индапамид 2,5 мг) остается неизменной, а доза ингибитора АПФ может подбираться индивидуально от 20 до 40 мг/сут: Энзикс дуо — 20 мг эналаприла (10 мг утром + 10 мг вечером) при сохраняющейся дозе индапамида (2,5 мг утром), Энзикс дуо форте — 40 мг эналаприла (20 мг утром и 20 мг вечером) и также 2,5 мг индапамида.
С препаратом Энзикс проведено 3 специально спланированных многоцентровых исследования — ЭПИГРАФ (Беленков Ю.Н., Мареев В.Ю. от имени рабочей группы исследования ЭПИГРАФ, 2003) и ЭПИГРАФ-2 (Беленков Ю.Н. и рабочая группа исследования ЭПИГРАФ-2, 2005) в России под эгидой Всероссийского научного общества кардиологов (ВНОК) и ЭПИГРАФ-2 в Украине (Сіренко Ю.М. та співавт., 2007).
В результате исследований установлено, что нефиксированная комбинация эналаприла и индапамида (Энзикс) позволяет в реальной клинической практике достичь адекватного контроля АД у многих пациентов, в том числе старших возрастных групп. Наличие двух антигипертензивных препаратов в одном двойном блистере способствовало повышению приверженности лечению, а различные дозировки Энзикса — адекватному подбору доз у больных с разной степью повышения АД. Раннее начало лечения пациентов с АГ нефиксированной комбинацией эналаприла и индапамида (Энзикс) в сравнении с рутинной антигипертензивной терапией позволяло чаще достигать нормализации уровня АД. Кроме того, в группе препарата Энзикс достоверно уменьшилось количество пациентов с гипертрофией левого желудочка и протеинурией, улучшилось качество жизни, уменьшилось количество госпитализаций и дополнительных визитов к врачу.
Кроме того, в группе препарата Энзикс достоверно уменьшилось количество пациентов с гипертрофией левого желудочка и протеинурией, улучшилось качество жизни, уменьшилось количество госпитализаций и дополнительных визитов к врачу.
Сейчас, как никогда, ясно и обоснованно то, что лечение АГ должно проводиться на основании соотношения стоимость/эффективность. Эффективность основных классов антигипертензивных препаратов приблизительно одинакова, на первый план выходят стоимость и удобство лечения, поскольку это основные факторы, обеспечивающие длительную приверженность больных лечению, а значит, и результативность терапии.
В рекомендациях ВОЗ (1999) по лечению АГ отмечено, что в странах с переходной экономикой наиболее оправданным, с точки зрения соотношения эффективность/стоимость, является лечение, включающее препараты с более низкой стоимостью (например брэндовые диуретики и/или блокаторы β-адренорецепторов, генерики ингибиторов АПФ, блокаторов АТ1— ангиотензиновых рецепторов и антагонистов кальция). В исследовании SHEP (Kostis J.B. et al., 2005) также отмечено, что при лечении АГ самое низкое соотношение стоимость/эффективность при применении диуретиков, далее следуют блокаторы β-адренорецепторов, затем — ингибиторы АПФ. Самым высоким это соотношение оказалось для блокаторов кальциевых каналов.
В исследовании SHEP (Kostis J.B. et al., 2005) также отмечено, что при лечении АГ самое низкое соотношение стоимость/эффективность при применении диуретиков, далее следуют блокаторы β-адренорецепторов, затем — ингибиторы АПФ. Самым высоким это соотношение оказалось для блокаторов кальциевых каналов.
К сожалению, частота применения диуретических препаратов и в моно-, и в комбинированной терапии как в нашей стране, так и в ряде других очень низка: по данным разных исследований не превышает 5–30% (исследования РОСА, ПОЛОНЕЗ, ПИФАГОР, КЛИПП-АККОРД и др.). В то же время при проведении метаанализа (по 42 исследованиям и практически 200 тыс. больным) получены данные о том, что диуретики превосходят по степени снижения риска развития сердечно-сосудистых событий все другие группы антигипертензивных препаратов, по степени снижения риска инсульта — ингибиторы АПФ, риска развития сердечной недостаточности — блокаторы альфа-адренорецепторов, антагонисты кальция и ингибиторы АПФ. Особенно важно более широкое применение диуретиков при лечении пациентов пожилого возраста, поскольку именно у этой категории больных получены основные данные о положительном влиянии антигипертензивной терапии и на сердечно-сосудистую заболеваемость, и на смертность (исследования EWPHE, STOP, MRC, SHEP, Syst-Eur).
Очень важным фактором при выборе адекватной эффективной терапии АГ является повышение квалификации врача. На XII Европейской конференции по АГ (Прага, 2002) было подтверждено значение образовательной программы в улучшении качества лечения больных АГ. Так, после ее проведения частота применения ингибиторов АПФ не изменилась, составляя 64,7%, диуретиков — повысилась с 40 до 59,6% (причем индапамида ретард — с 28,5 до 48,9%, а гидрохлоротиазида — снизилась с 43,2 до 36,3%, прием фуросемида значительно сократился — с 25,7 до 9,1%).
Однако, каким бы мощным ни был препарат, эффективное снижение АД возможно лишь в том случае, когда больной захочет и будет его регулярно принимать. Наряду с положительным опытом лечения и верой во врача важнейшей мотивацией к регулярной терапии АГ является безопасность лечения (минимум побочных эффектов) и доступная стоимость препарата. Последний фактор для украинских пациентов часто становится первым. Поэтому появление генерического тиазидоподобного диуретика на рынке Украины — Хемопамид ретард для пациентов с АГ является клинически обоснованным и экономически выгодным.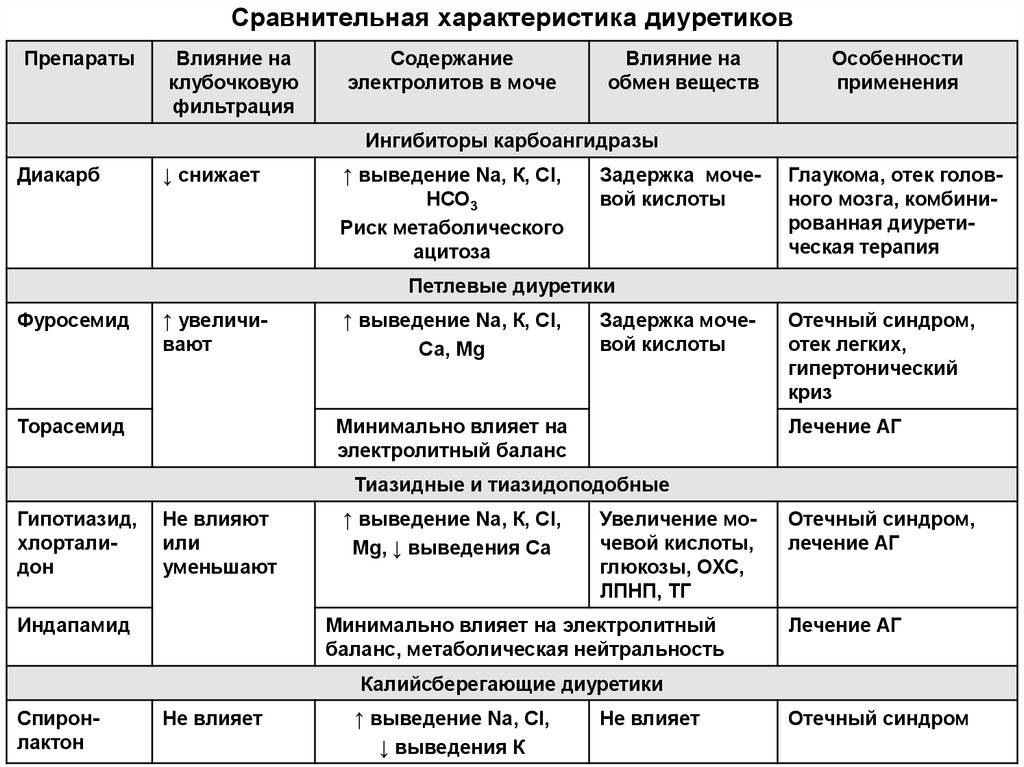 Монотерапия Хемопамидом ретард ограничена категорией пациентов с АГ І степени и низким или средним риском развития кардиоваскулярных осложнений. В большинстве случаев Хемопамид ретард следует применять в комбинации с другими классами антигипертензивных препаратов, в частности с блокаторами ренин-ангиотензиновой системы, поскольку именно эта комбинация обеспечивает улучшение прогноза у больных АГ. Особую актуальность приобретает назначение диуретика индапамид ретард у пациентов пожилого возраста как в качестве монотерапии, так и в составе комбинаций согласно результатам завершившегося исследования HYVET.
Монотерапия Хемопамидом ретард ограничена категорией пациентов с АГ І степени и низким или средним риском развития кардиоваскулярных осложнений. В большинстве случаев Хемопамид ретард следует применять в комбинации с другими классами антигипертензивных препаратов, в частности с блокаторами ренин-ангиотензиновой системы, поскольку именно эта комбинация обеспечивает улучшение прогноза у больных АГ. Особую актуальность приобретает назначение диуретика индапамид ретард у пациентов пожилого возраста как в качестве монотерапии, так и в составе комбинаций согласно результатам завершившегося исследования HYVET.
Среди готовых комбинаций гипотензивных препаратов с индапамидом одной из самых эффективных и безопасных является нефиксированная комбинация Энзикс, имеющая ряд преимуществ. Позволяя менять режим гипотензивной терапии в зависимости от достигнутого эффекта и переносимости лекарственной терапии, Энзикс особенно актуален и эффективен у пациентов с коморбидной патологией, у лиц пожилого и старческого возраста, с сопутствующим метаболическим синдромом и сахарным диабетом.
Адрес для переписки:
Бобров Владимир Алексеевич
04112, Киев, ул. Дорогожицкая, 9
Национальная медицинская академия последипломного образования им. П.Л. Шупика, кафедра кардиологии и функциональной диагностики
Особенности применения диуретиков при хронической сердечной недостаточности » Медвестник
А.Н.КАЛЯГИН, кандидат медицинских наук, доцент кафедры пропедевтики внутренних болезней Иркутского государственного медицинского университета, заместитель главного врача по терапии МУЗ «Клиническая больница №1 г. Иркутска»
Ключевые клинические признаки хронической сердечной недостаточности (ХСН) в значительной мере определяются задержкой натрия и воды в организме. Одышка, периферические и полостные отеки, увеличение печени, цианоз, прибавка массы тела, хрипы в легких — это признаки, появляющиеся в результате застоя. Прежде всего, благодаря им происходит существенное ухудшение качества жизни (КЖ) больных. Накопление жидкости происходит за счет активации ренин-ангиотензин-альдостероновой системы (РААС), симпатоадреналовой системы, эндотелина и вазопрессина; выведению жидкости способствуют другие гормоны — оксид азота, натрийуретический пептид, брадикинин и простациклин. Диуретические препараты, основной целью применения которых является увеличение выведения почками натрия и воды, устраняют одышку и отеки, тем самым существенно улучшают КЖ пациентов с ХСН.
Диуретические препараты, основной целью применения которых является увеличение выведения почками натрия и воды, устраняют одышку и отеки, тем самым существенно улучшают КЖ пациентов с ХСН.
История применения диуретиков. Первые упоминания о диуретиках восходят еще к работам Парацельса, который в XVI в. ввел в медицинскую практику употребление каломели и хлорида ртути, эти препараты применялись вплоть до начала ХХ в., хотя и отличались очень слабым мочегонным эффектом. Только в 1920 г. случайно при лечении сифилитического больного было отмечено диуретическое действие препаратов органической ртути и в практику на многие годы введен препарат меркузал. Он позволял эффективно бороться с явлениями застоя, свойственными ХСН, но иногда вызывал симптомы ртутной интоксикации. Только во второй половине ХХ в. были разработаны современные диуретики, к числу которых относятся ингибиторы карбоангидразы, тиазидные, петлевые и калийсберегающие препараты. Однако с учетом современных знаний необходимо помнить, что патогенетическое лечение отеков у больных с ХСН без применения нейрогуморальных модуляторов (ингибиторов ангиотензинпревращающего фермента (ИАПФ) и др. ) невозможно.
) невозможно.
Механизмы увеличения диуреза. У больных с ХСН с выраженными застойными изменениями оптимальный диурез должен составлять около 0,5—1,0 кг/сут по ежедневно определяемой массе тела. В первые 2—3 дня допускается максимальный диурез, а позднее — не более 0,4—0,5 кг/сут, это позволяет избежать резкого снижения объема циркулирующей крови (ОЦК), что иногда может привести к возникновению азотемии. Оптимальный диурез достигается за счет использования внепочечных и почечных механизмов.
Внепочечные механизмы диуреза направлены на восстановление содержания альбумина в плазме крови путем его внутривенной инфузии, что ведет к мобилизации жидкости из периферических тканей, а это очень важно для ведения больных с ХСН с развитием синдрома сердечной кахексии. Другой механизм — это увеличение сердечного выброса и почечного кровотока за счет использования сердечных гликозидов. Третий внепочечный механизм — торможение выработки вазопрессина — менее значим при ХСН.
Почечные механизмы реализуются за счет диуретических препаратов. Причем механизм действия каждого препарата зависит от его химической структуры. По месту наибольшего приложения диуретического эффекта все существующие в настоящее время средства разделены на группы:
Причем механизм действия каждого препарата зависит от его химической структуры. По месту наибольшего приложения диуретического эффекта все существующие в настоящее время средства разделены на группы:
- Действующие на проксимальные канальцы нефрона — это ингибиторы карбоангидразы. В основе их эффекта торможение реабсорбции натрия, хлоридов и фосфатов. Однако мочеотделение на фоне этих препаратов увеличивается незначительно, т.к. нереабсорбированный в проксимальном отделе нефрона натрий может реабсорбироваться в петле и дистальных отделах.
- Действующие на восходящее колено петли Генле (петлевые диуретики, натрийуретики) — это производные сульфаниламида с незамещенной сульфаниламидной группой; с замещенной сульфаниламидной группой; производное феноксиацетиловой кислоты. В основе их эффекта лежит активный натрийурез, сопровождающийся серьезными потерями калия и хлора. Петлевые диуретики начинают действовать в течение 1—2 ч. после введения, продолжительность действия дозы составляет 6—8 ч.
 , позднее наблюдается синдром отмены, который характеризуется задержкой натрия после 12—24 ч.
, позднее наблюдается синдром отмены, который характеризуется задержкой натрия после 12—24 ч. - Действующие на начальную часть дистальных извитых канальцев — тиазидные и тиазидоподобные диуретики, которые обладают довольно слабым натрийуретическим эффектом. Тиазидные диуретики начинают действовать в течение 2—4 ч., продолжительность их действия составляет 12—24 ч. Эти препараты перестают действовать при скорости клубочковой фильтрации
- Действующие на конечную часть дистальных извитых канальцев и кортикальный отдел собирательных трубочек — калийсберегающие диуретики. Они оказывают очень слабый натрийуретический эффект, но способствуют задержке калия. Традиционно калийсберегающие диуретики комбинируются с петлевыми или тиазидными.
Эффекты диуретиков условно можно разделить на три большие группы: благоприятные, неблагоприятные и нейтральные. При назначении препаратов необходимо помнить обо всех этих группах эффектов:
- Благоприятные эффекты: вызывают натрийурез и схождение отеков при ХСН, влияют на угрожающую жизни острую декомпенсацию ХСН, улучшают КЖ больных за счет уменьшения одышки, повышения толерантности к физической нагрузке, увеличения работоспособности.

- Нейтральные эффекты: по данным многочисленных исследований, диуретики практически не влияют на прогноз жизни больных с ХСН.
- Неблагоприятные эффекты: Гемодинамические: уменьшение ОЦК на фоне интенсивной диуретической терапии, значительное снижение ударного объема и артериального давления (АД). Метаболические: в начале терапии снижение уровня катехоламинов, активация нейрогормонов, в частности РААС, за счет уменьшения ОЦК (снижение АД и почечной перфузии), водно-электролитные нарушения (а также связанные с ними проаритмические эффекты), изменения pH, нарушения углеводного обмена у больных сахарным диабетом, обмена мочевой кислоты у больных подагрой, обмена липидов у больных с дислипидемиями.Прочие: ототоксичность (при приеме петлевых диуретиков), гинекомастия (при приеме спиронолактона).
На сегодня в Российских рекомендациях по ведению больных ХСН (2007) приводится алгоритм использования диуретиков.
Стоит подчеркнуть, что только в последних Европейских рекомендациях по ведению больных ХСН (2005) появилось упоминание об использовании индапамида, но эффективность его в лечении данной категории больных требует дальнейшего изучения.
Алгоритм применения диуретиков при ХСН
- 1 функциональный класс — не лечить мочегонными
- 2 функциональный класс (без застоя) — не лечить мочегонными
- 2 функциональный класс (с застоем) — тиазидные диуретики, только при неэффективности можно назначать петлевые мочегонные
- 3 функциональный класс (декомпенсация) — петлевые (тиазидные) + антагонисты альдостерона в дозе 100—300 мг/сут
- 3 функциональный класс (поддерживающая терапия) — тиазидные (петлевые) + малые дозы спиронолактона + ацетазоламид (по 0,25 х 3 раза в сут в течение 3—4 дней 1 раз в 2 нед)
- 4 функциональный класс — петлевые + тиазидные (иногда сочетание двух петлевых, например, фуросемида и этакриновой кислоты) + спиронолактон + ингибиторы карбоангидразы.
Очень серьезной проблемой для клинициста является резистентность к диуретической терапии ХСН, условно ее можно разделить на два состояния:
- толерантность к диуретикам (псевдорезистентность) — когда отмечается снижение чувствительности к препаратам и не удается достичь оптимального диуретического эффекта;
- рефрактерность к диуретикам (истинная резистентность) — когда отмечается прогрессирующая или полная необратимая устойчивость к применению этой группы лекарств, обусловленная какой-то органической причиной (табл.
 1).
1).
Кроме того, резистентность может быть подразделена на:
- раннюю — возникает в первые дни активной диуретической терапии за счет резкой активации нейрогормонов (ангиотензин II, альдостерон, вазопрессин, катехоламины) и возникновения гиповолемии;
- поздняя — развивается через несколько месяцев диуретической терапии в результате гипертрофии эпителиальных клеток в ответ на постоянную повышенную абсорбцию электролитов и органического изменения эпителиоцитов почечных канальцев.
Преодоление толерантности к диуретикам (псевдорезистентности) возможно путем выяснения причины и активного воздействия на нее:
- Наиболее часто причиной толерантности является низкая комплаентность больного в отношении соблюдения гипонатриемической диеты. Больные могут недопонимать ее значимость с одной стороны или недостаточно полно представлять перечень продуктов и блюд, в которых может иметься избыток натрия. По современным представлениям, больной с ХСН не должен получать с пищей более 5—6 г/сут поваренной соли или до 2—3 г натрия.
 При появлении выпота в серозные полости, прежде всего асцита, необходимо стараться еще более существенно ограничить потребление соли до 1—1,5 г при минимальном или умеренном асците и до 0,51 г/сут — при напряженном. Особенно необходимо обращать внимание на продукты «быстрого питания», которые в избытке содержат поваренную соль с целью их более продолжительного хранения (табл. 2). В то же время необходимо адекватное восполнение затрат калия (табл. 3), которые в быстро прогрессирующем темпе возникают у больных, находящихся на диуретической терапии, и являются одной из причин формирования толерантности. У недекомпенсированных больных, которые требуют умеренного ограничения натрия, могут успешно применяться специальные солевые смеси с пониженным содержанием натрия, а для остальных — калийные солевые смеси.
При появлении выпота в серозные полости, прежде всего асцита, необходимо стараться еще более существенно ограничить потребление соли до 1—1,5 г при минимальном или умеренном асците и до 0,51 г/сут — при напряженном. Особенно необходимо обращать внимание на продукты «быстрого питания», которые в избытке содержат поваренную соль с целью их более продолжительного хранения (табл. 2). В то же время необходимо адекватное восполнение затрат калия (табл. 3), которые в быстро прогрессирующем темпе возникают у больных, находящихся на диуретической терапии, и являются одной из причин формирования толерантности. У недекомпенсированных больных, которые требуют умеренного ограничения натрия, могут успешно применяться специальные солевые смеси с пониженным содержанием натрия, а для остальных — калийные солевые смеси. - Не менее важен учет объема принимаемой жидкости. По мнению В.А. Люсова и соавт. (2006), у больных при ХСН IIA стадии суточный диурез в дни без приема диуретиков составляет в среднем 1000—1400 мл, при IIБ — 700—850 мл, а при выраженной декомпенсации у тех же больных — 500—600 мл, при III — 450—550 мл.
 В связи с этим в дни без приема диуретиков количество потребляемой жидкости должно быть равно количеству выделяемой мочи + примерно 400 мл, необходимых для потоотделения и дыхания. Потому расчет потребляемой жидкости должен вестись индивидуально, а в дни диуретической терапии — увеличиваться.
В связи с этим в дни без приема диуретиков количество потребляемой жидкости должно быть равно количеству выделяемой мочи + примерно 400 мл, необходимых для потоотделения и дыхания. Потому расчет потребляемой жидкости должен вестись индивидуально, а в дни диуретической терапии — увеличиваться. - При изолированном использовании диуретиков активируются нейрогормоны, в связи с этим всегда необходимо сочетать их прием с ингибиторами этих гормонов — ИАПФ и блокаторами АТ1-рецепторов ангиотензина. На сегодняшний день на фармацевтическом рынке имеется большое число комбинированных препаратов, использование которых позволяет повысить комплаентность больного и добиться рационализации терапии. Необходимо стараться применять в сочетании с диуретиками даже крайне низкие дозы этих препаратов, что помогает преодолевать резистентность, особенно позднюю.
- Медикаментозная терапия в ряде случаев может являться одним из факторов развития толерантности, особенно это касается приема нестероидных противовоспалительных препаратов.
 В исследовании E.R. Heerdink и соавт. (1998) с участием 10519 человек от 55 лет и старше было показано увеличение относительного риска госпитализаций у больных, получающих НПВП и диуретики, в 1,8 раза. Аналогичные данные по увеличению госпитализаций в 2,1 раза на фоне приема НПВП были получены в работе liage (2000), факторами риска этого являлся прием препаратов с длительным периодом полувыведения и их высокая доза. В этой же публикации продемонстрировано, что кардиологический анамнез увеличивает риск госпитализации в 10,5 раза. Таким образом, сам по себе напрашивается вывод о недопустимости применения НПВП даже на фоне диуретиков у больных с декомпенсацией ХСН. Для них необходимо искать альтернативные анальгетические препараты.
В исследовании E.R. Heerdink и соавт. (1998) с участием 10519 человек от 55 лет и старше было показано увеличение относительного риска госпитализаций у больных, получающих НПВП и диуретики, в 1,8 раза. Аналогичные данные по увеличению госпитализаций в 2,1 раза на фоне приема НПВП были получены в работе liage (2000), факторами риска этого являлся прием препаратов с длительным периодом полувыведения и их высокая доза. В этой же публикации продемонстрировано, что кардиологический анамнез увеличивает риск госпитализации в 10,5 раза. Таким образом, сам по себе напрашивается вывод о недопустимости применения НПВП даже на фоне диуретиков у больных с декомпенсацией ХСН. Для них необходимо искать альтернативные анальгетические препараты. - У больных с ХСН требуется обязательно отслеживать уровень альбуминов крови, при значениях менее 35 г/л показана адекватная коррекция. По нашим данным, полученным при наблюдении за больными с ХСН на фоне ревматических пороков сердца, адекватная коррекция нутритивной недостаточности способствует повышению чувствительности к диуретикам, уменьшению симптомов и улучшению качества жизни больных.

- Анализ необходимости применения вазодилататоров может принести существенную пользу. Часто больным назначаются нитровазодилататоры по поводу ишемической болезни сердца, слабый диуретик с вазодилатирующим эффектом индапамид по поводу артериальной гипертонии. На фоне такой активной вазодилатирующей терапии снижается АД и нарушается почечная перфузия. Если гипотония обусловлена другими причинами, то возможно назначение стероидных гормонов (преднизолон в/в до 180—240 мг, внутрь — до 30 мг), кордиамина. В особо тяжелых ситуациях назначается в/в инфузия допамина с «почечной» скоростью 0,5—2,0 мг/кг/мин сроком до 1 сут. Такая инфузия позволяет изолированно увеличить почечную фракцию кровотока, клубочковую фильтрацию и несколько уменьшает проксимальную реабсорбцию.
- При долговременной терапии петлевыми и/или тиазидными диуретиками развивается метаболический алкалоз, который нарушает механизмы мочеотделения, создает явление толерантности. Для его преодоления рекомендуется добавлять на короткое время ингибитор карбоангидразы ацетазоламид в средней дозе 500 мг/сут на 3—4 дня с последующим перерывом в 2—3 дня.
 Этот препарат подкисляет кровь, и в результате нарушения реабсорбции натрия в проксимальных отделах канальцев сохраняет высокую концентрацию этого иона в первичной моче, тем самым потенцируя эффекты тиазидных и петлевых диуретиков. Особенно показано применение этого препарата при ХСН в сочетании с легочной патологией.
Этот препарат подкисляет кровь, и в результате нарушения реабсорбции натрия в проксимальных отделах канальцев сохраняет высокую концентрацию этого иона в первичной моче, тем самым потенцируя эффекты тиазидных и петлевых диуретиков. Особенно показано применение этого препарата при ХСН в сочетании с легочной патологией. - Применение препаратов, которые улучшают почечную фильтрацию при систолическом АД более 100 мм рт.ст., — внутривенная инфузия эуфиллина, а также использование сердечных гликозидов.
- Возможно нерациональное назначение диуретиков, когда долгое время применяется один, пусть даже и высокоэффективный препарат. Особенно это касается петлевых диуретиков, которые вызывают электролитный дисбаланс. Для его предотвращения необходимо присоединять небольшие дозы калийсберегающих диуретиков. Для потенцирования эффекта рациональным является при 3 функциональном классе ХСН использовать одновременно 2—3 диуретика разных групп, а при 4 — уже до 4 диуретиков. Это позволяет преодолевать раннюю резистентность к диуретикам.
 Стоит предпочитать при развитии рефрактерности более мощные диуретики.
Стоит предпочитать при развитии рефрактерности более мощные диуретики.
Гипонатриемическая диета
- хлебобулочные изделия — используются хлебцы, которые выпечены без соли, бессолевое печенье и сладкие сухари. Полностью исключается из рациона обычный хлеб
- масло — можно употреблять несоленое масло и маргарин без ограничений
- пряности и приправы — можно широко использовать для улучшения вкусовых свойств пищи: лимонный сок, сок апельсина, лук, столовый уксус, чеснок, перец, горчицу, шалфей, тмин, петрушку, майоран, лавровый лист, гвоздику
- выпечка — полностью запрещаются все печеные кондитерские изделия с использованием питьевой соды, пекарного порошка (бисквитное печенье, пирожные, крекеры, торты и т.д.)
- закуски — ни в коем случае нельзя употреблять соленья, оливки, ветчину, бекон, солонину, языки, копченую рыбу (особенно сельдь), рыбные и мясные консервы, рыбный и мясной паштет, колбасу, майонез, баночные соусы и все виды сыров
- крупы — исключают все виды круп, кроме манной.
 Можно употреблять вареный рис без соли
Можно употреблять вареный рис без соли - десерт — запрещается употребление мороженого. Разрешаются все виды овощей и фруктов в свежем виде или в виде блюд. Свежие фрукты можно заменить консервированными (в виде компотов). Не ограничивают сахар. Употребление конфет, пастилы, молочного шоколада запрещено
- мясо и птица — разрешается 100 г говядины или мяса домашней птицы, кролика, рыбы в день. Также можно употреблять 1 яйцо в день (или можно заменить яйцо 50 г мяса)
- молочные продукты — использование молока не более 1 стакана (250 мл) в день (при хорошей переносимости и отсутствии вздутия). Не ограничивается сметана (без добавления соды при приготовлении) или сливки.
Таким образом, рациональная диуретическая терапия у больных ХСН является одним из важнейших механизмов повышения КЖ, предотвращения повторных госпитализаций и в ряде случаев продления жизни больного.
Возможно ли длительное применение диуретиков у лиц с высоким сердечно-сосудистым риском и метаболическими нарушениями? | #06/07
Концепция первичной профилактики в клинической практике
Концепция первичной профилактики сердечно-сосудистых заболеваний (ССЗ), связанных с атеросклерозом, приобретает большую значимость, что обусловлено увеличением сердечно-сосудистой заболеваемости и смертности в нашей стране. Проблема носит не только медицинский, но и социальный характер, поскольку наибольшее число пациентов находится в трудоспособном возрасте.
Проблема носит не только медицинский, но и социальный характер, поскольку наибольшее число пациентов находится в трудоспособном возрасте.
Первичная профилактика подразумевает выявление и коррекцию факторов риска развития ССЗ. На протяжении последних 50 лет было выявлено более 200 факторов риска, которые внесли различный вклад в развитие сердечно-сосудистых осложнений. Эксперты ВОЗ выделяют семь факторов риска (артериальная гипертензия (АГ), гиперхолестеринемия, курение, ожирение, алкоголь, малоподвижный образ жизни), на долю которых приходится 75,6% потенциального риска развития инфаркта миокарда (ИМ) и инсульта [1]. Согласно данным проспективных исследований, смертность от АГ составляет 40% показателей смертности от ССЗ и 70–80% смертности от мозгового инсульта [2]. Однако у лиц, страдающих АГ, риск развития сердечно-сосудистых осложнений определяется не только уровнем артериального давления (АД) (хотя увеличение цифр АД сочетается с нарастанием коронарного риска), но и наличием других факторов риска и сопутствующих заболеваний, а также поражением органов-мишеней. По данным ГНИЦ практической медицины, только 10% больных АГ не имеют других факторов риска; у 20% выявляется один дополнительный фактор, у 40% АГ сочетается с двумя факторами риска, а 30% лиц имеют три и более факторов риска [3].
По данным ГНИЦ практической медицины, только 10% больных АГ не имеют других факторов риска; у 20% выявляется один дополнительный фактор, у 40% АГ сочетается с двумя факторами риска, а 30% лиц имеют три и более факторов риска [3].
В 90-х годах XX в. была разработана концепция суммарного риска сердечно-сосудистых осложнений. Благодаря результатам проспективных исследований, проводившихся не менее 10 лет, разработаны таблицы для определения риска возможного развития сердечно-сосудистых осложнений (ИМ, инсульт и смерть от сердечно-сосудистых осложнений) [4]. Для этого, наряду со степенью повышения АД, учитываются возраст, пол, курение, уровень общего холестерина и наличие сахарного диабета. Какие преимущества имеет определение суммарного риска? Во-первых, определив уровень различных факторов риска, мы получаем унифицированное значение — уровень общего (суммарного) риска для каждого индивидуума. Это позволяет оценить состояние пациента в целом и определить тактику его дальнейшего ведения (применение только немедикаментозной терапии, назначение одного препарата или агрессивное многокомпонентное лечение). Во-вторых, с помощью таблицы риска можно контролировать эффективность проведенной терапии. Например, применяя европейскую таблицу SCORE, мы обнаружили следующее: среди 500 больных АГ I–II степени 18% имеют низкий коронарный риск и у 21% выявлен умеренный риск, тогда как 60% амбулаторных больных, страдающих АГ не менее 5 лет, имеют высокий и очень высокий суммарный риск развития сердечно-сосудистых осложнений [3].
Во-вторых, с помощью таблицы риска можно контролировать эффективность проведенной терапии. Например, применяя европейскую таблицу SCORE, мы обнаружили следующее: среди 500 больных АГ I–II степени 18% имеют низкий коронарный риск и у 21% выявлен умеренный риск, тогда как 60% амбулаторных больных, страдающих АГ не менее 5 лет, имеют высокий и очень высокий суммарный риск развития сердечно-сосудистых осложнений [3].
Чем обусловлен высокий суммарный коронарный риск среди амбулаторных пациентов с АГ? Среди больных с высоким коронарным риском у 42% АГ сочетается с абдоминальным ожирением, гиперлипидемией и нарушением толерантности к глюкозе, у 30% выявлено сочетание АГ с абдоминальным ожирением и гиперлипидемией без нарушения углеводного обмена. В 21% случаев высокий коронарный риск обусловлен сочетанием АГ и гиперлипидемии, и всего лишь у 3% больных риск увеличивается за счет высоких цифр АД. Таким образом, в большинстве случаев высокий суммарный коронарный риск обусловлен не только выраженностью АГ, но и наличием метаболических нарушений.
Под термином «метаболические нарушения» подразумеваются нарушения жирового, углеводного и липидного обменов. В 1988 г. появился новый термин — «метаболический синдром», включающий АГ, абдоминальное ожирение, гипертриглицеридемию, низкий уровень холестерина липопротеидов высокой плотности и нарушение толерантности к глюкозе. Патогенетической основой этого нарушения является инсулинорезистентность [5]. Было показано, что в развитии АГ в рамках метаболического синдрома задействованы три механизма: 1) нарушение реабсорбции натрия и задержка жидкости в организме; 2) изменение транспорта ионов; 3) активация симпатоадреналовой и ренин-ангиотензин-альдостероновой системы. Следовательно, в патогенезе АГ в сочетании с метаболическими нарушениями усиление реабсорбции натрия в почечных канальцах играет важную роль. В связи с этим возникает вопрос, являвшийся на протяжении многих лет объектом бурной дискуссии: оправдано ли применение диуретиков у больных с АГ и метаболическими нарушениями? Если да, то какой из них является предпочтительным для длительного применения?
Современная классификация диуретиков: механизмы действия, показания и метаболические эффекты
В зависимости от почечной локализации и механизма действия, мочегонные препараты, или диуретики, подразделяются на шесть групп: тиазиды, тиазидоподобные, петлевые, калийсберегающие, осмотические диуретики и ингибиторы карбоангидразы (табл. ).
).
Тиазидные диуретики действуют в основном на клетки дистального извитого канальца изнутри, где блокируют реабсорбцию натрия хлорида. Это приводит к снижению объема циркулирующей крови, следовательно, к снижению сердечного выброса и уровня АД. Данный эффект наступает через 1–2 ч и длится обычно 12–18 ч. Тиазиды являются самыми сильными калийвыводящими мочегонными. Тиазидоподобные диуретики структурно схожи с тиазидами, при этом наряду с незначительной диуретической активностью, обладают выраженным антигипертензивным свойством. Петлевые диуретики воздействуют на толстые восходящие отделы петли Генле, блокируя реабсорбцию ионов натрия, хлора, воды и вызывают выраженный диурез. Этими препаратами пользуются для лечения отечного синдрома различного генеза. Калийсберегающие диуретики (спиронолактон) связаны с конкурентной блокадой связывания альдостерона с рецепторами собирательных трубок почечных нефронов, вследствие чего уменьшаются реабсорбция натрия и секреция калия.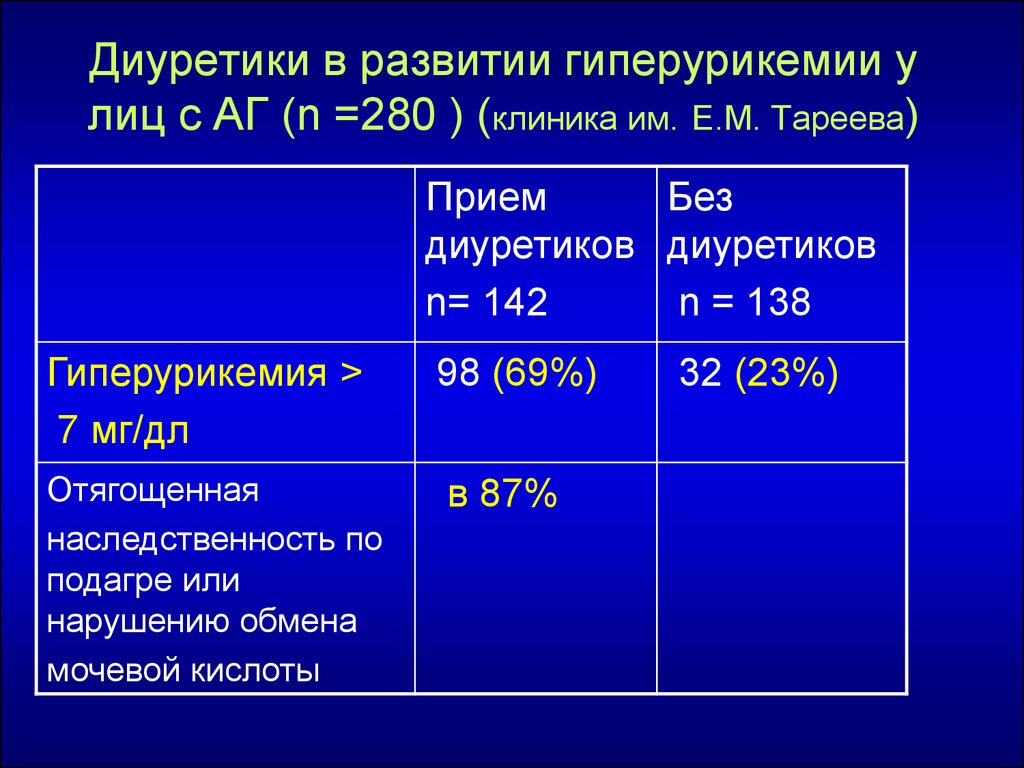 В результате повышается выведение натрия и воды при сохранении калия в кровотоке. Эти препараты применяются в основном при сердечной недостаточности, асците и гипокалиемии. Осмотические диуретики вызывают нарушение реабсорбции жидкости и натрия в канальцевом аппарате почек, что связано с их высокой осмотической активностью. В конечном итоге это приводит к массивному диурезу. Механизм действия еще одного диуретика связан с угнетением фермента карбоангидразы в проксимальных канальцах почек, вследствие чего снижается реабсорбция бикарбоната. При этом нереабсорбированный натрий выделяется в виде бикарбонатов с мочой [6, 7].
В результате повышается выведение натрия и воды при сохранении калия в кровотоке. Эти препараты применяются в основном при сердечной недостаточности, асците и гипокалиемии. Осмотические диуретики вызывают нарушение реабсорбции жидкости и натрия в канальцевом аппарате почек, что связано с их высокой осмотической активностью. В конечном итоге это приводит к массивному диурезу. Механизм действия еще одного диуретика связан с угнетением фермента карбоангидразы в проксимальных канальцах почек, вследствие чего снижается реабсорбция бикарбоната. При этом нереабсорбированный натрий выделяется в виде бикарбонатов с мочой [6, 7].
Среди всех мочегонных препаратов для длительного контроля АД пользуются двумя группами диуретиков: тиазидными и тиазидоподобными [8].
Антигипертензивный эффект тиазидных диуретиков имеет дозозависимый эффект. При дозе гипотиазида (наиболее часто употребляемого тиазида в России) 50–100 мг/сут гипотензивный эффект отмечается у 80–90% больных, при дозе 25 мг/сут — у 60–75% и при 12,5 мг/сут только у 50–60%. Однако препарат имеет ряд негативных метаболических эффектов. В первую очередь, это диабетогенный эффект, влияние на липидный и пуриновый обмены. Механизм негативного действия тиазидов обусловлен выраженным выводом калия. Потеря внеклеточного и внутриклеточного калия в β-клетках поджелудочной железы приводит к нарушению секреции инсулина и гипергликемии. Установлено, что диабетогенный эффект является дозозависимым [6]. По данным исследования MRFIT, применение гипотиазида выше 50 мг/сут в течение 6 лет привело к развитию сахарного диабета 2 типа достоверно чаще при сравнении с двумя исследованиями (SHEP, TOMHS), в которых на фоне 25 мг гипотиазида не отмечалось достоверного увеличения риска развития сахарного диабета 2 типа [9]. Влияние тиазидов на липидный обмен больше зависит от длительности приема препарата. Прием тиазидов на протяжении 3–12 мес приводит к увеличению уровня холестерина на 5%. В некоторых случаях эта группа препаратов способна спровоцировать клиническую картину подагры или способствовать увеличению уровня мочевой кислоты, что также является дозозависимым эффектом.
Однако препарат имеет ряд негативных метаболических эффектов. В первую очередь, это диабетогенный эффект, влияние на липидный и пуриновый обмены. Механизм негативного действия тиазидов обусловлен выраженным выводом калия. Потеря внеклеточного и внутриклеточного калия в β-клетках поджелудочной железы приводит к нарушению секреции инсулина и гипергликемии. Установлено, что диабетогенный эффект является дозозависимым [6]. По данным исследования MRFIT, применение гипотиазида выше 50 мг/сут в течение 6 лет привело к развитию сахарного диабета 2 типа достоверно чаще при сравнении с двумя исследованиями (SHEP, TOMHS), в которых на фоне 25 мг гипотиазида не отмечалось достоверного увеличения риска развития сахарного диабета 2 типа [9]. Влияние тиазидов на липидный обмен больше зависит от длительности приема препарата. Прием тиазидов на протяжении 3–12 мес приводит к увеличению уровня холестерина на 5%. В некоторых случаях эта группа препаратов способна спровоцировать клиническую картину подагры или способствовать увеличению уровня мочевой кислоты, что также является дозозависимым эффектом.
Тиазидоподобные диуретики относятся к молодому поколению мочегонных препаратов. Они применяются в малых дозах и, в отличие от тиазидов, гораздо меньше влияют на реабсорбцию натрия хлорида (и, соответственно, обладают минимальным калийвыводящим свойством). Эти обстоятельства позволяют рассуждать об отсутствии у тиазидоподобных диуретиков отрицательного метаболического и диабетогенного эффекта. Благодаря сосудорасширяющему эффекту данные препараты широко применяются в качестве антигипертензивных средств в виде монотерапии и в сочетании с другими гипотензивными препаратами [10].
Роль диуретиков в снижении сердечно-сосудистых осложнений: краткий метаанализ проспективных исследований
За последние 30 лет проведено более 10 крупных исследований с применением диуретиков. В сравнительных исследованиях с твердыми конечными точками изучалась роль диуретиков в снижении ССЗ и смертности [9]. В трех крупных исследованиях анализировалась эффективность применения диуретиков у больных с метаболическими нарушениями и гипергликемией.
В исследовании SHEP (Systolic Hypertension in the Eldery Program) пациенты старше 60 лет с изолированной АГ путем рандомизации были распредены в две группы: в первой получали хлорталидон в дозе 12,5–25 мг/сут, во второй — плацебо [11]. При необходимости в первой группе в схему терапии добавляли атенолол 25–50 мг/сут, во второй группе — другие антигипертензивные препараты. Конечными точками считали смертельный и несмертельный инсульт, ИМ и смерть от ССЗ. Снижение уровня АД до 143/68 мм рт. ст. (во второй группе — 155/72 мм рт. ст.) на фоне хлорталидона сопровождалось снижением случаев ИМ, инсульта и всех сердечно-сосудистых осложнений.
В 2002 г. были опубликованы результаты одного из масштабных исследований в истории медицины (ALLHAT), в котором участвовали 42000 больных с АГ с сочетанием одного или нескольких факторов риска. Треть больных наряду с АГ имела сахарный диабет и другие метаболические нарушения [12]. Целью исследования было сравнение влияния диуретика хлорталидона в дозе 12,5–25 мг и других антигипертензивных препаратов (доксазозин — 2–8 мг, амлодипин — 2,5–10 мг, лизиноприл — 10–40 мг) на сердечно-сосудистую заболеваемость и смертность. На фоне хлорталидона отмечалось преимущественное снижение риска инсульта и сердечной недостаточности, тогда как по частоте смертельного и несмертельного ИМ эффективность диуретика и ингибитора АПФ были сопоставимы. Однако в группе больных, получавших тиазидный диуретик, частота вновь возникшего сахарного диабета 2 типа была достоверно выше по сравнению с антагонистами кальция и ингибиторами АПФ. В целом тиазидные диуретики в среднетерапевтической дозе при длительном приеме у больных с высоким риском и метаболическими нарушениями достоверно снижают риск развития ССЗ и их осложнений.
На фоне хлорталидона отмечалось преимущественное снижение риска инсульта и сердечной недостаточности, тогда как по частоте смертельного и несмертельного ИМ эффективность диуретика и ингибитора АПФ были сопоставимы. Однако в группе больных, получавших тиазидный диуретик, частота вновь возникшего сахарного диабета 2 типа была достоверно выше по сравнению с антагонистами кальция и ингибиторами АПФ. В целом тиазидные диуретики в среднетерапевтической дозе при длительном приеме у больных с высоким риском и метаболическими нарушениями достоверно снижают риск развития ССЗ и их осложнений.
Опубликовано несколько исследований, посвященных изучению органопротекторных свойств тиазидоподобного диуретика. В исследованиях LIVE и NESTOR Индапамид ретард сравнивался c ингибитором АПФ эналаприлом. В ходе исследования LIVE у пациентов с АГ и гипертрофией левого желудочка на фоне антигипертензивной терапии уровень АД снизился одинаково (25/13 мм рт. ст.), при этом терапия Индапамидом способствовала снижению индекса массы миокарда левого желудочка в 4,4 раза больше, чем у больных, принимавших эналаприл [13]. В исследовании NESTOR (Natrix SR versus Enalapril Study in Type 2 diabetes hypertensive with microalbuminuria) изучали влияние этих препаратов на микроальбуминурию, которая в 2-4 раза увеличивает риск развития сердечно-сосудистой заболеваемости и смертности [14]. Через год от начала лечения оба препарата оказали одинаковый антигипертензивный эффект. По снижению выраженности микроальбуминурии они также не различались: в группе пациентов, принимавших Индапамид, ее значение составило 46%, а в группе принимавших эналаприл — 47%.
В исследовании NESTOR (Natrix SR versus Enalapril Study in Type 2 diabetes hypertensive with microalbuminuria) изучали влияние этих препаратов на микроальбуминурию, которая в 2-4 раза увеличивает риск развития сердечно-сосудистой заболеваемости и смертности [14]. Через год от начала лечения оба препарата оказали одинаковый антигипертензивный эффект. По снижению выраженности микроальбуминурии они также не различались: в группе пациентов, принимавших Индапамид, ее значение составило 46%, а в группе принимавших эналаприл — 47%.
В исследовании J. R. Flack et al. было показано более выраженное снижение микроальбуминурии на фоне терапии Индапамидом 2,5 мг/сут (68 ± 38 мкг/мин) по сравнению с аналогичным показателем при применении каптоприла 37,5 мг/сут в три приема (78 ± 51 мкг/мин) при одинаковом антигипертензивном эффекте [15].
В ходе крупного исследования PROGRESS было показано, что достоверное снижение вероятности повторного инсульта у пациентов с АГ на 43% достигалось только в группе пациентов, получавших Индапамид 2,5 мг/сут в комбинации с периндоприлом 4 мг/сут. В группе больных, принимавших периндоприл в качестве монотерапии, достоверного снижения вероятности инсульта отмечено не было [16].
В группе больных, принимавших периндоприл в качестве монотерапии, достоверного снижения вероятности инсульта отмечено не было [16].
Таким образом, у больных АГ с высоким сердечно-сосудистым риском и метаболическими нарушениями тиазидоподобные диуретики оказывают антигипертензивный, кардиопротекторный, нефропротекторный эффекты, а также снижают вероятность развития инсульта.
Метаболические эффекты тиазидоподобных диуретиков
Одним из трех требований к антигипертензивным препаратам, применяемым у больных с высоким коронарным риском и метаболическими нарушениями, является метаболическая нейтральность. В начале 1990-х годов на основании анализа крупномасштабных исследований было выдвинуто предположение о том, что метаболические эффекты антигипертензивных препаратов могут оказать влияние на эффективность терапии в плане предупреждения сердечно-сосудистых осложнений. В частности, было показано, что при длительном применении β-блокаторов и диуретиков реальное снижение риска сердечно-сосудистых осложнений оказалось ниже ожидаемого — отчасти это обусловлено отрицательным метаболическим эффектом данных препаратов.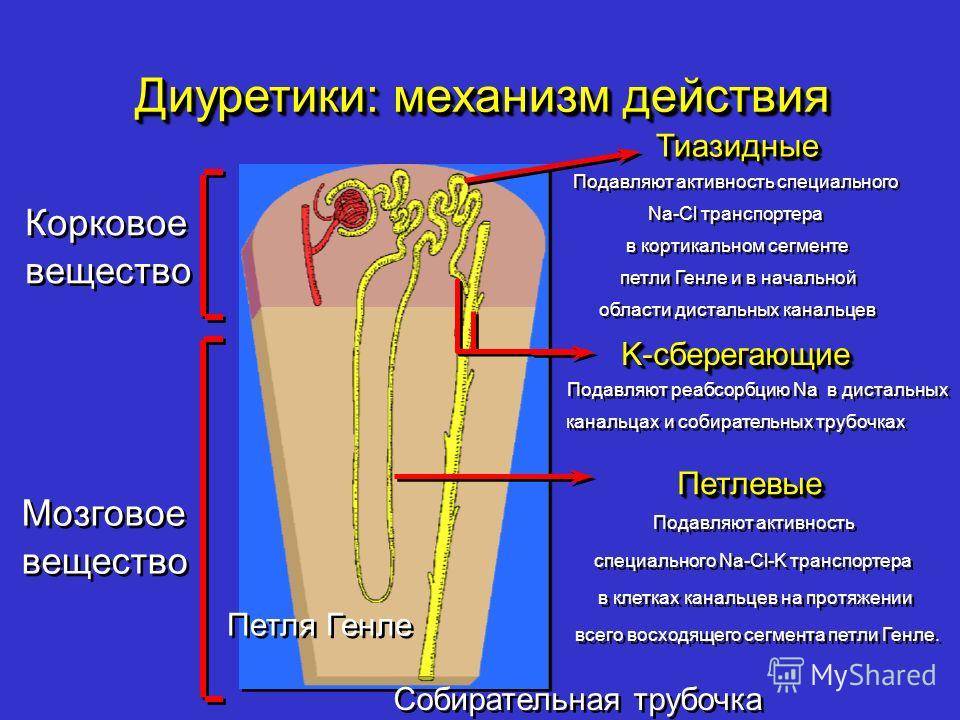 По мнению ведущего американского ученого N. Kaplan, положительный гипотензивный эффект препарата не должен конкурировать с проатерогенным и продиабетическим действием, поскольку возрастает риск развития сахарного диабета и эффективность терапии в плане предупреждения развития сердечно-сосудистых осложнений может снижаться [15]. С этой точки зрения изучение метаболических эффектов тиазидоподобных диуретиков представляется весьма интересным. В зарубежной литературе опубликованы результаты нескольких исследований, посвященных изучению метаболических эффектов индапамида. G. Leonetti et al. показали, что двухлетняя монотерапия у больных с АГ не привела к изменению уровня глюкозы как натощак, так и через 2 ч после применения теста толерантности к глюкозе [16]. Другой автор, А. Harrower, оценивая влияние индапамида на параметры углеводного обмена, выявил: терапия в течение 6 мес не ухудшает показатели уровней глюкозы, инсулина и мочевой кислоты [9]. По данным Meyer-Sabellek, индапамид на протяжении 6 мес нейтрально влияет на уровень основных параметров липидного спектра [17].
По мнению ведущего американского ученого N. Kaplan, положительный гипотензивный эффект препарата не должен конкурировать с проатерогенным и продиабетическим действием, поскольку возрастает риск развития сахарного диабета и эффективность терапии в плане предупреждения развития сердечно-сосудистых осложнений может снижаться [15]. С этой точки зрения изучение метаболических эффектов тиазидоподобных диуретиков представляется весьма интересным. В зарубежной литературе опубликованы результаты нескольких исследований, посвященных изучению метаболических эффектов индапамида. G. Leonetti et al. показали, что двухлетняя монотерапия у больных с АГ не привела к изменению уровня глюкозы как натощак, так и через 2 ч после применения теста толерантности к глюкозе [16]. Другой автор, А. Harrower, оценивая влияние индапамида на параметры углеводного обмена, выявил: терапия в течение 6 мес не ухудшает показатели уровней глюкозы, инсулина и мочевой кислоты [9]. По данным Meyer-Sabellek, индапамид на протяжении 6 мес нейтрально влияет на уровень основных параметров липидного спектра [17].
Заключение
Большинство пациентов с АГ имеют высокий коронарный риск, что обусловлено не только выраженностью АД и поражением органов-мишеней, но и наличием дислипидемии, нарушений углеводного обмена и ожирения. По прогнозам ВОЗ, в ближайшие 20 лет ожидается увеличение числа больных с метаболическими нарушениями на 50%.
Повышенная реабсорбция натрия в проксимальных отделах почечных канальцев является одним из трех механизмов развития АГ в сочетании с метаболическими нарушениями. С одной стороны, применение диуретиков является патогенетически обоснованным, с другой, — негативные метаболические эффекты на фоне приема тиазидов увеличивают риск развития сахарного диабета. Однако существует мнение, что польза от применения диуретиков при АГ в сочетании с гипергликемией и метаболическими нарушениями значительно превышает предполагаемый вред от побочных метаболических эффектов. Хороший антигипертензивный эффект, органопротекция, переносимость и приемлемая цена являются важными аргументами для широкого применения диуретиков в клинической практике. Основоположник теории о метаболическом синдроме G. Reaven в одном из последних интервью, говоря о применении тиазидных диуретиков, отметил, что: «у пациентов с метаболическим синдромом тиазидные диуретики в качестве антигипертензивного препарата могут применяться в дозе 12,5 мг/сут». Итак, тиазидные диуретики могут применяться в малых дозах в составе комбинированной антигипертензивной терапии.
Основоположник теории о метаболическом синдроме G. Reaven в одном из последних интервью, говоря о применении тиазидных диуретиков, отметил, что: «у пациентов с метаболическим синдромом тиазидные диуретики в качестве антигипертензивного препарата могут применяться в дозе 12,5 мг/сут». Итак, тиазидные диуретики могут применяться в малых дозах в составе комбинированной антигипертензивной терапии.
Тиазидоподобный диуретик индапамид применяется в малых дозах и, в отличие от тиазидов, гораздо меньше влияет на реабсорбцию натрия хлорида (соответственно, обладает минимальным калийвыводящим свойством). Доказано, что он выступает в качестве периферического вазодилататора за счет блокады кальциевых каналов и стимуляции синтеза простагландина Е2. По данным клинических исследований, длительный прием индапамида имеет нейтральный метаболический эффект, уменьшает гипертрофию левого желудочка и микроальбуминурию. У больных с АГ и метаболическими нарушениями индапамид может применяться как в сочетании с липидснижающими и антигипергликемическими лекарственными средствами, так и в комбинации с другими антигипертензивными препаратами.
Литература
- Yusuf S., Hawken S., Ounpuu S. еt al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (The INTERHEART study) // Lancet 2004; 364: 937–52.
- Thompson G. R., Wilson P. W. Coronary risk factors and their assessment. Science press. London, 1992: 55–60.
- Мамедов М. Н. Метельская В. А., Перова Н. В. Метаболический синдром: пути реализации атеротромбогенного потенциала // Кардиология. 2000. Т. 40. № 2. С. 83–89.
- European Society of Cardiology guidelines for the management of arterial hypertension. Guidelines Committee // J. Hypertens. 2003; 21(6): 1011–1053.
- Reaven G. Role of insulin resistance in human disease // Diabetes. 1988; 37: 1595–1607.
- Дедов И. И. Сахарный диабет и артериальная гипертензия. М.: МИА, 2006. С. 24–26, 196–208.
- Чазова И. Е., Мычка В. Б. Метаболический синдром.
 М.: Медиа медика, 2004. С. 102–108.
М.: Медиа медика, 2004. С. 102–108. - Небиеридзе Д. В., Оганов Р. Г. Метаболические и сосудистые эффекты антигипертензивной терапии. М.: Универсум Паблишинг, 2005. С. 58–66.
- What’s What. A guide to acronyms for cardiovascular trials. 4th edition. Experta Medica. Netherlands. 1999: 200–282.
- Harrower A. Противогипертензивная терапия у больных сахарным диабетом: опыт применения индапамида // Am. J. Med. 1988; 84 (1B): 89–91.
- Curb J., Pressel S., Culter J. Effect of diuretic-based antihypertensive treatment on cardiovascular risk in older diabetic patients with isolated systolic hypertension // JAMA. 1996; 276: 1886–92.
- The ALLHAT Group. Major cardiovascular events in hypertensive patients randomized to doxazocin vs chlortalidon // JAMA. 2000; 283: 1967–75.
- Gosse P., Sheridan D., Zannad F. Regression of left ventricular hypertrophy in hypertensive patients treated with indapamide SR versus enalapril: the LIVE study // Hypertension.
 2004; 18: 1465–75.
2004; 18: 1465–75. - Marre M., Fernandez M., Garcia-Puig J. Value of natrilix SR in hypertensive type 2 diabetic patients with microalbuminuria // Hypertension. 2002; 20(4): 338–42.
- Kaplan N., Schachter M. New frontiers in hypertension. Lippincatt Williams and Wilking. 2002: 20–28.
- Leonetti G. Эффективность индапамида при длительном лечении артериальной гипертензии: результаты двухлетнего многоцентрового исследования // Am. J. Cardiol. 1990; 65: 67H–71H.
- Meyer-Saballek W. Содержание липопротеидов в сыворотке: многолетнее лечение индапамидом больных артериальной гипертензией // Hypertension. 1985; 7(II): 170–174.
- Мамедов М., Перова Н., Косматова О. и др. Перспективы коррекции проявлений метаболического синдрома: влияние сочетанной гипотензивной и гиполипидемической терапии на уровень суммарного коронарного риска и тканевую инсулинорезистентность // Кардиология. 2003. Т. 43. № 3.С. 13–19.
М. Н. Мамедов, доктор медицинских наук
Н. Мамедов, доктор медицинских наук
ГНИЦ профилактической медицины, Москва
Мочегонные средства (водяные таблетки): типы, побочные эффекты, риски
Автор: WebMD Editorial Contributors
В этой статье
- Что такое диуретики?
- Кто должен их взять?
- Как их принимать?
- Какие продукты или лекарства взаимодействуют с ними?
- Пока вы принимаете диуретики
- Побочные эффекты
- Кому не следует их принимать?
Что такое диуретики?
Эти препараты, широко известные как «моющие таблетки», помогают вашим почкам избавиться от лишней воды и соли из организма через мочу. Поскольку в ваших кровеносных сосудах содержится меньше жидкости, как в не полностью натянутом садовом шланге, давление внутри будет ниже. Это также облегчает работу вашего сердца.
Как правило, это первый тип лекарств, которые ваш врач попытается контролировать ваше кровяное давление.
Examples of diuretics include:
- Aldactone (spironolactone)
- Bumex (bumetanide)
- Demadex (torsemide)
- Esidrix (hydrochlorothiazide)
- Lasix (furosemide)
- Zaroxolyn (metolazone)
Diuretics come in разные категории:
- Тиазидоподобные. Они избавляются от умеренного количества воды. Их можно использовать длительное время.
- Цикл. Они более мощные и очень полезны в чрезвычайных ситуациях.
- Калийсберегающие. Они помогают вам сохранить калий, избавляясь от воды и соли.
Различные диуретики можно принимать вместе, а также с другими лекарствами, иногда в одной таблетке.
Кто должен их взять?
Ваш врач может порекомендовать мочегонное средство, если у вас:
- Отек. Диуретики уменьшают отек, который обычно возникает в ногах.
- Высокое кровяное давление. Тиазидные диуретики снижают артериальное давление. Это снижает вероятность инсульта или сердечного приступа.

- Сердечная недостаточность. Диуретики облегчают отек и застой в легких. Обычно при сердечной недостаточности вам назначают петлевой диуретик.
- Проблемы с почками. Вы сохраните меньше воды.
- Проблемы с печенью. Если у вас цирроз печени, мочегонное средство уменьшит накопление жидкости, которое вы получите вместе с ним.
- Глаукома. Они снизят давление в глазах.
Как мне их взять?
Прежде чем вам пропишут мочегонное средство, сообщите своему врачу, если у вас диабет, заболевания почек, печени или подагра.
Следуйте указаниям на этикетке. Если вы принимаете одну дозу в день, принимайте ее утром во время завтрака или сразу после него. Если вы принимаете более одной дозы в день, примите последнюю не позднее 16:00.
Количество доз, которые вы принимаете каждый день, время, допустимое между дозами, и как долго вам нужно принимать мочегонное средство, будут зависеть от назначенного типа, а также от вашего состояния.
Взвешивайтесь каждый день в одно и то же время (на одних и тех же весах) и записывайте свой вес. Позвоните своему врачу, если вы набрали 3 фунта за один день или 5 фунтов за одну неделю.
Пока вы их принимаете, регулярно проверяйте кровяное давление и силу почек. Диуретики могут изменить уровень калия и магния в крови.
Приходите на все визиты к врачу и в лабораторию, чтобы можно было отслеживать реакцию на это лекарство.
Какие продукты или лекарства взаимодействуют с ними?
Во избежание потенциальной проблемы сообщите своему врачу и фармацевту обо всех лекарствах, которые вы принимаете, в том числе:
- Травяные препараты
- Лекарства, отпускаемые без рецепта
- Витамины
- Пищевые добавки
Часто назначают диуретики с другими препаратами. Если у вас больше побочных эффектов, когда вы принимаете их вместе, обратитесь к врачу. Возможно, вам придется изменить время, когда вы берете каждый из них.
Перед назначением мочегонного средства сообщите своему врачу, если вы принимаете:
- Лекарства от высокого кровяного давления
- Дигоксин
- Индометацин
- Пробенецид
- Кортикостероиды
Прием некоторых диуретиков может потребовать от вас отказа от определенных продуктов или употребления их в пищу. Следуйте рекомендациям своего врача, которые могут включать:
- Диету с низким содержанием соли
- Добавку калия или продукты с высоким содержанием калия, такие как бананы и апельсиновый сок.
Как обычно, поговорите со своим врачом.
Пока вы принимаете диуретики
Сообщите своему врачу, какие лекарства (рецептурные и безрецептурные), добавки и лечебные травы вы принимаете. Кроме того, расскажите им о других медицинских проблемах, которые у вас есть.
Вам могут захотеть регулярно проверять ваше кровяное давление, а также кровь и мочу на содержание определенных минералов и проверять, насколько хорошо работают ваши почки. Они, вероятно, посоветуют вам придерживаться диеты с низким содержанием натрия и ограничить количество соли, которую вы едите.
Они, вероятно, посоветуют вам придерживаться диеты с низким содержанием натрия и ограничить количество соли, которую вы едите.
Поскольку некоторые диуретики также выводят калий из организма, вам может потребоваться есть больше таких продуктов, как бананы, сладкий картофель, шпинат и чечевица, или принимать добавки калия. С другой стороны, если вы принимаете калийсберегающие диуретики, такие как амилорид (мидамар), спиронолактон (альдактон) или триамтерен (дирениум), они могут рекомендовать вам избегать продуктов, богатых калием, заменителей соли, продуктов с низким содержанием калия. натриевое молоко и другие источники калия.
Если вам нужна только одна доза в день, вы можете принять мочегонное средство утром, чтобы вы могли спать всю ночь, а не вставать, чтобы пойти в ванную.
Избегайте употребления алкоголя и лекарств, улучшающих сон. Они могут усугубить побочные эффекты.
Побочные эффекты
Вода, выходящая из вашего тела, должна куда-то деваться, поэтому вы можете ожидать, что будете мочиться все чаще и чаще, часто в течение нескольких часов после приема дозы. Если вы принимаете две дозы каждый день, примите вторую дозу не позднее позднего вечера, чтобы вы могли спать всю ночь, не просыпаясь, чтобы помочиться.
Если вы принимаете две дозы каждый день, примите вторую дозу не позднее позднего вечера, чтобы вы могли спать всю ночь, не просыпаясь, чтобы помочиться.
Вы также рискуете получить обезвоживание, и просто пить больше жидкости может быть недостаточно. Позвоните своему врачу, если вы испытываете сильную жажду или у вас очень сухо во рту, ваша моча темно-желтого цвета, вы мало мочитесь или у вас запор, или у вас сильная головная боль.
У вас может быть сильная усталость или слабость. Они должны ослабнуть, когда ваше тело привыкнет к лекарству. Позвоните своему врачу, если эти симптомы сохраняются. Это может означать, что ваша доза должна быть скорректирована.
Вы можете чувствовать головокружение или головокружение, особенно когда вы встаете, если ваше кровяное давление упало слишком низко или вы обезвожены.
Химический анализ крови может быть нарушен. В вашем организме может быть слишком мало или слишком много натрия или калия. Это может вызвать у вас усталость или слабость, мышечные спазмы или головную боль. Это редко, но ваше сердце может ускориться (более 100 ударов в минуту) или вас может начать тошнить из-за опасно низкого уровня калия.
Это редко, но ваше сердце может ускориться (более 100 ударов в минуту) или вас может начать тошнить из-за опасно низкого уровня калия.
Диуретики могут затруднить контроль уровня сахара в крови, что может привести к диабету, если у вас его еще нет. У вас может быть больше шансов заболеть подагрой.
Прием комбинированных таблеток или нескольких лекарств может усилить эти побочные эффекты. Чтобы снизить эти шансы, спросите своего врача, когда в течение дня вам следует принимать каждое лекарство.
Если у вас постоянная или сильная нечеткость зрения, спутанность сознания, головная боль, повышенное потоотделение или беспокойство, позвоните своему врачу.
Позвоните своему врачу или медсестре, если у вас есть:
- Лихорадка, боль в горле, кашель, звон в ушах, необычное кровотечение или гематомы, быстрая и чрезмерная потеря веса
- Кожная сыпь
- Потеря аппетита, тошнота, рвота или мышечные спазмы
Также звоните им, если у вас есть какие-либо другие симптомы, которые вас беспокоят.
Кто не должен их принимать?
Некоторые диуретики являются сульфаниламидными препаратами, поэтому они могут вызвать реакцию у аллергиков.
Пожилые люди, как правило, имеют больше побочных эффектов, таких как обморок и головокружение из-за обезвоживания. Вам нужно тесно сотрудничать с врачом.
Большинство диуретиков можно принимать при грудном вскармливании, но с некоторыми предосторожностями. Поговорите со своим врачом.
Дети могут безопасно их принимать, но им нужны меньшие дозы. Побочные эффекты аналогичны таковым у взрослых. Но калийсберегающие диуретики могут вызвать низкий уровень кальция, что может повредить развитию костей.
Руководство по гипертонии/высокому кровяному давлению
- Обзор и факты
- Симптомы и типы
- Диагностика и анализы
- Лечение и уход
- Жизнь и управление
- Инструменты
- 6
Фуросемид для инъекций: применение, побочные эффекты, взаимодействие, изображения, предупреждения и дозировка
Применение
Этот препарат известен как мочегонное средство (например, «водяная таблетка»).
 Это помогает вашему телу избавиться от лишней воды, увеличивая количество мочи, которую вы производите. Избавление от лишней воды снижает нагрузку на сердце и кровеносные сосуды, тем самым снижая высокое кровяное давление и снижая риск инсультов, сердечных приступов и проблем с почками. Этот эффект также может улучшить такие симптомы, как затрудненное дыхание и отек (отек). Эта инъекционная форма фуросемида используется, когда препарат нельзя принимать внутрь, особенно у пациентов с тяжелыми заболеваниями.
Это помогает вашему телу избавиться от лишней воды, увеличивая количество мочи, которую вы производите. Избавление от лишней воды снижает нагрузку на сердце и кровеносные сосуды, тем самым снижая высокое кровяное давление и снижая риск инсультов, сердечных приступов и проблем с почками. Этот эффект также может улучшить такие симптомы, как затрудненное дыхание и отек (отек). Эта инъекционная форма фуросемида используется, когда препарат нельзя принимать внутрь, особенно у пациентов с тяжелыми заболеваниями.Как пользоваться шприцем с фуросемидом
Это лекарство вводится путем инъекции в мышцу или медленно в вену в соответствии с указаниями врача. Дозировка зависит от вашего возраста, состояния здоровья и реакции на лечение. У детей дозировка также зависит от веса.
Если вы принимаете это лекарство самостоятельно дома, изучите все инструкции по приготовлению и применению у своего лечащего врача. Перед использованием визуально проверьте продукт на наличие частиц или обесцвечивания.
 Если они присутствуют, не используйте жидкость. Узнайте, как безопасно хранить и утилизировать медицинские принадлежности.
Если они присутствуют, не используйте жидкость. Узнайте, как безопасно хранить и утилизировать медицинские принадлежности.Сообщите своему врачу, если ваше состояние сохраняется или ухудшается.
Побочные эффекты
Могут возникнуть головокружение, предобморочное состояние, головная боль, нечеткость зрения, потеря аппетита, расстройство желудка, диарея или запор. Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу или фармацевту.
Помните, что это лекарство было назначено вам, потому что ваш врач решил, что польза для вас больше, чем риск побочных эффектов. Многие люди, использующие это лекарство, не имеют серьезных побочных эффектов.
Это лекарство может привести к обезвоживанию и электролитному дисбалансу. Немедленно сообщите своему врачу, если у вас есть какие-либо из этих маловероятных, но серьезных симптомов: мышечные спазмы, слабость, спутанность сознания, сильное головокружение, сонливость, необычная сухость во рту, необычно повышенная жажда, тошнота/рвота, учащенное/нерегулярное сердцебиение, обмороки, судороги.

Немедленно сообщите своему врачу, если у вас есть какие-либо серьезные побочные эффекты, в том числе: признаки проблем с почками (например, изменение количества мочи), легкое кровотечение/синяки, потеря слуха, звон в ушах, онемение/покалывание в ушах. руки/ноги, боль в желудке/животе, пожелтение глаз/кожи.
Очень серьезная аллергическая реакция на этот препарат встречается редко. Однако немедленно обратитесь за медицинской помощью, если заметите какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд/отек (особенно лица/языка/горла), сильное головокружение, затрудненное дыхание.
Это не полный список возможных побочных эффектов. Если вы заметили другие эффекты, не перечисленные выше, обратитесь к врачу или фармацевту.
В США: позвоните своему врачу, чтобы получить медицинскую консультацию о побочных эффектах. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088 или на сайте www.fda.gov/medwatch.
В Канаде: позвоните своему врачу, чтобы узнать о побочных эффектах.
 Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.Меры предосторожности
Перед использованием фуросемида сообщите своему врачу или фармацевту, если у вас аллергия на него; или если у вас есть какие-либо другие аллергии. Этот продукт может содержать неактивные ингредиенты, которые могут вызывать аллергические реакции или другие проблемы. Поговорите с вашим фармацевт для получения более подробной информации.
Перед использованием этого лекарства сообщите своему врачу или фармацевту свою историю болезни, особенно о: заболеваниях почек, заболеваниях печени, подагре, волчанке.
Если у вас диабет, фуросемид может затруднить контроль уровня сахара в крови. Регулярно контролируйте уровень сахара в крови и сообщайте врачу о результатах.
Этот препарат может снизить уровень калия в крови. Попросите своего врача добавить калий в свой рацион. Врач может назначить добавки с калием.
Это лекарство может повысить чувствительность к солнцу.
 Ограничьте время пребывания на солнце. Избегайте соляриев и солнечных ламп. Используйте солнцезащитный крем и носите защитную одежду, когда находитесь на улице. Немедленно сообщите своему врачу, если вы получили солнечный ожог или у вас появились волдыри/покраснение кожи.
Ограничьте время пребывания на солнце. Избегайте соляриев и солнечных ламп. Используйте солнцезащитный крем и носите защитную одежду, когда находитесь на улице. Немедленно сообщите своему врачу, если вы получили солнечный ожог или у вас появились волдыри/покраснение кожи.Перед операцией сообщите своему врачу или стоматологу, что вы принимаете это лекарство.
Этот препарат может вызвать у вас головокружение или сонливость или затуманить зрение. Алкоголь или марихуана (марихуана) могут вызвать головокружение или сонливость. Не садитесь за руль, не пользуйтесь механизмами и не делайте ничего, что требует бдительности или ясного зрения, пока вы не сможете делать это безопасно. Ограничьте алкогольные напитки. Поговорите со своим врачом, если вы употребляете марихуану (каннабис).
Чтобы свести к минимуму головокружение и предобморочное состояние, медленно вставайте из сидячего или лежачего положения.
Младенцы, рожденные раньше срока (недоношенные младенцы), и дети могут быть более чувствительны к некоторым эффектам этого препарата, например к образованию камней в почках.

Рекомендуется соблюдать осторожность при использовании этого препарата у пожилых людей, поскольку они могут быть более чувствительны к его воздействию, особенно к головокружению.
Во время беременности фуросемид следует применять только в случае крайней необходимости. Обсудите риски и преимущества с вашим врачом.
Этот препарат проникает в грудное молоко и может повлиять на выработку молока. Перед кормлением грудью проконсультируйтесь с врачом.
Взаимодействия
Взаимодействия с лекарствами могут изменить действие ваших лекарств или увеличить риск серьезных побочных эффектов. Этот документ не содержит всех возможных лекарственных взаимодействий. Составьте список всех продуктов, которые вы используете (включая рецептурные и безрецептурные препараты и растительные продукты), и поделитесь им со своим врачом и фармацевтом. Не начинайте, не останавливайте и не изменяйте дозировку любых лекарств без разрешения врача.
Некоторые продукты, которые могут взаимодействовать с этим препаратом, включают: десмопрессин, этакриновую кислоту, литий.

Некоторые продукты содержат ингредиенты, которые могут повысить кровяное давление или усилить отек. Расскажите своему фармацевту, какие продукты вы используете, и спросите, как их безопасно использовать (особенно средства от кашля и простуды, диетические средства или НПВП, такие как ибупрофен/напроксен).
Это лекарство может мешать некоторым лабораторным тестам (например, уровням гормонов щитовидной железы), что может привести к ложным результатам тестов. Убедитесь, что персонал лаборатории и все ваши врачи знают, что вы принимаете этот препарат.
Взаимодействует ли шприц с фуросемидом с другими препаратами, которые вы принимаете?
Введите свое лекарство в средство проверки взаимодействия WebMD
Передозировка
Если у кого-то произошла передозировка и появились серьезные симптомы, такие как обморок или затрудненное дыхание, позвоните по номеру 911. В противном случае немедленно позвоните в токсикологический центр.
 Жители США могут позвонить в местный токсикологический центр по телефону 1-800-222-1222. Жители Канады могут позвонить в провинциальный токсикологический центр. Симптомы передозировки могут включать: резкое уменьшение количества мочи, слабость, учащенное/нерегулярное сердцебиение.
Жители США могут позвонить в местный токсикологический центр по телефону 1-800-222-1222. Жители Канады могут позвонить в провинциальный токсикологический центр. Симптомы передозировки могут включать: резкое уменьшение количества мочи, слабость, учащенное/нерегулярное сердцебиение.Не передавайте это лекарство другим людям.
Лабораторные и/или медицинские тесты (такие как тесты функции почек, уровни минералов в крови, такие как натрий/калий) должны проводиться периодически, чтобы отслеживать ваш прогресс или проверять наличие побочных эффектов. Обратитесь к врачу для получения более подробной информации.
Если вы пропустите дозу, примите ее, как только вспомните. Если приближается время приема следующей дозы, пропустите пропущенную дозу. Используйте следующую дозу в обычное время. Не удваивайте дозу, чтобы наверстать упущенное.
Подробную информацию о хранении см. в инструкциях к продукту и у фармацевта. Держите все лекарства подальше от детей и домашних животных.

Не смывайте лекарства в унитаз и не выливайте их в канализацию, если это не предписано. Правильно утилизируйте этот продукт, когда он просрочен или больше не нужен. Проконсультируйтесь с вашим фармацевтом или местной компанией по утилизации отходов.
Изображения
Далее
Ссылки по теме
Обзор препаратов
Используете ли вы в настоящее время шприц с фуросемидом?
Этот опрос проводится отделом маркетинговых исследований WebMD.
Купон на бесплатный RX
Сэкономьте до 80% на рецептах.
Доступные купоны
Сэкономьте до 80% на своем рецепте с помощью WebMDRx
Выбрано из данных, включенных с разрешения и защищенных авторским правом First Databank, Inc. Этот материал, защищенный авторским правом, был загружен из лицензированного поставщика данных и не предназначен для распространения. , за исключением случаев, когда это разрешено применимыми условиями использования.
УСЛОВИЯ ИСПОЛЬЗОВАНИЯ: Информация в этой базе данных предназначена для дополнения, а не замены опыта и суждений медицинских работников.
 Информация не предназначена для охвата всех возможных применений, указаний, мер предосторожности, взаимодействий с лекарственными средствами или побочных эффектов, а также не должна толковаться как указание на то, что использование конкретного лекарственного средства является безопасным, подходящим или эффективным для вас или кого-либо еще. Перед приемом любого препарата, изменением диеты, началом или прекращением любого курса лечения следует проконсультироваться с врачом.
Информация не предназначена для охвата всех возможных применений, указаний, мер предосторожности, взаимодействий с лекарственными средствами или побочных эффектов, а также не должна толковаться как указание на то, что использование конкретного лекарственного средства является безопасным, подходящим или эффективным для вас или кого-либо еще. Перед приемом любого препарата, изменением диеты, началом или прекращением любого курса лечения следует проконсультироваться с врачом.Today on WebMD
Типы, применение, побочные эффекты и прочее
Обзор
Мочегонные средства, также называемые водными таблетками, представляют собой лекарства, предназначенные для увеличения количества воды и солей, выводимых из организма с мочой. Существует три типа диуретиков, отпускаемых по рецепту. Их часто назначают для лечения высокого кровяного давления, но они также используются и при других состояниях.
Наиболее частым заболеванием, которое лечат диуретиками, является высокое кровяное давление.
 Препараты уменьшают количество жидкости в кровеносных сосудах, что помогает снизить кровяное давление.
Препараты уменьшают количество жидкости в кровеносных сосудах, что помогает снизить кровяное давление.Другие состояния также лечат диуретиками. Например, застойная сердечная недостаточность мешает вашему сердцу эффективно перекачивать кровь по всему телу. Это приводит к накоплению жидкости в организме, что называется отеком. Диуретики могут помочь уменьшить это накопление жидкости.
Три типа диуретиков называются тиазидными, петлевыми и калийсберегающими диуретиками. Все они заставляют ваше тело выделять больше жидкости в виде мочи.
Тиазидные диуретики
Тиазиды являются наиболее часто назначаемыми диуретиками. Они чаще всего используются для лечения высокого кровяного давления. Эти препараты не только уменьшают количество жидкости, но и расслабляют кровеносные сосуды.
Тиазиды иногда принимают вместе с другими препаратами, используемыми для снижения артериального давления. Примеры тиазидов включают:
- хлорталидон
- гидрохлоротиазид (микрозид)
- метолазон
- индапамид
Петлевые диуретики
Петлевые диуретики часто используются для лечения сердечной недостаточности.
 Примеры этих препаратов включают:
Примеры этих препаратов включают:- торасемид (демадекс)
- фуросемид (лазикс)
- буметанид
калийсберегающие диуретики
Калийсберегающие диуретики снижают уровень жидкости в организме, не вызывая потери калия, важного питательного вещества.
Другие виды диуретиков вызывают потерю калия, что может привести к таким проблемам со здоровьем, как аритмия. Калийсберегающие диуретики могут быть назначены людям с риском низкого уровня калия, например тем, кто принимает другие лекарства, истощающие запасы калия.
Калийсберегающие диуретики не снижают артериальное давление так, как это делают другие виды диуретиков. Поэтому ваш врач может назначить калийсберегающий диуретик с другим лекарством, которое также снижает артериальное давление.
Примеры калийсберегающих диуретиков включают:
- амилорид
- триамтерен (Dyrenium)
- спиронолактон (Aldactone)
- эплеренон (Inspra)
- слишком мало калия в крови
- слишком много калия в крови (для калийсберегающих диуретиков)
- Низкие уровни натрия
- Головная боль
- Гловолюбие
- Thirst
- Увеличение сахара в крови
- мышечные судороги
- Увеличение холестерина
- Skin Drash
- Gout
- Diarhea
- Gout
- Diarhea
- 9
- Gout
- Diarhea
- 9
70007. Серьезные. может вызвать серьезные побочные эффекты. К ним относятся:
- аллергическая реакция
- почечная недостаточность
- нерегулярное сердцебиение
Что вы можете сделать
Если при приеме диуретиков вас беспокоят побочные эффекты, обратитесь к врачу. Они могут назначить другое лекарство или комбинацию лекарств, чтобы уменьшить побочные эффекты.

Независимо от того, есть ли у вас побочные эффекты, не прекращайте прием диуретиков, не посоветовавшись предварительно с врачом.
Диуретики, как правило, безопасны, но есть некоторые риски, если у вас есть другие заболевания или вы принимаете определенные лекарства.
Условия, вызывающие обеспокоенность
Прежде чем принимать прописанное мочегонное средство, обязательно сообщите своему врачу, если у вас есть какие-либо из следующих состояний или проблем:
- диабет
- панкреатит
- волчанка
- подагра
- менструальные проблемы
8 проблемы с почками
Взаимодействие с лекарствами
Когда вы начинаете принимать новое лекарство, обязательно сообщите своему врачу о любых других лекарствах, добавках или травах, которые вы принимаете. Некоторые лекарства, которые могут взаимодействовать с диуретиками, включают:
- циклоспорин (рестазис)
- антидепрессанты, такие как флуоксетин (прозак) и венлафаксин (эффексор XR)
- литий
- дигоксин (дигокс)
- другие растения считаются натуральными8 мочегонные средства», в том числе:
- боярышник
- зеленый и черный чай
- петрушка
Эти вещества не предназначены для замены рецептурных мочегонных средств.
 Если у вас есть вопросы о диуретиках и других вариантах лечения, поговорите со своим врачом.
Если у вас есть вопросы о диуретиках и других вариантах лечения, поговорите со своим врачом.Диуретики, отпускаемые по рецепту, могут быть полезны при лечении серьезных состояний, таких как сердечная недостаточность, или менее тяжелых состояний, таких как легкое высокое кровяное давление.
Если ваш врач прописал мочегонное средство, не стесняйтесь задавать ему любые вопросы, которые у вас могут возникнуть. Рассмотрите возможность обсуждения следующих вопросов:
- Как я узнаю, что мой диуретик работает так, как должен?
- Принимаю ли я какие-либо лекарства, которые могут взаимодействовать с диуретиками?
- Следует ли мне соблюдать диету с низким содержанием соли во время приема мочегонных средств?
- Должен ли я проверять кровяное давление и функцию почек во время приема этого препарата?
- Должен ли я принимать добавки калия или избегать продуктов, содержащих калий?
Q:
Помогают ли диуретики похудеть?
Анонимный пациент
A:
Сомнительные веб-сайты могут утверждать, что диуретики являются хорошим средством для похудения.

1 9 Тем не менее, они все еще могут вызывать некоторые побочные эффекты.

Более распространенные побочные эффекты
Наиболее распространенные побочные эффекты диуретиков включают:
 , позднее наблюдается синдром отмены, который характеризуется задержкой натрия после 12—24 ч.
, позднее наблюдается синдром отмены, который характеризуется задержкой натрия после 12—24 ч.
 1).
1).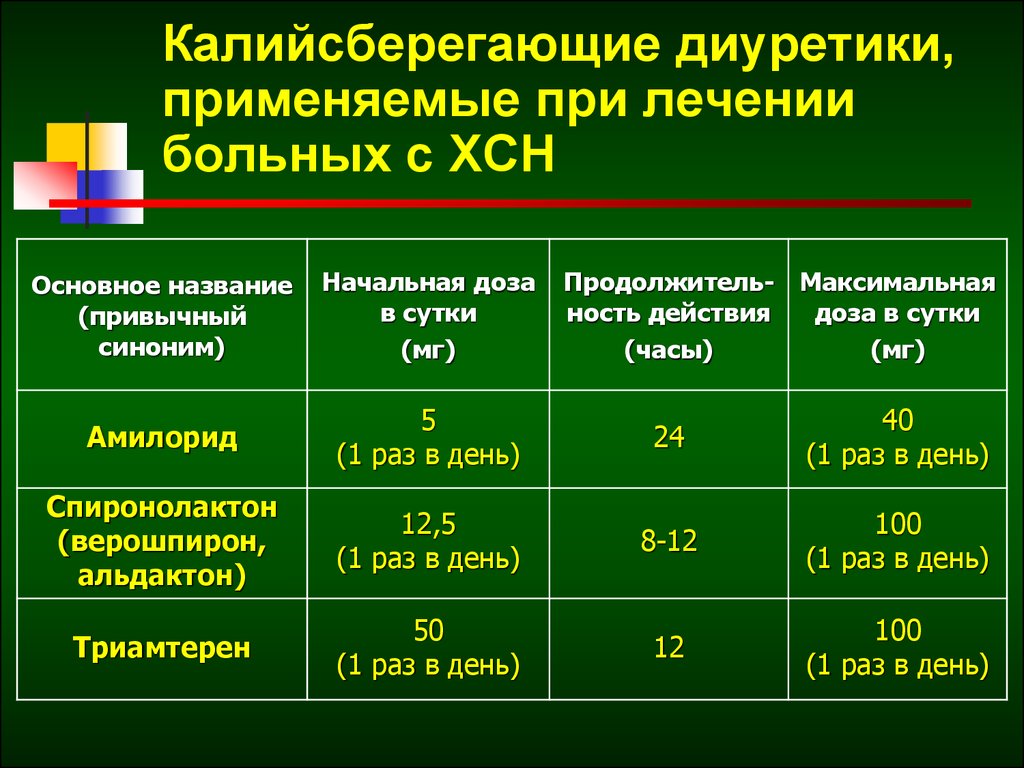 При появлении выпота в серозные полости, прежде всего асцита, необходимо стараться еще более существенно ограничить потребление соли до 1—1,5 г при минимальном или умеренном асците и до 0,51 г/сут — при напряженном. Особенно необходимо обращать внимание на продукты «быстрого питания», которые в избытке содержат поваренную соль с целью их более продолжительного хранения (табл. 2). В то же время необходимо адекватное восполнение затрат калия (табл. 3), которые в быстро прогрессирующем темпе возникают у больных, находящихся на диуретической терапии, и являются одной из причин формирования толерантности. У недекомпенсированных больных, которые требуют умеренного ограничения натрия, могут успешно применяться специальные солевые смеси с пониженным содержанием натрия, а для остальных — калийные солевые смеси.
При появлении выпота в серозные полости, прежде всего асцита, необходимо стараться еще более существенно ограничить потребление соли до 1—1,5 г при минимальном или умеренном асците и до 0,51 г/сут — при напряженном. Особенно необходимо обращать внимание на продукты «быстрого питания», которые в избытке содержат поваренную соль с целью их более продолжительного хранения (табл. 2). В то же время необходимо адекватное восполнение затрат калия (табл. 3), которые в быстро прогрессирующем темпе возникают у больных, находящихся на диуретической терапии, и являются одной из причин формирования толерантности. У недекомпенсированных больных, которые требуют умеренного ограничения натрия, могут успешно применяться специальные солевые смеси с пониженным содержанием натрия, а для остальных — калийные солевые смеси. В связи с этим в дни без приема диуретиков количество потребляемой жидкости должно быть равно количеству выделяемой мочи + примерно 400 мл, необходимых для потоотделения и дыхания. Потому расчет потребляемой жидкости должен вестись индивидуально, а в дни диуретической терапии — увеличиваться.
В связи с этим в дни без приема диуретиков количество потребляемой жидкости должно быть равно количеству выделяемой мочи + примерно 400 мл, необходимых для потоотделения и дыхания. Потому расчет потребляемой жидкости должен вестись индивидуально, а в дни диуретической терапии — увеличиваться. В исследовании E.R. Heerdink и соавт. (1998) с участием 10519 человек от 55 лет и старше было показано увеличение относительного риска госпитализаций у больных, получающих НПВП и диуретики, в 1,8 раза. Аналогичные данные по увеличению госпитализаций в 2,1 раза на фоне приема НПВП были получены в работе liage (2000), факторами риска этого являлся прием препаратов с длительным периодом полувыведения и их высокая доза. В этой же публикации продемонстрировано, что кардиологический анамнез увеличивает риск госпитализации в 10,5 раза. Таким образом, сам по себе напрашивается вывод о недопустимости применения НПВП даже на фоне диуретиков у больных с декомпенсацией ХСН. Для них необходимо искать альтернативные анальгетические препараты.
В исследовании E.R. Heerdink и соавт. (1998) с участием 10519 человек от 55 лет и старше было показано увеличение относительного риска госпитализаций у больных, получающих НПВП и диуретики, в 1,8 раза. Аналогичные данные по увеличению госпитализаций в 2,1 раза на фоне приема НПВП были получены в работе liage (2000), факторами риска этого являлся прием препаратов с длительным периодом полувыведения и их высокая доза. В этой же публикации продемонстрировано, что кардиологический анамнез увеличивает риск госпитализации в 10,5 раза. Таким образом, сам по себе напрашивается вывод о недопустимости применения НПВП даже на фоне диуретиков у больных с декомпенсацией ХСН. Для них необходимо искать альтернативные анальгетические препараты.
 Этот препарат подкисляет кровь, и в результате нарушения реабсорбции натрия в проксимальных отделах канальцев сохраняет высокую концентрацию этого иона в первичной моче, тем самым потенцируя эффекты тиазидных и петлевых диуретиков. Особенно показано применение этого препарата при ХСН в сочетании с легочной патологией.
Этот препарат подкисляет кровь, и в результате нарушения реабсорбции натрия в проксимальных отделах канальцев сохраняет высокую концентрацию этого иона в первичной моче, тем самым потенцируя эффекты тиазидных и петлевых диуретиков. Особенно показано применение этого препарата при ХСН в сочетании с легочной патологией. Стоит предпочитать при развитии рефрактерности более мощные диуретики.
Стоит предпочитать при развитии рефрактерности более мощные диуретики. Можно употреблять вареный рис без соли
Можно употреблять вареный рис без соли М.: Медиа медика, 2004. С. 102–108.
М.: Медиа медика, 2004. С. 102–108. 2004; 18: 1465–75.
2004; 18: 1465–75.
 Это помогает вашему телу избавиться от лишней воды, увеличивая количество мочи, которую вы производите. Избавление от лишней воды снижает нагрузку на сердце и кровеносные сосуды, тем самым снижая высокое кровяное давление и снижая риск инсультов, сердечных приступов и проблем с почками. Этот эффект также может улучшить такие симптомы, как затрудненное дыхание и отек (отек). Эта инъекционная форма фуросемида используется, когда препарат нельзя принимать внутрь, особенно у пациентов с тяжелыми заболеваниями.
Это помогает вашему телу избавиться от лишней воды, увеличивая количество мочи, которую вы производите. Избавление от лишней воды снижает нагрузку на сердце и кровеносные сосуды, тем самым снижая высокое кровяное давление и снижая риск инсультов, сердечных приступов и проблем с почками. Этот эффект также может улучшить такие симптомы, как затрудненное дыхание и отек (отек). Эта инъекционная форма фуросемида используется, когда препарат нельзя принимать внутрь, особенно у пациентов с тяжелыми заболеваниями. Если они присутствуют, не используйте жидкость. Узнайте, как безопасно хранить и утилизировать медицинские принадлежности.
Если они присутствуют, не используйте жидкость. Узнайте, как безопасно хранить и утилизировать медицинские принадлежности.
 Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345. Ограничьте время пребывания на солнце. Избегайте соляриев и солнечных ламп. Используйте солнцезащитный крем и носите защитную одежду, когда находитесь на улице. Немедленно сообщите своему врачу, если вы получили солнечный ожог или у вас появились волдыри/покраснение кожи.
Ограничьте время пребывания на солнце. Избегайте соляриев и солнечных ламп. Используйте солнцезащитный крем и носите защитную одежду, когда находитесь на улице. Немедленно сообщите своему врачу, если вы получили солнечный ожог или у вас появились волдыри/покраснение кожи.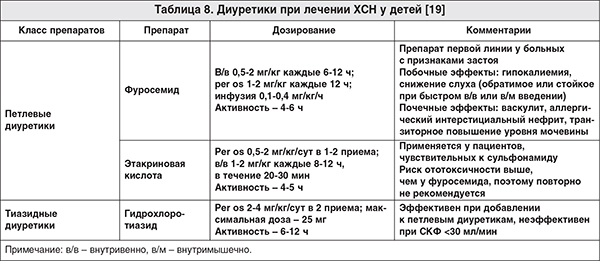

 Жители США могут позвонить в местный токсикологический центр по телефону 1-800-222-1222. Жители Канады могут позвонить в провинциальный токсикологический центр. Симптомы передозировки могут включать: резкое уменьшение количества мочи, слабость, учащенное/нерегулярное сердцебиение.
Жители США могут позвонить в местный токсикологический центр по телефону 1-800-222-1222. Жители Канады могут позвонить в провинциальный токсикологический центр. Симптомы передозировки могут включать: резкое уменьшение количества мочи, слабость, учащенное/нерегулярное сердцебиение.
 Информация не предназначена для охвата всех возможных применений, указаний, мер предосторожности, взаимодействий с лекарственными средствами или побочных эффектов, а также не должна толковаться как указание на то, что использование конкретного лекарственного средства является безопасным, подходящим или эффективным для вас или кого-либо еще. Перед приемом любого препарата, изменением диеты, началом или прекращением любого курса лечения следует проконсультироваться с врачом.
Информация не предназначена для охвата всех возможных применений, указаний, мер предосторожности, взаимодействий с лекарственными средствами или побочных эффектов, а также не должна толковаться как указание на то, что использование конкретного лекарственного средства является безопасным, подходящим или эффективным для вас или кого-либо еще. Перед приемом любого препарата, изменением диеты, началом или прекращением любого курса лечения следует проконсультироваться с врачом. Препараты уменьшают количество жидкости в кровеносных сосудах, что помогает снизить кровяное давление.
Препараты уменьшают количество жидкости в кровеносных сосудах, что помогает снизить кровяное давление. Примеры этих препаратов включают:
Примеры этих препаратов включают:

 Если у вас есть вопросы о диуретиках и других вариантах лечения, поговорите со своим врачом.
Если у вас есть вопросы о диуретиках и других вариантах лечения, поговорите со своим врачом.