Шейный остеохондроз – причины, признаки и лечение
Без своевременно начатого лечения остеохондроза шейного отдела возникают серьезные последствия, препятствующие нормальной жизни. Нужно знать, при каких симптомах начинать бить тревогу.
Остеохондроз шеи – классификация
Проблема болезни заключается несвоевременном выявлении. У пациента возникают классические неврологические проявления – головная боль, головокружение, мушки в глазах, одышка, боли в шее, грудной клетке. У больного могут неметь конечности, из-за чего он будет посещать кардиолога, невролога, терапевта или ортопеда, не догадываясь о реальных причинах недомогания.
Болезнь имеет физиологическую природу, так как человеческий позвоночник, находясь в вертикальном положении, вынужден выдерживать длительные статические нагрузки. С возрастом костная ткань ослабевает, что негативно сказывается на состоянии здоровья позвоночника. Развиваются деструктивно-дегенеративные процессы, что и приводит к появлению остеохондроза.
Заболевание является одним из самых распространенных среди болезней позвоночника. Также остеохондроз имеет тенденцию к снижению возраста. Если 20 лет назад с жалобами на боли в спине обращались лица в возрастном диапазоне от 40 до 60 лет, то сейчас чаще жалуются люди в возрасте от 30 до 40 лет. Такое неблагоприятное изменение связано с ухудшением показателей здоровья, что происходит из-за малоподвижного образа жизни, ожирения и сниженного качества питания.
Патология связана не только с физиологическими неблагоприятными изменениями, но и с патологическим состоянием организма. Физиологические процессы обусловлены возникновением деструктивных процессов на фоне старения организма и хрящевой ткани. Со временем появляются естественные неблагоприятные изменения, которые невозможно предотвратить – нарушаются обменные процессы, истощаются запасы кальция.
Также патологическое течение изнашивания межпозвонковых дисков и окостенения эластичного содержимого может осложняться затвердением связочного аппарата, патологическим изнашиванием позвонков (спондилез), вдавливанием (развитие по типу грыжи) и образованием отложений кальциевых солей.
Симптомы остеохондроза шейного отдела
На ранних этапах выявить четкие признаки заболевания сложно, так как симптомы имеют приступообразный характер, иногда проходя полностью. Диагностика чаще утруднена у тех пациентов, которые используют периодически обезболивающие средства. При снижении чувствительности к боли болезнь маскируется и ее диагностировать по внешним признакам становится сложнее. Обычно больной не считает, что у него есть проблемы, пока заболевание не достигнет терминальной стадии. Помимо боли в области шеи и головы возникают головокружения и скачки артериального давления.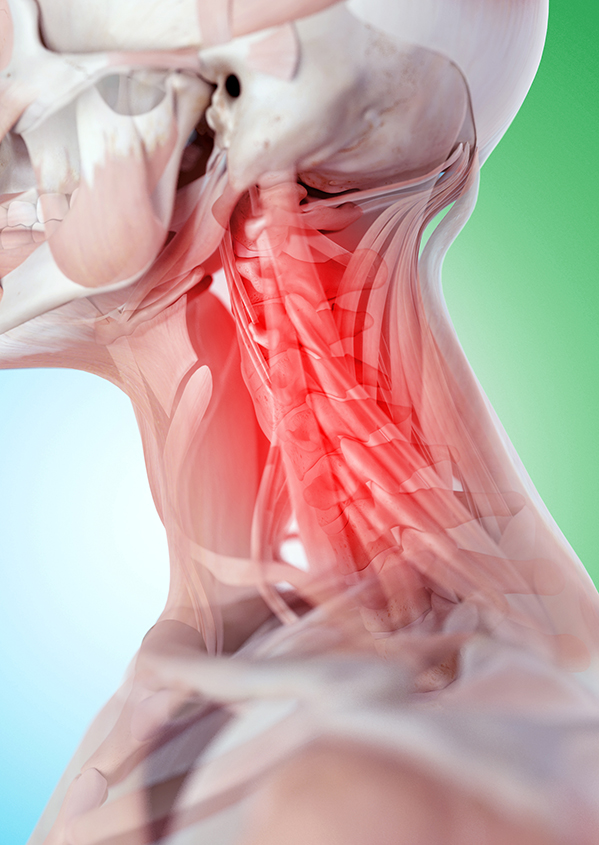
Головокружение при остеохондрозе возникает периодически, но не всегда указывает конкретно на этот недуг. Обычно такое состояние наблюдают при развитии воспалительных процессов в ушах, при спазмах сосудов головного мозга, а также на фоне нарушения иннервации. Иногда подобное состояние связано с болезнями сердечно-сосудистой системы, нарушением координацией движений или анемией. Если у пациента периодически возникают головокружения, сопровождаемые чувством дурноты, нехваткой воздуха и слабостью, необходимо скорее обратиться за врачебной помощью.
Какие признаки, возникающие на фоне головокружения, являются поводом к экстренной госпитализации пациента:
- Онемение верхнего плечевого пояса на одну сторону, сопровождаемое параллельным параличом мышц лица.
- Приступы мигрени, очень сильная головная боль на фоне общего недомогания.
- Проблемы с координаций движений.
- Нарушение сознания, его потеря.
Головная боль – один из самых распространенных и неспрецифических признаков, возникающих на фоне шейного остеохондроза. Чаще всего головная боль напряжения возникает у женщин. Такое состояние связано с особенностью гормонального фона (превышение эстрадиола в организме по сравнению с мужчинами) и сосудистой слабостью, что также связано с гормональным статусом (повышенный прогестерон расслабляет сосуды, делая их менее прочными).
Чаще всего головная боль напряжения возникает у женщин. Такое состояние связано с особенностью гормонального фона (превышение эстрадиола в организме по сравнению с мужчинами) и сосудистой слабостью, что также связано с гормональным статусом (повышенный прогестерон расслабляет сосуды, делая их менее прочными).
При остеохондрозе головная боль возникает по причине частых спазмов сосудов головного мозга, на фоне защемления нервных корешков и при повышении показателей внутричерепного давления. Приступы головной остеохондрозной боли часто напоминают гипертонию, приступ ИБС или инсульт (важно учитывать, что чем старше человек, тем выше риск появления данных патологий).
Если у пациента имеются другие болезни, связанные с нарушением работы сердечной мышцы, то при приступах остеохондроза также будут наблюдаться боли в сердце. Обычно у лиц с сердечно-сосудистыми заболеваниями возникает приступ стенокардии, повышается артериальное давление, начинаются экстрасистолии, аритмия и боли в области грудной клетки. Если при использовании медицинских препаратов первой помощи больному не становится лучше, а приступ длиться долго, необходимо срочно вызывать врача скорой помощи, чтобы пациента доставили в стационар к кардиологу.
Если при использовании медицинских препаратов первой помощи больному не становится лучше, а приступ длиться долго, необходимо срочно вызывать врача скорой помощи, чтобы пациента доставили в стационар к кардиологу.
Болевой синдром при остеохондрозе
Отдельно следует описать особенности болевого синдрома заболевании. Неприятные ощущения не всегда возникают в затылочной зоне или в голове. Бывают приступы, болевые ощущения при которых чаще локализуются в совершенно иных местах. Шейная боль часто иррадиирует в руки или плечи. Отличительные признаки неприятных ощущений – появление дискомфорта сразу после пробуждения или совершения резких движений. Пример – чихание или смех. Даже при таких легких физиологических реакциях может наступить приступ болевого синдрома.
Если патология не слишком запущена, неприятные ощущения скоро исчезают, а дискомфорт часто сопровождается усиленных хрустом в области шейных позвонков. Нередко болезнь возникает у лиц с шейным лордозом – патофизиологическим состоянием, связанным с повышенной гибкостью в шее. Если человек часто задирает голову назад, это состояние может возникнуть. Чем более запущенно патологическое состояние, тем хуже чувствует себя пациент, ведь боль со временем возвращается, усиливаясь, доставляя все более сильные мучения.
Если человек часто задирает голову назад, это состояние может возникнуть. Чем более запущенно патологическое состояние, тем хуже чувствует себя пациент, ведь боль со временем возвращается, усиливаясь, доставляя все более сильные мучения.
Какие ощущения и признаки при боли описывают пациенты наиболее часто:
- Болевые ощущения исходят из «глубины» шеи.
- При поворотах головы в сторону наблюдается хруст или сильное чувство потрескивания.
- Когда наблюдаются неприятные ощущения, у пациента возникает скованность в шейном отделе, сопровождаемая мышечной слабостью.
По статистике, болезнь наиболее часто поражает 6 и 7 шейные позвонки. Также болезнь возникает в любом из позвонковых отделов шейной локализации. Существуют специализированные тесты, позволяющие определить точное расположение очага заболевания.
Развитие артериальной гипертензии при шейном остеохондрозе
Между конкретным заболеванием и повышением давления имеется четкая связь. Шейные позвонки также пронизаны нервными окончаниями и сосудистым руслом. Если кальцинаты на поверхности позвонков нарастают, то происходит патологическое сдавливание нервных окончаний и сосудов. В результате происходит микроспазм и у пациента возникают характерные ухудшения в самочувствии.
Шейные позвонки также пронизаны нервными окончаниями и сосудистым руслом. Если кальцинаты на поверхности позвонков нарастают, то происходит патологическое сдавливание нервных окончаний и сосудов. В результате происходит микроспазм и у пациента возникают характерные ухудшения в самочувствии.
Гипертония, возникающая на фоне ШОХ, имеет специфические отличия:
- Стойкая, острая головная боль – самый характерный признак ШОХ.
- Боль в грудной клетке на вдохе, дискомфорт в конечностях.
- Снижение чувствительности в воротниковой зоне.
- Появление резких скачков давления после нервного напряжения, мышечного перенапряжения или после длительного нахождения в анталгической позе.
Если подобные приступы возникают часто, необходимо быстрее обратиться за помощью к специалисту. В особенности течение болезни отягощается существенным ухудшением самочувствия или резким скачком АД, до показаний гипертонического криза.
Причины возникновения остеохондроза шеи
По большей части эта болезнь связана с естественными процессами старения и возникновением патологий опорно-двигательного аппарата.
К провоцирующим факторам, вызывающим патологию, относят:
- Малоподвижный образ жизни, включая гиподинамию.
- Занятие неудобной позы, сопряженной с длительным, статическим напряжением. Пример – долгое сидение за рабочим столом, без поддержания правильной осанки.
- Ожирение или избыточная масса тела. Большой вес не всегда связан с жировыми отложениями. У культуристов или массивных спортсменов часто наблюдается повышенный индекс массы тела. Превышение рекомендуемого веса чревато не только преждевременным износом позвоночника, но и перегрузкой сердечно-сосудистой системы.
- Хронический стресс, связанный с нервным перенапряжением.
- Ранее перенесенные травмы затылка или вывих шеи.
- Местное переохлаждение – продувание шеи.
- Наличие патологического аутоиммунного процесса в организме, негативно влияющего на состояние хрящевой, костной ткани.
 Примеры – ревматоидный артрит, приводящий к развитию подобных заболеваний, таких как ШОХ.
Примеры – ревматоидный артрит, приводящий к развитию подобных заболеваний, таких как ШОХ. - Наличие врожденных аномалий в строении хрящей позвоночника.
Наличие дозированных физических нагрузок, правильное питание и отказ от вредных привычек – лучший способ минимизировать риски обострений, связанных с остеохондрозом.
Стадии развития болезни
Существует несколько этапов развития патологического состояния, связанных с силой проявления симптомов остеохондроза:
- Доклиническая стадия – первая. На начальных этапах заметить признаки болезни сложно, ведь нет еще никаких специфических симптомов. Единственное, что может заметить опытный специалист – сглаженность шейного лордоза. В результате такого незначительного изменения возможно появление минимального дискомфорта при резких поворотах шеи в сторону. Со временем может возникнуть напряжение, боль в области поясничного отдела и мышц спины, так как шейная зона часто тянет за собой поясничную. Если пациенту повезло и остеохондроз обнаружили на ранней стадии, то можно обойтись изменением рациона питания и коррекцией образа жизни, чтобы патология не продолжала прогрессировать.

- Вторая стадия возникает в том случае, если доклиническую степень успешно проигнорировали. Обычно на этом этапе возникают признаки нестабильности шейного отдела. На этом этапе больного уже беспокоит болевой синдром средней степени тяжести. Неприятные ощущения часто отдают в руки и верхний плечевой пояс. Боль при резких наклонах и поворотах головы ощущается уже сильнее. Так как уже происходит патологическое проседание расстояния между межпозвоночными дисками, происходит защемление нервных окончаний, что и приводит к развитию неврологического синдрома у пациента. В результате у больного появляются сопутствующие симптомы, включающие усиленную усталость, снижение работоспособности, рассеянность и головную боль.
- Третья степень. На этом этапе болевой синдром становится еще более выраженным, чем раньше. Игнорировать такую боль становится невозможно, поэтому даже самые стойкие больные уже вынуждены обратиться к врачу за постановкой соответствующего диагноза.
 Боль часто иррадиирует в конечности и плечи, а по утрам наблюдается слабость в мышцах рук. На этом этапе может возникнуть сопутствующее заболевание – грыжа межпозвоночного диска. По утрам пациент ощущает сильную скованность, что указывает также на ухудшение подвижности шейного отдела. У больных наблюдают головокружение и сильную слабость.
Боль часто иррадиирует в конечности и плечи, а по утрам наблюдается слабость в мышцах рук. На этом этапе может возникнуть сопутствующее заболевание – грыжа межпозвоночного диска. По утрам пациент ощущает сильную скованность, что указывает также на ухудшение подвижности шейного отдела. У больных наблюдают головокружение и сильную слабость. - Остеохондроз терминальной, четвертой стадии. На этом этапе наблюдают разрушение межпозвоночных дисков. Сами диски замещаются со временем соединительной тканью. Усиленный патологический процесс может уже затрагивать другие сегменты позвоночника, включая грудной и поясничный отдел. У таких пациентов сильно страдает качество жизни – ухудшается координация движений, головная боль и головокружение становятся невыносимыми, также появляется шум в ушах, другие серьезные нарушения – сосудистые расстройства, проблемы с дыхательной системой.
Чем раньше пациент обратиться к врачу с беспокоящими симптомами, тем быстрее и легче он избавиться от возникшего патологического состояния.
Синдромы, возникающие при шейном остеохондрозе
Опасность нелеченных симптомов заключается в дальнейшем прогрессировании. Если пациент продолжает игнорировать патологию, возникают различные виды синдромов – симптомокомплексы. Различают такие виды:
- Позвонковый или вертебральный.
- Позвоночной артерии.
- Кардиальный или сердечный.
- Корешковый синдром.
Сочетание этих признаков часто складывается в общую картину проявления остеохондроза.
Вертебральный синдром развивается часто. У пациента нарушается со временем подвижность шейного отдела. Сначала возникает скованность после пробуждения. В дальнейшем патология будет присутствовать постоянно. Также при попытке повернуть шею в сторону появляется боль. На рентгеновском снимке также фиксируют некоторые ухудшения. Характерный признак вертебрального синдрома – наличие всех вышеуказанных признаков. Если какой-то признак отсутствует, значит, это исключение или аксиома. Сложность диагностики заключается в том, что вертебральный синдром часто путают с другими воспалительными заболеваниями шейного отдела – миозитом, травмой, растяжением.
Синдром позвоночной артерии связан с патологическим артериальным процессом, который возникает при сдавливании. Если возникает недостаточность кровотока из-за частичного перекрытия позвоночных артерий в шейном отделе, возникают следующие осложнения-признаки:
- Недостаточность венозного кровотока проявляется такими признаками – появлением шума в ушах, головокружением, скачками давления, рвотой или тошнотой.
- Возникновение раздражения нервных окончаний, которое проявляется мигренью или сильной головной болью. Нередко у пациента могут регистрировать ощущение онемения или временного ухудшения зрения на один глаз.
- Кислородное голодание из-за сдавленных артерий. У пациента возникают признаки гипоксии – одышка, боль в сердце, обморочное состояние, головокружение и слабость при малейшем физическом напряжении.
Подобное состояние также характерно для атеросклероза и онкологии.
Также для симптомов остеохондроза шейного отдела характерно развитие синдрома по кардиальному типу. У пациента появляются признаки, напоминающие расстройство деятельности сердечной мышцы. Многие признаки могут напоминать инфаркт или ишемическую болезнь сердца. В период обострения пациент чувствует жжение и сдавливание в области сердечной мышцы, слабость, одышку, а также нарастание приступа тахикардии. Чтобы исключить кардиальный синдром на фоне остеохондроза, нужно проводить ЭХО сердца, ЭКГ. Если нет признаков нарушений со стороны сердца, то это кардиальный синдром, возникший из-за того, что остеохондроз шейного отдела позвоночника продолжает прогрессировать.
У пациента появляются признаки, напоминающие расстройство деятельности сердечной мышцы. Многие признаки могут напоминать инфаркт или ишемическую болезнь сердца. В период обострения пациент чувствует жжение и сдавливание в области сердечной мышцы, слабость, одышку, а также нарастание приступа тахикардии. Чтобы исключить кардиальный синдром на фоне остеохондроза, нужно проводить ЭХО сердца, ЭКГ. Если нет признаков нарушений со стороны сердца, то это кардиальный синдром, возникший из-за того, что остеохондроз шейного отдела позвоночника продолжает прогрессировать.
Корешковый синдром связан с основными недомоганиями – прострелами в области позвоночного столба и конечностей. Причина заключается в передавливании нервных окончаний. В период обострения больной должен соблюдать постельный режим и использовать обезболивающие средства. Лечится патология с помощью приема нейротропных лекарственных препаратов. Профилактика приступов направлена на улучшение кровообращения, проведение лечебной физкультуры и физиотерапии.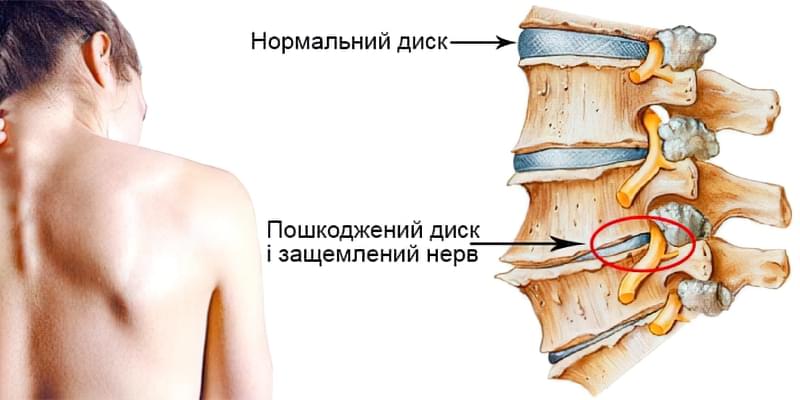 Корешковый синдром опасен осложнениями. Если полностью зажат даже мелкий нерв, это чревато обездвиживанием конечностей и нарушением иннервации в пальцах, руках.
Корешковый синдром опасен осложнениями. Если полностью зажат даже мелкий нерв, это чревато обездвиживанием конечностей и нарушением иннервации в пальцах, руках.
Диагностика остеохондроза шеи
Чтобы определить патологию, нужно обратиться к терапевту. Врач проводит первичный осмотр, заполняет больничную карту пациента и направляет больного к узкому специалисту – травматологу или неврологу. Затем доктор осматривает пациента, ставит при осмотре первичный диагноз, который необходимо подтвердить с помощью лабораторных исследований.
Какие способы диагностики рекомендуют проводить при подозрении на шейный остеохондроз:
- Рентгенографию. Это быстрый и общий вариант первичного обследования, необходимый для оценки состояния костной системы пациента в беспокоящем отделе позвоночника. Если у больного остеохондроз, то расстояние в беспокоящей зоне позвоночника будет уменьшено.
- Чтобы узнать доподлинно диагноз, можно провести магнитно-резонансную томографию. МРТ – наиболее точный диагностический метод.
 Аппарат позволит рассмотреть как костные структуры, так и хрящи, мягкие ткани. Можно заметить любые нарушения – защемление нервов, стадию межпозвоночной грыжи и степень развития остеохондроза.
Аппарат позволит рассмотреть как костные структуры, так и хрящи, мягкие ткани. Можно заметить любые нарушения – защемление нервов, стадию межпозвоночной грыжи и степень развития остеохондроза. - Компьютерная томография. Метод исследования подходит в том случае, если нет подозрений на наличие межпозвоночной грыжи.
- Ультразвуковое дуплексное сканирование. Если у пациента подозревается нарушение венозного тока крови, то проводят этот тип исследования. Если имеются физические препятствия, такой вид диагностики поможет их выявить.
Лечение шейного остеохондроза
Лечение шейного остеохондроза позвоночника направлено на устранение симптомов. Не существует кардинального способа, который повернет развитие патологии вспять. Нужно понимать, что природа заболевания кроется не только в патологическом развитии, но и в естественном физиологическом дегенеративном разрушении.
Процессы старения остановить невозможно, поэтому остеохондроз необратим. Чем раньше выявят патофизиологические нарушения, тем проще будет бороться с приступами с помощью медикаментов и других консервативных методов лечения./Depositphotos_42558553_original-568860f95f9b586a9e5659d0.jpg)
Лечение шейного остеохондроза в домашних условиях без разрешения специалиста недопустимо. Патология имеет дегенеративную природу и чтобы устранить дискомфорт, необходимый комплексный подход. В лучшем случае, в домашних условиях лечение шейного остеохондроза включает тренировочные комплексы, необходимые для поддержания оптимального мышечного тонуса. Прежде, чем их начать выполнять дома, указания по технике дает специалист ЛФК.
Лечение остеохондроза шейного отдела позвоночника медикаментами
Медикаментозная терапия – лучший способ снизить болевые ощущения во время приступа боли. Обычно медикаменты назначают чтобы лечить остеохондроз, исходя из симптоматики:
- НПВС или анальгетики. Нестероидные противовоспалительные средства подходят для купирования приступа головной боли напряжения, которая чаще наблюдается у женщин. Назначение конкретного препарата зависит от причин болевого синдрома. Пример – если у женщины болит голова из-за спазма сосудов, то выписывают анальгетики или спазмолитики.
 К таким препаратам относится Анальгин, Пенталгин, Спазмалгон. При головной боли напряжения подходят препараты на основе комбинации ацетилсалициловой кислоты, парацетамола и кофеина (Цитрамон, Фармадол). Если же боль возникла в шее, и сопровождается воспалением, нужны НПВС с выраженным противовоспалительным действием – Нимесулид, Мелоксикам, Индометацин или Диклофенак. Уточнить конкретное торговое название лучше у лечащего врача.
К таким препаратам относится Анальгин, Пенталгин, Спазмалгон. При головной боли напряжения подходят препараты на основе комбинации ацетилсалициловой кислоты, парацетамола и кофеина (Цитрамон, Фармадол). Если же боль возникла в шее, и сопровождается воспалением, нужны НПВС с выраженным противовоспалительным действием – Нимесулид, Мелоксикам, Индометацин или Диклофенак. Уточнить конкретное торговое название лучше у лечащего врача. - Миорелаксанты. Эти медикаменты эффективны в лечении похожих болезней, связанных с разрушением или повреждением костно-хрящевой ткани. К таким заболеваниям относят грыжи, протрузии и ревматоидные патологии. Последние исследования указывают, что миорелаксанты проявляют не только расслабляющее действие, но и эффективно обезболивают. Группу препаратов назначают при избыточной спастичности мышц, связанной с их перегрузкой, возникшей на фоне остеохондроза. Примеры медикаментов для использования – Мидокалм и Сирдалуд. Эти препараты практически не влияют на активность ЦНС, поэтому их можно принимать в дневное время.
 Курс терапии длится около 4-х недель.
Курс терапии длится около 4-х недель. - Витамины группы В. Комбинированные инъекционные средства витаминов В1, В6 и В12 в больших дозировках проявляют обезболивающее действие, если болевой синдром вызван защемлением нервных корешков. Требуется длительный курс в сочетании с анальгетиками. При приступах обострения желательно соблюдать постельный режим, чтобы максимально разгрузить болевую зону. В течение 2-3 недель по инструкции используют инъекционные медикаменты, а затем в течение 1-2 месяцев пьют таблетки. Примеры торговых названий – Мильгамма, Нейромакс, Нейрорубин.
- Хондропротекторы. Такие препараты необходимы при наличии дегенеративных процессов в хрящевой ткани. Если усиленные деструктивные эффекты уже начались, хондропротекторы их не устранят. Длительное использование инъекционных форм медикаментов способно замедлить регресс хрящевого разрушения, не более. Примеры торговых названий – Дона, Хондрогард, Мукосат. Минимальные сроки использования – 3-4 месяца.
- Гипотензивные средства.
 Если у пациента возникают периодически скачки давления в сторону повышения, используют медикаменты, снижающие систолическое и диастолическое давление. Медикаменты используют осторожно и только по назначению врача. Обычно назначают бета-блокаторы или блокаторы кальциевых каналов. Примеры средств – Пропранолол, Атенолол, Дилтиазем или Бисопролол.
Если у пациента возникают периодически скачки давления в сторону повышения, используют медикаменты, снижающие систолическое и диастолическое давление. Медикаменты используют осторожно и только по назначению врача. Обычно назначают бета-блокаторы или блокаторы кальциевых каналов. Примеры средств – Пропранолол, Атенолол, Дилтиазем или Бисопролол. - Седативные препараты. Успокоительные средства нужны в том случае, если на фоне вегетативных расстройств у пациента возникают неврологические нарушения. Примеры – приступы тревожности, бессонница или нарушение сна. На начальных этапах подойдут растительные седативные препараты, Корвалол. При более серьезных расстройствах выписывают рецептурные лекарства.
- Антигипоксанты. Нужны в том случае, если пациент страдает от легкого кардиального расстройства, связанного с нехваткой воздуха. Могут назначить Мексидол, Милдронат или Триметазидин. Конкретное название лучше уточнить у лечащего врача.
- Препараты кальция и витамина Д3. Чтобы поддерживать крепость костей при наличии активных дегенеративных процессов, необходимо принимать минеральные комплексы.
 Кальций – это необходимый строительный материал, без него кости становятся пористыми и ломаются. Д3 – витамин, без которого нормальное усвоение кальция невозможно. В комбинации эти вещества укрепляют костную ткань хорошо. Также полезно периодически пить другие минералы для поддержки здоровья опорно-двигательного аппарата – кремний, серу, цинк, магний и бор. Примеры препаратов – Кальцемин, Кальций Д3 Никомед.
Кальций – это необходимый строительный материал, без него кости становятся пористыми и ломаются. Д3 – витамин, без которого нормальное усвоение кальция невозможно. В комбинации эти вещества укрепляют костную ткань хорошо. Также полезно периодически пить другие минералы для поддержки здоровья опорно-двигательного аппарата – кремний, серу, цинк, магний и бор. Примеры препаратов – Кальцемин, Кальций Д3 Никомед. - Витаминно-минеральные комплексы. Помимо специализированных добавок, нужно сезонно принимать поливитамины, чтобы поддерживать общее состояние здоровья пациента. Принимают комплексы 2-3 раза в год по 1-2 месяца с перерывами.
- Наружные средства. Чтобы привести состояние шеи в порядок при ощущении скованности, можно использовать разогревающие или лечебные мази, гели, способствующие улучшению кровоснабжения. Именно одними мазями вылечить чувство постоянной скованности невозможно, но нанесение небольшого количества наружного средства перед сном ночью позволит облегчить состояние сутра.
 Примеры средств – Найз гель, Капсикам, Финалгон или Дип Хит.
Примеры средств – Найз гель, Капсикам, Финалгон или Дип Хит.
Консервативные методы терапии
В восстановительный период, когда острая боль утихла, человек с остеохондрозом должен поддерживать организм с помощью консервативных методов лечения:
- Лечебная гимнастика. Специальные упражнения при регулярном выполнении улучшают подвижность суставов, временно ускоряют кровообращение. Пациент со временем чувствует улучшения. Главное правило ЛФК – регулярность и последовательность действий. Если проводить физкультуру каждый день, мышцы шеи приходят в тонус, что снимает существенно нагрузку с позвоночника.
- Массаж. Проводится процедура после перенесенного острого периода с целью улучшения кровотока и расслабления мышц. Контактное воздействие хорошо сочетается с курсом миорелаксантов, потенцируя эффект лекарств. При физическом воздействии пальцев местная температура в разогретых мышцах повышается, что улучшает кровоток. Массаж приводит к расслаблению зажатых участков спины.

- Методики физиотерапии. Аппаратное лечение направлено на улучшение кровотока в поврежденной зоне. С помощью приборов и воздействия тока или магнитного поля низкой частоты, через кожу вводят медикаменты. Эти средства хорошо усваиваются, не создавая системное действие. Примеры процедур – магнитотерапия, электрофорез, лазерное действие, ударно-волновая терапия.
В запущенном случае, когда консервативная терапия малоэффективна, пациенту предлагают провести оперативное вмешательство. В особенности радикальный метод терапии эффективен при наличии грыж или протрузий, когда имеются сопутствующие заболевания позвоночника, усугубляющие ситуацию. Показания к проведению операции – потеря чувствительности конечностей, нестерпимые боли.
Мнение редакции
Остеохондроз шейного отдела позвоночника – длительно прогрессирующее заболевание с тяжелыми симптомами. При первых признаках болезни нужно обращаться к невропатологу или травматологу. Рекомендуем посмотреть научные видео о шейном остеохондрозе. При желании можно отставлять комментарии в конце статьи.
При желании можно отставлять комментарии в конце статьи.
Остеохондроз шейного отдела
Остеохондрозом шейного отдела называется дегенеративно-дистрофическое заболевание межпозвоночных дисков, первые признаки которого проявляются после тридцати лет. При отсутствии лечения развиваются более тяжелые формы – протрузия и грыжа позвоночника. Если запустить остеохондроз, то это может стать причиной инвалидности.
Причины шейного остеохондроза
К этому заболеванию приводит ряд факторов:
- генетическая предрасположенность;
- ревматизм суставов;
- травма;
- переохлаждение шеи;
- малоподвижный образ жизни;
- недостаток микроэлементов при неправильном питании;
- неудобная ортопедическая поза (когда человек постоянно держит голову всегда под наклоном).
Шейный остеохондроз – симптомы
Основным следствием остеохондроза шеи считается боль с различной локализацией. Головная боль начинается в затылке и распространяется к вискам. Шея болит и хрустит при повороте, боль иррадиирует в плечо и руку. Резкая боль может возникнуть даже при легком кашле или при незначительной нагрузке на руку. Пальцы на руках немеют, человек ощущает сильную слабость и усталость. На последних стадиях возможно головокружение и обмороки при резком наклоне шеи или повороте головы.
Головная боль начинается в затылке и распространяется к вискам. Шея болит и хрустит при повороте, боль иррадиирует в плечо и руку. Резкая боль может возникнуть даже при легком кашле или при незначительной нагрузке на руку. Пальцы на руках немеют, человек ощущает сильную слабость и усталость. На последних стадиях возможно головокружение и обмороки при резком наклоне шеи или повороте головы.
Диагностика шейного остеохондроза
Предварительный диагноз врач ставит на основании первичного осмотра. Для подтверждения он направляет пациента на рентгенографию. Для большей точности может понадобиться МРТ, которая позволяет выявить протрузию или грыжу диска. На основании сделанных снимков врач назначит курс лечения, который оптимально подходит для пациента.
Лечение шейного остеохондроза
Методы терапии, которые выбирает врач, зависят от состояния пациента. На ранних стадиях (при отсутстсвии воспаления и выраженной боли) есть возможность обойтись без медикаментозного лечения: назначается лечебная физкультура, массаж шеи, курс физиотерапии, теплолечение, озокеритпарафиновые аппликации и тейпирование.
Основные методы аппаратной физиотерапии, применяемые при остеохондрозе шейного отдела:
- электротерапия;
- лазеротерапия;
- ультразвуковая терапия.
Медикаментозное лечение заключается в снятии воспаления и боли. Для этого используются нестероидные анальгетики, стероидные противовоспалительные препараты. Кроме того, применяются миорелаксанты для расслабления мышц.
Консервативное лечение на первых стадиях остеохондроза шейного отдела помогает расслабить мышцы и вернуть поврежденные межпозвонковые диски в обычное состояние.
Если болезнь не поддается лечению, то приходится прибегать к хирургии. Чтобы избежать длительного лечения, нужно соблюдать профилактические меры для предупреждения остеохондроза шеи. Для этого достаточно заниматься плаванием, время от времени делать разминку для шеи, не перенапрягать позвоночник, правильно питаться и использовать ортопедические подушки для сна.
Если у вас есть подозрение на шейный остеохондроз, запишитесь на консультацию к неврологу. В сети клиник «Медицентр» прием ведут врачи с большим опытом, под их контролем вы можете пройти курс терапии с последующей реабилитацией.
В сети клиник «Медицентр» прием ведут врачи с большим опытом, под их контролем вы можете пройти курс терапии с последующей реабилитацией.
Наши клиники в Санкт-Петербурге
Медицентр Юго-ЗападПр.Маршала Жукова 28к2
Кировский район
- Автово
- Проспект Ветеранов
- Ленинский проспект
Получить подробную информацию и записаться на прием Вы можете по телефону +7 (812) 640-55-25
Остеохондроз шейного отдела позвоночника: симптомы и лечение, причины
Причины заболевания
Остеохондроз возникает в результате неравномерной нагрузки на позвоночник.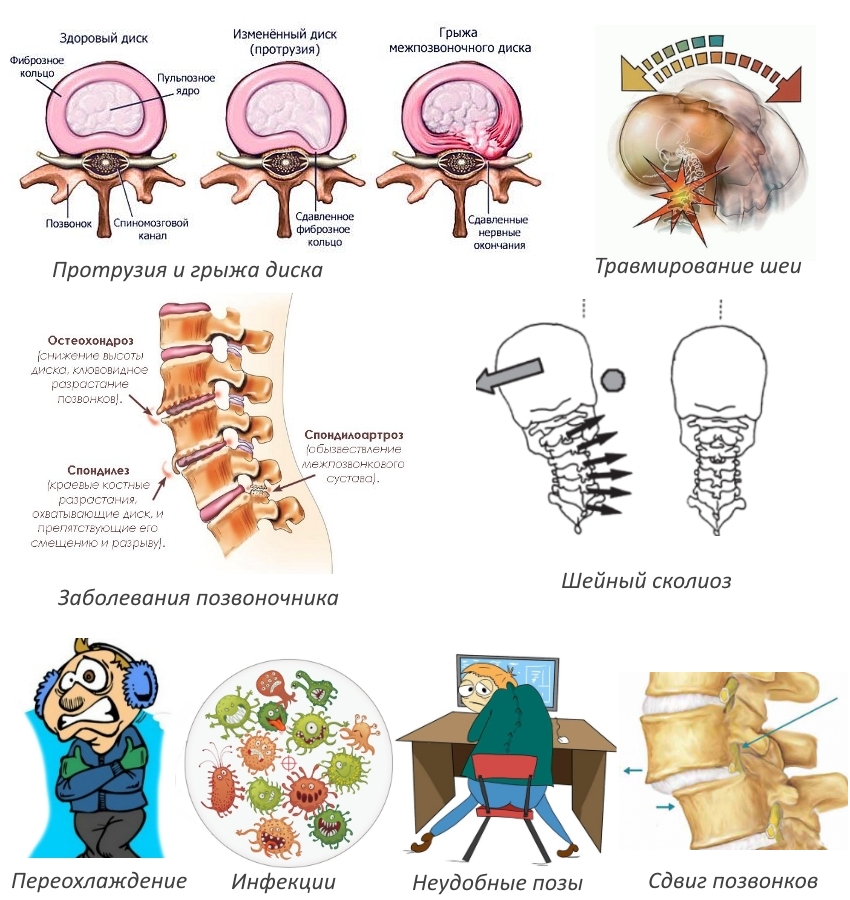 Провоцирующие факторы:
Провоцирующие факторы:
- тяжелые физические нагрузки;
- ношение неправильной обуви;
- неполноценное питание;
- проблемы с обменными процессами;
- нервное и эмоциональное истощение.
Заболевание может возникнуть во время вынашивания ребенка. Большой риск при многоплодной беременности. Патологический процесс может быть генетически обусловленным.
Стадии развития и фото
Развитие остеохондроза происходит медленно. Существует 4 основных его стадии болезни:
- Первая стадия. Пациент чувствует дискомфорт при длительном хождении и пребывании в одной позе. Начинают формироваться уплотнения в позвоночных дисках.
- Вторая стадия. Возникают болевые ощущения. Врач назначает мануальную терапию и болеутоляющие средства.
- Третья стадия. Наблюдаются выраженные дегенеративные изменения в межпозвоночных дисках.
- Четвертая стадия.
 Завершающий этап развития заболевания, при котором поражены практически все отделы позвоночника.
Завершающий этап развития заболевания, при котором поражены практически все отделы позвоночника.
На последней стадии консервативная терапия будет неэффективной. Врач назначает проведение оперативного вмешательства, которое потребует длительного восстановления.
На фото можно увидеть, как проявляется болезнь на разной стадии заболевания.
Предлагаем посмотреть видео о стадиях развития остеохондроза:
Общая симптоматика
Остеохондроз может охватывать один или несколько отделов позвоночника. Чаще всего поражаются позвонки шейного отдела. Клинические симптомы такого отклонения напрямую связаны с работой головного мозга. Рассмотрим все основные симптомы этого заболевания.
Предлагаем посмотреть видео о симптомах остеохондроза:
Боли в затылке, шее и воротниковой зоне
У пациентов часто возникают боли в шее, затылочной и воротниковой зоне. Это возникает в результате недостаточного кровоснабжения в отделах головного мозга. Деформирование позвонков приводит к пережиманию позвоночной артерии. На фоне таких дегенеративных процессов может возникать грыжа.
Деформирование позвонков приводит к пережиманию позвоночной артерии. На фоне таких дегенеративных процессов может возникать грыжа.
Вместе с болевыми ощущениями возникает опасность серьезных осложнений. Например, сбои артериального давления или стойкие нарушения слуха и зрения. Иногда у пациентов возникают приступы паники и тревожности. Они могут длиться в течение 30 минут. Такое состояние называется диэнцефальным синдромом.
Еще одна причина болевых ощущений – спазм мышц, который приводит к снижению кровотока. Пациент может временно потерять возможность шевелить шеей. Сильное перенапряжение приводит к тому, что болевые ощущения с шеи начинают перетекать в затылок и могут дальше распространиться по голове. В результате таких процессов пациент мучается от сильных мигреней.
Шум, звон, ощущение заложенности в ушах
Понижение слуха, шум, звон и ощущение заложенности в ушах возникает на фоне снижение интенсивности притока крови из позвоночных артерий к вестибулярному аппарату.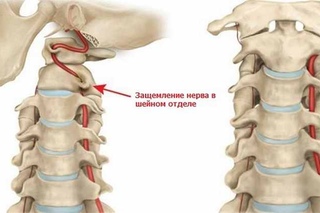
Такой комплекс симптомов называется улитковым или кохлеарным. Врачи не всегда могут связать такие отклонения с развитием шейного остеохондроза.
Шум и звон в ушах возникает при смене положения или длительном нахождении в одной позе.
Головокружения
Позвонки шейного отдела довольно тонкие, поэтому при удерживании головы они подвергаются сильной нагрузке. Они больше подвержены деформации, чем позвонки грудного отдела. В результате отклонения возникают головокружения, которые могут быть:
- Системными. Присутствует ощущение кругового движения тела и окружающих предметов. Оно возникает из-за сбоя в работе вестибулярного аппарата, мышц и рецепторов в суставах.
- Не системными. У пациента присутствует ощущение дурноты, оглушения и неуверенного состояния в вертикальном положении. Ощущение кругового вращения отсутствует.
При возникновении такого симптома необходимо сразу же обратиться к врачу. Поводы для экстренной госпитализации пациента:
Поводы для экстренной госпитализации пациента:
- онемение части плеча;
- паралич лицевых мышц;
- потеря сознания;
- сильная головная боль.
Смещенные позвонки и мышечный спазм приводит к защемлению нервов, которые питают головной мозг. Из-за нехватки кислорода возникают головокружения. Изначально дефицит кислорода возникает в затылочной части головы, так как это центр вестибулярного аппарата.
Недостаток воздуха
Нехватка воздуха при остеохондрозе может быть нескольких типов: проблемы с дыханием и недостаток кислорода. Дыхание затрудняется на фоне защемления нервов, которые передают сигналы от глотки к пищеводу.
При смещении позвонков у пациентов наблюдается одышка. Такое состояние часто возникает при стрессовых ситуациях. После их окончания нормальные дыхание восстанавливается. Иногда возникает комок в горле, который невозможно запить или проглотить.
Недостаток воздуха возникает из-за защемления нерва. В результате возникает спазм диафрагмы, который чреват изменением глубины и ритма дыхания. Пациенту становится душно и трудно дышать. Это серьезный симптом, так как одышка при остеохондрозе опасна развитием ряда других осложнений. В этом случае врач назначает медикаментозное лечение.
В результате возникает спазм диафрагмы, который чреват изменением глубины и ритма дыхания. Пациенту становится душно и трудно дышать. Это серьезный симптом, так как одышка при остеохондрозе опасна развитием ряда других осложнений. В этом случае врач назначает медикаментозное лечение.
Тошнота
К задним структурам головного мозга поступает недостаточное количество артериальной крови. Это запускает механизм компенсаторной реакции. Сужение артерий приводит к повышению артериального давления. У пациента возникает чувство тошноты.
Если не восстановить кровоток к задним структурам головного мозга, то у пациента возникает рвота и потеря сознания. Длительное нарушение мозгового кровообращения чревато развитием инсульта и дальнейшей инвалидностью.
Проблемы со зрением
При остеохондрозе шеи у пациента может возникать двоение в глазах, мушки и мерцания. Они свидетельствуют о начале серьезных заболеваний, которые появляются на фоне остеохондроза. К их числу относятся следующие болезни:
К их числу относятся следующие болезни:
- глаукома;
- катаракта;
- болезнь Клода Бернара-Горнера.
- Глаукома сопровождается повышением внутриглазного давления и поражением зрительного нерва. Лечение поможет добиться только ремиссии, но не устранить патологию полностью.
- Катаракта предполагает разрушение хрусталика. Это происходит по причине сбоя в обменных процессах мозга. Первым симптом такой болезни – мушки перед глазами. Если своевременно не начать лечение, то пациент может полностью потерять зрение.
- Болезнь Клода Бернара-Горнера. Причина развития болезни – гипоксия затылочного отдела и поражение зрительного нерва. Симптомы заболевания – ухудшение реакции зрачка и разница в их размере. Иногда пациент не может сомкнуть веки полностью. Наблюдаются серьезные проблемы с сумеречным зрением.
Скачки артериального давления
Скачки наблюдаются в течение суток. Для такой болезни не характерна длительная гипертензия. Скачкообразная суточная динамика аретриальной гипертензии возникает при рефлекторных раздражениях нервных окончаний и кратковременных спазмов кровеностных сосудов.
Для такой болезни не характерна длительная гипертензия. Скачкообразная суточная динамика аретриальной гипертензии возникает при рефлекторных раздражениях нервных окончаний и кратковременных спазмов кровеностных сосудов.
Симптомы повышения артериального давления при шейном остеохондрозе:
- головная боль;
- скачки давления после стрессы или мышечного перенапряжения;
- болевые ощущения в конечностях;
- низкая чувствительность в воротниковой зоне.
При резких скачках артериального давления и сильном ухудшении общего состояния, следует обратиться за неотложной помощью.
Внезапный обморок, или синкопальные состояния
Внезапный обморок может возникнуть в результате кратковременного прекращения тока крови по позвоночным артериям. Если пациент потерял сознание, то его необходимо уложить так, чтобы ноги были выше головы. Это активизирует приток крови к мозгу. После обморока могут возникать проблемы с речью и движениями.
Глоточные проблемы
Иногда о возникновении дегенеративных процессов в шейных позвонках, могут свидетельствовать только глоточные симптомы. Они проявляются посредством:
Такие признаки связаны с травмированием нервно-сосудистых стволов, которые идут со спинного мозга. Однако, эти симптомы наблюдаются не только при остеохондрозе, но и при воспалении и опухоли.
Подъем температуры тела
При шейном остеохондрозе повышается температура тела. Такой симптом возникает при следующих поражениях:
- синдром позвоночной артерии;
- протрузии диска;
- стеноз спинномозгового канала.
Повышенная температура тела может быть спровоцирована неврозом, неврологическим заблеванием и фибромиалгическим синдромом. Иногда наблюдается сразу несколько патологических состояний, которые утяжеляют симптоматику остеохондроза.
Проявления, зависящие от стадии недуга
- На первой стадии развития заболевания симптомы могут не наблюдаться.
 Первые признаки начала дегенеративных процессов:
Первые признаки начала дегенеративных процессов:- головная боль;
- легкое ограничение двигательной активности шеи;
- дискомфорт в шее и руках.
Эти признаки становятся выраженными при поворотах или наклонах головы.
- Во второй стадии развития начинается протрузия позвоночных дисков, мозговые щели начинают сужаться. Боль становится более выраженной, появляется звон в ушах и нарушение сна.
- Третья стадия отличается разрушением фиброзного кольца в диске. Возникают вывихи и смещения позвонков, грыжи в шейном отделе.
- На четвертом этапе большинство дегенеративных изменений необратимы.
Какие возникают в головном мозге?
Симптомы в головном мозге могут быть ярко выраженными или минимальными. Церебральные отклонения возникают только при сильном пережатии позвоночной артерии костными выростами. В результате этого возникают проблемы с доступом крови в головной мозге, а это провоцирует спазмы мелких сосудов и нарушение работы гипоталамуса.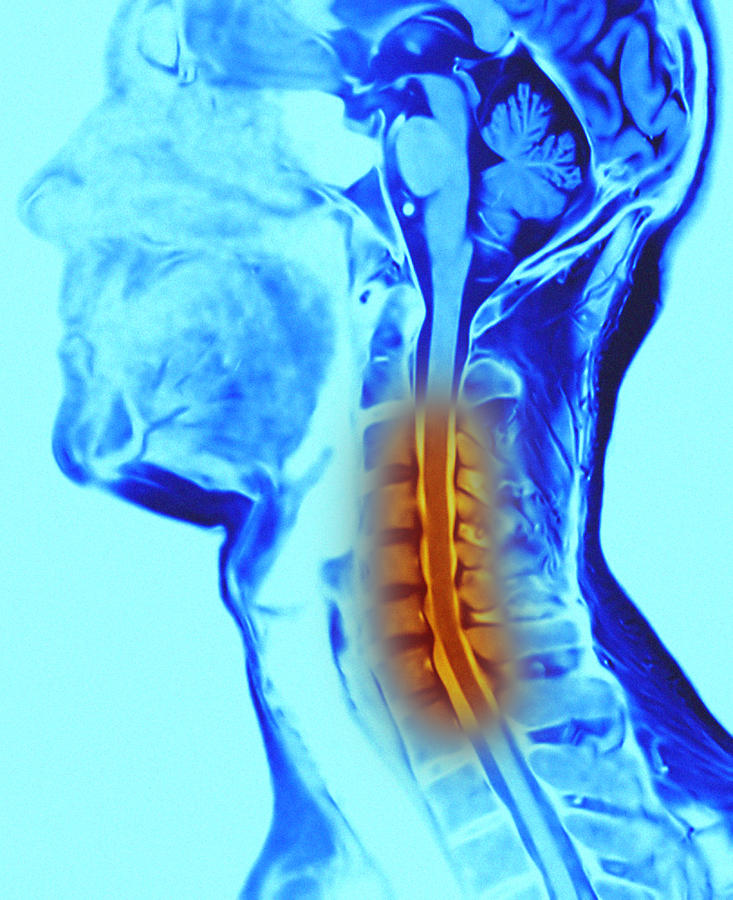
При шейном остеохондрозе могут возникать следующие синдромы:
- Гипоталамический. Он может быть неврологическим и физическим.
- Синкопальный и дроп-синдром. Они появляются в том, что пациент ощущает слабость в ногах и теряет сознание на несколько минут.
- Вестибулярно-стволовой. Наблюдаются головокружения во поворотах головы.
В результате таких дегенеративных процессов, пациент старается избегать общественных мест. При этом у него возникают необоснованные страхи и депрессия.
Различия у женщин и мужчин
Симптомы шейного хондроза у мужчин и женщин практически ничем не отличаются. Дегенеративные изменения в шейных позвонках чаще встречаются у женщин, это объясняется анатомическим строением шейного отдела. У мужчин шейная мускулатура развита лучше.
Беременность оказывает негативное воздействие на состояние позвоночника. В большинстве случаев наблюдается стандартная симптоматика. У мужчин она может быть более выраженной.
У мужчин она может быть более выраженной.
Хондроз позвоночника у детей и подростков
Хондроз позвоночника у детей и подростков возникает по причине общей задержки развития соединительной ткани. Это может быть в результате генетической аномалии или нарушения минерального обмена. Недоразвитые межпозвоночные диски уязвимы к разным патологическим процессам.
Заболевание возникает по причине малоподвижного образа жизни, длительного сидения за компьютером и наличия лишнего веса. Симптомы такой болезни похожи на проявления остеохондроза у взрослых. При поражении шейного отдела у пациента возникают боли в шеи, приступы головокружения и мигрени.
Диагностика
Перед постановкой диагноза и назначением лечения, врач проводит ряд диагностических обследований. Проводится внешний осмотр, оценивается осанка и изучается состояние мышц.
Компьютерная томография
Компьютерная томография дает возможность увидеть костные ткани в 3D-проекции. По принципу проведения, такая процедура похожа на рентген. Однако, такая диагностика позволяет увидеть послойное изображение.
По принципу проведения, такая процедура похожа на рентген. Однако, такая диагностика позволяет увидеть послойное изображение.
Такая процедура не проводится детям и беременным, так как присутствует высокая доза рентгеновского облучения. К числу противопоказаний можно отнести отсутствие у пациента способности пребывать в неподвижном положении в течение нескольких минут.
Рентген
Рентген – классическая процедура, которая назначается для диагностики остеохондроза. Она практически безвредна и позволяет оценить степень дегенеративных изменений. При помощи такой методики можно определить болезнь на ранних стадиях.
Обследование назначается при наличии подозрения на поражение шейного отдела позвоночника. Однозначное преимущество такого метода – небольшая стоимость. Для проведения такой процедуры потребуется 15-20 минут.
Рентген не дает возможности получить послойного изображения пораженных тканей. Существует ряд более современных и информативных методов обследования. Рентген подходит только для первичной диагностики.
Рентген подходит только для первичной диагностики.
Остеохондроз – опасное заболевание, которое без своевременного лечения может вести к необратимым дегенеративным изменениям и инвалидности. На начальной стадии может присутствовать только легкий дискомфорт. По мере развития патологического процесса симптоматика становится более интенсивной. При появлении первых признаков поражения позвоночника следует сразу же обращаться к врачу.
Остеохондроз шейного отдела позвоночника – симптомы и лечение
Проблемы с шеей довольно плохо переносятся людьми. Ведь это сложности с поворотом головы, невозможность наклонов и прочие неприятности, которые серьезно снижают качество жизни человека.
Когда у человека начинаются сложности в шейном отделе говорят о начале остеохондроза. Остеохондроз шейного отдела представляет собой дегенеративно-дистрофическое заболевание, которое затрагивает межпозвонковые диски в шее. Чаще всего страдают такие позвонки, как С5, С6, С7.
Сегодня остеохондроз шеи серьезно помолодел и может все чаще наблюдаться у людей от 30 до 50 лет, т. е. самого трудоспособного населения. Причем многие даже не подозревают, что у них такая патология.
е. самого трудоспособного населения. Причем многие даже не подозревают, что у них такая патология.
Ведь болезненные ощущения появляются нечасто и немного. Тут стоит понимать, что вовремя проведенное лечение позволит справиться с проблемой и быстро вернет человеку радость жизни и работоспособность.
Описание патологии
Нужно помнить, что разрушительный процесс в позвонках и дисках считается необратимым. На его фоне уже не вернется былая работоспособность. Максимум, что можно сделать – вовремя распознать проблему и затормозить процессы разрушения.
Шейный остеохондроз считается из всех вариантов самым опасным. И это неспроста. Ведь он затрагивает шею, а рядом мозг. Да и через нее проходит огромное количество сосудов и волокон, питающих структуры мозга. Кроме того, позвонки здесь находятся очень тесно друг с другом, что также довольно вредно. Как только начинается хотя бы слабенькое сдавление сосудов, артерий и нервных окончаний, будут проявляться и иные симптомы и проявления того, что страдают другие органы.
Позвонки находятся слишком близко друг к другу, и малейшие изменения хотя бы в одном сразу тянут изменения в другом.В числе осложнений, вызванных остеохондрозом шеи, называют повышение давления, развитие вегето-сосудистой дистонии, снижение слуха и зрения, а также сложности с дыханием. Наиболее тяжелым последствием может стать летальный исход на фоне сдавливания спинного мозга.
Остеохондроз шеи проходит через несколько стадий своего развития. По сути своей это заболевание, которое ослабляет диски, расположенные между позвонками, и суставы шеи. Всего врачи насчитывают 4 стадии остеохондроза.
Как развивается патология
Первая стадия – время, когда симптомы практически незаметны. При этом в организме уже активно идут серьезные изменения – начинают изменяться структуры дисков, позвонков и суставов. Максимум, который может проявляться в виде симптомов:
- Боли в голове
- Неприятные ощущения в области шеи, рук и плеч
- Появление небольшой ограниченности при движении в области шеи
- Небольшие и нечастые ослабления зрения
- Снижение чувствительности воротниковой зоны
Вторая стадия – это уже более серьезное нарушение в работе дисков шеи. Тут уже даже могут проявляться небольшие грыжи, начинают сужаться межпозвонковые щели. Боль ощущается точечно на фоне сдавления тех или иных позвонков. Симптомы в этот период могут быть следующими:
Тут уже даже могут проявляться небольшие грыжи, начинают сужаться межпозвонковые щели. Боль ощущается точечно на фоне сдавления тех или иных позвонков. Симптомы в этот период могут быть следующими:
- Боли в шее
- Хруст во время поворота головы
- Ухудшение зрения
- Онемение лица
- Слабость в руках
- Появление стреляющих болей, которые могут отдавать в лопатки
- Проблемы со сном, невозможность уснуть
На третьей стадии уже могут отмечаться сложности с лечением. Тут уже формируются грыжи, начинает деформироваться позвоночник, могут проявляться вывихи среди позвонков. Симптоматики на данном этапе усложняется. Это:
- Сильные боли в шее и воротниковой зоне
- Невозможность почувствовать кожу на голове, плечах, руках
- Паралич рук
- Исчезновение сухожильных рефлексов
- Грыжа шейных позвонков начинает проявляться активно
На четвертой завершающей стадии начинают обостряться все симптомы патологии.
Почему появляется такая проблема
Причин, по которым появляется данная патология, довольно много. В их числе:
- Избыток веса и неправильное питание, в котором много молей, маринадов и т.д.
- Проблемы с осанкой, наличие сколиоза, ревматизма и даже плоскостопия
- Малоподвижный образ жизни, при котором у человека сидячая работа, нет достаточного числа физнагрузок и т.д.
- Травмы в области шеи, травмы позвоночника
- Слишком активные физнагрузки, которые для организма в новинку
- Частые стрессы и серьезные нервные перенапряжения
- Неправильное развитие шейного отдела
Большая часть этого списка приводит к повышенной нагрузке на позвонки, вследствие чего развивается спазм мышц. На этом фоне начинаются проблемы с кровообращением, ухудшается метаболизм. На этом фоне и развиваются довольно активно дегенеративные изменения. Диски начинают истончаться, деформируются, выступают за пределы позвоночника.
Как распознать данное заболевание
Человеку обязательно стоит прислушиваться к себе, чтобы вовремя распознать начинающиеся процессы разрушения в своем теле. Это позволит быстрее приступить к терапии.
В общей сложности при остеохондрозе будут наблюдаться такие симптомы и признаки, как:
- По болезненности: боль локализуется в области шеи, в затылке, в плечах, руках и даже ногах; если к патологическому процессу подключаются нервные окончания, то человек будет ощущать дискомфорт в области плечевой зоны, будут проявляться боли в затылочной части, заметна перестройка рук
- Со стороны рук: происходит их перестройка на фоне уменьшения чувствительности в руках, повреждений корешка с нервами, ответственными за чувствительность; сдавливается корешок, который включает двигательные нервы
- Со стороны головы: появление хруста при поворотах и наклонах, боли и т.д.
- Со стороны общего состояния: чувство непроходящей усталости, частые головокружения, проблемы с координацией, проблемы со зрением, потеря чувствительности языка
Симптомы шейного остеохондроза у женщин точно такие же, как и у мужчин. Кроме того, у дам в 45-60 лет могут каменеть руки во время сна, а также появляется чувство покалывания в них.
- Осмотр врача и сбор анамнеза
- Проведение рентгена: такой способ позволит определить изменение подвижности и расположения позвонков, обеспечит изучение уменьшения межпозвоночных щелей и даст возможность увидеть отложения солей
- Проведение КТ: такой метод исследования считается одним из самых точных; с его помощью можно увидеть разрывы, различные изменения, которым подвергся диск, оценить, какова нестабильность позвонков, каким является сдавление нервных волокон и мозга спины
- МРТ: такой способ диагностики помогает увидеть все патологические изменения, позволяет определить ток крови и состояние нервных корешков
Считается, что для постановки точного диагноза достаточно данных осмотра и рентгена. Остальные варианты используются только в тех случаях, когда ситуация не ясна и есть место сомнениям.
Каким должно быть лечение
Терапия остеохондроза шейного отдела позвоночника должна быть полноценной и комплексной. Только так можно будет добиться идеального результата и остановить процесс разрушения. Тут стоит понимать, что поработать придется и врачу, и пациенту.
Первая помощь при обострениях
Острая фаза заболевания наступает как всегда случайно и неожиданно. И стоит изучить методы оказания первой помощи, чтобы можно было хотя бы добраться до врача. Как правило, основной рекомендацией является накладывание перцового пластыря на пораженную область. Эта мера позволит снять боль. Но эффект от нее будет кратковременный.
Если развилась отечность, можно попробовать травяные отвары – употреблять их следует не менее 3-4 дней, тогда только будет заметен эффект.
Сняв боль, проявившуюся остро, надо сразу отправляться к врачу. Он изучит состояние больного, сделает выводы о разрушительности ситуации и подберет адекватную терапию.
При постановке диагноза остеохондроз шеи предлагают сразу целый список препаратов разного спектра действия. Все они позволяют в общем нормализовать состояние человека и вернуть ему радость жизни. В список входят:
- Нестероидные противовоспалительные средства – такие препараты рекомендуют использовать 1-2 недели по 2-3 раза в день. Обычно, для снижения их разрушающего воздействия на организм, такие средства советуют использовать после еды
- Миорелаксанты: подобные лекарственные средства обеспечивают лучший тонус мышц и снимают спазмы
- Мочегонные средства: с помощью таких вариантов можно будет избавиться от отека в поврежденной зоне
- Кортикостероиды: препараты, которые снижают болевые ощущения, особенно эффективны они при сильных болях, в идеале их надо назначать с анальгетиками
- Блокады – делаются на основе новокаина и лидокаина: обычно это терапия профессиональная, т.е. выполняемая врачами; во время проведения процедуры они подкожно или внутримышечно вводят препарат в несколько точек возле пострадавших позвонков
- Хондропротекторы: препараты, обеспечивающие восстановление хрящевой ткани
- Витамины группы В – такие средства отвечают за улучшение обменных процессов в нервной ткани, обеспечивают более высокую нервно-мышечную проводимость
Бывает, что в комплексе с медикаментами назначают и местную терапию. Обычно речь идет про согревающие мази, типа Фастум геля, Финалгона и т.д.
Физиотерапия и ЛФК
- Лечение специальными токами, называемыми модулированными
- Рефлексотерапия
- Гимнастика ортопедического характера
- Использование специальных тренажеров для физактивности
- Массажи
- Электрофорез – в этом случае активные лечебные вещества вводятся в кожу с помощью электродов
- Магнитотерапия
- Ультразвук
- Лазер
Все эти методики способствуют снятию спазм мышц, улучшают состояние человека, благотворно влияют на его нервную систему.
Что касается ЛФК, ею пренебрегать не стоит. Ведь умеренная и продуманная физическая активность позволит привести мышцы в тонус и обеспечит нормальное самочувствие человеку. Сразу после периода обострения можно приступать к упражнениям, тем более, что они достаточно несложны и доступны каждому.
Список вариантов упражнений предложит своему пациенту его лечащий врач. Он составит его на основании сложности ситуации и необходимости тех или иных нагрузок. Из числа стандартных вариантов предлагают:
- Лечь животом вниз, руками упереться. Голову и тело слегка приподнять, но спину при этом держать ровно, не проваливаться. В таком положении надо себя удерживать пару минут, после вернуться в исходное. Повторов должно быть 2-3
- Лечь на пол, руки вытянуть вдоль корпуса, постараться прикоснуться ухом к полу, затем повернуть голову с той же целью. Повторять 6-7 раз
- Сидя на полу, вдохнуть и наклонить голову к груди, подбородком дотягиваясь до нее, выдохнуть и отправить голову назад до упора. Повторов этого упражнения должно быть 10-15
Следует помнить, что не должно быть никаких болезненных ощущений во время выполнения упражнений. Если они появляются, от гимнастики надо отказаться и посоветоваться со своим лечащим врачом.
Домашние методы терапии
Нередко с лечебной целью практикуют и народные средства. Рекомендации такого плана проверены годами. Так, например, можно использовать мазь с хмелем. Приготовить ее несложно: надо столовую ложку порошка из шишек растереть с 1 ст.л. масла сливочного. Больное место надо натереть таким средством и хорошенько укутать. Если мазь использовать регулярно, пройдет и воспаление, и боль.
Отличным способом станут растирания. Для их проведения достаточно приготовить специальный настой. Половину стакана бузины и пару стаканов спирта надо настаивать 7 дней, поставив все в темное место. Дальше останется только втирать настой в пострадавшую зону.
Можно сделать компресс буквально из того, что есть под рукой. Отличным решением станет смесь меда и тертой картошки.
Картофель свежий и очищенный от кожуры надо натереть на терке и смешать с медом. Всю эту массу следует завернуть в марлю и положить на область шеи на 20 минут.
Положение тела при этом следует сохранять неподвижным. Достаточно проводить такую процедуру раз в неделю.
Народную медицину стоит практиковать только с разрешения лечащего врача. Ведь есть реальный риск сделать себе хуже, а этого допустить никак нельзя. Поэтому все методы важно проговаривать с лечащим специалистом, чтобы можно было вовремя среагировать, если что-то пойдет не так.
Хирургическое вмешательство
Стоит подготовиться к тому, что возможно и вмешательство хирургов.
Хирургию подключают, если воспаление в позвонках достигло 3-4 стадии своего развития, консервативные методы не работают, а состояние человека стремительно ухудшается.
Операция относится к числу малотравматичных. На шее делают небольшой разрез, а дальше при помощи специального микроскопа и микронейрохирургического инструментария удаляют разрушенный диск, заменяя его на имплант. Для укрепления позвоночника в пострадавшей зоне иногда используют титановые пластины.
Продолжительность операции обычно не слишком большая – пару часов. Пациент может чувствовать себя лучше уже на следующий день, а на 5-ый его уже обычно выписывают. После проведения такого вмешательства практически сразу же уходят боли.
Профилактические мероприятия от шейного остеохондроза
Для предотвращения неприятных последствий и болезненных ощущений следует придерживаться несложных правил. В их числе:
- Занятия спортом – особенно хороший эффект может показывать плавание, оно дает равномерную нагрузку, при этом само тело разгружает, поэтому даже болезненность при движении тут не ощущается
- Пересмотр рациона питания и включение в него большего числа продуктов с магниейм и кальцием (это рыба и прочие морепродукты), бобы, горох, семечки, молоко и прочие продукты из него, сыры, шпинат и т.д. Исключить же придется острый перец, соленья, виноград, мучные изделия, сахар, копчености и прочие потенциально вредные продукты
- Выполнение упражнений прямо в офисе при сидячей работе
- Для сна следует выбирать удобные матрас и подушки
Такие рекомендации всем под силу, но при этом они могут легко уберечь от развития остеохондроза в любом возрасте. К тому же они доступны всем и не составят проблемы для своего исполнения.
Остеохондроз шейного отдела позвоночника всегда застает врасплох. Но не стоит сразу расстраиваться, надо принять все доступные меры, которые позволят нормализовать ситуацию и вернуть себе здоровье.
Статья принадлежит сайту osteok.ru При копировании активная, индексируемая ссылка на источник обязательна.
Остеохондроз шейного отдела позвоночника: признаки, симптомы и лечение
В последнее время шейный остеохондроз значительно помолодел. Если в прошлом столетии заболевание было уделом пожилых, то сегодня от него страдают молодые люди 23–40 лет. На долю подобных дистрофий приходится до 40% от общего числа заболевших.
Причины
Почему развивается шейный остеохондроз? Доказано, что наиболее частой причиной патологии является отсутствие активных движений. Сидячая работа с вытянутой вперед шеей или склоненной головой — именно так проходит трудовой день офисных работников и представителей многих других специальностей. Придя домой, большинство вновь усаживается за компьютер или телевизор.
Подобный образ жизни приводит к ухудшению кровотока в спинальной артерии с последующей дистрофией дисков и разрушением позвонков.
Рассмотренный фактор является далеко не единственным виновником заболевания. Существуют и другие причины шейного остеохондроза. Например, многие специалисты придают большое значение переохлаждению и наследственной слабости межпозвоночных суставов, связок и мышц.
Пусковым механизмом к развитию остеохондроза шеи становятся следующие факторы:
- расстройства в работе эндокринной системы;
- плоскостопие;
- «хлыстовые» травмы позвоночника;
- нарушение осанки;
- несбалансированное питание;
- высокая нагрузка на шейный сегмент;
- аутоиммунные заболевания;
- вирусы и инфекции.
У женщин постменопаузального периода причиной прогрессирующей дистрофии шейного отдела позвоночника становится снижение выработки эстрогена с сопутствующим развитием остеопороза.
Симптомы
Симптомы остеохондроза могут проявиться как в самом начале заболевания, так и позже, в стадии хронизации. Все зависит от степени дистрофии, наличия сопутствующих патологий и стечения неблагоприятных условий.
Основные симптомы остеохондроза шейного отдела позвоночника:
- скачки АД;
- мигрени, головокружение;
- невротические расстройства;
- боль и хруст в шее;
- слабость верхних конечностей:
- нарушение чувствительности;
- ухудшение слуха и зрения, расстройство координации движений;
- потеря работоспособности.
Боль при шейном остеохондрозе может отдавать куда угодно — в плечо, локоть, ухо, под лопатку. Отличительной чертой неприятных ощущений является внезапность. При остром приступе дискомфорт исчезает так же неожиданно, как и возникает.
Головокружение при остеохондрозе шеи часто сопровождается дезориентацией, звоном в ушах, потерей сознания, тошнотой, мигренями. Скачки давления происходят несколько раз в сутки и плохо поддаются медикаментозной коррекции.
Симптомы поражения шейных позвонков, возникающие в мозге, основаны на ухудшении кровотока и трофики тканей.
В результате сдавливания спинальной артерии и кислородного голодания у больных проявляются следующие расстройства:
- чувство страха и паники;
- раздражительность;
- агрессия;
- частая смена настроения;
- плаксивость;
- бессонница;
- ухудшение памяти и внимания;
- необоснованные вспышки гнева.
Признаки шейного остеохондроза у женщин появляются несколько раньше, чем у мужчин и протекают выраженнее. Первыми симптомами заболевания, как правило, становятся расстройства головного мозга, зачастую списываемые на ПМС или гормональный сбой. Затем появляются головокружение, мигрени, потеря сознания.
Симптомы шейного остеохондроза у мужчин протекают не так интенсивно и зачастую напоминают приступ стенокардии с сопутствующей одышкой, тошнотой, дискомфортом за грудиной. Определить истинную причину таких проявлений может только специалист, поэтому не следует затягивать с его посещением.
Степени
Рассматривая и анализируя порядок развития изменений в тканях позвонка, медики разграничили несколько стадий остеохондроза шейного отдела:
- Доклиническая фаза. Шейный остеохондроз 1 степени выражается смещением пульпозного ядра в сторону и началом разрушения фиброзного кольца. Боль в этом периоде может отсутствовать, возможен небольшой лордоз и затруднения при поворотах или наклонах головы.
- Остеохондроз шейного отдела 2 степени характеризуется нарастанием патологических разрушений, неустойчивостью всего сегмента с подвывихами, появляется боль, иногда отдающая в плечевой пояс или руки. Пациент жалуется на рассеянность, ухудшение памяти и внимания.
- Остеохондроз 3 степени развивается с полным разрывом фиброзного кольца. Появляются неврологические симптомы, нарушается чувствительность. Боль на третьей стадии становится постоянной и сильно беспокоит пациента. Ухудшается подвижность шейного сегмента.
- Остеохондроз шеи 4 степени. Завершающая стадия дегенеративного процесса. Межпозвоночный диск полностью замещается соединительной тканью, все симптомы становятся выраженнее, отмечается ухудшение координации движений, атаксия.
В зависимости от локализации болевых ощущений, различают следующие виды заболевания: радикулоишемия, цервикобрахиалгия, цервикокраниалгия и цервикалгия.
По способу течения болезнь принято разделять на острый межпозвонковый остеохондроз шеи, который появляется в первый раз и хронический, тянущийся годами с постоянными ремиссиями и обострениями.
Диагностика
Диагностика шейного остеохондроза начинается с визуального осмотра и опроса пациента. Невропатолог интересуется условиями жизни и труда больного, наличием хронических недомоганий, питанием и двигательной активностью.
Предварительный диагноз подтверждается проведением инструментальных исследований:
- рентген в двух проекциях;
- МРТ;
- КТ;
- УЗДС (дуплексное сканирование).
Для представительниц слабого пола обязателен анализ на гормоны. Без него лечение шейного остеохондроза у женщин не начинают.
Для исключения патологий с подобной симптоматикой проводится дифференциальная диагностика с назначением дополнительных консультаций у хирурга, гинеколога, кардиолога, офтальмолога и ЛОРа.
Лечение
Первая помощь при резких болях в шейном сегменте включает в себя прием анестетиков (Ортофен, Найз) и обеспечение покоя пораженной области. Хорошо помогает отвлекающая терапия — перцовый пластырь, нанесение разогревающих мазей. Однако справиться с недугом подобные меры неспособны. Они лишь на время облегчают состояние пациента.
Лечение при остеохондрозе шейного отдела позвоночника носит комплексный характер. Его основная цель — устранить боль и замедлить разрушение дисков и позвонков. Для этого назначаются различные виды терапии: медикаменты, ЛФК, массаж, ношение ортопедического воротника.
Лечение шейного остеохондроза у женщин имеет ряд особенностей и направлено прежде всего на устранение симптоматики, возникающей в головном мозге.
Медикаментозные препараты
Основной этап терапии включает в себя прием следующих лекарственных групп:
- противовоспалительные средства нестероидного характера (НПВС) — Найз, Диклофенак, Ортофен, Нимесулид;
- миорелаксанты — Мидокалм, Тизалуд, Тизанидин, Сирдалуд;
- препараты, улучшающие кровообращение — Эуфиллин, Трентал;
- хондропротекторы — Терафлекс, Артра, Кондронова, Алфлутоп;
- витамины группы В — Нейробион, Мильгамма, Комбилипен;
- наружные мази и гели — Вольтарен, Апизартрон, Метиндол, Капсикам.
При сильных болях назначают блокады с анестетиками: Новокаином, Лидокаином.
Все лекарственные средства для лечения шейного остеохондроза должны прописываться только врачом, поскольку большинство из них имеет массу противопоказаний.
Другие методы
Еще одно эффективное средство от болей в шее — физиотерапия. Лечение назначают как во время обострения, так и в период ремиссии.
Особенно хорошо с симптомами остеохондроза справляются следующие процедуры:
- лазер;
- магнитотерапия;
- ультразвук;
- электрофорез с Новокаином или Эуфиллином.
Заметно облегчает состояние больных лечебный массаж. Выполняют его только в стадии ремиссии. Для достижения стойкого результата терапию проводят курсом, состоящим из 9–10 процедур.
Очень эффективна при остеохондрозе шейного отдела оздоровительная гимнастика. Строго дозированная нагрузка быстро устраняет дискомфорт, улучшает подвижность позвонков, укрепляет мышцы и усиливает кровоток.
Нередко больные остеохондрозом обращаются к рецептам народной медицины, надеясь на излечение. При этом следует помнить, что все нетрадиционные средства допустимо использовать лишь как дополнение к основной терапии, прописанной доктором.
Можно ли вылечить шейный остеохондроз полностью? К сожалению, нет. Медикаментозные препараты и другие консервативные методики способны лишь приостановить дистрофический процесс и устранить симптоматику. Даже после удовлетворительной терапии пораженные диски все равно заменяются соединительной тканью и утрачивают функциональность.
Осложнения
Остеохондроз шейного отдела позвоночника опасен своими осложнениями. При неблагоприятном развитии заболевания сдавливание спинальной артерии может закончиться инсультом головного мозга, стойким ухудшением слуха и зрения.
Нередко к остеохондрозу присоединяется межпозвонковая грыжа, выраженная гипертония и онемение или похолодание пальцев рук. У женщин часто развиваются осложнения неврологического характера — постоянная усталость, вялость, потеря работоспособности, чрезмерная обидчивость.
Профилактика
Профилактика остеохондроза шейного отдела позвоночника включает в себя доступную физическую активность, сбалансированное питание с достаточным количеством кальция и фосфора, контроль над весом и поддержание правильной осанки. Все перечисленное должно стать привычкой и неукоснительно выполняться, лучше с раннего детства.
Работникам офиса и тем, кто много часов проводит за экраном монитора, для предупреждения остеохондроза шеи следует придерживаться простых рекомендаций:
- каждый час устраивать 10-минутные передышки, во время которых выполнять несложные упражнения;
- в обеденный перерыв не сидеть на рабочем месте, а пойти прогуляться на свежем воздухе;
- подобрать удобную производственную мебель, исключающую неудобную позу;
- организовать хорошую подсветку стола.
После трудового дня рекомендуется 15–20 минут полежать на ровной поверхности без подушки или попросить домочадцев сделать легкий массаж. Это поможет снять напряжение шейных мышц и расслабиться.
Отличной профилактикой дегенеративных изменений станут не травматичные виды спорта и плавание.
Своевременно выявленный и пролеченный остеохондроз шейного отдела может не проявляться долгие годы, позволяя больному вести вполне комфортную жизнь. А при регулярном профилактическом приеме хондропротекторов заболевание перестанет беспокоить даже в старческом возрасте.
Остеохондроз шейного отдела
Один из основных признаков шейного остеохондроза – боль в шее. Многие люди, столкнувшиеся с этим симптомом, не обращаются к врачу, а предпочитают лечить «хондроз» домашними методами. Есть, как минимум, два весомых повода отказаться от самолечения и обратиться к врачу-специалисту.
Во-первых, обезболивающие средства и народные методы, хотя и помогают на время снять боль, основную проблему не решают. Патологические изменения в позвоночном столбе продолжают нарастать. Со временем это грозит более серьезными последствиями. Вплоть до того, что может потребоваться хирургическое вмешательство.
Во-вторых, боль в шее возникает не только при остеохондрозе. Есть масса других причин. Разобраться и назначить правильное лечение может только врач.
Какие симптомы остеохондроза шейного отдела позвоночника должны заставить обратиться к врачу?
Основной признак шейного остеохондроза – боль. Она может возникать в разных местах, в зависимости от того, на каком уровне локализуется патологический процесс: в шее, в надплечье, в руке, в области сердца. По характеру болевые ощущения тупые, могут быть жгучими, ноющими.
Другие проявления заболевания:
- Головные боли, головокружение, «мушки перед глазами», шум, звон в ушах.
- Слабость в мышцах шеи, плечевого пояса, рук.
- Нарушение чувствительности кожи.
- Плечелопаточный периартрит: ноющие боли в шее, которые переходят на руку, сложности с отведением руки выше 90°, слабость и атрофия мышц надплечья.
- Синдром плечо-кисть: боль в плече и в кисти, отек и тугоподвижность пальцев, слабость и атрофия мышц кисти.
- Синдром позвоночной артерии. На позвонках появляются костные разрастания, которые сдавливают нервы, в результате происходит рефлекторный спазм позвоночной артерии, принимающей участие в кровоснабжении головного мозга. К симптомам шейного остеохондроза присоединяются постоянные головные боли, которые начинаются с затылка, распространяются в висок, на темя, тошнота, шум в голове, звон в ушах, мерцание ярких пятен перед глазами.
- Синдром передней лестничной мышцы. На шее есть передняя и средняя лестничная мышца – они находятся рядом, а между ними есть небольшое пространство, в котором проходят нервы, сосуды. При остеохондрозе шейного отдела позвоночника передняя лестничная мышца становится напряжена и сдавливает их, в результате возникают такие симптомы как боли на внутренней поверхности предплечья, плеча, в пальцах. Иногда боль отдает в затылок. Кожа руки может становиться холодной, бледной, возникает онемение.
- Синдром эпикондилита. В нижней части плеча, по бокам от локтевого сустава, имеются костные выступы – надмыщелки. При синдроме эпикондилита, вызванном шейным остеохондрозом, в них возникают болевые ощущения, которые усиливаются при нажатии. Также возникают другие симптомы: боли в шее, болезненность при нажатии на определенные точки в области шейных позвонков.
Если поражены сразу два отдела позвоночника, при шейно-грудном остеохондрозе симптомы могут включать болевые ощущения между лопатками, в области сердца.
При остеохондрозе повышается риск межпозвонковой грыжи, инсульта. Если вы испытываете симптомы, которые перечислены выше – обратитесь к врачу.
Лечение симптомов шейного остеохондроза
Самолечением лучше не заниматься. Даже если у вас есть проверенные способы, которые обычно помогают справиться с болью – это не значит, что вы все делаете правильно.
Боль может быть вызвана не только остеохондрозом, но и межпозвонковой грыжей, нарушениями со стороны мышц (миофасциальный болевой синдром), быть симптомом других заболеваний. Для того чтобы правильно лечить заболевание, нужно разобраться в его причинах, провести дифференциальную диагностику. Это возможно только в условиях клиники.
Для того чтобы выявить причину заболевания и правильно провести лечение симптомов шейного остеохондроза, нужно посетить невролога, пройти обследование.
Посетите врача-специалиста в медицинском центре «Медицина 24/7». Запишитесь на прием по телефону в любое время суток: +7 (495) 230-00-01.
Шейный остеохондроз: причины, симптомы и лечение
Шейный остеохондроз — это медленный процесс разрушения шейного отдела позвоночника. Ощущаться он начинает болями в шее, которая отдается в голову и плечи. Если остеохондроз пустить на самотек, он начнет прогрессировать и сопровождаться головокружением, спазмами и даже онемением конечностей из-за нарушения кровообращения.
Причины появления шейного остеохондроза
Основная причина развития остеохондроза – сидячий образ жизни. Болезнь вызывается высокой нагрузкой на отдел шеи. Она же вызывает спазм в мышцах, ухудшает работу сосудов. Процессы питания в шейном отделе позвоночника нарушаются, вызывая тем самым изменения в структуре межпозвоночных дисков и суставов. С течением времени в шейном отделе позвоночника появляются костные наросты. Что в итоге снижает подвижность шеи, становится причиной болей и онемения конечностей.
И хотя причиной появления такой неприятной и даже опасной болезни является именно низкий уровень подвижности человека, ускорить развитие остеохондроза способны плохая осанка, различные стадии ожирения, сидячая работа. И даже чрезмерно высокие физические нагрузки.
Определить остеохондроз в шее можно уже на начальных стадиях развития. Это не так уж сложно, как может показаться. Ведь уже с того момента как в шейном отделе позвоночника начнутся изменения, человек сразу почувствует дискомфорт в шее. С течением времени негативное воздействие этих перемен будет только усиливаться. Развитие шейного остеохондроза можно поделить на четыре этапа:
- Слабая боль в шее, которые могут становиться сильнее при движениях головы;
- Боль становится сильнее, может отдаваться в плечевом поясе и руках. Дополнительными симптомами на данном этапе являются частые головные боли и рассеянное внимание;
- Боль становится постоянной, руки немеют.
- На последнем этапе периодически возникают приступы головокружения, шум в ушах. Может нарушиться координация.
- Вдобавок может даже существенно «упасть» зрение.
Подобные дегенеративные перемены конкретно в шейном отделе позвоночника крайне опасны. Поскольку не только нарушается кровоток, отвечающий за питание головного мозга, но и защемляется нервный корешок спинного мозга. Если вы распознали у себя признаки шейного остеохондроза, не стоит затягивать с лечением. Напротив, начать его следует как можно быстрее!
Боли в спине. Причины остеохондроза
Каждый взрослый человек знает, что такое боль в спине, в области позвоночного отдела. Никто сегодня не сомневается в том, что причиной нарушения позвоночника является неправильное питание, ходьба, сидение, а также другие виды физической активности, осуществляемые с ошибками.
Определение
Остеохондроз – это главная причина, по которой ощущаются боли в позвоночнике. Вызван остеохондроз нарушениями костной ткани, в хрящах, а также утратой амортизационных качеств межпозвоночными дисками.
Причины возникновения
Существует несколько причин, по которым человек может страдать остеохондрозом. Так, многие из нас имеют такую работу, при которой постоянно меняется положение туловища. Это наклоны, резкие развороты, рывки. При неправильном положении в лежачей или сидячей позе, при переносе тяжелых предметов нарушается позвоночник. Не рекомендуется заниматься физическими упражнениями очень часто, так как это может привести к остеохондрозу.
Выделяют несколько видов остеохондроза: грудной, шейный, крестцовый и поясничный остеохондроз.
Остеохондроз шейного отдела
Симптомом остеохондроза шейного отдела позвоночника есть боль, которая появляется при сдавливании корней спинного мозга костными нарастаниями. Боль сопровождается неестественными ощущениями. Шея ограничивается в движении, что часто сопровождается ее хрустом при поворотах.
Шейный остеохондроз может давать знать о себе в следующих формах:
- боль в шее носит постоянный характер или протекает приступами. Сильная боль ощущается при резких шейных разворотах или после сна;
- сильно напрягаются мышцы шеи, особенно спереди;
- хочется повернуть шею так, чтобы не было больно. Как правило, смешение головы происходит в сторону пораженного диска;
- при сдавливании симпатического сплетения наблюдается нарушение проходимости крови по артериям, расположенным в позвоночном отделе.
Остеохондроз шейного отдела постоянно сопровождается болями в голове. Часто имеет место быть рвота или тошнота. В ушах и голове ощущаются шумы. Человек слышит собственный пульс. Боль может переходить даже на глазные яблоки. Кажется, будто в горле застрял инородный предмет.
Остеохондроз грудного позвоночного отдела
Когда человек имеет остеохондроз в позвоночном грудном отделе, то боль ощущается в области лопаток. Часто боль в груди может носить опоясывающий характер, что передается на межреберное пространство. Начинают появляться боли в районе печени, желудка. Часто нарушается мочеиспускательная и половая функция.
Остеохондроз поясничного отдела
Данный вид остеохондроза считается самым часто встречающимся. При таком нарушении позвоночника боли ощущаются в районе крестцовой и поясничной области. Со временем ощущения боли передаются на ноги. Как правило, болевое ощущение – тупое или ноющее. При резком движении или при неизменной позе боль усиливается. Как только человек принимает горизонтальное ощущение, то становится легче. В таком случае не стоит игнорировать проблему. В противном случае развивается снижение рефлекторной чувствительности, атрофия.
При всех видах остеохондроза может проявляться сухость кожи, ее шелушение, нарушение отделения пота.
Методы лечения заболевания
В любом случае остеохондроз – это излечимое заболевание, для которого необходима комплексная терапия. Преимущественно используются в лечении остеохондроза медикаменты, ортопедические и физиотерапевтические методы. Назначаются массажи, разные диеты, а также природное оздоровление.
Так, если не тренировать позвоночник, то пройдет время, и он принесет множество хлопот. Сегодня во всем мире миллионы людей сталкиваются с данной проблемой. Чтобы ее избежать, нужно вовремя принять необходимые меры.
Как заболевания шейного отдела позвоночника приводят к гипертонии — Российская газета
Гипертоническая болезнь и сахарный диабет второго типа — из самых распространенных заболеваний. По количеству осложнений и смертей они опережают все остальные. К тому же они нередко в одной связке: гипертонию сопровождает диабет, а диабет не обходится без гипертонии. Суть этой связи скрыта от нас. Знаем, что связь существует. Но распознать ее тонкости, тем более причину, пока не дано. А вот основатель и руководитель клиники Александр Шишонин утверждает, что ответы на эти вопросы есть.
— Работая с пациентами, страдающими этими заболеваниями, удалось выявить скрытую причину этого феномена, — рассказывает Александр Юрьевич. — Чтобы понять и осознать суть явления, обратимся… к анатомии шейного отдела позвоночника. Дело в том, что внутри, прямо через отверстия в позвонках проходят правая и левая позвоночные артерии, которые доставляют кровь от сердца в ствол головного мозга. А что такое ствол мозга? Это структура, которая управляет всеми без исключения автоматическими процессами организма: поддерживает постоянство внутренней среды, баланс всех веществ, осуществляет тончайшую клеточную регуляцию, следит за дыханием, давлением, пульсом и так далее. Как вы думаете, что будет происходить с организмом, если, не дай Бог, нарушится поступление крови в нашу систему автоматической регуляции — ствол головного мозга?
Правильно: все процессы в организме начинают выбиваться из-под контроля. Нарушается оптимальное уравнение! В первую очередь на нарушение поступления крови по позвоночным артериям реагирует самый чувствительный отдел ствола мозга «ромбовидная ямка». А это центр регуляции деятельности сердца и сосудов. Реакция простая: надо компенсировать сниженный кровоток. «Ромбовидная ямка» отдает сердцу приказ о повышении давления. Если позвоночные артерии остаются пережатыми долгое время (месяцы и годы), то развивается устойчивая гипертония!
Несмотря на то что сердце в такой ситуации работает с колоссальной перегрузкой, мозгу все равно постоянно не хватает кислорода, а значит, и энергии. В такой-то момент и включается в помощь еще один автоматический орган ствола мозга — гипоталамус. Гипоталамус управляет всеми железами внутренней секреции. Он дирижер гормонального баланса. Он начинает постепенно изменять баланс гормонов (инсулина, глюкагона и др.). Изменять таким образом, что в крови растет количество сахара, который, поступая в мозг, обеспечивает его подпитку энергией. Так к уже имеющейся у пациента гипертонии присоединяется сахарный диабет второго типа.
Что вызывает столь длительное и стойкое нарушение прохождения крови по позвоночным артериям к стволу мозга?
Александр Шишонин: Повторюсь: позвоночные артерии несут кровь от сердца к стволу мозга, проходя при этом через отверстия в позвонках. Так вот: единственной причиной нарушения поступления крови и оказались позвонки: они смещаются и зажимают артерии.
Так все просто?
Александр Шишонин: Представьте себе! Не случайно же считают, что самые эффективные решения нередко самые простые. Так и здесь. Мы вылечили от гипертонии и сахарного диабета II типа тысячи пациентов. Как? Лишь устраняя смещение позвонков, что приводит к освобождению позвоночных артерий. А заболевание, при тяжелом осложнении которого смещаются позвонки, называется шейный остеохондроз. Он тот скрытый враг, вызывающий гипертонию и диабет. Он постепенно и незаметно убивает миллионы людей.
Комментарий
Заманчивая простота. Сложно в нее поверить. А вот как прокомментировал ситуацию известный кардиолог член-корреспондент РАН Симон Мацкеплишвили.
— ВОЗ, — сказал Симон, — признает артериальную гипертензию главной причиной преждевременной смерти во всем мире. По прогнозам, в 2025 году более 1,5 миллиарда людей в мире будут жить с постоянно или периодически повышенным артериальным давлением, что значительно увеличивает вероятность инфаркта или инсульта. И сахарный диабет наступает семимильными шагами, принимая характер эпидемии. Причем большинство жизнеугрожающих проблем у диабетиков вызваны не столько высоким уровнем сахара, сколько теми же сердечно-сосудистыми осложнениями — инфарктом миокарда и инсультом. У этих состояний во многом схожая причина или, по крайней мере, множество общих механизмов развития и прогрессирования. Повышение артериального давления вызывается в первую очередь нарушением регуляции сосудистого тонуса наряду с увеличением жесткости артерий. При этом основную «нагрузку» принимает на себя эндотелий — внутренняя выстилка всех кровеносных сосудов. Суммарная длина всех сосудов человеческого организма более 80 000 км (в 2 раза длиннее экватора). А площадь эндотелия — более 5000 кв. м.
И этот эндотелий — самый большой эндокринный орган, принимающий важнейшее участие как в регуляции артериального давления, так и поддержании нормального уровня глюкозы, помогая клеткам и тканям нормально ее усваивать.
В организме множество защитных механизмов, позволяющих компенсировать различные, в том числе самые серьезные нарушения жизненных функций. То же касается и кровоснабжения головного мозга, который получает кровь по 4 основным артериям (двум сонным и двум позвоночным). И нередко нарушение кровотока по одной, двум или даже трем из них может протекать незаметно, в том числе не приводя к повышению артериального давления. Равно так же наблюдаются серьезные сужения или даже полное закрытие сонных артерий при практически полном отсутствии каких-либо жалоб или симптомов. Что касается диабета, тут проблем еще больше — это и ожирение, и неправильный образ жизни, и употребление в пищу большого количества углеводов, и хронический стресс.
Скорее всего, эти два состояния начинают развиваться параллельно, но до определенного момента одно из них «опережает» второе, иногда на много лет, но все чаще совсем ненадолго. Потому важно всестороннее обследование пациентов для выбора наиболее оптимального и безопасного способа лечения.
P.S. Вот такой комментарий. Не исключено, что таким способом избавления от этих двух врагов и является предложенная Шишониным методика коррекции шейного отдела позвоночника. А в домашних условиях поможет предложенная им гимнастика для шеи.
Инфографика «РГ»: Антон Переплетчиков/Ирина Краснопольская
Клинит шею. Специалист — о том, как не довести остеохондроз до вестибулопатии
нина башкироваГород 25 Сентября 2018
У моей подруги случился странный приступ головокружения. Утром, вставая с кровати, она вдруг почувствовала, что потолок полетел вниз, а вся обстановка начала вращаться со страшной скоростью. Через несколько минут головокружение прошло так же внезапно, как и началось. Подруга списала все на перемену погоды, но через некоторое время приступ повторился. Невролог поставил диагноз «вестибулопатия на фоне остеохондроза шейного отдела позвоночника» и посоветовал обратиться к остеопату.
Какие нарушения происходят в организме при шейном остеохондрозе и как понять, что пришло время бежать к врачу, — об этом нам рассказывает доцент кафедры остеопатии СЗГМУ им. Мечникова Владимир Белаш.
Задача остеопата — найти нужную «ниточку», чтобы распутать клубок болезней. ФОТО Yuan Yun/Xinhua via ZUMA Wire/ТАСС
— Владимир Олегович, людей, которые не сталкивались с тем, что у них тянет, ноет, болит и «клинит» шею, почти не осталось. Откуда же берется эта напасть?
— Действительно, шейный остеохондроз есть практически у любого человека перешагнувшего 20-летний рубеж. Причина банальна — мы очень мало двигаемся, сидим, скрючившись за компьютером, спим на высоких подушках… Конечно, до определенного срока организм выставляет нам, условно говоря, «подпорки», которые помогают сохранить нормальное самочувствие. Но наступает момент, когда компенсаторная система не справляется и малейший фактор — человек заснул в неудобном положении или просто резко повернул голову — приводит, к примеру, к вестибулопатии. Так называется расстройство вестибулярного аппарата, из-за которого человеку трудно поддерживать свое тело в пространстве.
Более того, из-за проблем в шейном отделе позвоночника может развиться и вертебрально-базиллярная недостаточность, и нестабильность артериального давления, и синкопальные состояния — потери сознания, и… даже инсульт.
Ведь через отверстия в позвонках проходят правая и левая позвоночные артерии, которые доставляют кровь от сердца в ствол головного мозга. А теперь представьте, что происходит, если позвонки смещаются, их постоянно травмируют и сдавливают…
— То есть шейный остеохондроз не так уж и безобиден, как многие из нас привыкли думать. Та же вестибулопатия, о которой вы упомянули, это, скажем так, тяжелое осложнение. Но существуют же и первые звоночки недуга.
— Первые и самые безопасные проявления остеохондроза — онемение кончиков пальцев рук, боли в области плечевого сустава и надплечья, ощущение скованности и ограничение подвижности.
— А вылечить, например, ту же вестибулопатию реально?
— Зависит от многих факторов. Если у пациента здоровые сосуды, отсутствуют крупные бляшки, не сильно деформирована позвоночная артерия, которая проходит в костном канале, то восстановить здоровье в большинстве случае удается.
Главное — надо разобраться, откуда произошли изменения в организме. Ведь нередко в шейном остеохондрозе виновата вовсе не сама шея, а, например, грудной или поясничный отделы позвоночника. И их лечение приводит к тому, что исчезают неприятные симптомы в шее.
В любом случае чем раньше человек начинает уделять внимание своему «столпу жизни» — позвоночнику, тем легче потом избежать последствий, в том числе вертебрально-базиллярной недостаточности, изменения дисков — протрузий или грыж. Не говоря уже об инсульте.
— Очень часто врачи при проблемах с позвоночником направляют пациента либо к остеопату, либо к мануальному терапевту. В чем принципиальная разница между этими докторами?
— Принципиальное отличие в том, что мануальные терапевты лечат только болезненную зону, а остеопат пытается понять, почему эта боль возникла, и воздействует уже на ее причину. Простой пример. У человека заболела шея, и он пришел к остеопату. В результате беседы и осмотра выяснилось, что из-за частых ангин у него уплотнение связок, которое может вызывать боли в шее. Остеопат расслабляет связки — и неприятные симптомы проходят. Вот эти поиски причинно-следственных связей и воздействие на них и отличают остеопатию от мануальной терапии.
Ведь спектр заболеваний, с которыми обращаются к остеопату, очень широк — боли в позвоночнике, в суставах, головокружения, нарушения функции желудочно-кишечного тракта… Но надо понимать, что остеопат лечит лишь обратимые нарушения подвижности, иннервации и кровоснабжения тканей, которые возникают при разных заболеваниях. Типичный пример: бронхиальная астма. Лекарства подбирает пульмонолог, который ведет пациента, остеопат же может поработать с дыхательными мышцами, диафрагмой, освободит от напряжения грудной отдел позвоночника, что значительно облегчит состояние пациента. Тогда и приступы бронхиальной астмы будут возникать реже и протекать легче. Но хороший результат дает именно совместная работа двух докторов.
Например, при начальной стадии артроза остеопатия может вернуть нормальную подвижность человеку и избавит его от боли. Если деформация выражена, понятно, что остеопат чуда не сотворит…
— Наверное, к специалистам вашего профиля обращаются лишь тогда, когда болезнь сильно запущена.
— Далеко не всегда. В основном люди приходят или в начале заболевания, или в середине, когда есть реальная возможность помочь. Помню, пришла пациентка — женщина в возрасте далеко за 70 — с выраженной деформацией коленного сустава. Ей была показана операция, но она категорически отказывалась протезировать сустав и обратилась к остеопату. Несмотря на артроз 3-й степени, нам удалось практически полностью купировать болевой синдром. Функция сустава, конечно, полностью не восстановилась, но женщину перестали беспокоить мучительные боли, и она смогла выполнять свои повседневные дела.
Грыжи и протрузии дисков позвоночника тоже не всегда требуют радикального вмешательства, достаточно бывает остеопатического сопровождения на фоне комплексного лечения.
— И сколько времени занимает лечение?
— Обычно эффект достигается за три-четыре приема, между которыми проходит достаточно длительное время — от двух недель до нескольких месяцев. Как правило, улучшение отмечается после первого сеанса, а стойкие показатели — после трех-четырех. Все зависит от исходного состояния пациента.
— Что происходит в организме во время сеанса? За счет чего достигается эффект?
— Первый этап — диагностика. Врач руками оценивает все тело — мышцы, связки, кости, расположение внутренних органов. И определяет зоны, которые находятся в состоянии напряжения. Бытует мнение, что остеопат причиняет физическую боль. На самом деле воздействие оказывается минимальное. Остеопатия относится к малоболезненным методам лечения. Задача врача нашей специальности — снять напряжение с пораженной зоны, а организм уже сам доделывает нашу работу, полностью расслабляя мышцы или связки. И это вовсе не чудо! Взаимодействие руки с телом происходит по принципу обратной связи — физиологи и нейрофизиологи давно описали этот эффект.
Но при кажущейся простоте остеопатическая работа очень сложная и требует длительной предварительной подготовки. Не зря процесс обучения составляет 3,5 — 4 года. За это время человек овладевает остеопатическими техниками, которых насчитывается более четырех тысяч. Правда, в основном упор делается на развитие повышенной чувствительности руки — целенаправленно с помощью различных тренингов формируется «слушающая» рука.
— То есть, чтобы работать по этой специальности, нужно обладать природной чувствительностью рук?
— В результате длительной отработки навыков у любого человека рука приобретает повышенную чувствительность. Однако по своему опыту преподавания могу сказать: группу из 20 человек в первые годы обучения обычно покидают два студента именно из-за «профнепригодности». Они понимают, что их руки не умеют «слышать» тело больного.
— А если бы они не ушли и пытались лечить пациентов, то могли бы и навредить?
— Все остеопаты имеют базовое медицинское образование, являются врачами других специальностей, и клиническое мышление не позволит им принести вред пациенту. Но, скорее всего, их работа была бы неэффективной.
— А врачи каких специальностей чаще всего становятся остеопатами?
— Сегодня работать в этом направленири может почти любой врач — педиатр, терапевт, нейрохирург, невролог, травматолог…
Я считаю, что чем больше знаний у доктора, тем более компетентен он будет. И, обратившись к такому специалисту, пациент может получить консультацию сразу двух-трех врачей «в одном лице».
— Жаль, что остеопатия не входит в перечень услуг ОМС.
— Законодатели уже обсуждают возможность включения остеопатии в ОМС в роддомах, санаторно-курортной службе и реабилитационных отделениях. Начать надо хотя бы с этого, а в систему ДМС остеопатия входит уже в течение трех лет.
Материал опубликован в газете «Санкт-Петербургские ведомости» № 177 (6286) от 25.09.2018 под заголовком «Клинит шею».
Материалы рубрики
Симптомы, причины и методы лечения
Боли в позвоночнике, мышцах спины возникают в основном в возрасте от сорока лет и старше. Но иногда они появляются намного раньше. Практически все они имеют общее название — хондроз. Симптомы болезни у всех разные, но есть несколько основных, по которым ее можно распознать. Хондроз всегда сопровождается болезненными ощущениями. В зависимости от того, какой участок позвоночника вовлечен в патологический процесс, нарушаются функции различных органов человека.Например, если страдает грудной отдел, то возникает затруднение дыхания, боли в области лопаток, одышка. Если поражен поясничный отдел, то у человека проблемы с почками, у мужчин потенция. При хондрозе шейного отдела возникают нарушения органов, регулируемых этим отделом позвоночника. В настоящее время это самый распространенный вид хондроза, который иногда возникает даже у 20-летних мальчиков и девочек.
Хондроз шейного отдела позвоночника
Сопровождается беспричинной головной болью, нечеткостью зрения, шумом в ушах.Следует отметить, что это происходит довольно часто. В первую очередь это связано с работой: постоянные перенапряжения, малоподвижный образ жизни, неудобное положение головы и шеи (например, за компьютером, за рулем, с телефоном у уха). Это заболевание необратимо и проявляется дистрофическими изменениями шейных позвонков. Диски становятся менее эластичными, а позвонки — менее подвижными. Диски стираются, а позвонки сдавливают нервные окончания — отсюда боль и дискомфорт.Так проявляется хондроз. Симптомы возникают при очередной нагрузке на шейные позвонки. Снять напряжение помогает массаж, разминание.
Хондроз беспокоит: как лечить и как предотвратить появление болезни?
Чтобы улучшить свое состояние, нужно вести здоровый образ жизни. Утро начни с тренажерного зала, днем разминайся. Периодически следите за шеей в стороны и вперед-назад. Также нужно следить за осанкой. Девушкам следует избегать высоких каблуков. Следует ограничиться удобной обувью, не давящей пальцами на небольшую платформу или каблук.Хондроз, симптомы которого доставляют массу неудобств, — очень коварное заболевание. От него может пострадать не только позвоночник, но и другие органы человека. Постарайтесь исключить из своего рациона калорийную и жирную пищу, ешьте овощи, содержащие щавелевую кислоту (щавель, баклажаны, ревень, болгарский перец). Следите за своим весом. Избыточный вес создает дополнительную нагрузку на позвоночник. Откажитесь от вредных привычек. Также нужно спать на правильной поверхности. Лучше обзавестись ортопедическим матрасом. Не спите на мягких перинах и высоких подушках.Подушка должна быть мягкой и легко принимать форму вашего тела. Конкретные методы лечения хондроза включают использование хондропротекторов, восстанавливающих хрящевую ткань, а также обезболивающих, таких как Диклофенак, Диклоран, Фастум-Гель и др. Препарат Мильгамма вводят внутримышечно.
Если вас беспокоит хондроз, симптомы которого проявляются ярко, необходимо обратиться за лечением к врачу. Отдых в санатории или просто курс массажа и мануальной терапии тоже не помешает.Первые признаки и методы лечения
Шейный хондроз на сегодняшний день считается очень распространенным заболеванием, и по количеству пациентов он уступает только поясничному остеохондрозу. Заболевание связано с постепенным разрушением межпозвонковых дисков. Обычно такое нарушение гораздо чаще встречается в старшем возрасте, но не исключено и для более молодых людей.
Шейный хондроз развивается медленно и сопровождается целым комплексом симптомов, которые в некоторых случаях проявляются на более тяжелой стадии развития деструкции.Следует отметить, что остеохондроз — довольно опасное заболевание, которое очень легко может перейти в позвоночную грыжу.
Хондроз шейного отдела позвоночника: основные симптомы
Остеохондроз шейного отдела позвоночника может протекать по-разному. Принято различать две формы течения болезни.
В первом случае признаки появляются после резкого, неудачного поворота головы. Резкая сильная боль охватывает не только шейный отдел позвоночника, но также распространяется на затылок, грудь и плечи.Даже малейшее движение шеи, головы, груди или рук вызывает сильное мышечное напряжение и, как следствие, резкую размашистую боль. Человек испытывает скованность в движениях. Это состояние может длиться несколько дней.
При второй форме развития шейного хондроза позвоночник начинается медленно, почти незаметно. Сначала немеют мышцы шеи, появляется постоянная тупая боль, наблюдается нарушение чувствительности. Мышцы шеи, груди и плеч сильно напрягаются и по мере развития болезни начинают тускнеть.И хотя боль не такая резкая, тем не менее, она постоянная и доставляет человеку дискомфорт в жизни, нарушает сон, вызывает головные боли.
При отсутствии своевременного лечения шейки матки хондроз может вызвать защемление нервных корешков и кровеносных сосудов, по которым кровь поступает в мозг. Нередко возникает позвоночная грыжа. Поэтому при появлении симптомов необходимо обратиться за помощью к специалисту.
Шейный хондроз: лечение
Остеохондроз — это разрушение межпозвонковых дисков и, к сожалению, даже при своевременном лечении восстановить поврежденные ткани уже невозможно.Тем не менее процесс можно замедлить или даже остановить, что улучшит состояние организма и убережет от тяжелых последствий.
Следует понимать, что лечение остеохондроза должно быть длительным и систематическим. Для снятия боли и воспаления назначают нестероидные препараты — в большинстве случаев мази и кремы. В некоторых случаях эффективны спазмолитики, а также препараты, стимулирующие регенерацию тканей. Но такие лекарства может подобрать только лечащий врач.К сожалению, они не останавливают процесс разрушения — они просто снимают симптомы.
При лечении хондроза используют самые разные методики. Например, эффективны электрофорез, мануальная терапия, иглоукалывание с подкожным введением медикаментов. Назначают также вакуум-терапию, магнитотерапию, физиотерапевтические процедуры.
При остеохондрозе регулярные сеансы массажа, во время которых можно снять мышечное напряжение, улучшить кровоток и состояние тканей.Но проводить процедуру должен опытный специалист.
Очень полезная и специальная лечебная гимнастика, которую необходимо проводить регулярно. Причем упражнения можно использовать как в качестве профилактики заболевания, так и как вспомогательное средство во время лечения.
Шейный хондроз гораздо чаще диагностируется у людей, ведущих малоподвижный образ жизни или проводящих большую часть времени сидя. В этом случае необходимо не реже одного раза в два часа делать небольшой перерыв на прогулку или небольшую гимнастику — так вы сможете расслабить мышцы и не допустить прогрессирования заболевания.
статей / гель Flexumgel
Поясничный остеохондроз — симптомы и лечение сопутствующих заболеваний. Вы поймете, что такое поясничный остеохондроз, какой степени и стадии, основная причина и лечение заболевания.
18 апреля 2021 г.
В чем разница между артритом и артритом? Отличия и общие признаки болезней. Симптомы артрита и артрита. Диагностика и методы лечения.
15 апреля 2021 г.
Лечение шейного остеохондроза, вызывающего боль в руке: лекарства и методы, которые могут назначить врачи. Вызывает ли остеохондроз шеи травмы ног? Наиболее частое место для этого вида боли — лучевая, какие симптомы еще будут проявляться.
11 апреля 2021 г.
Симптомы шейного остеохондроза у женщин. Основные симптомы заболевания, вред остеохондроза для женщин, методы лечения и профилактики.
2 апреля 2021 г.
Узнайте, что такое поясничный остеохондроз, его симптомы, диагностика и рентгенологические признаки, медикаментозные и немедикаментозные методы лечения.
2 апреля 2021 г.
Если вы не лечите шейный остеохондроз, мы расскажем, что будет дальше. Общие последствия болезни.
1 апреля 2021 г.
Симптомы и стадии развития болезни.Кто в опасности? Используйте для лечения самые разные методы, в том числе по народным рецептам.
1 апреля 2021 г.
Для лечения симптомов шейного остеохондроза одновременно используются лечебные процедуры и лечебная физкультура. Прочтите статью для обзора методов лечения.
31 марта 2021 г.
Артрит коленного сустава — симптом в большинстве случаев — боль в области колена.
31 марта 2021 г.
Шейный остеохондроз — наиболее частая причина боли.Что это такое, вид, стадия и степень, симптомы, причина появления, диагностика, когда обратиться к врачу, профилактика, методы лечения: препараты, народные средства, возможные осложнения.
31 марта 2021 г.
Что такое артропатия? Тип заболевания, степень поражения сустава, причины, симптомы и осложнения патологического процесса. Диагностика, профилактика и лечение артрита — медицинские методы, хирургия, ЛФК, физиотерапия и мануальная терапия, питание, народные средства
30 марта 2021 г.
Что такое остеохондроз и что его вызывает? Тип и стадия заболевания.Методы лечения и профилактики остеохондроза.
30 марта 2021 г.
Симптомы хондроза
Содержание
Причины и симптомы хондроза
Что такое хондроз?
Хондроз — коварное и совершенно нерешенное заболевание. Согласно принятому в официальной медицине определению, патология сопровождается перерождением определенных участков хрящевой ткани в кости. Долгое время считалось, что боли в спине и ограниченная подвижность шейных позвонков связаны с возрастными изменениями, от которых практически невозможно избавиться, так как время повернуть вспять невозможно.Однако современная медицина, помимо истощения хрящевой и костной ткани с возрастом, открыла новые причины возникновения болей в позвоночнике и разработала новые методы и методы лечения хондроза, позволяющие надолго забыть о симптомах этого заболевания.
Причины хондроза
Установлено, что мышцы шеи также участвовали в развитии патологического процесса при хондрозе. Короткие мышечные волокна, соединяющие отростки позвонков у пациентов, страдающих этим заболеванием, очень напряжены, что способствует появлению мышечных зажимов.
Причиной хондроза, таким образом, является длительное сидение на одном месте, редкая смена позы при сидячей работе, длительное напряжение одной и той же группы мышц. Гипертонус мышц может быть вызван сном на неудобной подушке несколько ночей подряд и даже холодным душем, если человек принимает его без специальной подготовки.
Также причиной хондроза могут служить стрессы и эмоциональные потрясения. Мышечные зажимы могут быть результатом хронического стресса или страха, своеобразной реакцией взрослого человека на постоянно возникающие травматические ситуации.
Хондроз развивается на фоне нарушения обмена веществ, сосудистых заболеваний. Фактором риска также является лишний вес, повышенное артериальное давление, повышенная концентрация сахара в крови.
Симптомы хондроза
Симптомы хондроза: сильная боль, ограничение подвижности, неприятное ощущение тяжести и напряжения в поясничной области или шейном отделе позвоночника.
Патология может проявляться болями в мышцах, а также иррадиирующей болью от внутренних органов. Так, хондроз шейного отдела позвоночника может сопровождаться нарушением зрения, шумом в ушах, головными болями и головокружением.При патологии грудного отдела позвоночника возникают затруднения с дыханием, боли в области сердца. Поясничный хондроз иногда проявляется нарушением работы пищеварительного тракта и мочеполовой системы.
Лечение хондроза
Лечение хондроза бывает консервативным и хирургическим. Целью лечебных методов является устранение болей, восстановление нормального функционирования корешков спинного мозга, прекращение прогрессирующих дистрофических изменений позвоночника.
В отдельных случаях больным показано оперативное вмешательство, чаще всего к нему прибегают при неэффективности консервативного лечения.Объем лечения будет зависеть от тяжести заболевания и его клинических проявлений.
Хондроз в большинстве случаев требует длительного лечения, сроки определяются в основном характером заболевания, возрастными изменениями, методом терапии, а также тем, насколько тщательно пациент следует рекомендациям специалиста.
Активная фаза консервативного лечения длится в среднем от одного до 3 месяцев, период послеоперационного восстановления — около года.
На начальном этапе лечения пациенты могут заметить усиление боли, это связано с реакцией мышечных волокон и других структур на воздействие не знакомых организму терапий.
Боль снимается в относительно короткий период времени благодаря физиотерапии, лекарствам, физиотерапии.
Успех лечения во многом зависит от самих пациентов, которым требуется усидчивость, воля, настойчивость, желание быть здоровым.
Полный спектр консервативного лечения включает физиотерапию, физиотерапию, массаж, мануальную терапию, вытяжение позвоночника, методы рефлексотерапии, медикаментозную терапию.
Лечебная физкультура позволяет отрегулировать и укрепить мышечный корсет, вызывает декомпрессию нервных корешков, увеличивает объем движений и позволяет формировать правильные стереотипы во время движения, способствует формированию правильной осанки, укрепляет связочно-мышечный аппарат. гибкий и предотвращает возникновение осложнений.
Положительный эффект от лечебной физкультуры достигается за счет регулярных тренировок с использованием специального оборудования и выполнения суставной гимнастики. Специальные упражнения улучшают кровообращение в мышечных волокнах, нормализуют обменные процессы и питание межпозвонковых дисков, увеличивают пространство между позвонками, формируют корсет мышц, снижая нагрузку на позвоночник.
В качестве физиотерапевтического метода используются токи низкой частоты, магнитные поля, ультразвук, лазер и т. Д.может быть использован. Эти процедуры назначают пациентам для снятия боли, снятия воспаления, во время реабилитации после операции. Лечебная физкультура помогает сократить время лечения, повышает эффективность медикаментозной терапии.
Массаж позволяет снять напряжение в мышцах, избавиться от мышечных болей, способствует улучшению кровообращения, оказывает общеукрепляющее действие.
Мануальная терапия снимает острые и хронические боли в позвоночнике и суставах, увеличивает объем движений и корректирует осанку.Особое направление мануальной терапии — висцеральная терапия — способствует восстановлению физиологической подвижности органов, улучшает кровообращение, лимфообращение, нормализует обменные процессы, повышает защитные силы организма, помогает избежать обострения хронических заболеваний.
Растяжение позвоночника или вытяжение используется для облегчения боли, увеличивает расстояние между позвонками, восстанавливает физиологические изгибы позвоночника.
Рефлексотерапия на фоне других методов позволяет повысить эффективность лечения, снять боль, способствует нормализации сна, уравновешивает психику, помогает бороться с лишним весом и вредными привычками.
Медикаментозное лечение назначают при обострении заболевания с целью снятия боли, снятия воспаления, стимуляции обменных процессов.
Несмотря на то, что каждый из вышеперечисленных методов считается высокоэффективным сам по себе, стойкий терапевтический эффект может быть достигнут только при комплексном подходе к лечению хондроза с обязательным проведением занятий на специализированном оборудовании, что позволяет пациенту сформировать полноценный мышечный корсет.
Эксперт-редактор: Павел Александрович Мочалов | D.M.N. врач общей практики
Образование: Московский медицинский институт. Сеченова И.М. по специальности «Лечебное дело» в 1991 г., в 1993 г. «Профессиональные болезни», в 1996 г. «Терапия».
Похожие сообщения
Симптомы хондроза
Хондроз — это заболевание позвоночника, при котором на отдельных его участках (в области шеи, грудины, поясницы) хрящевая ткань регенерируется в костную ткань.Возрождение хрящевой ткани в кости может наблюдаться в грудной клетке, вызывая грудной хондроз или, если поражен хрящ поясничного отдела позвоночника, — поясничный хондроз. Хотя гораздо более частым явлением в медицинской практике остается хондроз шеи.
До недавнего времени врачи считали, что это заболевание связано с возрастными изменениями хрящевой и костной ткани позвоночника, но сегодня эта патология наблюдается у очень молодых людей, что позволило специалистам предположить, что на развитие болезни влияют и другие факторы. болезнь.
Ранее считалось, что причиной хондроза шеи или другой части позвоночника являются дистрофические изменения, происходящие в хрящах позвоночника. Это было связано с возрастом пациентов — с годами хрящи выветрились, что привело к их разрушению и замещению костной тканью. В свою очередь, костная ткань блокировала мышцы и нервные окончания, вызывая боли в спине.
Однако не так давно было обнаружено, что шейный хондроз может возникать из-за аномалий шейных мышц, которые в результате патологического воздействия напрягаются, вызывая защемление нервных окончаний.Это происходит в тех случаях, когда человек ведет малоподвижный образ жизни, длительное время находится в одной позе (например, работает за компьютером). Гипертония шеи также может быть вызвана использованием неудобной подушки в течение нескольких ночей во время сна. А иногда у нетренированных людей развивается гипертонус мышц шеи при приеме контрастного душа.
Хондроз грудного, поясничного и шейного отделов также может развиться из-за чрезмерных эмоциональных перегрузок и регулярных стрессов. Но, пожалуй, наиболее частыми причинами данной патологии являются:
- избыточный вес;
- сосудистых заболеваний;
- повышенная концентрация сахара в крови;
- нарушение обменных процессов в организме;
- повышенное артериальное давление.
Существующие заболевания позвоночника, такие как сколиоз, плоскостопие, травмы спины, могут увеличить вероятность возникновения этой патологии у человека. Кроме того, инфекционные заболевания и общая интоксикация организма часто приводят к дегенеративным изменениям определенных участков позвоночника.
Если говорить о симптомах хондроза, то их немного. Основной симптом — сильная боль в области поражения хрящевых структур позвоночника — как уже было сказано выше, чаще всего поражается шейный отдел, поэтому человек при шейном хондрозе ощущает сильную боль в шее.Причем боль исходит как бы изнутри, а не извне — из внутренних органов.
Сопутствующие симптомы хондроза могут быть следующими:
- шум в ушах;
- головокружение;
- головная боль;
- пониженное зрение
В тех случаях, когда поражен грудной отдел, человек может чувствовать боль при дыхании, тянущую боль в области сердца. Из-за этого данную патологию часто можно спутать с патологией сердечно-сосудистой системы, из-за чего лечение хондроза не будет адекватным и своевременным.
При поясничном хондрозе наблюдается нарушение мочеиспускания, проблемы сексуального характера, а также нарушения в работе желудка. На начальных этапах признаки хондроза не очень выражены. Заболевание может характеризоваться снижением чувствительности в пораженном месте, ноющей болью, чувством дискомфорта.
В случаях развития острого хондроза симптомы заболевания сильно выражены — боль настолько сильна, что не позволяет человеку совершать активные движения.Боль не проходит в покое. Люди с хондрозом шейного отдела позвоночника часто страдают мигренью — необъяснимыми болями, которые не купируются обычными обезболивающими. Чтобы облегчить боль, им нужны сильнодействующие инъекции, которые может назначить лечащий врач.
Особенности лечения
Лечение хондроза требует от человека больших усилий, поэтому ленивым будет намного сложнее справиться с болезнью, чем тем, кто готов сделать все возможное, чтобы выздороветь.Лечение хондроза в период обострения — лекарственное средство. Назначаются уколы, а также лечебная физкультура и физиотерапия.
Многих интересует вопрос, как лечить шейный хондроз в домашних условиях. Здесь следует сказать, что народными методами, без использования уколов, вылечить хондроз можно только на начальной стадии заболевания.
Благотворно повлияет на здоровье при данном заболевании плавание и лечебный массаж. Кроме того, пациентам показана физиотерапия — метод устанавливается врачом с учетом степени заболевания.Наиболее популярные методы физиотерапии, которые используются при лечении хондроза:
- магнитотерапия;
- ванн лечебных;
- электрофорез;
- ванн парафиновых;
- УЗИ.
Острый хондроз, как уже говорилось выше, лечится исключительно медикаментозно, потому что необходимо снять воспалительный процесс и купировать боль. В большинстве случаев лечение хондроза длительное, и хотя уколы применяются курсами, физиотерапия должна быть постоянной — это помогает предотвратить возникновение обострений патологии.
Наибольшую эффективность показали следующие инъекции:
- нестероидные противовоспалительные средства;
- гормональных кортикостероидов;
- хондропротекторов.
Уколы хондропротекторов позволяют восстановить поврежденные межпозвонковые диски и укрепить здоровые. Нестероидные противовоспалительные препараты позволяют снять местный воспалительный процесс, а инъекции кортикостероидов позволяют замедлить развитие патологических изменений в позвоночнике.В тяжелых случаях показано хирургическое лечение этого заболевания. Эта процедура позволяет удалить пораженные ткани и тем самым снять воспаление и боль.
Важно понимать, что простого способа избавиться от болезни не существует. Придется потратить много времени и сил, а также полностью изменить образ жизни, чтобы болезнь навсегда отступила.
Похожие сообщения
Хондроз грудного отдела позвоночника: причины, симптомы и лечение
Хондроз грудного отдела позвоночника — довольно распространенное заболевание, которому наиболее подвержены люди зрелого и пожилого возраста.Заболевание сопровождается постепенным перерождением межпозвонковых дисков, которое сопровождается потерей эластичности и сопутствующим повреждением.
Хондроз грудного отдела и его причины
На самом деле причин, которые могут привести к разрушению хрящевой ткани позвоночника, много. В первую очередь необходимо отметить чрезмерные физические нагрузки. Хондроз может быть результатом как тяжелой травмы, так и небольшого, но необратимого повреждения межпозвонковых дисков.
С другой стороны, малоактивный образ жизни и сидячий труд также могут спровоцировать дегенеративные процессы. Дело в том, что отсутствие движений, а также постоянная статическая нагрузка на позвоночник могут нарушить нормальное кровообращение и, как следствие, трофику хрящевых тканей, что приводит к развитию стольких неприятных и опасных заболеваний.
Хондроз грудного отдела позвоночника и его симптомы
На самом деле такое заболевание сопровождается очень неспецифическими симптомами, поэтому зачастую его сложно диагностировать.Ранние стадии дистрофии могут даже протекать бессимптомно.
Тем не менее, поражения грудного отдела позвоночника, а также хондроз шейно-грудного отдела сопровождаются болями, усиливающимися при дополнительной нагрузке, например, при поднятии тяжестей. Боль может отдаваться в лопатку или руку. Часто приступы боли напоминают симптомы, характерные для болезней сердца и желудка, в результате чего пациенты просто обращаются не к тому врачу.
Иногда спазмы появляются на вдохе или во время выдоха.Часто болезненность появляется ночью и связана с неудобным положением тела во время сна. В отличие от боли в сердце, сосудорасширяющие препараты не купируют дискомфорт.
В любом случае необходимо понимать, что хондрозисторакальный отдел позвоночника — очень опасное состояние. Именно поэтому при первых признаках заболевания стоит обратиться за помощью к специалисту. Ведь при отсутствии терапии возможны осложнения, в частности грыжа межпозвонковых дисков.
Лечение хондроза грудной клетки
В этом случае терапия — длительный и сложный процесс.И стоит учесть, что чем раньше будет начато лечение, тем больше шансов на успешное выздоровление.
Для начала врачи назначают специальные лекарства — хондропротекторы, которые помогают восстановить структуру хрящевой ткани и остановить процессы дегенерации. Достаточно эффективным на сегодняшний день считается препарат «Артритозамин». Кроме того, используются местные противовоспалительные препараты и специальные обезболивающие мази, которые помогают облегчить приступы боли и значительно улучшить качество жизни пациента.
Дополнительно регулярное лечение массажем, которое способствует улучшению кровообращения и трофики позвоночных структур. Врач также должен подобрать подходящие физические упражнения. Регулярные лечебные упражнения помогают не только активизировать кровообращение, но и укрепить мышцы, создавая так называемый «мышечный корсет», благодаря которому уменьшается нагрузка на позвоночник.
Конечно, питание важно, ведь в рационе человека должны присутствовать все необходимые питательные вещества и минералы.Человеку с подобным диагнозом также нужно более тщательно выбирать матрас и подушку и правильно оформлять рабочее место. В некоторых случаях требуется специальный корсет.
Симптомы, причины и методы лечения
Болезненные ощущения в области позвоночника, мышц спины возникают преимущественно в возрасте от сорока и более лет. Но иногда они появляются намного раньше. Практически все они имеют общее название — хондроз. Симптомы заболевания у всех разные, но есть несколько основных, которые можно распознать.Хондроз всегда сопровождается болезненными ощущениями. В зависимости от того, какой участок позвоночника вовлечен в патологический процесс, нарушаются функции тех или иных органов человека. Например, если страдает грудной отдел, то возникает затруднение дыхания, боли в области лопатки, одышка. Если поражен поясничный отдел, у человека проблемы с почками, у мужчин — с потенцией. При хондрозе шейного отдела позвоночника наблюдаются нарушения органов, регулируемых этим отделом позвоночника.В настоящее время это самый распространенный вид хондроза, который иногда возникает даже у 20-летних мальчиков и девочек.
Шейный хондроз
Сопровождается беспричинной головной болью, нарушением зрения, шумом в ушах. Следует отметить, что это происходит довольно часто. В первую очередь это связано с работой: постоянные перенапряжения, малоподвижный образ жизни, неудобное положение головы и шеи (например, за компьютером, за рулем, телефон у уха). Это заболевание необратимо и проявляется дистрофическими изменениями шейных позвонков.Диски становятся менее эластичными, а позвонки — менее подвижными. Диски стираются, а позвонки сдавливают нервные окончания — отсюда боль и дискомфорт. Так проявляется хондроз. Симптомы возникают при очередной нагрузке на шейные позвонки. Снять напряжение помогает массаж, разминание.
Хондроз беспокоит: как лечить и как предотвратить начало болезни?
Чтобы улучшить свое состояние, нужно вести здоровый образ жизни. Утро начинайте с гимнастики, днем разминайтесь.Периодически делайте наклон шеи в стороны и спина к спине. Также нужно следить за своей осанкой. Девушкам следует избегать обуви на высоком каблуке. Следует ограничиться удобной обувью, не сжимающей пальцы, на небольшой платформе или каблуке. Хондроз, симптомы которого доставляют массу дискомфорта, — очень коварное заболевание. Может пострадать не только позвоночник, но и другие органы человека. Постарайтесь исключить из своего рациона калорийную и жирную пищу, ешьте овощи, содержащие щавелевую кислоту (щавель, баклажаны, ревень, болгарский перец).Следите за своим весом. Избыточный вес создает дополнительную нагрузку на позвоночник. Откажитесь от вредных привычек. Также нужно спать на правильной поверхности. Лучше купить ортопедический матрас. Не спите на мягких перинах и высоких подушках. Подушка должна быть мягкой и легко принимать форму вашего тела. К специфическим методам лечения хондроза можно отнести применение хондропротекторов, восстанавливающих хрящевую ткань, а также обезболивающих, таких как «Диклофенак», «Диклоран», «Фастум-гель» и др.
 Примеры – ревматоидный артрит, приводящий к развитию подобных заболеваний, таких как ШОХ.
Примеры – ревматоидный артрит, приводящий к развитию подобных заболеваний, таких как ШОХ.
 Боль часто иррадиирует в конечности и плечи, а по утрам наблюдается слабость в мышцах рук. На этом этапе может возникнуть сопутствующее заболевание – грыжа межпозвоночного диска. По утрам пациент ощущает сильную скованность, что указывает также на ухудшение подвижности шейного отдела. У больных наблюдают головокружение и сильную слабость.
Боль часто иррадиирует в конечности и плечи, а по утрам наблюдается слабость в мышцах рук. На этом этапе может возникнуть сопутствующее заболевание – грыжа межпозвоночного диска. По утрам пациент ощущает сильную скованность, что указывает также на ухудшение подвижности шейного отдела. У больных наблюдают головокружение и сильную слабость. Аппарат позволит рассмотреть как костные структуры, так и хрящи, мягкие ткани. Можно заметить любые нарушения – защемление нервов, стадию межпозвоночной грыжи и степень развития остеохондроза.
Аппарат позволит рассмотреть как костные структуры, так и хрящи, мягкие ткани. Можно заметить любые нарушения – защемление нервов, стадию межпозвоночной грыжи и степень развития остеохондроза. К таким препаратам относится Анальгин, Пенталгин, Спазмалгон. При головной боли напряжения подходят препараты на основе комбинации ацетилсалициловой кислоты, парацетамола и кофеина (Цитрамон, Фармадол). Если же боль возникла в шее, и сопровождается воспалением, нужны НПВС с выраженным противовоспалительным действием – Нимесулид, Мелоксикам, Индометацин или Диклофенак. Уточнить конкретное торговое название лучше у лечащего врача.
К таким препаратам относится Анальгин, Пенталгин, Спазмалгон. При головной боли напряжения подходят препараты на основе комбинации ацетилсалициловой кислоты, парацетамола и кофеина (Цитрамон, Фармадол). Если же боль возникла в шее, и сопровождается воспалением, нужны НПВС с выраженным противовоспалительным действием – Нимесулид, Мелоксикам, Индометацин или Диклофенак. Уточнить конкретное торговое название лучше у лечащего врача. Курс терапии длится около 4-х недель.
Курс терапии длится около 4-х недель. Если у пациента возникают периодически скачки давления в сторону повышения, используют медикаменты, снижающие систолическое и диастолическое давление. Медикаменты используют осторожно и только по назначению врача. Обычно назначают бета-блокаторы или блокаторы кальциевых каналов. Примеры средств – Пропранолол, Атенолол, Дилтиазем или Бисопролол.
Если у пациента возникают периодически скачки давления в сторону повышения, используют медикаменты, снижающие систолическое и диастолическое давление. Медикаменты используют осторожно и только по назначению врача. Обычно назначают бета-блокаторы или блокаторы кальциевых каналов. Примеры средств – Пропранолол, Атенолол, Дилтиазем или Бисопролол.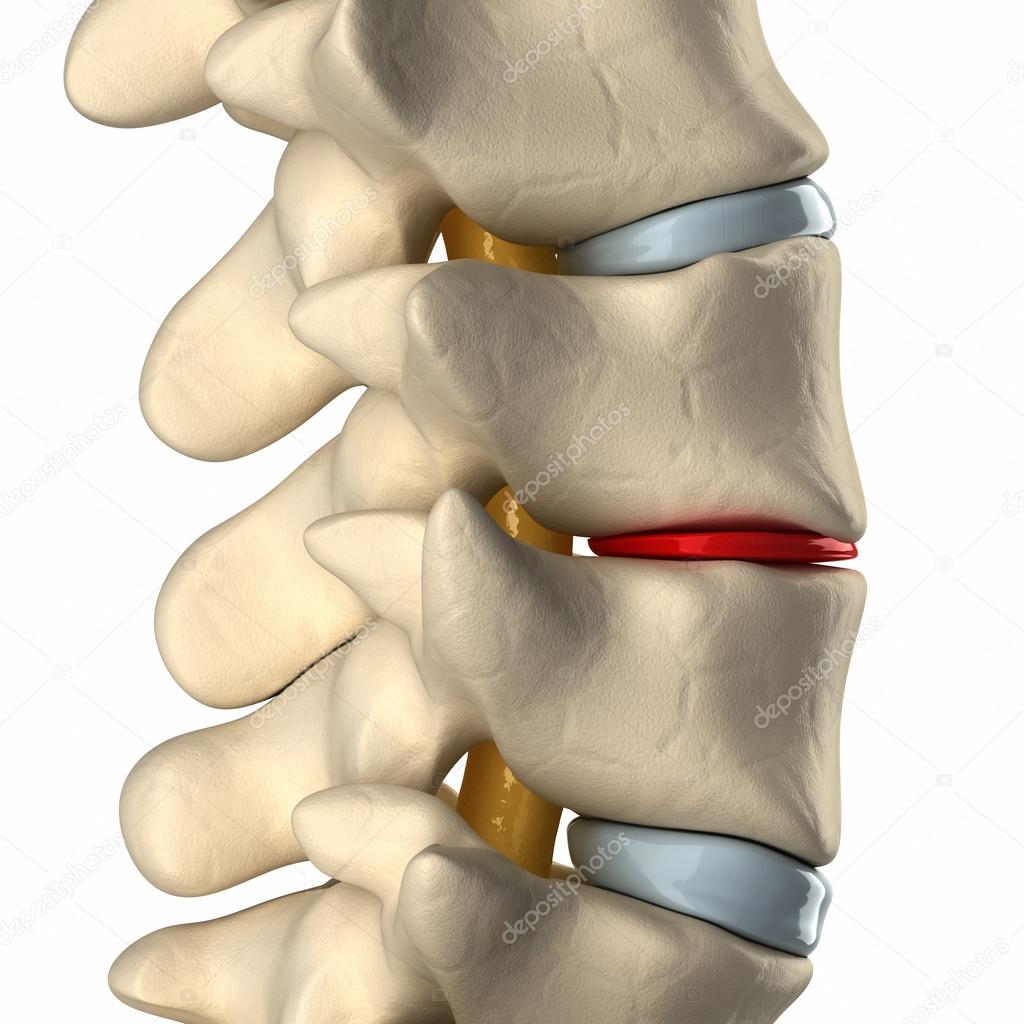 Кальций – это необходимый строительный материал, без него кости становятся пористыми и ломаются. Д3 – витамин, без которого нормальное усвоение кальция невозможно. В комбинации эти вещества укрепляют костную ткань хорошо. Также полезно периодически пить другие минералы для поддержки здоровья опорно-двигательного аппарата – кремний, серу, цинк, магний и бор. Примеры препаратов – Кальцемин, Кальций Д3 Никомед.
Кальций – это необходимый строительный материал, без него кости становятся пористыми и ломаются. Д3 – витамин, без которого нормальное усвоение кальция невозможно. В комбинации эти вещества укрепляют костную ткань хорошо. Также полезно периодически пить другие минералы для поддержки здоровья опорно-двигательного аппарата – кремний, серу, цинк, магний и бор. Примеры препаратов – Кальцемин, Кальций Д3 Никомед. Примеры средств – Найз гель, Капсикам, Финалгон или Дип Хит.
Примеры средств – Найз гель, Капсикам, Финалгон или Дип Хит.
 Завершающий этап развития заболевания, при котором поражены практически все отделы позвоночника.
Завершающий этап развития заболевания, при котором поражены практически все отделы позвоночника. Первые признаки начала дегенеративных процессов:
Первые признаки начала дегенеративных процессов: