Публикации в СМИ
- Главная
- Пресс-центр
- Публикации в СМИ
Острый панкреатит (воспаление поджелудочной железы) сегодня уверенно отвоевывает все новые и новые позиции, и уже вышел на третье место среди хирургических заболеваний после аппендицита и холецистита. Откуда берется эта напасть и что делать, если вас скрутил внезапный приступ?
Вообще говоря, с приступом острого панкреатита люди обычно попадают в стационар по «скорой», потому что терпеть это «удовольствие» часто нет никаких сил. Представьте, что у вас начало конкретно и сильно болеть «под ложечкой», отдавая в левое подреберье, или словно обручем сдавливая всю верхнюю половину туловища. И такая боль длится часами. При этом вас начинает рвать, сначала тем, что вы съели, а потом просто слизью и желчью.
Тут уж анальгетиками не отделаешься, и рука сама тянется к телефону. К счастью, попадание в больницу далеко не всегда означает попадание на операционный стол. Тем не менее, пристальное внимание именно хирургов вам в будущем обеспечено.
«Панкреатит формируется в результате повышения давления в вирсунговом протоке — протоке, через который секрет, собранный со всей поджелудочной железы, поступает в 12-перстную кишку, — говорит врач-гастроэнтеролог ГНИЦ профилактической медицины Ирина Бородина. — Когда давление повышается, в этом протоке развивается так называемый аутолиз — самопереваривание тканей поджелудочной железы, что приводит к повреждению органа».
Как правило, острый панкреатит мы себе дарим сами. То есть, сначала очень хорошо выпиваем, потом очень обильно закусываем жирненьким и жареным, а потом… едем в больницу. Причем, если одним достаточно одного сурового застолья, то другие идут к финалу долго, но уверенно, заливая в себя все новые и новые литры спиртного.
Что же можно предпринять, если вас скрутило, а до больнички далеко, или ее нет вовсе? Первое правило при приступе острого панкреатита — голод, холод и покой. Можно положить грелку или бутылку с холодной водой на эпигастральную область (в район солнечного сплетения).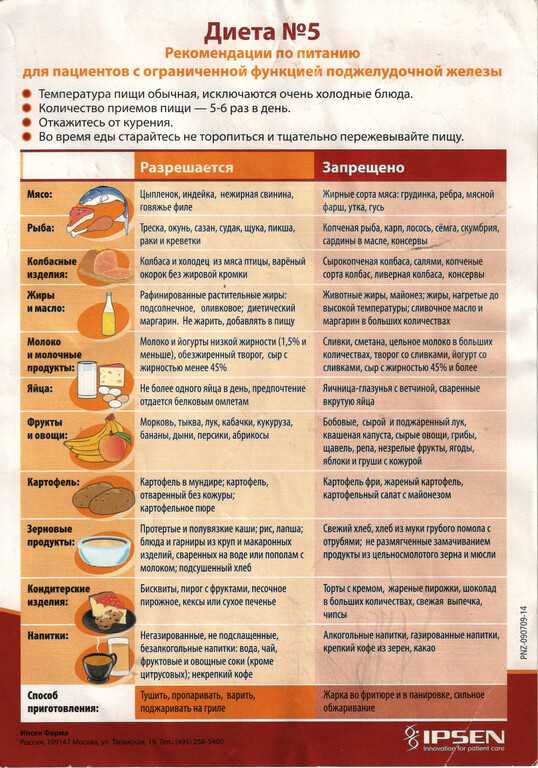
Когда обострение начнет проходить, рекомендуется умеренно щадящая диета с увеличением белка, за счет включения в рацион нежирных сортов вареного мяса, творога, рыбы, сыра, и с уменьшением содержания жиров и углеводов. Есть лучше небольшими порциями 4-6 раз в день. Пища должна быть не горячей и не холодной, чтобы не вызвать новый спазм.
Об алкоголе, жирной и острой пище, консервах, газировке и кислых соках придется забыть. Также исключить из рациона наваристые бульоны, копчености, маринады и специи типа хрена, чеснока, уксуса и горчицы.
В дальнейшем человек может в принципе есть все, но в очень умеренных количествах. И тогда с панкреатитом можно жить, правда, люди в массе своей пока так не умеют.
Код вставки на сайт
<a href=»http://www. sechenov.ru/pressroom/publications/podzheludochnaya-zheleza-lyubit-golod-kholod-i-pokoy1/»><h2>Поджелудочная железа любит голод, холод и покой</h2></a>
<p><img
border=»0″
src=»http://www.sechenov.ru/upload/iblock/c33/c3312190d7edbae08e5d9d2ef9c53171.jpg»
alt=»Поджелудочная железа любит голод, холод и покой»
title=»Поджелудочная железа любит голод, холод и покой»
/></p>
<p>Острый панкреатит (воспаление поджелудочной железы) сегодня уверенно отвоевывает все новые и новые позиции, и уже вышел на третье место среди хирургических заболеваний после аппендицита и холецистита. Откуда берется эта напасть и что делать, если вас скрутил внезапный приступ? <br />
<br />
Вообще говоря, с приступом острого панкреатита люди обычно попадают в стационар по «скорой», потому что терпеть это «удовольствие» часто нет никаких сил.
sechenov.ru/pressroom/publications/podzheludochnaya-zheleza-lyubit-golod-kholod-i-pokoy1/»><h2>Поджелудочная железа любит голод, холод и покой</h2></a>
<p><img
border=»0″
src=»http://www.sechenov.ru/upload/iblock/c33/c3312190d7edbae08e5d9d2ef9c53171.jpg»
alt=»Поджелудочная железа любит голод, холод и покой»
title=»Поджелудочная железа любит голод, холод и покой»
/></p>
<p>Острый панкреатит (воспаление поджелудочной железы) сегодня уверенно отвоевывает все новые и новые позиции, и уже вышел на третье место среди хирургических заболеваний после аппендицита и холецистита. Откуда берется эта напасть и что делать, если вас скрутил внезапный приступ? <br />
<br />
Вообще говоря, с приступом острого панкреатита люди обычно попадают в стационар по «скорой», потому что терпеть это «удовольствие» часто нет никаких сил.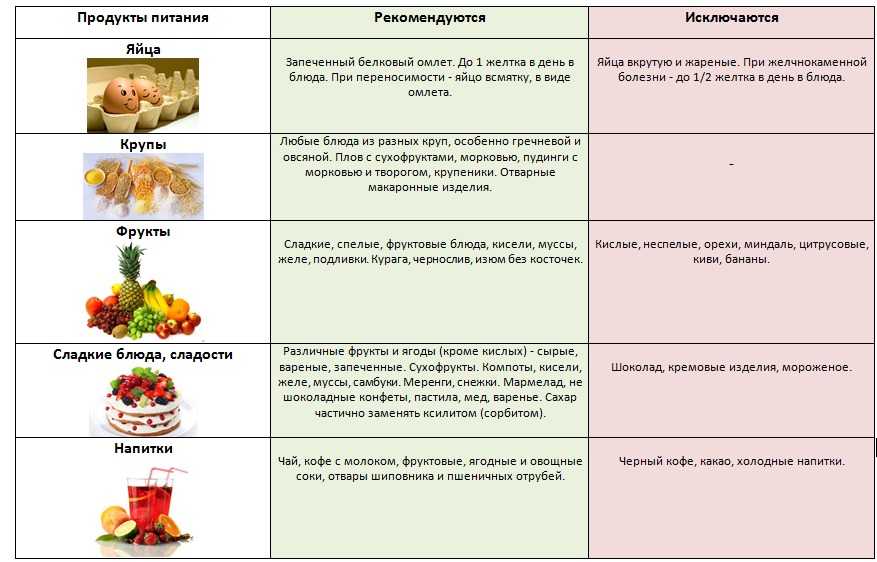

 Есть лучше небольшими порциями 4-6 раз в день. Пища должна быть не горячей и не холодной, чтобы не вызвать новый спазм. <br />
<br />
Об алкоголе, жирной и острой пище, консервах, газировке и кислых соках придется забыть. Также исключить из рациона наваристые бульоны, копчености, маринады и специи типа хрена, чеснока, уксуса и горчицы. <br />
<br />
В дальнейшем человек может в принципе есть все, но в очень умеренных количествах. И тогда с панкреатитом можно жить, правда, люди в массе своей пока так не умеют.</p>
Есть лучше небольшими порциями 4-6 раз в день. Пища должна быть не горячей и не холодной, чтобы не вызвать новый спазм. <br />
<br />
Об алкоголе, жирной и острой пище, консервах, газировке и кислых соках придется забыть. Также исключить из рациона наваристые бульоны, копчености, маринады и специи типа хрена, чеснока, уксуса и горчицы. <br />
<br />
В дальнейшем человек может в принципе есть все, но в очень умеренных количествах. И тогда с панкреатитом можно жить, правда, люди в массе своей пока так не умеют.</p>Острый панкреатит (воспаление поджелудочной железы) сегодня уверенно отвоевывает все новые и новые позиции, и уже вышел на третье место среди хирургических заболеваний после аппендицита и холецистита. Откуда берется эта напасть и что делать, если вас скрутил внезапный приступ?
Вообще говоря, с приступом острого панкреатита люди обычно попадают в стационар по «скорой», потому что терпеть это «удовольствие» часто нет никаких сил. Представьте, что у вас начало конкретно и сильно болеть «под ложечкой», отдавая в левое подреберье, или словно обручем сдавливая всю верхнюю половину туловища. И такая боль длится часами. При этом вас начинает рвать, сначала тем, что вы съели, а потом просто слизью и желчью.
Представьте, что у вас начало конкретно и сильно болеть «под ложечкой», отдавая в левое подреберье, или словно обручем сдавливая всю верхнюю половину туловища. И такая боль длится часами. При этом вас начинает рвать, сначала тем, что вы съели, а потом просто слизью и желчью.
Тут уж анальгетиками не отделаешься, и рука сама тянется к телефону. К счастью, попадание в больницу далеко не всегда означает попадание на операционный стол. Тем не менее, пристальное внимание именно хирургов вам в будущем обеспечено.
«Панкреатит формируется в результате повышения давления в вирсунговом протоке — протоке, через который секрет, собранный со всей поджелудочной железы, поступает в 12-перстную кишку, — говорит врач-гастроэнтеролог ГНИЦ профилактической медицины Ирина Бородина. — Когда давление повышается, в этом протоке развивается так называемый аутолиз — самопереваривание тканей поджелудочной железы, что приводит к повреждению органа».
Как правило, острый панкреатит мы себе дарим сами.
Что же можно предпринять, если вас скрутило, а до больнички далеко, или ее нет вовсе? Первое правило при приступе острого панкреатита — голод, холод и покой. Можно положить грелку или бутылку с холодной водой на эпигастральную область (в район солнечного сплетения). Принять спазмолитическое средство (но-шпу, например). Ничего не есть 2-3 дня, а пить лучше всего гидрокарбонатнохлоридные минеральные воды.
Когда обострение начнет проходить, рекомендуется умеренно щадящая диета с увеличением белка, за счет включения в рацион нежирных сортов вареного мяса, творога, рыбы, сыра, и с уменьшением содержания жиров и углеводов. Есть лучше небольшими порциями 4-6 раз в день. Пища должна быть не горячей и не холодной, чтобы не вызвать новый спазм.
Об алкоголе, жирной и острой пище, консервах, газировке и кислых соках придется забыть. Также исключить из рациона наваристые бульоны, копчености, маринады и специи типа хрена, чеснока, уксуса и горчицы.
В дальнейшем человек может в принципе есть все, но в очень умеренных количествах. И тогда с панкреатитом можно жить, правда, люди в массе своей пока так не умеют.
Перейти в раздел:
- Новости
- События
- Видео
- Фотогалерея
- Библиотека
- Газета «Сеченовские вести»
- Журнал «Национальное здравоохранение»
- Условия использования сайта
Панкреатит: воспаление поджелудочной железы — симптомы, лечение, диета
Панкреатит – это воспаление поджелудочной железы (органа, ответственного за выработку пищеварительного сока).
Поджелудочная железа в организме человека выполняет очень важную функцию: вырабатывает ферменты, которые, попадая в тонкий кишечник, активируются и участвуют в переваривании белков, жиров и углеводов. Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Орган вырабатывает гормон инсулин, который регулирует уровень глюкозы в крови.
Формы панкреатита
Острая – характеризуется острой опоясывающей болью в верхней части живота. Часто боль появляется после употребления жирной пищи или алкоголя. Неприятные ощущения могут быть как едва заметными, так и нестерпимыми с иррадиацией в лопатку или грудину. Наблюдается тошнота, рвота, нарушение стула. Из-за затрудненного оттока желчи кожа принимает желтоватую окраску.
Хроническая – основная локализация боли находится на верхней части брюшной стенки с иррадиацией в спину, грудную клетку (левую часть), нижнюю часть живота. Неприятные ощущения возникают после приема жирной тяжелой пищи, алкогольных напитков, постоянных стрессов.
Развитие хронического панкреатита характеризуется тошнотой, потерей аппетита, вздутием живота, нарушением стула, иногда рвотой.
Хроническая форма патологии отличается от острой периодами ремиссии и обострения. С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
С течением заболевания периоды обострения становятся все чаще, возможно развитие кишечных расстройств, нарушения нормального пищеварения, снижение массы тела.
Хронический панкреатит часто дает осложнения (желудочные кровотечения, рак, кисты и абсцессы, поражение печени, сахарный диабет, энтероколит). Вот почему к заболеванию нужно относиться серьезно и при малейшем подозрении на развитие воспаления, обратиться к врачу.
Причины развития панкреатита
Болезнь развивается из-за поражения тканей поджелудочной железы. Это происходит по следующим причинам:
-
злоупотребление алкоголем и табаком
-
травмы живота, хирургические вмешательства
-
неконтролируемый и долговременный прием медикаментов: антибиотиков, гормональных препаратов, кортикостероидов, некоторых диуретиков
-
интоксикация пищевыми продуктами, химическими веществами
-
генетическая предрасположенность
-
неправильный рацион питания с преобладанием острой и жирной еды и с большими перерывами между приемами пищи
Симптомы панкреатита
Проявления патологии различаются в зависимости от формы – острый или хронический панкреатит. При остром панкреатите наблюдаются:
При остром панкреатите наблюдаются:
-
Боль – интенсивная, постоянная, характер болевых ощущений описывается больными как режущий, тупой.
-
Высокая температура тела, высокое или низкое давление – самочувствие пациента быстро ухудшается из-за стремительного развития воспалительного процесса.
-
Бледный или желтоватый цвет лица.
-
Тошнота и рвота – появляется сухость во рту и белый налёт, приступы рвоты не приносят облегчения. Самый правильный шаг в этот момент – голодать, любой приём пищи может только ухудшить ситуацию.
-
Диарея или запор – стул при остром панкреатите чаще всего пенистый, частый со зловонным запахом, с частицами не переваренной пищи. Бывают и наоборот запоры, вздутие, затвердение мышц живота, что может быть самым первым сигналом начинающегося острого приступа панкреатита.

-
Вздутие живота – желудок и кишечник во время приступа не сокращаются.
-
Одышка – появляется из-за потери электролитов при рвоте.
Хронический панкреатит характеризуется следующими признаками:
-
Боль в животе – может быть опоясывающей или иметь чёткую локализацию с иррадиацией в спину. Появляется после принятия пищи.
-
Интоксикация организма – появляются общая слабость, снижение аппетита, тахикардия, повышение температуры тела, снижение артериального давления.
-
Эндокринные нарушения – кетоацидоз, сахарный диабет, склонность к гипогликемии. Также могут появиться ярко-красные пятна в области живота, спины, груди, которые не исчезают при надавливании.
При длительном течении заболевания у больного постепенно возникает анемия, потеря массы тела, сухость кожи, ломкость волос и ногтей, симптомы авитаминоза, повышенная утомляемость.
Первая помощь при приступе панкреатита
Чтобы снизить болевые ощущения, можно использовать грелку, наполненную холодной водой. Её нужно приложить на область живота, а именно на эпигастральную область (область под мечевидным отростком, соответствующая проекции желудка на переднюю брюшную стенку). Это позволяет снизить интенсивность болей, немного убрать отек и воспаление.
Больному необходимо соблюдать больничный режим. Это позволит уменьшить приток крови к органу, а значит уменьшит воспаление.
Запрещено принимать пищу. Процесс переваривания может вызвать более сильные боли, появиться тошнота и рвота. А диета уменьшит выработку ферментов, усиливающих воспалительную реакцию и боли. Придерживаться голодания нужно 3 суток. Можно пить чистую воду без газов.
Нужно обязательно вызвать врача для осмотра, даже если больной точно не уверен, что это приступ острого панкреатита. Как мы уже знаем, эта патология может затихнуть, а затем стремительно рецидивировать. В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
В это время можно выпить обезболивающий препарат, чтобы снизить неприятные ощущения.
Диагностика заболевания к частной медицинской клинике «Медюнион»
Диагностировать это заболевание не составляет труда, так как первые признаки говорят сами за себя. Однако, чтобы назначить адекватное лечение, нужно обязательно определить форму заболевания. Для этого врач проводит лапароскопию – метод, позволяющий осмотреть с помощью специального инструмента брюшную полость изнутри.
При подозрении на острый панкреатит проводятся лабораторные анализы:
-
Общий анализ крови
-
Биохимический анализ крови
-
Анализ мочи
-
Анализ кала
-
УЗИ, МРТ или рентгенография органов брюшной полости
-
Компьютерная томография по показаниям
При хронической форме проводятся те же исследования, однако анализы лучше брать в период обострения заболевания.
Лечение острого панкреатита
При обнаружении острого панкреатита пациента нужно немедленно госпитализировать. Лечение должно проходить в условиях стационара, так как это состояние является весьма опасным.
Для снятия боли принимают спазмолитики, в сложных случаях проводят откачивание содержимого желудка для снятия нагрузки на железу.
При обострении панкреатита больные нуждаются в госпитализации с ежедневным в течение первой недели контролем параметров крови, водного баланса, числа лейкоцитов, уровня ферментов в сыворотке крови. В первые 1–3 дня рекомендуются голод, прием щелочных растворов каждые 2 часа.
Во время обострения хронического панкреатита пациенту показана терапия, аналогичная острому процессу. Пациент должен на протяжении всей жизни соблюдать диету и принимать препараты из группы спазмолитиков и препараты, нормализирующие секреторную функцию органа.
Самое главное при хронической форме заболевания поддерживать диету, которая предполагает исключение из рациона жирной и жареной пищи. При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
При малейшем нарушении режима у больного могут начаться неприятные ощущения и тошнота. При интенсивных болях врач назначает спазмолитики. Коротким курсом может применяться антисекреторная терапия.
Диета при панкреатите
При любой форме заболевания пациенту назначается строгая диета «Стол №5п», согласно которой запрещено употреблять острую и жареную пищу. Все блюда готовятся на пару, отвариваются или запекаются. Запрещены также алкоголь и курение.
Также необходимо ограничить потребление соли, питаться небольшими порциями по 6 раз в день. Блюда всегда должны подаваться в тёплом виде. Необходимо исключить все продукты с высоким содержанием экстрактивных веществ или эфирных масел (рыбные, мясные бульоны, какао, кофе и др.), свежих ягод, овощей, зелени, фруктов, плодов, кислых соков, газированных напитков, маринадов.
Где пройти лечение панкреатита в Красноярске?
Если вы или ваши близкие страдаете от воспаления поджелудочной железы, обратитесь за помощью в медицинский центр «Медюнион». Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Мы занимаемся диагностикой и лечением любых заболеваний в Красноярске. Мощное оборудование для проведения КТ, МРТ и рентгена, опытные врачи, которые при необходимости проведут первичный осмотр на дому, ждут вас в «Медюнион». Чтобы узнать подробности или записаться на прием, позвоните по телефону 201-03-03.
Раннее возобновление кормления через рот на основе чувства голода при умеренном и тяжелом остром панкреатите: проспективное контролируемое рандомизированное клиническое исследование
Рандомизированное контролируемое исследование
. 2015 янв; 31(1):171-5.
doi: 10.1016/j.nut.2014.07.002. Epub 2014 30 июля.
Сиань Л Чжао 1 , Ши Ф Чжу 1 , Гуй Дж Сюэ 1 , Хуан Ли 1 , Йи Л Лю 1 , Мэй Х Ван 1 , Вэй Хуан 2 , Цин Ся 1 , Вэнь Ф Тан 3
Принадлежности
- 1 Исследовательская группа заболеваний поджелудочной железы, отделение интегративной медицины, Западно-Китайская больница, Сычуаньский университет, Чэнду, КНР.

- 2 Исследовательская группа заболеваний поджелудочной железы, отделение интегративной медицины, Западно-китайская больница, Сычуаньский университет, Чэнду, КНР; Отдел биомедицинских исследований поджелудочной железы Ливерпуля NIHR, Королевская университетская больница Ливерпуля, Ливерпуль, Соединенное Королевство.
- 3 Исследовательская группа заболеваний поджелудочной железы, отделение интегративной медицины, Западно-китайская больница, Сычуаньский университет, Чэнду, КНР. Электронный адрес: [email protected].
- PMID: 25441594
- DOI: 10.1016/ж.гайка.2014.07.002
Бесплатная статья
Рандомизированное контролируемое исследование
Xian L Zhao et al.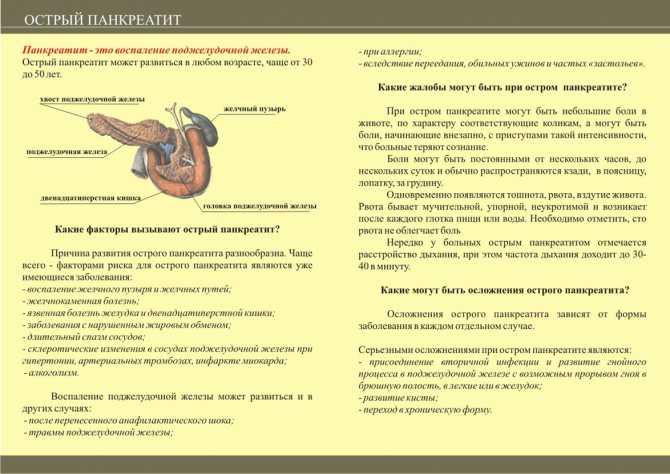 Питание.
2015 Январь
Питание.
2015 Январь
Бесплатная статья
. 2015 янв; 31(1):171-5.
doi: 10.1016/j.nut.2014.07.002. Epub 2014 30 июля.
Авторы
Сиань Л Чжао 1 , Ши Ф Чжу 1 , Гуй Дж. Сюэ 1 , Хуан Ли 1 , Йи Л Лю 1 , Мэй Х Ван 1 , Вэй Хуан 2 , Цин Ся 1 , Вэнь Ф Тан 3
Принадлежности
- 1 Исследовательская группа заболеваний поджелудочной железы, отделение интегративной медицины, Западно-Китайская больница, Сычуаньский университет, Чэнду, КНР.

- 2 Исследовательская группа заболеваний поджелудочной железы, отделение интегративной медицины, Западно-китайская больница, Сычуаньский университет, Чэнду, КНР; Отдел биомедицинских исследований поджелудочной железы Ливерпуля NIHR, Королевская университетская больница Ливерпуля, Ливерпуль, Соединенное Королевство.
- 3 Исследовательская группа заболеваний поджелудочной железы, отделение интегративной медицины, Западно-китайская больница, Сычуаньский университет, Чэнду, КНР. Электронный адрес: [email protected].
- PMID: 25441594
- DOI: 10.1016/ж.гайка.2014.07.002
Абстрактный
Цель: Раннее энтеральное питание полезно при остром панкреатите (ОП), но оптимальные сроки и критерии остаются неясными. Целью данного исследования было изучение возможности и безопасности раннего перорального возобновления кормления (EORF) на основе чувства голода у пациентов с умеренным или тяжелым ОП.
Целью данного исследования было изучение возможности и безопасности раннего перорального возобновления кормления (EORF) на основе чувства голода у пациентов с умеренным или тяжелым ОП.
Методы: В проспективном одноцентровом контролируемом рандомизированном клиническом исследовании (ChiCTR-TRC-12002994), подходящие пациенты с умеренным или тяжелым ОП были рандомизированы либо в группу EORF, либо в группу традиционного перорального питания (CORF). Пациенты в группе EORF возобновляли пероральную диету, когда чувствовали голод, независимо от лабораторных показателей. Участники группы CORF возобновили пероральную диету только после исчезновения клинических и лабораторных симптомов. Клинические результаты сравнивали между двумя группами.
Полученные результаты: Всего было включено 146 подходящих пациентов с умеренным или тяжелым ОП, которые были рандомизированы в группу EORF (n = 70) или CORF (n = 76). После рандомизации было восемь выбывших (три в группе EORF, пять в группе CORF). Группы имели схожие исходные характеристики. Общая продолжительность госпитализации (13,7 ± 5,4 дня против 15,7 ± 6,2 дня; P = 0,039).8) и продолжительность голодания (8,3 ± 3,9 дня против 10,5 ± 5,1 дня; P = 0,0047) были короче в группе EORF, чем в группе CORF. Между двумя группами не было различий в количестве нежелательных явлений или осложнений. Средний уровень глюкозы в крови после перорального питания был выше в группе EORF, чем в группе CORF (P = 0,0030).
После рандомизации было восемь выбывших (три в группе EORF, пять в группе CORF). Группы имели схожие исходные характеристики. Общая продолжительность госпитализации (13,7 ± 5,4 дня против 15,7 ± 6,2 дня; P = 0,039).8) и продолжительность голодания (8,3 ± 3,9 дня против 10,5 ± 5,1 дня; P = 0,0047) были короче в группе EORF, чем в группе CORF. Между двумя группами не было различий в количестве нежелательных явлений или осложнений. Средний уровень глюкозы в крови после перорального питания был выше в группе EORF, чем в группе CORF (P = 0,0030).
Выводы: Это контролируемое рандомизированное клиническое исследование подтвердило эффективность и осуществимость EORF на основе голода у пациентов с умеренным или тяжелым ОП. EORF может сократить продолжительность госпитализации у пациентов с умеренным или тяжелым ОП.
Ключевые слова: Острый панкреатит; голод; Продолжительность госпитализации; Оральное питание.
Copyright © 2015 Авторы. Опубликовано Elsevier Inc. Все права защищены.
Похожие статьи
Мудрость раннего перорального питания у пациентов с легким острым панкреатитом.
Li J, Xue GJ, Liu YL, Javed MA, Zhao XL, Wan MH, Chen GY, Altaf K, Huang W, Tang WF. Ли Дж. и др. Поджелудочная железа. 2013 Январь; 42 (1): 88-91. doi: 10.1097/MPA.0b013e3182575fb5. Поджелудочная железа. 2013. PMID: 22836861 Клиническое испытание.
Раннее и/или немедленное полнокалорийное питание по сравнению со стандартным возобновлением питания при легком остром панкреатите: рандомизированное открытое исследование.
Лариньо-Нойя Х., Линдквист Б., Иглесиас-Гарсия Х., Сейхо-Риос С.
 , Иглесиас-Канле Х., Домингес-Муньос Х.Е.
Лариньо-Нойя Дж. и др.
Панкреатология. 2014 май-июнь;14(3):167-73. doi: 10.1016/j.pan.2014.02.008. Epub 2014 14 марта.
Панкреатология. 2014.
PMID: 24854611
Клиническое испытание.
, Иглесиас-Канле Х., Домингес-Муньос Х.Е.
Лариньо-Нойя Дж. и др.
Панкреатология. 2014 май-июнь;14(3):167-73. doi: 10.1016/j.pan.2014.02.008. Epub 2014 14 марта.
Панкреатология. 2014.
PMID: 24854611
Клиническое испытание.Немедленное пероральное возобновление питания у пациентов с острым панкреатитом легкой и средней степени тяжести: многоцентровое рандомизированное контролируемое исследование (испытание PADI).
Рамирес-Мальдонадо Э., Лопес Гордо С., Пуэйо Э.М., Санчес-Гарсия А., Майоль С., Гонсалес С., Эльвира Х., Мемба Р., Фондевила С., Хорба Р. Рамирес-Мальдонадо Э. и др. Энн Сург. 2021 1 августа; 274 (2): 255-263. doi: 10.1097/SLA.0000000000004596. Энн Сург. 2021. PMID: 33196485 Клиническое испытание.
Метаанализ раннего перорального питания и быстрого увеличения диеты у пациентов с легким острым панкреатитом.

Чжан Дж., Чжу С., Тан Д., Ма А., Ян И., Сюй Дж. Чжан Дж. и др. Саудовская J Гастроэнтерол. 2019 янв-февраль;25(1):14-19. doi: 10.4103/sjg.SJG_240_18. Саудовская J Гастроэнтерол. 2019. PMID: 30226482 Бесплатная статья ЧВК. Обзор.
Восстановление энергетического уровня в ранней фазе острого педиатрического панкреатита.
Мостбахер Д., Фаркаш Н., Солимар М., Пар Г., Баджор Дж., Шуч А., Циммер Дж., Марта К., Мико А., Румбус З., Варью П., Хедьи П., Парницкий А. Мостбахер Д. и соавт. Мир J Гастроэнтерол. 2017 14 февраля; 23 (6): 957-963. дои: 10.3748/wjg.v23.i6.957. Мир J Гастроэнтерол. 2017. PMID: 28246469 Бесплатная статья ЧВК. Обзор.
Посмотреть все похожие статьи
Цитируется
Эффективность и безопасность неостигмина при лечении нарушений моторики желудочно-кишечного тракта у пациентов с тяжелым острым панкреатитом: протокол исследования для рандомизированного контролируемого исследования.

Сунь Х., Шэн Ю., Ду Т., Чжу Х. Сан Х. и др. Испытания. 2023 6 февраля; 24 (1): 88. doi: 10.1186/s13063-023-07086-6. Испытания. 2023. PMID: 36747275 Бесплатная статья ЧВК.
Раннее энтеральное питание при остром панкреатите у детей – обзор опубликованных исследований.
Буковски Ю.С., Дембиньски Л., Дзекевич М., Банашкевич А. Буковски Дж. С. и соавт. Питательные вещества. 2022 22 августа; 14 (16): 3441. дои: 10.3390/nu14163441. Питательные вещества. 2022. PMID: 36014947 Бесплатная статья ЧВК. Обзор.
Кишечная микробиота — неотъемлемый мост к тяжелому острому поражению легких, связанному с острым панкреатитом.
Ван З, Ли Ф, Лю Дж, Луо И, Го Х, Ян Ц, Сюй Ц, Ма С, Чен Х.
 Ван Цзи и др.
Фронт Иммунол. 2022 14 июня; 13:913178. doi: 10.3389/fimmu.2022.913178. Электронная коллекция 2022.
Фронт Иммунол. 2022.
PMID: 35774796
Бесплатная статья ЧВК.
Обзор.
Ван Цзи и др.
Фронт Иммунол. 2022 14 июня; 13:913178. doi: 10.3389/fimmu.2022.913178. Электронная коллекция 2022.
Фронт Иммунол. 2022.
PMID: 35774796
Бесплатная статья ЧВК.
Обзор.Лечение острого панкреатита ранним стентированием поджелудочной железы: серия случаев из 336 пациентов.
Яо В., Ван З., Ян И., Лан З., Сонг Дж., Джин Д., Ши М., Ван Г., Бо В., Ли М. Яо В. и др. железы Surg. 2021 сен;10(9)):2780-2789. doi: 10.21037/gs-21-574. железы Surg. 2021. PMID: 34733727 Бесплатная статья ЧВК.
Основанное на голоде по сравнению с обычным пероральным кормлением при умеренном и тяжелом остром панкреатите: рандомизированное контролируемое исследование.
Рай А., Ананди А., Сурешкумар С., Кейт В.
 Рай А. и др.
Dig Dis Sci. 2022 июнь;67(6):2535-2542. doi: 10.1007/s10620-021-06992-6. Epub 2021 30 апр.
Dig Dis Sci. 2022.
PMID: 33939143
Бесплатная статья ЧВК.
Клиническое испытание.
Рай А. и др.
Dig Dis Sci. 2022 июнь;67(6):2535-2542. doi: 10.1007/s10620-021-06992-6. Epub 2021 30 апр.
Dig Dis Sci. 2022.
PMID: 33939143
Бесплатная статья ЧВК.
Клиническое испытание.
Просмотреть все статьи «Цитируется по»
Типы публикаций
термины MeSH
вещества
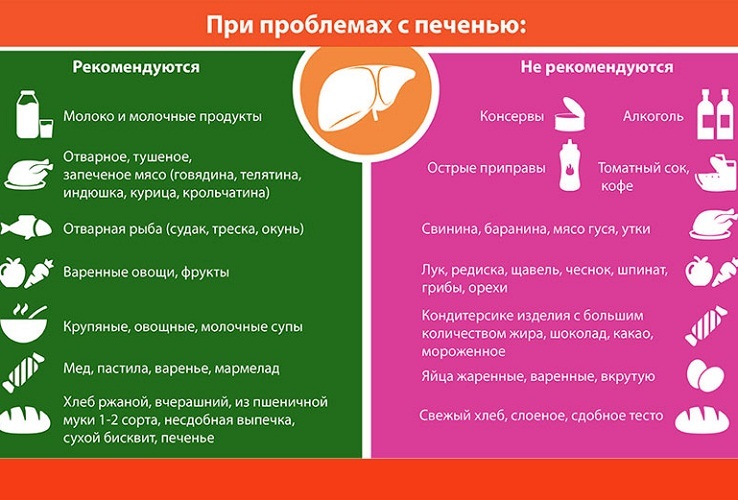
Хронический панкреатит: лечение, симптомы и причины
Хронический панкреатит — длительное прогрессирующее воспалительное заболевание поджелудочной железы. Его могут вызвать употребление алкоголя, химиотерапия и некоторые аутоиммунные заболевания.
Поджелудочная железа — это железа в верхней части живота, позади желудка и ниже грудной клетки. Он производит важные ферменты и гормоны, которые помогают расщеплять и переваривать пищу. Он также вырабатывает инсулин для снижения уровня сахара в крови.
Наиболее частой причиной хронического панкреатита является длительное злоупотребление алкоголем, на которое приходится 40–70% всех случаев. Аутоиммунные заболевания, закупорка протоков, дефицит витаминов, химиотерапия и некоторые другие факторы также могут вызывать хронический панкреатит.
Хронический панкреатит иногда начинается с острого панкреатита, который является внезапным и тяжелым типом состояния. Он может сохраняться после прохождения острой фазы, вызывая прогрессирующее и необратимое поражение поджелудочной железы.
Продолжайте читать, чтобы узнать больше о хроническом панкреатите, включая лечение, симптомы и причины.
Общие признаки и симптомы хронического панкреатита включают сильную боль в верхней части живота, которая иногда может распространяться вдоль спины и становится более интенсивной после еды, а также тошноту и рвоту, которые чаще возникают во время эпизодов боли.
По мере прогрессирования состояния приступы боли становятся более частыми и сильными. Некоторые люди будут испытывать постоянную боль в животе.
Некоторые люди будут испытывать постоянную боль в животе.
По мере прогрессирования хронического панкреатита и ухудшения способности поджелудочной железы вырабатывать пищеварительные соки могут появиться следующие симптомы: вообще не вырабатывать инсулин, что приводит к диабету 1 типа, который может вызывать следующие симптомы:
- жажда
- частое мочеиспускание
- сильный голод
- непреднамеренная потеря веса
- усталость
- затуманенное зрение
Изменение образа жизни
Людям с хроническим панкреатитом может потребоваться внести некоторые изменения в образ жизни, в том числе:
- Отказ от употребления алкоголя, если применимо: Прекращение употребления алкоголя поможет предотвратить дальнейшее повреждение поджелудочной железы. Это также поможет облегчить боль. Некоторым людям может понадобиться профессиональная помощь, чтобы отказаться от алкоголя. Продолжение употребления алкоголя увеличивает риск смерти.

- Прекращение употребления табака, если применимо: Курение не является причиной панкреатита, но может ускорить прогрессирование заболевания.
- Внесение изменений в диету: Более частое употребление небольших порций с низким содержанием жира может облегчить симптомы.
- Прием витаминов и ферментов: Человеку может потребоваться замена ферментов поджелудочной железы в рационе или прием жирорастворимых витаминов для обеспечения надлежащего питания.
Обезболивание
Врачи могут порекомендовать обезболивающие, начиная с безрецептурных средств. Если они не работают, врач может порекомендовать более сильные обезболивающие препараты, в том числе:
- нестероидные противовоспалительные препараты, такие как ибупрофен или напроксен
- прегабалин
- опиоиды, если другие обезболивающие неэффективны
Жизнь в условиях боли может привести к депрессии, которая может усилить восприятие боли.
 Врач может назначить антидепрессанты для облегчения как эмоциональной, так и физической боли.
Врач может назначить антидепрессанты для облегчения как эмоциональной, так и физической боли.Инсулин
Поджелудочная железа может перестать вырабатывать инсулин, если повреждение обширно. Это может вызвать диабет. В одном исследовании с участием людей с генетическим панкреатитом у 48% участников в конечном итоге развился диабет.
Человеку может потребоваться регулярная инсулинотерапия, если поджелудочная железа больше не вырабатывает этот гормон.
Хирургия
Иногда сильная хроническая боль не купируется обезболивающими средствами. Протоки поджелудочной железы могут быть закупорены. Это может вызвать скопление пищеварительных соков, вызывая сильную боль.
Другой причиной хронической интенсивной боли может быть воспаление головки поджелудочной железы.
Некоторые формы хирургии могут лечить более тяжелые случаи.
Эндоскопическая хирургия
Хирург вводит узкую полую гибкую трубку, называемую эндоскопом, в пищеварительную систему под контролем ультразвука.
 Это позволяет им ввести крошечный сдутый баллон через эндоскоп в проток. Раздувание баллона расширяет проток, так что хирург может установить стент, чтобы держать его открытым.
Это позволяет им ввести крошечный сдутый баллон через эндоскоп в проток. Раздувание баллона расширяет проток, так что хирург может установить стент, чтобы держать его открытым.Операция облегчает симптомы примерно у 60% людей, выбравших этот вариант.
Резекция поджелудочной железы
Резекция поджелудочной железы — это удаление части поджелудочной железы. Это облегчает боль, вызванную воспалением, раздражающим нервные окончания, а также снижает давление на протоки.
Для резекции поджелудочной железы используются три основных метода:
- Операция Бегера: Она включает резекцию воспаленной головки поджелудочной железы с тщательным сохранением двенадцатиперстной кишки. Затем хирург прикрепляет остальную часть поджелудочной железы к кишечнику.
- Операция Фрея: Врач может порекомендовать ее, когда воспаление в головке поджелудочной железы и закупорка протоков вместе вызывают боль. Операция Фрея добавляет декомпрессию продольного протока к резекции головки поджелудочной железы.
 Хирург удаляет головку поджелудочной железы и сдавливает протоки, соединяя их с кишечником.
Хирург удаляет головку поджелудочной железы и сдавливает протоки, соединяя их с кишечником. - Пилоросохраняющая панкреатодуоденальная резекция: Хирург удаляет желчный пузырь, протоки и головку поджелудочной железы. Врачи обычно рекомендуют это только в очень тяжелых случаях сильной хронической боли, когда головка поджелудочной железы воспалена, а протоки также закупорены. Это наиболее эффективная процедура для уменьшения боли и сохранения функции поджелудочной железы. Тем не менее, он имеет самый высокий риск инфекции и внутреннего кровотечения.
Хотя лечение может быть эффективным, оно также очень рискованно: уровень смертности достигает 10%.
Тотальная панкреатэктомия
Включает хирургическое удаление всей поджелудочной железы. Очень эффективно справляется с болью.
Тем не менее, человек, перенесший тотальную панкреатэктомию, будет зависеть от лечения некоторых жизненно важных функций поджелудочной железы, таких как высвобождение инсулина.

Аутологичная трансплантация островковых клеток поджелудочной железы
Во время процедуры тотальной панкреатэктомии из хирургически удаленной поджелудочной железы создают суспензию изолированных островковых клеток и вводят ее в воротную вену печени. Островковые клетки будут функционировать как свободный трансплантат в печени и производить инсулин.
Альтернативные и дополнительные средства не излечивают хронический панкреатит, но могут облегчить симптомы.
Сочетание альтернативных средств со стандартными методами лечения может помочь добиться лучших результатов. Замена стандартных методов лечения альтернативными может привести к более быстрому прогрессированию заболевания, вызывая больше симптомов.
Некоторые варианты включают:
- Йога: Йога может помочь человеку расслабиться, облегчить боль, тревогу и депрессию.
- Массаж: Массаж может улучшить кровообращение и может помочь при расслаблении и боли.

- Акупунктура: Акупунктура — это метод традиционной китайской медицины для перестройки энергии тела. Некоторые люди неподтвержденно сообщают, что это помогает им.
- Медитация: Медитация может помочь облегчить стресс от жизни с хроническим заболеванием и может помочь некоторым людям лучше справляться со своей болью.
- Упражнения: Упражнения могут помочь человеку достичь или поддерживать умеренный вес тела и могут уменьшить побочные эффекты других состояний, потенциально также уменьшая воспаление. Кроме того, регулярные физические упражнения могут улучшить настроение и облегчить боль.
Соблюдение диеты жизненно важно для уменьшения последствий панкреатита.
Поджелудочная железа участвует в пищеварении, и панкреатит может нарушать эту функцию. Это означает, что людям с этим заболеванием будет трудно переваривать многие продукты.
Вместо трех больших приемов пищи в день людям с панкреатитом будет рекомендовано шесть небольших приемов пищи.
 Также лучше придерживаться диеты с низким содержанием жиров.
Также лучше придерживаться диеты с низким содержанием жиров.Управление диетой при панкреатите направлено на достижение четырех результатов:
- снижение риска недоедания и нехватки определенных питательных веществ
- предотвращение высокого или низкого уровня сахара в крови
- контроль или профилактика диабета, заболеваний почек и других осложнений
- снижение вероятность острого обострения панкреатита
План диеты составит врач, или человек может быть направлен к квалифицированному диетологу. План основан на текущих уровнях питательных веществ в крови человека, показанных при диагностическом тестировании.
Планы питания, как правило, включают продукты с высоким содержанием белка и высокой питательной ценностью. Скорее всего, это цельнозерновые продукты, овощи, фрукты, обезжиренные молочные продукты и нежирные источники белка, такие как бескостная курица и рыба.
Следует избегать жирной, маслянистой или жирной пищи, так как она может вызвать выделение поджелудочной железой большего количества ферментов, чем обычно.
 В качестве основной причины хронического панкреатита алкоголь также лучше избегать во время диеты, благоприятной для панкреатита.
В качестве основной причины хронического панкреатита алкоголь также лучше избегать во время диеты, благоприятной для панкреатита.В зависимости от степени повреждения людям, возможно, придется принимать искусственные версии некоторых ферментов для облегчения пищеварения. Это облегчит вздутие живота, сделает их фекалии менее жирными и дурно пахнущими, а также поможет при любых спазмах в животе.
Хронический панкреатит обычно является осложнением рецидивирующих эпизодов острого панкреатита. Это может привести к необратимому повреждению поджелудочной железы.
Острый панкреатит возникает, когда трипсин активируется в поджелудочной железе. Трипсин — это фермент, который вырабатывается поджелудочной железой и высвобождается в кишечнике, где расщепляет белки в процессе пищеварения.
Трипсин неактивен, пока не достигнет кишечника. Если трипсин активируется внутри поджелудочной железы, он начнет переваривать саму поджелудочную железу, что приведет к раздражению и воспалению поджелудочной железы.
 Это становится острым панкреатитом.
Это становится острым панкреатитом.Злоупотребление алкоголем
Употребление алкоголя может вызвать процесс, вызывающий активацию трипсина в поджелудочной железе, как и камни в желчном пузыре.
У людей, злоупотребляющих алкоголем и у которых развивается острый панкреатит, как правило, повторяются эпизоды и в конечном итоге развивается хронический панкреатит.
Повторяющиеся приступы острого панкреатита в конечном итоге вызывают необратимое повреждение поджелудочной железы, что приводит к хроническому панкреатиту.
Также известен как алкогольный хронический панкреатит.
Идиопатический хронический панкреатит
Когда состояние является идиопатическим, его причина неизвестна. Идиопатический хронический панкреатит составляет большую часть оставшихся случаев.
Большинство случаев идиопатического хронического панкреатита развивается у лиц в возрасте 10–20 лет и старше 50 лет.
Эксперты точно не знают, почему другие возрастные группы редко поражаются.
 Гены SPINK-1 и CFTR, типы мутировавших генов, существуют примерно у 50% людей с идиопатическим хроническим панкреатитом. Эти генетические мутации могут подорвать функции поджелудочной железы.
Гены SPINK-1 и CFTR, типы мутировавших генов, существуют примерно у 50% людей с идиопатическим хроническим панкреатитом. Эти генетические мутации могут подорвать функции поджелудочной железы.Другие, гораздо более редкие причины включают:
- аутоиммунный хронический панкреатит, при котором иммунная система человека атакует поджелудочную железу
- наследственный панкреатит, при котором человек имеет генетическое заболевание и рождается с поджелудочной железой, которая не работает эффективно
- кистозный фиброз, еще одно генетическое заболевание, поражающее различные органы, включая поджелудочную железу часто из-за аутоиммунного заболевания
- химиотерапия
- генетические мутации, которые могут передаваться по наследству
- дефицит питательных веществ
Надежных тестов для диагностики хронического панкреатита не существует. Врач может заподозрить это состояние из-за симптомов человека, повторных обострений острого панкреатита в анамнезе или злоупотребления алкоголем.

Анализы крови могут быть полезны для проверки уровня глюкозы в крови, который может быть повышен.
Анализы крови на повышенный уровень амилазы и липазы на данном этапе ненадежны. Уровни амилазы и липазы в крови повышаются в течение первых нескольких дней панкреатита, а затем возвращаются к норме через 5–7 дней. Человек с хроническим панкреатитом находился бы в таком состоянии гораздо дольше.
Врачам необходимо хорошо осмотреть поджелудочную железу, чтобы правильно диагностировать ее состояние. Это, скорее всего, будет включать:
- Ультразвуковое сканирование: Высокочастотные звуковые волны создают изображение поджелудочной железы и ее окружения на мониторе.
- Компьютерная томография: Рентгеновские снимки используются для получения множества снимков одной и той же области под разными углами, которые затем совмещаются для получения трехмерного изображения. Сканирование выявит изменения хронического панкреатита.
- Магнитно-резонансная холангиопанкреатография: Это сканирование показывает желчные протоки и протоки поджелудочной железы более четко, чем КТ.

- Эндоскопическое УЗИ: Эндоскоп вводится в пищеварительную систему. Врач использует ультразвук для направления эндоскопа.
Люди с хроническим панкреатитом имеют повышенный риск развития рака поджелудочной железы. При ухудшении симптомов, особенно при сужении протока поджелудочной железы, врачи могут заподозрить рак. Если это так, они назначат компьютерную томографию, МРТ или эндоскопическое исследование.
Существует несколько путей развития хронического панкреатита, который может стать более опасным для здоровья человека.
Стресс, тревога и депрессия
Состояние может влиять на психологическое и эмоциональное состояние человека. Постоянная или повторяющаяся боль, часто сильная, может вызывать дистресс, тревогу, раздражительность, стресс и депрессию.
Человеку важно сообщить врачу, если он чувствует себя подавленным, обеспокоенным или очень несчастным. Группа поддержки может помочь им научиться справляться с трудностями и чувствовать себя менее изолированными.

Псевдокиста
Это скопление ткани, жидкости, дебриса, ферментов поджелудочной железы и крови в брюшной полости, вызванное утечкой пищеварительной жидкости из протока поджелудочной железы, который не работает эффективно.
Псевдокисты обычно не вызывают проблем со здоровьем. Однако иногда они могут заразиться, вызвать закупорку части кишечника или разрыв и вызвать внутреннее кровотечение. Если это произойдет, кисту придется дренировать хирургическим путем.
Рак поджелудочной железы
Рак поджелудочной железы чаще встречается у людей с хроническим панкреатитом. Хотя относительный риск увеличивается, абсолютный риск остается низким.
Отказ от употребления алкоголя значительно снижает риск развития хронического панкреатита у людей с острым панкреатитом. Особенно это касается людей, регулярно употребляющих алкоголь в больших количествах.
Воздержание от чрезмерного употребления алкоголя может предотвратить панкреатит. Также важно лечить хронические заболевания, чтобы снизить риск воспаления, которое повреждает поджелудочную железу.

- Отказ от употребления алкоголя, если применимо: Прекращение употребления алкоголя поможет предотвратить дальнейшее повреждение поджелудочной железы. Это также поможет облегчить боль. Некоторым людям может понадобиться профессиональная помощь, чтобы отказаться от алкоголя. Продолжение употребления алкоголя увеличивает риск смерти.



 , Иглесиас-Канле Х., Домингес-Муньос Х.Е.
Лариньо-Нойя Дж. и др.
Панкреатология. 2014 май-июнь;14(3):167-73. doi: 10.1016/j.pan.2014.02.008. Epub 2014 14 марта.
Панкреатология. 2014.
PMID: 24854611
Клиническое испытание.
, Иглесиас-Канле Х., Домингес-Муньос Х.Е.
Лариньо-Нойя Дж. и др.
Панкреатология. 2014 май-июнь;14(3):167-73. doi: 10.1016/j.pan.2014.02.008. Epub 2014 14 марта.
Панкреатология. 2014.
PMID: 24854611
Клиническое испытание.

 Ван Цзи и др.
Фронт Иммунол. 2022 14 июня; 13:913178. doi: 10.3389/fimmu.2022.913178. Электронная коллекция 2022.
Фронт Иммунол. 2022.
PMID: 35774796
Бесплатная статья ЧВК.
Обзор.
Ван Цзи и др.
Фронт Иммунол. 2022 14 июня; 13:913178. doi: 10.3389/fimmu.2022.913178. Электронная коллекция 2022.
Фронт Иммунол. 2022.
PMID: 35774796
Бесплатная статья ЧВК.
Обзор. Рай А. и др.
Dig Dis Sci. 2022 июнь;67(6):2535-2542. doi: 10.1007/s10620-021-06992-6. Epub 2021 30 апр.
Dig Dis Sci. 2022.
PMID: 33939143
Бесплатная статья ЧВК.
Клиническое испытание.
Рай А. и др.
Dig Dis Sci. 2022 июнь;67(6):2535-2542. doi: 10.1007/s10620-021-06992-6. Epub 2021 30 апр.
Dig Dis Sci. 2022.
PMID: 33939143
Бесплатная статья ЧВК.
Клиническое испытание.