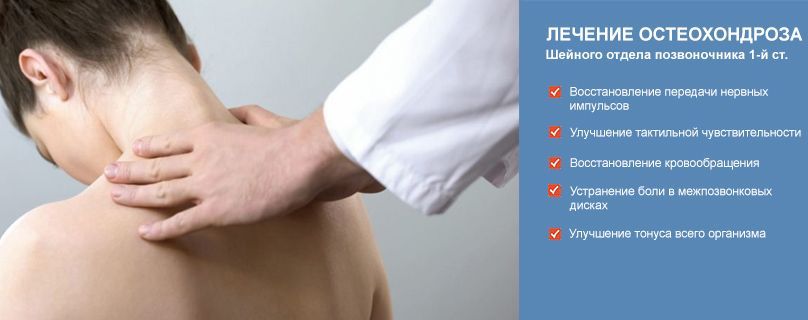
Остеохондроз шейного отдела позвоночника – симптомы, причины, признаки, диагностика и лечение в «СМ-Клиника»
Лечением данного заболевания занимается Травматолог-ортопед
Записаться онлайн Заказать звонок
- Что такое остеохондроз шейного отдела позвоночника?
- Симптомы остеохондроза шейного отдела позвоночника
- Причины остеохондроза шейного отдела позвоночника
- Диагностика остеохондроза шейного отдела позвоночника
- Консервативное лечение
- Хирургическое лечение
- Врачи
- Профилактика
- Реабилитация
- Вопросы и ответы
Симптомы различных стадий остеохондроза
В зависимости от стадии и тяжести заболевания основными симптомами шейного остеохондроза могут быть:
- головная боль;
- шум или звон в ушах;
- сильная тошнота;
- нарушение координации;
- боль и хруст при повороте головы;
-
ухудшение зрения и слуха.

Не стоит забывать, что шейный остеохондроз относится к хроническим заболеваниям, у которых симптоматика меняется в зависимости от определенной стадии развития болезни. Из-за этого у пациента могут наблюдаться некоторые признаки, которые указывают на конкретную стадию изменений в шейном отделе позвоночника:
- Терпимая боль в шее, которая возникает при физической активности, а также дискомфорт при обычных поворотах головы появляются при начальной стадии болезни, когда происходит незначительное снижение высоты межпозвоночного диска шейного отдела позвоночника.
- Резкая боль и ощущение скованности при поворотах шеи, а также хруст и головные боли появляются в период неправильного разрастания хрящевой ткани, при уменьшении высоты позвоночного диска и появлении трещин в фиброзном кольце.
-
Острая боль в шее, которая не проходит долгое время, онемение и частичная потеря чувствительности участков кожи в области шейного отдела фиксируются при разрыве фиброзного кольца и формировании межпозвонковых грыж, а также при деформации позвоночного столба.

Потеря подвижности шеи и верхнего плечевого пояса с сильными болями, продолжающимися длительное время, является одним из выраженных признаков шейного остеохондроза 4-й степени, когда развиваются многочисленные остеофиты и структуры межпозвонкового диска постепенно замещаются рубцовой тканью.
Причины остеохондроза шейного отдела позвоночника
Главной причиной появления проблем с шейным отделом позвоночника является несбалансированная и чрезмерная нагрузка. Как правило, остеохондроз возникает из-за возрастных изменений позвоночного столба, полученных травм шейного отдела позвоночника или нарушения обменных процессов. Помимо этого, появлению данного заболевания способствуют следующие факторы:
- Генетическая предрасположенность. Если у человека имеется врожденная слабость соединительной ткани, он может столкнуться с нарушениями функционирования шейно-грудного отдела позвоночника.
-
Нестабильность позвонков.
 Повышенная подвижность верхней части позвоночника очень часто приводит к ухудшению амортизационных свойств межпозвоночных дисков.
Повышенная подвижность верхней части позвоночника очень часто приводит к ухудшению амортизационных свойств межпозвоночных дисков.
- Заболевания костно-мышечной системы. Подвижность шейного отдела позвоночника очень часто снижается из-за аномалий развития костной системы, сколиоза, плоскостопия и ревматических болезней.
- Низкая физическая активность. Сидячий и малоподвижный образ жизни способствует деформации позвонков и деградации соединительной ткани.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика шейного остеохондроза
Для обнаружения причин болезни в обязательном порядке проводится опрос и осмотр пациента, определение зон болезненности и степени подвижности позвоночного столба, оценивается качество рефлексов.
Для диагностики данного заболевания используются различные методы, включая:
- Рентгенографию и мультиспиральную компьютерную томографию. Эти методы инструментальной диагностики лучше всего зарекомендовали себя для определения изменений шейного отдела позвоночника на поздних стадиях развития заболевания, когда поражения костей и хрящей позвоночного столба становятся хорошо заметными.
- Магнитно-резонансную томографию. В настоящее время для определения изменений, происходящих в шейном отдела позвоночника, чаще всего используется именно этот метод диагностики, так как с его помощью врач может обнаружить заболевание на самой ранней стадии его появления.
- Дуплексное сканирование артерий головы и шеи. Данный вид инструментального обследования проводится для оценки качества кровотока и выявления сужений сосудов. Именно этот метод чаще всего применяется врачами для определения причин появления головных болей и головокружений у пациентов.

Дополнительно могут назначаться: ультразвуковое исследование близлежащих органов, ЭКГ сердца, анализы крови и мочи.
Мнение эксперта
Несмотря на то, что данное заболевание невозможно полностью вылечить, не стоит слишком сильно его бояться. Если своевременно предпринять адекватные меры, то можно свести к минимуму практически любые проявления болезни. К примеру, нужно научиться в постоянном режиме следить за правильным положением тела, так как это может способствовать увеличению нагрузки на позвоночник. Кроме того, нельзя забывать, что некоторые виды спорта представляют опасность для шейного отдела позвоночника.
Я настоятельно рекомендую многим своим пациентам избегать игровых видов спорта, где существует большая опасность получения разнообразных травм. Лучше сделать выбор в пользу пеших прогулок, катания на лыжах и плавания. Такая физическая активность положительным образом скажется на всех отделах позвоночника.
Мальцев Игорь Федорович
Врач-невролог, врач первой категории
Лечение остеохондроза шейного отдела позвоночника в «СМ-Клиника» это:
- Квалифицированные специалисты высшей категории. У нас работают только лучшие врачи, за плечами которых находится многолетний опыт работы в травматологии-ортопедии и неврологии. Их отличает искренняя преданность своему делу, а также постоянное повышение уровня медицинских знаний и практических навыков.
- Использование новейшего оборудования для обследования и лечения пациентов. Диагностика и лечение шейного остеохондроза проводится на оборудовании, отвечающем всем современным отечественным и зарубежным стандартам.
-
Оптимальные условия для диагностики и последующего лечения. В многопрофильном медицинском центре «СМ-Клиника» оборудованы специальные кабинеты и стационарные палаты, где каждый пациент будет чувствовать себя комфортно.

- Высокий уровень обслуживания. Каждый человек, который хочет пройти комплексное обследование или курс лечения шейного отдела позвоночника, может рассчитывать на внимательное отношение и индивидуальный подход со стороны врачей и всего медицинского персонала клиники.
- Ориентация на самые прогрессивные медицинские технологии и методики. Наши врачи подбирают оптимальный алгоритм лечения, принимая во внимание физическое состояние пациента, его возраст и наличие сопутствующих заболеваний.
- Гибкая ценовая политика. Стоимость лечения в нашей клинике всегда находится на приемлемом уровне, вполне доступном для многих людей, проживающих на территории Москвы и Московской области. Помимо этого, мы всегда предлагаем выгодные скидки своим постоянным клиентам.
Консервативные методы лечения остеохондроза
Если заболевание шейного отдела позвоночника было обнаружено на ранней стадии, то для его лечения используются консервативные методы. Они позволяют предотвратить дальнейшее развитие болезни, снять неприятные симптомы и восстановить подвижность верхнего отдела позвоночника.
Они позволяют предотвратить дальнейшее развитие болезни, снять неприятные симптомы и восстановить подвижность верхнего отдела позвоночника.
К консервативному методу лечения шейного остеохондроза относятся:
- Медикаментозное лечение. В этом случае наши врачи назначают ряд лекарственных препаратов, которые дают возможность эффективно снять боли и остановить воспалительный процесс. Кроме того, современные средства способствуют восстановлению кровообращения. Чаще всего для этих целей применяют гормональные препараты, анальгетики, хондропротекторы, миорелаксанты и другие средства в форме таблеток и инъекций.
- Физиотерапевтическое лечение. Как правило, физиотерапию назначают в качестве дополнения к медикаментозной терапии. Это может быть лечебный массаж, иглорефлексотерапия, воздействие лазером, магнитотерапия, УВЧ-терапия и другие процедуры, которые способствуют расслаблению околошейных мышц, устранению спазма и нормализации кровообращения.

- Лечебная гимнастика. Это очень важная часть лечения шейного отдела позвоночника. Дело в том, что специальные физические упражнения помогают не только укрепить мышечный каркас и выправить осанку, но и улучшить кровоснабжение верхней части позвоночного столба. Сначала врач подбирает комплекс из 6–8 упражнений, а затем прибавляет новые, постепенно увеличивая физическую нагрузку.
Хирургические методы лечения остеохондроза
При отсутствии эффекта от консервативных методов лечения или при запущенных случаях заболевания приходится лечить остеохондроз шейного отдела позвоночника с использованием хирургических методов. Главной задачей хирургов является устранение давления на нервные корешки, артерии, спинной мозг и прочие структуры в соответствующей зоне.
Для решения этой задачи применяются следующие виды операций на шейном отделе позвоночника:
- микрохирургическая дискэктомия, во время которой врач под контролем микроскопа выполняет иссечение межпозвоночной грыжи с неполным или тотальным удалением межпозвоночного диска;
- ламинэктомия, которая предусматривает частичную или полную резекцию дужки позвонка, остистых отростков, фасеточных суставов и связок для снижения нагрузки на корешок спинного мозга;
- эндоскопическая операция с удалением грыжи, опухолей и дегенеративно-дистрофических изменений через миниатюрный доступ с использованием эндоскопа;
-
лазерная нуклеопластика с выполнением пункционного прокола, через который вводится лазерный световод, необходимый для удаления небольшого фрагмента ядра межпозвонкового диска.

Профилактика остеохондроза шейного отдела позвоночника
Многие пациенты ошибочно думают, что шейный остеохондроз проходит сразу после проведения консервативной терапии или оперативного вмешательства. Но любые методы лечения позволяют лишь остановить или замедлить прогрессирование болезни. Именно поэтому после курса лечения человеку придется соблюдать следующие меры профилактике шейного остеохондроза:
- вести здоровый и активный образ жизни;
- избегать поднятия тяжестей;
- спать на ортопедических матрасе и подушке;
- регулярно посещать плавательный бассейн;
- выполнять комплекс спортивных упражнений;
- соблюдать осторожность при поворотах головы;
- поддерживать сбалансированный рацион питания.
Реабилитация
План реабилитации составляется в соответствии со стадией патологии, состояния здоровья пациента, а также его возраста, веса и общего самочувствия. Программа может включать в себя медицинский массаж, упражнения лечебной физкультуры и физиотерапию. Это поможет укрепить здоровье, избежать осложнений и рецидивов.
Программа может включать в себя медицинский массаж, упражнения лечебной физкультуры и физиотерапию. Это поможет укрепить здоровье, избежать осложнений и рецидивов.
Вопросы и ответы
Диагностикой и лечением данных проблем занимаются врач-невролог и врач травматолог-ортопед.
Назначение обезболивающих средств должен выполнять опытный врач после проведения обследования и тщательной диагностики.
К сожалению, проблемы с позвоночником со временем появляются практически у всех людей. Чтобы избежать серьезных осложнений, необходимо регулярно делать физические упражнения, а также выполнять профилактический прием хондропротекторов и поливитаминов.
Пилипович А. А. Лечение и профилактика остеохондроза // Лечебное дело, 2015.
Прохоров А. А., Макаров А. Ю., Туричин В. И. Остеохондроз позвоночника с неврологическими осложнениями: Клиническая неврология с основами медико-социальной экспертизы // СПб.: Золотой век, 1998.
Веселовский В. П., Иваничев Г. А., Попелянский А. Я., Романова В. М. Принципы комплексного лечения больных остеохондрозом позвоночника // Ленинград, 1985.
П., Иваничев Г. А., Попелянский А. Я., Романова В. М. Принципы комплексного лечения больных остеохондрозом позвоночника // Ленинград, 1985.
>
Заболевания по направлению травматология-ортопедия
Асептический некроз головки бедренной кости (АНГБК) Бурсит Деформирующий артроз Межпозвоночная грыжа Остеоартроз Остеомиелит Остеопороз Остеохондроз Остеохондроз грудного отдела Остеохондроз поясничный Пяточная шпора Сколиоз
Все врачи
м. ВДНХ
м. Молодёжная
м. Текстильщики
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
Все врачи
Загрузка
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Лечение шейного отдела позвоночника — цены в Воронеже
Болезненные ощущения в шейном отделе – бич современного человека.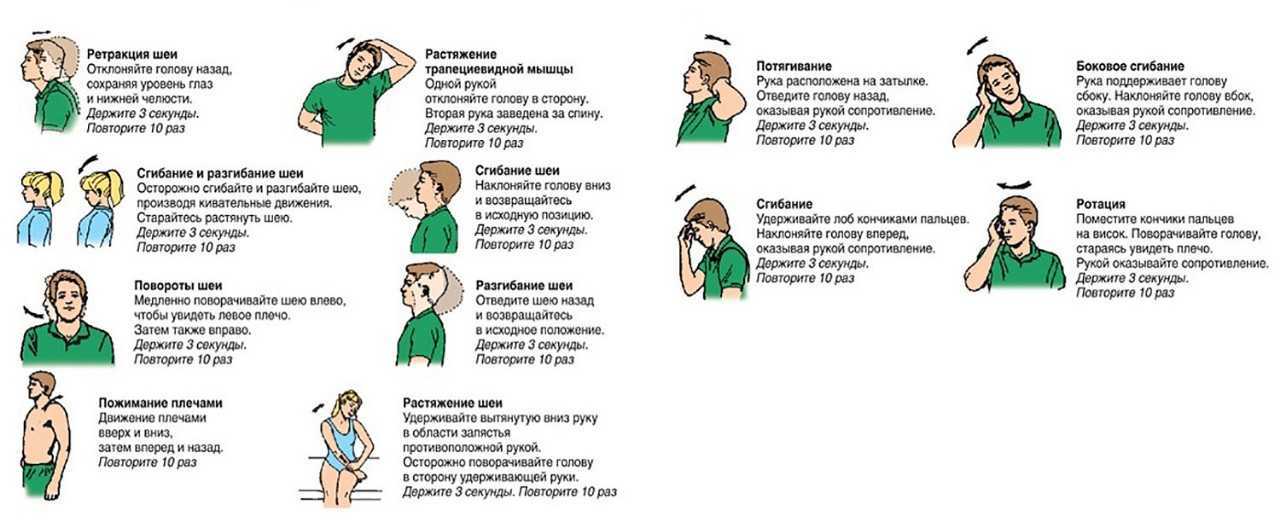 И если с переохлаждением и статическим положением тела, главными физиологическими причинами этого явления, еще можно бороться своими силами, то во всех остальных случаях понадобится помощь квалифицированных медиков. Постоянная боль в шее является признаком многих серьезных заболеваний, а ее лечение напрямую зависит от симптоматики и результатов диагностики.
И если с переохлаждением и статическим положением тела, главными физиологическими причинами этого явления, еще можно бороться своими силами, то во всех остальных случаях понадобится помощь квалифицированных медиков. Постоянная боль в шее является признаком многих серьезных заболеваний, а ее лечение напрямую зависит от симптоматики и результатов диагностики.
Почему появляется боль в шее?
Лечение шеи проводится при наличии следующих проблем:
- Постоянные боли в шейно-воротниковом отделе;
- Сильная скованность мышц;
- Ощущение тяжести в голове, головная боль в районе затылка;
- Чувство онемения и покалывания, охватывающее плечи и руки;
- Ощутимый хруст в шее при каждом движении головой.
Каждый из этих симптомов является признаком определенного заболевания. Приведем лишь основные:
- Мышечное перенапряжение или растяжение;
- Стеноз позвоночного канала;
- Менингит;
- Иммунные нарушения, результатом которых стало развитие ревматической полимиалгии, болезни Бехтерева, разных видов артрита;
- Тиреоидит;
- Сдавление нервных окончаний и кровеносных сосудов, расположенных в разных отделах позвоночника;
- Туберкулез;
- Лишай опоясывающего типа;
- Травмы и заболевания позвоночного столба;
- Полиомиелит;
- Смещение позвоночных сочленений;
- Остеомиелит;
- Раковые и доброкачественные новообразования.

Лечение шеи нередко проводится во время восстановления после хирургических операций.
Возможные осложнения
Лечение боли в шейном отделе позвоночника следует проводить при появлении первых проблем. Это связано с тем, что продолжительный болевой синдром в данной области может привести к серьезным последствиям и осложнениям. Самыми распространенными из них являются грыжи и остеохондроз.
Остеохондроз
Патология, сопровождающаяся нарушением кровообращения в спинном и головном мозге, провоцирует развитие гипертонии, мигрени, вегетососудистой дистонии, а также проблем с сердцем, сосудами и дыхательной системой. Кроме этого она считается главной причиной нарушения координации движения и появления проблем со зрением или слухом. Мало того, при запущенном шейном остеохондрозе нередко развивается синдром позвоночной артерии, формирующий спинальный инсульт, ишемию головного и спинного мозга и массу других проблем. Помимо этого несвоевременное лечение остеохондроза шейного отдела позвоночника вызывает серьезные изменения позвонков, оканчивающиеся радикулопатией и остеофитами.
Помимо этого несвоевременное лечение остеохондроза шейного отдела позвоночника вызывает серьезные изменения позвонков, оканчивающиеся радикулопатией и остеофитами.
Пациенты, отказавшиеся от своевременной медицинской помощи, часто сталкиваются с такими серьезными проблемами, как шейный радикулит и инсульт. Избежать их поможет только качественное лечение, предлагаемое лучшими специалистами нашего центра.
Симптомы остеохондроза
Распознать шейный остеохондроз можно по целому ряду признаков:
- Цервикалгия – местный болевой синдром, иногда распространяющийся на затылок или руку. Возникает при долгом пребывании в одном положении, проходит самостоятельно;
- Цервикаго – стреляющая боль в воротниковой зоне. Вызывает напряжение мышц и невозможность поворачивать голову;
- Корешковый синдром – радикулит, сопровождающийся односторонней болью. Распространяется с шеи на руку;
- Давящие головные боли;
- Кардиалгия – «сердечная» боль, появляющаяся в области грудной клетки;
- Нарушение чувствительности в шейном отделе;
- Проблемы с дыханием;
- Двигательные расстройства;
- Частые головокружения и обмороки;
- Звенящий шум в ушах;
- Тошнота;
- Задержка дыхания во время сна, вызывающая острый кислородный дефицит;
- Першение в горле;
- Ухудшение зрения;
- Перепады артериального давления;
- Искривление осанки, подвывихи в суставах позвоночного столба и другие статические нарушения.

Артромед – качественное лечение шеи в Воронеже
Медицинская клиника «Артромед» проводит лечение шейного отдела позвоночника в Воронеже по самым доступным ценам. К числу наших пациентов относятся люди, столкнувшиеся с такими неприятными диагнозами, как:
- Нарушения осанки;
- Грыжи позвоночника;
- Вегетососудистая дистония;
- Повышенное напряжение в мышцах шейного отдела и плечевого пояса;
- Радикулит;
- Неврастения;
- Гипотония;
- Остеохондроз;
- Эндокринные заболевания;
- Патологии дыхательной системы;
- Гиподинамия;
- Мигрени и головные боли;
- Гипертоническая болезнь.
Кроме того терапию назначают пациентам, перенесшим инсульт.
Лечение протрузии шейного отдела позвоночника, а также других заболеваний, связанных с этой областью, проводится только после первичного осмотра невролога и тщательной диагностики. Комплексное обследование включает в себя целый ряд эффективных методов.
Комплексное обследование включает в себя целый ряд эффективных методов.
УЗИ
Позволяет оценить состояние всех шейных структур и определить те проблемы в работе внутренних органов, которые могут вызвать боль в шейно-воротниковой зоне. В случае необходимости пациенту назначают ультразвуковое исследование подчелюстных слюнных желез, крупных кровеносных сосудов и щитовидной железы.
Рентгенограмма, КТ, МРТ
Помогают оценить степень и особенности вертебральных нарушений, изучить связочный аппарат, а также выявить смещение позвонков и изменение костных структур.
Лабораторные методы
Дальнейший диагностический процесс осуществляется с помощью традиционных лабораторных исследований — биохимического и общего анализа крови, мочи и кала. В соответствии с их результатами врач делает вывод о присутствии в организме пациента воспалительного процесса и опасных паразитов. При наличии инфекции назначаются серологические реакции и бактериологический посев мазка или мокроты из зева.
На основании полученных результатов невролог разрабатывает индивидуальную схему лечения, предполагающую проведение физиотерапии и прием медикаментозных препаратов. В качестве главной или дополнительной процедуры, направленной на восстановление основных функций шеи, применяются различные виды мануального воздействия. Их применение значительно облегчает состояние больного. Правильно подобранная терапия позволяет снять напряжение в мышцах, освободить защемленные нервные окончания, а также восстановить полноценную циркуляцию крови в головном и спинном мозге. Вовремя обратившись в наш центр, вы избавите себя от бесконечных очередей и ускорите процесс выздоровления.
Остеохондроз шейного отдела — причины, симптомы, диагностика, лечение и профилактика
На данный момент шейный остеохондроз, причины которого могут быть самыми разными, поражает каждого третьего человека. Но, несмотря на его массовость, он крайне коварен и не прощает небрежного к себе отношения.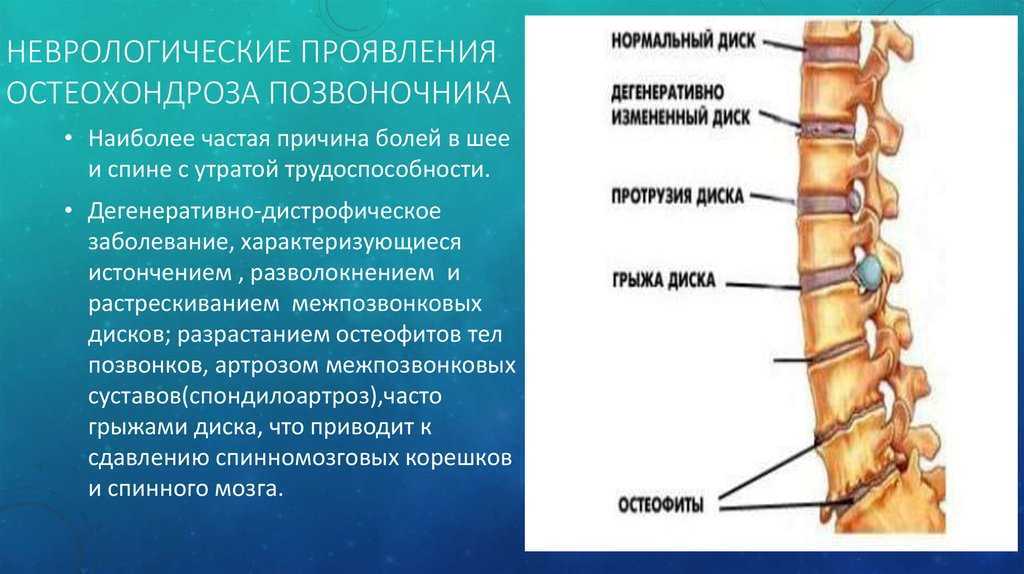 Как лечить остеохондроз шейный независимо от стадии развития? Для начала нужно понять, что за болезнь это – остеохондроз шейного отдела и причины, его вызвавшие.
Как лечить остеохондроз шейный независимо от стадии развития? Для начала нужно понять, что за болезнь это – остеохондроз шейного отдела и причины, его вызвавшие.
Причины возникновения остеохондроза шейного отдела
Главная причина развития болезни та же, что и для других отделов позвоночника – малоподвижный, больше сидячий образ жизни. Это относится как к молодому поколению старше 20-ти лет, так и к людям, только перешагнувшим 40-летний рубеж: с возрастом острее чувствуются результаты несбалансированного питания, недостаток витаминов и кальция в организме, нарушение обменных процессов, отложение солей.
Добавьте сюда инфекционные, токсические, эндокринные заболевания и генетическую расположенность и вот уже болит голова при остеохондрозе, шею сложно повернуть в сторону, тупая ноющая боль не дает думать ни о чем другом. Это становится причиной повышения давления и ущемления нервных окончаний. Возникает состояние онемения, покалывания, тяжести – симптомы, переходящие в головные боли при остеохондрозе, который начинает давать о себе знать. Кстати, шейный остеохондроз и давление, особенно повышенное, – это закономерный процесс, поскольку артерии закупориваются и мешают оттоку.
Кстати, шейный остеохондроз и давление, особенно повышенное, – это закономерный процесс, поскольку артерии закупориваются и мешают оттоку.
Изначально развитие остеохондроза шейного отдела начинается с межпозвонковых дисков: под влиянием негативных факторов пульпозное ядро начинает терять влагу, эластичность и образуются микротрещины. В результате амортизирующие функции диска ухудшаются и возрастает нагрузка на нижлежащие позвонки. В них также образуются микротрещины и появляются остеофиты (костяные наросты) для того, чтобы позвонок мог справляться с возрастающей площадью нагрузки. Но дополнительная масса остеофитов начинает давить на нервные корешки либо сдавливает позвоночную артерию. И головная боль при шейном остеохондрозе – самый первый симптом, на который нужно обратить внимание.
В дальнейшем в межпозвонковых суставах возникают подвывихи, мышцам шеи приходится быть все время в напряжении, чтобы удерживать позвонки в прежнем состоянии. Но и мышцы устают от напряжения и нагрузка снова падает на позвонки, тем самым усугубляя процесс развития остеохондроза.
Если у вас болит голова при остеохондрозе, чувствуете постоянный спазм мышц шеи, вам периодически хочется сделать массаж – обратитесь к врачу. ММЦ ОН КЛИНИК предлагает квалифицированную медицинскую помощь по многим направлениям, в том числе лечение шейного остеохондроза медикаментозно, мануальная терапия и массаж.
Диагностика остеохондроза шейного отдела
Если вас стали мучить головокружение, онемение в мышцах шеи и спины, головные боли – поспешите к врачу, налицо явные признаки проявлений остеохондроза. Шейно-плечевой остеохондроз, проявляющийся вышеперечисленными симптомами – заболевание неприятное, если его не лечить.
Группу риска составляют:
- водители со стажем;
- люди, постоянно сидящие за компьютером;
- люди с заболеваниями позвоночника;
- школьники.
Все эти люди проводят большую часть времени в позе с фиксированным положением мышц, что приводит к их спазму.
Остеохондроз шейный 1 степени характеризуется резкой болью, прострелом. Аналогичные прострелы возникают при люмбаго пояснично-крестцового остеохондроза. Нетренированные вследствие сидячего образа жизни мышцы не получают достаточно питания и начинают стареть. Это может произойти и в 20 лет, и в 50. Дегенеративное разрушений позвонков далее переходит в остеохондроз шейного отдела 2 степени.
Признаки остеохондроза шейного отдела позвоночника во 2 стадии – воспалительные процессы, разрывы капсул и появление остеофитов. Этот процесс может длиться несколько лет, то потухая, то вновь воспаляясь, попутно вызывая «синдром падающей головы», когда для видимого уменьшения головной боли пациент вынужден сжимать голову руками. Еще один симптом, указывающий на шейный остеохондроз – головокружение, лечение которого нельзя запускать.
Раньше, для того, чтобы поставить диагноз, требовался лишь внешний осмотр и рентген. Но в этом случае диагностика шейного остеохондроза не была бы достоверной, так как полную картину развития болезни рентгеновские снимки показать не смогут. Для этого нужна КТ и МРТ – процедуры, указывающие на очаги воспаления, нарушение кровообращения, патологии и новообразования.
Для этого нужна КТ и МРТ – процедуры, указывающие на очаги воспаления, нарушение кровообращения, патологии и новообразования.
Лечение остеохондроза шейного отдела
Лечение остеохондроза шейного отдела позвоночника начинается с диагностирования, в первую очередь – восстановления тонуса спазмированных мышц. Боли при шейном остеохондрозе на начальной стадии заболевания не такие сильные и медикаментозного лечения не требуют. Достаточно будет пройти курс специального массажа или мануальной терапии, пересмотреть условия труда и перейти к более здоровому образу жизни: меньше сидеть за компьютером, больше двигаться и заниматься легким физическим трудом.
Но, если кружится голова, остеохондроз не дает повернуть шею и боль не дает покоя – нужно комплексное и медикаментозное лечение. В этом случае для снятия болевого синдрома врач прописывает анальгетики (в стадии обострения – уколы), затем таблетки, мази и гели с согревающим эффектом. Массаж при шейном остеохондрозе, сделанный профессионально – также принесет большое облегчение и снимет боль на время.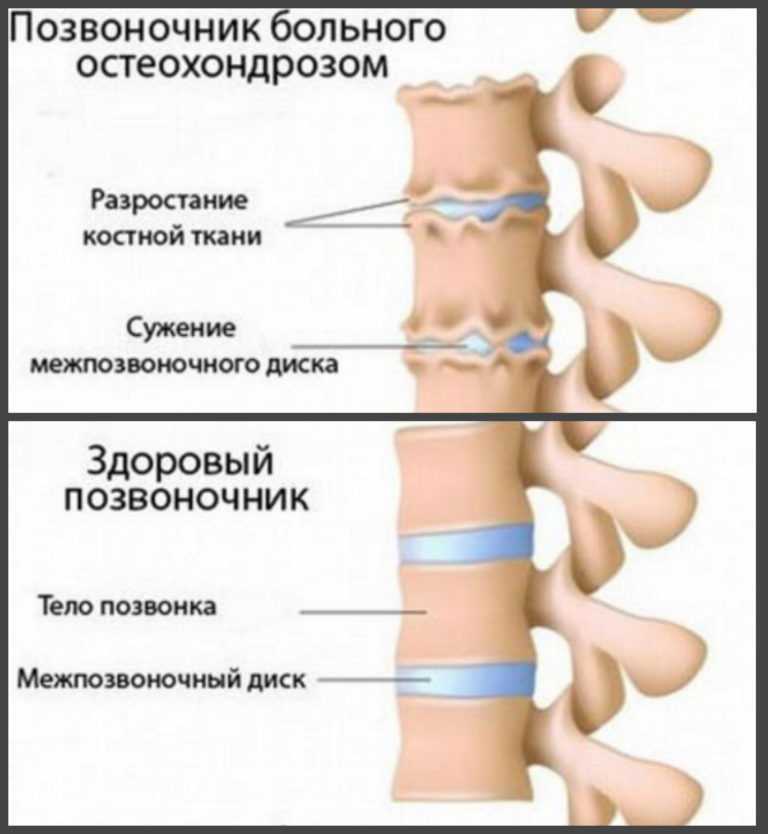
Основными этапами в лечении остеохондроза шейного отдела являются:
- снятие болевого синдрома;
- снятие отека;
- нормализация кровообращения;
- укрепление мышц и повышение тонуса;
- восстановление регенерации тканей.
Комплексное лечение при шейном остеохондрозе состоит из лечения медикаментами и приемами акупунктуры, иглоукалыванием и рефлексотерапией, мануальной терапией и массажем, народными средствами и гомеопатическими препаратами.
Все назначения врача и терапевтические процедуры можно получить в ОН КЛИНИК. К вашим услугам оснащенные современным оборудованием кабинеты, стационары и профессиональные врачи с большим опытом. Для того чтобы диагностика остеохондроза шейного отдела была сделана верно и предпринято соответствующее лечение, потребуется целая команда врачей узкой специальности: вертебролог и хирург, массажист и невролог, физиотерапевт.
Профилактика остеохондроза шейного отдела
Шейный остеохондроз, головная боль, головокружение, прострелы, жгучая боль в шее и плечах – это симптомы, мешающие человеку нормально жить. Но всего этого можно избежать, если придерживаться простых вещей: правильный и здоровый образ жизни, сбалансированное питание, больше двигательной активности и лечебная гимнастика.
Но всего этого можно избежать, если придерживаться простых вещей: правильный и здоровый образ жизни, сбалансированное питание, больше двигательной активности и лечебная гимнастика.
Автор статьи
Поделиться
Шейный остеохондроз симптомы и лечение
Остеохондроз шейного отдела позвоночника – это дегенеративно-дистрофическая патология, при которой страдают позвонки, хрящевые диски и связки. Если расшифровывать термин дословно, остео — обозначает «кость», хондроз – «хрящ». Т.е. шейный остеохондроз связан с изменением тканевых структур позвоночника, при которых межпозвоночные диски теряют свою функциональность, и попутно нарушается питание самих тел позвонков.
Шейный остеохондроз, симптомы и лечение которого мы будем сегодня рассматривать, является достаточно распространенным заболеванием. Если верить данным статистики, после 35 лет остеохондроз обнаруживается у 40 – 85% населения, независимо от уровня жизни и страны проживания. Доля патологий шейного отдела составляет до 30% всех выявленных случаев.
Доля патологий шейного отдела составляет до 30% всех выявленных случаев.
Чаще всего болезнь развивается в области С 5 – С 7, т. к. они являются самыми подвижными, могут быть вовлечены в болезненный процесс важные сосуды, питающие мозг.
Симптомы шейного остеохондроза
Симптомы шейного остеохондроза разнообразные, причем клинические проявления зависят от того, какой позвонок подвержен заболеванию. Остеохондроз шеи характеризуется внезапными «прострелами», при которых пациент испытывает резкую боль, ограничивающую движения, хруст при поворотах головы. Рассмотрим болевые симптомы остеохондроза шейного отдела позвоночника в зависимости от локализации поражения позвонков:
- 1 позвонок — боль и онемение затылка;
- 2 позвонок — боль в затылке, неприятные ощущения в области темени;
- 3 позвонок — боль в шее, возможно нарушение речи, чувствительности и иннервации языка;
- 4 позвонок — снижение тонуса мышц шеи, головная боль, дискомфорт при дыхании, боли в плечах, лопатках, в области сердца, правого подреберья;
- 5-6 позвонок — боль в плечах, предплечьях, лопатке, большом пальце кисти
- 7 позвонок — боль в лопатке, кисти, 2-4 пальцах рук, возможна потеря чувствительности в этих областях.

При обширном остеохондрозе, затрагивающем несколько позвонков, симптомы могут перекликаться, затрудняя точную диагностику.
Головокружение при шейном остеохондрозе заслуживает отдельного внимания, потому что является основным признаком заболевания. Возникает оно внезапно, бывает достаточно сильным.
Головная боль при шейном остеохондрозе может сопутствовать головокружению и не сниматься анальгетиками, т. к. является следствием сдавления позвоночных артерий. Мышечные боли при шейном остеохондрозе присутствуют не всегда, а вот головные боли могут быть постоянным симптомом.
Синдром позвоночной артерии при шейном остеохондрозе
Синдром позвоночной артерии при шейном остеохондрозе возникает на фоне компрессии позвоночных артерий и включают в себя множество проявлений:
- изматывающая головная боль, которая усиливается при повороте или наклоне головы
- нарушения зрения: двоением, снижением остроты, ощущением рези и сухости глаз, мельканием мушек.

- недомогания по типу стенокардии, жаловаться на боль в груди, одышку, перепада артериального давления. Очень важно правильно и своевременно дифференцировать диагноз, т. к. стенокардия и синдромы при шейном остеохондрозе лечатся не только разными медикаментами, но и разными специалистами.
- кратковременные слуховые нарушения – внезапное появление шума или звона в ушах, сопряженные с кратковременным головокружением и потемнением в глазах.
- возможна рвота и сопутствующие нарушения сознания. Чаще всего такие признаки провоцируют резкие наклоны или поворот головы.
- мозговые нарушения, похожие на ишемического инсульт. Здесь, опять же, очень важна своевременная дифференцированная диагностика.
Лечение шейного остеохондроза
Лечение шейного остеохондроза позвоночника начинается только после подробного медицинского обследования. Диагностика проводится с помощью рентгена шеи, а так же современных методов – КТ или МРТ позвоночника. Если подтвердился диагноз шейный остеохондроз, лечение будет проводить врач-невролог. При начальных проявлениях болезни медикаментозные препараты могут назначаться только в период обострения, а основами терапии в период ремиссии является физиотерапия, массаж и коррекция режима пациента.
Если подтвердился диагноз шейный остеохондроз, лечение будет проводить врач-невролог. При начальных проявлениях болезни медикаментозные препараты могут назначаться только в период обострения, а основами терапии в период ремиссии является физиотерапия, массаж и коррекция режима пациента.
Лечение остеохондроза шейного отдела позвоночника включает несколько обязательных аспектов:
- коррекции режима. Вы должны правильно организовывать свой ночной отдых, желательно пользоваться ортопедическими подушками.
- исключение нагрузок. Если вы весь рабочий день проводите за офисным столом, каждые 2 часа находите несколько минут для разминки шеи, а также выполняйте упражнения для глаз.
- медикаментозная терапия, прием препаратов, которые выписал врач. Еще раз настоятельно рекомендуем не пользоваться советами доморощенных лекарей.
- физиотерапевтические процедуры. Направление на них вы получите у невролога, а детальную терапию назначит доктор – физиотерапевт.
 Не соблазняйтесь на посулы непрофессиональных массажистов. Помните, что шея – отдел очень ответственный. Если массаж или мануальные процедуры будет проводить непрофессионал, дело может кончиться осложнениями.
Не соблазняйтесь на посулы непрофессиональных массажистов. Помните, что шея – отдел очень ответственный. Если массаж или мануальные процедуры будет проводить непрофессионал, дело может кончиться осложнениями.
О том, как лечить остеохондроз в шейном отделе народными методами, написана масса литературы. Будьте осторожны, иные народные рецепты не выдерживают никакой критики. Любой способ народной терапии обсудите с врачом, прежде чем использовать. И будьте здоровы!
Лечение в многопрофильной семейной клинике «К медицина»
Остеохондроз
Протасов Евгений Юрьевич
Кандидат медицинских наук, врач высшей категории
Травматолог-ортопед, Вертебролог
Остеохондроз – это дегенеративно-дистрофическое поражение тканей позвоночника, которое приводит к изменению формы и стиранию межпозвоночных дисков, тел позвонков и поверхностей суставов. Обычно дегенеративные процессы в первую очередь затрагивают кости и связки. Это заболевание считается одной из самых распространенных причин возникновения болей в спине.
Обычно дегенеративные процессы в первую очередь затрагивают кости и связки. Это заболевание считается одной из самых распространенных причин возникновения болей в спине.
- Виды остеохондроза и стадии его развития
- Причины развития остеохондроза
- Симптомы остеохондроза
- Диагностика
- Как лечат остеохондроз
- Опасность
Большинство случаев диагностирования остеохондроза приходится на поясничный отдел. Такая статистика закономерна, поскольку этот отдел позвоночника несет на себе нагрузку всей верхней части тела. При остеохондрозе происходит смещение позвонков, и, как следствие, может развиться межпозвоночная грыжа или сдавливание кровеносных сосудов и нервных окончаний. Остеохондроз – это очень болезненное заболевание, которое доставляет больному много дискомфорта и плохо поддается лечению.
Виды остеохондроза и стадии его развития
Существует четыре вида остеохондроза. Заболевание делится на группы по месту локализации:
Заболевание делится на группы по месту локализации:
- остеохондроз поясничного отдела позвоночника;
- остеохондроз шейного отдела позвоночника;
- остеохондроз грудного отдела позвоночника;
- распространенный остеохондроз – поражение двух и более отделов позвоночника.
Объяснение локализации остеохондроза очень простое – болезнь развивается в тех отделах, которые подвержены наибольшему давлению и обладают высокой подвижностью.
Заболевание развивается по стадиям, переходя от местных симптомов до общих проявлений. Стадии развития остеохондроза выглядят следующим образом:
- Нестабильность позвонков, вызванная нарушением расположения межпозвоночного диска. На этой стадии больной чувствует дискомфорт при движениях, затрагивающих пораженный заболеванием отдел позвоночника. На этом этапе остеохондроза позвоночник очень подвержен травмам.
- Разрушение фиброзного кольца дисков, межпозвоночная щель уменьшается в размерах.

- Стадия характеризуется разрывом фиброзного кольца и выпячиванием одного или нескольких ядер дисков. Появляется межпозвоночная грыжа и деформируется линия позвоночника.
- Из-за костных разрастаний движения больного ограничены, болевой синдром ярко выражен. Костенеют связки позвоночника.
На любой из этих стадий успешное лечение остеохондроза остается возможным, но чем дальше, тем сложнее становится избавиться от его последствий, а на последней стадии избавление от болезни полностью практически невозможно.
Причины развития остеохондроза
Полный перечень причин возникновения остеохондроза очень большой. В него входят как отдельные факторы, так и их сочетания, становящиеся причиной смещения межпозвоночных дисков. Но наиболее часто остеохондроз развивается вследствие таких причин:
- наследственность – если у одного из родителей был остеохондроз, то человек попадает в группу риска, поскольку структура межпозвоночного хряща часто передается по наследству;
- тяжелый труд, нагрузки при котором превышают допустимые санитарными нормами для рабочих;
- длительное пребывание в одной позе также может стать важным фактором.
 Нередко остеохондроз диагностируется у людей сидячих профессий;
Нередко остеохондроз диагностируется у людей сидячих профессий; - различные заболевания спины, приводящие к искривлению позвоночника;
- авитаминоз и гиповитаминоз;
- травмы спины;
- инфекционные заболевания;
- врожденные дефекты позвоночника, которые приводят к быстрому стиранию межпозвоночных дисков;
- естественное старение организма;
- ожирение;
- постоянные стрессы;
- переохлаждения.
Симптомы остеохондроза
В зависимости от места локализации заболевания его симптомы могут значительным образом отличаться. Это связано с тем, что выпячивание дисков и защемление сосудов воздействует на ближайшие ткани и органы, вызывая ряд симптомов, присущих только этому поясу позвоночника. Поэтому рассматривать симптомы разных видов остеохондроза следует отдельно.
Симптомы остеохондроза пояснично-крестцового отдела позвоночника
Пояснично-крестцовый (или просто поясничный) остеохондроз является самым распространенным видом этого заболевания. Поясница служит амортизатором при большинстве движений и поворотов, выполняемых человеком. Симптомы локализации болезни в этом отделе выглядят так:
Поясница служит амортизатором при большинстве движений и поворотов, выполняемых человеком. Симптомы локализации болезни в этом отделе выглядят так:
- боль в пояснице, усиливающаяся при выполнении упражнений, резких поворотах или нахождении в течение длительного периода времени в одном положении. Боль, как правило, ноющая, резкие боли на ранней стадии возникают крайне редко и могут служить симптомом межпозвоночной грыжи;
- боль в ногах, вызванная защемлением корней спинного мозга. Такая боль может быть разной – простреливающей, ноющей, распространяться только на одну сторону бедра;
- ограниченная подвижность, больной испытывает боль при поворотах, наклонах и сидении. Если больной принимает удобную для него позу, боль проходит.
Симптомы остеохондроза шейного отдела позвоночника
Остеохондроз шейного отдела в последнее время вовсе не редкость. Позвонки этого отдела расположены очень близко друг к другу, но мышечный каркас шейного отдела развит достаточно плохо.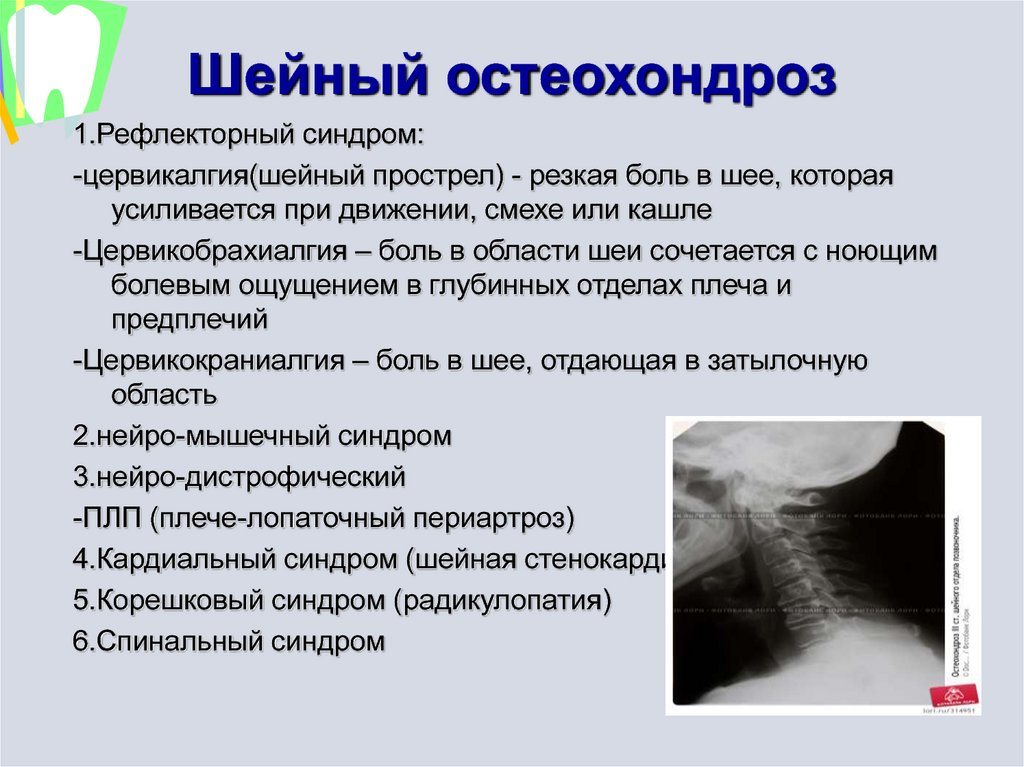 Шейный остеохондроз вызывает смещение позвонков, которые, в свою очередь, защемляют нервные окончания и сосуды, что приводит к болевым ощущениям. Основными симптомами развития заболевания в этом отделе являются:
Шейный остеохондроз вызывает смещение позвонков, которые, в свою очередь, защемляют нервные окончания и сосуды, что приводит к болевым ощущениям. Основными симптомами развития заболевания в этом отделе являются:
- головные боли. Головокружение при шейном остеохондрозе тоже относится к наиболее характерным симптомам, поскольку так проявляется защемление нервов и сосудов. Пациенты характеризуют боль как постоянную, тупую, давящую. Головные боли усиливаются при поворотах головы и движениях и крайне редко снимаются при помощи препаратов-анальгетиков. При повороте головы в сторону пациент также чувствует головокружение;
- простреливающая боль, которая ощущается даже в пальцах рук;
- боль в руках и в области грудной клетки. Боли в области сердца, схожие с болями при стенокардии, но могут длиться часами;
- онемение и покалывание пальцев;
- онемение языка.
Симптомы остеохондроза грудного отдела позвоночника
Остеохондроз грудного отдела относится к наиболее редким формам этой болезни. Главная причина его появления – сколиоз. Искривление позвоночника может быть как врожденным, так и приобретенным. Этот вид остеохондроза трудно диагностировать из-за локализации болей. При грудном остеохондрозе боли возникают в спине и имеют ноющий характер. Среди других симптомов грудного остеохондроза:
Главная причина его появления – сколиоз. Искривление позвоночника может быть как врожденным, так и приобретенным. Этот вид остеохондроза трудно диагностировать из-за локализации болей. При грудном остеохондрозе боли возникают в спине и имеют ноющий характер. Среди других симптомов грудного остеохондроза:
- боли в груди, которые усиливаются, если человек двигается или наклоняется. Пациенты обычно характеризуют боль как опоясывающую;
- боли в области сердца, печени, желудка;
- онемение в области груди;
- нарушение половых функций.
Симптомы распространенного остеохондроза
Поскольку распространенный остеохондроз представляет собой объединение нескольких различных форм заболевания, он проявляется как совокупность симптомов, свойственных грудному, шейному и поясничному остеохондрозам в зависимости от их наличия.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу.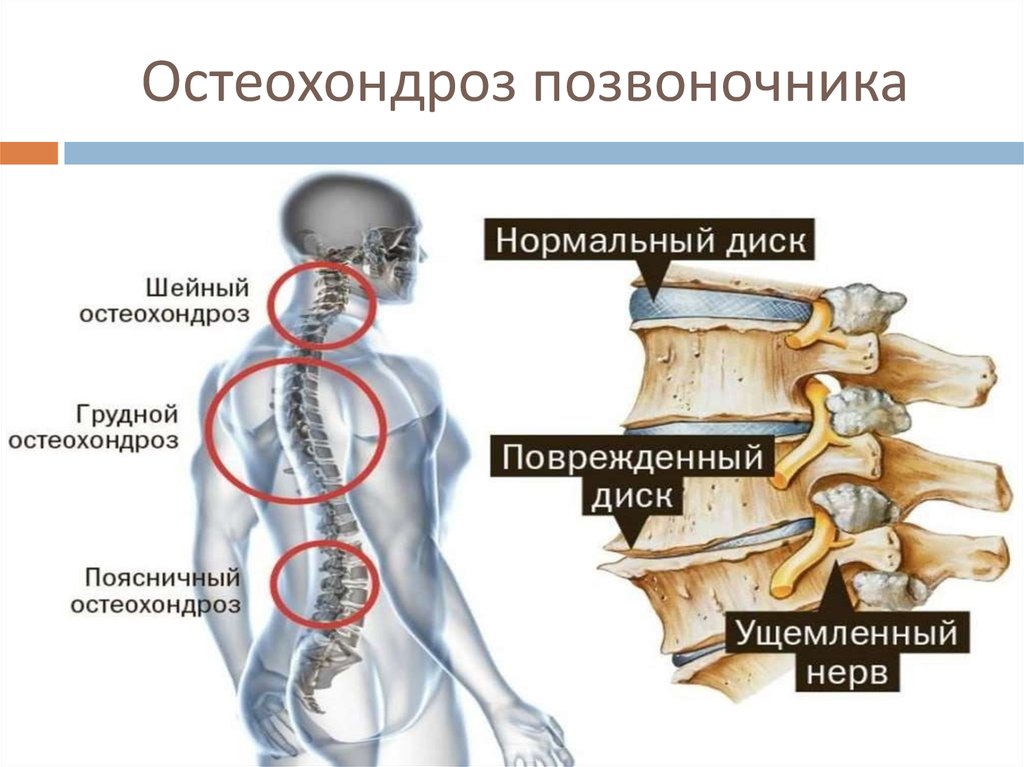 Легче предупредить болезнь, чем бороться с последствиями.
Легче предупредить болезнь, чем бороться с последствиями.
Запишитесь на прием к высококвалифицированным специалистам
Диагностика
Для диагностики остеохондроза спины врач-невролог назначает такие исследования позвоночника, как:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография.
Как лечат остеохондроз
В большинстве случаев лечение остеохондроза производится консервативными методами. Врач, который специализируется на лечении остеохондроза и других заболеваний позвоночника, называется вертебрологом. Им всегда назначаются несколько типов лечения, в которые входят медикаментозные средства, ЛФК и другие методы. Наиболее распространенные способы лечения остеохондроза:
- физиотерапия;
- разные виды массажа;
- медицинские препараты;
- тракция;
- рефлексотерапия;
- мануальная терапия;
- ЛФК.

Рассмотрим каждый из этих методов ближе.
Физиотерапия
Практически всегда применяется при лечении поясничного отдела остеохондроза. При физиотерапии задействуются лазер, ультразвук и магнитные колебания, которые помогают уменьшить боль. Также она помогает нейтрализовать воспаление. Этот метод позволяет уменьшить дозу медицинских препаратов, необходимую для подавления болей. Побочные эффекты отсутствуют.
Лечебный массаж
Лечебный массаж дает такие же положительные результаты, как и физиотерапия. Но его нельзя применять в то время, когда заболевание находится в острой стадии. Курс массажа в период ремиссии положительно влияет на состояние нервной системы, снимает боли и излишнее мышечное напряжение, стимулирует кровообращение и укрепляет стенки кровеносных сосудов. Кроме того, лечебный массаж может повысить сопротивляемость организма болезням и нормализовать процесс обмена веществ.
Но для лечебного массажа существует и некоторые противопоказания, которые могут сделать его применение невозможным. К ним относятся заболевания кожи, открытые раны, любые воспалительные процессы в организме.
К ним относятся заболевания кожи, открытые раны, любые воспалительные процессы в организме.
Медицинские препараты
Медикаментозное лечение остеохондроза шейного, грудного и поясничного отделов осуществляется практически всегда. Как правило, медикаменты применяются в период обострения заболевания, и их действие направлено на уменьшение болевых симптомов. Таблетки, мази, гели и капсулы делятся на типы в зависимости от спектра действия и его вида. Существуют средства для восстановления хрящевой ткани, мази для стимуляции кровообращения, гели с прогревающим эффектом и другие способы наладить функции двигательной системы организма.
Тракция
Тракция позвоночника – это его вытяжение. Во время вытяжения позвонки равномерно распределяются по всей длине позвоночника, и чрезмерное напряжение, локализующееся в месте возникновения остеохондроза, спадает. Для тракции используются специальные тренажеры и оборудование. Этот метод не является лечебным отдельно от других, он просто помогает снять боль и освободить защемленные нервные окончания и кровеносные сосуды. Во время тракции позвоночник приобретает свою естественную форму, однако для её закрепления используются дополнительные массажи и процедуры.
Во время тракции позвоночник приобретает свою естественную форму, однако для её закрепления используются дополнительные массажи и процедуры.
Рефлексотерапия
Рефлексотерапия обычно используется в комплексе с массажными процедурами. Она основана на правильных воздействиях в болевых точках и рефлекторных зонах. Как самостоятельный метод такая терапия не применяется, но она служит хорошим дополнением для других способов лечения остеохондроза шейного отдела и других видов этого заболевания. Рефлексотерапия снимает боль, восстанавливает естественную нагрузку на различные точки позвоночника, но имеет очень кратковременный эффект.
Мануальная терапия
При помощи мануальной терапии часто корректируют искривление позвоночника. Сегодня существует множество центров мануальной терапии, где можно получить качественную помощь при лечении позвоночника. Но этот вид терапии, как и другие методы физического воздействия на позвоночник, относится к дополнительным и, несмотря на хороший временный эффект, быстро теряет свою целесообразность без назначения лекарств, упражнений и других методик лечения остеохондроза.
ЛФК
Лечебная физкультура считается основным способом лечения остеохондроза вне зависимости от зоны его расположения. Это очень эффективный метод, который с помощью ограниченных нагрузок на суставы и мышцы укрепляет мышечный корсет спины. Упражнения при шейном остеохондрозе выполняются только под присмотром инструктора или в соответствии с его рекомендациями. Заниматься ЛФК можно в любом возрасте и при любой форме остеохондроза, исключение составляют только случаи, когда заболевание находится в острой стадии, и значительные травмы спины, которые могут усугубиться. ЛФК помогает избавиться от болей в спине, вернуть позвоночнику гибкость и улучшить общее самочувствие пациента.
Лечебная гимнастика при остеохондрозе включает в себя комплекс упражнений, не требующий больших физических усилий и ориентированных на медленное налаживание тонуса мышц пациента. Выполняться они могут как самим пациентом с участием врача, так и с применением дополнительного тренировочного оборудования.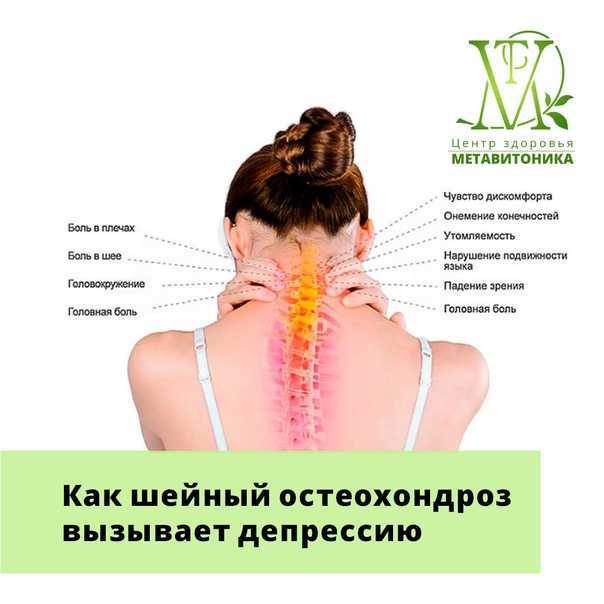 К ЛФК относятся такие виды методик:
К ЛФК относятся такие виды методик:
- механотерапия – такие упражнения выполняются пациентом на специальных аппаратах и тренажерах. Метод применяется при серьезной степени поражения позвоночника остеохондрозом, когда движения человека затруднены. Этот метод также помогает при необходимости развития отдельных групп мышц и способствует улучшению осанки;
- кинезотерапия – комплекс дыхательных и физических упражнений, воздействие которого направлено непосредственно на зоны развития остеохондроза. Курс разрабатывается в индивидуальном порядке для каждого больного и помогает улучшить подвижность суставов, тонус мышц, эластичность связок и сухожилий;
- терренкур – пешеходные прогулки, в которые входит комплекс несложных упражнений и физических нагрузок. С помощью этого метода можно добиться улучшения работы сердечно-сосудистой системы, повысить выносливость и наладить дыхательную функцию;
- гидрокинезотерапия – гимнастика, упражнения при которой выполняются в бассейне.
 Обычно проводится в морской или теплой воде. Упражнения способствуют укреплению мышц, суставов и связок, а также улучшают самочувствие пациента;
Обычно проводится в морской или теплой воде. Упражнения способствуют укреплению мышц, суставов и связок, а также улучшают самочувствие пациента;
лечебное плавание – хороший метод профилактики и лечения различных видов остеохондроза. Помогает выработать правильную осанку и сделать естественным положение плечевого отдела позвоночника. Плавание даже может помочь в коррекции деформации позвоночного столба.
Лечение остеохондроза при помощи гимнастики
Остеохондроз любого типа нуждается в лечении методом небольших нагрузок и упражнений. Такой подход помогает не только максимально быстро избавиться от болей и дискомфорта, но и ускоряет общий процесс лечения, восстанавливает осанку и повышает гибкость позвоночника. Каждый вид остеохондроза предполагает лечение разными типами упражнений. В зависимости от места локализации заболевания комплексы могут быть направлены на конкретную группу мышц и позвонков.
Упражнения при поясничном остеохондрозе
Наиболее эффективным методом лечения поясничного остеохондроза считается плавание. Также рекомендуется комплекс специальных упражнений на тренажерах и лечебная гимнастика. Большинство упражнений предназначены для укрепления мышц спины. Одно из самых распространенных упражнений – «велосипед». Оно выполняется лежа на спине. Пациент выполняет ногами движения, имитирующие вращение педалей велосипеда. Ещё одно популярное упражнение – с опорой на согнутые локти нужно прогнуться несколько раз в грудном отделе и зафиксировать позу на 4 секунды. Повторяются упражнения не больше пяти раз за один комплекс. При этом степень нагрузок должна регулироваться пациентом. Если самочувствие позволяет, то постепенно они могут увеличиваться, а если пациент при выполнении гимнастики чувствует боль, то упражнения необходимо прекратить или временно приостановить.
Также рекомендуется комплекс специальных упражнений на тренажерах и лечебная гимнастика. Большинство упражнений предназначены для укрепления мышц спины. Одно из самых распространенных упражнений – «велосипед». Оно выполняется лежа на спине. Пациент выполняет ногами движения, имитирующие вращение педалей велосипеда. Ещё одно популярное упражнение – с опорой на согнутые локти нужно прогнуться несколько раз в грудном отделе и зафиксировать позу на 4 секунды. Повторяются упражнения не больше пяти раз за один комплекс. При этом степень нагрузок должна регулироваться пациентом. Если самочувствие позволяет, то постепенно они могут увеличиваться, а если пациент при выполнении гимнастики чувствует боль, то упражнения необходимо прекратить или временно приостановить.
Упражнения при шейном остеохондрозе
Лечение шейного остеохондроза требует назначения гимнастики двух видов:
- упражнения для шейного отдела позвоночника, при которых амплитуда движений минимальна.
 При этом пациент сам создает сопротивление движениям шеи рукой. Упражнения направлены на преодоление этого сопротивления, вследствие чего и укрепляется группа шейных мышц;
При этом пациент сам создает сопротивление движениям шеи рукой. Упражнения направлены на преодоление этого сопротивления, вследствие чего и укрепляется группа шейных мышц; - вторая часть методики предполагает динамичные упражнения и круговые повороты головы, повышающие подвижность суставов шейного отдела. Все упражнения, связанные с укреплением шеи, должны выполняться в медленном темпе, без резких движений и без значительных нагрузок.
В качестве дополнения к упражнениям может назначаться терренкур и лечебное плавание. Оба способа лечения направлены на то же, на что и лечебная гимнастика – на повышение подвижности шейного отдела.
Упражнения при остеохондрозе грудного отдела
Особенностью лечения грудного остеохондроза является то, что большинство упражнений при нем выполняются стоя. Самый распространенный вариант, разрешенный большинству пациентов с этим диагнозом – махи руками и наклоны туловища. Разминка перед выполнением гимнастики производится в сидячем положении – на стуле.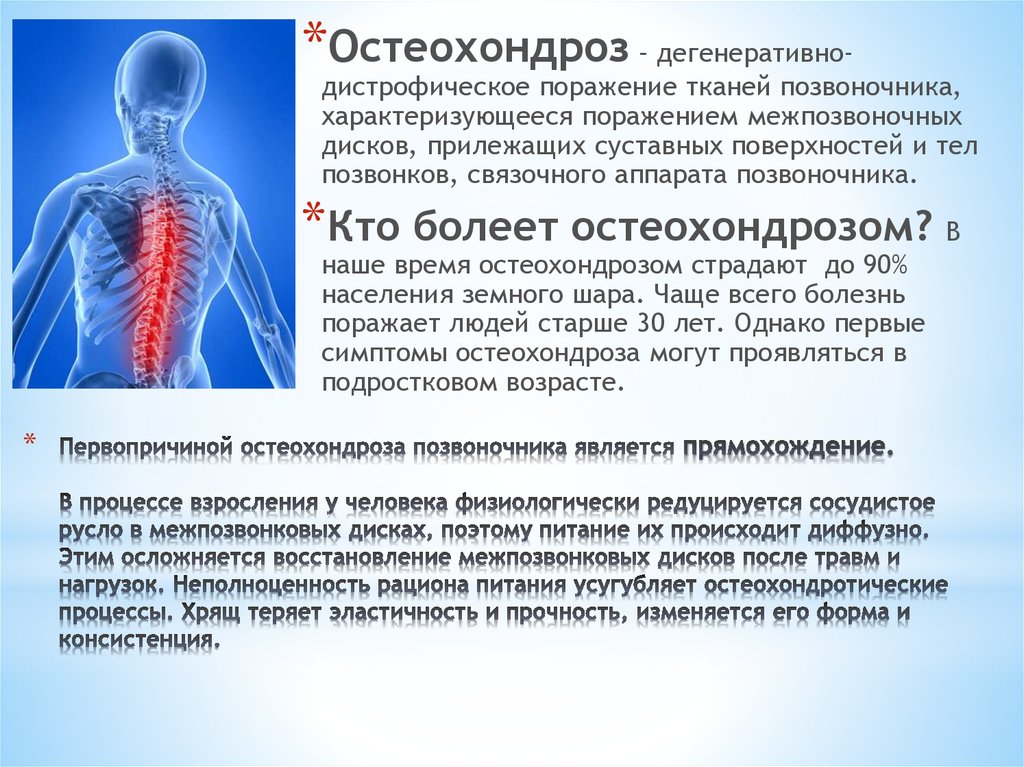 На вдохе пациент кладет руки на затылок и прогибается назад до того, как прижмется к верхней части спинки стула. На выдохе пациент опускает руки вдоль туловища.
На вдохе пациент кладет руки на затылок и прогибается назад до того, как прижмется к верхней части спинки стула. На выдохе пациент опускает руки вдоль туловища.
Ещё одно упражнение лечебного комплекса при грудном остеохондрозе – это прогибаниеспины стоя на четвереньках. Абсолютно все типы упражнений следует выполнять медленно и без резких движений. Пациентам с остеохондрозом грудного отдела также полезны плавание, механотерапия и гидрокинезотерапия.
Упражнения при распространенном типе остеохондроза
Распространенный тип остеохондроза достаточно сложно лечить, поскольку он включает в себя сразу два заболевания. Для эффективной борьбы с ним разрабатывается специальный комплекс упражнений, в который входят методы разных видов гимнастики. При этом чем сильнее поражение позвоночного столба заболеванием, тем менее эффективны будут упражнения. Выполнение упражнений под контролем врача ЛФКпомогает пациенту быстрее пойти на выздоровление и предотвратить возникновение возможных осложнений. К последним относятся нарушения невралгического типа, вегетативные расстройства, повреждения органов и изменение расположения позвонков.
К последним относятся нарушения невралгического типа, вегетативные расстройства, повреждения органов и изменение расположения позвонков.
Первое время врачи рекомендуют пациенту выполнять не больше трех-четырех упражнений из комплекса, который был для него разработан. При этом следует отдать предпочтение ежедневному выполнению нескольких упражнений, а не большому количеству упражнений, выполняемых раз в неделю. Ни одно из упражнений не должно причинять пациенту боль. Если больной ощущает дискомфорт, то ему следует снизить нагрузку. В том случае, если снижение нагрузки не помогло, нужно прекратить выполнение упражнения и заменить его другим, более подходящим.
Когда заболевание находится в острой стадии, разрешается выполнять комплекс упражнений только стоя или сидя, а при ремиссиях можно упражняться стоя или на четвереньках.
Все эти упражнения подходят для лечения остеохондроза в домашних условиях. Но выполняться они должны в строгом соответствии с указаниями тренера и только после прохождения рекомендованного начального курса с врачом и закрепления правильного способа выполнения всего комплекса и соответствующих ему нагрузок.
Опасность
Остеохондроз без надлежащего лечения приводит к таким осложнениям, как:
- вегетососудистая дистония;
- радикулит;
- межпозвоночная грыжа;
- нарушение кислородного питания головного мозга.
Вам может быть полезным
Дерматология
Гинекология
Хирургия
Ортопедия
Анестезиология
Аллергология и иммунология
Амбулаторная хирургия
Пульмонология
Маммология
Диетология
Мануальная терапия
Нефрология
Андрология
Неврология
Отоларингология
Урология
Онкология
Гепатология
Остеопатия
Физиотерапия
Гематология
Венерология
Косметология
Флебология
Трихология
Травматология
Терапия
Рефлексотерапия
Проктология
Офтальмология
Массаж
Кардиология
Иммунология
Гастроэнтерология
Эндокринология
Наши врачи по данному направлению
362
Подробнее
Подобрать своего врача
Возврат к списку
Шейный остеохондроз: почему и как его нужно лечить
Если раньше остеохондроз диагностировали, в основном, у людей более старшего возраста и считали последствием возрастных изменений в организме, то теперь с ним сталкиваются даже подростки.
Причины и следствие
В прошлом причиной остеохондроза чаще становился тяжелый физический труд, а сегодня обратная ситуация. Все больше людей работают в офисах, а чтобы туда добраться — сидят в общественном транспорте или автомобилях. Дома — телевизор, компьютеры, гаджеты. То же и у детей, только вместо офиса — школа.
Нехватка движения может привести к тому, что мышцы, защищающие и поддерживающие позвоночник, ослабляются, в хрящевой и костной ткани нарушаются обменные процессы. Страдает, как правило, именно шейный отдел — он наиболее подвижен (до появления болей), но при этом мышечный корсет там слабый, а сами позвонки — небольшие и непрочные.
Межпозвонковые диски представляют собой студенистое ядро внутри плотного фиброзного кольца. Именно это ядро выполняет функцию амортизатора при нагрузках на позвоночник, а кольцо держит его на месте. Если же обменные процессы нарушаются, кровообращение в сосудах становится недостаточно интенсивным, то ткани начинают разрушаться — ядро теряет влагу, кольцо становится рыхлым — ухудшается амортизация. В таком состоянии диск хуже переносит нагрузки и легче повреждается.
В таком состоянии диск хуже переносит нагрузки и легче повреждается.
К дополнительным факторам риска можно отнести травмы, стрессы, курение, воспалительные заболевания, а также различные хирургические вмешательства и врожденные дефекты позвоночника.
От симптомов до диагноза
Пока болезнь развивается, можно о ней и не знать, но достигнув определенной степени, она заявляет о себе неприятной болью в шее. Люди, столкнувшиеся с заболеванием, описывает эту боль как стреляющую, жгучую, колющую, похожую на электрические разряды. Дополнительные симптомы — онемение и боль в руках, скованность движений, а также головокружение и даже ухудшение памяти.
Как и любая болезнь, остеохондроз проходит несколько стадий.
На первой стадии, боль, как правило, связана с какими-то действиями. Это могут быть занятия спортом, нагрузки на огороде или во время ремонта, чихание или кашель. В спокойном состоянии дискомфорт не ощущается. Изменения внутри межпозвонкового диска только начинаются — ядро при движениях смещается и начинает раздражать нервные окончания.
На второй стадии боль уже более частая и резкая — из-за того, что фиброзное кольцо уже не может удержать ядро, позвонки могут смещаться и защемлять нервные окончания, что и вызывает неприятные ощущения. Это ограничивает подвижность человека и положение, в котором он может находиться.
Третья стадия — разрушение фиброзного кольца и возникновение межпозвонковой грыжи. Грыжа сдавливает или раздражает нервные корешки, отчего боль в шее становится более частой и интенсивной, переходит на руки, добавляется онемение и слабость мышц.
Четвертая стадия остеохондроза может удивить тем, что боль может даже уменьшиться. Но это, напротив, тревожный знак, ведь причина в том, что позвонки начинают срастаться между собой, теряется подвижность шеи.
Для того, чтобы определить стадию заболевания и получить грамотное лечение, нужно обязательно обратиться к врачу. Он может назначить рентген, МРТ (магнитно-резонансную томографию), а также компьютерную томографию (КТ) и узи сосудов шеи и головы (допплерографию).
Первая помощь
Первая помощь при обострении шейного остеохондроза — снятие боли. Для этого часто неврологи и терапевты назначают миорелаксанты, спазмолитики, а также нестероидные противовоспалительные средства. Среди них — безрецептурный препарат Мотрин® с действующим веществом напроксен, обладающий обезболивающим и противовоспалительным действием. Принимать его могут люди старше 15 лет. Однократного приема хватает, согласно исследованиям, до 12 часов. Врачи не советуют заниматься самолечением, однако, если возможности попасть к специалисту сразу нет, то Мотрин® рекомендуют принимать в минимальной дозе и не дольше пяти дней.
Когда боль утихнет, оставлять все, как есть, не стоит — последствия могут быть весьма неприятными для здоровья. Среди них врачи выделяют синдром позвоночной артерии — если артерия зажимается при остеохондрозе, то могут возникать спазмы, нарушаться мозговое кровообращение. Отсюда — сильная головная боль, бледность, тошнота и головокружение. А в запущенных случаях остеохондроз может даже лишить человека возможности двигаться и работать.
Поэтому при остеохондрозе шейного отдела позвоночника, как правило, назначается комплексная терапия, куда помимо лекарственных противовоспалительных средств входит физиотерапия, лечебная гимнастика, массаж. Популярна также мануальная терапия и остеопатия.
Под контролем
Остеохондроз шейного отдела нельзя вылечить полностью, но важно не допустить дальнейшего разрушения тканей позвоночника, а также сократить болезненные периоды. Но для этого необходимо приложить усилия. Поскольку основная причина остеохондроза — малая подвижность и нарушения кровообращения, то увеличение двигательной активности должно помочь справиться с проблемой. Особенно полезным врачи считают плавание. Но и в состоянии покоя нужно создать себе комфорт — правильно организовать рабочее место, подобрать удобную подушку и матрас для сна, а также привести в норму вес тела, чтобы снизить нагрузку на шейный отдел позвоночника.
Поэтому для борьбы с проблемой остеохондроза очень важно сочетание профилактики, лекарственных препаратов и процедур, назначенных специалистом.
Современные методы лечения шейного остеохондроза
Современный малоподвижный образ жизни становится причиной того, что такое распространенное заболевание, как шейный остеохондроз, активно омолаживает. На него все чаще жалуются «айтишники», водители и другие представители «сидячих» профессий. По словам врачей, даже 17-летние подростки жалуются на шейный остеохондроз. Как правило, это те, кто активно пользуется смартфоном.
Дело в том, что в зависимости от наклона над гаджетом позвоночник человека испытывает нагрузку от 12 до 27 кг. Чем больше времени человек проводит в таком положении, тем быстрее изнашиваются межпозвонковые диски, появляются боли в шее и спине, а затем и остеохондроз. Врачи призывают начинать лечение сразу же при появлении первых симптомов, иначе последствия пренебрежительного отношения к своему здоровью могут быть необратимыми.
Что это за болезнь — шейный остеохондроз?
Наиболее подвижным среди всех отделов позвоночника является шейный. Он имеет семь позвонков, которые соединены эластичными межпозвонковыми дисками. Каждый диск имеет фиброзное кольцо с пульпозным ядром внутри.
Он имеет семь позвонков, которые соединены эластичными межпозвонковыми дисками. Каждый диск имеет фиброзное кольцо с пульпозным ядром внутри.
Нарушение обмена веществ в нем может свидетельствовать о появлении остеохондроза, при котором межпозвонковый диск теряет свою прочность и эластичность. В дальнейшем под влиянием нагрузок фиброзное кольцо выпячивается, на нем появляются трещины.
Шейный отдел имеет множество нервных каналов и кровеносных сосудов для снабжения головного мозга, а позвонки плотно прилегают друг к другу. Таким образом, даже умеренная деформация одного из позвонков приводит к сдавливанию нервных структур и сосудов.
Какие симптомы шейного остеохондроза и чем они опасны?
Первые признаки заболевания проявляются в виде ощущения напряжения и покалывания в мышцах шеи, болевых ощущений, которые могут отдавать в затылок, лопатки, руки. При остеохондрозе нарушается мозговое кровообращение, появляются мигрени, вегетососудистые заболевания, гипертония. Также болезнь плохо влияет на сердечно-сосудистую и дыхательную системы, ухудшается общая координация, слух и зрение.
Также болезнь плохо влияет на сердечно-сосудистую и дыхательную системы, ухудшается общая координация, слух и зрение.
Если вовремя не начать лечение, шейный остеохондроз может вызвать межпозвоночную протрузию, грыжу, синдром позвоночной артерии.
Диагностика шейного остеохондроза
Диагностику и лечение остеохондроза шейного отдела позвоночника проводят узкоспециализированные специалисты — ортопеды-травматологи и неврологи, специализирующиеся в области вертебрологии. В первую очередь врач определяет тяжесть симптомов заболевания. Также определяются возможные причины возникновения — вредные условия труда, привычки больного, наличие травм.
При необходимости больному рекомендуется дополнительное обследование:
Рентгенография показывает степень нестабильности тел позвонков шейного отдела. МРТ
выявляет образование протрузий, грыж межпозвонковых дисков и состояние мягких тканей.
УЗИ сосудов головы и шеи (допплерография) рекомендуется при нарушениях мозгового кровообращения, мигрени. Данное обследование позволяет определить состояние позвоночных артерий, вен, а также наличие патологической извитости и петель сосудов. УЗИ также дает возможность увидеть нарушения проходимости сосудов. В комплексе все эти обследования позволяют увидеть общую картину состояния шейного отдела позвоночника, чтобы правильно установить диагноз и назначить наиболее эффективное лечение и дальнейшую реабилитацию для закрепления длительного результата.
Данное обследование позволяет определить состояние позвоночных артерий, вен, а также наличие патологической извитости и петель сосудов. УЗИ также дает возможность увидеть нарушения проходимости сосудов. В комплексе все эти обследования позволяют увидеть общую картину состояния шейного отдела позвоночника, чтобы правильно установить диагноз и назначить наиболее эффективное лечение и дальнейшую реабилитацию для закрепления длительного результата.
Особенности лечения шейного остеохондроза
Лечение направлено на улучшение кровоснабжения головного мозга и тканей, окружающих шейный отдел позвоночника, увеличение подвижности блокированных сегментов шейного отдела позвоночника, уменьшение болевого и миотонического синдрома.
Для достижения поставленных целей используются различные методики:
Массажи в сочетании с легкими ортопедическими коррекциями для улучшения кровотока в шейном отделе позвоночника.
Метод короткого рычага для коррекции позвоночника.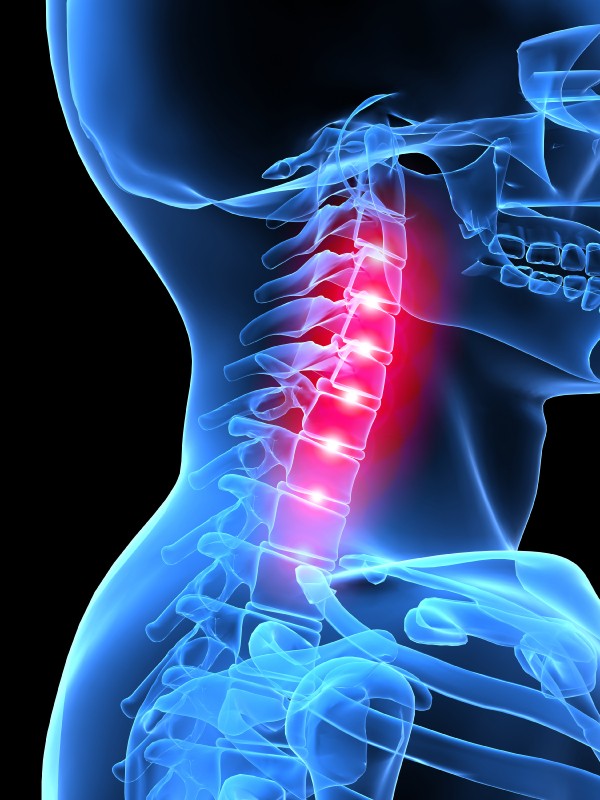 Этот нетравматичный метод эффективно устраняет функциональные блоки и восстанавливает подвижность сегментов.
Этот нетравматичный метод эффективно устраняет функциональные блоки и восстанавливает подвижность сегментов.
Ударно-волновая терапия для улучшения обменных процессов, обновления клеток и пораженных участков тканей, устранения мышечных спазмов.
Карбокситерапия (лечебное воздействие углекислого газа на ткани позвоночника и суставов).
Физиотерапевтические методы лечения (электротерапия и магнитотерапия).
Медикаментозное лечение (блокады, мультизональные и другие инъекции) в сочетании с вышеперечисленными методами. Медикаменты применяют только в отдельных случаях, для снятия острого состояния при миотоническом (отеке мягких тканей) и болевом синдромах.
ЛФК при шейном остеохондрозе
В лечении заболеваний все большую популярность приобретает ЛФК. Применяется не только в состоянии ремиссии, но и в качестве профилактики шейного остеохондроза. Физические упражнения улучшают кровообращение, укрепляют мышечный корсет, устраняют ограничения подвижности позвонков, увеличивают объем движений, восстанавливают нервно-мышечные связи.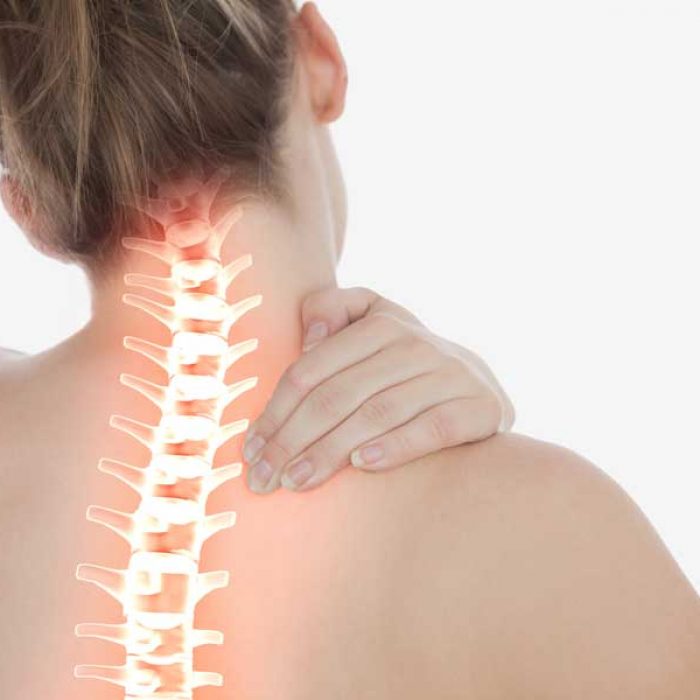
Эффективных результатов помогает добиться терапия по финско-немецкому методу Давида, который проводится в Институте вертебрологии и реабилитации. В ходе комплексного компьютерного тестирования определяют ранимость шейного отдела позвоночника, асимметрию в шейном отделе, преобладание или отсутствие развития мышечного аппарата. На основе этих показателей рассчитывается возможная нагрузка и разрабатывается индивидуальная программа тренировок на инновационных медицинских тренажерах. Для лечения и закрепления результата следует проходить курс из 24 занятий два раза в год. Результаты тренировок на тренажерах обычно видны после 5-6 занятий.
Самолечение недопустимо
Признаки шейного остеохондроза часто игнорируют или занимаются самолечением. Между тем, это может привести к серьезным осложнениям. Особенно рискуют люди при самолечении или применении травмоопасных мануальных приемов и физических манипуляций, которые не просто не лечатся, но могут еще больше усугубить заболевание. Лечение шейного остеохондроза лучше всего доверить квалифицированным специалистам, которые подберут для вас щадящие, современные и эффективные методы, исключающие возможность травмирования пораженного шейного отдела позвоночника.
Лечение шейного остеохондроза лучше всего доверить квалифицированным специалистам, которые подберут для вас щадящие, современные и эффективные методы, исключающие возможность травмирования пораженного шейного отдела позвоночника.
Институт вертебрологии и реабилитации является лидером в области лечения спины уже 17 лет. Более чем в 95% случаев пациенты института избавляются от заболеваний позвоночника без хирургического вмешательства.
[Клиника, диагностика и лечение межпозвонкового остеохондрита]
Сохранить цитату в файл
Формат: Резюме (текст) PubMedPMIDAbstract (текст) CSV
Добавить в коллекции
- Создать новую коллекцию
- Добавить в существующую коллекцию
Назовите свою коллекцию:
Имя должно содержать менее 100 символов
Выберите коллекцию:
Невозможно загрузить вашу коллекцию из-за ошибки
Повторите попытку
Добавить в мою библиографию
- Моя библиография
Не удалось загрузить делегатов из-за ошибки
Повторите попытку
Ваш сохраненный поиск
Название сохраненного поиска:
Условия поиска:
Тестовые условия поиска
Эл.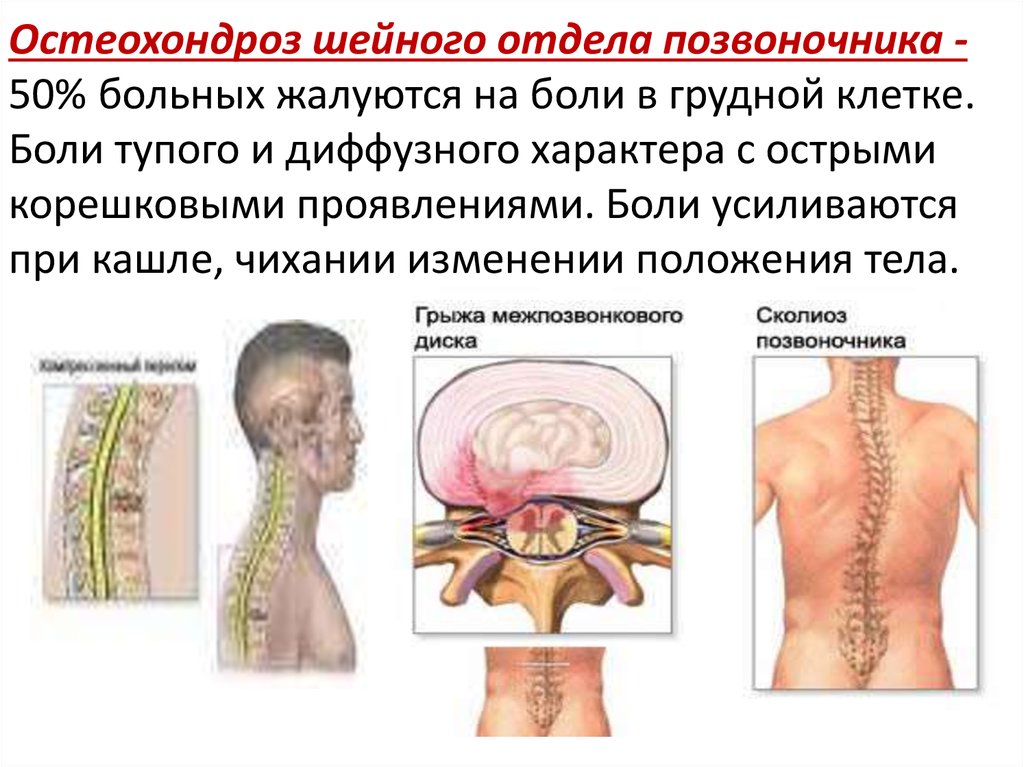 адрес:
(изменить)
адрес:
(изменить)
Который день? Первое воскресеньеПервый понедельникПервый вторникПервая средаПервый четвергПервая пятницаПервая субботаПервый деньПервый будний день
Который день? воскресеньепонедельниквторниксредачетвергпятницасуббота
Формат отчета: SummarySummary (text)AbstractAbstract (text)PubMed
Отправить максимум: 1 штука5 штук10 штук20 штук50 штук100 штук200 штук
Отправить, даже если нет новых результатов
Необязательный текст в электронном письме:
Создайте файл для внешнего программного обеспечения для управления цитированием
. 1997;(8):61-3.
[Статья в Русский]
Мусалатов К.А. 1 , Колесов В. В.
В.
принадлежность
- 1 Кафедра травматологии, ортопедии и военно-полевой хирургии ММА им. И.М. Сеченова.
- PMID: 9480385
[Статья в Русский]
К А Мусалатов и соавт. Хирургия (Москва). 1997.
. 1997;(8):61-3.
Авторы
Мусалатов К А 1 , Колесов В.В.
принадлежность
- 1 Кафедра травматологии, ортопедии и военно-полевой хирургии ММА им. И.М. Сеченова.
- PMID: 9480385
Абстрактный
Проанализировано 25 больных межпозвонковым остеохондритом (11-шейный, 5-грудной, 9-поясничный) в возрасте 30-70 лет.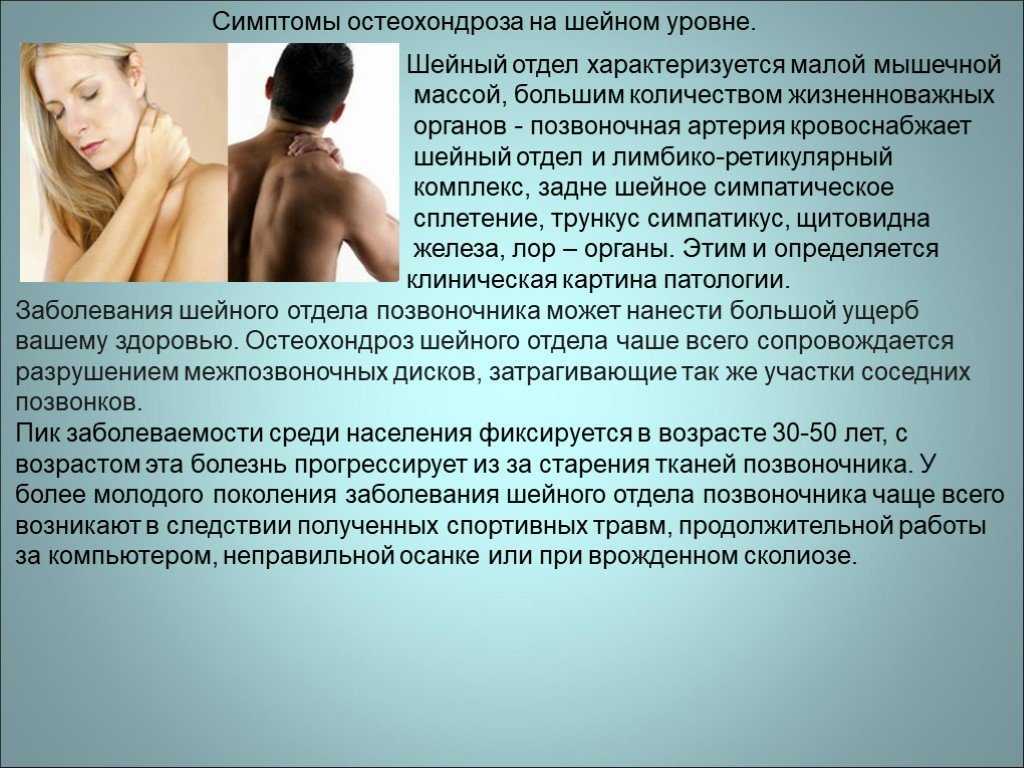 Описаны клинические особенности остеохондрита, локализующегося в различных сегментах позвоночника. Подчеркивается, что на ранних стадиях своего развития заболевание является «рентгенонегативным». Радиоизотопное исследование позвоночника высокоэффективно в диагностике ранних стадий инфекционно-воспалительного процесса межпозвонковых дисков. Дана рентгенологическая характеристика различных стадий заболевания. Консервативные методы, в том числе антибиотики, постельные принадлежности, ортопедические методы имеют наибольшее значение в лечении межпозвонкового остеохондрита. Хирургическое лечение показано при компрессии позвоночника и нестабильности поврежденного сегмента позвоночника. При правильной диагностике и адекватном лечении исход благоприятный.
Описаны клинические особенности остеохондрита, локализующегося в различных сегментах позвоночника. Подчеркивается, что на ранних стадиях своего развития заболевание является «рентгенонегативным». Радиоизотопное исследование позвоночника высокоэффективно в диагностике ранних стадий инфекционно-воспалительного процесса межпозвонковых дисков. Дана рентгенологическая характеристика различных стадий заболевания. Консервативные методы, в том числе антибиотики, постельные принадлежности, ортопедические методы имеют наибольшее значение в лечении межпозвонкового остеохондрита. Хирургическое лечение показано при компрессии позвоночника и нестабильности поврежденного сегмента позвоночника. При правильной диагностике и адекватном лечении исход благоприятный.
Похожие статьи
Клинические особенности и тактика лечения перелома позвоночника, осложняющего анкилозирующий спондилоартрит.

Цянь Б.П., Цю Ю., Ван Б., Ю. Ю., Чжу З.З. Цянь Б.П. и др. Чжунхуа И Сюэ За Чжи. 2007 6 ноября; 87 (41): 2893-8. Чжунхуа И Сюэ За Чжи. 2007. PMID: 18261302 Китайский язык.
Мануальная и магнитобаротерапия остеохондроза позвоночника.
Реут Н.И. Реут Н.И. Ортоп Травматол Протез. 1990 авг;(8):29-31. Ортоп Травматол Протез. 1990. PMID: 2074955 Русский.
Бруцеллез позвоночника, поражающий несколько несмежных уровней.
Хараламбидес К., Пападеметриу К., Сгурос С., Сакас Д. Хараламбидес С и др. Бр Дж. Нейрохирург. 2010 Октябрь; 24 (5): 589-91. doi: 10.3109/02688697.2010.499153. Бр Дж. Нейрохирург. 2010. PMID: 20707678
[Споры об инструментальной хирургии и обезболивании при дегенеративной боли в поясничном отделе позвоночника.
 Результаты научных доказательств].
Результаты научных доказательств].Робайна-Падрон Ф.Дж. Робайна-Падрон Ф.Дж. Нейроциругия (Астур). 2007 г., 18 октября (5): 406-13. Нейроциругия (Астур). 2007. PMID: 18008014 Обзор. Испанский.
[Шейный гнойный спондилодисцит: отчет о 4 случаях и обзор литературы].
Нисикава М., Сакамото Х., Киши Х., Ясуи Т., Комияма М., Иваи Ю., Китано С., Яманака К., Накадзима Х., Кан М. Нисикава М. и соавт. Нет Синкей Гека. 2000 янв; 28 (1): 81-7. Нет Синкей Гека. 2000. PMID: 10642998 Обзор. Японский.
Посмотреть все похожие статьи
Типы публикаций
термины MeSH
вещества
Процитируйте
Формат: ААД АПА МДА НЛМ
Отправить по телефону
Врач по лечению артрита шейного отдела позвоночника
Страница обновлена 2 апреля 2020 г. доктором Рейфманом (специалистом по обезболиванию) из Pain Physicians NY
доктором Рейфманом (специалистом по обезболиванию) из Pain Physicians NY
Артрит шейного отдела позвоночника
Артрит шейного отдела позвоночника представляет собой болезненное и изнуряющее воспаление позвоночника. Суставы в позвоночнике трутся друг о друга, вызывая их дегенерацию и вызывая боль. Признаками артрита позвоночника являются скованность в шее и спине и, в конечном итоге, снижение диапазона движений. Специалист по артриту может помочь вам диагностировать симптомы артрита шеи и спины и облегчить боль.
Что такое артрит шейного отдела позвоночника?
Артрит шейного отдела позвоночника — это воспаление фасеточных суставов между каждым позвонком. Фасеточные суставы – это соединения между позвоночником. Они удерживают нервы, идущие к вашим рукам, ногам и другим частям тела. Фасеточные суставы состоят из твердого, но гладкого хряща, который позволяет позвоночнику двигаться и скручиваться. Со временем эти защитные соединения изнашиваются, из-за чего кости начинают тереться друг о друга. Фрагменты костей и хрящей могут отрываться, что приводит к боли и дискомфорту в шее, а также к симптомам артрита спины и шеи.
Фрагменты костей и хрящей могут отрываться, что приводит к боли и дискомфорту в шее, а также к симптомам артрита спины и шеи.
Причины артрита шейного отдела позвоночника
Симптомы артрита шейного отдела позвоночника чаще всего вызваны дегенерацией и воспалением суставов. Согласно Current Rheumatology Reports, артрит является распространенным явлением. Около 40-80% взрослых в США страдают артритом шейного отдела позвоночника. Обычно артрит шейного отдела позвоночника возникает у пожилых людей из-за многолетнего трения суставов друг о друга.
Хотя чаще всего причиной артрита шейного отдела позвоночника является пожилой возраст, иногда существуют и другие факторы риска. Избыточный вес может привести к тому, что ваши кости будут тереться друг о друга с большим давлением. Неправильное питание также может быть причиной артрита шейного отдела позвоночника.
Другие причины артрита шеи могут быть генетическими. Генетика определяет форму вашего позвоночника, и подобные шипы дегенерируют одинаково. Согласно исследованию, проведенному Arthritis & Rheumatology на 326 наборах близнецов, на генетику приходится 79% заболеваний шейного отдела позвоночника.
Согласно исследованию, проведенному Arthritis & Rheumatology на 326 наборах близнецов, на генетику приходится 79% заболеваний шейного отдела позвоночника.
Травма, например разрыв позвоночника, также может быть причиной артрита шейного отдела позвоночника. После травмы сустав может воспаляться и болеть. Только специалист по артриту в Нью-Йорке может диагностировать и определить причину артрита шейного отдела позвоночника.
Признаки и симптомы
Первым признаком артрита позвоночника является боль в пояснице и шее, вызванная воспалением. Боль сначала кажется жесткой и ноющей, а не острой. Может быть трудно двигаться, стоять, наклоняться или даже сидеть слишком долго. Боль также может иррадиировать в плечо. Симптомы перерастают в мышечные спазмы и снижение диапазона движений в нижней части спины.
Не позволяйте прогрессирующему артриту шеи и позвоночника лишить вас возможности двигаться. Преданные своему делу врачи центра Pain Free NY диагностируют и лечат боль в шее и пояснице, вызванную артритом позвоночника. Признаки и симптомы могут проявляться медленно, но при отсутствии лечения могут привести к дальнейшим травмам.
Признаки и симптомы могут проявляться медленно, но при отсутствии лечения могут привести к дальнейшим травмам.
Как диагностируется артрит шейного отдела позвоночника?
Врачи-специалисты в нашем передовом центре лечения боли проведут полное медицинское обследование на наличие у вас симптомов артрита шейного отдела позвоночника. При необходимости мы проведем рентген, МРТ или компьютерную томографию нижней части спины.
Затем специалист по артриту оценивает уровень вашей боли, продолжительность боли и диапазон движений, чтобы получить индивидуальный диагноз и план лечения. Специалист по позвоночнику должен знать, когда вы впервые заметили признаки и симптомы артрита шейного отдела позвоночника, как они прогрессировали и что ухудшает или улучшает симптомы.
Лечение
Нет лекарства от артрита шейного отдела позвоночника, но специалист по артриту в Нью-Йорке может вылечить ваш артрит и облегчить симптомы. Лечение дегенеративного артрита шейного отдела позвоночника включает нестероидные противовоспалительные препараты (НПВП) или другие лекарства, отпускаемые по рецепту. Наш специалист по артриту может порекомендовать определенные изменения образа жизни, такие как изменение диеты или добавление упражнений. Лечение артрита шеи также включает горячие и холодные компрессы, которые помогают уменьшить боль в шее и пояснице.
Наш специалист по артриту может порекомендовать определенные изменения образа жизни, такие как изменение диеты или добавление упражнений. Лечение артрита шеи также включает горячие и холодные компрессы, которые помогают уменьшить боль в шее и пояснице.
Альтернативные варианты лечения
Если вы испытываете боль при артрите шейного отдела позвоночника и не нашли длительного облегчения с помощью более традиционных методов лечения боли при артрите шейного отдела позвоночника, вам может подойти лечение медицинской марихуаной , предлагаемое нашими врачами. Позвоните врачам, специализирующимся на марихуане, в отделениях Pain Physicians NY, расположенных в Бруклине, Квинсе, Манхэттене, Нью-Йорк, и Бронксе, чтобы определить, подходит ли лечение марихуаной для лечения артрита или боли в шейном отделе позвоночника.
Pain Physicians NY предоставляет полный спектр передовых услуг по обезболиванию, чтобы помочь нашим пациентам вернуться к здоровому и безболезненному образу жизни. Наш подход к лечению боли индивидуален, мы предоставляем наиболее эффективные методы лечения и используем новейшие технологии, доступные в США. Темпы развития технологий могут сделать прошлогодние методы устаревшими. Наша команда всегда находится на вершине своей игры и во главе стаи.
Наш подход к лечению боли индивидуален, мы предоставляем наиболее эффективные методы лечения и используем новейшие технологии, доступные в США. Темпы развития технологий могут сделать прошлогодние методы устаревшими. Наша команда всегда находится на вершине своей игры и во главе стаи.
Мы всегда сначала рассматриваем неинвазивные варианты лечения, прежде чем переходить к более инвазивным процедурам, таким как минимально инвазивная хирургия.
Мукосат Аравия — Остеохондроз позвоночника
Боль в спине Боль в спине занимает 2 место по частоте обращений к врачам, после ОРЗ 1 .
Распространенность боли в спине достигает 80% населения, у 20% пациентов трудоспособного возраста эта боль становится хронической 2 .
О здоровом позвоночнике речь не идет. Довольно часто боли в спине вызываются патологией суставов позвоночника, соединяющих отдельные позвонки 2 . 40% всех болей в спине связаны с артрозом межпозвонковых суставов 4 .
40% всех болей в спине связаны с артрозом межпозвонковых суставов 4 .
Остеохондроз межпозвонковый, при котором происходит патологический процесс разрушения хрящевой ткани 3 , приводящий к спондилезу тел позвонков, вызывающий сдавление и раздражение или защемление спинномозговых нервов в месте их контакта с капсулы фасеточных (двигательных) суставов позвоночника.
Остеохондроз позвоночника, также называемый спондилезом
Симптомы
Шейный остеохондроз
- Боль в шее (постоянная или стреляющая). Усиление после сна или при резких поворотах шеи, может сопровождаться хрустом и вынужденным положением головы
- Боль в шее может распространяться на грудную клетку или до затылка
- Боль может быть ноющей с переходом на руку с затруднением отведения выше 90º
- Боль в плече и кисти с отеком и тугоподвижностью суставов кисти может присоединиться
- Остеохондроз шейного отдела позвоночника может проявляться головной болью, начинающейся с затылка и переходящей в теменную и височную области.
 Может сопровождаться тошнотой, шумом в ушах, нарушением зрения.
Может сопровождаться тошнотой, шумом в ушах, нарушением зрения. - Боли в плечевом поясе и между лопатками, переходящие в область сердца, усиливающиеся при перемене положения руки, головы, кашле, могут беспокоить.
Грудной остеохондроз
- Тупая, реже жгучая боль между лопатками, чувство сдавления грудной клетки, усиливающееся при нагрузке или поворотах туловища
- Боль может стать опоясывающей по ходу межреберных нервов
- К могут присоединиться нарушения чувствительности
- Возможные боли в области сердца, печени, желудочно-кишечная дисфункция
Поясничный остеохондроз
- Боль в позвоночнике (тупая или ноющая) в пояснично-крестцовой области. Может распространяться на ногу или только на ногу с усилением при резких движениях. Она меняется в зависимости от положения тела и исчезает в положении лежа.
- Боль при подъеме ноги выше 60º или при разгибании тазобедренного сустава, или при сгибании колена.

- Возможна пояснично-крестцовая боль при сгибании шеи
- Возможно развитие дисфункции мочевого пузыря, сфинктеров, снижение тазовой чувствительности
- Сопутствующее ограничение подвижности позвоночника при переносе тяжести на здоровую ногу и наклоне вперед
ЧТО ПРОИСХОДИТ ПРИ АРТРОЗЕ
- истончение и повреждение хрящевой ткани сустава
- функции хряща нарушены: амортизация, защита, поддержка
- воспаление и отек суставной капсулы, ее объем увеличивается
- питание хряща снижено, полость сустава механически повреждена фрагментами хряща
- снижается продукция и изменяется состав синовиальной жидкости сустава
- кость, прилегающая к суставу, остается незащищенной, подвергается трению и чрезмерным нагрузкам
ФАКТОРЫ, СПОСОБСТВУЮЩИЕ РАЗВИТИЮ ИНТЕРВАЗАЛЬНОГО АРТРОЗА:
- травмы спины
- чрезмерная нагрузка на спину
- недостаточная физическая активность в повседневной жизни
- отсутствие занятий физкультурой, снижение двигательной активности
- избыточный вес или ожирение
- нездоровая осанка
КАК ЛЕЧИТЬ СУСТАВ
Раннее обращение к врачу способствует раннему лечению боли в спине, вызванной межпозвонковым артрозом.
Препараты для лечения (в том числе хондропротекторы на основе хондроитина сульфата ) суставов позвоночника помогут
- уменьшить боли в спине
- поддерживают структуру и функцию суставного хряща
- замедлить развитие болезни
- восстановить активность и предотвратить инвалидность
Лечение позвоночника должно быть комплексным и включать мероприятия по устранению причин его патологии (адекватная физическая нагрузка, контроль массы тела, здоровая осанка..)
Хондропротекторы хорошо переносятся, рекомендованы многими международными и российскими ассоциациями :
- [Американский колледж ревматологии (ACR)/Фонд артрита (AF) 2020.
- Европейская антиревматическая лига (EULAR).
- Международное общество по изучению остеоартрита (OARSI).
- Ассоциация ревматологов России (АРР).

Кроме того, инъекции повышают способность хондроитина сульфата всасываться (повышают доступность активного вещества в кровотоке), что может привести к более быстрым и эффективным результатам.
Источники
- И. Хамцова, А.А. Ивашкина, М.В. Азаренко Особенности течения дорсалгии в зависимости от социального статуса больных. Вестник Смоленской государственной медицинской академии, 2011, с. 49-50.
- Неврология: национальное руководство / под ред. Э.И. Гусев, А.Н. Коновалова, В.И. Скворцова, А.Б. Хехт. – М: ГЭОТАР – Медиа, 2010, с.431
- Неврология. Х. Муметалер, Х. Мэттл; пер. с ним; Эд. ОПЕРАЦИОННЫЕ СИСТЕМЫ. Левина — 2-е изд. – М. Медпресс-информ, 2009. с. 792
- Рекомендации EULAR 2003: основанный на фактических данных подход к лечению остеоартрита коленного сустава. Энн Реум Дис, 2003 г .; 62: 1145–1155
Осложнения, связанные с операцией на переднем шейном отделе позвоночника, в ретроспективном исследовании случай-контроль — Tasiou
Обзорная статья
Анастасия Тасиу, Теофанис Яннис, Александрос Г. Бротис, Иоаннис Сиасиос, Иорданис Георгиадис, Харалампос Гатос, Элени Цианака, Константинос Вагкопулос, Константинос Патеракис, Костас Н. Фаунтас
Бротис, Иоаннис Сиасиос, Иорданис Георгиадис, Харалампос Гатос, Элени Цианака, Константинос Вагкопулос, Константинос Патеракис, Костас Н. Фаунтас
Отделение нейрохирургии, Университетская больница Ларисы, Медицинский факультет, Университет Фессалии, Лариса, Греция
Пожертвования: (I) Концепция и дизайн: А. Тасиу; (II) административная поддержка: нет; (III) Предоставление материалов для исследования или пациентов: нет; (IV) Сбор и сбор данных: А. Тасиу, Т. Яннис; (V) Анализ и интерпретация данных: А. Тасиу, Т. Яннис, А. Бротис; (VI) Написание рукописи: все авторы; (VII) Окончательное утверждение рукописи: все авторы.
Адрес для переписки: Анастасия Тасиу, доктор медицины, кандидат медицинских наук. Отделение нейрохирургии, корпус А, 3-й этаж, Университетская клиника Ларисы, Биополис, Лариса 41110, Греция. Электронная почта: [email protected].
Резюме: Операции на переднем шейном отделе позвоночника были связаны с удовлетворительными результатами. Однако следует принимать во внимание возникновение неприятных осложнений, хотя и нечастых. Целью нашего исследования было оценить фактическую частоту осложнений, связанных с операцией на переднем шейном отделе позвоночника, и выявить любые предрасполагающие факторы. В наше ретроспективное исследование случай-контроль было включено в общей сложности 114 пациентов, перенесших передние шейные вмешательства в течение 6-летнего периода. Диагноз: шейная радикулопатия и/или миелопатия вследствие остеохондроза, шейного спондилеза или травматического повреждения шейного отдела позвоночника. Всем нашим участникам было проведено оперативное лечение, осложнений зарегистрировано не было. Наиболее часто выполняемая процедура (79%) была передняя шейная дискэктомия и спондилодез (ACDF). Четырнадцати пациентам (12,3%) была выполнена передняя шейная корпорэктомия и межтеловой спондилодез, семи (6,1%) ACDF с пластинами, двум (1,7%) фиксация зубовидными винтами и одному переднему удалению остеофитов по поводу тяжелой формы болезни Форестье.
Однако следует принимать во внимание возникновение неприятных осложнений, хотя и нечастых. Целью нашего исследования было оценить фактическую частоту осложнений, связанных с операцией на переднем шейном отделе позвоночника, и выявить любые предрасполагающие факторы. В наше ретроспективное исследование случай-контроль было включено в общей сложности 114 пациентов, перенесших передние шейные вмешательства в течение 6-летнего периода. Диагноз: шейная радикулопатия и/или миелопатия вследствие остеохондроза, шейного спондилеза или травматического повреждения шейного отдела позвоночника. Всем нашим участникам было проведено оперативное лечение, осложнений зарегистрировано не было. Наиболее часто выполняемая процедура (79%) была передняя шейная дискэктомия и спондилодез (ACDF). Четырнадцати пациентам (12,3%) была выполнена передняя шейная корпорэктомия и межтеловой спондилодез, семи (6,1%) ACDF с пластинами, двум (1,7%) фиксация зубовидными винтами и одному переднему удалению остеофитов по поводу тяжелой формы болезни Форестье.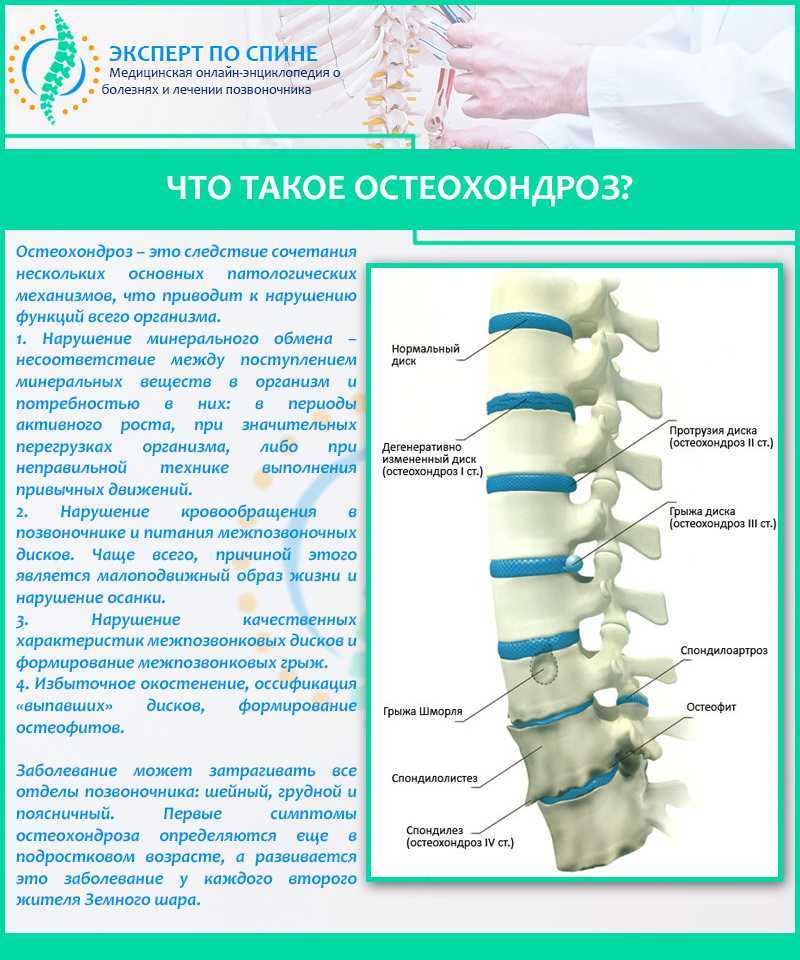 Среднее время наблюдения составило 42,5 месяца (диапазон от 6 до 78 месяцев). Общая частота осложнений составила 13,2%. В частности, мы столкнулись с дегенерацией смежного межпозвонкового диска в 2,7% наших случаев, дисфагией в 1,7%, послеоперационным отеком мягких тканей и гематомой в 1,7% и проникновением в твердую мозговую оболочку в 1,7%. Кроме того, перфорация пищевода наблюдалась в 0,9%, обострение ранее существовавшей миелопатии в 0,9%, симптоматический рецидивирующий парез гортанного нерва в 0,9%, механическая недостаточность в 0,9% и поверхностная раневая инфекция в 0,9%. В подавляющем большинстве случаев осложнения, связанные с операциями на переднем шейном отделе позвоночника, незначительны и не требуют дальнейшего вмешательства. Осведомленность, раннее распознавание и соответствующее лечение имеют первостепенное значение для улучшения общего функционального результата пациентов.
Среднее время наблюдения составило 42,5 месяца (диапазон от 6 до 78 месяцев). Общая частота осложнений составила 13,2%. В частности, мы столкнулись с дегенерацией смежного межпозвонкового диска в 2,7% наших случаев, дисфагией в 1,7%, послеоперационным отеком мягких тканей и гематомой в 1,7% и проникновением в твердую мозговую оболочку в 1,7%. Кроме того, перфорация пищевода наблюдалась в 0,9%, обострение ранее существовавшей миелопатии в 0,9%, симптоматический рецидивирующий парез гортанного нерва в 0,9%, механическая недостаточность в 0,9% и поверхностная раневая инфекция в 0,9%. В подавляющем большинстве случаев осложнения, связанные с операциями на переднем шейном отделе позвоночника, незначительны и не требуют дальнейшего вмешательства. Осведомленность, раннее распознавание и соответствующее лечение имеют первостепенное значение для улучшения общего функционального результата пациентов.
Ключевые слова: Хирургия переднего отдела шейного отдела позвоночника; осложнения; исход
Поступила в редакцию 08. 11.2016. Принята к публикации 02.08.2017.
11.2016. Принята к публикации 02.08.2017.
doi: 10.21037/jss.2017.08.03
Передний доступ к шейному отделу позвоночника представляет собой хорошо зарекомендовавшую себя хирургическую стратегию и одну из наиболее часто выполняемых операций на позвоночнике. Smith и Robinson (1) впервые описали свою технику переднего шейного доступа, а также были опубликованы несколько модификаций этой оригинальной техники (2). Передние шейные доступы позволяют эффективно лечить различные патологии позвоночника (3). Они обеспечивают относительно легкий доступ к позвоночнику, а исход их хирургического вмешательства в подавляющем большинстве случаев удовлетворительный (4). Не будет преувеличением сказать, что передний шейный доступ представляет собой одну из самых полезных операций на позвоночнике (4-12).
Несмотря на общий хороший результат, в редких случаях могут возникать различные потенциальные осложнения (13–18). Большинство этих осложнений являются преходящими и самокупирующимися, однако в очень редких случаях они могут потребовать повторного хирургического вмешательства и, если их не выявить, могут даже привести к смерти (17,19-27). В соответствующей литературе было адекватно продемонстрировано, что процедуры передней шейной корпорэктомии и спондилодеза (ACCF) демонстрируют более высокую частоту осложнений, чем передняя шейная дискэктомия и спондилодез (ACDF) (27). Тщательное знание всех потенциальных осложнений, связанных с процедурой, и послеоперационных осложнений имеет первостепенное значение для их раннего выявления и правильного лечения. Кроме того, выявление любых предрасполагающих к осложнениям факторов и ситуаций может помочь избежать таких осложнений и смягчить их общий клинический эффект.
В соответствующей литературе было адекватно продемонстрировано, что процедуры передней шейной корпорэктомии и спондилодеза (ACCF) демонстрируют более высокую частоту осложнений, чем передняя шейная дискэктомия и спондилодез (ACDF) (27). Тщательное знание всех потенциальных осложнений, связанных с процедурой, и послеоперационных осложнений имеет первостепенное значение для их раннего выявления и правильного лечения. Кроме того, выявление любых предрасполагающих к осложнениям факторов и ситуаций может помочь избежать таких осложнений и смягчить их общий клинический эффект.
Целью нашего исследования было оценить частоту осложнений передних шейных вмешательств в нашем учреждении и определить параметры, которые могут предрасполагать к их возникновению.
Методы
Это ретроспективное исследование случай-контроль, состоящее из изучения больничных карт двумя ординаторами (T.G., I.S.) по отдельности на предмет любых осложнений, связанных с процедурой. Наше исследование было одобрено нашим институциональным наблюдательным советом. Вся обработка данных участников осуществлялась в соответствии с Хельсинкским актом и Законом о переносимости и подотчетности медицинского страхования (HIPAA). Для нашего ретроспективного исследования не требовалось информированного согласия участников. Исследование охватило одно учреждение, четырех лечащих нейрохирургов за 6-летний период (январь 2009 г.).по декабрь 2014 года).
Наше исследование было одобрено нашим институциональным наблюдательным советом. Вся обработка данных участников осуществлялась в соответствии с Хельсинкским актом и Законом о переносимости и подотчетности медицинского страхования (HIPAA). Для нашего ретроспективного исследования не требовалось информированного согласия участников. Исследование охватило одно учреждение, четырех лечащих нейрохирургов за 6-летний период (январь 2009 г.).по декабрь 2014 года).
Все взрослые пациенты, перенесшие переднюю операцию на позвоночнике в нашем учреждении, рассматривались для участия в нашем исследовании. Пациенты, ранее перенесшие операцию на передней части шеи по другим показаниям, кроме операции на позвоночнике, были исключены. Всем пациентам до операции было проведено подробное неврологическое обследование, а визуализирующие исследования включали обзорную рентгенографию шейного отдела позвоночника и МРТ. В отдельных случаях, в зависимости от лежащей в основе патологии, предоперационная оценка также включала рентгенографию при сгибании/разгибании, компьютерную томографию, ЭМГ и исследование скорости проведения по нерву.
Все передние доступы выполнялись справа, под общей эндотрахеальной анестезией и рентгеноскопией. Все процедуры ACDF выполнялись по методике Смита-Робинсона. Во всех наших случаях использовался аллотрансплантат. Процедуры выполнялись под нейрофизиологическим контролем с моторными и соматосенсорными вызванными потенциалами (МВП и ССВП), а также под контролем спонтанной электромиографии. Все пациенты с осложнениями составили основную группу, а остальные пациенты служили контрольной группой. Каждый пациент регулярно проходил повторное клиническое обследование через 1, 6 и 12 месяцев после выписки, а затем ежегодно в нашей амбулаторной клинике, в то время как рентгенографическое исследование проводилось с помощью простой рентгенографии через 12 месяцев после операции.
Были проанализированы карты 114 последовательных пациентов, перенесших операцию на переднем шейном отделе позвоночника. Пол и возраст пациента, клиническая картина, диагноз, тип операции и длина спондилодеза были зарегистрированы и проверены на их потенциальную роль в качестве факторов риска.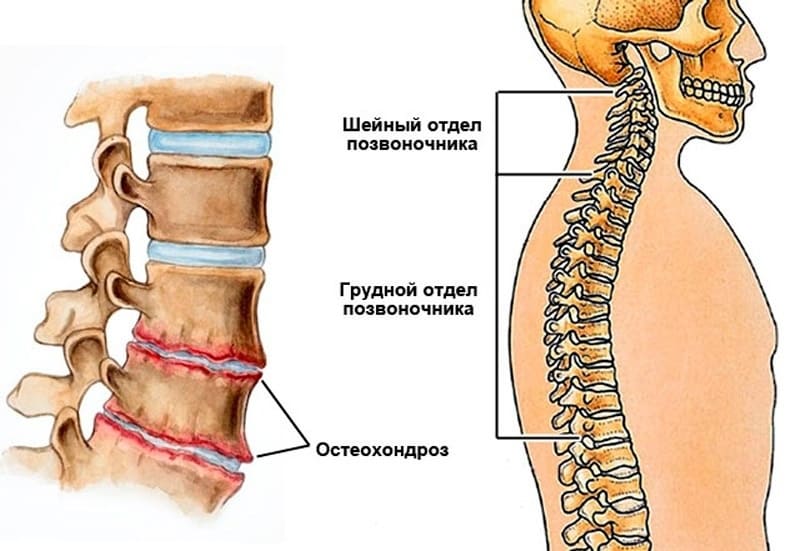 Регистрировали также наличие послеоперационных осложнений, время их возникновения, способ лечения и исход. Осложнения, возникшие в течение первых 14 дней, расценивали как периоперационные, остальные – как отсроченные.
Регистрировали также наличие послеоперационных осложнений, время их возникновения, способ лечения и исход. Осложнения, возникшие в течение первых 14 дней, расценивали как периоперационные, остальные – как отсроченные.
Мы использовали описательную статистику для расчета частоты каждого наблюдаемого осложнения в виде абсолютных значений и процентов. Сравнения между группами выполнялись с помощью критерия хи-квадрат (или точного критерия Фишера, если число наблюдений было > 6) после построения таблиц сопряженности и визуализировались в виде гистограмм. Непрерывные переменные суммировались со средним значением и их стандартным отклонением и сравнивались с использованием критерия Стьюдента t-9.Тест 0004 и диаграммы. Уровень статистической значимости определялся значением P <0,05. Потенциальные факторы риска были идентифицированы с помощью одномерной логистической регрессии (значение P Вальда <0,05). Отношения шансов (ОШ) представлены с 95% доверительными интервалами (ДИ) и визуализированы с помощью графиков ОШ. Наша исследуемая популяция включала 73 мужчины и 41 женщину ( Таблица 1 , Рисунок 1 ). Возраст пациентов колебался от 21 до 82 лет (в среднем 49,92; стандартное отклонение 14,25). Их предоперационные диагнозы включали как патологию травматической, так и дегенеративной этиологии. В частности, было 27 случаев травмы с подвывихом, переломом тела позвонка и/или травматической грыжей межпозвонкового диска с миелопатией или без нее. Остальные 87 пациентов имели патологию дегенеративной этиологии, включающую шейный спондилез, протрузии/экструзии межпозвонковых дисков, радикулопатию, миелопатию и болезнь Форестье. ACDF была наиболее часто выполняемой процедурой в нашей серии. Таблица 1 Демографические характеристики пациентов в нашем исследовании Рисунок 1 Блок-схема пациента в текущем исследовании. За 6-летний период (с января 2009 г. по декабрь 2014 г.) в нашем учреждении было выполнено хирургическое вмешательство на переднем шейном отделе позвоночника 114 пациентам. Осложнения возникли у 14 пациентов, которые составили нашу группу «Случаи». Остальные 100 пациентов составили группу «Контроль». В 10 случаях осложнения развились в периоперационном периоде, в остальных 4 случаях — отсроченные. У одного пациента развился отказ имплантата, вызвавший трахео-пищеводный свищ (*). У 14 пациентов (12,28%) развились послеоперационные осложнения, они были включены в группу осложнений. Таблица 2 Краткий обзор осложнений после операций на переднем шейном отделе позвоночника Пациенты, у которых развились периоперационные осложнения, суммированы на Таблица 3 и Рисунок 1 . Случайное проникновение в твердую мозговую оболочку произошло у двух пациентов (1,7%). В одном случае после операции развилась цереброспинальная (ликворная) фистула, которая была устранена установкой люмбального дренажа. В другом случае люмбальный дренаж был установлен после завершения процедуры, чтобы предотвратить утечку спинномозговой жидкости из раны. Оба пациента не имели дальнейших последствий. Дисфагия наблюдалась у двух пациентов (1,7%) и спонтанно разрешалась в течение 7–10 дней после операции. Таблица 3 Периоперационные осложнения после операций на переднем шейном отделе позвоночника У четырех пациентов развились отсроченные осложнения ( Таблица 4 , Рисунок 1 ). Механическое разрушение имплантированного инструментария произошло в одном случае (0,9%). Таблица 4 Отсроченные осложнения после операций на переднем шейном отделе позвоночника Статистически значимых различий между основной группой и контрольной группой по полу пациентов (P=0,75), возрасту (P=0,94), клинической картине (P = 0,98), диагнозу (P=0,87) выявлено не было. ), операция на позвоночнике (P = 0,83) и длина спондилодеза (P = 1) ( Таблица 1 , Рисунки 2-6 ). Имеющиеся данные позволили провести логистический регрессионный анализ только для общих осложнений и периоперационных. Ни один из вышеперечисленных параметров не может быть расценен как фактор риска послеоперационных осложнений в соответствии с используемой логистической регрессией (9). Прогностическая ценность логистической модели оценивалась и визуализировалась по площади под кривой (AUC) кривой рабочих характеристик приемника (ROC) логистической модели. Статистический анализ выполнен в статистической среде R.9.0007
Прогностическая ценность логистической модели оценивалась и визуализировалась по площади под кривой (AUC) кривой рабочих характеристик приемника (ROC) логистической модели. Статистический анализ выполнен в статистической среде R.9.0007 Результаты
Демографические и клинические данные пациентов
 Операционная кровопотеря варьировала от 30 до 780 мл (в среднем 130 мл). Их период наблюдения варьировал от 6 до 78 месяцев (в среднем 42,5).
Операционная кровопотеря варьировала от 30 до 780 мл (в среднем 130 мл). Их период наблюдения варьировал от 6 до 78 месяцев (в среднем 42,5).
Полная таблица Осложнения
 У десяти пациентов (71,42%) осложнения возникли в раннем послеоперационном периоде, а у остальных четырех (28,58%) осложнения возникли позже ( Таблица 2 , Рисунок 1 ).
У десяти пациентов (71,42%) осложнения возникли в раннем послеоперационном периоде, а у остальных четырех (28,58%) осложнения возникли позже ( Таблица 2 , Рисунок 1 ).
Полная таблица Периоперационные осложнения
 У двух пациентов (1,7%) развилась послеоперационная гематома мягких тканей в течение первых 24 часов после операции, что сопровождалось серьезными трудностями при глотании. Оба пациента находились под тщательным наблюдением, и их гематомы самопроизвольно рассосались. Перфорация пищевода зарегистрирована у одного пациента (0,9%), перенесших двухуровневую ACDF по поводу дегенеративного тяжелого спондилеза и миелопатии. Они проявлялись прогрессирующей охриплостью голоса, дисфагией и субфебрилитетом, что было подтверждено компьютерной томографией, которая показала наличие воздуха в средостении. Больному была проведена повторная срочная операция, в ходе которой перфорация стенки пищевода была устранена мышечной заплатой. Больной переведен на парентеральное питание и антибиотики на шесть недель. В конце концов его выписали без каких-либо других проблем. Симптоматический послеоперационный паралич возвратного гортанного нерва (ВГН) возник у одного пациента (0,9%), с тяжелой охриплостью после операции, диагноз был подтвержден с помощью непрямой ларингоскопии.
У двух пациентов (1,7%) развилась послеоперационная гематома мягких тканей в течение первых 24 часов после операции, что сопровождалось серьезными трудностями при глотании. Оба пациента находились под тщательным наблюдением, и их гематомы самопроизвольно рассосались. Перфорация пищевода зарегистрирована у одного пациента (0,9%), перенесших двухуровневую ACDF по поводу дегенеративного тяжелого спондилеза и миелопатии. Они проявлялись прогрессирующей охриплостью голоса, дисфагией и субфебрилитетом, что было подтверждено компьютерной томографией, которая показала наличие воздуха в средостении. Больному была проведена повторная срочная операция, в ходе которой перфорация стенки пищевода была устранена мышечной заплатой. Больной переведен на парентеральное питание и антибиотики на шесть недель. В конце концов его выписали без каких-либо других проблем. Симптоматический послеоперационный паралич возвратного гортанного нерва (ВГН) возник у одного пациента (0,9%), с тяжелой охриплостью после операции, диагноз был подтвержден с помощью непрямой ларингоскопии. Малые дозы метилпреднизолона давали в течение 5 дней, и симптоматика у пациента постепенно разрешилась. В одном случае (0,9%) наблюдалось обострение ранее существовавшей миелопатии с ухудшением неврологического состояния больного. Пациенту, который первоначально лечился двухуровневой ACDF по поводу миелопатии дегенеративной этиологии, пришлось провести повторную процедуру, которая представляла собой заднюю декомпрессию. Его неврологическое состояние постепенно улучшилось после второй процедуры. Следует отметить, что нейромониторинг не помог предотвратить ни одно из наблюдаемых периоперационных осложнений.
Малые дозы метилпреднизолона давали в течение 5 дней, и симптоматика у пациента постепенно разрешилась. В одном случае (0,9%) наблюдалось обострение ранее существовавшей миелопатии с ухудшением неврологического состояния больного. Пациенту, который первоначально лечился двухуровневой ACDF по поводу миелопатии дегенеративной этиологии, пришлось провести повторную процедуру, которая представляла собой заднюю декомпрессию. Его неврологическое состояние постепенно улучшилось после второй процедуры. Следует отметить, что нейромониторинг не помог предотвратить ни одно из наблюдаемых периоперационных осложнений.
Полная таблица Отсроченные осложнения
 Больному выполнена одноуровневая (С7) корпорэктомия по поводу травматического перелома тела позвонка и подвывиха. Была имплантирована передняя пластина, и пациенту был выполнен 360-градусный спондилодез в двух установках. Он вернулся примерно через год после выписки с жалобами на прогрессирующее ухудшение одинофагии, затрудненное глотание, осиплость голоса и небольшую лихорадку. Его визуализирующие исследования, включая рентген и компьютерную томографию, продемонстрировали трахеопищеводный свищ, скорее всего, вторичный по отношению к большому шейному абсцессу, в то время как один из нижних передних винтов шейной пластины был вытянут. Пациента доставили на операцию по дренированию абсцесса и удалению ранее имплантированной цервикальной пластины. Он оставался на антибиотиках в течение длительного периода времени и выздоровел без дальнейших проблем. Другой пациент (0,9%) в послеоперационном периоде развилась поверхностная хирургическая раневая инфекция, которую лечили пероральными антибиотиками без дальнейших последствий.
Больному выполнена одноуровневая (С7) корпорэктомия по поводу травматического перелома тела позвонка и подвывиха. Была имплантирована передняя пластина, и пациенту был выполнен 360-градусный спондилодез в двух установках. Он вернулся примерно через год после выписки с жалобами на прогрессирующее ухудшение одинофагии, затрудненное глотание, осиплость голоса и небольшую лихорадку. Его визуализирующие исследования, включая рентген и компьютерную томографию, продемонстрировали трахеопищеводный свищ, скорее всего, вторичный по отношению к большому шейному абсцессу, в то время как один из нижних передних винтов шейной пластины был вытянут. Пациента доставили на операцию по дренированию абсцесса и удалению ранее имплантированной цервикальной пластины. Он оставался на антибиотиках в течение длительного периода времени и выздоровел без дальнейших проблем. Другой пациент (0,9%) в послеоперационном периоде развилась поверхностная хирургическая раневая инфекция, которую лечили пероральными антибиотиками без дальнейших последствий. Наконец, дегенерация диска соседнего межпозвонкового сегмента была зарегистрирована у трех пациентов (2,7%), которым была проведена повторная процедура ACDF для лечения их заболевания.
Наконец, дегенерация диска соседнего межпозвонкового сегмента была зарегистрирована у трех пациентов (2,7%), которым была проведена повторная процедура ACDF для лечения их заболевания.
Полная таблица Факторы риска
 0003 Таблицы 5,6
0003 Таблицы 5,6
Рисунок 2 Блок-диаграмма распределения по возрасту среди пациентов и контрольной группы. Статистической разницы в возрастном распределении между двумя группами не было, как было проверено с помощью двухвыборочного теста Уэлча t -критерия.
Рисунок 3 Гистограмма осложнений в зависимости от пола. Абсолютное количество осложнений статистически не отличалось между двумя полами, как было проверено критерием хи-квадрат.
Рисунок 4 Гистограмма осложнений в соответствии с предварительным диагнозом (травматические против дегенеративных расстройств). Абсолютное количество осложнений не менялось в зависимости от грубого диагноза пациента, что подтверждается критерием хи-квадрат.
Рисунок 5 Гистограмма осложнений в соответствии с первичными симптомами. Абсолютное количество осложнений не различалось в зависимости от имеющегося симптома, что подтверждается критерием хи-квадрат.
Рисунок 6 Гистограмма осложнений хирургического вмешательства. Абсолютное количество осложнений не различалось в зависимости от хирургического вмешательства, что подтверждается критерием хи-квадрат. ACCF, передняя шейная корпорэктомия и спондилодез; ACDF, передняя шейная дискэктомия и спондилодез; ACDF-P, передняя шейная дискэктомия и слияние с покрытием.
Таблица 5 Отношение шансов и 95% доверительный интервал для потенциальных факторов риска, связанных с общей частотой осложнений после операции на переднем шейном отделе позвоночника
Полная таблица
Таблица 6 Отношение шансов для потенциальных факторов риска, связанных с частотой периоперационных осложнений после операции на переднем шейном отделе позвоночника
Полная таблица
Рисунок 7 График отношения шансов факторов риска развития осложнений после операции на переднем шейном отделе позвоночника. Мужчины и пациенты старше 50 лет имеют повышенную склонность к развитию осложнений. Наоборот, у больных с травматическими нарушениями и операцией более чем на двух уровнях выявлена сниженная склонность к развитию осложнений. Однако ни одна из этих тенденций не достигла статистически значимого уровня по данным логистической регрессии.
Мужчины и пациенты старше 50 лет имеют повышенную склонность к развитию осложнений. Наоборот, у больных с травматическими нарушениями и операцией более чем на двух уровнях выявлена сниженная склонность к развитию осложнений. Однако ни одна из этих тенденций не достигла статистически значимого уровня по данным логистической регрессии.
Рисунок 8 Кривая рабочих характеристик приемника (ROC) логистической регрессии. Площадь под кривой указывает на то, что прогностическая ценность логистической модели с использованием пола, возраста, диагноза, типа хирургической процедуры и длины спондилодеза низкая.
Резюме результатов
Наиболее важные результаты текущего исследования заключаются в том, что кумулятивная частота послеоперационных осложнений после передних операций на позвоночнике достигает 13,2%. Осложнения в раннем послеоперационном периоде встречаются чаще и в большинстве случаев не требуют хирургического лечения, в отличие от отсроченных, где хирургическое вмешательство требуется в большинстве случаев. Кроме того, мы не смогли выявить факторы риска среди протестированных параметров.
Кроме того, мы не смогли выявить факторы риска среди протестированных параметров.
Фон
Осложнения, связанные с хирургическим вмешательством на переднем шейном отделе позвоночника, хорошо описаны в литературе, даже несмотря на то, что их зарегистрированная частота широко варьирует в опубликованных сериях. Тщательное знание любых потенциальных осложнений имеет первостепенное значение для их раннего распознавания и правильного лечения. Кроме того, фактическая частота осложнений передних операций на позвоночнике имеет важное значение для судебно-медицинских целей. Занижение сведений об осложнениях может создать ложное впечатление, что передние шейные доступы не вызывают осложнений, и может создать ошибочную юридическую основу.
Длинный список осложнений включает инфекцию, абсцесс и образование гематомы (20,26-29). Кроме того, сообщалось о повреждениях нервно-сосудистых или соседних органов (17, 20, 27, 29–39). В литературе также сообщалось об осложнениях, связанных с имплантатами (20, 27, 40–44). Список также включает функциональные осложнения, такие как дисфагия, дисфония и затруднение глотания (7,45-51). Хотя подавляющее большинство этих осложнений имеют незначительные клинические последствия, в крайне редких случаях исход осложнения может быть неприятным или даже фатальным.
Список также включает функциональные осложнения, такие как дисфагия, дисфония и затруднение глотания (7,45-51). Хотя подавляющее большинство этих осложнений имеют незначительные клинические последствия, в крайне редких случаях исход осложнения может быть неприятным или даже фатальным.
Болезнь смежного сегмента диска
Наиболее частым осложнением было возникновение дегенерации смежного межпозвонкового диска в 2,7% наших случаев. Хотя дегенерация смежного межпозвонкового диска обычно не упоминается среди осложнений ACDF, хорошо задокументировано, что операции на переднем шейном отделе позвоночника со спондилодезом значительно изменяют региональную биомеханику, увеличивают нагрузку на соседние межпозвонковые диски и вызывают их стресс и нестабильность (52-52). 62). Однако Hilibrand и Robbins (63) подняли вопрос о том, была ли эта дегенерация смежного сегмента результатом предшествующего хирургического вмешательства или может просто отражать лежащую в основе естественного течения дегенеративного процесса шейки матки. Мацумото и др. (64) обнаружили, что пациенты с передним спондилодезом имели более высокую частоту рентгенологически доказанной дегенерации смежного сегмента. Тем не менее, недавно опубликованные данные показали, что частота дегенерации смежного сегмента после ACDF составляла 12,2% и впоследствии увеличивалась до 25% после второго спондилодеза шейки матки (40,43). Точно так же Bohlman et al. (5) пришли к выводу, что у 9% их пациентов развилась болезнь смежного сегмента в течение 6 лет после ACDF, и 7,4% из них потребовалась повторная операция. Аналогично, Хилибранд и др. (65) предполагали, что более чем у 25% пациентов, перенесших ACDF, разовьется дегенерация смежного сегмента. Они подсчитали, что ежегодная частота дегенерации смежного сегмента составляет 2,9% в год (65).
Мацумото и др. (64) обнаружили, что пациенты с передним спондилодезом имели более высокую частоту рентгенологически доказанной дегенерации смежного сегмента. Тем не менее, недавно опубликованные данные показали, что частота дегенерации смежного сегмента после ACDF составляла 12,2% и впоследствии увеличивалась до 25% после второго спондилодеза шейки матки (40,43). Точно так же Bohlman et al. (5) пришли к выводу, что у 9% их пациентов развилась болезнь смежного сегмента в течение 6 лет после ACDF, и 7,4% из них потребовалась повторная операция. Аналогично, Хилибранд и др. (65) предполагали, что более чем у 25% пациентов, перенесших ACDF, разовьется дегенерация смежного сегмента. Они подсчитали, что ежегодная частота дегенерации смежного сегмента составляет 2,9% в год (65).
Дисфагия
В большинстве ранее опубликованных серий дисфагия и дисфония являются наиболее частыми послеоперационными осложнениями с частотой от 1 до 79% (16,45). Этот широкий разброс может быть частично объяснен тем фактом, что дисфагия обычно недооценивается как осложнение (21, 25, 66). Имеются сообщения о случаях послеоперационной дисфагии, основанные на интерпретации хирурга или интерпретации пациента. Таким образом, Иоанна и др. (49) сообщили, что частота дисфагии составила 11%, если основываться на заметках врачей, и 57%, когда были обследованы пациенты. Согласно Dettori et al. (67) результат, о котором сообщают пациенты, оказался более надежным, достоверным и предпочтительным. Дисфагия наблюдалась у 1,7% наших пациентов, и это было основано на сообщениях пациентов. Хаки и др. (48) сообщили о 52% случаев послеоперационной дисфагии у пациентов, перенесших операцию на переднем шейном отделе позвоночника. Было высказано предположение, что отек мягких тканей является наиболее частой причиной послеоперационной дисфагии (2, 16, 68–70). Однако есть исследования, подтверждающие теорию о том, что отек мягких тканей не связан с развитием послеоперационной дисфагии (46,48).
Этот широкий разброс может быть частично объяснен тем фактом, что дисфагия обычно недооценивается как осложнение (21, 25, 66). Имеются сообщения о случаях послеоперационной дисфагии, основанные на интерпретации хирурга или интерпретации пациента. Таким образом, Иоанна и др. (49) сообщили, что частота дисфагии составила 11%, если основываться на заметках врачей, и 57%, когда были обследованы пациенты. Согласно Dettori et al. (67) результат, о котором сообщают пациенты, оказался более надежным, достоверным и предпочтительным. Дисфагия наблюдалась у 1,7% наших пациентов, и это было основано на сообщениях пациентов. Хаки и др. (48) сообщили о 52% случаев послеоперационной дисфагии у пациентов, перенесших операцию на переднем шейном отделе позвоночника. Было высказано предположение, что отек мягких тканей является наиболее частой причиной послеоперационной дисфагии (2, 16, 68–70). Однако есть исследования, подтверждающие теорию о том, что отек мягких тканей не связан с развитием послеоперационной дисфагии (46,48). В развитии послеоперационной дисфагии участвуют различные причины, в том числе паралич ВГН, денервация глоточного сплетения, прямое повреждение пищевода и регионарная ишемия пищевода (71-75). Кроме того, следует исключить образование послеоперационной гематомы и рубцовой ткани, особенно в случаях хронической дисфагии (76). Однако основная патофизиология послеоперационной дисфагии остается плохо изученной (77). При всех существующих противоречиях низкая частота дисфагии, наблюдаемая в нашем исследовании, может быть связана с относительно низкой частотой использования передней шейной пластины, применением исключительно ручной ретракции с периодическим сбросом давления и осторожной интраоперационной обработкой мягких тканей. Во всех наших случаях дисфагия была преходящей и не требовала специального лечения. Хотя в большинстве исследований сообщается, что дисфагия со временем уменьшается, распространенность хронической дисфагии встречается чаще, чем считалось ранее (73,78-80).
В развитии послеоперационной дисфагии участвуют различные причины, в том числе паралич ВГН, денервация глоточного сплетения, прямое повреждение пищевода и регионарная ишемия пищевода (71-75). Кроме того, следует исключить образование послеоперационной гематомы и рубцовой ткани, особенно в случаях хронической дисфагии (76). Однако основная патофизиология послеоперационной дисфагии остается плохо изученной (77). При всех существующих противоречиях низкая частота дисфагии, наблюдаемая в нашем исследовании, может быть связана с относительно низкой частотой использования передней шейной пластины, применением исключительно ручной ретракции с периодическим сбросом давления и осторожной интраоперационной обработкой мягких тканей. Во всех наших случаях дисфагия была преходящей и не требовала специального лечения. Хотя в большинстве исследований сообщается, что дисфагия со временем уменьшается, распространенность хронической дисфагии встречается чаще, чем считалось ранее (73,78-80).
Послеоперационная гематома
Гематома послеоперационной раны в нашей серии встречалась в 1,7% случаев. Зарегистрированная частота гематомы послеоперационной раны среди ранее опубликованных серий составляет 0,2–2,4% (20, 21, 81–89). Послеоперационная гематома хотя и возникает редко, потенциально может быть опасным для жизни осложнением. Как правило, необходимо немедленное распознавание и удаление гематомы, чтобы избежать нарушения проходимости дыхательных путей. Общеизвестно, что развитие такого осложнения чаще наблюдается в остром послеоперационном периоде. Однако следует подчеркнуть, что до 35% гематом, как сообщается, проявляются отсроченно, в среднем через 6 дней после операции (28,32). Интересно, что О’Нил и др. (28) упомянули, что в 27% случаев у них был установлен дренаж, а в 27% случаев вскоре после удаления дренажа образовалась гематома, что вызывает серьезные вопросы относительно его роли в предотвращении послеоперационной гематомы. Важность тщательного интраоперационного гемостаза невозможно переоценить. Роль дренажа в предотвращении образования гематомы еще предстоит определить.
Зарегистрированная частота гематомы послеоперационной раны среди ранее опубликованных серий составляет 0,2–2,4% (20, 21, 81–89). Послеоперационная гематома хотя и возникает редко, потенциально может быть опасным для жизни осложнением. Как правило, необходимо немедленное распознавание и удаление гематомы, чтобы избежать нарушения проходимости дыхательных путей. Общеизвестно, что развитие такого осложнения чаще наблюдается в остром послеоперационном периоде. Однако следует подчеркнуть, что до 35% гематом, как сообщается, проявляются отсроченно, в среднем через 6 дней после операции (28,32). Интересно, что О’Нил и др. (28) упомянули, что в 27% случаев у них был установлен дренаж, а в 27% случаев вскоре после удаления дренажа образовалась гематома, что вызывает серьезные вопросы относительно его роли в предотвращении послеоперационной гематомы. Важность тщательного интраоперационного гемостаза невозможно переоценить. Роль дренажа в предотвращении образования гематомы еще предстоит определить.
Дюралевая пробка
Интраоперационная пенетрация твердой мозговой оболочки наблюдалась в 1,7% наших случаев. Случайная дуротомия является редким и потенциально серьезным осложнением, о котором сообщается с частотой от 0,2 до 0,5% (20,90). Зарегистрированная частота менингита, вторичного по отношению к утечке спинномозговой жидкости после операции на переднем шейном отделе позвоночника, составляет примерно 0,2% (21). Использование тщательной и осторожной микроскопической диссекции во время вскрытия задней продольной связки (ЗПС), особенно в случаях хронической экструзии диска и/или в случаях оссифицированной ЗПС, имеет первостепенное значение. Интраоперационное распознавание нарушения твердой мозговой оболочки позволяет правильно устранить любую потенциальную утечку спинномозговой жидкости и, таким образом, сводит к минимуму риск любых послеоперационных инфекций.
Перфорация пищевода
Перфорация пищевода произошла в 0,9% наших случаев. Общая заболеваемость колеблется от 0 до 3,4% (3,91-95). Фонтас и др. (20) сообщили о заболеваемости 0,3%, в то время как Zhong et al. (33) сообщили о 0,45%. Хотя у большинства пациентов с перфорацией пищевода прогноз благоприятный, это осложнение по-прежнему связано со смертностью до 16% (9).6). Интересно, что перфорация пищевода после предшествующей переднешейной операции может произойти даже через 10 лет после операции (36). Оптимальное лечение перфорации пищевода остается спорным. Имеются сообщения, поддерживающие консервативное лечение (19,97-100). Однако наиболее предпочтительной терапевтической стратегией является немедленная хирургическая коррекция (3, 91, 93, 95, 101–105). Важность интраоперационного или раннего распознавания этого осложнения невозможно переоценить. Риск любых повреждений пищевода выше у пациентов с предшествующими операциями на шее или облучением шеи.
Общая заболеваемость колеблется от 0 до 3,4% (3,91-95). Фонтас и др. (20) сообщили о заболеваемости 0,3%, в то время как Zhong et al. (33) сообщили о 0,45%. Хотя у большинства пациентов с перфорацией пищевода прогноз благоприятный, это осложнение по-прежнему связано со смертностью до 16% (9).6). Интересно, что перфорация пищевода после предшествующей переднешейной операции может произойти даже через 10 лет после операции (36). Оптимальное лечение перфорации пищевода остается спорным. Имеются сообщения, поддерживающие консервативное лечение (19,97-100). Однако наиболее предпочтительной терапевтической стратегией является немедленная хирургическая коррекция (3, 91, 93, 95, 101–105). Важность интраоперационного или раннего распознавания этого осложнения невозможно переоценить. Риск любых повреждений пищевода выше у пациентов с предшествующими операциями на шее или облучением шеи.
Неврологические осложнения
Обострение ранее существовавшей миелопатии может произойти при любых операциях на позвоночнике. Его частота в нашей серии составила 0,9%. Фонтас и др. (20). сообщили об обострении ранее существовавшей миелопатии, вторичной по отношению к ушибу спинного мозга, в 0,2% случаев. Хорошо известно, что у пациентов с ранее существовавшей миелопатией частота осложнений, связанных с процедурой, (13,4%) и уровень смертности (0,6%) значительно выше по сравнению с пациентами без миелопатии (6,3% и 0,1% соответственно) (29).). Тщательная микроскопическая хирургическая техника и применение интраоперационного электрофизиологического мониторинга позволяют свести к минимуму риск ухудшения предоперационного неврологического состояния пациента.
Его частота в нашей серии составила 0,9%. Фонтас и др. (20). сообщили об обострении ранее существовавшей миелопатии, вторичной по отношению к ушибу спинного мозга, в 0,2% случаев. Хорошо известно, что у пациентов с ранее существовавшей миелопатией частота осложнений, связанных с процедурой, (13,4%) и уровень смертности (0,6%) значительно выше по сравнению с пациентами без миелопатии (6,3% и 0,1% соответственно) (29).). Тщательная микроскопическая хирургическая техника и применение интраоперационного электрофизиологического мониторинга позволяют свести к минимуму риск ухудшения предоперационного неврологического состояния пациента.
RLN паралич
Другим частым осложнением является паралич ВЛУ. Имеются исследования, показывающие, что паралич ВЛУ занижен (71,106). Дисфония и/или охриплость являются наиболее частыми клиническими проявлениями одностороннего паралича голосовых связок, в то время как двусторонний паралич ВГН может привести к дыхательной недостаточности (23,107,108). В нашей серии частота симптоматического паралича ВЛУ была зарегистрирована у 0,9% наших пациентов. Документально подтверждено, что частота спонтанного, бессимптомного предоперационного паралича ВЛУ составляет примерно 1,6% (109,110). Юнг и др. (111) отметили, что частота клинически симптоматического паралича ВЛУ среди пациентов, перенесших операции на переднем шейном отделе позвоночника, составила 8,3% в раннем послеоперационном периоде, в то время как еще 10,8% их пациентов оставались бессимптомными, несмотря на наличие пареза или паралича ВЛУ. Точно так же Fountas et al. (20) сообщили о 3,1% послеоперационных клинически симптоматических параличей ВЛУ в своей серии. Напротив, Стармер и др. (50) обнаружили, что послеоперационный паралич голосовых складок после операции на переднем шейном диске был только 0,1%. С анатомической точки зрения правый ВГН более уязвим для травм (112). Поэтому левосторонний подход может быть выгодным. Хотя патофизиология паралича ВЛУ остается неясной, избегание чрезмерной механической ретракции может свести к минимуму риск послеоперационного пареза или паралича ВЛУ.
В нашей серии частота симптоматического паралича ВЛУ была зарегистрирована у 0,9% наших пациентов. Документально подтверждено, что частота спонтанного, бессимптомного предоперационного паралича ВЛУ составляет примерно 1,6% (109,110). Юнг и др. (111) отметили, что частота клинически симптоматического паралича ВЛУ среди пациентов, перенесших операции на переднем шейном отделе позвоночника, составила 8,3% в раннем послеоперационном периоде, в то время как еще 10,8% их пациентов оставались бессимптомными, несмотря на наличие пареза или паралича ВЛУ. Точно так же Fountas et al. (20) сообщили о 3,1% послеоперационных клинически симптоматических параличей ВЛУ в своей серии. Напротив, Стармер и др. (50) обнаружили, что послеоперационный паралич голосовых складок после операции на переднем шейном диске был только 0,1%. С анатомической точки зрения правый ВГН более уязвим для травм (112). Поэтому левосторонний подход может быть выгодным. Хотя патофизиология паралича ВЛУ остается неясной, избегание чрезмерной механической ретракции может свести к минимуму риск послеоперационного пареза или паралича ВЛУ.
Отказ имплантата
Отторжение имплантата и/или трансплантата — еще одно осложнение, связанное с операцией на переднем шейном отделе позвоночника. Частота выдергивания винта в нашей серии составила 0,9%. Cloward (113) представил один из первых отчетов о миграции трансплантата. С тех пор сообщалось о механических повреждениях и/или миграции винтов (41, 42, 97, 114–116). Первоначальное неправильное положение или субоптимальное положение является наиболее распространенной причиной механической усталости и, в конечном итоге, отказа имплантата.
Хирургическая раневая инфекция
Поверхностные или глубокие раневые инфекции входят в число осложнений переднешейной хирургии. В нашей серии только у 0,9% развилась поверхностная раневая инфекция. Было продемонстрировано, что частота послеоперационных инфекций тесно связана с возрастом пациентов. Вееравагу и др. (7) обнаружили, что более молодой возраст связан с повышенным риском инфицирования. Они также обнаружили, что наиболее частой причиной повторной госпитализации была инфекция послеоперационной хирургической раны (7). Наличие сопутствующей патологии также может увеличить риск инфекции послеоперационной хирургической раны (7). Боакье и др. (29), упомянули, что у пациентов в возрасте 65–84 лет вероятность неблагоприятного исхода была в восемь раз выше. Аналогично, Lovecchio et al. (26) также сообщили, что определенные предоперационные факторы, такие как возраст пациента старше 65 лет и предоперационное пребывание в стационаре более 24 часов, значительно повышают вероятность осложнений.
Они также обнаружили, что наиболее частой причиной повторной госпитализации была инфекция послеоперационной хирургической раны (7). Наличие сопутствующей патологии также может увеличить риск инфекции послеоперационной хирургической раны (7). Боакье и др. (29), упомянули, что у пациентов в возрасте 65–84 лет вероятность неблагоприятного исхода была в восемь раз выше. Аналогично, Lovecchio et al. (26) также сообщили, что определенные предоперационные факторы, такие как возраст пациента старше 65 лет и предоперационное пребывание в стационаре более 24 часов, значительно повышают вероятность осложнений.
Суммарная частота осложнений
Совокупный уровень осложнений в нашей серии составил 13,2%, летальных исходов не было. Фонтас и др. (20), сообщили, что общий уровень заболеваемости в их серии ACDF составил 19,3%, а уровень смертности — 0,1%. Точно так же Veeravagu et al. (7), подсчитали, что общая смертность за 2 года составила 0,1% при одноуровневых процедурах ACDF и 0,18% при их многоуровневых случаях. Кроме того, частота осложнений составила 2,1% для одноуровневых ACDF, при этом общие осложнения чаще встречаются при многоуровневых процедурах. Они также сообщили о годовой частоте ревизионных операций в одно- и многоуровневых случаях в 2,9 раза.% в год и 3,4% в год соответственно (7). Бильбао и др. (27) сообщили о частоте осложнений 25% у пациентов, перенесших шейные спондилотические корпэктомии. Обширные процедуры корпорэктомии, по-видимому, связаны с более высоким уровнем осложнений (27).
Кроме того, частота осложнений составила 2,1% для одноуровневых ACDF, при этом общие осложнения чаще встречаются при многоуровневых процедурах. Они также сообщили о годовой частоте ревизионных операций в одно- и многоуровневых случаях в 2,9 раза.% в год и 3,4% в год соответственно (7). Бильбао и др. (27) сообщили о частоте осложнений 25% у пациентов, перенесших шейные спондилотические корпэктомии. Обширные процедуры корпорэктомии, по-видимому, связаны с более высоким уровнем осложнений (27).
Ограничения исследования
Следует подчеркнуть, что наше исследование имеет значительные ограничения и недостатки. Во-первых, данное исследование является ретроспективным, а значит, несет в себе все погрешности ретроспективных исследований. Кроме того, ограниченный размер нашей клинической серии может поставить под угрозу статистическую достоверность наших результатов. Другой потенциальной проблемой является включение различных типов операций на переднем шейном отделе позвоночника. Однако целью нашего исследования было предоставить данные обо всех операциях на переднем шейном отделе позвоночника, а не только о конкретном типе, поскольку многие наблюдаемые осложнения связаны с самим передним доступом.
Однако целью нашего исследования было предоставить данные обо всех операциях на переднем шейном отделе позвоночника, а не только о конкретном типе, поскольку многие наблюдаемые осложнения связаны с самим передним доступом.
Выводы
Операции на переднем шейном отделе позвоночника были связаны с вполне удовлетворительным результатом в подавляющем большинстве случаев. Однако следует принимать во внимание возникновение неприятных осложнений, хотя и редкое. Мы не смогли выявить какие-либо модифицируемые предоперационные факторы риска для предотвращения каких-либо периоперационных и/или отсроченных осложнений. Осведомленность, раннее распознавание и надлежащее лечение имеют первостепенное значение для улучшения результатов таких пациентов и качества их жизни. Кроме того, предотвращение или смягчение любых осложнений может сократить продолжительность пребывания в больнице, количество повторных госпитализаций, что значительно снизит общие затраты на здравоохранение.
Благодарности
Нет.
Сноска
Конфликт интересов: У авторов нет конфликта интересов, о котором следует заявить.
Этическое заявление: Наше исследование было одобрено нашим Институциональным наблюдательным советом. Вся обработка данных участников осуществлялась в соответствии с Хельсинкским актом и Законом о переносимости и подотчетности медицинского страхования (HIPAA). Для нашего ретроспективного исследования не требовалось информированное согласие участников
Ссылки
- Смит Г.В., Робинсон Р.А. Лечение некоторых заболеваний шейного отдела позвоночника путем переднего удаления межпозвонкового диска и межтелового спондилодеза. J Bone Joint Surg Am 1958; 40-A: 607-24. [Перекрестная ссылка] [PubMed]
- Кловард РБ. Передний доступ для удаления разорванных шейных дисков. Дж. Нейрохирург 1958; 15:602-17.
 [Перекрестная ссылка] [PubMed]
[Перекрестная ссылка] [PubMed] - Newhouse KE, Lindsey RW, Clark CR, et al. Перфорация пищевода после операции на переднем шейном отделе позвоночника. Позвоночник (Фила Па, 1976) 1989; 14:1051-3. [Перекрестная ссылка] [PubMed]
- Кловард РБ. История техники переднего шейного спондилодеза. Дж. Нейросург 1985; 63:817-9. [ПубМед]
- Bohlman HH, Emery SE, Goodfellow DB и др. Передняя шейная дискэктомия и артродез по Робинсону при шейной радикулопатии. Длительное наблюдение за 122 больными. J Bone Joint Surg Am 1993;75:1298-307. [Перекрестная ссылка] [PubMed]
- Бекелис К., Десаи А., Бахум С.Ф. и др. Прогностическая модель осложнений после операций на позвоночнике: Национальная программа повышения качества хирургии (NSQIP) 2005-2010 гг. Spine J 2014; 14:1247-55. [Перекрестная ссылка] [PubMed]
- Вееравагу А., Коул Т., Цзян Б. и др. Частота ревизий и частота осложнений при одно- и многоуровневой передней шейной дискэктомии и процедурах слияния: исследование административной базы данных.
 Spine J 2014; 14:1125-31. [Перекрестная ссылка] [PubMed]
Spine J 2014; 14:1125-31. [Перекрестная ссылка] [PubMed] - Майд М.Э., Вадхва М., Холт Р.Т. Передняя шейная реконструкция с использованием титановых кейджей с передним покрытием. Позвоночник (Фила Па, 1976) 1999; 24:1604–10. [Перекрестная ссылка] [PubMed]
- Хакер Р.Дж., Каутен Дж.К., Гилберт Т.Дж. и др. Проспективная рандомизированная многоцентровая клиническая оценка переднего шейного спондилодеза. Spine (Phila Pa 1976) 2000;25:2646-54; обсуждение 2655. [Crossref] [PubMed]
- Wang JC, McDonough PW, Endow KK и др. Увеличение скорости спондилодеза с цервикальным покрытием для двухуровневой передней шейной дискэктомии и спондилодеза. Позвоночник (Фила Па 1976) 2000;25:41-5. [Перекрестная ссылка] [PubMed]
- Самарцис Д., Шен Ф.Х., Мэтьюз Д.К. и др. Сравнение аллотрансплантата с аутотрансплантатом при многоуровневой передней шейной дискэктомии и слиянии с жесткой фиксацией пластиной. Спайн Дж. 2003; 3:451-9. [Перекрестная ссылка] [PubMed]
- Papadopoulos EC, Huang RC, Girardi FP, et al.
 Трехуровневая переднешейная дискэктомия и спондилодез с фиксацией пластиной: рентгенологические и клинические результаты. Позвоночник (Фила Па, 1976) 2006; 31:897–902. [Перекрестная ссылка] [PubMed]
Трехуровневая переднешейная дискэктомия и спондилодез с фиксацией пластиной: рентгенологические и клинические результаты. Позвоночник (Фила Па, 1976) 2006; 31:897–902. [Перекрестная ссылка] [PubMed] - Клементс Д.Х., О’Лири П.Ф. Передняя шейная дискэктомия и спондилодез. Позвоночник (Фила Па, 1976) 1990; 15:1023-5. [Перекрестная ссылка] [PubMed]
- Bose B. Передний шейный спондилодез с использованием покрытия Caspar: анализ результатов и обзор литературы. Surg Neurol 1998;49:25-31. [Перекрестная ссылка] [PubMed]
- Стюарт М., Джонстон Р.А., Стюарт И. и др. Глотание после операции на переднем шейном отделе позвоночника. Бр Дж Нейрохирург 1995;9:605-9. [Перекрестная ссылка] [PubMed]
- Daniels AH, Riew KD, Yoo JU и др. Нежелательные явления, связанные с операцией на переднем шейном отделе позвоночника. J Am Acad Orthop Surg 2008; 16: 729-38. [Перекрестная ссылка] [PubMed]
- Кэмпбелл П.Г., Ядла С., Мэлоун Дж.
 и др. Ранние осложнения, связанные с доступом в хирургии шейного отдела позвоночника: одноцентровое проспективное исследование. Всемирный нейрохирург 2010;74:363-8. [Перекрестная ссылка] [PubMed]
и др. Ранние осложнения, связанные с доступом в хирургии шейного отдела позвоночника: одноцентровое проспективное исследование. Всемирный нейрохирург 2010;74:363-8. [Перекрестная ссылка] [PubMed] - Fehlings MG, Smith JS, Kopjar B, et al. Периоперационные и отсроченные осложнения, связанные с хирургическим лечением шейной спондилотической миелопатии, на основе данных 302 пациентов из исследования цервикальной спондилотической миелопатии AOSpine в Северной Америке. J Нейросург Спайн 2012;16:425-32. [Перекрестная ссылка] [PubMed]
- Вулли С.Л., Смит Д.Р. Перфорация глотки: позднее осложнение операций на шейном отделе позвоночника. Дж Ларынгол Отол 2005;119:913-6. [Перекрестная ссылка] [PubMed]
- Fountas KN, Kapsalaki EZ, Nikolakakos LG, et al. Передняя шейная дискэктомия и осложнения, связанные со сращением. Позвоночник (Фила Па, 1976) 2007; 32:2310-7. [Перекрестная ссылка] [PubMed]
- Берталанффи Х., Эггерт Х.Р. Осложнения передней шейной дискэктомии без спондилодеза у 450 последовательных пациентов.
 Acta Neurochir (Вена) 1989;99:41-50. [Перекрестная ссылка] [PubMed]
Acta Neurochir (Вена) 1989;99:41-50. [Перекрестная ссылка] [PubMed] - Филдинг JW. Осложнения удаления и спондилодеза переднего шейного диска. Clin Orthop Relat Res 1992.10-3. [ПубМед]
- Флинн Т.Б. Неврологические осложнения переднего шейного межтелового спондилодеза. Позвоночник (Фила Па, 1976) 1982; 7: 536-9. [Перекрестная ссылка] [PubMed]
- Тейлор Б.А., Ваккаро А., Альберт Т.Дж. Осложнения переднего и заднего хирургических доступов при лечении шейного остеохондроза. Семин Спинной Хирург 1999;11:337-46.
- Тью Дж.М., Мэйфилд Ф.Х. Осложнения операций на переднем шейном отделе позвоночника. Клин Нейрохирург 1976; 23:424-34. [ПубМед]
- Lovecchio F, Hsu WK, Smith TR, et al. Предикторы тридцатидневной реадмиссии после переднего шейного спондилодеза. Позвоночник (Фила Па, 1976) 2014; 39:127–33. [Перекрестная ссылка] [PubMed]
- Bilbao G, Duart M, Aurrecoechea JJ, et al. Хирургические результаты и осложнения в серии из 71 последовательной цервикальной спондилотической корпэктомии.
 Acta Neurochir (Вена) 2010;152:1155-63. [Перекрестная ссылка] [PubMed]
Acta Neurochir (Вена) 2010;152:1155-63. [Перекрестная ссылка] [PubMed] - O’Neill KR, Neuman B, Peters C, et al. Факторы риска послеоперационной заглоточной гематомы после операции на переднем шейном отделе позвоночника. Позвоночник (Фила Па, 1976) 2014; 39: E246-52. [Перекрестная ссылка] [PubMed]
- Боакье М., Патил С., Сантарелли Дж. и др. Шейная спондилотическая миелопатия: осложнения и исходы после спондилодеза. Нейрохирургия 2008;62:455-61. [Перекрестная ссылка] [PubMed]
- Loret JE, Francois P, Papagiannaki C, et al. Диссекция внутренней сонной артерии после замены переднего шейного диска: отчет о первом клиническом случае и обзор литературы о сосудистых осложнениях доступа. Eur J Orthop Surg Traumatol 2013;23 Suppl 1:S107-10. [Перекрестная ссылка] [PubMed]
- Парк Х.К., Джо Х.Д. Лечение повреждения позвоночной артерии при операции на переднем шейном отделе позвоночника: систематический обзор опубликованных случаев.
 Европейский позвоночник J 2012; 21: 2475-85. [Перекрестная ссылка] [PubMed]
Европейский позвоночник J 2012; 21: 2475-85. [Перекрестная ссылка] [PubMed] - Yu NH, Jahng TA, Kim CH, et al. Опасное для жизни позднее кровотечение из-за диссекции верхней щитовидной артерии после передней шейной дискэктомии и спондилодеза. Позвоночник (Фила Па, 1976) 2010; 35:E739-42. [Перекрестная ссылка] [PubMed]
- Чжун З.М., Цзян Дж.М., Цюй Д.Б. и др. Перфорация пищевода, связанная с операцией на переднем шейном отделе позвоночника. J Clin Neurosci 2013; 20:1402-5. [Перекрестная ссылка] [PubMed]
- Rath GP, Marda M, Sokhal N, et al. Повреждение гортани, приводящее к подкожной эмфиземе после передней шейной дискэктомии и установки искусственного шейного диска. J Clin Neurosci 2010;17:1447-9. [Перекрестная ссылка] [PubMed]
- Палумбо М.А., Эйдлен Дж.П., Дэниелс А.Х. и др. Нарушение проходимости дыхательных путей из-за отека гортани после операции на переднем шейном отделе позвоночника. Дж. Клин Анест 2013; 25:66–72.
 [Перекрестная ссылка] [PubMed]
[Перекрестная ссылка] [PubMed] - Нурбахш А., Гаргес К.Ю. Перфорация пищевода стопорным винтом: клинический случай и обзор литературы. Позвоночник (Фила Па, 1976) 2007; 32: E428-35. [Перекрестная ссылка] [PubMed]
- Sansur CA, Early S, Reibel J, et al. Кожно-глоточный свищ после операции на переднем шейном отделе позвоночника. Европейский позвоночник J 2009; 18: 586-91. [Перекрестная ссылка] [PubMed]
- Герин П., Эль Фегун А.Б., Обейд И. и др. Случайная дуротомия при операциях на позвоночнике: частота, лечение и осложнения. Ретроспективный обзор. Травма 2012;43:397-401. [Перекрестная ссылка] [PubMed]
- Syre P, Bohman LE, Baltuch G, et al. Утечки спинномозговой жидкости и их лечение после передней шейной дискэктомии и спондилодеза: отчет о 13 случаях и обзор литературы. Позвоночник (Фила Па, 1976) 2014; 39: E936-43. [Перекрестная ссылка] [PubMed]
- Байдон М., Сюй Р., Маки М. и др. Болезнь смежного сегмента после передней шейной дискэктомии и спондилодеза в большой серии.
 Нейрохирургия 2014;74:139-46; обсуждение 146. [Crossref] [PubMed]
Нейрохирургия 2014;74:139-46; обсуждение 146. [Crossref] [PubMed] - Газзери Р., Таморри М., Файола А. и др. Отсроченная миграция винта в желудочно-кишечный тракт после переднешейной пластины. Позвоночник (Фила Па, 1976) 2008; 33: E268-71. [Перекрестная ссылка] [PubMed]
- Fountas KN, Kapsalaki EZ, Machinis T, et al. Выдавливание винта в желудочно-кишечный тракт после передней пластинки шейного отдела позвоночника. J Spinal Disord Tech 2006; 19: 199-203. [Перекрестная ссылка] [PubMed]
- Сюй Р., Байдон М., Маки М. и др. Болезнь смежного сегмента после передней шейной дискэктомии и спондилодеза: клинические результаты после первой повторной операции по сравнению со второй повторной операцией. Позвоночник (Фила Па 1976) 2014;39:120-6. [Перекрестная ссылка] [PubMed]
- Бхатия NN. Отдаленные результаты и осложнения после операций на переднем и заднем шейном отделе позвоночника. Семинары по хирургии позвоночника 2009;21:177-84.
 [Перекрестная ссылка]
[Перекрестная ссылка] - Райли Л.Х., Ваккаро А.Р., Деттори Дж.Р. и др. Послеоперационная дисфагия в хирургии переднего шейного отдела позвоночника. Позвоночник (Фила Па, 1976) 2010; 35: S76–85. [Перекрестная ссылка] [PubMed]
- Kepler CK, Rihn JA, Bennett JD, et al. Дисфагия и отек мягких тканей после передней операции на шее: рентгенологический анализ. Спайн Дж. 2012; 12:639-44. [Перекрестная ссылка] [PubMed]
- Данто Дж., ДиКапуа Дж., Нарди Д. и др. Множественные шейные уровни: повышенный риск дисфагии и дисфонии во время передней шейной дискэктомии. J Neurosurg Anesthesiol 2012;24:350-5. [Перекрестная ссылка] [PubMed]
- Хаки Ф., Зусман Н.Л., Немечек А.Н. и др. Послеоперационный превертебральный отек мягких тканей не влияет на развитие хронической дисфагии после операции на переднем шейном отделе позвоночника. Позвоночник (Фила Па, 1976) 2013; 38: E528-32. [Перекрестная ссылка] [PubMed]
- Джонс М.
 М., Уайтсайдс Т.Э. Дисфагия после операции на переднем шейном отделе позвоночника. Семин Спиннохирург 2004;16:274-8. [Перекрестная ссылка]
М., Уайтсайдс Т.Э. Дисфагия после операции на переднем шейном отделе позвоночника. Семин Спиннохирург 2004;16:274-8. [Перекрестная ссылка] - Starmer HM, Riley LH, Hillel AT, et al. Дисфагия, краткосрочные результаты и стоимость лечения после операции на переднем шейном диске. Дисфагия 2014; 29:68-77. [Перекрестная ссылка] [PubMed]
- Хоаким А.Ф., Мурар Дж., Сэвидж Дж.В. и др. Дисфагия после операции на переднем шейном отделе позвоночника: систематический обзор потенциальных профилактических мер. Spine J 2014; 14:2246-60. [Перекрестная ссылка] [PubMed]
- Eck JC, Humphreys SC, Lim TH, et al. Биомеханическое исследование влияния спондилодеза шейного отдела позвоночника на внутридисковое давление на смежном уровне и сегментарное движение. Позвоночник (Фила Па, 1976) 2002; 27:2431-4. [Перекрестная ссылка] [PubMed]
- Джаведан С.П., Дикман, Калифорния. Причина заболевания смежных сегментов после спондилодеза. Ланцет 1999;354:530-1.
 [Перекрестная ссылка] [PubMed]
[Перекрестная ссылка] [PubMed] - DiAngelo DJ, Foley KT, Morrow BR и др. In vitro биомеханика эндопротезирования шейного диска с помощью имплантата полного диска ProDisc-C. Нейрохирург Фокус 2004;17:E7. [Перекрестная ссылка] [PubMed]
- Ковальчик И., Лазаро Б.С., Финк М. и др. Анализ кинематики in vivo 3 различных цервикальных устройств: диска Bryan, диска ProDisc-C и диска Prestige LP. J Нейросург Спайн 2011;15:630-5. [Перекрестная ссылка] [PubMed]
- Мацунага С., Кабаяма С., Ямамото Т. и др. Натяжение межпозвонковых дисков после переднешейной декомпрессии и спондилодеза. Spine (Фила Па, 1976) 1999; 24:670-5. [Перекрестная ссылка] [PubMed]
- McAfee PC, Cunningham BW, Hayes V, et al. Биомеханический анализ ротационных движений после эндопротезирования диска: последствия для пациентов с деформациями у взрослых. Позвоночник (Фила Па 1976) 2006;31:S152-60. [Перекрестная ссылка] [PubMed]
- Prasarn ML, Baria D, Milne E, et al.
 Биомеханика смежного уровня после одно- и многоуровневого спондилодеза шейного отдела позвоночника. J Нейросург Спайн 2012;16:172-7. [Перекрестная ссылка] [PubMed]
Биомеханика смежного уровня после одно- и многоуровневого спондилодеза шейного отдела позвоночника. J Нейросург Спайн 2012;16:172-7. [Перекрестная ссылка] [PubMed] - Puttlitz CM, Rousseau MA, Xu Z, et al. Замена межпозвонкового диска сохраняет кинетику шейного отдела позвоночника. Позвоночник (Фила Па, 1976) 2004; 29:2809-14. [Перекрестная ссылка] [PubMed]
- Рин Дж. А., Лоуренс Дж., Гейтс С. и др. Заболевание смежного сегмента после спондилодеза шейного отдела позвоночника. Инструкторский курс, лекция 2009 г.;58:747-56. [ПубМед]
- Nunley PD, Jawahar A, Kerr EJ, et al. Факторы, влияющие на частоту симптоматического поражения смежных уровней в шейном отделе позвоночника после тотального эндопротезирования диска: 2–4-летнее наблюдение за результатами 3 проспективных рандомизированных исследований. Позвоночник (Фила Па, 1976) 2012; 37:445–51. [Перекрестная ссылка] [PubMed]
- Тераи Т., Файзан А., Сайрио К. и др. Движения оперированных и смежных сегментов для спондилодеза по сравнению с эндопротезированием шейки матки: пилотное исследование.
 Clin Orthop Relat Res 2011; 469: 682-7. [Перекрестная ссылка] [PubMed]
Clin Orthop Relat Res 2011; 469: 682-7. [Перекрестная ссылка] [PubMed] - Hilibrand AS, Robbins M. Дегенерация смежного сегмента и заболевание смежного сегмента: последствия спондилодеза? Спайн Дж. 2004; 4:190S-4S. [Перекрестная ссылка] [PubMed]
- Мацумото М., Окада Э., Ичихара Д. и др. Передняя шейная декомпрессия и спондилодез ускоряют дегенерацию смежного сегмента: сравнение с бессимптомными добровольцами в последующем исследовании магнитно-резонансной томографии в течение десяти лет. Позвоночник (Фила Па 1976) 2010;35:36-43. [Перекрестная ссылка] [PubMed]
- Hilibrand AS, Carlson GD, Palumbo MA, et al. Радикулопатия и миелопатия в сегментах, прилегающих к месту предшествующего переднего шейного артродеза. J Bone Joint Surg Am 1999; 81: 519-28. [Перекрестная ссылка] [PubMed]
- Эдвардс С.С., Карпицкая Ю., Ча С. и др. Точное выявление неблагоприятных исходов операций на шейном отделе позвоночника. J Bone Joint Surg Am 2004; 86-A: 251-6.
 [Перекрестная ссылка] [PubMed]
[Перекрестная ссылка] [PubMed] - Деттори Л. СиДжей, Хэнсон Б., Норвелл, округ Колумбия. Клиницисты оценивают исходы. В: Чепмен Дж. Р., Хэнсон Б. П., Деттори Дж. Р., редакторы. Измерения исходов позвоночника и инструменты. Тиме 1-е изд.: Тиме, 2007.
- Chang SW, Kakarla UK, Maughan PH, et al. Четырехуровневая переднешейная дискэктомия и спондилодез с фиксацией пластиной: рентгенологические и клинические результаты. Нейрохирургия 2010;66:639-46; обсуждение 646-7. [Перекрестная ссылка] [PubMed]
- Мартин Р.Е., Ниари Массачусетс, Диамант Н.Е. Дисфагия после операции на переднем шейном отделе позвоночника. Дисфагия 1997;12:2-8; обсуждение 9-10. [Перекрестная ссылка] [PubMed]
- Frempong-Boadu A, Houten JK, Osborn B, et al. Глотание и речевая дисфункция у пациентов, перенесших переднюю шейную дискэктомию и спондилодез: проспективная, объективная предоперационная и послеоперационная оценка. J Spinal Disord Tech 2002; 15: 362-8.
 [Перекрестная ссылка] [PubMed]
[Перекрестная ссылка] [PubMed] - Netterville JL, Koriwchak MJ, Winkle M, et al. Паралич голосовых связок после переднего доступа к шейному отделу позвоночника. Энн Отол Ринол Ларингол 1996;105:85-91. [Перекрестная ссылка] [PubMed]
- Морпет Дж. Ф., Уильямс М. Ф.. Паралич голосовых складок после передней шейной дискэктомии и спондилодеза. Ларингоскоп 2000;110:43-6. [Перекрестная ссылка] [PubMed]
- Базаз Р., Ли М.Дж., Ю Джу. Частота дисфагии после операции на переднем шейном отделе позвоночника: проспективное исследование. Позвоночник (Фила Па, 1976) 2002; 27:2453-8. [Перекрестная ссылка] [PubMed]
- Heese O, Schröder F, Westphal M, et al. Интраоперационное измерение ретракции глотки/пищевода во время передней шейной хирургии. Часть I: давление. Европейский позвоночник J 2006; 15: 1833-7. [Перекрестная ссылка] [PubMed]
- Heese O, Fritzsche E, Heiland M, et al. Интраоперационное измерение ретракции глотки/пищевода во время передней шейной хирургии.
 Часть II: перфузия. Европейский позвоночник J 2006; 15: 1839-43. [Перекрестная ссылка] [PubMed]
Часть II: перфузия. Европейский позвоночник J 2006; 15: 1839-43. [Перекрестная ссылка] [PubMed] - Ebraheim NA, DeTroye RJ, Rupp RE, et al. Остеосинтез шейного отдела позвоночника передней пластиной. Ортопедия 1995;18:141-7. [ПубМед]
- Рин Дж.А., Кейн Дж., Альберт Т.Дж. и др. Какова частота и тяжесть дисфагии после передней операции на шее? Clin Orthop Relat Res 2011; 469: 658-65. [Перекрестная ссылка] [PubMed]
- Lee MJ, Bazaz R, Furey CG, et al. Факторы риска дисфагии после операции на переднем шейном отделе позвоночника: двухлетнее проспективное когортное исследование. Спайн Дж. 2007; 7:141-7. [Перекрестная ссылка] [PubMed]
- Smith-Hammond CA, New KC, Pietrobon R, et al. Проспективный анализ частоты и факторов риска дисфагии у пациентов с операциями на позвоночнике: сравнение переднешейных, заднешейных и поясничных вмешательств. Позвоночник (Фила Па 1976) 2004;29:1441-6. [Перекрестная ссылка] [PubMed]
- Kalb S, Reis MT, Cowperthwaite MC, et al.
 Дисфагия после операций на переднем шейном отделе позвоночника: частота и факторы риска. Всемирный нейрохирург 2012;77:183-7. [Перекрестная ссылка] [PubMed]
Дисфагия после операций на переднем шейном отделе позвоночника: частота и факторы риска. Всемирный нейрохирург 2012;77:183-7. [Перекрестная ссылка] [PubMed] - Дон Д.Ф. Передний межтеловой спондилодез для лечения заболеваний шейного отдела позвоночника. ДЖАМА 1966; 197:897-900. [Перекрестная ссылка] [PubMed]
- Эсперсен Дж.О., Бухл М., Эриксен Э.Ф. и соавт. Лечение шейных дисков по методике Клоуарда. Acta Neurochirurgica 1984;70:97-114. [Перекрестная ссылка] [PubMed]
- Лансфорд Л.Д., Биссонетт Д.Дж., Зоруб Д.С. Передняя хирургия шейного диска. Часть 2: Лечение шейной спондилотической миелопатии в 32 случаях. Дж. Нейрохирург 1980; 53:12-9. [Перекрестная ссылка] [PubMed]
- Хэнкинсон Х.Л., Уилсон К.Б. Использование операционного микроскопа при передней шейной дискэктомии без спондилодеза. Дж. Нейрохирург 1975; 43:452-6. [Перекрестная ссылка] [PubMed]
- Джейкобс Б., Крюгер Э.Г., Лейви Д.М. Шейный спондилез с радикулопатией.
 Результаты передней дискэктомии и межтелового спондилодеза. ДЖАМА 1970;211:2135-9. [Перекрестная ссылка] [PubMed]
Результаты передней дискэктомии и межтелового спондилодеза. ДЖАМА 1970;211:2135-9. [Перекрестная ссылка] [PubMed] - Lunsford LD, Bissonette DJ, Jannetta PJ и др. Передняя хирургия шейного диска. Часть 1: Лечение боковой грыжи шейного диска в 253 случаях. Дж. Нейрохирург 1980; 53:1-11. [Перекрестная ссылка] [PubMed]
- Мосдал С. Шейный остеохондроз и грыжа диска. Восемнадцатилетнее использование межтелового спондилодеза по методике Клоуарда в 755 случаях. Acta Neurochir (Вена) 1984;70:207-25. [Перекрестная ссылка] [PubMed]
- Уильямс Дж.Л., Аллен М.Б., Харкесс Дж.В. Отдаленные результаты шейной дискэктомии и межтелового спондилодеза: некоторые факторы, влияющие на результаты. J Bone Joint Surg Am 1968; 50: 277-86. [Перекрестная ссылка] [PubMed]
- Уилсон Д.Х., Кэмпбелл Д.Д. Передняя шейная дискэктомия без костного трансплантата. Отчет о 71 случае. Дж. Нейрохирург 1977; 47:551-5. [Перекрестная ссылка] [PubMed]
- Wang MC, Chan L, Maiman DJ и др.
 Осложнения и смертность, связанные с операцией на шейном отделе позвоночника по поводу дегенеративных заболеваний в США. Позвоночник (Фила Па 1976) 2007;32:342-7. [Перекрестная ссылка] [PubMed]
Осложнения и смертность, связанные с операцией на шейном отделе позвоночника по поводу дегенеративных заболеваний в США. Позвоночник (Фила Па 1976) 2007;32:342-7. [Перекрестная ссылка] [PubMed] - Gaudinez RF, English GM, Gebhard JS, et al. Перфорация пищевода после операции на шейке матки. Дж. Заболевания позвоночника 2000; 13:77–84. [Перекрестная ссылка] [PubMed]
- Грэм Дж.Дж. Осложнения операций на шейном отделе позвоночника. Пятилетний отчет об опросе членов Общества исследования шейного отдела позвоночника Комитетом по заболеваемости и смертности. Позвоночник (Фила Па, 1976) 1989; 14:1046-50. [Перекрестная ссылка] [PubMed]
- Orlando ER, Caroli E, Ferrante L. Лечение перфораций шейного отдела пищевода и гипофаринкса, осложняющих операцию на переднем шейном отделе позвоночника. Позвоночник (Фила Па, 1976) 2003; 28: E290-5. [Перекрестная ссылка] [PubMed]
- Романо PS, Кампа DR, Rainwater JA. Плановая дискэктомия шейки матки в Калифорнии: послеоперационные госпитальные осложнения и их факторы риска.
 Позвоночник (Фила Па, 1976) 1997; 22:2677-92. [Перекрестная ссылка] [PubMed]
Позвоночник (Фила Па, 1976) 1997; 22:2677-92. [Перекрестная ссылка] [PubMed] - Vrouenraets BC, Been HD, Brouwer-Mladin R, et al. Перфорация пищевода, связанная с операцией на шейном отделе позвоночника: отчет о двух случаях и обзор литературы. Dig Surg 2004; 21: 246-9. [Перекрестная ссылка] [PubMed]
- Brinster CJ, Singhal S, Lee L, et al. Новые возможности лечения перфорации пищевода. Энн Торак Сург 2004; 77: 1475-83. [Перекрестная ссылка] [PubMed]
- Chataigner H, Gangloff S, Onimus M. Самопроизвольное устранение естественными путями винтов переднешейного остеосинтеза. По поводу случая. Rev Chir Orthop Reparatrice Appar Mot 1997;83:78-82. [ПубМед]
- Келли М.Ф., Шпигель Дж., Риццо К.А. и др. Отсроченная перфорация глотки и пищевода: осложнение операций на переднем отделе позвоночника. Энн Отол Ринол Ларингол 1991; 100: 201-5. [Перекрестная ссылка] [PubMed]
- Balmaseda MT, Pellioni DJ. Кожно-пищеводный свищ при травме спинного мозга: осложнение переднего шейного спондилодеза.
 Arch Phys Med Rehabil 1985; 66: 783-4. [ПубМед]
Arch Phys Med Rehabil 1985; 66: 783-4. [ПубМед] - Константакос А.К., Темес РТ. Отсроченная перфорация пищевода: осложнение передней фиксации шейного отдела позвоночника. Энн Торак Сург 2005; 80: 349. [Перекрестная ссылка] [PubMed]
- Хаку Т., Окуда С., Канемацу Ф. и др. Пластика перфорации шейного отдела пищевода лоскутом длинной мышцы шеи: клинический случай пациента с травмой шейного отдела спинного мозга. Спайн Дж. 2008; 8:831-5. [Перекрестная ссылка] [PubMed]
- Ан С.Х., Ли С.Х., Ким Э.С. и др. Успешное восстановление перфорации пищевода после переднего шейного спондилодеза по поводу перелома шейного отдела позвоночника. J Clin Neurosci 2011;18:1374-80. [Перекрестная ссылка] [PubMed]
- Фудзи Т., Курацу С., Ширасаки Н. и др. Кожно-пищеводный свищ после операции на переднем шейном отделе позвоночника и успешное лечение с использованием лоскута грудино-ключично-сосцевидной мышцы. Отчет о случае. Clin Orthop Relat Res 1991.
 8-13. [ПубМед]
8-13. [ПубМед] - Бенаццо М., Спасиано Р., Бертино Г. и др. Лоскут грудино-ключично-сосцевидной мышцы при лечении перфорации пищевода после операции на шейном отделе позвоночника: концепции, методики и личный опыт. J Spinal Disord Tech 2008; 21: 597-605. [Перекрестная ссылка] [PubMed]
- van Berge Henegouwen DP, Roukema JA, de Nie JC, et al. Перфорация пищевода во время операции на шейном отделе позвоночника. Нейрохирургия 1991;29:766-8. [Перекрестная ссылка] [PubMed]
- Уинслоу С.П., Мейерс А.Д. Отоларингологические осложнения переднего доступа к шейному отделу позвоночника. Ам Дж. Отоларингол 1999; 20:16-27. [Перекрестная ссылка] [PubMed]
- Крискович М.Д., Апфельбаум Р.И., Халлер Дж.Р. Паралич голосовых связок после операции на переднем шейном отделе позвоночника: частота возникновения, механизм и профилактика травмы. Ларингоскоп 2000;110:1467-73. [Перекрестная ссылка] [PubMed]
- Вайсберг Н.К., Шпенглер Д.
 М., Неттервиль Д.Л. Повреждение нерва, вызванное растяжением, как причина паралича, вторичного по отношению к переднему шейному доступу. Otolaryngol Head Neck Surg 1997;116:317-26. [Перекрестная ссылка] [PubMed]
М., Неттервиль Д.Л. Повреждение нерва, вызванное растяжением, как причина паралича, вторичного по отношению к переднему шейному доступу. Otolaryngol Head Neck Surg 1997;116:317-26. [Перекрестная ссылка] [PubMed] - Керли Дж.В., Тиммс М.С. Частота аномалий при рутинной «проверке голосовых связок». J Laryngol Otol 1989;103:1057-8. [Перекрестная ссылка] [PubMed]
- Франсуа Дж.М., Кастаньера Л., Каррат Х. и др. Проспективное исследование ЛОР-осложнений после операций на шейном отделе передним доступом (предварительные результаты). Рев Ларынгол Отол Ринол (Борд) 1998;119:95-100. [ПубМед]
- Юнг А., Шрамм Дж. Как уменьшить рецидивирующий паралич гортанного нерва при хирургии переднего отдела шейного отдела позвоночника: проспективное обсервационное исследование. Нейрохирургия 2010;67:10-5; обсуждение 15. [Crossref] [PubMed]
- Lu J, Ebraheim NA, Nadim Y, et al. Передний доступ к шейному отделу позвоночника: хирургическая анатомия.
 Ортопедия 2000;23:841-5. [ПубМед]
Ортопедия 2000;23:841-5. [ПубМед] - Кловард РБ. Осложнения операции на переднем шейном диске и их лечение. Хирургия 1971;69:175-82. [ПубМед]
- Йен С.П., Хван Т.И., Ван С.Дж. и др. Перелом имплантата передней шейной пластины — отчет о двух случаях. Acta Neurochir (Вена) 2005;147:665-7; обсуждение 667. [Crossref] [PubMed]
- Йи Г.К., Терри А.Ф. Проникновение в пищевод устройством передней шейной фиксации. Отчет о случае. Позвоночник (Фила Па, 1976) 1993; 18: 522-7. [Перекрестная ссылка] [PubMed]
- Помпили А., Канитано С., Кароли Ф. и др. Бессимптомная перфорация пищевода, вызванная поздней миграцией винтов после передней шейной пластины: отчет о случае и обзор соответствующей литературы. Позвоночник (Фила Па 1976) 2002; 27:Е499-502. [Crossref] [PubMed]
Цитируйте эту статью как: Tasiou A, Giannis T, Brotis AG, Siasios I, Georgiadis I, Gatos H, Tsianaka E, Vagkopoulos K, Paterakis K, Fountas KN. Осложнения, связанные с операцией на переднем шейном отделе позвоночника, в ретроспективном исследовании случай-контроль. J Spine Surg 2017;3(3):444-459. doi: 10.21037/jss.2017.08.03
Осложнения, связанные с операцией на переднем шейном отделе позвоночника, в ретроспективном исследовании случай-контроль. J Spine Surg 2017;3(3):444-459. doi: 10.21037/jss.2017.08.03
Остеохондроз шейного отдела позвоночника 1, 2 и 3 степени: особенности проявления
Джей Тамон
Остеохондроз шейного отдела позвоночника 2 степени требует профессионального лечения. При развитии данной патологии нарушается целостность межпозвонковых дисков и уменьшается щель между ними. Из всех форм остеохондроза наиболее часто встречается шейный. Шея подвижна, в связи с этим регулярно подвергается нагрузкам. Начальная стадия остеохондроза переносится нормально. Не горит — это большая опасность для здоровья.
Почему возникает остеохондроз шейного отдела позвоночника?
Причин остеохондроза шеи может быть несколько. Патология может развиваться у людей, ведущих малоподвижный образ жизни. Вены проходят через позвонки в области шеи, снабжая кровью сосуды головного мозга. Остеохондроз ШОП часто возникает из-за повышенной нагрузки на шею. Остеохондроз позвоночника первой степени встречается у молодых и пожилых людей. Важную роль играет не возраст, а телосложение и образ жизни.
Патология может развиваться у людей, ведущих малоподвижный образ жизни. Вены проходят через позвонки в области шеи, снабжая кровью сосуды головного мозга. Остеохондроз ШОП часто возникает из-за повышенной нагрузки на шею. Остеохондроз позвоночника первой степени встречается у молодых и пожилых людей. Важную роль играет не возраст, а телосложение и образ жизни.
Шейный остеохондроз 2 степени часто встречается у подростков. В медицине существует понятие «подростковый остеохондроз». Остеохондроз 1, 2 степени – частая причина неправильного положения головы. При развитии этого заболевания происходит разрыв пульпы. Виды остеохондроза зависят от того, насколько выражен разрыв пульпы. Своевременное лечение остеохондроза первой степени приводит к прогрессированию патологического процесса. В третьей стадии заболевания выражены дегенеративно-дистрофические процессы: больного чаще беспокоят боли в спине и шее.
Характеристика первой стадии
При остеохондрозе шейного отдела позвоночника 1 степени патологический процесс распространяется на мышцы. Начальная стадия характеризуется образованием трещин в фиброзном кольце. Он состоит из коллагеновых волокон.
Начальная стадия характеризуется образованием трещин в фиброзном кольце. Он состоит из коллагеновых волокон.
При остеохондрозе шейного отдела позвоночника 1 степени возникают неприятные симптомы:
- Первая стадия остеохондроза проявляется болью в затылке. У некоторых людей появляется отек. При шейном остеохондрозе 1 степени могут возникать интенсивные судорожные боли.
- Если у человека диагностирован остеохондроз шейного отдела позвоночника, ему следует обратиться к офтальмологу. Зрачки могут быть расширены.
- Шейный остеохондроз 1 степени часто приводит к синдрому Райта. Если больной отводит руку за голову, боль усиливается.
- Синдром цервикалгии обычно развивается в начале заболевания. Воспаление в этом случае затрагивает мышцы. Прогрессирование цервикалгического синдрома сопровождается абсцессом. Человек ощущает боль в шее, подвижность суставов ограничена.
- На первой стадии может появиться синдром передней чешуйчатой мышцы, при котором поражается подключичная артерия.

Как проводится лечение? Цель терапии – восстановление кожных трещин и предотвращение неприятных симптомов. Лечение остеохондроза шейного отдела позвоночника проводится хирургическим путем. Продолжительность послеоперационного периода 7 дней. Через месяц-два швы постепенно срастутся.
Для профилактики заболеваний следует носить специальный воротник, который надевается на шею. Ваш врач рекомендует использовать раствор глюконата кальция. Препарат способствует заживлению ран.
Что происходит на второй стадии болезни?
Развитие остеохондроза шейного отдела позвоночника II степени происходит на ранних стадиях при неэффективности терапии. Воспалительные реакции выражены, межпозвонковые отверстия уменьшаются.
Шейный остеохондроз 2 степени приводит к развитию остеофитов. Это костные процессы, развивающиеся на фоне обезвоживания.
Вторая стадия остеохондроза шеи может длиться 4-5 лет. Болезнь иногда проходит и обостряется. Характерным признаком заболевания является синдром падающей головы.
Лечение включает мануальную терапию. Цель – нормализовать мышцы шеи в норме. В зависимости от ситуации может быть назначено ортопедическое лечение (соединение позвонков). Необходима медикаментозная терапия. Хлористый кальций назначают для облегчения боли. Рекомендуемая физиотерапия: уделять 30 минут в день. Основная нагрузка должна приходиться на суставы.
Как проявляется третья стадия?
Лечить остеохондроз 3 степени достаточно сложно. При этом заболевании изменяется структура межпозвонковых пластин.
Патологический процесс поражает ткани и суставы:
- Тело позвонка разорвано, с характерными признаками межпозвонковой грыжи. Человек чувствует сильную боль в спине, шее и конечностях. Дегенеративно-дистрофические реакции поражают большую часть шеи.
- Остеохондроз шейного отдела позвоночника III степени характеризуется вестибулярными нарушениями. Иногда человек испытывает боль в висках. Некоторые пациенты могут частично терять сознание.

- Опасность заболевания на третьей стадии заключается в том, что оно приводит к эндокринной патологии. Терапия включает в себя операцию и использование мануальных техник. При третьей стадии шейного остеохондроза лекарства не назначают.
- Возможно, у больного полисегментарный остеохондроз. При этом заболевании поражаются сегменты шейного отдела позвоночника, ухудшается подвижность плеч, появляются боли в локтях.
Для восстановления функции позвоночника необходимо носить шейный бандаж.
Синдромы болезни
Шейный остеохондроз сопровождается синдромами:
- Позвонков возникает при вовлечении в патологический процесс хрящевой и костной ткани. Подвижность шеи нарушена. При попытке человека повернуть голову в сторону появляется боль в затылочной области шеи. Позвонки претерпевают морфологические изменения, которые можно увидеть на рентгенограмме. Симптомы одного синдрома связаны между собой. Важным признаком вертебрального синдрома являются морфологические изменения хрящевых тканей и костных структур.
 Этот синдром трудно диагностировать. Аналогичный синдром наблюдается при миозите.
Этот синдром трудно диагностировать. Аналогичный синдром наблюдается при миозите. - Другое проявление синдрома позвоночной артерии может возникать вне зависимости от степени остеохондроза шейки матки. Патологический процесс поражает артерии, питающие головной мозг. Иногда вы чувствуете шок. Головокружение является симптомом синдрома позвоночной артерии. Может повышаться артериальное давление, периодически возникают тошнота и рвота. Нервные окончания раздражаются, вызывая головную боль. При синдроме позвоночной артерии возможны обмороки и кислородное голодание. Заболевание сопровождается отложением атеросклеротических бляшек на стенках сосудов.
- Сердечный синдром проявляется болью за грудиной. Наблюдается быстрая утомляемость и снижение работоспособности. Сердцебиение ускоряется. Диагностика включает ангиографию и функциональные тесты. Корешковый синдром связан с поражением спинномозговых нервов. Это однобоко. Корешковый синдром связан с болью в шее в сочетании с параличом.

Следует отметить, что остеохондроз приводит к поражению большого количества позвонков.
Что такое грудной остеохондроз?
У молодых и пожилых людей наблюдается остеохондроз грудного отдела позвоночника: возраст значения не имеет. Патология приводит к дегенеративно-дистрофическим изменениям хрящевых и костных структур. Несвоевременное лечение приводит к повреждению структуры связок, суставов, межпозвонковых дисков. В запущенных стадиях грудной остеохондроз приводит к разрушению межпозвонковых дисков.
Осложнения заболевания могут включать:
- пневмоклероз;
- бесплодие;
- вредоносных образований.
При развитии заболевания у молодого человека может наблюдаться преждевременное старение опорно-двигательного аппарата. Функция хрящевых структур и тканей значительно нарушена.
Клиническая картина и причины
- При развитии данной патологии появляются боли в груди.
 Они возникают в расслабленном состоянии и во время движения. Дискомфортные ощущения усиливаются после поднятия тяжестей, резких наклонов.
Они возникают в расслабленном состоянии и во время движения. Дискомфортные ощущения усиливаются после поднятия тяжестей, резких наклонов. - Заболевание проявляется сдавливанием спины. Следствием этой проблемы является дыхание.
- Может возникнуть озноб.
- Некоторые жалуются на шелушение кожи, истончение ногтевой пластины.
Заболевание связано с аномальными реакциями в межпозвонковых дисках. Это наследственное. Предрасполагающим фактором является поражение межпозвонковых дисков. У некоторых людей заболевание диагностируют на фоне остеофитов. Это может быть связано с недостаточной физической активностью или, наоборот, гиподинамией.
Лечебные мероприятия
При отсутствии неврологической симптоматики все равно требуется комплексное лечение. Терапию нельзя откладывать, иначе межпозвонковые диски будут разрушены.
Перед началом лечения необходимо поставить диагноз. Если у человека выявлен хотя бы один из вышеперечисленных симптомов, ему следует обратиться к неврологу.
 Повышенная подвижность верхней части позвоночника очень часто приводит к ухудшению амортизационных свойств межпозвоночных дисков.
Повышенная подвижность верхней части позвоночника очень часто приводит к ухудшению амортизационных свойств межпозвоночных дисков.


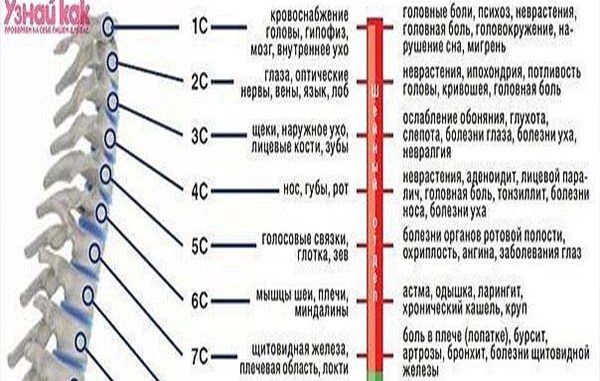


 Не соблазняйтесь на посулы непрофессиональных массажистов. Помните, что шея – отдел очень ответственный. Если массаж или мануальные процедуры будет проводить непрофессионал, дело может кончиться осложнениями.
Не соблазняйтесь на посулы непрофессиональных массажистов. Помните, что шея – отдел очень ответственный. Если массаж или мануальные процедуры будет проводить непрофессионал, дело может кончиться осложнениями.
 Нередко остеохондроз диагностируется у людей сидячих профессий;
Нередко остеохондроз диагностируется у людей сидячих профессий;
 Обычно проводится в морской или теплой воде. Упражнения способствуют укреплению мышц, суставов и связок, а также улучшают самочувствие пациента;
Обычно проводится в морской или теплой воде. Упражнения способствуют укреплению мышц, суставов и связок, а также улучшают самочувствие пациента; При этом пациент сам создает сопротивление движениям шеи рукой. Упражнения направлены на преодоление этого сопротивления, вследствие чего и укрепляется группа шейных мышц;
При этом пациент сам создает сопротивление движениям шеи рукой. Упражнения направлены на преодоление этого сопротивления, вследствие чего и укрепляется группа шейных мышц;
 Результаты научных доказательств].
Результаты научных доказательств].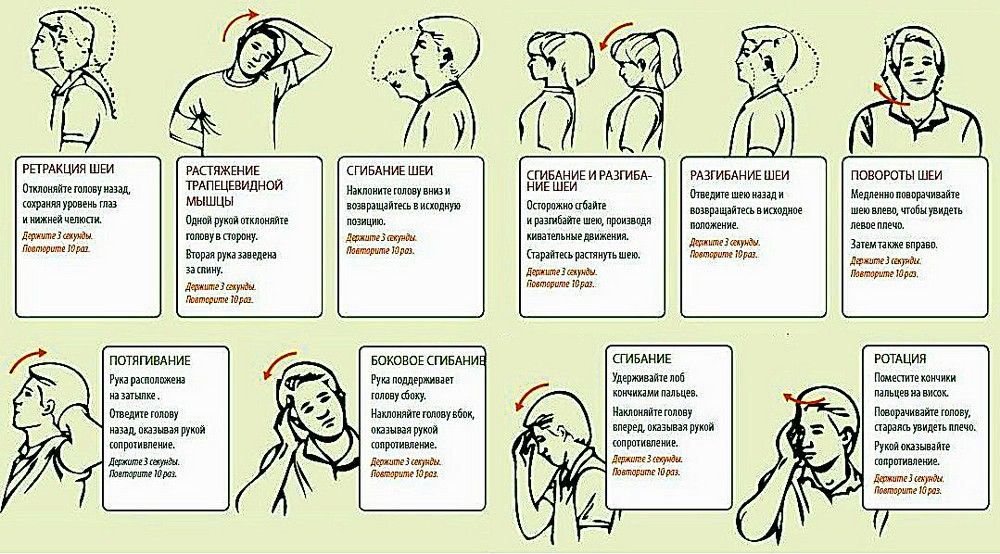 Может сопровождаться тошнотой, шумом в ушах, нарушением зрения.
Может сопровождаться тошнотой, шумом в ушах, нарушением зрения.