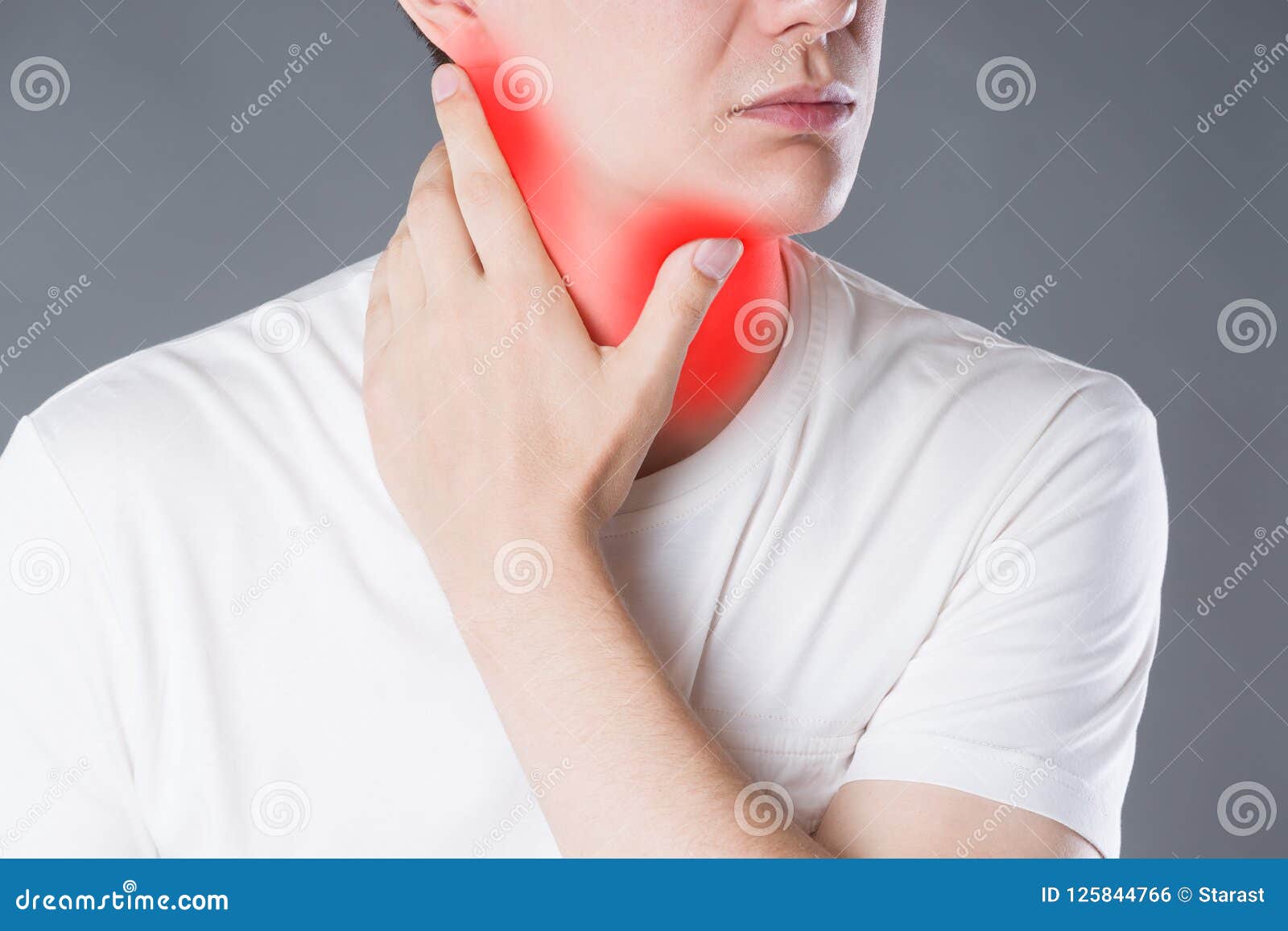
Ком в горле при остеохондрозе шейного отдела
Причины появления комка в горле при шейном остеохондрозеВыявлено несколько негативных факторов, способствующих появлению комка в горле при шейном остеохондрозе.
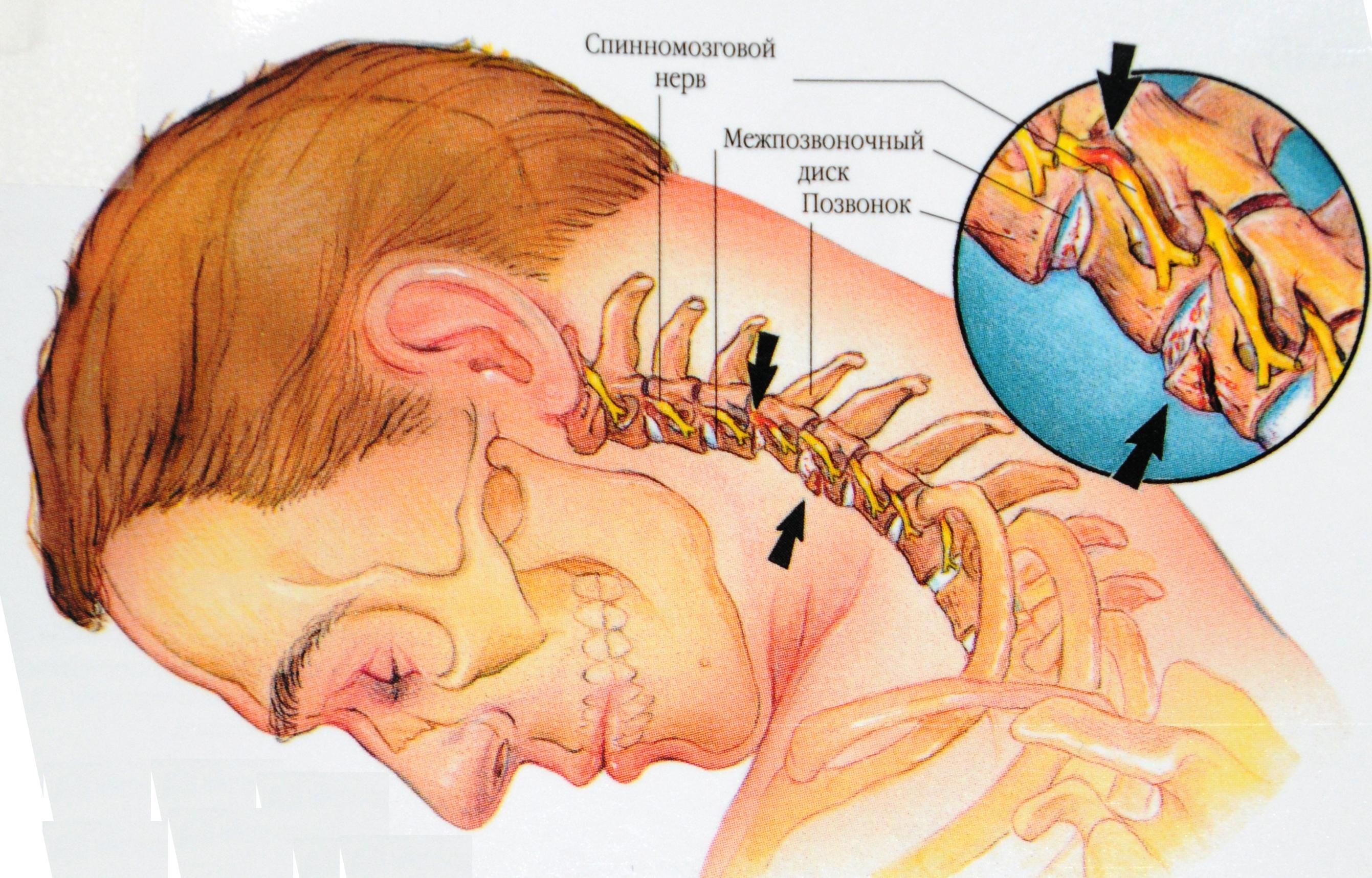
Одна из основных причин – это компрессия корешковых нервов или их периферических ответвлений, иннервирующих глотку и гортань. Защемление происходит или телами позвонков при снижении высоты межпозвонковых дисков, или разросшимися на позвонках костными выростами – остеофитами.
Клиника появляется на фоне асептического воспаления, которое захватывая большую часть окружающих позвонки мягких тканей, приводит к появлению плотного отека. Скопление большого количества жидкости в межклеточном пространстве вызывает сдавление горла с развитием неприятных ощущений.
При избыточной подвижности тел позвонков происходит травмирование передней и задней продольных связок, которые обеспечивают стабильность позвоночного столба. Связки сдавливают спинальные корешки, вызывая нарушение иннервации органов, расположенных в шее.
Часто потенциальной причиной появления комка в горле служит расстройство кровоснабжения головного мозга при развитии синдрома задней позвоночной артерии. Так называются парные кровеносные сосуды, которые проходят в овальное отверстие черепа к головному мозгу через специальные отверстия на шейных позвонках. Деформации, которым подвергаются шейные позвонки при остеохондрозе, нарушают кровоток в этих сосудах. А так как задние позвоночные артерии кровоснабжают продолговатый мозг, то на фоне нехватки кислорода в дыхательном центре, расположенном в этом отделе ЦНС, начинаются застойные явления. Кислородная недостаточность проявляется одышкой, затруднением дыхания, появлением кома в горле.
Иногда дискомфорт в горле происходит в результате давления остеофитов на нервные сплетения, иннервирующие отделы мозга, отвечающие за дыхание. Это приводит к нарушению работы дыхательного центра и развитию невропатий.
В 10% случаев возникновение ощущения комка в горле – это следствие развития панической атаки на фоне хронической кислородной недостаточности задних отделов головного мозга. При гипоксии мозга увеличивается риск развития ишемического инсульта с парализацией тела человека.
При гипоксии мозга увеличивается риск развития ишемического инсульта с парализацией тела человека.
Успех лечения на 90% зависит от опыта и квалификации врача.
Клиническая картинаВместе с ощущением кома в горле у пациента наблюдаются и другие симптомы, свидетельствующие в пользу остеохондроза шейного отдела позвоночника.
- Болезненность в области шеи и воротниковой зоны.
- Хруст при движении в шейном отделе позвоночника.
- Церебральные симптомы: головокружения, головные боли, скачки артериального давления.
- Расстройство кожной чувствительности верхних конечностей.
- Нарушение функционирования вестибулярной системы – неустойчивая походка.
- Периферические невропатии – плекситы, радикулопатии с типичными болями, отдающимися в верхние конечности и затылок.
При формировании гортанно-глоточного синдрома присоединяются следующие симптомы:
- чувство сдавления горла;
- затрудненное глотание;
- покалывание и жжение в глотке;
- приступы нехватки воздуха;
- першение в горле;
- боль под челюстью и за ушами.

Провоцирующими факторами, способствующие появлению неприятных симптомов в горле при остеохондрозе, являются:
- Продолжительное пребывание в статической позе с напряжением мышц шеи и воротниковой зоны.
- Резкие повороты или наклоны головы.
- Боль в области шеи.
- Ночной сон в неудобной позе с неправильно подобранной подушкой.
Ощущение сдавленности, чувство инородного тела в горле может возникнуть и при других инфекционных и соматических патологиях в этих органах, например, при гипертрофии щитовидной железы, при механическом повреждении стенок ротоглотки, при опухолях гортани, при различных заболеваниях ЛОР-органов.
При дифференциальной диагностике учитываются отсутствие признаков воспаления мягких тканей горла, глотки: температуры, покраснения, патологических изменений слизистых.
Каждому пациенту, обратившемуся в клинику доктора Длина с жалобами на проблемы в работе опорно-двигательного аппарата, проводится тщательная диагностика функционального состояния каждого сегмента позвоночника для определения причинного фактора.
Для подтверждения или исключения диагноза шейного остеохондроза назначают аппаратные способы диагностики:
- Рентгенография шеи и воротниковой зоны показывает изменения структуры костной ткани позвоночника: рост остеофитов, смещение позвонков.
- МРТ – метод, позволяющий непосредственно оценить состояние межпозвоночных дисков и выявить признаки остеохондроза на ранних стадиях.
- Дуплексное сканирование церебральных сосудов с целью определения их проходимости.
- Реоэнцефалография – метод, с помощью которого оценивается уровень кровоснабжения мозговых структур и обнаруживаются патологии в сосудистом русле.

В рамках дифференциальной диагностики выполняются УЗИ щитовидной железы, фарингоскопия, непрямая ларингоскопия, эзофагоскопия, эндоскопия ЖКТ.
ЛечениеЕсли в процессе обследования и дифференциальной диагностики было подтверждено, что возникновение у пациента таких симптомов, как ком и першение в горле, затруднение глотания и одышка – это результат дегенеративно-дистрофических изменений структур шейного отдела позвоночника, то и терапию назначают с учетом этого фактора.
В клинике доктора Длина лечебный курс разрабатывается для каждого пациента отдельно с учетом результатов обследовании, клинической картины, возраста и общего состояния здоровья.
Традиционная медицинская практика предлагает следующие методы лечения:
- Медикаментозная терапия для быстрого купирования болевого синдрома и воспаления. Этот метод лишь на короткий срок избавляет пациента от неприятных симптомов, но не устраняет причину патологии.

- Мануальная терапия.
- Физиотерапия, массаж, лечебная гимнастика.
В арсенале врачей клиники доктора Длина имеются уникальные техники мануальной терапии, редко применяемые в России, но подтвердившие свою эффективность в клинических комплексах таких стран, как Германия, Австрия, Франция, США.
Доктор Длин, обогатив традиционные приемы мануальной терапии западными разработками, создал авторский модифицированный метод лечения патологий позвоночника безоперационными способами.
Основные методы лечения остеохондроза шейного отдела позвоночника в клинике доктора Длина:
- Мягкие мануальные техники при воздействии на пораженный сегмент спинного мозга придают позвонкам правильное анатомическое положение, восстанавливают кровообращение и обмен веществ, способствуют освобождению нервных корешков от компрессии, снимают мышечный спазм.
- Комплексная Ди-Тазин терапия включает мягкие мануальные техники, электрофорез и фотодинамическую лазеротерапию.

- Кинезиотелепированин – этот способ предусматривает наклеивание на проблемный участок позвоночника клейких лент-пластырей. Тейпы (ленты пластыри) удерживают мышцы в определенном положении, что обеспечивает стабилизацию неустойчивых позвонков.
- Ударно-волновая терапия – это воздействие ультразвуком на патологически измененные ткани. Действуя на клеточном уровне, ультразвуковые волны запускают процессы регенерации и способствуют быстрому восстановлению поврежденных хрящевых тканей межпозвонковых дисков.
Все методы лечения позвоночника и суставов в клинике доктора Длина безопасны, дают стойкий продолжительный терапевтический эффект, хорошо переносятся пациентами, не имеют негативных последствий.
Проблемы с горлом — повод заглянуть к неврологу | Здоровая жизнь | Здоровье
Наш эксперт – врач-отоларинголог Иван Лесков
Особая боль
Боль в горле без воспаления слизистой может быть связана не только с неврологическими проблемами, но и со сбоями в работе щитовидной железы.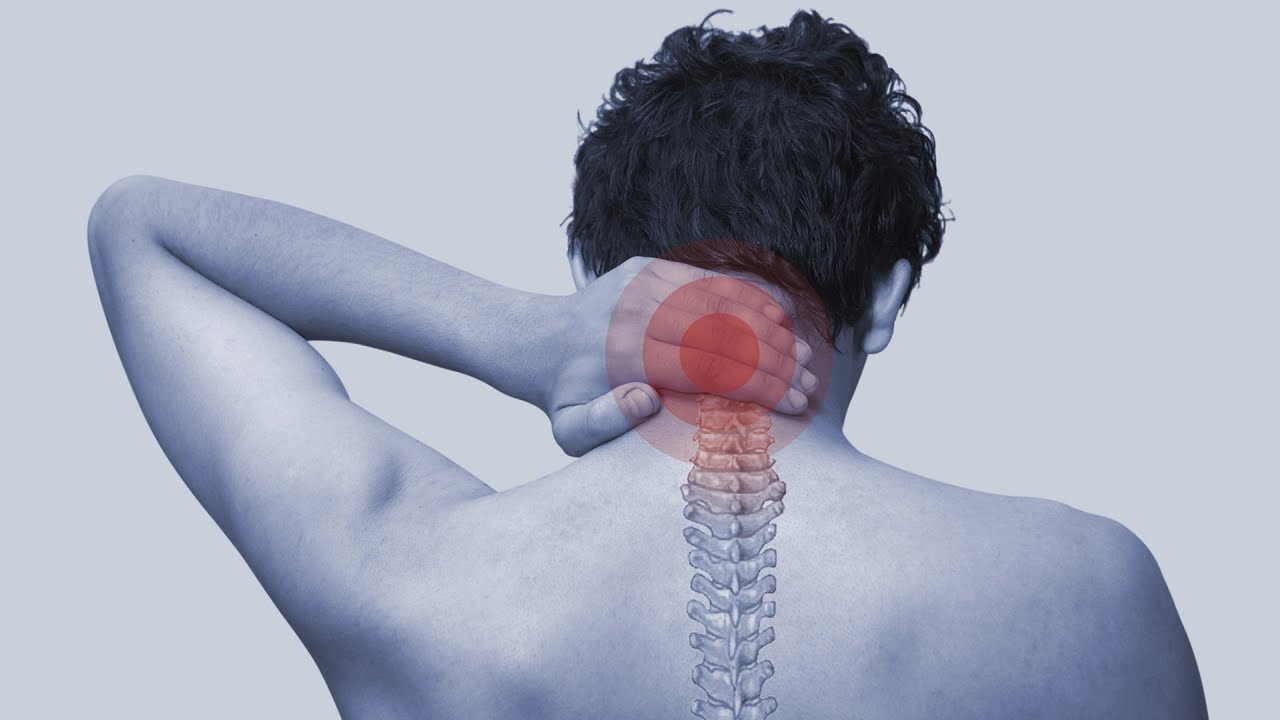 Однако в этом случае всегда присутствуют симптомы изменения гормонального фона: повышенная возбудимость, сухость кожи, частые приступы озноба. У вас их нет? Значит, спешить к эндокринологу незачем.
Если больной жалуется на боли в горле, першение, кашель, любой отоларинголог обязан обратить внимание на состояние задней стенки глотки. Но важно не забыть об анатомии, ведь эта самая задняя стенка одновременно является передней поверхностью шейного отдела позвоночника.
Однако в этом случае всегда присутствуют симптомы изменения гормонального фона: повышенная возбудимость, сухость кожи, частые приступы озноба. У вас их нет? Значит, спешить к эндокринологу незачем.
Если больной жалуется на боли в горле, першение, кашель, любой отоларинголог обязан обратить внимание на состояние задней стенки глотки. Но важно не забыть об анатомии, ведь эта самая задняя стенка одновременно является передней поверхностью шейного отдела позвоночника.Поэтому неприятные ощущения в горле могут быть результатом постоянного перенапряжения мышц шеи или, скажем, шейного остеохондроза.
Такая боль – особая: она резко «простреливает» горло, для нее характерны приступы, когда неприятные ощущения то исчезают, то возвращаются. Возможен и навязчивый неглубокий кашель. Чаще всего подобные симптомы возникают по утрам. Или, наоборот, вечером, после трудового дня.
Традиционные методы лечения – полоскания, леденцы, даже антибиотики – не помогают. Это ваш случай? Значит, тактику лечения нужно менять.
Ищите грамотного врача!
Даже если для начала вы отправились к отоларингологу, а тот в вашем горле не нашел никаких признаков раздражения, попросите врача ощупать, пропальпировать шею: нет ли здесь участков перенапряженных мышц? Если таковые находятся, впору благодарить лор-врача и быстрее искать невролога.
Для определения причин боли в горле есть простейший тест – со старым добрым парацетамолом. Если после принятой таблетки вам станет хоть немного легче, знайте: вряд ли горло – источник вашей боли. Скорее, шейный отдел позвоночника… То же самое следует сделать, если отоларинголог видит, что слизистая – как напряженный бицепс, произошло ее выпячивание в горле: это также свидетельствует о проблемах с позвоночником.Кстати, врачи разных специальностей давно заметили, что пресловутый «комок» в горле может быть результатом… стресса и надвигающейся депрессии. Поэтому иногда лечение не ограничивается лишь помощью невролога. Следующим на очереди может оказаться психотерапевт…
Поэтому иногда лечение не ограничивается лишь помощью невролога. Следующим на очереди может оказаться психотерапевт…
Если невролог понял, что болезненные ощущения в горле вызваны остеохондрозом или уставшими мышцами шеи, а справиться и с причиной, и с ее последствиями поможет массаж, придется искать массажиста. А вот без консультации с врачом обращаться к первому попавшемуся «мануальщику» нельзя ни в коем случае: вдруг боль в горле вызвана не просто уставшими мышцами шеи, а грыжей в шейном отделе позвоночника…
В продолжении: Боль в горле, лечение и лекарства →
Влияние заболеваний позвоночника на нервную систему — методы лечения
Рациональный взгляд на проблему
К сожалению, в настоящий момент не существует волшебных препаратов, которые бы навсегда избавляли от проблем с позвоночником. Не существует также и волшебных «вправлений дисков» которые «выравнивают спину» навсегда. Точно так же как не существует специального масла, которое можно залить в двигатель автомобиля так, чтобы после этого обновились детали его ходовой части.
Если Вы столкнулись с данной проблемой, то нужно понять, что Ваше заболевание является не результатом какого-то разового негативного воздействия, а возникло по причине длительных систематических возрастных процессов и Вашей внутренней предрасположенности. Возраст начала заболевания может быть очень разным и иногда столкнуться с проблемой можно еще до тридцати лет
К счастью, избавиться от проблемы и держать ее под контролем можно и при правильном подходе процент положительных результатов гораздо выше, чем при большинстве других заболеваний.
Основным принципом лечения является систематическое воздействие на спину, призванное максимально усилить кровоток вдоль позвоночника, нормализовать мышечный тонус, оптимизировать поступление питательных веществ в мышцы межпозвонковые диски, нервные структуры.
Согласно рекомендациям следующих организаций: American Academy of Family Physicians, American Academy of Neurology и European Academy of Neurology, первыми методами как при острой боли, так и для профилактики должны быть немедикаментозные методы воздействия, к которым относятся растягивающие манипуляции на позвоночнике, рефлексотерапия, акупунктура, согревающие и усиливающие кровоток процедуры, самостоятельные упражнения для растяжки мышц позвоночника [3]. В ряде случаев рекомендована хондропротекторная терапия — введение в организм веществ нужных для поддержания нормального состояния межпозвоночного диска [4].
В ряде случаев рекомендована хондропротекторная терапия — введение в организм веществ нужных для поддержания нормального состояния межпозвоночного диска [4].
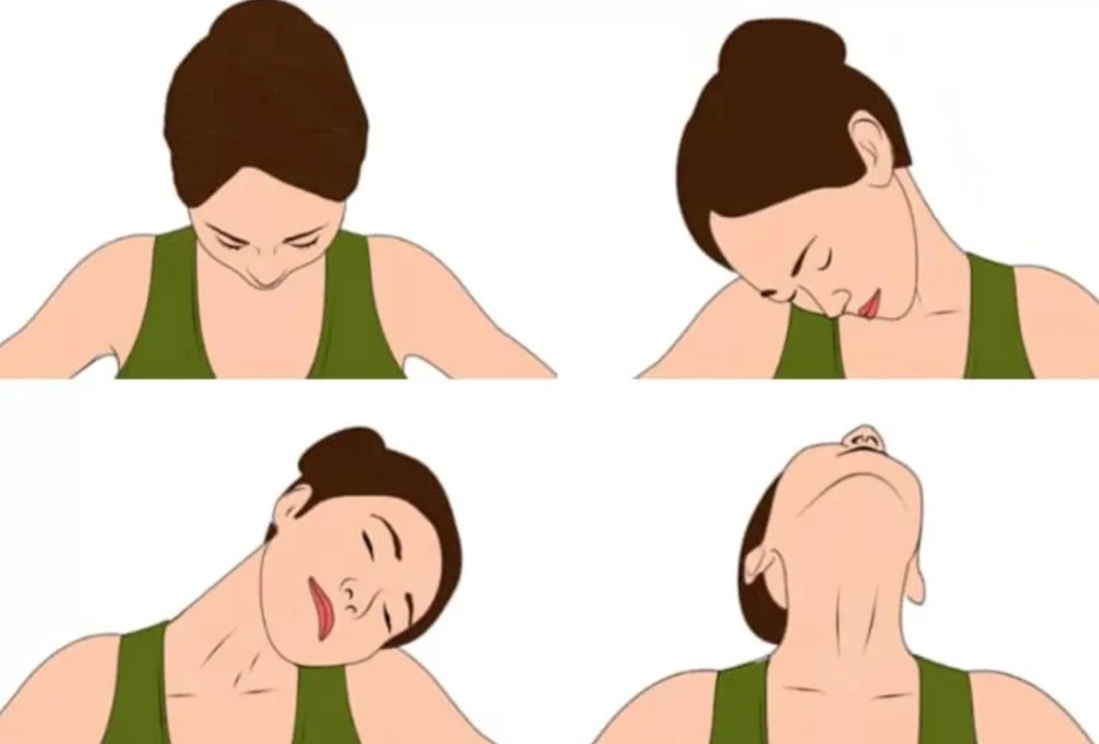
Важно! Самостоятельные упражнения для спины должны тщательно и индивидуально подбираться под руководством человека, имеющего соответствующую квалификацию. Неквалифицированный подбор упражнений может привести к усугублению проблемы.
Методика лечения заболеваний, вызванных состоянием позвоночника.
Рекомендованная методика включает комплекс из пяти рефлексотерапевтических процедур, направленных на улучшение кровоснабжения вдоль позвоночника, улучшение состояния межпозвонковых дисков, глубоких мышц спины и нервов.
1.Мануальная миофасциальная терапия.
Процедура предполагает растяжение и расслабление проблемных участков спины с использованием методик постизометрической релаксации и рефлексотерапевтического массажа, проводится с учетом клинических исследований и рекомендаций German Disease Management Guideline [5].
2. Сеанс акупунктуры по индивидуальной схеме.
Схема выполнения процедуры зависит от локализации и выраженности проблемы. Используются одноразовые стерильные иглы из гипоаллергенной стали толщиной 0,3 мм. Процедура как правило безболезненна и может сопровождаться чувством локального распирания. Чувство распирания вызывается расширением мелких сосудов и усилением кровотока в зоне воздействия, что способствует устранению триггерных точек. Проводится с учетом клинических исследований и рекомендаций University Postgraduate Education of Principles and Practice of Traditional Chinese Medicine, Medical University of Vienna, Austria.[6]
3. Сеанс рефлексотерапевтического вакуумного массажа.
Процедура проводится с помощью стерилизованных вакуумных банок. Процедура не инвазивная, не предполагает контакта с кровью пациента. Вакуумный массаж является одним из широко исследуемых и многообещающих методов терапии боли, эффективно применяется даже при болях, вызванных онкозаболеваниями. Принцип действия метода заключается в усилении оттока венозной крови, что стимулирует нормализацию кровообращения в целом, проводится с учетом клинических исследований и рекомендаций Universidade Federal de Minas Gerais, Escola de Enfermagem, Belo Horizonte, MG, Brazil [7].
Принцип действия метода заключается в усилении оттока венозной крови, что стимулирует нормализацию кровообращения в целом, проводится с учетом клинических исследований и рекомендаций Universidade Federal de Minas Gerais, Escola de Enfermagem, Belo Horizonte, MG, Brazil [7].
4. Сеанс фармакопунктуры.
Процедура предполагает введение в организм препаратов, усиливающих кровоток и питание межпозвоночных дисков и нервов. Препарыты вводятся инъекционно с помощью инсулинового шприца (длинна иглы до сантиметра) в подкожную жировую клетчатку, где накапливаются и в течении нескольких дней проникают в место назначения (межпозвонковый диск, нерв). Процедура как правило безболезненна и не имеет осложнений. Проводится по стандартному протоколу проведения фармакопунктурных методик.
5. По окончанию сеанса пациенту даются рекомендации по самостоятельному использованию упражнений в домашних условиях с учетом особенностей его организма. Проводится с учетом клинических исследований и рекомендаций American College of Physicians [3].
Длительность полного сеанса 40-60 мин. Рекомендованный курс составляет 3-5-7 процедур в зависимости от проблемы. Кратность проведения от одного до 3 раз в неделю. Субъективное улучшение ощутимо уже после первой процедуры.
Список литературы
1. Allegri M, Montella S, Salici F, et al. Mechanisms of low back pain: a guide for diagnosis and therapy. F1000Res. 2016;5:F1000 Faculty Rev-1530. Published 2016 Oct 11. doi:10.12688/f1000research.8105.2
2. Petrenko M. & Svyrydova N (2016). Сучасні аспекти патогенезу, діагностики та лікування болю в спині. EAST EUROPEAN JOURNAL OF NEUROLOGY .2016 № 4(10) — C. 23-29.
3. Qaseem A, Wilt TJ, McLean RM, Forciea MA; for the Clinical Guidelines Committee of the American College of Physicians. Noninvasive treatments for acute, subacute, and chronic low back pain: a clinical practice guidlines from the American College of Physicians [published online February 14, 2017]. Ann Intern Med. doi:10.7326/M16-2367
doi:10.7326/M16-2367
4. B. Danilov, A & V. Grigorenko, N. (2015). An antinociceptive effect of chondroprotectors: A myth or a reality. Zhurnal nevrologii i psikhiatrii im. S.S. Korsakova. 115. 84. 10.17116/jnevro20151159184-89.
5. Chenot JF, Greitemann B, Kladny B, Petzke F, Pfingsten M, Schorr SG. Non-Specific Low Back Pain. Dtsch Arztebl Int. 2017;114(51-52):883–890. doi:10.3238/arztebl.2017.0883
6. Lim TK, Ma Y, Berger F, Litscher G. Acupuncture and Neural Mechanism in the Management of Low Back Pain-An Update. Medicines (Basel). 2018;5(3):63. Published 2018 Jun 25. doi:10.3390/medicines5030063
7. Moura CC, Chaves ÉCL, Cardoso ACLR, Nogueira DA, Corrêa HP, Chianca TCM. Cupping therapy and chronic back pain: systematic review and meta-analysis. Rev Lat Am Enfermagem. 2018;26:e3094. Published 2018 Nov 14. doi:10.1590/1518-8345.2888.3094
Боль в ухе
Цветной бульвар
Москва, Самотечная, 5
круглосуточно
Преображенская площадь
Москва, Б. Черкизовская, 5
Черкизовская, 5
Ежедневно
c 09:00 до 21:00
Выходной:
1 января 2020
Бульвар Дмитрия Донского
Москва, Грина, 28 корпус 1
Ежедневно
c 09:00 до 21:00
Мичуринский проспект
Москва, Большая Очаковская, 3
Ежедневно
c 09:00 до 21:00
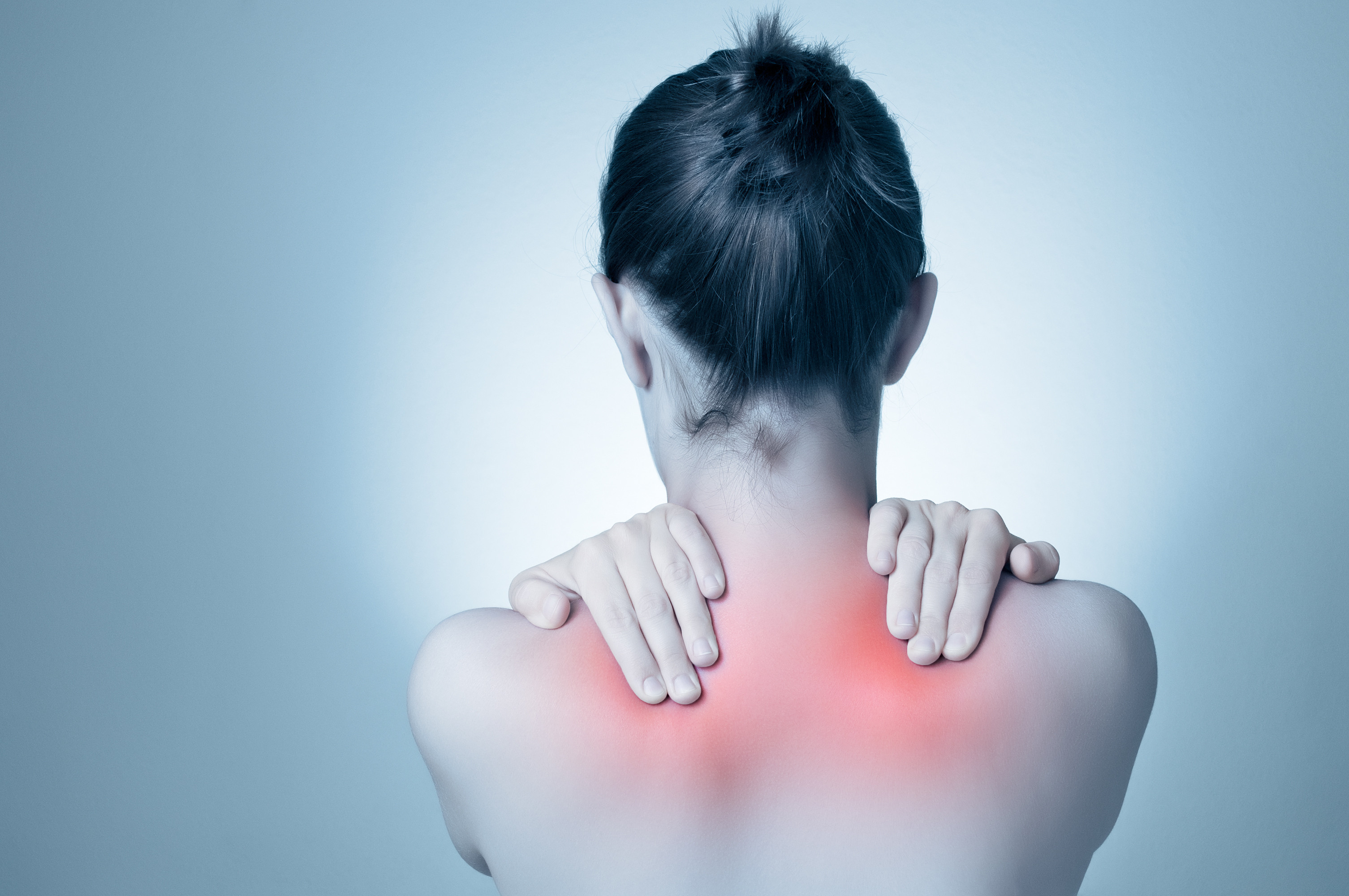
Клинит шею.
 Специалист — о том, как не довести остеохондроз до вестибулопатии нина башкирова
Специалист — о том, как не довести остеохондроз до вестибулопатии нина башкироваГород 25 Сентября 2018
У моей подруги случился странный приступ головокружения. Утром, вставая с кровати, она вдруг почувствовала, что потолок полетел вниз, а вся обстановка начала вращаться со страшной скоростью. Через несколько минут головокружение прошло так же внезапно, как и началось. Подруга списала все на перемену погоды, но через некоторое время приступ повторился. Невролог поставил диагноз «вестибулопатия на фоне остеохондроза шейного отдела позвоночника» и посоветовал обратиться к остеопату.
Какие нарушения происходят в организме при шейном остеохондрозе и как понять, что пришло время бежать к врачу, — об этом нам рассказывает доцент кафедры остеопатии СЗГМУ им. Мечникова Владимир Белаш.
Задача остеопата — найти нужную «ниточку», чтобы распутать клубок болезней. ФОТО Yuan Yun/Xinhua via ZUMA Wire/ТАСС
ФОТО Yuan Yun/Xinhua via ZUMA Wire/ТАСС
— Владимир Олегович, людей, которые не сталкивались с тем, что у них тянет, ноет, болит и «клинит» шею, почти не осталось. Откуда же берется эта напасть?
— Действительно, шейный остеохондроз есть практически у любого человека перешагнувшего 20-летний рубеж. Причина банальна — мы очень мало двигаемся, сидим, скрючившись за компьютером, спим на высоких подушках… Конечно, до определенного срока организм выставляет нам, условно говоря, «подпорки», которые помогают сохранить нормальное самочувствие. Но наступает момент, когда компенсаторная система не справляется и малейший фактор — человек заснул в неудобном положении или просто резко повернул голову — приводит, к примеру, к вестибулопатии. Так называется расстройство вестибулярного аппарата, из-за которого человеку трудно поддерживать свое тело в пространстве.
Более того, из-за проблем в шейном отделе позвоночника может развиться и вертебрально-базиллярная недостаточность, и нестабильность артериального давления, и синкопальные состояния — потери сознания, и. .. даже инсульт.
.. даже инсульт.
Ведь через отверстия в позвонках проходят правая и левая позвоночные артерии, которые доставляют кровь от сердца в ствол головного мозга. А теперь представьте, что происходит, если позвонки смещаются, их постоянно травмируют и сдавливают…
— То есть шейный остеохондроз не так уж и безобиден, как многие из нас привыкли думать. Та же вестибулопатия, о которой вы упомянули, это, скажем так, тяжелое осложнение. Но существуют же и первые звоночки недуга.
— Первые и самые безопасные проявления остеохондроза — онемение кончиков пальцев рук, боли в области плечевого сустава и надплечья, ощущение скованности и ограничение подвижности.
— А вылечить, например, ту же вестибулопатию реально?
— Зависит от многих факторов. Если у пациента здоровые сосуды, отсутствуют крупные бляшки, не сильно деформирована позвоночная артерия, которая проходит в костном канале, то восстановить здоровье в большинстве случае удается.
Главное — надо разобраться, откуда произошли изменения в организме. Ведь нередко в шейном остеохондрозе виновата вовсе не сама шея, а, например, грудной или поясничный отделы позвоночника. И их лечение приводит к тому, что исчезают неприятные симптомы в шее.
В любом случае чем раньше человек начинает уделять внимание своему «столпу жизни» — позвоночнику, тем легче потом избежать последствий, в том числе вертебрально-базиллярной недостаточности, изменения дисков — протрузий или грыж. Не говоря уже об инсульте.
— Очень часто врачи при проблемах с позвоночником направляют пациента либо к остеопату, либо к мануальному терапевту. В чем принципиальная разница между этими докторами?
— Принципиальное отличие в том, что мануальные терапевты лечат только болезненную зону, а остеопат пытается понять, почему эта боль возникла, и воздействует уже на ее причину. Простой пример. У человека заболела шея, и он пришел к остеопату. В результате беседы и осмотра выяснилось, что из-за частых ангин у него уплотнение связок, которое может вызывать боли в шее. Остеопат расслабляет связки — и неприятные симптомы проходят. Вот эти поиски причинно-следственных связей и воздействие на них и отличают остеопатию от мануальной терапии.
В результате беседы и осмотра выяснилось, что из-за частых ангин у него уплотнение связок, которое может вызывать боли в шее. Остеопат расслабляет связки — и неприятные симптомы проходят. Вот эти поиски причинно-следственных связей и воздействие на них и отличают остеопатию от мануальной терапии.
Ведь спектр заболеваний, с которыми обращаются к остеопату, очень широк — боли в позвоночнике, в суставах, головокружения, нарушения функции желудочно-кишечного тракта… Но надо понимать, что остеопат лечит лишь обратимые нарушения подвижности, иннервации и кровоснабжения тканей, которые возникают при разных заболеваниях. Типичный пример: бронхиальная астма. Лекарства подбирает пульмонолог, который ведет пациента, остеопат же может поработать с дыхательными мышцами, диафрагмой, освободит от напряжения грудной отдел позвоночника, что значительно облегчит состояние пациента. Тогда и приступы бронхиальной астмы будут возникать реже и протекать легче. Но хороший результат дает именно совместная работа двух докторов.
Например, при начальной стадии артроза остеопатия может вернуть нормальную подвижность человеку и избавит его от боли. Если деформация выражена, понятно, что остеопат чуда не сотворит…
— Наверное, к специалистам вашего профиля обращаются лишь тогда, когда болезнь сильно запущена.
— Далеко не всегда. В основном люди приходят или в начале заболевания, или в середине, когда есть реальная возможность помочь. Помню, пришла пациентка — женщина в возрасте далеко за 70 — с выраженной деформацией коленного сустава. Ей была показана операция, но она категорически отказывалась протезировать сустав и обратилась к остеопату. Несмотря на артроз 3-й степени, нам удалось практически полностью купировать болевой синдром. Функция сустава, конечно, полностью не восстановилась, но женщину перестали беспокоить мучительные боли, и она смогла выполнять свои повседневные дела.
Грыжи и протрузии дисков позвоночника тоже не всегда требуют радикального вмешательства, достаточно бывает остеопатического сопровождения на фоне комплексного лечения.
— И сколько времени занимает лечение?
— Обычно эффект достигается за три-четыре приема, между которыми проходит достаточно длительное время — от двух недель до нескольких месяцев. Как правило, улучшение отмечается после первого сеанса, а стойкие показатели — после трех-четырех. Все зависит от исходного состояния пациента.
— Что происходит в организме во время сеанса? За счет чего достигается эффект?
— Первый этап — диагностика. Врач руками оценивает все тело — мышцы, связки, кости, расположение внутренних органов. И определяет зоны, которые находятся в состоянии напряжения. Бытует мнение, что остеопат причиняет физическую боль. На самом деле воздействие оказывается минимальное. Остеопатия относится к малоболезненным методам лечения. Задача врача нашей специальности — снять напряжение с пораженной зоны, а организм уже сам доделывает нашу работу, полностью расслабляя мышцы или связки. И это вовсе не чудо! Взаимодействие руки с телом происходит по принципу обратной связи — физиологи и нейрофизиологи давно описали этот эффект.
И это вовсе не чудо! Взаимодействие руки с телом происходит по принципу обратной связи — физиологи и нейрофизиологи давно описали этот эффект.
Но при кажущейся простоте остеопатическая работа очень сложная и требует длительной предварительной подготовки. Не зря процесс обучения составляет 3,5 — 4 года. За это время человек овладевает остеопатическими техниками, которых насчитывается более четырех тысяч. Правда, в основном упор делается на развитие повышенной чувствительности руки — целенаправленно с помощью различных тренингов формируется «слушающая» рука.
— То есть, чтобы работать по этой специальности, нужно обладать природной чувствительностью рук?
— В результате длительной отработки навыков у любого человека рука приобретает повышенную чувствительность. Однако по своему опыту преподавания могу сказать: группу из 20 человек в первые годы обучения обычно покидают два студента именно из-за «профнепригодности». Они понимают, что их руки не умеют «слышать» тело больного.
Они понимают, что их руки не умеют «слышать» тело больного.
— А если бы они не ушли и пытались лечить пациентов, то могли бы и навредить?
— Все остеопаты имеют базовое медицинское образование, являются врачами других специальностей, и клиническое мышление не позволит им принести вред пациенту. Но, скорее всего, их работа была бы неэффективной.
— А врачи каких специальностей чаще всего становятся остеопатами?
— Сегодня работать в этом направленири может почти любой врач — педиатр, терапевт, нейрохирург, невролог, травматолог…
Я считаю, что чем больше знаний у доктора, тем более компетентен он будет. И, обратившись к такому специалисту, пациент может получить консультацию сразу двух-трех врачей «в одном лице».
— Жаль, что остеопатия не входит в перечень услуг ОМС.
— Законодатели уже обсуждают возможность включения остеопатии в ОМС в роддомах, санаторно-курортной службе и реабилитационных отделениях. Начать надо хотя бы с этого, а в систему ДМС остеопатия входит уже в течение трех лет.
Начать надо хотя бы с этого, а в систему ДМС остеопатия входит уже в течение трех лет.
Материал опубликован в газете «Санкт-Петербургские ведомости» № 177 (6286) от 25.09.2018 под заголовком «Клинит шею».
Материалы рубрики
Поражение сосудов шеи
Поражение сосудов шеи (прецеребральных отделов артерий головного мозга).
Брахиоцефальные артерии (БЦА) – это магистральные сосуды организма. К БЦА относятся:
- брахиоцефальный ствол,
- общая сонная артерия (делится на внутреннюю и наружную артерии)
- подключичные артерии,
- позвоночные артерии.
Анатомия позвоночных артерий часто индивидуальна. Внутренние сонные и позвоночные артерии (они же прецеребральные отделы артерий головного мозга) после проникновения внутрь черепа образуют Виллизиев круг. Это анатомическое образование призвано обеспечивать равномерное распределение крови по всем отделам головного мозга.
Это анатомическое образование призвано обеспечивать равномерное распределение крови по всем отделам головного мозга.
Проблема в том, что анатомия Вилизиевого круга также вариабельна и более чем у 20% людей европейской популяции круг разомкнут. При такой особенности анатомии достаточно прекращения кровообращения даже в одной из артерий для развития инсульта (гибель ткани мозга).
Однако, подавляющее число ишемических инсультов эмбологенного характера. Это означает, что причиной недуга является засорение артерий мозга материальными объектами.
Эмболию могут вызывать тромбы из полостей сердца (при его патологии), но чаще всего – это фрагменты распадающихся атеросклеротических бляшек из сонных артерий и зоны деления общей сонной артерии на внутреннюю и наружную (зона бифуркации). Именно зона бифуркации — типичное место для возникновения и развития атеросклеротической бляшки.
Бляшки, в свою очередь подразделяются на различные типы и классифицируются по степени сужения сосуда. Наиболее опасными являются эмбологенный бляшки – то есть те, которые в любой момент могут разрушиться и все их содержимое мгновенно закупорит множество артерий головного мозга и вызовет инсульт.
Наиболее опасными являются эмбологенный бляшки – то есть те, которые в любой момент могут разрушиться и все их содержимое мгновенно закупорит множество артерий головного мозга и вызовет инсульт.
Предвестниками инсульта могут быть:
- головная боль;
- головокружение;
- онемение половины тела;
- нарушения зрения;
- затруднения при формулировании мыслей.
- нарушение артикуляции
- нарушения в тонких функциях кистей рук (например, при письме)
- затруднения при ходьбе и т.д.
Очень часто инсульт возникает без каких либо предвестников. Именно поэтому ультразвуковая диагностика артерий шеи (триплексное, дуплексное сканирование) совершенно необходимая процедура для мужчин и женщин после 40-50 лет.
Ангиохирурги СПБ больницы РАН используют различные методы лечения атеросклероза БЦС, в случае сонных артерий – это прежде всего каротидная эндартерэктомия — радикальное оперативное лечение, позволяющее извлечь бляшку и восстановить целостность стенки сосуда.
Операция проводится по методике обеспечивающей максимально возможную степень защиты головного мозга и микрохирургическое восстановление артерии.
На сегодняшний день каротидная эндартерэктомия дает наиболее стойкие положительные результаты на отдаленных периодах наблюдения – от 5 до 20~25 лет. Именно поэтому в странах с развитой медициной каротидная эндартерэктомия является основным методом лечения данной патологии.
Для других зон поражения в СПб больнице РАН проводятся трансплантации артерий и шунтирующие операции.
Получить консультацию специалистов и узнать подробности можно через контакт-центр 323 45 35
Заболевания сонных артерий
Сонные артерии
Заболевания сонных артерий возникают, когда формирующиеся атеросклеротические бляшки частично или полностью перекрывают их просвет. Сонные артерии это парные сосуды, которые осуществляют кровоснабжение головы и головного мозга.
Сонные артерии это парные сосуды, которые располагаются в области шеи, и обеспечивает приток крови к мозгу.
Сужение просвета сонных артерий за счет формирования и нарастание атеросклеротических бляшек уменьшает объем поступающей крови к головному мозгу и увеличивает риск развития инсульта.
Симптомы
Поскольку атеросклеротическое поражение сонных артерий развивается медленно и часто носит бессимптомный характер, первыми клиническими проявлениями этого заболевания могут стать инсульт (острое нарушение мозгового кровоснабжения — ОНМК) или транзиторная ишемическая атака (ТИА), иногда называемая микроинсультом.
Лечение атеросклеротического поражения сонных артерий обычно включает в себя комплекс мероприятий, таких как изменение образа жизни, медикаментозную терапию и в некоторых случаях хирургическое лечение (открытое оперативное вмешательство или стентирование).
На ранних стадиях атеросклеротическое поражение сонных артерий, как правило, является бессимптомным. Вы и ваш лечащий врач можете не знать о существовании у вас сужения сонной артерии до тех пор, пока не разовьется острое нарушение мозгового кровоснабжения как первое и очень грозное проявление заболевания.
Вы и ваш лечащий врач можете не знать о существовании у вас сужения сонной артерии до тех пор, пока не разовьется острое нарушение мозгового кровоснабжения как первое и очень грозное проявление заболевания.
Клинические проявления инсульта или транзиторной ишемической атаки могут включать:
- внезапное чувство онемения или слабость в области лица или конечностей, чаще на одной стороне.
- нарушение речи или ее понимания
- внезапное нарушение зрения одного или обоих глаз
- головокружение или потеря равновесия
- внезапная беспричинная сильная головная боль
При наличии у вас факторов риска развития атеросклеротического поражения сонных артерий необходимо проконсультироваться с врачом. Ваш лечащий врач может назначить обследование с целью уточнения состояния этих сосудов. Даже при отсутствии у вас клинических проявления заболевания, ваш врач может порекомендовать ряд мероприятий, направленных на уменьшение выраженности факторов риска и снижение вероятность развития инсульта.
Срочное обращение за медицинской помощью необходимо, когда у вас возникают симптомы транзиторной ишемической атаки или инсульта.
Даже если продолжительность симптомов небольшая , как правило менее часа, но возможно и дольше, сразу же сообщите о них своему врачу. Появление этих симптомов, свидетельствует о том, что вы перенесли транзиторную ишемическую атаку – кратковременное уменьшение притока крови к головному мозгу. Наличие транзиторных ишемических атак является важнейшим признаком того, что у вас имеется высокий риск развития инсульта, если во время не принять профилактические меры. Своевременный визит к врачу увеличивает ваши шансы на то, что атеросклеротическое поражение сонных артерий будет выявлено и устранено до того, как разовьется острое нарушение мозгового кровоснабжения.
Транзиторная ишемическая атака также может свидетельствовать о уменьшении кровотока и по другим кровеносным сосудам головного мозга. Для уточнения диагноза ваш лечащий врач назначит необходимое обследование.
Убедитесь в том, что Ваши родственники и близкие друзья знают о клинических проявлениях инсульта и о том, что в случае их возникновения очень важно действовать быстро.
Причины
С течение времени стенки сонных артерий могут становиться утолщенными, их просвет сужаться за счет формирования атеросклеротических бляшек, что приводит к уменьшению объема поступающей по ним крови. Атеросклеротические бляшки состоят из скоплений холестерола, кальция, элементов фиброзной ткани и остатков клеток , которые проникают в стенку артерии через микроскопические повреждения внутренней оболочки и формируют атеросклеротическую бляшку в области которой может образоваться кровяной сгусток (тромб).
Нормальные, здоровые сонные артерии, как и другие нормальные артерии , являются мягкими и гибкими и обеспечивают свободное прохождение потока крови. Если вы приложите палец с любой стороны от «Адамова яблока» вы можете ощутить пульсацию сонных артерий. Сонные артерии обеспечивают поступление кислорода и питательных веществ к коре и другим жизненно важным структурам головного мозга.
Факторы риска
Факторами, воздействующими на артерии и повышающими риск повреждения, формирования бляшек и развитие заболеваний, являются:
- Повышенное артериальное давление. Повышенное артериальное давление является важнейшим фактором развития атеросклеротического поражения сонных артерий. Воздействие высокого давления на стенку артерии ослабляет ее и делает более подверженной повреждениям.
- Курение. Никотин раздражает внутреннюю оболочку сосудов, а также способствует учащению ритма сердца и повышению артериального давления.
- Возраст. С возрастом стенка артерий теряет эластичность и приобретает большую подверженность к повреждениям.
- Нарушение соотношения липидов крови. Повышенный уровень холестерина липопротеинов низкой плотности («плохого холестерина»)и высокий уровень триглицеридов способствует формированию атеросклеротических бляшек.
- Сахарный диабет.
 Диабет не только воздействует на способность контролировать уровень сахара крови, но и на липидный обмен, повышая риск артериальной гипертензии и развития атеросклероза.
Диабет не только воздействует на способность контролировать уровень сахара крови, но и на липидный обмен, повышая риск артериальной гипертензии и развития атеросклероза. - Ожирение. Избыток массы тела увеличивает риск возникновения артериальной гипертензии, атеросклероза и сахарного диабета.
- Наследственность. Наличие у родственников атеросклероза или ишемической болезни сердца значительно увеличивает риск формирования атеросклеротического поражения.
- Малоподвижный образ жизни. Недостаток физической активности вносит свой вклад в развитие артериальной гипертензии, ожирения и сахарного диабета.
Зачастую, перечисленные факторы риска присутствуют в совокупности, тем самым повышая степень риска.
Осложнения
Атеросклеротическая бляшка
Наиболее опасным осложнением атеросклеротического поражения сонных артерий является инсульт. Существуют различные механизмы увеличения риска инсульта:
- Уменьшение кровотока.
 Сонные артерии могут настолько сузиться за счет атеросклеротического поражения, что будут неспособны обеспечить адекватное кровоснабжение головного мозга.
Сонные артерии могут настолько сузиться за счет атеросклеротического поражения, что будут неспособны обеспечить адекватное кровоснабжение головного мозга. - Разрыв атеросклеротической бляшки. Частички атеросклеротической бляшки могут отрываться и попадать с током крови в более мелкие сосуды головного мозга, перекрывая просвет этих артерий и блокируя кровоснабжение той зоны головного мозга, которая питается за счет данного сосуда.
- Образование тромбов. Поверхность некоторых атеросклеротических бляшек может вскрываться с образованием неровной изъязвленной поверхности. Когда это происходит, реакцией организма является привлечение к месту разрыва тромбоцитов и формирование кровяного сгустка (тромба). Крупные тромбы могут частично или полностью перекрывать просвет артерии, тем самым, препятствуя кровотоку и вызывая инсульт.
Последствиями инсульта могут стать формирование очага повреждения головного мозга и нарушение функций органов, в частности параличи конечностей.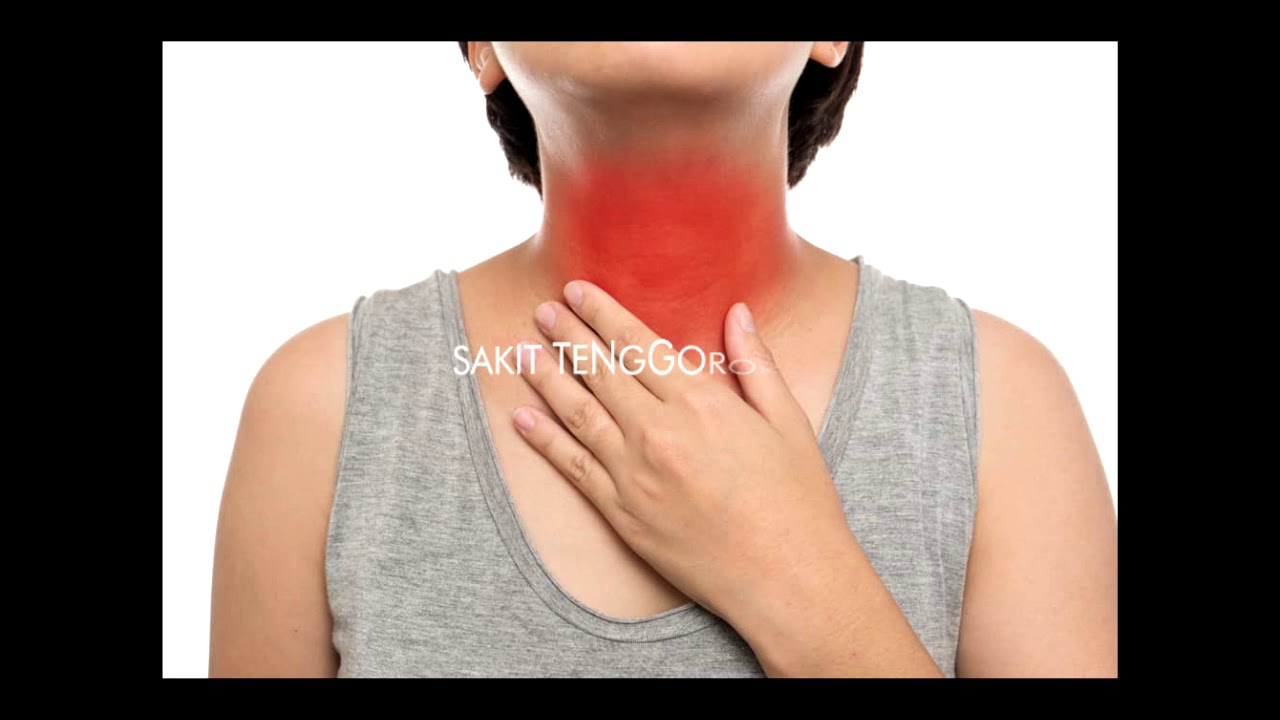 В тяжелых случаях инсульт может приводить к летальному исходу.
В тяжелых случаях инсульт может приводить к летальному исходу.
Инсульт или транзиторная ишемическая атака часто являются первыми проявлениями атеросклеротического поражения сонных артерий и относятся к неотложным медицинским состояниям. Если у вас или у ваших близких появились симптомы нарушения кровоснабжения головного мозга, необходимо срочно обратиться за медицинской помощью. Не пытайтесь добраться до стационара самостоятельно.
Симптомы, вызывающие опасение:
- внезапное чувство онемения или слабость в области лица или конечностей, чаще на одной стороне;
- нарушение речи или ее понимания;
- внезапное нарушение зрения одного или обоих глаз;
- головокружение или потеря равновесия;
- внезапная беспричинная сильная головная боль;
Методы диагностики
После сбора анамнеза, выявления факторов риска и характерных симптомов, врач может провести дополнительное обследование, включающее в себя:
- Физикальный осмотр, во время которого врач при помощи фонендоскопа может выявить шум над сонной артерией в области шеи, который свидетельствует о сужении артерии.
 Врач также может провести неврологический осмотр с оценкой вашего физического и ментального статуса, например, оценит силу в конечностях, возможности запоминания устной речи.
Врач также может провести неврологический осмотр с оценкой вашего физического и ментального статуса, например, оценит силу в конечностях, возможности запоминания устной речи. - Ультразвуковое исследование. Наиболее частым неинвазивным методом исследования, позволяющим оценить состояние сонных артерий, является допплеровское ультразвуковое исследование. Это вариант обычного ультразвукового исследования, оценивающий скорость кровотока, давление и способный выявить сужение просвета артерий за счет изменения этих показателей.
- Компьютерная ангиография. Это процедура выполняется с использованием контрастного препарата с целью выделения артериальных сосудов. Препарат вводится внутривенно. Когда он достигает ваших сонных артерий, производится серия снимков области шеи и головного мозга при помощи рентгеновских лучей в разных проекциях.
- Магнитно-резонансная томография. Подобно компьютерной томографии, при помощи этого метода, возможно, визуализировать ткань головного мозга и выявить очаги поражения головного мозга на ранних стадиях или наличие другой патологии.

- Ангиография. Является более «чувствительный» инвазимным методом исследования. Однако, в настоящее время применяется все реже в связи с существующим риском возникновения инсульта во время процедуры. Во время исследования выполняются рентгеновские снимки артериальных сосудов, кровоснабжающих головной мозг, с предварительным внутриартериальным введением контрастного препарата.
Лечение
Целью лечения атеросклеротического поражения сонных артерий является профилактика развития инсульта. Выбор метода лечения зависит от степени сужения просвета артерии.
Незначительно и умеренно выраженные сужения.
При наличии умеренно выраженных сужений сонных артерий для профилактики инсульта может быть достаточно следующих рекомендаций:
- Изменение образа жизни. Изменения в пользу здорового образа жизни могут помочь уменьшить повреждение стенки сонных артерий и замедлить прогрессирование атеросклеротического процесса. Такие изменения включают отказ от курения, снижение массы тела, здоровое питание, уменьшение употребления поваренной соли и регулярные физические нагрузки.

- Лечение сопутствующих хронических заболеваний. Одновременно необходимо проводить лечение таких сопутствующих заболеваний как артериальная гипертензия, ожирение и сахарный диабет.
- Назначение лекарственных препаратов. Врач может назначить вам ежедневный прием аспирина или других дезагрегантных препаратов с целью уменьшения риска тромбообразования. Также может быть рекомендована терапия, направленная на коррекцию артериального давления ( ингибиторы АПФ, бета-блокаторы ) и коррекцию липидного профиля – прием статинов.
Выраженные сужения сонных артерий.
Если имеется выраженное сужение просвета сонной артерии, а особенно в сочетании с уже перенесенной транзиторной ишемической атакой или инсультом в зоне кровоснабжения данной артерии, показано хирургическое лечение , направленное на устранение этого сужения.
Существует два способа хирургической коррекции:
Каротидная эндартерэктомия
- Открытое оперативное вмешательство – каротидная эндартерэктомия.
 Этот метод лечения является наиболее распространенным при выраженных сужениях сонных артерий. Вмешательство выполняется под общим обезболиванием и заключается в удалении атеросклеротической бляшки через небольшой разрез сонной артерии. В завершении сонная артерия либо просто ушивается, либо, производится пластика при помощи синтетической заплаты. Многочисленные исследования показали, что выполнение хирургического вмешательства значительно уменьшает риск возникновения инсульта.
Этот метод лечения является наиболее распространенным при выраженных сужениях сонных артерий. Вмешательство выполняется под общим обезболиванием и заключается в удалении атеросклеротической бляшки через небольшой разрез сонной артерии. В завершении сонная артерия либо просто ушивается, либо, производится пластика при помощи синтетической заплаты. Многочисленные исследования показали, что выполнение хирургического вмешательства значительно уменьшает риск возникновения инсульта. - Эндоваскулярные методы лечения — ангиопластика и стентирование сонных артерий.
Данные методы лечения рекомендуется выполнять при невозможности произвести открытое вмешательство из-за локализации и протяженности сужения, а также у лиц с тяжелой сопутствующей патологией и высоким риском осложнений во время операции. Операция заключается во введении в просвет артерии специального баллона и устранения при помощи него сужения просвета, затем в эту зону устанавливается небольшой металлический каркас (стент), который будет поддерживать диаметр просвета артерии.
 Процедура выполняется под местной анестезией.
Процедура выполняется под местной анестезией.
Баллонная ангиопластика
Установка стента
Остеохондрозы: основы практики, патофизиология, этиология
Автор
Маниш Кумар Варшней, MBBS, MRCS Доцент кафедры ортопедии, Медицинский колледж леди Хардиндж и ассоциированные больницы, Индия
Раскрытие: Ничего не разглашать.
Соавтор (ы)
Шах Алам Хан, MBBS, MS, MRCS (Edin), MCh (Orth), FRCS Доцент кафедры ортопедии Всеиндийского института медицинских наук, Индия
Раскрытие информации: раскрывать нечего.
Ашок Кумар, старший ординатор MBBS , отделение ортопедии, Всеиндийский институт медицинских наук, Индия
Раскрытие информации: раскрывать нечего.
Прашант Инна, MBBS, MS, DNB Консультант по детской ортопедической хирургии, Манипальные больницы Бангалора и больницы доктора Малати Манипал, Индия
Прашант Инна, MBBS, MS, DNB является членом следующих медицинских обществ: Медицинский совет Индия, Индийская ортопедическая ассоциация, Национальная академия медицинских наук (Индия)
Раскрытие: Ничего не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу. для: Medscape.
Ian D Dickey, MD, FRCSC, LMCC Хирург-ортопед, Colorado Limb Consultants, Денверская клиника конечностей из группы риска; Медицинский директор, Денверская сеть саркомы Сары Кэннон; Штатный хирург отделения ортопедии пресвитерианской больницы / больницы Святого Луки; Адъюнкт-профессор кафедры химической и биологической инженерии, Университет штата Мэн
Ян Д. Дики, доктор медицины, FRCSC, LMCC является членом следующих медицинских обществ: Канадская ортопедическая ассоциация, Общество хирургов-ортопедов штата Мэн, Ассоциация выпускников клиники Майо, Опухоль опорно-двигательного аппарата Общество, Ортопедическое общество Новой Англии, Королевский колледж хирургов Канады
Раскрытие информации: Получен гонорар от Stryker Orthopaedics за консультацию; Получал гонорары от Cadence за выступления и преподавание; Получил грант / средства на исследования от Wright Medical для исследований; Получал гонорары от Angiotech за выступления и преподавание; Получал гонорары от Ферринга за выступления и преподавание.
Главный редактор
Харрис Геллман, MD Хирург-консультант, Центр рук Броварда; Добровольный клинический профессор ортопедической и пластической хирургии, кафедры ортопедической хирургии и хирургии, Университет Майами, Медицинская школа Леонарда Миллера; Клинический профессор хирургии, Юго-восточная медицинская школа Нова
Харрис Геллман, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии медицинской акупунктуры, Американской академии хирургов-ортопедов, Американской ортопедической ассоциации, Американского общества хирургии кисти, Арканзас Медицинское общество, Медицинская ассоциация Флориды, Ортопедическое общество Флориды
Раскрытие информации: раскрывать нечего.
Haw Par Tiger Balm Белая мазь, охлаждающая
Tiger Balm White Cooling Белая мазь «Tiger Balm»
- уникальное быстродействующее обезболивающее с натуральным составом и высокой эффективностью.Прекрасно снимает болевые ощущения различной локализации: боли в пояснице и спине, повреждение мышц и сухожилий, травмы, заболевания суставов. Средство эффективно при головных болях, хондрозе, радикулите, судорогах, простудных заболеваниях, помогает избежать зуда и различных кожных воспалений.Бальзам широко используется как средство, отпугивающее комаров, комаров, муравьев, а также эффективно лечит воспаления от укусов различных насекомых.
Показания к применению:
- при ушибах, переломах, растяжениях, разрывах связок
- при мышечной боли любого происхождения (радикулит, миалгия, невралгия, боли, связанные с перенапряжением мышц)
- с массажем для усиления терапевтического эффекта , особенно при остеохондрозе
- при боли в суставах, артрите, артрозе, хондрозе, эпикондилите, ревматизме, протрузии диска
- при воспалительных заболеваниях суставов (фиброзит, бурсит, синовит, капсулит, тендовагинит, миозит)
- при простуде, остром респираторном заболевании вирусные инфекции, ОРЗ и грипп
- от укусов насекомых для снятия зуда и отека
- от головных болей и мигрени
- при бессоннице
- уменьшает воспаление суставов и опухоль при остеохондрозе
- укрепляет кости при остеопорозе
- ускоряет процесс заживления синяков и синяки
- за й Лечение различных видов боли и спазмов
- лечит простуду, насморк, боль в горле
- бальзам идеален для лечения респираторных заболеваний у детей
- хорош при солнечных ожогах
- ускоряет сращение при переломах
- способствует рассасыванию межпозвонковой грыжи
- успокаивает раздраженную кожу, снимает зуд и снимает воспаление
- стимулирует активацию обменных процессов в коже, способствует восстановлению тонуса и повышению эластичности
- помогает справиться с депрессией и стрессом
- снимает чувства от усталости и беспокойства
SGTAI-046
✿ Лимон — лучшее средство от боли в горле — 【Нестандартное лекарство】
Зимой, когда воздух сухой и холодный, нередки першение, покалывание и другие неприятные ощущения в горле. Убрать сухость, раздражение и уменьшить боль можно с помощью проверенных народных средств. Особенно популярен в этом случае лимон.
Убрать сухость, раздражение и уменьшить боль можно с помощью проверенных народных средств. Особенно популярен в этом случае лимон.
Плоды лимона обладают уникальным составом: содержат витамины PP, B, E, C; фтор, сера, цинк, магний, кальций, бор, фосфор и другие активные ингредиенты. Кроме того, эти плоды содержат значительное количество пектиновых веществ, эфирных масел, биофлавоноидов и органических кислот. Итак, органическая кислота обладает противомикробными и противовоспалительными свойствами, поэтому лимоны эффективно справляются с различными инфекционными заболеваниями, в том числе с заболеваниями горла.
Средство для лечения горла лимоном
При сильной боли в горле, сопровождающейся повышением температуры тела, рекомендуется взять лимон среднего размера, хорошо ошпарить кипятком, нарезать тонкими дольками и перетереть с сахаром. Этот фрукт нужно есть сразу: через полчаса температура немного понизится, и ангина исчезнет.
Но при начинающейся ангине нужно взять большой плод, залить его кипятком и разрезать на две равные части.
 Одну половину нужно пережевывать вместе с кожицей (так как кислый лимон есть не всем, его можно слегка подсластить сахаром или медом). В течение часа после такой обработки нельзя есть пищу. Следующую половину нужно съесть через 2 часа. Рецепт действенный: лимон помогает быстро поправиться.
Одну половину нужно пережевывать вместе с кожицей (так как кислый лимон есть не всем, его можно слегка подсластить сахаром или медом). В течение часа после такой обработки нельзя есть пищу. Следующую половину нужно съесть через 2 часа. Рецепт действенный: лимон помогает быстро поправиться. Кроме того, вылечить боль в горле с помощью лимона можно так: взять 2-3 ломтика лимона, аккуратно очистить кожицу и попеременно держать их во рту (эти ломтики нужно растворить и проглотить сок лимона).Эту лечебную процедуру рекомендуется повторять каждые три часа: чаще этого делать не стоит, так как лимонный сок не лучшим образом влияет на зубную эмаль.
Домашние лимонные лекарства
Для лечения стоматита, который часто поражает ротовую полость на фоне простуды или иммунитета, необходимо приготовить раствор, состоящий из следующих компонентов:
— сок среднего лимона;
— литр воды;
— 2 ст. натуральный мед.
Вода кипятится и охлаждается до комфортной температуры.
/Depositphotos_42558553_original-568860f95f9b586a9e5659d0.jpg)

 Диабет не только воздействует на способность контролировать уровень сахара крови, но и на липидный обмен, повышая риск артериальной гипертензии и развития атеросклероза.
Диабет не только воздействует на способность контролировать уровень сахара крови, но и на липидный обмен, повышая риск артериальной гипертензии и развития атеросклероза. Сонные артерии могут настолько сузиться за счет атеросклеротического поражения, что будут неспособны обеспечить адекватное кровоснабжение головного мозга.
Сонные артерии могут настолько сузиться за счет атеросклеротического поражения, что будут неспособны обеспечить адекватное кровоснабжение головного мозга. Врач также может провести неврологический осмотр с оценкой вашего физического и ментального статуса, например, оценит силу в конечностях, возможности запоминания устной речи.
Врач также может провести неврологический осмотр с оценкой вашего физического и ментального статуса, например, оценит силу в конечностях, возможности запоминания устной речи.
 Этот метод лечения является наиболее распространенным при выраженных сужениях сонных артерий. Вмешательство выполняется под общим обезболиванием и заключается в удалении атеросклеротической бляшки через небольшой разрез сонной артерии. В завершении сонная артерия либо просто ушивается, либо, производится пластика при помощи синтетической заплаты. Многочисленные исследования показали, что выполнение хирургического вмешательства значительно уменьшает риск возникновения инсульта.
Этот метод лечения является наиболее распространенным при выраженных сужениях сонных артерий. Вмешательство выполняется под общим обезболиванием и заключается в удалении атеросклеротической бляшки через небольшой разрез сонной артерии. В завершении сонная артерия либо просто ушивается, либо, производится пластика при помощи синтетической заплаты. Многочисленные исследования показали, что выполнение хирургического вмешательства значительно уменьшает риск возникновения инсульта. Процедура выполняется под местной анестезией.
Процедура выполняется под местной анестезией. Прекрасно снимает болевые ощущения различной локализации: боли в пояснице и спине, повреждение мышц и сухожилий, травмы, заболевания суставов. Средство эффективно при головных болях, хондрозе, радикулите, судорогах, простудных заболеваниях, помогает избежать зуда и различных кожных воспалений.Бальзам широко используется как средство, отпугивающее комаров, комаров, муравьев, а также эффективно лечит воспаления от укусов различных насекомых.
Прекрасно снимает болевые ощущения различной локализации: боли в пояснице и спине, повреждение мышц и сухожилий, травмы, заболевания суставов. Средство эффективно при головных болях, хондрозе, радикулите, судорогах, простудных заболеваниях, помогает избежать зуда и различных кожных воспалений.Бальзам широко используется как средство, отпугивающее комаров, комаров, муравьев, а также эффективно лечит воспаления от укусов различных насекомых.