Боли роста у детей. Причины возникновения
Что это такое?
Зачастую к болям роста в ногах относят проявления дискомфорта при отсутствии органической патологии.
Другие названия: «рецидивирующие ночные боли конечностей» и «доброкачественная боль конечностей у детей» подчеркивают особенности состояния: ночные симптомы, которые повторяются, и благоприятный прогноз.
Меж тем болезнь нарушает полноценный сон маленького человека и вызывает беспокойство у мам и пап.
Как часто встречаются?
Нарушение встречается в разных странах: от 10 до 50% мальчиков и девочек обращаются с характерными жалобами к педиатру, ортопеду, ревматологу.
Какие причины состояния?
Сегодня нет единого мнения, почему оно появляется. Меж тем установили, что «ростовые боли» собственно к процессу роста отношения не имеют.
Значение придают сочетанию факторов:
- Избыточная подвижность и двигательная активность детей в этот возрастной период.
- Повышенная возбудимость нервной системы и впечатлительность малышей. Незрелая нервная система не успевает обработать и интерпретировать возросшее число входящих импульсов. Ночью, в покое, головной мозг воспринимает сигналы раздражения, растяжения, давления как боль.
- Ученые обнаружили, что малыши, которые просыпаются ночью с плачем и жалобами на выкручивание ног, ниже болевой порог. У пациентов присутствует повышенная чувствительность и к другим раздражителям.
- Ряд исследований обнаружили дефицит витамина D у пациентов. Проблема данного гиповитаминоза актуальна для мальчиков и девочек любого возраста.
У части пациентов регистрируют эпизоды головных болей и болей в животе, причину которых не удается определить.
Популярная в прошлые годы теория о возникновении боли в костях при росте не нашла подтверждения.
Симптомы не зависят от изменений опорно-двигательного аппарата, скачков и темпов увеличения длины тела.
Как проявляется болезнь?
Симптомы болей роста пугают родителей. Характерная картина выглядит следующим образом: ребенок внезапно просыпается через несколько часов после засыпания, плача, с жалобами на пульсирующую, тянущую боль в коленях, голенях, голеностопах, икроножных мышцах с двух сторон.
Боль в руках регистрируется реже, в дополнение к признакам нарушений в коленях и голенях.
Для дошкольников характерна тупая распирающая боль, для школьников — чувство ползания мурашек, желание двигать конечностями.
Иногда отмечаются головная боль и дискомфорт в животе.
Эпизод длится 10-20 мин, интуитивно родители пытаются улучшить самочувствие, массируя, разминая и растирая ноги, пока ребенок не успокаивается и не засыпает. Утром малыш просыпается здоровым и часто не помнит о случившемся.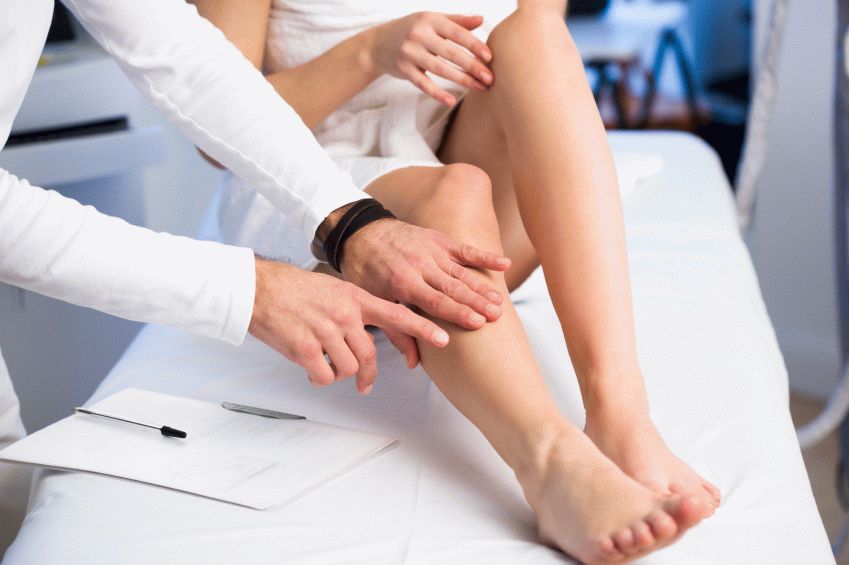 В течение дня суставы не беспокоят, а через ночь или две ситуация в точности повторяется.
В течение дня суставы не беспокоят, а через ночь или две ситуация в точности повторяется.
Частота эпизодов варьирует от 3-4 раз в год до ежедневных, интенсивность – от умеренной до выраженной.
Родители отмечают, что пробуждения провоцирует физическая нагрузка, эмоциональные переживания и сильные впечатления в течение дня. Проблема может исчезать на недели и месяцы, а затем возвращаться.
В семье пациентов упоминаются подобные жалобы среди других родственников.
О чем важно знать?
- Признаков болезни нет в дневное время. Как бы тяжело не прошла ночь, утром ребенок чувствует себя здоровым. Общее самочувствие также не страдает: сохраняется нормальная температура, нет нарушений со стороны органов и систем.
- Повреждение или воспаление суставов и мышц не определяются при осмотре: отсутствует отек, деформация или изменение цвета кожи, пациент может выполнить весь нормальный объем движений рук и ног.

- Дополнительные методы обследования и лабораторные исследования демонстрируют отсутствие патологии.
Как поставить диагноз?
Заподозрить болезнь позволяет красочное описание приступа и наличие характерных критериев:
- повторные ночные эпизоды: чаще раза в месяц не менее 3 месяцев;
- двусторонний характер;
- высокая интенсивность: ребенок просыпается и плачет
- после дней с повышенной двигательной активностью
- отсутствие видимых изменений при врачебном осмотре
- прекрасное самочувствие пациента в дневное время суток.
Диагноз устанавливается на основе клинических признаков после исключения другой патологии, в первую очередь артрита.
При тщательном осмотре маленького человека обращают внимание на:
- нарушения опорно-двигательного аппарата: изменение движений, припухание суставов или чувствительность при надавливании на кости;
- изменения кожи, которые встречаются в ревматологии: при юношеском дерматомиозите, системной красной волчанке, псориазе;
- походку, которая демонстрирует отклонения от нормы при поражениях нервной и опорно-двигательной систем;
- увеличение размера лимфоузлов, печени, селезенки настораживают в плане опухолевого процесса.

Подтвердить диагноз помогают результаты лабораторных анализов и инструментальных методов обследования.
Какие методы диагностики используют?
Изменения в тканях не определяются при этом процессе, поэтому инструментальная диагностика необходима для исключения других, серьезных патологий.
В стандартный план обследования при повторяющемся ночном дискомфорте в конечностях входят клинический и биохимический анализы крови с определением показателей функции внутренних органов, уровня С-реактивного белка – главного маркера воспаления.
С помощью общего анализа мочи выявляют нарушения обмена. При подозрении на инфекции исследуют сыворотку на антитела к бактериям.
Рентгенография определяет повреждение костей, ультразвуковое исследование – патологию мягких тканей. Инструментальные методы обследования назначают по показаниям.
К какому врачу обращаться?
Ребенок, который испытывает боль в ногах или руках, нуждается в очном осмотре ревматолога для исключения артрита.
Ситуации, которые требуют незамедлительного обращения к врачу:
- боль с одной стороны;
- симптомы присутствуют утром, днем или вечером;
- внешние проявления нездоровья: припухлость мягких тканей, повышение температуры или изменение цвета кожи, невозможность движения;
- впервые возникшие проявления младше трех и старше 12 лет.
Как лечат заболевание?
Вашему сыну или дочери установили диагноз боли роста, что делать?
Во-первых, родителю необходимо понять и доступным языком объяснить ребенку природу происходящего. Это уменьшит тревогу и избавит малыша от страха.
Поможет изменение режима: уменьшите физическую нагрузку и перенесите время спорта на первую половину дня.
После обеда и вечером отдавайте предпочтение спокойным играм. Увеличьте время ритуалов перед сном и добавьте расслабляющих процедур: Ребенку может помочь теплая ванна, успокаивающая тихая музыка, приглушенный свет или теплое молоко.
Во время приступов легкими массирующими движениями погладьте, разотрите и разомните зоны, где присутствуют неприятные ощущения. Для облегчения состояния помогает сухое тепло: приложите нагретое на батарее полотенце или грелку к ногам. При необходимости посадите сына или дочь на колени или лягте рядом, пока ребенок не успокоится.
В большинстве случаев применяемых мер достаточно.
Если эпизоды ежедневные или интенсивные, врач прописывает ибупрофен в возрастной дозировке в момент приступа или перед отходом ко сну.
При выявлении дефицита витамина Д необходим прием лечебной дозы препарата под контролем доктора.
Опасна ли болезнь?
Процесс не изменяет рост и развитие маленького человека, не разрушает кости и суставы, не приводит к другим хроническим болезням.
Беспокойство вызывает сами ощущения и ночные пробуждения, однако и они тревожат в большей степени родителя.
Боли роста у подростков исчезают в 90% случаев. У одного из 20 пациентов сохраняются до взрослого возраста.
Опасность представляют серьезные нарушения со сходными проявлениями, которые маскируются под доброкачественный процесс.
Вас должно насторожить, если
- патологический процесс мешает малышу высыпаться и нормально функционировать: учиться, играть, познавать окружающий мир;
- симптомы отмечаются утром или днем, интенсивность их нарастает;
- дискомфорт связан с травмирующим событием;
- наблюдается отек, покраснение, сыпь или изменение кожи в болезненной зоне;
- появились лихорадка, изменение аппетита, слабость и утомляемость.
Заключение
Боли роста – доброкачественное, не влияющее на рост и развитие состояние, которое развивается у 1-5 из 10 детей — дошкольников и младших школьников. Основное проявление – повторяющая ночная боль в обеих ногах, от которой ребенок просыпается. Явление носит временный характер и не вредит общему здоровью маленького человека.
Основное проявление – повторяющая ночная боль в обеих ногах, от которой ребенок просыпается. Явление носит временный характер и не вредит общему здоровью маленького человека.
При подозрении на патологический процесс обратитесь к педиатру и посетите ревматолога для исключения воспаления в суставах.
Источники литературы
1.Cassidy JT. Progress in diagnosis and understanding chronic pain syndromes in children and adolescents. Adolesc Med 1998; 9:101.
2.Halliwell P, Monsell F. Growing pains: a diagnosis of exclusion. Practitioner 2001; 245:620.
3.https://www.uptodate.com/contents/growing-pains/print
4.Pavone V, Lionetti E, Gargano V, et al. Growing pains: a study of 30 cases and a review of the literature. J Pediatr Orthop 2011; 31:606.
5.Pavone V, Vescio A, Valenti F, et al. Growing pains: What do we know about etiology? A systematic review. World J Orthop 2019; 10:192.
Боли в стопах и нижних конечностях у флебологического пациента
Боли в стопах и нижних конечностях у флебологического пациента- Центр флебологии >
- Полезные статьи >
- Боли в стопах и нижних конечностях у флебологического пациента
Содержание статьи:
- Почему возникают боли в стопах
- Какие виды болей в стопах существуют
- Причины болей в области стоп
- Вопросы пациентов по поводу болей в стопах
Почему возникают боли в стопах
Боли в стопах и нижних конечностях у флебологического пациента достаточно частое явление, но только ли венозная патология будет тому причиной? Клиническая практика показывает, что далеко не всегда. В большинстве случаев пациент с болью в стопах и нижних конечностях в первую очередь обращается к специалисту по сосудистой патологии: флебологу или сосудистому хирургу. Чаще всего пациентом движет страх перед венозным тромбозом, тромбоэмболией и другими осложнениями сосудистых заболеваний. Данная стратегия не лишена практического смысла, так как в первую очередь лучше исключить наиболее опасную патологию. В данном случае, это болезни сосудистой системы.
Чаще всего пациентом движет страх перед венозным тромбозом, тромбоэмболией и другими осложнениями сосудистых заболеваний. Данная стратегия не лишена практического смысла, так как в первую очередь лучше исключить наиболее опасную патологию. В данном случае, это болезни сосудистой системы.
Боли в стопах и нижних конечностях
Какие виды болей в стопах существуют
Патология вен нередко является причиной боли в нижних конечностях. Данные болевые ощущения имеют следующие характеристики:
- Тянущий, давящий, распирающий характер.
- Малая интенсивность.
- Боли возникают вечером, после нагрузки.
- Боли локализуются в области голеней и голеностопного сустава.
Тем не менее, большинство случаев боли в стопах и нижних конечностей не связаны с патологией венозной системы. Да, жалобы на боль имеют место, но не являются основными у пациентов флебологического профиля. Гораздо более характерен и выражен болевой синдром для пациентов с костно-суставной патологией.
Боли в стопах при костно-суставной патологии
Как показывают европейские медицинские исследования, различные ортопедические проблемы имеют не меньшую распространённость, чем болезни вен.
Причины болей в области стоп
По различным данным от 71 до 87 % взрослого населения имеют клинически выраженные проявления костно-суставной патологии, локализованные в области стоп.
Причины болей в области стоп:
- Плантарный фасциит.
- Ортопедические деформации стоп (возраст-ассоциированное плоскостопие).
- Малые деформации пальцев стопы.
- Hallux valgus.
- Пяточная шпора.
- Нарушение сводов стопы.
- Артроз I плюснефалангового сустава.
Это только малая часть ортопедических патологий, вызывающих боли в стопах. Костно-суставные проблемы, характеризующиеся болями в стопах, ведут к следующим нарушениям в жизни человека:
- Нарушению баланса при движениях, что может привести к падениям, травмам.

- Ограничению мобильности.
- Снижению общего качества жизни.
Значительное распространение венозной и ортопедической патологии достаточно часто приводят к тому, что они встречаются у одного и того же пациента. Ситуация, когда у человека имеет место хроническая венозная недостаточность и ортопедическая патология нередки в медицинской практике.
Как вылечить боли в стопах
Поэтому и флебологу, и ортопеду (подологу, подиатру) необходимо иметь в виду такое сочетание. Необходимо не только лечить патологию вен, но и решать ортопедические проблемы, приводящие к болям в стопах и нижних конечностей. Важно объяснить больному, что коррекция венозного кровотока решит лишь часть проблем, и вероятно, не избавит его от болей в стопах.
Вопросы пациентов по поводу болей в стопах
Болит стопа, к какому врачу обратиться?
Если боли локализуются только в области стопы, лучше обратиться к врачу-ортопеду. Важно, чтобы доктор специализировался на костно-суставной патологии стоп. Сейчас появилось новое направление в ортопедии, подология или подиатрия.
Важно, чтобы доктор специализировался на костно-суставной патологии стоп. Сейчас появилось новое направление в ортопедии, подология или подиатрия.
Какие могут быть причины болей в стопе?
Чаще всего причиной болей в стопе являются костно-мышечные патологии стопы и нижних конечностей.
Болит нога уже пять лет в области стопы, куда лучше обратиться?
При боли в области стопы лучше обратиться к врачу ортопеду-подологу.
Болят нижние конечности, что делать?
Если у вас появились боли в области нижних конечностей необходимо обратиться к врачу-флебологу и ортопеду-подологу.
Сначала болели стопы, теперь болят ноги выше, к какому врачу обратиться?
При болях в стопах и других участках нижних конечностей вам нужно обратиться к специалистам по сосудистой и костно-суставной патологии, врачу-флебологу и ортопеду-подологу.
Боли в ногах при варикозе
Боли в ногах при варикозном расширении вен – жалоба, которую часто предъявляют пациенты при обращении к врачам. Флебологи Юсуповской больницы при наличии варикозных болей в ногах проводят комплексное обследование пациентов с помощью физикальных и инструментальных диагностических методов. Для ультразвукового исследования используют новейшие аппараты ведущих мировых производителей, которые обладают высокой разрешающей способностью и позволяют провести обследование пациента в одном, двух или трех режимах.
Флебологи Юсуповской больницы при наличии варикозных болей в ногах проводят комплексное обследование пациентов с помощью физикальных и инструментальных диагностических методов. Для ультразвукового исследования используют новейшие аппараты ведущих мировых производителей, которые обладают высокой разрешающей способностью и позволяют провести обследование пациента в одном, двух или трех режимах.
Консервативную терапию пациентов, у которых болят варикозные вены на ногах, проводят лекарственными средствами последнего поколения. Их эффективность и безопасность доказана научными исследованиями. Высокая квалификация хирургов, наличие в отделении флебологии современной аппаратуры и хирургического инструментария позволяет флебологам проводить операции с применением как классических, так и инновационных методик.
Тяжелые случаи варикозной болезни, когда боли при варикозе вен на ногах не купируются лекарственными препаратами, обсуждаются на заседании экспертного совета с участием кандидатов и докторов медицинских наук, врачей высшей квалификационной категории. Ведущие специалисты в области заболеваний периферической венозной системы коллегиально принимают решение, как уменьшить боль при варикозе ног. Если боль в вене на ноге при варикозе не проходит в результате адекватной консервативной терапии, пациентам предлагают провести оперативное вмешательство. Операцию хирурги выполняют только после получения информированного согласия пациента.
Ведущие специалисты в области заболеваний периферической венозной системы коллегиально принимают решение, как уменьшить боль при варикозе ног. Если боль в вене на ноге при варикозе не проходит в результате адекватной консервативной терапии, пациентам предлагают провести оперативное вмешательство. Операцию хирурги выполняют только после получения информированного согласия пациента.
Причины
Варикозная болезнь вен нижних конечностей – заболевание, которое развивается по разным причинам. В формировании патологических изменений во внутренней оболочке венозного сосуда играют роль следующие факторы:
- отягощенная наследственность;
- ожирение;
- нарушения гормонального статуса;
- беременность;
- неправильный образ жизни;
- хронические запоры.
- неконтролируемое использование гормональных контрацептивов;
- систематические занятия спортом.
Основной причиной развития варикоза являются изменения в стенке и клапанах вен. При клапанной недостаточности различных отделов венозного русла нижних конечностей появляется патологический, ретроградный (в обратном направлении) поток крови. Он является основным фактором повреждения микроциркуляторного русла.
При клапанной недостаточности различных отделов венозного русла нижних конечностей появляется патологический, ретроградный (в обратном направлении) поток крови. Он является основным фактором повреждения микроциркуляторного русла.
При наличии различных факторов риска и под действием гравитации в венозном колене капилляра увеличивается давление, которое снижает артериоловенулярный градиент, необходимый для нормальной перфузии микроциркуляторного русла (пропускания крови через сосудистую стенку). Следствием становится сначала периодическое, а затем и постоянное кислородное голодание тканей. У пациентов при варикозе сильно болят ноги по той причине, что мягкие ткани не получают кислорода, возникает отек, который сдавливает нервные волокна.
В дальнейшем при варикозной болезни развиваются трофические расстройства. Варикоз сопровождается сильной боль ночью в ногах. При развитии трофической язвы боль усиливается. Пациенты вынуждены спать, подложив под ноги подушку. Если происходит воспаление мягких тканей вокруг трофической язвы, боль становится невыносимой. В некоторых случаях врачи для купирования болевого синдрома вынуждены назначать опиаты.
В некоторых случаях врачи для купирования болевого синдрома вынуждены назначать опиаты.
Симптомы
Хроническая венозная недостаточность проявляется следующими основными симптомами:
- болью в икроножных мышцах ног из-за снижения тонуса венозной стенки и кислородного голодания;
- тяжестью в нижних конечностях;
- судорогами;
- отечностью ног к вечеру вследствие перегрузки лимфатической системы, повышенной проницаемости капилляров и воспалительных реакций;
- постоянным кожным зудом.
Характерным для боли при хронических заболеваниях вен является ее локализация в икроножных мышцах. Венозная боль в ногах никогда не бывает резкой, не отдает в бедро или стопу. Болевые ощущения умеренные, тянущие, тупые. Они появляются вечером, а исчезают после ночного отдыха. Острая боль в нижних конечностях у больных варикозом возникает при воспалении вены (тромбофлебите) или тромбозе глубоких вен голени.
Диагностика
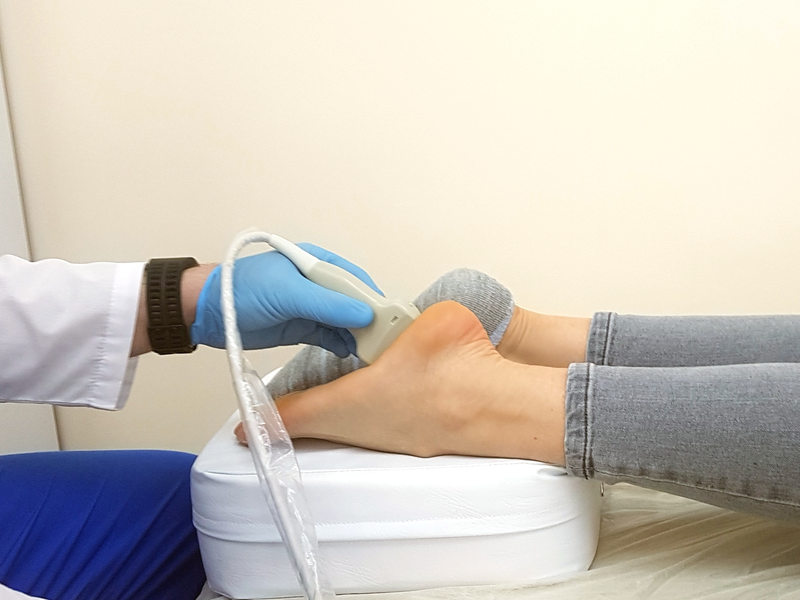
При обследовании пациентов, у которых болит нога в области вены, флебологи обращают внимание на локализацию боли, цвет кожи над веной. Если на ноге появилась вена и болит, проводят ультразвуковое сканирование. Врачи используют 1,2 или 3 режима исследования. Основным является В-режим. Дополнительно используют цветовое кодирование потока крови или импульсно-волновой допплер, а также их сочетание. Метод позволяет одновременно осмотреть вену на ноге, которая болит, определить направление кровотока и его параметры. Пациентам, у которых болят и тянут вены на ногах, обязательно проводят исследование поверхностных и глубоких вен обеих нижних конечностей.
В Юсуповской больнице врачи для ультразвукового сканирования используют аппараты, оснащенные линейными датчиками частотой 5 МГц и более ведущих мировых производителей. Для сканирования глубоких вен, особенно у полных пациентов, применяют конвексные датчики с меньшей частотой излучения (от 3,5 до 5,0 МГц).
Ультразвуковая допплерография позволяет получить звуковую информацию, по которой врачи судят о наличии или отсутствии кровотока по магистральным венам. По изменению звуковых сигналов при проведении функциональных тестов обнаруживают рефлюкс (обратный сброс) крови. Во время рентгеноконтрастной флебографии флеболог проводит осмотр глубоких и поверхностны вен. Он получает исчерпывающую информацию о морфологических изменениях венозной системы. Этот метод исследования применяют при планировании операции у пациентов с закупоркой или недоразвитием вен. Флебологи Юсуповской больницы используют методику чрезбедренной восходящей флебографии.
Радионуклидная флебография позволяет получить данные о характере и направлении кровотока по глубоким, поверхностным и перфорантным венам в условиях, которые максимально приближены к физиологическим. Исследование проводится в положении пациента стоя при имитации ходьбы. Радиофлебография позволяет провести интегративную оценку кровотока во всей системе одновременно.
Внутрисосудистое ультразвуковое исследование проводят для определения формы и протяженности суженного сегмента вены при нарушении ее проходимости после тромбоза или сдавлении венозного сосуда извне. Инфракрасную термографию, компьютерное тепловидение, радиотермометрию используют в качестве дополнительного метода исследования пациентов, у которых причиной боли в венах на ногах является хроническая венозная недостаточность. С помощью этого метода проводят наблюдение за динамикой воспалительного процесса в тканях, а также оценку эффективности лечебных мероприятий.
Лечение
Если пациент предъявляет жалобы на боль в венах на ногах, и определяются другие симптомы варикозной болезни нижней конечности, флебологи проводят комплексную терапию, направленную на устранение болевого синдрома, предотвращение осложнений, улучшение качества жизни больных. Для достижения данных результатов врачи отделения флебологи решают следующие задачи:
Для достижения данных результатов врачи отделения флебологи решают следующие задачи:
- лечение нарушений гемодинамики;
- улучшение микроциркуляции;
- устранение косметического дефекта.
Существуют консервативный, хирургический, флебосклерозирующий методы лечения варикозной болезни нижних конечностей, когда сильно болят вены на ногах. Если вспухла вена на ноге и болит, необходимо принять внутрь таблетку ацетилсалициловой кислоты, наложить на вену повязку с гепарином, троксевазином или нестероидным противовоспалительным препаратом, и обратиться к флебологу Юсуповской больницы.
Основой лечебных мероприятий при варикозной болезни является эластическая компрессия. Сегодня используют эластичные бинты и медицинский трикотаж. Медицинский трикотаж делится на 3 класса компрессии. Пациентам, которых беспокоит боль в венах на ногах, лечение проводят с использованием трикотажа второго класса компрессии. При помощи эластичного бинта накладывают повязки и бандажи. В аптечной сети имеются бинты короткой, средней и длинной растяжимости. Если болит вена на икре ноги – что делать? Используйте бинты средней растяжимости, примите горизонтальное положение, положите ногу на подушку.
В аптечной сети имеются бинты короткой, средней и длинной растяжимости. Если болит вена на икре ноги – что делать? Используйте бинты средней растяжимости, примите горизонтальное положение, положите ногу на подушку.
Для лечения пациентов с болью в венах ног флебологи назначают следующие системные препараты:
- флеботоники;
- антиагреганты;
- периферические дилятаторы;
- нестероидные противовоспалительные средства;
- энзимы;
- препараты метаболического действия;
- препараты на основе простагландина Е.
Местно применяют мази и гели на основе гепарина, веноактивных препаратов, нестероидных противовоспалительных средств, кортикостероидные мази. Из препаратов системного действия в настоящее время наиболее широко применяют препарат микроионизированного диосмина (детралекс). После его приема уменьшается выраженность тяжести и боли в венах ног, судорог в икроножных мышцах, отеков. Если болят и тянут подкожные вены на ногах, проводят их склерозирование. В других случаях флебологи Юсуповской больницы предлагают пациентам выполнить минифлебэктомию, внутрисосудистую лазерную или радиочастотную облитерацию.
Если болят и тянут подкожные вены на ногах, проводят их склерозирование. В других случаях флебологи Юсуповской больницы предлагают пациентам выполнить минифлебэктомию, внутрисосудистую лазерную или радиочастотную облитерацию.
Если болят внутренние вены на ногах – что делать? Причиной боли в голени может быть тромбоз глубоких вен. В этом случае флебологи проводят комплексную терапию, направленную на прекращение роста и распространения тромба, предотвращение тромбоэмболии легочной артерии, восстановление проходимости просвета венозного сосуда. Прекращения роста и распространения тромба достигают благодаря антикоагулянтной терапии. Она подразумевает последовательное применение прямых (гепарин) и непрямых (фенилин, аценокумарол) антикоагулянтов.
Наряду с антикоагулянтами в терапии боли при тромбозе глубоких вен нижних конечностей используют гемореологически активные препараты (реополиглюкин, производные никотиновой кислоты и пентоксифиллина), а также неспецифические противовоспалительные средства внутримышечно или через прямую кишку (в свечах). Для профилактики тромбоэмболии легочной артерии при наличии эмболоопасных (флотирующих) тромбов применяют различные хирургические методы:
Для профилактики тромбоэмболии легочной артерии при наличии эмболоопасных (флотирующих) тромбов применяют различные хирургические методы:
- тромбоэктомию;
- имплантацию кава-фильтра;
- пликацию нижней полой вены механическим швом.
Если пациенты, у которых появилась резкая боль в вене на ноге, обращаются к флебологу своевременно, и врачам удается рано диагностировать сегментарный тромбоз глубоких вен, проходимость вены восстанавливают с помощью тромболитической терапии или прямого хирургического вмешательства (тромбоэктомии).
После восстановления тока крови проходит боль в ноге. Поэтому, если появляется острая боль в вене на ноге или болят вены на ногах под коленкой, не стоит медлить и предпринимать попытки справиться самостоятельно. Звоните по телефону контакт-центра. В Юсуповскую больницу пациентов с острой болью в венах нижних конечностей принимают 24 часа в сутки.
Когда уместно обратиться к вено-врачу
Боль в ногах — частая жалоба. Поскольку нижние конечности состоят из сложного комплекса мышц, суставов, нервов, связок, сухожилий и кровеносных сосудов, иногда бывает трудно точно определить причину боли в ногах.
Поскольку нижние конечности состоят из сложного комплекса мышц, суставов, нервов, связок, сухожилий и кровеносных сосудов, иногда бывает трудно точно определить причину боли в ногах.
Вот почему мы поговорили с экспертом, специалистом по венам доктором Питером Паппасом, о том, как отличить разные виды болей в ногах. Узнайте, какой врач лечит различные виды болей в ногах и когда боль в ногах требует немедленной медицинской помощи.
Почему в настоящее время причину болей в ногах определить труднее?Доктор Паппас указывает на то, что пандемия COVID-19 привела к путанице между болью в ногах, связанной с венами, и болью, не связанной с венами. Жалобы на боль в ногах, указывая на бездействие во время изоляции, когда люди выходят из дома и больше двигаются, стали обычным явлением.
Те, кто страдает от болей в ногах, часто не понимают первопричины своей боли и в результате ищут не ту помощь или не того врача.
В этой статье делается попытка устранить путаницу путем определения симптомов и причин венозной и невенозной боли в ногах, а также направить пациентов за помощью к соответствующему врачу.
«В последнее время у пациентов с пост-COVID мы видим людей, которые сидят дома, не передвигаясь… Когда они начинают возвращаться к нормальной деятельности, у них появляется мышечная боль. Они ошибочно принимают мышечную боль за тромб, потому что слышали, что наличие вакцины против COVID или гриппа связано с образованием тромбов. Однако 9В 9% случаев это не тромб. Пациенты просто используют мышцы, которые они давно не использовали, и испытывают мышечный дискомфорт». – Доктор Питер Дж. ПаппасЧто такое боль в ногах, связанная с венами?
Венозная недостаточность (заболевание вен) — это недостаточность вен для адекватной циркуляции крови в нижних конечностях из-за неправильного функционирования венозных клапанов ног.
По словам доктора Паппаса, пациенты, страдающие от болей в венах, испытывают усталость, тяжесть, боли в ногах, которые усиливаются при длительном стоянии или сидении, судороги ног (особенно ночью) и чувство беспокойства в ногах.
Боль в ногах, связанная с венами, усиливается к концу дня и может быть связана с отеком ног.
Те, у кого проблемы с венами на ногах, также могут испытывать:
- Искривление, вздутие варикозного расширения вен
- Темно-коричневое изменение цвета кожи
- Рубцовая ткань, которая изменяет текстуру кожи, делая кожу твердой или «деревянной»
- Открытая рана на внутренней или внешней стороне лодыжки, называемая венозной язвой
Вызывает ли заболевание вен сосудистые звездочки?
Да. Доктор Паппас говорит, что 98 процентов пациентов, которые обращаются к нему по поводу зудящих, горячих и болезненных сосудистых звездочек, — женщины, и симптомы часто ухудшаются во время менструаций у женщин.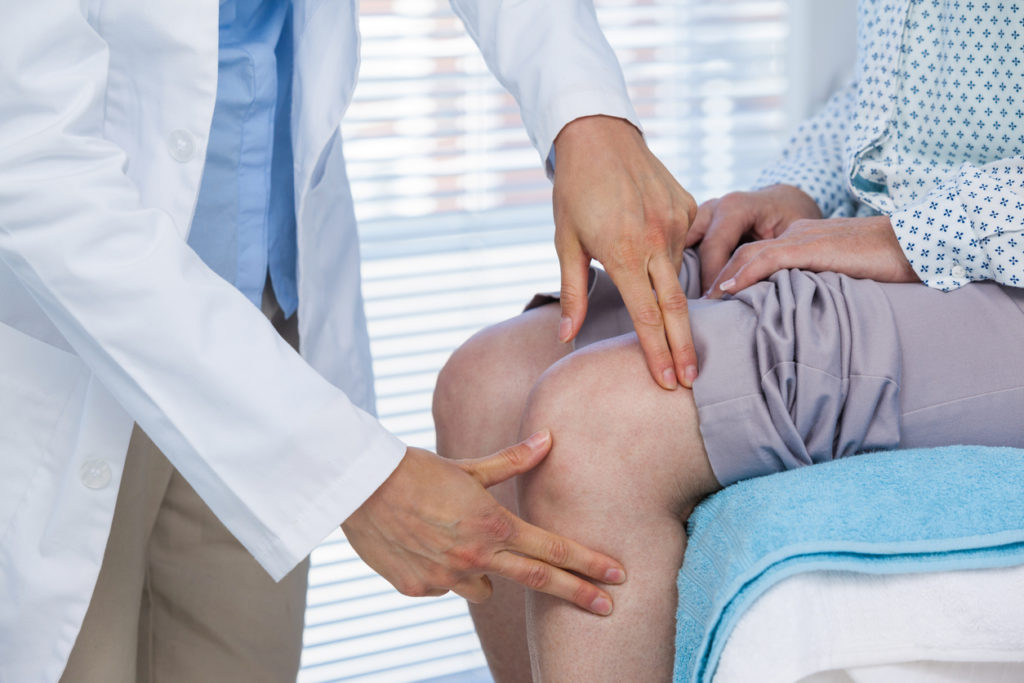
Он объясняет, что, к сожалению, страховые компании не считают сосудистые звездочки «симптоматической варикозной болезнью». Другими словами, страховка считает сосудистые звездочки косметической проблемой.
Доктор Паппас добавляет: «В Центре восстановления вен лечение сосудистых звездочек стоит недорого. Мы можем позаботиться о сосудистых звездочках по очень низкой цене для пациента».
Как оценивается боль, связанная с венами?
Специалист по венам направит пациента на УЗИ от паха до лодыжки, чтобы убедиться в отсутствии тромбов и оценить функцию вен. Центр восстановления вен предлагает множество минимально инвазивных вариантов лечения в офисе, основанных на истории пациента, физическом осмотре и ухудшении качества жизни. Страховка покрывает лечение, если расстройство соответствует критериям их конкретной страховой компании.
Что вызывает боль в ногах, не связанную с поражением вен? Боль в ногах может иметь причины, не связанные с заболеванием вен. В этих случаях возможными причинами могут быть физическая активность, отсутствие активности, перенапряжение мышц, связок, сухожилий, костей или суставов, растяжения связок или проблемы с нижним отделом позвоночника.
В этих случаях возможными причинами могут быть физическая активность, отсутствие активности, перенапряжение мышц, связок, сухожилий, костей или суставов, растяжения связок или проблемы с нижним отделом позвоночника.
Доктор Паппас рекомендует людям обращаться за медицинской помощью к терапевту, ортопеду, сосудистому хирургу или другому медицинскому работнику, если они испытывают следующее:
Нерв или боль при ишиасе
Ишиас – это боль, которая перемещается по седалищному нерву из нижней части спины и стреляет вниз по одной или обеим ногам. Обычно это вызвано грыжей межпозвонкового диска, спазмом мышцы под ягодицами или костной шпорой в позвоночнике, которая давит на нерв.
Доктор Паппас описывает боль, вызванную поражением нервов или ишиасом, как «начинающуюся в нижней части спины или ягодицах и распространяющуюся по бокам ноги и икрам. В особо тяжелых случаях эта боль может распространяться на стопу, между первым и вторым пальцами и опускаться на подошву или подошву стопы. Иногда оно включает ощущение жжения или ощущение удара электрическим током, что указывает на боль в нервах или радикулит».
Иногда оно включает ощущение жжения или ощущение удара электрическим током, что указывает на боль в нервах или радикулит».
Мышечная или тендинитная боль
Доктор Паппас определяет другой тип боли, не связанной с венами, особенно мышечную боль, как «точечную боль». Когда причиной болей в ногах являются проблемы с мышцами или тендинитом, пациент может указать на пятно, обычно на задней поверхности бедра или сбоку ноги возле колена. Мышечная или тендинитная боль и мышечное напряжение отличаются от других болей тем, что они обычно усиливаются при движении.
Боль в суставах или артрите
Боль или припухлость, локализованные в суставе, обычно не связаны с венами и чаще всего связаны с артритом. Боль, связанная с венами, носит более глобальный характер и не локализуется в колене, лодыжке или бедре.
Сосудистая или нейрогенная хромота
В отличие от боли в венах, артериальная боль из-за нарушения кровотока опасна для конечностей и жизни и может увеличить риск сердечного приступа или инсульта. В то время как артериальная боль может возникать в состоянии покоя, боль в бедре, голени или ягодицах во время ходьбы ослабевает, когда человек перестает ходить и отдыхает.
В то время как артериальная боль может возникать в состоянии покоя, боль в бедре, голени или ягодицах во время ходьбы ослабевает, когда человек перестает ходить и отдыхает.
Боль повторяется на определенном расстоянии и уменьшается в течение 5–15 минут после отдыха. После того как боль утихнет, пациент может пройти такое же расстояние с развитием болей в тех же группах мышц.
Нейрогенная хромота, вызванная сдавлением нервов в нижнем отделе позвоночника, уменьшается только в положении сидя. У пациентов бывают хорошие и плохие дни с различными расстояниями, которые они могут пройти до появления боли.
Люди с подозрением на артериальную хромоту должны немедленно обратиться к специалисту по сосудистым заболеваниям.
Когда мне следует обратиться за консультацией к специалисту по венам? Доктор Паппас подчеркивает, что «заболевание вен не угрожает ни конечностям, ни жизни, а является проблемой качества жизни». Он рекомендует человеку обратиться за медицинской помощью к венозному врачу, если симптомы влияют на качество его жизни. Эти проблемы включают усталость, тяжесть, боль в ногах, боль, связанную с длительным стоянием, боль, которая усиливается в конце дня, и отек ног, который требует подъема или отрыва от ног.
Он рекомендует человеку обратиться за медицинской помощью к венозному врачу, если симптомы влияют на качество его жизни. Эти проблемы включают усталость, тяжесть, боль в ногах, боль, связанную с длительным стоянием, боль, которая усиливается в конце дня, и отек ног, который требует подъема или отрыва от ног.
Доктор Паппас предостерегает: никогда не допускайте, чтобы перечисленные выше проблемы с венами приводили к повреждению кожи или образованию ран.
Боль в ногах связана с венами? Позвоните веновому врачу по номеру. Позвоните по телефону 1-800-FIX-LEGS или посетите сайт centerforvein.com, чтобы получить дополнительную информацию или записаться на прием. Лечение покрывается большинством крупных страховых компаний, включая Medicare и Medicaid.
Узнайте, когда обращаться за помощью при болях в спине
Почти каждый человек хоть раз в жизни испытывал боль в спине. Для большинства из нас боль в спине — это вопрос не «если», а «когда».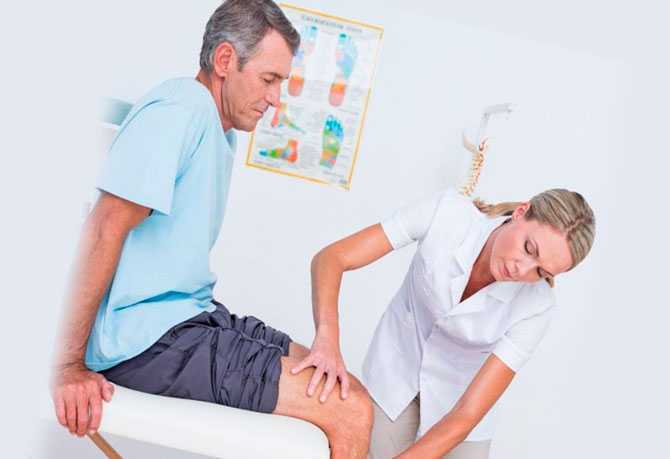
К счастью, боль в спине в большинстве случаев не является серьезной причиной для беспокойства. Боль обычно проходит сама по себе, если немного времени и внимания к себе. С другой стороны, вам может потребоваться обратиться к врачу или даже в отделение неотложной помощи при более серьезной боли в спине.
Как врач физической медицины и реабилитации, который также специализируется на лечении боли, я тесно сотрудничаю с хирургами позвоночника, физиотерапевтами и другими специалистами по спине, чтобы помочь людям получить правильный уход при болях в спине. Так как же узнать, когда вам нужно обратиться к специалисту по позвоночнику? И что можно сделать, чтобы помочь вам чувствовать себя лучше, если у вас болит спина? Ответы на эти вопросы могут частично зависеть от того, как часто у вас болит спина и насколько это влияет на вашу жизнь.
Не все боли в спине одинаковы
Первый шаг в лечении болей в спине — определить, какой у вас тип боли. В целом существует два типа болей в спине:
Острая боль в спине. Этот тип боли в спине возникает внезапно и относительно непродолжителен. Он может длиться от нескольких дней до шести недель. Острая боль в спине обычно вызвана травмами. Например, у вас может болеть спина, если вы перенапрягаете или травмируете мышцы спины во время тренировки или поднимаете что-то тяжелое неправильно. Даже сидя за столом весь день, вы можете повредить спину, если у вас плохая осанка.
Этот тип боли в спине возникает внезапно и относительно непродолжителен. Он может длиться от нескольких дней до шести недель. Острая боль в спине обычно вызвана травмами. Например, у вас может болеть спина, если вы перенапрягаете или травмируете мышцы спины во время тренировки или поднимаете что-то тяжелое неправильно. Даже сидя за столом весь день, вы можете повредить спину, если у вас плохая осанка.
Хроническая боль в спине. Этот тип боли в спине длится три месяца или дольше. Хроническая боль в спине также может приходить и уходить, но она по-прежнему может оказывать большое влияние на качество вашей жизни и вашу способность заниматься определенными видами деятельности. Симптомы хронической боли в спине аналогичны симптомам острой боли в спине, хотя они часто появляются постепенно и обычно не связаны с определенной деятельностью, например, с тяжелыми физическими упражнениями. Все, от плохой осанки до грыж межпозвонковых дисков и стеноза позвоночника, может вызвать хроническую боль в спине.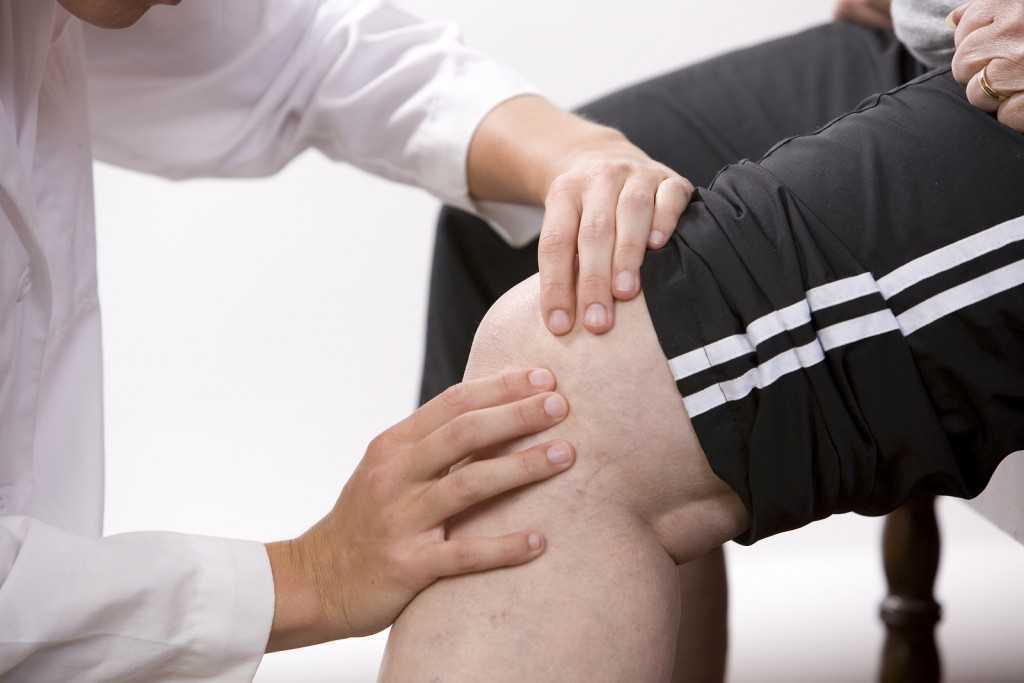
Что делать при болях в спине
Острая боль в спине — такая, которая может начаться, например, после того, как вы скрутили спину, — обычно проходит через несколько дней или недель.
Вы можете попытаться облегчить свою боль следующим образом:
- Принимая безрецептурные обезболивающие.
- Прикладывание льда или грелки к спине.
- Оставайтесь настолько активными, насколько это возможно. Это не означает, что вы должны энергично заниматься спортом, но лучше избегать постельного режима, который на самом деле может усилить боль. Вы можете совершить короткую прогулку или попробовать легкую растяжку.
Когда следует обращаться к врачу при болях в спине
Вам следует записаться на прием к врачу, если боль в спине не уменьшилась в течение двух недель. И я рекомендую вам как можно скорее обратиться за медицинской помощью, если:
У вас боли в спине и ногах. Если у вас стреляющая боль, которая распространяется от спины через ягодицы и вниз по одной из ног, это может быть сигналом ишиаса, состояния защемления нерва, которое обычно вызывается грыжей межпозвоночного диска.
У вас боли в спине и недержание мочи. Боль в спине, сопровождающаяся потерей контроля над мочевым пузырем или кишечником, обычно требует неотложной медицинской помощи. Это может быть признаком серьезного повреждения нерва, которое может стать необратимым, если его не лечить. Может потребоваться немедленная операция, чтобы снять давление со спинного мозга.
У вас слабость в ногах. Это может произойти при защемлении нерва в результате повреждения диска или сужения позвоночника.
У вас высокая температура и боль в спине. Это потенциальный признак инфекции, которую необходимо лечить немедленно.
Боли в спине начались после травмы. Например, после падения, удара в спину или автокатастрофы. Ваша боль может быть результатом перелома позвоночника.
Боль в спине внезапно усилилась. Это может быть признаком более серьезной проблемы со спиной или медицинской проблемой, отличной от состояния позвоночника.
Вы похудели без усилий. Боль в спине, сопровождающаяся необъяснимой потерей веса, может быть вызвана более серьезными причинами, включая, возможно, опухоль.
Обратите внимание на здоровье позвоночника
Как я часто говорю людям, вы знаете свое тело лучше, чем кто-либо другой. Если симптомы боли в спине не уменьшаются или усиливаются, возможно, пришло время обратиться к специалисту. Некоторые проблемы с болью в спине могут ухудшиться, если вы отложите обращение за медицинской помощью.
Правильное лечение может зависеть от причины боли в спине. Чтобы выяснить, что вызывает боль в спине у моих пациентов, я изучаю их историю болезни и провожу медицинский осмотр. Я также могу потребовать, чтобы пациент прошел неврологическое и другие визуализирующие обследования.
Улучшение самочувствия не всегда означает операцию
В Temple мы знаем, что боль в спине не должна мешать вам наслаждаться жизнью. Мы также знаем, что большинству людей не требуется операция для облегчения симптомов.
Одним из возможных решений хронической боли в спине является физиотерапия. Во время лечебной физкультуры вы научитесь упражнениям для укрепления мышц спины и живота, поддерживающих позвоночник. Наличие более сильной спины и кора может помочь облегчить боль.
Ваш терапевт также может помочь вам освоить правильные техники поднятия тяжестей и осанки. Вместе с кондиционированием эти методы могут помочь вам избежать новых проблем со спиной в будущем. На самом деле, я слышал истории от пациентов о том, как они были удивлены тем, что физиотерапия значительно уменьшила боль, которую они испытывали.
Лекарства также могут помочь облегчить боль в спине.
Я обычно рекомендую попробовать подобные методы лечения в течение нескольких недель. Если этого недостаточно, мы можем попробовать более агрессивные варианты лечения, такие как спинальные инъекции. Уколы могут уменьшить воспаление в позвоночнике, предлагая временное облегчение боли в спине и радикулита.
Когда мне может понадобиться операция?
Я говорю своим пациентам, что обычно вы должны попробовать консервативное лечение в течение как минимум шести месяцев, прежде чем мы поговорим об операции. Если у вас хроническая боль в спине и нехирургические методы лечения не помогают, вам может потребоваться операция на позвоночнике. Для лечения всех заболеваний позвоночника хирурги Temple используют инновационные и малоинвазивные методы, доступные сегодня.
Если у вас хроническая боль в спине и нехирургические методы лечения не помогают, вам может потребоваться операция на позвоночнике. Для лечения всех заболеваний позвоночника хирурги Temple используют инновационные и малоинвазивные методы, доступные сегодня.
Узнайте, что вызывает боль в спине
Специалист по боли в спине в Temple Health может выяснить причину вашей постоянной боли в спине и помочь вам найти облегчение.
Запишитесь на прием или позвоните по телефону 800-TEMPLE-MED (800-836-7536).
Полезные ресурсы
Ищете дополнительную информацию?
- Что вызывает боль в спине и шее?
- Часто задаваемые вопросы о хирургии позвоночника
- Каковы симптомы и варианты лечения боли в позвоночнике?
- Узнайте больше об универсальной программе Temple по борьбе с болями в спине
- Познакомьтесь с нашей командой врачей универсальной программы лечения болей в спине
Венозная язва голени — болезни и состояния
При соответствующем лечении большинство венозных язв на ногах заживают в течение 3–4 месяцев.
Лечение всегда должен проводить медицинский работник, обученный компрессионной терапии язв на ногах. Обычно это практикующая или участковая медсестра.
Очистка и перевязка язвы
Первым шагом является удаление из язвы любого мусора или омертвевших тканей и наложение соответствующей повязки. Это обеспечивает наилучшие условия для заживления язвы.
Для перевязки язвы будет использоваться простая нелипкая повязка. Обычно его нужно менять раз в неделю. Многие люди обнаруживают, что могут самостоятельно очистить и перевязать язву под наблюдением медсестры.
Компрессионная повязка
Чтобы улучшить кровообращение в венах ног и снять отек, медсестра/медбрат наложит на пораженную ногу плотную компрессионную повязку. Эти повязки предназначены для того, чтобы сжимать ваши ноги и стимулировать приток крови вверх, к сердцу.
Существует множество различных типов бинтов или эластичных чулок, используемых для лечения венозных язв нижних конечностей, которые могут состоять из 2, 3 или 4 разных слоев. Применение компрессионной повязки является квалифицированной процедурой, и ее должен применять только обученный медицинский персонал.
Применение компрессионной повязки является квалифицированной процедурой, и ее должен применять только обученный медицинский персонал.
Повязку меняют раз в неделю при смене повязки.
Первое наложение компрессионных повязок на нездоровую язву обычно вызывает боль. В идеале вам должен быть назначен парацетамол или альтернативное болеутоляющее средство, назначенное врачом общей практики. Боль уменьшится, как только язва начнет заживать, но это может занять до 10-12 дней.
Важно носить компрессионную повязку точно в соответствии с инструкциями. Если у вас есть какие-либо проблемы, обычно лучше обратиться к медсестре, а не пытаться устранить их самостоятельно. Если компрессионная повязка кажется слишком тугой и вам неудобно спать ночью, обычно помогает короткая прогулка.
Тем не менее, вам придется отрезать повязку, если:
- вы испытываете сильную боль в передней части лодыжки
- у вас сильная боль в верхней части стопы
- пальцы ног становятся синими и опухшими
После снятия повязки убедитесь, что вы держите ногу высоко поднятой, и как можно скорее обратитесь к врачу или медсестре.
В некоторых клиниках бригады специалистов используют новые альтернативы компрессионным повязкам, такие как специальные чулки или другие компрессионные приспособления. Они могут быть доступны не во всех клиниках, но в будущем способ лечения язв может измениться. Ваш специалист сможет посоветовать вам, может ли вам помочь другой подход.
Лечение сопутствующих симптомов
Отек ног и лодыжек
Венозные язвы ног часто сопровождаются отеком ног и лодыжек (отеком), который вызывается жидкостью. Это можно контролировать с помощью компрессионных повязок.
Держите ногу приподнятой, когда это возможно, в идеале с пальцами на одном уровне с глазами, это также поможет уменьшить отек. Вы должны положить чемодан, диванную подушку или поролоновый клин под дно вашего матраса, чтобы ваши ноги были приподняты во время сна.
Вы также должны быть как можно более активными и стараться продолжать свою обычную деятельность. Регулярные физические упражнения, такие как ежедневная прогулка, помогут уменьшить отек ног. Однако вам следует избегать стоять или сидеть на месте с опущенными ногами. Вы должны поднимать ноги, по крайней мере, каждый час.
Однако вам следует избегать стоять или сидеть на месте с опущенными ногами. Вы должны поднимать ноги, по крайней мере, каждый час.
Зуд кожи
У некоторых людей с венозными язвами на ногах появляется сыпь с шелушением и зудом кожи.
Это часто связано с варикозной экземой, которую можно лечить увлажняющим (смягчающим) средством, а иногда и мягким кортикостероидным кремом или мазью. В редких случаях вам может потребоваться направление к дерматологу (специалисту по коже) для лечения.
Кожный зуд иногда также может быть вызван аллергической реакцией на повязки или кремы, наложенные медсестрой. Если это произойдет, вам может потребоваться пройти тест на аллергию.
Важно не расчесывать ноги, если они чешутся, потому что это повреждает кожу и может привести к новым язвам.
Забота о себе во время лечения
Чтобы ускорить заживление язвы, следуйте приведенным ниже советам:
- Старайтесь вести активный образ жизни, регулярно гуляя.
 Если вы сидите и стоите на месте, не поднимая ног, это может усугубить венозные язвы на ногах и отек
Если вы сидите и стоите на месте, не поднимая ног, это может усугубить венозные язвы на ногах и отек - Всякий раз, когда вы сидите или лежите, держите пораженную ногу приподнятой, чтобы пальцы ног были на уровне глаз
- Регулярно тренируйте ноги, двигая ступнями вверх и вниз и вращая их в лодыжках. Это может способствовать улучшению кровообращения
- Если у вас избыточный вес, попробуйте снизить его с помощью здорового питания и регулярных физических упражнений
- Бросьте курить и умерьте потребление алкоголя. Это может помочь язве зажить быстрее.
- Будьте осторожны, чтобы не повредить больную ногу, и носите удобную, хорошо сидящую обувь.
Вам также может быть полезно посетить местный клуб здоровых ног, например, организованный Фондом Lindsay Leg Club Foundation, для получения поддержки и совета.
Лечение инфицированной язвы
Иногда язва вызывает обильные выделения и становится более болезненной. Вокруг язвы также может быть покраснение. Эти симптомы и плохое самочувствие являются признаками инфекции.
Эти симптомы и плохое самочувствие являются признаками инфекции.
Если ваша язва инфицирована, ее следует очистить и перевязать, как обычно.
Вам также следует большую часть времени держать ногу приподнятой, и вам будет назначен 7-дневный курс антибиотиков.
Целью лечения антибиотиками является устранение инфекции. Однако антибиотики не лечат язвы, и их следует использовать только короткими курсами для лечения инфицированных язв.
Последующее наблюдение
Раз в неделю вам следует посещать медсестру для смены повязок и компрессионных повязок. Они также будут следить за язвой, чтобы увидеть, насколько хорошо она заживает. Как только ваша язва хорошо заживет, ваша медсестра/медбрат будет видеть вас реже.
После заживления язвы
Если у вас была венозная язва на ногах, в течение нескольких месяцев или лет может развиться новая язва.
Самый эффективный способ предотвратить это — носить компрессионные чулки все время, когда вы не в постели.



 Если вы сидите и стоите на месте, не поднимая ног, это может усугубить венозные язвы на ногах и отек
Если вы сидите и стоите на месте, не поднимая ног, это может усугубить венозные язвы на ногах и отек