Использование препарата Аркоксиа (эторикоксиб) в лечении неврологических проявлений остеохондроза и остеоартроза суставов позвоночника uMEDp
Боль в спине и конечностях является второй по частоте причиной обращаемости за медицинской помощью после респираторных заболеваний и третьей по частоте причиной госпитализации (3). До 80% населения хотя бы раз в жизни испытывают ее. Этот симптом не имеет возрастных границ; признаки остеохондроза нередко обнаруживают у подростков 12-15 лет (2). К 40 годам дегенеративные изменения позвоночника имеются у каждого второго; к 50 годам – у 70% населения; к 70 годам – у 90% (6). Пик заболеваемости приходится на наиболее активный период трудовой деятельности.
Таблица. Динамика клинических показателей в процессе лечения
Боль является не только проявлением болезни, но сама становится объективно действующим фактором, поддерживающим повреждение тканей, патофизиологические реакции, и часто является пусковым звеном в формировании патофизиологических порочных кругов.
В настоящее время достигнуты определенные успехи в лечении вертеброгенной патологии. Наиболее широко и эффективно с целью купирования болевого синдрома и снятия воспаления используются нестероидные противовоспалительные средства (НПВП). Однако назначение этих препаратов ограничено множественными побочными эффектами. Самым частым осложнением при приеме НПВП являются эрозивно-язвенные поражения желудочно-кишечного тракта, связанные, в основном, с воздействием этих препаратов на ЦОГ-1. В связи с этим в современной практике предпочтение отдается селективным ингибиторам ЦОГ-2, одним из которых является препарат Аркоксиа® (эторикоксиб) (4)
Показания к применению: Аркоксиа® используется в качестве симптоматической терапии при остеоартрозе, ревматоидном артрите, анкилозирующем спондилите, болях и воспалительных симптомах, связанных с острым подагрическим артритом.
Остеохондроз позвоночника включает как дегенеративные изменения межпозвонковых суставов (остеоартроз фасеточных суставов), так и других структур, поэтому использование препарата эторикоксиб в качестве симптоматической терапии является весьма перспективным.
Аркоксиа® блокирует образование простагландинов и обладает противовоспалительным, анальгезирующим и жаропонижающим действием. Селективное угнетение ЦОГ-2 сопровождается уменьшением выраженности клинических симптомов, связанных с воспалительным процессом, при этом отсутствует влияние на выработку простагландинов в слизистой оболочке желудочно-кишечного тракта и тем самым снижается риск возникновения желудочно-кишечных кровотечений. Не наблюдается и снижения уровня арахидоновой кислоты и агрегации тромбоцитов (4).
Аркоксиа® быстро всасывается при приеме внутрь. Максимальная концентрация в плазме крови достигается через час после приема препарата. Биодоступность приближается к 100%. Аркоксиа® метаболизируется в печени, менее 1% препарата выводится с мочой в неизмененном виде. При однократном введении около 70% препарата выводится через почки.
Наиболее частые побочные эффекты при терапии эторикоксибом:
- сердечно-сосудистая система: часто (1-10%) – сердцебиение, повышение АД, нечасто 9(0,1-1%) — нарушение мозгового кровообращения, инфаркт миокарда;
- пищеварительная система: часто (1-10%) – боли в эпигастрии, тошнота, диарея, диспепсия, метеоризм, очень редко (менее 0,01%) – язвенная болезнь;
- нервная система: часто (1-10%) — головная боль, головокружения, слабость, нечасто (0,1-1%) — снижение концентрации внимания, нарушения сна;
- мочевыделительная система: нечасто (0,1-1%) – протеинурия, очень редко (менее 0,01%) – острая почечная недостаточность;
- кожные покровы: часто (1-10%) – экхимозы, нечасто (0,1-1%) – отечность лица, кожный зуд;
- дыхательная система : нечасто (0,1-1%) – кашель, одышка, носовые кровотечения, очень редко (менее 0,01%) – бронхоспазм.

При приеме препарата могут наблюдаться гриппоподобный синдром (1-10%), нечасто (0,1-1%) – боли в области грудной клетки, возможны аллергические реакции. В лабораторных показателях может наблюдаться повышение уровня трансаминаз (1-10%), азота в крови и моче, повышение активности креатинфосфокиназы, снижение гематокрита, гемоглобина, лейкопения, тромбоцитопения, повышение уровня креатинина, мочевой кислоты, гиперкалиемия (0,1-1%) (5, 7, 8).
Под наблюдением находилось 12 пациентов (7 мужчин и 5 женщин) с неврологическими проявлениями остеохондроза позвоночника, получавших стационарное лечение препаратом Аркоксиа®. Средний возраст пациентов – 46,7 лет. Целью нашего исследования являлось изучение эффективности, переносимости и побочных действий препарата.
У пациентов исследовался неврологический статус, проводилось рентгенологическое исследование позвоночника. Объем движений в позвоночных двигательных сегментах (ПДС) соотносился с 5-балльной шкалой.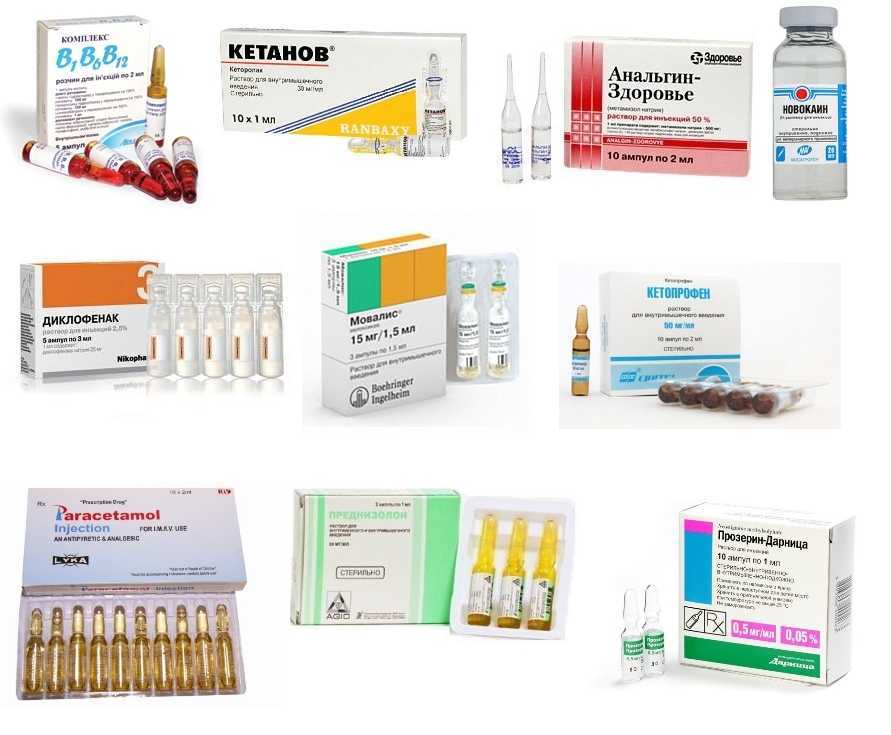 Выраженность болевого синдрома оценивалась методом описательных определений по 5-балльной шкале:
Выраженность болевого синдрома оценивалась методом описательных определений по 5-балльной шкале:
- 1 балл – отсутствие боли;
- 2 балла – незначительные боли, возникающие только при движении;
- 3 балла – умеренные постоянные боли;
- 4 балла – постоянные боли, значительно усиливающиеся при движении; 5 баллов – интенсивные «боли покоя» (1) (см. таблицу).
Данная градация дает качественную оценку болевому синдрому и позволяет отслеживать его динамику. Количественная характеристика боли определялась с помощью визуальной аналоговой шкалы, где 10 баллам соответствовала боль максимальной интенсивности, когда-либо испытываемая больным, а за 1 балл принималось полное отсутствие боли (1). Больным предлагались анкеты, включающие в себя обе шкалы. Оценивался болевой синдром ежедневно.
Больным проводилось ежедневное мониторирование артериального давления, лабораторный контроль (исследование уровня печеночных трансаминаз, билирубина, креатинина, мочевины; общий анализ крови) осуществлялся до и после лечения.
У всех пациентов имел место болевой синдром, рентгенологические признаки остеохондроза и остеоартроза суставов позвоночника, ограничение двигательной активности в соответствующих ПДС, мышечный дефанс. У 8 человек отмечались рефлекторные проявления остеохондроза, у 3 в клинической картине превалировала корешковая симптоматика, у 1 – определялись признаки плечелопаточного периартроза.
Препарат назначался перорально, ежедневно, в дозе 60 мг 1 раз в день. Курс терапии – 14 дней.
Положительная динамика наблюдалась у всех пациентов, получавших эторикоксиб. Улучшение проявлялось снижением выраженности болевого синдрома, постепенным восстановлением объема движений, нормализацией мышечного тонуса, уменьшением выраженности корешковой симптоматики.
Регресс алгического синдрома начинался, в среднем, спустя 3-5 дней от начала терапии. По окончании курса боли полностью купировались у 6 пациентов, у 5 – значительно уменьшились. Наименьший терапевтический эффект отмечался у больного с плечелопаточным периартрозом.
Наименьший терапевтический эффект отмечался у больного с плечелопаточным периартрозом.
Наблюдалось отчетливое изменение характера болевых ощущений. Если до лечения преобладали постоянные умеренные или резко усиливающиеся при движении боли, то после окончания курса у 6 пациентов боли исчезли, у 4 – возникали только при движении, у 2 – алгический синдром носил постоянный умеренный характер.
Миотонические проявления регрессировали в среднем на 1,7 балла.
Хорошая переносимость препарата зафиксирована у 10 больных, у 2 – удовлетворительная (у 1 пациента возникли диспепсические явления, у 1 – незначительные головокружение). У 3 пациентов, имеющих в анамнезе гипертоническую болезнь, отмечались однократные эпизоды повышения АД до 180-185/90-100 мм рт. ст. В одном случае наблюдалось незначительное увеличение печеночных трансаминаз в 1,3 раза. Аллергических проявлений не зафиксировано.
Незначительное количество побочных действий, хорошая переносимость, наряду с достаточно высокой эффективностью открывают перспективу широкого применения селективного ингибитора ЦОГ-2 эторикоксиба в лечении болевых синдромов остеохондроза.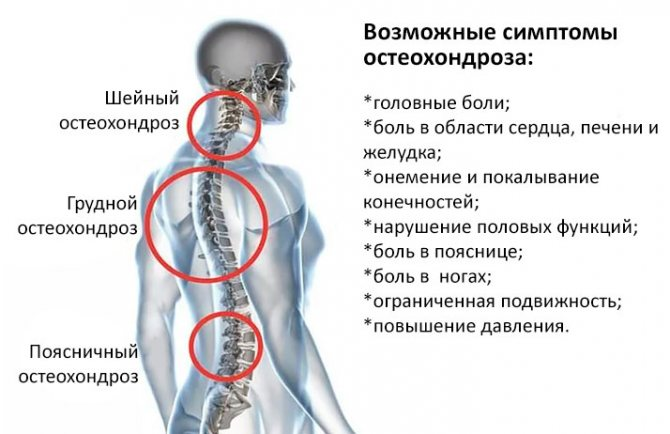
Лечение остеохондроза. | Центр вертебрологии доктора Ковриженко
Рентгенограмма. Остеохондроз шейного отдела позвоночника. Остеофиты.Остеохондроз — это серьёзное хроническое заболевание. Лечение остеохондроза в Киеве Вы можете получить в специализированном Центре вертебрологии доктора Ковриженко, который уже более 10 лет занимается лечением заболеваний позвоночника и суставов.
Лечение остеохондроза нельзя доверять непрофессионалам. Тем более, нельзя заниматься самолечением.
То, что помогло одному больному, не всегда поможет другому. К сожалению, остеохондроз не пройдёт сам. Нужна помощь специалистов.
Различают лечение остеохондроза в периоде ремиссии, когда симптомы утихли, и лечение в периоде обострения, когда заболевание активно даёт о себе знать.
В периоде ремиссии рекомендуется соблюдать щадящий режим, не поднимать тяжестей, не заниматься тяжёлыми видами спорта, выполнять комплекс лечебной гимнастики.
Один-два раза в год необходим курс санаторно-курортного лечения для профилактики, даже если ничего не болит. Этот курс обычно должен включать массаж спины, физиотерапию, лечебные ванны, грязевые аппликации, купание в термальных источниках и другие процедуры.
Полезен также отдых на море. Морская вода оказывает хорошее расслабляющее действие на нервно-мышечную систему, имеет противовоспалительный эффект.
Лечение остеохондроза в период обострения гораздо более сложная задача.
В Центре Вертебрологии доктора Ковриженко лечение остеохондроза(Киев) включает:
1. Специальный глубокий массаж спины, шеи, конечностей по специальной методике.
2. Физиопроцедуры:
— магнитолазерная терапия;
— миостимуляция;
— электрофорез;
— вибромассаж;
— вакуумный массаж.
3. Мануальная терапия мягкими техниками по методике Мануальной Релаксации, разработанной нашими специалистами.
4. Остеопатия.
5. Лечебная физкультура.
6. Рефлексотерапия.
7. Гирудотерапия.
8. Гомеопатия.
9. Медикаментозное лечение.
Эти методы лечения могут сочетаться или назначаться по отдельности. Курс лечения назначает лечащий доктор, исходя из данных анамнеза, осмотра и дополнительных обследований.
Стандартный комплексный сеанс лечения остеохондроза в Киеве включает:
— консультацию доктора вертебролога,
— лечебный массаж спины и шеи 20 мин,
— сеанс физиотерапии (по назначению доктора),
— сеанс мануальной терапии по методике Мануальной Релаксации.
Могут быть также назначены другие процедуры из приведенного выше перечня.
Длительность такого сеанса около 60 минут, курс лечения 3-15 сеансов в зависимости от сложности и давности заболевания. Сеансы проводятся амбулаторно (вы приезжаете на процедуры, затем уезжаете домой). Стационарного лечения в нашем центре нет.
У нас делаем акцент на натуральные методы лечения. Стараемся меньше назначать медикаментозные средства. Но если имеются серьёзные симптомы, и будут диагностированы осложнения остеохондроза (протрузии или грыжи дисков, спондилёз, спондилолистез и др. ), то без лекарственных препаратов не обойтись.
Лекарственная терапия при лечении остеохондроза
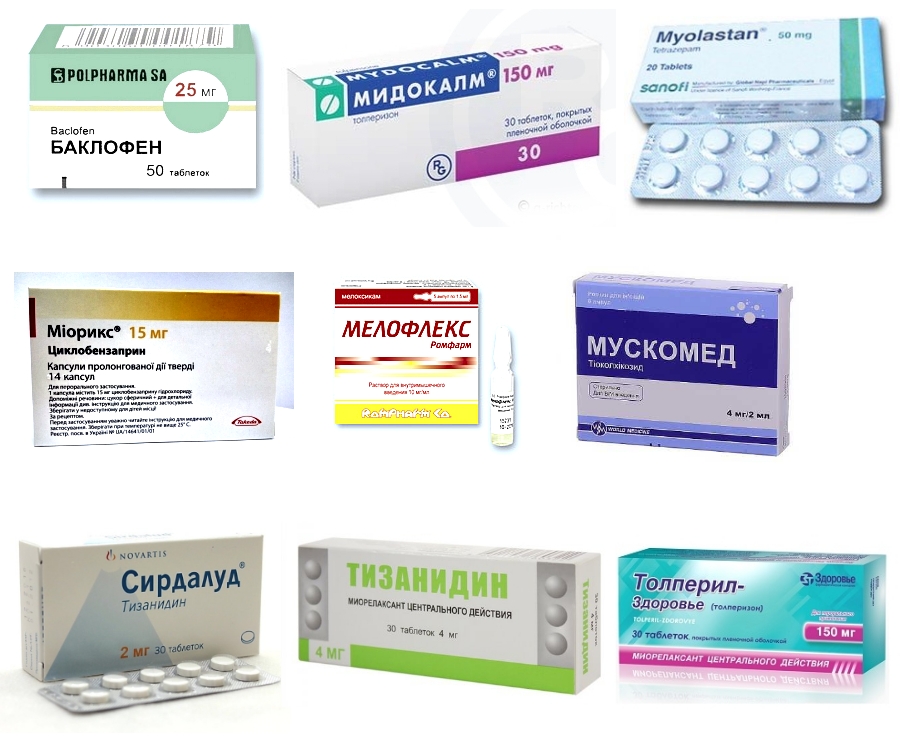
Вначале лечения необходимо снять симптомы воспаления и боли. Для уменьшения боли используются анальгин, но-шпа, реопирин, кетанов. Противовоспалительная терапия включает в себя терапию нестероидными препаратами. Применяются местные аппликации димексида с гидрокортизоном. Часто назначаются гомотоксические препараты ( Heel), назначаются хондропротекторы (артритозамин, терафлекс, мукосат, дона). Можно использовать миорелаксанты: мидокалм, сирдалуд. Расслабляя мышцы, они тоже снимают боль. После исчезновения болевых ощущений применяется восстановительная терапия – витамины, биогенные стимуляторы, сосудистые препараты.
Для уменьшения боли используются анальгин, но-шпа, реопирин, кетанов. Противовоспалительная терапия включает в себя терапию нестероидными препаратами. Применяются местные аппликации димексида с гидрокортизоном. Часто назначаются гомотоксические препараты ( Heel), назначаются хондропротекторы (артритозамин, терафлекс, мукосат, дона). Можно использовать миорелаксанты: мидокалм, сирдалуд. Расслабляя мышцы, они тоже снимают боль. После исчезновения болевых ощущений применяется восстановительная терапия – витамины, биогенные стимуляторы, сосудистые препараты.
Лечебная физкультура
Существует много упражнений, направленных на укрепление позвоночника. Выполнять их стоит медленно, без резких движений, постепенно наращивая нагрузку. Хорошо помогает вытягивание позвоночника, которое снимает нагрузку на межпозвоночные диски.
Предлагаем примерный комплекс упражнений для профилактики и лечения остеохондроза. Но лучше, чтобы упражнения Вам назначил лечащий врач индивидуально.
Остеохондроз – очень неприятное заболевание, доставляющее страдания и ограничение подвижности, которое часто является причиной потери трудоспособности. Но при наличии терпения справиться с ним можно.
Главное — постоянно следить за собой, проводить профилактику остеохондроза, и при обострении болезни вовремя проводить лечение. Наибольший эффект можно получить только применяя несколько методов, комплексно воздействуя на организм.
Не забывайте, чем раньше Вы обратитесь за помощью к специалистам, тем полнее и быстрее будет выздоровление.
Записаться на приём к вертебрологу.
Задать вопрос врачу.
Лечение хондроза шейного отдела позвоночника
Хондроз шейного отдела позвоночника – распространенное патологическое состояние, протекающее с изменением строения, истончением, потерей эластичности межпозвонковых дисков. Часто это происходит с изменением костной ткани рядом с расположенными позвонками.
Состав:
- Симптомы хондроза шейного отдела
- Лечение хондроза шейного отдела позвоночника
- Лечение народными средствами
Симптомы хондроза сегрегации пуповины
На ранних стадиях заболевания хондроз протекает практически бессимптомно. Первые симптомы появляются при значительном разрушении хрящевой ткани, сдавливании нервных окончаний и позвоночных артерий, кровоснабжающих головной мозг. Хондроз шейного отдела может быть выражен:
- при болях и напряжении мышц шеи и плеч;
- онемение, потеря чувствительности в верхних конечностях;
- головная боль преимущественно в области затылка;
- головокружение, шум в ушах, потеря сознания;
- бессонница;
- нарушение координации;
- Капли кровяного давления;
- вегето-сосудистые расстройства.

Обострить симптомы могут резкие движения головой, поднятие тяжестей, переохлаждение.
Лечение хондроза шейного отдела позвоночника
Как и когда лечить хондроз, определяется в зависимости от выраженности клинических симптомов и стадии патологического процесса. В момент обострения заболевания при выраженном болевом синдроме, напряжении мышц, вводят медикаментозно, назначают:
- противовоспалительные таблетки и инъекционные препараты, способствующие быстрому обезболиванию — диклофенак, напроксен, индометацин;
- согревающие и противовоспалительные мази и гели для местного применения — апизартрон, кетонал, вольтарен, артур, эфкамон;
- миорелаксанты для снятия спазма мышц шеи и плеч — баклофен, толперизон, метокарбамол;
- хондропротекторы длительными курсами для предотвращения дальнейшего повреждения и восстановления хрящевой ткани — дон, терафлекс, артрон;
- ноотропные препараты и нейропротекторы для улучшения кровоснабжения головного мозга, стабилизации функционирования клеток нервной системы — ноотропил, церебрал, пирацетам, мексикан, кортексин, глицин;
- седативные препараты для улучшения ночного сна при бессоннице — успокоительное, персид, циркулин.

В острый период для быстрого обезболивания можно использовать ортопедический воротник, который поможет максимально зафиксировать и снизить шейное давление.
После снятия симптомов обострения боли и напряжения назначают вспомогательные методы лечения:
- Физиотерапия способствует уменьшению воспаления, улучшению микроциркуляции и регенерации в пораженном отделе. При хондрозах шейного сегмента применяют электрофорез с лекарственными препаратами, водолечение, магнитотерапию, лазеротерапию, ультрафиолетовое облучение;
- массаж усиливает циркуляцию крови и лимфы в пораженном отделе, снимает мышечный спазм и боль. Лечебный массаж воротниковой зоны, головы, рук проводят курсами по 10-12 процедур. Шея и плечи являются легкодоступными зонами для самомассажа. При повышенной скованности в области шеи и трапециевидных мышц рекомендуется самостоятельно поглаживать, слегка растирать и разминать. Кроме методов классического массажа часто применяют мануальную терапию и точечный массаж;
- Лечебная физкультура предназначена для восстановления подвижности шеи, укрепления мышц, повышения гибкости.
 Упражнения применяются с включением в работу шеи, плеч и рук. Помимо занятий лечебной гимнастикой рекомендуются плавание, калланетика, йога;
Упражнения применяются с включением в работу шеи, плеч и рук. Помимо занятий лечебной гимнастикой рекомендуются плавание, калланетика, йога; - Рефлексотерапия с помощью воздействия на активные точки оказывает противовоспалительное, обезболивающее действие. Он способствует кровоснабжению головного мозга и уменьшает неврологические проявления.
Лечение народными средствами
Применение народных средств является хорошим помощником комплексного консервативного лечения. Из народных средств при хрящевидной хирургии шейки матки чаще используют различные настойки для растирания и прогревания пораженного места:
- 1 стакан водки смешать с соком одной редьки и 50 г листьев сирени, настоять около суток. Использовать для растирания шеи и трапециевидных мышц;
- Смесь из 200 г меда, 125 мл сока алоэ, пол-литра водки и одного аэрозоля из красного перца на 72 часа. Ткань, смоченную этим составом, прикладывают к области шеи до начала курения, примерно на 10-15 минут;
- смешать сок алоэ 50 мл, 50 г горчицы, 1 г прополиса с 400 мл водки.
 Композиция используется для компрессов на область шеи;
Композиция используется для компрессов на область шеи; - Смесь 50 г меда и 50 г тертого картофеля используется для наложения компрессов на область шеи на полчаса.
Поражение купола талара — факты о здоровье стопы
Javascript необходим для просмотра контента на этой странице. Пожалуйста, включите поддержку джаваскрипта в вашем браузере.Что такое поражение купола талара?
Голеностопный сустав состоит из нижней части большеберцовой (голени) кости и верхней части таранной (лодыжной) кости. Вершина таранной кости имеет куполообразную форму и полностью покрыта хрящом — жесткой эластичной тканью, которая позволяет голеностопному суставу двигаться плавно. Поражение купола таранной кости представляет собой повреждение хряща и нижележащей кости таранной кости в голеностопном суставе. Его также называют остеохондральным дефектом (ОКД) или костно-хрящевым поражением таранной кости (ОЛТ). «Остео» означает кость, а «хондральный» — хрящ.
Повреждения купола таранной кости обычно вызваны травмой, например растяжением связок голеностопного сустава. Если после травмы хрящ не заживает должным образом, он размягчается и начинает разрушаться. Иногда сломанный кусок поврежденного хряща и кости плавает в лодыжке.
Если после травмы хрящ не заживает должным образом, он размягчается и начинает разрушаться. Иногда сломанный кусок поврежденного хряща и кости плавает в лодыжке.
Признаки и симптомы
Если травма не является обширной, для появления симптомов могут потребоваться месяцы, год или даже больше. Признаки и симптомы поражения купола таранной кости могут включать:
- Хроническая боль в глубине лодыжки — обычно усиливается при нагрузке на стопу (особенно во время занятий спортом) и уменьшается в состоянии покоя
- Периодическое щелканье или цепляющее ощущение в лодыжке при ходьбе
- Ощущение блокировки или разгибания голеностопного сустава
- Эпизоды отека голеностопного сустава, возникающие при нагрузке и исчезающие в покое
Диагностика
Повреждение свода таранной кости может быть трудно диагностировать, поскольку трудно определить точное место возникновения боли. Чтобы диагностировать эту травму, хирург стопы и голеностопного сустава расспросит пациента о недавней или предыдущей травме и осмотрит стопу и голеностопный сустав, перемещая голеностопный сустав, чтобы определить, есть ли боль, щелчки или ограничение движений в этом суставе.
Иногда хирург вводит в сустав анестетик (обезболивающее), чтобы увидеть, проходит ли боль на некоторое время, что указывает на то, что боль исходит изнутри сустава. Делают рентген, и часто назначают МРТ или другие расширенные тесты визуализации для дальнейшей оценки поражения и степени травмы.
Нехирургические подходы к лечению
Лечение зависит от тяжести поражения купола таранной кости. Если поражение стабильное (без свободных фрагментов хряща или кости), можно рассмотреть один или несколько из следующих нехирургических вариантов лечения:
- Иммобилизация. В зависимости от типа травмы ногу можно поместить в гипс или гипсовый ботинок для защиты таранной кости. В этот период иммобилизации могут быть рекомендованы упражнения на увеличение диапазона движений без нагрузки.
- Пероральные препараты. Нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен, могут быть полезны для уменьшения боли и воспаления.

- Физиотерапия. Диапазон движений и укрепляющие упражнения полезны после адекватного заживления поражения. Физиотерапия может также включать методы уменьшения боли и отека.
- Ортез голеностопного сустава. Ношение бандажа на голеностопном суставе может помочь защитить пациента от повторного травмирования, если голеностопный сустав нестабилен.
Когда необходима операция?
Если нехирургическое лечение не помогает облегчить симптомы поражения купола таранной кости, может потребоваться хирургическое вмешательство. Хирургическое вмешательство может включать удаление фрагментов свободной кости и хряща внутри сустава и создание условий для заживления. Для достижения этой цели доступны различные хирургические методы. Хирург подберет оптимальную процедуру в зависимости от конкретного случая.
Осложнения поражений купола таранной кости
В зависимости от степени повреждения хряща голеностопного сустава в суставе может развиться артрит, приводящий к хронической боли, отеку и ограничению движений в суставе.

 Упражнения применяются с включением в работу шеи, плеч и рук. Помимо занятий лечебной гимнастикой рекомендуются плавание, калланетика, йога;
Упражнения применяются с включением в работу шеи, плеч и рук. Помимо занятий лечебной гимнастикой рекомендуются плавание, калланетика, йога;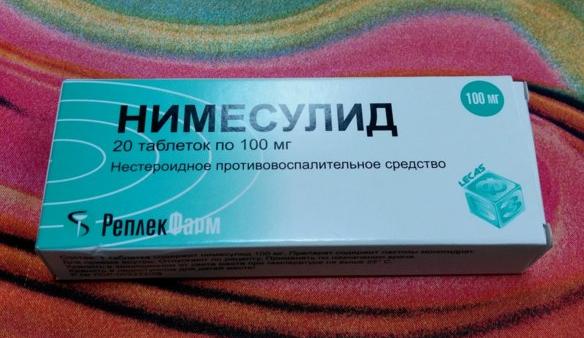 Композиция используется для компрессов на область шеи;
Композиция используется для компрессов на область шеи;