переболевший коронавирусной инфекцией москвич рассказал, как лежал на ИВЛ — РТ на русском
— Когда вы заболели?
— Сейчас мой диагноз звучит как «внебольничная двусторонняя полисегментарная пневмония». Я частично выздоровел, но течение болезни продолжается, как и процесс лечения.
Заболел я 5 марта. Почувствовал недомогание, немного поднялась температура, начался кашель, в целом ощутил упадок сил. Обратился в частную клинику, с которой у моего работодателя есть контракт. Меня направили делать анализы, а также рентгенограмму, которая показала правостороннюю пневмонию. На следующем приёме мне вызвали скорую и отвезли на госпитализацию.
— Как проходило лечение?
— Я побывал в разных стационарах: в клинике «Семейный доктор» на Бауманской, в 52-й больнице, в ГКБ №1. За всё время, наверное, раз шесть сделал КТ. Медикаментов был целый арсенал: у меня одновременно и вирусная, и бактериальная пневмония, и это всё осложняется COVID-19.
— Вы были на ИВЛ. Расскажите, в какой момент врачи приняли такое решение?
— На ИВЛ я попал в третьем по счёту стационаре. Там я оказался спустя всего два дня после выхода из предыдущей больницы — началась лихорадка. Её лечили несколько дней, после чего меня перевезли в реанимацию. И вот тогда выяснилось, что моих лёгких не хватает на то, чтобы эффективно продолжить лечение. «Матовое стекло», потемнение и другие негативные процессы.
- © Фото из личного архива Дениса Пономарёва
Объём лёгких и оксигенацию последовательно попытались поддержать кислородной маской, потом специальной закрытой маской, но безуспешно. Грубо говоря, мне требовалось выторговать немного времени со стабильным объёмом лёгких, чтобы подействовало самое мощное лекарство из доступных — моноклональные антитела.
Меня ознакомили с последствиями ИВЛ и отказа от процедуры. Если бы я отказался, у врачей не было бы никаких гарантий моего выздоровления, зато почти наверняка моё состояние резко бы ухудшилось. Вместе с тем долго находиться на ИВЛ нельзя — может возникнуть баротравма или повреждение трахеи. Поэтому мне нужно будет не только полагаться на аппарат, но и действовать самому.
Я согласился. Предупредил родных и коллег, что от меня некоторое время вообще не будет никаких вестей, что предстоит непростой период. Меня погрузили в медицинский сон, и я проснулся уже на ИВЛ.
—
— Это было довольно необычное ощущение. Я как будто находился под водой. Изо рта торчала куча трубок. Самое странное — дыхание не зависит от того, что делал я, я чувствовал, что за меня дышит машина.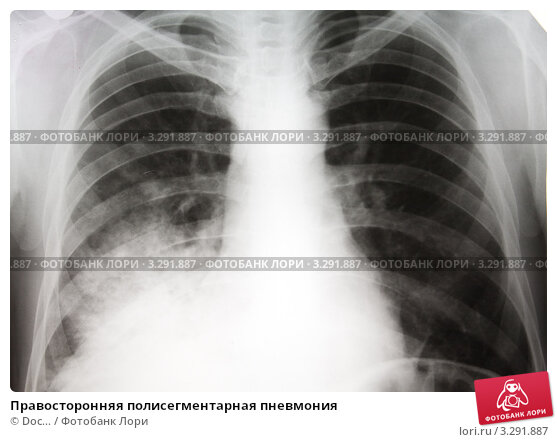 Но её наличие меня и обнадёживало — значит, есть шанс на помощь.
Но её наличие меня и обнадёживало — значит, есть шанс на помощь.
С врачами я общался жестами или писал сообщения от руки. Это было, конечно, ужасно неудобно, учитывая, что я потерял очень много сил. Даже одно предложение составить было трудно. Но я освоился, врачи стали меня понимать. Постепенно я приспособился ко всему: и к трубкам, и к машине, и к тому, что мне постоянно приходится переворачиваться и лежать на животе большую часть времени.
У меня была определённая задача — к следующей процедуре КТ помочь аппарату поправить мои лёгкие. И были определённые нехитрые средства: лежание на животе, дыхательная гимнастика.
Очень поддерживали врачи, постоянно меня подбадривали. Некоторые даже называли меня коллегой, такое обращение и привязалось. Однажды завотделением меня так назвал, наверное, перепутал с настоящим врачом, урологом, который лежал на соседней койке. Кстати, уролога раньше меня сняли с ИВЛ, надеюсь, у него сейчас всё нормально.
Хочу поблагодарить всех врачей и моих коллег, которые наладили диалог между больницей и моими близкими. Я был отрезан от внешнего мира, только несколько раз удалось написать жене. И информация обо мне поступала скудная, из-за чего родные, конечно, сильно переживали. Но в то же время то, что они беспокоились за меня, лично меня как-то успокаивало. Значит, помнят и заботятся обо мне.
Я был отрезан от внешнего мира, только несколько раз удалось написать жене. И информация обо мне поступала скудная, из-за чего родные, конечно, сильно переживали. Но в то же время то, что они беспокоились за меня, лично меня как-то успокаивало. Значит, помнят и заботятся обо мне.
- © Фото из личного архива Дениса Пономарёва
— Когда я находился на ИВЛ, то периодически представлял себя героем песни Black Sabbath Iron Man. Этот персонаж из-за путешествий во времени превратился в железного истукана, он не мог ни с кем общаться и не мог предупредить о предстоящем несчастье, которое он пережил в будущем.
Когда меня сняли с ИВЛ, я, прокашлявшись и отплевавшись, процитировал оттуда строчку: Vengeance from the grave. Но так как никто этого не понял, то я просто попросил завтрак. Все обрадовались, потому что появление аппетита — хороший знак.
— Опишите свои ощущения после отключения. Как вы восстанавливались?
— Сразу после отключения у меня было несколько секунд на то, чтобы поймать своё дыхание, «нащупать» его рядом с машинным. Мне показалось, что прошла целая вечность. Когда я начал дышать сам, то почувствовал необыкновенный прилив сил и радость от того, что я выкарабкался. С того момента я понял, что умею радоваться мелочам: возможности самостоятельно дышать, есть, вставать с кровати, передвигаться.
После реанимации я около недели провёл в обычной палате. Восстановление мне давалось довольно трудно. Но по миллиметру я эти трудности преодолевал. Начал приподниматься на кровати, подтягиваться на перекладине над койкой, вставать, садиться на специальный стул, ходить — сначала с одышкой и тахикардией, а потом всё проще. Делал дыхательную гимнастику, лёгкую зарядку. Так постепенно я начал отвоёвывать для себя нормальную жизнь и продолжаю это делать до сих пор.
— Как вы сейчас себя чувствуете? Когда вас выписали?
— Выписали 6 мая. Сейчас всё по-прежнему непросто. У меня часто бывает упадок сил, возникает одышка, хотя я могу сделать самые простые вещи, например помыть посуду или принять ванну.
Сейчас всё по-прежнему непросто. У меня часто бывает упадок сил, возникает одышка, хотя я могу сделать самые простые вещи, например помыть посуду или принять ванну.
Но для меня всё равно большое счастье, что я могу всё делать сам: дышать, ухаживать за собой, одеваться, передвигаться. Я наконец-то могу обнять и успокоить жену — ей этот период дался нелегко.
— Какие дальнейшие рекомендации по лечению дома дали вам врачи?
— Рекомендаций по препаратам как таковых мне не дали. Сказали, что у меня все показатели здорового человека. Я, получается, победил и пневмонию, и коронавирусную инфекцию. Осталось только прийти в себя в плане дыхания. Продолжить занятия с постепенным увеличением нагрузок, лежать на животе, делать дыхательную гимнастику, но не нагружать себя слишком сильно и не забывать про отдых.
- © Фото из личного архива Дениса Пономарёва
— Вам есть что сказать людям, которые прогуливаются по улице?
— Да, есть.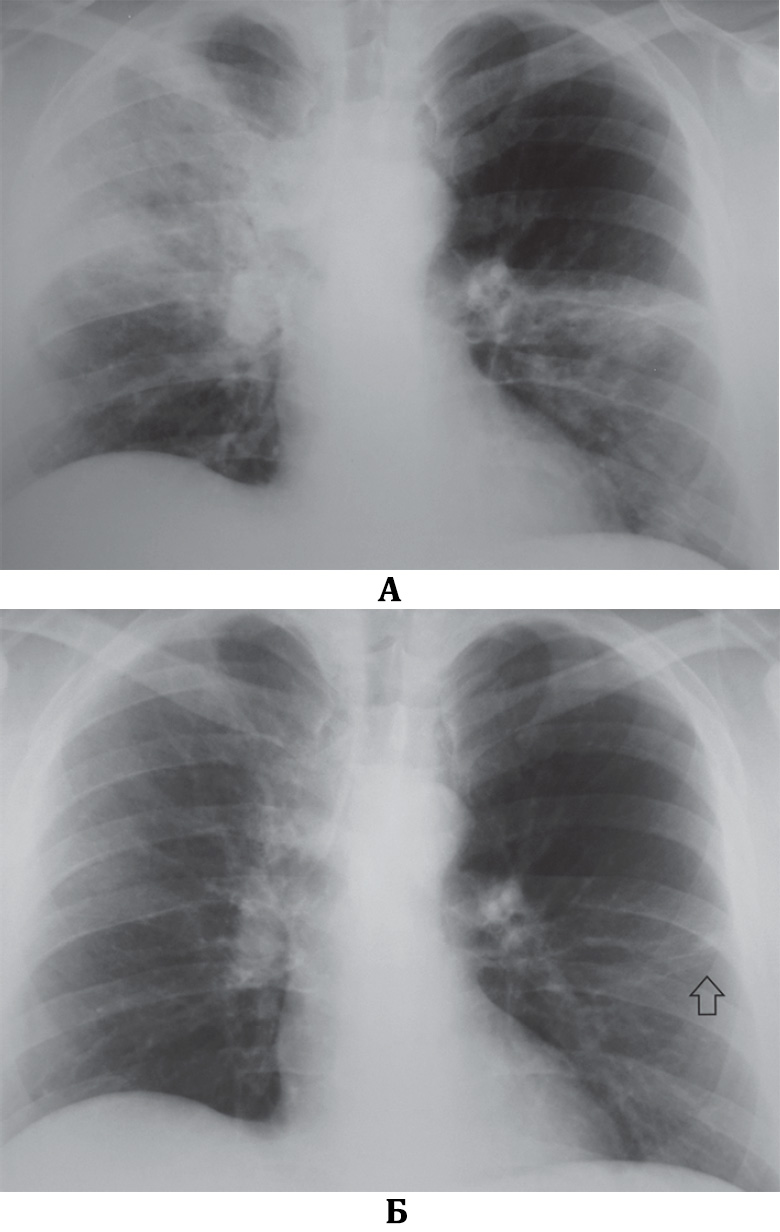 Предыдущие месяцы оказали на нашу психику гнетущее воздействие. Понятно, что находиться в четырёх стенах, когда каждый выпуск новостей начинается с роста числа заболевших, сложно. Хочется ощутить свободу. Я сам лечился два месяца, мне тоже хотелось бы поскорее почувствовать вкус нормальной жизни, ходить куда хочу.
Предыдущие месяцы оказали на нашу психику гнетущее воздействие. Понятно, что находиться в четырёх стенах, когда каждый выпуск новостей начинается с роста числа заболевших, сложно. Хочется ощутить свободу. Я сам лечился два месяца, мне тоже хотелось бы поскорее почувствовать вкус нормальной жизни, ходить куда хочу.
Но вместе с правом на свободу передвижения у нас есть и ответственность перед своими родными, которых мы, к сожалению, тоже можем заразить.
Например, я после нахождения в стационаре заразил свою жену — к счастью, у неё нет симптомов, кроме потери обоняния, и она, скорее всего, уже поправилась, мы ждём результатов анализов.
Но случаи могут быть гораздо серьёзнее. Мы подвергаем опасности семью и усиливаем нагрузку на систему здравоохранения.
Врачи говорят, что мы находимся в состоянии войны с коронавирусом. А война — это жертвы. Но я бы не хотел, чтобы кто-то из нас стал жертвой войны, чтобы люди лежали в коридорах, потому что в палатах нет мест.
Чем чревата пневмония?
В последнее время большое внимание уделяется именно профилактике внебольничных пневмоний.
Наличие опасного недуга выявляется на основании характерных симптомов и рентгенологического исследования органов дыхания.
При данном заболевании в легких поражаются основные структурные единицы органа – соединительная ткань и альвеолы. Несмотря на то, что пневмония – заболевание легких, оно может приводить к осложнениям разного характера. При тяжелой форме пневмонии происходит воздействие токсинов на организм. Это может привести к развитию сердечной, дыхательной и печеночной недостаточности, инфекционно-токсического шока, почечной недостаточности и др.
Возбудители инфекции: пневмококк, респираторные вирусы и такие микроорганизмы, как легионелла, микоплазма, хламидия, клебсиелла, гемофильная палочка и др. передаются воздушно-капельным путем, т.е. при кашле, дыхании, чихании, разговоре.
К типичным симптомам внебольничной пневмонии относятся следующие: боль в грудной клетке во время дыхания, сухой кашель (позже с отделением мокроты), одышка, озноб, повышение температуры тела. Кроме того, болезнь может сопровождаться общими симптомами: снижением артериального давления, тахикардией, болями в суставах, отсутствием аппетита, слабостью, иногда тошнотой и рвотой.
В Республике Алтай ежегодно регистрируются более 600 случаев внебольничных пневмоний. В 2017 году в Республике Алтай зарегистрировано 637 случаев ВП, показатель заболеваемости составил 296,1 на 100 тыс. населения. Заболеваемость внебольничной пневмонией регистрировалась во всех районах республики и г. Горно-Алтайск.
За январь – апрель 2018 г. в Республике Алтай зарегистрировано 266 случаев внебольничной пневмонии (показатель на 100000 нас. — 122,6)
— 122,6)
Наиболее неблагополучными территориями по внебольничной пневмонии превышающими республиканский показатель явились: г. Горно-Алтайск (показатель на 100000 нас. – 139,0), Кош-Агачский район (показатель на 100000 нас. – 173,5), Майминский район (показатель на 100000 нас. – 181,6) и Шебалинский район (показатель на 100000 нас. – 137,9).
Внебольничная пневмония регистрируется среди всех возрастов (даже у детей до года). В Республике Алтай среди детей до 14 лет за январь — апрель 2018 г. зарегистрировано 65 случаев внебольничных пневмоний (показатель заболеваемости 111,2 на 100 тыс. населения), что составляет 24,4% от общего количества заболевших. Из 266 больных внебольничной пневмонией 103 человека поздно обратились за медицинской помощью (38,7%).
Внебольничные пневмонии занимают одно из ведущих мест среди причин смерти от инфекционных заболеваний. В Республике Алтай за январь – апрель 2018 г. уже 14 случаев внебольничной пневмонии закончились летальным исходом (в г. Горно-Алтайске – 8 сл., Усть-Канском районе – 3 сл., Майминском районе — 2 сл., Кош-Агачском районе — 1 сл.).
Горно-Алтайске – 8 сл., Усть-Канском районе – 3 сл., Майминском районе — 2 сл., Кош-Агачском районе — 1 сл.).
Например: Жительница г. Горно-Алтайск, не обращалась за медицинской помощью около 2 месяцев, в связи с чем скончалась с диагнозом: двухсторонняя пневмония крайней степени тяжести, артериальная гипертония 3 стадии, гипертензивная болезнь с пороком сердца.
Житель г. Горно-Алтайск, 66 лет, инвалид 1 группы, болел 2 недели, вызывал участкового врача, в тот же день был в БУЗ РА РБ доставлен БСМП, через 7 часов после госпитализации в ОАР, скончался с диагнозом: внебольничная двухсторонняя полисегментарная пневмония тяжелой степени тяжести.
Житель Усть-Канского района, ни куда не обращался, посмертно выставлен диагноз: двухсторонняя пневмония тяжелой степени тяжести.
Профилактические меры:
• Здоровый образ жизни- это основа предупреждения развития внебольничной пневмонии. Необходимо больше времени проводить на свежем воздухе, заниматься физкультурой, полноценно питаться, бросить курить, исключить употребление алкоголя. Выполнение этих нехитрых правил позволит любому человеку усилить иммунитет своего организма;
Выполнение этих нехитрых правил позволит любому человеку усилить иммунитет своего организма;
• Следует избегать переохлаждений, одеваться соответственно погоде. Помещения, в которых люди проводят много времени, должны регулярно проветриваться.
Влажная уборка помещений тоже считается профилактической мерой против внебольничной пневмонии. Немаловажный фактор, предупреждающий попадание инфекций – соблюдение правил личной гигиены;
• В период подъема сезонной заболеваемости ОРВИ, гриппа нужно свести к минимуму посещение мест массового скопления людей. Если возникает такая необходимость, рекомендуется использовать маску, защищающую дыхательные органы от проникновения инфекций;
• Важной профилактической мерой является прививка против гриппа, которую необходимо сделать до наступления эпидемиологического периода. Дело в том, что внебольничная пневмония нередко является осложнением после перенесенного гриппа и других вирусных заболеваний;
• Очень полезно проводить курсы приема средств на растительной основе, оказывающих иммуностимулирующее действие. Только перед этим нужно обязательно проконсультироваться с врачом. Если не имеются противопоказания, то сильными иммуностимуляторами являются доступные каждому природные средства – пчелиный мед и чеснок.
Только перед этим нужно обязательно проконсультироваться с врачом. Если не имеются противопоказания, то сильными иммуностимуляторами являются доступные каждому природные средства – пчелиный мед и чеснок.
Следует помнить, что при первых признаках нездоровья не стоит выходить на работу, учебу, детский сад. Такое легкомысленное поведение может стать не только причиной заражения коллег, одноклассников, одногруппников, но и вызвать серьезные осложнения внебольничной пневмонии.
При появлении первых признаков пневмонии, не занимайтесь самолечением, своевременно обращайтесь за медицинской помощью.
Берегите себя и свое здоровье!
SARS-CoV-2-ассоциированная пневмония
Фото носит иллюстративный характер. Из открытых источников
Манифестация болезни
Пациент В., мужчина, 52 года, без сопутствующей патологии. Заболел остро: недомогание, озноб, повышение температуры до 38,5 °С, покашливание. В течение трех дней лихорадка до 38,5 °С, беспокоили сухой болезненный кашель, миалгии, артралгии. В связи с отсутствием улучшения самочувствия обратился к терапевту. Выполнены общеклинический анализ крови, биохимический анализ крови, рентгенография органов грудной клетки, ЭКГ. По результатам обследования выставлен диагноз: внебольничная пневмония в нижней доле справа, ДН0-1, среднетяжелое течение. Рекомендованы антибиотики (амоксициллин/клавуланат 1 000 мг каждые 12 ч внутрь, кларитромицин 500 мг каждые 12 ч внутрь), назначены муколитическая терапия, НПВС.
В течение трех дней лихорадка до 38,5 °С, беспокоили сухой болезненный кашель, миалгии, артралгии. В связи с отсутствием улучшения самочувствия обратился к терапевту. Выполнены общеклинический анализ крови, биохимический анализ крови, рентгенография органов грудной клетки, ЭКГ. По результатам обследования выставлен диагноз: внебольничная пневмония в нижней доле справа, ДН0-1, среднетяжелое течение. Рекомендованы антибиотики (амоксициллин/клавуланат 1 000 мг каждые 12 ч внутрь, кларитромицин 500 мг каждые 12 ч внутрь), назначены муколитическая терапия, НПВС.
В последующие дни продолжал лихорадить до фебрильных значений, отмечал некоторое уменьшение сухого кашля. Через 2 дня после обращения в поликлинику в связи с сохранением температуры и кашля на фоне проводимого лечения вызвал скорую медицинскую помощь. Бригадой СМП собран детальный эпидемиологический анамнез пациента, в том числе информация о выездах за пределы страны в течение последнего месяца. Выяснилось, что за неделю до начала заболевания пациент в течение 5 дней находился в Германии. В связи с подозрением на SARS-CoV-2- ассоциированную пневмонию доставлен в Городскую клиническую инфекционную больницу Минска. Госпитализирован в боксированное инфекционное отделение.
В связи с подозрением на SARS-CoV-2- ассоциированную пневмонию доставлен в Городскую клиническую инфекционную больницу Минска. Госпитализирован в боксированное инфекционное отделение.
Госпитализация
При поступлении в ГКИБ предъявлял жалобы на повышение температуры до 39,5 °С, общую слабость, потливость, сухой кашель. Общее состояние средней тяжести. Температура при осмотре 38,5 °С. Ориентирован всесторонне, на вопросы отвечает по существу, команды выполняет. Менингеальных знаков, очаговой неврологической симптоматики, координаторных нарушений нет. Кожные покровы бледно-розовые, без сыпи. Зев гиперемирован, налетов на миндалинах нет. В легких дыхание везикулярное, ослаблено в нижних отделах с обеих сторон, ниже угла лопатки справа — фокус мелкопузырчатых хрипов, ЧД 20 в минуту, SpO2 96–97 % без вспомогательной респираторной поддержки кислородом.
Ритм сердца правильный, тоны ясные, ЧСС 60 в минуту. Язык сухой, обложен на спинке грязно-серым налетом. Печень, селезенка не увеличены. Живот пальпаторно мягкий, безболезненный, доступен для глубокой пальпации во всех отделах.
Печень, селезенка не увеличены. Живот пальпаторно мягкий, безболезненный, доступен для глубокой пальпации во всех отделах.
Перитонеальные симптомы отрицательные. Стул один раз в сутки, оформленный, без патологических примесей.
Мочеиспуcкание свободное, безболезненное. Диурез, со слов, достаточный.
На следующий день появилась речевая одышка до 22–24 в минуту, сатурация кислорода периферической крови снизилась до 92–94 % при дыхании атмосферным воздухом.
Пациент переведен в ОРИТ для обеспечения вспомогательной респираторной поддержки кислородом.
Пребывание в отделении интенсивной терапии и реанимации CоViD-19 подтвержден методом ПЦР респираторных смывов из носо- и ротоглотки на РНК SARS-CoV-2. Выставлен диагноз: внебольничная двусторонняя первично-вирусная полисегментарная пневмония, вызванная SARS-CoV-2, тяжелое течение, ДН 1.
Клиническая динамика: в последующие 7 дней от начала госпитализации у пациента сохранялась лихорадка
до 38,0–39,5 °С, малопродуктивный кашель с небольшим количеством трудно отделяемой мокроты, слабость, головокружение при попытке быстро изменить положение тела на вертикальное.
При объективном осмотре дыхание в легких везикулярное, с мелкопузырчатыми хрипами в нижних отделах с обеих сторон, частота дыхания 18–20 в минуту, до 22 в минуту при речевой нагрузке, SpO2
92– 94 % без вспомогательной респираторной поддержки, до 98–99 % при респираторной поддержке интраназальным кислородом с потоком 3,0–5,0 л/минуту. Постепенно лихорадочно-интоксикационный синдром, явления дыхательной недостаточности разрешились, и пациент после 12 дней пребывания в ОРИТ переведен в боксированное инфекционное отделение.
Рентгенологические данные
Р-графия ОГК от 10.03.2020. Легкие расправлены. В проекции средней, нижней долей правого легкого определяется массивная инфильтрация по типу матового стекла. В среднем легочном поле левого легкого локально обогащен легочной рисунок. Правый корень расширен. Купола диафрагмы четкие, ровные. Синусы свободны. Средостение не расширено, не смещено. Заключение: Р-картина правосторонней полисегментарной пневмонии (интерстициальная?) с отрицательной динамикой от 07. 03.2020. Левосторонняя нижнедолевая пневмония?
03.2020. Левосторонняя нижнедолевая пневмония?
Р-графия ОГК от 12.03.2020. Легкие расправлены. Определяется выраженная отрицательная динамика изменений в обоих легких. Инфильтрация увеличилась в размерах, в правом легком определяется субтотально, в левом — в среднем легочном поле, а также в латеральных отделах. Корни расширены, неструктурны. Купола диафрагмы четкие, ровные. Синусы свободны. Средостение не расширено, не смещено. Тень ЦВК определяется в проекции устья верхней полой вены. Заключение: Р-картина двусторонней пневмонии. Респираторный дистресс-синдром?
Р-графия ОГК от 18.03.2020. Легкие расправлены. Сохраняется инфильтрация в обоих легких без существенной динамики в правом легком, с отрицательной динамикой в левом легком. Корни расширены. Купола диафрагмы четкие, ровные.
Синусы свободны. Средостение не расширено, не смещено. Заключение: Р-картина двусторонней пневмонии с положительной динамикой от 12.03.2020.
Р-графия ОГК от 23.03.2020. Легкие расправлены. Пневматизация легких повысилась, инфильтрация уменьшилась в размерах и интенсивности (более выражена положительная динамика в правом легком). Корни не расширены. Купола диафрагмы четкие, ровные. Синусы свободны. Средостение не расширено, не смещено. Заключение: Р-картина двусторонней пневмонии с положительной динамикой от 18.03.2020.
Легкие расправлены. Пневматизация легких повысилась, инфильтрация уменьшилась в размерах и интенсивности (более выражена положительная динамика в правом легком). Корни не расширены. Купола диафрагмы четкие, ровные. Синусы свободны. Средостение не расширено, не смещено. Заключение: Р-картина двусторонней пневмонии с положительной динамикой от 18.03.2020.
КТ ОГК от 18.03.2020. По всем легочным полям на фоне усиления рисунка определяются сливные участки интерстициальной инфильтрации с утолщением внутридольковых и междольковых перегородок, с неровными нечеткими контурами. Бронхи 1–3-го порядка проходимы. Трахея без особенностей. Лимфоузлы не увеличены. Плевральные полости: жидкость по дорсальным поверхностям с обеих сторон до 10 мм. Жидкость в полости перикарда до 4,5 мм.
Заключение: КТ-картина двустороннего интерстициального воспалительного процесса в легких. Двусторонний малый гидроторакс, гидроперикард.
Терапия
В течение 7 дней в реанимационном отделении пациент получал потенциально эффективное в отношении SARS-CoV-2 лекарственное средство гидроксихлорохин 400 мг/сут перорально, антибактериальную терапию: эртапенем 1,0 г каждые 24 ч внутривенно капельно + левофлоксацин 750 мг каждые 24 ч внутривенно капельно, муколитики, жаропонижающие, инфузионную терапию кристаллоидными растворами.
Повторный тест ПЦР респираторных смывов из рото- и носоглотки на РНК SARS-CoV-2 на 10-й день госпитализации оставался положительным. На 16-й день результат ПЦР стал отрицательным, однако на 21-й и 24-й дни вновь положительным. Учитывая существующие критерии выписки лиц с подтвержденной CоViD-19 инфекцией, пациент был выписан из стационара только на 30-й день госпитализации после получения двух отрицательных результатов ПЦР на РНК SARS-CoV-2 на 28-й и 29-й дни, взятых с интервалом в 24 часа, и клиническим выздоровлением.
Общие выводы
Описанный нами клинический случай является вполне типичным для CoViD-19, если проанализировать многочисленные опубликованные данные, и заставляет сделать ряд выводов.
- Учитывая распространение инфекции CоViD-19 в мире в период заболевания пациента, крайне важно было уточнить эпидемиологический анамнез (выезд в регионы с высокой распространенностью коронавирусной инфекции, контакт с лицами, прибывшими из других стран, и т.
 д.) при наличии респираторной симптоматики. Это не было сделано при первом контакте врача-терапевта с пациентом, что послужило причиной его отсроченной госпитализации и, соответственно, расширило перечень контактных с ним лиц. В настоящее время, учитывая локальную трансмиссию CоViD-19 на территории Беларуси, любая респираторная инфекция, особенно с развитием интерстициальной пневмонии, двусторонней полисегментарной пневмонии, пневмонии, требующей госпитализации в реанимационные отделения, должна рассматриваться как вероятная инфекция CoViD-19 с соответствующим лабораторным обследованием пациентов.
д.) при наличии респираторной симптоматики. Это не было сделано при первом контакте врача-терапевта с пациентом, что послужило причиной его отсроченной госпитализации и, соответственно, расширило перечень контактных с ним лиц. В настоящее время, учитывая локальную трансмиссию CоViD-19 на территории Беларуси, любая респираторная инфекция, особенно с развитием интерстициальной пневмонии, двусторонней полисегментарной пневмонии, пневмонии, требующей госпитализации в реанимационные отделения, должна рассматриваться как вероятная инфекция CoViD-19 с соответствующим лабораторным обследованием пациентов. - Следует обратить внимание на быстрое развитие отрицательной динамики с нарастанием дыхательной недостаточности, несмотря на кажущееся одностороннее поражение легких по данным рентгенограммы органов грудной клетки на момент госпитализации пациента и объективных аускультативных данных. При CoViD-19-ассоциированной пневмонии превалирует поражение интерстиция легких, которое плохо визуализируется на рентгенограмме, соответственно, клинически может быть картина выраженной дыхательной недостаточности при минимальных патологических отклонениях на снимке.
 Гораздо более информативным методом диагностики является компьютерная томография органов грудной клетки. Она полноценно визуализирует вирусный воспалительный процесс в легких, однако не всегда доступна в некоторых учреждениях здравоохранения, в том числе ГКИБ (для выполнения данного исследования пациент после стабилизации состояния с соблюдением мер инфекционной безопасности транспортировался в другой стационар). Известно, что отклонения при КТ органов грудной клетки выявляется практически у 100 % пациентов, у 98 % в виде двустороннего поражения (Huang C. et al., 2020). У пациентов в критическом состоянии типичны билатеральные мультилобальные и субсегментарные зоны консолидации легочной ткани, у менее тяжелых — изменения легочной ткани по типу матового стекла и субсегментарные зоны консолидации. Хорошей альтернативой КТ для ранней диагностики инфекции служит УЗИ легких.
Гораздо более информативным методом диагностики является компьютерная томография органов грудной клетки. Она полноценно визуализирует вирусный воспалительный процесс в легких, однако не всегда доступна в некоторых учреждениях здравоохранения, в том числе ГКИБ (для выполнения данного исследования пациент после стабилизации состояния с соблюдением мер инфекционной безопасности транспортировался в другой стационар). Известно, что отклонения при КТ органов грудной клетки выявляется практически у 100 % пациентов, у 98 % в виде двустороннего поражения (Huang C. et al., 2020). У пациентов в критическом состоянии типичны билатеральные мультилобальные и субсегментарные зоны консолидации легочной ткани, у менее тяжелых — изменения легочной ткани по типу матового стекла и субсегментарные зоны консолидации. Хорошей альтернативой КТ для ранней диагностики инфекции служит УЗИ легких. - У большинства пациентов с CoViD-19 клинически характерно сочетание лихорадки до фебрильных значений, проявлений интоксикационного синдрома (слабость, миалгии, головная боль), сухого кашля и одышки.
 В описании 41 случая CoViD-19 из КНР лихорадка отмечалась у 98 %, кашель у 76 %, миалгии у 44 %, одышка у 55 % пациентов (Huang C. et al., 2020). Все вышеуказанные симптомы имелись и у нашего пациента. Однако впоследствии было показано, что лихорадка и другие проявления CoViD-19 могут встречаться в меньшем проценте случаев. Так, согласно мета-анализу 10 исследований, лихорадка отмечалась в 89,1 % (95 %, ДИ 81,8–94,5 %) подтвержденных случаев коронавирусной инфекции, кашель — только в 72,2 % (95 %, ДИ 65,7–78,2 %) (Sun P. et al., 2020). Учитывая, что у части пациентов инфицирование возбудителем может вовсе не сопровождаться клиническими проявлениями или они будут стертыми, следует сохранять настороженность при осмотре пациентов с отягощенным эпидемиологическим анамнезом и даже минимальной респираторной симптоматикой.
В описании 41 случая CoViD-19 из КНР лихорадка отмечалась у 98 %, кашель у 76 %, миалгии у 44 %, одышка у 55 % пациентов (Huang C. et al., 2020). Все вышеуказанные симптомы имелись и у нашего пациента. Однако впоследствии было показано, что лихорадка и другие проявления CoViD-19 могут встречаться в меньшем проценте случаев. Так, согласно мета-анализу 10 исследований, лихорадка отмечалась в 89,1 % (95 %, ДИ 81,8–94,5 %) подтвержденных случаев коронавирусной инфекции, кашель — только в 72,2 % (95 %, ДИ 65,7–78,2 %) (Sun P. et al., 2020). Учитывая, что у части пациентов инфицирование возбудителем может вовсе не сопровождаться клиническими проявлениями или они будут стертыми, следует сохранять настороженность при осмотре пациентов с отягощенным эпидемиологическим анамнезом и даже минимальной респираторной симптоматикой. - Описан ряд лабораторных отклонений в общеклиническом и биохимическом анализе крови при CoViD-19: лейкопения и лимфопения, тромбоцитопения, повышение уровня трансаминаз, лактатдегидрогеназы, креатинфосфокиназы, D-димеров, повышение С-реактивного белка при нормальных значениях прокальцитонина.
 У нашего пациента имелся нормальный и повышенный уровень лейкоцитов при явной лимфопении (4–11 %) в первую неделю заболевания, нормальный уровень тромбоцитов, выраженное повышение уровней креатинфосфокиназы и лактатдегидрогеназы, высокие значения С-реактивного белка при стойко нормальном уровне прокальцитонина. Прокальцитонин является высокоспецифичным маркером бактериальной инфекции и может быть использован для дифференциации между первично-вирусной и вирусно-бактериальной, вторично-бактериальной пневмониями, а также для ранней диагностики бактериальных инфекций, связанных с оказанием медицинской помощи. Стойко сохраняющаяся лимфопения и высокий/ нарастающий уровень D-димеров могут являться прогностически неблагоприятными маркерами CoViD-19 и должны настораживать клинициста в плане более агрессивной тактики ведения пациентов.
У нашего пациента имелся нормальный и повышенный уровень лейкоцитов при явной лимфопении (4–11 %) в первую неделю заболевания, нормальный уровень тромбоцитов, выраженное повышение уровней креатинфосфокиназы и лактатдегидрогеназы, высокие значения С-реактивного белка при стойко нормальном уровне прокальцитонина. Прокальцитонин является высокоспецифичным маркером бактериальной инфекции и может быть использован для дифференциации между первично-вирусной и вирусно-бактериальной, вторично-бактериальной пневмониями, а также для ранней диагностики бактериальных инфекций, связанных с оказанием медицинской помощи. Стойко сохраняющаяся лимфопения и высокий/ нарастающий уровень D-димеров могут являться прогностически неблагоприятными маркерами CoViD-19 и должны настораживать клинициста в плане более агрессивной тактики ведения пациентов. - Несмотря на отрицательную динамику по данным рентгенографии органов грудной клетки в первую неделю заболевания, пациент оставался относительно стабильным, не требовал увеличения респираторной поддержки, не имел существенных отклонений в кислотно-щелочном анализе крови, клинически постепенно демонстрировал улучшение состояния.
 Следовательно, возможен диссонанс между визуализируемыми патологическими отклонениями на рентгенограммах и клиническими проявлениями заболевания. Данный случай в очередной раз показывает первичность клиники над параклиническими методами исследования. В настоящий момент в арсенале авторов уже до двух десятков примеров явного диссонанса между выраженными изменениями на рентгенограммах и минимальными клиническими проявлениями у пациентов с верифицированной CoViD-19 инфекцией.
Следовательно, возможен диссонанс между визуализируемыми патологическими отклонениями на рентгенограммах и клиническими проявлениями заболевания. Данный случай в очередной раз показывает первичность клиники над параклиническими методами исследования. В настоящий момент в арсенале авторов уже до двух десятков примеров явного диссонанса между выраженными изменениями на рентгенограммах и минимальными клиническими проявлениями у пациентов с верифицированной CoViD-19 инфекцией. - Исследование методом ПЦР респираторных смывов на РНК SARS-CoV-2 продемонстрировало отрицательный результат на 16-й день госпитализации, однако на 21-й и 24-й дни результат тестов вновь стал положительным. Данный сценарий может быть достаточно распространенным в клинической практике и уже описан коллегами из других стран. Так, у 4 медицинских работников с подтвержденным CoViD-19, у которых на момент выздоровления отмечалось 2 отрицательных результата ПЦР с интервалом забора материала не менее 24 ч, впоследствии через 5–13 дней повторные результаты ПЦР были вновь положительными (Lan et al.
 , 2020). Пациенты не имели каких-либо признаков заболевания и патологических отклонений по данным КТ ОГК. При этом ни один из членов семьи, контактировавших с ними после реконвалесценции, не развил инфекцию. Возможно, это связано с длительной персистенцией генетического материала нежизнеспособного возбудителя в респираторном эпителии. Также описаны случаи длительной детекции РНК SARS-CoV-2 в мокроте (вплоть до 39 дней от момента заболевания) даже при неопределяемой РНК возбудителя в ротоглоточных смывах (Chen et al., 2020). Возможную контагиозность пациентов с длительно детектируемой РНК вируса в респираторных образцах, а также надежные критерии выписки реконвалесцентов еще предстоит определить.
, 2020). Пациенты не имели каких-либо признаков заболевания и патологических отклонений по данным КТ ОГК. При этом ни один из членов семьи, контактировавших с ними после реконвалесценции, не развил инфекцию. Возможно, это связано с длительной персистенцией генетического материала нежизнеспособного возбудителя в респираторном эпителии. Также описаны случаи длительной детекции РНК SARS-CoV-2 в мокроте (вплоть до 39 дней от момента заболевания) даже при неопределяемой РНК возбудителя в ротоглоточных смывах (Chen et al., 2020). Возможную контагиозность пациентов с длительно детектируемой РНК вируса в респираторных образцах, а также надежные критерии выписки реконвалесцентов еще предстоит определить. - Пациенту назначено лекарственное средство гидроксихлорохин, потенциально обладающее противовирусной активностью в отношении SARS-CoV-2. На настоящий момент инициировано несколько клинических исследований, которые в будущем позволят оценить эффективность ряда препаратов при CoViD-19, а также определить оптимальный режим их дозирования.
 Первые эксперименты in vitro и исследования на малых выборках пациентов демонстрируют вирусологическую и клиническую эффективность хлорохина и гидроксихлорохина, особенно при их раннем назначении (Wang M. et al., 2020, Gautret P. et al., 2020).
Первые эксперименты in vitro и исследования на малых выборках пациентов демонстрируют вирусологическую и клиническую эффективность хлорохина и гидроксихлорохина, особенно при их раннем назначении (Wang M. et al., 2020, Gautret P. et al., 2020).
Гидроксихлорохин, являющийся аналогом хлорохина, обладает более высокой активностью в отношении SARS-CoV-2, лучшим профилем безопасности, меньшим числом лекарственных взаимодействий и может быть использован в более высоких дозах, в том числе при длительных курсах терапии (Marmor et al., 2016, Yao et al., 2020). Исследовательская группа D. Raoult во Франции провела оценку применения гидроксихлорохина и комбинации гидроксихлорохина и азитромицина для лечения пациентов с подтвержденной CoViD-19 инфекцией (Gautret et al., 2020). 70 % пациентов, получивших гидроксихлорохин, продемонстрировали вирусологическое излечение по сравнению с 12,5 % пациентов контрольной группы на 6-й день лечения (р = 0,001). При сопоставлении комбинации гидроксихлорохина с азитромицином и монотерапии гидроксихлорохином 100 % пациентов в группе комбинированной терапии достигли вирусологического излечения по сравнению с 57,1 % в группе монотерапии (р<0,001). Результаты данного исследования внедрены в настоящее время в клиническую практику лечения CoViD-19 в Беларуси. И аминохинолины, и азитромицин способны удлинять интервал QT, увеличивая риск потенциально фатальных желудочковых аритмий. Кроме того, при длительном применении аминохинолинов возможно развитие ретинопатии и кардиомиопатии. Соответственно, при использовании хлорохина и гидроксихлорохина, особенно в комбинации с азитромицином, следует тщательно мониторировать ЭКГ и отменять данные лекарственные средства при появлении признаков кардиотоксичности.
Результаты данного исследования внедрены в настоящее время в клиническую практику лечения CoViD-19 в Беларуси. И аминохинолины, и азитромицин способны удлинять интервал QT, увеличивая риск потенциально фатальных желудочковых аритмий. Кроме того, при длительном применении аминохинолинов возможно развитие ретинопатии и кардиомиопатии. Соответственно, при использовании хлорохина и гидроксихлорохина, особенно в комбинации с азитромицином, следует тщательно мониторировать ЭКГ и отменять данные лекарственные средства при появлении признаков кардиотоксичности.
Никита Соловей, доцент кафедры инфекционных болезней БГМУ, кандидат мед. наук;
Александр Дедков, заведующий отделением интенсивной терапии и реанимации ГКИБ Минска;
Елена Блатун, заведующая отделением воздушно-капельных инфекций «Боковой изолятор» ГКИБ Минска;
Юрий Горбич, заведующий кафедрой инфекционных болезней и детских инфекций БелМАПО, кандидат мед. наук, доцент;
наук, доцент;
Игорь Карпов, заведующий кафедрой инфекционных болезней БГМУ, доктор мед. наук, профессор.
Медицинский вестник, 22 апреля 2020
Поделитесь
Мы столкнулись с развитием абсолютно бессимптомных форм пневмонии — Российская газета
Медицинская тема с утра до вечера. Всюду. И лавина советов «знатоков» — как лечить коронавирус, чем лечить, где лечить… В тень ушли проблемы инфарктов и инсультов, опухолей и диабета. Главенствует пневмония. Не коронавирус страшен. Страшна порожденная им пневмония. А как на самом деле? Об этом обозреватель «РГ» беседует с главным пульмонологом Минздрава РФ, членом-корреспондентом РАН Сергеем Авдеевым.
Сергей Николаевич, вы главный пульмонолог России, заведующий кафедрой пульмонологии Сеченовского медицинского университета, автор фундаментальных трудов по легочным проблемам. Чем нынешняя пневмония, порожденная коронавирусом, отличается от известной нам обычной пневмонии?
Сергей Авдеев: Нынешняя атипичная пневмония, она же вирусная пневмония, действительно отличается от внебольничной пневмонии, с которой мы имели дело раньше. Хотя вирусные пневмонии известны нам достаточно давно. Вспомните пандемию гриппа h2N1. Но пневмония, связанная с новым коронавирусом, протекает необычно. Это связано с тем, что у пациентов с COVID-19 мы наблюдаем самые разные степени повреждения легких с абсолютно разными клиническими проявлениями. Например, появились пациенты, у которых подтвержден новый коронавирус лабораторными тестами.
Хотя вирусные пневмонии известны нам достаточно давно. Вспомните пандемию гриппа h2N1. Но пневмония, связанная с новым коронавирусом, протекает необычно. Это связано с тем, что у пациентов с COVID-19 мы наблюдаем самые разные степени повреждения легких с абсолютно разными клиническими проявлениями. Например, появились пациенты, у которых подтвержден новый коронавирус лабораторными тестами.
Но у которых нет абсолютно никаких жалоб, симптомов и признаков болезни. Нет ни лихорадки, ни кашля, ни одышки. При этом при проведении компьютерной томографии у пациентов обнаруживаются признаки пневмонии. Приведу в пример историю с круизным лайнером «Diamond Princess». Как вы помните, на борту этого судна была высокая заболеваемость коронавирусной инфекцией. Некоторые пациенты проходили обследование с помощью компьютерной томографии легких. Обнаружилось, что у 73% больных с лабораторно подтвержденной коронавирусной инфекцией не было абсолютно никаких симптомов. Среди этих же бессимптомных пациентов на компьютерной томографии легких были изменения, говорящие о наличии пневмонии. Они были выявлены у 54% больных. То есть у подавляющего большинства. Это значит, что мы сегодня столкнулись с фактом возможности развития абсолютно бессимптомных форм пневмоний.
Они были выявлены у 54% больных. То есть у подавляющего большинства. Это значит, что мы сегодня столкнулись с фактом возможности развития абсолютно бессимптомных форм пневмоний.
На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек
Основная причина госпитализации у большинства наших больных — как раз развитие вирусной пневмонии. У пациентов, госпитализированных в стационар, мы практически в 95-100% случаев видим изменения, соответствующие пневмонии. Изменения разные, в том числе и очень тяжелые. Одна из особенностей вирусной пневмонии — быстрое прогрессирование, вплоть до развития острого респираторного дистресс-синдрома. Это тяжелое состояние, характеризующееся острой дыхательной недостаточностью, требующее перевода пациентов на респираторную поддержку. В том числе и на искусственную вентиляцию легких. Примерно 10% больных от госпитализированных нуждаются в такой процедуре.
Нужны ли особые методы диагностики при ведении пациентов с вирусной пневмонией?
Сергей Авдеев: Да, безусловно. Сегодня большой акцент делается на компьютерной томографии легких. Этот метод относится к имидж-диагностике, как и рентгенография. Но компьютерная томография — более точная и специфичная методика выявления изменений в ткани легких по сравнению с обычной рентгенографией. Большинству пациентов с COVID-19 как раз и требуется такая методика. Компьютерную томографию я бы поставил сегодня на первое место среди всех имеющихся методов для подтверждения диагноза. По своей чувствительности она даже превосходит лабораторную диагностику для подтверждения вирусной инфекции. Чувствительность компьютерной томографии превышает 90%.
Сегодня большой акцент делается на компьютерной томографии легких. Этот метод относится к имидж-диагностике, как и рентгенография. Но компьютерная томография — более точная и специфичная методика выявления изменений в ткани легких по сравнению с обычной рентгенографией. Большинству пациентов с COVID-19 как раз и требуется такая методика. Компьютерную томографию я бы поставил сегодня на первое место среди всех имеющихся методов для подтверждения диагноза. По своей чувствительности она даже превосходит лабораторную диагностику для подтверждения вирусной инфекции. Чувствительность компьютерной томографии превышает 90%.
В то же время у 2-30% больных COVID-19 возможны отрицательные результаты лабораторной диагностики. Это связано не с качеством реагентов или тестов. Просто существуют определенные условия, которые накладывают отпечаток на результаты. Это время возникновения инфекции, место забора биологического материала, качество забора и так далее. И получается, что с помощью компьютерной томографии сам случай коронавирусной инфекции иногда виден раньше, чем при использовании лабораторных тестов.
Отличается ли снимок компьютерной томографии у пациента с коронавирусной пневмонией и обычной пневмонией?
Сергей Авдеев: Да, отличия существенные. При COVID-19 практически всегда пневмония двусторонняя, расположена по периферии легких (под плевральной оболочкой). На начальных этапах она имеет вид, как говорят рентгенологи, «матового стекла». При прогрессировании изменения становятся более плотными и распространенными. А затем происходит фаза обратного развития — уменьшение размера и плотности легочных инфильтратов.
Как лечите новую пневмонию?
Сергей Авдеев: В основном мы применяем лекарственную терапию, направленную на борьбу с вирусной инфекцией. К сожалению, мы столкнулись с ситуацией, когда настоящих антивирусных препаратов, специально созданных против этого коронавируса, у нас, по сути, и нет. Основаниями для назначения существующих лекарств являются доклинические исследования. А также небольшие работы, изучавшие эти препараты у пациентов с похожими коронавирусными инфекциями (SARS — тяжелый острый респираторный синдром, появившийся в Китае в 2002-2003 гг. , и MERS — ближневосточный респираторный синдром, зафиксированный в Саудовской Аравии в 2012 г.). То есть настоящей доказательной базы пока нет.
, и MERS — ближневосточный респираторный синдром, зафиксированный в Саудовской Аравии в 2012 г.). То есть настоящей доказательной базы пока нет.
Спектр лекарственных препаратов, которые назначаются при коронавирусе, включает в себя те, которые раньше использовались для терапии ревматических заболеваний, ВИЧ-инфекции, рассеянного склероза. Мы их используем у наиболее тяжелых пациентов. В ряде случаев мы видим определенную эффективность данных препаратов. Хотя трудно говорить о том, что эта лекарственная терапия эффективна для всех без исключения больных. И конечно, сейчас во многих странах проводятся десятки исследований, направленных на поиск эффективного лекарства.
Другая важная часть лечения — поддерживающая терапия, и особенно респираторная поддержка. Я имею в виду кислородотерапию, инвазивную вентиляцию легких, искусственную вентиляцию легких. Это те мероприятия, которые проводятся, когда у пациента есть проблемы с обеспечением кислородом органов и тканей. Основная причина дыхательной недостаточности — та же самая пневмония. Чем больше область поражения, тем больше риск развития гипоксемии — недостатка кислорода.
Чем больше область поражения, тем больше риск развития гипоксемии — недостатка кислорода.
Само по себе наличие вирусной инфекции обуславливает абсолютно особые условия подхода с точки зрения медицинского персонала…
Сергей Авдеев: Вы, наверное, сами видели, что все врачи и медсестры одеты в средства индивидуальной защиты: маски, респираторы, очки, перчатки, бахилы, комбинезоны. К сожалению, в этом обмундировании врачи, медсестры, младший медицинский персонал вынуждены работать часами, практически на протяжении целого рабочего дня. Мягко говоря, это весьма и весьма сложно. Работа медиков в современных условиях может вызывать только восхищение!
Сергей Николаевич, всегда ли нужно пациентов с коронавирусной инфекцией лечить в больнице? Дома можно?
Сергей Авдеев: Так как у большинства заболевших инфекция протекает в легкой форме, то можно сказать, что большинству госпитализация не требуется. В стационар направляют самых тяжелых. Сегодня у врачей есть очень четкие критерии, сигнализирующие о тяжести болезни: одышка, снижение показателей кислорода и другие.
Сегодня у врачей есть очень четкие критерии, сигнализирующие о тяжести болезни: одышка, снижение показателей кислорода и другие.
А споры о пользе или, напротив, о вреде сигареты, рюмки водки? Они уберегут от заражения или ухудшат ситуацию? Имеет ли значение для новой вирусной инфекции курение и прием алкоголя?
Сергей Авдеев: Безусловно! По данным опыта китайских врачей, среди курящих перевод в реанимацию выше на 30-40%. Возможно, именно курение и объясняет тот факт, что пока среди заболевших большинство — мужчины. Что касается алкоголя, здесь все проще: чрезмерное увлечение приводит к ослаблению естественных факторов защиты, которые необходимы для противостояния вирусным инфекциям.
Эпидемия рано или поздно закончится. Какие могут быть последствия после перенесенной коронавирусной инфекции?
Евгений Авдеев: Последствия зависят от тяжести перенесенного заболевания. Если речь идет о тяжелой пневмонии, могут быть остаточные явления в виде локального фиброза. Сегодня тема фиброза легких поднимается часто. Но говоря о таковых доказательствах, о подтвержденных данных, их сегодня не так много. Мы, конечно, понимаем, что последствия тяжелой пневмонии или острого респираторного дистресс-синдрома могут привести к остаточным явлениям в легких. Коронавирусная пневмония здесь не является исключением. Но пока срок наблюдения за выздоровевшими пациентами небольшой. И преждевременно делать выводы о том, какая доля пациентов будет иметь фиброз, какой тяжести, какие будут применяться препараты, я не решусь. Должно пройти определенное время.
Сегодня тема фиброза легких поднимается часто. Но говоря о таковых доказательствах, о подтвержденных данных, их сегодня не так много. Мы, конечно, понимаем, что последствия тяжелой пневмонии или острого респираторного дистресс-синдрома могут привести к остаточным явлениям в легких. Коронавирусная пневмония здесь не является исключением. Но пока срок наблюдения за выздоровевшими пациентами небольшой. И преждевременно делать выводы о том, какая доля пациентов будет иметь фиброз, какой тяжести, какие будут применяться препараты, я не решусь. Должно пройти определенное время.
Как «корона» отразилась на вашей работе? Изменится ли что-то после того, как мы справимся с коронавирусной инфекцией?
Сергей Авдеев: Если сказать, что у нас много работы, — не сказать ничего! Мы на передовой борьбы с новой вирусной инфекцией. В моей клинике сейчас на лечении 300 пациентов с COVID-19! Практически у всех — вирусная пневмония. Многие нуждаются в терапии кислородом, неинвазивной вентиляции легких и искусственной вентиляции легких.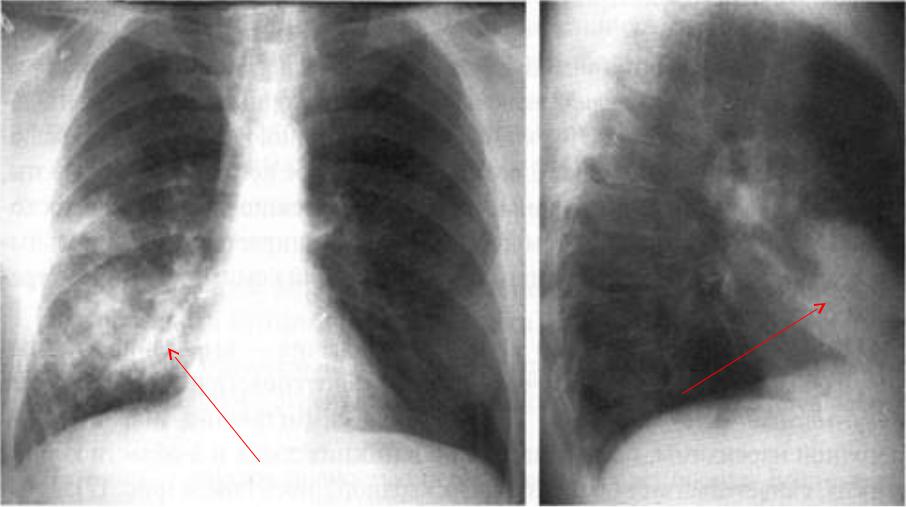 На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек, развернутый в университетских клиниках вуза.
На базе Сеченовского университета формируется крупнейший в России коронавирусный стационар на 2000 коек, развернутый в университетских клиниках вуза.
По поводу изменений… Надеюсь, они будут. Особенно учитывая все те позитивные изменения, которые происходят сегодня. Приходит, наконец, понимание, что медицина — это не область услуг, а стратегически важная область, нуждающаяся в развитии и финансировании.
Отношение к врачам изменилось в очень положительную сторону. Труд врача становится уважаемым, медики начинают получать то, что заслуживают. На моей памяти врачи практически впервые ощущают всестороннюю поддержку нашего общества!
Приходит, наконец, понимание, что медицина — это не область услуг, а стратегически важная область, нуждающаяся в развитии и финансировании
Заметьте, как много внимания сегодня уделяется специальностям, про которые многие обыватели даже не слышали. Пульмонолог — врач, который занимается лечением болезней легких. Эта область обычно не была на слуху. Хотя мы все понимаем, что болезни органов дыхания достаточно распространенные, взять те же бронхит или бронхиальную астму. Но парадокс заключался в том, что в стационарах было невыгодно иметь отделения пульмонологии. Потому что оплата за пульмонологический случай не очень высока. Выгоднее иметь отделения хирургического профиля, которые зарабатывают больше денег. И специалистов в области пульмонологии осталось немного. Будем надеяться, что сложившаяся ситуация даст импульс к развитию нашей специальности. То же самое можно сказать и про реаниматологию, инфекционные болезни, вирусологию, многие другие. Как оказалось, второстепенных врачебных специальностей не бывает…
Хотя мы все понимаем, что болезни органов дыхания достаточно распространенные, взять те же бронхит или бронхиальную астму. Но парадокс заключался в том, что в стационарах было невыгодно иметь отделения пульмонологии. Потому что оплата за пульмонологический случай не очень высока. Выгоднее иметь отделения хирургического профиля, которые зарабатывают больше денег. И специалистов в области пульмонологии осталось немного. Будем надеяться, что сложившаяся ситуация даст импульс к развитию нашей специальности. То же самое можно сказать и про реаниматологию, инфекционные болезни, вирусологию, многие другие. Как оказалось, второстепенных врачебных специальностей не бывает…
Фото: Пресс-служба Сеченовского университета
Визитная карточка
Член-корреспондент РАН Сергей Николаевич Авдеев родился в 1968 году в Иркутской области. С красным дипломом окончил Второй Московский Медицинский Университет. Более 20 лет проработал в НИИ пульмонологии. Основные научные интересы: острая и хроническая дыхательная недостаточность, неинвазивная респираторная поддержка, тяжелые респираторные заболевания (включая ХОБЛ и легочные фиброзы).
Жена Сергея Николаевича — врач. Сын — студент медицинского университета.
Коронавирусная инфекция COVID-19: взгляд рентгенолога
Согласно отчетам всемирной организации здравоохранения от 16 февраля, в мире зарегистрировано 51 857 подтвержденных случаев заболевания COVID-19.
Китайские ученые проанализировали 63 компьютерные томограммы легких у пациентов с подтвержденной коронавирусной инфекцией. Свои выводы они опубликовали 6 февраля в журнале European Radiology. На основании этих материалов Центр диагностики и телемедицины подготовил список типичных симптомов заболевания на КТ легких.
Несмотря на то, что COVID-19 проявляет себя так же, как и любая вирусная пневмония, у нее есть ряд особенностей:
Поражение легких при COVID-19 проявляется КТ-паттерном острой интерстициальной пневмонии в виде преимущественно одновременного появления полисегментарных, различной протяженности уплотнений легочной ткани по типу матового стекла с/без интер- и интралобулярным утолщением септ «crazy paving sign» (a, b), уплотнений легочной ткани по типу консолидации (с).
Ранние признаки вирусного поражения нижних дыхательных путей многообразны и неспецифичны: единичные уплотнения по типу матового стекла (a, b), пятнистые/очаговые уплотнения по типу матового стекла (c, d), участки консолидации легочной ткани (e, f), субплевральные линейные (полосовидные) уплотнения (g), округлые уплотнения (h).
На ранних стадиях заболевания возможно поражение только одной доли, но, как правило, распространенность патологических изменений носит двусторонний полисегментарный характер.
Большое клиническое значение при COVID-19 имеют контрольные КТ — исследования в течение 3-14 дней. Прогрессирование заболевания характеризуется на КТ достаточно быстрым повышением плотности и увеличением площади патологических изменений вплоть до диффузного альвеолярного повреждения (симптом «белых легких»).
При благоприятном течении пневмонии отмечается постепенное рассасывание инфильтрации, но сохраняется уплотнение легочного интерстиция. В исходе пневмонии COVID-19 формируется различной степени и протяженности поствоспалительный интерстициальный фиброз.
В исходе пневмонии COVID-19 формируется различной степени и протяженности поствоспалительный интерстициальный фиброз.
Оригинальную статью можно прочесть по ссылке.
Формулирование диагноза госпитальной пневмонии
Диагностические критерии
Госпитальная пневмония:
признаки вновь возникшего инфильтрата лёгочной ткани в сочетании с признаками его инфекционной природы:
— развитие лихорадки;
— отделение гнойной мокроты;
— лейкоцитоз;
— снижение оксигенации.
Сочетание данных о новом участке инфильтрации лёгочной ткани с двумя из трёх основных признаков (температура > 38 º С, гнойная мокрота, лейкоцитоз) в качестве диагностического критерия пневмонии имеет при патологоанатомической верификации 69% чувствительность и 75% специфичность.
Аускультативные признаки пневмонии являются вспомогательным диагностическим критерием.
“Золотым стандартом” лучевой диагностики пневмонии является компьютерная томография. Предпочтительно использование метода у пациентов с высоким риском и осложнениями пневмонии.
Источник:
Kalil AC, Metersky ML, Management of Adults With Hospital-acquired and Ventilator-associated Pneumonia: 2016 Clinical Practice Guidelines by the Infectious Diseases Society of America
and the American Thoracic Society. Clin Infect Dis. 2016 Sep 1;63(5):e61-e111.
PMCID: PMC4981759
Структура диагноза
|
Место развития |
Локализация |
Дыхательная недостаточность**** |
Определения степеней дыхательной недостаточности (в диагнозе не указываются) |
||
|
Внебольничная |
очаговая, в _ доле __ легкого, |
пневмония |
этиология*** ± антиботико- резистентность |
ДН 0 ст. |
нет одышки |
|
Госпитальная* |
очагово – сливная, … |
ДН I ст. |
появление одышки при повышенной нагрузке, |
||
|
Госпитальная, вентиляторассоциированная** |
…сторонняя …..долевая |
ДН II ст. |
появление одышки при обычной нагрузке, |
||
|
субтотальная, тотальная |
ДН III ст. |
появление одышки в состоянии покоя. |
* Развившаяся спустя ≥ 48 часов после поступления в стационар, у пациентов, которым не проводилась интубация
** Развившаяся спустя ≥ 48 — 72 часа после эндотрахеальной интубации.
*** Сокращение названий микроорганизмов на сайте http://www.antibiotic.ru
**** Степень ДН не указывается в диагнозе вентиляторассоциированной пневмонии.
Примеры формулировки диагноза
Пример 1: Внебольничная очаговая пневмония в нижней доле левого легкого. ДН 0.
Пример 2: Внебольничная правосторонняя нижнедолевая пневмония вызванная S. pneumoniae. Правосторонний экссудативный плеврит. ДН 1 ст.
Пример 3: Двусторонняя очагово–сливная пневмония в нижних долях обоих легких, верхней доле правого легкого, справа – абсцедирующая (абсцесс в S3), вызванная K. pneumoniae, S. pneumoniae; ДН – 2 ст. Хронический алкоголизм.
Что такое внебольничная пневмония и связана ли она с коронавирусом
Есть смертельные случаи?
Пневмония ежегодно становится причиной 7 % всех смертей в мире. Умирать люди могут не от самой пневмонии, а от тех тяжёлых осложнений, которые она вызывает, ведь фактически пневмония – это не одно заболевание, а обширная группа.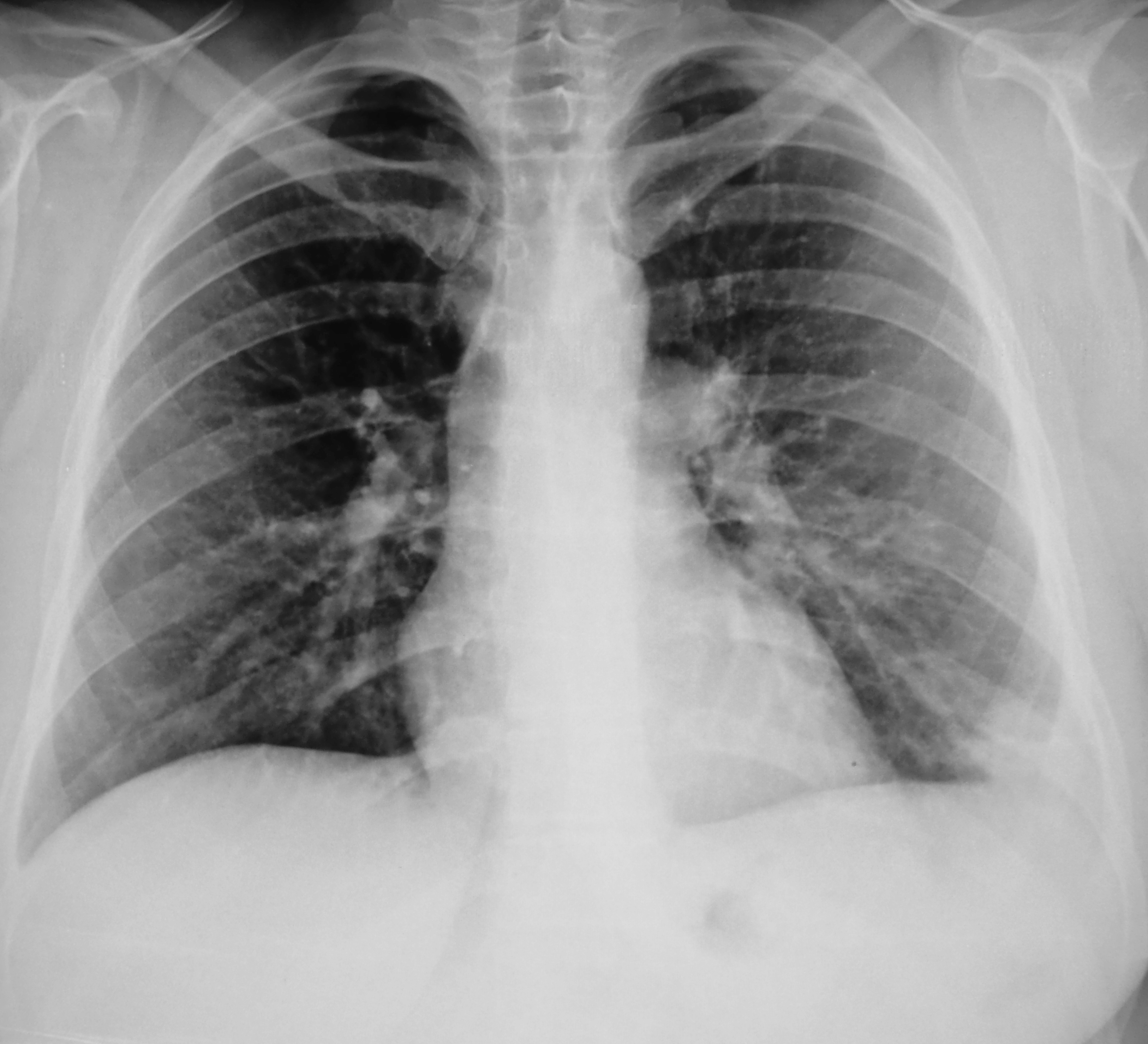
Какие это осложнения?
Абсцесс лёгочной ткани, острый респираторный дистресс-синдром, острая дыхательная недостаточность, септический шок, вторичная бактериемия, сепсис, перикардит, миокардит, нефрит и другие.
Когда закрывают на карантин?
Карантин начинается, когда в школе или садике зарегистрировано десять случаев заболевания. В лицее № 32 зарегистрировали девять случаев и решили не рисковать, поскольку лицей переполнен: при расчёте на 858 мест там учатся 1 237 человек.
Защищает ли противогриппозная прививка от ОРВИ и пневмонии?
Руководитель белгородского Роспотребнадзора Елена Оглезнева рассказала, что прививка от гриппа защищает прежде всего от вируса гриппа. Каждый год состав вакцины актуализируется в соответствии с расчётами эпидемиологов.
Фото: pixabay.com«Я не могу сказать, что прививка от гриппа защищает от ОРВИ, но то, что прививаться надо, – это однозначно, – говорит она. – В эпидемию начинается всё с гриппа, а потом перерастает в пневмонию и другие осложнения.
Поэтому вакцинация нужна, чтобы не было таких тяжёлых последствий. Если в садике или школе привито не менее 75 % учеников, начинает работать коллективный популяционный иммунитет – и циркуляция вируса в коллективе полностью прекращается».
Практические основы, обзор, этиология внебольничной пневмонии
Jain S, Self WH, Wunderink RG, Fakhran S, Balk R, Bramley AM, et al. Внебольничная пневмония, требующая госпитализации среди взрослых в США. N Engl J Med . 2015 30 июля. 373 (5): 415-27. [Медлайн].
Cunha BA.Свиной грипп (h2N1) Пневмония: клинические аспекты. Инфекция Dis Clin N Am . 2010. 24: 203-228.
[Директива] Wunderink RG. Рекомендации по лечению внебольничной пневмонии. Clin Chest Med . 2018 декабрь 39 (4): 723-731. [Медлайн].
Вундернк Р.Г., Ватерер Г. Достижения в причинах и лечении внебольничной пневмонии у взрослых. BMJ . 2017 10 июля. 358: j2471. [Медлайн].
Huijskens EG, Koopmans M, Palmen FM, van Erkel AJ, Mulder PG, Rossen JW.Значение признаков и симптомов для различения бактериальной, вирусной и смешанной этиологии у пациентов с внебольничной пневмонией. J Med Microbiol . 2014 марта 63 (Pt 3): 441-52. [Медлайн].
2014 марта 63 (Pt 3): 441-52. [Медлайн].
[Рекомендации] Metlay JP, Waterer GW, Long AC, Anzueto A, Brozek J, Crothers K и др. Диагностика и лечение взрослых с внебольничной пневмонией. Официальное руководство по клинической практике Американского торакального общества и Американского общества инфекционных заболеваний. Am J Respir Crit Care Med . 1 октября 2019 г. 200 (7): e45-e67. [Медлайн].
Boersma WG, Daniels JM, Löwenberg A, Boeve WJ, van de Jagt EJ. Надежность рентгенологических данных и связь с этиологическими факторами внебольничной пневмонии. Респир Мед . 2006 май. 100 (5): 926-32. [Медлайн].
Bruns AH, Oosterheert JJ, Prokop M, Lammers JW, Hak E, Hoepelman AI. Особенности разрешения аномалий рентгенограммы грудной клетки у взрослых, госпитализированных с тяжелой внебольничной пневмонией. Clin Infect Dis . 2007 15 октября. 45 (8): 983-91. [Медлайн].
Лю Дж.Л., Сюй Ф., Хуэй Чжоу, Ву XJ, Ши Л.Х., Лу Р.К. и др. Расширенный CURB-65: новая система баллов позволяет прогнозировать тяжесть внебольничной пневмонии с превосходной эффективностью. Научный сотрудник . 2016 18 марта. 6: 22911. [Медлайн].
Сунгурлу С., Балк РА. Роль биомаркеров в диагностике и лечении пневмонии. Clin Chest Med . 2018 декабрь 39 (4): 691-701.[Медлайн].
Kim MW, Lim JY, Oh SH. Прогнозирование смертности с использованием сывороточных биомаркеров и различных шкал клинического риска внебольничной пневмонии. Scand J Clin Lab Invest . 2017 Ноябрь 77 (7): 486-492. [Медлайн].
Савватеева Е.Н., Рубина А.Ю., Грядунов Д.А. Биомаркеры внебольничной пневмонии: ключ к диагностике и лечению заболеваний. Биомед Рес Инт . 2019. 2019: 1701276. [Медлайн].
Гуо С., Мао Х, Лян М.Умеренная прогностическая ценность серийных уровней СРБ и ПКТ в сыворотке для прогноза госпитализированной внебольничной пневмонии. Respir Res . 1 октября 2018 г. 19 (1): 193. [Медлайн].
Ким Б., Ким Дж., Джо Й., Ли Дж. Х., Хван Дж. Э., Пак М. Дж. И др. Прогностическое значение теста на пневмококковые антигены в моче при внебольничной пневмонии. PLoS One . 2018.13 (7): e0200620. [Медлайн].
Lin FM, Feng JY, Fang WF, Wu CL, Yu CJ, Lin MC и др.Влияние перенесенного туберкулеза легких на исходы лечения пациентов с ВП и ВП в отделениях интенсивной терапии. J Microbiol Immunol Infect . 2019 Апрель 52 (2): 320-328. [Медлайн].
Shenoy ES, Macy E, Rowe T, Blumenthal KG. Оценка и лечение аллергии на пенициллин: обзор. JAMA . 2019 15 января. 321 (2): 188-199. [Медлайн].
FDA. Сообщение FDA по безопасности лекарств: FDA одобряет изменения на этикетке антибактериального препарата Дорибакс (дорипенем), описывающие повышенный риск смерти пациентов с пневмонией, находящихся на ИВЛ.FDA. Доступно по адресу https://www.fda.gov/drugs/drug-safety-and-availability/fda-drug-safety-communication-fda-approves-label-changes-antibacterial-doribax-doripenem-describing. 26 февраля 2018 г .; Доступ: июль 2019 г.
Wunderink RG, Waterer GW. Клиническая практика. Внебольничная пневмония. N Engl J Med . 2014 6 февраля. 370 (6): 543-51. [Медлайн].
Blasi F, Tarsia P. Значение короткого курса антимикробной терапии при внебольничной пневмонии. Int J Антимикробные агенты . 2005 26 декабря Дополнение 3: S148-55. [Медлайн].
Dunbar LM, Khashab MM, Kahn JB, Zadeikis N, Xiang JX, Tennenberg AM. Эффективность 750 мг 5-дневного левофлоксацина при лечении внебольничной пневмонии, вызванной атипичными патогенами. Curr Med Res Opin . 2004 г., 20 (4): 555-63. [Медлайн].
Харрингтон З., Барнс ди-джей. Один препарат или два? Понижающая терапия после в / в. антибиотики при внебольничной пневмонии. Intern Med J . 2007 ноября, 37 (11): 767-71. [Медлайн].
Scalera NM, File TM Jr. Как долго мы должны лечить внебольничную пневмонию ?. Curr Opin Infect Dis . 2007, 20 апреля (2): 177-81. [Медлайн].
Алиберти С., Блази Ф., Занабони А.М., Пейрани П., Тарсия П., Гайто С. и др. Продолжительность антибактериальной терапии госпитализированных пациентов с внебольничной пневмонией. Евро Респир J . 2010 июл. 36 (1): 128-34.[Медлайн].
[Рекомендации] Манделл Л.А., Вундеринк Р.Г., Анзуето А., Бартлетт Дж. Г., Кэмпбелл Г. Д., Дин Н. С. и др. Общество инфекционных болезней Америки / Американское торакальное общество согласовали руководящие принципы ведения внебольничной пневмонии у взрослых. Clin Infect Dis . 2007 г. 1. 44 Приложение 2: S27-72. [Медлайн].
Альварес-Лерма Ф., Торрес А. Тяжелая внебольничная пневмония. Curr Opin Crit Care . 2004 Октябрь.10 (5): 369-74. [Медлайн].
Brown SM, Jones BE, Jephson AR, Dean NC. Подтверждение рекомендаций Американского общества инфекционистов / Американского торакального общества 2007 г. по тяжелой внебольничной пневмонии. Crit Care Med . 2009 Декабрь 37 (12): 3010-6. [Медлайн]. [Полный текст].
Каррон М., Фрео У, Зорзи М., Ори К. Предикторы неинвазивной вентиляции у пациентов с тяжелой внебольничной пневмонией. J Crit Care .2010 Сентябрь 25 (3): 540.e9-14. [Медлайн].
Cunha BA. Тяжелая внебольничная пневмония в отделении интенсивной терапии. Cunha BA (ред.). Инфекционные болезни в реанимации . 3-е изд. Нью-Йорк, Нью-Йорк: Informa Healthcare; 2010. С. 164–177.
Чилли А., Чакин О., Аксой Э., Каргин Ф., Адигузель Н., Каракурт З. и др. Острые сердечные приступы при тяжелой внебольничной пневмонии: многоцентровое исследование. Clin Respir J .2018 12 июля (7): 2212-2219. [Медлайн].
Рейес Л.Ф., Рестрепо М.И., Инохоса, Калифорния, Сони, штат Нью-Джерси, Анзуэто А., Бабу Б.Л. и др. Тяжелая пневмококковая пневмония вызывает острую сердечную токсичность и последующее сердечное ремоделирование. Am J Respir Crit Care Med . 2017 г. 1. 196 (5): 609-620. [Медлайн].
Перри Т.В., Пью М.Дж., Уотерер Г.В., Накашима Б., Ориуэла С.Дж., Коупленд Л.А. и др. Частота сердечно-сосудистых событий после госпитализации по поводу пневмонии. Am J Med . 2011 Март 124 (3): 244-51. [Медлайн].
Postma DF, Spitoni C, van Werkhoven CH, van Elden LJR, Oosterheert JJ, Bonten MJM. Сердечные события после применения макролидов или фторхинолонов у пациентов, госпитализированных по поводу внебольничной пневмонии: апостериорный анализ кластерного рандомизированного исследования. BMC Infect Dis . 2019 7 января. 19 (1): 17. [Медлайн].
Наканиши М., Ёсида Й., Такеда Н., Хирана Х., Хорита Т., Симидзу К. и др.Значение прогрессирования респираторных симптомов для прогнозирования внебольничной пневмонии в общей практике. Респирология . 2010 15 августа (6): 969-74. [Медлайн].
Holter JC, Müller F, Bjørang O, Samdal HH, Marthinsen JB, Jenum PA, et al. Этиология внебольничной пневмонии и диагностические возможности микробиологических методов: трехлетнее проспективное исследование в Норвегии. BMC Infect Dis . 2015 15 февраля, 15:64. [Медлайн].
Мушер Д.М., Аберс М.С., Бартлетт Дж.Развивающееся понимание причин пневмонии у взрослых с особым вниманием к роли пневмококка. Clin Infect Dis . 2017 30 октября. 65 (10): 1736-1744. [Медлайн].
Ховард Л.С., Силлис М., Пастер М.К., Камат А.В., Харрисон Б.Д. Микробиологический профиль внебольничной пневмонии у взрослых за последние 20 лет. J Заразить . 2005 Февраль 50 (2): 107-13. [Медлайн].
Self WH, Wunderink RG, Williams DJ, Zhu Y, Anderson EJ, Balk RA и др.Staphylococcus aureus Внебольничная пневмония: распространенность, клинические характеристики и исходы. Clin Infect Dis . 2016 г. 1. 63 (3): 300-9. [Медлайн].
Cilloniz C, Ewig S, Ferrer M и др. Внебольничная полимикробная пневмония в отделении интенсивной терапии: этиология и прогноз. Crit Care . 2011 14 сентября. 15 (5): R209. [Медлайн].
Бурк М., Эль-Керш К., Саад М., Вимкен Т., Рамирес Дж., Каваллацци Р.Вирусная инфекция при внебольничной пневмонии: систематический обзор и метаанализ. Eur Respir Ред. . 2016 25 июня (140): 178-88. [Медлайн].
Лим Ю.К., Квеон О.Дж., Ким Х.Р., Ким Т.Х., Ли М.К. Влияние бактериальной и вирусной коинфекции на внебольничную пневмонию у взрослых. Диагностика микробиологических инфекций . 2019 май. 94 (1): 50-54. [Медлайн].
Burillo A, Bouza E. Chlamydophila pneumoniae. Инфекция Dis Clin North Am .2010 24 марта (1): 61-71. [Медлайн].
Херон М. Смерти: основные причины на 2015 год. Национальные отчеты о статистике естественного движения населения. Доступно по адресу https://www.cdc.gov/nchs/data/nvsr/nvsr66/nvsr66_05.pdf. 27 ноября 2017 г .; Доступ: сентябрь 2019 г.
Браун Дж. Д., Харнет Дж., Чемберс Р., Сато Р. Относительное бремя госпитализаций с внебольничной пневмонией у пожилых людей: ретроспективное обсервационное исследование в США. BMC Гериатр .2018 16 апреля. 18 (1): 92. [Медлайн].
Teramoto S, Yamamoto H, Yamaguchi Y, Hanaoka Y, Ishii M, Hibi S и др. Результаты инфекции нижних дыхательных путей лучше прогнозируются для возраста> 80 лет, чем для CURB-65. Евро Респир J . 31 февраля 2008 г. (2): 477-8; ответ автора 478. [Medline].
Marrie TJ, Poulin-Costello M, Beecroft MD, Herman-Gnjidic Z. Этиология внебольничной пневмонии, лечение которой проводится в амбулаторных условиях. Респир Мед .2005 Январь 99 (1): 60-5. [Медлайн].
Фальгера М., Пифарре Р., Мартин А., Шейх А., Морено А. Этиология и исход внебольничной пневмонии у пациентов с сахарным диабетом. Сундук . 2005 ноябрь 128 (5): 3233-9. [Медлайн].
Баум S. Mycoplasma pneumoniae и атипичная пневмония. Манделл, Беннетт и Долин, ред. Принципы и практика инфекционных болезней . 7-е изд. Черчилль Ливингстон; 2010. Глава 185.
Кунья Б.А., Бурилло А., Буза Э. Болезнь легионеров. Ланцет . 2016 г. 23 января. 387 (10016): 376-85. [Медлайн].
Андерсон А., Бейлмер Х., Фурнье П.Е., Грейвс С., Хартцелл Дж., Керш Г.Дж. и др. Диагностика и лечение Q-лихорадки — США, 2013 г .: рекомендации CDC и Рабочей группы по Q-лихорадке. MMWR Recomm Rep . 2013 29 марта, 62 (RR-03): 1-30. [Медлайн].
Марри Т.Дж., Рауль Д.Coxiella burnetti (Ку-лихорадка). Манделл Дж., Беннетт Дж., Долин Р., ред. PPID . 7-е изд. Черчилль Ливингстон; 2009. Глава 189.
Johansson N, Vondracek M, Backman-Johansson C, Sköld MC, Andersson-Ydsten K, Hedlund J. Бактериология у взрослых пациентов с пневмонией и парапневмоническими выпотами: увеличение выхода с помощью метода секвенирования ДНК. евро J Clin Microbiol Infect Dis . 2019 Февраль 38 (2): 297-304. [Медлайн].
Мендес Р., Менендес Р., Силлонис С., Амара-Элори I, Амаро Р., Гонсалес П. и др.Первоначальный воспалительный профиль при внебольничной пневмонии зависит от времени, прошедшего с момента появления симптомов. Am J Respir Crit Care Med . 2018 1 августа 198 (3): 370-378. [Медлайн].
Schuetz P, Wirz Y, Sager R, et al. Влияние лечения антибиотиками под контролем прокальцитонина на смертность от острых респираторных инфекций: метаанализ на уровне пациента. Ланцет Infect Dis . 2018 января 18 (1): 95-107. [Медлайн].
Kalil AC, Metersky ML, Klompas M, Muscedere J, Sweeney DA, Palmer LB, et al.Ведение взрослых с внутрибольничной пневмонией и пневмонией, связанной с искусственной вентиляцией легких: Руководство по клинической практике, 2016 г., Американское общество инфекционных болезней и Американское торакальное общество. Clin Infect Dis . 2016 Сентябрь 1. 63 (5): e61-e111. [Медлайн].
Лоенс К., Ивен М. Mycoplasma pneumoniae: современные знания о методах амплификации нуклеиновых кислот и серологической диагностике. Передний микробиол . 2016. 7: 448. [Медлайн].
Харрис AM, Beekmann SE, Polgreen PM, Moore MR.Экспресс-анализ мочи на антиген Streptococcus pneumoniae у взрослых с внебольничной пневмонией: клиническое использование и препятствия. Диагностика микробиологических инфекций . 2014 Август 79 (4): 454-7. [Медлайн].
Wunderink RG, Self WH, Anderson EJ, Balk R, Fakhran S, Courtney DM, et al. Пневмококковая внебольничная пневмония, обнаруженная с помощью анализов для определения серотип-специфических антигенов в моче. Clin Infect Dis . 2018 2 мая. 66 (10): 1504-1510. [Медлайн].
Cillóniz C, Torres A, Niederman M, van der Eerden M, Chalmers J, Welte T. и др.Внебольничная пневмония, связанная с внутриклеточными возбудителями. Intensive Care Med . 2016 Сентябрь 42 (9): 1374-86. [Медлайн].
Поливщик GW. Диагностика вирусных и атипичных патогенов в условиях внебольничной пневмонии. Clin Chest Med . 2017 Март 38 (1): 21-28. [Медлайн].
Кайперс Дж. Влияние быстрого молекулярного обнаружения респираторных вирусов на клинические исходы и ведение пациентов. Дж. Клин Микробиол .2019 Апрель 57 (4): [Medline].
Huijskens EG, Rossen JW, Kluytmans JA, van der Zanden AG, Koopmans M. Оценка эффективности доступных в настоящее время диагностических средств по типу образца для оптимизации выявления респираторных патогенов у пациентов с внебольничной пневмонией. Другие респирные вирусы гриппа . 2014 марта 8 (2): 243-9. [Медлайн].
Гэдсби, штат Нью-Джерси, Рассел С.Д., МакХью М.П., Марк Х., Конвей Моррис А., Лауренсон И.Ф. и др. Комплексное молекулярное тестирование респираторных патогенов при внебольничной пневмонии. Clin Infect Dis . 2016 г. 1. 62 (7): 817-23. [Медлайн].
Давыдов Л, Эберт СК, Рестино М, Гарднер М, Беденкоп Г, Учида КМ. Проспективная оценка лечения и исходов внебольничной пневмонии в соответствии с индексом тяжести пневмонии в больницах VHA. Диагностика микробиологических инфекций . 2006 апр. 54 (4): 267-75. [Медлайн].
Fishbane S, Niederman MS, Daly C, Magin A, Kawabata M, de Corla-Souza A.Влияние стандартизированных порядков и интенсивного ведения клинических случаев на исходы внебольничной пневмонии. Arch Intern Med . 2007 13-27 августа. 167 (15): 1664-9. [Медлайн].
Марри Т.Дж., Хуанг Дж. Пациенты группы низкого риска, поступившие с внебольничной пневмонией. Am J Med . 2005 декабрь 118 (12): 1357-63. [Медлайн].
Марри Т.Дж., Шариатзаде MR. Внебольничная пневмония, требующая госпитализации в отделение интенсивной терапии: описательное исследование. Медицина (Балтимор) . 2007 Март 86 (2): 103-11. [Медлайн].
Йошимото А., Накамура Х., Фудзимура М., Накао С. Тяжелая внебольничная пневмония в отделении интенсивной терапии: факторы риска смертности. Intern Med . 2005 Июль 44 (7): 710-6. [Медлайн].
Genné D, Sommer R, Kaiser L, Saaïdia A, Pasche A, Unger PF. Анализ факторов, способствующих неэффективности лечения пациентов с внебольничной пневмонией. евро J Clin Microbiol Infect Dis . 2006 25 марта (3): 159-66. [Медлайн].
Гарин Н., Дженне Д., Карбалло С., Чуард С., Эйх Г., Хугли О. и др. Монотерапия β-лактамом в сравнении с комбинированным лечением β-лактам-макролидом при внебольничной пневмонии средней тяжести: рандомизированное исследование не меньшей эффективности. JAMA Intern Med . 2014 декабрь 174 (12): 1894-901. [Медлайн].
Нузыра (омадациклин) [вкладыш в упаковке]. Бостон, Массачусетс: Paratek Pharmaceuticals, Inc.2018 Октябрь. Доступно в [Полный текст].
Stets R, Popescu M, Gonong JR, Mitha I, Nseir W., Madej A, et al. Омадациклин при внебольничной бактериальной пневмонии. N Engl J Med . 2019 7 февраля. 380 (6): 517-527. [Медлайн].
File TM Jr, Голдберг Л., Дас А., Суини С., Сависки Дж., Гелон С. П. и др. Эффективность и безопасность лефамулина для перорального введения, антибиотика плевромутилина, для лечения внебольничной бактериальной пневмонии: испытание фазы 3 LEAP 1. Clin Infect Dis . 2019 4 февраля [Medline].
File TM Jr, Rewerska B, Vucinic-Mihailovic V, Gonong JRV, Das AF, Keedy K, et al. SOLITAIRE-IV: рандомизированное двойное слепое многоцентровое исследование, сравнивающее эффективность и безопасность солитромицина внутривенно-перорально и моксифлоксацина для лечения внебольничной бактериальной пневмонии. Clin Infect Dis . 2016 15 октября. 63 (8): 1007-1016. [Медлайн].
Чжун Н.С., Сунь Т., Чжуо С., Д’Соуза Дж., Ли Ш., Лан Н.Х. и др.Цефтаролин фозамил в сравнении с цефтриаксоном для лечения пациентов из Азии с внебольничной пневмонией: рандомизированное контролируемое двойное слепое исследование фазы 3, не меньшей эффективности с вложенным преимуществом. Ланцет Infect Dis . 2015 15 февраля (2): 161-71. [Медлайн].
Low DE, File TM Jr, Eckburg PB, Talbot GH, David Friedland H, Lee J и др. ФОКУС 2: рандомизированное, двойное слепое, многоцентровое исследование фазы III эффективности и безопасности цефтаролина фозамила по сравнению с цефтриаксоном при внебольничной пневмонии. J Antimicrob Chemother . 2011 апр. 66 Приложение 3: iii33-44. [Медлайн].
Chang SP, Lee HZ, Lai CC, Tang HJ. Эффективность и безопасность немоноксацина по сравнению с левофлоксацином при лечении внебольничной пневмонии: системный обзор и метаанализ рандомизированных контролируемых исследований. Устойчивость к лекарствам от инфекций . 2019. 12: 433-438. [Медлайн].
Национальная медицинская библиотека США. Исследование по сравнению делафлоксацина с моксифлоксацином для лечения взрослых с внебольничной бактериальной пневмонией (DEFINE-CABP).Clinicaltrials.gov. Доступно на https://clinicaltrials.gov/ct2/show/NCT02679573?term=delafloxacin&cond=Pneumonia&rank=1. 29 июля 2019 г .; Доступ: сентябрь 2019 г.
Бакдела (делафлоксацин) [вкладыш в упаковке]. Линкольншир, Иллинойс: Melinta Therapeutics, Inc., октябрь 2019 г. Доступно на [Полный текст].
Hayden FG, Sugaya N, Hirotsu N, Lee N, de Jong MD, Hurt AC и др. Балоксавир Марбоксил при неосложненном гриппе у взрослых и подростков. N Engl J Med . 2018 6 сентября. 379 (10): 913-923. [Медлайн].
Семенюк Р.А., Мид М.О., Алонсо-Коэльо П., Бриэль М., Эванев Н., Прасад М. и др. Кортикостероидная терапия для пациентов, госпитализированных с внебольничной пневмонией: систематический обзор и метаанализ. Энн Интерн Мед. . 2015 Октябрь 6. 163 (7): 519-28. [Медлайн].
Рестрепо М.И., Анзуэто А., Торрес А. Кортикостероиды при тяжелой внебольничной пневмонии: время менять клиническую практику. Энн Интерн Мед. . 2015 Октябрь 6. 163 (7): 560-1. [Медлайн].
An MM, Zou Z, Shen H, Gao PH, Cao YB, Jiang YY. Монотерапия моксифлоксацином по сравнению со стандартной терапией на основе бета-лактама при внебольничной пневмонии: метаанализ рандомизированных контролируемых исследований. Int J Антимикробные агенты . 2010 июл. 36 (1): 58-65. [Медлайн].
Anzueto A, Niederman MS, Pearle J, Restrepo MI, Heyder A, Choudhri SH. Восстановление после внебольничной пневмонии у пожилых людей (CAPRIE): эффективность и безопасность терапии моксифлоксацином по сравнению с терапией левофлоксацином. Clin Infect Dis . 2006 г. 1. 42 (1): 73-81. [Медлайн].
Дэвис С.Л., Дельгадо Дж. Младший, Маккиннон П.С. Фармакоэкономические соображения, связанные с применением моксифлоксацина внутривенно и внутрь при внебольничной пневмонии. Clin Infect Dis . 2005 г. 15 июля. 41 Приложение 2: S136-43. [Медлайн].
Welte T, Petermann W, Schürmann D, Bauer TT, Reimnitz P ,. Последовательное внутривенное или пероральное введение моксифлоксацина было связано с более быстрым клиническим улучшением, чем стандартная терапия для госпитализированных пациентов с внебольничной пневмонией, которые получали первичную парентеральную терапию. Clin Infect Dis . 2005 декабрь 15. 41 (12): 1697-705. [Медлайн].
Eurich DT, Sadowski CA, Simpson SH, Marrie TJ, Majumdar SR. Рецидивирующая внебольничная пневмония у пациентов, начинающих принимать препараты, подавляющие кислотность. Am J Med . 2010 Январь 123 (1): 47-53. [Медлайн].
Herzig SJ, Howell MD, Ngo LH, Marcantonio ER. Использование кислотоподавляющих препаратов и риск внутрибольничной пневмонии. JAMA . 2009 27 мая.301 (20): 2120-8. [Медлайн].
Dublin S, Walker RL, Jackson ML, Nelson JC, Weiss NS, Jackson LA. Использование ингибиторов протонной помпы и блокаторов h3 и риск пневмонии у пожилых людей: популяционное исследование случай-контроль. Pharmacoepidemiol Drug Saf . 2010 августа 19 (8): 792-802. [Медлайн].
Restrepo MI, Mortensen EM, Anzueto A. Обычные лекарства, повышающие риск развития внебольничной пневмонии. Curr Opin Infect Dis .2010 г., 23 (2): 145-51. [Медлайн].
Осман Ф, Крукс С.Дж., карта TR. Заболеваемость внебольничной пневмонией до и после назначения ингибиторов протонной помпы: популяционное исследование. BMJ . 2016 15 ноября. 355: i5813. [Медлайн].
Ро Й, Ын С.С., Ким Х.С., Ким Дж.Й., Бюн Й.Дж., Ю К.С. и др. Риск заражения Clostridium difficile с использованием ингибитора протонной помпы для профилактики стрессовой язвы у тяжелобольных пациентов. Кишечная печень .2016 15 июля. 10 (4): 581-6. [Медлайн].
Bjerre LM, Verheij TJ, Kochen MM. Антибиотики при внебольничной пневмонии у взрослых амбулаторно. Кокрановская база данных Syst Rev . 2009 7 октября. CD002109. [Медлайн].
Carrie AG, Козырский АЛ. Амбулаторное лечение внебольничной пневмонии: развивающиеся тенденции и акцент на фторхинолоны. Может Дж. Клин Фармакол . 2006. 13 (1): e102-11. [Медлайн].
Segreti J, House HR, Siegel RE.Принципы антибиотикотерапии внебольничной пневмонии в амбулаторных условиях. Am J Med . 2005 июл.118 Дополнение 7А: 21С-28С. [Медлайн].
Bonten MJ, Huijts SM, Bolkenbaas M, Webber C, Patterson S, Gault S и др. Конъюгированная полисахаридная вакцина против пневмококковой пневмонии у взрослых. N Engl J Med . 2015 19 марта. 372 (12): 1114-25. [Медлайн].
Ким Д.К., Bridges CB, Harriman KH, Консультативный комитет по практике иммунизации (ACIP), Рабочая группа ACIP по иммунизации взрослых.Консультативный комитет по практике иммунизации Рекомендуемый график иммунизации взрослых в возрасте 19 лет и старше — США, 2016 г. MMWR Morb Mortal Wkly Rep . 2016 5 февраля. 65 (4): 88-90. [Медлайн].
Talbot HK, Zhu Y, Chen Q, Williams JV, Thompson MG, Griffin MR. Эффективность противогриппозной вакцины для предотвращения лабораторно подтвержденных госпитализаций гриппа у взрослых, сезон гриппа 2011-2012 гг. Clin Infect Dis . 2013 июнь 56 (12): 1774-7.[Медлайн].
Phrommintikul A, Kuanprasert S, Wongcharoen W, Kanjanavanit R, Chaiwarith R, Sukonthasarn A. Вакцинация против гриппа снижает сердечно-сосудистые события у пациентов с острым коронарным синдромом. Евро Сердце J . 2011 июл.32 (14): 1730-5. [Медлайн].
Udell JA, Zawi R, Bhatt DL, Keshtkar-Jahromi M, Gaughran F, Phrommintikul A, et al. Связь между вакцинацией против гриппа и сердечно-сосудистыми исходами у пациентов из группы высокого риска: метаанализ. JAMA . 2013 Октябрь 23, 310 (16): 1711-20. [Медлайн].
Паунер Дж., Галлахер Т., Коломбо Р., Баер С., Хубер Л., Хеда М. и др. Вакцинация против гриппа снизила заболеваемость пневмококком у диализных пациентов. Американское общество нефрологов . 2014.
CDC. Вакцина от гриппа и люди с аллергией. CDC. Доступно по адресу https://www.cdc.gov/flu/prevent/egg-allergies.htm. 28 декабря 2017 г .; Доступ: сентябрь 2019 г.
Grohskopf LA, Sokolow LZ, Olsen SJ, Bresee JS, Broder KR, Karron RA.Профилактика гриппа и борьба с ним с помощью вакцин: рекомендации Консультативного комитета по практике иммунизации, США, сезон гриппа 2015–16 гг. MMWR Morb Mortal Wkly Rep . 2015 7 августа. 64 (30): 818-25. [Медлайн].
Кобаяши М., Беннетт Н.М., Гирке Р., Альмендарес О., Мур М.Р., Уитни К.Г. и др. Интервалы между вакцинами против PCV13 и PPSV23: Рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep .2015 4 сентября. 64 (34): 944-7. [Медлайн].
Цао Б, Хуанг И, Ше Д.Й., Ченг QJ, Фан Х, Тянь XL и др. Диагностика и лечение внебольничной пневмонии у взрослых: руководство по клинической практике Китайского торакального общества, Китайской медицинской ассоциации, 2016 г. Clin Respir J . 2018 12 апреля (4): 1320-1360. [Медлайн].
Мортенсен Э.М., Халм Э.А., Пью М.Дж., Коупленд Л.А., Метерски М., Файн М.Дж. и др. Связь азитромицина со смертностью и сердечно-сосудистыми событиями у пожилых пациентов, госпитализированных с пневмонией. JAMA . 2014, 4 июня. 311 (21): 2199-208. [Медлайн].
Буско М. Преимущества азитромицина перевешивают риск инфаркта миокарда у пожилых пациентов с пневмонией. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/826175. Доступ: 9 июня 2014 г.
Cunha BA. Повышенные сывороточные трансаминазы при Mycoplasma pneumoniae Pneumoniae. Clin Microbiol Infect . 2005. 11: 1051-1054.
Cunha BA. Гипофосфатемия: диагностическое значение болезни легионеров. Am J Med . 2006. 119: 5-6.
Bradley, JS et al. Ведение внебольничной пневмонии у младенцев и детей старше 3 месяцев: Руководство по клинической практике Общества педиатрических инфекционных болезней и Общества инфекционных болезней Америки. Clin Infect Dis . 2011. 53: e25-e76.
Boselli E, Breilh D, Rimmelé T, Djabarouti S, Saux MC, Chassard D. Фармакокинетика и внутрилегочная диффузия левофлоксацина у тяжелобольных пациентов с тяжелой внебольничной пневмонией. Crit Care Med . 2005 января, 33 (1): 104-9. [Медлайн].
Мокаббери Р., Хафтбарадаран А., Равакха К. Доксициклин против левофлоксацина в лечении внебольничной пневмонии. Дж. Клин Фарм Тер . 2010 апр. 35 (2): 195-200. [Медлайн].
Нореддин А.М., Эльхатиб В.Ф. Левофлоксацин в лечении внебольничной пневмонии. Expert Rev Anti Infect Ther . 2010 май. 8 (5): 505-14. [Медлайн].
Cunha BA (ред.). Основные сведения о пневмонии . 3-е изд. Садбери, Массачусетс: Джонс и Бартлетт; 2010.
Boulware DR, Daley CL, Merrifield C, Hopewell PC, Janoff EN. Быстрая диагностика пневмококковой пневмонии среди ВИЧ-инфицированных взрослых с обнаружением антигена в моче. J Заразить . 2007 Октябрь 55 (4): 300-9. [Медлайн].
Westley BP, Chan PA. Остаются вопросы относительно обязательного применения макролидов при внебольничной пневмонии. Intensive Care Med .2010 г., 36 (10): 1787; ответ автора 1789-90. [Медлайн].
Iannini PB, Paladino JA, Lavin B, Singer ME, Schentag JJ. Серия случаев неудачного лечения макролидами при внебольничной пневмонии. Дж. Chemother . 2007 октября 19 (5): 536-45. [Медлайн].
Лодис Т.П., Ква А., Кослер Л., Гупта Р., Смит Р.П. Сравнение комбинированной терапии бета-лактамом и макролидами с монотерапией фторхинолоном у госпитализированных пациентов по делам ветеранов с внебольничной пневмонией. Противомикробные агенты Chemother . 2007 ноябрь 51 (11): 3977-82. [Медлайн].
Джонстон Дж., Марри Т.Дж., Юрих Д.Т., Маджумдар С.Р. Эффект пневмококковой вакцинации у госпитализированных взрослых с внебольничной пневмонией. Arch Intern Med . 2007 Октябрь 8. 167 (18): 1938-43. [Медлайн].
Tomczyk S, Bennett NM, Stoecker C, Gierke R, Moore MR, Whitney CG, et al. Использование пневмококковой конъюгированной вакцины 13-Valent и пневмококковой полисахаридной вакцины 23-Valent среди взрослых в возрасте 65 лет: рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep . 2014 сентябрь 19, 63 (37): 822-5. [Медлайн]. [Полный текст].
Bonten M, Bolkenbaas M, Huijts S, et al. Испытание иммунизации взрослых от внебольничной пневмонии (CAPiTA). № аннотации 0541. Пневмония 2014; 3: 95. Доступно по адресу https://pneumonia.org.au/public/journals/22/PublicFolder/ABSTRACTBOOKMASTERforwebupdated20-3-14.pdf.
Боггс В. Антибиотики узкого спектра действия, эффективные в качестве эмпирической терапии детской пневмонии.Medscape [сериал онлайн]. Доступно на http://www.medscape.com/viewarticle/818253. Доступ: 5 января 2014 г.
Queen MA, Myers AL, Hall M, Shah SS, Williams DJ, Auger KA и др. Сравнительная эффективность эмпирических антибиотиков при внебольничной пневмонии. Педиатрия . 2014 января 133 (1): e23-9. [Медлайн].
Restrepo MI, Mortensen EM, Pugh JA, Anzueto A. ХОБЛ связана с повышенной смертностью у пациентов с внебольничной пневмонией. Евро Респир J . 2006 28 августа (2): 346-51. [Медлайн].
Athlin S, Lidman C, Lundqvist A, Naucler P, Nilsson AC, Spindler C, et al. Ведение внебольничной пневмонии у иммунокомпетентных взрослых: обновленное шведское руководство, 2017 г. Infect Dis (Lond) . 2018 апр. 50 (4): 247-272. [Медлайн].
Внебольничная пневмония у взрослых: MedlinePlus Medical Encyclopedia
Ваш поставщик медицинских услуг должен сначала решить, нужно ли вам лечь в больницу.Если вы лечитесь в больнице, вы получите:
- Жидкости и антибиотики по венам
- Кислородную терапию
- Дыхательные процедуры (возможно)
Если вам поставили диагноз бактериальной формы пневмонии, важно, чтобы вы начали принимать антибиотики очень скоро после госпитализации. Если у вас вирусная пневмония, вы не будете получать антибиотики. Это потому, что антибиотики не убивают вирусы. Если у вас грипп, вы можете получать другие лекарства, например, противовирусные.
У вас больше шансов попасть в больницу, если вы:
- У вас другая серьезная проблема со здоровьем
- У вас тяжелые симптомы
- Не можете ухаживать за собой дома или не можете есть или пить
- Вы старше чем 65
- Принимали антибиотики дома и не поправляются
Многие люди могут лечиться дома. В таком случае ваш врач может посоветовать вам принимать лекарства, например, антибиотики.
При приеме антибиотиков:
- Не пропускайте ни одной дозы.Принимайте лекарство, пока оно не исчезнет, даже когда почувствуете себя лучше.
- Не принимайте лекарства от кашля или простуды, если ваш врач не разрешит их принимать. Кашель помогает организму избавиться от слизи из легких.
Дыхание теплого влажного (влажного) воздуха помогает разжижить липкую слизь, которая может вызвать у вас ощущение удушья. Эти вещи могут помочь:
- Оберните теплую влажную тряпку для мытья посуды вокруг носа и рта.
- Наполните увлажнитель теплой водой и вдохните теплый туман.
- Делайте пару глубоких вдохов 2 или 3 раза в час. Глубокий вдох поможет открыть легкие.
- Мягко постучите по груди несколько раз в день, лежа так, чтобы голова была ниже груди. Это помогает вывести слизь из легких, и вы сможете ее откашлять.
Пейте много жидкости, если это разрешено вашим поставщиком медицинских услуг.
- Пейте воду, сок или некрепкий чай
- Выпивайте не менее 6–10 чашек (1,5–2,5 литра) в день
- Не употребляйте алкоголь
Больше отдыхайте, когда идете домой.Если у вас проблемы со сном по ночам, вздремните днем.
Отчет о клиническом случае и текущие дилеммы лечения
Устойчивость к макролидам в США растет и требует внимательного рассмотрения при обращении к пациенту с подозрением на пневмонию в клинике неотложной помощи. Это тематическое исследование иллюстрирует потенциально серьезные последствия неэффективности лечения после назначения макролидов при внебольничной бактериальной пневмонии. Кроме того, кратко обсуждаются вытекающие из этого дилеммы лечения, с которыми в настоящее время сталкиваются врачи.
1. Введение
Ежегодно более 4 миллионов амбулаторных пациентов проходят лечение от внебольничной пневмонии (ВП) в Соединенных Штатах (США) [1], примерно 80% из них проходят лечение амбулаторно [2]. Внебольничная бактериальная пневмония (CABP) является распространенным заболеванием в условиях оказания неотложной медицинской помощи, однако многие поставщики недооценивают смертность, связанную с пневмонией, и недооценивают ее частоту — CABP фактически является ведущей причиной инфекционной смерти у взрослых и ее численности. смертей выше, чем рака груди или простаты [3].
В этом отчете описываются общие исторические данные и результаты физикального обследования при АКШ и использование традиционных и более современных диагностических инструментов, а также дилеммы лечения, с которыми в настоящее время сталкиваются клиницисты.
Streptococcus pneumoniae остается ведущей бактериальной причиной пневмонии в США и во всем мире. Более того, особую озабоченность органов общественного здравоохранения и клиницистов вызывает тот факт, что S. pneumoniae быстро становится более устойчивым к доступным в настоящее время антибиотикам, в результате чего на первый план выходят новые серотипы фенотипа, называемые лекарственно-устойчивыми S.pneumoniae (DRSP).
Эти серотипы DRSP особенно устойчивы к доступным в настоящее время макролидам, таким как азитромицин. S. pneumoniae устойчивость к макролидам достигает 60% и более в некоторых регионах США [1]. Текущие рекомендации IDSA / ATS по ведению ВП (скоро будут обновлены) рекомендуют использовать альтернативу макролидам в областях, где «высокий уровень» (минимальная ингибирующая концентрация [МИК] ≥ 16 мк г / мл) макролидов. -устойчивый С.pneumoniae превышает 25% [4]. Имейте в виду, что в настоящее время эти области включают все США, за исключением горных регионов, определенных CDC [5]. Несмотря на это, макролиды используются для лечения примерно 40% случаев CABP в США [6].
Клиницисты также должны знать о взаимосвязи между пневмонией и гриппом. Грипп — фактор, предрасполагающий к развитию пневмонии, особенно у пожилых людей и людей с сопутствующими заболеваниями (см. Ниже). Действительно, пневмония является наиболее частым серьезным осложнением гриппа и приводит к значительной заболеваемости и смертности.
2. Описание клинического случая
66-летний мужчина поступил в клинику неотложной помощи с 4-дневным анамнезом сухого кашля, переходящим в ржавую мокроту, внезапным появлением озноба накануне вечером, субъективной лихорадкой и недомоганием. . Первоначально мужчина думал, что у него простуда, но симптомы ухудшились, и он «едва спал прошлой ночью из-за всего этого кашля».
Он отрицал одышку, но предположил, что дышит «немного быстрее, чем обычно». Он рассказал, что по дороге в клинику он почувствовал резкую боль в груди справа после особенно продолжительного приступа кашля.Он отрицал отек ног, ортопноэ или левостороннюю / субтернальную боль в груди. Он также отрицал какие-либо симптомы со стороны желудочно-кишечного тракта (отсутствие тошноты, рвоты или диареи). Его история болезни включала гипертонию и гиперхолестеринемию. Он сообщил, что не использовал антибиотики в течение предыдущих трех месяцев.
Он очень хотел «найти что-нибудь, чтобы прояснить это», поскольку через неделю планировал посетить свадьбу своей первой внучки на Карибах.
3. Медицинский осмотр
В целом мужчина выглядел усталым и немного «размытым».Его жизненно важные показатели были следующими: (i) Температура (F): 101,3 (ii) Артериальное давление (мм рт. Ст.): 128/76 (iii) ЧСС (уд / мин): 102 (iv) ЧД (уд / мин): 24 (v) SpO 2 (%): 94 При респираторном обследовании выявлено легкое тахипноэ с тупостью от перкуссии над нижним правым легким. Аускультация выявила снижение шума дыхания в той же области, но без хрипов и хрипов.
За исключением легкой тахикардии с регулярным ритмом, оставшаяся часть физикального обследования была нормальной. Набухания яремной вены или отека стопы не было.Для сравнения и рассмотрения другие теоретические результаты физикального обследования, которые могли бы свидетельствовать о пневмонии, представлены в таблице 1 [7], а дифференциальный диагноз — в таблице 2.
4. Результаты диагностики«Золотым стандартом» диагностики CABP является рентгенография грудной клетки. При подозрении на пневмонию на основании анамнеза настоящего заболевания, субъективных симптомов и физического осмотра врач должен получить стандартную рентгенограмму грудной клетки с ПА и боковыми проекциями. Рентген грудной клетки также может помочь «исключить» другие потенциальные причины симптомов, даже если инфильтраты не всегда могут быть видны для подтверждения CABP при некоторых ранних проявлениях CABP.Рентген грудной клетки мужчины выявил нижнедолевую пневмонию без выпота (рис. 1). В таблице 3 показаны избранные результаты полного количества клеток крови (CBC) и панели полного метаболизма (CMP). Обратите внимание, что у пациента уровень лейкоцитов (4200 клеток / мкл) и процент лимфоцитов (12%) были ниже нормы (18–40%).
Хотя в этом случае и не проводилось до начала лечения, другие варианты тестирования могли включать посев крови, анализ мочи на антиген на S. pneumoniae и Legionella, а также посев мокроты. Подавляющее большинство центров неотложной медицинской помощи не имеют возможности проводить посев крови или собирать образцы мокроты, и многие из них на данный момент не собирают образцы антигена в моче у пациентов с предполагаемой пневмонией. 5. Обсуждение5.1. Стратификация рискаПервоначальная стратификация риска при CABP помогает определять диагноз, принимать решения о лечении и расположение пациента. Госпитализация является важным экономическим фактором при CABP, поскольку стоимость стационарного лечения пневмонии логарифмически выше, чем амбулаторного лечения (например, около 27 000 долларов против 2 000 долларов за эпизод, соответственно) [9, 10]. Кроме того, пациенты с низким риском CABP должны лечиться амбулаторно, когда это возможно, чтобы избежать осложнений суперинфекций, приобретенных в больнице, и тромбоэмболических событий [11].Пациенты с АКШ, получающие амбулаторное лечение, также с большей вероятностью вернутся к работе и другой деятельности быстрее, чем поступившие, в то время как большинство пациентов предпочитают лечиться амбулаторно [12]. Поставщики медицинских услуг, принимающие решения о лечении в месте оказания помощи, должны учитывать препятствия на пути к амбулаторному лечению, такие как слабость, отсутствие реакции на предыдущую терапию, серьезные социальные или психиатрические проблемы, злоупотребление психоактивными веществами, бездомность и нестабильные условия жизни. Прогностические модели, такие как оценка PORT (на основе системы оценки индекса тяжести пневмонии [PSI]) или оценки тяжести заболевания, такие как критерии CURB-65, могут помочь в принятии решения об амбулаторном лечении [4] . Шкала CURB-65 — простой способ определения степени тяжести пневмонии. Используя CURB-65, медицинские работники присваивают 1 балл за каждый критерий, показанный на Рисунке 2. Если индивидуум набрал 1 балл или меньше, амбулаторное лечение целесообразно; 2 балла указывают на госпитализацию и стационарное лечение. Больше или равно 3 балла требует стационарного лечения в отделении интенсивной терапии [13]. В случае нашего пациента оценка CURB-65 была равна 1, при этом одна оценка была присвоена на основании его возраста 66 лет. Он не соответствовал ни одному из других критериев CURB-65. Использование показателей CURB-65 и PORT может быть проблематичным в условиях оказания неотложной медицинской помощи, поскольку во многих центрах нет химического тестирования на месте, и очень немногие имеют доступ к анализу газов артериальной крови. Однако, даже когда тесты недоступны, оценку BUN можно исключить, и если у пациента все еще остается балл CURB-65, равный 2 или выше, он явно соответствует критериям госпитализации [13]. 5.2. Пневмония и гриппCABP вместе с гриппом остается 8-й по значимости причиной смерти в США [14].В период с 1979 по 2009 год в среднем 66 000 смертей в год были связаны с сочетанной инфекцией гриппа и пневмонии [3], при этом 55 227 смертей приходились на 2014 год [14]. S. pneumoniae является основной причиной пневмонии у лиц, инфицированных гриппом, и приводит к более высокой заболеваемости и смертности. Распространено ошибочное мнение, что от самого гриппа смертность высока. Осложнения составляют большую часть заболеваемости / смертности при гриппе, при этом пневмония является ведущим значительным осложнением [15]. Исторический обзор пандемии гриппа 1918-19 гг. Предполагает, что большинство смертей не были прямым следствием вируса гриппа, а были вызваны бактериальной коинфекцией, вызвавшей пневмонию [15]. Это остается верным и сегодня [17], и по этой причине клиницисты, лечащие пациентов с гриппом, должны иметь высокое клиническое подозрение на пневмонию. У пациентов с гриппом сочетанная инфекция с бактериальной пневмонией — это то, что врачи не могут позволить себе пропустить. Факторы риска сочетанной бактериальной пневмонии при гриппе перечислены в таблице 4 [8].Другие осложнения гриппа могут включать бактериемию, сепсис, эмпиему, перикардит, дыхательную недостаточность и смерть.
5.3. Варианты лечения и устойчивость к макролидамВ рекомендациях IDSA / ATS 2007 года [4] рекомендуются варианты антибактериальной терапии, указанные в таблице 5, для лечения ВП. Соблюдение рекомендаций и надлежащее использование макролидов было связано со снижением смертности амбулаторных пациентов с пневмонией [18].
Руководящие принципы предоставляют детали, не показанные в таблице 5, такие как взвешивание рекомендаций на основе уровня доказательности, определений и примеров терминов [4]. Примерно 40% изолятов S. Pneumoniae в США проявляют устойчивость к макролидным антибиотикам in vitro. Эта резистентность развивается посредством 2 отдельных механизмов: (1) Mef (A) -опосредованная резистентность включает отток, что приводит к низкому уровню резистентности. Высокие местные концентрации макролидных антибиотиков могут преодолеть этот тип механизма устойчивости, что приводит к хорошей клинической эффективности, несмотря на устойчивость in vitro.(2) Erm (B) -опосредованная устойчивость включает конформационное изменение сайта связывания макролидов на бактериальной 23S-рибосомной субъединице. Это изменение обеспечивает высокий уровень устойчивости к макролидам. Две трети устойчивости к макролидам в США связаны с механизмом mef (A). Тем не менее, erm (B) -опосредованная «высокая» резистентность, по-видимому, возрастает, что может привести к увеличению числа неудач клинического лечения у пациентов, получавших монотерапию макролидами [19]. Важно . В регионах с «высоким уровнем» (минимальная ингибирующая концентрация [МИК] ≥ 16 µ мкг / мл) макролидорезистентностью S.pneumoniae , рассмотрите возможность использования немакролидных альтернативных агентов, перечисленных в таблице 2, в том числе для пациентов без сопутствующих заболеваний [4]. Еще раз, имейте в виду, что только в горном регионе США S. pneumoniae «высокого уровня» (MIC ≥ 16 мкг / мл) макролид уровни устойчивости ниже 25% (Рисунок 3), что означает, что большинству клиницистов следует пересмотреть использование макролидов в качестве монотерапии при ВП. Наряду с показателями местной резистентности при выборе антибиотика следует учитывать факторы риска пациента для возможного заражения DRSP [5, 16, 20], включая следующие: (1) Недавнее использование антибиотиков (в течение 3 месяцев) (2) Возраст старше 65 лет (3) Иммунодепрессивное заболевание (4) Множественные сопутствующие заболевания (5) Воздействие на ребенка, посещающего детский сад (6) Злоупотребление алкоголем (7) Астма / ХОБЛ (8) Сахарный диабет (9) Недавние поездки [5] В первое десятилетие этого тысячелетия факторы риска DRSP присутствовали примерно в половине случаев амбулаторной ВП, получавших лечение в условиях неотложной помощи.Несмотря на это, соблюдение врачами режима антибактериальной терапии в соответствии с рекомендациями оставалось нечастым, поскольку врачи продолжали использовать макролиды, особенно азитромицин, в качестве монотерапии ВП [18]. И это несмотря на то, что соблюдение рекомендаций и надлежащее использование макролидов было связано со снижением смертности амбулаторных пациентов с пневмонией [18]. Помните, что наиболее распространенным возбудителем ВП является S. pneumoniae , независимо от хозяина или условий. Эмпирическую антибактериальную терапию всегда следует выбирать с учетом этого микроорганизма.В рекомендациях IDSA четко рекомендуется знать распространенность пневмококков с высокой лекарственной устойчивостью в вашем географическом районе, чтобы помочь в принятии решений. К сожалению, антибиотики становятся все менее доступными для врачей, работающих вне больницы. Руководители здравоохранения должны будут работать вместе, чтобы сделать эти полезные инструменты более доступными для клиницистов, поскольку устойчивые к антибиотикам штаммы E. coli , S. aureus и S. pneumoniae все больше влияют на нашу популяцию пациентов. Ответ на терапию антибиотиками при CABP следует оценивать в течение 48–72 часов после начала лечения. Однако не следует менять антибиотики в течение первых 72 часов, если не произойдет заметного клинического ухудшения или не выявлен возбудитель. Рентген грудной клетки обычно очищается в течение 4 недель у пациентов моложе 50 лет, но разрешение может быть отложено на 12 недель или дольше у пожилых людей. Польза от обычной рентгенографии после пневмонии остается неясной. В последних рекомендациях США эта проблема не рассматривается, в то время как недавние руководящие принципы Великобритании рекомендуют последующее рентгенологическое обследование только для пациентов со стойкими симптомами или тех, кто «подвержен более высокому риску злокачественных новообразований (особенно курильщики и люди в возрасте> 50 лет)» [ 21]. 6. Описание клинического случая: курс и результат лечения пациентаНа основании представлений пациента и результатов тестирования, пациенту был поставлен правильный диагноз CABP. По критерию CURB-65 с итоговой оценкой 1, мужчина получил соответствующее лечение в амбулаторных условиях. Однако, не зная о том, что «высокий уровень» устойчивости к макролидам S. pneumoniae в районе Восток-Юг-Центральный составляет 48%, поставщик назначил мужчине курс «Z-PAK» (азитромицин) в качестве монотерапии ВП. Два дня спустя мужчина обратился в местное отделение неотложной помощи с ухудшением симптомов, которые прогрессировали, включая одышку и сатурацию кислорода 89%. Он был госпитализирован на 5 дней стационарного лечения, включая левофлоксацин внутривенно, с 2 днями в отделении интенсивной терапии. Пациенту не требовалась искусственная вентиляция легких. Посев крови выявил S. pneumoniae , устойчивых к азитромицину, но чувствительных к фторхинолонам. Мужчина пережил госпитализацию. Изменило бы ли дальнейшее тестирование план лечения или решение о месте оказания помощи? Посев крови при ВП может иметь сомнительную полезность и обычно не проводится в амбулаторных условиях.Получение посевов крови для пациентов, не находящихся в отделении интенсивной терапии, составляет , а не основных критериев для CMS и JCAHO по состоянию на 1 января 2014 г. Это, вероятно, связано с тем, что показатели положительных посевов крови при подтвержденной ВП составляют только 8–15 % диапазона [20, 22]. Положительные показатели еще ниже у пациентов с ВП с низким риском. Даже при пневмококковой пневмонии результаты часто бывают отрицательными (хотя их результативность может быть выше у пациентов с более тяжелой пневмонией / инфекцией) [23]. Согласно руководящим принципам консенсуса IDSA / ATS, S.pneumoniae рекомендуется провести анализ мочи на антиген (UAT), если результаты тестирования изменят режим антибиотикотерапии для пациентов с ВП. S. pneumoniae UAT — это вариант, который в настоящее время доступен в лабораториях, сертифицированных как умеренно сложный COLA / CLIA. Клинические показания IDSA для исследования S. pneumoniae UAT у амбулаторных пациентов (которые должны быть возмещены) включают [4] следующее: (1) Неэффективность амбулаторной антибактериальной терапии (2) Лейкопения (3) Активное злоупотребление алкоголем (4) Тяжелая печень Заболевание (5) Аспления (6) Плевральный выпот (7) Поступление в отделение интенсивной терапии Клинический анализ крови мужчины показал, что он страдает лейкопенией и, следовательно, соответствует критериям IDSA для S.pneumoniae Тестирование UAT. Учитывая местные показатели устойчивости к антибиотикам, изменил бы ли положительный тест UAT S. pneumoniae план лечения в случае мужчины? 7. СоображенияТекущие руководящие принципы IDSA / ATS рекомендуют в регионах с высоким уровнем (25%) инфицирования высоким уровнем (МИК, ≥16 мг / мл) устойчивостью к макролидам S. pneumoniae монотерапию макролидами следует избегать [4, 24]. В США частота устойчивости S. pneumoniae к возрастает в зависимости от класса антибиотиков [25], причем S.pneumoniae , даже будучи полностью устойчивым к одному или нескольким антибиотикам, в 30% случаев тяжелой пневмонии [26]. Резистентность к макролидам высокого уровня к S. pneumoniae возрастает [26, 27], при этом во многих штатах США общий уровень резистентности превышает 40% (рис. 3) [16, 26]. Использование доступных в настоящее время макролидов в качестве монотерапии при CABP должно быть пересмотрено в эпоху увеличения DSRP. Недавно Манделл предположил, что повышение устойчивости пневмококков к макролидам может уменьшить использование этих препаратов в качестве монотерапии ВП [28].В соответствии с рекомендациями IDSA, респираторные фторхинолоны и доксициклин являются единственными дополнительными рекомендациями для лечения монотерапии ВП. Остается вопрос, как часто высокая устойчивость к антибиотикам приводит к фактической неэффективности лечения. Mandell указывает, что ретроспективные данные показывают положительную корреляцию между уровнем резистентности к макролидам ≥ 25%, неудачей лечения и затратами [24]. Сообщалось о повышении смертности в случаях неудачной исходной амбулаторной терапии макролидами при КАВР даже при низком уровне резистентности к макролидам [29].Другие риски, помимо неудачного лечения с помощью монотерапии макролидами, включают хорошо задокументированные побочные эффекты «черного ящика» фторхинолонов, такие как тендинопатия, и их склонность вызывать энтероколит C. difficile [24]. Многие врачи-инфекционисты опасаются, что фторхинолоны имеют слишком широкий спектр для рутинного использования при амбулаторном лечении ВП с низким риском и что их использование в качестве монотерапии может привести к повышению резистентности в будущем. Повышение устойчивости к антибиотикам к доксициклину также ограничило его эффективность в качестве монотерапии при ВП [24]. Этот случай иллюстрирует сложные условия амбулаторного лечения, в которых изменились паттерны устойчивости к CABP, в то время как наш текущий арсенал антибиотиков остался прежним. Текущая осведомленность о моделях устойчивости не идеальна, и медработникам нужен лучший доступ к местной / региональной информации (антибиотики) и дальнейшее обучение по предпочтительным вариантам лечения АКШ. Ожидается, что в 2017 г. появятся новые руководящие принципы по внебольничной пневмонии от IDSA / ATS. Необходимы новые антибиотики для лечения ВП, и есть надежда, что новые регуляторные процессы, такие как содержащиеся в Законе о создании антибиотиков сейчас (GAIN) 2012 г., будут стимулировать дальнейшее развитие. разработка антибиотиков.Другой примечательный случай, связанный с ВП, который вам рекомендуется прочесть, был опубликован Агиларом и др., 2016 [30]. Конфликты интересовД-р Гленн Харнетт сообщает о нефинансовой поддержке (в форме подготовки рукописей и редакционной помощи) от Innovative Strategic Communications, LLC (Милфорд, Пенсильвания, США), агентства медицинских коммуникаций, финансируемого Cempra Pharmaceuticals Inc. ( Чапел-Хилл, Северная Каролина, США). Кроме того, доктор Харнетт является бывшим членом Бюро докладчиков по солитромицину, организованного Cempra Pharmaceuticals Inc.и Alere Inc. (Уолтем, Массачусетс, США) за пределами представленной работы. БлагодарностиДоктор Дэвид Макари и доктор Саманта Скотт, представляющие Innovative Strategic Communications, LLC (Милфорд, Пенсильвания, США), оказали помощь в подготовке и редактировании рукописи. Финансирование этой поддержки было предоставлено Cempra Pharmaceuticals Inc. | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||

 д.) при наличии респираторной симптоматики. Это не было сделано при первом контакте врача-терапевта с пациентом, что послужило причиной его отсроченной госпитализации и, соответственно, расширило перечень контактных с ним лиц. В настоящее время, учитывая локальную трансмиссию CоViD-19 на территории Беларуси, любая респираторная инфекция, особенно с развитием интерстициальной пневмонии, двусторонней полисегментарной пневмонии, пневмонии, требующей госпитализации в реанимационные отделения, должна рассматриваться как вероятная инфекция CoViD-19 с соответствующим лабораторным обследованием пациентов.
д.) при наличии респираторной симптоматики. Это не было сделано при первом контакте врача-терапевта с пациентом, что послужило причиной его отсроченной госпитализации и, соответственно, расширило перечень контактных с ним лиц. В настоящее время, учитывая локальную трансмиссию CоViD-19 на территории Беларуси, любая респираторная инфекция, особенно с развитием интерстициальной пневмонии, двусторонней полисегментарной пневмонии, пневмонии, требующей госпитализации в реанимационные отделения, должна рассматриваться как вероятная инфекция CoViD-19 с соответствующим лабораторным обследованием пациентов.  Гораздо более информативным методом диагностики является компьютерная томография органов грудной клетки. Она полноценно визуализирует вирусный воспалительный процесс в легких, однако не всегда доступна в некоторых учреждениях здравоохранения, в том числе ГКИБ (для выполнения данного исследования пациент после стабилизации состояния с соблюдением мер инфекционной безопасности транспортировался в другой стационар). Известно, что отклонения при КТ органов грудной клетки выявляется практически у 100 % пациентов, у 98 % в виде двустороннего поражения (Huang C. et al., 2020). У пациентов в критическом состоянии типичны билатеральные мультилобальные и субсегментарные зоны консолидации легочной ткани, у менее тяжелых — изменения легочной ткани по типу матового стекла и субсегментарные зоны консолидации. Хорошей альтернативой КТ для ранней диагностики инфекции служит УЗИ легких.
Гораздо более информативным методом диагностики является компьютерная томография органов грудной клетки. Она полноценно визуализирует вирусный воспалительный процесс в легких, однако не всегда доступна в некоторых учреждениях здравоохранения, в том числе ГКИБ (для выполнения данного исследования пациент после стабилизации состояния с соблюдением мер инфекционной безопасности транспортировался в другой стационар). Известно, что отклонения при КТ органов грудной клетки выявляется практически у 100 % пациентов, у 98 % в виде двустороннего поражения (Huang C. et al., 2020). У пациентов в критическом состоянии типичны билатеральные мультилобальные и субсегментарные зоны консолидации легочной ткани, у менее тяжелых — изменения легочной ткани по типу матового стекла и субсегментарные зоны консолидации. Хорошей альтернативой КТ для ранней диагностики инфекции служит УЗИ легких.  В описании 41 случая CoViD-19 из КНР лихорадка отмечалась у 98 %, кашель у 76 %, миалгии у 44 %, одышка у 55 % пациентов (Huang C. et al., 2020). Все вышеуказанные симптомы имелись и у нашего пациента. Однако впоследствии было показано, что лихорадка и другие проявления CoViD-19 могут встречаться в меньшем проценте случаев. Так, согласно мета-анализу 10 исследований, лихорадка отмечалась в 89,1 % (95 %, ДИ 81,8–94,5 %) подтвержденных случаев коронавирусной инфекции, кашель — только в 72,2 % (95 %, ДИ 65,7–78,2 %) (Sun P. et al., 2020). Учитывая, что у части пациентов инфицирование возбудителем может вовсе не сопровождаться клиническими проявлениями или они будут стертыми, следует сохранять настороженность при осмотре пациентов с отягощенным эпидемиологическим анамнезом и даже минимальной респираторной симптоматикой.
В описании 41 случая CoViD-19 из КНР лихорадка отмечалась у 98 %, кашель у 76 %, миалгии у 44 %, одышка у 55 % пациентов (Huang C. et al., 2020). Все вышеуказанные симптомы имелись и у нашего пациента. Однако впоследствии было показано, что лихорадка и другие проявления CoViD-19 могут встречаться в меньшем проценте случаев. Так, согласно мета-анализу 10 исследований, лихорадка отмечалась в 89,1 % (95 %, ДИ 81,8–94,5 %) подтвержденных случаев коронавирусной инфекции, кашель — только в 72,2 % (95 %, ДИ 65,7–78,2 %) (Sun P. et al., 2020). Учитывая, что у части пациентов инфицирование возбудителем может вовсе не сопровождаться клиническими проявлениями или они будут стертыми, следует сохранять настороженность при осмотре пациентов с отягощенным эпидемиологическим анамнезом и даже минимальной респираторной симптоматикой.  У нашего пациента имелся нормальный и повышенный уровень лейкоцитов при явной лимфопении (4–11 %) в первую неделю заболевания, нормальный уровень тромбоцитов, выраженное повышение уровней креатинфосфокиназы и лактатдегидрогеназы, высокие значения С-реактивного белка при стойко нормальном уровне прокальцитонина. Прокальцитонин является высокоспецифичным маркером бактериальной инфекции и может быть использован для дифференциации между первично-вирусной и вирусно-бактериальной, вторично-бактериальной пневмониями, а также для ранней диагностики бактериальных инфекций, связанных с оказанием медицинской помощи. Стойко сохраняющаяся лимфопения и высокий/ нарастающий уровень D-димеров могут являться прогностически неблагоприятными маркерами CoViD-19 и должны настораживать клинициста в плане более агрессивной тактики ведения пациентов.
У нашего пациента имелся нормальный и повышенный уровень лейкоцитов при явной лимфопении (4–11 %) в первую неделю заболевания, нормальный уровень тромбоцитов, выраженное повышение уровней креатинфосфокиназы и лактатдегидрогеназы, высокие значения С-реактивного белка при стойко нормальном уровне прокальцитонина. Прокальцитонин является высокоспецифичным маркером бактериальной инфекции и может быть использован для дифференциации между первично-вирусной и вирусно-бактериальной, вторично-бактериальной пневмониями, а также для ранней диагностики бактериальных инфекций, связанных с оказанием медицинской помощи. Стойко сохраняющаяся лимфопения и высокий/ нарастающий уровень D-димеров могут являться прогностически неблагоприятными маркерами CoViD-19 и должны настораживать клинициста в плане более агрессивной тактики ведения пациентов.  Следовательно, возможен диссонанс между визуализируемыми патологическими отклонениями на рентгенограммах и клиническими проявлениями заболевания. Данный случай в очередной раз показывает первичность клиники над параклиническими методами исследования. В настоящий момент в арсенале авторов уже до двух десятков примеров явного диссонанса между выраженными изменениями на рентгенограммах и минимальными клиническими проявлениями у пациентов с верифицированной CoViD-19 инфекцией.
Следовательно, возможен диссонанс между визуализируемыми патологическими отклонениями на рентгенограммах и клиническими проявлениями заболевания. Данный случай в очередной раз показывает первичность клиники над параклиническими методами исследования. В настоящий момент в арсенале авторов уже до двух десятков примеров явного диссонанса между выраженными изменениями на рентгенограммах и минимальными клиническими проявлениями у пациентов с верифицированной CoViD-19 инфекцией.  , 2020). Пациенты не имели каких-либо признаков заболевания и патологических отклонений по данным КТ ОГК. При этом ни один из членов семьи, контактировавших с ними после реконвалесценции, не развил инфекцию. Возможно, это связано с длительной персистенцией генетического материала нежизнеспособного возбудителя в респираторном эпителии. Также описаны случаи длительной детекции РНК SARS-CoV-2 в мокроте (вплоть до 39 дней от момента заболевания) даже при неопределяемой РНК возбудителя в ротоглоточных смывах (Chen et al., 2020). Возможную контагиозность пациентов с длительно детектируемой РНК вируса в респираторных образцах, а также надежные критерии выписки реконвалесцентов еще предстоит определить.
, 2020). Пациенты не имели каких-либо признаков заболевания и патологических отклонений по данным КТ ОГК. При этом ни один из членов семьи, контактировавших с ними после реконвалесценции, не развил инфекцию. Возможно, это связано с длительной персистенцией генетического материала нежизнеспособного возбудителя в респираторном эпителии. Также описаны случаи длительной детекции РНК SARS-CoV-2 в мокроте (вплоть до 39 дней от момента заболевания) даже при неопределяемой РНК возбудителя в ротоглоточных смывах (Chen et al., 2020). Возможную контагиозность пациентов с длительно детектируемой РНК вируса в респираторных образцах, а также надежные критерии выписки реконвалесцентов еще предстоит определить.  Первые эксперименты in vitro и исследования на малых выборках пациентов демонстрируют вирусологическую и клиническую эффективность хлорохина и гидроксихлорохина, особенно при их раннем назначении (Wang M. et al., 2020, Gautret P. et al., 2020).
Первые эксперименты in vitro и исследования на малых выборках пациентов демонстрируют вирусологическую и клиническую эффективность хлорохина и гидроксихлорохина, особенно при их раннем назначении (Wang M. et al., 2020, Gautret P. et al., 2020). 
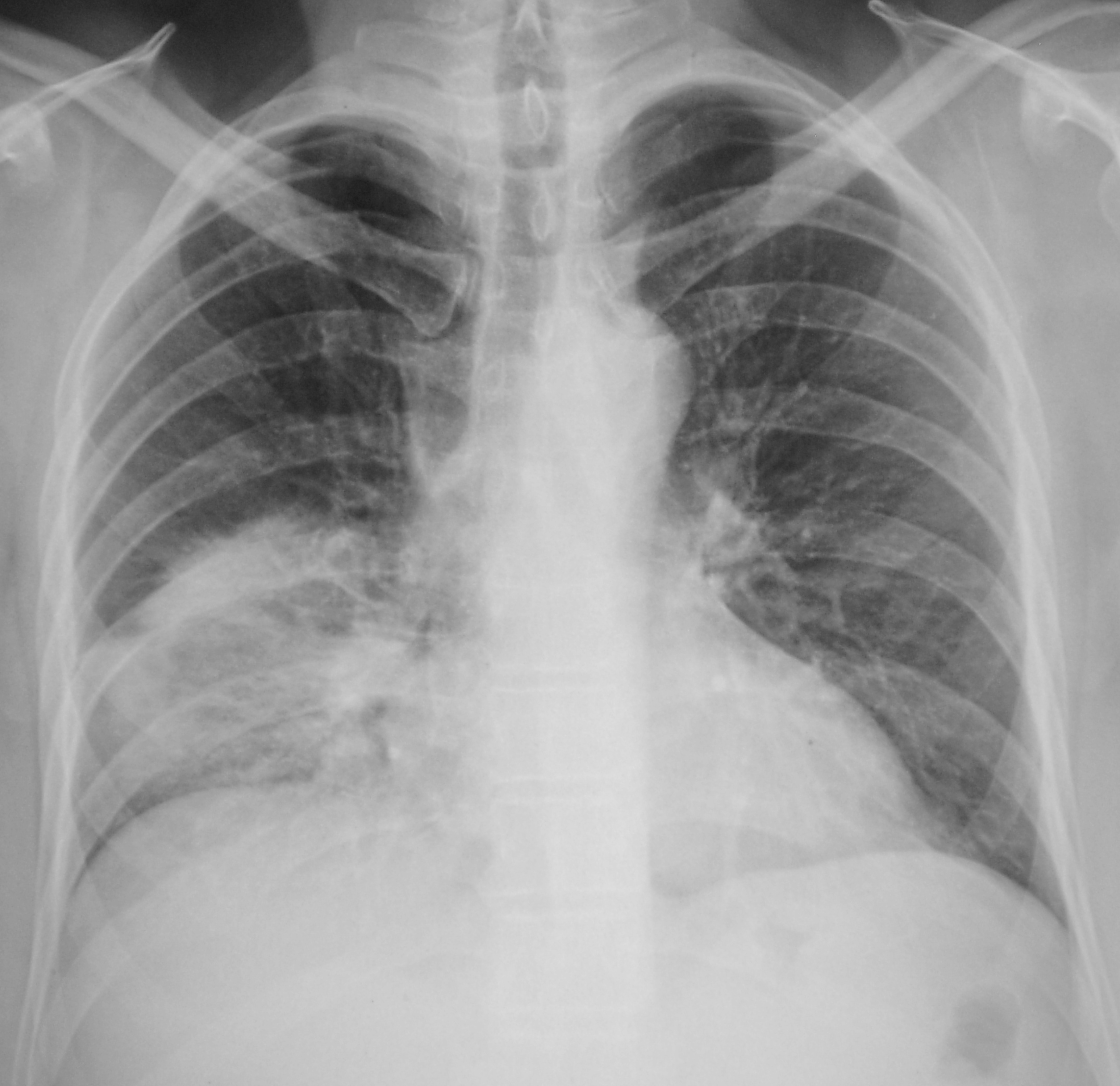 Поэтому вакцинация нужна, чтобы не было таких тяжёлых последствий. Если в садике или школе привито не менее 75 % учеников, начинает работать коллективный популяционный иммунитет – и циркуляция вируса в коллективе полностью прекращается».
Поэтому вакцинация нужна, чтобы не было таких тяжёлых последствий. Если в садике или школе привито не менее 75 % учеников, начинает работать коллективный популяционный иммунитет – и циркуляция вируса в коллективе полностью прекращается».