Лечение посттравматического артроза в Киеве – консультация оперирующего ортопеда-травматолога 1000 ₴
Высококвалифицированные специалисты, внимательный и отзывчивый медперсонал
Широкий спектр услуг и комплексный подход
Современное оборудование и комплексный подход
Доступный уровень цен. Оптимальное сочетание цены услуг и их качества
Посттравматический артроз лучезапястного сустава, локтевого сустава и коленного сустава успешно лечат в украинском медицинском центре «Омега-Киев». Лечение надо начинать сразу, как проявилась негативная симптоматика. Посттравматический артроз эффективно лечат посредством мануальной терапии, физиопроцедур, массажа и ударно-волновой терапии.
Цены на лечение посттравматического артроза
| Прием врача ортопеда-травматолога ведущего специалиста (врач высшей категории)(консультация, осмотр) | 1000 ₴ | ||||||
| Прием врача ортопеда-травматолога (консультация, осмотр) | 600 ₴ | ||||||
| Повторный прием врача ортопеда-травматолога | 500 ₴ | ||||||
| Эндопротезирование тазобедренного сустава | 30000 ₴ | ||||||
Эндопротезирование коленного сустава | 30000 ₴ | ||||||
Однополюсное эндопротезирование тазобедренного сустава | 25000 ₴ | ||||||
Одномыщелковое эндопротезирование коленного сустава | 25000 ₴ | ||||||
Однополюсное и одномыщелковое эндопротезирование | 25000 ₴ | ||||||
| Показать все | Спрятать | ||||||
Незаменимый критерий жизни – это движение, но чем активнее человек, тем быстрее стареют его суставы, что становится причиной развития деформирующего остеоартроза.
В медицине выделяют 2 формы патологии:
- первичный;
- вторичный артроз.
Посттравматический артроз могут спровоцировать:
- Растяжение.
- Ушиб.
- Подвывих.
- Прочие травмы тканей и костей.
Так посттравматический артроз «заполучить» довольно просто, но в группу риска вошли, в первую очередь, спортсмены, которые занимаются спортом на профессиональном уровне. Также патологию диагностируют у 60% людей, которым за 60 лет. Происходит это, потому что кальция в костной ткани с возрастом становится меньше, связки – слабеют, а организм уже не настолько вынослив, что приводит к продолжительному срастанию переломов. Естественно, это не может не влиять на состояние суставов и хрящей.
Как вылечить посттравматический артроз голеностопного сустава?
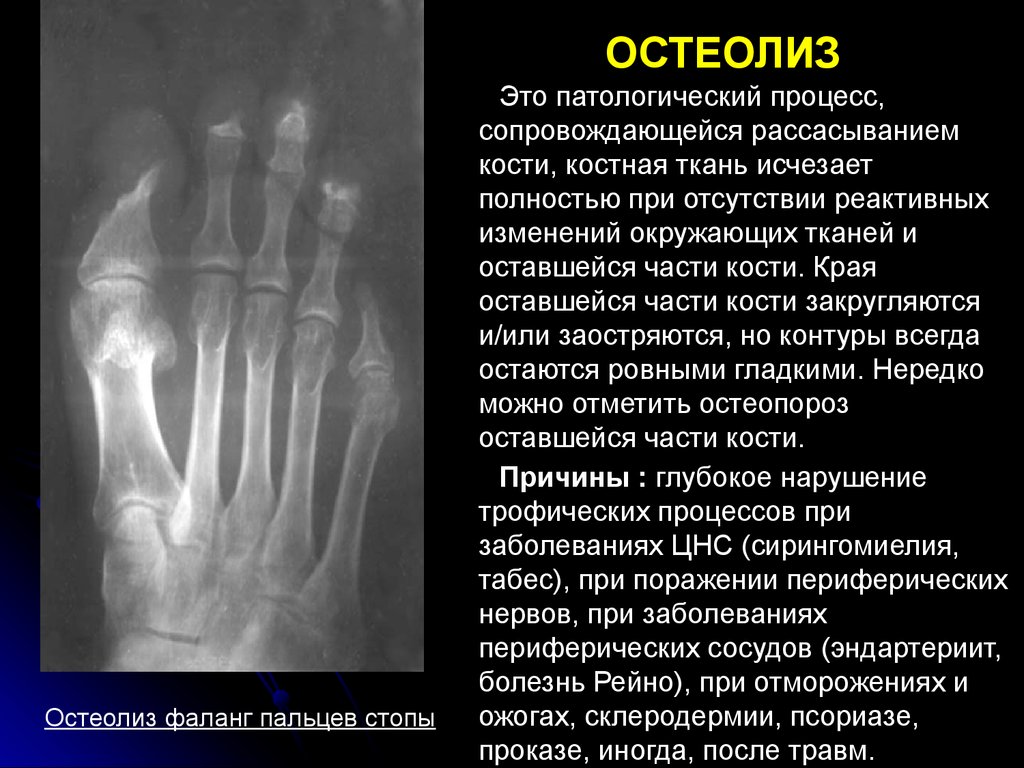 Так, чтобы полностью ликвидировать посттравматический артроз стопы, нужно выполнять процедуры по:
Так, чтобы полностью ликвидировать посттравматический артроз стопы, нужно выполнять процедуры по:- нормализации нейромышечной амортизации;
- удалению омертвевших тканей;
- нормализации кровоснабжения.
Если производить фонирование пораженного участка, то болевой синдром будет развиваться все реже, ведь посттравматический артроз тазобедренного сустава, плечевого сустава, запястья, пальца другой области и его лечение основано на создании вибрирования на место поражения. Благодаря вибрациям повышается количество смазки для сустава. Подобный массаж помогает не только в лечении данной патологии, но и хорошо устраняет болевой синдром в позвоночном столбе.
Врачи-ортопеды и травматологи
Дивитись все
Алок
Бансал
27 лет Стажа Врач ортопед-травматолог высшей категории, кандидат медицинских наук, PhD, заслуженный врач Украины
Кива
Максим Игоревич
7 лет Стажа Врач ортопед-травматолог
Есип
Иван Викторович
30 лет Стажа Врач-анестезиолог высшей категории
Смирнова
Елена Валентиновна
37 лет Стажа Врач-анестезиолог высшей категории
Екатерина Александровна
3 года Стажа Медицинская сестра отделения оперативных вмешательств
Бендерская
Ирина Игоревна
4 года Стажа Медицинская сестра отделения оперативных вмешательств
Записаться на прием
заказав обратный звонок или через любимый мессенджер
Заказать звонок
Терапия артроза в Украине
Посттравматический артроз лучезапястного сустава, локтевого сустава и коленного сустава успешно лечат в украинском медицинском центре «Омега-Киев». Лечение надо начинать сразу, как проявилась негативная симптоматика. Посттравматический артроз эффективно лечат посредством мануальной терапии, физиопроцедур, массажа и ударно-волновой терапии.
Лечение надо начинать сразу, как проявилась негативная симптоматика. Посттравматический артроз эффективно лечат посредством мануальной терапии, физиопроцедур, массажа и ударно-волновой терапии.
Лечение прописывает врач, только после того как будет выполнено полноценное обследование и поставлен верный диагноз. Если диагностирован посттравматический артроз ранней стадии, его лечат путем выполнения комплекса упражнений, направленных на снятие напряжения в ступнях, лодыжках, бедрах, локтях, коленях и т. д. Умеренные физические нагрузки назначают только, когда патология не развивается дальше и протекает в легкой форме.
Если болезнь находится в запущенном состоянии, то нагружать суставы строго запрещено, так как физические упражнения могут спровоцировать развитие сильнейшего воспаления. Людям, у которых проблемы с обменом веществ и тем, кто страдает ожирением, рекомендуется диетическое питание и санаторно-курортное лечение.
Пациентам, у которых посттравматический артроз протекает очень тяжело, назначают терапию медикаментами. В терапии применяют таблетки Артра, Протекта, Терафлекс, и внутривенные инъекции Остенил, Синокром. Также доктора обязательно назначают гели и мази наружного использования.
В терапии применяют таблетки Артра, Протекта, Терафлекс, и внутривенные инъекции Остенил, Синокром. Также доктора обязательно назначают гели и мази наружного использования.
При более тяжёлых стадиях патологии, может потребоваться проведение операции. Восстановить утраченные функции сустава помогает проведение эндопротезирования, замена сустава на имплант. Важно при первых проблемах в состоянии суставов, обратиться в хорошую клинку. Только в этом случае можно обойтись без операции.
Нужна помощь?
Мы Вам позвоним
или воспользуйтесь любимым мессенджером
Автор статьи:
Список литературы
Наши лицензии и аккредитационные сертификаты
Дивитись все
Артроз лучезапястного сустава | Артрадол
Лучезапястный сустав обеспечивает подвижность кисти и отличается хрупкостью.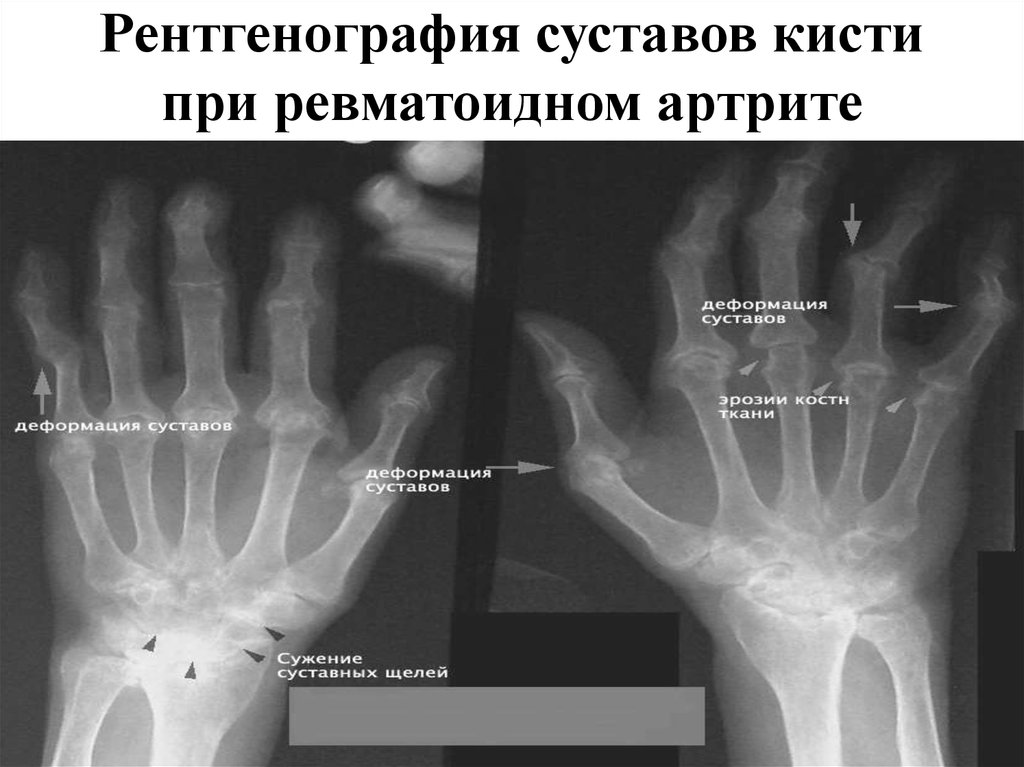 Его травмы встречаются чаще, чем дегенеративные изменения. Артроз лучезапястного сустава диагностируют редко, но патология негативно влияет на качество жизни человека. По МКБ-10 артроз первого запястно-пястного сустава кодируется, как M 18.0-18.5, 18.9.
Его травмы встречаются чаще, чем дегенеративные изменения. Артроз лучезапястного сустава диагностируют редко, но патология негативно влияет на качество жизни человека. По МКБ-10 артроз первого запястно-пястного сустава кодируется, как M 18.0-18.5, 18.9.
Общие сведения об артрозе запястья
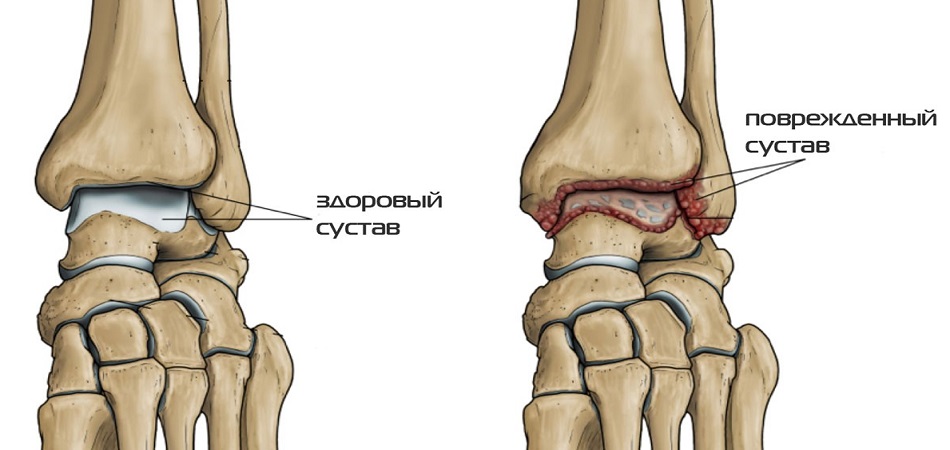
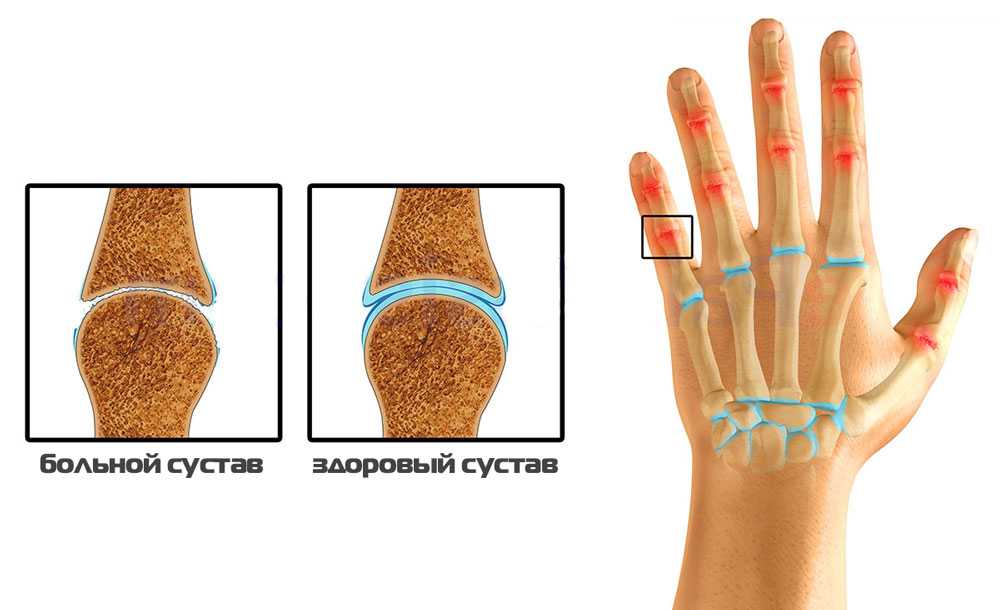
Артроз лучезапястный — хроническое дегенеративное заболевание. Без правильного и своевременного лечения приводит к потере подвижности и деформации сочленения. Болезнь может долгое время протекать без выраженных симптомов, но при этом происходит разрушение хряща. К характерным признакам артроза запястья относят боль, которая усиливается после нагрузок, и скованность после длительного пребывания в неподвижной позе.
Четыре этапа заболевания
-
Под воздействием неблагоприятных факторов начинают деформироваться мелкие косточки в лучезапястном суставе.
-
Уменьшается содержание влаги в суставном хряще, поверхность становится шероховатой.

-
Хрящ истончается, нарушаются его амортизационные свойства.
-
Уменьшается количество синовиальной жидкости.
Все эти факторы приводят к появлению характерных проявлений лучезапястного остеоартроза.
Причины артроза
Факторы, которые приводят к развитию артроза запястья:
-
Анатомические особенности сустава, передающиеся по наследству;
-
Возрастная предрасположенность — к артрозу «склонны» люди старше 50 лет;
-
Серьезные физические нагрузки с упором именно на запястья;
-
Артриты и хронические воспалительные процессы в анамнезе;
-
Ушибы, переломы, растяжения, трещины — посттравматический артроз кистей и запястий встречается чаще всего.

Артроз лучезапястного сустава чаще выявляют у женщин в период менопаузы.
Анатомия артроза
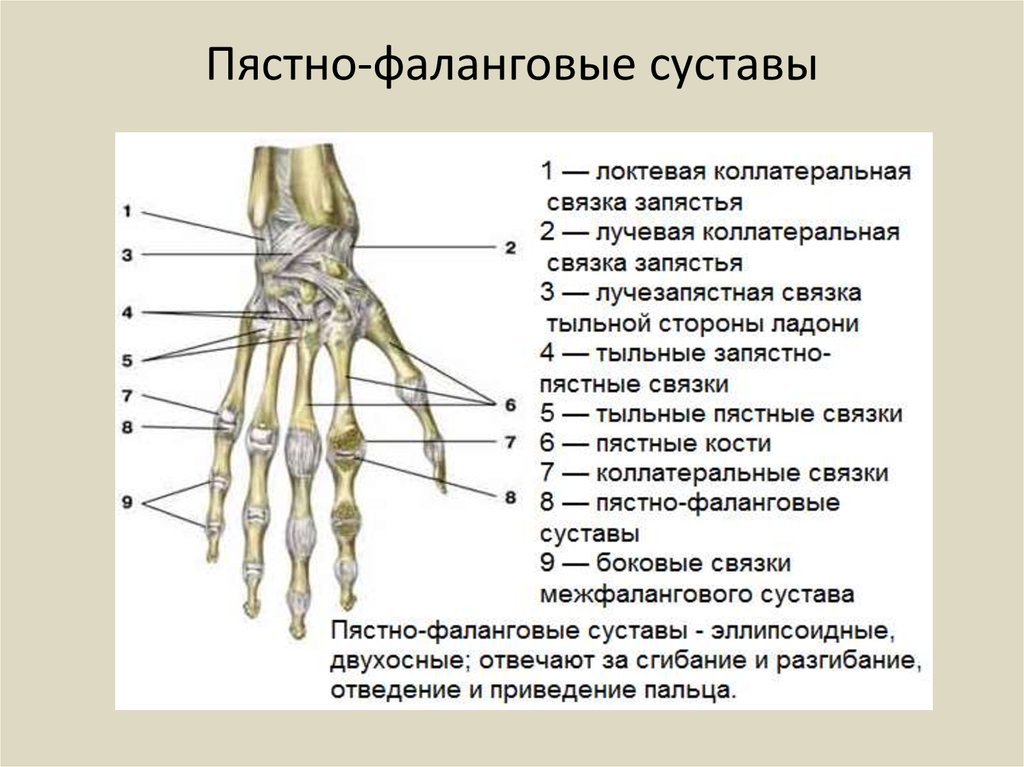
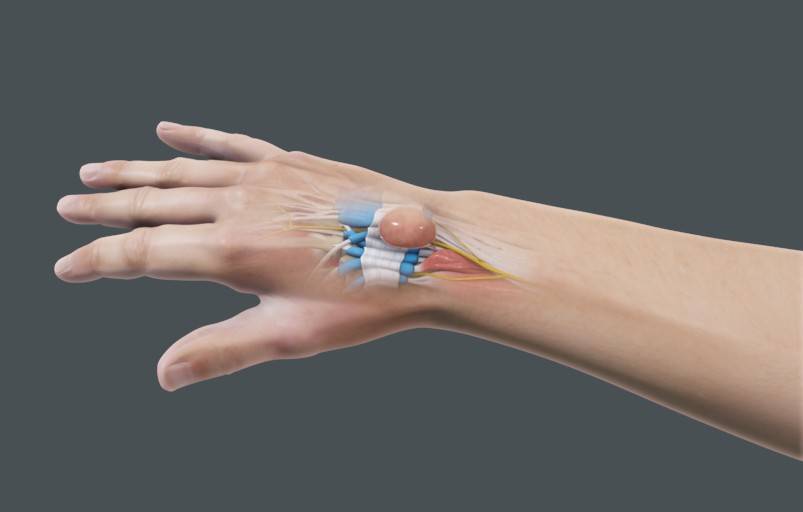
Лучезапястный сустав — подвижное, сложное, эллипсовидное сочленение, соединяющее кисть и кости предплечья. Он отвечает за сгибание и разгибание, круговые вращения, отведение кисти. У него две оси вращения.
Сустав состоит из:
-
лучевой кости;
-
треугольного хрящевого диска;
-
хрящевого диска, сочлененного с суставными поверхностями трехгранной, полулунной и ладьевидной костью запястья;
Его удерживают 5 связок, испытывающих регулярные нагрузки.
Классификация лучезапястного артроза
В зависимости от степени разрушения хрящевой ткани, диагностируют следующие стадии этого заболевания.
-
Начальная.
 После нагрузок беспокоит слабая боль, при движении появляется хруст, нарушается синтез синовиальной жидкости.
После нагрузок беспокоит слабая боль, при движении появляется хруст, нарушается синтез синовиальной жидкости.
-
Прогрессирующая. Характеризуется ослаблением связочного аппарата, ухудшением двигательных функций. Сильная боль возникает при движении, не утихает в состоянии покоя. На рентгеновском снимке заметны наросты по краям сустава — остеофиты.
-
Тяжелая. Возникает сильная скованность при движении, сустав полностью теряет подвижность. Рука в области пораженного сочленения деформируется. Болевой синдром постоянного характера.
Самая тяжелая форма артроза запястья — деформирующая. В хрящевой ткани происходят необратимые изменения, меняется структура сустава, наблюдается полная дисфункция сочленения.
Как распознать лучезапястный остеоартроз?
Заболевание развивается постепенно. Сначала ощущается только незначительный дискомфорт.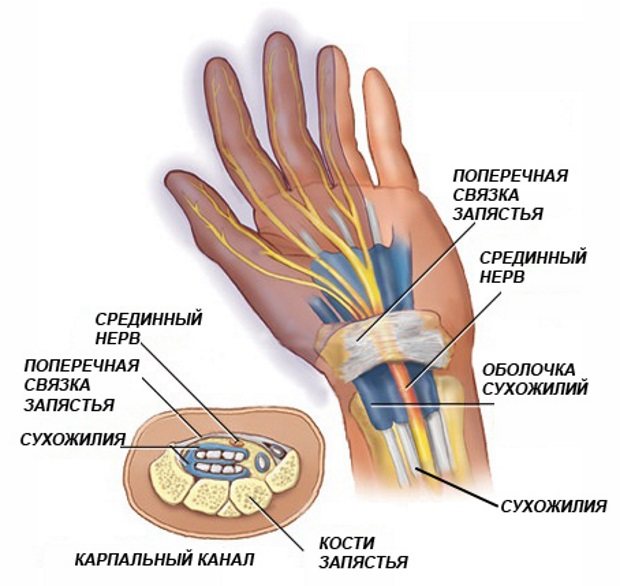 Затем появляется боль, хруст при движении, нарушается подвижность сустава на 30-50%.
Затем появляется боль, хруст при движении, нарушается подвижность сустава на 30-50%.
Болевой синдром проявляется при сгибании сустава, опоре на ладонь, переносе тяжестей. Иногда дополнительно наблюдается отечность, припухлость, покраснение пораженного участка.
Диагностика при артрозе запястья
При появлении первых признаков необходимо обратиться к ревматологу. Точный диагноз можно поставить только в клинике с хорошим оснащением. Назначить правильное и эффективное лечение можно только после тщательного обследования.
Диагностика артроза включает в себя следующие мероприятия:
-
Внешний осмотр со сбором анамнеза и анализом жалоб;
-
Общий и биохимический анализ крови для выявления степени тяжести воспаления и нарушения обмена веществ;
-
УЗИ — его результаты показывают изменения в околосуставных тканях;
-
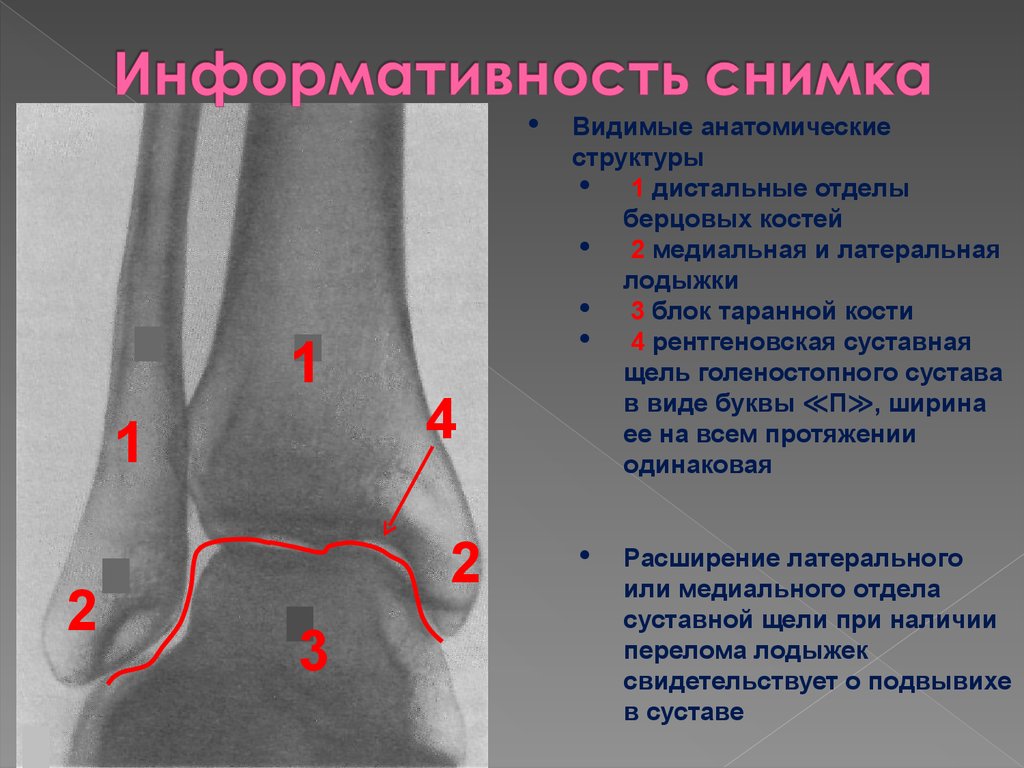
Рентгеновский снимок — на нем видны изменения в суставе (более информативным методом является КТ).

-
МРТ — точный и информативный метод диагностики, позволяющий детально изучить состояние мягких, костных тканей, выявить патологические изменения на ранней стадии.
В рамках первичного исследования обязательно проводят дифференциальную диагностику для исключения ревматоидного и других видов артрита лучезапястного сустава. Характерное отличие — при артрите боль сильнее проявляется ночью или под утро.
Лечение лучезапястного артроза
Методы лечения артроза лучезапястного сустава подбирает врач в зависимости от стадии заболевания, возраста, общего состояния пациента и сопутствующих патологий. Для восстановления функций, устранения причин, предупреждения развития и устранения болезненных проявлений назначают медикаментозную терапию, физиопроцедуры, лечебную гимнастику, массаж, диетотерапию.
Медикаментозное и ортопедическое лечение
Для устранения признаков артроза применяют наружные и системные препараты, при тяжелом остром течении назначают уколы.
Обязательные группы препаратов при лечении лучезапястного артроза:
-
Нестероидные препараты с противовоспалительным действием 1 или 2 поколения;
-
Хондропротекторы, способствующие восстановлению хрящевой и суставной ткани;
-
Средства для улучшения обмена веществ;
-
Миорелаксанты для устранения мышечного спазма;
-
Препараты с гиалуроновой кислотой, улучшающие качество синовиальной жидкости и ускоряющие выработку собственного коллагена;
-
Витаминно-минеральные комплексы, ориентированные на поддержку костных и суставных тканей, а также ускоряющие обмен веществ.
Первое, что старается сделать доктор, — это обезболить и снять воспаление. Параллельно с анальгетиками назначаются хондопротекторы.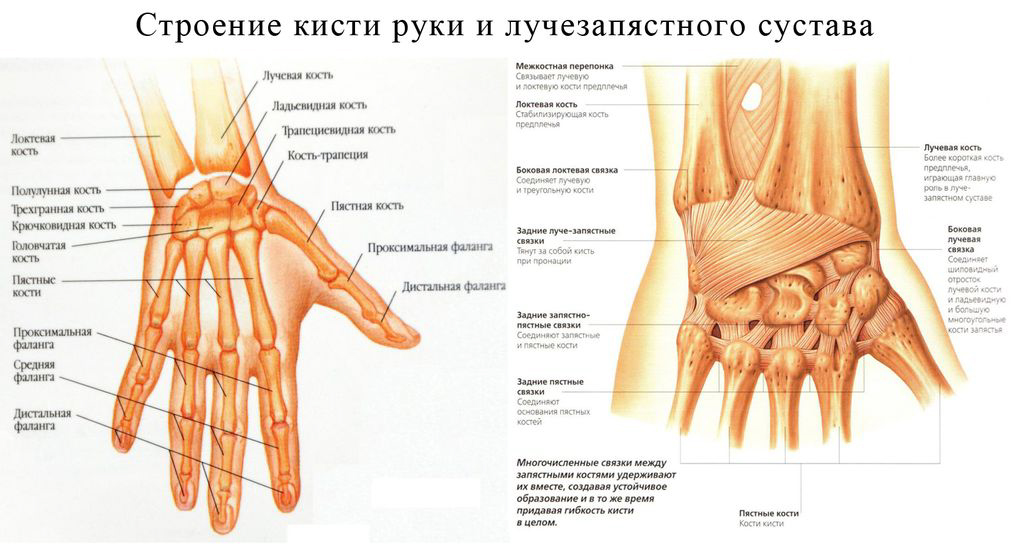 Их задача – купировать воспаление, нейтрализовать его причину, снять болевой синдром, улучшить качество синовии, отрегулировать ее количество, а также восполнить дефицит веществ, отвечающих за рабочее состояние сустава. То есть, хондопротекторы не только нейтрализуют боль и воспаление, а восстанавливают поврежденные суставные и хрящевые ткани.
Их задача – купировать воспаление, нейтрализовать его причину, снять болевой синдром, улучшить качество синовии, отрегулировать ее количество, а также восполнить дефицит веществ, отвечающих за рабочее состояние сустава. То есть, хондопротекторы не только нейтрализуют боль и воспаление, а восстанавливают поврежденные суставные и хрящевые ткани.
Одним из наиболее популярных является Артрадол. Его основное действующее вещество — хондроитина сульфат, отвечающий за нормальный фосфорно-кальциевый обмен и нормальное состояние хрящевых и суставных тканей. Курс в 25-30 внутримышечных инъекций избавит от боли, восстановит нормальную работоспособность запястья и запустить механизм регенерации поврежденных тканей.
Важно не только правильно подобрать лекарственные препараты, но и снизить нагрузку на воспаленные суставы. В этом помогают различные фиксирующие устройства и приспособления – ортезы, а также ортопедические тейпы.
Физиопроцедуры при артрозе запястья
Физиотерапию при артрозе назначают для уменьшения боли и признаков воспаления, устранения отека, улучшения подвижности сустава.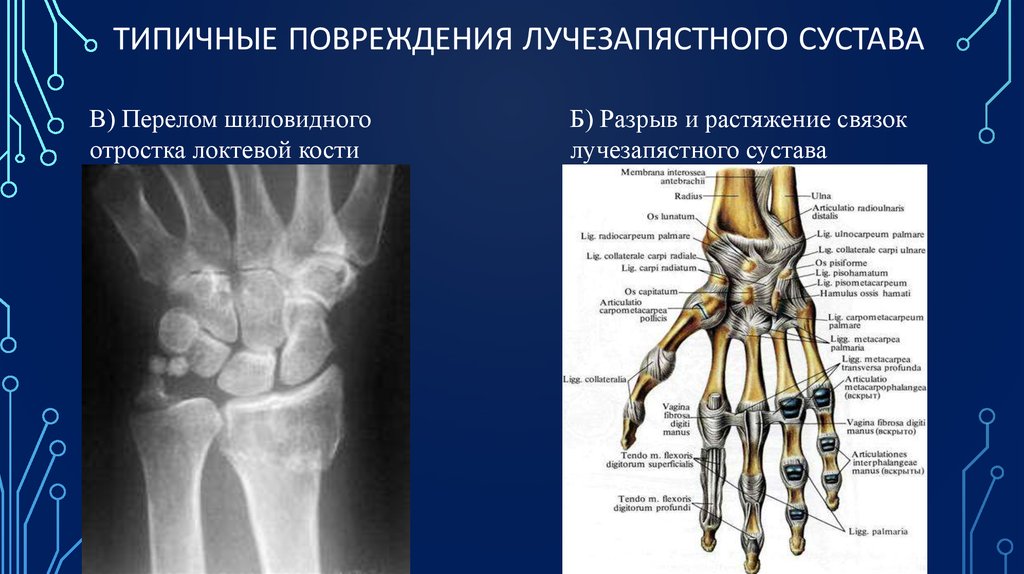 Процедуры эффективно помогают при первичном и вторичном, посттравматическом и диспластическом артрозе.
Процедуры эффективно помогают при первичном и вторичном, посттравматическом и диспластическом артрозе.
Доказанной эффективностью обладают следующие физиотерапевтические процедуры .
-
Лазеротерапия. Под воздействием лазера улучшается процесс синтеза белка, нормализуется кровоток. Суставное сочленение начинает восстанавливаться на клеточном уровне. Уменьшаются проявления воспаления, растворяются солевые отложения, повышается местный иммунитет.
-
Магнитотерапия. Применение магнитного поля низкой интенсивности помогает быстро купировать проявления артроза. Исчезает отечность, хруст, уменьшается боль, улучшается проводимость нервных импульсов, снижается риск образования тромбов. Магниты не применяют в фазе острого воспалительного процесса и при сильном болевом синдроме.
-
Ударно-волновая терапия. В ортопедии ее применяют для лечения и профилактики артроза.
 В результате уменьшается мышечный спазм, улучшается синтез коллагена, повышается эластичность связок, улучшается подвижность лучезапястного сустава.
В результате уменьшается мышечный спазм, улучшается синтез коллагена, повышается эластичность связок, улучшается подвижность лучезапястного сустава.
-
Электрофорез. Лекарственные препараты вводят непосредственно в пораженную область при помощи электрического тока. Это помогает быстро избавиться от боли, устранить симптомы воспаления, ускорить регенерацию хрящевой ткани, улучшить двигательные функции сустава.
-
Иглоукалывание. Этот метод способствует уменьшению боли и улучшению капиллярного кровотока.
-
Озонотерапия — в суставную полость вводят обработанный лазером озон. После сеанса сустав перестает хрустеть, уменьшается боль, увеличивается амплитуда движений.
-
Фонофорез — препараты вводят через кожу при помощи ультразвука. Применяют анестетики, наружные средства с противовоспалительным действием, глюкокортикостероиды, витамины группы B.

-
Лечебные ванны — родоновые, сероводородные, солевые. Назначают во время лечения и реабилитации. Ванны успокаивают, помогают уменьшить боль, улучшить функциональность сустава.
-
Аппликации с лечебными грязями и озокеритом. Улучшают кровоснабжение и питание околосуставных тканей, ускоряют регенерацию.
Любой курс физиотерапии подразумевает 10-15 сеансов. В меньшем количестве результат не ощутим, в большем возможна негативная реакция организма.
Противопоказания
Физиопроцедуры не назначают при онкологических патологиях, повышенной температуре тела, остром течении воспалительных заболеваний. Противопоказаниями являются гнойные инфекции, проблемы со свертываемостью крови, нарушение целостности кожных покровов в области воздействия. Некоторые процедуры противопоказаны во время беременности, грудного вскармливания, менструаций.
Хирургическое лечение
Оперативное вмешательство при остеоартрозе лучезапястного сустава необходимо, если сильная боль не купируется лекарственными средствами и носит регулярный характер. Еще один повод для операции — нарушение функций пораженного сочленения.
Основные виды операций:
-
Артродез с фиксацией сустава в наиболее выгодном положении;
-
Эндопротезирование с заменой изношенного сустава искусственным;
-
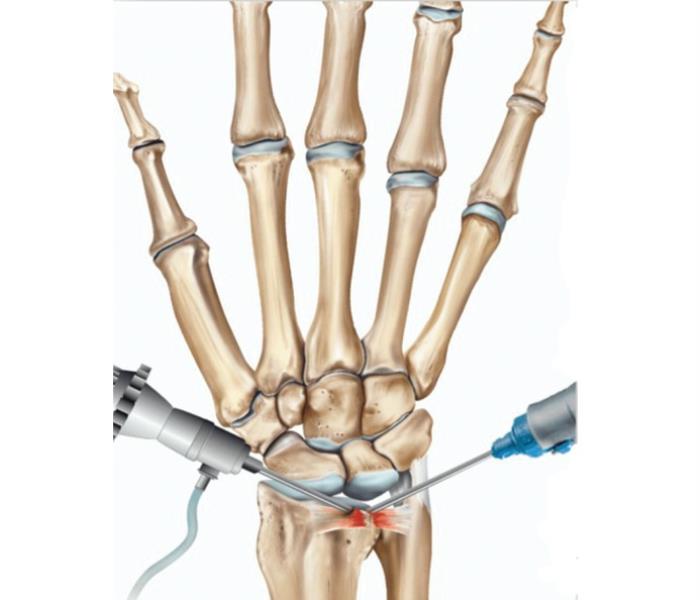
Артроскопия с вводом в сустав артроскопа с лечебной или диагностической целью.
После операции 2-3 дня кисти нужно обеспечить покой. Ее держат в возвышенном положении. Повязку нельзя мочить. Затем постепенно начинают выполнять гимнастику для восстановления мышечной силы, тонуса и подвижности сустава.
Возможные осложнения после оперативного вмешательства:
- инфекционные патологии,
- кровотечения,
- повреждение сухожилий,
- образование рубцов.

Чтобы избежать негативных последствий, нужно тщательно выбирать клинику и хирурга. Определяющее значение имеет качество предварительного обследования. С лечащим врачом план нужно детально согласовать план лечения и неукоснительно следовать ему.
Лечебная гимнастика
Лечение артроза запястья любой стадии невозможно без ЛФК и массажа. Процедуры помогают улучшить кровообращение и стимулируют обмен веществ. За счет ускоренного кровотока наблюдается заметное обновление околосуставных и суставных тканей, замедляется разрушение хряща, постепенно восстанавливается двигательная активность запястья.
Простой комплекс при артрозе лучезапястного сустава:
-
С максимальной силой сжать, затем резко разжать кулак, широко растопырить пальцы.
-
Вращательные движения кистью по часовой и против часовой стрелки.
-
Выполнять вращения разведенными в стороны руками.

-
Согнуть руки, прижать к бокам. Поочередно двигать локти вперед и назад.
-
Разжать ладонь, тянуть ее к предплечью. Можно помогать второй рукой, но не сильно.
-
Скрестить пальцы ладоней в замок, вращать в разных направлениях.
Каждое упражнение повторять 10-15 раз в спокойном темпе, без резких рывков и вращений.
Выполнять упражнения нужно каждый день 2-3 раза. Первые несколько раз гимнастику проводит специалист, затем можно самостоятельно заниматься дома. Нагрузку увеличивают постепенно, избегая переутомления. После занятий не должно быть сильной усталости.
Если во время ЛФК боль усиливается, появляются другие негативные симптомы, занятия нужно прекратить, проконсультироваться с врачом.
Правила питания при артрозе запястья
Диета необходима при артрозе любого типа.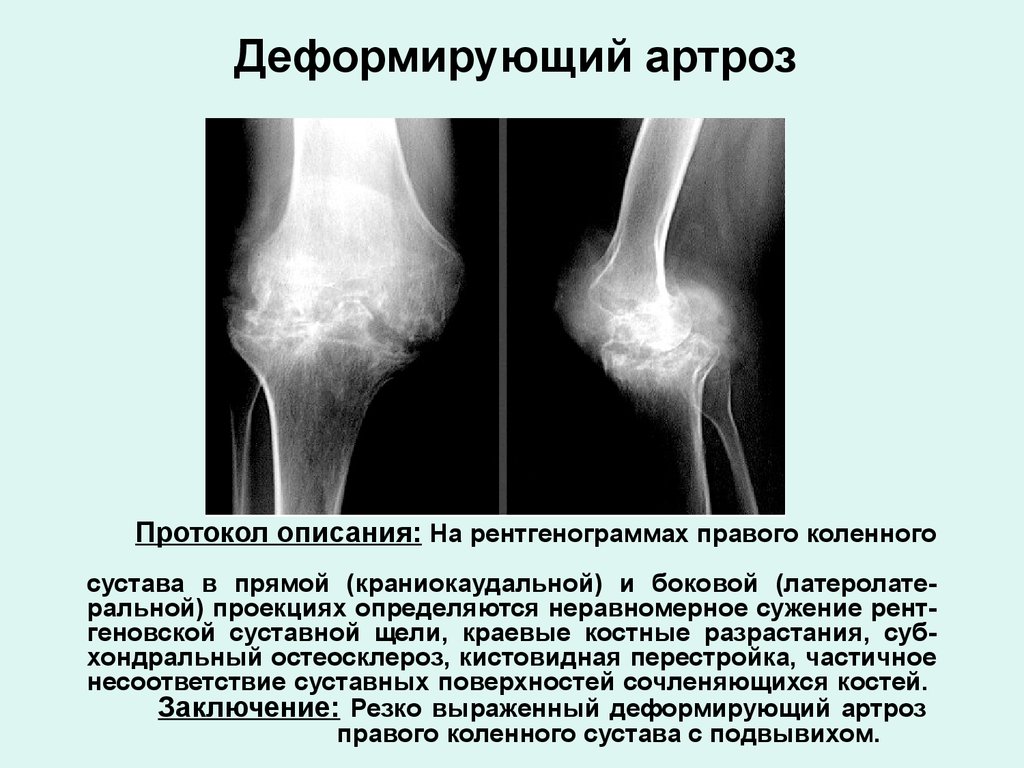 Правильное питание помогает замедлить развития разрушительных процессов, способствует восстановлению хрящевых и укреплению костных тканей.
Правильное питание помогает замедлить развития разрушительных процессов, способствует восстановлению хрящевых и укреплению костных тканей.
Список запрещенных продуктов:
-
пища с высоким содержанием быстрых углеводов;
-
полуфабрикаты, фаст-фуд, хлеб из белой муки;
-
соленая продукты, консервированные и маринованные овощи, фрукты, мясо, рыба;
-
жареные блюда и копчености;
-
спиртные напитки, крепкий чай и кофе.
При артрозе необходимо употреблять продукты с высоким содержанием клетчатки и медленных углеводов. Для суставов полезны следующие витамины и микроэлементы — A, C, E, B5, B6, медь, селен.
Полезные продукты:
-
нежирное мясо и рыба, морепродукты, субпродукты;
-
сезонные овощи и фрукты в свежем, отварном, запеченном виде, натуральные соки, особенно полезны зеленые овощи;
-
бобовые;
-
ягоды — черника, облепиха;
-
яйца;
-
творог средней жирности, кефир, молоко, натуральный йогурт;
-
хлеб, макаронные изделия из цельнозерновой муки;
-
крупяные блюда: каши, кулеши, пудинги, супы с добавлением круп;
-
орехи, семена льна;
-
авокадо;
-
супы на некрепком мясном и рыбном бульоне;
-
желе, мармелад, холодец — в этих продуктах присутствует желатин, который необходим для восстановления хрящей, улучшения синтеза синовиальной жидкости.

Рекомендуемое количество соли — не более 5-8 г в день, воды — 2-2,5 л ежедневно.
При артрозе категорически противопоказано голодание, вегетарианство, сыроедение. При недостатке животного белка ускоряется процесс разрушения сустава.
Прогноз и профилактика артроза запястья
Чтобы избежать развития или прогрессирования лучезапястного остеоартроза, необходимо соблюдать несколько простых правил.
-
Устранить факторы, которые могут стать причиной развития заболевания.
-
При работе руками делать небольшие перерывы каждый час.
-
Показаны регулярные, но не чрезмерные физические нагрузки, пациентам с артрозом нельзя поднимать тяжести.
-
Правильно питаться, отказаться от вредной и тяжелой пищи, курения и употребления алкоголя, уменьшить количество соли в рационе.

-
Соблюдать питьевой режим — выпивать в день примерно 2 л чистой воды без газа.
-
Своевременно лечить инфекционные патологии.
-
Витаминотерапия: летом сезонные овощи и фрукты, зимой – витаминно-минеральные комплексы.
-
Профилактический прием хондопротекторов.
При подтвержденном диагнозе рекомендуется каждые полгода принимать курс хондопротекторов. Инъекции Артрадола способствуют оздоровлению всего опорно-двигательного аппарата. Входящий в его состав хондроитина сульфат ускоряет регенерацию костных, суставных, хрящевых тканей и поддерживает нормальную выработку синовиальной жидкости.
Полностью вылечить артроз невозможно. Но при соблюдении всех рекомендаций врача можно значительно замедлить его развитие. Категорически нельзя игнорировать признаки артроза и заниматься самолечением. Без правильной и своевременной терапии развиваются осложнения — хроническая боль, которая не дает уснуть, деформация и полная утрата функций лучезапястного сустава.
Без правильной и своевременной терапии развиваются осложнения — хроническая боль, которая не дает уснуть, деформация и полная утрата функций лучезапястного сустава.
Артрит запястья — StatPearls — NCBI Bookshelf
Продолжение обучения
Хотя запястье не является несущим суставом, оно выполняет важную функцию в повседневной деятельности, что предрасполагает его к травмам и артриту. Примерно каждый седьмой человек в этой стране страдает артритом запястья (13,6%). Артрит запястья иногда игнорируют или лечат неправильно. Расширение знаний членов межпрофессиональной команды об этом объекте приведет к лучшему управлению и улучшению результатов для пациентов, страдающих этим заболеванием. В этом упражнении рассматриваются различные причины артрита запястья и описываются доступные методы лечения. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с артритом запястья.
Цели:
Опишите патофизиологию артрита запястья.

Опишите физическую оценку артрита запястья.
Обобщите возможные варианты лечения артрита запястья.
Обзор стратегий межпрофессиональной команды для улучшения координации помощи и оказания помощи пациентам с артритом запястья.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Артрит означает воспаление сустава. Симптомы артрита включают боль, отек, покраснение, скованность и потерю подвижности пораженного сустава. Артрит запястья может повлиять на многие функции повседневной жизни, и, следовательно, признание его причин, поиск правильного диагноза и поиск эффективных долгосрочных методов лечения необходимы, чтобы избежать инвалидности.
Хотя запястье не является опорным суставом, оно играет важную роль в повседневной деятельности, что предрасполагает к травмам и артриту. Примерно каждый седьмой человек в этой стране страдает артритом запястья (13,6%). Артрит запястья иногда игнорируют или лечат неправильно. Расширение знаний членов межпрофессиональной команды об этом объекте приведет к лучшему управлению и улучшению результатов для пациентов, страдающих этим заболеванием.
Артрит запястья иногда игнорируют или лечат неправильно. Расширение знаний членов межпрофессиональной команды об этом объекте приведет к лучшему управлению и улучшению результатов для пациентов, страдающих этим заболеванием.
Этиология
По данным Американской академии хирургов-ортопедов (AAOS), три основных типа артрита поражают запястье человека: остеоартрит, ревматоидный артрит и посттравматический артрит.[1]
Остеоартрит (ОА). Это частая причина боли в запястье у пожилых людей, хотя она может возникнуть в любой возрастной группе. Старение, наследственные факторы, высокий ИМТ, анатомия суставов и пол являются факторами риска, связанными с развитием остеоартрита. У молодых людей это обычно происходит вторично по отношению к предшествующей травме сустава.
Ревматоидный артрит (РА) представляет собой воспалительное заболевание, которое симметрично поражает периферические суставы. Точная этиология ревматоидного артрита остается неизвестной, но считается, что он многофакторный.
 [2][3]
[2][3]Посттравматический артрит развивается из-за травматических событий, таких как повреждения связок или переломы костей запястья. Несмотря на адекватное лечение, повреждение костей со временем увеличивает риск развития артрита.[4] Обычно это поражает жертву через много лет после первоначальной травмы.
Другими причинами артрита запястья являются инфекция (септический артрит), артрит, вызванный кристаллами, реактивный артрит и системные заболевания, такие как саркоидная артропатия, миелодиспластические и лейкемические заболевания.
Эпидемиология
Хотя запястье не является опорным суставом, оно выполняет важную функцию в повседневной деятельности, что предрасполагает к травмам и артриту. По оценкам, каждый седьмой человек в США страдает артритом запястья (13,6%). Распространенность ревматоидного артрита, поражающего запястье, составляет 2,5 миллиона человек в Соединенных Штатах и примерно 75% населения в целом. Подагра поражает запястье у 0,28% населения.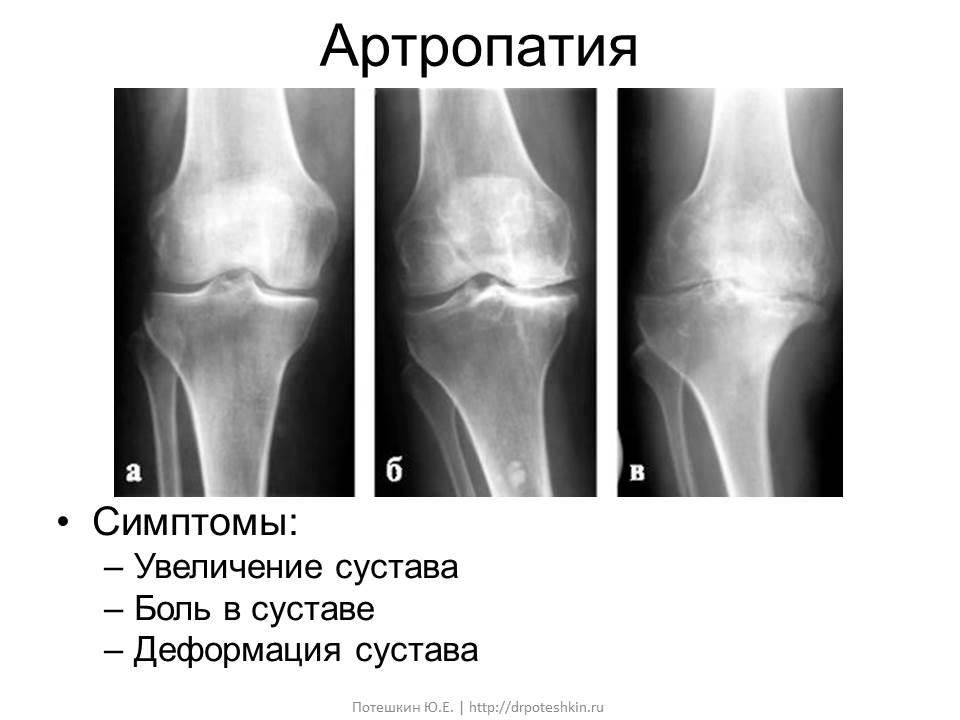 [5]
[5]
Патофизиология
Патофизиология артрита запястья зависит от типа артрита, поражающего запястье. Здесь мы кратко упомянем патофизиологию наиболее распространенных типов.
Остеоартрит, заболевание, ранее считавшееся следствием износа, имеет более сложный патогенез. Некоторыми из задействованных факторов являются биомеханические факторы, протеазы, такие как несколько матриксных металлопротеиназ (ММР), цистеиновые протеиназы, сериновые протеиназы и провоспалительные цитокины.
Ревматоидный артрит возникает в результате сложного взаимодействия между генетическими факторами и факторами окружающей среды, что приводит к нарушению иммунной толерантности и синовиальному воспалению.
При посттравматическом остеоартрите механика запястья и связок изменяется, а факторы нагрузки перенаправляются или перенаправляются, что приводит к повреждению хряща, что способствует развитию остеоартрита.
Анамнез и физикальное исследование
Анамнез.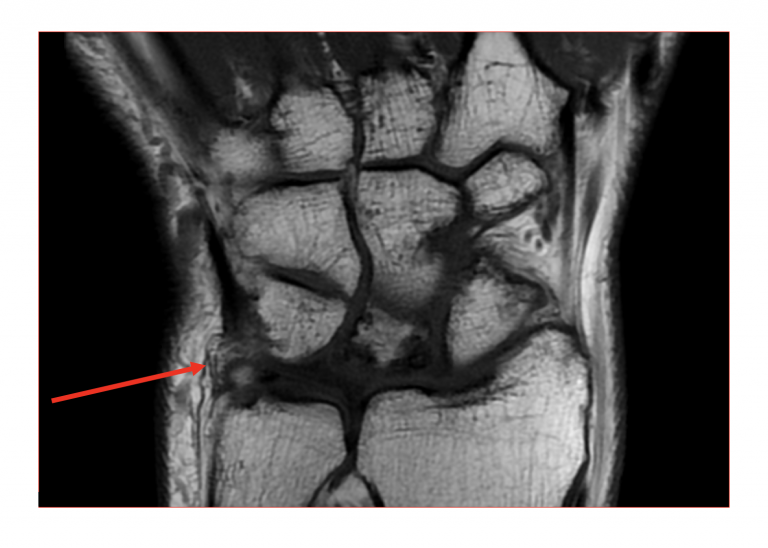 Наиболее частым проявлением артрита запястья является боль, распространяющаяся по всему лучезапястному суставу. Характер боли варьируется в зависимости от типа артрита. Например, боль из-за остеоартрита усиливается при совместном использовании и уменьшается в покое. Боль из-за ревматоидного артрита часто связана с скованностью, которая усиливается по утрам и уменьшается в течение дня. Симметричное поражение суставов также чаще встречается при ревматоидном артрите. Помимо боли, важным признаком артрита является отек. Отек может быть вызван выпотом или синовиальной гипертрофией.
Наиболее частым проявлением артрита запястья является боль, распространяющаяся по всему лучезапястному суставу. Характер боли варьируется в зависимости от типа артрита. Например, боль из-за остеоартрита усиливается при совместном использовании и уменьшается в покое. Боль из-за ревматоидного артрита часто связана с скованностью, которая усиливается по утрам и уменьшается в течение дня. Симметричное поражение суставов также чаще встречается при ревматоидном артрите. Помимо боли, важным признаком артрита является отек. Отек может быть вызван выпотом или синовиальной гипертрофией.
Покраснение и повышение температуры суставов, а также отек нетравматического лучезапястного сустава предполагают воспаление (воспалительный артрит) или инфекцию (септический артрит). Пациенты также могут иметь ограничения в диапазоне движений и даже чувствовать слабость.
Конституциональные симптомы, такие как лихорадка, озноб, утомляемость, ночная потливость и потеря веса, указывают на системную причину.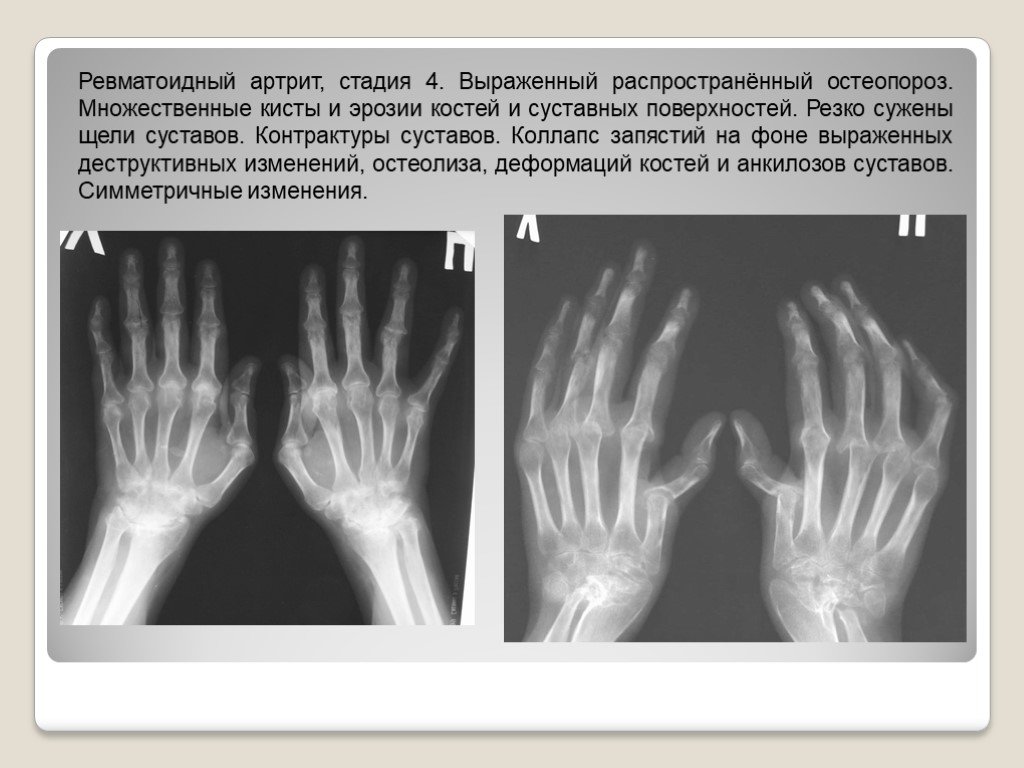 Системной причиной может быть системное ревматическое заболевание, злокачественное новообразование или септический артрит.
Системной причиной может быть системное ревматическое заболевание, злокачественное новообразование или септический артрит.
Физикальное обследование включает осмотр, пальпацию, определение диапазона движений и специальные тесты.
Осмотр: припухлость и деформации — два важных признака, связанные с артритом. Что касается припухлости, важно различать суставной выпот от теносиновита или локализованное образование. Артрит обычно вызывает диффузный периферический отек. Хроническое воспаление при таких заболеваниях, как ревматоидный артрит, может вызывать такие деформации, как ладонный подвывих запястья, коллапс запястья и радиальное отклонение запястья. Это также может привести к нестабильности с дорсальным подвывихом головки локтевой кости, что вызывает движение, похожее на «клавишу фортепиано», с давлением вниз.
Пальпация: Пальпация помогает определить конкретную область, пораженную основной патологией. Запястье лучше всего пальпировать при легком сгибании и ощупывании тыльной поверхности запястья большим пальцем, поддерживая запястье пальцами обеих рук. Дорсальная нестабильность является признаком суставного выпота. Нестабильность можно проверить, наблюдая за передачей давления от одной руки, расположенной с одной стороны сустава, ко второй руке, расположенной с противоположной стороны.
Дорсальная нестабильность является признаком суставного выпота. Нестабильность можно проверить, наблюдая за передачей давления от одной руки, расположенной с одной стороны сустава, ко второй руке, расположенной с противоположной стороны.
Диапазон движения: Провайдеры должны сначала протестировать активный диапазон движения. Они должны попытаться, если есть какие-либо ограничения, найти какое-либо улучшение. Диапазон движений, проверяемых на запястьях, включает сгибание, разгибание, радиальное и локтевое отклонение. Нормальный диапазон сгибания составляет от 65 до 80 градусов сгибания, от 55 до 75 градусов разгибания, от 30 до 45 градусов локтевого отклонения и от 15 до 25 градусов радиального отклонения.
Специальные тесты: симптом Тинеля, тест на компрессию запястья, тест Фалена, тест Финкельштейна и т. д. для исключения других причин, кроме артрита, у пациента с болью в запястье.
Обследование лучезапястного сустава завершается только после осмотра локтевого сустава (сустав вверху) и суставов кисти (сустав внизу).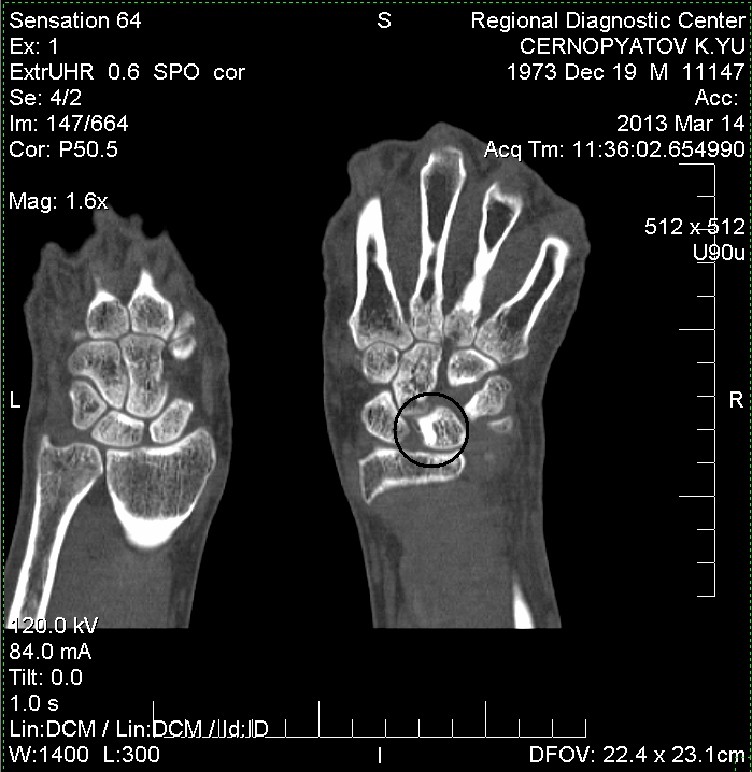
Оценка
Оценка артрита запястья начинается с полного анамнеза, включая начало симптомов, местоположение, характер, продолжительность, факторы, ухудшающие состояние и облегчающие течение. Если боль хроническая, следует выяснить триггеры, вызвавшие недавние обострения. Помимо анамнеза, полное медицинское обследование, как указано выше, поможет поставщику услуг заказать соответствующие диагностические тесты.
Рентгенограммы суставов: Обычная рентгенография является наиболее широко используемым методом визуализации и позволяет обнаруживать патологии костей, такие как переломы, эрозии, остеонекроз, остеоартрит или околосуставные опухоли костей. Характерные признаки остеоартрита включают краевые остеофиты, сужение суставной щели, субхондральный склероз и кисты. Наличие хондрокальциноза, рентгенологического признака болезни отложения пирофосфата кальция, повышает подозрение на псевдоподагру.
Медицинские работники также с переменным успехом используют ультразвуковое исследование. Он бесполезен при проверке костей или глубоких частей суставов и зависит от оператора, но он может показать структурные изменения, связанные с ОА, остеофиты, отложение кристаллов, а также полезен для выявления синовиального воспаления, суставного выпота и эрозий. ][7]
Он бесполезен при проверке костей или глубоких частей суставов и зависит от оператора, но он может показать структурные изменения, связанные с ОА, остеофиты, отложение кристаллов, а также полезен для выявления синовиального воспаления, суставного выпота и эрозий. ][7]
Лабораторные анализы. Лейкоцитоз подтверждает возможность инфекции. Посев крови, мочи или других возможных первичных очагов инфекции обязателен при подозрении на септический сустав. Повышенные воспалительные маркеры, такие как СОЭ или СРБ, хотя и неспецифичны, указывают на инфекционный или воспалительный процесс. Ревматоидный фактор и антитела к циклическому цитруллинированному пептиду следует назначать, если есть клиническое подозрение на ревматоидный артрит. Врачи часто назначают уровень мочевой кислоты в сыворотке крови при подозрении на подагру, но он ненадежен, поскольку он может быть ложно повышен при острых воспалительных состояниях или резко снижен во время истинного приступа подагры.
Анализ синовиальной жидкости: артроцентез сустава и анализ синовиальной жидкости являются обязательными при подозрении на инфекцию. Таким пациентам также следует начинать эмпирическую антибактериальную терапию как можно скорее после получения образца синовиальной жидкости. Анализ жидкости также полезен при диагностике артрита, вызванного кристаллами. Чувствительность поляризационной микроскопии при идентификации двулучепреломляющих кристаллов достигает 90% при острой подагре и 70% при острой псевдоподагре. Степень повышения количества лейкоцитов в синовиальной жидкости может быть полезна для дифференциальной диагностики воспалительных и невоспалительных причин артрита.
Таким пациентам также следует начинать эмпирическую антибактериальную терапию как можно скорее после получения образца синовиальной жидкости. Анализ жидкости также полезен при диагностике артрита, вызванного кристаллами. Чувствительность поляризационной микроскопии при идентификации двулучепреломляющих кристаллов достигает 90% при острой подагре и 70% при острой псевдоподагре. Степень повышения количества лейкоцитов в синовиальной жидкости может быть полезна для дифференциальной диагностики воспалительных и невоспалительных причин артрита.
Лечение/управление
Как и патогенез, лечение артрита запястья во многом зависит от типа артрита.
Остеоартрит: Нехирургическое лечение включает ацетаминофен, НПВП и другие обезболивающие препараты, избегание действий, вызывающих усиление боли, иммобилизацию суставов с помощью шин для запястья, особенно в дневное время и во время занятий, физиотерапию и местные инъекции кортикостероидов. Системные стероиды не играют никакой роли, и их следует избегать. Таблетки, содержащие гиалуроновую кислоту и глюкозамин, неэффективны и имеют эффект плацебо.[8]
Таблетки, содержащие гиалуроновую кислоту и глюкозамин, неэффективны и имеют эффект плацебо.[8]
Ревматоидный артрит (РА): Болезнь-модифицирующая противоревматическая терапия (БМАРП) является краеугольным камнем в лечении РА. Противовоспалительная терапия, включая системные и внутрисуставные глюкокортикоиды и НПВП, используется в основном в качестве дополнения для временного контроля активности заболевания у пациентов, лечение которых начинается с БПВП, или во время вспышек заболевания и модификации режима БПВП. Метотрексат, гидроксихлорохин, сульфасалазин и лефлуномид являются основными традиционными DMARD. Биологические агенты, такие как агенты против TNF-альфа, включая этанерцепт, инфликсимаб и адалимумаб, тоцилизумаб (ингибитор IL-6), тофацитиниб (ингибитор JAK) и ритуксимаб (моноклональное антитело против CD-20), все используются для лечения РА. .
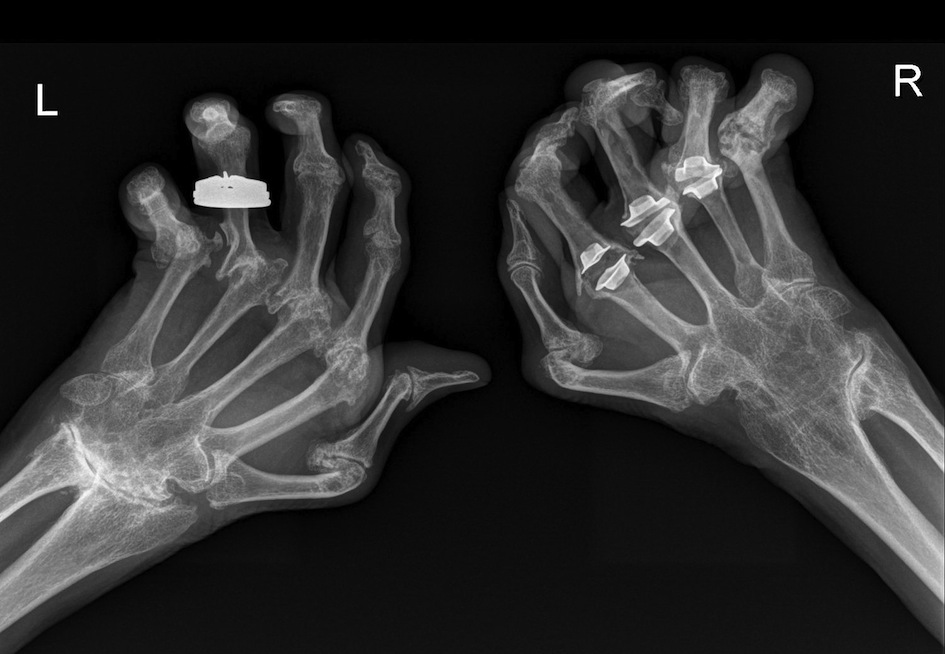
Хирургическое лечение показано при появлении инвалидизирующей боли, несмотря на консервативное и нехирургическое лечение.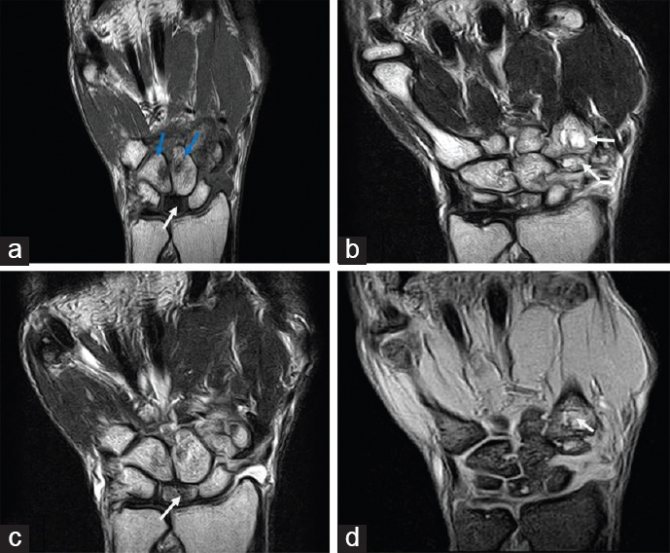 Существует множество доступных хирургических подходов, таких как денервация запястья, резекция локтевой кости (устранение давления с запястья) или синовэктомия, но чаще всего используются карпэктомия проксимального ряда, спондилодез запястья и замена запястья (AAOS, 2018).
Существует множество доступных хирургических подходов, таких как денервация запястья, резекция локтевой кости (устранение давления с запястья) или синовэктомия, но чаще всего используются карпэктомия проксимального ряда, спондилодез запястья и замена запястья (AAOS, 2018).
Карпэктомия проксимального ряда включает удаление трех костей запястья, близких к предплечью, для облегчения боли и сохранения движения запястья. Слияние или артродез — это процесс сварки, при котором удаляются поврежденные хрящи и соединяются кости запястья, чтобы обеспечить их заживление как единую и прочную кость, не вызывающую боли. Слияние уменьшит диапазон движений, но устранит боль. Артродез может быть ограниченным или тотальным. При замене запястья хирургическая процедура включает удаление поврежденных хрящей и костей запястья и замену суставов пластиковыми или металлическими. Цель состоит в том, чтобы восстановить функцию, восстановить диапазон движений и уменьшить боль. Имплантаты не дали удовлетворительных результатов, как при замене коленного или тазобедренного сустава.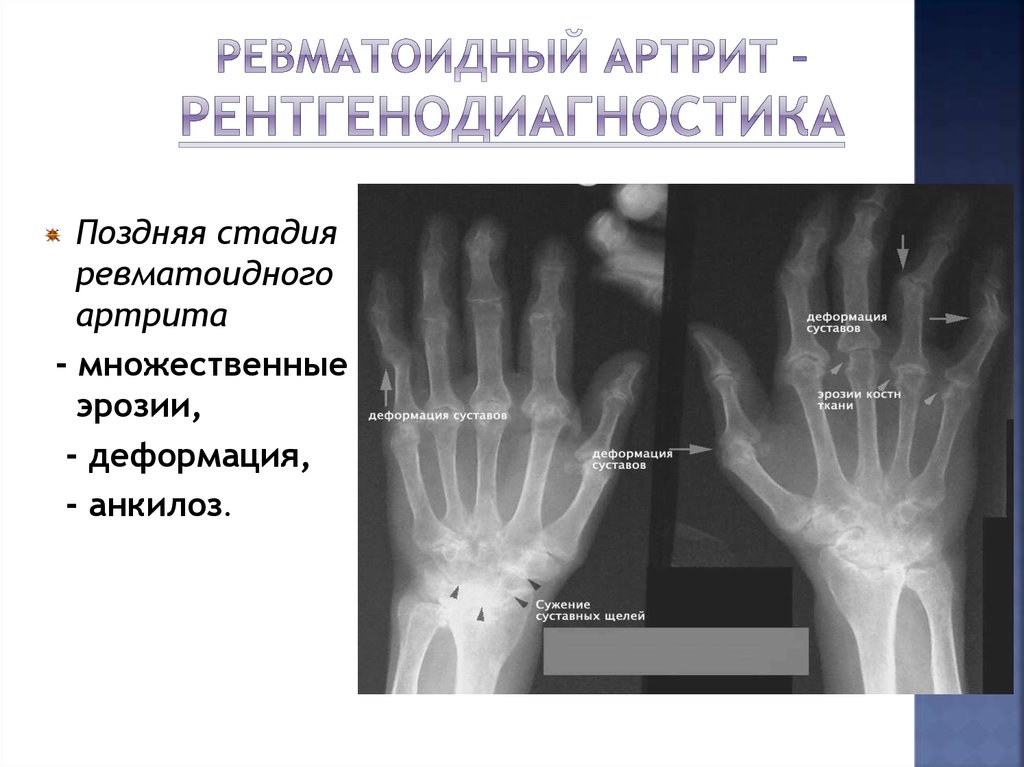 [9]][10][11][12]
[9]][10][11][12]
Дифференциальный диагноз
Помимо причин, описанных выше, важными дифференциальными диагнозами, которые следует учитывать, являются артрит Лайма, саркоидная артропатия, периферический спондилоартрит и атипичные инфекции, такие как микобактерии и грибки.
Помимо артрита запястья, при оценке боли в запястье следует учитывать следующие особенности.
Околосуставные: теносиновит, включая теносиновит Де Кервена, пигментный виллонодулярный теносиновит, острый кальцифицирующий периартрит
Поражения костей: переломы, новообразования, инфекции, остеонекроз, такие как болезнь Кинбока (аваскулярный некроз полулунной кости) и болезнь Прейзера (ладьевидная кость) в канале Гийона
Сосудистые: склеродермия и профессиональные вибрационные синдромы
Отраженная боль: Заболевания шейного отдела позвоночника и рефлекторная симпатическая остеодистрофия
Прогноз
Прогноз артрита запястья зависит от причины. Остеоартрит или артрит, вызванный повторяющимися травмами, хорошо поддается консервативному лечению или хирургическому лечению. Аутоиммунные причины могут иметь более плохой прогноз в зависимости от тяжести заболевания и эффективности средств, модифицирующих заболевание, для контроля воспаления. Плохой контроль боли в запястье может привести к прогрессирующей слабости и заболеваемости у пожилых людей, что приводит к ухудшению функционального состояния.
Остеоартрит или артрит, вызванный повторяющимися травмами, хорошо поддается консервативному лечению или хирургическому лечению. Аутоиммунные причины могут иметь более плохой прогноз в зависимости от тяжести заболевания и эффективности средств, модифицирующих заболевание, для контроля воспаления. Плохой контроль боли в запястье может привести к прогрессирующей слабости и заболеваемости у пожилых людей, что приводит к ухудшению функционального состояния.
Осложнения
Осложнения артрита запястья в основном связаны с различными хирургическими методами лечения заболевания. Постоянная боль в запястье из-за несращения или фиброзного сращения является потенциальным осложнением операций по сращению. Как и при всех ортопедических хирургических процедурах, существует риск инфицирования протеза, нейроваскулярного повреждения как осложнения самой процедуры, а также отказа или расшатывания имплантата.
Сдерживание и обучение пациентов
В эпоху портативных устройств и ноутбуков риск остеоартрита запястья, вероятно, возрастет.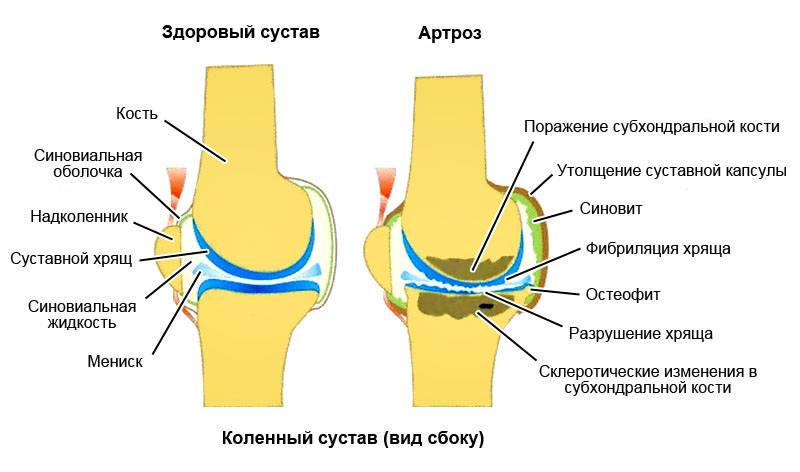 Для ограничения этого риска следует рекомендовать изменение позы и изменение конструкции рабочего места. Пациентам с сопутствующими аутоиммунными заболеваниями следует предложить агрессивный контроль заболевания, чтобы предотвратить необратимое повреждение суставов. Пациенты должны быть проинформированы о важности соблюдения режима лечения для достижения этого результата. В случаях травм, связанных с повреждением суставов, некоторые исследования показали повышение эффективности внутрисуставных инъекций кортикостероидов в профилактике посттравматического остеоартрита.
Для ограничения этого риска следует рекомендовать изменение позы и изменение конструкции рабочего места. Пациентам с сопутствующими аутоиммунными заболеваниями следует предложить агрессивный контроль заболевания, чтобы предотвратить необратимое повреждение суставов. Пациенты должны быть проинформированы о важности соблюдения режима лечения для достижения этого результата. В случаях травм, связанных с повреждением суставов, некоторые исследования показали повышение эффективности внутрисуставных инъекций кортикостероидов в профилактике посттравматического остеоартрита.
Улучшение результатов работы команды здравоохранения
Артрит запястья может быть сложным с точки зрения диагностики и лечения. Поскольку движения рук необходимы для многих высших функций, медицинские работники должны уделять пристальное внимание деталям при лечении артрита запястья с учетом времени, чтобы предотвратить инвалидность. Следует рассмотреть межпрофессиональный подход с участием ревматологов, хирургов-ортопедов, физиотерапевтов и эрготерапевтов, когда это уместно.
Несмотря на то, что первоначально пациента может осмотреть лечащий врач или медсестра, важно направить пациента к ревматологу или хирургу-ортопеду для подтверждения диагноза — чем раньше начато лечение, тем лучше результаты. Фармацевт должен информировать пациента о соблюдении режима приема лекарств и проверять лекарственные взаимодействия. Команда должна общаться друг с другом относительно этапов лечения. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Ссылки
- 1.
Курди А.Дж., Восс Б.А., Ценг Т.Х., Скейф С.Л., Эль-Османи М.М., Салех К.Дж. Ревматоидный артрит против остеоартрита: сравнение демографических данных и тенденций данных о замене суставов из общенациональной стационарной выборки. Am J Orthop (Belle Mead NJ). 2018 июль; 47 (7) [PubMed: 30075040]
- 2.
Бен Ачур В.
 , Буазиз М., Мехри М., Зуари Б., Бахлоус А., Абдельмула Л., Лаадхар Л., Селлами М., Сахли Х., Чеур Э. Поперечное исследование биомаркеров костей и хрящей: корреляция со структурными повреждениями при ревматоидном артрите. Ливийская J Med. 2018 Декабрь;13(1):1512330. [Бесплатная статья PMC: PMC6127838] [PubMed: 30160204]
, Буазиз М., Мехри М., Зуари Б., Бахлоус А., Абдельмула Л., Лаадхар Л., Селлами М., Сахли Х., Чеур Э. Поперечное исследование биомаркеров костей и хрящей: корреляция со структурными повреждениями при ревматоидном артрите. Ливийская J Med. 2018 Декабрь;13(1):1512330. [Бесплатная статья PMC: PMC6127838] [PubMed: 30160204]- 3.
Guo Q, Wang Y, Xu D, Nossent J, Pavlos NJ, Xu J. Ревматоидный артрит: патологические механизмы и современная фармакологическая терапия. Кость рез. 2018;6:15. [Бесплатная статья PMC: PMC5920070] [PubMed: 29736302]
- 4.
Lotz MK, Kraus VB. Новые разработки в области остеоартрита. Посттравматический остеоартроз: патогенез и возможности фармакологического лечения. Артрит Res Ther. 2010;12(3):211. [Бесплатная статья PMC: PMC2911903] [PubMed: 20602810]
- 5.
Чен Дж. Х., Хуан К. С., Хуан К. С., Лай Х. М., Чжоу В. Я., Чен Ю. К. Ультразвуковая допплерография высокой мощности связана с риском разрывов треугольного волокнисто-хрящевого комплекса (TFCC) при тяжелом ревматоидном артрите.
 J Исследовательская Мед. 2019 фев; 67 (2): 327-330. [Бесплатная статья PMC: PMC6581084] [PubMed: 30158166]
J Исследовательская Мед. 2019 фев; 67 (2): 327-330. [Бесплатная статья PMC: PMC6581084] [PubMed: 30158166]- 6.
Саманта М., Митра С., Самуи П.П., Мондал Р.К., Хазра А., Сабуи Т.К. Оценка толщины суставного хряща у здоровых детей с помощью ультразвука: опыт развивающейся страны. Int J Rheum Dis. 2018 дек;21(12):2089-2094. [PubMed: 30168276]
- 7.
Rosendahl K, Bruserud IS, Oehme N, Júlíusson PB, de Horatio LT, Müller LO, Magni-Manzoni S. Нормативные ультразвуковые рекомендации для детского запястья; спинные мягкие ткани. РМД открыт. 2018;4(1):e000642. [Бесплатная статья PMC: PMC5856916] [PubMed: 29556421]
- 8.
Романовский М.В., Майхрзак М., Костюков А., Малак Р., Самборски В. Влияние мануальной терапии на ощущение боли, ловкость рук и силу захвата в Больной РА. Дидактический кейс. Ортоп Травматол Реабилит. 2018 30 апреля; 20(2):157-162. [В паблике: 30152777]
- 9.
Гаспар М.П.
 , Фам П.П., Панкив К.Д., Джейкоби С.М., Шин Э.К., Остерман А.Л., Кейн П.М. Среднесрочные результаты рутинной карпэктомии проксимального ряда по сравнению с карпэктомией проксимального ряда с эндопротезированием дорсальной капсулы для лечения поздней стадии артропатии запястья. Bone Joint J. 2018 Feb; 100-B(2):197-204. [PubMed: 29437062]
, Фам П.П., Панкив К.Д., Джейкоби С.М., Шин Э.К., Остерман А.Л., Кейн П.М. Среднесрочные результаты рутинной карпэктомии проксимального ряда по сравнению с карпэктомией проксимального ряда с эндопротезированием дорсальной капсулы для лечения поздней стадии артропатии запястья. Bone Joint J. 2018 Feb; 100-B(2):197-204. [PubMed: 29437062]- 10.
Адамс Б.Д. Хирургическое лечение артрита запястья. Инструкторский курс, лекция. 2004;53:41-5. [В паблике: 15116599]
- 11.
Кистлер У., Вайс А.П., Симмен Б.Р., Херрен Д.Б. Отдаленные результаты силиконового эндопротезирования запястья у больных ревматоидным артритом. J Hand Surg Am. 2005 ноябрь; 30 (6): 1282-7. [PubMed: 16344189]
- 12.
Филд Дж., Герберт Т.Дж., Проссер Р. Тотальное сращение запястья. Функциональная оценка. J Hand Surg Br. 1996 авг; 21 (4): 429-33. [PubMed: 8856527]
Артрит запястья — StatPearls — Книжная полка NCBI
Непрерывное образование Мероприятие
Хотя запястье не является опорным суставом, оно играет важную роль в повседневной деятельности, что предрасполагает к травмам и артриту. Примерно каждый седьмой человек в этой стране страдает артритом запястья (13,6%). Артрит запястья иногда игнорируют или лечат неправильно. Расширение знаний членов межпрофессиональной команды об этом объекте приведет к лучшему управлению и улучшению результатов для пациентов, страдающих этим заболеванием. В этом упражнении рассматриваются различные причины артрита запястья и описываются доступные методы лечения. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с артритом запястья.
Примерно каждый седьмой человек в этой стране страдает артритом запястья (13,6%). Артрит запястья иногда игнорируют или лечат неправильно. Расширение знаний членов межпрофессиональной команды об этом объекте приведет к лучшему управлению и улучшению результатов для пациентов, страдающих этим заболеванием. В этом упражнении рассматриваются различные причины артрита запястья и описываются доступные методы лечения. Это мероприятие подчеркивает роль межпрофессиональной команды в уходе за пациентами с артритом запястья.
Цели:
Опишите патофизиологию артрита запястья.
Опишите физическую оценку артрита запястья.
Обобщите возможные варианты лечения артрита запястья.
Обзор стратегий межпрофессиональной команды для улучшения координации помощи и оказания помощи пациентам с артритом запястья.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.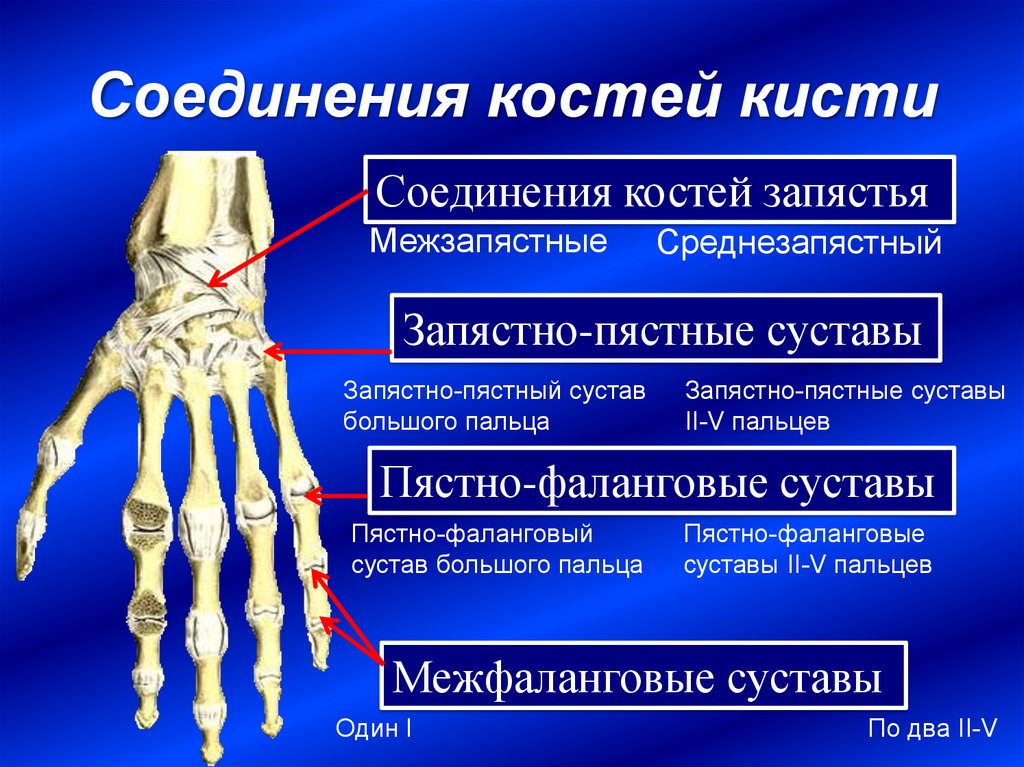
Введение
Артрит означает воспаление сустава. Симптомы артрита включают боль, отек, покраснение, скованность и потерю подвижности пораженного сустава. Артрит запястья может повлиять на многие функции повседневной жизни, и, следовательно, признание его причин, поиск правильного диагноза и поиск эффективных долгосрочных методов лечения необходимы, чтобы избежать инвалидности.
Хотя запястье не является опорным суставом, оно играет важную роль в повседневной деятельности, что предрасполагает к травмам и артриту. Примерно каждый седьмой человек в этой стране страдает артритом запястья (13,6%). Артрит запястья иногда игнорируют или лечат неправильно. Расширение знаний членов межпрофессиональной команды об этом объекте приведет к лучшему управлению и улучшению результатов для пациентов, страдающих этим заболеванием.
Этиология
По данным Американской академии хирургов-ортопедов (AAOS), три основных типа артрита поражают запястье человека: остеоартрит, ревматоидный артрит и посттравматический артрит. [1]
[1]
Остеоартрит (ОА): это частая причина боли в запястье у пожилых людей, хотя она может возникнуть в любой возрастной группе. Старение, наследственные факторы, высокий ИМТ, анатомия суставов и пол являются факторами риска, связанными с развитием остеоартрита. У молодых людей это обычно происходит вторично по отношению к предшествующей травме сустава.
Ревматоидный артрит (РА) представляет собой воспалительное заболевание, которое симметрично поражает периферические суставы. Точная этиология ревматоидного артрита остается неизвестной, но считается, что он многофакторный.[2][3]
Посттравматический артрит развивается из-за травматических событий, таких как повреждения связок или переломы костей запястья. Несмотря на адекватное лечение, повреждение костей со временем увеличивает риск развития артрита.[4] Обычно это поражает жертву через много лет после первоначальной травмы.
Другими причинами артрита запястья являются инфекция (септический артрит), артрит, вызванный кристаллами, реактивный артрит и системные заболевания, такие как саркоидная артропатия, миелодиспластические и лейкемические заболевания.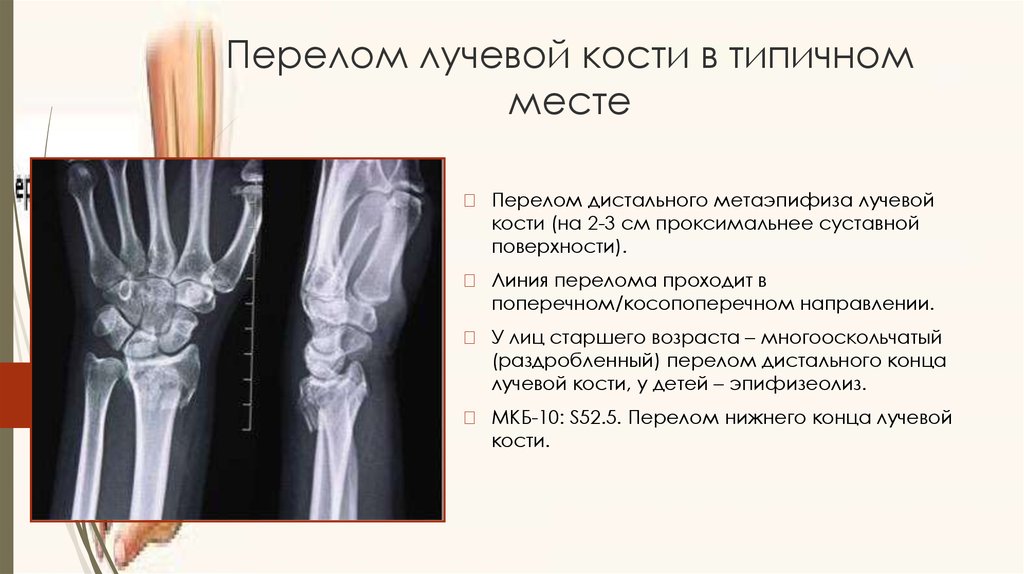
Эпидемиология
Хотя запястье не является опорным суставом, оно выполняет важную функцию в повседневной деятельности, что предрасполагает к травмам и артриту. По оценкам, каждый седьмой человек в США страдает артритом запястья (13,6%). Распространенность ревматоидного артрита, поражающего запястье, составляет 2,5 миллиона человек в Соединенных Штатах и примерно 75% населения в целом. Подагра поражает запястье у 0,28% населения.[5]
Патофизиология
Патофизиология артрита запястья зависит от типа артрита, поражающего запястье. Здесь мы кратко упомянем патофизиологию наиболее распространенных типов.
Остеоартрит, заболевание, ранее считавшееся следствием износа, имеет более сложный патогенез. Некоторыми из задействованных факторов являются биомеханические факторы, протеазы, такие как несколько матриксных металлопротеиназ (ММР), цистеиновые протеиназы, сериновые протеиназы и провоспалительные цитокины.
Ревматоидный артрит возникает в результате сложного взаимодействия между генетическими факторами и факторами окружающей среды, что приводит к нарушению иммунной толерантности и синовиальному воспалению.

При посттравматическом остеоартрите изменяется механика запястья и связок, а факторы нагрузки перенаправляются или перенаправляются, что приводит к повреждению хряща, что способствует развитию остеоартрита.
Анамнез и физикальное исследование
Анамнез. Наиболее частым проявлением артрита запястья является боль, распространяющаяся по всему лучезапястному суставу. Характер боли варьируется в зависимости от типа артрита. Например, боль из-за остеоартрита усиливается при совместном использовании и уменьшается в покое. Боль из-за ревматоидного артрита часто связана с скованностью, которая усиливается по утрам и уменьшается в течение дня. Симметричное поражение суставов также чаще встречается при ревматоидном артрите. Помимо боли, важным признаком артрита является отек. Отек может быть вызван выпотом или синовиальной гипертрофией.
Покраснение и повышение температуры суставов, а также отек нетравматического лучезапястного сустава предполагают воспаление (воспалительный артрит) или инфекцию (септический артрит).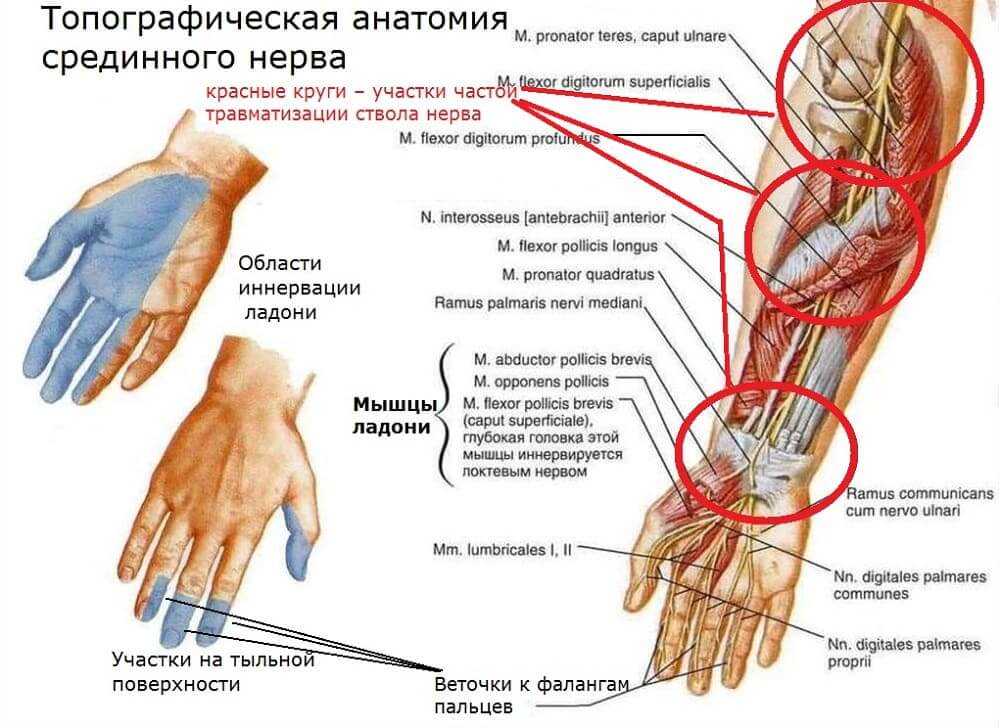 Пациенты также могут иметь ограничения в диапазоне движений и даже чувствовать слабость.
Пациенты также могут иметь ограничения в диапазоне движений и даже чувствовать слабость.
Конституциональные симптомы, такие как лихорадка, озноб, утомляемость, ночная потливость и потеря веса, указывают на системную причину. Системной причиной может быть системное ревматическое заболевание, злокачественное новообразование или септический артрит.
Физикальное обследование включает осмотр, пальпацию, определение диапазона движений и специальные тесты.
Осмотр: припухлость и деформации — два важных признака, связанные с артритом. Что касается припухлости, важно различать суставной выпот от теносиновита или локализованное образование. Артрит обычно вызывает диффузный периферический отек. Хроническое воспаление при таких заболеваниях, как ревматоидный артрит, может вызывать такие деформации, как ладонный подвывих запястья, коллапс запястья и радиальное отклонение запястья. Это также может привести к нестабильности с дорсальным подвывихом головки локтевой кости, что вызывает движение, похожее на «клавишу фортепиано», с давлением вниз.
Пальпация: Пальпация помогает определить конкретную область, пораженную основной патологией. Запястье лучше всего пальпировать при легком сгибании и ощупывании тыльной поверхности запястья большим пальцем, поддерживая запястье пальцами обеих рук. Дорсальная нестабильность является признаком суставного выпота. Нестабильность можно проверить, наблюдая за передачей давления от одной руки, расположенной с одной стороны сустава, ко второй руке, расположенной с противоположной стороны.
Диапазон движения: Провайдеры должны сначала протестировать активный диапазон движения. Они должны попытаться, если есть какие-либо ограничения, найти какое-либо улучшение. Диапазон движений, проверяемых на запястьях, включает сгибание, разгибание, радиальное и локтевое отклонение. Нормальный диапазон сгибания составляет от 65 до 80 градусов сгибания, от 55 до 75 градусов разгибания, от 30 до 45 градусов локтевого отклонения и от 15 до 25 градусов радиального отклонения.
Специальные тесты: симптом Тинеля, тест на компрессию запястья, тест Фалена, тест Финкельштейна и т.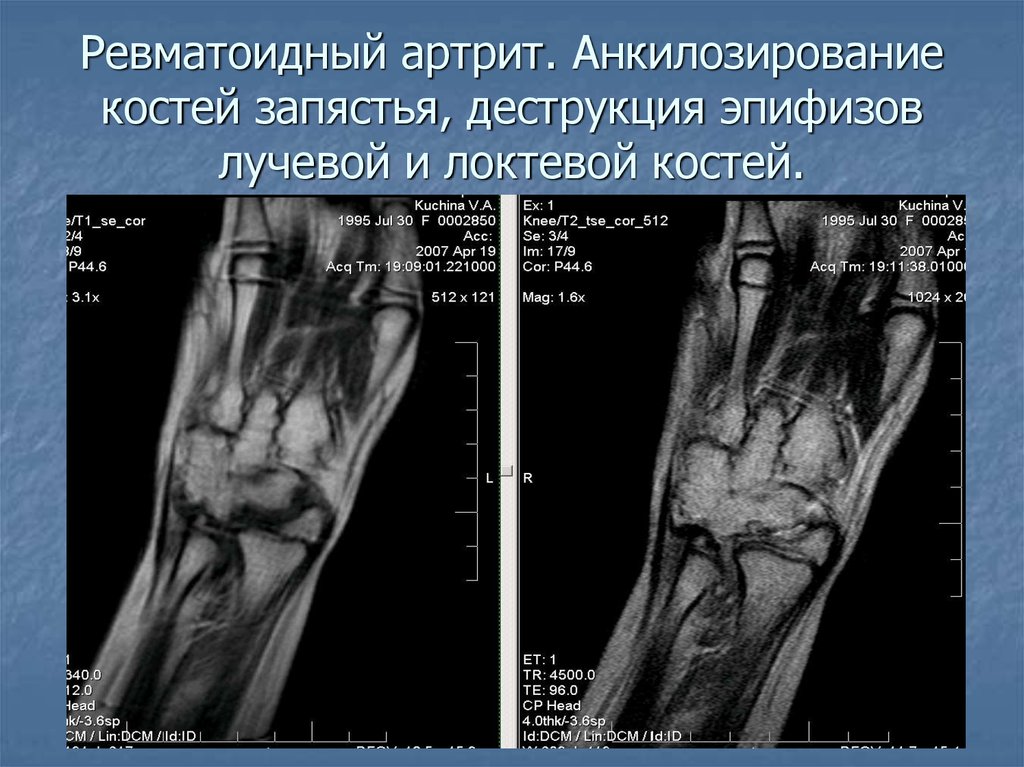 д. для исключения других причин, кроме артрита, у пациента с болью в запястье.
д. для исключения других причин, кроме артрита, у пациента с болью в запястье.
Обследование лучезапястного сустава завершается только после осмотра локтевого сустава (сустав вверху) и суставов кисти (сустав внизу).
Оценка
Оценка артрита запястья начинается с полного анамнеза, включая начало симптомов, местоположение, характер, продолжительность, факторы, ухудшающие состояние и облегчающие течение. Если боль хроническая, следует выяснить триггеры, вызвавшие недавние обострения. Помимо анамнеза, полное медицинское обследование, как указано выше, поможет поставщику услуг заказать соответствующие диагностические тесты.
Рентгенограммы суставов: Обычная рентгенография является наиболее широко используемым методом визуализации и позволяет обнаруживать патологии костей, такие как переломы, эрозии, остеонекроз, остеоартрит или околосуставные опухоли костей. Характерные признаки остеоартрита включают краевые остеофиты, сужение суставной щели, субхондральный склероз и кисты. Наличие хондрокальциноза, рентгенологического признака болезни отложения пирофосфата кальция, повышает подозрение на псевдоподагру.
Наличие хондрокальциноза, рентгенологического признака болезни отложения пирофосфата кальция, повышает подозрение на псевдоподагру.
Медицинские работники также с переменным успехом используют ультразвуковое исследование. Он бесполезен при проверке костей или глубоких частей суставов и зависит от оператора, но он может показать структурные изменения, связанные с ОА, остеофиты, отложение кристаллов, а также полезен для выявления синовиального воспаления, суставного выпота и эрозий. ][7]
Лабораторные анализы. Лейкоцитоз подтверждает возможность инфекции. Посев крови, мочи или других возможных первичных очагов инфекции обязателен при подозрении на септический сустав. Повышенные воспалительные маркеры, такие как СОЭ или СРБ, хотя и неспецифичны, указывают на инфекционный или воспалительный процесс. Ревматоидный фактор и антитела к циклическому цитруллинированному пептиду следует назначать, если есть клиническое подозрение на ревматоидный артрит. Врачи часто назначают уровень мочевой кислоты в сыворотке крови при подозрении на подагру, но он ненадежен, поскольку он может быть ложно повышен при острых воспалительных состояниях или резко снижен во время истинного приступа подагры.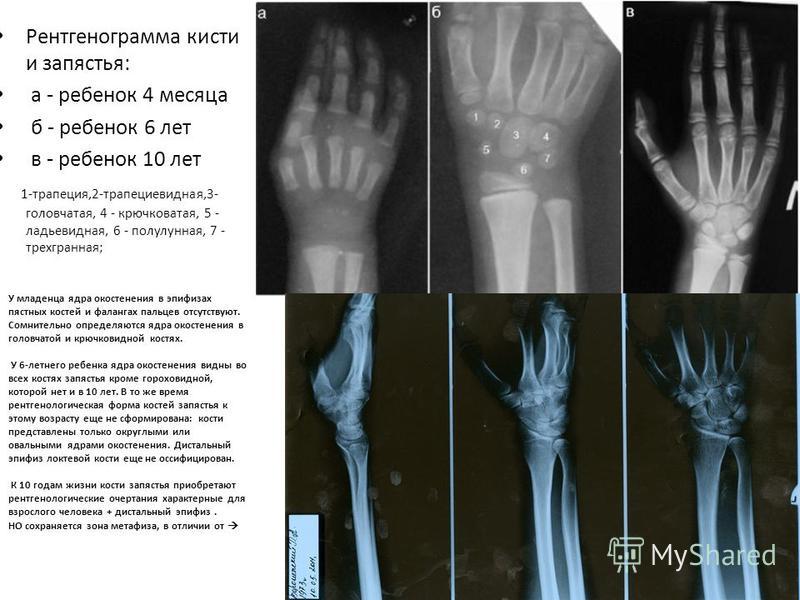
Анализ синовиальной жидкости: артроцентез сустава и анализ синовиальной жидкости являются обязательными при подозрении на инфекцию. Таким пациентам также следует начинать эмпирическую антибактериальную терапию как можно скорее после получения образца синовиальной жидкости. Анализ жидкости также полезен при диагностике артрита, вызванного кристаллами. Чувствительность поляризационной микроскопии при идентификации двулучепреломляющих кристаллов достигает 90% при острой подагре и 70% при острой псевдоподагре. Степень повышения количества лейкоцитов в синовиальной жидкости может быть полезна для дифференциальной диагностики воспалительных и невоспалительных причин артрита.
Лечение/управление
Как и патогенез, лечение артрита запястья во многом зависит от типа артрита.
Остеоартрит: Нехирургическое лечение включает ацетаминофен, НПВП и другие обезболивающие препараты, избегание действий, вызывающих усиление боли, иммобилизацию суставов с помощью шин для запястья, особенно в дневное время и во время занятий, физиотерапию и местные инъекции кортикостероидов. Системные стероиды не играют никакой роли, и их следует избегать. Таблетки, содержащие гиалуроновую кислоту и глюкозамин, неэффективны и имеют эффект плацебо.[8]
Системные стероиды не играют никакой роли, и их следует избегать. Таблетки, содержащие гиалуроновую кислоту и глюкозамин, неэффективны и имеют эффект плацебо.[8]
Ревматоидный артрит (РА): Болезнь-модифицирующая противоревматическая терапия (БМАРП) является краеугольным камнем в лечении РА. Противовоспалительная терапия, включая системные и внутрисуставные глюкокортикоиды и НПВП, используется в основном в качестве дополнения для временного контроля активности заболевания у пациентов, лечение которых начинается с БПВП, или во время вспышек заболевания и модификации режима БПВП. Метотрексат, гидроксихлорохин, сульфасалазин и лефлуномид являются основными традиционными DMARD. Биологические агенты, такие как агенты против TNF-альфа, включая этанерцепт, инфликсимаб и адалимумаб, тоцилизумаб (ингибитор IL-6), тофацитиниб (ингибитор JAK) и ритуксимаб (моноклональное антитело против CD-20), все используются для лечения РА. .
Хирургическое лечение показано при появлении инвалидизирующей боли, несмотря на консервативное и нехирургическое лечение. Существует множество доступных хирургических подходов, таких как денервация запястья, резекция локтевой кости (устранение давления с запястья) или синовэктомия, но чаще всего используются карпэктомия проксимального ряда, спондилодез запястья и замена запястья (AAOS, 2018).
Существует множество доступных хирургических подходов, таких как денервация запястья, резекция локтевой кости (устранение давления с запястья) или синовэктомия, но чаще всего используются карпэктомия проксимального ряда, спондилодез запястья и замена запястья (AAOS, 2018).
Карпэктомия проксимального ряда включает удаление трех костей запястья, близких к предплечью, для облегчения боли и сохранения движения запястья. Слияние или артродез — это процесс сварки, при котором удаляются поврежденные хрящи и соединяются кости запястья, чтобы обеспечить их заживление как единую и прочную кость, не вызывающую боли. Слияние уменьшит диапазон движений, но устранит боль. Артродез может быть ограниченным или тотальным. При замене запястья хирургическая процедура включает удаление поврежденных хрящей и костей запястья и замену суставов пластиковыми или металлическими. Цель состоит в том, чтобы восстановить функцию, восстановить диапазон движений и уменьшить боль. Имплантаты не дали удовлетворительных результатов, как при замене коленного или тазобедренного сустава.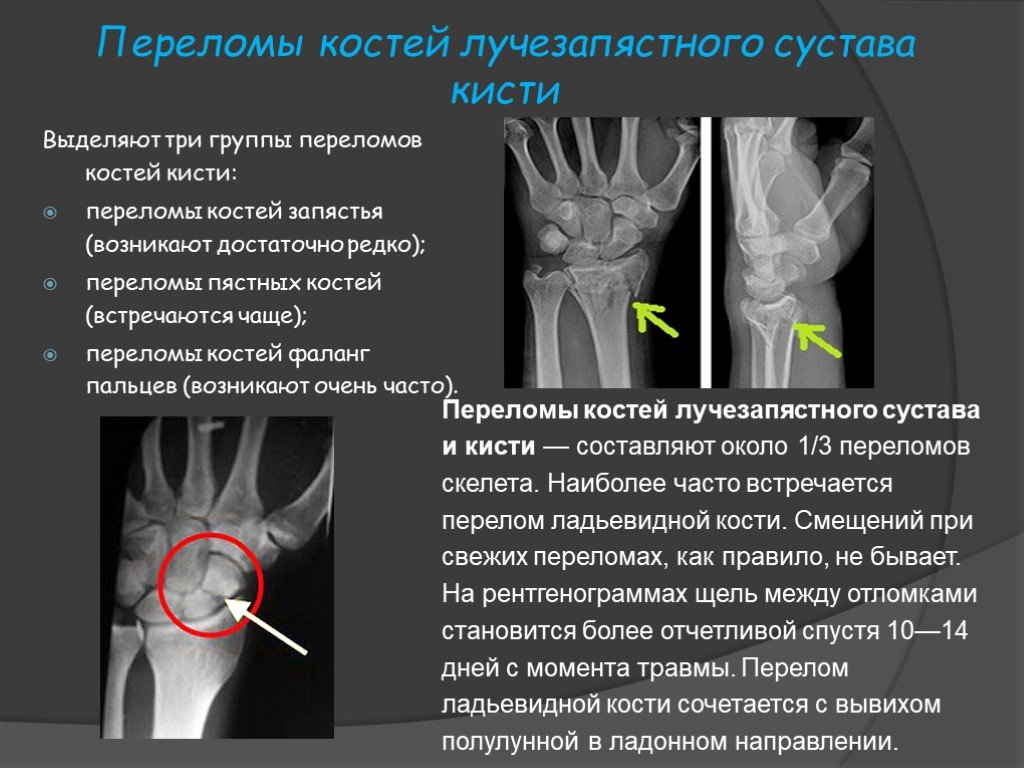 [9]][10][11][12]
[9]][10][11][12]
Дифференциальный диагноз
Помимо причин, описанных выше, важными дифференциальными диагнозами, которые следует учитывать, являются артрит Лайма, саркоидная артропатия, периферический спондилоартрит и атипичные инфекции, такие как микобактерии и грибки.
Помимо артрита запястья, при оценке боли в запястье следует учитывать следующие особенности.
Околосуставные: теносиновит, включая теносиновит Де Кервена, пигментный виллонодулярный теносиновит, острый кальцифицирующий периартрит
Поражения костей: переломы, новообразования, инфекции, остеонекроз, такие как болезнь Кинбока (аваскулярный некроз полулунной кости) и болезнь Прейзера (ладьевидная кость) в канале Гийона
Сосудистые: склеродермия и профессиональные вибрационные синдромы
Отраженная боль: Заболевания шейного отдела позвоночника и рефлекторная симпатическая остеодистрофия
Прогноз
Прогноз артрита запястья зависит от причины.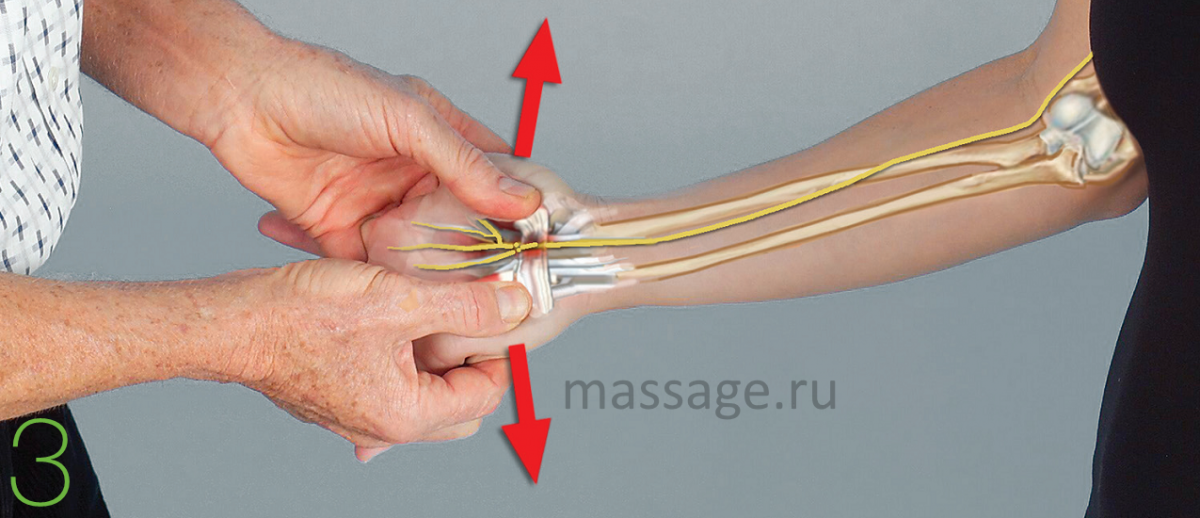 Остеоартрит или артрит, вызванный повторяющимися травмами, хорошо поддается консервативному лечению или хирургическому лечению. Аутоиммунные причины могут иметь более плохой прогноз в зависимости от тяжести заболевания и эффективности средств, модифицирующих заболевание, для контроля воспаления. Плохой контроль боли в запястье может привести к прогрессирующей слабости и заболеваемости у пожилых людей, что приводит к ухудшению функционального состояния.
Остеоартрит или артрит, вызванный повторяющимися травмами, хорошо поддается консервативному лечению или хирургическому лечению. Аутоиммунные причины могут иметь более плохой прогноз в зависимости от тяжести заболевания и эффективности средств, модифицирующих заболевание, для контроля воспаления. Плохой контроль боли в запястье может привести к прогрессирующей слабости и заболеваемости у пожилых людей, что приводит к ухудшению функционального состояния.
Осложнения
Осложнения артрита запястья в основном связаны с различными хирургическими методами лечения заболевания. Постоянная боль в запястье из-за несращения или фиброзного сращения является потенциальным осложнением операций по сращению. Как и при всех ортопедических хирургических процедурах, существует риск инфицирования протеза, нейроваскулярного повреждения как осложнения самой процедуры, а также отказа или расшатывания имплантата.
Сдерживание и обучение пациентов
В эпоху портативных устройств и ноутбуков риск остеоартрита запястья, вероятно, возрастет.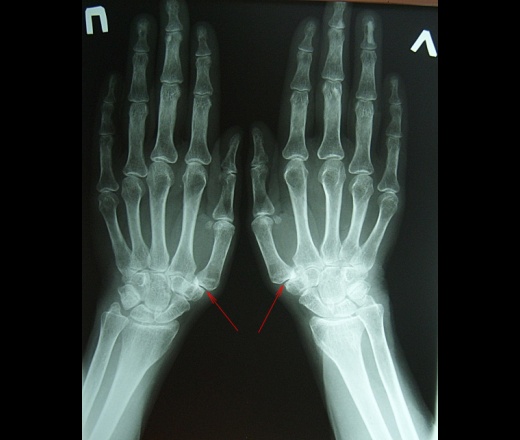 Для ограничения этого риска следует рекомендовать изменение позы и изменение конструкции рабочего места. Пациентам с сопутствующими аутоиммунными заболеваниями следует предложить агрессивный контроль заболевания, чтобы предотвратить необратимое повреждение суставов. Пациенты должны быть проинформированы о важности соблюдения режима лечения для достижения этого результата. В случаях травм, связанных с повреждением суставов, некоторые исследования показали повышение эффективности внутрисуставных инъекций кортикостероидов в профилактике посттравматического остеоартрита.
Для ограничения этого риска следует рекомендовать изменение позы и изменение конструкции рабочего места. Пациентам с сопутствующими аутоиммунными заболеваниями следует предложить агрессивный контроль заболевания, чтобы предотвратить необратимое повреждение суставов. Пациенты должны быть проинформированы о важности соблюдения режима лечения для достижения этого результата. В случаях травм, связанных с повреждением суставов, некоторые исследования показали повышение эффективности внутрисуставных инъекций кортикостероидов в профилактике посттравматического остеоартрита.
Улучшение результатов работы команды здравоохранения
Артрит запястья может быть сложным с точки зрения диагностики и лечения. Поскольку движения рук необходимы для многих высших функций, медицинские работники должны уделять пристальное внимание деталям при лечении артрита запястья с учетом времени, чтобы предотвратить инвалидность. Следует рассмотреть межпрофессиональный подход с участием ревматологов, хирургов-ортопедов, физиотерапевтов и эрготерапевтов, когда это уместно.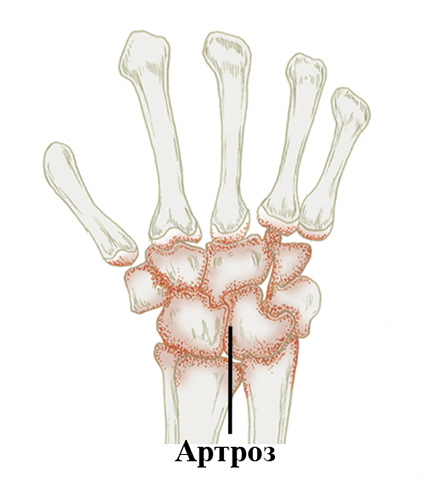
Несмотря на то, что первоначально пациента может осмотреть лечащий врач или медсестра, важно направить пациента к ревматологу или хирургу-ортопеду для подтверждения диагноза — чем раньше начато лечение, тем лучше результаты. Фармацевт должен информировать пациента о соблюдении режима приема лекарств и проверять лекарственные взаимодействия. Команда должна общаться друг с другом относительно этапов лечения. [Уровень 5]
Контрольные вопросы
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Прокомментируйте эту статью.
Ссылки
- 1.
Курди А.Дж., Восс Б.А., Ценг Т.Х., Скейф С.Л., Эль-Османи М.М., Салех К.Дж. Ревматоидный артрит против остеоартрита: сравнение демографических данных и тенденций данных о замене суставов из общенациональной стационарной выборки. Am J Orthop (Belle Mead NJ). 2018 июль; 47 (7) [PubMed: 30075040]
- 2.
Бен Ачур В.
 , Буазиз М., Мехри М., Зуари Б., Бахлоус А., Абдельмула Л., Лаадхар Л., Селлами М., Сахли Х., Чеур Э. Поперечное исследование биомаркеров костей и хрящей: корреляция со структурными повреждениями при ревматоидном артрите. Ливийская J Med. 2018 Декабрь;13(1):1512330. [Бесплатная статья PMC: PMC6127838] [PubMed: 30160204]
, Буазиз М., Мехри М., Зуари Б., Бахлоус А., Абдельмула Л., Лаадхар Л., Селлами М., Сахли Х., Чеур Э. Поперечное исследование биомаркеров костей и хрящей: корреляция со структурными повреждениями при ревматоидном артрите. Ливийская J Med. 2018 Декабрь;13(1):1512330. [Бесплатная статья PMC: PMC6127838] [PubMed: 30160204]- 3.
Guo Q, Wang Y, Xu D, Nossent J, Pavlos NJ, Xu J. Ревматоидный артрит: патологические механизмы и современная фармакологическая терапия. Кость рез. 2018;6:15. [Бесплатная статья PMC: PMC5920070] [PubMed: 29736302]
- 4.
Lotz MK, Kraus VB. Новые разработки в области остеоартрита. Посттравматический остеоартроз: патогенез и возможности фармакологического лечения. Артрит Res Ther. 2010;12(3):211. [Бесплатная статья PMC: PMC2911903] [PubMed: 20602810]
- 5.
Чен Дж. Х., Хуан К. С., Хуан К. С., Лай Х. М., Чжоу В. Я., Чен Ю. К. Ультразвуковая допплерография высокой мощности связана с риском разрывов треугольного волокнисто-хрящевого комплекса (TFCC) при тяжелом ревматоидном артрите.
 J Исследовательская Мед. 2019 фев; 67 (2): 327-330. [Бесплатная статья PMC: PMC6581084] [PubMed: 30158166]
J Исследовательская Мед. 2019 фев; 67 (2): 327-330. [Бесплатная статья PMC: PMC6581084] [PubMed: 30158166]- 6.
Саманта М., Митра С., Самуи П.П., Мондал Р.К., Хазра А., Сабуи Т.К. Оценка толщины суставного хряща у здоровых детей с помощью ультразвука: опыт развивающейся страны. Int J Rheum Dis. 2018 дек;21(12):2089-2094. [PubMed: 30168276]
- 7.
Rosendahl K, Bruserud IS, Oehme N, Júlíusson PB, de Horatio LT, Müller LO, Magni-Manzoni S. Нормативные ультразвуковые рекомендации для детского запястья; спинные мягкие ткани. РМД открыт. 2018;4(1):e000642. [Бесплатная статья PMC: PMC5856916] [PubMed: 29556421]
- 8.
Романовский М.В., Майхрзак М., Костюков А., Малак Р., Самборски В. Влияние мануальной терапии на ощущение боли, ловкость рук и силу захвата в Больной РА. Дидактический кейс. Ортоп Травматол Реабилит. 2018 30 апреля; 20(2):157-162. [В паблике: 30152777]
- 9.
Гаспар М.П.

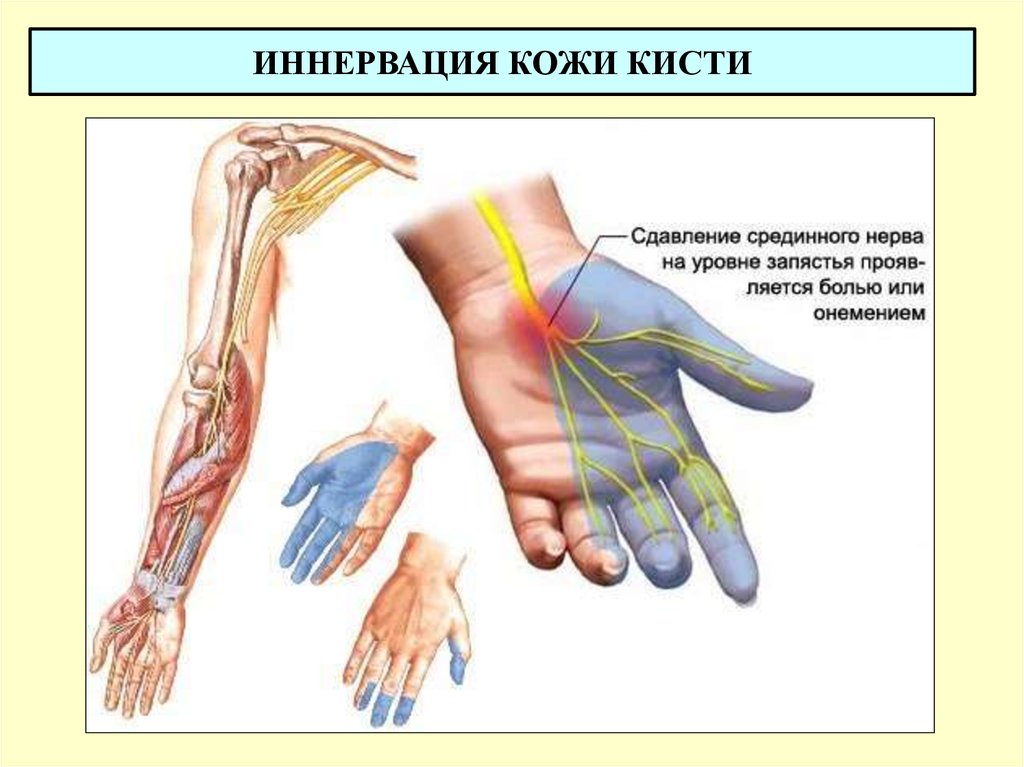
 После нагрузок беспокоит слабая боль, при движении появляется хруст, нарушается синтез синовиальной жидкости.
После нагрузок беспокоит слабая боль, при движении появляется хруст, нарушается синтез синовиальной жидкости.

 В результате уменьшается мышечный спазм, улучшается синтез коллагена, повышается эластичность связок, улучшается подвижность лучезапястного сустава.
В результате уменьшается мышечный спазм, улучшается синтез коллагена, повышается эластичность связок, улучшается подвижность лучезапястного сустава.


 [2][3]
[2][3] , Буазиз М., Мехри М., Зуари Б., Бахлоус А., Абдельмула Л., Лаадхар Л., Селлами М., Сахли Х., Чеур Э. Поперечное исследование биомаркеров костей и хрящей: корреляция со структурными повреждениями при ревматоидном артрите. Ливийская J Med. 2018 Декабрь;13(1):1512330. [Бесплатная статья PMC: PMC6127838] [PubMed: 30160204]
, Буазиз М., Мехри М., Зуари Б., Бахлоус А., Абдельмула Л., Лаадхар Л., Селлами М., Сахли Х., Чеур Э. Поперечное исследование биомаркеров костей и хрящей: корреляция со структурными повреждениями при ревматоидном артрите. Ливийская J Med. 2018 Декабрь;13(1):1512330. [Бесплатная статья PMC: PMC6127838] [PubMed: 30160204] J Исследовательская Мед. 2019 фев; 67 (2): 327-330. [Бесплатная статья PMC: PMC6581084] [PubMed: 30158166]
J Исследовательская Мед. 2019 фев; 67 (2): 327-330. [Бесплатная статья PMC: PMC6581084] [PubMed: 30158166] , Фам П.П., Панкив К.Д., Джейкоби С.М., Шин Э.К., Остерман А.Л., Кейн П.М. Среднесрочные результаты рутинной карпэктомии проксимального ряда по сравнению с карпэктомией проксимального ряда с эндопротезированием дорсальной капсулы для лечения поздней стадии артропатии запястья. Bone Joint J. 2018 Feb; 100-B(2):197-204. [PubMed: 29437062]
, Фам П.П., Панкив К.Д., Джейкоби С.М., Шин Э.К., Остерман А.Л., Кейн П.М. Среднесрочные результаты рутинной карпэктомии проксимального ряда по сравнению с карпэктомией проксимального ряда с эндопротезированием дорсальной капсулы для лечения поздней стадии артропатии запястья. Bone Joint J. 2018 Feb; 100-B(2):197-204. [PubMed: 29437062]
 , Буазиз М., Мехри М., Зуари Б., Бахлоус А., Абдельмула Л., Лаадхар Л., Селлами М., Сахли Х., Чеур Э. Поперечное исследование биомаркеров костей и хрящей: корреляция со структурными повреждениями при ревматоидном артрите. Ливийская J Med. 2018 Декабрь;13(1):1512330. [Бесплатная статья PMC: PMC6127838] [PubMed: 30160204]
, Буазиз М., Мехри М., Зуари Б., Бахлоус А., Абдельмула Л., Лаадхар Л., Селлами М., Сахли Х., Чеур Э. Поперечное исследование биомаркеров костей и хрящей: корреляция со структурными повреждениями при ревматоидном артрите. Ливийская J Med. 2018 Декабрь;13(1):1512330. [Бесплатная статья PMC: PMC6127838] [PubMed: 30160204] J Исследовательская Мед. 2019 фев; 67 (2): 327-330. [Бесплатная статья PMC: PMC6581084] [PubMed: 30158166]
J Исследовательская Мед. 2019 фев; 67 (2): 327-330. [Бесплатная статья PMC: PMC6581084] [PubMed: 30158166]