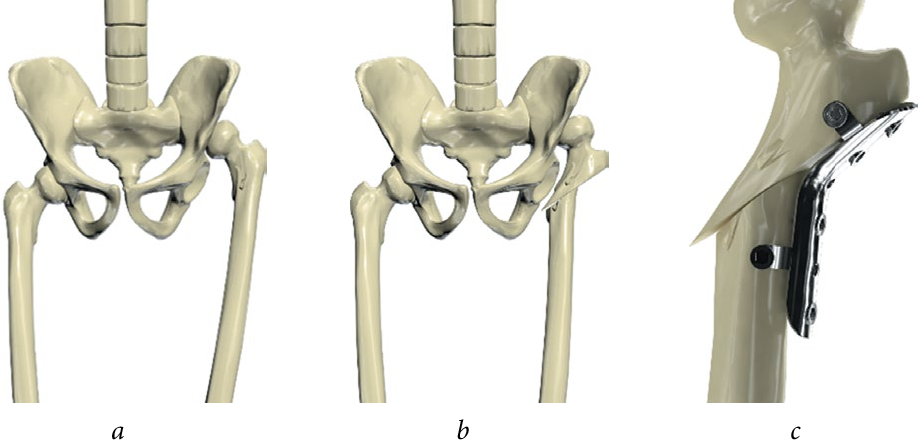
Проблема вывиха бедра после тотального эндопротезирования тазобедренного сустава (обзор литературы) | Тихомиров
1. Ардашев СА, Ахтямов И.Ф. Эффективность тотального эндопротезирования тазобедренного сустава у пациентов с повышенным индексом массы тела. Актуальные вопросы травматологии и ортопедии. Сборник материалов конференции молодых ученых Северо-Западного федерального округа. 2017: 7-9.
2. Ахтямов И.Ф., Гарифуллов Г.Г., Коваленко А.Н., Кузьмин ИИ, Рыков А.Г. Новые способы профилактики интраоперационных и ранних послеоперационных осложнений при эндопротезировании тазобедренного сустава. Вестник травматологии и ортопедии им.Н.Н.Приорова 2010; 1:25-28.
3. Гурьев В.В., Зоря В.И., Склянчук Е.Д. Реваскуляризация тазобедренного сустава у лиц с посттравматическим коксартрозом начальной стадии. Московский хирургический журнал 2011; 2 (18): 44-48.
4. Даниляк В.В. Вергай А.А., Ключевский В.В., Молодов М.А. Среднесрочные результаты эндопротезирования тазобедренного сустава с использованием ASR XL (DEPUY). Травматология и ортопедия России. 2015; 1(75):21-31
Травматология и ортопедия России. 2015; 1(75):21-31
5. Зоря В.И., Гурьев В.В. Тотальное эндопротезирование при коксартрозе у лиц пожилого возраста. Современное искусство медицины 2013; №6 (14): 16-22.
6. Канзюба А.И. Вывихи бедра после тотального эндопротезирования тазобедренного сустава. Травма 2016; 1: 106-110.
7. Ключевский В.В., Даниляк В.В., Белов М.В., Гильфанов С.И., Конев Д.Е., Ключевский И.В., Молодов МА. Вывихи после тотального замещения тазобедренного сустава: факторы риска, способы лечения. Травматология и ортопедия России 2009;3(53):136-137.
8. Кузьмин И.И., Ахтямов И.Ф., Кузьмин О.И., Кислицин М.А. Эндопротезирование тазобедренного сустава с применением укрепляющих колец Мюллера. Вестник современной клинической медицины 2009; 2(2): 20а-25.
9. Маркелова Е.В., Винчель Р.В., Кузьмин И.И. Новые прогностические критерии неблагоприятного течения послеоперационного периода у больных после эндопротезирования тазобедренных суставов. Аллергология и иммунология 2006; 3(7):375.
10. Маркелова Е.В., Винчель Р.В., Кузьмин И.И. Динамика уровня ИЛ-8, ГМ-КСФ и оценка кислородозависимых механизмов бактерицидности нейтрофилов и моноцитов в НСТ-тесте у больных с дегенеративно-дистрофическими заболеваниями до и после операции эндопротезирования тазобедренных суставов. Гений ортопедии 2007;3:71-74.
11. Молодов М.А., Даниляк В.В., Ключевский В.В., Гильфанов С.И., Ключевский И.В., Вергай А.А. Факторы риска вывихов тотальных эндопротезов тазобедренного сустава. Травматология и ортопедия России 2013;2(68):23- 30.
12. Тураходжаев Ф.А., Магомедов Х.М., Калашников С.А., Загородний Н.В. Эндопротезирование тазобедренного сустава применением пары трения керамика — поперечно связанный полиэтилен сроком наблюдения 10 лет. Вестник Российского научного центра рентгенорадиологии Минздрава России 2016; 3(16):5.
13. Юосеф А.И., Ахтямов И.Ф. Особенности артропластики у пациентов с избыточной массой тела (обзор литературы). Травматология и ортопедия России 2017; 2(23):115-123.
14. Alberton GM, High WA, Money BF Dislocation after revision total hip arthroplasty: Ananalysis of risk factors and treatment options. J Bone Joint Surg. Am. 2002;84:1788- 1792.
15. Ali Khan MA, Brakenbury PH., Reynolds I.S. Dislocation Following total hip replacement J. Bone Joint Surgery Am. 1981; 63:214-218.
16. Bettin C.C, Ford М., MihalkoW. Hip instability after total hip replacement. Seminars in Arthroplasty 2013; 2(24): 9498.
17. Bozic K, Kurtz S., Lau E. et al. The epidemiology of revision total hip arthroplasty in the United States. J. Bone Joint. Surg. Am. 2009; 91:128-133.
18. Daly P.J., Morrey B.F, Operative Correction of an unstable total hip arthroplasty. JBone Joint Surg. Am. 1992;74:1334- 1343.
19. Demos HA, Rorabeck C.H., Bourne R.B., MacDonald S.J., McCalden R.W.: Instability in primary total hip arthroplasty with the direct lateral approach. Clin. Orthop. 2001:12; 163167.
20. Ekelund A. Throchanteric osteotomy for reccurent dislocation oftotal hip arthroplasty.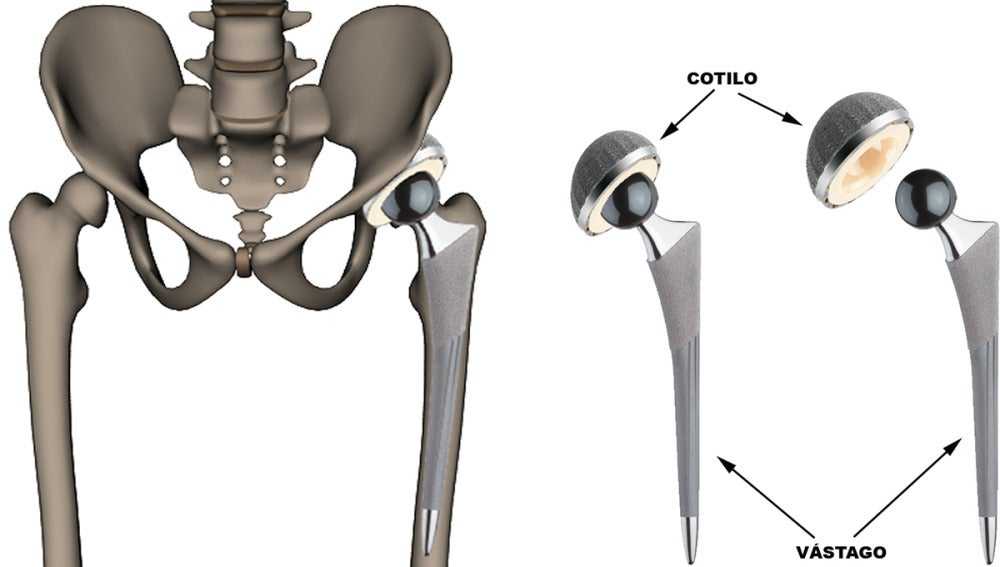 J Arthroplasty 1993;8:629-632.
J Arthroplasty 1993;8:629-632.
21. Goel A., Lau E., Ong K., et al. Dislocation Rates Following Primary Total Hip Arthroplasty. Have Plateaued in the Medicare Population. The Journal of Arthroplasty 2015; 5(30): 743-746.
22. Harris W.H., Advances in surgical technique for total hip replacement: Without and with osteotomy of the greater trochanter Clin Orthop 1980; 146:188-204.
23. Hedlundh U, Anhfelt L, Hybbinettee CH. Surgical experiens related to dislocations after total hip arthroplasty. J. Bone Joint Surg. Br. 1996; 78: 206-209.
24. Jolles B, Zangge P., Leyvraz P. Factors predisposing to dislocation after primary total hip arthroplasty. A multivariate analysis. The Journal of Arthroplasty 2002; 17: 282-288.
25. Lee B.P., Berry D.J., Harmsen W.S., Sim F.N., Total hip arthroplasty for the treatment of an acute fracture of the femoral neck : Long term results J. Bone Joint Surgery Am. 1998; 80: 70-75.
26. Lewinnek GE, Lewis JL, Tarr R., Compere CL., Zimmerman J.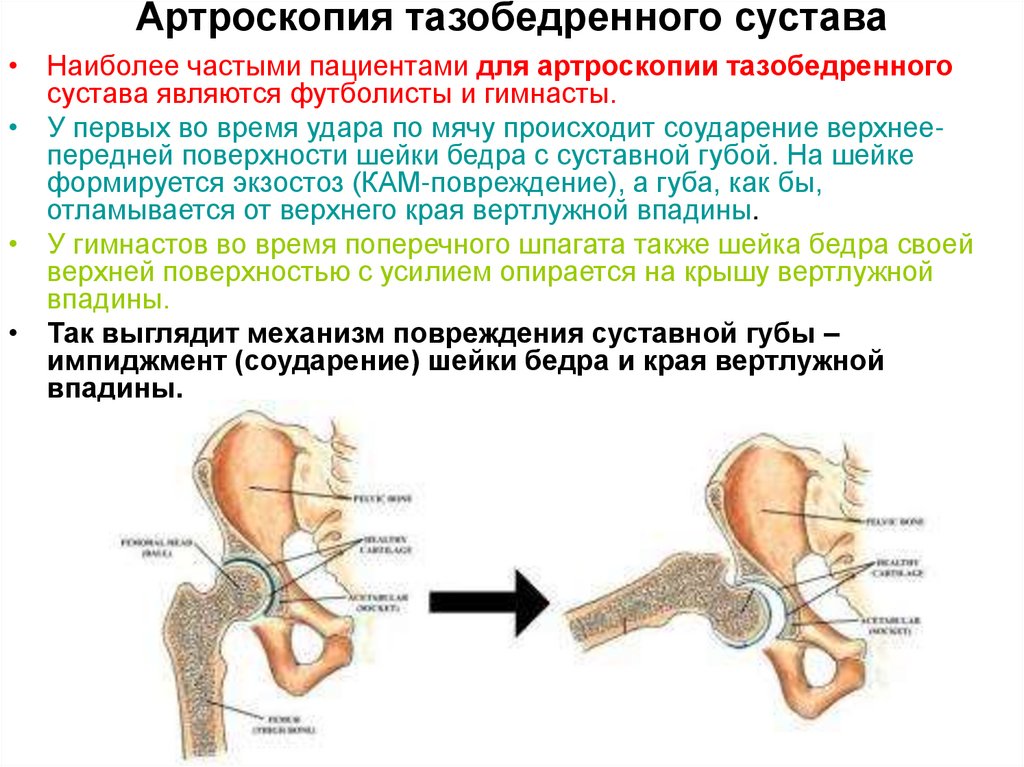 D., Dislocation after total hip-replacement arthroplasties. J bone Joint SurgAm. 1978;60:217-220.
D., Dislocation after total hip-replacement arthroplasties. J bone Joint SurgAm. 1978;60:217-220.
27. Masonis J.L., Bourne R.B: Surgical approach, abductor Function, and total hip arthroplasty dislocation. Clin Orthop 2002; 405: 46-53.
28. Morrey B.F. Instability after hip arthroplasty. Orthop Clin North Am. 1992; 23:237-248.
29. Pellicci PM, Bostorm M., Poss R., Posterior approach to total hip replacement using enhanced posterior soft tissue repair. Clin Orthop. 1998; 355:224-228.
30. Woo R.Y., Morrey B.F, Dislocation after total hip arthroplasty. J. Bone Joint Surgery Am. 1982; 64:1295-1306.
Врожденный вывих тазобедренного сустава, косартроз обеих сторон — ГОРОДСКАЯ КЛИНИЧЕСКАЯ БОЛЬНИЦА №4
Отделение эндопротезирования Городской клинической больницы №4 г. Алматы работает с 2012 года, здесь оказывают высокотехнологичную медицинскую помощь пациентам с патологией опорно-двигательной системы. Только в 2019 году хирурги отделения провели 1637 операций по эндопротезированию тазобедренного, коленного, плечевого и локтевого суставов и 109 оперативных ревизий.
Мы расскажем историю нашей пациентки до и после операции.
Жадыра Исаева готовится к выписке после операции по эндопротезированию тазобедренного сустава. В марте текущего года алматинские хирурги-ортопеды Городской клинической больницы №4 провели первую операцию по исправлению врожденной патологии. Эндопротезирование правого тазобедренного сустава прошло успешно, в сентябре врачи провели ревизию слевой стороны. Этого момента женщина ждала около 30 лет, сейчас ей 43 года.
«Я очень долго решалась показаться врачам ортопедам. У меня сложный диагноз: врожденный вывих тазобедренного сустава, косартроз обеих сторон. А после операции в 1991 году левая нога стала на 4,5 см короче, после чего я вынуждена была носить ортопедическую обувь. Когда была возможность, покупала, когда не было, ходила так. Было тяжело и неудобно, представьте сами, когда у тебя дефект минус 4,5 см. После первой операции в марте, я впервые в жизни перестала испытывать боли в ноге, начала спокойно сгибать и сидеть. Для меня это чудо, которое я ждала всю жизнь. После второй операции я начну ходить самостоятельно. Спустя 29 лет мне наконец-то исправили все дефекты. Теперь обе ноги выглядят одинаково и примерно через пол года я смогу ходить в туфлях», — говорит Жадыра Исаева.
Для меня это чудо, которое я ждала всю жизнь. После второй операции я начну ходить самостоятельно. Спустя 29 лет мне наконец-то исправили все дефекты. Теперь обе ноги выглядят одинаково и примерно через пол года я смогу ходить в туфлях», — говорит Жадыра Исаева.
Тазобедренный сустав — самый мощный в организме, несущий основную нагрузку в передвижении человека. Он обеспечивает большую подвижность, одновременно сохраняя стабильность под давлением всей массы тела. Такое давление — серьёзное испытание для суставного хряща и костного сочленения. В данном случае ситуация усугублялась врожденной патологией, которая дала основную нагрузку на сустав. Так развился коксартроз. Это тяжелое прогрессирующее дегенеративно-дистрофическое заболевание суставов, приводящее к потере трудоспособности и инвалидности.
«Мы провели резекцию на 4 см, то есть компенсировали длину конечности, плюс ревизионное эндопротезирование тазобедренного сустава — со временем таз придет в анатомическое положение, не полностью, но примерно на 70%. Тяжелая врождённая патология встречается очень редко. В практике обычно встречается первичный коксартроз, артрозы, перелом шейки бедра, вальгусная деформация, а в данном случае была вальгусная деформация проксимального отдела бедренной кости — кость была изогнута к наружи. Слишком долго пациентка испытывала трудности при ходьбе, опора была не правильной, при первой операции в марте нам удалось это исправить. Провели первое эндопротезирование тазобедренного сустава справа. Прогноз для пациентки хороший, человек будет ходить ровно, хромоты уже не будет», — рассказал заведующий отделением эндопротезирования Городской клинической больницы №4 МанарбекАубакиров.
Тяжелая врождённая патология встречается очень редко. В практике обычно встречается первичный коксартроз, артрозы, перелом шейки бедра, вальгусная деформация, а в данном случае была вальгусная деформация проксимального отдела бедренной кости — кость была изогнута к наружи. Слишком долго пациентка испытывала трудности при ходьбе, опора была не правильной, при первой операции в марте нам удалось это исправить. Провели первое эндопротезирование тазобедренного сустава справа. Прогноз для пациентки хороший, человек будет ходить ровно, хромоты уже не будет», — рассказал заведующий отделением эндопротезирования Городской клинической больницы №4 МанарбекАубакиров.
Манарбек Газизович — травматолог ортопед высшей категории. За 27 лет работы специализировался в области эндопротезирования и повышал квалификацию в Польше, Франции, Германии, Латвии и России. Чтобы своевременно выявить врожденную патологию развития суставов, врач советует не игнорировать обязательный осмотр новорожденных у ортопеда. Лечение должно начинаться именно в детском возрасте, а ребенок должен расти и развиваться под наблюдением специалиста в области ортопедии. В раннем детстве возможна предварительная операция — вправление, которая облегчит жизнь ребенку и подготовит опорно-двигательный аппарат к заключительному лечению. Итоговую операцию можно проводить в возрасте после 21 года, когда прекращается рост костей.
Лечение должно начинаться именно в детском возрасте, а ребенок должен расти и развиваться под наблюдением специалиста в области ортопедии. В раннем детстве возможна предварительная операция — вправление, которая облегчит жизнь ребенку и подготовит опорно-двигательный аппарат к заключительному лечению. Итоговую операцию можно проводить в возрасте после 21 года, когда прекращается рост костей.
По планам медиков Жадыра Исаева через 1,5 месяца должна пройти курс реабилитации в ГКБ №4, после чего навсегда сможет забыть про ходунки и костыли.
Какова «истинная» частота вывиха после t
18 декабря 2020 г. — Совокупная частота вывиха бедра после полной замены тазобедренного сустава примерно на 50 процентов выше, чем предполагает простой анализ данных больницы, сообщается в исследовании, проведенном в году. Журнал хирургии костей и суставов . Журнал издается в портфолио Lippincott в партнерстве с Wolters Kluwer.
В течение первых двух лет после тотального эндопротезирования тазобедренного сустава (THA) «истинная» частота вывиха бедра составляет 3,5 процента, согласно отчету Ларса Л.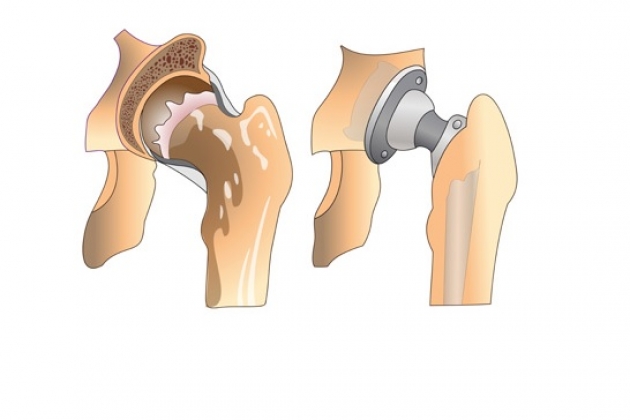 Хермансена, доктора медицинских наук, из больницы Юго-Западной Ютландии, Эсбьерг, Дания, и коллеги. «Поскольку наши результаты основаны на большой когорте за пятилетний период включения и включают все контакты с больницами в Дании в течение первых двух лет после ТЭЛА, мы считаем, что обнаружили «истинное» возникновение вывиха в этой группе пациентов и время. кадр», — пишут исследователи.
Хермансена, доктора медицинских наук, из больницы Юго-Западной Ютландии, Эсбьерг, Дания, и коллеги. «Поскольку наши результаты основаны на большой когорте за пятилетний период включения и включают все контакты с больницами в Дании в течение первых двух лет после ТЭЛА, мы считаем, что обнаружили «истинное» возникновение вывиха в этой группе пациентов и время. кадр», — пишут исследователи.
Необходим «комплексный» подход для выявления реальных рисков вывиха после ТЭЛА
Вывих тазобедренного сустава является распространенным и тяжелым осложнением после ТЭТС и одной из основных причин ревизии. Предыдущие исследования сообщали о значительно различающейся частоте вывихов после ТЭЛА, что отражает различия в методах исследования и популяциях пациентов. Некоторые вывихи можно лечить без хирургического вмешательства или госпитализации; другие пациенты могут пройти повторную ревизию в больнице, отличной от той, в которой выполнялась первичная ТЭЛА.
Доктор Хермансен и его коллеги стремились разработать «более тщательный и всеобъемлющий метод» для оценки фактической кумулятивной частоты вывихов. Используя национальную базу данных (Датский регистр эндопротезирования тазобедренного сустава), исследователи выявили 31 105 случаев первичной ТЭТС по поводу остеоартрита, выполненных в Дании в период с 2012 по 2014 год. выявление пациентов, перенесших лечение по поводу вывиха бедра в течение двух лет после первичной ТЭЛА. В исследовании использовалось двухлетнее окно, потому что большинство вывихов при первичном эндопротезировании тазобедренного сустава происходит в течение этого времени.
Используя национальную базу данных (Датский регистр эндопротезирования тазобедренного сустава), исследователи выявили 31 105 случаев первичной ТЭТС по поводу остеоартрита, выполненных в Дании в период с 2012 по 2014 год. выявление пациентов, перенесших лечение по поводу вывиха бедра в течение двух лет после первичной ТЭЛА. В исследовании использовалось двухлетнее окно, потому что большинство вывихов при первичном эндопротезировании тазобедренного сустава происходит в течение этого времени.
«Наш обзор файлов пациентов выявил 1861 вывих в 1079 THA, что соответствует двухлетней кумулятивной заболеваемости 3,5 процента», — пишут доктор Хермансен и соавторы. Более 40 процентов этих пациентов имели как минимум два вывиха. Три четверти первичных вывихов произошли в течение первых трех месяцев после операции.
Связав реестр эндопротезирования тазобедренного сустава с национальной базой данных пациентов, исследователи выявили множество вывихов, которые в противном случае были бы пропущены.
В исследовании также изучались факторы риска вывиха после первичной ТЭЛА. Риск был ниже у пациентов моложе 65 лет, выше у лиц старше 75 лет и ниже у мужчин, чем у женщин. Пациенты с лучшим здоровьем (согласно Системе классификации физического состояния Американского общества анестезиологов) также подвергались меньшему риску вывиха.
Несколько хирургических факторов также были связаны с более низким риском вывиха: цементная фиксация, латеральный хирургический доступ, больший размер головки бедренной кости и использование чашек с двойной подвижностью. Исследователи отмечают, что подавляющему большинству пациентов выполнялась ТЭЛА с использованием заднего доступа, который чаще используется в Дании по сравнению с другими странами.
Результаты показывают, что частота вывихов бедра после эндопротезирования эндопротеза (как показано в ходе глубокого анализа уникальных и всеобъемлющих датских баз данных о состоянии здоровья) выше, чем предполагается только по административным больничным данным. Доктор Хермансен и его коллеги заключают: «Необходимы комплексные алгоритмы поиска для выявления всех вывихов, чтобы об этом осложнении можно было точно сообщить в национальных реестрах».
###
Нажмите здесь, чтобы прочитать «Истинная» кумулятивная частота и факторы риска вывиха бедра в течение 2 лет после первичного тотального эндопротезирования тазобедренного сустава из-за остеоартрита».
DOI: 10.2106/JBJS.19.01352
О Журнал хирургии костей и суставов
Журнал хирургии костей и суставов (JBJS) уже более 125 лет является наиболее ценным источником информации для хирургов-ортопедов и исследователей и золотым стандартом рецензируемой научной информации в этой области. Являясь основным журналом и необходимым чтением для общих и специализированных хирургов-ортопедов во всем мире, The Journal публикует исследования, основанные на фактических данных, для повышения качества ухода за ортопедическими пациентами. Стандарты совершенства и высокого качества поддерживаются во всем, что мы делаем, от науки публикуемого контента до обслуживания клиентов, которое мы предоставляем. JBJS — независимый некоммерческий журнал.
Являясь основным журналом и необходимым чтением для общих и специализированных хирургов-ортопедов во всем мире, The Journal публикует исследования, основанные на фактических данных, для повышения качества ухода за ортопедическими пациентами. Стандарты совершенства и высокого качества поддерживаются во всем, что мы делаем, от науки публикуемого контента до обслуживания клиентов, которое мы предоставляем. JBJS — независимый некоммерческий журнал.
О компании Wolters Kluwer
Wolters Kluwer (WKL) — мировой лидер в области профессиональной информации, программных решений и услуг для клиницистов, медсестер, бухгалтеров, юристов, а также в налоговой, финансовой, аудиторской, рисковой, нормативно-правовой сферах. Мы помогаем нашим клиентам каждый день принимать важные решения, предоставляя экспертные решения, сочетающие глубокие знания предметной области с передовыми технологиями и услугами.
Компания Wolters Kluwer сообщила о годовой выручке за 2019 год в размере 4,6 млрд евро. Группа обслуживает клиентов в более чем 180 странах, поддерживает операции в более чем 40 странах и насчитывает около 19 000 человек по всему миру. Штаб-квартира компании находится в Альфен-ан-ден-Рейн, Нидерланды.
Группа обслуживает клиентов в более чем 180 странах, поддерживает операции в более чем 40 странах и насчитывает около 19 000 человек по всему миру. Штаб-квартира компании находится в Альфен-ан-ден-Рейн, Нидерланды.
Wolters Kluwer предлагает проверенные клинические технологии и основанные на фактических данных решения, которые привлекают клиницистов, пациентов, исследователей и студентов с расширенной поддержкой принятия клинических решений, обучением, исследованиями и клиническим интеллектом. Для получения дополнительной информации о наших решениях посетите https://www.wolterskluwer.com/en/health и следите за нами в LinkedIn и Twitter @WKHealth.
Для получения дополнительной информации посетите http://www.wolterskluwer.com, следите за нами в Twitter, Facebook, LinkedIn и YouTube.
Отказ от ответственности: AAAS и EurekAlert! не несут ответственности за достоверность новостных сообщений, размещенных на EurekAlert! содействующими учреждениями или для использования любой информации через систему EurekAlert.
Замена тазобедренного сустава Симптомы вывиха | Доктор Накул Каркаре
Тотальный вывих тазобедренного сустава определяется как полная потеря подвижности тазобедренного сустава после операции тотального эндопротезирования тазобедренного сустава. Это означает, что головка бедренной кости не имеет контакта с чашечкой внутри искусственного тазобедренного сустава.
К сожалению, это одна из наиболее частых причин снижения удовлетворенности пациентов и причин для ревизии тазобедренного сустава после тотальной операции по замене тазобедренного сустава.
Доктор Каркаре был в новостях благодаря своему опыту лечения рецидивирующего вывиха бедра
Когда происходит вывих, это означает, что кости больше не находятся там, где они должны быть, и к этому следует относиться как к неотложной помощи. Медицинская помощь рекомендуется как можно скорее, потому что, если его не лечить, вывих может привести к повреждению окружающих кровеносных сосудов, нервов или связок.
Медицинская помощь рекомендуется как можно скорее, потому что, если его не лечить, вывих может привести к повреждению окружающих кровеносных сосудов, нервов или связок.
Чаще всего это происходит в первые шесть-восемь недель после операции по замене указательного тазобедренного сустава. Есть два периода, когда частота вывихов достигает пика после операции по замене тазобедренного сустава. Первый раз в ближайшем послеоперационном периоде в течение первых шести-восьми недель после операции, а второй пик приходится на несколько лет спустя. Причины вывиха различны в зависимости от времени вывиха после операции по замене тазобедренного сустава.
Существует множество механизмов полного вывиха бедра, и лечение в основном зависит от причины вывиха. Например, неправильное положение ножки бедренного компонента является причиной ранних вывихов. Если есть контакт между шейкой бедренной кости и чашечкой в начале движения, это может привести к рычажному давлению головки бедренной кости из чашки и ответственно за ранние и промежуточные вывихи. Причина вывиха бедра заключается в том, что импинджмент может вытолкнуть головку наружу и привести к отделению головки от чашки в диапазоне движения, при котором чашка сочленяется с бедренным протезом в пределах физиологического диапазона движения тазобедренного сустава.
Причина вывиха бедра заключается в том, что импинджмент может вытолкнуть головку наружу и привести к отделению головки от чашки в диапазоне движения, при котором чашка сочленяется с бедренным протезом в пределах физиологического диапазона движения тазобедренного сустава.
Контакт между необработанными краями вертлужной впадины и бедренным протезом может быть еще одной причиной импинджмента. Этот тип импинджмента возникает между костью и ножкой, а не между протезом вертлужной впадины и бедренной костью.
Повышенная подвижность сустава из-за мышечной недостаточности или отсутствия мягких тканей воспринимается как причина вывиха и приписывается имеющимся у пациента мягким тканям, а также является ранней причиной полного вывиха бедра.
Вывих также можно классифицировать в зависимости от направления вывиха головки бедренной кости. Голова может быть вывихнута кпереди (передняя часть бедра) или кзади (за бедро), вверх (над тазобедренным суставом), а также может быть вывихнута книзу (ниже тазобедренного сустава). Задний вывих бедра чаще всего возникает после эндопротезирования тазобедренного сустава. Передний вывих тазобедренного сустава обычно является следствием переднего эндопротезирования тазобедренного сустава. Голова может быть вывихнута кверху как при переднем, так и при заднем доступе. Нижний вывих бедра обычно травматический и является следствием высокоэнергетической травмы. Это необычно после операции по замене сустава, я не сталкивался с нижним вывихом бедра после тотальной операции по замене тазобедренного сустава и крайне редко.
Задний вывих бедра чаще всего возникает после эндопротезирования тазобедренного сустава. Передний вывих тазобедренного сустава обычно является следствием переднего эндопротезирования тазобедренного сустава. Голова может быть вывихнута кверху как при переднем, так и при заднем доступе. Нижний вывих бедра обычно травматический и является следствием высокоэнергетической травмы. Это необычно после операции по замене сустава, я не сталкивался с нижним вывихом бедра после тотальной операции по замене тазобедренного сустава и крайне редко.
Я разделяю лечение на два типа; один — закрытое вправление бедра, которое делается в острой стадии сразу после вывиха. Процедура заключается в том, чтобы поместить головку бедренной кости обратно в чашу, чтобы пациент мог сразу стоять и ходить после процедуры. При «обычной» замене тазобедренного сустава этот маневр выполняется в отделении неотложной помощи, и во время процедуры пациент находится под полным наркозом.
Если хирург не может вправить вывих в отделении неотложной помощи, пациента необходимо доставить в операционную для закрытого вправления под полной анестезией. Наиболее распространенной причиной того, что в отделении неотложной помощи не удается добиться вправления, является неадекватная мышечная релаксация. Неадекватная мышечная релаксация может произойти из-за того, что врач скорой помощи не может дать пациенту достаточное количество расслабляющего лекарства для безопасного выполнения процедуры в отделении неотложной помощи. Если вывих не является хроническим (что означает, что вывих присутствует в течение очень длительного времени), как правило, можно выполнить закрытое вправление в операционной.
Наиболее распространенной причиной того, что в отделении неотложной помощи не удается добиться вправления, является неадекватная мышечная релаксация. Неадекватная мышечная релаксация может произойти из-за того, что врач скорой помощи не может дать пациенту достаточное количество расслабляющего лекарства для безопасного выполнения процедуры в отделении неотложной помощи. Если вывих не является хроническим (что означает, что вывих присутствует в течение очень длительного времени), как правило, можно выполнить закрытое вправление в операционной.
Второй вид лечения – хирургическое лечение, которое проводится при «рецидивном» вывихе. Я определяю рецидивирующий вывих как вывих бедра, который происходит более трех раз. Если бедро вывихивается более трех раз, то вывих будет продолжаться до тех пор, пока бедро не будет вылечено хирургическим путем.
Запишитесь на прием сейчас
Это правило «трех ударов» (трехкратный вывих бедра) для хирургического вмешательства применимо только к тазобедренному суставу, который является «первичным» тазобедренным суставом (что означает, что у пациента была обычная голова и обычная чашечка). при замене тазобедренного сустава). Если у пациента был несъемный протез, то есть протез, предназначенный в первую очередь для вывиха бедра, а затем пациент вывихнул бедро со связанным протезом, выполнить закрытую репозицию в отделении неотложной помощи или в больнице крайне сложно. операционная. При вывихе стесненной линии пациенту требуется хирургическое вмешательство для вправления вывиха и предотвращения последующего вывиха.
при замене тазобедренного сустава). Если у пациента был несъемный протез, то есть протез, предназначенный в первую очередь для вывиха бедра, а затем пациент вывихнул бедро со связанным протезом, выполнить закрытую репозицию в отделении неотложной помощи или в больнице крайне сложно. операционная. При вывихе стесненной линии пациенту требуется хирургическое вмешательство для вправления вывиха и предотвращения последующего вывиха.
Когда показано хирургическое вмешательство, наиболее важным соображением является устранение причины, по которой произошел вывих. Я классифицирую причины как факторы, «связанные с пациентом», «связанные с хирургом», а также факторы, «связанные с имплантатами».
Существует множество «связанных с пациентом» факторов, предрасполагающих пациентов к вывиху бедра. Есть несколько нервно-мышечных состояний, которые повышают риск вывиха бедра у пациентов. Нервно-мышечные заболевания, включая болезнь Паркинсона, предрасполагают пациентов к вывиху бедра. Пациенты с деменцией с трудом соблюдают меры предосторожности при вывихе бедра и подвергаются повышенному риску. Пациенты с повышенным риском падения также подвержены повышенному риску вывиха тазобедренного сустава.
Пациенты с повышенным риском падения также подвержены повышенному риску вывиха тазобедренного сустава.
Пациенты, не соблюдающие режим лечения, не соблюдают меры предосторожности при вывихе бедра. Несоблюдение режима лечения может быть связано с деменцией, употреблением алкоголя и т. д. Пациенты с врожденной дисплазией тазобедренного сустава и некоторыми метаболическими нарушениями костей также подвержены повышенному риску вывиха. Пациенты, перенесшие ревизионную операцию по замене тазобедренного сустава, имеют значительно повышенный риск вывиха тазобедренного сустава.
Существуют некоторые «хирургические» факторы, которые могут привести к вывиху бедра. Если хирург не точно определил наклон вертлужного и бедренного компонентов в тазу во время операции, может произойти вывих бедра. Кроме того, если «смещение» тазобедренного сустава (горизонтальное расстояние от центра тазобедренного сустава до центра ножки) не восстанавливается, мягкие ткани не уравновешены, мышцы расслаблены, и поэтому тазобедренный сустав может вывихнуться. .
.
Хирургический подход также важен. Исследования показали, что некоторые хирургические подходы сопряжены с повышенным риском вывиха. Наконец, что наиболее важно, опыт хирурга, объем работы хирурга, хирургическая подготовка хирурга являются чрезвычайно важными факторами для достижения оптимального результата тотального эндопротезирования тазобедренного сустава. Я считаю, что пациент должен подвергаться операции по замене сустава только у хирурга, прошедшего стажировку в области замены тазобедренного и коленного суставов, который регулярно проводит операцию по замене сустава.
Наконец, существуют «связанные с имплантатом» факторы, которые могут привести к вывиху бедра. Некоторые ножки тазобедренного сустава являются «круглыми», а не «сужающимися», и не обеспечивают достаточного диапазона движений в тазобедренном суставе. Такая геометрия ножки может вызвать импинджмент и выдавливание головки бедренной кости, что приведет к вывиху. Кроме того, большие головки бедренных костей используются для увеличения дальности прыжка и снижения риска вывиха.
Существует определенный компромисс при увеличении размера головки, поскольку это может означать, что размер полиэтилена в бедре становится тоньше, а более тонкий полиэтилен, особенно у крупных пациентов, может иметь ускоренную скорость износа. Вывихи бедра, возникающие в поздние сроки после операции по замене сустава, могут быть связаны с ускоренной потерей веса пациента, что коррелирует с повышенным риском вывиха, коррелирует с поздним повышенным риском вывиха. Кроме того, если пластик стирается, бедро может стать нестабильным, что приведет к выскальзыванию головки бедренной кости из чашки и вывиху.
Полиэтиленовый вкладыш с приподнятым краем
На изображении показан полиэтиленовый вкладыш с приподнятым краем для предотвращения выскальзывания головки из гнезда.
Для пациента с рецидивирующим вывихом я начинаю с оценки рентгеновских снимков. Я начинаю с рентгеновского снимка таза с бедра, а также с боковой стороны пораженного бедра. Я также делаю компьютерную томографию для оценки антеверсии (наклона) бедренной кости и вертлужной впадины. На переднезаднем снимке я смотрю на наклон чашки, смещение, стабильность границы между бедренной костью и костью, а также стабильность поверхности между чашечкой и костью. Я также смотрю на любое несоответствие длины конечностей на рентгеновском снимке AP.
На переднезаднем снимке я смотрю на наклон чашки, смещение, стабильность границы между бедренной костью и костью, а также стабильность поверхности между чашечкой и костью. Я также смотрю на любое несоответствие длины конечностей на рентгеновском снимке AP.
На боковом рентгене я получаю оценку наклона чашки, а также стабильности компонентов. Компьютерная томография — это очень точный способ измерить версию (наклон) чашки и сравнить версию компонентов с противоположной стороной. Если компьютерная томография показывает точное размещение всех компонентов без проблем со смещением и стабильным интерфейсом, я работаю с ограниченным вкладышем.
Я предпочитаю ограниченную чашу, в которой механизм фиксации вкладыша в чаше чрезвычайно стабилен. Если есть неправильное расположение компонентов, я исправляю неправильное расположение компонентов. Кроме того, я увеличиваю вылет, а также проверяю, нет ли несоответствия длины конечностей. Для пациентов, которые не комплаентны, варианты включают использование ограниченного вкладыша или трехполюсной чашки.
Тотальный вывих тазобедренного сустава — это полная потеря сочленения между головкой бедренной кости и чашечкой и очень неприятное осложнение после тотального эндопротезирования тазобедренного сустава. Чрезвычайно важно знать факторы пациента, которые могут привести к вывиху, хирург должен быть компетентным, чтобы обеспечить точное и правильное расположение компонентов и использование правильных имплантатов. При соблюдении всех мер предосторожности риск вывиха бедра можно значительно снизить.
Случай вывиха бедра
55-летний мужчина обратился к нам с жалобами на повторяющийся вывих протеза правого бедра. Он заявил, что это произошло с тех пор, как несколько лет назад ему сделали тотальную эндопротезирование тазобедренного сустава (THA) в другом учреждении, и он испытывал сильную боль и дискомфорт…
Почему стоит выбрать доктора Каркаре?
Являясь ведущим специалистом по замене суставов в Нью-Йорке, доктор Каркаре имеет блестящую репутацию и обширный опыт, гарантируя пациентам самый широкий спектр безопасных и эффективных вариантов лечения для облегчения боли и других симптомов.