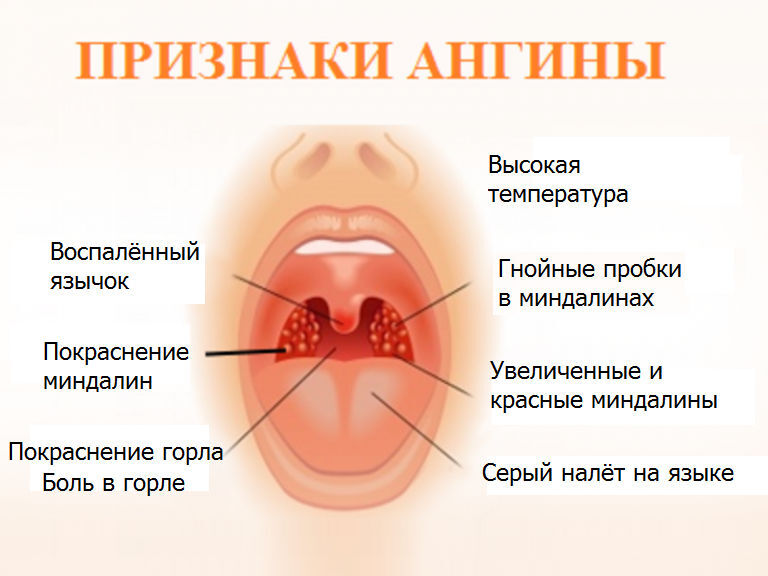
Осложнения после острого тонзиллита (ангины)
Самым опасным в плане возможного развития осложнений является острый тонзиллит, вызванный бета-гемолитическим стрептококком группы А (БГСА). Именно он из-за антигенной мимикрии с нашими собственными антигенами способен вызывать развитие иммунной реакции против собственных тканей организма.
Так, к негнойным осложнением стрептококкового тонзиллофарингита группы А относят:
- острая ревматическая лихорадка;
- постстрептококковый реактивный артрит;
- острый гломерулонефрит;
- скарлатина;
- синдром стрептококкового токсического шока;
- детское аутоиммунное расстройство, связанное со стрептококками группы А (PANDAS)
Острая ревматическая лихорадка (ОРЛ) — это отсроченное осложнение после стрептококкового тонзиллита, которое может развиться через 2-3 недели после перенесенной ангины и имеет различные проявления, такие как артрит, кардит (поражение сердца), хорея, подкожные узелки и кольцевидная эритема.
Поражение сердца — кардит — может затрагивать все его структуры, однако чаще всего поражается внутренняя часть сердца — эндокард — с поражением митрального и аортального клапанов. При аускультации сердца можно выслушать появление новых шумов, а при эхокардиографии появление митральной или аортальной регургитации. Повреждение сердечных клапанов может быть прогрессирующим и хроническим, что приводит к сердечной недостаточности.
Менее часто проявлением ОРЛ является неврологическое расстройство с хореей — характеризующейся резкими неритмичными, непроизвольными движениями, мышечной слабостью и эмоциональными расстройствами. Хорея может проявиться через один — восемь месяцев после перенесенного тонзиллита. Большинство пациентов выздоравливает через 6 недель.
Хорея может проявиться через один — восемь месяцев после перенесенного тонзиллита. Большинство пациентов выздоравливает через 6 недель.
Подкожные узелки — твердые, безболезненные поражения размерами от нескольких мм до 2 см в диаметре, чаще расположены над костной поверхностью или рядом с сухожилиями, обычно симметричны, проходят обычно в течение месяца.
Кольцевидная эритема — розовая сыпь без зуда, появляющаяся на коже туловища, распространяющаяся центробежно с возвращением кожи в центре к нормальному виду.
Поздние последствия ОРЛ — развитие ревматической болезни сердца с формированием клапанных пороков сердца. Обычно возникает через 10-20 лет после первоначального заболевания.
С появлением антибиотиков произошло резкое снижение смертности и тяжести острой ревматической лихорадки в развитых странах, однако и на сегодняшний день, особенно в развивающихся странах, это осложнение остается ведущей причиной смерти от сердечно-сосудистых заболеваний.
Постстрептококковый реактивный артрит — также развивается через несколько недель после перенесенной стрептококковой ангины и характеризуется поражением одного или нескольких суставов.
Острый гломерулонефрит — постстрептококковый гломерулонефрит, который вызывается определенными штаммами бета-гемолитического стрептококка (12 и 49 тип). Дети до 7 лет подвергаются наибольшему риску. Клинические проявления разнообразны — от бессимптомной микрогематурии до острого нефритического синдрома — появление красной мочи, протеинурия, отеки, гипертония и даже острая почечная недостаточность. Несмотря на все это, прогноз в целом благоприятный.
Скарлатина — диффузная эритематозная сыпь, появляющаяся с тонзилофарингитом. Диагностируется типичной клинической картиной, а так же экспресс-тестом на стрептококк или посевом из горла.
Стрептококковый синдром токсического шока — очень редкое осложнение, проявляющееся шоком и органной недостаточностью.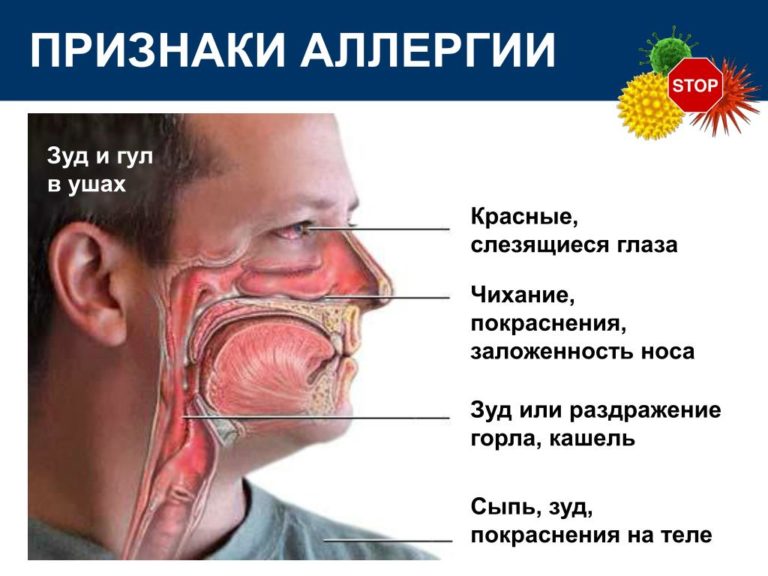
Синдром PANDAS – детское аутоиммунное психоневрологическое расстройство, связанное со стрептококками группы А и характеризуется тем, что у детей с обсессивно-компульсивными или тиковыми расстройствами происходит ухудшение симптомов на фоне стрептококковой инфекции.
Также есть гнойные осложнения острого тонзиллита, вызванного бета-гемолитическим стрептококком группы А, к ним относятся:
- тонзиллофарингеальный целлюлит или абсцесс,
- средний отит,
- синусит,
- некротический фасциит,
- стрептококковая бактериемия,
- менингит и абсцесс головного мозга
- септический тромбофлебит яремной вены
Профилактика осложнений после ангины
Для предупреждения развития осложнений, необходима своевременная диагностика — выявление возбудителя — БГСА, а так же своевременное назначение антибиотикотерапии. Целью антибиотикотерапии является: уменьшение тяжести и продолжительности симптомов ангины, профилактика острых гнойных осложнений, профилактика отсроченных негнойных осложнений, предотвращение распространения БГСА среди других людей.
Таким образом, при появлении боли в горле, необходимо обратиться к врачу, который оценит клиническую картину и вероятность наличия стрептококкового тонзиллита, проведет диагностику и назначит адекватное лечение.
Ни в коем случае нельзя заниматься самолечением и при любой боли в горле самостоятельно начинать прием антибиотиков!
Запись на прием к врачу-терапевту
Для уточнения подробностей, пройдите консультацию квалифицированного специалиста в клинике «Семейная».
Чтобы уточнить цены на прием врача-терапевта или другие вопросы пройдите по ссылке ниже:
Осложнения ангины, последствия ангины — блог Фурасол®
Содержание:
- Виды наиболее вероятных осложнений после ангины
a. Осложнения местного характера
b. Системные осложнения
2. Боли в горле после ангины
3. Профилактика осложнений
Ангина характеризуется острым воспалением миндалин, вследствие чего у пациента наблюдается боль в горле, кашель, гнойный налет на слизистой и другие патологические симптомы.
Если у человека диагностирована ангина и при правильно подобранном лечении облегчения не наступает или состояние ухудшается, требуется незамедлительно обращаться за медицинской помощью. Чем раньше будет обнаружено осложнение, тем больше шансов справиться с проблемой. Также рекомендуется следовать профилактическим мерам, которые минимизируют риски развития негативных последствий ангины.
Виды наиболее вероятных осложнений после ангины
Тонзиллиты разной формы развиваются при попадании в ротоглотку патогенных микроорганизмов – вирусов, бактерий, грибков.
- Местные, которые переносятся легче, поскольку патологический очаг меньше и сосредоточен в области ЛОР-органов и дыхательной системы. Несмотря на это, без лечения нарушения существенно ослабляют иммунную систему и могут привести к ухудшению общего состояния.
- Системные или общие. Такие осложнения после ангины диагностируются реже, при этом тяжелее поддаются лечению. Без своевременной терапии патологические процессы представляют опасность для здоровья, а порой и жизни пациента.

Изображение 1.1. Наиболее часто осложнения диагностируются у пациентов с фолликулярной или гнойной формой ангины
При фолликулярной ангине велики риски множественных осложнений без лечения, в том числе развитие гнойного абсцесса
Несерьезное отношение даже к легкой форме ангины, которая протекает с несколькими неярко выраженными симптомами и не сопровождается повышением температуры, может обернуться опасными последствиями. Осложнения могут затронуть не только рядом расположенные с горлом участки (уши, околоносовые пазухи, легкие), но также привести к нарушенной работе почек, сердца и других внутренних органов.
Осложнения местного характера
Часто заболевание сопровождается местными проявлениями, которые при своевременном обнаружении легко поддаются лечению. Симптоматика может проявиться во время болезни или спустя несколько дней-недель после выздоровления. У человека может повышаться температура после ангины и наблюдаться другие проявления:
- Паратонзиллярный абсцесс, при котором в клетчатке глотки наблюдаются гнойные образования.
 Заподозрить осложнение можно по нарастающему болевому синдрому с одной стороны горла. У человека повторно повышается температура до 38°С и выше, возникает ощущение напряжения в мышцах шеи, возникают трудности при глотании еды, воды. Если вовремя не обратиться к врачу, то патология прогрессирует, пациенту становится трудно поворачивать шею, полностью открывать рот.
Заподозрить осложнение можно по нарастающему болевому синдрому с одной стороны горла. У человека повторно повышается температура до 38°С и выше, возникает ощущение напряжения в мышцах шеи, возникают трудности при глотании еды, воды. Если вовремя не обратиться к врачу, то патология прогрессирует, пациенту становится трудно поворачивать шею, полностью открывать рот. - Отит – воспалительное поражение среднего уха. Частое осложнение ангины не только у взрослых, но и детей. Симптомы патологии могут проявиться во время острой формы тонзиллита или спустя несколько дней после завершения обострения.
- Отек гортани – опасное осложнение, которое возникает на фоне воспалительного процесса в голосовых связках. Нарушение требуется как можно скорее устранять, поскольку велики риски удушья. Заподозрить патологический процесс можно по сиплому голосу у пациента и затрудненному глотанию.
- Воспаление лимфоузлов. При ангине преимущественно поражаются лимфатические узлы, расположенные под челюстью, реже нарушение распространяется на ключичные, надключичные или шейные.

К числу часто встречающихся осложнений при ангине относят развитие бронхита, пневмонии, трахеита. Пациент может начать жаловаться на высокую температуру, которая не поддается жаропонижающим средствам, одышку, трудности при вдыхании. Самолечение при подобных заболеваниях недопустимо, поскольку подобные последствия ангины могут привести к ухудшению здоровья и даже летальному исходу.²
Системные осложнения
Вовремя не начатое, неправильное лечение или недолеченная ангина часто становится причиной развития тяжелых последствий. У пациента часто наблюдаются серьезные поражения со стороны таких внутренних органов:
- Сердце. Запущенный тонзиллит без лечения обостряется и негативно сказывается на работе сердечно-сосудистой системы. На фоне патологии диагностируется миокардит и ревматическое поражение сердечной мышцы. Клиническая картина нарушения может проявиться спустя 2-3 недели после диагностирования ангины. Распознать осложнения со стороны сердца можно по аритмии, усиливающейся одышке, отечности рук, ног, постоянной слабости, усиленной потливости.

- Почки. У больных с тяжелой формой ангины может быть диагностирован пиелонефрит или гломерулонефрит. Распознать нарушения со стороны почек можно по ноющим болям в пояснице, учащенным позывам в туалет, частым отекам в области лица, конечностей, вялому состоянию, раздражительности.
Изображение 1.2. На фоне запущенной ангины у пациента могут опухать, болеть суставы, краснеть кожа в местах сгибания рук, ног.
После ангины нередко диагностируется ревматоидный артрит
Наибольшую опасность при запущенной форме ангины представляет сепсис и токсический шок. Нарушения фиксируются при распространении бактерий по всему организму. Распознать патологическое состояние на ранних порах удается по выраженным проявлениям интоксикации организма, сильной одышке, затрудненном дыхании, выраженной слабости. Пациента с подобными осложнениями направляют в реанимационное отделение.
Боли в горле после ангины
Многие пациенты отмечают, что после ангины снова болит горло через неделю или несколько дней. Такое осложнение наблюдается достаточно часто и связано с воспаленными миндалинами. При патологии гланды являются важным органом, который пытается противостоять вирусам и бактериям, чтобы не допустить их попадания в организм. Все токсические вещества оседают на слизистой миндалин, после чего перерабатываются ими. Паратонзиллярный процесс связан с сильной воспалительной реакцией на стенках гортани и миндалин, что провоцирует боль в горле и ощущение инородного предмета. Без лечения болезненность может привести к зуду.
Такое осложнение наблюдается достаточно часто и связано с воспаленными миндалинами. При патологии гланды являются важным органом, который пытается противостоять вирусам и бактериям, чтобы не допустить их попадания в организм. Все токсические вещества оседают на слизистой миндалин, после чего перерабатываются ими. Паратонзиллярный процесс связан с сильной воспалительной реакцией на стенках гортани и миндалин, что провоцирует боль в горле и ощущение инородного предмета. Без лечения болезненность может привести к зуду.
Подобное состояние характерно не только для ангины, но и через несколько недель после выздоровления. В миндалинах образовываются пробки, которые появляются время от времени в здоровом состоянии, вызывая неприятные, болезненные ощущения. Подобное состояние может быть связано с утратой миндалинами фильтрационных свойств, что может повлечь развитие более серьезных осложнений:
- Все токсические вещества и инфекции смогут с легкостью проникать внутрь организма, в том числе распространяться на органы пищеварительной системы.

- Воспалительный процесс в гландах может выступать не только признаком ангины, но и проявляться самостоятельно.³
Если после ангины болит горло, не стоит оставлять данное состояние без внимания. Необходимо обращаться к врачу и проводить лечение. В противном случае у больного может возникнуть онемение жевательных мышц, возникает дисфункция жевательной мускулатуры. Наибольшую опасность представляет разрыв гнойных скоплений, что может привести к попаданию гноя в кровь и развитию сепсиса.
Профилактика осложнений
Исключить опасные для здоровья и жизни последствия при ангине позволяют профилактические меры. Не допустить развитие осложнений позволяет:
- Своевременное начало медикаментозного лечения. Для правильного подбора лекарственных препаратов необходимо обратиться к врачу, который определит тип заболевания, тяжесть и назначит лечение.
- Строгое соблюдение предписанной врачом дозировки препаратов.
 Особенно внимательно относятся к приему антибиотиков, которые подбираются врачом индивидуально для каждого больного, учитывая чувствительность патогенных микроорганизмов к антибактериальным веществам.
Особенно внимательно относятся к приему антибиотиков, которые подбираются врачом индивидуально для каждого больного, учитывая чувствительность патогенных микроорганизмов к антибактериальным веществам. - Соблюдение постельного режима при повышении температуры тела.
- Употребление большого количества жидкости, несладких компотов. Сохранение питьевого режима позволяет ускорить выведение микробов и их токсических компонентов из организма.
Изображение 1.3. При ангине могут помочь полоскания горла средством Фурасол®, благодаря которым удается быстрее вывести патогенные микроорганизмы
Лекарство Фурасол® способствует подавлению активности микроорганизмов и бактерий4
Лекарственное средство Фурасол® представлено в виде порошка и применяется в комплексной терапии вместе с антибиотиками. Поскольку препарат имеет противопоказания, использовать необходимо только по назначению врача. Средство предназначено для полоскания горла или обработки ран на слизистой оболочке. Перед применением содержимое разводят в стакане горячей воды. Когда раствор остынет до комфортной температуры, полоскают ротоглотку минимум дважды в сутки на протяжении 3-5 минут.4
Перед применением содержимое разводят в стакане горячей воды. Когда раствор остынет до комфортной температуры, полоскают ротоглотку минимум дважды в сутки на протяжении 3-5 минут.4
При ангине, а также после выздоровления и появлении неприятных ощущений не стоит заниматься самолечением. Своевременное обращение к врачу и строгое соблюдение медицинских рекомендаций позволит избежать осложнений и скорее восстановить здоровье. После перенесенной ангины пациенту может быть назначено комплексное обследование для оценки работы сердца, почек и других органов и систем.
Источники:
- Шабанова, В. Респираторные инфекции: грипп, ангина, бронхиолит, орнитоз / В. Шабанова. — М.: Газетный мир «Слог», 2014.
- Кунельская Н. Л., Туровский А. Б., Кудрявцева Ю. С. Ангина: диагностика и лечение // Лечебное дело, 2010.
- Преображенский, Б. С. Ошибки в диагностике ангин / Б.С. Преображенский. — М.: Государственное издательство медицинской литературы, 2002.

- ИМП Фурасол от 17.05.2021
Ревматическая лихорадка — NHS
Ревматическая лихорадка — очень редкое осложнение, которое может развиться после бактериальной инфекции горла. Это может вызвать боль в суставах и проблемы с сердцем. Большинство людей полностью выздоравливают, но болезнь может вернуться.
Как лечится ревматизм
Если у вас или вашего ребенка диагностирован ревматизм, вам будет назначено лечение для облегчения симптомов и контроля воспаления.
Вам могут понадобиться:
- антибиотики
- обезболивающие – в виде таблеток, капсул или жидкости для питья
- инъекции стероидов – при сильной боли
- лекарства – при резких, неконтролируемых движениях 900 21
- у вас ранее была ревматическая лихорадка, и вы думаете, что она вернулась
- у вас недавно была бактериальная инфекция горла, и у вас появились симптомы ревматической лихорадки
- высокая температура
- покраснение, боль и отек суставов (артрит), обычно лодыжек, коленей, запястий или локтей
- боль в груди, одышка и учащенное сердцебиение неконтролируемые движения рук, ног и лица
- крошечные бугорки под кожей
- бледно-красные пятна на руках и животе (животе)
- Каковы симптомы острой ревматической лихорадки?
- Каковы симптомы постстрептококкового реактивного артрита?
- Как диагностируются острая ревматическая лихорадка и постстрептококковый реактивный артрит?
- Как лечат острую ревматическую лихорадку и постстрептококковый реактивный артрит?
- Каковы прогнозы при острой ревматической лихорадке и постстрептококковом реактивном артрите?
Постельный режим также поможет вашему выздоровлению.
Информация:
Большинство людей обычно полностью выздоравливают примерно через 3 месяца. Но иногда может потребоваться больше времени, чтобы стать лучше.
Текущее лечение ревматической лихорадки
Если у вас когда-то была ревматическая лихорадка, это повышает вероятность ее рецидива, поэтому позаботьтесь о своевременном лечении ангины.
Возможно, вам также придется принимать антибиотики в течение нескольких лет, чтобы остановить рецидив.
Маловероятно, что он вернется, если с момента последнего приступа прошло 5 лет. Чем вы моложе, тем больше вероятность того, что ревматизм вернется.
Он также может вызвать необратимое повреждение сердца (ревматический порок сердца). Это может проявиться через годы, поэтому вам могут потребоваться регулярные осмотры и дальнейшее лечение, когда вы станете старше.
Это может проявиться через годы, поэтому вам могут потребоваться регулярные осмотры и дальнейшее лечение, когда вы станете старше.
Всегда спрашивайте у врача, какое текущее лечение вам может понадобиться.
Несрочный совет: обратитесь к врачу общей практики, если:
Симптомы ревматизма
Симптомы обычно появляются через 1–5 недель после перенесенной бактериальной инфекции горла.
К ним относятся:
Причины ревматизма
Ревматическая лихорадка возникает после бактериальной инфекции горла или кожи. У большинства людей с инфекцией ревматическая лихорадка не возникает.
У большинства людей с инфекцией ревматическая лихорадка не возникает.
Это вызвано не самими бактериями, а вашей иммунной системой, которая борется с инфекцией и вместо этого атакует здоровые ткани.
Неизвестно, почему ваша иммунная система может внезапно перестать нормально работать. Но ваши гены могут повышать вероятность того, что вы заболеете ревматизмом.
Последняя проверка страницы: 04 июня 2021 г.
Дата следующей проверки: 04 июня 2024 г.
Постстрептококковые воспалительные синдромы
После заражения стрептококковыми бактериями группы А (такими как острый фарингит) в организме может возникнуть ряд различных воспалительных синдромов.
К ним относятся ревматические заболевания, такие как острая ревматическая лихорадка (ОРЛ) и постстрептококковый реактивный артрит, а также другие заболевания, такие как постстрептококковый гломерулонефрит и PANDAS (детские аутоиммунные нервно-психические расстройства, связанные со стрептококковыми инфекциями).
Эти постстрептококковые или «постстрептококковые» заболевания могут поражать людей всех возрастов, но чаще всего встречаются у детей и подростков. Обычно они возникают по крайней мере через неделю после заражения стрептококком, хотя может быть неочевидно, что пациент ранее был инфицирован.
Симптомы, связанные с постстрептококковыми воспалительными заболеваниями, вызваны не самими стрептококковыми бактериями, а реакцией иммунной системы на предшествующую инфекцию.
Каковы симптомы острой ревматической лихорадки?
Острая ревматическая лихорадка (ОРЛ) поражает суставы, кожу, сердце, кровеносные сосуды и головной мозг. Помимо лихорадки, он может вызывать ряд других симптомов, таких как артрит (воспаление суставов), сыпь, подкожные узелки (шишки под кожей), хорея (непроизвольные движения конечностей) и болезни сердца. Симптомы обычно появляются через две-три недели после стрептококковой инфекции. Характерный для ОРЛ артрит является мигрирующим (то есть он перемещается от сустава к суставу) и может быть очень болезненным. Воспаление сердца (кардит) развивается почти у половины всех пациентов с ОРЛ и вначале может протекать бессимптомно. Дети с кардитом могут сильно заболеть с признаками сердечной недостаточности либо в начале болезни, либо много лет спустя.
Помимо лихорадки, он может вызывать ряд других симптомов, таких как артрит (воспаление суставов), сыпь, подкожные узелки (шишки под кожей), хорея (непроизвольные движения конечностей) и болезни сердца. Симптомы обычно появляются через две-три недели после стрептококковой инфекции. Характерный для ОРЛ артрит является мигрирующим (то есть он перемещается от сустава к суставу) и может быть очень болезненным. Воспаление сердца (кардит) развивается почти у половины всех пациентов с ОРЛ и вначале может протекать бессимптомно. Дети с кардитом могут сильно заболеть с признаками сердечной недостаточности либо в начале болезни, либо много лет спустя.
Каковы симптомы постстрептококкового реактивного артрита?
Постстрептококковый реактивный артрит вызывает боль и припухлость суставов, но, в отличие от острой ревматической лихорадки, артрит является не мигрирующим, а локализованным, и обычно начинается менее чем через 10 дней после стрептококковой инфекции. Дети с постстрептококковым реактивным артритом имеют гораздо меньший риск развития кардита, хотя их все же следует тщательно наблюдать на предмет этого осложнения. Сыпь, узелки и хорея не возникают при постстрептококковом реактивном артрите.
Сыпь, узелки и хорея не возникают при постстрептококковом реактивном артрите.
Как диагностируются острая ревматическая лихорадка и постстрептококковый реактивный артрит?
При подозрении на острую ревматическую лихорадку или другое заболевание, связанное со стрептококком, врач вашего ребенка проведет посев из горла и/или направит анализ крови для поиска признаков предшествующей стрептококковой инфекции. В частности, при ревматизме посев из зева может быть отрицательным. Однако это не исключает диагноза. Анализ крови также может быть полезен для поиска общих признаков воспаления или исключения других причин симптомов. ЭКГ и эхокардиограмма, а также полная оценка кардиологом являются важными тестами, которые могут исключить или подтвердить поражение сердца.
Как лечат острую ревматическую лихорадку и постстрептококковый реактивный артрит?
Пациентов с острой ревматической лихорадкой или другим постстрептококковым заболеванием лечат антибиотиками (обычно пенициллином), чтобы гарантировать ликвидацию инфекции. После начального курса антибиотиков назначают профилактические антибиотики, чтобы предотвратить любую последующую стрептококковую инфекцию и связанное с ней воспаление. Пациенты с постстрептококковым реактивным артритом обычно получают антибиотики в течение одного года. Людей с ревматизмом без поражения сердца обычно лечат до 21 года, в то время как пациентам с кардитом рекомендуется проводить профилактику во взрослом возрасте (и, возможно, на всю жизнь).
После начального курса антибиотиков назначают профилактические антибиотики, чтобы предотвратить любую последующую стрептококковую инфекцию и связанное с ней воспаление. Пациенты с постстрептококковым реактивным артритом обычно получают антибиотики в течение одного года. Людей с ревматизмом без поражения сердца обычно лечат до 21 года, в то время как пациентам с кардитом рекомендуется проводить профилактику во взрослом возрасте (и, возможно, на всю жизнь).
НПВП обычно используются при болях в суставах и отеках, связанных с ОРЛ и постстрептококковым реактивным артритом. Пациентов с кардитом обычно лечат аспирином, иногда могут потребоваться стероиды. При поражении других органов могут потребоваться другие лекарства.
Каковы прогнозы при острой ревматической лихорадке и постстрептококковом реактивном артрите?
У пациентов с острой ревматической лихорадкой и постстрептококковым реактивным артритом воспаление суставов проходит само по себе. Кардит может привести к хроническому заболеванию сердца и, в конечном итоге, к сердечной недостаточности, особенно если его не распознать и не лечить.

 Заподозрить осложнение можно по нарастающему болевому синдрому с одной стороны горла. У человека повторно повышается температура до 38°С и выше, возникает ощущение напряжения в мышцах шеи, возникают трудности при глотании еды, воды. Если вовремя не обратиться к врачу, то патология прогрессирует, пациенту становится трудно поворачивать шею, полностью открывать рот.
Заподозрить осложнение можно по нарастающему болевому синдрому с одной стороны горла. У человека повторно повышается температура до 38°С и выше, возникает ощущение напряжения в мышцах шеи, возникают трудности при глотании еды, воды. Если вовремя не обратиться к врачу, то патология прогрессирует, пациенту становится трудно поворачивать шею, полностью открывать рот.


 Особенно внимательно относятся к приему антибиотиков, которые подбираются врачом индивидуально для каждого больного, учитывая чувствительность патогенных микроорганизмов к антибактериальным веществам.
Особенно внимательно относятся к приему антибиотиков, которые подбираются врачом индивидуально для каждого больного, учитывая чувствительность патогенных микроорганизмов к антибактериальным веществам.