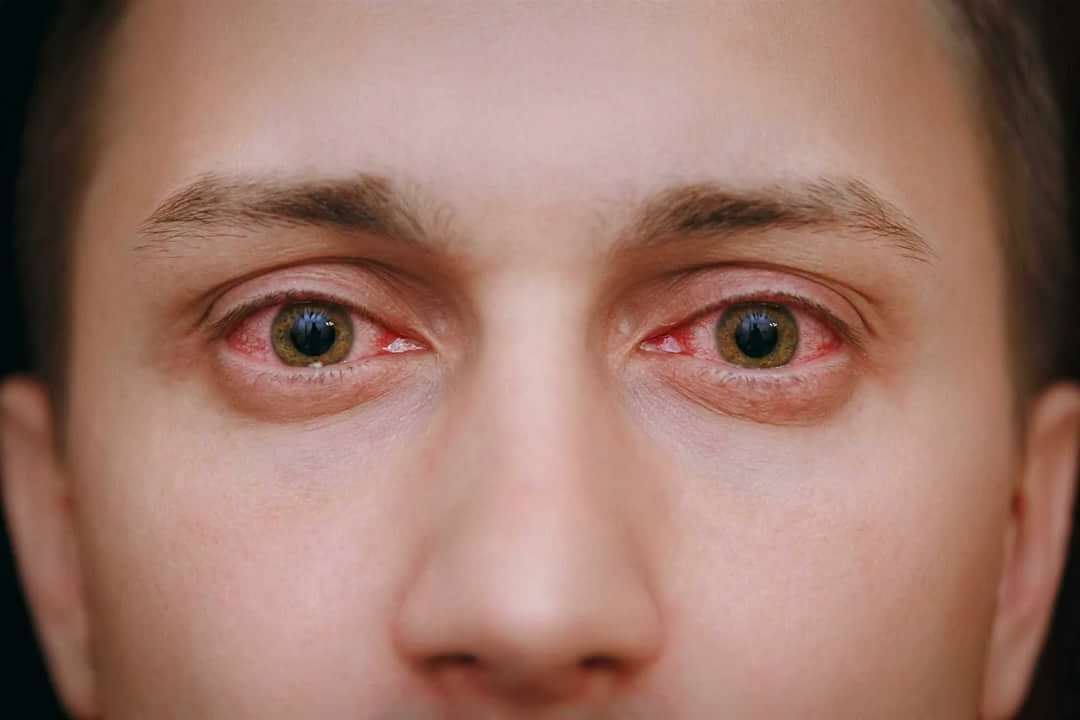
Склерокератит: описание болезни, причины, симптомы, стоимость лечения в Москве
Склерокератит – это воспалительный процесс, затрагивающий склеру и роговицу глаза. Всегда протекает на фоне запущенной, тяжелой формы склерита, когда патологический процесс переходит со склеры на роговую оболочку глазного яблока. Чаще всего возникает при переднем склерите. Может сопровождаться увеитом, то есть охватывать цилиарное тело и радужку. Склерокератит чаще диагностируют в пожилом возрасте, в основном у женского пола. Заболевание характеризуется затяжным течением.
Строение и функции склеры
Склера – это непрозрачная наружная оболочка глазного яблока. В передней части переходит в прозрачную часть – роговицу. Состоит из беспорядочно расположенных коллагеновых волокон. В задней части завершатся у зрительного нерва, переходя в его наружную оболочку.
В склере мало кровеносных сосудов, ее кровоснабжение совершается за счет задних и передних цилиарных артерий.
Функции склеры:
-
защита внутренних частей глазного яблока от повреждений и внешнего воздействия;
-
придание формы глазному яблоку;
-
отток внутриглазной жидкости, что необходимо для поддержания внутриглазного давления в норме.
Причины склерокератита
Основная причина заболевания – отсутствие лечения при развитии склерита. Вследствие этого в глубинные слои склеры проникает инфекция – вирусы, неспецифические бактерии, патогенные грибы и другие болезнетворные микроорганизмы.
Другие причины, по которым возникает склерокератит:
-
Осложнение тяжелых системных заболеваний – гранулематоза Вегенера, узелкового полиартрита, системной красной волчанки и др.
-
Ревматические заболевания – рецидивирующие ревматоидные артриты.
-
Заболевания эндокринной системы – сахарный диабет, подагра.

-
Механические и химические травмы, ионизирующее излучение.
-
Хирургическая операция – постхирургический склерокератит может возникнуть в течение полугода после вмешательства, в области проведения манипуляции заметны некротические проявления.
Предрасполагающими факторами, способными вызывать развитие склерокератита, являются:
-
ослабленный иммунитет;
-
хронические воспалительные заболевания носоглотки;
-
работа, при которой требуется постоянное напряжение зрения;
-
женский пол.
Как проявляется
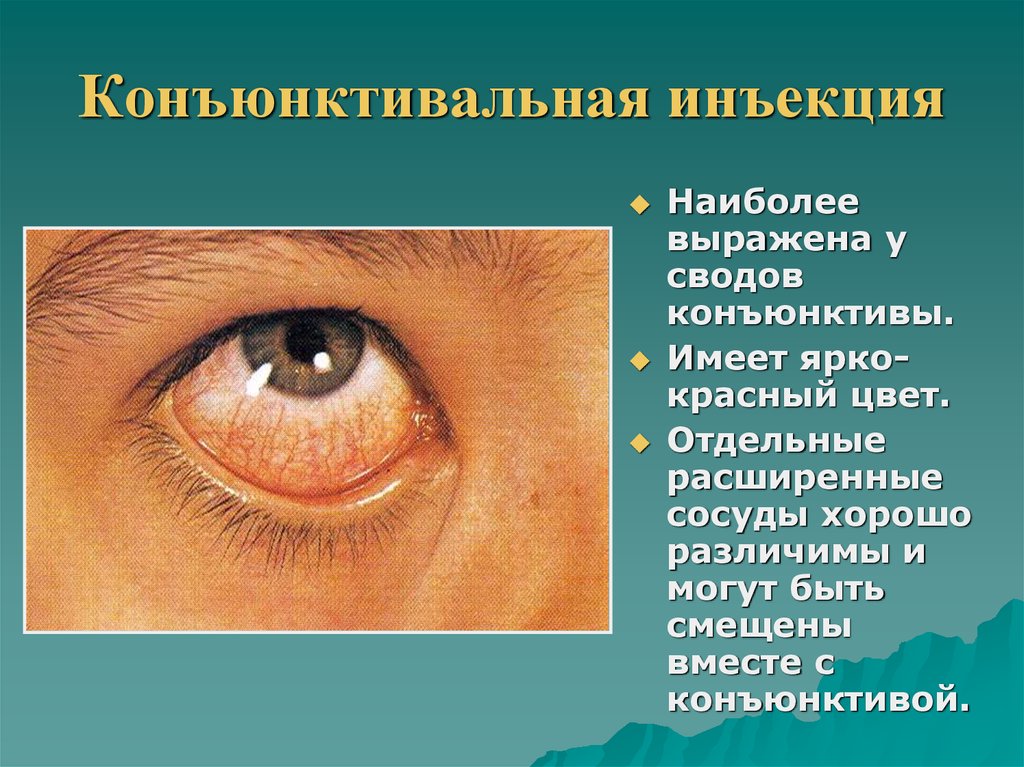
Склерит – это поражение глубоких слоев склеры, сопровождающееся воспалительным процессом. При заболевании больные жалуются на выраженные боли. До глаз невозможно дотрагиваться, а болевые ощущения могут распространяться по всей голове.
Патология сопровождается такими признаками, как ощущение песка в глазах, отечность век и невозможность их открыть, сильное слезотечение, светобоязнь, наличие пелены перед глазами, мутность роговицы, ухудшение зрения.
В зависимости от формы заболевания, склерит бывает:
-
передний;
-
задний.
Также выделяют разновидности – узелковый и диффузный, некротизирующий, гнойный.
Передний склерит
Передний склерит чаще бывает двусторонний. Характеризуется медленным или подострым течением.
Его проявления:
При тяжелом течении воспаление поражает всю перикорнеальную область, это кольцевидный склерит.
При переходе воспаления на роговую оболочку возникает склерозирующий кератит или склерокератит. Вызывает осложнения в виде иридоциклита, при котором мутнеет стекловидное тело, происходит заращение зрачка, развивается вторичная глаукома.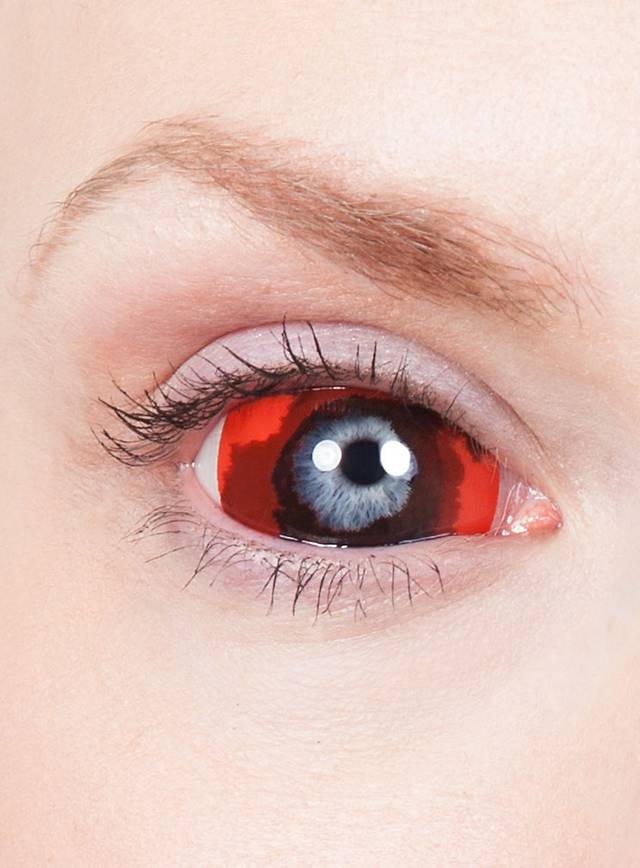
Постепенно воспалительный процесс стихает, образованные ранее инфильтраты рассасываются. На их месте формируются атрофированные участки склеры, которые в результате внутриглазного давления растягиваются и выпячиваются. Так образуются стафиломы и эктазии склеры. Этот процесс может занимать от нескольких месяцев до нескольких лет.
Если передний склерит дает осложнения, то в большинстве случаев снижается острота зрения.
-
Диффузный склерит. Характерно обширное воспаление и поражение передней части склеры, ее гиперемия. Большой ощущает умеренный дискомфорт. Эту форму заболевания считают благоприятной, так как она не переходит в другую.
-
Узелковый склерит. Характерно формирование склеральных неподвижных узлов, которые выпирают над поверхностью склеры. Образования гиперемированы, имеют фиолетовый оттенок. Риск снижения зрения до 25%.

Некротизирующая форма с воспалительным процессом
Некротизирующая форма склерита, сопровождающаяся воспалением, чаще всего – это осложнение ревматоидного артрита.
Характеризуется выраженной острой болью, которая иррадирует в висок, нижнюю челюсть. В начальной стадии появляется умеренность покраснение склеры, пораженный глаз умеренно болит. Далее формируются аваскулярные зоны – это серые участки некротической ткани.
Далее развивается обширный некроз склеры. Его опасность в истончении оболочки и ее перфорации, что вызывает перфоративную склеромаляцию – выпячивание через поверхность конъюнктивы ресничного тела. Истонченная склера может порваться в любой момент.
При развитии некротического склерита риск утраты зрительной функции – до 80%, двустороннее поражение обоих глаз возникает в 60% всех случаев.
Некротизирующая форма без воспаления
Некротизирующая форма склерита без воспаления возникает реже. Развивается преимущественно у лиц женского пола при наличии затяжного ревматоидного артрита.
Развивается преимущественно у лиц женского пола при наличии затяжного ревматоидного артрита.
Практически не дает симптомов и проходит безболезенно. Расширение площади некротических участков ведет к истончению сферы, что опасно развитием выпячиваний – эктазий, стафиломы, или разрывом оболочки.
Задний склерит
При заднем склерите возникает болевой синдром в глазах, они постоянно напряжены, наблюдается ограничение подвижности глазного яблока, отечность век и конъюнктивальной оболочки. Возможна экссудативная отслойка сетчатки.
Редкая патология, в основном возникает на фоне таких болезней, как ревматизм, туберкулез, герпес. Опасна осложнениями, среди которых склерокератит, иридоциклит, кератит, катаракта, высокое внутриглазное давление.
При проведении офтальмологического осмотра определяется отслоение или кровоизлияние сетчатки, а также круговая отслойка сосудистой оболочки глазного яблока или хориоидеи.
Гнойный склерит
Гнойный склерит – это абсцесс склеры. Для состояния характерно образование припухлости около лимба, которая имеет четкие контуры. Вскоре обретает форму узла.Через некоторое время происходит размягчение абсцесса и его постепенное вскрытие.
Для состояния характерно образование припухлости около лимба, которая имеет четкие контуры. Вскоре обретает форму узла.Через некоторое время происходит размягчение абсцесса и его постепенное вскрытие.
Опасность гнойного склерита в последующем прободении склеры или образовании панофтальмита.
Склерозирующий кератит
При склерозирующем кератите воспаление затрагивает роговицу, вследствие чего происходит заращение зрачка, помутнение стекловидного тела. Как осложнение, возникает вторичная глаукома, иридоциклит.
После стихания воспаления образуются участки атрофии, которые имеют черный цвет. Под влиянием внутриглазного давления на их мести формируются эктазии склеры. Происходит выраженное снижение зрительной функции.
Студенистый или мясистый склерокератит
Это разновидность переднего склерита. Что характерно для студенистой формы:
-
В роговице возникают инфильтрационные очаги, которые идут от периферии к центру.

-
В результате отечности и инфильтрата конъюнктивальная оболочка нависает над лимбом.
-
Нависающие ткани имеют желатинозный вид и коричнево-красный оттенок.
При мясистом склерокератите часто развивается увеит. Патология склонна к хронизации, постепенно начинается поражение центра роговицы.
Этот вид заболевания чаще диагностируют у людей пожилого возраста, преимущественно у женщин. Отличается продолжительным течением.
Возможные последствия
В половине всех случаев воспалительный инфильтрат в ходе лечения рассасывается, не вызывая никаких негативных последствий. При отсутствии терапии и тяжелой, запущенной форме склерокератита возможно развитие следующих состояний:
-
снижение остроты зрения, полная его утрата;
-
формирование абсцесса склеры;
-
переход воспалительного процесса на радужную оболочку – иридоциклит, на роговицу – кератит;
-
образование рубца на месте заживления патологического очага склерита, что вызывает деформирование глазного яблока и развитие астигматизма;
-
развитие вторичной глаукомы, которая возникает вследствие повышенного внутриглазного давления и сращивания хрусталика с радужкой;
-
отек сетчатки;
-
отслаивание сетчатки.

-
снижение, утрата зрения;
Меры профилактики
Чтобы предотвратить вероятность заболевания склеритом или склерокератитом, рекомендуется:
-
своевременно лечить системные, ревматические, воспалительные, хроническое заболевания;
-
при прохождении терапии соблюдать все рекомендации и назначения доктора;
-
регулярно посещать офтальмолога для профилактического осмотра, что позволит вовремя выявить патологические изменения глазного яблока и начать лечение;
-
соблюдать правила личной гигиены, не дотрагиваться до глаз немытыми руками, нестерильными салфетками, платочками;
-
при диагностированных инфекционных заболеваниях следить, чтобы инфекция не попала в глаза;
-
поддерживать и укреплять иммунную систему организма – принимать витаминные комплексы, правильно и сбалансированно питаться, пить иммуностимулирующие препараты.

Диагностика
Для определения склерита или склерокератита необходимо пройти обследование у офтальмолога. Врач проверят остроту зрения, осматривает зрительный аппарат визуально, проверяет глазное дно, меряет внутриглазное давление.
При подозрении на склерит или склерокератит требуется консультация узких специалистов – ревматолога, врача-иммунолога, сдача анализов для подтверждения или исключения системных патологий.
Для диагностирования склерита применяют такие методы:
Сбор анамнеза. Врач проводит опрос, выясняет наличие жалоб на работу других органов и систем, выясняет, какими заболеваниями болел пациент ранее, были ли заболевания глаз. При необходимости направляет к терапевту и другим врачам.
-
Офтальмоскопия. Предполагает применение специального прибора, излучающего направленный свет. Позволяет провести осмотр сетчатки глазного яблока, сосудистой оболочки, зрительного нерва.

-
Визометрия. Применяют специальные таблицы, чтобы проверить зрительную функцию, остроту зрения. С помощью этого метода исследования можно диагностировать астигматизм и другие дефекты органов зрения, которые появились как осложнение склерита или склерокератита.
-
Биомикроскопия. Применяется щелевая лампа, посредством которого врач рассматривает глазное яблоко под большим увеличением. Метод позволяет увидеть визуально некротические участки склеры при их наличии, а также изъязвление прилежащей конъюнктивальной оболочки. В динамике выявляется увеличение зоны некротического поражения.
-
Ультразвуковое исследование. Требуется при наличии подозрений на задний склерит. Если врач сомневается в диагнозе, может направить на прохождение КТ – компьютерной томографии.
-
Бактериологическое исследование. Проводится обследование биоматериала, взятого с пораженных оболочек глаза с помощью мазка.
 Показано при бактериальной природе воспалительного процесса.
Показано при бактериальной природе воспалительного процесса.
-
Флуоресцентная ангиография. Проводится при некротизирующем склерите. Дает возможность рассмотреть извитой ход, аваскулярные зоны, участки окклюзии сосудов.
-
Из-за того, что склерит и склерокератит имеют схожесть с рядом других глазных заболеваний, важно их дифференцировать:
-
Конъюнктивит. Для заболевания характерно воспаление конъюнктивы – оболочки, выстилающей веки изнутри. Другие симптомы – ощущение, что в глаза насыпали песок, выраженное слезотечение.
-
Эписклерит. Происходит поражение верхних слоев склеры. При склерите патологический процесс локализуется в более глубоких тканях.
-
Ирит. Для заболевания характерна локальная гиперемия по всему краю роговицы. При пальпации болезненных ощущений нет.
-
Иридоциклит.
 Воспалительный процесс охватывает цилиарное тело, радужку. Они меняют свой естественный цвет, происходит сужение зрачка.
Воспалительный процесс охватывает цилиарное тело, радужку. Они меняют свой естественный цвет, происходит сужение зрачка.
Особенности лечения
1. Антибактериальные средства системного действия – Стрептомицин, Амоксициллин, Амоксил, Левофлокс. Показаны в таблетированной форме для приема внутрь или раствор для введения внутримышечно.
2. Антибактериальные средства местного действия – Тобрекс, Флоксал, Левомицетин. В форме капель или мази. Назначают при бактериальной природе склерокератита, гнойной форме или образовании абсцесса. При тяжелом течении показаны субконъюнктивальные инъекции антибиотиков.
3. НПВС или нестероидные противовоспалительные средства – Диклак, Диклофенак, Метиндол, Мовалис. Снимают воспалительный процесс, устраняют боль.
4. Системные кортикостероиды – Преднизолон, Декортин. Показаны при индивидуальной непереносимости нестероидных противовоспалительных препаратов, при некротической форме склерита или тяжелом течении.
5. Местные кортикостироиды – Фармадекс, Гидрокортизон, Преднизолон. В форме мазей, капель. Хорошо снимают воспаление. При тяжелых формах кортикостероиды показаны для инъекционного введения под конъюнктиву.
6. Ферменты – Алидаза, Лидаза. Необходимы для закапывания в глаза. Стерильные растворы обладают рассасывающим действием, что ускоряет устранение выделяемого содержимого.
7. Опиоидные анальгетики – Этилморфин. В показаниях сильный болевой синдром. Назначаются по рецепту, так как способны вызывать зависимость.
8. Глазные капли с гипотензивным эффектом – Бетоптик, Визофрин, Атропина сульфат. Назначают при поражении радужки и повышении внутриглазного давления.
9. Иммуносупрессоры – Циклофосфан, Циклоспорин, Азатиоприн. Эти препараты назначает только ревматолог. Показаны при некротизации склеры, наличии устойчивости к кортикостероидам.
10. Витаминные комплексы. Необходимы для общего укрепления организма, повышения иммунитета.
Проведение физиотерапии
После снятия обострения при лечении склерокератита назначают физиотерапию. Эффективны следующие процедуры:
-
УВЧ. Предполагает тепловое воздействие на пораженную область глаз путем применения электромагнитного поля высокой частоты. Метод купирует воспаление и болевой синдром.
-
Электрофорез. В методике применяется воздействие электрического тока. Электроды, смазанные антисептическим раствором, прикладывают к воспаленным тканям. Процедура улучшает проникновение лекарства внутрь тканей глазного яблока.
-
Магнитотерапия. Применение магнитного поля снимает боль, устраняет воспаление, расширяет сосуды. В целом ускоряет выздоровление и регенерацию пораженных тканей.
Склерит:Причины,Симптомы,Лечение | doc.ua
Склерит – это острое воспаление склеры – глубинных слоев оболочки склеры. Склерит отличается различными воспалительными процессами: это могут быть небольшие узелки на поверхностном слое, но могут быть поражены и все слои склеры. Это заболевание опасно тем, что склера может истончаться, и воспаление может распространиться на глубокие ткани глаза, что может привести к полной потере зрения.
Склерит отличается различными воспалительными процессами: это могут быть небольшие узелки на поверхностном слое, но могут быть поражены и все слои склеры. Это заболевание опасно тем, что склера может истончаться, и воспаление может распространиться на глубокие ткани глаза, что может привести к полной потере зрения.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Склерит Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Статьи на тему Склерит:
Причины
Симптомы
Диагностика
Лечение
Как правило, склерит глаза чаще поражает женщин в возрасте от 40 до 50 лет. Чаще заболевание наблюдается только в одном глазу, хотя может произойти и поражение и двух глаз одновременно.
Причины
Чаще всего заболевание связано с каким-либо общим воспалением в организме (например, артрит, системная красная волчанка, болезнь Бехтерева, гранулематоз Вегенера) или общим заболеванием – туберкулезом или диабетом. Воспаление склеры глаза может помочь при диагностике этих заболеваний, ведь оно выступит их проявлением. Принято выделять такие склериты:
Воспаление склеры глаза может помочь при диагностике этих заболеваний, ведь оно выступит их проявлением. Принято выделять такие склериты:
- постхирургический склерит, симптомы которого – воспаление склеры, могут наблюдаться в течение полугода после проведенной операции. Часто бывает, что такое воспаление связано с ревматическим заболеванием;
- инфекционный склерит – это результат распространения инфекции, чаще бактериальной, однако такой тип болезни встречается весьма нечасто. Аллергия существенно способствует развитию заболевания;
- в детстве, при различных инфекционных заболеваниях, часто развивается склерит на фоне сниженного иммунитета.
Симптомы
Заболевание характеризуется следующими симптомами:
- боль в глазу, которая может проявляться как небольшой дискомфорт при прикосновении к веку, также бывает нестерпимая пульсирующая боль, которая может распространяться в бровь, висок или челюсть;
- местное или общее покраснение склеры и частое развитие конъюнктивита;
- обильное слезотечение;
- возможна светобоязнь;
- образование воспалительных узелков;
- ухудшение зрения (возникает при отеке сетчатки или при воспалении глубоких оболочек глаза).

Диагностика
При проведении диагностики нужно учесть все жалобы пациента и внешние проявления склерита. Необходимо выявить и причины: пациента направляют на консультацию к узким специалистам: иммунологу и ревматологу. При осмотре офтальмологом необходимо провести проверку зрения, осмотр и измерение давления глазного дна, детальное обследование строения глаза. Ультразвуковое исследование существенно поможет при диагностике.
Часто склерит путают с конъюнктивитом или эписклеритом, именно поэтому правильная диагностика очень важна для выявления заболевания и его правильного лечения.
Лечение
Если при диагностике обнаружен склерит, лечение необходимо назначать незамедлительно во избежание распространения воспаления по всему глазному яблоку. Необходима противовоспалительная терапия, которая включает как общее, так и местное воздействие. Можно назначить препараты в виде капель либо инъекций (часто используют диклофенак, гидрокортизоновую глазную мазь, дексаметазон), используются антибактериальные капли для глаз. С целью укрепления иммунитета целесообразно использовать иммуномодулирующие средства.
С целью укрепления иммунитета целесообразно использовать иммуномодулирующие средства.
Нужно обязательно параллельно вылечить заболевание, которое провоцирует развитие склерита. Если вышеперечисленные методы не помогли, или развилось осложнение, то в качестве исключения используется хирургическая операция – осуществляется пересадка склеры или роговицы от донора, которая покрывает зону истонченной склеры.
Профилактика
Наилучшей профилактикой возникновения склерита будет:
- поддержание иммунитета;
- обязательно лечение всех сопутствующих заболеваний, которые провоцируют воспаление;
- соблюдение всех необходимых правил гигиены.
Midtown Optometry — красные глаза и способы их лечения
/ Мидтаунская оптометрия Красные глаза настолько распространены, что с ними сталкивались многие из нас. Красные полосы, которые проходят по склере — белой части глаза — часто появляются, когда мы устали или утомлены, и они могут вызвать дискомфорт в глазах, слезотечение или зуд.
Красные полосы, которые проходят по склере — белой части глаза — часто появляются, когда мы устали или утомлены, и они могут вызвать дискомфорт в глазах, слезотечение или зуд.
Внешний вид красных глаз может сильно различаться. Может показаться, что на склере много розовых или красных линий, или же вся склера может выглядеть диффузно розовой или красной.
Красные глаза могут возникать в любом глазу или в обоих одновременно. Вот несколько наиболее распространенных симптомов, помимо покраснения склер:
Симптомы покраснения глаз
В некоторых случаях покраснение глаз может быть просто красным и не проявлять никаких других симптомов.
Если вы хотите устранить покраснение глаз, вам нужно начать с определения причины проблемы, чтобы избежать дополнительного раздражения.
Причины покраснения глаз
Покраснение возникает, когда кровеносные сосуды под поверхностью глаза воспаляются или расширяются. Обычно это происходит из-за внешнего раздражения.
Обычно это происходит из-за внешнего раздражения.
Если у вас покраснели глаза, не паникуйте, так как это обычно безвредное раздражение, которое можно легко вылечить с помощью некоторых домашних средств или безрецептурных глазных капель.
Красные глаза вызывают:
Плавание в воде без плавательных очков
Hay Fever
Аллергенов с воздушным десантом, такие как пыль, пыльца или сигаретный дым
. Повторное воздействие на солнечные лучи без блокировки ультрафиолета
7.
Язва роговицы
Синдром сухого глаза
Субконъюнктивальное кровоизлияние
Лечение красных глаз
Большинство из нас будут в основном испытывать более типичные покраснения глаз, которые можно лечить дома. Вот несколько домашних процедур.
Прикладывание прохладной влажной тканью к закрытым глазам в течение дня
Регулярно мойте руки и не прикасайтесь к глазам таких как Задитор или Алауэй – особенно если вы склонны к аллергии
Если у вас ранее диагностировали покраснение глаз из-за аллергии, используйте антигистаминный препарат, содержащий стероид
Домашние средства помогут убрать покраснение глаз в течение недели. Если проблема не исчезнет, это может быть инфекция.
Если проблема не исчезнет, это может быть инфекция.
Существует два основных типа инфекций, которые могут вызывать покраснение глаз: бактериальные и вирусные.
Крайне важно, чтобы вы обратились к врачу, потому что лечение каждого типа отличается.
Когда следует обратиться к врачу?
Поскольку покраснение глаз может быть вызвано многими причинами (включая серьезные причины, требующие немедленного медицинского вмешательства), вам следует немедленно обратиться к окулисту, если у вас красные, налитые кровью глаза, особенно если покраснение появляется внезапно или сопровождается дискомфортом или размытое зрение.
Другие серьезные симптомы, на которые следует обратить внимание, если ваши глаза внезапно покраснели и налились кровью, включают:
Необычная болезненность и боль в глазах
Вы заметили изменение зрения
Вы больны или у вас высокая температура
У вас корка желтой, коричневой или зеленой слизи – может быть основное заболевание глаз
легкий
Дискомфорт в глазах и покраснение длятся более недели
Если вы испытываете какие-либо из этих серьезных симптомов, вам следует обратиться к врачу; вы можете записаться на прием к одному из обученных специалистов по оптике Midtown Optometry, нажав на кнопку ниже:
Назначить встречу
Иногда ваш врач может порекомендовать вам использовать домашние средства, если у вас легкая вирусная инфекция, что обычно является наиболее распространенным случаем. Однако, если у вас диагностирована бактериальная инфекция, вам придется использовать антибиотики.
Однако, если у вас диагностирована бактериальная инфекция, вам придется использовать антибиотики.
Мы все понимаем, насколько важно заботиться о своих глазах, но не забывайте проявлять осторожность во время болезни и избегать контактов с другими людьми, потому что как вирусные, так и бактериальные инфекции красных глаз могут легко передаваться от одного человека к другому.
Мы также советуем вам не носить контактные линзы до тех пор, пока вы не избавитесь от покраснения. Вместо этого наденьте очки. Если вы обращаетесь к окулисту из-за покраснения глаз, также рекомендуется взять с собой контактные линзы, чтобы врач мог оценить, являются ли они причиной покраснения глаз или способствуют ему.
Твои глаза в 40 лет
Эписклерит и склерит | Causes and Treatment
In this series Eye Problems Infective Conjunctivitis Allergic Conjunctivitis Dry Eyes Uveitis Subconjunctival Haemorrhage Corneal Injury and Foreign Bodies Dealing with Eye Injuries
Episcleritis and scleritis are воспалительные состояния, поражающие глаза. Оба вызывают покраснение, но склерит гораздо серьезнее (и реже), чем эписклерит.
Оба вызывают покраснение, но склерит гораздо серьезнее (и реже), чем эписклерит.
Эписклерит и склерит
В этой статье
- Анатомия глаза
- Что такое эписклерит и склерит?
- В чем разница между эписклеритом и склеритом?
- Что вызывает эписклерит и склерит?
- У кого развивается эписклерит и склерит?
- Каковы симптомы эписклерита?
- Каковы симптомы склерита?
- Что такое лечение эписклерита?
- Чем лечить склерит?
- Каковы возможные осложнения эписклерита и склерита?
- Каковы долгосрочные перспективы (прогноз) эписклерита и склерита?
- Как предотвратить эписклерит и склерит?
Анатомия глаза
На схеме показан глаз со склерой. Эписклера лежит между склерой и конъюнктивой.
Структура глаза, вид сбоку
Как снизить нагрузку на глаза при просмотре телевизора
Если у вас когда-либо возникали раздражение глаз, нечеткость зрения или головные боли при просмотре телевизора, вам.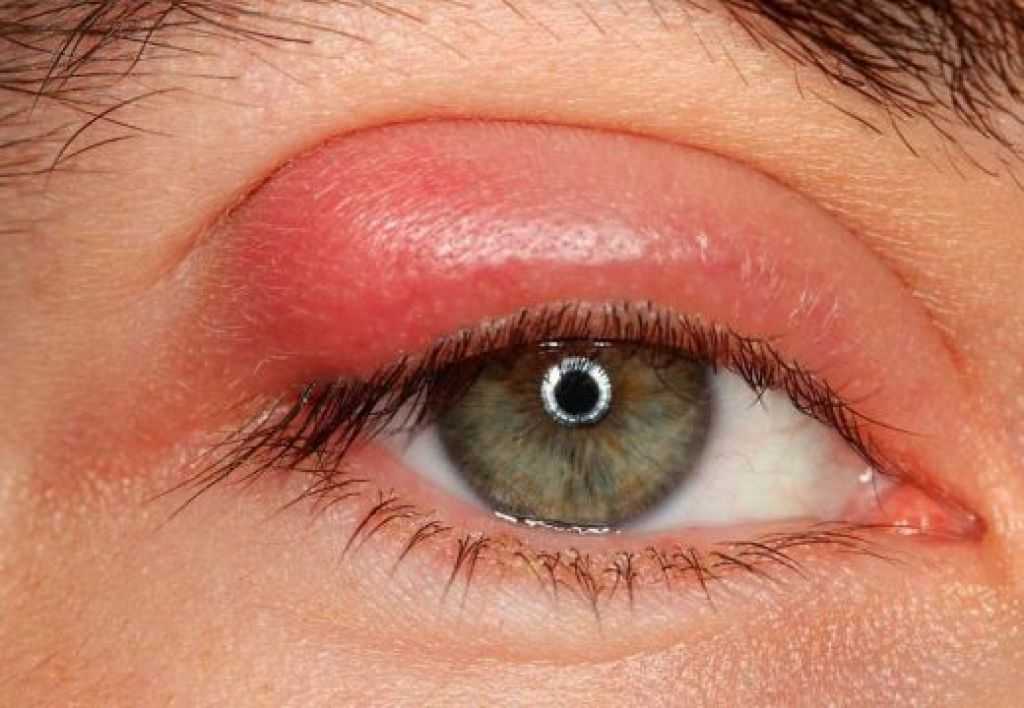 ..
..
Что такое эписклерит и склерит?
Эписклерит поражает только эписклеру, которая представляет собой слой поверхности глаза, лежащий непосредственно между прозрачной оболочкой снаружи (конъюнктивой) и твердой белой частью под ней (склерой). Он вызывает покраснение и воспаление глаз, часто с дискомфортом и раздражением, но без других значительных симптомов.
Склерит поражает склеру и, иногда, более глубокие ткани глаза. Встречается гораздо реже, чем эписклерит. Это вызывает болезненное покраснение глаз и может повлиять на зрение, иногда навсегда.
В чем разница между эписклеритом и склеритом?
Эписклерит и склерит в основном наблюдаются у взрослых. Сначала они могут выглядеть одинаково, но они не чувствуют себя похожими и ведут себя по-разному. И то, и другое несколько чаще встречается у женщин, чем у мужчин. Оба могут быть связаны с другими состояниями, такими как ревматоидный артрит и системная красная волчанка (СКВ), хотя это более вероятно в случае склерита. Эписклерит не вызывает склерита, хотя склерит может привести к ассоциированному эписклериту.
Эписклерит не вызывает склерита, хотя склерит может привести к ассоциированному эписклериту.
Эписклерит — довольно распространенное заболевание. Он имеет тенденцию наступать быстро. Это вызывает покраснение (часто в форме клина на белке глаза) и легкий дискомфорт. Многие люди могут иметь это и никогда не обращаться к врачу по этому поводу. Иногда это может быть немного более болезненным, чем это, и может привести к образованию воспаленных шишек на поверхности глаза. Однако, как правило, это легкое состояние без серьезных последствий. Обычно он проходит сам по себе в течение недели или около того при простом лечении. Эписклерит часто рецидивирует и может поражать один или оба глаза.
Эписклерит
Асаган, CC BY-SA 3.0, через Wikimedia CommonsАвтор Asagan (собственная работа), CC BY-SA 3.0, через Wikimedia Commons
Склерит встречается гораздо реже и более серьезен. Он имеет тенденцию развиваться медленнее и поражает глубокий белый слой (склеру) глаза. Он может распространяться на соседние слои вокруг склеры, включая эписклеру и роговицу. Склерит имеет тенденцию быть очень болезненным, вызывая глубокую «сверлящую» боль в глазу или вокруг него: этим он отличается от эписклерита, который доставляет дискомфорт, но не настолько болезненный. Глаз, вероятно, будет водянистым и чувствительным к свету, а зрение может быть нечетким. Склерит может навсегда повлиять на зрение. Он может поражать один или оба глаза и часто связан с другими воспалительными состояниями, такими как ревматоидный артрит.
Он может распространяться на соседние слои вокруг склеры, включая эписклеру и роговицу. Склерит имеет тенденцию быть очень болезненным, вызывая глубокую «сверлящую» боль в глазу или вокруг него: этим он отличается от эписклерита, который доставляет дискомфорт, но не настолько болезненный. Глаз, вероятно, будет водянистым и чувствительным к свету, а зрение может быть нечетким. Склерит может навсегда повлиять на зрение. Он может поражать один или оба глаза и часто связан с другими воспалительными состояниями, такими как ревматоидный артрит.
Склерит Воспаление глаз
Kribz, CC BY-SA 3.0, через Wikimedia CommonsАвтор Kribz (собственная работа), CC BY-SA 3.0, через Wikimedia Commons
Что вызывает эписклерит и склерит?
Эписклерит и склерит являются воспалительными состояниями. Неизвестно, что вызывает воспаление, которое, по-видимому, начинается в мелких кровеносных сосудах, идущих по поверхности глаза. Оба состояния чаще встречаются у людей с другими воспалительными заболеваниями, хотя это особенно верно в отношении склерита. Иногда склерит может быть вызван инфекцией микробами, такими как бактерии, вирусы или, реже, грибки.
Иногда склерит может быть вызван инфекцией микробами, такими как бактерии, вирусы или, реже, грибки.
У кого развивается эписклерит и склерит?
Эписклерит чаще всего встречается у взрослых в возрасте от 40 до 50 лет. Это немного чаще встречается у женщин, чем у мужчин, а также у людей с заболеванием соединительной ткани, таким как ревматоидный артрит. Считается, что им страдает около 40 человек на 100 000 человек в год. Однако это трудно точно оценить, потому что многие люди не обращаются к врачу, если у них легкий эписклерит.
Склерит встречается реже, поражая всего около 4 человек на 100 000 населения в год. Заболевание поражает немного более старшую возрастную группу, обычно от четвертого до шестого десятилетия жизни. Это также немного чаще встречается у женщин. Это более вероятно, чем эписклерит, связано с основным воспалительным заболеванием, таким как ревматоидный артрит.
Каковы симптомы эписклерита?
Существует два типа эписклерита.
- Наиболее распространенный тип называется диффузным эписклеритом , при нем поверхность глаза равномерно краснеет, иногда полностью, а иногда клиновидно.

- Менее распространенный тип называется узелковым эписклеритом . Он развивается медленнее и вызывает воспаленные опухшие бугорки или узелки в эписклере. Он более вероятно, чем диффузный эписклерит, связан с основным воспалительным заболеванием.
Обе формы эписклерита вызывают легкий дискомфорт в глазах. Глаза могут немного слезиться, а глаза могут быть немного болезненными при надавливании на красную область. Однако зрение не страдает, и болеутоляющие обычно не требуются.
Диффузный тип менее болезненный, чем узелковый.
Эписклерит часто является рецидивирующим заболеванием, эпизоды которого возникают обычно каждые несколько месяцев. Большинство приступов длятся 7-10 дней, хотя в случае узелкового эписклерита это может быть немного дольше.
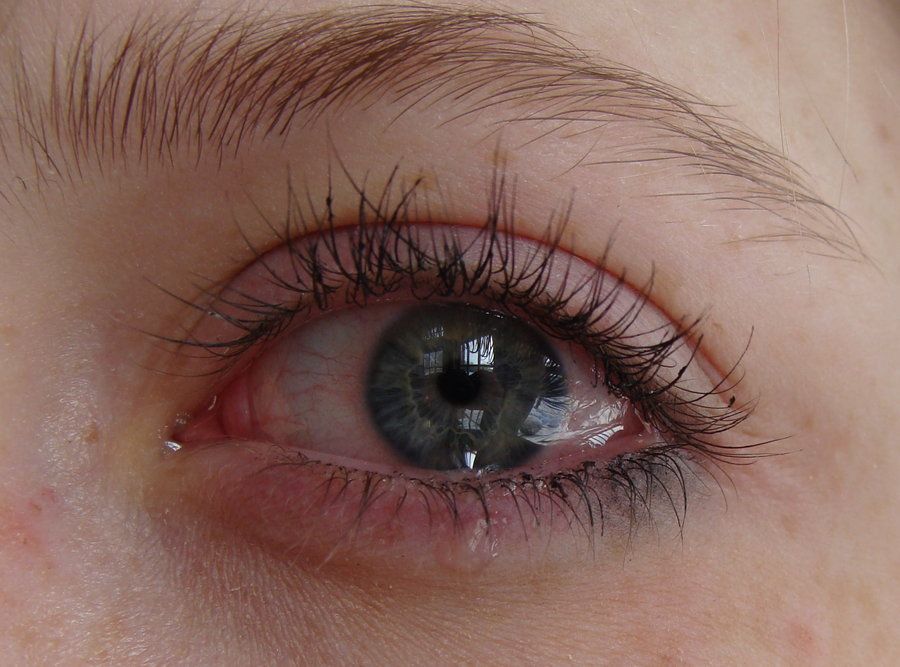
Каковы симптомы склерита?
- Склерит вызывает покраснение глаз.
- Имеет тенденцию развиваться медленнее, чем эписклерит
- По мере развития покраснения глаз становится очень болезненным.
 Это глубокая сверлящая боль внутри и вокруг глаза. Обычно это гораздо более серьезно, чем дискомфорт эписклерита.
Это глубокая сверлящая боль внутри и вокруг глаза. Обычно это гораздо более серьезно, чем дискомфорт эписклерита. - Иногда белок глаза имеет голубоватый или лиловый оттенок.
- Зрение может быть нечетким, глаза могут слезиться (хотя выделений нет), вам может быть трудно переносить свет (светобоязнь).
- Существует несколько типов склерита, в зависимости от того, какая часть глаза поражена и насколько воспалены ткани:
- Передний склерит подразделяется на:
- Ненекротический тип (наиболее распространенный). Он подразделяется на:
- Диффузный передний склерит , при котором глаз равномерно красный.
- Узелковый передний склерит , при котором развиваются болезненные узелки.
- Некротический тип :
- С воспалением : это самая тяжелая форма склерита. Это вызывает сильную боль и нежность и часто вызывает необратимое повреждение глаза.

- Без воспаления : это редкое заболевание называется перфорантной склеромаляцией и наблюдается только у пациентов с длительно текущим ревматоидным артритом. Глаз не красный и не болезненный, но склера постепенно истончается.
- Задний склерит встречается редко и также вызывает боль, хотя ваш глаз может и не быть красным. Движения глаз могут быть болезненными, возможна потеря зрения.
Ниже приведены дополнительные изображения типов склерита.
Что такое лечение эписклерита?
- Эписклерит не обязательно требует лечения. Если симптомы легкие, обычно они проходят сами по себе.
- Смазывание глазными каплями или мазью может облегчить дискомфорт, пока симптомы не исчезнут.
- Если глаз очень дискомфортен, эписклерит можно лечить нестероидными противовоспалительными препаратами (НПВП) в виде глазных капель.
- Если этого недостаточно (более вероятно при узловом типе), иногда используются стероидные глазные капли, но только под наблюдением окулиста (офтальмолога).

- Если эписклерит не пройдет в течение недели или если боль усилится и ухудшится зрение, вам следует обратиться к врачу, если у вас склерит.
Чем лечить склерит?
- При развитии склерита необходимо срочно обратиться к окулисту (офтальмологу). Обычно вас должны увидеть в тот же день.
- Лечение будет зависеть от типа склерита и его тяжести.
- Типы, не вызывающие некроза, обычно лечат пероральными препаратами НПВП. Если это неэффективно, необходимы пероральные стероиды.
- Некоторые врачи лечат склерит с помощью инъекций стероидных препаратов в склеру или вокруг глаза.
- Если эти методы лечения не работают, можно использовать иммунодепрессанты, такие как метотрексат и циклофосфамид. Они могут работать несколько недель.
- Некоторые из новых «биологических агентов», такие как ритуксимаб, также могут быть эффективными.
- Иногда для лечения осложнений склерита требуется хирургическое вмешательство.
- Некротизирующий склерит лечат пероральными стероидами и иммунодепрессантами как можно раньше.

- Перфорантная склеромаляция плохо поддается лечению – исследования продолжают искать лучший способ лечения этого редкого заболевания.
Каковы возможные осложнения эписклерита и склерита?
- Эписклерит обычно не приводит к каким-либо осложнениям: ваше зрение вообще не должно пострадать.
- Склерит может привести к необратимому повреждению структуры глаза, включая:
- Истончение склеры.
- Глаукома.
- Катаракта.
- Повышенное внутриглазное давление.
- Отслойка сетчатки.
- Увеит.
- Многие из этих состояний могут постоянно угрожать зрению, а некоторые требуют хирургического лечения.
Каковы долгосрочные перспективы (прогноз) эписклерита и склерита?
- Эписклерит обычно не имеет каких-либо значительных долгосрочных последствий, если только он не связан с основным заболеванием, таким как ревматоидный артрит.
- Ненекротизирующие формы склерита обычно не приводят к постоянному нарушению зрения, если только у пациента не разовьется увеит.

- Некротизирующий склерит с воспалением является наиболее тяжелой и мучительной формой склерита. Обычно зрение страдает навсегда.
- Когда либо эписклерит, либо склерит возникают в связи с основным заболеванием, таким как ревматоидный артрит, его течение имеет тенденцию отражать течение основного заболевания.
- Задний склерит также связан с системным заболеванием и имеет высокую вероятность потери зрения.
- Это может помочь встретиться и поговорить с людьми, у которых был подобный опыт с глазами: поищите в Интернете группы поддержки склерита и эписклерита.
Как предотвратить эписклерит и склерит?
Эти воспалительные состояния нельзя предотвратить напрямую. Для людей с системными воспалительными заболеваниями, такими как ревматоидный артрит, хороший контроль основного заболевания является лучшим способом предотвращения возникновения этого осложнения.
Джабс Д.А., Мудун А., Данн Дж.П. и др.; Эписклерит и склерит: клиника и результаты лечения.






 Показано при бактериальной природе воспалительного процесса.
Показано при бактериальной природе воспалительного процесса.
 Воспалительный процесс охватывает цилиарное тело, радужку. Они меняют свой естественный цвет, происходит сужение зрачка.
Воспалительный процесс охватывает цилиарное тело, радужку. Они меняют свой естественный цвет, происходит сужение зрачка.

 Это глубокая сверлящая боль внутри и вокруг глаза. Обычно это гораздо более серьезно, чем дискомфорт эписклерита.
Это глубокая сверлящая боль внутри и вокруг глаза. Обычно это гораздо более серьезно, чем дискомфорт эписклерита.