Слабость, потеря мышечной силы — причины, обследование и лечение в Астрахани | Симптомы
Опухоли головного мозга
Признаки: Головные боли, изменения характера, дезориентация, трудности с концентрацией, сонливость, потеря равновесия и координации, а также паралич и онемение, иногда припадки.
Рассеянный склероз (затрагивает головной мозг, спинной мозг)
Признаки: Обычно другие симптомы нарушения функции нервной системы (потеря чувствительности, потеря координации и нарушения зрения). Слабость, которая имеет преходящий характер, иногда затрагивает различные части тела,ухудшается во время жаркой погоды.
Инсульт
Признаки: Внезапные симптомы:слабость или паралич, обычно с одной стороны тела; нарушения или потеря чувствительности с одной стороны тела, затрудненная речь, иногда неразборчивая речь, спутанность сознания, мутность, размытость или потеря зрения, в особенности в одном глазу, головокружение или потеря равновесия и координации.
Острый поперечный миелит (внезапное воспаление спинного мозга)
Признаки: Покалывание, онемение или мышечная слабость, которые быстро развиваются (от нескольких часов до нескольких дней), начинаются в стопах и поднимаются вверх. Обычно плотное охватывающее напряжение вокруг грудной клетки или живота, часто затрудненное мочеиспускание. При тяжелом поражении потеря контроля над функцией мочевого пузыря и кишечника и/или снижение половой реакции, в том числе эректильная дисфункция у мужчин. У пациентов с
рассеянным склерозом, воспалением кровеносных сосудов, страдающих болезнью Лайма или сифилисом.
Синдром конского хвоста (вследствие давления на несколько корешков спинномозгового нерва) Признаки: Потеря ощущений в верхней внутренней части бедер, в ягодицах, мочевом пузыре, гениталиях. Обычно боль в пояснице, слабость в обеих ногах Потеря контроля над функцией мочевого пузыря и кишечника и/или снижение половой реакции, в том числе эректильная дисфункция у мужчин.
Компрессия спинного мозга (острая)
Признаки: Симптомы развиваются в течение нескольких часов или дней. Слабость или паралич ног и иногда рук, а также потеря чувствительности. При наличии абсцессов или опухолей ощущение болезненности при касании участка компрессии. Возникает у больных абсцессами, гематомами, травмами шеи или спины, раком.
Компрессия спинного мозга (хроническая)
Признаки: Симптомы проявляются в течение от нескольких недель до нескольких месяцев. При тяжелом поражении потеря контроля над функцией мочевого пузыря и кишечника и/или снижение половой реакции, в том числе эректильная дисфункция у мужчин. Возникает у больных с шейным спондилезом, стенозом позвоночного канала, с некоторыми опухолями.
Компрессия корешка спинномозгового нерва разорванным диском
Признаки: Слабость, онемение или и то, и другое в одной ноге или руке. Обычно боль в спине или шее, стреляющая вдоль ноги или руки.
Обычно боль в спине или шее, стреляющая вдоль ноги или руки.
Боковой амиотрофический склероз (БАС)
Признаки: Прогрессирующая мышечная слабость, которая часто начинается в кистях, иногда затрагивает одну сторону в большей степени, чем другую. Неуклюжесть, непроизвольные сокращения мышц и мышечные спазмы. Слюнотечение и затруднения в речи и глотании. По мере прогрессирования нарушения затрудненное дыхание и в итоге смертельный исход.
Постполиомиелитный синдром
Признаки: Быстрая мышечная усталость и прогрессирующая мышечная слабость. Иногда подергивание мышц и потеря мышечной ткани. У людей, переболевших полиомиелитом.
Синдром Гийена — Барре
Признаки: Слабость и часто потеря чувствительности, которые обычно начинаются в обеих ногах, затем продвигаются вверх к рукам. При тяжелой степени — затруднения в глотании и дыхании.
Повреждение нерва
Признаки: Мышечная слабость, которая часто начинается в обеих стопах, затем затрагивает кисти, затем поднимается вверх по ногам и рукам. Потеря чувствительности, обычно до появления мышечной слабости, исчезновение рефлексов. Возникает у пациентов со злоупотреблением алкоголем, с сахарным диабетом, с инфекциями (дифтерией, гепатитом С, ВИЧ-инфекцией, с болезнью Лайма или сифилисом), с саркоидозом, с дефицитом витаминов (дефицитом тиамина, витамина B6 или витамина B12).
Наследственные невропатии (болезнь Шарко-Мари-Тута)
Признаки: Истощение (атрофия) мышц, иногда потеря рефлексов. Потеря чувствительности, включая способность ощущать положение конечностей, вибрацию, боль и температуру.
Ботулизм
Признаки: Сначала часто сухость во рту, опущенные веки, нарушения зрения (например, двоение зрения), затруднения в глотании и речи, а также быстро прогрессирующая мышечная слабость, часто начинающаяся на лице и перемещающаяся вниз по телу. Если источником является зараженная пища — тошнота, рвота, желудочные спазмы и диарея.Отсутствие изменений в чувствительности.
Если источником является зараженная пища — тошнота, рвота, желудочные спазмы и диарея.Отсутствие изменений в чувствительности.
Миастения гравис
Признаки: Слабые и опущенные веки, двоение зрения, затруднения в речи и глотании, а также слабость в руках и ногах. Чрезмерная слабость затронутых мышц, которая отмечается после нагрузки на мышцы, проходит в состоянии покоя, появляется снова при повторной нагрузке на мышцы.
Отравление органическими фосфатами (инсектицидами)
Признаки:Слезящиеся глаза, размытое зрение, повышенное слюноотделение, потливость, кашель, рвота, частая дефекация и мочеиспускание, а также мышечная слабость при наличии подергиваний.
Ботулотоксин
Признаки: Слабость мышц, в которые вводился препарат, или иногда всех мышц.
Нарушение мышечной функции вследствие употребления алкоголя, кортикостероидов или различных других препаратов.
Признаки: Слабость, обычно сначала приводящая к затруднениям при вставании или подъеме рук над головой. Использование лекарственных препаратов, вызывающих повреждение мышц (статинов). Если причиной является употребление алкоголя или определенных препаратов — ломота в мышцах и боль
Вирусные инфекции, вызывающие мышечное воспаление
Признаки: Ломота в мышцах и боли, усиливающиеся при движении, особенно при ходьбе. Иногда повышенная температура, насморк, кашель, боль в горле и/или утомляемость.
Состояния и заболевания, вызывающие общую мышечную атрофию
Признаки: При наличии очевидных признаков нарушения.Потеря мышечной ткани. Возникает вследствие ожогов, онкологических заболеваний, бездействия вследствие продолжительного постельного режима или обездвиживания в гипсовой повязке, сепсиса, голодания
Нарушение баланса электролитов
Признаки: Слабость, которая затрагивает все тело, имеет преходящий характер,
часто сопровождается мышечными спазмами и подергиваниями. Возникает вследствие определенных заболеваний или применения диуретиков.
Возникает вследствие определенных заболеваний или применения диуретиков.
Мышечные дистрофии (мышечная дистрофия Дюшенна и тазово-плечевая мышечная дистрофия)
Признаки: Прогрессирующая мышечная слабость, которая может начинаться в младенческом, детском или взрослом возрасте, в зависимости от типа может быстро прогрессировать, приводя к ранней смерти. При некоторых типах — патологическое искривление позвоночника (сколиоз) и слабость спинных мышц, которые часто развиваются в детском возрасте.
Слабость в руках — причины, диагностика и лечение
Слабость в руках – это симптом, при котором отмечается снижение силы или повышенная утомляемость мышц верхних конечностей. Причиной такого состояния могут быть нейромышечные дефекты, поражение мускулатуры, патология периферических нервов или сосудов, другие заболевания. Диагностические мероприятия включают клиническое обследование, лабораторные анализы, инструментальные процедуры. В схемах лечения применяются медикаменты, методы физической терапии, хирургические вмешательства.
В схемах лечения применяются медикаменты, методы физической терапии, хирургические вмешательства.
Причины слабости в руках
Миастения и миастенические синдромы
Слабость и патологическая утомляемость скелетной мускулатуры – основной симптом миастении, которая является аутоиммунным нейромышечным заболеванием. Верхние конечности задействуются при генерализованной форме болезни. Важным признаком является то, что при интенсивной нагрузке на одни мышцы руки появляется сильная слабость в других. Например, после нескольких сжатий кулака больной не может разогнуть пальцы.
Слабость в руках наблюдается при некоторых миастенических синдромах, в частности, связанном с медленным закрытием ионных каналов. Он имеет отличное от первичной патологии происхождение, наследуется по аутосомно-доминантному типу. Заболеванию свойственны слабость, чрезмерная утомляемость мышц плечевого пояса (чаще всего лопаточных) и шеи. Постепенно вовлекается мускулатура конечности.
Миодистрофии
Слабость в руках – типичный симптом мышечных дистрофий. Это наследственные заболевания, развитие которых связывают с мутациями генов, кодирующих белки мышечной ткани (дистрофин, эмерин, саркогликаны). Обычно миодистрофии дебютируют в детском и юношеском возрасте. Верхние конечности вовлекаются при следующих разновидностях патологии:
- Лопаточно-перонеальной: затрагивает плечевые и лопаточные мышцы, проявляется отставанием умственного развития ребенка.
- Плече-лопаточно-лицевой (Ландузи-Дежерина): страдает мускулатура плечевого пояса (трапециевидные, ромбовидные, грудные мышцы), лица.
- Дистальной миопатии с поздним дебютом (Веландера): поражаются мышцы предплечья и кисти, характерны выраженные атрофии.
- Дюшенна, Беккера, Эмери-Дрейфуса: сначала вовлекаются проксимальные отделы нижних конечностей, затем процесс переходит на руки – восходящая слабость.

Мышцы плечевого пояса поражаются при скапулоперонеальной миопатии Давиденкова, конечностно-поясном варианте миодистрофии (Эрба-Рота). Во время осмотра отмечаются «крыловидные» лопатки, затрудненное поднимание рук. Вовлечение дистальных отделов конечностей проявляется трудностями при выполнении мелкой работы.
Прогрессирующая мышечная атрофия
Начальным проявлением прогрессирующей мышечной атрофии, которая относится к группе болезней мотонейрона, становится слабость в одной руке. По мере нарастания структурных изменений в передних рогах спинного мозга симптоматика охватывает другие участки тела. На ранних этапах слабость нередко сопровождается подергиваниями, судорожными сокращениями отдельных мышц. Постепенно мускулатура руки атрофируется.
Акушерские параличи
Изолированная слабость в левой руке или правой верхней конечности у ребенка могут наблюдаться на фоне тяжелых и затяжных родов, клинически узкого таза женщины, использования родовспомогательных пособий. Развитие акушерского паралича обусловлено травмой плечевого сплетения. С учетом локализации повреждения и симптомов различают несколько типов патологии:
Развитие акушерского паралича обусловлено травмой плечевого сплетения. С учетом локализации повреждения и симптомов различают несколько типов патологии:
- Проксимальный или верхний (Дюшена-Эрба): рука прижата к туловищу, разогнута и повернута внутрь, кисть находится в положении ладонного сгибания.
- Дистальный или нижний (Дежерин-Клюмпке): резко снижена или отсутствует функция сгибателей кисти и пальцев, нет движений в локтевом суставе.
- Тотальный (Керера): полностью отсутствует двигательная активность верхней конечности, наблюдаются гипотония мышц, трофические расстройства.
Нейропатии
Нарушением прохождения импульса по периферическим нервам обусловлена картина туннельных синдромов. Слабость, боль и онемение в руках – симптомы многих компрессионно-ишемических нейропатий. Синдром запястного канала (карпальный) характеризуется слабостью сгибателей кисти, большого и указательного пальцев, снижением чувствительности их ладонной поверхности. Заболевание встречается у механиков, программистов, пианистов.
Заболевание встречается у механиков, программистов, пианистов.
При сдавлении локтевого нерва в карпальном канале чувствительные нарушения сочетаются со слабостью в руке. Изменения затрагивают локтевую поверхность кисти, безымянный палец и мизинец. В результате компрессии нервов и сосудов, проходящих между лестничными мышцами, формируется скаленус-синдром. Пациенты отмечают ослабление плечевой мускулатуры, жалуются на боли в руке и шее (цервикобрахиалгию), сенсорные расстройства.
Поражение головного мозга
Внезапная слабость в руках нередко обусловлена поражением коры нижних отделов прецентральной извилины (опухолью, гематомой, костными отломками). Сила снижается в дистальных группах мышц, что приводит к нарушению наиболее тонких движений. Мышечный тонус и глубокие рефлексы обычно не страдают. Если очаг расположен в области лучистого венца, часто выявляют фациобрахиальный тип поражения, когда слабость в руке сочетается с парезом нижней половины лица.
Сосудистая патология
Слабостью, болью и онемением в руках сопровождаются заболевания сосудов верхних конечностей. При поражении аортальных ветвей из-за болезни Такаясу наблюдаются симптомы позвоночного обкрадывания. Характерны головокружения, признаки неврологического дефицита (ухудшение зрения, шум в ушах, дизартрия). На стороне поражения ослабевает пульс, видна разница АД.
Если слабость в правой руке появилась после тяжелой физической нагрузки (на протяжении 24 часов), можно предположить синдром Педжета-Шреттера или тромбоз подключичной вены. Обычно затрагивается доминантная конечность. Пораженная рука отекает, синеет, пациентов беспокоит ноющая боль. В подмышечно-плечевой области может пальпироваться плотный тяж.
Эндокринные миопатии
Причиной слабости в руках могут стать эндокринные расстройства. При тиреотоксической миопатии страдают ладонные мышцы, бицепсы, атрофические изменения обнаруживают в трапециевидной и трехглавой мышцах. Гипотиреоз сопровождается слабостью и скованностью в проксимальных отделах рук, гипертрофией мышц, судорогами. Умеренные атрофии плечевой мускулатуры встречаются при гиперкортицизме. Проксимальная миопатия характерна для гиперпаратиреоза.
Гипотиреоз сопровождается слабостью и скованностью в проксимальных отделах рук, гипертрофией мышц, судорогами. Умеренные атрофии плечевой мускулатуры встречаются при гиперкортицизме. Проксимальная миопатия характерна для гиперпаратиреоза.
Заболевания опорно-двигательного аппарата
Компрессия спинномозговых корешков при остеохондрозе, межпозвонковых грыжах – частая причина слабости в руке. Объективным снижением мускульной силы сопровождается повреждение мышц и нервных волокон после травм или оперативных вмешательств. Слабость в суставах рук, ощущаемая как скованность движений, может беспокоить при ревматоидном артрите, деформирующем остеоартрозе.
Другие болезни
Онемение, боль, ощущение слабости в левой руке встречаются у пациентов, страдающих ишемической болезнью сердца (стенокардией, инфарктом миокарда), что обусловлено дефицитом коронарного кровотока, рефлекторными нарушениями. Функциональные и органические поражения с вовлечением верхних конечностей наблюдаются и в ряде других случаев:
- Коллагенозы: полимиозит, дерматомиозит, склеродермия.

- Дисметаболические состояния: уремия, сахарный диабет, амилоидоз.
- Интоксикации: алкогольная, свинцовая, мышьяковая.
- Невротические и психопатологические расстройства: истерия, психозы.
Диагностика
Почему появилась слабость в руках, удается выяснить лишь по данным комплексного всестороннего обследования. После анализа анамнестической информации и неврологического осмотра врач-невролог делает предварительное заключение о характере и происхождении патологии. Точную верификацию поражения обеспечивают методы дополнительной диагностики:
- Лабораторные исследования. При миопатиях в крови оценивают уровень креатинфосфокиназы, гормонов, глюкозы, исследуют креатинин. Для подтверждения природы некоторых состояний делают анализ ДНК, токсикологическую экспертизу.
- Рентгенография. Обзорная рентгенография используется как рутинный метод выявления некоторых причин слабости в руках – переломов, патологии шейного отдела позвоночника, болезней суставов.
 Ее разрешающая способность недостаточна для более точной визуализации.
Ее разрешающая способность недостаточна для более точной визуализации. - Томография. Объемные процессы, гематомы, последствия черепно-мозговых травм обнаруживают на КТ. Магнитно-резонансная томография предпочтительна при повреждении нервов и мягких тканей, спинальной атрофии.
- Электронейромиография. Помогает оценить проводимость нервов, выявить признаки поражения периферического мотонейрона. По результатам ЭНМГ определяют снижение амплитуды и скорости импульса, мышечные фасцикуляции.
- Ультразвуковое исследование. Дефекты окружающих структур при компрессионных нейропатиях можно обнаружить с помощью УЗИ мягких тканей. Диагностика сосудистой патологии осуществляется методом УЗДГ с оценкой параметров кровотока.
Пациентам с миастенией делают прозериновую пробу, при туннельных синдромах проводят ряд двигательных тестов. Для выявления атрофии, дифференциальной диагностики некоторых миопатий и миодистрофий могут выполнять биопсию мышц. Поражение периферических нервов и патологию мионевральных синапсов следует отличать от центральных парезов.
Поражение периферических нервов и патологию мионевральных синапсов следует отличать от центральных парезов.
Электромиостимуляция
Лечение
Консервативная терапия
Лечебная тактика предполагает не только устранение слабости в руках как симптома, но и ликвидацию всех причин и механизмов, обуславливающих ее возникновение. Обычно терапия начинается с консервативных мероприятий, назначаемых с учетом конкретной клинической ситуации. В рамках медикаментозного направления пользуются различными медикаментами:
- Метаболическими. Для коррекции обменных процессов в нервной и мышечной ткани применяются витамины (группы В, С, Е), карнитин, убихинон. Назначаются препараты калия, метионина, глутаминовой кислоты.
- Противовоспалительными. Туннельные синдромы с болью в руках и слабостью лечат НПВС, проводят блокады с анестетиками и гидрокортизоном. ГКС используют в качестве патогенетической терапии миастении, синдрома Такаясу.

- Сосудистыми. Широкое применение получают вазоактивные средства (винпоцетин, пентоксифиллин), антиагреганты. При синдроме Педжета-Шреттера необходимы антикоагулянты.
Купировать слабость в руках при миастенических состояниях помогают антихолинэстеразные средства. Пациентам назначают комплекс физиопроцедур, состоящий из электро- и фонофореза (нейромидина, никотиновой кислоты, гидрокортизона), электростимуляции мышц, рефлексотерапии. Обязательные компоненты лечебно-реабилитационных программ – массаж и ЛФК.
Хирургическое лечение
Радикальное устранение отдельных причин мышечной слабости в руках является компетенцией хирургов. Коррекцию туннельных невропатий выполняют путем декомпрессии ущемленных нервов. Лечение синдрома Педжета-Шреттера предполагает проведение селективного тромболизиса, межпозвонковые грыжи ликвидируют путем микродискэктомии, лазерной вапоризации. При миастении, не поддающейся консервативной терапии, удаляют вилочковую железу (тимэктомия).
Почему возникает слабость в руках? Клиника Восстановительной Неврологии
Почему возникает слабость в руках? Клиника Восстановительной НеврологииГимранов Ринат Фазылжанович
Невролог, нейрофизиолог, стаж — 33 года;
Профессор неврологии, доктор медицинских наук;
Клиника восстановительной неврологии.Об авторе
Дата публикации: 18 июня, 2019
Обновлено: 6 октября, 2020
Слабость, неловкость, онемение в руках могут являться причиной самых разных заболеваний, если слабость возникла остро и внезапно, то это требует исключения нарушения мозгового кровообращения, если же она развивается постепенно в течение нескольких недель или месяцев, то скорее всего причиной являются заболевания, которые не угрожают жизни и при своевременном выявлении и правильно подобранной терапии легко поддаются коррекции.Рассмотрим возможные причины возникновения слабости в руках
Содержание статьи:
- 1 Синдром карпального канала
- 1.
 1 Диагностика
1 Диагностика - 1.2 Лечение
- 1.
- 2 Диабетическая невропатия
- 2.1 Диагностика
- 2.2 Лечение
- 3 Невропатия
- 4 Артрит
- 4.1 Диагностика и лечение
- 5 Защемление спинномозгового корешка (радикулопатия)
- 5.1 Диагностика
- 5.2 Лечение
- 6 Грыжа межпозвоночного диска
- 6.1 Диагностика
- 6.2 Лечение
- 7 Субботний ночной паралич
- 7.1 Лечение
- 8 Ульнарная невропатия
Синдром карпального канала
Синдром запястного канала является одной из наиболее частых причин слабости рук, онемения и боли в руках.
Синдром запястного канала вызывается в результате частых повторяющихся движений в области лучезапястного сустава,например у художников , хирургов, татуировщиков , при неправильном положении кисти во
время работы за компьютером.
Кистевой туннельный синдром возникает в результате воспаления и отека на внутренней стороне запястья, в итоге сдавливается срединный нерв, который проходит через «туннель» костей запястья. Это приводит к боли, покалыванию, онемению, слабости и неловкости рук. Дискомфорт и слабость могут распространяться вверх предплечья, если отечность и сдавливание нерва сохраняются длительно.
Это приводит к боли, покалыванию, онемению, слабости и неловкости рук. Дискомфорт и слабость могут распространяться вверх предплечья, если отечность и сдавливание нерва сохраняются длительно.
Диагностика
Как правило, диагноз устанавливается после осмотра врача , сбора анамнеза и проведения специальных диагностических тестов. Иногда необходимо исследование скорости распространения возбуждения по по нерву (ЭНМГ) , чтобы подтвердить диагноз синдрома запястного канала.
Лечение
Кистевой туннельный синдром является излечимой проблемой. Ношение бандажа, правильная организация рабочего места, перерыв во время работы, использование нестероидных противовоспалительных препаратов,
физиолечение обычно помогают. А в самых тяжелых случаях назначается оперативное лечение для снятия компрессии нерва, операция несложная и в большинстве случаев выполняется амбулаторно.
Диабетическая невропатия
Одним из осложнений диабета называется диабетическая невропатия.
Невропатия – это повреждение одного ( мононевропатия) или нескольких нервов тела(полиневропатия), чаще всего поражаются руки или ноги. Невропатия вызывает слабость, чувство тяжести, жжение, боль, покалывание, скручивание, нарушение координации движений пораженной конечности.
Невропатия вызывает слабость, чувство тяжести, жжение, боль, покалывание, скручивание, нарушение координации движений пораженной конечности.
Диагностика
Большинство людей с диабетической невропатией знают, что у них диабет, но в некоторых случаях диабетическая невропатия может быть первым признаком сахарного диабета.
Врач диагностирует заболевание на основании типичных жалоб , сбора анамнеза , осмотра пациента. Часто требуется исследование нервной проводимости, чтобы определить степень тяжести и тип невропатии. Анализы крови назначаются для определения уровня гликемии, исключения других причин невропатии.
Лечение
Лечение направлено на основное заболевание-сахарный диабет , подбор препаратов для нормализации уровня гликемии и обменных нарушений. Также назначаются препараты для улучшения микроциркуляции и питания нерва.
Невропатия
В то время как диабет является наиболее распространенной причиной невропатии, помимо диабета существует ряд других невропатий, и все они могут вызывать слабость рук. Для определения причины, которая вызвала повреждение нерва: воспалительное или аутоиммунное заболевание, нарушением обмена веществ, дефицит питания или побочное действие лекарств назначаются анализы крови.
Для определения причины, которая вызвала повреждение нерва: воспалительное или аутоиммунное заболевание, нарушением обмена веществ, дефицит питания или побочное действие лекарств назначаются анализы крови.
Независимо от причины невропатия вызывает онемение, боль или слабость рук и ног, Большинство невропатий поддаются коррекции если установлена причина и назначено верное лечение.
Артрит
Артрит вызывает боль и отек суставов. Это может привести к ощущению слабости и нарушению подвижности, особенно в руках.
Диагностика и лечение
Артрит диагностируется на основании слабости рук, физического обследования и, возможно, анализов крови и рентгенологического исследования. Артрит – это воспаление суставов, которое можно лечить с помощью противовоспалительных препаратов и оно не опасно для жизни.
Защемление спинномозгового корешка (радикулопатия)
Медицинский термин для защемления нерва – радикулопатия. Когда нерв входит в позвоночник или выходит из него, он может быть «зажат» и сдавлен отечными тканями в данной области или давлением кости. Это обычно приводит к боли, либо слабости руки или ноги. Защемление нерва в шее (которое находится на уровне шейного отдела позвоночника) может вызвать слабость рук, потому что шейный отдел позвоночника контролирует руку. Иногда защемление нерва в шее также вызывает боль в шее.
Это обычно приводит к боли, либо слабости руки или ноги. Защемление нерва в шее (которое находится на уровне шейного отдела позвоночника) может вызвать слабость рук, потому что шейный отдел позвоночника контролирует руку. Иногда защемление нерва в шее также вызывает боль в шее.
Диагностика
Радикулопатия диагностируется на основании осмотра, оценки неврологического статуса, электронейромиографии, нейровизуализации, таких как компьютерная томография шейного отдела позвоночника или МРТ шейного отдела позвоночника, чтобы окончательно определить область и степень защемления нерва.
Лечение
Обычно лечение консервативное, назначается физиотерапия, противовоспалительные препараты, противоотечная терапия. Если сдавливание нерва длительное и нарушена функция конечности, может потребоваться оперативное лечение.
Грыжа межпозвоночного диска
Грыжа межпозвоночного диска – это выраженное снижение высоты межпозвоночного диска с нарушением целостности фиброзного кольца, содержимое грыжи вытесняется и может сдавливать проходящие рядом нервные структуры.
Диагностика
Предварительный диагноз устанавливается на основании осмотра , сбора анамнеза , оценки неврологического статуса. В качестве инструментального исследования назначается МРТ шейного отдела позвоночника.
Лечение
Для купирования обострения назначаются противовоспалительные препараты , витамины группы В, миорелаксанты, физиотерапия , гимнастика. Необходимо исключить переохлаждение , резкие рывковые движения , подъем тяжести. При неэффективности консервативной терапии показано оперативное лечение.
Однако следует понимать, что оперативное лечение не всегда решает проблему онемения и боли, оно лишь устраняет компрессию корешка .Таким образом, операция “не панацея” при наличии грыжи межпозвоночного диска, даже если симптомы заболевания не проходят.
Субботний ночной паралич
Паралич субботнего вечера – особый вид сдавливания лучевого нерва в верхней части руки. Это происходит, как правило, во время глубокого сна (часто крепкий сон возникает после употребления алкоголя, поэтому получил название “синдром субботней ночи”,
при отсутствии мягкой постели (“синдром парковой скамейки”). Прижатие нерва может быть обусловлено расположением головы партнера на наружной поверхности плеча.
Прижатие нерва может быть обусловлено расположением головы партнера на наружной поверхности плеча.
Лечение
Проблема может разрешиться без медицинского или хирургического вмешательства, но иногда требуется экстренная помощь. Если вы просыпаетесь с внезапной слабостью рук, особенно если вы употребляли алкоголь накануне вечером, очень важно немедленно обратиться к врачу.
Ульнарная невропатия
Ульнарная невропатия – повреждение локтевого нерва. Этот нерв расположен около локтя и контролирует движение руки и кисти. Легкое сдавливание локтевого нерва обусловлено привычкой часто опираться на локоть, например во время телефонного разговора. Также повреждение локтевого нерва может произойти в результате травмы, артрита, туннельного синдрома , при этом возникает слабость рук, покалывание и потеря чувствительности, особенно в области безымянного пальца и мизинца.
Напоследок хочется сказать: следите за своим здоровьем, при появлении малейших симптомов заболевания обратитесь к врачу, не занимайтесь самолечением, ведь вовремя диагностированное заболевание и правильно назначенная терапия помогут избежать прогрессирования болезни и в более короткие сроки восстановить функцию кистей.
Была ли эта статья полезна?
Вы можете подписаться на нашу рассылку и узнать много интересного о лечение заболевания, научных достижений и инновационных решений:
Ваш e-mail
Согласен (-на)с политикой конфиденциальности и обработки персональных данных
Please leave this field empty.
Приносим извинения!
Как можно улучшить эту статью?
Please leave this field empty.
Более подробную информацию, возможно уточнить у врачей-неврологов, на нашем форуме!Перейти На Форум
Если у вас остались вопросы, задайте их врачам на нашем форуме!
Перейти на форум
ДОБАВИТЬ/ПОСМОТРЕТЬ КОММЕНТАРИИ
Гимранов Ринат Фазылжанович
Записаться к специалисту
×
Симптомы рассеянного склероза — особенности клинической картины и диагностические “ловушки”
Симптомы рассеянного склероза — особенности клинической картины и диагностические «ловушки».
Рассеянный склероз часто становится диагнозом исключения. Почему? Во-первых, это редко встречающееся заболевание, о котором врач не всегда задумывается сразу же. Во-вторых, так как область поражения — ЦНС (центральная нервная система), возникает широкий разброс симптоматики: от упорной слабости и проблем со зрением до нарушений походки и недержания мочи. Рассказываем, с чем можно спутать рассеянный склероз и в чем особенности его клинической картины.
Кратко о важном
При рассеянном склерозе затрагиваются особые структуры ЦНС — миелиновые нервные волокна. Они отвечают за проведение нервных импульсов — и в зависимости от того, в какой области ЦНС локализованы повреждения, возникают расстройства чувствительности (к холоду, теплу, боли, вибрации), подвижности тела, а также нарушения в эмоционально-психической сфере.
Рассеянный склероз — хроническое заболевание с неуклонным прогрессированием, но если начать терапию на ранней стадии, его течение замедляется, пациент получает шанс избежать инвалидности.
На поздних стадиях, как правило, существенного улучшения ждать не приходится, хотя современные возможности реабилитации позволяют повысить качество жизни, частично восстановить утраченные функции тела.
Симптомы с вопросительным знаком
При демиелинизирующих заболеваниях (а рассеянный склероз относится именно к этой группе патологий) старт симптоматики может быть размытым:
- слабость в руках и ногах, общее недомогание
- быстрая утомляемость
- головокружение
- головная боль
- онемение конечностей, лица, ощущение покалывания, «ползания мурашек» по телу, сниженная или, наоборот, повышенная чувствительность к холоду, теплу, иным раздражителям
- болевые ощущения — в глазах при движении глазных яблок, в области лица, шеи, ног (стреляющего, жгучего, распирающего характера, иногда даже с появлением красноты и отечности кожи)
- внезапное ухудшение или потеря зрения (как правило, с одной стороны)
- недержание мочи
Стоит отметить, что далеко не всегда перечисленные признаки появляются одновременно. Может доминировать один или два, что более характерно.
Может доминировать один или два, что более характерно.
Из-за этого пациенты или не обращаются к врачу сразу (списывая слабость на усталость, а «мурашки» и онемение, например, руки — на остеохондроз), или идут к тому специалисту, чей профиль наиболее соответствует симптому (офтальмологу при расстройстве зрения, урологу при проблемах с мочеиспусканием).
Как скоро они попадут на прием к неврологу и будет ли сразу же заподозрен рассеянный склероз? Увы, часто драгоценное время теряется впустую — с ожиданием в очередях, с задержкой выполнения исследования МРТ (магнитно-резонансная томография) или по причине того, что диагностический поиск ушел в сторону и предполагается совсем другая болезнь.
«Маски» рассеянного склероза
Ошибки в диагностике для неврологических заболеваний — не редкость, поскольку одна и та же патология у разных пациентов может проявляться по-разному. Сказываются индивидуальные особенности организма, перенесенные инфекции, хронические болезни, возраст, пол… На клиническую картину, ее яркость влияют десятки факторов — и врачу иногда приходится двигаться буквально вслепую, чтобы найти четкие доказательства тех или иных нарушений.
Рассеянный склероз может быть принят за:
Типичные симптомы
В развернутой фазе рассеянного склероза характерны:
- боли (мучительные, жгучие в ногах, в области лица, головные боли, а также боли в глазных яблоках при их движении)
- парезы конечностей (утрата мышечной силы, ведущая к ограничению свободы движений, тремору (дрожанию))
- парезы мышц лица (с изменением мимики)
- нарушения в области таза (непроизвольное опорожнение мочевого пузыря, а позже и задержка мочеиспускания, дефекации)
- снижение остроты зрения, «туман» и «пятна» перед глазами (обычно в одном глазу)
- покалывание, жжение, «мурашки», онемение в ногах, руках, теле — они сначала появляются на короткое время, потом интенсивность ощущений нарастает
- нарушения речи
- шаткая походка
- снижение способности к концентрации внимания
- снижение памяти
- приступы судорог по типу эпилепсии
- депрессия
Один из самых ярких симптомов — это симптом Лермитта (характеризуется тем, что пациента при наклоне головы словно бьет током, и он чувствует отдачу этого импульса в ноги или руки).

Нужно обращать внимание на такой «общий» симптом, как утомляемость. Она усиливается в жару или в горячей ванне и облегчается в прохладном помещении либо в холодное время года, не зависит от нагрузок. Здоровый человек устает после физической или умственной работы, а больной рассеянным склерозом постоянно чувствует себя измотанным, вялым.
Существуют как агрессивные, так и мягкие (доброкачественные) формы течения рассеянного склероза. В первом случае прогноз для пациентов, как правило, неблагоприятный, поскольку болезнь развивается быстро, с частыми обострениями. Во втором при условии своевременного начала терапии можно рассчитывать на ремиссию (отсутствие симптомов) — иногда довольно длительную, продолжающуюся годами.
Теперь вы больше знаете о симптомах рассеянного склероза. Это коварная болезнь, которая при агрессивном течении вызывает стойкие нарушения подвижности тела и иные тяжелые расстройства. Если ничего не предпринимать, наступает инвалидность — и такого исхода можно попытаться избежать.
Обязательный компонент терапии — курсы реабилитации, которые способны не только замедлить повреждающие процессы за счет медикаментозной поддержки, но и восстановить утраченные функции организма. Врачи «Консилиума» работают с пациентами на разных стадиях развития рассеянного склероза — и знают, как добиться максимально эффективных результатов.
Дерматомиозит (полимиозит) | Клиническая ревматологическая больница №25
Дерматомиозит (полимиозит) | Клиническая ревматологическая больница №25 Воспалительные миопатии – группа хронических заболеваний, основным проявлением которых бывает мышечная слабость, возникающая вследствие воспаления поперечно-полосатой мускулатуры. Причинами могут быть инфекционные и онкологические заболевания, дегенеративные процессы, прием лекарственных препаратов. В этой статье мы опишем группу идиопатических воспалительных миопатий, в которую входит дерматомиозит (полимиозит).
Различают следующие типы идиопатических воспалительных миопатий:
— Первичный полимиозит (ПМ)
— Первичный дерматомиозит (ДМ)
— Ювенильный дерматомиозит
— Миозит, ассоциированный с другими диффузными заболеваниями соединительной ткани (перекрестный синдром)
— Миозит в сочетании со злокачественными новообразованиями
— Миозит с внутриклеточными включениями
Дерматомиозит (полимиозит) — заболевание из группы диффузных болезней соединительной ткани, характеризующееся преимущественно воспалительным процессом в поперечно-полосатой и гладкой мускулатуре с нарушением двигательной функции этих мышц. При вовлечении кожи в системный процесс используется термин «дерматомиозит», в остальных случаях используется термин «полимиозит».
Заболеваемость ПМ/ДМ колеблется от 2 до 10 человек на 1 млн. населения. Наблюдаются 2 возрастных пика заболеваемости: в 10-15 лет и в 45-55 лет. Соотношение мужчин и женщин 2:1.
Причина этих заболеваний в настоящее время остается неизвестной. Предполагается, что основную роль в развитии заболевания может играть вирусная инфекция, однако многочисленные исследования в данной области пока подтвердить эту гипотезу не смогли. Важным звеном патогенеза является также аутоиммунный процесс. В 20% всех вышеперечисленных миопатий имеется связь с онкологическим заболеванием, при этом чаще возникает именно ДМ.
Предполагается, что основную роль в развитии заболевания может играть вирусная инфекция, однако многочисленные исследования в данной области пока подтвердить эту гипотезу не смогли. Важным звеном патогенеза является также аутоиммунный процесс. В 20% всех вышеперечисленных миопатий имеется связь с онкологическим заболеванием, при этом чаще возникает именно ДМ.
Заболевание наиболее часто начинается с недомогания, общей слабости, повышения температуры тела, похудания, потери аппетита, поражения кожи с последующим прогрессирующим нарастанием слабости в проксимальных группах мышц (плечи, бедра). Заболевание может развиваться как медленно (в течение нескольких недель и месяцев), так и остро (что чаще происходит у лиц молодого возраста).
Основные клинические проявления идиопатических воспалительных миопатий:
1. Мышечная слабость проявляется в виде затруднения при причёсывании, вставании с низкого стула и кровати, посадке в транспорт, подъеме по лестнице, неуклюжей походке. Иногда возникает затруднение глотания, поперхивание, нарушение речи. У половины больных отмечаются боли в мышцах.
Иногда возникает затруднение глотания, поперхивание, нарушение речи. У половины больных отмечаются боли в мышцах.
2. Поражение кожи:
— эритематозная (гелиотропная) сыпь, локализованная на верхних скулах, крыльях носа, в области носогубной складки, на груди и верхней части спины, в области декольте.
— эритематозные шелушащиеся высыпания над мелкими суставами кистей, реже над локтевыми и коленными суставами (симптом Готтрона).
— эритема волосистой части головы.
— кожный зуд.
— покраснение, шелушение и трещины на коже ладоней («рука механика»).
— телеангиэктазии («сосудистые звездочки» — расширения преимущественно капилляров кожи).
— фотодерматит (повышенная чувствительность к солнечным лучам).
— сетчатое ливедо.
— инфаркты и отечность околоногтевого ложа.
* у части пациентов поражение кожи может предшествовать развитию мышечной слабости (за несколько лет) – т.н. амиопатический миозит.
3. Поражение легких:
— слабость дыхательной мускулатуры может приводить в гиповентиляции, что, в свою очередь, обуславливает высокий риск развития пневмонии.
— интерстициальная болезнь легких (быстропрогрессирующий синдром фиброзирующего альвеолита, интерстициальный легочный фиброз).
4. Поражение суставов проявляется в виде симметричного неэрозивного артрита мелких суставов кистей и лучезапястных суставов, реже – коленных и локтевых.
5. Поражение сердца может прогрессировать медленно и чаще всего выявляется нарушения ритма и проводимости, реже — кардиомиопатия.
6. Поражение почек происходит очень редко (протеинурия, нефротический синдром, острая почечная недостаточность на фоне миоглобинурии).
7. Синдром Шёгрена (сухость слизистых).
8. Синдром Рейно (спастическая реакция мелких сосудов пальцев руки и ног на холод или эмоциональные нагрузки, проявляющаяся изменением цвета кожного покрова).
9. Подкожный кальциноз развивается преимущественно у детей.
Стоит отдельно выделить антисинтетазный синдром, чаще всего начинающийся остро с наличием лихорадки, симметричного неэрозивного артрита, интерстициального поражения легких, синдрома Рейно, поражения кожи по типу «руки механика». Для этого синдрома характерно выявление в крови антител к Jo-1 и других антисинтетазных антител, неполный ответ на терапию глюкокортикоидами, дебют заболевания чаще в весенний период.
Для этого синдрома характерно выявление в крови антител к Jo-1 и других антисинтетазных антител, неполный ответ на терапию глюкокортикоидами, дебют заболевания чаще в весенний период.
Также стоит отметить миозит с включениями, который характеризуется:
— медленным развитием мышечной слабости не только в проксимальных, но и дистальных (предплечья, голени) группах мышц.
— асимметричностью поражения.
— нормальными значениями мышечных ферментов.
— отсутствие специфических антител в крови.
— плохой ответ на стандартную базисную терапию.
При лабораторном исследовании отмечается:
— увеличение содержания КФК, МВ-фракции КФК, альдолазы, ЛДГ, АЛТ, АСТ.
— повышение концентрации креатинина и мочевины (редко).
— ускорение СОЭ, повышение С-реактивного белка.
— Миоглобинурия.
— антинуклеарный фактор (50-80% пациентов).
— миозитспецифические и антисинтетазные антитела (Jo-1, PL-12, Pl-7, KJ, OJ).
— повышение уровня РФ (менее чем у 50% пациентов).
Инструментальные методы исследования:
1. Электронейромиография (ЭНМГ) важный метод для подтверждения и уточнения выраженности мышечного поражения, мониторинга эффективности терапии. Также необходим для исключения неврологической патологии.
2. МРТ и Р-спектроскопия – чувствительные методы выявления мышечного воспаления.
3. ЭКГ — нарушение ритма и проводимости.
4. Рентгенологическое исследование легких (чаще КТ с высоким разрешением) необходимо для выявления базального пневмосклероза и интерстициального легочного фиброза.
5. Рентгенологическое исследование пищевода с бариевой взвесью – для уточнения причин дисфагии.
Биопсия мышечной ткани является необходимой для подтверждения диагноза (наиболее информативная биопсия мышцы, вовлеченной в патологический процесс).
Перед постановкой диагноза ДМ/ПМ очень важным является исключение онкологического процесса (онкомаркеры, ФГДС, колоноскопия, УЗИ малого таза, маммография и т. д.).
д.).
В лечении дерматомиозита (полимиозита) препаратом выбора являются глюкокортикоиды в начальной дозе 1-2мг/кг в сутки. При этом в дальнейшем при положительной клинико-лабораторной динамике дозу медленно снижают до поддерживающей. Пульс-терапия при данном заболевании редко бывает эффективной, чаще используется при быстром прогрессировании дисфагии и развитии системных проявлений (миокардит, альфеолит).
Раннее начало лечения ассоциируется с более благоприятным прогнозом.
При недостаточной эффективности терапии глюкокортикоидами назначают цитостатики (препарат выбора при интерстициальном фиброзе легких – циклофосфан, в остальных случаях — метотрексат).
Для поддерживающей терапии используются низкие дозы аминохинолиновых препаратов.
Использование внутривенного иммуноглобулина позволяет преодолеть резистентность (неэффективность) к стандартной терапии.
Плазмаферез следует использовать преимущественно у больных с тяжелым и резистентным течением.
Для постановки диагноза дерматомиозит (полимиозит) консультация ревматолога является обязательной. При этом самолечение может привести к прогрессированию заболевания и серьезным осложнениям, угрожающим жизни.
При этом самолечение может привести к прогрессированию заболевания и серьезным осложнениям, угрожающим жизни.
Пройти консультацию врача-ревматолога для уточнения диагноза и определения дальнейшей тактики ведения Вы можете у нас в «Клинической ревматологической больнице №25»
Подробности о работе врача-ревматолога и процедуру обращения можно уточнить на сайте
КОНСУЛЬТАЦИЯ ВРАЧА РЕВМАТОЛОГА
Найти:
Доступная среда
Единый портал
Внимание!
Правила приема передач для пациентов (в строго указанные часы):
понедельник-пятница: с 16:00 до 19:00;суббота-воскресенье: с 10:00 до 12:00 и с 16:00 до 19:00Передачи принимаются в целлофановом пакете. На пакете с передачей должно быть указано ФИО пациента, которому она предназначается, отделение, № палаты, дата.
СанПиН 2.1. 3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность».
3.2630-10 «Санитарно-эпидемиологические требования к организациям, осуществляющим медицинскую деятельность».
СанПиН 2.3.2.1324-03 «Гигиенические требования к срокам годности и условиям хранения пищевых продуктов»)
Администрация СПб ГБУЗ «КРБ № 25»
Телефон отделения платных услуг
670-30-80
пн-пт с 09:00 до 17:00
Время забора крови в отделении платных услуг пн-чт с 09:30 до 14:00
пятница с 09:30 до 13:00.
Имеется возможность проведения обследования за одно посещение. Необходимо предварительно записаться по телефонам отделения платных услуг
Объявление!
Специалистам
Отделения
Наши услуги
Мы лечим
Своевременное обращение к ревматологу способствует более быстрому снижению активности заболевания, снижает вероятность развития осложнений и увеличивает возможность сохранения трудоспособности.
Вы спрашивали…
Версия для слабовидящих
Стационар
Информация о персональных данных авторов обращений, направленных в электронном виде, хранится и обрабатывается с соблюдением требований Российского законодательства о персональных данных. Подробнее…
Администрация Губернатора Санкт-Петербурга проводит комплексный опрос бизнес сообщества в целях оценки условий ведения бизнеса в Санкт-Петербурге и определения направлений совершенствования работы исполнительных органов власти. Подробнее…
Диагностика
Услуги
В Клинической ревматологической больнице №25 вы можете получить медицинскую помощь на платной основе Подробнее…
Болезнь двигательного нейрона (БДН) | Ставропольская краевая клиническая больница
Болезнь двигательного нейрона (БДН) — это прогрессирующее нейродегенеративное заболевание, которое поражает двигательные нейроны в головном и спинном мозге. Постепенная гибель клеток нервной системы приводит к неуклонно нарастающей мышечной слабости, охватывающей все группы мышц.
Постепенная гибель клеток нервной системы приводит к неуклонно нарастающей мышечной слабости, охватывающей все группы мышц.
Нейроны головного мозга, которые отвечают за движения (верхние двигательные нейроны), находятся в коре полушарий. Их отростки (аксоны) спускаются в спинной мозг, где происходит контакт с нейроном спинного мозга. Этот контакт называется синапс. В области синапса нейрон головного мозга выделяет из своего отростка химическое вещество (медиатор), которое передает сигнал нейрону спинного мозга.
Нейроны спинного мозга (нижние двигательные нейроны) располагаются в нижних отделах головного мозга (бульбарный отдел), а также шейном, грудном или поясничном отделах спинного мозга в зависимости от того, к каким мышцам они направляют свои сигналы. Эти сигналы по отросткам нейронов спинного мозга (аксонам) доходят до мышц и управляют их сокращениями. Нейроны бульбарного отдела отвечают за сокращение мышц, связанных с речью, жеванием и глотанием; шейного отдела — за сокращение диафрагмы, движения рук; грудного отдела — за движения туловища; поясничного отдела — за движения ног.
Проявления поражения двигательных нейронов
При поражении нейронов спинного мозга нарастает мышечная слабость, мышцы худеют (атрофия), в них появляются непроизвольные подергивания (фасцикуляции). Фасцикуляции не просто ощущаются как подергивания, их также можно увидеть. Это похоже на подкожное трепетание мышц.
Если затронуты нейроны головного мозга, мышцы становятся слабыми, но при этом появляется скованность (спастичность), то есть повышается тонус мышц, их становится трудно расслабить.
При поражении одновременно нейронов головного и спинного мозга эти признаки могут встречаться в разных сочетаниях. То есть мышечная слабость может сопровождаться как фасцикуляциями и похудением мышц, так и скованностью.
Смотря какие отделы головного и спинного мозга оказываются пораженными, данные признаки могут появляться в мышцах, ответственных за движения рук, ног, дыхание или глотание.
Разные виды болезни двигательного нейрона БАС
Это самая распространенная форма заболевания, когда в патологический процесс вовлечены двигательные нейроны и головного, и спинного мозга.
БАС характеризуется слабостью и чувством сильной усталости в конечностях. Некоторые люди отмечают слабость в ногах при ходьбе и настолько сильную слабость в руках, что не могут удержать вещи и роняют их.
Подергивания мышц (фасцикуляции)
Что происходит? Подергивания и ощущения сокращений мышц под кожей (фасцикуляции) часто являются первыми и самыми раздражающими из симптомов БАС. У некоторых людей они локализованы в отдельных мышцах, однако со временем могут распространяться.
Что можно сделать? По вопросам медикаментозного облегчения данных симптомов нужно обращаться к лечащему врачу. Во многих случаях подергивания со временем исчезают сами по себе.
Мышечная слабость и скованность в суставах
Что происходит? Когда количество сигналов от двигательных нейронов к мышцам снижается, последние используются все меньше и со временем теряют массу. Это приводит к ощущению слабости и может стать причиной нарушения равновесия и походки, что увеличивает риск падения.
Что можно сделать? Снижение мышечной массы невозможно остановить физическими упражнениями, т. к. заболевание прогрессирует необратимо. Однако упражнения позволяют сохранить гибкость и подвижность суставов, что способствует поддержанию функции мышц, чувства равновесия и положения тела. Чтобы составить подходящую программу упражнений, необходимо обратиться к лечащему врачу. Также помочь может диетолог, который проконсультирует, как правильно питаться для поддержания массы тела и дальнейшего замедления темпов снижения мышечной массы.
Мышечные судороги и спазмы
Что происходит? Из-за ухудшения проведения сигнала от двигательных нейронов развивается мышечное напряжение или спазмы. Это приводит к нарушению двигательной активности и координации движений, а также повышению риска падений. Внезапные мышечные спазмы могут быть крайне болезненны.
Что можно сделать? Чтобы устранить данный симптом, как правило, достаточно изменить положение тела во время отдыха в кровати или кресле. Частично проблему решают физические упражнения. Кроме того, лечащий врач может выписать лекарственные препараты для расслабления.
Частично проблему решают физические упражнения. Кроме того, лечащий врач может выписать лекарственные препараты для расслабления.
Утомляемость
Что происходит? Снижение физической функциональности мышц требует больших энергетических затрат на поддержание ежедневной активности. К другим причинам утомляемости относят проблемы с дыханием, одышку, уменьшение поступления пищи и обезвоживание.
Что можно сделать? Составляйте план выполнения дел на день. Это поможет поддерживать баланс между активностью и адекватным отдыхом. Важно также проконсультироваться с диетологом по поводу увеличения калорийности пищи и объемов потребляемой жидкости.
Боль
Что происходит? Непосредственно БАС не вызывает боль и дискомфорт. Но они могут быть следствием ряда других причин. Например, боль появляется в результате спазмов мышц, общей спастичности, напряжения мышц, сдавливания кожи или запора. Поэтому важно выяснить причину симптома.
Что можно сделать? Существуют рекомендации по принятию оптимальных положений тела, поддержке, профилактике локального сдавливания и лекарственной терапии. В случае продолжительной боли необходимо обратиться в лечебное учреждение. Врач может подобрать подходящее обезболивающее.
Проблемы с глотанием
Что происходит? При поражении мышц лица, ротовой полости и гортани происходит затруднение глотания. Нарушение нормального процесса приема пищи и глотания называется дисфагия. В результате человек получает меньше питательных веществ и жидкости, что может привести к снижению массы тела.
Что можно сделать? Необходимо обратиться к логопеду и диетологу, которые проведут оценку степени нарушения глотания и изменения массы тела, а также расскажут о возможных решениях проблемы. В том числе, чтобы повысить поступление с пищей белков и углеводов, нужно скорректировать диету. Существуют также альтернативные методы, которые могут служить поддержкой или полной заменой питания.
Слюна и мокрота
Что происходит? При нарушении глотания в ротовой полости скапливается избыточное количество слюны, что приводит к слюнотечению и связанному с ним ощущению дискомфорта. Консистенция секрета может быть как водянистой, так и густой. Повышенная вязкость связана с уменьшением количества жидкости, поступающей в организм. В этом случае слюна удаляется с большим трудом. Также из-за приема лекарств, обезвоживания, дыхания через рот или кандидоза слизистой оболочки может развиться сухость во рту.
Что можно сделать? Среди вариантов решения данной проблемы — корректировка питания, лекарственная терапия и использование аспирационных аппаратов для очистки полости рта (отсосов).
Кашель и чувство удушья
Что происходит? Эти явления могут возникнуть в результате попадания еды или слюны в дыхательные пути.
Что можно сделать? В настоящий момент есть действенные приемы, которые помогают бороться с данными проблемами. Об это расскажет лечащий врач.
Об это расскажет лечащий врач.
Проблемы с дыханием
Что происходит? При БАС рано или поздно поражаются дыхательные мышцы. По мере прогрессирования заболевания — особенно на последних стадиях —развиваются проблемы с дыханием. Когда это произойдет, больному понадобятся дыхательные приспособления и консультация специалиста.
Что можно сделать? Если человек испытывает одышку, слабость, нарушения сна, утренние головные боли или сонливость в течение дня, лечащий врач может направить его к пульмонологу. Методы коррекции проблемы могут включать дыхательные и физические упражнения, рекомендации по созданию удобного положения тела, техники эффективного кашля, лекарственную терапию и специальное оборудование для вентиляции легких.
Проблемы с речью и общением
Что происходит? По мере ослабления мышц лица и гортани, а также дальнейшего снижения вентиляции легких человеку становится все сложнее говорить. Такое затруднение речи называется дизартрия.
Что можно сделать? Оценить проблему и подобрать техники ее решения поможет лечащий врач. Также рекомендуем проконсультироваться с физиотерапевтом, который посоветует оборудование или вспомогательные средства, в зависимости от того, на какие манипуляции способен человек с БАС. Средства для речи и общения (их еще называют «средствами альтернативной и вспомогательной коммуникации») включают как простые методики (жестикуляция, письмо, алфавитные таблицы и пр.), так и технически более сложные (с использованием компьютера).
Эмоциональная лабильность (псевдобульбарный эффект)
Что происходит? У некоторых людей, страдающих БАС, бывают приступы неконтролируемого смеха и/или плача, которые трудно сдержать. Данные реакции бывают не у всех болеющих, и они непроизвольны.
Что можно сделать? Для облегчения симптомов можно обратиться к лекарственной терапии. Подобные реакции могут вызывать некоторое беспокойство у окружающих, однако если они будут знать, что данные проявления являются частью симптоматики БАС, им будет легче с этим справиться.
Эмоциональные реакции
Что происходит? Часть больных БАС переживают целый спектр эмоциональных состояний, включая беспокойство, страх, гнев, печаль, депрессию и отрицание. Эти реакции нормальны.
Что можно сделать? Осознание своих эмоциональных состояний является первым шагом к решению проблем, связанных с переживаниями. Если данные состояния слишком ярко выражены и сохраняются достаточно долго, настоятельно рекомендуем обратиться за помощью к врачу. В отдельных случаях эффективна лекарственная терапия и/или психотерапия.
Нарушение высших психических функций
Что делать? Проблемы с памятью, обучением, подбором слов или снижением концентрации внимания известны как нарушение высших психических функций. По некоторым данным, эти состояния встречаются у 35% пациентов с БАС, но протекают довольно незаметно. Лишь у единиц они крайне выражены. В этом случае говорят о лобно-височной деменции, которая сопровождается выраженным нарушением когнитивных функций.
Что можно сделать? Необходимо участие многопрофильной команды специалистов, в том числе психологов и психиатров.
Что не затрагивает БАС?
Вкус, зрение, осязание, тактильные ощущения и слух.
Как правило, при БАС не происходит заметных изменений в перечисленных системах и органах чувств. Однако течение болезни у каждого человека индивидуальны. При наличии подозрений обязательно проконсультируйтесь со своим лечащим врачом.
В большинстве случаев упомянутые органы чувств не страдают при БАС, тем не менее, у некоторых болеющих встречаются изменения вкуса, гиперчувствительность кожи или проблемы с терморегуляцией.
Нарушений функций кишечника и недержание
Нарушения функций кишечника и мочевого пузыря обычно не встречаются при БАС, однако нарушения двигательной активности способствуют созданию дополнительных сложностей в пользовании туалетом. На фоне изменений питания, обезвоживания, беспокойства, лекарственной терапии или снижения подвижности может появиться запор. Стойкий запор может смениться диареей. Любые изменения функций мочевого пузыря и кишечника следует проверить, поскольку они могут быть симптомами других заболеваний.
Стойкий запор может смениться диареей. Любые изменения функций мочевого пузыря и кишечника следует проверить, поскольку они могут быть симптомами других заболеваний.
Сексуальная функция
БАС, как правило, не влияет на сексуальную функцию, однако у больного может измениться восприятие собственной сексуальности. Физические изменения могут наложить отпечаток на все этапы интимного процесса. Открытое обсуждение возникающих проблем с партнером и врачами поможет поддержанию интимных отношений.
Мышцы глаз
Движения глазных яблок у большинства людей с БАС сохранены. При поражении мышц шеи поможет использование соответствующей поддержки.
Сердечная мышца
БАС не затрагивает сердце напрямую.
Лечение БАС
На сегодняшний день не разработано способов победить само заболевание. Поэтому существующее лечение решает две задачи: продление жизни и улучшение ее качества. К первому направлению относятся применение препарата рилузол, дыхательная поддержка и обеспечение питания. Второе сфокусировано на минимизации избыточного слюнотечения, судорог и спастичности мышц, эмоциональной нестабильности, боли.
Второе сфокусировано на минимизации избыточного слюнотечения, судорог и спастичности мышц, эмоциональной нестабильности, боли.
Рилузол
Рилузол — это единственное зарегистрированное в США и Европе лекарственное средство для замедления течения БАС. В Российской Федерации препарат не зарегистрирован и поэтому официально недоступен больным БАС.
Рилузол помогает понизить количество глутамата (химического медиатора в центральной нервной системе), который высвобождается при передаче нервного импульса. Избыток глутамата, как показывают наблюдения, способен повредить нейроны головного и спинного мозга. Результаты клинических испытаний говорят, что у тех, кто принимал рилузол, длительность жизни увеличилась на два-три месяца по сравнению с теми, кто принимал плацебо.
Данные об эффективности препарата получены во время исследований, которые длились 18 месяцев. Достоверной информации об эффективности препарата на более отдаленных сроках болезни, к сожалению, нет. Кроме того, нужно помнить, что у препарата есть противопоказания к применению и ряд побочных эффектов.
Рилузол выпускается в виде таблеток и принимается дважды в день.
Маситиниб (масивет) при БАС
Информация о маситинибе, доступная в интернете, дает надежду на излечение многим людям с БАС. Поскольку препарат доступен в России, некоторые уже принимают его по собственному решению и под свою личную ответственность. Однако маситиниб в настоящее время не одобрен к применению у пациентов с БАС. Он применяется для лечения онкологических заболеваний у животных и именно для этих целей доступен в продаже.
Терапия нарушений дыхания
Для болеющих с проблемами дыхания существует ряд методов терапии и лекарственных препаратов. За рекомендациями по этому поводу следует обратиться к пульмонологу.
Как правило, существует два варианта действий:
- неинвазивная вентиляция легких (НИВЛ), при которой специальный аппарат нагнетает воздух в лицевую маску, которая помогает больному дышать самостоятельно;
- инвазивная вентиляция легких (трахеостомия, ИВЛ), при которой производится установка воздуховода через трахеостомическую канюлю.

Гастростомия
Питание через гастростому является самым предпочтительным методом для больных БАС. Это единственный способ кормить людей сколько угодно долго по времени, в нужном количестве и без дискомфорта для самого человека.
При проведении гастростомии в желудок через переднюю брюшную стенку вводят трубку для питания. Трубка компактная, толщиной с шариковую ручку и очень гибкая. Ее не видно под одеждой.
Есть два способа наложения гастростомической трубки: чрескожная эндоскопическая гастростомия (ЧЭГ) и рентгенологическая гастростомия (РГ). В нашей стране накоплен опыт установки гастростом методом ЧЭГ.
Комплементарная терапия
Методы комплементарной терапии облегчают симптомы и снижают уровень стресса у некоторых людей с БАС. Но следует помнить, что данные методы не являются лечением заболевания.
Комплементарная терапия не входит в понятие традиционной медицины, однако способствует повышению эффективности стандартного лечения.
К методам комплементарной терапии при БАС относятся массаж, иглоукалывание, ароматерапия и рефлексотерапия.
Нутриционная поддержка (обеспечение полноценного питания)
По мере развития заболевания мышцы человека, отвечающие за жевание и глотание, становятся медлительными, вялыми и слабыми. В результате процесс приема пищи может сильно растягиваться, человек начинает поперхиваться. Если глотание затруднено, то для уменьшения собственного дискомфорта больной часто начинает сокращать рацион. В свою очередь недостаток воды и пищи приводит к обезвоживанию, потере веса, снижению иммунитета.
Специальное лечебное питание способно восполнить недостаток калорий. В России можно купить питание трех основных производителей — Nutricia, Nestle и Fresenius. При уменьшении количества потребляемой пищи в результате снижения аппетита или нарушений глотания очень желательно ежедневно добавлять в рацион такие продукты. При определенных видах БАС могут быть ограничения на ту или иную форму питания, поэтому необходимо проконсультироваться с врачом-неврологом.
Своевременное обеспечение доступа пищи в организм путем установки назогастрального зонда или гастростомы позволяет кормить и поить человека, теряющего способность самостоятельно глотать по мере развития заболевания.
Антиоксиданты
Антиоксиданты — это класс питательных веществ, которые помогают организму предотвращать повреждения клеток свободными радикалами.
Считается, что люди, страдающие БАС, могут быть более восприимчивы к вредоносным эффектам свободных радикалов, и в настоящее время ведутся исследования, направленные на выявление полезного воздействия на организм добавок, богатых антиоксидантами.
Некоторые средства, содержащие антиоксиданты, которые уже прошли клинические испытания в целях выявления влияния на БАС, не доказали своей эффективности.
Альтернативное лечение
В настоящее время единственные средства, которые замедляют прогрессирование БАС, — это рилузол и эдаравон. Эффективность дорогостоящих препаратов невысокая, поэтому понятно, почему люди с БАС хотят попробовать другие способы терапии.
Что такое стволовые клетки?
Стволовые клетки — это клетки, которые еще не сформировались для того, чтобы выполнять конкретные функции. Они могут самообновляться и давать начало различным типам клеток таким, как, например, клетки крови, мышечные и нервные клетки.
Внимание СМИ и общий интерес к стволовым клеткам связаны с тем, что в будущем их, вероятно, можно будет использовать для восстановления или замены нормальных клеток, погибших в связи с каким-то заболеванием.
Стволовые клетки стали ценным инструментом для исследователей. Ученые интересуются ими в связи с возможностью получения мотонейронов в лабораторных условиях, что позволит изучить скрытые механизмы развития БАС.
Причины, симптомы, лечение и обращение за помощью
Слабость рук может возникать из-за различных состояний, таких как синдром запястного канала, артрит, периферическая невропатия и кисты ганглия.
Ослабленная рука или хват могут значительно затруднить выполнение повседневных задач.
В этой статье мы обсудим некоторые причины слабости рук, сопутствующие симптомы и доступные варианты лечения.
Кисты ганглиев представляют собой заполненные жидкостью мешочки, которые обычно формируются на суставах или сухожилиях или рядом с ними.
По данным Американской академии хирургов-ортопедов (AAOS), ганглиозные кисты являются наиболее часто формирующимся образованием в руке. Они часто появляются на тыльной стороне запястья человека.
Несмотря на безвредность, ганглиозные кисты иногда могут сдавливать нервы, вызывая мышечную слабость, покалывание и боль. В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
Узнайте больше о ганглиозных кистах здесь.
Лечение
Кисты ганглия обычно не требуют лечения. Однако, если киста вызывает боль, человек может получить следующие виды лечения:
- Иммобилизация: Активность может привести к увеличению размера кисты, оказывая большее давление на нервы. Ортез на запястье может помочь облегчить симптомы.
- Аспирация: Эта процедура включает удаление жидкости из кисты. Это вариант, если киста вызывает сильную боль или ограничивает активность.

- Иссечение: Хирург может удалить кисту, если нехирургические методы неэффективны.
Человек может также принимать безрецептурные обезболивающие, если киста вызывает дискомфорт.
Синдром запястного канала возникает при отеке запястного канала, который представляет собой проход в запястье, или тканей, окружающих сухожилия сгибателей. Это, в свою очередь, оказывает давление на срединный нерв.
Это давление может вызвать боль, покалывание и онемение в руке.
По данным AAOS, синдром запястного канала может возникать из-за различных факторов, таких как повторяющееся использование рук, беременность и некоторые состояния здоровья.
Наряду со слабостью рук другие симптомы включают:
- онемение, покалывание, боль и жжение в пальцах
- шоковые ощущения, иррадиирующие в пальцы
- боль и покалывание, распространяющиеся вверх по предплечью
также обнаруживают, что они роняют вещи из-за слабости и онемения рук. Это поздняя стадия синдрома запястного канала.
Это поздняя стадия синдрома запястного канала.
Обычно покалывание и боль сохраняются в течение длительного времени и могут усилиться до того, как разовьется слабость.
Узнайте больше о синдроме запястного канала здесь.
Обработка
Варианты лечения за запястным туннелем могут включать в себя:
- Облегчение боли и противовоспалительные препараты
- Шипиты
- Изменения в активности
- Инъекция стероидов
- Упражнения
- SURGER
- . Средства от синдрома запястного канала здесь.
Синдром локтевого канала возникает, когда локтевой нерв, проходящий внутри локтевого сустава, раздражается, воспаляется, опухает или сдавливается.
Хотя локтевой туннельный синдром может вызывать боль в локте, большинство симптомов возникает в руке.
Симптомы могут включать:
- боль в руке
- онемение руки или безымянного пальца, которое усиливается при сгибании локтя
- ослабленный захват кисти
- трудности с координацией пальцев
- боль внутри локтя
Узнайте больше о синдроме кубитального канала здесь.

Лечение
В соответствии с AAOS варианты лечения включают:
- противовоспалительные препараты
- шины или скобы
- упражнения для скольжения нервов
- хирургическое вмешательство Различают два типа эпикондилита: латеральный и медиальный.
Медиальный эпикондилит, также известный как локоть игрока в гольф, возникает из-за повреждения сухожилий, сгибающих запястье по направлению к ладони.
Латеральный эпикондилит, также известный как теннисный локоть, возникает из-за повреждения сухожилий, сгибающих запястье от ладони.
Некоторые причины включают игру в теннис, перенос тяжелых предметов и частое использование ручных инструментов.
Симптомы эпикондилита включают:
- боль во внутренней части предплечья от локтя до запястья
- слабость в запястье и кисти
- ослабленный захват кисти
- боль при сжатии мяча или движении руки к мизинцу
Узнайте больше о латеральном эпикондилите здесь.

Узнайте больше о медиальном эпикондилите здесь.
Лечение
Лечение начинается с прекращения деятельности, вызвавшей заболевание, и избегания действий, усугубляющих состояние.
Варианты лечения включают:
- фиксацию области
- обледенение пораженной руки или кисти
- использование противовоспалительных препаратов
- выполнение упражнений для укрепления предплечья
- с использованием инъекций кортикостероидов
Узнайте больше об упражнениях для теннисного локтя здесь.
Защемление нерва или шейная радикулопатия возникает, когда что-то давит и раздражает нерв, расположенный на шее.
Это может быть связано с изменениями, происходящими в позвоночнике с возрастом. Это также может произойти из-за внезапной травмы, которая приводит к грыже диска.
Боль обычно возникает в шее и распространяется вниз по руке человека.
Другие симптомы включают:
- покалывание в кистях и пальцах
- слабость рук, мышц или плеч
- снижение чувствительности
Лечение
Лечение защемления нерва включает: мягкое кольцо, которое оборачивается вокруг шеи
- физиотерапия
- нестероидные противовоспалительные препараты, такие как аспирин и ибупрофен
- пероральные кортикостероиды
- инъекции стероидов
- операция, если нехирургические методы не приносят результатов
Узнайте больше о том, как лечить защемление нерва, здесь.

По данным AAOS, существует более 100 различных типов артрита. Наиболее часто встречаются остеоартроз и ревматоидный артрит.
Общие симптомы артрита могут включать:
- боль
- тепло вокруг пораженного сустава
- ощущение трения или скрежетания в суставе
- отек
- кисты
- уменьшение объема движений вокруг пораженного сустава
Узнайте больше об артрите рук здесь.
Лечение
Человек должен обратиться к своему врачу, чтобы узнать о наилучших для него вариантах лечения.
Врач определит наилучшее лечение в зависимости от индивидуальных особенностей человека.
Варианты лечения могут включать:
- лекарства, такие как противовоспалительные средства
- шины
- инъекции
- операция по восстановлению поврежденных суставов или замене суставов
Саркопения — потеря мышечной массы. Состояние вызывает слабость и потерю мышечных функций, в том числе силы в руках.
 Это может произойти естественным образом с возрастом человека.
Это может произойти естественным образом с возрастом человека.Другие симптомы могут включать:
- нарушение равновесия
- трудности при подъеме по лестнице
- потерю выносливости
- уменьшение размера мышц
Узнайте больше о саркопении здесь.
Лечение
Варианты лечения сосредоточены на предотвращении и управлении состоянием с помощью физической активности, такой как тренировки с отягощениями. Это может помочь улучшить силу и уменьшить потерю мышечной массы.
Человек также может увеличить потребление белка. В статье 2020 года предлагается потреблять 20–35 граммов белка за один прием пищи.
По данным Национального института неврологических расстройств и инсульта (NINDS), периферическая невропатия может развиваться из-за состояний, связанных с повреждением периферических нервов.
Существует более 100 типов периферической невропатии, и симптомы зависят от типа пораженных нервов.
Невропатия, которая может поражать руки, включает:
- Повреждение двигательного нерва: Это может вызвать мышечную слабость, болезненные судороги, подергивание и сокращение мышц.

- Повреждение чувствительных нервов: Потеря чувствительности в руках или других частях тела может затруднить выполнение повседневных действий, таких как застегивание пуговицы.
Узнайте больше о периферической невропатии здесь.
Лечение
Если врач определит, что у человека периферическая невропатия, он порекомендует ему продолжить лечение основного заболевания. Человеку необходимо следовать всем рекомендациям врача и сообщать ему, если лечение не работает.
Для непосредственного лечения периферической невропатии врач может порекомендовать брекеты и шины, а также обезболивающие препараты.
Узнайте, как естественным образом лечить периферическую невропатию здесь.
Рассеянный склероз (РС) — это заболевание, поражающее центральную нервную систему.
Ученые точно не знают, что вызывает рассеянный склероз. Однако они считают, что это аутоиммунное заболевание, при котором иммунная система атакует миелин, который изолирует нервы.

По данным NINDS, у большинства больных рассеянным склерозом наблюдается мышечная слабость в конечностях. Они также могут ощущать онемение и покалывание.
Лечение
В настоящее время лекарства от рассеянного склероза не существует. Однако лечение обычно включает медикаментозное лечение и физиотерапию.
Узнайте больше о лечении рассеянного склероза здесь.
Инсульт возникает в результате снижения или закупорки кровоснабжения головного мозга или разрыва кровеносного сосуда в головном мозге.
Инсульты могут вызвать онемение или слабость в руке, лице или ноге, особенно на одной стороне тела.
Другие симптомы инсульта включают:
- спутанность сознания
- трудности со зрением
- трудности при ходьбе
- внезапная и сильная головная боль
Лечение
Лечение инсульта зависит от его типа.
Узнайте больше о вариантах лечения инсульта здесь.
Человеку следует обратиться за неотложной медицинской помощью, если он заметит какие-либо симптомы инсульта.

При внезапной слабости одной или обеих рук следует обратиться к врачу.
Им также следует обратиться к врачу, если лечение, которое они в настоящее время используют, не работает. Врач может помочь определить лучший курс лечения.
Врач должен провести медицинский осмотр человека и обсудить его симптомы. Они также спросят о других симптомах, которые испытывал человек.
Во время осмотра врач может проверить силу человека и уровень боли.
При необходимости врач может назначить дополнительные визуализирующие исследования суставов. Это может включать рентген или МРТ. Врач может использовать это для диагностики таких состояний, как артрит, и оценки степени повреждения суставов.
Слабость рук может быть результатом нескольких различных состояний, включая ганглиозную кисту, синдром запястного канала и синдром кубитального канала.
Он также может быть частью многих различных заболеваний, вызывающих невропатию.
У человека, скорее всего, появятся и другие симптомы, такие как боль, отек или ограничение подвижности руки или пальцев.

Человек должен сообщить своему врачу обо всех симптомах, которые он испытывает. Врач может диагностировать проблему и порекомендовать лечение в зависимости от основного состояния, вызывающего слабость.
Причины, симптомы, лечение и обращение за помощью
Слабость рук может возникать из-за различных состояний, таких как синдром запястного канала, артрит, периферическая невропатия и кисты ганглия.
Ослабленная рука или хват могут значительно затруднить выполнение повседневных задач.
В этой статье мы обсудим некоторые причины слабости рук, сопутствующие симптомы и доступные варианты лечения.
Кисты ганглиев представляют собой заполненные жидкостью мешочки, которые обычно формируются на суставах или сухожилиях или рядом с ними.
По данным Американской академии хирургов-ортопедов (AAOS), ганглиозные кисты являются наиболее часто формирующимся образованием в руке. Они часто появляются на тыльной стороне запястья человека.
Несмотря на безвредность, ганглиозные кисты иногда могут сдавливать нервы, вызывая мышечную слабость, покалывание и боль.
 В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.Узнайте больше о ганглиозных кистах здесь.
Лечение
Кисты ганглия обычно не требуют лечения. Однако, если киста вызывает боль, человек может получить следующие виды лечения:
- Иммобилизация: Активность может привести к увеличению размера кисты, оказывая большее давление на нервы. Ортез на запястье может помочь облегчить симптомы.
- Аспирация: Эта процедура включает удаление жидкости из кисты. Это вариант, если киста вызывает сильную боль или ограничивает активность.
- Иссечение: Хирург может удалить кисту, если нехирургические методы неэффективны.
Человек может также принимать безрецептурные обезболивающие, если киста вызывает дискомфорт.
Синдром запястного канала возникает при отеке запястного канала, который представляет собой проход в запястье, или тканей, окружающих сухожилия сгибателей.
 Это, в свою очередь, оказывает давление на срединный нерв.
Это, в свою очередь, оказывает давление на срединный нерв.Это давление может вызвать боль, покалывание и онемение в руке.
По данным AAOS, синдром запястного канала может возникать из-за различных факторов, таких как повторяющееся использование рук, беременность и некоторые состояния здоровья.
Наряду со слабостью рук другие симптомы включают:
- онемение, покалывание, боль и жжение в пальцах
- шоковые ощущения, иррадиирующие в пальцы
- боль и покалывание, распространяющиеся вверх по предплечью
также обнаруживают, что они роняют вещи из-за слабости и онемения рук. Это поздняя стадия синдрома запястного канала.
Обычно покалывание и боль сохраняются в течение длительного времени и могут усилиться до того, как разовьется слабость.
Узнайте больше о синдроме запястного канала здесь.
Обработка
Варианты лечения за запястным туннелем могут включать в себя:
- Облегчение боли и противовоспалительные препараты
- Шипиты
- Изменения в активности
- Инъекция стероидов
- Упражнения
- SURGER
- .
 Средства от синдрома запястного канала здесь.
Средства от синдрома запястного канала здесь.Синдром локтевого канала возникает, когда локтевой нерв, проходящий внутри локтевого сустава, раздражается, воспаляется, опухает или сдавливается.
Хотя локтевой туннельный синдром может вызывать боль в локте, большинство симптомов возникает в руке.
Симптомы могут включать:
- боль в руке
- онемение руки или безымянного пальца, которое усиливается при сгибании локтя
- ослабленный захват кисти
- трудности с координацией пальцев
- боль внутри локтя
Узнайте больше о синдроме кубитального канала здесь.
Лечение
В соответствии с AAOS варианты лечения включают:
- противовоспалительные препараты
- шины или скобы
- упражнения для скольжения нервов
- хирургическое вмешательство Различают два типа эпикондилита: латеральный и медиальный.
Медиальный эпикондилит, также известный как локоть игрока в гольф, возникает из-за повреждения сухожилий, сгибающих запястье по направлению к ладони.

Латеральный эпикондилит, также известный как теннисный локоть, возникает из-за повреждения сухожилий, сгибающих запястье от ладони.
Некоторые причины включают игру в теннис, перенос тяжелых предметов и частое использование ручных инструментов.
Симптомы эпикондилита включают:
- боль во внутренней части предплечья от локтя до запястья
- слабость в запястье и кисти
- ослабленный захват кисти
- боль при сжатии мяча или движении руки к мизинцу
Узнайте больше о латеральном эпикондилите здесь.
Узнайте больше о медиальном эпикондилите здесь.
Лечение
Лечение начинается с прекращения деятельности, вызвавшей заболевание, и избегания действий, усугубляющих состояние.
Варианты лечения включают:
- фиксацию области
- обледенение пораженной руки или кисти
- использование противовоспалительных препаратов
- выполнение упражнений для укрепления предплечья
- с использованием инъекций кортикостероидов
Узнайте больше об упражнениях для теннисного локтя здесь.

Защемление нерва или шейная радикулопатия возникает, когда что-то давит и раздражает нерв, расположенный на шее.
Это может быть связано с изменениями, происходящими в позвоночнике с возрастом. Это также может произойти из-за внезапной травмы, которая приводит к грыже диска.
Боль обычно возникает в шее и распространяется вниз по руке человека.
Другие симптомы включают:
- покалывание в кистях и пальцах
- слабость рук, мышц или плеч
- снижение чувствительности
Лечение
Лечение защемления нерва включает: мягкое кольцо, которое оборачивается вокруг шеи
- физиотерапия
- нестероидные противовоспалительные препараты, такие как аспирин и ибупрофен
- пероральные кортикостероиды
- инъекции стероидов
- операция, если нехирургические методы не приносят результатов
Узнайте больше о том, как лечить защемление нерва, здесь.
По данным AAOS, существует более 100 различных типов артрита.
 Наиболее часто встречаются остеоартроз и ревматоидный артрит.
Наиболее часто встречаются остеоартроз и ревматоидный артрит.Общие симптомы артрита могут включать:
- боль
- тепло вокруг пораженного сустава
- ощущение трения или скрежетания в суставе
- отек
- кисты
- уменьшение объема движений вокруг пораженного сустава
Узнайте больше об артрите рук здесь.
Лечение
Человек должен обратиться к своему врачу, чтобы узнать о наилучших для него вариантах лечения.
Врач определит наилучшее лечение в зависимости от индивидуальных особенностей человека.
Варианты лечения могут включать:
- лекарства, такие как противовоспалительные средства
- шины
- инъекции
- операция по восстановлению поврежденных суставов или замене суставов
Саркопения — потеря мышечной массы. Состояние вызывает слабость и потерю мышечных функций, в том числе силы в руках. Это может произойти естественным образом с возрастом человека.

Другие симптомы могут включать:
- нарушение равновесия
- трудности при подъеме по лестнице
- потерю выносливости
- уменьшение размера мышц
Узнайте больше о саркопении здесь.
Лечение
Варианты лечения сосредоточены на предотвращении и управлении состоянием с помощью физической активности, такой как тренировки с отягощениями. Это может помочь улучшить силу и уменьшить потерю мышечной массы.
Человек также может увеличить потребление белка. В статье 2020 года предлагается потреблять 20–35 граммов белка за один прием пищи.
По данным Национального института неврологических расстройств и инсульта (NINDS), периферическая невропатия может развиваться из-за состояний, связанных с повреждением периферических нервов.
Существует более 100 типов периферической невропатии, и симптомы зависят от типа пораженных нервов.
Невропатия, которая может поражать руки, включает:
- Повреждение двигательного нерва: Это может вызвать мышечную слабость, болезненные судороги, подергивание и сокращение мышц.

- Повреждение чувствительных нервов: Потеря чувствительности в руках или других частях тела может затруднить выполнение повседневных действий, таких как застегивание пуговицы.
Узнайте больше о периферической невропатии здесь.
Лечение
Если врач определит, что у человека периферическая невропатия, он порекомендует ему продолжить лечение основного заболевания. Человеку необходимо следовать всем рекомендациям врача и сообщать ему, если лечение не работает.
Для непосредственного лечения периферической невропатии врач может порекомендовать брекеты и шины, а также обезболивающие препараты.
Узнайте, как естественным образом лечить периферическую невропатию здесь.
Рассеянный склероз (РС) — это заболевание, поражающее центральную нервную систему.
Ученые точно не знают, что вызывает рассеянный склероз. Однако они считают, что это аутоиммунное заболевание, при котором иммунная система атакует миелин, который изолирует нервы.

По данным NINDS, у большинства больных рассеянным склерозом наблюдается мышечная слабость в конечностях. Они также могут ощущать онемение и покалывание.
Лечение
В настоящее время лекарства от рассеянного склероза не существует. Однако лечение обычно включает медикаментозное лечение и физиотерапию.
Узнайте больше о лечении рассеянного склероза здесь.
Инсульт возникает в результате снижения или закупорки кровоснабжения головного мозга или разрыва кровеносного сосуда в головном мозге.
Инсульты могут вызвать онемение или слабость в руке, лице или ноге, особенно на одной стороне тела.
Другие симптомы инсульта включают:
- спутанность сознания
- трудности со зрением
- трудности при ходьбе
- внезапная и сильная головная боль
Лечение
Лечение инсульта зависит от его типа.
Узнайте больше о вариантах лечения инсульта здесь.
Человеку следует обратиться за неотложной медицинской помощью, если он заметит какие-либо симптомы инсульта.

При внезапной слабости одной или обеих рук следует обратиться к врачу.
Им также следует обратиться к врачу, если лечение, которое они в настоящее время используют, не работает. Врач может помочь определить лучший курс лечения.
Врач должен провести медицинский осмотр человека и обсудить его симптомы. Они также спросят о других симптомах, которые испытывал человек.
Во время осмотра врач может проверить силу человека и уровень боли.
При необходимости врач может назначить дополнительные визуализирующие исследования суставов. Это может включать рентген или МРТ. Врач может использовать это для диагностики таких состояний, как артрит, и оценки степени повреждения суставов.
Слабость рук может быть результатом нескольких различных состояний, включая ганглиозную кисту, синдром запястного канала и синдром кубитального канала.
Он также может быть частью многих различных заболеваний, вызывающих невропатию.
У человека, скорее всего, появятся и другие симптомы, такие как боль, отек или ограничение подвижности руки или пальцев.

Человек должен сообщить своему врачу обо всех симптомах, которые он испытывает. Врач может диагностировать проблему и порекомендовать лечение в зависимости от основного состояния, вызывающего слабость.
Причины, симптомы, лечение и обращение за помощью
Слабость рук может возникать из-за различных состояний, таких как синдром запястного канала, артрит, периферическая невропатия и кисты ганглия.
Ослабленная рука или хват могут значительно затруднить выполнение повседневных задач.
В этой статье мы обсудим некоторые причины слабости рук, сопутствующие симптомы и доступные варианты лечения.
Кисты ганглиев представляют собой заполненные жидкостью мешочки, которые обычно формируются на суставах или сухожилиях или рядом с ними.
По данным Американской академии хирургов-ортопедов (AAOS), ганглиозные кисты являются наиболее часто формирующимся образованием в руке. Они часто появляются на тыльной стороне запястья человека.
Несмотря на безвредность, ганглиозные кисты иногда могут сдавливать нервы, вызывая мышечную слабость, покалывание и боль.
 В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.Узнайте больше о ганглиозных кистах здесь.
Лечение
Кисты ганглия обычно не требуют лечения. Однако, если киста вызывает боль, человек может получить следующие виды лечения:
- Иммобилизация: Активность может привести к увеличению размера кисты, оказывая большее давление на нервы. Ортез на запястье может помочь облегчить симптомы.
- Аспирация: Эта процедура включает удаление жидкости из кисты. Это вариант, если киста вызывает сильную боль или ограничивает активность.
- Иссечение: Хирург может удалить кисту, если нехирургические методы неэффективны.
Человек может также принимать безрецептурные обезболивающие, если киста вызывает дискомфорт.
Синдром запястного канала возникает при отеке запястного канала, который представляет собой проход в запястье, или тканей, окружающих сухожилия сгибателей.
 Это, в свою очередь, оказывает давление на срединный нерв.
Это, в свою очередь, оказывает давление на срединный нерв.Это давление может вызвать боль, покалывание и онемение в руке.
По данным AAOS, синдром запястного канала может возникать из-за различных факторов, таких как повторяющееся использование рук, беременность и некоторые состояния здоровья.
Наряду со слабостью рук другие симптомы включают:
- онемение, покалывание, боль и жжение в пальцах
- шоковые ощущения, иррадиирующие в пальцы
- боль и покалывание, распространяющиеся вверх по предплечью
также обнаруживают, что они роняют вещи из-за слабости и онемения рук. Это поздняя стадия синдрома запястного канала.
Обычно покалывание и боль сохраняются в течение длительного времени и могут усилиться до того, как разовьется слабость.
Узнайте больше о синдроме запястного канала здесь.
Обработка
Варианты лечения за запястным туннелем могут включать в себя:
- Облегчение боли и противовоспалительные препараты
- Шипиты
- Изменения в активности
- Инъекция стероидов
- Упражнения
- SURGER
- .
 Средства от синдрома запястного канала здесь.
Средства от синдрома запястного канала здесь.Синдром локтевого канала возникает, когда локтевой нерв, проходящий внутри локтевого сустава, раздражается, воспаляется, опухает или сдавливается.
Хотя локтевой туннельный синдром может вызывать боль в локте, большинство симптомов возникает в руке.
Симптомы могут включать:
- боль в руке
- онемение руки или безымянного пальца, которое усиливается при сгибании локтя
- ослабленный захват кисти
- трудности с координацией пальцев
- боль внутри локтя
Узнайте больше о синдроме кубитального канала здесь.
Лечение
В соответствии с AAOS варианты лечения включают:
- противовоспалительные препараты
- шины или скобы
- упражнения для скольжения нервов
- хирургическое вмешательство Различают два типа эпикондилита: латеральный и медиальный.
Медиальный эпикондилит, также известный как локоть игрока в гольф, возникает из-за повреждения сухожилий, сгибающих запястье по направлению к ладони.

Латеральный эпикондилит, также известный как теннисный локоть, возникает из-за повреждения сухожилий, сгибающих запястье от ладони.
Некоторые причины включают игру в теннис, перенос тяжелых предметов и частое использование ручных инструментов.
Симптомы эпикондилита включают:
- боль во внутренней части предплечья от локтя до запястья
- слабость в запястье и кисти
- ослабленный захват кисти
- боль при сжатии мяча или движении руки к мизинцу
Узнайте больше о латеральном эпикондилите здесь.
Узнайте больше о медиальном эпикондилите здесь.
Лечение
Лечение начинается с прекращения деятельности, вызвавшей заболевание, и избегания действий, усугубляющих состояние.
Варианты лечения включают:
- фиксацию области
- обледенение пораженной руки или кисти
- использование противовоспалительных препаратов
- выполнение упражнений для укрепления предплечья
- с использованием инъекций кортикостероидов
Узнайте больше об упражнениях для теннисного локтя здесь.

Защемление нерва или шейная радикулопатия возникает, когда что-то давит и раздражает нерв, расположенный на шее.
Это может быть связано с изменениями, происходящими в позвоночнике с возрастом. Это также может произойти из-за внезапной травмы, которая приводит к грыже диска.
Боль обычно возникает в шее и распространяется вниз по руке человека.
Другие симптомы включают:
- покалывание в кистях и пальцах
- слабость рук, мышц или плеч
- снижение чувствительности
Лечение
Лечение защемления нерва включает: мягкое кольцо, которое оборачивается вокруг шеи
- физиотерапия
- нестероидные противовоспалительные препараты, такие как аспирин и ибупрофен
- пероральные кортикостероиды
- инъекции стероидов
- операция, если нехирургические методы не приносят результатов
Узнайте больше о том, как лечить защемление нерва, здесь.
По данным AAOS, существует более 100 различных типов артрита.
 Наиболее часто встречаются остеоартроз и ревматоидный артрит.
Наиболее часто встречаются остеоартроз и ревматоидный артрит.Общие симптомы артрита могут включать:
- боль
- тепло вокруг пораженного сустава
- ощущение трения или скрежетания в суставе
- отек
- кисты
- уменьшение объема движений вокруг пораженного сустава
Узнайте больше об артрите рук здесь.
Лечение
Человек должен обратиться к своему врачу, чтобы узнать о наилучших для него вариантах лечения.
Врач определит наилучшее лечение в зависимости от индивидуальных особенностей человека.
Варианты лечения могут включать:
- лекарства, такие как противовоспалительные средства
- шины
- инъекции
- операция по восстановлению поврежденных суставов или замене суставов
Саркопения — потеря мышечной массы. Состояние вызывает слабость и потерю мышечных функций, в том числе силы в руках. Это может произойти естественным образом с возрастом человека.

Другие симптомы могут включать:
- нарушение равновесия
- трудности при подъеме по лестнице
- потерю выносливости
- уменьшение размера мышц
Узнайте больше о саркопении здесь.
Лечение
Варианты лечения сосредоточены на предотвращении и управлении состоянием с помощью физической активности, такой как тренировки с отягощениями. Это может помочь улучшить силу и уменьшить потерю мышечной массы.
Человек также может увеличить потребление белка. В статье 2020 года предлагается потреблять 20–35 граммов белка за один прием пищи.
По данным Национального института неврологических расстройств и инсульта (NINDS), периферическая невропатия может развиваться из-за состояний, связанных с повреждением периферических нервов.
Существует более 100 типов периферической невропатии, и симптомы зависят от типа пораженных нервов.
Невропатия, которая может поражать руки, включает:
- Повреждение двигательного нерва: Это может вызвать мышечную слабость, болезненные судороги, подергивание и сокращение мышц.

- Повреждение чувствительных нервов: Потеря чувствительности в руках или других частях тела может затруднить выполнение повседневных действий, таких как застегивание пуговицы.
Узнайте больше о периферической невропатии здесь.
Лечение
Если врач определит, что у человека периферическая невропатия, он порекомендует ему продолжить лечение основного заболевания. Человеку необходимо следовать всем рекомендациям врача и сообщать ему, если лечение не работает.
Для непосредственного лечения периферической невропатии врач может порекомендовать брекеты и шины, а также обезболивающие препараты.
Узнайте, как естественным образом лечить периферическую невропатию здесь.
Рассеянный склероз (РС) — это заболевание, поражающее центральную нервную систему.
Ученые точно не знают, что вызывает рассеянный склероз. Однако они считают, что это аутоиммунное заболевание, при котором иммунная система атакует миелин, который изолирует нервы.

По данным NINDS, у большинства больных рассеянным склерозом наблюдается мышечная слабость в конечностях. Они также могут ощущать онемение и покалывание.
Лечение
В настоящее время лекарства от рассеянного склероза не существует. Однако лечение обычно включает медикаментозное лечение и физиотерапию.
Узнайте больше о лечении рассеянного склероза здесь.
Инсульт возникает в результате снижения или закупорки кровоснабжения головного мозга или разрыва кровеносного сосуда в головном мозге.
Инсульты могут вызвать онемение или слабость в руке, лице или ноге, особенно на одной стороне тела.
Другие симптомы инсульта включают:
- спутанность сознания
- трудности со зрением
- трудности при ходьбе
- внезапная и сильная головная боль
Лечение
Лечение инсульта зависит от его типа.
Узнайте больше о вариантах лечения инсульта здесь.
Человеку следует обратиться за неотложной медицинской помощью, если он заметит какие-либо симптомы инсульта.

При внезапной слабости одной или обеих рук следует обратиться к врачу.
Им также следует обратиться к врачу, если лечение, которое они в настоящее время используют, не работает. Врач может помочь определить лучший курс лечения.
Врач должен провести медицинский осмотр человека и обсудить его симптомы. Они также спросят о других симптомах, которые испытывал человек.
Во время осмотра врач может проверить силу человека и уровень боли.
При необходимости врач может назначить дополнительные визуализирующие исследования суставов. Это может включать рентген или МРТ. Врач может использовать это для диагностики таких состояний, как артрит, и оценки степени повреждения суставов.
Слабость рук может быть результатом нескольких различных состояний, включая ганглиозную кисту, синдром запястного канала и синдром кубитального канала.
Он также может быть частью многих различных заболеваний, вызывающих невропатию.
У человека, скорее всего, появятся и другие симптомы, такие как боль, отек или ограничение подвижности руки или пальцев.

Человек должен сообщить своему врачу обо всех симптомах, которые он испытывает. Врач может диагностировать проблему и порекомендовать лечение в зависимости от основного состояния, вызывающего слабость.
Причины, симптомы, лечение и обращение за помощью
Слабость рук может возникать из-за различных состояний, таких как синдром запястного канала, артрит, периферическая невропатия и кисты ганглия.
Ослабленная рука или хват могут значительно затруднить выполнение повседневных задач.
В этой статье мы обсудим некоторые причины слабости рук, сопутствующие симптомы и доступные варианты лечения.
Кисты ганглиев представляют собой заполненные жидкостью мешочки, которые обычно формируются на суставах или сухожилиях или рядом с ними.
По данным Американской академии хирургов-ортопедов (AAOS), ганглиозные кисты являются наиболее часто формирующимся образованием в руке. Они часто появляются на тыльной стороне запястья человека.
Несмотря на безвредность, ганглиозные кисты иногда могут сдавливать нервы, вызывая мышечную слабость, покалывание и боль.
 В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.Узнайте больше о ганглиозных кистах здесь.
Лечение
Кисты ганглия обычно не требуют лечения. Однако, если киста вызывает боль, человек может получить следующие виды лечения:
- Иммобилизация: Активность может привести к увеличению размера кисты, оказывая большее давление на нервы. Ортез на запястье может помочь облегчить симптомы.
- Аспирация: Эта процедура включает удаление жидкости из кисты. Это вариант, если киста вызывает сильную боль или ограничивает активность.
- Иссечение: Хирург может удалить кисту, если нехирургические методы неэффективны.
Человек может также принимать безрецептурные обезболивающие, если киста вызывает дискомфорт.
Синдром запястного канала возникает при отеке запястного канала, который представляет собой проход в запястье, или тканей, окружающих сухожилия сгибателей.
 Это, в свою очередь, оказывает давление на срединный нерв.
Это, в свою очередь, оказывает давление на срединный нерв.Это давление может вызвать боль, покалывание и онемение в руке.
По данным AAOS, синдром запястного канала может возникать из-за различных факторов, таких как повторяющееся использование рук, беременность и некоторые состояния здоровья.
Наряду со слабостью рук другие симптомы включают:
- онемение, покалывание, боль и жжение в пальцах
- шоковые ощущения, иррадиирующие в пальцы
- боль и покалывание, распространяющиеся вверх по предплечью
также обнаруживают, что они роняют вещи из-за слабости и онемения рук. Это поздняя стадия синдрома запястного канала.
Обычно покалывание и боль сохраняются в течение длительного времени и могут усилиться до того, как разовьется слабость.
Узнайте больше о синдроме запястного канала здесь.
Обработка
Варианты лечения за запястным туннелем могут включать в себя:
- Облегчение боли и противовоспалительные препараты
- Шипиты
- Изменения в активности
- Инъекция стероидов
- Упражнения
- SURGER
- .
 Средства от синдрома запястного канала здесь.
Средства от синдрома запястного канала здесь.Синдром локтевого канала возникает, когда локтевой нерв, проходящий внутри локтевого сустава, раздражается, воспаляется, опухает или сдавливается.
Хотя локтевой туннельный синдром может вызывать боль в локте, большинство симптомов возникает в руке.
Симптомы могут включать:
- боль в руке
- онемение руки или безымянного пальца, которое усиливается при сгибании локтя
- ослабленный захват кисти
- трудности с координацией пальцев
- боль внутри локтя
Узнайте больше о синдроме кубитального канала здесь.
Лечение
В соответствии с AAOS варианты лечения включают:
- противовоспалительные препараты
- шины или скобы
- упражнения для скольжения нервов
- хирургическое вмешательство Различают два типа эпикондилита: латеральный и медиальный.
Медиальный эпикондилит, также известный как локоть игрока в гольф, возникает из-за повреждения сухожилий, сгибающих запястье по направлению к ладони.

Латеральный эпикондилит, также известный как теннисный локоть, возникает из-за повреждения сухожилий, сгибающих запястье от ладони.
Некоторые причины включают игру в теннис, перенос тяжелых предметов и частое использование ручных инструментов.
Симптомы эпикондилита включают:
- боль во внутренней части предплечья от локтя до запястья
- слабость в запястье и кисти
- ослабленный захват кисти
- боль при сжатии мяча или движении руки к мизинцу
Узнайте больше о латеральном эпикондилите здесь.
Узнайте больше о медиальном эпикондилите здесь.
Лечение
Лечение начинается с прекращения деятельности, вызвавшей заболевание, и избегания действий, усугубляющих состояние.
Варианты лечения включают:
- фиксацию области
- обледенение пораженной руки или кисти
- использование противовоспалительных препаратов
- выполнение упражнений для укрепления предплечья
- с использованием инъекций кортикостероидов
Узнайте больше об упражнениях для теннисного локтя здесь.

Защемление нерва или шейная радикулопатия возникает, когда что-то давит и раздражает нерв, расположенный на шее.
Это может быть связано с изменениями, происходящими в позвоночнике с возрастом. Это также может произойти из-за внезапной травмы, которая приводит к грыже диска.
Боль обычно возникает в шее и распространяется вниз по руке человека.
Другие симптомы включают:
- покалывание в кистях и пальцах
- слабость рук, мышц или плеч
- снижение чувствительности
Лечение
Лечение защемления нерва включает: мягкое кольцо, которое оборачивается вокруг шеи
- физиотерапия
- нестероидные противовоспалительные препараты, такие как аспирин и ибупрофен
- пероральные кортикостероиды
- инъекции стероидов
- операция, если нехирургические методы не приносят результатов
Узнайте больше о том, как лечить защемление нерва, здесь.
По данным AAOS, существует более 100 различных типов артрита.
 Наиболее часто встречаются остеоартроз и ревматоидный артрит.
Наиболее часто встречаются остеоартроз и ревматоидный артрит.Общие симптомы артрита могут включать:
- боль
- тепло вокруг пораженного сустава
- ощущение трения или скрежетания в суставе
- отек
- кисты
- уменьшение объема движений вокруг пораженного сустава
Узнайте больше об артрите рук здесь.
Лечение
Человек должен обратиться к своему врачу, чтобы узнать о наилучших для него вариантах лечения.
Врач определит наилучшее лечение в зависимости от индивидуальных особенностей человека.
Варианты лечения могут включать:
- лекарства, такие как противовоспалительные средства
- шины
- инъекции
- операция по восстановлению поврежденных суставов или замене суставов
Саркопения — потеря мышечной массы. Состояние вызывает слабость и потерю мышечных функций, в том числе силы в руках. Это может произойти естественным образом с возрастом человека.

Другие симптомы могут включать:
- нарушение равновесия
- трудности при подъеме по лестнице
- потерю выносливости
- уменьшение размера мышц
Узнайте больше о саркопении здесь.
Лечение
Варианты лечения сосредоточены на предотвращении и управлении состоянием с помощью физической активности, такой как тренировки с отягощениями. Это может помочь улучшить силу и уменьшить потерю мышечной массы.
Человек также может увеличить потребление белка. В статье 2020 года предлагается потреблять 20–35 граммов белка за один прием пищи.
По данным Национального института неврологических расстройств и инсульта (NINDS), периферическая невропатия может развиваться из-за состояний, связанных с повреждением периферических нервов.
Существует более 100 типов периферической невропатии, и симптомы зависят от типа пораженных нервов.
Невропатия, которая может поражать руки, включает:
- Повреждение двигательного нерва: Это может вызвать мышечную слабость, болезненные судороги, подергивание и сокращение мышц.

- Повреждение чувствительных нервов: Потеря чувствительности в руках или других частях тела может затруднить выполнение повседневных действий, таких как застегивание пуговицы.
Узнайте больше о периферической невропатии здесь.
Лечение
Если врач определит, что у человека периферическая невропатия, он порекомендует ему продолжить лечение основного заболевания. Человеку необходимо следовать всем рекомендациям врача и сообщать ему, если лечение не работает.
Для непосредственного лечения периферической невропатии врач может порекомендовать брекеты и шины, а также обезболивающие препараты.
Узнайте, как естественным образом лечить периферическую невропатию здесь.
Рассеянный склероз (РС) — это заболевание, поражающее центральную нервную систему.
Ученые точно не знают, что вызывает рассеянный склероз. Однако они считают, что это аутоиммунное заболевание, при котором иммунная система атакует миелин, который изолирует нервы.

По данным NINDS, у большинства больных рассеянным склерозом наблюдается мышечная слабость в конечностях. Они также могут ощущать онемение и покалывание.
Лечение
В настоящее время лекарства от рассеянного склероза не существует. Однако лечение обычно включает медикаментозное лечение и физиотерапию.
Узнайте больше о лечении рассеянного склероза здесь.
Инсульт возникает в результате снижения или закупорки кровоснабжения головного мозга или разрыва кровеносного сосуда в головном мозге.
Инсульты могут вызвать онемение или слабость в руке, лице или ноге, особенно на одной стороне тела.
Другие симптомы инсульта включают:
- спутанность сознания
- трудности со зрением
- трудности при ходьбе
- внезапная и сильная головная боль
Лечение
Лечение инсульта зависит от его типа.
Узнайте больше о вариантах лечения инсульта здесь.
Человеку следует обратиться за неотложной медицинской помощью, если он заметит какие-либо симптомы инсульта.

При внезапной слабости одной или обеих рук следует обратиться к врачу.
Им также следует обратиться к врачу, если лечение, которое они в настоящее время используют, не работает. Врач может помочь определить лучший курс лечения.
Врач должен провести медицинский осмотр человека и обсудить его симптомы. Они также спросят о других симптомах, которые испытывал человек.
Во время осмотра врач может проверить силу человека и уровень боли.
При необходимости врач может назначить дополнительные визуализирующие исследования суставов. Это может включать рентген или МРТ. Врач может использовать это для диагностики таких состояний, как артрит, и оценки степени повреждения суставов.
Слабость рук может быть результатом нескольких различных состояний, включая ганглиозную кисту, синдром запястного канала и синдром кубитального канала.
Он также может быть частью многих различных заболеваний, вызывающих невропатию.
У человека, скорее всего, появятся и другие симптомы, такие как боль, отек или ограничение подвижности руки или пальцев.

Человек должен сообщить своему врачу обо всех симптомах, которые он испытывает. Врач может диагностировать проблему и порекомендовать лечение в зависимости от основного состояния, вызывающего слабость.
Причины, симптомы, лечение и обращение за помощью
Слабость рук может возникать из-за различных состояний, таких как синдром запястного канала, артрит, периферическая невропатия и кисты ганглия.
Ослабленная рука или хват могут значительно затруднить выполнение повседневных задач.
В этой статье мы обсудим некоторые причины слабости рук, сопутствующие симптомы и доступные варианты лечения.
Кисты ганглиев представляют собой заполненные жидкостью мешочки, которые обычно формируются на суставах или сухожилиях или рядом с ними.
По данным Американской академии хирургов-ортопедов (AAOS), ганглиозные кисты являются наиболее часто формирующимся образованием в руке. Они часто появляются на тыльной стороне запястья человека.
Несмотря на безвредность, ганглиозные кисты иногда могут сдавливать нервы, вызывая мышечную слабость, покалывание и боль.
 В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.Узнайте больше о ганглиозных кистах здесь.
Лечение
Кисты ганглия обычно не требуют лечения. Однако, если киста вызывает боль, человек может получить следующие виды лечения:
- Иммобилизация: Активность может привести к увеличению размера кисты, оказывая большее давление на нервы. Ортез на запястье может помочь облегчить симптомы.
- Аспирация: Эта процедура включает удаление жидкости из кисты. Это вариант, если киста вызывает сильную боль или ограничивает активность.
- Иссечение: Хирург может удалить кисту, если нехирургические методы неэффективны.
Человек может также принимать безрецептурные обезболивающие, если киста вызывает дискомфорт.
Синдром запястного канала возникает при отеке запястного канала, который представляет собой проход в запястье, или тканей, окружающих сухожилия сгибателей.
 Это, в свою очередь, оказывает давление на срединный нерв.
Это, в свою очередь, оказывает давление на срединный нерв.Это давление может вызвать боль, покалывание и онемение в руке.
По данным AAOS, синдром запястного канала может возникать из-за различных факторов, таких как повторяющееся использование рук, беременность и некоторые состояния здоровья.
Наряду со слабостью рук другие симптомы включают:
- онемение, покалывание, боль и жжение в пальцах
- шоковые ощущения, иррадиирующие в пальцы
- боль и покалывание, распространяющиеся вверх по предплечью
также обнаруживают, что они роняют вещи из-за слабости и онемения рук. Это поздняя стадия синдрома запястного канала.
Обычно покалывание и боль сохраняются в течение длительного времени и могут усилиться до того, как разовьется слабость.
Узнайте больше о синдроме запястного канала здесь.
Обработка
Варианты лечения за запястным туннелем могут включать в себя:
- Облегчение боли и противовоспалительные препараты
- Шипиты
- Изменения в активности
- Инъекция стероидов
- Упражнения
- SURGER
- .
 Средства от синдрома запястного канала здесь.
Средства от синдрома запястного канала здесь.Синдром локтевого канала возникает, когда локтевой нерв, проходящий внутри локтевого сустава, раздражается, воспаляется, опухает или сдавливается.
Хотя локтевой туннельный синдром может вызывать боль в локте, большинство симптомов возникает в руке.
Симптомы могут включать:
- боль в руке
- онемение руки или безымянного пальца, которое усиливается при сгибании локтя
- ослабленный захват кисти
- трудности с координацией пальцев
- боль внутри локтя
Узнайте больше о синдроме кубитального канала здесь.
Лечение
В соответствии с AAOS варианты лечения включают:
- противовоспалительные препараты
- шины или скобы
- упражнения для скольжения нервов
- хирургическое вмешательство Различают два типа эпикондилита: латеральный и медиальный.
Медиальный эпикондилит, также известный как локоть игрока в гольф, возникает из-за повреждения сухожилий, сгибающих запястье по направлению к ладони.

Латеральный эпикондилит, также известный как теннисный локоть, возникает из-за повреждения сухожилий, сгибающих запястье от ладони.
Некоторые причины включают игру в теннис, перенос тяжелых предметов и частое использование ручных инструментов.
Симптомы эпикондилита включают:
- боль во внутренней части предплечья от локтя до запястья
- слабость в запястье и кисти
- ослабленный захват кисти
- боль при сжатии мяча или движении руки к мизинцу
Узнайте больше о латеральном эпикондилите здесь.
Узнайте больше о медиальном эпикондилите здесь.
Лечение
Лечение начинается с прекращения деятельности, вызвавшей заболевание, и избегания действий, усугубляющих состояние.
Варианты лечения включают:
- фиксацию области
- обледенение пораженной руки или кисти
- использование противовоспалительных препаратов
- выполнение упражнений для укрепления предплечья
- с использованием инъекций кортикостероидов
Узнайте больше об упражнениях для теннисного локтя здесь.

Защемление нерва или шейная радикулопатия возникает, когда что-то давит и раздражает нерв, расположенный на шее.
Это может быть связано с изменениями, происходящими в позвоночнике с возрастом. Это также может произойти из-за внезапной травмы, которая приводит к грыже диска.
Боль обычно возникает в шее и распространяется вниз по руке человека.
Другие симптомы включают:
- покалывание в кистях и пальцах
- слабость рук, мышц или плеч
- снижение чувствительности
Лечение
Лечение защемления нерва включает: мягкое кольцо, которое оборачивается вокруг шеи
- физиотерапия
- нестероидные противовоспалительные препараты, такие как аспирин и ибупрофен
- пероральные кортикостероиды
- инъекции стероидов
- операция, если нехирургические методы не приносят результатов
Узнайте больше о том, как лечить защемление нерва, здесь.
По данным AAOS, существует более 100 различных типов артрита.
 Наиболее часто встречаются остеоартроз и ревматоидный артрит.
Наиболее часто встречаются остеоартроз и ревматоидный артрит.Общие симптомы артрита могут включать:
- боль
- тепло вокруг пораженного сустава
- ощущение трения или скрежетания в суставе
- отек
- кисты
- уменьшение объема движений вокруг пораженного сустава
Узнайте больше об артрите рук здесь.
Лечение
Человек должен обратиться к своему врачу, чтобы узнать о наилучших для него вариантах лечения.
Врач определит наилучшее лечение в зависимости от индивидуальных особенностей человека.
Варианты лечения могут включать:
- лекарства, такие как противовоспалительные средства
- шины
- инъекции
- операция по восстановлению поврежденных суставов или замене суставов
Саркопения — потеря мышечной массы. Состояние вызывает слабость и потерю мышечных функций, в том числе силы в руках. Это может произойти естественным образом с возрастом человека.

Другие симптомы могут включать:
- нарушение равновесия
- трудности при подъеме по лестнице
- потерю выносливости
- уменьшение размера мышц
Узнайте больше о саркопении здесь.
Лечение
Варианты лечения сосредоточены на предотвращении и управлении состоянием с помощью физической активности, такой как тренировки с отягощениями. Это может помочь улучшить силу и уменьшить потерю мышечной массы.
Человек также может увеличить потребление белка. В статье 2020 года предлагается потреблять 20–35 граммов белка за один прием пищи.
По данным Национального института неврологических расстройств и инсульта (NINDS), периферическая невропатия может развиваться из-за состояний, связанных с повреждением периферических нервов.
Существует более 100 типов периферической невропатии, и симптомы зависят от типа пораженных нервов.
Невропатия, которая может поражать руки, включает:
- Повреждение двигательного нерва: Это может вызвать мышечную слабость, болезненные судороги, подергивание и сокращение мышц.

- Повреждение чувствительных нервов: Потеря чувствительности в руках или других частях тела может затруднить выполнение повседневных действий, таких как застегивание пуговицы.
Узнайте больше о периферической невропатии здесь.
Лечение
Если врач определит, что у человека периферическая невропатия, он порекомендует ему продолжить лечение основного заболевания. Человеку необходимо следовать всем рекомендациям врача и сообщать ему, если лечение не работает.
Для непосредственного лечения периферической невропатии врач может порекомендовать брекеты и шины, а также обезболивающие препараты.
Узнайте, как естественным образом лечить периферическую невропатию здесь.
Рассеянный склероз (РС) — это заболевание, поражающее центральную нервную систему.
Ученые точно не знают, что вызывает рассеянный склероз. Однако они считают, что это аутоиммунное заболевание, при котором иммунная система атакует миелин, который изолирует нервы.

По данным NINDS, у большинства больных рассеянным склерозом наблюдается мышечная слабость в конечностях. Они также могут ощущать онемение и покалывание.
Лечение
В настоящее время лекарства от рассеянного склероза не существует. Однако лечение обычно включает медикаментозное лечение и физиотерапию.
Узнайте больше о лечении рассеянного склероза здесь.
Инсульт возникает в результате снижения или закупорки кровоснабжения головного мозга или разрыва кровеносного сосуда в головном мозге.
Инсульты могут вызвать онемение или слабость в руке, лице или ноге, особенно на одной стороне тела.
Другие симптомы инсульта включают:
- спутанность сознания
- трудности со зрением
- трудности при ходьбе
- внезапная и сильная головная боль
Лечение
Лечение инсульта зависит от его типа.
Узнайте больше о вариантах лечения инсульта здесь.
Человеку следует обратиться за неотложной медицинской помощью, если он заметит какие-либо симптомы инсульта.

При внезапной слабости одной или обеих рук следует обратиться к врачу.
Им также следует обратиться к врачу, если лечение, которое они в настоящее время используют, не работает. Врач может помочь определить лучший курс лечения.
Врач должен провести медицинский осмотр человека и обсудить его симптомы. Они также спросят о других симптомах, которые испытывал человек.
Во время осмотра врач может проверить силу человека и уровень боли.
При необходимости врач может назначить дополнительные визуализирующие исследования суставов. Это может включать рентген или МРТ. Врач может использовать это для диагностики таких состояний, как артрит, и оценки степени повреждения суставов.
Слабость рук может быть результатом нескольких различных состояний, включая ганглиозную кисту, синдром запястного канала и синдром кубитального канала.
Он также может быть частью многих различных заболеваний, вызывающих невропатию.
У человека, скорее всего, появятся и другие симптомы, такие как боль, отек или ограничение подвижности руки или пальцев.

Человек должен сообщить своему врачу обо всех симптомах, которые он испытывает. Врач может диагностировать проблему и порекомендовать лечение в зависимости от основного состояния, вызывающего слабость.
Плохая сила хвата | Кинетика рук
УСЛОВИЯ ОБРАБОТКИ — ИНТЕРАКТИВНАЯ РУКА
ПЛОХАЯ СИЛА ЗАЖИМА
Что это?
Если у вас возникла полная и внезапная слабость в руке с одной стороны тела, включая лицо и ногу, вам следует вызвать скорую помощь или обратиться прямо в отделение неотложной помощи. Следуйте плану F.A.S.T .
Слабость мышц кисти и пальцев можно ожидать, если вам пришлось носить гипсовую повязку в течение нескольких недель из-за перелома кости или хирургического вмешательства, и она обычно быстро восстанавливается до почти нормального уровня после снятия гипсовой повязки или заживления прогрессирует.
Однако, чтобы быть в безопасности, обратитесь к своему терапевту, если заметите необычную слабость при выполнении обычных действий, таких как удерживание ножа или вилки, поднятие чайника или застегивание пуговиц.
 Sometimes weakness can give clues about other conditions such as nerve compression , peripheral neuropathy, arthritis , or neurological problems such as those caused by Parkinson’s , MS or Hemiplegia .
Sometimes weakness can give clues about other conditions such as nerve compression , peripheral neuropathy, arthritis , or neurological problems such as those caused by Parkinson’s , MS or Hemiplegia .Как это диагностируется?
Захват можно точно измерить с помощью динамометра силы захвата. Он откалиброван на правильное давление и обладает высокой чувствительностью при измерении силы рук.
Были проведены исследования как мужчин, так и женщин всех возрастов, чтобы определить среднюю силу в нормальных руках в качестве стандартизированного показателя силы хвата. Результаты различались в пределах одних и тех же возрастных групп. Поэтому после травмы одной руки лучше всего измерить силу в неповрежденной руке для сравнения. Это помогает определить цель для раненой руки, поскольку это нормально для вас.
Сила хвата является очень надежным источником информации о вашем общем состоянии здоровья, включая общую физическую форму, болезни и скорость выздоровления.
 На самом деле, снижение силы захвата более чем на 11 % связано с болезнями и болезнями.
На самом деле, снижение силы захвата более чем на 11 % связано с болезнями и болезнями.Осложнения
Слабая сила хвата может быть признаком истощения или сокращения мышц. В большинстве случаев это вызвано неиспользованием рук и пальцев, но также может быть признаком периферической невропатии, сдавления шейки матки, синдром плечевого сплетения , рассеянный склероз, болезнь Паркинсона и артрит.
Безусловно, наибольшее влияние на силу хвата оказывает боль. Боль меняет способ планирования движения мозгом, который на бессознательном уровне пытается защитить болезненные области. К сожалению, это может привести к приобретению некоторых вредных привычек, которые подвергают суставы рук риску дальнейших травм и долгосрочных повреждений. Например, артрит может вызывать боль и нестабильность в суставах, из-за чего мышцам трудно поддерживать движение.
Иногда чувствительные нервы в руке могут посылать в мозг ложные сообщения о том, как трудно удерживать предмет.
 Вы можете заметить, что предметы ускользают у вас из рук, а количество поломок на вашей кухне увеличилось. Если нервы посылают неверную информацию о поверхности предмета, например, о том, имеет ли он гладкую поверхность или резиновую поверхность, рука может не сжимать с нужным усилием. Классический пример — держать яйцо слишком крепко… упс!
Вы можете заметить, что предметы ускользают у вас из рук, а количество поломок на вашей кухне увеличилось. Если нервы посылают неверную информацию о поверхности предмета, например, о том, имеет ли он гладкую поверхность или резиновую поверхность, рука может не сжимать с нужным усилием. Классический пример — держать яйцо слишком крепко… упс!Какой бы ни была причина, слабый захват и боль являются основными причинами пропуска рабочего времени. Слабое сцепление само по себе не улучшится, и вы не можете от него избавиться. Единственный способ вернуть силу рукам — это работать с мышцами, разумно устранять болевые ощущения и выучить несколько хороших привычек, которые сохранят руки здоровыми и сильными.
Лечение в Hand Kinetics
Чтобы улучшить силу хвата, Hand Kinetics проанализирует причину, определит вовлеченные мышцы и разработает программу тренировок, которая позволит достичь двух основных целей:
Первая: Защита нестабильных суставов
Вторая : Поощрение движения мышц, необходимых для выполнения определенных действий
В большинстве случаев это включает поэтапную программу с ежедневными упражнениями и одним или двумя днями отдыха.
 Вначале это легкие упражнения, направленные на установление пути движения к мозгу. Позже могут быть введены концентрические и эксцентрические упражнения.
Вначале это легкие упражнения, направленные на установление пути движения к мозгу. Позже могут быть введены концентрические и эксцентрические упражнения.Мы используем эспандеры, тренажеры для хвата и гантели, чтобы тренировать ваши мышцы, и мы даем советы о том, как вы можете использовать свои повседневные занятия, чтобы дать своим рукам домашнюю тренировку. Например:
- Несколько раз поднимите бутылку с водой перед тем, как выпить ее, чтобы накачать мышцы запястья
- Попробуйте балансировать пару жестяных банок на ладони в течение полминуты
- Потренируйтесь отжимать влажная ткань (помогает теплая вода)
Также важно высыпаться. Сон имеет решающее значение для восстановления мышц и правильного заживления напряженных тканей. Стремитесь к семи-восьми часам в сутки. Это даст вашему телу время для восстановления мышечной ткани и пополнения мышечных запасов энергии.
Наконец, ваши мышцы нуждаются в здоровых питательных веществах и большом количестве воды, чтобы стать сильнее и избежать обезвоживания.



 Ее разрешающая способность недостаточна для более точной визуализации.
Ее разрешающая способность недостаточна для более точной визуализации.
 1 Диагностика
1 Диагностика



 Это может произойти естественным образом с возрастом человека.
Это может произойти естественным образом с возрастом человека.



 В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость. Это, в свою очередь, оказывает давление на срединный нерв.
Это, в свою очередь, оказывает давление на срединный нерв. Средства от синдрома запястного канала здесь.
Средства от синдрома запястного канала здесь.

 Наиболее часто встречаются остеоартроз и ревматоидный артрит.
Наиболее часто встречаются остеоартроз и ревматоидный артрит.




 В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость. Это, в свою очередь, оказывает давление на срединный нерв.
Это, в свою очередь, оказывает давление на срединный нерв. Средства от синдрома запястного канала здесь.
Средства от синдрома запястного канала здесь.

 Наиболее часто встречаются остеоартроз и ревматоидный артрит.
Наиболее часто встречаются остеоартроз и ревматоидный артрит.

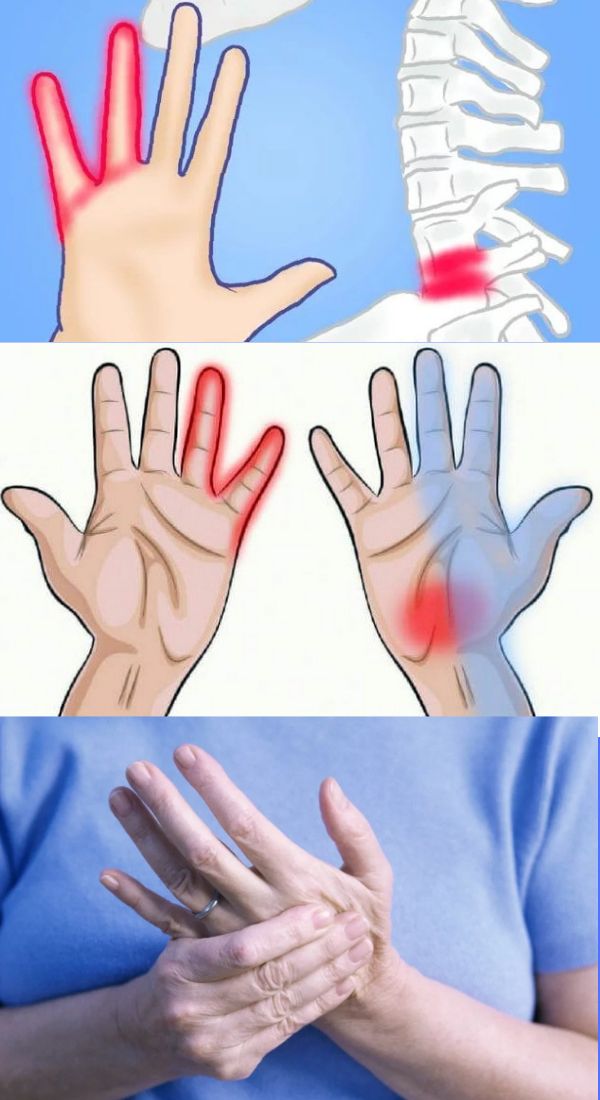


 В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость. Это, в свою очередь, оказывает давление на срединный нерв.
Это, в свою очередь, оказывает давление на срединный нерв. Средства от синдрома запястного канала здесь.
Средства от синдрома запястного канала здесь.

 Наиболее часто встречаются остеоартроз и ревматоидный артрит.
Наиболее часто встречаются остеоартроз и ревматоидный артрит.


 В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость.
В большинстве случаев эти припухлости являются лишь косметической проблемой и редко вызывают сенсорные изменения или слабость. Это, в свою очередь, оказывает давление на срединный нерв.
Это, в свою очередь, оказывает давление на срединный нерв. Средства от синдрома запястного канала здесь.
Средства от синдрома запястного канала здесь.