Патологическое положение плода — причины появления, симптомы заболевания, диагностика и способы лечения
Подтверждаю Подробнее
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Патологическое…
Беременность
Маловодие
Многоводие
Кесарево сечение
7204 23 Марта
Патологическое положение плода: причины появления, симптомы, диагностика и способы лечения.
Определение
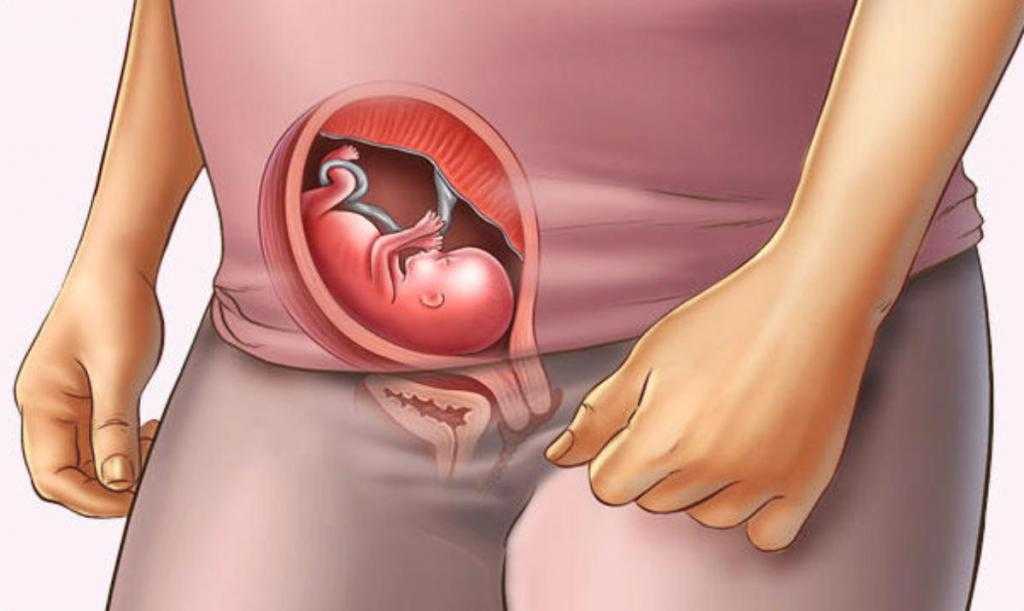
За время беременности плод может многократно менять свое положение в матке, пока ему хватает места для перемещения. При нормальной беременности к 22-24-й неделе плод устанавливается головкой вниз, примерно до 32-34-й недели его положение остается неустойчивым, но затем плод фиксируется.
Положение плода – это отношение его оси, проходящей через головку и ягодицы, к продольной оси матки.
Если оси плода и матки совпадают, это называется продольным положением плода, если плод лежит поперек матки – поперечным положением. Кроме того, выделяют косое положение – среднее между продольным и поперечным.
Когда плод расположен в матке продольно, он может быть повернут ко входу в малый таз головкой или тазовым концом (ягодицами, ножками). Это и есть предлежание – головное или тазовое. При поперечном положении предлежащая часть не определяется.В 95-97% случаев предлежащей частью является головка. Тазовое предлежание, когда над входом в малый таз находятся ягодицы или ножки плода, а у дна матки — его головка, определяется в 3-5% случаев. Косые и поперечные положения (т.н. неправильные положения плода) выявляются в 0,3-0,7% при доношенной беременности, но в 10 раз чаще у многократно рожавших (начиная с 4-х родов), чем у первородящих. При сроке гестации менее 32 недель, пока плоду хватает места для перемещения, неправильное положение плода в матке отмечаются в 6 раз чаще, чем при доношенной беременности.
Тазовое предлежание, когда над входом в малый таз находятся ягодицы или ножки плода, а у дна матки — его головка, определяется в 3-5% случаев. Косые и поперечные положения (т.н. неправильные положения плода) выявляются в 0,3-0,7% при доношенной беременности, но в 10 раз чаще у многократно рожавших (начиная с 4-х родов), чем у первородящих. При сроке гестации менее 32 недель, пока плоду хватает места для перемещения, неправильное положение плода в матке отмечаются в 6 раз чаще, чем при доношенной беременности.
К патологическим положениям относятся тазовое предлежание, поперечное, косое и неустойчивое положение плода.
Причины возникновения патологического положения плода
Точные причины патологического положения плода недостаточно выяснены. Факторы, которые способствуют возникновению тазовых предлежаний, поперечных и косых положений, можно разделить на материнские, плодовые и плацентарные.
К материнским причинам относятся:
- аномалии развития матки (двурогая, седловидная матка, перегородка в матке),
- опухоли матки,
- узкий таз беременной,
- опухоли таза,
- снижение или повышение тонуса матки,
- большое количество родов у женщины,
- рубец на матке после операции кесарева сечения.

Плодовые причины:
- недоношенность,
- многоплодие,
- задержка внутриутробного развития,
- врожденные аномалии плода (анэнцефалия, гидроцефалия),
- неправильное членорасположение плода (отношение конечностей к головке и туловищу),
- особенности вестибулярного аппарата плода.
Плацентарные причины:
- предлежание плаценты,
- маловодие или многоводие,
- короткая пуповина.
Классификация патологического положения плода
Тазовое предлежание подразделяют на ягодичное (80-90%) и ножное (10-15%). Ягодичное предлежание бывает чистое (63-68%) и смешанное (20-23%), а ножное – полное, неполное (встречается чаще, чем полное) и коленное (встречается редко).
При чисто ягодичном предлежании ко входу в таз обращены ягодицы, а ножки вытянуты вдоль туловища, т.
При полном ножном предлежании плод повернут ко входу в таз обеими ножками, слегка разогнутыми в тазобедренных и согнутыми в коленных суставах, при неполном – ко входу в таз предлежит одна ножка, разогнутая в тазобедренном и коленном суставах, а другая, согнутая в тазобедренном и коленном суставах, располагается выше; в случае коленного предлежания ножки разогнуты в тазобедренных суставах и согнуты в коленных, а коленки предлежат ко входу в таз.
К неправильным относят поперечные и косые положения, а также неустойчивое положение плода.
Поперечным называют такое положение плода, при котором ось его туловища пересекает ось матки под прямым углом, а крупные части плода расположены выше гребней подвздошных костей. Косым называют такое положение, при котором ось туловища плода пересекает ось матки под острым углом, а нижерасположенная крупная часть плода размещена в одной из подвздошных впадин большого таза. Косое положение считают переходным состоянием, потому что в конце периода гестации и во время родов оно превращается в продольное либо в поперечное.
Косым называют такое положение, при котором ось туловища плода пересекает ось матки под острым углом, а нижерасположенная крупная часть плода размещена в одной из подвздошных впадин большого таза. Косое положение считают переходным состоянием, потому что в конце периода гестации и во время родов оно превращается в продольное либо в поперечное.
Косое положение обычно нестабильно, временно, поэтому часто его называют неустойчивым.
Также при неправильных положениях по головке определяют позицию плода: если головка расположена слева от срединной линии тела беременной – это первая позиция, если справа – вторая. Вид определяют по спинке: если она обращена кпереди – передний вид, кзади – задний. Имеет значение расположение спинки плода по отношению ко дну матки и входу в малый таз.
Обычно при патологическом положении плода специфических жалоб у беременной нет, однако ее может беспокоить дискомфорт в подреберьях, а в случае смешанного ягодичного или ножного предлежания плода женщина может ощущать шевеление плода преимущественно в нижней части живота.
Диагностика патологического положения плода
Диагноз патологического положения плода, как правило, ставится на 32-34-й неделе беременности. Предварительный диагноз устанавливается на гинекологическом осмотре. При тазовом предлежании отмечается высокое стояние дна матки. Этот показатель гинеколог определяет на каждом визите, начиная с 20-й недели беременности – он отражает высоту, на которую самая широкая, куполообразная часть матки (ее дно) поднялась относительно лобка. Этот показатель косвенно указывает на то, нормально ли протекает беременность. При тазовом предлежании тазовый конец плода высоко расположен над входом в таз, что обуславливает высокое стояние дна матки. Головка плода расположена в дне матки, ягодицы – над входом в таз, это врач может определить при пальпации. Сердцебиение плода выслушивается на уровне пупка или выше.
Поперечное и косое положение плода также может заподозрить доктор во время осмотра. При поперечном положении живот беременной приобретает поперечно-овальную форму, дно матки ниже, чем при продольном положении, отсутствует крупная предлежащая часть – головка или тазовый конец, а ко входу в малый таз предлежат мелкие части плода, например, ручка или плечо. Сердцебиение плода лучше прослушивается в области пупка.
Сердцебиение плода лучше прослушивается в области пупка.
При косом положении живот визуально приобретает косо-овальную форму, окружность живота больше нормы, дно матки стоит низко. Крупная предлежащая часть находится ниже уровня гребня подвздошной кости, в одной из подвздошных ямок большого таза, сердцебиение плода, как и при поперечном положении, лучше прослушивается в области пупка.
Если врач заподозрил неправильное положение плода, обязательно проводят ультразвуковое исследование. При выполнении УЗИ исключают причины, которые могли бы привести к неправильному положению плода: тяжелые пороки развития плода или аномальное расположение плаценты.
Скрининговое УЗИ 3-го триместра беременности (30-34 недели) с допплеровской оценкой показателей кровотока
Ультразвуковое исследование для функциональной оценки внутриутробного развития плода, его предположительного роста и веса, а также кровообращения.
3 890 руб Записаться
К каким врачам обращаться
Как и при нормально протекающей беременности, наблюдение и выбор тактики родов осуществляет врач –
акушер-гинеколог.
Лечение патологического положения плода
До определенного срока тазовое предлежание требует выжидательного наблюдения, поскольку плод может самостоятельно развернуться в нужном направлении. В ряде случае врачи могут порекомендовать беременной женщине выполнять комплекс упражнений, способствующих изменению тазового предлежания на головное.
При тазовом предлежании плода для снижения вероятности операции кесарева сечения и при отсутствии противопоказаний к естественным родам пациентке могут рекомендовать наружный поворот плода на головку. Показания и противопоказания определяет врач. Эту процедуру проводит акушер-гинеколог в условиях акушерского стационара, в срок ≥36 недель беременности у первородящих и ≥37 недель беременности у повторнородящих.
Эффективность поворота на головку составляет от 30 до 80%, а в 5% случаев наблюдается спонтанный обратный поворот плода.
В зависимости от ситуации и состояния здоровья женщины и плода врач рекомендует естественные роды или проведение операции кесарева сечения.
При неправильном положении плода до 36 недель беременности при отсутствии противопоказаний (рубец на матке, угрожающие преждевременные роды, миома матки, предлежание и низкое расположение плаценты, соматическая патология беременной и др.) рекомендуется проведение корригирующей гимнастики. Поперечное и косое положения плода являются абсолютным показанием для проведения операции кесарева сечения, рожать естественным путем в этих случаях опасно.
Осложнения
При тазовых предлежаниях плода отмечается более высокая перинатальная заболеваемость и смертность, чем при головных предлежаниях. Это связано с рядом причин: недоношенностью, гипоксией, родовой травмой, повреждениями органов брюшной полости и спинного мозга, аномалиями развития плода и др. Перинатальные потери при тазовом предлежании при различных методах родоразрешения в 3–5 раз выше, чем при головных предлежаниях.
Роды при неправильных положениях плода сопровождаются рядом опасных для жизни матери и плода осложнений: раннее излитие вод, выпадение мелких частей плода, разрыв матки, кровотечение из половых путей при аномалиях расположения плаценты.
При неустойчивом или поперечном положении плода перинатальная смертность достигает 24%.
Выпадение петель пуповины происходит в 20 раз чаще, чем при продольном положении и головном предлежании плода. Материнская смертность, связанная с восходящим инфицированием при преждевременном излитии вод, кровотечением при аномальном расположении плаценты, осложнениями оперативных пособий и разрывом матки, достигает 10%.
Профилактика патологического положения плода
В настоящий момент не существует эффективных методов профилактики неправильного положения плода.
Источники:
- Клинические рекомендации «Тазовое предлежание плода». Разраб.: Российское общество акушеров-гинекологов. – 2020.
- Патологические роды (узкий таз, неправильные положения плода, аномалии сократительной деятельности матки): учебное пособие / О.Е. Баряева, В.В. Флоренсов, М.Ю. Ахметова. ФГБОУ ВО ИГМУ Минздрава России, кафедра акушерства и гинекологии с курсом гинекологии детей и подростков.
 – Иркутск: ИГМУ. – 2020. – 88 с
– Иркутск: ИГМУ. – 2020. – 88 с
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Болезнь Гентингтона
2832 09 Апреля
Болезнь Винивартера – Бюргера
2816 08 Апреля
Гестационный сахарный диабет
2818 07 Апреля
Показать еще
Рвота
Тошнота
Гестоз
Беременность
Обезвоживание
Дегидратация
Токсикоз беременных
Токсикоз беременных считается осложнением беременности и проявляется преимущественно в ее первой половине.
Подробнее
Беременность
ХГЧ
Плодное яйцо
Выкидыш
Опухоль
Пузырный занос
Пузырный занос: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Сахарный диабет
Беременность
Отек
Гипертензия
Протеинурия
Судороги
Эклампсия
Преэклампсия
Гестоз
Гестоз: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Артрит
Энцефалит
Беременность
Сыпь
Менингит
Лимфаденопатия
Краснуха (немецкая корь, Rubella, Measles)
Краснуха: причины появления, симптомы, диагностика и способы лечения.
Подробнее
Синдром мальабсорбции
Беременность
Вегетарианство
Целиакия
Болезнь Крона
Остеопороз
Туберкулез
25-OH витамин D
25-OH витамин D: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
Бережем животик? Мамы, не бойтесь, малыш под защитой
Довольно часто мамы спрашивают у акушеров, насколько опасно спать на животе, удариться животиком, получить толчок локтем от сограждан в общественном транспорте. Не повредит ли это крохе? Врачи стараются успокоить: кроха под надежной защитой. Это не значит, что животик оберегать не надо совсем, но и чрезмерно паниковать и опасаться, что крохе может навредить малейшее воздействие, – не стоит. Малыш находится в околоплодных водах, которые надежно амортизируют все удары. Так что, большая часть тревог – это психологический фактор. Любая мама инстинктивно прикрывает животик, как бы оберегая кроху.
Не повредит ли это крохе? Врачи стараются успокоить: кроха под надежной защитой. Это не значит, что животик оберегать не надо совсем, но и чрезмерно паниковать и опасаться, что крохе может навредить малейшее воздействие, – не стоит. Малыш находится в околоплодных водах, которые надежно амортизируют все удары. Так что, большая часть тревог – это психологический фактор. Любая мама инстинктивно прикрывает животик, как бы оберегая кроху.
Крепкого вам сна
Довольно часто будущие мамы беспокоятся: в какой позе спать, чтобы не навредить крохе. Не переживайте и доверяйте своим ощущениям. В самом начале беременности матка не сильно увеличивается в размерах, ваш ребеночек – еще малышок-с-ноготок, поэтому ни маме, ни крохе сон на животе не мешает и не вредит. По мере того, как матка увеличивается в размерах, вы сами почувствуете, что лежать на животе становится неудобно и станете избегать этого положения. Кто-то еще несколько месяцев спит на спине, кто-то сразу переворачивается на бочок. Положение «на спине» также быстро становится неудобным, поскольку в нем на поздних сроках пережимается нижняя полая вена, и вы почувствуете дискомфорт.
Положение «на спине» также быстро становится неудобным, поскольку в нем на поздних сроках пережимается нижняя полая вена, и вы почувствуете дискомфорт.
В третьем триместре беременности, как правило, мама сама интуитивно приходит к выводу, что даже на боку просто так спать неудобно. Многие начинают подкладывать под животик валик из одеяла – и это совершенно нормально. Некоторым бывает удобно проложить валик и между ног – прислушайтесь к себе и спите в удобной позе. Все равно во сне человек меняет положение непроизвольно, так что задумываться о «правильности» позы для сна весьма наивно. Помните и о том, что матрац должен быть не жестким, иначе он будет доставлять вам мучения. Идеальный вариант – анатомические матрацы, которые принимают формы тела, но они довольно дороги. Откажитесь на время от жестких ортопедических кроватей, даже если раньше они вам помогали отдохнуть. Спите на более мягком.
Несчастный случай
Многие мамы опасаются ударов и падений, которые случаются довольно часто, ведь животик выступает на поздних сроках. В народе ходят мифы о том, что при падении может произойти прерывание беременности или отслойка плаценты, об этом же нас информируют популярные телесериалы, в которых героини теряют ребенка от одного случайного обморока. На самом деле, все совсем не так. Отслойка плаценты возникает при гестозах, прерывание беременности может наступить от механической травмы только если у мамы была угроза прерывания в тяжелой форме, при которой обычно проводят госпитализацию. В целом же даже в тяжелых автокатастрофах беременность довольно часто удается сохранить.
В народе ходят мифы о том, что при падении может произойти прерывание беременности или отслойка плаценты, об этом же нас информируют популярные телесериалы, в которых героини теряют ребенка от одного случайного обморока. На самом деле, все совсем не так. Отслойка плаценты возникает при гестозах, прерывание беременности может наступить от механической травмы только если у мамы была угроза прерывания в тяжелой форме, при которой обычно проводят госпитализацию. В целом же даже в тяжелых автокатастрофах беременность довольно часто удается сохранить.
Впрочем, волнения мамы вполне понятны. Поэтому если вы тревожитесь, поговорите со своим врачом, опишите свои симптомы, если он сочтет нужным, сделайте внеочередное УЗИ.
Одежка для пуза
Не меньше мифов и о том, как важно правильно одеваться. Многие мамы, раздеваясь и видя след резинки от трусиков на животе, уже опасаются, не нанесли ли они вред малышу. Да, действительно, в положении лучше одеваться в свободную одежду. В течение дня могут случиться отеки, да и просто полезнее и комфортнее ощущаешь себя без лишних резинок. Однако нанести вред крохе пояском на том месте, где раньше была талия, вряд ли возможно.
Однако нанести вред крохе пояском на том месте, где раньше была талия, вряд ли возможно.
Некоторые мамы также интересуются, не вреден ли крохе бандаж, который часто рекомендуют носить после 23-24 недели. Разумеется, нет. Он создан для того, чтобы перераспределить нагрузку на позвоночник и избежать дискомфорта и боли, а также поддержать переднюю брюшную стенку, чтобы уменьшить давление на нижний сегмент матки. Бандаж особенно актуален для женщин с ослабленным прессом и для тех, кто рожает не первый раз и имеет растянутую брюшную стенку. Впрочем, при хорошем самочувствии спортивные мамочки прекрасно обходятся и без бандажа.
Не меньше тревог вызывает и «общение старшего ребенка» возраста 1-4 лет с животиком. Малыш может прыгать на маме, маме приходится носить ребенка на руках. И это тоже не опасно. Ориентируйтесь на свое самочувствие: если вам не трудно и поясница не болит – не лишайте старшего ребенка такого удовольствия. Как видите, большинство проблем с животиком надуманны. Малыш в безопасности в своем уютном домике.
Малыш в безопасности в своем уютном домике.
Анна Бабина,
Консультант: Татьяна Улетова, врач акушер-гинеколог
Атрезия кишечника: выявление и лечение
На рисунке показан ребенок с атрезией кишечника. Часть кишечника отсутствует и нуждается в восстановлении.
Атрезия кишечника часто выявляется с помощью УЗИ во втором или третьем триместре. Желудок плода будет неправильной формы или увеличен. Также может быть избыток амниотической жидкости в матке. Слишком много амниотической жидкости в матке известно как многоводие и может вызвать преждевременные роды.
Если у вашего ребенка диагностирована атрезия кишечника, Институт ухода за плодами SSM Health Cardinal Glennon St. Louis Fetal Care Institute может всесторонне контролировать и лечить это состояние, используя самые безопасные методы лечения вашего ребенка после родов.
Хирургическое устранение непроходимости после родов часто является стандартом лечения этого состояния. После хирургического вмешательства прогноз для детей с атрезией кишечника достаточно благоприятный, большинство из них развиваются нормально.
После хирургического вмешательства прогноз для детей с атрезией кишечника достаточно благоприятный, большинство из них развиваются нормально.
Как осуществляется ведение и лечение во время беременности?
Атрезия кишечника не требует вмешательства плода. В Институте ухода за плодами кардинала Гленнона в Сент-Луисе ваш ребенок будет находиться под наблюдением на предмет дистресса плода, который может быть признаком дополнительного повреждения кишечника. В некоторых случаях это повышенное повреждение может потребовать досрочного родоразрешения.
На протяжении всей беременности часто проводятся ультразвуковые исследования для проверки развития вашего ребенка. Эхокардиограммы плода (эхо) также могут быть выполнены для оценки состояния сердца вашего ребенка.
Ваша медсестра-координатор организует для вас встречу с нашими специалистами по охране здоровья матери и плода, неонатологами и детскими хирургами, чтобы спланировать наилучший сценарий родов и лечение для вас и вашего ребенка.
Что можно ожидать после родов?
Детей, рожденных с атрезией кишечника, обычно лечат с помощью операции по восстановлению кишечника. Это происходит через один-два дня после родов. Хирургия включает в себя соединение закупоренной части кишечника со здоровой частью кишечника сразу за закупоркой. Чтобы позволить воздуху и жидкости выйти, пока кишечник вашего ребенка заживает, врач установит назогастральный зонд (НГ), который вводится через нос в желудок. Отсюда может пройти несколько дней или несколько недель, прежде чем ваш ребенок восстановит функцию кишечника.
В это время ваш ребенок получает питание внутривенно в отделении интенсивной терапии новорожденных (NICU). Ваш ребенок также может постепенно начать получать грудное молоко или смесь через рот или через зонд для кормления.
После пребывания в отделении интенсивной терапии вашему ребенку потребуется регулярное наблюдение, чтобы убедиться, что его кишечник всасывает питательные вещества, необходимые для адекватного роста и развития. Подавляющее большинство младенцев, о которых мы заботимся, продолжают вести нормальную, здоровую жизнь после операции. Если вашему ребенку потребуется дополнительная поддержка, команда Glennon Intestinal Rehabilitation and Feeding (GIRAF) может обеспечить постоянную скоординированную помощь для обеспечения надлежащего питания на протяжении всего развития вашего ребенка.
Подавляющее большинство младенцев, о которых мы заботимся, продолжают вести нормальную, здоровую жизнь после операции. Если вашему ребенку потребуется дополнительная поддержка, команда Glennon Intestinal Rehabilitation and Feeding (GIRAF) может обеспечить постоянную скоординированную помощь для обеспечения надлежащего питания на протяжении всего развития вашего ребенка.
Мы понимаем, что атрезия кишечника может быть страшным диагнозом. Вот почему мы готовы помочь 24 часа в сутки, 7 дней в неделю. Чтобы получить дополнительную информацию или записаться на прием, позвоните нам по телефону 314-268-4037 или по бесплатному номеру 877-SSM-FETL (877-776-3385).
Хотя мы не можем изменить диагноз, мы можем предоставить вам квалифицированную помощь и поддержку, помогая вашему ребенку получить максимальную отдачу от лечения и жизни.
Ребенок, рожденный с плодом-двойней в животе
При покупке по ссылкам на нашем сайте мы можем получать комиссионные. Вот как это работает.
Вот как это работает.
(открывается в новой вкладке)
В Израиле ребенок родился со своим «близнецом» в животе — редкое явление, известное как «плод в плоде», согласно новостным сообщениям.
Врачи впервые поняли, что может быть проблема, когда они провели УЗИ матери ребенка на поздних сроках беременности и увидели, что живот ребенка увеличился, согласно The Times of Israel .
Итак, когда ребенок родился, врачи провели ряд тестов, в том числе УЗИ и X-rays и обнаружил частично развитый плод внутри живота ребенка, сообщает The Times of Israel. Врачи провели операцию по удалению плода.
Родственный: Двойное зрение: 8 увлекательных фактов о близнецах своего в остальном здорового близнеца Live Science ранее сообщала о . Состояние встречается крайне редко, встречается примерно у 1 из 500 000 рождений, согласно отчету об этом явлении за 2010 год, опубликованному в Journal of Surgical Technique and Case Report.
ДОПОЛНИТЕЛЬНОЕ СОДЕРЖАНИЕ
Не совсем ясно, что вызывает плод в плоде, но ученые считают, что плод является редким типом « паразитического близнеца », согласно Университет штата Аризона . Такие паразитические близнецы образуются, когда во время однояйцовой близнецовой беременности один из плодов поглощается другим на ранних сроках беременности.
«Это происходит как часть процесса развития плода, когда есть полости, которые закрываются во время развития, и один из эмбрионов попадает в такое пространство», — д-р Омер Глобус, директор отделения неонатологии в медицинском центре Ассута в Ашдоде, Израиль, где ребенок родился, сообщил The Times of Israel. «Плод внутри частично развивается, но не живет и остается там».
Другая теория заключается в том, что плод в плоде является своего рода тератомой, типом опухоли, которая может содержать все три основных типа клеток, обнаруженных в эмбрионе человека на ранней стадии, ранее сообщала Live Science.
 – Иркутск: ИГМУ. – 2020. – 88 с
– Иркутск: ИГМУ. – 2020. – 88 с