Низкое расположение плаценты. Что такое Низкое расположение плаценты?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Низкое расположение плаценты – осложнение беременности, для которого характерна локализация детского места в нижнем сегменте матки, ближе, чем на 6 см от ее внутреннего зева. Опасность заключается в том, что аномалия никак не проявляется. Определить низкое расположение плаценты удается только во время ультразвукового сканирования или при развитии осложнений – повреждении, отслойке органа, сопровождающихся патологическими признаками. Лечение осуществляется амбулаторно, показан лечебно-охранительный режим и медикаментозная терапия. В большинстве случаев при низком расположении плаценты родоразрешение осуществляется с помощью кесарева сечения.
- Причины
- Классификация
- Симптомы низкого расположения плаценты
- Диагностика и лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Низкое расположение плаценты – акушерская аномалия, сопровождающаяся неправильным прикреплением детского места. При такой патологии присутствует риск гипоксии плода вследствие передавливания пуповины. Также низкое расположение плаценты грозит преждевременной ее отслойкой на поздних сроках беременности из-за давления плода. Наиболее подвержены низкой плацентации женщины старше 30 лет. При обнаружении низкого расположения плаценты прогноз далеко не всегда неблагоприятный. По мере увеличения матки в объеме присутствует высокая вероятность миграции детского места и его расположения в последующем на передней или задней стенке. При таком развитии событий беременность протекает нормально, и возможны роды естественным путем.
Как правило, низкое расположение плаценты выявляется во время УЗ-скрининга I триместра, однако ближе к 20-й неделе примерно в 70% случаев происходит миграция детского места, и диагноз снимается. К концу беременности такая патология сохраняется лишь у 5% пациенток. Если низкое расположение плаценты выявлено в III триместре, вероятность ее перемещения крайне мала.
К концу беременности такая патология сохраняется лишь у 5% пациенток. Если низкое расположение плаценты выявлено в III триместре, вероятность ее перемещения крайне мала.
Низкое расположение плаценты
Причины
Окончательно установить причины низкого расположения плаценты ученым не удается до сих пор. Однако на основании многочисленных исследований сделаны предположения о том, что аномальное прикрепление детского места происходит на фоне диффузной гиперплазии ворсинок хориона и краевого отмирания отдельных элементов децидуальной оболочки. Стать причиной таких изменений и привести к низкому расположению плаценты может истончение миометрия, развившееся в результате многочисленных абортов, выскабливаний и прочих гинекологических манипуляций. Риск возникновения акушерской аномалии повышается на фоне перенесенных ранее выкидышей, воспалительных и инфекционных заболеваний репродуктивных органов.
Низкое расположение плаценты часто диагностируется после кесарева сечения в результате формирования рубца на матке.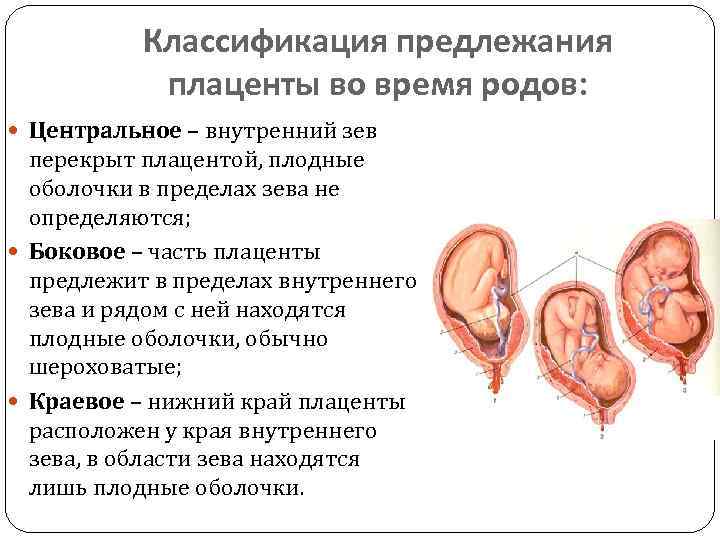 С большей вероятностью патология развивается при многоплодной беременности, если у женщины в анамнезе было 3 и больше родов, на фоне доброкачественных заболеваний, к примеру, миомы. Врожденные аномалии матки, в частности, двурогая или седловидная матка, присутствие перегородок в полости органа, также увеличивают возможность низкого расположения плаценты. В группу повышенного риска входят пациентки, склонные к вредным привычкам, подверженные стрессам, выполняющие тяжелую физическую работу.
С большей вероятностью патология развивается при многоплодной беременности, если у женщины в анамнезе было 3 и больше родов, на фоне доброкачественных заболеваний, к примеру, миомы. Врожденные аномалии матки, в частности, двурогая или седловидная матка, присутствие перегородок в полости органа, также увеличивают возможность низкого расположения плаценты. В группу повышенного риска входят пациентки, склонные к вредным привычкам, подверженные стрессам, выполняющие тяжелую физическую работу.
Классификация
В акушерстве диагностируют низкое расположение плаценты двух видов в зависимости от локализации эмбрионального органа по отношению к самой матке. Исходя из этого критерия, прогноз беременности также может быть разным. Выделяют следующие формы аномалии:

Симптомы низкого расположения плаценты
Клинически низкое расположение плаценты в большинстве случае не проявляется. Обычно женщины хорошо себя чувствуют, а обнаружить аномальное прикрепление детского места удается во время планового акушерского УЗИ. Низкое расположение плаценты может сопровождаться патологической симптоматикой, если на его фоне начали развиваться осложнения. При преждевременной отслойке возможны тянущие боли в живот, крестце, кровотечение. Крайне редко данный диагноз способствует развитию позднего токсикоза.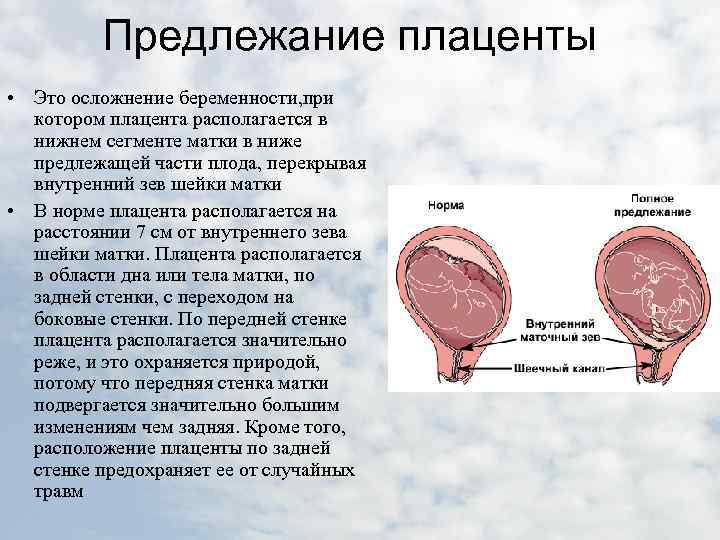 Кроме того, низкое расположение плаценты на поздних сроках гестации может привести к гипоксии плода. Дефицит кислорода проявляется снижением двигательной активности ребенка, учащенным или замедленным сердцебиением.
Кроме того, низкое расположение плаценты на поздних сроках гестации может привести к гипоксии плода. Дефицит кислорода проявляется снижением двигательной активности ребенка, учащенным или замедленным сердцебиением.
Диагностика и лечение
Выявить низкое расположение плаценты удается во время УЗ-скрининга I, II или III триместра беременности, которые назначаются акушером-гинекологом рутинно всем пациенткам на сроке 12, 20 и 30 недель соответственно. Определение аномального прикрепления детского места на ранних этапах не является критичным, так как ближе к середине гестации оно мигрирует и занимает правильную позицию без риска для здоровья женщины или плода. УЗИ при низком расположении показывает не только ее точную локализацию, но и толщину, уровень кровотока в сосудах, состояние плода. Оценка этих параметров позволяет заподозрить более серьезные осложнения, в частности, гипоксию, обвитие, начавшуюся отслойку.
Лечение низкого расположения плаценты зависит от срока гестации, а также общего состояния женщины и плода.
Низкое расположение плаценты требует коррекции режима дня. Пациентка должна как можно больше отдыхать. Важно полностью исключить психоэмоциональные и физические нагрузки, сексуальные контакты, так как все это может спровоцировать осложнения в виде отслойки. При низком расположении плаценты следует меньше ходить пешком, отказаться от поездок в общественном транспорте. Отдыхать рекомендуется в положении лежа, при этом следует приподнимать ножной конец, чтобы усилить приток крови к органам малого таза, в частности, к матке и плаценте.
Медикаментозное лечение при низком расположении плаценты не назначается.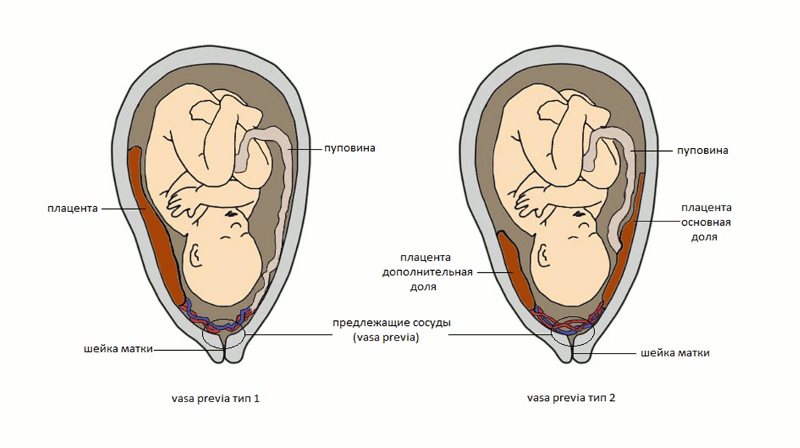 Ведение беременности при этом требует более тщательного наблюдения, скорее всего, консультация акушера-гинеколога будет назначаться чаще обычного. Коррекция состояния пациентки или плода осуществляется лишь при угрозе или развитии осложнений на фоне аномального прикрепления. При начавшейся отслойке плаценты показано использование препаратов, улучшающих кровоток в сосудах пуповины, витаминных комплексов. Если на фоне низкого расположения плаценты присутствует гипертонус матки, применяются токолитики.
Ведение беременности при этом требует более тщательного наблюдения, скорее всего, консультация акушера-гинеколога будет назначаться чаще обычного. Коррекция состояния пациентки или плода осуществляется лишь при угрозе или развитии осложнений на фоне аномального прикрепления. При начавшейся отслойке плаценты показано использование препаратов, улучшающих кровоток в сосудах пуповины, витаминных комплексов. Если на фоне низкого расположения плаценты присутствует гипертонус матки, применяются токолитики.
При низком расположении плаценты родоразрешение возможно, как через естественные половые пути, так и с помощью кесарева сечения. Первый вариант возможен при размещении детского места не ниже, чем на 5-6 см от внутреннего зева матки, а также хорошем состоянии матери и плода, достаточной зрелости шейки и активной родовой деятельности. Плановое кесарево сечение проводится, когда низкое расположение плаценты сопровождается угрозой преждевременной отслойки, при выраженной гипоксии плода.
Прогноз и профилактика
Подавляющее большинство беременностей, протекающих с низким расположением плаценты, имеет благоприятный исход. У 70% пациенток с таким диагнозом ближе к родам детское место занимает правильное положение по передней или задней стенке матки. В остальных случаях своевременная диагностика и назначение охранного режима дают возможность избежать осложнений, доносить беременность до 38 недель и родить абсолютно здорового ребенка. У 40% женщин с низким расположением плаценты роды осуществляются путем кесарева сечения. В остальных случаях дети появляются на свет через естественный родовой канал. Иногда со стороны плода присутствуют признаки внутриутробной гипоксии.
Профилактика низкого расположения плаценты состоит в ранней диагностике и лечении гинекологических аномалий, способствующих истончению слизистой оболочки матки. Также женщинам следует избегать абортов, своевременно становиться на учет по беременности к акушеру-гинекологу.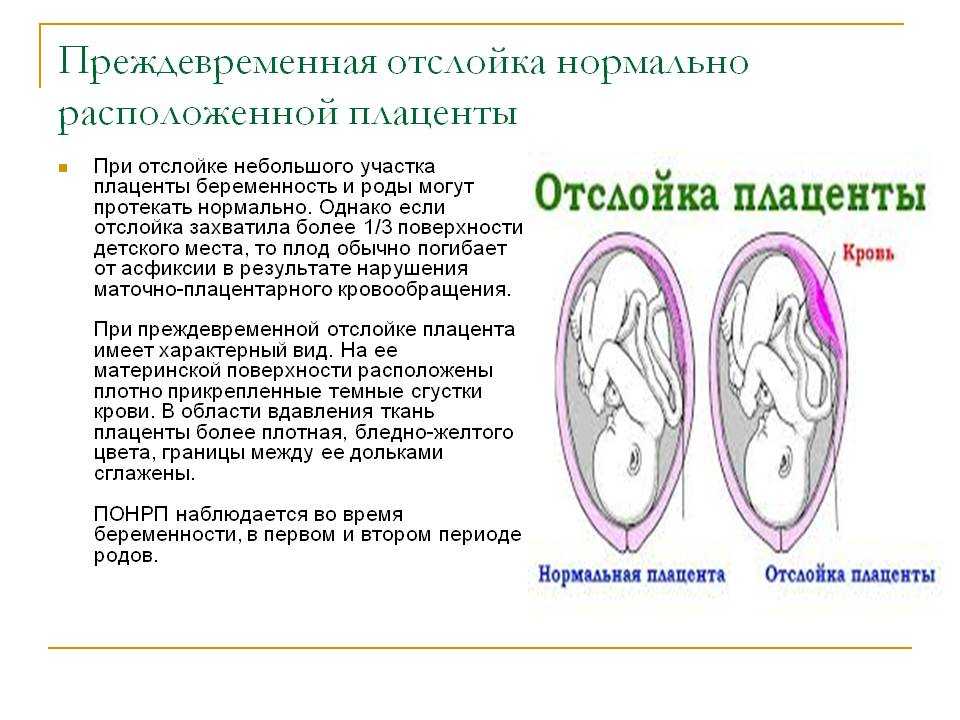 Уменьшить вероятность развития низкого расположения плаценты поможет исключение стрессов, физических нагрузок после зачатия. Также следует избегать работы на вредных предприятиях, отказаться от пагубных привычек, побольше отдыхать и обеспечить достаточное поступление питательных компонентов в организм будущей мамы. Положительным образом на здоровье женщины и плода сказываются прогулки на свежем воздухе. Каждая пациента должна выполнять все рекомендации акушера-гинеколога, сдавать необходимые анализы и проводить скрининговые исследования, чтобы как можно раньше обнаружить низкое расположение плаценты и приступить к терапии.
Уменьшить вероятность развития низкого расположения плаценты поможет исключение стрессов, физических нагрузок после зачатия. Также следует избегать работы на вредных предприятиях, отказаться от пагубных привычек, побольше отдыхать и обеспечить достаточное поступление питательных компонентов в организм будущей мамы. Положительным образом на здоровье женщины и плода сказываются прогулки на свежем воздухе. Каждая пациента должна выполнять все рекомендации акушера-гинеколога, сдавать необходимые анализы и проводить скрининговые исследования, чтобы как можно раньше обнаружить низкое расположение плаценты и приступить к терапии.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении низкого расположения плаценты.
Источники
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Ультразвуковая диагностика патологии плаценты — Комунальне некомерційне підприємство «Херсонська обласна клінічна лікарня» Херсонської обласної ради
- Деталі
-
Останнє оновлення: 17 липня 2018
-
Створено: 04 липня 2018
-
Перегляди: 16816
http://granstroy.ru/
мебельные шаблоны Joomla
интересные факты
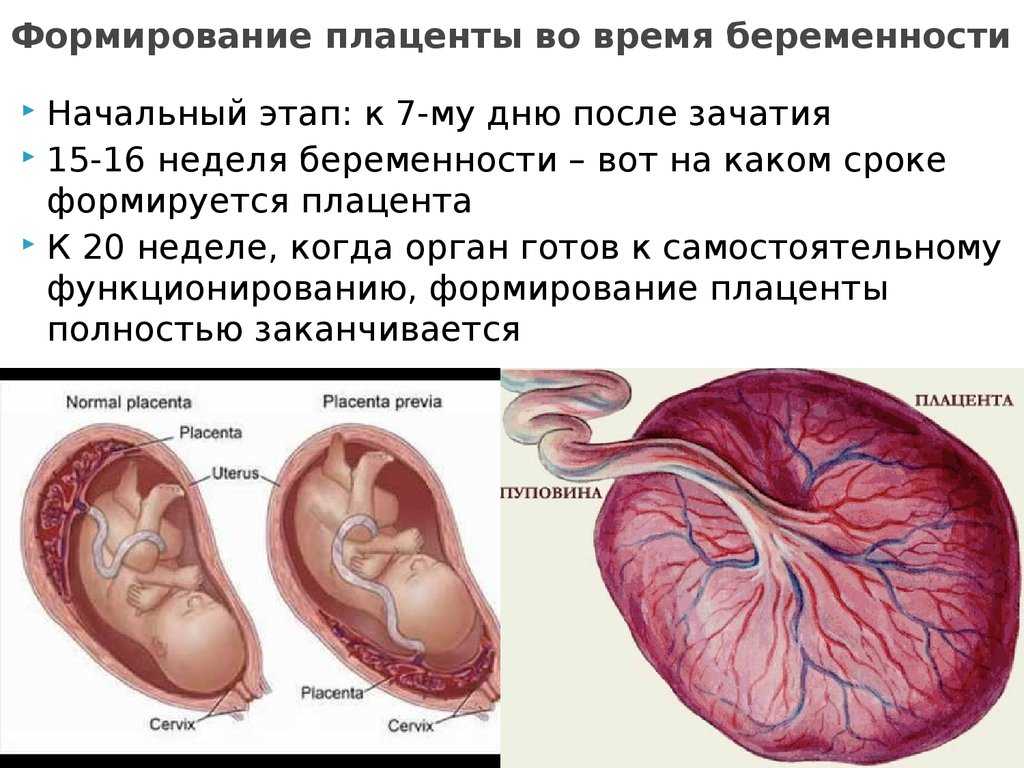
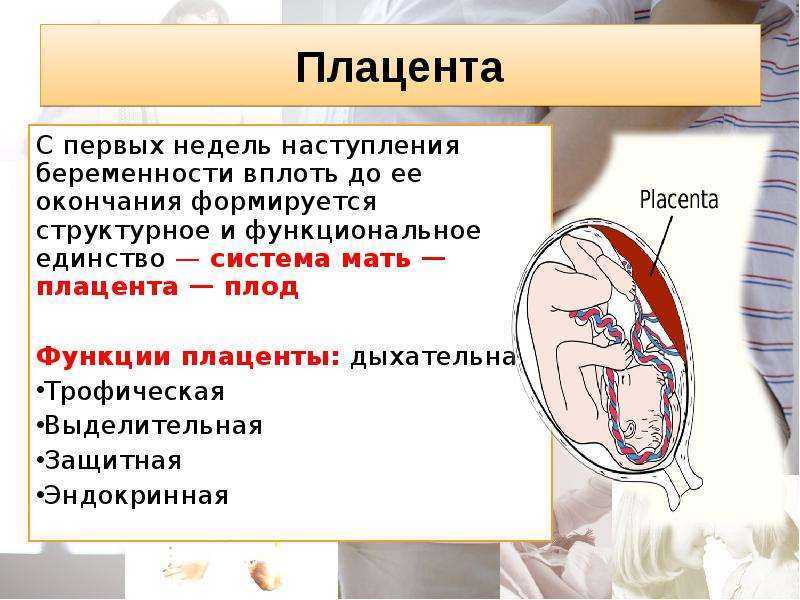
Плацента, или детское место, — это уникальный орган женского организма, существующий только во время беременности. Она играет очень важную роль в развитии плода, обеспечивая его рост, развитие, питание, дыхание и выведение отработанных продуктов обмена веществ. Велика роль плаценты также в качестве барьера для защиты плода от всевозможных вредных воздействий. Строение и функции плаценты непостоянны. Они меняются с увеличением срока беременности, что связано с возрастающими потребностями развивающегося плода и в значительной мере зависят от состояния маточно-плацентарного кровообращения.
Она играет очень важную роль в развитии плода, обеспечивая его рост, развитие, питание, дыхание и выведение отработанных продуктов обмена веществ. Велика роль плаценты также в качестве барьера для защиты плода от всевозможных вредных воздействий. Строение и функции плаценты непостоянны. Они меняются с увеличением срока беременности, что связано с возрастающими потребностями развивающегося плода и в значительной мере зависят от состояния маточно-плацентарного кровообращения.
С внедрением в клиническую практику ультразвукового метода исследования появилась возможность получения информации о расположении, размерах и строении плаценты.
Наиболее часто плацента прикрепляется по передней или задней стенкам матки с переходом на одну из боковых стенок. Окончательное представление о расположении плаценты можно получить только в третьем триместре беременности. Обычное ультразвуковое исследование при беременности позволяет точно установить расположение плаценты и высоту её прикрепления по отношению к области внутреннего зева шейки матки.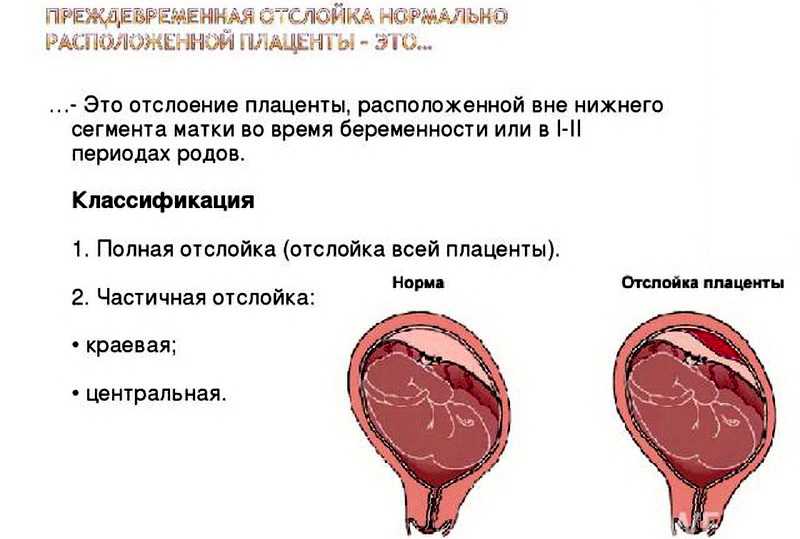 В норме нижний край плаценты располагается на расстоянии не менее 5-7 сантиметров от внутреннего зева.
В норме нижний край плаценты располагается на расстоянии не менее 5-7 сантиметров от внутреннего зева.
Уменьшение расстояния между нижним краем плаценты и внутренним зевом свидетельствует о низком расположении плаценты. Наличие плаценты в области внутреннего зева шейки матки носит название «предлежание плаценты». В большинстве случаев в течение беременности расположение нижнего края плаценты относительно внутреннего зева изменяется, то есть плацента «поднимается». Подобный феномен получил название «миграции плаценты».
Размеры плаценты характеризуются толщиной, площадью и объемом. Обычное ультразвуковое исследование позволяет точно определить только толщину плаценты. Толщина плаценты неодинакова в различных ее отделах. Наиболее оптимальным участком для измерения толщины плаценты является место впадения пуповины. Как правило, толщина плаценты в миллиметрах должна соответствовать сроку беременности в неделях плюс или минус 10 мм.
Утолщение плаценты часто наблюдается при иммунной (резус-конфликт или конфликт по группе крови) или неиммунной водянке плода, хромосомных аномалиях, инфекционных процессах, при сахарном диабете, а также при железодефицитной анемии. Большинство исследователей оценивает увеличение толщины плаценты как своеобразную компенсаторную реакцию в ответ на развитие хронической гипоксии (недостаточного поступления кислорода к плоду).
Большинство исследователей оценивает увеличение толщины плаценты как своеобразную компенсаторную реакцию в ответ на развитие хронической гипоксии (недостаточного поступления кислорода к плоду).
Маленькие или тонкие плаценты наряду с утолщенными плацентами также являются фактором риска неблагоприятного исхода беременности. Уменьшение толщины плаценты встречается при пороках развития и хромосомной патологии плода, гипертонии беременных, преэклампсии (позднем токсикозе беременных) и задержке внутриутробного роста плода. Многоводие может вызвать кажущееся уменьшение толщины плаценты в результате ее сжатия.
Хорошо известно, что ультразвуковая структура плаценты меняется с увеличением срока беременности. Этот процесс связан с процессами отложения кальция в плаценте, начинающимися в основном в конце второго триместра и носящими название «старение плаценты». Ультразвуковая оценка плаценты обычно складывается из определения так называемой степени зрелости и её соответствия сроку беременности. Было установлено, что преждевременное появление более «зрелых» стадий плаценты в несколько раз чаще наблюдается у пациенток с поздним выкидышем или преждевременными родами, а также при плацентарной недостаточности. В настоящее время ультразвуковыми признаками преждевременного «созревания» плаценты считается обнаружение стадии II (по шкале Grannum) до 32 недель и стадии III – до 36 недель беременности. По данным ряда авторов, избыточное кальцинирование плаценты в 60–80% случаев встречается при осложненном течении беременности и нередко сопровождается задержкой внутриутробного роста плода. Следует помнить, что плод и плацента имеют большие компенсаторные возможности. Говорить о наличии плацентарной недостаточности при кальцинированной плаценте можно только в тех случаях, когда имеются дополнительные клинические или инструментальные данные, свидетельствующие о страдании плода.
Было установлено, что преждевременное появление более «зрелых» стадий плаценты в несколько раз чаще наблюдается у пациенток с поздним выкидышем или преждевременными родами, а также при плацентарной недостаточности. В настоящее время ультразвуковыми признаками преждевременного «созревания» плаценты считается обнаружение стадии II (по шкале Grannum) до 32 недель и стадии III – до 36 недель беременности. По данным ряда авторов, избыточное кальцинирование плаценты в 60–80% случаев встречается при осложненном течении беременности и нередко сопровождается задержкой внутриутробного роста плода. Следует помнить, что плод и плацента имеют большие компенсаторные возможности. Говорить о наличии плацентарной недостаточности при кальцинированной плаценте можно только в тех случаях, когда имеются дополнительные клинические или инструментальные данные, свидетельствующие о страдании плода.
Отслойка плаценты возникает вследствие нарушения её прикрепления к стенке матки, что приводит к кровотечению из сосудов оболочки плаценты и скоплению крови между плацентой и стенкой матки. При центральной отслойке плацента начинает отделяться от стенки матки в центре, поэтому наружное кровотечение, как правило, отсутствует. Этот тип отслойки самый опасный, поскольку имеет стёртую клиническую картину. В других случаях отслойка обычно начинается с края плаценты и прогрессирует к центру. В выявлении отслойки плаценты ультразвуковое исследование играет вспомогательную роль, поскольку в диагностике основное значение имеет клиническая картина. При отсутствии наружного кровотечения ультразвуковое исследование может помочь в диагностике отслойки плаценты, но только при больших размерах гематомы. В некоторых случаях гематомы больших размеров могут сохраняться в течение нескольких недель беременности. В тех случаях, когда отслойка занимает менее 1/4 площади плаценты, шанс на выживание плода является достаточно высоким.
При центральной отслойке плацента начинает отделяться от стенки матки в центре, поэтому наружное кровотечение, как правило, отсутствует. Этот тип отслойки самый опасный, поскольку имеет стёртую клиническую картину. В других случаях отслойка обычно начинается с края плаценты и прогрессирует к центру. В выявлении отслойки плаценты ультразвуковое исследование играет вспомогательную роль, поскольку в диагностике основное значение имеет клиническая картина. При отсутствии наружного кровотечения ультразвуковое исследование может помочь в диагностике отслойки плаценты, но только при больших размерах гематомы. В некоторых случаях гематомы больших размеров могут сохраняться в течение нескольких недель беременности. В тех случаях, когда отслойка занимает менее 1/4 площади плаценты, шанс на выживание плода является достаточно высоким.
Истинное приращение плаценты является серьезным осложнением беременности. Приращение плаценты может быть полным или частичным и встречается с частотой 1 случай на 10 000 родов.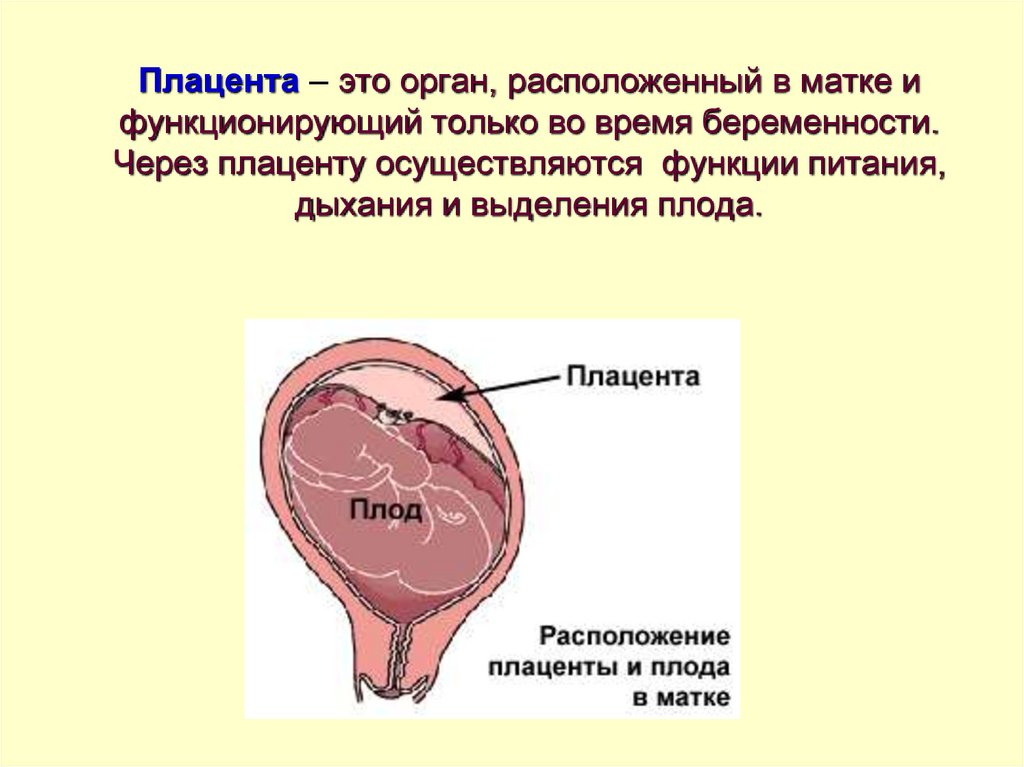 Эта патология в 5–6 раз чаще отмечается при предлежании плаценты (особенно при наличии послеоперационного рубца на матке). Сегодня ультразвуковое исследование является единственным методом дородового выявления приращения плаценты. Существенную помощь в уточнении диагноза может оказать метод цветового доплеровского картирования, позволяющий точно определять расположение сосудистых зон.
Эта патология в 5–6 раз чаще отмечается при предлежании плаценты (особенно при наличии послеоперационного рубца на матке). Сегодня ультразвуковое исследование является единственным методом дородового выявления приращения плаценты. Существенную помощь в уточнении диагноза может оказать метод цветового доплеровского картирования, позволяющий точно определять расположение сосудистых зон.
Добавочная доля плаценты диагностируется на основании выявления участков плаценты, между которыми имеется свободная зона. Добавочные доли видны почти у 4% плацент. Как правило, реального влияния на течение беременности и развитие плода добавочная доля плаценты не оказывает, однако в последовом периоде такая аномалия может осложниться отрывом добавочной доли, ее задержкой в полости матки и послеродовым кровотечением.
Кольцевидная плацента – редкая аномалия развития, которая характеризуется чрезмерно большой площадью прикрепления плаценты, в том числе в области внутреннего зева.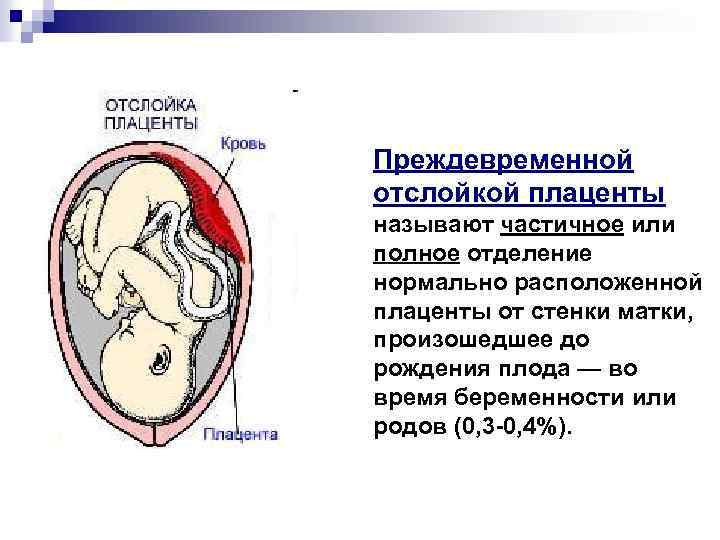 При этом её толщина даже в конце беременности не превышает 10 мм. Кольцевидная плацента часто сочетается с её приращением, а также с предлежанием сосудов пуповины. Течение беременности часто осложняется кровотечениями, преждевременными родами, задержкой внутриутробного развития и даже гибелью плода.
При этом её толщина даже в конце беременности не превышает 10 мм. Кольцевидная плацента часто сочетается с её приращением, а также с предлежанием сосудов пуповины. Течение беременности часто осложняется кровотечениями, преждевременными родами, задержкой внутриутробного развития и даже гибелью плода.
Среди опухолей плаценты наиболее часто обнаруживаются хориоангиомы. Хориоангиома – это опухоль, исходящая из сосудов плаценты. Частота встречаемости хориоангиом, по данным разных авторов, колеблется от 1: 7000 до 1: 50 000 случаев
и зависит от размеров опухоли. При ультразвуковом исследовании чаще диагностируются образования, размеры которых превышают 5 сантиметров. В настоящее время принято считать, что маленькие по размерам опухоли не имеют клинического значения. Хориоангиома обычно располагается на плодовой поверхности плаценты. Реальную помощь в установлении диагноза «хориоангиомы» может оказать цветовое доплеровское картирование. При этом внутри опухоли визуализируются сосуды разного калибра. Течение беременности при хориоангиоме плаценты зависит в первую очередь от размеров опухоли. Наиболее часто при хориоангиоме отмечается многоводие. Хориоангиомы больших размеров могут создавать реальную угрозу нормальному развитию плода.
Течение беременности при хориоангиоме плаценты зависит в первую очередь от размеров опухоли. Наиболее часто при хориоангиоме отмечается многоводие. Хориоангиомы больших размеров могут создавать реальную угрозу нормальному развитию плода.
Ультразвуковое исследование плаценты так же важно, как и осмотр плода. Нарушение функции плаценты может приводить к осложнениям беременности, создавая патологию для плода и матери. Двумерное ультразвуковое изображение обеспечивает достоверную информацию о расположении и архитектуре плаценты. Доплеровские методы открыли дополнительную возможность оценки плацентарной функции и поставили перед собой задачу сделать исследование плаценты столь же информативным, как и плода. При исследовании плаценты врачи ультразвуковой диагностики имеют уникальную возможность выявить проблемы, которые существенно повлияют на исход беременности.
Заведующий ОМГК Жарко В.Л.
Теги:
- центр планування сім’ї
шаблоны для джумла 3
рецепты супа
беременность на 29 неделе
Что такое плацента и что она делает?
Женщины,Беременность и роды,Профилактика и хорошее самочувствие,Сохранение здоровья,Последние
03 августа 2021 г.
Когда вы беременеете, у вас не только растет ребенок, но и растет новый внутренний орган. Плацента, которая имеет решающее значение как для развития вашего ребенка, так и для вашего собственного метаболического здоровья во время беременности, формируется и прикрепляется к стенке матки при оплодотворении.
Роль плаценты
Плацента представляет собой сложный орган, состоящий из толстой оболочки и кровеносных сосудов, которые соединяют мать с ребенком через пуповину. Для плода плацента действует как фильтр, доставляющий кислород, глюкозу и другие питательные вещества. Он блокирует потенциально вредные вещества и удаляет углекислый газ и отходы из крови ребенка. Для матери плацента вырабатывает гормоны лактоген, эстроген и прогестерон, необходимые для создания идеальной физиологической среды для развития ребенка. Вот как это происходит:
Первый триместр: Рост плаценты будет отражать рост эмбриона, начиная с нескольких клеток, а затем увеличиваясь до веса, близкого к фунту.

Второй триместр: К этому моменту плацента будет полностью сформирована и ее можно будет идентифицировать с помощью ультразвуковых тестов, используемых для наблюдения за ростом вашего ребенка.
После родов: Сразу после рождения ребенка тело естественным образом извергает плаценту (часто называемую «третьей стадией родов»), поскольку ее работа завершена. При кесаревом сечении врач вручную поможет удалить плаценту.
Возможные осложнения
В большинстве случаев плацента развивается нормально, но в редких случаях возникают осложнения. К ним относятся:
Placenta accreta — плацента слишком глубоко или прочно внедряется в стенку матки матери и может привести к кровотечению во время или после родов. Другие более инвазивные формы этой проблемы включают врастание плаценты, еще более глубокий рост, и прорастание плаценты, когда плацента прорастает через стенку матки и прикрепляется к другим органам.

Отслойка плаценты — плацента отсоединяется от матки перед родами. Это может вызвать боль и/или кровотечение и повлиять на уровень кислорода и питательных веществ, которые получает ребенок. Возможно, вам придется доставить раньше.
Плацентарная недостаточность — Плацента не функционирует должным образом, лишая ребенка кислорода и питательных веществ, что влияет на его рост.
Предлежание плаценты — плацента остается низко в матке, частично или полностью блокируя шейку матки, препятствуя выходу ребенка. Это состояние часто требует кесарева сечения.
5 способов сохранить здоровье плаценты
Есть простые шаги, которые вы можете предпринять, чтобы помочь этому жизненно важному органу работать с максимальной эффективностью на протяжении всей беременности.
Приходите на все приемы по дородовому уходу к своему акушеру.
 Здоровье вашей плаценты отслеживается по состоянию здоровья вашего ребенка и легко контролируется с помощью регулярных посещений и ультразвукового исследования.
Здоровье вашей плаценты отслеживается по состоянию здоровья вашего ребенка и легко контролируется с помощью регулярных посещений и ультразвукового исследования.Предоставьте своему врачу полную историю болезни. Потенциальных осложнений можно избежать или контролировать, если они выявлены на ранней стадии. К состояниям высокого риска относятся генетическая история матери, другие заболевания, такие как диабет или высокое кровяное давление, а также предшествующие операции.
Избегайте употребления алкоголя, курения и занятий контактными видами спорта , которые могут вызвать травму матки. Плацента не может отфильтровать алкоголь, никотин и многие лекарства.
Правильно питайтесь во время беременности. Железо поддерживает здоровье вашей плаценты.
Примите меры предосторожности, чтобы избежать вирусных инфекций.
 Вирус Зика особенно опасен для плаценты и связан с врожденными дефектами. Долгосрочные последствия COVID-19 для беременности все еще изучаются, но недавние тесты доказывают, что доступные вакцины не вызывают никакого повреждения плаценты и могут помочь защитить как мать, так и ребенка от инфекций и болезней.
Вирус Зика особенно опасен для плаценты и связан с врожденными дефектами. Долгосрочные последствия COVID-19 для беременности все еще изучаются, но недавние тесты доказывают, что доступные вакцины не вызывают никакого повреждения плаценты и могут помочь защитить как мать, так и ребенка от инфекций и болезней.
Оставайтесь на связи
Подпишитесь, чтобы получать последние новости и тенденции в области здравоохранения, советы по здоровому образу жизни и профилактике и многое другое от Orlando Health.
Регистрация
Предлежание плаценты | March of Dimes
Предлежание плаценты происходит, когда плацента располагается низко в матке и полностью или частично закрывает вход во влагалище.
Если у вас развивается заболевание на ранних сроках беременности, обычно это не проблема, поскольку плацента растет вверх вместе с маткой во время беременности.

Если у вас разовьется это состояние на более поздних сроках беременности и родовые пути заблокированы, это может вызвать серьезное кровотечение и предотвратить вагинальные роды.
Поговорите со своими поставщиками медицинских услуг о способах борьбы с предлежанием плаценты, которые могут включать плановое кесарево сечение (кесарево сечение).
Плацента прикрепляется к стенке матки (матке) и снабжает ребенка пищей и кислородом через пуповину.
Предлежание плаценты — это состояние, при котором плацента располагается очень низко в матке и закрывает все или часть отверстия шейки матки, расположенного в верхней части влагалища.
Предлежание плаценты происходит примерно в 1 из 200 беременностей. Если у вас предлежание плаценты на ранних сроках беременности, обычно это не проблема, потому что оно может пройти по мере роста беременности. Однако, если он сохраняется, это может вызвать серьезное кровотечение и другие осложнения на более поздних сроках беременности.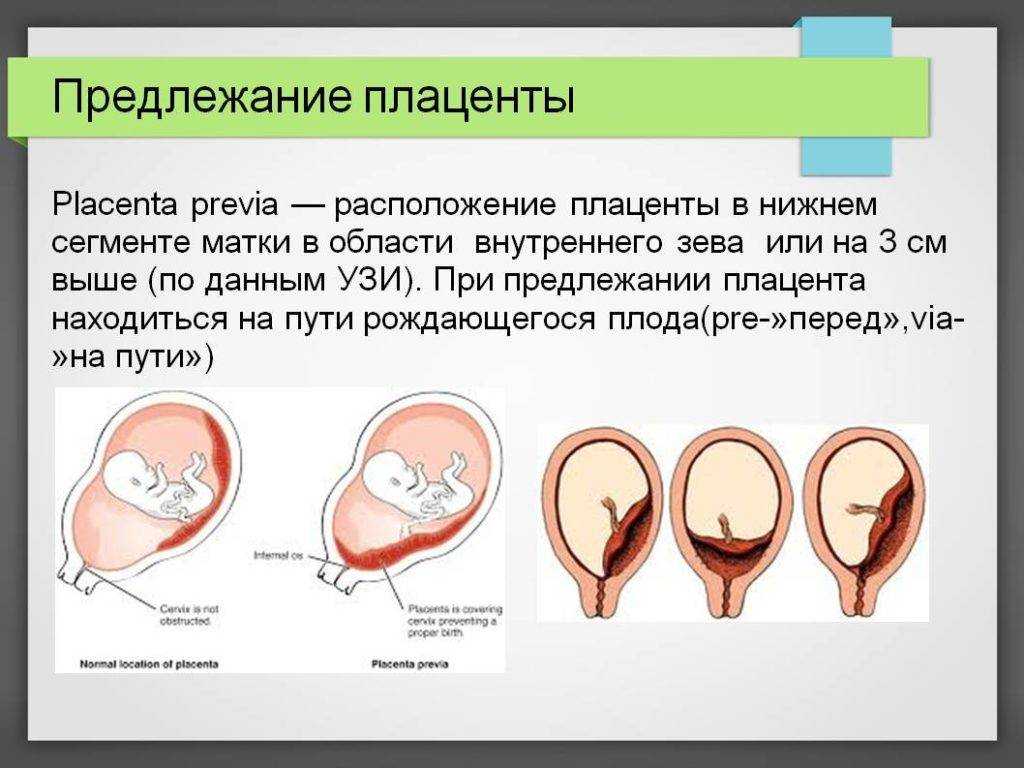
В норме плацента врастает в верхнюю часть стенки матки, в сторону от шейки матки. Он остается там, пока ваш ребенок не родится. На последнем этапе родов, после рождения ребенка, плацента отделяется от стенки, и ваши сокращения помогают протолкнуть ее в родовой канал (влагалище). Это также называется послед.
Во время родов ваш ребенок проходит через шейку матки в родовые пути. Если у вас предлежание плаценты, когда шейка матки начинает истончаться (стираться) и раскрываться (расширяться), кровеносные сосуды, соединяющие плаценту с маткой, могут порваться. Это может вызвать сильное кровотечение во время родов и подвергнуть опасности вас и вашего ребенка.
Если с помощью УЗИ выявляется предлежание плаценты, которое блокирует шейку матки, вагинальные исследования не проводятся и планируется плановое кесарево сечение.
Что вызывает предлежание плаценты?
Никто не знает, что вызывает предлежание плаценты. Однако у вас может быть повышенный риск предлежания плаценты, если вы:
- В прошлом вам делали кесарево сечение.

- Было проведено экстракорпоральное оплодотворение по поводу бесплодия.
- Курить сигареты.
- Употребляйте кокаин.
- 35 лет и старше.
- Были беременны раньше.
- Беременные двойней, тройней и более.
- У вас было предлежание плаценты во время предыдущей беременности.
- Вы перенесли операцию на внутренних репродуктивных органах, такую как миомэктомия или удаление ткани из слизистой оболочки матки (это также называется расширением и выскабливанием или D&C). Некоторые люди имеют D&C после выкидыша.
Если у вас уже было предлежание плаценты, каковы шансы, что оно повторится?
Если у вас было предлежание плаценты во время прошлой беременности, вероятность того, что оно возникнет снова, составляет от 2 до 3 из 100 (от 2 до 3 процентов).
Каковы симптомы предлежания плаценты?
В большинстве случаев предлежание плаценты протекает бессимптомно; это часто обнаруживается во время обычного ультразвукового исследования.
У тех, у кого есть симптомы, наиболее распространенным является безболезненное кровотечение из влагалища во второй половине беременности. У вас также могут быть схватки. Немедленно позвоните своему врачу, если во время беременности у вас возникнет вагинальное кровотечение. Если кровотечение сильное, обратитесь в больницу.
Не у всех с предлежанием плаценты возникают вагинальные кровотечения. Фактически, около трети людей с предлежанием плаценты не имеют этого симптома.
Как диагностируется предлежание плаценты?
Пренатальный тест, который использует звуковые волны, чтобы показать изображение вашего ребенка в утробе матери (ультразвук), обычно позволяет обнаружить предлежание плаценты и определить ее местонахождение. В некоторых случаях врач может вместо этого провести УЗИ через родовые пути (трансвагинальное УЗИ) или транслабиальное УЗИ. Там, где это возможно, можно использовать трехмерное УЗИ.
Даже если у вас нет вагинального кровотечения, плановое УЗИ во втором триместре может показать предлежание плаценты.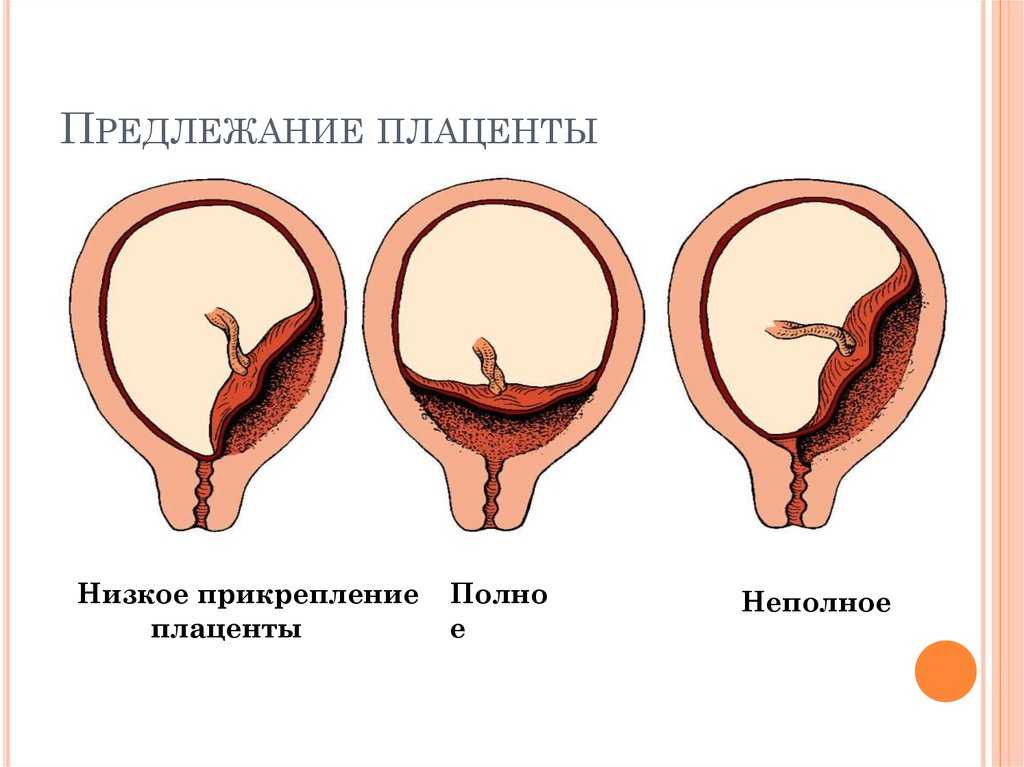 Не слишком беспокойтесь, если это произойдет. Предлежание плаценты, обнаруженное во втором триместре, требует повторных последующих ультразвуковых исследований, чтобы убедиться, что шейка матки больше не заблокирована. Если плацента больше не закрывает отверстие шейки матки, обычно можно родить через естественные родовые пути.
Не слишком беспокойтесь, если это произойдет. Предлежание плаценты, обнаруженное во втором триместре, требует повторных последующих ультразвуковых исследований, чтобы убедиться, что шейка матки больше не заблокирована. Если плацента больше не закрывает отверстие шейки матки, обычно можно родить через естественные родовые пути.
Как лечить предлежание плаценты?
Лечение зависит от срока беременности, серьезности кровотечения и здоровья вас и вашего ребенка. Цель состоит в том, чтобы сохранить беременность как можно дольше. Ваш врач может порекомендовать не проводить вагинальные исследования или заниматься сексом, чтобы предотвратить повреждение плаценты и кровотечение. Врачи рекомендуют кесарево сечение почти всем с предлежанием плаценты, чтобы предотвратить сильное кровотечение.
Если вы беременны на ранних сроках и у вас нет симптомов, врач, вероятно, не порекомендует никакого лечения, но назначит повторные ультразвуковые исследования, чтобы убедиться, что все в порядке.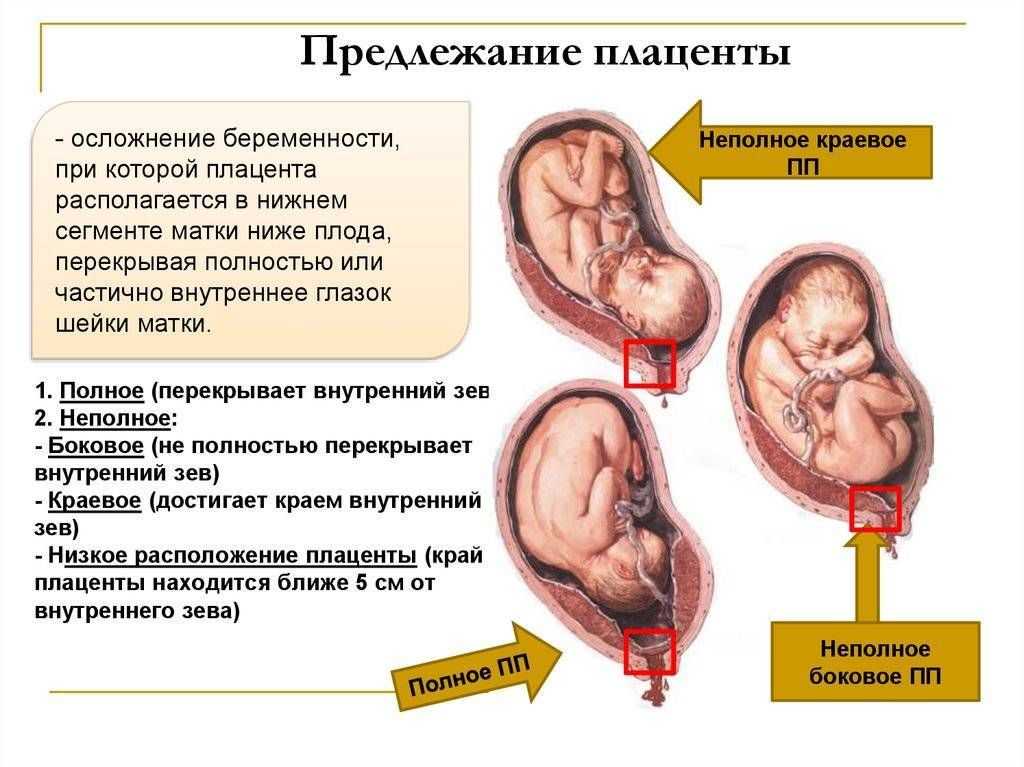
Если у вас кровотечение в результате предлежания плаценты, вы должны находиться под тщательным наблюдением в больнице. Если анализы показывают, что вы и ваш ребенок чувствуете себя хорошо, ваш врач может назначить вам лечение, чтобы попытаться сохранить вашу беременность как можно дольше.
Если у вас сильное кровотечение, вас могут лечить путем переливания новой крови (переливание крови). Ваш врач также может дать вам лекарства, называемые кортикостероидами, чтобы помочь ускорить развитие легких и других органов вашего ребенка в случае необходимости преждевременных родов.
Ваш врач может пожелать, чтобы вы оставались в больнице до родов. Если кровотечение остановится, вы сможете вернуться домой. Если у вас сильное кровотечение из-за предлежания плаценты на сроке от 34 до 36 недель беременности, врач может порекомендовать немедленное кесарево сечение.
На сроке от 36 до 37 недель ваш лечащий врач может предложить провести амниоцентез, чтобы проверить амниотическую жидкость вокруг вашего ребенка, чтобы увидеть, полностью ли развиты легкие. Если это так, ваш врач может порекомендовать немедленное кесарево сечение, чтобы избежать риска кровотечения в будущем. В настоящее время поставщики медицинских услуг могут использовать кортикостероиды, чтобы помочь развитию легких ребенка во время беременности и избежать немедленного кесарева сечения.
Если это так, ваш врач может порекомендовать немедленное кесарево сечение, чтобы избежать риска кровотечения в будущем. В настоящее время поставщики медицинских услуг могут использовать кортикостероиды, чтобы помочь развитию легких ребенка во время беременности и избежать немедленного кесарева сечения.
На любом сроке беременности может потребоваться экстренное кесарево сечение, если у вас опасно сильное кровотечение или если у вас и вашего ребенка возникли проблемы.
Чего следует избегать при предлежании плаценты?
Если у вас предлежание плаценты, которое не требует немедленного лечения, ваш врач может порекомендовать вам избегать следующих действий:
- Секс, ведущий к оргазму
- Вагинальное проникновение или вагинальные исследования
- Умеренные и напряженные упражнения
- Подъем более 20 фунтов
- Стояние более четырех часов
Все эти действия могут привести к схваткам, которые могут привести к кровотечению.

 Здоровье вашей плаценты отслеживается по состоянию здоровья вашего ребенка и легко контролируется с помощью регулярных посещений и ультразвукового исследования.
Здоровье вашей плаценты отслеживается по состоянию здоровья вашего ребенка и легко контролируется с помощью регулярных посещений и ультразвукового исследования.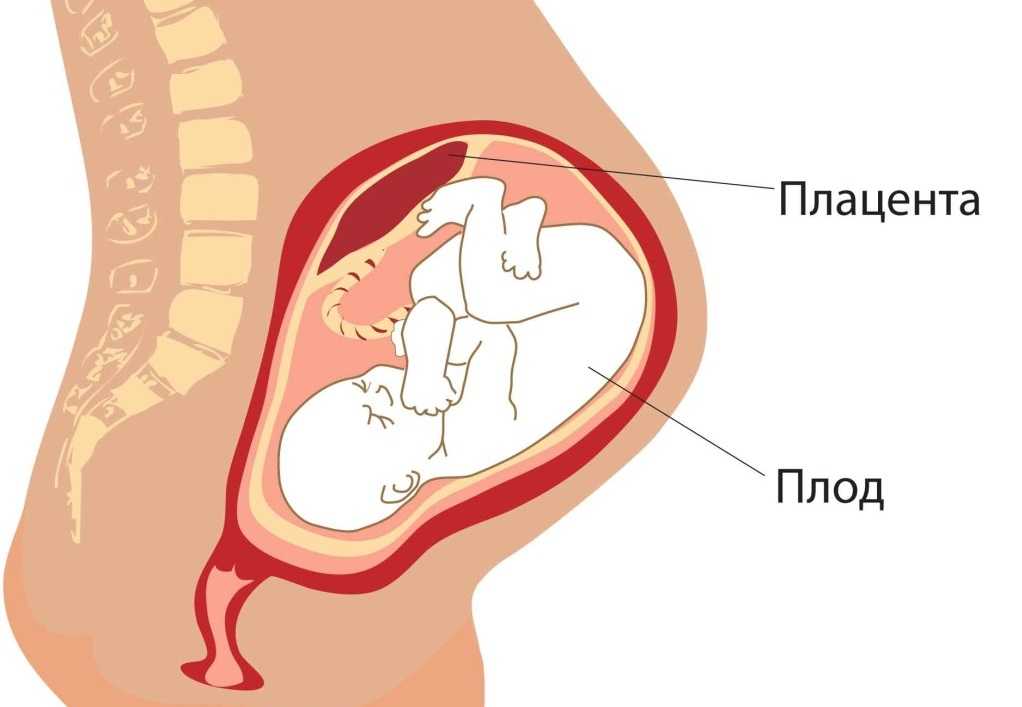 Вирус Зика особенно опасен для плаценты и связан с врожденными дефектами. Долгосрочные последствия COVID-19 для беременности все еще изучаются, но недавние тесты доказывают, что доступные вакцины не вызывают никакого повреждения плаценты и могут помочь защитить как мать, так и ребенка от инфекций и болезней.
Вирус Зика особенно опасен для плаценты и связан с врожденными дефектами. Долгосрочные последствия COVID-19 для беременности все еще изучаются, но недавние тесты доказывают, что доступные вакцины не вызывают никакого повреждения плаценты и могут помочь защитить как мать, так и ребенка от инфекций и болезней.