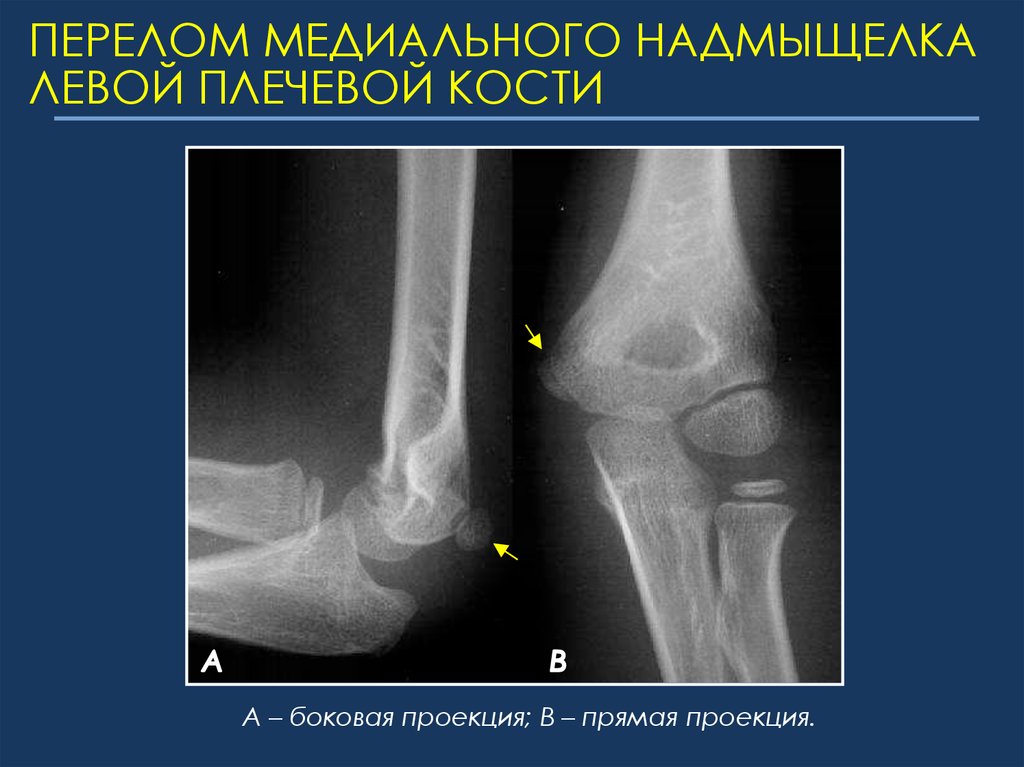
Перелом локтевого отростка. Что это такое?
При резком воздействии силы в районе локтя — происходит разрушение кости. Такой вид травм составляет около 4% от всех переломов костей в организме человека. Такой перелом чаще всего возникает при падении на согнутую в локте руку или при сильном ударе по локтевому отростку.
Что происходит во время перелома локтевого отростка?
Такой перелом во многих случаях является внутрисуставным. Если повреждения сухожилия в районе трехглавой мышцы нет, то отломавшиеся части смещаются недалеко и это малозаметно. В случае разрыва сухожилия мышца сокращается и тянет за собой обломки.
Случаются переломы с одновременным вывихом головки, называемые повреждением Мальгеня.
Симптомы перелома локтевого отростка
- При осмотре видна отечность сустава и его деформация
- При попытке сгибания локтя — наблюдается ограничение движений.
-
В области локтя видно кровоизлияние.

- При пальпации локтевого отростка пациент ощущает болевой синдром.
- При смещенном переломе выступающая часть становится впалой.
Болевой синдром заставляет пациента держать руку в свисающем положении.
Диагностика:
Врач травматлог назначает рентгеновское исследование для подтверждения диагноза и выяснения степени повреждений в суставе. Рентген проводится в двух проекциях. Первая это область предплечья в её верхней части, а вторая – место прикрепления мышц плечевой кости. Делается это для того, чтобы выяснить, не произошел ли при смещенном переломе разрыв кольцевой связки.
Лечение:
Наложение гипса:
Если перелом без смещения — то на место травмы накладывают гипсовую повязку. Она охватывает верхнюю часть плеча совместно с предплечьем.
Для свободных суставов врач предписывает движения с первых дней, а поврежденное место начинают разрабатывать через 2 недели.
Точно так же происходит лечение, в случае если есть смещение отломков, но незначительное. Руку фиксируют в том положении, при котором отломки занимают свои места. Для полного восстановления костной ткани требуется от 3 до 4 недель.
Оперативное вмешательство
Если при переломе наблюдается сильное смещение отломков — то необходимо проведение оперативного лечения. Оно проводится, если между отломками кости есть расстояние от 2мм или более или они смещены в сторону. Оперативное вмешательство требуется и при переломах с множественными осколками. После определения вида повреждения выбирается наиболее подходящий метод лечения, при котором можно будет начать движения в травмированном месте как можно раньше. Для лечения перелома применяют остеосинтез, то есть скрепляют кости двумя спицами и титановой проволокой.
В нашей клинике мы проводим различные операции при травмах и переломах!
Перелом головки лучевой кости – симптомы, признаки, виды, степени и лечение перелома костей руки у взрослых в «СМ-Клиника»
Лечением данного заболевания занимается Травматолог-ортопед
- О заболевании
- Виды
- Симптомы
- Причины
- Диагностика
- Мнение эксперта
- Лечение
- Профилактика
- Реабилитация
- Вопросы и ответы
Виды
Наиболее распространенной классификацией этих травм считается та, которая предложена M.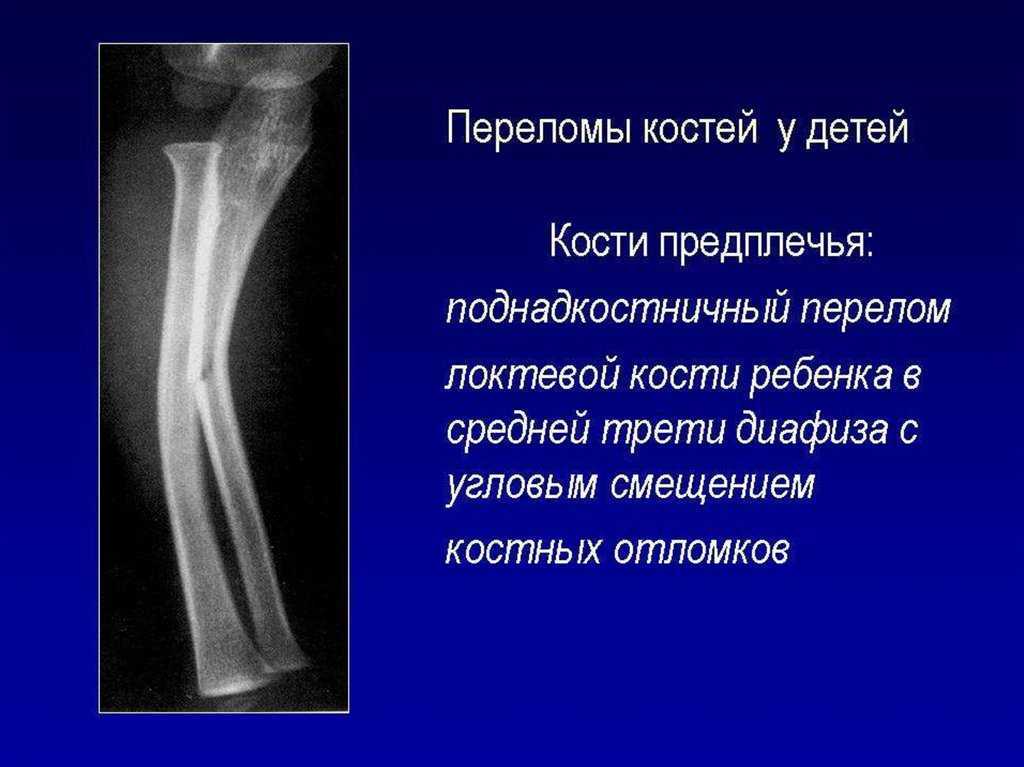 L. Mason. Она различает 4 типа переломов:
L. Mason. Она различает 4 типа переломов:
- Первый тип – краевой перелом, не имеющий смещения.
- Второй тип – аналогичное повреждение, при котором имеется смещение.
- Третий тип – повреждение всей головки лучевой кости с образованием множества осколков.
- Четвертый тип – нарушение целостности луча, которое сочетается с вывихом в локте.
В зависимости от состояния кожного покрова над областью травмы различают открытые (имеется повреждение кожи) и закрытые переломы.
С учетом направления линии перелома различают косые, поперечные, вколоченные переломы.
Симптомы
Основными проявлениями перелома лучевой головки являются:
- интенсивная боль в локте, которая усиливается при попытках вращения в этом суставе;
- изменение внешней формы локтя;
- отечность сустава;
- появление кровоизлияния в мягкие ткани предплечья и плеча.
Причины
Перелом лучевой головки может случиться как в быту, так и при выполнении спортивных упражнений.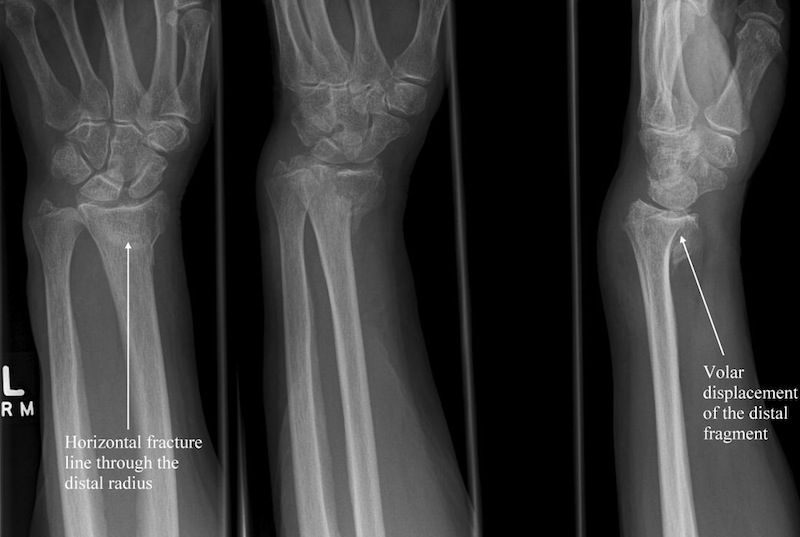 Обычно лучевая кость в области головки и шейки ломается при падении на вытянутую и слегка повернутую кнаружи руку. У людей с возрастным снижением минеральной плотности костной ткани подобные травмы могут возникать при падении с упором на локтевой сустав.
Обычно лучевая кость в области головки и шейки ломается при падении на вытянутую и слегка повернутую кнаружи руку. У людей с возрастным снижением минеральной плотности костной ткани подобные травмы могут возникать при падении с упором на локтевой сустав.
Получить консультацию
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья.
Узнать подробности о заболевании, цены на лечение и записаться на консультацию к специалисту Вы можете по телефону:
+7 (495) 292-39-72
Заказать обратный звонок Записаться онлайн
Почему «СМ-Клиника»?
1
Лечение проводится в соответствии с клиническими рекомендациями
2
Комплексная оценка характера заболевания и прогноза лечения
3
Современное диагностическое оборудование и собственная лаборатория
4
Высокий уровень сервиса и взвешенная ценовая политика
Диагностика
Диагностика перелома лучевой головки базируется на результатах рентген-сканирования.
Мнение эксперта
Часто переломы лучевой головки сочетаются с травматическим повреждением соседней кости, в частности, с нарушением целостности венечного отростка локтевой кости. До недавнего времени такие переломы лечили только открытым хирургическим способом, при котором используется обширный доступ. Открытые способы сопровождаются значительным рассечением мягким мягких тканей, а иногда – и отсепаровкой капсулы сустава для достижения необходимой визуализации, что негативно может сказаться на кровоснабжении костных фрагментов. В последние десятилетия активно развивается артроскопический метод лечения суставной патологии. Самые современные методы оперирования при переломах головки луча доступны в медицинском центре «СМ-Клиника». Наши травматологи заботятся о лучших не только ближайших, но и отдаленных результатах, чтобы функция верхней конечности была восстановлена в полном объеме.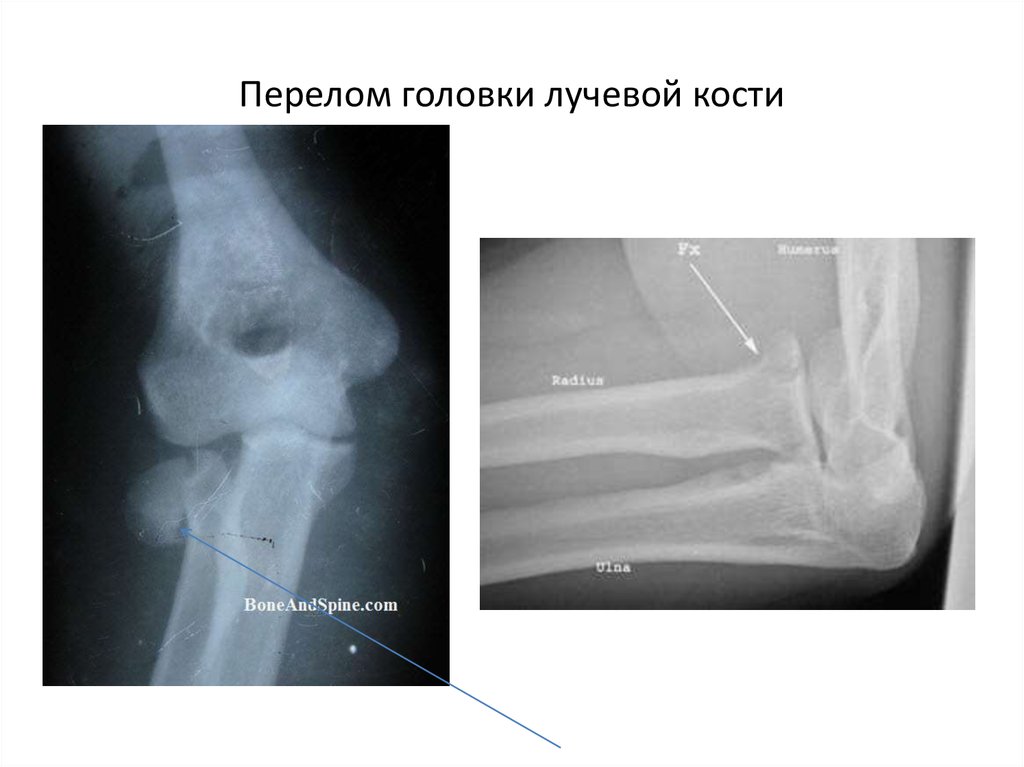
Средин Константин Евгеньевич
Врач травматолог-ортопед, врач-нейрохирург, врач высшей категории, член-корреспондент РАМТН
Лечение перелома головки лучевой кости
Лечение этого вида травм определяется несколькими условиями – наличием смещения костных отломков, степенью вовлечения локтевого сочленения и общим состоянием пациента.
Консервативное лечение
Показаниями к консервативному лечению считаются переломы без смещения или со смещением отломков менее 2 мм. Однако если при отсутствии смещения отломков существует пассивное ограничение мобильности сустава, это является показанием к хирургическому лечению.
Хирургическое лечение – операция при переломе головки лучевой кости
Известны несколько вариантов операции при переломе головки лучевой кости.
Способ А.В. Каплана. Эта методика заключается в удаление лучевой головки. Сформированный дефект заполняется мышцей локтя, которую отделяет от места прикрепления к кости. Результат такой операции сложно назвать удовлетворительны. Укороченная кость часто подвержена подвывихам и приводит к косому искривлению по оси. Поэтому в настоящее время травматологи от этого метода практически полностью отказались.
Результат такой операции сложно назвать удовлетворительны. Укороченная кость часто подвержена подвывихам и приводит к косому искривлению по оси. Поэтому в настоящее время травматологи от этого метода практически полностью отказались.
Остеосинтез головки лучевой кости. При этом вмешательстве обнажается место перелома и осуществляется репозиция костных отломков с использованием узких щипцов. При наличии зон вдавления придается правильное положение, а возникшие дефекты заполняются губчатой костью (она забирается их находящегоя рядом мыщелка). Для фиксации костных отломков используются короткие шурупы. Метод наиболее целесообразен при крупнооскольчатых переломах.
Артроскопический остеосинтез головки луча. При артроскопических операциях ткани подвергаются меньшей травматизации, поэтому в послеоперационном периоде меньше риск осложнений и меньше интенсивность болевых ощущений. Реабилитация после таких вмешательств протекает быстрее и более гладко. Все манипуляции выполняются под контролем зрения с выведением на экран увеличенного изображения.
Эндопротезирование имплантом с цементной или бесцементной фиксацией. Используется в тех случаях, когда имеются мелкие осколки, которые нельзя зафиксировать. Метод таже применим после частичного удаления головки лучевой кости.
Профилактика
Профилактика направлена на предупреждение травматизма и использование средств защиты (налокотники) при занятии травмоопасными видами спорта.
Реабилитация после перелома головки лучевой кости
После операции обязательна косыночная иммобилизация, ограничивающая движение в локтевом суставе, сроком на 2-4 недели в зависимости от стабильности остеосинтеза. Стоит учитывать, что локтевое сочленение склонно к быстрому развитию контрактур после травм, поэтому реабилитация после перелома головки лучевой кости должна начинаться как можно раньше.
Восстановление может начинаться сразу на следующий день после травмы или хирургического вмешательства и продолжаться на протяжении всего периода костного срастания и ремоделирования.
Вопросы и ответы
Диагностикой и лечением этого типа травмы занимается врач травматолог-ортопед.
Результат лечения определяется качеством сопоставления костных отломков и ранним началом реабилитационных мероприятий, которые позволят предупредить такие неблагоприятные последствия, как формирование контрактур.
Жабин Г.И., Федюнина С.Ю., Амбросенков А.В., Бояров А.А. Замещение головки лучевой кости биполярным эндопротезом // Травматология и ортопедия России. — 2011. — № 1(59). — С. 42-46.
Замещение обширных диафизарных дефектов длинных костей конечностей / А.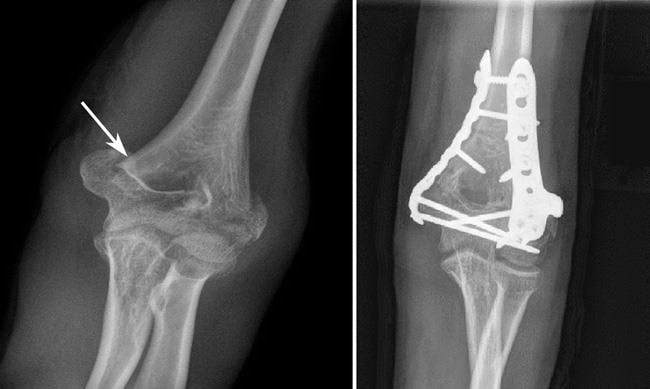 П. Барабаш, Л.А. Кесов, Ю.А. Барабаш, С.П. Шпиняк // Травматология и ортопедия России. 2014. № 2. С. 93-99.
П. Барабаш, Л.А. Кесов, Ю.А. Барабаш, С.П. Шпиняк // Травматология и ортопедия России. 2014. № 2. С. 93-99.
Меркулов В.Н., Дергачев Д.А., Дорохин А.И. Артропластика при лечении посттравматических контрактур и анкилозов локтевого сустава у детей // Детская хирургия. 2014. Т. 18, № 4. С. 34-38.
>
Заболевания по направлению Травматолог-ортопед
Абсцесс Броди Адгезивный капсулит Анкилоз Арахнодактилия Артроз Артроз голеностопного сустава Артроз локтевого сустава Артроз плечевого сустава Артропатия Асептический некроз головки бедренной кости (АНГБК) Ахиллобурсит Ахиллодиния Ахондроплазия Болезнь Бехтерева Болезнь Блаунта Болезнь Гоффа Болезнь де Кервена Болезнь Кальве Болезнь Келлера Болезнь Кенига Болезнь Кинбека Болезнь Олье Болезнь Пертеса Болезнь Форестье Болезнь Шейерманна-Мау Болезнь Шинца Болезнь Шляттера Бурсит Бурсит коленного сустава Бурсит плечевого сустава Бурсит стопы Вальгусная деформация большого пальца стопы (Hallux valgus) Внутрисуставной перелом Воронкообразная грудная клетка Врожденный вывих бедра Вывих Вывих бедра Вывих кисти Вывих ключицы Вывих коленного сустава Вывих надколенника Вывих пальца Вывих плеча Вывих предплечья Вывих стопы Гемартроз Гематогенный остеомиелит Гигантоклеточная опухоль кости Гигрома Гиперостоз Гиповолемический шок Гнойный артрит Гнойный бурсит Гонартроз Грудной спондилез Деформация грудной клетки Деформация конечности Деформация стоп Деформирующий артроз Дискоидный мениск Дорсопатии Закрытый перелом Илеопсоит Импиджмент-синдром Искривление позвоночника Килевидная грудная клетка Киста Бейкера Киста менисков Кифоз Кифосколиоз Клиновидные позвонки Клинодактилия Коксартроз Колотая рана Колото-резанная рана Компрессионный перелом позвоночника Конская стопа Локтевой бурсит Межпозвоночная грыжа Миозит Молоткообразные пальцы стопы Мраморная болезнь Нестабильность позвоночника Оскольчатый перелом Остеоартроз Остеодистрофии Остеома Остеомаляция Остеомиелит Остеопения Остеопороз Остеосклероз Остеофиты Остеохондроз Перелом Перелом бедра Перелом большеберцовой кости Перелом большого бугорка плечевой кости Перелом вертлужной впадины Перелом голени Перелом грудины Перелом грудного отдела позвоночника Перелом ключицы Перелом лучевой кости Перелом мыщелков большеберцовой кости Перелом ноги Перелом основания черепа Перелом пальца Перелом поясничного отдела Перелом пястной кости Перелом пяточной кости Перелом ребер Перелом руки Перелом свода черепа Перелом скуловой кости Перелом шейки бедра Подвывих шейного позвонка Пяточная шпора Серома Синдром Марфана Сколиоз Травмы позвоночника Хондрокальциноз Хондрома кости
Все врачи
м. ВДНХ
ВДНХ
м. Молодёжная
м. Текстильщики
м. Курская
м. Севастопольская
м. Чертановская
м. Крылатское
м. Войковская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Балтийская
Старопетровский проезд, 7А, стр. 22
ул. Клары Цеткин, д. 33 корп. 28
м. Марьина Роща
м. Новые Черёмушки
м. Водный стадион
м. Улица 1905 года
м. Юго-Западная
м. Сухаревская
Все врачи
Загрузка
Записаться на прием к травматологу-ортопеду
поля, отмеченные*, необходимы к заполнению
Имя
Телефон *
Нажимая на кнопку, вы даете согласие на обработку своих персональных данных
Запись через сайт является предварительной. Наш сотрудник свяжется с Вами для подтверждения записи к специалисту.
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону.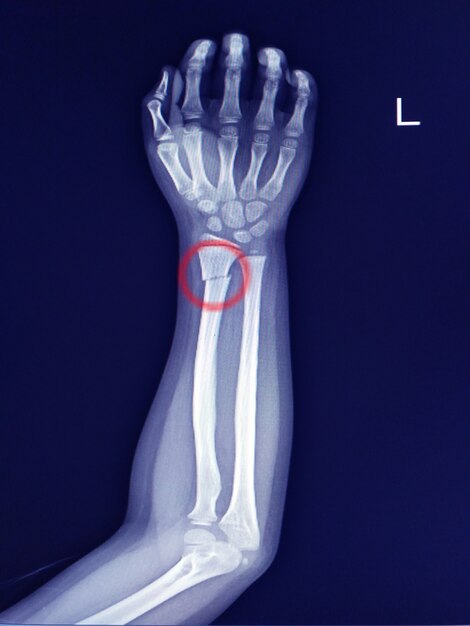 Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Лицензии
Перейти в раздел лицензииПерейти в раздел правовая информация
Лечение переломов дистального отдела локтевой кости у взрослых: обзор литературы и рекомендации по лечению
1. Hagert CG (1996) Современные представления о функциональной анатомии дистального лучелоктевого сустава, включая локтево-запястное соединение. В: Бюхлер У., Дуниц М. (ред.) Нестабильность запястья, стр. 15–21
2. Гарсия-Элиас М. Анатомия мягких тканей и взаимосвязь дистального отдела локтевой кости. Рука Клин. 1998;14(2):165–176. [PubMed] [Google Scholar]
3. Bowers W (1999) Дистальный лучелоктевой сустав. В: Грин Д. (ред.) Оперативная хирургия кисти. Черчилль Ливингстон, Нью-Йорк, том 1, стр. 986–1032
4. af Ekenstam F, Hagert CG. Дистальный лучелоктевой сустав. Влияние геометрии и связок на моделируемый перелом Коллеса. Экспериментальное исследование. Scand J Plast Reconstr Surg.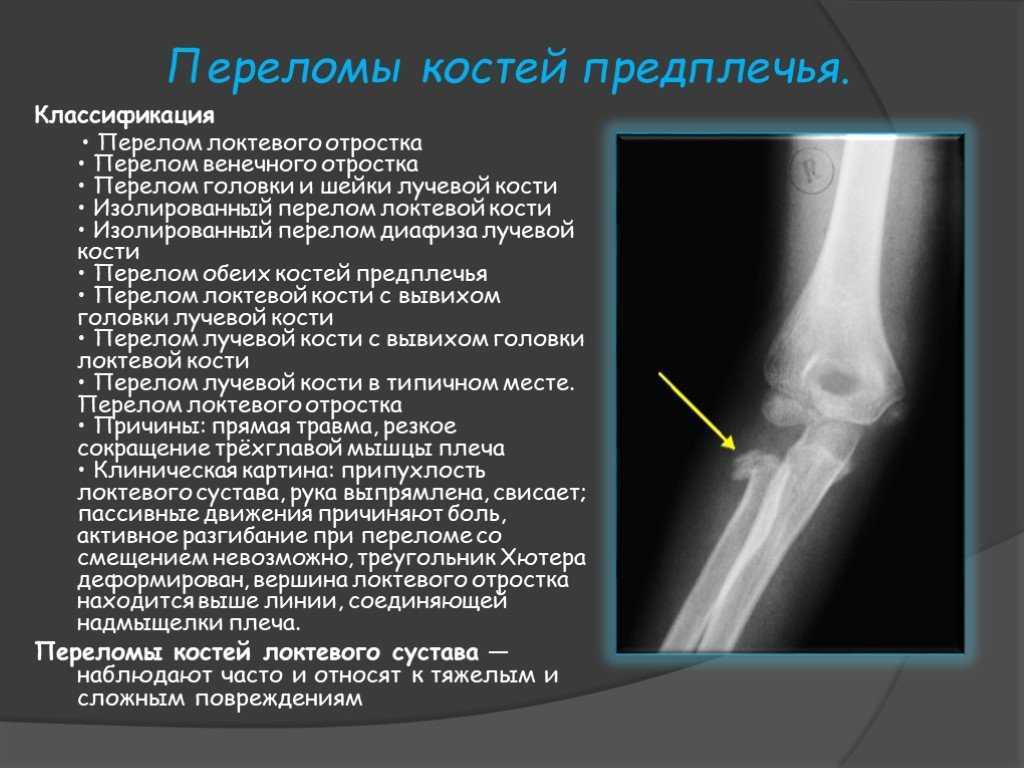 1985;19(1):27–31. doi: 10.3109/02844318509052862. [PubMed] [CrossRef] [Google Scholar]
1985;19(1):27–31. doi: 10.3109/02844318509052862. [PubMed] [CrossRef] [Google Scholar]
5. af Ekenstam F, Hagert CG. Анатомические исследования геометрии и стабильности дистального лучелоктевого сустава. Scand J Plast Reconstr Surg. 1985;19(1):17–25. doi: 10.3109/02844318509052861. [PubMed] [CrossRef] [Google Scholar]
6. Палмер А.К., Вернер Ф.В. Треугольный волокнисто-хрящевой комплекс запястья. Анатомия и функции. J Hand Surg. 1981; 6А(2):153–162. [PubMed] [Google Scholar]
7. Палмер А.К. Поражения треугольного волокнисто-хрящевого комплекса: классификация. J Hand Surg. 1989; 14А(4):594–606. [PubMed] [Google Scholar]
8. Hagert CG. Стабилизация дистального лучелоктевого сустава. В: Вастамяки В., редактор. Современные тенденции в хирургии кисти. Амстердам: Эльзевир; 1995. стр. 197–200. [Google Scholar]
9. Чиджи Л.К., Dell PC, Bittar ES, Spanier SS. Гистологическая анатомия треугольного волокнистого хряща. J Hand Surg. 1991; 16А(6):1084–1100. [PubMed] [Google Scholar]
10. Shaw JA, Bruno A, Paul EM. Фиксация локтевого шиловидного отростка при лечении посттравматической нестабильности лучелоктевого сустава: биомеханическое исследование с клинической корреляцией. J Hand Surg. 1990; 15А(5):712–720. [PubMed] [Google Scholar]
Shaw JA, Bruno A, Paul EM. Фиксация локтевого шиловидного отростка при лечении посттравматической нестабильности лучелоктевого сустава: биомеханическое исследование с клинической корреляцией. J Hand Surg. 1990; 15А(5):712–720. [PubMed] [Google Scholar]
11. May MM, Lawton JN, Blazar PE. Переломы шиловидного отростка локтевой кости, связанные с переломами дистального отдела лучевой кости: частота и последствия нестабильности дистального лучелоктевого сустава. J Hand Surg. 2002;27А(6):965–971. [PubMed] [Google Scholar]
12. Geissler WB, Freeland AE, Savoie FH, McIntyre LW, Whipple TL. Внутрикарпальные поражения мягких тканей, связанные с внутрисуставным переломом дистального конца лучевой кости. J Bone Joint Surg. 1996; 78А(3):357–365. [PubMed] [Google Scholar]
13. Оскарссон Г.В., Аасер П., Хьялл А. Понимаем ли мы прогностическую ценность поражения шиловидного отростка локтевой кости при переломах Коллеса. Arch Orthop Trauma Surg. 1997;116(6–7):341–344. doi: 10.1007/BF00433986.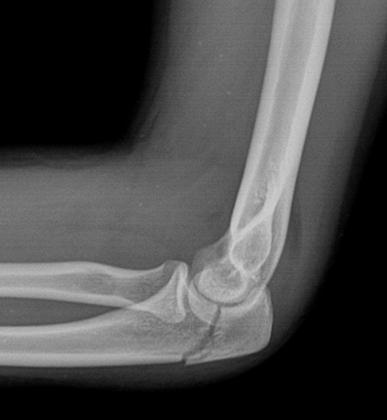 [PubMed] [CrossRef] [Академия Google]
[PubMed] [CrossRef] [Академия Google]
14. Catalano LW, 3rd, Cole JR, Gelberman RH, Evanoff BA, Gilula LA, Borrelli J., Jr Внутрисуставные переломы со смещением дистальной части лучевой кости. Отдаленные результаты у молодых людей после открытой репозиции и внутренней фиксации. J Bone Joint Surg. 1997; 79А(9):1290–1302. [PubMed] [Google Scholar]
15. Bacorn RW, Kurtzke JF. Перелом Коллеса: исследование двух тысяч дел от Совета по компенсации работникам штата Нью-Йорк. J Bone Joint Surg. 1953; 35А(3):643–658. [PubMed] [Академия Google]
16. Фрикман Г. Переломы дистального отдела лучевой кости, включая последствия синдрома «плечо-кисть-палец», нарушение в дистальном лучелоктевом суставе и нарушение функции нерва: клинико-экспериментальное исследование. Акта Ортоп Сканд. 1967; Приложение 108: 3+. [PubMed] [Google Scholar]
17. Ривз Б. Иссечение фрагмента шиловидного отростка локтевой кости после перелома Коллеса. инт сург. 1966; 45 (1): 46–52. [PubMed] [Google Scholar]
18. Книрк Дж.Л., Юпитер Дж.Б. Внутрисуставные переломы дистального конца лучевой кости у молодых людей. J Bone Joint Surg. 1986;68А(5):647–659. [PubMed] [Google Scholar]
Книрк Дж.Л., Юпитер Дж.Б. Внутрисуставные переломы дистального конца лучевой кости у молодых людей. J Bone Joint Surg. 1986;68А(5):647–659. [PubMed] [Google Scholar]
19. Бутербо Г.А., Палмер А.К. Переломы и вывихи дистального лучелоктевого сустава. Рука Клин. 1988;4(3):361–375. [PubMed] [Google Scholar]
20. Geissler WB, Fernandez DL, Lamey DM. Повреждения дистального лучелоктевого сустава, связанные с переломами дистального отдела лучевой кости. Clin Orthop Relat Relat Res. 1996; 327: 135–146. doi: 10.1097/00003086-199606000-00018. [PubMed] [CrossRef] [Google Scholar]
21. Adams BD. Дистальная нестабильность лучелоктевого сустава. В: Green PD, Pederson CW, Hotchkiss RN, Wolfe SW, редакторы. Зеленые оперативная хирургия кисти. 5-й. Амстердам: Эльзевир, Черчилль Ливингстон; 2005. с. 621. [Google Академия]
22. Микич З.Д. Лечение острых повреждений треугольного волокнисто-хрящевого комплекса, связанных с нестабильностью дистального лучелоктевого сустава. J Hand Surg.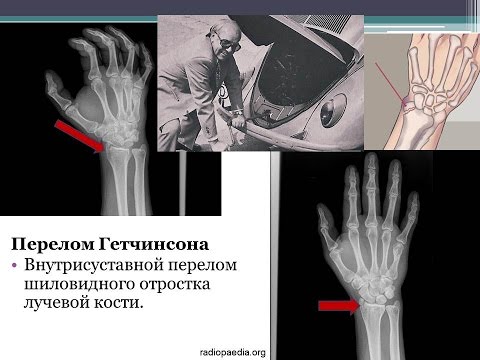 1995; 20А(2):319–323. [PubMed] [Google Scholar]
1995; 20А(2):319–323. [PubMed] [Google Scholar]
23. Ройсам Г.С. Дистальный лучелоктевой сустав при кольцеобразных переломах. J Bone Joint Surg. 1993; 75Б(1):58–60. [PubMed] [Google Scholar]
24. Stewart HD, Innes AR, Burke FD. Факторы, влияющие на исход перелома Коллеса: анатомо-функциональное исследование. Рана. 1985;16(5):289–295. doi: 10.1016/0020-1383(85)-3. [PubMed] [CrossRef] [Google Scholar]
25. Линдау Т., Арнер М., Хагберг Л. Внутрисуставные поражения при дистальных переломах лучевой кости у молодых людей. Описательное артроскопическое исследование у 50 пациентов. J Hand Surg. 1997; 22В(5):638–643. [PubMed] [Google Scholar]
26. Lindau T, Adlercreutz C, Aspenberg P. Периферические разрывы треугольного волокнисто-хрящевого комплекса вызывают дистальную лучелоктевую нестабильность после переломов дистального отдела лучевой кости. J Hand Surg. 2000; 25А(3):464–468. [PubMed] [Академия Google]
27. Хаук Р.М., Скахен Дж., 3-й, Палмер А. К. Классификация и лечение несращения локтевого шиловидного отростка. J Hand Surg. 1996; 21А(3):418–422. [PubMed] [Google Scholar]
К. Классификация и лечение несращения локтевого шиловидного отростка. J Hand Surg. 1996; 21А(3):418–422. [PubMed] [Google Scholar]
28. Kiyono Y, Nakatsuchi Y, Saitoh S. Локтевое шиловидное несращение и частичный разрыв сухожилия локтевого разгибателя запястья: два клинических случая и обзор литературы. J Ортопедическая травма. 2002;16(9):674–677. doi: 10.1097/00005131-200210000-00011. [PubMed] [CrossRef] [Google Scholar]
29. Xarchas KC, Yfandithis P, Kazakos K. Неправильное сращение локтевого шиловидного отростка как причина локтевой боли в запястье. Клин Анат. 2004; 17: 418–422. doi: 10.1002/ca.10235. [PubMed] [CrossRef] [Академия Google]
30. Цукадзаки Т., Ивасаки К. Боль в локтевом запястье после перелома шейки бедра. Акта Ортоп Сканд. 1993;64(4):462–464. [PubMed] [Google Scholar]
31. Burgess RC, Watson KH. Гипертрофические локтевые шиловидные несращения. Clin Orthop Relat Relat Res. 1988; 228: 215–217. [PubMed] [Google Scholar]
32. Jakab E, Gamos DL, Gagnon S.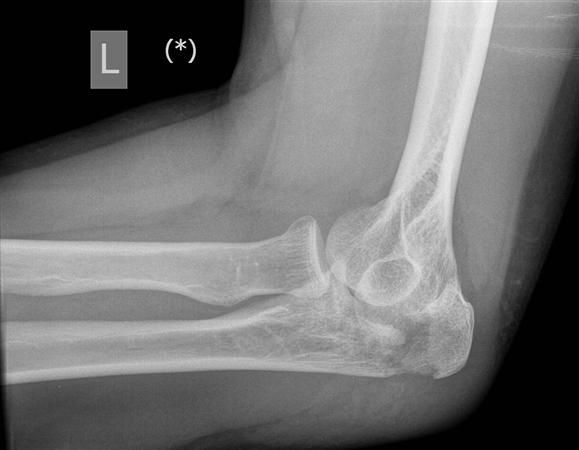 Изолированные внутрисуставные переломы головки локтевой кости. J Ортопедическая травма. 1993;7(3):290–292. doi: 10.1097/00005131-199306000-00016. [PubMed] [CrossRef] [Академия Google]
Изолированные внутрисуставные переломы головки локтевой кости. J Ортопедическая травма. 1993;7(3):290–292. doi: 10.1097/00005131-199306000-00016. [PubMed] [CrossRef] [Академия Google]
33. Tamura Y, Inoue G. Вывих дистального лучелоктевого сустава, связанный с внутрисуставным переломом головки локтевой кости: отчет о двух случаях. J Ортопедическая травма. 1998;12(1):68–70. doi: 10.1097/00005131-199801000-00014. [PubMed] [CrossRef] [Google Scholar]
34. Solan MC, Rees R, Molloy S, Proctor MT. Внутренняя фиксация после внутрисуставного перелома дистального отдела локтевой кости. J Bone Joint Surg. 2003; 85B(2):279–280. doi: 10.1302/0301-620X.85B2.13459. [PubMed] [CrossRef] [Академия Google]
35. Деннисон Д.Г. Открытая репозиция и внутренняя запирающая фиксация нестабильных переломов дистального отдела локтевой кости с сопутствующим переломом дистального отдела лучевой кости. J Hand Surg. 2007; 32А(6):801–805. [PubMed] [Google Scholar]
36. Ring D, McCarty LP, Campbell D, Jupiter JB. Мыщелковая пластина для фиксации нестабильных переломов дистального отдела локтевой кости, связанных с переломами дистального отдела лучевой кости. J Hand Surg. 2004; 29А(1):103–109. [PubMed] [Google Scholar]
Мыщелковая пластина для фиксации нестабильных переломов дистального отдела локтевой кости, связанных с переломами дистального отдела лучевой кости. J Hand Surg. 2004; 29А(1):103–109. [PubMed] [Google Scholar]
37. Kang HJ, Shim DJ, Yong SW, Yang GH, Hahn SB, Kang ES. Оперативное лечение изолированного перелома дистального отдела локтевой кости. Yonsei Med J. 2002;43(5):631–636. [PubMed] [Академия Google]
38. Grechenig W, Peicha G, Fellinger M. Первичный протез головки локтевой кости для лечения непоправимого вывиха перелома головки локтевой кости. J Hand Surg. 2001; 26Б(3):269–271. [PubMed] [Google Scholar]
39. Seitz WH, Jr, Raikin SM. Резекция раздробленных фрагментов головки локтевой кости с реконструкцией мягких тканей при переломах дистального отдела лучевой кости. Tech Hand Up Extrem Surg. 2007;11(4):224–230. doi: 10.1097/BTH.0b013e31805752f8. [PubMed] [CrossRef] [Академия Google]
Распространенные переломы предплечья у взрослых
У.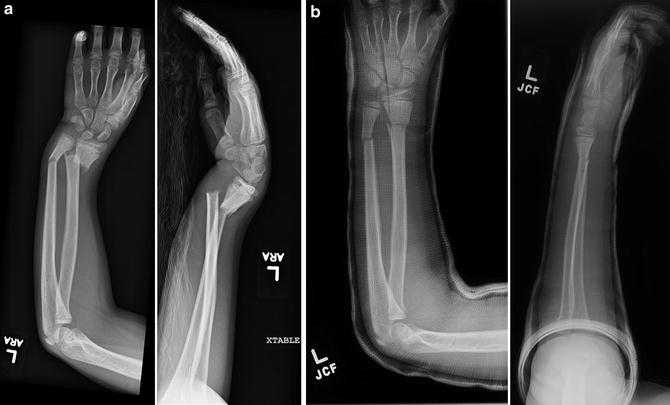 СКОТТ БЛЭК, доктор медицины, И ДЖОНАТАН А. БЕККЕР, доктор медицины
СКОТТ БЛЭК, доктор медицины, И ДЖОНАТАН А. БЕККЕР, доктор медицины
Переломы предплечья являются распространенными травмами у взрослых. Надлежащая начальная оценка включает подробный анамнез механизма травмы, полное обследование пораженной руки и соответствующую рентгенографию. Открытые переломы, вывих или нестабильность сустава, а также признаки сосудисто-нервного повреждения являются показаниями для экстренного направления. Переломы, демонстрирующие значительное смещение, раздробление или внутрисуставное вовлечение, также могут потребовать консультации ортопеда. В отсутствие этих результатов многие переломы предплечья могут лечиться лечащим врачом. Первоначальное лечение переломов предплечья следует проводить по протоколу PRICE (защита, покой, лед, компрессия и возвышение), за исключением компрессии, которой следует избегать в острых случаях. Переломы дистального отдела лучевой кости с минимальным смещением можно лечить с помощью короткой гипсовой повязки. Изолированные переломы локтевой кости обычно лечат коротким гипсом или функциональным бандажом предплечья. Переломы головки лучевой кости I типа по Мейсону можно лечить с помощью шины в течение пяти-семи дней или с повязкой, если это необходимо для комфорта, наряду с ранними упражнениями на диапазон движений. Пациенты с переломом локтевого отростка являются кандидатами на консервативное лечение, если локтевой сустав стабилен и разгибательный механизм не поврежден.
Изолированные переломы локтевой кости обычно лечат коротким гипсом или функциональным бандажом предплечья. Переломы головки лучевой кости I типа по Мейсону можно лечить с помощью шины в течение пяти-семи дней или с повязкой, если это необходимо для комфорта, наряду с ранними упражнениями на диапазон движений. Пациенты с переломом локтевого отростка являются кандидатами на консервативное лечение, если локтевой сустав стабилен и разгибательный механизм не поврежден.
Переломы верхних конечностей часто оцениваются врачами первичной медико-санитарной помощи при первичном обращении пациента или при последующем наблюдении после отделения неотложной помощи. Ежегодно на эти переломы приходится около 2 миллионов посещений отделений неотложной помощи. 1 Восемнадцать процентов посещений связаны с переломами плечевой кости; 31 процент приходится на радиальные или локтевые переломы; и 51 процент — переломы запястья, пястной кости или фаланги. Падения являются основной причиной переломов верхних конечностей. 2
Падения являются основной причиной переломов верхних конечностей. 2
Первоначальное лечение переломов обычно следует традиционному протоколу PRICE (защита, покой, лед, компрессия и возвышение). Поврежденная рука должна быть защищена и помещена в состояние покоя с помощью шины и повязки. Лед и возвышение могут помочь контролировать боль и отек. В острых случаях следует избегать компрессии конечности из-за возможных осложнений от отека, таких как синдром острого компартмента. Анальгетики могут быть назначены по мере необходимости для контроля боли. Окончательное лечение переломов предплечья может варьироваться от функциональной фиксации до хирургической фиксации. Поскольку потеря подвижности является наиболее частым осложнением, обычно рекомендуется ранняя мобилизация. 3
| Клинические рекомендации | Рейтинг доказательств | Ссылки | 900|
|---|---|---|---|
Нехирургическое лечение внутрисуставных переломов дистального отдела лучевой кости со смещением связано с повышенный риск лучезапястного артрита.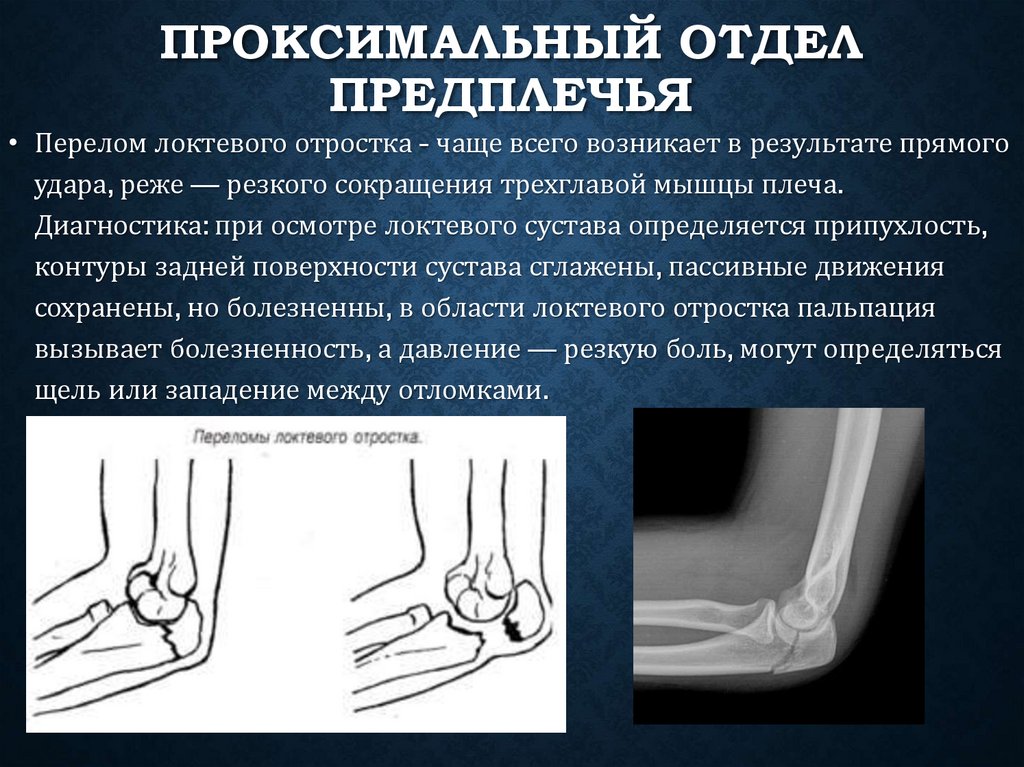 | C | 4 , 6 , 7 , 11 | По мнению экспертов, даже минимальное несоответствие суставов связано с увеличением числа осложнений |
| Изолированные переломы диафиза локтевой кости, которые не смещены более чем на 50 процентов от диаметра кости и имеют угол наклона менее 10 градусов, можно лечить с помощью функционального корсета или короткой повязки. | C | 16 | На основании систематического обзора методологий лечения (не РКИ) |
| Ранняя мобилизация предпочтительнее при лечении переломов головки лучевой кости I типа по Мейсону. | А | 20 , 21 , 23 | Основано на согласованных результатах нескольких РКИ |
Нет пользы от гипсовой повязки при начальном лечении переломов головки лучевой кости I типа по Мейсону.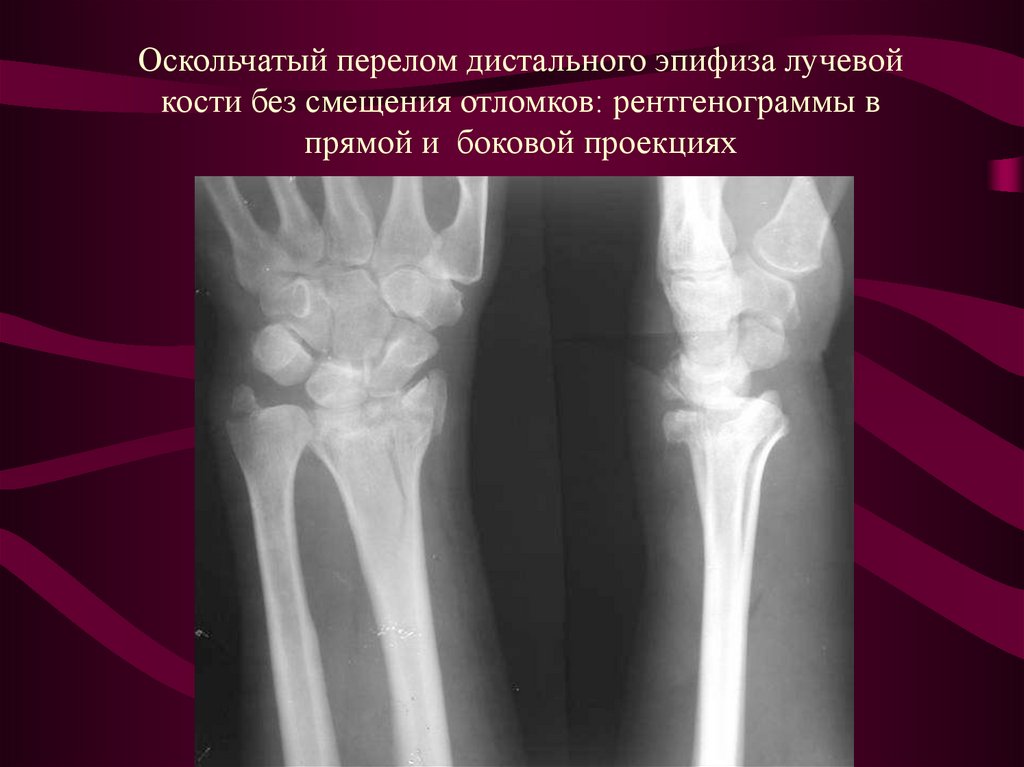 | B | 21 | На основе одного РКИ |
Первоначальная оценка
Целями начальной оценки переломов предплечья являются определение механизма травмы, определение степени перелома и выявление дополнительных повреждений. Для этого требуется тщательное обследование всей руки. Любые повреждения кожи должны быть оценены, чтобы исключить возможность открытого перелома. Вывихи суставов, открытые переломы и сосудисто-нервные повреждения являются показаниями для немедленного обращения к ортопеду (9).0101 Таблица 1 ). 4–7 Нейроваскулярное исследование включает оценку наполнения капилляров, а также пульсации лучевой и локтевой артерий. Следует документировать сенсорную и моторную функцию кисти и запястья, уделяя особое внимание функции срединного нерва из-за его склонности к повреждению при травме предплечья.
| Абсолютные показания |
| Вывих сустава |
| Нестабильность сустава |
| Нейрососудистые повреждения |
| Открытые переломы |
| Относительные показания |
| Раздробление |
| Внутрисуставное поражение |
Большая часть последующего лечения основана на рентгенологической оценке перелома. Стандартная рентгенография должна включать задне-переднюю и боковую проекции. Косые проекции можно использовать для дополнения основной серии, если наличие перелома остается сомнительным. Небольшие, скрытые или внутрисуставные переломы могут быть не обнаружены при первоначальной рентгенографии. Переднее жировое тело обычно визуализируется в области локтя, но выпот может вызвать подъем жирового тела (симптом паруса). Заднее жировое тело является аномальной находкой. 8 Наличие симптома паруса или визуализируемого заднего жирового тела свидетельствует о переломе или другом внутрисуставном процессе ( Рисунок 1 ). При наличии недавней травмы пациентов с визуализируемым задним жировым телом и отсутствием других признаков скелетной травмы следует лечить так, как если бы произошел перелом. При высоком подозрении на перелом целесообразно выполнить повторную рентгенографию через 10–14 дней. Если требуется немедленное подтверждение или исключение перелома, или если есть вопрос о наличии нестабильности сустава или сопутствующего повреждения связок, может быть выполнена магнитно-резонансная томография.
Стандартная рентгенография должна включать задне-переднюю и боковую проекции. Косые проекции можно использовать для дополнения основной серии, если наличие перелома остается сомнительным. Небольшие, скрытые или внутрисуставные переломы могут быть не обнаружены при первоначальной рентгенографии. Переднее жировое тело обычно визуализируется в области локтя, но выпот может вызвать подъем жирового тела (симптом паруса). Заднее жировое тело является аномальной находкой. 8 Наличие симптома паруса или визуализируемого заднего жирового тела свидетельствует о переломе или другом внутрисуставном процессе ( Рисунок 1 ). При наличии недавней травмы пациентов с визуализируемым задним жировым телом и отсутствием других признаков скелетной травмы следует лечить так, как если бы произошел перелом. При высоком подозрении на перелом целесообразно выполнить повторную рентгенографию через 10–14 дней. Если требуется немедленное подтверждение или исключение перелома, или если есть вопрос о наличии нестабильности сустава или сопутствующего повреждения связок, может быть выполнена магнитно-резонансная томография.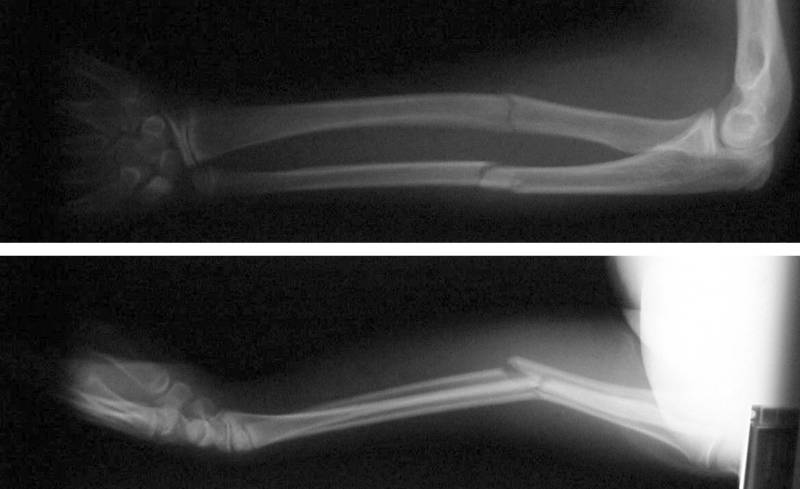
Типы переломов
ПЕРЕЛОМЫ ДИСТАЛЬНОЙ ЛУЧЕВОЙ КОЛЕСА
Переломы дистальной лучевой кости, также известные как переломы Col-les, составляют до одной шестой всех леченных переломов. Они наиболее распространены у молодых людей и у пожилых людей. 4 Механизм травмы, как правило, различается в этих двух группах: более молодые люди обычно получают переломы в результате высокоэнергетической травмы, а пожилые люди обычно получают легкие травмы, такие как простое падение.
Эти переломы традиционно лечили закрытыми манипуляциями и гипсовой повязкой. Однако в настоящее время признано, что многие из этих трещин нестабильны, и литье может не поддерживать приемлемое обжатие. 5 Кроме того, достижения в области хирургической техники позволили улучшить стабильность переломов, что позволяет проводить более раннюю подвижность и реабилитацию. 5
Большая часть фактических данных в поддержку различных методов лечения еще не разработана.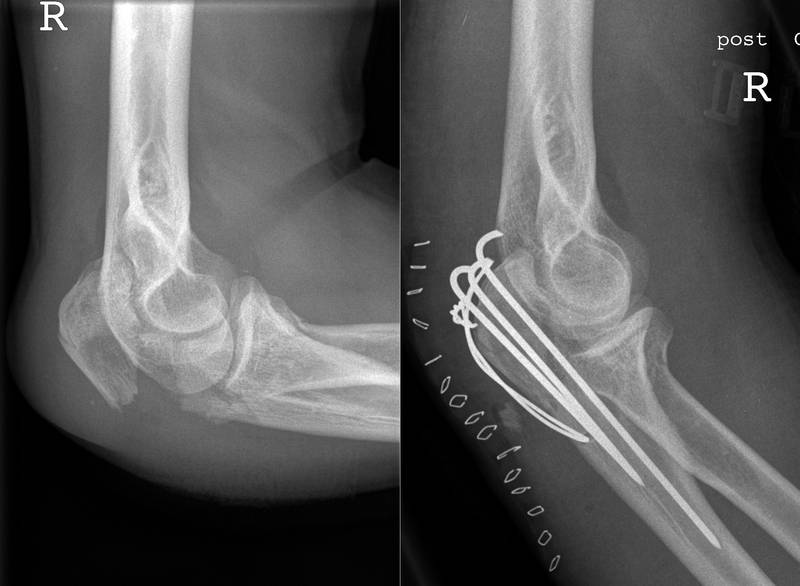 Кокрановские обзоры рандомизированных контролируемых исследований хирургических и медицинских вмешательств при переломах дистального отдела лучевой кости у взрослых не выявили достаточных доказательств для руководства лечением. 9,10 По этой причине решения о лечении часто принимаются на основе опыта врача и мнения экспертов.
Кокрановские обзоры рандомизированных контролируемых исследований хирургических и медицинских вмешательств при переломах дистального отдела лучевой кости у взрослых не выявили достаточных доказательств для руководства лечением. 9,10 По этой причине решения о лечении часто принимаются на основе опыта врача и мнения экспертов.
Для врачей первичной медико-санитарной помощи первоначальная тактика включает принятие решения о направлении пациента к ортопеду. Молодой, активный пациент с родом деятельности или хобби, требующим высокофункциональной кисти и запястья, может предпочесть более агрессивное лечение, чем пожилой, малоподвижный пациент, который больше заинтересован в облегчении боли и может переносить некоторую потерю подвижности. Поскольку консервативное лечение лиц с внутрисуставными переломами увеличивает риск осложнений, таких как лучезапястный артрит, 4,6,7,11 В случае любого перелома, который распространяется на лучезапястный сустав или дистальный лучелоктевой сустав, следует настоятельно рекомендовать направление к врачу.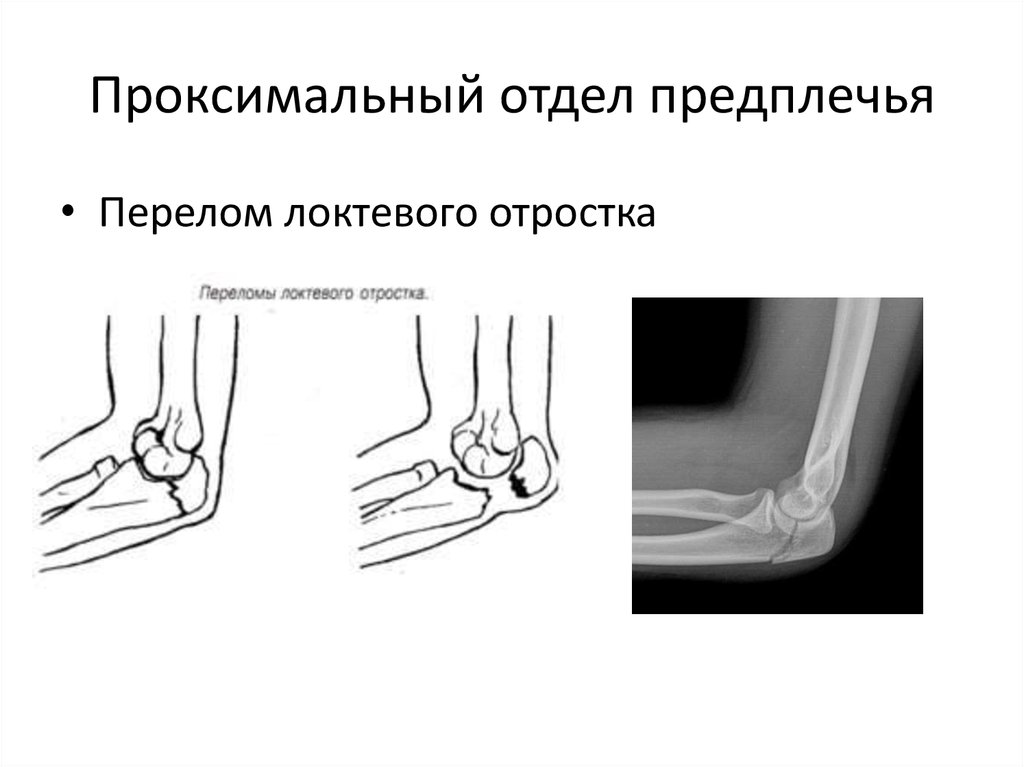 Кроме того, переломы, требующие вправления, потенциально нестабильны и могут потребовать хирургической фиксации. 7,11,12 Если лечащий врач не имеет большого опыта лечения переломов, лучше всего направлять пациентов с переломами дистального отдела лучевой кости, требующими вмешательства, к хирургу-ортопеду.
Кроме того, переломы, требующие вправления, потенциально нестабильны и могут потребовать хирургической фиксации. 7,11,12 Если лечащий врач не имеет большого опыта лечения переломов, лучше всего направлять пациентов с переломами дистального отдела лучевой кости, требующими вмешательства, к хирургу-ортопеду.
Полная радиологическая оценка перелома дистального отдела лучевой кости требует не менее двух проекций (задне-передней и боковой) запястья. Для полной оценки степени перелома часто требуется косая рентгенография. Рентгенограммы должны быть тщательно изучены на наличие внутрисуставных переломов, травм запястья, вывиха дистального лучелоктевого сустава и других сопутствующих переломов, таких как переломы шиловидного отростка локтевой кости. Наличие любого из этих признаков является основанием для обращения к ортопеду.
Угол и смещение перелома можно оценить на рентгенограмме путем измерения радиальной высоты, радиального наклона и наклона ладонной кости. Радиолог может предоставить их по запросу.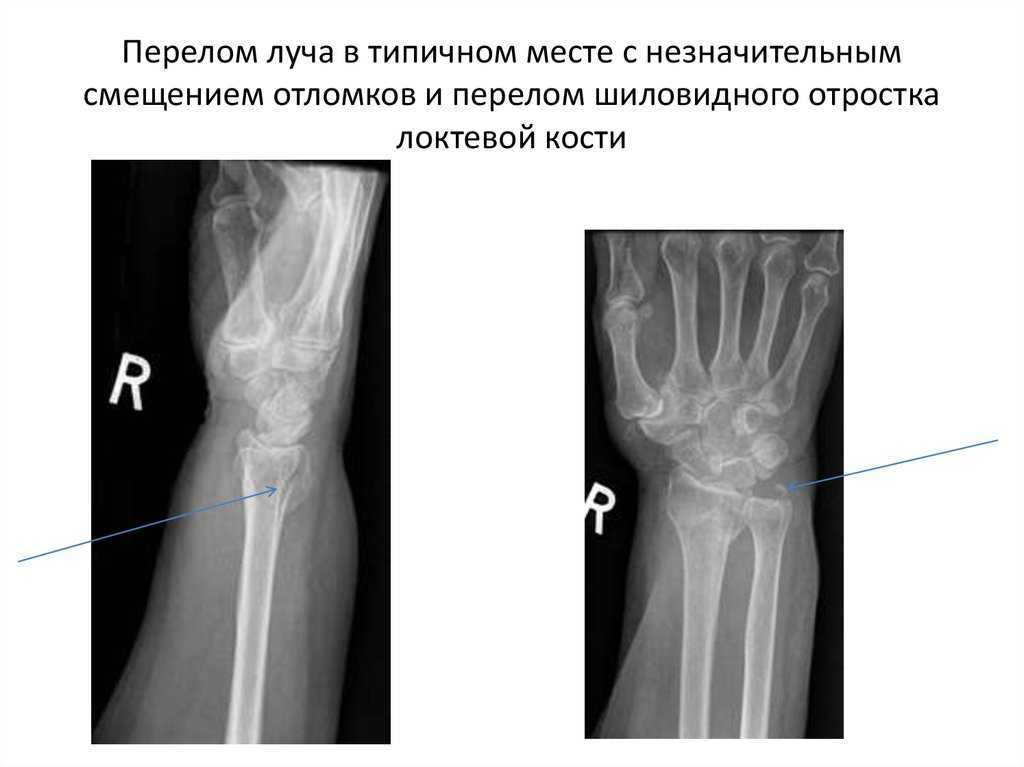 Эти измерения показаны на рисунках 2, и 3. 13 Существуют разные мнения относительно допустимой величины смещения, но общепризнано, что вероятность неблагоприятного исхода увеличивается по мере дальнейшего отклонения каждого параметра от нормы. Показания к вправлению и направлению включают потерю наклона ладонной кости, что приводит к дорсальному наклону дистальной лучевой суставной поверхности более чем на 5–10 градусов, изменению наклона лучевой кости более чем на 5–10 градусов или радиальному укорочению более чем на 2 мм. 5–7,14
Эти измерения показаны на рисунках 2, и 3. 13 Существуют разные мнения относительно допустимой величины смещения, но общепризнано, что вероятность неблагоприятного исхода увеличивается по мере дальнейшего отклонения каждого параметра от нормы. Показания к вправлению и направлению включают потерю наклона ладонной кости, что приводит к дорсальному наклону дистальной лучевой суставной поверхности более чем на 5–10 градусов, изменению наклона лучевой кости более чем на 5–10 градусов или радиальному укорочению более чем на 2 мм. 5–7,14
Переломы дистального отдела лучевой кости с минимальным смещением или ретинированием ( Рисунок 4 ) можно лечить с помощью иммобилизации на срок от четырех до восьми недель. 5,11,12 Первоначально может потребоваться наложение ладонной шины или щипцов для сахара, если есть значительный отек. Окончательное лечение должно основываться на характеристиках перелома и предпочтениях пациента. Молодых пациентов с хорошим здоровьем костей и переломами без смещения часто можно лечить с помощью ладонной шины, тогда как у пациентов с минимальным смещением или остеопорозом кости должна быть дополнительная защита в виде короткой повязки на руку.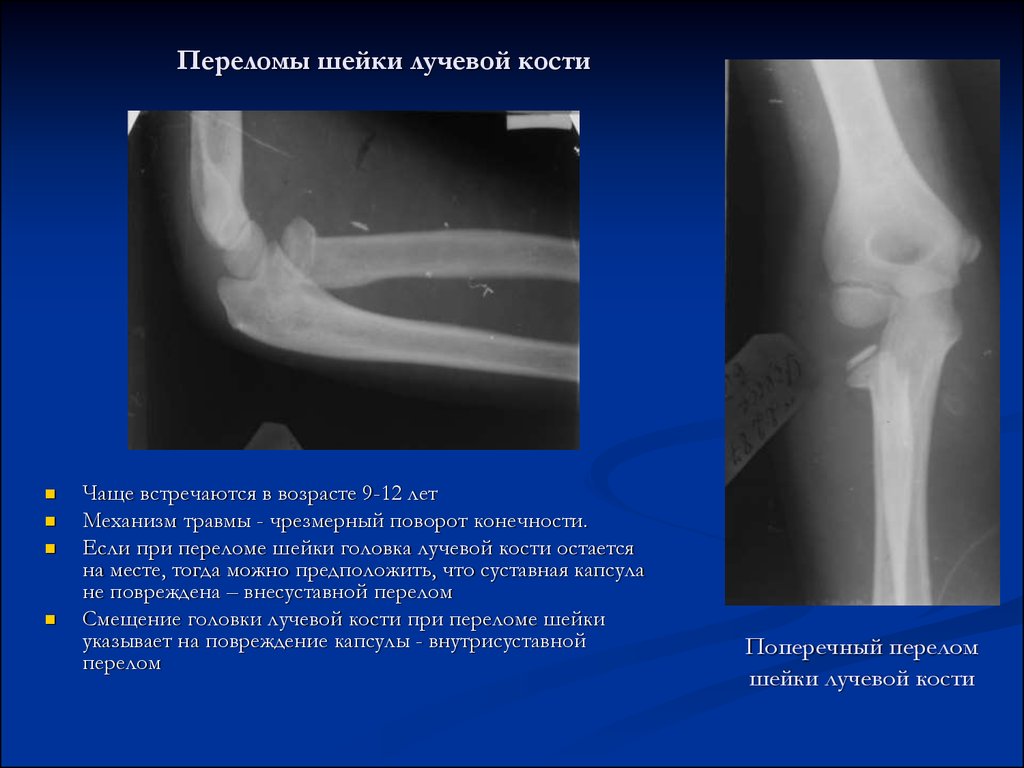 5,11,12 Университет Оттавы, Онтарио, Канада, предлагает видеодемонстрации правильной техники гипсования и шинирования на http://intermed.med.uottawa.ca/procedures/cast. Крайне важно проводить еженедельную рентгенографию в течение первых трех недель, потому что даже переломы, которые кажутся стабильными, могут смещаться во время раннего лечения, особенно у пожилых пациентов. 6 Гипсовая повязка или шина не должны препятствовать движению локтя, пястно-фалангового сустава или пальцев.
5,11,12 Университет Оттавы, Онтарио, Канада, предлагает видеодемонстрации правильной техники гипсования и шинирования на http://intermed.med.uottawa.ca/procedures/cast. Крайне важно проводить еженедельную рентгенографию в течение первых трех недель, потому что даже переломы, которые кажутся стабильными, могут смещаться во время раннего лечения, особенно у пожилых пациентов. 6 Гипсовая повязка или шина не должны препятствовать движению локтя, пястно-фалангового сустава или пальцев.
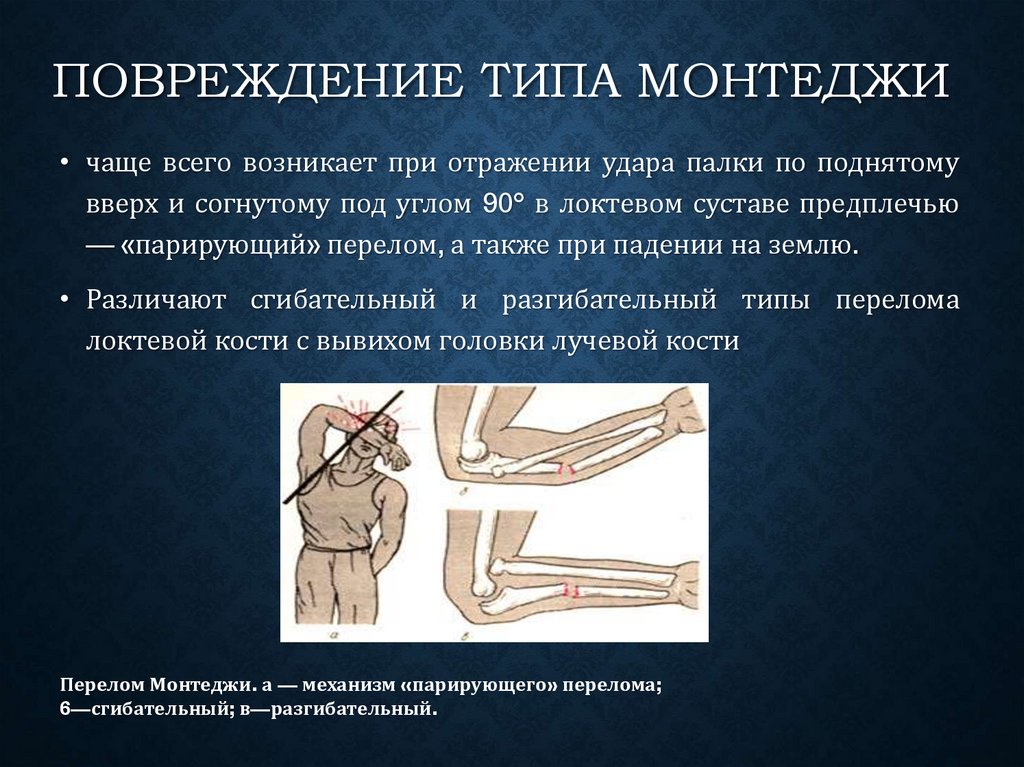
ПЕРЕЛОМЫ СРЕДНЕГО ПРЕДПЛЕЧЬЯ
Переломы лучевой и локтевой костей (переломы обеих костей) сложны и трудно поддаются успешному лечению. 11,15 Переломы без смещения могут смещаться, несмотря на внешнюю иммобилизацию. 11 Изолированные переломы диафиза лучевой кости также трудно лечить. Пациентов с такими переломами следует направлять к ортопеду, если только лечащий врач не имеет значительного опыта в таком лечении.
Несмотря на редкость, изолированные переломы диафиза локтевой кости можно успешно лечить консервативными методами. Обычно называемые переломами дубинки, многие переломы диафиза локтевой кости вызваны прямым ударом по поднятому предплечью. 16 Для полной оценки требуется задне-передняя и боковая рентгенография всего предплечья, включая запястье и локоть. Врач должен удостовериться, что при переломах проксимальной трети локтевой кости (т. е. переломе Монтеджиа) нет сопутствующего вывиха головки лучевой кости, поскольку они требуют консультации ортопеда. Изолированные переломы диафиза локтевой кости, которые не смещены более чем на 50 процентов от диаметра кости и имеют угол наклона менее 10 градусов, можно лечить с помощью короткого гипса или функционального бандажа предплечья в течение четырех-восьми недель. 11,15–17 Функциональный ортез обеспечивает неограниченное движение запястья и локтя, снижая риск постиммобилизационной скованности. Если вначале используется короткая повязка на руку, ее следует заменить на функциональную скобу примерно через две недели. Рентгенографию следует повторять еженедельно в течение первых трех недель для выявления смещения перелома.
Обычно называемые переломами дубинки, многие переломы диафиза локтевой кости вызваны прямым ударом по поднятому предплечью. 16 Для полной оценки требуется задне-передняя и боковая рентгенография всего предплечья, включая запястье и локоть. Врач должен удостовериться, что при переломах проксимальной трети локтевой кости (т. е. переломе Монтеджиа) нет сопутствующего вывиха головки лучевой кости, поскольку они требуют консультации ортопеда. Изолированные переломы диафиза локтевой кости, которые не смещены более чем на 50 процентов от диаметра кости и имеют угол наклона менее 10 градусов, можно лечить с помощью короткого гипса или функционального бандажа предплечья в течение четырех-восьми недель. 11,15–17 Функциональный ортез обеспечивает неограниченное движение запястья и локтя, снижая риск постиммобилизационной скованности. Если вначале используется короткая повязка на руку, ее следует заменить на функциональную скобу примерно через две недели. Рентгенографию следует повторять еженедельно в течение первых трех недель для выявления смещения перелома.
ПЕРЕЛОМЫ ГОЛОВКИ ЛУЧЕВОЙ ГОЛОВКИ
Переломы головки лучевой кости составляют до 5,4% всех переломов и около 33% переломов локтевого сустава. 18 Обычно возникают при падении на вытянутую руку с пронированным предплечьем или при легком сгибании локтя или при прямом ударе по латеральному локтю. Движения предплечья болезненны и ограничены при переломах головки лучевой кости. Болезненность можно выявить над головкой лучевой кости дистальнее латерального надмыщелка. Обычно достаточно стандартной рентгенографии, хотя может потребоваться косая или радиокапителлярная проекция.
Переломы головки лучевой кости классифицируют по системе Мейсона ( Таблица 2 ). 19 Переломы по Мейсону типа I обычно лечат консервативно, и их можно лечить в условиях первичной медико-санитарной помощи. При этих переломах локтевой сустав накладывают на заднюю шину на пять-семь дней с последующей ранней мобилизацией и перевязкой для комфорта. Аспирация выпота может облегчить боль и обеспечить более раннюю подвижность.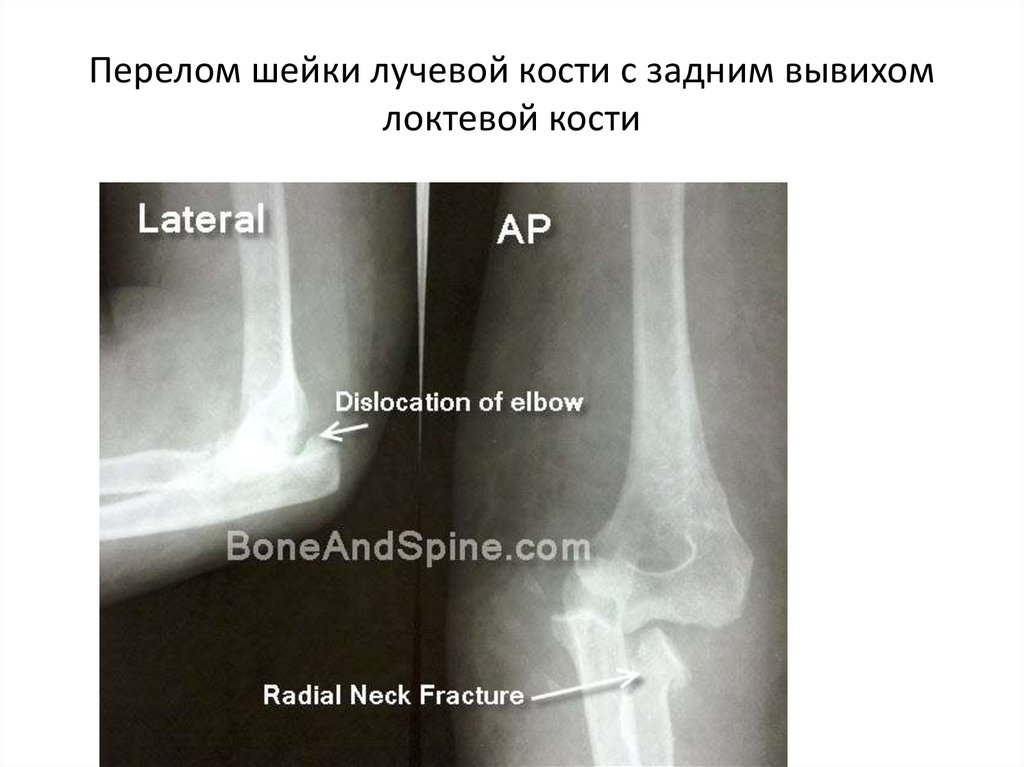 Имеются некоторые данные, подтверждающие немедленное начало движений в локтевом суставе у пациентов с переломом типа Мейсона I. В одном исследовании 60 пациентов с переломами головки лучевой кости с минимальным смещением были рандомизированы для немедленной мобилизации или пятидневной отсрочки перед мобилизацией. 20 Через четыре недели или через три месяца в исходах изменений не было; однако пациенты с более ранней мобилизацией имели меньшую боль и лучшую функцию через семь дней после травмы. Рандомизированное исследование немедленной мобилизации с помощью повязки для комфорта по сравнению с двухнедельным гипсованием не выявило преимуществ гипсования. 21
Имеются некоторые данные, подтверждающие немедленное начало движений в локтевом суставе у пациентов с переломом типа Мейсона I. В одном исследовании 60 пациентов с переломами головки лучевой кости с минимальным смещением были рандомизированы для немедленной мобилизации или пятидневной отсрочки перед мобилизацией. 20 Через четыре недели или через три месяца в исходах изменений не было; однако пациенты с более ранней мобилизацией имели меньшую боль и лучшую функцию через семь дней после травмы. Рандомизированное исследование немедленной мобилизации с помощью повязки для комфорта по сравнению с двухнедельным гипсованием не выявило преимуществ гипсования. 21
| Тип разрушения | Описание | |
|---|---|---|
| II | Наличие значительного смещения (более 2 мм) или искривления (более 30 градусов) | |
| III | Оскольчатый перелом | 1 F01219 IV 90 перелом с сопутствующим вывихом локтевого сустава |
Визуализацию переломов типа I по Мейсону следует повторить через одну-две недели, чтобы обеспечить правильное совмещение.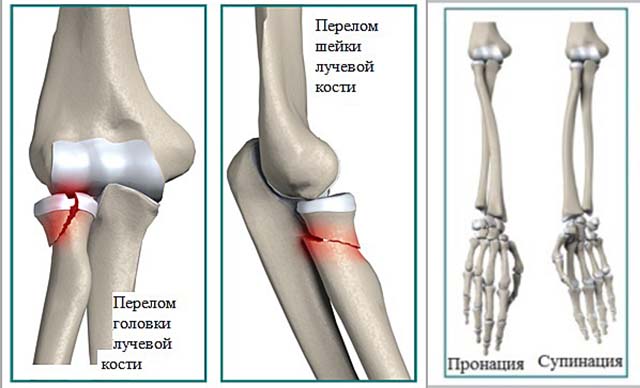 Физическая терапия может быть добавлена для поощрения диапазона движений. 22 Более чем у 85 процентов пациентов с переломом типа I по Мейсону наблюдаются хорошие результаты, исчезновение боли и возвращение к нормальной функции в течение двух-трех месяцев. 23 Потеря подвижности, особенно невозможность полностью разогнуть локоть, является наиболее частым осложнением. Постоянная боль или задержка в восстановлении функции локтевого сустава указывают на необходимость повторной визуализации или консультации с ортопедом.
Физическая терапия может быть добавлена для поощрения диапазона движений. 22 Более чем у 85 процентов пациентов с переломом типа I по Мейсону наблюдаются хорошие результаты, исчезновение боли и возвращение к нормальной функции в течение двух-трех месяцев. 23 Потеря подвижности, особенно невозможность полностью разогнуть локоть, является наиболее частым осложнением. Постоянная боль или задержка в восстановлении функции локтевого сустава указывают на необходимость повторной визуализации или консультации с ортопедом.
Переломы по Мейсону II типа с небольшим смещением можно лечить без хирургического вмешательства. Значительное смещение (более 2 мм) или ангуляция (более 30 градусов) требуют хирургического вмешательства путем иссечения или открытой репозиции с внутренней фиксацией. Травмы Мейсона III типа могут потребовать фиксации, иссечения или замены оскольчатой части головки лучевой кости. 24 Консультация ортопеда, как правило, необходима при лечении переломов по Мейсону со II по IV тип.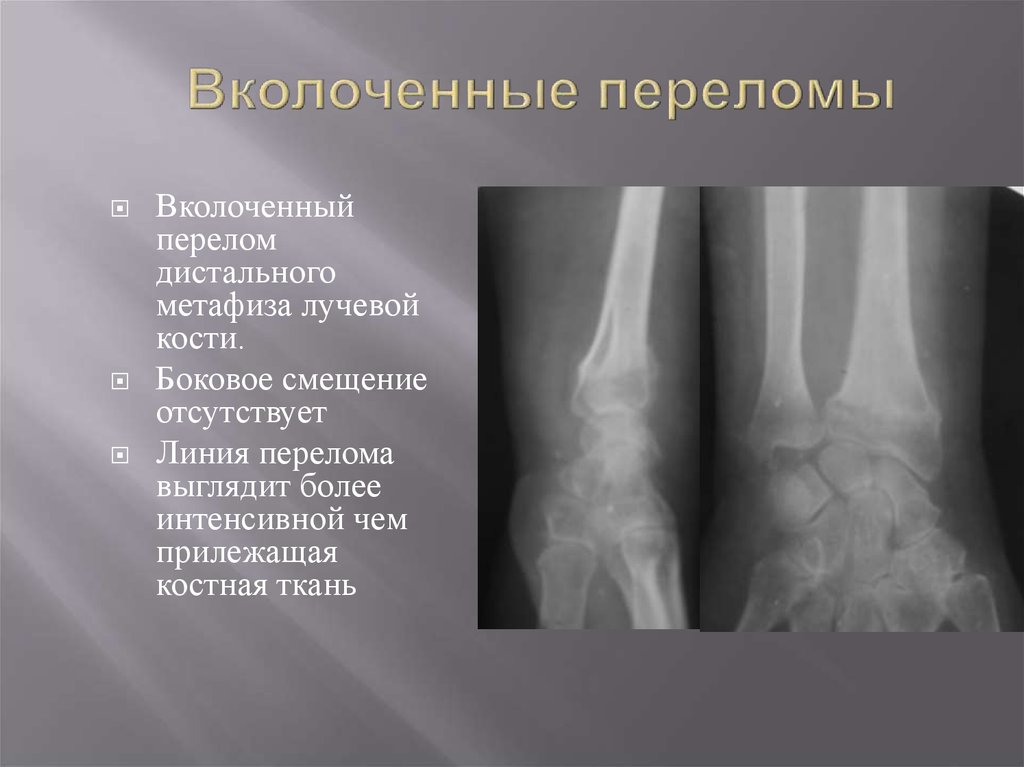
ПЕРЕЛОМ ОЛЕКРАНОНА
Подкожное положение локтевого отростка делает его уязвимым для перелома, особенно при согнутом локтевом суставе. Обычный механизм повреждения – прямая травма. Травма также может возникать в виде отрыва в месте прикрепления сухожилия трехглавой мышцы. Сопутствующий отек может быть значительным, так как прилегающий мешок бурсы наполняется жидкостью. При отсутствии выпота возможна пальпация перелома из-за отсутствия структур мягких тканей. Поэтому важен тщательный осмотр на наличие открытых ран. Во время первоначальной оценки врач должен убедиться, что пациент может разгибать локоть. Любой дефицит разгибательного механизма требует консультации ортопеда. Поскольку перелом обычно хорошо визуализируется на боковой рентгенограмме локтевого сустава, расширенная визуализация требуется редко. 23
Переломы локтевого отростка могут быть классифицированы как внутрисуставные или внесуставные, в зависимости от их рентгенологической картины. Внесуставные переломы встречаются реже ( Рисунок 5 ) и обычно вызваны отрывом трицепса.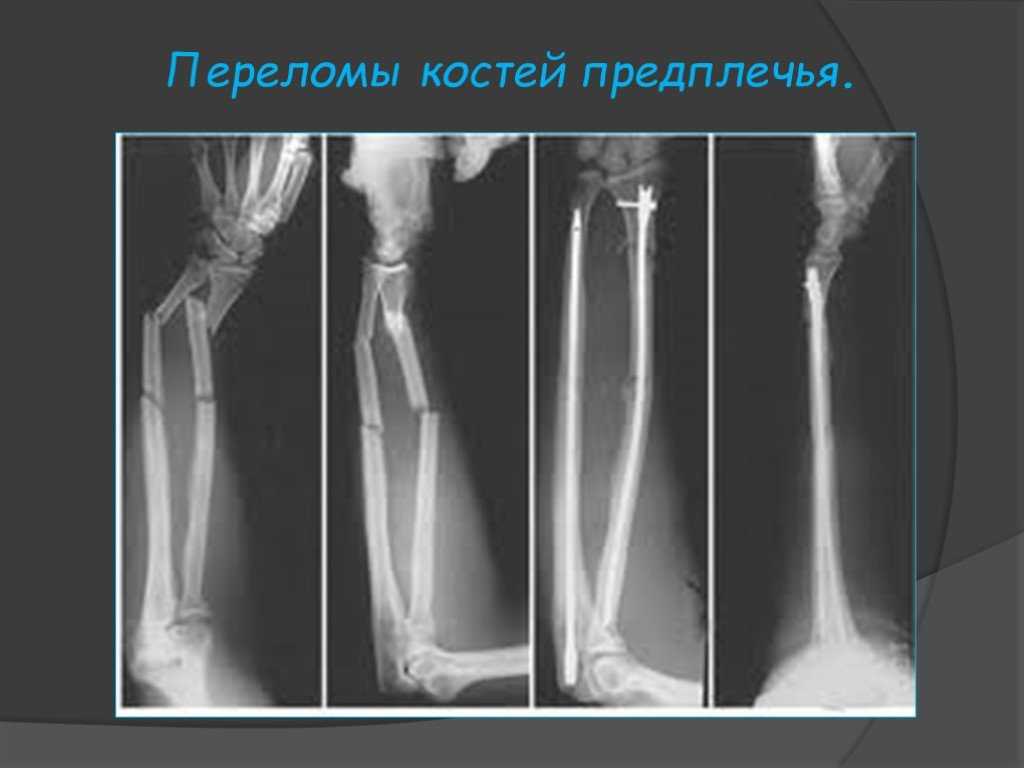 С ними можно справиться без хирургического вмешательства, если разгибательный механизм не поврежден. 25 Многие переломы локтевого отростка имеют внутрисуставной характер повреждения и классифицируются по смещению, стабильности локтевого сустава, раздроблению и целостности разгибательного механизма. Лечение внутрисуставных переломов локтевого отростка несколько противоречиво и обычно требует консультации ортопеда. Хирургическая фиксация может быть необходима более активным пациентам. Пациенты с минимальным смещением (менее 2 мм), нормальной стабильностью локтевого сустава, отсутствием раздробления и интактным разгибательным механизмом могут быть рассмотрены для консервативного лечения. 19,24
С ними можно справиться без хирургического вмешательства, если разгибательный механизм не поврежден. 25 Многие переломы локтевого отростка имеют внутрисуставной характер повреждения и классифицируются по смещению, стабильности локтевого сустава, раздроблению и целостности разгибательного механизма. Лечение внутрисуставных переломов локтевого отростка несколько противоречиво и обычно требует консультации ортопеда. Хирургическая фиксация может быть необходима более активным пациентам. Пациенты с минимальным смещением (менее 2 мм), нормальной стабильностью локтевого сустава, отсутствием раздробления и интактным разгибательным механизмом могут быть рассмотрены для консервативного лечения. 19,24
ПЕРЕЛОМЫ ВЕНЕЧНОГО ОТРОСКА
Переломы венечного отростка проксимального отдела локтевой кости встречаются редко. Венечный отросток представляет собой треугольный выступ на передней поверхности локтевого отростка, который действует как контрфорс, предотвращающий смещение локтевого сустава кзади.