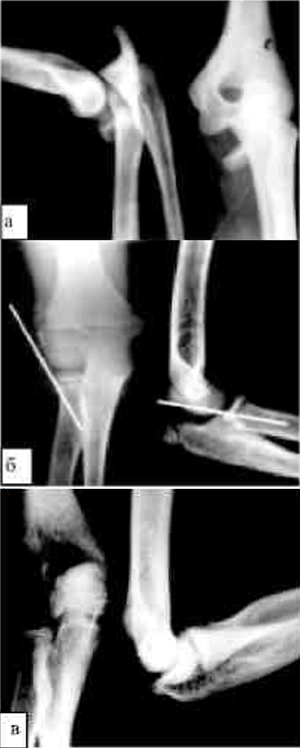
перелом, вывих, растяжение, воспаление, артрит / артроз, гигрома – Лечение и восстановление
Локтевой сустав представляет собой уникальное соединение трех костей: плечевой, лучевой и локтевой. Это сложный комбинированный сустав, в состав которого входят три простых сустава: плечелоктевой, плечелучевой, проксимальный лучелоктевой. Все они объединены одной общей капсулой и суставной сумкой (полостью). Внутри суставной сумки постоянно вырабатывается синовиальная жидкость, которая служит смазкой для трущихся суставных поверхностей и питанием для анатомических частей. Концы костей покрывает слой надкостницы, который помогает защищать и обновлять костные ткани, а также способствует поступлению питательных веществ из синовиальной жидкости. Все суставные поверхности покрыты суставным хрящом. Локтевой сустав надежно укреплен связками и защищен хорошим мышечным каркасом. Данные особенности позволяют совершать четыре вида движений: разгибание и сгибание, супинацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вверх) и пронацию (вращение предплечья в локтевом суставе, при котором возможно повернуть кисть руки ладонью вниз). Стоит отметить, что конец локтевой кости сверху имеет локтевой отросток, напоминающий по форме крючок. К нему прикрепляется трехглавая мышца плеча. Перелом этого отростка – довольно часто встречающаяся травма.
Виды повреждений
Для локтевого сустава характерны следующие категории заболеваний:
- Травматические
- Ушибы. Чаще всего встречаются ушибы локтевого отростка, околосуставных тканей, мыщелков плеча и локтевого нерва
- Растяжения связочного аппарата
- Вывихи. Различают: изолированный вывих и пронационный подвывих головки лучевой кости; вывихи предплечья кзади, кпереди, кнутри, кнаружи; дивергирующие вывихи с разрывом проксимального сочленения и расхождением костей предплечья в стороны
- Переломы костей локтевого сустава по характеру повреждения можно разделить на:
- внутрисуставные;
- околосуставные;
- закрытые;
- открытые;
- без смещения;
- со смещением отломков (смещение костных отломков наиболее часто происходит при переломах локтевого отростка)
- Воспалительные
- Эпикондилит («локоть теннисиста») – воспалительно-дегенеративное заболевание, которое поражает сухожилия в зоне локтевого сустава вследствие хронических перегрузок мышц предплечья.

- Стилоидит – дистрофично-воспалительный процесс в том месте, где сухожилие крепится к отростку локтевой кости.
- Бурсит – воспаление суставной сумки, которая находится на задней поверхности локтя
- Неврит – недомогания, возникающие в результате защемления нервных окончаний
- Локтевой тендинит– воспаление в области сухожилий локтевого конца трехглавой мышцы
- Артрит — острый воспалительный процесс в суставном хряще и капсуле без грубых структурных изменений в суставе
- Эпикондилит («локоть теннисиста») – воспалительно-дегенеративное заболевание, которое поражает сухожилия в зоне локтевого сустава вследствие хронических перегрузок мышц предплечья.
- Артрозы
- Остеоартроз – дистрофически-дегенеративное заболевание хряща и костной ткани сустава.
Симптоматика боли
Основной симптом заболеваний локтя – это боль.
Для травматической группы повреждений свойственны такие признаки:
- Пронзительная боль в момент получения травмы
- Отечность и гематома в области локтевого сустава
- Деформация локтя
- Ограничения в движениях рукой, частичная или полная потеря функции конечности
- Или патологическая подвижность и возможность нетипичных для локтя движений
- Онемение или покалывание в районе предплечья, запястья, кисти руки
- Скрип или щелчок при движении локтем
- Любое изменение цвета кожа в области повреждения
- Ощутимое выступание отломков кости под поверхностью кожи
При любом из указанных выше симптомов следует незамедлительно обратиться за помощью в отделение травматологии.
К какому врачу обращаться
Для постановки точного диагноза и назначения правильного лечения необходимо обратиться за помощью к следующим специалистам:
Высококвалифицированные специалисты готовы вас принять в клинике ЦКБ РАН в Москве. Записаться на прием можно по телефону +7 (495) 104-86-19
Диагностика
Диагностические мероприятия включают в себя:
Варианты лечения
Лечение во многом зависит от вида и характера перелома в локтевом суставе. При переломах без смещения (например, локтевого отростка) можно обойтись консервативным лечением путем наложения фиксирующей гипсовой повязки на несколько недель. Если произошло смещение сустава, то решается вопрос об оперативном вмешательстве. Для этого осуществляют репозицию отломков (закрытую или открытую). При открытых сопоставлениях обязательна хирургическая фиксация отломков, эта операция называется остеосинтез. Остеосинтез – это соединение отломков костей с помощью специальных фиксирующих средств (костных трансплантатов или металлоконструкций). Если переломы суставной части плечевой кости имеют раздробленный характер, то возможно замещение локтевого сустава протезом. Для восстановления функции локтевого сустава при деформирующих артрозах, а так же при врожденных и приобретенных деформациях и контрактурах другой этиологии в настоящее время проводят остеотомию. Остеотомия – это хирургическая операция, которая помогает устранить деформацию локтевого сустава или улучшить функцию опорно-двигательного аппарата путем искусственного перелома с дальнейшей фиксацией для придания функционально выгодного положения. После любого хирургического вмешательства пациенту назначаются реабилитационные мероприятия, составленные лечащим врачом индивидуально для каждого.
При переломах без смещения (например, локтевого отростка) можно обойтись консервативным лечением путем наложения фиксирующей гипсовой повязки на несколько недель. Если произошло смещение сустава, то решается вопрос об оперативном вмешательстве. Для этого осуществляют репозицию отломков (закрытую или открытую). При открытых сопоставлениях обязательна хирургическая фиксация отломков, эта операция называется остеосинтез. Остеосинтез – это соединение отломков костей с помощью специальных фиксирующих средств (костных трансплантатов или металлоконструкций). Если переломы суставной части плечевой кости имеют раздробленный характер, то возможно замещение локтевого сустава протезом. Для восстановления функции локтевого сустава при деформирующих артрозах, а так же при врожденных и приобретенных деформациях и контрактурах другой этиологии в настоящее время проводят остеотомию. Остеотомия – это хирургическая операция, которая помогает устранить деформацию локтевого сустава или улучшить функцию опорно-двигательного аппарата путем искусственного перелома с дальнейшей фиксацией для придания функционально выгодного положения. После любого хирургического вмешательства пациенту назначаются реабилитационные мероприятия, составленные лечащим врачом индивидуально для каждого.
симптомы, диагностика, лечение в ЦКБ РАН
Головка лучевой кости расположена около локтевого сустава. Основная ее функция – обеспечение так называемых ротационных движений в предплечье (ладонь вверх — ладонь вниз).
Перелом головки лучевой кости возникает, в основном, при падении на локоть. Появляется боль в области локтевого сустава по наружной поверхности; болевые ощущения усиливаются при попытке совершения вращательных движений в предплечье.
Переломы головки лучевой кости относятся к внутрисуставным переломам, поэтому требуют к себе большего внимания по сравнению с переломами диафиза (средней трети кости). И многое зависит от самого человека – чем более дисциплинированно пациент будет заниматься разрабаткой руки, тем лучше она восстановится.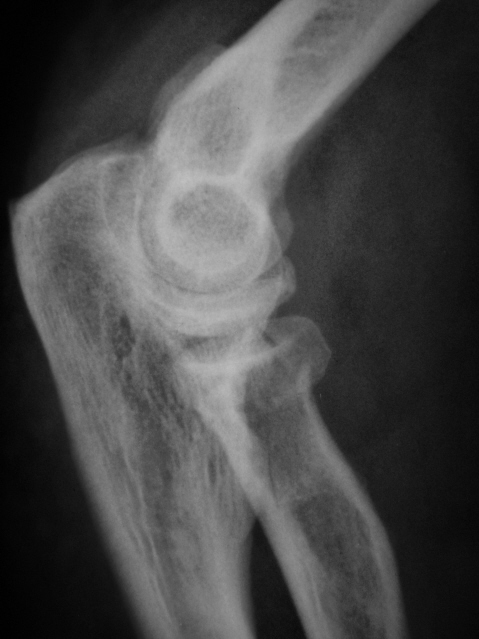
Консервативное лечение перелома головки лучевой кости (гипсовая повязка)
В зависимости от смещения отломков (при небольшом смещении) можно обойтись консервативным лечением — 6-8 недель в гипсовой повязке. В дальнейшем требуется курс реабилитации – специальные упражнения для разработки сустава.
Оперативное лечение перелома головки лучевой кости
При переломах со значительным смещением есть два метода оперативного лечения – фиксация отломков головки лучевой кости (остеосинтез) или удаление головки лучевой кости. Оперативное лечение выполняется через разрез длиной около 5 см по наружной поверхности предплечья. Решение о выборе того или иного метода принимает врач, учитывая множество факторов – значительность смещения отломков, род занятий пациента и др. На функции предплечья удаление головки лучевой кости в большинстве случаев сказывается незначительно – в быту человек практически не испытывает неудобств.
Если имеется значительное смещение отломков, то перелом можно фиксировать с помощью небольших винтов или спиц (остеосинтез головки лучевой кости).
Если перелом очень сложный – много мелких осколков, которые практически невозможно сопоставить, проводится удаление головки лучевой кости. Иногда вместо нее устанавливают протез, но по последним данным литературы для нормального восстановления функции предплечья головку лучевой кости не всегда необходимо замещать. Послеоперационное лечение заключается в приеме обезболивающих, препаратов кальция, иногда – местных препаратов для уменьшения отека. Охранительный режим после операции – около 3 недель рука носится на косыночной повязке, иногда с применением гипсовой лонгеты.
Спустя 3 недели начинается активная разработка руки – может быть назначена лечебная физкультура для увеличения объема движений, курсы физиотерапии (например, фонофореза с гидрокортизоном, магнитотерапии, криотерапии) для улучшения состояния мягких тканей.
Аспирация из локтевого сустава в лечении переломов головки лучевой кости
Что такое перелом головки лучевой кости?
Головка лучевой кости это самая верхняя часть кости, одной из двух костей предплечья. Головка лучевой кости является частью локтевого сустава. Перелом или раскол (трещина) головки лучевой кости является наиболее распространенным перелом локтя. Эта травма обычно возникает в результате падения на вытянутую руку. Симптомами перелома головки лучевой кости являются боли, отеки и синяки вокруг локтя, а также ограничения движения.
Что такое аспирация?
Одним из способов лечения перелома головки лучевой кости является аспирация. Это процедура, при которой используют стерильную иглу и шприц, чтобы убрать лишнюю жидкость и кровь из локтевого сустава, чтобы уменьшить давление в нём и, таким образом, в теории, уменьшить боль и улучшить клинический исход. Однако, аспирация является инвазивной процедурой, подвергает пациента дополнительному риску осложнений, таких как инфекции и травмы нервов и сосудов. Процедура, как правило, делается в течение первых нескольких дней после травмы.
Цель обзора
Нашей целью было оценить эффекты (пользу и вред) аспирации жидкости из локтевого сустава для лечения перелома головки лучевой кости у взрослых.
Описание исследований, включенных в обзор
Мы провели поиск медицинской литературы по апрель 2014 года и нашли два соответствующих исследования, которые сообщили результаты в общей сложности 108 человек с переломами головки лучевой кости. Большинство участников были взрослыми людьми, в возрасте 30 лет и старше. В целом переломы у них были менее серьезные, и их лечили без хирургического вмешательства. Два исследования были небольшими, с плохо представленными результатами, и с высоким риском смещения. Ни в одном исследовании не были использованы надежные меры оценки функции или боли. Следовательно, мы очень не уверены в результатах этих испытаний.
Резюме доказательств
Доказательства очень низкого качества показали мало различий между теми, кому провели аспирацию, и теми, кому не проводили, по критериям неспособности переносить тяжелые грузы или по наличию дискомфорта при переносе грузов, используя их ранее травмированную руку через один год после травмы. Доказательства очень низкого качества показывают, что аспирация часто обеспечивает немедленное облегчение боли и может обеспечить облегчение боли и через три недели. Ни в одном из испытаний не сообщалось о неблагоприятных событиях, связанных с этой процедурой, но было сообщено о неудачной аспирации у трех участников одного исследования. Доказательства очень низкого качества показывают незначительный эффект аспирации на возможность разгибания локтя на сроках либо шесть недель, либо один год. Представление неблагоприятных событий было неполным, но в одном исследовании сообщалось об отсутствии трех распространённых осложнений при переломах головки лучевой кости.
Выводы
В целом, не существует достаточных доказательств, чтобы сказать, дает ли аспирация лучшие краткосрочные или долгосрочные результаты, чем отсутствие аспирации при лечении переломов головки лучевой кости, или насколько это безопасно. Мы полагаем, что необходимы дальнейшие исследования, чтобы изучить использование аспирации для первоначального лечения переломов головки лучевой кости.
Реконструктивные вмешательства на локтевом суставе
Как и в любом другом суставе, далеко не любую патологию можно вылечить артроскопически. В таких случаях прибегают к «открытым» операциям:
- Дезинсерция сухожилий при внутреннем и наружном эпикондилите
- Иссечение бурс (слизистых сумок) при бурситах
- Невролиз нервных стволов, проходящих около локтевого сустава
- Шов оторванного дистального сухожилия двуглавой мышцы плеча (бицепса)
- Удаление ранее поставленных металлоконструкций,
-
Пластика боковых связок локтевого сустава при нестабильности и пр.

Наиболее сложные «открытые» операции можно отнести к разряду реконструктивно-пластических:
-
Металлоостеосинтез при оскольчатом переломе дистального конца плечевой кости
Оскольчатый перелом дистального конца плечевой кости является показанием к открытой репозиции и стабильной фиксации пластинами с угловой стабильностью. Точное сопоставление суставных отломков достигается путём оперативного доступа, который заключается в остеотомии локтевого отростка. Точное анатомическое сопоставление отломков и стабильная фиксация позволяет начинать ранние движения (через 6-7 дней после операции).
-
Корригирующая остеотомия и металлоостеосинтез при неправильно сросшихся переломах
При неправильно сросшихся переломах дистального конца плечевой кости страдает функция локтевого сустава и, прежде всего, амплитуда движений. На приведенных рентгенограммах (слева) видно, что перелом сросся с угловой деформацией. В таких случаях показана корригирующая остеотомия с исправлением деформации и стабилизации отломков пластинами с угловой стабильностью.
-
Металлоостеосинтез при переломе головки лучевой кости
Головка лучевой кости играет важную роль в стабилизации локтевого сустава. При её переломе показан металлоостеосинтез минипластинами или винтами Герберта (канюлированные винты, не имеющие головки).
-
Металлоостеосинтез винтами Герберта при переломе головки мыщелка плечевой кости
Головка мыщелка плечевой кости контактирует с головкой лучевой кости и составляет одну треть суставной поверхности мыщелка плечевой кости. Её перелом является показанием к открытому вправлению и фиксации винтами. Оптимальными конструкциями для этого являются винты Герберта.

-
Резекционная артропластика локтевого сустава
Артропластикой называется хирургическая операция, которая направлена на восстановление движений в суставе, путём резекции суставных концов без или с применением биологических материалов. Эта операции показана при стойких ограничениях движения в суставе или при его отсутствии (анкилоз). В последние годы эта операция выполняется не часто, т.к. является альтернативой эндопротезированию. Неизбежным недостатком резекционной артропластики является потеря стабильности сустава. Эта операция показана, если у пациента в прошлом было воспаление сустава и риск эндопротезирования велик.
Лечение Перелом головки лучевой кости
Переломы лучевой головки — это перелом самой верхней дискообразной части лучевой кости, которая соединяется с локтевой костью на ее проксимальном конце через меньшую сигмовидную насечку и с плечевой костью. Этот сустав отвечает за пронацию и супинацию предплечья (вращательные движения).Подавляющее большинство переломов головки лучевой кости происходят вследствие падения на вытянутую руку . Сила передается по лучевой кости к локтю, а головка лучевой кости соударяется с головкой мыщелка плеча.
Иногда вальгусная сила, приложена к локтевому суставу, может привести к перелому головки и часто сопровождается переломом локтевого отростка. Также при этих сложных повреждениях медиальная коллатеральная связка локтя часто разрывается.
Разрыв коллатеральной связки с одной стороны и перелом радиальной головки с другой делают локтевой сустав совершенно нестабильным.
Перелом головки лучевой кости происходит в 20% случаев травмы локтя.
Мейсонская классификация переломов головки лучевой кости:
После травмы до визита к врачу стоит по максимуму обездвижить локтевой сустав, местно прикладывать сухой холод через ткань до 15-20 минут. В случае сильного болевого синдрома возможен прием обезболивающих и противовоспалительных препаратов.
В случае сильного болевого синдрома возможен прием обезболивающих и противовоспалительных препаратов.
Если есть повреждения целостности кожных покровов – не стоит применять мази, лучше обработать их раствором водных антисептиков и наложить стерильную марлевую повязку.
Базовым обследованием является рентгенография минимум в 2-х проекциях. Для подробной детализации костных структур возможно выполнение компьютерной томографии . Для визуализации мягкотканных элементом локтевого сустава используется магниторезонансная томография или ультразвуковая диагностика.
Консервативное лечение
Переломы с минимальными смещениями лечат консервативно. Это делается путем иммобилизации в гипсе или шине с последующей лечебной физкультурой и физиотерапией.
Оперативное лечение
Ниже приведены показания к операции по поводу переломов головки лучевой кости:
- перелом охватывает более 33% суставной поверхности
- угол наклона > 30 °
- смещение > 3 мм
- свободные внутрисуставные фрагменты
- смещенные переломы блокируют движения
- сопутствующие травмы
- переломы локтевого отростка
- разрыв локтевой коллатеральной связки
- повреждение дистального лучезапястного сустава
- межкостная мембрана, делающая лучевую кость неустойчивой
При наличии предоперационной нестабильности вальгуса восстанавливается медиальная коллатеральная связка.
После операции начинается реабилитация с помощью упражнений на амплитуду движений. Срастание осколков обычно происходит в течение 6-8 недель.
Внутрисуставные повреждения локтевого сустава — переломы и вывихи локтевого сустава
Переломы локтевого сустава
Основные причины повреждений – падение на локоть, удар по локтю, падение на выпрямленную руку.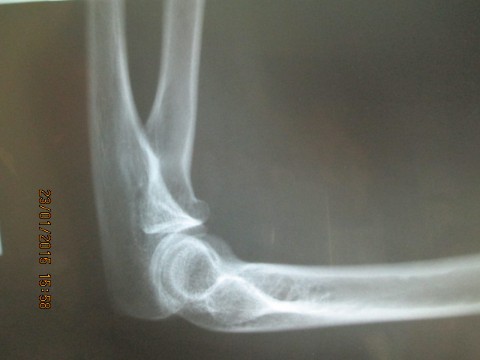 Если у человека есть проблема со связками и сухожилиями, это повышает его «шансы» на перелом.
Если у человека есть проблема со связками и сухожилиями, это повышает его «шансы» на перелом.
При внутрисуставном переломе повреждения затрагивают не только кость, но и сам сустав, что требует особо тщательного похода к лечению. При неадекватном лечении или отсутствии полноценной реабилитации в дальнейшем могут развиться осложнения – контрактуры или тугоподвижность сустава.
Виды переломов
- Перелом локтевого отростка. Это место типичного повреждения локтя, хотя чистые переломы встречаются достаточно редко. Основные признаки травмы – болезненные ощущения по задней стороне локтя, кровоподтек, припухлость, нарушение двигательной функции, может быть видна деформация сустава.
- Перелом головки и шейки лучевой кости. Случается при падении в упоре на вытянутую руку. Боль ощущается по задней стороне сустава и отдает в предплечье, практически полное ограничение движений.
- Перелом надмыщелков плечевой кости
- Перелом венечного отростка лучевой кости. Боль распространяется на переднюю поверхность сустава. Двигательная функция нарушена в меньшей степени, выражается в некотором ограничении сгибаний и разгибаний
Лечение переломов
Лечение зависит от степени и характера повреждений и может быть консервативным или оперативным.
Консервативное лечение перелома – это наложение гипсовой лонгеты или шарнирного ортеза на весь период срастания костей с периодическим контролем (рентген) для исключения смещения. Этот вид лечения проводится при переломах без смещений, при переломах без отломков.
В большинстве случаев сначала требуется восстановить целостность сустава, поскольку внутрисуставные переломы локтевого сустава часто сопровождаются раздроблением костей и элементов сустава.
Чаще всего проводится операция остеосинтеза, во время которой смещенные отломки сопоставляют, скрепляют специальными фиксаторами (винтами, спицами) и далее также накладывают гипсовую лангету.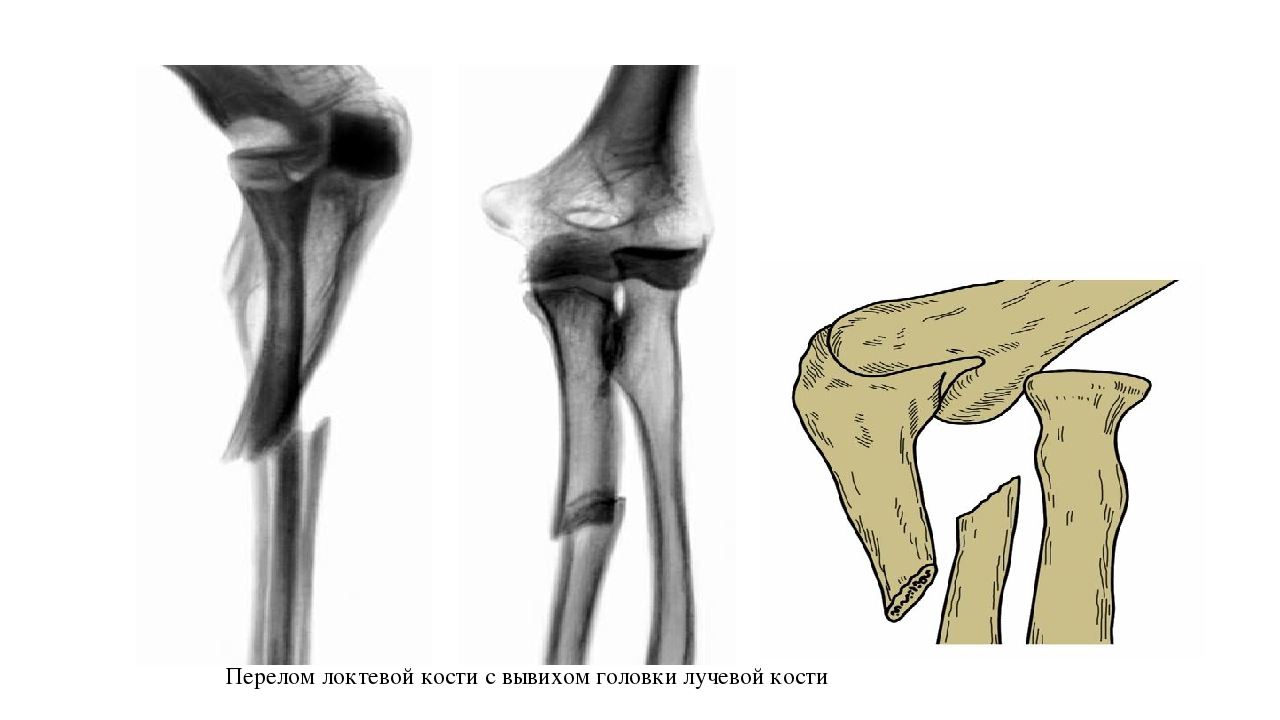 Как правило, после оперативного вмешательства переломы срастаются намного быстрее и без осложнений.
Как правило, после оперативного вмешательства переломы срастаются намного быстрее и без осложнений.
В случае полного раздробления сустава, для возвращения двигательной функции рекомендуется провести эндопротезирование – замену сустава на имплант.
Реабилитация после переломов – обязательный этап полноценного восстановления, включающий лечебную физкультуру, гимнастику, физиопроцедуры для восстановления подвижности сустава и возвращения тонуса мышцам после долгого обездвиживания.
Хирургия локтевого сустава. Часть 1
ТравматологияОб анатомии локтевого сустава, зачем он нужен, какие кости его составляют, какие движения в нем возможны.
Локтевой сустав нужен человеку, прежде всего, для позиционирования кисти в пространстве. Без нормальной работы локтевого сустава абсолютно невозможен ручной труд, особенно высокоспецифическая работа, то есть локтевой сустав очень необходим в жизни человека.
Коснёмся немного анатомии сустава. Локтевой сустав составляет три кости: плечевая кость, локтевая кость и лучевая кость. Локтевой сустав является блоковидным, движение в нём возможно сгибание и разгибание, и плюс вращение предплечья. Вообще, локтевой сустав достаточно стабильный сустав, нестабильность в нём достаточно редкое явление. Прежде всего, стабильность локтевому суставу обеспечивает особая форма костей. Нижний конец плечевой кости имеет достаточно сложное строение, там есть блок плечевой кости и головка плечевой кости. Также локтевая кость состоит из локтевого отростка, венечного отростка и головки лучевой кости. Вокруг сустава имеются очень прочные связки, они находятся по бокам от сустава, так называемые коллатеральные связки. Они как раз и обеспечивают основную стабильность в этом суставе.
Вообще, локтевой сустав, если рассматривать с точки зрения хирургии, достаточно сложный для операций, так как в зоне локтевого сустава проходят очень важные сосуды и нервы, без которых функция кисти при их повреждении практически невозможна. Из основных нервов здесь проходит лучевой нерв, локтевой нерв и срединный нерв. Также проходит очень важная плечевая артерия, которая питает как раз нижележащие отделы верхней конечности, это предплечье и кисть.
Из основных нервов здесь проходит лучевой нерв, локтевой нерв и срединный нерв. Также проходит очень важная плечевая артерия, которая питает как раз нижележащие отделы верхней конечности, это предплечье и кисть.
Кроме связок, стабильность суставу обеспечивают, в том числе, так называемые динамические стабилизаторы – это мышцы. Вообще, нормальный объём движений в суставе – это полное разгибание в суставе и сгибание. Сгибание достигает примерно 150 °. Также в суставе за счёт особого сочленения между локтевой и лучевой костью возможно вращение предплечья. То есть, мы можем поставить ладонь вверх или вниз, такие движения возможны только в локтевом суставе при его нормальной работе. В медицине это называется пронация и супинация. Вообще, сустав локтевой не опорный, артроз, например, его поражает достаточно редко, в основном это является следствием каких-либо ревматологических заболеваний; когда он поражается, происходит его постепенная дегенерация.
Травмы локтевого сустава
Травмы локтевого сустава у человека находятся примерно на третьем месте после травм коленного и плечевых суставов. Работая в обычной городской больнице, мы встречаемся чаще всего с переломами в области локтевого сустава. Перелом, который чаще всего мы видим, чаще всего лечим, оперируем – это перелом локтевого отростка. Обычно он происходит при падении на руку: часть локтевого отростка отрывается, сюда крепится мышца, трицепс, которая его утягивает наверх. Это достаточно частая травма в травматологии, не только в России, но и во всём мире, её научились эффективно лечить. Таких пациентов на данном этапе развития медицины сразу же оперируют при поступлении, внедряют специальные спицы или, при тяжёлых переломах, пластину по этой зоне. Через примерно шесть недель перелом срастается, схватывается, и человек уже может, практически, в полном объёме пользоваться своей верхней конечностью.
Принципы лечения суставов, и локтевого сустава в частности.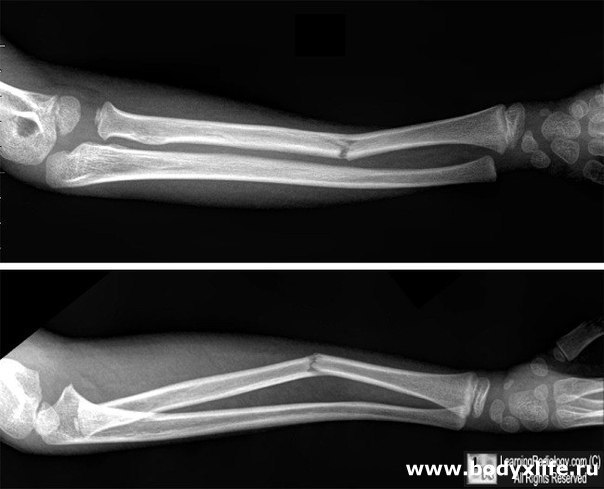 Реабилитация
Реабилитация
Если говорить отдельно о принципах лечения локтевого сустава на данном этапе развития медицины, медицина считает, что при каких-либо повреждениях в области сустава нужно как можно меньше неподвижности, снизить его иммобилизацию, то есть фиксацию. Если раньше, например, перелом в области локтевого сустава лечили гипсом, человека заковывали в гипсовую повязку, от трех до шести, до восьми недель, то сейчас такой подход является, можно даже сказать, ошибочным. Сейчас в хирургии, в травматологии, ортопедии принято переломы в области суставов лечить внутренним остеосинтезом. Сразу проводить операцию, и после операции, на следующий день буквально, после небольшого снижения послеоперационной боли, отёка, начинать разработку движения в суставе.
Локтевой сустав, хочется отметить, в отличие от многих крупных суставов организма человека, очень подвержен развитию контрактур. То есть, если мы после травмы или после операции сразу же не дадим движение, не будем разрабатывать движение, больной не будет заниматься лечебной физкультурой, то в суставе наступит тугоподвижность. К сожалению, во многих случаях нам приходится видеть людей, где были какие-то, может быть, недостатки в реабилитации пациентов или после травмы, или после операции. У таких пациентов, к сожалению, наступает контрактура, тугоподвижность, обычно человек не может полностью разогнуть сустав и до конца его согнуть. В принципе, может быть, такие движения не так важны для жизни человека, настолько большой объём движений. Учёные посчитали, что человеку достаточно, буквально, амплитуды движений в 100 градусов сгибания-разгибания в локтевом суставе для выполнения повседневной деятельности. Но ограничение движения достаточно сильно психологически влияет на человека. Иногда даже приходится делать повторные операции, чаще всего малоинвазивные, чтобы увеличить разгибание в суставе, или наоборот, его сгибание.
Диагностика травм локтевого сустава. Методы визуализации при диагностике
Сейчас, на данный момент, в Москве во всяком случае, очень развита диагностика и методы визуализации переломов и травм. Сейчас пациент с любой травмой локтевого сустава, попадая к нам, может даже в ночное время быть полностью обследован в нашей клинике, в городской больнице может быть полностью обследован. Кроме стандартного рентгена, который рутинно выполняется при каких-либо мягкотканных травмах, особенно костной травмы в области локтевого сустава, мы имеем возможность сделать МРТ, в том числе компьютерную томографию.
Сейчас пациент с любой травмой локтевого сустава, попадая к нам, может даже в ночное время быть полностью обследован в нашей клинике, в городской больнице может быть полностью обследован. Кроме стандартного рентгена, который рутинно выполняется при каких-либо мягкотканных травмах, особенно костной травмы в области локтевого сустава, мы имеем возможность сделать МРТ, в том числе компьютерную томографию.
Вообще, хочется заметить, что на рентгене, на компьютерной томографии, как одной из разновидностей рентгенологического исследования, очень хорошо видны кости. Мы можем увидеть их структуру, расположение, если это перелом костных фрагментов, отломков. С помощью компьютерной томографии мы можем построить 3D модель повреждённого сустава, что очень важно для планирования операций, для подбора металлоконструкций, для операций планирования доступов. Именно на МРТ мы очень хорошо можем увидеть мягкие ткани. Такой метод, я бы сказал упрощённо, позволяет нам увидеть все мягкие ткани в области сустава. Если повреждены коллатеральные связки, мышцы, сухожилия, которые находятся в области сустава, то при МРТ-исследовании очень хорошо можем это увидеть, и, соответственно, лечить. Потому что, например, повреждение хрящевой ткани в области сустава, мы, к сожалению, на обычном рентгене увидеть не можем.
В локтевом суставе много сухожилий. Какие бывают их повреждения?
В области локтевого сустава проходят некоторые сухожилия, которые тоже часто повреждаются. Основные сухожилия, находящиеся в области локтевого сустава, это сухожилия трехглавой мышцы, которая расположена в области плеча и прикрепляется крупным сухожилием к локтевому отростку. На передней поверхности находится двуглавая мышца, в простонародье называемая бицепс, которая крепится к бугристости лучевой кости. Эти сухожилия, трицепс рвется достаточно редко у человека, чаще всего это дегенеративные повреждения у пожилых пациентов. У активных пациентов, которые занимаются спортом или тяжёлым физическим трудом, очень часто повреждается дистальное сухожилие двуглавой мышцы.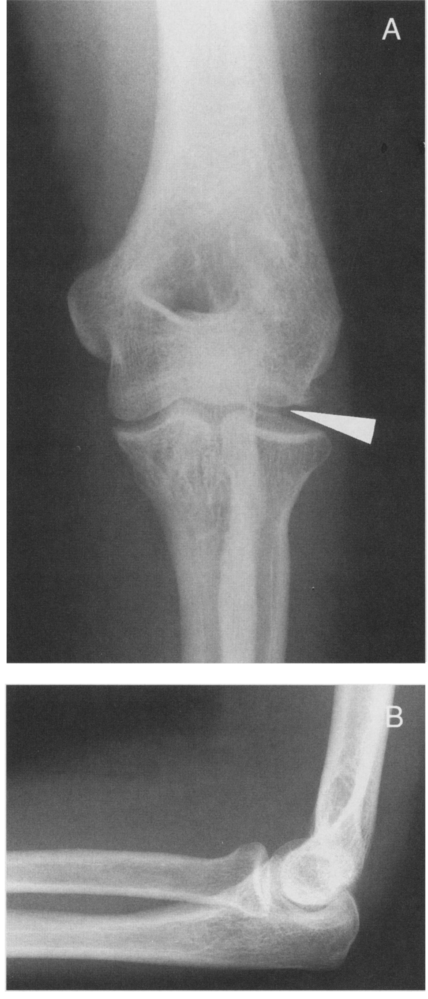 Это достаточно мощное сухожилие, оно начинается широким прикреплением к бугристости лучевой кости. Основная функция этого сухожилия, если Вы, может, видели, как занимаются спортсмены в спортзале или рабочие, это сгибание в локтевом суставе. Сгибание и супинация, это движение наружу. Если мы диагностируем у человека подобные повреждения, то, если он занимается спортом, сила сгибания в локтевом суставе у него очень сильно нарушится. Про подобные повреждения нельзя сказать, что они очень частые, требуют оперативного лечения. К сожалению, поскольку они не очень частые, врачи, в основном, в амбулаторном звене, не слишком научены его диагностировать и частенько пропускают. Поэтому чаще всего мы встречаемся в стационаре уже с несколько застарелыми случаями, когда лечение становится более сложным.
Это достаточно мощное сухожилие, оно начинается широким прикреплением к бугристости лучевой кости. Основная функция этого сухожилия, если Вы, может, видели, как занимаются спортсмены в спортзале или рабочие, это сгибание в локтевом суставе. Сгибание и супинация, это движение наружу. Если мы диагностируем у человека подобные повреждения, то, если он занимается спортом, сила сгибания в локтевом суставе у него очень сильно нарушится. Про подобные повреждения нельзя сказать, что они очень частые, требуют оперативного лечения. К сожалению, поскольку они не очень частые, врачи, в основном, в амбулаторном звене, не слишком научены его диагностировать и частенько пропускают. Поэтому чаще всего мы встречаемся в стационаре уже с несколько застарелыми случаями, когда лечение становится более сложным.
Переломы в локтевом суставе и сложности их лечения.
Существует определённая группа переломов. Кроме локтевого отростка, это переломы дистального отдела, или нижнего отдела плечевой кости. Эта зона, особенно суставная часть, этот блок, головка, имеет очень сложное строение. Поэтому, если происходит перелом в этой зоне, а он обычно многооскольчатый, очень сложный, то обратно вернуть форму и обеспечить функцию локтевого сустава достаточно сложно.
Если рассматривать эти операции по сложности, то операции при переломах мыщелков плечевой кости являются одними из самых сложных вообще в травматологии и ортопедии. Обычно их выполняют врачи с высокой квалификацией, так как в этой зоне проходит локтевой нерв. Вы все, наверное, ощущали, когда случайно ударяетесь локтем о какое-нибудь препятствие, или о стол чаще всего, Вы чувствуете очень сильную боль, которая как раз происходит из-за локального ушиба этого нерва. Боль быстро проходит, но нерв находится под кожей и даже при некоторых видах переломов может тоже повреждаться. Поэтому перелом в этой зоне достаточно опасный. В том числе здесь проходит лучевой нерв, он пересекает плечевую кость, выходит на наружную поверхность предплечья.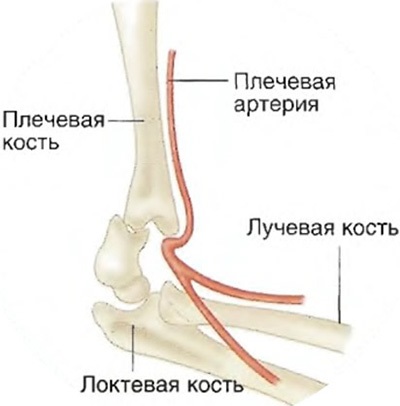 При некоторых травмах он также может повреждаться, в том числе, при операциях нам приходится его выделять, чтобы он не повредился, не был ущемлён пластиной, винтом. Иногда бывают даже неврологические расстройства после переломов. То есть, повреждение этих нервов влечёт за собой нарушение функции кисти, что очень важно для человека. Поэтому к переломам такого вида мы относимся с очень большой настороженностью.
При некоторых травмах он также может повреждаться, в том числе, при операциях нам приходится его выделять, чтобы он не повредился, не был ущемлён пластиной, винтом. Иногда бывают даже неврологические расстройства после переломов. То есть, повреждение этих нервов влечёт за собой нарушение функции кисти, что очень важно для человека. Поэтому к переломам такого вида мы относимся с очень большой настороженностью.
Также ещё очень часто встречаемый перелом – это перелом головки лучевой кости. Головка лучевой кости и ее функция достаточно важна, она является стабилизатором сустава. При нагрузке в разные стороны может происходить девиация сустава. Если ломается головка и шейка лучевой кости, то наружная опора в суставе теряется, сустав начинает разбалтываться, возникает его хроническая нестабильность. Подобная нестабильность в суставе, к сожалению, приводит к повреждению хряща, связок и очень неприятному болевому синдрому в этой зоне. Раньше подход к лечению переломов головки лучевой кости был такой, что очень часто людям просто убирали осколки, вырезали их, и, грубо говоря, человек жил без головки. Но возникала нестабильность, и через какое-то время, обычно от трёх до семи лет, у человека возникали болезненные ощущения в области сустава, которые иногда даже приводили к инвалидности.
Применение малоинвазивной медицины в лечении локтевого сустава.
Сейчас подход к лечению подобных переломов значительно изменился. В свете развития новых технологий в случае очень крупных многооскольчатых переломов, серьёзных, которые мы не можем соединить с помощью пластин, винтов, мы производим эндопротезирование головки. То есть, в нашей клинике, по ОМС, мы убираем осколки, подбираем головку по размеру, в зависимости от комплекции пациента, его возраста и пола, и имлантируем на специальном костном цементе эту головку. Соответственно, у человека в этой зоне проблемы купируются. Так как это, всё-таки, не очень опорный участок скелета человека, такие операции дают большое количество отличных и хороших результатов в последующем, в будущем.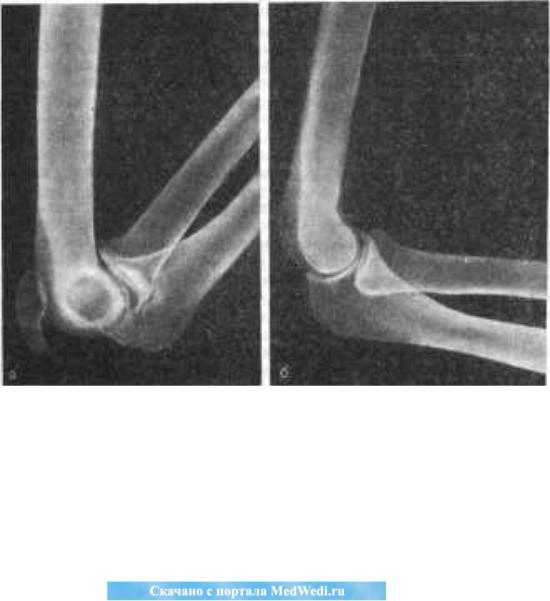 Как раз на переломах головки лучевой кости очень хорошо видно развитие малоинвазивный медицины локтевого сустава.
Как раз на переломах головки лучевой кости очень хорошо видно развитие малоинвазивный медицины локтевого сустава.
Хочется сказать, что, вообще, подход к лечению суставов в последние десятилетия значительно изменился. Мы можем выполнять операции без широких разрезов. Конечно, в случае перелома мыщелка делается, действительно, большой разрез, через который мы выделяем отломки, суставные площадки, всё сопоставляем, накладываем специальные пластины. Если это касается переломов, например, в области головки лучевой кости или, например, венечного отростка локтевой кости, различных хрящевых повреждений в области сустава, то такие травмы мы можем лечить эндоскопически. То есть, мы не производим большие разрезы, а делами небольшие проколы в области сустава, в сустав вводится специальная видеокамера, или эндоскоп, наш специальный артроскоп. С латыни это переводится, как инструмент, через который мы видим внутренности сустава. В хирургии, например, брюшной полости, это лапараскоп, то есть осмотр брюшной полости.
В чем преимущества эндоскопической хирургии, кроме отсутствия больших разрезов?
Обычно мы через трёх-четырёхмиллиметровый разрез кожи в области сустава вводим видеокамеру и, перемещая артроскоп внутри сустава, можем полностью осмотреть весь сустав изнутри. Через артроскоп изображение передаётся на специальную видеокамеру, стоят большие мониторы в операционной, и мы можем видеть, что там, внутри сустава. Так как эти операции производятся под жгутом или под турникетом, то там нет крови, мы видим практически 95-99 % всех, даже самых незначительных повреждений внутри сустава. Это имеет очень большое значение, потому что, во-первых, улучшается диагностика, визуализация в области сустава, видно даже лучше, чем при проведении открытой операции. Плюс к тому, так как нет больших разрезов в области сустава, то соответственно, меньше риск развития контрактуры и тугоподвижности в этой зоне. Также есть ещё некоторые плюсы, так как в области сустава проходит большое количество сосудов и нервов, то при малоинвазивном подходе, более направленном, локальном, мы можем избежать повреждения этих структур, что очень важно.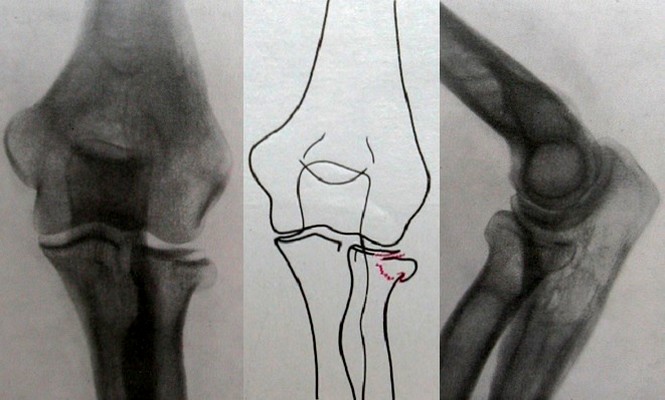
Также есть некоторые зоны, например, венечный отросток, который обеспечивает очень высокую стабильность суставу. Часто при травмах его отломок уходит из своего места крепления и сустав теряет свою стабильность. Если мы, например, пойдём доступом спереди, большим, открытым, то здесь мы увидим и плечевую артерию, и срединный нерв, и несколько подкожных нервов, всех их нам придётся обойти. Некоторые, возможно, даже могут ущемиться случайно во время операции, манипуляции какими-либо инструментами. Мы можем только таким способом, открыто зафиксировать обратно этот венечный отросток. А эндоскопически мы через прокол можем увидеть его внутри, в суставе, специальными инструментами его подвести к месту перелома, месту прежней фиксации, зафиксировать малоинвазивно винтами. Практически для человека это будет его реабилитация, будет, фактически, заживление кожных проколов, которых всего три-четыре в области локтевого сустава.
Какая техника, инструменты используются при малоинвазивной хирургии?
Разработаны специальные инструменты, они зарубежного производства, мини-инструменты, которые мы вводим в сустав и можем определённым образом манипулировать отломками или производить определённые действия в области сустава. Специально придуманы определённые аппараты, достаточно инновационные, например, аппарат холодно-плазменной абляции. Это специальный аппарат, он используется во многих отраслях медицины, лечении межпозвоночных грыж, межпозвоночных дисков, в суставах. Это прибор, на электроде которого, введённого внутрь сустава, образуется локально участок холодной плазмы. С помощью холодной плазмы можно специальным образом обрабатывать, например, хрящи, заглаживать их повреждения. Или, например, можем буквально сжечь повреждённую ткань внутри сустава и убрать из сустава. Также есть специальные приспособления, так называемые артроскопический шейвер, который мы можем ввести в сустав и он будет высасывать оттуда повреждённые ткани. Там есть специальная насадка, которая сбривает повреждённые ткани и эвакуирует их из полости сустава.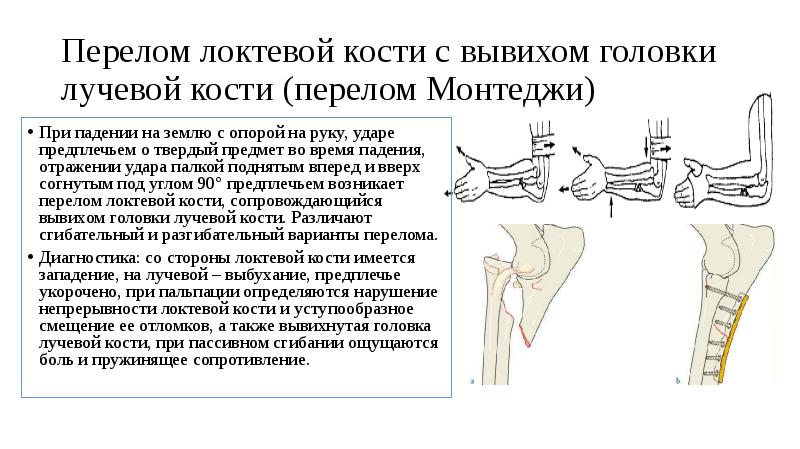
Техника исполнения малоинвазивной операции локтевого сустава.
Чтобы в суставе было видно всё хорошо, мы должны его перед операцией раздуть. Для этого раньше использовали газы какие-нибудь, например, как в хирургии брюшной полости. В артроскопии, в лечении суставов таким способом мы используем обычно воду. Нагнетается физиологический раствор, и мы видим, грубо говоря, как в аквариуме, всю внутреннюю поверхность сустава. Введя эндоскоп, мы видим перелом, обычно таким способом лечатся не очень серьёзные, не очень многооскольчатые переломы. Специальными инструментами мы можем эти кусочки соединить и через кожу спицами зафиксировать. Для этих спиц на данный момент разработаны специальные винты, они используются в хирургии стопы, во многих отраслях медицины, очень тонкие. Мы прямо по спице, через кожу, вводим их в область перелома и фиксируем, практически, этот перелом. Когда-то лечили без винтов, просто, как ёжик, проводили множество спиц в разных плоскостях, перелом фиксировался и потихонечку человек в специальной ортезе разрабатывал руку. Потом перелом срастался, таким способом можно было вылечить подобную патологию.
Артроскопическим способом можно очень хорошо лечить переломы головки лучевой кости, венечного отростка и головки, или головчатого возвышения плечевой кости. Также у детей часто лечат переломы наружного мыщелка. Очень часто таким эндоскопическим способом можно помочь пациентам. Это очень важно, потому что у ребёнка разрезы в области сустава ещё менее благоприятны для прогноза, так как проходят зоны роста кости. Если мы будем проводить какие-то агрессивные, грубые мероприятия в этой зоне, то возможно, что эти зоны роста закроются, и наступит проблема с ростом конечности.
Эндопротезирование локтевого сустава
Эндоскопическая, артроскопическая, малоинвазивная хирургия, эндопротезирование – это горячие, основные темы в медицине, если можно выразиться. Эндопротезы придуманы уже для многих частей организма. В локтевом суставе наиболее развито эндопротезирование головки кости. Существуют различные протезы всего локтевого сустава, чаще всего они требуются при каких-либо дегенеративных заболеваниях локтевого сустава. Обычно это артроз, это артрит, ревматоидный артрит или подагра, или псевдоподагра. При таких заболеваниях организм разрушает свои собственные суставы. Если поражается локтевой сустав, нарушается его функция, то в некоторых странах достаточно активно устанавливаются подобные протезы. Но, пока ещё не накоплено очень большого опыта использования подобных протезов локтевого сустава, операция не так хорошо отработана, как, например, эндопротезирование тазобедренного, коленного, плечевого сустава. Поэтому можно сказать, что это область хирургии локтевого сустава, которая очень активно развивается. Я думаю, через какое-то время, может быть, через пять лет, это будет также повсеместно, как и эндопротезирование других крупных суставов.
Вывихи локтевого сустава
Среди травм локтевого сустава иногда бывают вывихи. Вывихи локтевого сустава, конечно, гораздо реже, чем вывихи плеча, обычно это происходит при падении человека на прямую руку. При таком падении очень часто предплечье уходит кзади, то есть локтевой отросток смещается кзади, а плечевая кость кпереди. Обычно это задние вывихи, бывают передние, менее выраженные вывихи, и иногда бывают переломы вместе с вывихами.
Иногда бывают наружные вывихи. Такие вывихи сопровождаются обычно повреждением коллатеральных связок, это связки, которые идут по бокам от локтевого сустава. При неправильном лечении подобных вывихов у человека может возникнуть нестабильность сустава в будущем. Обычно таких пациентов привозят на скорой помощи, вывих в локтевом суставе достаточно болезненное состояние. Мы проводим небольшую диагностику, рентген обычно, даём или краткий наркоз, или устраняем вывих под местной анестезией.
Иногда бывает, что вывихи у человека возникают ещё и вместе с переломами, конечно, лечение таких переломов, вывихов области локтевого сустава гораздо более серьёзная проблема, чаще всего подобные повреждения лечатся оперативно. Мы таких пациентов готовим к операции, иногда даже в тот же день оперируем, фиксируем переломы пластинами или спицами, вывих устраняем.
Иногда, при некоторых повреждениях предплечий, например, при повреждении Монтеджи, может вывихиваться, например, только головка лучевой кости. Здесь есть определённая связка, которая разрывается, и головка лучевой кости сдвигается кпереди. Такие травмы обычно мы лечим консервативно или проводим небольшую операцию по фиксации подобного вывиха спицами. Обычно при повреждении Монтеджи производим остеосинтез сломанной кости в области предплечья. Вообще, после вывихов на какое-то время показана иммобилизация; обычно рвётся латеральная связка, чаще всего коллатеральная, она зарастает. Если человек не занимается большим спортом или тяжелым физическим трудом, то у таких пациентов особенно функция, нестабильность локтевого сустава не чувствуется и повторной операции не требуется. Хотя, иногда бывает так, что человек не очень удовлетворён функцией своего локтевого сустава.
Какие виды спорта наиболее травматичны для локтевого сустава?
В спорте обычно локтевой сустав, как и плечевой, больше всего участвует в метательных видах спорта. Наши зарубежные коллеги, американцы, любят давать разные крылатые названия различным заболеваниям. Например, в локтевом суставе, это «теннисный локоть», «локоть гольфиста», «локоть метателя копья». Для человека, который метает постоянно копьё или мяч в американском в бейсболе локтевое движение очень важное. Чаще всего медиальная связка может повреждаться со временем, если человек очень долго, в течение жизни занимается таким видом спорта. После травмы, если мы не восстановим подобную связку, то человек, к сожалению, из спорта может уйти. Поэтому у спортсменов-метателей очень часто мы оперируем медиальную коллатерального связку, но и такие люди, в основном, могут обратно вернуться в спорт.
Какие ещё травмы локтевого сустава можно лечить эндоскопически?
Иногда в области сустава начинают образовываться свободные внутрисуставные тела. Например, после травмы, или после вывиха, или после очень сильного ушиба, иногда бывает так, что с суставных поверхностей в области локтевого сустава откалываются небольшие кусочки хряща и образуются свободные внутрисуставные тела. Так как полость сустава замкнута, то этот маленький кусочек при движениях перемещается по суставу, разрушает хрящ, вызывает боль в области сустава. Иногда даже возникают блокады, когда человек в какую-то секунду чувствует сильнейшую боль и не может ни согнуть, ни разогнуть локтевой сустав, потому что кусочек попадает где-то между суставными поверхностями и блокирует работу сустава. Такие травмы тоже очень хорошо лечатся артроскопическим способом; мы эндоскопически входим в сустав, видим свободные внутрисуставные тела и удаляем их через небольшие проколы.
Повреждения суставного хряща
Повреждения суставного хряща, будь они травматические или дегенеративные, достаточно большая проблема, вообще, медицины и локтевого сустава, в частности. Суставной хрящ, или гиалиновый хрящ, или жемчужный хрящ иногда называют – это специальный хрящ, он очень гладкий, скользкий, покрывает суставные поверхности костей, которые сочленяются в суставе. Артроз – это заболевание, повреждение хряща. Хрящ у молодых людей очень гладкий, скользкий, достаточно плотный, более твёрдый, у него есть функция амортизации нагрузки в суставе. С возрастом хрящ начинает повреждаться, нарушается его структура, он становится не таким гладким, движение в суставе становится болезненным и запускается определённый порочный круг. Чаще всего это в коленных, тазобедренных суставах, то есть опорных суставах. У человека начинает возникать боль.
При артроскопических операциях мы можем заходить в область сустава. Медицина ещё не придумала способы, чтобы при артрозе вернуть былой вид хряща, но есть определённые методы хондропластик, когда мы, при использовании специальных приспособлений, инструментов, можем несколько загладить хрящ, специальным образом обработать его повреждённые участки. В этой зоне со временем образуется подобие хряща, которое уменьшит боль у пациента.
Бурсит локтевого сустава
Очень частое заболевание в области локтевого сустава, это локтевой бурсит. Очень многие люди его испытывали, многие знают о нём, даже если у них его не было. В области локтевого отростка, где, практически кожа и кость, начинает образовываться пузырь, в котором собирается жидкость. Он на вид очень непрезентабельный и вызывает дискомфорт у пациента. Раньше говорили, что это болезнь студентов, то есть от длительного сидения за столом, опоры на локти у человека возникала травматизация этого места, возникало воспаление бурсы.
Вообще, бурса, их очень много в организме, это специальная синовиальная сумочка, которая находится между трущимися частями, анатомическими структурами по организме. Например, между кожей, между костью и сухожилием или между костью и кожей. Это небольшой пузырёк, в котором находится синовиальная жидкость, и когда, например, сухожилие двигается в области кости, то уменьшается трение в этой области и гладкость, сухожилие не травмируется. Но при некоторых условиях эта сумка начинает воспаляться, в ней образуется повышенная продукция жидкости, болезненность, она увеличивается в размерах. Конечно, такая сумка уже не нужна человеку, её нужно или хирургическим способом устранять, или консервативно лечить.
Бурситы чаще всего бывают в области локтевого сустава, в области коленного сустава. Этим страдают, например, люди, которые очень часто находятся на коленях. Например, строители, плиточники, которые постоянно на коленях, у них постоянно травмируется область надколенника, там тоже есть бурса, которая у человека может воспаляться. Так же и в области локтевого сустава. Иногда подкожная локтевая бурса может воспаляться не только в результате травмы или повышенной нагрузки на эту область, но и в следствие каких-либо ревматологических заболеваний, в том числе, ревматоидного артрита или подагры. Редко, мы не встречаем, встречают наши коллеги, гнойные хирурги, даже может возникнуть гнойный процесс в этой сумке. Если возникает гной вместо жидкости, тогда это точно требует уже хирургического лечения.
Методы лечения локтевого бурсита
Лечение локтевых бурситов мы начинаем с консервативных методов. Консервативные методы, в основном, включают в себя эвакуацию жидкости, чаще всего введение глюкокортикоидов – гормональных препаратов, которые уменьшают локальное воспаление. При определённом лечении, ношении специальной повязки в течение какого-то времени, явления бурсита могут быть купированы. Но, если несколько раз мы таким образом попытаемся полечить пациента, проводим противовоспалительную терапию, но происходят рецидивы подобного заболевания – опять надувается пузырёк, они иногда бывают очень большие, может быть с кулак ребёнка, то есть косметически это выглядит не очень хорошо и вызывает неприятные, тянущие, болезненные ощущения в области локтевого сустава, то мы прибегаем к операции. Чаще всего, всё-таки открытые операции, через небольшой разрез локализуется воспалённая бурса и удаляется. Даже иногда бывает, что приходится удалять небольшой фрагмент кости, потому что бурса находится на кости, прорастает, образуются калицификаты, мы убираем. Иногда мы лечим артроскопически при больших размерах, через проколы входим в пузырёк и специальным аппаратом, шейвером, сбриваем все повреждённые ткани до здоровых, через прокол вылечиваем пациентов.
Что такое «теннисный локоть»?
Из очень распространённых заболеваний хотелось бы отметить так называемый теннисный локоть, в медицине это называется латеральный эпикондилит в области локтевого сустава. Эпикондилит – это воспаление надмыщелка. Если мы посмотрим на анатомию плечевой кости, то мы видим мыщелок и два надмыщелка – латеральный надмыщелок и медиальный, по-русски говоря, наружный и внутренний. Надмыщелок – это участок кости, к которому присоединяются сухожилия мышцы. То есть, от этих областей идут сухожилия, переходящие в мышцы. К латеральному надмыщелку крепятся сухожилия мышц разгибателей кисти, запястья. При определённых условиях в зоне инсерции сухожилий возникает воспалительный процесс. Достаточно болезненные ощущения для пациента, в англоязычный литературе это называют «локоть теннисиста». Заболевание в конце XIX века открыл доктор; он заметил, что у многих теннисистов большого тенниса от длительных, монотонных, рутинных, постоянно повторяющихся движений ракеткой происходит воспаление в этой области, дегенерация, воспаление, изменение структуры ткани. Потом заметили, что этой болезни подвержены не только теннисисты, сейчас даже говорят, что из всех больных только 10-15% составляют теннисисты. К людям, у которых развиваются такие воспаления, относятся люди рабочих специальностей, монотонно выполняющие определённые движения в области локтевого сустава.
Лечение «теннисного локтя»
Лечение таких пациентов обычно начинается с консервативных методов. В этой зоне мы проводим противовоспалительное лечение, иногда вводим гормоны, глюкокортикоиды, которые также снимают воспаление. Из более современных методов мы проводим инъекции PRP, сейчас достаточно популярный метод, он используется во многих отраслях медицины, косметологии, стоматологии. Это лечение обогащённой тромбоцитами плазмой, мы берём собственную. Очень биологичный метод, их существует несколько, есть PRP и, тоже на слуху, российский аналог метода PRP, называется плазмолифтинг. Очень часто можно увидеть рекламу, в основном, в косметологическом деле. Мы берём кровь пациента из вены в специальную пробирку, специально изготовленную, она определённой формы, наподобие песочных часов. Вводим кровь в эту пробирку и крутим её примерно около 8 минут в специальной центрифуге. За счёт ротационных движений в центрифуге кровь начинает разделяться на несколько слоёв. Это форменные элементы, эритроциты, красная кровь, плазма, и между эритроцитами и плазмой образуется участок плазмы беловатого, плотного цвета, в котором находится большое количество тромбоцитов. Кроме тромбоцитов там находится большое количество различных факторов роста, которые при введении в очаг воспаления или в область артроза запускают определённые процессы, что очень важно, процессы самого организма. В результате них происходит определённое улучшение и питание тканей, и может, даже какая-то регенерация. Такие инъекции делаются в область воспаления в области надмыщелка. Действительно, многим людям это очень хорошо помогает, опять же, это не какие-то гормональные препараты, к которым некоторые люди относятся очень, даже психологически, не просто, а собственный биологичный препарат из собственной крови.
Иногда бывает так, что мы лечим PRP-гормонами, определёнными физиолечениями, противовоспалительная терапия, но, к сожалению, явления болезненности в области надмыщелка сохраняются. В таких случаях, это примерно 15 % от всех пациентов, мы прибегаем к оперативному лечению. Раньше больше лечили открыто, делали разрез, определённым образом обрабатывали эту зону, что было не очень приятно для пациента, болезненно, оставались рубцы, был риск развития осложнений, артрозы. Сейчас мы такие операции делаем также эндоскопически. Мы входим в сустав, видим зону, где произошли воспалительные явления, дегенерация сухожилий, её специальным образом обрабатываем, и человеку становится значительно легче.
Перелом головки лучевой кости | Ассоциация ортопедов-травматологов (OTA)
Базовая анатомия
Локоть — это сустав между плечом и предплечьем. Он состоит из нескольких стыков. Один из них называется лучево-головной сустав. Дискообразная головка лучевой кости движется и вращается относительно круглой части плечевой кости, называемой головкой. Когда ваша лучевая головка движется к головке, это позволяет вам поворачивать ладонь вверх (супинация) и вниз (пронация), а также позволяет вам сгибать и выпрямлять локоть.Локоть позволяет вам перемещать руку в пространстве и класть ее туда, куда вы хотите. Радиальная головка — ключ к этому движению.
Локтевой сустав окружен толстой капсулой. Существует множество связок (тканей, соединяющих кость с костью), которые делают локоть стабильным, а не «гибким». К кости с обеих сторон локтевого сустава прикреплено множество мышц, но самые толстые части мышц находятся не в самом локте. Вот почему, когда вы дотрагиваетесь до локтя, вы легко чувствуете кости под кожей.Это также означает, что можно легко сломать локоть, потому что там не так много прокладки.
Есть также нервы и кровеносные сосуды, которые пересекают локоть. Они расположены в основном в передней части локтя и внутри. Локтевой нерв расположен на внутренней стороне локтя рядом с костью. Когда вы попадаете в этот нерв, это очень болезненно, и это обычно называют ударом по своей «забавной кости».
Рисунок 1: Модель скелета, показывающая локтевой сустав и три кости, образующие сустав.Синие стрелки указывают на головку лучевой кости. Рисунок 2: Рентгеновские снимки нормального локтя, показывающие локтевой сустав и кости, образующие сустав. Белые прямоугольники окружают головку лучевой кости.Механизм и эпидемиология
Большинство переломов локтя, включая переломы головки лучевой кости, случаются, когда вы падаете на вытянутую руку. Когда вы пытаетесь поймать себя, удар распространяется вверх по костям, от запястья к предплечью, к локтю и от плечевой кости к плечу.В какой-то момент кости могут перестать сопротивляться весу и сломаться. Обычно это происходит в области головы или шеи лучевой кости. Другие несчастные случаи, такие как прямые удары или защемление руки чем-либо, могут привести к поломке лучевой головки или шеи.
Рисунок 3: Красная стрелка указывает на трещину в головке лучевой кости. Поверхность кости, покрытая хрящом, больше не выравнивается. Рисунок 4: Иногда головка лучевой кости сломана во многих местах или сломана и находится не на своем месте (вывих или подвывих).Синяя стрелка указывает на то место, где должна быть головка лучевой кости. Желтая линия указывает, где находится лучевая головка. Головка лучевой кости обведена красными линиями.Начальное лечение
Если вы сломаете лучевую головку, вы, как правило, обратитесь в отделение неотложной помощи. Боль и припухлость после этого обычно настолько сильны, что даже при попытке пошевелить локтем будет больно. Вам будет назначен рентген, чтобы посмотреть на ваш локоть. Иногда перелом лучевой головки или шеи может не сдвинуться с места и его трудно увидеть.В других случаях разрыв может быть разбит на множество частей, и его легко увидеть. Многие переломы головки лучевой кости можно вылечить без хирургического вмешательства.
Врач отделения неотложной помощи может захотеть проверить, не блокирует ли сломанный кусок кости движение вашего локтевого сустава. Это может иметь решающее значение для определения того, нужна вам операция или нет. Для этого в локтевой сустав вводят иглу, чтобы удалить кровь и ввести обезболивающее. Онемение обычно снимает вашу боль на короткое время, поэтому врач может осторожно пошевелить вашим локтем, чтобы увидеть, не блокируют ли сломанные кости движение.Если сломанные части ограничивают движение вашего локтя, вам может потребоваться операция, чтобы исправить это, и вам следует как можно скорее обратиться к хирургу-ортопеду, который лечит сломанные кости.
Вы можете получить петлю, чтобы вам было удобнее, вам сказали не поднимать ничего тяжелого, и вас могут назначить на прием к врачу или хирургу-ортопеду. Важно записаться на прием, чтобы выяснить, каким будет ваше долгосрочное лечение.
Общее лечение
Большинство переломов головки лучевой кости лечат без хирургического вмешательства.Для этого требуется, чтобы части были хорошо выстроены и хорошо двигались в локтях. Безоперационное лечение обычно означает короткий период отдыха в перевязке с последующими легкими движениями. Подъем, толкание и подтягивание более чем на несколько фунтов с травмированной рукой ограничено в течение 6-12 недель. В зависимости от уровня боли вы сможете вернуться к легкой деятельности, например, к вводу текста на ранней стадии процесса заживления. Ваш врач, как правило, получит рентгеновские снимки, когда вы последуете за ним, чтобы убедиться, что разрыв зажил или, по крайней мере, не сдвинулся.Вам могут выписать рецепт на физиотерапию, чтобы помочь восстановить движение.
Если ваши кости не выровнены или сломанные части блокируют движение локтевого сустава, и / или если ваша кость состоит из нескольких частей, вам может потребоваться операция. Это делается с помощью разреза или разреза на внешней стороне локтя. Как правило, если кости можно восстановить, их фиксируют винтами, пластиной и винтами или очень маленькими проволоками. Ваш хирург позаботится о том, чтобы ваши кости хорошо выстроились, а пластины и винты не ограничивали движение локтя.Если лучевая головка разбита на множество мелких частей, это может быть не исправимо. В этих случаях может использоваться замена головки лучевой кости. Здесь удаляются фрагменты головки лучевой кости и устанавливается металлический заменитель, который заменяет часть кости, которая была удалена.
После операции можно использовать шину или бандаж для ограничения движений. Толчки, тяги и подъемы более чем на 5 фунтов ограничены в течение 6–12 недель, чтобы кости и рана зажили. Ваш хирург может порекомендовать физиотерапию, чтобы предотвратить жесткость локтя.Скорее всего, вы будете посещать хирурга несколько раз после травмы, чтобы убедиться, что вы хорошо выздоравливаете.
Рисунки 5-7: Трещины радиальной головки, зафиксированные различными способами (сверху вниз): только винтами, пластинами и винтами, а также заменой радиальной головки.Послеоперационный уход
После операции вам могут наложить шину или гипсовую повязку, чтобы защитить локоть во время заживления. В какой-то момент это будет удалено. Что вам разрешено и когда вы можете это делать, зависит от вашей конкретной травмы и совета хирурга.После травмы локтя обычно рано начинают физиотерапию, чтобы предотвратить скованность. Скорее всего, пройдет от нескольких недель до месяцев, прежде чем вы сможете поднимать, толкать или тянуть более 1–3 фунтов. Однако многие люди могут вернуться к легким занятиям, таким как письмо и набор текста, раньше. Ваш хирург увидит вас, чтобы убедиться, что ваше состояние улучшается. Рентген будет периодически делаться для проверки заживления.
Долгосрочные
Долгосрочные проблемы после перелома головки лучевой кости включают скованность, артрит и боль.Скованность очень распространена. Возможно, вам не удастся выпрямить локоть или согнуть его так сильно, как другую сторону. К счастью, обычная жесткость не сильно влияет на использование руки.
Артрит может образоваться в любом суставе, который имел перелом или травму. Боль может быть вызвана либо скованностью, либо артритом. Иногда после перелома головки лучевой кости вокруг локтя образуется лишняя кость. К счастью, это случается редко, если только у вас нет более обширных травм. Чаще встречается при травме нескольких костей локтя.Если это произойдет, это может повлиять на движение вашего локтя. Может потребоваться операция или терапия. Замены радиальной головки могут со временем изнашиваться и, возможно, потребуется заменить или удалить.
Дополнительная информация
—
Christopher Domes, MD
Под редакцией OTA Patient Education Committee и Steven Papp, MD (руководитель секции)
Все рентгеновские снимки и снимки взяты из личных коллекций доктора Domes и Christopher Doro, MD
Переломы лучевой головки Локоть Creve Coeur, MO
Что такое переломы головки лучевого локтя?
Локоть — это место соединения предплечья и плеча.Локтевой сустав состоит из трех костей, а именно плечевой кости плеча, которая соединяется с лучевой и локтевой костями предплечья. Локтевой сустав необходим для движения рук и выполнения повседневной деятельности. Головка лучевой кости имеет чашевидную форму и соответствует сферической поверхности плечевой кости. Травма головки лучевой кости вызывает нарушение функции локтя. Переломы головки лучевой кости очень распространены и встречаются почти в 20% случаев острых травм локтя.Вывихи локтя обычно связаны с переломами головки лучевой кости. Переломы головки лучевой кости чаще встречаются у женщин, чем у мужчин, и чаще встречаются в возрастной группе 30-40 лет.
Каковы причины переломов головки лучевой кости
Самая частая причина перелома лучевой головки — падение с вытянутой рукой. Переломы головки лучевой кости также могут возникать из-за прямого удара о локоть, скручивания, растяжения связок, вывиха или растяжения.
Симптомы перелома головки лучевой кости
Симптомы перелома головки лучевой кости включают сильную боль, отек в локте, затруднение движения руки, видимую деформацию, указывающую на вывих, синяк и скованность.
Как диагностируются переломы головки лучевой кости?
Ваш врач может порекомендовать рентген, чтобы подтвердить перелом и оценить смещение кости.Иногда ваш врач может предложить компьютерную томографию, чтобы получить более подробную информацию о переломе, особенно о суставных поверхностях.
Каковы варианты лечения переломов головки лучевой кости?
Лечение перелома зависит от типа перелома.
- Переломы 1 типа обычно очень маленькие. Кость кажется потрескавшейся, но остается соединенной. Врач может использовать шину (повязку) для фиксации кости, и вам, возможно, придется носить повязку в течение нескольких дней.Если трещина становится интенсивной или перелом становится глубоким, врач может порекомендовать хирургическое лечение.
- Переломы 2 типа характеризуются смещением костей и переломами костей на большие части и поддаются хирургическому лечению. Во время операции ваш врач исправит травмы мягких тканей и вставит винты и пластины, чтобы надежно скрепить смещенную кость. Небольшие кусочки кости могут быть удалены, если они мешают нормальному движению локтя.
- Переломы 3 типа характеризуются множественными переломами костей.Хирургическое вмешательство считается обязательным лечением для исправления или удаления сломанных частей кости, иногда включая головку лучевой кости. Для улучшения функции локтя может быть установлена искусственная лучевая головка.
Условия и методы лечения
Руководство для пациентов с переломами лучевой головки (локтя) у взрослых
Анатомия
Головка лучевой кости является частью лучевой кости , одной из двух костей предплечья.Лучевая головка — это название конца лучевой кости, который соединяет (перемещается) с дистальным отделом плечевой кости; помогает формировать локтевой сустав. Головка лучевой кости сочленяется с частью дистального отдела плечевой кости, называемой головкой , . Поверхность головки имеет выпуклую форму , что означает, что она закруглена, как поверхность шара. Головка лучевой кости вогнута, или слегка выпуклая, образуя неглубокую впадину, которая плотно прилегает к головке.Как почти все суставы, оба покрыты суставным хрящом (скользкое покрытие, которое позволяет кости перемещаться по кости). Край головки лучевой кости также сочленяется с ulna , другой костью, составляющей предплечье. Связка, называемая кольцевой связкой , окружает головку лучевой кости и удерживает ее на месте.
Признаки и симптомы
Перелом головки лучевой кости обычно возникает в результате падения на вытянутую руку.Сила передается от руки через предплечье к локтю. Сразу возникает боль с внешней стороны локтя. Обычно из перелома локтевого сустава идет кровотечение, вызывающее отек вокруг локтя. Вы, вероятно, не сможете полностью выпрямить локоть или повернуть предплечье. Это движение называется пронацией (ладонь вниз) и супинация (ладонь вверх).
Оценка
Основная цель клинической оценки перелома головки лучевой кости — определить, разделены ли фрагменты перелома до такой степени, что они будут мешать функции локтевого сустава.Перелом оценивают, сделав несколько рентгеновских снимков локтя. В некоторых особых случаях, когда ожидается операция, может потребоваться компьютерная томография, чтобы идентифицировать все фрагменты и спланировать хирургическую процедуру. Ваш хирург может также ввести иглу в локтевой сустав и удалить кровь, вызвавшую опухоль сустава. Плотный отек усиливает боль после перелома, а удаление крови может уменьшить боль. После удаления крови хирург может ввести в сустав местный анестетик (например, лидокаин), чтобы уменьшить боль и лучше оценить функцию локтевого сустава.Хирург будет следить за тем, достаточно ли смещены фрагменты перелома на (не совмещены), чтобы мешать движению локтя после того, как перелом зажил без хирургического вмешательства.
Наконец, ваш хирург осмотрит запястье. Поскольку большинство переломов головки лучевой кости происходит после падения на вытянутую руку, связки запястья могут быть повреждены одновременно. Травма запястья в сочетании с переломом головки лучевой кости является более серьезной травмой и повлияет на решение о необходимости хирургического вмешательства.
Лечение
Многие переломы головки лучевой кости представляют собой простые трещины, которые не смещаются и не требуют хирургического вмешательства. Чем больше отломков и чем больше они смещены, тем больше вероятность того, что потребуется хирургическое вмешательство, поскольку фрагменты перелома мешают движению в локтевом суставе. Через часть локтевого сустава между головкой лучевой кости и головкой не передается большое количество силы.Большая часть силы передается от локтевой кости к дистальному отделу плечевой кости, когда мы используем руку и руку. Это означает, что даже если лучевая головка является частью суставной поверхности, ее не нужно ремонтировать так же точно, как суставную поверхность несущего или силового соединения.
Нехирургическое
Переломы головки лучевой кости можно лечить без хирургического вмешательства, если фрагменты минимально смещены, что означает, что фрагменты остаются в тесном соединении и не блокируют движение локтя.Если ваш хирург решает, что перелом можно вылечить без хирургического вмешательства, обычно на первые 1-2 недели накладывается шина. В отличие от гипсовой повязки, мягкая и объемная шина позволяет изменить объем отека в течение первых нескольких дней или недель. Если ваш хирург считает, что картина перелома стабильна, а это означает, что вероятность смещения фрагментов мала, вам может быть разрешено начать пользоваться рукой в течение нескольких дней.
После того, как опухоль спала, обычно рекомендуется наложение длинной повязки на руку или фиксация перелома.Повязка или скоба для перелома остается на месте до тех пор, пока на переломе не появятся признаки заживления. Обычно это происходит через шесть или восемь недель.
Рентген обычно делают через одну или две недели, чтобы убедиться, что фрагменты перелома не разделяются, и снова несколько раз в течение периода лечения, чтобы оценить, заживает ли перелом. Как только ваш хирург решит, что перелом зажил, гипсовая повязка или скоба для перелома снимаются, и вы будете работать с физиотерапевтом, чтобы восстановить движение и силу в руке.
Хирургия
Хирургическое лечение переломов головки лучевой кости обычно включает в себя разрез над боковой (внешней) частью локтя, возвращение фрагментов перелома в их нормальное положение и удержание их там с каким-либо типом фиксации. Фрагменты перелома, как правило, очень маленькие, и наиболее распространенным типом фиксации являются небольшие металлические штифты или металлические винты, удерживающие фрагменты вместе. Этот тип хирургии называется Открытая репозиция и внутренняя фиксация (ORIF) .
Если имеется несколько фрагментов перелома, которые хирург решает не собрать и удержать вместе с какой-либо надеждой на успех, может быть рекомендовано иссечение головки лучевой кости . В этой процедуре хирург просто удаляет все фрагменты перелома и отрезает конец лучевой кости до плоской поверхности. Это оставляет зазор между концом лучевой кости и головкой, который заполняется рубцовой тканью. Этот тип процедуры возможен, потому что через сустав между головкой лучевой кости и головкой, когда мы используем руку, не передается большая сила.Более важно, чтобы конец лучевой кости был устойчивым к локтевой кости, когда мы поворачиваем предплечье при пронации и супинации.
При некоторых сложных травмах, включающих перелом головки лучевой кости и травмы связок запястья, удаление головки лучевой кости может быть неприемлемым. Зазор, оставшийся после снятия головки лучевой кости, делает ситуацию более нестабильной. Небольшая сила, передаваемая через сустав между головкой лучевой кости и головкой, должна быть восстановлена, чтобы поддерживать ослабленные связки.В этом случае после удаления фрагментов перелома к концу лучевой кости прикрепляется искусственная лучевая головка, которая заполняет зазор.
Осложнения
Почти все переломы могут привести к повреждению нервов и кровеносных сосудов, но повреждение этих структур после перелома головки лучевой кости случается редко. Фрагменты перелома могут не зажить; это называется несращением . Фрагменты перелома также могут зажить в неприемлемом положении; это называется malunion .Если возникает какое-либо из этих осложнений, результатом может быть боль, потеря силы и уменьшение диапазона движений локтя. Для лечения осложнения может потребоваться повторная операция.
Поскольку лучевая головка составляет часть поверхности локтевого сустава, перелом лучевой головки может повредить поверхность суставного хряща. Это может привести к остеоартриту и (изнашивающемуся артриту) локтевого сустава через месяцы или годы после заживления перелома. У вас всегда будет определенный риск развития остеоартрита после перелома головки лучевой кости из-за повреждения суставной поверхности, вызванного переломом.Остеоартрит локтевого сустава может привести к боли и ригидности локтевого сустава и может потребовать дополнительного лечения или хирургического вмешательства, если симптомы тяжелые.
Реабилитация
Прогноз при простых переломах головки лучевой кости в целом отличный. Более мелкие переломы головки лучевой кости и те, которые связаны с другими травмами связок запястья и локтя, с большей вероятностью приведут к более длительному времени заживления и могут потребовать более обширной физиотерапии для восстановления движения локтя.Если для лечения требуется длительная иммобилизация локтя, ваше плечо может стать несколько жестким, поскольку вы не будете использовать сустав в обычном режиме. Для восстановления силы и диапазона движений в плече и локте обычно рекомендуется физиотерапия.
Реабилитация начнется, как только ваш хирург почувствует, что перелом достаточно стабилен, чтобы начать восстановление диапазона движений в плече и локте. Если потребовалось хирургическое вмешательство, программа реабилитации будет изменена, чтобы защитить фиксацию фрагментов перелома.Ваш хирург свяжется с вашим физиотерапевтом, чтобы убедиться, что ваша программа реабилитации не рискует привести к сбою фиксации. Если хирург считает, что фиксация очень прочная, вы сможете быстро продвинуть свою программу; если фиксация не такая прочная, скорость вашего прогресса, возможно, потребуется снизить до тех пор, пока не произойдет дальнейшее заживление.
Переломы головки лучевой кости локтя
Переломы головки лучевой кости локтя
Анатомия
Локоть — сложный сустав, который позволяет сгибать и разгибать (сгибание и разгибание) и вращать предплечья (пронация, ладонь вниз; и супинация, ладонь вверх).Локоть образован соединением трех костей: плеча (плечевой кости), предплечья со стороны мизинца (локтевой кости) и предплечья со стороны большого пальца (лучевой кости). Лучевая кость идет от запястья до локтя. Головка лучевой кости находится на вершине лучевой кости, ближайшей к локтю.
Поверхности этих костей, где они встречаются, образуя сустав, покрыты суставным хрящом, гладким веществом, которое защищает кости и действует как естественная подушка для поглощения сил, действующих через сустав.Тонкая гладкая ткань, называемая синовиальной оболочкой, покрывает все оставшиеся поверхности внутри локтевого сустава. В здоровом локте эта мембрана вырабатывает небольшое количество жидкости, которая смазывает хрящ и устраняет почти все трение, когда вы сгибаете и вращаете руку.
Локоть, соединенный мышцами, связками и сухожилиями, представляет собой комбинированный шарнир и шарнирный сустав. Шарнирная часть локтя позволяет руке сгибаться, как дверная петля, а поворотная часть позволяет нижней руке поворачиваться и вращаться.В локте пересекаются несколько мышц, нервов и сухожилий.
Описание
Хотя попытка прервать падение с вытянутыми руками может быть инстинктивной реакцией, сила удара может распространяться вверх по предплечью и приводить к вывиху локтя или перелому лучевой кости, что часто происходит в головке лучевой кости. Многие вывихи локтя также связаны с переломами головки лучевой кости. Переломы головки лучевой кости встречаются примерно в 20% всех острых травм локтя, чаще встречаются у женщин, чем у мужчин, и чаще возникают в возрасте от 30 до 40 лет.
Симптомы
Наиболее частые симптомы перелома головки лучевой кости включают:
- Боль с внешней стороны локтя
- Припухлость в локтевом суставе
- Затруднение в сгибании или разгибании локтя, сопровождающееся болью
- Невозможность или затруднение поворота предплечья, ладони вверх к ладони вниз или наоборот
Диагностика
Переломы классифицируются по типу, в зависимости от степени смещения или того, насколько далеко от нормального положения находятся кости.
- Тип I — Обычно небольшие или похожие на трещины, при этом куски кости остаются соединенными друг с другом. Переломы типа I могут быть не видны на первоначальном рентгеновском снимке, но обычно видны на рентгеновских снимках, сделанных через 3 недели после травмы.
- Тип II — Слегка смещенный, вовлекающий больший кусок кости.
- Тип III — Несколько фрагментов сломанной кости, которые невозможно собрать для заживления. Большинство переломов головки лучевой кости III типа также включают значительные повреждения локтевого сустава и окружающих связок.
Нехирургическое лечение
Ваш хирург-ортопед подберет подходящее лечение в зависимости от типа перелома. Переломы типа I обычно требуют использования шины или повязки в течение нескольких дней с последующим ранним постепенным увеличением движений локтя и запястья, в зависимости от уровня испытываемой боли. Переломы типа II требуют использования шины или повязки в течение 1-2 недель с последующим выполнением упражнений на диапазон движений.
При переломах типа I и типа II, которые лечат без хирургического вмешательства, следует избегать осевых нагрузок в течение первых 6 недель после травмы.При осевой нагрузке приходится толкать руками, потому что это направляет силу вверх через предплечье в локоть, оказывая давление и силу на травмированную головку лучевой кости. Примеры упражнений с осевой нагрузкой включают: отжимания, жим лежа, толкание тяжелых тележек или предметов, а также использование руки для отталкивания или вставания из сидячего положения.
Хирургия
- Хирургическое лечение перелома типа II —Если есть небольшие фрагменты кости, которые препятствуют нормальному движению локтя или могут вызвать долгосрочные проблемы с локтем, возможно, их необходимо удалить хирургическим путем.Если отломки большие и находятся далеко не на своем месте, операция может включать использование винтов или пластины и винтов, чтобы скрепить кости вместе. Если это невозможно, хирург-ортопед удалит отломанные части лучевой головки. Разорванные связки или любые другие повреждения мягких тканей также будут исправлены во время операции.
- Хирургическое лечение перелома типа III —Хирургическое вмешательство часто требуется для исправления или удаления фрагментов сломанной кости и восстановления повреждений мягких тканей. При серьезном повреждении может потребоваться удаление всей лучевой головки.В некоторых случаях может быть установлена искусственная головка лучевой кости для улучшения функции в долгосрочной перспективе.
- Риски и осложнения — Любая операция сопряжена с определенными рисками, которые варьируются от человека к человеку. Осложнения обычно незначительны, поддаются лечению и вряд ли повлияют на окончательный результат. Ваш хирург-ортопед поговорит с вами до операции, чтобы объяснить любые потенциальные риски и осложнения, которые могут быть связаны с вашей процедурой.
Восстановление
Даже самый простой перелом может привести к некоторой потере подвижности в локте.В зависимости от вашего перелома и лечения ваш хирург-ортопед может порекомендовать вам как можно быстрее растянуть и согнуть локоть, чтобы избежать скованности. Дискомфорт, особенно при определенных движениях, часто сохраняется в течение нескольких месяцев после перелома головки лучевой кости до локтя, однако со временем он должен постепенно исчезать.
Независимо от типа перелома или используемого лечения, перед возобновлением полноценной активности потребуются упражнения для восстановления движений и силы.
Обзор перелома локтевого сустава головки лучевой кости
Перелом головки лучевой кости — наиболее распространенный тип перелома локтя, который встречается у взрослых.Этот тип травмы чаще всего возникает в результате падения на вытянутую руку. Переломы головки лучевой кости чаще всего возникают у двух групп пациентов: у пожилых женщин в результате остеопороза или у молодых мужчин в результате значительной травмы.
Они также могут возникать у других групп пациентов, но эти две группы являются наиболее распространенными. Кроме того, переломы головки лучевой кости могут возникать в сочетании с другими травмами локтя и верхней конечности.
Головка лучевой кости имеет форму круглого диска и важна для движений локтя.Головка лучевой кости перемещается как при сгибании, так и при разгибании (сгибании) локтевого сустава, а также при вращении предплечья. Таким образом, травма головки лучевой кости может повлиять на все движения в локтевом суставе.
Шидловски / Getty ImagesСимптомы
Переломы головки лучевой кости чаще всего возникают после падения и попытки опереться на предплечье. Симптомы этого типа перелома включают:
- Боль в локте
- Ограниченная подвижность сустава
- Припухлость сустава
- Болезненность преимущественно на внешней стороне сустава
Диагностика
Переломы головки лучевой кости часто можно увидеть на рентгеновском снимке, но иногда при хорошо выровненных переломах кости они могут не обнаруживаться на обычном рентгеновском снимке.Часто травму подозревают, если на рентгеновском снимке видна припухлость в локтевом суставе. Другие тесты, такие как компьютерная томография или МРТ, могут быть получены при неопределенности диагноза.
Категории
Существует три категории переломов головки лучевой кости:
- Тип 1: нет смещения (расслоения) кости
- Тип 2: простой разрыв со смещением
- Тип 3: оскольчатая трещина (много частей)
Лечение травм
Лечение переломов головки лучевой кости зависит от внешнего вида перелома на рентгеновском снимке.Неправильно смещенные переломы головки лучевой кости можно лечить путем наложения шины на локоть на короткий период времени, чтобы контролировать дискомфорт, с последующим ранним увеличением диапазона движений. Более длительная иммобилизация не рекомендуется и может привести к большему количеству проблем в результате жесткость сустава.
При более значительном смещении перелома головки лучевой кости может потребоваться хирургическое вмешательство для стабилизации перелома или, возможно, иссечение головки лучевой кости. Выбор подходящего типа лечения зависит от нескольких факторов, включая количество костных фрагментов, повреждение других костей и связок. вокруг локтя и уровень активности пациента.
Если лучевая головка требует удаления, может потребоваться установка имплантата для предотвращения нестабильности локтя. Эта процедура, называемая заменой лучевой головки, необходима, если другие кости и / или связки были повреждены, а локтевой сустав нестабилен без любая лучевая головка. В противном случае удаление изолированной лучевой травмы головы обычно не вызывает нарушения функции локтевого сустава.
Осложнения переломов головки лучевой кости включают несращение, неправильное сращение, артрит локтевого сустава и жесткость локтевого сустава.Несращение (незаживающие переломы) и неправильное сращение (неправильно выровненные переломы) наиболее распространены при безоперационном лечении, но часто не вызывают никаких симптомов. Артрит и скованность чаще возникают при более серьезных травмах, таких как переломы, в результате которых возникает множество фрагментов кости.
Переломы головки лучевой кости — Клинические особенности — Лечение
Переломы головки лучевой кости представляют собой наиболее распространенный перелом локтя.
На их долю приходится примерно 1/3 всех переломов локтевого сустава, и самая высокая частота встречается у людей в возрасте от 20 до 60 лет (с немного большей частотой у женщин).
В этой статье мы рассмотрим патофизиологию, клинические особенности, исследования и лечение переломов головки лучевой кости .
Патофизиология
В локте головка лучевой кости соединяется с головкой , плечевой кости и проксимальным отделом локтевой кости. Такое расположение позволяет выполнять сгибание / разгибание и супинацию / пронацию локтя.
Переломы головки лучевой кости обычно возникают при непрямой травме ; с осевой нагрузкой на предплечье, из-за которой головка лучевой кости прижимается к головке плечевой кости.Чаще всего это происходит при разгибании руки и пронации.
Существуют сложные структуры связок, , которые также могут быть повреждены при этих повреждениях, что может потребовать дополнительной клинической / визуальной оценки.
Рис. 1. Виды суставов локтевого сустава спереди и сзади [/ caption]Клинические особенности
Переломы головки лучевой кости часто возникают при падении на вытянутую руку с последующей болью в локтевом суставе.Пациент может сообщать о разной степени отека и синяка на локте.
При осмотре может быть болезненность при пальпации латеральной стороны локтя и головки лучевой кости, с болью и крепитацией на супинации и пронации . Другие клинические признаки включают выпот в локтевом суставе или ограниченные движения супинации и пронации.
К другим травмам, связанным с падением на вытянутую руку, относятся травмы связок и костей запястья, а также переломы или вывихи головки лучевой кости.Следовательно, следует также исследовать плечевые суставы и запястья .
* Перелом Эссекса-Лопрести описывает перелом головки лучевой кости с разрывом дистального лучевого сустава и всегда требует хирургического вмешательства.
Расследования
Всем пациентам с подозрением на перелом головки лучевой кости требуется стандартных анализов крови , включая скрининг на свертываемость и группировку и сохранение.
Прямая передняя и боковая рентгенограммы локтевого сустава рекомендуются в качестве начального изображения.Это должно включать в себя суставы сверху и снизу, если есть подозрение на их участие.
Переломы головки лучевой кости можно легко не заметить на простых рентгенограммах, а иногда можно увидеть только выпот в локтевом суставе. Локтевой выпот на боковой проекции называется « Парусный знак », он показан как возвышение передней жировой подушечки в соответствии с скрытым переломом.
КТ может быть полезен при оценке более сложных повреждений и степени измельчения. МРТ можно использовать для оценки предполагаемых связанных повреждений связок.
Рис. 2. Излом радиальной головки (красная стрелка) с соответствующим знаком паруса (синие стрелки) [/ caption][старт-клинический]
Классификация переломов головки лучевой кости
Переломы головки лучевой кости классифицируются по степени смещения и внутрисуставного поражения по классификации Мейсона:
- Mason Type 1 — Трещина без смещения или с минимальным смещением (<2 мм).
- Mason Type 2 — Частичный перелом сустава со смещением> 2 мм или углом наклона.
- Mason Type 3 — Оскольчатый перелом и смещение (полный перелом сустава).
[окончание клинической]
Менеджмент
Перед окончательным лечением перелома убедитесь, что пациент надлежащим образом реанимирован и стабилизирован. Обеспечьте адекватную анальгезию .
Лечение обычно определяется тяжестью перелома при визуализации, однако необходимо проверить наличие нервно-сосудистых нарушений и любого механического блока движения в локтевом суставе (может ли пациент сгибаться-разгибаться и супинатировать-пронатировать)
Окончательное управление может варьироваться в зависимости от местных правил.Однако руководство может руководствоваться классификацией Мейсона:
.- Травмы Мэйсона 1 типа — лечили без операции, с коротким периодом иммобилизации слингом (менее 1 недели) с последующей ранней мобилизацией
- Травмы Мэйсона 2 типа — если механического блока нет, то можно лечить как травму первого типа, в то время как при наличии механического блока может потребоваться хирургическое вмешательство (обычно открытая репозиция внутренней фиксации (ORIF))
- Травмы Мэйсона 3-го типа — почти всегда требуется хирургическое вмешательство посредством ORIF или иссечения или замены головки лучевой кости (особенно при сильно оскольчатых переломах)
Пациенты могут ожидать хорошего прогноза после перелома головки лучевой кости, пусть и вторичного остеоартритические изменения могут встречаться в более позднем возрасте у тех, которые затрагивают суставные поверхности
[старт-клинический]
Ключевые моменты
- Переломы головки лучевой кости — наиболее частые переломы локтевого сустава
- Обычно возникает после падения на вытянутую руку
- Рентгеновская визуализация — предпочтительное первое исследование
- Классификация переломов обычно осуществляется по классификации Мейсона и может помочь в окончательном лечении.
[окончание клинической практики]
Мой подход к переломам головки лучевой кости
Проблема
Переломы головки лучевой кости являются наиболее частыми и наиболее частыми переломами локтевого сустава.Обычно они возникают при падении на вытянутую руку со слегка согнутым и пронированным локтем. Прямое столкновение также может вызвать перелом головки лучевой кости.
Переломы головки лучевой кости могут быть изолированными или как часть более сложной картины перелома локтя.
Клиническая презентация
Пациент будет жаловаться на боль и уменьшение объема движений. Когда их конкретно спрашивают, они обычно вспоминают только легкую боль или дискомфорт при хорошем диапазоне движений сразу после падения, которые прогрессируют до более сильной боли и скованности в следующие 20-30 минут.Это вызвано гемартрозом, который развивается и постепенно растягивает хорошо иннервируемую капсулу. Гемартроз ограничивает движение за счет своего объема и боли, вызванной растяжением капсулы.
Диагностическое обследование
Гемартроз вызывает опухоль в заднебоковой части локтя, видимую при осмотре. Медиальную сторону обследуют на наличие гематомы, указывающей на повреждение медиальной коллатеральной связки. Сгибание и разгибание уменьшаются из-за боли, вызванной дальнейшим растяжением капсулы.Пронация и супинация могут быть болезненными и уменьшаться.
Важно различать уменьшение диапазона движений, опосредованное болью, или истинную механическую блокировку вращения за счет смещения фрагментов или взаимного расположения хряща в переломе.
Головка лучевой кости болезненна при пальпации. Давление на головку лучевой кости при повороте предплечья может усилить эту боль. Предплечье может быть болезненным при поражении межкостной перепонки.
Запястье исследуют с особым интересом на предмет выявления дистального лучезапястного сустава и ладьевидной кости, так как они могли быть сломаны во время травмы.
Изображения
Обычных рентгенограмм обычно достаточно для диагностики перелома головки лучевой кости (рис. 1). Переломы без смещения часто незаметны, но признак задней жировой подушечки является патогномоничным для гемартроза и косвенным признаком перелома головки лучевой кости без смещения. Компьютерная томография (КТ) обычно используется при лечении переломов головки лучевой кости. Связанные поражения встречаются часто и могут быть очевидны на КТ-изображениях (рис. 2). КТ также очень полезна для количественной оценки смещения фрагментов и количества фрагментов.
Рисунок 1.
Переднезадняя рентгенограмма перелома головки лучевой кости с минимальным смещением.
Рисунок 2.
Трехмерная компьютерная томография, показывающая перелом головки лучевой кости со смещением и связанный с ним перелом короноида.
Классификация
Чаще всего используется классификация Мейсона. Переломы лучевой головки классифицируются по количеству отломков и смещению. При переломах 1 типа отломки не смещаются.При переломах 2-го типа отломки смещены более чем на 2 мм, а оскольчатая трещина классифицируется как трещина 3-го типа. Более поздняя классификация Мэйо включает те же три типа переломов, но включает суффикс для очень распространенных ассоциированных поражений, которые часто определяют лечение.
Оперативное управление
Несмещенные переломы лечат консервативно. Аспирация гематомы снимет боль и сразу же увеличит подвижность. В сустав можно ввести местный анестетик, если присутствует блокировка вращения.Пронация и супинация повторяются, чтобы оценить, является ли это истинным механическим блоком или уменьшение диапазона движений опосредовано болью. Для удобства можно носить повязку, и пациенту рекомендуется не нагружать предплечье в течение 6 недель. Пациенту рекомендуется немедленно мобилизовать локоть. Обычные рентгенограммы повторяются через 1 и 2 недели после травмы для оценки вторичного смещения. Последняя рентгенограмма делается через 6 недель, когда перелом обычно заживает и можно возобновить все повседневные занятия.Результаты такого подхода в целом отличные.
Показания к операции
Механическая блокировка движения, а также смещение фрагментов перелома являются показаниями к операции при изолированных переломах головки лучевой кости. Сопутствующий перелом, например, проксимального отдела локтевой кости не редкость, является показанием к хирургическому вмешательству. В этих случаях необходимо оценить перелом головки лучевой кости на предмет устойчивости фрагмента, и может быть показано исправление перелома головки лучевой кости, даже если имеется минимальное смещение.
Хирургическая техника
В зависимости от типа перелома к переломам головки лучевой кости можно подойти открытым или артроскопическим методом. Переломы 2 типа со смещением можно лечить артроскопически, в зависимости от опыта хирурга в этой технике. Оскольчатые или сильно смещенные переломы лучше всего лечить открытым способом.
Оба метода будут рассмотрены ниже.
Артроскопия
Общий наркоз стандартный 4.Прицел 5 мм и артроскопическое оборудование, контроль наложения жгута, боковой пролежень
Осмотрите перелом (Рисунок 3), венечный отросток и боковые мягкие ткани, включая боковую коллатеральную связку (LCL)
Рисунок 3.
Артроскопический вид из заднебокового портала, показывающий перелом головки лучевой кости.
Если получено адекватное репозиция, направляющую проволоку можно просверлить чрескожно или через боковой портал в зависимости от местоположения перелома.Этот шаг также может быть и часто выполняется позже во время процедуры, с обзором сзади из радиоплечевого желоба.
Осмотрите репозицию и фиксацию перелома. Если перелом еще не был зафиксирован ранее, применяются те же действия, пока не будет получена стабильная фиксация.
Открытый доступ к переломам головки лучевой кости
Общая или региональная анестезия, контроль жгута, положение лежа на спине, рука на подлокотнике, локоть с сгибанием и пронацией 70 градусов
Боковой изогнутый разрез длиной 4 см с центром на головке лучевой кости и латеральном надмыщелке, после латерального плечевого гребня.
Оценить целостность LCL и надрезать кольцевую связку перед боковой локтевой коллатеральной связкой
Эвакуация гематомы перелома и промывание сустава
Уменьшить перелом и зафиксировать винтами без головки
Если поражена шея, мы предпочитаем делать низкопрофильную фиксацию винтами без головки от головы до шеи. В некоторых случаях для достижения адекватной фиксации может потребоваться радиальная шейная пластина.
В случаях сильного измельчения фрагменты удаляются и стабильность оценивается путем приложения вальгусной нагрузки к локтю
Испытание на радиальное растяжение используется для оценки продольной нестабильности предплечья.
Мы предпочитаем заменять головку лучевой кости металлическим протезом, но резекция головки лучевой кости может быть вариантом, если локоть и предплечье стабильны.
Установка протеза головки лучевой кости зависит от используемой системы
Высота протеза имеет решающее значение и должна быть на уровне проксимального края малой сигмовидной вырезки, когда предплечье находится в нейтральном положении (Рисунок 4).
Если LCL был отключен, его следует снова вставить (Рисунок 5). Это можно сделать с помощью костных туннелей и чрескостной фиксации или с помощью костного фиксатора для фиксации связки.
Расщепление сухожилий разгибателя закрыто по отношению к LCL, чтобы обеспечить дополнительную прочность боковым структурам
Динамический внешний фиксатор можно использовать, если локоть нестабилен после костной реконструкции всех переломов и восстановления связок. Это почти никогда не показано при изолированных переломах головки лучевой кости.
Рисунок 4.
3D компьютерная томография локтя с правильным положением протеза головки лучевой кости на одном уровне с малой сигмовидной вырезкой проксимального отдела локтевой кости.
Рисунок 5.
Интраоперационная фотография левого локтя. Виден перелом головки лучевой кости, и комплекс LCL и общие разгибатели оторваны от плечевой кости.
Жемчуг и ловушки техники
Чрезмерное или недостаточное удлинение лучевой кости протезом снижает шансы на хороший результат.Используйте меньшую сигмовидную вырезку на проксимальном отделе локтевой кости в качестве ориентира, так как радиоплечевые отношения могут быть нарушены.
Возможные осложнения
Возможные осложнения, характерные для артроскопической техники, включают повреждение сосудисто-нервных структур. Маркировка локтевого нерва на коже, инсуффляция сустава и опыт артроскопии локтевого сустава — все это снижает риск повреждения нерва.
Повышенный отек предплечья и локтя может привести к уменьшению диапазона движений, и теоретически существует риск компартмент-синдрома предплечья.Низкое давление насоса или мешков с физиологическим раствором, а также минимизация времени работы уменьшат вероятность вздутия.
Что касается открытой техники, то ятрогенного повреждения LCL можно избежать, используя подход с разгибателями-разгибателями.
Следует избегать повреждения оборудования и неправильной ориентации или установки протеза. Стандартная антибиотикопрофилактика снижает риск инфекции.
Жесткость является обычным явлением, поэтому необходима прочная фиксация отломков, так как это должно обеспечить раннюю мобилизацию.
Послеоперационная реабилитация
Сопутствующие поражения часто требуют послеоперационной реабилитации, но, если это вообще возможно, следует немедленно мобилизовать локоть. Кратковременная иммобилизация может быть показана для комфорта, но не должна превышать 1 недели.
При восстановлении связок мы предпочитаем использовать динамический локтевой ортез. Полное сгибание разрешено, но в течение первых 2 недель разгибание запрещено под углом 60 градусов. Между 2 и 4 неделями допускается разгибание до 30 градусов, а между 4 и 6 неделями сгибание и разгибание — бесплатно.Ортез отменяется через 6 недель.
Результаты / доказательства в литературе
ван Рит, Р.П., Морри, Б.Ф., О’Дрисколл, С.В., Ван Глаббек, Ф. «Сопутствующие травмы, осложняющие переломы головки лучевой кости: демографическое исследование». Clin Orthop Relat Res. т. 441. 2005. С. 351-5. (Переломы головки лучевой кости у взрослых оценивались на предмет ассоциированных поражений. Средний возраст составлял 45 лет. Соотношение полов было приблизительно 1: 1. Мужчины были в среднем на 7 лет моложе на момент травмы и получили более серьезные травмы.Около 67% пациентов имели перелом головки лучевой кости 1-го типа, 14% — 2-го типа и 19% имели оскольчатый перелом 3-го типа. Восемь процентов переломов 1-го типа, 50% переломов 2-го и 75% переломов 3-го типа имели сопутствующие травмы. Сопутствующие переломы были обычным явлением, при этом переломы венечной артерии были наиболее частым сопутствующим переломом локтя. Клинически значимые разрывы латеральных и / или медиальных коллатеральных связок были обнаружены у 11% пациентов, но у многих других пациентов эти повреждения оставались субклиническими.Головка лучевой кости сломана в результате вывиха локтя у 14% пациентов. Неудивительно, что сопутствующие травмы чаще встречаются при более тяжелых повреждениях головки лучевой кости.)
Холдсворт, Би Джей, Клемент, Округ Колумбия, Ротвелл, Пенсильвания. «Переломы головки лучевой кости — преимущества аспирации: проспективное контролируемое исследование». Травма. т. 18. 1987. С. 44-7. ((Эта классическая статья впервые показала преимущество аспирации и раннего движения по сравнению с иммобилизацией.)
Chalidis, BE, Papadopoulos, PP, Sachinis, NC, Dimitiou, CG.«Только аспирация по сравнению с аспирацией и инъекцией бупивакаина при лечении переломов головки лучевой кости без смещения: проспективное рандомизированное исследование». т. 18. 2009. С. 676-9. (Одна только аспирация обеспечивает значительное уменьшение боли и способствует раннему движению локтя при переломах типа 1. Использование местного анестетика не улучшило результатов. Местный анестетик также может оказывать пагубное воздействие на суставной хрящ. Имея это в виду и Из-за отсутствия данных, показывающих значительное улучшение по сравнению с одной только аспирацией, я считаю, что использование местного анестетика не показано, если только анестетик не вводится для оценки механического блокирования движения.)
Кольцо, D, Quintero, J, Юпитер, JB. «Открытая репозиция и внутренняя фиксация переломов головки лучевой кости». J Bone Joint Surg Am. т. 84-А. 2002. С. 1811-5. (Авторы представляют результаты 56 хирургически пролеченных пациентов с переломами головки лучевой кости 2 и 3 типа. Было показано, что отсутствие фиксации или несращение приводит к худшим результатам. Авторы пришли к выводу, что удаление головки лучевой кости с заменой головки лучевой кости или без нее, вместо открытой репозиции с внутренней фиксацией, вероятно, показан при переломах с более чем тремя фрагментами и при переломе головки лучевой кости как части более сложной картины повреждения, что потенциально затрудняет заживление перелома.)
Michels, F, Pouliart, N, Handelberg, F. «Артроскопическое лечение переломов головки лучевой кости типа 2 по Мэйсону». Коленная хирургия Sports Traumatol Arthrosc. т. 15. 2007. С. 1244-50. (Авторы представляют результаты 14 пациентов, получавших артроскопическую репозицию и внутреннюю фиксацию переломов головки лучевой кости 2 типа. Результаты были хорошими или отличными у всех 14 пациентов. Авторы определяют оценку и возможное лечение связанных внутрисуставных поражений как одно из преимуществ этой техники.)
Caputo, AE, Mazzocca, AD, Santoro, VM. «Неартикулирующая часть головки лучевой кости: анатомические и клинические показания для внутренней ротации». J Hand Surg Am. т. 23. 1998. С. 1082–90. (Эту статью необходимо прочитать любому хирургу, который хирургическим путем лечит переломы головки лучевой кости. Авторы показали неартикулируемую часть под углом 113 градусов и обнаружили корреляцию этой неартикулируемой части с расположением бугорка Листера. В качестве ориентира пальпируйте Бугорок Листера и перенесите его на головку лучевой кости.Оборудование может быть размещено под дугой 90 градусов с этой отметкой в центре, не вызывая столкновения.)
Смит, AM, Урбаноски, LR, Касл, JA, Рашинг, JT, Ruch, DS. «Тест радиуса вытягивания: предиктор продольной устойчивости предплечья». JBJS-A .. об. 84-А. 2002. С. 1970-6. (Симптоматическая продольная лучевая диссоциация после резекции головки лучевой кости чрезвычайно трудно поддается лечению, и результаты неутешительны. Авторы описывают тест, позволяющий избежать этой проблемы. Если тест положительный, реконструкция головки лучевой кости с остеосинтезом или протезированием абсолютно показана.Фрагменты головки лучевой кости удаляют и к проксимальной культи лучевой кости прикрепляют зажим Кохера. Затем радиус просто вытягивается в проксимальном направлении и измеряется величина перемещения. Разрыв межкостной перепонки можно заподозрить при смещении всего на 3 мм. Разрыв всех продольных стабилизаторов приведет к смещению более чем на 6 мм.)
van Riet, RP, Van Glabbeek, F, de Weerdt, W., Oemar, J, Bortier, H. «Валидация малой сигмовидной вырезки локтевой кости в качестве ориентира для точной установки протеза для головки лучевой кости. : трупное исследование ». JBJS-Br. т. 89. 2007. С. 413-6. (В этом анатомическом исследовании было показано, что проксимальный край малой сигмовидной вырезки соответствует высоте головки лучевой кости. Это исследование предлагает важный ориентир для оценки высоты замены головки лучевой кости в клинических условиях.)
Zwingmann, J, Welzel, M, Dovi-Akue, D, Schmal, H, Sudkamp, NP, Strohm, PC. «Клинические результаты различных методов лечения переломов головки лучевой кости: систематический обзор и метаанализ клинических исходов». Травма. т. 44. 2013. С. 1540-50. (Из в общей сложности 851 клинической статьи о переломах головки лучевой кости в этот обзор и метаанализ были включены окончательные 58 статей. Была включена тысяча двести шестьдесят четыре пациента при среднем сроке наблюдения 67,5 месяцев. Авторы пришли к выводу, что открытая репозиция и внутренняя фиксация дают наилучшие результаты при переломах головки лучевой кости типа 2. То же самое было сделано для переломов типа 3, исходя из предпосылки, что возможна стабильная фиксация и что выбор между открытой репозицией и внутренней фиксацией, резекцией или радиальной головкой Замена должна производиться во время операции, чтобы избежать поздних осложнений, таких как нестабильность, псевдоартроз и смещение отломков.)
ван Рит, РП, Санчес-Сотело, Дж., Морри, Б.Ф. «Неудача при замене металлической радиальной головки». JBJS-Br. т. 92. 2010. С. 661-7. (Замена металлической головки лучевой кости была удалена у 47 пациентов по разным причинам. Наиболее частой причиной было болезненное расшатывание протеза. Другие причины включали жесткость, нестабильность и инфекцию. Рентгенологические признаки чрезмерного удлинения были обнаружены у 11 из 47 пациентов. и у всех, кроме одного пациента, были дегенеративные изменения в локтевом суставе.)
Сводка
Часто встречаются переломы головки лучевой кости. Результаты лечения хорошие. Переломы лучевой головки подразделяются на три типа. Связанные поражения добавляются как суффикс. Изолированные переломы 1 типа лечат консервативно путем аспирации сустава и мобилизации локтя, если позволяет боль. Переломы 2-го типа со смещением лечат репозицией и фиксацией отломков. Это можно сделать артроскопическим или открытым способом.