Перелом руки у ребенка. Что такое Перелом руки у ребенка?
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Перелом руки у ребенка – это нарушение целостности плечевой кости, костей предплечья или кисти. Проявляется болью, отеком, костным хрустом, патологической подвижностью. При надломах, поднадкостничных повреждениях и поражениях зоны роста часть перечисленных симптомов отсутствует. Диагноз устанавливается на основании жалоб, данных осмотра, рентгенологического исследования, УЗИ, других визуализационных методик. Осуществляется репозиция, иммобилизация гипсовой либо пластиковой повязкой, реже показано вытяжение. При невозможности сопоставления или удержания фрагментов необходима операция.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы
- Переломы плеча
- Переломы предплечья
- Переломы кисти
- Осложнения
- Диагностика
- Лечение переломов руки у детей
- Помощь на догоспитальном этапе
- Консервативная терапия
- Хирургическое лечение
- Прогноз
- Профилактика
- Цены на лечение
Общие сведения
Переломы руки являются наиболее распространенным повреждением костных структур у детей, составляют 84% от общего количества переломов костей конечностей. Первое место по частоте занимают травмы костей предплечья, второе – плечевой кости. Пик заболеваемости приходится на средний и старший детский возраст. Наибольшие диагностические трудности из-за незначительной выраженности симптомов и недостаточной информативности рентгенограмм представляют переломы рук у детей первых лет жизни.
Перелом руки у ребенка
Причины
Маленькие дети чаще травмируются в быту. Дети школьного и старшего дошкольного возраста получают переломы во время прогулок, активных игр, падений с качелей, деревьев, велосипедов, занятий различными видами спорта. Вид повреждения руки определяется характером травматического воздействия:
- Плечевая кость. Нарушения целостности верхней части возникают в результате падения на плечевой сустав, средней – прямого удара, нижней – удара по локтю, падения на локоть.
- Кости предплечья. Верхняя часть луча повреждается вследствие падения на вытянутую руку, локтевой отросток и средняя часть предплечья страдают при прямом ударе. Причиной травмирования нижней трети становится падение на ладонь.
- Кости кисти. Мелкие кости запястья, пясти, пальцев ломаются после прямых ударов, падения тяжелых предметов, придавливания дверью. Травмы костей пясти могут быть получены в драке.

Патогенез
Разнообразие механизмов переломов руки у детей обусловлено наличием эластичной надкостницы и широких полосок хряща (ростковых зон) между эпифизом и метафизом. Наряду с обычными полными переломами у пациентов детского возраста встречаются надломы, повреждения по типу «зеленой ветки», при которых отломки удерживаются целой надкостницей, не смещаются, а располагаются под углом друг к другу.
Возможны также поднадкостничные переломы, при которых надкостница остается целой, угловое смещение костных фрагментов отсутствует. При эпифизеолизе ломается не кость, а ростковый хрящ, расположенный вблизи сустава. Все это обуславливает большое количество травм со сглаженными клиническими проявлениями, затрудняющими диагностику.
Классификация
С учетом локализации различают следующие типы переломов руки:
1. Плечо:
- Проксимальная часть: хирургической шейки, чрезбугорковые, надбугорковые.

- Диафиз: косые, поперечные, оскольчатые, винтообразные.
- Дистальная часть: чрезмыщелковые, надмыщелковые, блока, головчатого возвышения, надмыщелковых возвышений.
2. Предплечье:
- Проксимальная часть: шейки и головки луча, локтевого отростка.
- Диафиз: изолированные лучевой либо локтевой кости, обеих костей предплечья, Монтеджи.
- Дистальная часть: луча в типичном месте (с преобладанием эпифизеолизов).
3. Кисть: запястья, пястных костей, костей пальцев.
Переломы руки могут быть со смещением, без смещения, открытыми, закрытыми. Выделяют две разновидности открытых поражений: первично и вторично открытые. В первом случае в результате травматического воздействия возникает рана, сочетающаяся с переломом. Во втором кожа повреждается изнутри смещенным острым отломком.
Симптомы
Классическая клиническая картина включает боль, усиливающуюся при движениях, нарушения функции руки, припухлость, деформацию, патологическую подвижность, костный хруст.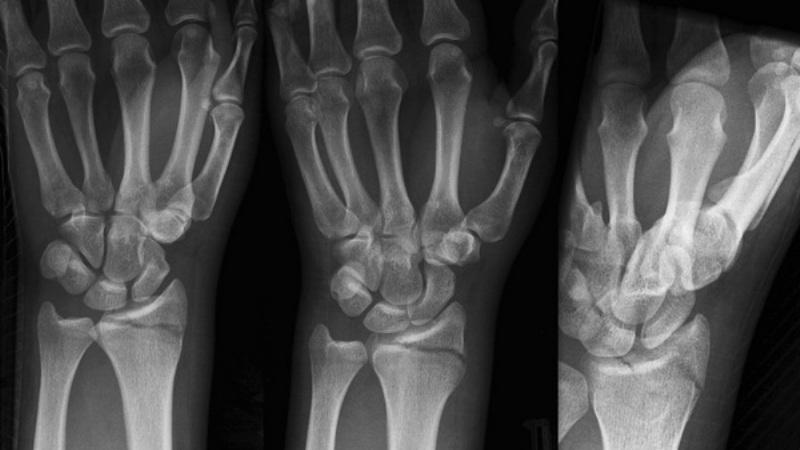 При первично открытых повреждениях на руке видна рана, через которую иногда просматривается кость. Вторично открытые поражения характеризуются небольшим дефектом кожи, в который может выстоять конец костного фрагмента.
При первично открытых повреждениях на руке видна рана, через которую иногда просматривается кость. Вторично открытые поражения характеризуются небольшим дефектом кожи, в который может выстоять конец костного фрагмента.
Хруст, подвижность отломков нередко не выявляются, болевой синдром у детей выражен нерезко. При отсутствии смещения либо незначительном смещении деформация визуально не определяется. Все перечисленное становится причиной недооценки тяжести поражения. Постоянным признаком перелома является усиление болезненности при надавливании по оси, но этот признак рекомендуется проверять крайне осторожно, чтобы не усугубить тяжесть травмы.
Переломы плеча
При повреждении верхних отделов плеча пациент жалуется на боль в плечевом суставе. Рука ребенка свисает вдоль туловища, отведение ограничено или невозможно. Верхняя часть плеча отечна, дельтовидная мышца напряжена. При движении, ощупывании иногда определяется крепитация, однако, проверка этого симптома должна проводиться с осторожностью из-за риска повреждения нервов и сосудов.
Диафизарные переломы сопровождаются укорочением, деформацией руки, подвижностью, костным хрустом, резкой болезненностью, усиливающейся при малейших движениях. Поражения средней трети кости чреваты сдавлением либо разрывом лучевого нерва, поэтому у детей тщательно исследуют движения и чувствительность в области иннервации нервного ствола.
Травмы дистального отдела плеча бывают вне- либо внутрисуставными. При внесуставных повреждениях ребенок жалуется на боли. Визуально выявляются припухлость, ограничение движений, при выраженном смещении – деформация в виде нарушения оси конечности. Внутрисуставные поражения проявляются резкой болью, значительным прогрессирующим отеком, полной или практически полной утратой движений в суставе.
Переломы предплечья
Переломы головки и шейки луча характеризуются умеренным отеком, болями в проекции локтевого сгиба, ограничением вращения рукой при достаточной сохранности сгибательных и разгибательных движений.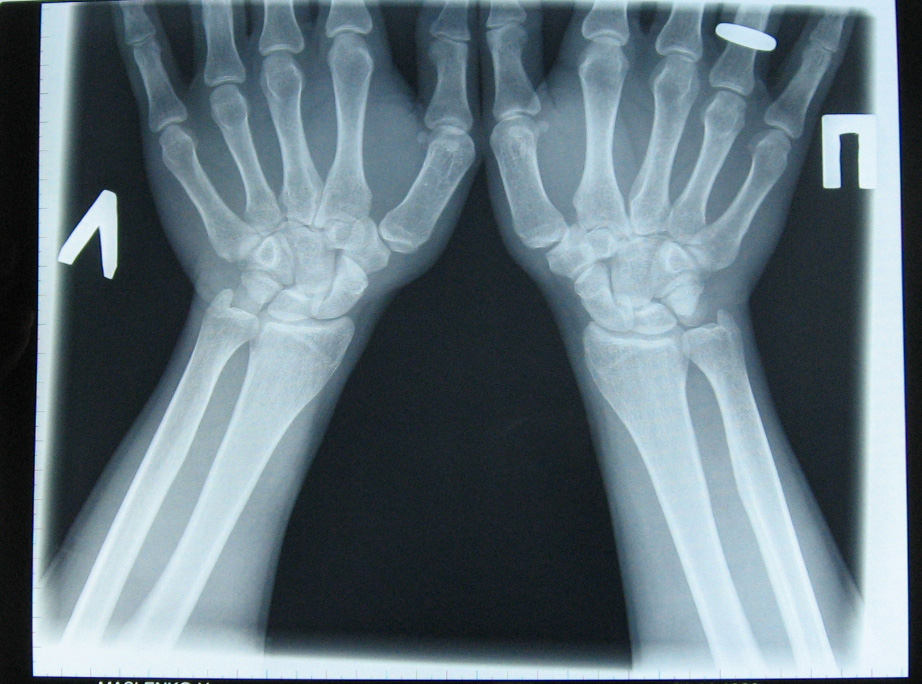 При травмах локтевого отростка наблюдаются отек, боль в локте, усиливающаяся при сгибании руки.
При травмах локтевого отростка наблюдаются отек, боль в локте, усиливающаяся при сгибании руки.
Поражения диафиза часто неполные или поднадкостничные, сопровождаются умеренной болью, незначительным отеком. Типичное смещение – к тылу сегмента, с образованием угла, открытого к разгибательной поверхности предплечья. Полные переломы обеих костей проявляются смещением отломков, резкой болью, патологической подвижностью, крепитацией. При переломах одной кости симптоматика сглаженная.
Перелом Монтеджи – повреждение локтевой кости в сочетании с вывихом головки луча. Боль в предплечье, как правило, выражена сильнее, чем в локтевой ямке. Среди травм дистальной трети преобладают эпифизеолизы. Симптоматика включает припухлость, незначительную либо умеренную болезненность, усиливающуюся при ощупывании. Хруст, патологическая подвижность отсутствуют. Визуально нередко обнаруживается штыкообразная деформация.
Переломы кисти
Среди костей запястья страдает ладьевидная, реже – полулунная.
Осложнения
Отсутствие репозиции становится причиной вальгусного либо варусного искривления оси конечности, укорочения сегмента. Излишнее воздействие на срастающуюся кость в ходе реабилитационных мероприятий может провоцировать оссифицирующий миозит. После внутрисуставных повреждений в ряде случаев наблюдаются ограничения движений различной степени выраженности, нестабильность сустава. В отдаленном периоде внутрисуставные травмы чреваты развитием посттравматического артроза.
Диагностика
Определением характера поражения занимаются детские травматологи. В процессе диагностики используются жалобы, информация об обстоятельствах травмы, данные объективного осмотра, дополнительных исследований. Из-за невозможности уточнить анамнез, отсутствия смещения, хорошо выраженной подкожной клетчатки, затрудняющей пальпацию, трудности в ходе диагностического поиска чаще возникают при обследовании детей младшего возраста.
В процессе диагностики используются жалобы, информация об обстоятельствах травмы, данные объективного осмотра, дополнительных исследований. Из-за невозможности уточнить анамнез, отсутствия смещения, хорошо выраженной подкожной клетчатки, затрудняющей пальпацию, трудности в ходе диагностического поиска чаще возникают при обследовании детей младшего возраста.
По мере взросления клиническая картина все больше напоминает переломы руки у взрослых, количество диагностических ошибок уменьшается. Пациентам могут назначаться следующие визуализационные методы:
- Рентгенография. Является базовым исследованием, производится в двух проекциях. По рентгеновским снимкам определяют уровень и вид перелома, наличие смещения отломков. Методика нередко малоинформативна при эпифизеолизах.
- УЗИ. Дает возможность распознавать повреждения зоны роста при эпифизеолизе. В отличие от рентгенографии, предполагающей наличие малого количества статических проекций, предусматривает изучение области повреждения с различных точек, при разных положениях конечности.

- КТ и МРТ. Применяются при неоднозначных данных рентгенографии и ультрасонографии, в период подготовки к хирургическому вмешательству. Область поражения изучается в различных плоскостях. Создание объемной модели позволяет точно установить направление и выраженность смещения, подобрать оптимальную оперативную методику.
Переломы рук у детей чаще всего приходится дифференцировать с ушибами. Из-за повышения температуры тела, которое нередко наблюдается у пациентов младшей возрастной группы, может потребоваться исключение гематогенного остеомиелита.
Лечение переломов руки у детей
Помощь на догоспитальном этапе
Раны закрывают стерильной салфеткой, выполняют перевязку. При отсутствии патологической подвижности руку фиксируют косыночной повязкой. При подвижности костных фрагментов требуется иммобилизация шиной. К области поражения прикладывают холод – грелку с холодной водой либо полиэтиленовый пакет, завернутый в полотенце. При выраженном болевом синдроме дают обезболивающее средство. Ребенка срочно доставляют в травмпункт или травматологическое отделение.
При выраженном болевом синдроме дают обезболивающее средство. Ребенка срочно доставляют в травмпункт или травматологическое отделение.
Консервативная терапия
Лечение чаще консервативное. Госпитализация показана при открытых поражениях, диафизарных переломах, переломовывихах, смещении, требующем постоянного наблюдения или проведения хирургического вмешательства, значительном отеке с угрозой возникновения компартмент-синдрома, повреждении сосудов и нервов. Пациентам с открытыми травмами выполняют ПХО. Для коррекции положения отломков и фиксации фрагментов используют следующие методы:
- Репозиция. Производится под наркозом, у детей старшего возраста применяется местная анестезия. Показания к манипуляции определяются в соответствии с клиническими рекомендациями, учитывающими как способность детских костей к самостоятельной коррекции остаточных деформаций, так и риск развития осложнений при недостаточно точном сопоставлении отломков.
- Иммобилизация гипсовой повязкой.
 Вначале на руку накладывают лонгету с захватом 2 соседних суставов. После спадания отека (через 5-8 дней) осуществляют циркуляцию. При увеличении отека, появлении нарастающих болей, онемения пальцев лонгету ослабляют для восстановления кровообращения.
Вначале на руку накладывают лонгету с захватом 2 соседних суставов. После спадания отека (через 5-8 дней) осуществляют циркуляцию. При увеличении отека, появлении нарастающих болей, онемения пальцев лонгету ослабляют для восстановления кровообращения. - Вытяжение. Клеевое либо скелетное вытяжение используют при травмах плечевой кости, которые плохо удерживаются с помощью гипса. Методика применяется у детей старше 4-5 лет, позволяет постепенно устранить смещение, фиксировать фрагменты в нужном положении. После образования первичной мозоли вытяжение снимают, руку фиксируют гипсом.
Детям назначают анальгетики, физиотерапию, ЛФК, витаминизированную диету. При ранах проводят антибиотикотерапию. Сроки иммобилизации определяют с учетом расположения перелома, возраста ребенка. Продолжительность фиксации при травмах руки у детей не превышает 1,5 месяцев, в среднем составляет около 3 недель. После снятия гипса продолжают ЛФК, физиотерапевтическое лечение. Массаж выполняют осторожно, без воздействия на область перелома, чтобы не допустить избыточной оссификации.
Массаж выполняют осторожно, без воздействия на область перелома, чтобы не допустить избыточной оссификации.
Хирургическое лечение
Показаниями к оперативному вмешательству являются две или три безуспешных попытки репозиции, интерпозиция мягких тканей между костными фрагментами, обширные открытые повреждения, неправильно сросшиеся переломы с угрозой развития деформации, тугоподвижности сустава. Пластины и другие массивные металлоконструкции у детей используют редко. Предпочтительными способами фиксации являются:
- внедрение одного отломка в другой;
- прошивание капроном, шелком или кетгутом;
- металлоостеосинтез проволокой, спицей Киршнера или внутрикостным штифтом;
- остеосинтез с использованием костного штифта из собственной кости больного, гомо- или гетерокости.
Чаще всего операции требуются при переломах диафиза плеча и предплечья со значительным смещением отломков, внутрисуставных и околосуставных травмах нижней части плеча. В послеоперационном периоде осуществляются те же реабилитационные мероприятия, что при консервативном ведении.
В послеоперационном периоде осуществляются те же реабилитационные мероприятия, что при консервативном ведении.
Прогноз
Исход обычно благоприятный. Кости хорошо срастаются, псевдоартрозы образуются крайне редко. Остаточные деформации со временем компенсируются, особенно в младшем возрасте. Объем лечения увеличивается при позднем обращении – отломки у детей очень быстро консолидируются, на второй неделе и позже для устранения смещения может потребоваться операция. Прогноз ухудшается при переломовывихах, внутрисуставных переломах со смещением, повреждении сосудисто-нервного пучка.
Профилактика
В основе профилактики лежат мероприятия по снижению уровня травматизма. Важными задачами являются создание безопасной среды, контроль техники безопасности при занятиях спортом, обучение правилам поведения, снижающим вероятность травм. Родителям необходимо внимательно относиться к жалобам детей на боли и другие симптомы после травмы, обращаться за специализированной помощью при малейшем подозрении на перелом.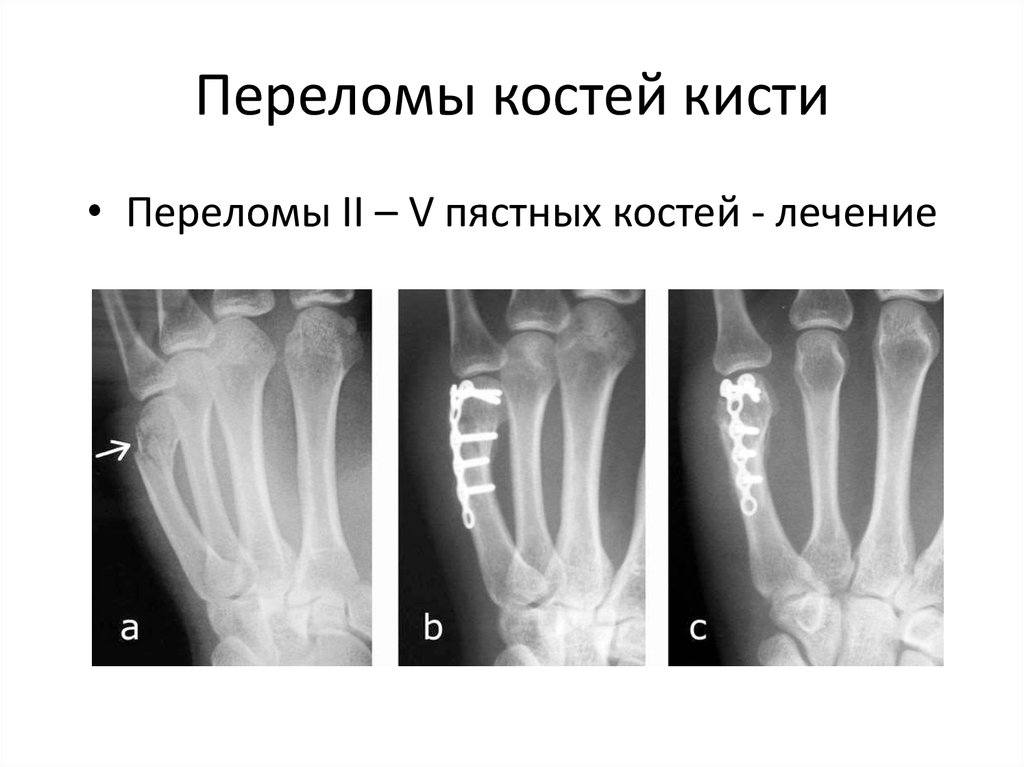
Вы можете поделиться своей историей болезни, что Вам помогло при лечении перелома руки у ребенка.
Источники
- Детская хирургия/ Исаков Ю.Ф., Разумовский А.Ю. – 2014.
- Травматология детского возраста/ Баиров Г.А. – 1976.
- Детская хирургия в лекциях/ Кудрявцев В.А. – 2007.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Перелом ладьевидной кости кисти
Из всех переломов костей запястья переломы ладьевидной кости встречаются чаще всего и составляют 60−70% от общего числа переломов данной локализации.
Переломы ладьевидной кости чаще всего развиваются при насильственном переразгибании запястья. Конкретный тип перелома зависит от положения предплечья во время травмы. Переломы в средней трети возникают после лучевого отклонения с переразгибанием, при которых шиловидный отросток лучевой кости наталкивается на узкую часть ладьевидной кости.
Конкретный тип перелома зависит от положения предплечья во время травмы. Переломы в средней трети возникают после лучевого отклонения с переразгибанием, при которых шиловидный отросток лучевой кости наталкивается на узкую часть ладьевидной кости.
Часто под жалобами на «растяжение запястья» может скрываться перелом ладьевидной кости. Эту травму часто удаётся исключить в острой стадии, опираясь на данные объективного осмотра. Обычные рентгенограммы не позволяют исключить этот перелом.
Даже несмотря на это дополнительно обследование, перелом может не определяться на протяжении 6 недель после травмы. В острой стадии не рентгеновских снимках не удаётся увидеть до 30% переломов ладьевидной кости. Косвенным признаком острого перелома ладьевидной кости является смещение её жировой полоски. Однако, по данным одного исследования, этот признак наблюдался лишь в 50% случаях рентгенологически скрытых переломов ладьевидной кости. В некоторых случаях помогает сравнительный снимок неповреждённого запястья.
До 30% пациентов с клиническим подозрением на перелом ладьевидной кости без его рентгенологического подтверждения, в конечном счете, рассматриваются как имеющие такой перелом. Поэтому данную категорию пострадавших необходимо лечить так же, как и пациентов с переломом ладьевидной кости без смещения и накладывать на предплечье гипсовую лонгету. Большой палец должен находиться в положении умеренного отведения. Запястье фиксируют в положении лёгкого сгибания без отклонения в ту или иную сторону.
Через 7−10 дней выполняют повторные объективные и рентгенологическое исследования. Если выявлен перелом, то продолжают иммобилизацию гипсовой лонгетой 4−5 недель (в целом — 6 недель). За этим следует иммобилизация короткой гипсовой повязкой для большого пальца, которая продолжается до тех пор, пока не станут очевидными клинические и рентгенологические признаки сращения. Если перелом не обнаружен, но данные осмотра продолжают вызывать подозрения, гипсовую лонгету накладывают вновь и пациента осматривают повторно с интервалами в 7−10 дней.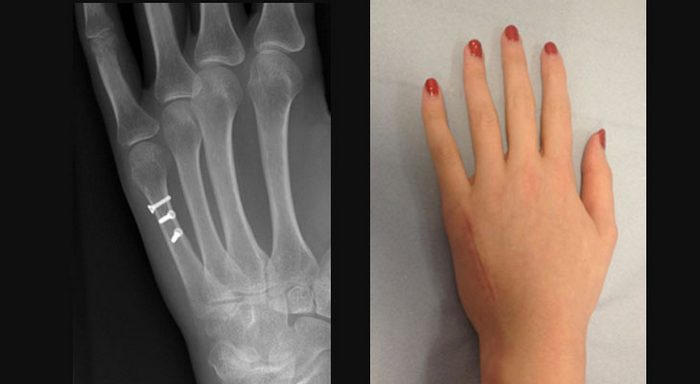 Альтернативным методам ранней диагностики скрытых переломов является МСКТ.
Альтернативным методам ранней диагностики скрытых переломов является МСКТ.
При переломах ладьевидной кости, несмотря на оптимальное лечение, могут развиться следующие осложнения:
- Переломы в проксимальной трети, неадекватно репонированные переломы со смещением, оскольчатые переломы и переломы с неадекватной иммобилизацией сопровождаются аваскулярным некрозом. Чем проксимальнее возникает перелом ладьевидной кости, тем выше вероятность аваскулярного некроза;
- Возможны позднее сращение, неправильное сращение и несращение. Главным фактором, определяющим не сращение, является ранняя отмена иммобилизации;
- Артрит лучезапястного сустава с последующими болями в запястье и (или) тугоподвижностью.
Переломы запястья — симптомы, диагностика и лечение
Войдите в систему или подпишитесь, чтобы получить доступ ко всем рекомендациям BMJ Best Practice
Последняя проверка: 29 декабря 2022 г.
Последнее обновление: 11 ноября 2022 г.
Наиболее распространены переломы запястья, затрагивающие дистальный отдел лучевой кости переломы у взрослых и, как правило, вызваны падением на вытянутую руку.
Эта травма может сопровождаться переломами шиловидного отростка локтевой кости, дистального отдела локтевой кости и ладьевидной кости. Также могут возникать изолированные переломы ладьевидной кости, которые следует учитывать при дифференциальной диагностике пациента с лучевой болью в запястье после падения на руку.
Переломы без смещения не имеют деформации и лечатся иммобилизацией шиной или гипсовой повязкой.
Переломы со смещением обычно проявляются деформацией «столовой вилки» и требуют закрытой репозиции и возможной хирургической фиксации. Успешно вправленные переломы можно лечить без хирургического вмешательства с иммобилизацией и рентгенологическим контролем.
Неправильное сращение неадекватно вправленных переломов может привести к уменьшению диапазона движений и силы захвата, а также к боли у молодых пациентов, которые могут предъявлять более высокие требования к запястью.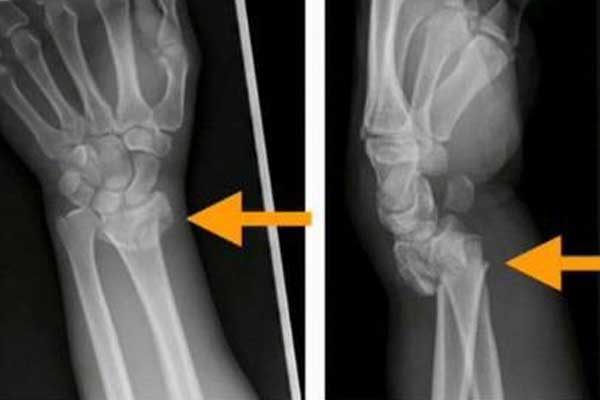
Чисто связочные повреждения могут быть причиной боли в запястье после падения на вытянутую руку на фоне обычных рентгенограмм.
Определение
Переломы запястья включают переломы дистальных концов лучевой кости, локтевой кости и запястья. Переломы дистального отдела лучевой кости (ДДЛ) являются одной из наиболее частых травм. Дистальный радиус определяется как дистальная треть радиуса. DRF могут быть внесуставными, внутрисуставными или частичными и часто сопровождаются переломом шиловидного отростка локтевой кости. [1] Chen NC, Jupiter JB. Лечение переломов дистального отдела лучевой кости. J Bone Joint Surg Am. 2007 сен; 89(9): 2051-62. http://www.ncbi.nlm.nih.gov/pubmed/17768207?tool=bestpractice.com [2] Рутгерс М., Мудгал С.С., Шин Р. Комбинированные переломы дистального отдела лучевой кости и ладьевидной кости. J Hand Surg Eur Vol. 2008 авг; 33 (4): 478-83. http://www.ncbi.nlm.nih.gov/pubmed/18687836?tool=bestpractice.com
Переломы, имеющие рентгенологическую картину, в основном нормальную в отношении экстра- и внутрисуставной анатомии, считаются несмещенными. Все остальные переломы (т. е. все переломы с потерей анатомических контуров) считаются смещенными. Ясно, что все смещения неодинаковы, и некоторые переломы связаны с большей анатомической деформацией, чем другие. Переломы, связанные с открытой раной, считаются открытыми переломами.
Все остальные переломы (т. е. все переломы с потерей анатомических контуров) считаются смещенными. Ясно, что все смещения неодинаковы, и некоторые переломы связаны с большей анатомической деформацией, чем другие. Переломы, связанные с открытой раной, считаются открытыми переломами.
History and exam
Key diagnostic factors
- history of trauma or osteoporosis
- wrist pain
- tenderness over the distal radius
- swelling
More key diagnostic factors
Other diagnostic factors
- deformity
- болезненность в анатомической табакерке
- онемение пальцев
- гипестезия
- открытая рана
- отсутствие пульса
Other diagnostic factors
Risk factors
- trauma
- osteoporosis
More risk factors
Log in or subscribe to access all of BMJ Best Practice
Diagnostic investigations
1st investigations to order
- plain radiographs of запястье
Подробнее 1-е исследование по заказу
Исследования для рассмотрения
- КТ запястья
- МРТ (без контраста) запястья
- двухэнергетическая рентгеновская абсорбциометрия (DXA)
Дополнительные исследования для рассмотрения
Войдите или подпишитесь, чтобы получить доступ ко всем рекомендациям BMJ Best Practice
Алгоритм лечения
ПЕРВОНАЧАЛЬНЫЙ
закрытый
1 открытый перелом1
9 дистального отдела лучевой кости
изолированный перелом ладьевидной кости
сочетанные переломы дистального отдела лучевой кости и ладьевидной кости
ПРОДОЛЖАЕТСЯ
подтвержденный перелом запястья
Войдите или подпишитесь, чтобы получить доступ ко всем рекомендациям BMJ Best Practice
Соавторы
Авторы
Рецензенты
Использование этого контента регулируется нашим заявлением об ограничении ответственности
Перелом дистального отдела лучевой кости без смещения | CUH
Информация для пациентов
Что такое перелом дистального отдела лучевой кости без смещения?
При этом переломе вы сломали кость запястья со стороны большого пальца. Запястье состоит из двух длинных костей и нескольких меньших костей кисти.
Запястье состоит из двух длинных костей и нескольких меньших костей кисти.
Обычной причиной перелома запястья является падение. Падающий человек пытается предотвратить падение, протягивая руку, чтобы спасти себя, и при этом запястье отклоняется назад.
Чтобы травма зажила, на ваше запястье наложат съемную шину или временную повязку. Это должно быть сохранено на месте в течение шести недель.
Отек и синяк в месте перелома — это нормально. Простые безрецептурные болеутоляющие средства и прикладывание льда к пораженному участку помогут уменьшить отек и боль. Лед следует прикладывать, завернув в кухонное полотенце, на 20 минут три-четыре раза в день.
Вы должны:
- постоянно держите шину (если она была наложена), даже ночью. Его можно снять из соображений гигиены.
- если вам наложили временный гипс, вы не должны его мочить.

- Во время ношения шины/гипсовой повязки держите пальцы в движении, чтобы пальцы не затекли.
- приподнимите руку в первые дни после травмы, чтобы уменьшить отек.
Не следует:
- водить во время ношения шины/гипса.
- заниматься контактными видами спорта (ваш консультант проконсультирует вас на приеме в клинике).
- пропустите визит в клинику, если это было запрошено.
Пожалуйста, запомните:
Пожалуйста, свяжитесь с вашим семейным врачом, если ваше состояние не улучшается или если ваше обезболивающее не является адекватным. Если ваше состояние ухудшается, обратитесь в клинику «Мульти профессиональная переломная клиника» по телефону 9.0174 01223 348299 или 01223 257095 .
Для получения дополнительной информации посетите:
http://www.



 Вначале на руку накладывают лонгету с захватом 2 соседних суставов. После спадания отека (через 5-8 дней) осуществляют циркуляцию. При увеличении отека, появлении нарастающих болей, онемения пальцев лонгету ослабляют для восстановления кровообращения.
Вначале на руку накладывают лонгету с захватом 2 соседних суставов. После спадания отека (через 5-8 дней) осуществляют циркуляцию. При увеличении отека, появлении нарастающих болей, онемения пальцев лонгету ослабляют для восстановления кровообращения.