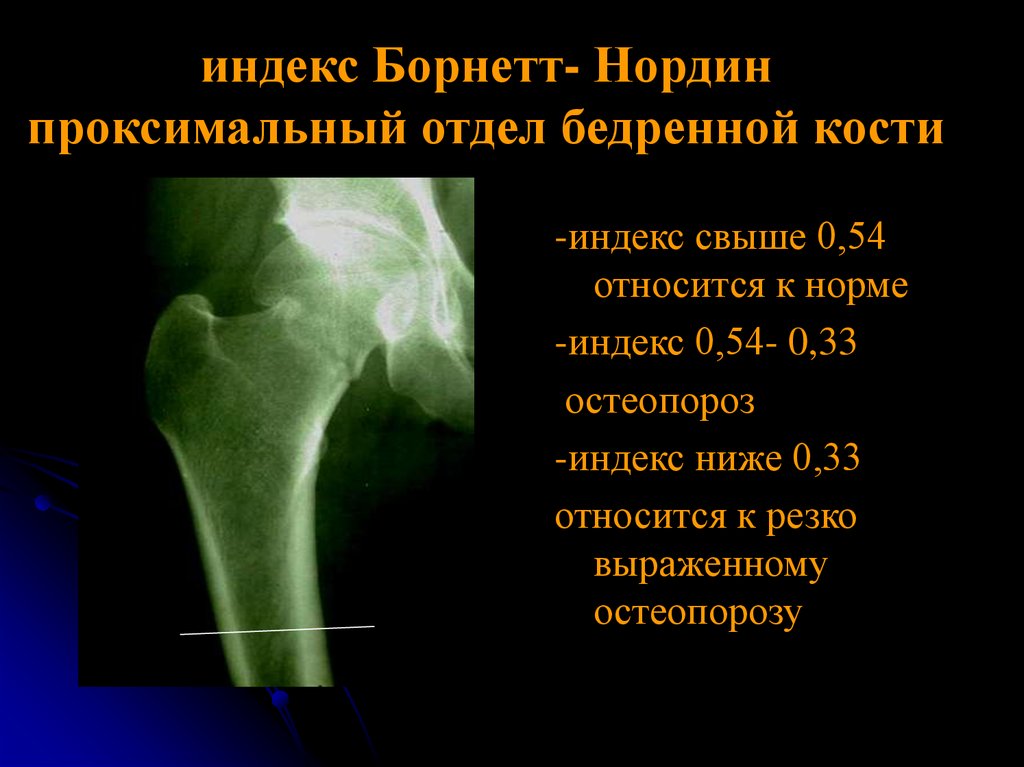
Перелом бедра: симптомы, первая помощь, лечение
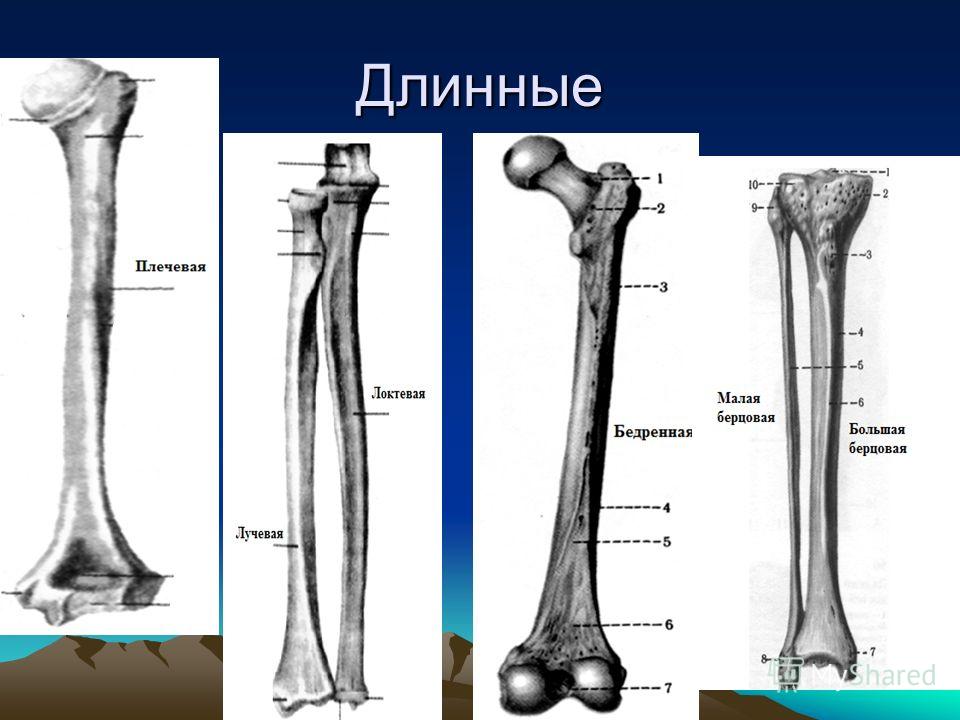
Бедренная кость — самая крупная и прочная в человеческом скелете. Сверху она образует тазобедренный сустав, снизу — коленный. Для ее перелома нужно большое усилие. В молодом возрасте перелом бедра чаще всего связан с травмой в результате ДТП или падения с высоты. У людей пожилого возраста кости не такие прочные, подвержены влиянию артрозов и остеопорозов, для перелома достаточно падения.
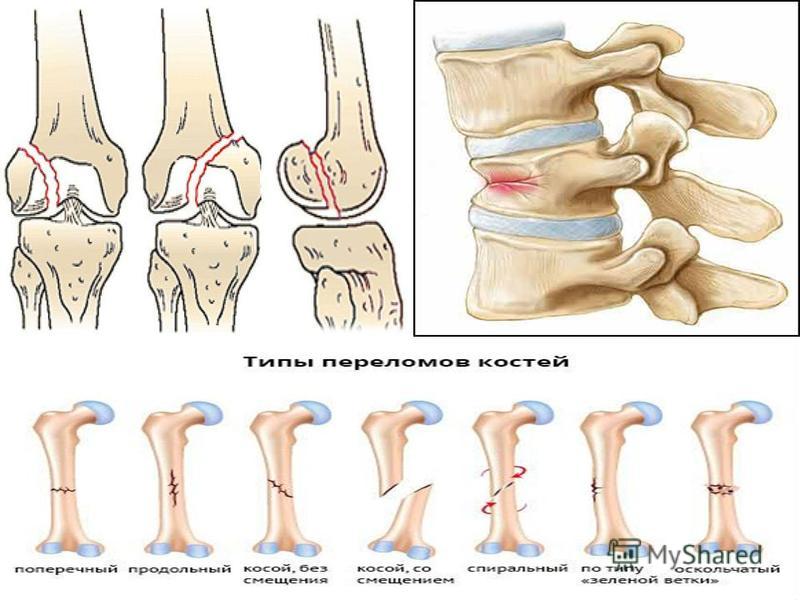
Виды повреждений
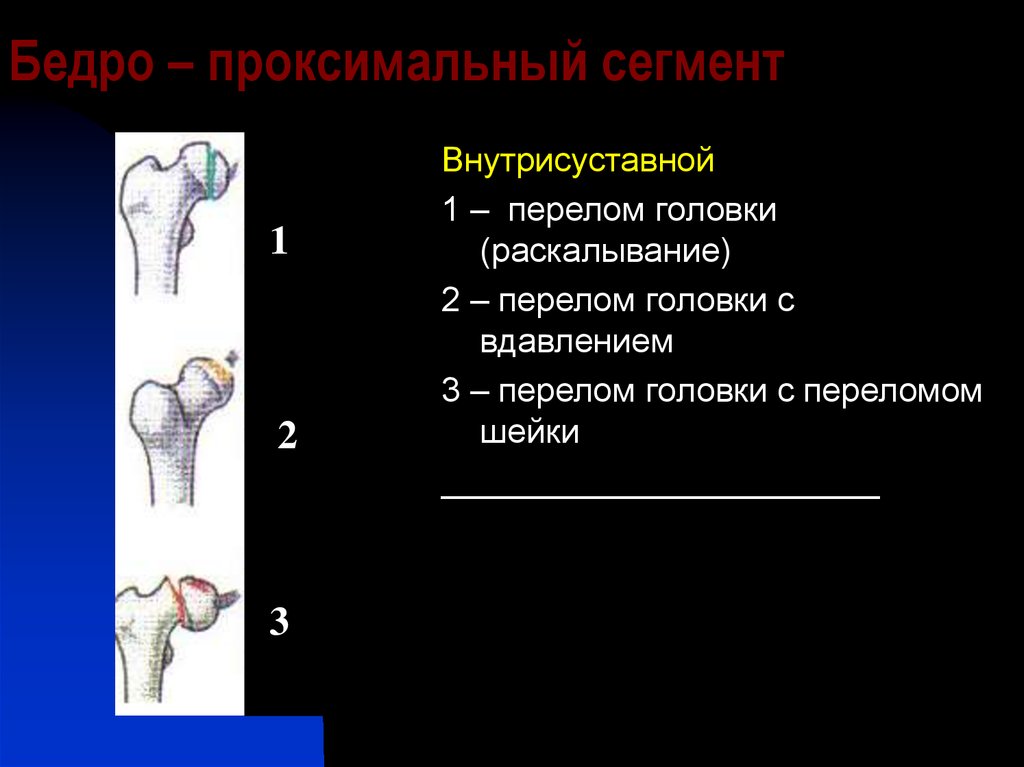
Переломы бедренной кости разделяют на 3 вида в зависимости от места. В верхней части кости ближе к тазобедренному суставу происходят переломы головки, шейки кости, вертелов. Это группа проксимальных переломов. В нижней части кости ближе к коленному суставу образуются дистальные переломы в результате травмы хрящевой ткани. В середине кости переломы в основном многочисленные и сложные, носят название диафизарные.
Проксимальные
В проксимальном отделе бедра от основного тела кости отходит шейка, которая помещается во впадину таза, обеспечивая движение ноги. В местах перехода имеются малый (внутри) и большой (снаружи) вертел. Последний можно определить при прощупывании через кожу. Разновидности переломов верхней части бедра:
В местах перехода имеются малый (внутри) и большой (снаружи) вертел. Последний можно определить при прощупывании через кожу. Разновидности переломов верхней части бедра:
Переломы внутрисуставные и шейки бедра:
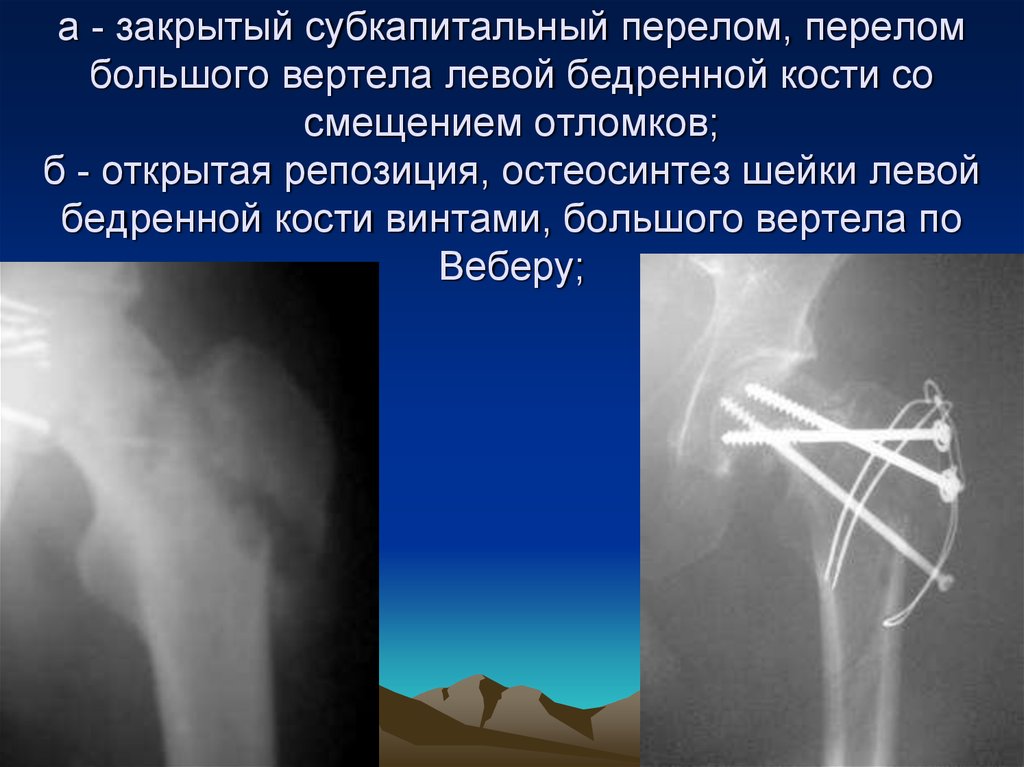
- субкапитальный в месте перехода головки в шейку;
- трансцервикальный (чресшеечный) по плоскости шейки;
- базальный в основании шейки.
Внесуставные переломы (вертельные, латеральные):
- межвертельные в плоскости между буграми вертелов;
- чрезвертельные — переломы на большой площади от малого до большого вертела, часто сопровождающиеся отрывом первого.
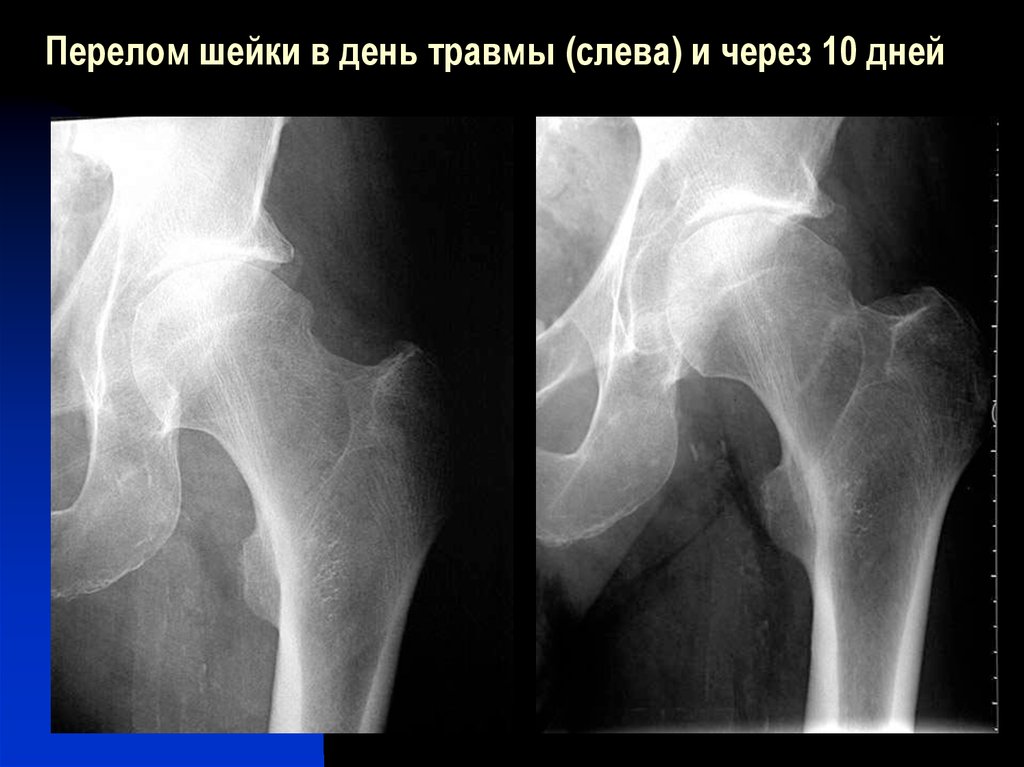
Перелом шейки бедра, по статистике, составляет 6% от общего количества переломов этой кости. В редких случаях происходит самостоятельное сращивание костей, чаще всего необходима операция. Пожилые женщины в 3 раза чаще ломают шейку бедра, чем мужчины.
Диафизарные
Переломы диафиза бедренной кости разделяют по месту локализации:
- верхней трети;
- средней трети;
- нижней трети.

Перелом кости в средней части сопровождается болевым шоком и пострадавший не сразу понимает, что произошло. Если травма была получена в результате прямого воздействия, то отличают косые и оскольчатые переломы. При положении ноги в состоянии скручивания или поворота образуются винтообразные переломы. Бедренная кость окружена большим количеством мышц, если они не повреждены, то будут растягивать поврежденную кость в разные стороны. В таких случаях необходима операция для соединения кости и удаления образовавшихся осколков.
Дистальные
Бедренная и берцовые кости соединяются в коленном суставе, при этом часть первой в месте крепления называют мыщелок. Они разделяются на внутренние и внешние. В случаях, когда повреждена кость и суставные части, перелом считают внутрисуставным. Если кость повреждена с одной стороны, то перелом называют одномыщелковым. Раздробленное окончание бедренной кости или перелом обоих мыщелков называют чрезмыщелковым. Если сустав не задет, то перелом внесуставный, или надмыщелковый.
Характерная симптоматика
При переломах шейки бедра у пациента наблюдается отечность и кровоподтеки, прикосновения приносят глухие болезненные ощущения. В редких случаях после травмы больной может встать и опереться на ногу. При попытках поднять ногу травмированный не сможет оторвать пятку от пола.
При смещении костных тканей наблюдается укорочение ноги по сравнению со здоровой. В случаях компрессионного перелома длина ноги не изменяется. При повреждении малого или большого вертела пациент испытывает сильные боли, при этом невозможно дотронуться до отекших тканей. Отек и кровоподтеки сильнее, чем в случаях травмирования шейки.
Признаками переломов в средней части бедренной кости являются патологические движения, сильный отек и кровоподтек. Часто помимо кости повреждены ткани, крупные сосуды и кожа. Больной испытывает травматический шок, особенно если перелом сопровождается кровотечением.
Повреждение бедренной кости ближе к колену вызывает боль, неподвижность сустава.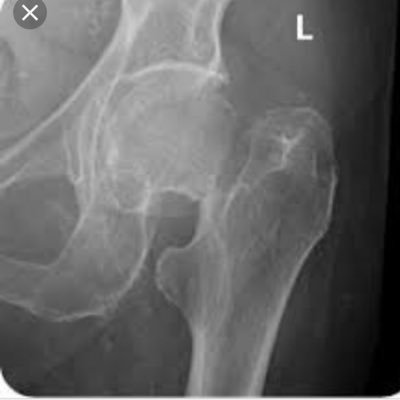
Доврачебная помощь
При закрытых переломах бедра необходимо зафиксировать ногу с помощью самодельной шины, если предстоит самостоятельная транспортировка до медицинского учреждения. Твердые предметы прикладывают с двух сторон, третий предмет подкладывают под конечность, если ожидается длительная транспортировка. Бригады неотложной медицинской помощи используют транспортную шину Дитерихса для иммобилизации конечности.
Watch this video on YouTube
При наложении шины нужно учитывать особенности повреждения и соблюдать правила:
- необходимо зафиксировать тазобедренный и коленный суставы и голеностоп;
- шину не накладывают в случае открытого перелома;
- при кровотечениях необходимо подложить самодельный валик под колено, чтобы не нарушить кровоснабжение в месте разрыва тканей.

Одну часть шины прикладывают с внешней стороны тела от пятки до подмышки. Вторая часть прикладывается от пятки до паха, не допуская давления на последний. Третья часть под ногу должна быть проложена тканью или несколькими слоями бинта и немного выступать ниже пятки. Все части аккуратно фиксируют на ноге и между собой бинтом.
Первая помощь в случаях, когда под рукой нет материалов для создания шины: поврежденную ногу можно прибинтовать к здоровой, положив между ними ткань или предмет одежды, свернутые валиком. Его располагают от пяток до коленного сустава. Болезненные ощущения снимают с помощью обезболивающих, учитывая наличие у пострадавшего аллергических реакций на медицинские препараты.
При открытом переломе и кровотечении нельзя использовать Аспирин и другие медикаменты, которые разжижают кровь.
Частыми ошибками при оказании первой доврачебной помощи являются:
- слабая фиксация шины, обеспечивающая подвижность ноги;
- сильная фиксация шины, вызывающая нарушение кровоснабжения;
- незафиксированная провисающая пятка;
- попытки переместить пострадавшего, при которых он встает и опирается на сломанную ногу.

При переломе человек испытывает шок, в этом состоянии понижается болевой порог. Человек может самостоятельно подняться и даже пройти некоторое расстояние. В результате происходит смещение костных тканей и их обломков, после которого необходимо оперативное вмешательство.
При открытых переломах необходимо остановить кровотечение с помощью жгута — ремня, одежды, куска материи. Алая кровь свидетельствует о поврежденной артерии, поэтому жгут накладывают выше разрыва. Темная кровь — признак венозного кровотечения, при котором жгут накладывают под раной. В каждом случае необходимо зафиксировать время наложения жгута, желательно на бумаге с прикреплением к жгуту. Каждые 90 минут повязку ослабляют на 3–5 минут из-за опасности отмирания тканей.
Методы терапии
При поступлении в медицинское учреждение больному проводят рентген и при необходимости МРТ для определения тяжести травмы. Терапия повреждений проводится консервативными методами (скелетное вытягивание, гипсовые повязки, аппараты внешней фиксации) и хирургическим лечением. Способ выбирает травматолог по результатам исследований. При поступлении больного с кровотечением проводится переливание крови и плазмы, противошоковая терапия.
Способ выбирает травматолог по результатам исследований. При поступлении больного с кровотечением проводится переливание крови и плазмы, противошоковая терапия.
| Вид перелома | Способы лечения |
| Внутрисуставной верхней части бедра | Операция по сращиванию обломков с применением трехлопастного гвоздя или вживление в кость трансплантата. При противопоказаниях (заболевания, пожилой возраст) проводят комплексную терапию с фиксированием поврежденной конечности. |
| Вертельные |
|
| Диафизарные |
|
| Мыщелковые | Без смещения: гипсовая повязка от лодыжки до паха на срок 1-2 месяца. Со смещением:
|
Реабилитационный период
После длительного лечения необходима реабилитация. За время, пока нога не испытывает нагрузки, мышцы и связки утрачивают свои способности. Лучший способ их восстановления — лечебная физкультура (ЛФК) и гимнастика.
Первый этап начинают после любых манипуляций (операция, гипсование, скелетное вытяжение) даже при нахождении в стационаре. При этом упражнения направлены на стопу и пальцы ног, мышечную ткань:
- сгибание и разгибание стопы;
- сгибание и разгибание пальцев;
- напряжение на несколько секунд и ослабление мышечных тканей голени, бедра и таза.
Каждое упражнение повторяется по 10 раз. Правильное выполнение упражнений, которые необходимо выполнять в реабилитационный период, показывает врач ЛФК. При сильных болях реабилитация откладывается до разрешения травматолога.
Правильное выполнение упражнений, которые необходимо выполнять в реабилитационный период, показывает врач ЛФК. При сильных болях реабилитация откладывается до разрешения травматолога.
При нахождении на скелетном вытяжении больной прикован к кровати. Используемая конструкция предполагает наличие перекладины на уровне рук. С ее помощью можно выполнять подтягивания и подъемы на судно.
По решению инструктора начинают второй период реабилитации. В него включают:
- дыхательные упражнения;
- гимнастику рук — подъемы и опускания в положении лежа;
- гимнастика здоровой ноги с чередованием мысленно выполняемых упражнений больной ногой;
- небольшой подъем таза и тела над кроватью при инструкторе — опорой служат руки, которыми больной держится за края кровати, и стопа согнутой в колене здоровой ноги.
Третий период реабилитации проводят после снятия вытяжения, гипса, аппаратов внешней фиксации. Упражнения лечебной гимнастики выполняют лежа на спине.
Watch this video on YouTube
После длительного ношения гипсовой повязки у больных наблюдается отечность тканей коленного сустава. Реабилитация согласовывается с травматологом. Для снятия отека применяют мази и компрессы, а разработка сустава проходит постепенно.
Возможные осложнения
Одним из осложнений перенесенной травмы может стать жировая эмболия — закупорка сосудов каплями жира и распространение их в кровотоке. Причиной может стать шоковое состояние, когда липиды крови вырастают до больших размеров. Не исключено попадание жира в кровь при повреждениях подкожного слоя при открытых переломах.
Жировая эмболия начинается в легких, головном мозге и постепенно распространяется по кровотоку. При поражении легких ее часто путают с пневмонией.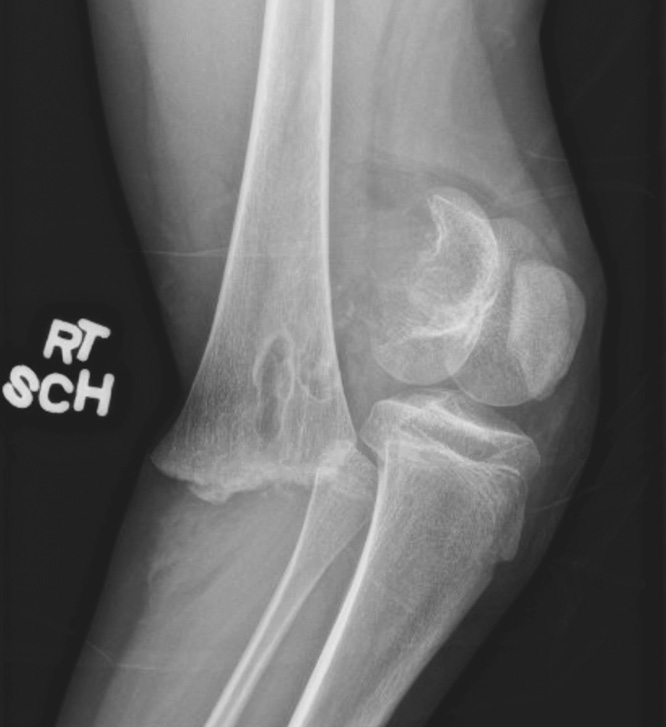
- боль в груди;
- одышка и затруднение дыхания;
- кашель с выделением пены и крови.
При поражении головного мозга у больных наблюдается:
- жар, который не сбивается;
- галлюцинации;
- потеря сознания;
- дергающиеся или «плавающие» зрачки;
- судороги;
- кома;
- сильная головная боль.
В остальном эмболия может проявиться разрывом капилляров, изменением состава и количества выводимой мочи.
Осложнения могут возникнуть со штифтом или спицей, вводимыми во время операции или ротации костей:
- Выход штифта из кости. Вниз он перемещается в редких случаях, чаще вверх, когда пациент ощущает головку под кожей. В таких случаях оценивается степень сращивания кости с отломками: при полном сращивании конструкция удаляется, при неполном проводится введение обратно или замена через надрез под анестезией.
- Перелом штифта. Причиной являются пороки металлов, используемых при производстве медицинских спиц.
 При переломе штифта необходимо его извлечение. При этом травматолог оценивает необходимость замены штифта или фиксации костей альтернативными способами.
При переломе штифта необходимо его извлечение. При этом травматолог оценивает необходимость замены штифта или фиксации костей альтернативными способами. - Образование костной шапочки над штифтом. Причиной является перенос костной ткани на головке штифта, выступающего диффузором. Проблема решается удалением штифта, после этого костный нарост уменьшается и со временем исчезает.
Самым опасным состоянием при переломе бедра после оперативного вмешательства является воспалительный процесс. Он вызван введением инородного тела, которое отторгается организмом. При первых признаках производится вскрытие места нагноения. После очистки больному назначаются антибиотики. При этом нельзя сразу удалять штифт, чтобы не допустить ухудшения состояния больного.
Watch this video on YouTube
Заключение
Перелом бедренной кости — тяжелая травма, которая долго заживает, особенно у пожилых людей. При оказании первой помощи нужно действовать аккуратно, чтобы не усугубить состояние пострадавшего.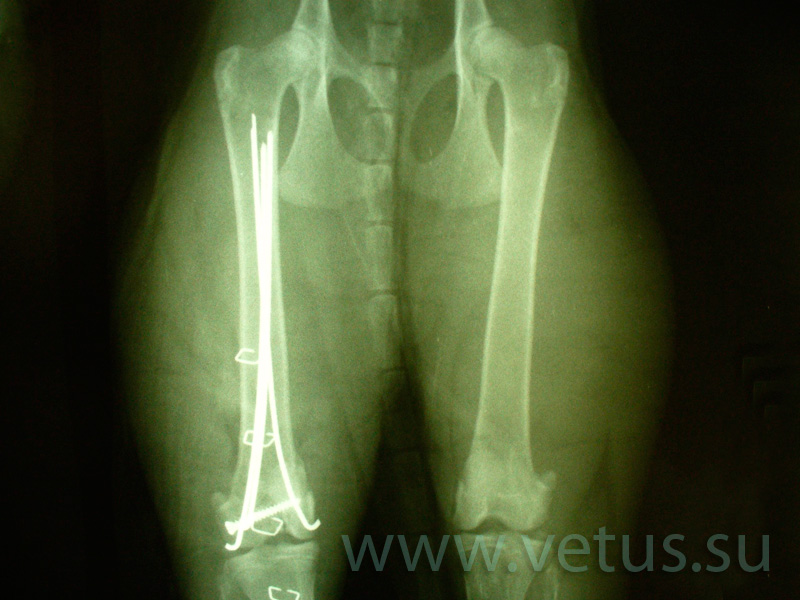 Способы лечения выбирает травматолог в зависимости от состояния кости. Реабилитация длится долго, поэтому начинать ее нужно в стационаре и продолжать до полного восстановления функций ноги.
Способы лечения выбирает травматолог в зависимости от состояния кости. Реабилитация длится долго, поэтому начинать ее нужно в стационаре и продолжать до полного восстановления функций ноги.
Перелом бедра: диагностика, лечение и реабилитация
Перелом бедра – довольно распространенная травма, на долю которой приходится около 5 процентов от всех переломов. Состояние представляет собой разлом верхней части бедренной кости ввиду различных причин. Чаще всего обнаруживается у представительниц прекрасного пола. По статистике около 15 процентов женщин хотя бы раз в жизни сталкиваются с подобной травмой. Наибольшие риски у пожилых пациентов: каждый пятый человек с переломом бедра старше 60 лет.
Анатомия
Тазобедренный сустав является одной из ключевых опорных точек костной системы. Кроме того, это один из крупнейших суставов тела. Тазовая кость имеет вертлужную впадину, к которой присоединяется головка бедра. Соединение обеспечивают суставная поверхность с ямкой и выраженная шейка бедра. Она располагается по оси в 130 градусов по отношению к тазу.
Она располагается по оси в 130 градусов по отношению к тазу.
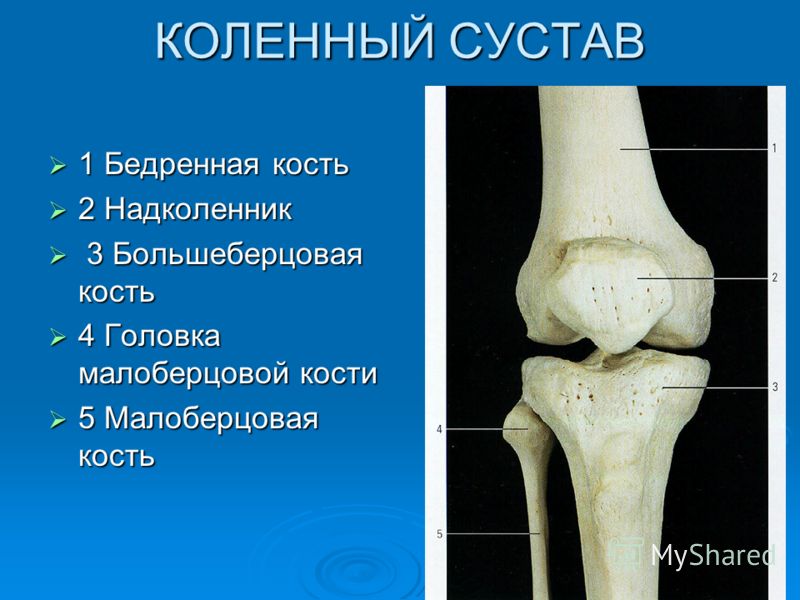
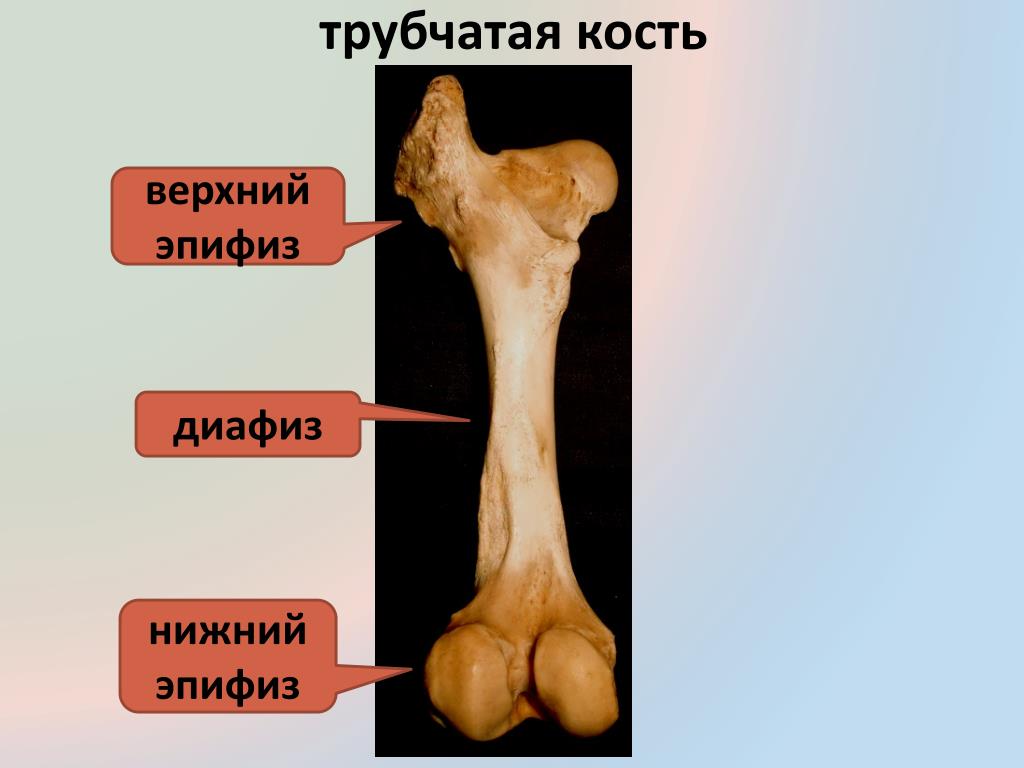
Сама бедренная кость является крупнейшей трубчатой в организме. Она имеет цилиндрическую форму, несколько расширенную снизу. В месте, где шейка бедренной кости переходит в тело, расположены своеобразные возвышения. Они называются большим и малым вертелом. Большой легко обнаружить во время пальпации, а малый локализован в задней части внутри. Вертелы объединены за счет межвертельных гребня и линии. Дистальная часть за счет расширения плавно переходит в мыщелки, которые имеют суставные поверхности, соединяющиеся с большеберцовой костью. Кроме того, эта часть сочленяется с наколенниками.
Возникновение переломов бедра связано с нарушением биомеханики. Так, тазобедренный сустав испытывает комбинированные нагрузки, вызывающие сжатие. Однако при определенных видах активности и в некоторых ситуациях возникает специфическое растяжение, приводящее к перелому бедренной кости. Типичный пример: падение в сторону с низкой скоростью из положения стоя.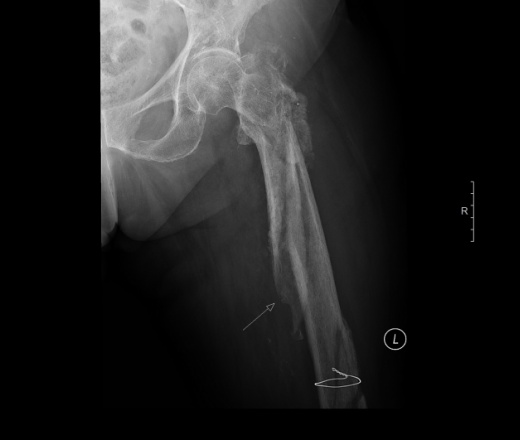 Именно так зачастую падают пожилые люди. В результате бедро ударяется о землю в первую очередь, что увеличивает вероятность перелома в разы. Статистика утверждает, что падение вбок умножает риски разлома кости у мужчин в 15 раз, а у женщин – в 12 раз. Данные актуальны для лиц старше 60–65 лет.
Именно так зачастую падают пожилые люди. В результате бедро ударяется о землю в первую очередь, что увеличивает вероятность перелома в разы. Статистика утверждает, что падение вбок умножает риски разлома кости у мужчин в 15 раз, а у женщин – в 12 раз. Данные актуальны для лиц старше 60–65 лет.
Классификация переломов бедра
Есть классификация, определяющая сложность и характер полученной травмы. Перелом бедренной кости подразделяется на следующие виды:
- Косой. Так называются травмы, при которых линия разлома локализована под острым углом по отношению к середине кости.
- Оскольчатый перелом бедра. Сопровождается появлением костных отломков, что влечет повреждение мягких тканей. Такая травма отличается высоким риском возможных осложнений.
- Спиральный. Возникает под воздействием крутящего момента. Обычно такой перелом бедренной кости связан с неподвижностью одной кости в сочетании с движением соседней.
- Со смещением. Это травма, при которой происходит смещение костных отломков.
 Они теряют свое правильное положение, и без своевременного лечения перелом бедра срастется с нарушением анатомии нижних конечностей.
Они теряют свое правильное положение, и без своевременного лечения перелом бедра срастется с нарушением анатомии нижних конечностей.
Однако данная классификация не дает полного понимания о разнообразии переломов бедра. В зависимости от локализации и разновидности травмы выделяют следующие виды:
- Перелом верхней части бедра. Включает медиальные внутрисуставные переломы: субкапитальные, трансцервикальные, базальные. К этой группе относят и переломы шейки. Медиальные травмы могут быть аддукционными – приводящими к расширению шеечно-диафизарного угла, либо вызывать уменьшение угла. Последние именуются абдукционными или вальгусными. К этой группе относят вертельные переломы, затрагивающие верхнюю часть бедра. Это межвертельные, чрезвертельные повреждения, а также переломы большого или малого вертела (изолированные травмы вертелов).
- Перелом диафиза. Это тяжелая травма, выраженная в нарушении целостности тела бедренной кости. Может сопровождаться сильным повреждением ткани, внушительной кровопотерей и болевым шоком.

- Внутрисуставной перелом мыщелков бедра. Так называется нарушение целостности самих мыщелков или дистального конца бедренной кости. Все дистальные переломы делятся на 4 группы: надмыщелковые, межмыщелковые, мыщелков, дистального эпифиза.
Причины переломов бедра
Факторы, вызывающие травму, не слишком разнообразны. Причины перелома бедренной кости включают:
- Падение. Наиболее часто перелом бедра возникает на фоне падения. При этом достаточно потерять равновесие во время ходьбы или просто стоя, чтобы повредить тело или шейку бедренной кости. Обычно повреждение связано с падением на бок из-за спотыкания, вызванного возрастом пациента.
- Автомобильные аварии. Переломы проксимального отдела зачастую связаны с ДТП. Обнаруживаются у лиц, сбитых автомобилем или иным средством передвижения на скорости.
- Занятия спортом. Травма со смещением отломков или без таковых может быть следствием катания на лыжах, сноуборде, коньках, роликах.

Повреждение нижних конечностей, как правило, имеет патологический характер. Так, слабость костной ткани связана:
- с остеопорозом – заболеванием хронического течения, вызывающим хрупкость бедренных костей;
- метаболическими патологиями костной ткани – несовершенный остеогенез, болезнь Педжета, остеомаляция и иные;
- высоким уровнем гомоцистеина – аминокислоты, разрушающей костную ткань;
- метастазами от злокачественных опухолей, затрагивающими проксимальный отдел;
- инфекционными заболеваниями, локализованными в области суставов и костей;
- табакокурением – оно повышает риск развития остеопороза.
Симптомы
Признаки перелома бедренной кости разнообразны. Они зависят от типа и локализации повреждения. Как правило, обнаруживаются:
- Снижение подвижности суставов. Человек не может выполнять движение по привычной амплитуде.
- Укорочение конечности или разворот ноги в сторону.
 Частый признак нарушения целостности шейки или иного отдела бедренной кости. Обнаруживается при повреждениях со смещением.
Частый признак нарушения целостности шейки или иного отдела бедренной кости. Обнаруживается при повреждениях со смещением. - Болевой синдром. При переломе бедра наблюдаются выраженные болевые ощущения, которые не всегда купируются привычными обезболивающими средствами.
- Симптом «прилипшей пятки». Пациент не может оторвать от постели выпрямленную ногу. Пятка как бы «прилипает» и не отрывается от поверхности.
- Отек мягких тканей. Повреждение затрагивает и мышцы бедра.
- Кровоизлияние. Могут появиться признаки подкожного кровоизлияния.
- Кровотечение. Характерно для открытых оскольчатых переломов и требует немедленного оперативного вмешательства.
При внутрисуставных переломах бедра боль слабо выражена в состоянии покоя, но усиливается при движении. При пальпации обнаруживаются небольшие изменения. Некоторые пациенты терпят боль и могут не обращаться за помощью длительное время. Вертельная травма сопровождается выраженной резкой болью в состоянии покоя и интенсивным болевым синдромом при движении.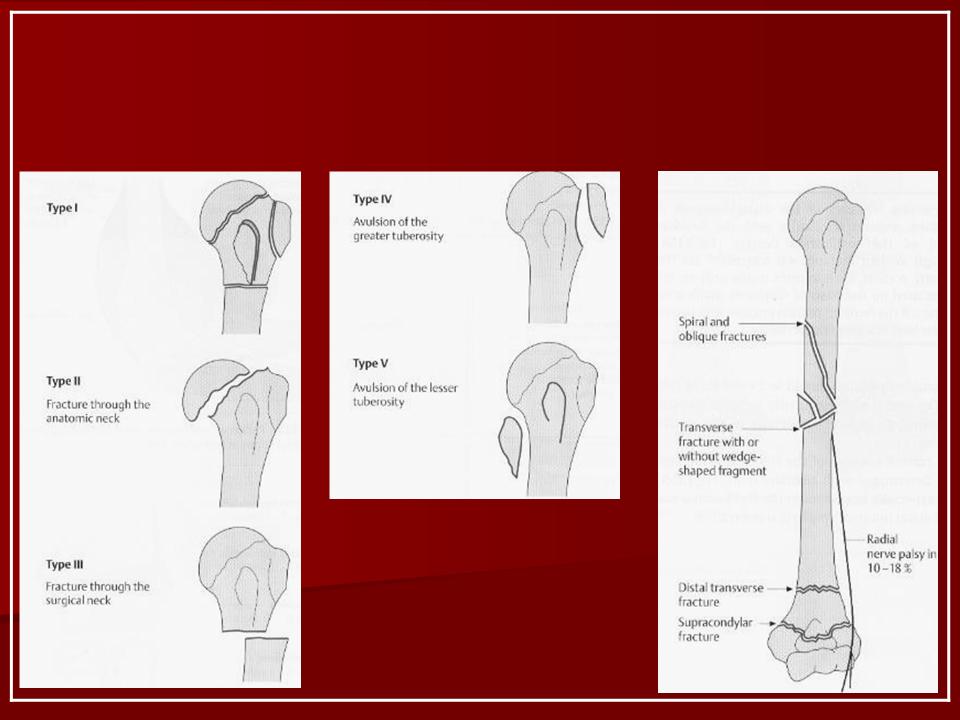 Она приводит к полному нарушению подвижности.
Она приводит к полному нарушению подвижности.
Диагностика переломов бедра
При повреждении диафиза бедренной кости или иных видах разрушения костной ткани бедра для разработки правильной лечебной тактики требуется проведение диагностики. Какие методы используются:
- Рентген. Способ позволяет получить данные о типе травмы, ее локализации, наличии и расположении отломков. Для большей информативности при переломе бедра рекомендован рентген в нескольких проекциях.
- Магнитно-резонансная томография. Тип исследования, применяемый при переломе бедренной кости с целью детальной визуализации пострадавшего участка. Дает сведения о состоянии костной и прилежащих мягких тканей. Метод основывается на прохождении звуковых волн через тело.
- Компьютерная томография. Способ, дающий понимание о типе перелома в верхнем отделе бедра, состоянии артерий, вен, нервов и мышечной ткани.
Если возникновение перелома бедренной кости обусловлено инфекционной составляющей или наличием патологии хронического течения, то могут быть рекомендованы лабораторные исследования. Они позволят выявить интенсивность воспалительного процесса и сообщат о состоянии организма в целом.
Они позволят выявить интенсивность воспалительного процесса и сообщат о состоянии организма в целом.
Лечение
Сразу после получения травмы необходимо обезболивание и фиксация поврежденной конечности. Преимущественно пациенту с переломом бедра требуется хирургическое лечение. Дальнейшая тактика определяется сложностью и видом повреждения:
- При травматическом повреждении шейки. Сложность лечения такого перелома бедренной кости связана с медленным заживлением. Зачастую даже спустя продолжительное время пациент не восстанавливается полностью. Остеосинтез увеличивает шансы на выздоровление без последствий. Обычно применяют фиксацию с помощью винтов. По показаниям может быть рекомендована замена поврежденного участка на титановый. Также применяется эндопротезирование тазобедренного сустава.
- Травма вертела. Терапия предполагает фиксацию костного участка посредством динамического винта или подвижной пластины. В среднем заживление занимает от 3 до 6 месяцев.
 После указанного срока винт обычно не удаляется. Такой перелом бедра типичен для пожилых людей с высоким риском осложнений, поэтому повторное хирургическое вмешательство опасно.
После указанного срока винт обычно не удаляется. Такой перелом бедра типичен для пожилых людей с высоким риском осложнений, поэтому повторное хирургическое вмешательство опасно. - При травме диафиза бедра. Для фиксации используют хирургические гвозди или пластины. Для восстановления пациенту может быть рекомендовано вытяжение (тракция). Вытяжение показано при риске смещения и для фиксации отломков.
Дополнительно рекомендуется консервативное лечение. Пострадавшему назначают противовоспалительные, обезболивающие средства, а также хондропротекторы.
Восстановление и реабилитация
Важное место в лечении переломов верхней части бедра или диафиза занимает реабилитация. Заживление переломов происходит в период до 6 месяцев, но при неправильной программе восстановления и нарушении режима процесс может затянуться, а риск возможных осложнений возрасти. Методы реабилитации:
- Физические нагрузки. Рекомендовано не затягивать с упражнениями и начинать их сразу после того, как врачи одобрят активность.
 Наиболее результативны подобранные программы лечебной физкультуры. С ходьбой стоит быть осторожнее, постепенно наращивая темп и частоту прогулок.
Наиболее результативны подобранные программы лечебной физкультуры. С ходьбой стоит быть осторожнее, постепенно наращивая темп и частоту прогулок. - Физиотерапия. Стимулирует заживление переломов бедренной кости, которые сопровождаются повреждением мягких тканей. Эффективны при переломах бедра со смещением и отломками. В период реабилитации показаны магнитотерапия, лазерная терапия, электрофорез.
- Прием витаминов и минералов. Хороший результат дают препараты с кальцием, калием и фосфором в составе.
- Сбалансированное питание. Для сращения кости важно потреблять продукты, богатые кальцием и фосфором. Общее восстановление также основано на соблюдении принципов правильного питания.
Осложнения при неправильном лечении
Перелом бедра является травмой с повышенным риском осложнений. Длительная неподвижность, особенно в пожилом возрасте, увеличивает вероятность развития невроза, деменции и психопатических состояний. Без правильной терапии риск летального исхода в первый месяц после получения травмы составляет 10 процентов, а в первый год после перелома бедренной кости доходит до 30 процентов. Именно поэтому так важно соблюдать все рекомендации и как можно раньше начать двигаться. Также среди вероятных осложнений перелома бедра отмечаются:
Именно поэтому так важно соблюдать все рекомендации и как можно раньше начать двигаться. Также среди вероятных осложнений перелома бедра отмечаются:
- тромбоэмболия легочной артерии;
- больничная пневмония;
- повышенный риск инфекционного заражения;
- снижение подвижности и ухудшение качества жизни;
- высокий риск повторного перелома бедра.
Также возможно формирование так называемого «ложного сустава»: разлом не срастается или срастается неправильно. Еще одно опасное состояние – жировая эмболия. Она возникает на фоне перенесенного оперативного лечения. Иногда травма осложняется разрывом тканей или нервов острыми краями осколков. После сращения отломков может наблюдаться ухудшение местного кровообращения. В период восстановления пациенты жалуются на дискомфорт от металлических конструкций в бедре.
Профилактика
Переломы бедра распространены по всему миру, но единой тактики предупреждения травм нет.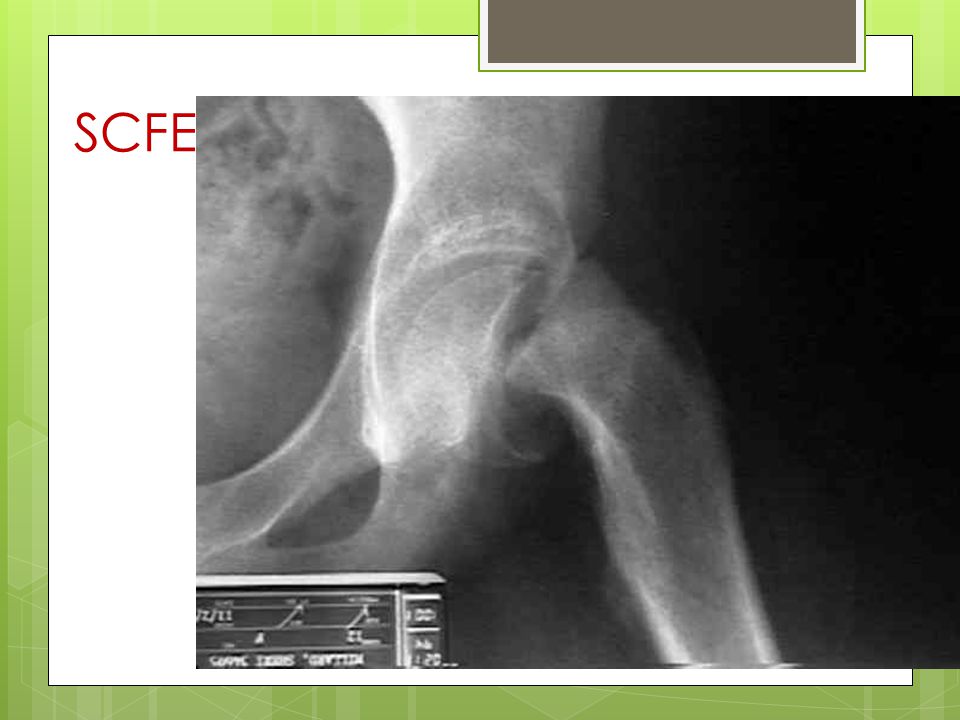 Как правило, распространенной причиной переломов выступает остеопороз. Важно своевременно выявлять данное заболевание и начинать соответствующее лечение. Лицам старше 40 лет стоит регулярно проходить диспансеризацию для оценки состояния костной ткани. Кроме того, следует:
Как правило, распространенной причиной переломов выступает остеопороз. Важно своевременно выявлять данное заболевание и начинать соответствующее лечение. Лицам старше 40 лет стоит регулярно проходить диспансеризацию для оценки состояния костной ткани. Кроме того, следует:
- Отказаться от курения – привычка существенно повышает риск остеопороза.
- Своевременно обращаться за медицинской помощью. Это позволит быстро выявлять очаги инфекции или опухолевые процессы, влияющие на плотность кости.
Принимать препараты для укрепления костей. К ним относятся кальций, витамин D. Для профилактики переломов бедренной кости рекомендуют и хондропротекторы, но не все специалисты считают их эффективными.
Перелом бедра у собаки — Ветеринарные клиники СитиВет в Санкт-Петербурге
- Клинические признаки перелома бедра у собак
- Первая помощь при переломе бедра у собак
- На приеме в ветеринарной клинике при переломе бедра у собаки
- О наркозе при переломе
- Методы лечения перелома бедра у собак
- Восстановление после операции
В травматологической практике ветеринарного врача переломы бедра у собак достаточно распространённое явление. Чаще всего собаки получают перелом бедра в результате падений с высоты, ДТП или различных обстоятельствах, при которых может произойти травма. Переломы бедра так же могут быть патологическими в результате роста новообразования или нарушения обмена веществ, например, как при алиментарном гиперпаратиреозе. У карликовых пород собак встречаются патологические переломы шейки бедра в результате болезни Пертеса. Переломы бедра могут быть у собак разного возраста. Переломы в результате роста опухоли чаще встречаются у собак более пожилого возраста, переломы в результате нарушения обмена веществ (алиментарный гиперпаратиреоз) встречаются у щенков в результате белкового кормления. При болезни Пертеса перелом по шейке бедра может встречаться в разном возрасте.
Чаще всего собаки получают перелом бедра в результате падений с высоты, ДТП или различных обстоятельствах, при которых может произойти травма. Переломы бедра так же могут быть патологическими в результате роста новообразования или нарушения обмена веществ, например, как при алиментарном гиперпаратиреозе. У карликовых пород собак встречаются патологические переломы шейки бедра в результате болезни Пертеса. Переломы бедра могут быть у собак разного возраста. Переломы в результате роста опухоли чаще встречаются у собак более пожилого возраста, переломы в результате нарушения обмена веществ (алиментарный гиперпаратиреоз) встречаются у щенков в результате белкового кормления. При болезни Пертеса перелом по шейке бедра может встречаться в разном возрасте.
Клинические признаки перелома бедра у собак
В первую очередь, любой перелом будет сопровождаться сильной болью. При этом собака может сильно скулить, не давать дотронуться до больной конечности и иногда даже может агрессивно реагировать на своего хозяина.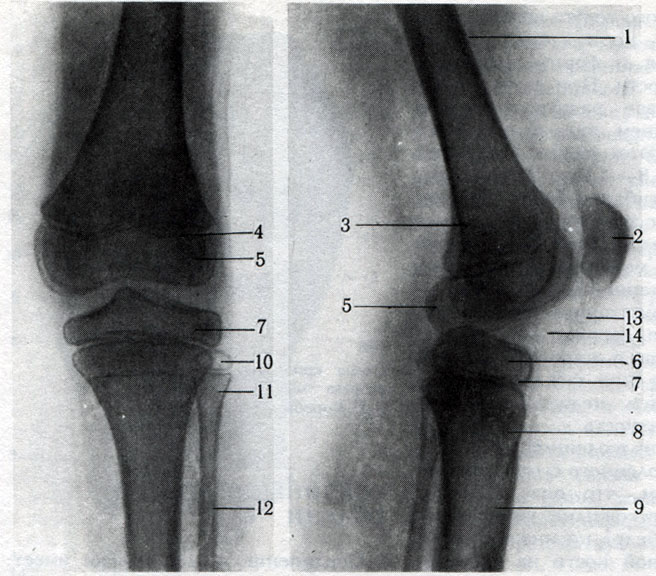 Опороспособность на больную конечность будет невозможна, собака будет бегать на трёх лапах. На коже в месте перелома можно обнаружить кровоизлияние и отёк. Отёк может спускаться на голень и скакательный сустав. При пальпации можно услышать крепитацию костей, в месте перелома будет ощущаться сильная подвижность.
Опороспособность на больную конечность будет невозможна, собака будет бегать на трёх лапах. На коже в месте перелома можно обнаружить кровоизлияние и отёк. Отёк может спускаться на голень и скакательный сустав. При пальпации можно услышать крепитацию костей, в месте перелома будет ощущаться сильная подвижность.
При открытом переломе бедра будет наблюдаться рана. Иногда из раны могут быть видны отломки костей, может наблюдаться кровотечение. При инфицированных переломах будут наблюдаться признаки гнойного воспаления: из раны могут быть истечения, сильный отек, повышение температуры тела и прочее.
Оскольчатый перелом бедра со смещением у собаки
При переломах бедра в первые двое суток общее состояние будет угнетенное, собака будет отказываться от еды, практически не передвигаться по дому. При свежих травматических переломах это связано с сильным болевым синдромом, что требует немедленного посещения ветеринарного врача.
Первая помощь при переломе бедра у собак
При оказании первой помощи если животное проявляет себя агрессивно нужно надеть на собаку намордник или перевязать морду собаку бинтом.
Если произошел открытый перелом бедра не в коем случае нельзя стараться вправить кости в толщу мышц, так как это причинит собаке очень сильную боль и может вызвать вторичное кровотечение. В данном случае, нужно по возможности промыть рану раствором хлоргексидина и наложить защитную повязку, которая должна полностью плотно закрывать рану. Так же желательно зафиксировать больную конечность, так чтобы она была не подвижна. Если собака небольшого размера, ее можно положить в переноску или коробку для удобства транспортировки. Если собака крупного размера и не может передвигаться ее можно перемещать на носилках или на одеяле.
Если перелом закрытый, то так же нужно по возможности зафиксировать больную лапу и приехать в клинику.
Нельзя самостоятельно давать никаких обезболивающих препаратов собаке так как моментального эффекта обезболивания достигнуто не будет, а также в процессе оказания ветеринарной помощи может возникнуть сложность медикаментозного лечения в результате несовместимости препаратов.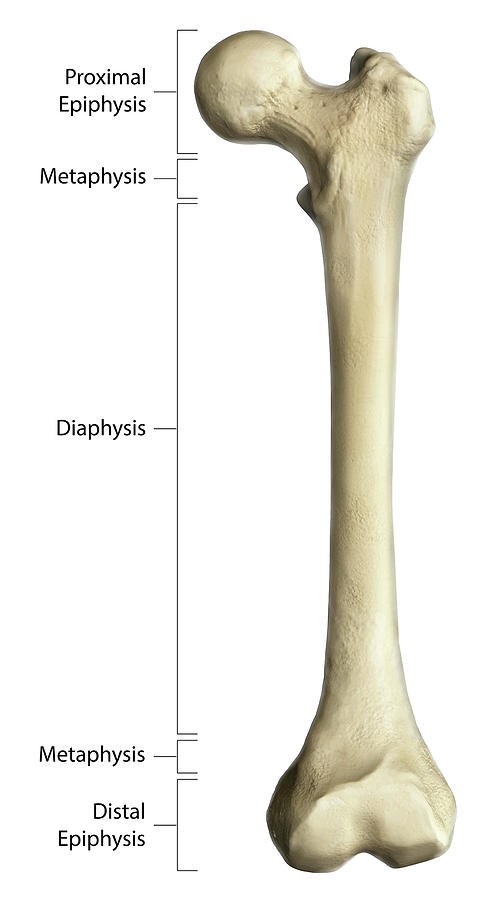 В практике имелись случаи, когда владельцы собак желая помочь своему питомцу по незнанию превышали в несколько раз дозировку препарата и в последствии по мимо перелома ветеринарный врач должен будет лечить собаку от интоксикации.
В практике имелись случаи, когда владельцы собак желая помочь своему питомцу по незнанию превышали в несколько раз дозировку препарата и в последствии по мимо перелома ветеринарный врач должен будет лечить собаку от интоксикации.
При правильном оказании первой помощи можно достаточно быстро облегчить страдания собаки, что в дальнейшем приведёт к хорошему результату лечения.
На приеме в ветеринарной клинике при переломе бедра у собаки
На приёме в ветеринарный врач окажет первую помощь собаке, это в первую очередь обезболивание, введение антибиотика и против отёчных препаратов. В случае, когда владелец собаки не может за ней ухаживать, такое животное можно разместить в стационаре клиники на все необходимые манипуляции.
Если перелом инфицированный, то по мимо обработки раны возможно введение внутривенной инфузии (капельница) для снятия интоксикации организма. Если по мимо перелома бедра у собаки будут другие угрожающие жизни травмы, то возможно потребуются дополнительные исследования, например, УЗИ. После оказания первой помощи, ветеринарный врач приступит к диагностике перелома, для этого будет проведено рентгенографическое исследование. После проведения рентгена можно будет планировать тактику лечения перелома, методику хирургического вмешательства и т.д.
После оказания первой помощи, ветеринарный врач приступит к диагностике перелома, для этого будет проведено рентгенографическое исследование. После проведения рентгена можно будет планировать тактику лечения перелома, методику хирургического вмешательства и т.д.
Практически все переломы бедра лечатся только при помощи хирургической операции(остеосинтеза) при помощи пластин, спиц и других способов крепления. Перед хирургическим вмешательством обязательно будут проведены биохимический и клинический анализы крови и сделано Эхо(УЗИ) сердца, чтобы предусмотреть все риски хирургической операции.
О наркозе при переломе
Все хирургические операции при переломе бедра проходят только под общим наркозом. Для общей анестезии применяется достаточно большой вариант препаратов, которые вводиться животному как внутривенно, так и в виде газа (ингаляционная/газовая анестезия). В нашей клинике, при данной проблеме, активно применяется эпидуральная анестезия, которая позволяет снизить анестезиологический риск. Эпидуральная анестезия обеспечивает хорошее обезболивание, тем самым введение препаратов общего наркоза будет минимальным и соответственно воздействие общего наркоза на организм так же будет сведено к минимуму, что лучше для собаки.
Эпидуральная анестезия обеспечивает хорошее обезболивание, тем самым введение препаратов общего наркоза будет минимальным и соответственно воздействие общего наркоза на организм так же будет сведено к минимуму, что лучше для собаки.
Методы лечения перелома бедра у собак
Метод лечения перелома бедра зависит от типа перелома, от процесса, который вызвал перелом и прочих факторов.
Если у собаки наблюдается перелом шейки бедра в результате болезни Пертеса, то лечение будет заключаться в удалении головки бедра (резекция головки бедра).
Болезнь Пертеса, патологический перелом головки бедра
Если у собаки произошел перелом бедра в результате онкологических проблем, то здесь возможна ампутация конечности и последующее лечение у ветеринарного врача-онколога.
Что касается всех травматических переломов бедра, лечение их будет при помощи остеосинтеза. Способ крепления зависит в первую очередь от вида перелома. Неоскольчатые диафизарные переломы бедра у собак собирают при помощи интрамедуллярного остеосинтеза (штифты) и при помощи на костного остеосинтеза (пластины).
Перелом бедра у собаки
Перелом после репозиции при помощи штифта
Оскольчатые диафизарные переломы бедра собирают при помощи пластин. При выборе пластины для планируемой операции учитывают многие факторы, это вес собаки, анатомические особенности бедра, плотность кости, вид перелома, длину травмированного участка кости и прочее.
При переломах бедра в зоне эпифиза, межмыщелковом переломе бедра и при переломе шейки бедра остеосинтез проводится при помощи спиц Киршнера, винтов и также специальных пластин.
При инфицированных переломах бедра применяются различные аппараты внешней фиксации.
Перелом бедра у собаки
Перелом бедра, фиксация при помощи опорной пластины и винтов
Восстановление после операции
После проведенного хирургического вмешательства собаке назначают антибиотики, обработку шва и, если нужно обезболивающие препараты. Опороспособность на больную конечность восстанавливается в течении недели, собака может свободно передвигаться, но активных прогулок и игр лучше избегать.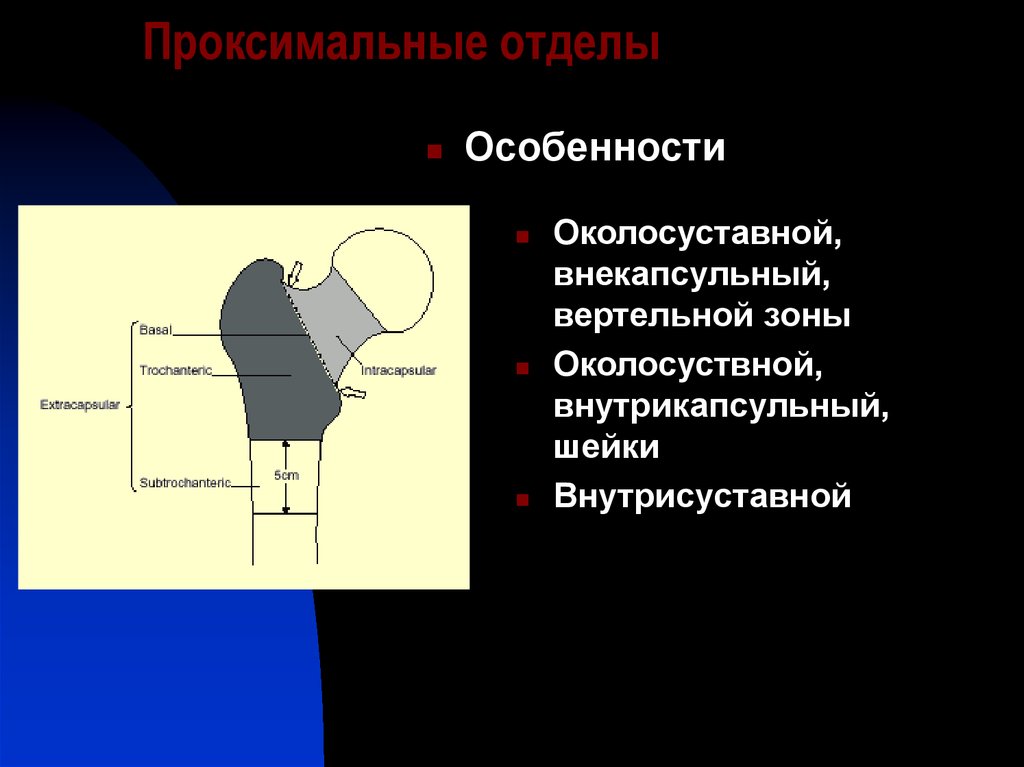 Снятие швов назначают через 10-12 дней. На контрольный рентген с собакой нужно подойти через 3-4 недели.
Снятие швов назначают через 10-12 дней. На контрольный рентген с собакой нужно подойти через 3-4 недели.
Переломы бедра при правильном подходе к лечению и в зависимости от их сложности полностью срастаются в течении 2-4 месяцев.
Переломы пластины роста — OrthoInfo
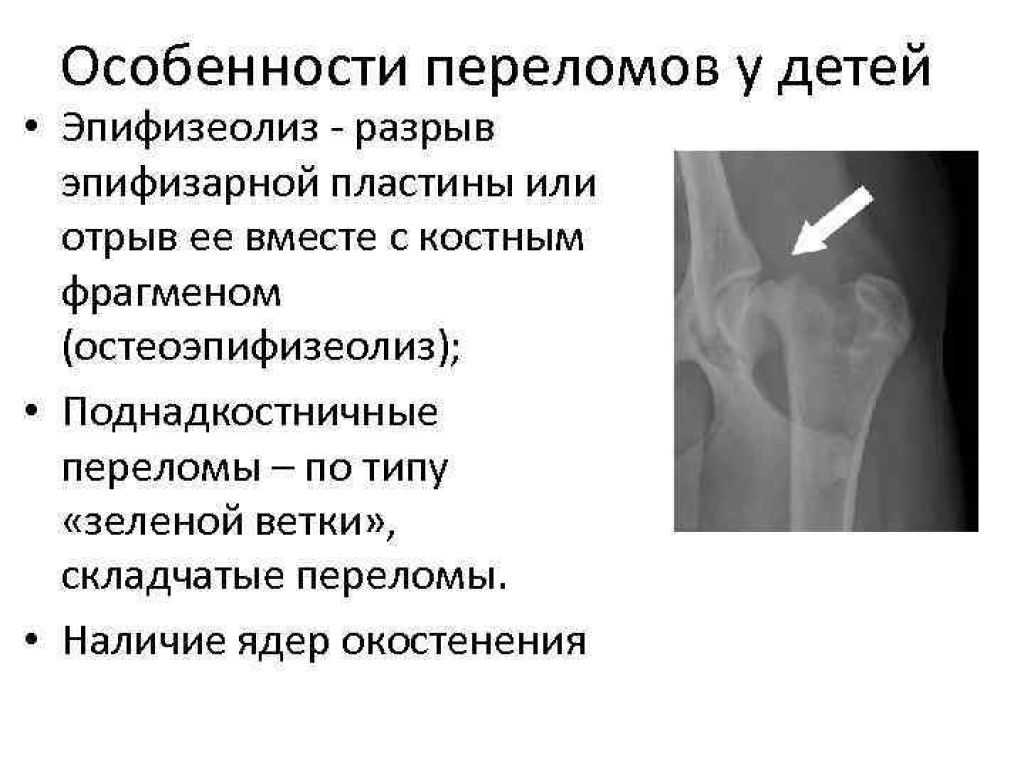
Кости детей и взрослых во многом подвержены одинаковым рискам получения травм. Но поскольку они все еще растут, кости ребенка также подвержены уникальной травме, называемой переломом пластинки роста.
Пластинки роста представляют собой участки хрящей, расположенные вблизи концов костей. Поскольку они являются последней частью костей ребенка, которая затвердевает, зоны роста особенно уязвимы для травм.
Поскольку зона роста помогает определить будущую длину и форму зрелой кости, этот тип перелома обычно требует немедленного внимания. Если не лечить должным образом, это может привести к искривлению или неравной длине конечности по сравнению с противоположной конечностью.
К счастью, серьезные проблемы возникают редко. При правильном лечении большинство переломов пластин роста срастаются без осложнений.
При правильном лечении большинство переломов пластин роста срастаются без осложнений.
Пластинки роста находятся в длинных костях тела — костях, длина которых превышает ширину. Примеры длинных костей включают бедренную кость (бедренную кость), лучевую и локтевую кости предплечья, а также пястные кости рук.
На этой диаграмме бедренной кости показано расположение пластин роста на обоих концах кости.
Воспроизведено из Sullivan JA: Introduction to the Musculoskeletal System, In Sullivan JA, Anderson SJ (eds): Care of the Young Athlete, Rosemont, IL, Американская академия хирургов-ортопедов и Американская академия педиатрии, 2000 г., стр. 243-258. .
Большинство длинных костей тела имеют как минимум две зоны роста, в том числе по одной на каждом конце. Пластинки роста располагаются между расширенной частью тела кости (метафизом) и концом кости (эпифизом).
Длинные кости тела не растут от центра наружу. Вместо этого рост происходит на каждом конце кости вокруг зоны роста. Когда ребенок полностью вырастает, пластинки роста затвердевают в твердую кость.
Когда ребенок полностью вырастает, пластинки роста затвердевают в твердую кость.
Большинство переломов пластинки роста происходит в длинных костях пальцев. Они также распространены в наружной кости предплечья (радиальной кости) и нижних костях голени (голени и малоберцовой кости).
Переломы пластинки роста сильно различаются с точки зрения риска проблем роста. Факторы, влияющие на риск возникновения проблем с течением времени, включают:
- Возраст пациента
- Вовлеченная кость
- Специфический рисунок излома
- Насколько кость смещена (смещена)
В некоторых областях тела, таких как пальцы у детей младшего возраста, ранняя диагностика и лечение до начала заживления иногда могут предотвратить необходимость в более инвазивных методах лечения. Другие переломы пластины роста, например, в области колена, связаны с более высоким уровнем проблем и поэтому требуют очень тщательного наблюдения и последующего наблюдения.
Классификация переломов пластинки роста Было разработано несколько систем классификации, которые классифицируют различные типы переломов пластинки роста.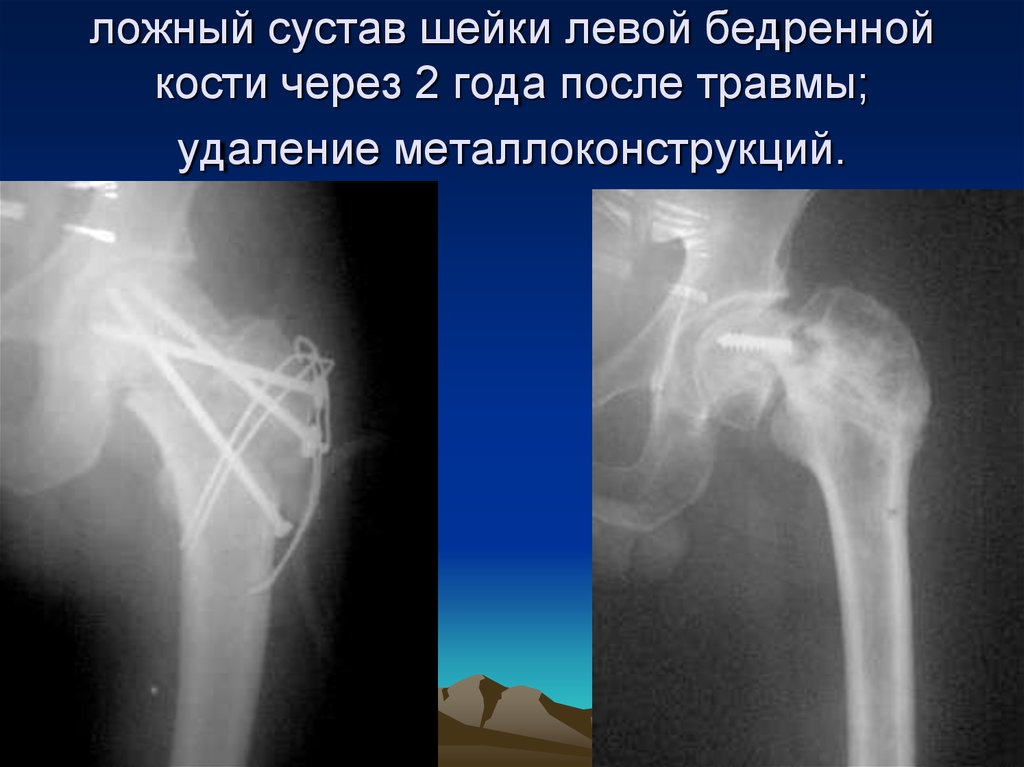 Пожалуй, наиболее широко используемой врачами является система Солтера-Харриса, описанная ниже.
Пожалуй, наиболее широко используемой врачами является система Солтера-Харриса, описанная ниже.
Переломы типа I
Эти переломы прорывают кость в зоне роста, отделяя конец кости от стержня кости и полностью разрушая зону роста.
Переломы II типа
Эти переломы прорывают часть кости в зоне роста, а также дают трещину в стержне кости. Это наиболее распространенный тип перелома зоны роста.
Переломы III типа
Эти переломы пересекают часть зоны роста и отламывают часть конца кости. Этот тип перелома чаще встречается у детей старшего возраста.
Переломы IV типа
Эти переломы прорывают стержень кости, зону роста и конец кости.
Переломы типа V
Эти переломы возникают из-за размозжения зоны роста под действием силы сжатия. Это редкие переломы.
Классификация переломов пластины роста по Солтеру-Харрису.
Переломы пластинки роста часто вызываются одним событием, например падением или автомобильной аварией. Они также могут возникать постепенно в результате повторяющихся нагрузок на кости, которые могут возникать, когда ребенок перетренируется при занятиях спортом.
Они также могут возникать постепенно в результате повторяющихся нагрузок на кости, которые могут возникать, когда ребенок перетренируется при занятиях спортом.
Все дети, которые еще растут, подвержены риску повреждения зоны роста, но есть определенные факторы, которые могут сделать их более вероятными:
- Переломы пластинки роста встречаются в два раза чаще у мальчиков, чем у девочек, поскольку девочки заканчивают расти раньше, чем мальчики.
- Переломы пластинки роста часто возникают во время участия в соревновательных видах спорта, таких как футбол, баскетбол или гимнастика.
- Многие переломы пластин роста происходят во время участия в развлекательных мероприятиях, таких как езда на велосипеде, катание на санях, лыжах или скейтборде.
- Пик частоты переломов пластинки роста приходится на подростковый возраст.
Перелом зоны роста обычно вызывает постоянную боль. Другие распространенные симптомы включают:
- Видимая деформация, например искривление конечности
- Неспособность двигаться или оказывать давление на конечность
- Постоянная хромота
- Отек, повышение температуры и болезненность в области конца кости, около сустава
К началу
Поскольку кости ребенка срастаются быстро, врач должен как можно быстрее осмотреть потенциальное повреждение пластины роста.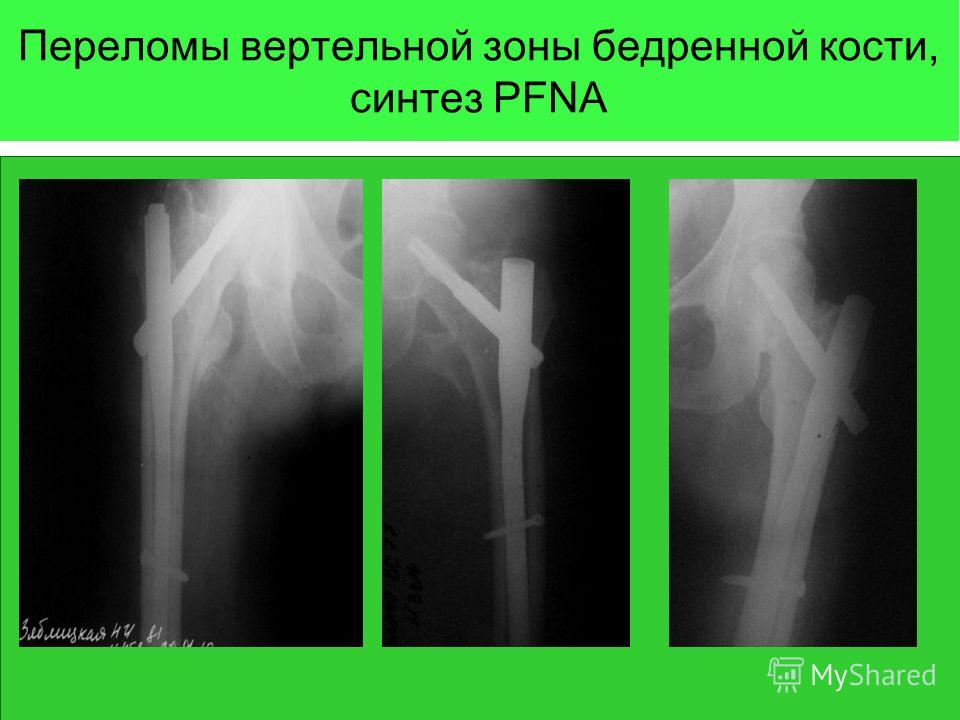 Важно, чтобы кость получила надлежащее лечение, прежде чем она начнет заживать.
Важно, чтобы кость получила надлежащее лечение, прежде чем она начнет заживать.
- Рентген. Врач вашего ребенка, скорее всего, направит вас на рентген, чтобы определить, произошел ли перелом пластинки роста. Рентгеновские лучи обеспечивают четкое изображение плотных структур, таких как кость.
- Другие сканы. Если требуется более подробная информация, врач может назначить другие тесты, которые могут лучше показать мягкие ткани, или поперечное сечение поврежденной области. Эти тесты включают сканирование магнитно-резонансной томографии (МРТ) и компьютерную томографию (КТ).
После обсуждения симптомов вашего ребенка и истории болезни врач вашего ребенка проведет тщательный медицинский осмотр поврежденной области.
Клиническое обследование играет ключевую роль в диагностике переломов пластинки роста, поскольку некоторые переломы пластинки роста без смещения не видны на рентгеновских снимках. Это потому, что они происходят через часть кости, состоящую из хряща, который не такой плотный, как кость.
Это потому, что они происходят через часть кости, состоящую из хряща, который не такой плотный, как кость.
Кроме того, поскольку детские кости имеют другую структуру и ломаются по другому образцу, чем кости взрослых, некоторые незначительные изменения на рентгеновских снимках, указывающие на перелом зоны роста, могут быть легко упущены. И наоборот, некоторые области, которые выглядят как перелом, могут быть признаны педиатром как нормальное развитие или нормальный внешний вид зоны роста.
Лечение переломов пластинки роста зависит от нескольких факторов, в том числе:
- Какая кость повреждена
- Тип перелома
- На сколько смещены сломанные концы кости
- Возраст и здоровье ребенка
- Любые сопутствующие травмы
Многие переломы пластинки роста могут успешно срастаться при лечении иммобилизацией: на поврежденный участок накладывается гипс, и ребенок ограничивает некоторые виды активности.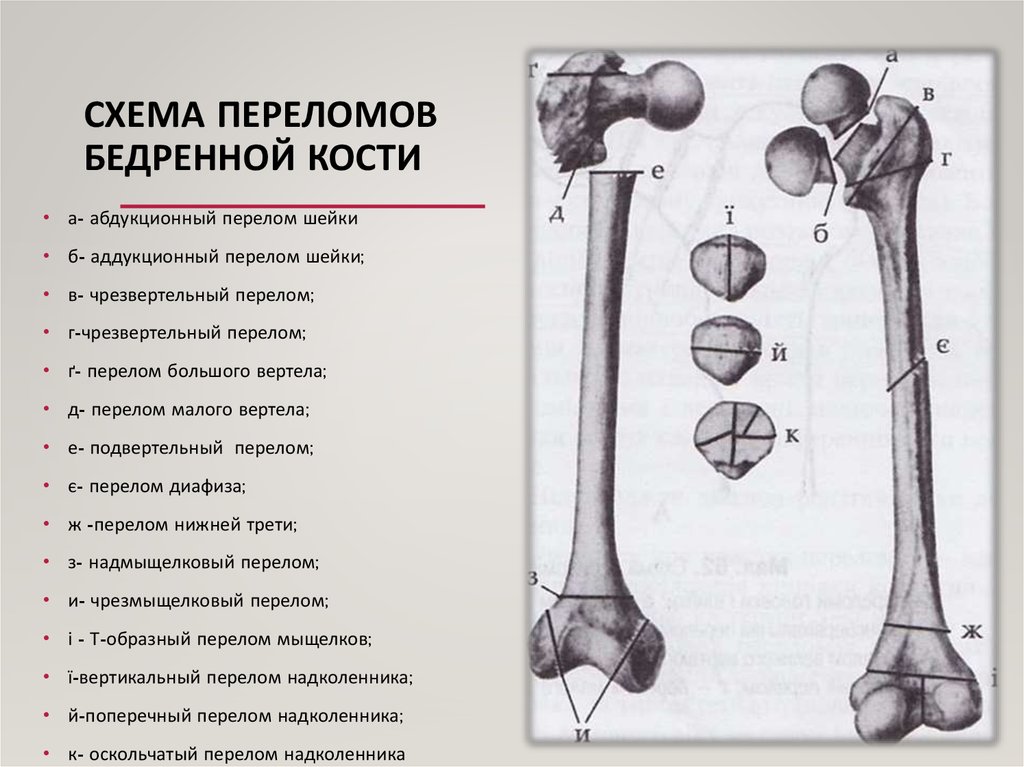
Врачи чаще всего используют иммобилизацию гипсовой повязкой, когда сломанные отломки кости существенно не смещены. Гипс защитит кости и удержит их в правильном положении, пока они заживают.
Иногда, через неделю или две, кость может потерять свое положение, и ее необходимо исправить. Своевременное наблюдение поможет врачу вашего ребенка обнаружить это на ранней стадии и продолжить соответствующее лечение.
Хирургическое лечениеЕсли фрагменты кости смещены, а перелом нестабилен, может потребоваться хирургическое вмешательство. Наиболее распространенная операция, используемая для лечения переломов, называется открытой репозицией и внутренней фиксацией.
Этот перелом бедренной кости типа III проходит через зону роста и опускается в коленный сустав. Перелом фиксируют винтами. Это восстанавливает нормальное положение сустава.
Во время процедуры костные фрагменты сначала перемещаются в нормальное положение (так называемая репозиция). Затем кости фиксируются на месте с помощью специальных имплантатов, таких как винты или проволока, или путем прикрепления металлических пластин к внешней поверхности кости.
Затем кости фиксируются на месте с помощью специальных имплантатов, таких как винты или проволока, или путем прикрепления металлических пластин к внешней поверхности кости.
В некоторых случаях кость можно сделать прямой, втянув ее на место без надрезов, а затем зафиксировав гипсовой повязкой и/или металлическими штифтами. Их можно будет удалить в офисе позже, когда заживление улучшится.
После операции часто накладывают повязку, чтобы защитить и обездвижить поврежденную область во время ее заживления.
Несмотря на то, что большинство переломов пластин роста заживает без какого-либо долговременного эффекта, могут возникать осложнения.
В редких случаях поперек линии перелома образуется костный мостик, задерживающий рост кости или вызывающий искривление кости. В этом случае врач вашего ребенка может провести процедуру по удалению костного стержня и введению жира или других материалов, чтобы предотвратить его повторное образование. Если проблема диагностирована на ранней стадии, врач может решить ее с помощью небольших операций. Длительная задержка в постановке диагноза — после того, как рост продвинулся или завершился, или кость сильно изогнута — потребует более сложной процедуры для выпрямления кости.
Длительная задержка в постановке диагноза — после того, как рост продвинулся или завершился, или кость сильно изогнута — потребует более сложной процедуры для выпрямления кости.
В других случаях перелом зоны роста может фактически стимулировать рост, так что поврежденная кость оказывается длиннее противоположной, неповрежденной конечности. Если это происходит, хирургическое вмешательство может помочь добиться более равномерной длины.
Кости ребенка срастаются быстро, но полное заживление перелома пластины роста может занять несколько недель. Если используется иммобилизация гипсовой повязкой, продолжительность ношения гипсовой повязки зависит от тяжести перелома.
После заживления кости врач вашего ребенка может порекомендовать специальные упражнения для укрепления мышц, поддерживающих поврежденный участок кости, и улучшения подвижности сустава.
Переломы пластины роста с риском возникновения проблем необходимо лечить на ранней стадии и тщательно наблюдать, чтобы обеспечить надлежащие долгосрочные результаты.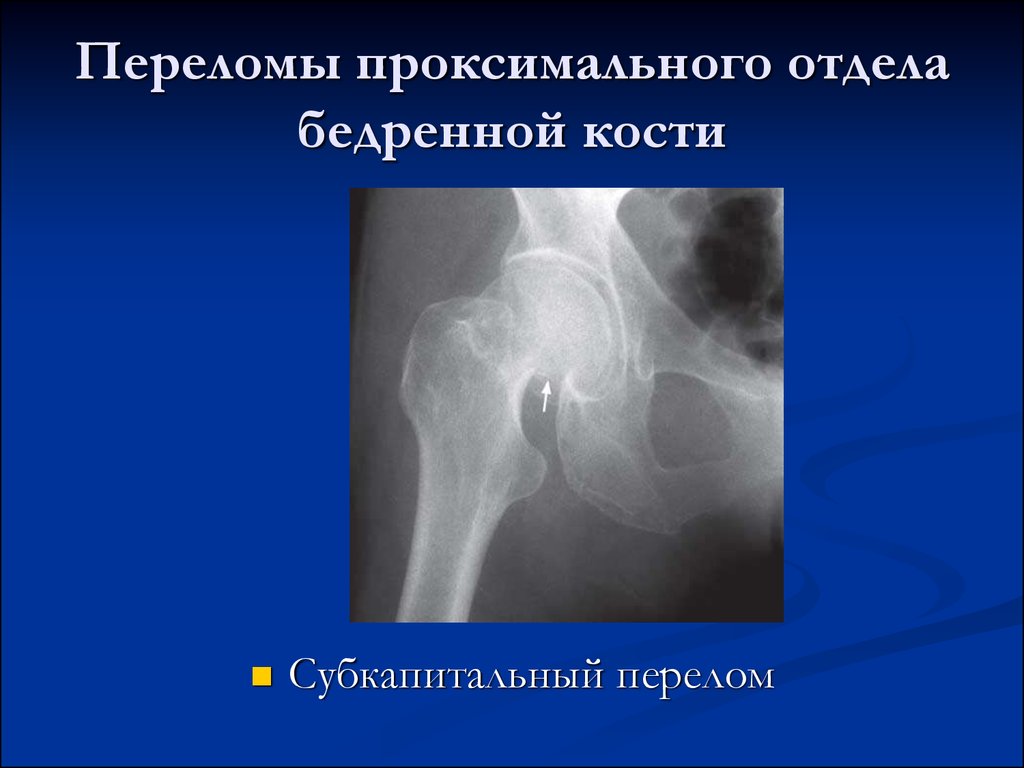 Регулярные последующие визиты к врачу должны продолжаться не менее года после травмы, чтобы убедиться, что зона роста растет надлежащим образом.
Регулярные последующие визиты к врачу должны продолжаться не менее года после травмы, чтобы убедиться, что зона роста растет надлежащим образом.
Более сложные переломы, а также переломы бедренной и большеберцовой костей могут потребовать повторных посещений до тех пор, пока ребенок не достигнет зрелости скелета.
Перейти к Переломы бедренной кости у детей
К началу
Отзыв членов
POSNA (Педиатрическое ортопедическое общество Северной Америки)
Педиатрическое ортопедическое общество Северной Америки (POSNA) представляет собой группу квалифицированных/сертифицированных советом хирургов-ортопедов, которые прошли специальную подготовку по уходу за опорно-двигательным аппаратом у детей. .
Узнайте больше по этой теме на веб-сайте POSNA OrthoKids:
Переломы пластины роста (Physeal)
Обучение переломам: травмы пластины роста
- Физиальная анатомия
- Классификация Солтера-Харриса физических повреждений
- Лечение физических травм
- Осложнения
Физиальная анатомия
Ключевое отличие детской кости от кости взрослого человека заключается в наличии физиса.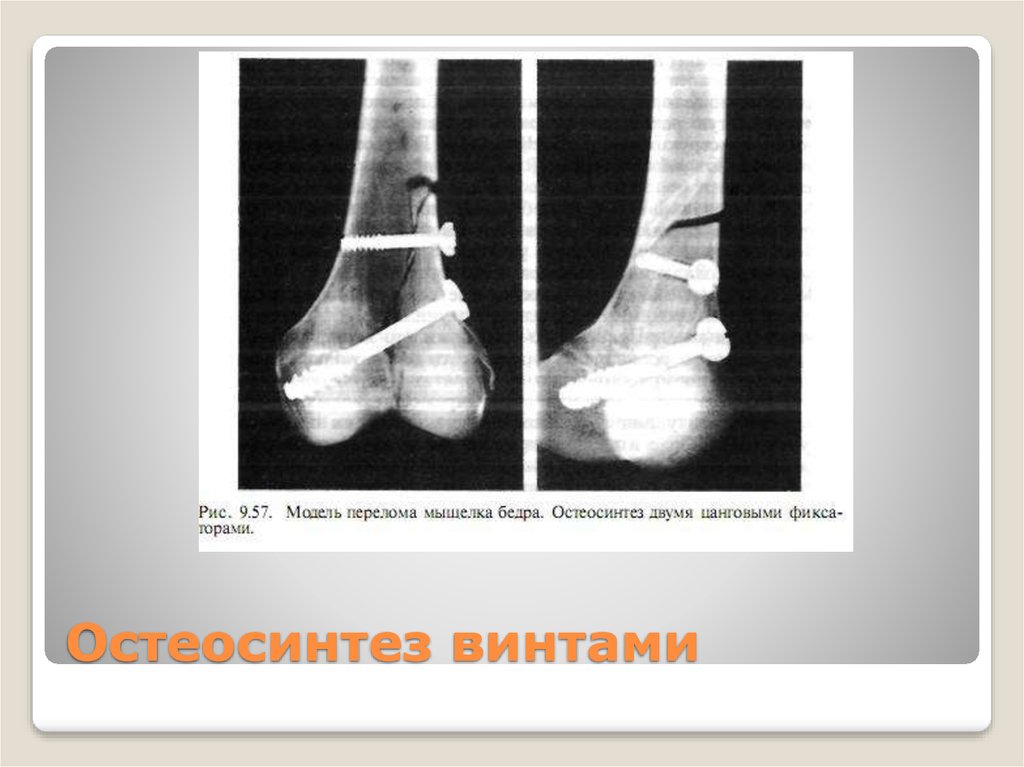 Травмы тела у детей встречаются очень часто, составляя 15-30% всех повреждений костей.
Травмы тела у детей встречаются очень часто, составляя 15-30% всех повреждений костей.
Пластинка роста, или physis, представляет собой полупрозрачный хрящевой диск, отделяющий эпифиз от метафиза и отвечающий за продольный рост длинных костей.
Клетки физиологии расположены столбиками или слоями, описываемыми как зародышевый или покоящийся слой, пролиферативная зона, гипертрофическая зона и зона временной кальцификации (рис. 10). Пролиферативная зона — это место, где хондроциты подвергаются быстрому делению путем митоза, и является наиболее метаболически активной зоной. Остеобласты используют столбики хондроцитов в качестве каркаса для окостенения в зоне временной кальцификации. Гипертрофическая зона является самой слабой, поскольку в ней отсутствует как коллаген, так и кальцифицированная ткань. Большинство физических разделений происходит через этот слой, потому что он менее способен противостоять напряжению сдвига.
|
Макроскопическая структура пластинок роста варьируется в зависимости от степени нагрузки, которой они подвергаются. Вокруг колена напряжения высоки, и, чтобы сопротивляться сдвигу, физика соединяется с окружающей костью в так называемых сосцевидных телах. Такое анатомическое расположение прочно фиксирует физ. Если он получает травму от сдвига, существует более высокая вероятность развития костной перемычки поперек тела и последующей остановки роста. Это контрастирует с обычно повреждаемой дистальной частью лучевой кости, которая более линейна и редко останавливается.
Рис. 11. Волнообразная форма дистального отдела бедренной кости и наличие сосцевидных тел обеспечивают дополнительную устойчивость зоны роста. Однако из-за такой анатомии вероятность остановки роста после травмы выше.
| вернуться к началу |
Классификация физических повреждений Солтера-Харриса
Хотя существуют более современные и сложные классификации, классификация Солтера-Харриса является наиболее широко используемым и клинически полезным подходом к классификации и описанию физических повреждений у детей.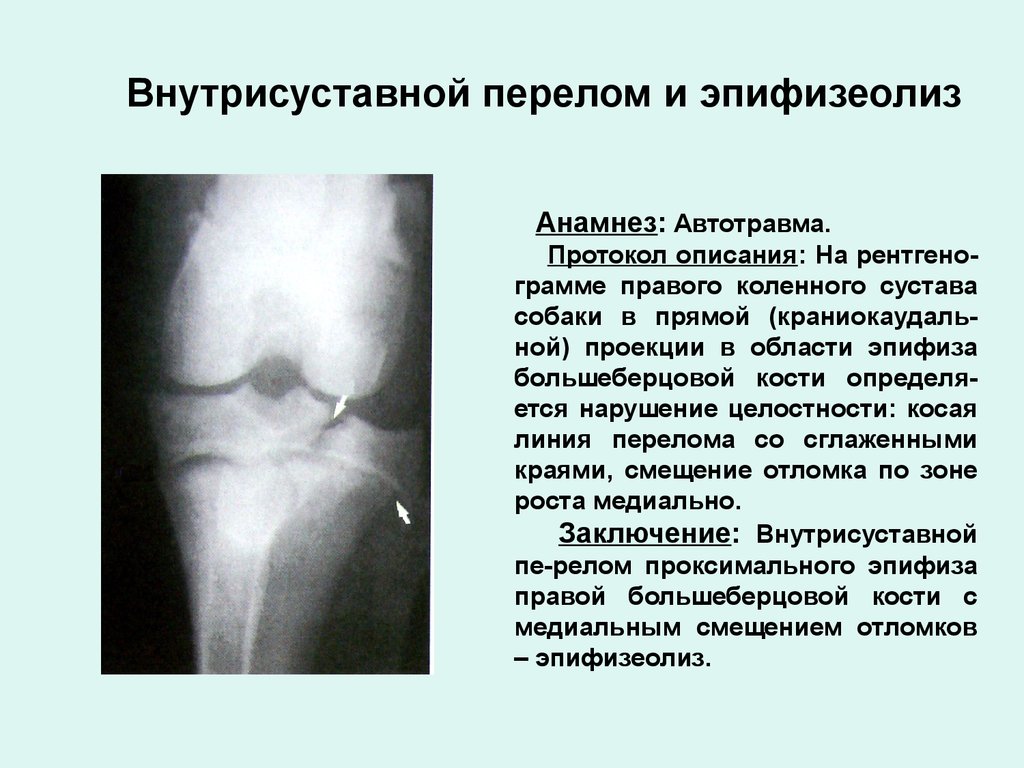 Около 90% детей с телесными повреждениями могут быть классифицированы с использованием пяти классификаций Солтера-Харриса на основании обычных рентгеновских снимков (таблица 1). Еще 5% могут быть классифицированы с использованием одной из более сложных систем, а последние 5% не поддаются классификации. Когда встречается явно «неклассифицируемый паттерн», могут быть полезны дополнительные изображения, включая косые проекции, артрограмму, КТ или МРТ.
Около 90% детей с телесными повреждениями могут быть классифицированы с использованием пяти классификаций Солтера-Харриса на основании обычных рентгеновских снимков (таблица 1). Еще 5% могут быть классифицированы с использованием одной из более сложных систем, а последние 5% не поддаются классификации. Когда встречается явно «неклассифицируемый паттерн», могут быть полезны дополнительные изображения, включая косые проекции, артрограмму, КТ или МРТ.
Таблица 1: Классификация физических повреждений Солтера-Харриса.
| Тип | Рентген | Описание |
Составляет 6% всех телесных повреждений. Поперечный перелом через зону роста. При разделении типа I эпифиз отделяется от метафиза. Плоскость разделения горизонтальная, зародышевые клетки остаются с эпифизом. При разрыве надкостницы возможно смещение. Надкостница обычно разорвана на выпуклой стороне и цела на вогнутой стороне. Смещение обычно легко уменьшить путем изменения направления деформирующих сил, и они часто стабильны и лечатся закрытыми средствами. Когда надкостница не разорвана, смещения нет и эти повреждения диагностируются по подозрению, по признаку местной болезненности и по нормальной рентгенологической картине. Их обычно неправильно диагностируют как растяжения связок, потому что на рентгеновском снимке мало что видно. Заживление переломов I типа происходит быстро, в течение 2-3 недель после травмы, и проблемы возникают редко, особенно в таких местах, как дистальный отдел лучевой кости. | ||
Наиболее распространенный тип, на который приходится 75% всех телесных повреждений. Поперечный перелом через зону роста и косой или вертикальный перелом через метафиз. Травма типа II начинается с горизонтального разделения (как и тип I), но завершается выходом через метафиз, в результате чего образуется треугольный фрагмент различного размера. Это наиболее распространенный тип физического расслоения, который обычно легко вправляется, но не всегда легко удерживает вправленным в гипсовой повязке. Иногда разорванная надкостница захватывается в месте перелома, что препятствует полной репозиции закрытым путем. Защемленную надкостницу иногда необходимо высвобождать открытой операцией, особенно на лодыжке. | ||
|
| Составляет 8% всех телесных повреждений. Поперечный перелом зоны роста и вертикальный перелом эпифиза. Травмы типа III чаще наблюдаются у детей старшего возраста, у которых зоны роста начали закрываться. Это комбинация горизонтальной линии перелома, проходящей через тело, и вертикальной линии перелома, которая проходит от зоны роста через эпифиз к суставной поверхности. Травмы со смещением могут привести к образованию физарной перемычки, что приведет к нарушению роста и несоответствию суставов, что приведет к артриту. Большинство травм III типа со смещением требуют открытой репозиции внутренней фиксации (ORIF). | |
|
| Составляет 10% всех телесных повреждений. Вертикальный перелом всех трех компонентов: метафиза, физики и эпифиза. В отслоениях типа IV линия перелома вертикальна. Он проходит через четыре различных ткани/области: метафизарную кость, физический хрящ, эпифизарную кость или хрящ и суставной хрящ. Наиболее частым примером физического повреждения типа IV является отрыв латерального мыщелка дистального отдела плечевой кости. Четыре поврежденные ткани должны быть точно сведены и выровнены друг с другом, чтобы свести к минимуму риск образования физиофизической перемычки и несоответствия суставов. Большинство травм IV типа со смещением требуют ORIF и длительного наблюдения для выявления нарушения роста. | |
Эта травма встречается редко и ее трудно увидеть на рентгеновском снимке. Компрессионный перелом или размозжение зоны роста. Эти травмы почти всегда диагностируются ретроспективно, когда происходит задержка роста. |
Лечение травм физического тела
- Поиск и определение точных линий разделения на рентгеновских снимках хорошего качества с использованием нескольких проекций
- Иногда может помочь вид с противоположной стороны
- Классифицируйте травму, используя классификацию Солтера-Харриса
- Если невозможно классифицировать, рассмотрите КТ, МРТ и срочное направление к ортопеду
- Большинство травм I и II типов лечат закрытой репозицией и иммобилизацией гипсовой повязкой
- Для большинства травм типа III и IV требуется ORIF
Физические травмы становятся «липкими» и очень быстро объединяются, в хорошем положении или в плохом.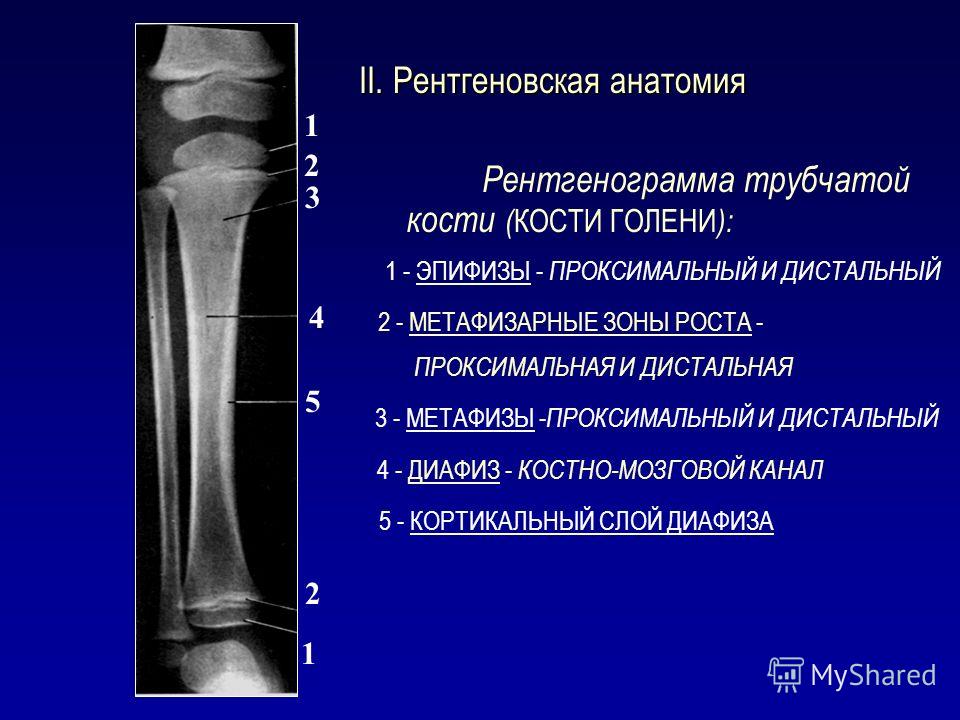 Их не следует направлять в «ближайшую доступную клинику», а следует уменьшить в неотложной помощи или с помощью ортопедии в течение 24 часов после обращения (рис. 12). Поэтому вправление должно быть ранним и щадящим, чтобы к первоначальной травме не добавилась ятрогенная травма. Если приемлемое вправление невозможно с первой попытки, следует незамедлительно рассмотреть вопрос о направлении на открытое вправление.
Их не следует направлять в «ближайшую доступную клинику», а следует уменьшить в неотложной помощи или с помощью ортопедии в течение 24 часов после обращения (рис. 12). Поэтому вправление должно быть ранним и щадящим, чтобы к первоначальной травме не добавилась ятрогенная травма. Если приемлемое вправление невозможно с первой попытки, следует незамедлительно рассмотреть вопрос о направлении на открытое вправление.
Рис. 12: A. Рентгенограмма в прямой и боковой проекциях, демонстрирующая перелом II типа по Солтеру-Харрису. B. Этот перелом подвергся закрытой репозиции.
В большинстве случаев при травмах I и II типов не следует предпринимать никаких манипуляций через 5 дней. Большинство из них реконструируются, а с остальными можно справиться с помощью остеотомии. Сложнее обстоит дело с травмами III и IV типов. ORIF можно рассматривать в течение многих недель после травмы, но результаты со временем ухудшаются в геометрической прогрессии (рис. 13).
А | Б |
Рис. 13: A. Рентгенограмма в прямой проекции перелома дистального отдела большеберцовой кости IV типа по Солтеру-Харрису. B. Он был зафиксирован изнутри канюлированным винтом, восстановив конгруэнтность сустава и анатомию тела.
13: A. Рентгенограмма в прямой проекции перелома дистального отдела большеберцовой кости IV типа по Солтеру-Харрису. B. Он был зафиксирован изнутри канюлированным винтом, восстановив конгруэнтность сустава и анатомию тела.
Открытое и закрытое вправление
Травмы I и II типов распространены на запястьях, лодыжках, коленях и плечах. Точное анатомическое вправление на запястье или плече не обязательно, потому что ремоделирование позаботится о незначительных степенях смещения. Точное вправление более важно в области лодыжки и колена.
Повреждения типа III и типа IV затрагивают суставную поверхность, и анатомическая репозиция является обязательной. Эти травмы требуют немедленного обращения, точной репозиции и, как правило, некоторой формы фиксации, либо чрескожной, либо открытой фиксации.
Осложнения Большинство травм физического тела быстро заживают и полностью восстанавливаются. У меньшинства может возникнуть нарушение роста или остановка роста, что может привести к деформации и нарушению функции.
Физиальный рост может нарушаться:
- Аваскулярный некроз
- Прямое дробление (Salter-Harris тип V)
- Формирование костной перемычки
- Несоюзный
- Гиперемия
| наверх |
Переломы дистального отдела бедренной кости | Педиатрическое ортопедическое общество Северной Америки (POSNA)
Учебное пособие
Ключевые точки:
- Переломы дистального отдела бедренной кости у детей обычно затрагивают физический отдел
- Переломы Солтера-Харриса II являются наиболее распространенной физической травмой дистального отдела бедренной кости
- Вправление и фиксация обычно требуется при травмах дистального отдела бедренной кости
- Задержка роста (до 50% случаев) является наиболее частым осложнением после травм дистального отдела бедренной кости
Описание:
Переломы дистального отдела бедренной кости у детей могут иметь различные типы переломов, включая надмыщелковые переломы, Т-мыщелковые переломы или переломы любого типа по классификации Солтера-Харриса.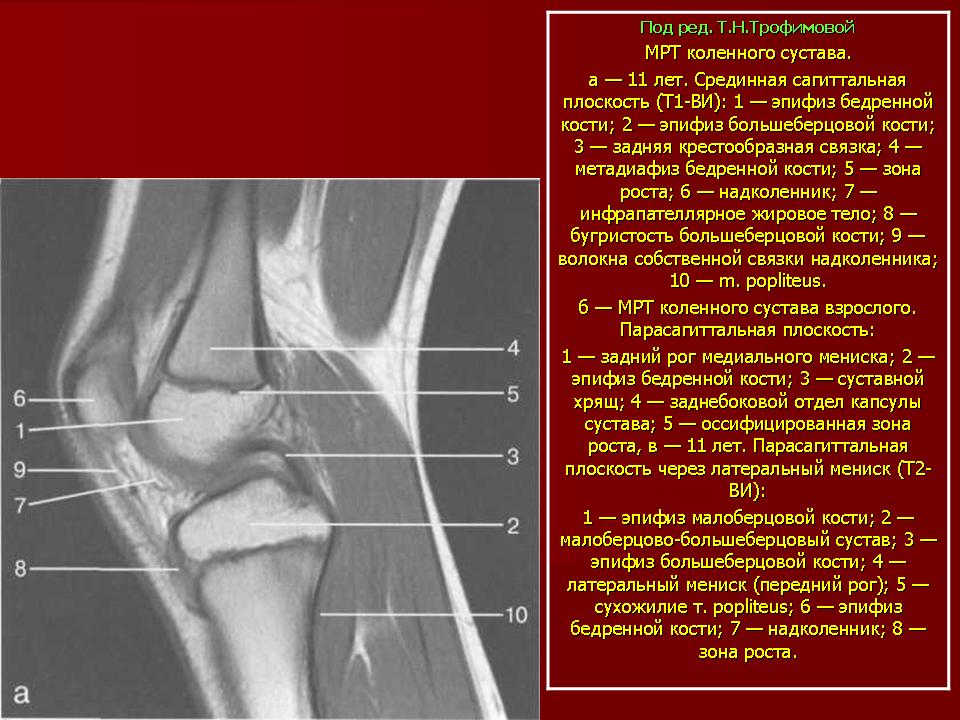 9Переломы 0016 Salter-Harris II дистального отдела бедренной кости являются наиболее распространенной формой у детей и будут в центре внимания этого обзора. (Аркадер, 2007; Райзборо, 1983; Томпсон, 1995). Несмотря на то, что переломы дистального отдела бедренной кости являются относительно редкими травмами, они могут иметь серьезные последствия для выравнивания конечностей и будущего роста (Arkader, 2007; Basener, 2009; Eid, 2002). Для восстановления нормального положения конечности требуется вправление перелома и фиксация в почти анатомическом положении без риска дальнейшего повреждения растущего тела (Czitrom, 19).81). Из-за волнообразного характера дистального отдела бедренной кости и склонности переломов Солтера-Харриса II в этом месте к пересечению различных зон растущего тела эти переломы с наибольшей вероятностью приводят к необратимой остановке физического развития (Thomson, 1995). .
9Переломы 0016 Salter-Harris II дистального отдела бедренной кости являются наиболее распространенной формой у детей и будут в центре внимания этого обзора. (Аркадер, 2007; Райзборо, 1983; Томпсон, 1995). Несмотря на то, что переломы дистального отдела бедренной кости являются относительно редкими травмами, они могут иметь серьезные последствия для выравнивания конечностей и будущего роста (Arkader, 2007; Basener, 2009; Eid, 2002). Для восстановления нормального положения конечности требуется вправление перелома и фиксация в почти анатомическом положении без риска дальнейшего повреждения растущего тела (Czitrom, 19).81). Из-за волнообразного характера дистального отдела бедренной кости и склонности переломов Солтера-Харриса II в этом месте к пересечению различных зон растущего тела эти переломы с наибольшей вероятностью приводят к необратимой остановке физического развития (Thomson, 1995). .Эпидемиология:
Переломы дистального отдела бедренной кости у детей обычно связаны со значительными травмами, такими как падения, дорожно-транспортные происшествия или контактные виды спорта.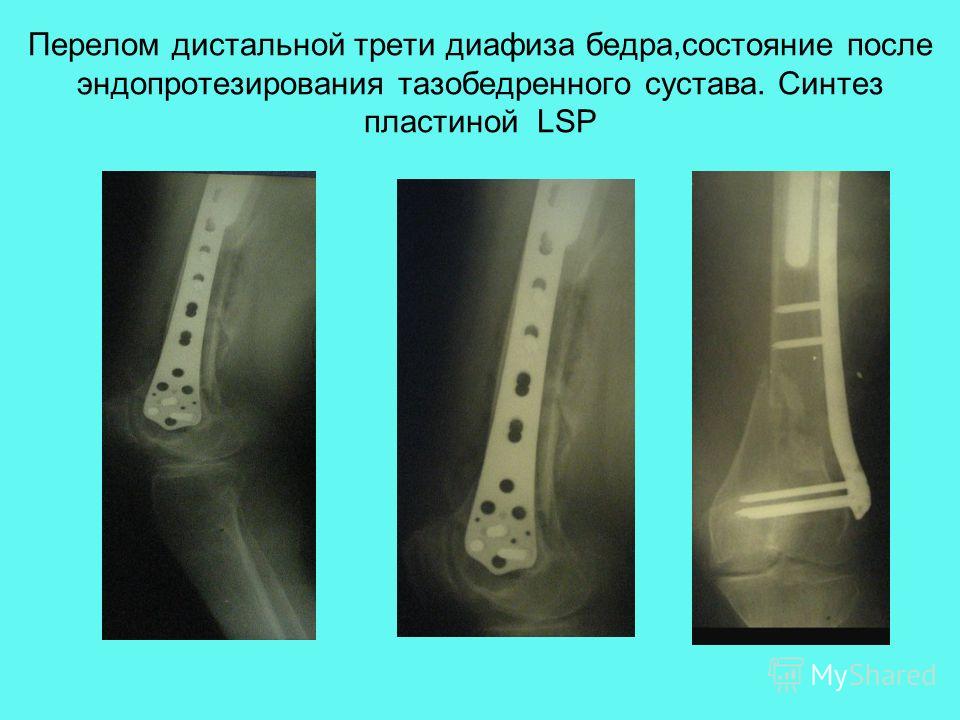 Это редкие травмы, составляющие всего 7% всех переломов нижних конечностей у детей. (Азар, 2017).
Это редкие травмы, составляющие всего 7% всех переломов нижних конечностей у детей. (Азар, 2017).Клинические данные:
Пациенты обычно испытывают боль, отек в области колена, возможную деформацию и неспособность нести вес на пораженной ноге (Azar, 2017). Серьезная деформация или смещение дистального фрагмента должны вызвать подозрение на возможное повреждение сосудов, требующее проведения ЛПИ или консультации сосудистого врача по показаниям.Визуальные исследования:
Рентгенологическое исследование (прямая и боковая проекция) пораженного колена является стандартным методом диагностики переломов дистального отдела бедренной кости. В большинстве случаев следует рассматривать визуализацию всей бедренной кости, особенно при высокоэнергетической травме, чтобы убедиться в отсутствии сегментарных переломов, включая переломы шейки бедра, или других связанных повреждений. В редких случаях у пациентов могут быть повреждения дистального отдела бедренной кости без смещения, которые трудно оценить на обычных рентгенограммах.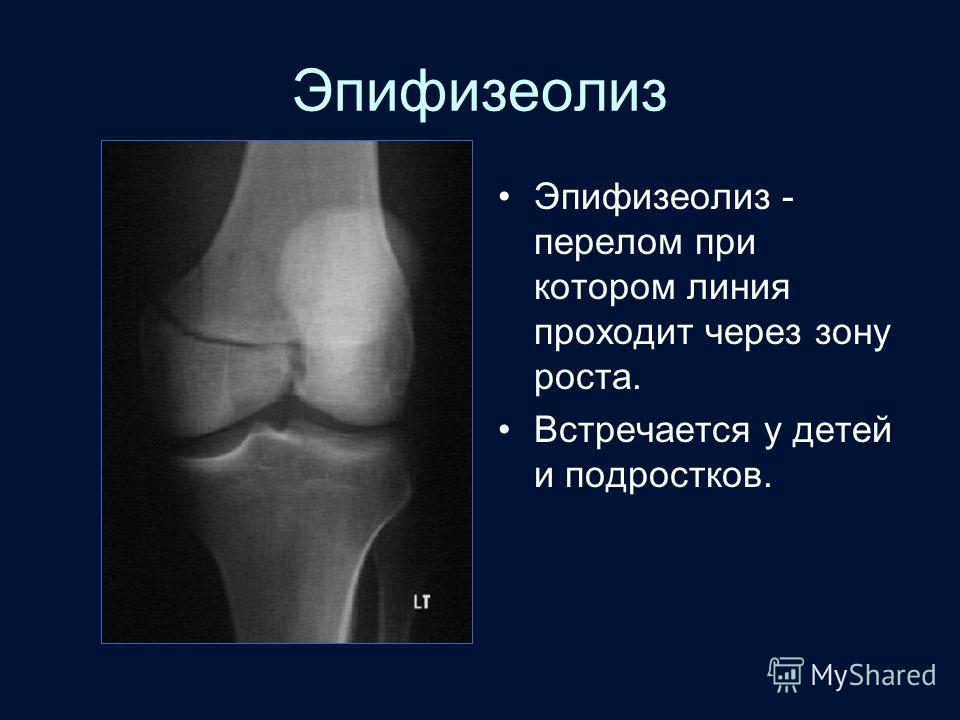 В прошлом для визуализации физического смещения рекомендовали рентгенографию с нагрузкой. Однако это остается спорным, поскольку большинство травм можно увидеть на обычных рентгеновских снимках. Когда есть подозрение на легкую физическую травму, может быть более разумным пройти МРТ. МРТ становится все более доступным и недорогим, и ее преимущество заключается в том, что она позволяет избежать дальнейшего повреждения или смещения тела (Segal, 2011).
В прошлом для визуализации физического смещения рекомендовали рентгенографию с нагрузкой. Однако это остается спорным, поскольку большинство травм можно увидеть на обычных рентгеновских снимках. Когда есть подозрение на легкую физическую травму, может быть более разумным пройти МРТ. МРТ становится все более доступным и недорогим, и ее преимущество заключается в том, что она позволяет избежать дальнейшего повреждения или смещения тела (Segal, 2011).Этиология:
У растущих детей дистальный отдел бедренной кости биомеханически слабее и, следовательно, с большей вероятностью получит травму, чем окружающая кость или связки колена. Дистальный отдел бедренной кости особенно уязвим для травм из-за его волнистой формы. Большинство переломов физического тела происходит через гипертрофическую зону растущего физического хряща. Однако при переломах дистального отдела бедренной кости линия перелома может пересекать несколько зон тела, и считается, что такая схема способствует заживлению с помощью костных стержней, что приводит к необратимой физарной остановке (Cassebaum, 19). 65; Райзборо, 1983).
65; Райзборо, 1983).Лечение:
Варианты лечения переломов дистального отдела бедренной кости по Солтеру-Харрису II включают закрытые манипуляции и гипсование, чрескожную фиксацию, внешнюю фиксацию или открытую репозицию с внутренней фиксацией.- Наблюдение не показано при переломах со смещением (Graham, 1990).
- Возможны закрытые манипуляции и гипсование, хотя переломы Солтера-Харриса II дистального отдела бедренной кости имеют значительный потенциал нестабильности, что может привести к неправильному сращению, а продолжение микродвижений в месте перелома может привести к физарной остановке (Lombardo, 19).77).
- Внешняя фиксация возможна, но технически сложна, так как требует установки нескольких чрескожных штифтов в относительно небольшой дистальный эпифиз бедренной кости или охвата колена для стабильности. Поэтому он обычно используется в случаях, когда требуется временная фиксация, например, при тяжелых открытых травмах или множественных травмах.

- Внутренняя фиксация канюлированными винтами или чрескожная фиксация гладкой проволокой являются наиболее часто используемыми методами лечения, и выбор между ними зависит от характера перелома.
- Переломы Salter II с большими метафизарными фрагментами Thurstan-Holland можно фиксировать поперечными винтами поперек фрагмента, полностью в пределах метафиза.
- Переломы с более мелкими фрагментами метафиза, которые больше похожи на травмы Солтера I, требуют фиксации, которая пересекает тело для стабильности. Чтобы свести к минимуму дальнейшее повреждение физического тела, большинство хирургов выбирают спицы малого диаметра или штифты Штейнмана, размещаемые перекрестным образом и удаляемые через несколько недель после достаточного заживления (Dahl, 2014; Garrett, 2011). Рекомендации по выбору поперечной метафизарной фиксации в сравнении с перекрестной трансфизарной фиксацией четко не определены. Точно так же в литературе нет стандартных или существенных указаний относительно того, следует ли начинать гладкие спицы К-проксимально или дистально, закапывать или оставлять чрескожно, или удалять в амбулаторных условиях или под вторым наркозом.

Осложнения:
Неправильное сращение является проблемой при переломах дистального отдела бедренной кости, и во избежание этого осложнения обычно используется соответствующее вправление с внутренней фиксацией. Постоянная физарная остановка является серьезной проблемой при травмах дистального отдела бедренной кости Солтера Харриса. Сообщалось, что частота физической остановки после переломов дистального отдела бедренной кости достигает 50% (Basener, 2009). Если у пациентов сохраняется значительный остаточный рост, частичная остановка физического развития может вызвать несоответствие длины ног или угловую деформацию, в зависимости от локализации и степени остановки. Несоответствие длины ног или угловая деформация могут потребовать других процедур для поддержания соответствующей длины конечности и выравнивания, включая резекцию физарной балки (Khoshhal, 2005), направленный рост, корректирующие угловые остеотомии, удлинение бедренной кости или контралатеральный эпифизеодез или укорочение бедренной кости.
Каталожные номера:
- Аркадер А., Уорнер В.К. младший, Хорн Б.Д., Шоу Р.Н., Уэллс Л. Прогнозирование исхода физарных переломов дистального отдела бедренной кости. J Pediatr Orthop. 2007 г.; 27 сентября (6): 703–708.
- Азар, FM, Бити, JH и Канале, ST. (2017). Оперативная ортопедия Кэмпбелла США: Elsevier.
- Basener CJ, Mehlman CT, DiPasquale TG. Нарушение роста после переломов дистального отдела бедренной кости у детей: метаанализ. J Ортопедическая травма. 2009 ;октябрь;23(9)): 663-7.
- Кассебаум В.Х., Паттерсон А.Х. Переломы дистального эпифиза бедренной кости. Клин Ортоп. 1965 год; 41: 79-91.
- Цитром А.А., Солтер Р.Б., Уиллис Р.Б. Переломы дистальной эпифизарной пластинки бедренной кости. Инт Ортоп. 1981 год; 4(4): 269-77.
- Даль В.Дж., Сильва С., Вандерхейв К.Л. Фиксация дистального отдела бедренной кости: действительно ли безопасны гладкие штифты? J Pediatr Orthop. 2014; 34 марта (2): 134–138.
- Курбан-байрам, Хафез, Массачусетс.
 Травматические повреждения дистального отдела бедренной кости. Ретроспективное исследование 151 случая. Рана. 2002 г.; Апр; 33(3): 251-5.
Травматические повреждения дистального отдела бедренной кости. Ретроспективное исследование 151 случая. Рана. 2002 г.; Апр; 33(3): 251-5. - Garrett BR, Hoffman EB, Carrara H. Эффект чрескожной фиксации штифтом при лечении переломов дистального отдела бедренной кости. J Bone Joint Surg Br. 2011 г.; Май; 93(5): 689-94.
- Грэм Дж.М., Гросс Р.Х. Проблемные переломы дистального отдела бедренной кости. Клин Ортоп. 1990 г.; 255:51-53.
- Хошхал К.И., Кифер Г.Н. Резекция физарного моста. J Am Acad Orthop Surg. 2005 г.; Январь-февраль; 13(1): 47-58.
- Lombardo SJ, Harvey JP Jr. Переломы дистального эпифиза бедренной кости. Факторы, влияющие на прогноз: обзор тридцати четырех случаев. J Bone Joint Surg Am. 1977; Сентябрь 59(6): 742-51.
- Riseborough EJ, Barrett IR, Shapiro F. Нарушения роста после разрыва дистального отдела бедренной кости. J Bone Joint Surg Am. 1983 год; 65(7):885-893.
- Сегал Л.С., Шрадер МВ. Ущемление периоста при переломах дистального отдела бедренной кости: предвестник преждевременной остановки физического развития? Акта Ортоп Бельгия.


 При переломе штифта необходимо его извлечение. При этом травматолог оценивает необходимость замены штифта или фиксации костей альтернативными способами.
При переломе штифта необходимо его извлечение. При этом травматолог оценивает необходимость замены штифта или фиксации костей альтернативными способами.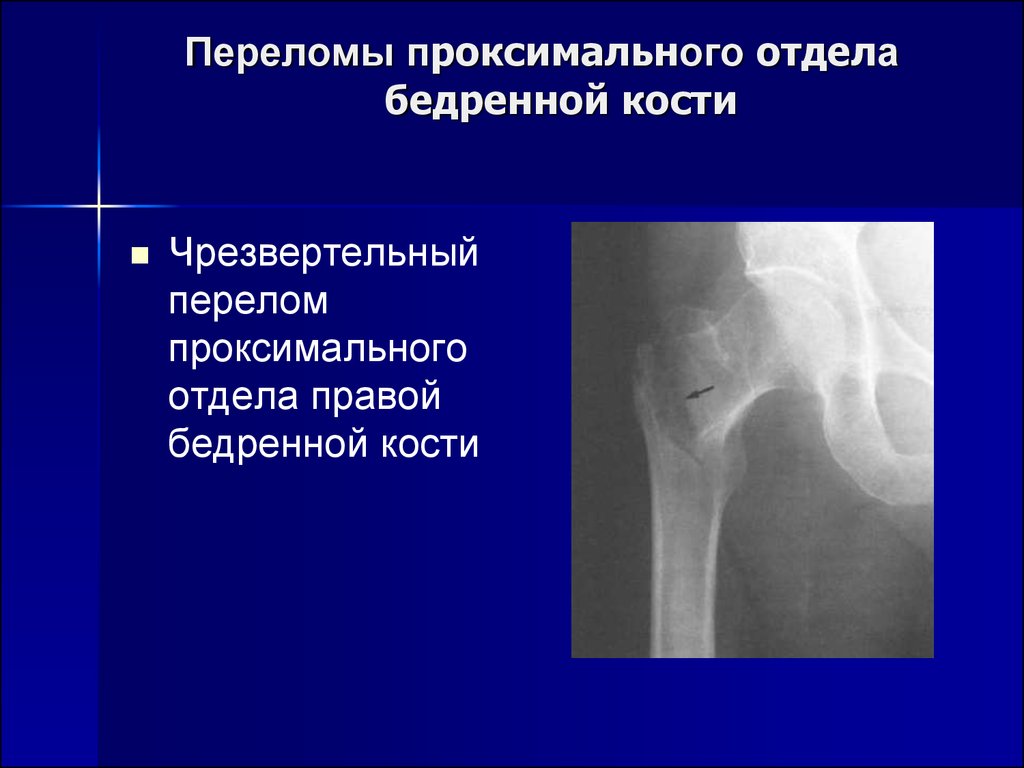 Они теряют свое правильное положение, и без своевременного лечения перелом бедра срастется с нарушением анатомии нижних конечностей.
Они теряют свое правильное положение, и без своевременного лечения перелом бедра срастется с нарушением анатомии нижних конечностей.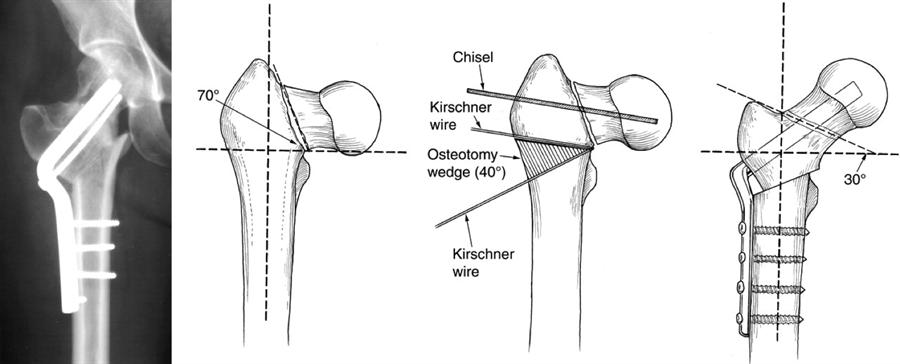
 Частый признак нарушения целостности шейки или иного отдела бедренной кости. Обнаруживается при повреждениях со смещением.
Частый признак нарушения целостности шейки или иного отдела бедренной кости. Обнаруживается при повреждениях со смещением.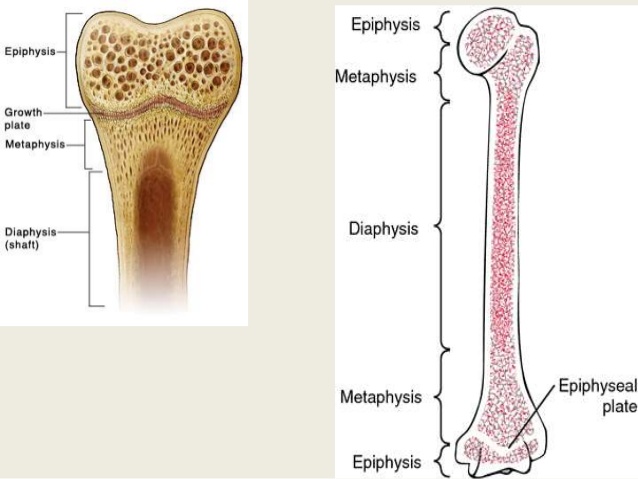 После указанного срока винт обычно не удаляется. Такой перелом бедра типичен для пожилых людей с высоким риском осложнений, поэтому повторное хирургическое вмешательство опасно.
После указанного срока винт обычно не удаляется. Такой перелом бедра типичен для пожилых людей с высоким риском осложнений, поэтому повторное хирургическое вмешательство опасно. Наиболее результативны подобранные программы лечебной физкультуры. С ходьбой стоит быть осторожнее, постепенно наращивая темп и частоту прогулок.
Наиболее результативны подобранные программы лечебной физкультуры. С ходьбой стоит быть осторожнее, постепенно наращивая темп и частоту прогулок. 10. Анатомия тела (пластина роста).
10. Анатомия тела (пластина роста). 


 Травматические повреждения дистального отдела бедренной кости. Ретроспективное исследование 151 случая. Рана. 2002 г.; Апр; 33(3): 251-5.
Травматические повреждения дистального отдела бедренной кости. Ретроспективное исследование 151 случая. Рана. 2002 г.; Апр; 33(3): 251-5.