Грыжа шейного отдела – причины, симптомы, лечение грыжи шейного отдела в Москве в клинике Спина Здорова
Что такое грыжа шейного отдела?
Грыжа — это разрыв дисковой оболочки, через который выпячивается желеобразное ядро диска. В шейном отделе такое выпячивание способно воздействовать на позвоночные артерии, спинной мозг и нервы. Это может вызывать не только постоянный дискомфорт или боль, но и затруднить мозговое кровообращения, а также привести к серьёзным нарушениям двигательной сферы.
Из чего состоит шейный отдел позвоночника
Шейный отдел позвоночника состоит из семи позвонков и шести межпозвонковых дисков. Между головой и первым шейным позвонком диска нет. Между первым и вторым позвонками тоже нет диска. Диски начинаются только между вторым и третьим позвонками. Счёт позвонков и дисков идёт от головы. Позвонки в шее обозначаются латинской буквой «C», от латинского слова «Cervix» — шея и цифрой порядкового номера от 1 до 7 — C1, C2, C3, C4, C5, C6, C7. Диски обозначаются по-другому. Чёрточка как бы, указывает между какими позвонками расположен диск: C2–C3, C3–C4, C4–C5, C5–C6, C6–C7, C7–Th2. «Th» означает «Thorax» — грудь. В зависимости от того какой диск поражён, в какую сторону выпячивается грыжа — назад или в бок и от того, воздействует ли она на позвоночные артерии, спинной мозг или на нервы, будут зависеть симптомы грыжи диска шейного отдела.
Диски обозначаются по-другому. Чёрточка как бы, указывает между какими позвонками расположен диск: C2–C3, C3–C4, C4–C5, C5–C6, C6–C7, C7–Th2. «Th» означает «Thorax» — грудь. В зависимости от того какой диск поражён, в какую сторону выпячивается грыжа — назад или в бок и от того, воздействует ли она на позвоночные артерии, спинной мозг или на нервы, будут зависеть симптомы грыжи диска шейного отдела.
Чаще всего встречаются грыжа C5–C6, грыжа С4–С5 и грыжа С3–С4. В этих сегментах подвижность шейного отдела максимальная, а значит — и перегрузка очень высока. Вспомните джинсы: где больше трутся — там чаще рвутся. От того, какой диск разорвался и на какие именно структуры воздействует грыжа, будут зависеть симптомы грыжи шейного отдела.
Симптомы грыжи шейного отдела
При воздействии грыжи на позвоночную артерию — возникает синдром позвоночной артерии. Он проявляется головной болью, головокружением, иногда — тошнотой, рвотой, потерей сознания, а порой — и более выраженными расстройствами.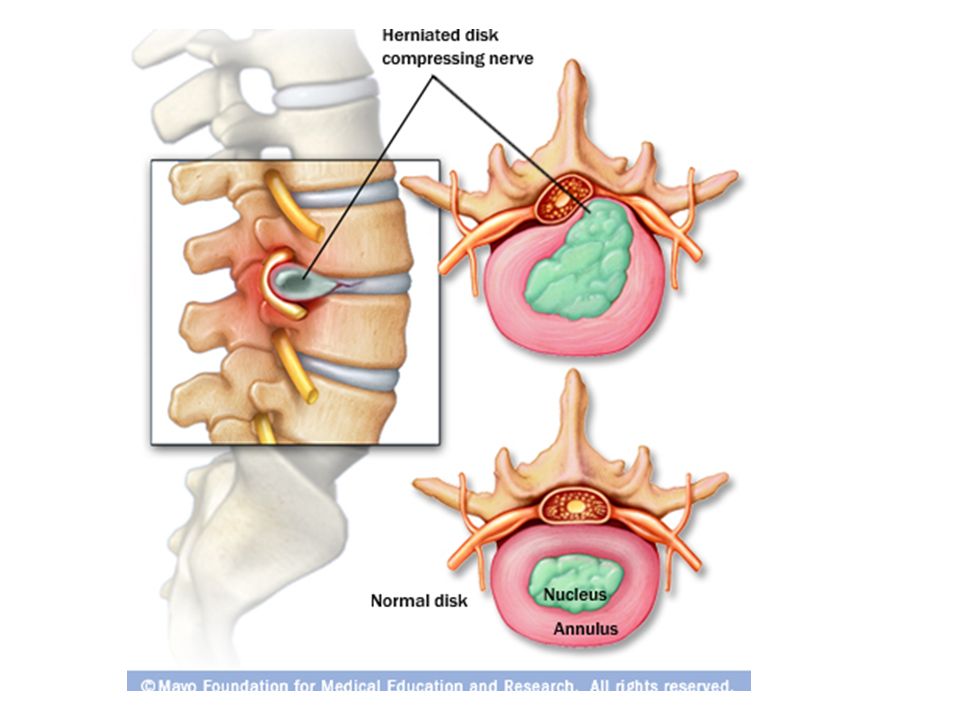
При воздействии грыжи на спинной мозг — может возникнуть крайне опасное осложнение грыжи шейного отдела — миелопатия.
Миелопатия
Миелопатия — это патология спинного мозга, которая возникает по различным причинам, в том числе из-за грыжи шейного отдела. В таком случае она называется вертеброгенная миелопатия. Хотя, справедливости ради, надо отметить, что именно из-за грыжи миелопатия возникает реже всего, но не надо с этим шутить. Основными симптомами миелопатии являются парезы, параличи и расстройства глубокой чувствительности. Иногда возникают нарушения функции тазовых органов. При обследовании пациентов большое значение имеют результаты МРТ. Они дают возможность увидеть, есть или нет сдавливание грыжей спинного мозга. Безоперационное лечение вертеброгенной миелопатии представляет собой мягкую мануальную терапию, ношение шейного корсета, физиопроцедуры и применение лекарственных препаратов. В тех случаях, когда консервативная терапия не приносит желаемого результата, рекомендуется хирургическое лечение.
При воздействии грыжи на нерв — возникает корешковый синдром. Запомните! Корешковый синдром — это ключевой признак грыжи диска. Если на МРТ обнаружили грыжу диска, но при этом отсутствует корешковый синдром, значит, обнаруженная грыжа не воздействует на нерв и не является причиной боли. Такие грыжи называются «немыми», в отличие от клинически значимых грыж.
Корешковый синдром — главный клинический признак грыжи диска. Отсутствие корешкового синдрома при наличии грыжи, говорит о том, что обнаруженная грыжа — «немая».
В таких случаях боль вызвана вовсе не грыжей, а какими-то иными заболеваниями, которые могут протекать параллельно с обнаруженной грыжей. И тогда бессмысленно воевать с грыжей. Чтобы устранить боль, нужно выявить и устранить эти «иные» заболевания. Но парадокс в том, что мы видим только то, что знаем. Следовательно, если врач не знает, что существуют заболевания, схожие по симптомам с грыжей, то как же он сможет их устранить? А ведь нередко случается, что и грыжа вызывает боль, и к ней ещё присоединяется «иное» заболевание, которое тоже вносит свою лепту.
Чтобы устранить боль, нужно хорошо разбираться в этих хитросплетениях. Теперь понимаете, насколько важно найти опытного и знающего доктора?! Ведь именно от врача, а не от снимков МРТ, будут зависеть и точный диагноз, и результаты лечения!
При выборе клиники главное — попасть к опытному и знающему врачу.
Как понять, что боль вызвана грыжей?
Нерв выходит из позвоночника рядом с диском. Далее нерв следует в определённую зону тела, которую иннервирует. Каждый диск, нерв и зона имеют обозначения, соответствующие друг другу. Если немного упростить, можно сказать, что каждой грыже соответствует определённая зона, где и проявляются симптомы грыжи в шейном отделе. То есть, чтобы понять, является ли грыжа, обнаруженная на МРТ, причиной боли или у данной боли есть иные причины, нужно проверить симптомы в той зоне, которая соответствует обнаруженной грыже. Если всё совпадает, то да — боль вызвана грыжей диска. А если нет — тогда врач должен анализировать ситуацию дальше и продолжать искать то заболевание, которое вызвало данную боль, а не подгонять диагноз под выявленную на МРТ грыжу.
Если всё совпадает, то да — боль вызвана грыжей диска. А если нет — тогда врач должен анализировать ситуацию дальше и продолжать искать то заболевание, которое вызвало данную боль, а не подгонять диагноз под выявленную на МРТ грыжу.
Из каких симптомов состоит корешковый синдром?
Мы выяснили, что клинически значимые грыжи — это те, которые воздействуют на нерв и вызывают корешковый синдром. Корешковый синдром, в свою очередь, состоит из ряда симптомов. Но вот что важно — симптомы грыжи шейного отдела возникают и проявляются только вместе. Не бывает так, что грыжа вызывает одну лишь боль, не вызывая при этом остальные симптомы. Это объясняется тем, что спинномозговой нерв является смешанным — он содержит как чувствительные, так и двигательные волокна. Следовательно, если грыжа давит на нерв — страдают все волокна нерва. Это, в свою очередь, приводит к обязательному (!) возникновению не только чувствительных, но и двигательных симптомов, в виде ослабления мышц и рефлексов.
— Снижение или выпадение рефлексов;
— Мышечная слабость;
— Нарушение чувствительности;
— Корешковая боль.
Ещё раз повторим. Корешковый синдром, или радикулопатия — это главный клинический признак воздействия грыжи на нерв. Если есть боль, на МРТ обнаружили грыжу диска, но при этом отсутствует корешковый синдром, значит, обнаруженная грыжа не воздействует на нерв и ваша боль вызвана не грыжей, а иной причиной.
Где проявляется корешковый синдром?
Из позвоночника выходит множество нервов. Они называются спинномозговые нервы/нервные корешки. Каждый спинномозговой нерв имеет обозначение, соответствующее расположенному рядом диску.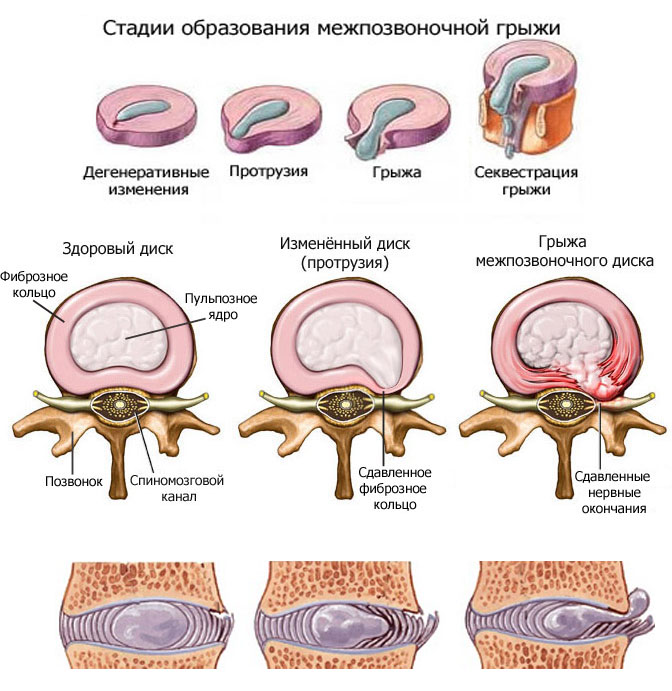 Далее спинномозговой нерв разветвляется на несколько отдельных нервов, которые следует в определённую область тела и обеспечивают там иннервацию. Такая область называется зоной сегментарной иннервации. Таким образом, диск, нерв и зона имеют обозначение, которое соответствует друг другу. Если немного упростить, можно сказать, что существует прямое линейное соответствие: грыжа-нерв-зона.
Далее спинномозговой нерв разветвляется на несколько отдельных нервов, которые следует в определённую область тела и обеспечивают там иннервацию. Такая область называется зоной сегментарной иннервации. Таким образом, диск, нерв и зона имеют обозначение, которое соответствует друг другу. Если немного упростить, можно сказать, что существует прямое линейное соответствие: грыжа-нерв-зона.
То есть, чтобы понять, вызвана боль грыжей диска, которую обнаружили на МРТ, или чем-то иным, нужно проверить рефлексы и симптомы в той зоне иннервации, которая соответствует обнаруженной грыже, а затем сопоставить полученные данные с данными МРТ и локализацией жалоб пациента. Если всё совпадает, то да — это клинически значимая грыжа диска. Если не совпадает, то, значит, грыжа «немая», а боль вызвана чем-то иным.
Корешковые симптомы грыжи шейного отдела
Зоны иннервации шейных сегментов
Грыжи дисков C2-C3, C3-C4 — возникают очень редко. Воздействуют, соответственно, на 3-й и на 4-й спинномозговые нервы. Эти нервы идут на шею. Основные признаки: чувствительность снижается одновременно по задней, боковым и передней поверхностям шеи.
Воздействуют, соответственно, на 3-й и на 4-й спинномозговые нервы. Эти нервы идут на шею. Основные признаки: чувствительность снижается одновременно по задней, боковым и передней поверхностям шеи.
Грыжа диска С4-С5 — воздействует на 5-й спинномозговой нерв. Основные признаки: слабость в дельтовидной мышце; чувствительность снижается по наружной поверхности плеча; боль — в шее, надплечье и по верхней части плеча спереди.
Грыжа диска C5-C6 — встречается наиболее часто, воздействует на 6-й спинномозговой нерв. Основные признаки: слабость бицепса; чувствительность снижается по наружной стороне кисти особенно в области большого и указательного пальцев. Могут появиться «мурашки» и онемение в этой же зоне. Боль — от бицепса до большого и указательного пальцев, по наружной поверхности руки.
Грыжа диска C6-C7 — воздействует на 7-й спинномозговой нерв. Основные признаки: слабость трицепса; чувствительность снижается в области среднего и безымянного пальцев кисти. Могут появиться «мурашки» и онемение в этой же зоне. Боль в области трицепса и задней поверхности руки.
Могут появиться «мурашки» и онемение в этой же зоне. Боль в области трицепса и задней поверхности руки.
Грыжа диска C7-Th2 — воздействует на 8-й спинномозговой нерв. Основные признаки: слабость мышц предплечья и кисти, возникает слабость кисти. Чувствительность снижается в области мизинца и ребра ладони, возникают онемение, «мурашки» и покалывание. Боль по всей руке от плеча до мизинца по внутренней поверхности.
Причины грыжи шейного отдела
Необходимо понять, что причины грыжи шейного отдела не прекращаются в момент появления грыжи, а продолжают существовать вместе с ней. Это можно представить, как родителей и ребёнка. Они его зачали и родили, но на этом их жизнь не закончена — они продолжают жить дальше и способны рожать снова. Так и причины — продолжая существовать, способны сформировать ещё не одну новую грыжу, а также увеличить размеры имеющейся. Однако не всё так безысходно. У медицины есть возможность устранять или, по крайней мере, минимизировать действие некоторых причин. И этого вполне достаточно, чтобы справиться с имеющимися грыжами и не допустить появления новых.
И этого вполне достаточно, чтобы справиться с имеющимися грыжами и не допустить появления новых.
Причины грыжи шейного отдела можно разделить на две группы: главные и дополнительные.
Главные — это дистрофия, дисплазия и дисбаланс мышц.
Дополнительные — это сколиоз, перегрузки, травмы и микротравмы.
Подробно про причины грыжи шейного отдела читайте в статье «Причины грыжи диска».
Статистика утверждает: боль из-за грыжи чаще возникает в среднем возрасте. В молодом или старшем возрасте, даже при наличии грыжи на МРТ, стоит проанализировать другие возможные причины боли, например, миофасциальный синдром. Его проявления часто путают с проявлениями грыжи.
Лечение грыжи шейного отдела
Первое, что нужно сделать при возникновении боли — снизить до минимума нагрузки на шею, плечи и руки и, конечно, обратиться к врачу. Вопрос — к какому?
Вопрос — к какому?
Главным видом безоперационного лечения грыжи шейного отдела, является мануальная терапия. Остальные виды лечения — массаж, медикаменты, физио и ЛФК — являются вспомогательными. Это как выбор лекарства при воспалении лёгких — без антибиотика не обойтись. Так и при грыже шейного отдела главное — это мануальная терапия.
В клинике «Спина Здорова» мы используем все методы лечения грыжи шейного отдела, которые имеются в распоряжении мягкой мануальной терапии:
-
Постизометрическая релаксация;
-
Фасилитация;
-
Ингибиция;
-
Рекойл;
-
Артикуляции;
-
Глубокий тканевой массаж;
-
Миофасциальный релиз.
Квалификация врачей клиники «Спина Здорова» позволяет свободно использовать эти и другие методы для лечения грыжи шейного отдела. К тому же, в каждом конкретном случае мы сочетаем их, учитывая эффект синергии.
К тому же, в каждом конкретном случае мы сочетаем их, учитывая эффект синергии.
Синергия
Синергия — это не просто нагромождение разных воздействий, это правильная последовательность в сочетании методов. Синергия приводит к дополнительному качеству лечения. Пример из жизни — наши руки. Сколько требуется времени, чтобы застегнуть пуговицу? Секунды?! А если это делать одной рукой, можете и за минуту не управиться. То есть действовать двумя руками не вдвое быстрее, чем одной, а многократно быстрее. А послушать одну и ту же музыку в исполнении отдельных инструментов или всем оркестром вместе — есть разница? В этом и заключается эффект синергии — она даёт возможность делать всё значительно мощнее, результативнее и быстрее, но при этом — бережнее. Это касается и лечения в клинике «Спина Здорова».
Вспомогательные методы — медикаменты, массаж, физиотерапия и ЛФК
Лечение лекарственными препаратами. При лечении грыжи шейного отдела используют медикаменты различного спектра действия. Это препараты, снимающие отёк глубоких тканей, воспаление и боль. Препараты, улучшающие кровообращение. Кроме того, используют препараты, способствующие восстановлению поврежденной хрящевой ткани диска и зажатых нервов — хондропротекторы и витамины группы В. Прием медикаментов, в комплексе с другими методами лечения, при необходимости, прописывает врач мануальный терапевт.
Это препараты, снимающие отёк глубоких тканей, воспаление и боль. Препараты, улучшающие кровообращение. Кроме того, используют препараты, способствующие восстановлению поврежденной хрящевой ткани диска и зажатых нервов — хондропротекторы и витамины группы В. Прием медикаментов, в комплексе с другими методами лечения, при необходимости, прописывает врач мануальный терапевт.
Массаж. Как известно, существует массаж для удовольствия и массаж для лечения. Массаж для удовольствия делают в СПА-салонах, а массаж для лечения — в медицинских клиниках. В клинике «Спина здорова» медицинский массаж выполняется в ходе сеанса мягкой мануальной терапии. Повысить эффективность мануального лечения и нормализовать обменные процессы — всё это может лечебный массаж!
Физиотерапия. Существует много физиотерапевтических методов, помогающих мануальной терапии в лечении грыжи шейного отдела, например, лечение ультразвуком, электрофорезом, лазером и др. Конкретную рекомендацию даст лечащий врач мануальный терапевт.
Лечебная физкультура при лечении грыжи шейного отдела подразумевает проведение регулярной гимнастики для укрепления мышц. Главное — выполнять правильные упражнения без резких движений. Во время лечения в клинике «Спина Здорова», врач порекомендует вам необходимые упражнения. Оптимальным вариантом являются занятия пилатесом.
Профилактика грыжи шейного отдела
Чтобы избежать рецидивов, нужно, для начала, избавиться от заболевания полностью. А дальше — снижайте факторы риска. Создавайте себе удобные условия для сна и работы. Следите за своим весом и правильным питанием. Поддерживайте свою физическую активность. Но, главное — не пренебрегайте своим здоровьем и не экономьте на нём. Не пускайте дело на самотёк. После выздоровления старайтесь делать, хотя бы, по одному поддерживающему сеансу мягкой мануальной терапии один раз в три-шесть месяцев — это поможет существенно снизить факторы риска. Не забывайте, запущенная грыжа шейного отдела грозит операцией. Помните, ваше здоровье, в первую очередь, нужно вам!
Помните, ваше здоровье, в первую очередь, нужно вам!
Преимущества лечения грыжи шейного отдела в клинике «Спина здорова»
-
Гарантия полноценного и квалифицированного лечения. Слово «полноценное» является ключевым в нашей работе.
-
Каждый случай мы рассматриваем индивидуально и всесторонне — никакого формализма.
-
Эффект синергии.
-
Гарантия честного отношения и честной цены.
-
Расположение в двух шагах от метро в самом центре Москвы.
Грыжа межпозвоночного диска С5-С6 » Клиника Доктора Игнатьева
Клиника Доктора Игнатьева » Грыжа » Грыжа межпозвоночного диска С5-С6
Анатомия шейного отдела позвоночника, С6
Межпозвоночная (межпозвонковая) грыжа С5-С6 – это разрыв фиброзного кольца в диске на уровне между пятым и шестым шейными позвонками.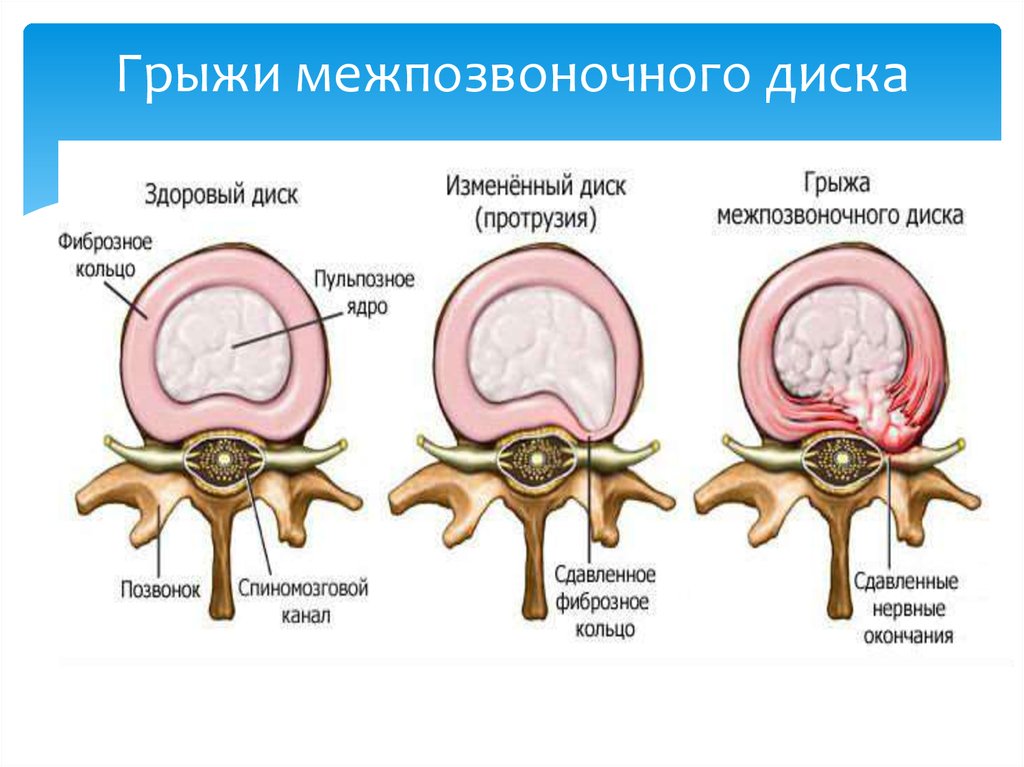 Заболеванию предшествует хроническая боль, остеохондроз, ограничение подвижности в шее, протрузия диска (начальная стадия, чаще циркулярная).
Заболеванию предшествует хроническая боль, остеохондроз, ограничение подвижности в шее, протрузия диска (начальная стадия, чаще циркулярная).
Вертебрологи Клиники доктора Игнатьева проводят лечение и диагностику межпозвонковой грыжи С5-С6 в Киеве. Прием проводится по предварительной записи!
Это одна из наиболее частых локализаций грыжи в шейном отделе, часто сочетающаяся с протрузиями, нестабильностью, сегментарной недостаточностью, ункоартрозом в сегментах С6-С7, С4-С5.
Унковертебральный артроз в ПДС С6-С7 свидетельствует о наличии осложненного остеохондроза с остеофитозом и формированием патологический сочленений.
В клинической практике играет значение лишь задний (дорзальный) тип грыж, которые могут вызывать сужение спинномозгового и межпозвоночных каналов. Наиболее часто встречается медианная, парамедианная (правосторонняя).
На фоне ущемления нервного корешка происходит вертеброгенная радикулопатия С5-С6.
Прежде чем возникнет заболевание, ему предшествует остеохондроз шейного отдела в участке С4-С5, С5-С6. На фоне хрупкости межпозвонкового диска возникает микротравматизация и образование протрузии. Спустя время образуется выпячивание.
На фоне хрупкости межпозвонкового диска возникает микротравматизация и образование протрузии. Спустя время образуется выпячивание.
При грыже на данном участке происходит ущемление шестого нервного корешка (правого, левого) или стеноз спинномозгового канала (в зависимости от типа грыжи).
При грыже С5-С6 возникают:
- Боль и онемение в боковой части руки, кисти, шее, головные боли;
- Боль и онемение в большом и указательном пальцах руки;
- Снижается рефлекс двухглавой мышцы;
- Может появиться слабость в отведении и повороте руки внутрь, незначительно ослаблено разгибание кисти;
- Уменьшается подвижность в шее.
Лечение межпозвоночной грыжи в ПДС С5-С6
Лечение нужно начинать только после полной диагностики и осмотра. Необходимо провести анализ симптомов, дополнительные обследования. Обычно проводится МРТ шейного отдела позвоночника, если там выявлены серьезные проблемы, следует произвести диагностику грудного и поясничного отделов.
Клиника доктора Игнатьева проводит консервативное лечение шейных грыж размером до 5 мм. Курс включает:
- Коррекцию двигательного стереотипа;
- Устранение патологической биомеханики позвоночника;
- Формирование правильного двигательного стереотипа;
- Укрепление мышечного корсета;
- Формирование и оптимизацию артикуляционно-лигаментарной компенсации.
Похожее:
Самые актуальные темы:
- Боль в руке
- Левосторонний сколиоз
- Головная боль отдает в затылок
- Боли в ногах при ходьбе причины
- Где делают операцию на сколиоз Киеве?
Запись на консультацию в Клинику Доктора Игнатьева по тел.: +38 (044) 227-32-51
Статьи по теме:
- Грыжа диска С4-С5 (disc herniation) – это выпячивание межпозвоночного диска с разрывом…
- С2-С3 – это участок шейного отдела позвоночника, который указывает на участок.
 ..
.. - С3-С4 – это участок шейного отдела позвоночника, который указывает на участок…
.
Нервный фораминальный стеноз: лечение, симптомы и причины
Обзор
Нервный фораминальный стеноз или сужение нервного отверстия — это разновидность спинального стеноза. Это происходит, когда небольшие отверстия между костями в позвоночнике, называемые нервными отверстиями, сужаются или сужаются. Нервные корешки, выходящие из позвоночного столба через нервные отверстия, могут сдавливаться, что приводит к боли, онемению или слабости.
У некоторых людей заболевание протекает бессимптомно и не требует лечения. Тем не менее, тяжелые случаи нервного фораминального стеноза могут вызвать паралич.
Если симптомы все же возникают, они обычно появляются на той стороне тела, где происходит защемление нервного корешка. Например, при левостороннем фораминальном стенозе симптомы обычно ощущаются на левой стороне шеи, руке, спине или ноге.
Когда обе стороны фораминального канала сужены, это называется двусторонним фораминальным стенозом.
Легкие случаи фораминального стеноза обычно не вызывают никаких симптомов. Если нервное отверстие сужается настолько, что происходит сдавление нервного корешка, это может привести к:
- боль в спине или шее
- онемение или слабость кисти, руки, стопы или ноги
- стреляющая боль, спускающаяся вниз по руке
- радикулит, стреляющая боль, распространяющаяся от нижней части спины через ягодицы в ногу
- слабость руки, кисти или ноги
- проблемы с ходьбой и равновесием
Симптомы обычно начинаются постепенно и со временем ухудшаются. Они могут возникать с одной или с обеих сторон позвоночника. Симптомы также могут различаться в зависимости от того, в какой части позвоночника происходит сужение и защемление нерва:
- Цервикальный стеноз возникает в нервных отверстиях шеи.
- Грудной стеноз возникает в верхней части спины.

- Поясничный стеноз развивается в нервных отверстиях нижней части спины.
Нервный фораминальный стеноз возникает, когда что-то сужает промежутки между костями позвоночника. Риск неврального фораминального стеноза увеличивается с возрастом. Это связано с тем, что нормальный износ, связанный со старением, может привести к сужению. С возрастом диски в позвоночнике теряют высоту, начинают высыхать и выпячиваться.
У молодых людей травмы и сопутствующие заболевания также могут привести к заболеванию.
Причины нервного фораминального стеноза включают:
- костные шпоры из-за дегенеративных состояний, таких как остеоартрит
- рождение с узким позвоночником
- заболевание скелета, такое как болезнь Педжета кости
- выпячивание (грыжа межпозвоночного диска)
- утолщение связок возле позвоночника
- травма или травма
- сколиоз или аномальный изгиб позвоночника
- карликовость, такая как ахондроплазия
- опухоли (редко)
Лечение фораминального стеноза зависит от тяжести состояния. Если у вас легкие симптомы, врач может порекомендовать просто следить за вашим состоянием, чтобы убедиться, что оно не ухудшится. Возможно, вы захотите отдохнуть несколько дней.
Если у вас легкие симптомы, врач может порекомендовать просто следить за вашим состоянием, чтобы убедиться, что оно не ухудшится. Возможно, вы захотите отдохнуть несколько дней.
Умеренные случаи
Если ваши симптомы беспокоят вас, врач может порекомендовать вам лечить их лекарствами или физиотерапией.
Некоторые лекарства, которые могут помочь в лечении симптомов нервного фораминального стеноза, включают:
- отпускаемые без рецепта обезболивающие, такие как ибупрофен (Motrin IB, Advil), напроксен (Aleve) или ацетаминофен (Tylenol)
- отпускаемые по рецепту обезболивающие , такие как оксикодон (Roxicodone, Oxaydo) или гидрокодон (Vicodin)
- противосудорожные препараты, помогающие облегчить нервную боль, такие как габапентин (Neurontin) и прегабалин (Lyrica)
- инъекции кортикостероидов для уменьшения воспаления
Физиотерапия также может помочь укрепить окружающие мышцы, улучшить диапазон движений, растянуть позвоночник и исправить осанку. При стенозе шейки матки ваш врач может посоветовать вам носить корсет, называемый шейным воротником. Это мягкое кольцо с мягкой подкладкой позволяет мышцам шеи отдыхать и уменьшает защемление нервных корешков на шее.
При стенозе шейки матки ваш врач может посоветовать вам носить корсет, называемый шейным воротником. Это мягкое кольцо с мягкой подкладкой позволяет мышцам шеи отдыхать и уменьшает защемление нервных корешков на шее.
Тяжелые случаи
Если у вас серьезные симптомы, может потребоваться хирургическое вмешательство, чтобы ваш врач мог расширить нервное отверстие, которое сдавливает ваш нерв. Эта операция является минимально инвазивной и обычно выполняется с помощью эндоскопа. Хирургу требуется только очень маленький разрез. Процедура может включать:
- ламинотомия или ламинэктомия, то есть удаление костных шпор, рубцов или связок, вызывающих сужение
- фораминотомия или расширение отверстий
- ламинофораминотомия, которая включает оба этих метода выполнить операцию по удалению диска.
Хотя это и не часто, нелеченный фораминальный стеноз может привести к:
- постоянной слабости
- недержанию мочи (когда вы теряете контроль над мочевым пузырем)
- паралич
Когда обратиться к врачу
Вам следует обратиться к врачу, если вы испытываете боль или онемение, отдающее в руку или ногу, которые не проходят в течение нескольких дней.
 Немедленно обратитесь за медицинской помощью в случае возникновения любого из следующих явлений:
Немедленно обратитесь за медицинской помощью в случае возникновения любого из следующих явлений:- Боль возникает после серьезной травмы или несчастного случая.
- Боль внезапно становится сильной.
- Вы не можете контролировать свой мочевой пузырь или кишечник.
- Любая часть вашего тела становится слабой или парализованной.
В большинстве случаев фораминальный стеноз улучшается сам по себе или с помощью консервативных домашних средств, таких как обезболивающие, щадящая йога и физиотерапия. Хирургия обычно не требуется, но считается окончательным решением в случае стеноза нервных окончаний.
После операции большинство людей могут вернуться к повседневной жизни всего через пару дней, но им может потребоваться воздержаться от поднятия тяжестей в течение нескольких месяцев.
Несмотря на то, что фораминальные операции часто бывают очень успешными, проблемы с позвоночником все же возможны в будущем.
Невральный фораминальный стеноз: лечение, симптомы и причины
Обзор
Нервный фораминальный стеноз или сужение нервного отверстия — это разновидность спинального стеноза.
 Это происходит, когда небольшие отверстия между костями в позвоночнике, называемые нервными отверстиями, сужаются или сужаются. Нервные корешки, выходящие из позвоночного столба через нервные отверстия, могут сдавливаться, что приводит к боли, онемению или слабости.
Это происходит, когда небольшие отверстия между костями в позвоночнике, называемые нервными отверстиями, сужаются или сужаются. Нервные корешки, выходящие из позвоночного столба через нервные отверстия, могут сдавливаться, что приводит к боли, онемению или слабости.У некоторых людей заболевание протекает бессимптомно и не требует лечения. Тем не менее, тяжелые случаи нервного фораминального стеноза могут вызвать паралич.
Если симптомы все же возникают, они обычно появляются на той стороне тела, где происходит защемление нервного корешка. Например, при левостороннем фораминальном стенозе симптомы обычно ощущаются на левой стороне шеи, руке, спине или ноге.
Когда обе стороны фораминального канала сужены, это называется двусторонним фораминальным стенозом.
Легкие случаи фораминального стеноза обычно не вызывают никаких симптомов. Если нервное отверстие сужается настолько, что происходит сдавление нервного корешка, это может привести к:
- боль в спине или шее
- онемение или слабость кисти, руки, стопы или ноги
- стреляющая боль, спускающаяся вниз по руке
- радикулит, стреляющая боль, распространяющаяся от нижней части спины через ягодицы в ногу
- слабость руки, кисти или ноги
- проблемы с ходьбой и равновесием
Симптомы обычно начинаются постепенно и со временем ухудшаются.
 Они могут возникать с одной или с обеих сторон позвоночника. Симптомы также могут различаться в зависимости от того, в какой части позвоночника происходит сужение и защемление нерва:
Они могут возникать с одной или с обеих сторон позвоночника. Симптомы также могут различаться в зависимости от того, в какой части позвоночника происходит сужение и защемление нерва:- Цервикальный стеноз возникает в нервных отверстиях шеи.
- Грудной стеноз возникает в верхней части спины.
- Поясничный стеноз развивается в нервных отверстиях нижней части спины.
Нервный фораминальный стеноз возникает, когда что-то сужает промежутки между костями позвоночника. Риск неврального фораминального стеноза увеличивается с возрастом. Это связано с тем, что нормальный износ, связанный со старением, может привести к сужению. С возрастом диски в позвоночнике теряют высоту, начинают высыхать и выпячиваться.
У молодых людей травмы и сопутствующие заболевания также могут привести к заболеванию.
Причины нервного фораминального стеноза включают:
- костные шпоры из-за дегенеративных состояний, таких как остеоартрит
- рождение с узким позвоночником
- заболевание скелета, такое как болезнь Педжета кости
- выпячивание (грыжа межпозвоночного диска)
- утолщение связок возле позвоночника
- травма или травма
- сколиоз или аномальный изгиб позвоночника
- карликовость, такая как ахондроплазия
- опухоли (редко)
Лечение фораминального стеноза зависит от тяжести состояния.
 Если у вас легкие симптомы, врач может порекомендовать просто следить за вашим состоянием, чтобы убедиться, что оно не ухудшится. Возможно, вы захотите отдохнуть несколько дней.
Если у вас легкие симптомы, врач может порекомендовать просто следить за вашим состоянием, чтобы убедиться, что оно не ухудшится. Возможно, вы захотите отдохнуть несколько дней.Умеренные случаи
Если ваши симптомы беспокоят вас, врач может порекомендовать вам лечить их лекарствами или физиотерапией.
Некоторые лекарства, которые могут помочь в лечении симптомов нервного фораминального стеноза, включают:
- отпускаемые без рецепта обезболивающие, такие как ибупрофен (Motrin IB, Advil), напроксен (Aleve) или ацетаминофен (Tylenol)
- отпускаемые по рецепту обезболивающие , такие как оксикодон (Roxicodone, Oxaydo) или гидрокодон (Vicodin)
- противосудорожные препараты, помогающие облегчить нервную боль, такие как габапентин (Neurontin) и прегабалин (Lyrica)
- инъекции кортикостероидов для уменьшения воспаления
Физиотерапия также может помочь укрепить окружающие мышцы, улучшить диапазон движений, растянуть позвоночник и исправить осанку.
 При стенозе шейки матки ваш врач может посоветовать вам носить корсет, называемый шейным воротником. Это мягкое кольцо с мягкой подкладкой позволяет мышцам шеи отдыхать и уменьшает защемление нервных корешков на шее.
При стенозе шейки матки ваш врач может посоветовать вам носить корсет, называемый шейным воротником. Это мягкое кольцо с мягкой подкладкой позволяет мышцам шеи отдыхать и уменьшает защемление нервных корешков на шее.Тяжелые случаи
Если у вас серьезные симптомы, может потребоваться хирургическое вмешательство, чтобы ваш врач мог расширить нервное отверстие, которое сдавливает ваш нерв. Эта операция является минимально инвазивной и обычно выполняется с помощью эндоскопа. Хирургу требуется только очень маленький разрез. Процедура может включать:
- ламинотомия или ламинэктомия, то есть удаление костных шпор, рубцов или связок, вызывающих сужение
- фораминотомия или расширение отверстий
- ламинофораминотомия, которая включает оба этих метода выполнить операцию по удалению диска.
Хотя это и не часто, нелеченный фораминальный стеноз может привести к:
- постоянной слабости
- недержанию мочи (когда вы теряете контроль над мочевым пузырем)
- паралич
Когда обратиться к врачу
Вам следует обратиться к врачу, если вы испытываете боль или онемение, отдающее в руку или ногу, которые не проходят в течение нескольких дней.

 ..
..
 Немедленно обратитесь за медицинской помощью в случае возникновения любого из следующих явлений:
Немедленно обратитесь за медицинской помощью в случае возникновения любого из следующих явлений: Это происходит, когда небольшие отверстия между костями в позвоночнике, называемые нервными отверстиями, сужаются или сужаются. Нервные корешки, выходящие из позвоночного столба через нервные отверстия, могут сдавливаться, что приводит к боли, онемению или слабости.
Это происходит, когда небольшие отверстия между костями в позвоночнике, называемые нервными отверстиями, сужаются или сужаются. Нервные корешки, выходящие из позвоночного столба через нервные отверстия, могут сдавливаться, что приводит к боли, онемению или слабости. Они могут возникать с одной или с обеих сторон позвоночника. Симптомы также могут различаться в зависимости от того, в какой части позвоночника происходит сужение и защемление нерва:
Они могут возникать с одной или с обеих сторон позвоночника. Симптомы также могут различаться в зависимости от того, в какой части позвоночника происходит сужение и защемление нерва: Если у вас легкие симптомы, врач может порекомендовать просто следить за вашим состоянием, чтобы убедиться, что оно не ухудшится. Возможно, вы захотите отдохнуть несколько дней.
Если у вас легкие симптомы, врач может порекомендовать просто следить за вашим состоянием, чтобы убедиться, что оно не ухудшится. Возможно, вы захотите отдохнуть несколько дней. При стенозе шейки матки ваш врач может посоветовать вам носить корсет, называемый шейным воротником. Это мягкое кольцо с мягкой подкладкой позволяет мышцам шеи отдыхать и уменьшает защемление нервных корешков на шее.
При стенозе шейки матки ваш врач может посоветовать вам носить корсет, называемый шейным воротником. Это мягкое кольцо с мягкой подкладкой позволяет мышцам шеи отдыхать и уменьшает защемление нервных корешков на шее.